4. Documento 4
Anuncio

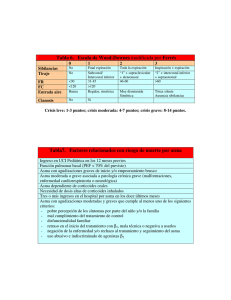
CLASIFICACIÓN DE ASMA TRATAMIENTO A. Martínez-Cañavate Burgos U. Alergia-Neumología Pediátrica H.U. Virgen de las Nieves Concepto de Asma “El asma es una enfermedad inflamatoria crónica de las vías aéreas, en la que juegan un papel destacado ciertas células, principalmente linfocitos Th2, mastocitos y eosinófilos. Se asocia a hiperrespuesta bronquial y cursa con obstrucción variable al flujo aéreo que da lugar a episodios recurrentes de tos, sibilancias, disnea y opresión torácica” Gina 2005 Bronquio Normal Inflamación Obstrucción Broncoespasmo Etiología: causas Alergenos Infecciones Humo tabaco Polución Nutrición Irritantes Ejercicio Tiempo Estres Etiología: causas Lactante +/- Preescolar Escolar Adolescente Tos seca, es decir, sin expectoración. Dificultad para respirar. Dolor u opresión en el pecho. Respiración entrecortada. Jadeos Pitidos en el tórax Vía respiratoria única Enfermedad Alérgica Respiratoria Hasta el 80% de los pacientes asmáticos tienen rinitis alérgica Prevalencia de sibilancias Sibilancias persistentes atópicas Sibilancias precoces transitorias Sibilancias persistentes no atópicas 0 3 Edad 6 11 Predicción del fenotipo asmático Basada en los siguientes factores de riesgo: * Mayores: 1.­ Diagnóstico médico de asma en los padres 2.­ Diagnóstico médico de dermatitis atópica * Menores: 1.­ Diagnóstico médico de rinitis (a los 2 ­ 3 a.) 2.­ Sibilancias no relacionadas con resfriados 3.­ Eosinofilia igual o superior al 4% Castro – Rodriguez JA y cols. Am J Respir Crit Care Med. 2000 Diagnóstic o ¿El niño se encuentra bien en los periodos asintomáticos? Si Precipitante: CVA? si Asma inducida por virus No no Ejercicio? si no si Asma inducida por alérgenos * Diferentes etiología incluida irritantes sin evidencia de Asma inducida por ejercicio Alérgenos no Asma no resuelta* Practall 2008 SOSPECHA CLÍNICA (1) ESPIROMETRÍA FORZADA PRUEBA (2) BRONCODILATADORA Positiva Positiva ASMA (3) ESTUDIO HIPERRESPUESTA BRONQUIAL Positivo Negativo (4) Reevaluar periódicamente y / o Reconsiderar diagnóstico Episodios de pocas horas o días de duración < de una vez cada 10-12/semanas Máximo 4-5 crisis al año Asintomático en la intercrisis con buena tolerancia al ejercicio Exploración funcional respiratoria: Normal en las intercrisis (FEV1 > 80 %, variabilidad PEF < 20%) Consenso Pediátrico sobre tratamiento del Episodios < de una vez cada 5-6 semanas (máximo 6-8 crisis/año) Sibilancias a esfuerzos intensos Intercrisis asintomáticas Exploración funcional respiratoria: respiratoria Normal en las intercrisis (FEV1 > 80 %, variabilidad PEF < 20%) Consenso Pediátrico sobre tratamiento del Episodios > de una vez cada 4-5 semanas Síntomas leves en las intercrisis Sibilancias a esfuerzos moderados Síntomas nocturnos ≤2 veces por semana Necesidad de agonistas β2 ≤ 2 - 3 veces por Exploración funcional respiratoria: FEV1 entre el 70 % y el 80 % del valor Consenso Pediátrico sobre tratamiento del asma predicho Episodios frecuentes Síntomas en las intercrisis Requerimientos de agonistas 2 > 3 veces por semana Síntomas nocturnos > 2 veces por semana Sibilancias a esfuerzos mínimos Exploración funcional en la intercrisis: FEV1 < 70 % de su valor predicho Variabilidad del PEF > 30% Consenso Pediátrico sobre tratamiento del asm Childhood and adult asthma share the same underlying mechanisms. However, because of processes of growth and development, effects of asthma treatments in children differ from those in adults. Long­term treatment with inhaled glucocorticosteroids has not been shown to be associated with any increase in osteoporosis or bone fracture Studies including a total of over 3,500 children treated for periods of 1 – 13 years have found no sustained adverse effect of inhaled glucocorticosteroids on growth Rapid­acting inhaled β2­agonists are the most effective reliever therapy for children These medications are the most effective bronchodilators available and are the treatment of choice for acute asthma symptoms Many asthma medications (e.g. glucocorticosteroids, β2­ agonists, theophylline) are metabolized faster in children than in adults, and younger children tend to metabolize medications faster than older children Niveles de control del asma Características Asma controlado Parcialm. controlado Síntomas diarios No (2 o menos / semana) Más de 2 veces / semana Limitación de actividades No Alguna Síntomas / despertares noctur. No Alguno Necesidad de trat. de “rescate” No (2 o menos / semana) Más de 2 veces / semana Función pulmonar (PEF o FEV1) Normal < 80% predicho o del mejor dato personal anterior Exacerbación No Una o más / año (Algún episodio por semana) Asma no controlado 3 o más características de asma presentes a la semana 1 a la semana MEDICAMENTOS PARA EL ASMA MEDICAMENTOS DE RESCATE Se utilizan en el momento que se requiera de un alivio rápido para la broncoconstricción y sus síntomas ALIVIAN MEDICAMENTOS DE CONTROL Son medicamentos tomados diariamente en un programa a largo plazo para mantener PREVENTIVOS el asma bajo control clínico • El tratamiento del asma puede ser administrado de diferentes formas: inhalado, vía oral o inyectable. • La principal ventaja de la terapia inhalada es que los medicamentos entran en contacto directo por las vías respiratorias permitiendo mayores concentraciones locales con menos efectos secundarios sistemáticos. Los glucocorticoides inhalados son los controladores más efectivos actualmente disponibles, y por eso, se constituyen en el principal apoyo del tratamiento de niños y adultos. • Los ß2 agonistas inhalados de acción rápida son los medicamentos de eleccoón para el alivio de la broncoconstricción y para el pretratamiento de la broncoconstricción inducida por el ejercicio, tanto en adultos como en niños. El incremento en el uso, especialmente diario de los medicamentos de alivio es una advertencia de deterioro del control del asma… Indica la necesidad de reevaluar el tratamient Consenso sobre tratamiento del Asma en Pediatría­ Septiembre 2007 Objetivo del tratamiento del asma en la infancia • Conseguir que los síntomas crónicos sean mínimos o inexistentes • Prevenir las exacerbaciones • Mantener función pulmonar lo mas cerca de la normalidad posible • Mantener niveles normales de actividad • Evitar efectos adversos de la medicación • Prevenir la limitación irreversible al flujo aéreo • Prevenir la mortalidad por asma Durante las últimas 4 semanas, ¿con qué frecuencia ha tosido durante el día en ausencia de resfriados/costipados? Durante las últimas 4 semanas, ¿con qué frecuencia ha tosido durante la noche en ausencia de resfriados/costipados? Durante las últimas 4 semanas, ¿con qué frecuencia ha tenido pitidos o silbidos durante el día? Durante las últimas 4 semanas, ¿con qué frecuencia ha tenido pitidos o silbidos durante la noche? Durante las últimas 4 semanas, ¿con qué frecuencia le ha costado respirar durante el día? Durante las últimas 4 semanas, ¿con qué frecuencia le ha costado respirar durante la noche? ` Más de una vez por el día/la noche Una vez por noche De 3 a 6 veces por semana Una ó 2 veces por semana Nunca 1. Cuando el niño hace ejercicio (juega, corre…) o ríe a carcajadas ¿tiene tos o pitos/silbidos? Siempre Casi siempre A veces Casi nunca Nunca 1. Durante las últimas 4 semanas, ¿Cuántas veces ha tenido que ir a urgencias debido al asma? 2. Durante las últimas 4 semanas, ¿Cuántas veces han ingresado en el hospital al niño debido al asma? Más de 3 veces 3 veces 2 veces 1 vez Ninguna REDUCIR Niveles de control Tratamientos Mantener and find lowest controlling step parcialmente controlado considerar subir escalalon hasta control No controlado exacerbación REDUCE ESACLON 1 INCRENTAR controlado Subir un escalon hasta control Tratar exacerbaciones TRATAMIENTO ESCALONADO ESCALON 2 ESCALON 3 ESCALON 4 INCREMENTO ESCALON 5 Tratamiento escalonado > 3 años 36 Evaluación del cumplimiento y técnica inhalatoria. Control ambiental. Medicación de control 1 Sin medicación de control 2 GCI dosis bajas ó ARLT 3 GCI dosis medias ó GCI dosis baja + AA­β2­AL ó GCI dosis baja + ARLT 4 GCI dosis medias+ AA­β2­AL ó GCI dosis media + ARLT 5 GCI dosis altas+ AA­β2­AL 6 GC oral Omalizumab Si no control añadir: ARLT, Metilxantinas Medicación de rescate Broncodilatadores de acci ­ Grado de Control + 0 Tratamiento escalonado Manejo de la crisis asmática. Plan de acción Tratamiento inicial domiciliario Beta­2 agonistas: salbutamol (Ventolín®) o terbutalina (terbasmin®) pMDI (presurizado) + cámara espaciadora 2 inhalaciones cada 20 minutos hasta un total de 3 veces, en función de la respuesta Nebulización: 1 dosis (0,01­0,03 cc/kg) cada 20 minutos hasta un total de 3 veces, en función de la respuesta En crisis leves: Terbasmin turbuhaler 1 inh cada 20 min hasta 3 dosis CUMPLIMIENTO DE LAS GUÍAS EN EUROPA DIRECTRICES GINA • Mínimos (no ideal) síntomas crónicos, incluyendo síntomas nocturnos •Episodios mínimos (no frecuentes) •No visitas a Urgencias • Mínima necesidad medicación de rescate • Sin limitaciones de actividades incluyendo ejercicio de las el • Tener normal o cerca de lo normalidad la función respiratoria (variabilidad PEF < 20%) HALLAZGOS ESTUDIO AIRE • 46% presentó síntomas diarios y el 30% disturbios del sueño una vez/semana • 61% tuvo episodios graves. • 30% visitó el S. de urgencias o a su médico, en el último año • 63% precisó medicación rescate en el mes previo de • 63% presentó limitación de las actividades, incluido el ejercicio. • 17% de adultos y 43% de niños faltaron al trabajo / colegio • No se les había practicado una prueba de función pulmonar al 50 % de los pacientes Médico de urgencias Pediatra de EBAP Mesto en Pediatría Médico especialista e MFyC Neumólogo pediátrico Alergólogo pediátrico Alergólogo Neumólog o ¿Es más importante colocar y posicionar según las guías estos tres fármacos? : Corticoides inhalados Antileucotrienos (Montelukast) Asociación Corticoide inhalado-LABAs ES: mucho mas importante EDUCAR al paciente y familia, y lograr el CONTROL en cada caso de forma individualizada y óptima,con la colaboración de la familia y con el mínimo de medicación necesaria