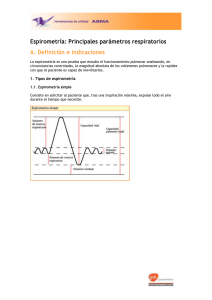
Figura 1
Anuncio
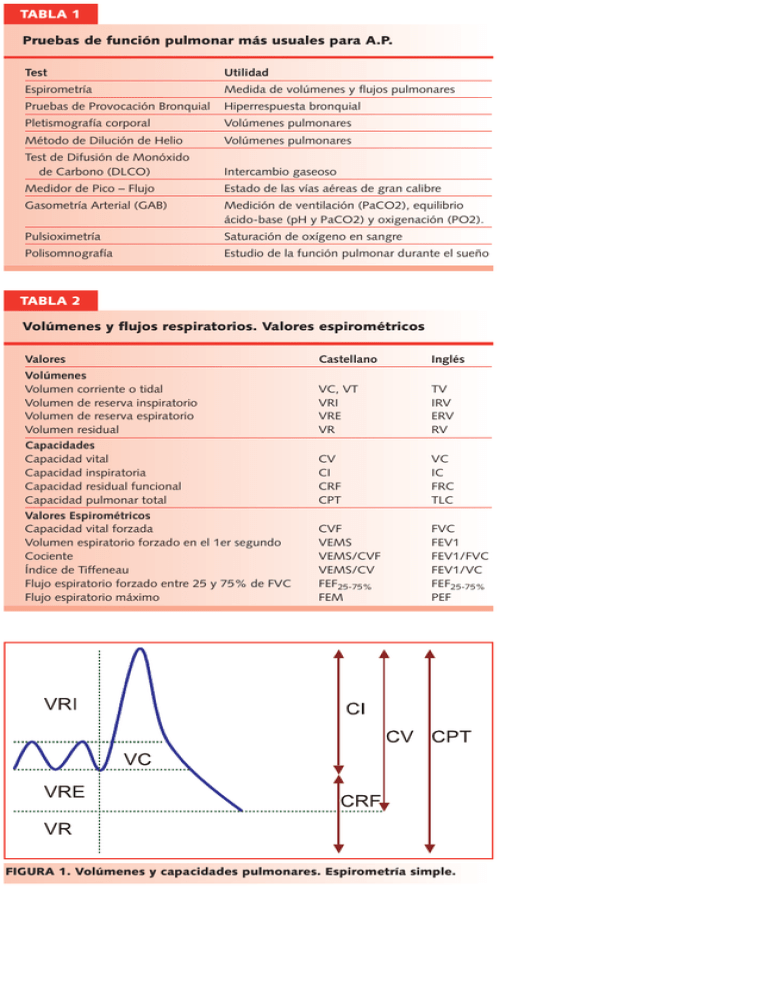
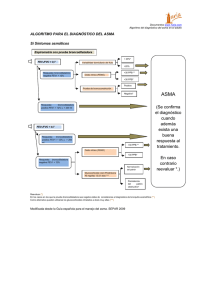
TABLA 1 Pruebas de función pulmonar más usuales para A.P. Test Utilidad Espirometría Medida de volúmenes y flujos pulmonares Pruebas de Provocación Bronquial Hiperrespuesta bronquial Pletismografía corporal Volúmenes pulmonares Método de Dilución de Helio Volúmenes pulmonares Test de Difusión de Monóxido de Carbono (DLCO) Intercambio gaseoso Medidor de Pico – Flujo Estado de las vías aéreas de gran calibre Gasometría Arterial (GAB) Medición de ventilación (PaCO2), equilibrio ácido-base (pH y PaCO2) y oxigenación (PO2). Pulsioximetría Saturación de oxígeno en sangre Polisomnografía Estudio de la función pulmonar durante el sueño TABLA 2 Volúmenes y flujos respiratorios. Valores espirométricos Valores Volúmenes Volumen corriente o tidal Volumen de reserva inspiratorio Volumen de reserva espiratorio Volumen residual Capacidades Capacidad vital Capacidad inspiratoria Capacidad residual funcional Capacidad pulmonar total Valores Espirométricos Capacidad vital forzada Volumen espiratorio forzado en el 1er segundo Cociente Índice de Tiffeneau Flujo espiratorio forzado entre 25 y 75% de FVC Flujo espiratorio máximo Castellano Inglés VC, VT VRI VRE VR TV IRV ERV RV CV CI CRF CPT VC IC FRC TLC CVF VEMS VEMS/CVF VEMS/CV FEF25-75% FEM FVC FEV1 FEV1/FVC FEV1/VC FEF25-75% PEF FIGURA 1. Volúmenes y capacidades pulmonares. Espirometría simple. FIGURA 2. Curva de volumen/tiempo durante una espirometría forzada. FIGURA 3. Curva de flujo/volumen durante una espirometría forzada. FIGURA 4. Determinación de cociente FEV1/FVC. FIGURA 5. Determinación de FVC. FIGURA 6. Determinación de FEV1. TABLA 3 Características de los patrones obstructivo, restrictivo y mixto Patrón Obstrucción Restricción Mixto FEV1/FVC * FVC * FEV1 * ¬ Normal ¬ Normal ¬ Normal ó ¬ ¬ ¬ ¬ (*) Los valores normales deben ser superiores al 80% sobre el valor esperado de referencia para FEV1 y FVC, y del 70% para el caso del cociente. TABLA 4 Criterios de gravedad y niveles de FEV1 en diferentes consensos Grado Espirometría SEPAR Asma SEPAR EPOC GOLD SEPAR, semFYC Leve 65-80% >80% 60-80% >80% Moderada 50-65% 60-80% 40-60% 50-80% Grave 35-50% <60% <40% 30-50% Muy Grave <35% SEPAR: Sociedad Española de Patología en Aparato Respiratorio. Semfyc: Sociedad Española de Medicina Familiar y Comunitaria. GOLD: Global Initiative for Chronic Obstructive Lung Disease. <30% FIGURA 7. Orden de lectura de la espirometría. FIGURA 8. Representación esquemática de una cabina para pletismografía. FIGURA 9. Pletismógrafo. TABLA 5 Indicaciones de la Pletismografía Detectar precozmente la limitación al flujo aéreo (incremento del RV sin cambios en FEV1 y en la relación FEV1/FVC en pacientes con riesgo de desarrollar enfermedad pulmonar obstructiva crónica, como es el caso de mujeres de edad media con deficiencia de alfa-1-antitripsina). Establecer el diagnóstico de alteración ventilatoria restrictiva. Caracterizar el patrón de alteración funcional de las enfermedades restrictivas (modelos de trastorno que se pueden dar según el origen sea toracógeno, neuromuscular, patología intersticial, resección de parénquima, etc.). Determinar la existencia de “gas atrapado”. Respuesta de los volúmenes pulmonares a la prueba Broncodilatadora (mejora en caso de atrapamiento aéreo) y monitorizar la utilidad de intervenciones terapéuticas Sospecha de una alteración combinada obstructiva y restrictiva. También nos proporciona una medida cuantitativa de la severidad de cada una. Establecer un pronóstico, incluido el riesgo quirúrgico. Evaluar la incapacidad laboral. TABLA 6 Contraindicaciones de la Pletismografía Absolutas Relativas Neumotórax. Ángor inestable. Desprendimiento de retina. Hemoptisis reciente. Aneurisma torácico, abdominal o cerebral. Incapacidad para comprender la maniobra. Traqueotomía. Parálisis facial – problemas de acoplamiento bucal. Cirugía reciente torácica o abdominal. Claustrofobia (*). Contraindicaciones similares a la espirometría, salvo (*). TABLA 7 Complicaciones de la Pletismografía Síncope. Accesos de tos. Broncoespasmo. Dolor torácico. Aumento de presión intracraneal. Neumotórax. Crisis de ansiedad en personas predispuestas. FIGURA 10. Método de dilución de Helio. FIGURA 11. Recorrido del CO desde el alveolo hasta la sangre. FIGURA 13. Medidores de Pico Flujo. FIGURA 12. Curva de flujo/volumen. Lugar que ocupa el FEM. TABLA 8 Diferencias entre Medidor de Pico Flujo y Espirometría Medidor de Pico Flujo Espirometría Fácil de usar Barato Robusto Menos preciso Amplio rango Menos sensible a cambios No tan fácil Cara Frágil Precisa Rango más estrecho para la normalidad Sensible a los cambios Rodríguez Nieto MJ. Lobo Álvarez MA, Pimentel Leal M. Medida del PEF ó FEM. Congreso Neumomadrid; 2002 Nov; Madrid. FIGURA 14. Medidor de Pico Flujo Electrónico. Gregg I, Nunn AJ. Peak expiratory flow in normal subjects. BMJ 1973;3(874):282-4. FIGURA 15. Diferentes valores “teóricos” de PEF según edad, sexo y talla. TABLA 9 Características funcionales del Asma. Métodos para valorarlas Características Prueba Funcional Obstrucción Espirometría Forzada Medición del FEM Prueba Broncodilatadora Ensayo terapéutico con corticoides Pruebas inespecíficas Pruebas específicas Registro domiciliario del FEM (RDFEM) Reversibilidad Hiperrespuesta Variabilidad FEM: Flujo Espiratorio Máximo. FIGURA 17. Gráfico de paciente con variabilidad significativa. FIGURA 16. Nomograma para la predicción del FEM en adultos. FIGURA 18. Registro de FEM en asma laboral. TABLA 10 Gravedad del asma y alteraciones de función pulmonar Gravedad de asma Función pulmonar Asma Intermitente FEV1 o FEM > 80% Variabilidad FEM < 20% FEV1 o FEM > 80% Variabilidad FEM 20-30% FEV1 o FEM 60-80% Variabilidad FEM > 30% FEV1 o FEM < 60% Variabilidad FEM > 30% Asma Persistente Leve Asma Persistente Moderado Asma Persistente Grave Modificado de GINA 2002 y GEMA. FIGURA 19. Ejemplo de tarjeta de autocontrol empleando el FEM. FIGURA 20. Curva de disociación de la Hemoglobina. FIGURA 21. Gasometría en arteria radial. TABLA 11 Maniobra de Allen. Técnica e interpretación Técnica: Comprimimos arterias radial y cubital simultáneamente, pidiendo al paciente que efectúe movimientos de apertura y cierre del puño durante un minuto, con la intención de facilitar el retorno venoso. Al abrir la mano, la palma y los dedos estarán pálidos. Interpretación: Test negativo: tras descomprimir la arteria cubital, manteniendo presionada la radial, se recupera la coloración normal en 15 segundos. Test positivo: si al descomprimir la arterial cubital, manteniendo presionada la radial, la mano no recupera su coloración normal rápidamente. Indicaría una CONTRAINDICACIÓN para puncionar la arteria radial. TABLA 12 Pauta de actuación en A.P. en función de la saturación de O2 Actuación según saturación Saturación: Actuación FIGURA 22. Pulsioxímetro. Modo de aplicación y funcionamiento básico. > 95% No actuación inmediata 90-95% Tratamiento inmediato y monitorización de la respuesta al mismo; según ésta, valorar derivación al hospital. Los pacientes con enfermedad respiratoria crónica toleran bien saturaciones en torno a estos valores. < 90% Enfermo grave. Hipoxia severa. Oxigenoterapia + tratamiento y traslado al hospital. < 80% Valorar intubación y ventilación mecánica. En niños, con saturaciones inferiores al 92%, remitir al hospital aunque presenten mejoría tras las maniobras iniciales, por ser más incierta su respuesta al tratamiento. TABLA 13 Escala de somnolencia de Epworth ¿Qué probabilidad tiene de quedarse dormido en estas situaciones? * * * * * * * * Sentado y leyendo. Viendo la televisión. De pasajero en un trayecto de una hora. Sentado en público (reunión, espectáculo -cine, teatro- o conferencia). Tumbado al medio día, si las circunstancias lo permiten. Sentado y hablando con alguien. Sentado tranquilamente después de comer (sin haber bebido alcohol). Mientras conduce, en un semáforo o en caravana. Contestar con los valores: 0 (ninguna o nunca), 1 (alguna, algunas veces), 2 (bastante, muy probable) o 3 (muchas, siempre). TABLA 14 Gravedad del SAOS según el índice de apneas/hipoapneas (IAH) Gravedad IAH SAOS ligero Entre 10 y 30 SAOS moderado Entre 30 y 50 SAOS grave Superior a 50 Pruebas respiratorias en Enfermedades Cardiorrespiratorias Pruebas respiratorias en Enfermedades Cardiorrespiratorias Espirometría Forzada ( 1 ) Conjunto de técnicas que intentan valorar diferentes capacidades del aparato respiratorio. • Espirometría Medida de Volúmenes y Flujos pulmonares Pruebas de Provocación Bronquial Hiperrespuesta bronquial • Pletismografía corporal, Método de Dilución de Helio Volúmenes pulmonares • Test de Difusión de Monóxido de Carbono (DLCO) Intercambio gaseoso • Medidor de Pico – Flujo Estado de las vías aéreas de gran calibre • Gasometría Arterial (GAB) Ventilación (PaCO2), equilibrio ácido-base (pH y PaCO2) y oxigenación (PO2). Pulsioximetría Saturación de oxígeno en sangre Polisomnografía Estudio de la función pulmonar durante el sueño • 2. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. 1. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Espirometría Forzada ( 3 ): Patrones espirométricos FEV1/CVF CVF FEV1 OBSTRUCCION (Cociente < 70%) RESTRICCIÓN (FVC < 80%) o MIXTO 4. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. • • • • • Insuficiencia Respiratoria (IR) si: – Presión parcial de oxígeno (PaO2) < 60 mmHg) y/o ... – Presión parcial de CO2 (PaCO2) > 45 mmHg. ¿Existe I.R. ?: Confirmar hipoxemia y/o hipercapnia mediante realización de GAB. Se establece también si existe acidez respiratoria o no, y si ésta se encuentra compensada. Realización: generalmente art. radial (túnel carpiano). Importante técnica correcta y manipulación adecuada de la muestra (frío si lapso superior a 15 min tras extracción). Comprimir tras extracción 3 - 5 minutos; en pacientes con diátesis hemorrágica 15-20 min. Contraindicaciones: Prueba de Allen positiva, enfermedad vascular periférica o infecciosa de la extremidad seleccionada (se tendrá que buscar otra arteria para realizar la punción), coagulopatía o tratamiento con anticoagulantes (contr. relativa). 7. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Espirometría Forzada ( 2 ) • • • • 5. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Medidor de Pico - Flujo • Objetivo: Medir el estado de las vías aéreas de gran calibre. • Aparatos ( peak flow meter ): – Medidores de pico-flujo, tanto manuales como electrónicos. – Baratos, portátiles, de manejo sencillo. – Escala de 10 en 10 mL, con márgenes entre 60 y 800 mL. • Importante técnica correcta, repitiendo 3 veces; anotar la mejor. • Utilidad: Fundamentalmente en Asma, para .... – – – – Pruebas respiratorias en Enfermedades Cardiorrespiratorias Polisomnografía Determina la saturación de oxígeno teniendo en cuenta que los haces luminosos son absorbidos por la oxihemoglobina. • Aparato (pulsioxímetro): transductor con dos piezas enfrentadas (emisor de luz y fotodetector) que se colocan a modo de pinza en dedo o lóbulo de oreja. • Utilidad: Incruento, sencillo y fiable, especialmente en lugares en donde no se dispone de un laboratorio cercano para realizar GAB. • Limitaciones: – Proporcionan menos datos que GAB (no da pH, PaO2 ni PaCO2 ). – Ictericia, piel gruesa o pigmentada, carboxihemoglobina aumentada, perfusión reducida, etc. interfieren los resultados. • • • Punto crítico: saturaciones inferiores a 95% (PaO2 < 80 mmHg), o a 90% en casos de patología pulmonar crónica previa (PaO2 59) 8. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Diagnóstico: variabilidad > 20%, casos especiales (laboral, ejercicio). Gravedad de la enfermedad. Respuesta al tratamiento. Agudizaciones: empeoramiento de mejor marca personal (zonas de colores en tarjetas de autocontrol). 6. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Pulsioximetría • Criterios de aceptabilidad: – Inicio con deflexión brusca – Curso suave, sin rectificaciones, interrupciones ni artefactos (tos, Valsalva, etc.). – Finalización asintótica y no perpendicular ni brusca. Criterios de reproducibilidad: diferencias entre las 2 mejores espirometrías: – Menores del 5%, y ....... – Menores de 100 ml de FVC. Orden de lectura: – 1º FEV1 / FVC (criterio más sensible de obstrucción). – 2º FVC (valoración de restricción). – 3º FEV1 (grado de la obstrucción). Criterios de Reversibilidad (prueba bronco-dilatadora): – Mejora FEV1 > 12%, y además........... – Mejora FEV1 > 200 ml. 3. Pruebas respiratorias en Enfermedades Cardiorrespiratorias. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Estudio de Volúmenes Pulmonares Estáticos • Parámetros a medir: – Volumen Residual (RV) – Capacidad Pulmonar Total (TLC) – Capacidad Residual Funcional (FRC) • Métodos: – Pletismografía Corporal. – Test de Dilución de Helio • Patrones obtenidos: – Restrictivo: • TLC < 80% del valor de referencia. – Hiperinsuflación: • RV / TLC > 120% del valor de referencia. • FRC > 120% del valor de referencia. Pruebas respiratorias en Enfermedades Cardiorrespiratorias Gasometría Arterial (GAB) • Técnica no invasiva, accesible y relativamente sencilla de realizar e interpretar, con bajo coste. Gran capacidad para el diagnóstico de procesos pulmonares de todo tipo (Asma y EPOC fundamentalmente). Analiza la magnitud de los volúmenes pulmonares y la velocidad con que son movilizados. Tras una inspiración máxima, el paciente debe realizar una espiración potente y prolongada (mínimo 6 segundos). Se obtienen 2 tipos de gráficas: 1. Volumen/tiempo. Útil para determinar tiempo de espiración. 2. Flujo/volumen. Muestra posibles errores durante la maniobra. Parámetros más importantes: – FEV1: Volumen Espiratorio Forzado en el primer segundo – FVC: Capacidad Vital Forzada. – Cociente FEV1 / FVC. • Técnica para el estudio de la patología cardiorrespiratoria asociada al sueño (SAOS, etc.). Importante racionalizar la derivación del estudio entre las personas de mayor riesgo y que más probablemente sufren la enfermedad: 1. Ronquido nocturno intenso, aumentando progresivamente, entrecortado, irregular, con apneas, acompañado de jadeos y bufidos. 2. Apneas, de más de 10 segundos, acompañadas de sonidos de asfixia y movimientos toraco-abdominales de lucha. 3. Somnolencia excesiva diurna. 4. Profesiones de riesgo: conductores, etc. 5. Patología asociada: isquemia coronaria, arritmias, etc. 6. Pacientes con EPOC y sospecha de SAOS asociado (overlap): * Policitemia o cor pulmonale pese a PaO2 diurna >60 mmHg. * Retención de CO2 con FEV1 > 1 litro. * Pacientes que reciben O2 nocturno y refieren cefaleas matutinas. Patología si el índice de apneas hipoapneas (IAH) es 10. 9. Pruebas respiratorias en Enfermedades Cardiorrespiratorias.