Documento 582957
Anuncio
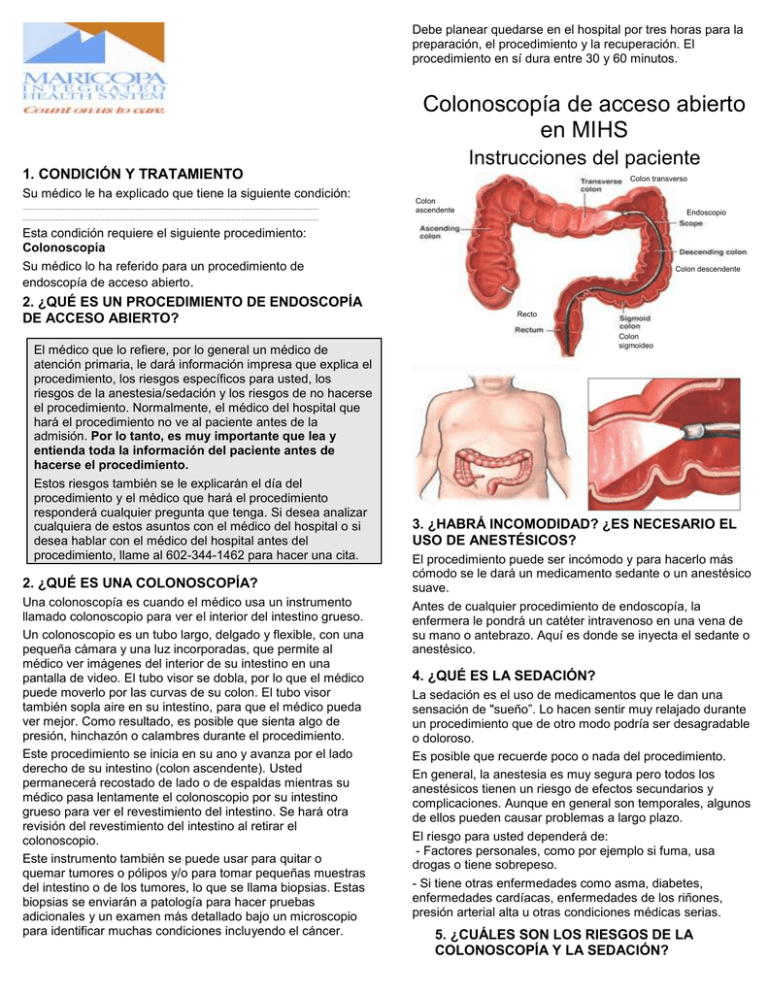
Debe planear quedarse en el hospital por tres horas para la preparación, el procedimiento y la recuperación. El procedimiento en sí dura entre 30 y 60 minutos. Colonoscopía de acceso abierto en MIHS Instrucciones del paciente 1. CONDICIÓN Y TRATAMIENTO Su médico le ha explicado que tiene la siguiente condición: .......................................................................................................................................................................... Colon transverso Colon ascendente Endoscopio .......................................................................................................................................................................... Esta condición requiere el siguiente procedimiento: Colonoscopía Su médico lo ha referido para un procedimiento de endoscopía de acceso abierto. 2. ¿QUÉ ES UN PROCEDIMIENTO DE ENDOSCOPÍA DE ACCESO ABIERTO? El médico que lo refiere, por lo general un médico de atención primaria, le dará información impresa que explica el procedimiento, los riesgos específicos para usted, los riesgos de la anestesia/sedación y los riesgos de no hacerse el procedimiento. Normalmente, el médico del hospital que hará el procedimiento no ve al paciente antes de la admisión. Por lo tanto, es muy importante que lea y entienda toda la información del paciente antes de hacerse el procedimiento. Estos riesgos también se le explicarán el día del procedimiento y el médico que hará el procedimiento responderá cualquier pregunta que tenga. Si desea analizar cualquiera de estos asuntos con el médico del hospital o si desea hablar con el médico del hospital antes del procedimiento, llame al 602-344-1462 para hacer una cita. 2. ¿QUÉ ES UNA COLONOSCOPÍA? Una colonoscopía es cuando el médico usa un instrumento llamado colonoscopio para ver el interior del intestino grueso. Un colonoscopio es un tubo largo, delgado y flexible, con una pequeña cámara y una luz incorporadas, que permite al médico ver imágenes del interior de su intestino en una pantalla de video. El tubo visor se dobla, por lo que el médico puede moverlo por las curvas de su colon. El tubo visor también sopla aire en su intestino, para que el médico pueda ver mejor. Como resultado, es posible que sienta algo de presión, hinchazón o calambres durante el procedimiento. Este procedimiento se inicia en su ano y avanza por el lado derecho de su intestino (colon ascendente). Usted permanecerá recostado de lado o de espaldas mientras su médico pasa lentamente el colonoscopio por su intestino grueso para ver el revestimiento del intestino. Se hará otra revisión del revestimiento del intestino al retirar el colonoscopio. Este instrumento también se puede usar para quitar o quemar tumores o pólipos y/o para tomar pequeñas muestras del intestino o de los tumores, lo que se llama biopsias. Estas biopsias se enviarán a patología para hacer pruebas adicionales y un examen más detallado bajo un microscopio para identificar muchas condiciones incluyendo el cáncer. Colon descendente Recto Colon sigmoideo 3. ¿HABRÁ INCOMODIDAD? ¿ES NECESARIO EL USO DE ANESTÉSICOS? El procedimiento puede ser incómodo y para hacerlo más cómodo se le dará un medicamento sedante o un anestésico suave. Antes de cualquier procedimiento de endoscopía, la enfermera le pondrá un catéter intravenoso en una vena de su mano o antebrazo. Aquí es donde se inyecta el sedante o anestésico. 4. ¿QUÉ ES LA SEDACIÓN? La sedación es el uso de medicamentos que le dan una sensación de "sueño”. Lo hacen sentir muy relajado durante un procedimiento que de otro modo podría ser desagradable o doloroso. Es posible que recuerde poco o nada del procedimiento. En general, la anestesia es muy segura pero todos los anestésicos tienen un riesgo de efectos secundarios y complicaciones. Aunque en general son temporales, algunos de ellos pueden causar problemas a largo plazo. El riesgo para usted dependerá de: - Factores personales, como por ejemplo si fuma, usa drogas o tiene sobrepeso. - Si tiene otras enfermedades como asma, diabetes, enfermedades cardíacas, enfermedades de los riñones, presión arterial alta u otras condiciones médicas serias. 5. ¿CUÁLES SON LOS RIESGOS DE LA COLONOSCOPÍA Y LA SEDACIÓN? Hay ciertos riesgos/complicaciones asociados con este procedimiento. Los riesgos comunes incluyen: Dolor leve e incomodidad en el abdomen durante uno a cinco días después del procedimiento. Esto normalmente se alivia caminando y moviéndose para eliminar el aire atrapado. Náuseas y vómito. Mareos o desmayos, especialmente cuando empieza a moverse. Dolor de cabeza. Dolor, enrojecimiento o moretones en el lugar donde le inyectaron el sedante (ya sea en la mano o el brazo). Dolores musculares. Alergia a los medicamentos dados durante el procedimiento. Si toma warfarina, plavix, aspirina o cualquier otro medicamento usado para adelgazar la sangre, pregúntele a su médico si debe dejar de tomarlos antes del procedimiento ya que podrían afectar la coagulación de su sangre. No deje de tomarlos sin consultarlo con su médico. Si toma algún tipo de insulina, pregúntele a su médico cómo tomar la insulina durante la preparación y la mañana del procedimiento. Las tabletas de hierro deben suspenderse al menos una semana antes del procedimiento. Infórmele a su médico si: - ha tenido una cirugía para el reemplazo de una válvula cardíaca. - recibió instrucciones previas acerca de tomar antibióticos antes de un tratamiento dental o procedimiento quirúrgico. Los riesgos poco comunes incluyen: Aproximadamente 1 de cada 1000 personas sufrirá 7. PREPARACIÓN PARA EL PROCEDIMIENTO accidentalmente un agujero (perforación) en el intestino, causando la filtración del contenido de los intestinos en el abdomen. Es posible que se requiera una cirugía para reparar el agujero. Aproximadamente 1 de cada 1000 personas tendrá un sangrado importante del intestino donde se removió un pólipo. Es posible que sea necesario otra endoscopía, una transfusión de sangre o una operación. No poder ver el intestino completo. Esto puede suceder si su intestino no está completamente limpio o si el colonoscopio no puedo pasar hasta el extremo de su intestino grueso. Pólipos, tumores o enfermedades intestinales no detectadas. Problemas del corazón y los pulmones, como un ataque cardíaco o vómito en los pulmones causando neumonía. Puede ser necesario un tratamiento de emergencia. Puede ser necesario el cambio de sedante a un anestésico general. Daño a los nervios debido a la posición durante el procedimiento- generalmente temporal. El colon debe estar completamente limpio para que el procedimiento sea exacto y completo, así que, asegúrese de seguir cuidadosamente las instrucciones escritas. De lo contrario, es posible que tenga que hacerse el examen nuevamente, que no se detecten pólipos cancerosos o que se cancele su cita el día del procedimiento. Los riesgos muy poco frecuentes incluyen: Si se toman biopsias, le darán los resultados por teléfono o correo dentro de 14 días. Se le informará lo que se encontró durante el examen o si se le hicieron biopsias en el momento de su visita. Puede que tenga que programar una visita de seguimiento en la clínica para explicarle los resultados o si tiene más preguntas. Si la colonoscopía se hace para encontrar sitios de sangrado, el médico puede detenerlo con el colonoscopio: inyectando medicamentos, sellando los vasos que sangran con tratamiento por calor o usando otros métodos como la colocación de broches pequeños. Es posible que algunas personas no recuerden esta conversación debido al medicamento sedante. Sin embargo, todo lo que se ha hablado también se escribirá en sus instrucciones de alta. Es común que los médicos encuentren pólipos. Bacteriemia (infección en la sangre). Se necesitarán antibióticos. Derrame cerebral que resulte en daño al cerebro. Anafilaxia (alergia severa) a los medicamentos dados durante el procedimiento. Muerte como resultado de complicaciones de este procedimiento. 6. SUS RESPONSABILIDADES ANTES DE HACERSE ESTE PROCEDIMIENTO. Tiene menos riesgo de tener problemas si hace lo siguiente: Traiga una lista de todos los medicamentos que toma, incluyendo los medicamentos de venta sin receta y los remedios y suplementos a base de hierbas. Infórmele al médico acerca de cualquier alergia o efecto secundario que pueda tener con medicamentos o alimentos. No tome alcohol y suspenda el uso de drogas recreativas 24 horas antes del procedimiento. Si usa drogas regularmente, infórmeselo a su médico por que algunas de las drogas ilegales pueden tener una reacción con los medicamentos dados. Generalmente, la preparación consiste en la combinación de tomar una gran cantidad de una preparación de limpieza especial, dieta de líquidos claros y laxantes orales. Es recomendable que se mantenga cerca de un baño. Es común que las personas se sientan mareadas, tengan dolor de cabeza o vómito cuando toman esta preparación. Una semana antes de la colonoscopía, la enfermera lo llamará para repasar nuevamente estas instrucciones con usted y para responder a cualquier pregunta. Si no le llaman, asegúrese de llamar al departamento de Endoscopía al 602344-5831. Asegúrese de seguir cuidadosamente las instrucciones. 8. ¿QUÉ PASA SI EL MÉDICO ENCUENTRA ALGO MALO? 9. ¿QUÉ SON LOS PÓLIPOS Y POR QUÉ SE REMUEVEN? Los pólipos son tumores de tejido que se encuentran en el revestimiento intestinal que pueden ser tan pequeños como un pequeño punto o hasta varios centímetros de tamaño. Normalmente no son cáncer pero pueden convertirse en cáncer con el tiempo. Remover los pólipos es una forma importante de prevenir el cáncer del intestino. Normalmente el médico remueve el pólipo durante la colonoscopía usando un asa de alambre o fórceps para remover el pólipo de la pared intestinal. En ocasiones también se usa una corriente eléctrica. Esto no es doloroso. Llame al departamento de urgencias del hospital al 602344-5411 si tiene: Dolor abdominal nuevo o en aumento, náuseas o vómito. Sangrado nuevo o en aumento del recto. Fiebre dentro de 24 horas. Pequeña cantidad de sangrado que no se detiene en 12 a 24 horas. Enrojecimiento, sensibilidad o hinchazón por más de 48 horas en el lugar de la inyección de sedante (ya sea en la mano o el brazo). 10. ¿QUÉ PASA SI NO ME HACEN EL PROCEDIMIENTO? Llame al 911 si tiene: Dificultad para respirar Dolor en el pecho Sus síntomas pueden empeorar y el médico no podrá darle el tratamiento adecuado sin saber la causa de sus problemas. Es posible que pierda la oportunidad de identificar tumores precancerosos que continuarán hasta convertirse en cáncer. He recibido la siguiente información para el paciente: Colonoscopía de acceso abierto en MIHS 11. ¿HAY OTROS EXÁMENES QUE SE ME PUEDAN HACER EN LUGAR DE ESTE? Hay varios otros exámenes que se pueden hacer como: • Sigmoidoscopía flexible, enema con contraste de bario o colonoscopía por tomografía computarizada. Algunos de estos exámenes no visualizan el colon ni los pequeños tumores con la misma precisión que con una colonoscopía. Además, si se encontraran pequeños tumores no sería posible removerlos y se tendría que hacer una colonoscopía para removerlos. Tuve la oportunidad de hacer preguntas y plantearle mis inquietudes al médico sobre mi condición, el procedimiento propuesto y sus riesgos, y mis opciones de tratamiento. Todas mis preguntas e inquietudes fueron analizadas y contestadas satisfactoriamente. Entiendo que tengo el derecho a cambiar de opinión en cualquier momento antes del procedimiento, incluso después de haber firmado esta forma pero, de preferencia después de haber hablado con mi médico. Si se encuentra alguna otra patología será necesario hacerle una colonoscopía. 12. ¿QUÉ PUEDO ESPERAR DESPUÉS DE LA COLONOSCOPÍA? Estará en el área de recuperación durante aproximadamente 1 hora hasta que pase el efecto del sedante. Su médico le dirá cuándo puede comer y beber. En la mayoría de los casos es posible hacerlo después del procedimiento. Puede sentir cólicos o hinchazón intestinal debido al aire que entra en el intestino durante el procedimiento. Esto se quitará cuando elimine los gases. Moverse le ayudará. Se le informará lo que se encontró durante el examen o tal vez tenga que regresar a la clínica para explicarle los resultados. 13. ¿QUÉ DEBO SABER EN LO QUE RESPECTA A LA SEGURIDAD? El sedante afectará sus sentidos durante aproximadamente 24 horas. Por su propia seguridad y por razones legales: Descanse. Debe tener a alguien que lo acompañe. NO conduzca ningún tipo de auto, bicicleta u otro vehículo. Un adulto responsable deberá llevarlo a su a casa. El procedimiento se cancelará si no tiene a alguien que lo lleve a casa, incluso en un taxi. NO use maquinaria, incluyendo aparatos de cocina. NO haga actividades que requieran coordinación como montar bicicleta, escalar, nadar o andar en patines. NO tome decisiones importantes ni firme documentos legales. NO tome alcohol, no consuma otras sustancias que alteren la mente ni fume. Pueden reaccionar con los medicamentos de la sedación. Firma del paciente: __________________________ Fecha ________________