Lipoma ulcerado de válvula ileocecal presentándose como
Anuncio

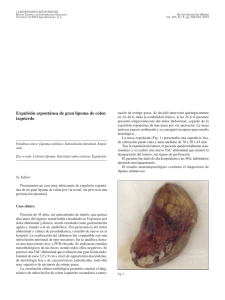
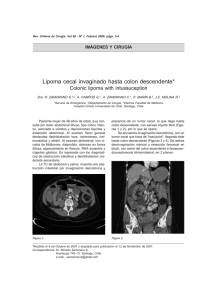
Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. CARTAS CIENTÍFICAS 563 Lipoma ulcerado de válvula ileocecal presentándose como abdomen agudo Ulcerated lipoma of the ileocecal valve presenting as acute abdomen Sr. Director: Presentamos el caso de una mujer de 70 años, que acudió a urgencias por dolor en la fosa iliaca derecha (FID) y vómitos de 24 h de evolución. En la exploración física presentaba dolor a la palpación en la FID, sin signos de irritación peritoneal. No tenía fiebre y la analítica urgente fue anodina. Como antecedentes personales de interés figuraban el consumo de anticoagulantes orales, anemia ferropénica en estudio con análisis de sangre oculta en heces y, desde hacía 2 o 3 años, presentaba dolor abdominal cólico autolimitado. Con la sospecha de una apendicitis aguda, se realizó una ecografía. En la región de mayor dolor, el estudio reveló una masa sólida, hiperecogénica y bien definida, situada en el ciego, que se interpretó como una válvula ileocecal lipomatosa o un lipoma. La TC abdómino-pélvica con contraste intravenoso confirmó una válvula ileocecal lipomatosa que presentaba en su labio superior un nódulo de 4 cm hipodenso, aunque heterogéneo, con realce periférico y algunas burbujas de gas en su interior (fig. 1). Había otros 2 lipomas más pequeños de 1,1 y 0,9 cm de tamaño en el ángulo hepático del colon. El diagnóstico radiológico fue el de lipoma ulcerado o necrosado de la válvula ileocecal. Al día siguiente se le realizó una colonoscopia en la que se vio una lesión muy sugestiva de lipoma de la que se tomaron muestras, pero la intensidad del dolor obligó a entrar en quirófano de forma inmediata. En el acto quirúrgico se decidió practicar una hemicolectomía derecha y extirpar 10 cm de íleon terminal, porque el aspecto de la lesión y sobre todo su consistencia aumentada plantearon a el diagnóstico diferencial con una neoplasia maligna. El anatomopatólogo describió una válvula ileocecal uniformemente engrosada, con una lesión lipomatosa adyacente. En su superficie mucosa presentaba una zona indurada y rígida de color parduzco de 1,7 cm de diámetro, que correspondía a una ulceración de fondo inflamatorio, sin datos de malignidad (fig. 2). Los 17 ganglios extirpados no presentaron alteraciones. Los lipomas del colon son tumores poco frecuentes (0,044,4% de las autopsias)1,2 . El 90% de ellos son submucosos1---3 . Pueden ser sésiles o pediculados, y mayoritariamente son pequeños, únicos y asintomáticos1,2 . Se localizan en orden descendente de frecuencia en la válvula ileocecal, el ciego, colon derecho, sigma, colon transverso y recto1,2 . Aunque en general se detectan incidentalmente y no requieren ser tratados, un 25% de ellos, sobre todo los mayores de 2 cm, pueden producir síntomas1---3 . Entre los descritos están el dolor abdominal, sangrado rectal, anemia, alteraciones del ritmo intestinal y la pérdida de peso1,2 . Entre las complicaciones que requieren un tratamiento urgente figuran la obstrucción intestinal, la invaginación y la hemorragia1,2 . La ulceración superficial de un lipoma se ha descrito en los estudios endoscópicos o anatomopatológicos de lipomas sintomáticos extirpados, sin que hayamos encontrado en la bibliografía casos como el nuestro en el que el diagnóstico se hizo con TC, antes de la intervención quirúrgica. En nuestro paciente, la ulceración podía estar justificada por el tamaño de la lesión en una zona de paso y fricción con el contenido intestinal. No se ha descrito la malignización de un lipoma de colon1 , pero la ulceración o fenómenos isquémicos pueden hacer que su aspecto macroscópico sea como el de una neoplasia maligna3 . La TC puede ser la técnica diagnóstica no invasiva de elección cuando la colonoscopia no es concluyente2 . Encontrar una masa homogénea con unos valores de atenuación comprendidos entre −80 y −120 Unidades Hounsfield b LS I LI C C Figura 1 a) Reconstrucciones coronal y b) sagital oblicua de TC centrada en fosa ilíaca derecha, donde se observa el ciego (C), la válvula ileocecal con su labio superior (LS) y labio inferior (LI), el íleon terminal (I) y el lipoma en el labio superior (entre las puntas de flecha), de densidad baja aunque heterogénea, realce periférico y burbujas de gas en su interior (flechas finas blancas). Documento descargado de http://www.elsevier.es el 19/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 564 CARTAS CIENTÍFICAS a b Figura 2 a) Pieza quirúrgica extirpada donde se identifica el colon derecho (flecha blanca gruesa), la válvula ileocecal (flecha fina blanca) y el lipoma (flecha gruesa negra). b) Pieza histológica del labio superior de la válvula ileocecal. Se identifican la mucosa del colon (flecha blanca gruesa), la mucosa ileal (flecha fina blanca) y el área ulcerada (flecha gruesa negra). (UH) es prácticamente diagnóstico de lipoma1 , aunque no debemos olvidar que, excepcionalmente, se ha descrito en la bibliografía algún liposarcoma colónico4 . En nuestro caso los valores de atenuación estaban comprendidos entre −80 y 16 UH, por los fenómenos inflamatorios concomitantes, que junto con el infarto/necrosis de estas lesiones pueden provocar cambios en los valores de atenuación propios de la grasa5 . El interés de este caso estriba en la rareza de su presentación como dolor agudo en la FID, que plantea el diagnóstico diferencial clínico con otras entidades, encabezadas por la apendicitis aguda. El origen del síntoma fue la ulceración del lipoma, que pudimos demostrar en la TC, hecho del que no hemos encontrado precedentes bibliográficos. El diagnóstico prequirúrgico puede ser importante porque la ulceración puede dar pie a confundirlo macroscópicamente con un carcinoma. 2. Zuñiga A, Avy J. Lipomas de colon (Reporte de un caso). Rev Med Costa Rica. 2008;583:109---11. 3. Spaventa-Ibarrola A, Decanini-Terán C, Becerril-Martínez G, Menéndez-Skertchly AL, Golffier-Rosete C. Ileocecal valve lipoma. Case report and review of the literature. Cir Cir. 2006;74:279---82. 4. Gutsu E, Ghidirim G, Gagauz I, Mishin I, Iakovleva I. Liposarcoma of the colon: a case report and review of literature. J Gastrointest Surg. 2006;10:652---6. 5. Buetow PC, Buck JL, Carr NJ, Pantongrag-Brown L, Ros PR, Cruess DF. Intussuscepted colonic lipomas: loss of fat attenuation on CT with pathologic correlation in 10 cases. Abdom Imaging. 1996;21:153---6. M.L. Paredes Martínez ∗ y J.R. Olalla Muñoz Servicio de Radiodiagnóstico, Hospital Universitario José María Morales Meseguer, Murcia, España Autor para correspondencia. Correo electrónico: paredes [email protected] (M.L. Paredes Martínez). ∗ Bibliografía 1. Thompson WM. Imaging and findings of lipomas of the gastrointestinal tract. AJR Am J Roentgenol. 2005;184:1163---71. Transformación colateral de la arteria hepática en trasplante hepático Collateral transformation of the hepatic artery after liver transplantation Sr. Director: Dentro de las complicaciones más temidas tras un trasplante hepático se encuentra la estenosis o trombosis arterial del injerto, ya que en muchos casos esta complicación lleva a tener que hacer un nuevo trasplante o incluso a la muerte. Sin embargo, en algunas ocasiones el injerto hepático es capaz de desarrollar una red vascular colateral para protegerse de esta situación. http://dx.doi.org/10.1016/j.rx.2013.01.007 Presentamos un caso de una mujer de 52 años diagnosticada de hepatopatía crónica por virus C hacía más de 15 años, en estadio Child A y recientemente diagnosticada de hepatocarcinoma. Se decidió realizar un trasplante hepático ortotópico con intención curativa tras el que la paciente mostró una progresiva mejoría clínica y analítica en los días siguientes. Sin embargo, la ecografía Doppler en el postoperatorio inmediato puso de manifiesto, pese a la permeabilidad de todo el árbol arterial del injerto hepático, unos registros intraparenquimatosos muy débiles. El estudio vascular mediante angio-TC demostró una estenosis moderada de la arteria hepática común, pero con flujo distal intrahepático conservado. Debido a que las pruebas de función hepática eran normales y su evolución clínica excelente, se optó por no tratar la estenosis arterial y dar el alta a la paciente con el tratamiento inmunosupresor habitual