Insuficiencia cardiaca secundaria a taquicardia auricular en fase
Anuncio

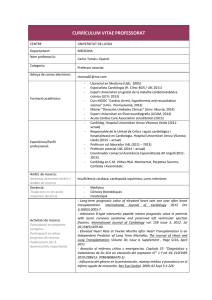
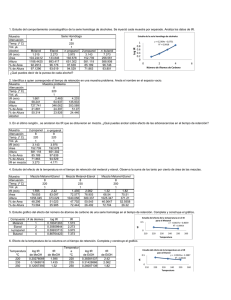
CARTAS CIENTÍFICAS 3. 4. 5. 6. 7. 8. after transspheneoidal surgery for pituitary adenomas. Clin Endocrinol (OXF). 1999;50:431---9. Singer PA, Sevilla LJ. Postoperative endocrine management of pituitary tumors. Neurosurg Clin N Am. 2003;14:123---38. Lindsay RS, Seckl JR, Padfield PL. The triple-phase response---problems of water balance after pituitary surgery. Postgrad Med J. 1995;71:439---41. Hoorn EJ, Zietse R. Water balance disorders after neurosurgery: the triphasic response revisited. NDT plus. 2010;3:42---4. Loh JA, Verbalis JG. Diabetes insipidus as a complication after pituitary surgery. Nat Clin Pract Endocrinol Metab. 2007;3:489---94. Loh JA, Verbalis JG. Disorders of water and salt metabolism associated with pituitary disease. Endocrinol Metab Clin N Am. 2008;37:213---34. Lehrnbecher T, Müller-Scholden J, Danhauser-Leistner I, Sörensen N, von Stockhausen HB. Perioperative fluid and electrolyte management in children undergoing surgery for craniopharyngioma.a 10-year experience in a single institution. Childı̌s Ner Syst. 1998;14:276---9. Insuficiencia cardiaca secundaria a taquicardia auricular en fase precoz de trasplante cardiaco. Utilidad del estudio electrofisiológico Heart failure secondary to atrial tachycardia in the early phase of heart transplantation. Usefulness of the electrophysiological study Numerosos casos de taquicardias auriculares (TA) han sido comunicados en pacientes sometidos a trasplante cardiaco1---3 (TC). Pueden verse meses o años después tras la intervención. Su importancia radica en que pueden degenerar en taquimiocardiopatía con el consiguiente riesgo de progresión hacia insuficiencia cardiaca (IC) o fibrilación auricular4 . Una peculiaridad en estos pacientes es el obligado diagnóstico diferencial con el rechazo o la vasculopatía del injerto, situaciones en las que pueden observarse también arritmias auriculares. Por contra, no se han reportado casos en la fase precoz tras el TC, donde el diagnóstico y manejo presenta ciertas particularidades. En este sentido, comunicamos el caso de un paciente de 56 años con antecedentes de miocardiopatía isquémica grado IV refractaria a tratamiento médico al que se le realizó un TC ortotópico con técnica bicava. El donante era un varón de 33 años que se encontraba en tratamiento médico con betabloqueante debido a episodios de taquicardia supraventricular (TSV) no documentados. La intervención y el postoperatorio transcurrieron sin incidencias. El quinto día comenzó con disnea, hipotensión, anuria y edema en extremidades inferiores bilateral. El electrocardiograma mostró una taquicardia regular de QRS ancho con morfología de bloqueo de rama derecha y eje inferior, sin poder evidenciarse claramente las ondas P (fig. 1A). Se solicitó una radiografía de tórax que mostró signos de sobrecarga hídrica (congestión vascular hiliar con redistribución apical) y un ecocardiograma transtorácico (ETT) en el que se objetivó dilatación de ventrículo derecho y función sistólica severamente depri- 377 9. Ausiello JC, Bruce JN, Freda PU. Postoperative assessment of the patient after transsphenoidal pituitary surgery. Pituitary. 2008;11:391---401. A. Segado-Arenas a,∗ , J.C. Flores-González a , F. Rubio-Quiñones a , A. Hernández-González a , S. Quintero-Otero a y P. Ruiz-Ocaña b a Unidad de Cuidados Intensivos Pediátricos, Unidad de Gestión Clínica de Pediatría, Hospital Universitario Puerta del Mar, Cádiz, España b Sección de Endocrinología Pediátrica, Unidad de Gestión Clínica de Pediatría, Hospital Universitario Puerta del Mar, Cádiz, España ∗ Autor para correspondencia. Correo electrónico: [email protected] (A. Segado-Arenas). doi:10.1016/j.medin.2011.09.001 mida, estimada en 30% (tricuspid annular plane systolic excursion [TAPSE] de 11 mm), derrame pericárdico y función ventricular izquierda conservada. Fue trasladado a la Unidad Coronaria para estabilización. Como es sabido en pacientes trasplantados, debido a la denervación, las maniobras vagales no son efectivas5 . Asimismo, la hipotensión que presentaba limitaba la administración de betabloqueante y calcioantagonistas. Se decidió posponer la cardioversión y derivar al paciente directamente al estudio electrofisológico (EEF). A través de doble punción venosa femoral derecha se posicionaron inicialmente dos catéteres tetrapolares (en aurícula derecha e His). Los electrogramas confirmaron que se trataba de una TA con conducción 1:1. Como puede apreciarse en la figura 1B hay una clara asociación aurículo-ventricular, y en el catéter del His (fig. 1C) se aprecia como dicho potencial precede a cada QRS (HV = 53 ms). Con una simple racha de sobreestimulación auricular se logró reversión a ritmo sinusal estable (fig. 1D) y normalización hemodinámica. Posteriormente tras estimulación auricular se indujeron rachas de extrasistolia auricular que tras mapeo con el catéter se filió en la región superior de la vena cava superior (fig. 1E). La ablación de dicho foco logró suprimir dicha ectopia a pesar de altas dosis de isoproterenol. El ETT de control 24 horas después mostró recuperación de la función ventricular. Asimismo durante el EEF se realizó una biopsia cardiaca que no mostró signos de rechazo. Tras seis meses de seguimiento el paciente permaneció estable sin nuevas crisis de TA. Se trata por tanto de un caso particular debido a dos razones. La primera es la presentación temprana de una TA proveniente del donante que debuta con signos de IC. En el TC ortotópico con técnica bicava se conserva la aurícula derecha y se efectúa anastomosis de cada vena cava por separado. Por lo tanto, aunque esta técnica conlleva menores tasas de arritmias auriculares y menor necesidad de marcapasos6,7 que con la técnica clásica, en este caso concreto facilitó la preservación del foco responsable de la TA. En segundo lugar, el caso presenta como novedad la estrategia terapéutica escogida. Debido a la repercusión 378 CARTAS CIENTÍFICAS A B AD C His E D VCS RAA1 RAA2 AD RAA3 Tren de sobrestimulación auricular RAA4 Figura 1 A) Electrocardiograma de 12 derivaciones donde se aprecia una taquicardia regular de QRS ancho, con morfología de bloqueo de rama derecha y eje inferior; B y C) trazados derivados del estudio electrofisiológico, donde se aprecia relación aurículo-ventricular 1:1, y la presencia de potencial de His delante de cada QRS respectivamente; D) posteriormente se muestra como un tren de estimulación auricular logra reversión a ritmo sinusal; E) y por último, se aprecia como el catéter de mapeo situado en la región de la vena cava superior es muy precoz (27 msg) respecto al origen de los extrasístoles obtenidos con estimulación auricular, indicativo de ser el foco de origen de la TA.A: potencial auricular; AD: aurícula derecha; H: potencial de His; HV: intervalo HV; RAA: catéter de referencia en la orejula de la aurícula derecha. V: potencial ventricular. hemodinámica el arsenal terapéutico disponible para revertir las TSV presenta ciertos riesgos y las maniobras vagales no tienen utilidad en esta población particular. Por ende, la adenosina, en pacientes con taquicardias de QRS ancho, no está exenta de riesgos en caso de que se trate de una taquicardia ventricular. En este caso la simple sobreestimulación auricular con un catéter en la aurícula derecha yuguló la crisis de TA. Además el EEF proporcionó el diagnóstico certero a la par que la posibilidad de ablación del sustrato responsable. Conflicto de intereses 3. 4. 5. 6. Los autores declaran no tener ningún conflicto de intereses. 7. Bibliografía 1. Li YG, Grönefeld G, Israel C, Lu SB, Wang QS, Hohnloser SH. Radiofrequency catheter ablation in patients with symptomatic atrial flutter/tachycardia after orthotopic heart transplantation. Chin Med J (Engl). 2006;119:2036---41. 2. Strohmer B, Chen PS, Hwang C. Radiofrequency ablation of focal atrial tachycardia and atrioatrial conduction from recipient to donor after orthotopic heart transplantation. J Cardiovasc Electrophysiol. 2000;11:1165---9. Saoudi N, Redonnet M, Anselme F, Poty H, Cribier A. Catheter ablation of atrioatrial conduction as a cure for atrial arrhythmia after orthotopic heart transplantation. J Am Coll Cardiol. 1998;32:1048---55. Bauernfeind T, Caliskan K, Kardos A, Balk AH, Jordaens L, Szili-Torok T. Double intra-atrial connections in a patient late after orthotopic heart transplantation. J Heart Lung Transplant. 2010;29:700---3. Arrowood JA, Minisi AJ, Goudreau E, Davis AB, King AL. Absence of parasympathetic control of heart rate after human orthotopic cardiac transplantation. Circulation. 1997;96:3492---8. Milano CA, Shah AS, Van Trigt P, Davis RD, Glower DD, Higginbotham MB, et al. Evaluation of early postoperative results after bicaval versus standard cardiac transplantation and review of the literature. Am Heart J. 2000;140:717---21. Brandt M, Harringer W, Hirt SW, Walluscheck KP, Cremer J, Sievers HH, et al. Influence of bicaval anastomosis on late ocurrence of atrial arrythmia after heart transplantation. Ann Thorac Surg. 1997;64:70---2. M. Rodríguez-Mañero a,b,∗ , A. Macías Gallego b , I. García-Bolao b , J.J. Gavira Gómez b , R. Hernández Estefanía b , C. Pujol Salvador b y G. Rábago b CARTAS CIENTÍFICAS a 379 ∗ Heart Rhythm Management Centre, University Hospital Brussels, Bruselas, España b Departamento de Cardiología y Cirugía Cardiaca, Clínica Universitaria de Navarra, Pamplona, España Autor para correspondencia. Correo electrónico: [email protected] (M. Rodríguez-Mañero). Supervivencia sin secuelas en un caso de intoxicación por metanol potencialmente letal utilizando la hemodialfiltración venovenosa continua como técnica dialítica la gran toxicidad del ácido fórmico (metabolito del metanol [fig. 2])1 y favorecida por el retraso diagnóstico y las dificultades técnicas para su manejo. El metanol es rápidamente absorbido (picos plasmáticos a los 30-60 minutos), pero las manifestaciones clínicas no se hacen presentes hasta pasadas un mínimo de 10-12 horas, tiempo necesario para la biotransformación del metanol en ácido fórmico2 . En la literatura existente la tasa de mortalidad muestra una gran variabilidad (entre el 3 y el 36%), dependiendo del periodo de tiempo transcurrido desde la ingesta, la toma concomitante de etanol y la presencia de factores asociados a mal pronóstico: acidosis metabólica severa (pH < 6,9 con EB < -28 mEq/L), coma o convulsiones como forma de presentación y elevación de la pCO2 3 . En las intoxicaciones graves la mortalidad se eleva hasta un 44%2,4 . De los pacientes que sobreviven un 50% presenta secuelas permanentes, sobre todo en forma de ceguera, parkinsonismos y polineuropatía axonal sensitiva. Se consideran tóxicas las concentraciones superiores a 0,2 g/L (síntomas neurológicos), cifras superiores a 0,5 g/L indican envenenamiento grave (síntomas oculares) y las superiores a 0,9 g/L son potencialmente letales1 . La neuropatía óptica y la necrosis bilateral del putamen5 son los daños orgánicos más importantes. Los estudios actuales evidencian que el daño pancreático tiene mayor incidencia de la registrada previamente6 . Los pilares del tratamiento incluyen corrección precoz de la acidosis metabólica, inhibición del metabolismo del metanol bloqueando la aldehído deshidrogenasa (con eta- Se expone el caso de un varón de 49 años, fumador y con etilismo crónico activo que consulta diez horas después de haber ingerido voluntariamente 200 ml de alcohol metílico. Refería epigastralgia, mareo y disminución progresiva de la agudeza visual hasta la ceguera. Presentaba midriasis arreactiva bilateral e hipotermia (33,2 ◦ C). Desde su llegada sufrió rápido deterioro neurológico (8 puntos en la escala de coma de Glasgow) con inestabilidad hemodinámica y respiratoria por lo que se procedió a intubación orotraqueal y al ingreso en la unidad de cuidados intensivos (UCI). Analíticamente destacaban datos de acidosis metabólica severa (pH 6,9, pCO2 29,9 mmHg, pO2 70 mmHg, HCO3− 8,2 mmHg, EB -24,3 mEq/L) con elevación del anión gap (31,8 mEq/L) y discreto aumento de las transaminasas (AST 79 UI/L y ALT 78 UI/L). Se inició tratamiento inmediato con etanol, hemodiafiltración venovenosa continua (HDFVVC), suplementos de ácido folínico y complejo vitamínico B. Se administró un bolo intravenoso de 7,5 ml/kg de etanol al 10% seguido de una perfusión a 3,25 ml/kg/h, que se ajustó posteriormente para mantener una etanolemia de 100 mg/dl. Se cuantificaron diariamente los niveles de etanol y metanol en sangre (fig. 1). La HDFVVC se programó para mantener un flujo de bomba de sangre a 120 ml/min, una tasa de ultrafiltrado a 1.000 ml/h y un ritmo del baño de diálisis a 2.000 ml/h. La HDFVVC, el etanol y el ácido folínico se suspendieron al noveno día de tratamiento, 48 horas después de haber alcanzado niveles de metanol en sangre de 0 mg/dl y cuatro días después de la corrección de la acidosis. Durante los seis primeros días el paciente precisó soporte con aminas (noradrenalina). Desde el segundo día presentó datos clínicos, analíticos y radiológicos compatibles con pancreatitis aguda leve que se resolvió espontáneamente. La tomografía computarizada craneal realizada al ingreso no identificó enfermedad aguda. Tras 14 días de estancia hospitalaria el paciente fue dado de alta, presentando una puntuación de 15 en la escala de coma de Glasgow, ausencia de secuelas neurológicas y una agudeza visual dentro de la normalidad. El fondo de ojo y la resonancia magnética cerebral realizadas no mostraron alteraciones. La intoxicación por metanol es infrecuente pero continúa presentando una elevada morbimortalidad condicionada por 3 Metanol Etanol Niveles de alcohol en sangre (g/L) Sequelae-free survival in a case of potentially fatal methanol poisoning using CVVHDF as dialysis technique doi:10.1016/j.medin.2011.09.003 2 1 0 1 2 3 4 5 6 Dĺas de tratamiento 7 8 Figura 1 La gráfica representa los niveles de metanol y etanol en sangre en función de los días de tratamiento.