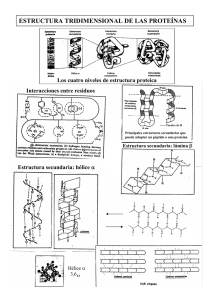
estudio de proteinas de la membrana del globulo rojo en
Anuncio

ESTUDIO DE PROTEINAS DE LA MEMBRANA DEL GLOBULO ROJO EN PACIENTES PEDIATRICOS CON ESFEROCITOSIS HEREDITARIA DE LA FUNDACION HOSPITAL DE LA MISERICORDIA Dr. EDGAR VLADIMIR CABRERA BERNAL UNIVERSIDAD NACIONAL DE COLOMBIA FACULTAD DE MEDICINA – DEPARTAMENTO DE PEDIATRIA UNIDAD DE ONCOHEMATOLOGIA PEDIATRICA BOGOTÁ 2008 ESTUDIO DE PROTEINAS DE LA MEMBRANA DEL GLOBULO ROJO EN PACIENTES PEDIATRICOS CON ESFEROCITOSIS HEREDITARIA DE LA FUNDACION HOSPITAL DE LA MISERICORDIA Autor: Dr. EDGAR VLADIMIR CABRERA BERNAL Código 597928 Tesis de grado para optar por el titulo de: ESPECIALISTA EN ONCOHEMATOLOGÍA PEDIÁTRICA Director de Tesis: Dr. EDUARDO BELTRÁN DUSSAN Profesor Titular Departamento de Pediatría Coordinador Académico División de Oncohematología Pediátrica Coordinador de la Especialidad en Oncohematología Pediátrica Codirector de Tesis: Dr. JORGE EDUARDO CAMINOS PINZÓN Profesor de la Facultad de Medicina División de Bioquímica UNIVERSIDAD NACIONAL DE COLOMBIA FACULTAD DE MEDICINA – DEPARTAMENTO DE PEDIATRIA UNIDAD DE ONCOHEMATOLOGIA PEDIATRICA BOGOTÁ 2008 A mi compañera Adriana, impulsora incansable de todas mis batallas y a quien pertenece también este triunfo A mis hijas: Laura, Juliana y Camilita: a quienes debo el amor a la vida A mis padres Zoila y William, ejemplo de lucha, lealtad, rectitud y bondad A mis maestros A mis pacientes A todos mis colaboradores AGRADECIMIENTOS A la Dra. Susana Bravo de la Facultad de Medicina de la Universidad de Santiago de Compostela, España Al Dr. Justo Castaño de la Universidad de Córdoba, España A la Universidad Nacional de Colombia A la Fundación Hospital de la Misericordia Al Departamento de Pediatría de la Universidad Nacional de Colombia Al Servicio de Oncohematología Pediátrica de la Fundación Hospital de la Misericordia CONTENIDO Pág. INTRODUCCION 10 1. JUSTIFICACIÓN 13 2. OBJETIVOS 15 2.1 OBJETIVO GENERAL 15 2.2 OBJETIVOS ESPECIFICOS 15 3. MARCO TEORICO 16 3.1 ESTRUCTURA DE LA MEMBRANA 16 3.2 ETIOLOGIA Y FISIOPATOLOGIA 23 3.3 MANIFESTACIONES CLINICAS Y PARACLINICAS 28 3.4 DIAGNOSTICO 30 3.5 TRATAMIENTO 37 4. METODOLOGIA 38 4.1 TIPO DE ESTUDIO 38 4.2 CRITERIOS DE INCLUSION Y EXCLUSION 38 4.3 RECURSOS INSTITUCIONALES 39 4.4 RECURSO HUMANO 39 4.5 CONSIDERACIONES ETICAS Y DISPOSICIONES VIGENTES 39 4.6 TECNICAS Y PROCEDIMIENTOS 41 5. RESULTADOS 47 5.1 CARACTERÍSTICAS CLÍNICAS 47 5.2 HALLAZGOS DE LABORATORIO 49 5.3 CURVA DE FRAGILIDAD OSMÓTICA 50 5.4 RESULTADOS DE ELECTROFORESIS 1D 50 5.5 RESULTADOS DE 2D-PAGE Y ESPECTROMETRÍA DE MASAS MALDITOF 51 6. DISCUSION 53 7. CONCLUSIONES 56 BIBLIOGRAFIA 57 ANEXOS 60 LISTA DE TABLAS Pág. Tabla 1. Principales proteínas de la membrana del eritrocito 24 Tabla 2. Clasificación de esferocitosis e indicación de esplenectomía 29 Tabla 3. Características epidemiológicas de los pacientes 47 Tabla 4. Antecedentes personales y familiares 49 Tabla 5. Características de laboratorios 50 LISTA DE FIGURAS Pág. Figura 1. edición. Malla del citoesqueleto. Modificado de William’s Hematology 7ª 18 Figura 2. Organización de la membrana del eritrocito. 21 Figura 3. Principales métodos proteómicos. 35 Figura 4. controles 52 Diferencia de expresión de los pacientes con EH versus los LISTA DE ANEXOS Pág. Anexo A. Consentimiento informado 61 Anexo B. Curvas de fragilidad osmótica 62 Anexo C. Gel de Coomasie donde se observan las proteínas similares(cuadros verdes) y diferentes(cuadros rojos) de los pacientes versus los controles 70 Anexo D. Electroforesis en 2D-PAGE, donde se observa las proteínas que se expresan en los pacientes con respecto a los controles. 71 Anexo E. Geles en 2D-PAGE: se observan las diferencias entre los controles y el paciente 3 (subrayado por un cuadro rojo) 72 Anexo F. Resultados de espectrometría de masas de algunas de las proteínas identificadas en los geles de los paciente 73 INTRODUCCION La esferocitosis hereditaria (EH) es la causa de anemia hemolítica más frecuente en todo el mundo y es secundaria a alteraciones o deficiencias en las proteínas del citoesqueleto del eritrocito principalmente la espectrina, la ankirina, banda 3 y banda 4.2, entre otras. Esta patología ocurre en todos los grupos étnicos y raciales, con mayor prevalencia en la raza blanca. Tiene una incidencia que varía entre 1 por cada 2.000 a 5.000 nacidos vivos dependiendo del sitio geográfico; lamentablemente no hay estudios en Colombia donde se establezcan la incidencia y la prevalencia de esta enfermedad. Las manifestaciones clínicas son muy variadas por su comportamiento genético que es también heterogéneo. Es autosómica dominante aproximadamente en el 75% de los casos y en el restante es: autosómica recesiva, autosómica dominante con penetrancia variable o por mutaciones de novo. El estudio y diagnóstico de la EH en nuestro medio es relativamente sencillo en aquellos pacientes con antecedentes familiares y con un cuadro clínico y examen físico clásico, el cual se complementa con los estudios de laboratorio que de manera indirecta nos ayudan al diagnóstico. Pero el problema son los pacientes con enfermedades leves o portadores (con rasgo) porque pueden cursar con síntomas mínimos o incluso asintomáticos y las pruebas diagnósticas de rutina pueden no revelar el diagnóstico por su baja sensibilidad en estos casos. Los estudios de laboratorio generales son: cuadro hemático con evaluación de la hemoglobina, hematocrito, volumen corpuscular medio, hemoglobina corpuscular media y concentración de hemoglobina corpuscular media, conteo de reticulocitos corregido, frotis de sangre periférica, Coombs directo y fraccionado y curva de fragilidad osmótica. Se complementa con: bilirrubina total y diferencial, ecografía 10 de abdomen superior para evaluar el tamaño del bazo y la presencia de cálculos en la vesícula biliar. Una de las pruebas confirmatorias es la electroforesis de proteínas de membrana del glóbulo rojo en gel de poliacrilamida solubilizada en sodio dodecil sulfato (SDSPAGE, de sus siglas en ingles) con la cual se puede identificar la ausencia única o combinada de las proteínas del citoesqueleto y del cual hay sólo un estudio en Colombia realizado por Torres et al (1) quienes describieron las características clínicas y de laboratorio de 29 pacientes adultos con EH y a quienes se les practicó electroforesis de proteínas de membrana del eritrocito en SDS-PAGE, encontrando mayor deficiencia de Banda 3 que de espectrina a diferencia de lo descrito en la mayoría de estudios y finalmente plantean completar los datos con estudios de biología molecular. Actualmente los avances científicos y tecnológicos en Biología Molecular permiten la evaluación simultánea de las características genéticas y proteicas de una muestra y han sido ampliamente empleados en diferentes campos de la medicina con un futuro prometedor. Dentro de estos avances están las llamadas técnicas “omic”: Genómica, Transcriptómica y Proteómica. Los genes (analizados por la genómica) se transcriben a ARN (estudiados por la transcriptómica). Hasta este nivel hay cierto grado de variabilidad generado por inicios, transcripción y procesamientos de intrones alternativos. La mayoría del ARN es traducido para generar proteínas (evaluadas por la proteómica). En este último proceso existe un alto nivel de heterogeneidad ya que la proteína recién sintetizada puede experimentar multitud de modificaciones postraduccionales, muchas de ellas con relevante significado funcional (2). Finalmente, el futuro en el diagnóstico, pronóstico y establecimiento de factores de riesgo de las enfermedades en general, se realizarán con técnicas moleculares como la proteómica que ayudará a establecer el significado funcional de las diferentes proteínas en los tejidos. Para el diagnostico de EH, no se realizan, hasta el momento, estudios electroforéticos 11 de rutina y menos estudios de proteómica pues por su complejidad y costo, sólo se puede acceder a esta tecnología en muy pocos centros de investigación a nivel mundial. Para los estudios de proteómica se emplea el sistema de electroforesis en 2 dimensiones (2D) que separa las proteínas por cargas y peso molecular y luego sobre el gel se hace la identificación y aislamiento de ”spots” diferentes, luego se realiza la extracción de la proteína mediante digestión enzimática con tripsina y se determina el patrón peptídico empleando espectrometría de masas. Este patrón se compara con la masa esperada de las proteínas incluídas en potentes bases de datos (como DMSR, SWISS-PROT y TrEMBL), generando un listado de posibles candidatos (2). Dentro del estudio de la EH es muy importante conocer la alteración de la proteína de del citoesqueleto de la membrana del glóbulo rojo, primero para confirmar el diagnóstico, establecer cuál es el déficit más frecuente, asociarlo con la severidad de la enfermedad, las alteraciones genéticas y finalmente para el manejo y el pronóstico. En nuestro medio no es posible realizar las pruebas de proteómica, pero conociendo la importancia de desarrollar esta técnica en nuestro país y especialmente en patologías hematológicas, este hecho nos llevó a plantear este estudio en pacientes con esferocitosis hereditaria (EH) en quienes se propone encontrar el déficit de proteínas de membrana pero además encontrar y describir la expresión de nuevas proteínas o proteínas alteradas por medio del estudio de masas. Es así como se realizó la toma de muestras de sangre de pacientes con EH que asisten a control de Hematología Pediátrica en la Fundación Hospital de la Misericordia, luego se llevó a cabo el aislamiento de las membranas del eritrocito en el Departamento de Bioquímica de la Facultad de Medicina de la Universidad Nacional de Colombia y posteriormente se realizó la electroforesis en 2D y la identificación de la(s) proteína(s) deficitaria(s) o alterada(s) con respecto a los controles, en el Departamento de Fisiología de la Facultad de Medicina de la Universidad de Santiago de Compostela en España con colaboración del grupo del Dr Justo Castaño en la Universidad de Córdoba. 12 1. JUSTIFICACIÓN La EH es la anemia hemolítica más frecuente en el mundo, causada por alteración en las proteínas de citoesqueleto del glóbulo rojo, de carácter hereditario autosómica dominante en un poco más del 70% de los casos, con una gran variabilidad en las manifestaciones clínicas desde asintomáticos en aquellos pacientes portadores hasta anemias severas, ictericia, esplenomegalia y requerimientos transfusionales. El diagnóstico es relativamente sencillo en los casos severos y moderados, pero la dificultad es en aquellos portadores asintomáticos o con mínimos síntomas, en los cuales las pruebas con las que contamos en nuestro medio no pueden confirmarlo por su baja sensibilidad. Los estudios básicos son: cuadro hemático completo para evaluar: hemoglobina, hematocrito, volumen corpuscular medio, concentración de hemoglobina corpuscular media, conteo de reticulocitos corregido, frotis de sangre periférica, además de Coombs directo y fraccionado y curva de fragilidad osmótica. Con esta última se confirma el diagnóstico, pero es una prueba con baja sensibilidad y frecuentes falsos positivos. Otro estudio de laboratorio de mayor complejidad y que no está estandarizado en nuestro medio para su realización de rutina en el diagnóstico de EH, es la electroforesis de proteínas del citoesqueleto del glóbulo rojo en SDS-PAGE. En Colombia sólo hay publicado un estudio realizado entre 1995 y 1997 por Torres et al, quienes hacen la descripción de las características clínicas de 29 pacientes adultos con EH y realizan posteriormente electroforesis en SDS-PAGE demostrando que la deficiencia más frecuente en este grupo es de Banda 3, a diferencia de lo reportado a nivel mundial. Finalmente concluyen que este estudio se debe confirmar con estudios de Biología Molecular (1), como serían los de 13 genómica (estudios de las alteraciones en los genes), transcriptómica (estudio de la trascripción del ARN) y proteómica (estudio de la codificación de las proteínas), técnicas de alta complejidad y con las cuales se cuentan en laboratorios de investigación de alto nivel. Con el advenimiento de nuevas técnicas de estudio en Biología Molecular en Medicina, como es la genómica, transcriptómica y ahora la proteómica, se planteó y realizó un estudio piloto de Proteómica en los pacientes con EH que asisten a la consulta de Hematología Pediátrica en la Fundación Hospital de la Misericordia para confirmar el diagnóstico, determinar la alteración más frecuente en las proteínas del citoesqueleto y su relación con la severidad clínica, el tratamiento quirúrgico y con la pruebas diagnósticas disponibles de rutina en el Hospital, además se quiere encontrar y describir la expresión de nuevas proteínas o proteínas alteradas en las membranas de eritrocitos de los pacientes con EH que puedan ayudar a explicar la adaptación de los glóbulos rojos a la mutación de las proteínas que generan la EH. 14 2. OBJETIVOS 2.1 OBJETIVO GENERAL Realizar y estandarizar las pruebas de electroforesis en 2D-PAGE y espectrometría de masas MALDI-TOF de proteínas de membrana del eritrocito a pacientes que consultan en la Fundación Hospital de la Misericordia con diagnóstico de esferocitosis hereditaria (EH) y compararlas con las de individuos sanos para detectar la deficiencia de proteínas de membrana e identificar la modificación de otras. 2.2 OBJETIVOS ESPECIFICOS • Identificar por estudios moleculares las alteraciones en las proteínas de la membrana del eritrocito en pacientes con diagnóstico de EH. • Establecer la posible relación entre los estudios moleculares de las proteínas de membrana del eritrocito con los resultados de laboratorio de los pacientes con diagnóstico de EH. • Establecer la posible relación entre los estudios moleculares de las proteínas de membrana con las características clínicas de los pacientes con diagnóstico de EH. • Encontrar y describir la expresión de nuevas proteínas o proteínas modificadas en la membrana de los eritrocitos de pacientes con EH. 15 3. MARCO TEORICO La esferocitosis hereditaria (EH) es la causa más frecuente de anemia hemolítica y es secundaria a deficiencias en las proteínas de la membrana y del citoesqueleto del eritrocito como son principalmente la espectrina, ankirina, banda 3, banda 4.2, entre otras. Esta patología ocurre en todos los grupos raciales, con mayor prevalencia en la raza blanca provenientes del norte de Europa. Tiene una incidencia que varía entre 1 por cada 2.000 a 5.000 nacidos vivos dependiendo del sitio geográfico, como en Europa donde alcanza a 1 en 2000 nacidos vivos, como se deduce de los estudios realizados en Alemania y Escandinavia, en donde a donadores de sangre se les realizó la prueba de fragilidad osmótica, encontrándose que el 1% estaban alteradas (3). Lamentablemente no hay estudios en Colombia donde se establezcan la incidencia y la prevalencia de esta enfermedad. Las manifestaciones clínicas son muy variadas y dependen de las alteraciones genéticas que también son heterogéneas. Es autosómica dominante aproximadamente en el 70% de los casos; no se ha detectado homocigotos posiblemente porque es incompatible con la vida (4,5). En el restante es: autosómica recesiva, autosómica dominante con penetrancia variable o son mutaciones de novo. 3.1 ESTRUCTURA DE LA MEMBRANA La membrana del glóbulo rojo es aproximadamente el 1% de su peso. Está conformada por dos grandes estructuras: la primera, la bicapa lipídica que en un 80% son fosfolípidos y colesterol y el 20% restante son glicolípidos y aminofosfolípidos; una característica de la bicapa es que los fosfolípidos son distribuídos asimétricamente: fosfatidilcolina y esfingomielina se localizan en la 16 monocapa externa mientras que la fosfatidiletanolamina, fosfatidilserina (PS) y fosfoinosítidos en la monocapa interna. Las proteínas escramblasas y flipasas, han sido implicadas en la función de mantener esta asimetría de la bicapa lipídica, la cual tiene importancia fisiológica porque la PS y los fosfoinositidos interactúan con las proteínas del citoesqueleto, espectrina y proteína 4.1R, para anclarlas a la bicapa lipídica y darle estabilidad. Por otro lado, la pérdida de la asimetría de la bicapa, resulta en traslocación de la PS a la monocapa externa, favoreciendo el reconocimiento y la fagocitosis por el macrófago. Este tipo de reconocimiento juega un papel importante en la destrucción prematura en el caso de células falciformes y de talasemias (6,7). La segunda, por proteínas integrales y periféricas. Las proteínas integrales se han descrito más de 50 y van de varios cientos a más de un millón de copias por eritrocito; aproximadamente 25 de estas proteínas son antígenos de subgrupos sanguíneos. Las proteínas periféricas conforman el citoesqueleto en la cara citoplasmática de la membrana e interactúan entre sí y con los filamentos y túbulos del citoesqueleto creando una malla que es importante para la estructura y estabilidad y le confieren las propiedades viscoelásticas al eritrocito. Entre estas proteínas periféricas se destacan: la espectrina, ankirina (bandas 2.1, 2.2, 2.3, y 2.6), banda 4.1, banda 4.2, banda 4.9, aducina, tropomiosina y banda 7 (8). 3.1.1 Proteínas del citoesqueleto. El citoesqueleto del glóbulo rojo está constituido primordialmente por: espectrina con sus cadenas α y β, proteínas 4.1R, y actina. Están conectadas entre sí en dos sitios: primero, dos o más dímeros de α y β espectrina se articulan cabeza con cabeza (como se explica más adelante) en el sitio de unión (self association). Segundo, la parte final de los tetrámeros de espectrina convergen formando un complejo de unión (caja C en la figura 2) donde la proteína 4.1R interactúa con su dominio de 10 kD con la región N-terminal de la cadena beta de espectrina, manteniendo los tetrámeros juntos. Participan también en este complejo filamentos cortos de actina y una variedad de otras proteínas (demantina (proteína 4.9), β–aducina, tropomiosina, tropomodulina). 17 De una manera simplificada la malla básica del citoesqueleto es un hexágono, donde los lados y los radios están formados por los tetrámeros de espectrina y en la mitad de estos están los puntos de unión de las cadenas de espectrina y los puntos de convergencia son los complejos de unión (5). Figura 1. La espectrina conforma una red localizada en el lado citoplasmático de la bicapa lipídica de la membrana. Cada proteína de espectrina tiene una cadena α y otra β constituídas por repeticiones de 106 aminoácidos que forman hélices y se enrollan de forma antiparalela. Los heterodímeros α y β forman tetrámeros al unirse cabeza con cabeza en el sitio conocido como el punto de unión donde la porción NH2terminal de α espectrina se une con la COOH-terminal de β espectrina. Otros residuos terminales de los heterodímeros de espectrina se asocian con las proteínas 4.1R y actina (Figura 2). La unión vertical de la espectrina a la bicapa lipídica involucra dos proteínas transmembrana: la banda 3 y la glicoforina C las cuales se encuentran unidas formando dímeros y oligómeros móviles que pueden variar en su configuración dándole flexibilidad al glóbulo rojo. Las anormalidades de la espectrina, llevan a una inestabilidad de la bicapa lipídica con pérdida progresiva de ésta, alterando la relación volumen-superficie del eritrocito(3) Figura 1. Malla del citoesqueleto. Modificado de William’s Hematology 7ª edición. COMPLEJOS DE UNION ESPECTRINA Fuente: Autor 18 3.1.2 Proteínas transmembrana. La Banda 3 (AE-1) es la principal proteína integral siendo aproximadamente el 30% de las proteínas de la membrana. Hace parte de la familia de proteínas de intercambio aniónico, AE 0-3 (de las siglas en inglés de Anion Exchanger) y está involucrada en un gran número de actividades fisiológicas que tiene que ver con el volumen y la osmolaridad celular, intercambio de iones de cloro y bicarbonato, envejecimiento del eritrocito, unión con IgG y remoción celular y finalmente con el mantenimiento de la integridad estructural de las células. Se encuentra en todas las membranas celulares e incluso de organelas como las mitocondrias, el aparato de Golgi y el núcleo. Se han descrito más de 50 mutaciones del gen de Banda 3 algunas de las cuales generan diferentes enfermedades como ovalocitosis (una deleción de 9 aminoácidos de los residuos 400 al 408), acidosis tubular renal distal que puede estar asociado con ovalocitosis. Alteraciones en Banda 3 también son asociadas a enfermedades neurológicas tales como disquinesia paroxística familiar, epilepsia generalizada idiopática y neuroacantosis. La mutación en el gen de Banda 3 también genera la EH, que se comporta como deficiencia ya sea porque la proteína mutada no se incorpora dentro de la membrana o por que no es funcional (9). En la cara externa la Banda 3 porta glicanos N- y/o O- algunos de los cuales son antígenos del grupo sanguíneo (sistema ABO)(6). Su dominio citoplasmático Nterminal media el anclaje del citoesqueleto através de la Ankirina-1 y se une a varias enzimas importantes para el control de la glicolisis. El dominio transmembrana C-terminal tiene 12 segmentos y contiene el canal de intercambio aniónico para el bicarbonato y cloro, permitiendo el transporte de dióxido de carbono de los tejidos a los pulmones. Existe como dímero y tetrámero que interactúa con la Ankirina, la cual a su vez se une a la beta espectrina y a la Proteína 4.1R (banda 4.1R) en su dominio N- terminal. La banda 3 se une también a la Proteína 4.2 para dar más estabilidad al citoesqueleto (Ver grafica 2)(5). La Banda 3 es el centro del “complejo Banda 3” (caja A en Figura 2) el cual está compuesto por: ankirina-1; proteína 4.2 y Glicoforina A. Con este está asociado el 19 ”complejo Rh” que incluye 5 proteínas: polipéptido Rh, glicoproteína asociada a Rh, el CD 47, glicoforina B y glicoproteína Landsteiner-Wiener, una glicoproteína integral de membrana de 241 residuos y miembro de la superfamilia de Ig (caja B en figura 2)(5). Las proteínas que unen glicosilfosfatidilinositol (GPI-proteins: glycosylphosphati dylinosito l-linked proteins) están en la cara externa de la bicapa lipídica y unida a su estructura por glicanos cortos y complejos y residuos de fosfatidilinositol. Están involucradas en la hemoglobinuria paroxística nocturna (Figura 2). Las glicoforinas son las glicoproteínas integrales más abundantes del eritrocito. Están compuestas de un único dominio extracelular hidrofílico N-terminal, un dominio transmembrana y una cola intracelular C-terminal. Estudios de genómica han revelado que las glicoforinas se pueden dividir en dos diferentes grupos, el primero, las glicoforinas A y B son homólogas entre sí y son codificadas por dos genes que están estrechamente relacionados, el segundo, son las glicoforinas C y D que derivan de un único locus, pero se diferencias por el uso de un inicio de traslación creado por splicing alternativo (3). Las glicoforinas por tener ácido siálico en la porción N terminal extracelular, son las responsables de más del 60% de la carga negativa de la superficie del eritrocito, lo cual modula las interacciones entre eritrocito y eritrocito y entre eritrocito-endotelio. La Glicoforina C interactúa con la proteína p55 y con la proteína 4.1R, que a su vez se une a la cadena β de la espectrina, desempeñando un papel fundamental en la estabilización del citoesqueleto. Las glicoforinas sirven como receptores a algunos agentes infecciosos como el Plasmodium falciparum, además son portadoras de algunos antígenos del grupo sanguíneo como MN, Ss, Miltenberger V entre otros (3). 3.1.3 Proteínas de unión. Estas moléculas median la unión entre las proteínas del citoesqueleto y las de transmembrana. Primero, la Ankirina-1 une la Espectrina (en el dominio 15 de la cadena β porción C-terminal) a la Banda 3 en su dominio citoplasmático. La Proteína 4.2 juega un papel aún no bien definido en esta 20 interacción. Segundo, la función principal de la proteína 4.1R es unir la red de espectrina con las proteínas de transmembrana Glicoforina C/D (5). Actina Ankirina-1 β-Espectrina α-Espectrina Tropomiosina a Interacciones verticales Figura 2. Organización de la membrana del eritrocito. Interacciones horizontales Caja A: Complejo Banda 3, Caja B: Complejo Rh, Caja C: Complejo de unión, Caja D: espectrina. GPA: glicoforina A, GPC/D: glicoforina C/D, GPI: (glycosylphosphatidylinositol-linked protein) proteína que une glicosilfosfatidilinositol, LW: glicoproteína Landsteiner-Wiener, RhAG: (Rhassociated glycoprotein) glicoproteína asociada a Rh, Rh: polipéptidos de Rh. Fuente: Delaunay J. The molecular basis of hereditary red cell membrane disorders. Blood Reviews 2007; 21: 1-20. La proteína 4.1R interactúa con la espectrina mediante uno de sus dominios en el complejo de unión y con otro dominio se une a la glicoforina C/D inmediatamente al lado del complejo de unión (5). 21 La proteína p55 es un miembro de la familia MAG-UK (Homólogas de la guanilato kinasa asociada a membrana, de las siglas en inglés de membrana-associated guanylate kinase homologues) y contiene un dominio PDZ, que interactúa con 4.1R y Glicoforina C/D. Estos dominios PDZ, están en proteínas localizadas en sitios submembranosos especializados y parecen tener una función de receptores, canales iónicos y de señalización intracelular (5). La ankirina es una proteína polar que se puede separar en tres dominios funcionales: un dominio N-terminal unido a la membrana, que tiene sitios de unión para banda 3, otro dominio intermedio que tiene sitios de unión para espectrina y otro dominio C-terminal con funciones regulatorias de unión entre ankirina y las otras proteínas. El dominio regulatorio C-terminal, tiene múltiples isoformas generadas por splicing alternativo; una de estas isoformas (ankirina 2.2) tiene mayor afinidad y se une más fuertemente a la espectrina y a Banda 3 (3). Las anomalías de ankirina son las más frecuentes en la EH por su importancia en la unión entre la bicapa lipídica por medio de la banda 3 y con el citoesqueleto através de la espectrina. Los estudios moleculares han permitido conocer la localización cromosómica de estas proteínas así como la secuencia de cada uno de los genes (Tabla1). Las interacciones de las proteínas integrales y del citoesqueleto son fundamentales para la estabilidad e integridad de la membrana y son de dos tipos: • Verticales: que fijan el citoesqueleto a la doble capa lipídica y están dadas por la unión entre espectrina y banda 3 por medio de ankirina y regulada por proteína 4.2 como también por la unión de proteína 4.1R y banda 3. • Horizontales: son responsables de la estabilidad global del citoesqueleto y se establecen por la unión entre moléculas de espectrina para formar dímeros y oligómeros de mayor peso molecular y por la unión entre espectrina, actina y la proteína 4.1R, regulada por la proteína 4.9 (8). (ver figura 2). 22 Las proteínas de la membrana del glóbulo rojo tienen una gran variedad de isoformas por cambios postraduccionales o postranslacionales generados por mecanismos de splicing alternativo. Esto hace que a pesar de provenir de un mismo gen y gracias al splicing alternativo, las isoformas puedan estar en diferentes células o incluso en las mismas células en diferentes organelas o en el mismo lugar subcelular con diferentes estados de diferenciación (3). 3.2 ETIOLOGIA Y FISIOPATOLOGIA El defecto primario es en las proteínas de membrana y del citoesqueleto del eritrocito incluyendo espectrina α y β, ankirina y proteína 4.2. Puede ser cuantitativo o cualitativo, causando inestabilidad del citoesqueleto y fragilidad de la membrana llevándola a formar microvesículas en los puntos en los cuales no hay proteínas ancladas y pérdida de superficie con disminución en la relación entre superficie y volumen del eritrocito tornándose esférico, más sensible a los cambios de volumen y menos flexible, lo que hace que sea más fácilmente atrapado en los sinusoides del bazo y destruído por el sistema retículo-endotelial (3,8,10). Esto hace que el bazo sea un órgano importante en la fisiopatología de la hemólisis que sufren los pacientes con EH, la cual como vemos es secundaria a los defectos de membrana (5). También se ha descrito que los esferocitos son vulnerables a las alteraciones metabólicas llevándolos más rápidamente a la autohemólisis cuando se incuban en ausencia de glucosa. Esto se explica porque los esferocitos en ausencia de glucosa se depletan más rápidamente de ATP, lo que causa una falla en la bomba de cationes, penetrando agua y sodio intracelular. Si continúan los niveles bajos de ATP, también falla la bomba de calcio causando una salida de potasio, cambiando la osmolaridad intracelular y saliendo agua deshidratándose el eritrocito. Los esferocitos son muy susceptibles a estos cambios de osmolaridad lo que también causa vesiculación de la membrana predominando sobre la disminución del volumen y se produce la auto hemólisis (8). 23 Tabla 1. Principales proteínas de la membrana del eritrocito Banda el GEL SDSPAGE Proteína Localización Cromosómica Símbolo del gen Tamaño del gen (Kb) Número de exones Número de amino ácidos PM (kD) aprox / deducido PI 1 α-Espectrina 1q22-25 SPTA1 80 52 2 429 240/241 4,96 2 β-Espectrina 14q23-24.2 SPTB > 100 32 2 137 220/246 4,96 2.1 Ankirina 8p11.2 ANK1 ~160 42 1 880 210/206 5,65 2.9 α-Aducina β-Aducina 4p16.3 2p13-14 ADDA ADDB 85 ~100 16 17 737 726 103/81 97/80 3 Banda 3 17q12-21 EPB3 17 20 911 90-/102 4.1 Proteína 4.1 1p33-34.2 EL1 > 250 23 588 88/66 4.2 Palidina 15q15-21 ELB42 20 13 691 72/27 4.9 Demantina p55 8p21.1 Xq28 MPP1 - - 466 48/43 55/53 5 β-Actina tropomodulina 7pter-q22 9q22 ACTB TMOD >4 - 6 - 375 359 43/42 43/41 6 G3PD 12p13 G3PD 5 9 - 35/36 9q34.1 1q31 EPB72 TPM3 40 - 7 - 287 239 31/31 27/28 Estomatina Tropomiosina pI: punto isoeléctrico 7 Fuente: Autor 24 5,96 5,24 Por otro lado en la dinámica del atrapamiento esplénico, aún no está claro cuál es el mecanismo de la hemólisis. Se sabe que los esferocitos son selectivamente atrapados por el bazo, produciendo una pérdida de la membrana y la eventual hemólisis. El tiempo de tránsito en el bazo se correlaciona inversamente con la supervivencia del glóbulo rojo, pero también hay evidencia que el bazo genera cambios metabólicos y de pH en el esferocito lo que acelera su autohemólisis (8,11). 3.2.1 Defectos de las proteínas de membrana. El estudio de la membrana del eritrocito ha revelado varios defectos cualitativos y cuantitativos en la EH. En frecuencia, las alteraciones son: • Deficiencia de ankirina combinada con deficiencia de espectrina • Deficiencia de banda 3 • Deficiencia aislada de espectrina • Deficiencia aislada de banda 4.2 (3,12) • Ankirina. La deficiencia de ankirina junto con espectrina es la más frecuente en EH y se han incluído varios mecanismos desde disminución en la síntesis de ankirina, disminución en el ensamble o un ensamble anormal lo cual lleva a que la espectrina no se una a la membrana. Tiene un patrón hereditario autosómico dominante (AD) pero no es infrecuente que también sean debidas a mutaciones de novo dentro de una familia (5). La mayoría son mutaciones nonsense o de cambio en el marco de lectura lo que genera una ankirina defectuosa y/o deficiente (3). Con una excepción, todas las mutaciones descritas en el gen ANK-1 son individuales y no se repiten en otras familias. El cuadro clínico puede ser moderado, pero generalmente no requieren de trasfusión al menos durante el primer año de vida (8). En pacientes con herencia autosómica recesiva (AR) han sido descritas variantes genéticas en el promotor del gen de ANK-1, pero no se ha revelado la importancia funcional de esta mutación. 25 No se han reportado casos homocigotos en humanos, sin poder aclarar si esta condición es incompatible con la vida (8). Se han descrito pacientes con EH por deficiencia de ankirina, con dismorfismo, retardo psicomotor e hipogonadismo. Estos pacientes sufren de un síndrome de “gen contiguo” que incluye el locus del gen ANK-1, 8p11.2. • Banda 3. Las mutaciones en el gen de banda 3 (SLC4A1) tienen un patrón de herencia AD. En los heterocigotos todas las mutaciones son en los dominios transmembrana y citoplasmático con un cuadro clínico de hemólisis moderado (8). Un subgrupo de pacientes tienen disminución del 20 al 30% de banda 3 concomitante con proteína 4.2, con un cuadro leve a moderado y esferocitos “pincered” en el frotis de sangre periférica (3,13). Hay una gran variabilidad en la expresión de la mutación lo cual hace que el cuadro clínico no sea siempre severo. Se han descrito 3 grupos de homocigotos para mutaciones de banda 3 en humanos dentro de familias consanguíneas: Banda 3 Coimbra, Neapolis y Algerian. Excepto por un grupo, las demás tiene algunas proteínas banda 3 en las membranas celulares. En su mayoría se asocian a acidosis tubular renal distal. Lo que es importante resaltar es que a pesar de la ausencia de la proteína banda 3, pueden ser compatibles con la vida con determinados tratamientos a diferencia de la ausencia de ankirina o espectrina las cuales como se ha visto no son viables (8,13). • Espectrina. Los esferocitos de muchos pacientes son en su mayoría deficientes de espectrina. El grado de deficiencia de espectrina se correlaciona bien con la esferocidad del eritrocito, la habilidad para soportar las fuerzas de cizallamiento, el grado de hemolisis y la respuesta a la esplenectomía (3,8,12,13) 26 Las mutaciones de α-espectrina son AR mientras que las de β-espectrina son AD, esto es debido a que la cadena α de la espectrina se sintetiza en exceso comparada con la de la β espectrina, haciendo que una reducción en la síntesis de esta última tenga una mayor efecto en la configuración del citoesqueleto en los pacientes heterocigotos (autosómica dominante), (12,14). Al final el grado de deficiencia de espectrina y de la cadena α o β, se asocia con la severidad de la hemólisis (13,14). • Proteína 4.2. La variedad de EH por mutación en el gen EPB42 es rara y tiene una herencia AR. El cuadro clínico usualmente es de sintomatología moderada (8). Se han descrito 9 mutaciones hasta ahora y la mayoría en el Japón. La deficiencia de proteína 4.2 también se ha asociado a mutaciones en el dominio citoplasmático de banda 3 por compromiso de los sitios de interacción entre estas proteínas. 3.2.2 Herencia. Los genes implicados son los de α y β espectrina, banda 3, ankirina y proteína 4.2. Entre el 50 y 75% de los casos, la EH es AD. En los restantes pacientes puede ser AR o mutaciones de novo. Los casos de herencia AR resultan en defectos de α-espectrina o proteína 4.2. Unos pocos casos de EH resultado de mutaciones homocigotos o heterocigotos compuestos en banda 3 o espectrina dan como resultado anemias hemolíticas severas en el periodo neonatal o muertes fetales por hidrops (3). Un estudio realizado en Italia con 80 niños con diagnóstico de EH de diferente severidad pero con padres normales, demostró que las mutaciones de novo dominante son 6 veces más frecuentes que las mutaciones recesivas, lo cual debe ser tenido en cuenta para consejería genética de una pareja normal con un hijo con EH (15). 27 3.3 MANIFESTACIONES CLINICAS Y PARACLINICAS Las manifestaciones clínicas son muy heterogéneas. El cuadro clínico típico combina manifestaciones de hemólisis (ictericia, esplenomegalia y anemia con reticulocitos elevados) con extendido de sangre periférica con esferocitosis y antecedentes familiares positivos (3). La severidad del cuadro es variable, desde asintomático en los casos de portadores hasta severo con todo el cuadro clínico evidente. Se puede clasificar como: portador (rasgo), leve, moderada (también denominada típica) y severa, dependiendo del valor de Hb, bilirrubinas, reticulocitos y de la concentración de espectrina en el glóbulo rojo (esta última se correlaciona con la severidad de la hemolisis) (Tabla 2). Portadores asintomáticos: corresponden a menos del 2% de los pacientes. Presentan mínimos síntomas o generalmente asintomáticos. Pueden ser un miembro de una familia con herencia AR con laboratorios ligeramente alterados, elevación leve de reticulocitos, aproximadamente 2%, escasos esferocitos y fragilidad osmótica incubada alterada. También pueden ser mutaciones nuevas dentro de una familia, lo que aparentaría una herencia AR, por lo que siempre es importante el estudio de la familia (3,8,16). Los casos de esferocitosis leve son aproximadamente entre el 20 y 30%. Presentan una hemólisis ligera compensada con valores de Hb normales. La sintomatología es mínima, cursan con esplenomegalia e ictericia muy leves lo que hace difícil el diagnóstico y generalmente se encuentran en estudios de rutina de EH familiar. También se pueden manifestar durante una infección viral por ejemplo Parvovirosis, con anemia, esplenomegalia e ictericia (3; 8). La esferocitosis típica se presenta en la mayoría de los pacientes con EH AD y pueden ser entre el 50 y el 60% de los casos. Se presenta con una hemólisis descompensada y anemia moderada. Se puede manifestar con ictericia en niños, pero también en adultos y asociado a esplenomegalia leve entre 2 a 6 cm de su 28 tamaño, generalmente después de una infección viral por la estimulación que produce del sistema reticuloendotelial. Los requerimientos trasfusionales son ocasionales y generalmente son después del primer año de vida (3,8). Tabla 2. Clasificación de esferocitosis e indicación de esplenectomía CLASIFICACIÓN RASGO LEVE MODERADA SEVERA >15 11-15 8-12 6-8 Conteo de reticulocitos Normal (<3%) 3-6% >6% > 10 % Bilirrubina T. (mg/dl) <1 1-2 2-3 >3 Espectrina por eritrocito (% del normal) 100 80-100 50-80 40-60 Esplenectomía No requerida Usualmente no necesaria Necesaria antes de la pubertad Necesaria, en lo posible > 6 años Hb (g/dl) Modificado de: Bolton-Maggs PHB. The diagnosis and management of hereditary spherocytosis. Baillère’s Clinical Haematology. 2000; 13: 327-42. Fuente: Autor La esferocitosis severa, se presenta en el 5 al 10% de los casos, con ictericia y anemia severa que requiere múltiples trasfusiones. Se manifiesta generalmente desde recién nacido con ictericia intensa que requiere incluso exsanguinotransfusión. Se presenta en la EH tanto AD como AR, generalmente por mutaciones en el gen de la α-espectrina. Dentro de las complicaciones más frecuentes esta el retardo en el crecimiento, retardo en la maduración sexual y anemias aplásicas transitorias. El tratamiento de elección es la esplenectomía. (3,8): 29 3.4 DIAGNOSTICO La esferocitosis hereditaria generalmente es fácilmente sospechada por el cuadro clínico, los laboratorios de rutina y cuando existen antecedentes familiares, pero hay varias situaciones que pueden hacer difícil el diagnóstico como la anemia hemolítica neonatal o durante una crisis hemolítica aguda, o cuando no hay antecedentes familiares y es una mutación de novo o cuando uno de los padres es un portador asintomático o en otras patologías que también aumentan la relación superficie-volumen de los glóbulos rojos como en la ictericia obstructiva, la deficiencia de hierro, las talasemias, la deficiencia de vitamina B12 o folato y las hemoglobinopatías SC que pueden mimetizar una EH. El diagnóstico por laboratorios se basa fundamentalmente en el hemograma en donde se puede encontrar la Hb baja, el volumen corpuscular medio (VCM) normal o levemente disminuída, la concentración de hemoglobina corpuscular media (CHCM) alta (entre 35 y 38%) y el aumento en el conteo de los reticulocitos. En el extendido de sangre periférica típico se debe encontrar un número variable de esferocitos (eritrocitos de menor tamaño y sin el halo claro central), estando presentes en un 3 al 5% en las formas leves y en un 25 al 30% en las formas moderadas. Con menor frecuencia se encuentran esferocitos pequeños y densos, eritrocitos con formas bizarras y anisocitosis y poiquilocitosis. Se han descrito características morfológicas específicas de ciertos déficits como los esferocitos pincered (por déficit de banda 3) y esfero-acantocitos (por déficit de β-espectrina). También se analizan los niveles de bilirrubinas total y diferencial y se realiza ecografía de abdomen superior para evaluar tamaño del bazo y presencia de colelitiasis. Dentro de los estudios de laboratorio para completar el diagnóstico se encuentran: 30 • Test de fragilidad osmótica: se basa en la fragilidad aumentada que tienen los esferocitos a la solución salina hipotónica en comparación con las células normales (22). Este test tiene como desventajas en primer lugar la baja sensibilidad, en donde los casos leves hasta el 20% pueden ser omitidos después de la prueba con incubación. No es fiable en pacientes con escaso número de esferocitos incluyendo los transfundidos y finalmente no diferencia la esferocitosis causada por trastornos inmunológicos, deficiencia de hierro o ictericia obstructiva. La fragilidad osmótica se encuentra incrementada en el 66% de los pacientes con EH no esplenectomizados. Se considera que la prueba de resistencia osmótica está disminuída cuando existe evidencia de hemólisis en concentraciones de solución salina ≥0,55g/dl. Según la clasificación de Dacie, la curva de resistencia osmótica se divide en tipo I si había desplazamiento de la curva hacia la derecha con hemólisis que inicia en concentraciones de solución salina de 0,55g/dl. Curva de resistencia osmótica disminuída tipo II cuando hay desplazamiento de la curva hacia la derecha con inicio de hemólisis en concentraciones de solución salina de 0,6 g/dl y curva de resistencia osmótica disminuída tipo III si hay desplazamiento de la curva hacia la derecha con inicio de hemólisis en concentraciones de solución salina de 0,85 g/dl (1,17) • Test de lisis con glicerol: útil en neonatos porque la cantidad de muestra requerida es mínima. Se realiza colocando una mezcla de solución salina de glicerol hipotónica a la muestra de sangre con anticoagulante y tomando el tiempo en que la densidad óptica medida por espectrofotometría cae al 50% de la inicial (50%de lisis); los eritrocitos normales toman más de 30 minutos y los esferocitos tiene un rango de 25 a 150 segundos. Tiene igual sensibilidad que el test de fragilidad osmótica (16,18). No disponible en Colombia como prueba de rutina. 31 • Gradiente osmótico ektacitométrico: es un examen muy sensible, pero de alto costo, que requiere de experiencia por parte del operador. Mide con un láser los cambios de forma del glóbulo rojo al ser expuesto a fuerzas de cizallamiento. Ventaja: distingue curvas entre EH, Eliptocitosis hereditaria y drepanocitosis (16,18). No se dispone de esta prueba en Colombia. • Citometría de flujo: se emplea una sonda fluorescente que reacciona con la banda 3. Pacientes con esferocitosis hereditaria que tengan defecto en la espectrina, banda 3 o proteína 4.2 tienen disminución en la señal de fluorescencia, comparado con los controles, con neonatos o con pacientes con otras anemias. Tiene la ventaja de requerir un volumen muy pequeño de sangre y que los resultados se obtienen en pocas horas. Sensibilidad de 92.7% y especificidad de 99.1% (16,18). No se dispone de esta prueba estandarizada en Colombia (3,16,18). • Análisis bioquímico de las proteínas de membrana de los glóbulos rojos: se realiza mediante separación por electroforesis en gel de poliacrilamida (PAGE-SDS polyacrylamide gel electrophoresis in the presencia sodium dodecylsulate).que detecta defectos en las proteínas de membrana. Es una prueba especializada, tiene alto costo, es útil en los pacientes con diagnóstico poco claro y es una prueba confirmatoria de EH. No se hace de rutina en Colombia (3,16,18). • Análisis genético molecular: está disponible en unos pocos laboratorios especializados. Busca identificar alteraciones en la expresión de las proteínas de membrana por mutaciones en los genes que las codifican. Varias técnicas han sido utilizadas como secuenciación de nucleótidos y amplificación del gen mutado con reacción en cadena de la polimerasa (PCR) (16,18). • Técnicas de mapeo en 2D y espectrometría de masas: es una herramienta invaluable en la exploración de patologías relacionadas con defectos genéticos y alteraciones en las proteínas (19). Se realiza mediante el análisis de 32 mezcla de proteínas y la posterior identificación por espectrometría de masas. Es un método muy preciso, sensible y específico, con alta resolución y automatización, la desventaja es su alto costo y que se realiza a nivel de investigación en pocos centros especializados. No está disponible en Colombia y no hay estudios de proteínas de membranas en EH. 3.4.1 Proteómica. Actualmente los avances científicos y tecnológicos en Biología Molecular permiten la evaluación simultánea de las características genéticas y proteicas de una muestra y han sido ampliamente empleados en diferentes campos de la medicina con un futuro prometedor. Dentro de estos avances están las llamadas técnicas “omic”: Genómica, Transcriptómica y Proteómica. Los genes (analizados por la genómica) se transcriben a ARN (estudiados por la transcriptómica). En este nivel existe cierto grado de variabilidad generado por inicios, transcripción y procesamientos de intrones alternativos (splicing alternativo). La mayoría del ARN es traducido para generar proteínas (evaluadas por la proteómica). En este último proceso existe un alto nivel de heterogeneidad ya que la proteína recién sintetizada puede experimentar multitud de modificaciones postraduccionales, muchas de ellas con relevante significado funcional y patológico (2,20). Alteraciones cuantitativas o cualitativas (estructura, localización y función) de una proteína, que son aspectos que son valorados mediante técnicas de proteómica, pueden ser biomarcadores de anomalías patológicas previas al desarrollo de manifestaciones clínicas, útiles marcadores diagnósticos o pronósticos. Es por estas características de la proteómica que está superando a la genómica como herramienta de análisis más amplio de los elementos relacionados con procesos fisiopatológicos y en la búsqueda de nuevos blancos terapéuticos. La proteómica que en un inicio tenía el objetivo de identificar las proteínas que se modifican como causa de diferentes factores (genéticos o no), ahora permite conocer aspectos más profundos de la estructura, función, interacciones, las modificaciones postraduccionales e incluso la localización celular de las proteínas identificadas (2,20). 33 La técnica que se ha desarrollado para analizar mezclas de proteínas y que ha permitido que la proteómica evolucione se llama espectrometría de masas. Se trata de un método muy avanzado con alta precisión, sensibilidad (a nivel de fentomoles), especificidad, resolución y automatización. Existen diferentes equipos para preparar y cargar las proteínas en estos sistemas de espectrometría de masas, el más usado es el matrix assited laser desorption/Ionization (MALDI). La muestra ionizada posteriormente se pasa a analizadores de masas, el más empleado es el time of flight (TOF). Primero se deben separar las proteínas de la muestra y hay dos aproximaciones: • Empleando el sistema de electroforesis en 2 dimensiones (2D) que separa las proteínas por cargas y peso molecular y luego, sobre el gel, se hace la identificación y aislamiento de ”spots” diferentes, identificación de la proteína mediante digestión enzimática con tripsina y determinación del patrón de masas peptídico empleando espectrometría de masas. Este patrón se compara con la masa esperada de las proteínas incluídas en potentes bases de datos (como DMSR, SWISS-PROT y TrEMBL), generando un listado de posibles candidatos. También se puede separar por cromatografía líquida, un sistema multidimensional que separa proteínas usando cromatografía de intercambio iónico y de fases reversas, acoplado directamente a sistemas de espectrometría de masas o por trampa iónica, en este caso la ionización es distinta a la empleada en la espectroscopia de masas por MALDI-TOF, puesto que aquí la ionización es en fase líquida al aplicar un alto voltaje a la salida de la cromatografía líquida. El tipo de ionización se conoce como ESI. El empleo de uno u otro método depende de la proteína y de por cuál de los dos métodos se obtenga una mejor ionización de sus péptidos. En general este método detecta proteínas que no entran o no se separan fácilmente en geles 2-DE. • Mediante el estudio sistemático y a gran escala de muestras sin separación electroforética de las proteínas para la identificación de perfiles proteicos. 34 Emplea como sistema el SELDI-TOF (surface enhaced laser/desorption ionization) de alta resolución tras capturar las proteínas de una muestra con diferentes chips analíticos (diferentes tipos de matrices que unen las proteínas de una muestra empleando distintas características físico químicas) Figura 3. Figura 3. Principales métodos proteómicos. a Las proteínas de una muestra se pueden separar 1) en geles 2D, 2) en cromatografía líquida y 3) por utilización de chips. LC: cromatografía líquida, MS: espectrometría de masas. Fuente: Corral J, González-Conejero R, Hernández-Espinosa D, Martínez C, Vicente V. Genómica y proteómica en hemostasia. Haematologica 2005;90: 65-70. 35 La principal limitación de las técnicas proteómicas es la incapacidad de amplificar las proteínas, a diferencia de los ácidos nucleicos. También la gran heterogeneidad proteica de un tejido o plasma puede hacer que dos muestras de un mismo paciente sean ligeramente diferentes, lo que exige al menos repetir 3 veces la prueba para obtener resultados fiables (20). También se ha avanzado significativamente en el proteoma de las células, especialmente del eritrocito (21). Los trabajos realizados en estas células muestran un proteoma complejo, mayor del que se podía esperar (teniendo en cuenta que el 98% del citoplasma del eritrocito es Hb y que no tiene núcleo ni organelas) mostrando nuevamente las diferencias entre genómica y proteómica. Además de la Hb, el eritrocito tiene otras proteínas importantes para su metabolismo y su conformación estructural, e incluso otras funciones como las oxidativas e inflamatorias. Hasta el momento los estudios realizados en eritrocitos han detectado más de 1500 proteínas (22,23) que abarcan múltiples funciones (citoesqueleto, señalización, receptores de membrana, metabolismo intermediario), aunque el número real de proteínas es mucho mayor. En un estudio de proteómica del eritrocito (21) se identificaron 340 proteínas de membrana discriminadas así: 105 proteínas integrales, 54 unidas a la membrana, 5 como GPI, 40 del citoesqueleto, 21 como organelos, 41 del citoplasma (8 de las cuales tiene actividad en la glucolisis), 20 extracelulares y para 54 proteínas su localización subcelular no fue posible. Estos estudios de proteómica además permiten describir las proteínas y sus modificaciones implicadas en procesos específicos de la función del eritrocito. 36 3.5 TRATAMIENTO El tratamiento es médico en los casos de esferocitosis leve con aportes de ácido fólico y seguimientos clínicos y de laboratorio cada año. Ecografías de abdomen superior pueden realizar desde los 5 años y controles posteriores cada 3 a 5 años en casos en que permanezcan estables y sin síntomas (16). Los controles se hacen más frecuentes en las épocas del año en que se presentan más infecciones virales. La esplenectomía es el tratamiento de elección para los pacientes con EH severa por ser más efectivo en el control de la anemia aunque la sobrevida de los esferocitos permanece acortada. Está indicada en pacientes con anemia hemolítica severa o en los casos de esferocitosis moderada con complicaciones como cálculos en la vesícula biliar y esplenomegalia importante. En los casos leves y moderados sin complicaciones, la decisión de esplenectomía está muy discutida porque no tiene un claro beneficio y aumenta el riesgo de infecciones graves. La decisión de esplenectomía en estos pacientes se debe evaluar individualmente. La esplenectomía se intentar posponer hasta los 5 a 6 años para reducir el riesgo de complicaciones como infecciones por gérmenes encapsulados y por lo cual previo al procedimiento quirúrgico se indica la vacunación contra neumococo con 23 serotipos y profilaxis antibiótica con fenoximetilpenicilina durante 5 años después de la esplenectomía (8,16,18). Diferentes estudios han demostrado que el grado de respuesta a la esplenectomía está relacionado directamente con el grado de deficiencia de espectrina, especialmente en la forma severa (la forma AR), por lo que los pacientes mejoran adecuadamente posterior a la esplenectomía (8,16). La complicación más grave es la sepsis que puede ocurrir en 3 al 5% de los pacientes esplenectomizados de los cuales puede ser fatal hasta el 60%. Por esta razón se han empleado métodos quirúrgicos más conservadores como la esplenectomía parcial o embolización esplénica parcial con éxito aceptable (8). 37 4. METODOLOGIA 4.1 TIPO DE ESTUDIO Es un estudio descriptivo de los resultados obtenidos de una prueba de electroforesis en 2D-PAGE y espectrometría de masas MALDI-TOF realizada a proteínas de membrana de eritrocitos y el análisis de características clínicas y de laboratorios de una serie de pacientes con diagnóstico de EH que asisten a la consulta de Hematología Pediátrica de la Fundación Hospital de la Misericordia. 4.2 CRITERIOS DE INCLUSION Y EXCLUSION Se hizo una selección preliminar de los pacientes que asisten a la consulta de Hematología Pediátrica de la Fundación Hospital de la Misericordia con diagnóstico de esferocitosis hereditaria. Se revisaron las historias clínicas y los laboratorios los cuales deben incluír: hemograma (de IV nivel con índices), conteo de reticulocitos, extendido de sangre periférica, prueba de fragilidad osmótica, bilirrubinas totales y diferenciales, prueba de Coombs directo y ecografía de abdomen superior. Posteriormente, se realizó una base de datos. Se tuvieron en cuenta los siguientes criterios de inclusión: • Pacientes con anemia hemolítica no inmunológica (con prueba de Coombs directo negativo), con sospecha de esferocitosis hereditaria. • Pacientes con manifestaciones clínicas y criterios paraclínicos compatibles con esferocitosis hereditaria como se menciona en el numeral 4.3 y 4.4 del marco teórico. • Consentimiento informado firmado por los padres o representante legal aceptando participar en el estudio. Ver anexo A. 38 Criterios de exclusión: • Haber sido trasfundido en los últimos 4 meses previos a la toma de la muestra para estudio de proteínas de membrana. • La no aceptación a participar en el estudio. 4.3 RECURSOS INSTITUCIONALES Se contó con la colaboración de la Fundación Hospital de la Misericordia, de donde se obtuvieron los pacientes y sus registros clínicos; la Universidad Nacional de Colombia, Facultad de Medicina, Departamento de Bioquímica donde se tomaron y procesaron las muestras para realizar la extracción de membranas; la Universidad de Santiago de Compostela, Facultad de Medicina, Departamento de Fisiología donde se realizó la electroforesis 2D-PAGE y análisis de los resultados y la Universidad de Córdoba donde se realizó la espectrometría de masas. 4.4 RECURSO HUMANO Se contó con la colaboración del personal docente y de laboratorio de la Universidad Nacional de Colombia, Facultad de Medicina, Departamentos de Pediatría y Bioquímica y del personal de enfermería y administrativo de la Fundación Hospital de la Misericordia en Colombia y con el personal del laboratorio de Fisiología de la Facultad de Medicina de la Universidad de Santiago de Compostela y de la Universidad de Córdoba. 4.5 CONSIDERACIONES ETICAS Y DISPOSICIONES VIGENTES El desarrollo de la presente propuesta se realizará de acuerdo a la legislación vigente y otras normas reguladoras en materia de ética, experimentación humana, animal o de bioseguridad. El proyecto de investigación será sometido a la evaluación del Comité de Ética de la Fundación Hospital de la Misericordia, de 39 acuerdo a las disposiciones previstas en la Resolución No. 008430 de 1993 del Ministerio de Salud y en la Ley 84 de 1989. En cuanto a las implicaciones éticas o de bioseguridad del presente proyecto de investigación, se puede afirmar que: • Este proyecto está clasificado como Investigación con riesgo mínimo, según las características establecidas en el artículo 11 de la Resolución 008430 de 1993, del Ministerio de Salud. • El proyecto se desarrollará en los servicios de consulta externa del Hospital de la Misericordia, en el Laboratorio de Bioquímica de la Facultad de Medicina de la Universidad Nacional de Colombia Sede Bogotá y el Departamento de Fisiología de la Facultad de Medicina de la Universidad de Santiago de Compostela, en España, las cuales cuentan con comité de ética. En el proyecto se detallan las muestras biológicas obtenidas de los diferentes ensayos y el uso que éstas recibirán. • La Facultad de Medicina, así como el Hospital de la Misericordia, disponen de instalaciones apropiadas y con personal idóneo en el procedimiento de toma de muestras sanguíneas a pacientes pediátricos. • La Unidad de Recursos Físicos de la Universidad Nacional a través del programa UN Ambiente se hará cargo de la disposición definitiva de los desechos orgánicos y químicos producidos por el presente proyecto. • Para la participación en la investigación se solicitará el consentimiento informado por escrito a los padres o acudientes del menor, explicándole los objetivos de la investigación y los riesgos de la toma de muestra de sangre. • La historia clínica de los niños del grupo de estudio están custodiadas en el archivo por el Hospital Universitario Fundación Hospital de La Misericordia, garantizando la confidencialidad de la misma. 40 • El presente estudio no ofrecerá dilemas éticos al grupo investigativo, ya que los pacientes se encuentran bajo tratamiento en un hospital de cuarto nivel de complejidad y el análisis de las muestras no ofrecen ningún riesgo para la salud de los niños. • Se garantiza que será suspendido el estudio para las familias que así lo manifiesten. • En cualquier momento previo a la toma de las muestras, se diligenciará el consentimiento informado por escrito mediante el cual, a cualquiera de los padres o al representante legal del menor se solicita la autorización para la participación del menor en el estudio, en el que aceptará pleno conocimiento del procedimiento y de los riesgos que éste conlleva así como la libre elección de participar. Se adjunta el texto completo del consentimiento informado. Anexo 1. • Las muestras no serán utilizadas para fines distintos del proyecto o que no estén mencionados en el consentimiento informado. 4.6 TECNICAS Y PROCEDIMIENTOS Desde marzo a julio de 2008 se inició la revisión de historias clínicas de pacientes con diagnóstico de EH que asisten a la consulta de Hematología Pediátrica de la Fundación Hospital de la Misericordia; se obtuvo una base de datos de posibles candidatos para el estudio teniendo en cuenta las características clínicas y de laboratorio como hemograma completo, extendido de sangre periférica, prueba de fragilidad osmótica, bilirrubinas totales y diferenciales y ecografía de abdomen superior. Con la revisión de historia clínica se procedió a hablar con los padres o representantes legales y después de cumplir los criterios de inclusión y exclusión, se firmó el consentimiento informado. 41 Después de obtener firmado el consentimiento por parte de los padres y/o acudientes, se tomó una muestra de sangre venosa entre 5 y 10 cc, en tubo con anticoagulante (EDTA) a los pacientes seleccionados con diagnostico de esferocitosis hereditaria y a los controles, en el Departamento de Bioquímica de la Facultad de Medicina de la Universidad Nacional de Colombia. A continuación se explica la técnica en los siguientes pasos: • Separación de las membranas de los eritrocitos. Una fracción de la muestra de sangre se centrifuga a 1500g y se lava el pellet de glóbulos rojos en buffer salino de fosfato (PBS-pH 7.4) tres veces. Aproximadamente cien millones de hematíes se tratan con buffer de lisis (buffer, 50 mM Tris-HCl, pH 7.5, 2mM dithiothreitol, 1 mM phenylmethylsulfonyl fluoride, 1 mM EDTA, 0.25 M sucrose) durante 10 minutos a 4ºC. Las membranas se centrifugan a 14.000 g durante 10 minutos a 4ºC y luego se lavan tres veces con tampón de lisis. Las muestras se lisan por frío, se dejan 20 min a temperatura ambiente en buffer de lisis y se centrifugan a 14.000 g durante 20 minutos. Posteriormente se resuspenden en un buffer específico para 2D con elevado contenido de Urea (7M de Urea, 2M de Tiourea, 5% de CHAPS y 2mM de TCEP (Tris(2-carboxyethyl)phosphine hydrochloride)) y se almacena a -70ºC (24) hasta que se corra la electroforesis en 2D. • Electroforesis en 2D. La cuantificación de la concentración de proteína se realizó utilizando kits comerciales en los que no influye la urea de la muestra, kit RC DC protein Assay (BIO-RAD); además se confirmó el resultado corriendo un gel 1D y realizando una tinción con Coomasie, con lo cual se consigue ver si las proteínas se encuentran en buen estado (no degradadas). Es muy importante que las muestras destinadas a un análisis por espectrometría de masas sean preparadas en un ambiente lo más limpio posible, libre de queratinas y suciedad (los cristales en los que se corran los geles, cualquier recipiente utilizado y el material fungible) y que cualquiera de estas sean manipuladas con guantes libres 42 de talco y nunca con las manos desnudas. A continuación se procede a su fraccionamiento mediante geles 2D-PAGE (SDS-PAGE) de diferentes rango de pH permitiendonos separar las distintas proteínas presentes en las muestras con base en la diferente masa y punto isoeléctrico. Estudios previos realizados en otros tipos de tejidos muestran que el mayor número de proteínas se encuentra en el rango de pH de 4 a 7. Las muestras se solubilizan, durante más de 4 horas en un buffer de rehidratación (7M de Urea, 2M de Tiourea, 5% de CHAPS) usando como reductor 50mM de DTT y 4% de anfolitos del mismo rango de pH en el que se corren los geles para facilitar la migración de las proteínas. La primera dimensión, en la que las proteínas se separan en función del pI (punto isoeléctrico), se lleva a cabo en un equipo IPGphor III (Ge Healthcare); se corre en tiras de 11 cm y se somete a un enfoque de 12000V totales siguiendo el protocolo: -. 30V 5h -. 60V 5h -. 120V 1h -. 250V 1h -. 500V 1h -. 1000V 30 min -. gradiente 1000V a 8000V 30 min -. enfoque a 12000 Antes de realizar la segunda dimensión, las tiras se equilibran en buffer de equilibrado con 1% de DTT durante 30 minutos (para reducir las proteínas) y 30 minutos en buffer de equilibrado con 4% de iodoacetamida (para alquilar las proteínas). A continuación se cargan las tiras en geles de acrilamida-bisacrilamida al 12% (segunda dimensión) para separar las proteínas en función del peso molecular mediante un sistema de electroforesis vertical Hoefer (Bio-Rad). El patrón de expresión proteico se visualiza utilizando métodos de tinción con plata 43 mediante el uso del kit comercial PlusOne Silver Staining Kit, Protein (Ge Healtcare). Una vez obtenidos los geles de las distintas muestras controles vs pacientes y un mínimo de triplicado por muestra se realiza un análisis exhaustivo de todas las proteínas observadas en los geles. Para ello, los geles se escanean y se analizan las imágenes del patrón de expresión de proteínas mediante el uso de programas informáticos como, “PDQuest” disponibles en la unidad de Proteómica de la Universidad de Córdoba, España (en colaboración permanente con el grupo del Dr Justo Castaño) que facilita la comparación entre las proteínas observadas en los distintos geles. Además estos geles pueden compararse con bases de datos de geles de 2D existentes en el dominio público de la red de Internet lo que nos daría una idea de la proteína que puede ser de interés. El análisis mediante los programas informáticos nos da datos de interés como el porcentaje en el que las proteínas están sobreexpresadas o disminuídas. • Identificación de la(s) proteína(s) expresada(s) de forma diferencial mediante MALDI-TOF. Una vez analizados los geles, en caso de encontrar algunas proteínas diferenciales se cortan los “spots” y se procede a la digestión tríptica “in-gel” de las proteínas de interés mediante la utilización del robot digestor automático Proteineer DP (Bruker-Daltonics). Esta muestra se resuspende en 10 microlitros de 0.2% de TFA y se purifica mediante la utilización de puntas de pipetas Zip-Tipc18 que disponen en su extremo de una pequeña columna cromatográfica en fase reversa. A continuación se seca en un speed-back, se mezcla con la matriz adecuada (ácido alfa-ciano-4-hidroxicinámico) y se procede a plaquearla en un anchorChip para la obtención de la huella peptídica (fingerprint) usando un espectrómetro de masas MALDI-TOF Bruker Reflex IV, dotado con un software específico adecuado para el análisis exhaustivo de los datos recogidos. El tratamiento y análisis realizados con distintos programas informáticos de los picos observados nos permite enviar las masas de los péptidos trípticos medidos, 44 a una base de datos (NCBInr, MSDB, SwissProt, MASCOT) mediante un software específico en que se concretan varios parámetros críticos a la hora de la identificación de cada proteína. 4.6.1 Evaluación de las características clínicas y de laboratorio de los pacientes. Para la clasificación de severidad de los pacientes con EH, se tuvo en cuenta los exámenes paraclínicos disponibles en la historia clínica y los criterios descritos en la tabla 2 del marco teórico. Se consideró que la prueba de resistencia osmótica estaba disminuída cuando existía evidencia de hemólisis en concentraciones de solución salina ≥0,55g/dl. Según la clasificación de Dacie, la curva de resistencia osmótica se dividió en tipo I: si había desplazamiento de la curva hacia la derecha, con hemólisis que inició en concentraciones de solución salina de 0,55g/dl; curva de resistencia osmótica disminuída tipo II, cuando hubo desplazamiento de la curva hacia la derecha con inicio de hemólisis en concentraciones de solución salina de 0,6 g/dl, y curva de resistencia osmótica disminuída tipo III si había desplazamiento de la curva hacia la derecha con inicio de hemólisis en concentraciones de solución salina de 0,85 g/dl (1,17). Con el fin de establecer los rangos normales de las proteínas de membrana de los eritrocitos y de tener un grupo control, se estudiaron paralelamente un grupo de 8 individuos normales sanos a quienes se les realizó electroforesis de proteínas de membrana en 1D y 2D. Este grupo tiene un hemograma normal, bilirrubinas normales, prueba de Coombs negativa y fragilidad osmótica normal. Para este estudio se estableció que la cantidad de espectrina más ankirina, banda 4.1 más banda 4.2, fueron expresadas en relación con la banda 3. Estas se cuantificaron por densitometría de los geles teñidos en Coomasie a 540nM 45 (BioRAD) y el área bajo los picos se determinó por el programa de computadora Molecular Analist (BioRAD). Los resultados fueron basados en 3 electroforesis del mismo paciente. Se catalogó como déficit de espectrina más ankirina cuando la relación entre la banda electroforética correspondiente a espectrina más ankirina y la banda electroforética correspondiente a banda 3 fue menor que la misma relación medida en los individuos normales. El diagnóstico de déficit de proteína 4.1 mas proteína 4.2 fue hecho cuando la relación entre la banda electroforética correspondiente a banda 4.1 mas banda 4.2 y la banda 3 fue menor que la misma relación medida en el grupo de individuos normales. El diagnóstico de déficit de de banda 3 fue realizado cuando la relación entre la banda electroforética correspondiente a espectrina más ankirina y la banda 3 fue mayor que la misma relación en los individuos normales. 46 5. RESULTADOS Se realizó el estudio en 8 pacientes y 8 controles. Los pacientes son niños que asisten a la consulta de Hematología Pediátrica de la Fundación Hospital de la Misericordia con diagnóstico de esferocitosis hereditaria (EH) a quienes se les hizo seguimiento desde marzo hasta agosto de 2008 y cumplieron los criterios de inclusión. El promedio de edad fue de 7,1 años, con rango de 1,8 a 13,75 años. El 62,5% correspondió al sexo femenino y 37,5% al masculino. Las características epidemiológicas de los 8 pacientes se muestran en la Tabla 3. Tabla 3. Características epidemiológicas de los pacientes PACIENTE SEXO EDAD (años) PESO (Kg) TALLA (cm) 1 F 1,81 10,3 77 2 M 13,75 48,5 159 3 F 8,51 28,7 128,5 4 M 5,52 22,3 113 5 F 13,1 57 161 6 F 2,66 11,7 84 7 F 5,41 18 106 8 M 6,25 28,7 123 Fuente: Autor 5.1 CARACTERÍSTICAS CLÍNICAS Los antecedentes personales de los pacientes estudiados se muestran en la Tabla 4. 47 Cinco pacientes tenían antecedente de ictericia neonatal manejada hospitalariamente con fototerapia, 3 de los cuales también requirieron trasfusión de glóbulos rojos en la misma hospitalización por anemia pero no para exsanguinotrasfusión indicando que la ictericia fue moderada con adecuada respuesta a fototerapia. De estos 5 pacientes, 4 tenían antecedentes familiares de EH: dos son hermanos y la madre tiene diagnóstico de EH y los otros dos tienen antecedentes de padre con EH. Hay cinco pacientes con antecedentes familiares de EH, cuatro descritos en el párrafo anterior y el quinto con antecedente de padre con EH y esplenectomía. En total 4 pacientes han requerido trasfusión de glóbulos rojos por anemias consideradas como importantes; 3 en edad de recién nacido y uno, posterior a un procedimiento quirúrgico osteoarticular programado. Ninguno ha sido trasfundido en los últimos 6 meses. Hay una paciente a quien durante el estudio y seguimiento de EH con ecografía abdominal, se le encontró colelitiasis, la cual está en control clínico y radiológico estrecho. Al examen físico el paciente número 8 se encontraba ictérico y con esplenomegalia de 4 cm por debajo del reborde costal derecho (PDRCD); el paciente número 6 presentaba bazo palpable a 2 cm PDRCD, sin ictericia. La paciente número 5 fue esplenectomizada en marzo de 2008 por la severidad del cuadro clínico y los otros 5 pacientes se encontraron asintomáticos y sin ictericia ni bazo palpable. Según la gravedad del cuadro clínico, teniendo en cuenta los criterios descritos en el marco teórico, los pacientes se pueden clasificar como: rasgo en un caso (paciente Nº 2) (12,5%), leve en 4 casos (pacientes Nº1,3, 6 y 8)(50%), moderada 48 en 2 casos (pacientes Nº 4 y 11) (25%) y severa en un caso (paciente Nº 5)(12,5%), esta última es la paciente que se esplenectomizó en marzo de 2008. Tabla 4. Antecedentes personales y familiares ANTECEDENTES PACIENTES(%) Ictericia 7 (87,5%) Ictericia Neonatal 5 (62,5%) Familiares 5 (62,5%) Anemia 4 (50,0%) Trasfusiones 4 (50,0%) Colelitiasis 1 (12,5%) Esplenectomía 1 (12,5%) n=8 Fuente: Autor 5.2 HALLAZGOS DE LABORATORIO La tabla número 5 describe las características del hemograma y niveles de bilirrubinas más significativos reportados en la historia clínica de los 8 pacientes estudiados. En el cuadro hemático, el promedio de la concentración de hemoglobina corpuscular media estuvo en valores normales (33.7 g/dl), pero los pacientes 4, 6 y 8 tuvieron valores elevados ≥ de 35 g/dl. El ancho de distribución está elevado en todos los pacientes por encima del rango normal de 15%. El valor promedio de bilirrubina total estuvo elevado, en 4.9 mg/dl (rangos de 0,9 a 14,7mg/dl). Sólo el paciente Nº1 tenía valores dentro de límites normales y está clasificado como rasgo por los otros parámetros de laboratorio. 49 Tabla 5. Características de laboratorios No. Hb (g/dl) Hcto (%) VCM (fL) CHCM (g/%) HCM AD (%) Retis correg FSP BT BI 1 12 35,4 80,9 34,9 28,3 16,0 5,74 + 4,49 4,07 2 15 44,4 88,1 34,3 30,2 15,3 2,0 NORMAL 0,9 0,6 3 12 37,6 87,4 32,7 28,6 17,0 16,0 ++ 5,49 4,46 4 10 27,0 78,7 37,4 29,4 19,4 7,0 + 14,7 13,83 5 5,6 16,0 75,4 30,8 23,1 21,4 11,6 +++ 4,89 4,41 6 13 35,2 71,9 35,7 25,7 20,2 20,0 + 2,3 2,05 7 8,6 28,8 87,3 29,9 26,1 24,6 9,65 ++ 2,91 2,41 8 11 34,0 82,6 35 28,9 24,8 15,7 NORMAL 4,27 3,66 FSP= + ++ +++ frotis de sangre periférica. esferocitos escasos esferocitos moderados esferocitos abundantes Fuente: Autor 5.3 CURVA DE FRAGILIDAD OSMÓTICA Se realizó la prueba de fragilidad osmótica incubada, la cual se repitió mínimo en dos oportunidades en laboratorios de referencia y se encontraron las siguientes curvas que se pueden ver en el Anexo B: en los pacientes Nº 1, 3, 4, 6 y 7 el perfil de hemólisis es tipo III. En dos pacientes (Nº 2 y 5) fueron normales y en uno (Nº 8), la curva es de patrón de resistencia globular osmótica. En la paciente 5 se repitió la prueba de fragilidad osmótica y evidenció un patrón sugestivo de EH (no mostrado en el Anexo B). En este caso primó el cuadro clínico y los antecedentes familiares. 5.4 RESULTADOS DE ELECTROFORESIS 1D Se realizó a los pacientes y a los controles electroforesis 1D que fueron teñidas con Coomasie (ver ejemplo en anexo 3). A pesar de realizarse varios ensayos a diferentes concentraciones de poliacrilamida, no se logró separar la banda de 50 ankirina de la de espectrina debido a que el peso molecular de estas dos proteínas es muy similar entre sí y solamente se pueden diferenciar mediante aproximaciones de inmunohistoquímica como Western Blot, por lo cual se decidió tomar en conjunto el área de la espectrina y la ankirina. De igual manera no se observa una alteración en el tamaño de estas dos proteínas lo cual podría estar asociado a mutaciones puntuales y no a perdidas como deleciones. Respecto a las proteínas de membrana alterada se encontró: 3 pacientes (Nº2, 3 y 4)(37,5%) con déficit combinado de ankirina y espectrina y en los 5 pacientes restantes, déficit de banda 3 (Nº 1, 5, 6 , 7 y 8)(62,5%). En todos los geles de electroforesis 1D de los pacientes, se encontró por densitometría la presencia de una banda proteica a nivel del marcador de peso molecular de 26 kD, la cual no se evidenció en los geles de los controles. 5.5 RESULTADOS DE 2D-PAGE Y ESPECTROMETRÍA DE MASAS MALDI-TOF Posteriormente se realizaron electroforesis 2D-PAGE a los pacientes y controles, en las cuales también se evidenció diferencias significativas en algunas proteínas de membrana localizada en un peso molecular aproximado de 26 kD cuando se analizan con densitometría y presentes únicamente en los pacientes y ausentes en los controles (Ver anexo 3, 4 y 5 y gráfica 1). Luego, las proteínas que se identificaron en estos geles, se aislaron sus “spots” y se procedió a la digestión con tripsina para su posterior análisis por Espectrometría de Masas la cual se realizó en la Universidad de Córdoba en el Servicio Central de Apoyo a la Investigación, con el objetivo de identificar algunas proteínas que se manifestaron únicamente en los pacientes y poder explicar su expresión este grupo de pacientes con EH. 51 Los resultados del estudio de masas de los “spots” permitieron identificar diferentes proteínas, muestras S1, S2 y S3 que se consignan en el anexo 6, donde se destaca principalmente la presencia de α-espectrina localizada en un peso molecular diferente al calculado para su estructura y punto isoeléctrico. Figura 4. Diferencia de expresión de los pacientes con EH versus los controles Proteína de 26Kda que se ve tanto en los geles teñidos con coomasie como en los 2D *** Niveles de proteína 3 2.5 2 1.5 paciente 1 0.5 0 control Fuente: Autor 52 6. DISCUSION Se evidenció que los 8 pacientes con EH incluídos en este estudio, presentan al igual que se describe en la literatura, una variabilidad clínica y paraclínica de tal forma que dos terceras partes de los pacientes presentaron ictericia neonatal pero no de magnitud significativa como para exsanguinotrasfusión. Aproximadamente el 65% tienen, antecedentes familiares de EH lo cual coincide con los reportes mundiales que están entre el 70 a 85%. La mitad de los pacientes consultaron por anemia y un poco más del 85%, por ictericia. Sólo un paciente requirió esplenectomía por la severidad de los síntomas y en otro se encontró colelitiasis como hallazgo incidental dentro de los estudios de extensión. En el hemograma los hallazgos más notorios fueron anemia, reticulocitosis y elevación del ancho de distribución pero a diferencia de lo descrito en estudios previos (1, 3, 4, 8, 10, 11, 13, 16, 18), no hay un aumento de la concentración de hemoglobina corpuscular media en este grupo. La curva de fragilidad osmótica más frecuente en los pacientes estudiados fue la tipo III y no se correlaciona con la severidad de la enfermedad. La prueba de fragilidad osmótica que en nuestro medio hace parte fundamental del diagnóstico de EH, fue normal en 3 pacientes. En todos los pacientes, el corrido electroforético en 1D detectó deficiencias en las proteínas de membrana, lo cual indica que esta última es más sensible y específica para el diagnóstico. Encontramos que todos los pacientes seleccionados tenían deficiencia de proteínas de membrana y la más frecuente en esta serie es la de Banda 3, seguida por la deficiencia combinada de espectrina y ankirina. No encontramos deficiencias de proteínas 4.1 y 4.2. Llama la atención este hallazgo, pues la 53 literatura reporta como primera causa la deficiencia de ankirina o la combinada de ankirina y espectrina. No se puede concluir que esta sea la deficiencia más prevalente en nuestra población por el número de pacientes incluídos en la serie, pero los resultados son similares a los encontrados en el estudio realizado en 1997 en el Hospital San Juan de Dios y el Hospital de la Misericordia de Bogotá por Torres y colaboradores (1) a 29 pacientes con EH, entre 1 y 79 años de edad, a quienes se les hizo electroforesis 1D y se encontró que la mayor deficiencia era la de Banda 3 seguida por la combinada de espectrina/ankirina. Esto nos plantea la necesidad de ampliar la muestra de pacientes para poder obtener resultados epidemiológicos más precisos. Estos defectos de las proteínas de membrana podrían ser confirmadas mediante técnicas de inmunohistoquímica como el Western Blot, pero esta metodología aunque es sensible no se puede hacer para analizar varias posibles proteínas involucradas en la patología, lo cual la hace costosa y poco eficiente para el diagnóstico La paciente Nº 5 requirió esplenectomía por la severidad de la enfermedad que se correlaciona con los criterios de clasificación anotados en el marco teórico. Presenta un antecedente de ictericia neonatal, trasfusiones y EH familiar. Es importante anotar que la curva de fragilidad osmótica no fue útil en este caso para apoyar el diagnóstico porque no fueron conclusivas. La electroforesis de proteínas de membrana encontró en esta paciente una deficiencia de proteína banda 3: esta deficiencia no se ha asociado a severidad. En este caso se demuestra que los ensayos paraclínicos disponibles no son concluyentes para lo cual sería necesario un estudio más detallado de las proteínas de membranas mediante aproximaciones moleculares. El paciente Nº 8, clínicamente cumple los criterios de EH moderada, su electroforesis reportó deficiencia de proteína banda 3 y la curva de fragilidad osmótica muestra patrón de resistencia a la hemólisis. Una vez más se demuestra, que aunque la prueba de fragilidad es una herramienta valiosa no siempre es útil para el diagnóstico. 54 Los pacientes Nº 2 y 4 son hermanos, tienen deficiencia combinada de espectrina con ankirina. Uno de ellos con curva de fragilidad normal y el otro de hemólisis tipo III. Se puede concluir que al tener la misma deficiencia de proteínas, tiene una mutación de patrón hereditario autosómico dominante, información útil para consejería genética. Teniendo en cuenta las dificultades para el diagnóstico y la variabilidad en las curvas de fragilidad osmótica, se consideró de mucha utilidad realizar las pruebas de electroforesis 1D y 2D así como la espectrometría de masas. Encontramos que unas proteínas de 26 kD tienen una gran expresión en todos los pacientes del estudio comparados contra controles sanos, tanto en la electroforesis 1D como 2D-PAGE. El análisis por MALDI-TOF permitió identificar algunas de estas proteínas, donde el hallazgo más importante es la presencia de α-espectrina, localizada en otro punto isoeléctrico y peso molecular al calculado. Su ubicación en este lugar posiblemente sea explicada por las modificaciones que sufre postraducionalmente al no poderse ensamblar adecuadamente en el citoesqueleto de la membrana por la(s) deficiencia(s) encontrada(s) en proteínas fundamentales de este, como Banda 3 y de espectrina/ankirina. Esta investigación es la primera en estudiar por técnicas moleculares, como la espectrometría de masas, las proteínas de membrana del eritrocito en casos de esferocitosis hereditaria a nivel de Colombia y de Galicia-España, donde se adelantaron los estudios de electroforesis y MALDI-TOF. Incluye inicialmente 8 pacientes y 8 controles ya que esto implicó un gran esfuerzo técnico, logístico y económico, pero además se utilizó como una prueba piloto para estandarizar la técnica y poder posteriormente ampliar la muestra de pacientes. 55 7. CONCLUSIONES • La deficiencia de proteína de membrana más frecuente en esta serie es de Banda 3, seguida de la combinada ankirina/espectrina. No se encontró deficiencia de proteínas 4.1 o 4.2. • No hay correlación entre la deficiencia de proteína de membrana y la severidad de la esferocitosis hereditaria en este estudio. • La prueba de fragilidad osmótica tuvo baja sensibilidad para apoyar el diagnóstico de esferocitosis hereditaria en esta serie. • La electroforesis 1D tiene alta sensibilidad y especificidad para el diagnóstico de esferocitosis hereditaria, con algunas incertidumbres al no poder separar con esta técnica, proteínas que tengan pesos moleculares cercanos. • La espectrometría de masas nos permitió identificar proteínas modificadas como la α-espectrina, ubicada a nivel de 26 kD. Esta proteína podría tener utilidad como biomarcador de esferocitosis hereditaria. • Se deben confirmar los resultados de los análisis de masas mediante técnicas como Western Blot y genómica. • Se recomienda el estudio de espectrometría de masas de los defectos de las proteínas de membrana del eritrocito ya que en nuestro medio no existen estudios con técnicas moleculares de EH. • Aunque los costos actuales de estos procesos pueden considerarse elevados, al estandarizarse y utilizarse rutinariamente disminuirán en forma significativa. 56 BIBLIOGRAFIA 1. TORRES, JD, SOSSA CL, CAMACHO A. Anormalidades de las proteínas de membrana de los eritrocitos en la esferocitosis hereditaria. Acta Médica Colombiana. 2001; 26:158-162. 2. CORRAL J, MARTÍNEZ C, GONZÁLEZ-CONEJERO R, HERNÁNDEZ-ESPINOSA D, VICENTE V. Genómica y proteómica en hemostasia. Haematologica. 2005; 90: 65-70. 3. BEUTLER E, LICHTMAN MA, COLLER BS, KIPPS TJ. Williams Hematology. 5th edition. McGraw Hill, 1995. 4. OSKI F, NATHAN D. Hematology of Infancy and Childhood. 6th edition. 2004:560-618. 5. DELAUNAY J. The molecular basis of hereditary red cell membrane disorders. Blood Reviews. 2007; 21: 1-20. 6. .AN X, MOHANDAS N. Disorders of red cell membrane. British Journal of Haematology. 141, 367–375. 7. IOLASCON A, PERROTA S, STEWART G. Red blood cell membrane defects. Reviews in Clinical & Experimental Haematology. 2003; 1: 22-56. 8. HERRERA M, ESTRADA, M. Esferocitosis hereditaria: aspectos clínicos, bioquímicos y moleculares. Revista Cubana de Hematología, Inmunología y Medicina Transfusional. 2002;18:7-24. 9. KAY M. Band 3 and its alterations in health and disease. Cellular and molecular biology. 2004.50:117-38 57 10. SANS-SABRAFEN J, BESSES C, VIVES J. Hematología Clínica. Cuarta edición 2004:159-164.. 11. YOUNG LE, IZZO MJ, PLATZER RF. Hereditary Spherocytosis: I. Clinical, Hematologic and Genetic Features in 28 Cases, with Particular Reference to the Osmotic and Mechanical Fragility of Incubated Erythrocytes. Blood. 1951 6: 1073-1098. 12. GALLAGHER PG, FORGET BG. Hematologically important mutations: spectrin and ankyrin variants in hereditary spherocytosis. Blood Cells, Molecules and Diseases. 1988; 24: 539-43. 13. IOLASCON A, MIRAGLIA DEL GIUDICE E, PERROTA S et al. Hereditary spherocytosis: from clinical to molecular defects. Haematologica. 1998; 83:240-57. 14. WEBB D. Disorders of the red cell membrane. Current Paediatrics. 2005; 15: 40-43. 15. MIRAGLIA DEL GIUDICE E, NOBILI B, FRANCESE M, D’URSO M, IOLASCON A, EBER S, PERROTA S. Clinical and molecular evaluation of non-dominant herreditary spherocytosis. British Journal of Haematology. 2001;112: 42-47. 16. BOLTON-MAGGS PHB. The diagnosis and management of hereditary spherocytosis. Baillère’s Clinical Haematology. 2000; 13: 327-42. 17. AIXALA M, SARANDRIA C. Microesferocitosis perfil eritroide y su relación con distintas pruebas de laboratorio. Medicina. 2001; 61: 417-423. 18. BOLTON-MAGGS PHB, STEVENS RF, DODD NJ et al. Guidelines for the diagnosis and management of hereditary spherocytosis. British Journal of Haematology. 2004; 126: 455-74. 58 19. BRUSCHI M, SEPPI C, ARENA S, MUSANTE L, SANTUCCI L, BALDUINI D, SCALONI A, LANCIOTTI M, RIGHETTI M, CANDIANO G. Proteomic analysis of erythrocyte membranes by soft immobiline gels combined with differential protein extraction. Journal of Proteome Research. 2005; 4: 1304-09. 20. CRISTEA I, GASKELL S, WHETTON A. Proteomics techniques and their application to hematology. Blood. 2004; 103: 3624-34. 21. PASINI E, KIRKEGAARD M, MORTENSEN P, LUTZ H, THOMAS A, MANN M. In-depth analysis of the membrane and cytosolic proteome of red blood. Blood. 2006; 108: 791-801. 22. ROUX-DALVAI F. GONZALEZ DE PEREDO A, SIMÓ C, et al., Extensive analysis of the cytoplasmic proteome of human erythrocytes using the peptide ligand library technology and advanced mass spectrometry. Molecular & cellular proteomics. 2008, 1-37. Papper in press 23. DELAUNAY J. Genetic disorders in the red cell membrane. Critical Review Oncology Hematology. 1995;19: 79-110. 24. DUPUY AD, ENGELMAN DM. Protein area occupancy at the center of the red blood cell membrane. PNAS. 2008; 105: 2848-2852. 59 ANEXOS ANEXOS 60 Anexo A. Consentimiento informado “ESTUDIO DE PROTEINAS DE MEMBRANA DEL GLOBULO ROJO EN PACIENTES PEDIATRICOS CON ESFEROCITOSIS HEREDITARIA DE LA FUNDACION HOSPITAL DE LA MISERICORDIA” UNIVERSIDAD NACIONAL DE COLOMBIA FACULTAD DE MEDICINA DEPARTAMENTO DE PEDIATRIA Y BIOQUIMICA Bogotá, Fecha: ________________ Yo,_____________________________, identificado con cédula de ciudadanía Nº______________________, padre y/o acudiente de____________________________, con identificación No._______________, con capacidad de libre elección y sin coacción alguna, autorizo que participe en el “ESTUDIO DE PROTEINAS DE LA MEMBRANA DEL GLOBULO ROJO EN PACIENTES PEDIATRICOS CON ESFEROCITOSIS HEREDITARIA DE LA FUNDACION HOSPITAL DE LA MISERICORDIA”. Declaro que se me ha informado sobre la metodología del estudio, las posibles consecuencias derivadas de él y que se resolvieron de manera satisfactoria mis dudas. Además se me garantizó confidencialidad, libertad de retiro del estudio en cualquier momento y que se me podrá dar información durante el desarrollo del mismo. ______________________ CC Teléfono Acudiente _________________________ CC Teléfono Médico Investigador ______________________ CC Teléfono Testigo _________________________ CC Teléfono Testigo 61 Anexo B. Curvas de fragilidad osmótica Paciente 1 120% 100% 80% NORMAL 1 NORMAL 2 %HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% 0,50% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,40% % HEMOLISIS 7,0% 30,0% 70,0% 78,0% 87,0% 84,0% 90,0% 90,0% 90,0% 90,0% 90,0% 90,0% 90,0% 90,0% 100,0% 100,0% 100,0% 62 0,30% 0,20% Paciente 2. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% 0,50% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,40% % HEMOLISIS 0,0% 0,0% 0,0% 0,0% 0,0% 0,0% 0,0% 1,6% 58,8% 79,1% 81,2% 81,9% 100,0% 100,0% 100,0% 100,0% 100,0% 63 0,30% 0,20% Paciente 3. 120% 100% 80% NORMAL 1 NORMAL 2 %HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 0,0% 2,5% 8,3% 21,5% 34,3% 52,0% 53,4% 70,9% 79,8% 79,8% 81,5% 88,0% 94,8% 96,5% 100,0% 100,0% 100,0% 64 0,30% 0,20% Paciente 4. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 10,0% 10,0% 15,0% 22,0% 37,0% 62,0% 76,0% 82,0% 87,0% 90,0% 92,0% 94,0% 96,0% 98,0% 100,0% 100,0% 100,0% 65 0,30% 0,20% Paciente 5. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 0,0% 0,0% 0,0% 0,0% 2,8% 4,4% 12,2% 50,2% 91,6% 92,4% 98,4% 100,0% 100,0% 100,0% 100,0% 100,0% 100,0% 66 0,30% 0,20% Paciente 6. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 0,0% 0,0% 0,0% 0,0% 33,3% 51,2% 55,5% 69,7% 89,6% 86,4% 90,7% 95,6% 98,7% 100,0% 100,0% 100,0% 100,0% 67 0,30% 0,20% Paciente 7. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 0,0% 3,7% 27,8% 30,5% 33,4% 69,9% 72,8% 73,7% 93,1% 100,0% 100,0% 100,0% 100,0% 100,0% 100,0% 100,0% 100,0% 68 0,30% 0,20% Paciente 8. 120% 100% 80% NORMAL 1 NORMAL 2 % HEMOLISIS 60% 40% 20% 0% 0,90% 0,80% 0,70% 0,60% [Na Cl] 0,90% 0,85% 0,80% 0,75% 0,70% 0,65% 0,60% 0,55% 0,50% 0,45% 0,40% 0,35% 0,30% 0,25% 0,20% 0,15% 0,10% 0,50% 0,40% % HEMOLISIS 0,0% 0,0% 0,0% 0,0% 0,0% 0,0% 0,0% 0,0% 17,4% 3,8% 50,7% 61,1% 71,5% 80,2% 100,0% 100,0% 100,0% 69 0,30% 0,20% Anexo C. Gel de Coomasie donde se observan las proteínas similares(cuadros verdes) y diferentes(cuadros rojos) de los pacientes versus los controles 20μl de muestra 170 130 96 72 55 43 34 26 17 70 Anexo D. Electroforesis en 2D-PAGE, donde se observa las proteínas que se expresan en los pacientes con respecto a los controles. MWM MWM 99KDa 99KDa 66KDa 66KDa 45KDa 45KDa 35KDa 35KDa 20KDa 20KDa 4 Control 2 7 Control 6 4 MWM 99KDa 66KDa 45KDa 29-10-08 35KDa 20KDa 4 paciente 3 71 7 7 Anexo E. Geles en 2D-PAGE: se observan las diferencias entre los controles y el paciente 3 (subrayado por un cuadro rojo) MWM 99KDa 66KDa 45KDa 35KDa 20KDa 4 Control 1 MWM MWM 99KDa 99KDa 66KDa 66KDa 45KDa 45KDa 35KDa 35KDa 20KDa 20KDa 4 7 paciente 1 7 72 4 paciente 2 7 Anexo F. Resultados de espectrometría de masas de algunas de las proteínas identificadas en los geles de los paciente 73 74 75