Fracturas de tibia y peroné distal
Anuncio

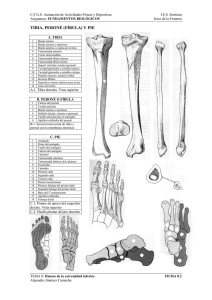
Fracturas de tibia y peroné distal Curso de Traumatología Pediátrica Maestros: Dr. José Fernando de la Garza Dr. Aurelio Martínez (asesor) Dr. Alberto Moreno Dr. Guillermo Salinas Ponente: Dr. Alejandro Treviño R4 Incidencia • 8 - 15 años en la tibia y 8 – 14 años en el peroné • 25 al 38 % de lesiones fisiarias • 2da en frecuencia después de radio distal • Ligeramente más frecuentes que las diafisiarias • 58 % en la práctica deportiva Anatomía L. Tibioperoneo anterior y posterior L. Transverso inferior L. Interóseo 3 1 2 L. Deltoideo (superficial y profundo) Capa superficial : 1. L. tibioescafoideo 2. L. tibiocalcáneo 3. L. tibioastragalino posterior Profundo o L. tibioastragalino anterior L. Peroneoastragalinos anterior y posterior L. Peroneocalcáneo ( colateral lateral) Cierre de la fisis de la tibia distal El centro de osificación de la tibia distal aparece entre los 6 y 24 meses de edad La extensión maleolar inicia alrededor de los 7 años Se completa a la edad de 10 años La fisis cierra alrededor de los 15 años en las niñas y 17 años en los niños La centro de osificación del peroné distal aparece entre los 9 a los 24 meses de edad El cierre sigue al de la tibia de 12 a 24 meses después Cuadro clínico • • • • Dolor intenso Deformidad obvia Posición del pie Estado de la piel, pulsos así como la función sensitiva y motora Diagnóstico • Rx AP y lateral • proyección en mortaja del tobillo • proyecciones especiales • proyecciones en estrés TC Útil en fracturas intra-articulares (Tillaux juveniles y triplanares) RM Lesiones osteocondrales Posible desarrollo de una anomalía de crecimiento Clasificaciones • Anatómica • Mecanismo de daño Clasificación anatómica Clasificación por mecanismo de lesión Supinación-inversión (SI) Grado I. SH I o II del peroné Grado II. Fx tibia SH III o IV ( raramente I o II) Supinación, flexión plantar (SFP) • Desplaza la epífisis hacia atrás provocando fx SH I o II • No se involucra al peroné Supinación, rotación externa (SER) Grado I: Fx SH tipo II Grado II: además se produce una fractura espiroidea del peroné de anteroinferior a posterosuperior Pronación, eversión, rotación externa (PERE) Fx SH I o II de la tibia + fx transversa del peroné La II menos frecuente Compresión axial • Lesiones SH V • Detención del crecimiento en las rx subsecuentes Tillaux juvenil Fx SH III con afectación de la región anterolateral de la tibia distal Fractura triplanar Aspecto de Fx SH III en la AP y lesión SH II en la rx lateral Otras lesiones fisiarias • Son fx que no encajan en ninguno de los otros siete tipos • Aquí se encuentran las lesiones del anillo pericondral y las fx por sobrecarga Patrones inusuales de fractura 1% Núcleos de osificación accesorios y variantes anatómicas Hendiduras en el lado lateral simular fx SH III Protuberancia en el peroné distal que simula una fx en rodete Tratamiento Salter-Harris tipo I y II • Sin desplazamiento: inmovilización con yeso por encima de la rodilla, sin apoyo hasta 3 ó 4 semanas, cambiando a apoyo por debajo de la rodilla por 3 ó 4 semanas más • Rx de seguimiento cada 6 meses durante 2 años Salter-Harris tipo I y II • Fx desplazadas objetivos: 1. <15° inclinación plantar en sentido posterior 2. 10° valgo en las desplazadas lateralmente 3. 0° varo en las desplazadas medialmente • Tornillos percutáneos o clavos lisos si se requiere Salter-Harris tipo III y IV • No desplazadas (= I y II) • Se confirma la reducción de los fragmentos mediante TC • Controles semanales (3) • Se exploran cada 6 ó 12 meses, por un mínimo de 24 a 36 meses Salter-Harris tipo III y IV • Las fx con más de 2 mm deben reducirse • Suelen requerir reducción abierta Afección del peroné distal • Afección fisis SH tipo I o II (SI), inmovilización con bota de yeso con apoyo por 3 o 4 semanas • Muy desplazadas, SH III o IV de la tibia, se reducen al reducir la tibia Fracturas de Tillaux y triplanares • • • • Fx transicionales (inmaduro a maduro) Clasificación confusa Rotación externa Fx Tillaux estadio I, triplanares estadio II con fx peroné • Grado cierre fisiario • TC, exploración durante la reducción abierta • No trascendencia del cierre fisiario Fx Tillaux juveniles • Con la RE del pie el L. TPA avulsiona un fragmento de hueso con fisis abierta • Asociadas a fx diafisiarias • Rol del peroné • Sx Diagnóstico • Mortaja • TC Tratamiento • Sin desplazamiento: yeso por encima de la rodilla (flexión 30°) con pie con RI • Más de 2 mm intentar reducción cerrada Fracturas triplanares • Diferentes estadios de la misma lesión • 3 fragmentos principales Tratamiento • Sin desplazamiento (<2mm) yeso por encima de la rodilla con flexión de rodilla 30° a 40° • TC • 7 días rx o TC • Cambio de yeso a las 3 ó 4 semanas a bota de yeso con apoyo x 3 ó 4 semanas más > 2 mm, RC si es aceptable mantener con tornillos percutáneos + bota de yeso Complicaciones • Deformidad secundaria a una consolidación defectuosa • Artrosis • Retardo en la consolidación y pseudoartrosis • Detención del crecimiento Deformidad sec. a una consolidación defectuosa • Tras una reducción incompleta o inmovilizada inicialmente con un yeso por debajo de la rodilla • SH I y II • Osteotomías en las EA. Artrosis • Intra-articular vs extra-articular • Aparición de sx • 1 mm Retardo en la consolidación y seudoartrosis • Son infrecuentes SH III Detención del crecimiento • SH III y IV • Desarrollo de barra fisiaria en el foco de fractura, deformidad en varo • Factor predictivo de las líneas de Harris