RASGOS CARACTERISTICOS
Anuncio

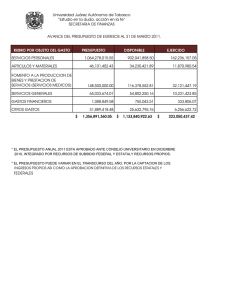
MODELO DE PAGO A PRESTADORES EN EL SISTEMA DE SALUD OBJETIVOS 9 CONSIDERAR QUE LA REMUNERACION A PRESTADORES PUEDE SER UNA HERRAMIENTA DE GERENCIAMIENTO DE LOS SERVICIOS DE SALUD 9 QUE LOS INCENTIVOS PARA ADMINISTRAR CORRECTAMENTE LOS RECURSOS NO ES SINONIMO DE INCENTIVAR LA RESTRICCION DE SERVICIOS 9 QUE SE PUEDEN DESARROLLAR ASOCIACIONES WIN-WIN ENTRE PRESTADORES Y FINANCIADORES SIN DESCUIDAR LOS INTERESES DE LOS PACIENTES 9 QUE SE DEBE Y SE PUEDEN IMPLEMENTAR ACCIONES PARA DESARROLLAR A LOS PROVEEDORES DE SERVICIOS 9 QUE UN MEDICO EN LA ACTUALIDAD DEBE SER TAMBIEN UN EXPERTO EN LA ADMINISTRACION DE SU PRACTICA 9 QUE SON MAS VALIDOS LOS MODELOS PROACTIVOS QUE LOS REACTIVOS MODELOS REMUNERATIVOS PARA PROFESIONALES 9 PAGO POR PRESTACION 9 SALARIO 9 CAPITACION PAGO POR PRESTACION 9 PAGO POR ACTO MEDICO 9 FIJO O VINCULADO AL DESEMPEÑO 9 9 9 9 ESCALAS DE VALOR RELATIVO (RVS) TABLA DE VALORES PACTADA PAGO POR PRESTACION PRESUPUESTADO SLIDING FEE 9 CONSULTA 9 MODULOS 9 APG’s VESTIDA PAGO POR PRESTACION 9 OPORTUNIDADES 9 CUANTO MAS SE HACE MAS SE COBRA 9 LA DISTRIBUCION DEL PAGO SE REALIZA SOBRE EL CONSUMO DE RECURSOS. PAGO POR PRESTACION 9 PROBLEMAS NO HAY ALINEACION DE INTERESES 9 INCERTIDUMBRE EN EL PAGO 9 INGRESOS VARIABLES 9 SOBREPRESTACION 9 9 9 9 UPCODING UNBUNDLING CHURNING FEEDING FRENZY 9 NO GENERA COSTOCONCIENCIA 9 NO FAVORECE LA EDUCACION Y PREVENCION 9 MAYOR CARGA ADMINISTRATIVA 9 SALARIO 9 PLANO 9 INCENTIVOS • RETENCIONES • BONIFICACIONES • REMUNERACIONES NO MONETARIAS SALARIO 9 OPORTUNIDADES 9 INGRESOS ESTABLES 9 MAYOR OPORTUNIDAD DE BENEFICIOS 9 ESTRUCTURA ORGANIZACIONAL MAS ACORDE A LA CULTURA DE LOS MEDICOS 9 DESARROLLO DE UNA CARRERA DENTRO DE LA INSTITUCION SALARIO 9 PROBLEMAS 9 AUSENCIA DE INCENTIVOS 9 PRODUCTIVIDAD 9 AUSENCIA DE VINCULO ENTRE CONDUCTA CLINICA Y RESULTADOS GENERALES DE LA PRACTICA 9 DESINTERES POR LOS PACIENTES MAS COMPLICADOS 9 AUMENTO DEL COSTO DE ESTRUCTURA CAPITACION 9 ASPECTOS TECNICOS 9 ASPECTOS LEGALES 9 APECTOS ETICOS CAPITACION 9 ASPECTOS TECNICOS 9 CALCULO 9PRESTACION, POR SU UTILIZACION ANUAL, POR SU VALOR, DIVIDIDO 12, MENOS LOS COPAGOS PERCIBIDOS 9AJUSTES POR SEXO Y EDAD 9AJUSTES POR RIESGO DE LA POBLACION (CASE MIX) CAPITACION UTILIZACION ANUAL POR MIL COSTO PROMEDIO POR SERVICIO COPAGO TOTAL VISITAS 3000 20 0 60000 DOMICILIO 360 25 10 5400 SANATORIO 120 30 0 3600 TIPO DE SERVICIO TOTAL VALOR CAPITA PMPM 69000 5.75 CAPITACION CATEGORIAS EDAD VARONES FACTOR MUJERES VALOR FACTOR VALOR 0-4 0.572 3.29 $ 0.572 3.29 $ 5-14 0.376 2.16 $ 0.376 2.16 $ 15-19 0.388 2.23 $ 0.388 2.23 $ 20-34 0.492 2.83 $ 1.256 7.22 $ 35-49 0.747 4.29 $ 1.373 7.90 $ 50-64 1.490 8.57 $ 1.692 9.73 $ 65+ 2.278 13.10 $ 1.989 11.44 $ Fuente : Milliman and Robertson, Seattle CAPITACION 9 ASPECTOS LEGALES • DESCRIPCION DE LOS SERVICIOS CUBIERTOS • TIEMPOS DE PAGO • STOP LOSS • POOLS DE RIESGO • POSIBILIDAD DE CERRAR LA ADMISION DE NUEVOS PACIENTES • FONDOS DE ESTABILIZACION DEL RIESGO CAPITACION 9 ASPECTOS ETICOS LAS PRESTACIONES MEDICAS DEBEN SER COSTO EFECTIVAS Y COSTO CONSCIENTES SIN COMPROMENTER LA INTEGRIDAD DE LAS DECISIONES RESPECTO AL CUIDADO INDIVIDUAL DE LOS PACIENTES CAPITACION 9 OPORTUNIDADES • • • • • • • • • • INGRESOS ESTABLES (CASH POSITIVO) PREDICTIBILIDAD DE LOS COSTOS ORIENTACION A PRACTICAS PREVENTIVAS Y EDUCACION PARA LA SALUD DESARROLLO DE NUEVAS FORMAS DE ADMINISTRAR EL TIEMPO ELIMINA LA SOBREUTILIZACION EL MEDICO ES QUIEN MANEJA LA FRECUENCIA E INTENSIDAD DE LOS RECURSOS DESARROLLO DE NUEVAS HABILIDADES Y MANERA DE PENSAR PARTICIPACION DEL EQUIPO DE SALUD SIMPLIFICACION ADMINISTRATIVA SE TIENDE A MAXIMIZAR EL VALOR –MAYOR CALIDAD Y SATISFACCION MINIMIZANDO EL COSTO CAPITACION 9 PROBLEMAS • LIMITACION DEL ACCESO A LOS SERVICIOS • • • • • • (SUBPRESTACION) DETERIORO DE LA RELACION MEDICO PACIENTE PERDIDA DE LA CONFIANZA EN LOS MEDICOS FORMA DE NEGAR COBERTURAS A TRAVES DEL MEDICO SELECCION ADVERSA (CASE MIX) BAJO NUMERO DE PACIENTES ASUNCION DE RIESGOS NO CONTROLABLES INCENTIVOS 9 TODO MODELO DE PAGO A PROFESIONALES DE LA SALUD INVOLUCRA INCENTIVOS QUE INFLUENCIAN EL JUICIO CLINICO 9 EN NECESARIO DISEÑAR MECANISMOS QUE MINIMICEN LOS POTENCIALES CONFLICTOS CONFLICTO DE INTERESES LA TRANSFERENCIA PARCIAL DEL RIESGO A LOS PROFESIONALES PUEDE SER UN METODO APTO PARA ALINEAR LOS INTERESES DE LOS DIFERENTES PROTAGONISTAS DEL SISTEMA EN QUE MARCO LA TRANSFERENCIA DE RIESGO PUEDE SER EFECTIVA CON EL MENOR NIVEL DE CONFLICTO DE INTERESES MECANISMOS PARA MINIMIZAR CONFLICTOS BALANCE DE LOS INCENTIVOS 9 9 9 9 9 9 ALCANCE DE LOS SERVICIOS INCLUIDOS LAS CANTIDADES EN JUEGO PARA GANAR O PERDER EN FORMA DE BONUS O RETENCIONES PROTECCION A TRAVES DE STOP LOSS LAS RETENCONES Y BONUS DEBEN PAGARSE EN CUOTAS Y NO AL FINAL DEL EJERCICIO EL NUMERO DE PACIENTES POR MEDICO INCENTIVOS VINCULADOS A LA CALIDAD DE ATENCION MECANISMOS PARA MINIMIZAR CONFLICTOS JUSTICIA DE LOS INCENTIVOS 9 LOS INCENTIVOS ALINEADOS A LA UTILIZACION DEBEN ACOMPAÑARSE DE GUIAS DE PRACTICA BASADAS EN LA EVIDENCIA. 9 LOS INCENTIVOS DEBEN SER JUSTOS, DE LO CONTRARIO SE CORRE EL RIESGO DE DESALENTAR A LOS MEDICOS A TRATAR PACIENTES QUE MAS LO NECESITAN. TIPOS DE INCENTIVOS 9 9 9 9 9 9 9 9 9 9 CAPACIDAD CIENTIFICO TECNICA ACCESO PRODUCTIVIDAD UTILIZACION ADHERENCIA A GUIAS DE PRACTICA, A FORMULARIOS SATISFACCION DEL USUSARIO QUEJAS COMPLIANCE CON LOS PROCESOS ADMINISTRATIVOS USO DE EDI PARTICIPACION 9 9 9 ATENEOS PLANES DE MEJORA CONTINUA EDUCACION CONTINUA RETENCIONES PARTE DE LA CAPITA SE RETIENE Y SE DEVUELVE SI SE DIERON LAS CONDICIONES ECONOMICAS AL FINAL DEL EJERCICIO BONUS ES UN PLUS AL FINAL DEL PERIODO, SI EL DESMPEÑO FUE EXCELENTE, GENERALMENTE ESTAN BASADOS EN INDICADORES DE CALIDAD Y NO DEBEN AFECTAR LAS DECISIONES CLINICAS INDIVIDUALES STOP LOSS REASEGURO PARA CASOS CATASTROFICOS POOLS DE RIESGO ES LO PREVISTO QUE SE IBA A GASTAR EN LOS DIFERENTES RUBROS (AMBULATORIO, INTERNACION, EXAMENES COMPLEMENTARIOS ETC) MODELOS REMUNERATIVOS PARA HOSPITALES 9 9 9 9 9 9 9 9 9 POR PRESTACION POR PRESTACION BASADO EN EL DESEMPEÑO PER DIEM MODULO CASO MODULO DIA LEASING DE CAMAS DESCUENTO POR VOLUMEN DRG CAPITACION QUIEN ASUME EL RIESGO? MODALIDAD DE PAGO RIESGO POR INTENSIDAD RIESGO POR DURACION DE INTERNACION RIESGO POR NUMERO DE INGRESOS RIESGO POR CASE MIX POR PRESTACION F F F F DESCUENTO POR VOLUMEN F F F F MODULO DIA P F F F MODULO CASO P P F F POR PRESTACION BASADO EN DESEMPEÑO P P F FoP PER DIEM P F F P LEASING DE CAMAS P F F P DRG P P F F CAPITACION P P P P P: PRESTADOR F: FINANCIADOR BIBLIOGRAFIA • • • • • • • • • • • • • • Steven D Pearson , James E. Sabin et al. Ethical Guidelines for Physician Compensation Based on Capitation. N.Engl J Med 1998;339 Epstein D. How Plans do and don’t Reward the Best Physicians. Managed Care. August 1997 Lee TH. Responding the Capitation: The Partners Experience. 1998 Nemore A, Dale LT et al. Capitation Contracts: Avoiding Financial Pitfalls. Family Practice 2000, American Academy of family Physicians, 1995 Grumbach K., Osmond D. Et al. Primary Care Physicians’ Experience of Financial Incentives in Managed Care Systems. N. Engl J Med 1998;339 Moore KA. Making the Transition from Productivity Compensation to Capitation Man Care 1997 Hillman AL. Financial Incentives for Physicians’ in HMO: is There a Conflict of Interest? N. Engl J Med 1987;317 Hillman AL, Pauly MV et al. How dio Financial Incentives affects physician´s Clinical decisions and the Financial Performance of Health Maintenance Organizations? N Engl J Med 1989;321 Bohlmann RC. Physician Compensation in Transition, the Market Based Alternative. MGM Journal Jan /Feb 1996 Capitación Claves Estrátegicas y Operativas para Prepagas y Obras Sociales. Informe Especial MC Information Source 1999 Kongstvedt PR. The Managed Care Health Care Handbook. Thirth Edition. Aspen Publishers Inc. 1996 Goldfield N. Physician Profiling and Risk Adjustment. Second Eedition Aspen Publishers Inc.1999 Kongstvedt PR. Essentials of Managed Care Second Edition Aspen Publishers Inc.1999 Kongstvedt PR, Plocher DW. Best Practices in Medical Management Aspen. Publishers Inc.1999 ESQUEMA DE TRABAJO PRESTACION + FACTOR DE CALIDAD + DESEMPEÑO + CALIDAD UTILIZACION AJUSTE POR SEXO EDAD Y MIX REMUNERACION FINAL CADA 4 A 6 MESES SE AJUSTA EL VALOR DE LA CONSULTA