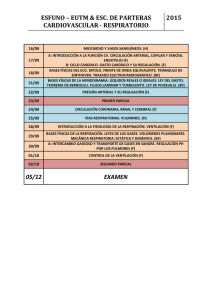
Todo comenzó con el Pulmotor … Cien años de ventilación artificial
Anuncio

|1 Todo comenzó con el Pulmotor … Cien años de ventilación artificial Ernst Bahns 4| |5 Todo comenzó con el Pulmotor Cien años de ventilación artificial Ernst Bahns 6| Índice Cien años de historia 8 Tres profesionales dedicados a la ventilación 10 La historia de la tecnología en ventilación 12 La “hora cero” en la ventilación artificial: el “Pulmotor original” 12 El principio de control del Pulmotor original 14 Desarrollo subsequente del Pulmotor por Bernhard Draeger 16 Desde el prototipo hasta la línea de producción: un nuevo principio de control 18 El principio del Pulmotor (1) 20 El principio del Pulmotor (2) 22 La disputa por el Pulmotor (1) 24 La disputa por el Pulmotor (2) 26 Desarrollo posterior del Pulmotor: el canister del Pulmotor 28 El Pulmotor en las aplicaciones clínicas 30 Una nueva vía: Alternando la ventilación por presión con el pulmón de acero 32 Creatividad e improvisación en el periodo post - guerra 34 El inicio de la ventilación para cuidados intensivos: el Assistor 36 El camino a la ventilación moderna para cuidados intensivos 38 El progreso constante en la ventilación para cuidados intensivos: desde el Spiromat al EV-A 40 Ventilación moderna para cuidados intensivos: la serie Evita 42 Nuevos mercados y nuevas áreas de aplicación para la ventilación 44 La ventilación en pacientes pequeños: el camino hasta el Babylog 46 Ventilación para cuidados intensivos de neonatos: el Babylog 8000 48 Del Pulmotor al Oxylog 50 La serie Oxylog: el camino a la ventilación de emergencias moderna 52 El papel del personal médico 54 |7 La historia de la ventilación 56 El ventilador en las aplicaciones clínicas: resumen 56 Técnica de respiración y ventilación: la diferencia fundamental 58 Los tres problemas de la ventilación artificial 60 Ventilación con presión limitada en el UV-1 62 Nueva tecnología de ventilación con el EV-A 64 Sencillo y abierto para la respiración espontánea: BIPAP controlada por presión 66 ® Presión óptima y abierta para la respiración espontánea: AutoFlow con volumen constante 68 Respiración espontánea con presión de soporte 70 Adaptación del soporte a la respiración espontánea 72 Regulación de la presión de soporte por parte del paciente 74 Problemas con la conexión del ventilador 76 Características específicas de la ventilación de niños y neonatos 78 SmartCare 80 Tendencias en el desarrollo del proceso de ventilación: conclusión 82 Tendencias en el desarrollo del proceso de ventilación: el futuro 84 Desde el instrumento de medición al monitor del ventilador 86 Desde la situación actual al análisis de tendencias 88 El valor de la monitorización con gráficos 90 Monitorización de la ventilación en una nueva era 92 Diagnóstico de ventilación en un sistema nuevo 94 Rendimiento y funcionamiento 96 Alto rendimiento y facilidad de uso: ¿una contradicción? 98 Funcionamiento estandarizado: ¿una visión? 100 Del ventilador al módulo del ventilador 102 Del módulo al sistema de cuidados críticos 104 Los cuidados críticos vistos como un todo: Infinity Acute Care System 106 Bibliografía 108 8| PRÓLOGO Cien años de historia Para Dräger, la historia de la ventilación es más que una simple lista cronológica: la historia de la ventilación está estrechamente relacionada con la historia de la familia Dräger. La historia de la ventilación en la empresa Dräger empieza con el Pulmotor, por el cual mi tatarabuelo, Heinrich Dräger, recibió la patente en 1907. En sus memorias describe cómo durante un viaje al extranjero recogió ideas para resucitar a personas intoxicadas por gas y las puso en práctica en el Pulmotor. Fue mi bisabuelo, Bernhard Dräger, quien colaboró en la producción en serie del invento de su padre y desarrolló el concepto del Pulmotor controlado mediante presión en las vías aéreas. Mis antepasados se tuvieron que dedicar en cuerpo y alma a la ventilación, no sólo a la gestión de la empresa. Participaron activamente en el proceso de desarrollo. Yo también he heredado el entusiasmo de mis antepasados por la ventilación; soy ingeniero y desde 1999 a 2002 he sido director del sector mundial de negocios de ventilación en cuidados intensivos. En la actualidad los ventiladores se controlan electrónicamente mediante microprocesadores. |9 No obstante, este folleto no sólo tiene como objetivo relatar la historia de la ventilación, sino que también queremos contribuir a la discusión acerca del futuro de la ventilación. Queremos describir la ventilación de tal forma que no sólo se beneficien los médicos y los técnicos, sino también que cualquier persona interesada en este tema pueda comprenderlo en profundidad y participar en el debate sobre las tendencias futuras de la ventilación. Dado que nos hemos puesto el objetivo de acercar la ventilación a aquellas personas que no están en contacto con esta diariamente, tenemos que explicar algunos conceptos fundamentales, los cuales ya son conocidos por las personas con bases en el tema. Con el fin de simplificar el tema, este folleto sólo trata la ventilación dentro de Dräger. Stefan Dräger 10 | Tres profesionales dedicados a la ventilación La historia de la ventilación es básicamente la historia de las personas de Dräger que participaron en ella. Para mucha gente, la ventilación sólo era el resultado del trabajo de su vida. Con el fin de representar a todas aquellas personas que contribuyeron con su creatividad, su dedicación y entusiasmo para hacer de la ventilación en Dräger lo que es en la actualidad, hemos seleccionado a tres compañeros de las divisiones de Producción, Marketing/ventas y Desarrollo/ construcción. En conjunto, sus años de dedicación suponen casi un siglo en la empresa familiar Dräger. |11 Hugo Hofmeister, nacido en el año 1939, trabajó durante más de 26 años como mecánico en Dräger. Él recuerda los ventiladores Spiromat, UV-1 y UV-2, ambos del montaje de los componentes y la producción final. Fue uno de los denominados autoprobadores en el equipo de producción del ventilador Evita que realizaron las pruebas de calidad en los dispositivos montados. Hans-Jürgen Klempau, nacido en 1948, trabajó durante 37 años en los departamentos de ventas y marketing para la ventilación de emergencias. Comenzó su carrera en Dräger vendiendo el Pulmotor y organizó el primer lanzamiento de un ventilador Oxylog. Durante los 10 años que dirigió el departamento de medicina de urgencias, fue responsable del marketing mundial de los ventiladores Oxylog. El Dr. Dieter Weismann, nacido en el año 1942, comenzó en Dräger como director de proyectos para el desarrollo de un ventilador para cuidados intensivos, el EV-A, que supuso el inicio de una carrera de 29 años. Como director de desarrollo ha influido de forma decisiva en las dos primeras generaciones del ventilador Evita. Su contribución a la innovación en el campo de la ventilación queda demostrada por una docena de patentes, principalmente en el campo de la ventilación para cuidados intensivos. 12 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La “hora cero” en la ventilación artificial: el “Pulmotor original” La ventilación artificial utiliza dispositivos mecánicos y oxígeno para apoyar la respiración espontánea insuficiente. Un ventilador airea los pulmones con un patrón de ventilación, un período definido de presión y volumen, mediante el cual se crea la respiración apoyada por máquinas. Los ventiladores deben estar equipados con un método de control y generalmente usan oxígeno para la ventilación. De ahí que fuesen necesarias dos habilidades para desarrollar los ventiladores. Los ingenieros tenían que conocer los principios de control y estar familiarizados con los gases de presión. Ambos requisitos se cumplieron a principios del último siglo en una empresa todavía muy joven, “Heinrich & Bernhard Dräger”, y el desarrollo de un ventilador tenía una prioridad máxima en el sentido más literal de la palabra. En la publicación “The Development of the Pulmotor” (7) (El desarrollo del Pulmotor), el fundador de la empresa Heinrich Dräger documentó sus ideas acerca del desarrollo de un ventilador. Describió una tecnología nueva para "insuflar aire fresco u oxígeno en los pulmones”. Su Pulmotor creaba de forma alternativa presión positiva y negativa en las vías aéreas y funcionaba con oxígeno a presión. En 1907 Heinrich Dräger obtuvo la patente por el desarrollo de su “Pulmotor original”. El Pulmotor original (1907). Prototipo del primer Pulmotor que patentó Heinrich Dräger. |13 El cartero entrega a Heinrich Dräger la patente en presencia de su familia. 14 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El principio de control del Pulmotor original Para pasar de la inhalación a la exhalación, Heinrich Dräger utilizó un mecanismo en el Pulmotor original con el que estaba muy familiarizado por su trabajo como experto relojero. El patrón de ventilación se controló con un movimiento modificado con un disco de levas. Es sorprendente que Heinrich Dräger eligiera este principio de control del “Pulmotor original”. Optó por un principio técnico que sustituía la naturaleza de la forma más parecida posible. Al ponerse el objetivo de imitar a la naturaleza con la respiración artificial, se adelantó a su tiempo. Para Heinrich Dräger, la función fisiológica que debía sustituirse era el movimiento regular de los pulmones con un patrón de tiempo constante. Por lo tanto, seleccionó un principio técnico para el ventilador, con el cual garantizó una duración constante de la inhalación y de la exhalación durante la ventilación artificial. Dicho en términos actuales, la ventilación se controlaba mediante tiempo. Bernhard y Heinrich Dräger El resto del mundo, así como aquellos que continuaron desarrollando el Pulmotor, siguieron otro principio. Los patrones de ventilación estaban controlados por un principio técnico que alternaba entre la inhalación y la exhalación cuando se alcanzaba una presión determinada de ventilación. Estos sistemas están controlados mediante presión. Los dispositivos de ventilación controlados por presión se hicieron más sólidos, fiables y precisos, en resumen: mejoraron técnicamente. Desde el punto de vista actual, se han mejorado técnicamente los dispositivos de ventilación controlados por presión. Siguieron un camino que en su tiempo se podía alcanzar más fácilmente desde el punto de vista técnico. |15 Heinrich Dräger Heinrich Dräger se adelantó a su tiempo. Los ventiladores modernos no están controlados por presión, sino que se controlan sobre todo mediante tiempo. No obstante, no sabemos si Heinrich Dräger conocía entonces que este principio era más cercano a la fisiología humana que otros. El hecho es que el Pulmotor, patentado en 1907, marcó el camino con su control de tiempo. 16 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Desarrollo subsecuente del Pulmotor por Bernhard Dräger El “Proto-Pulmotor” era realmente un concepto pionero, pero no dejó de ser un modelo de pruebas inadecuado para la aplicación práctica. Tenía dos defectos que Heinrich Dräger detectó y documentó durante su desarrollo (7). En primer lugar, la estructura causaba una reinhalación considerable del aire exhalado. En segundo lugar, el patrón respiratorio no se podía adaptar al paciente debido al control rígido del movimiento. Heinrich Dräger dejó que su hijo Bernhard y el ingeniero Hans Schröder encontrasen una solución a estos defectos (8). Bernhard Dräger resolvió el problema de la reinhalación del aire exhalado al cambiar el diseño del aparato de conexión respiratorio. En el “Pulmotor original” se conectaba el paciente al ventilador sólo mediante un tubo. Este tubo funcionaba hasta cierto punto como una extensión de la tráquea, dado que el aire de la inhalación y la exhalación sólo se separaba en el interior del ventilador. Bernhard Dräger (1904) Bernhard Dräger sustituyó el aparato de conexión del “Pulmotor original” con un sistema de tubos que estaba compuesto por un tubo de inhalación y un tubo de exhalación. Al alterar el control de la válvula, se podía separar el aire inhalado y exhalado por el paciente, con lo cual se reducía enormemente la contaminación por el dióxido de carbono exhalado del aire inspirado. Heinrich y Bernhard Dräger |17 Bernhard Dräger en el taller de pruebas 18 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Desde el prototipo hasta la línea de producción: un nuevo principio de control Otro gran reto en el desarrollo del Pulmotor original era el rígido sistema de control, el cual no se podía adaptar a la función pulmonar del paciente. Podían surgir presiones de ventilación peligrosas, que eran causadas por el deterioro de los pulmones del paciente. Para ello el ingeniero Hans Schröder diseñó una estructura con un principio de control que se usaría en varias generaciones de ventiladores. El mecanismo de control recién diseñado podía alternar automáticamente entre la inhalación y la exhalación en función de la presión en las vías aéreas. En las dos páginas siguientes puede encontrar una descripción detallada de este principio de funcionamiento. El Pulmotor en el vagón médico de un hospital sobre rieles (1913) La respuesta a la pregunta de cuál ventilador fue realmente el primero depende de su punto de vista. Si se define un ventilador como una máquina que proporciona respiración con soporte artificial, con un patrón de tiempo definido y que ofrece la posibilidad de ventilación con oxígeno, entonces el Pulmotor patentado por Heinrich Dräger en 1907 fue probablemente el primero. No obstante, si añade criterios como la facilidad de su producción y el éxito demostrado en el uso clínico, entonces se debería considerar como el “primer ventilador” al Pulmotor desarrollado por Bernhart Dräger y Hans Schröder. Desde este punto de vista, el Pulmotor controlado por presión fue realmente el primer ventilador del mundo en la historia de la medicina. El Pulmotor utilizado en un accidente de natación |19 Fabricación en serie del Pulmotor 20 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El principio del Pulmotor (1) En las páginas anteriores se ha descrito brevemente el Pulmotor. A continuación se ofrece una descripción más detallada de su estructura y su funcionamiento. Las innovaciones técnicas del Pulmotor son la “boquilla de presión y succión” para crear la presión de ventilación y el mecanismo de control para alternar entre las fases de inhalación y exhalación. La energía necesaria para la ventilación con apoyo artificial provenía de la botella de gas comprimido del Pulmotor, donde el oxígeno no se utilizaría sólo como medicamento para el paciente, sino que también Los dibujos de Heinrich Dräger del principio como fuente de energía del operacional del Pulmotor original (7). ventilador. El oxígeno se Izquierda: inspiración. Derecha: exhalación. mezclaba con aire y se suministraba mediante una “boquilla de succión” en un sistema de tubos. Se puede ver la estructura de la boquilla en el diagrama de Heinrich Dräger (7). Cuando se suministraba el gas comprimido, se creaba un flujo de gas en el sistema de tubos y se formaba una presión positiva delante de la boquilla y una presión negativa después de la boquilla. A este tipo de estructura se denomina inyector. Un sistema de válvulas conectaba al paciente durante la fase de inhalación a la parte de la presión positiva y en la fase de exhalación a la parte de la presión negativa. Las presiones aproximadas en las vías aéreas del Pulmotor original se encontraban entre +20 mbares en la fase de inhalación y -20 mbares en la fase de exhalación (7). El sistema de válvulas del Pulmotor original era una llave de cuatro vías que se activaba mediante el movimiento descrito anteriormente. |21 Diagrama esquemático del Pulmotor controlado por presión 22 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El principio del Pulmotor (2) En su posterior desarrollo, Hans Schröder conservó el principio del inyector del Pulmotor original. Sin embargo, un nuevo mecanismo de control sustituyó la llave de cuatro vías y el movimiento. (Veánse en el diagrama de la siguiente página los detalles de la estructura.) Pulmotor con soporte de pared El mecanismo de control está compuesto por una bolsa de cuero inflable que está conectada al sistema de tubos. Esta bolsa se expande con la presión positiva y activa un mecanismo de control. A su vez, el mecanismo de control activa un sistema de válvulas que causa un cambio en el flujo de gas en el sistema respiratorio. En la posición “ON” el paciente está conectado al sistema de presión positiva y se separa del sistema de presión negativa. En la posición “OFF” el paciente está separado del sistema de presión positiva y se conecta al sistema de presión negativa. El sistema de válvulas está construido de tal forma que el sistema de tubos está abierto al aire ambiental durante la fase de exhalación, con lo cual el gas puede salir libremente. Un denominado fuelle de freno aporta la amortiguación mecánica cuando se alterna entre las fases respiratorias. |23 Pulmotor sobre un trípode con un dispositivo adicional para añadir dióxido de carbono al aire respiratorio para su uso en un quirófano 24 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La disputa por el Pulmotor (1) Sólo cinco años después del inicio de la fabricación en 1908, se utilizaban 3.000 unidades del Pulmotor, un número enorme para la época (22). Diez años después, el número de unidades se había duplicado hasta casi 6.000 (12) y después de 38 años el número estimado era de más de 12.000 (16). Drägerwerk documentó con una precisión minuciosa las resucitaciones realizadas con el Pulmotor y se publicaron en las revistas de Dräger (15). Extracto de la portada de un folleto de Dräger de 1917 Había un interés obvio en la actividad publicitaria de Dräger. Querían demostrar a la opinión pública que la resucitación mediante respiración artificial era mejor que el método manual. Se defendían frente a las críticas del principio de la respiración de presión alta usado en el Pulmotor, una crítica que impuso el personal médico en la década de 1920 y alcanzó su punto culminante en la denominada “disputa del Pulmotor” (13,14,16). Un Pulmotor de la época funcionaba con una presión de ventilación de 20 cm H2O en la fase de inhalación y una presión negativa de -25 cm H2O en la fase de exhalación. Para estimular el centro respiratorio se añadía CO2. Esto implicaba que, con la excepción de la presión de ventilación en la fase de inhalación, la ventilación en aquella época se diferenciaba considerablemente de los métodos actuales y la crítica de los profesionales sanitarios es, al menos, comprensible desde el punto de vista actual. Pero lo interesante es que la disputa se concentró principalmente en los supuestos efectos peligrosos de la presión de ventilación en el corazón y los pulmones; las presiones negativas o Extracto de la portada de la la adición de CO2, mucho más cuestionables como primera edición del boletín de se sabe en la actualidad, atrajeron poco interés. noticias de Pulmotor de 1929 |25 Uso del Pulmotor en un accidente de natación (dibujo de la época de 1913) 26 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La disputa por el Pulmotor (2) En 1922, el Ministerio de sanidad, en su calidad de agencia reguladora en esa época, decidió, basándose en el conocimiento disponible, que no había objeciones por motivos de salud para la aplicación de la ventilación con presión positiva. No obstante, encargó investigaciones científicas sobre las objeciones. Como ya sabemos, estas investigaciones sobre el tema “Daños en el organismo causados por los ventiladores” no han llegado a una conclusión hoy en día, de forma que la “disputa del Pulmotor” sigue siendo relevante y el jurado todavía está deliberando. El Pulmotor es utilizado para salvar vidas Pero la disputa del Pulmotor es interesante no sólo desde el punto de vista histórico. Hay otro factor importante y es el comportamiento táctico y estratégico de Dräger en la disputa del Pulmotor. En las publicaciones de Dräger de la época (12,13,14), se puede leer acerca de los esfuerzos de Dräger para disipar las dudas sobre la eficacia del Pulmotor y rebatir las conjeturas acerca de posibles riesgos. Estos esfuerzos iban mucho más allá de los meros intereses comerciales: la empresa deseaba demostrar que estaban haciendo lo correcto. |27 La federación samaritana de trabajadores de Schlitigheim (Alsacia) después de un curso de protección con gas de Dräger (1930) De forma que no se trataba sólo de un problema de la imagen de un producto, sino más bien de una cuestión de reputación de la empresa. Se defendió ante todos los frentes: clientes, asociaciones, agencias regulatorias y, en caso necesario, las críticas constructivas se usaron como impulso para el desarrollo técnico. Esta estrategia era más que “comercialización” como se llamaba en la época, en la actualidad se llamaría marketing. 28 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Desarrollo posterior del Pulmotor: el canister del Pulmotor El principio del Pulmotor con el mecanismo alternativo que utilizaba una bolsa cambió fundamentalmente en 1955 (11). En lugar de controlar el patrón respiratorio mediante el mecanismo de doble bolsa inflable, se introdujo un mecanismo más manejable y pequeño, el denominado “canister del Pulmotor” por su carcasa. El mecanismo de alternancia del canister del Pulmotor era tan pequeño que se podía sacar de la unidad básica y fijarlo cerca del cuerpo del paciente. Los dos tubos ondulados, que no se manejaban fácilmente y se hacían permeables con el tiempo, se hicieron innecesarios. Se fijaba el paciente al nuevo Pulmotor mediante un tubo de presión de 1,5 metros que mejoraba considerablemente la movilidad cuando se usaba la máquina nueva. La separación espacial del recipiente del Pulmotor y el dispositivo básico implicaba que se podía usar el Pulmotor en muchas más aplicaciones y permitía un uso flexible de los accesorios. Por ejemplo, se podía fijar otro recipiente del Pulmotor al dispositivo básico en lugar de la unidad de insuflación de oxígeno y, en caso necesario, se podía ventilar a dos pacientes con el mismo aparato básico. Pulmotor PT 1 tipo mochila Las presiones de ventilación del nuevo Pulmotor eran de +15 mbares para la inhalación y -10 mbares para la exhalación en comparación con los valores de los modelos anteriores. El enriquecimiento del gas inspiratorio, que está disponible como opción en los modelos anteriores como una simulación de la respiración del paciente, ya no se suministraba con el Pulmotor nuevo. Se sustituyó por un dispositivo de succión accionado por un sistema neumático. Pulmotor PK2 tipo caja |29 Diagrama esquemático del mecanismo de alternancia del recipiente del Pulmotor: fase de inspiración y fase de espiración Aparte de la versión estándar de caja, que se introdujo como el modelo PK2, se presentó también la versión de cartera PT1. Esta última versión pesaba sólo 13 kg, un poco más de la mitad de la versión anterior de caja del Pulmotor. Los modelos PK 60 y PT60 o PT61 eran modelos mejorados en los que la caja modificada del Pulmotor proporcionaba ventilación de oxígeno puro sin tomar aire ambiental y, por primera vez, hizo posible la ventilación en una atmósfera tóxica. 30 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El Pulmotor en las aplicaciones clínicas Durante varias décadas el Pulmotor era una serie de productos independiente. Su área principal de aplicación era la resucitación de urgencia. Además, el principio del Pulmotor se usó en varios dispositivos de ventilación, la mayor parte de las veces con otro nombre. Ya en 1910 el principio del Pulmotor se usaba en el “ventilador de Dräger tipo MOA” ajustado con un mecanismo alternativo que usaba una bolsa de control y un sencillo humidificador de gas de las vías aéreas. En 1913 le siguió el dispositivo de gimnasia pulmonar de tipo MSA, que contaba con un pedal para alternar entre las fases de inspiración. Ya en la década de 1920 había una versión portátil del Pulmotor. La extraordinaria versión clínica del Pulmotor era el Poliomat, que estaba equipado con el recién desarrollado recipiente del Pulmotor, en el año 1953. En contraste con el Dispositivo de Pulmotor, que se desarrolló para el uso a corto plazo, la gimnasia pulmonar presión inspiratoria del Poliomat no se ajustaba en la fábrica, de tipo MSA para su sino que el usuario la podía modificar. Además, se podía uso en el quirófano ajustar la frecuencia inspiratoria y el volumen mediante las (1913) válvulas de control. Se podía leer en el instrumento tanto la presión inspiratoria como el volumen ventilado. El Poliometer contaba con un medidor de la presión inspiratoria y un volúmetro. Para acondicionar el gas de las vías aéreas, Dräger usó una técnica que ya se usaba satisfactoriamente en los rescates en minas. Se utilizaban paquetes para el filtrado de níquel, para humidificar el gas inspiratorio. La humedad en el aire de exhalación se condensaba en los filtros y este condensado se usaba para humidificar el gas inspiratorio en la fase de inhalación. Funcionamiento de un humidificador de aire con tamiz de níquel |31 Pulmotor portátil sobre un trípode con dispositivo para añadir dióxido de carbono (1928) Con las opciones de ajuste para los parámetros inspiratorios, los dispositivos de medición y el acondicionamiento del gas inspiratorio, el Poliomat estaba equipado con las características más importantes de los ventiladores posteriores para cuidados intensivos. Sin embargo, el Poliomat con el principio del Pulmotor hacía frente a la competencia de otros tipos de dispositivos en el mercado para cubrir la enorme demanda de ventiladores después de la Segunda guerra mundial. 32 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Una nueva vía: Alternando la ventilación por presión con el pulmón de acero La gran demanda de ventiladores para las aplicaciones clínicas estaba causada básicamente por el enorme aumento de pacientes que necesitaban ventilación después de las epidemias de polio. En especial durante el periodo posterior a la Segunda Guerra Mundial, se produjo un aumento de la demanda de ventiladores que pudiesen ventilar pacientes durante periodos más prolongados de tiempo y que, en algunos casos, eran necesarios durante toda la vida. Se desarrollaron varios dispositivos para ese uso, que variaban técnica y funcionalmente del Pulmotor, en mayor o menor medida. Respirador torácico (1956) Uno de estos dispositivos era un contenedor grande y rígido en el que se introducía al paciente. Este aparato se llamaba de forma errónea “pulmón de acero”. Sin embargo, el término “tórax de acero” hubiese sido más preciso, porque el contenedor rígido funcionaba como un segundo tórax. Un diafragma flexible garantizaba la presión alternativa continua y ventilaba los pulmones como un diafragma artificial. Con el pulmón de acero, la tasa de supervivencia aumentó notablemente en los casos de parálisis respiratoria como consecuencia de la polio. Una desventaja era la cantidad de espacio necesario y las mayores dificultades para asistir al paciente. Pulmón de acero instalado en una ambulancia (1954) |33 Modelo de pulmón de acero E 52 con motor eléctrico (1952) Después del pulmón de acero vino el ventilador torácico, donde se aplicaba presión alterativa sólo en el tórax. La disnea en los recién nacidos se trata también en una cámara de presión negativa que funciona con el mismo principio que el pulmón de acero. 34 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Creatividad e improvisación en el periodo posterior a la guerra Las condiciones en las que se diseñaron y fabricaron los primeros pulmones de acero en Dräger después de la Segunda guerra mundial fueron muy complicadas al principio. Al usar recursos excepcionalmente sencillos y gran cantidad de improvisación, se retomó el desarrollo al final de la guerra (6). Se adaptó un tubo de torpedo para que funcionase como un contenedor a presión, como el prototipo del primer pulmón de acero. Se usó el fuelle de una forja para el mecanismo de ventilación y el motor provenía de un barco de pesca. El primer prototipo de un pulmón de acero Los pioneros del periodo posterior a la guerra que montaron los primeros pulmones de acero se encontraron con un socio en Dräger. Con décadas de experiencia en el desarrollo de dispositivos de rescate para las minas y las aplicaciones de buceo, estos ingenieros aplicaron los conceptos de la ventilación con presión alternativa a la línea de fabricación. Los primeros pulmones de acero producidos a gran escala por Dräger tenían un diafragma flexible que podían crear presiones respiratorias de entre +25 mbares y -25 mbares. Estos modelos se accionaban con agua, y el modelo E52 fue el primero en contar con un motor eléctrico. Pulmón de acero accionado por agua (1950) |35 Producción en serie del pulmón de acero en la fábrica de Dräger Los pulmones de acero se usaron sólo durante un periodo breve de tiempo porque un nuevo impulso ocasionó el “renacimiento” de la ventilación por presión positiva en detrimento de los ventiladores de presión alternativa. Pero en esta ocasión el impulso no procedía del campo técnico, sino de las aplicaciones clínicas. 36 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El inicio de la ventilación para cuidados intensivos: el Assistor En la década de 1950, una nueva percepción en la investigación clínica provocó un cambio de actitud hacia el tratamiento con ventilación. Con frecuencia el tratamiento era erróneo y se producían complicaciones, dado que el personal médico tenía que confiar más en impresiones clínicas subjetivas para evaluar la ventilación, que en parámetros de medición exactos (5). Sin conocer con exactitud los volúmenes respiratorios administrados, los volúmenes ajustados podían dañar a los pacientes. Los cuales podían sufrir insuficiencia de gases inspiratorios o bien estar expuestos a un estrés elevado por una ventilación innecesaria para cuidados intensivos. Assistor modelo 642 (1966) Nuevos hallazgos, en especial en Escandinavia, provocaron que la ventilación por presión positiva con un mejor control de la ventilación volviera a adquirir importancia. Se siguieron dos líneas de pensamiento: en primer lugar, el volumen de gas inspiratorio se monitorizó en la ventilación regulada por presión. En segundo lugar, se aplicó un volumen respiratorio constante predeterminado. Para estas nuevas áreas de aplicación, Dräger desarrolló dispositivos de ventilación tanto para presión regulada, como para volumen constante regulado, que coexistieron durante un tiempo. En el campo de la ventilación regulada por presión, la serie Assistor desarrolló aún más el exitoso principio del Pulmotor (10). Una característica común de la serie Assistor, aparte de la regulación por presión, era la posibilidad de apoyar la respiración espontánea, es decir, los pacientes podían iniciar respiraciones mecánicas con su propio esfuerzo de forma espontánea. Además, en toda la serie Assistor el volumen se podía monitorizar y los aerosoles administrar mediante la conexión de un atomizador integrado. El dispositivo básico Assistor 640 permitía la respiración espontánea, que se intensificó con el soporte artificial. Los modelos posteriores ofrecían respiración controlada en la que se podían ajustar las respiraciones apoyadas artificialmente. |37 Assistor 640 Assistor 641 1960 Assistor 642 1965 Assistor 644 Assistor 744 1970 Gama de dispositivos Assistor para la ventilación controlada por presión El temporizador del Assistor 641 estaba accionado mediante un sistema neumático; el del Assistor 642 estaba accionado eléctricamente. Con el Assistor 644, la duración de uso se extendió con un sistema nuevo de humidificación de gas inspiratorio y el círculo de pacientes se amplió a las aplicaciones pediátricas. El Assistor 744 mejoró la calidad de la ventilación, en especial en las aplicaciones pediátricas, con un mecanismo de activación más sensible que implicaba una activación más sencilla de la respiración apoyada artificialmente. Además, el aspecto de los primeros Assistor, al que había que acostumbrarse, cambió enormemente. En el desarrollo de los equipos médicos el diseño sencillo y estético fue ganando importancia de forma gradual. 38 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El camino a la ventilación moderna para cuidados intensivos El Assistor amplió enormemente el área de aplicación de la ventilación. Además de la ventilación para los pacientes de polio, se hicieron cada vez más habituales la ventilación postoperatoria y el tratamiento de inhalación para las enfermedades pulmonares crónicas. A pesar de la ampliación de la gama de aplicaciones, la ventilación asistida con máquinas siguió siendo una medida relativamente sencilla. Sin embargo, la ventilación moderna va un paso más allá. No funciona meramente como un puente durante un período de insuficiencia respiratoria, sino que más bien adapta el tipo de ventilación a la causa del trastorno y si es posible trata la disfunción de forma dirigida. La ventilación moderna es más bien una terapia respiratoria. Spiromat en uso clínico Los requisitos para un tratamiento intensivo dirigido implicaban nuevas demandas a los ventiladores. En especial, los usuarios buscaban controlar el volumen de ventilación. Asimismo, la duración de la ventilación debería poderse variar mediante unos parámetros ajustables y no sólo depender de la mecánica del pulmón del paciente. Era necesaria una ventilación controlada mediante el tiempo y un volumen constante. Los primeros dispositivos de ventilación de Dräger que cumplían estos requisitos fueron los de la serie Spiromat, que se lanzó en 1955. Marcaron el punto de inicio del desarrollo de los equipos modernos de ventilación intensiva en Dräger. Spiromat 661 con cabezal de ventilación E para la ventilación a largo plazo de adultos |39 Ventilación de un paciente después de una traqueotomía con el Spiromat 661 40 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El progreso constante en ventilación para los cuidados intensivos: desde el Spiromat al EV-A La siguiente generación de ventiladores fueron los UV-1 “Universal Ventilator”, lanzado en 1977, y el UV-2. Adoptaron la ventilación con bolsa convencional del Spiromat, en la cual el gas inspiratorio se aspira de una bolsa y se insufla en los pulmones. El control y la monitorización de estos dispositivos ya se realizaban mediante un sistema electrónico. En 1982 el EV-A “Electronic Ventilator” introdujo una tecnología de válvulas completamente nueva en los ventiladores Dräger. Las válvulas accionadas electromagnéticamente permitieron el control preciso y rápido del flujo de gas y la presión inspiratorios incluso durante una respiración. Los microordenadores permitieron crear patrones respiratorios que eran inconcebibles con la generación anterior de ventiladores. Ventilación intensiva con UV-1. El usuario observa el movimiento de los fuelles de ventilación para detectar las fases respiratorias Además, la serie EV-A fue la primera en ofrecer la monitorización gráfica de la respiración. Se podían mostrar en una pantalla integrada en el dispositivo de ventilación las curvas de respiración, los datos numéricos y mensajes de texto. Desde entonces, la monitorización gráfica en una pantalla integrada ha sido una característica estándar de los dispositivos de ventilación para cuidados intensivos de Dräger. Otros fabricantes introdujeron 15 años más tarde esta monitorización gráfica integrada y desde ese momento se convirtió en parte de la configuración básica de los equipos de ventilación para cuidados intensivos. |41 Ventilación intensiva con el EV-A. Representación de las curvas de ventilación en la pantalla integrada 42 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Ventilación moderna para cuidados intensivos: la serie Evita La introducción en 1985 de la serie Evita sirvió para el posterior desarrollo de la tecnología informática aplicada a la ventilación y permitió adaptar aún más la ventilación asistida por máquinas a la respiración espontánea. Las nuevas características de rendimiento de la serie Evita fueron posibles gracias al rápido desarrollo de la tecnología de los monitores. La superior resolución de los gráficos y las pantallas en color garantizaron una mejor transferencia de la información mediante imágenes y texto. El progreso en la tecnología de los monitores no sólo se limitó a la visualización. El Evita 4 incorporó por primera vez una pantalla táctil cuando se lanzó en 1995. Esta tecnología de pantalla táctil revolucionó en la práctica el concepto de funcionalidad en cuanto a la ventilación. Con la serie Evita se introdujo un gran número de nuevas características de rendimiento en el tratamiento, la monitorización y la funcionalidad, gracias a lo cual el mercado se sofisticó. No todos los clientes querían lo mejor, algunos querían concentrarse en Evita 2. Funcionamiento convencional con algunas funciones, mientras que otros botones, representaciones gráficas y deseaban cada vez más. Además, Dräger mensajes de texto en la pantalla ya no producía simplemente para “el mercado” que, por tradición, había sido el mercado nacional. Ahora Dräger concentraba sus esfuerzos en cada vez mayor medida en los mercados de exportación con sus requisitos cambiantes. Se introdujeron líneas de producción paralelas y Evita se convirtió en la gama de productos Evita. Primero se lanzó en 1997 el Evita 2dura con rendimiento limitado en comparación con el Evita 4. En 2003 se introdujo el Evita XL con un alcance notablemente mayor que el Evita 4. No obstante, los tres productos de la gama de productos Evita se diferencian no sólo en el ámbito de rendimiento, sino también en el ciclo de innovaciones, donde el Evita XL va abriendo camino. |43 Evita XL. Monitorización integrada totalmente configurable y funcionamiento en una pantalla a color con tecnología Touch-Screen 44 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Nuevos mercados y nuevas áreas de aplicación para la ventilación En paralelo con la serie Evita, al final del siglo pasado se desarrolló una gama de dispositivos de ventilación, en la que se sustituyeron las costosas válvulas de inhalación con una tecnología sólida alternativa para atender las necesidades de los países en desarrollo y emergentes. En lugar de la costosa tecnología de las válvulas electromagnéticas que precisan de gas a presión de buena calidad para el funcionamiento, se usó una turbina que sólo necesita el aire ambiental para funcionar. En 2000 se introdujo el Savina como el primer ventilador de Dräger en usar esta tecnología de turbina. En los países industrializados, el siglo XXI se caracteriza por el aumento de la especialización en el mercado de los ventiladores, con nuevas áreas de aplicación además de las áreas tradicionales de ventilación para cuidados de emergencia e intensivos. La terapia en cuidados intensivos es el nuevo campo clínico de los cuidados subcríticos, con requisitos menos rigurosos que en la ventilación para cuidados críticos, parecida a la ventilación domiciliaria. Dräger ha desarrollado la gama de productos Carina™ para ambos segmentos para los cuidados subcríticos y domiciliarios con dos perfiles de rendimiento personalizados para los requisitos específicos de estos dos campos: los modelos se denominan Carina™ y Carina™home (ambos modelos están propulsados por turbinas). Carina™ (izquierda) y Carina™home (derecha). Ventilador para los cuidados subcríticos y domiciliarios |45 Savina. Ventilación independiente del suministro estacionario de gas con la nueva tecnología de turbina 46 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La ventilación en pacientes pequeños: el camino hasta el Babylog La ventilación de niños y neonatos requiere características especiales en tecnología de ventilación, las cuales no se pueden satisfacer con un equipo diseñado para adultos. Los retos específicos de la ventilación neonatal son volúmenes de inspiración más pequeños, cambios más rápidos en el flujo de gas y, particularmente, protección frente a presiones demasiado elevadas en las vías aéreas y volúmenes de respiración obligatoria demasiado grandes. En principio, los ventiladores neonatales eran ventiladores para adultos modificados. El primer ventilador para niños de Dräger fue el Baby Pulmotor, una modificación de un Pulmotor original (23). Las fases respiratorias se alternaban mediante una válvula de cuatro vías que no se activaba por el movimiento, sino manualmente. Las generaciones siguientes de las versiones pediátricas del Pulmotor se desarrollaron principalmente para los primeros auxilios en las salas de partos. Hasta la década de 1970 Dräger desarrolló versiones para los cuidados neonatales en paralelo con los ventiladores para adultos, como la versión neonatal del Spiromat en 1958 y el Assistor 644 de 1965. Spiromat modificado para la ventilación de niños pequeños |47 Babylog 1 para su uso en maternidades. Se conectan unos módulos adicionales al dispositivo de ventilación para ajustar la concentración de oxígeno y la monitorización de la presión respiratoria En 1975 comenzó la especialización de los ventiladores para neonatos con el Babylog 1, que continuó con el Babylog 2 en 1979 como variación para la ventilación durante el transporte. Se desarrolló una versión muy simplificada de este último para la respiración de alta frecuencia. Aunque estos ventiladores se desarrollaron con muchos componentes de los ventiladores para adultos, se adaptaron en gran medida a las necesidades de los recién nacidos. Hasta el final de la década de 1980 no se desarrolló un ventilador específico para los cuidados a neonatos. 48 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Ventilación para cuidados intensivos de neonatos: el Babylog 8000 El primer ventilador diseñado exclusivamente para la asistencia de niños y neonatos fue el Babylog 8000, que se lanzó en 1980. Casi todo este producto era nuevo en comparación con los dispositivos anteriores. En lugar de una válvula para dosificar un tipo de gas, el gas se suministraba mediante varias válvulas activadas digitalmente. Esto permitía lograr cambios muy rápidos en el flujo de gas y que el rango altamente dinámico, típico de la ventilación neonatal, pudiera ser alcanzado. El Babylog 8000 fue el primero en incorporar la medición del flujo en la ventilación de niños, y la unidad de medición estaba cerca del cuerpo del paciente. La precisión de la medición era tan elevada que no sólo se podía utilizar para la monitorización, sino también para la regulación del volumen respiratorio. La medición del flujo Ventilación de un recién nacido con el relacionada con el paciente proporcionó Babylog 8000. Medición de flujo cercana una activación sensible combinada al paciente con la mejor protección posible frente a la activación errónea. Asimismo, el Babylog estaba equipado con una pantalla de gráficos (otra innovación de la ventilación de neonatos). Es poco frecuente que un aparato de ventilación conllevase tantos cambios en la práctica clínica como lo hizo el Babylog 8000. Con su introducción, se podía ventilar por primera vez a los bebés prematuros en función del volumen, porque este se podía medir exactamente. El método de activación sensible y la compensación automática de fugas, que normalmente son inevitables en la ventilación de neonatos, permitieron un grado de ventilación moderada desconocida hasta entonces. |49 Babylog 8000. Monitorización con gráficos integrados, con una curva de flujo en tiempo real en el procedimiento SIMV. Sobre el dispositivo: curva de flujo en tiempo real en la ventilación de alta frecuencia Las curvas y las tendencias de tiempo real formaban parte del concepto de monitorización integrada del Babylog 8000. Otra innovación era el diseño amplio que permitía la actualización posterior de los ventiladores con nuevas opciones. Esto significaba que las nuevas características de rendimiento se pudiesen introducir años después del lanzamiento del Babylog 8000 como la ventilación de alta frecuencia (1993) y la ventilación con presión de soporte (1997). 50 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Del Pulmotor al Oxylog® En la década de 1950 se reconocieron los límites de la ventilación con presión de soporte en la ventilación para cuidados intensivos y llevaron al desarrollo de los ventiladores con volumen constante y controlados por tiempo. Este desarrollo no llegó al campo de la ventilación de emergencias hasta dos décadas después. En Dräger causó el desarrollo de un dispositivo de ventilación de emergencias completamente nuevo lanzado en 1976 con el nombre de Oxylog®. La primera versión del dispositivo de ventilación Oxylog. Ventilación con volumen constante en la medicina de emergencias El sistema de funcionamiento era completamente nuevo en comparación con el Pulmotor. En lugar del mecanismo alternativo con presión de soporte, se utilizó un control lógico neumático. Los nuevos sistemas neumáticos no sólo proporcionaban flujo constante que se podía dirigir al paciente o al ambiente; también suministraban el gas inspiratorio sólo durante la fase de inhalación e interrumpían el flujo durante la fase de exhalación, gracias a lo cual se creaba un flujo intermitente. Este principio se denominaba “regulador de flujo”. Con este nuevo principio de funcionamiento, la ventilación con volumen constante, controlado por tiempo, se hace posible en la medicina de emergencias. El volumen por minuto se podía ajustar directamente en el dispositivo y permanecía constante durante la ventilación, lo cual garantizaba la ventilación necesaria para los usuarios. También la frecuencia de ventilación se podía ajustar totalmente en el dispositivo y, por lo tanto, ajustar la ventilación a la resucitación cardíaca. La frecuencia también permanecía constante durante el uso y no tenía que ajustarse cuando cambiaba la concentración de oxígeno, en contraste con el Pulmotor. Se podían reconocer las estenosis directamente en un indicador de presión de ventilación, mientras que los usuarios del Pulmotor tenían que confiar en que una persona interpretase correctamente el cambio súbito y la “vibración”. Además, la unidad de control utilizaba menos de un litro de gas presurizado, un ahorro considerable, en comparación con el Pulmotor. |51 Ventilación de emergencia con el Oxylog. El dispositivo de ventilación, la botella de oxígeno, el reductor de presión y los accesorios se guardan en la mochila, parecida a la del Pulmotor Dadas todas estas ventajas, el Oxylog debería haber sustituido rápidamente al Pulmotor en el mercado, pero las cosas marcharon de forma muy diferente. El kit de conversión ofrecía a los clientes con un PT60/61 o un PK 60, la posibilidad de sustituir el recipiente del Pulmotor por un Oxylog. Esto significaba que los clientes que comprasen un Oxylog nuevo podían seguir usando los accesorios del Pulmotor, como la cartera y la botella de oxígeno. Esto provocó un largo periodo de transición de varios años durante el cual se utilizó el Oxylog junto con la logística del Pulmotor. 52 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La serie Oxylog®: el camino a la ventilación de emergencias moderna El Oxylog® se diseñó para aplicaciones de primeros auxilios y su objetivo principal era mantener las funciones vitales mediante la ventilación artificial. Su aplicación se dirigió a las situaciones de primeros auxilios y el transporte posterior de los pacientes para el tratamiento en el hospital, el denominado transporte primario. Por lo tanto, las características de rendimiento se limitaron a la ventilación controlada y para la monitorización se usó un sencillo manómetro para medir la presión en las vías aéreas. Pero también aumentaron los requisitos para la ventilación de emergencias y se desarrollaron otros campos de aplicación del Oxylog, como el transporte secundario o el transporte durante el tratamiento en el hospital, por ejemplo cuando se desplaza a un paciente a otra sala. Con el fin de satisfacer esta necesidad se introdujo en 1993 el Oxylog 2000. Este permitió la respiración espontánea del paciente, además de la ventilación controlada. Contaba con amplias características de monitorización para la presión en Oxylog 2000 las vías aéreas y el volumen respiratorio. Mensajes y texto de alertas se podían leer por primera vez en situaciones de emergencia en una pantalla y las alarmas avisaban al personal de situaciones potencialmente mortales. Todos los ajustes del Oxylog 2000 se podían hacer directamente en la unidad básica, con lo cual ya no era necesario hacer ajustes independientes de las válvulas. En 1997 se introdujo el Oxylog 1000, el sucesor del Oxylog, que se lanzó en 1975. Con el Oxylog 1000 se podía monitorizar el suministro de gas y la presión en las vías aéreas en el paciente. En 2003 nació otro miembro de la gama de productos Oxylog: el Oxylog Oxylog 1000 3000, con sus nuevas opciones de ventilación y la visualización de gráficos integrada, introdujo una calidad de tratamiento para la ventilación de emergencias que antes sólo estaba disponible en la ventilación de cuidados intensivos. Se desarrollaron varias soluciones de transporte para los tres modelos de la serie Oxylog, como los sistemas de portadores y el caddy para accesorios. |53 Oxylog 3000. La monitorización gráfica y el procedimiento de ventilación satisfacen las demandas de la medicina crítica Después de la historia de la medicina de emergencias, vamos a centrarnos en un aspecto diferente a los cien años de ventilación artificial. Con las descripciones detalladas de los diferentes modelos y diseños, hemos demostrado cómo han evolucionado las diferentes generaciones de equipos de ventilación. Después de poner el acento en los temas técnicos, ahora queremos plantear la siguiente pregunta: “¿Qué ha cambiado como resultado de estos desarrollos tecnológicos?” Empezaremos por los usuarios, preguntándonos cómo ha cambiado el papel de los médicos y el personal durante los cien años de ventilación. 54 | EL PAPEL DEL PERSONAL MÉDICO El papel del personal médico En resumen, la historia de los ventiladores según se ha descrito anteriormente se puede dividir aproximadamente en tres fases: primero, la ventilación sencilla artificial, segundo, la ventilación optimizada por las correcciones manuales del personal médico y tercero, la ventilación con ajuste automático al paciente. El Pulmotor, el Assistor y los primeros ventiladores con volumen constante son máquinas sencillas en relación con los conocimientos actuales. El objetivo principal de la ventilación era garantizar la ventilación de los pulmones durante el uso. El personal médico disponía de pocas posibilidades para ajustar la máquina y sólo dispositivos modestos de seguridad, por ejemplo, frente a la presión excesiva de la ventilación. Con la introducción del UV-1, el papel del personal médico comenzó a cambiar: desde entonces no sólo eran responsables de ajustar los parámetros básicos, sino que podían adaptar la ventilación al paciente de forma dirigida. Igualmente, podían preparar al paciente para la respiración independiente mediante la reducción gradual y consciente de la ventilación artificial y, por lo tanto, retirar al paciente de la máquina. Además, podían optimizar la presión inspiratoria, por ejemplo, y al mismo tiempo, mantener el volumen en un nivel constante. Sin embargo, estas nuevas posibilidades precisaban de gran cantidad de trabajo en las aplicaciones médicas de las que el paciente sólo se podían beneficiar en parte. Una gran parte del trabajo adicional era la corrección manual de las deficiencias de la tecnología de ventilación de aquel momento. Las nuevas posibilidades que ofrecía el ajuste automático del ventilador al estado fisiológico del paciente, comenzaron a cambiar el papel de los médicos: abandonaron su condición de “operadores de máquinas.” Inicialmente la adaptación automática al paciente estaba limitada a los cambios mecánicos de los pulmones: por ejemplo, el EV-A podía ventilar en el caso de una fístula, incluso si se producía una fuga en el control correspondiente del suministro del gas inspiratorio. El modelo Evita ofreció una mejora de la adaptación de la ventilación a la respiración del paciente al supeditar la ventilación mecánica a la respiración fisiológica y permitir la respiración espontánea durante la ventilación mecánica. |55 1914 2000 La ventilación de niños a comienzos y a finales del primer siglo de ventilación. Se elimina la presion al usuario gracias a la automatización. Izquierda: Baby Pulmotor, el usuario cambia manualmente las fases respiratorias. Derecha: Evita 4, el dispositivo de ventilación se adapta automáticamente a la mecánica del pulmón y el personal puede asistir mejor al paciente Era necesario aliviar a los médicos de la carga de operar las máquinas porque la ventilación moderna permitió el tratamiento de los patrones de enfermedades muy graves que precisaban de más tiempo para tratar al paciente. En un siglo ha cambiado el papel de los médicos como consecuencia de la tecnología del ventilador y como resultado de lo que pueden hacer los ventiladores y los beneficios correspondientes para los pacientes. El uso de un ventilador se puede dividir en tratamiento, supervisión y funcionamiento; a continuación abordaremos más detalladamente estas fases. Se tratará el desarrollo histórico de los procesos de ventilación, la supervisión de la ventilación y los modos de funcionamiento desde el punto de vista de los beneficios del usuario y el paciente. 56 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN La ventilación en las aplicaciones clínicas: resumen En la tecnología de ventilación describimos la constante de tiempo para la presión y el volumen como patrones de ventilación. Por el contrario, la técnica de ventilación describe la interacción entre el paciente y el ventilador. Cuando se desarrollaban procedimientos de ventilación, el énfasis inicial se ponía en el suministro de gas a las vías aéreas a corto plazo cuando se interrumpía la respiración del paciente. Los primeros dispositivos de ventilación servían para la ventilación de emergencia, donde un puente a corto plazo era la preocupación principal cuando se interrumpía la respiración del paciente. Sin embargo, las mismas técnicas de ventilación que salvaban vidas causaban tanta presión en los pulmones cuando se usaba durante un periodo prolongado que a los pacientes les resultaba difícil volver a la respiración normal. La adaptación de las técnicas de ventilación a la fisiología y una ventilación más amigable, se consiguieron mediante dispositivos auxiliares que limitaban los efectos dañinos de la ventilación; los especialistas entrenados los podían utilizar de forma dirigida. Las técnicas de ventilación que garantizan la adaptación automática de la ventilación al paciente han sido desarrolladas recientemente. Los dispositivos de vigilancia de la ventilación se denominan ‘Monitorización de la ventilación’. Con los primeros ventiladores esto estaba limitado a la medición de la presión en las vías aéreas y las sencillas comprobaciones del funcionamiento Dispositivos de monitorización del Evita 2. del equipo. No fue hasta la llegada de Los valores numéricos junto a la pantalla de la electrónica y los microordenadores gráficos están ordenados por prioridad que se pudo hacer frente a situaciones más complejas. Posteriormente las funciones de monitorización fueron convirtiéndose en una parte integral de los ventiladores. Los avances en la calidad de la visualización de la información, desde la lectura hasta la visualización en la pantalla, son el desarrollo más asombroso. |57 Ventilador Monitorización Monitorización Modo de ventilación Tratamiento Interfaz de usuario Funcionamiento Estructura de un dispositivo de ventilación. Funciones (centro) y actividades relacionadas (abajo) en la ventilación Todos los elementos necesarios para manejar un ventilador se denominan interfaz del usuario. Con el aumento de la complejidad de las funciones de ventilación, el manejo del equipo se ha complicado. El número de elementos de funcionamiento ha aumentado de forma constante. El progreso cualitativo se ha logrado en estos últimos años. El uso de una interfaz de pantalla para ajustar las funciones aumenta el intervalo de rendimiento de la máquina al tiempo que simplifica su funcionamiento. 58 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Respiración y técnica de ventilación: la diferencia fundamental Durante varias décadas el objetivo principal de la ventilación fue la ventilación adecuada de los pulmones. No fue hasta la década de 1970 que se produjo un cambio de actitud y se establecieron técnicas de ventilación basadas en evitar lesiones pulmonares. Hay un buen motivo para el desarrollo tardío de la ventilación orientada al paciente. Hay una diferencia fundamental entre la ventilación artificial y la respiración fisiológica. La ventilación no es una simulación de la respiración, sino un sustitutivo con efectos secundarios inevitables debidos a un principio del que la gente no era consciente antes. Además de la activación y la adaptación del flujo de gas inspiratorio en la ventilación, era un reto tecnológico de grandes dimensiones que estaba fuera del alcance de las posibilidades de los ventiladores más antiguos. La diferencia fundamental entre la respiración fisiológica y la ventilación artificial se puede ver en la fase de inhalación. En la respiración el volumen interno del tórax aumenta al contraerse los músculos respiratorios. Esto causa una presión Volumen pulmonar negativa en los pulmones y se inspira el aire. En la ventilación se produce el efecto contrario. El ventilador crea una presión Músculos respiratorios (respiración) positiva y, por lo tanto, insufla el gas inspiratorio en los Principio de pulmones. La presión del ventilador puede afectar a los ventilación pulmones y otros órganos durante este proceso. Uno de los grandes retos de la ventilación artificial en la actualidad es mantener en el mínimo los efectos secundarios de la presión de ventilación, que básicamente no se pueden evitar (2,4). A continuación explicaremos de forma sencilla las técnicas para evitar efectos secundarios. Dispositivo de ventilación (presión) Los elementos de funcionamiento más importantes de un ventilador son el dispositivo para administrar el gas y la válvula de exhalación. Una unidad de control garantiza que el gas inspiratorio ingrese a los pulmones del paciente durante la fase de inhalación y que el gas se expulse mediante la válvula de exhalación durante la fase de exhalación. La unidad de control cambia la función de suministro de gas durante la fase de inhalación y cierra la válvula de exhalación. La presión creada actúa como un fuelle para ventilar los pulmones. Durante la fase de exhalación no se suministra gas inspiratorio en condiciones normales, ya que el gas inspiratorio sale automáticamente de los pulmones a través de la válvula de exhalación abierta. |59 Dosificación de gas Paciente Control Válvula de exhalación Elementos de funcionamiento de un dispositivo de ventilación Este es el principio de funcionamiento fundamental de la mayor parte de los ventiladores. No obstante, la calidad del suministro de gas inspiratorio en máquinas más antiguas varía considerablemente de la de los ventiladores modernos. En los primeros ventiladores era la máquina la que determinaba la constante de tiempo para el suministro del gas inspiratorio. Si se producía un desequilibrio entre la respiración del paciente y la ventilación artificial, la única solución era sedar con medicamentos al paciente. De ahí que los primeros ventiladores estuviesen a “kilómetros de distancia” de la fisiología de la respiración. Una característica del progreso en el desarrollo de técnicas de ventilación es la reducción constante de esa distancia gracias al desarrollo técnico y médico. 60 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Los tres problemas de la ventilación artificial La adaptación de la ventilación artificial controlada por tiempo, a la respiración fisiológica no se resolvió a la primera, sino que se produjo en varias fases. Cada fase marcó la solución de un problema causado por el cambio radical de las condiciones de presión y las limitaciones técnicas. Aquí describimos los tres problemas principales que se pueden identificar en el patrón de ventilación. Se puede mostrar un patrón de ventilación como curvas de ventilación. Estas curvas se trazan cuando se registran la presión en las vías aéreas o el flujo de gas inspiratorio para determinar la duración de la inhalación o la exhalación. El intervalo de tiempo desde el inicio de una inhalación hasta el inicio de la siguiente se denomina ciclo de ventilación. El diagrama muestra el ciclo de ventilación de un Spiromat de 1955 como una presión en las vías aéreas y una curva de flujo. El progreso de la presión en las vías aéreas muestra claramente las tres fases. La presión aumenta inicialmente en la Fase 1 hasta alcanzar el máximo. Esta fase se denomina tiempo de flujo. En la Fase 2, la presión disminuye hasta un valor estable y, por lo tanto, se describe como una presión meseta. En la Fase 3, el tiempo de exhalación, la presión cae hasta un valor terminal. La constante de tiempo del flujo de gas inspiratorio (flujo) muestra de forma aún más clara las tres fases. Los tres problemas pueden explicarse con las curvas de ventilación mostradas en la página siguiente. Inicialmente los valores máximos de presión se pueden crear al inicio de la inhalación debido al flujo constante de gas inspiratorio. En ciertas circunstancias el tejido pulmonar puede quedar expuesto a una tensión mecánica elevada. En segundo lugar, la exhalación no es posible durante la presión meseta porque el ventilador mantiene firmemente cerrada la válvula de exhalación. La respiración natural se interrumpe considerablemente durante esta fase. |61 P 1 2 3 t t Curvas de ventilación de un Spiromat. Parte superior: curva de presión. Parte inferior: curva de flujo. Subdivisión de un ciclo de ventilación en la fase de flujo (1), la fase de presión meseta (2) y la fase de espiración (3) En tercer lugar, la presión terminal cae si el gas inspiratorio puede salir a través de una fuga. Sin embargo, la presión terminal constante es muy importante en términos clínicos, por lo cual ha recibido un nombre. La presión en las vías aéreas al final del tiempo de exhalación se denomina PEEP*. Las soluciones para estos problemas se encontraron en diferentes momentos. El primer problema por resolver eran las presiones máximas. *PEEP = Presión positiva espiratoria final 62 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Ventilación con presión limitada en el UV-1 Las presiones máximas al inicio de la fase de inhalación se producen durante la ventilación artificial como consecuencia de un método muy sencillo de suministro de gas inspiratorio usado con los primeros Spiromat. El gas inspiratorio se administra con un flujo constante sin tener en cuenta la presión creada en las vías aéreas. Este tipo de ventilación puede causar presiones máximas en los pulmones debido a las leyes físicas. Sólo cuando el gas inspiratorio se distribuye por los pulmones, desciende la presión al valor meseta. Los anestesistas reconocen este problema. Evitan las presiones máximas de la ventilación manual con bolsa al controlar correctamente la presión de ventilación. Manipulan con cuidado la bolsa de ventilación para evitar la extensión excesiva de los pulmones en cualquier momento, que se produce si la presión en las vías aéreas es demasiado elevada. Con la ventilación artificial el problema de las presiones máximas se resolvió con una solución técnica que reproduce hasta cierto punto la mano de un anestesista experimentado. El principio es el de la ventilación con bolsa inflable con una presión de trabajo ajustable que se utilizó con el UV-1. La estructura de la bolsa de ventilación se ilustra en el diagrama. La bolsa de ventilación se coloca en un contenedor rígido y los médicos ajustan la presión en este contenedor como presión de trabajo. Esta estructura permite la ventilación donde la presión de las vías aéreas está limitada al valor de la presión de trabajo. Este tipo de ventilación modificada con volumen constante se denomina ventilación con “presión limitada”. El principio de la ventilación artificial por fuelle. Notas: véase el texto El diagrama muestra la curva de la ventilación con presión limitada. La presión máxima se “desconecta” aquí y el flujo desciende de forma continua desde un valor constante inicial. Esta disminución en el flujo de la ventilación con presión limitada se denomina “flujo desacelerado”. Si la presión se reduce hasta el punto en el que no se alcanza el volumen respiratorio ajustado, la ventilación está “controlada por presión”. |63 P 1 2 3 t t Curvas de ventilación de un UV-1. Ventilación controlada por presión derivada de una ventilación con volumen constante al limitar la presión El concepto de la ventilación controlada por presión en el UV-1 y los modelos posteriores varía fundamentalmente en este punto de los otros ventiladores. La ventilación controlada por presión no se introdujo como un proceso independiente nuevo, sino que derivó del proceso de ventilación original con volumen constante. La ventilación controlada por presión no debería considerarse como la sucesora de la ventilación orientada al volumen. Ambos procesos están disponibles al mismo tiempo. Durante mucho tiempo, el UV-1 y los modelos posteriores eran los únicos ventiladores que ofrecían una combinación de las ventajas de ambos tipos de ventilación. 64 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Nueva tecnología de ventilación con el EV-A La ventilación convencional controlada por presión no añadió ninguna demanda más a la tecnología de ventilación. Se podía realizar con una calidad satisfactoria con la ventilación con bolsa usada previamente. El principio de ventilación con bolsa quedó superado en la década de 1980 por los ventiladores controlados con microprocesadores, y Dräger fue uno de los primeros fabricantes gracias al EV-A. Inicialmente la nueva generación de ventiladores no aportó ninguna solución importante a los problemas de los procesos convencionales, sino que más bien copió los tipos de ventilación establecidos y añadió una tecnología nueva para el suministro del gas inspiratorio y el control de la válvula de exhalación. Esquema de funcionamiento de una válvula electromagnético. Para otras notas, véase el texto Gracias a esta nueva tecnología, el funcionamiento de la bolsa se sustituyó por válvulas modernas. La novedad de estas válvulas era el accionamiento electromagnético que sustituyó al mecanismo accionado por sistemas neumáticos o eléctricos. El accionamiento electromagnético se había establecido varias décadas antes cuando se utilizó por primera vez en la tecnología de ventilación. Se utilizó en altavoces, en los que los electroimanes que vibraban a cierta velocidad creaban sonidos. En el siguiente diagrama se muestra el funcionamiento de una válvula electromagnética para dosificar el gas. Pero las nuevas válvulas no eran precisamente rápidas. Con la nueva tecnología de microordenadores se podían controlar de forma rápida y precisa. Esta novedosa tecnología ofrecía nuevas dimensiones en la dosificación dinámica de gas inspiratorio. Lo mismo se aplicó al funcionamiento de la válvula de exhalación que se activaba por primera vez en el EV-A indirectamente mediante un electroimán y se controlaba mediante un microordenador. |65 P 1 2 3 t t Curvas de ventilación de un EV-A. Compensación de fugas: observe el flujo de compensación en la última parte de la fase de espiración La nueva tecnología sólo evolucionó ligeramente la ventilación artificial, a pesar de su enorme potencial. Por primera vez el EV-A podía mantener el funcionamiento a pesar de una fuga en la PEEP. Las curvas de ventilación muestran claramente la compensación de fuga en la curva de flujo de la fase de exhalación. Mediante la dosificación dinámica de gas inspiratorio, el EV-A podía suministrar tanto gas como se salía por la fuga, por ejemplo, en el tubo. No obstante, la innovación técnica que supusieron los microprocesadores no sólo significaban la evolución de la ventilación. También fue la causa de desarrollos incorrectos. Desde el punto de vista actual, consideramos al aumento de los procesos de ventilación sin ningún beneficio terapéutico importante como desarrollos incorrectos. El inflado en el proceso de ventilación complicó la ventilación, pero no necesariamente la mejoró. 66 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Sencillo y abierto a la respiración espontánea: BIPAP* controlada por presión No fue hasta un siglo después que se produciría una simplificación de la ventilación artificial gracias al proceso de ventilación BIPAP (1,3,17). El nuevo proceso se caracterizaba por un espectro extraordinariamente amplio de aplicaciones, desde la ventilación artificial pura hasta la respiración espontánea. Poco después de su publicación estaba disponible para muchas aplicaciones clínicas desde 1988 en adelante con la primera generación de la serie Evita. El avance más importante con el nuevo proceso era la posibilidad de la respiración espontánea durante la ventilación artificial. Así se pudo resolver el último de los tres problemas de la ventilación artificial antes descritos. La ventilación artificial convencional no permitía la respiración espontánea durante las respiraciones obligatorias. El paciente no podía espirar durante las respiraciones obligatorias, dado que la válvula de exhalación estaba cerrada. La solución era el principio del “sistema abierto” que se introdujo con el ventilador Evita. Válv. de exp. cerrada o Válv. de exp. regulada Principio de funcionamiento del “sistema abierto.” Para otras notas véase el texto En la ventilación artificial convencional, el ventilador mantiene bien cerrada la válvula de exhalación, como si fuese una mano que aprieta un tubo. En el “sistema abierto” la válvula de exhalación regula suavemente, como una mano delicada que ajusta suavemente el flujo. El principio del “sistema abierto” es la base técnica para establecer el nuevo proceso BIPAP controlado por presión. Cualquier oportunidad disponible para la respiración espontánea se puede identificar en la curva de flujo. Por primera vez es posible la exhalación durante la fase de inhalación de la máquina. * Marca comercial utilizada con licencia. BIPAP = Presión positiva bifásica en las vías aéreas |67 P 1 2 3 t t Curvas de ventilación en el Evita. Ventilación espontánea durante todo el ciclo de ventilación. Observe el flujo de espiración durante la subida mecánica La BIPAP hizo avanzar el desarrollo de la ventilación de dos formas importantes. En primer lugar, la BIPAP redujo el número de procesos necesarios debido a su extenso ámbito de aplicación (3,17) y así se simplificó la ventilación. En segundo lugar, el proceso dio al paciente más espacio para respirar con la posibilidad de respirar de forma espontánea durante una respiración obligatoria. Así se mejoraron las condiciones para el intercambio de gas (20) y se redujo el impacto negativo de la ventilación en los pulmones y el sistema cardiovascular. 68 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Presión óptima y abierta para la respiración espontánea: AutoFlow®* con volumen constante El proceso de la BIPAP permitió avanzar la ventilación controlada por presión. Varios años después antes del siguiente avance importante, en 1995 se produjo una mejora importante en la ventilación con volumen constante gracias al lanzamiento del Evita 4. El problema de las presiones máximas en la fase de inhalación con ventilación con volumen constante seguía sin resolverse. Aunque las presiones máximas se podían eliminar con la presión limitada del UV-1, tenían que ajustarse con frecuencia durante el proceso de ventilación. La limitación de la presión ajustada manualmente sólo es adecuada si las condiciones mecánicas en los pulmones no varían, lo cual no suele ser habitual cuando se ventilan los pulmones. Las propiedades mecánicas de los pulmones cambian: pueden ser más rígidos o más elásticos. Su elasticidad cambia y es lo que en la fisiología respiratoria se denomina como complianza. Además, la resistencia del flujo en las vías aéreas puede aumentar o disminuir. El factor subyacente es la resistencia de las vías aéreas y en la fisiología respiratoria se denomina resistencia. Por ejemplo, si la complianza de los pulmones aumenta y éstos ganan en elasticidad durante el tratamiento, es suficiente con una presión más baja de ventilación para administrar el volumen necesario. De aquí que un mayor comportamiento requiera menor presión para administrar el volumen necesario. De hecho, los médicos tenían que medir la complianza con cada respiración y ajustar la menor presión de ventilación posible. * Marca utilizada con licencia |69 P IPPV 1 2 3 t V Tinsp t Curvas de ventilación de un Evita 4. El control de la presión de ventilación con AutoFlow®: tres curvas de presión de ventilación tomadas en diferentes momentos durante el aumento de la complianza Pero este trabajo lo realiza el ventilador, que mide automáticamente la complianza y ajusta la presión de ventilación mínima. A este modo automático de funcionamiento se le llama AutoFlow®. No es un proceso de ventilación independiente, sino una función auxiliar disponible en todos los procesos con volumen constante. AutoFlow® regula el flujo de gas inspiratorio de acuerdo con los mecanismos pulmonares reales de forma que el volumen respiratorio se administra con la mínima presión posible. AutoFlow® permite la respiración espontánea durante una respiración obligatoria con volumen constante. AutoFlow® permite una “respirabilidad libre”, que ha demostrado su utilidad durante años de aplicación en la BIPAP con presión controlada en una población más grande de usuarios. 70 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Respiración espontánea con presión de soporte Los procesos con presión de soporte se desarrollaron en paralelo a la ventilación controlada por tiempo. La diferencia básica entre estos procesos en comparación con los procesos controlados por tiempo es que no se ajustan intervalos de tiempo. La duración de una respiración obligatoria se determina mediante los mecanismos pulmonares y la actividad respiratoria del paciente. Además, el paciente tiene que activar las respiraciones obligatorias. El desarrollo de los procesos con presión de soporte comenzó veinte años después de los procesos controlados por tiempo. El motivo de este inicio tardío se encuentra en el complicado principio de control de estos procesos. En primer lugar, el ventilador debe registrar cuando el paciente quiere inhalar para activar una respiración obligatoria con presión de soporte. Después debe suministrar rápidamente el gas inspiratorio necesario y posteriormente finalizar el suministro de gas cuando el paciente así lo requiere. Los requisitos de este tipo de ventilador son elevados, porque las diferencias en el suministro de gas inspiratorio y los requisitos del paciente causan un esfuerzo respiratorio adicional y tensión al paciente. Los procesos con presión de soporte son adecuados para aquellos pacientes con una actividad respiratoria suficiente como para activar una respiración obligatoria, pero si la respiración del paciente es insuficiente para ventilar los pulmones por sí solos. Con el fin de soportar la respiración espontánea insuficiente, el ventilador puede suministrar de forma espontánea una respiración al paciente con gas inspiratorio con una presión ligeramente positiva. El ventilador alivia al paciente al reducir parte del esfuerzo respiratorio. |71 Curvas de ventilación de un UV-2. Parte superior: ventilación espontánea sin soporte mecánico El inicio y el final de esta presión de soporte los determina la respiración espontánea y la mecánica pulmonar del paciente. Los médicos determinan sólo el valor de la presión de soporte. Este proceso se denomina ASB* o PSV** y se usó por primera vez en Dräger con un kit en el UV-1 y posteriormente en el UV-2. * Respiración espontánea asistida, ** Ventilación con presión de soporte 72 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Adaptación del soporte a la respiración espontánea La ventilación artificial con presión de soporte alivia al paciente sin forzar un patrón de ventilación creado mecánicamente. Aunque la ventilación artificial se adapta a la respiración espontánea del paciente hasta un cierto grado de ventilación con presión de soporte, hay algunos problemas básicos en el ajuste preciso. En ciertas condiciones, la curva de presión soporte no se corresponde con la respiración espontánea. Además, los cambios radicales en la presión son incómodos para el paciente. De ahí que fuese necesaria una mejora de la sincronización de la ventilación con soporte de presión a la respiración del paciente. La adaptación del soporte con presión a la respiración espontánea se logró inicialmente mediante la corrección manual para la presión de soporte convencional. El ajuste manual de la presión de soporte artificial a la respiración espontánea y la mecánica pulmonar fue posible por vez primera con el EV-A en 1982 con un parámetro de ajuste adicional, el cual se denomina “pendiente de presión”. Desde entonces la velocidad del aumento de la presión se puede adaptar a los mecanismos pulmonares cambiantes mediante este parámetro. Se logró la mejora de la sincronización de la presión de soporte con la respiración espontánea. La respuesta de tiempo para el soporte no sólo depende de la actividad respiratoria del paciente, sino que también está determinada por factores mecánicos como la resistencia y el comportamiento. Por lo tanto, la duración de la presión de soporte en algunas ocasiones puede ser menor que el esfuerzo respiratorio del paciente. En este caso, la duración de la presión de soporte se puede extender mediante un intervalo más prolongado del aumento de la presión. No obstante, este ajuste manual sólo es útil en un número limitado de casos. |73 Curvas de ventilación de un EV-A. Respiración espontánea con presión de soporte con presión extendida por el aumento del tiempo Otro problema se encuentra en la retirada del paciente de la presión de soporte convencional. En este caso el objetivo es dejar el trabajo al paciente en un mayor grado para retirarlo del ventilador. Algunos pacientes “aprenden” que sólo tienen que activar una respiración obligatoria para recibir el soporte de la ventilación artificial y así no tener que esforzarse. La presión de soporte convencional, que se introdujo como una ayuda para retirar de los ventiladores a los pacientes, no es adecuada en estos casos. Estos pacientes necesitan un procedimiento en el que se suministre el soporte de ventilación artificial de forma independiente a los esfuerzos del paciente y, por lo tanto, “entrene” a los pacientes a que se esfuercen en la respiración espontánea. 74 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Regulación de la presión de soporte por parte del paciente Debían abrirse nuevos caminos en la búsqueda de un método que proporcionase presión de soporte en función de la respiración espontánea. Hasta ahora todos los métodos precisaban de parámetros ajustables y que determinaban la ventilación de los pulmones. Estos parámetros eran el volumen o la presión. Aquí nos referiremos sencillamente a estos parámetros como “parámetros de ventilación”. El resultado fue que el control durante el tiempo y el volumen en la ventilación artificial lo tiene el operador y no el paciente, lo cual es especialmente deseable durante el proceso de retirada del ventilador. Esto también se aplica a la presión de soporte convencional. No obstante, si se suprime la seguridad absoluta de la ventilación al ajustar los parámetros de ventilación y se centra la atención en el soporte del paciente de forma dirigida con los problemas de la respiración espontánea insuficiente, se abre la posibilidad de enfoques completamente nuevos. En este caso, el paciente asume la responsabilidad de ventilar sus pulmones y el operador sólo garantiza que el ventilador suministre un soporte suficiente para la respiración espontánea del paciente mediante el suministro adecuado de gas inspiratorio. Los problemas de una respiración espontánea insuficiente pueden ser complejos. Si se limita a la mecánica pulmonar, hay dos problemas principales. El dispositivo respiratorio puede ser demasiado rígido y se suministra al paciente muy poco gas inspiratorio. En este caso hablamos de una disfunción restrictiva causada por un comportamiento inferior. Por el otro lado, la resistencia de las vías aéreas puede ser demasiado elevada. En este caso hay una disfunción obstructiva causada por una resistencia demasiado elevada. Con el fin de afrontar estas disfunciones, en el caso de una disfunción restrictiva deberían tomarse medidas específicas para aumentar el volumen con el menor esfuerzo posible por parte del paciente y en el caso de una disfunción obstructiva el objetivo sería aumentar de la misma manera el flujo. Este es exactamente el principio subyacente de un método que se lanzó en 1997 con el nombre de PAV* (24) y que desde 1997 se conoce como PPS**; estaba disponible en un ventilador comercializado por primera vez con el Evita 4 y posteriormente con el Evita XL. En la presión de soporte proporcional, no se pretende un volumen definido ni una presión de ventilación definida. Más bien el objetivo es ajustar el porcentaje de trabajo respiratorio que comparten el paciente y la máquina. * PAV = Ventilación asistida proporcional, ** PPS = Presión de soporte proporcional |75 Ventilación con control por presión bucle cerrado Paciente Ventilador Volumen de medición La presión de ventilación se controla en la presión de soporte proporcional. El bucle de control se termina en pocos milisegundos. Para otras notas véase el texto En la presión de soporte proporcional, la presión se regula en función del volumen y el flujo medidos. El ciclo de control es excepcionalmente rápido. Los valores se comprueban cada ocho milisegundos y la presión se corrige adecuadamente. Esto significa que la presión se mide más de cien veces por cada respiración obligatoria y se adapta a las necesidades del paciente. Esto permite tratar de forma dirigida los problemas de respiración espontánea. Con las disfunciones restrictivas la presión aumenta de forma proporcional con el volumen y el parámetro de ajuste se denomina asistido por volumen. Las disfunciones obstructivas se tratan de forma parecida con el parámetro asistido por flujo. Evita apoya a los usuarios cuando ajustan los parámetros y proporciona información sobre qué resistencia y qué comportamiento se compensan. 76 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Problemas con la conexión del ventilador La ventilación artificial causa efectos secundarios, como el esfuerzo respiratorio adicional causado por la resistencia del tubo de ventilación. La tensión en el paciente causada por el esfuerzo respiratorio adicional asociado a los tubos se puede evitar mediante dos medidas. El esfuerzo adicional se compensa mediante el ventilador o bien la causa del esfuerzo adicional se sustituye por una conexión de ventilación alternativa. Con el fin de comprender la compensación del esfuerzo respiratorio asociado a los tubos, es útil profundizar en las condiciones de presión proximal y distal en el tubo. Si el paciente respira a través del tubo, disminuye la presión en el tubo. La disminución de la presión es mayor a medida que el paciente inhala el gas inspiratorio con mayor fuerza a través del tubo. La disminución de la presión depende del flujo de gas inspiratorio. Por supuesto, el ventilador podría suministrar una mayor presión de ventilación con el objeto de compensar esta disminución de la presión, lo cual es exactamente el principio de la ATC* (compensación automática del tubo endotraqueal). El ventilador ejerce la presión suficiente como para que el paciente tenga que esforzarse para transportar el gas inspiratorio a través del tubo. El paciente percibe esto como una ayuda. Aunque los pacientes respiran a través del tubo, no sienten la resistencia y el esfuerzo adicional correspondiente que el ventilador asume a través de la ATC, un fenómeno que se denomina también como “extubación electrónica”. La compensación automática del tubo endotraqueal se introdujo en 1997 con el lanzamiento del Evita 4 y desde entonces se ha convertido en un estándar en la ventilación para cuidados intensivos. Una conexión de ventilación alternativa es la mascarilla respiratoria que no exige ningún esfuerzo adicional considerable en contraste con un tubo. No obstante, debe adaptarse especialmente un ventilador para la ventilación con mascarilla, dado que se puede producir una fuga considerable con mascarillas. La adaptación se denomina NIV** (ventilación no invasiva). Consiste en una compensación automática de las fugas muy superior y el ajuste a la monitorización de ventilación con el silenciado selectivo de las alarmas. * ATC = Compensación automática del tubo endotraqueal, ** NIV = Ventilación no invasiva |77 Sin ATC Con ATC Paw Paw P tubo P tubo P tráqueal P tráqueal P mus P mus Compensación del esfuerzo respiratorio debido al tubo. (Paw = Presión en las vías aéreas) Izquierda: sin la compensación del tubo, el tubo causa una disminución adicional en la presión y el paciente debe compensar este descenso de la presión por la respiración forzada (Pmus = presión de los músculos respiratorios). Derecha: con compensación del tubo, el dispositivo de ventilación compensa la disminución en la presión mediante la presión de ventilación adicional La ventilación no invasiva está disponible de forma opcional en casi todos los ventiladores de Dräger para la ventilación para cuidados intensivos en adultos, la ventilación de transporte y la ventilación neonatal. El Carina tiene un lugar especial en la ventilación no invasiva. Se desarrolló especialmente para este propósito, es decir, es un ventilador NIV especial que también puede ventilar a los pacientes intubados. 78 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Características específicas de la ventilación de niños y neonatos La ventilación de niños y recién nacidos tiene una categoría especial por dos motivos. En primer lugar, hay problemas clínicos específicos cuando se tratan los pulmones inmaduros y, en segundo lugar, hay retos tecnológicos adicionales en la ventilación de neonatos. Los problemas clínicos específicos de los pulmones inmaduros incluyen, por ejemplo, la ausencia de surfactantes, una película líquida vital para los pulmones. Una complicación típica es la aspiración del líquido amniótico, lo cual suele causar neumonía. Las disfunciones respiratorias son una de las causas principales de las muertes en neonatos. Los retos técnicos de la ventilación neonatal residen en el tipo de conexión del ventilador. El tubo de ventilación no suele estar fijado en la tráquea, pero se usa un tubo, el denominado tubo sin manguito, que está abierto para las fugas elevadas que frecuentemente no se pueden evitar. Además, los ventiladores para los recién nacidos funcionan con un flujo continuo de gas. En principio es una solución óptima para los pacientes pequeños, pero crea dificultades adicionales cuando se monitoriza la ventilación. Se exigen demandas adicionales a los ventiladores cuando se tratan estos cuadros clínicos descritos anteriormente en los que se pueden producir cambios drásticos en la mecánica pulmonar. El equipo de monitorización debe identificar estos cambios y, en el caso ideal, el dispositivo debe adaptarse automáticamente a estos cambios en la mecánica pulmonar. En vista de estos retos, no es sorprendente que no se desarrollase hasta el final de la década de 1980 un ventilador que satisficiera los criterios anteriores. El Babylog 8000 fue el primer ventilador para neonatos que integró la monitorización del volumen y permitió diagnosticar la mecánica pulmonar. Ofrecía una medición del flujo cercana al paciente, que combinaba la compensación automática de fugas con una activación muy sensible para que el paciente más débil iniciase una respiración artificial. |79 Babylog 8000 Cuatro años después de su introducción, el Babylog 8000 pudo actualizarse con la ventilación de alta frecuencia y que fue la alternativa a la ventilación convencional en casos de insuficiencia respiratoria grave. En 1997 se introdujeron dos métodos nuevos que ya estaban establecidos en la ventilación adulta y se habían mejorado para los requisitos especiales de la asistencia a neonatos mediante un ajuste sensible, la ventilación de presión de soporte (PSV*) y la garantía de volumen (VG). La presión de soporte da libertad para respirar a los recién nacidos. El paciente determina tanto el inicio de la inhalación como de la exhalación, de forma que es ideal para el destete de los pacientes neonatos (21). La garantía de volumen reacciona automáticamente a los cambios en la mecánica pulmonar y, por lo tanto, reduce el riesgo de dilatar en exceso los pulmones a causa de un cambio rápido en los pulmones (por ejemplo, cuando se administra un surfactante). * PSV = Ventilación con presión de soporte 80 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN SmartCare® Los procesos de ventilación aquí descritos pueden ser muy diferentes, pero todos tienen algo en común: todos se ajustan manualmente de acuerdo con las decisiones individuales de los médicos. Estas decisiones no se toman frecuentemente, y en muchas ocasiones no siguen un plan predeterminado. Por lo tanto, se prepararon directrices (por ejemplo, el proceso de destete) que proporcionasen instrucciones exactas para las actuaciones, como el ajuste de los parámetros. En la mitad de la década de 1990 se convirtió en habitual el establecimiento de directrices para el destete con la ayuda de un ordenador. El ordenador podía usar los valores de monitorización de la ventilación para analizar el estado de un paciente y diseñar un plan de tratamiento mediante las directrices guardadas. De hecho, fue más allá y se autorizó el uso del ordenador para establecer medidas en el plan de tratamiento automáticamente y para controlar un ventilador. Las primeras pruebas clínicas de este nuevo proceso automático para la retirada del ventilador se realizaron con la ventilación con presión de soporte y se llevaron a cabo con un Evita 4 modificado y controlado por ordenador. Los resultados del estudio fueron revolucionarios y significó que el proceso de retirada del ventilador sólo precisase de la mitad de tiempo (19). El siguiente paso fue la integración de un ordenador para la retirada automática del ventilador especialmente diseñado para este fin: el Evita XL y su lanzamiento en 2005 con el nombre de SmartCare®/PS. El destete automático del ventilador, con la ayuda de un ordenador, se convirtió por primera vez en una parte integrada al ventilador comercializado. SmartCare/PS imita a los médicos durante el proceso de destete. Primero se realiza un diagnóstico de la respiración espontánea a partir de tres parámetros: la frecuencia respiratoria, el volumen tidal y el CO2 espiratorio final. En los casos de respiración espontánea insuficiente, la presión de soporte se modifica automáticamente para estabilizar al paciente y la respiración espontánea. Una vez que esto se ha producido, la presión de soporte se reduce de forma satisfactoria a un nivel en el que se puede esperar que el paciente siga respirando sin presión de soporte. En este punto el SmartCare/PS realiza una maniobra, la prueba de respiración espontánea. Si se realiza satisfactoriamente, se informa a los médicos de la finalización del proceso de retirada del ventilador. |81 n c ió ti l a n in a d e c Ventilación insuficiente ua da Ve f Ventilación normal Ventilación normal il a c i ó n i n s u fi Hiperventilación Taquipnea grave te Ve nt Hipoventilación Taquipnea n cie Hiperventilación inexplicable etCO2 VT El diagnóstico de la respiración espontánea y las medidas de estabilización con el SmartCare/PS. Izquierda: se evalúa la frecuencia respiratoria, el volumen tidal y el CO2 espiratorio final. Si uno de estos valores no es aceptable, se reconoce la “respiración espontánea inadecuada”. Derecha: diferenciación del error, estabilización posible al cambiar la presión de soporte (flecha blanca = aumento de la presión, flecha negra = disminución de la presión, círculo = sin cambios). Después de la estabilización satisfactoria, se inicia el destete y se ejecuta automáticamente al reducir la presión de soporte El papel de los médicos con una aplicación del SmartCare/PS es parecido al papel de un piloto que vuela con el piloto automático. De la misma forma que un piloto puede consultar en cualquier momento el rumbo, la velocidad y la altitud mientras que se controlan automáticamente, los médicos pueden ver la evolución, el diagnóstico y las medidas que se están tomando de forma automática. Y al igual que un piloto, los médicos pueden intervenir de forma más o menos manual. El personal siente que son más útiles. Se liberan de actividades rutinarias y tienen información fiable de la evolución del tratamiento. Tanto los médicos como el personal sanitario se convierten en diseñadores antes que en ejecutores del proceso de destete del ventilador. 82 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Tendencias en el desarrollo del proceso de ventilación: conclusión Se pueden identificar dos tendencias principales en el desarrollo de los procesos de ventilación. En primer lugar, la ventilación se orienta más a los pacientes y, en segundo lugar, se orienta más a los usuarios. El desarrollo de la ventilación artificial comenzó con las “bombas de aire” artificiales que suministraban gas inspiratorio a los pacientes. En la siguiente fase de desarrollo, se introdujeron los dispositivos auxiliares para adaptar la ventilación artificial a los pacientes. Los médicos los utilizaron como parámetros ajustables adicionales en el proceso de ventilación. En la ventilación controlada por tiempo, la limitación de la presión se utilizó como parámetro El Evita 2 y el desarrollo del auxiliar para minimizar la tensión mecánica en los procedimiento. La curva de pulmones. La presión de soporte se introdujo en la presión de la ventilación de respiración espontánea para aliviar a los pacientes abajo a arriba: volumen del esfuerzo respiratorio. En ambos casos, la constante, limitación de la presión, control de la presión limitación de la presión y la presión de soporte, convencional y BIPAP la tecnología usada era bastante sencilla, pero su aplicación conllevaba mucho trabajo. Si cambiaba la mecánica pulmonar, normalmente los médicos tenían que modificar la ventilación. En la siguiente fase de desarrollo, la función de los parámetros auxiliares ajustables manualmente se sustituyó gradualmente por las funciones “inteligentes” del ventilador. Con AutoFlow®, la respiración libre y la presión de soporte proporcional, el ventilador se adaptó automáticamente a los cambios en las condiciones de los pulmones y la respiración fisiológica. En la ventilación orientada al paciente, el ventilador obedecía ahora al paciente. |83 Presión de Pendiente soporte de presión proporcional Presión de soporte Orientado a la presión Control de la presión BIPAP Volumen constante Límite de presión Spiromat 1970 UV1/UV2 EV-A 1980 AutoFlow Evita 1 Orientado al volumen Evita 4 1990 Número de procedimientos de ventilación. 1970: pocos procedimientos debido a las limitaciones técnicas. 1980: muchos procedimientos debido a las nuevas opciones técnicas. Desde 1990: menos procedimientos necesarios debido a procedimientos más orientados a los pacientes y las aplicaciones La segunda tendencia es una simplificación de la ventilación que orientó la ventilación hacia los usuarios. Son necesarios incluso menos procesos. Los numerosos procesos de dispositivos más antiguos se determinaron mediante las posibilidades tecnológicas limitadas. Simplemente, no era posible hacer las cosas mejor y para cada problema técnico y médico se necesitaba un proceso especial. La introducción del BIPAP en el proceso de retirada del ventilador fue un paso decisivo para simplificar la ventilación. En esta aplicación, se debería utilizar la ventilación orientada a la presión o el volumen; las opciones están ahora entre dos alternativas: BIPAP y AutoFlow®. 84 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Tendencias en el desarrollo del proceso de ventilación: el futuro Se pudo intuir el futuro de los procesos de ventilación con la introducción de sistemas basados en el conocimiento, como el SmartCare®. En el futuro será menos problemático optimizar procesos; será más una cuestión de establecimiento de los procesos en forma adecuada. El SmartCare/PS utiliza una presión de soporte convencional, es decir, el proceso es conservador. Pero la innovación del SmartCare/PS es el uso estandarizado de un proceso conforme con las normas establecidas. Esto ofrece beneficios considerables, como las ventajas económicas descritas anteriormente y la posibilidad de la garantía de la calidad gracias a la estandarización. Evita XL. La representación de las curvas, las tendencias y los datos en tiempo real está ajustada de forma correcta para una aplicación SmartCare La pregunta que nos podemos plantear después de cien años de ventilación artificial es la siguiente: ¿serán los ventiladores convencionales, dispositivos independientes capaces de hacer frente a los retos, por ejemplo, planteados por los sistemas basados en el conocimiento? La respuesta es “sí, con gran cantidad de trabajo”. Los nuevos retos de los sistemas basados en el conocimiento se pueden resolver con un ventilador independiente, como el Evita XL, una vez que el ordenador está integrado completamente en el ventilador para el control automático. Si la ventilación futura exige el funcionamiento externo del equipo, se iniciará una nueva era en la ventilación artificial. Los sistemas se establecerían junto a los ventiladores independientes en los que una unidad de control central accede al módulo de ventilación. Dräger dio el primer paso en esta dirección en 2006 cuando se lanzó el Infinity® Acute Care System™. Aquí será posible controlar el módulo de ventilación denominado V500 mediante una unidad central denominada cabina de mando médica y, por lo tanto, preparar acciones de medición complejas. En estas acciones el ventilador realizará un perfil de respiración breve y creará las condiciones de medición para el diagnóstico de la hemodinámica. |85 Infinity® Acute Care System™. Cabina de mando médica y ventilador con el módulo V500 Es difícil estimar durante cuánto tiempo coexistirán los ventiladores independientes con los módulos de ventiladores en un sistema. Si se mira desde el punto de vista de los procesos, esta convivencia se mantendrá en el futuro cercano. 86 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Desde el instrumento de medición al monitor del ventilador Hemos descrito el desarrollo del proceso de ventilación y ahora veremos el desarrollo en paralelo de la monitorización de la ventilación. Por medio de la cual se monitoriza tanto la funcionalidad del equipo como el estado del paciente. La monitorización está compuesta por tres funciones: medición, visualización y advertencia. Los ventiladores precisan de sensores, un monitor y un sistema de alarma. En la actualidad añadiríamos un cuarto componente, la gestión de datos. Incluso el Pulmotor original tuvo un sensor primitivo. Un instrumento sencillo para medir la presión de ventilación permitió la observación superficial del rendimiento. Desde 1955 el Spiromat contaba con un dispositivo de medición adicional para el volumen administrado. En generaciones posteriores se introdujeron otros parámetros de medición, como la concentración inspiratoria o el gas inspiratorio, en principio mediante monitores auxiliares. En los ventiladores modernos la monitorización de la concentración inspiratoria suele estar integrada en el mismo ventilador y la monitorización del gas inspiratorio está disponible de forma opcional. Monitorización de la presión en las vías aéreas en el UV-1 con representación de los valores límite A partir de los valores medidos, se pueden obtener mediante cálculos datos adicionales. Un ejemplo de un valor calculado es la presión media en las vías aéreas que se determina como un valor medio. Los valores límite admisibles se suelen aplicar normalmente tanto a los datos calculados como a los valores medidos. Si se superan estos límites, se activa un sistema de alarma que informa al usuario con señales acústicas y visuales. El médico ajusta los valores límite para la monitorización de los pacientes, como se muestra en el siguiente ejemplo de monitorización de la presión en las vías aéreas en un UV-1. Por otro lado, los valores límite de los dispositivos para la monitorización se suelen ajustar automáticamente en los ventiladores modernos. |87 Monitorización de la ventilación Sensores Medición Sistema de alarma Gestión de alarmas Pantalla Pantalla Monitorización de la ventilación. Centro: componentes. Abajo: subfunciones El sistema de alarma de los ventiladores se ha desarrollado de forma parecida al desarrollo de la tecnología de sensores con la mayor integración en los ventiladores. Las alarmas de los diferentes monitores de ventiladores se sustituyen mediante un sistema de gestión de alarmas en el ventilador. La gestión de alarmas en los ventiladores modernos no sólo gestiona las alarmas individuales sino que además proporcionan información detallada mediante mensajes de texto y un diagnóstico para la posible solución. 88 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Desde la situación actual al análisis de tendencias En paralelo con la tecnología de sensores y alarmas se ha desarrollado también la tecnología de visualización de los ventiladores. Los instrumentos Visualización digital de diferentes de lectura sencillos se han mejorado o sustituido valores de medición en un Evita 2 por visualizaciones digitales. La información de la monitorización de la ventilación se ha complicado, en algunas ocasiones las numerosas visualizaciones pueden abrumar al usuario. Se logró una asimilación más sencilla de la información al concentrar las lecturas y los mensajes de texto en una pantalla central. No obstante, la pantalla central no sólo gestiona las diferentes visualizaciones y mensajes, sino que además permite un método completamente nuevo para mostrar los valores. Las pantallas de gráficos no sólo muestran los valores actuales, sino que además pueden mostrar la evolución durante el tiempo. Estas pantallas de gráficos ya eran habituales en el diagnóstico cardiovascular, p. ej., como ondas de ECG. Aunque el valor diagnóstico de la monitorización con gráficos es muy elevado, no se introdujo en la ventilación hasta que la pantalla integrada del EV-A. Desde entonces se ha convertido en un componente estándar de los ventiladores para cuidados intensivos de Dräger. La monitorización con gráficos permite visualizar las curvas de progreso durante una respiración de ventilación. Las curvas de ventilación descritas en el párrafo anterior, necesarias para explicar el proceso de ventilación, se pueden visualizar directamente en el ventilador. El diagrama central de la página siguiente muestra una curva de presión de ventilación. Las curvas de ventilación mostradas en la pantalla se pueden usar para controlar los ajustes del ventilador y su efecto en el paciente. El estado actual mostrado en las curvas de ventilación en la monitorización moderna de la ventilación se complementa con pantallas de desarrollos a largo plazo. |89 Representación de los valores medidos de la presión en las vías aéreas en la monitorización de la ventilación. Parte superior: indicador del Spiromat. Centro: curvas de ventilación en el Evita 2. Parte inferior: representación de las tendencias en un Evita 4 Los especialistas con experiencia también pueden reconocer tendencias en estas pantallas, motivo por el cual estas pantallas también se denominan curvas de tendencias. Éstas están disponibles en la monitorización de ventilación integrada en el Evita. En el diagrama inferior se muestra una curva de tendencias de la presión media en las vías aéreas. A continuación describiremos los beneficios de la monitorización con gráficos para la formación, el diagnóstico y el establecimiento del equipo con curvas de ventilación como ejemplos. 90 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN El valor de la monitorización con gráficos Hemos descrito el principio de la presión en las vías aéreas y las curvas de flujo en la sección “Proceso de ventilación.” Las curvas de ventilación actúan como una ayuda para ilustrar el progreso del proceso. Mucho antes de que se integrasen las pantallas ya se había reconocido el valor de las curvas de ventilación en la formación. Las instrucciones de la serie Spiromat ya contenían estas curvas. Desde la introducción de la monitorización de la ventilación con gráficos integrada en la serie EV-A, las curvas de ventilación se utilizan en cada vez mayor medida como ayuda para el ajuste del ventilador. Por ejemplo, es fácil decir, a partir de las curvas de presión y de flujo, si los ajustes de la fase de respiración son correctos. Las curvas de ventilación permiten comprobar rápidamente los ajustes de la máquina e identificar fácilmente los ajustes erróneos. Los ajustes con gran importancia clínica, como la relación de inspiración/espiración y la relación de tiempo del tiempo de inhalación al tiempo de exhalación, el tiempo de flujo y el tiempo de presión meseta, se pueden visualizar cómodamente y no es necesario recabarlos a partir de combinaciones de cifras. Evita 2. Arriba: curvas en tiempo real del flujo, la presión y el CO2 No obstante, las posibilidades de verificación que ofrecen las curvas de ventilación no se limitan a los ajustes de la máquina y los errores. También proporcionan una impresión de los efectos fisiológicos de la ventilación. Por lo tanto, se convierten en una herramienta de diagnóstico. A partir de las curvas de presión y de flujo se pueden extraer conclusiones sobre la resistencia de las vías aéreas y el comportamiento. Sin embargo, estas dos curvas de ventilación sólo son una representación aproximada de las condiciones mecánicas reales de los pulmones. A partir de estas curvas no se pueden extraer conclusiones sobre el intercambio de gases o incluso la irrigación sanguínea a los pulmones. |91 Curvas de ventilación Ayuda para el ajuste Funcionamiento Ayuda de aprendizaje Didáctica Ayuda para la toma de decisiones Diagnóstico Curvas de ventilación en la monitorización de la ventilación. Centro: subfunciones. Abajo: beneficios para los usuarios La demanda de una curva de ventilación con un valor diagnóstico superior se hizo realidad gracias a una tercera curva de ventilación. La representación gráfica del gas inspiratorio en un ventilador se denomina capnografía. Estuvo disponible por primera vez en la serie EV-A y desde entonces se ha ampliado varias veces con funciones de diagnóstico adicionales, como la medición de la producción de CO2 y el volumen de espacio muerto. La capnografía permite reconocer rápidamente cambios en el intercambio de gases. La ventilación pulmonar insuficiente o el deterioro de la irrigación sanguínea en los pulmones se reflejan en esta curva. La capnografía permite extraer conclusiones sobre el estado metabólico del paciente y, por lo tanto, supera los límites de la mera monitorización de la ventilación. 92 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Monitorización de la ventilación en una nueva era A pesar de la importancia de la capnografía con su visualización detallada de los procesos fisiológicos, ésta tiene un pequeño inconveniente. Los motivos que llevan a los capnogramas modificados no suelen ser concluyentes. La capnografía proporciona indicaciones valiosas, pero no pruebas. El sistema de monitorización del ventilador no era suficiente para ofrecer un diagnóstico completamente fiable y diferenciado del estado del paciente y la integración en una unidad central en caso necesario. Hacia el final del siglo pasado comenzó el desarrollo hacia la monitorización central, donde se mostraba parte de la monitorización de la ventilación también el monitor del paciente. Esto se hizo posible con una nueva tecnología de pantallas y, por este motivo, el tamaño estándar de la pantalla en la monitorización de pacientes aumentó en el periodo de unos pocos años. Las curvas en tiempo real para la ventilación, Presentación de los datos con el la presión sanguínea invasiva y los ECG ® Infinity Explorer estaban disponibles de un vistazo, pero la cantidad de datos era casi excesiva. Además, los datos que habían estado disponibles durante algún tiempo en la monitorización de pacientes, como la saturación de oxígeno, se mostraba en la pantalla del ventilador. Una solución elegante hubiese sido eliminar las pantallas dobles en la monitorización de la ventilación y del paciente. Pero el problema era que los datos de la monitorización de la ventilación y del paciente se mostraban de diferentes maneras y la gente quería un conjunto completo de datos para cada campo. Por lo tanto, estuvo disponible para ambas pantallas la costosa tecnología de la capnografía con la cara tecnología de sensores. La capnografía se había convertido en algo redundante y sólo servía para desperdiciar los recursos. |93 Presentación de los datos en la pantalla de un Evita XL. Se pueden configurar las curvas en tiempo real, los bucles y las tendencias y los datos numéricos Entonces surgió la cuestión de si una optimización de los ventiladores independientes y los monitores de pacientes podía ser una solución al problema del exceso de datos y la redundancia. Una vez más la respuesta es “sí, con gran cantidad de trabajo”. La adaptación de la visualización de datos en el Evita XL y el monitor de paciente Infinity® ha resuelto al menos parcialmente el problema. 94 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Diagnóstico de ventilación en un sistema nuevo El objetivo de un dispositivo de monitorización es generar información a partir de los datos. Debe plantearse esta cuestión si la representación sencilla de los números, los mensajes de texto y las curvas en los diferentes dispositivos realmente tienen utilidad. Todavía es relevante la cuestión de si esta pantalla está actualizada en el diagnóstico médico crítico. Es posible que el problema no fuesen tanto las deficiencias de los equipos independientes anteriores, sino más bien la no visualización de la información correcta. La industria informática reconoció este hecho hace más de 10 años. Por ejemplo, el sistema operativo Windows® ha sustituido con símbolos la mayor parte de los mensajes de texto. Representación del estado cardiopulmonar en el sistema de cuidados críticos Infinity. Las imágenes y los símbolos muestran el estado del paciente Se ha podido ver un cambio de actitud similar en la medicina crítica con las aplicaciones Smart del sistema de cuidados críticos Infinity. Por ejemplo, el Smart View muestra claramente el estado cardiopulmonar. Mediante el uso de imágenes y símbolos se puede hacer el diagnóstico en la cabecera del paciente. Esto es posible gracias al procesamiento central de los datos del módulo del ventilador y la monitorización del paciente, así como los datos de laboratorio del sistema de cuidados críticos Infinity. Las nuevas posibilidades que ofrece para la medicina crítica, que la información de los datos y el texto se puedan visualizar con símbolos e imágenes, probablemente sólo sería posible con sistemas integrados como el sistema de cuidados críticos Infinity (una combinación de dispositivos independientes no podría satisfacer los requisitos). |95 Monitorización en la sala de cuidados críticos con el Infinity® Acute Care System™ 96 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Rendimiento y funcionamiento Después del proceso y la monitorización de la ventilación, vamos a ocuparnos del concepto de funcionamiento para la ventilación y la monitorización desde un punto de vista histórico. En contraste con el proceso de ventilación y la monitorización de la ventilación, el concepto de funcionamiento de los ventiladores se desarrolló muy tarde. Al principio los elementos de funcionamiento se colocaban de forma aleatoria y no eran cómodos para el usuario. Los primeros ventiladores se manejaban fácilmente debido a su rendimiento limitado. No obstante, con la mejora del rendimiento aumentó el número de elementos de funcionamiento. La curva muestra el número de elementos de funcionamiento y el rendimiento de varios dispositivos. El diagrama contiene las siguientes simplificaciones: el ámbito de rendimiento de un ventilador está compuesto por la suma de los procesos de ventilación y otras funciones. El número de elementos de funcionamiento sólo incluye diales. De acuerdo con este esquema, el Spiromat sólo tenía un proceso de ventilación y con la ventilación de suspiro sólo tenía otra función. El manejo de la máquina era relativamente fácil gracias a sus seis diales. El UV-2 tenía tres procesos de ventilación y tres funciones adicionales: además de la ventilación de suspiro, se añadió la concentración ajustable de O2 y la limitación de presión. El manejo del dispositivo era bastante complicado con once diales. En las siguientes generaciones de máquinas se encontraron métodos para simplificar el manejo de las máquinas. Por ejemplo, los diales del EV-A tenían dos funciones para impedir que el número de diales siguiera aumentando. No obstante, con frecuencia se demostraba que estas simplificaciones sólo eran correcciones cosméticas. El manejo de la máquina parecía sencillo, pero su operación se volvió más complicada. |97 Número de procedimientos Número de funciones Spiromat 1970 UV1/UV2 1980 EV-A Evita 1 Evita 4 Número de elementos de funcionamiento 1990 Desarrollo del ámbito y los elementos de funcionamiento en los dispositivos de ventilación. Para otras notas, consulte el texto El desarrollo del funcionamiento en la ventilación tomó un rumbo diferente al desarrollo del proceso y la monitorización. Al tiempo que se producían éxitos, también había reveses. Finalmente el equipo se podía manejar con seguridad sólo después de recibir una amplia formación. Esta tendencia negativa no se revisó hasta la llegada del Evita 4 y el Evita XL. Una nueva tecnología redujo el número de elementos de funcionamiento visibles, aunque aumentase el ámbito de rendimiento. 98 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Rendimiento elevado y facilidad de uso: ¿una contradicción? Por supuesto, se produjeron avances notables en el desarrollo del concepto de funcionamiento y no sólo los reveses antes mencionados, como la introducción de la pantalla central como instrumento de control de los ajustes. Otro avance fue la introducción de una guía del usuario con dispositivos de protección para ajustes potencialmente peligrosos. Ya en 1982 la serie EV-A reconocía automáticamente la presión excesiva de la ventilación o una relación respiración/tiempo extraña. Los LED en los elementos de funcionamiento correspondientes y las alertas en la pantalla no sólo avisaban al personal acerca de peligro, sino que también sugerían medidas correctoras. Esto significaba que el proceso de funcionamiento estaba guiado parcialmente y que los usuarios podían lograr su objetivo, por así decirlo, dialogando con la máquina. Por ejemplo, el dispositivo podía advertir al usuario de ajustes potencialmente peligrosos de la relación respiración/tiempo. El soporte que un dispositivo ofrece para ajustar los parámetros se denomina interfaz de usuario. Un dispositivo con una buena interfaz de usuario es muy fácil de entender. El concepto de funcionamiento de estos dispositivos, que es fácil de comprender una vez que se aprenden unos cuantos elementos básicos, se llama intuitivo. En 1995 se introdujo por primera vez una interfaz intuitiva de usuario con el Evita 4 y la nueva tecnología, que se mejoró en 2002 en el Evita XL. Se accede a los elementos de control, con la excepción de algunas funciones de control usadas con frecuencia, mediante una pantalla. Esta tecnología de pantalla táctil tenía dos ventajas. La primera ventaja es el funcionamiento dirigido, dado que sólo se muestran los elementos de control que se pueden activar realmente en este momento, con lo cual se reduce el número. Un ejemplo puede ser el ajuste de los parámetros de ventilación en dos procesos de ventilación diferentes. Mientras que un proceso requiere nueve parámetros, el otro sólo precisa de cuatro. Si no se introduce ningún ajuste, los elementos de control se oscurecen y la pantalla se reduce a ser un mero monitor de ventilación. |99 Elementos de funcionamiento en pantalla del Evita 4. Para mayor información, consulte el texto La segunda ventaja se deriva de la experiencia de otras estaciones de trabajo. De las investigaciones con pilotos comerciales, se sabe que la capacidad de percepción disminuye en situaciones de estrés, motivo por el cual las cabinas de los aviones modernos tienen menos instrumentos y elementos de control que anteriormente. Si estos hallazgos se aplican a un lugar de trabajo con un ventilador, el nuevo concepto de funcionamiento también ofrece ventajas desde el punto de vista de la seguridad. 100 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Funcionamiento estandarizado: ¿una visión? Aparte de la necesidad de manejar un ventilador, es necesario simplificar el funcionamiento del equipo en la medicina crítica. Una simplificación de los conceptos de funcionamiento comenzó en Dräger al principio de la década de 1990 gracias a la introducción de un dial central conectado a una interfaz guiada por menús. Este concepto de funcionamiento estándar se incluyó de forma gradual en todas las áreas de los cuidados críticos. En la anestesiología, en 1995 se lanzó el dispositivo de anestesia Cicero para la ventilación para cuidados intensivos con el Evita 4. Su primera aplicación en el área del tratamiento térmico se produjo con la incubadora Caleo y llegó a la medicina de urgencias en 2003 con el Oxylog® 3000. Con el paso del tiempo, los conceptos de funcionamiento se parecían cada vez más y, con la introducción en 2003 del dispositivo de anestesia Zeus y el Evita XL, Dräger pudo ofrecer un concepto de funcionamiento en gran parte armonizado con una serie de elementos de funcionamiento homólogos en el área de cirugía y cuidados intensivos. A pesar de la amplia armonización de los conceptos de funcionamiento, los dispositivos podían funcionar de manera independiente, lo cual causaba dos problemas. En primer lugar, el problema descrito en el diagnóstico de la redundancia se aplica también a las unidades de funcionamiento en las áreas de cuidados críticos. Si en los cuidados intensivos había tres tipos de ventilación, tratamiento de infusión y monitorización, no es necesario disponer de tres dispositivos para hacerlos funcionar, el uso de sólo dos dispositivos sería más sencillo y sensato. El progreso haría funcionar todos los tipos con sólo una o dos unidades de funcionamiento universales con la misma arquitectura y el mismo hardware. Un sistema que pudiese resolver estos problemas precisaría de una unidad que integrase los módulos en un grado desconocido en la época. No sólo debería garantizarse la transferencia de datos desde el módulo hasta la unidad central, sino que además debía ser posible la transferencia de datos para activar los módulos desde la unidad central. La primera experiencia de Dräger con esta transferencia de datos bidireccional fue con el Evita 4 desde 1995. Sin embargo, estaba limitado al ventilador con la unidad de funcionamiento separada. |101 Quirófano 1 Quirófano 2 HIS Imágenes de diagnóstico Gestión de la información Aplicaciones Smart 118 167/69 79 93 Monitorización portátil UCI 1 Ventilación Anestesia Ventilación de emergencia Infinity® Acute Care System™. El uso de la cabina de mando médica para todos los aspectos de la medicina crítica El sistema de cuidados críticos Infinity ofrece un sistema en el que todos los tipos se pueden manejar centralmente mediante unidades de funcionamiento con estructura homóloga. En el futuro no sólo funcionará el módulo de ventilación V500, sino también otros tipos, mediante las unidades de funcionamiento C500 o C700 desde la unidad central de la cabina de mando médica. 102 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Del ventilador al módulo del ventilador En el primer siglo de historia, la ventilación artificial se ha desarrollado desde una medida de emergencia a corto plazo hasta convertirse en un área compleja en los cuidados críticos gracias a los avances tecnológicos y médicos. Los conceptos de tratamiento, diagnóstico y funcionamiento de un ventilador moderno son el elevado rendimiento, optimizado para las áreas específicas de aplicación e innovación. En el futuro cercano habrá muchos más avances que supondrán beneficios clínicos en la ventilación artificial convencional. Naturalmente, un ventilador convencional hace frente primero a los problemas respiratorios, pero éstos son sólo una parte de la medicina intensiva. El primer enfoque hacia una solución holística para las unidades de cuidados intensivos apareció en la mitad de la década de 1980 con el desarrollo de un sistema integrado compuesto por bombas de infusión e inyección, ventilación, módulos de monitorización y un ordenador central. El sistema se presentó con el nombre de Carena en 1988 y creó gran interés entre la prensa clínica (18). Al mismo tiempo la estación de trabajo integrada Cicero se introdujo en el campo de la anestesia. El objetivo del desarrollo del Carena era integrar los dispositivos individuales en una unidad de cuidados intensivos, organizar visualizaciones de acuerdo con las necesidades médicas, usar una pantalla central para manejarlo y reducir las visualizaciones al mínimo. Carena. Presentación de los datos Carena ya disponía de componentes en red y en una denominada red de área local (LAN) y procesamientos de datos en un ordenador central, el denominado gestor de datos. Los valores de las lecturas se recababan en grupos lógicos y si se producía una desviación del intervalo normal se podía identificar inmediatamente. Además, el Carena tenía un sistema de gestión central de alarmas. |103 Carena. El concepto del lugar de trabajo integrado en la medicina de cuidados críticos En contraste con el concepto de la estación de trabajo de anestesia Cicero, el Carena no tuvo éxito comercial. Un motivo podría ser que en el desarrollo de componentes específicos, como la ventilación y la monitorización participaron diversos fabricantes. En el caso del Cicero, Dräger se encargó de la administración de la anestesia, la ventilación y la monitorización. Esto significaba que Dräger no sólo era responsable de todo el sistema, sino también de las subáreas y esto parece ser un requisito clave para el éxito de estos sistemas. 104 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Del módulo al sistema de cuidados críticos Tanto el Carena como el Cicero eran estaciones de trabajo cerradas. No obstante, las estaciones de trabajo individuales no estaban aisladas, sino que más bien formaban parte de un todo, es decir, los cuidados críticos. En las subáreas de los cuidados críticos se realizan los procesos iguales o similares, como la monitorización y la ventilación, y frecuentemente los realizan las mismas personas. Los cuidados críticos son parte de una cadena de procesos que se pueden demostrar fácilmente si se sigue el camino del paciente por todo el tratamiento. En un ejemplo simplificado esto comienza con los cuidados de emergencias y el ingreso del paciente en el hospital. Al diagnóstico general puede seguirle la cirugía, donde la cadena de procesos pasa por el quirófano y la sala de recuperación. A esto le sigue el tratamiento en la sala de cuidados intensivos o la unidad de alta dependencia antes del alta del paciente después del tratamiento posterior en una unidad de cuidados mínimos. Si esta cadena de procesos pasa por las diferentes áreas con divisiones rígidas, entonces los problemas antes descritos que el Carena y el Cicero supuestamente debían resolver permanecen aislados en las estaciones de trabajo y no cruzan los límites. Los problemas son la falta de estandarización y las lagunas o la información no gestionable. Además, puede haber cuellos de botella y los tiempos de espera cuando pasan por las diferentes unidades. Las diferentes unidades pueden haber organizado de forma diferente las estaciones de trabajo y si están a una cierta distancia, a esto se añaden los problemas específicos del transporte de pacientes. Esto plantea la cuestión que ya hemos planteado acerca del futuro de los ventiladores convencionales: ¿se pueden optimizar los conceptos de los aparatos y estaciones de trabajo convencionales, en el área de los cuidados críticos, con el funcionamiento y la presentación de la información estandarizadas de forma que se puedan organizar ergonómicamente y minimizar los riesgos del transporte del paciente? Y la respuesta es, una vez más, la misma: “Sí, con gran cantidad de trabajo”. |105 Unidades de medicina crítica: quirófano Unidades de medicina crítica: sala de cuidados críticos El esfuerzo necesario para armonizarlas no sólo se aplica al desarrollo de nuevos equipos, sino que puede utilizarse en las operaciones diarias. Y el esfuerzo se traduce en los costes: gastos de inversión y gastos de personal. 106 | LA HISTORIA DE LA TECNOLOGÍA EN VENTILACIÓN Los cuidados críticos vistos como un todo: Infinity® Acute Care System™ El primer sistema que se ha diseñado para abarcar todos los cuidados críticos, y no solo estaciones de trabajo individuales; es el Infinity® Acute Care System™ (ACS), presentado en 2006. Las características más importantes de este sistema son la integración, la estandarización, la movilidad y la información dirigida. La integración está presente en todas las estaciones de trabajo en los cuidados críticos mediante la cabina de mando médica. Esta unidad de funcionamiento central combina las funciones de visualización y control para los monitores de pacientes, las unidades de tratamiento y el sistema de información del hospital. En el futuro, se monitorizarán los parámetros vitales y el progreso del tratamiento y se analizarán los hallazgos, todo centralizado en un monitor. La estandarización en los cuidados críticos se logrará en todos los niveles, la cabina de mando médica estandarizará el funcionamiento de los tipos individuales y se presentarán los datos en un modelo estándar. En todo el sistema se utilizarán componentes y accesorios estandarizados. La movilidad se garantizará mediante la recopilación continua de datos con la transferencia permanente de datos a la unidad de monitorización central del Infinity ACS. Las unidades de ventilación móviles garantizarán los cuidados continuos de los pacientes y minimizarán los riesgos del transporte. Los ajustes de los parámetros se transferirán automáticamente cuando se cambia el equipo. Los datos se presentarán en formas e imágenes adecuadas, denominadas smart views. Estas ayudan a identificar de forma rápida e intuitiva el estado del paciente; los datos se convierten en información útil. Aparte de estas características descritas antes, el Infinity ACS se diferencia de los enfoques previos en que no es un sistema rígido; se adaptará a las necesidades específicas con componentes modulares y puede crecer con las nuevas demandas porque se puede ampliar. |107 167/69 118 79 93 ED Infinity® Acute Care System™. Cuidados continuos del paciente más allá de los límites de las salas. Proceso de suministro estandarizado sin pausas Con la introducción del Infinity ACS 100 años después del primer Pulmotor, aparece el segundo siglo de ventilación y podemos ver el inicio de una nueva era. Al concepto de la ventilación convencional con un ventilador tradicional se le ha unido una alternativa, que es la integración de la ventilación en un sistema que puede cambiar fundamentalmente todo el campo de los cuidados críticos. En el segundo siglo de la ventilación artificial se seguirá avanzando en el tratamiento y las técnicas de monitorización y se seguirá creciendo sobre los desarrollos de los primeros cien años. En un aspecto, sin embargo, la historia se repite con una nueva “hora cero”, al igual que con el Pulmotor original. La historia del nuevo estilo de cuidados críticos, en los que la estandarización, la armonización y la integración de la monitorización y el tratamiento tienen la mayor prioridad, recién comienza. 108 | Bibliografía 1 Bahns E. (1995) BIPAP – Zwei Schritte nach vorn in der Intensivbeatmung. Dräger, Lübeck. 2 Baum M., Benzer H. (1993) Einsatz von Atemhilfen. In: Benzer H., Burchardi H., Larsen R., Suter P.M. (Hrsg.), Lehrbuch der Anaesthesiologie und Intensivmedizin. 405 – 437. 3 Baum M., Benzer H., Putensen Ch., Koller W., Putz G.(1989) Biphasic Positive Airway Pressure (BIPAP) – eine neue Form der augmentierenden Beatmung. Anaesthesist 38: 452 – 458. 4 Burchardi H. (1993), Pathophysiologie der respiratorischen Störungen. In: Benzer H., Burchardi H., Larsen R., Suter P.M. (Hrsg.), Lehrbuch der Anaesthesiologie und Intensivmedizin. 335 – 349. 5 Colice G.L. (1994) Historical perspective on the development of mechanical ventilation. In: Tobin M.J. (Hrsg.), Principles and practice of mechanical ventilation. 1 – 35. 6 Dönhardt A. (1984) Beatmung mit der Eisernen Lunge. In: Lawin P., Peter K., Scherer R. (Hrsg.), Maschinelle Beatmung gestern – heute – morgen. 20 – 27. 7 Dräger H. (1917) Das Werden des Pulmotors, Drägerhefte Nr. 57/58. 495 – 496. 8 Dräger H. Lebenserinnerungen von Heinrich Dräger , Alfred Jansen, Hamburg (Erstdruck 1914). 9 Freytag K. (1970) Dräger Beatmungsgeräte. Drägerhefte Nr. 281 13 – 26. 10 Fürniß H. (1984) Vom Dräger Poliomaten zum Spiromaten. In: Lawin P., Peter K., Scherer R. (Hrsg.), Maschinelle Beatmung gestern – heute – morgen. 28 – 43. 11 Fürniß H. Hollmann F. (1955) Der Pulmotor in neuer Form, Drägerhefte Nr. 227.4867 – 4872. 12 Haase-Lampe W. (1923) Die Pulmotor-Frage im Reichsgesundheitswesen Drägerhefte Nr. 91.919 – 921. |109 13 Haase-Lampe W. (1924) Der Pulmotorstreit, Drägerhefte Nr. 99.1019 – 1022. 14 Haase-Lampe W. (1929) Pulmotor-Streit. Pulmotor-Nachrichten Nr. 1, Beilage der Drägerhefte. 15 Haase-Lampe W. (1930) Merkenswerte Wiederbelebungserfolge. Pulmotor-Nachrichten Nr. 4, Beilage der Drägerhefte. 16 Haase-Lampe W., Thiel K. (1946) Pulmotor – SauerstoffWiederbelebungsmaschine für künstliche Beatmung, Antäus, Lübeck. 17 Hörmann Ch., Baum M., Putensen Ch., Mutz N. J., Benzer H. (1994) Biphasic Positive Airway Pressure (BIPAP) – ein neuer augmentierender Beatmungsmode. European Journal of Anaesthesiology 11: 37 – 42. 18 Lawin, P. Opderbecke H.W. (1994) Organisation der Intensivmedizin. In: Lawin, P. (Hrsg.) Praxis der Intensivbehandlung S. 15 – 63. 19 Lellouche F, Mancebo J, Jolliet P, Roeseler J, Schortgen F, Dojat M, Cabello B, Bouadma L, Rodriguez P, Maggiore S, Reynaert M, Mersmann S and Brochard L. (2006) Am J Respir Crit Care Med 174: 894–900. 20 Putensen C, Mutz NJ, Putensen-Himmer G, Zinserling J (1999) Spontaneous breathing during ventilatory support improves ventilationperfusion distributions in patients with acute respiratory distress syndrome. Am J Respir Crit Care Med, 159: 1241–1248. 21 Rozé J.C. Krüger T. (1997) Pressure Support Ventilation – eine neue getriggerte Beatmungsform für Neonaten. Dräger, Lübeck. 22 Schröder H. (1913) Die Pulmotor-Organisation. Drägerhefte Nr. 15.140. 23 Schröder H. (1914) Dräger-Baby-Pulmotor. Drägerhefte Nr. 19.172. 24 Younes M. (1994) Proportional assist ventilation (PAV). In: Tobin M.J. (Hrsg.), Principles and practice of mechanical ventilation. 349 - 369. 110 | El autor El Dr. Ernst Bahns, nacido en 1951, es fisiólogo y ha trabajo en Dräger durante veinte años. Actualmente trabaja en el departamento de marketing de la División médica. Su trabajo comprende la formación de clientes y los empleados. Ha escrito varios artículos sobre las aplicaciones clínicas y la historia de la ventilación. |111 114 | Dräger Medical AG & Co. KG Moislinger Allee 53–55 23558 Lübeck, Alemania www.draeger.com ARGENTINA COLOMBIA MÉXICO Dräger Medical Argentina S.A. Colectora Panamericana Este 1717 B1607BLF San Isidro Buenos Aires Tel +54 11 48 36-8300 Fax +54 11 48 36-8311 [email protected] Draeger Colombia S.A. Calle 93B# 13-44 Piso 4 Bogotá D.C. Tel +57 1 63 58-881 Fax +57 1 63 58-826 Dräger Medical México, S.A. de C.V. German Centre Av. Santa Fe, 170 5-4-14 Col. Lomas de Santa Fe 01210 México D.F. Tel +52 55 52 61 40 00 Fax +52 55 52 61 41 32 CHILE Dräger Medical Chile Ltda. Alonso de Córdova 5151, Piso 19 Las Condes Santiago Tel +562 482-1010 Fax +562 482-1001 [email protected] ESPAÑA Dräger Medical Hispania S.A. C/ Xaudaró, 5 28034 Madrid Tel +34 91 728 34 00 Fax +34 91 358 36 19 [email protected] 90 51 384 | 12.09-1 | MarCom | CS | DW | Printed in Germany | Libre de cloro - ecológico | Sujeto a modificación | © 2009 Dräger Medical AG & Co. KG SEDE PRINCIPAL