Tumor y síndrome carcinoide
Anuncio

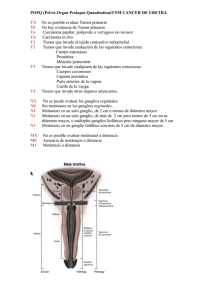
Sección III 29 Tumor y síndrome carcinoide I. Elizalde Apestegui y F. Borda Celaya DEFINICIÓN Y CLASIFICACIÓN 335 Los tumores carcinoides son un grupo heterogéneo de neoplasias derivadas de las células de Kulchitsky, que se caracterizan por la producción de aminas biógenas y hormonas polipeptídicas. La mayoría se localizan en el tracto gastrointestinal. Clásicamente se han clasificado según su presumible origen en las divisiones embriológicas del tracto digestivo: a) carcinoides de intestino anterior o cefálico: originados en esófago, estómago, duodeno, sistema biliar, páncreas, bronquios, pulmón y timo; b) carcinoides de intestino medio: originados en yeyuno, íleon, divertículo de Meckel, apéndice y colon ascendente, y c) carcinoides de intestino posterior o caudal: originados en colon transverso, descendente y recto. Posteriormente se han creado diversas clasificaciones en función de sus características histológicas. Así, basándose en el grado de diferenciación, la clasificación de la OMS en el año 2000 adoptó los términos de tumor neuroendocrino (TNE) y carcinoma neuroendocrino, distinguiendo entre TNE bien diferenciado (se aplica al tumor carcinoide), carcinoma neuroendocrino bien diferenciado (carcinoide atípico), carcinoma neuroendocrino de alto grado y carcinoma mixto endocrino-exocrino. Los TNE además se clasifican en función de la actividad proliferativa (midiendo el número de mitosis por 10 campos de gran aumento y/o el índice Ki-67) siendo de grado 1 (G1) cuando presentan 1 mitosis y/o Ki-67 ≤ 5, G2 si 2-20 mitosis y/o Ki-67 3-20 y G3 si > 20 mitosis y/o Ki-67 > 20. Posteriormente se ha adoptado también la clasificación TNM para los tumores neuroendocrinos. Los carcinoides gástricos se han clasificado en tres grupos: – Tipo 1: asociados a gastritis crónica atrófica tipo A (GAC-A). – Tipo 2: carcinoides asociados a síndrome de Zollinger-Ellison, sobre todo en el contexto de neoplasia endocrina múltiple tipo 1 (MEN-1). – Tipo 3: esporádicos. TRATAMIENTO Tratamiento del tumor carcinoide Carcinoides gástricos Los carcinoides gástricos tipo 1 y 2 se han relacionado con una situación de hipergastrinemia, secundaria en el primer caso a hipoclorhidria y en el segundo a la producción de gastrina por el gastrinoma. En estos casos el tratamiento depende del tamaño y el número Capt. 29.indd 335 13/12/10 17:15:56 III. Intestino 336 de lesiones. En las lesiones menores de 1 cm, en escaso número (5 o menos) y sin invasión de la muscular propia, se ha recomendado la resección endoscópica, realizando controles endoscópicos con toma de biopsias cada 6-12 meses y, en caso de recurrencia, escisión local quirúrgica, y en el tipo 1 también antrectomía (para reducir la hiperplasia de las células ECL (enterocromafin like) y en consecuencia los niveles de gastrina, efectivo en el 80% de los casos y sin que se pueda establecer previamente el modo de diferenciar aquellos carcinoides sensibles al estímulo de la gastrina respecto a aquellos cuyo crecimiento es independiente de éste). En las lesiones múltiples (más de 5) o mayores de 1 cm, se ha propuesto la escisión local junto con antrectomía, y gastrectomía total si en el seguimiento se observa recurrencia. Si en el momento del diagnóstico existe crecimiento invasivo o afectación de ganglios linfáticos también se ha aconsejado la gastrectomía. No obstante, la European Neuroendocrine Tumor Society (ENETS) en su Conferencia de Consenso de 2005 ha recomendado seguimiento endoscópico anual en los tumores menores de 1 cm, resección endoscópica para los mayores de 1 cm con un máximo de 6 lesiones sin invasión de la muscular propia y en el resto escisión local quirúrgica. Los carcinoides esporádicos requieren un tratamiento agresivo con resección en bloque, incluyendo ganglios linfáticos regionales. La ultrasonografía endoscópica (USE) es de gran utilidad en la selección de los candidatos a tratamiento endoscópico, pues permite valorar el tamaño y la profundidad en la pared, además de proporcionar una mayor seguridad y eficacia en su realización y ser útil para el seguimiento. En los carcinoides tipo 1 y 2 se han empleado también los análogos de somatostatina, por su capacidad para reducir la hiperplasia de las células ECL, los niveles de gastrina y cromogranina A. Después de 6-12 meses de tratamiento con acetato de octreótido de acción prolongada (2030 mg/mes) o lanreótido (90 mg/mes) se ha observado la desaparición del tumor o una disminución en el tamaño y el número de lesiones. Algunos autores han sugerido esta opción de tratamiento como alternativa al seguimiento endoscópico e incluso a la resección endoscópica en carcinoides tipo 1, múltiples y < 1 cm sin invasión de la muscular propia. Carcinoides de intestino delgado Requieren tratamiento quirúrgico con resección de la máxima masa tumoral posible, que incluya el segmento intestinal, mesenterio y ganglios linfáticos adyacentes, debido a las frecuentes recidivas. Estos tumores suelen cursar con dolor abdominal en relación con obstrucción o isquemia intestinal, por lo que el tratamiento quirúrgico está indicado aun en presencia de metástasis hepáticas. Se debe realizar una exhaustiva búsqueda de lesiones porque frecuentemente son multicéntricos. Si la resección intestinal no es posible puede intentarse la realización de un bypass. Carcinoides apendiculares El tratamiento de los tumores apendiculares depende de diversos factores. En los menores de 1 cm el tratamiento de elección es la apendicectomía simple, mientras que en los mayores de 2 cm se debe practicar una hemicolectomía derecha con linfadenectomía. En los tumores entre 1 y 2 cm el tratamiento debe ser individualizado. Así, en tumores próximos a la base del apéndice, con invasión vascular o de los linfáticos de la submucosa y/o infiltración del mesoapéndice, y si los márgenes son positivos o dudosos, se aconseja practicar una hemicolectomía derecha (en pacientes mayores de 60 años o con elevado riesgo quirúrgico puede ser adecuada la apendicectomía). También se recomienda hemicolectomía derecha en tumores de alto grado, en adenocarcinoides y si hay metástasis en ganglios linfáticos. Capt. 29.indd 336 13/12/10 17:15:56 Tumor y síndrome carcinoide Carcinoides de colon Los menores de 2 cm pueden ser tratados mediante escisión local quirúrgica o mediante resección endoscópica (especialmente si son lesiones pediculadas), mientras que los mayores de 2 cm requieren resección de colon. Carcinoides de recto La elección del tratamiento depende básicamente del tamaño tumoral. En los menores de 1 cm la escisión local quirúrgica suele ser apropiada. Ésta puede realizarse mediante escisión transanal o con microcirugía transanal endoscópica que tiene mayor probabilidad de conseguir márgenes de seguridad y además puede tratar tumores de recto alto. Si el tumor es mayor de 2 cm se debe practicar una resección abdominoperineal o resección anterior baja (en función de la localización del tumor) con linfadenectomía. En los tumores entre 1 y 2 cm de diámetro el tratamiento es controvertido. Aunque la mayoría puede ser tratado mediante escisión local, se recomienda practicar procedimientos quirúrgicos más extensos si existe invasión de la muscular propia y también, según algunos autores, en caso de ulceración o umbilicación del tumor, fijación en el examen digital, invasión de ganglios linfáticos, invasión perineural, atipia histológica o síntomas en el momento del diagnóstico. No obstante, tanto la edad como las condiciones del paciente son básicas en la elección del tratamiento. Los tumores menores de 1 cm que no atraviesan la submucosa y en ausencia de metástasis hepáticas o ganglionares, también pueden ser tratados mediante resección endoscópica. La USE es fundamental para una adecuada selección de los pacientes. Son diversas las técnicas endoscópicas que se han empleado pero no se ha determinado cuál es la de elección. La más utilizada ha sido la resección con asa de polipectomía, aunque con éste método con frecuencia hay afectación de los bordes de resección. Por ello se han buscado otros métodos como la resección previa inyección de solución salina y/o adrenalina diluida submucosa, o previa aspiración de la lesión en el interior de un sobretubo, o resección previa ligadura con bandas elásticas, entre otros. Más recientemente se está empleando la disección endoscópica submucosa que permite una resección en bloque que incluye la submucosa, con lo que se puede realizar un estudio histológico más completo. La resección endoscópica puede considerarse curativa si el tumor es bien diferenciado, es extirpado en una sola pieza, está limitado a la submucosa, no hay afectación de los márgenes de resección, ni invasión vascular o linfática. En caso contrario se recomienda cirugía con linfadenectomía, aunque en el caso de afectación de los márgenes algunos autores consideran útil la microcirugía transanal endoscópica. 337 Tratamiento del síndrome carcinoide El tratamiento de este síndrome depende fundamentalmente de la gravedad de la sintomatología. Medidas generales Se recomienda una dieta hipercalórica, rica en grasas, proteínas y vitaminas. Es importante administrar suplementos de niacina a dosis de 50 mg/12 h para evitar la aparición de una pelagra. Se debe evitar el ejercicio físico y alimentos como queso, chocolate, café y alcohol, ya que pueden desencadenar crisis carcinoides. Capt. 29.indd 337 13/12/10 17:15:56 III. Intestino Tratamiento médico 338 Para el control sintomático de los pacientes se han empleado diversos fármacos con acción antiserotoninérgica. Ciproheptadina, a dosis de 4-8 mg p.o. 3 veces al día, es eficaz en el control de la diarrea, aunque no desciende los niveles de ácido 5-hidroxiindolacético (5-HIAA) y rara vez alivia la rubefacción. Aunque también puede producir trastornos psiquiátricos, sus efectos secundarios más frecuentes (sequedad de boca, inestabilidad, náuseas, vómitos, sedación) son tolerables. Otros fármacos empleados para el tratamiento de la diarrea son loperamida y difenoxilato. Más recientemente se han utilizado antagonistas 5-HT 3 específicos como ondansetrón, tropisetrón y alosetrón que reducen la diarrea asociada a carcinoide, aunque no parecen afectar la excreción de 5-HIAA. Ondansetrón se ha empleado a dosis de 4-8 mg 3 veces al día, tropisetrón a dosis de 5 mg 3 veces al día y con alosetrón se requieren dosis de al menos 2 mg 2 veces al día. Los análogos de somatostatina son los fármacos de elección en el tratamiento del síndrome carcinoide. Consiguen un descenso de los niveles de 5-HIAA, controlando la rubefacción y el broncospasmo en el 90% de los casos, y la diarrea, en el 80%. Algunos estudios han demostrado un efecto antitumoral, con estabilización e incluso regresión del tamaño del tumor. Con el tiempo puede desarrollarse taquifilaxia, por lo que sólo esta indicado en síntomas severos. Aunque los efectos secundarios más frecuentes son anorexia, náuseas, vómitos, flatulencia, esteatorrea, inestabilidad y dolor en el lugar de la inyección, en general son bien tolerados. A largo plazo favorecen la aparición de barro biliar y colelitiasis. Octreótido se administra a dosis de 100-600 µg al día divididas en 2-4 dosis por vía subcutánea. También pueden emplearse otros preparados de liberación prolongada, con similar eficacia, como acetato de octreótido de larga duración, que se administra por vía intramuscular a dosis de 20-30 mg cada 4 semanas, lanreótido MP (micropartículas) administrado a dosis de 30 mg i.m. cada 7-14 días y lanreótido ATG (autogel) que se administra a dosis de 60-120 mg s.c. cada 4-6 semanas. Antes del empleo de estas preparaciones se aconseja administrar durante unos días octreótido subcutáneo para ver la tolerancia. Pariseótido es otro análogo en fase de investigación con alta afinidad por todos los receptores de somatostatina. En pacientes que no han respondido a octreótido se ha empleado interferón alfa (INF-a), a dosis de 3-9 MU s.c. 3-5 veces por semana, aunque no está bien establecida la dosis ni la duración del tratamiento. En los estudios realizados se ha observado un descenso de las concentraciones de 5-HIAA en el 25-60% de los pacientes y una respuesta tumoral en el 11-20%, con una mejoría sintomática en el 70%, que se mantiene una media de 7 semanas. Los efectos secundarios más frecuentes son generalmente leves, pero puede provocar otros más graves como trastornos tiroideos, exacerbación de procesos autoinmunes, depresión y otros trastornos psiquiátricos y supresión de médula ósea. Por ello, se debe individualizar en cada caso la dosis y realizar un estrecho control de los pacientes. Actualmente se está evaluando el IFN pegilado. Análogos de somatostatina marcados radiactivamente Los carcinoides expresan receptores específicos de membrana, como los receptores de somatostatina, lo cual permite su identificación, localización y la aplicación de tratamientos. Esto se basa en el empleo de péptidos sintéticos análogos de la somatostatina marcados radiactivamente ([111I-DTPA0]-octreótido, [90Y-DOTA0,Tyr3]-octreótido, [177Lu-DOTA0,Tyr3]octreotato, [111I-DOTA]-lanreótido, [90Y-DOTA0]-lanreótido) que gracias a su elevada afinidad por los receptores de somatostatina y tras la unión a éstos son internalizados en la célula y retenidos en el tumor. Es una opción de tratamiento para tumores inoperables o con metás- Capt. 29.indd 338 13/12/10 17:15:56 Tumor y síndrome carcinoide tasis con alto nivel de captación mediante OctreoScan®, consiguiendo una mejora sintomática en el 50-75% de los casos, una respuesta bioquímica en el 25% y una respuesta tumoral objetiva hasta en un 35% (según el radiofármaco utilizado). Los principales efectos tóxicos son la mielosupresión y la insuficiencia renal. 131I-metaiodobenzilguanidina Metaiodobenzilguanidina (MIBG) es un análogo de catecolamina que puede ser incorporado a los gránulos de neurosecreción de las células tumorales neuroendocrinas. El 60-70% de los carcinoides captan MIBG, que puede ser cargada radiactivamente con 123I y utilizada con fines diagnósticos o con 131I con fines diagnósticos y terapéuticos. Consigue una paliación significativa de los síntomas, reduciendo las necesidades de somatostatina, disminuye los niveles de 5-HIAA y se ha observado respuesta tumoral en el 10-15%. Puede tener un papel en pacientes con tumores con captación en la gammagrafía con MIBG, sin respuesta a somatostatina y quimioterápicos. 339 Tratamiento quirúrgico La resección de las metástasis hepáticas se puede plantear cuando existen metástasis hepáticas aisladas y accesibles, o cuando se localizan en un solo segmento o lóbulo. Aunque son pocos los pacientes candidatos a resección quirúrgica, pues la mayoría tienen metástasis extensas, múltiples o bilobares, el beneficio de la cirugía ha sido reconocido. Se ha observado que la resección de más del 90% del volumen tumoral disminuye los niveles de 5-HIAA y/o demás productos de secreción tumoral, consiguiendo un alivio sintomático o facilitando el control de los síntomas en más del 90% de los pacientes, aumenta los intervalos libres de enfermedad y obtiene un beneficio en términos de supervivencia (60-80% a los 5 años). La ligadura quirúrgica de la arteria hepática podría también realizarse en caso de metástasis hepáticas no resecables. El trasplante ortotópico hepático podría ser una opción en pacientes muy seleccionados, con un volumen tumoral hepático < 50% y con enfermedad estable en el período pretrasplante, con síntomas graves que no responden a otros tratamientos, siempre que no exista evidencia de enfermedad extrahepática. Se ha reportado un alivio sintomático en el 90% de los pacientes y una supervivencia a los 5 años del 70%. Se ha sugerido que el índice Ki-67 y la E-cadherina son factores pronósticos de primera línea de gran utilidad en la selección de los pacientes. Embolización angiográfica La embolización angiográfica de la arteria hepática produce la necrosis de las metástasis hepáticas, con lo que se consigue una reducción de la concentración de 5-HIAA en torno al 65-80% de los casos, con un alivio sintomático en el 50% durante una media de 6,5 meses. Tiene menor morbimortalidad y menor dificultad técnica que la ligadura quirúrgica de la arteria hepática y puede ser repetida si se produce la recanalización de la arteria. Quimioembolización El tratamiento combinado mediante quimioterapia y embolización angiográfica de la arteria hepática puede conseguir un descenso en los niveles de 5-HIAA mayor del 50% en el 57-90% de los pacientes, una respuesta sintomática en el 60-100%, y una respuesta Capt. 29.indd 339 13/12/10 17:15:56 III. Intestino tumoral en el 33-80% con una duración de 6-42 meses. El quimioterápico más empleado ha sido doxorrubicina, aunque también se han empleado estreptozotocina y doxorrubicina combinada con cisplatino y mitomicina. Técnicas de ablación 340 Técnicas ablativas como la crioterapia, la braquiterapia guiada por tomografía computarizada (TC), la inyección percutánea de etanol o la radiofrecuencia, pueden ser utilizadas para destruir metástasis hepáticas no resecables y conseguir una paliación de los síntomas. También pueden emplearse en malos candidatos quirúrgicos y como tratamiento de la enfermedad hepática recurrente tras la cirugía. La radiofrecuencia puede aplicarse además por laparoscopia o durante la cirugía abierta como tratamiento adyuvante a la resección hepática para tratar metástasis profundas o en localizaciones no subsidiarias de resección o en metástasis pequeñas y múltiples. Se ha observado un alivio sintomático en el 95% de los pacientes, y un control completo de los síntomas en el 80%. Quimioterapia Diversos fármacos citotóxicos, solos o en combinación, se han utilizado para el tratamiento del síndrome carcinoide, aunque la respuesta de este tipo de tumor es menor que la observada por otros tumores neuroendocrinos. Los agentes más empleados son estreptozocina combinada con 5-fluorouracilo, con doxorrubicina, con ciclofosfamida o con lomustina, consiguiendo regresión tumoral hasta en un 35-40%. Se está evaluando oxiloplatino. Dados los importantes efectos secundarios la quimioterapia sistémica está indicada únicamente cuando ha fallado el tratamiento biológico o no es posible el tratamiento local, en pacientes con síntomas incapacitantes, y en casos de progresión rápida. También se ha aconsejado cuando presentan deterioro de la función hepática, evidencia clínica de enfermedad cardíaca o niveles urinarios de 5-HIAA superiores a 150 mg/día. En este caso la pauta más recomendada es la combinación de estreptozotocina más 5-fluorouracilo. En pacientes con tumores mal diferenciados o con alta actividad proliferativa, dado el mal pronóstico y la rápida progresión de la enfermedad, se aconseja cisplatino más etopósido y en este caso se plantea como primera línea de tratamiento. Radioterapia La radiación externa puede resultar eficaz en la paliación de los síntomas por metástasis óseas o en el sistema nervioso central. Tratamientos combinados Otras alternativas de tratamiento combinan diversas terapias como octreótido con INF-a, INF-a con embolización angiográfica, INF-a con quimioterapia y quimioterapia con embolización angiográfica. Tratamientos en estudio Diversas terapias se encuentran en fase de investigación como la radioembolización arterial, los fármacos antiangiogénicos, los inhibidores de mTOR y los inhibidores del factor de crecimiento epidérmico entre otros. Capt. 29.indd 340 13/12/10 17:15:57 Tumor y síndrome carcinoide Tabla 29-1 Algoritmo de tratamiento de los tumores carcinoides Carcinoides gástricos (EC: 4, GR: C): – Asociados a GCA (tipo 1) y SZE (tipo 2) ≤1 cm y ≤ 5 lesiones sin invasión de la muscular propia*: resección endoscópica. Si recurrencia: escisión local quirúrgica y en el tipo 1 antrectomía > 1 cm y/o > 5 lesiones*: escisión local quirúrgica y en el tipo 1 antrectomía. Si recurrencia: gastrectomía – Crecimiento invasivo o afectación de ganglios linfáticos: gastrectomía total *Según ENETS: seguimiento endoscópico si ≤ 1 cm, resección endoscópica si > 1 cm ≤ 6 lesiones sin invasión de la muscular propia y escisión local si > 6 lesiones > 1 cm 341 – Esporádicos (tipo 3): resección en bloque con linfadenectomía Carcinoides de intestino delgado (EC: 1c, GR: A): – Resección de la máxima masa tumoral, incluso si metástasis hepáticas Carcinoides apendiculares (EC: 1c, GR: A): – Tumor < 1 cm: apendicectomía – Tumor 1 – 2 cm: individualizar tratamiento Tumor próximo a base de apéndice, invasión vascular o de linfáticos submucosos, infiltración del mesoapéndice, márgenes positivos o dudosos: Hemicolectomía derecha (pacientes jóvenes sin riesgo quirúrgico) Apendicectomía (se puede valorar en pacientes > 60 años y/o con riesgo quirúrgico) Tumor de alto grado, metástasis en ganglios linfáticos o adenocarcinoides: hemicolectomía derecha con linfadenectomía – Tumor > 2 cm: hemicolectomía derecha con linfadenectomía Carcinoides de colon (EC: 4, GR: C): - Tumor < 2 cm: escisión local quirúrgica o resección endoscópica - Tumor > 2 cm: resección de colon Carcinoides rectales (EC: 1c, GR: A): – Tumor < 1 cm Escisión local quirúrgica Resección endoscópica: si no atipia histológica, invasión de la muscular propia, metástasis hepáticas ni ganglionares – Tumor de 1-2 cm Escisión local quirúrgica Resección quirúrgica (resección abdominoperineal o resección anterior baja): si invasión de la muscular propia, invasión de ganglios linfáticos, ulceración, umbilicación o fijación tumoral, atipia histológica, síntomas – Tumor > 2 cm: resección quirúrgica EC: evidencia científica; GR: grado de recomendación; GCA: gastritis crónica atrófica; SZE: Síndrome de ZollingerEllison; ENETS: European Neuroendocrine Tumor Society. Prevención y tratamiento de la crisis carcinoide El tratamiento de la crisis carcinoide se basa en la administración de 100-500 µg de octreótido por vía intravenosa en bolo, seguido de 50 µg cada hora hasta conseguir el control de la crisis. No obstante, antes de cualquier intervención quirúrgica, procedi- Capt. 29.indd 341 13/12/10 17:15:57 III. Intestino Tabla 29-2 Algoritmo de tratamiento del síndrome carcinoide Metástasis hepáticas resecables (EC: 1c, GR: A): Resección quirúrgica curativa/paliativa 342 Metástasis hepáticas no resecables: – Síntomas leves-moderados: loperamida, difenoxilato, ciproheptadina – Síntomas graves: Tratamiento médico (EC: 1b, GR: A): análogos de la somatostatina (primera línea) y otros fármacos (INF, antagonistas 5-HT3, INF más octreótido) Tratamiento local (EC: 1c, GR: A): embolización angiográfica, quimioembolización, terapia ablativa (radiofrecuencia, inyección percutánea de etanol) Radiofármacos: metástasis con alto nivel de captación en estudios gammagráficos Quimioterapia (EC: 1b GR: A) Sin respuesta a análogos de somatostatina, no es posible tratamiento local, síntomas incapacitantes, progresión rápida de la enfermedad, deterioro de la función hepática, evidencia clínica de enfermedad cardíaca, ácido 5-hidroxindolacético urinario > 150 mg/día: estreptozotocina más 5-fluorouracilo Tumores mal diferenciados, alta actividad proliferativa: cisplatino más etopósido (primera línea) Trasplante ortotópico hepático: sin respuesta a otros tratamientos, ausencia de enfermedad extrahepática, volumen tumoral < 50%, enfermedad estable (EC: 4, GR: C) EC: evidencia científica; GR: grado de recomendación; INF: interferón. miento endoscópico, técnica de ablación, administración de quimioterapia o embolización de arteria hepática se debe administrar en las 24-48 h previas, octreótido a dosis de 150-250 µg s.c. cada 6-8 h, con el fin de prevenir su aparición. Si no es un procedimiento urgente se aconseja comenzar 2 semanas antes con el octreótido, a dosis de 100 µg s.c. 3 veces al día (si el paciente ya estaba siendo tratado con análogos de somatostatina, continuar con la medicación). Durante la intervención se recomienda administrar por vía intravenosa octreótido a dosis de 50 µg/h, comenzando la infusión antes de la anestesia. Se aconseja continuar tras la cirugía, reduciendo lentamente en la primera semana hasta suspender. También se ha aconsejado evitar fármacos que liberen histamina o activen el sistema nervioso simpático (en caso de hipotensión evitar adrenérgicos). Cuando se trata de crisis carcinoide atípica, además de octreótido puede ser necesaria la administración de fármacos anti-H1 o anti-H2, incluso en algunas situaciones puede requerirse tratamiento con dexametasona. Tratamiento de la enfermedad cardíaca Requiere tratamiento médico para el control de la insuficiencia cardíaca derecha. El recambio valvular está indicado cuando la valvulopatía está muy evolucionada y la enfermedad neoplásica está resuelta o sigue un curso evolutivo lento. Selección del tratamiento En las tablas 29-1 y 29-2 se muestra de forma esquematizada un algoritmo de tratamiento para los tumores carcinoides y para el síndrome carcinoide. Capt. 29.indd 342 13/12/10 17:15:57 Tumor y síndrome carcinoide Grado de recomendación terapéutica Las recomendaciones terapéuticas con nivel de evidencia científica (EC) y grados de recomendación (GR) se incluyen en los algoritmos de tratamiento de las tablas 29-1 y 29-2, dada la dificultad en resumirlas en una única tabla debido a que: a) hay tratamientos de muy diverso tipo y muy heterogéneos; b) no todos los carcinoides son iguales según su localización, y c) la evidencia presente en la literatura es tremendamente dispersa y heterogénea. BIBLIOGRAFíA RECOMENDADA Burkitt MD, Pritchard DM. Review article: pathogenesis and management of gastric carcinoid tumors. Aliment Pharmacol Ther. 2006;24:1305-20. Delaunoit T, Rubin J, Neczyporenko F, Erlichman C, Hobday TJ. Somatostatin analogues in the treatment of gastroenteropancreatic neuroendocrine tumors. Mayo Clin Proc. 2005;80:502-6. ENETS Consensus Guidelines for the Diagnosis and Treatment of Neuroendocrine Gastrointestinal Tumors. Neuroendocrinology. 2006;84:151-215. ENETS Consensus Guidelines for the Diagnosis and Treatment of Neuroendocrine Gastrointestinal Tumors. Neuroendocrinology. 2008;87:1-62. ENETS Consensus Guidelines for the Diagnosis and Treatment of Neuroendocrine Gastrointestinal Tumors. Neuroendocrinology. 2009;90:159-233. Kaltsas GA, Papadogias D, Makras P, Grossman AB. Treatment of advanced neuroendocrine tumors with radiolabelled somatostatin analogues. Endocrine-Related Cancer. 2005;12:683-99. 343 PUNTOS DE INCERTIDUMBRE – Es necesario debatir sobre cuál es el tratamiento más adecuado para los carcinoides gástricos tipo 1 < 1 cm: seguimiento endoscópico, resección endoscópica, análogos de somatostatina, antrectomía. – Debería estudiarse cuál es la influencia real del grado histológico y actividad proliferativa en la actitud terapéutica de los tumores carcinoides no metastásicos. – De la misma forma, es también importante estudiar el tratamiento de los carcinoides rectales de 1-2 cm. Capt. 29.indd 343 13/12/10 17:15:57 Capt. 29.indd 344 13/12/10 17:15:57