Tratamiento Farmacológico del Asma Epidemiología
Anuncio

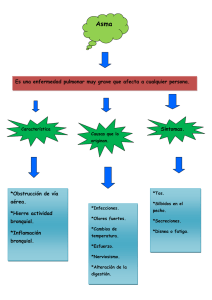
FARMACOLOGÍA CINICA Fármacos utilizados en el tratamiento de las Enfermedades Pulmonares. Tto. del Asma Bronquial 2005-2006 Tratamiento Farmacológico del Asma Epidemiología: 4-8% en niños. Más frecuente en varones. 3-6% en adultos. Más frecuente en mujeres. Se está produciendo un aumento del número de ingresos. No se ha conseguido rebajar la mortalidad en los últimos años a pesar de los nuevos tratamientos. Ideas básicas sobre el tratamiento del asma: Agonistas β2 Xantinas Anticolinérgicos Hiperreactividad Bronquial Obstrucción Bronquial Reversible y variable Corticoides Cromonas Inh Leucotrienos Inflamación ASMA Enfermedad inflamatoria crónica de las vías aéreas mediada por mastocitos, eosinófilos y linfocitos T. Se caracteriza por tres hechos: 1. Inflamación: los mastocitos y eosinófilos activados por los linfocitos T, liberan mediadores que provocan diversos efectos directos sobre el epitelio bronquial y el músculo liso, y otros indirectos atrayendo nuevas células inflamatorias que pueden perpetuar la reacción inflamatoria. 2. Obstrucción bronquial variable: Es difusa y reversible de forma espontánea o por el tratamiento. 3. Hiperreactividad bronquial: Por la respuesta exagerada de los bronquios ante estímulos físicos, químicos o inmunológicos. CLÍNICA Tríada: ¾ Disnea ¾ Sibilancias ¾ Tos Paroxístico Temporadas libres de clínica Desencadenantes: frío, polen, ejercicio físico... CLASIFICACIÓN (GINA guidelines) GRAVEDAD INTERMITENTE PERSISTENTE LEVE PERSISTENTE MODERADO PERSISTENTE GRAVE SÍNTOMAS <1 vez semana SÍNTOMAS NOCTURNOS ≤2/mes PEF ≥80% Variabilidad <20% >2/mes PEF ≥80% Variabilidad 20-30% Asintomático y PEF normal entre crisis ≥1vez semana pero <1 vez al día Diarios Uso diario de agonistas ß2 Afectan a la vida normal Continuos Actividad física diaria muy alterada FUNCIÓN PULMONAR >1/semana PEF 60-80% Variabilidad >30% Frecuentes Casi diarios PEF ≤60% Variabilidad >30% DIAGNÓSTICO z z z Historia clínica Exploración Física Pruebas de función pulmonar, espirometría forzada donde valoramos: – FVC – FEV1 – Índice FEV1FVC – FEM TRATAMIENTO – Medidas preventivas – Tratamiento farmacológico: z Corticoides z ß2 agonistas z Cromoglicato sódico/ Nedocromilo sódico z Antileucotrienos z Otros: antihistamínicos OBJETIVOS DEL TRATAMIENTO z Reducir al mínimo los síntomas crónicos manteniendo una función pulmonar, lo más cercana a la normalidad. z Mantener niveles de actividad normales (incluído el ejercicio). z Prevenir la recurrencia de exacerbaciones y disminuir la necesidad de visitas a urgencias. z Administrar un tratamiento óptimo con los menores efectos secundarios. z Reducir al mínimo el uso de agonistas inhalados (< 1 vez al día) Ideas básicas sobre el tratamiento del asma: BRONCODILATADORES Agonistas β2 Salmeterol Terbutalina Salbutamol Formoterol Isoproterenol Fenoterol Xantinas Eufilina Teofilina Cafeína Anticolinérgicos Bromuro de Ipatropio Ideas básicas sobre el tratamiento del asma: ANTIINFLAMATORIOS Corticoides Inhalados Sistémicos Beclometasona Budesonida Hidrocortisona 6-Metil Prednisolona Prednisona Deflazacort Cromonas Cromoglicato Disódico Inhib. Leucotrienos Montelukast Zafirlucast Ideas básicas sobre el tratamiento del asma: EL TRATAMIENTO DEBE AJUSTARSE A LA SITUACION CLINICA. ?Tratamiento de los episodios de reagudización (CRISIS). ?Tratamiento de Fondo de la Enfermedad. ?Asma Intermitente. ?Asma Leve. ?Asma Moderado. ?Asma Grave. Parámetros de Evaluación Clínica ?Pruebas de Provocación Bronquial: ?Test de Metacolina ?Test de Histamina ?Espirometría: ?FEV, FEF (25, 50, 75%), CVF, PEF ?Síntomas y Repercusión sobre la Calidad de Vida ?Tos, Despertar Nocturno, Ausencia Escolar ?Asthma Symptoms Score (ASS): 1-10 ?Uso de Medicación de Rescate: β2 inh. de acción corta ?Efectos Sistémicos ?Corticoides ?Agonistas β ?Inhib. Leucotrienos Agonistas β2 Inhalados ?Causan Broncodilatación por estímulo directo de los receptores β del músculo liso bronquial: ?Efecto Local ?Escasa biodisponibilidad sistémica ?Utilización clínica: ?Duración corta: alivio sintomático rápido.¿a Demanda? ?Duración larga: usados junto a corticoides, de forma crónica, pautados. ?No modifican la Inflamación. ?Utilizados a dosis altas pierden su selectividad: TOXICIDAD ?Efectos Tóxicos Sistémicos ?Broncoespasmo, tos ?Taquicardia, cefaleas, temblor, etc. Agonistas β2 Inhalados ?Administración correcta ?Utilización correcta de las cámaras de inhalación ?Administrar siempre antes de los corticoides. ?Advertir de la producción de sequedad de boca. ?Problemas de Utilización clínica: ?No utilizarlos como medicación de rescate (Acción larga). ?Controlar el uso de los β2 de acción corta. ?Advertir sobre la posibilidad de Broncoespasmo paradójico. Corticoides ?Causan Broncodilatación por su efecto antiinflamatorio: ?Utilización inhalada: Efecto Local. ?Beclometasona. ?Budesonida. ?Fluticasona. ?Triamcinolona. ?Administración sistémica. ?Betametasona. ?Prednisona. ?Metilprednisolona ?Utilización clínica: ?Son los fármacos más efectivos para el control clínico a largo plazo y para la prevención de las crisis asmáticas. ?La administración sistémica se utiliza para pacientes con Asma Grave y Moderado. ?Corticoides inhalados: En pacientes con Asma Moderado, reducen la necesidad de medicación sistémica Corticoides ?Interacciones ?Poco frecuentes por vía inhalada. ?Administración sistémica. ?Aumentan el efecto de los corticoides: ?Antifúngicos ?Macrólidos ?Anticonceptivos orales. ?Disminuyen el efecto de los corticoides: ?Barbitúricos ?Fenitoina ?Efectos adversos: ?Sistémicos: ?Insuficiencia suprarrenal (síndrome de Retirada). ?Ulcera gastroduodenal. ?Osteoporosis. ?Euforia (distimia). ?Inhalados: ?Además, Sequedad de boca, Infecciones locales, Cefalea, Reacciones paradógicas (Broncoespasmo, disnea, sibiliancias). Corticoides ?Algunas advertencias: ?Usar la menor dosis eficaz posible. ?Controlar la aparición de infecciones locales. ?Vigilar la aparición de efectos adversos sistémicos ?No son fármacos para el “Alivio Agudo”. ?Enseñar la administración adecuada del fármaco. ?Reconocer los síntomas de la Insuficiencia Suprarrenal: ?Fatiga, debilidad muscular, dolor articular, nauseas, disnea, mareos, hipotensión. Estabilizadores de los Mastocitos ?Previenen las crisis, impidiendo la liberación de mediadores químicos, estabilizando la membrana celular de los Mastocitos: ?Utilización inhalada: Efecto Local. ?Cromoglicato sódico. ?Nedocromil. ?Utilización clínica: ?Prevención de las Crisis. ?Asma Inducido por Ejercicico. ?Rinitis alérgica. ?Efectos adversos: ?Mal sabor de boca. ?Cefalea. ?Tos.Nauseas. ?Broncoespasmo (Inhalación de polvo) Inhibidores de los Leucotrienos ?Control a largo plazo del asma: ?Montelukast ?Zafirlukast ?Zileuton ?Inhiben el efecto o la síntesis (zileuton) de Leucotrienos, mediadores de la contracción bronquial, de la permeabilidad vascular y de la liberación de otros mediadores químicos. ?Administración sistémica. ?Interacción con alimentos. ?Metabolismo Hepático. ?Usos Clínicos: ?Asma leve o Moderado. ?Disminución de la dosis de corticoides. ?Efectos Adversos: ?Cefalea, Astenia, Gastroenteritis, Mialgias, Fiebre, Leucopenia, Alt. Hepáticas Metilxantinas ?Medicación “coadyuvante” en el tratamiento del asma y la EPOC: ?Teofilina ?Eufilina ?Aminofilina ?Cafeína ?Administración sistémica. ?Formas de administración ?Liberación Rápida V.O. ?Liberación Sostenida V.O. ?Administración Parenteral. ?Interacción con alimentos. (Aumenta la biodisponibilidad) ?Metabolismo Hepático. (ojo, Neonatos) ?Inhiben las fosfodiesterasas (relajan músculo liso). ?Usos Clínicos: ?Asma leve o Moderado. ?EPOC, ENFISEMA, Bronquitis Crónica. ?Apnea del recién nacido (Cafeína). ?Estrecho rango terapéutico. MONITORIZACION. Efectos Adversos Dosis (concentración) dependientes. TRATAMIENTO SEGÚN GRAVEDAD (GINA Guidelines) Paso 1: Asma Intermitente Controlador No necesario Aliviador z Agonista ß2 inhalado a demanda (no más de 3x semana) z Agonista ß2 inhalado o cromona antes del ejercicio o exposición a alergeno. Evitar o controlar desencadenantes TRATAMIENTO SEGÚN GRAVEDAD (GINA Guidelines) Paso 2: Asma Persistente Leve Aliviador Controlador z Corticosteroides inhalados z Agonista ß2 inhalado a diarios (200-500 µg), cromona, demanda (pero menos de 3-4 teofilina de liberación veces por día). sostenida, o antileucotrienos. z ¿Futuro? Si aún no se controla, sobre todo síntomas nocturnos, aumentar esteroides inhalados (500-800 µg) o añadir broncodilatadores de acción larga. Evitar o controlar desencadenantes TRATAMIENTO SEGÚN GRAVEDAD (GINA Guidelines) Paso 3: Asma Persistente Moderado Controlador z Corticosteroides inhalados diarios ≥500 µg z Broncodilatador de acción prolongada diario. z Considerar antileucotrienos. Aliviador z Agonista ß2 inhalado a demanda (pero menos de 3-4 veces por día). Evitar o controlar desencadenantes TRATAMIENTO SEGÚN GRAVEDAD (GINA Guidelines) Paso 3: Asma Persistente Moderado Controlador z Corticosteroides inhalados diarios ≥500 µg z Broncodilatador de acción prolongada diario. z Considerar antileucotrienos. Aliviador z Agonista ß2 inhalado a demanda (pero menos de 3-4 veces por día). Evitar o controlar desencadenantes TRATAMIENTO SEGÚN GRAVEDAD (GINA Guidelines) Paso 4: Asma Persistente Grave Controlador z Corticosteroides inhalados diarios 800-2000 µg z Broncodilatador de acción prolongada diario. z Corticosteroides orales diarios o días alternos. Aliviador z Agonista ß2 inhalado a demanda (pero menos de 3-4 veces por día). Evitar o controlar desencadenantes