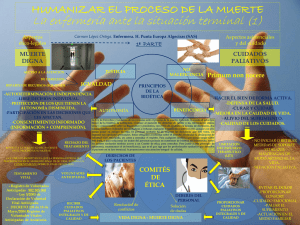
Necesidades en el fin de la vida.
Anuncio

Necesidades en el fin de la vida. Una mirada desde las personas acompañantes Torrene, 2 – 3º Dcha. – 48991 GETXO BIZKAIA Tel: 946 02 23 47 / 620 598 443 [email protected] Índice 1. Presentación 2. Planteamientos y metodología del análisis 3. Estructura del informe: los requerimientos de la buena muerte 4. El plano de las necesidades sentidas 5. El Plano de la atención requerida y la desigualdad en las respuestas obtenidas 6. El Plano de la necesidad de los instrumentos para la organización y planificación fin de la vida Anexos 2 3 6 8 23 35 57 1 1. Presentación Este estudio ha sido encargado por la Asociación Derecho a una Muerte Digna de Euskadi (DMD), esta asociación tiene como fines la defensa del derecho de las personas a disponer con libertad de su cuerpo y de su vida y la promoción del derecho a poder elegir libre y legalmente el momento y los medios para finalizar la vida. DMD incluye dentro de la defensa de estos derechos la despenalización de la eutanasia y del suicidio médicamente asistido, especialmente en los casos de aquellas personas enfermas que desean liberarse de un gran sufrimiento que viven como intolerable. Uno de los objetivos como asociación es concienciar a la sociedad en general y, en particular, a todos los sectores sociales que puedan contribuir a que la muerte digna sea un derecho que pueda ser ejercido con equidad por todos los sectores sociales. El fin de la vida, como el resto de la vida, está envuelta en diversas situaciones y conflictos que pueden estar previstos y que la propia persona conviene que conozca para que pueda tenerlas en cuenta y tomar sus propias decisiones. El informe pone de manifiesto las vivencias de un sector social muy sensibilizado, el de las personas que han acompañado o acompañan en procesos terminales en el País Vasco. La muerte es un hecho encubierto en nuestra sociedad, además, está rodeada de muchos tabúes sociales y de falta de reflexión pública. Este análisis tiene por objeto visibilizar esta realidad en lo referido al cumplimiento de las garantías para que las personas en el fin de sus vidas tengan una atención respetuosa con su dignidad, su autonomía y el reconocimiento de la voluntad expresada. En este informe se recogen experiencias, opiniones y deseos de una parte de la sociedad, la de quienes han tenido experiencias de personas próximas que han fallecido en los últimos años. Son hombres y, especialmente, mujeres que han tenido oportunidad de conocer las situaciones a partir de las que han desarrollado y elaborado, desde la experiencia, reflexiones que conllevan demandas de prácticas en relación a las diferentes etapas del fin de la vida. Nuestra sociedad está caracterizada por la diversidad y por ello se dan diferentes sentidos y estrategias personales de afrontamiento de la muerte de acuerdo a los diferentes valores, creencias y prioridades. Desde los testimonios recogidos aparece la necesidad de que pueda garantizarse el final de vida de acuerdo a estos valores con una atención y ayuda digna y que evite sufrimientos inútiles. El trabajo trata de profundizar sobre lo que está ocurriendo y pone el foco en las situaciones que están viviendo las personas que acompañan a sus allegados en el fin de la vida, lo que provoca reflexiones sobre sus deseos para sí mismas cuando les llegue el momento. Los testimonios recogidos muestran que el sistema jurídico-institucional existente y las diferentes prácticas profesionales sociosanitarias desarrolladas están dando lugar a situaciones muy heterogéneas, en muchos casos insuficientes e injustas, para garantizar procesos de muerte digna. 2 2. Planteamientos y metodología del análisis El análisis de los testimonios recogidos parte de la necesidad de conocer la realidad de las situaciones terminales de la vida en el País Vasco. Es una situación conocida, la existencia de personas que mueren en mejores condiciones que otras, con las mismas enfermedades y diagnósticos. Podemos avanzar que morir bien en esta sociedad es una cuestión que no es equitativa y está sujeta a diferentes factores de azar. Son factores que no dependen solamente de las características del proceso de enfermedad o padecimiento sufrido. En el desarrollo de los elementos de la calidad de la muerte influyen también de modo determinante los aspectos sanitarios y sociales que rodean a la persona. Las hipótesis que se han utilizado y se quieren contrastar por medio de este análisis se refieren a diferentes aspectos de la realidad que ponen de manifiesto que nuestra sociedad tiene un reto imprescindible por recorrer para poder asegurar una muerte digna: a) Las personas que han tenido contacto próximo con procesos terminales desarrollan reflexiones y demandas a partir de sus experiencias que implican diferentes dimensiones de los cuidados y del acompañamiento b) Existen demandas y necesidades de actuación para poder morir dignamente que son atendidas de forma desigual por el sistema sociosanitario. Las respuestas varían en función de los estamentos implicados y de las características (formativas, morales, ideológicas, sociales...) de las personas que intervienen, tanto en lo referido a los diferentes agentes sanitarios, como del entorno familiar o personal de la persona que fallece c) Ayudar a morir es una cuestión aceptada y demandada socialmente. La planificación de los deseos, el respeto del derecho a morir y el ejercicio de poder decidir el modo digno de hacerlo se ve cada vez más necesario. Este derecho es especialmente solicitado por aquellas personas que han conocido directamente experiencias de muerte que han conllevado sufrimiento físico y psicológico. Según progresan los conocimientos y las prácticas científicas, también evolucionan los valores sociales y las necesidades ante la muerte. Estos valores y su escala de prioridad no son uniformes ni entre las personas ni entre los diferentes sectores sociales. Nuestra sociedad es diversa y por ello se dan diferentes sentidos y estrategias personales de afrontamiento de la muerte. Dentro de esta diversidad, es necesario que pueda garantizarse el final de vida de acuerdo a las necesidades, las situaciones específicas, los padecimientos sufridos y los deseos y valores de las personas. Las personas que han tenido experiencias próximas expresan en sus discursos sensaciones, actitudes y deseos que constituyen elementos imprescindibles de reflexión para la definición de un marco de análisis de necesidades existentes en torno a la atención y cuidados requeridos en los procesos terminales. 3 2.1 Metodología y técnica de análisis Este análisis se ha llevado a cabo mediante la realización de entrevistas cualitativas. La captación y selección de las personas se ha realizado a través de dos canales básicos: - Mediante la asociación DMD de Euskadi, que informó de esta investigación a las personas asociadas, procedimiento por el que se accedió a la mitad de la muestra seleccionada Contactos realizados a través de profesionales y redes sociales a partir de las entrevistas realizadas por el equipo investigador La muestra, aunque limitada por los recursos disponibles, se ha estructurado base a personas que han tenido experiencias de fallecimiento recientes familiares o amistades próximas y de personal sociosanitario con experiencia este campo. En total se han entrevistado a 24 personas cuyo perfil se desarrolla el Anexo 1 en de en en La caracterización de las entrevistas es la que se relaciona a continuación: 8 familiares contactados a partir de la Asociación DMD 8 familiares a los que se ha accedido a través de profesionales y el equipo de investigación 2 familiares de niñas o niños fallecidas contactados a través de profesionales 4 personas pertenecientes al personal sociosanitario 2 personas pertenecientes a DMD 2.2 Estructura de guión entrevista La técnica utilizada para la recogida de información ha sido la entrevista semiestructurada. Se preparó un guion (Anexo 2) para organizar la estructura y el contenido de las entrevistas, aunque el contenido final y la derivación de los temas estaba abierta. Se han seguido diferentes variantes del guión en función del colectivo a entrevistar y sus ejes básicos se componen de los siguientes elementos. Contenidos de guión PARA FAMILIARES - Descripción del caso Participación en los cuidados, implicación Sentimientos en el momento de conocer la situación. diagnóstico Impacto en la situación en la familia Repercusiones en las relaciones sociales Principales necesidades sentidas Calidad de relación con el sistema sanitario Comunicación con la persona enferma y afrontamiento de la incurabilidad Evolución de los umbrales de resistencia ante el sufrimiento Momentos de decisión y situaciones de insostenibilidad Anticipaciones existenciales de los procesos 4 Contenidos de guión PERSONAL SANITARIO Protocolos de actuación existentes Sentimientos desarrollados en situaciones terminales Necesidades con relación a la atención al entorno familiar Vivencias de conflictos morales y profesionales Valoración de recursos sanitarios existentes en estos casos 5 3. Estructura del informe: los requerimientos de la buena muerte En los últimos años, gracias a los avances de las condiciones de vida y la mejora en los diferentes determinantes de la salud, la duración de la vida se ha prolongado en cantidad de años y en calidad. Sin embargo, este proceso no ha ido acompañado, en la misma medida, de la investigación sobre los procesos que conducen a la muerte. Aunque son cada vez más los esfuerzos que se están realizando para ello debido a la creciente influencia de la demanda social y de los conflictos existentes desde el punto de vista bioético en la práctica sociosanitaria. Cuando se plantea el tema de la necesidad de requerimientos de cuidados o apoyos en la fase terminal de la vida, se hace desde la perspectiva de que en esta fase se establece un proceso de necesidad progresiva de cuidados conforme la enfermedad y la dependencia avanzan. Si bien los cuidados no son exclusivos de la fase final de la enfermedad, estos toman prioridad respecto de otras medidas curativas. Lo que no quita que se presenten situaciones de insuficiencias orgánicas u otras enfermedades coincidentes que pueden requerir tratamiento para mejor la calidad de la vida en este periodo. Las diferentes situaciones vividas ponen de manifiesto que existen necesidades de cuidados muy diversos, determinados por el desarrollo de la enfermedad y por las diferentes situaciones emocionales y sociofamiliares. El tema de la muerte y en particular los sentimientos y emociones que se generan desencadenan multitud de actitudes individuales y sociales. Son emociones que pueden tener efectos positivos o negativos sobre la conducta humana y los procesos que la regulan. Y por ello deben ser tenidos en cuenta en lo que se considera una muerte digna. Las personas entrevistadas, cuando hablan de los requerimientos sentidos en torno a los procesos terminales, resaltan situaciones caracterizadas por sufrimientos y sentimientos de pérdida. Pero también destacan satisfacción y alegría por haber logrado momentos, acercamientos y despedidas afectivamente positivas. Otro elemento muy valorado es haber contribuido a que la muerte se haya producido con el menor sufrimiento posible. Cómo y cuáles son los elementos y situaciones que generan estos sentimientos positivos y cómo se minimizan los más negativos, son los elementos que se han considerado que conforman el concepto de buena muerte o muerte digna. En base a las conversaciones y situaciones recogidas se plantean tres aspectos o planos que constituyen el marco de análisis de la situación y de los requerimientos. Los tres planos están interrelacionados, pero podemos diferenciarlos a efectos de análisis: El plano de las necesidades sentidas 6 El plano de la atención y las respuestas obtenidas por parte del sistema sociosanitario El plano de los instrumentos de afrontamiento y planificación del fin de la vida En el primer apartado o plano lo que se hace es analizar las necesidades y temores sentidos por parte de las personas que no siendo profesionales del sistema sociosanitario han estado próximas a una persona fallecida. Se recogen desde su experiencia y vivencias los problemas y necesidades que se plantean en las últimas fases de la vida. En el segundo plano se estudian las respuestas que se están dando a las situaciones existentes. Hay casos en que las personas enfermas reciben cuidados y apoyos adecuados, pero en otros no o estos son insuficientes. A través de los testimonios se analiza la satisfacción y el nivel de equidad sentido. Entendiendo equidad no como igualdad sino la adecuación de la respuesta a las necesidades y condiciones de cada persona. En el tercer plano se recoge el juicio sobre los instrumentos existentes para garantizar el cumplimiento de la voluntad en los procesos terminales. En este apartado se analizan algunos recursos que son importantes para el avance del derecho a morir dignamente, entre otras cuestiones, los cuidados paliativos, las voluntades anticipadas y el derecho a morir. 7 4. El plano de las necesidades sentidas La muerte propia y la de las personas cercanas crean muchas preocupaciones que se manifiestan en diferentes aspectos. Las personas desarrollan distintos sentimientos e ideas sobre la muerte. Suele considerarse que en nuestra sociedad la muerte es un tabú, algo de lo que no se habla, algo que es mejor no pensar en ello, pero el mismo rechazo a pensar en ello es una forma de sentimiento. En este sentido y, sin duda debido a que todas las personas entrevistadas han tenido experiencias de muerte próximas, no han tenido reparos para hablar del tema. Tampoco en las conversaciones mantenidas mostraron que hablar les produjera más dolor, sí les traía las emociones del recuerdo, pero no se sentían mal por hablar de ello. En este capítulo se pretende recoger lo que las personas que han pensado sobre la muerte que es una buena muerte y lo que consideran necesario para tenerla. La mayoría de las personas entrevistadas afirman que morir es un proceso más de la vida, y del mismo modo que se tiene derecho a vivir dignamente, se cree que se tiene derecho a vivir con dignidad el hecho de la muerte. El concepto de buena muerte varía de unas personas a otras, pero existen muchos elementos que coinciden aunque con diferentes intensidades y prioridades. El concepto de la muerte digna está relacionado con elementos positivos a procurar como es la compañía, una muerte apacible, un fin de vida afrontado conscientemente, y aspectos a evitar que son aquellos que generan miedos y ansiedades. Entre las personas acompañantes no hemos encontrado miedo ante su futura muerte. El aspecto más relevante y coincidente es el temor que se siente a cómo va a llegar, no a la muerte en sí. A mí la muerte no me da ninguna… además como últimamente me ha tocado vivirlo de cerca, lo que me da más miedo es cómo voy a llegar a ese estado, a mí la muerte en sí, es que desde que nacemos sabemos que nos vamos a morir (Karmele) En este plano de las necesidades respecto al modo en que se va a llegar a la muerte, los principales elementos que se han recogido han sido referidos a las siguientes variables: El miedo al dolor y al sufrimiento. El deseo de no sufrir dolor físico Las situaciones de pérdida del sentido de la vida. Deseo de no sentir la prolongación de la vida como una carga. Temor a la pérdida de control y de autonomía o a sufrir procesos largos de dependencia La aspiración de las personas de sentirse queridas y acompañadas en el proceso terminal. Temor a tener sentimientos y emociones negativas de culpa en el final de la vida relacionadas con conflictos y afectos no resueltos Deseo de evitar el miedo y la angustia, se desea una muerte afrontada de modo consciente y apacible. Se quieren terminar los últimos momentos de acuerdo a las creencias, decisiones y características sociales y personales. 8 El plano de las necesidades y temores sentidos No sufrir dolor físico Muerte consciente y apacible Deseos y temores No sentir el resto de vida como una carga sin sentido Fin de vida afrontado y planificado 4.1 El miedo al dolor y al sufrimiento. En los testimonios recogidos el miedo al dolor y al sufrimiento es la cuestión que logra la mayor unanimidad. Es preciso evitar el dolor tanto en los procesos de desarrollo de la enfermedad terminal como en la agonía, lo más temido es el dolor. Lo fundamental es evitar el dolor… el de las personas cercanas también, pero especialmente es no querer sufrir. Y no ver a nadie, que yo quiera, sufrir. Para mí el sufrimiento es lo que pesa ante todo. (Carmen) Lo que se desea sobre todo es evitar el sufrimiento, el de la persona enferma y se resalta, también, el de las personas queridas. No quiere sufrir ella, pero tampoco su entorno afectivo. Solamente se justifica el dolor si existe una esperanza de recuperación, si no es así, no merece la pena el padecimiento. … no hay que sufrir, el dolor, el dolor aquí en este mundo te lo hacen muchas veces, te lo producen los demás seres humanos, eso de que 9 Dios quiere… ¡eso es una historia! Que a mí no me pega por ningún lado, yo creo que el dolor te lo produce, bueno el mismo cuerpo también te puede producir el dolor, pero muchas veces te lo producen los demás seres humanos. (Arantza) Esta misma idea es expresada por otros familiares que han asistido a agonías dolorosas: Pero salió de la operación. Pero yo creo que fue lo peor que pudo pasar. Porque duró una semana pero fue horroroso. Con una inquietud todo el rato, con un desasosiego… que se ahogaba, que se… qué sé yo lo que era aquello. … y estaba así como con ansias de morir, yo he visto morir a varias personas… entonces como con ansias de morir, con una fatiga, con… Entonces yo llamé, a las enfermeras, vino un médico, y les dije, pero por favor… que hicieran algo que no se podía tener una persona sufriendo así. Que lo sedaran, que le dieran algo… que hagan algo. Decían:”Que sí, pero que no se podía…”. Pero porqué…porque… Eso hay que evitarlo a toda costa… (Maria Luisa) Jesús Mari que viene padeciendo diferentes crisis relacionadas con la diabetes y que tiene un pronóstico que puede complicarse y causarle sufrimientos, marca sus límites soportables de padecimiento .. sé cuál es mi final, como puede llegar a ser,….dedos amputados, ceguera…yo no quiero eso, prefiero no pasar por ese sufrimiento (Jesús Marí) Pero el sufrimiento también puede ser psíquico. En el caso del padre de Maria Luisa fue quedándose totalmente paralizado a consecuencia de progresivas embolias. Sufría de dolores físicos en las crisis respiratorias, en las curas, pero especialmente le dolía el estar paralizado. Vivía una situación que se les hacía insostenible, que no se paliaba, ni podía ser objeto de tratamiento, era un sufrimiento total interno y psicológico, se sentía preso en su cuerpo. Los cuidados de mantenimiento añadían nuevos padecimientos. Los límites de resistencia al sufrimiento se sobrepasaban y se manifestaban, también, en su repetida petición de finalizar su vida. A partir de…una hemiplejia, se le quedó el cuerpo paralizado, le afectó la parte derecha, la parte izquierda del cerebro, le cogió la voz, no podía hablar, ni escribir, se le olvidó todo… y luego tuvo unos cuantos años, bah, bastante así regular, pero luego le siguieron repitiendo, dándole… pequeñas embolias, al final llegó a un punto que, se quedó vegetal total…no podía mover nada ni los pies, ni los brazos, nada. Simplemente estaba “atrapado en su cuerpo” digamos….Comprendía todo, entendía todo, pero no podía hablar ni decir nada, no nos podíamos comunicar con él. Simplemente, igual decíamos: ´Aita, si es que sí o es que no, sacas la lengua sino cierras los ojos´. Y así nos comunicábamos lo que podíamos. Y aquello para mí fue muy traumático….Y él sufría un montón, además, porque le metían unas gomas para… para limpiarle digamos… era horrible, y cuando le subían ya él “eto!… eto!…” (Gesto de inyección en el brazo que le ayudara a morir) , que no quería vivir así. Pero nada… Luego ya le dio una tercera embolia y ya se quedó malito, malito… se quedó preso en su cuerpo. Así que le teníamos en casa.(Maria Luisa) 10 El dolor y el sufrimiento afectan de diferentes maneras. Como nos comenta Mikel respecto del caso de su suegra, sufrir no sólo es el dolor físico de la persona, es preciso considerar el sufrimiento interno y, también, el sufrimiento del entorno. … mi suegra, una mujer de 97 años de edad, que estaba muy bien de salud pero con dificultades de movilidad, pero sobre todo, el problema que tenía es que ella, vivía en una residencia y la cabeza la tenía muy bien, pero no tenía demasiado mayor interés en relacionarse con el resto de las personas que vivían allí, porque la mayoría estaba más deteriorada que ella. Mi suegra quería morirse, rezaba para que Dios le llevara, era escrupulosamente religiosa. El caso es que fueros dos años, dos años casi inútiles, dos años en los que vivió ella casi sin ilusión. Esperando a morirse, deseando morirse. …. Al final a raíz de una caída se deterioró el proceso. Dos o tres días estuvo con el tubo metido en la nariz y con dificultades de respirar. En momentos estaba placida, pero en momentos estaba agitada y la enfermera que venía y decía no, no se preocupe que no sufre. Esa es una manera de interpretar el sufrimiento que yo no comparto. ¿El sufrir qué es?. ¿Solo no tener dolor?. Es... eso es una manera biologicista de entender la cosa. El sufrimiento es otro. Y además, cuando hablamos de sufrimiento en el proceso de morir de una persona a la que quieres, estamos hablando de la persona y de sus seres allegados… la figura que hay que resaltar, priorizar, es la paciente, la persona que está sufriendo, en el trance de morir, en el proceso de morir, pero también hay que armonizarlo con el sufrimiento de las personas que le quieren y le están acompañando (Mikel). Otra forma de dolor es el sentimiento de culpabilidad que puede tener la persona enferma por hacer sufrir a sus familiares. Así nos lo relata Mª Carmen respecto a la situación que ella misma vivió en un estadio de su enfermedad cuando estuvo en coma. … no quiero volver a pasar por ello, sentir que me voy, que no me voy a recuperar, … sentir el dolor y el sufrimiento de todos los que me rodean… es mejor acabar, terminar con todo, no merece la pena… ver sus caras, sentir su dolor, y luego que ahí quedan las secuelas… y más dolor (Mª Carmen). 4.2 La pérdida del sentido de la vida Los sentimientos descritos de temor al dolor también se acompañan de la pérdida del sentido de la vida. Este sentimiento de pérdida se recoge especialmente ante las enfermedades de larga duración. En las vivencias se han destacado diferentes elementos que pueden ser considerados esenciales del sentido de la vida o de su pérdida. - La pérdida de control y autonomía, Se hace especialmente dificultoso encontrar el sentido de vivir en el caso de enfermedades crónicas degenerativas. Araceli cuenta el proceso que están viviendo 11 con su tío que sufre un alzhéimer progresivo, que le ha llevado a perder sus capacidades de autonomía y que se niega a seguir el tratamiento de afección coronaria. …nosotras tenemos un tío, el tío C., que está… está agresivo, no sé si es alzhéimer o una demencia, no saben muy bien y peleando con él para que tome la medicación, y no le dejan que viva sólo, no puede, le han encontrado haciendo fuego en el suelo de casa… en el pueblo…. Y yo dije… si fuese el tío, y con la consciencia que yo tengo, también me negaría a tomar las pastillas que tiene que tomar para el corazón y para no sé qué. Yo no me pelearía, porque esa resistencia a no tomar, es como una defensa. …Si padezco del corazón me dejen que el corazón se acabe…yo a mi primo J. le dije, es duro, pero si tenéis que pelear para que tome medicación y no la toma, que no la tome, porque ya no vive, ya no disfruta… Ya está fatal, fatal y claro para que tome la medicación que tiene que tomar tiene unas broncas impresionantes, Y yo le dije a Julián “pues no sé Julián, es duro porque es duro, pero ponte en tu pellejo y ponte con esa enfermedad y tú ahora con toda tu lucidez ¿qué dirías? Pues que me dejen el corazón y cuanto antes me lleve el corazón” (Araceli) Araceli está siendo espectadora del sentimiento de pérdida de autonomía que sufre su tío, y de los sufrimientos de éste cuando tiene momentos de consciencia en el que se da cuenta de que no le dejan vivir solo, que no puede volver a su casa y que su situación es irreversible, por todo ello no desea el tratamiento de la enfermedad del corazón que padece, no desea seguir viviendo ese proceso. La pérdida del sentido de la vida está unida a la pérdida de la consciencia y a la progresión de la demencia. Luis, que tiene su madre demenciada, subraya el sufrimiento causado por la pérdida de la consciencia, y plantea la falta de sentido que tiene la vida para una persona que no sabe quién es, no reconoce a los suyos y no sabe dónde está. … allí está noche y día (en la residencia), sin saber quién, ni como se llama, ya casi no habla, algunas veces emite algún sonido… ya no me reconoce, antes me angustiaba mucho porque, cuando iba, quería irse conmigo al pueblo, su obsesión era hacer la maleta para ir al pueblo… tenía que irme sin despedirme… pero ahora ya no sabe si voy o no voy .. y tienes que oír los gritos de otras compañeras, los golpes en las puertas porque se quieren ir, algunas comen por sonda, llevan pañal, merece la pena vivir así? Eso es vida?....yo no quiero eso para mí, cuando no sepa quién soy, no quiero vivir.(Luis) Otra situación especialmente temida por familiares que lo han vivido es, junto a la pérdida de control y autonomía, el miedo a la pérdida de la capacidad de comunicación. En el caso de mi marido (lo peor) era el no poder comunicarnos, no poder hablar, la comunicación posible era el afecto, caricias, primero estuvo en el hospital,…, cuando le trajimos a casa ya era que a la noche no podía dormir y se ponía , que se ahogaba, espástico, al final tuvimos que atarle con cinturones, porque nuestro miedo era que al no tener equilibrio y que se orinaba, se podía resbalar y lo mejor era que estuviera en la cama, y ya le cambiaremos…pero que no se levante... , el 12 todavía se daba cuenta, Era terriblemente humillante que le tuvieran que atar a la cama... como le ataban... Yo creo que para él tuvo que ser durísimo. Había que atarle porque , decían si se cae a la noche puede ocurrir un desastre... (Karmele) En estos procesos de sobrevivencia con sufrimiento surge en los discursos la sensación de la idea de que a partir de un punto el alargamiento de vida con sufrimiento no merece la pena, surge la idea de “sobrar vida”, idea que viene relacionada además con otros aspectos que se comentan a continuación. - Tener deseos de morir y de falta de ilusión de vivir Expresar deseos de morir no implica necesariamente que se pida ayuda para acortar la vida, lo que se desea es terminar, morir. En unos casos se solicita ayuda de acortamiento y en otros casos no. Un caso de ejemplo en el que no se desea ayuda de acortamiento es la situación de personas, generalmente creyentes cristianas, que rezan para que Dios se las lleve, pero no piden otro tipo de intervención. Mi suegra quería morirse, rezaba para que Dios le llevara, era escrupulosamente religiosa, aunque, nunca hubiera aceptado una interferencia médica para ayudarla a morir, nunca la hubiera aceptado, nunca se lo propusimos, porque no le encajaba con su forma de ser. (Mikel …expresaba a veces que quería morir, mi madre sí, me acuerdo una vez, tendría mi madre 95 años o así, y me decía ella “¿para qué estoy aquí? yo ya es que lo mejor es que me muera”.(Karmele) - El sufrimiento por tratamientos terapéuticos de alargamiento Las experiencias de aplicación de tratamientos terapéuticos de alargamiento de vida sin mejora de las condiciones de salud de la persona crean sentimientos de rechazo, ya que no significan tiempos que merezcan la pena ser vividos. En algunos casos, a posteriori, se experimentan como situaciones negativas. …y los últimos tres meses pues fueron muy duros (en la residencia), porque cada vez que le bajaba la tensión, o que tenía algo o lo que sea y es que sin decirnos a nosotros. Dos veces se lo hicieron, llamaban a la ambulancia y la llevaban a mi madre al hospital…Claro mi madre ese ir y venir, ese ir y venir después de haber estado 12 años tranquilita en casa (Arantza) …nadie sabía nada, los médicos no sabían cuánto podría vivir, ni si se iba a morir en la operación… estaba muy grave… experimentaron con él… al final le quitaron un trozo de cráneo. La presión era tan fuerte… (Sara) En algunos casos además de ser señaladas como situaciones a partir de las cuales marcan pérdida del sentido de vida, en la práctica generan peticiones de retirada de tratamientos, es el caso de la madre de Tere que no quería ningún tratamiento para su enfermedad, quería descansar y morir tranquila. 13 … tenía un fibroma uterino en estado avanzado…. Sufría... tenía dolor, pero ya no quería ir al hospital, quería morirse, quería dormir a acabar con todo, ya no quería ni comer…. Pero el médico insistía en los traslados continuos al hospital… (Tere) Tampoco la madre de Juanra quería padecer tratamientos que añadían dolor. Al principio de la enfermedad de metástasis ósea aceptó el tratamiento, pero llego un momento que estaba cansada, no podía más, no quería más tratamiento, quería poner el final, estaba sufriendo, quería descansar, no podía ni psicológicamente ni físicamente (Juanra) - El agotamiento del entorno Este es un sentimiento frecuentemente expresado por las personas allegadas, la pérdida de sentido de la vida está relacionada con situaciones que se viven con el sufrimiento del agotamiento del entorno. … pues al final fueron años y años y años de tenerla en casa. Sí nosotros la tuvimos en casa hasta agosto del año pasado, que eso es algo que yo, pues me culpabilizo… y es que mi madre estaban ya tan deteriorada, que tomamos la decisión, que no sé por qué la tomamos, sí que tenía una persona que estaba con ella todo el día, pero a la noche y los fines de semana estaba mi hermano, claro, fueron 12 años y pico. Yo le veía a mi hermano muy cansado, muy cansado, yo decía cómo se enferme mi hermano a ver qué hacemos… (Karmele) … Hacíamos turnos entre los amigos para mantener el goteo de forma que no sufriera…. Eran día enteros las 24 horas vigilando, dando apoyo moral, con qué fin, cuál era la salida a esa situación, ninguna, todos sabíamos el fin, y ella ya lo había escrito, pero no podíamos hacer nada… fue agotador, temíamos todos derrotados y para qué .. para que viviera dos días más, y en qué condiciones. Es inhumano (Rita) - El juicio de sopesamiento entre elementos de calidad de vida: el momento de la “no vida” La cuestión de pérdida de sentido de la vida suele ir unida a la consideración de que llega un momento, una situación, a partir de la que se considera que ya no es vida. El sentimiento de deseo de seguir viviendo o no responde también a la realización de un juicio de valoración entre las posibilidades de disfrutar las diferentes vivencias positivas y la carga de sufrimiento padecida. Hay situaciones en las que el juicio es nítido, hay calidad de vida suficiente para disfrutarla y se quiere vivir. Pero llegan momentos en los que es tan mala, o la carga tan pesada, que, sin ninguna duda, se desea morir. El deterioro prolongado de la calidad de vida llega a un momento en que inclina la balanza del juicio hacia el deseo de no continuar la vida y de temer la prolongación y deterioro de la situación. 14 Suele pensarse que mientras haya capacidad de tener momentos de disfrute la vida merece la pena ser vivida, pero no es condición suficiente. No es antagónico que puedan quedar algunos momentos con capacidad de disfrute con la existencia de deseo de terminar la vida. Llega un momento que se expresa que sobra vida, vivir diferentes crisis marca momentos en los que se considera que la sobrevivencia no tiene valor a pesar de que también existan algunos momentos y sensaciones gratas. Así lo manifiesta Lurdes en el siguiente testimonio. Hubo ya un momento en el que tenía la sensación de que le sobraba vida. ¡Muy claro!, le sobraba vida, mala vida, no quería vivir con ese tipo de limitaciones. Decía:” yo no quiero vivir así de limitado”. Eso no quiere decir que no disfrutara en algunos momentos... ¡Claro que disfrutaba! ¿Cómo no iba a disfrutar cuando veía a su nieto? Disfrutamos de muchos, muchísimos momentos... De los viajes, de las reuniones o cursos, de cómo se despedía en cada uno de ellos, encuentros con gente diferente. Claro que disfrutó, no es que una vez que dices “me voy a morir en breve” ya no disfruto de nada, no. No, él disfrutó, claro que disfrutó. ¿Cómo no va a disfrutar los días que fue con la cuadrilla en fiestas...?. Claro que disfrutó... Pero el último día que se fue solo a casa, en taxis, que no me dejó que le acompañara... Es que él estaba haciendo su recorrido... El final, ya sabía que era el último día...Era un recorrido de final pero disfrutando... (Lurdes) Este sentimiento es compartido con muchas de las personas que han convivido con quienes han pasado por situaciones terminales, para ellas mismas se desea no llegar a prolongar el tiempo de mala vida, es el deseo de morir sin alargar las situaciones de limitaciones que causan gran sufrimiento. ..mi madre ya no quería vivir, no se encontraba bien… su vida estaba muy limitada…. No tenía ganas de ver a su nieto…. Su sufrimiento, su dolor psicológico era muy grande…. Quería morir sin sufrir más. (Rita) 4.3 Una muerte consciente y afrontada: Las emociones y las necesidades de apoyo. Un tercer eje de necesidades sentidas ante el periodo del fin de la vida ha sido el sentimiento generalizado de poder disponer de apoyos y respuestas capacitadas ante las situaciones problemáticas, las emociones negativas y los sentimientos de ansiedad que genera la situación del proceso terminal. Ante el diagnóstico de incurabilidad o ante la muerte, ya sea la propia o la de las personas allegadas, se desarrollan diferentes estrategias de afrontamiento. Para responder a estas situaciones se requieren apoyos que faciliten esta adaptación de expectativas de vida. Algunas de estas demandas se refieren a: Apoyo en el afrontamiento personal de la muerte 15 Ayuda para adoptar estrategias de evitación no deseadas y los silencios forzados no queridos Apoyo en el afrontamiento personal de la muerte El afrontamiento personal de la muerte, como toma de conciencia de que se está ante un hecho real y personal comienza, por lo general, en el diagnóstico de un mal incurable. El momento de diagnóstico marca un hito en la vivencia de la fase final de la vida. La comunicación de diagnóstico de enfermedad irreversible es un hecho que produce sufrimiento tanto en la persona enferma como en su entorno. ¿Pero es un sufrimiento que es mejor evitar o lo deseable es ayudar a afrontarlo? Todas las personas entrevistadas, llegado el caso, dicen que desean conocer el diagnóstico terminal, quieren ser conscientes de su futuro, aunque sea duro y necesiten de apoyo. Aunque también conocen quienes prefieren no saberlo. Desde el diagnóstico hasta la agonía y muerte se pasa por diferentes situaciones y procesos. Uno de estos procesos es la toma de conciencia de la irreversibilidad de la situación o la inevitabilidad de la muerte. La falta de toma de conciencia y de interiorización de la realidad se considera que genera en la persona enferma y en su entorno situaciones de mayor desasosiego y ansiedad. El tipo de enfermedad o complejidad de la misma incide en la forma que se desarrolla el proceso de afrontamiento. Pero también incide el método de comunicación y, cómo no, las características de la persona y el entorno familiar. El asumir la incurabilidad no es un momento o un instante concreto. Es un proceso en el que el diagnóstico se va fijando y la persona enferma y su medio social lo van aceptando e interiorizando Fue un proceso evolutivo era muy consciente desde el principio de su enfermedad que iba a tener un vencimiento, cercano relativamente, que podían ser 18 meses, veinte... Fue un proceso evolutivo, cuando vio que eso se iba acercando y que el tratamiento estaba en la dirección que al principio le contaron, y que así fue, fue entrando en la dinámica de organizar y prepararse... (Lurdes) En este testimonio anterior, el enfermo de cáncer era consciente del proceso desde el comienzo de la enfermedad, pero existen otros casos de enfermedades de deterioro lento progresivo o que no tienen diagnóstico terminal en las que se crean situaciones con sentimientos más difusos. Es el caso del padre de la siguiente entrevistada, un proceso caracterizado por una sucesión de hemiplejias. ...él pensaba que en el principio… que iba a recuperar, el pobre…, pensaba que iba a recuperar, le dio la hemiplejia y ni siquiera lo ingresaron le mandaron a casa, porque no había sitio en el hospital (en Barcelona), en el Vall d´Hebron, y así tuvo unos años que, bah! Que mis hermanas lo llevaban, allí en Barcelona, a recuperación, lo llevaban a… entonces él pensaba que iba a, recuperar algo, aprendió a escribir un poquito, porque se le había olvidado, y cosas de estas, `pero luego, ya, ocho años después, hasta entonces él ya lo llevaba muy mal esto, decía 16 afirmando que el así no quería vivir, que no…, y luego ya cuando le dio otra hemiplejia, otra trombosis ya perdió lo del otro brazo (el movimiento), entonces ya fue cuando él empezó a comunicar que él, que no...(Carmen) En este caso no se trata de una crisis que le lleva a la muerte sino de una toma de consciencia de una situación irreversible e irremediable. El hombre se sentía con vida en un cuerpo paralizado, en una situación de sufrimiento prolongado sin esperanza de recuperación. El afrontamiento de la muerte se hace a través de preferir morir que seguir en esa situación. Son situaciones ante las que se solicita apoyo y la preparación de voluntades anticipadas que faciliten el fin de la vida. El afrontamiento es paulatino, tiene sus etapas. Incluso en su inicio, se pone la energía en la superación de la enfermedad. Ello no significa que también se pueda tener en cuenta la posibilidad de que la evolución pueda llegar a ser terminal. Tener esperanzas de vivir, no significa no poder enfrentarse con la posible muerte. Es el caso que nos comenta Lurdes. En el proceso de la enfermedad también hay momentos que tienes esperanzas de sobrevivir a la enfermedad... ¡Claro! Hay un momento además cuando las primeras quimios te hacen efecto... y no se ve la enfermedad, ahí pones toda la energía, en vivir, de la muerte se habla menos, pero también se habla, pero está ahí... porque además es lo que haces, es cuando hicimos el documento de últimas voluntades, también lo hice yo. Y es como la tranquilidad de saber que también en el último momento, aunque no te mueras por la enfermedad, aunque al día siguiente te atropelle un coche, tienes también marcado eso. Es tener... el dominio de la situación también en esa situación hipotética pero real. Quiero que se haga esto, es un gesto de libertad personal... No quiero que alguien decida por mí este momento tan importante.... En este proceso a Josetxo, le entra la tranquilidad total al saber que iba a poder manejar de alguna forma la última parte de su vida. Cuando se le une que tiene un documento en el que sabe que está apoyado por cuidados paliativos.(Lurdes) Aparece una cuestión importante en un afrontamiento positivo, en la fase que todavía existen esperanzas de sobreponerse a la enfermedad, se contempla la seguridad de que va a existir el apoyo a las diferentes situaciones. También en estos momentos se incluye la preparación ante la imposibilidad de curación. Hay que preparar a la persona ante esta situación y generar sensaciones de certeza de que se va a mantener el control sobre las últimas fases de su vida. Este proceso de preparación es valorado muy positivamente porque el haberlo hecho anticipadamente ha contribuido a que en el proceso terminal se hayan relajado las angustias y miedos. En la evolución de la enfermedad los cuidados sociosanitarios deben evolucionar y adecuarse a las diferentes fases. Del mismo modo debe evolucionar el apoyo para el afrontamiento. En esta atención se señala la importancia que tiene la comunicación entre los profesionales, la persona enferma y su entorno personal. Aparece una fuerte demanda de atención y comunicación que pueden ser claves en el desarrollo de la calidad del proceso de la enfermedad. 17 Mi aita estaba enfermo, hacía bastante tiempo, con diabetes, cirrosis, hipertensión... Incluso mal de salud mental, aunque no estaba diagnosticado, tenía trastorno bipolar, pasaba épocas deprimido, de subidón... y le dijeron que tenía un cáncer de hígado, la previsión era de que iba a tener un deterioro rápido., ..., y luego hubo un momento en el que comenzó un deterioro fuerte de la cabeza, incluso tuvo alucinaciones y..., , miedos, tuvo varias conductas violentas, amenazas, le ingresaron en siquiatría, y estuvo mes y medio ingresado y luego le dieron el alta, pero sin estar bien seguía con alucinaciones, seguía teniendo mucho miedo, le cambiaban la medicación pero no se sabía muy bien... ni porque ese deterioro mental... Nosotras estábamos desesperadas, no sabíamos qué hacer, sufría mucho con algunas alucinaciones, que venían a casa personajes extraños, estaba sufriendo mucho... que cerrásemos todo... y en ese momento sufría, y cuando se daba cuenta... varias veces dijo "yo no quiero esto"… En siquiatría había tenido entrevista en paliativos del hospital S. Y él ya se había interesado por cómo iba a ser su degeneración y proceso... y como se iba a morir. Y en aquellos momentos no le dieron esas respuestas que necesitaban. Parece que no se quería afrontar en esa fase: "Ya habrá tiempo para eso..." Nosotras, la familia, con respecto al equipo de paliativos de ese hospital nos sentíamos en desamparo (Irati). La percepción de sentirse sin apoyo por parte del sistema sanitario aumenta los sufrimientos y crean sensaciones y emociones negativas. Hay una demanda generalizada de que el afrontamiento lleve consigo la planificación de tratamientos y de últimas voluntades. Las dudas y las posibles alternativas son cuestiones que deben ser planteadas y habladas, tanto con la persona enferma, cuando es posible, como con su entorno familiar. No se puede hablar con ella, desde que ha empezado a perder la cabeza y a tener despistes no sé lo que quiere. Antes cuando estaba bien, decía que ella no quería morir como nuestra madre, pero ahora no quiere ni hablar. No sé, que voy hacer, no sé si podré hacer frente a la situación, yo tampoco estoy bien de salud, es que no quiere ni hablar, menos mal que tengo el apoyo del médico (Rosa). Estrategias de evitación y los silencios no queridos Otro aspecto relacionado con las necesidades de apoyo es cómo crear situaciones para abordar estrategias de evitación y silencios no deseados. Hablar sobre el proceso de la enfermedad es algo que se hace muy difícil, más aún sobre la muerte y en qué condiciones se puede establecer. Es una situación que para muchas personas requiere de apoyos y de búsqueda de oportunidades. Se demanda una postura proactiva por parte de la institución sociosanitaria para que se atienda a esta necesidad de ayudar a planificar las decisiones de futuro. En ocasiones pueden darse estrategias de evitación, incluso, pueden ir acompañadas de obstinación terapéutica por parte de la persona enferma, como se recoge en el siguiente testimonio. Hace tres años. Una experiencia horrorosa, horrible. Mi cuñado, 56 años, Primero, él había estado operado, de laringe, un cáncer de laringe, 18 luego tuvo una metástasis, pero él ni hablaba de su enfermedad, tan siquiera. Él era como que él no tenía… cosas de esas, o al menos no lo expresaba. Son personas muy cerradas y no lo expresaba.. y entonces bueno, tuvo unos meses un poquito así, pero luego ya empezó a ir mal. Un día se puso malito… malito y lo llevaron al centro asistencia, a una revisión y allí ya le dijeron que el intestino se había abierto por algún sitio, no sé si a consecuencia del cáncer o de qué, estaba mal. le dijeron… le dijeron a los hermanos que tenía un 95% de posibilidades de que saldría mal si se hacía la operación. Que a ver qué quería él. Y él dijo que sí que adelante. O sea con un 5% de posibilidades él dijo que sí, que adelante con la operación. Entonces lo enviaron a Santiago y lo operaron, y bueno… no daban ni un duro por él. Pero salió de la operación. Pero yo creo que fue lo peor que pudo pasar. Porque lo que duró, duró una semana, fue horroroso. Con una inquietud todo el rato, con un desasosiego… que se ahogaba, que se… qué sé yo lo que era aquello. (Maria Luisa) Pueden existir silencios ante una situación de riesgo de muerte inminente. Son situaciones que se dan al no saber cómo encarar la comunicación en esos momentos. En ocasiones, es el entorno el que niega la situación, el que impide el afrontamiento consciente y da origen a la situación de incomunicación. ... él fue el primero que asumió que la situación era irreversible, empezó organizando las cosas, arreglando papeles… Pero no le dio tiempo ni a vender el coche, nosotras no queríamos hablar el tema, le negábamos lo que estaba pasando (Estibaliz). La incomunicación se da por la incapacidad para abordar la situación por parte de la persona acompañante, aunque la enferma intuye la inminencia de la muerte quienes están con ella en muchas ocasiones no facilita la comunicación. En estas ocasiones la persona enferma puede entender que debe evitar el tema con algunas personas de su entorno. No llegó a pedir que quería morir, pero lo tenía asumido, sí, sí, sí, no se confesó ni nada pero le dijo al cura “me siento muy acompañada y tengo muy buenos recuerdos”. Ella lo sabía y dijo “viene mucha gente a verme, debo de estar muy grave”, y yo no le quise decir ni sí, ni no. Y yo le dije “¿Tú cómo te encuentras ama? es como tú te encuentres, ¿te encuentras mal?”. Y dijo “no”. Luego rezó con una vecina, sí, con una vecina que ha tenido mucha relación, rezó con ella, a ella le dijo que se había equivocado en algunas cosas que había hecho, ella consideraba que se había equivocado, que, nos dijera, estuviésemos tranquilas que ella se había dado cuenta que se había equivocado, pues en algunas cosas que ha hecho…, ósea era hacer una reconciliación, para morir en paz. Sí, necesitaba de una persona, de alguna manera sí, con ella rezó, no con sus hermanas que se llevaba muy bien, sino con su vecina. A ella le dijo lo que nos tenía que decir, que nos lo dijese, y así se fue….. O sea, yo hubiese preferido que nos lo dijese a nosotras, claro, claro… Es como si se hubiese confesado con la vecina ¿sabes? No con el cura, porque estuvieron los dos curas. Pero me habría gustado que nos lo hubiera dicho a nosotras, y haberle hablado, pero… Sí fue una pena. (Araceli) 19 Las familias a posteriori recuerdan con pesar estas situaciones. Se demanda capacidad de mejorar la comunicación entre los vértices del triángulo formado por la o el paciente, su familia y las y los profesionales sociosanitarios. La falta de comunicación dificulta la toma de conciencia sobre la gravedad de la situación, no da oportunidad a la participación en el proceso de toma de decisiones y a la necesidad que tienen muchas personas de despedirse. La incomunicación afecta fundamentalmente a los y las pacientes, que pueden ser objeto de la «conspiración del silencio». El miedo a hablar de la muerte y su incapacidad para manejar las reacciones es una fuente de desasosiego. En el proceso de información-comunicación existen diferentes canales, además del eje médica o medico - paciente y del eje médico o medica - acompañante, es muy importante el eje persona enferma – acompañante. En la fase final, el restablecimiento o reforzamiento de vínculos personales es un tema de extremo valor para un sector de personas entrevistadas. Una de las barreras más importantes encontradas es el silencio y la falta de medios o habilidades para romperlo. El silencio y la sensación de soledad son dos elementos que inciden en la sensación de ansiedad experimentada. Se produce una demanda de ayuda para romper estas barreras de comunicación … una mujer con la que coincido en el taller de artes plásticas, que también ha tenido una enfermedad de cáncer, esta mujer se murió en octubre, lo vivió con muchísima angustia, y en agosto….me llama la profesora: "Oye, he estado con M. está muy malita, y me ha pedido si puedes ir a verla" ¿Cuál era la situación?. Tenía un hijo de 21 años, la pregunta que me quería hacer a mí era: "¿Cómo le hablo?. ¿Cómo me asesoro, para (saber) cómo y qué tengo que hablar al final con mi hijo?. ¿Tengo que hablar con mi hijo? Le daba miedo causarle dolor. Pero ella estaba angustiada de no poderlo hablar. Y recurría a mí, a una casi desconocida… (Lurdes) Surge la necesidad de apoyo emocional y de ayuda para hablar y hacer frente a los diferentes elementos que producen angustia. Es una demanda que en muchos casos no queda cubierta por las redes sociales que dispone la persona. Esa misma mujer M. se expresaba en este sentido. "yo no puedo hablar con mi hermana que está muerta de dolor porque me muero...", “yo no puedo hablar con mi hermana... o con mi amiga... o con la gente de mi alrededor que está muerta de dolor...” . Sí es algo que, además, le pasa a otra gente que he conocido (Lurdes) La barrera de silencio que se crea se basa en la creencia de que evitar el tema del fin reduce el sufrimiento, es crear una apariencia de ausencia de sufrimiento para no hacer padecer. “…porque creen que le hacen sufrir mucho más a quien tienen cerca. Se necesita alguien con el que puedas hablar manifestarle tus miedos, tus... inseguridades... lo que te gustaría hacer, o, en este caso, la pregunta era concreta: ¿Tú crees que le tengo que decir a mi hijo que me estoy muriendo?" (Lurdes) 20 La situación generada por la conspiración de silencio incrementa los sentimientos de soledad y el de incomunicación de la persona que muere. Soledad como sentimiento de aislamiento. Eso es, "yo asumo que me estoy muriendo, pero yo no puedo hablar de mi muerte porque creo que los voy a hacer sufrir". Surge la pregunta ¿cómo me comunico? ¿cómo puedo hablar de mi muerte? La persona enferma necesita que su entorno acepte la situación. Una parte del padecimiento se encuentra en no compartir la realidad, es el temor a no poder hacer una despedida desde el sentimiento del mutuo apoyo y acompañamiento. Mi madre solo hablaba conmigo… ella sabía que iba morir y quería morir, estaba cansada, ya no quería más sufrimiento, pero no quería hablar con mi hermana. Mi hermana lo negaba, siempre veía a mi madre bien… ella no creía en un final tan cercano, no entendía las necesidades de mi madre. Hablé con mi hermana, ella no quería ver lo evidente, mi madre quería morir, estaba candada de la vida. Pero mi madre no tenía fuerzas para encarar la situación, para hablar con mi hermana, pensaba que ella no lo aceptaría. Pero después, cuando hablamos, pudo aceptarlo y eso dio mucha paz a mi madre, se fue tranquila. (Juanra) Las personas entrevistadas afirman que lograr esta comunicación de empatía y acercamiento contribuye a dar sensaciones de paz y tranquilidad. Ante la constatación de necesidades de apoyo para superar situaciones de bloqueo se solicita el establecimiento de instrumentos adecuados que faciliten la comunicación. 4.4 Se desea una muerte apacible y de acuerdo a las decisiones, creencias, afectos y características personales. Cuando se habla de que la persona ha muerto apaciblemente, se refiere en primer lugar a que la persona ha sido sin sufrimiento, sin apariencia de dolor, sin agitación, con una respiración plácida. Pero además de evitar el dolor se refieren también a tener un periodo de consciencia que permita la despedida, el restablecimiento de lazos rotos y arreglo de conflictos pendientes. Estar como ha estado mi madre, que ha hablado con la vecina, que ha hablado con nosotros, que van los primos a verla, van las hermanas, pregunta por uno..., en ese caso sí, con los paliativos sí, ahora una vez de que ya no puedes tener esa placidez, porque te tienen que sedar más, porque ya no puedes mantener ese nivel, contra menos tiempo mejor… (Araceli) Quienes se han visto privadas de comunicación durante la enfermedad terminal de sus personas próximas relatan que esto ha sido un factor que ha agravado el sufrimiento, especialmente por tener un sentimiento de no haberse despedido y arreglado los conflictos o temas personales que pudieran quedar pendientes. Mi marido murió hace año y medio. Fue una experiencia enfermedad que tuvo, era una enfermedad rarísima sin salida sabíamos que era mortal…. No fue largo, enfermedad sólo fueron dos meses… A mí lo que más muy dura por la tratamiento, sin el proceso de me costó fue la 21 impotencia la impotencia de saberlo, y ... Una enfermedad muy dura, ataca al cerebro y entonces, pierde el habla, no te puedes comunicar, decía algo pero no le entendíamos, desde que empezó la enfermedad a los quince días hasta que murió yo no pude hablar con él. Los últimos quince días ya ni intentaba hablar, fue muy...duro. Yo les he oído a otras amigas que se les ha muerto alguien de cáncer, el otro día hablaba con una de ellas, me comentaba que estuvo hablando hasta el final, yo esa fase, esa posibilidad no la he tenido. No poder comunicarme porque él nos hablaba pero nosotras no le entendíamos. Porque tenía ya un hablar difícil, e iba cayendo, cayendo... lo primero fue no poder hablar. Después casi no podía andar. Ponerle en una silla de ruedas, luego se caía para un lado o para el otro, pues... muy duro...muy duro…era el no poder comunicarnos, no poder hablar, la comunicación posible era el afecto, caricias (Arantza). Esta necesidad de dar un paso más en el afecto o en la reconciliación con las personas próximas alcanza un papel muy relevante en el testimonio de las familias. Yo con mi madre tuve una adolescencia y juventud, muy mala con ella. Éramos contrarias, y me reconcilié. En aquellos tres meses me pude reconciliar. Y me quedé con una paz..., y ella igual. Con una paz, porque, al final la tenía que mover yo. Y fue reconciliador por que la cogía para cambiarla a la silla, la butaca, es que nos abrazábamos, es que me quedé con una paz... Y un desgarro al mismo tiempo, al mismo tiempo tuve unos días como que me habían arrancado algo de dentro (Karmele). La muerte con naturalidad y tranquila es una idea que suele ir unida a morir con aspecto placido después de haberse podido despedir. Mi madre cuando murió, yo estaba trabajando ese día y me fui a trabajar normal el día que murió, bueno pues mi hermana llegó a las 10:30 de la mañana de Cáceres, que estaba trabajando en Cáceres, mi hermana, y cuando… yo me llamaron porque ya la veían que se iba, y entonces me llamaron y vine y justo llegué un poco antes que mi hermana, oye llega mi hermana y mi madre que parecía que no se enteraba de nada, hace así con los brazos como para abrazarla, pum, se cayó, dijimos esta mujer ha estado esperándole, ha estado esperando a su hija pequeña…. tuvimos esa sensación, son sensaciones, pero una mujer que ni padecía, o sea, que estaba allí la mujer consciente pero yéndose, yéndose, yéndose, que de repente levante las manos lo que pudo, se le caigan y se quede. O sea es que son experiencias muy… no sé para mí muy valiosas también y muy de reconciliación, fíjate, yo diría que estoy reconciliada con la muerte, no sé cuándo me toque a mí que hare eh! Porque como ahora estoy bien digo si es que nos tenemos que morir, ¡pues vamos a morirnos con toda la naturalidad del mundo! Sin sufrir, sin sufrir (Karmele). 22 5. El plano de la atención requerida y la desigualdad en las respuestas obtenidas. Las situaciones en el fin de la vida son tan heterogéneas como las formas de vivirla. Y una de las cuestiones más preocupantes es que, en muchos casos, los procesos de fin de la vida no se corresponden con los modelos deseados que se han comentado. Morir bien sigue siendo una situación que depende de las circunstancias y modelos de cuidados aplicados. Las diferencias en la calidad de los procesos de fin de la vida siguen dependiendo, en muchos casos, de factores que no están relacionados con la enfermedad y su desarrollo, si no del tipo de atención o cuidado recibido y del modo en que la persona, y su entorno, se enfrentan a la muerte. Todavía hoy suele ser común la existencia de trayectorias de muerte que conllevan graves sufrimientos evitables, ya sean físicos o psicológicos. No existen estadísticas del número de fallecimientos que ocurren tras haber recorrido diferentes procesos y etapas con padecimientos y sufrimientos y que pudieran haber sido objeto de atención más específica. Según el informe “Cuidados Paliativos Araba” sólo una parte de los pacientes que fallecen y deberían ser objeto de cuidados paliativos han recibido estos cuidados1. “Según las estimaciones de la Estrategia sobre Cuidados Paliativos en el Sistema Nacional de Salud, entre un 50-60% de las personas que fallecen precisarían cuidados paliativos por presentar en su proceso una última etapa de enfermedad avanzada y terminal. En torno al 60% de los pacientes que fallecen por cáncer y alrededor del 30% de los que fallecen por causas no oncológicas seleccionadas serían subsidiarios de una intervención específica por equipos de cuidados paliativos”. Así también lo señala el estudio cualitativo “Necesidades en cuidados paliativos de las enfermedades no oncológicas. Un estudio cualitativo desde la perspectiva de profesionales, pacientes y personas cuidadoras” 2. En el que por parte de las personas profesionales demandan la extensión de atención de cuidados paliativos en servicios específicos y en atención primaria. “En cuanto a los recursos existentes resaltaban su escasez para garantizar una atención individualizada y ajustada a las necesidades de la unidad a tratar (paciente y familia), y la falta de continuidad y coordinación que requiere la atención integral. También destacaban los complicados trámites burocráticos para acceder a las prestaciones, y la existencia de inequidad en los recursos técnicos y sociales con respecto a la patología oncológica”. 1 Cuidados Paliativos Araba. Proceso Asistencial Integrado. Grupo de Trabajo Cuidados Paliativos Osakidetza-Servicio Vasco de Salud. Dirección Territorial de Álava- Departamento de Sanidad y Consumo. Mayo 2012 Necesidades en cuidados paliativos de las enfermedades no oncológicas. Un estudio cualitativo desde la perspectiva de profesionales, pacientes y personas cuidadoras Informes de Evaluación de Tecnologías Sanitarias. Osteba Núm. 2006/04 Vitoria-Gasteiz, 2012 2 23 Como se ha recogido anteriormente, hay que tener en cuenta que el sufrimiento no es solamente el dolor físico biológico, existe también el sufrimiento personal, la angustia, el miedo, la soledad… La persona enferma tiene derecho a evitar estos sufrimientos y a que se garanticen los derechos del paciente reconocidos en la Ley General de Sanidad, en la Ley Básica Reguladora de la Autonomía del Paciente y en la Ley de Ordenación Sanitaria de Euskadi. Entre otros derechos pueden destacarse los siguientes: Derecho a la información clínica, tanto al paciente como a su familia. Derecho a decidir libremente entre las opciones clínicas disponibles, que es lo que denominamos consentimiento informado. Derecho a la intimidad. Derecho a negarse al tratamiento y al respeto de las decisiones adoptadas libre y voluntariamente por el paciente. Derecho a expresar anticipadamente su voluntad en el testamento vital, el documento base en este proceso. Derecho al alivio del sufrimiento accediendo a una medicina paliativa de calidad, y al a una medicina alternativa paliativa acorde con la dignidad humana. Derecho a evitar tratos inhumanos y degradantes, que, entre otras cuestiones, trate de evitar el “encarnizamiento terapéutico” cuando no se puede mejorar la situación de la persona enferma. Derecho a la sedación paliativa para morir dormido, si esa es la voluntad del paciente El grado de desarrollo de estos derechos está muy relacionado con la calidad de los procesos de cuidados acordados y llevados a cabo entre el equipo sanitario, la persona enferma y el entorno de ésta. Entre los testimonios recogidos se han encontrado ejemplos existentes tanto de buenas como de malas prácticas, de las que se quiere dejar constancia para ayudar a señalar el camino que queda por recorrer. En las experiencias recogidas se aprecian situaciones de atención muy desiguales entre unos casos y otros. Las desigualdades encontradas más significativas se han ordenado en tres apartados que se representan de modo conceptual en el siguiente gráfico. 24 El plano de inequidades en la atención Los diferentes aspectos de los cuidados en los que se han encontrado desigualdades entre las personas entrevistadas, se han organizado en tres apartados: Calidad de relación con el equipo sociosanitario y el ejercicio de autonomía en las decisiones sobre del tratamiento El derecho a tener alivio del sufrimiento accediendo a una medicina paliativa de calidad Derecho a apoyo y planificación de las decisiones en relación a la preparación de los procesos de muerte 5.1 Calidad de relación con el equipo sociosanitario y el ejercicio de autonomía en las decisiones del tratamiento. La relación de confianza con el equipo médico es un elemento muy apreciado. Es un aspecto básico de la buena valoración en la gestión de la enfermedad terminal. Así nos lo han dejado ver muchos de los testimonios en los que gran parte de la seguridad para evitar la angustia estaba basada en la confianza creada. La mujer de Josetxu, Lurdes, destaca con énfasis que fue, dentro de la gravedad del diagnóstico, la coincidencia de planteamiento de sus voluntades anticipadas con la garantía de que iba a contar con un equipo médico que no le iba a dejar sufrir una agonía, lo que le dio un horizonte nuevo a su vida y a su muerte. 25 ¿Cuándo en este proceso de Josetxo, le entra la tranquilidad total de saber que iba a poder manejar de alguna forma la última parte de su vida? Cuando se establece una confianza personal, y sabe que hay alguien que va a garantizar que eso que él quiere se haga así. No desde los de casa, que no tenía ninguna duda, sino desde la parte sanitaria. (Lurdes). Una situación semejante vivió la madre de Juanra que encontró comprensión en su médico de familia ... mi madre al final cuando estaba muy cansada y ya no quería vivir, ella le comunico a su médico de familia que ya no quería vivir… ya estaba en la cama no salía para nada, no podía comer nada y sabía que su final estaba cerca. Pedía no sufrir y encontró esa comprensión en su médico (Juanra). Todo lo contrario que la situación descrita por Rosa, era con ocasión de la agonía de su hermano en un hospital en Valladolid, en la que el equipo médico no prestó atención a eliminar el dolor y garantizar una muerte digna ¿Qué relación se mantuve con el equipo médico? Tensa….muy mala….. no querían darle nada a mi hermano para los dolores…. No le quería dar morfina…. Hasta que discutimos con él y asumimos las consecuencias. Al final consintió en la sedación. Allí estaba mi hermano, intentamos hacer todo lo posible por él, …, lo cuidamos todo lo que pudimos pero cuando le dijeron que tenía cáncer de colon se derrumbó él no quería vivir. Estaba con muchos dolores y no le querían dar nada para el dolor. Me tuve que enfrentar con el doctor y después de los gritos, el follón, entendió que no había otra solución. Mi hermano no quería vivir, estaba muy deprimido…. (llora)… Fuimos mi hermana y yo la que tomamos las últimas decisiones por el estado en el que se encontraba…. A veces no estaba consciente... (Rosa) Se han recogido situaciones de resistencias médicas, en el sentido de negar internamientos en hospitales si la persona enferma rechaza cuidados terapéuticos, o bien las situaciones de alteración de decisiones médicas por interferencias de otros profesionales cuando ya había acuerdos adoptados con los familiares. .... vino la doctora a la mañana y me dijo “pues no hay nada que hacer” y le dije “pues que no sufra” y me dijo “sí, nosotros también pensamos lo mismo, le vamos a quitar la medicación y en cuanto haya un sitio les vamos a dejar para que estén con ella solos”, y así fue, el viernes, ya le quitaron la medicación. Pero el sábado vino otra médica, era la médica de urgencias, pasó, y dijo que estaba mejor, nosotras también le dijimos “le notamos que está mejor no se la ve sufrir” ¿qué hizo? Darle de comer cuando la otra había dicho que no, y volverle a poner la medicación, concretamente me acuerdo que le llevaron un cuenco que una especie de papilla y se la comió, casi todo, claro, ahora lo ves retrospectivamente, bueno a raíz de eso, estaba consciente, pasó la noche del sábado al domingo y la del domingo al lunes y durante el día también, pidiendo agua y pidiendo agua y pidiendo agua, eso fue bastante angustioso, muy intranquila, yo me quedé la noche del domingo al lunes y del lunes al martes, yo les pedí para mojarle la boca. Y la verdad que fue angustioso. Y murió la noche del lunes al martes, 26 Me decía mi hermana esta mañana, mi hermana Nati, ahí fallamos nosotras, porque le teníamos que haber dicho “¿por qué le vas a poner?” ella le puso la medicación y nosotras pues…, y le dan de comer y… pero le tendríamos que haber dicho, “¡oye que la doctora dijo que no había que darle nada!” pero ¿eso cómo lo haces? ¿cómo le dices tú que la doctora ha dicho que no? y que le van a dar de comer y que le traen el desayuno y mi madre tenía hambre y le vas a decir que no ¿qué falla ahí? (Araceli) Con relación a los casos que no se respetan las decisiones adoptadas, frecuentemente surge, especialmente en el caso de personas residenciadas con enfermedades crónicas avanzadas, las situaciones de idas y venidas de la residencia al hospital y viceversa, alargando los procesos y creando dolor inútil, empeoramiento de las condiciones de vida de la persona enferma y desazón en la familia. En varios casos, además, surgen sentimientos de culpabilidad por no haberlo podido impedir. Generalmente, las y los médicos y el personal sanitario tienen criterios de evitar situaciones de prolongación del proceso terminal, pero siguen dándose casos de ingresos continuados que no los tienen en cuenta. En los casos que se han analizado aparecen dos causas fundamentales e interrelacionadas, una es la derivación de responsabilidades hacia otros u otras profesionales y la otra es el temor a posibles reacciones familiares. Así por ejemplo nos lo contaba Karmele respecto de la última temporada de vida de su madre que le ingresaron en una residencia por razón de agotamiento de las personas cuidadoras. … al principio (del ingreso en la residencia) yo hablé mucho con ella (la directora de la residencia), yo hablé bastante con ella y le dije lo que quería y … y esos últimos tres meses… pues fueron muy duros, porque cada vez que le bajaba la tensión, o que tenía algo o lo que sea y es que, sin decirnos a nosotros dos veces se lo hicieron, llamaban a la ambulancia y la llevaban a mi madre al Hospital Santiago, claro mi madre ese ir y venir, ese ir y venir… la tercera vez que le llevamos pues ya… les dije en el hospital. La víspera de su muerte, fui yo a ver a mi madre, y estaba en un sillón la pobre mujer totalmente decaída, mira yo tengo esa imagen todavía, pobrecilla, y entré… y les dije a las enfermeras “¿por qué no la dejáis en paz en la cama? Que tiene 97 años, y que está mal, dejarla quieta” “Es que la circulación…”, el no sé qué, el protocolo. Yo dije: “a estas edades dejarla en paz, en la cama, que se muera en paz…” Mi madre, yo pienso… que no murió en paz (Karmele) .. sabíamos que tenía un fibroma y últimamente tenía perdidas de sangre. Ella no quería ir al hospital, odiaba a los médicos. Desde el verano hasta su fallecimiento en diciembre fue un ir y venir al hospital para nada. Ella no quería tratamiento, el traslado era un sufrimiento para ella, allí se desorientaba, quería irse, pero en la residencia estaban empeñados que lo mejor era ir al hospital (Tere) En otros muchos casos se repiten las situaciones de tensiones con los equipos médicos en relación a conseguir actuaciones acordes con los deseos de las personas 27 enfermas y sus familiares. Es de destacar las situaciones en las que se produce una contraposición entre las voluntades anticipadas expresadas y la práctica médica. En relación al respeto de las decisiones adoptadas libre y voluntariamente por el o la paciente se han recogido testimonios en los que a pesar de haber expresado las voluntades anticipadas, estas no se cumplen en algunos de sus términos, como puede ser evitar la prolongación de la agonía. Es el caso de la amiga de Rita que tuvo que pasar días de sufrimiento que habían podido evitarse. .. hacíamos turnos todos los amigos para estar las 24 horas del día con ella, para controlar que no tuviese dolores… era agotador, allí y cada vez que notábamos que tenía dolor le dábamos una dosis, era la única solución que nos ofrecían, pero eso era un sufrimiento .. era estar allí montando guardia para que no sufriera, y ella que había dejado escrito que eso es lo que no quería, no tenía sentido, pero no podíamos hacer nada terminamos discutiendo con el médico….. no quiero hablar más, fue muy duro. (Rita) Otra situación diametralmente opuesta es el caso de las personas que quieren ser dueñas o participes de las decisiones y lo consiguen en bastante medida. Lo logran porque se encuentran con acogimiento, medios y ayuda por parte del equipo médico y, especialmente, de la familia o grupo acompañante, que es parte importante del proceso. … cuando vio que eso se iba acercando y que el tratamiento estaba en la dirección que al principio le contaron, y que así fue, fue entrando en la dinámica de organizar y prepararse. Cuando él manifestó que no quería morirse en una habitación de un hospital, porque le resultaba muy frío, cada uno aquí está marcado por sus experiencias personales, a él le había marcado mucho como había muerto su padre, él no quería vivir esa situación, lo que sí me planteó y casi fue a bocajarro, es si yo estaba dispuesta a que él terminara en casa sus últimos días. Y no tuve ninguna duda... (Lurdes) Esta misma persona decide que le apliquen la sedación cuando considera que ha llegado el momento, porque no quiere afrontar nuevas crisis. Había pactado que él iba a decidir cuándo. Momento que en su caso estuvo marcado por su decisión de definir cuál era el límite de la calidad de vida aceptable. Hay una barrera de sufrimiento, con ese deterioro. Me acuerdo 40 días antes de morir. Era julio. Cuando dijo: "Yo ya estoy aquí al final...", y cuando la médico de confianza le llamó para decirle: "J. me voy de vacaciones pero estoy en el pueblo a tu disposición..."- Y le dijo "¿Qué día vuelves? - "El 30 de agosto".- Vale, esperaré. Y el 28 me dijo: "Pasado mañana viene Marian (la doctora). Y estoy ya preparado" (Lurdes). Otro tipo de situación es cuando no se plantea el ejercicio de autonomía en relación a los tratamientos y cuidados. Son situaciones sin conflicto, los problemas se aceptan, las cosas llegan como llegan. Olga relata que ella y su hermana cuidaron de su madre enferma de alzhéimer hasta el final. En ese momento no se plantea cómo debiera de ser la forma de cuidado, ni el tratamiento, ni las posibilidades de 28 acortar el sufrimiento. Aunque posteriormente ella sufre las consecuencias de un agotamiento con necesidad de apoyo psiquiátrico, agravado con que su hermana en la actualidad tiene alzhéimer. "Era una situación sobrellevada, hacías lo que los médicos te decían, desconocías lo que iba a pasar. Terminamos poniendo una sonda para comer a mi madre. Hoy en día lo haría de otra forma. Ingresaría a mi madre en una residencia…. Fue una situación muy difícil....Mi madre no tuvo tiempo de expresar su voluntad, además mi familia es de Valladolid, y allí son muy católicos. Estas cosas no se pueden hablar... Nuestra relación con equipo médico era la de medico paciente, hacíamos lo que nos decían. Mi madre no tomó decisiones sobre el tratamiento de forma autónoma. No, mi madre no decidió nada, lo hizo el médico y nosotras seguimos sus indicaciones. Era lo que Dios había trazado y así se debía admitir. En el proceso de la enfermedad (no se piensa) nada, no daba tiempo, tienes que sobrevivir. Después frustración por no haber puesto remedio al sufrimiento de mi madre y al nuestro propio…. Yo no quiero eso para mi...Vives para atender al enfermo, no da tiempo a pensar más allá y además no tienes recursos, no sabes que hacer, te dejas llevar por las indicaciones del médico, no ves otra salida, crees que no existen, no hay información. Ahora ya no tengo tanta energía, tantas ganas, ya no soy tan joven y tengo claro que tengo que mirar por mi. Soy una persona muy disciplinada y a pesar de mis problemas con la pierna me encuentro bien. Hago todos los días bici y voy a la piscina, pero no puedo ocuparme de mi hermana…….. Voy al psiquiatra (Rosa) La falta de preparación de las personas enfermas y sus familiares hacen que en algunos casos no se plantee el ejercicio de autonomía con relación a la elección de cuidados, situación que genera tras al fallecimiento frustración por no haber puesto medios para reducir el sufrimiento tanto de la persona que muere y como del entorno. Búsqueda de empatía y preparación de anticipación de voluntades en el caso de niñas y niños El caso de las niñas y niños no es objeto específico de este trabajo, pero dado su interés quería dejarse constancia de la necesidad de un análisis específico. Es preciso dejar constancia de la limitación de muestra seleccionada, por ello deben tomarse los datos con la prudencia debida. En el caso de las niñas y niños, respecto a la calidad de la relación con el equipo médico, ha aparecido una demanda especial. Si la enfermedad y la muerte son difícilmente soportables en el caso de las personas adultas, ello se complica más en el caso de las niñas y de los niños, por eso hemos recogido algún caso de experiencias de familias que han sufrido pérdidas de hijas o hijos menores de edad. La carencia más sentida en el proceso de asistencia ha sido escasez de apoyo afectivo hacia la madre y el padre. Rubén murió con cuatro años y medio, tras tres de enfermedad, un cáncer, un neuroblastoma. La principal necesidad manifestada ha sido en cuanto a la calidad de la relación con el equipo médico. No en el sentido de trato médico, o en la corrección de las formas, que en todo momento se estiman 29 correctas. La demanda se orienta especialmente a mayor necesidad de cercanía personal con el equipo médico y a falta de apoyo en lo sentimental por parte de la institución sanitaria hospitalaria. Afirman que esa calidad de trato hacia los progenitores era mejor en el caso de las familias que sí recibían cuidados paliativos. Tuvimos mucho apoyo moral de nuestro entorno familiar, amigas y amigos. Desde que el niño enfermó. Incluso después de morir. Nos sentimos muy acompañados. Por parte de la Asociación de Apoyo a Niñas y niños con cáncer, tuvimos todo el apoyo, de la sicóloga y de la trabajadora social de la asociación. Tuvimos a nuestra disposición un piso que podemos utilizar los familiares cuando tenemos que estar en el hospital. Tuvimos precios especiales con el pedagogo y psicoterapeuta, porque a causa de la enfermedad tuvo que aprender de nuevo a caminar, había perdido masa muscular en el tiempo que tuvo que estar internado… Lo que sí echamos en falta fue una relación humana de más calidad en Osakidetza. Desde el principio. Primero lo vieron en el Hostital de S. . Y nos dijeron que teníamos que ir a K. pero no nos dijeron lo que podía ser. No nos prepararon para lo que nos venía encima en K. Fue un shock, llegar a K. Lo ingresan y al día siguiente nos envían a oncología y nos dicen "el niño tiene un doble neuroblastoma". Se te cae el mundo. Y en esos momentos no sientes empatía, afecto, todo desde una distancia personal fría. En esas situaciones necesitas alguien que te dé algo. En nuestra experiencia, no hubo lugar a ser atendidos por cuidados paliativos o por la unidad de hospitalización domiciliaria, pero por lo que otras madres y padres han comentado, tuvieron una proximidad humana excelente, hasta fueron a los actos de despedida que se organizaron después de la muerte (Olga). También hay que tener en cuenta que la demanda se hace a una situación muy especial, la de una planta hospitalaria de oncología infantil, situación que conlleva al profesional a situaciones complejas, en ocasiones altamente estresantes y de fuerte impacto a nivel emocional y social. Lo que puede llevar a adoptar normas de relación que parecen como poco empáticas, aunque hayan sido en todo momento correctas e igualitarias. Los procesos de preparación de fin de vida son especialmente más difíciles de afrontar en el caso de las niñas y niños. El hijo de Sara llevaba muchos años enfermo, desde que era pequeño, tuvo una meningitis que derivó en una hidrocefalia. Su relato revela que la familia no estaba preparada para asumir el proceso de fin de vida y que el equipo médico no tenía suficiente planificación del momento. .. era un conejillo de indias, los médicos no sabían cómo podría vivir con lo que tenía, le operaron varias veces a vida o muerte…. Le quitaron un trozo de cráneo, la presión era tal que pensaron que iba a estallar… estudiaron con él, era un conejillo de indias… ibas viendo las cosas como sucedían, nadie te explica el proceso, que va a pasar, ellos tampoco lo sabían. El gran susto fue el primer día que le dio un ataque epiléptico, yo no sabía nada, nadie nos dijo nada y cuando fuimos a Cruces nos dicen que es muy normal en niños así…..no te preparan, no te dicen, lo vas viendo. Ya no comía, no me hablaba… pero yo como madre no quería que se fuese…...hasta que nos dijeron que no había vuelta atrás que nos teníamos que despedir. Le sedaron y parecía dormido pero abrió los 30 ojos,…. fue horrible, el médico lloraba y nos dijo que le teníamos que dejar marchar… (Sara) 5.2 Acceso a cuidados paliativos de calidad Ya se ha comentado anteriormente que diferentes fuentes señalan que más de la mitad de las personas que mueren lo hacen en etapas avanzadas de enfermedades terminales que se caracterizan por causar sufrimientos y que no dejan posibilidades de curación. En esta situación se hace totalmente necesario que la atención al final de la vida mediante cuidados paliativos sea una realidad generalizada. A pesar del desarrollo de la atención paliativa que se está realizando, hay casos en los que no hay acceso a estos cuidados. Mi hermano hace 5 años murió de cáncer de colon. Él vivía en Valladolid. Mi hermano al final de la enfermedad tenía unos dolores tremendos…. (llora), no podía más…(Olga). En otros casos la respuesta desde el servicio de paliativos no se realiza hasta fases muy avanzadas de deterioro. Mi padre… y le dijeron que tenía un cáncer de hígado, la previsión era de que iba a tener un deterioro rápido. Entonces cuando le dijeron lo del cáncer dijo que no quería tratamiento. Tenía bastante claro lo que quería y lo que lo que no quería, también en casa, hay que decirlo que siempre hemos hablado de la muerte, y dijo eso que no se tratara el cáncer, y en ese momento hizo el documento de voluntades anticipadas, ..., y luego hubo un momento en el que comenzó un deterioro fuerte de la cabeza, incluso tuvo alucinaciones y..., , miedos, …, antes del ingreso en siquiatría le estaban tratando en paliativos de Santiago y ya se había interesado por cómo iba a ser su degeneración y proceso... y como se iba a morir. Y en aquellos momentos no le dieron esa respuesta. Parece que no se quería afrontar en esa fase: "Ya habrá tiempo para eso..." Nosotras, la familia, con respecto al equipo de paliativos de ese hospital nos sentíamos en desamparo (Irati). Ha sido frecuente encontrar testimonios de familiares que han conseguido cuidados paliativos pero después de discusiones, gestiones, contactos e insistencias. Son situaciones que indican la existencia de una grave de inequidad en el acceso a este derecho básico. Mi cuñado,... duró una semana pero fue horroroso. Con una inquietud todo el rato, con un desasosiego… que se ahogaba, que se… qué sé yo lo que era aquello. .… Entonces yo llamé, a las enfermeras, vino un médico, y les dije, pero por favor… que hicieran algo que no se podía tener una persona sufriendo así. Que lo sedaran, que le dieran algo… que hagan algo. Decían: Que sí, pero que no se podía, porque…mil pegas. Pues darle una sedación. Que ya le habían dado decían. “Pues darle más” les dije. Sí le daban, le daban un chute de morfina que él se podía poner, pero eso no era suficiente, entonces, yo les decía que lo sedasen, pero como él no tenía ningún papel hecho… ni tenía nada, pues… entonces esa 31 noche parece que le dieron más sedación y estaba como más sedadito (Olga). Cuando esta atención ha existido, y ha sido una atención certera, es un hecho extraordinariamente valorado por parte de las personas enfermas y sus familias. Es el caso de las personas que como Josetxo encontraron una atención de calidad. Tener el sentimiento de seguridad, de que no se va a sufrir dolor y que se va a respetar la voluntad es fundamental en la neutralización de la ansiedad. Entra la tranquilidad total de saber que iba a poder manejar de alguna forma la última parte de su vida. Cuando se le une que tiene un documento el que sabe que está apoyado por cuidados paliativos. (Lurdes). En el caso del padre de Leire, en una primera fase, en el primer hospital no tiene respuesta adecuada desde cuidados paliativos, pero a partir de un cambio de hospital, recibe atención con control del dolor, lo que calma la situación de angustia y da lugar a un periodo de vida de mayor calidad. Luego también él recuperó su capacidad mental, dejó de tener alucinaciones, también tuvo atención del sicólogo de la asociación del cáncer y estuvieron tratando el miedo a morir, el miedo al desarrollo de la enfermedad… encontró apoyo sicológico para afrontar la enfermedad con más tranquilidad y… Yo creo que el miedo al sufrimiento era mayor que el miedo a la muerte, sí, tampoco sé muy bien qué era lo que pensaba mi aita en ese sentido… en que iba a pasar después, al dolor… al dolor y a no tener una vida… Mi aita se fue adaptando a las limitaciones que fue teniendo…fue perdiendo vista… movilidad. Y eso lo fue aceptando muy bien. ¿No puedo salir a pasear? Pues vamos a comprar una silla y así voy a …. Ese deterioro lo fue llevando bien. Pero tenía claro que si en un momento estás tan deteriorado, tan deteriorado que si tú decides que no te merece la pena, pues, como en Suiza (suicidio asistido). Pero luego lo llevó bien y se fue adaptando. Pero el miedo era al dolor, cuando estaba molesto, eso sí le daba mucho miedo. (Irati) Existe un gran contraste en la calidad de situaciones que se producen entre los casos que se han facilitado cuidados paliativos y los que no han recibido la atención adecuada. Dada la importancia de la cuestión, este tema se va a ampliar en el capítulo sexto destinado a las demandas de los instrumentos para facilitar una muerte digna y equitativa. Aquí quiere dejarse constancia de la existencia de limitaciones y desigual desarrollo de los cuidados paliativos, aspecto que está causando sufrimientos y situaciones de inequidad demasiado generalizadas. 5.3 Derecho al apoyo y a la planificación de las decisiones en los procesos de muerte digna Cualquiera de los protocolos de atención existentes exige que exista una información tanto al paciente, como a su familia, de calidad, próxima, inteligible, dando lugar a poder decidir libremente entre las opciones clínicas disponibles. Pero, 32 hace falta algo más, junto a la información se necesita que se dé asesoramiento y apoyo en la preparación de los procesos de fin de vida. Ante estos procesos se espera del personal sociosanitario una actitud activa y positiva que facilite la comprensión y planificación de acciones de cuidados contrastadas con la persona enferma y su entorno. Frecuentemente aparece en los testimonios la falta de actitud proactiva en facilitar a pacientes y familiares ocasiones y espacios para poder contrastar los tratamientos y los cuidados en las diferentes fases previstas. El establecimiento de la deliberación conjunta entre las y los profesionales sociosanitarios, las personas enfermas y sus familias sobre la anticipación de los procesos, las necesidades sentidas y las preferencias que puedan tener sobre la atención en los últimos momentos se considera esencial por parte de los entornos sociofamiliares. También se ha recogido que esta información debe hacerse en la medida que la persona enferma y su proceso lo desee y lo requiera. Pero debe darse la oportunidad de hacerlo o no. Han aparecido diferentes casos en que esta preparación es totalmente inexistente. El siguiente ejemplo ilustra una situación que, al parecer, sigue siendo frecuente. Mikel, cuando relata el proceso de muerte de su suegra en una residencia comenta, con sentimiento de tristeza, la frialdad y falta de comunicación del médico que atendió a su suegra. Quisimos intervenir cuando el médico nos anticipó que podía ser grave. … Tenía dificultades de respiración… le pusieron el oxígeno, que se pone en la nariz, debajo de la nariz. Y el médico no nos dio, de verdad, la oportunidad de comentar, si ante un proceso que posiblemente no tiene salida, y a anticipar el fallecimiento, con una sedación rápida. No tuvimos la oportunidad de hablar con él, siempre tenía la posición distante del médico, él era el sabio hablando con el paleto, y él era el sabio. Nunca, nunca, absolutamente nunca en los cuatro años que estuvo mi suegra en la residencia tuvo una conversación de planificar la situación de mi suegra. Los últimos días allí de pie en el pasillo, en el pasillo, de pie ... nula información y tratándonos como ignorantes… La cuestión se agravó y bueno el médico nos dijo que hay que cambiar de tratamiento, y ahora le voy a poner para aliviar el sufrimiento y mi mujer le preguntó: “¿es como eutanasia?. Y le respondió mal, brusco y como con orgullo: "Eso está prohibido en España… Eso está prohibido". Y no sabíamos cuando le iban a poner esa sedación. Y se la aplicaron, cuando el medico decidió, y no después de haber hablado y llegar a un consenso con los familiares, o si estábamos de acuerdo… El médico decidió que ahora sí, le iba a poner, porque veía que aquello no tenía arreglo, que no iba a tener solución. Y no pudimos despedirnos de ella, hablar con ella, como, estoy seguro que a ella le hubiera gustado despedirse… Esa noche me quede yo de guardia con ella, me quede a la noche, estaba yo preocupado, y una asistenta, no la enfermera, una asistenta nos dijo que tranquilo, tranquilo que esta noche no se va a morir. Con lo cual me estaba transmitiendo ese conocimiento que tiene todo el personal sanitario, y por supuesto el no sanitario también, que 33 cuando aplican la sedación, la aplican a dosis pequeñas, para que se alargue el proceso, para que no puedan recibir la acusación de que hay una relación causa efecto entre la sedación y la muerte. Al día y medio de ponerle eso, entró en una crisis respiratoria, se agitaba, se quitaba el oxígeno, y falleció. Al final murió mi suegra. Celebramos que la ayudaran a través de esa sedación que la ayudaran a morir, porque sin esa sedación se hubiera prolongado más la agonía, celebramos que la ayudaran. Pero como algo, como un subproducto, lo principal era que le ayudarán a morir, pero dignamente, con dignidad, de acuerdo con sus principios. A como ella, le gustaría montar el escenario de la despedida y no… no lo montó. Un día la sedaron porque el médico decidió que… ahora, ya, hay que cambiar de tratamiento porque ya la recuperación no la veía posible. (Mikel En este testimonio se recogen de manera explícita diversas cuestiones que afectan al derecho y a la necesidad de establecer garantías que no se respetan en la preparación de los procesos de muerte. Las situaciones de carencias existentes hacen relación a: - - - No se ofrece la posibilidad de comunicación de calidad por parte de los servicios sociosanitarios ni con la familia ni con la persona enferma. En este caso, ha sido la propia familia la que comunica a su madre que está al final de su vida. En esta falta de comunicación ocurre también que no se hace un ofrecimiento y planificación de administración de cuidados paliativos. Es de destacar también la situación de distanciamiento que mantiene el médico, ya que no facilita la oportunidad de hablar con la familia sobre los posibles procesos previstos. No da posibilidades de establecimiento de un plano de confianza. (Es una auxiliar la que le dice a la familia qué plazos de la muerte eran los previstos después de la sedación). Los últimos momentos estuvieron acompañados de agitación y ahogos que no indicaban una situación plácida, síntomas que se interpretan como una deficiente planificación de la sedación. A modo de resumen de las experiencias relativas al derecho a la comunicación y planificación en relación a la preparación de los procesos de muerte puede afirmarse que: El ejercicio del derecho a la comunicación y planificación, en relación a la preparación de los procesos de muerte, depende en buena medida de la actitud y preparación del personal sociosanitario. La calidad de desarrollo de los últimos momentos de la vida está directamente relacionada con la preparación llevada a cabo entre la persona enferma, la familia y las o los profesionales sociosanitarios. Si el médico o la médica de cabecera tiene formación en cuidados paliativos y tiene una sensibilidad especial para ello, es más fácil que el o la paciente muera de forma digna, sin dolor y respetuosamente con sus necesidades sentidas. En el caso de que el personal sanitario no esté formado ni tenga apoyos, incluso, tenga miedo o no se siente capaz, la o el paciente tendrá muchas más posibilidades de morir con mayor dolor y con más sufrimiento espiritual y emocional. 34 6. El plano de los instrumentos para organización y planificación del fin de la vida: Demandas en equidad y en calidad El desarrollo de las mejores condiciones y estilos de vida, junto con los avances de la ciencia y de la medicina, han conllevado el aumento de la esperanza de vida. Además, también se han producido avances en el control clínico de las etapas en el proceso de morir. Con todo ello la sociedad está evolucionando en la forma de entender y afrontar estos procesos. Iñaki Olaizola, investigador antropólogo, ha analizado, en su recomendable tesis doctoral3 los cambios sociales en la sociedad vasca con relación a la muerte, y en una de sus conclusiones afirma que existe una falta de correlación entre las demandas existentes en la sociedad y las prácticas dominantes. “El cambio también se percibe en un ejercicio más democrático de los derechos individuales y colectivos, pues las personas se sienten menos comprometidas por las prácticas hegemónicas vinculadas principalmente a la religión y la política. En consecuencia, muchas personas asumen un control más personal de la gestión del propio proceso de morir, y encauzan este proceso en función, también, de las necesidades del proyecto vital de las personas de su entorno familiar”. La nueva demanda está determinada por los cambios que se han producido en las formas de morir. Los cambios en gran medida son debidos a los avances de la medicina, que han posibilitado que la vida se alargue en años de vida, pero también se da la prolongación de los procesos terminales, generalmente con intervención de medios curativos. Es decir, se ha convertido la muerte natural en un proceso en el que habitualmente siempre interviene la decisión humana a la hora de procurar terapias y cuidados que marcan la calidad y prolongación de la vida. En las entrevistas realizadas se constatan desigualdades en padecimientos y sufrimientos entre diferentes personas que han tenido, incluso, diagnósticos muy semejantes. En la práctica existen grandes diferencias en la posibilidad de poder ejercer el control en la decisión de la gestión del periodo del fin de la vida. Estas desigualdades se deben, en gran medida, a las inequidades existentes en las respuestas dadas por el sistema sociosanitario. El disponer o no de medios y cuidados que eviten el sufrimiento inútil marcan en gran medida la calidad del fin de la vida. En muchas ocasiones se están realizando experiencias exitosas, pero todavía son limitadas en su alcance. Las demandas y necesidades en lo que se considera una buena muerte no encuentran en muchas ocasiones respuestas adecuadas en el sistema sociosanitario. Si bien ha habido avances innegables en la calidad de muerte en los últimos años, en especial en el control del dolor, en muchos casos sigue siendo limitada la aplicación de los principios de la autonomía y del control personal. Ello se debe a que sigue siendo hegemónica socialmente la concepción que priva a la persona del poder planificar y decidir el fin de su vida según sus deseos. 3 “Transformaciones en el proceso de morir: la eutanasia, una cuestión en debate en la sociedad vasca”. José Ignacio Olaizola Eizagirre. Universidad del País Vasco, Servicio Editorial = Euskal Herriko Unibertsitatea, Argitalpen Zerbitzua, 2012 35 La intervención sanitaria, cada vez más evolucionada, crea las condiciones para convertir el afrontamiento del fin de la vida en un proceso en el que cada vez incide más la voluntad de los diferentes agentes. Por ello, es necesario que sean las personas pacientes quienes asuman en mayor medida las decisiones de sus propios procesos. Pero esta demanda choca con una inercia social de valores, normas y leyes que no corresponden ni a los conocimientos existentes, ni a los deseos de las personas que mueren o de su entorno. Demandas en equidad y en calidad de fin de la vida Atención en ayuda a morir Planificación de Voluntades Cuidados paliativos de calidad En este apartado se recogen algunas demandas básicas con relación a los instrumentos necesarios para poder organizar y planificar el fin de la vida en equidad y en calidad. Demandas que surgen desde aquellos sectores sociales y personas que quieren implicarse en las decisiones de los procesos de fin de la vida. Estas demandas se refieren a instrumentos que puedan garantizar equidad y dignidad en los últimos momentos de la vida: - Extensión de cuidados paliativos de calidad para todas las personas pacientes potenciales usuarias Divulgación y extensión de las voluntades anticipadas o planificadas para el fin de la vida. Derecho a ayuda a morir en condiciones dignas de acuerdo a la decisión de las personas. 6.1 Cuidados Paliativos: Extensión de cuidados paliativos de calidad para todas las personas pacientes potenciales usuarias Los cuidados paliativos son un instrumento importante en el alivio de sufrimientos de personas con enfermedades que suponen padecimientos. Se definen como un 36 enfoque de atención que mejora la calidad de vida de las personas enfermas y de sus familias, afrontando los problemas asociados con las enfermedades.4 Este sistema de atención de cuidados palitivos tiene desigual desarrollo y cobertura dependiendo de qué instituciones sociosanitarias o centros se traten. Así mismo es muy diferente la cobertura según los territorios o comarcas. Otro tanto ocurre dependiendo de la enfermedad terminal o invalidante que se sufra. No se ha podido disponer de datos fehacientes de la cobertura de este tipo de cuidados. Pero es un hecho conocido que son especialmente las patologías no oncológicas aquellas que en menor medida reciben este tipo de cobertura. Se estima que el nivel de cobertura de las personas que requerirían este tipo de atención no llega al 40%. Y tampoco existen datos verificables sobre si esos casos corresponden a los que requieren mayor atención. Entre las diferentes limitaciones identificadas en la extensión de estos cuidados se encuentran: Limitación de desarrollo de medios de cuidados paliativos Limitaciones del sistema sanitario para la orientación hacia los cuidados paliativos La falta de formación en cuidados paliativos y escasez de recursos Impedimentos culturales por parte de la población atendida y sus familias para el afrontamiento de las últimas etapas de la vida 4 “Necesidades en cuidados paliativos de las enfermedades no oncológicas. Un estudio cualitativo desde la perspectiva de profesionales, pacientes y personas cuidadoras” Informes de Evaluación de Tecnologías Sanitarias. Osteba Núm. 2006/04. Vitoria – Gastéis, 2012. 37 Limitación de desarrollo de los cuidados paliativos Como se ha comentado, no hemos podido disponer de datos fehacientes de la cobertura de este tipo de cuidados. Y es obvio que este informe, con sus limitaciones, no puede suplir lo que debiera ser un estudio sistemático. Pero al menos sí pretende recoger una parte de las situaciones que se dan y algunos de los aspectos y variables que debieran ser objeto de un estudio específico. Entre los profesionales consultados existe consenso en que se ha extendido y se está afrontando mucho mejor el control del dolor. Es una práctica cada vez más generalizada, tanto en el marco hospitalario (creación de unidades del dolor, cuidados paliativos…), como en el marco de la atención por parte de las médicas y médicos de familia. No existen datos contrastados de la cobertura de la aplicación y de la idoneidad de estas prácticas, aunque es un hecho conocido que aunque se haya ampliado la cobertura de la atención ésta sigue siendo limitada. Por ello, es un hecho reconocido, que se siguen produciendo situaciones de inequidad en el afrontamiento clínico de la muerte. ... Yo creo que a la hora de morir dignamente depende mucho más de quién te toque de médico de cabecera que de dónde estás, si el médico de cabecera está más o menos formado en paliativos y tiene una sensibilidad especial, es más fácil que el paciente muera en casa y muera de forma digna y que no tenga dolor y si tiene sufrimiento excesivo esté sedado, en el caso de que el médico de cabecera no está formado, tiene miedo o no se siente capaz el paciente morirá en el hospital y morirá muy bien diagnosticado, muy machacado y muy poco cuidado en el tema dolor, sufrimiento espiritual, sufrimiento emocional (Ramón, Medico de Centro de Salud) Se destaca que en estos momentos hay una falta generalizada de medios para el afrontamiento de los procesos de fin de vida en los diferentes ámbitos sociosanitarios. Y si en general se están produciendo avances en el control de dolor, un aspecto que está quedando más relegado es el referido a la atención de la enfermedad en situación terminal y de la muerte. Se está afrontando mucho mejor el control del dolor, eso sí que ha cambiado, ahora sí parece que es una obligación de todo el mundo tanto hospitalario como del de primaria, que el dolor esté mejor controlado, antes se hicieron muchos estudios que la mayor parte de la gente se moría con dolor y ahora esto no es el caso, pero lo que es el afrontamiento de la muerte en sí, en eso no ha habido avances en formación. En eso no, ni a nosotros ni por parte tampoco de los familiares con apoyo psicológicos o apoyo de preparación a otra serie de cosas que no sea sólo ver sufrir a su familiar, sufrir de dolor o físico, si no ese sufrimiento espiritual, psicológico o ético no sé (Arrate, Medica de Centro de Salud, con formación en paliativos) La extensión de los servicios paliativos requiere que los y las pacientes con enfermedad avanzada puedan ser atendidos también por los equipos de atención primaria, pero para ello es necesario contar con apoyos y medios suficientes. 38 Del mismo modo que se entiende que es precisa la formación para el personal médico (en cuidados paliativos), es indispensable también para el resto de profesionales del sistema sociosanitario. La extensión de los cuidados paliativos requiere de la implicación del conjunto de sectores que atienden a personas con enfermedades graves … Y lo mismo que decimos en que nos falta formación como médicos, también falta formación en enfermería, hay gente muy bien formada en paliativos, pero hay mucha gente que no tiene ni idea y que “dicen uhhh! Esto no es para mí, esto te toca ir a ti que sabes más de esto”. No hay psicólogos, no tenemos psicólogos que apoyen en un momento dado, los tienen los servicios de paliativos hospitalarios pero no los tiene atención primaria. (Arantza paliativista) Según estas profesionales la intervención en cuidados paliativos debe extenderse y realizarse desde una visión que contemple la unidad de atención paciente-familia. Esta intervención debe contemplar tanto la atención del proceso de la enfermedad como el de los síntomas. Pero también debe atender a otros elementos básicos como son el conocimiento de la enfermedad y su pronóstico por parte de la persona enferma y de su entorno sociofamiliar. Otros aspectos importantes son la atención de las relaciones personales, así como los aspectos de carácter existencial y/o espiritual, temas que tienen gran repercusión en la calidad de la fase terminal de la vida. En este sentido, dentro del marco de intervención se destaca que es un elemento fundamental el desarrollar e impulsar la planificación de las voluntades ante los tratamientos en el marco de la valoración integral de la persona y su entorno. Estas voluntades y valoraciones, que señalan que no tiene que ser estrictamente un documento registrado, requieren un desarrollo paulatino de la comunicación que dé lugar a conocer las necesidades y deseos de las personas y sus familias. Pero, señalan, que éste es un aspecto muy abandonado. Limitaciones dentro del sistema sociosanitario para la orientación de las respuestas hacia los cuidados paliativos También existen resistencias desde las instituciones sociosanitarias en la aplicación de los cuidados paliativos y en el respeto de la voluntad de los y las pacientes. Desde la parte médica se señalan que dentro de las estructuras sociosanitarias siguen existiendo barreras en la aplicación de cuidados que faciliten la limitación de sufrimientos y la muerte digna. Aquí te vas a encontrar diferentes casos, a mí me pasó con una paciente, esta paciente tenía un alzhéimer, le habían dado varios ACVs y estaba ingresada en una residencia, me tuve que enfrentar a toda la residencia porque la familia y ella había hecho constar que no quería sonda nasogástrica y ella no podía deglutir, se atragantaba, con lo cual me vieron como un bicho raro en la residencia todos, y me insinuaban por los pasillos, “cómo podía permitir eso”, y acepté la voluntad de la familia y la voluntad de esa paciente además, que lo había hecho constar cuando ella estaba bien, que ella no quería vivir como un vegetal (Yolanda, Medica de Centro de Salud). 39 Resistencias que son reflejo de una situación en la que existen sectores que no tienen interiorizado el derecho a poder decidir no sufrir innecesariamente. Esa parte del personal de la residencia simboliza ese sector social que rechaza que la persona y la familia puedan tener previsto un final sin medidas agresivas. Hay casos en que el médico de cabecera, la persona enferma y sus familiares tienen decidida una forma de cuidados, lo expresan y lo tienen claro, y, sin embargo, la institución desarrolla una práctica diferente por entender que las voluntades expresadas no corresponden a una intervención debida. En el siguiente caso se expresa una situación en la que el azar quiso que interviniera una médica de cabecera sensibilizada con los derechos de las personas pacientes. …atendí el caso porque le habían puesto desde el hospital una venoclisis, que es como una especie de suerito en la tripa, y a mí me llamaron porque esa tripa estaba indecente, claro con el suerito en la tripa, toda irritada, toda endurada. Dije: "esto aquí no pinta nada". Entonces, fue ahí cuando surgió la polémica, (la familia no quería mantenimiento en esas condiciones) y el personal insistía en que había que alimentarla de alguna manera, pero todo eso le estaba haciendo más mal que bien, no tenía ningún sentido. Lo único que le hizo esta vía que le pusieron fue una irritación en todo el abdomen, por decirlo de alguna manera, eso se mantiene para una semana como mucho y llevaba un mes, entonces cuando veo esa tripa digo esto es un horror esto fuera, y se acepta la voluntad de la familia porque esta persona no quiere ninguna medida agresiva, digo “es que tiene todo el derecho” porque es una medida agresiva (Yolanda, Medica de Centro de Salud) Como en el caso de la residencia comentado, pueden darse resistencias en hospitales, por parte de algunos médicos, que ante la negativa a la aplicación de medios agresivos, como la sonda nasogástrica, no hagan el ingreso hospitalario, porque alegan que el esfuerzo terapéutico debe ser completo. En los casos de atención hospitalaria siguen existiendo criterios de atención totalmente divergentes en cuanto al trato de los sufrimientos. … sigue siendo una lotería depende de quién te toque. Yo he estado trabajando en el hospital de SM y las guardias yo lloraba cada vez que pasaba por neumo o por medicina interna porque mis enfermos de paliativos estaban todos tranquilitos, sin dolor, porque si tenían dolor les poníamos morfina, si se agitaban les poníamos medicación, los otros no se les ponía porque eso deprime el centro respiratorio, los abuelos estaban descojonados, hechos polvo y no podían respirar, todos agitados, pero sin medicación, con lo cual, eso que dices "¿esto es tratar bien a un paciente?”. (Arrate Paliativista) La autolimitación médica de aplicación en cuidados paliativos por escasez de recursos y habilidades En muchas ocasiones, por parte de las y los médicos, se da la autolimitación en la aplicación de cuidados paliativos. La falta de medios, de formación y de enfoque dan lugar a miedos y reticencias a verse envueltos en el cuidado de la persona que muere. La muerte es algo temido por una buena parte de los profesionales sociosanitarios, en general. Se precisa de formación especializada para afrontar ese miedo, si no se dispone de esa formación se hace más complicada una atención de 40 calidad. Actualmente la formación en estos temas es escasa, de acceso restringido y dependiente de las sensibilidades personales para hacer el esfuerzo de formación. En este sentido, una de las razones que más se ha repetido es que se forma al sanitario para curar, y no para acompañar a las personas en el final de su vida La muerte es algo al que todos tenemos miedo, todos, no hay nadie que diga que no le tiene miedo a lo desconocido y entonces si la persona que va a llevar a cabo el cuidado tiene formación específica para afrontar ese miedo, pues es más fácil, si no la tiene será más complicado, ahora son formaciones que son difíciles, que no se hacen en Osakidetza, no se hacen en la carrera, que son todas vividas y hechas por gente que está especialmente sensibilizada hacia el tema. Pero eso cuando el médico de cabecera es una persona que tiene mucho miedo a la muerte, es muy difícil que se enfrente a un paciente muriéndose en casa, muy difícil, pero no porque lo haga mal, sino porque cada uno llegamos hasta donde llegamos, y a veces es más honrado decir, a esto yo no llego. (Arrate paliativista) Muchas veces el miedo que tiene el personal facultativo está relacionado con la falta de formación. Pero también con la inseguridad ante el conflicto de intereses y valores. Se tiene que responder y dar ayuda, algunas veces en medio de intereses y demandas contradictoria … porque si se dice “es que me lo durmieron demasiado pronto, no me dio tiempo a despedirme” o todo lo contrario “tardaron demasiado y sufrió mucho con la agitación” porque la agitación es dolorosa. Si vas retrasando el momento de la sedación, se producen momentos muy duros y muy trágicos para la familia incluso. Es preciso estar cerca de la familia, y eso se hace duro para muchas personas. Si estás muy cerca de la familia y con mucho apoyo, llega un momento en que tú decides, cuál es el momento, cuando dices a la familia “mira ya no se puede aguantar más… esto de estar sin vivir día y noche”. (Arrate paliativista) Y con respecto a las técnicas de aplicación de cuidados paliativos, hay aspectos concretos que muchas veces no se dominan. Un ejemplo es que, aunque se esté avanzando en la formación del control del dolor, siguen existiendo grandes carencias. Se suele insistir mucho en el dolor, pero además hay otros dos capítulos que son muy importantes a la hora del sufrimiento, hay que tratar debidamente la agitación y la disnea. y a la hora de la muerte digna, uno es el tema de la agitación, que la tiene casi un 80% de la gente que se está muriendo, y esto también se debe tratar, y esto no se trata del todo, y la otra cosa es la disnea, la gente que se está muriendo ahogada tiene derecho a que se le duerma, son tres aspectos a tener en cuenta dolor, agitación y disnea, y no todo el mundo está preparado para sedar, y hay mucha gente que le tiene mucho miedo, mucha gente (Arrate paliativista) En las entrevistas realizadas con profesionales de la sanidad destacan la necesidad de formación, en técnicas de utilización de protocolos, en entrevista clínica, en afrontamiento de la muerte, en preparación de duelo no patológico, en preparación todas estas situaciones que rodean a los fallecimientos… 41 Informan de que existen ofertas formativas, pero son limitadas y de acceso en base al interés de las y los profesionales, pero en ningún caso generalizadas. También se destaca que no sólo es cuestión de formación, también es algo relativo a la sensibilidad del profesional, dar la seguridad de que las personas cuentan con un apoyo, dar confianza, decir hasta dónde puede llegar el compromiso de la ayuda. Dificultades culturales de aplicación de los cuidados paliativos por parte de la población atendida y sus familiares Para una parte de la población potencialmente usuaria de los servicios paliativos existen dificultades culturales para el afrontamiento de las últimas etapas de la vida. Siguiendo con las dificultades de extensión de los cuidados paliativos, además de las limitaciones propias del colectivo de profesionales, hay que señalar que existen otras relacionadas con las actitudes de las personas enfermas y del entorno familiar. Los aspectos culturales, religiosos y sociales tienen una gran influencia en la limitación del desarrollo de la aplicación de los cuidados paliativos. Una parte de las dificultades del afrontamiento provienen del entorno familiar. Los cuidados paliativos tienden a relacionarse con la muerte inminente. Por ello existe rechazo en ciertos contextos sociofamiliares a recurrir a ellos en etapas iniciales al diagnóstico. Son etapas de evitación, en las que asociar los cuidados a enfermedad terminal y muerte les provoca rechazo. Hay un sector amplio de la sociedad al que le cuesta mucho aceptar que su familiar se va a morir. Y también es el caso de las personas que no quieren conocer el diagnóstico real. Hay personas que no pueden abordar esa situación. En estos casos se precisaría contar con medios de apoyo. Hay situaciones, en la que tú misma ves los caminos de afrontamiento bloqueados. Porque te cierras también a la realidad, se cierra el enfermo, se cierra la familia, igual en eso sí que sería bueno agentes, estilo psicólogos que ayuden un poquito a que la familia muestre cuáles son esas dudas, y lo afrontes de otra manera, nosotros podemos ser profesionales, tú tienes la experiencia de lo que vas oyendo y vas elaborando y cómo eres como persona, pero luego igual la manera de saber decir esas cosas, puede tener meteduras de pata…, ese también es otro miedo por lo menos que tengo yo, que igual digo las cosas y digo “igual lo he dicho muy brusco” porque hay cosas que a mí se me pueden escapar de mi parte médica que tienen que ver más como madre o como amiga que como médico que también te influye. En esta vida tenemos papeles y a veces los papeles se mezclan (Carmen, Medica de Centro de Salud) En otras ocasiones la disparidad de criterios familiares puede incidir en la complicación de la atención. Yo soy paliativista...desde el punto de vista médico te puedes implicar y puedes estar en ello encima del paciente, pero luego también hay otros factores, por ejemplo la familia, esos nervios, de uno opina una cosa, el otro no, el último pariente que llega... que al final dice “¿pero cómo 42 puede estar esto así?” y todo se desmadra, de eso también depende... Son momentos además complicados (Arrate paliativista) Es necesario que los y las profesionales sociosanitarias tengan una postura activa en ayudar a que las personas, si es su deseo, tengan un afrontamiento consciente. Pero eso requiere que estos equipos dispongan de medios, habilidades y de los apoyos profesionales necesarios. Por lo general, cuando han planificado la última etapa de su vida es más probable que los familiares lleguen a considerar que el final ha ido “bien”. Cuando se consigue se valora en gran manera por parte de las personas enfermas y sus familias. Los casos en los que se ha logrado que el sufrimiento haya sido menor y más controlado, ha sido cuando se ha establecido un buen nivel de confianza con el equipo médico que da seguridad de que se va a controlar el dolor y se va a respetar la voluntad. Este hecho posibilita el afrontamiento personal y familiar. Esto es, crear un marco de relación en el que se establecen otros objetivos, además del control del dolor Con esa confianza de hablar que te escuche, que te sientas respaldada, entra la serenidad. Después del diagnóstico, ese sopapo… primero que se te cae el mundo, es un proceso en el que todavía tienes esperanza de salir.,.. pero vas y haces el documentos de voluntades anticipadas, por ejemplo, ya es un punto que marca, ya dices “pues ya he hablado con el equipo médico, he hecho las últimas voluntades, he ido con mi mujer, con mis hijos y he empezado a cerrar capítulos” y ahí es cuando se marca otro momento. …No va a tener dolor, sufrir sí… va a sufrir, porque se está despidiendo, va a sufrir siempre. Pero evita al máximo la angustia saber que no va a tener dolor. Sabiendo que (el equipo de paliativos) van a estar ahí…”(Lurdes) 6.2 El Documento de Voluntades Anticipadas. Divulgación y extensión. Este documento se viene conociendo con varios nombres: testamento vital, instrucciones previas o voluntades anticipadas. Se trata de un documento escrito, dirigido al equipo médico, en el que la persona expresa las instrucciones a tener en cuenta en situaciones relacionadas con el fin de su vida cuando no pueda expresar su voluntad. Se ha de cumplir siempre que no contravenga la legislación. En la CAPV el marco legal está fijado por la Ley 7/2002, de 12 de diciembre, de Voluntades Anticipadas en el Ámbito de la Sanidad, el Decreto 270/2003, de 4 de noviembre, por el que se creaba y regula el Registro Vasco de Voluntades Anticipadas y el Decreto 143/1995, de 7 de febrero, sobre creación y acreditación de Comités de Ética Asistencial. El Documento de Voluntades Anticipadas (DVA) evita que en el momento final de la vida haya sufrimiento innecesario y tensiones entre el paciente, sus familiares y el 43 equipo médico. La realización del documento de voluntades anticipadas es un derecho que debe ejercerse libremente. El documento hace relación a situaciones en que la persona no puede tomar decisiones sobre sus cuidados médicos, a consecuencia de su deterioro físico y/o mental, y en la previsión de sufrir daños o enfermedades irreversibles. Las demandas más frecuentes recogidas en los DVAs se refieren a: Solicitar que no se prolongue la vida por medios artificiales, tales como técnicas de soporte vital, fluidos intravenosos, fármacos o alimentación artificial. Pedir que se administren los fármacos necesarios para paliar al máximo el malestar, sufrimiento psíquico y dolor físico causados por la enfermedad o por falta de fluidos o alimentación, aún en el caso de que puedan acortar lo que queda de vida. En caso de hallarse en un estado particularmente deteriorado, se pide que se administren los fármacos necesarios para acabar definitivamente, y de forma rápida e indolora, con los padecimientos que puedan experimentarse. El documento está muy poco extendido entre la población por diferentes razones, además de ser un instrumento poco conocido existen, también, motivos culturales y, aunque en menor medida, razones de tipo religioso o influencias del entorno familiar o social. Evolución de anticipadas AÑO 2004 2005 2006 2007 2008 2009 2010 2011 2012 2013 20145 TOTAL 5 registros de voluntades HOMBRE MUJER TOTAL 24 427 260 307 315 401 474 602 570 514 473 4.367 57 723 530 711 720 899 924 1.296 1.161 988 882 8.891 81 1.150 790 1.018 1.035 1.300 1.398 1.898 1.731 1.502 1.355 13.258 2014: datos hasta agosto. Fuente: Registro de Voluntades Anticipadas. G. Vasco En septiembre del año 2014, en la CAPV existen 13.258 voluntades registradas. Hay una tendencia paulatina creciente en la evolución del número de registros realizados, aunque en los dos últimos años se ha reducido el ritmo de incremento. 5 Datos 21-08-2014 44 Número de nuevos registros anuales 2000 1800 1600 1400 1200 1000 800 600 400 200 0 2004 2005 2006 2007 2008 HOMBRE 2009 2010 MUJER 2011 2012 2013 TOTAL Son las mujeres las más dispuestas a la realización del documento. Y respecto de la edad, la mayoría de los registros de voluntades anticipadas se hacen a partir de los 45 años, independientemente del sexo del titular. No hay diferencias reseñables, en cuanto a números absolutos, en los dos tramos de edades que recogen las mayores demandas. HOMBRES TRAMOS DE EDAD MUJERES TOTALES ABS % ABS % ABS % Entre 18 y 45 años 48 9,07 94 9,79 142 9,54 Entre 45 y 65 años 239 45,18 430 44,79 669 44,93 Mayores de 65 años 242 45,75 436 45,42 678 45,93 TOTALES 529 100 960 100 1489 45,53 En cuanto al tipo de voluntades anticipadas, según la modalidad de cumplimentación, el predominante es el realizado con los servicios del Registro. El 62,19% de los DVAs se han realizado ante la persona encargada del propio registro, siendo menos en número las que se han hecho en privado con tres testigos y aún en menor medida están los documentos realizados ante notario. 45 MODO REALIZACIÓN DE DOCUMENTO DE VOLUNTADES EN EL REGISTRO DVA (Gob. Vasco) ANTE TESTIGOS ANTE NOTARIOS ABS % ABS % ABS % 8.007 62,85 2.710 21,27 2.023 15,88 6.2.1 Barreras de extensión de la práctica de los documentos de voluntades anticipadas La realización de los documentos de voluntades anticipadas sigue siendo una iniciativa minoritaria. Así, en los casos de los familiares fallecidos analizados, en pocas ocasiones se disponía de este documento. Y en éstas, generalmente, lo realizaron posteriormente al conocimiento del diagnóstico de la enfermedad terminal. Sobre el conocimiento del documento y su forma de realización, en el País Vasco no hay estudios al respecto, pero se puede afirmar que una parte importante de la población no conoce la existencia de esta figura legal. En Andalucía por ejemplo, según la encuesta realizada en el año 2007, casi el 80% de la población desconocía el documento que recoge las declaraciones de voluntad anticipada. Son las personas que han tenido experiencia próxima de procesos terminales quienes consideran en mayor medida que es fundamental realizarlo. La vivencia próxima de situaciones de muerte, aboca a tener más presente la inevitabilidad del proceso propio. Lo que no quiere decir, que el tener una opinión favorable desemboque en su realización. Araceli, tras una dura experiencia con la agonía de su madre, se lamentaba de que no hubiera llegado a hacer el documento con sus últimas voluntades, y expresa que para evitar situaciones como las vividas en su familia todas las personas deberían realizarlo. Aunque tampoco posteriormente lo tiene realizado. Sí, yo le dije a mi madre también, no ahora, cuando estaba mala, se lo dije antes. Le dije: “jo ama yo creo que deberíamos hacerlo, deberíamos hacerlo todos” y le conté. Pues no dijo que sí, no dijo que no… (Araceli) Las personas cuidadoras sienten el peso de la toma de decisiones para sus familiares y muchos de ellos expresan la necesidad de poder contar con el testamento de voluntades anticipadas. Mi hermana ya tiene muchas lagunas (tienen un diagnóstico alzheimer) y se cuál es el proceso lo hemos vivido con mi madre, yo estoy mayor y muy cansada, no sé si podre con ese peso, cuando hermana estaba bien hemos hablado muchas veces de la necesidad de ya mi de 46 hacer el testamento de voluntades anticipadas, pero ahora … y no sé qué quiere…(Rosa) Debería ser obligatorio para todos, todas las personas deberían de estar obligadas a expresar como quieren que sea su momento ante la muerte… quitaríamos un peso de encima a muchas personas y no habría tantos problemas… ¿Por qué tiene que decidir el personal sanitario? (Rita) Según mi ama se la va hacer ahora (el Documento de Voluntades anticipadas), según me dijo ayer. Yo también lo tengo hecho, fuimos a Donosti, una amiga y yo y lo hicimos.. Nos atendió un médico sicólogo de Donosti, muy bien. Tienen un modelo. Nos preguntaron situaciones, modelos,.. (Carmen) Como ya se ha comentado anteriormente, son las personas que han tenido ese contacto con experiencias del fin de la vida las que muestran más predisposición a su realización, pero en muchas ocasiones no se sabe cómo plantearlo. Mi padre tiene párkinson y a mí me gustaría saber cuál es su voluntad, hasta dónde quiere llegar, pero no quiero plantear, parece como que quieres adelantar la muerte… (Alberto) Pero, por lo general, un sector importante de la población no se involucra o no se siente concernido con la elaboración del documento de últimas voluntades. Puede ocurrir, es frecuente especialmente en el caso de las personas mayores, no dar relevancia al documento, no por evitar la realidad, sino por adoptar posturas de dejarse llevar, en el convencimiento de que el proceso biológico y el entorno (médicos, familias…) ya sabrán lo que hay que hacer cuando llegue el momento. La vivencia del final de la vida de estas personas mayores está en relación con sus actitudes ante la enfermedad, la dependencia o el propio envejecimiento. Así como llega la vejez, la enfermedad y la dependencia, así llega la muerte sin tomar en cuenta posibilidades de intervención voluntarias y personales. Aunque se sabe que la muerte llega de forma inexorable, se puede afrontar de diferentes maneras: aceptar la realidad y actuar frente a ello, o rechazar la situación no aceptándola y tratándola de esconder. Desde esta visión una parte de las personas que padecen enfermedades graves no realizan sus voluntades anticipadas en una estrategia, consciente o inconsciente, de intentar hacer una evitación de su padecimiento. En la medida que el proceso crónico de supervivencia sea más largo, se favorecen comportamientos de evitación de este tipo. Maria Luisa nos comentaba así la situación con su cuñado y de su marido, ambos diagnosticados de un tumor Hay personas que no quieren pensar ni en lo que tienen. Mi marido, que tiene detectado un proceso tumoral, no quiere oír ni hablar de estas cosas. Le digo “aita “¿tú…porqué no lo haces…?”, dice: “es que yo….no puedo” … le metieron un montón de miedo en los curas con estas historias del mundo de la muerte, miedo, no quieren enfrentarse a estas cuestiones, mi cuñado no pensaba ni en lo que tenía, yo creo. Yo creo que el pensaba que él no se iba a morir, ¿no?. Y él le decía a mi marido que tenía miedo. Hablaba de miedo pero no decía a qué. Mi marido tampoco estaba ayudando, ni mi marido, ni su otro hermano. En ningún 47 momento le dijeron: “Oye, igual te pueden ayudar, te pueden…” Es que son personas que no saben hablar, tienen sentimientos pero no los saben expresar, bien por educación o su forma de ser que requerirían de más apoyo o ayuda. (Maria Luisa) También se dan casos en que se entiende, de modo erróneo, que la elaboración del documento de voluntades anticipadas tiene un contenido que va en contra de los principios de la moral religiosa cristiana. Estas personas entienden como incompatibles la planificación de las voluntades anticipadas y su creencia religiosa. Yo si tengo testamento de voluntades anticipadas, pero mi madre no. Ella es muy religiosa y cree que eso es atentar contra Dios... para mí sería importante tener hablado con ella, lo que ella quiere, pero no se puede tocar el tema… cuando lo de mi amiga no se podía hablar del tema. (Rita) Pero una de las causas principales de la actitud pasiva para la realización del DVA se encuentra en el predominio cultural de la idea de que la muerte, especialmente la propia, como hecho cierto y predecible, debe ser evitada. Es muy generalizado este comportamiento de evitación "cognitivo-afectivo", como una forma de escapismo de esta realidad, y como modo de evitar los pensamientos dolorosos. .. yo estoy de acuerdo con el testamento de voluntades anticipadas, pero me da miedo pensar en mi muerte, pensar en ello… (Marijose) Una parte del desconocimiento de la gestión del DVA se debe a una actitud inconsciente de evitación o de entender que el documento no es un acto preferencial y prioritario dentro de las alternativas o elecciones de preparación de futuro. Hay también otra parte importante de la población que la considera útil, y que estando convencida de la idoneidad del documento no ha tomado una postura proactiva, dejando relegada su realización a una situación que se lo reclame o le empuje a ello Pensarlo sí, lo que pasa es que lo he ido dejando… simplemente, alguna vez lo he hablado con mis hijos, con mi hija sobre todo más, pero sí que igual tendría que ponerme un plazo, una fecha y decidir hacerlo, hablar con ellos primero. Bueno yo suelo hablar con mis hijos, las cosas importantes las hablo siempre con ellos. Sí pienso que sí, lo que pasa es que tengo un poco la duda si es que es cierto que se cumple tal y como lo has expresado en el documento, y luego otra cosa que yo tendría que saber, también averiguar, porque yo pues puede que yo no me muriera aquí puede ser que me muriera en Alemania o lo que sea, porque mi hija igual vuelve a vivir allí o lo que sea, entonces tendría que averiguar, saber si allí también esto funciona, porque claro me puedo morir allí. (Karmele) 6.2.2 Valoración de los documentos de voluntades anticipadas La experiencia de realización de las voluntades anticipadas se vive con la satisfacción de que se está realizando un acto de independencia y de adueñarse del 48 futuro. Se suele considerar un hecho importante de reflexión y de estrechamiento de relación en el entorno sociofamiliar implicado. Bueno ahí los hijos, yo he dejado como representantes, que me representen mis hijos ¿no? que lo tienen muy claro, se lo leí, le di una copia a cada uno, fue muy emocionante, aquí en esta mesa extendida, pues bueno es emocionante porque estás hablando de que te vas. Y que te vas a ir pero bueno ya saben, creo que lo he explicitado lo mejor que he podido y he sabido, además se puede revisar y modificar lo que quieras en un momento dado. Merece la pena hacerlo, te quedas bien. Yo sí. Ah yo si! sí, sí, sí, porque si no…. Lo dijo, no dijo…, pues yo tengo tres hijos que supuestamente serán los tres que más intervendrían en mi... pero los tres no tienen por qué ser iguales, entonces a uno de puede entrar la duda de no sé que, al otro, pues así queda escrito y ya está. (Arantza) En casos en que se ha realizado un diagnóstico terminal, es un instrumento que facilita el afrontamiento, dotándose de seguridades y que crea situaciones compartidas. Ella ya lo sabía, estaba tranquila, había hecho su voluntad, en su casa, en su cama con los suyos… (Rita) La no existencia del documento da origen a multitud de dudas y conflictos. La existencia del mismo facilita a los profesionales y a los familiares la toma de decisiones. Un ejemplo de estas situaciones nos lo relata Lurdes, la muerte derivó a una fuerte tensión con la hija de su marido. Porque previamente Josetxo tuvo un conflicto con su hija, hubo un momento, que entró con una infección generalizada, y cuando llegamos a urgencias, me dicen cual es la situación y les digo que tiene el Documento de Voluntades Anticipadas, les digo cual es la situación, y vale... pero en ese momento la hija se opone... ella dice que se le está desatendiendo... entonces le llama la médico que le está atendiendo y se lo explica , nos lo explica a las dos y luego estuvo con ella a solas. Entonces acepta a regañadientes la hija. Es decir, aunque haya un documento... se pueden plantear conflictos tremendos, aunque haya un documento que diga yo quiero hacer esto y esto... luego tiene que haber alguien capaz de llevarlo hasta la última consecuencia. ¿Qué hubiera pasado si quien le acompaña en aquella ocasión a urgencias es la hija y no estoy yo? ¿Qué hubiera prevalecido?. ¿La opinión de la hija? Es muy complicada la posición de la médica que le atiende. Es decir ¿es un documento de obligado cumplimiento? ¿O ahí prevalece la opinión de la persona acompañante? Yo creo que no, que tiene que prevalecer la opinión de la persona que está en la situación, del que ha decidido que no quiere que le traten. Que no quiere seguir sufriendo., yo, claro, no tenía ninguna duda “Esto es lo que tu padre quiere”. Aquí el médico tomó una participación activa y estaba a favor, si no podría haber desembocado en una bronca ahí mismo… Por lo menos cuando estuvimos las dos juntas lo que sí creo es que ni siquiera le intentó manipular, simplemente, lo recuerdo con mucha claridad, le hizo una exposición clara de los hechos de lo que estaba 49 ocurriendo y de lo que su padre quería, es más me parece tan importante lo del documento, porque yo lo tuve que utilizar en otros dos momentos, con la misma persona, con la hija. Cuando Juantxo está muerto en casa… tengo que volver a sacar el documento, con la funeraria delante, y con un montón de gente… A mí, el documento me ha arropado muchísimo. Cuando llega la funeraria. Ya había dicho lo que quería y lo que no quería, y nos reunimos y dijimos, vamos a hablar a una habitación, quiero también que estén las personas a las que J. había expresado sus deseos (amiga de confianza y médico de confianza), y los hijos de ambas partes, que son las partes afectadas. Y aun así tuve que sacar el documento, leer el documento y la hija “Que no, que no…” protestó. Y tuvieron que intervenir, más bien apoyar el documento…, los amigos, que J. no solamente nos había manifestado, por activa y pasiva que quería eso…, sino que además lo dejó plasmado en un documento… No había ninguna duda. Y eso para hacer la interpretación de como quería el duelo, el final, el acto del tanatorio….Por parte de la médico nos ayudó a prever situaciones, sobre todo a decirte eso que pretendes no se puede hacer, eso que tú pretendes… -no recuerdo detalles- Sí, sí, para mí fue fundamental, la atención… (Lurdes) En algunos casos surgen dudas sobre la utilidad del documento, es acerca de si las voluntades se respetan. … que hay gente que piensa que esto no vale para nada, eh?, que dice, “luego a la hora de la verdad nadie te ayuda”, y digo, “¿Bueno lo Habéis hecho?. Sí hay gente que dice: Total, si te quieren ayudar te ayudan y si no te quieren ayudar. Ósea diciendo, si el equipo médico está interesado en ayudarte te ayuda, y si no… como que esto no vale para nada… Hay desconfianza en que los equipos médicos acepten este papel.. .Si quieren lo hacen si no... no. (Maria Luisa) ..todavía no lo he hecho.. tengo dudas, y si luego me arrepiento y si cambio de opinión, y si llegado el momento quiero otra cosa, no sé parece que hacerlo significa que me voy a morir, y todavía soy muy joven, lo veo bien… y veo la utilidad, pero…. Me da miedo, que alguien me pueda acortar la vida… (Marijose) Respecto a la valoración del DVA es de resaltar que hoy en día no existe un seguimiento metodológico de evaluación del grado de su cumplimiento. Desde que existe el registro de voluntades anticipadas en la CAPV han fallecido, aproximadamente, 500 personas que lo tenían realizado. No existe una valoración de su cumplimiento. Sería necesario llevar a cabo una evaluación del seguimiento de los procesos y de la calidad con la que se han desarrollado estas muertes, los inconvenientes surgidos y el respeto de sus voluntades. 6.2.3 Más allá del Documento de Voluntades Anticipadas: facilitar la realización de planes de atención individualizada dentro de la atención integral La cobertura del Documento de Voluntades Anticipadas es escaso, incluso es bajísimo el número de personas con enfermedades terminales que tienen realizado el DVA. Pero este escaso conocimiento no sólo se da entre las personas usuarias de 50 los servicios sociosanitarios, también es poco conocido y potenciado por parte de los profesionales sanitarios, de los servicios sociales, juristas, etc. Se han realizado esfuerzos en los últimos años en pro del derecho del paciente a decidir acerca de las situaciones vitales que le conciernen, pero es preciso hacer esfuerzos complementarios para que el derecho al ejercicio de las decisiones personales pueda ser un hecho, especialmente en la atención a las personas con enfermedades terminales. Las personas entrevistadas plantean que una de las prioridades debe ser organizar para estas personas planes de atención individualizada, en los que se recoja prestar la atención requerida para planificar los últimos momentos de la vida. Se solicita que los y las profesionales vayan planificando con el o la paciente la atención sanitaria y los cuidados en las diferentes fases de vida, ayudando a prevenir las situaciones futuras y a facilitar la toma de decisiones sobre cómo proceder ante sucesos que puedan acaecer. Es necesario que se aborden las voluntades anticipadas desde el reconocimiento personal de los diagnósticos de la enfermedad. La información adaptada a los deseos y condiciones personales conlleva tomar decisiones ante unas situaciones que la mayoría de las personas entrevistadas prefiere tenerlas previstas. Se han recogido demandas, en el sentido de que es preciso concretar los deberes del personal sociosanitario que atiende a los y las pacientes de procesos terminales en sus diferentes etapas. Y también, se deben atribuir reparto de obligaciones a las instituciones sociales y sanitarias en orden a garantizar los derechos de los ylas pacientes. Los centros e instituciones no están garantizando suficientemente algunos aspectos referentes al acompañamiento familiar y a la adecuada atención asistencial, incluyendo la atención de cuidados paliativos de calidad y de modo equitativo. En las entrevistas a familiares se refleja la demanda de que además de potenciar el documento de voluntades anticipadas, también es necesario que el personal sociosanitario sea capaz de planificar con la o el enfermo y su familia la atención sanitaria y los cuidados para las situaciones futuras. Esta demanda se ha recogido en muchas ocasiones, pero especialmente en los casos que se prevé una evolución progresiva incapacitante de la enfermedad. El personal sanitario también consideran importante que los servicios sociosanitarios impulsen este proceso de planificación, siempre respetando los ritmos y deseos de cada paciente. Se debería ayudar a organizar los deseos, expectativas y preferencias que tiene la persona y/o su entorno sobre los cuidados que le gustaría recibir. El propio personal médico debería ayudar a afrontar la realidad y ayudar a morir dignamente a la persona. Es inhumano antinatural mantener a la persona que no tiene salida. El Plan de anticipación de decisiones es importante tratarlo con las personas enfermas y sus familias. Sería importantísimo que se les ayudara especialmente a personas que no lo tienen claro ni tienen aptitudes de hablar y comunicación. (Yolanda Médica de familia) 51 6.3. Ayudar a morir en condiciones dignas, de acuerdo con la decisión de las personas. Una demanda fuera del sistema Hay situaciones de sufrimiento en las que el sistema no puede dar respuesta a través de los cuidados paliativos o de las unidades del dolor. Son muchos los casos irreversibles y de gran padecimiento que quedan sin atender por no poder controlar el dolor o por ser situaciones de padecimientos de enfermedades degenerativas causantes de grandes limitaciones y sufrimientos de tipo psicológico. En algunos casos se generan demandas de ayuda para poder morir que el sistema no contempla. La mayoría de las personas entrevistadas han comentado que la ayuda a morir dignamente a las personas que sufren graves sufrimientos y lo solicitan de forma convencida y constante, debiera ser un derecho recogido y protegible. En algunos casos debido a haber tenido la suerte de encontrar un equipo médico compasivo se da salida dentro del sistema, pero en otros casos no es así. …(A mi hermano),finalmente le dio la segunda hemiplejia fuerte, a las 6 de la mañana empezó con unas respiraciones muy raras, llamé a los de la DYA, y me dijeron no tiene solución, se habían disparado todas las constantes… Los de la ambulancia me dijeron no tiene solución, ”¿va a estar así?” “lo que dure, pero lo vamos a llevar a la residencia” dije “es igual ni residencia ni nada, aquí mismo poner una inyección y acabar, si veis el historial de éste, ya ha sufrido demasiado, si para morir no hace falta tener que sufrir así”, ya estaba ahogado totalmente, estaba inconsciente, no podía recuperar. Y en la residencia, cuando ingresó, efectivamente, con el director de urología le dije “mire usted, qué perspectivas hay” me dijo “ninguna” “¿cuánto puede durar en esa situación”? “puede durar una semana, 6 meses, un año, no sabemos” “lo que sí se sabe es que ya no va a volver en sí”. “Pues entonces acabe ahora mismo, le firmo lo que usted quiera, yo a un familiar querido no le pongo así, en esta situación” me dijo “le entiendo perfectamente” (…) me dijo “dame tres días” “¿y uno no puede ser, hoy mismo?” me dijo “o el tratamiento es para tres días” dije “vale, si tiene que ser así, pues así, y así fue y terminó” (Francisco) La seguridad del mantenimiento del control y que pueda decidirse el momento y proceso de la muerte es un elemento que está en el límite del sistema, una interpretación que puede hacer el personal médico recogiendo la voluntad del paciente y su entorno. Cuando se produce esta situación de confianza sobre el respeto de la decisión personal la enferma o el enfermo por parte del equipo médico es un elemento fundamental en la calidad del proceso y en la evitación de la angustia. ¿Cuándo en este proceso de Josetxo le entra la tranquilidad total de saber que iba a poder manejar de alguna forma la última parte de su vida? Cuando se le une que tiene un documento el que sabe que está apoyado por cuidados paliativos. Cuando se establece una confianza personal, y sabe que hay alguien que va a garantizar que eso que él quiere se haga así. No desde su casa o de su familia, desde mí, que no tenía ninguna duda, sino desde la parte sanitaria. (Lurdes) 52 En aquellas situaciones donde el sufrimiento es causado por un desarrollo avanzado de la enfermedad física es donde hay más probabilidades de que la voluntad de la persona enferma sea escuchada. En casos de sufrimiento psicológico o de enfermedades de tipo invalidante es mucho más difícil que la solicitud sea atendida. Así se dan situaciones en las que, desde el convencimiento de que su demanda no iba a ser escuchada, lleva a una mujer enferma (ante el agravamiento de síntomas, hemorragias…) a quitarse la vida por sus propios medios, antes de que la enfermedad que sufría avanzara en mayor medida. El deseo de esta mujer era morir antes de llegar a un extremo del deterioro. Así nos lo contaba el hermano de esta mujer. …no hace falta llegar a ese extremo de deterioro Ni por ti mismo, la mente te está dando la vuelta, te está diciendo “yo qué futuro tengo qué solución qué me van hacer ahora? Es lo que decía mi hermana, que mi hermana se preparó ella misma la eutanasia, con 85 años. Si, con 85 años enfermera, sabía más que los médicos, aquella, yo le decía “María has empezado con un catarro, no lo quieres curar”, aquella no quería nunca que le viese un médico, yo le decía “voy a traerte la doctora a casa y que te vea, que te mande algo, lo tuyo no es un catarro es algo mucho más grave” “que no venga aquí ningún médico” yo le preparaba la comida, tú dame de comer lo que me apetezca y si quiero beber algo me das algo de beber y punto, “¿y a la residencia por qué no? “Allí con 85 años ya no me van hacer nada, ni me van hacer adelgazar, ni me van hacer más joven, ni me van a poner más guapa, ni nada, déjame a mí”. Y efectivamente a los tres días, bueno eso era un sábado, yo le veía que estaba muy fastidiada, para el domingo le preparé unas gulas y le traje una botella de champán que le gustaba, porque ella me había dicho que quería ese menú y cuando ella estaba comiendo yo le pregunté, “María ¿qué estas celebrando?” levantó la cabeza de la cazuela, me miró, agachó la cabeza y siguió comiendo, no me dijo nada. Al día siguiente era cadáver. Y eso era. (Francisco) La mayoría de las personas entrevistadas creen que es necesario ayudar a morir en situaciones de graves sufrimientos, si así lo pide la persona, sin tener que soportar procesos terminales con malísima calidad de vida personal y social. Veo a mi madre todos los días, no sabe quién es, no conoce a nadie, y veo a sus compañeras en la residencia, algunas gritan, otra parecen vegetales, no pueden comer solas, tienen pañal, no controlan.. yo no quiero eso para mi… (Rosa) Si yo tengo una demencia y no me entero de nada, ni de quien soy me gustaría poder decidir mi muerte, soy un estorbo, un vegetal y no quiero esa vida. (Rita) Derecho a morir: dudas y consensos entorno al derecho de recibir ayuda En algunas personas la duda sobre el derecho a recibir ayuda a morir se plantea cuando se intenta definir el límite de la situación que exige esa ayuda, es decir, en qué casos sí y en cuáles no hay que prestarla. 53 Los diferentes planteamientos quedan recogidos en una entrevista conjunta a dos amigas, en la que aparecen los dos términos de interpretación de la situación. Karmele - Yo entiendo que debe ayudarse a morir a las personas enfermas en fases terminales, que van a morir y que se les debe ayudar, aunque sea adelantándoles la muerte. Si son personas que tienen graves padecimientos, para qué les vas a prolongar su situación de agonía. Pero estoy en contra de la eutanasia. No pueden saltarse los límites de matar a alguien sin más. Arantza - Yo a lo que voy es a la libertad de la persona, para mí las persona es autónoma independiente y libre, quiere decir que tu vida es tuya, no es de nadie más, y aunque igual haces sufrir ¿no?, (…) pero que yo acepto, a mí alguien que me plantee eso, pues lo voy a hacer. Karmele: Él, Sanpedro, claro no podía no. Y no es tan fácil, te veo a tí en un estado, así, a ti, por ejemplo, bueno no sé, si yo te viese muy mal y una amiga me lo pide, yo creo que lo hago, porque verla sufrir. Pero en un estadio que… es de gran sufrimiento… y que te lo pide una persona… Pero en un caso que no es para tanto…. y yo creo que no lo haría Arantza: El problema del de la película es que él no podía, se lo tenía que hacer otro. Karmele:…Sí dices hasta aquí he llegado, y no puedes más, y si puedes dotarte de un sistema sin sufrir. A mí me parece que :¿por qué no puedes hacerlo?. Estas dos personas plantean una dialéctica que recoge fielmente un aspecto del estado de la situación actual. Hay un discurso dominante que identifica la ayuda a morir (eutanasia o suicidio asistido) como “matar a alguien sin más”. Pero cuando se plantea que la eutanasia es un acto de libertad ante una situación de sufrimiento insoportable, el punto de interpretación cambia. Cuando en la discusión surgió la situación planteada por Ramón Sanpedro, en ese caso Karmele no consideraba eutanasia el auxilio dado en esa situación, ya que para ella ayudarle a morir era una respuesta a una petición consciente y deseada ante una situación de sufrimiento. Ambas logran el acuerdo cuando coinciden en la consideración de existe un gran sufrimiento y una demanda firme, entonces sí hay que ayudar a morir respetando la petición de la persona que sufre. El consenso que alcanzan ambas amigas es una idea en la que converge un amplio espectro de las personas entrevistadas. La sociedad alcanza un gran consenso en el derecho a una “muerte digna”, pero queda más difuso el “derecho a morir”6, que es el caso que planteó la muerte de Ramón San Pedro. Esta diferenciación entre “derecho a la muerte digna” y “derecho a morir” se recoge del marco de interpretación que realiza Iñaki Olaizola. “Transformaciones en el proceso de morir: la eutanasia, una cuestión en debate en la sociedad vasca”. José Ignacio Olaizola Eizagirre. Universidad del País Vasco, Servicio Editorial = Euskal Herriko Unibertsitatea, Argitalpen Zerbitzua, 2012 (p. 369). 6 54 … “el derecho a morir… resultado radical que deriva del ejercicio del derecho a la vida -el principal de los derechos humanos- y, en consecuencia, es el derecho de toda persona a prescindir de la vida, a morir cuando lo desee, sin necesidad alguna de vincular la muerte, como suele hacerse, a una situación terminal o de mucho sufrimiento, en cuyo caso lo denominaremos, como se ha convenido casi tácitamente en hacerlo, derecho a morir dignamente.” En la práctica el límite de separación entre ambos conceptos en la realidad es muy débil, las fronteras entre los estadios de sufrimiento soportables son muy ambiguas. Son conceptos diferenciables teóricamente, pero que en la práctica son difícilmente separables, especialmente cuando se pide el derecho a morir para evitar un sufrimiento que es previsible, cercano y seguro. En los casos recogidos cuando se solicita derecho a morir, es una demanda de auxilio que se realiza para evitar llegar a situaciones de agonía de mucho sufrimiento7, ya sea físico o mental. Se realiza en un acto anticipatorio de gran sufrimiento, y sin querer llegar a ella. Entre las personas que han tenido experiencias cercanas de procesos terminales existe un consenso en manifestar que el concepto de muerte digna va más allá de evitar el dolor físico. Hay que procurar la ayuda para poder elegir la forma de muerte con una asistencia profesional adecuada, sin sufrimientos y con acompañamiento de las personas que lo deseen, no en semiclandestinidad. El elemento que legitima el derecho a la ayuda a morir es la demanda consciente y mantenida ante unas situaciones que no se desean sufrir en el presente o en el futuro. Muchas de las condiciones que han vivido los familiares de las personas entrevistadas se consideran de sufrimiento no soportable. Así, por ejemplo, es el caso de situaciones de deterioro progresivo de las capacidades mentales y físicas. La mayoría de los familiares manifestamos que no tendríamos interés en vivir en esas condiciones, es decir que en los dos últimos años de vida,…, tenía lo que se puede llamar cuasi-técnicamente una muerte social, no mantenía interés con la gente, la visitábamos familia, sobrinos y así, pero ya al final de una forma mecánica, ninguno de nosotros nos hubiera parecido suficiente para tener ganas de vivir. (Mikel) De esta manera también se expresa Luis, un hombre alzhéimer ingresada en una residencia. que tiene a su madre con Hace mucho que tengo decidido que yo no quiero vivir como mi madre, sin conocer a nadie, sin saber quién soy, ni donde estoy… yo no sé si sufre, si tiene dolores… qué sentido tiene una vida en la que no sabes quién eres, yo no quiero vivir así, eso no es vida, eres un bulto que come, que ocupa un espacio, que es un gasto para la sociedad. He buscado un método para que esto no me suceda y he encontrado cosas, 7 Los caso recogidos en las entrevistas han estado relacionados con demandas de ayuda a morir vinculadas a situaciones de enfermedad terminal o de incapacidad que causan sufrimiento físico y/o mental. Existen otros tipos de demandas de apoyo para morir que no se han recogido en este informe, por ser mucho más limitadas numéricamente y por la dificultad que conllevaba poder establecer contactos. 55 porque yo no quiero hacerlo mal, yo quiero que cuando ya no tenga conocimiento acabar con todo, pero para poder hacerlo bien necesito a alguien que me ayude. Espero encontrar algún método para recibir esa ayuda… alguien que me ayude, que haga mi voluntad. (Luis) A veces, la demanda se concreta ante situaciones de previsible desarrollo de un padecimiento que se tiene, es el caso de Josemari, hombre de 57 años, que sufre de diabetes. Su madre que sufrió alzhéimer y su padre un cáncer de colon han fallecido, y él ha cuidado de ellos. Yo lo tengo claro, estoy sólo. ¿Quién se va a ocupar de mí, mis sobrinas, quién me va a cuidar? No tengo padres ya, no tengo pareja y sólo a mis hermanos, ¿pero ellos me van a cuidar?. Yo soy diabético y sé cuál es mi futuro… ciego, sin piernas, en una silla de ruedas… No yo no quiero eso para mí, yo quiero no sufrir, no ser una carga para los demás…. Cuando no pueda aguantar más, cuando el sufrimiento sea insoportable, no el físico, porque el físico hoy en día con fármacos puede desaparecer, me refiero más al psíquico..., a no poder ser dueño de mi vida, a no tener un futuro quiero morir, me gustaría encontrar ayuda para no vivir más en esas condiciones... acabar mi vida en paz. (Josemari) Para estas personas el concepto de deseo de ayuda para una muerte digna se basa en poder ser dueñas de la capacidad de decidir cuál es el umbral de sufrimiento que están dispuestas a soportar, no quieren llegar a una situación en la que deseen morir, en la que estén soportando sufrimientos y no tengan quién les ayude. Rita una mujer que ha tenido la vivencia de la muerte de una amiga suya con cáncer, que no encontró apoyo en los servicios sociosanitarios y que no logró acortar sus sufrimientos lo expresaba del siguiente modo. …quiero ser dueña de mis tiempos y quiero tener libertad para tomar la decisión en el momento que considere que no quiero vivir más y que no sean los médicos los que decidan por mí. No quiero sufrir el calvario de mi amiga. Para eso he hecho mis últimas voluntades, aunque todo depende de quién te toque, y espero que no me pase lo mismo que a mi amiga. (Rita) La demanda de ayuda a morir dignamente alcanza entre las personas entrevistadas un amplio consenso y se considera que debiera ser un derecho reconocido y respetado para todas las personas que así lo demandan. Las consideraciones que fundamentan esta demanda son: La vida es vida digna mientras se mantienen unas capacidades mínimas de autonomía física y mental Es preciso el respeto a la voluntad personal expresada de no desear mantenerse en una situación que no es soportable, ni se desea prolongar. 56 Anexo 1 Muestra 57 Muestra de personas entrevistadas La muestra, se ha estructurado en base a personas que han tenido experiencias de fallecimiento de familiares o amigas próximas y recientes y se ha complementado con personal sociosanitario y representantes de la Asociación AMD. Se han realizado un total de 24 entrevistas que se han distribuido del siguiente modo: 18 Entrevistas con personas que han estado próximas a familiares o amistades que han fallecido tras haber padecido enfermedades con pronósticos terminales o haber sufrido situaciones altamente invalidantes. 8 familiares contactados a partir de la Asociación DMD 8 familiares contactados a través de profesionales y la red de contactos del equipo de investigación 2 familiares de niñas o niños fallecidas contactados a través de profesionales 4 Profesionales de Centros de salud con seguimiento de enfermedades crónicas 4 personas pertenecientes al personal sociosanitario Personas de la DMD 2 personas pertenecientes a DMD 58 CONTACTOS Familiares NOMBRE (Ficticio) 1 Rosa 2 Maria Luisa 3 Javier 4 Mikel 5 Luis 6 Rita 7 Alberto 8 Julio 9 Felipe 10 Arantza 11 Karmele 12 Tere Perfil Jubilada 62 años. Su madre enferma de alzhéimer murió (2008). Cuidó durante años de su madre con su hermana. Su hermana en la actualidad tiene alzhéimer Ama de casa 56 años. Su padre, a partir de una hemiplejía, se le quedó el cuerpo paralizado. Murió en hospital de Barcelona (2009). Su cuñado tras un proceso de cancer muere (2012)tras un proceso de obstinación terapéutica. Hombre 72 años. El enfermo de cáncer. Su hermana, a la que cuidaba evitó recibir tratamiento y se auto practicó el suicidio (2001) Hombre 67 años Técnico Profesional Jubilado. Dedicado a estudios sociales. Su suegra ha muerto (2012) tras un largo padecimiento en una residencia Hombre de 60 años jubilado anticipadamente. Soltero sin pareja. En la actualidad no tiene relación con resto familia cercana. Su madre está ingresada en una residencia, tiene alzhéimer. Mujer de 62 años. Profesora universitaria. Sin enfermedad. Vive con su madre con alzhéimer. Tiene la vivencia de la muerte de una amiga suya con cáncer, a la que no se le respetan últimas voluntades. Hombre de 42 años. Psicólogo. Empresario. Ha tenido la vivencia del fallecimiento de su madre enferma de cáncer. Hombre de 57 años. Vive sólo. Trabaja en una empresa socio-cultural. Tiene relación con sus hermanos y su hermana. Ha cuidado de sus padres hasta su muerte. Su madre con alzheimer y su padre un cáncer de colón. Él es diabético. Hombre 67 años. Periodista. Hermano fallecido tras enfermedad crónica de pulmón y corazón. Tiene experiencia de personas próximas que se han suicidado por sus propios medios Mujer 63 años Funcionaria. Dos experiencias marcadas. Marido en 2012, por proceso de enfermedad degenerativa de dos meses. Su madre tras un proceso invalidante, y cuidada en casa (2010). Mujer Jubilada 67 años Funcionaria Dos experiencias. Muerte del padre después de un proceso de tres años altamente invalidante (2008) muerte. Su marido muere (2002) de muerte súbita Ama de casa de 58 años. Tiene la vivencia de la muerte (2007) de su madre muy mayor y con un fibroma. TERRITORIO BIZKAIA GIPUZKOA GIPUZKOA GIPUZKOA BIZKAIA BIZKAIA BIZKAIA BIZKAIA GIPUZKOA ALAVA ALAVA BIZKAIA 59 13 Araceli 14 Lurdes 15 Irati 16 Estibaliz 16 Olga 17 Sara Mujer Empleada municipal 59 años. Su madre enferma coronaria se inicia tratamiento de sedación que es suspendido por otro médico (2013), lo que le causa prolongación de agonía Mujer Administrativa 56 años. Su esposo fallece (2010) tras un proceso de cáncer en el se concretan las últimas voluntades, que se respetan y elaboran con el equipo de paliativos Mujer 33 años Licenciada. Permiso materno. Su padre fallece (2011) tras haber pasado fases terminales de respuesta desigual, al fina consigue una atención correcta Mujer 47 años Maestra con dos hijas menores. Tiene la vivencia de la muerte (2010) de su marido por cáncer Madre de niño fallecido. (2013) Administrativa 48 años. A su hijo el cáncer se lo detectaron a los 22 meses, era un Neuroblastoma. Muere con 4 años. Madre de niño fallecido. (2013) a los 8 años. El hijo llevaba varios años enfermo, desde que era pequeño, una meningitis que derivó en una hidrocefalia. Ama de casa 37 años. ALAVA ALAVA ALAVA BIZKAIA ALAVA BIZKAIA Personal Sociosanitario 18 Yolanda Centro de salud Vitoria. Médica ALAVA 19 Ramón Centro de salud Arrasate. Médico GIPUZKOA 20 Carmen Centro de salud Getxo. Médica BIZKAIA 21 Arrate Centro de salud Getxo. Formación especializada en cuidados Paliativos BIZKAIA 60 Anexo 2 Guión de entrevista 61 FICHA RECOGIDA DE DATOS NOMBRE TF EMAIL AÑO DE NACIMIENTO SEXO TERRITORIO TIPOLOGIA DE PERSONA EXPERIENCIA CON PERSONA FALLECIDA INQUIETUD Guión de ideas para la entrevista a formular de modo coloquial y siguiendo el orden marcado por la persona a partir de cada experiencia relatada. ANÁLISIS DE EXPERIENCIAS (Afrontamiento personal o testimonial) Experiencias de procesos vividos: Las experiencias vividas en procesos de muertes de personas próximas. ¿Tuvo alguna necesidad? (No citar y marcar los ejes de discurso surgidos) De De De De apoyo moral Apoyo espiritual Apoyo medico Información del proceso y de las posibilidades ¿Qué relación se mantuvo con el equipo médico? En su consideración ¿La persona tomo las decisiones sobre el tratamiento de forma autónoma? El afrontamiento personal ante la muerte: ¿Cómo fue o está siendo el proceso? Afrontamiento de la incurabilidad Los periodos de supervivencia Los umbrales de resistencia ante el sufrimiento Momento de decisión y situaciones de insostenibilidad 62 - Anticipaciones existenciales de los procesos Principales emociones experimentadas. ¿Qué sentimientos son más relevantes? (No citar) Miedo, amenazas, soledad perplejidad, incomprensión ¿Expresó en algún momento el deseo de morir? ¿En qué momento del proceso expresó el deseo de morir? Cuando conoció la irreversibilidad del proceso Cuando empezó con los dolores Cuando fue consciente de su propia muerte Proyecciones personales de afrontamiento de la muerte ¿Cómo se afrontó y realizó el deseo de morir? Estrategias personales y familiares Asunción de control personal en la gestión del proceso de morir ¿Qué es lo más recuerda de los últimos momentos? ¿Existieron conflictos entre familiares? ¿Entre familiares paciente? ¿Y con el equipo médico? ASPECTOS RELACIONADOS CON LA MUERTE Desde su punto de vista ¿Qué es morir dignamente? (No citar) Asumir la propia muerte Decidir el lugar y con quien morir Tomar la decisión de cómo morir 63 Características de una muerte de calidad Elementos negativos , elementos a evitar Experiencias positivas, sentimientos y buenos recuerdos. Emociones positivas recordadas. Recuerdos e imágenes de sí mismas que desean que perduren Razones para desear poner fin a la vida: Los elementos no deseados: (No citar y marcar los ejes de discurso surgidos) No querer sufrir, sentir dolor No querer que sufran las personas cercanas No querer ser una carga Perder la esperanza de la recuperación TESTAMENTO VOLUNTADES ANTICIPADAS ¿Tiene testamento de voluntades anticipadas? ¿Cuáles han sido las barreras, limitaciones para no realízalo? ¿Cómo valora el testamento de voluntades anticipadas? ¿Qué elementos se podrían mejorar? ¿ El personal sanitario debe asesorar sobre el testamento de voluntades anticipadas? ¿El personal sanitario debe planificar con el/la paciente la atención sanitaria, previendo la situaciones futuras? ¿Cuál es el papel del personal sanitario en este momento? ¿Con qué situaciones difíciles considera que se encuentra la persona representante legal? 64 OPINIONES SOBRE EL DERECHO A MORIR ¿Se suele tener miedo a la muerte?. ¿Se tiene reparo en admitirlo? ¿Considera que es un tema que considera que es difícil hablar. ¿Por qué? ¿Qué es lo que más teme ante el término de la vida? ¿Qué debe de hacerse cuando una persona enferma manifiesta su deseo de morir? ¿Es necesario respetar la voluntad de la persona? ¿Cree que el personal médico debiera tener autorización legal para adelantar la muerte de una persona enferma de forma indolora si el paciente y su familia así lo solicitan? 65