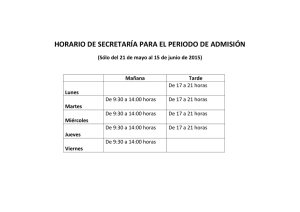
Guías de Admisión Involuntaria
Anuncio

Guías de Admisión Involuntaria CRITERIOS DE ADMISION INVOLUNTARIA 2009 Dr. José Andrés Bogado Guías de Admisión Involuntaria Guías de Admisión Involuntaria CRITERIOS DE ADMISION INVOLUNTARIA Criterios de Admisión Involuntaria basados en los convenios internacionales y las recomendaciones de la Organización Mundial de la Salud en lo referente a Ley de Salud Mental. José Andrés Bogado 2009 Dr. José Andrés Bogado Copyright 2009 Página 2 Guías de Admisión Involuntaria Criterios de Admisión Involuntaria Si acepta la admisión, no puede ser admisión Involuntaria. El paciente debe reunir todos los criterios citados abajo para considerar la Admisión involuntaria. A. Paciente tiene un trastorno mental B. Es necesario retener al paciente en un hospital con el propósito de determinar que tratamiento medico debería ser otorgado al paciente o para otorgar el tratamiento medico al paciente. El tratamiento medico tendría la probabilidad de1) Prevenir que el trastorno mental se deteriore; o 2) Aliviar cualquiera de los síntomas o los efectos del trastorno; si esta disponible para el tratamiento. C. Debe haber un riesgo significativo a la salud, a la seguridad o al bienestar del paciente o a la seguridad de cualquier persona si el paciente no es retenido en el hospital. Que si no se provee de tal tratamiento medico al paciente habría un riesgo significativo: 1) A la salud, la seguridad o al bienestar del paciente 2) A la seguridad de cualquier otra persona. D. La habilidad o Capacidad del paciente de decisión sobre la provisión de un tratamiento medico esta severamente deteriorado como resultado de ese trastorno mental. E. Es necesario la internación involuntaria ya que se han agotado otras instancias menos restrictivas. Es importante recordar que el criterio final solo se alcanzara si el paciente no acepta el tratamiento voluntariamente y que el tratamiento no puede ser otorgado sin el recurso de la admisión involuntaria. Dr. José Andrés Bogado Jefe de Admisión y Guardia Dr. José Andrés Bogado Copyright 2009 Página 3 Guías de Admisión Involuntaria INTRODUCCION La admisión involuntaria y el tratamiento involuntario a un hospital psiquiátrico son temas controversiales en el campo de la salud mental debido a que cortan la libertad personal y el derecho de elección, y tienen el riesgo de abuso por razones políticas, sociales y otras. Por otra parte, la admisión y el tratamiento involuntario pueden prevenir el daño a si mismo y a otras personas, y asistir a algunas personas en lograr sus derecho a la salud, el cual debido a su enfermedad mental, no tienen la habilidad de manejarlo de forma voluntaria. Algunos documentos de derechos humanos, los principios MI, la Convención Europea para la protección de los derechos humanos y la Libertades Fundamentales (1950) y la Declaración de Hawái (1983), aceptan que a veces existe la necesidad de admisión y de tratamiento involuntario para personas con trastornos mentales. Sin embargo es importante enfatizar que la admisión y el tratamiento involuntario son solo requeridos para una minoría de pacientes quienes sufren de trastorno mentales; en muchas instancias donde los pacientes son admitidos y tratados involuntariamente, si existiera tratamiento mas humano y un oportunidad de atención voluntaria estuvieran disponibles, la admisión y el tratamiento involuntario serian reducidos mucho mas. El principal tema de cualquier legislación de salud mental en este tema es el de esquematizar las circunstancias cuando admisión y tratamiento involuntarios son apropiados, y establecer procedimientos adecuados. Aunque no hay ley de salud mental en nuestro país, existen principios de admisión y tratamiento involuntario que son importantes el de conocer, familiarizarse, y aplicar, estos basados en documentos internacionales de las Organización mundial de la Salud (;;;;)., y estos marcos teóricos pueden asistir en decisiones apropiadas y tienen cierto peso legal debido a basarse en convenciones internacionales de derechos humanos los cuales están encima de cualquier ley del país; ofreciendo cierta confianza en el medico a la hora de tomar una decisión tal como la internación involuntaria. Primero basados en el Manual de la OMS de Ley de Salud Mental, clasificamos a los pacientes en tres grupos en base a criterios de 1) Admisión Voluntaria y Tratamiento Voluntario, 2) Pacientes no protestan, 3) Admisión y tratamiento Involuntario. Abajo damos una explicación detallada de cada concepto. Sobre todo para poder llevar a cabo la decisión de admisión involuntaria uno debe conocer el concepto de paciente voluntario; es decir el concepto de consentimiento informado, además está otro grupo de pacientes, con incapacidad de decisión pero que aceptan el tratamiento denominado de “Pacientes que NO Protestan”, para luego a explicar el marco teórico de admisión y tratamiento involuntario, y ofreciendo explicaciones de cómo se llego a los criterios de admisión involuntaria. Luego se ofrece una explicación del procedimiento ideal de admisión y de tratamiento involuntario. Luego en la segunda parte se otorga una guía de principios ético ha ser aplicados para los criterios de admisión involuntaria. En la tercera parte se ofrece una explicación detallada y exhaustiva de cada uno de los cinco criterios de admisión. En la última parte se ofrecen otros temas de practicidad a la hora de aplicar los criterios de admisión involuntaria. Esperamos que esta guía se de gran utilidad para los practicantes de salud mental, sean médicos, enfermeros, psicólogos, trabajadores sociales. Además fomente la discusión entre los practicantes y tenga una influencia positiva a la hora del momento de tomar la decisión de una admisión involuntaria, como para que esta se logre de forma ética, con respeto a los derechos del paciente, con miras al bienestar del usuario, con criterio medico y de acuerdo a los convenios internacionales. También el autor tiene la mayor ambición de que este documento sea referencia en el marco teórico del desarrollo e implementación de una futura ley de salud mental en la materia referente a admisión involuntaria. Dr. José Andrés Bogado Copyright 2009 Página 4 Guías de Admisión Involuntaria 1. I. MARCO TEORICO Admisión Voluntaria y Tratamiento Voluntario Para poder explicar los criterios de admisión involuntaria es necesario empezar con la situación contraria, la de la admisión voluntaria, así como el tratamiento voluntario. Para tal explicación necesitamos familiarizarnos con los conceptos de consentimiento y de información sobre sus derechos. 1.1 Admisión Voluntaria Consentimiento libre e informado debe formar base del tratamiento y de la rehabilitación de la mayoría de las personas con trastornos mentales. Todos los pacientes pueden asumir inicialmente tener la capacidad y cada esfuerzo debe ser hecho para permitir a la persona el aceptar voluntariamente la admisión o el tratamiento, como fuese apropiado, antes de implementar los procedimientos involuntarios. Ningún tratamiento debe ser dado a un paciente son su consentimiento informado, excepto como es provisto en los parágrafos 6,7,8,13 y 15 de los principios MI. Para ser validos, el consentimiento debe satisfacer los siguientes criterios (Principio 11de MI): a) La persona/paciente otorgando su consentimiento debe ser competente para ello, y la competencia es asumida al menos que haya evidencia de lo contrario. b) El consentimiento debe ser obtenido libremente, sin amenazas ni persuasión indebida. c) Debe haber una información adecuada y apropiada. La información debe ser provista con el propósito, el método, la duración probable, y los beneficios que se espera del tratamiento propuesto. d) Posible dolor o disconfort y los riesgos del tratamiento propuesto, y los efectos colaterales probables, deberían ser adecuadamente discutidos con el paciente. e) Los dolores o incomodidades posibles y los riesgos y secuelas del tratamiento propuesto, y los efectos colaterales posibles, deben ser adecuadamente discutidos con el paciente. f) Las opciones deben ser ofrecidas, si disponibles, de acuerdo a buena práctica clínica: modos alternativos de tratamiento, especialmente aquellos que son menos intrusivos, deben ser discutidos y ofrecidos al paciente. g) La información debe ser provista en un lenguaje y forma que sea comprehensible al paciente. h) El paciente tiene el derecho de rechazar el tratamiento o de detenerlo. i) Las consecuencias del rechazo del tratamiento, los cuales pueden incluir el alta del hospital, deberían ser explicados al paciente. j) El consentimiento debe ser documentado en la ficha del paciente. Principio 11: Consentimiento para el tratamiento. PRINCIPIO 11 Consentimiento para el tratamiento 1. No se administrará ningún tratamiento a un paciente sin su consentimiento informado, salvo en los casos previstos en los párrafos 6, 7, 8, 13 y 15 del presente principio. 2. Por consentimiento informado se entiende el consentimiento obtenido libremente sin amenazas ni persuasión indebida, después de proporcionar al paciente información adecuada y comprensible, en una forma y en un lenguaje que éste entienda, acerca de: a) El diagnóstico y su evaluación; b) El propósito, el método, la duración probable y los beneficios que se espera obtener del tratamiento propuesto; c) Las demás modalidades posibles de tratamiento, incluidas las menos alteradoras posibles; d) Los dolores o incomodidades posibles y los riesgos y secuelas del tratamiento propuesto. 3. El paciente podrá solicitar que durante el procedimiento seguido para que dé su consentimiento estén presentes una o más personas de su elección. 4. El paciente tiene derecho a negarse a recibir tratamiento o a interrumpirlo, salvo en los casos previstos en los párrafos 6, 7, 8, 13 y 15 del presente principio. Se deberán explicar al paciente las consecuencias de su decisión de no recibir o interrumpir un tratamiento. 5. No se deberá alentar o persuadir a un paciente a que renuncie a su derecho a dar su consentimiento informado. En caso de que el paciente así desee hacerlo, se le explicará que el tratamiento no se puede administrar sin su consentimiento informado. 6. Con excepción de lo dispuesto en los párrafos 7, 8, 12, 13, 14 y 15 del presente principio, podrá aplicarse un plan de tratamiento propuesto sin el consentimiento informado del paciente cuando concurran las siguientes circunstancias: a) Que el paciente, en la época de que se trate, sea un paciente involuntario; b) Que una autoridad independiente que disponga de toda la información pertinente, incluida la información especificada en el párrafo 2 del presente principio, compruebe que, en la época de que se trate, el paciente está incapacitado para dar o negar su consentimiento informado al plan de tratamiento propuesto o, si así lo prevé la legislación nacional, teniendo presente la Dr. José Andrés Bogado Copyright 2009 Página 5 Guías de Admisión Involuntaria seguridad del paciente y la de terceros, que el paciente se niega irracionalmente a dar su consentimiento; c) Que la autoridad independiente compruebe que el plan de tratamiento propuesto es el más indicado para atender a las necesidades de salud del paciente. 7. La disposición del párrafo 6 supra no se aplicará cuando el paciente tenga un representante personal facultado por ley para dar su consentimiento respecto del tratamiento del paciente; no obstante, salvo en los casos previstos en los párrafos 12, 13, 14 y 15 del presente principio, se podrá aplicar un tratamiento a este paciente sin su consentimiento informado cuando, después que s e le haya proporcionado la información mencionada en el párrafo 2 del presente principio, el representante personal dé su consentimiento en nombre del paciente. 8. Salvo lo dispuesto en los párrafos 12, 13, 14 y 15 del presente principio, también se podrá aplicar un tratamiento a cualquier paciente sin su consentimiento informado si un profesional de salud mental calificado y autorizado por ley determina que ese tratamiento es urgente y necesario para impedir un daño inmediato o inminente al paciente o a otras personas. Ese tratamiento no se aplicará más allá del período estrictamente necesario para alcanzar ese propósito. 9. Cuando se haya autorizado cualquier tratamiento sin el consentimiento informado del paciente, se hará no obstante todo lo posible por informar a éste acerca de la naturaleza del tratamiento y de cualquier otro tratamiento posible y por lograr que el paciente participe en cuanto sea posible en la aplicación del plan de tratamiento. 10. Todo tratamiento deberá registrarse de inmediato en el historial clínico del paciente y se señalará si es voluntario o involuntario. 11. No se someterá a ningún paciente a restricciones físicas o a reclusión involuntaria salvo con arreglo a los procedimientos oficialmente aprobados de la institución psiquiátrica y sólo cuando sea el único medio disponible para impedir un daño inmediato o inminente al paciente o a terceros. Esas prácticas no se prolongarán más allá del período estrictamente necesarias para alcanzar ese propósito. Todos los casos de restricción física o de reclusión involuntaria, sus motivos y su carácter y duración se registrarán en el historial clínico del paciente. Un paciente sometido a restricción o reclusión será mantenido en condiciones dignas y b ajo el cuidado y la supervisión inmediata y regular de personal calificado. Se dará pronto aviso de toda restricción física o reclusión involuntaria de pacientes a los representantes personales, de haberlos y de proceder. 12. Nunca podrá aplicarse la esterilización como tratamiento de la enfermedad mental. 13. La persona que padece una enfermedad mental podrá ser sometida a un procedimiento médico u operación quirúrgica importantes únicamente cuando lo autorice la legislación nacional, cuando se considere que ello es lo que más conviene a las necesidades de salud del paciente y cuando el paciente dé su consentimiento informado, salvo que, cuando no esté en condiciones de dar ese consentimiento, sólo se autorizará el procedimiento o la operación después de practicarse un examen independiente. 14. No se someterá nunca a tratamientos psicoquirúrgicos u otros tratamientos irreversibles o que modifican la integridad de la persona a pacientes involuntarios de una institución psiquiátrica y esos tratamientos sólo podrán, en la medida en que la legislación nacional lo permita, aplicarse a cualquier otro paciente cuando éste haya dado su consentimiento informado y cuando un órgano externo independiente compruebe que existe realmente un consentimiento informado y que el tratamiento es el más conveniente para las necesidades de salud del paciente. 15. No se someterá a ensayos clínicos ni a tratamientos experimentales a ningún paciente sin su consentimiento informado, excepto cuando el paciente esté incapacitado para dar su consentimiento informado, en cuyo caso sólo podrá ser sometido a un ensayo clínico o a un tratamiento experimental con la aprobación de un órgano de revisión competente e independiente que haya sido establecido específicamente con este propósito. 16. En los casos especificados en los párrafos 6, 7, 8, 13, 14 y 15 del presente principio, el paciente o su representante personal, o cualquier persona interesada, tendrán derecho a apelar ante un órgano judicial u otro órgano independiente en relación con cualquier tratamiento que haya recibido. Al hablar sobre el derecho de rechazar el tratamiento, debemos enfatizar el concepto de derecho, los enfermos mentales tienen derechos. El principio 12 habla del derecho de información sobre estos derechos. Principio 12 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 12 Información sobre los derechos 1. Todo paciente recluido en una institución psiquiátrica será informado, lo más pronto posible después de la admisión y en una forma y en un lenguaje que comprenda, de todos los derechos que le corresponden de conformidad con los presentes Principios y en virtud de la legislación nacional, información que comprenderá una explicación de esos derechos y de la manera de ejercerlos. 2. Mientras el paciente no esté en condiciones de comprender dicha información, los derechos del paciente se comunicarán a su representante personal, si lo tiene y si procede, y a la persona o las personas que sean más capaces de representar los intereses del paciente y que deseen hacerlo. 3. El paciente que tenga la capacidad necesaria tiene el derecho de designar a una persona a la que se debe informar en su nombre y a una persona que represente sus intereses ante las autoridades de la institución. Dr. José Andrés Bogado Copyright 2009 Página 6 Guías de Admisión Involuntaria El derecho al tratamiento con consentimiento implica el derecho de rechazar el tratamiento. Si al paciente se le juzga como teniendo la capacidad de dar su consentimiento, entonces el rechazo a tal consentimiento también debe ser respetado. Si la admisión es necesaria, la legislación debe tener como meta la promoción y el de facilitar la admisión voluntaria en una localidad de salud mental, después de obtener el consentimiento informado. El objetivo puede ser reunido ya sea al (i) específicamente declarando que las personas requieren de servicios de salud mental los cuales deben ser provistos con esos servicios – incluyendo la admisión cuando se requiera, (ii) o simplemente por omisión, por lo tanto considerando la salud mental de la misma forma que cualquier otro trastorno o enfermedad. Hay ventajas y desventajas a estas alternativas. Con el primero, al declarar el derecho al tratamiento y la admisión, la ley obvia cualquier ambigüedad en lo que se refiere a si las personas con trastorno mental pueden se tratados/admitidos de forma voluntaria. También ofrece la oportunidad para los pacientes de afirmar que están de hecho actuando de forma voluntaria. Dada la evidencia de negligencia en el pasado y de bajos niveles de uso de la atención de salud mental, tal abordaje puede estimular a mas personas el de obtener atención y tratamiento. Donde una persona necesita tratamiento en una localidad de salud mental, cada esfuerzo debe ser realizado para poder evitar la admisión involuntaria. (Principio 15(1), MI Principles) Por otra parte, el segregar los temas de salud mental de otros problemas de salud puede estigmatizar a los usuarios, y por lo tanto debilitar el argumento de que los trastornos mentales deberían ser tratados de la misma forma que otros problemas de salud. Si la atención y el tratamiento de salud mental voluntario no son especificados en la legislación, serán considerados de la misma forma que otros de atención de salud. La admisión voluntaria trae consigo el derecho de retirarse voluntariamente del establecimiento de salud mental. Sin embargo, la legislación relacionada con el alta se complica por el hecho de que muchas jurisdicciones otorgan poder a las autoridades para sobrepasar el derecho de retirarse bajo ciertas circunstancias. Los principios MI declaran que los pacientes no admitidos de forma involuntaria tienen el derecho de abandonar la localidad en cualquier momento al menos que reúnan criterios para la admisión involuntaria. La legislación debería permitir a las autoridades prevenir el alta por si mismo por pacientes voluntarios solo si se llegan a reunir todas la condiciones o los criterios de admisión involuntaria. Todos los procedimientos de salvaguarda para la admisión involuntaria deben ser aplicados. Se recomienda que la legislación incorpore el derecho de pacientes voluntarios a ser informados en el tiempo de admisión de que su derecho de retirarse puede solamente ser retirado si llegan a reunir las condiciones de admisión involuntaria en el momento que ellos desean retirarse del establecimiento. Surge a veces un problema cuando se trata de pacientes quienes carecen de capacidad para otorgar consentimiento son admitidos “voluntariamente” al hospital simplemente porque no protestan en contra de la admisión. Un ejemplo de esto seria el paciente quien es admitido “voluntariamente” pero no tiene una comprehensivo de ya sea el hecho o mismo el propósito de la admisión. Otro grupo de pacientes que corre este riesgo es de la admisión “voluntaria” de aquellos con retraso mental. Otras personas pueden “aceptar” el tratamiento o la admisión sin protestar meramente porque son intimidados o porque no se dan cuenta de que tienen el derecho de rechazar. En estos casos, la carencia de alguna protesta no debería ser construida como consentimiento, debido a que el consentimiento debe ser voluntario e informado. El concepto de “voluntario” excluye/descarta la utilización de coerción; implica la disponibilidad de opciones y de que el individuo tiene la habilidad y el derecho de ejercer esa elección. Una o todas de estas condiciones serian violadas en los ejemplos mencionados arriba. En Brasil, la ley declara de que “una persona que solicita internación voluntaria o quien otorga consentimiento a la internación se le ha de requerir que firme, en el tiempo de su admisión, una declaración significando que el o ella ha elegido este régimen de tratamiento” (Mental Health Law No 10.216 of 2001, Brazil). Abajo podemos ver la Ley Brasilera, N.10.216 de 2001, donde el artículo 6 diferencia tres tipos de internación psiquiátrica, la voluntaria, la involuntaria, y la compulsoria. Y la voluntaria define por el consentimiento del usuario. Por Dr. José Andrés Bogado Copyright 2009 Página 7 Guías de Admisión Involuntaria lo cual podemos ver que nuestro país vecino ha logrado por ley establecer diferentes tipos de internación, pero fundamentalmente la diferencia entre admisión voluntaria y involuntaria, el cual es un paso importante a la reforma psiquiátrica. Ley Brasilera, N.10.216 de 2001 Articulo 6 y 7. Art. 6o A internación psiquiátrica solamente será realizada mediante laudo médico circunstanciado que caracterice os sus motivos. Parágrafo único. Son considerados los siguientes tipos de internación psiquiátrica: I – internación voluntaria: aquella que se da con el consentimiento del usuario; II – internación involuntaria: aquella que se da sin el consentimiento del usuario y a pedido de tercero; y III – internación compulsoria: aquella determinada por la Justicia. Art. 7o La persona que solicita voluntariamente su internación, o que da consentimiento, debe firmar, en el momento de la admisión, una declaración de que opto por ese régimen de tratamiento. Un importante aspecto del manejo de pacientes voluntarios es diferenciar el manejo de pacientes con consentimiento y los de tratamiento sin consentimiento. Abajo citamos ciertos aspectos de manejo de pacientes de ambos grupos. Consentimiento El consentimiento es el permiso voluntario y continuo de un paciente a un tratamiento dado, basado en un conocimiento suficiente del propósito, de la naturaleza, de los probables efectos y de los riesgos hacia el tratamiento, incluyendo la probabilidad de éxito y de otras alternativas a ello. Permiso dado bajo cualquier presión que sea injusta o indebida no es consentimiento. Por definición, una persona que carece de capacidad para otorgar su consentimiento al tratamiento, incluso cuando cooperan con el tratamiento o activamente lo buscan. Es la obligación de cada persona de buscar el consentimiento de ser cuidadoso y con habilidad, no solo dar información antes de buscar el consentimiento, pero también en cumplir con la continua obligación de proveer al paciente de suficiente información sobre el propósito del tratamiento y las alternativas a ello. La información con la cual debe ser dada esta relacionada con el paciente en particular, el tratamiento en particular y los conocimientos y la practica clínica relevante. En cada caso, suficiente información debe ser entregado al paciente para asegurar que lo comprenda en los términos más simples la naturaleza, los efectos probables y todos los resultados significativos adversos de aquel tratamiento, incluyendo la probabilidad de su éxito y cualquier alternativa a ello. Se debe elaborar un registro de la información provista al paciente. Se debe invitar al paciente a hacer las preguntas pertinentes y los profesionales deberían responder en su totalidad, con honestidad y veracidad. Puede haber razones convincentes, en interés mismo del paciente, de no divulgar cierta información. Un profesional que elige no divulgar información debe estar preparado para justificar tal decisión. Un profesional que elige no contestar a la pregunta del paciente debe ser claro al paciente para que el paciente sepa en que situación se encuentra. Pacientes deben ser dichos de que su consentimiento al tratamiento puede ser removido en cualquier momento. Cuando los pacientes quitan su consentimiento (o están considerando quitar su consentimiento), se les debería dar una clara explicación de las probables consecuencias de no recibir tal tratamiento y (donde sea relevante) las circunstancias en las cuales el tratamiento puede ser dado sin su consentimiento. Se debe registrar la información provista al paciente en la historia clínica. Tratamiento sin Consentimiento – Generalidades Se debe conseguir el consentimiento del paciente antes de otorgar el tratamiento, cuando sea practicable. El consentimiento o el rechazo por parte del paciente deberá ser registrado en su ficha, así como también la evaluación del clínico tratante de la capacidad del paciente de otorgar consentimiento. Si el paciente inicialmente otorga consentimiento, pero si luego se abstiene de tal consentimiento (o pierde la Dr. José Andrés Bogado Copyright 2009 Página 8 Guías de Admisión Involuntaria capacidad de consentimiento), el tratamiento debe ser revisado. El clínico responsable del tratamiento debe considerar si puede proceder en la ausencia de consentimiento, para proveer tratamiento alternativo o no otorgar más tratamiento. Los clínicos autorizando o administrando el tratamiento sin consentimiento están llevando a cabo una función de naturaleza pública y por lo tanto se encuentran sujetos a las provisiones de los convenios de derechos humanos. Es ilegal actuar de una forma incompatible con los derechos del paciente como son establecidos en la Convención Europea de Derechos Humanos (“La convención”). Particularmente, los siguientes uno se debe fijar: Administración compulsoria de tratamiento el cual requiere consentimiento es invariablemente una violación del artículo 8 de la Convención (respecto a la familia y la vida privada). Sin embargo, puede ser justificado donde se encuentra de acuerdo a la ley (en este caso no hay ley de salud mental) y proporcional al objetivo legitimo (en este caso, la reducción de riesgo debido al trastorno mental y al mejoramiento de la salud). Tratamiento involuntario es capaz de ser un tratamiento inhumano (o en casos extremos incluso tortura) contrario al artículo 3 de la convención, si el efecto en la persona alcanza un nivel suficiente de severidad. Pero en la Corte Europea de Derechos Humanos ha dicho que una medida el cual es convincentemente demostrable de ser de necesidad terapéutica del punto de vista de principios establecidos de medicina no puede en principio ser considerado inhumano o degradante. Adherencia escrupulosa a los requerimientos de la legislación y la buena clínica practica deben asegurar que no haya tal incompatibilidad. Pero los clínicos tienen preocupaciones sobre el potencial de violación de los derechos humanos deberían buscar clínicos mas expertos, y si es necesario consejo legal. Puntos Clave Donde una persona necesita de tratamiento hospitalario, la legislación debería apoyar la admisión voluntaria y cada esfuerzo debe ser hecho para evitar la admisión involuntaria. Si la ley permite que las autoridades retengan a los pacientes voluntarios cuando ellos intentan abandonar, esto debería ser solo posible si los criterios para admisión involuntaria son reunidos. En la admisión a un establecimiento de salud mental, los pacientes voluntarios deben ser informados del hecho de que los profesionales de salud mental de la localidad pueden ejercer su autoridad al prevenir su alta si es que reúnen los criterios de admisión involuntaria. Los pacientes voluntarios deben ser tratados solo después de obtener el consentimiento informado. Donde el paciente tiene la capacidad de otorgar el consentimiento informado, tal consentimiento es un prerrequisito para el tratamiento. Dado el hecho de que en muchos países no todas las personas que han sido admitidas como pacientes voluntarios son estrictamente voluntarios, la legislación debe hacer una provisión para que un cuerpo independiente revise periódicamente a los pacientes voluntarios de larga estadía, evaluar su condición y la situación y realizar las recomendaciones apropiadas. Pero mientras en nuestro país no exista ley de salud mental y siendo que no hay ningún organismo revisor o protocolo de admisión involuntaria aprobado por la superintendencia de la salud, cada practicante de salud mental, debe involucrarse en asegurar que la admisión cumpla con los criterios de admisión involuntaria, y el medico de sala jugara el rol de órgano revisor al asegurar que la estadía del paciente de forma involuntaria siga reuniendo los criterios de admisión involuntaria y una vez que deje de cumplir con tales criterios deberá solicitar el alta inmediata del paciente, o pasar a un nivel de atención voluntario y menos restrictivo. Dr. José Andrés Bogado Copyright 2009 Página 9 Guías de Admisión Involuntaria 2. Pacientes No Protestan Un grupo intermedio, en el sentido de que es un grupo de pacientes que no reúne criterios de admisión voluntaria ni los de admisión involuntaria, es el de “Pacientes No Protestan”, este termino se utiliza en el Manual de OMS de Ley de Salud Mental. Abajo otorgamos una explicación detallada de este término. Legislación en algunos países hace provisiones para usuarios quienes son incapaces, debido a su estado de salud mental, de otorgar consentimiento al tratamiento y/o la admisión, pero quienes no rechazan intervenciones de salud mental. Esto incluiría a personas descriptas en la sección previa que no reúnen los requerimientos para ser pacientes voluntarios, pero quienes tampoco reúnen los criterios de admisión involuntaria (por ejemplo, personas con retraso mental severo). Mientras en algunos países la legislación de “incapacidad” es enlazado con leyes de cuidado/guardián comprehensivas poseen la habilidad de lidiar adecuadamente con personas con trastornos mentales quienes no tienen la habilidad de otorgar su consentimiento pero no rechazan la admisión/el tratamiento, otros países hallan importante que se realice la legislación en esta área. El propósito de esta categoría es de proveer a pacientes que no Protestan salvaguardas, mientras que al mismo tiempo proveer la admisión y el tratamiento necesario a personas que no tienen la habilidad de otorgar consentimiento informado. Tiene la importante ventaja de asegurar que las personas quienes no resisten el tratamiento no son incorrectamente hechos pacientes voluntarios o involuntarios; ayuda también a prevenir el incremento potencial de un gran numero de personas siendo incorrectamente admitidos como pacientes involuntarios. Los criterios que permiten la admisión y/o tratamiento son habitualmente menos severos que en el caso de usuarios involuntarios. Esto hace posible que los usuarios quienes no tienen la capacidad de otorgar consentimiento informado – pero quienes requieren de tratamiento y de admisión para su salud mental – para recibir la atención necesaria y el tratamiento incluso si, por ejemplo, si no son un poseen riesgo a su seguridad o la de terceros. La necesidad de hospitalización es a veces considerada un criterio suficiente. Este criterio, o un criterio tal como “requerido para la salud de la personas”, es la mayoría de las veces menos demandante que, por ejemplo, los criterios para admisión involuntario. La persona que hace la aplicación para la atención de un paciente que no protesta es habitualmente un familiar cercano o una persona quien tiene el interés del usuario en su corazón. El uso de “sustitutos” para los pacientes que no protestan es común en un número de países. Si los usuarios tienen alguna objeción a su admisión o al tratamiento ellos deben inmediatamente parar siendo considerados como “no protestan” y los criterios completos para determinar la admisión y el tratamiento involuntario deberán ser aplicados. Es crucial que los derechos de los pacientes no-protestantes sean protegidos de una manera similar a aquellos usuarios involuntarios. Por ejemplo, una evaluación de la capacidad y de lo apropiado puede ser necesario que se lleve a cabo, y estar de acuerdo entre más de un practicante. Los pacientes que no protestan deberían igual que los usuarios involuntarios cualificar para procedimientos obligatorios de revisión automáticos. Estos pueden incluir una confirmación de su estado así como de evaluaciones periódicas para determinar ya sea si la condición ha cambiado. Si, siguiendo a la admisión/tratamiento, ello recuperan su capacidad de llevar a cabo decisiones informadas, ellos deben ser removidos de su estado. Además, los pacientes que no protestan deberían tener el derecho de apelar la decisión. Los pacientes que no protestan también disfrutan de todos los otros derechos consagrados a los otros pacientes, tales como el derecho de notificación de sus derechos, de la confidencialidad, de los estándares adecuados de atención y de otros derechos. En nuestro país debido a falta de servicios de salud mental así como falta ley de salud mental, este grupo a veces de forma artificial reúne los criterios de admisión involuntaria pero son un grupo vulnerable para ser admitidos en las salas agudas pero a la vez no existen otros servicios para la atención de estos pacientes. Pero igual uno en lo posible debe seguir el consejo de la OMS, intentar en todo lo posible seguir los principios fundamentales del “ambiente menos restrictivo” y “en el mejor interés del paciente”, los cuales deben ser similarmente aplicados a los pacientes que no protestan. Dr. José Andrés Bogado Copyright 2009 Página 10 Guías de Admisión Involuntaria Países que tienen provisiones de legislación para pacientes que no protestan incluyen Australia (Mental Health Act, 1990, New South Wales, Australia), Sudáfrica (Mental Health Care Act 2002), Escocia e Inglaterra con MCA (Mental Capacity Act 2006) PUNTOS CLAVE Legislación en algunos países hace una provisión para usuarios quienes son incapaces, debido a su estado de salud mental, el dar consentimiento a tratamiento y/o admisión, pero quienes no pueden rechazar las intervenciones de salud mental. Los criterios para ser permitido la admisión y/o el tratamiento son habitualmente menos estrictos que en aquellos casos de usuarios involuntarios (criterios pueden ser de, por ejemplo, “la necesidad de hospitalización”, o “requeridos para la salud de la persona”). Si los usuarios tienen alguna objeción a su admisión o el tratamiento, ellos deben inmediatamente parar el de ser considerados como no protestan y se deben aplicar los criterios completos para la determinación de admisión y el tratamiento involuntario. Similarmente, si, siguiendo su admisión/tratamiento, ellos recuperan su capacidad de hacer decisiones informadas, ellos deben ser removidos de su estado. Es crucial que los derechos de los pacientes que no protestan sean protegidos de manera similar a aquellos de usuarios involuntarios (por ejemplo, el derecho de evaluación de capacidad,-de procedimientos automáticos de revisión, el derecho de apelación del estado de no protestar). Los pacientes no protestan deberían también tener el goce de todos los otros derechos permitidos a los otros pacientes, tales como el derecho de ser informado de sus derechos, de la confidencialidad, de estándares adecuados de atención y de otros derechos. Dr. José Andrés Bogado Copyright 2009 Página 11 Guías de Admisión Involuntaria 3. Admisión Involuntaria y Tratamiento Involuntario 3.1 Criterios de Admisión y de Tratamiento Involuntario En la legislación a veces se diferencia entre admisión involuntaria y tratamiento involuntario. Criterios de Admisión Involuntaria Admisión involuntaria es generalmente permitida solo si todos los siguientes criterios son reunidos y el paciente rechaza la admisión voluntaria: Hay evidencia de un trastorno mental de severidad especifica, y; Hay una gran probabilidad de daño inmediato o inminente a si mismo o a otras personas, y/o una gran probabilidad del deterioro de la condición del paciente si no se le otorga el tratamiento. La admisión incluye un propósito terapéutico, y; El tratamiento solo puede ser otorgado por admisión dentro de un servicio de salud mental. Criterio para tratamiento involuntario La diferencia entre admisión involuntaria y el tratamiento involuntario, es que sobre el tratamiento, la persona no tiene capacidad de realizar una decisión informada. El tratamiento sin consentimiento debería ser considerado solo cuando todas las siguientes condiciones son reunidas: La determinación de que el paciente tiene un trastorno mental de acuerdo a estándares internacionales médicos. El paciente carece de la capacidad de otorgar o de negar el consentimiento informado al tratamiento propuesto. El tratamiento es necesario para: i. Lograr un mejoramiento del trastorno mental del paciente; y ii. Prevenir deterioro del estado mental del paciente; y/o iii. Proteger al paciente de auto-lesión; y/o iv. Proteger a otros de daño significativo. Tratamiento sin consentimiento y sin autorización de un cuerpo legal solo debe ser instituido, y estrictamente, en emergencias y por la duración de la emergencia. 3.2 Abordaje Combinado versus Separado a la Admisión Involuntaria y el Tratamiento Involuntario En la legislación de salud mental se pueden combinar la admisión involuntaria o el tratamiento medico involuntario en un procedimiento o se pueden tratar de forma separada. Abordaje Combinado Bajo el abordaje Combinado, el cual fue elegido para este documento, una vez que los pacientes son admitidos involuntariamente, ellos pueden ser tratados involuntariamente sin haber tenido un procedimiento separado para la sanción de tal tratamiento. El argumento para este abordaje, es que el criterio de admisión es para prevenir el deterioro de una condición clínica. No hay propósito en la admisión al hospital si no se provee de un tratamiento. De hecho el criterio B de los criterios de admisión involuntaria especifica que es necesario retener al paciente en el hospital con propósito de otorgar un tratamiento para prevenir el deterioro o para aliviar los síntomas del trastorno, y el criterio C de riesgo significativo se admite al paciente con el propósito de tratamiento para evitar tal riesgo significativo. Por lo tanto el propósito de la admisión es el de tratamiento y no puede haber admisión sin propósito de tratamiento, al admitir al paciente de forma involuntaria ya se ha decidido la necesidad de un tratamiento involuntario. Abordaje Completamente Separado Bajo el abordaje completamente separado, los procedimientos de admisión y tratamientos son independientes de si mismo. Primero la persona es evaluada para la admisión involuntaria, luego si el paciente involuntario requiere de un tratamiento involuntario, el tratamiento necesita ser evaluado y un procedimiento separado para la aplicación de tal tratamiento es necesario. Algunos individuos y organizaciones, especialmente los grupos de usuarios, tienen objeción de combinar admisión involuntaria y tratamiento involuntario y argumentan que el consentimiento de una persona o el Dr. José Andrés Bogado Copyright 2009 Página 12 Guías de Admisión Involuntaria rechazo a la admisión y al tratamiento, son temas separados. Las personas pueden requerir de admisión involuntaria pero no de tratamiento involuntario, o de hecho, tratamiento involuntario sin tener que estar fuera de su hogar o de su comunidad. Además, es argumentados que la capacidad es un tema especifico, en que una persona a quien se le juzga el de carecer de capacidad de toma de decisiones sobre la admisión a un establecimiento de salud mental puede aun retener la habilidad (capacidad) de tomar las decisiones sobre el tratamiento. Se argumenta que el tratamiento involuntario viola los principios de derechos fundamentales. Por ejemplo, Comentario General 14 al Articulo 12 de ICESCR provee el derecho a la salud incluye el derecho a estar libre de tratamiento medico no consensual. Se argumenta además que es posible que una autoridad independiente, por ejemplo una corte o una borde de revisión, pueda internar a una persona en una localidad psiquiátrica debido a una enfermedad mental, pero que esta misma autoridad, o un separado, pueden hallar que una persona no ha perdido su capacidad de realizar decisiones de tratamiento. La evaluación para determinar la incapacidad de consentimiento de tratamiento es por lo tanto necesario. Además, los que advocan un abordaje separado argumentan que la provisión de dos procedimientos independientes para invocar la admisión involuntaria y el tratamiento involuntario asegura una capa extra de la protección de los derechos para personas con trastornos mentales. Por otra parte, los que advocan un abordaje combinado contienen que con un abordaje separado existe un riesgo de que mucho tiempo pase entre los dos procesos, el tratamiento puede ser gravemente demorado o retrasado, con efectos detrimentales para el individuo involucrado, así como también, posiblemente, a los trabajadores de salud y a otros pacientes si la persona es altamente agresiva. Además debido a la no disponibilidad de recursos humanos y financieros en muchos países de bajo nivel socioeconómico como el nuestro (Paraguay), es difícil el de instituir dos procedimientos separados para la admisión involuntaria y el tratamiento involuntario. Por lo tanto además de las razones citadas arriba, el ser un país con pocos recursos dificulta la implementacion de procesos separados para la admisión y el tratamiento y seria difícil llevarlo a la práctica. Lo recomendable para nuestro país es el abordaje combinado el cual es utilizado en este documento. El abordaje combinado no contradice el principio 16, el cual recomienda “que la admisión involuntaria o la retención deben ser inicialmente por un periodo corto como lo es especificado por la ley para observación y tratamiento preliminar pendiente una revisión de la admisión o de la retención por un cuerpo revisor”. Otra posible variación de los abordajes combinados y separados, el cual puede incorporar las ventajas de ambos, es e de considerar la necesidad de admisión y de tratamiento separadamente, pero el de combinar los procesos para la determinación y la aplicación de lelos. En otras palabras, el mismo clínico y posiblemente el mismo cuerpo revisor (o autoridad independiente), que evalúa la necesidad para la admisión también puede evaluar si es que la persona tiene la capacidad de otorgar consentimiento al tratamiento, y si es que el tratamiento involuntario es de hecho requerido. 3.3 Criterios de Admisión Involuntaria Los criterios de admisión involuntaria en base al manual de OMS de Ley de Salud Mental son la presencia de un trastorno mental, la probabilidad de peligrosidad inmediata (en la actualidad hoy en día se prefiere el termino de riesgo, termino el cual se eligió en lugar de peligrosidad para los criterios de admisión involuntaria) Criterios para admisión involuntaria Según las leyes de salud mental de varios países y en base al manual de OMS de Ley de Salud Mental, los principales criterios de admisión involuntaria son: Presencia de un trastorno mental. Probabilidad grave de peligrosidad inmediata o inminente La necesidad de tratamiento. Admisión debe tener un propósito terapéutico Dr. José Andrés Bogado Copyright 2009 Página 13 Guías de Admisión Involuntaria Probabilidad grave de peligro inmediato o inminente y/o la “necesidad de tratamiento” Los dos criterios mas utilizados –y probablemente los mas importantes- para poder autorizar la admisión involuntaria a las personas con trastornos mentales son “una gran probabilidad de peligro inmediato o inminente” y “La necesidad de tratamiento”. Gran Probabilidad de peligro inmediato o inminente Este criterio puede ser aplicado para defender los mejores intereses del paciente para poder prevenir daño a si mismos, o por la seguridad de otros. Prevención de daño a si mismo, a los cuidadores, a los familiares, y a la sociedad en general es una importante obligación de estado. Aunque en la literatura científica actual esta cada vez mas en desuso el termino de peligrosidad y se prefiere el termino de “riesgo”, el cual se opto como un termino mas adecuado para los criterios de admisión involuntaria. Necesidad de Tratamiento – Este criterio, así como los criterios de riesgo/peligrosidad/seguridad, trae consigo gran controversia. Hay un número de organizaciones e individuos, incluyendo usuarios de servicios de salud mental, y grupos de usuarios, quienes objetan este criterio. El principio 16 declara que la admisión involuntaria solo será considerada en el caso de b) Que, en el caso de una persona cuya enfermedad mental sea grave y cuya capacidad de juicio esté afectada, el hecho de que no se la admita o retenga puede llevar a un deterioro considerable de su condición o impedir que se le proporcione un tratamiento adecuado que sólo puede aplicarse si se admite al paciente en una institución psiquiátrica de conformidad con el principio de la opción menos restrictiva. Este principio habitualmente incluye la presencia de un número concurrente de factores. Primero, la enfermedad debe ser “severa” (tema de definición); segundo, debe ser comprobado que su capacidad de juicio esta deteriorado (tema de capacidad); y tercero, debe haber razones suficientes para sospechar que el fracaso en admitir al paciente puede dar lugar a un deterioro grave en su condición o en la prevención al administrar un tratamiento apropiado (tema de predicción de tratamiento). La admisión debe incluir un propósito terapéutico Las personas deben ser admitidas involuntariamente solo si hay un propósito terapéutico a la admisión. Esto no necesariamente significa que la medicación debe ser provista, debido a que un amplio rango de abordajes terapéuticos y psicoterapéuticos debería ser implementado. Una carencia de éxito terapéutico no implica una carencia de propósito terapéutico, y la admisión involuntaria puede ser justificada si la persona se encuentra recibiendo una atención terapéutica, incluso si el tratamiento disponible no puede completamente curar la condición de la persona. Una persona requiriendo puramente de atención custodial o de reclusorio o abrigo no debería ser admitido en un hospital psiquiátrico como paciente involuntario. Cuando se aplica los criterios citados arriba, es importante siempre considerar el principio de “ambiente menos restrictivo”. En otras palabras, una persona no puede ser admitida si otras alternativas menos restrictivas, puede ser utilizadas. Principio 16 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 16 Admisión involuntaria 1. Una persona sólo podrá ser admitida como paciente involuntario en una institución psiquiátrica o ser retenida como paciente involuntario en una institución psiquiátrica a la que ya hubiera sido admitida como paciente voluntario cuando un médico calificado y autorizado por ley a esos efectos determine, de conformidad con el principio 4 supra, que esa persona padece una enfermedad mental y considere: a) Que debido a esa enfermedad mental existe un riesgo grave de daño inmediato o inminente para esa persona o para terceros; o b) Que, en el caso de una persona cuya enfermedad mental sea grave y cuya capacidad de juicio esté afectada, el hecho de que no se la admita o retenga puede llevar a un deterioro considerable de su condición o impedir que se le proporcione un tratamiento adecuado que sólo puede aplicarse si se admite al paciente en una institución psiquiátrica de conformidad con el principio de la opción menos restrictiva. Dr. José Andrés Bogado Copyright 2009 Página 14 Guías de Admisión Involuntaria En el caso a que se refiere el apartado b) del presente párrafo, se debe consultar en lo posible a un segundo profesional de salud mental, independiente del primero. De realizarse esa consulta, la admisión o la retención involuntaria no tendrán lugar a menos que el segundo profesional convenga en ello. 2. Inicialmente la admisión o la retención involuntaria se hará por un período breve determinado por la legislación nacional, con fines de observación y tratamiento preliminar del paciente, mientras el órgano de revisión considera la admisión o retención. Los motivos para la admisión o retención se comunicarán sin demora al paciente y la admisión o retención misma, así como sus motivos, se comunicarán también sin tardanza y en detalle al órgano de revisión, al representante personal del paciente, cuando sea el caso, y, salvo que el paciente se oponga a ello, a sus familiares. 3. Una institución psiquiátrica sólo podrá admitir pacientes involuntarios cuando haya sido facultada a ese efecto por la autoridad competente prescrita por la legislación nacional. 3.4 Procedimiento para la Admisión Involuntaria La legislación de salud mental esquematiza el procedimiento a ser seguido para la admisión involuntaria. El procedimiento va a variar de país a país. La siguiente sección debe ser leída mas como guía que recomendación. ¿Quien debe realizar la evaluación? Como salvaguarda adicional para la protección de los derechos de aquellos siendo detenidos involuntariamente, los principios MI recomiendan que dos practicantes médicos independientes examinen al paciente separadamente y independientemente para llevar a cabo la evaluación. Este es un principio importante. Sin embargo, en países como el nuestro con escasez de psiquiatras y de médicos generales profesionales, e incluso en algunos países en desarrollo, esto la mayoría de las veces no es posible o es visto como impráctico, y otras alternativas viables pueden ser razonablemente legisladas. Por ejemplo, otros practicantes de salud mental (tales como trabajadores sociales psiquiátricos, enfermeras psiquiátricas y psicólogos) pueden necesitar de entrenamiento y ser acreditados, esto pudo ser realizado en Sudáfrica. En la mayoría de las provincias Canadienses, solo hay un medico en la comunidad quien autoriza una admisión a corto plazo (24-72 hs). Después, un medico independiente examina a la persona en el hospital, y si el medico no considera la retención necesaria la persona es dada de alta. Esto es como funciona en nuestro país en la practica aunque en el código sanitario especifica que deben ser dos los médicos, uno de ellos psiquiatra el que aprueba la admisión involuntaria, pero no especifica el limite de tiempo en que los dos médicos aprueben, por lo cual en teoría si el medico de guardia admite al paciente, y a las 24 horas firma el medico de sala su internación, no se estaría en violación del código sanitario. LEY N° 836 DE CODIGO SANITARIOCAPITULO VII DE LA SALUD MENTAL Art.45.- La internación de una persona en establecimientos destinados al tratamiento de las enfermedades mentales, sólo podrá cumplirse después de que dos médicos, uno de ellos psiquiatra, certifique que la misma padece de enfermedad mental. No hay reglas establecidas de cuantos practicantes deben examinar a una persona antes de que sea admitida o tratada o de requisitos debe tener esta persona. Exanimaciones múltiples por personal mas cualificado pueden proveer de una mayor protección a los pacientes, pero si la legislación y el forzar significa que otros pacientes quienes necesitan de atención no son tratados debido a que los escasos recursos están siendo utilizados en la evaluación de una persona – o las personas no son evaluadas porque vienen de una región donde no hay suficientes practicantes cualificados como es legislado – entonces claramente esto no provee de mejores protecciones. Además, profesionales mas cualificados pueden ser menos aptos para hacer evaluación del estado mental de que aquellos que se presume que son menos cualificados. Por ejemplo, en muchos países en desarrollo los doctores tienen poco entrenamiento y poca experiencia en la salud mental, mientras que ciertas enfermeras psiquiátricas tienen una mayor habilidad y una gran experiencia , como sucede en nuestro país, donde nuestro personal de enfermería con experiencias de anos en el servicio tienen mayor capacidad de evaluar el estado mental de un paciente que muchos de nuestros médicos que debido a no Dr. José Andrés Bogado Copyright 2009 Página 15 Guías de Admisión Involuntaria hacer una pasantía en un servicio de psiquiatría como en otros países (Inglaterra y EEUU donde un mes de internado de un ano se realiza en un servicio de psiquiatría) durante el internado no saben evaluar el estado mental de pacientes, tanto que muchos casos de delirium no son reconocidos como tales y son derivados a nuestro servicio. Este punto enfatizare que es mi experiencia personal en el servicio pero que muchos colegas que han hecho guardia en nuestro servicio han tenido que enfrentar la misma situación. Pero por otra parte, muchos síntomas psiquiátricos son manifestaciones de una enfermedad física subyacente, y la exanimación por doctor medico es importante. Soluciones locales apropiadas son más importantes. Sin embargo, los estándares de independencia, y el de tener dos evaluaciones, uno de los cuales es por un practicante, deben siempre primar. Si la segunda evaluación absolutamente no puede ser llevada a cabo antes de la admisión inicial debido circunstancias dentro del país, debe ocurrir en la admisión y antes de que se administre un tratamiento. Si existe una discrepancia entre la primera y la segunda evaluación, un tercer practicante independiente debe examinar a la persona y hacer recomendaciones, siguiendo a la mayoría de las recomendaciones que deben ser instituidas. Un gran problema es la derivación de pacientes psiquiátricos al hospital sin una evaluación medica física previa (medical clearance) por discriminación y el estigma de enfermedad mental, a la vez la derivación de cuadros confusionales (delirium) de etiología medica al hospital psiquiátrico por el hecho de presentar agresividad o comportamiento perturbador. Una solución seria la evaluación medica antes de la psiquiátrica y que se descarte una enfermedad medica aguda antes de su derivación al hospital psiquiátrico asegurando la salud y el bienestar del paciente así como igualdad y derecho de acceso a servicios de salud adecuado al problema presente (existe un protocolo escrito por el autor de este documento en proceso de revisión y aprobación). La aplicación de un protocolo de medical clearance seria una forma de cumplir con el principio 8 de MI y de evitar incidentes cómos los acontecidos en el hospital y que son causa de violación de derechos humanos. Principio 8 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 8 Normas de la atención 1. Todo paciente tendrá derecho a recibir la atención sanitaria y social que corresponda a sus necesidades de salud y será atendido y tratado con arreglo a las mismas normas aplicables a los demás enfermos. ¿Quien debería realizar la aplicación? El tema de quien hace la aplicación para la admisión involuntaria es un área de difícil debate. En algunos países, basados en las recomendaciones de un practicante de salud mental, ya sea un miembro de familia, un guardián o un familiar, o otra persona nombrado por el estado (ej., en el Reino Unido, un trabajador social), realiza una aplicación a la localidad de salud mental designada (ya sea un hospital psiquiátrico o una sala psiquiátrica dentro de un hospital general) para admitir al paciente en una localidad. En otros países, la aplicación de la admisión es hecha incluso antes de la exanimación médica. En algunos casos, ciertas familias creen que es prerrogativa de hacer la decisión de si se tiene que internar y de cuando se tiene que internar y de cuanto tiempo se le debe retener en un hospital y ser tratado en ese hospital, y también tener voz de si precisa de asistencia externa. En otros países, los miembros de la familia, los miembros de la familia no están involucrados en la aplicación debido a que no quieren corre el riesgo de ser culpados de la admisión y del tratamiento. Tales diferencias reflejan diferentes culturas y diferentes procesos adoptados por los países, y ninguno de ellos se considera la única opción correcta. ¿Donde deberían ser admitidos los pacientes? Los países que necesitan llevar a cabo las decisiones sobre donde serán admitidos los pacientes involuntarios. Donde sea posible, como otras admisiones de salud, esta debería ser lo más cercano del domicilio del paciente. Localidades en hospitales generales pueden desarrollarse con capacidad para acomodar a pacientes involuntarios. Sin embargo dado el hecho de que la minoría de los pacientes puede Dr. José Andrés Bogado Copyright 2009 Página 16 Guías de Admisión Involuntaria ser agresivos o difíciles de manejar, ciertas localidades pueden necesitar de un nivel requerido de seguridad para tener la habilidad de acomodar estos pacientes. En cualquier eventualidad, la localidad de salud mental debe ser acreditada como proveedor de atención y de tratamiento adecuado y apropiado antes de permitir que admitan pacientes de forma involuntaria. En nuestro país no hay un método de acreditación y de supervisión de los procedimientos de admisión involuntaria. Hasta ahora no hay un protocolo aprobado por la superintendencia de la salud ni del ministerio de la admisión de pacientes de forma involuntaria. Si existe en el hospital psiquiátrico un protocolo de admisión a nivel interno (el autor de este documento estuvo involucrado en el comité de la redacción), pero el cual no tiene peso a nivel ministerial ni legal, no forma parte de ningún plan de salud mental. ¿Quien revisa la propuesta y la admisión continua? La mayoría de los países utilizan una autoridad independiente tales como órgano revisor, un tribunal o una corte para confirmar la admisión involuntaria basada en la pericia profesional/psiquiátrica/médica, como es esquematizado abajo. La decisión de la autoridad independiente no debe ser influenciada por las instrucciones de cualquier fuente que sea. Como con los otros temas mencionados arriba, los recursos y las condiciones locales deberían ser las que determinen que tipo de órgano revisor es necesario y que procedimientos deben ser seguidos. Otra vez, los países necesitaran balancear las prioridades y los derechos. Por ejemplo, a pesar del hecho de la mayoría de las admisiones involuntarias no son categorizadas como siendo “emergencias”, dados los criterios para la admisión involuntaria, cualquier atraso en tener al paciente admitido y tratado debe ser evitado. Un equilibrio apropiado es necesario entre el derecho de prevenir el daño a si mismo o a otros, por una parte, y el de ser tratado (si tal tratamiento es necesario) o el de tener el derecho de rechazar el tratamiento por otra parte. Esto se puede ver en nuestro código penal en una decisión equilibrada donde uno puede violar la ley por el hecho de omisión de auxilio articulo 15 y articulo 117 yal Art. 123 de tratamiento medico sin consentimiento. Por lo tanto uno no viola la ley si admite pacientes con riesgo significativo ya que tanto los artículos de omisión de auxilio y incluso no es punible el de tratamiento medico sin consentimiento si su demora trae consigo lesión grave como sucedería en casos de riesgo suicida o homicida o de cuidado de si mismo. En la práctica, la mayoría de las admisiones involuntarias son breves, durando días a un par de semanas, con la mayoría de los pacientes demostrando una Buena recuperación y/o no reuniendo más los requerimientos de una admisión involuntaria. Hay pocas razones, en la mayoría de las instancias, el de continuar la admisión involuntaria mas allá de este periodo. Los pacientes pueden recuperarse lo suficientemente para ser dados de alta, o estar lo suficientemente bien para tener la habilidad de tomar sus propias decisiones de continuar voluntariamente la internación. En algunos países, la legislación no requiere de una revisión por un órgano revisor para admisiones involuntarias durando menos de un periodo de tiempo especificado. Por ejemplo, el periodo inicial de tiempo es restringido a 72 horas bajo la legislación de Sudáfrica, también es de 72 horas en las leyes de E.E.U.U, así como de 72 horas en la ley escosa (emergencia detention certificate). Países de bajos recursos humanos y financieros pueden ver ventajas en este abordaje, ya que el mecanismo de revisión no consume una cantidad desproporcionada de recursos en detrimento de provisión de servicios. Este abordaje particular también se mantiene en línea con el principio 16 el cual recomienda “internación involuntaria o retención será por un periodo breve de tiempo como es especificado por la ley domestica para observación y tratamiento preliminar pendiente revisión de la admisión o la retención por un órgano revisor. Donde sea posible, la autoridad independiente debe ser otorgada a los pacientes una oportunidad para declarar sus puntos de vista y sus opiniones sobre la admisión involuntaria (incluyendo si es que creen que ellos son incorrectamente admitidos o si ellos eligen ser admitidos), y esto se debe tener en cuenta cuando se lleva a cabo la decisión. Además, la autoridad independiente debería consultar a los miembros de familia (y los otros cercanos al paciente), los practicantes de salud involucrados y/o un representante legal (si alguno hay) que sea nombrado por el paciente. Dr. José Andrés Bogado Copyright 2009 Página 17 Guías de Admisión Involuntaria La ley aseguraría que los pacientes son informados inmediatamente de las razones de su admisión involuntaria, y también que esto sea expresado prontamente a los representantes legales del paciente y los miembros de la familia como fuese apropiado. Además, un importante elemento a ser incorporado en las provisiones legislativas en la admisión involuntaria es el derecho de apelación a un órgano cuasi-judicial y judicial. Las secciones legislativas que tratan con la admisión involuntaria deben incluir este derecho y deben establecer el proceso a ser seguido – para los pacientes, su familiar y/o representantes legales – para apelación a un órgano revisor de salud mental y/o una corte en contra de la retención inicial. A seguir se explican el procedimiento para la admisión involuntaria y para el tratamiento involuntario.A Procedimiento el ser seguido para la admisión involuntaria: a) Dos practicantes de salud mental acreditados (uno de ellos idealmente debería ser un doctor medico). b) Una aplicación para admisión involuntaria debería ser de acuerdo a la cultura local y sus condiciones. c) La localidad de salud mental debe ser acreditada como proveedor de atención y tratamiento adecuado y apropiado, y por lo tanto permitir a admitir a pacientes involuntarios. d) Una autoridad independiente (comité revisor, tribunal o corte) debería autorizar la admisión involuntaria. Esto debería ser hecho como tan pronto fuese posible después de que se realizo la aplicación, si no es posible, tan pronto como sea posible después de la admisión; la legislación debe establecer el marco de tiempo requerido para tal revisión. La persona debe tener el derecho a un representante legal en la audiencia. e) Los pacientes, sus familias y sus representantes legales deben ser informados inmediatamente de las razones de su admisión involuntaria y de los derechos del paciente. f) Los pacientes, sus familiares y sus representantes legales deben tener el derecho de apelación a un órgano revisor o a una corte en contra de admisiones involuntarias. Procedimiento a seguir para el tratamiento involuntario: a) El Plan de tratamiento debe ser propuesto por un practicante de salud mental acreditado el cual tiene suficiente experiencia y conocimientos para llevar a cabo el tratamiento propuesto. b) Un segundo practicante de salud mental acreditado independiente es requerido para estar de acuerdo con el plan de tratamiento. c) Una autoridad independiente (órgano revisor) debe reunirse como tan pronto sea posible después de que se haya recomendado el tratamiento involuntario para revisar el plan de tratamiento. Debe reunirse de nuevo a distintos intervalos para la valoración de la necesidad de tratamiento involuntario continuo. d) Donde la sanción para el tratamiento involuntario es por un periodo limitado, el continuo tratamiento solo puede ser administrado si el proceso de sanción es repetido. e) El tratamiento involuntario debería ser discontinuado cuando se juzga que los pacientes han recuperado su capacidad de tomar decisiones sobre el tratamiento, cuando no hay mas la necesidad de tratamiento o cuando el tiempo sancionado ha elapsado-cualquiera que ocurra primero. f) Los pacientes y sus familias y/o representantes personales deberían ser inmediatamente informados de las decisiones de tratamiento involuntario siendo hechas, y como se pueda, ellos deberían estar involucrados en el plan de tratamiento. g) Una vez que el tratamiento involuntario fuera sancionado, los pacientes, sus familias y los representantes personales deben ser informados de sus derechos de apelación a un órgano revisor, un tribunal o una corte en contra de la decisión de tratamiento involuntario. Notar que el procedimiento de arriba no se aplica a situaciones de emergencia, a tratamientos especiales o a investigaciones. Dr. José Andrés Bogado Copyright 2009 Página 18 Guías de Admisión Involuntaria Debe haber una provisión para una revisión regular, a tiempo de las admisiones involuntarias por un órgano revisor independiente. Los pacientes deben ser dados de alta de la admisión involuntaria cuando ya no reúnen mas los criterios de admisión involuntaria. A esto puede continuar el tratamiento de forma voluntaria. Los procedimientos para dar alta a una persona de admisión y tratamiento involuntario deben tener la mayor flexibilidad dentro de sus posibilidades para asegurar que la persona no sea retenido por un periodo mas largo de lo que fuese necesario. La admisión continua solo es justificada por la persistencia de un trastorno mental de tal severidad y de tal forma a que requiera de una admisión involuntaria. Si la admisión involuntaria ya no se justifica, el paciente debe ser dado de alta sin mayor cuidado, ya sea por el doctor o el profesional determinado por la ley, o por el órgano revisor si se ha considerado el caso. Si los pacientes eligen, ellos pueden ser transferidos a un status voluntario para la continuar su atención y tratamiento ya sea dentro del contexto hospitalario o ambulatorio. Esto implica que existe una necesidad de un proceso reglamentado por ley para la revisión de casos a intervalos regulares. Cuando el paciente es involuntariamente retenido por un periodo mas largo de lo recomendado, el derecho de apelación en contra de esta decisión debe ser permitido a intervalos prescriptos. 3.5 Procedimientos para el tratamiento Involuntario de personas Admitidas Hay un número de diferentes formas por las cuales el proceso del tratamiento – es distinto del proceso de admisión – puede ser aplicado. La decisión de tratamiento puede ser independiente en términos de: a) Tiempo –el tratamiento involuntario es evaluado solo después de que el paciente haya sido admitido. b) Criterios- el estado de salud mental requiere que la admisión involuntaria sea diferente de la capacidad de decidir el tratamiento; y c) Poder Profesional y de Autorización – diferentes personas, con diferentes habilidades, están involucradas en decidir las necesidades de los admitidos involuntariamente y quienes requieren de tratamiento involuntario. Cada uno de estos puede proveer protecciones adicionales al usuario, pero, igual que con la admisión, los procesos no deben ser permitidos para retrasar el tratamiento innecesariamente, siendo que esto puede también constituir una violación de los derechos humanos. En situaciones de escasos recursos, es posible separar los criterios de admisión involuntaria de los de tratamiento involuntario, pero la misma persona debería llevar a cabo la evaluación de tratamiento al mismo tiempo que la evaluación para la admisión. Ya sea parte de un proceso separado o combinado, el tratamiento involuntario siempre debe ser propuesto por un practicante de salud mental acreditado y cualificado. Cual categoría de profesional dependerá de los recursos del país y de las situaciones. Igual que la admisión, un practicante acreditado de salud mental independiente. Quien ha examinado independientemente al paciente y revisado la documentación medica y de tratamiento del paciente, puede ser utilizado para confirmar el plan de tratamiento. Los practicantes haciendo las decisiones de tratamiento solo lo pueden hacer dentro de su campo de su alcance. Es importante enfatizar de nuevo que el profesional designado necesita reunir los requisitos de entrenamiento, de competencia y de pericia para desempeñarse en su rol – y la legislación debe estipular estos criterios. Basado en las recomendaciones de arriba, el plan de tratamiento –así como las recomendaciones de tratamiento- puede ser sancionado por una autoridad independiente (esto puede ser el órgano revisor). La autoridad independiente puede ser requerido para verificar que el paciente de hecho carece de capacidad para otorgar su consentimiento al tratamiento, y (bajo algunas legislaciones) que el tratamiento propuesto es del mejor interés para el paciente. Como con las admisiones, esta autoridad independiente puede ser cuasi-judicial o judicial. El punto principal es que la autoridad independiente es diferente de los individuos proponiendo el tratamiento, y esta hecho de personas con as habilidades y el conocimiento requeridos para juzgar la competencia del paciente. Aunque en algunas situaciones este órgano puede ser diferente del órgano que autoriza la admisión, esto no puede ser posible en todas las situaciones. Donde un solo órgano revisor único esta disponible, sus miembros deben tener en cuenta los criterios diferentes de admisión y de tratamiento. La autoridad podría decidir en un rango de opciones, por ejemplo, que la persona deba ser admitida involuntariamente pero no Dr. José Andrés Bogado Copyright 2009 Página 19 Guías de Admisión Involuntaria puede ser tratado con medicamento sin su consentimiento, que el paciente sea tanto admitido y tratado, o que no sea permisible ya sea la admisión o el tratamiento involuntario. Cuando el tratamiento involuntario es recomendado, ya sea parte del abordaje “combinado” o “separado”, es esencial que el paciente sea protegido de daño innecesario y que el tratamiento propuesto tenga como meta el beneficio del paciente. En general, el tratamiento siempre debería ser aplicado en respuesta a un síntoma clínicos reconocidos, tener un objetivo terapéutico, y tener una alta probabilidad de obtener un real beneficio clínico – y no solo tener un efecto en la situación familiar, criminal, administrativa o alguna otra situación del paciente. El tratamiento involuntario debe cumplir con las guías internacionales y/o nacionales de tratamiento para tal condición particular de salud mental – cualquiera ofrezca la mayor protección y salvaguarda en contra del abuso. El tratamiento involuntario no debe ser otorgado por mayor tiempo de lo que es necesario, y debería ser sistemáticamente revisado por el practicante de tratamiento de salud y periódicamente por un órgano revisor independiente. En algunos estatutos, un tiempo límite máximo de tratamiento es estipulado. Una de las principales metas del tratamiento propuesto debe ser el de restaurar la capacidad del paciente, y cuando esto ocurra el tratamiento involuntario debe ser detenido. En muchos casos, será el comienzo del tratamiento voluntario. Cuando el tiempo límite es estipulado, el tratamiento involuntario no puede ser extendido mas allá del límite sancionado o mas allá de la restauración de la capacidad del paciente – cualquiera ocurra primero. La legislación puede estimular a los profesionales a comprometer los usuarios y/o sus familias (o otros preocupados) en el desarrollo del plan de tratamiento propuesto, incluso si el tratamiento es impuesto de forma involuntaria. Los usuarios y aquellos involucrados en su cuidado deben ser inmediatamente infamados de sus derechos cuando los usuarios están siendo tratados involuntariamente. Los pacientes y sus familias y/o representantes personales deben tener el derecho de apelar a un órgano revisor, a un tribunal y/o una corte en contra de la imposición de tratamiento involuntario. Otra vez, es útil el de tener formas estandarizadas para el proceso de apelación a un órgano revisor. Cuando periódicamente revisando el tratamiento involuntario, la autoridad independiente debe asegurar que las bases para la continuación del tratamiento involuntario persisten. Cuando el tiempo que permite el tratamiento involuntario ha sido estipulado y el tratamiento va mas allá del tiempo que es requerido, el proceso de autorizar o aprobar el tratamiento debe ser repetido. El mero rechazo del tratamiento por un paciente no debería ser considerado como fundamento suficiente para la reautorización o reaprobacion de un tratamiento involuntario. Dr. José Andrés Bogado Copyright 2009 Página 20 Guías de Admisión Involuntaria II. Principios de Guías de Ética La decisión de la admisión involuntaria además de basarse en criterios médicos, debe basarse en los derechos humanos y la vez ser guiados por una firme ética. Es la creencia firme del autor de este documento que la decisión de admisión involuntaria debe ser basada en una evaluación cuidadosa del usuario, basarse en criterios médicos, sumando a una conceptualización del respeto de los derechos humanos y guiados por la luz de una firme ética. Por lo cual abajo citamos cinco principios éticos a ser siempre tenidos en cuenta a la hora de la decisión de admisión involuntaria. 1. Principio de Propósito Decisiones deben ser llevadas a cabo con el punto de vista de minimizar los efectos no deseables de un trastorno mental, al maximizar la seguridad y el bienestar (mental y físico) de los pacientes al promoviendo su recuperación y protegiendo a las otras personas de daño. 2. Principio de Menor Restricción Personas que llevan a cabo acciones sin el consentimiento del paciente deben intentar en un mínimo imponer las restricciones en la libertad del paciente, teniendo consideración sobre el propósito de las restricciones impuestas. 3. Principio de Respeto Personas llevando a cabo las decisiones deben reconocer y respetar las diversas necesidades, los valores y las circunstancias de cada paciente, incluyendo la raza, la religión, la cultura, el género, la edad, la orientación sexual y cualquier discapacidad. Deben considerar los puntos de vista del paciente, sus deseos y sus sentimientos (ya sean expresados en ese momento o por adelantado), a medida que sean razonables acertadas, y seguir esos deseos sea practico y consistente con el propósito de la decisión. NO debe haber discriminación. 4. Principio de Participación. Los pacientes se les debe otorgar la oportunidad de ser involucrados en las circunstancias, en el plan, en el desarrollo y en la revisión de su propio tratamiento y su atención de forma que sea práctica para asegurar que esta sea otorgado en una manera que sea apropiada y efectiva para ellos, dentro de lo que sea posible. El involucramiento de los cuidadores, de los miembros de la familia, y de otras personas quienes tienen interés en el bienestar del paciente deberían ser estimulados (al menos que haya razones particulares para lo contrario) y sus puntos de vista sean tomados en cuenta seriamente. 5. Principio de Equidad, Efectividad y Eficiencia Personas que toman decisiones deben buscar la utilización de los recursos disponibles para ellos y los pacientes de la forma más efectiva, eficiente, e igualitaria, para lograr las necesidades de los pacientes y de alcanzar el propósito por el cual las decisiones son llevadas a cabo. Utilizando los principios Todas las decisiones por supuesto, deben ser legales y basarse en una buena práctica profesional. La legalidad incluye la adherencia a las convenciones internacionales. Los principios informan las decisiones, no llegan a determinarlas. Aunque todos los principios deben informar cada decisión realizada con adherencia a los criterios de admisión, el peso otorgado a cada principio en alcanzar cada decisión particular dependerá del contexto. Esto no dice que en el llevar a cabo una decisión cualquiera de estos principios deberían ser ignorados. En lugar de ello los principios en su entereza necesitan ser balanceados de diferentes formas de acuerdo a las circunstancias particulares de cada individuo. Dr. José Andrés Bogado Copyright 2009 Página 21 Guías de Admisión Involuntaria III. Criterios de Admisión Involuntario A. Paciente tiene un trastorno mental La presencia de un trastorno mental Para cualquier legislación orientada a los derechos humanos que lidia con la internación involuntaria-debe haber prueba de la presencia de un trastorno mental como lo es definido por los estándares internacionalmente aceptados. Sin embargo, el tipo, la severidad y el grado de un trastorno mental para que cualifiquen como admisión involuntaria varían en diferentes jurisdicciones. Algunos de los países permiten la admisión involuntaria solo para trastornos mentales específicos tales como trastorno psicóticos, otros mencionan “enfermedad mental severa”, mientras otros utilizan una definición más amplia de trastorno mental como criterios cualificada para admisión involuntaria. Un tema crucial para legislación nacional es el de determinar si condiciones especificas deberían ser incluidas o excluidas de la admisión involuntaria. Los diagnósticos mas discutidos incluyen retraso mental, trastorno por consumo de sustancia, y trastorno de personalidad. Las elecciones sobre estos aspectos reflejan los valores de una comunidad o de un país particular. Criterio A es que el paciente tenga un trastorno mental, que para este documento puede ser cualquier trastorno o discapacidad de la mente. Un trastorno mental significa cualquier enfermedad mental, trastorno de personalidad, o retraso mental, sea como cual fuere la causa o la manifestación. Podemos iniciar nuestra explicación con la definición de trastorno mental según el DSM-IV TR. DSM-IV TR Conceptualizado como un síndrome o un patrón comportamental o psicológico de significación clínica, que aparece asociado: Un malestar (ej. dolor) Una discapacidad (ej. deterioro en una o mas áreas de funcionamiento) Un riesgo de significativamente aumentado de morir o de sufrir dolor, discapacidad o perdida de la libertad. No debe ser meramente una respuesta culturalmente aceptada a un acontecimiento particular (p.ej muerte de un ser querido). Cualquiera que sea su causa, debe considerarse como la manifestación individual de una disfunción comportamental, psicológica o biológica. Ni el comportamiento desviado (p.ej., político, religioso o sexual) ni los conflictos entre el individuo y la sociedad son trastornos mentales, a no ser que la desviación o el conflicto sean síntomas de una disfunción. ENFERMEDAD MENTAL E INTERNACION INVOLUNTARIA El hecho de una persona tenga un trastorno mental nunca es razón suficiente para cualquier medida de internación involuntaria. La internación involuntaria es permitida solo cuando criterios específicos sobre las consecuencias potenciales de una persona con un trastorno mental son reunidas. Hay muchas formas de trastorno mental los cuales probablemente nunca lleguen a precisar de internación involuntaria. Mucha precaución se debe tomar para evitar diagnosticar, o no diagnosticar un trastorno mental en la base de preconcepciones sobre las personas o el fracaso en apreciar las diferencias sociales y culturales. Lo que puede ser indicativo de un trastorno mental en una persona, dados sus antecedentes y las circunstancias individuales, puede no ser nada en otra persona. SER DIFERENTE no debe ser confundido con trastorno. Ninguna persona puede ser considerada con trastorno mental solamente basado en sus creencias culturales, religiosas, políticas, sus valores u opiniones, al menos que sea en fundamentos clínicos para creer que son síntomas o las manifestaciones de una discapacidad o de un trastorno de la mente. Lo mismo se aplica a una persona involucrada en actividades antisociales, ilegales o inmorales. Las creencias, los comportamientos, o las acciones las cuales no son producto o resultado de un trastorno de la mente no sirven como fundamento para la internación involuntaria, incluso si al parecer son inusuales, o Dr. José Andrés Bogado Copyright 2009 Página 22 Guías de Admisión Involuntaria causan reacciones de alarma, peligro o malestar en otras personas. La orientación sexual de una persona hacia personas del mismo género(o ambos géneros) no es un trastorno mental. Por lo tanto podemos resumir ciertas condiciones que no definen lo que es un trastorno mental. Una persona no tiene un trastorno mental solo por presentar cualquiera de las siguientes condiciones: Orientación sexual Desviación sexual Transexualismo Transvestismo Dependencia o consumo de drogas y alcohol. Comportamiento que causa o tenga probabilidad de causar acoso, alarma, o malestar a cualquier otra persona. Actuar de una forma que no lo haría una persona prudente. Los principios de MI utilizan el termino de enfermedad mental, pero no la definen. Pero proveen de guías de cómo se puede determinar y como no se puede determinar la enfermedad mental. Estas incluyen: Determinación de una enfermedad mental 1. La determinación de que una persona padece una enfermedad mental se formulará con arreglo a normas médicas aceptadas internacionalmente. 2. La determinación de una enfermedad mental no se efectuará nunca fundándose en la condición política, económica o social, en la afiliación a un grupo cultural, racial o religioso, o en cualquier otra razón que no se refiera directamente al estado de la salud mental. 3. Los conflictos familiares o profesionales o la falta de conformidad con los valores morales, sociales, culturales o políticos o con las creencias religiosas dominantes en la comunidad de una persona en ningún caso constituirán un factor determinante del diagnóstico de enfermedad mental. 4. El hecho de que un paciente tenga un historial de tratamientos o de hospitalización no bastará por sí solo para justificar en el presente o en el porvenir la determinación de una enfermedad mental. 5. Ninguna persona o autoridad clasificará a una persona como enferma mental o indicará de otro modo que padece una enfermedad mental salvo para fines directamente relacionados con la enfermedad mental o con las consecuencias de ésta. Condiciones Clínicamente reconocidas necesarias de Admisión Involuntaria en Unidad Psiquiátrica o Trastornos afectivos, tales como depresión y trastorno bipolar o Esquizofrenia y trastornos delirantes o Trastornos neuróticos, relacionados con estrés, y somatoformes, tales como ansiedad, trastornos fóbicos, trastornos obsesivos compulsivos, y trastorno por estress postraumático y trastornos hipocondriacos. o Trastornos mentales orgánicas tales como demencia y delirium (sin embargo causado) o Cambios de personalidad y comportamentales causados por lesión cerebral o daño (como fuera adquirido). o Trastornos de Personalidad o Trastornos de Mentales y Comportamentales causados por consumo de sustancia psicoactiva. o Trastornos Alimentarios, trastornos de sueno no orgánicos y trastornos sexuales no orgánicos o Trastornos de Aprendizaje o Trastornos del espectro Autista o Trastornos emocionales y conductuales de niños y adolescentes. Dr. José Andrés Bogado Copyright 2009 Página 23 Guías de Admisión Involuntaria Principio 3 Evaluaciones de Salud Mental de acuerdo a Principios Internacionalmente Aceptados Descripción Evaluaciones de salud mental deben ser realizadas de acuerdo a principios médicos e instrumentos internacionalmente aceptados como el CIE-10. Componentes Este principio incluye los siguientes componentes: 1. Evaluaciones de salud mental incluyen: Diagnostico Elección de tratamiento Determinación de competencia Determinación que alguien puede causar daño a si mismo o a otros debido a una enfermedad mental. 2. Las evaluaciones de la salud mental solo deben ser elaboradas con propósitos directamente relacionados con la enfermedad mental o con las consecuencias de la enfermedad mental. Para poder implementar este principio se recomienda Restringirse de internar por criterios no clínicos, tales como motivos sociales, políticos, económicos, raciales y religiosos cuando se evalúa el potencial de causar daño a si mismo o a otras personas. Llevar a cabo reevaluaciones completas cada vez que una nueva evaluación es llevada a cabo. Evitar el de basar su evaluación solo en la historia medica de trastorno mental. Una exanimación del paciente/usuario siempre incluirá: Una exanimación personal del paciente, directo, cara a cara. Una exanimación del estado mental del paciente. Una evaluación de la habilidad de toma de decisión (capacidad) y si el paciente esta de acuerdo con el tratamiento en forma voluntaria. Una evaluación del estado físico del paciente para poder decidir si el paciente será enviado a un hospital psiquiátrico recibiendo servicios o a un hospital medico recibiendo servicios; Una evaluación del riesgo potencial del paciente hacia si mismo/ o a otros; y Consideración de la disponibilidad y la relevancia de la información de las circunstancias medicas y sociales del paciente como fuera posible bajo las circunstancias de una emergencia, incluyendo, donde sea disponible y practicable, lo que es contenido en fichas anteriores, notas de caso así como puntos de vista de cuidadores y de otras partes de quienes pueden proveer atención y tratamiento al paciente. Solo hay un pequeño numero de circunstancias en las cuales el Medico podría considerar el consentir la internación involuntaria sin estar, al menos, en presencia física del paciente. Las circunstancias donde las cuales se le excusaría el no haber otorgado una entrevista al paciente antes de otorgar la orden de internación involuntaria del paciente incluirían: Donde existen dificultades de comunicación que no pueden ser resueltas rápidamente; y Donde el paciente es extremadamente peligroso o violento; y Donde el paciente rechaza cooperar o el participar en la entrevista. Dr. José Andrés Bogado Copyright 2009 Página 24 Guías de Admisión Involuntaria B. Es necesario detener al paciente en un hospital con el propósito de determinar que tratamiento medico debería ser otorgado al paciente o para otorgar el tratamiento medico al paciente. El tratamiento medico tendría la probabilidad deI. Prevenir que el trastorno mental se deteriore; o II. Aliviar cualquiera de los síntomas o los efectos del trastorno; si esta disponible para el tratamiento. En este criterio B, existen dos componentes, uno el propósito de tratamiento medico y el otro, el propósito de prevención del deterioro y alivio de síntomas de un trastorno mental. Es decir uno es el propósito de tratamiento medico que mas abajo se define, y otro es que tal tratamiento medico tiene el propósito de prevención del deterioro del trastorno mental del paciente y del alivio de síntomas o de los efectos del trastorno. Esto coincide con el principio 16. Acá la condición de que exista un trastorno mental esta ligado a la disponibilidad de un tratamiento y a la probabilidad de que tal tratamiento prevenga un deterioro o alivie la condición del paciente. Acá existe una indicación de que el propósito de la admisión involuntaria es de proveer tal tratamiento y de asegurar las circunstancias de atención bajo la cual puede ser provisto para poder prevenir el deterioro o el aliviar los síntomas. Esta interrelación entre el trastorno, su probabilidad de tratamiento, y la disponibilidad de tratamiento siempre debe uno tener en mente a la hora de considerar la admisión involuntaria para individuos en los cuales no ha habido tratamiento efectivo. La prevención del deterioro y el alivio de los síntomas de un trastorno mental son tan severos que precisan de un tratamiento medico el cual solo puede ser proveído en un hospital, y a la vez es especifico y tiene mayor probabilidad de alivio de los síntomas y de prevención del deterioro si se otorga en un hospital. Esto implica que el practicante de salud mental debe determinar la severidad de la enfermedad y a la vez la predicción de probabilidad de mejor respuesta de tratamiento. Es decir que el practicante de salud mental al admitir al paciente de forma involuntaria por este criterio tiene razones de creer que la localidad del hospital es la única forma de asegurar la provisión de un tratamiento y de asegurar una mayor probabilidad de respuesta al tratamiento. Principio 16 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). El principio 16 declara que la admisión involuntaria solo será considerada en el caso de b) Que, en el caso de una persona cuya enfermedad mental sea grave y cuya capacidad de juicio esté afectada, el hecho de que no se la admita o retenga puede llevar a un deterioro considerable de su condición o impedir que se le proporcione un tratamiento adecuado que sólo puede aplicarse si se admite al paciente en una institución psiquiátrica de conformidad con el principio de la opción menos restrictiva. Definición de “Tratamiento medico” En el criterio B se menciona “tratamiento medico”, cuya definición para este documento es de tratamiento de la enfermedad mental, el tratamiento para este documento incluye: Enfermería Atención Intervención psicológica Rehabilitación (incluyendo educación, entrenamiento vocacional, de habilidades sociales, y de independencia). Dr. José Andrés Bogado Copyright 2009 Página 25 Guías de Admisión Involuntaria Tratamiento medico incluye intervenciones farmacológicas tales como otras intervenciones físicas (tales como terapia electro-convulsiva (TEC) además de intervenciones psicológicas y sociales (incluyendo terapia ocupacional). Otro concepto útil el de manejar es el de intervención medica necesaria, donde seria la definición de tratamiento medico necesario. Esto coincide como se había dicho en la introducción en la necesidad de tratamiento, o el concepto legal del código penal paraguayo de medidas de mejoramiento del artículo 73, del código penal. Articulo 73. INTERNACION EN UN HOSPITAL PSIQUIATRICO. 1. En las circunstancias señaladas en el art. 23, el que haya realizado un hecho antijurídico será internado en un hospital psiquiátrico cuando: 1. Exista riesgo, fundado en su personalidad y en las circunstancias del hecho, de que el autor pueda realizar otros hechos antijurídicos graves; y 2. El autor necesite tratamiento o cura médica en este establecimiento. 2. La naturaleza del establecimiento y la ejecución de la medida estarán sujetas a las exigencias médicas. Sera admitida una terapia de trabajo. Principios de Definición de una INTERVENCION MEDICA NECESARIA 1. Sospecha o Identificación de un Diagnostico Psiquiátrico DSM-IV TR o ICD-10. 2. Una intervención debe ser consistente con el estándar de atención de la comunidad. 3. La intervención tienen una probabilidad de alcanzar por lo menos uno de los siguientes: a. Prevenir deterioro. b. Aliviar síntomas c. Mejorar el Nivel de Funcionamiento. d. Auxiliar en restauración del desarrollo normal del niño. 4. Una intervención es determinada por necesidad clínica, no por convivencia. 5. Una intervención debe incorporar la opción de elección por parte del paciente y de la familia. 6. La Atención deber ser dirigida por un profesional de la salud licenciado. 7. Las intervenciones de prevención/promoción de la salud psiquiátrica y de los servicios de apoyo social psiquiátrico son los otros componentes de la atención psiquiátrica. Es decir que la admisión involuntaria tiene un propósito especifico que es de tratamiento medico, intervención medica, o medida de mejoramiento según la preferencia que uno tenga, pero que solo puede ser otorgado en el hospital y tiene como meta el de prevenir deterioro o daño, es decir que el tratamiento es medico, es de necesidad , es de urgencia por el riesgo, y se requiere retener al paciente en una localidad especifica de salud mental como el caso de nuestro país, el hospital psiquiátrico. El propósito especifico de tratamiento medico y de una intervención medica necesaria implica también que la admisión involuntaria y la retención de una persona en un hospital no puede ser para otro propósito que no sea de un tratamiento medico (de acuerdo a la definición de este documento), no puede ser para alberge, ni como reclusorio, ni como hogar sustituto para personas no deseadas o abandonadas. Para este propósito deberían ser utilizados otros mecanismos que no sean los de admisión involuntaria así como otras localidades que no sean establecimientos de salud mental o en el caso de nuestro país el hospital psiquiátrico. El otro punto es que unimos dos propósitos, siendo que en otros países están separados estos dos propósitos, siendo uno el propósito de retener al paciente para determinar que tratamiento medico debería ser otorgado al paciente y el otro propósito de retener al paciente para otorgar el tratamiento medico ya determinado. En otros países, existe una sección de ley o una clausula de admisión para observación o certificado de emergencia para admisión breve de 24 a 72 horas según la ley. En nuestro país se dificulta Dr. José Andrés Bogado Copyright 2009 Página 26 Guías de Admisión Involuntaria la separación de estos dos propósitos, por lo cual por motivos de practicidad se ha decidido unir ambos propósitos en el criterio B. Por lo tanto, al admitir al paciente para admisión involuntaria uno lo hace tanto para determinar que tratamiento medico y para otorgar el tratamiento medico al paciente. En un futuro cuando exista una ley de salud mental se podrían separar ambos propósitos y tener tipos de admisión involuntaria, uno breve de 72 horas para determinar que tratamiento, y otro tipo de admisión para otorgar el tratamiento medico que seria de mas larga duración como de 1 a 4 semanas, pero por ahora iniciaremos con estos criterios de admisión. Pero igual con ambos propósitos, las admisiones involuntarias deben ser los mas breves posibles a la vez lo menos restrictivas posibles. Dr. José Andrés Bogado Copyright 2009 Página 27 Guías de Admisión Involuntaria C. Debe haber un riesgo grave a la salud, a la seguridad o al bienestar del paciente o a la seguridad de cualquier persona si el paciente no es detenido en el hospital. Que si no se provee de tal tratamiento medico al paciente habría un riesgo significativo: 1) A la salud, la seguridad o al bienestar del paciente 2) A la seguridad de cualquier otra persona. El criterio C, viene a ser el criterio por el cual existe menos debate en cuanto a la necesidad de aplicar este criterio como factor determinante en la decisión de admisión involuntaria. Señalando la importancia del criterio de peligrosidad (riesgo) como factor esencial o determinante de la admisión involuntaria, y que cumple estrictamente con el principio 16 inciso a, por lo cual no hay tanto debate en la necesidad de admisión involuntaria para pacientes con riesgo. El debate se encuentra en como determinar la severidad del riesgo y como objetivamente llegar a la conclusión de que el paciente posee un riesgo severo o grave de daño a si mismo o contra otras personas que amerita la aplicación de una admisión involuntaria a favor de otras alternativas menos restrictivas. Por lo cual nos basamos en la Ley Inglesa y citamos algunos factores a tener en cuenta en la evaluación de riesgo. Riesgo seria la probabilidad de que algo ocurra. Se esta preparando otro protocolo de evaluación y manejo de riesgo exhaustivo, pero para este documento nos remitimos a ciertos factores a tener en cuenta, y también al LOCUS que tiene un puntaje asignado para el riesgo y es una forma simple para determinar la severidad de riesgo. Principio 16 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 16 Admisión involuntaria 1. Una persona sólo podrá ser admitida como paciente involuntario en una institución psiquiátrica o ser retenida como paciente involuntario en una institución psiquiátrica a la que ya hubiera sido admitida como paciente voluntario cuando un médico calificado y autorizado por ley a esos efectos determine, de conformidad con el principio 4 supra, que esa persona padece una enfermedad mental y considere: a) Que debido a esa enfermedad mental existe un riesgo grave de daño inmediato o inminente para esa persona o para terceros; Ley Inglesa. Criterios de Admisión Involuntaria Sección 2 La persona esta sufriendo de un trastorno mental de tal naturaleza o grado el cual requiere de detención en un hospital para su evaluación (o para evaluación seguida de tratamiento) por un periodo limitado de tiempo; La persona debería ser detenida para la protección de otros y la salud y seguridad del propio paciente. Seccion3 La persona esta sufriendo de un trastorno mental de tal naturaleza o grado por el cual es apropiado el de recibir el tratamiento medico en un hospital. Es necesario para la salud o para la seguridad de la persona o para la protección de otras personas que deberían recibir su tratamiento y que solo puede ser provisto a través de su detención en un hospital. El tratamiento medico apropiado esta disponible. Los criterios requieren consideración de tanto la naturaleza y el grado del trastorno mental del paciente. La naturaleza se refiere a un trastorno mental particular del cual el paciente esta sufriendo, su cronicidad, su pronóstico, y la respuesta previa del paciente de recibir tratamiento para este trastorno. El grado se refiere a una manifestación actual del trastorno del paciente. Antes de que se decida la admisión al hospital es necesario, se debe considerar a si existen otras alternativas para proveer de atención y del tratamiento que el paciente requiere. Estas incluyen la Dr. José Andrés Bogado Copyright 2009 Página 28 Guías de Admisión Involuntaria consideración de si hay otras formas efectivas de atención o de tratamiento que el paciente tendría la voluntad de aceptar, y de ver si el cuidado de un guardián seria mas apropiado. En todos los casos, se debe dar consideración a: Los deseos del paciente y su punto de vista en cuanto a sus propias necesidades La edad y la salud física del paciente. Los deseos y los sentimientos pasados expresados por el paciente; El trasfondo cultural del paciente. Las circunstancias sociales y familiares del paciente. El impacto que cualquier futuro deterioro o carencia de mejoramiento en la condición del paciente tendría en sus niños, otros familiares o cuidadores, especialmente aquellos viviendo con el paciente, incluyendo una evaluación de la habilidad y de la voluntad de afrontamiento por parte de estas personas. El efecto en el paciente, y en aquellos cercanos al paciente, de la decisión de admitir o de no admitir al paciente. Factores de considerar – la salud o la seguridad del paciente. Factores de ser considerados cuando se decide si los pacientes deberían ser detenidos para su propia seguridad o salud incluyen: Evidencia que sugiere que los pacientes están en riesgo de : o Suicidio o Auto-lesión o Auto-negligencia, o no tener la habilidad de cuidar su salud o su propia seguridad; Exponer al peligro a su propia salud o seguridad accidentalmente, sin intención, o imprudentemente; o de que su trastorno mental es de otra forma puniendo su propia salud o seguridad en riesgo. Cualquier evidencia sugiriendo de la salud mental del paciente se deteriorara si no reciben tal tratamiento. La fiabilidad de tal evidencia, incluyendo lo que es conocido de la historia del trastorno mental del paciente; Los puntos de vista del paciente y de cualquiera de los cuidadores, familiares, o amigos cercanos, especialmente aquellos viviendo con el paciente, sobre el probable curso de la enfermedad y la posibilidad de mejoramiento; Las propias habilidades del paciente y su experiencia en el manejo de su condición. Los beneficios potenciales del tratamiento, el cual debe ser ponderado en contra de cualquier efecto adverso que al ser detenido pueda tener en el bienestar del paciente; y Si otros métodos de manejo de riesgo se encuentran disponibles. Factores para Considerar – protección de otros Al considerar cuando una detención es necesaria para la protección de otras personas, los factores a considerar son la naturaleza del riesgo a otras personas originándose del trastorno mental del paciente, la probabilidad de daño que resultara y la severidad de cualquier potencial daño, tomando en cuenta: Que no siempre es posible el diferenciar riesgo de daño al paciente del riesgo de daño a otros. La fiabilidad de la evidencia disponible, incluyendo cualquier detalle relevantes de la historia clínica del paciente y su comportamiento pasado, tales como contacto con otras agencias y (donde relevante) y sentencias criminales y precauciones. La voluntad y la habilidad de aquellos quienes viven con el paciente y aquellos que proveen de atención y de apoyo al paciente para lidiar y el manejo del riesgo; y Otros métodos de manejo de riesgo están disponibles. El Daño a otras personas incluye daño psicológico y físico. Dr. José Andrés Bogado Copyright 2009 Página 29 Guías de Admisión Involuntaria Además la admisión involuntaria por riesgo grave concuerda con el código penal, sobre todo el artículo 117 de Omisión de Auxilio y las excepciones al tratamiento medico sin consentimiento, el artículo 123. Por lo tanto el artículo 117 del Código Penal con la búsqueda del bienestar, aprueba cualquier acción de salvar y proteger a cualquier sujeto en riesgo grave para su vida o su integridad corporal, debido a un estado de desamparo. Esta situación se aplica a usuarios que padecen enfermedades mentales graves con tal grado y naturaleza severa que precisan de una admisión involuntaria por el riesgo que corre su vida e integridad si no son retenidos en el hospital. \ Art. 117 OMISION DE AUXILIO 1. El que no salvara a otro de la muerte o de una lesión considerable, pudiendo hacerlo sin riesgo personal, será castigado con pena privativa de libertad hasta un ano o con multa, cuando: 1. El omitente estuviera presente en el suceso; o 2. Cuando se le hubiera pedido su intervención en forma directa y personal. 2. Cuando el omitente, por una conducta antijurídica anterior, haya contribuido a que se produjera el riesgo, se aplicara una pena privativa de libertad de hasta dos anos o multa. Art. 123 TRATAMIENTO MEDICO SIN CONSENTIMIENTO 1. El que actuando según los conocimientos y las experiencias del arte medico, proporcionara a otro un tratamiento medico sin su consentimiento, será castigado con pena de multa. 2. La persecución penal del hecho dependerá de la instancia de la victima. Si muriera la victima, el derecho a instar la persecución penal pasara a los parientes. 3. El hecho no será punible cuando: 1. El consentimiento no se hubiera podido obtener sin que la demora del tratamiento implicase para el afectado peligro de muerte o de lesión grave; y 2. Las circunstancias no obligaran a suponer que el afectado se hubiese negado a ello. 3. El consentimiento es valido solo cuando el afectado haya sido informado sobre el modo, la importancia y las consecuencias posibles del tratamiento que pudieran ser relevantes para la decisión de una persona de acuerdo con un recto criterio. No obstante, esta información podrá ser omitida cuando pudiera temerse que, de ser transmitida al paciente, se produciría un serio peligro para su salud o su estado anímico. Una forma de evaluar el riesgo es la dimensión 1 del LOCUS, con un puntaje de 1 a 5. Se recomienda internación involuntaria para los pacientes que presentan un puntaje de 5. Abajo tenemos la explicación y los criterios para cada puntaje para poder puntear. Riesgo de Daño Esta dimensión de la evaluación considera el potencial de una persona de causar daño significativo a si mismo o a otras personas. Mientras esto la mayoría de las veces sucede debido a pensamientos suicidas o homicidas o intenciones, en muchos casos daño no intencionado puede resultar de una mala interpretación de la realidad, de la inhabilidad de cuidarse a si mismo, o de alteración del estado de conciencia debido al consumo de sustancias de una forma no controlada. En esta dimensión la inhabilidad de cuidarse a si mismo es considerada solo en el contexto de su potencial de causar daño. Lo mismo las conductas asociadas con consumo de sustancia son utilizadas para evaluar el riesgo de daño y no el consumo de sustancia en si mismo. Además de evidencia directa de conducta potencialmente dañina de la entrevista y de la observación, otros factores deben ser considerados en determinar la probabilidad de tal conducta como son: historia anterior de conductas peligrosas, habilidad de contactar para seguridad, y disponibilidad de los medios. Cuando considerando información histórica, los patrones recientes de Dr. José Andrés Bogado Copyright 2009 Página 30 Guías de Admisión Involuntaria conducta deben tener precedencia sobre los patrones reportados del pasado remoto. El riesgo de daño debe ser punteado de acuerdo a los siguientes criterios: LOCUS: Dimensión I de Riesgo de Daño Riesgo de daño 1. Riesgo mínimo 2. Bajo riesgo 3. Riesgo Moderado 4. Riesgo Grave de daño 5. Extremo riesgo Criterios a. No hay indicación de pensamientos o impulsos homicidas o suicidas, y no hay historia de ideación suicida o homicida, y no hay indicación de malestar significativo. b. Clara habilidad de cuidarse a si mismo ahora en el presente y en el pasado. a. No ideación suicida o homicida en la actualidad, sin plan, sin intención ni malestar severo, pero puede haber tenido pensamientos pasivos o transitorios recientemente o en el pasado. b. Consumo de sustancia sin episodios significativos de conductas potencialmente dañinas. c. Periodos en el pasado de negligencia a si mismo sin evidencia en la actualidad de tal conducta. a. Ideación homicida o suicida actual de forma significativa sin intencionalidad o plan consiente y sin historia anterior. b. No ideación homicida o suicida activa, pero malestar extremo y/o historia de conducta suicida/homicida existe. c. Historia de conductas suicida/homicida impulsiva crónica o amenazas y expresiones actuales no representan un cambio significativo de la base. d. Tracon o consumo excesivo de sustancias resultando en conductas potencialmente dañinas sin involucramiento actual en tal conducta. e. Alguna evidencia de negligencia de si mismo y/o un compromiso en la habilidad de cuidarse a si mismo en el ambiente actual. a. Ideación homicida o suicida actual con intención expresada y/o historia pasada de llevar a cabo tal comportamiento pero sin las vías de llevar a cabo tal comportamiento, o con una inhabilidad expresada o una aversión a hacerlo, o con la habilidad de contactar para su seguridad. b. Historia de comportamiento suicida/homicida impulsiva crónica o amenazas con expresiones actuales o conductas representando una elevación significativa de la base. c. Patrón reciente de consumo excesivo de sustancia resultando en desinhibición y conductas dañinas clara sin habilidad de abstenerse de su consumo. d. Claro compromiso de su habilidad de cuidarse adecuadamente a si mismo o de estar consiente adecuadamente de su ambiente. a. Comportamiento suicida o homicida actual o con tales intenciones con un plan y la manera de llevar esta comportamiento a cabo. Sin ambivalencia expresada o barreras significativas para llevarlo a cabo. Con historia de intentos suicidas en el pasado serios que no son de una manera crónica, impulsiva o naturaleza consistente. Presencia de alucinaciones de comando o ideas delirantes de comando las cuales amenazan con sobrellevar el control habitual de impulsos. b. Episodios Repetidos de violencia hacia otros o a si mismo, o otros comportamientos resultando en daño bajo la influencia de sustancias intoxicantes con un patrón de consumo continuo e incontrolable. c. Extremo compromiso de su habilidad de cuidarse a si mismo o de adecuadamente monitorizar el ambiente con evidencia de deterioro en la condición física o en la lesión relacionada con los déficits. Dr. José Andrés Bogado Copyright 2009 Página 31 Guías de Admisión Involuntaria D. La habilidad o Capacidad del paciente de decisión sobre la provisión de un tratamiento medico esta severamente deteriorado como resultado de ese trastorno mental. La mayoría de las personas con trastornos mentales retienen su habilidad de realizar elecciones informadas y de decisiones sobre temas importantes. Sin embargo aquellos, con trastornos mentales severos, esta habilidad puede encontrarse deteriorada. En estas circunstancias, la legislación debe haber provisiones que permitan el manejo de los asuntos de las personas con trastornos mentales a favor de sus mejores intereses. Dos conceptos son centrales a las decisiones de si la persona es o no capaz de hacer decisiones sobre varios temas o asuntos que son lo de “competencia” y de “capacidad”. Estos Conceptos afectan las decisiones de tratamiento en los casos civiles y criminales, y el ejercicio de los derechos civiles por las personas con trastornos mentales. La legislación puede por lo tanto necesitar de una definición de capacidad y de competencia, establecer los criterios para determinarlos, establecer el procedimiento para evaluarlos, e identificar las acciones que son necesarias cuando existe un hallazgo de carencia de capacidad y/o competencia. Definiciones Existe una tendencia de utilizar términos tales como “capacidad” y de “competencia” de forma intercambiante en relación a la salud mental, sin embargo no son lo mismo. Generalmente capacidad se refiere a específicamente a la presencia de habilidades mentales para realizar decisiones o de involucrarse en un curso de acción, mientras las competencia se refiere a las consecuencias legales de no tener la capacidad mental. En estas definiciones, la “capacidad” es un concepto de salud, en cambio el de “competencia” es el de un término legal. Capacidad se refiere a los niveles de funcionamiento del individuo, y competencia a su impacto en donde se encuentra parado social y legalmente. Por ejemplo, una persona puede carecer de capacidad debido a un trastorno mental grave, y este puede resultar en que sea hallado como no competente para realizar decisiones financieras. Esta distinción entre capacidad y de competencia no es universalmente aceptada. En algunos sistemas legales la incapacidad significa incapacidad legal, como ejemplo menores de edad que no pueden ejercer ciertos derechos o privilegios. La competencia, por otra parte, es un término legal aplicado a individuos que no pueden comprender la naturaleza y el propósito de la decisión a ser realizada. En estos casos, ambos términos pueden ser vistos como términos legales. El libro de Recursos Legales de la OMS utiliza la distinción entre capacidad como concepto de salud y el de competencia como un concepto legal mientras se discuten temas relacionados con capacidad y de competencia. Para este documento seguiremos las pautas de la OMS, aunque el código penal y civil utiliza más la palabra de competencia como termino legal para persona no competente. Una persona carece de capacidad en relación a algo si en ese tiempo no tiene la capacidad de tomar una decisión para si mismo en relación al tema debido a una discapacidad de, o una alteración en su funcionamiento de, la mente o del cerebro. Esto significa que una persona carece la capacidad si: Tienen una alteración o deterioro (ej. discapacidad, condición o trauma) que afecta la manera que su mente o el cerebro funciona; y El deterioro o la alteración significa que no tienen la habilidad de llevar a cabo una decisión específica en el tiempo que se precisa que lo hagan. La alteración o la discapacidad no deben ser permanentes. Una persona que carece de capacidad de llevar a cabo una decisión en el momento que se necesita que tome una decisión incluso si: Dr. José Andrés Bogado Copyright 2009 Página 32 Guías de Admisión Involuntaria La perdida de capacidad es parcial; La perdida de capacidad es temporal; o La capacidad cambia en el tiempo. Una persona puede carecer de la capacidad de llevar a cabo una decisión en un tema pero no sobre otros temas. Evaluación de Incapacidad Ordinariamente, existe una presunción de capacidad, y consecuentemente de competencia. Por lo tanto una persona se presume que es capaz y competente en tomar decisiones al menos que se compruebe lo contrario. La presencia de una enfermedad mental no implica en si mismo una incapacidad en las funciones de toma de decisiones. Es por eso, que la presencia de un trastorno mental no es el factor determinante de la capacidad, y ciertamente no de la competencia. Además, a pesar de la presencia de un trastorno que puede afectar la capacidad, una persona puede aun tener la capacidad de llevar a cabo funciones de toma de decisiones. La capacidad y la competencia son por lo tanto especificas a funciones. Por lo tanto, debido a que la capacidad puede fluctuar en el tiempo, y no es un concepto “todo o nada”, es necesario que sea considerado en el contexto de una decisión específica o de alcanzar una función. Algunos ejemplos de capacidades específicas (las cuales puede diferir de país a país) son los siguientes: Capacidad de tomar una decisión de tratamiento La persona tiene la habilidad de: (a) Comprender la naturaleza de la condición por el cual el tratamiento es propuesto. (b) Comprender la naturaleza del tratamiento propuesto. (c) Apreciar las consecuencias de dar o retener/negar/ocultar el consentimiento al tratamiento. Además, Capacidad de seleccionar a un sustituto para toma de decisiones La persona debe tener la habilidad de: a) Comprender la naturaleza de la cita y de las obligaciones del sustituto de toma de decisiones. b) Comprender la relación con el sustituto propuesto c) Apreciar las consecuencias de nombrar al sustituto de toma de decisiones. Capacidad de tomar una decisión financiera La persona debe tener la habilidad de: a) Comprender la naturaleza de la decisión financiera y las elecciones disponibles. b) Comprender la relación de los involucrados, y/o los beneficiarios potenciales de la transacción. c) Apreciar las consecuencias de tomar una decisión financiera. Un hallazgo de carencia de capacidad debería ser de tiempo limitado (ej. tendría que ser revisado en ciertos plazos de tiempo), debido a que la persona puede recuperar alguna parte o por completo la funcionalidad en el tiempo, ya sea con o sin tratamiento del trastorno mental. Determinando la Incapacidad y la incompetencia La determinación de incapacidad puede ser hecha por un profesional de la salud, pero un comité judicial puede determinar incompetencia. La capacidad es una prueba de la competencia, y las personas deben ser juzgadas como carentes de competencia solo si en realidad son incapaces de tomar tipos de decisiones específicas en un tiempo específico. Una forma de determinar la incapacidad es si reúne los siguientes criterios citados abajo: La persona no es capaz de tomar una decisión si no puede: Entender la información sobre la decisión a llevarse a cabo (información relevante) Retener la información en su mente; Utilizar la información como parte de un proceso de toma de decisiones; o Comunicar esta decisión (hablando, utilizando lenguaje de señas o por cualquier otro medio). Dr. José Andrés Bogado Copyright 2009 Página 33 Guías de Admisión Involuntaria Los primeros tres deben ser aplicados juntos. Si una persona no puede realizar ninguno de estas tres cosas, serán tratados como no teniendo la habilidad de llevar a cabo una decisión. El cuarto solo se aplica en situaciones donde las personas no pueden comunicar su decisión en cualquier forma. Cuando llevando a cabo decisiones sobre pacientes para admisión involuntaria, uno debe recordar que: Trastorno mental no necesariamente significa que el paciente carece de capacidad de otorgar o rechazar su consentimiento, o de llevar a cabo cualquier decisión; Cualquier evaluación de la capacidad del individuo debe ser hecha en relación a la decisión particular siendo hecha – una persona puede, por ejemplo, tener la capacidad de dar consentimiento a una forma de tratamiento pero no a otra: Capacidad en un individuo con un trastorno mental puede variar en el tiempo y debería ser evaluado en el tiempo que la decisión en cuestión necesita ser realizada; Donde la capacidad del paciente fluctúa en una manera, se debe dar consideración, si la decisión no es urgentemente requerida, para posponer la decisión hasta que el paciente tenga la capacidad de nuevo para llevarlo a cabo. No todos esta igualmente capaces de comprender la misma explicación- explicaciones deberían ser apropiadas al nivel de la habilidad evaluada del paciente; y Todas las evaluaciones de la capacidad del paciente deben ser registradas en la ficha clínica. La ley escocesa utiliza el concepto de habilidad de tomar decisiones significativamente deteriorada, el cual es diferente al de Incapacidad. Sin embargo al evaluar a la habilidad de tomar decisiones, es muy probable que se tenga en cuenta a factores similares a aquellos para la evaluación de la incapacidad. Tales factores pueden involucrar la consideración de la extensión de que persona con trastorno mental puede afectar de forma adversa su habilidad de creer, comprender y el de retener información sobre su atención y su tratamiento, para llevar a cabo decisiones basados en esa información, y de comunicar sus decisiones a otras personas. Una diferencia entre incapacidad y habilidad de llevar a cabo decisiones significativamente deteriorada es que el segundo es un trastorno primariamente de la mente en el cual una decisión hecha se encuentra basada en razonamientos dentro del contexto de una enfermedad mental. La incapacidad, en cambio, involucra ampliamente un trastorno del cerebro y de la cognición el cual implica déficits o discapacidades los cuales previenen o perturban o trastornan el proceso de tomar decisiones. Habilidad de tomar decisiones gravemente deteriorada debe ser siempre en conexión con el trastorno mental del paciente. Incapacidad puede incluir incapacidad por razón de discapacidad física. Es muy importante enfatizar que el deterioro en la habilidad de tomar decisiones significa un deterioro significativo con respecto a decisiones sobre la provisión de tratamiento medico del trastorno mental. Habilidad de llevar a cabo decisiones significativamente deteriorada debe ser siempre como resultado del trastorno mental, y no debe necesariamente ser sinónimo de trastorno mental. La habilidad de una persona de decidir no debe ser considerada en encontrarse significativamente deteriorada debido a una carencia o una deficiencia en la facultad de la comunicación. Similarmente, no debe ser tomado como equivalente en estar desacuerdo con las opiniones de los profesionales. La legislación de la salud mental (u otro legislación relevantes) puede establecer el procedimiento para la determinación de la competencia de una persona. Por ejemplo: a) La competencia como un concepto legal, un comité judicial puede determinar esto. b) Idealmente, un consejero legal, debería encontrarse disponible de forma rutinaria para la persona cuya competencia esta en duda. Donde una persona no puede solventar el gasto de un consejero legal, la legislación puede requerir que el consejero legal sea gratuita. Dr. José Andrés Bogado Copyright 2009 Página 34 Guías de Admisión Involuntaria c) La legislación debe asegurar que no hay un conflicto de interés para el consejero. Esto es, que el consejero representando a la persona llamada no debería estar representando a los otros interesados, tales como los servicios clínicos involucrados en la atención de la persona susodicha y/o de los miembros de la familia de la persona en cuestión. d) Legislación puede tener provisiones para apelar a una corte mayor en contra de la decisión por la persona involucrada, el consejero, los miembros de la familia o el equipo clínico. e) La legislación debe contener una provisión para revisión automática, a intervalos periódicos específicos, del hallazgo de carencia de competencia. En países menos desarrollados donde no es posible inmediatamente legislar para todos los requerimientos: sin embargo, dependiendo de los recursos disponibles, como tantos fuese posible deberían ser incluidos en la legislación. Competencia y Capacidad: Temas Claves La legislación puede ser necesaria para definir la capacidad y la competencia, para establecer los criterios para determinarlos, y sentar el procedimiento para evaluarlos, e identificar las acciones que necesitan ser llevadas a cabo cuando exista el hallazgo de una carencia de capacidad y/o competencia. Generalmente, la capacidad se refiere específicamente a la presencia de habilidades mentales para llevar a cabo decisiones o para comprometerse en un curso de acción, mientras la competencia se refiere a las consecuencias legales de no tener la capacidad mental. Cualquier decisión que, por razón de su enfermedad mental, una persona carece de capacidad legal, y cualquier decisión que, en consecuencia de tal incapacidad, un representante personal deberá ser nombrado, solo se hará después de una audición justa por un tribunal independiente e imparcial establecido por la ley domestica. La persona cuya capacidad esta en duda tendrá el derecho de una representación legal por un abogado o un consejero. Si la persona cuya capacidad esta en duda no puede por si mismo asegurar tal representación, deberá ser disponible sin pago para esa persona hasta el punto por el cual el o ella no tenga los medios suficientes para pagarlo. El abogado no podrá en los mismo procedimientos representar a una localidad de salud mental o su personal y no representara también a un miembro de la familia de la persona cuya capacidad esta en duda al menos que el tribunal este satisfecho que no existe un conflicto de interés. La decisiones sobre la capacidad y la necesidad de un representante personal deberán ser revisados a intervalos razonables prescriptos por la ley domestica. La persona cuya capacidad este en duda, el o su representante personal, y otra persona interesada tendrán el derecho de apelar a una corte en contra de tal decisión. PUNTOS CLAVE La presencia de un trastorno mental no puede en si mismo ni por si mismo implicar incapacidad en las funciones de toma de decisiones, y por lo tanto no es el factor total determinante de la capacidad o de la competencia. A pesar de la presencia de un trastorno que puede afectar la capacidad, una persona puede todavía tener la capacidad de llevar a cabo algunas funciones de toma de decisiones. Debido a que la capacidad puede fluctuar en el tiempo, y puede mejorar parcialmente o completamente en el tiempo, necesita ser relacionado con la decisión o la función especifica a ser logrado. La determinación de la incapacidad puede ser hecha por un profesional de la salud, pero un órgano judicial será el que determine la incompetencia. La capacidad es una prueba para la competencia, y las personas no deben ser juzgadas como carentes de competencia solo porque son incapaces de llevar a cabo tipos específicos de decisiones en un tiempo especifico. Dr. José Andrés Bogado Copyright 2009 Página 35 Guías de Admisión Involuntaria Por lo tanto para este documento y en la decisión de admisión involuntaria se tiene en cuenta la capacidad y no la competencia. Pero en el código penal se utiliza los términos de capacidad y competencia como sinónimos, y se utiliza específicamente el de capacidad, entendiéndose como ambos, tanto capacidad y competencia. Para la decisión de la admisión involuntaria, en este documento nos quedamos con el término de capacidad y la denominación escocesa de habilidad de decisión de tratamiento, siendo el último una forma específica de capacidad, que es la capacidad de tomar una decisión de ser o no tratado. Esta capacidad o habilidad, es la que se evalúa y es el factor determinante en la toma de decisión de admisión involuntaria. En resumen el paciente es admitido en forma involuntaria, con retención en un hospital no debido a una incapacidad en si mismo, pero a una incapacidad o habilidad especifica deteriorada de una función especifica, que es la decisión de aceptar ser tratado o no, y no debido otra incapacidad de decisión de otros temas del ámbito psicosocial (ej., discusiones familiares, etc.). Dr. José Andrés Bogado Copyright 2009 Página 36 Guías de Admisión Involuntaria E. Es necesario la admisión involuntaria ya que se han agotado otras instancias menos restrictivas. Es importante recordar que el criterio final solo se alcanzara si el paciente no acepta el tratamiento voluntariamente y que el tratamiento no puede ser otorgado sin el recurso de la admisión involuntaria. El punto final o criterio final es que se hayan agotado otras instancias menos restrictivas. Como ultimo recurso se utiliza la admisión involuntaria luego de haber rechazado la admisión voluntaria. Para explicar este criterio será fundamental diferenciar la admisión voluntaria de la involuntaria y el principio del tratamiento menos restrictivo. Hemos diferenciado ya la admisión voluntaria de la involuntaria en el marco teórico. Limitaciones de Derechos Los principios MI limitan la admisión involuntaria dentro de un establecimiento psiquiátrico para personas quienes han sido diagnosticados con una enfermedad mental “de acuerdo a estándares médicos aceptados. Hay un número de derechos humanos donde no se permiten restricciones bajo ninguna circunstancias, tales como libertad de tortura y de esclavitud, y libertad de pensamiento, conciencia, religión. Sin embargo, clausulas de limitación y derogación en la mayoría de los instrumentos de derechos humanos reconocen la necesidad de limitar los derechos en ciertas instancias, y dentro de la salud mental hay condiciones donde es preciso aplicar las limitaciones. Los principios de Siracusa en la Limitación y Derogación de las Provisiones en el Convenio Internacional en Derechos Políticos y Civiles establecen criterios que deben ser reunidos para que los derechos sean restringidos. Se debe reunir cada uno de los cinco criterios, y las restricciones deberán ser de duración limitada y sujeta a revisión. 1) La restricción es provista para y llevado a cabo de acuerdo a la ley. 2) La restricción es en el interés de un objetivo legítimo de interés general. 3) La restricción es estrictamente necesaria para responder a una necesidad de salud pública. 4) La restricción es proporcional a la meta social, y no hay disponibilidad de medios o mecanismos menos intrusivos o restrictivos para lograr la meta social. 5) La restricción no es impuesta arbitrariamente (ej. de una manera discriminatoria o poco razonable). El derecho de servicios menos restrictivos Los principios de MI tienen un numero de provisiones que promueven el derecho a la independencia individual y a la autonomía dentro del tratamiento de la atención de salud mental. Bajo el principio de MI, cada individuo “tiene el derecho de recibir tratamiento en el ambiente menos restrictivo y con el tratamiento menos restrictivo o intrusivo apropiado a las necesidades de salud del paciente y a las necesidades de protección de la seguridad física de los otros’. El derecho al tratamiento en el ambiente menos restrictivo es reforzado por el principio 9 (4) el requerimiento de que “el tratamiento de cada paciente deberá ser orientado hacia el objetivo de preservar y mejorar la autonomía personal”. El principio de que el tratamiento debe ser lo menos restrictivo posible esta marcado dentro de las protecciones en contra de practicas tales como restricciones físicas o aislamiento involuntario. El principio 11(11) establece que tales practicas deberían ser utilizadas “solo cuando es el único medio disponible para prevenir daño inmediato o inminente del paciente hacia mismo o hacia otras personas”. El principio 11(11) contiene un numero de salvaguardas procedurales en contra del abuso, tales como el requerimiento de que cada utilización de restricciones o de aislamiento debe ser registradas en la ficha clínica del paciente, con la explicación de “razones para ello y su naturaleza y extensión…”. Dr. José Andrés Bogado Copyright 2009 Página 37 Guías de Admisión Involuntaria Principio 9 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 9 Tratamiento 1. Todo paciente tendrá derecho a ser tratado en un ambiente lo menos restrictivo posible y a recibir el tratamiento menos restrictivo y alterador posible que corresponda a sus necesidades de salud y a la Necesidad de proteger la seguridad física de terceros. Principio 15 de los Principios para la Protección de los enfermos mentales y el mejoramiento de la atención de la salud Mental (MI). PRINCIPIO 15 Principios de admisión 1. Cuando una persona necesite tratamiento en una institución psiquiátrica, se hará todo lo posible por Evitar una admisión involuntaria. 2. El acceso a una institución psiquiátrica se administrará de la misma forma que el acceso a cualquier Institución por cualquier otra enfermedad. 3. Todo paciente que no haya sido admitido involuntariamente tendrá derecho a abandonar la institución psiquiátrica en cualquier momento a menos que se cumplan los recaudos para su mantenimiento como paciente involuntario, en la forma prevista en el principio 16 infra; el paciente será informado de ese Derecho. En resumen el principio 9 reconoce que cada paciente tiene el derecho de ser tratado en el ambiente menos restrictivo y el principio 15 reconoce que se debe realizar todo esfuerzo para evitar la admisión involuntaria. Por lo tanto el cumplir estrictamente con el criterio E de haber agotado otras instancias menos restrictivas antes de proceder a la admisión involuntaria se estaría respetando los derechos del paciente y cumpliendo con las normas internacionales de admisión involuntaria basados en los MI, sobre todos los principios 9 y 15. Por lo tanto, la mentalidad del practicante de la salud mental así como la interrogante a la cual debe ofrecer respuesta no es Si debo admitir o internar al paciente?; ¿Pero la correcta pregunta desde una perspectiva de derecho seria ¿Se han probado otras alternativas menos restrictivas? Se han agotado todas las opciones no restrictivas? ¿Se ha probado el tratamiento de forma voluntaria? ¿Se han hecho todos los esfuerzos por evitar la admisión involuntaria? Si la respuesta es si a cada uno de estas preguntas y aun no hay una mejoría del paciente o basado en una evaluación exhaustiva uno ha llegado a la conclusión de que el riesgo es grave y urgente por lo cual no habría tiempo o poca probabilidad de mejoría si se probaran otras alternativas menos restrictivas, entonces la mejor opción terapéutica seria la alternativa mas restrictiva, la admisión involuntaria. Para terminar debemos señalar que el practicante de salud mental debe ser creativo y tener la gran motivación de ir probando alternativas menos restrictivas, y de esforzarse lo máximo por lograr un tratamiento de forma voluntaria y en hacer todo lo posible y a su alcance para evitar la admisión involuntaria. El cumplir con este último criterio y con los demás aseguraría el cumplimiento parcial de los artículos 3 y 4 de la Declaración de Caracas 1991. El cumplimiento de este último criterio fomenta la mentalidad de desarrollo de alternativas menos restrictivas, insistir en la posibilidad de tratamiento voluntario e ir visualizando el desarrollo de una psiquiatría más comunitaria, más protectora de los derechos de los usuarios, y de mayor beneficio para la sociedad. 3. Que los recursos, cuidados y tratamiento provistos deben: a) salvaguardar, invariablemente, la dignidad personal y los derechos humanos y civiles, b) estar basado en criterios racionales y técnicamente adecuados. c) propender a la permanencia del enfermo en su medio comunitario Dr. José Andrés Bogado Copyright 2009 Página 38 Guías de Admisión Involuntaria 4. Que las legislaciones de los países deben ajustarse de manera que: a) aseguren el respeto de los derechos humanos y civiles de los enfermos mentales, b) promuevan la organización de servicios comunitarios de salud mental que garanticen su cumplimiento; IV. Propuestas de Buena Practica del Practicante de Salud Mental en base a los Criterios de Admisión Involuntaria Buena Práctica implica que la decisión de admisión involuntaria se deben realizar ciertas acciones para cumplir con los criterios y otras implicancias prácticas no abarcadas en el documento. 1. En esencia al realizar la admisión involuntaria, uno debe poder responder a las siguientes preguntas en la decisión de si se otorga consentimiento para la retención del paciente en el hospital: ¿Cree usted, que luego de una evaluación apropiada, que todos los criterios de admisión involuntaria han sido reunidos? ¿Cree usted que los principios de este documento han sido adheridos tanto en espíritu como letra? ¿Por ejemplo, se han considerado todas las alternativas, menos restrictivas? ¿Hay fuerte evidencia fiable de que el tratamiento del paciente podría ser provisto de forma voluntaria? ¿Cree usted que el recurso de internación involuntaria puede ser evitado mientras se protege los derechos del paciente? ¿Se encuentra en posesión de suficiente información por lo cual se basa su juicio profesional? Para poder encontrarse en una posición de responder las preguntas mencionadas arriba, uno debe cumplir con ciertas tareas. El medico encargado de la decisión debe: Entrevistar al paciente Asegurar el nombre y la dirección de la persona del paciente Informar al paciente de la disponibilidad de servicios de advocacy independientes Tomar los pasos necesarios para asegurar de que el paciente tenga la oportunidad de utilizar los servicios de advocacy. 2. Buena Practica sugiere que el Practicante de Salud mental debería considerar ya sea los siguientes puntos son apropiados: Asegurar que el paciente este consiente como sea posible de su status y de sus derechos y tenga acceso a la información y la representación, los servicios de defensoría, y servicios de interpretación o traducción. Consultar a los cuidadores de los pacientes y obtener sus puntos de vista. Atender la reunión de evaluación de la sala y enlazar con el personal de la sala y otros miembros del equipo multidisciplinario, particularmente donde el paciente ha utilizado los servicios de salud mental antes de ser hospitalizado. Asegurar que el personal medico este consiente de los puntos de vista del paciente en el consentimiento al tratamiento, incluyendo la existencia y el contenido de cualquier declaración avanzada hecha por el paciente. Asegurar que la documentación por escrito de la decisión del medico de admisión sea incluida en la ficha del paciente. Enlace con los equipos de atención de la comunidad, otras secciones de la autoridad local (Equipos de Justicia Criminal, CMHT, Vivienda, Educación, Recreación, etc.) y otras organizaciones legales y no legales (acomodaciones o trabajadores sociales) para los propósitos de plan de atención exhaustiva, como fuese necesario; Asegurar que cualquier persona dependiente del paciente sea atendido apropiadamente, particularmente niños o otras personas vulnerables previamente encargado del paciente. Asegurar que la propiedad y las pertenencias del paciente, si es necesario y disponer por ejemplo de cuidado del perro. Determinar si debe elaborar una evaluación de atención comunitaria. Dr. José Andrés Bogado Copyright 2009 Página 39 Guías de Admisión Involuntaria 3. Buena Practica implica que el practicante de salud mental debería anotar en la ficha los siguientes: Enunciar que el practicante esta satisfecho que los criterios de admisión se han cumplido. Enunciar para cada uno de las condiciones (criterios) de los criterios de admisión, las razones por la cual el medico practicante cree que ha reunido la condición. Especificar el tipo (o los tipos) de los trastornos mentales que el paciente tiene. Describir los síntomas del trastorno mental que el paciente tiene y las maneras en las cuales están afectan al paciente: Especificar las medidas involuntarias (compulsorias) que deberían en su opinión ser autorizados por el órgano revisor. Especificar la fecha o las fechas en las cuales el practicante llevo a cabo la exanimación medica que considera relevante. Disponer de cualquier otra información que el medico encargado haya que sea pertinente. 4. Buena Practica implica que uno debería especificar las medidas involuntarias a ser propuestas para la autorización de un órgano revisor, estas medidas también podría ser mas especificas que la simple admisión o retención en una sala de un hospital, y ser un poco mas creativos en la creación de alternativas menos restrictivas (abajo se cita la posibilidad de tratamiento por consultorio externo de forma obligada, etc.). Medidas Involuntarias Propuestas En base a la opinión del medico de guardia luego de una cuidadosa evaluación se eligiera alguna de las siguientes medidas involuntarias, las cuales deberían ser autorizadas para la orden de tratamiento involuntario. a) Retención del paciente en un hospital especificado. b) Dar al paciente un tratamiento medico de acuerdo a la definición conceptualizada en este documento. c) Requerir que el paciente atienda en fechas especificadas o dirigidas, o en intervalos especificados o dirigidos con la visión de recibir un tratamiento medico. d) Requerir que el paciente atienda: en fechas especificadas o dirigidas; o en intervalos especificados o dirigidos, lugares dirigidos o especificados con una visión de recibir servicios de atención comunitaria, o cualquier tratamiento de atención o servicio. e) Requiriendo que el paciente resida en un lugar especifico. f) Requiriendo que se permita al paciente la visita de los siguientes involucrados en el lugar donde resida el paciente. Aquellos involucrados son: el medico del paciente, el representante del paciente, o cualquier persona responsable de proveer el tratamiento medico, atención en la comunidad, servicios relevantes o cualquier tratamiento, atención o servicios para el paciente quien es autorizado para este propósito por el cuidador o representante del paciente. Dr. José Andrés Bogado Copyright 2009 Página 40 Guías de Admisión Involuntaria CONCLUSION Esperamos que esta guía sea útil y se convierta en una herramienta auxiliar para la decisión de la admisión involuntaria. Esperamos que esta guía pueda ofrecer tranquilidad y seguridad y certeza de que uno ha tomado la decisión cierta a la hora de otorgar su firma para el consentimiento de admisión involuntaria. Que ofrezca una perspectiva enfocada no solo en la necesidad de tratamiento medico pero también en la necesidad del respeto a los derechos de los usuarios. Que ofrezca una perspectiva basada en una solida ética y amplié el conocimiento no solo medico pero también en el campo de los derechos humanos. Y además que logre abrir interrogantes, debates e inquietudes en la mentalidad del practicante de salud mental de que puedo hacer para mejorar la atención que otorgo al usuario respetando a su vez sus derechos? Dr. Jose Andres Bogado Jefe de Admision y Guardia. Hospital Psiquiatrico Dr. José Andrés Bogado Copyright 2009 Página 41 Guías de Admisión Involuntaria BIBLIOGRAFIA 1. Melvyn Freeman and Soumitra Pathare WHO Resource book on mental health, human rights and Legislation. World Health Organization 2005. 2. PRINCIPIOS PARA LA PROTECCIÓN DE LOS ENFERMOS MENTALES Y EL MEJORAMIENTO DE LA ATENCIÓN DE LA SALUD MENTAL Adopción: Asamblea General de la ONU Resolución 46/119, 17 de diciembre de 1991 3. Scottish Executive Mental health (care and treatment) (Scotland) act 2003 code of practice volume 1 Crown copyright 2005 St Andrew’s House Edinburgh. 4. Scottish Executive Mental health (care and treatment) (Scotland) act 2003 code of practice volume 2 – civil compulsory powers (parts 5, 6, 7 & 20) © Crown copyright 2005 St Andrew’s House Edinburgh. 5. Scottish Executive Mental Health (Cara and Treatment) (Scotland) Act 2003 Transitional Training Guide Introductory Training for Mental Health Officers and other Practitioners Emergency and Short-term Detention and Related Matters Reader 2 . Crown copyright 2004 St Andrew’s House Edinburgh. 6. Scottish Executive Mental Health (Care and Treatment) (Scotland) Act 2003 Transitional Training Guide Introductory Training for Mental Health Officers and other Practitioners Compulsory Treatment Orders and Related Matters Reader 3. Crown copyright 2004 St Andrew’s House Edinburgh. 7. Scottish Executive Mental Health (Care and Treatment) (Scotland) Act 2003 Approved Medical Practitioners Training Manual. Crown copyright 2005 St Andrew’s House Edinburgh. 8. Eric Rosenthal, Clarence J. Sundram THE ROLE OF INTERNATIONAL HUMAN RIGHTS IN NATIONAL MENTAL HEALTH LEGISLATION Department of Mental Health and Substance Dependence. World Health Organization. 2004 9. Los derechos humanos y libertades fundamentales de las personas con discapacidad por enfermedad mental / Ministerio de Salud; Defensoría del Pueblo; Organización Panamericana de la Salud. Lima: Organización Panamericana de la Salud, 2004. 133 p. (Cuadernos de Promoción de la Salud Nº 8) 10. Department of Health Code of PracticeMental Health Published pursuant to section 118 of the Act Act 1983 London: TSO © Crown copyright 2008 11. LEY N° 836 DE CODIGO SANITARIO 12. Codigo Penal. Referencias y Concordancias Internas y Comparadas; Exposicion de Motivos y Fundamentos; Estructuras Compositiva de los Hechos Punibles; Conceptos jurídicos-penales; Doctrina nacional y extranjera; Jurisprudencia; Leyes Complementarias. 2. Edicion. Bi.Ju.Pa. 2007. Asuncion Paraguay. Dr. José Andrés Bogado Copyright 2009 Página 42 Guías de Admisión Involuntaria 13. MENTAL HEALTH CARE LAW: TEN BASIC PRINCIPLES Division of Mental Health and Prevention of Substance Abuse World Health Organization Geneva, 1996 14. Mental health legislation and human rights. (Mental health policy and service guidance package) World Health Organization 2003. 15. MINISTÉRIO DA SAÚDE Secretaria-Executiva Secretaria de Atenção à Saúde Legislação em Saúde Mental 1990 – 2004 5a edição ampliada Série E. Legislação de Saúde Brasília – DF 2004. 16. Bogado José Andrés. Guías de Manejo de Sala de Agudos. 2007. Hospital Psiquiatrico. Asuncion. Paraguay. 17. Bogado José Andrés MEDICAL CLEARANCE: (MC) CHEQUEO MÉDICO DE PACIENTES PSIQUIATRICOS EVALUACION MÉDICA DE PACIENTES PSIQUIATRICOS PARA SU TRANSFERENCIA A UNA UNIDAD PSIQUIATRICA DE UN HOSPITAL GENERAL. 2009 Dr. José Andrés Bogado Copyright 2009 Página 43 Guías de Admisión Involuntaria Criterios de Admisión Involuntaria Si acepta la admisión, no puede ser admisión Involuntaria. El paciente debe reunir todos los criterios citados abajo para considerar la Admisión involuntaria. A. Paciente tiene un trastorno mental B. Es necesario retener al paciente en un hospital con el propósito de determinar que tratamiento medico debería ser otorgado al paciente o para otorgar el tratamiento medico al paciente. El tratamiento medico tendría la probabilidad deI. Prevenir que el trastorno mental se deteriore; o II. Aliviar cualquiera de los síntomas o los efectos del trastorno; si esta disponible para el tratamiento. C. Debe haber un riesgo significativo a la salud, a la seguridad o al bienestar del paciente o a la seguridad de cualquier persona si el paciente no es retenido en el hospital. Que si no se provee de tal tratamiento medico al paciente habría un riesgo significativo: i. A la salud, la seguridad o al bienestar del paciente ii. A la seguridad de cualquier otra persona. D. La habilidad o Capacidad del paciente de decisión sobre la provisión de un tratamiento medico esta severamente deteriorado como resultado de ese trastorno mental. E. Es necesario la internación involuntaria ya que se han agotado otras instancias menos restrictivas. Es importante recordar que el criterio final solo se alcanzara si el paciente no acepta el tratamiento voluntariamente y que el tratamiento no puede ser otorgado sin el recurso de la admisión involuntaria. Dr. José Andrés Bogado Copyright 2009 Página 44