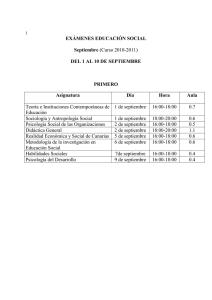
eje tematico i - Facultad de Psicología
Anuncio

1 UDELAR FACULTAD DE PSICOLOGIA ÁREA SALUD CURSO: “ASPECTOS PSICOLÓGICOS de la ATENCIÓN SANITARIA” PSICOLOGÍA de la SALUD Principales corrientes teórico-técnicas en relación al proceso salud-enfermedad que aportan al campo de la Psicología de la Salud. (Primera Parte) Mag. Ps. José Eduardo Sívori. Prof. Adjunto. Centro de Estudiantes Universitarios de Psicología. CEUP. ficha Nº 1 2 Universidad de la República. Facultad de Psicología. Área Salud. Curso “Aspectos Psicológicos de la Atención Sanitaria” Mag. Ps. José Eduardo Sívori. Prof. Adjunto. PSICOLOGÍA de la SALUD.1 2010 Configuración del campo subdisciplinar UNIDAD TEMATICA I (Primera Parte). 1. Principales corrientes teórico-técnicas en relación al proceso saludenfermedad que aportan al campo de la Psicología de la Salud . Primera Parte PSICOLOGIA CLINICA PSICOANÁLISIS PSICOSOMÁTICA PSICOLOGÍA MÉDICA MEDICINA CONDUCTUAL PSICOLOGIA COMUNITARIA PSICOLOGIA DE LA SALUD. 2. PRINCIPALES TENDENCIAS DE LA PSICOLOGÍA DE LA SALUD. DESCRIPCION Y DE LAS PRINCIPALES VERTIENTES. Segunda Parte ARGENTINA. CUBA ESPAÑA. URUGUAY 1 síntesis URUGUAYA. Corresponde a una bibliográfica básica que se inicio en el año 2006 y que en los años sucesivos se fue actualizando e incorporando algunas reflexiones personales. Se trata de una “ficha temática básica” que es necesario profundizar en los autores citados. 3 Introducción. Conceptualizaciones en relación al proceso salud-enfermedad. Breve desarrollo histórico de las concepciones sobre salud-enfermedad-atención. Determinantes históricos en el proceso salud-enfermedad. Conceptualizaciones en relación al proceso salud-enfermedad. Las diferentes conceptualizaciones sobre la salud y la enfermedad responden a la manera como la humanidad se fue explicando este fenómeno de la realidad y trato de darle respuesta. En principio enfocado a la enfermedad (como explicarla y tratarla) ya que es la situación que produce sufrimiento, malestar y que por tanto queremos evitar. Ahora bien, en la actualidad, ni las posturas mas biologisistas, dejan de considerar los factores sociales (culturales, económicos, políticos) y de la naturaleza como determinantes en mayor o menor grado, de la enfermedad o salud de una persona o grupo humano; es más, lo que se llama el factor “subjetivo” o conducta (comportamiento) por algunas corrientes de psicología, se introduce como otra variable que determina ese proceso salud-enfermedad en un sentido u otro. La multicausalidad es un fenómeno que se fue construyendo a partir del análisis de la realidad, para ser una posición aceptada mas allá de que se reconozcan factores dominantes en cada situación específica. La importancia de este planteo reside en que, para analizar y operar en este campo de problemática, es necesario partir del principio de que: “la gente no puede desarrollar su potencial de salud sino controla aquellos elementos que la determinan”. Y es precisamente estos aspectos los que intenta recoger la definición de salud de la OMS a pesar de las críticas recibidas. “El estado de completo bienestar biológico, psicológico y social y no sólo la ausencia de enfermedad”2, pretende dar cuenta de esa complejidad multicausal aunque se trate de una definición que necesite mayor precisión “filosófica” y sea calificada de “ideal”. Destaquemos que este enfoque, por un lado da cuenta de un constructo teórico sobre la salud que le da características de “integralidad” en forma explícita. Es decir, introduce la necesaria estabilidad de la dimensión psicológica y del contexto social como variable determinante para que un sujeto o comunidad se pueda definir como “saludable”. Involucrar los aspectos subjetivos y conductuales, como también los factores sociales, representa un reconocimiento y un descentramiento del anclaje biologicista e intenta superar el dualismo cartesiano mente-cuerpo. Se trata entonces, de una estructura bio-psico-social y como tal –como estructura- el desequilibrio de todas sus dimensiones, o de alguna en particular, genera el desajuste de las otras provocando una alteración en la salud. Por lo contrario, el equilibrio de una dimensión puede incidir en el ajuste de las otras facilitando ese equilibrio estructural, generando así una vida más saludable. Como podemos observar, este planteo teórico, que de alguna manera se recoge en algunos planteos que se venían desarrollando desde el inicio de la humanidad (en cuanto a la atención del “enfermo” y no solo de la “enfermedad”), abre todo un nuevo paradigma tanto en lo conceptual como en las intervenciones en salud. Hoy estos planteos nos parecen obvios, pero no por ello (revolucionarios en su momento) hay que dejar de destacarlo. Simultáneamente, se define un estado saludable como “no sólo la ausencia de enfermedad”. Éste es otro giro en la concepción de salud . Tradicionalmente se entiende (y en el imaginario popular también) que estar sano es, no estar enfermo; algo así, como que no se debería actuar si en la persona o en el grupo no hay sufrimiento, dolor o malestar. Aquí se plantea que sólo con eso no alcanza para definir a una persona como “sano”, es necesario, además, que “produzca” salud para sí mismo a través de conductas apropiadas; la salud es algo que se conquista y se mantiene activamente Se pone el acento así, no sólo en evitar una “alteración de la 2 Organización Mundial de la Salud. OMS. 4 salud”3, sino en generar salud; Esto último se relaciona específicamente con el concepto de “bienestar” planteado por la OMS. Es desde esta concepción de la salud, que adquiere toda su fuerza la estrategia de Atención Primaria en Salud (APS) en cuanto a su objetivo fundamental. Quizá lo que se pueda cuestionar de la definición de salud de la OMS es el calificativo de “estado” (de completo bienestar). Estrictamente hablando, la salud no es un estado, como algo estático que un individuo tiene o no tiene, algo permanente y para siempre. La salud es un fenómeno dinámico en constante equilibrio. Sería más oportuno y daría mejor cuenta de la situación si habláramos de “homeostasis” en el sentido que José Bléger4 lo plantea. Es decir, una situación en donde lo permanente es el equilibrio en un ajuste y reajuste continuo del sujeto consigo mismo, y el entorno (ambiental y social). De todas formas el encare de la salud planteado, representa un avance de significación y nos instrumenta con una definición operativa para desarrollar acciones concretas. En esta misma línea viene la definición de salud que integra el Sistema Nacional Integrado de Salud del Uruguay (SNIS), aunque tengo algunas discrepancias conceptuales en otros aspectos. 5 Otro elemento a considerar entre los aportes de la OMS, es el concepto de “bienestar” que mucho se ha criticado porque introduce la dimensión subjetiva como parámetro para evaluar la salud de una persona o colectivo, y porque resulta ser un término “a-histórico”. Considero como muchos salubristas que para medir los indicadores de salud de una colectividad se hace necesario cuantificar aspectos tales como índices de morbilidad, mortalidad, nivel de vivienda, trabajo, educación, etc., pero también lo que la “gente siente”, es decir, la sensación subjetiva de ese bienestar y lo que una sociedad define ideológicamente como tal. Esta variable hace, entre otras cosas por ejemplo, que la gente se genere o no, más o menos salud, adhiera o no a programas de promoción de salud, o a una terapéutica determinada. Por tanto, la salud de una comunidad se evalúa cuantitativa y también cualitativamente a través de estos aspectos, de ahí la importancia de esta dimensión subjetiva. Lo otro, el ser un concepto “a-histórico” y por tanto cada colectivo define lo que considera “bienestar”, es precisamente lo que he planteado cuando aludí a la “precisión filosófica” o ideológica que se hace necesaria; nos desafía a que tengamos y estemos comprometidos con una concepción del mundo (social, política, económica y cultural) que es lo que le dará contenido específico a ese concepto. Es lo que nos permite responder ¿qué es el bienestar para esa sociedad? En este sentido, la producción de conocimiento, y su práctica en el campo de la saludenfermedad, podemos caracterizarla desde una visión histórica –con la simplificación que esto supone- desde un extremo sustentado en el pensamiento mágico (la enfermedad producto de factores sobrenaturales), hasta el otro, de teoría y practica a partir de una concepción científica en torno a este campo de problemática. El buscar las causas del enfermar y sus determinantes, ha sido y es uno de sus aspectos esenciales a lo largo de la humanidad. Estos planteos desarrollaron una línea de causalidad tratando de identificar el papel que cumple el individuo (genética, herencia, conductas, vivencias, motivaciones o deseos inconscientes, etc.) el medio social (económico, político, estructura social, cultura, etc.), sus condiciones de vida y su relación con la naturaleza, que le permitan la posibilidad de desarrollar una vida saludable, o de enfermar. A lo largo de la historia las distintas concepciones, énfasis y explicaciones no tuvieron un desarrollo lineal, sino que se fueron superponiendo, desplazando unas a otras, en una suerte de conflicto que hasta hoy no ha tenido una total dilucidación. Pensemos por ejemplo que 3 Alteración de la salud es un término que prefiero al de enfermedad u otro similar, pues incluye todo tipo de manifestación patológica (enfermedad, traumatismo, lesión, trastorno, etc.) o incluso no patológica pero que si representa un desequilibrio para el individuo o grupo poblacional (Ej. duelo, crisis reactiva, transito por diferentes etapas evolutivas, etc.) 4 5 Bléger J. “Psicología de la Conducta”. Ed. Paidos. 16ª edición. 1996. Argentina. “La salud es una categoría biológica y social, en unidad dialéctica con la enfermedad, resultado de la interrelación armónica y dinámica entre el individuo y su medio, que se expresa en valores mensurables de normalidad física, psicológica y social, permite al individuo el cumplimiento de su rol social, está condicionada al modo de producción y a cada momento histórico del desarrollo de la sociedad y constituye un inestimable bien social”. Hugo Villar, Roberto Capote. Ley 18211. SNIS. Uruguay. 5 actualmente conviven y se enfrentan por ejemplo, abordajes científicos de la salud junto a las concepciones mágico-religiosas y del llamado “saber popular”. Un breve recorrido histórico nos mostrará esas vicisitudes de los desarrollos teóricoprácticos en torno al fenómeno de la salud y la enfermedad. Breve desarrollo histórico de las concepciones sobre salud-enfermedad-atención. El concepto de salud y enfermedad es el producto de muchos y sucesivos momentos históricos, en donde podríamos señalar como “hitos” las siguientes etapas: Etapa mágica-religiosa, (Paleolítico)6 en donde las explicaciones de estos fenómenos (así como otros que preocupaban al hombre primitivo) tenían causas sobre naturales y por lo tanto sus prácticas curativas estaban caracterizadas por rituales y ceremonias. Etapa de observación de la naturaleza; es durante el Neolítico7 en donde el hombre comienza a introducir una visión más empirista, en cuanto intenta adquirir conocimiento observando el medio natural, aprender de él y utilizar sus elementos para la curación de las enfermedades (hierbas, minerales, animales.). Pensamiento helénico y mundo grecorromano antiguo, en donde se introduce el criterio de estudiar las enfermedades como producto de causas naturales (Hipócrates 8, Galeno9); fue un vuelco de lo mágico a lo científico. Hipócrates en la Grecia del S.V a.n.e (Escuela de Cos), desarrolla una medicina preocupada por la causalidad natural, la influencia del medio en la salud y es también autor de la “Teoría de los Humores”. Su mérito radica en plantear que la enfermedad es un desequilibrio del organismo. Paralelamente Diócles de Caristo formula los principios de la higiene individual (esto dio cuenta en parte, del un “culto al cuerpo” que fue característico de la época). Por su parte Galeno (S. II. d.n.e), que difunde el pensamiento hipocrático, realiza en base a ello obras prácticas como de infraestructura urbana, sistema de abastecimiento de agua, descarte de aguas “sucias” (cloacas), baños públicos, instituciones deportivas, control de abastos de alimentos, etc. claro que estos aspectos eran accesibles a una minoría poderosa (el ciudadano romano u hombres libres), por lo que esta “cultura higiénico-sanitaria” productora de salud, estaba carente de un espíritu social. Galeno desarrollo y profundizo también el aspecto clínico de las enfermedades. La caída del Imperio Romano en mano de los bárbaros, tiró abajo los logros racionales en materia de cuidado personal. Se expandieron las enfermedades, sobre todo las transmisibles. Las enfermedades infecto-contagiosas con carácter “endémico” 10; se expandieron enfermedades como la Lepra, o en “epidemias”11 como la Peste; estamos en el S. XIV. En la Edad Media y con el auge del Cristianismo se produjo un gran cambio de las ciencias y, por tanto, de la Medicina. La doctrina cristiana y la ciencia helena aparecen como antagónicas; ésta última es eliminada y por lo tanto fueron pocos los avances de la medicina clínica y la higiene. La enfermedad se veía como un castigo divino, desarrollándose un espíritu supersticioso; así es como se extendieron las diferentes pestes que asolaron Europa. Se deterioró la idea de perfección corporal y se extendió la “caridad cristiana”. El estar enfermo se consideraba además, la oportunidad de ejercer la virtud de la caridad. Se crearon las “enfermerías” en los Monasterios; más adelante las “hospedalias” de la cual toma el nombre “hospital”. Instituciones llamadas “Lazaretos” albergan lo que la sociedad expulsaba como a los leprosos y locos. Estas instituciones, si bien estaban impregnadas de buena 6 Período prehistórico más antiguo de la Edad de Piedra tallada. Periodo prehistórico de la Edad de Piedra pulimentada. 8 Hipócrates (c. 460-c. 377 a.C.), el médico más importante de la antigüedad, es considerado el padre de la medicina. Nacido probablemente en la isla de Cos, Grecia. 9 Galeno (129-c. 199), fue el más destacado médico de la antigüedad después de Hipócrates. Sus estudios sobre la anatomía de los animales y sus observaciones sobre el funcionamiento del cuerpo humano dominaron la teoría y la práctica de la medicina durante 1.400 años. Galeno nació en Pérgamo, Asia Menor (entonces parte del Imperio romano), de padres griegos. 10 Hechos o males que acontecen habitualmente en una zona. 11 Aumento importante en un territorio y momento determinado de personas afectadas por una enfermedad infecciosa. 7 6 fe y voluntad, no tenía criterio científico alguno, pues se había perdido la tradición hipocráticogalénica anterior. Sin embargo, el pensamiento galénico sobrevivió en el Imperio Romano de Oriente; la cultura árabe (Averroes12, Avicena13) y los musulmanes en general (S. X al XIII d.n.e), profundizaron este pensamiento científico. Algunos focos aislados mantuvieron el contacto con ésta cultura helénica en occidente, como por ejemplo en Toledo España y la escuela médica de Salerno, Italia. Al final del medievo –aterrado por las epidemias- a principios del XIV, se instaura en Venecia la “cuarentena” para los barcos que llegaban. La vida se va secularizando y con el Renacimiento comienzan a aparecer sistemas de asistencia para uso propio de la clase burguesa. Hay avances en el terreno teórico y aisladamente aparecen estudios sobre “Salud” y “condiciones de trabajo” (por Ej. en minería). Se elaboran las primeras teorías sobre “epidemiología de las infecciones”. En el S. XV persiste la Peste y la Sífilis. Es en la Ilustración, donde aparece una nueva conciencia sobre la Salud. En 1700 Bernardino Ramazzini, elabora un estudio sistemático sobre “Medicina Laboral”. Aparece también la “Higiene Pública”; hasta el momento se la consideraba una cuestión privada. Así los poderes públicos comienzan a tener mas ingerencia (hasta ese momento centralizada en los hospitales, asilos, etc.) a influjo de la ideología mercantilista en ascenso y el nuevo orden económico que planteo una nueva visión del Hombre y el Universo. En Inglaterra y Francia (S. XVII) crecía la idea de que un reino cobraba fuerza si su población aumentaba y ésta era sana y fuerte como para defenderlo en la guerra y trabajar en la paz. Era un puro pragmatismo económico, afianzado en el creciente nacionalismo. Según los países, estas medidas estaban en manos de médicos y humanistas, filántropos convencidos de su necesidad y estimulados por ideales religiosos (cuáqueros y metodistas) que afianzaban “la virtud” en la acción. Así, la Medicina alcanzó un desarrollo científico y tecnológico considerable, la salud era considerada como algo “natural” en los seres vivos, pero no se desarrollo suficientemente la patogenia científica ni la epidemiología de las enfermedades. La profesión médica entra en un engranaje de oferta y demanda, monopolizando las acciones en salud-enfermedad. A finales del S. XVIII los trabajadores de Europa comienzan un incipiente “mutualismo” y se retoman los planteos de que los problemas de salud de los pueblos eran fenómenos de origen social y que la sociedad debía responsabilizarse del nivel de salud de las comunidades; particularmente los planteos venían relacionando las enfermedades infecciosas y las condiciones de vida. Este nuevo enfoque fue el producto de los cambios económicos que dieron lugar a nueva condiciones de vida; el desarrollo industrial, el hacinamiento y las duras condiciones laborales generaron nuevos problemas de salud. Los estados centro-europeos, con modelos de gobierno intervensionistas, “Despotismo Ilustrado”, monarquías de fuerte autoridad, realizaban reformas para el pueblo, sin el pueblo y a veces a pesar del pueblo. La salud no fue ajena y se formó la llamada “Policía Médica”. En Francia, los “Enciclopedistas” reclamaban llegar al pueblo con métodos pedagógicos (J.J. Rousseau 14); se produjeron así obras de educación sanitaria. La Ilustración proporcionó avances en la confección de “instrumentos” y en la producción de “conocimientos”, que se ponen al servicio de la salud; por Ej. el microscopio (fines del S.XVII), logros en la lucha contra la “viruela” (profilaxis por inoculación, antecesora de la vacuna), se identifican causas de enfermedades carenciales como el “escorbuto”15 y la “pelagra16”. A inicios del 12 Averroes (1126-1198), filósofo, físico, jurista malikí y teólogo asharí hispanoárabe. Avicena (980-1037), conocido en el mundo musulmán como Ibn Sina, filósofo y médico islámico persa, nacido cerca de Bujara (hoy Uzbekistán). 13 14 Rousseau, Jean-Jacques (1712-1778), filósofo, teórico político y social, músico y botánico francés, uno de los escritores más elocuentes de la Ilustración. 15 Escorbuto, enfermedad causada por un déficit prolongado de vitamina C (ácido ascórbico) en la ingesta. Aparece en los adultos tras una carencia alimenticia mayor de 6 meses. Se caracteriza por astenia progresiva, inflamación de encías, caída de dientes, inflamación y dolor de articulaciones, fragilidad capilar y equimosis. 16 Pelagra, enfermedad producida por deficiencia dietética debida a la ingesta o absorción inadecuada de niacina, uno de los compuestos del complejo de la vitamina B.. La enfermedad suele comenzar con debilidad, laxitud, insomnio y pérdida de peso. La piel expuesta del cuello, manos, brazos, pies y piernas, se vuelve áspera, rojiza y escamosa, y en especial después de la exposición a la luz solar, y aparecen lesiones dolorosas en la boca. Los síntomas gastrointestinales consisten en pérdida de apetito, indigestión y diarrea. La afección del sistema nervioso se produce más adelante en el curso de la enfermedad e incluye síntomas como cefaleas, vértigo, dolores generalizados, temblores musculares y trastornos mentales. La deficiencia de niacina puede ser mortal. 7 S XIX, se sistematizan los conocimientos sobre la “higiene pública”, lo que modificó también la enseñanza de las profesiones sanitarias de la época (médicos, cirujanos, matronas, etc.). A comienzos del S XIX el avance de la industrialización, el maquinismo y el liberalismo económico, producen especiales condiciones de trabajo en las factorías: trabajo infantil y femenino, largas jornadas de trabajo, ausencia de descanso, lesiones, enfermedades por las condiciones laborales, etc. se acorta el promedio de vida, el hacinamiento y el “pauperismo” imperan en los suburbios. Se reflotan las ideas de Ramazzini sobre la medicina laboral, se comienza a legislar en la materia sanitaria y se desarrolla la “Medicina Social”, se “cuantifican “los problemas de salud y se instala la Estadística en una incipiente “Epidemiología” (que se venía desarrollando desde 1730 aprox.), como también criterios de “Salud Pública”. Julio Guerin fue el que utilizó por primera vez el termino “Medicina Social” y relacionó la morbilidad de las poblaciones y las condiciones materiales de vida. Una de las primeras conclusiones que se hicieron evidentes para la época, fue que las tasas de morbilidad y mortalidad se modificaban muy poco en relación al progreso técnico de la medicina. Paralelamente a ello, el proletariado emergente mediante luchas y conflictos contra el sistema socio-económico imperante, comienza a cambiar la situación obteniendo mejoras en la asistencia sanitaria e incluso comenzando a autogestionarse un sistema mutual. A nivel general hacen su aparición la “Salud Pública” o “Sanidad Pública”, mientras el avance en las comunicaciones (vapor y ferrocarril) expanden epidemias como el “cólera”. En 1851 se celebra en Paris la “Primera Conferencia Sanitaria Internacional” que lo podríamos tomar como el primer antecedente de la OMS. En la segunda mitad del S.XIX, el Positivismo (Augusto Compte) influirá el pensamiento de la ciencia y por ende de la medicina y sus concepciones sobre la salud, como también sobre las causas de muchas enfermedades. Se describió lo que era “patología carencial”, el rol de cada tóxico en concreto, la causalidad de enfermedades infecciosas y parasitarias y la producción de recursos para frenar su propagación. Las figuras de Koch, Behring y Pasteur, por sus descubrimientos, dan pie a proclamar a la Bacteriología como la verdad mayor, y la idea de “causa única” (Etiología) sedujo a la medicina incluso hasta hoy. El “pensamiento etiopatogénico” (identificación de una causa biológica concreta para cada padecimiento) aparece como la quintaesencia de un positivismo aplicado a la medicina. Se definen por esta época, las coordenadas de la “Inmunología” y la resolución de los problemas por medio de sueros y vacunas. La lucha no es solo frente a las bacterias sino también a los virus. La Medicina se hace “científiconatural”, enfatizando lo orgánico, lo biológico. Lo social es relegado nuevamente como puro sentimentalismo, incluso la Sociología, nacida en esta época, se limitará a describir fenómenos (Durkeim). Esto trajo como consecuencia avances por un lado en cuanto a encontrar causas a algunas enfermedades y retraso por otro; para la Epidemiología, por ejemplo, (que se venía desarrollando desde 1730) al hacerse monopólico el pensamiento de la monocausalidad, trajo como consecuencia que “lo social” como determinante quedara relegado en el pensamiento científico, lo que retajo el avance no solo para las enfermedades infeccionas sino también para las no infecciosas que hoy aparecen como importantes en los países desarrollados. Esto derivó en una “Epidemiología Biológica” en contraposición a una “Epidemiología Social”; la primera, tomando como indicadores los aspectos biológicos solamente como morbilidad, mortalidad y esperanza de vida, la segunda, tomado indicadores sociales como el origen y distribución de esos fenómenos biológicos. En las primeras décadas del S XX se replantea la cuestión social con relación a la salud y enfermedad. Frente a los postulados heredados del Positivismo científico-natural, surgen autores de signo contrapuesto aunque no relacionados entre sí. Tienen en común destacar cómo el enfermar está relacionado con elementos “psicodinámicos” para unos, “sociales” para otros, es decir, condicionamientos no perceptibles para la concepción etiopatogénica dominante. La medicina de laboratorio no puede explicar por que se dan especiales formas de enfermar en grupos o tipos de personas expuestas a las mismas, únicas y concretas causas. S Freud, vislumbra que en relación a la enfermedad mental”, se producen mecanismos del “inconsciente” mediatizados por la biografía del paciente. Grotjahm desde un aporte económico social (“Patología Social”) expondrá las relaciones “salud-medio social” en la rama científica que llamará “Higiene Social”. Se amplio el avance de la “Salud Pública”, en donde los “higienistas “toman un papel preponderante. La “Epidemiología” se relanzará mas ambiciosamente con los avances de la 8 “Estadística”, constituyéndose en un método fundamental de conocimiento en Salud Pública. Se desarrolla la “Teoría de la Probabilidad”, base de los métodos de inferencia causal. A partir de los años 40, se reinterpreta la “patología social” promoviendo iniciativas de reforma social. En Inglaterra y USA se plantean conceptos de “Seguridad Social” que apuntan a alivianar el impacto social en la enfermedad. La dimensión social de la Salud se entrelaza con los conceptos psicodinámicos que confluyen en la Escuela de la “Patología Psicosomática”. Alexander, Wolf, Dumbar, establecen mecanismos de integración de los aspectos mentales y orgánicos del enfermar. El Psicoanálisis hace su aporte en este sentido con el concepto de Inconsciente. Al terminar la Segunda Guerra Mundial los países se mueven hacia la creación de la Organización Mundial de la Salud (OMS) sobre anteriores organizaciones supranacionales. Entre sus preocupaciones más inmediatas se encuentran: 1. La precariedad económica que deteriora la salud particularmente en el tercer mundo. 2. Estimular mayor eficiencia frente al gasto desplegado por el avance tecnológico asistencial. 3. Promoción de sistemas asistenciales próximos a la población en general. 4. Lucha contra los procesos de alta frecuencia y letalidad. 5. Educación para la salud. 6. Valoración ética de nuevas prácticas asistenciales (Bioética). 7. Alerta ante nuevas epidemias. (Sida). Es así entonces que la Salud Pública ocupa un lugar de primer orden en todo el tema sanitario, el enfoque bio-psico-social de la salud-enfermedad aparece como una postura doctrinal que determina una concepción del fenómeno y condiciona sus prácticas, y por último, el énfasis en la producción de salud como un bien a alcanzar es un objetivo prioritario. Por otro lado, es indudable, y este recorrido histórico pretendió demostrarlo, la determinación que tiene lo histórico y los sistemas económicos en las diferentes concepciones y prácticas sobre el proceso saludenfermedad atención de las poblaciones. Determinantes “históricos” en el proceso SALUD-ENFERMEDAD. Cómo entendemos esto del “determinismo histórico”?. Se hace necesario desarrollar algunas reflexiones a este respecto como forma de esclarecer desde que concepción de lo histórico estamos planteando la situación en cuestión. Cuando hablamos de la perspectiva histórica de la salud y de la enfermedad, lo “histórico” lo podemos encarar desde sus dos acepciones que clásicamente tiene el concepto: a) “Historia” denotando, significando, que se refiere a los acontecimientos, a los sucesos naturales, sociales, económicos y humanos que determinan el curso de los fenómenos; En nuestro caso, el modo de enfermar o tener salud. Se trata de develar los determinantes históricos de los pueblos y su desarrollo en las diferentes áreas de su existencia. Esta denotación del concepto historia es la que algunos autores llaman historicismo es decir, cuando la historia de algo es una explicación suficiente de ese algo. En este concepto de historia entrarían las concepciones filosóficas de Hegel y Marx. Este último aplica el concepto al campo específico de la historia humana y al desarrollo de la sociedad. Concretamente dice: “El modo de producción de la vida material condiciona en general el proceso social, político y espiritual de la vida. No es la conciencia de los hombres lo que determina su ser, sino al contrario, su ser social el que determina su conciencia” (K.Marx. Prólogo de la “Contribución a la crítica de la economía política”; citado por V.Raggio en “Marxismo y Psicoanálisis”. Pág.35). b) La otra acepción, es “historia” denotando los testimonios del pasado, es decir, un recorrido “histórico”; en nuestro caso, como se fue entendiendo la Salud, la Enfermedad en su teoría y en su práctica. Pero, entendemos que este último significado resulta incompleto si se queda en lo descriptivo y no intenta entrar en las tramas determinantes que permiten visualizar por que los hechos son como son, única forma por otra parte, de que podamos incidir sobre la realidad, modificarla y en esa medida ser libres y no determinados mecánicamente por los hechos como destinos inamovibles e inmutables. 9 Ambas denotaciones por tanto resultan complementarias. A través de lo descriptivo podemos ver “como pasaron las cosas”, pero seria incompleto si no incluimos lo “explicativointerpretativo”: “por que suceden de esa manera las cosas”. Es necesario por tanto, enfocar la “historia” como determinante del curso de fenómenos, en nuestro caso, el modo cuidar la salud, de enfermar y morir de los pueblos. Pero la historia como modelo explicativo, evidentemente requiere una posición filosófica que la sustente y una posición epistemológica que la justifique desde una teoría del conocimiento. Por ese motivo creo necesario realizar unas breves consideraciones “epistemológicas”, necesarias para entendernos desde dónde vamos a plantear el tema. Por qué “epistemológica”?. Por que al ser la Epistemología una “toma de conciencia acerca del proceso de crear conocimiento o justificar conocimiento....” (Hacia una Epistemología de las Ciencias Humanas. María del Rosario Lores. Pág.135) nosotros hoy aquí vamos a desarrollar nuestras concepciones sobre la Enfermedad y por lo tanto, vamos a justificar nuestro modo de ver el fenómeno, sin rehuir a que esa justificación la hacemos desde determinados marcos conceptuales que T. Kuhn llamara “Paradigmas” en “La Estructura de las Revoluciones Científicas”. Siguiendo el pensamiento desarrollado por Ma. Lores, toda Ciencia se caracteriza por sus “Métodos”, pero también por el hecho de que los Científicos comparten determinados “Marcos Conceptuales” (Paradigmas). Concepciones que tenemos sobre la Realidad y sobre los Métodos legítimos para abordarlos. Explicitar los soportes paradigmáticos sobre los cuáles nuestra teoría y práctica cobran sentido y dirección, será una de las características del Curso. Para nosotros la Ciencia no es neutra, tiene determinantes ideológicos que dirigen el curso y las áreas de interés; la técnica no es eficaz solo si resuelve problemas, sino también que tipo de problemas resuelve y para qué resuelve esos problemas; es decir, los fines y objetivos que persigue, que a su vez, responden a una determinada concepción del mundo, seamos o no conscientes de ello. Por lo tanto, cuando entremos en los “determinantes históricos de la enfermedad”, obviamente lo haremos desde aquellas concepciones -paradigmas- que expliquen la “realidad” del fenómeno a estudiar. Explicación que se desarrolla desde un modelo de ser humano, desde un modelo económico y social, y por un enfoque de la Salud-Enfermedad integral y humanizado. Realizadas estas aclaraciones, podemos pues continuar con nuestro tema, “determinantes históricos de la salud y enfermedad”. Se tratará entonces, como lo señala Cristina Laurell (“La salud-enfermedad como proceso social”), que deberíamos demostrar el carácter histórico del proceso salud-enfermedad y la eficacia de este enfoque. Esto nos lleva un triple abordaje del tema: 1* Demostrar que la enfermedad tiene carácter histórico y social: La historicidad se revela en los cambios que se dan a través del tiempo en el Perfil Epidemiológico y que NO se explican (solo) por: 1. los cambios biológicos ocurridos en la población. 2. ni por la evolución de la práctica médica. El carácter social se verifica en la comparación de los perfiles epidemiológicos de países que tienen diferente nivel de desarrollo de sus fuerzas productivas y sus relaciones sociales de producción (distribución). También demostrando que las diferentes clases sociales de una misma sociedad se enferman, se curan y mueren de modo distinto.17 2* Habrá que definir el objeto de estudio; para la Medicina Clínica es el caso individual; para la Enfermedad (y la Salud) como proceso social, el objeto de estudio es el grupo humano de características sociales definidas por una teoría de lo social. 3* Por último, abordar el tema de la determinación (causalidad) y su articulación con otros procesos sociales. 1. Para el primer caso -la historicidad de la enfermedad- es necesario aclarar que la mejor manera de verlo es en la colectividad humana y no en el caso individual. Son diferentes niveles de análisis, es decir, que la naturaleza de lo social se verifica en el modo característico de enfermar y 17 Ver Morales Calatayud. F. Cuba. “Introducción a la Psicología de la Salud”: Cap 1 Una mirada al campo de la salud y la enfermedad; apartado 3: “La frecuencia y la distribución de los problemas de salud” Pág. 36. 1era edición. Ed. Koyatun. Impreso en Argentina. 2009. 10 morir los grupos humanos; sus perfiles patológicos (tipos de patología, frecuencia en un grupo en un determinado momento y su “distribución” ,agregaría). Para visualizar el carácter histórico de la enfermedad por ejemplo se puede observar los cambios del perfil epidemiológico de un País en diferentes momentos históricos, o diferentes países en un mismo momento histórico y así, evaluar tipo, frecuencia y distribución de la enfermedad en grupos sociales diferentes de un mismo País. En el primer caso -un país en diferentes momentos históricos- por ejemplo tomemos México en 1940 y 1970. 1940: Principal causa de muerte: neumonía y gastroenteritis. Enf. Infecciosas. 1970. Sigue siendo la misma causa de muerte pero la frecuencia bajó, otras enf. Infecciosas disminuyeron en forma importante (tifoidea y paludismo) y aumentó: enfermedades del corazón, tumores malignos, enf. del SNC., diabetes y accidentes. Es decir, el perfil epidemiológico varió. NO es explicable en términos biológicos por que la estructura etárea de la población no varió. Además esta tendencia se observa comparando los mismos grupos de edad (46 a 65 a.). Tampoco es explicable por el desarrollo médico exclusivamente. Las enfermedades infecciosas seguramente que sí (vacunas), pero no al modelo médico hospitalario. También por que la baja de las neumonías e infecciones intestinales que carecen de medidas específicas de prevención, no son el resultado del desarrollo médico, sino de otros sectores. Finalmente la “medicalización” no frenó el avance de las enfermedades coronarias. Habrá que buscar entonces, la explicación no en la biología ni en la técnica médica, sino en las características de las formaciones sociales en cada momento histórico. En el segundo caso- comparación de diferentes países en un mismo momento históricopodemos hacerlo por Ej. Entre México-Cuba-EEUU. Su comparación nos permitirá evaluar el perfil patológico en relación al desarrollo de las “fuerzas productivas” y de las “relaciones sociales de producción”. México-Cuba: similar desarrollo económico (fuerzas productivas). Diferente sus relaciones sociales de producción. México: dominado por enf. Infecciosas como vimos; 40% de las causas de muerte totales Cuba: enf. Infecciosas, 11% de mortalidad total. Dominado por enf. Cardiovasculares y tumores malignos. Esto muestra que no hay relación mecánica y necesaria entre el grado de desarrollo económico y las condiciones colectivas de salud. Desmiente la “pobreza promedio”. La diferencia estaría en las “relaciones sociales de producción”. EEUU-Cuba: similares perfiles patológico. Diferente nivel de desarrollo y distribución de la riqueza. Pero también es diferente la frecuencia: EEUU hay 3 veces más enf. Cardiovasculares y 50% mas de tumores malignos que en Cuba. Se podría pensar que la diferencia es debido a determinantes biológicos por las diferentes estructuras demográficas (EEUU mas vejez), pero esa tendencia se da comparando grupos de edades similares (35 a 65a). Para el tercer caso -perfil patológico según diferente clase social en un mismo paíspodemos tomar Costa Rica. Se vio que el riesgo de morir durante los 2 primeros años de vida, es mayor en niños cuyos padres son obreros. El riesgo de un niño de origen proletario es 4 veces mayor que un niño de la clase alta. 2. En cuanto al objeto de estudio -segundo aspecto de la problemática planteada-, habíamos dicho que es el grupo humano, el colectivo con sus características histórico, económico, cultural y social definidas, lo que nos permitirá observar la influencia en los modos de enfermar, curar o tener una vida saludable; por ejemplo nuestro país, la mortalidad y morbilidad infantil que en clases sociales altas presenta cifras similares a la de países desarrollados y en los sectores marginales indicadores similares a los países más empobrecidos del planeta. Esto nos lleva al problema de qué entender por enfermedad. Existe el criterio médicoclínico que entiende la enfermedad como un proceso biológico del individuo. También el criterio ecológico que ve la enfermedad como un desequilibrio entre huésped, el agente y el ambiente. Ambos modelos coinciden por que una vez establecido el desequilibrio, la enfermedad se identifica con un proceso biológico (Ej. Cólera, pero que su enfoque puede ser exclusivamente biológico o, además, incluyendo aspectos sociales, económicos, culturales y políticos). En este sentido entonces, el carácter social de la enfermedad no se agota en lo que su determinación biológico descontextuado, sino que también el proceso biológico humano es social, en la medida que no es 11 posible fijar la normalidad biológica del hombre al margen del momento histórico (por Ej. El ciclo vital es diferente en cada época y para cada clase social). El carácter simultáneamente social y biológico del proceso salud-enfermedad no es contradictorio; señala si que puede ser analizado en diferentes niveles (social, biológico) dándose en la realidad como un proceso único y dialéctico. 3. Esto nos lleva al tercer problema: “la determinación”. El estudio del proceso salud-enfermedad colectivo centra su comprensión de la causalidad de manera diferente; es decir, en cómo el proceso biológico se da en la sociedad, en su determinación ambiental. En este sentido se diferencia clásicamente entre causa necesaria y causa suficiente. (Ej. TBC) o también: por el modo de trabajar, en donde su carácter social es evidente, pero también es biológico al mismo tiempo ya que implica determinada actividad neuro-muscular, metabólica, etc.; o el comer hecho biológico por excelencia, que también es un hecho social cuando se analiza “cómo y qué” se come. Estos patrones sociales determinan así también, el patrón de desgaste y reproducción biológica. A esto debemos integrar los aspectos subjetivos del proceso salud-enfermedad-atención; como lo señalara el Dr. Luis Chiozza (“Por qué enfermamos”) cuando afirma: “ la enfermedad deja de ser el acontecimiento ajeno que irrumpe desde fuera de la propia vida para convertirse en un drama que le pertenece por entero al sujeto”. Este nivel de lo subjetivo es desde donde predominantemente nos posicionamos los Psicólogos frente al fenómeno. Claro que este posicionamiento tiene varias formas de realizarse, y las diferentes “escuelas”, “corrientes” de psicología dan cuenta de ello. Entendemos que la Psicología de la Salud, de alguna manera intenta integrar los diferentes aportes en este sentido cuando la definimos como “.... un campo de aplicación de los conocimientos psicológicos en relación al proceso salud-enfermedad-atención dentro de un marco antropológico-sanitario y contextuada en una perspectiva histórico y social” 18. Este nivel de conceptualización y práctica tiene sus antecedentes más inmediatos en el Psicoanálisis, en la corriente Psicosomática, Medicina Conductual, Psicología Médica y Psicología Comunitaria. Es desde aquí donde se introduce lo psicológico o conductual en el campo de la salud en forma sistemática aunque veremos parcial. Hacia estos antecedentes nos vamos a referir ahora. Principales corrientes teórico-técnicas en relación al proceso saludenfermedad que aportan al campo de la Psicología de la Salud . Los antecedentes de la Psicología de la Salud, tienen una historia remota y otra reciente En este sentido, podríamos clasificarlos en: los antecedentes más inmediatos (Alma-Ata 1978); los antecedentes que se desarrollaron durante el S.XX (Psicoanálisis, Psicosomática, Medicina Conductual, Psicología Médica, Psicología comunitaria, Psicología Clínica); y los antecedentes más lejanos en el tiempo, en donde ubicaríamos los intentos que a lo largo de la historia se han dado, por incluir los aspectos subjetivos y sociales en el proceso salud enfermedad y que se remontan desde la etapa “mágica” hasta nuestros días. Por eso podemos decir que la Psicología de la Salud emerge como la consecuencia o el resultado de un proceso que históricamente se caracterizó por la inclusión “conflictiva” de la subjetividad; a veces con rigor científico, en otras oportunidades, sobre la base de concepciones mágico religiosas, lo que significó avances y retrocesos en ésta temática. La Psicología de la Salud es entonces, producto de ese proceso de conocimiento de la realidad en general y del fenómeno salud y enfermedad en particular. Historicamente el termino “psicología de la salud”, fue usado por la psicología cubana en 1968. En 1974 fundaron una sociedad científica en ese sentido y en los EEUU se incluye en la Universidad de California como parte de la currícula en la formación de Psicólogos. Como el antecedente de más impacto en el entorno científico y de consolidación para el sector salud podemos señalar la Conferencia de Alma-Ata (ex-URSS); en un articulo presentado señalábamos lo siguiente:“...el desafío de la Psicología de la Salud se inicia a punto de partida de 18 Gandolfi. A. Col. Sívori. J.E. “Desafíos actuales de la Psicología de la Salud”. Ponencia en el Encuentro Nacional de Psicólogos. La Paloma. Rocha. 2003. 12 la Declaración de Alma Ata (1978), con la presentación de la estrategia de APS y sus postulados, en donde el proceso salud-enfermedad-atención, queda definido desde un enfoque social y antropológico, centrándose en el eje de la salud. El eje asistencial comienza a desplazarse hacia un paradigma de tipo preventivo”. “La realización de este giro en la concepción del proceso saludenfermedad-atención (pensando este proceso como el continuo que va desde la salud pasando por el riesgo de enfermar, la enfermedad y sus secuelas, hasta la calidad y optimización de los servicios de atención) no deja al margen a la psicología y es por ello que, desde la década del 80 se comienza a tener noticias de las primeras incursiones en la psicología de la salud”. 19. Pero los antecedentes más directos con relación a la Psicología en el campo de la Salud comenzaron desde principios del S. XX con los aportes de la Psicología Clínica, del Psicoanálisis, la llamada Medicina Psicosomática, la Medicina Conductual, la Psicología Comunitaria y la Psicología Médica, cada una desde un enfoque que si bien se pretendió globalizante y totalizador, fueron en realidad aportes parciales. Podríamos decir que todos estos aportes hoy estarían incluidos en una concepción más general y abarcativa como lo es la Psicología de la Salud. Tuvieron el mérito de incluir lo psicológico dentro del campo de la salud-enfermedad que estaba monopolizado por lo orgánico, el soma. Psicología Clínica. Aparece como el modelo de la Psicología con mas trayectoria conceptual y metodológica, cuyos comienzo se pueden ubicar a fines del S. XIX. Nos referimos en términos generales a la parte de la Psicología cuyos objetivos, tanto teórico como practico, son los trastornos psicológicos, sean denominados conductuales, vivenciales o subjetividad. Sus comienzos como disciplina científica, se dan en los Estados Unidos en trabajos sobre la enfermedad mental aplicando los aportes de la Psicología Experimental que venían siendo desarrollados. En Francia, Alfred Binet (1905) con la creación del primer “Test de Inteligencia” que tuvo su origen en el objetivo de evaluar a niños con retraso mental y con aplicación en el sector educativo, contribuyo notablemente a la Psicología Clínica en lo que refiere al estudio e intervención en los aspectos cognitivos. La Psiquiatría desarrollando la semiología y el diagnóstico nosográfico (Kraepelin, Charcot, Freud, Mayer, etc.), permito el desarrollo del enfoque funcional, y con ello pasar de las preocupaciones de los aspectos cognitivos, a los aspectos emocionales. Paralelamente se fueron desarrollando los Tests psicológicos de personalidad como instrumentos que permitieron conocer las caracteristicas de los sujetos en esas áreas del comportamiento. Esto desarrollo el diagnóstico psicológico o psicodiagnóstico como lo conocemos en la actualidad. Producto de la demanda cada vez mayor de asistencia para tratar estos problemas emocionales (por las guerras, condiciones de vida estresoras, o conflictos de diversa índole), los Psicólogos se implican en el tratamiento de estas afecciones a través de la psicoterapia individual y grupal. Como lo señala F. Morales (Introducción a la Psicología de la Salud), la Psicología Clínica mantuvo un abordaje focalizado en el individuo y su enfermedad mental a través de los diferentes marcos teóricos que le dieron sustento explicativo. Sin embargo el abordaje clínico contribuyo al conocimiento y abordaje de determinados problemas específicos de la salud desde el punto de vista psicológico, y por tanto son de utilidad para la Psicología de la Salud “situándolos en una dimensión mas abarcadora” (F. Morales. 2009). Psicología Médica. Esta es otra de las fuentes desde donde la Psicología de la Salud obtuvo sus aportes, en tanto ubicó su objeto de estudio predominantemente en la relación médico-paciente y los aspectos psicológicos intervinientes en la condición de enfermar. La Psicología Médica, tuvo sus comienzos en Europa a principios del S XX como respuesta a la monopolización biomédica en la interpretación y asistencia sanitaria. La descripción de signos y síntomas para incluirlos en entidades nosográficas y nosológicas, (ocupándose así, de órganos, sistemas y aparatos del ser humano) fue descentrando al sujeto sufriente por la “enfermedad”. El hombre como integralidad no aparecía en las consideraciones médicas. 19 Idem. 13 Una medicina mas humana, la incursión de la Antropología y los aportes de S. Freud, revalorizan al psiquismo como (co)determinante de la salud o enfermedad y ubican al enfermo en el centro de sus preocupaciones sanitarias. Una de las corrientes que influyo en esta línea fueron los aportes del Psicoanálisis en cuanto introdujo sus presupuestos acerca del papel que juegan el inconsciente, la represión, rasgos de personalidad y los conflictos no resueltos, como determinantes psicológicos en la enfermedad del paciente. Otro aporte a la Psicología Médica constituyó las preocupaciones sobre la relación medico-paciente (Hollender; P. Schneider: “La relación asistencial como fenómeno relacional e institucional”), el vinculo del paciente en el hospital, y la adhesión a los tratamientos; se focalizo en estos fenómenos, en la medida que se observaba que la buena evolución hacia la “cura” no estaba determinada totalmente por el correcto diagnóstico y tratamiento clínico-médico. Últimamente, otra orientación teórica de la Psicología Médica se fue enfocando hacia trabajos psicofisiológicos, en donde se pretende esclarecer la relación entre las emociones y su impacto en lo somático. Como señala F. Morales (2009), la Psicología Médica presenta como limitación el ocuparse de la enfermedad, “en los conocimientos psicológicos de la condición de enfermo” . La Psicología Médica se define como “el estudio de la relación medico-paciente y la adaptación de los enfermos a las condiciones hospitalarias y al cumplimiento de los tratamientos” (Morales)20. O como señala Korovsky 21: “Rama especializada de la Psicología que estudia la relación médico-paciente, las repercusiones psicológicas que la enfermedad y el acto médico tienen en el paciente y su enfermedad”. Se trata en síntesis, de una rama especializada de la Psicología que estudia: *la relación médico-paciente. *Las repercusiones psicológicas que la enfermedad y el acto médico (clínico/quirúrgico) tienen en el paciente. *La actitud psicológica del médico frente al paciente y su enfermedad. En este sentido señala Korovsky: “El primer medicamento que se ofrece al enfermo, es el médico mismo”. La medicina puramente técnica y/o mutualizada transformó la relación en una lucha médico-enfermedad y/o paciente-institución (esto último lo señala J. Portillo). En síntesis, la Psicología Médica aporto la visión de incluir a la “persona” en los padecimientos del cuerpo y representa una avance en relación a la Psicología Clínica que se ocupa de la enfermedad mental. Dentro de esta concepción la Medicina Psicosomática representa un capitulo significativo y, como señale anteriormente, los aportes del Psicoanálisis aparecen destacándose en este sentido. Psicoanálisis. Cuando la Medicina se secularizó y se hizo científica, dejó en manos de la magia y curanderos, lo referente al “alma” o psiquis y se ocupó solo de lo “físico”. Hasta hace poco tiempo, el “cuerpo médico”, dedicado a trabajar sobre el “cuerpo enfermo” con “métodos físicos” excluía la participación de lo psíquico en la etiología o sostenimiento de una enfermedad. La medicina que ha ido progresando en técnica, tecnología y súper especialización determinó una especie de “deshumanización”; El “aparataje” que afina diagnósticos y efectiviza tratamientos, paradojalmente fue alejando a la “persona-médico” de la “persona-paciente” y relegando el sufrimiento psíquico ocupándose del dolor físico. A esto debemos agregar la presión de los fabricantes de tecnología, la industria farmacológica y el accionar de las gremiales médicas cuyo propósito mercantilista distorsiona el sentido primario de la función médica y sanitaria, que entendemos debería ser: atender “enfermos” y no “enfermedades”. Como señala Korovsky22, además, el oído del médico se formó para escuchar datos que concuerden con su organización nosológica, toda otra manifestación del paciente le hará sentir que está fuera de su actitud médica. Por ejemplo, si una persona dice “me duele el estómago desde que me enteré que fui engañado”; el médico se ocupa del “dolor” físico, no del psíquico. Si se ocupa del “otro dolor”, considera que no está ejerciendo en ese momento la medicina, aunque se 20 Morales Calatayud, F. “Introducción a la Psicología de la Salud”. Ed. UniSon México. 1997. Ídem. 22 Korovsky, E. “Psicosomática Psicoanalítica”. 2da edición. Ed. Roca Viva. Montevideo. 1993. 21 14 ocupa del paciente. Algo similar pero al revés nos ocurre a los Psicólogos: el dolor físico o lo psicologizamos o no sabemos como actuar. Freud reinstala lo psíquico al ámbito científico y con ello propone volver a una concepción integral del hombre para el estudio de la Medicina, pero desde otra perspectiva del conocimiento y con otra tecnología. Desde el Psicoanálisis, Freud con el desarrollo del concepto de Inconsciente, aportó un elemento fundamental para el avance en el esclarecimiento del viejo problema de la relación cuerpo-mente. Con los pacientes histéricos, Freud develó que sus síntomas tenían sentido inconsciente, para el mismo paciente. No solamente el “inconsciente” permitió “otras lecturas” del fenómeno del enfermar; fueron también, las nociones de “cuerpo erógeno”, “cuerpo representado”, “transferencia”, “mecanismos de defensa”, “narcisismo”, “aparato psíquico” (en su vertiente tópica, dinámica y estructural), etc. que ensancharon esas lecturas que hasta ese momento era monopólicamente somáticas. Estos desarrollos conceptuales permitieron comenzar a comprender el sentido de algunas enfermedades (en su causa o en su sostenimiento), las reacciones frente al enfermar y a la cura, las relaciones con el personal sanitario y las instituciones, etc. Algunos de estos aspectos vamos a ir viendo a lo largo del curso. De estos aportes se nutre hoy la Psicología de la Salud. Desde nuestra concepción, el aporte psicoanalítico aparece como fundamental en tanto nos permite entender e intervenir en los niveles de atención en salud, con un cuerpo doctrinal sólido. Particularmente develando lo que fenomenologicamente aparece en el proceso salud-enfermedad-atención y que responde motivaciones “ocultas” en los distintos actores y escenarios en donde se desarrolla la actividad. Psicosomática. Dentro de esta corriente podemos encontrar diferentes escuelas psicológicas, entre las que se destacan la Cognitiva-conductual y el Psicoanálisis. Es también llamada “Medicina Psicosomática” aunque su término a caído en desuso pues lo que fue en principio un campo predominantemente médico, en la actualidad la Psicología e incluso Sociología y Antropología han desarrollado aportes de significación. Esto ensanchó su enfoque monodisciplinar a uno interdisciplinar, por lo que hoy hablamos de “Psicosomática”. Si la definiéramos en términos generales, podríamos decir que es una teoría de la enfermedad que atribuye decisiva importancia a los procesos psíquicos en el origen de las dolencias corporales. Esta idea es tan vieja como la humanidad, en donde desde las prácticas de los brujos, chamanes, hechiceros, etc. da cuenta de ello. Pero es desde esta corriente (Psicosomática) que se pretende darle un encare y estatus científico. Clásicamente la Psicosomática distingue en su desarrollo tres aspectos, cualquiera sea su sustento teórico-práctico: 1. Se refiere a un número limitado de enfermedades que presentan simultáneamente perturbaciones funcionales y fenómenos somáticos. Aclaremos que esto no es aceptado por todos los autores, entre ellos Edgardo Korovsky. 23 2. Presenta un tipo de “filosofía” según la cual la enfermedad nace por la relación entre el individuo y su medio ambiente, atribuyéndose especial importancia, según las diversas escuelas, a los mecanismos de elaboración, detectable psicoanaliticamente o analizables mediante la teoría del aprendizaje, y a los procesos de aprendizaje del individuo condicionados por factores ambientales, los cuales determina los métodos de tratamiento que se han de aplicar. 3. Y como una ampliación de lo anterior, cuando pone el énfasis en los factores ecológicos y socioeconómicos del orden social como desencadenantes de enfermedades psicosomáticas (Berlinguer)24. Nosotros vamos a ver dos líneas de trabajar esta corriente llamada “Psicosomática” lo planteado por el Psicoanálisis y la que se refiere al tercer punto planteado con anterioridad, representado entre otros por Giovanni Berlinguer. 23 Korovsky, E. “psicosomáticas son todas las enfermedades” “Psicosomática Psicoanalítica. Ed. Rocaviva. 1993. Montevideo. 24 Berlinguer, G. “Psiquiatría y Poder”. Ed. Granica. Buenos Aires. 1972. 15 Psicosomática Psicoanalítica Apoyado en los descubrimientos psicoanalíticos, esta corriente de la psicosomática enfatiza lo intrapsíquico como factor etiopatogénico o perpetuante de una determinada enfermedad física. Desde aquí se plantean 3 líneas de investigación en términos generales, sobre el tema. 1. La que intenta descubrir qué factores psíquicos intervienen en la enfermedad orgánica (psicogénesis) o, cómo las enfermedades orgánicas determinan síntomas psíquicos (organogénesis). 2. La línea que estudia la estructura mental de los pacientes psicosomáticos; sus características de personalidad. 3. Los que intentan comprender la enfermedad en su sentido; algo que tiene un significado (lenguaje corporal), una dirección (propósito inconsciente) y es la expresión de un sentir (un afecto) que ha perdido coherencia como tal. Korovsky la define como “el empleo de dos puntos de vista o dos métodos simultáneos, el psicológico y el biológico, para entender un mismo y único objeto: el individuo humano” (Korovsky. Pág. 20-21).25 Desde el psicoanálisis sería, además “producir efectos terapéuticos, tanto psíquicos como somáticos” (Laín Entralgo; citado por Korovsky. Pág. 21. Ob. citada). Dentro de esta corriente podríamos entonces definir la Psicosomática como lo clarifica L. Chiozza (1980)26: “es una orientación de la medicina general que pretende incluir en cada acto médico y en cada juicio clínico, los elementos que pueden aportar el Psicoanálisis para entender lo que sucede en el enfermo y en su relación con el médico, la familia y la sociedad”. Korovsky por su parte plantea que psicosomáticas son todas las enfermedades. Pero esto trae aparejado una serie de cuestionamientos, entre los que podemos destacar: 1. ¿Cuál es su campo?. ¿Son todas o algunas enfermedades?. (Korovsky). 2.¿Tienen status ontológico?. ¿Se refiere a un tipo particular de paciente con una determinada estructura psíquica?. ¿O es una forma de entender la enfermedad y de practicar la medicina?. 3. ¿Las enfermedades orgánicas, son expresiones simbólicas de conflictos inconscientes o no?. Se pueden “leer” como síntomas histéricos o no quieren decir nada?. J. R. Paz 27 se interroga a su vez: ¿hasta dónde es significativo?, es decir, se puede leer una “intencionalidad” por más primaria que sea?; ¿hasta dónde es significativo para el sujeto (tiene conciencia)?. 4. ¿Debemos buscar causas o significados?. Es decir, seguir por la investigación psicogenética y organogenética (causas). O en caso de encontrar sentido a la enfermedad orgánica: ¿tiene influencia terapéutica?. O como señala Paz, ¿hasta dónde el descubrir un significado en un síntoma corporal permite explicar causalmente su aparición como expresión de la misma?. ¿Hasta dónde en “todo” síntoma corporal cabe una explicación de ésta índole?. 5. Además, existen problemas epistemológicos según Korovsky: los médicos, al enfoque psicológico, lo organizan dentro de un esquema causalista, de una manera vaga e imprecisa; los Psicoanalistas o Terapeutas, lo “orgánico” queda fuera de su campo habitual de trabajo. Para ambos grupos, un “encare unicista” que intente la búsqueda del “sentido” de la enfermedad, no oponiéndose, sino complementando las posibles causas etiológicas, parece resultarles difícil. Interrogantes estas que son aún centro de análisis y controversias dentro de la misma escuela, pero lo que si es claro, es que el Psicoanálisis con su concepto de “inconsciente”. aportó un elemento fundamental para el avance en el esclarecimiento del problema relación mentecuerpo. Cuando a través de los pacientes histéricos, Freud devela que sus síntomas tenían sentido inconsciente para el mismo paciente, abre todo un campo en el área de la salud-enfermedad, aún no agotado en su investigación. Esta idea del sentido inconsciente del síntoma, (ampliado luego a los sueños, neurosis, psicosis, actos fallidos, vida cotidiana, etc.) dio lugar al abordaje de pacientes con trastornos somáticos. Y como señalamos al comienzo, implicó tres líneas de investigación que giran en torno a los cuestionamientos antes expuestos y que ahora nos proponemos profundizar un poco mas. 25 Korovsky, E. “psicosomáticas son todas las enfermedades” “Psicosomática Psicoanalítica. Ed. Rocaviva. 1993. Montevideo. 26 27 Chiozza, L. “Trama y figura del enfermar y del psicoanalizar”. Ed. Paidos. Buenos Aires. 1980. Paz, J.R. “Psicopatología, sus fundamentos dinámicos”. Ed. Nueva Visión. Buenos Aires. 1976. 16 1. Decíamos, que un aspecto era descubrir la psicogénesis u organogénesis de una enfermedad; o como lo definió Ferenczi “Patoneurosis”. Este concepto descansa en las investigaciones iniciadas por Freud sobre Narcisismo; todo cuerpo posee una catexia narcisista y diferentes zonas de mayor carga en virtud de la relevancia funcional determinada por la especie (o la cultura agrego) como por situaciones individuales (Ej. Manos para un pianista) 2. Otro, cuando se plateaba si era posible describir características de personalidad diferenciales (como en los casos de neurosis, psicosis o psicopatías) que expliquen una predisposición psicogenética. 3. Y por último, es posible y hasta dónde la búsqueda de sentido de la enfermedad somática en tanto está entramada y es parte de la dramática humana. 1. Búsqueda etiológica: El primero en adoptar el concepto Psicosomática, fue Franz Alexander (Psicoanalista) que descubre las “7 grandes enfermedades psicosomáticas” (úlcera gástrica, colitis ulcerosa, tirotoxicosis, asma, rinitis alérgica, artritis reumatoidea e hipertensión esencial). Su planteo y el de su escuela son los de los tipos específicos de conflicto como origen de las enfermedades psicosomáticas. Para esta escuela la enfermedad psicosomática aparece cuando: A) hay un tipo específico de conflicto. B) hay un factor somático “X” (predisposición somática especial; Freud hablaba de “complacencia somática”; Henry Ey de “fragilidad del terreno”). C) hay una situación actual desencadenante. 2. Estructura Mental del Paciente Psicosomático: Aquí se abordó desde tres aspectos complementarios: desde una teoría económica de la enfermedad psicosomática. describiendo características de personalidad diferencial a otras patologías. realizando una interpretación genética de los aspectos infantiles que aparecen como “disposición”. Teoría Económica.- El concepto económico se fundamenta en la teoría de las “Neurosis Actuales” desarrolladas por Freud. Es conocida como “la primera teoría de la angustia”; la libido bloqueada en su descarga se transforma en angustia, que a su vez altera al quimismo del organismo y da lugar al síntoma corporal. Así se plantea el pasaje de un fenómeno de un nivel a otro. Una situación “psíquica” que se torna “corporal” y ya no significativa como acontecimiento humano, sino como indicio que “algo anda mal”, sin que esto sea un texto a descifrar como en la histeria o el contenido manifiesto de un sueño. Se plantea entonces, una descarga directa instintiva en el cuerpo sin elaboración psíquica por un déficit en la representación y por una respuesta afectiva disminuida. “La energía instintiva saltea la psiquis y afecta al soma directamente” (Korovsky). Este fracaso en representar al conflicto instintivo simbólicamente, implica un modo especial de funcionamiento mental y por lo tanto también un tipo de personalidad particular; acá entramos en el segundo punto. Características de Personalidad.- Esta se caracteriza por : pensamiento operativo; vida operativa; y depresión esencial. Son personas “súper-adaptadas” a la realidad, con un “cortocircuito” del mundo imaginario donde el yo logra destruir las representaciones concernientes a los sentimientos, por lo tanto éstas no son registradas. La depresión esencial no es una depresión clínica, sino una baja del tono vital general. La sobre adaptación a la realidad la hacen disociando sus necesidades y posibilidades, tanto emocionales como corporales de las cuales se desconectan. Quedan sometidos a un Ideal del Yo tiránico que les genera un sentimiento de autoidealización y omnipotencia. Idealizan a quien le exige por que eso significa ser queridos y valorados. Depositan las exigencias en personas, instituciones o ideologías a las cuales dedican su vida, dejando de lado el placer. Que hagan un síntoma no es una “contrariedad” como creeríamos, sino una “suerte” ,como creen, por que es un aviso de que deben modificar su modalidad de vida por mas cuerda y exitosa que les parezca. Interpretación Genética.- Ya al nacer tienen como misión satisfacer las aspiraciones narcisistas de los padres (estos, por que estuvieron enfrentados a exigencias de adaptación frente a las cuales fracasaron parcialmente). Son padres controladores, exigentes, pero abandonantes emocionalmente en tanto no pueden reconocer las necesidades psíquicas del hijo, las posibilidades y limitaciones. Estimulan la independencia, autonomía y autocontrol prematuramente; no pueden 17 aceptar el retraso en la maduración del niño, ni la ansiedad, los miedos de éste, como que tenga un desarrollo dispar en diferentes áreas. El niño así, se somete al modelo propuesto de “hijo ideal”. De bebé ya detecta las necesidades de los padres, bloqueando las propias. Así evita la angustia de la madre como la posibilidad de ser rechazado, lo cual estimula la omnipotencia infantil. Mas tarde las conductas exigidas son de control de las emociones, muscular y de esfínteres (prematuramente); el niño se adapta pero a costa de desconectar sus emociones, que pasan a descargarse en un “código visceral”, surgiendo el síntoma corporal, aparentemente vacío de sentido. De adulto, mantiene esa desconexión mental con su interioridad corporal y emocional, tratándose con descuido y adatándose exageradamente a la realidad (el “deber ser” y la “Fuerza de voluntad” son su ideología de vida). Todo esto aparece como sumamente útil, pero queda la pregunta: ¿por qué se enferma en este momento de su vida y no en otro, de esta enfermedad y no de otra?. Esto es lo que desarrollan la tercera línea sobre la enfermedad psicosomática. 3. Búsqueda del Sentido de la enfermedad. Este enfoque, entre los que se encuentra Luis Chiozza, E. Korovsky, etc., se refiere al Qué; pero no referido a una etiología (causa) solamente, sino también al Sentido, al significado inconsciente de la enfermedad para el paciente. Qué significado tiene para el individuo enfermarse de esa enfermedad y en este momento. Para entender esto debemos tener presente que en el enfermar no hay causas únicas, sino causas necesarias y causas suficientes; es decir, que, una causa puede ser necesaria pero no suficiente para el desarrollo de determinada patología. Ejemplos: *en la Tuberculosis el bacilo de Koch es necesario para el desarrollo de la enfermedad, pero no es suficiente, pues también se encuentra en personas no tuberculosos. *en un caso de Hipertensión: decimos que es “alguien humillado que reprime su rabia para mantenerse acorde a determinadas exigencias ideales”, también decimos que son causas necesarias pero no suficientes, pues debe haber un correlato somático que habilite el desarrollo de esta patología por que no todos los que reprimen su rabia son hipertensos. Pero a la vez estamos significando la enfermedad. *otro ejemplo sería traer el constructo psicoanalítico de “Series Complementarias”. Factores hereditarios y congénitos-Experiencias infantiles-Disposición-Factores actuales desencadenantes-Efectos. Esto es un intento de superar la polémica “psicogénesis-somatogénesis” para pasar a comprender el sentido de la enfermedad. Lo somático y lo psíquico son dos maneras de ver un mismo proceso. Y la enfermedad, un suceso en la biografía de una persona, pleno de sentido para esa persona. Como señala Korovsky, “Todo lo corporal posee un sentido psicológico y todo lo psíquico un correlato corporal”. En la neurosis se destruye la ligadura entre afecto primitivo y la idea; en la psicosis se destruye la ligadura con la realidad externa; en la enfermedad psicosomática se destruye la coherencia del afecto; este desaparece como tal para aparecer en sus diferentes “inervaciones” constitutivas. Para concluir podríamos decir entonces que, generalmente el término “psicosomático” alude a una connotación etiológica: lo psíquico precede como causa a lo orgánico, este es su producto. Plantea que una enfermedad tiene causas (infecciosas, físicas, tóxicas, metabólicas, tumorales, psíquicas, etc.), pero también tiene un sentido que es inconsciente para el paciente. El Psicoanálisis busca mas que causas, comprender sentidos. Pero existen otras posturas dentro de la Psicosomática, que son críticas del psicoanálisis, entre las que se encuentra la escuela cognitivo-conductual y la sanitarista desde la concepción del materialismo dialéctico representado por Berlinguer. Vamos a presentar a esta última. Psicosomática desde el Materialismo Dialéctico. En su libro “Psiquiatría y Poder”, Giovanni Berlinguer desarrolla un pensamiento muy similar a los del psicoanálisis, psicología conductual en cuanto a la importancia de lo psíquico en las enfermedades de manifestación u origen orgánico. Señala que a esta altura del conocimiento científico, nadie negaría la influencia de lo psíquico sobre las enfermedades de “todo el cuerpo”, en lo referente a causar su aparición, modificar su curso, u orientar su curación a agravación. 18 El proceso puede ser diverso, en cuanto a que las perturbaciones se somaticen; una simple contrariedad emocional, sostiene Berlinguer, puede alterar el ritmo cardíaco por ejemplo; si perdura se somatiza o se localizan en órganos internos. Esto puede avanzar en diferentes grados: 1 ser una perturbación temporaria. 2 ser una disfunción prolongada, y 3 provocar una lesión morfológica evidente. Se puede pensar que el hecho de “descargar” sobre funciones y aparatos de la vida vegetativa las tensiones emotivas, sea un medio protector de la psique; pero ésta “defensa” se convierte en “ofensa” cuando de la perturbación funcional se pasa a la enfermedad orgánica. La Medicina psicosomática, afirma Berlinguer, llamó la atención sobre un hecho esencial: el que algunas enfermedades más frecuentes de nuestra época son típicas del hombre según su condición de desarrollo social y económico. Por ejemplo, la hipertensión, úlcera, infarto, etc. (las llamadas “patologías del desarrollo”). Por otro lado, el Psicoanálisis, la Medicina Psicosomática, la Psicología, han ayudado a entender mejor la naturaleza del hombre sano y enfermo, a individualizar las relaciones históriconaturales, a criticar las relaciones sociales, pero no entraron en el núcleo del conflicto. Según esta postura, ese núcleo esta en las “relaciones de producción”, la “explotación del hombre por el hombre”, y en la “lucha de clases”. En síntesis. Podemos decir que los aportes de la psicosomática, a la Psicología de la Salud sin duda que son importantes; en este caso no solo por la “inclusión de lo psíquico en lo físico”, sino y fundamentalmente por intentar esclarecer el ámbito de lo psicológico del individuo en relación dialéctica con la naturaleza y la sociedad, con lo cual pasamos del ámbito intrapsiquico al interpsíquico, de lo intrasubjetivo a lo intersubjetivo. Medicina Conductual. Surge como una continuidad del modelo de la psicología médica, en donde se enfatiza el determinante de los comportamientos aprendidos tanto en el origen como en la manifestación de las enfermedades, buscando las intervenciones adecuadas para su tratamiento. (Morales) 28. Es un término introducido por Birk en 1973 para expresar el esfuerzo interdisciplinar de integración de principios y técnicas de psicología, en especial de la psicología del aprendizaje y behaviorismo, con el método médico en investigación de las enfermedades. Particularmente se refiere a la aplicación de estos conocimientos (terapéutica de la conducta) en la prevención, diagnóstico, tratamiento y rehabilitación, en trastornos orgánicos. Es decir, que intenta integrar los conocimientos de esta corriente conductual de la psicología y los biomédicos que son determinantes en la salud y enfermedad. La Medicina Conductual incorpora además, conocimientos que provienen de los desarrollos teóricos y técnicos de la Medicina Psicosomática, de la terapia conductista, de la epidemiología, del interés general por la prevención de enfermedades y del principio de la “bio-retroalimentación” (biofeedback). La Psicosomática en tanto visibiliza los factores psicológicos como determinantes o perpetuantes de determinadas enfermedades “somáticas”. La terapia conductual, en tanto demostró la posibilidad de tratamiento psicológico hacia algunos “problemas médicos”, en general en forma combinada con la terapia biológica. La Epidemiología, que permitió observar e identificar determinados factores psicológicos (subjetivos o conductuales) como factores de riesgo para el surgimiento de patologías y así modificar esos comportamientos de riesgo por otros saludables. El interés por la prevención, que se focalizo en los factores psicológicos, sociológicos y antropológicos. Y por ultimo, el descubrimiento experimental de que es posible controlar ciertos procesos somáticos mediante tecnología psicológica; se trata de los desarrollos de la Psicofisiología cuyo principio básico es que en donde aparecen desajustes en el equilibrio del organismo, (fallo en el feedback natural), es posible reequilibrarlo con el auxilio de la psicología del aprendizaje. Si bien, la medicina conductual posibilito el desarrollo de una psicología aplicada a los problemas de la salud y enfermedad, su acento sigue puesto en ésta última. El relego que se hace de los problemas abordados por las disciplinas “Psi”, es decir, los llamados “trastornos mentales” limita su campo de acción. 28 Morales Calatayud, F. “Introducción a la Psicología de la Salud”. Ed. UniSon. México. 1997. 19 Otro elemento que queda sin abordar desde esta corriente es la perspectiva ecológica y de comprensión de la actividad humana en el ambiente social, ya que se concentra en los síntomas con poca atención a la persona. Psicología Comunitaria. Si bien es un tema que verán con profundidad en el curso “Psicología Comunitaria” el año próximo, es necesario desarrollar algunos conceptos básicos para completar este escenario de la Psicología de la Salud y tener una idea general de los aportes con los cuales se nutre. Sus posiciones mas importantes están centradas en visibilizar las situaciones del entorno y las condiciones sociales que pueden estar en el origen de las enfermedades, incluir la participación de la gente en las acciones sanitarias y focalizarse en la salud. Se trata de la psicología que busca comprender, explicar y resolver los problemas sanitarios desde una operativa supraindividual concentrando su atención en los fenómenos socioambientales y tomando como objeto de intervención a la comunidad. Los antecedentes, como señala F. Morales, están en los desarrollos de Kurt Lewin sobre la dinámica de grupo, organizaciones sociales y los procesos de decisión. Fue en los EEUU donde se utilizo el término de Psicología Comunitaria referida a la salud mental y a la prevención de la misma, poniendo énfasis en la comunidad como objeto de intervención. En la actualidad, existen varias corrientes dentro de esta sub-disciplina: la que se concentra en la “salud mental”, problematiza al medio social pero no lo cuestiona (seria la línea mas “adaptativa”; EEUU) y en el otro extremo, la psicología Comunitaria que amplia su acción a la salud integral y adopta posiciones de cambio social. Pero como señala F. Morales: “…constituye un importantísimo antecedente de una concepción de la psicología de la salud, y muchas experiencias pueden ser válidas para el trabajo en instituciones de salud…..para el diseño y aplicación de proyectos…..siempre y cuando logren (sus postulados) ser insertados en una formulación de mayor amplitud”. CONCLUSIONES: Hemos transitado por los antecedentes más directos de la Psicología de la Salud. Como conclusión podríamos decir que, mas allá de las limitaciones que cada corriente o doctrina tiene para la Psicología de la Salud, sin duda el cuerpo teórico de cada una de ellas aporta a esta “rama aplicada de la psicología” como señala Morales. Y es precisamente por ser una rama aplicada que necesita de soportes teóricos que le den sentido a esa práctica. Psicoanálisis, Psicología Comunitaria, Psicología Social, Conductismo, Psicosomática y Psicología Médica cada una con su objeto de estudio, cuerpo teórico, práctica y metodología particular fueron abriendo el camino para la introducción, científica, de lo psíquico en el campo de problemática salud-enfermedad-atención. Estamos ahora en condiciones de introducirnos en los aspectos conceptuales de la Psicología de la Salud y sus diferentes “vertientes”. 20 Bibliografía consultada. Alexander, Franz. “Los aspectos psicológicos de la medicina”. En “Contribuciones a la psicología Médica”.Weider, Arthur y Col. De. Eudeba. 1962. Berlinguer, G. “Psiquiatría y Poder”. Ed. Granica. Buenos Aires. 1972. Chiozza, L. “Trama y figura del enfermar y del psicoanalizar”. Ed. Paidos. Buenos Aires. 1980. Gandolfi. A. Col. Sívori. J.E. “Desafíos actuales de la Psicología de la Salud”. Ponencia en el Encuentro Nacional de Psicólogos. La Paloma. Rocha. 2003. Khun, T. S. “La estructura de las revoluciones científicas”. Ed. Fondo de Cultura Económica. México. 1980. Korovsky, Edgardo. “La inclusión del psiquismo en el cuerpo médico”. Rev. Entrelíneas. Año 1. No.1. Ed. Roca Viva. 1992. Korovsky, Edgardo. “Psicosomática psicoanalítica” Ed. Roca Viva.1993. Laurell, A. C. “La salud-enfermedad como proceso social”. (Fotocopia; de desconoce otros datos referenciales). Morales Calatayud, F. “Introducción a la Psicología de la Salud”. Ed. UniSon México. 1997 Paz, Jorge Rafael. “Psicopatología: sus fundamentos dinámicos”. Ed. Nueva Visión. Buenos Aires. 1976. Raggio, V. “Marxismo y Psicoanálisis”. Ed. Banda Oriental. Montevideo. 1988. Schneider, P. “Psicología aplicada a la práctica médica”. Ed. Paidos. Bs. As. 1974. Tizón García, J.L. “Componentes psicológicos de la práctica médica”. Ed. Doyma. España. 1988. Vaquero, J.L. “Manual de medicina preventiva y salud pública”. Ed. Pirámide. Madrid. 1992.