Mordeduras y picaduras
Anuncio

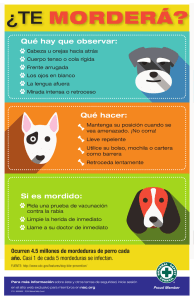
Tiempo de verano Mordeduras y picaduras J.L. Gómez Encinas y A. Curieses Asensio Servicio de Urgencias 061. IMsalud. Madrid. España. C ada vez es mayor el número de aventureros, montañeros, turistas y deportistas que acuden a la naturaleza buscando contacto con el medio a través de paisajes caprichosos y rincones de singular belleza donde poder sentir todos los atractivos para el ocio, y la práctica de deportes de montaña y aventura. No sólo el terreno y la flora tienen su riesgo, y no siempre bien ponderado, sino que también la fauna puede ser tan bella como salvaje y peligrosa1. La especie humana es altamente susceptible a la acción de ciertos venenos de origen animal, sufriendo desde la antigüedad enfermedades, en ocasiones mortales, por las mordeduras y picaduras de animales. La mayoría de los ciudadanos temen los peligros que implican determinados insectos, arácnidos, o animales como serpientes o incluso tiburones. Sin embargo, las estadísticas2 indican claramente que las mordeduras por mamíferos son las más frecuentes. Es nuestro objetivo desarrollar de forma esquemática los efectos de las mordeduras y picaduras más frecuentes en nuestro medio y qué medidas debe adoptar el profesional sanitario ante ellas. Mordeduras Aunque las actividades de ocio al aire libre y los viajes de aventura nos pueden poner en el riesgo de sufrir un accidente por mordedura de animales descontrolados o salvajes, lo cierto es que casi el 90% de estos accidentes ocurren en el medio doméstico urbano y rural, siendo las mordeduras de perros, gatos y las de humanos las más frecuentes3. A pesar de ello, la mayoría carecen de gravedad (80%), aunque hasta un 10% han llegado a requerir sutura y seguimiento, estando por debajo del 1% los casos que han necesitado hospitalización o han tenido resultado de muerte. Mordeduras de perro La encantadora de serpientes, de Henri Rousseau. Aunque las actividades de ocio al aire libre y los viajes de aventura nos pueden poner en el riesgo de sufrir un accidente por mordedura de animales descontrolados o salvajes, lo cierto es que casi el 90% de estos accidentes ocurren en el medio doméstico urbano y rural, siendo las mordeduras de perros, gatos y las de humanos las más frecuentes Publicado en JANO 31 Enero-6 Febrero 2003. VOL. LXIV N.º 1.461 54 JANO 4-10 JULIO 2003. VOL. LXV N.º 1.484 Son las más frecuentes de todas las mordeduras animales. La mayoría son de perros con dueño, aunque en zonas tropicales son de perros salvajes las más frecuentes. Para todas, la localización más habitual es la cabeza y el cuello en el caso de niños, y en las extremidades superiores en los adultos2. A pesar de ello, las víctimas son fundamentalmente niños y adolescentes. En los últimos años se ha producido un incremento en la incidencia de mordeduras fatales, con una mortalidad comunicada del 6,7/100 millones de habitantes, debido seguramente al hecho de la presencia en casa, unas veces por seguridad y otras por moda, de razas de perro de gran tamaño, agresividad y una tremenda fuerza de prensión mandibular, siendo el pit bull la raza responsable de la mayoría de las muertes3. Mordeduras de gato Como decíamos con los perros, los gatos que muerden suelen ser propios o conocidos; sin embargo, son los adultos las víctimas más habituales, con 400.000 casos/año4. Producen heridas punzantes (dientes finos) con gran capacidad de penetración, lo que determina una mayor incidencia de infecciones profundas. Se localizan sobre todo en los brazos, antebrazos y manos. (428) Mordeduras humanas No existen datos exactos sobre su incidencia, ya que muchas no son comunicadas. Aproximadamente 1/600 consultas en urgencias pediátricas son por mordeduras. Son más frecuentes en verano, debido seguramente al hecho de que la piel en esta época se encuentra menos protegida por la ropa4. En general suelen darse más en ambientes infantiles durante juegos y peleas, siendo heridas superficiales o abrasiones. Sin embargo, en adultos tienen más relación con agresiones. La localización es bastante uniforme, afectando sobre todo a las extremidades superiores (tercer y cuarto dedos), seguido de la región cervicofacial. Una característica de estas lesiones es la inoculación en la mordedura de una cantidad de bacterias aerobias y anaerobias presentes por un lado en la saliva del mordedor, y por otro en la piel de la víctima. Se estima que la saliva humana contiene del orden de 108 bacterias/ml, con más de 42 especies descritas3, lo que motivará un número frecuente de infecciones de tipo celulitis, linfangitis o abscesos, sobre todo en adultos, donde las heridas son más profundas. Tratamiento general de las mordeduras Las consultas por mordedura tienen dos picos horarios, esto es, los que consultan en las primeras 8 horas y que suelen ser heridas más graves y acuden preocupados por la rabia o tienen dudas (429) sobre el tétanos, o bien los que consultan pasadas las 12 horas y que son heridas con signos clínicos de infección3,4. Las medidas a tomar, además de un interrogatorio dirigido, serían: – Limpieza a presión de la herida con grandes cantidades de suero fisiológico para reducir el inóculo bacteriano sin lesionar los tejidos. Si hay tejidos desvitalizados, desbridarlos sobre todo en heridas profundas. – Heridas de menos de 12 horas de evolución en la cara o la cabeza, o en zonas de bajo riesgo, en principio se pueden suturar. Las heridas de alto riesgo se pueden suturar a las 72 horas del tratamiento inicial. Y, por último, las punzantes profundas, las clínicamente infectadas, las mordeduras de la mano y las examinadas a las 24 horas de producirse la lesión deben cerrarse por segunda intención. – Valorar el estado de inmunización del enfermo para valorar la necesidad de administrar una vacuna o gammaglobulina antitetá-nica. – Cuando existe riesgo de rabia, la rápida y exhaustiva irrigación local con jabón y povidona yodada reduce su aparición hasta en un 90% de los casos6. – La antibioterapia oral tipo amoxicilina-ácido clavulánico, y la eritromicina o clindamicina si se trata de alérgicos, se puede emplear de forma empírica ante signos de infección, reservando la vía intravenosa para complicaciones graves o inmunodepresión. JANO 4-10 JULIO 2003. VOL. LXV N.º 1.484 55 Picaduras Constituyen un grupo frecuente de intoxicaciones que en ocasiones revisten gravedad y, excepcionalmente, llegan a ser mortales en nuestro medio5. Por razones de brevedad y espacio obviaremos la clasificación taxonómica de las especies implicadas, nombrando a título popular las más frecuentes en España5-7 a continuación: Insectos Avispas, abejorros, mosquitos y tábanos: no pierden el aguijón durante la picadura, pudiendo picar varias veces Abejas: pierden el aguijón, muriendo tras la picadura (sólo la hembra) Hormiga roja: pulverizan a través del ano ácido fórmico muy irritante Clínica: pápula dolorosa por veneno inoculado. En casos de hipersensibilidad pueden aparecer extensos edemas Complicaciones: en picaduras orofaríngeas puede haber obstrucción de la vía aérea por edema. En picaduras múltiples sintomatología sistémica con reacción tóxica o bien reacción anafiláctica tipo I en casos de hipersensibilidad, llegando a shock anafiláctico Tratamiento: lavado de piel, extracción del aguijón, calor local (toxina termolábil) y después frío local, loción de amoniaco, corticoides tópicos, antihistamínicos y analgésicos orales. En casos graves de hipersensibilidad procurar soporte vital con mantenimiento de la vía aérea y sostén hemodinámico. Adrenalina subcutánea. Corticoides sistémicos Prevención: uso de repelentes y evitar perfumes y ropas de color en zonas de riesgo. Inmunoterapia en casos de hipersensibilidad Otros insectos Chinche: provisto de trompa puntiaguda que atraviesa la piel humana. Vive en grietas de muebles y en ropa de cama. Pican de noche. Inoculan saliva en pápulas urticariantes Pulga: insecto chupador. Viven en el huésped o cerca de él. Producen picaduras agrupadas por un mismo insecto. Son muy pruriginosa y añaden lesiones por rascado Oruga o procesionaria: lesiones por contacto o penetración en la piel de sus pelos venenosos. Produce pápulas muy pruriginosas. Para retirar los pelos de la piel, utilizar una tira de esparadrapo Escolopendra o ciempiés: se hallan debajo de las piedras y en zonas de humedad. Lesiones puntiformes muy dolorosas, con prurito y edema, con linfangitis y adenopatías Tratamiento: según las medidas generales expuestas para insectos (430) Arácnidos Serpientes Viuda negra: en zonas rurales de la cuenca mediterránea. Segrega toxinaneurotóxica Víboras: (Latasti, Áspid y Berus o común) Causan manifestaciones locales y generales intensas por inoculación de 3 a 20 mg de un veneno mezcla de enzimas y polipéptidos no enzimáticos responsables de los efectos sistémicos y hematológicos Araña marrón o de los rincones: fundamentalmente doméstica. En España es poco tóxica y su veneno es proteolítico Tarántula: en el litoral mediterráneo. Picadura muy dolorosa Escorpión amarillo o alacrán: veneno localizado en una vesícula de su extremo caudal. Segrega una neurotoxina con gran reacción local Garrapata: parásito de animales, de donde llega al hombre. Posee dos uñas y una trompa que le permite succionar la sangre del huésped y que mantiene fresca gracias a una sustancia anticoagulante de su saliva. Produce una pápula pruriginosa que bien desaparece o se convierte en 48 h en una placa necrótica típica. Hay que matarla antes de extirparla, si no sus piezas mandibulares se rompen quedando en el interior Clínica: en general, aunque la intensidad varía según la especie, aparecen dos puntos de inoculación separados no más de 6 cm. Se forman placas urticariantes con halo eritematoso que pueden acabar como puntos neuróticos en la zona de inoculación. Síntomas locales de dolor urente, sudación y agitación en los casos más graves. En nuestro medio no hay repercusión general Tratamiento: lavado y desinfección de la zona y curas periódicas, frío local, analgésicos, corticoides y antihistamínicos sistémicos Culebras: (bastarda o de Montpellier y la de Cogulla). Fundamentalmente causan excoriaciones cutáneas con raras manifestaciones cutáneas Clínica: clásicamente se distinguen varios grados de envenenamiento: 1. Dolor y edema leve tras 4 h de la picadura 2. Dolor, inflamación y edema local. Necrosis hemorrágica en el punto de inoculación y adenitis regional. Observación durante 24 h 3. Intenso edema de la extremidad con equimosis y vesículas hemorrágicas Hipertensión y fasciculaciones 4. Las lesiones afectan a toda la extremidad, hay CID y shock Tratamiento: no incisión de la herida y succión, ya que añade sobreinfección; aplicar frío local y reposo y elevación de la extremidad; tornique que impida el retorno venoso y linfático; ansiolíticos, analgésicos, antihistamínicos y corticoides tópicos para casos leves; en casos graves, vía venosa y soporte circulatorio; antiveneno antes de las 4 h. Se realiza primero una prueba subcutánea de 0,25 ml y, si no hay reacción, el resto de la ampolla en 500 ml de suero fisiológico i.v. en 4 h; recomendable antibióticos para gramnegativos y profilaxis antitetánica Animales marinos Anémonas y medusas: poseen filamentos o flagelos capaces de inocular el tóxico por contacto, produciendo maculopápulas eritematosas con sensación quemante Tratamiento: lavado con agua de mar; retirar con cuidado los filamentos con una pinza o alcohol; compresas de vinagre o bicarbonato; corticoides tópicos y antihistamínicos orales Erizos de mar, pez araña y cabracho: su aparato venenoso está asociado a una espina o grupo de ellas, de localización dorsal o ventral, conectadas a una glándula con el tóxico. Producen lesiones fundamentalmente en el pie y su mecanismo de acción es doble, mecánico por la punción y químico por el tóxico. Dolor intenso que puede durar hasta 2 días. Edema de toda la extremidad con adenopatías Tratamiento: lavado con agua fría o salada para eliminar las espinas; extraer con pinzas los restos de aguijón. Analgésicos potentes incluso infiltraciones con anestésicos locales Morenas, congrios y pintarrojas: producen lesiones mecánicas por su aparato bucal con grandes desgarros y hemorragias debido a los movimientos compulsivos de su cabeza al morder. Su saliva es tóxica Tratamiento: irrigación de la herida con agua oxigenada al 3% y limpieza quirúrgica; analgésicos y anestésicos locales; recomendable antibioterapia y revisión antitetánica (431) Bibliografía 1. Gómez Encinas JL. Mordeduras y picaduras. No Limits World 1998;9:82-3. 2. Solsona-Narbon B. Epidemiología, clínica y tratamiento de las picaduras y mordeduras en nuestro medio. Rev Toxicol 1990;7:187-205. 3. García D. Actuación en las heridas por mordedura. Medicina Integral 1996;27:81-5. 4. Santos FJ. Mordeduras y picaduras. En: García Moncó JC, editor. Manual del médico de guardia. 3.a ed. Madrid: Díaz de Santos, 1993; p. 720-8. 5. Corachan M, et al. Envenenamientos e intoxicaciones por animales, plantas e insectos. Salud y Viajes 1993;155-65. 6. Dueñas A, Martín Escudero JC. Intoxicaciones agudas en medicina de urgencia y cuidados críticos. Barcelona: Masson, 1999; p. 129-30, 139-40, 170-1 y 365-7. 7. Milochau P, Guillet G. Piqûires et morsures d´animaux marins. Rev Praticien 1994;8:30-4. JANO 4-10 JULIO 2003. VOL. LXV N.º 1.484 57