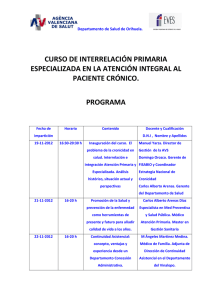
Informe sobre la evolución de los proyectos de la
Anuncio

Gobierno Vasco – Eusko Jaurlaritza - Departamento de Sanidad y Consumo istockphoto - getty images 2009-2011 Informe sobre la evolución de los proyectos de la estrategia de cronicidad 2009 - 2011 Informe sobre la evolución de los proyectos de la estrategia de cronicidad Informe sobre la evolución de los proyectos de la estrategia de cronicidad 2009 - 2011 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Índice Introducción4 Intervenciones Adaptadas Oficina para la Estrategia de Cronicidad (OEC) 5 Visión poblacional Proyecto 1: estratificación de la población 9 Prevención y promoción Proyecto 2: prevención y promoción sobre los factores de riesgo/De_Plan 13 Autonomía del paciente Proyecto 3: autocuidado y educación al paciente proyectos piloto de paciente activo 17 Proyecto 4: apoyo a las asociaciones de pacientes crónicos 20 Continuo de atención 2 Proyecto 5: historia clínica unificada. Osabide Global 24 Proyecto 6: atención clínica integrada 28 Proyecto 7: desarrollo de hospitales de subagudos 36 Proyecto 8: competencias avanzadas de enfermería 40 Proyecto 9: colaboración sociosanitaria 44 Proyecto 10: financiación y contratación 48 Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Intervenciones personalizadas Proyecto 11: Osarean. Centro de servicios multicanal 52 Proyecto 12: desarrollo de la farmacia y de la receta electrónica 56 Proyecto 13: centro de investigación de la cronicidad, Kronikgune 60 Innovación Proyecto 14: innovación desde los profesionales Anexo 1 Introducción68 Proyectos de innovación de contrato programa (38) 69 Araba69 Bizkaia81 Gipuzkoa90 Otros proyectos de C.P. resumidos 97 Proyectos de innovación de investigación abierta (18) 98 Proyectos de innovación de investigación comisionada (7) 116 Proyectos de investigación de iniciativas de las organizaciones de servicios de Osakidetza123 Salvo indicaciones, esta obra se publica bajo una licencia Creative Commons (BY) Mas información y licencia completa: http://creativecommons.org/licenses/by/3.0/deed.es Fotografía pag. 62: ©M. Arrazola - EJ-GV Editado por Eusko Jaurlaritza - Gobierno Vasco - Dpto. de Sanidad y Consumo 3 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Introducción La Estrategia de Crónicos de Euskadi aspira a transformar el Sistema Sanitario Vasco para responder al reto de la cronicidad en cada uno de sus colectivos: pacientes crónicos y sus cuidadores, profesionales sanitarios, y ciudadanos en general. La Estrategia pretende corregir un sistema aún demasiado fragmentado y que no ofrece la continuidad de cuidados necesaria para una buena gestion de los enfermos crónicos. Asimismo, la meta es avanzar hacia un sistema mucho mas centrado en unos pacientes que hayan recibido todo el apoyo necesario para autogestionar mejor su enfermedad. En consecuencia, se había hecho más y más evidente en los últimos años la necesidad de reconfigurar el modelo organizativo en el ámbito de la provisión de servicios. Para avanzar en esta dirección, los profesionales de la sanidad han diseñado y están implementando más de 70 proyectos dirigidos a mejorar esta situacion. Estos proyectos abarcan desde experiencias de demostración de integración clínica en diferentes enfermedades; proyectos de educación al paciente con nuevos enfoques educativos; la aplicación de la estratificación de riesgo en las comarcas; proyectos de continuidad de cuidados entre niveles de atención; proyectos de prevención en los que los profesionales de salud pública trabajan conjuntamente con los de atencion primaria, etc. Cabe destacar que en numerosos proyectos participan los propios pacientes con el fin de centrar el sistema de salud en sus necesidades. Estos proyectos de “abajo- arriba” están enmarcados en los 14 proyectos estratégicos contenidos en la Estrategia para afrontar la Cronicidad, los cuales proporcionan un marco técnico de trabajo en diferentes áreas, abarcando multitud de actores de la sanidad en proyectos organizativos, tecnológicos y centrados en el paciente. El presente documento describe los citados proyectos, los equipos de trabajo con que cuentan, su situación actual y las acciones previstas para cumplir sus objetivos en los próximos años. Rafael Bengoa Consejero de Sanidad y Consumo 4 ProyectoS DE LA ESTRATEGIA DE CRONICIDAD | Oficina para la Estrategia de Cronicidad (OEC) Proyectos de la Estrategia de Cronicidad Intervenciones Adaptadas Oficina para la Estrategia de Cronicidad (OEC) ¿QUÉ? La respuesta a las necesidades de las personas que padecen enfermedades crónicas constituye el principal reto para el Sistema Sanitario Vasco. Por ello la Estrategia de Cronicidad (EC) de Euskadi aspira a transformar el Sistema Sanitario Vasco con el fin de responder a las necesidades que genera el fenómeno de la cronicidad en cada uno de sus colectivos: pacientes crónicos y sus cuidadores, profesionales sanitarios, y ciudadanos en general. Para desarrollar la mencionada estrategia se han definido y puesto en marcha 14 intervenciones o proyectos que de manera conjunta puedan suponer un avance significativo en el abordaje proactivo de atención al paciente crónico. Para la adecuada coordinación de dichos proyectos se ha creado la Oficina para la Estrategia de la Cronicidad que tiene como misión facilitar y dinamizar la estrategia de crónicos del Departamento de Sanidad y Consumo del Gobierno Vasco llevando a cabo una labor de integración entre los proyectos que conforman la citada estrategia y las diferentes Organizaciones Sanitarias. Se pretende aportar e impulsar una visión de conjunto de la misma. Los objetivos que pretendemos alcanzar ligados a esta misión son los de: • Impulsar el desarrollo de la estrategia de crónicos con objeto de dar cohesión y visión de conjunto a la misma. • Propiciar la coordinación e integración entre los proyectos y las organizaciones. • Constatar el avance de los proyectos desde el punto de vista cuantitativo y cualitativo. • Recabar información sobre los proyectos para: • Diseñar y desarrollar una estrategia de comunicación a los profesionales sanitarios. • Contribuir a la estrategia de comunicación a la ciudadanía. • La toma de decisiones por parte de las autoridades sanitarias. • Participar en la implantación/extensión de aquellos proyectos que se demuestren coste-efectivos. ¿CON QUÉ? La OEC cuenta con: • Un responsable de la Oficina. • Un técnico a tiempo completo y la colaboración a tiempo parcial de 3 técnicos (O+Berri y Subdirección de Calidad). • Una persona con perfil administrativo y conocimiento en el manejo de herramientas ofimáticas y del entorno de las TICs. 5 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) En su funcionamiento cabe reseñar la importancia de las alianzas que se establecen con estructuras y equipos que intervienen en la estrategia de crónicos como O+Berri, Subdirección de Calidad, Gabinete de Prensa, Gabinete del Consejero, Osteba, etc. ¿CÓM O? La dinámica de funcionamiento de la Oficina se define como proactiva con una clara orientación facilitadora de la labor de los profesionales de los diferentes proyectos, mediante una comunicación cercana que fomente la cooperación y a través de una red de alianzas y herramientas protocolizadas. En este sentido se organiza la función de la Oficina en tres ámbitos primordiales: • Facilitación de la coordinación-integración de los proyectos de la Estrategia. • Una gestión proactiva en la comunicación de la Estrategia así como de los hitos más relevantes que se vayan realizando. • Y un tercer ámbito relacionado con la medición del avance producido en cada uno de los proyectos, así como en la estrategia en su globalidad. Las principales acciones contempladas para el despliegue de los objetivos de OEC son: • Aportar ideas y “conocimiento” derivado de la visión conjunta de la estrategia. • Evitar duplicidades y generar sinergias entre los proyectos y las Organizaciones de Servicios. • Recoger necesidades, detectar bloqueos/frenos y propuestas de solución. • Promover foros/cauces de comunicación entre los proyectos y Organizaciones de Servicios. • Definir indicadores para la medición del avance de los proyectos y la estrategia. • Reportar información para la toma de decisiones. • Identificar hitos informativos para la comunicación a la ciudadanía. • Contribuir a la estrategia de comunicación a los profesionales y gestores. • Impulsar grupos de trabajo de gestores y profesionales clínicos para avanzar en la estrategia de cronicidad. • Participar en la implantación/extensión de proyectos de Innovación surgidos desde los profesionales y que se demuestren efectivos. • Identificar y promover alianzas con grupos de interés. ¿DÓN DE E S TA M OS? En cuanto a los ámbitos a los que se hacía mención anteriormente se pueden destacar las siguientes líneas de trabajo: INTEGRACIÓN: 1. Participación en los procesos en los que se estén produciendo integraciones asistenciales, como son los de OSI Bidasoa, Comarca Mendebaldea con el H. Zumarraga, H. Mendaro, H. Alto Deba y H. La Asunción de Tolosa. 2. Se está realizando un mapeo de todas las iniciativas/proyectos de las Organizaciones de Servicios que se están llevando a cabo en el ámbito de la cronicidad. 6 ProyectoS DE LA ESTRATEGIA DE CRONICIDAD | Oficina para la Estrategia de Cronicidad (OEC) 3. Muchos de estos proyectos están ligados al proyecto 14 “innovaciones desde los profesionales” que contempla los proyectos del anexo de calidad del contrato programa y también los provenientes de las becas del Departamento de Sanidad y Consumo. 4. Participación en la elaboración de informes y definición de criterios que sirvan como guía a la contratación (contratos programa) para contribuir a alinearla con la EC. 5. Participación en el desarrollo de aquellos proyectos transversales que van a incidir en el resto de proyectos de la EC como son: Osarean (desarrollo de servicios no presenciales de apoyo), estratificación (identificación de grupos de pacientes crónicos y/o población sobre los que actuar mediante diferentes intervenciones sanitarias) e Innovación desde los profesionales (identificación de proyectos surgidos desde los profesionales que apoyen la estrategia de cronicidad), etc. 6. Se participa en la introducción de la metodología Breakthrough Series (BTS) del Institute for Healthcare Improvement (IHI) de Boston, liderada por O+Berri en la que se trata de integrar un abordaje participativo con clínicos y gestores en relación a una patología o problema concreto. COMUNICACIÓN: 1. Se han organizado reuniones plenarias con los líderes de proyectos. 2. Se han llevado a cabo más de 20 sesiones de comunicación/difusión de la EC entre las diversas Organizaciones de Servicios de Osakidetza. 3. Asimismo, se ha participado en mesas redondas y actos en instituciones fuera de nuestra Comunidad para difundir el desarrollo de la Estrategia así como intercambios de experiencias con otras CC. AA. 4. Se ha creado un espacio en formato blog, para propiciar la difusión del conocimiento en este ámbito. 5. Se han elaborado documentos de comunicación (fichas) de cada proyecto para su difusión tanto dentro de nuestro sistema sanitario como de cara al exterior. Se colabora con el Gabinete de Comunicación en las labores de comunicación de la estrategia a la ciudadanía (colaboración en organización de ruedas de prensa, preparación de hitos informativos, etc.). MEDICIÓN: Se trabaja en el diseño y desarrollo de indicadores de evaluación que den la medida del avance la OEC. ¿H ACIA DÓN DE VA MOS? Siguiendo la estructuración anterior consideramos las siguientes acciones futuras: • Ámbito Integración: impulsar líneas de trabajo de integración entre los proyectos y las diferentes OS (Organizaciones de Servicios) derivado de un exhaustivo conocimiento de todos los proyectos y actividades desarrolladas en relación al tema de la estrategia de cronicidad en las diferentes OS. De esta manera, se buscarán sinergias, se evitarán duplicidades y se abrirán cauces de trabajo innovador desde el conocimiento y visión de conjunto de la EC. • Ámbito Comunicación: Desarrollar un plan de comunicación hacia los directivos de las OS y hacia los profesionales clínicos para ayudar en la implicación de los mismos en las líneas de trabajo operativas de la EC. • Ámbito Evaluación: Desarrollar indicadores de medición del desarrollo de la EC. Colaborar en la extensión a toda la Red sanitaria vasca de aquellos proyectos cuyos resultados en su estadio piloto sean positivos. 7 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S La Oficina tiene relación con agentes relevantes como son O+Berri, Departamento de Sanidad y Consumo, a través de sus respectivas Viceconsejerias y Direcciones Territoriales, y tanto con la Dirección General de Osakidetza, como con los equipos directivos de las diferentes Organizaciones de Servicios. Nuestra idea es generar también contactos con otras instituciones o agencias relevantes que tengan un papel en el impulso y gestión de las políticas sobre Cronicidad. FAC TOR E S CRÍTICOS DE É X ITO Destacaremos los siguientes elementos para que la OEC aporte valor añadido al desarrollo de la EC: • Liderazgo de la Consejería de Sanidad y Consumo. • Ser percibido como un agente de coordinación e integración por parte de las OS. • Generar entornos de comunicación y confianza en los que la información fluya y propicie foros de debate. EQUIP O DE TR A BA J O 8 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net Proyecto Estratégico 1 | Estratificación de la población Proyectos de la Estrategia de Cronicidad Enfoque Poblacional 1 Estratificación de la población ¿QUÉ? La adopción de un enfoque de salud poblacional en la CAPV se enmarca dentro de las políticas incluidas en la Estrategia para afrontar el reto de la cronicidad en Euskadi. La estratificación de la población, en función de la comorbilidad y complejidad de los pacientes, nos permitirá el diseño de intervenciones específicas que se adapten a sus necesidades de atención. Estas intervenciones incluirán actividades de promoción y prevención en la población general, apoyo a la autogestión en personas con patologías crónicas, programas de gestión de enfermedades en pacientes crónicos con mayor riesgo o gestión de casos en personas con mayor complejidad. En Osakidetza, desde el año 2005, se emplean sistemas de agrupación de pacientes de base poblacional con los que se describe la morbilidad de las personas asistidas y se evalúa retrospectivamente la adecuación de los recursos consumidos en atención primaria. Sin embargo, hasta ahora, esta clasificación se basaba exclusivamente en variables demográficas y diagnósticos registrados en la historia clínica informatizada de primaria y nunca se habían empleado modelos para predecir el requerimiento futuro de cuidados sanitarios. El proyecto Estratificación de la población parte como un estudio de investigación cuyo objetivo es establecer la validez en nuestro medio de distintos métodos de agrupación de pacientes y, a partir de ellos, construir los modelos estadísticos prospectivos que proporcionarán para cada individuo una estimación de consumo de recursos sanitarios en el año siguiente. Estos modelos tendrán en cuenta variables sociales, clínicas (tanto de primaria como de hospital), prescripciones y otras relativas a la utilización previa de servicios sanitarios, muchas de las cuales no han sido consideradas con anterioridad en nuestro medio. Las conclusiones de esta investigación proporcionarán una herramienta válida para clasificar prospectivamente a la población. De manera simultánea, se está llevando a cabo la implantación de estos sistemas en el mundo real. Para ello, se está diseñando un sistema de información que permita que la recogida de estas variables se realice de forma estandarizada y se logre que la estratificación de toda la población del País Vasco resulte un procedimiento habitual a partir de 2011. ¿CON QUÉ? El proyecto de estratificación está liderado por Jon Orueta, clínico de Osakidetza, y cuenta con dos bioestadísticos para el apoyo en el análisis. Además, colaboran varios investigadores de Osakidetza, del Departamento de Sanidad y Consumo del Gobierno Vasco y de BIOEF (Fundación Vasca de Innovación e Investigación Sanitarias) dando soporte al proyecto. La financiación del mismo procede íntegramente del Departamento de Sanidad y Consumo. 9 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) ¿CÓM O? El estudio diseñado es de tipo transversal, con dos puntos de corte separados por un intervalo de un año. Los datos registrados en los 12 primeros meses servirán para obtener las variables independientes (edad, sexo, diagnósticos, procedimientos, prescripciones, coste sanitario anual previo e índice de privación) mientras que los recogidos en el segundo año se utilizarán para la determinación de las variables dependientes, es decir, aquellas que permitan calcular el consumo de recursos sanitarios: coste sanitario total, hospitalizaciones, utilización de consultas de primaria y coste en prescripciones de farmacia. Para conseguir toda esta información ha sido necesario explotar exhaustivamente diversas bases de datos, que se han obtenido de la historia clínica de primaria, el CMBD y otros registros de hospitales. Los datos del primer año servirán para clasificar a los pacientes mediante los sistemas ACG (Adjusted Clinical Groups), DCG (Diagnostic Cost Groups) y CRG (Clinical Risk Groups). Estas herramientas agrupan a las personas en base a los problemas de salud que se les han diagnosticado, su grado de severidad y la combinación de los mismos. Basándose en ello, nos proporcionan una estimación de las necesidades futuras de atención sanitaria. En nuestros modelos estadísticos se analizará la capacidad de estas estimaciones y otras variables para predecir el coste sanitario. La categorización de la población en función de sus necesidades futuras servirá para ubicar a cada persona en el nivel de la pirámide de riesgo correspondiente y, de este modo, identificar a pacientes susceptibles de ser incluidos en programas de atención concretos o diseñar intervenciones adecuadas a las necesidades de grupos específicos de la población. ¿DÓN DE E S TA M OS? Dentro del estudio de investigación se ha recopilado y depurado toda la información disponible obteniendo una población objeto de estudio de 1.964.337 personas, esto es la totalidad de la población vasca de edad superior a 14 años, a la que se les asignaron casi 20 millones de diagnósticos. Sobre todas ellas se han ejecutado los programas de agrupación de pacientes ACG, DCG y CRG a partir de los cuales se obtienen los datos necesarios para la calibración de los modelos estadísticos. Actualmente, el proyecto se encuentra en la fase de análisis. Con respecto a la implantación, se ha elaborado un documento que describe las variables y fuentes de información que se emplearán a partir de 2011 en la estratificación anual de toda la población. Por otra parte, se ha integrado la información del año 2010, correspondiente a atención primaria (diagnósticos y prescripciones) y hospitales (CMBD) y, con ella se ha estratificado a toda la población del País Vasco mediante el sistema ACG-pm. Aunque esta clasificación no ha empleado todas las variables y modelos que se están analizando, la información generada está siendo empleada para la selección de pacientes candidatos a beneficiarse de proyectos estratégicos e intervenciones específicas como la telemonitorización o la asignación de una enfermera de competencias avanzadas dentro de los pilotajes del proyecto de definición e implementación de nuevos roles de enfermería. 10 Proyecto Estratégico 1 | Estratificación de la población ¿H ACIA DÓN DE VA MOS? Durante el primer semestre de 2011 se continuará trabajando hasta finalizar el análisis estadístico de los datos que conducirá a la elección del mejor modelo y obtención de resultados en términos de capacidad predictiva. En el segundo trimestre de este año se realizará una prueba piloto para comprobar la factibilidad de la extracción de información de las diferentes bases de datos. A finales de 2011 se dispondrá de una herramienta a la que podrán recurrir las Organizaciones de Servicios u otros agentes del sistema sanitario con el fin de estudiar el estado de salud de ciertos segmentos de la población, elegir pacientes a los que dirigir sus intervenciones o diseñar nuevas actividades adecuadas a ellos. FAC TOR E S CRÍTICOS DE É X ITO • Obtención y depuración de toda la información disponible. • Manejo del software de agrupación. • Análisis estadístico avanzado. Equipo de trabajo 11 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Objetivo - Impacto esperado Situación actual Finalizada la recogida de información Estratificación prospectiva de toda la población CAV, mediante ACGs a partir de: Diagnósticos de primaria, prescripciones, diagnósticos de especializada (CMBD) Avanzando en la construcción de modelos y análisis comparativo Calendario - Hitos principales Selección del modelo y primera aplicación Selección de segmentos de pacientes/patologías y diseño de acciones sobre los mismos 12 Difusión de resultados Definición de la sistematización Pilotajes Cada comarca/ámbito podrá estratificar de forma operativa su población según índice de riesgo/patologías de forma sistematizada y periódica desde 2011 y se podrán diseñar acciones específicas a cada grupo, con especial énfasis en enfermos pluripatológicos (en su mayoría, crónicos) Implantar un modelo prospectivo de estratificación de la población, en función del consumo futuro de recursos/ necesidades asistenciales Extensión Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/estratificacion Proyecto Estratégico 2 | Prevención y promoción sobre los factores de riesgo Proyectos de la Estrategia de Cronicidad Prevención y Promoción 2Prevención y promoción sobre los factores de riesgo ¿QUÉ? Este proyecto estratégico busca construir un marco común para las intervenciones de prevención y promoción de la salud actuando sobre los principales factores de riesgo de las enfermedades crónicas. Bajo este marco se agrupan diversas intervenciones concretas que se realizan tanto centralizadamente (por ej. deshabituación tabáquica, evaluación del impacto en salud, plan vasco de actividad física, nueva Ley de Salud Pública, relación y apoyo a entidades del tercer sector, realización de la encuesta nutricional de la CAPV, innovación e investigación en promoción de la salud, prevención de dependencias a sustancias en colaboración con la Dirección de Drogodependencias), como por iniciativas desde la base (por ej. Centros Comarcales de Salud Pública con actuaciones en prevención y en cooperación con entidades locales y tercer sector, Prescribe Vida Saludable o acciones y consejo breve de prevención sobre personas de edad avanzada) y que demuestran evidencia de efectividad para su extensión en el contexto vasco. Los objetivos fundamentales de este proyecto son: • Crear, apoyar y potenciar iniciativas de prevención y promoción en el ámbito de vida de las personas con patologías crónicas, es decir, ámbito local-municipal-barriocomunidad. • Ofrecer y garantizar la cobertura institucional mediante un marco común de prevención y promoción de la salud y la cooperación intersectorial. El impacto esperado atribuible al proyecto son las actuaciones intersectoriales por la prevención y promoción en el escenario de vida de las personas, ya que tienen un efecto de retraso en la aparición y desarrollo de enfermedades crónicas. Un ejemplo de estas “Intervenciones de prevención y promoción sobre los principales factores de riesgo” lo constituye el proyecto De_Plan cuyo objetivo es implantar un programa de intervención para la prevención de la diabetes tipo 2 en personas no diagnosticadas, a riesgo de padecer la citada patología, en una muestra de centros de Atención Primaria de Osakidetza. ¿CON QUÉ? Este proyecto cuenta con el liderazgo de la directora de Salud Pública, Mertxe Estébanez. Además, se cuenta con la participación de profesionales de promoción de la salud de la citada Dirección y de las Subdirecciones de Salud Pública, profesionales de Salud Pública de las Comarcas, personal colaborador de la Viceconsejería de Calidad, Investigación e Innovación Sanitaria, especialmente del servicio de Estudios e Investigación Sanitaria, de la Fundación BIOEF, personal de Osakidetza y de la UPV. 13 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) El Proyecto De_Plan está liderado por Carmen Silvestre, técnico de Calidad de la Comarca Ekialde. ¿CÓM O? 1. Elaboración de documentos de consenso que guían este proyecto. Para ello se han realizado reuniones con instituciones y agentes. Los documentos que se elaborarán y conformarán las directrices de este proyecto son: El Plan director de la estrategia, El Plan de Evaluación del Impacto en Salud (EIS) de la CAPV, Euskadi libre de humo de tabaco, El Plan Vasco de la Actividad Física, La promoción de la salud en el ámbito local (Kits de programas). 2. Participación en los foros interinstitucionales y en sus órganos de decisión. 3. Realización y firma de acuerdos de colaboración interdepartamentales e interinstitucionales. 4. Disposición y priorización presupuestaria para ayudas a Entes Locales y Asociaciones de Pacientes crónicos-tercer sector. 5. Elaboración de la nueva Ley de Salud Pública. 6. Desarrollo e implantación del Proyecto De_Plan. ¿DÓN DE E S TA M OS Y HACIA DÓN DE VA MOS? Este proyecto aglutina diversas áreas de actuación que se desglosan a continuación: • Plan director de la estrategia integrada de promoción de la salud: definición de objetivos, funciones y tareas del Comité director (abril 2011) y elaboración del primer borrador del Plan (noviembre 2011); composición y fines del Comité director (diciembre 2011). • Plan de Evaluación del Impacto en Salud de la CAPV: Elaboración del documento de evaluación de impacto ambiental e impacto en salud de la CAPV (septiembre 2011). Auditoría de equidad en salud en Osarean (febrero-octubre 2011). • Plan de promoción de la actividad física (AF): mapa de ofertas, recursos y prácticas que ofertan en los municipios (marzo 2011). Borrador 1.0 del Plan (junio 2011). Creación y puesta en marcha del grupo de expertos de apoyo (marzo 2011). Diseño y concreción de los mecanismos de participación para el desarrollo del PVAF (junio 2011). Elaboración de las propuestas de intervención (octubre 2011). • Ayudas a Entes Locales para la promoción de la actividad física (junio 2011). • Ley de Salud Pública. Decreto del Gobierno Vasco por el que se crean los órganos de cooperación y colaboración intersectorial e interinstitucional (octubre 2011). • Plan Euskadi libre de humo de tabaco: • Área de Vigilancia: Se actualizará la recogida de información en la herramienta Osabide de Atención Primaria (abril de 2011). • Área de oferta: Plan de comunicación a la sociedad (febrero-mayo 2011). Formación del personal de Atención Primaria en consejo breve (febrero-junio 2011), en deshabituación individual y grupal para los quintiles 4 y 5 (abrilseptiembre 2011), quintiles 1, 2 y 3 (octubre-diciembre 2011). Seguimiento de pacientes a través de Osarean (noviembre 2011). • Área de advertencia: difusión de los materiales divulgativos para consejo breve y deshabituación en consultas (marzo-diciembre 2011), en Osarean (junio 2011). • Ayudas a asociaciones de personas con patologías crónicas para mejorar la calidad de vida de dichas personas y sus familiares. Publicación de la convocatoria (junio 2011). 14 Proyecto Estratégico 2 | Prevención y promoción sobre los factores de riesgo • Proyectos de intervención en el ámbito local: construcción de los perfiles de salud, health profiles, y sus determinantes en el ámbito municipal (febrero-octubre 2011); publicación en la web 2.0; kit de programas e iniciativas de promoción de la salud para su desarrollo en el ámbito local, incluida la evaluación del impacto en salud (junio-diciembre 2011); acuerdos con corporaciones locales (junio-diciembre 2011); difusión de las buenas prácticas (diciembre 2011); potenciación del proyecto de investigación “Prescribe vida saludable” (febrero-diciembre 2011). • Otras áreas de intervención. Alimentación saludable: resultados del consumo de yodo en la población escolar (noviembre 2011); • En lo relativo al proyecto De_Plan, que comienza el 14 de marzo consta de varias fases consistentes en: 1) cribado de sujetos con alto riesgo de desarrollar diabetes tipo 2 mediante la escala FINDRISC; 2) programa de intervención educativa consistente en 4 sesiones formativas grupales sobre modificación de hábitos no saludables; 3) revisiones anuales en los centros de salud para evaluar los resultados de la intervención en la disminución del riesgo de padecer diabetes. Para llevar a cabo el ensayo clínico se seguirán 5.068 individuos, durante dos años, pertenecientes a 16 centros de Atención Primaria que han sido asignados al azar al grupo de intervención o de control. REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Organizaciones de Servicios: Atención Primaria, Salud Mental extrahospitalaria, Atención Especializada. Para el desarrollo de estas actuaciones se cuenta con las siguientes alianzas: Presidencia y Departamentos del Gobierno Vasco, Diputaciones Forales, Municipios, Asociaciones de pacientes, ONGs, Empresas de acción Social, y el Tercer sector. Factores críticos de éxito Es fundamental para el desarrollo del proyecto contar con el liderazgo claro y nítido desde la Consejería de Sanidad y Consumo para aunar estrategias y esfuerzos con otros Departamentos del Gobierno Vasco. Esto permitirá un amplio consenso social y posibilitará la gestión de alianzas con las instituciones y proyectos implicados. EQUIP O de trabajo Equipo de trabajo del proyecto de Prevención Equipo de trabajo del proyecto de De_Plan 15 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Situación actual Se está elaborando el Plan director de la estrategia que define el escenario actual y propone las intervenciones a priorizar. Redacción del plan Plan de Evaluación del Impacto en Salud (EIS) de la CAPV. Versión inicial del borrador del Plan Vasco de la actividad física (PVAF). Elaborando la Ley de Salud Pública, que regula la evaluación del impacto en salud de las políticas e intervenciones. Ejecutando el Proyecto Euskadi libre de humo de tabaco. Proyectos de intervención en el ámbito local: perfiles de salud y sus determinantes en el ámbito municipal (health profiles). Otras áreas de intervención: alimentación saludable, programa de educación afectivo sexual, y el Plan de prevención de lesiones accidentales. Calendario · Hitos principales Plan director de la estrategia abril 2011 Plan de Evaluación del Impacto en Salud de la CAPV junio 2011 Plan de promoción de la actividad física (AF) octubre 2011 Ayudas a Entes Locales junio 2011 Creación del ekitalde “Prevención y promoción de la salud” septiembre 2011 Plan Euskadi libre de humo de tabaco: Formación en consejo breve y deshabituación en consultas entre marzo y diciembre de 2011 mar-dic. 2011 Ayudas a asociaciones junio 2011 Proyectos de intervención en el ámbito local: construcción de los perfiles de salud, health profiles, y sus determinantes en el ámbito municipal octubre 2011 Impulso del proyecto de investigación “Prescribe vida saludable” diciembre 2011 Nueva Ley de Salud Pública junio 2011 Proyecto sobre Alimentación saludable en el consumo de yodo en la población escolar noviembre 2011 Objetivo - Impacto esperado Construir un marco común de Prevención y Promoción de la Salud, combinando las líneas estratégicas sobre los principales factores de riesgo: intervenciones como Euskadi libre de humo de tabaco, Plan Vasco de la Actividad Física, promoción alimentación saludable… Promoción de la salud en el ámbito local con experiencias piloto de innovación abajoarriba. 16 De_Plan: Prevención del desarrollo de la diabetes tipo 2 en sujetos de 45-70 años no diagnosticados. Impacto: prevención de aparición y desarrollo de enfermedades crónicas. Por ejemplo, en De_Plan reducción del riesgo de padecer diabetes tipo 2 en el 35% de la población diana, o prevención tabáquica introduciendo tratamiento de deshabituación. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/riesgos Proyecto Estratégico 3 | Autocuidado y educación al paciente. Proyecto piloto de Paciente Activo Proyectos de la Estrategia de Cronicidad Autonomía del Paciente 3 Autocuidado y educación al paciente. Proyecto piloto de Paciente Activo ¿QUÉ? El proyecto de Autocuidado y Educación al Paciente, Paciente Activo - Paziente Bizia, se encuadra dentro de la Estrategia de Cronicidad como parte de la política de potenciación de la responsabilidad y autonomía del paciente. En su primera fase, se trata de un ensayo clínico aleatorizado para determinar la eficacia de un programa de autocuidado dirigido a diabéticos tipo 2. Una vez evaluada la experiencia y si los resultados son positivos, se pretende generalizar el programa a otras patologías y al conjunto de la red sanitaria vasca. El programa consiste en 6 sesiones formativas que abarcan desde el fomento del ejercicio físico o el uso apropiado de la medicación hasta cuestiones como comunicación con la familia y los profesionales sanitarios, entre otros temas. Los cursos son impartidos por dos personas, siendo preferible que al menos una de ellas viva con una enfermedad crónica y no sea profesional de la salud. De este modo se consigue que los docentes puedan actuar como modelos a seguir por los participantes y que el formato sea menos formal, propiciando la discusión sobre las formas de autocuidado que los pacientes consideran útiles y que podrían no sentirse capaces de discutir en un programa a cargo de profesionales. Se espera que la intervención consiga una mayor autoeficacia de los participantes en el manejo de su diabetes obteniendo mejores resultados ligados tanto al control glucémico como al peso y al riesgo cardiovascular. Al mismo tiempo, se pretende conseguir una utilización menor de los servicios sanitarios por parte de los pacientes formados. El objetivo último es mejorar la calidad de vida de los pacientes. ¿CON QUÉ? El programa Paciente Activo – Paziente Bizia está liderado por Estibaliz Gamboa y Juan Carlos Arbonies, enfermera y médico de atención primaria en Osakidetza, respectivamente. Además, están implicados inicialmente 19 profesionales de Osakidetza que, colaborando con 3 pacientes voluntarios, impartirán las sesiones formativas. ¿CÓM O? La primera fase del proyecto consiste en la realización de un ensayo clínico aleatorizado con una muestra de 556 pacientes procedentes de tres comarcas (Araba, Ekialde y Ezkerraldea) y de la Organización Sanitaria Integrada (OSI) Bidasoa divididos en dos grupos: control e intervención. A todos ellos se les medirán variables de resultado en diabetes, calidad de vida, autoeficacia y utilización de servicios sanitarios con el fin de comprobar la efectividad del programa. Las mediciones para el seguimiento de los 17 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) pacientes se realizan a los 6 meses, al año y a los dos años después de haber recibido la formación. Adicionalmente, para evaluar el proyecto de forma global, se registrarán también datos de satisfacción tanto por parte de los pacientes como por parte de los profesionales. Una vez finalizado el estudio, se analizará la posibilidad de extender el programa a otras enfermedades y al conjunto de comarcas de la red asistencial de la CAPV. ¿DÓN DE E S TA M OS? En julio de 2010 se llevó a cabo la formación de las primeras 22 personas (6 médicos, 13 enfermeras y 3 pacientes diabéticos). Estas personas deben impartir 3 cursos para ser acreditados como “Master Trainer” y poder formar a los pacientes que hayan asistido al programa y quieran ser líderes en futuros grupos. Actualmente se están impartiendo los cursos que formarán a alrededor de 200 pacientes de las tres comarcas y de la OSI y que servirán como pilotaje del ensayo clínico. Con este primer conjunto de 21 cursos (10 relativos a diabetes y 11 a enfermedades crónicas en general) los 22 primeros formadores lograrán la acreditación necesaria y se evaluarán los resultados del piloto. Las necesidades de mejora que se detecten se incorporarán al protocolo definitivo del mismo. ¿H ACIA DÓN DE VA MOS? En los próximos meses se continuará con la realización de los cursos necesarios para la acreditación como “Master Trainer” de los formadores tras lo cual se podrán formar pacientes voluntarios como líderes para nuevos cursos. Para el ensayo clínico se reclutará una muestra de 556 diabéticos tipo 2 que serán asignados aleatoriamente a los grupos de intervención y control. Se necesitarán 20 cursos y 600 horas de docencia para llevar a cabo la intervención. Pasados 6 meses desde la intervención se comenzarán a medir las variables para el seguimiento. Dado que las mediciones de seguimiento se realizarán a los 6 meses, al año y a los dos años tras la finalización del curso, la recogida de datos se prolongará a lo largo de 2012. Siguiendo la misma metodología pero fuera del ensayo clínico se va a comenzar a impartir cursos de autocuidado para enfermos crónicos en general con objeto de ampliar el público receptor de nociones útiles de autocuidado y orientar e implicar a un mayor número de pacientes en el manejo de su enfermedad crónica. Factores críticos de éxito • Implicación de los profesionales de los centros sanitarios • Aceptación de los enfermos crónicos • Planificación, coordinación y puesta en marcha para la viabilidad del proyecto 18 Proyecto Estratégico 3 | Autocuidado y educación al paciente. Proyecto piloto de Paciente Activo GRUP O DE PACIENTE S AC TI VOS Objetivo - Impacto esperado Actual Situación actual 19 profesionales y 3 pacientes formados. Serán, a su vez, formadores 190 pacientes captados para el piloto Página web lanzada, www.pacienteactivo.com 20 pacientes con el curso acabado 9 cursos han empezado en las últimas semanas (2 Álava, 2 Bizkaia, 5 Gipuzkoa) para unos 110 pacientes Calendario - Hitos principales Inicio y desarrollo de cursos con pacientes: 30 primeros cursos Evaluación del piloto Captación y formación de más pacientes (hasta 500) para el proyecto general en Araba, Ekialde y Ezkerraldea Valoración de la eficacia de la intervención y de las dificultades de su implantación de cara a una extensión a otras comarcas y patologías Estudiar la efectividad de un programa de autocuidado en diabéticos tipo 2 en variables clínicas relacionadas con la enfermedad y su calidad de vida El programa consiste en sesiones que abarcan el fomento del ejercicio, nociones de nutrición, uso apropiado de la medicación, comunicación efectiva con familia y profesionales sanitarios, etc. Se esperan mejoras en los resultados de control glucémico, peso y riesgo cardiovascular implicando una menor utilización de servicios sanitarios Para más información contactar con: [email protected] Web http://cronicidad.blog.euskadi.net/paciente-activo o también http://www.pacienteactivo.com 19 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Autonomía del Paciente 4 Apoyo a las asociaciones de pacientes crónicos ¿QUÉ? Dentro de la política de autogestión de pacientes y cuidadores, uno de los movimientos fundamentales es el apoyo y fortalecimiento de las asociaciones de pacientes, ayudándoles a aprovechar las nuevas tecnologías (web 2.0). Bajo la denominación de Sanidad 2.0, el Departamento de Sanidad y Consumo, considera de especial relevancia abordar la mejora de la salud del conjunto de la ciudadanía vasca a través de las tecnologías de la información y la comunicación (TIC), apoyando el desarrollo de proyectos que posibiliten el acercamiento a información relevante para su salud, así como el intercambio con y entre las personas que estén potencial o efectivamente sujetas a estados mórbidos, especialmente entre los enfermos crónicos. Todo ello se estimulará potenciando la utilización de herramientas como la Web social de estos colectivos, con el objetivo de avanzar en el empoderamiento de los pacientes de manera que se sientan más acompañados y seguros dentro del proceso de su enfermedad. Por ello, se llevarán a cabo convocatorias anuales de ayudas a las asociaciones de pacientes y cuidadores crónicos así como de profesionales sanitarios con presencia relevante en nuestro territorio, orientadas a que desarrollen su estrategia de comunicación web y de creación de una red social con mentalidad web 2.0 entre sus miembros. Además, se pondrá en manos de los pacientes crónicos de la CAPV un espacio de comunicación digital que facilite la interacción entre pacientes crónicos de distintas patologías. Asimismo, se apoyarán aquellas iniciativas de las entidades o asociaciones de personas afectadas y familiares que permitan avanzar en la consecución de los siguientes objetivos generales: • Crear sistemas basados en TICs orientados a mejorar la calidad de vida de los pacientes. • Contribuir a la innovación y modernización de las entidades o asociaciones de personas afectadas y familiares a través de la incorporación de las TICs a su vida cotidiana. • Fomentar que las asociaciones colaboren y cooperen de forma más efectiva con el sistema sanitario y sus líneas estratégicas. ¿CON QUÉ? El proyecto de apoyo a la adopción de las nuevas tecnologías por las asociaciones de pacientes crónicos está liderado por José Asua Batarrita, desde la Dirección de Gestión del Conocimiento y Evaluación del Departamento de Sanidad y Consumo. Para el desarrollo del proyecto se cuenta con la participación de financiación proveniente del Departamento de Industria a través del programa PESI (Plan Euskadi para la Sociedad de la Información). La cuantía económica de este proyecto será destinada a la creación de entornos Web 2.0, así como a la disponibilidad de dos técnicos que coordinarán y dinamizarán la creación y utilización de los mencionados entornos. 20 Proyecto Estratégico 4 | Apoyo a las asociaciones de pacientes crónicos ¿CÓM O? La Dirección de Gestión del Conocimiento y Evaluación del Departamento de Sanidad y Consumo ha publicado las correspondientes disposiciones legales con rango de Orden mediante las cuales se determinan los procedimientos para las convocatorias y posterior concesión de las mismas. Así mismo, ha desarrollado, con la colaboración de Innobasque, un entorno Web para los pacientes crónicos. ¿DÓN DE E S TA M OS? En la actualidad se ha resuelto la convocatoria realizada el pasado año 2010 y se han concedido ayudas a 44 asociaciones de pacientes y a 22 asociaciones profesionales. Durante el mes de febrero se incorporarán al proyecto los dos técnicos encargados de la creación y dinamización de las plataformas. ¿H ACIA DÓN DE VA MOS? En breve se pondrá en marcha el entorno Web para pacientes crónicos. En una primera fase 12 pacientes de 3 patologías pilotarán el proyecto. Posteriormente se incorporarán 120 pacientes, y después del verano se abrirá al público en general. Está prevista la formación de todos los usuarios con la colaboración de la red de KZguneak. Además, durante el primer semestre de 2011 se realizará una evaluación de los logros obtenidos con el proyecto. En el primer semestre de 2011 está prevista una nueva convocatoria de ayudas a asociaciones de pacientes y familiares, así como para las asociaciones de profesionales sanitarios. Esta convocatoria contemplará, además de la subvención a la implantación de sistemas de interacción digital en asociaciones que no lo hayan solicitado anteriormente, el apoyo a la formación dentro de las asociaciones de dinamizadores y usuarios de las Webs 2.0, y el apoyo a la evaluación de los proyectos desarrollados por las asociaciones en este ámbito. Factores críticos de éxito Destacaremos los siguientes elementos para que el proyecto cuente con las garantías necesarias para su correcta implementación: • Es condición necesaria la coordinación entre las líneas estratégicas del Departamento y los contenidos de las diferentes plataformas que se elaboren, para lo cual es imprescindible un sólido liderazgo impulsado desde el Departamento de Sanidad y Consumo. • Hay que conseguir que la herramienta física (plataforma digital) implantada sea dinámica y con clara proyección hacia los colectivos diana y sus necesidades. 21 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Objetivo - Impacto Esperado Situación actual Concesión de ayudas a 44 asociaciones de pacientes o familiares, y a 22 asociaciones profesionales por un importe de 397.734€. Calendario - Hitos principales Febrero de 2011 - Se constituirá la plataforma que dará soporte a los entornos 2.0 de las diferentes asociaciones. Junio de 2011 - Evaluación de los objetivos propuestos en la convocatoria del 2010 y seguimiento. Marzo de 2011 -Convocar ayudas a asociaciones de pacientes y familiares. -Convocar ayudas a asociaciones de profesionales sanitarios. Apoyo y fortalecimiento de las asociaciones de pacientes mediante ayudas para aprovechar las nuevas tecnologías (web 2.0) Se llevarán a cabo convocatorias anuales de ayudas a las asociaciones de pacientes y cuidadores crónicos, así como de profesionales sanitarios, orientadas a que desarrollen su estrategia de comunicación web y de creación de una red social web 2.0 entre sus miembros. Objetivos generales: Crear sistemas basados en TICs orientados a mejorar la calidad de vida de los pacientes. Contribuir a la innovación en las entidades o asociaciones de personas afectadas y familiares a través de la incorporación de las nuevas tecnologías a su vida cotidiana. Fomentar que las asociaciones colaboren y cooperen de forma más efectiva con el sistema sanitario y sus líneas estratégicas. Capturas de pantalla de la web Kronikoen Sarea, actualmente en desarrollo 22 Proyecto Estratégico 4 | Apoyo a las asociaciones de pacientes crónicos Capturas de pantalla de la web Kronikoen Sarea, actualmente en desarrollo Capturas de pantalla de la web Kronikoen Sarea, actualmente en desarrollo Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/redes 23 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 5 Historia clínica unificada: Osabide Global ¿QUÉ? La tecnología de la información juega un papel cada vez más importante en el ámbito de la atención de la salud. La implantación de la historia clínica electrónica única (Osabide Global) será la herramienta por excelencia que permitirá a los profesionales tener una visión integral y global del paciente/usuario de la sanidad vasca, independientemente de en qué nivel asistencial se encuentre. Por lo tanto, este proyecto de innovación tecnológica pretende crear y desplegar Osabide Global en todos los niveles asistenciales y profesionales para que estos puedan disponer del 100% de la información clínica de un paciente las 24 horas del día desde cualquier punto de atención de Osakidetza. El impacto esperado del mismo está relacionado con los siguientes aspectos: • Desde el punto de vista del paciente/usuario: atención continua independientemente de dónde se da la asistencia sanitaria, seguridad, visión global e integral. • Desde el punto de vista de los profesionales: comunicación, intercambio de datos e implicación. • Desde el punto de vista del sistema sanitario: coordinación interservicios y organizaciones, una historia única por paciente/usuario, únicos datos. ¿CON QUÉ? La estructura organizativa y de recursos es la siguiente: • Responsables de proyecto: Martin Begoña, subdirector de Informática y Sistemas de Información; Mikel Ogueta, subdirector de Calidad y Sistemas de Información Sanitaria, y Rafael Sánchez Bernal, director médico del Hospital Txagorritxu. • 12 personas del grupo de trabajo (G12), médicos y enfermeras de diferentes organizaciones de servicios y ámbitos asistenciales de Osakidetza. • Profesionales de apoyo informático. • Grupos de trabajo de profesionales sanitarios correspondientes a las diferentes especialidades. ¿CÓ M O? • Fase I.- Constitución del grupo de trabajo (G12) el 20 de noviembre 2010. • Subgrupo de trabajo de profesionales de Atención Primaria para detectar necesidades. • Subgrupo de enfermería de Atención Especializada para detectar necesidades. 24 Proyecto Estratégico 5 | Historia clínica unificada: Osabide global • Subgrupo de profesionales por especialidades médicas y quirúrgicas del Hospital Txagorritxu para detectar áreas de mejora continua. Reuniones de trabajo con profesionales de todas las categorías, participando más de 800 profesionales. • Fase II.- (Enero – mayo 2011) • Diseño de los campos a mostrar y desarrollos. • Pilotajes: 1. Consultas externas, hospitalización y urgencias (H. Txagorritxu). 2. Hospitalización a domicilio (H. Cruces, H. Galdakao-Usansolo y H. Txagorrtixu). 3. Consultas externas (H. Galdakao-Usansolo). • Fase III.- (Junio - agosto 2011). • Integración de las pruebas de electromedicina más frecuentes (Ejemplo: ECG, aparatos de oftalmología, ecocardiogramas y pruebas de esfuerzo, en H. Txagorritxu). • Consultas externas, hospitalización y urgencias (H. Galdakao-Usansolo). • Fase IV.- (A partir de septiembre 2011). Extensión paulatina de Osabide Global al resto de las organizaciones y profesionales. • Fase V.- (2º de Semestre 2012 y 2013) Despliegue en centros concertados. ¿DÓN DE E S TA M OS? Actualmente Osabide Global se encuentra implantado en los siguientes centros: H. Txagorritxu: Hospitalización, consultas externas, hospitalización a domicilio. Implantación en más de 15 servicios médicos y quirúrgicos. H. Cruces: Hospitalización a domicilio. H. Galdakao-Usansolo: Hospitalización a domicilio. Se continúa con las sesiones de trabajo en el H. Txagorritxu y las reuniones del G -12, así como el grupo de Urgencias de Osabide Global. Actualmente y durante el primer semestre de 2011 se siguen diseñando nuevos campos y desarrollos para el despliegue progresivo en consultas externas, hospitalización, urgencias y hospitalización a domicilio. Destacar los siguientes hitos en el despliegue: • H. Txagorritxu: Planificación completa de la implantación de Osabide Global. Se han dado de alta a más de 1.000 usuarios y se ha realizado un cronograma de implantación de Osabide Global, de tal manera que de enero a abril, todos los servicios y especialidades del H. Txagorritxu utilizarán Osabide Global en: los antecedentes, diagnósticos previos, evolutivos, interconsultas, últimas actividades realizadas al paciente, petición de laboratorios y constantes del paciente. • A lo largo de los meses de enero y febrero se ha desplegado en hospitalización y consultas externas un importante número de especialidades. • Se ha elaborado un documento de tareas pendientes. Por ejemplo: el formulario sobre la Historia Social, petición electrónica de Radiología, citación de sucesivas, interconsultas no presenciales, y ya está operativa la trazabilidad en la seguridad de los accesos. 25 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Conexión con A.P. (21 de Febrero). Desde este ámbito se puede ver el evolutivo médico y las interconsultas solicitadas, lo que va a permitir el desarrollo e implantación de las interconsultas no presenciales. ¿H ACIA DÓN DE VA MOS? Se continuará con el despliegue, según cronograma en el ámbito de Hospitalización, Consultas Externas y otros servicios del H. Txagorritxu. A partir del 18 de abril se comenzará la implantación de Osabide Global en Urgencias. A lo largo del primer semestre de 2011 comenzará el despliegue en consultas externas, hospitalización a domicilio y hospitalización en el H. de Galdakao-Usansolo. A partir de abril de 2011, se iniciará una extensión paulatina de Osabide Global al resto de las Organizaciones de Servicios de Osakidetza. Además, se continuará con el desarrollo de nuevas funcionalidades que faciliten la integración entre primaria y especializada, y mejoren nuestra historia clínica electrónica. El despliegue de repositorios donde almacenar informes en centros concertados se realizará a lo largo del segundo semestre del año 2012. REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Las Organizaciones de Servicios que intervienen en este proyecto son todos los centros y ámbitos de Osakidetza. Respecto a las alianzas, destacar en primer lugar Ibermática, y a continuación: • Bilbomática • Steria • Resto de empresas informáticas Factores críticos de éxito Los aspectos fundamentales para que este proyecto sea un éxito son: 1. Estrategia y liderazgo compartidos entre la Dirección de Osakidetza (Dirección de Asistencia Sanitaria y Subdirección de Informática), y el H. Txagorritxu, así como el H. Cruces en el módulo de hospitalización a domicilio, y el de H. Galdakao-Usansolo en las sugerencias de mejora que han realizado. 2. Protagonismo de los clínicos, que son quienes van a usar esta herramienta, en el diseño e implantación de la misma. 3. Visualización integral de la información clínica centrada en el paciente, y no en Organizaciones de Servicios y/o especialidades. 4. Importante inversión económica en las tecnologías más avanzadas por parte del Departamento de Sanidad y Consumo. 26 Proyecto Estratégico 5 | Historia clínica unificada: Osabide global EQUIP O de trabajo Objetivo - Impacto esperado Situación actual Implantación en hospitalización a domicilio en Cruces Implantación y despliegue en consultas externas, hospitalización y en otros servicios (cronograma) en H. Txagorritxu Conexión con AP (ver evolutivo médico y las interconsultas solicitadas) Comienzo en consultas externas H. Galdakao-Usansolo Calendario - Hitos principales Fase I (20 noviembre 2009). Constitución del grupo de trabajo (G12). Formación de subgrupos de trabajo en A.P., enfermería AH y especialidades en Txagorritxu Fase II (enero-junio 2011).- Diseño de los campos a mostrar y desarrollos. Pilotaje: 1.Hospitalización a domicilio (H. Txagorritxu, Cruces y Galdakao). 2.- Consultas externas, hospitalización y urgencias (100% en H. Txagorritxu). 3.- Consultas externas, hospitalización y urgencias (H. Galdakao-Usansolo) Hospitalización a domicilio (Txagorritxu, Cruces y GaldakaoUsansolo) Fase III (a partir de julio 2011).Extensión a todos los centros y todos los profesionales Crear y desplegar Osabide Global para todos los niveles asistenciales y profesionales para que estos puedan disponer del 100% de la información clínica de un paciente las 24 horas del día desde cualquier punto de atención de Osakidetza. Visión integral y global del paciente/ usuario que constituye el centro de la información. Comunicación e intercambio de datos del paciente entre los distintos profesionales y niveles asistenciales. Fase IV (2012).- Despliegue en centros concertados Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/historia 27 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 6Atención clínica integrada ¿QUÉ? El desarrollo de sistemas integrados de salud a nivel local es uno de los ejes sobre el que gira la “Estrategia para afrontar el reto de la cronicidad en Euskadi” puesta en marcha durante el año 2010. Tal y como se establece en dicha Estrategia, avanzar en la vía de la integración asistencial sitúa al sistema sanitario en mejores condiciones de cara a satisfacer las necesidades de los pacientes crónicos. Así, se apuesta por el objetivo de reorientar las organizaciones sanitarias hacia modelos más integrados para dar una respuesta de calidad y más eficiente al paciente crónico, lo cual a la postre va a beneficiar al conjunto de la ciudadanía. En la actualidad existen cinco experiencias de integración en marcha en Euskadi, que se dividen en dos grupos en función de su tipología: por un lado, las experiencias que suponen la unificación de diferentes dispositivos asistenciales en una única organización, y por otro lado, experiencias centradas en la integración de procesos asistenciales que por sus circunstancias no aspiran a la integración de estructuras. En el primer grupo se enmarcan tres experiencias, dos en el ámbito de AP y AE y la tercera referida al área de salud mental, mientras que en el segundo grupo se sitúan las dos experiencias restantes. A continuación se describen brevemente las experiencias de integración emprendidas. • Organización sanitaria integrada (OSI) Bidasoa, que cubre a una población de 86.000 personas aproximadamente en la Comarca Este de Gipuzkoa, fronteriza con el País Vasco francés. Esta OSI, en marcha desde el 1 de enero de 2011, es resultado de la unificación del H. Bidasoa, hospital comarcal de 112 camas y tres centros de Atención Primaria de su zona de influencia bajo un único marco organizativo. El proyecto se ha desarrollado desde una perspectiva de integración organizativa sustentada, entre otros, en el desarrollo de procesos asistenciales integrados, un marco de contratación común y gestión clínica integrada, todo ello enmarcado en un plan estratégico definido para el conjunto de la organización. • En la misma línea de integración de estructuras, la Red de Salud Mental de Bizkaia (RSMB) ha supuesto la integración de todos los dispositivos sanitarios de Salud Mental de Bizkaia en una única organización desde marzo del año 2010 (a excepción de las Unidades de Psiquiatría de Agudos de los hospitales de Galdakao-Usansolo, Basurto y Cruces). • En el desarrollo de procesos integrados hacia la integración organizativa se sitúa el proyecto de la Comarca Mendebaldea (Gipuzkoa) que a día de hoy está trabajando en la gestión conjunta de procesos asistenciales entre AP y los tres hospitales públicos de la Comarca: Mendaro, Zumarraga y Alto Deba con miras a una unificación de estructuras en un horizonte de medio o largo plazo. • Por su parte, en el ámbito de la integración de procesos asistenciales sin un horizonte de integración organizativa se encuentra la experiencia desarrollada por el H. Galdakao-Usansolo y Comarca Interior, quienes a través de varios proyectos de coordinación, buscan ofrecer atención continuada a los pacientes con insuficiencia cardiaca, asma, EPOC y diabetes, entre otros. En esta misma situación se encuentra la Subcomarca Tolosaldea (AP), que ha emprendido la 28 Proyecto Estratégico 6 | Atención clínica integrada gestión conjunta de procesos asistenciales con la Clínica de la Asunción, proveedor privado de servicios sanitarios. Si bien cada proyecto tiene sus propios objetivos, existe en todos ellos una serie de beneficios e impactos positivos esperados en los siguientes ámbitos: Pacientes: • Adecuación y respuesta ajustada a sus necesidades de salud. • Optimización de los procesos asistenciales. • Reducción de yatrogenia y, en definitiva, mejora de su salud. • Elaboración de planes de cuidados como garantía de continuidad de cuidados. Profesionales: • Desarrollo y crecimiento profesional; incremento de la motivación. • Potenciación de la comunicación y el trabajo en equipo. Sistema Sanitario: • Modelo más eficiente de gestión de recursos. • Mayor eficiencia y calidad en la prestación de servicios. ¿Con quien? El responsable de este proyecto es Eduardo Gárate Guisasola, Director de Asistencia Sanitaria de Osakidetza. Para el desarrollo del mismo cuenta tanto con la colaboración de los directivos de las Organizaciones de Servicios como de la proporcionada por parte de los técnicos de O-Berri, especialmente Nuria Toro. REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Además de las relaciones que se establecen entre las comarcas/subcomarcas de AP y centros hospitalarios se han establecido alianzas con: Ayuntamientos, Diputaciones, Asociaciones de pacientes, UPV-EHU, Innobasque, Instituciones del ámbito sociosanitario, etc. FAC TOR E S CRÍTICOS DE É X ITO Para que los proyectos de integración asistencial tengan éxito, sus responsables destacan como factores críticos los siguientes elementos: • Cultura enfocada al paciente atendido de forma eficiente e integradora de la nueva organización. • Liderazgo clínico y objetivos comunes entre Atención Primaria y Especializada. • Implicación y desarrollo de las personas implicadas en las distintas organizaciones. • Sistemas de información homogéneos y ágiles. • Ciudadano “empoderado”, que sea capaz de tomar las riendas de su propia salud y los cuidados de su enfermedad. 29 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Objetivo - Impacto esperado Situación actual Organización Sanitaria Integrada (OSI) Bidasoa: lanzado el Plan Estratégico de la OSI. desarrollo reglamentario que dé cobertura legal a dicha estructura. Proyecto integración Mendebaldea: grupo de trabajo mixto AP-AE para el desarrollo de aspectos de integración clínica. Proyecto integración Tolosaldea: grupo de trabajo interdisciplinar para el avance en el modelo de atención integrada/coordinada en la Subcomarca Tolosaldea. Proyecto integración Comarca Interior: realización de microproyectos de integración de procesos asistenciales. Proyecto Red de Salud Mental de Bizkaia (RSMB): estructura única con procesos asistenciales integrados. El impacto esperado es proveer una atención coordinada y continuada, con efectos positivos en: Calendario - Hitos principales • Satisfacción de pacientes y profesionales. Organización Sanitaria Integrada (OSI) Bidasoa: arranca el funcionamiento de la OSI (2 de enero). Proyecto integración Gipuzkoa Mendebaldea: Elaboración de líneas estratégicas comunes y propuestas de experiencias piloto. 30 Desarrollar experiencias de integración asistencial entre Atención Primaria y Atención Especializada, así como en el ámbito de la salud mental. Proyecto integración Tolosaldea: Definición de procesos continuidad asistencial entre AP y AE. • Eficiencia. Proyecto integración Comarca Interior: extensión del PROMIC en Álava y desarrollo de proyectos en DM, EPOC, asma y paliativos. • Efectividad clínica. • Continuidad de cuidados. RSMB: desarrollo de experiencias piloto y lanzamiento de la Intranet y pagina web. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/atencion Proyecto Estratégico 6 | Atención clínica integrada 6Atención clínica integrada OSI Bidasoa El 1 de enero de 2011 ha arrancado oficialmente la OSI Bidasoa, proyecto gestado durante el 2010, año en el que se ha aprobado su decreto de creación y se ha elaborado su Plan Estratégico conjunto. Con el desarrollo de las disposiciones del Acuerdo del Consejo de Administración de Osakidetza de 13 de diciembre, se ha formalizado el Consejo de Dirección de la Organización con incorporación al mismo de los 3 jefes de las UAP. De la misma forma se ha constituido el Consejo Técnico con composición mixta entre profesionales de los 3 centros de salud y del hospital. Durante el año 2011 se espera desarrollar: 1. Plan de Comunicación (iniciado a finales de 2010) 2. Consejo Asesor de la OS Integrada Bidasoa como cauce de participación y concertación entre representantes de los dos municipios, de los servicios sociales de la Diputación, de la Dirección Territorial del Departamento de Sanidad y Consumo, de la Salud Mental extrahospitalaria y de la propia OS Integrada Bidasoa. 3. Contrato de Gestión Clínica, inicialmente limitado a las 3 UAP durante el año 2011. 4. Informatización de la Historia Clínica. 5. Despliegue de Osarean en Bidasoa. 6. Intranet común. 7. Sistema clínico, con la creación de comités mixtos (comisión de seguridad del paciente, de farmacia, …) y la elaboración de GPS (Gestión de Procesos Sistémicos). Este proceso se inició en 2010 con la elaboración del GPS para la insuficiencia cardiaca y el EPOC. En el año 2011 se finalizará el GPS para la fibrilación auricular, hipotiroidismo e hipertrofia benigna de próstata. 8. Unidad de Continuidad Asistencial (UCA), que se ha constituido ya para el Centro de Salud de Irún Centro y que en las próximas semanas ampliará su ámbito de actuación a las otras dos UAP. En esta unidad se integran la enfermera de continuidad asistencial, tres internistas de referencia (uno por cada UAP) y una asistente social con la misión de asegurar la continuidad asistencial de los pacientes pluripatológicos. 9. El internista de referencia, que además de integrarse en la UCA, sirve de referente para cada centro de salud en la resolución rápida de diferentes problemas de salud. 10.El proyecto del “paciente activo” en su fase piloto en Hondarribia. Equipo de trabajo 31 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) 6Atención clínica integrada Comarca Interior+ Hospital Galdakao-Usansolo El enfoque de integración adoptado por la Comarca Interior-Hospital Galdakao consiste en el desarrollo de proyectos micro de forma conjunta como modo de avanzar en la integración interniveles. Durante el año 2010 se pusieron en marcha, entre otros, los siguientes proyectos: 1. Elaboración de un protocolo conjunto de actuación que facilite la coordinación entre niveles para la provisión de cuidados paliativos a domicilio por atención primaria. 2. Desarrollo de la plataforma de gestión del conocimiento “Elkarjakintza”. 3. Programa integral de atención al paciente asmático. 4. Telemonitorización del paciente con EPOC. 5. Abordaje conjunto para la mejora de las listas de espera. 6. Acuerdos de derivaciones a especialidades médicas de nivel avanzado. 7. Continuidad de rehabilitación cardiaca entre Comarca Interior y H. GaldakaoUsansolo. 8. Mejora de la calidad, la indicación y la selección del medicamento. 9. Pilotaje del proyecto PROMIC (iniciado en 2008.) 10.Proceso global integrado de muestras biológicas. 11.Celebración de la I Jornada conjunta “Conectando Conocimiento” (Ezagutza Lotzen), con la temática “Participación Comunitaria”. Para el año 2011, se prevé la continuidad de los proyectos anteriores así como la puesta en marcha de nuevos proyectos: 1. Autocuidados en diabetes a través de educación grupal. 2. Desarrollo del proyecto PROMIC con la participación de 460 pacientes. 3. Coordinación de urgencias (Comarca Interior-H. Galdakao-Usansolo-H. CrucesEmergencias). 4. Desarrollo del modelo asistencial global integrado de alta resolución-Centro de Alta Resolución Gernika. 5. Desarrollo de teledermatología. 6. Desarrollo de un programa interdisciplinar de final de vida. 7. Diseño de la Historia de Salud Única. 8. Notificación y análisis de eventos adversos en una plataforma informática común HGU-Comarca. 9. Celebración de la II Jornada conjunta “Conectando Conocimiento” (Ezagutza Lotzen), con la temática “Experiencias conjuntas de proyectos de integración interniveles”. EQUIP O DE TR A BA J O 32 Proyecto Estratégico 6 | Atención clínica integrada 6Atención clínica integrada Comarca Mendebaldea La Comarca Mendebalde tiene como objetivo fundamental la creación de un modelo de atención sanitaria integrada al paciente crónico que favorezca la continuidad asistencial, la relación con el entorno sociosanitario y que sea sostenible, en colaboración con los cuatro hospitales comarcales de referencia. En 2010 se realizó el primer diseño basado en el liderazgo clínico y se definió la forma de desarrollo a través de experiencias locales evaluables. En el año 2011 se ha realizado un estudio descriptivo de los pacientes crónicos complejos de la comarca, se ha trabajado con grupos nominales de profesionales de atención primaria, especializada y pacientes, y se ha realizado un taller de creatividad con el fin de obtener nuevas ideas y/o mejorar las anteriores. Con todo ello queda definido el marco general del proyecto y las experiencias concretas a realizar. Algunas están en fase de desarrollo y otras de implantación, estando siempre prevista su evaluación. • Gestión de casos • Atención integral al paciente pluripatológico. • Gestión de enfermedades • Creación e implantación de rutas asistenciales de EPOC, DM, ICC, paliativos y fibrilación auricular. • Ensayo clínico sobre EPOC. • Estudio de investigación De-Plan. Identificación del pre-diabético. • Pilotaje de las competencias de la enfermera gestora de casos avanzada. • Pilotaje de las competencias de la enfermera de enlace en atención primaria. • Apoyo a la autogestión • Valoración de nuevos roles de enfermería en atención primaria. • Estudio de investigación: Valoración de la iniciación grupal de la insulinización en pacientes DM tipo 2. • Mejora de la prevención y promoción • Proyecto de investigación: Prescribe vida saludable. • Proyecto de investigación sobre tabaco. • Mejora del riesgo cardiovascular. • Cribaje poblacional de cáncer de colon. • Integración de procesos organizativos • Creación e implantación del proceso de atención urgente integral. Equipo de trabajo 33 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) 6Atención clínica integrada Red de Salud Mental de Bizkaia (RSMB) Proyecto iniciado en marzo de 2010. Desde su constitución, la RSMB ha avanzado en el desarrollo de sus líneas estratégicas que se enumeran a continuación: 1. Desarrollo de modelo organizativo en red basado en tres procesos asistenciales (trastorno mental común, trastorno mental grave, trastorno mental infanto-juvenil) y en el desarrollo del espacio sociosanitario (iniciado). 2. Ordenación de camas hospitalarias: homogeneización de la asistencia en unidades de subagudos y rehabilitación. Disminución de camas de larga estancia y residenciales (avanzado). 3. Impulso de alternativas a la hospitalización: ampliación de plazas en hospitales de día, desarrollo de Programa de Tratamiento Asertivo Comunitario (iniciado). 4. Reordenación del plan económico-financiero de las 4 antiguas organizaciones: unificación de presupuesto, contrato programa: anexo II unificado, procedimientos administrativos OS-50 (avanzado). 5. Desarrollo de la integración de los sistemas de información y despliegue de e-Osabide (avanzado); unificación de la plataforma de cuidados enfermeros en hospitales (realizado). 6. Desarrollo de un plan de formación basado en la evaluación de competencias de la RSMB (iniciado). 7. Integración de la política de RR.HH.: nuevo organigrama, nómina de RSMB, procedimientos administrativos OS-50, etc. (iniciado). 8. Desarrollo de la investigación en la RSMB (iniciado). 9. Acreditación de la unidad docente multidisciplinar de la RSMB (realizado). 10.Implantación de intranet de la RSMB (realizado). En 2011, está previsto: 1. Diseño e implantación de indicadores de salud poblacional (adaptación del marco evaluativo de experiencias de integración asistencial). 2. Estudio de la población diana del Trastorno Mental Grave Crónico. 3. Desarrollo del programa de tratamiento intensivo para el Trastorno Mental Grave del Niño y Adolescente. 4. Desarrollo del programa de Atención a Primeros Episodios Psicóticos (RSMB - H. Cruces - H. Basurto - H. Galdakao-Usansolo). 5. Pilotaje de interconsulta AP-RSMB en las 4 comarcas sanitarias de Bizkaia. 6. Extensión del Programa de Tratamiento Asertivo Comunitario a las 4 comarcas sanitarias de Bizkaia. 7. Desinstitucionalización de pacientes psiquiátricos; derivación hacia recursos comunitarios. 8. Desarrollo de programa de asistencia psiquiátrica en residencias de la tercera edad. 9. Elaboración de mapa de alianzas con instituciones sociosanitarias y organizaciones del tercer sector. 10.Consolidación de los sistemas de información corporativos de la nueva organización y avance hacia la Historia Clínica electrónica. Equipo de trabajo 34 Proyecto Estratégico 6 | Atención clínica integrada 6Atención clínica integrada Subcomarca Tolosaldea + Clínica La Asunción Se trata de un proyecto de integración asistencial que pretende ofertar a la población de Tolosaldea (60.000 personas aproximadamente) una asistencia coordinada entre el hospital comarcal concertado (privado), la Clínica de la Asunción, con los centros de Atención Primaria que dan cobertura a dicha subcomarca, de manera que se asegure la equidad en la prestación de servicios sanitarios en Gipuzkoa. Durante el año 2010 se han dado los siguientes pasos: 1. Desarrollo del plan de comunicación del proyecto. 2. Constitución del Órgano de Coordinación Clínica. Para el año 2011, se prevé: 1. Constitución del Órgano de Gestión compartida. 2. Elaboración de propuestas del Grupo Clínico mixto, formado por profesionales de AP y la Clínica. 3. Creación de un Google site específico para la comunicación entre las partes. 4. Elaboración e implantación de las rutas asistenciales de EPOC, ICC y Diabetes. 5. Puesta en marcha del proceso de atención al paciente pluripatológico. 6. Desarrollo del espacio Sociosanitario. 7. Formación para el acceso a la Historia Clínica Hygeos (historia clínica de la Clínica). 8. Pilotaje de una enfermera gestora de casos. 9. Realización de un ensayo clínico en EPOC. 10.Implantación de camas de subagudos. 11.Implantación del Servicio de Hospitalización a Domicilio. 12.Implantación de la Rehabilitación domiciliaria. 13.Elaboración de un plan de continuidad asistencial con H. Donosti y centros concertados; análisis de los modelos de derivación y papel de la inspección. EQUIP O DE TR A BA J O 35 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 7Desarrollo de hospitales de subagudos ¿QUÉ? La realidad de la cronicidad hace cada vez más necesario consolidar un nivel intermedio de atención con una intensidad tecnológica y de cuidados menor que un hospital de agudos tradicional, pero a la vez con una capacidad asistencial e integradora más allá de la de la Atención Primaria tradicional. ¿De quién hablamos? De pacientes mayores frágiles, con varios diagnósticos de enfermedades crónicas, funciones vitales motoras y/o cognitivas alteradas, lo que les provoca pérdida de autonomía significativa y, frecuentemente, con riesgo de distocia social. Los hospitales de media estancia actuales, dentro de su heterogeneidad, representan un vehículo privilegiado para hacer frente a esta necesidad. Por lo tanto, se está desarrollando e implantando un nuevo modelo de hospital de subagudos (HsA) que pueda tratar las reagudizaciones, la convalecencia y la rehabilitación de enfermos crónicos de forma más adecuada para el paciente y eficiente en términos del Sistema Sanitario. También toma la forma de un hospital estrechamente conectado con la comunidad, con la Atención Primaria y coordinado con otras estructuras asistenciales como la hospitalización a domicilio, la coordinación de casos y la integración de la atención. Los objetivos de este proyecto son: • Asegurar una atención integral en los Hospitales Subagudos, basada en evidencias adecuadas y con cuidados orientados a restablecer la estabilidad clínica y las funciones deterioradas. • Diseñar e implementar planes de atención coordinada entre las comarcas, hospitales de agudos y los HsA para la atención a las personas con enfermedades crónicas complejas. El impacto o beneficios esperados de este proyecto son: • En los pacientes: reducir tanto los ingresos ordinarios como los ingresos urgentes, menos iatrogenia, aumento de autonomía, aumento de calidad de vida y aumento de satisfacción. • En los profesionales: reducción de visitas inadecuadas a Urgencias HH.AA. Reconocimiento de profesionales de hospitales subagudos. Asunción por AP del liderazgo en atención a ECC. • En el sistema sanitario: eficiencia para una mejor adecuación entre necesidades y recursos. 36 Proyecto Estratégico 7 | Desarrollo de hospitales de subagudos ¿CON QUÉ? Este proyecto es liderado por Adela Olascoaga, directora territorial de Bizkaia y los equipos directivos y clínicos implicados en los hospitales de media-larga estancia de la Red de Osakidetza así como del hospital Donostia. ¿CÓM O? • H. Santa Marina y H. Gorliz: Reuniones con equipos directivos de estos centros más los de los hospitales de agudos y Comarcas de Atención Primaria relacionadas y creación de grupos de trabajo en torno a los temas más relevantes definidos (definición de perfil de pacientes a atender, cartera de servicios de estos centros, circuitos y rutas asistenciales con Atención Primaria y demás agentes, alianzas, recursos necesarios, herramientas de apoyo, actividades de comunicación, etc.). • H. Donostia: Reuniones de trabajo entre la Dirección del Hospital, Clínicos, Servicio de Admisión, Dirección Territorial de Gipuzkoa y OEC con apoyo metodológico de una consultoría externa. Elaboración de un documento de consenso que contempla la definición y desarrollo de una Unidad de Gestión Clínica de pacientes frágiles y convalecientes. • H. Subagudos de Vitoria y Eibar: Definición preliminar y elaboración del Plan Funcional de estos centros coordinado por la Dirección de Asistencia Sanitaria, responsable del proyecto y OEC. La evaluación del proyecto se llevará a cabo mediante una serie de indicadores de resultado y/o proceso con objeto de medir las dimensiones relativas a la efectividad clínica, eficiencia en la utilización de los recursos y calidad de vida de los pacientes asi como satisfacción de pacientes y profesionales. ¿DÓN DE E S TA M OS? • H. Gorliz y H. Santa Marina: • Creación de grupos de trabajo (direcciones médicas, enfermería y gerentes del H. Santa Marina y H. Gorliz con las Comarcas de A. Primaria y Hospitales de Agudos) (realizado). • Aproximación sobre la visión del proyecto: Desarrollo de reuniones. (realizado). • Reflexión estratégica y definición de objetivos. (realizado). • H. Donostia: • Creación de grupo de trabajo. (realizado). • Aproximación sobre la visión del proyecto, reflexión estratégica y definición de objetivos: (realizado). • Redacción del documento de consenso. (realizado). • H. Eibar: • Definición preliminar. (realizada). ¿H ACIA DÓN DE VA MOS? • H. Gorliz y H. Santa Marina: • Aproximación entre organizaciones. Presentación del proyecto e identificación de líderes clínicos. (marzo 2011) 37 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Desarrollo de grupos de trabajo y propuestas de experiencias piloto. (Abril diciembre 2011). • Adecuación de recursos, materiales y humanos. (Enero - diciembre 2011). • Evaluación y extensión al resto. (Enero - diciembre 2011). • H. Donostia: • Creación de la Unidad de Gestión Clínica. (Julio 2011). • Definición y elaboración del Plan Funcional del nuevo hospital de Eibar: Abril 2011. • Definición y elaboración del Plan Funcional del nuevo hospital de Vitoria: Para el 30-6-2011. REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Mantienen relaciones con las siguientes Organizaciones de Servicios: • Con los hospitales de agudos y las comarcas de A. Primaria de sus áreas de influencia. • Con Osarean, en lo que concierne a la actividad no presencial dispensada por esta organización, con el Servicio de Emergencias, etc. Entre las Alianzas sectoriales e intersectoriales cuenta con relaciones con: • Residencias de su área de influencia. • Con los Servicios Sociales de base municipales. FAC TOR E S CRÍTICOS DE É X ITO • Hospitales de subagudos: eliminar prejuicios en profesionales y ciudadanía sobre el papel de estos centros. • Atención Primaria: asunción del liderazgo en la atención a enfermos crónicos complejos. • Aceptación por profesionales de hospitales de agudos de los hospitales de subagudos para el abordaje de ese tipo de pacientes. • Desburocratización efectiva de AP. • Recursos para atención domiciliaria. Nuevas figuras de enfermería. • Flexibilidad para organizar recursos y circuitos. • Participación amplia de profesionales de AP, HsA y HH.AA. • Historia clínica compartida. 38 Proyecto Estratégico 7 | Desarrollo de hospitales de subagudos EQUIP O DE TR A bA J O Objetivo - Impacto esperado Situación actual Hospital Donostia - UGC pacientes subagudos. Planificado. Reuniones de planificación-coordinación : H Santa Marina – Comarca BilbaoHospital de Basurto. Reuniones de planificación-coordinación : H. de Gorliz – Comarca Uribe – H. de Cruces. Calendario - Hitos principales Donostia: creación de la UGC, contrato de gestión. Junio 2011. Pilotaje nuevos roles de enfermería. Definición de rutas asistenciales y circuitos de coordinación(HsubA, AP, HA) y gestión de casos para ECC. Dotación de recursos adecuada. Definición de nuevas modalidades de atención. Planificacion HsubA. Eibar y Vitoria: Marzo - junio 2011. Alianzas intersectoriales. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/subagudos Consolidar un nivel intermedio de asistencia entre la atención especializada y la atención primaria para la atención específica a pacientes crónicos. Asegurar una atención integral en los H subA, basada en evidencias adecuadas y con cuidados orientados a restablecer la estabilidad clínica y las funciones deterioradas. Diseñar e implementar planes de atención coordinada entre las comarcas, los H subA y los H. Agudos para la atención a las personas con enfermedades crónicas complejas. Impacto en pacientes: menos ingresos, menos ingresos urgentes, menos iatrogenia, aumento de autonomía, aumento de calidad de vida y aumento de satisfacción. 39 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 8Competencias avanzadas de enfermería ¿QUÉ? Este proyecto surge de la necesidad de abarcar la prevención, cuidado y rehabilitación de las enfermedades crónicas desde una nueva perspectiva, con visión del papel a jugar por la nueva enfermería. Por lo tanto, este proyecto pretende desarrollar y desplegar, en la práctica, nuevos roles de enfermería enfocados hacia la atención a la cronicidad. El impacto esperado del mismo está relacionado con los siguientes aspectos: • Desde el punto de vista del paciente/cuidador: atención continua ante la complejidad, calidad de vida y satisfacción. • Desde el punto de vista de los profesionales: coordinación y satisfacción. • Desde el punto de vista del sistema sanitario: disminución de ingresos y movilización de recursos, entre otros. ¿CON QUÉ? La estructura organizativa y de recursos es la siguiente: • La responsable del proyecto es Mª Jesús Ruiz de Ocenda García, Asesora de Enfermería de Osakidetza. • Equipo del proyecto (3 personas). Ejerce el liderazgo y gestión del proyecto global, además de elaborar propuestas de trabajo y enfoque metodológico. • Equipo de formación (4 personas). Apoya, coordina y supervisa la formación. • Equipo de apoyo metodológico (3 personas). Diseña, apoya, coordina y supervisa el pilotaje. • Grupo de trabajo multidisciplinar de profesionales de ámbitos diversos o grupo de expertos (25 personas). Participan en la elaboración y validación de los documentos base de trabajo. ¿CÓM O? Fase I.- Definición del marco conceptual y competencial (junio-octubre 2010): • Estudio benchmarking de las mejores prácticas ante los modelos de referencia en el ámbito nacional e internacional. • Sesiones grupo de trabajo o panel de expertos. 40 Proyecto Estratégico 8 | Competencias avanzadas de enfermería • Propuesta de nuevos roles y competencias. Fase II.- Diseño y lanzamiento de pilotos (octubre 2010 – enero 2011) • Sesiones de trabajo en Osakidetza y O+Berri. • Definición de la estrategia, alcance y estructura de pilotajes (documento de estrategia pilotajes). • Propuesta formativa. • Sesiones de trabajo con las organizaciones de servicios donde se van a realizar e intervenir los pilotajes. Fase III.- Formación, pilotaje y su seguimiento (enero – julio 2011) Fase IV.- Evaluación. Diseño y extensión (Abril - julio - octubre 2011) • Reflexión. • Sesiones de trabajo. • Propuesta definitiva. Fase V.- Despliegue de nuevas figuras (Octubre 2011 - 2012) ¿DÓN DE E S TA M OS? Fase I.- La estrategia vasca de cronicidad es el marco conceptual del proyecto. Se ha definido el marco competencial desde el grupo de expertos y el estudio de benchmarking. Además, se han definido los principios básicos de la gestión de casos y las funciones y objetivos de las tres figuras a pilotar: • La Enfermera Gestora de Competencias Avanzadas (EGCA). • La Enfermera Gestora de Continuidad (EGC). • La Enfermera Gestora de Enlace Hospitalario (EGEH). Fase II.- Recientemente se ha trabajado en el diseño y lanzamiento de pilotos (octubre 2010-enero 2011). Se han definido la estructura de los 8 pilotajes y los elementos a tener en cuenta en los mismos, es decir, las organizaciones y los roles a pilotar, la población diana, el nº de pacientes a intervenir, así como el check-list de identificación de pacientes, los mapas relacionales y el método de evaluación con sus indicadores. Se está construyendo el documento sobre “Estrategia de Pilotajes”. Se han definido los contenidos y documentación de la formación que requieren estas enfermeras gestoras de casos. Se mantienen constantemente reuniones con los directivos, las figuras o roles y sus tutores de las organizaciones de servicios donde se efectúan los pilotajes a partir del mes de febrero. Los pilotos, organizaciones y figuras son las siguientes: • Piloto 1.- Centros de Hondarribia. Dunboa e Irún Centro y H. Bidasoa, es decir, OSI Bidasoa (EGC). • Piloto 2.- H. Donostia (EGEH) y Centro Beraun (EGC). • Piloto 3.- H. Cruces (EGEH) y Comarca Uribe (EGCA). • Piloto 4.- H. Santa Marina (EGEH) y Comarca Bibao (EGCA). • Piloto 5.- H. San Eloy (supervisoras-EGEH) y Comarca Ezkerraldea (EGC). • Piloto 6.- H. Txagorritxu (EGEH) y H. Santiago (EGEH) y Comarca Araba (EGC). • Piloto 7.- H. Zumárraga (EGEH) y Comarca Mendebaldea (EGCA). 41 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Piloto 8.- Tolosaldea (EGC) y la Clínica la Asunción. Fase III.- Se ha impartido la formación a 23 profesionales (las figuras que van a pilotar y sus tutores) durante los días 17 al 19 de enero. ¿H ACIA DÓN DE VA MOS? Continuando con la Fase III, hacia la captación de pacientes para el comienzo de los pilotajes a lo largo del mes de febrero. Posteriormente se seguirá con las fases: Fase IV.- Evaluación de los pilotajes (abril – julio 2011). Fase V.- Reflexión interna y despliegue de las nuevas figuras en Osakidetza (a partir de octubre 2011). REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Las Organizaciones de servicios y aliados que intervienen en este proyecto son: • Todas las organizaciones de servicios de Osakidetza de Atención Primaria y Atención Especializada y especialmente donde se van a realizar los pilotajes. • O+Berri. • Escuelas Universitarias de Enfermería Vitoria y Donostia. • Una profesora de la Escuela de Leioa y los Servicios Sociales. FAC TOR E S CRÍTICOS DE É X ITO Para que este proyecto tenga éxito, es necesario tener en cuenta los siguientes elementos o factores críticos: • Estrategia y liderazgo que apoyen el proyecto. • Visión centrada en el paciente crónico. • Actuar sobre los pacientes que lo necesiten (estratificación según pirámide). • Identificar el perfil competencial para el desarrollo del rol requerido. • Identificar e implicar a los profesionales con visión integral. • Profesionales/enfermeras con capacitación respecto a conocimientos, habilidades y destrezas esperadas. • Coordinación con servicios sociales y otras entidades. • Diseño adecuado del piloto (planificación, implantación, seguimiento y mejora). 42 Proyecto Estratégico 8 | Competencias avanzadas de enfermería EQUIP O DE TR A BA J O Situación actual Fase III: Finalizada la formación se comienza el lanzamiento de los 8 centros piloto y nuevos roles 1.- Centro Irún Centro y Osi Bidasoa (EGC). 2.- H. Donostia (EGEH) y Centro Beraun (EGC). 3.- H. Cruces (EGEH) y Comarca Uribe (EGCA). 4.- H. Santa Marina (EGEH) y Comarca Bilbao (EGCA). 5.- H. San Eloy (EGEH) y Comarca Ezkerraldea (EGC). 6.- H. Txagorritxu /EGEH) y H. Santiago (EGEH) y Comarca Araba (EGC). 7.- H. Zumarraga (EGEH) y Comarca Mendebaldea (EGC). 8.- Tolosaldea (EGC) y Clínica la Asunción. Reclutamiento de pacientes y construyendo el documento sobre “Estrategia de Pilotajes”. Calendario - Hitos principales Fase I (Hasta octubre 2010).- Marco conceptual y competencial: Estudio benchmarking + propuesta grupo de trabajo profesionales = tres figuras a pilotar: EGCA – EGC – EGEH. Fase II (octubre 2010 – enero 2011).Diseño y lanzamiento de pilotos: estructura de pilotajes (OOSS, participantes, rol a pilotar, población diana, nº pacientes, evaluación) + reuniones con los equipos directivos de los pilotos. Definición de los mapas relacionales (flujogramas y actividades) e indicadores para evaluar el avance y su eficacia. Objetivo Impacto esperado Desarrollar y desplegar en la práctica nuevos roles de enfermería enfocados hacia la atención a la cronicidad. Atención continua ante la complejidad, coordinación interprofesionales y movilización de recursos, calidad de vida y satisfacción profesionales y pacientes/cuidadores. Disminución de ingresos y movilización de recursos. Fase III.- Formación (enero 2011). Pilotaje (enero-julio 2011). Fase IV.- Evaluación (abril-julio-octubre 2011). Fase V.- Reflexión interna y despliegue (octubre 2011 – 2012). Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/enfermeria 43 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 9Colaboración sociosanitaria ¿QUÉ? Este proyecto esta enfocado a las personas que, por causa de graves problemas de salud o limitaciones funcionales y/o riesgo de exclusión social, necesitan una atención sanitaria y social simultánea, coordinada y estable, ajustada al principio de continuidad de atención. Implica la valoración integral de los pacientes y engloba todos los elementos de atención a la cronicidad desde la vertiente de atención sociosanitaria, no sólo mediante la incorporación de nuevos recursos, sino a través de la reorganización y coordinación del Sistema Sanitario y de los Servicios Sociales, ofreciendo fórmulas que integren un paquete conjunto de servicios a los usuarios. Para ello, se requiere la implicación de todos los provisores de recursos sociosanitarios: Gobierno Vasco, Diputaciones Forales y Ayuntamientos buscando un efecto sinérgico. Como colectivos susceptibles de esta atención se encuentran: las personas mayores en situación de dependencia, personas con discapacidad, personas con problemas de salud mental (en particular las personas con enfermedad grave y cronificada, y las personas con problemas de drogodependencia), personas con enfermedades somáticas crónicas y/o invalidantes, personas convalecientes de enfermedades que, aun habiendo sido dadas de alta hospitalaria, todavía no disponen de autonomía suficiente para el autocuidado, personas con enfermedades terminales y otros colectivos en riesgo de exclusión. De forma resumida, los objetivos estratégicos que se recogen en este proyecto son: • Desarrollar los servicios sociosanitarios, potenciando la coordinación sociosanitaria a nivel de Atención Primaria mediante equipos interdisciplinares como garantía de una atención integrada en el continuo asistencial, contemplando el domicilio como principal provisor de cuidados. • Implantar un sistema de información en el que confluyan los dos sistemas, potenciando las estructuras organizativas existentes, dotándolas de mayor poder vinculante para ambos sistemas y desarrollando las estructuras necesarias de coordinación en el ámbito comunitario. • Determinar los convenios de colaboración necesarios para cubrir la atención sociosanitaria de las personas susceptibles de la misma. • Promover la formación, la investigación y la innovación en el espacio sociosanitario. El impacto esperado de este proyecto es: • En pacientes: Posibilitar la atención de las personas en el nivel asistencial adecuado a sus necesidades. Alianza con el paciente en su domicilio, garantizar la continuidad de la atención sociosanitaria y un plan de cuidados individualizado. • En los profesionales: Desarrollar estructuras de coordinación y protocolos de actuación así como herramientas que faciliten la intervención profesional • En el Sistema Sanitario: Alianzas interinstitucionales que faciliten la reorganización de los servicios existentes para garantizar la sostenibilidad del sistema. 44 Proyecto Estratégico 9 | Colaboración socio-sanitaria ¿CON QUÉ? El proyecto es liderado por Elena Elosegui, directora territorial de Gipuzkoa y cuenta con la colaboración de una trabajadora social y la responsable de planificación de la Dirección Territorial de Gipuzkoa a tiempo parcial. ¿CÓM O? El desarrollo de los objetivos estratégicos se concreta en: • Definición de objetivos comunes para el conjunto de la CAPV, incidiendo especialmente en: • Nuevo modelo de planificación, organización y financiación del sistema sanitario. • Atención temprana. Redacción del documento modelo de atención sanitaria residencial y constitución de la comisión responsable de su implantación (realizado). • Desarrollo de un Sistema de Información sociosanitario. • Promoción del lugar de residencia habitual como principal receptor de cuidados • Continuidad de atención: planificación del alta hospitalaria. • Formulación de planes operativos en cada uno de los territorios que dan respuesta a las necesidades y realidades de cada uno de ellos. • Establecimiento de alianzas que permitan implantar experiencias concretas con los colectivos diana. La organización de grupos de trabajo interterritoriales e interinstitucionales que desarrollen las actuaciones previstas permitirá avanzar hacia los objetivos planteados. Evaluación del proyecto e indicadores de proceso/resultado: El conjunto del proyecto está formado por diferentes subproyectos derivados del desarrollo de los objetivos; en cada uno de ellos se definen o definirán los indicadores adecuados para su evaluación. ¿DÓN DE E S TA M OS? Las acciones y experiencias actualmente en proceso de desarrollo son: 1. Reuniones con las partes implicadas (Eudel, Diputaciones y Dep. de Asuntos Sociales) para consensuar el documento: “Estrategias para la atención socio-sanitaria en la CAPV”. 2. Proyectos piloto con municipios en temas como “protocolización de las altas hospitalarias” en Zumarraga y Oarsoaldea. 3. Redacción y firma de protocolos de coordinación sociosanitaria comunitaria en colaboración con los municipios: Lasarte y Donostia. 4. Salud mental: externalización de pacientes psiquiátricos en Bizkaia. 5. Consenso con la Diputación Foral de Araba de una propuesta de convenio en Araba. 6. Desarrollo de pilotos con descripción del proceso a seguir e indicadores de resultado en temas como: Unidad de Ortogeriatría; rehabilitación domiciliaria en Gipuzkoa. 7. Piloto para la implantación de un sistema de información sociosanitaria (proceso de solicitud de informe médico para evaluación de dependencia) en Gipuzkoa. 45 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) ¿H ACIA DÓN DE VA MOS? Después de la firma del “Documento marco para la elaboración de las directrices de la atención sociosanitaria en la CAPV”, en febrero de 2011, se llevará a cabo en cada territorio la elaboración de planes operativos que respondan a las situaciones, necesidades y opciones adoptadas en cada uno de ellos; globalmente conformarán el desarrollo de la atención sociosanitaria en la CAPV en consonancia con las líneas estratégicas comunes. Así mismo estas líneas estratégicas serán objeto del trabajo a desarrollar por el Centro de Innovación Sociosanitaria. Las principales actividades a desarrollar en 2011 son: 1. Proyecto piloto para el desarrollo del proceso de solicitud de informes médicos para evaluación de dependencia / discapacidad / RAI (Osarean, Ayto de Donostia, DFG, Osakidetza): (en curso). 2. Protocolos de coordinación sociosanitaria en el ámbito comunitario con municipios: puesta en marcha de los pilotos y evaluación de su impacto: (final de 2011) 3. Organización de grupo de trabajo interinstitucional para elaborar un nuevo modelo de atención y financiación sociosanitaria: (final de 2011) 4. Elaboración e implantación de protocolos consensuados de planificación de altas y continuidad de la atención (Oarsoaldea-Donostia y Zumarraga). 5. Alianza con Gipuzkoa Berritzen: laboratorio experimental de innovación social en Zarautz. Diseño de viviendas saludables para pacientes crónicos dependientes. R EL ACIONE S CON OTROS PROY EC TOS Este proyecto tiene relación con las siguientes Organizaciones de Servicios: Atención Primaria, Salud Mental Extrahospitalaria, centros hospitalarios, centros concertados. Sus alianzas sectoriales e intersectoriales son: Diputaciones, Eudel (municipios), asociaciones de pacientes, ONGs, empresas de acción social, Tercer Sector en general, empresas y proveedores de innovación en el ámbito sanitario y social. FAC TOR E S CRÍTICOS DE É X ITO • Alcanzar el consenso interinstitucional para la aprobación del documento sobre las estrategias para la atención sociosanitaria en la CAPV. • Lograr una sinergia entre todas las organizaciones e instituciones. Importancia de las alianzas. • Construir un consenso atractivo para todos los profesionales. • Disponer de un sistema de información que permita el trabajo conjunto entre Sanidad y Servicios Sociales. 46 Proyecto Estratégico 9 | Colaboración socio-sanitaria Equipo de trabajo Situación actual Consenso interinstitucional: febrero 2011: documento “Estrategias para la atención sociosanitaria en la CAPV.” Formulación y aprobación de planes operativos por territorio en el Consejo Territorial Sociosanitaria. Grupos de trabajo interterritoriales e interinstitucionales para el desarrollo de objetivos comunes: - Atención temprana y desarrollo de un Sistema de Información Sociosanitario, promoción del domicilio como principal receptor de cuidados. - Experiencias: Implantada unidad de ortogeriatria, dos municipios con reuniones de equipos multidisciplinares de AP/SS y Comarca Oarsoaldea con plan de altas definido y externalización de pacientes psiquiátricos (Bizkaia) Calendario - Hitos principales Protocolos de coordinación sociosanitaria en el ámbito comunitario: puesta en marcha y evaluación de su impacto. Organización de grupo de trabajo interinstitucional para elaborar un nuevo modelo de atención y financiación sociosanitaria. S. Información: proyecto piloto para el desarrollo del proceso de solicitud de informes médicos para evaluación de dependencia / discapacidad (Osarean, Ayto. de Donostia, Diputación Foral de Guipuzkoa, Osakidetza): 30 junio. Despliegue e implantación de protocolos consensuados de planificación de altas y continuidad de la atención (Oarsoaldea-Donostia y Zumarraga. Alianza con Gipuzkoa Berritzen: laboratorio experimental de innovación social en Zarauz. Alianza con Obra social de Kutxa: complementar proyectos donde no llegue la administración. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/sociosanitario Objetivo Impacto esperado Desarrollar una atención sanitaria y social simultanea, estable, y ajustada al principio de continuidad de atención con valoración integral del paciente y la sinergia como resultado de la acción conjunta de todas las instituciones implicadas. El impacto en el paciente es: Atención en el nivel asistencial adecuado a sus necesidades. Alianza con el paciente en su domicilio y continuidad de la atención sociosanitaria y un plan de cuidados individualizado. En profesionales, desarrollar estructuras de coordinación y protocolos de actuación En el Sistema Sanitario, promover alianzas interinstitucionales para garantizar la sostenibilidad del sistema. 47 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Continuo de Atención 10 Financiación y contratación ¿QUÉ? La Contratación Sanitaria constituye uno de los instrumentos de que dispone el Departamento de Sanidad y Consumo para lograr la mayor adecuación posible entre las líneas estratégicas y objetivos priorizados para la legislatura, entre ellos la estrategia para la cronicidad, y la prestación efectiva de servicios realizada por los centros proveedores, siempre dentro del marco jurídico vigente y de la financiación disponible. El objetivo general es renovar el proceso de contratación de servicios sanitarios orientándolo hacia las mejoras en salud y la continuidad de cuidados. Los objetivos específicos son: • Procurar una nueva lógica de coordinación y organización entre los diferentes agentes que proveen asistencia sanitaria en la CAPV. • Avanzar hacia una asignación de los recursos ajustada por riesgo y orientada al cumplimiento de objetivos en salud. En este marco, los objetivos correspondientes a 2010 y 2011 enunciados para este proyecto han sido los siguientes: 1. Avanzar hacia la reorientación del modelo de provisión de servicios profundizando en la integración asistencial y la mejora de calidad y eficiencia en la gestión de las interfases entre el contrato programa y los conciertos. 2. Consolidar los Planes de Contratación Territoriales (PCTs) priorizando en ellos los proyectos a desarrollar por cada Organización de Servicios. 3. Alinear los objetivos de calidad con las líneas estratégicas del Departamento, entre ellas la estrategia de cronicidad y coordinar a todos los agentes (OOSS y DT) en la selección conjunta de proyectos financiables. 4. Avanzar en la financiación según modalidad de financiación capitativa. El impacto esperado de este proyecto sobre la estructura de la organización (equipos directivos), es ayudar a definir una visión conjunta de la Contratación de Asistencia Sanitaria y contribuir a un cambio cultural/visión de conjunto, en los profesionales del sistema (jefes de servicio, adjuntos, resto de perfiles profesionales,….). Además, se pretende obtener una mejora de resultados en salud y calidad asistencial debido a una mejor coordinación de los agentes así como a una optimización y mejor eficiencia en la utilización de los recursos económicos disponibles. ¿CON QUÉ? Este proyecto es liderado por Patricia Arratibel, directora de Aseguramiento y contratación Sanitaria y su equipo, con la colaboración de los tres directores territoriales, la Dirección de Asistenta Sanitaria, la Dirección Económica de Osakidetza y sus correspondientes equipos. 48 Proyecto Estratégico 10 | Financiación y contratación ¿CÓM O? El proyecto de Contratación se cimenta sobre la definición estratégica conjunta, la coordinación y el trabajo en equipo entre los principales agentes que constituyen el proceso ordinario de la contratación: Dirección de Aseguramiento y Contratación Sanitaria, Direcciones Territoriales y el conjunto de organizaciones de servicios de Osakidetza. Así, se pretende reformular el propio proceso de contratación, alineando las estructuras y mandos intermedios del sistema sanitario en el proyecto. Para contribuir a esta tarea durante el año 2010, se ha iniciado el desarrollo de dos herramientas estratégicas claves: • Los planes de contratación territorial (PCT). • La hoja de ruta de la contratación. Los PCT son los instrumentos que se han definido en el proyecto para soportar/apoyar la coordinación entre provisores en un territorio y, por tanto, sirven de marco estratégico global (macrosistema) de apoyo a la integración clínica local (microsistemas). La hoja de ruta, por su parte, es un instrumento que pretende alinear en tiempo y forma las diferentes actuaciones que deben realizar todos los agentes que participan en el proceso de contratación de manera coordinada para conseguir los objetivos anuales. Por otro lado, las principales herramientas operativas para la Contratación de asistencia sanitaria son los contratos programa, con los centros de Osakidetza, y los conciertos, con los provisores privados. Asimismo, todos los proyectos que han formado parte de la contratación 2010 por organización de servicios, se han evaluado desde el punto de vista de la Estrategia de Crónicos y cada una de las líneas asistenciales que fueron priorizadas para la contratación 2010. ¿DÓN DE E S TA M OS Y HACIA DÓN DE VA MOS? El recorrido de este proyecto se extiende al periodo de legislatura, marcándose objetivos de proceso y resultados anuales coincidiendo con el ciclo ordinario de la Contratación de Asistencia Sanitaria. A continuación se adjunta la HOJA DE RUTA formulada para la contratación 2011: Hoja de ruta de contratación 2011 E F M A M J J A S O N D Firma CP Comunicación a las DAC de los contratos a realizar en el año y previsión de sus fechas 1ª Reunión Comisión Ejecutiva 2ª Reunión Comisión Ejecutiva 3ª Reunión Comisión Ejecutiva Manuales de evaluación compromisos comunes Manuales de evaluación compromisos específicos Evaluación anexo II CP Directrices económicas anteproyecto presupuesto 2012 1ª versión pre-PCT 2012 2ª versión pre-PCT 2012 Cifra presupuestaria Hacienda 2012 3ª versión pre-PCT 2012 Definitiva 49 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Reuniones comisión mixta de evaluación (2-3 reuniones) Necesidad de remitir previsión cierre 2010 avanzada de CP Directrices contratación 2012 Directrices para la regularización de la contratación (déficit/superávit y posibles destinos Remisión ejecución mensual conciertos a la DAC Remisión mensual desde la DAC de las cuentas de explotación de las OS Remisión pliegos de conciertos a la DAC Reparto de adendas Todos los meses Todos los meses a partir del día 15 Cuando se vaya a licitar un nuevo concurso A demanda. Se podría hacer coincidir tras reuniones de la Comisión Ejecutiva REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Este proyecto se vincula con todas las Organizaciones de Servicios de Osakidetza a través de los contratos programa y con centros privados a través de los conciertos. FAC TOR E S CRÍTICOS DE É X ITO Los principales factores críticos de éxito en 2011 son: Profundizar en las claves que sustentan el proyecto como son la coordinación, el trabajo en equipo, la visión de conjunto, etc. Para ello se hace necesario: • Profundizar en los roles y funciones de los agentes, especialmente las DT como agentes clave del proceso evolucionando desde un rol de asignadores de fondos a un rol mucho más activo en aras a conseguir ganancias en salud de su población de referencia/cobertura. • Implicación de todos los agentes clave (sobre todo en el plano directivo) en el proyecto. EQUIP O de TR A BA J O 50 Proyecto Estratégico 10 | Financiación y contratación Objetivo - Impacto esperado Situación actual Se ha desarrollado un trabajo de colaboración y coordinación entre las DT y los centros, con el fin de dirigir y orientar las prioridades de la contratación hacia el cumplimiento de las líneas asistenciales priorizadas y los objetivos de la estrategia de crónicos. (Alinear y orientar). En la “hoja de ruta” de la contratación 2011: • Se han elaborado ya los PCTs 2011. • Se están elaborando las Directrices para la contratación 2011. Calendario - Hitos principales Consolidar y sistematizar el proceso de la contratación (hoja de ruta) en forma, tiempo y modo Consolidar los PCT (planes de compra territoriales) como instrumentos centrales de la contratación: Concretar en los territorios los objetivos asistenciales y el grado de desarrollo de los programas priorizados. Los vincula a los provisores de asistencia del territorio, públicos y privados (contratación). Poner en valor el impacto de este proyecto en la transformación del modelo de provisión mejorando: • La integración asistencial. • La eficiencia en la interfase entre contrato-programa y conciertos. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/contratacion Renovar el proceso de contratación de servicios sanitarios orientándolo hacia la mejora de salud y continuidad de cuidados. Adaptar los mecanismos de financiación de los proveedores sanitarios (contrato programa y conciertos), pasando progresivamente de un esquema de actividad a un esquema de población ajustada y resultados sanitarios, orientando y alineando la prestación de servicios asistenciales a la estrategia de crónicos. El impacto esperado es una mejora de resultados en salud, calidad asistencial y eficiencia por mejor coordinación de los agentes. 51 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Intervenciones Adaptadas 11 Osarean: Centro de servicios de salud multicanal ¿QUÉ? El Departamento de Sanidad y Consumo del Gobierno Vasco, a través de Osatek y con la participación de Osakidetza, ha puesto en marcha el proyecto Osarean, un Centro de Servicios de Salud Multicanal (CSSM) que ampliará el número de vías por las que la ciudadanía puede interactuar con el sistema sanitario. Desde el punto de vista tecnológico, el proyecto O-Sarean pretende facilitar a la ciudadanía vasca el uso de todos los canales de interacción disponibles en la actualidad (Web, teléfono, SMS, TDT,…) con el fin de facilitar la relación de las personas con el sistema sanitario. El proyecto Osarean comenzó su andadura a finales del año 2009 con diversos objetivos: El más inmediato, facilitar a las personas su tránsito por los procesos asistenciales, dotando a esos procesos de mayor agilidad y capacidad resolutiva, de forma que repercutan en la menor medida posible en la vida personal y laboral. Un segundo objetivo, no menos importante, es dar aún más valor al trabajo clínico, descargando a los profesionales sanitarios de procedimientos administrativos y actividades de seguimiento y control, en gran medida rutinarias, con el fin de centrar la actividad asistencial en cometidos de mayor valor para el proceso de recuperación de la salud. Un tercer objetivo del proyecto Osarean es promover la implicación del ciudadano con su salud y de las personas enfermas o sus cuidadores con la enfermedad, utilizando para ello canales de relación con el personal sanitario complementarios al presencial y convirtiendo así a las personas en agentes claves del sistema sanitario. El proyecto Osarean ya ha puesto en funcionamiento un avanzado canal de acceso telefónico y dispone de una plataforma web. A través de estos canales se dará acceso a diferentes servicios. La puesta en marcha de estos servicios, permitirá realizar de forma no presencial procedimientos administrativos (gestión de cita previa, recordatorio y/o confirmación de citas, informes y certificados médicos, gestión de la tarjeta sanitaria,…), obtener información general sobre el sistema sanitario (cartera de servicios, directorio de centros sanitarios, centros y farmacias de guardia,…), difundir actividades y programas de promoción de la salud y educación sanitaria (foros de pacientes para la promoción de hábitos de vida saludables, recordatorios de vacunas, información sobre programas de Salud Pública), formar al paciente en el manejo de su enfermedad, realizar el seguimiento a distancia de pacientes con enfermedades crónicas, mejorar la coordinación inter-servicios sanitarios (servicios de emergencias, continuidad asistencial no presencial, acceso a datos clínicos, acceso a información asistencial corporativa on-line), disponer de Consejo Sanitario atendido por profesionales y por último, acceder a información personal sobre la salud (Carpeta Personal de Salud). 52 Proyecto Estratégico 11 | O-Sarean: Centro de servicios de salud multicanal ¿CON QUIÉN? El proyecto Osarean está liderado por Pablo Arbeloa, quien cuenta con la colaboración de cuatro profesionales, Begoña Gómez, Alfredo Alday, Rafa Loyola y Josu Llano, con dedicación total a este proyecto. Además, aunque inicialmente se realizaron actividades de pilotaje con empresas tecnológicas diversas, desde septiembre del año 2010 cuenta con el soporte de una Unión Temporal de Empresas (UTE) formada por Price Waterhouse and Coopers, Accenture y Telefónica. ¿CÓM O? Una de las principales líneas de trabajo del proyecto Osarean, aunque no la única, está enfocada hacia el modelo de gestión integral de crónicos utilizando, de forma complementaria a las actividades asistenciales tradicionales, las nuevas tecnologías y los canales de interacción no presenciales. En la modelización inicial se identificaron tres fases críticas para su desarrollo conceptual • Fase I: La realización de un análisis DAFO de la gestión de proyectos piloto. Para ello se han mantenido reuniones con los agentes implicados en los pilotos en marcha de las distintas patologías: diabetes, IC, EPOC, Salud Mental etc. Mediante estas reuniones se han tomado los requerimientos funcionales y analizado las debilidades y mejoras posibles. • Fase II: Se ha realizado un análisis externo de experiencias pioneras en la gestión de la cronicidad. • Fase III: Se ha definido de manera preliminar un modelo de gestión de la cronicidad apoyado en la tecnología. Con ello se ha pretendido lanzar el diseño funcional de la plataforma de crónicos convergente con el programa de cronicidad departamental y disponible para su uso por el resto de los proyectos de esta estrategia. ¿DÓN DE E S TA M OS? Hasta junio de 2010, el único servicio accesible a la ciudadanía vasca por canales no presenciales era la cita previa con el médico de Atención Primaria a través del canal web y telefónico (esta última a través de los propios centros de salud). En junio de 2010 se inició el proyecto piloto en la Comarca Bilbao que constaba, a través de los mismos canales, de la Cita Previa con el médico de Atención Primaria a través del canal web y telefónico, su extensión a los equipos de enfermería (incluidas matronas) y de pediatría, además de una nueva opción de consulta telefónica no presencial. En el aspecto tecnológico, se puso en marcha un sistema de gestión de citas automático (IVR) frente a la atención tradicional. Por otro lado, también se inició la actividad de Consejo Sanitario que, utilizando el canal telefónico atendido por un equipo de enfermería y coordinado con Emergencias, tiene como objetivo la resolución de las dudas más frecuentes relacionadas con situaciones habituales que afectan a la salud de las personas. Actualmente este servicio funciona 14 horas al día, con previsiones de que en el futuro esté disponible 24 horas al día los 7 días de la semana. Este pilotaje sobre el nuevo modelo de cita automatizada (IVR, Web) y Consejo Sanitario, que comenzó en 3 centros de salud, se ha extendido por todos los centros hasta alcanzar la totalidad de la Comarca Bilbao en diciembre de 2010 (aproximadamente 375.000 personas). Algunos datos significativos en este periodo de pilotaje inicial son por ejemplo: 53 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Los nuevos canales de citación han conseguido realizar el 25% de las citas totales. • La consulta no presencial representa el 11,2% de su actividad a demanda en los centros de reciente implantación y alcanza el 25% en los que llevan más tiempo con el nuevo modelo. • El Consejo Sanitario, de forma global, ha atendido en los meses de octubre y noviembre 2.729 llamadas, con un porcentaje de resolución del 54% de las mismas. • Con respecto a la satisfacción del ciudadano con el nuevo modelo de cita web, el 95 % de los encuestados consideraron que el procedimiento había sido “fácil” o “muy fácil”. • Con respecto al uso de la IVR para acceder a los diferentes servicios, el 68,73% de los usuarios que respondieron a la encuesta, consideraron que el procedimiento había sido “fácil” o “muy fácil”. ¿H ACIA DÓN DE VA MOS? Durante el primer semestre de 2011 el acceso al sistema sanitario a través de estos nuevos canales estará disponible para 1.000.000 de habitantes. Así mismo, en el segundo trimestre del año la nueva web 2.0 tendrá accesible parte de sus funcionalidades, principalmente las informacionales, para toda la población vasca y a partir de ese momento se irán desplegando de forma progresiva el resto de servicios: • Información del Sistema Sanitario. • Personalización de portal sanitario. • Información sobre promoción de hábitos de vida saludable. • Apoyo al proyecto de paciente activo. • Apoyo al proyecto de nuevas competencias en enfermería. • Consejo Sanitario. • Seguimiento a distancia de pacientes. • Acceso de la ciudadanía a la información sobre su salud. FAC TOR E S CRÍTICOS DE É X ITO Destacaremos los siguientes elementos para que el proyecto cuente con las garantías necesarias para su correcta implementación: • Generar entornos de colaboración entre profesionales de los diferentes dispositivos asistenciales. • Complicidad y colaboración con la ciudadanía en general y las personas (pacientes) en particular. • Apoyo tecnológico inmediato: el tiempo como factor de éxito. • Puesta en marcha de pruebas piloto con el fin de utilizar los resultados obtenidos como aprendizaje, experiencia y un nivel de evidencia suficiente para la posterior extensión de las diferentes iniciativas. • Elaboración de una adecuada estrategia de comunicación interna (profesionales del sistema sanitario) y externa (población vasca). 54 Proyecto Estratégico 11 | O-Sarean: Centro de servicios de salud multicanal EQUIP O DE TR A BA J O Situación actual El pilotaje sobre el nuevo modelo de cita automatizada (IVR) y Consejo Sanitario, se inicia en 3 centros de salud y pasa a la totalidad de la Comarca Bilbao en diciembre de 2010. Los nuevos canales de citación realizan el 25% de las citas totales. La consulta no presencial representa el 11,2% de su actividad a demanda. El Consejo Sanitario cubre en los meses de octubre y noviembre 2.729 llamadas, con un porcentaje de resolución del 54% de las mismas. Alta satisfacción del ciudadano (67.8% de los encuestados refiere que el procedimiento fue “fácil” o “muy fácil”). Uso de la IVR: el 68,73% de los usuarios consideraron el procedimiento como “fácil” o “muy fácil”. Calendario - Hitos Principales - 1er semestre de 2011: Acceso al sistema sanitario a través del call-center para 1.000.000 de habitantes. -Despliegue paulatino del resto de servicios como son: Nuevo Modelo de Citación IVR. Información del Sistema Sanitario. Información sobre Promoción de Hábitos de Vida Saludable. Apoyo al proyecto de paciente activo. Apoyo al proyecto de nuevas competencias en enfermería. Consejo Sanitario. Seguimiento a distancia de pacientes. Acceso de la ciudadanía a la información sobre salud. Desarrollo de tecnologías web 2.0 en aquellos proyectos que lo requieran. Telemonitorización Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/cssm Objetivo Impacto esperado Configuración de un Centro de Servicios de Salud Multicanal (CSSM) que ampliará el número de vías por las que la ciudadanía puede interactuar con el sistema sanitario. Objetivos: Desarrollar un modelo de relación y servicio “no presencial” centrado en las necesidades de pacientes, ciudadanos y profesionales. Mejorar la accesibilidad/ disponibilidad a los servicios dando una asistencia sanitaria cercana y resolutiva. Mejorar la satisfacción de los ciudadanos y de los profesionales. Disponer de elementos de ayuda/ asistencia a la práctica clínica: alertas, sistema de asistencia, protocolos y guías clínicas. Mejorar la comunicación entre los profesionales que cooperan en la asistencia. 55 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Intervenciones Adaptadas 12 Desarrollo de la farmacia y de la receta electrónica ¿QUÉ? El uso correcto de los medicamentos y su correcta administración es parte integral de una buena gestión de enfermedades crónicas. Esto implica mejorar la gestión de los medicamentos, proveer de información y educación al usuario, apoyar una mejor prescripción en Atención Primaria y Hospitalaria y dar apoyo en el alta hospitalaria. Los farmacéuticos juegan un papel fundamental en este sentido. La Receta Electrónica (RE), que es un proyecto integrado en la Estrategia para afrontar el reto de la cronicidad en Euskadi, supone la integración de los procesos de la prestación farmacéutica (prescripción, visado, dispensación y facturación) basándose en las tecnologías de la información. Permite pasar del concepto de prescripción de fármacos a la instauración de planes farmacoterapéuticos integrados, especialmente relevante desde el punto de vista de los enfermos crónicos por su multimorbilidad y la complejidad y larga duración de los tratamientos farmacológicos asociados. La implantación de la receta electrónica tendrá un impacto significativo sobre la población afectada por la cronicidad en la medida que el control, la seguridad y la calidad de los tratamientos farmacológicos aumenten. Se espera que la calidad de la prescripción mejore, se amplíe la atención farmacéutica y se reduzcan los trámites administrativos. Además, ayudará a potenciar el papel del ciudadano/paciente y su responsabilización y autonomía, cumplimentación del tratamiento e incluso contribuir en el desarrollo de una asistencia multidisciplinar, coordinada e integrada. Por último pero no por ello menos importante, servirá para apoyar la autogestión y educación del paciente. La receta electrónica es, por tanto, una potente herramienta que, junto con otras, contribuirá a lograr los siguientes objetivos: potenciar el papel del ciudadano como eje del Sistema Sanitario, impulsar la integración y continuidad de cuidados, incrementar la seguridad del paciente, promover la eficiencia en el uso de medicamentos, mejorar la atención a pacientes crónicos y realizar una estratificación del riesgo. ¿CON QUÉ? El proyecto de Receta Electrónica está liderado por Paloma Acebedo y Adoración Jiménez desde la Dirección de Farmacia del Departamento de Sanidad y Consumo. Para el desarrollo del proyecto se cuenta con la participación de diversos organismos como son Osakidetza, Sociedad Informática del Gobierno Vasco EJIE, Consejo de Farmacéuticos de Euskadi y las oficinas de farmacia de la CAPV. 56 Proyecto Estratégico 12 | Desarrollo de la farmacia y de la receta electrónica ¿CÓM O? Se han establecido grupos de trabajo para la definición funcional de cada módulo con los usuarios afectados y con la empresa que desarrolla los aplicativos. Los grupos implicados son los que se citan a continuación: • Grupo de trabajo de vademécum. • Grupo de trabajo del sistema universal de prescripción. • Grupo de trabajo de visado electrónico. • Grupo de trabajo de facturación. • Grupo de trabajo de dispensación. • Grupo de trabajo del sistema de explotación de RE. Los mencionados grupos establecen los requerimientos funcionales de cada módulo para el desarrollo del aplicativo correspondiente, así como se encarga de constatar y validar la idoneidad del mismo para la funcionalidad requerida, tanto para el usuario como para el sistema de receta electrónica. ¿DÓN DE E S TA M OS? Una vez definido el modelo funcional y tecnológico de manera general y realizada la estimación de los costes de dicho proyecto, actualmente: • Se ha definido y desarrollado, y se encuentra en fase de producción, el vademécum corporativo. • Se ha definido y desarrollado el módulo universal de prescripción estando en la actualidad en fase de preproducción. • Se ha definido y desarrollado, y se encuentra en fase muy avanzada de desarrollo, el módulo de visado y el de facturación. • Se ha negociado y firmado un acuerdo/convenio con los Colegios Oficiales de Farmacéuticos (COFs) para su integración en el sistema de Receta electrónica. • Se continúa trabajando en el análisis funcional del módulo de dispensación, así como en los planes de contingencias de todo el sistema en su integridad. • Al mismo tiempo, se han definido e identificado quiénes serán los usuarios de la receta electrónica y se está procediendo a su difusión entre todos los agentes implicados. La formación es una herramienta importante en todo este despliegue, y en la actualidad, tras definir la estrategia a seguir, se está desarrollando un aplicativo formativo que dará cobertura en la formación sobre RE así como a la utilización de la nueva herramienta (módulo de prescripción universal) a los profesionales tanto de Atención Primaria como los requeridos desde la Atención Especializada. Durante el 2011 habrán sido formados la totalidad de los facultativos de Atención Primaria y una parte de los pertenecientes a la Atención Especializada de la sanidad vasca. ¿H ACIA DÓN DE VA MOS? Se pondrán en funcionamiento diversos módulos de forma secuenciada hasta completar el circuito de la RE. Cada puesta en marcha requerirá su estrategia de formación, difusión y comunicación apropiada. Así, las próximas tareas a realizar serán: • Cambios en los sistemas de prescripción de Osakidetza (primer semestre 2011). 57 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Cambios y validación del sistema de facturación (a partir de mayo de 2011). • Sistema de visado electrónico integrado con la prescripción (septiembre de 2011). • Despliegue Controlado del circuito completo de Receta electrónica (a partir de finales de 2011). REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Principalmente la receta electrónica tiene relación con todas las Organizaciones de Servicios de Osakidetza así como Colegios Farmaceúticos y farmacias como importantes aliados. Asimismo, depende en gran medida del desarrollo de Osabide Global y también de Osarean, ya que el acceso del paciente a la información sobre su tratamiento farmacoterapéutico tendrá que integrarse con el resto de servicios de Osarean. FAC TOR E S CRÍTICOS DE É X ITO Destacaremos los siguientes elementos para que el proyecto cuente con las garantías necesarias para su correcta implementación: • El liderazgo es un eje fundamental en la medida que ha de ser capaz de integrar a todos los actores del proceso de RE y llegar a consensuar un documento que contenga el modelo funcional y tecnológico definitivo. • Es imprescindible poseer una base de datos poblacional depurada de Aseguramiento y disponibilidad de Tarjeta de Identidad Sanitaria (TIS). • Así mismo, es imprescindible una adecuada colaboración entre las instancias que participan en el proyecto, destacando la necesidad del cumplimiento de plazos pactados entre todos. • Es, del mismo modo, un elemento crítico la estrategia de comunicación que se decida llevar a cabo, tanto en lo relativo a las instituciones como hacia todos los profesionales del sistema sanitario y usuarios del mismo. • Formación en el uso de los aplicativos a los profesionales implicados. • Dotación económica. EQUIP O DE TR A BA J O 58 Proyecto Estratégico 12 | Desarrollo de la farmacia y de la receta electrónica Objetivo - Impacto esperado Situación actual Se están desarrollando diversos módulos de forma secuenciada hasta concluir el circuito completo de la receta electrónica. Se ha definido el modelo funcional y tecnológico. Se está desarrollando el módulo de prescripción universal. Se ha determinado la política de comunicación que regirá el proyecto de implementación. Se trabaja sobre el sistema de visado electrónico integrado con la prescripción. El uso y correcta administración de los medicamentos es parte integral de una buena gestión de enfermedades crónicas. Esto implica mejorar la gestión de los medicamentos, proveer de información y educación al usuario, apoyar una mejor prescripción en A. Primaria y Hospitalaria y dar apoyo en el alta hospitalaria. Objetivos: Calendario - Hitos principales Integrar los procesos de la prestación farmacéutica (prescripción, visado, dispensación y facturación) basándose en tecnologías de la información. Oct. - nov. 2010 Comunicación a Direcciones de Osakidetza. Pasar del concepto de prescripción a la instauración de planes farmacoterapéuticos integrados. 1er trim. 2011 Comunicación y formación en cascada. Cambios en los sistemas de prescripción de Osakidetza. Inicio de piloto: H. Txagorritxu y Comarca Araba; H. Galdakao. Ene. 2011 – jun. 2011 Sistema de visado electrónico integrado con la prescripción. Final 2011 Circuito completo de receta electrónica y extensión a la red. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/receta Permitirá el uso seguro y eficiente del medicamento, minimizando errores en el proceso de prescripción/dispensación ayudando a mejorar el cumplimiento farmacoterapéutico. Reducir trámites administrativos. 59 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad Intervenciones Adaptadas 13 Centro de Investigación en Cronicidad - Kronikgune ¿QUÉ? La medicina y las biociencias de las próximas décadas traerán nuevos descubrimientos. Muchos de ellos salvarán vidas y serán fundamentales para los enfermos crónicos. Sin embargo, existen otras áreas que influirán en la salud de individuos y poblaciones y serán fundamentales para los enfermos crónicos. Se trata de los avances en la organización y gestión de los servicios sanitarios y en las tecnologías de la información y comunicación. Todos estos ámbitos están muy interrelacionados y delimitan el área de conocimiento del Centro de Investigación en Cronicidad – Kronikgune. La cronicidad implica un reto de calidad en la atención, ya que las personas que padecen enfermedades crónicas están más expuestas a recibir cuidados subóptimos y a sufrir efectos farmacológicos adversos. El sistema sanitario público vasco goza de reconocimiento estatal e internacional por sus resultados y su orientación a la innovación en gestión y organización de servicios. Sin embargo, la complejidad del reto que nos ocupa y que afrontamos del mismo modo que todos los sistemas sanitarios de los países industrializados requiere avanzar en la generación de conocimiento sobre el mismo. Consideramos que se hace necesaria una inversión decidida para alinear el talento y capacidades investigadoras para avanzar lo máximo posible en la generación de conocimiento en torno a todo lo que implica el reto de la cronicidad. Objetivo general: Disponer en Euskadi de un centro de investigación monográfico en torno a la cronicidad, generando conocimiento y siendo referentes internacionales en el mismo. ¿CON QUÉ? Inicialmente, Kronikgune contará con el soporte básico necesario de O+Berri, hasta que crezca su propia estructura a medida que vaya aumentando en actividad y proyectos para convertirse en autónomo. En un principio dispondrá de una estructura mínima compuesta por un gerente, un director científico y apoyo administrativo. Ya en pleno funcionamiento, se estima que el Kronikgune contará con 15-20 investigadores más personal de apoyo y ocupará una ubicación en algún parque tecnológico o infraestructura, preferentemente ligada a la Innovación Social. Para el desarrollo inicial del proyecto se destinarán Fondos de Innovación, si bien el propósito es que Kronikgune tenga capacidad de generar sus propios fondos a través de los proyectos que lleve a cabo y los socios que vaya identificando. 60 Proyecto Estratégico 13 | Centro de Investigación en Cronicidad - KronikGune ¿CÓM O? Los Estatutos Sociales de Kronikgune lo encuadran como Asociación Centro de Excelencia Internacional en Investigación Sobre Cronicidad. El carácter de asociación es más adecuado que otras alternativas en razón del interés de que la nueva entidad se configure, en un futuro cercano, como un centro de investigación excelente en el que confluyan todos los actores en el ámbito de la cronicidad: mundo sanitario y asistencia social, con la agilidad de funcionamiento necesaria. Este modelo de asociación es el que ha sido más utilizado en nuestro entorno para centros de investigación en excelencia en otros ámbitos: los Centros de Investigación Cooperativa (CICs) en Industria o los Basque Excellence Research Centres (BERCs) en Educación. La base científica será multidisciplinar e interdisciplinar incluyendo ámbitos como ciencias de gestión, economía, sociología, médicas, enfermería, etc. En coherencia con ello, las áreas prioritarias de investigación serán las relacionadas con la Gestión, la Organización y las políticas sanitarias y sociosanitarias frente al reto de la cronicidad. Algunas de las áreas de especialización del Kronikgune serán: • Las implicaciones sanitarias, sociales y económicas de la cronicidad. • Los métodos avanzados de transformación organizativa. • Los sistemas integrados de atención y cuidado. • Los modelos de estratificación e identificación de pacientes crónicos. • El diseño de cuidados personalizados. • La eSalud. Kronikgune se abrirá a la Red Sanitaria aunque participará también en lo sociosanitario y, en la medida en que los proyectos lo requieran, tendrá relación con otros socios. ¿DÓN DE E S TA M OS? En la actualidad se han redactado los Estatutos sociales del Kronikgune y se está en proceso de identificar el personal inicial; gerente y director científico. Para ello se está realizando un proceso de escrutinio de los candidatos idóneos entre profesionales con importante bagaje internacional en el ámbito de la cronicidad. ¿H ACIA DÓN DE VA MOS? Kronikgune comenzará su actividad en 2011 con el personal inicial y el soporte básico de O+Berri y tendrá autonomía y proyectos propios hacia 2013. R EL ACIONE S CON OTROS PROY EC TOS Kronikgune, tiene relación importante con los siguientes proyectos de la Estrategia de la Cronicidad: • Proyecto 1. Estratificación de la población. La aportación en cuanto estratificación del proyecto es un “input” necesario para centrar la actividad investigadora de Kronikgune. • Proyecto 2. Intervenciones de prevención y promoción sobre los principales factores de riesgo. La investigación aplicada del Kronikgune debe ser un aspecto que defina y dé lugar a actividades de prevención y promoción que se lleven a cabo con apoyo de la evidencia científica. 61 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Proyecto 6. Atención clínica integrada. La investigación aplicada del Kronikgune debe impulsar nuevas formas de trabajo y organización de los proveedores de asistencia sanitaria con apoyo de la evidencia científica. • Proyecto 9. Colaboración sociosanitaria. Kronikgune no puede ser un centro de investigación aislado de otras realidades que permiten dar una respuesta integral a las necesidades de los pacientes crónicos con necesidad simultánea de atención sanitaria y social. FAC TOR E S CRÍTICOS DE É X ITO Destacaremos los siguientes elementos para que el proyecto cuente con las garantías necesarias para su correcta implantación: • Investigación de nivel superior. • Investigación alineada con la estrategia de convertir a Euskadi en referente internacional en innovación de la atención a crónicos. • Tracción de grupos de investigación multidisciplinares (red de centros sanitarios, de la universidad, de centros tecnológicos y de la industria). • Énfasis en el conocimiento aplicado para la generación de valor social. • Aprovechamiento del potencial investigador ya existente en la Red Sanitaria Pública Vasca. ©M. Arrazola - EJ-GV 62 Proyecto Estratégico 13 | Centro de Investigación en Cronicidad - KronikGune Objetivo - Impacto Esperado Situación actual Propuesta de diseño y funciones del Centro de Investigación. Proceso de feedback de diferentes grupos de interés. Calendario - Hitos principales Desarrollo del centro de investigación. Captación de profesionales y diseño de líneas de investigación. Confluencia con centro de investigación del ámbito social generando un efecto sinérgico y tractor en actividades investigadoras y de desarrollo de productos relacionados con lo biosanitario y el envejecimiento. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/investigacion Creación de un centro de investigación para la identificación, adaptación, pilotaje e implantación de mejores prácticas frente al reto de la cronicidad, generando conocimiento local para la innovación organizativa y de gestión, y mejora de los sistemas sanitarios. Ser un referente internacional en el conocimiento sobre enfermedades crónicas. 63 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Proyectos de la Estrategia de Cronicidad 14 Innovación desde los profesionales clínicos ¿QUÉ? Las mejores ideas de transformación surgen de la base, del contacto con los pacientes, del conocimiento directo de los problemas no resueltos en los servicios sanitarios. Por eso, este proyecto alienta las ideas innovadoras que emergen desde los profesionales clínicos con el objetivo de mejorar la calidad de la atención sanitaria, los procesos asistenciales de sus organizaciones y su propia práctica diaria. Se trata de convertir las ideas en conocimiento organizativo, a través de un proceso de investigación-acción y, en su caso, extender los mejores resultados a todos los niveles del sistema sanitario. Este proyecto estratégico aúna la actividad diaria con la investigación para conseguir mejoras aplicadas en el sistema sanitario a través de un proceso cíclico, colaborativo y participativo que permite el aprendizaje continuo. A través del mismo se recuperan e impulsan actitudes innovadoras en la base de los equipos clínicos, ámbito donde residen los verdaderos agentes de cambio. Por ello, permite que la innovación se extienda de “abajo a arriba” (bottom-up) como un proceso emergente desde los profesionales de salud, que canaliza y focaliza la energía hacia la mejora y la innovación. ¿CON QUÉ? La estructura organizativa que colabora en el desarrollo de este proyecto es la siguiente: • 1 sponsor de proyecto. Olga Rivera Hernáez, viceconsejera de Calidad, Investigación e Innovación Sanitaria del Departamento de Sanidad y Consumo del Gobierno Vasco. • O+Berri o Instituto Vasco para la Innovación Sanitaria. • OSTEBA o Servicio de Evaluación de Tecnologías Sanitarias. • OEC (Oficina para la Estrategia de la Cronicidad). • Direcciones Territoriales del Departamento de Sanidad y Consumo. • Subdirección de Calidad de Osakidetza. ¿CÓ M O? Los instrumentos concretos de apoyo que se han puesto a disposición de los profesionales clínicos para acometer sus proyectos piloto de cambio son los siguientes: • Orden de ayudas a proyectos de investigación, dentro de la cual se establecen las prioridades estratégicas sobre las que orientar las propuestas innovadoras, y donde aparece reconocida como modalidad específica la de investigación-acción, al mismo nivel que la investigación biomédica y de servicios sanitarios. Las únicas condiciones 64 Proyecto Estratégico 14 | Innovación desde los profesionales clínicos necesarias: alinearse con los objetivos priorizados, estar orientados al cambio organizativo y evaluar los resultados obtenidos. • Contrato Programa: Aquellos proyectos que sean valorados como especialmente prioritarios por parte de Direcciones Territoriales (DT), OEC, O+Berri y Osteba podrán obtener una financiación finalista. Con esta vía de trabajo se enlaza la innovación de los profesionales con los objetivos estratégicos de las organizaciones y se dotan de recursos adicionales a los pilotos con mayor potencial de resultados. • EDALIA o Equipo de Apoyo a la Investigación-Acción (técnicos de las Direcciones Territoriales de Sanidad y Consumo y técnicos de calidad/organización de las Organizaciones de Servicios de Osakidetza). Se ha creado un equipo de apoyo metodológico para dar soporte a los proyectos priorizados, con objeto de que sus participantes desarrollen el máximo potencial de resultados, así como aumentar sus posibilidades de extensión a otros ámbitos de aplicación y a otras Organizaciones de Servicios. Este equipo, formado por técnicos de las Direcciones Territoriales y de la Subdirección de Calidad de Osakidetza, pasa por un proceso formativo que amplía su perspectiva y capacidad de soporte. • Planes/iniciativas de mejora de las Organizaciones de Servicios: Los planes de mejora de las Organizaciones de Servicios son el otro gran vivero para la emergencia de estas iniciativas, permitiendo la puesta en marcha de proyectos de mejora orientados al cumplimiento de los objetivos de la estrategia de cronicidad. ¿DÓN DE E S TA M OS? Fase I.- Definición del proceso y herramientas (2010). • Adecuación de la Orden de ayudas a proyectos de investigación del Departamento de Sanidad y Consumo incluyendo la modalidad investigación-acción. • Selección de proyectos de las convocatorias de investigación del Departamento de Sanidad. • Nuevos procesos internos de financiación de la investigación por parte del Departamento de Sanidad y Consumo para promover la investigación-acción. • Compromiso de las Direcciones Territoriales y Organizaciones de Servicios de Osakidetza de incorporar proyectos en los anexos de calidad del contratoprograma. • Creación de un equipo de apoyo metodológico y de integración de los proyectos de investigación-acción denominado EDALIA. • Primer curso de formación a los profesionales incorporados en EDALIA. • Elaboración de un primer documento sobre EDALIA que contempla: objetivo, funciones y funcionamiento de este recurso desde la identificación y selección de proyectos hasta la evaluación de los mismos y establecimiento de criterios para su extensión si los resultados son positivos. Asimismo, la determinación de roles y responsabilidades de las organizaciones implicadas. • Selección de los proyectos a partir de ideas innovadoras de las Organizaciones de Servicios. • Elaboración del mapa de proyectos de innovación desde los profesionales clínicos, y diagnóstico de resultados por línea estratégica y organización de servicios. Fase II.- Pilotaje de proyectos de innovación (Primer semestre de 2011) • Asignación de los proyectos a técnicos de EDALIA. 65 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) • Documentar los proyectos en un formato estándar (fichas de proyectos de investigaciónacción resumidos), al objeto de síntesis y de comunicación a los profesionales y organizaciones. • Seguimiento y resultados de los proyectos de innovación de 2010 y valoración de su posterior extensión si la evaluación de resultados es positiva. • Seguir desplegando la formación a EDALIA según necesidades. ¿H ACIA DÓN DE VA MOS? Fase III.- Ejecución y seguimiento del proceso en convocatoria de 2011 • Análisis de resultados del primer año y puesta en marcha de mejoras para los sucesivos: • Cambio en la Orden de ayudas: concreción de las prioridades estratégicas a la situación alcanzada. Anualmente se revisarán resultados conseguidos y prioridades a acometer. • Integración de los procesos de apoyo y evaluación a los proyectos en la hoja de ruta de la contratación (contrato-programa). • Creación de comités específicos de interrelación entre los órganos implicados. Puesta en marcha de los procesos de apoyo al proceso de extensión e implantación de los pilotos con resultados contrastados. Se utilizará el contrato programa como soporte a la extensión, dotándolo de recursos finalistas, así como un equipo EDALIA extendido que permita apoyar el proceso de implementación en las diferentes organizaciones de servicios, respetando al máximo la dinámica bottom-up ya iniciada en este proyecto estratégico. El equipo EDALIA esta constituido actualmente por 54 personas, provenientes de las Direcciones Territoriales y técnicos de las Organizaciones de Servicios. El mapa de proyectos de innovación desde los profesionales clínicos incluye en estos momentos 65 proyectos coherentes con la estrategia de la cronicidad (incluidos en anexo I). De los proyectos reseñados, 38 provienen de los anexos de calidad del contrato-programa, 25 surgen de las convocatorias de investigación del Departamento de Sanidad y Consumo (7 proyectos de la modalidad comisionada y 18 de la investigación abierta) y 2 han surgido de las iniciativas de las Organizaciones de Servicios de Osakidetza. En lo que concierne al análisis del impacto de estos proyectos en la Estrategia de Cronicidad, cabe reseñar que inciden particularmente en algunos de los principales ejes de la estrategia como son: integración de niveles, prevención y promoción, paciente activo y un enfoque centrado en los resultados de los pacientes. REL ACIONE S CON ORGANIZ ACIONE S DE SER V ICIOS Y OTR A S ALIANZ A S Este proyecto, por su carácter transversal, tiene una estrecha vinculación con las Direcciones Territoriales y todas las Organizaciones de Servicios de Osakidetza, así como con el resto de proyectos de la Estrategia de Cronicidad. FAC TOR E S CRÍTICOS DE É X ITO Para que este proyecto tenga éxito, es necesario tener en cuenta los siguientes elementos o factores críticos: • Enfoque estratégico basado en la cronicidad. 66 Proyecto Estratégico 14 | Innovación desde los profesionales clínicos • Participación de los clínicos. • Equilibrio entre investigación y acción. • Alineamiento de las ideas emergentes de los profesionales con las prioridades estratégicas. • Integración de la innovación en los procesos diarios. Equipo DE TR A BA J O Objetivo - Impacto esperado Situación actual Se ha creado el grupo EDALIA (Equipo multidisciplinar de Apoyo a la Investigación-Acción) conformado por 54 profesionales de diferentes áreas y se ha impartido formación inicial. Realizado el Mapa de proyectos de 2010, existiendo 65 ligados a la estrategia de la cronicidad: 38 proyectos del anexo I de calidad de contrato programa 2010, 25 de la convocatoria de Investigación del Departamento de Sanidad y Consumo(7 por la modalidad comisionada y 18 proyectos de la investigación abierta), y 2 de otras fuentes o iniciativas de Osakidetza. Se está documentando las fichas del mapa de proyectos para su comunicación e información a profesionales y foros adecuados. Pendiente de validar el documento EDALIA sobre funcionamiento y tareas de los técnicos adscritos. Calendario - Hitos principales Comenzar de manera activa la experiencia EDALIA en proyectos de 2010. Selección de nuevos proyectos 2011. Seguimiento y resultados de los proyectos del año 2010 y valoración de su posterior extensión. Seguir con la formación, aprendizaje y mejora del proceso de innovación desde los profesionales. Diseñar el proceso, las herramientas y los responsables de cara a facilitar y promover la emergencia de innovación por medio de proyectos piloto de “abajo a arriba”, y asegurar su sostenibilidad y extensión cuando se alcancen los resultados pretendidos. Promover 40-50 proyectos de innovación al año y extensión de aquellos que demuestren resultados sanitarios. Formación Break Through Series. Ejecución y seguimiento del proceso de convocatoria de 2011. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 67 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Anexo I Proyectos de innovación desde los profesionales clínicos El proyecto 14 de la Estrategia de Cronicidad, tal y como se ha descrito, alienta las ideas innovadoras que surgen desde los profesionales clínicos con el objetivo de mejorar la calidad de la atención sanitaria, los procesos asistenciales de sus organizaciones y su propia práctica diaria. El Departamento de Sanidad y Consumo y Osakidetza apuestan por un modelo de avance que dé más voz a los profesionales de la salud en los cambios organizativos necesarios en el sector. Los proyectos descritos en este documento, todos provenientes de la iniciativas DESDE los profesionales, son un ejemplo de que avanzamos en esa dirección. Con esta linea de gestión del cambio se pretende usar mejor el capital intelectual de los profesionales, no sólo en su faceta clínica sino en la organizativa y de gestión. En el siguiente documento se incluyen las fichas de proyectos de innovación a través de las cuales se pretende difundir las ideas innovadoras que emergen desde los profesionales clínicos Tal y como se ha reseñado, se trata de convertir las ideas en conocimiento organizativo, a través de un proceso de investigación-acción y, en su caso, extender los mejores resultados a todos los niveles del sistema sanitario. Estos proyectos aúnan la actividad diaria con la investigación para conseguir mejoras aplicadas en el sistema sanitario a través de un proceso cíclico, colaborativo y participativo que permite el aprendizaje continuo. A través de los mismos se recuperan e impulsan actitudes innovadoras en la base de los equipos clínicos, ámbito donde residen los verdaderos agentes de cambio. Esta recopilación de proyectos de innovación desde los profesionales clínicos incluye en estos momentos 65 proyectos coherentes con la estrategia de la cronicidad. Estos proyectos se agrupan en este anexo, según su procedencia, de la siguiente forma: • 35 provienen de los anexos de calidad del contrato-programa. • 25 surgen de las convocatorias de investigación del Departamento de Sanidad (7 proyectos de la modalidad de investigación comisionada y 18 de la investigación abierta). • 2 han surgido de las iniciativas de las Organizaciones de Servicios de Osakidetza. Se incluye una ficha por cada uno de los proyectos que se encuentran en fase más avanzada así como un breve resumen de los proyectos menos elaborados hasta la fecha. 68 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa Síndrome Coronario Agudo. Abordaje integral de la insuficiencia cardiaca (IC) Investigador principal o referente Jose Carlos Cordo Mollar. H. Santiago Organizaciones implicadas H. Santiago, C. Araba y Dirección Territorial Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-01) 1 año OBJETIVOS Conseguir un abordaje integral de la insuficiencia cardiaca con los siguientes objetivos fundamentales: • Disminución de estancias de días de hospitalización en pacientes crónicos con IC. • Evaluar los efectos de una intervención educativa en el paciente crónico con IC. • Aumentar el nivel de conocimientos y autocuidado de los pacientes crónicos con IC. • Mejorar la continuidad de cuidados y coordinación entre los profesionales de los servicios de hospitalización, hospitalización a domicilio y AP. • Supervisar la adherencia al tratamiento y los cuidados tras el alta. • Mejorar la calidad de vida de los pacientes con IC. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención: • Los pacientes candidatos se reclutan en consultas externas o en hospitalización. Valoración inicial por una enfermera coordinadora hospitalaria que tras realizar la captación, comentará el caso con un médico del equipo responsable del proyecto. • Establecimiento de un plan de cuidados consensuados (NANDA). • Intervención educativa individual hospitalaria. • Formación en utilización de pautas flexibles de diuréticos. Revisión de medicación al alta. • Planificación del alta hospitalaria. • Asesoramiento sobre recursos sociales. • Garantizar la continuidad asistencial mediante envío de informes de CC. • Al paciente se le informa sobre el circuito asistencial en caso de descompensación clínica. • Se programa un seguimiento coordinado entre la consulta hospitalaria, AP y seguimiento telefónico (gestora de cuidados): a los 10 días, 6 y 12 meses y cada 3 meses (en el primer año) visitas en C.S. Variables: Medición del autocuidado (escala EHFSC). Medición de calidad de vida antes y después (Test de Minnesota de calidad de vida en IC). Resultados del walking-test. Medición de la percepción de los cuidadores (cuestionario Zarit). Encuestas de satisfacción a médicos de AP y H. Santiago. Nivel de conocimiento previo y posterior a la intervención educativa. Adherencia al tratamiento (escala Morisky). Medición de resultados clínicos: descompensación, reingresos, urgencias. Otros datos: estancia media, % reingresos, % ingresos urgentes, mortalidad. Plan de trabajo: • 6 meses para implantación del proyecto (contratación y formación de la gestora de cuidados, edición de material formativo, difusión del proyecto, definición del protocolo asistencial y el contenido de la intervención. • Captación pacientes (enero 2011). Intervención (mínimo 12 meses). • Evaluación de resultados: 24 meses. Cierre en diciembre 2012. RESULTADOS ESPERADOS Existen varios estudios que demuestran que las intervenciones estructuradas de enfermería bien entrenada son útiles para reducir la morbimortalidad y mejorar la satisfacción y calidad de vida de los pacientes con IC. Implementación de nuevos modelos de atención más participativos. Mayor grado de autonomía y participación de los pacientes con IC en sus procesos de salud. Reducción de coste económico como de recursos. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 69 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Implantación de un programa colaborativo y multidisciplinar para pacientes diagnosticados de Insuficiencia Cardiaca (AC) “PROMIC” Investigador principal o referente Aurelio Latorre García. C. Araba Los centros de salud de Olaguibel, San Martin, Lakuabizkarra, Montaña y Hospital Organizaciones y C.S. implicados Txagorritxu Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 3 años Asistenciales Estratégicos (CPA-AE.10-02) OBJETIVOS Evaluar la efectividad de un programa colaborativo y multidisciplinar de optimización de tratamiento y gestión de cuidados para pacientes de alto riesgo con IC “PROMIC”, basado en los 6 elementos del “Chronic Care Model”. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO 1. Asignación de los pacientes al grupo de intervención. Los pacientes procedentes de los centros de salud implicados en el estudio serán tratados y seguidos de acuerdo al protocolo PROMIC, mientras que los procedentes del resto de los C.S. de la C. Araba, elegidos como controles recibirán los cuidados habituales. 2. Captación de pacientes. Sistema activo de vigilancia para identificar las altas de I.C. en el hospital de referencia. Información al paciente sobre el estudio por parte de los cardiólogos participantes. Una enfermera entrenada realizará la primera entrevista. 3. Seguimiento de los pacientes. 4 mediciones ciegas (al inicio, 3, 6 y 12 meses) de la calidad de vida, capacidad funcional, tasa combinada de eventos y factores de riesgo y según lo establecido en el programa PROMIC. 4. La gestión y calidad de los datos, así como el análisis estadístico serán responsabilidad de la Unidad de Investigación de AP de Bizkaia. Variables: • La principal medida de resultados será el tiempo libre de eventos desde la inclusión en el estudio hasta el primer episodio (reingresos/eventos cardiacos/fallecimientos por todas las causas/visitas a urgencias). • Variables predictoras (sexo, edad, índice de Charlsson, factores de riesgo, antecedentes cardiovasculares, causas de IC, factores precipitantes de episodio agudo, analíticas, estado cognitivo, conocimiento sobre dieta y control de líquidos, situación psicosocial, apoyo social, sobrecarga familiar, dependencia, educación en autocuidados…). RESULTADOS ESPERADOS Abordar los problemas de coordinación entre AP y AE. Desarrollo de un protocolo estandarizado para el control integral de la IC, coordinado entre AP y el Servicio de Cardiología de referencia y la actuación clínica de la enfermera de AP. 70 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Insuficiencia Cardiaca Domiciliaria: Proyecto de seguimiento domiciliario de la IC y detección ambulatoria precoz de la congestión pulmonar en paciente con estimulación cardiaca Investigador principal o referente Luis Fernando Aros. Hospital Txagorritxu Organizaciones implicadas Hospital Txagorritxu Contrato-Programa. Anexo 2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-04) 1 año OBJETIVOS Desde un punto de vista epidemiológico los pacientes con mayor riesgo de presentar eventos cardiacos son los propios pacientes que ya presentan cardiopatía isquémica. Por este motivo todos los pacientes con esta patología son tributarios de recibir medidas de prevención secundaria, y en esta línea las guías de práctica clínica recomiendan que todos los pacientes que han presentado un síndrome coronario agudo deberían tener acceso a un programa de rehabilitación cardiaca (RHC). Nuestro grupo ya realizó un estudio sobre el entrenamiento domiciliario pero en un entorno muy diferente al actual y de hecho el papel de la RHC domiciliaria no mostró diferencias significativas respecto a la RHC hospitalaria, ni en eventos clínicos, ni control de los factores de riesgo, ni en calidad de vida. Por lo que consideramos pertinente: Comparar los efectos del entrenamiento físico domiciliario versus entrenamiento bajo supervisión médica en el hospital respecto a: respuesta al ejercicio, adhesión a las recomendaciones de las guías de práctica clínica respecto al estilo de vida y tratamiento farmacológico, control de los factores de riesgo coronario y calidad de vida. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Los pacientes de riesgo bajo e intermedio de presentar complicaciones con el ejercicio (Guidelines for cardiac rehabilitation-1999) en la evaluación inicial serán aleatorizados a realizar entrenamiento físico domiciliario o bien en sesiones hospitalarias. El resto del programa de RHC será idéntico en ambos grupos. Variables: • Gastos sanitarios: sesiones y visitas presenciales tanto en AP como en cardiología, ingresos, traslados, inserción laboral, etc. • Respuesta al ejercicio evaluada en prueba de esfuerzo. • Adhesión a las recomendaciones de las guías de práctica clínica respecto al estilo de vida y tratamiento farmacológico. • Control de los factores de riesgo coronarios. • Calidad de vida (SF 12 V2). • Eventos cardiacos: reingresos, muerte, intervencionismo coronario. Plan de trabajo: • Fase de diseño y formación: 3 meses. • Fase piloto: 1 mes. • Fase de reclutamiento y evaluación de resultados: 12 meses. RESULTADOS ESPERADOS La RHC ha demostrado mejorar morbimortalidad de los pacientes con cardiopatía isquémica. Pretendemos comprobar que los efectos beneficiosos se obtienen igualmente con la RHC domiciliaria, a menor coste. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 71 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Plan de extensión. Rehabilitación domiciliaria Investigador principal o referente Joseba Abad. H. Santiago Organizaciones implicadas H. Santiago Contrato-Programa. Anexo2 sobre Proyectos Origen Asistenciales Estratégicos (CPA-AE.10-05) Duración 2 años OBJETIVOS • Aumentar la independencia del enfermo y sus cuidadores, haciéndoles participes de los cuidados asociados a la enfermedad. • Acercar las prestaciones sanitarias al domicilio, evitando desplazamientos innecesarios y dificultosos. • Evitar estancias hospitalarias de pacientes en espera de rehabilitación. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Los pacientes candidatos se seleccionaran por el médico rehabilitador en el hospital, a partir de pacientes durante el episodio de ingreso o de forma ambulatoria. Los pacientes susceptibles se asignan geográficamente a uno de los dos fisioterapeutas con jornada partida asignados al proyecto. La rehabilitación domiciliaria se realizará en sesiones de 40 minutos. Los pacientes se valoraran periódicamente en consulta de rehabilitación, donde se ajustará el tratamiento y su intensidad. La duración estimada del tratamiento es de 1,5 meses (prótesis de rodilla) y de 3-6 meses a los Síndromes de inmovilidad. La medición del efecto, así como la sobrecarga de los cuidadores y la calidad de vida del paciente se harán con escalas validadas o instrumentos específicos… RESULTADOS ESPERADOS Redución de costes asociados a la disminución de estancias hospitalarias y del transporte sanitario. 72 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Estudio de demoras en patología tumoral relevante Investigador principal o referente Nieves Saracibar. Guillermo Alcalde. H. Santiago Organizaciones implicadas H. Santiago Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-06) 2 años OBJETIVOS • Analizar la práctica asistencial de las 4 patologías tumorales más relevantes para el H. Santiago: pulmón, vejiga y vías urinarias, colon-recto y próstata y tumores del SNC. • Medir (para cada caso seleccionado) a partir de los datos de la historia clínica de los tiempos transcurridos desde los primeros síntomas hasta la derivación del hospital, desde la llegada al hospital hasta el diagnóstico y desde el diagnóstico al tratamiento. • Definir (por cada patología tumoral) unos estándares de tiempos de demora que se puedan considerar adecuados. • Analizar las desviaciones sobre los estándares y proponer acciones de mejora. • Mejorar la coordinación entre los niveles asistenciales y la interna dentro de los diferentes servicios del hospital implicados en el diagnóstico y tratamiento de la patología tumoral. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La estimación de los casos anuales que se analizarán son: Colon-recto (79), pulmón (46), SNC (35), aparato genital masculino (140) y vejiga y vías urinarias (66). Las variables a estudiar son: • Fecha del primer contacto con AP. • Fecha de derivación de AP a AE. • Fecha de derivación de AP a urgencias. • Fecha de derivación de urgencias a AE. • Fecha de primera sospecha de enfermedad. • Fuente de sospecha. • Tipo primera prueba diagnóstica. • Fecha de realización de primera prueba diagnóstica de confirmación. • Tipo de prueba diagnóstica de confirmación. • Fecha de prueba diagnóstica de confirmación. • El resto de información se obtendrá de los datos del registro hospitalario de tumores del H. santiago, especialmente los tiempos transcurridos entre diagnóstico y tratamiento. Plan de trabajo, la revisión de cada caso exige: • Conexión informática al programa Osabide para comprobar en la historia clínica electrónica los tiempos relativos a la primera sospecha en AP. • Los datos hospitalarios se obtendrán de las fuentes del registro hospitalario, incluyendo el tiempo transcurrido hasta el primer tratamiento cuando se realice fuera del hospital. • Tiempo dedicado para cada registro es de 15-20 minutos . • 360 casos anuales. RESULTADOS ESPERADOS La patología tumoral es un problema sanitario de primer orden por la prevalencia y la morbimortalidad asociada. La mejora de los tiempos de respuesta incidirá en un diagnóstico y tratamiento más temprano y una mayor probabilidad de curación. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 73 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa de Seguridad Clínica. Mejora de la seguridad clínica a través de la prescripción electrónica asistida a los pacientes crónicos ingresados en el H. Txagorritxu Investigador principal o referente Carlos Martínez Martínez. H. Txagorritxu Organizaciones implicadas H. Txagorritxu Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-07) 1 año OBJETIVOS • Conocer las interacciones más importantes que se producen entre los 3 fármacos que se prescriben con más frecuencia en todas las unidades de hospitalización del hospital. • Incluir en la aplicación informática corporativa E-Osabide: módulo de gestión de órdenes médicas, todas estas interacciones con la aparición de avisos de alertas para facilitar la prescripción a los médicos. • Disminuir los eventos adversos que se producen en la actualidad y comparar los mismos en 2 periodos homogéneos, uno con anterioridad a la implantación de estas ayudas a la prescripción y otro después de su introducción. • Ajustar las dosis de los medicamentos en función de variables como insuficiencia renal, insuficiencia hepática, peso, edad, diagnóstico, embarazo y lactancia. • Conocer la dosis potencialmente peligrosa en el anciano de los medicamentos prescritos. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La intervención a realizar es mas de tipo organizativa. Las variables son: • Nº de unidades participantes. • Nº de interacciones descritas. • Nº de ineracciones operativas y disponibles para el médico prescriptor. • Nº de eventos adversos que han disminuido. El tiempo previsto para realizar el proyecto es de 1 año. RESULTADOS ESPERADOS Disminución de los efectos adversos de los medicamentos. 74 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa TELETRAUMATOLOGÍA. Evaluación de la efectividad de un sistema de relación entre atención especializada (traumatología) y atención primaria basada en medios telemáticos. Investigador principal o referente Luis Laborda González. UAP Montaña Alavesa y Luis Angel Sanado Lampreave H. Txagorritxu. Organizaciones implicadas C. Araba y los servicios de traumatología de los hospitales de Txagorritxu y Santiago. Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 2 años Asistenciales Estratégicos (CPA-AE.10-08) OBJETIVOS • Diseñar un sistema de relación entre médicos de AP y AE basada en medios de comunicación informatizados que permita la resolución en el menor tiempo posible, de dudas sobre manejo de pacientes. • Disminuir el nº de derivaciones de pacientes a los servicios que participen en el estudio. • Establecer pautas de derivación o consulta a las especialidades estudiadas basadas en las experiencias del estudio. • Valorar según los resultados obtenidos, la aplicabilidad del sistema a otras especialidades y UASP. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La intervención a realizar es de tipo organizativa que afecta al proceso de coordinación entre AP y AE, mediante la implantación de un sistema de comunicación informatizado que agilizará y personalizará la relación de los médicos de ambos niveles de asistencia. Las variables son: • Nº de derivaciones a consulta antes y después de la intervención. • Tiempo medio de respuesta a solicitud de consulta vía telemática. • Nivel de satisfacción de profesionales usuarios del sistema (encuesta). Plan de trabajo. Consta de 3 fases: • Establecimiento de pautas básicas de consulta entre UAP y los servicios especializados (2 meses). • Estudio, implantación y elección del sistema de comunicaciones más adecuado técnicamente para el desarrollo del programa (3 meses superpuestos a los 2 meses de la fase anterior). • Aplicación del sistema a la práctica clínica diaria durante un periodo mínimo de 6 meses tras el que se llevará a cabo la evaluación inicial. RESULTADOS ESPERADOS • En pacientes: Mejorará la efectividad diagnóstica y la adecuación terapéutica con reducción de tiempos de espera y desplazamientos. • En la Población: Reducirá la inequidad provocada por la situación geográfica y la menor accesibilidad a consultas especializadas. • En la Organización: Reducirá el nº de consultas presenciales lo que permitirá disminuir el tiempo de demora en citas. • En los Profesionales: Relación personalizada, mejor coordinación y la aplicación de protocolos de práctica clínica. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 75 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa TELEDERMATOLOGÍA. Creación de consultas de teledermatología en los consultorios rurales en una primera fase y extensión al resto de Alava después. Investigador principal o referente Marc Juliá Manresa. H. Txagorritxu. Organizaciones implicadas H. Txagorritxu y AP Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-09) 1 año OBJETIVOS • Tener accesibilidad a los especialistas con rapidez, acortando los tiempos de espera para ser valorados por diferentes especialistas. • Disminuir el potencial riesgo sanitario de los pacientes derivado de los desplazamientos, así como reducir los costes derivados de los desplazamientos. • Mejorar la coordinación entre la AP y AE. • Conseguir un mejor aprovechamiento del tiempo de los profesionales. • Contribuir a la sostenibilidad ambiental. • Crear una forma innovadora de atender al paciente con dolor crónico en su domicilio. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La intervención a realizar es de tipo organizativa, pues se trata de cambiar los hábitos o circuitos organizativos para dar una respuesta a los pacientes en el día, y no esperando el tiempo actual (un mes aproximadamente en el conjunto de la red de Osakidetza). Se trata de habilitar una franja horaria todos los días de la semana para que la respuesta sea inmediata a los médicos peticionarios. Las variables son: • Nº de Consultorios participantes. • Nº de médicos participantes. • Nº de Consultas de Telemedicina. • Nº de horas perdidas en viajes y esperas. El tiempo previsto para realizar el proyecto es de 6 meses. RESULTADOS ESPERADOS Mejora de la calidad de vida, al disminuir la ansiedad hasta la consulta, y menos riesgos en los numerosos viajes que hay que hacer ahora desde los pueblos, con los riesgos inherentes a los viajes y el descenso del nº de horas laborales perdidas en los pacientes y sus acompañantes. 76 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Creación de consultas on-line de la Unidad del Dolor Crónico para los pacientes de 5 centros de salud en una primera fase y extensión al resto de Alava después. Investigador principal o referente Enrique Manuel Bárez Hernández. H. Txagorritxu. Organizaciones implicadas H. Txagorritxu y AP Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-10) 6 meses OBJETIVOS • Tener accesibilidad a los especialistas con rapidez, acortando los tiempos de espera para ser valorados por diferentes especialistas. • Disminuir el potencial riesgo sanitario de los pacientes derivado de los desplazamientos, así como reducir los costes derivados de los desplazamientos. • Mejorar la coordinación entre la AP y AE. • Conseguir un mejor aprovechamiento del tiempo de los profesionales. • Contribuir a la sostenibilidad ambiental. • Crear una forma innovadora de atender al paciente con dolor crónico en su domicilio. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La intervención a realizar es de tipo organizativa, pues se trata de cambiar los hábitos o circuitos organizativos para dar una respuesta a los pacientes en el día, y no esperando el tiempo actual (un mes aproximadamente en el conjunto de la red de Osakidetza). Se trata de habilitar una franja horaria todos los días de la semana para que la respuesta sea inmediata a los médicos peticionarios. Las variables son: • Nº de Consultorios participantes. • Nº de médicos participantes. • Nº de Consultas de Telemedicina. • Nº de horas perdidas en viajes y esperas. El tiempo previsto para realizar el proyecto es de 6 meses. RESULTADOS ESPERADOS Mejora de la calidad de vida, al disminuir la ansiedad hasta la consulta, y menos riesgos en los numerosos viajes que hay que hacer ahora desde los pueblos, con los riesgos inherentes a los viajes y el descenso del nº de horas laborales perdidas en los pacientes y sus acompañantes. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 77 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Patología tumoral urológica. Proyecto de seguimiento por Atención Primaria de la patología tumoral urológica que ahora se lleva en el H. Txagorritxu Investigador principal o referente Antón Arruza Echeverría. H. Txagorritxu Organizaciones implicadas H. Txagorritxu Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPA-AE.10-11) 1 año OBJETIVOS Actualmente el control del cáncer vesical se realiza una vez a la semana en las Consultas externas (C.Ext.) de Urología (C.S. Lakuabizkarra) donde se llevan a cabo la consulta y la citoscopia. Las ecografías que se les solicita al paciente se realiza en otra citación y en otro centro (Radiología del Hospital). Ante la detección de la necesidad de reciclaje y la falta de criterios consensuados entre AP y AE en procesos urológicos, se considera de interés el poner en marcha desde el servicio de urología del Hospital dos proyectos: • Consulta de Alta Resolución del Cáncer de Vejiga en las consultas de urología del hospital. • Seguimiento por parte de AP del Cáncer de Vejiga y Próstata. Se considera que ciertos cánceres vesicales que han superado un periodo de seguridad pueden seguir consulta en un centro de salud, si se hallan bajo la supervisión de un médico formado y responsable. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La intervención consistiría en aunar en una única cita (Consultas Externas de Urología que está en el C.S mencionado): la propia consulta, la citoscopia y la ecografía a realizar por un radiólogo del hospital. Los pasos a seguir en esta única cita serían los siguientes: 1. En la C. Ext. de Urología (C.S. Lakuabizkarra): entrevista clínica y petición de la prueba complementaria (ecografía). 2. Sala de Ecografías: realización de la prueba por médicos de urología. 3. En la C. Ext.: Tras ver la ecografía el especialista le dice al paciente la orientación diagnóstica y/o terapéutica y le pone el tratamiento, si procede . Las ventajas que aportaría esta intervención serían: • Para el diagnóstico y para el seguimiento de la enfermedad, al paciente puede realizarse una consulta + ecografía. En ocasiones se le ahorraría la citoscopia. • Si existiera una duda diagnóstica en la ecografía o el urólogo requiera una endoscopia, tambien se le realizaría la cistoscopia al momento. • Ahorra vueltas y citas innecesarias y sobreexploraciones al paciente. • El ecografista rellenaría la actividad de la mañana con las solicitudes de ecografías urgentes cursadas por otros especialistas a lo largo de la semana. Una vez decidido el seguimiento por AP, todos estos pacientes serían remitidos al “referente de Urología” del C.S. estableciendo una coordinación con el especialista. El tiempo previsto para realizar el proyecto es de 1 año. RESULTADOS ESPERADOS Detección más temprana de los canceres de vejiga y próstata, así como mejor seguimiento de la patología crónica una vez intervenida. 78 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Integración del proceso de atención a personas diabéticas entre la Atención Primaria (AP) y la Atención Especializada (AE) Investigador principal o referente Ana Porta Fernández. C. Araba Centros implicados UAPs Casco Viejo, Zaramaga, Aranbizkarra II y Gazalbide Origen Duración Contrato-Programa (CPA-10-12) 1 año OBJETIVOS Objetivo general: Reducir el impacto de la enfermedad en la vida cotidiana de las personas con diabetes, así como garantizar que la asistencia, tratamiento y seguimiento del paciente diabético cumpla con los mejores criterios y estándares de calidad asistencial. Objetivos específicos: • Facilitar y establecer la coordinación entre AP y AE para la mejora de la atención integrada de los pacientes diabéticos. • Disminuir la morbilidad asociada a la diabetes por complicaciones micro y macrovasculares. • Favorecer el autocuidado a través de la educación diabetológica y que la persona participe activamente en el cuidado de su enfermedad. • Lograr un adecuado control metabólico de los pacientes diabéticos. • Adecuar la valoración y estratificación del riesgo con la consiguiente actuación integrada sobre todos los factores de riesgo. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Las intervenciones son las siguientes: 1. Organizativa: • Definir un acuerdo estable de cooperación entre AP y AE. • Compartir información sobre actuaciones que se llevan a cabo a nivel asistencial. • Establecer vías estables de comunicaciones interniveles. • Elaborar conjuntamente un protocolo de coordinación interniveles. • Aprovechar el uso de las nuevas tecnologías y del Sistema Multicanal. • Establecer consultas de alta resolución tanto en AP como en AE. 2. Educacional • Consensuar intervenciones, mensajes, educación,…para este tipo de población. • Educación grupal para fomentar el autocuidado y la responsabilización-implicación en su salud y el manejo de la enfermedad. • Reforzar la adherencia del paciente a los estilos de vida saludable y al tratamiento. Las variables son las siguientes: • Mortalidad y morbilidad. • Nº de derivaciones. • Nº de reingresos del grupo diana. • Calidad de vida. • Mejora del autocuidado, conocimientos sobre la enfermedad, uso racional de tiras reactivas, adherencia terapéutica, hábitos de vida… Tiempo previsto: pilotaje de 1 año en 4 UAPs de la Comarca Araba en colaboración con los hospitales de Txagorritxu y Santiago. RESULTADOS ESPERADOS Se pretende mejorar la calidad de vida de este grupo de población disminuyendo las complicaciones y la mortalidad. A nivel de la Organización, optimiza el uso de los recursos sanitarios lo que implicaría una disminución del gasto sanitario. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 79 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Mejora de la asistencia y la coordinación de la atención a los pacientes en situación de enfermedad terminal y a sus familias en el ámbito de la Comarca Araba Investigador principal o referente Alberto Meléndez Gracia. C. Araba Organizaciones implicadas Comarca Araba Origen Duración Contrato-Programa (CPA-10-13) 1 año OBJETIVOS Mejorar la asistencia y la coordinación de la atención a los pacientes en situación de enfermedad terminal y a sus familias en el ámbito de la Comarca Araba, mediante el apoyo a los equipos de AP para la atención de esta población en su entorno comunitario. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención organizativa terapéutica. Supone la implementación de un servicio que hace funciones coordinadoras así como evaluativas, formativas y de asesoría. Las variables son las siguientes: • Fallecimientos en domicilio versus en hospital. • Visitas a urgencias. • Medidas de buen control sintomático en pacientes domiciliarios. • Conocer cómo se sienten los profesionales de AP con equipos de este tipo. Tiempo previsto: pilotaje de 1 año, aunque el efecto global se apreciará en toda su magnitud pasados 4 años. RESULTADOS ESPERADOS El paciente y familia se van a sentir “menos abandonados” por un sistema sanitario muy capaz en la demanda aguda pero que se ve desbordado cuando se trata de realizar seguimientos y evitar crisis. Además va a tener a su disposición el mejor conocimiento actualizado en Cuidados Paliativos por medio del apoyo dado a su equipo de AP. Se prevé que aumentarán las estancias en el propio domicilio y se podrán respetar con mayor autonomía los deseos de los pacientes y sus cuidadores. La reducción del uso de recursos “agudos” producirá un importante ahorro económico que podrá ser reorientado a este tipo de atención. RESULTADOS Y SEGUIMIENTO Se ha diseñado una encuesta de satisfacción y se está haciendo un estudio de las necesidades, expectativas y satisfacción de los grupos de interés. Nuevas Tecnologías. Teledermatología para patologías preferentes. Investigador principal o referente Hospital Santiago Centros implicados C.S. Olarizu y el Hospital Santiago Integrado en: Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE.-10-14) OBJETIVOS, ANTECEDENTES Y EXPERIENCIAS REALIZADAS Filtrado para la selección de pacientes remitidos únicamente desde el Centro de Salud de Olarizu en su fase de inicio, con la intención futura de proceder a su extensión a otros Centros de Salud siempre y cuando los resultados obtenidos sean satisfactorios. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Método de filtrado para la selección de pacientes con patología preferente y/o urgente que sean remitidos desde un Centro de Salud. De esta manera aquellos pacientes seleccionados serán vistos en las Consultas del Servicio de Dermatología sin tener que acudir previamente a la consulta de filtro que el Servicio de Dermatología del Hospital de Santiago realiza en el Ambulatorio de Olaguibel. Así de esta forma se evitaría tanto la demora entre el Centro de Salud y la referida consulta como la existente entre ésta y el Servicio de Dermatología del Hospital, siendo vistos por el especialista con la prontitud que exige sus patologías indemorables. RESULTADOS ESPERADOS Disminución de las demoras de consultas preferentes en un 30%. 80 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa colaborativo multidisciplinar para la atención integral de pacientes diagnosticados con insuficiencia cardiaca crónica (PROMIC) Investigador principal o referente Cristina Domingo en Comarca Interior – Iñaki Lekuona en el H. Galdakao-Usansolo Organizaciones implicadas Comarca Interior – H. Galdakao y ámbito comunitario de Basauri, Arrigorriaga y Galdakao. Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 2 años Asistenciales Estratégicos (CPB-AE.10-01) OBJETIVOS Evaluar la efectividad de un programa colaborativo multidisciplinar de optimización de tratamiento y gestión de cuidados para pacientes de alto riesgo con Insuficiencia cardiaca (IC) “PROMIC”, basado en los 6 componentes del Chronic Care Model, en cuanto a la disminución de la tasa combinada de eventos (reingresos/eventos cardiacos/fallecimiento/visitas al servicio de urgencias) y otras variables, así como la factibilidad del programa, la calidad de vida relacionada con la salud y la capacidad funcional de los pacientes con IC y comparar el coste del PROMIC con el coste de la atención habitual. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO DISEÑO: Estudio cuasi-experimental, prospectivo de seguimiento a un año. Se captaran como grupo intervención un mínimo de 75 pacientes ingresados por IC en situación funcional NYHA II-III-IV y procedentes de los centros arriba mencionados. El resto de los pacientes que cumplan criterios de inclusión constituirán el grupo control. INTERVENCIÓN: Será PROMIC. Los pacientes control recibirán atención habitual. La principal medida de resultados será el tiempo libre de eventos desde la inclusión en el estudio hasta el primer episodio (reingresos, eventos cardiacos/fallecimiento/visitas al servicio de urgencias). Como variables secundarias la calidad de vida relacionada con la salud (MLFHQ y SF-36). La capacidad funcional (Test de 6 minutos caminando), los cambios estructurales cardiacos (niveles de péptido natriurético), la adherencia al tratamiento farmacológico (Morinsky-Green), el coste del programa, la utilidad y aceptabilidad del PROMIC por parte de los profesionales y los pacientes. Se recogerán también variables predictoras tales como sexo, edad, nivel de estudios, comorbilidad, nivel de dependencia, riesgo social, etc. RESULTADOS ESPERADOS Acceso todos los pacientes sin restricción de edad o estadio funcional. Pacientes ingresados por IC estadios II-III-IV, B o C AHA, con acceso telefónico y que no estén en fase paliativa. Acuerdos con los Ayuntamientos de los 3 municipios para recursos sociales y ayuda domiciliaria para los pacientes PROMIC, programa de actividad física supervisada en el polideportivo local y programa de formación a cuidadoras formales contratadas. Acuerdos con las oficinas de farmacia locales para la dispensación siempre del mismo envase del principio activo prescrito (DOE genérico) y preparación de Blister semanal de medicación. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 81 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Aplicación del modelo de gestión de patología crónica en AP, enfocados a la integración de la asistencia sanitaria (diabéticos) Investigador principal o referente Mª Luz Marqués González en C. Uribe – Javier Pilar en H. Cruces Organizaciones implicadas Comarca Uribe – H. Cruces Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 2 años Asistenciales Estratégicos (CPB-AE.10-02) OBJETIVOS Revisión y aplicación de modelos de gestión de patología crónica en AP orientados a la integración de la asistencia (Diabetes Mellitus tipo II) METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Aplicación combinada de los modelos de gestión de crónicos: Chronic Care Model y pirámide Kaiser. Pilotaje de un modelo de atención integrada que mejora la satisfacción de pacientes y profesionales. Indicadores clínicos: Hemoglobina glicosilada, Colesterol total, HDL, LDL- colesterol total, Triglicéridos, Tensión arterial, Peso, Índice de masa corporal, Microalbuminuria, Exploración del pie, Exploración del fondo de ojo. Indicadores de gestión: Consultas a AP (incluyendo enfermería), Derivaciones a especializada, Ingresos hospitalarios y Visitas a urgencias. Indicadores de efectividad: (calidad de vida, encuestas de satisfacción). RESULTADOS ESPERADOS Mejora de los indicadores clínicos, de gestión y de efectividad. Programa integral abordaje al paciente asmático Carmen Esparta en Comarca Interior – Alberto Capelastegui e Isabel Urrutia en el Hospital Galdakao-Usánsolo Organizaciones implicadas Comarca Interior – Hospital Galdakao-Usánsolo Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 2 años Asistenciales Estratégicos (CPB-AE-10-03) Investigador principal o referente OBJETIVOS • O ptimizar la coordinación entre niveles asistenciales diseñando estrategias de colaboración entre Atención Primaria (AP) y Atención Especializada (AE). • Implementar protocolos de actuación en el diagnóstico, control y tratamiento del asma en la historia clínica informatizada del sistema Osabide. • Establecer un sistema coordinado de procesos de educación en asma en las consultas de enfermería de AP. • Evaluar los resultados de la utilización de un sistema de telemonitorización en pacientes con mal control del asma. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Programa de Control Integral Coordinado del paciente asmático en la Comarca Interior de Bizkaia. • Creación del grupo promotor con 4 médicos de AP, 3 neumólogos, 2 responsables de Osabide en Osakidetza, 1 enfermera de enlace experta en asma, 4 enfermeras de AP y la Directora de Enfermería de C. Interior. • Desarrollar un sistema de información unificado y accesible, estructurando dicha información en un protocolo de diagnóstico, control y tratamiento del asma. • Se estudiarán los pacientes asmáticos que acuden a las consultas de 4 médicos de AP (C.S. Arrigorriaga, Abadiño, Amorebieta y Durango). Aplicación de tecnología de información y comunicación (TIC) en pacientes seleccionados con mal control del asma. • Ensayo clínico simple ciego donde se procederá a la randomización de 2 grupos de autocuidado: uno convencional de control y el de intervención con aplicación de telemonitorización. En ambos procesos se procederá a la recogida de datos para indicadores de resultados en calidad de vida en asma, test de control de asma, medidas de función pulmonar y satisfacción para el médico y el paciente. 82 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Protocolo para la coordinación entre Atención Primaria (AP) y Atención Especializada (AE) de Bizkaia en la asistencia a pacientes con Insuficiencia Cardiaca Crónica (ICC). Proyecto piloto en las áreas de Zalla y Algorta Investigador principal o referente Mª Luz Marqués en C. Uribe y Fco. Javier Pilar en H. Cruces Organizaciones implicadas Comarca Uribe – Hospital Cruces Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 1 año Asistenciales Estratégicos (CPB-AE-10-04) OBJETIVOS Objetivo general: • Asegurar la continuidad de cuidados en la ICC como vía para la mejora de la atención a esa enfermedad. Objetivos específicos: • Disminuir el nº de reingresos. • Seguimiento de las altas hospitalarias por los distintos niveles asistenciales asegurando la continuidad de cuidados y mejorando su calidad de vida. • Asegurar la disponibilidad a todos los niveles de información relevante para la asistencia, de manera que cuando un paciente es enviado a otro profesional éste cuente con los datos necesarios para continuar el proceso asistencial. • Aumentar la cooperación entre profesionales estableciendo o intensificando las vías de comunicación, a través de contactos puntuales o de sesiones clínicas. • Establecer qué nivel asistencial corresponde a cada situación clínica de la ICC. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Establecimiento de un protocolo que integre todos los niveles asistenciales. Evaluación y seguimiento del mismo. RESULTADOS ESPERADOS Coordinación entre niveles asistenciales con el objeto de reducir los ingresos y la mortalidad. Continuidad de rehabilitación cardiaca con Polideportivos Municipales Organizaciones implicadas Comarca Bilbao – Hospital Basurto Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPB-AE-10-05) OBJETIVOS Disminución en el número de ingresos hospitalarios de pacientes con uno o varios eventos cardiacos previos y disminución de su mortalidad por enfermedad cardiaca. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención enfermera en una consulta enfermera específica de Rehabilitación cardiaca en Atención Primaria en coordinación con el Servicio de Rehabilitación del hospital de referencia (Hospital Basurto). Dicha intervención estaría referida a instauración de un plan de ejercicio físico reglado, abandono del hábito tabáquico, reeducación respiratoria y consejo nutricional. Para ello se pautarán un número determinado de consultas de enfermería con un programa establecido de intervenciones educativas así como de ejercicio físico. Se establecerán mecanismos de coordinación con los servicios municipales de deportes para el uso de polideportivos y monitores. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 83 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Protocolo para la coordinación entre Atención Primaria (AP) y Atención Especializada (AE) de Bizkaia en la asistencia a pacientes con Enfermedad Pulmonar obstructiva Crónica (EPOC) Investigador principal o referente Mª Luz Marqués. Ander Larrazabal. Fco Javier Pilar Organizaciones implicadas C. Uribe, C. Ezkerraldea-Enkarterri y H. Cruces Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPB-AE-10-06) 1 año OBJETIVOS Objetivo general: • Asegurar la continuidad de cuidados en la atención a los pacientes con EPOC como vía de mejora de la atención a esta enfermedad. Reducir la morbimortalidad de las personas con EPOC y mejorar la calidad de vida relacionada con la salud. Objetivos específicos: • Disminuir el nº de reingresos por esta patología. • Establecer qué nivel asistencial corresponde a cada situación clínica de la EPOC. • Asegurar la disponibilidad a todos los niveles de la información relevante para la asistencia, de manera que cuando un paciente es enviado a otro profesional éste cuente con los datos necesarios para continuar el proceso asistencial. • Aumentar la cooperación entre profesionales estableciendo o intensificando las vías de comunicación, a través de contactos puntuales o de sesiones clínicas. • Los pacientes diagnosticados de EPOC tendrán desde el inicio un plan de cuidados de enfermería que aumente su capacitación y autonomía en el manejo efectivo del régimen terapéutico, y fomenten la prevención de complicaciones. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Implantación de un protocolo de actuaciones y derivaciones. Evaluación y seguimiento del mismo. Variables: • Nº de ingresos y reingresos. • % de visitas a urgencias a los 30 días del alta. • % de reingresos a los 30 días. • Accesibilidad de atención (demora máxima a neumología pacientes derivados de AP). RESULTADOS ESPERADOS Como criterio general, se establece que las cifras de FEV1 orientan sobre el nivel asistencial en el que el paciente con EPOC debe ser atendido en cada momento, de manera que los pacientes con cifras superiores al 50% (EPOC leve o moderado), serán atendidos de forma regular por el médico de AP y aquellos con FEV1 inferior al 50% (EPOC severa o muy severa) acudirán al neumólogo. 84 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Plan de telecontrol de enfermos respiratorios crónicos. (Atención integrada al paciente EPOC) Investigador principal o referente C. Interior – Cristobal Esteban por H. Galdakao-Usansolo. Organizaciones implicadas C. Interior – H. Galdakao-Usansolo Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 1 año Asistenciales Estratégicos (CPB-AE.10-07) OBJETIVOS Aumentar el capital de salud de la enfermedad seleccionada (enfermos respiratorios crónicos reingresadores) Objetivos secundarios: • Disminución del nº de ingresos. • Disminución del nº de visitas a urgencias. • Mejorar la calidad de vida relacionada con la salud. • Mejora de la satisfacción del paciente y de los profesionales sanitarios. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño pre-post con grupo de control externo. Seis meses, 3 de inclusión y 3 de seguimiento Dirigido a pacientes con enfermedades respiratorias crónicas con 3 o más ingresos hospitalarios relacionados con su enfermedad de base en el último año, o 4 o más ingresos en los últimos 2 años. La intervención supondrá trasladar la prestación de cuidados al domicilio del paciente y facilitar: • Educación del paciente y sus cuidadores. • Apoyo social y psicológico. • Rehabilitación. • Monitorización domótica. • Atención domiciliaria programada y a demanda de enfermería. • Acceso rápido a consulta especializada con el fin de: fomentar la autonomía y responsabilidad del paciente. Fomentar los hábitos de vida saludables (tabaco y sedentarismo). Proporcionar dispositivo asistencial de respuesta inmediata. Plan de trabajo: 1.- Organización y lanzamiento del proyecto (enero 2011). 2.- Visión y estrategias del proyecto (enero-febrero 2011). 3.-Selección de pacientes (febrero 2011). 4.- Definición de servicios y procesos (febrero-marzo 2011). 5.- Plan de implantación, evaluación de resultados y sistemas de información (abril-noviembre 2011). 6.- Dispositivos de soporte y centro multicanal de comunicación (febrero-marzo 2011). RESULTADOS ESPERADOS • Disminución del nº de hospitalizaciones/año. • Disminución del nº de urgencias. • Aumentar la satisfacción de pacientes y profesionales. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 85 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa de terapias rehabilitadoras grupales para pacientes con patología de hombro y raquis Investigador principal o referente H. Gorliz Organizaciones implicadas H. Gorliz. Ámbito extrahospitalario Origen Contrato-Programa (CPB-10-09) OBJETIVOS Permitir una mejora procurando una atención en tiempo y forma a todos los pacientes optimizando la gestión del tiempo de espera y los recursos. En definitiva, se persigue mejorar el servicio, la atención a los pacientes en función de la intensidad de su patología, adecuando los recursos físicos y humanos. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Se plantean tratamientos grupales para pacientes con este tipo de patologías y que pueden beneficiarse de esta modalidad de tratamiento. Grupos de 6-8 pacientes con sintomatología similar. Se aplican un grupo cerrado de prestaciones durante un tiempo limitado diario y durante un número de días limitado. El médico en la consulta, una vez diagnosticado un proceso clínico de esta tipología prescribirá Grupo Hombro, Grupo Raquis Modalidad A o B. Cuando hay un número de pacientes suficiente para formar el grupo, el fisioterapeuta contacta con ellos iniciando el tratamiento grupal durante 15 días. Al inicio y al final del tratamiento se realiza la Encuesta de Salud SF-12. Si en el periodo de tratamiento, el fisioterapeuta observara mala evolución o no eficacia en el tratamiento, solicitará nueva valoración del médico. Plan de trabajo: El programa se inició en el 2009 en centros piloto y con grupos focales. Estos programas se han ido paulatinamente generalizando en todos los centros donde existe consultas y Unidades de terapia, para Comarca Uribe y Comarca Interior. RESULTADOS ESPERADOS Mejora en la atención a los pacientes tipificados en función de la intensidad de la patología y de la intensidad del tratamiento a aplicar. Al tratarse de pacientes con necesidades terapéuticas de intensidad baja, el hacerlo de manera grupal nos permite poder actuar con varios pacientes al mismo tiempo, utilizando menos tiempo de recursos humanos que pueden ser desviados a la atención terapéutica personal, individualizada y de alta intensidad para aquellos que lo precisen. Mejora en la gestión al reducir el tiempo de demora entre la consulta y el inicio del tratamiento de todos los pacientes. 86 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Escuela de Fortalecimiento Global en Polideportivos para enfermedades crónicas osteomusculares Investigador principal o referente H. Gorliz Organizaciones implicadas H. Gorliz. Ayuntamiento de Llodio y Amurrio Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPB-AE.10-10) OBJETIVOS Establecer un programa para el control y seguimiento de personas con dolencias secundarias a enfermedades crónicas (Artrosis generalizada o Poliartrosis, Osteoporosis, Fibromialgía y Síndrome de fatiga crónica), cuyo objetivo principal es ofertar el aprendizaje activo y tutelado enfocado a ganar en calidad de vida mediante la responsabilidad y participación del paciente. Los objetivos secundarios son conseguir adherencia a las indicaciones dadas en el programa, prevenir reagudizaciones y ralentizar el deterioro físico. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Dicho programa será realizado en grupos en los que se trabajarán el fortalecimiento global del paciente en el entorno de un polideportivo. El hospital de Gorliz tutorizará dicho programa que quedará enmarcado en las actividades que estas personas puedan realizar en su vida diaria, independientemente de las intervenciones de terapia específica que pueda necesitar. La indicación de la incorporación a este grupo de fortalecimiento global que se realizará en polideportivo, la emitirá el médicorehabilitador en la consulta. El médico rellenará una ficha que se entregará al monitor que dirige estos grupos en el polideportivo. La actividad a realizar estará ya diseñada y será la que se ejecute en el grupo. El tiempo previsto para esta actividad, es cerrado en un pack de número de sesiones y tiempo de las mismas, así como la rotación durante el año de las veces que se indica repetir dicho paquete de intervención. El monitor llevará una ficha de registro individual de la actividad. Variables: • Nº de personas que acuden a este programa. • Nº de abandonos del programa. • Procedencia. • Nº de personas que teniendo la indicación, no acuden al programa. • Resultados de la encuesta de calidad de vida SF12. RESULTADOS ESPERADOS Proporcionar un medio de atención que de respuesta a las necesidades de las patologías crónicas osteomusculares. Una vez valorado este programa, se pudiera cederlo a la Atención primaria como un recurso directo para el manejo de estos pacientes desde el médico y enfermera en su abordaje de los pacientes crónicos. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 87 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Proyecto de telemonitorización del enfermo crónico Organizaciones implicadas Comarca Bilbao. Hospital Basurto Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPB-AE.10-11) OBJETIVOS Evaluar la efectividad clínica, el impacto en la utilización de servicios sanitarios y calidad de vida de los pacientes, y el costeefectividad de un sistema de telemonitorización en pacientes domiciliarios con Insuficiencia cardiaca (IC) y/o broncopatía crónica, que hayan tenido en el año previo dos ingresos hospitalarios y al menos uno de ellos ocasionado por las patologías consideradas. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Ensayo clínico aleatorizado abierto en el ámbito de la Atención Primaria. Los pacientes se siguen durante 1 año, con análisis a los 3, 6 y 12 meses. Al grupo de intervención, al paciente se le realiza la monitorización diaria de parámetros clínicos en el domicilio (frecuencia respiratoria, frecuencia cardiaca, TA, pulsioximetría, peso, temperatura, cuestionarios de percepción de situación clínica y funcional, registro de toma de medicación), y contacto telefónico regular cada dos semanas, y ante variaciones clínicas (profesionales sanitarios) o técnicas (empresa suministradora de la tecnología). Los datos recibidos se revisan diariamente por parte de los profesionales sanitarios (médico y enfermera) del Centro de Salud que han sido formados (en un taller) en el manejo de situaciones concretas y descompensación de las patologías consideradas. El grupo control recibirá el tratamiento habitual, además del taller de formación en el manejo de las situaciones clínicas incluidas. Las variables principales de resultados son: mortalidad, nº de reingresos hospitalarios por las patologías consideradas, estancia hospitalaria, calidad de vida del paciente (cuestionario EuroQol-5D), coste-efectividad (valorando años de vida ajustados por calidad de vida). 88 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Alternativas a la hospitalización. Implantación de Programas de Tratamiento Asertivo Comunitario Investigador principal o referente Mónica López. Red Salud Mental Bizkaia Organizaciones implicadas Red Salud Mental de Bizkaia Contrato-Programa. Anexo2 sobre Proyectos Duración Origen Asistenciales Estratégicos (CPB-AE-10-13) 1 año INTRODUCCION. OBJETIVOS. METODOLOGIA El desarrollo de servicios y programas de atención a pacientes con Trastorno Mental Grave descansa en la reordenación de las camas hospitalarias y en el desarrollo y potenciación de los recursos alternativos a la hospitalización, Hospitales de Día y programas de TAC. En el momento actual existen diversos programas de seguimiento comunitario específicos para la población con trastorno mental grave, cuyas necesidades asistenciales exceden las ofertadas por los Centros de Salud Mental Comunitarios. Dichos servicios han sido desarrollados de distinta manera, pero con similares objetivos, por parte de los tres hospitales psiquiátricos (Zamudio, Zaldibar y Bermeo), para dar respuesta a las necesidades asistenciales de pacientes graves desinstitucionalizados (programas de TAC de Zamudio y Zaldibar, programa de seguimiento de crónicos de Bermeo). De estos programas, aunque con similares actuaciones, el único que sigue el modelo más ortodoxo de TAC es el programa de TAC de Zamudio. La reordenación de los recursos alternativos a la hospitalización implica: • Establecer un mapa de recursos y reorganizar los recursos actuales, previamente dependientes de distintas organizaciones, por comarcas asistenciales, incluyendo los recursos de Hospitales de Día y programas de seguimiento disponibles. • Implantar cuatro equipos de TAC, uno por comarca. Las acciones realizadas hasta el momento han sido: • Elaborar el mapa de recursos y analizar los recursos disponibles y las necesidades detectadas. • Reorganizar los recursos de personal disponibles, especialmente los dependientes de los hospitales psiquiátricos, para su asignación a los recursos alternativos a la hospitalización. • Habilitar nuevos recursos de personal específico para los programas de TAC (especialmente personal de enfermería y monitores). • Prever necesidades materiales (espacio y medios de transporte). • Programar e iniciar sesiones informativas para un mejor conocimiento de las características y objetivos del programa. Las acciones previstas para el mes de noviembre 2010 implican: • Completar la dotación de personal para los equipos de TAC, específicamente enfermería y monitores. • Iniciar reuniones con los nuevos responsables de alternativas a la hospitalización y personal asignado para informar sobre la orientación asistencial, iniciar coordinación y comenzar la derivación y redistribución de pacientes a los recursos creados, según perfil y sector asistencial. • Informar a la red asistencial hospitalaria y extrahospitalaria de la nueva organización de los recursos y responsables asistenciales. La puesta en marcha de los cuatro programas de TAC, uno por comarca, con capacidad para 30 pacientes cada uno (120 pacientes en total) está prevista para el día 7 de diciembre de 2010. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 89 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa de atención a jóvenes con psicosis en el Centro de Salud Mental de Amara-Donostia Investigador principal o referente Juan Carlos Irurzun. CSM Amara Organizaciones implicadas Red Salud Mental Gipuzkoa Origen Duración Contrato-Programa (CPG-10-001) 1 año OBJETIVOS Prestar asistencia a los jóvenes entre 16 y 35 años en riesgo de presentar, o que presenten, un trastorno mental severo, es decir una psicosis tanto afectiva como no afectiva, según los principios de la intervención temprana y el tratamiento asertivo comunitario. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención diagnóstica y terapéutica. Los recursos se concentran en la atención a las personas en el rango de edad entre 16 y 35 años. Consistirá en: • Evaluación completa (anamnesis completa, antecedentes personales y familiares, valoración de riesgos, signos y síntomas que indiquen enfermedad orgánica, medicación concomitante, estilo de vida, hábitos tóxicos, funcionamiento sexual). • Exploración física. • Pruebas complementarias. Las variables son las siguientes: • Tiempo de espera para primer contacto >7 días. • Evaluación completa, incluyendo visita domiciliaria y PIT para el 100% de las personas admitidas al programa. • Psicoterapia grupal para el 100% de personas cuyas actividades les permitan asistir. • Intervención familiar, al menos cuatro sesiones en un año. • Proporción de abandonos o pérdidas de seguimiento inferior al 10%. Tiempo previsto: pilotaje de 1 año. RESULTADOS ESPERADOS En los pacientes: Identificación de grupos de pacientes con especial riesgo para abordarlos de manera más intensiva y aplicando intervenciones con eficacia demostrada. Aumento de la autonomía de los pacientes y de su satisfacción. En la población: Mejorar los resultados en la salud de la población y la equidad. En la organización: Servicios integrales y accesibles. Priorizar procesos asistenciales invirtiendo recursos y esfuerzos en las intervenciones adecuadas y en los momentos adecuados. Mejor aprovechamiento de recursos humanos, racionalización del gasto. 90 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Proyecto asistencia a las reagudizaciones de los procesos crónicos en los residentes en centros gerontológicos de Gipuzkoa Investigador principal o referente Joxe Artetxe Okasar. H. Donostia Organizaciones implicadas Atención Primaria y Especializada Origen Duración Contrato-Programa (CPG-10-002) 1 año OBJETIVOS Objetivos Principales: • Evaluar la eficacia de un programa de asistencia multidisciplinar que incluye telemonitorización, medida como disminución del número de ingresos • Evaluar la pertinencia y aceptabilidad de una propuesta de pacto de todos los implicados. Objetivos secundarios: • Evaluar la satisfacción de los cuidadores con el programa de asistencia multidisciplinar. • Evaluar la satisfacción de los familiares con el programa de asistencia multidisciplinar. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO El programa de asistencia multidisciplinar ayudado por telemonitorización contiene las siguientes tareas: • Identificación del paciente frágil dependiente residente en gerontológico. • Asignación del médico de referencia. • Definición de objetivos y pactos de voluntades entre médico de centro, médico de referencia y enfermo, familia o tutor. • Contacto con domiciliaria en reagudizaciones. • Utilización de seguimiento telemático en reagudizaciones. Las variables son las siguientes: • Nº de visitas a urgencias. • Cuestionario de Calidad de la asistencia percibida por el paciente (Serqhos). • Nº de consultas, tiempo asignado, nº de llamadas de teléfono y el tiempo asignada a cada una de ellas. • Nº de contactos con domiciliaria, la duración de intervención de domiciliaria en días y horas empleadas por enfermería y médicos. • Nº de contactos con Emergencias y su resolución. Tiempo previsto: pilotaje de 1 año. RESULTADOS ESPERADOS La asignación de médico de referencia va a disminuir una parte de la vulnerabilidad. El tratamiento de las reagudizaciones en los centros va a aumentar la confortabilidad de los residentes. El control telemático va a permitir un seguimiento horario de las reagudizaciones. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 91 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Participación en proyecto de Ortogeriatría de Gipuzkoa. Plan de atención de fracturas de cadera en la unidad ortogeriátrica del Hospital Ricardo Birmingham (Fundación Matía) Investigador principal o referente Jose Antonio Veras Sanz. Marta Alvarez de Arcaya. María Ariztia. Olatz Albizua Organizaciones implicadas Hospital Donosti. Atención Primaria y Dirección Territorial. Contrato-Programa. Anexo2 sobre Proyectos Duración Origen 1 año Asistenciales Estratégicos (CPG-AE-10-003) OBJETIVOS • Alcanzar la máxima mejora funcional, autonomía y readaptación a la vida diaria de los pacientes con fractura de cadera. • Asegurar la adecuada atención y seguimiento sociosanitario al alta. • Adecuar la estancia hospitalaria en los diferentes niveles asistenciales. Los objetivos son la prevención y el tratamiento de las complicaciones asociadas a la cirugía y a la inmovilización prolongada. Esto hace que sea una patología candidata para realizar un abordaje multidisciplinar y coordinado dentro y fuera del hospital de agudos. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención asistencial que consta de las siguientes actuaciones: • Valoración integral de carácter multidisciplinar. • Plan de atención individualizado interdisciplinar. • Tratamiento recuperación funcional (fisioterapia, terapia ocupacional, recuperación de continencia). • Dinámica interdisciplinar. • Alta hospitalaria. • Seguimiento a los 6 meses. Las variables son las siguientes: • Estancia media de las fracturas de cadera en el H. Donostia. • Demora en el traslado a la unidad de ortogeriatría. • Índice de fracturas de cadera excluidas del Plan y análisis de los motivos. • Estabilidad clínica, recuperación funcional, reducción de complejidad del tratamiento, mejora nutricional, incidencia de infección nosocomial, índice de caidas, incidencia de UPPs post-ingreso, mortalidad, traslado a agudos, institucionalización al alta, estancia media, índice de eficiencia. Tiempo previsto: pilotaje de 1 año. RESULTADOS ESPERADOS Las unidades de ortogeriatría han demostrado utilidad tanto para el paciente como para el sistema sanitario. Para el enfermo suponen una mejora en el diagnóstico, reducción de complicaciones, mayor nivel de autonomía al alta y menor incidencia de institucionalización. Para el sistema supone mantener o reducir costos con una mejora en la calidad de la asistencia. 92 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Proyecto de implantación de un modelo de atención integrada del paciente crónico ingresado en medicina interna Organizaciones implicadas Hospital de Zumárraga. Comarca Gipuzkoa Oeste Origen Duración Contrato-Programa (CPG-10-005) 3 años OBJETIVOS Prestar una asistencia específica a este grupo de pacientes ingresados, evitando estancias prolongadas y reingresos innecesarios. Para ello se plantea crear una mini unidad dentro de Medicina Interna, unidad del paciente pluripatológico, ofertándoles una atención sanitaria en unidades de hospitalización convencional y de forma ambulatoria en consulta externa y hospitalización de día, con acuerdos con resto de Servicios (hospitalización a Domicilio, Urgencias…) y AP. Objetivos Específicos: • Identificación del paciente pluripatológico ingresado. • Evitar estancias innecesarias, gestionando los recursos de forma ambulatoria o telemática. • Establecer sistemas mixtos de ingreso y consultas externas, que eviten o agilicen los ingresos y las altas. • Disponer de un sistema único que facilite la coordinación con AP y resto de especialidades y servicios (atención social). • Consulta de alta resolución. • Coordinar con los servicios sociosanitarios y sociales. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Intervención organizativa: unidad para la atención al paciente pluripatológico. Tiempo previsto: Alrededor de tres años. RESULTADOS ESPERADOS El realizar un cambio en el modelo asistencial del paciente pluripatológico va a permitir a estos pacientes no aceptar la irreversibilidad de su deterioro, recibir una atención integrada que permita un diagnóstico y tratamiento precoz de las reagudizaciones y, por tanto, mejorar su calidad de vida. De cara a la población, se va a favorecer la equidad y la sostenibilidad del sistema, al disminuir el consumo de recursos sanitarios. Para nuestra organización va a suponer una mejora en la Gestión del servicio de Medicina Interna, una mayor cooperación con los profesionales de AP y de los servicios del hospital. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 93 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Proyecto piloto de incorporación de la telemedicina en la monitorización, control y seguimiento de pacientes ingresados en el servicio de hospitalización a domicilio (SHA) Organizaciones implicadas H. Alto Deba Origen Contrato-Programa (CPG-10-006) OBJETIVOS • Mejorar el control de los pacientes ingresados en el SHA (calidad de vida y seguridad). • Reducir el nº de visitas médicas al domicilio, optimizando el tiempo de los facultativos. • Reducir el nº de ingresos hospitalarios. • Disminuir la frecuencia a Urgencias. • Captación de enfermos crónicos pluripatológicos para control por el SHA. Este proyecto se incluye dentro del marco de cooperación establecido entre Osakidetza y Mondragón Health. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Los sistemas CarelineHome y CarelinePro permiten la captación de constantes vitales de forma continuada mediante varios sensores y un dispositivo móvil, que transmite la información a un sistema experto que puede ser consultado por el médico a distancia a través de una página web. Las variables son: • Nº visitas médicas/paciente. • Nº visitas enfermería/paciente. • Nº enfermos crónicos adheridos. • % reingresos en el hospital. • % asistencias por el servicio de urgencias. • Encuestas de satisfacción a pacientes y profesionales del SHA. Realización prueba piloto: 2 meses. RESULTADOS ESPERADOS En pacientes: Identificación de grupos de pacientes que requieren un abordaje más intensivo, aplicando intervenciones con eficacia demostrada. Aumento de la autonomía de los pacientes y satisfacción. En la población: Mejorar los resultados en la salud de la población y la equidad. En la organización: Servicios integrales y accesibles. Priorizar procesos asistenciales invirtiendo recursos y esfuerzos en las intervenciones adecuadas y en los momentos adecuados. Mejor aprovechamiento de recursos humanos. Racionalización del gasto. 94 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Paciente experto: fomento del autocuidado y responsabilidad de los pacientes con enfermedades crónicas Organizaciones implicadas Comarca Ekialde Origen Contrato-Programa (CPG-10-007) OBJETIVOS Capacitar a los pacientes para la autogestión de su enfermedad. La gestión de las enfermedades crónicas (EC) constituye un reto para los servicios sanitarios. Al igual que en otros países desarrollados, el sistema de salud en España ha cumplido un ciclo y es necesario un nuevo modelo organizativo que de respuesta al reto de la atención al paciente crónico. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO El enfoque estructurado más utilizado y que cuenta con mayores evidencias sobre su efectividad es el enfoque Chronic Disease Self-Management Program (CDSMP) de la Universidad de Stanford, que se ha implementado en 12 países. Se basa en la teoría de la autoeficacia considerando a ésta el primer paso en las vías causales del cambio en la conducta en los programas de autocuidado. El aumento de la autoeficacia es un requisito previo para el cambio de conducta que, a través de una mejoría en el tratamiento, puede influir en el uso de la salud y de la asistencia sanitaria. RESULTADOS ESPERADOS En pacientes: Identificación de grupos de pacientes que requieren un abordaje mas intensivo, aplicando intervenciones con eficacia demostrada. Aumento de la autonomía de los pacientes y satisfacción. En la población: Mejorar los resultados en la salud de la población y la equidad. En la organización: Servicios integrales y accesibles. Priorizar procesos asistenciales invirtiendo recursos y esfuerzos en las intervenciones adecuadas y en los momentos adecuados. Mejor aprovechamiento de recursos humanos. Racionalización del gasto. Programa de coordinación AP-AE para mejorar la atención de pacientes con IC, EPOC, IRC y Cirrosis Hepática (modelo de atención sanitaria coordinada) Organizaciones implicadas Comarca Ekialde y Atención Especializada de referencia Origen Contrato-Programa (CPG-10-008) OBJETIVOS • Mejorar la calidad de la asistencia percibida por parte del paciente. • Mejorar la satisfacción del profesional en la atención a estos procesos. • Evaluar la frecuentación por consultas (antes y después). METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO La implantación de un programa de detección y tratamiento precoces de los síntomas de descompensación de las patologías incluidas, así como la posibilidad de derivar a una unidad especializada a pacientes seleccionados, debería mejorar la calidad de vida de estos pacientes y disminuir el nº de ingresos y exacerbaciones graves. El programa contempla: • Revisiones programadas dirigidas a la detección de síntomas de alarma, cumplimentación de la pauta terapéutica establecida, así como de toma concomitante de fármacos contraindicados, etc. • Adiestramiento a pacientes a través de la entrega de hoja informativa de los síntomas de alarma, de su plan dietético y de ejercicio físico. • Disponer de un canal de comunicación ágil con el hospital para los casos con mala evolución. • Acceso rápido a la atención sanitaria en horario de apertura del centro. RESULTADOS ESPERADOS En salud de los pacientes: aumento de la autonomía de los pacientes y de su satisfacción. En la población: mejora de los resultados en la salud de la población y la equidad. En la organización: servicios coordinados, integrales y accesibles. Priorizar procesos asistenciales invirtiendo recursos y esfuerzos en la intervención adecuada y en los momentos adecuados. Mejor aprovechamiento de recursos humanos. Racionalización del gasto. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 95 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Plan piloto de rehabilitación ambulatoria domiciliaria Organizaciones implicadas H. Donostia Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPG-AE.10-009) OBJETIVOS 1. Reducir la variabilidad en la aplicación de la terapia RHB y garantizar la equidad en el acceso de todos los pacientes al tratamiento adecuado. 2. Tratar la discapacidad del paciente para conseguir la máxima capacidad funcional posible en cada caso y facilitar la independencia y la reintegración en el entorno familiar, social y laboral. 3. Ofrecer una planificación coordinada a lo largo de las diferentes fases y ámbitos de atención y así evitar la fragmentación del programa rehabilitador. 4. Implicar al paciente y su familia/cuidados en el proceso de RHB. 5. Mejorar el resultado funcional y la satisfacción del paciente con el tratamiento recibido. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO El paciente con ictus sería valorado por el neurólogo (estabilidad clínica), médico rehabilitador (situación funcional) y enfermeras del servicio de admisión (escala de Barthel y situación sociosanitaria) del H. Donostia. Si el paciente es candidato a RHB domiciliaria, el médico rehabilitador pautará el tratamiento y lo comunicará al fisioterapeuta. Se realizará una propuesta a la familia. Si aceptación de la misma se comunicará al equipo de primaria y se iniciará el tratamiento. El fisioterapeuta y terapeuta ocupacional acudirían al domicilio del paciente para inicio del tratamiento. Sesión semanal del equipo terapeuta y médico rehabilitador. A las 3 semanas visita médica (en domicilio o en hospital). Si hay objetivos se continuará con el tratamiento en domicilio o centro de rehabilitación ambulatoria o alta con informe y Barthel. RESULTADOS ESPERADOS En pacientes: Implicación (y a su familia/cuidador) en el proceso de RHB. Mejorar el resultado funcional y la satisfacción del paciente con el tratamiento recibido. La implantación del plan supondría un aumento de la eficiencia, mejora de la calidad de la asistencia y de la satisfacción de los pacientes. 96 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados del contrato programa Programa EPOC Investigador principal o referente H. Santiago Centros implicados H. Santiago Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE-10-15) Objetivos: El objetivo es la implantación de la rehabilitación respiratoria como herramienta de prevención de recaidas. Programa Síndrome Coronario Agudo Investigador principal o referente H. Txagorritxu Centros implicados H. Txagorritxu Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE-10-16) Objetivos: El hospital tiene como compromiso el duplicar la oferta de rehabilitación traumatológica en dos centros de salud Programa de mejora de enfermedades crónicas Investigador principal o referente H. Santiago Centros implicados H. Santiago Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE-10-17) Objetivos: Abordaje integral del paciente diabético. El objetivo es modificar la forma de prestación de la asistencia al paciente diabético. Programa de mejora de enfermedades crónicas Investigador principal o referente H. Txagorritxu Centros implicados H. Txagorritxu Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE-10-18) Objetivos: El objetivo es la implantación de la rehabilitación respiratoria como herramienta de prevención de recaidas. Plan de extensión rehabilitación ambulatoria Investigador principal o referente H. Txagorritxu Centros implicados H. Txagorritxu Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPA-AE-10-19) Objetivos: Descentralizar la rehabilitación traumatológica a centros de salud Adecuación de la Unidad Sociosanitaria de Ezkerraldea-Enkarterri a un proyecto de unidad de detección y atención a personas en situación de desprotección y apoyo a las UAPs en la gestión de necesidades del espacio sociosanitario Investigador principal o referente H. Santiago. Centros implicados H. Santiago. Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPB-AE-10-12) Duración 1 año Objetivos: Detectar y prestar la atención que necesitan las personas que, debido a sus graves problemas de salud, a sus limitaciones funcionales, a su situación de exclusión social (o en riesgo de estarlo) o sometidas y/o expuestas a situaciones de violencia de género, requieren una atención sanitaria y social, simultánea, coordinada y estable. Elaborar protocolos de actuación tanto internos como bidireccionales entre las UAPs y la unidad Sociosanitaria ante la detección de un caso de necesidad sociosanitaria. Reorganización de los servicios de rehabilitación para la eliminación de la concertación. Centros implicados H. Bidasoa Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPG-AE-10-10) Elaboración del Plan de racionalización de la Rehabilitación ambulatoria en el área de referencia del Hospital de Mendaro Centros implicados H. Mendaro Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPG-AE-10-011) Elaboración del Plan de racionalización de la Rehabilitación ambulatoria en el área de referencia del Hospital de Mendaro Centros implicados H. Mendaro Origen Contrato-Programa. Anexo2 sobre Proyectos Asistenciales Estratégicos (CPG-AE.10-011) Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 97 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Efectividad de un programa colaborativo multidisciplinar de optimización de tratamiento y gestión de cuidados para pacientes de alto riesgo con IC Investigador principal o referente Fernando Aros Borau. H. Txagorritxu Centros implicados Comarca Araba. H. Txagorritu y H. Santiago Origen Duración Investigación Abierta (IA10-01) Presupuesto solicitado/presupuesto concedido 95.656 € / 32.600 € 3 años OBJETIVOS Objetivo principal: Evaluar la efectividad potencial del “PROMIC,” respecto a los cuidados habituales en cuanto a la disminución de la tasa combinada de eventos (reingresos/eventos cardiacos/fallecimiento/visitas al servicio de urgencias) y otras variables, así como la factibilidad del programa. Objetivos específicos: • Determinar la efectividad potencial del programa y sus componentes, comparando entre los centros de intervención y control, la tasa combinada de eventos, la calidad de vida de los pacientes, y sus conocimientos sobre su enfermedad, para estimar la respuesta terapéutica y el tamaño del efecto. • Conocer la percepción de los profesionales sobre la utilidad clínica, aceptabilidad y viabilidad de dicho programa implantado en sus centros. • Estimar el alcance y cobertura lograda en la población diana de pacientes con IC. Objetivos secundarios: • Estimar las mejorias en la capacidad funcional, factores precipitantes de IC educables, los factores pronósticos y nivel de optimización farmacológica en el grupo PROMIC y en el grupo control. • Determinar las razones de coste-efectividad y coste-utilidad incremental del PROMIC. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: Estudio cuasi-experimental, prospectivo de seguimiento a un año. Ámbito y sujetos: Centros de salud de la Comarca Araba, Hospital de Txagorritxu y Santiago. Se captarán como grupo intervención un mínimo de 75 pacientes ingresados por IC en situación funcional NYHA II-III-IV. El resto de los pacientes que cumplan criterios de inclusión constituirán el grupo control. Intervención: la intervención a aplicar será PROMIC, los pacientes control recibirán atención habitual. Mediciones: la principal medida de resultados será el tiempo libre de eventos desde la inclusión en el estudio hasta el primer episodio (reingresos/eventos cardiacos/fallecimiento/visitas a urgencias). Como variables secundarias mediremos la Calidad de Vida relacionada con la salud (MLFHQ y SF-36), la capacidad funcional (Test de 6 Minutos Caminando), los cambios estructurales cardiacos (Niveles de péptido natriurético), la adherencia a tratamiento farmacológico (Morinsky-Green), el coste del programa, la utilidad y aceptabilidad del PROMIC por parte de los profesionales y los pacientes. Se recogerán también variables predictoras tales como sexo, edad, nivel de estudios, co-morbilidad, nivel de dependencia, riesgo social, etc. RESULTADOS ESPERADOS 1. Estudio sobre población real (incluyendo pacientes de edad avanzada excluidos de otros estudios). 2. Garantizar la continuidad de cuidados a través de la coordinación entre niveles asistenciales. 3. Capacitar al profesional de enfermería para ser responsable del seguimiento del paciente a través de su formación y dedicación a IC y pacientes crónicos. 4. Promover la educación para el autocuidado del paciente y familia. 98 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Evolución a largo plazo de las estrategias de afrontamiento en los pacientes de diálisis, su efecto sobre calidad de vida. Investigador principal o referente Begoña Ruiz de Alegría Fernandez de Retana. E.U Enfermería Vitoria Centros implicados CAPV Origen Duración Investigación Abierta (IA10-02) 1 año Presupuesto solicitado/presupuesto concedido 4.920 € / 3.300 € OBJETIVOS Objetivo Principal: Analizar a largo plazo los cambios en el tiempo del proceso de afrontamiento y sus efectos en la calidad de vida. Objetivos específicos: • Conocer los cambios de afrontamiento a los 36 meses de haber iniciado el tratamiento en diálisis. • Conocer los cambios en las modalidades de tratamiento (DPCA, HDH y cambio trasplante) a los 36 meses de haber iniciado el tratamiento en diálisis. • Comparar entre la modalidad de HDH y DPCA los cambios en el proceso de afrontamiento y sus efectos en la CVRS y el bienestar subjetivo. • Identificar patrones de afrontamiento y de crecimiento psicológico . • Conocer el efecto del trasplante renal, sobre la calidad de vida y los procesos de afrontamiento. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Las personas en tratamiento con diálisis, sufren unos cambios que afectan negativamente a su vida. Estas personas deben poner en marcha estrategias de afrontamiento para adaptarse a esa situación. Se han descrito diferentes estrategias de afrontamiento, favorecedoras o no de la adaptación. Estos afrontamientos dependen de características personales, del contexto y del tiempo transcurrido desde el inicio del tratamiento. Hay pocos estudios que exploran el afrontamiento a la diálisis. Un estudio longitudinal (12 meses) realizado por nosotras en pacientes de diálisis de la CAPV ha revelado efectos de distintos afrontamientos en calidad de vida relacionada con la salud, en satisfacción con la vida y en bienestar subjetivo. Un año es insuficiente para desvelar el proceso de afrontamiento en los procesos crónicos. Nos proponemos conocer los tipos de afrontamiento empleados por los pacientes en hemodiálisis en nuestro contexto, los cambios durante los tres primeros años y explorar su asociación con aspectos como calidad de vida, apoyo social, tipo de estresores que soportan la adherencia al tratamiento. Estudio de extensión, basado en la cohorte de pacientes que participaron en el estudio anterior, a los que se realizará una ampliación del seguimiento. Se miden variables de comorbidad, supervivencia, parámetros bioquímicos y factores moduladores del proceso de afrontamiento junto con dimensiones de calidad de vida. RESULTADOS ESPERADOS El conocimiento generado con el presente proyecto permitirá comprender mejor el proceso de afrontamiento y los mecanismos de regulación emocional para su aplicación preventiva y clínica. Definir lineas de formación a equipos intra e interdisciplinares que contribuyan a mejorar la calidad de vida. Proyectar planes de intervención comunitaria a través de las asociaciones de enfermos renales para dar soporte efectivo a los pacientes y sus familias. Validar un instrumento de afrontamiento de la enfermedad crónica que será patentado por el equipo de investigación. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 99 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Validación de un programa para atención primaria de tratamiento y seguimiento de los pacientes con síndrome de apneas-hipoapneas del sueño (SAHS). Sistema colabortivo-interactivo de control en red entre la medicina de asistencia primaria (MAP), las empresas suministradoras de CPAP y los especialistas de la unidad de trastornos del sueño (UTS). Proyecto investigación-acción. Investigador principal o referente Joaquín Duran Cantilla, H. Txagorritxu Centros implicados Unidad de Investigación de Atención Primaria; H. Txagorritxu Origen Duración Investigación Abierta (IA10-03) 3 años Presupuesto solicitado/presupuesto concedido 14.1210 € / 45.300 € OBJETIVOS Principal: Comparar el cumplimiento objetivo horario del tratamiento con CPAP en los dos grupos de estudio (Medicos de A. Primaria y Unidad de Trastornos del Sueño) Secundarios: 1. Evaluar el nivel de satisfacción del paciente mediante escalas analógico-visuales y de calidad de vida. 2. Establecer el nivel de mejoría clínica con el empleo de escalas de somnolencia y de calidad de sueño. 3. Determinar el número de complicaciones traducidas en efectos secundarios, tipo, severidad y evolución. 4. Realizar un estudio de coste-efectividad. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: Estudio prospectivo, multicéntrico, randomizado, abierto, de grupos paralelos de 176 pacientes con SAHS grave con prescripción de tratamiento con CPAP por la Unidad de Trastornos del Sueño (UTS): 88 serán seguidos y controlados por los MAP incluidos en el programa (grupo tratamiento) y 88 serán controlados por la UTS (grupo control). Instrumentalización. A todos: A) Prueba de sueño validada para diagnóstico de SAHS; B) Anamnesis y exploración, C) Escalas de somnolencia clínica y de Epwoth; D) Cuestionarios de salud, sueño, calidad de vida y EuroQol; E) Cumplimiento del tratamiento; F) Escalas analógico-visuales de satisfacción; G) Recogida de efectos secundarios del tratamiento con CPAP e incidencias técnicas. Etapas: • ENERO A MARZO DE 2011: Diseño de la base de datos, reuniones de los centros de salud con los MAP incluidos, las direcciones de comarca y hospital y la empresa suministradora de CPAP. • ABRIL 2011-ABRIL 2013: Inicio de la inclusión de los pacientes durante 24 meses. • ABRIL 2011-OCTUBRE 2013. Seguimiento del protocolo. • NOVIEMBRE 2013-MARZO 2014: Tabulación de los datos, análisis estadístico, redacción del informe final y publicación de los resultados. RESULTADOS ESPERADOS La implantación de este modelo implica un ahorro global de consultas del 20% en los primeros 5 años, del 25% en los primeros 10 años y del 23% en los primeros 15 años. Este tiempo ganado se aplicará a ver mejor y con más calidad a los pacientes más complejos y con mayores problemas. Aplicación a futuro: Si, como todo parece indicar, los resultados de este proyecto son satisfactorios se abre el campo a la implicación de los MAP en el proceso de control y seguimiento del paciente con SAHS que recibe otras modalidades de tratamiento diferentes de la CPAP (medidas higiénico-dietéticas, dispositivos de avance mandibular, cirugía, etc.) así como el importante capitulo de su participación en el diagnóstico del SAHS mediante sistemas simplificados de fácil manejo. 100 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Utilidad de la monitorización ambulatoria continua de glucemia en diabéticos insulinodependientes: Impacto sobre el control metabólico. Investigador principal o referente Alfredo Yoldi Arrieta, H. Donostia Centros implicados H. Donostia, H. Zumarraga Origen Duración Investigación Abierta (IA10-04) Presupuesto solicitado/presupuesto concedido 13.118 € / 13.100 € 2 años OBJETIVOS 1. Evaluar la eficacia de la monitorización continua de glucemia intersticial durante cinco días mediante sensor, y los ajustes del tratamiento realizados según esta información, en la medida de HbA1c en diabéticos insulinodependientes con mal control previo. 2. Determinar la frecuencia de hipoglucemias inadvertidas nocturnas en este grupo de pacientes. 3. Valorar el impacto de la correción de las hipoglucemias inadvertidas en los valores de HbA1c. 4. Determinar la variabilidad glucémica medida como el área bajo la curva que se obtiene, tras estudiar la superficie trazada por la permanencia de la glucemia diaria, dentro de los rangos de normalidad, en este grupo de diabéticos estudiados mediante monitorización continua de glucosa. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: Se propone un estudio antes y después, realizado en 36 pacientes que cumplan los criterios de inclusión, a los que se les colocará el dispositivo sensor en situación basal, a los 3 y 6 meses, y de acuerdo a la información obtenida con la lectura del registro de glucemias intersticiales, se realizarán modificaciones en el tratamiento de su diabetes, tanto en la dieta como en la insulinoterapia. Variables: de control metabólico, fundamentalmente HbA1c, número e intensidad de hipoglucemias, necesidades de insulina y variabilidad glucémica antes y tras la modificación del tratamiento según la información obtenida por el registro continuo. Plan de trabajo: • Fase de planificación. (mes 1): Realización de registros de prueba para las destrezas técnicas, resolución de problemas, y adquirir experiencia en la interpretación de los resultados. Resolución de problemas. Consenso de las pautas de ajuste de la insulina. Realización de un manual de instrucciones resumido para los diabéticos. Creación de las bases de datos las variables. • Fase de reclutamiento (mes 2 a mes 4): En las consultas de endocrino. Información al paciente y entrega del manual de instrucciones, hoja informativa del estudio y Consentimiento informado. Elaboración de informes individualizados. Inicio de las tareas de introducción y edición de datos. • Fase de seguimiento (mes 2 a 24): Reuniones del equipo investigador bimensual. Introducción y edición de datos y primer análisis descriptivo . • Fase de explotación (mes 24 a 30): Análisis estadísticos. Reunión entre los investigadores para interpretar los resultados y planificar las publicaciones. RESULTADOS ESPERADOS Mejor servicio a los diabéticos insulinodependientes, integrando a la asistencia un recurso que permite analizar de forma exhaustiva el comportamiento de la glucemia en situaciones de vida real y durante un largo período de tiempo. Mejoría del control metabólico y disminución de hipoglucemias. Disminución del número de ingresos por complicaciones agudas. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 101 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Programa integral de atención al paciente mayor polimedicado en Comarca Bilbao de AP Investigador principal o referente Itxasne Gabilondo Zelaia. Comarca Bilbao Centros implicados 3 centros de salud de la Comarca Bilbao Origen Duración Investigación Abierta (IA10-05) Presupuesto solicitado/presupuesto concedido 15.000 € / 5.000 € 1 año OBJETIVOS Objetivo general: Mejorar la salud del paciente crónico polimedicado, mejorando la atención sobre el uso de medicamentos, en colaboración con los profesionales sanitarios y mediante la revisión de la medicación y educación sanitaria al paciente. Objetivos específicos: • Detectar y resolver errores de medicación. • Mejorar la adhesión al tratamiento por parte del paciente. • Mejorar la información del paciente sobre Uso Racional del Medicamento (URM). • Formación de los profesionales sanitarios, tanto personal de enfermería como médicos de familia. • Eficiencia en la prescripción: Aumentar la prescripción de medicamentos por DOE. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: Pilotaje de una experiencia asistencial en torno al paciente crónico polimedicado que se desplegará en fases sucesivas, y con un proceso evaluativo. Sujetos a estudio: Pacientes con 75 años o más, con más de 6 fármacos prescritos con pauta habitual en 3 centros de salud adscritos a la C. Bilbao. Por otro lado, son los profesionales, principalmente enfermeros, de las UAP (Unidades de Atención Primaria) los receptores de la intervención en formación y protocolización de las actividades. La búsqueda activa de pacientes se realizará a través de la aplicación Osabide o ACG Grouper que estratifica la población en función del riesgo. La intervención y contenido contempla una serie de fases : 1. Creación de la figura de referente farmacéutico para la atención al crónico polimedicado, que liderará el desarrollo del proyecto. 2. Creación de un grupo multidisciplinar novel (médicos, enfermeros y farmacéuticos) para la elaboración e implantación de los protocolos asistenciales, para la revisión de la medicación, valoración del cumplimiento terapéutico y conciliación. 3. Proyecto formativo para los profesionales sanitarios: sesiones en cascada/talleres formativos. Seguimiento y evaluación: 1. Indicadores generales: Nº UAP o cupos adheridos al programa.Descripción de las caracterísiticas de edad, sexo y número y grupo de medicamentos de los pacientes incluidos en el programa. 2. Indicadores de actividad: nº cuestionarios para la evaluación del cumplimiento terapéutico, nº pacientes crónicos polimedicados / población diana estimada, actividades de conciliación realizadas, nº de consultas recibidas en la Unidad de Farmacia sobre el crónico polimedicado, nº de sesiones formativas internas realizadas por el farmacéutico de referencia, % prescripción por DOE. 3. Indicadores de satisfacción con el programa: Se valorará el grado de satisfacción del paciente y los profesionales sanitarios a través de una encuesta anual que se diseñará para tal efecto. RESULTADOS ESPERADOS El proyecto tendrá repercusiones tanto clínicas como económicas importantes. Por un lado, pretende detectar y prevenir los problemas relacionados con la medicación en una población que por sus características es más susceptible de sufrirlas y por otro lado, promueve también el uso eficiente de los mismos. Nuestra experiencia va a servir a otros equipos que quieran iniciarse en proyectos similares. 102 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Prescripción inadecuada en mayores polimedicados en AP y la potencialidad de cambio utilizando los criterios STOPP/START Investigador principal o referente Iñaki Martin Lesende. Comarca Bilbao Centros implicados Comarca Bilbao Origen Duración Investigación Abierta (IA10-06) Presupuesto solicitado/presupuesto concedido 6.800 € / 4.500 € 1 año OBJETIVOS Objetivo general: Conocer la proporción de la prescripción inadecuada y la potencialidad de cambio por parte de los médicos, tras aplicar los criterios “STOPP/START” en pacientes de 65 ó más años que tienen prescritos 4 o más fármacos, en nuestro medio de Atención Primaria. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio DESCRIPTIVO TRANSVERSAL en nuestro ÁMBITO de Atención Primaria; también se valorará la opinión de los médicos de esta herramienta en global. Se llevará a cabo en los 5 Centros de Salud Docentes de Comarca Bilbao, habiendo estimado una MUESTRA de 100 pacientes (5 pacientes x 20 médicos) para esta primera experiencia piloto con la finalidad de explorar la viabilidad y medidas correctora, que supone una precisión de +/- 9,4%. Se consideran unas VARIABLES generales, los criterios STOPP/START (versión traducida al Castellano), medicación que aparezca como “aguda” a “demanda” y “crónica” en la historia informatizada “Osabide”, cuestionario para conocer las razones de la no adherencia a las recomendaciones, y cuestionario de percepción de la utilidad global de la herramienta STOPP/START por parte de los participantes. La dinámica del estudio-trabajo de campo. • FASE I. Trabajo de campo preparatorio y de captación de participantes. • FASE II. Trabajo de campo, con la selección de pacientes y recogida de información. • 1ª VISITA CON EL MÉDICO EN EL CENTRO DE SALUD. • VISITA PRESENCIAL DEL PACIENTE. • 2ª VISITA CON EL MÉDICO en el Centro de Salud (acordada previamente en la 1ª visita). • Discusión y establecimiento de las recomendaciones según los criterios STOPP/START. • Contabilización de las recomendaciones que estaría dispuesto a seguir. • Encuesta para cada recomendación no seguida y encuesta de percepción de utilidad global. Recogida y centralización de datos, debidamente cumplimentados, codificados y clasificados. RESULTADOS ESPERADOS No existen estudios cercanos y son escasos en el ámbito de la Atención Primaria, utilizando los criterios STOPP/START (relativamente recientes). Se necesitan experiencias que ayuden a corroborar su utilidad en la práctica clínica. Sería el primer estudio que se realiza en nuestro medio de Atención Primaria. Por otro lado, guarda congruencia con la estrategia de abordaje de enfermedades crónicas que se está desarrollando en nuestro Servicio Sanitario. Y es que son los pacientes con enfermedades crónicas, y con mayor incidencia las personas mayores y/o con mayor comorbilidad, los que más medicamentos consumen. De hecho se están empezando a articular otras estrategias institucionales para abordar este mismo problema. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 103 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Efectividad de un programa colaborativo multidisciplinar de optimación de tratamiento y gestión de cuidados para pacientes de alto riesgo con Insuficiencia Cardiaca (IC) “PROMIC”. Estudio multicéntrico Coordinado (PROMIC-BIZKAIA) Investigador principal o referente Cristina Domingo Rico. Comarca Interior Centros implicados Comarca Interior y H. Galdakao-Usansolo Origen Duración Investigación Abierta (IA10-07) Presupuesto solicitado/presupuesto concedido 99.156 € / 32.200 € 3 años OBJETIVOS Evaluar la efectividad de un programa colaborativo multidisciplinar de optimización de tratamiento y gestión de cuidados para pacientes de alto riesgo con Insuficiencia Cardiaca (IC) “PROMIC”, basado en los 6 componentes del Chronic Care Model, en cuanto a la disminución de la tasa combinada de eventos (reingresos/eventos cardiacos/fallecimiento/visitas al servicio de urgencias) y otra variables, así como la factibilidad del programa, la calidad de vida relacionada con la salud y la capacidad funcional de los pacientes con IC y comparar el coste del PROMIC con el coste de la atención habitual. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: estudio cuasi-experimental, prospectivo de seguimiento a un año. Sujetos: Centros de Salud de la Comarca Interior y Hospital de Galdakao y ámbito comunitario de Basauri, Arrigorriaga y Galdakao. Se captarán como grupo intervención un mínimo de 75 pacientes ingresados por IC en situación funcional NYHA II-III-IV y procedentes de los centros anteriores. El resto de los pacientes que cumplan criterios de inclusión constituirán el grupo control. Intervención: Será PROMIC, los pacientes control recibirán atención habitual. La principal medida de resultados será el tiempo libre de eventos desde la inclusión en el estudio hasta el primer episodio (reingresos/eventos cardiacos/fallecimiento/visitas al servicio de urgencias). Como variables secundarias mediremos la calidad de vida relacionada con la salud (MLFHQ y SF-36), la capacidad funcional (Test de 6 Minutos Caminando), los cambios estructurales cardiacos (Niveles de péptido natriurético), la adherencia a tratamiento farmacológico (Morinsky-Green), el coste del programa, la utilidad y aceptabilidad del PROMIC por parte de los profesionales y los pacientes. Se recogerán tambien variables predictoras o de confusión. Plan de trabajo: Año 2010: diseño y planificación del estudio, formación, estudio piloto y sistema de vigilancia. Año 2011: análisis estudio piloto, estandarización mediciones, presentación y puesta en marcha la efectividad del estudio y sistema de vigilancia. Año 2012: captación pacientes, mediciones basales y de seguimiento, 3, 6 y 12 meses. Gestión de los datos. Análisis estadístico. Difusión resultados y sistema de vigilancia. Año 2013: Sistema de vigilancia. Mediciones basales de seguimiento. Estudio grupo nominal pacientes. Estudio cualitativo profesionales. Gestión de los datos y análisis estadísticos. RESULTADOS ESPERADOS La realización de este proyecto lleva implícito el desarrollo de un programa colaborativo multidisciplinar de optimización de tratamiento y gestión de cuidados para pacientes con IC, coordinado entre la atención primaria, cardiología y servicios sociales, que incluye un perfil de actuación clínica de la enfermera de atención primaria (basado en un cambio de rol de enfermería) pionero en este campo. Todo ello redundará en una mejora en la práctica clínica habitual. De demostrarse la hipótesis, la generalización del modelo supondría un cambio en la organización del sistema sanitario para la atención a los pacientes con IC en particular y para los pacientes crónicos en general. Mejora de la calidad de vida en los pacientes con IC y una disminución de costes. 104 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Detección precoz y cribado poblacional de Diabetes en el País Vasco Prevalencia Diabetes Euskadi Investigador principal o referente Sonia Gaztambide Saez. H. Cruces Centros implicados País Vasco Origen Duración Investigación Abierta (IA10-08) Presupuesto solicitado/presupuesto concedido 103.320 € / 70.780 € 2 años OBJETIVOS Objetivos primarios: • Determinar la prevalencia global (conocida e ignorada) de Diabetes Mellitus (DM) en Euskadi, en una muestra representativa de la población de todo el territorio, incluyendo todos los grupos de edad adulta (a partir de 18 años). • Determinar el grado de asociación entre DM con los hábitos nutricionales y de ejercicio físico de los individuos. • Poner a disposición de las estrategias de salud institucionales un instrumento científico de evaluación de salud a nivel de todo el Territorio. Objetivos secundarios: • Determinar la prevalencia de otras alteraciones del metabolismo de la glucosa: Glucemia basal alterada y Tolerancia alterada a la glucosa e insulinoresistencia. • Determinar la prevalencia de otros procesos asociados a la DM:la hipertensión arterial, la dislipemia, la obesidad y el síndrome metabólico. • Determinar la asociación entre estas alteraciones y los hábitos nutricionales y de ejercicio físico de los individuos. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: Estudio con base poblacional, transversal (con previsión de tamaño muestral para posibilitar la realización en el futuro un estudio de seguimiento, longitudinal), con muestreo por conglomerados. Población diana: La población del País Vasco. Muestra: 1280 personas repartidas en 21 conglomerados (centros de salud o equivalentes) del País Vasco aleatoriamente seleccionados en función de la población. Plan de trabajo: El proyecto se llevará a cabo entre 2010-2012 (2 años) con 1 equipo de trabajo de campo desarrollando el proyecto en todo el territorio. Variables: Encuestas sociodemográfica y clínica, sobre hábitos (incluye actividad física y frecuencia de consumo de alimentos), de calidad de vida, exploración física (Peso, Talla, IMC, Cintura, Cadera, Tensión Arterial), extracción de sangre en ayunas y después de Sobrecarga oral de glucosa (glucemias capilares in situ), glucosa en plasma, insulina, colesterol, HDL y triglicéridos, vitamina D y HbA1C. RESULTADOS ESPERADOS El conocimiento de la epidemiología de la diabetes es una de las bases fundamentales para la asistencia clínica, la planificación de recursos sanitarios, el diseño, puesta en marcha y evaluación de actividades preventivas, y la investigación básica y clínica. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 105 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 TELEPOC: Efectividad de un modelo de control de los pacientes con EPOC reingresadores utilizando las tecnologías de la información. Investigador principal o referente Cristobal Esteban Gonzalez. H. Galdakao-Usansolo Centros implicados Hospitales de Galdakao-Usansolo y Cruces y Atención Primaria Origen Duración Investigación Abierta (IA10-09) 3 años Presupuesto solicitado/presupuesto concedido 139.900 € / 19.800 € OBJETIVOS • Determinar la tasa de reingresos por exacerbación en una cohorte de EPOC reingresadores, respecto a ellos mismos en los 2 años previos y, durante el mismo periodo de la intervención, respecto a un grupo control externo. • Determinar la frecuentación de esta cohorte de EPOC reingresadores de los servicios de urgencias hospitalarios respecto a un grupo control. • Evaluar la calidad de vida relacionada con la salud durante el periodo de seguimiento con respecto a un grupo control. • Evaluar el grado de satisfacción de los pacientes de ambas cohortes. • Establecer costes médicos derivados de este programa respecto a un grupo seguido mediante cuidados convencionales y respecto a los costes previos a la inclusión en este programa. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio de cohortes, longitudinal, prospectivo pre y post intervención, coordinado y multicéntrico con grupo de intervención y grupo control externo. Al cabo de un año el grupo control pasará también a formar parte del grupo de intervención. Se recogerán datos retrospectivamente del año anterior al comienzo del estudio en ambos centros. Se medirán variables clínicas y fisiológicas, de calidad de vida y satisfacción del paciente al inicio, al cabo de un año y al final del estudio. Se pondrá en marcha un dispositivo de telemonitorización a distancia, recogiéndose diariamente una serie de variables fisiológicas y un cuestionario clínico. Se establecerá un sistema de alertas y de respuestas coordinadas entre la asistencia primaria y la especializada. Enero 2011- Marzo 2011: Creación del comité ejecutivo del proyecto formado por neumólogos y enfermeras (hospitales de Galdakao-Usansolo y Cruces), médicos y enfermería de asistencia primaria de las áreas de influencia de cada hospital. Creación del cuestionario general para la evaluación del paciente. Creación con la empresa responsable de los TICs, de las mediciones a llevar a cabo y adiestramiento del personal implicado en el funcionamiento de los sistemas de control. Aprobación por el comité de ética. Marzo 2011-Marzo 2012: Estudio piloto, muestreo y reclutamiento de pacientes en las consultas de área. Entre Marzo y Julio 2011: Se procederá a incluir los pacientes en el estudio, una vez aceptado participar en él. Estudio retrospectivo. Marzo 2012- Julio 2013: Los pacientes concluirán su primer año de seguimiento. El grupo intervención continuará con la intervención y el grupo control pasará a la intervención. Seguimiento de los pacientes. Agosto 2013-Diciembre 2013: Análisis de datos RESULTADOS ESPERADOS Demostrar la valía de las TICs en estos pacientes para controlar su enfermedad evitando reingresos innecesarios y manteniendo su calidad de vida y grado de satisfacción en unos niveles aceptables. Asimismo, el sistema sanitario se beneficiaría de una organización más racional de estos pacientes, menos reingresos, liberación de camas y costes mas contenidos. 106 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Desarrollo de una intervención innovadora en el tratamiento ambulatorio en pacientes con un trastorno de la conducta alimentaria (TCA) Investigador principal o referente Jesús Angel Padierna Acero. H. Galdakao-Usansolo Centros implicados H. Galdakao-Usansolo y CSM de Ortuella Origen Duración Investigación Abierta (IA10-10) Presupuesto solicitado/presupuesto concedido 28.020 € / 20.320 € 2 años OBJETIVOS 1. Desarrollar una intervención grupal online que genere una disonancia cognitiva frente al ideal de delgadez en pacientes con TCA crónicos. 2. Incrementar la comprensión de las experiencias de la enfermedad y el proceso de recuperación en los pacientes con Anorexia Nerviosa, mediante el seguimiento diario. 3. Investigar los temas o contenidos y el tipo de apoyo social que se intercambia en un grupo online para pacientes con TCA crónico. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio de evaluación pre-post, combinando metodología cualitativa y cuantitativa. Parte cualitativa: participación de un grupo de pacientes con trastornos de la conducta alimentaria cuya patología está cronificada, en un foro creado en Internet, a modo de terapia grupal, con el objetivo de que entablen relación entre sí, compartan sus experiencias y, sobre todo, las estrategias que les ayudan a encontrarse mejor y mejorar su calidad de vida. El procedimiento consiste, en primer lugar, en invitar a aquellos pacientes que su psiquiatra considere se puedan beneficiar de este tipo de terapia grupal. Parte cuantitativa: se evaluará la calidad de vida relacionada con la salud, la ansiedad y la depresión, así como síntomas relacionados con la patología, en dos momentos: antes de comenzar su participación en el foro y un año después, para evaluar si existen diferencias en dichos parámetros pasado ese tiempo. Variables: en la fase cualitativa, el objeto de análisis serán los mensajes dejados por los participantes en el foro. En la fase cuantitativa, además de preguntas sociodemográficas (género y edad) y clínicas (diagnóstico, comorbilidades psiquiátricas, tiempo que llevan con la enfermedad, tiempo que llevan en tratamiento), los pacientes contestarán los siguientes cuestionarios:El Eating Attitudes Test (EAT-26),el Health-Related Quality of Life in ED-short form (HeRQoLED-s y el Hospital Anxiety and Depression Scale (HADS). Noviembre-Diciembre de 2010. Se creará una base de datos y se introducirán en ella las respuestas a los cuestionarios preintervención. Año 2011. A lo largo de todo este año se desarrollará la intervención grupal. Año 2012. Se administrarán de nuevo los cuestionarios al final de la intervención y se analizarán los resultados obtenidos, comparándolos con las respuestas a los cuestionarios pre-intervención. Además, se llevará a cabo un grupo focal con los participantes, para evaluar su satisfacción con el grupo. Con toda la información cualitativa obtenida tanto de los mensajes como del grupo focal: análisis cualitativo. RESULTADOS ESPERADOS El desarrollo de una intervención innovadora en el área de la asistencia y el tratamiento ambulatorio de los pacientes con TCA. Nuevas vías de abordaje y seguimiento de estos pacientes que se cronifican con el tiempo. Poder generalizar la experiencia a más pacientes y más centros que les atienden. Por parte de los profesionales, obtener un mayor aprendizaje de la problemática diaria de los pacientes con un TCA y el proceso de recuperación a nivel ambulatorio. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 107 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Comparación de resultados en la exacerbación de EPOC entre los ingresos asistidos por un algoritmo de ayuda en la decisión y los decididos según criterios implícitos. Investigador principal o referente Esther Pulido Herrero. H. Galdakao-Usansolo Centros implicados Hospitales Galdakao-Usansolo, Txagorritxu y Alto Deba Origen Duración Investigación Abierta (IA10-11) 2 años Presupuesto solicitado/presupuesto concedido 42.700 € / 19.500 € OBJETIVOS • Comparar dos formas de realizar la toma de decisiones en urgencias (toma asistida o toma no asistida) en relación a cinco grandes grupos de parámetros (evolución clínica; calidad de vida; evolución de la gasometría las primeras 48 horas; situación previa y estado basal; y juicio de los neumólogos) que se describen en la sección de metodología. Es decir, un grupo lo constituyen los clínicos que basan su toma de decisiones en su criterio más los criterios explícitos de ingreso apropiado en pacientes con EPOC agudizada, creados mediante el método RAND, mientras que el segundo grupo se basa exclusivamente en el juicio clínico individual del médico, tanto en los pacientes ingresados como en los dados de alta domicilio. • Evaluar la existencia de mayor variabilidad en un grupo que en otro en relación a los parámetros anteriormente descritos. • Evaluar la adherencia del personal médico al uso de los criterios explícitos de ingreso. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio observacional cohortes prospectivo en el que se compararán los resultados clínicos de 900 pacientes con exacerbación de EPOC que hayan acudido a los servicios de urgencias de los centros participantes (Txagorritxu, Galdakao-Usánsolo, Alto Deba) según se halla decidido su ingreso/alta con nuestra herramienta o no. Además se valorará la validez de criterio contrastando la decisión que determina el programa con la de los neumólogos de estos centros. Variables: en la fase cualitativa, el objeto de análisis serán los mensajes dejados por los participantes en el foro. En la fase cuantitativa, además de preguntas sociodemográficas (género y edad) y clínicas (diagnóstico, comorbilidades psiquiátricas, tiempo que llevan con la enfermedad, tiempo que llevan en tratamiento), los pacientes contestarán los siguientes cuestionarios:El Eating Attitudes Test (EAT-26),el Health-Related Quality of Life in ED-short form (HeRQoLED-s) y el Hospital Anxiety and Depression Scale (HADS). 2010: Pre-estudio. Definición precisa de la variable independiente principal del estudio que considerará el ingreso apropiado en función de la estancia media, o presencia de complicaciones graves, o uso de medicación-procedimientos extraordinarios. 2011: Creación de las hojas de recogida de datos y la base de datos donde se volcará toda la información. 2012: Se finalizará el reclutamiento de los pacientes en cada centro y la introducción de datos. RESULTADOS ESPERADOS Homogeneizar los criterios de admisión de estos pacientes y reducir la variabilidad entre facultativos sin perjudicar, en ningún caso, la salud y evolutivo de estos pacientes crónicos. Permitirá la implantación de nuestro programa en otros centros hospitalarios de la red y re-validar los criterios y mejorarlos. 108 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Eficacia de un programa de ejercicio para mejorar la calidad de vida de personas con cáncer de pulmón. Investigador principal o referente Rosa Amaya Martín Santidrian. Unidad de Investigación Bizkaia Origen Duración Investigación Abierta (IA10-12) 3 años Presupuesto solicitado/presupuesto concedido 81.183 € / 26.400 € OBJETIVOS Objetivo principal: Estimar el beneficio en la calidad de vida relacionada con la salud del grupo de pacientes expuestos al programa de actividad física y el grupo de cuidados habituales, y estimar la diferencia entre ambos grupos en las mejorías de la calidad de vida, lo que constituye el efecto atribuible al ejercicio. Objetivos secundarios: • Evaluar la efectividad del programa de actividad física para mejorar la capacidad funcional, sintomatología, pronóstico y astenia. • Confirmar en todo momento la seguridad del programa de actividad física de intensidad moderada en estos pacientes. • Comparar la supervivencia libre de progresión en los pacientes de los dos grupos. • Explorar la modificación de los resultados de estos programas en diferentes sub-grupos: edad y sexo, histología, clase social, tipo y estadío, comorbilidad. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Ensayo clínico multicéntrico, controlado y aleatorizado, donde los sujetos son personas con cáncer de pulmón no microcítico localmente avanzado o con metástasis, los cuales son asignados de forma aleatoria a dos grupos paralelos (intervención y control). Ambos grupos reciben elementos comunes de cuidados habituales en CP: el tratamiento farmacológico habitual optimizado y potenciación del autocuidado. El grupo de intervención recibe, además, un programa de ejercicio supervisado combinado con educación en hábitos saludables. Los pacientes incluidos en el estudio realizan dos fases sucesivas: “fase de optimización del tratamiento” y “fase de seguimiento o evaluación de resultados”. Los pacientes son seguidos a lo largo de 1 año. Se realizan 4 mediciones ciegas repetidas: basal, a los 2, 6 y 12 meses. Variables: principal de resultado: Cambios en la calidad de vida relacionada con la salud. Secundarias de resultado: Astenia medida con el cuestionario FACIT-Fatigue (Cella DF. et al, 2002); respuesta radiológica (Criterios RECIST) (Eisenhauer, EA. et al, 2009); capacidad funcional (Test de los 6 minutos caminando); test cardiorrespiratorio; fuerza muscular (dinamometría manual y de tronco); supervivencia libre de progresión y global. Predictoras o de confusión: Edad, sexo, estadio tumoral, histología, radioterapia, esquema de quimioterapia, quimioterapia adyuvante previa, ECOG Performance Status (PS), fumador/a y cirugía previa pulmonar. RESULTADOS ESPERADOS Desarrollo de un protocolo para el control integral de los pacientes con CP, coordinado entre la atención primaria, oncología y cardiología, que incluye un perfil de actuación clínica de la enfermera de atención primaria pionero en este campo. Mejora en la práctica clínica habitual. En términos económicos y de salud, una intervención no farmacológica, sencilla y barata, que garantice que se cumplan todas las condiciones de prescripción del ejercicio. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 109 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Efectividad de la traslación de un programa de prevención primaria de diabetes tipo-II (De_Plan) a la práctica rutinaria de atención primaria en Osakidetza. Investigador principal o referente Alvaro Sánchez Pérez. Unidad de Investigación AP Bizkaia Centros implicados AP Osakidetza Origen Duración Investigación Abierta (IA10-13) 3 años Presupuesto solicitado/presupuesto concedido 170.486 € / 65.000 € OBJETIVOS Objetivo principal: Evaluar el impacto de la intervención De_Plan en la prevención primaria de la diabetes tipo-II y el riesgo estimado de desarrollarla, en la población con alto riesgo (Escala FINDRISC >14), atendida en los centros de atención primaria de OSAKIDETZA en los que se implante dicha intervención, respecto a los cuidados habituales de los centros de control. Objetivos específicos primarios: Evaluar los resultados de la intervención De_Plan en la disminución de la incidencia y del riesgo estimado (FINDRISC) de desarrollar DT2, la modificación de los hábitos dietéticos, el incremento en la actividad física, la disminución del riesgo cardiovascular (SCORE y REGICOR) y el aumento de la calidad de vida relacionada con la salud (SF-36), entre las personas a alto riesgo que acuden a los centros de atención primaria de Osakidetza en los que se ha implantado. Estimar la efectividad atribuible a la intervención De_Plan, comparando sus resultados, con los de los pacientes atendidos en centros de control en los que se mantienen los cuidados habituales. Objetivos específicos secundarios: Verificar la validez de la escala FINDRISC en nuestro medio, determinando el punto de corte que mejor predice la alteración glucídica y su evolución Evaluar el coste-utilidad incremental de la implantación sostenida de el programa De_Plan en los servicios de atención primaria de salud. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Ensayo clínico de fase IV prospectivo aleatorizado por centros, realizado en 14 centros de Atención Primaria (APS) de Osakidetza, que serán asignados al azar al grupo de intervención o grupo control, que captarán una muestra de 5068 participantes seguidos durante un año o 2534 seguidos durante dos años, con una edad de 45 a 70 años, sin diabetes pero con alto riesgo de desarrollarla (escala FINDRISC >14), identificados mediante un sistema de identificación implantado en los centros. Los profesionales de enfermería de APS de los centros de intervención (GI) implantarán durante 12 meses el De_Plan, un programa estructurado de intervención educativa sobre los estilos de vida saludables (dieta y actividad física); los pacientes de los centros de control recibirán los cuidados habituales de prevención y tratamiento de diabetes tipo-II vigentes en Osakidetza. RESULTADOS ESPERADOS Aportación de conocimientos científicos sobre cuáles son los ingredientes activos para facilitar la integración de programas e intervenciones de promoción de la salud sobre personas a alto riesgo de desarrollo de diabetes tipo-II, y cómo deben ser manejados en las condiciones reales de la práctica clínica rutinaria de atención primaria. 110 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Las redes sociales de las personas mayores: identificación, caracterización y análisis de su relación con los hábitos de vida relacionados con la salud. Investigador principal o referente Itziar Vergara Micheltorena. BIOEF. Departamento de Sanidad del Gobierno Vasco. Gipuzkoa Centros implicados Ayuntamiento y el área de Gipuzkoa Origen Duración Investigación Abierta (IA10-14) 2 años Presupuesto solicitado/presupuesto concedido 35.857 € / 22.500 € OBJETIVOS 1. Identificar y caracterizar las redes sociales de las personas mayores, de 65 o más años. 2. Describir y analizar la relación de las características de la red social con los hábitos de vida relacionados con la salud (actividad física, consumo de alimentos, alcohol y tabaco, así como con la utilización de servicios sanitarios). 3. Identificar elementos útiles relacionados con la red social relevantes para el desarrollo de intervenciones de promoción de la salud efectivas y no excluyentes. 4. Identificar las similitudes observadas en las redes de los dos municipios estudiados y analizar las potenciales diferencias que pudieran detectarse. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio observacional transversal, desarrollado en dos poblaciones del mismo Territorio Histórico de tamaño, características sociodemográficas y servicios similares. La población de interés es la población mayor autónoma. Se estudiarán, mediante la información recogida en entrevistas individuales, variables relativas a la red social, información sobre los hábitos de vida relacionados con la salud y calidad de vida autopercibida. Se calcularán el tamaño, frecuencia, proximidad, homogeneidad, reciprocidad y densidad de la red social. En el supuesto de que los datos recogidos proporcionen el nivel de información suficiente para construir una matriz de relaciones, se calcularán otros atributos complejos de la red como la centralidad, los flujos y la influencia. El proyecto se desarrollará en la Subdirección de Salud Pública de Gipuzkoa con la participación del Instituto Vasco de Investigación Sanitaria. Planteamiento multidisciplinar con la participación de la población diana a través de la asociación de personas mayores Nagusilan, y con las principales instituciones que juegan un papel relevante en la promoción de la salud en los ámbitos municipales (Ayuntamiento y sus servicios sociales), el Centro de salud y las Comarcas de Salud Pública. Este proyecto consta de cuatro fases principales: 1. Fase de preparación: esta fase tendrá una duración aproximada seis meses. 2. Fase de recogida de datos: esta fase tendrá una duración aproximada de seis meses. 3. Fase de análisis de la información: duración estimada 6 meses. 4. Fase de difusión: duración estimada 6 meses. Planificación de intervenciones para la promoción de los hábitos relacionados con la salud. RESULTADOS ESPERADOS La relevancia de este trabajo en el área asistencial viene dada por su capacidad de generar un conocimiento clave para el desarrollo de intervenciones de promoción de la salud efectivas en un grupo de población definido y en un contexto determinado. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 111 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Incidencia de la “Reagudización transitoria” (FLARE) del dolor en pacientes tratados con radioterapia por metástasis óseas dolorosas. Estudio observacional prospectivo. Investigador principal o referente Alfonso Gómez de Iturriaga Piña. H. Cruces Centros implicados Hospital de Cruces y de Txagorritxu Origen Duración Investigación Abierta (IA10-15) Presupuesto solicitado/presupuesto concedido 38.049 € / 19.600 € 2 años OBJETIVOS Principal: Evaluar de forma prospectiva la incidencia de Flare después del tratamiento paliativo radioterápico en pacientes con metástasis óseas dolorosas. Secundario: • Estudiar la respuesta global del dolor a la RT (completa, parcial, estabilización o progresión). • Cuantificar la repercusión del control del dolor en el grado de funcionalidad del paciente. • Determinar el riesgo Flare en función de los distintos esquemas de fraccionamiento del tratamiento Radioterápico. • Determinar la incidencia de Flare en función de la histología del tumor primario. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio epidemiológico, observacional, prospectivo, con un seguimiento de los pacientes de 1 mes, con un análisis interino/ intermedio para evaluar resultados una vez reclutados los primero 50 pacientes. Se incluirán un total de 200 pacientes reclutados en los hospitales de Txagorritxu y de Cruces, durante un periodo de 2 años. Desarrollo del proyecto y plan de trabajo: • Consulta Screening como fase previa a la inclusión del sujeto en el estudio ( desde enero 2011 a octubre 2012). • Inclusión en el estudio. Visita Basal, donde se recogerán datos basales, tales como: administración del cuestionario breve del dolor (Brief Pain Inventory-BPI). Registro del consumo analgésico en las 48 horas previas a la consulta. Cuestionario EVA. Instrucción sobre como rellenar el diario durante el tratamiento y los 10 días después del mismo. (desde enero 2011 a octubre 2012). • Tratamiento que se prescribe de la manera habitual (desde febrero 2011 a noviembre 2012). • Visitas de seguimiento a las 4 semanas una vez finalizado el tratamiento. (de febrero 2011 a noviembre 2012). • Recordatorio telefónico para recordar y comprobar la correcta cumplimentación del diario. • Análisis intermedio con el objeto de analizar resultados (septiembre 2011). • Análisis final (enero-febrero 2013). RESULTADOS ESPERADOS Este estudio puede aportar la información necesaria para discriminar cuales son los pacientes con un mayor riesgo de padecer el efecto “Flare” y evaluar la necesidad de la puesta en marcha de un ensayo clínico para estudiar el papel de fármacos administrados previamente al tratamiento radioterápico como tratamiento profiláctico del dolor en aquellos pacientes que sufren el efecto “Flare”. 112 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Uso racional del medicamento en el Trastorno por Déficit de Atención e Hiperactividad. Coordinación interniveles para la mejora de la prescripción de metilfenidato en el Sistema Vasco de Salud Investigador principal o referente Alberto Lasa Zulueta. Red SM Bizkaia Origen Duración Investigación Abierta (IA10-16) Presupuesto solicitado/presupuesto concedido 80.464 € / 30.360 € 2 años OBJETIVOS Principales: Mejorar el manejo del TDAH, la calidad asistencial y la eficiencia en el gasto sanitario mediante la reducción de la variabilidad de la atención sanitaria y la prescripción de fármacos psicoestimulantes no basada en la evidencia en población infanto-juvenil. Incidir en la coordinación interniveles y en la construcción de conocimiento compartido y capacitación continua en el área de la atención infanto-juvenil mediante la creación de sinergias entre AP y SM pediátrica y Educación. Operativos: 1. Conocer los hábitos prescriptores de los profesionales sanitarios que atienden a la población infanto-juvenil que presenta sintomatología del TDAH en la CAPV. Conocer la información que han recibido los padres de niños y adolescentes que están en tratamiento farmacológico por diagnóstico de TDAH. 2. Extraer los factores identificados como influyentes o determinantes en el aumento de prescripciones de fármacos psicoestimulantes en la práctica clínica de nuestra comunidad autónoma. 3. Estimar las tasas de consumo y el gasto farmacéutico, estandarizadas por edad y sexo. De metilfenidato y atomoxetina en las zonas básicas de salud de la CAPV. 4. Establecer sobre la base de las barreras y facilitadores, un uso más racional del tratamiento farmacológico en el TDAH y una mejor atención interdisciplinar de esta problemática. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio ecológico-descriptivo transversal e investigación cualitativa mediante grupos focales y grupos de discusión, implicando, según qué objetivo a los siguientes sujetos: • Psiquiatras y psicólogos clínicos de centros y servicios de SM infanto-juvenil de Osakidetza. • Profesionales de pediatría y medicina de familia de AP de Osakidetza. • Profesionales del ámbito de Educación. • Asociaciones de familiares y afectados de TDAH de la CAPV. Plan de trabajo: 1 Etapa: 1º - 2º mes. Proyección grupal del estudio. Revisión y discusión de la bibliografía y de la literatura. 2 Etapa: 2º - 4º mes. Análisis de evolución y de variabilidad de los datos de prescripción de Metilfenidato. 3 Etapa: 5º mes. Selección de preguntas guía para los grupos focales. 4 Etapa: 6º - 7º mes. Mapeo de los servicios de SM y AP, Educación y de las Asociaciones y muestreo del perfil de los participantes a grupos focales. 5 Etapa: 8º mes. Planificación calendario para los grupos focales. 6 y 7 Etapa: 9º - 12º - 13º- 16º mes. Celebración de los grupos focales y análisis de los grupos focales. 8 y 9 Etapa: 17º - 18º mes. Conclusiones. Planificación y formación del grupo de discusión. 10 y 11 Etapa: 19º al 24º mes. Realización del grupo de discusión. Análisis de las transcripciones y elaboración del informe y documento de consenso. RESULTADOS ESPERADOS Logro de directrices consensuadas entre los profesionales de la salud, gestores del SVA y usuarios para una mejor y más racional atención a la población infanto-juvenil afectada por sintomatología de TDAH. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 113 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Selección, adaptación y validación de un cuestionario de calidad de vida para pacientes con patologías de hombro Investigador principal o referente Kalliopi Vrotsou. H. Basurto. Unidad de Investigación Centros implicados Hospitales de Basurto, Galdakao-Usansolo, Cruces, Donosti,a Santiago y Txagorritxu Origen Duración Investigación Abierta (IA10-17) 3 años Presupuesto solicitado/presupuesto concedido 56.820 € / 30.680 € OBJETIVOS Genérico: Poner a disposición de los clínicos e investigadores un instrumento específico de medición de la CVRS en patología del hombro y estudiar costes de dicha patología. Específicos: • Seleccionar, la escala específica de CVRS más adecuada para pacientes con patologías de hombro por medio de la evaluación y comparación de resultados a través de dos herramientas creadas para la selección de instrumentos de CVRS: EMPRO y COSMIN. • Adaptar mediante traducción y retrotraducción la escala seleccionada al castellano y validar sus propiedades psicométricas. • Medir la repercusión socio-económica de las patologías de hombro, en términos de bajas laborales y costes sanitarios invertidos. Asimismo estudiar posibles factores del riesgo de la baja laboral. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO A) Parte de Selección de Cuestionarios por las herramientas de EMPRO y COSMIN. B) Parte de Adaptación y Validación del cuestionario SELECCIONADO • Adaptación transcultural: Se basa en el método de traducción y retrotraducción por profesionales y la realización de un estudio piloto con pacientes. • Estudio piloto con sujetos de la población diana para valorar la comprensión de los ítems, aceptabilidad y factibilidad del cuestionario. El estudio piloto se realizará con una muestra de 15-20 pacientes. FASE 1: Revisión Bibliográfica y Evaluación de los cuestionarios de CVRS: Enero-Abril 2011. FASE 2A: Fase de Traducción-Retrotraducción, Estudio piloto. Mayo-Agosto 2011. FASE 2B: Fase de Validación del cuestionario SELECCIONADO. Fase de captación (18 meses). Seguimiento de los pacientes, a los 6 meses después de su reclutamiento. Reclutamiento. Seguimiento. (Marzo 2012 – Agosto 2013). FASE 3: Análisis estadísticos pertinentes y elaboración de informes. Duración: Septiembre – Diciembre 2013. RESULTADOS ESPERADOS A nivel metodológico: selección y posterior validación al castellano de una escala de CVRS específica para patologías de hombro, validez de constructor de COSMIN como herramienta de evaluación. A nivel del sistema sanitario y de la medición de resultados en pacientes: medir la calidad de vida y el resultado de las posibles intervenciones de los pacientes con patologías de hombro. Realizar una evaluación de los resultados de los servicios clínicos implicados. Este tipo de información puede resultar muy útil a la hora de establecer futuros planes de acción. 114 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Efectividad de la teleasistencia en personas con enfermedades neuromusculares Investigador principal o referente Centros implicados Imanol Amayra Caro. Universidad de Deusto. Dep. de Psicología Asociación de Enfermos Neuromusculares de Bizkaia y Servicios de Neurología del Hospital de Basurto y Cruces Origen Duración Investigación Abierta (IA10-18) 3 años Presupuesto solicitado/presupuesto concedido 45.000 € / 24.500 € OBJETIVOS • Potenciar la colaboración entre tres equipos de investigadores procedentes de disciplinas distintas: Medicina (neurólogos del Hospital de Basurto y Cruces), Ingeniería (Equipo de Investigación E-Life de la Facultad de ESIDE de Deusto) y Psicología (Equipo de Enfermedades Neuromusculares y del Neurodesarrollo), con el fin de promover la integración del conocimiento en la aplicación de TICs • Diseñar una herramienta de teleasistencia para personas con problemas de salud y evaluar su eficacia. • Evidenciar si se produce una reducción de costes sanitarios y un incremento de calidad de vida. • Potenciar el uso de las nuevas tecnologías desarrollando un nuevo software on-line accesible. • Crear contenidos online multidisciplinares, destinados a la ciudadanía en general y a profesionales. • Determinar qué servicio de la plataforma es más efectivo y ampliar la red de expertos/as ya creada. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO El diseño seguido es de corte longitudinal .En una primera fase se procederá al reclutamiento de la muestra. Fase de diseño de los componentes del software: Se desarrollarán dos módulos básicos: modo paciente y módulo médico. Los componentes básicos de la aplicación telemática son: Modulo de videoconferencia, Modulo fóro y Blog de información, Teleformación, Intercambio de Ficheros, Librería online y Chat. Fase de diseño de la herramienta: Aplicación del programa a un total de 50 personas (grupo experimental). Previo a la intervención, sesiones informativas. Duración total de 12 meses. Después, se llevará a cabo la evaluación de la eficacia mediante la medición de las variables de impacto socioeconómico, de satisfacción y psicosociales evaluadas en el pretest, tanto en el grupo experimental como en el grupo control. Plan de trabajo: • Gestión del proyecto y base de datos (Diciembre 2010- Diciembre 2011). • Diseño de los contenidos técnicos del software de teleasistencia (Diciembre 2010- Diciembre 2011). • Desarrollo técnico del software de teleasistencia (Diciembre 2010- Diciembre 2011). • Aplicación del programa (Enero 2012-Enero 2013). • Análisis estadísticos (Febrero 2013-Diciembre 2013) y Difusión de la investigación. RESULTADOS ESPERADOS Reducción de las visitas a los servicios médicos. La mejora de la percepción de la atención médica en la población general, especialmente en el colectivo de personas geográfica o físicamente aisladas. La mejora de la calidad de vida relacionada con la salud de los pacientes y sus familiares. El incremento de redes sociales de los afectados. Posibilidad de crear una plataforma telemática generalizable a todo tipo de patologías, especialmente las relacionadas con problemas de movilidad. Posibilidad de extender esta herramienta a otras localidades y países, a través de su explotación comercial. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 115 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Diseño de un protocolo de interacción entre Atención Primaria y Hospital para mejorar la detección precoz y el seguimiento de los pacientes con Esclerosis Múltiple Investigador principal o referente Alfredo Rodriguez- Antigüedad Zarranz. H. Basurto Centros implicados AP y AE Bizkaia Origen Duración Investigación Comisionada (IC10-01) Presupuesto solicitado/presupuesto concedido 41.200 € / 17.140 € 2 años OBJETIVOS 1. Realizar un protocolo de actuaciones para incrementar la coordinación e interacción entre los MFC y los neurólogos para mejorar la atención sanitaria de los pacientes con Esclerosis Múltiple (EM). 2. Realizar un protocolo de actuaciones para incrementar la coordinación e interacción entre los MFC y los neurólogos para mejorar el diagnóstico temprano de la EM. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO 1. Creación de un grupo de trabajo compuesto por MFC de diferentes Comarcas de Bizkaia, neurólogos con experiencia en EM, enfermera experta en EM, asesor en metodología de investigación y representante de los pacientes para: analizar la situación en Bizkaia e identificar las áreas de mejora, Establecer y priorizar los objetivos operativos para mejorar la coordinación y comunicación de los MFC y neurólogos en la atención de los pacientes con EM e identificar e identificar en base a la información disponible por los neurólogos la demora actual entre el 1º síntoma diagnóstico. 2. Revisión sistemática de la literatura y de la información “gris”. 3. Diseño de las estrategias de intervención mas adecuadas a los objetivos planteados 4. Seleccionar o elaborar los indicadores de proceso y resultado. 5. Aplicar las medidas de manera piloto en el entorno de los hospitales de Basurto y Cruces 6. Evaluación del proyecto piloto en base a los indicadores y elaboración de la propuesta definitiva Plan de trabajo: • FASE I.-8 meses: análisis de la situación, revisión sistemática de la literatura, elaboración de los materiales, diseño de las vías de comunicación y del plan de implantación, definición de los indicadores para la evaluación y fuentes de información. Participación del equipo de trabajo con reuniones presenciales (al menos 1 cada 2 meses) y a través de correo electrónico. • FASE II.-12 meses. Implantación y seguimiento del Plan. • FASE III.-4 meses. Análisis de los resultados. RESULTADOS ESPERADOS Este proyecto permitirá incrementar: • La efectividad del sistema sanitario: control médico de los pacientes con EM: • La eficiencia: reduciendo el nº de contactos del paciente con el sistema sanitario. Mayor pecepción de la atención y mejora de la calidad de vida de los pacientes. 116 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Resultados del tratamiento rehabilitador en el paciente con ictus. Repercusión de la discapacidad en su calidad de vida (CV) y en su cuidador Investigador principal o referente Susana Pinedo Otaola. H. Gorliz Centros implicados Servicio de rehabilitación de los hospitales de Gorliz y Donostia Origen Duración Investigación Comisionada (IC10-02) 2 años Presupuesto solicitado/presupuesto concedido 33.800 € / 36.400 € OBJETIVOS 1. Evaluar la calidad de vida de los pacientes discapacitados por un ictus y la sobrecarga y calidad de vida de su cuidador principal durante el primer año. 2. Comparar la CV de los pacientes con la de sus cuidadores y con la CV de la población general. 3. Predecir el destino del paciente al alta, la capacidad funcional obtenida y calidad de vida del paciente, en base a la valoración de diversas variables sociodemográficas, clínicas y funcionales. 4. Analizar los resultados y la eficiencia del tratamiento rehabilitador del paciente tras un ictus, así como las diversas variables (factores sociales, comorbilidad, dependencia funcional) que se asocian a una prolongación de la estancia hospitalaria. 5. Evaluar la satisfacción con el programa rehabilitador del ictus de pacientes y cuidadores, y la influencia del riesgo social, recuperación funcional del paciente en ella. 6. Describir la situación inicial y la evolución de la recuperación funcional el primer año postictus. 7. Valorar estado anímico del paciente y aparición de complicaciones del ictus durante el primer año. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio de cohortes longitudinal prospectivo. La cohorte estará formada por los pacientes que ingresen tras un ictus en la Unidad de Daño Cerebral del Servicio de Rehabilitación del Hospital de Gorliz y del Hospital Donostia, durante el periodo comprendido del 1 de enero al 31 de octubre de 2011. Se consideran criterios de exclusión el ingreso transcurridas más de 6 semanas del ictus; una discapacidad severa previa al ictus y la falta de consentimiento informado para participar en el estudio. Las valoraciones se realizarán durante las 72 horas posteriores al ingreso del paciente, al alta hospitalaria, al alta del tratamiento rehabilitador (si éste continúa realizándose de forma ambulatoria), a los 6 y 12 meses del ictus. Estas valoraciones incluyen la recogida de datos sociodemográficos, situación clínica (comorbilidad y déficits neurológicos asociados), evaluación funcional (Indice de Barthel) y calidad de vida específica para el ictus (ECVI – 38), sobrecarga (Escala de Zarit) y cuestionario de salud general (SF – 36) para el cuidador. • Fase de reclutamiento de los pacientes al ingreso y al alta (1 de enero al 31 de octubre). • Fase de recogida de datos al alta hospitalaria y al alta del tratamiento. • Fase de seguimiento a los 6 y 12 meses. • Fase de análisis: (a partir de Noviembre 2011). RESULTADOS ESPERADOS La detección precoz de la sobrecarga del cuidador de un paciente discapacitado con ictus puede facilitar la intervención. No hay pacientes con ictus, sino familias con ictus. El diagnóstico precoz del riesgo social que condiciona el proceso de rehabilitación y la eficiencia del tratamiento. Predecir la recuperación funcional de los pacientes desde el ingreso, en base a la valoración de las variables clínicas, sociales y funcionales desde el ingreso nos ayudará a establecer objetivos realistas y diseñar un plan de tratamiento, a mejorar la calidad de la información a pacientes y familiares, ofreciendo expectativas realistas de recuperación. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 117 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Elaboración de un protocolo conjunto de actuación que facilite la coordinación entre niveles (AH-AP-Familia/paciente) para la provisión de cuidados paliativos a domicilio por AP para la Comarca Interior Investigador principal o referente Karmele Amaia Abaunza Badaya. Comarca Interior Centros implicados Comarca Interior y Hospitalización a Domicilio del H. Galdakao-Usansolo Origen Duración Investigación Comisionada (IC10-03) 2 años Presupuesto solicitado/presupuesto concedido 44.000 € / 20.500 € OBJETIVOS 1. Establecer un protocolo de actuación para la adecuada atención de los pacientes paliativos en domicilio por parte de la atención primaria, con apoyo multidisciplinar desde los distintos niveles asistenciales, marcando los indicadores necesarios para la reevaluación periódica de dicho protocolo. 2. Implementar el protocolo multidisciplinar de cuidados paliativos en los diferentes niveles asistenciales de nuestra comarca, depurando y corrigiendo previamente las deficiencias y necesidades detectadas. 3. Creación e implantación de un equipo consultor y de soporte de cuidados paliativos dentro de nuestra comarca. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO 1ªfase: se pretende averiguar la situación actual con estudios cualitativos y reuniones multisectoriales con todos los agentes implicados. 2ª fase: proponer medidas que mejoren la coordinación entre niveles y la formación de los profesionales, planteando incluso la creación de un equipo de soporte en atención primaria. 1er Año (Noviembre 2010-noviembre 2011): • Diseño de las encuestas. • Determinar las poblaciones/muestras a estudio. Estudio piloto. Análisis de los resultados del estudio piloto. Distribución de las encuestas. • Recogida de respuestas. Junio 2011 y elaboración de la base de datos. Septiembre-Noviembre 2011. 2º Año (Diciembre 2011-noviembre 2012): • Análisis de los datos y determinar indicadores de evaluación. Diciembre 2011-Marzo 2012. • Elaboración del informe de resultados. Abril-Junio 2012. • Propuesta de mejoras según resultados. Septiembre –Noviembre 2012. RESULTADOS ESPERADOS • Objetivar las necesidades de los profesiones, en base a ello se indicarían proyectos de mejora. • Optimizar los recursos existentes, implantando modelos de comunicación entre los equipos de atención primaria y el PAC (historia clínica domiciliaria). • Mejorar la coordinación con otros niveles asistenciales (hospitalización a domicilio H. Santa Marina) poniendo en práctica los protocolos • Asegurar desde todos los centros de AP, una atención con unos mínimos de calidad. • Posibilidad de creación de un equipo consultor y de soporte dentro de nuestra comarca para asesorar a los profesionales • La práctica, metodología y experiencia de implantación constituirá una práctica extrapolable a otras organizaciones. 118 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Elaboración de un programa de prevención primaria de diabetes tipo 2 y pilotaje de la experiencia Investigador principal o referente Mª Carmen Silvestre Busto Centros implicados Atención Primaria Osakidetza /7 centros de salud de las 7 Comarcas Origen Duración Investigación Comisionada (IC10-05) 2 años Presupuesto solicitado/presupuesto concedido 116.143 € / 33.000 € (1º año) y 22.500 € (2º año) OBJETIVOS Objetivo Principal: Elaborar un programa de intervención para la prevención de la diabetes tipo 2 y evaluar su factibilidad y efectividad en una muestra de centros de AP de Osakidetza. Objetivos específicos: • Realizar una revisión sistemática de la bibliografía identificando las intervenciones efectivas en la prevención de la diabetes tipo 2 (DM2) en población a riesgo (prediabetes) en el ámbito de la AP. • Adaptar al contexto de la CAV una intervención, de eficacia probada, para la prevención de diabetes tipo 2 en pacientes a riesgo de padecerla. • Implantar y pilotar dicha intervención en una muestra de centros de AP de Osakidetza. • Evaluar la efectividad de la intervención. • Evaluar la factibilidad de la intervención De_Plan en los servicios de AP de Osakidetza. • Determinar la prevalencia de alto riesgo de diabetes, diabetes ignorada y otros factores de riesgo cardiovascular en la población atendida en una muestra de los centros de AP de Osakidetza. • Evaluar los costes de la intervención. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Diseño: 1. Investigación- acción para la adaptación del programa y del proceso de implantación. 2. Pre-Post intervención para evaluar la efectividad del programa en los pacientes. Se evaluará que los participantes en la intervención consigan 5 objetivos: 1) Mantenimiento del peso en personas con peso normal y pérdida de peso >5% en sujetos con sobrepeso-obesidad; 2)Aporte de grasas <30% del aporte energético diario. 3) Aporte de grasas saturadas <10% del aporte energético diario; 4) Aporte de fibra >15g/1000 kcal/día y 5) Actividad física >4 h. por semana. Se determinará la efectividad del programa mediante la comparación pre-post de los 5 objetivos al inicio y en la evaluación anual en los participantes. Análisis cualitativo. Sujetos entre 45-70 años que alcancen 14 puntos en las escala FINDRISC. Intervención: Talleres educativos para cambio a unos hábitos y estilo de vida más saludables. El ajuste del diseño y planificación, así como el trabajo de campo y el análisis e interpretación de los resultados comprenderá desde el 4º trimestre del 2010 hasta el último del 2012. RESULTADOS ESPERADOS Un número significativo de pacientes puede verse libre de padecer diabetes o ver retrasada su aparición y sus consecuencias; a nivel económico conlleva una reducción de los costes sanitarios y sociales; por último a nivel profesional aporta un enfoque de enfermería hacia las actividades preventivas primarias. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 119 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Diseño de un proyecto piloto de atención integrada a las personas diagnosticadas de depresión Investigador principal o referente Carlos Calderon Gomez. Comarca Gipuzkoa Este Atención Primaria (C.S de Alza y Kueto) y red de SM de Bizkaia (CSM Sestao) y CSM de Centros implicados Gipuzkoa (CSM Gros) Origen Duración Investigación Comisionada (IC10-06) 2 años Presupuesto solicitado/presupuesto concedido 68.300 € / 29.700 € (1º año) y 22.000 (2º año) OBJETIVOS 1. D iseñar un proyecto piloto de intervención-evaluación de un nuevo modelo de atención integrada a las personas diagnosticadas de depresión 2. Iniciar su puesta en práctica en dos C.S., dos C.S.M. en la red de Osakidetza de Gipuzkoa y Bizkaia. 3. Promover en su diseño e implementación la participación activa de los profesionales involucrados. 4. Extraer de la experiencia las enseñanzas correspondientes para su readecuación / implantación en otros centros de la red. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Enfoque metodológico de investigación-acción-participación fundamentado básicamente en 1) una orientación asistencial centrada en el paciente 2) la importancia del trabajo multidisciplinario 3) el reconocimiento de los valores en la labor investigadora 4) la promoción de dinámicas participativas y 5) la necesidad de avanzar proyectos de mejora evaluables y generalizables. La propuesta de intervención deriva de tres trabajos de investigación previos financiados y llevados a cabo en nuestro medio, en los cuales han participado profesionales de AP y de SM, así como los propios pacientes. El tercero, pendiente de finalización, conlleva una revisión sistemática de la literatura acerca de los diferentes modelos de atención a los pacientes con depresión. Los desarrollos metodológicos son: a) definición de las principales actividades de cambio conforme al nuevo modelo de mejora, b) elaboración de indicadores para su evaluación y comparación con la situación de partida, c) establecimiento de pautas de seguimiento y revisiónaprendizaje desde un enfoque participativo, y d) identificación de los requisitos organizativos su posible continuidad y extensión a otros centros de la red. Plan de trabajo: 1er año: 1. Puesta al día de los resultados de los proyectos de investigación previos y definición de las principales actividades de cambio. 2. Aprendizaje por el conjunto del equipo de investigación en los procedimientos de participación y consenso. 3. Exposición, contraste y debate de las propuestas de intervención con los profesionales de los distintos estamentos de los C.S. y Centros de S.M. participantes. 4. Incorporación de nuevas iniciativas. 5. Elaboración de una propuesta de indicadores. 6. Aplicación de dichos indicadores y procedimientos en la situación de partida de los centros. 2º año: 1. Revisión y puesta al día de las pautas de implementación, seguimiento y revisión-aprendizaje 2. Puesta en práctica de las medidas de mejora. 3. Seguimiento de la intervención piloto. 4. Incorporación de modificaciones. 5. Evaluación anual de los resultados y del proceso. 6. Identificación de los requisitos organizativos y temporales. 7. Redacción de los resultados y de la implantación. 8. Difusión. RESULTADOS ESPERADOS La colaboración y coordinación entre AP y SM ha de repercutir favorablemente en un mejor diagnóstico y tratamiento continuado. Dicha colaboración debe centrarse en el paciente desde una perspectiva integradora de distintos profesionales. 120 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Evaluación de los factores relacionados con el gasto farmacéutico en AP y la calidad de la prescripción en enfermedades crónicas Investigador principal o referente Javier Martinez Gorostiaga. Comarca Araba Centros implicados Atención Primaria Origen Duración Investigación Comisionada (IC10-07) 2 años Presupuesto solicitado/presupuesto concedido 60.668 € / 23.300 € (1º año) y 21.000 (2º año) OBJETIVOS Generales: Describir la variabilidad en la prescripción de los medicamentos empleados en el tratamiento sistémico de las principales enfermedades crónicas recogidas dentro de la oferta preferente del Contrato-Programa realizada por los médicos de atención primaria de Osakidetza y evaluar su relación con el gasto farmacéutico y con la calidad de la prescripción. Evaluar los factores relacionados con la variabilidad observada; oferta y demanda de medicamentos, hábitos de prescripción de los médicos, morbilidad y características sociodemográficas de la población, etc. Objetivos específicos: • Describir las tasas de consumo (DDD/1000 hab./Día) y el gasto farmacéutico por UAP, de los medicamentos empleados en el tratamiento sistémico de las enfermedades crónicas recogidas dentro de la oferta preferente del Contrato-Programa. • Describir la calidad de la prescripción a partir de los datos del Contrato de Gestión Clínica de AP. • Analizar la asociación entre consumo, gasto y calidad de prescripción de medicamentos empleados en el tratamiento de enfermedades crónicas. Determinar la asociación de los tres parámetros anteriores con el buen control de los pacientes según los criterios de buena atención (CBA) establecidos por la oferta preferente para AP. • Determinar la correlación entre el consumo de medicamentos empleados en el tratamiento de las principales enfermedades crónicas y su prevalencia según la historia clínica electrónica. • Determinar el impacto económico del uso de los genéricos y nuevos principios activos en el gasto. • Determinar factores intrínsecos (sexo, edad, situación laboral, formación) o extrínsecos (de la población atendida, de la organización sanitaria) que influyen en la prescripción farmacéutica y plantear estrategias para la mejora de la calidad de la prescripción y su eficiencia en el ámbito de AP. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Estudio descriptivo de las tasas estandarizadas de consumo y gasto farmacéutico por subgrupos terapeuticos por unidades de AP, estudio descriptivo de la calidad de la prescripción. Se recogen todas las prescripciones de los médicos de atención primaria de Osakidetza a partir de las recetas facturadas por las oficinas de farmacia de 2007-2009. Se realizará una evaluación económica de los indicadores de gasto farmacéutico a nivel de Comarcas y UAP. Los indicadores cualitativos proceden del Contrato de Gestión Clínica. Se calcularán, para cada Cupo/Unidad de A Primaria, las tasas estandarizadas por edad y sexo y el cumplimiento de los criterios de buena atención.Se estudiarán los factores que puedan influir en la prescripción de los facultativos y las variables que pueden estar explicar estas diferencias. RESULTADOS ESPERADOS Determinar la asociación entre el buen control de los pacientes con el gasto y el consumo de medicamentos, lo que permitirá promover medidas para lograr un mejor uso de los recursos económicos existentes, así como un uso más racional de los medicamentos. Determinar factores que influyen en los hábitos de prescripción de los facultativos, lo que permitirá diseñar programas de mejora de la calidad de la prescripción más efectivos. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 121 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Ficha resumida de los proyectos de investigación derivados de la convocatoria del Departamento de Sanidad y Consumo 2010 Evaluación de la eficacia de técnicas psicosociales (rehabilitación cognitiva vs psicoeducación) como tratamiento adicional al tratamiento farmacológico en trastorno bipolar Investigador principal o referente Ana María Gonzalez-Pinto Arrillaga. H. Santiago Origen Duración Investigación Comisionada (IC10-08) 2 años Presupuesto solicitado/presupuesto concedido 64.000 € / 28.000 € (1º año) y 21.000 (2º año) OBJETIVOS Objetivos Generales: • Realizar una revisión sobre la eficacia de las intervenciones de rehabilitación cognitiva y psicoeducativa en pacientes bipolares. • Determinar la evolución de la adaptación funcional y las disfunciones cognitivas en una muestra extensa de pacientes bipolares eutímicos (pre- y post-intervención) y las diferencias entre una intervención específica sobre las disfunciones cognitivas (intervención neurocognitiva) comparada con una intervención no especifica (psicoeducativa) y tratamiento habitual (TAU). • Evaluar si la aplicación de un programa de intervención neurocognitiva y un programa de intervención psicoeducativa tienen un efecto beneficioso sobre el curso clínico de la enfermedad (recaídas, hospitalizaciones y conducta suicida) y el funcionamiento del paciente bipolar. Objetivos secundarios: Se estudiará el coste de ambos tipos de intervención. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO Revisión de la literatura sobre realización de un estudio clínico aleatorizado (1:1:1) de tres ramas paralelas ciego por evaluadores, estratificado por centro, edad, sexo y nivel educativo para evaluar la eficacia clínica, cognitiva y funcional de dos intervenciones psicológicas (Programa de intervención neurocognitiva o Programa psicoeducativo) + tratamiento farmacológico habitual (TAU) frente a TAU de forma aislada. Los pacientes serán personas diagnosticados de trastorno bipolar I y II. Se llevará a cabo una evaluación pre-intervención, otra evaluación post-intervención (a los 6 meses) y seguimiento seis meses después Las intervenciones psicosociales que se van a evaluar son las siguientes: 1. Programa de Intervención Neurocognitiva que consiste en 21 sesiones. 2. Programa de Psicoeducación que consiste en 21 sesiones. El estudio contará con la participación de grupos de investigación de los 3 territorios históricos . Variables: La distribución de las características socio-demográficas y clínicas entre grupos en estado basal se analizará mediante estadística descriptiva. De eficacia clínica. Clínicas y diagnóstico. Moderadoras: salud general, funcionamiento y calidad de vida (desarrollado en anexo). Neuropsicológicas. Plan de trabajo: FASE 1 (mes 1 a 3): Proceso de formación on-line en el uso de la medida principal de eficacia (FAST) y el programa de intervención neurocognitiva. FASE 2 (mes 4 a 10): Reclutamiento de los pacientes. Administración del SCID. FASE 3 (mes 9-10): Evaluación basal. FASE 4 (mes 11 al 16): La metodología para los grupos de intervención neurocognitiva y psicoeducación seguirán la misma estructura de forma paralela y simultánea. FASE 5 (mes 17 y 18) Finalizado el programa se administrarán de nuevo las escalas para evaluación psicopatológica, neuropsicológica y funcional a los pacientes de las tres ramas. FASE 6 (mes 18 y 24): seguimiento a los 6 meses (12 meses desde evaluación basal) para las tres ramas. RESULTADOS ESPERADOS Implementación de un programa de intervención neurocognitiva para pacientes bipolares como parte de las estrategias de tratamiento esta enfermedad crónica así como una rentabilización de los costes económicos. 122 Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion Proyecto Estratégico 14 | Innovación desde los profesionales clínicos Ficha resumida de los proyectos de investigación-acción 2010-2011 derivados de las iniciativas de las organizaciones de servicios Proyecto piloto recordatorio de primeras citas a través de llamada telefónica a pacientes Investigador principal o referente Mónica López. Red SM Bizkaia Centros implicados Centros de Salud Mental: Barakaldo, Ercilla y Galdakao Origen Innovación Osakidetza (IO10-01) OBJETIVOS La ESMB inicia, con carácter piloto, un programa de recordatorio de primeras citas a pacientes al objeto de disminuir la inasistencia a una primera cita. Esto permitirá gestionar de forma más eficiente las agendas de los facultativos para mejorar la accesibilidad del paciente a la AE. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO • Información y comunicación a los centros participantes. • Extracción de listado de primeras citas. • Envío de listado a Osatek. • Recepción de información sobre el resultado de las llamadas. • Gestión de la inforamción obtenida. • Seguimiento del proyecto. • Evaluación.. • Conclusiones RESULTADOS ESPERADOS Interactuar con el sistema sanitario, con el paciente para mejorar la calidad de los servicios prestados. Utilización de las TICs como herramienta para ofrecer un nuevo servicio de recordatorio de citas en los Centros de Salud Mental de Bizkaia. Salud Mental. Integración entre el Hospital de Santiago y la prisión de Nanclares Investigador principal o referente H. Santiago Centros implicados Prisión de Nanclares y el H. Santiago Origen Duración Innovación Osakidetza (IO10-03) 2º semestre 2011 OBJETIVOS • Generar un programa de telemedicina para su implementación en la prisión de Nanclares de Oca. • Desarrollar un material de psicoeducación en salud mental, salud física, para mejorar la salud de los presos, y trabajar conjuntamente con los médicos de la prisión. • En el futuro, seleccionar presos para que sean educadores en salud. METODOLOGÍA, VARIABLES Y PLAN DE TRABAJO El proyecto consiste en el desarrollo de un programa de consultas y psicoeducación de telemedicina con los médicos de la Prisión de Nanclares. El programa se basará en una primera etapa en la educación en hábitos de vida saludables para la prevención de los trastornos mentales a través de las consultas por este medio. El proyecto se iniciará en el segundo semestre de 2011. RESULTADOS ESPERADOS Revisión de la bibliografía. Material escrito para aplicación del programa . Desarrollo de los módulos. Desarrollo de un entrenamiento piloto a los médicos de la prisión. Teleconsulta en psiquiatría. Iniciación del piloto de consultas de telemedicina, condicionado a: • el convenio entre la institución penitenciaria y Osakidetza y • equipamiento de la institución penitenciaria. Para más información contactar con: [email protected] o consultar la web http://cronicidad.blog.euskadi.net/innovacion 123 INFORME SOBRE LA EVOLUCIÓN DE LOS PROYECTOS DE LA ESTRATEGIA DE CRONICIDAD ( 2009 - 2011) Notas: 124