AVULSIÓN DEL PLEXO BRAQUIAL
Anuncio

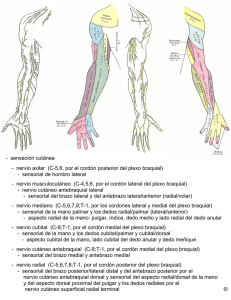
ANATOMÍA APLICADA DE LOS PEQUEÑOS ANIMALES Prof. José Luis Morales López AVULSIÓN DEL PLEXO BRAQUIAL Mª José Valencia Sánchez Arévalo Rocío Núñez Caro Natalia Soria López INDICE. Introducción................................................................................................................1 Avulsión del plexo braquial........................................................................................2 Etiología y epidemiología...............................................................................2 Signos clínicos................................................................................................2 Avulsión completa .........................................................................................3 Afección del plexo braquial caudal ...............................................................4 Afección del plexo braquial craneal...............................................................4 Diagnóstico.....................................................................................................5 Tratamiento....................................................................................................7 Regeneración y reparación.................................................................7 Tratamiento conservador....................................................................8 Tratamiento quirúrgico.......................................................................9 Bibliografía...............................................................................................................13 ii INTRODUCCIÓN. El plexo braquial está formado por los tres últimos nervios cervicales y los dos primeros torácicos (figura 1). Sin embargo la participación de C5 y T2 es variable en el perro. Figura 1. Distribución anatómica de los nervios del plexo braquial El nervio supraescapular inerva los músculos supraespinoso e infraespinoso. El nervio axilar origina ramas para los músculos flexores del hombro, incluyendo el teres mayor, el teres menor, deltoides y parte del subescapular. El nervio radial es motor para todos los extensores del codo, carpo y dedos y es además el principal nervio que soporta el miembro. El nervio musculocutáneo inerva el bíceps braquial y el braquial proveyendo inervación cutánea a la cara medial del miembro anterior. Los nervios cubital y mediano son frecuentemente considerados como una unidad, debido a los dos suplen la inervación a todos los músculos flexores del carpo y dedos, pero con áreas de sensación cutánea diferente. Para el caso de la medicina en pequeños animales, la inervación cutánea fue recientemente establecida (1980), mediante técnicas electrodiagnósticas. Los nervios supraescapular, subescapular, toracodorsal y pectoral craneal y caudal no tienen áreas de inervación cutánea. La tabla 1 resume las actividades de los diferentes nervios que componen el plexo braquial. Tabla 1. Origen e inervación de los nervios correspondientes al plexo braquial. 1 La rama dorsal de C6 tiene un área cutánea, pero no se han demostrado ramas cutáneas para C7, C8, o T1. Los nervios cervicales no tienen ramas cutáneas laterales, pero los nervios torácicos T24 tienen ramas cutáneas dorsales, ventrales y laterales. Hay marcada superposición de las áreas cutáneas de los nervios braquiocefalico, axilar, musculocutáneo, radial, mediano y lunar. AVULSIÓN DEL PLEXO BRAQUIAL. La avulsión del plexo braquial (APB), es probablemente el desorden de nervios periféricos más importante en perros y gatos. El plexo braquial consiste de un gran plexo nervioso el cual da origen a los nervios que suplen el miembro torácico. Está formado por las ramas ventrales del sexto, séptimo y octavo nervios cervicales y el primer y segundo nervios torácicos. Etiología y epidemiología. Es una enfermedad de distribución mundial. Las lesiones traumáticas son las que más comúnmente son encontradas en la clínica de pequeños animales, especialmente en perros, en el cual hay tracción del miembro torácico de tipo dorsocaudal o severa abducción de la escápula (accidentes vehiculares, impactos no penetrantes, caídas, que son más comunes en felinos, pero mucho más infrecuentes que en perros). Los patrones resultantes de la lesión del nervio en ambas especies son idénticos. El desgarro del plexo o de un grupo de fibras nerviosas (que más adelante se discutirá en que manera) pueden afectar al plexo braquial. El trauma interno provocado por fracturas de húmero o escápula o la subsecuente compresión por un hematoma o edema de tejido blando circundante pueden llegar a producir signología clínica; y por último la etiología de origen iatrogénico como la inyección de sustancias irritantes en o cerca de un nervio, compresión con férulas externas, lesiones por mala dirección de clavos intramedulares, retracción forzada de un miembro durante la cirugía o daños vasculares por la excesiva presión durante la aplicación de torniquetes pueden ser consideradas como las más importantes. Signos clínicos. Los signos clínicos reflejan la distribución del daño a las raíces nerviosas, ramas y cuerdas del plexo, más que al envolvimiento directo del nervio periférico con pérdida peraguda de la función; aunque algunas veces (muy raras) se desarrollan los signos algunos días después porque la proliferación de tejido fibroso adyacente pellizca al nervio de manera subsecuente al traumatismo. Las lesiones obedecen a neuropatía por lesión de la neurona motora inferior (NMI). Los signos pueden variar desde una debilidad de un grupo muscular, sin pérdida sensorial a parálisis de todos los grupos musculares torácicos con lesión sensorial acompañante (lesión de C6 a T1 o T2). Los tres tipos de lesión en el plexo braquial son: 1) avulsión completa del plexo braquial (C6-T2), que es el escenario más frecuente en gatos; 2) lesión del plexo braquial caudal (C8-T2) y 3) lesión del plexo braquial craneal (C6-7), la cual es rara. 2 Avulsión completa (C6-T1 y la rama comunicante de T2). Es causa de la enfermedad neurológica más grave y redunda en la ausencia completa de función en el miembro torácico. El miembro cuelga flácido con el dorso de la mano apoyado sobre el suelo (lesión del nervio axilar). La posición característica es de un "codo caído" con flexión carpal, de modo que el miembro afectado puede parecer más largo que la extremidad normal (figura 2). La raíz nerviosa C6 a veces está conservada en las avulsiones completas, de esta manera especialmente los felinos pueden avanzar el hombro en estos casos cuando camina. Este movimiento proviene de la acción del músculo cleidobraquial, el cual recibe su inervación desde la raíz nerviosa de C6 y en parte por la acción de los músculos supraespinoso e infraespinoso, inervados por el nervio supraescapular, que también se origina en parte desde la misma raíz nerviosa. Aproximadamente 2 a 3 semanas luego de la lesión, se vuelve evidente la atrofia de todos los músculos del miembro. Esta es especialmente notable en los músculos tríceps y supra e infraespinoso (con daño concurrente de la raíz nerviosa C6). Los reflejos miotáticos del tríceps, bíceps y extensor carporradial y el reflejo de flexión se encuentran ausentes en la extremidad afectada. El dorso de la mano a menudo es arrastrada sobre el piso, produciéndose excoriaciones graves a nivel de esta zona. La prueba de zona autónoma de la piel del miembro afectado por lo general revela la ausencia de sensación en todas las áreas evaluadas, excepto para aquellas inervadas por la rama cutánea dorsal de C6 y la rama cutánea del nervio supraescapular, si la raíz nerviosa de C6 se conserva. El daño a las raíces nerviosas de C5-6-7 puede causar parálisis unilateral del diafragma, debido a la afección del nervio frénico. El nervio torácico lateral inerva al músculo cutáneo del tronco, este nervio se origina a nivel de raíces nerviosas C8-T1, y si hay afección de los mismos, se perderá el reflejo cutáneo ipsilateral a la lesión, siendo observado en algunos casos un reflejo contralateral cuando se estimula el lado afectado (pérdida del panículo). Una lesión que incluya los segmentos T1-3 (T1-2 en felinos), las cuales contienen fibras simpáticas preganglionares del ojo, frecuentemente resulta en síndrome de Horner parcial: anisocoria (miosis de la pupila ipsilateral), enoftalmos y estrechamiento de la fisura palpebral (leve ptosis), aunque estos hallazgos no siempre están presentes. Se ha sospechado que la raíz nerviosa T1 juega un papel importante en este síndrome. Como las fibras simpáticas se separan del nervio espinal T1 en distal del orificio intervertebral, la presencia de un síndrome de Horner parcial es evidencia concluyente de una lesión radicular. 3 Afección del plexo braquial caudal (raíces nerviosas C8 y T1 y rama comunicante de la raíz nerviosa T2). Esta es una forma bastante común de lesión del plexo braquial, que interesa sobre todo a las raíces nerviosas y ramas ventrales de C8 y T1 y la rama comunicante desde T2. Cualquier lesión en C6-7 tiende a ser menor. Las raíces nerviosas C8 y T1 y sus ramas, transportan la mayor parte de la inervación de los músculos tríceps y aquellos por debajo de la articulación del codo. El paciente no puede soportar su peso con el miembro, debido a la parálisis de los músculos extensores y puede adoptar la posición de "codo caído". Es más común sin embargo, que el miembro sea transportado con el codo y hombro flexionados debido a la adecuada función de los músculos flexores de estas dos articulaciones por las raíces nerviosas C6-7 intactas. También se verifica la pérdida del reflejo del panículo ipsilateral, aunque con una respuesta consensual normal y muchas veces miosis ipsilateral debido a la disfunción simpática. El reflejo del bíceps es normal, aunque los reflejos del tríceps y extensor carporradial estarán reducidos o ausentes. El reflejo de retirada (flexión) también estará reducido o ausente. La atrofia muscular neurogénica ocurre en el músculo tríceps y en todos los músculos distales al codo. Afección del plexo braquial craneal (raíces y ramas nerviosas de C6-7). Esta es una variante relativamente poco frecuente de afección del plexo braquial en donde la porción anterior del plexo braquial es a menudo respetada, lo que conduce a un nervio musculocutáneo o supraescapular funcional. Los músculos extensores todavía retienen la mayor parte de su inervación y el paciente podrá soportar su peso sobre el miembro. La principal discapacidad comprende la ausencia de flexión del codo, reducida prolongación del miembro y atrofia de los músculos supra e infraespinoso. Sin embargo en algunas ocasiones una lesión en C6-7 se puede tener flexión del codo, gracias a la preservación del nervio musculocutáneo. El reflejo del panículo está intacto y no se produce la disfunción simpática. Aunque se mantiene intacta la sensación digital, el reflejo de retirada estará reducido o ausente, a pesar de los múltiples intentos de retraer el miembro debido a la ausencia de flexión del codo y hombro. El reflejo del bíceps estará reducido a ausente, aunque los reflejos del tríceps y extensor carporradial deberían estar preservados. La atrofia muscular neurogénica es más llamativa en los músculos supraespinoso, infraespinoso, deltoides, bíceps y braquial. Los patrones de desensibilización cutánea en las diversas formas de la APB pueden variar de paciente a paciente. La presentación del dolor consciente está usualmente alterado en un grado muy variable en todos los perros con APB. En general, las áreas desensibilizadas de la piel pueden ser detectadas en las superficies lateral, medial, dorsal y palmar del miembro afectado. Los signos suelen ser muy relacionados con los de la parálisis del nervio radial, ya que es el más importante nervio en el soporte de peso del paciente. 4 Diagnóstico. El diagnóstico es más comúnmente basado en la historia y los signos clínicos. Aquellos pacientes pueden reportarse con historia o no de traumatismo; sin embargo los hallazgos físicos como grasa de auto, arañazos, quemaduras y abrasión de las uñas pueden sugerir trauma por automóvil. Para la evaluación de un paciente con una lesión traumática del plexo braquial, se tienen que utilizar muchas técnicas de examen físico. La palpación cuidadosa de la región axilar de la extremidad afectada, asegura que no existe una enfermedad traumatológica primaria (fracturas, heridas abiertas o hematomas). Indudablemente el examen neurológico provee la herramienta diagnóstica más útil en estos casos. La evaluación neurológica inicial es valiosa para determinar el alcance y distribución del traumatismo del nervio periférico. En los casos donde hay APB la observación del paciente permitirá establecer un paciente en la mayoría de los casos alerta (salvo que haya sucedido trauma craneoencefálico al mismo tiempo que la avulsión, lo cual es posible); mostrará una postura normal, exceptuando la posición anómala del miembro anterior afectado y la marcha que será concluyente al observarse paresis o plejía según la gravedad. La palpación será posiblemente normal, salvo si se encuentran crepitaciones, cicatrices, masas (callo óseo como secuela de fracturas) e incluso heridas abiertas que pueden estar comprometiendo la zona. Indudablemente las reacciones posturales serán anormales dependiendo de la gravedad de la lesión a nivel del plexo, sobre todo lo referente a la propiocepción, que puede evaluarse como reducida a ausente (mediante pruebas como la carretilla, posicionamiento propioceptivo, de ubicación, saltos). Los reflejos espinales evidenciarán signos de NMI (hipo a arreflexia en el reflejo de tríceps, bíceps, extensor carporradial, extensor y flexor). La evaluación de los pares craneales puede revelar anisocoria (miosis), ptosis, prolapso del tercer párpado y enoftalmo ipsilaterales al miembro con la avulsión. Las pruebas de sensibilidad mediante los dermatomas (teniendo cuidado que el reflejo del panículo raramente es utilizado por su falta de especificidad). Junto a las reacciones posturales y pruebas de reflejos espinales, la evaluación de las zonas autónomas de los nervios periféricos da información objetiva acerca del funcionamiento sensorio de los nervios periféricos individuales. Es mejor proceder con este tipo de evaluación en un ambiente tranquilo, libre de distracciones y sin la ayuda de drogas como tranquilizantes. La distribución de la pérdida sensorial en un miembro afectado tiene gran valor en la localización porque las lesiones pueden ser ubicadas para un nervio en particular. El área total inervada por un nervio cutáneo en particular es denominada su área cutánea. Las áreas cutáneas incluyen la zona compartida periférica inervada con otros nervios cutáneos y una zona autónoma inervada solamente por ese nervio. Estas zonas pueden ser detectadas clínicamente usando un método denominado la "técnica de pinzamiento en 2 pasos". Esto es, usando un fórceps tipo mosquito se hala gentilmente la piel activando varios nervios cutáneos (activación de mecanorreceptores). Después que el animal se calme se pincha la zona, estimulando únicamente la zona autónoma de ese nervio particular. Se hace siempre necesario comparar el miembro afectado con la extremidad contralateral. 5 Algunos reportes mencionan que los hallazgos de una pérdida de la sensación pueden ser confusos, ya que no reflejarán la lesión de un nervio específico y dependerán de la extensión de la lesión neurológica. En la mayoría de los casos presentan anestesia del antebrazo por debajo del codo; pero si las raíces del musculocutáneo son preservadas, se puede observar una zona estrecha de piel inervada, en la cara medial del antebrazo distal, justo por encima del carpo. La cara caudolateral no se desensibiliza en la mayoría de las APB, ya que no se afecta porque está inervada por ramas de las raíces nerviosas torácicas no afectadas por la avulsión. En la parálisis del nervio mediano, la marcha es normal, pero la sensación cutánea está ausente en la cara palmar de los tres dedos mediales. La atrofia selectiva de los músculos pronadores es difícil de evaluar clínicamente, así mismo el reflejo miotáctico. La atrofia de los flexores del carpo y dedos pueden ser aparentes en la parálisis ulnar o ulnar y mediano. Estos flexores son inervados dualmente, excepto cerca al cúbito (nervio ulnar) y al radio (nervio mediano). El carpo se curva en un ángulo levemente sobreextendido al mantener el peso corporal en la parálisis lunar y la sensación cutánea está ausente en las caras caudal y caudolateral del antebrazo, carpo metacarpo y superficie palmar de los dedos IV y V, además de las superficie dorsal y lateral del dedo V. La pérdida de la integridad del nervio radial producirá parálisis y atrofia de los extensores del codo, carpo y dedos. Los reflejos miotácticos en el tríceps y en los extensores digitales largo y lateral puede ser útil. La sensación cutánea estará ausente en la superficie craneal del antebrazo y dedos, excepto para el V. La inhabilidad para extender el carpo y el codo es observada en parálisis radial alta y baja, respectivamente. En la parálisis radial baja el animal puede aprender a elevar el miembro hacia delante en la marcha. Después de 7 a 10 días de parálisis radial alta, el animal impulsa el miembro hacia adelante y toca el suelo con los dedos, pero usualmente no extiende el carpo o el codo lo suficiente para soportar el peso. El nervio musculocutáneo inerva los flexores del codo y algunos flexores del carpo. La palpación y los reflejos miotácticos de los músculos bíceps y braquial son las más útiles. La pérdida de la sensación cutánea en la superficie medial del antebrazo es difícil de reconocer, porque se sobrepone con el área para el nervio radial cranealmente y con el nervio cubital caudalmente. Los déficits del nervio axilar aislados son raros. Los músculos flexores primarios del hombro se atrofian y la sensación cutánea es deficiente en la superficie lateral del brazo. La porción lateral del miembro puede mostrar hiperestesia o anestesia cuando se afecta el nervio axilar . La parálisis del nervio supraescapular resulta en atrofia de los músculos supraespinoso e infraespinoso y no hay pérdida de la sensación. El defecto neurológico más obvio es la pérdida de la función motora de la extremidad: no hay capacidad para extender el carpo ni los dedos y el codo se cae por debajo de su nivel normal; en casos graves se arrastra la pata contra el suelo produciendo graves úlceras por contacto. Si la porción anterior del plexo braquial está relativamente funcional, el miembro puede ser mantenido en posición relativamente normal. Los movimientos hacia adelante notificarán una función aparentemente normal del músculo braquiocefálico. Se ha reportado los patrones de analgesia para la APB total . En cuanto a las imágenes diagnósticas (radiografías), es posible detectar fracturas a nivel de los huesos que acompañan al plexo braquial (escápula y húmero), pero esta prueba diagnóstica es más útil para lesiones neurológicas individuales que puedan indicar su participación directa o indirecta 6 (edema inflamatorio, hemorragia, etc) en la enfermedad del plexo braquial (figura 3). Si existe algún tipo de lesión medular debido a la avulsión, la mielografía ocasionalmente demostrará un divertículo con acúmulo de medio de contraste a nivel de la unión cervicotorácica1. La parálisis del diafragma puede demostrarse con fluoroscopia. Figura 3. Fractura escapular con posible daño al plexo braquial La electrofisiología es otro medio objetivo para valorar no solo el grado y distribución de la lesión del nervio periférico, sino también para fundamentar el pronóstico. Las pruebas electrodiagnósticas son útiles para detectar denervación muscular, especialmente en áreas menores que no pueden ser cubiertas por la evaluación neurológica de rutina. Tratamiento. 1- Regeneración y reparación. El principal factor en la recuperación de la axonotmesis es la distancia sobre la cual los axones deben regenerarse para alcanzar los músculos desnervados. La velocidad del retorno funcional se corresponde con el componente más lento del transporte axonal, que es de 1 mm/día. La elongación axonal real (extensión de neurita), sin embargo sucede a mayor velocidad y está relacionada con la velocidad de transporte de las proteínas citoesqueléticas, actina y tubulina8. Las células de Schwann desnervadas en la sección del nervio en distal del sitio de la lesión expresan moléculas de adhesión y elaboran el factor de crecimiento nervioso y receptores para el factor de crecimiento nervioso. El cuerpo celular nervioso también incrementa la síntesis de varias proteínas asociadas con el crecimiento y el ARN mensajero para la actina, tubulina y periferina. Todos estos elementos son esenciales en la extensión de la neurita y por ello en la regeneración nerviosa. Otros factores que influyen el potencial para la regeneración luego de la transección nerviosa son el sitio lesional; la edad del animal (la tasa de regeneración nerviosa declina con la edad); el largo del nervio destruido; el ancho de la brecha desgarrada; el grado de alineamiento de los extremos seccionados y la cantidad de daño perineural y hemorragia. Si la distancia entre los extremos seccionados del nervio es grande, puede detenerse la excrecencia de la neurita, conduciendo a la formación de un neuroma . Apenas sucedida una lesión se forma un coágulo de sangre en el extremo seccionado distal del muñón nervioso proximal, que se organiza en una masa de hebras fibrinosas con orientación aleatoria. Las células de Schwann proliferativas, seguidas por los axones en regeneración, ingresan en este armazón desorganizado y se combinan con el endoneuro y perineuro y en el extremo del nervio ocurre la proliferación del tejido conectivo epineural. Esta masa embrollada de axones finalmente 7 se mieliniza formando un neuroma. Un glioma más pequeño también se forma en el extremo traumatizado del muñón distal, el cual se compone con coágulos sanguíneos organizados, células de Schwann proliferativas y fibroblastos a partir del epineuro, perineuro y endoneuro. 2- Tratamiento conservador: Vendajes de coaptación externa. Determinar si ha ocurrido nerapraxia o neurotmesis en un paciente que se presenta con parálisis aguda del miembro anterior no es posible sin cirugía exploratoria. A través de la evaluación neurológica del miembro, debe seguirse con el tratamiento de emergencia del paciente. Los patrones de pérdida sensorial cutánea y motora deben ser observados y registrados exactamente al igual que las radiografías del miembro. Si no hay heridas o fracturas que indique lesión grave en un sitio determinado, el miembro debe ser inmovilizado, sobre todo en aquellos casos donde el paciente no pueda extender el codo, con un vendaje de Schroeder-Thomas, colocando el miembro en una posición normal. El propósito del vendaje es el de prevenir el trauma en especial sobre el dorso de la mano que resultará del arrastre y para prevenir la contractura de los tendones flexores. Si el miembro no está ulcerado y el paciente junto con el propietario cooperan, se puede realizar flexión y extensión pasiva, masaje del miembro entero y un vendaje mínimo protectivo es recomendado. La terapia física debe realizarse 4 ó 5 veces al día. Se pueden recomendar drogas antiinflamatorias para reducir la inflamación neuronal. Las pruebas electrodiagnósticas, como mencionó anteriormente pueden otorgar un valor pronóstico para la enfermedad; si bien se debe evaluar al paciente con coaptación externa mediante estas pruebas, se debe hacer con una regularidad semanal, pero un tratamiento definitivo, como la amputación puede estar indicado si se observan potenciales de denervación en los nervios lunar, radial, musculocutáneo y mediano. Se reporta el registro de electromiografía y velocidades de conducción motora 2 semanas después (3 semanas post-trauma) y tomar las decisiones. Luego de 3 semanas, se retira la coaptación y se evalúan las funciones cutáneas sensoriales y motoras comparadas con las anteriores buscando evidencia de recuperación. Clínicamente se observan signos de mejoría con el aumento de la función flexora y extensora de los músculos, reflejos miotácticos, leve atrofia muscular y áreas de sensación cutánea aumentada. A las 3 semanas se puede suponer una extensión hacia distal de la sensación cutánea de 1 a 1.5 centímetros distalmente. 3- Tratamiento quirúrgico. Las transposiciones de tendones musculares han sido exitosas en humanos y algunos animales con avulsión parcial, pero en aquellos con un mayor grado de lesión el pronóstico sigue siendo malo debido a trasposición de músculo denervado. La recuperación de las contusiones comienza generalmente a las 3 semanas, y es necesario esperar para encontrar una respuesta favorable hasta los 6 meses. Se pueden hacer intentos de salvar la extremidad en los pacientes con APB incompleta. En la mayoría de los pacientes con avulsión, la extensión del carpo y del codo se ha perdido por completo, pero si la flexión del codo es aceptable el paciente puede ser un candidato de la cirugía. Para restablecer en algo la función del codo es necesario proporcionar extensión o capacidad de apoyo con la musculatura que permanece funcional. Las avulsiones braquiales que no limitan del todo la función musculocutánea se pueden salvar con cirugía. El nervio musculocutáneo inerva a los flexores del codo, el bíceps braquial y los músculos braquiales, por tanto ayudaría a prevenir la 8 excoriación podal. El tratamiento supone la transposición del tendón de una de las inserciones musculares para proporcionar alguna estabilidad de extensión al codo. Se ha descrito la transposición del tendón braquial. La función extensora parcial se puede recuperar mediante la trasposición del tendón del bíceps braquial, gracias a un abordaje medial paralelo al húmero para exponer el bíceps braquial, aunque también se ha descrito un abordaje lateral. El tendón de inserción se localiza profundamente en el extensor carporradial y el músculo pronador redondo. Se tiene que tener cuidado en evitar la arteria braquial, la vena mediana y diversas ramas colaterales de cada una de ellas. Parte del tendón de inserción del bíceps braquial es común con el tendón braquial, que se mantiene intacto. Después de haber cortado la inserción de los tendones, se libera el músculo con cuidado y se dirige más caudal, para cubrir la arteria braquial y la vena mediana y se une al olécranon mediante cerclaje de acero inoxidable. Figura 4. Transposición del músculo braquial para la extensión del codo. (NR: nervio radial; LTR: tríceps lateral; H: húmero; AN: ancóneo; BR: braquial). Sin embargo, si existe daño parcial del nervio musculocutáneo, el músculo bíceps traslocado puede no tener la suficiente fuerza para permitir sostener el peso del miembro y el músculo braquial remanente puede carecer del vigor necesario para producir la flexión del codo. Es por eso que es necesaria la evaluación electrofisiológica detallada de la distribución e intensidad de la denervación antes de emprender cualquier abordaje quirúrgico; ya que, incluso felinos con función normal del bíceps, arrastran el miembro; por tanto la recomendación sería la función carpal. Ambos métodos de transposición del tendón requieren un vendaje externo durante dos semanas y luego ejercicios de movimientos leves y un aumento gradual de la utilización de la extremidad en las siguientes dos semanas; sin embargo se prefiere la transposición del tendón del braquial debido a que se generará menor tensión debido a un mejor abordaje al codo lateral que medial. El cuidado postoperatorio incluye la preservación del músculo y la piel que han sido denervados. La piel denervada pierde la resistencia a la tracción y la capacidad de responder a las abrasiones. El masaje del músculo y de la piel y la atención adecuada para disminuir las lesiones cutáneas es importante en el cuidado postoperatorio de cualquier piel denervada. Las complicaciones que se derivan de la avulsión o de la cirugía son considerables y posiblemente son las responsables del elevado índice de fracasos; estas surgen a raíz del inadecuado proceso diagnóstico para determinar la localización de la lesión, sobre todo cuando no hay electromiografía. 9 La elección del paciente es de suma importancia. Las operaciones realizadas en avulsiones que afectan a todo el plexo incluyendo el nervio musculocutáneo, fallarán. El mejor paciente es el que presenta avulsión parcial con inervación musculocutánea intacta. Si la función sensitiva distal al codo está conservada, la intervención quirúrgica puede dar mejores resultados. A pesar de mantener la alineación del miembro mediante la coaptación, la atrofia muscular es común, además de la erosión de la superficie dorsolateral si la zona no está protegida con el vendaje. Otras complicaciones son la contractura muscular con enfermedad degenerativa articular del carpo y erosión de las almohadillas, en algunos casos hasta producir osteomielitis. La amputación se recomendará en estos pacientes. Aparte de las complicaciones de rutina que se asocian con la cirugía del tendón, tales como dehiscencia e infección, la avulsión produce una denervación sensitiva en la extremidad distal. Algunos pacientes pueden reinervar con éxito la extremidad distal y desarrollar una percepción sensitiva adecuada en la extremidad. Muchos pacientes fracasan en la reinervación y nunca desarrollan una percepción sensitiva. El fracaso de la inervación produce una extremidad que es susceptible a la laceración grave con hemorragia, fractura o aplastamiento sin el conocimiento del animal. La fusión carpal puede ser muy útil en animales con función adecuada del tríceps y sensación de las almohadillas con denervación del músculo carporradial o los tendones flexores con contractura y que tienen tendencia a una posición sobre los nudillos. La transposición/transplante nervio - músculo se realiza al transponer y anastomosar una rama del nervio musculocutáneo al nervio radial mediante técnicas de "extremo a extremo" o "lado a lado". En estos casos es posible obtener regreso de la sensación cutánea aproximadamente 5 centímetros distal a la lesión las siguientes 5 semanas y alcanzar el carpo hacia los 4 meses. Es usual que los déficits neurológicos resultantes de neurapraxia se resuelvan en no más de 2 semanas; y aunque puede haber degeneración del axón en la axonotmesis, con frecuencia es difícil distinguir las lesiones en que la degeneración es factible respecto de las que quedan bloqueadas por la formación de neuroma; y este debe resecarse cuando se comprueba con anastomosis inmediata de los extremos seccionados del nervio mediante 4 puntos interrumpidos de monofilamento de nylon o seda recubierta de silicona 5-0 u 8-03. En caso de que la herida esté contaminada en el momento de la transección nerviosa inicial, los extremos seccionados se dejan en aposición laxa para prevenir la retracción; al cabo de 2 ó 3 semanas se debridan y suturan conforme a lo descrito. La regeneración axónica ocurre con velocidad de 1mm/día. La automutilación es otra complicación relacionada con la denervación. Se inicia con frecuencia de una a tres semanas después de la lesión. De forma ocasional, se puede iniciar después de mucho tiempo. La automutilación precoz representa posiblemente la forma inicial de un neuroma y una sensación aberrante o reinervación de los nervios sensitivos. La automutilación tardía ocurre posiblemente a causa del denominado síndrome de la "extremidad fantasma" o de la percepción de una sensación anómala, que se debe posiblemente a la formación de un neuroma o a la reinervación aberrante retardada. Sin embargo a pesar del pronóstico reservado a malo en la mayoría de los pacientes, siempre es importante aguardar 4 a 6 meses por un posible retorno funcional antes de considerar la amputación. Si el miembro es mutilado por el animal o sufre traumatismo constante y está severamente excoriado por las raspaduras o la automutilación a pesar de los intentos conscientes de su protección, debería considerarse una amputación temprana. 10 Si un nervio periférico ha sido transectado, la reparación nerviosa primaria, puede intentarse. La reparación primaria de las lesiones nerviosas muy proximales, sin embargo, rara vez es satisfactoria debido a la muy lenta velocidad del recrecimiento axonal, la falla del cuerpo celular neuronal para apoyar el crecimiento axonal adicional en el tiempo y la posibilidad definida de muerte corporal celular neuronal debida a degeneración axonal retrógrada. Las técnicas de reparación neuronal primaria son empleadas principalmente para las lesiones lacerantes más distales donde la distancia para la reinervación es relativamente corta. Después de la transección de nervio periférico, los extremos del nervio seccionado se retraen de forma inmediata debido a la elasticidad del perineuro y las fijaciones del perineuro al tejido circundante. Sin una intervención quirúrgica efectiva, los axones en regeneración crecerán al azar porque no tienen los tubos celulares de Schwann para guiar su crecimiento. La reparación nerviosa puede ser primaria o secundaria. La reparación nerviosa primaria está indicada: 1) si el nervio transectado tiene muñones lacerados limpios; 2) si la intervención quirúrgica puede realizarse dentro de las pocas horas de la lesión; 3) si el nervio solo tiene desgarro parcial; 4) si no hay contaminación y 5) si no hay defectos tegumentarios. Las ventajas de la reparación inmediata comprenden: 1) fácil identificación de los extremos nerviosos; 2) ausencia de retracción nerviosa y 3) ausencia de constricción del tejido conectivo en los extremos del nervio. La reparación secundaria debe realizarse: 1) si los extremos nerviosos están desgastados y magullados; 2) si hay trauma externo óseo o de tejidos blandos; 3) si hay una herida abierta con probable contaminación o 4) si la intervención quirúrgica es retardada. Para mantener la longitud del nervio y prevenir la retracción, los extremos nerviosos deben ser suturados, al tejido circundante y la reparación nerviosa es demorada durante varias semanas, luego del período de la inflamación aguda. En cuanto a la intervención específica a los nervios, dependerá de la toma de decisiones por parte del cirujano; existen varios factores de manera inicial donde está justificada la cirugía exploratoria: establecer un plan diagnóstico adecuado cuando las otras pruebas son insuficientes, pérdida parcial de la función sin mejoría a los tratamientos, no recuperación de la función de 3 a 4 semanas, tratamiento quirúrgico de la enfermedad y establecer pronósticos. Se ha sugerido más recientemente que la exploración quirúrgica rara vez resulta satisfactoria porque el nivel lesional en la vasta mayoría de los casos reside en la entrada de la raíz nerviosa en la médula espinal, La reanastomosis nerviosa a tal nivel es imposible de ejecutar con adecuación e invariablemente resulta infructuosa. Sin embargo toda esta revisión de tratamientos en nuestro medio, no es muy usual practicarlos, es más utilizado el tratamiento conservador. Posterior al diagnóstico (que es invaluable) se debe iniciar terapia antiinflamatoria de tipo esteroidal, probablemente de mediano a largo plazo. Se recomienda prednisolona 1 mg/kg SID PO por 15 días y luego reducir gradualmente la dosis. Paralelo a la terapia se aconseja administrar ranitidina (2 mg/kg TID PO) durante el tiempo que dure la terapia con corticosteroides para prevenir sus efectos gastrointestinales. En cuanto al manejo se sostén se aconseja iniciar con terapia física, en este caso fisioterapia activa para prevenir la contractura muscular y tendinosa, que se realizará varias veces al día (5-6 veces). El masaje y los movimientos de flexión/extensión repetidos, mejoran el flujo venoso y linfático del miembro y colaboran previniendo las contracturas musculares fibrosas. 11 Para prevenir las abrasiones y heridas por arrastramiento se aconseja colocar medias protectoras o vendajes. Por último es imprescindible evitar la automutilación mediante el uso de collar isabelino y juega un papel importante la educación al propietario en cuanto pronóstico de recuperación. IBLIOGRAFÍA. 1. Neurología de felinos. Temas Actuales en Medicina Veterinaria. Monoparesis (monoplejía) y mononeuropatía craneal: enfermedades de las raíces nerviosas y de nervios craneales y periféricos. 2. Enfermedades quirúrgicas de los nervios periféricos. En: Slatter DH (ed). Texto de cirugía de los pequeños animales. Vol 1. 2ª edición. 3. Trastornos de los nervios periféricos. En: Birchard SJ, Sherding RG (eds). Manual Clínico de Pequeñas Especies, volumen 2. 1ra edición. Editorial McGraw-Hill-Interamericana. 4. Trauma del nervio periférico. En: August JR (ed). Consultas en Medicina Interna Felina 3, 1ed, Buenos Aires, Editorial Inter.-médica 5. Manual de Procedimientos y Tratamientos de Urgencia en Animales Pequeños. 5ª edición. Editorial Intermédica 6. Trastornos de los nervios periféricos y de la unión neuromuscular. En: Couto CG, Nelson RW (eds). Manual de Medicina Interna de Pequeños Animales. 1ed, Madrid, Ediciones Harcourt S.A. 7. Neoplasias vertebrales y medulares: Revisión de literatura. Revista Electrónica de Veterinaria REDVET. 4 . 12