Párpados – Sistema lacrimal
Anuncio

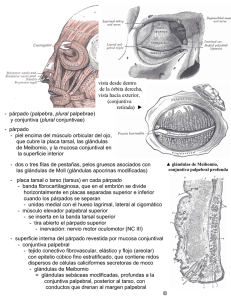
Párpados – Sistema lacrimal Cuál es el propósito d ela presencia de los parpados: 1. Protección 2. Lubricación 3. Optica: regulación de la función visual: si una enfermedad súbita provoca caída de un parpado, la función visual se anula. 4. Función Nutritiva Todos tenemos un párpado superior y uno inferior. Están diseñados para realizar estas funciones mayores y otras menores. Anatomía: 1. Piel: firme pero laxa; distensible; Cambia de forma a medida q la edad avanza 2. tejido areolar: debajo de la piel, es fino . 3. Músculo orbicular: Primera capa muscular, debajo de tejido areolar. Es un músculo radiado preseptal y pretarsal que se exteiende en forma de fibras, adherido parcialmente a la piel, para una función específica: es el músculo orbicular del párpado inervado por el III y con la función de cerrar la hendidura palpebral. 4. Placa tarsal: Debajo del orbicular del párpado, inervado por ___. Funciona entre periodo intermedio entre cierre palpebral y la apertura. Y como es un músculo, el párpdo, si no tuviera algo más, ese parpadpo se deformaría constantemente por acción del músculo. El Parpado tiene q tener una configuración, forma y estructura que permita la integridad de la estructura; esto está dado por la placa tarsal o tarso, que da la rigidez y forma del párpado. Placa de tej. Cartilaginoso, con una serie de glándulas importantes en su interior para el funcionamiento del ojo, de las cuales descuellan las glandulas de meibomio. 5. Conjuntiva: por la cara posterior de la cara tarsar y unida a ella se encuentra una membrana mucosa q tapiza la cara interna del párpado superior e inferior. Una membrana mucosa signific a q debe tener humedad. La estructura en la posterior del pa´rpado se conoce como conjuntiva palpabral. Hay tres tipos de conjuntiva: 1. palpebral. 2. bulbar: es la evidente, se ve en lo blanco del ojo. 3. Conjuntiva del fondo de saco en el entronque de una con otra. Otras estructuras superiores- Hay un tabique que separa a la órbita del párpado. En la parte superior hay otro segundo músculo, el elevador deo páapdo que nace en el anillo se sim, en el centro de la órbita, donde nacen los músculos rectos; nace en forma de penacho y se exteiende desde el piso de la órbita anteriormente y se exteiende como un ramillete anterior, y viene a insertarse en forma de una aponeurosis en la cara anterior superior de la cara tarsal. Una reflexión del músculo se extiende en la cara posterior de él y se llama M. de Muller. El medp lo inerva el 3º par. Entocnes el medp se separa en anterior y en m. de muller. Entre ambos músculos existe un tabique preseptal y la región de los senos. El medp incluso se inserta entre los haces del orbiculares. Y es importante porque a medida que envejecemos e l tejido areolar va desapareciendo y el músculo orbicularis va adelgazándose y las inserciones del medp de la cara anterior del tarso se van aflojando y aklrededor de los 50-60 años una persona previamente sin problemas comienza a notar una ptosis y es debida a la dehiscencia de la inserción en la aponeurosis del elevador en el tarso, y es una de las causas más frecuentes en el indiv. De edad senil. Los prales. Retractores del párpado están dados por el elevador del parpado con sus inserciones anteriores. El tabique preaponeurotico divide el tabiuqe orbitario de la orbita. Igual pasa en el parpado inferior. Al mirar hacia abajo, el pinf se retrae por efecto de la fascia capsulopalpebral que viene del recto inferior, que es el retractor del pinf. Las placas tarsales a su vez están sujetas en las zonas mediales por las zonas y ligamentos cantales (cordones cantales). Las disposición de las fibras del orbiculares es radiadas, preseptales y pretrázales, que tienen diferentes planso de inserción. La primera funión del párpado es la protección del globo ocular, que es una estructura muy vulnerable. Los parpados tienen movimientos voluntarios e involuntarios. Esta función depende de la iontegridad del sistema palpebral. El párpado lubrica la mucosa de la conjuntiva y la córnea. Si no se lubrica, las caras anteriores de esas estructuras se destruyen y se complican los cuadros. Función òptica. Ej: en algunos casos, entrecerrar los párpados de día para ver de lejos. Función òptica regulada por los párpados que liberan el problema corneal de astil. Miopía, hipermetrp. Funcion nutritiva: el parpado en su cara interna tienen la conjuntiva q a su vez tiene estructuras q ayudan a la nutricón y lubricación, pero además el párpado con sus movim. Constantes está regulando la distribción de la película precorneal o lágrima, y es ésta la q lleva nutrientes a la córnea y a la conjuntiva. Lleva oxígeno, potasio, sodio a la cornea y conjuntiva. Procesos infecciosos e inflmatorios: 1. Orzuelo u orduelum: clásico proceso inflamatorio del párpado. Es un abseco localizado en el párpado, dependiendo del sitio pueden ser internos o externo (gl. De meib. O gl. De zeiss). Se manifiesta clínicamente como dolor sordo e indetermidao en alguna parte del párpado, que precede al cuadro localizado que aparece horas después, de una masa con enrojecimiento con calor. Es causado por un agente infeccioso, principalente por S. aureus, pero puede ser S. epidermidis; en los hiños puede ser por H. influenzae. El párpado está edematoso en la zona del orzuelo pero se puede extender a las zonas vecinales y crear una celulitis acompañante muy peligrosa. Se debe hacer el diagnóstico diferencial con el chalazion, que tiene la tumefacción localizada pero no los signos inflamatorios. Una vez que se tiene un orzuelo establecido, la conducta a seguir es antibiótico tòpico inicialmente, generalmente con: gentamicina (gotas o ungüento) o cloramfenicol (Uso muy limitado para estos problemas). Se debe acompañar de maniobras para maduración del absceso para crear el punto de pus, para loq eu se aplican compresas de agua tibi a o calida, o calor local por varios minutos. El calor con antibiótico debe resolver el problema en las siguientes 24-48h, sea que haya disminución progresiva o se drene espontáneamente. No se debe drenar porque es peligroso; dejar la QX para ultima instancia. Si el absceso localizado no se resuelve y se crea una celulitis ahí sí está indicado el uso de AB sistémico, para evitar un compromiso posterior. 2. Chalazion: a diferencia del orzuelo, carece de los signos inflamatorios y del dolor intenso, pero sí desarrolla molestia que cuadno es muy grande puede ser dolorosa, pero no està enrojecida. Sí tiene una masa provocada por un proceso degenerativo no infeccioso, idiomático de las gl. De meibomio que están en el interior de la placa tarsal. El tratamiento debe ser generalmente QX mediante incisiones en la parte interna del párpado a trave´s de la conjuntiva hasta llegar a la placa tarsal, de forma vertical no horizontal, para curetear y remover el contenido de los múltiples quiestes que se forman. 3. Blefaritis: son específicas, localizadas en el borde palpebral, es infeccioso e inflamatorios. Pueden ser anteriores y posteriores. Es importante las consecuencias que traen consigo. Son causadas pralte. Por tres causas: a. Infecciosas: parecidas al orzuelo. Son un absceso del borde palpebral. Son múltiples lesiones localizadas en el borde palpebral. Clínicamente, el pte. amanece con el borde palpebral enrojecido, con ardor, prurito Puede molestar la luz, lo qaue indica compromiso de la córnea; secreción (compromiso de conjuntiva). Pueden extenderse y afectar la conjuntiva y córnea. Se caracterizan en su periodo agudo porque el porde palpebral entre pestaña y pestaña está tachonado de costras, escamsas gruesas y duras, y si sea rrancan sangran y donde se quitan, las pestañas no crecen. El estafilococo está jsuto por debajo de la costra. Hay que removerlas para curar la blefaritis porque está bien protegida por la secreción que la cubre. Pueden ser unilaterales pero generalmente son bilaterales. Son severas y pueden estar asociadas a fenómenos de retracción . Una vez que se tiene una blefaritis infecciosa diagnosticada, lo primero es la limpieza de la zona afectada para estar expuesta al tratamiento médico, por lo que hay que remover las escamas una por una con hisopos. Luego, tratamiento con gotas y ungüento. b. No infecciosas, por causas dérmicas y por hongos: seborreicas y pitirosporum ovale. También enrojecido, con escamas miu pequeñas y escamosas; la persona tiene molestias pero menores; generalmente está asociada a seborrea, dermatitis. La persona se toca los párpados y se le salen las escamas; tiene también en cuero cabelludo, orejas. Hay una seborrea asociada. Es la blefaritis seborreica y puede desarrollar una blefaritis infecciosas posteriormente, por sensibilidad. Esta es mucho mas facil de tratar porque responde a la higiene. Si la persona tiene un error de la refracción (astigmatismo) hay que corregiilo. c. Agentes parasitarios: párpado enrojecido, escamas gruesas, secreción, cuadro inflamatorio bien marcado, pero las escamas son más gruesas. Se da mucho en individuos jóvenes, con vida sexual activa. Defectos de posición: tienen que ver con la relación que tienen los párpados con respecto a la superficie anterior del globo ocular. Delante los párpados están apuestos, tocanto el globo ocular. No están ni rígidos ni flojso y su posición les permite un movimiento rítmico de apertura y cierre, lubricación y nutrición. Los defectos de posición tienen que ver con su desequilibrio y comprende dos grandes grupos: d. Parpados enrollados hacia adentro por algun problema y al hacerlo el borde cargado de pestañas comienza a tocar la conjuntiva y la cornea y a actuar como un papel lija e. Párpado se cae, se separa del globo ocular y expone la cara interna al medio ambiente (conjuntiva), que es una mucosa que debe estar húmeda, po lo que se seca. Deformidades anatómicas: blefarocalasia, dermatocalasia, epicanto, blefarofimosis, pliegue mongoloide, coloboma, ptosis; los últimos 5 tienen una herencia dominante por lo que si en una familia hay eso, por fenómeno de escalón se va a encontrar el defecto y en la ascendencia deben haberlos. 1. La más importnate es la dermato calasia, la piel se adelgaza con los años y el tejido areolar se puede ir perdiendo; las inserciones del m. orbicular del párpado se van haciendo laxas y entocnes el parpado elástico va cayendo y llega al borde de las pestañas y lo sobrepasa como un velo que cae. Comienza a crear problemas visuales que se solucionan con técnicas QX cosméticas; muy frecuente en mayores de 60 amos. 2. Epicantus: Los recién nacidos , el 90% lo tienen. Es un pliegue vertical que cubre el área interna de los párpados. En el canto interno generalmente se ve la plica semilunares y la carúncula; en el niño con epicanto se ve un pliegue de piel que cubre estas estructuras y no seven. A veces el epicanto viene de abajo hacia arriba nada más y se llama epicantus inversus. Se puede asociar a la disminución de la hendidura palpebral causando una blefarofimosis. Puede haber ptosis. Todos, generalmente son bilaterales 3. Ptosis: es el que más afecta la visión. Es un cierre anómalo de la hendidura por la incapacidad del párpado de elevarse. Hay dos grandes grupos: a. Ptosis del recien nacido: de debe pralte a daño genético del músculo elevador del párpado, donde hay defecto congénito y se pierde la función. Si cubre la pupila del RN, es como si se le tapara el ojo al nacer, lo que produce una falta del desarrollo de la visión. En un 25% de los casos, está involucrado también el recto superior con un defecto. Cuadno no hay función total hay que fijar el elevador. Si hay función parcial se hace acortamiento del orbicularis. b. Ptosis adquiridas Neoplasias: Pueden ser 1. Benignas: nevos, verruga, molusco contagioso, xantelasma, hemangioma. Los nevos es uno de los más frecuentes. Están localizados casi siemrpe en la zona del párpado superior y en los cantos. a. Nevos: Son planos, de color café, tienen a pigmentarse con el tiempo. Son inofensivos, pero el diagnósico diferencial es importante. b. Verruga: Estructura elevada, café, carnosa, y puede tener pedúnculo, causada por un papovirus c. Molusco contagioso: casi no hay en panamá, pero es muy típico. La persona pasa meses con una conjuntivitis crónica que no cede a nada, y tiene queratitis refractaria. En una consulta casual se le encuentra en el párpado una lesión medio blanquecina, redonda, umbilicada o no, una o más, y se sospecha de molusco. Se curetea, se extrae y se soluciona. d. xantelasma: mucho en pacientes de edad. Placas amarillas colesterolósicas, en forma casi de “X” e. Hemangiomas: hay de 2 tipos. i. Capilares: son muy pequeños, discretos, pero en algunos casos tienen cuadros aparatosos. Ej: RN nace con pequeño hemangioma de 1 a 2 mm de diam. En el parpado superior en el tercio medio y en los siguientes 6 meses el hemangioma va creciendo y tomando todo el párpado superior, cerrando l ahendidura, por lo que no ve, convirtiéndose en un ojo ambliope. La QX lo pone peor. Pero al llegar al año, año y medio, el hemangioma regresa espontáneamente y desaparece; iagula en las dacriocistitis (obstrucción de la vía lagrimal), la tendencia es hacer sondaje pero se ha visto q en el 90% si no se le hace sondaje, al año se ha recanalizado. ii. Cavernosos. 2. Malignas:tinene área de malignidad más o menos circunscrito: linea superior infracejas: en esa porción intermedia es donde se localizan el 98% de los tumores malignos, área orbital o periorbital. Si se le suma una masa tumoral en esa zona, con un grupo étnico de preferencia blanco, la probabilidad es muy alta. Pueden tener apariencia benigna. Pueden ser de 3 tipos: Carcinomas, sarcoomas y melanomas. Y los carcinomas se dividen en 2 grupos: basocelulares (el 95% de todos los malignos) y espinocelulares. Se caracterizan por ser nodulares hiperuqeratozicas que se empiezan a fromar un crater en forma central, umbilicarse, localizadas que no tienden a crecer. Los espinocelulares sí metastatizan parcialmente. Los carcinomas que están in situ, que se ven y no son dxcados, mueren por carcinoma que no invade hasta que está en estadío masivo. Las lesiones que eran planas, se van enrojeciendo, excavando. Requieren cirugía lo más pronto posible. Pueden ser horizontales. Aunque son localizados, los carcinomas palpebrales pueden matar. Los melanomas sí metastatizan rápidamente. IMÁGENES: En los pliegues hay linea de demarcación, cambios de coloración, área edematosa; cambio de color acompañado de masa con signo de distinción o punto externo del orzuelo que va a abrirse. En las blefaritis, si es constante o hay causa infecciosa repetitiva, puede perder las pestañas también. Si las escamas son más gruesas, más complicadas en el caso del sujeto con vida sexual activa, se debe pensar en pitiriasis pubis. Si un paciente presenta un cuadro de herpes facial, podría causar cuadros severos de blefaritis infecciosa, blefaritis severa con involucración del os puntos lacrimales, cuadros infecciosos tipo orzuelo y celulitis regional. Cuatro patologías fundamentales de ojo rojo son: 1. Conjuntivitis aguda 2. queratitis 3. uveítis 4. glaucoma agudo Un paciente con ojo rojo , vasos gruesos que vienen del fondo hacia el limbo; entropión (pestañas hacia adentro) produce queratoconjuntivitis seguido de úlcera corneal que puede producir una perforación que a su vez puede causar una uveítis, catarata o endoftalmitis y se pierde el ojo. Ectropion: conjuntiva tarsal está enrojecida, expuesta, con cambios de queratinización que se puede malignizar. Arco senil es una impregnación de lípidos normal. Tracomas: Patología cicatrizal pral. que daña la conjuntiva el tarso y el borde palpebral y por fibrosis contráctil provoca el entropión. Producida x Clamidia. Triquiasis: roce palpebral continuo sobre cornea o conjuntiva es provocado x defecto genético de posición de pestañas. El entropión produce el cambio de posción de pestañas, que tocan y producen la triquiasis. El ectropion y entropión se pueden corregir por via QX. Un trauma puede producir una cicatriz que retrae el párpado hacia abajo. El epicanto es una causa frecuente de pseudoestrabismo. El epicanto puede ser inverso, de abajo hacia arriba, y puede haber disminución de la hendidura, y de la posición del músculo orbiculares, encontrando a la vez, epicantus inverso, blefarofimosis y ptosis. Coloboma: ausencia de una parte del párpado, en sacabocado. Es de herencia dominante. El mantenimiento del surco palpebral, cuando hay ptosis signficia que hay función del elevador. Muchas ptosis se acompañan de estrabismos (endo o esotropia). Ptosis + exotropia + midriasis = parálissi del 3º par craneal. Si hay diferencia de hendiduras, con boca abierta, `puede haber una inserción anómala entre el músculo elevador del párpado y la inserción neurológica del masetero. Se llama síndrome de Marcus Gunn. Cuando mastica o silba o mueve la quijada de lado. Lesion redonda umbilicada que causa conjuntiviits severa = molusco contagioso. El pte. con hemangioma puede tener un glaucoma. La piel del párpado es distensible también para que en caso de trauma no aumetne la presión intraocular. El párpado puede no proteger al globo ocular de los cuerpos extraños. Se extraen una tórula La película de lágrimas está formada de: o capa externa: en contacto con el aire, que no debe ser de agua para no evaporarse; contiene lípidos de las gl. De meibomio. o Capa media: de agua procedente de la glándula lagrimal primaria del cuadrante superior temporal y de la glándulas accesoras o Capa interna: en contacto con cornea y conjuntiva, debe ser pegajosa y permitir la nutrición. Está formada de mucina, procedente de las células caliciformes de la conjuntiva Comprende el tarso las glándulas lagrimales y la conjuntiva. Este “sándwich” Baja y Llega a las zonas lagrimales, siguen a los conductillos lagrimales se unen en el saco nasolagrimal y luego son drenados a la nariz en el meato, donde está la válvula de Henle que en el reicén nacido muchas veces no están patentes provocando una estenosis (al año de edad de terminan de abriir) Las patologías de la vía lagrimal pueden ser de la lágrima per se o de la via de tránsito, de las últimas la principal es la dacriocistitis: en la foseta lacrimal, hay dolor indeterminado seguido de masa enrojecida con pus o no. La segunda patología importnate es la canaliculitis, causada por agente micótico. Actinomyces israelii, el aspergylus, cándida y otros. Las patologías de la misma película lagrimal: si está formada por aceite agua y mucina, y su función es lubricar, y se daña, las estructuras que lubrican quedan indefensas. Se desarrolla el síndrome del ojo seco, causadas principalmente por atritis reumatoidea. Dacriocistitis: el saco está tomado, el aparato lagrimal no está funcioanndo, hay epífora, dolor, y probablemente esa estructura va estar dañada permanentemente hasta cirugía posterior de intercomunicación. Los grupos de edades más comunes son menores de 2 y mayores de 60. En niños, desaparecen espontáneamente. Canaliculitis más común en blancos.