Material de apoyo de Embarazo Normal
Anuncio

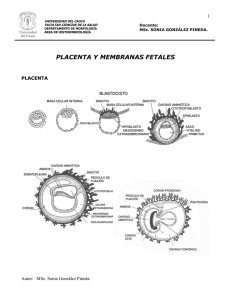
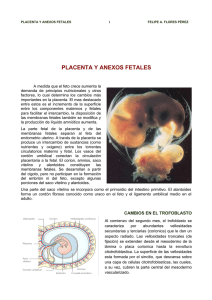
DEPARTAMENTO MGI FACULTAD DR SALVADOR ALLENDE MATERIAL DE APOYO A LA DOCENCIA ASIGNATURA MGI I Profesora: Dra. Mayda Luisa González Duranza. Profesora: Dra. Ahindris Calzadilla Cámbara. Profesor: Dr. Esteban Torres Savón. INTRODUCCIÓN En este material abordaremos los principales eventos para que se produzca un embarazo normal, la placenta y sus funciones, los anejos fetales, el líquido amniótico y el cordón umbilical, además haremos referencia al desarrollo fetal hasta su madurez y como se diagnostica un embarazo, todo esto es muy útil en la formación de médicos generales básicos. Tema: El crecimiento y desarrollo de la persona sana en la familia. Sumario: -El embarazo normal: Instauración del embarazo. Fecundación. Nidación. Desarrollo de la placenta. Funciones placentarias. Anejos fetales. Líquido amniótico. Funciones del líquido amniótico. Cordón umbilical. Membranas ovulares. Amnios y corion. Características del feto hasta su madurez. Diagnóstico del embarazo. Diagnóstico precoz. Objetivos: 1. Prestar atención integral a las personas sanas en el consultorio y en el hogar teniendo en cuenta el contexto familiar y las diferentes etapas y estados del ciclo vital, en estrecha coordinación con el equipo básico de salud (EBS), bajo la orientación del médico de familia mediante el empleo de métodos, técnicas, procedimientos y habilidades utilizadas en la APS. Desarrollo Una vez que la familia decidió el momento en que debe extenderse y planificar el embarazo, toca al Médico y enfermera de Familia orientar y seguir la evolución del embarazo desde sus inicios, de ahí que resulte muy importante conocer como se produce un embarazo normal, lo que será objeto de nuestro material Comenzaremos por explicar la 1ra fase de este proceso que es la instauración del embarazo. La vida del nuevo ser da comienzo en el momento mismo de la fecundación FECUNDACIÓN: Es la unión o fusión del gameto femenino y masculino que previamente han tenido un proceso de maduración y que ocurre en el tercio externo o ampolla de la trompa uterina o de Falopio. Solo se necesita un espermatozoide de los 200 o 300 millones que se eyaculan en la vagina durante el acto sexual, el espermatozoide “ganador” o capacitado se une con el núcleo del óvulo dando lugar a la formación del cigoto. Sin embargo el embarazo o la gestación, considerado como estado en que el blastocito se implanta al organismo materno (endometrio), no se produce hasta 6 días más tarde. Durante los primeros días del desarrollo embrionario la mórula vive en el organismo materno de una manera semejante a como vive el huevo de un vertebrado, no hay, por lo tanto, gestación propiamente dicha La fusión de los pronúcleos femenino y masculino, producirá un cigoto (en las primeras 30 horas después de la fecundación), posteriormente las células experimentan una serie de divisiones, llamándose blastómeras, hasta que el cigoto parece una mora (16 células) por lo que se denomina MÓRULA. A medida que progresa la segmentación del cigoto, este desciende por la trompa de Falopio y se diferencia en una masa de células internas (EMBRIOBLASTO) que originan los tejidos del feto y una masa de células externas (TROFOBLASTO) que originan la placenta. Aproximadamente del 3er a 4to día la mórula convertida en blastocito estará lista para anidarse en el útero. NIDACION: Es la penetración del trofoblasto en la mucosa que recubre la cavidad uterina entre el 5to y el 6to día después de la fecundación. Desarrollo de la placenta A la nidación le sigue la placentación. El trofoblasto del huevo se transforma en corion primitivo que más tarde se vasculariza y se dispone en forma de digitaciones o esbozo que son las vellosidades coriales y llega a constituir el corion verdadero o definitivo. El epitelio de las vellosidades gracias a su propiedad histolítica va horadando la decidua basal abriendo los capilares maternos y produciendo extravasaciones hemáticas que forman lagos sanguíneos donde penetran y se multiplican las vellosidades coriales. En un principio todas las elongaciones del corion son iguales y envuelven completamente al huevo pero más tarde las vellosidades que corresponden a la caduca refleja se atrofian dando lugar a una membrana lisa (corion liso). Las vellosidades situadas en la zona de implantación ovular en contacto con la caduca basal proliferan con exuberancia y da lugar al corion frondoso que formara parte de la placenta (parte fetal de la placenta). Las vellosidades del corion frondoso se dividen en 2 tipos: unas fijas que se adhieren a la caduca, llamado grapones y otras libres que se encuentran en los lagos sanguíneos llamados flotantes y a través de los cuales se realiza el intercambio fetalmaterno. Funciones de la placenta. 1. Nutrición: a través de la placenta pasan más de 20 electrolitos, carbohidratos, aminoácidos, lípidos, proteínas,,hormonas y vitaminas. 2. Respiración: recibe y descarga. (Oxígeno) 3. Excreción: excreta sustancias de desecho. (Dióxido de Carbono) 4. Endocrina: ya que es una glándula de secreción interna que es útil para servir a las necesidades del feto, produciendo en el organismo materno una serie de reacciones metabólicas y adaptativas que aseguran el desarrollo y sostenimiento del embarazo. Anejos Fetales Los anejos fetales son: - El cordón umbilical - El amnios - El corion - El líquido amniótico El cordón umbilical es la conexión entre el feto y la placenta, el mismo sale de la placenta y tiene una longitud de 50 a 60 cms, es de forma cilíndrica y está constituido por 2 arterias y una vena, se inicia en la pared abdominal del feto, que corresponde al ombligo. Las arterias contienen sangre no oxigenada y la vena sangre oxigenada. Tanto el cordón umbilical como el amnios y el corion se encuentran rodeados por el líquido amniótico. LIQUIDO AMNIÓTICO. Rodea al feto en la matriz, durante su crecimiento, es un líquido transparente, que al final del embarazo se va haciendo turbio, lechoso y con un olor que nos recuerda al semen, está constituido de agua (98.4%), albúmina, sales, glucosa, urea, vitaminas, y hormonas. En el sedimento se encuentran células epidérmicas fetales y del amnios, lanugo y materias sebáceas, células epiteliales del árbol respiratorio y del tracto urinario del feto y células vaginales en los fetos femeninos. Para su estudio se hace una extracción a través de la amniocéntesis. Preguntar a los estudiantes si tienen idea de cuales funciones puede tener el líquido amniótico FUNCIONES DEL LÍQUIDO AMNIÓTICO 1. 2. 3. 4. 5. 6. Asegura la hidratación del feto. Suministra sales minerales para su desarrollo. Protege al feto contra lesiones y cambios de temperatura. Le da la libertad de movimiento fetal. Sirve para detectar defectos cromosómicos u otras anomalías. Durante el parto protege al feto de trauma obstétrico y de infecciones antes de la ruptura de las membranas. 7. Amortigua las contracciones uterinas y facilita la dilatación del cuello durante el trabajo de parto Características del feto hasta su madurez Les explicaremos que no habrá ningún otro momento de la vida, en que el individuo volverá a presentar un desarrollo tan rápido, imponente y radical como en la vida fetal, siendo el crecimiento un rasgo fundamental de la vida uterina y está regulada por muchos factores relacionados entre ellos, como dominante la nutrición fetal que depende principalmente de la transferencia placentaria, pero además, la circulación fetal, el metabolismo y la actividad hormonal. Durante las primeras semanas de la gestación el embrión humano experimenta un proceso de diferenciación y formación de órganos, que se completa a las 9 semanas y a partir de aquí aunque los órganos no están completamente desarrollados, ya adquiere un aspecto humano. Hacia las 22 semanas el feto ha adquirido un peso de 500gr y hasta ese momento se le considera no pre-viable y por lo tanto la interrupción del proceso de la gestación antes de esta fecha es considerada como un aborto. La relación directa entre la FUM ( fecha de última menstruación) y ciertas medidas fetales, continúan a través de la 2da mitad del embazo. Puede utilizarse el US que describe el DBP, LF, CA, CC en aquellos casos que no haya una FUM fiel para determinar la EG del feto. La clasificación de los fetos entre 22 y 42 semanas teniendo en cuenta su peso en gramos: Inmaduros Prematuros Maduros Peso en gramos 500-999 1000-2499 2500 y más Longitud en cms 23-24 35-46 47-50 Resulta muy importante para el médico de familia conocer además las modificaciones generales que produce la gestación. Durante este período, el organismo materno sufre modificaciones y es debido a diferentes causas: Causas: 1. Hormonales: Los cambios endocrinos del embarazo son los responsables de buen número de variaciones. 2. Nutritivas: La adaptación de la nutrición materna a las necesidades fetales y la repercusión del metabolismo fetal sobre el materno, añade otros cambios. 3. Mecánicas: El aumento progresivo de volumen del vientre y su repercusión sobre la estática, la circulación y las visceras maternas. Diagnóstico de Embarazo El diagnóstico del embarazo normal puede ser: Precoz: hasta la octava semana de la gestación. Tardío: a partir de la octava semana. El embarazo se diagnóstica precozmente mediante: Diagnóstico de presunción. I. Anamnesis: 1. FUM confiable. 2. Náuseas, sialorrea, anorexia, vómitos, aversión a ciertos olores y sabores, estreñimiento, etc. 3. Sensación de tensión y hormigueo en las manos. 4. Cambios de carácter. 5. Polaquiuria. 6. Fatiga fácil. II. Inspección 1. Extragenitales: 1.1 Cloasma. 1.2 Pigmentación de la línea alba. 1.3 Adelgazamiento. 1.4 Reblandecimiento de las uñas. 2. Mamarias: 2.1 Aumento de volumen de las mamas. 2.2 Hiperpigmentación de la areola. 2.3 Pezón eréctil. 2.4 Tubérculos de Montgomery. 2.5 Aumento de la red vascular. 2.6 Secreción de calostro. 2.7 Resquebrajamiento de la piel de las mamas. 3. Vaginales: 1.1 Lividez del introito vaginal. 1.2 Lividez de toda vagina (Signo de Chadwik) 1.3 Vagina aterciopelada (aumento de la rugosidad de la vagina). 1.4 Vagina más ancha y distensible. Diagnóstico de Probabilidad. I. Exámen Físico 1. A nivel del cuello y del istmo: 1.1 Percepción de su reblandecimiento. 1.2 Signo de Gauss (independencia entre el cuello y el cuerpo, al TV bimanual). 1.3 Signo de Hegar I (contactan los dedos índice y medio de ambas manos a través de la zona reblandecida entre el cuerpo y el cuello). 1.4 Signo de O Siander (captar la arteria cervicovaginal en la zona lateral del istmo a nivel del fondo saco lateral. 2. A nivel del cuerpo uterino: 2.1 Cambio de la forma piriforme aplanada a globulosa. 2.2 Signo de Noble Budín (sensación de almohadilla en los fondos de saco lateral). 2.3 Signo de Piscacek (palpar prominencia, por tacto vaginal bimanual, a nivel del sitio de implantación del huevo). DIAGNÓSTICO DE ALTA PROBABILIDAD Y CERTEZA. 1. Pruebas Biológicas: Observación de los efectos que produce la inyección de gonadotropina coriónica, presentes en sangre y orina maternas, a algunos animales: a) Pruebas de Aschein-Zondek (ratonas inmaduras). b) Prueba de Friedman (conejas maduras). c) Prueba de Galli-Mainini (en sapos y ranas machos). 2. Pruebas inmunológicas: Determinan la existencia de gonadotropina coriónicas en el suero sanguíneo y la orina de la mujer a través de distintas pruebas cuantitativas y semicuantitativas (hemaglutinación y látex con anticuerpos monoclonales). 3. Dosificaciones hormonales: Determinación de las moléculas de gonadotropina coriónica o su fracción beta a través de radioinmunoanálisis o por otros métodos. 4. Ultrasonografía: Es posible el diagnóstico a partir de la 4ta semana. También es importante en nuestro quehacer diario como médicos de familia el cálculo de la edad gestacional. El tiempo de la gestación se calcula en semanas, a partir del 1er día de la última menstruación (FUM) normal conocida. La gestación dura como promedio 40 semanas o 280 días a partir de ese momento, se considera normal una desviación de 37 a 42 semanas (embarazo a término). Cuando se conoce la fecha del coito fecundante la FPP se calcula añadiendo 266 ó 270 días Regla de MacDonald para el cálculo de la EG. AU x 2/7 = meses lunares AU x 8/7 = semanas cronológicas Regla de Naegele Al primer día de la última menstruación sumar 7 días y a ese mes de última menstruación restar 3 meses y ese es para mí la fecha probable del parto (F.P.P.) Ejemplo: Ultima menstruación 15 de marzo de 2004. 15 + 7 =22 ese es el día y tres meses antes de marzo diciembre F.P.P. 15 de diciembre. También se utilizan en la práctica los calendarios obstétricos que facilitan el trabajo y calculan más rápido la EG y FPP. En su defecto existe el cálculo matemático de sumar los días desde el primer día de la última menstruación y se divide por 7. Bibliografía básica. 1. Manual de diagnóstico y tratamiento en Obstetricia y Perinatología. 2. Libro de Ginecobstetricia Rigol (Capítulo Fisiología del feto, por el Dr Ubaldo Farnot) Bibliografía Complementaria 1. Monografía atención prenatal, para la maestría de atención a la mujer. Dra. Stalina Santisteban Alba. Profesora Titular. Consultante. Especialista de II grado de Ginecología y Obstetricia.