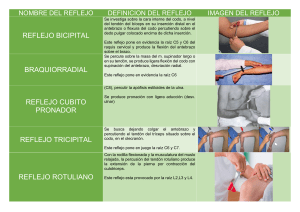
EXAMEN FÍSICO NERVIOSO IMPRESION GENERAL Estado del paciente general, de conciencia y de orientación mediante preguntas. También evaluaremos la posición del tronco y la forma, la posición de la cabeza y las extremidades. Vamos a evaluar si tiene manifestaciones inespecíficas como fiebre, astenia y dolor; si ha tenido pérdida de peso, caquexia. ESTADO DE CONCIENCIA Conciencia es el correcto conocimiento que tiene el paciente de su realidad perceptiva y emocional actual y de su pasado, que permite una proyección en el futuro. Para que el estado de conciencia sea el correcto es necesario el funcionamiento adecuado y armónico del sistema nervioso (específicamente del tronco y los hemisferios) SE EVALÚA: NIVEL DE CONCIENCIA (aspecto cuantitativo) y el CONTENIDO DE LA CONCIENCIA (aspecto cualitativo). NIVEL DE CONCIENCIA corresponde al “estar consciente con” y es necesario el correcto funcionamiento del SARA (Sistema Activador Reticular Ascendente). El punto más alto del nivel de la conciencia es la VIGILIA (persona despierta), seguido de la SOMNOLENCIA (paciente despierto con facilidad en dormirse), posteriormente encontramos el ESTUPOR (paciente que está dormido pero que ante estímulos logra despertarse), y por último el COMA (pacientes que no logran despertarse frente a estímulos). El CONTENIDO DE LA CONCIENCIA corresponde al “estar consciente de” y es necesario el correcto funcionamiento de los hemisferios cerebrales. Evaluamos los pacientes con orientaciones autopsíquica y psíquica. La orientación autopsíquica correcta implica un conocimiento propio del paciente(ej: si sabe como se llama, cuántos años tiene, estado civil, ocupación, etc), mientras que la orientación alopsíquica corresponde a lo que rodea al paciente (ej: reconocimiento de los demás, del espacio/lugar en el que se encuentra y el tiempo). CONFORMACIÓN DEL ESTADO DE CONCIENCIA -LUCIDEZ: pacientes vigiles y orientados auto/alopsiquicamente -CONFUSIÓN O DELIRIUM: pacientes vigiles con alteración auto/alopsíquicamente -OBNUBILACIÓN: pacientes somnolientos con alteración variable del contenido de la conciencia (orientaciones temporales se compromete de modo particular, la espacial se afecta más tardíamente y la autopsíquica puede tener compromiso leve o preservarse). DISMINUCIÓN DE LA ATENCIÓN. Exploración Se realiza mediante la Escala de Glasgow FACIES Ayudan al diagnóstico neurológico, pueden notarse: cambios en la coloración, sudoración, epifora, alteraciones pupilares, palpebrales, temblor, dolor, etc, Hay algunas facies que son muy características e indican una patología específica, ej: -Facie parkinsoniana: poca o ninguna expresividad facial (disminución de la mímica, escaso parpadeo, mirada fija, boca entreabierta, saliva que fluye por las comisuras). -Facie de Hutchinson o de astrónomo: compromiso del oculomotor con ptosis palpebral bilateral lo que impide al paciente ver, para eso frunce el ceño y eleva las cejas o levanta la cabeza. -Parálisis facial periférica: asimetría facial que implica borramiento del surco nasogeniano, y de las arrugas frontales con descenso de la ceja del lado afectado, y desviación de la comisura de la boca hacia el lado sano. -Síndrome de Claude Bernard-Horner: por compromiso del simpático cervical, disminución de la hendidura palpebral homolateral, miosis, enoftalmos y sequedad facial. ACTITUD O POSTURA El paciente puede encontrarse acostado, sentado o de pie; la posición de pie es la que depende de un montón de reflejos tónicos. Por ejemplo: -estímulos propioceptivos originados de la distensión pasiva de los grupos musculares -reflejos tónicos secundarios a estímulos táctiles y de presión producidos por el contacto de los pies con el suelo -variaciones de la posición de la cabeza -estímulos acústicos y visuales TODAS ESTAS CONDICIONES DEPENDEN DEL SISTEMA LABERÍNTICO, DEL CEREBELO Y DE LOS SISTEMAS EXTRAPIRAMIDALES Y PIRAMIDALES. Algunas posturas específicas en la posición de pie como en decúbito son: -Síndromes meníngeos: paciente se encuentra en decúbito lateral con extensión del cuello y flexión de los muslos sobre la pelvis y de las piernas sobre los muslos (posición del gatillo de fusil) -Opistótonos: por compromiso de los músculos extensores se genera hiperextensión de la cabeza, con extensión del tronco en forma de arco de concavidad posterior. -Emprostotonos: por compromiso de los músculos flexores se genera flexión de la cabeza sobre el pecho con flexión de los mmii que llegan a tomar contacto con el tronco. -Pleurostótonos: posición que predomina sobre una mitad del cuerpo en la cual el paciente inclina la cabeza sobre su hombro el cual está descendido, mientras que su cadera está elevada. -Ortóstonos: cuando hay rigidez de todos los grupos musculares que genera una postura rectilínea e inmovil. -Hemiplejias: asimetría facial, MMSS está pegado al tronco con flexión del antebrazo, y los dedos de la mano están flexionados aprisionando al pulgar. MMII está extendido con una leve rotación interna del pie. -Parkinson: inclinación de la cabeza y del tronco hacia adelante, con los antebrazos en flexión y las manos en pronación. -Ataxias: aumento de la base de sustentación con el cuerpo oscilante. -Corea: movimientos excesivos, irregulares, arritmicos, rápidos que fluyen de una parte del cuerpo a la otra. MARCHA Marcha es el acto y la manera de caminar. Influido y regulado por todo el sistema nervioso central, periférico, musculoesquelético y las estructuras óseas, articulares y laberínticas. Cuando se marcha un miembro inferior avanza generando la progresión acompañado por el movimiento de la pelvis, y el otro miembro inferior soporta el peso del cuerpo. Acompañando el movimiento de los miembros inferiores se encuentra el movimiento de los miembros superiores. Exploración Para evaluar la marcha se le pide al paciente que camine hacia adelante, hacia atrás y en forma lateral, con los ojos abiertos y cerrados. Se le pide también que camine en punta de pie, sobre los talones, siguiendo una línea y subir y bajar escaleras. Prueba de Fournier: se le pide al paciente que se levante rápido de la silla, se pare erecto, camine, se detenga y vuelva a caminar. En esta prueba se evalúa la posición del cuerpo, la base de sustentación, los movimientos de las piernas y los pies, si arrastra los pies al caminar, si se tambalea, los movimientos de los brazos, la amplitud de los pasos y la velocidad. También se evalúa si la marcha es inestable, y si puede caminar solo o si necesita de asistencia. Algunas marchas: -Caminar de la debilidad: ocurre con cualquier enfermedad en la cual el paciente tuvo un prolongado reposo. En esta marcha el paciente se mueve lento, inseguro y tembloroso, y necesita si o si de soporte por miedo a caerse. -Caminar atáxico: ataxia sensitiva donde el paciente se encuentra tembloroso al caminar, inseguro con aumento de la base de sustentación, y va apoyando el talón y luego los dedos mirando al suelo y a sus pies. en la ataxia por trastornos de la coordinación, también hay una marcha temblorosa, inseguro con aumento de la base de sustentación, y la diferencia está en que el paciente se balancea de un lado hacia el otro o de adelante hacia atrás, sin poder marchar siguiendo una línea o en tándem. -Caminar miopático: el paciente se para y camina con marcada lordosis, con el acompañamiento de las caderas que oscilan de un lado al otro por la dificultad en fijarlas (marcha de pato). Hay marcada dificultad para sentarse desde posición acostado, y para pasar de sentado a parado. En este caso el paciente va “trepando por su propio cuerpo”, apoyando primero las manos en las rodillas y luego en las caderas. (Signo de Gowers) -Caminar con estepaje: el paciente camina arrastrando la punta del pie o lo eleva alto (flexionando rodilla y cadera) generando un golpe con la punta de los pies. EXAMEN DE LA MOTILIDAD Comprende la exploración del trofismo, del tono muscular, de la motilidad activa voluntaria e involuntaria. TROFISMO MUSCULAR Exploración Se evalúa mediante la inspección de las masas musculares donde vamos a observar la forma y relieves, como así también la distribución y signos asociados. (se puede medir con cinta métrica de forma comparativa o con las manos del examinador). Alteraciones Hipotrofia o amiotrofia es la reducción del tamaño muscular y como consecuencia de la disminución o pérdida de la fuerza. causas de hipotrofia: -origen neurológico: por lesiones de la segunda motoneurona de la vía piramidal. Suelen ser hipotonías asimétricas, con predominio distal, con reducción de la fuerza, hipotonía o atonía e hiporreflexia o arreflexia osteotendinosa, ausencia de alteraciones sensitivas y FASCICULACIONES (contracciones involuntarias visibles debajo de los tegumentos). dato: cuando hay alguna alteración en nervios periféricos (ej: espinal) las alteraciones visibles a nivel muscular se van a observar sobre el plano de inervación de ese nervio. -origen muscular: son generalmente simétricas y preferentemente proximales, el grado de la atrofia va a condicionar los reflejos osteotendinosos así como también la fuerza muscular. No hay compromiso sensitivo ni fascicular. -por desuso: son propias de patologías osteoarticulares y se relaciona topográficamente con estas. Son situaciones reversibles que remiten cuando se soluciona o mejora la patología subyacente. SARCOPENIA: pérdida de masa y fuerza muscular debido al envejecimiento. Hipertrofia muscular es el aumento de tamaño de los músculos y puede verse en miopatías. Ej: Enfermedad de Thomsen donde la hipertrofia es generalizada y hay miotonía. No confundir con pseudohipertrofia muscular (Enfermedad de Duchenne): condición patológica en la cual la masa muscular es reemplazada por tejido conectivo graso con reducción de la fuerza a pesar del aparente tamaño muscular. TONO MUSCULAR Es la resistencia que ofrece el músculo esquelético ante un estímulo que es el estiramiento y se evidencia como una semi contracción muscular ligera y sostenida. Es lo que nos permite poder sentarnos, pararnos o caminar. Fisiológicamente está basado en el reflejo miotático o de estiramiento, en el cual el estímulo es este estiramiento que hace sinapsis con la motoneurona alfa en el asta anterior de la médula que inerva el huso neuromuscular y genera como respuesta la contracción de tal músculo. Exploración Inspección: relieves y formas musculares. Cuando hay hipertonía están más o menos aumentados y definidos, mientras que van a estar poco marcados y aplanados en la hipotonía. Palpación: se realiza colocando la cara palmar de los dedos del examinador perpendicular al eje mayor de la fibras. Se notará una consistencia aumentada en la hipertonía y masas musculares blandas y depresibles en la hipotonía. Motilidad pasiva: movilización de los diferentes segmentos corporales por parte del examinador. Extensibilidad: es la máxima separación posible de un segmento desde sus puntos de inserción. Va a estar reducida en las contracturas musculares y aumentada en la laxitud ligamentosa. En relación a la motilidad pasiva. -Prueba de André Thomas: con el paciente de pie y ambos brazos paralelos al tronco, se toma de la cintura al paciente generando movimientos de rotación del tronco. Vamos a ver la movilidad de los mmss, si hay movimientos amplios de ambos miembros o también pueden haber movimiento de un solo miembro en casos de hemihipotonia. O también se puede ver si no hay un movimiento amplio en casos de hipertonía. -Maniobra de Stewart-Holmes: fenómeno de “rebote”. Con el paciente de pie se le pide que flexione el antebrazo sobre el brazo en dirección al hombro del mismo lado. El examinador hace fuerza tratando de estirar el antebrazo y de golpe la suelta. Vamos a ver como normalmente el miembro genera un desplazamiento brusco. En la hipotonía el brazo se desplaza ampliamente chocando la mano con el hombro. Alteraciones Causas de la hipotonía: por alteraciones musculares, del SNP o del SNC. Causas de la hipertonía: por lesiones en la vía piramidal (espasticidad) o de la vía extrapiramidal (rigidez). Espasticidad se pone de manifiesto cuando se supera cierta parte del desplazamiento y se acentúa a medida que aumenta la velocidad del movimiento pasivo. En un punto del estiramiento se efectúa una disminución brusca de la resistencia de los músculos antagonistas. Podemos ver el signo de la navaja La rigidez se distribuye por todos los músculos flexores de mmss y mmii. Hay una resistencia al estiramiento desde el inicio del desplazamiento y persiste hasta el final del movimiento. Rigidez en caño de plomo y fenómeno de la rueda dentada. MOTILIDAD ACTIVA VOLUNTARIA En esta sección se le pide al paciente que haga los movimientos por el mismo. Se evalúa la capacidad o incapacidad de realizar los movimientos, y también la calidad, amplitud, velocidad y esfuerzo. Fuerza muscular Se evalúa la fuerza de la contracción muscular al realizar un movimiento voluntario. Se le pide al paciente que haga un movimiento específico, ej: flexionar el antebrazo sobre el brazo mientras el explorador se opone tratando de extender el brazo. De igual manera con el otro brazo para hacer comparaciones. Se van a estudiar todos los movimientos: flexión, extensión, rotación interna y externa, abducción, aducción, tanto de brazos, mano, dedos, piernas y pies. -Maniobra de Mingazzinni: el paciente parado va a colocar los brazos a 90° o si está acostado a 45° y va a sostener los brazos (idealmente con las manos en supinación) por 30 seg. Cuando hay paresia (pérdida parcial de la fuerza) se cae antes el brazo afectado. De igual manera se realiza con los mmii, el paciente acostado puede extender las piernas separadas o flexionar los muslos sobre la pelvis y las piernas sobre los músculos por 30 seg. Idem a mmss. -Maniobra de Barré: el paciente boca abajo (decúbito ventral) con las piernas formando un ángulo recto con el muslo y se le pide que sostenga esa posición por un tiempo variable. Si una pierna cae antes que la otra hay paresia de esa pierna. Alteraciones Parálisis: Incapacidad de realizar movimientos. Paresia: dificultad o reducción para realizar movimientos. -Hemiplejia -Hemiparesia -Cuadriplejia o tetraplejia -Cuadriparesia -Paraplejia -Paraparesia -Diplejia -Monoplejia -Monoparesia -Fatigabilidad MOTILIDAD ACTIVA INVOLUNTARIA Se evalúa a partir de los reflejos. Son aquellas respuestas motoras INVOLUNTARIAS a estímulos sensitivo-sensoriales, basado en el ARCO REFLEJO donde hay un receptor en la periferia o en el interior del organismo sobre el que actúa dicho estímulo, la presencia de una neurona aferente o sensitiva que envía este estímulo hacia la neurona eferente o motora el cual vehicula la respuesta hacia el músculo efector o glándula. Esto está representado por el reflejo miotático, monosináptico o de estiramiento. Los reflejos se clasifican en: reflejos osteotendinosos o profundos y reflejos cutaneomucosos o superficiales. Reflejos osteotendinosos o profundos Exploración Mediante la percusión del tendón o del relieve ósea correspondiente mediante un martillo, está percusión debe ser brusca breve y precisa, sin generar agotamiento del reflejo. Se puede utilizar la maniobra de Jendrassik en la cual se le pide al paciente que enganche sus dedos de ambas manos entre sí y tire en sentido contrario para generar la distracción del paciente. O simplemente charlar o pedirle que cuente, etc. Reflejos ➔ reflejo glabelar: se percute la glabela (por encima del entrecejo). La respuesta es la contracción de los orbiculares de los párpados. El centro es la protuberancia. ➔ reflejo superciliar: se percute en la mitad de la arcada superciliar. La respuesta es la contracción de los orbiculares de los párpados. El centro es la protuberancia. ➔ reflejo maseterino: con la boca ligeramente entreabierta se percute sobre el dedo índice del examinador o suave directamente sobre la piel del paciente. La respuesta es la contracción de los maseteros y temporales con el leve ascenso de la boca. El centro reflejo es la protuberancia. ➔ reflejo bicipital: se coloca el mmss en semi flexión y supinación reposando sobre la mano del examinador, se percute sobre el tendón del bíceps. La respuesta es la flexión del antebrazo sobre el brazo y una leve supinación. Niveles segmentarios cervicales C5-C6. ➔ reflejo tricipital: se coloca el brazo horizontalmente con la mano del examinador sosteniendo el mismo y dejando caer verticalmente el antebrazo, se percute el tendón del tríceps. La respuesta es la extensión del antebrazo sobre el brazo. Niveles segmentarios C7-C8. ➔ reflejo estilorradial: se coloca el mmss en ligera flexión con el borde cubital de la mano del paciente reposando sobre la mano del examinador, se percute la apófisis estiloides del radio donde se inserta el tendón del supinador. La respuesta es la flexión del antebrazo sobre el brazo con ligera flexión de los dedos y de la muñeca con discreta supinación. Niveles segmentarios C5-C6. ➔ reflejo cubitopronador: se coloca el mmss en ligera flexión y pronación con la apófisis estiloides del cúbito hacia el examinador y dejando el mm sobre la mano del examinador, se percute la porción inferior del cúbito por encima de la apófisis estiloides. La respuesta es la pronación del antebrazo con una ligera aducción. Nivel segmentario C8. ➔ reflejo mediopubiano: el paciente puede estar o acostado con el abdomen relajado y los muslos en abducción y rotación interna o sentado en la camilla con las piernas pendiendo y el torso levemente extendido sobre la camilla. Se percute el pubis sobre la línea media. La respuesta es la contracción de los músculos del abdomen, sobre todo la porción inferior del rect anterior que genera el descenso del ombligo y la aducción de los muslos. Niveles segmentarios toracción T11-T12 para la respuesta abdominal y L2-L4 para la aductora de los muslos. ➔ reflejo rotuliano: el paciente sentado en el borde de la camilla con las piernas pendiendo, se percute el tendón rotuliano. La respuesta es la contracción del cuádriceps con la extensión de la pierna sobre el muslo. Segmentos lumbares L3-L4. El paciente puede estar sentado cruzando el mmii a explorar sobre el otro miembro o también acostado. En este caso se toma el mmii flexionado ligeramente y tomando con la mano del examinador la rodilla contraria a la que se va a examinar. ➔ reflejo aquiliano: el paciente sentado con las piernas pendiendo, se toma su pie con la mano del examinador y se genera una leve flexión dorsal percutiendo sobre el tendón de aquiles. La respuesta es la flexión plantar del pie sobre la pierna por contracción de los gemelos y del sóleo. Nivel segmentario sacro S1. El paciente también puede arrodillarse sobre la camilla con los pies hacia afuera con la ligera flexión dorsal del pie, o también con el paciente acostado se coloca la pierna flexionada a nivel de la rodilla apoyada “en posición del 4” sobre la otra pierna extendida y se aplica la flexión dorsal del pie y se percute obvio sobre el tendón. Entonces siempre el pie va en dorsiflexión para percutir!! Alteraciones -Hiperreflexia: la amplitud de la respuesta es exagerada e indica una liberación del reflejo miotático de las influencias inhibitorias por lesiones que comprometen la vía piramidal. Puede verse acompañado de clonus o de signo de Babinski. -Hiporreflexia: reducción de la respuesta motora (la arreflexia es la abolición total de la respuesta motora). Puede estar en relación con alteraciones del SNP o bloqueos de la unión neuromuscular, en atrofias musculares, afecciones que comprometen la neurona de la raíz posterior, el asta posterior de la médula y las motoneuronas del asta anterior. Es decir, cualquier punto del reflejo miotático. -Inversión: en este caso por ejemplo, en vez de haber una flexión hay una extensión, o visceversa. Se asocia con pérdida del reflejo segmentario estimulado. El mecanismo es el descenso del umbral reflexógeno y la activación de los músculos antagonistas por vibración. Cómo detectar clonus?? El clonus es una respuesta muscular refleja en donde las contracciones son de manera rítmica mientras dura el estímulo de estiramiento. Se da por la liberación del reflejo miotático de estímulos inhibitorios suprasegmentarios. O sea el reflejo miotático deja de estar inhibido. Está descontrolado. Por eso tiene un significado parecido a la hiperreflexia. En rodillas: se posiciona el paciente acostado con los mmii extendidos, el examinador toma el borde superior de la rótula con el pulgar e índice y se desplaza la rótula hacia abajo manteniendo el estiramiento. La respuesta va a ser el ascenso y descenso de la rótula de forma involuntaria con los característicos movimientos rítmicos. Hasta que cesa el estímulo de estiramiento. En pie: el paciente acostado con la flexión de la pierna sobre el muslo en ángulo recto apoyando la cara posterior de pierna en la mano del examinador. El examinador toma el pie del paciente y hace una dorsiflexión del pie sobre la pierna, donde se van a ver los movimientos de flexión y extensión del clonus. En mano: con el antebrazo del paciente flexionado y la mano en extensión, se aplica un movimiento de extensión de la muñeca donde se mantiene para ver la flexión y extensión de la misma. el clonus verdadero es inagotable!!!!! El clonus agotable se conoce como reflejo osteotendinoso conforme, se agota después de dos o tres movimientos. Reflejos cutaneomucosos o superficiales Exploración Se obtiene al generar estímulos sobre receptores cutáneos o mucosos. Son polineuronales y la respuesta tiene una latencia más prolongada. Las respuestas son de retiradas. Reflejos ➔ reflejo corneopalpebral: se roza con un pequeño trozo de algodón sobre la córnea. La respuesta es la contracción del orbicular de los párpados con el cierre palpebral. El centro reflejo es la protuberancia. ➔ reflejo velopalatino: con la boca abierta se roza con el bajalenguas el borde libre del velo del paladar. La respuesta es la elevación del velo palatino por la contracción de dichos músculos. ➔ reflejo faríngeo: roce de la pared faríngea con el extremo del bajalenguas o con un palillo con algodón. La respuesta es la contracción de los constrictores de la faringe con una sensación nauseosa. El centro reflejo es el bulbo raquídeo. ➔ reflejos cutáneos abdominales: con el paciente acostado y relajado con ambos mmss a los costados del cuerpo, se hace un desplazamiento desde afuera hacia adentro con una punta roma sobre la pared anterior del abdomen. La respuesta es la contracción de los músculos de la pared abdominal lateral y el desplazamiento del ombligo hacia el lado estimulado. ➔ reflejo cremasteriano: el paciente acostado con los muslos en abducción, se desplaza un punta roma sobre la cara interna del muslo. La respuesta es la contracción del cremáster homolateral con la elevación del testiculo de dicho lado. Segmentos lumbares L1-L2. No es lo mismo que el reflejo dórico influenciado por el simpático en respuesta al frío o las emociones. ➔ reflejo plantar: se estimula con una punta roma la planta del pie siguiendo el borde externo y luego transversalmente sobre la base de los dedos desde afuera hacia el hallux. La respuesta es la flexión de los dedos. Niveles segmentarios L4-S2. ➔ reflejo bulbocavernoso: se roza suavemente la mucosa del glande y se genera la contracción del músculo bulbocavernoso detectado por los dedos del explorador sobre la cara inferior de la uretra detrás del escroto. Segmentos S3-S4. ➔ reflejo anal: se estimula la mucosa o piel perianal con la contraccion visible o palpable del esfinter anal externo. Segmentos S2-S5. Alteraciones Pueden estar reducidos o abolidos por interferencias en sus porciones aferentes y eferentes, y también por lesión de la vía piramidal. El signo más característico de alteración es el del reflejo plantar con el signo de Babinski. Los signos sucedáneos son: - Maniobra de Oppenheim: desplazamiento con los dedos índice y pulgar del examinador sobre el borde anterior de la tibia. - Maniobra de Chaddock: estimulando el borde lateral del pie por debajo del maléolo externo - Maniobra de Gordon: comprimiendo la masa gemelar con la mano - Maniobra de Schaeffer: comprimiendo el tendón de aquiles - Signo de Bing: con un elemento punzante se estimula el dorso del pie entre el cuarto y quinto dedo Todas estas maniobras generan la extensión de los dedos, al igual que el Babinski, por eso son sucedáneos. EXAMEN DE LA SENSIBILIDAD Hay dos tipos de sensibilidad: la sensibilidad general y la especial o sensorial. La sensibilidad general es la superficial donde se encuentran: sensibilidad táctil, dolorosa y térmica; y la profunda es la visceral. La sensibilidad especial corresponde a la de los sentidos visuales, auditivos, gustativos y olfatorios. Exploración Sensibilidad superficial táctil protopática Con un hisopo de algodón o cualquier elemento duro de punta roma que no emane temperatura se pasa con intensidad suave sobre la superficie cutánea y se le pide al paciente que avise cuando lo siente. Para la discriminacion táctil se utiliza el compás de Weber que se va pasando con las puntas las cuales se van separando y se le interroga al paciente cuando va sintiendo ambos extremos. Sensibilidad superficial dolorosa Con un elemento con punta sin lastimar y pasarlo de forma suave sobre la superficie cutánea y se le pide al paciente que identifique cuando siente el pinchazo o dolor. Sensibilidad superficial térmica Se utiliza algún elemento frío y otro caliente y se pasa sobre la piel. Se le pide al paciente que identifique cuándo siente frío y cuándo calor. Sensibilidad profunda Sensibilidad a la presión o barestesia Con el pulpejo de los dedos del examinador se hace presión sobre los tegumentos del paciente y se le pide que identifique cuando siente dicha presión Sensibilidad vibratoria o palestesia Con un diapasón se pasa sobre relieves óseos (acromion, olécranon, apófisis estiloides del cúbito y radio, crestas iliacas, etc) del paciente y se le pide que identifique cuando siente esta vibración. Sensibilidad postural o batiestesia Cinestesia: identificar cuando un segmento corporal se mueve de forma pasiva. Para examinarlo se genera movilidad de algún segmento del cuerpo y se le pide al paciente que identifique el movimiento. Estatoestesia: en que posición se ubica dicho segmento. Para examinarlo que genera movilidad de algún segmento del cuerpo y se le pide al paciente que identifique en qué posición está. Grafestesia Consiste en dibujar números o figuras simples sobre la piel del piel y que con los ojos cerrados identifique el número o figura. Cuando hay pérdida o abolición hablamos de agrafestesia. Alteraciones -Hipoestesia: cuando hay sensibilidad reducida. Todas las sensibilidades o algunas -Hipoalgesia: disminución de la sensibilidad dolorosa -Anestesia: abolición de la sensibilidad. Todas o algunas. -Analgesia: abolición de la sensibilidad dolorosa. -Hiperestesia: cuando hay aumento de la sensibilidad por descenso del umbral. Cualquier tipo de sensibilidad. -Alodinia: cuando se identifica como doloroso un estímulo no nociceptivo. -Hiperpatía: percepción exagerada de un estímulo una vez superado un umbral casi siempre elevado. -Aloestesia: por lesiones del SNC en las cuales hay aberraciones en la percepción de estímulos. -Poiquiloestesia: cuando un estímulo único se percibe como múltiple. -Exosomestesia: cuando un estímulo se percibe fuera del cuerpo. COORDINACIÓN MOTORA - TAXIA Taxia son los movimientos coordinados, ordenados y armónicos que se ejecutan con cierta fuerza, velocidad y tono; son controlados por estructuras centrales (cerebelo, corteza cerebral y conexiones corticoespinales, corticocerebelosas y cerebeloespinales) y también periféricas (información propioceptiva de receptores musculares, osteoarticulares y laberínticos, y sensibilidad exteroceptiva visual y auditiva). Exploración ➔ Taxia estática Se evalúa mediante la Maniobra de Romberg: se le pide al paciente que en posición de pie junte sus pies, los brazos se mantengan en contacto con las caderas, y si puede mantener por más de 30 seg el equilibrio con los ojos cerrados se le pide que cierre sus ojos. También se puede realizar la Maniobra de Romberg sensibilizada: le pedimos al paciente que coloque un pie en contacto con el otro, o que apoye un solo pie y que flexione la otra pierna sobre el muslo. En estas maniobras se pueden observar leves oscilaciones normales, lo patológico es que el paciente se caiga luego de oscilaciones de creciente amplitud. *En pacientes con patologías cerebelosas, específicamente del vermis, estas maniobras no pueden realizarse, ya que estos pacientes para mantener el equilibrio necesitan si o si aumentar la base de sustentación. ➔ Taxia dinámica Se evalúa en los mmss con la Prueba Índice-Nariz: se le pide al paciente que se toque la punta de la nariz con la punta del dedo índice repitiendo estos movimientos a diferentes velocidades, primero con los ojos abiertos y luego con los ojos cerrados. En los mmii se evalúa con la Prueba Talón-Rodilla: se le pide al paciente con el talón de un pie se toque la rodilla de la otra pierna, o que deslice el talón desde la rodilla hasta el empeine de la pierna contraria. Primero con los ojos cerrados y luego con los ojos abiertos. ATAXIA ocurre cuando no hay alteraciones de la fuerza ni del tono muscular y los movimientos resultan afectados por su incoordinación. Se pueden observar diferentes alteraciones: -discronometría: alteración en la iniciación y en la duración del movimiento -asinergia: alteración de la sinergia en movimientos realizados por músculos agonistas y antagonistas -dismetría: inadecuación de la amplitud de los movimientos para lograr el objetivo -hipermetría: titubeos, dificultad e imposibilidad para ejecutar un movimiento, sobrepasandolo -hipometría: incapacidad de ejecutar tal movimiento =marcha incoordinada, con movimientos sinérgicos, balanceos al caminar y para poder contrarrestar esto se genera el aumento de la base de sustentaciones y los brazos separados del tronco para sostener el equilibrio. PRAXIA Es la realización adecuada y ordenada de movimientos voluntarios con un fin adecuado o la realización de gestos propuestos. Exploración Se evalúan tanto de un hemisferio como del otro haciendo comparaciones. ➔ Movimientos voluntarios (gestos intransitivos) SIN OBJETOS -Gestos elementales: abrir y cerrar los ojos, abrir y cerrar las manos, etc. -Gestos expresivos: mostrar alegría, tristeza, sorpresa, enojo, etc. -Gestos descriptivos: pantomima de peinarse, pantomima de ponerse un zapato, cepillarse los dientes, etc. -Gestos simbólicos: saludo, seña de ok, etc. ➔ Movimientos involuntarios (gestos transitivos) CON OBJETOS -Vestirse y desvestirse espontáneamente y a la orden -Encender un cigarrillo o una vela -Tocarse la barba o el pelo ➔ Movimientos o gestos de imitación Se le pide al paciente que imite lo que haga el explorador, tipo saltar o hacer cifras con los dedos, fruncir el ceño. ➔ Praxia constructiva Se le pide al paciente que realice dibujos o esquemas gráficos simples como dibujar un árbol o una casa, círculos, curvas, líneas, etc. APRAXIA es la dificultad o incapacidad para llevar a cabo el gesto como elemento de acción o representación sin alteraciones motoras o sensitivas que lo justifiquen, y en pacientes lúcidos capaces de comprender consignas. Tipos: -apraxia ideatoria: alteración del movimiento y la intención, el paciente puede nombrar un objeto pero no sabe para qué se usa ni cómo se usa. -apraxia ideomotora: hay alteración en la producción y ejecución, el paciente sabe para qué se utiliza un objeto pero no cómo se usa por lo cual muestra errores en la secuenciación de los movimientos. -apraxia cinética: hay alteración en la coordinación de los movimientos finos y de los dedos, el paciente sabe como se usa y para que se usa pero no lo puede realizar por la falta de motricidad fina. GNOSIA Es la capacidad de poder reconocer objetos, personales y estímulos sensoriales sin déficit primarios en la modalidad sensorial. Exploración Se explora cada modalidad por separado (táctiles, visual, visuoespaciales, auditivas y corporales) ➔ Gnosias tactiles Con ambas manos el paciente va a identificar con los ojos cerrados algún material, esta capacidad se la denomina estereognosia, y se van a evaluar dos aspectos: -Hilognosia: capacidad de identificar el material del objeto a partir de la textura, consistencia, temperatura, etc. -Morfognosia: capacidad de identificar la forma y el tamaño del objeto. Astereognosia es la incapacidad de identificar objetos de forma táctil sin alteraciones sensitivas que lo justifiquen. ➔ Gnosias visuales -Reconocimiento de objetos: el explorador va a nombrar un objeto que tiene que ser identificado por el paciente. -Reconocimiento de imágenes: el explorador va a brindar imágenes simples como figuras geométricas o dibujos como autos, casas. -Reconocimiento de fisonomías o prosopagnosia: reconocimiento de caras de individuos reales y conocidos en el entorno del paciente, e inclusive de su propia cara. -Reconocimiento de colores: mediante láminas de Ishihara por ejemplo, donde el paciente debe identificar los colores. Acromatopsia es un trastorno a.r de la retina donde el paciente no ve colores, solo blanco y negro, hay nistagmo y disminucion de la agudeza. Daltonismo es un trastorno donde se afecta el eje rojo-verde, ligada al sexo. ➔ Gnosias auditivas Reconocimiento de palabras escuchadas y sonidos elementales. ➔ Gnosias visuoespaciales -Reconocimiento de la orientación espacial: se interroga sobre defectos en el reconocimiento de ámbitos familiares donde haya alguna alteración de la memoria topográfica o defectos en el reconocimiento espacial unilateral, donde el paciente muestra una falta de respuesta en el lado contralateral a la lesión cerebral. Se evalúa con la prueba de la determinación del punto medio donde le vamos a pedir al paciente que sobre una línea horizontal identifique el punto medio. Si hay agnosia espacial unilateral se identifica el punto medio sobre el lado contralateral a la lesión. También mediante la prueba de supresión donde se colocan imágenes heterogéneas y se le pide al paciente que marque las que son iguales. El número de imágenes suprimidas será mayor del lado contralateral a la lesión. -Memoria topográfica: se evalúa por ej pidiéndole al paciente que dibuje un mapa sobre la habitación en la que se encuentra o de su casa. -Localización de objetos en el espacio: se evalúa la distancia de objetos en relación con el paciente y viceversa, las formas y tamaños de los objetos en el espacio según el paciente, la orientación de coordenadas horizontales, verticales, en sentido horario antihorario y las deformidades de las perspectivas. ➔ Gnosias corporales o somatognosia -Reconocimiento de las diferentes partes del cuerpo del paciente al ser señaladas o denominadas por el explorador (autotopognosia) -Reconocimiento del dedo de sus manos denominándolos -Reconocer las partes derechas e izquierdas (ej: se le pide al paciente que con su mano derecha se toque la oreja izquierda) -Reconocimiento como propio de un hemicuerpo (hemiasomatognosia) AGNOSIA es la alteración o falla primaria de la gnosia. LENGUAJE Exploración Se puede evaluar el hemisferio dominante y subdominante del área del lenguaje mediante la prueba de Wada, donde se coloca un barbitúrico intracarotideo de ambos lados, cuando se aplica sobre el lado dominante hay suspensión del lenguaje, parafasias, etc. Ausente del lado subdominante. De forma más simple se explora la expresión oral y escrita y la comprensión oral y escrita. ➔ Expresión oral -Lenguaje espontáneo: propio de la comunicación durante la entrevista -Lenguaje automático: que diga los dias de la semana o los meses del año -Lenguaje provocado: denominación de objetos que le muestra el explorador -Lenguaje elaborado: que pueda explicar una frase o refrán Alteraciones: -Lenguaje no fluido: cuando dice pocas palabras por minuto -Logorreico: cuando dice muchas más palabras de lo normal por minuto -Parafasias fonémicas: omisión, repetición, sustitución, desplazamiento de letras -Parafasias verbales: omisión, repetición de palabras -Disartria y anartria: dificultad o incapacidad para decir ciertas palabras por patologías musculares faciales ➔ Expresión escrita -Escribir palabras o frases dictadas por el explorador en cursiva y mayúscula -Escribir un texto sobre idea o concepto dictada por el explorador Alteraciones: -Disfragia: dificultad para expresar ideas por escrito -Agrafia: incapacidad para expresar ideas por escrito ➔ Comprensión oral -Pruebas de designación: el explorador nombra algo y el paciente las señala -Pruebas de ejecución de órdenes: el explorador da una orden y el paciente la acata -Pruebas del lenguaje repetido: el paciente debe repetir exactamente lo que el explorador dice ➔ Comprensión escrita -Lectura de letras y palabras tanto en cursiva como mayúscula -Deletrear palabras escritas -Comprender textos imágenes u objetos -Comprender órdenes escritas Alteraciones: -Alexia: incapacidad para leer -Dislexia: dificultad para leer y para aprender a leer AFASIA es la alteración de cualquier tipo en el lenguaje. MOTIVOS DE CONSULTA CEFALEAS MIGRAÑA CEFALEA TENSIONAL CEFALEA EN RACIMOS LOCALIZACIÓN Hemicraneana casi siempre del mismo lado Bilateral en vincha o casco Unilateral en región orbitaria, supraorbitaria o temporal DURACIÓN Episodios de 4 a 72 hs Episodios de 30 min a 7 días Episodios de 15 a 180 min FRECUENCIA Variable Variable Una vez cada dos días y 8 por dia INTENSIDAD Moderada a severa Leve a moderada Severa CUALIDAD Pulsátil Opresiva o tensiva (no Terebrante, neuralgiforme OTRAS: cefaleas por tos, por sinusitis, por lesiones intracraneales, postraumática, por neuralgia del trigémino, etc. pulsátil) SINTOMAS ACOMPAÑANTES -Náuseas y/o vómitos -Fotofobia -Fonofobia -Se agrava con las actividades físicas e impide llevarlas a cabo -Fotofobia o fonofobia -No hay presencia de náuseas ni vómitos -No incapacita realizar actividades física ni se empeora con las mismas -Hiperemia conjuntival y/o lagrimeo -Congestión nasal y/o rinorrea -Edema palpebral -Sudoración frontal y facial -Inquietud o agitación Anamnesis de las cefaleas -¿Cuándo fue la primera vez -¿Donde comienza -¿Cuál es su cualidad? (pulsátil, opresivo, terebrante, puntadas, gravativo) -¿Existen precipitaciones? (luz intensa, ruidos, movimientos, comidas, bebidas, fcos) -cada cuanto duele? -¿Hay irradiación? -¿Cuál es la intensidad? -¿Hay agravantes? -¿Cuánto duran las crisis? -¿Signos y síntomas acompañantes? -¿Hay algo que lo alivia? Signos de alarma -inicio brusco -episodio de intensidad y características diferentes a otros episodios -pérdida de la conciencia -examen neurológico anormal MAREO Y VÉRTIGO Son dos síntomas diferentes: el vértigo es la sensación ilusoria de movimiento propio del cuerpo respecto a los objetos (vértigo subjetivo) o de los objetos respecto al cuerpos (vértigo objetivo), si hay otros síntomas acompañantes hablamos de síndrome vertiginoso; el mareo ocurre cuando no hay una ilusión de movimiento, se describe como la sensación de cabeza vacía o flotación. El enfoque diagnóstico jerarquiza: el síntoma, el tiempo de duración y los desencadenantes en caso de haberlos. Anamnesis -¿Cuánto dura el síntoma o es continuo? -¿Los síntomas se relacionan con los movimientos de la cabeza? ¿Los síntomas se relacionan con los cambios de postura corporal o cambios posicionales? -¿Los síntomas se desencadenan con el esfuerzo físico o maniobra de Valsalva? -¿Se asocian con menor audición, acúfenos o sensación de plenitud ótica? -¿Los síntomas fueron precedidos por un cuadro infeccioso? -¿Existen antecedentes de cefaleas tipo migraña? -¿Aparecen otros síntomas como fotofobia o sonofobia? Examen físico Maniobra de impulso cefálico: se evalúa el reflejo vestibuloocular, que si es positivo pone en manifiesto alteraciones periféricas. El examinador toma la cabeza del paciente y se le pide al paciente que mantenga la mirada fija mirando en el entrecejo del examinador y mientras que mueva la cabeza 15-20° hacia la derecha y hacia la izquierda (impulsos cefálicos). Lo normal es que los ojos siempre miren al frente, lo patológico es que cuando la cabeza gira hacia el lado que está afectado los ojos acompañen el movimiento. Prueba de desviación vertical: si es positivo pone en manifiesto vértigo de origen central. Se le pide al paciente que mire al frente y se cubra un ojo y después el otro alternando. Lo patológico es cuando se generan alineaciones del ojo en el plano vertical. Supresión o cancelación del RVO: si es positivo sugiere compromiso central. Se le pide al paciente que se siente y que con los brazos extendidos agarre sus manos con los pulgares hacia arriba y con la mirada fija en ellos. El examinador va a mover los brazos y tronco del paciente de un lado a otro. Lo normal es que el paciente no pierda el foco en los pulgares, lo patológico es que genere movimientos con los ojos con la pérdida de fijación. Maniobra de Romberg: evidencia alteraciones vestibulares igual que taxia Prueba de unterberger o marcha de Fukuda: evidencia patologías vestibulares periféricas Se le pide al paciente que marche en el lugar con los brazos extendidos hacia el frente y con los ojos cerrados. Si hay afectaciones vestibular periféricas se desvía 45° hacia el lado afectado. Maniobras posicionales. Maniobra de Dix-Hallpike Con el paciente sentado, se le gira su cabeza 45° y rápidamente se lo lleva a supino con la cabeza colgando. Si hay VPPB se evidencia nistagmo vertical hacia arriba y torsional con latencia y transitorio. Cambia de dirección cuando el paciente vuelve a sentarse. Nistagmo: movimiento involuntario, rítmico, rápido y oscilatorio de los ojos. El de origen periférico o vestibular (se pone de manifiesto con las maniobras de valsalva, de impulso cefálico, maniobras posicionales, etc) es conjugado, unidireccional, y cumple con la ley de alexander (es horizontal y aumenta de intensidad al mirar al lado afectado). También puede ser de origen central (cerebelo o tronco) donde es vertical u horizontal, bidireccional, rotatorio o desconjugado.