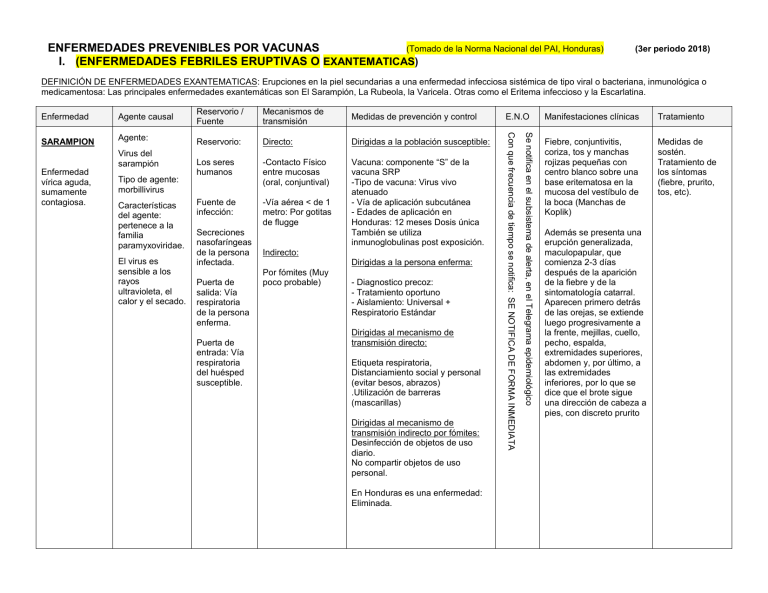
ENFERMEDADES PREVENIBLES POR VACUNAS (Tomado de la Norma Nacional del PAI, Honduras) I. (ENFERMEDADES FEBRILES ERUPTIVAS O EXANTEMATICAS) (3er periodo 2018) DEFINICIÓN DE ENFERMEDADES EXANTEMATICAS: Erupciones en la piel secundarias a una enfermedad infecciosa sistémica de tipo viral o bacteriana, inmunológica o medicamentosa: Las principales enfermedades exantemáticas son El Sarampión, La Rubeola, la Varicela. Otras como el Eritema infeccioso y la Escarlatina. Reservorio / Fuente Mecanismos de transmisión Medidas de prevención y control SARAMPION Agente: Reservorio: Directo: Dirigidas a la población susceptible: Los seres humanos -Contacto Físico entre mucosas (oral, conjuntival) Fuente de infección: -Vía aérea < de 1 metro: Por gotitas de flugge Vacuna: componente “S” de la vacuna SRP -Tipo de vacuna: Virus vivo atenuado - Vía de aplicación subcutánea - Edades de aplicación en Honduras: 12 meses Dosis única También se utiliza inmunoglobulinas post exposición. Virus del sarampión Enfermedad vírica aguda, sumamente contagiosa. Tipo de agente: morbillivirus Características del agente: pertenece a la familia paramyxoviridae. El virus es sensible a los rayos ultravioleta, el calor y el secado. Secreciones nasofaríngeas de la persona infectada. Puerta de salida: Vía respiratoria de la persona enferma. Puerta de entrada: Vía respiratoria del huésped susceptible. Indirecto: Dirigidas a la persona enferma: Por fómites (Muy poco probable) - Diagnostico precoz: - Tratamiento oportuno - Aislamiento: Universal + Respiratorio Estándar Dirigidas al mecanismo de transmisión directo: Etiqueta respiratoria, Distanciamiento social y personal (evitar besos, abrazos) .Utilización de barreras (mascarillas) Dirigidas al mecanismo de transmisión indirecto por fómites: Desinfección de objetos de uso diario. No compartir objetos de uso personal. En Honduras es una enfermedad: Eliminada. E.N.O Se notifica en el subsistema de alerta, en el Telegrama epidemiológico Agente causal Con que frecuencia de tiempo se notifica: SE NOTIFICA DE FORMA INMEDIATA Enfermedad Manifestaciones clínicas Tratamiento Fiebre, conjuntivitis, coriza, tos y manchas rojizas pequeñas con centro blanco sobre una base eritematosa en la mucosa del vestíbulo de la boca (Manchas de Koplik) Medidas de sostén. Tratamiento de los síntomas (fiebre, prurito, tos, etc). Además se presenta una erupción generalizada, maculopapular, que comienza 2-3 días después de la aparición de la fiebre y de la sintomatología catarral. Aparecen primero detrás de las orejas, se extiende luego progresivamente a la frente, mejillas, cuello, pecho, espalda, extremidades superiores, abdomen y, por último, a las extremidades inferiores, por lo que se dice que el brote sigue una dirección de cabeza a pies, con discreto prurito Reservorio / Fuente Mecanismos de transmisión RUBEOLA Agente: Virus de la rubeola Reservorio: Directo: Enfermedad vírica febril de poca intensidad, que se caracteriza por una erupción maculopapular y puntiforme difusa, que a veces se asemeja al sarampión o la escarlatina. Tipo de agente: Rubivirus Familia togaviridae. Medidas de prevención Dirigidas al Huésped susceptible: El ser humano -Contacto Físico entre mucosas Fuente de infección: - Transplacentario en el caso de la rubeola congénita Secreciones nasofaríngeas de la persona infectada Puerta de salida: Vía respiratoria de la persona enferma. Puerta de entrada: Vía respiratoria del huésped susceptible En el caso de la Rubeola congénita la fuente de infección es la sangre -Vía aérea < de 1 metro: Por gotitas de flugge Vacuna: componente “R” de la vacuna SRP -Tipo de vacuna: Virus vivo atenuado - Vía de aplicación: Subcutánea - Edades de aplicación en Honduras: 12 meses dosis única En mujeres adolescentes o en edad de procrear ( previo al embarazo) se aplica la vacuna SR para evitar la Rubeola congénita. Indirecto: Por fómites: Objetos contaminados que se ponen en contacto con la mucosa oral y nasal como pañuelos, vasos. En el caso de la Rubeola congénita el mecanismo de transmisión es directo por vía transplacentaria. También se utiliza inmunoglobulinas post exposición. Dirigidas a la persona enferma: - Diagnostico precoz: -Tratamiento oportuno: - Medidas de aislamiento estándar y respiratorio estándar. Dirigidas al mecanismo de transmisión directo: Evitar contacto afectivo como besos , abrazos, etc. Utilización de barreras, como mascarillas, etiqueta respiratoria, distanciamiento social. En Honduras es una enfermedad eliminada, al igual que la Rubeola congénita. E.N.O Manifestaciones clínicas Tratamiento Fiebre leve, erupción maculopapular, puntiforme y difusa, que inicia en la cara y luego desciende generalizándose en todo el cuerpo, dura por lo general tres días, produce prurito. Las linfadenopatias postauricular y occipital es el signo mas frecuente. Medidas de sostén. Tratamiento de los síntomas (fiebre, prurito) En que formulario se notifica: Telegrama epidemiológico Agente causal Se notifica de manera inmediata Enfermedad En el síndrome de rubéola congénita se puede presentar la Triada de Gregg que comprende: a) Problemas de la audición b) Enfermedades de los ojos - especialmente cataratas y microftalmia c) Cardiopatía congénita especialmente ductus arterioso persistente También pueden presentar microcefalia Reservorio / Fuente Mecanismos de transmisión Medidas de prevención VARICELA Agente: Virus de la varicela zoster Reservorio: Directo: Dirigidas a la población susceptible: Es una enfermedad vírica, aguda y generalizada, de comienzo repentino, con fiebre moderada, síntomas generales mínimos. Tipo de agente: grupo de herpes virus Características del agente: La infección con el virus del herpes humano es casi mundial. En climas templados, como mínimo 90% de la población ha tenido varicela antes de los 15 años de edad. Los seres humanos Fuente de infección: Secreciones de las vías respiratorias. Secreciones de las vesículas de la piel. Puerta de salida: Vía respiratoria y dérmica del huésped infectado Puerta de entrada: Vía respiratoria y dérmica del huésped susceptible -Contacto físico De persona a persona por contacto directo entre mucosas y piel. También a través de gotitas de pflugge Indirecto: Fuente común; Por Objetos contaminados con secreciones de las vesículas -Vía aérea mayor de 1 metro por medio de aerosoles Vacuna: Varivax -Tipo de vacuna: Virus vivo atenuado - Vía de aplicación: Subcutánea - Edades de aplicación en Honduras: 12 a 18 Meses y a grupos de riesgo que no han sido vacunados o no han padecido la enfermedad. También se utiliza inmunoglobulinas post exposición. Dirigidas a la persona enferma: - Diagnostico precoz: - Tratamiento oportuno: Medidas de aislamiento, Aislamiento: Universal, de contacto y respiratorio estándar Dirigidas al mecanismo de transmisión directo: Evitar contacto físico (abrazos, saludos de mano ) Evitar contacto entre mucosas (besos) Utilización de barreras (mascarillas) Dirigidas al mecanismo de transmisión indirecto: Desinfección de objetos (esterilización) En Honduras es una enfermedad en control. E.N.O En que formulario se notifica: Telegrama epidemiológico Agente causal Se notifica con frecuencia semanal Enfermedad Manifestaciones clínicas Fiebre moderada, síntomas generales mínimos y una erupción cutánea de tipo vesicular durante tres o cuatro días, que deja costras granulosas. Las vesículas son monoloculadas y se hunden al pincharlas. Tratamiento Antivirales: Como el Aciclovir Mas tratamiento de los síntomas (Fiebre, prurito) Agente causal ESCARLATINA Enfermedad infectocontagiosa, actualmente muy fácil de tratar. Puede ocurrir a cualquier edad, pero afecta con mayor frecuencia a la población menor de 15 años y a ambos sexos por igual . Es más frecuente en zonas urbanas y los períodos epidémicos de la enfermedad han sido relacionados con condiciones de sequía en verano y primavera Estreptococo beta hemolítico del grupo A o Estreptococo piógeno que produce una exotoxina pirogénica estreptocócica Mecanismos de transmisión Medidas de prevención Reservorio: Los seres humanos Directo: Dirigidas a la población susceptible: Vacuna: vacuna o toxina escarlatinosa atenuada (ya no se usa) Fuente de infección: Secreciones nasofaríngeas de la persona infectada Puerta de salida: Vía respiratoria del huésped infectado. Puerta de entrada: Vía respiratoria del huésped susceptible a) Por contacto físico de persona a persona por contacto directo entre mucosas y piel. b) Por vía aérea menor de 1 metro (a través de gotitas de pflugge) Indirecto: Fuente común; Por Objetos contaminados con secreciones respiratorias E.N.O Dirigidas a la persona enferma: - Diagnostico precoz: - Tratamiento oportuno: Medidas de aislamiento, Aislamiento: Universal, de contacto y respiratorio estándar Dirigidas al mecanismo de transmisión directo: Evitar contacto físico (abrazos, saludos de mano ) Evitar contacto entre mucosas (besos) Utilización de barreras (mascarillas) Dirigidas al mecanismo de transmisión indirecto: Desinfección de objetos (esterilización) Reservorio: Los seres humanos ERITEMA INFECCIOSO (Quinta Enfermedad) Parvovirus Humano B 19 Fuente de infección: Secreciones nasofaríngeas de la persona infectada Puerta de salida: Vía respiratoria del huésped infectado. Puerta de entrada: Vía respiratoria del huésped susceptible Directo: a) Por contacto físico transplacentaria (El feto puede desarrollar una insuficiencia cardíaca relacionada con el bajo conteo sanguíneo. Esta condición se llama hidropesía fetal y puede causar la muerte del feto Dirigidas a la población susceptible: No se dispone de vacuna b) Por vía aérea menor de 1 metro (a través de gotitas de pflugge) Evitar contacto físico. Evitar contacto entre mucosas (besos) Utilización de barreras (mascarillas) Dirigidas a la persona enferma: - Diagnostico precoz: - Tratamiento oportuno: Medidas de aislamiento de contacto y respiratorio estándar Dirigidas al mecanismo de transmisión directo: No se notifica Los brotes de infecciones por parvovirus B19 se producen de vez en cuando en las escuelas primarias y secundarias durante los últimos meses del invierno y principios de la primavera Reservorio / Fuente No se notifica Enfermedad Manifestaciones clínicas Tratamiento La exotoxina desencadena una reacción de hipersensibilidad, responsable del cuadro clínico: Garganta muy enrojecida y adolorida. Fiebre de 39.5 °C Exantema en cuello y tórax que luego se disemina por todo el cuerpo. Piel de color rojo intenso en los pliegues de las axilas, los codos y la ingle. Lengua "aframbuesada" (roja y con micropapulas Dolores de cabeza o musculares. Náuseas, vómitos, dolor abdominal. Inflamación de los ganglios El tratamiento se realiza con antibióticos (Penicilina, Amoxicilina, etc. Por 10 dias), analgésicos, antipiréticos y abundantes líquidos. En caso de alergia a estas drogas antimicrobianas podrá usarse la eritromicina o una cefalosporina. Afecta principalmente a los niños. Los síntomas pueden parecerse a un resfriado común, poca fiebre y dolor de cabeza. Luego, aparece una erupción (exantema) color rojo en las mejillas que parece una bofetada. Esta erupción puede aparecer también en los brazos, las piernas y el tronco. Los adultos también pueden tener dolor e inflamación de las articulaciones. El exantema puede durar de 5 a 10 días. Solo con tratamiento sintomático: Medicamentos para la fiebre y para el prurito II. NO ERUPTIVAS O NO EXANTEMATICAS PAROTIDITIS: Nombre del agente: Virus de la parotiditis infecciosa Enfermedad vírica aguda que se caracteriza por fiebre, hinchazón y dolor al tacto de una o más glándulas salivales, por lo regular la parótida, y a veces las sublinguales o las submaxilares. Tipo de agente: Genero paramyxovirus Características del agente: Se identifica con menor regularidad que otras enfermedades transmisibles comunes de la niñez, como el sarampión y la varicela, aunque los estudios serológicos indican que 85% o mas de los adultos han tenido parotiditis infecciosa sin que hubieran sido vacunados. Reservorio / Fuente Mecanismos de transmisión Medidas de prevención Reservorio: Directo: Dirigidas a la población susceptible: Los seres humanos Contacto físico directo entre mucosas. Por vía aérea menor de 1 metro Vacuna: Componente “P” de la vacuna SRP -Tipo de vacuna: virus vivo atenuado - Vía de aplicación subcutánea - Edades de aplicación en Honduras: 12 meses Dosis única Fuente de infección: Gotitas de secreciones mucosas dispersas en el aire. Puerta de salida: Vía respiratoria de la persona enferma. Puerta de entrada: Vía respiratoria del huésped susceptible Indirecto: Via respiratoria mayor de 1 metro: con partículas aéreas, infectadas (aerosoles) Dirigidas a la persona enferma: - Diagnostico precoz: -Tratamiento oportuno: -Aislamiento estándar + Respiratorio Dirigidas al mecanismo de transmisión directo: Evitar contacto entre mucosas (besos) y abrazos, saludos de mano etc. Utilización de barreras: mascarillas etc. Dirigidas al mecanismo de transmisión indirecto: Utilización de barreras: mascarillas etc. En Honduras es una enfermedad en control. E.N.O En que formulario se notifica: Telegrama epidemiológico Agente causal Con que frecuencia de tiempo se notifica: Notificación semanal Enfermedad Manifestaciones clínicas Tratamiento Los signos y síntomas son inespecíficos e incluyen mialgia, anorexia, malestar general, dolor de cabeza, y fiebre en grado menor. De una a tres personas infectadas presentan manifestaciones mínimas o ninguna manifestación de la enfermedad. La parotiditis es la manifestación mas común y ocurre de un 30% a 40% de las personas infectadas. La parotiditis puede ser unilateral o bilateral. Complicaciones: -Orquitis -Ooforitis -Sordera - Meningo encefalitis El tratamiento de la parotiditis consiste en medidas dirigidas a aliviar los síntomas. Se utilizan analgésicosantipiréticos para aliviar el dolor provocado por la inflamación de la glándula parótida y disminuir la fiebre. La aplicación de forma tópica de compresas calientes o frías puede también aliviar este malestar Enfermedad POLIO MIELITIS En 1994, la OMS consideró a la Región de América libre de polio. En junio de 2002 se declaró a Europa zona libre de polio, lo que supone para sus 870 millones de habitantes “el mayor logro del nuevo milenio en materia de salud pública”. La OMS ha declarado que sólo quedan 4 países en el mundo en que la enfermedad sigue siendo endémica, estos son Nigeria, India, Pakistán y Afganistán Agente Poliovirus 1, 2 y 3 (el tipo 1 es el mas neurovirulento). La infección natural o la vacuna producen inmunidad de toda la vida El 24 de Octubre se conmemora el día mundial contra la Polio. El 24 de Octubre de 1954 El Dr. Jonas Edward Salk desarrollo la primera vacuna contra la Polio (IM). Luego en 1964 el bacteriólogo Albert Sabin desarrollo la vacuna oral Reservorio / Fuente de infección Reservorio: Exclusivamente humano. Los polio virus infectan el tejido linfoide de la faringe y las placas de peyer del intestino; de ahí pasan a las heces. Fuente de infección: Heces fecales del ser humano infectado, y secreciones respiratorias del humano infectado. Puerta de salida: Vía respiratoria y Vía digestiva baja del huésped infectado. Puerta de entrada: Vía respiratoria y vía digestiva alta del huésped susceptible. Mecanismos de transmisión Directo: Por contacto físico de persona a persona (fecal-oral y ano mano boca). Se transmite por vía respiratoria menor de 1 metro Indirecto: Por fómites y por agua y alimentos contaminados. Medidas de prevención y control Dirigidas a la persona enferma: Diagnóstico y tratamiento oportuno (clínico y laboratorial) El Dx clínico no es concluyente. Es por Laboratorio: Aislamiento del virus (cultivo) y pruebas serológicas - Aislamiento entérico - Aislamiento respiratorio - Investigación de contactos y de la fuente de infección. Dirigidas al huésped susceptible Vacunación: Sabin (atenuada) / Oral Salk (inactivada) IM Dirigidas al mecanismo de transmisión: - Evitar contacto físico y utilizar barreras respiratorias - Desinfección de secreciones faríngeas - Desinfección entérica. Manifestaciones clínicas Fiebre, malestar general, cefalea, náuseas y vómitos. El 90 % de los casos son asintomáticos. La Parálisis fláccida ocurre en el 1% de los casos. Tratamiento Ninguno especifico. Fisioterapia en caso de parálisis La polio afecta principalmente a los niños, pero también adolescentes y adultos jóvenes (no vacunados) - Medidas de bioseguridad universales en caso de personal médico y de laboratorio. Medidas de control: En América es una enfermedad en proceso de erradicación. E.N.O. Notificación inmediata (como parálisis flácida) en el telegrama epidemiológico. Enfermedad en proceso de Erradicación Otra causa de parálisis flácida es el Síndrome de Guillain-Barré, el cual es un trastorno en el que el sistema inmunológico del cuerpo ataca a parte del sistema nervioso periférico. Los primeros síntomas de esta enfermedad incluyen distintos grados de debilidad o sensaciones de cosquilleo en las piernas. En muchos casos, la debilidad y las sensaciones anormales se propagan a los brazos y al torso. Estos síntomas pueden aumentar en intensidad hasta que los músculos no pueden utilizarse en absoluto y el paciente queda casi totalmente paralizado. En estos casos, el trastorno pone en peligro la vida - potencialmente interfiriendo con la respiración y, a veces, con la presión sanguínea y el ritmo cardíaco - y se le considera una emergencia médica. La mayoría de los pacientes se recuperan, incluyendo los casos más severos del Síndrome de Guillain-Barré, aunque algunos continúan teniendo un cierto grado de debilidad. El Síndrome de Guillain-Barré puede afectar a cualquier persona. Puede atacar a la persona en cualquier edad y ambos sexos son igualmente propensos al trastorno. El síndrome es raro y afecta sólo a una persona de cada 100,000. Generalmente, el Síndrome de Guillain-Barré ocurre unos cuantos días o una semana después de que el paciente ha tenido síntomas de una infección viral respiratoria o gastrointestinal y actualmente Zika. Ocasionalmente, la vacuna contra la influenza puede desencadenar el síndrome. El trastorno puede aparecer en el curso de varias horas o varios días o puede requerir hasta 3 ó 4 semanas. La mayoría de las personas llegan a la etapa de mayor debilidad dentro de las 2 primeras semanas de la aparición de los síntomas y, para la tercera semana de la enfermedad, un 90 por ciento de los pacientes están en su punto de mayor debilidad DIFTERIA Nombre del agente: Corynebacterium diphtheriae, bacilo aerobio gram-positivo, con los biotipos gravis, mitis e intermedius, cuyo poder patogénico es debido a una sustancia extracelular (exotoxina) producida por dicho germen Enfermedad bacteriana aguda que afecta de modo principal las amígdalas, faringe, laringe, nariz, a veces membranas mucosas y la piel y en ocasiones las conjuntivas o la vagina. Es una enfermedad de los meses mas frios en las zonas templadas, que afecta principalmente a niños menores de 15 años de edad que no han sido inmunizados Reservorio / Fuente Mecanismos de transmisión Medidas de prevención Reservorio: Directo: Dirigidas a la población susceptible: Los seres humanos Fuente de infección: Secreciones nasofaríngeas de la persona infectada y exudados de las lesiones en la piel Puerta de salida: Vía respiratoria y dérmica del huésped infectado Puerta de entrada: Vía respiratoria y dérmica del huésped susceptible Contacto físico: -De mucosas y piel - Por via respiratoria menor de 1 mt Indirecto: Fuente común: fómites, en raras ocasiones La leche de vaca (sin hervir) ha servido de fuente común en algunos brotes Vacuna: Componente diftérico de la vacuna Pentavalente. -Tipo de vacuna: Toxoide - Vía de aplicación: Intramuscular - Edad de aplicación en Honduras: a los 2, 4 y 6 meses. Un primer refuerzo de DPT a los 18 meses o un año después de la tercera dosis de la vacuna pentavalente y un segundo refuerzo a los 4 o 5 años Quimioprofilaxis con penicilina benzatinica Dirigidas a la persona enferma: - Diagnostico precoz: -Tratamiento oportuno - -Aislamiento respiratorio estándar y de contacto Dirigidas al mecanismo de transmisión directo: Evitar contacto físico con portadores (abrazo saludos de mano etc) Dirigidas al mecanismo de transmisión indirecto: Evitar compartir objetos (fómites) , buena cocción de la leche etc. En Honduras es una enfermedad en control. E.N.O En que formulario se notifica: Telegrama epidemiológico Agente causal Con que frecuencia de tiempo se notifica: Notificación de forma inmediata Enfermedad Manifestaciones clínicas Tratamiento Afecta de modo principal las amígdalas, faringe, laringe, nariz, a veces membranas mucosas o de la piel y en ocasiones las conjuntivas o la vagina. La lesión característica, causada por la liberación de una citotoxina especifica, consiste en una membrana blanca grisácea adherente asimétrica, con inflamación a su alrededor. Complicaciones: Miocarditis, bloqueo cardiaco Insuficiencia cardiaca congestiva Aplicación de antitoxina diftérica inmediatamente después de obtener las muestras para estudios bacteriológicos sin esperar los resultados. Mas Penicilina Benzatinica dosis única /o Eritromicina por 14 dias Reservorio / Fuente Mecanismos de transmisión Medidas de prevención y control TOS FERINA: Nombre del agente: Bordetela pertusis. Reservorio: Los seres humanos Directo: Dirigidas a la población susceptible: Enfermedad bacteriana aguda que afecta las vías respiratorias. Es una enfermedad común entre los niños, en particular los de corta edad, en cualquier zona, sin importar el origen étnico, el clima o la situación geográfica, los brotes surgen periódicamente. Los Bordetella pertussis son bacterias gram negativas, aerobias y anaerobias facultativas, no productoras de esporas, con fimbrias Fuente de infección: Secreciones nasofaríngeas de la persona infectada Puerta de salida: Vía respiratoria del huésped infectado. Puerta de entrada: Vía respiratoria del huésped susceptible -Contacto Físico entre mucosas, Besos) -Vía aérea < de 1 metro: Por gotitas de flugge Indirecto: Por fómites (Muy poco probable) Vacuna: Componente Pertussis de la vacuna Pentavalente: -Tipo de vacuna: células muertas o inactivadas - Vía de aplicación: Intramuscular - Edad de aplicación en Honduras: a los 2, 4 y 6 meses. Un primer refuerzo (DPT) a los 18 meses o un año después de la tercera dosis de la vacuna pentavalente y un segundo refuerzo a los 4 o 5 años Dirigidas a la persona enferma: - Diagnostico precoz -Tratamiento oportuno Aislamiento: Estandar + Respiratorio Dirigidas al mecanismo de transmisión directo: Evitar contacto entre mucosas (besos) y saludos de abrazos Dirigidas al mecanismo de transmisión indirecto: Utilización de barreras: Mascarillas En Honduras es una enfermedad en control. E.N.O En que formulario se notifica: Telegrama epidemiológico Agente causal Con que frecuencia de tiempo se notifica: Notificación de forma inmediata Enfermedad Manifestaciones clínicas Tratamiento El cuadro clínico suele dividirse en tres fases, cada una de dos semanas de duración; aunque la segunda y tercera fase pueden prolongarse por mas tiempo: las tres fases son la catarral, la paroxística y la de convalecencia. Hay síntomas de fiebre, coriza, tos nocturna irritante y ataques paroxísticos que producen hemorragias sub conjuntivales. La Eritromicina acorta el periodo de transmisibilidad pero no aplaca los síntomas excepto cuando se administra durante el periodo de incubación. Enfermedad Enfermedad aguda producida por una exotoxina del bacilo tetánico (la neurotoxina Tetanoespasmina) que prolifera en medios anaerobios en el sitio de una lesión. : La enfermedad es mas común en las regiones agrícolas y en las zonas subdesarrolladas donde existe mayor posibilidad de contacto con las excretas de animales, donde la inmunización es inadecuada; es una causa de defunción en muchos países de Asia. Es una bacteria Gram positiva formadora de esporas, y es anaerobia o sea que requiere un medio anaerobio (es decir carente de oxígeno) para su proliferación, y lo encuentra en el sitio de ciertas lesiones traumáticas o punzocortantes, sucias, provocadas por elementos contaminados. El clostridium se halla en la materia fecal del ser humano y de los animales. Tiene la facultad de esporular (formar esporas). Mecanismos de transmisión Medidas de prevención Reservorio: Directo: Por mordedura o arañazo de animales que se hayan contaminado con esporas que contengan el clostridium tetánico Dirigidas a la población susceptible: El intestino de los caballos y otros animales, incluidos los seres humanos. Fuente de infección: El suelo y objetos contaminados con esporas del clostridium tetani Puerta de salida: Vía digestiva baja de animales y humano Puerta de Entrada: Piel del ser humano con traumatismos o heridas Indirecto: Fuente común: Suelo contaminado con heces de animales portadores que se pone en contacto en personas con con heridas ó a través de objetos corto punzantes En el caso del TÉTANO NEONATAL, el mecanismo de transmisión es Indirecto (fomites) por el uso de objetos contaminados al momento de cortar el cordón umbilical o al curar el muñón umbilical con sustancias contaminadas. Vacuna: Componente tetánico de la vacuna Pentavalente. -Tipo de vacuna: Toxoide - Vía de aplicación: Intramuscular - Edad de aplicación en Honduras: a los 2, 4 y 6 meses. Un primer refuerzo (de DPT) a los 18 meses o un año después de la tercera dosis de la vacuna pentavalente y un segundo refuerzo a los 4 o 5 años. Luego cada 10 años se aplica el componente Td Se dispone de Antitoxina tetánica que se aplica post exposición Dirigidas a la persona enferma: - No aplica pues no se transmite de persona a persona. Dirigidas al mecanismo de transmisión indirecto: (por fómites) Limpieza, y desinfección de material o equipo clínico. Evitar contacto y exposición a objetos que puedan estar contaminados con las esporas del clostridium. En Honduras es una enfermedad en control. En el caso de Tétano Neonatal la principal medida de prevención es la aplicación de la vacuna Td a la embarazada y además Antisepsia, Desinfección y/o esterilización de los objetos para el corte del cordón umbilical. E.N.O En que formulario se notifica: Telegrama epidemiológico Definición de la enfermedad: Nombre del agente: Clostridium tetani Reservorio / Fuente Con que frecuencia de tiempo se notifica: Notificación semanal TETANO: Agente causal Manifestaciones clínicas Tratamiento Se caracteriza por contracciones musculares dolorosas, primero alrededor de la puerta de entrada; luego generalizado, caracterizado por contracciones musculares dolorosas, con compromiso de los músculos de la cara, músculos del cuello y después en los del tronco, producidas por la neurotoxina Tetanoespasmina. Medicamentos para neutralizar la toxina: antitoxina tetánica. En el caso de tétano neonatal se produce fiebre y pulso rápido; dificultad para tragar; apnea; contracción del cuerpo entero de tal manera que se mantiene encorvado: hacia atrás (opistótonos) o bien hacia adelante (emprostótono). Antibióticos, incluyendo penicilina, clindamicina, eritromicina o metronidazol (este último ha sido el más eficaz) Reposo en cama en un ambiente calmado (luz tenue, poco ruido y temperatura estable) Relajantes musculares, como el diazepam Sedantes Cirugía para limpiar la herida y eliminar la fuente del tóxico (desbridamiento) Puede ser necesario utilizar soporte respiratorio con oxígeno, intubación y un respirador.









