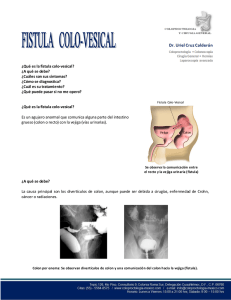
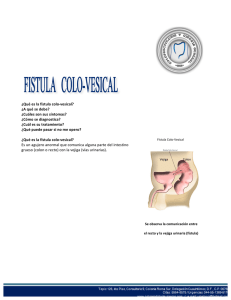
FÍSTULAS VESICOVAGINALES Las fistulas vesicovaginales son las fístulas adquiridas más comunes del tracto urinario. La etiología de la fístula vesicovaginal difiere en distintas partes del mundo, En los países industrializados, la causa más común de este trastorno (> 75%) es la lesión de la vejiga durante una cirugía ginecológica o uroJógica, u otra cirugía pelviana. La lesión quirúrgica del tracto urinario inferior se produce más comúnmente durante una histerectomía. Otras causas de fístula vesicovaginal en los países industrializados incluyen las enfermedades malignas, las radiaciones pelvianas y los traumatismos obstétricos (entre ellos, laceraciones por fórceps y rotura uterina). La incidencia de fístulas después de la histerectomÍa se estima en aproximadamente 0,1 a 0,2% La lesión intraoperatoria de la vejiga es un factor de riesgo primario para el posterior desarrollo de una fístula vesicovaginal posoperatoria. La manifestación más común de las pacientes con fistula vesicovaginal es el drenaje urinario constante por la vagina. La fístula vesicovaginal tras una histerectomÍa o de otros procedimientos quirúrgicos puede presentarse al retirar la sonda uretral o entre 1 y 3 semanas después, con pérdida de orina a través de la vagina. La presencia de la fístula vesicovaginal puede confirmarse instilando un colorante vital azul en la vejiga a través de la uretra, y observando si el drenaje vaginal se colorea. Las fístulas pequeñas u ocultas pueden identificarse de este modo. Debe realizarse un examen endoscópico a las pacientes en las que se sospecha una fístula vesicovaginal. Las fístulas inmaduras pueden aparecer como una zona de edema bulloso localizado, sin orificios aparentes. Las fístulas maduras pueden presentar bordes lisos con orificios de tamaños variables. Las pacientes que van a ser evaluadas por una fístula vesicovaginal deben realizarse una cistografía o una cistouretrografía y un estudio del tracto urinario superior. La cistografía puede determinar objetivamente la presencia y la ubicación de la fístula. El objetivo del tratamiento de la fístula vesicovaginal es el rápido cese de la pérdida urinaria, con recuperación completa de las funciones urinaria y genital normales. Es recomendable una prueba de cateterismo permanente y medicación anticolinérgica durante al menos 2 a 3 semanas en pacientes seleccionadas con fístula vesicovaginal recién diagnosticada, ya que puede producirse una curación espontánea. Los tractos fistulosos que permanecen abiertos 3 semanas o más después de colocada una sonda de Foley adecuada es poco probable que se resuelvan sin más intervenciones, especialmente los que aparecen completamente epitelizados al ser examinados. En general, estas medidas conservadoras son útiles para fistulas pequeñas y oblicuas (generalmente, de menos de 2 a 3 mm de diámetro) en pacientes que aceptan este tipo de terapia. La reparación de la IlStula vesicovaginal debe ser tan rápida como sea posible para reducir el sufrimiento de la paciente; sin embargo, el momento óptimo para realizarla debe tener en cuenta también ciertos factores médicos y quirúrgicos. Las fístulas vesicovaginales producidas por obstrucciones del parto deben estar asociadas con una demora de 3 a 6 meses antes de su reparación definitiva, para permitir la demarcación máxima de los tejidos isquémicos, la resolución del edema y la reacción inflamatoria relacionadas. Sin embargo, en las décadas posteriores, el entusiasmo por el abordaje tardío fue desapareciendo y, en general, las fistulas} urinarias posginecológicas no complicadas pueden repararse tan pronto como se identifiquen y confirmen, ya que esto disminuye incomodidad y la angustia de la paciente. Por el contrario, si se considera un abordaje abdominal después de una cirugía abdominal especialmente difícil o complicada que produjo la fístula vesicovaginal (es decir, complicada por abscesos, urinoma), puede estar recomendada una demora para permitir la resolución de la inflamación activa. Abordaje suprapúbico intraperitoneal/extraperitoneal: La paciente se coloca en una posición de litotomía baja. Se realiza una incisión mediana infraumbilical. La vejiga se abre en forma venical, y la cistotomía se extiende hacia abajo, hasta la abertura de la fístula vesicovaginal. A medida que se procede en dirección distal, se colocan puntos tractores en los bordes de la vejiga, que ayudan en gran medida a la separación. Teniendo abierta la vejiga hasta el nivel de la fístula vesicovaginal, el trayecto de ésta se extirpa, y la disección continúa más allá de la fístula hasta crear un espacio vesicovaginal. La vagina se separa cuidadosamente de la vejiga hasta una distancia de 2 a 3 cm más allá de la fístula. Después de la movilización desde la vejiga, la vagina se cierra con una sutura continua reabsorbible. En ese momento, si se va a usar un colgajo por interposición del epiplón mayor, se lo moviliza y asegura 1 a 2 cm en dirección distal, más allá de la fístula vesicovaginal. Luego, la vejiga se cierra en varios planos. Técnica de reparación vaginal de una fístula vesicovaginal: Separación con un separador en anillo, un espéculo vaginal y una sonda de Foley en el recorrido de la FVV. Se coloca una sonda de Foley en la FVV que aporta tracción sobre la cúpula vaginal. Movilización del colgajo de la pared vaginal anterior. Se despliegan colgajos laterales también, lo que permite aislar el recorrido de la FVV. Movilización del colgajo de la pared vaginal posterior. El plano de sutura inicial se realiza sin resecar los bordes de la fístula. La fascia perivesical se cierra con puntos de Lembert. Esta línea de cierre es perpendicular a la línea de sutura inicial. Los colgajos de la pared vaginal se hacen avanzar para evitar la superposición de las líneas de sutura.