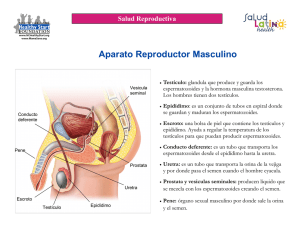
UNIVERSIDAD DOCTOR ANDRÉS BELLO FACULTAD DE CIENCIAS DE LA SALUD LICENCIATURA EN LABORATORIO CLINICO REGIONAL SAN MIGUEL INFORME FINAL DE INVESTIGACION: DETECCIÓN DE INFERTILIDAD MEDIANTE LA PRUEBA DE ESPERMOGRAMA EN LOS ESTUDIANTES DE OCTAVO CICLO DE LICENCIATURA EN LABORATORIO CLÍNICO DE LA UNIVERSIDAD DR. ANDRÉS BELLO REGIONAL SAN MIGUEL, SAN MIGUEL EN EL PERIODO JULIO A SEPTIEMBRE 2019 METODOS DE INVESTIGACION CIENTIFICA II PRESENTADO POR: MARÍA GUADALUPE MÁRQUEZ GONZÁLEZ ANDERSON ELI CAMPOS MOREIRA JHONNY ARIEL BERRIOS MÁRQUEZ VICENTE DE JESÚS APARICIO ÁVILA CARLOS BRYAN SOTO VALLADARES KARINA LISSETTE RAMÍREZ OLIVARES ASESOR: LIC. SERGIO ANTONIO SALMERÓN ORTIZ FECHA: 27 DE SEPTIEMBRE DE 2019 INDICE INTRODUCCION: ........................................................................................................ 1 CAPITULO I ................................................................................................................. 4 PLANTEAMIENTO DEL PROBLEMA .......................................................................... 4 1.1 ANTENCEDENTES DEL PROBLEMA ............................................................... 4 1.2 SITUACION PROBLEMÁTICA ........................................................................... 6 1.3 ENUNCIADO DEL PROBLEMA.......................................................................... 7 1.4 JUSTIFICACIÓN. ................................................................................................ 8 1.5 OBJETIVOS. ....................................................................................................... 9 1.5.1 OBJETIVO GENERAL .................................................................................. 9 1.5.2 OBJETIVOS ESPECIFICOS ........................................................................ 9 1.6 ALCANCES Y LIMITACIONES ......................................................................... 10 1.6.1 ALCANCES ................................................................................................ 10 1.6.2 LIMITACIONES .......................................................................................... 10 CAPITULO II .............................................................................................................. 11 MARCO REFERENCIAL ............................................................................................ 11 2.1 MARCO HISTÓRICO ........................................................................................ 11 2.2 MARCO TEÓRICO ........................................................................................... 14 CAPITULO III ............................................................................................................. 37 FORMULACIÓN DE HIPÓTESIS............................................................................... 37 3.1 HIPÓTESIS GENERAL ..................................................................................... 37 3.2HIPÓTESIS ESPECÍFICO ................................................................................. 37 3.3HIPÓTESIS NULAS ........................................................................................... 37 3.3.1HIPÓTESIS GENERAL NULA ..................................................................... 37 3.3.2 HIPÓTESIS ESPECÍFICO NULA ............................................................... 37 3.4 OPERACIONALIZACION DE VARIABLES. ...................................................... 38 CAPITULO IV ............................................................................................................. 41 DISEÑO METODOLÓGICO ....................................................................................... 41 4.1 TIPOS DE ESTUDIO: ....................................................................................... 41 4.2 POBLACIÓN Y MUESTRA. .............................................................................. 41 4.1.2 POBLACIÓN: .............................................................................................. 41 4.2.2 MUESTRA: ................................................................................................. 42 4.3 CONSIDERACIONES ÉTICAS. ........................................................................ 42 4.4 MÉTODO, TÉCNICA E INSTRUMENTO. ...................................................... 43 4.4.2 TÉCNICA: ................................................................................................... 43 4.4.3 INSTRUMENTO: ........................................................................................ 43 4.5 PROCEDIMIENTO DE LABORATORIO. .......................................................... 44 4.6 ANÁLISIS DE DATOS. .................................................................................. 48 CAPITULO V .............................................................................................................. 49 ANÁLISIS E INTERPRETACIÓN DE RESULTADOS............................................. 49 5.1 PRESENTACIÓN DE DATOS .......................................................................... 49 5.2 ANÁLISIS E INTERPRETACIÓN DE RESULTADOS. ...................................... 50 RESULTADOS DE ESPERMOGRAMA.................................................................. 61 5.2 COMPROBACIÓN DE HIPÓTESIS .................................................................. 82 CAPITULO VI ............................................................................................................. 87 CONCLUSIONES Y RECOMENDACIONES. ......................................................... 87 6.1 CONCLUSIONES............................................................................................. 87 6.2 RECOMENDACIONES: .................................................................................... 89 CAPITULO VII ............................................................................................................ 90 APORTE DE INVESTIGACIÓN: ............................................................................. 90 BIBLIOGRAFÍA. ...................................................................................................... 91 DEFINICION DE TERMINOS BASICOS ................................................................ 94 ANEXOS .................................................................................................................... 96 INTRODUCCION: El espermograma es una prueba esencial en el análisis de la infertilidad y para el estudio de las enfermedades genitales masculinas. La infertilidad es la dificultad para lograr o mantener un embarazo. Los problemas de fertilidad se pueden presentar en mujeres y en hombres, y pueden tener muchas causas. Algunos factores predisponentes como el consumo de alcohol puede provocar una disminución en los niveles de testosterona, pueden causar disfunción eréctil y disminuir la producción de esperma. La enfermedad hepática provocada por consumo excesivo de alcohol también puede causar problemas de fertilidad. Los hombres que fuman son más propensos a tener un conteo bajo de espermatozoides en comparación con los que no fuman. Es posible que el tabaquismo pasivo también afecte la fertilidad masculina. Al igual que el consumo de drogas. Los esteroides anabólicos que se usan para estimular la fortaleza y el crecimiento muscular pueden ocasionar que los testículos se contraigan y disminuyan la producción de esperma. Asimismo, el consumo de cocaína o marihuana puede reducir temporalmente el número y la calidad del esperma promiscuidad sexual. El análisis de semen en donde las muestras de semen se pueden obtener de diferentes maneras. Puedes proporcionar una muestra mediante la masturbación y la eyaculación en un recipiente especial en el consultorio del médico. Debido a creencias religiosas o culturales, algunos hombres prefieren un método alternativo de recolección de semen. En tales casos, el semen puede recolectarse con un preservativo especial durante el coito. Luego el semen se envía a un laboratorio para medir la cantidad de espermatozoides presentes y detectar cualquier anomalía en la forma (morfología) y el movimiento 1 (motricidad) de los espermatozoides. El laboratorio también revisará su semen para detectar signos de problemas como infecciones. En el presente trabajo se detalla cada uno de los capítulos contenidos en la investigación. Capítulo I Planteamiento Del Problema: en el presente capitulo se detalla los antecedentes del problema, y sus antecedentes así como también la situación problemática, enunciado del problema, justificación nuestros objetivos en general y específicos, alcances y limitaciones. Capitulo II Marco Referencial: se desglosa en el marco histórico que comprende los primeros hallazgos de la afección hasta la actualidad; así como el marco teórico en donde detalla todos los aspectos sobre la infertilidad. Capitulo III Formulación De Hipótesis: está constituido por la hipótesis general, específica, así como las hipótesis generales y nulas específicas. Capitulo IV Diseño Metodológico: esta contiene la población de estudio la cual fue los estudiantes de octavo ciclo de la licenciatura en laboratorio clínico de la universidad Dr. Andrés Bello regional san miguel y la muestra que fueron 14 estudiantes de ambos grupos. También están contemplados en este capítulo las consideraciones éticas, los métodos, técnicas e instrumentos, procedimientos y el análisis de los datos. Capítulo V Análisis E Interpretación De Resultados: comprende la presentación de los datos y la comprobación de hipótesis. Capítulo VI Conclusiones Y Recomendaciones: se detallan las conclusiones de la investigación y recomendaciones hacia las entidades públicas como el ministerio de 2 salud, la universidad Dr. Andrés Bello a la población de estudio y a los futuros investigadores. Capitulo VII Aporte De La Investigación: está regido el aporte de la investigación, la bibliografía, cronograma de actividades, el presupuesto. Definición de términos básicos, y los anexos. 3 CAPITULO I PLANTEAMIENTO DEL PROBLEMA 1.1 ANTENCEDENTES DEL PROBLEMA El caso de infertilidad en los hombres afecta el 15% de la población mundial esto quiere decir que 24.25 millones de hombres presentan problemas de infertilidad y muchas veces estos no se atreven a buscar ayuda por distintos factores como sociales y creencias que evitan que estos busquen ayuda para resolver el problema. Se presenta problemas en los cromosomas I y II esto se produce cuando hay intercambio de material genético a esto se le llama translocación recíproca. Además de las alteraciones cromosómicas existen otros factores que influyen en la infertilidad masculina entre ellos el consumo de tabaco, drogas, el estrés, las infecciones, temperatura testicular elevada a 37°C y los tóxicos ambientales. Algunos factores que son endógenos estos son producidos por el testículo y exógenos que son tóxicos industriales en el medio laboral como pesticidas, cremas anti solares, algunos antioxidantes descubiertos en la industria del plástico. Cuando la concentración de espermatozoides en el semen en inferior a 2 millones x mm cubico cuando menos 50% de espermatozoides no tiene movilidad progresiva o si es inferior al 15% no presenta morfología normal.1 Problemas de infertilidad engloban distintos casos que se presentan en un espermograma con anomalías tales como Oligozoospermia es alteraciones de 1 https://www.lavanguardia.com/vivo/20180706/45324650945/causas-frecuentes-infertilidad-hombre-mujer.html 4 número, astenozoospermia en la movilidad, también puede afectar su morfología teratozoospermia. Exceptuando las causas genéticas se lleguen a diagnosticar de 75% de causas de infertilidad y entre el 30 % al 40% se pueden tratar de forma satisfactoria. 5 1.2 SITUACION PROBLEMÁTICA El espermograma es una prueba esencial en el análisis de la infertilidad y para el estudio de las enfermedades genitales masculinas con esto vamos a estudiar el semen que incluye la evolución de los espermatozoides, el líquido seminal y presencia de otras células tales como leucocitos y presencia de bacterias. El análisis del semen aporta información importante como la espermatogénesis lo que es el proceso de formación de las células sexuales, también estudia la función de los espermatozoides y la función de las glándulas sexuales accesorias (un sistema de conductos que incluyen el epidídimo y los conductos deferentes almacenan los espermatozoides y los conducen al exterior a través del pene). En nuestro país existen situaciones culturales y sociales que impactan a la población de manera tal que la mayoría de hogares salvadoreños en cuanto a salud reproductiva los hombres son regidos por tabúes o una actitud machista y pierden el interés por su salud reproductiva lo cual abre una brecha para las generaciones futuras trascendiendo así de generación en generación dichas conductas y hábitos La infertilidad es un problema que ha venido aquejando a la sociedad desde tiempos que se remontan antes de Cristo (a.C.). Durante casi toda la humanidad el hombre tubo desconocimiento durante su participación activa al momento de procrear es así que el espermograma es desconocida por buena parte de la población impidiendo en el estudio cuantitativo de los casos de infertilidad en El Salvador, por eso se ha tomado a bien la presente investigación como aporte a investigaciones futuras. 6 1.3 Enunciado del problema. ¿Será posible detectar casos de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo de julio a septiembre 2019? 7 1.4 Justificación. El trabajo escogido para diseñar es el análisis del líquido seminal y la determinación se ha hecho por que no se cuentan con la participación masculina para el control de la salud reproductiva ni el conocimiento profundo por parte de la población además por la sociedad machista en la que todavía actualmente tiene mucho auge sobre las familias salvadoreña debido al desinterés por la población estudiar es que se desea hacer la investigación ya cada día este problema aumenta más. Debido a la poca información sobre la infertilidad masculina en nuestra población, se ha elegido el tema para buscar datos de las distintas causas que pueden provocar la infertilidad en hombres ya sea por conductas sexuales de riesgo, drogadicción, alcoholismo, o algunas otras causas provocados por situaciones cotidianas como golpes, elevaciones de temperatura entre otras. Es importante brindar la información necesaria a las personas respecto con la infertilidad y él porque es importante hablar de este tema ya que la mayoría de hombres no tienen el conocimiento que pueden tener este problema y hacerles saber que pueden buscar ayuda en los médicos para que les dé una solución a su caso y así poder llevar una vida normal con su pareja al momento de procrear. El espacio físico donde se decidió realizar el proyecto es en la Universidad Dr. Andrés Bello Regional San Miguel El Salvador con los estudiantes de octavo ciclo de licenciatura en Laboratorio Clínico debido a que es una población joven y la mayoría no han procreado y presentan promiscuidad sexual, uno de los muchos factores que aumentan el riesgo de sufrir infertilidad. 8 1.5 OBJETIVOS. 1.5.1 OBJETIVO GENERAL Determinar la infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo julio a septiembre 2019. 1.5.2 OBJETIVOS ESPECIFICOS Identificar la edad que presenta mayor número de casos de infertilidad. Conocer los principales factores de riesgo para el desarrollo de la infertilidad en los hombres. 9 1.6 ALCANCES Y LIMITACIONES 1.6.1 ALCANCES Se logrará la investigación en una población joven de modo que encontrar una anomalía en el líquido seminal se puede corregir a Tiempo La investigación sólo será en los alumnos de 8° ciclo, la licenciatura en laboratorio clínico de la Universidad Dr. Andrés bello de la regional san miguel. Con la investigación no se logrará incentivar a toda la población masculina de la Universidad antes mencionada a estar pendiente de su salud reproductiva. Esta investigación servirá como base para investigaciones futuras. 1.6.2 LIMITACIONES No tener acceso a la información. Dificultades al momento de obtener la muestra por parte de los estudiantes. 10 CAPITULO II MARCO REFERENCIAL 2.1 Marco Histórico HISTORIA A través de la historia y sus civilizaciones, la mujer siempre ha sido el símbolo de fertilidad. De la prehistoria datan numerosas pinturas rupestres de figuras femeninas redondeadas, representativas de numerosas Venus, que invocaban la fertilidad y la prosperidad. 2 Por el contrario, la infertilidad ha sido uno de los mayores problemas sociales y médicos desde los albores de la humanidad, vivida como una amenaza para la supervivencia del clan, para la transmisión del poder y el mantenimiento de las estructuras sociales. Durante casi toda la historia de la humanidad, el hombre tuvo un desconocimiento total de cómo era el proceso de reproducción natural, sobre todo de la participación masculina. Esto pasó porque entre la relación sexual y el nacimiento pasaban 9 meses y, durante ese tiempo, podían ocurrir una serie de eventos responsables del embarazo como cambios meteorológicos, comportamientos diferentes, etc. Por eso se consideró a la mujer como la encargada de la reproducción y al hombre como un espectador más o menos inocente. ARABES El médico más afamado y prestigioso de esta escuela fue Avicena (980-1037), que escribió alrededor de 30 tratados: de hecho sus conocidos Cánones fueron los que dominaron toda la práctica médica medieval. 2 https://www1.nichd.nih.gov/espanol/salud/temas/infertility/informacion/Pages/causas-hombres.aspx 11 A los catorce años estudiaba solo. Se le envió a estudiar cálculo con un mercader, alNatili. Cuando su padre fue nombrado funcionario, lo acompañó a Bujara, entonces capital de los Samaníes, y allí estudió los saberes de la época, tales como física, matemáticas, filosofía, el Corán o lógica. Esta precocidad en los estudios también se reflejó en una precocidad en la carrera, pues a los dieciséis años ya dirigía a médicos famosos y a los diecisiete años ya gozaba de fama como médico por salvar la vida del emir Nuh ibn Mansur. Para Avicena la infertilidad podía tener un origen masculino o femenino, relacionado con una anormalidad de los espermas producidos por el hombre o la mujer. También se podía deber a una anormalidad del tracto genital o problemas psicológicos (melancolía). Avicena se inspiró en los egipcios para formular varios de sus tratamientos y, en general, uno de los grandes méritos de la medicina árabe fue preservar para el futuro los textos médicos griegos que no habían desaparecido hasta entonces. SIGLOS XVII Y XVIII3 El científico holandés Antoine van Leeuwenhoek (1632-1723) (91 años), en 1677, junto a su asistente Hamm, fueron las primeras personas que visualizaron los espermatozoides en el microscopio y realizaron la siguiente descripción: ...estos animélculos eran más pequeños que los corpúsculos que imparten el color rojo a la sangre; así que juzgo que un millón de ellos no igualaría el tamaño de un grano de arena? Leeuwenhoek no tenía una educación formal avanzada, no había estudiado latín, la lengua científica oficial de la época, y era comerciante de telas; sin embargo, por su 3 https://www1.nichd.nih.gov/espanol/salud/temas/infertility/informacion/Pages/causas-hombres.aspx 12 afición a la microscopía fue capaz de construir unos lentes tan precisos (existen todavía con 270 aumentos) que permitieron ver los espermatozoides. Su artículo sobre el tema fue publicado por la Royal Society, él pensaba que los espermatozoides contenían embriones prácticamente formados. Lázaro Spallanzani (1729-1799) (70 años) fue nombrado profesor de física y matemática en la Universidad de Reggio, en 1757, y sucesivamente de lógica, griego y metafísica en Modena y de ciencias naturales en Pavia. Fue ordenado sacerdote católico. La primera inseminación con éxito en mamíferos fue llevada a cabo en una perra en 1784: el animal tuvo tres cachorros sanos 62 días después. Hacia 1785, el cirujano escocés John Hunter (1728-1793) (65 años), realizó los primeros intentos de inseminación artificial humana, cuyo resultado fue el nacimiento de un niño sano ese mismo año. El paciente era un comerciante adinerado de tejidos que presentaba hipospadia, al cual Hunter le propuso recoger su semen en una jeringa caliente e inyectarlo en la vagina de su mujer. La idea de conservar el semen masculino se remonta a 1866 cuando Paolo Mantegazza creó en Pavía un banco de esperma veterinario. Los esfuerzos para desarrollar técnicas modernas de inseminación artificial comenzaron en Rusia en 1899. Se tiene constancia de que Ivanoff, 1922 hizo la inseminación artificial de un caballo con éxito en 1922.4 Hacia el año 1950, la inseminación artificial se convirtió en una industria establecida: en 1949 aparecieron métodos de congelación y descongelación del esperma y en 1950 surge la idea de añadir antibióticos al semen para prevenir enfermedades venéreas. Posteriormente, en los años 70 y 80 se desarrollaron métodos eficaces de recolección de semen. 4 https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptoms-causes/syc-20374773 13 SIGLO XIX En 1868, Sims publicó The Microscope as an Aid in the Diagnosis and Treatment of Sterility, en el que defiende el papel fundamental que desempeña el examen microscópico de la calidad espermática para entender la infertilidad. En el año 1884, en Filadelfia (EE.UU.), se produjo el primer caso confirmado de inseminación artificial con donante (IAD), llevada a cabo por William Pancoast en el Jefferson Medical College. Un adinerado comerciante le expuso al notable doctor su imposibilidad para procrear y éste vio una oportunidad única para probar un nuevo procedimiento. Tiempo después, la esposa del paciente fue anestesiada y ante una audiencia de estudiantes de medicina, la señora fue inseminada usando el semen del miembro más guapo de la clase. Nueve meses más tarde nació un niño. SIGLO XX En 1929 se efectúan por primera vez recuentos espermáticos. A partir de esta época se produce una prolífica e imparable sucesión de avances en medicina reproductiva. 2.2 Marco Teórico Infertilidad La infertilidad es la dificultad para lograr o mantener un embarazo. Los problemas de fertilidad se pueden presentar en mujeres y en hombres, y pueden tener muchas causas. A algunas personas les resulta difícil lograr un embarazo o llevarlo a término. Generalmente te diagnostican infertilidad cuando no logras un embarazo después de 1 año o más de intentarlo, o si has tenido varios abortos espontáneos. Existen 14 tratamientos para muchos tipos de infertilidad, después de los cuales muchas personas logran tener un embarazo y bebé saludables. La infertilidad no es únicamente “un problema de mujeres” o algo relacionado con la edad. Hay muchas cosas que pueden conducir a la infertilidad, y esta puede afectar a personas de cualquier sexo y edad. Cuando a una pareja le cuesta lograr un embarazo, cualquiera de los dos (o ambos) tienen las mismas probabilidades de ser la causa. Por eso, generalmente, se les hacen pruebas de infertilidad a ambos miembros cuando una pareja tiene dificultades en quedar en embarazo. 5 Factores predisponentes Consumo de bebidas alcohólicas. El consumo de alcohol puede provocar una disminución en los niveles de testosterona, puede causar disfunción eréctil y disminuir la producción de esperma. La enfermedad hepática provocada por consumo excesivo de alcohol también puede causar problemas de fertilidad. Fumar tabaco. Los hombres que fuman son más propensos a tener un conteo bajo de espermatozoides en comparación con los que no fuman. Es posible que el tabaquismo pasivo también afecte la fertilidad masculina. Consumo de drogas. Los esteroides anabólicos que se usan para estimular la fortaleza y el crecimiento muscular pueden ocasionar que los testículos se contraigan y disminuyan la producción de esperma. Asimismo, el consumo de cocaína o marihuana puede reducir temporalmente el número y la calidad del esperma promiscuidad sexual: 5 http://www.vitafertilidad.com/blog/causas-infertilidad/infertilidad-masculina-que-es-seminograma.html 15 Causas de infertilidad en hombres Causas médicas Los problemas de fertilidad masculina pueden deberse a varios problemas de salud y tratamientos médicos. Entre ellos se incluyen las siguientes: Varicocele. Es una hinchazón de las venas que drenan el testículo. Es la causa reversible más frecuente de la infertilidad masculina. Aunque se desconoce el motivo exacto por el que los varicoceles causan infertilidad, puede estar relacionado con la regulación de temperatura testicular anormal. Los varicoceles producen una disminución de la calidad de los espermatozoides.6 El tratamiento de los varicoceles puede mejorar la cantidad y función de los espermatozoides, y podría mejorar potencialmente los resultados cuando se usan técnicas de reproducción asistida, como fertilización in vitro. Infección. Algunas infecciones pueden interferir en la producción o en la salud de los espermatozoides, o provocar cicatrices que bloquean su paso. Estas comprenden inflamación del epidídimo (epididimitis) o de los testículos (orquitis), y algunas infecciones de transmisión sexual, como gonorrea o VIH. Aunque algunas infecciones pueden provocar daño testicular permanente, es más frecuente que se puedan recuperar los espermatozoides. Problemas de eyaculación. La eyaculación retrógrada se produce cuando el semen entra en la vejiga durante el orgasmo en lugar de emerger por la punta del pene. Diversos trastornos de salud pueden ocasionar eyaculación retrógrada, entre ellos, diabetes, lesiones espinales, medicamentos y cirugía de vejiga, próstata o uretra. 6 https://www.hormone.org/audiences/pacientes-y-cuidadores/preguntas-y-respuestas/2012/infertility-and-men 16 Algunos hombres con lesiones en la médula espinal o determinadas enfermedades no pueden eyacular el semen, a pesar de que aún producen espermatozoides. Con frecuencia, en estos casos aún es posible recuperar espermatozoides para utilizar en técnicas de reproducción asistida. Anticuerpos que atacan los espermatozoides. Los anticuerpos anti espermatozoides son células del sistema inmunitario que identifican de forma errónea a los espermatozoides como invasores dañinos e intentan eliminarlos. Tumores. El cáncer y los tumores no malignos pueden afectar directamente los órganos genitales masculinos a través de las glándulas que liberan hormonas asociadas con la reproducción, como la glándula hipófisis, o por causas desconocidas. En algunos casos, la cirugía, la radiación o la quimioterapia para tratar tumores pueden afectar la fertilidad masculina. Testículos no descendidos. En algunos hombres, un testículo o ambos no descienden desde el abdomen hasta el saco que normalmente contiene los testículos (escroto) durante el desarrollo fetal. La disminución de la fertilidad es más probable en los hombres que tuvieron este trastorno. Desequilibrios hormonales. La infertilidad puede deberse a trastornos de los testículos o a una anomalía que afecta los sistemas hormonales, como el hipotálamo, la glándula hipófisis y las glándulas suprarrenales y tiroides. Los niveles bajos de testosterona (hipogonadismo masculino) y otros problemas hormonales tienen diversas causas de base. Defectos de los túbulos que transportan los espermatozoides. Diversos tubos transportan los espermatozoides. Estos pueden bloquearse debido a diversas causas, por ejemplo, lesión inadvertida durante una cirugía, infecciones previas, 17 traumatismo o desarrollo anormal, como fibrosis quística o trastornos hereditarios similares.7 El bloqueo puede ocurrir en cualquier nivel: dentro del testículo, en los tubos que drenan el testículo, en el epidídimo, en el conducto deferente, cerca de los conductos eyaculadores o en la uretra. Problemas con las relaciones sexuales. Pueden ser problemas para conservar o mantener una erección suficiente para el acto sexual (disfunción eréctil), eyaculación precoz, relaciones sexuales dolorosas, anomalías anatómicas como tener una abertura de la uretra debajo del pene (hipospadias) o problemas psicológicos o en las relaciones que interfieren en las relaciones sexuales. Algunos medicamentos. La terapia de reemplazo de testosterona, el uso de esteroides anabólicos a largo plazo, los medicamentos oncológicos (quimioterapia), determinados medicamentos antifúngicos, algunos medicamentos para las úlceras y otros medicamentos pueden afectar la producción de espermatozoides y disminuir la fertilidad masculina. Cirugías previas. Determinadas cirugías pueden evitar que tengas espermatozoides en la eyaculación, entre ellas, la vasectomía, reparaciones de la hernia inguinal, cirugías del escroto o de los testículos, cirugías de la próstata y cirugías abdominales mayores realizadas para tipos de cáncer testicular y rectal, entre otras. En la mayoría de los casos, se puede realizar una cirugía para revertir este bloqueo o recuperar espermatozoides directamente del epidídimo y los testículos. 7 https://americanpregnancy.org/es/infertility/male-infertility/ 18 Causas ambientales La exposición excesiva a determinados elementos ambientales, como calor, toxinas y sustancias químicas, puede reducir la producción o función de los espermatozoides. Entre las causas específicas se incluyen las siguientes: Químicos industriales. La exposición prolongada a bencenos, tolueno, xileno, pesticidas, herbicidas, solventes orgánicos, materiales de pintura y plomo puede contribuir a disminuir el recuento de espermatozoides. Exposición a metales pesados. La exposición al plomo u otros metales pesados también puede causar infertilidad. Radiación o rayos X. La exposición a la radiación puede reducir la producción de espermatozoides, aunque con frecuencia a la larga volverá a la normalidad. Con dosis altas de radiación, la producción de espermatozoides puede disminuir de forma permanente. Calor excesivo en los testículos. Las temperaturas elevadas afectan la producción y función de los espermatozoides. Aunque los estudios son limitados y no son concluyentes, el uso frecuente de saunas o jacuzzis puede afectar, de forma temporal, el recuento de espermatozoides. Permanecer sentado durante períodos prolongados, usar ropa ceñida o trabajar con una computadora portátil durante largos períodos también puede aumentar la temperatura del escroto y reducir ligeramente la producción de espermatozoides.8 8 https://www.ginefiv.com/blog/el-varicocele-la-infertilidad-masculina.html 19 Otras causas de infertilidad masculina incluyen las siguientes: Estrés emocional. El estrés puede interferir en las hormonas necesarias para producir esperma. El estrés emocional grave o prolongado, incluidos los problemas con la fertilidad, puede afectar el conteo de espermatozoides. Depresión. Las investigaciones demuestran que las probabilidades de quedar embarazada pueden disminuir si la pareja masculina padece depresión grave. Además, la depresión en los hombres puede causar disfunción sexual debido a una reducción de la libido, disfunción eréctil o eyaculación retardada o inhibida. Peso. La obesidad puede perjudicar la fertilidad de varias maneras, lo que ocasiona que los espermatozoides impacten directamente contra ellos mismos y causa cambios hormonales que reducen la fertilidad masculina. Ciertos trabajos como soldar o aquellos donde permaneces mucho tiempo sentado, como conducir camiones, pueden estar asociados con un riesgo de infertilidad. Sin embargo, la investigación que sustenta estas vinculaciones es confusa. Cuadro clínico: En algunos casos, sin embargo, los signos y síntomas se producen por problemas de base tal como un trastorno hereditario, un desequilibrio hormonal, la dilatación de las venas alrededor del testículo o una afección que obstruye el paso de los espermatozoides. Aunque la mayoría de los hombres que padecen infertilidad masculina no notan los síntomas (excepto la incapacidad para concebir), los signos y síntomas asociados con la infertilidad masculina incluyen los siguientes: 20 Problemas con la función sexual, por ejemplo, dificultad para eyacular o eyaculación de pequeñas cantidades de líquido, reducción del deseo sexual, o problemas para mantener la erección (disfunción eréctil). Dolor, hinchazón o un bulto en el área del testículo Infecciones respiratorias recurrentes Incapacidad para sentir olores Crecimiento mamario anormal (ginecomastia) Disminución del vello facial o corporal, u otros signos de anomalías cromosómicas u hormonales Recuento de espermatozoides más bajo de lo normal (menos de 15 millones de espermatozoides por mililitro de semen o un recuento total de espermatozoides menor a 39 millones por eyaculación)9 Diagnóstico Muchas parejas infértiles tienen más de una causa de infertilidad, por lo que es probable que ambos necesiten consultar a un médico. Es posible que deban realizarse varios análisis para determinar la causa de la infertilidad. En algunos casos, nunca se identifica una causa. Los análisis de infertilidad pueden ser costosos y no estar cubiertos por el seguro médico. Averigua con anticipación qué cubre tu plan médico. El diagnóstico de problemas de infertilidad masculina generalmente implica: Examen físico general e historia clínica. Esto incluye examinar los genitales y hacer preguntas sobre cualquier enfermedad hereditaria, problemas de salud crónicos, enfermedades, lesiones o cirugías que podrían afectar la fertilidad. Tu médico 9 https://www.plannedparenthood.org/es/temas-de-salud/embarazo/infertilidad 21 también puede preguntar sobre tus hábitos sexuales y sobre tu desarrollo sexual durante la pubertad. Análisis de semen. Las muestras de semen se pueden obtener de diferentes maneras. Puedes proporcionar una muestra mediante la masturbación y la eyaculación en un recipiente especial en el consultorio del médico. Debido a creencias religiosas o culturales, algunos hombres prefieren un método alternativo de recolección de semen. En tales casos, el semen puede recolectarse con un preservativo especial durante el coito.10 Luego el semen se envía a un laboratorio para medir la cantidad de espermatozoides presentes y detectar cualquier anomalía en la forma (morfología) y el movimiento (motricidad) de los espermatozoides. El laboratorio también revisará su semen para detectar signos de problemas como infecciones. A menudo, los recuentos de espermatozoides fluctúan significativamente de una muestra a otra. En la mayoría de los casos, se realizan diversos análisis de semen durante un período de tiempo para garantizar resultados precisos. Si el análisis de espermatozoides es normal, es probable que tu médico te recomiende realizar pruebas exhaustivas a tu pareja femenina antes de realizar más análisis de infertilidad masculina. Cuando se realiza el análisis de semen, el médico estará buscando algunos marcadores específicos para acceder a la fertilidad. Cantidad total o el volumen de semen – 2 mililitros se consideran normal. Una cantidad más baja puede indicar un problema con las vesículas seminales, los conductos bloqueados o un problema de la glándula prostática. Recuento 10 http://www.fertilab.net/ginecopedia/fertilidad/conceptos_sobre_fertilidad/historia_de_la_infertilidad_1 22 espermático – 20,000,000-300.000.000 por mililitro se considera dentro del rango normal para el recuento de esperma. Por debajo de 10 millones se considera “pobre.” Morfología – el tamaño y forma de los espermatozoides afectan la capacidad de los espermatozoides alcanzar y fertilizar un óvulo. 30% se considera una buena cantidad de espermatozoides que están en forma “normal.” Y la prueba “estricta,” muestra un porcentaje aún menor de forma normal.11 Motilidad – movimiento y el número de células activas. Movimiento tiene 0-4, con puntuación de más de 3 considera buena. La cantidad de células activas tiene en porcentajes 1- 100%, con 50% considera el mínimo. Tu médico podría recomendar análisis adicionales para ayudar a identificar la causa de la infertilidad. Estos pueden incluir lo siguiente: Ecografía del escroto. Este análisis utiliza ondas de sonido de alta frecuencia para generar imágenes dentro del cuerpo. Una ecografía escrotal puede ayudar a tu médico a descubrir si hay un varicocele u otros problemas en los testículos y las estructuras de soporte. Análisis hormonal. Las hormonas producidas por la glándula hipófisis, el hipotálamo y los testículos desempeñan un papel clave en el desarrollo sexual y la producción de esperma. Las anomalías en otros sistemas hormonales u orgánicos también pueden contribuir a la infertilidad. Un análisis de sangre mide el nivel de testosterona y otras hormonas. 11 https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptoms-causes/syc-20374773 23 Análisis de orina después de la eyaculación. La presencia de espermatozoides en la orina puede indicar que éstos viajan hacia atrás a la vejiga en lugar de salir del pene durante la eyaculación (eyaculación retrógrada). Análisis genéticos. Cuando la concentración de esperma es extremadamente baja, podría tratarse de una causa genética. Un análisis de sangre puede revelar si hay cambios sutiles en el cromosoma Y, signos de una anomalía genética. Se pueden solicitar análisis genéticos para diagnosticar varios síndromes congénitos o hereditarios. 12 Biopsia testicular. Este análisis consiste en extraer muestras del testículo con una aguja. Si los resultados de la biopsia testicular muestran que la producción de esperma es normal, tu problema probablemente se deba a una obstrucción u otro problema con el transporte del esperma. Análisis especializados en la función espermática. Se pueden utilizar diversos análisis para verificar qué tan bien sobreviven los espermatozoides después de la eyaculación, qué tan bien pueden penetrar un óvulo y si existe algún problema para adherirse al óvulo. En general, estos análisis rara vez se realizan y con frecuencia no cambian significativamente las recomendaciones para el tratamiento. Ecografía transrectal. Se inserta una varita pequeña y lubricada en el recto. Le permite a tu médico revisar la próstata y buscar obstrucciones en los tubos que transportan el semen (conductos eyaculatorios y vesículas seminales). Tratamiento: A menudo no se puede identificar la causa exacta de la infertilidad. Aún si no está clara la causa exacta, el médico puede recomendar tratamientos o procedimientos para concebir. 12 https://www.google.com/amp/s/elpais.com/diario/2003/12/16/salud/1071529201_850215.amp.html 24 En los casos de infertilidad, también se recomienda que la pareja se haga análisis. Esto ayudará a determinar si la pareja necesitará tratamientos específicos o si es adecuado proceder con las técnicas de reproducción asistida. Los tratamientos para la infertilidad masculina incluyen lo siguiente: Cirugía. Por ejemplo, un varicocele se puede corregir de forma quirúrgica o se pueden reparar los conductos deferentes obstruidos. Se pueden revertir las vasectomías. En aquellos casos en los que no hay espermatozoides en la eyaculación, estos se pueden obtener directamente desde los testículos o del epidídimo mediante técnicas de recuperación de espermatozoides. Tratamiento de las infecciones. El tratamiento con antibióticos puede curar una infección en el tracto reproductor, pero no siempre se recupera la fertilidad. Tratamientos para los problemas con las relaciones sexuales. La administración de medicamentos o las sesiones de terapia pueden mejorar los síntomas de la infertilidad causada por trastornos tales como la disfunción eréctil o la eyaculación prematura. Tratamientos y medicamentos hormonales. Es posible que el médico recomiende terapia de reemplazo hormonal o medicamentos en aquellos casos en los cuales la infertilidad se produce por niveles altos o bajos de ciertas hormonas, o por problemas con la manera en que el cuerpo usa las hormonas. Tecnología de reproducción asistida (TRA). Los tratamientos de TRA implican la obtención de espermatozoides a través de la eyaculación normal, la extracción quirúrgica o donantes individuales, según el caso y los deseos específicos. Luego, se insertan los espermatozoides en el tracto genital femenino, o se usan para realizar la fertilización in vitro o la inyección intracitoplásmica de espermatozoides. 25 Cuando el tratamiento no funciona; en casos poco frecuentes, los problemas de fertilidad masculinos no pueden tratarse, y es imposible que un hombre sea el padre de un niño. El médico podría sugerir que tú y tu pareja consideren utilizar el esperma de un donante o adoptar un niño. Precaución y control Por lo general hay nada que se pueda hacer para prevenir la infertilidad masculina causada por problemas genéticos o enfermedades. Sin embargo, hay acciones que los hombres pueden tomar para disminuir la posibilidad de infertilidad. Estos incluyen: 13 Evitando las enfermedades de transmisión sexual Evitando las drogas ilícitas Evitando la radiación cuando sea posible Evitar la exposición a sustancias tóxicas Evitar el uso excesivo o frecuente de alcohol Observando buenas prácticas de higiene personal y de salud Evitando largos baños calientes, baños calientes o saunas El uso de ropa interior holgada.13 https://www.plannedparenthood.org/es/temas-de-salud/embarazo/infertilidad 26 ESPERMOGENESIS ESPERMATOZOIDES: SON PRODUCIDOS EN LOS TESTICULOS ENVIADOS A LOS VASOS SEMINALES: LES APORTAN EL LIQUIDO SEMINAL ENTRAN AL EPIDIDIMO: AHI DESARROLLAN EL FLAGELO(MADURACION) EN LA VESICULA SEMNAL RECIBEN FRUCTOSA QUE LES PROPORCIONA ENERGIA CONDUCTO EYCULADORQUE SE UNE A LA VESICULA SEMINAL ENTRAN AL CONDUCTO DEFERENTE QUE LOS TRANSPORTA LUEGO PASAN A LA PROSTATA QUE LES PROPORCIONA ENZIMAS Y PROTEINAS PARA LA COAGULACION Y LICUEFACCION LUEGO A LAS GLANDULAS URETRALES AGREGA MOCO Y ALCALINO PARA NEUTALIZAR LA ACIDES VAGINAL EN EL PENE SE PRODUCE LA EL RESULTADO FINAL ES LA EXPULCIN DEL SEMEN SE DA LA EYACULACION ERECCION GRACIAS A LA ESTIMULACION SENSORIAL ESPERMATOZOIDE ESTRUCTURA El espermatozoide humano maduro es una célula alargada (de unas 60 micras de largo) y delgada y consiste en una cabeza y una cola. En la cabeza se encuentra el núcleo, que contiene 23 cromosomas, es decir la mitad de la dotación cromosómica completa de una célula normal, con un citoplasma y una membrana citoplasmática muy delgada a su alrededor. Sobre el exterior de los 2/3 anteriores de la cabeza se encuentra un capuchón grueso, el acrosoma, que contiene numerosos enzimas que ayudan al espermatozoide a penetrar en el ovocito secundario y así conseguir la fecundación. 27 La cola es móvil con una gran cantidad de mitocondrias en la parte proximal, y la parte restante es, en realidad, un largo flagelo que contiene microtúbulos con una estructura similar a la de los cilios, que sirven para que el espermatozoide pueda avanzar, lo que realiza por medio de un movimiento flagelar de la cola a una velocidad de 1-4 mm/min. Una vez producida la eyaculación, la mayoría de espermatozoides no sobreviven más de 48 horas dentro del sistema reproductor femenino. TESTÍCULOS Los testículos son dos glándulas ovoides, una a cada lado del pene, de unos 5 cm de largo y 2,5 cm de diámetro y con un peso de 10-15 gramos, que están suspendidas masculinas o espermatozoides y las hormonas sexuales masculinas o andrógenos. Constituyen las gónadas masculinas y tienen el mismo origen embriológico que los ovarios o gónadas femeninas. En el interior de cada testículo, los espermatozoides se forman en varios cientos de túbulos seminíferos que se unen para formar una red de canales que recibe el nombre de rete testis. Pequeños conductos conectan la rete testis con el epidídimo. Los túbulos seminíferos contienen dos tipos de células, las células espermatogénicas, que darán lugar a los espermatozoides y las células de Sertoli encargadas del mantenimiento del proceso de formación de espermatozoides o espermatogénesis. En el tejido conjuntivo situado en los espacios que separan a los túbulos seminíferos adyacentes hay grupos de células llamadas células de Leydig que secretan testosterona, el andrógeno más importante.14 14 https://americanpregnancy.org/es/infertility/male-infertility/ 28 EPIDIDIMOS Los epidídimos son dos estructuras en forma de coma de unos 4 cm de longitud, cada una de las cuales se encuentra adosada a las superficies superior y posteriorlateral de cada testículo. Cada epidídimo tiene un cuerpo que consiste en el conducto del epidídimo que está muy contorneado y en donde los espermatozoides son almacenados para pasar las etapas finales de su maduración, y una cola o cola del epidídimo que se continúa con el conducto deferente que transporta el esperma hacia el conducto eyaculador para su expulsión hacia la uretra. El epidídimo ayuda a expulsar los espermatozoides hacia el conducto deferente durante la excitación sexual por medio de contracciones peristálticas del músculo liso de su pared. Los espermatozoides pueden permanecer almacenados y viables en el epidídimo durante meses. CONDUCTOS DEFERENTES Los conductos deferentes son 2 tubos musculares de pared gruesa que comienzan en la cola del epidídimo de cada lado y terminan en el conducto eyaculador. Transportan esperma desde el epidídimo al conducto eyaculador de su lado. El conducto deferente de cada lado asciende dentro del cordón espermático o estructura de sostén del aparato reproductor masculino que asciende desde el escroto, pasa al interior de la pelvis a través del conducto inguinal y contiene el conducto deferente, arterias, venas, linfáticos, nervios y el músculo cremáster. Una vez en el interior de la pelvis, el conducto deferente cruza el uréter y viaja entre el uréter y el peritoneo, después se une con el conducto de la vesícula seminal de su lado para formar el conducto eyaculador. El conducto deferente transporta los espermatozoides durante la excitación sexual, desde el epidídimo hasta el conducto eyaculador, en su camino hacia la uretra, por medio de contracciones peristálticas de su pared de músculo liso. Igual que sucede 29 con el epidídimo, el conducto deferente puede almacenar espermatozoides durante meses. CONDUCTOS EYACULADORES Cada uno de los dos conductos eyaculadores es un tubo delgado, mide de 2 a 2,5 cm. de longitud y se forma cerca del cuello de la vejiga por la unión del conducto de la vesícula seminal y el conducto deferente de su lado. Ambos conductos eyaculadores viajan juntos a medida que pasan a través de la próstata y van a desembocar en la uretra prostática en donde expulsan el semen inmediatamente antes de que sea expulsado al exterior desde la uretra. VESICULAS SEMINALES Son 2 largos tubos de unos 15 cm. de longitud que están enrollados Y FORMAN UNAS ESTRUCTURAS OVALADAS EN LA BASE DE LA VEJIGA, por delante del recto. Sería más apropiado llamarlas glándulas seminales ya que producen una secreción espesa y alcalina que contiene fructos, prostaglandinas y diversas proteínas, que se mezcla con el esperma a medida que este pasa a lo largo de los conductos eyaculadores. el conducto de cada vesícula seminal se une con el conducto deferente de su lado para formar el conducto eyaculador. PRÓSTATA La próstata es la mayor glándula accesoria del sistema reproductor masculino con un tamaño similar al de una pelota de golf. Se sitúa en la pelvis por debajo de la vejiga urinaria y detrás de la sínfisis del pubis y rodea la primera porción de la uretra que, por ello, se llama uretra prostática. Crece lentamente desde el nacimiento hasta la pubertad, luego se expande hasta los 30 años y permanece estable hasta los 45 años. A partir de esa edad, puede agrandarse y ocasionar molestias. La uretra prostática y los conductos eyaculadores pasan a través de la próstata dividiéndola en lóbulos. Existen de 20 - 30 conductillos prostáticos que desembocan en la pared posterior de la uretra prostática, ya que la mayor parte del tejido glandular se localiza 30 posterior y lateral a la uretra prostática y por esos conductos se descarga la secreción prostática hacia la uretra y se añade al líquido seminal. El líquido prostático es lechoso y levemente ácido y contiene ácido cítrico, enzimas proteolíticos y sustancias antibióticas que contribuyen a disminuir el crecimiento de bacterias en el semen y el aparato reproductor femenino. GLÁNDULAS BULBOURETRALES Las glándulas bulbouretrales son 2 y tienen el tamaño de un guisante, también reciben el nombre de glándulas de Cowper. Se encuentran debajo de la próstata, póstero - laterales en relación a la uretra membranosa. Sus conductos (2 - 3 cm.) se abren en la porción superior de la uretra esponjosa. Durante la excitación sexual secretan un líquido alcalino al interior de la uretra que protege a los espermatozoides, neutralizando la acidez de la uretra y moco que lubrifica el extremo del pene y las paredes de la uretra, disminuyendo el número de espermatozoides que resultan dañados por la eyaculación. PENE El pene es el órgano de la copulación en el hombre. Sirve de salida común para la orina y el semen o líquido seminal. Consiste en un cuerpo y una raíz. Cuerpo del pene: es la parte pendular libre, cubierta por piel muy fina, de color oscuro y poco adherida. Está compuesto por tres cuerpos cilíndricos de tejido cavernoso eréctil, encerrados en una cápsula fibrosa. Dos de los cuerpos eréctiles que son los cuerpos cavernosos, están situados a ambos lados del pene, en la parte posterior del órgano. El otro cuerpo eréctil que es el cuerpo esponjoso, se encuentra anteriormente en el pene, en el plano medio, contiene la uretra esponjosa y la mantiene abierta durante la eyaculación. El dorso del pene se encuentra en posición anterior cuando el pene está flácido y su superficie anterior mira hacia atrás. Los cuerpos cavernosos están fusionados uno con otro en el plano medio y en la parte 31 posterior se separan y forman los dos pilares que sostienen el cuerpo esponjoso que se encuentra entre ellos. Raíz del pene: es la parte superior, de sujeción del pene y contiene los dos pilares que se insertan a cada lado del arco púbico. Cada pilar del pene está rodeado por el músculo isquio cavernoso. El bulbo del pene es la porción ensanchada de la base del cuerpo esponjoso por donde penetra la uretra esponjosa en el cuerpo esponjoso, y está unido a los músculos profundos del periné. La contracción de todos estos músculos esqueléticos permite la eyaculación. El peso del cuerpo del pene está sostenido por dos ligamentos que lo sujetan a la superficie anterior de la sínfisis del pubis. En la punta del pene, el cuerpo esponjoso forma el glande que cubre los extremos libres de los cuerpos cavernosos. Cerca del extremo final del glande se encuentra el orificio de la uretra esponjosa u orificio externo de la uretra. La piel y las fascias del pene se prolongan como una doble capa de piel dando lugar al prepucio, que cubre el glande en una extensión variable. ERECCIÓN. El tejido eréctil de los cuerpos cavernosos y del cuerpo esponjoso consiste en unos espacios venosos entrelazados e intercomunicados entre sí. Cuando se produce excitación sexual las fibras nerviosas parasimpáticas, que provienen de la médula espinal sacra, estimulan la producción y liberación de óxido nítrico (NO) que provoca la relajación del músculo liso de las arteriolas que proporcionan sangre a estos espacios venosos y como consecuencia la sangre fluye y los llena, de modo que los cuerpos cavernosos se agrandan y se vuelven rígidos, y el pene se pone en erección. El cuerpo esponjoso no se vuelve tan rígido como los cuerpos cavernosos y por tanto, la uretra esponjosa permanece abierta permitiendo el paso del semen durante la eyaculación. 32 Una vez que la excitación sexual termina, el pene retorna a su estado de flacidez, debido a la estimulación de las fibras nerviosas simpáticas que dan lugar a la contracción del músculo liso de esas arteriolas que entonces se cierran y ya no llega tanta sangre al tejido eréctil y el exceso de sangre ya existente es vaciado lentamente a la circulación venosa. EYACULACIÓN. La eyaculación es la liberación brusca de semen desde la uretra al exterior debido a un reflejo simpático coordinado por la región lumbar de la médula espinal. Como parte de ese reflejo, el esfínter de músculo liso situado en la base de la vejiga urinaria se cierra, evitando que la orina sea expulsada durante la eyaculación y que el semen ingrese en la vejiga urinaria. Antes de que se produzca la eyaculación, las contracciones peristálticas del epidídimo, del conducto deferente, de las vesículas seminales, de los conductos eyaculadores y de la próstata impulsan el semen a la uretra esponjosa lo que produce la emisión de un pequeño volumen de semen antes de la eyaculación. Esta emisión también puede ocurrir durante el sueño (polución nocturna). La musculatura del pene también se contrae durante la eyaculación. SEMEN El semen es una mezcla de espermatozoides y líquido seminal, el cual está formado por las secreciones de los túbulos seminíferos, las vesículas seminales, la próstata y las glándulas bulbouretrales. Es decir, es una suspensión de espermatozoides en los líquidos segregados por dichas estructuras. El volumen de semen de una eyaculación normal es de unos 2,5-5 ml y contiene unos 50-150 millones de espermatozoides por cada ml. Tiene un pH ligeramente alcalino. Las secreciones de la próstata le dan una apariencia lechosa y los líquidos de las vesículas seminales y las glándulas bulbouretrales le dan una consistencia pegajosa. El líquido seminal proporciona a los 33 espermatozoides un medio de transporte, nutrientes y protección frente al medio ácido hostil que representan la uretra masculina y la vagina femenina. HORMONAS EN EL SISTEMA REPRODUCTOR MASCULINO Igual que sucede en la mujer, en el sistema reproductor masculino intervienen hormonas secretadas por el hipotálamo y por la hipófisis. La hipófisis anterior o adenohipófisis secreta unas hormonas proteicas, las gonadotropinas, que son de importancia fundamental para la función reproductora y, como indica su nombre, actúan sobre las gónadas o glándulas sexuales: testículos en el hombre y ovarios en la mujer. Son la hormona folículo-estimulante (FSH) y la hormona luteinizante (LH). La secreción de las gonadotropinas depende a su vez, del hipotálamo que es una estructura que se encuentra en el sistema nervioso central y es el responsable de la secreción de la hormona liberadora de gonadotropinas (GnRH) que es transportada por la sangre hasta la adenohipófisis o hipófisis anterior, en donde, como indica su nombre, estimula la liberación de las gonadotropinas. La LH actúa sobre las células de Leydig provocando la liberación de testosterona. A su vez, la testosterona, cuando alcanza un determinado nivel, inhibe la secreción de LH al ejercer un efecto de control negativo, tanto sobre la adenohipófisis como sobre el hipotálamo. Por su parte la FSH actúa de modo sinérgico con la testosterona sobre las células de Sertoli estimulando la secreción de la proteína ligadora de andrógenos (ABP) hacia la luz de los tubos seminíferos, alrededor de las células germinales, y como la ABP se une a la testosterona, se consiguen niveles elevados de este andrógeno localmente, para que pueda estimular la parte final del desarrollo de los espermatozoides. Una vez alcanzado el nivel adecuado de espermatogénesis, las células de Sertoli secretan una hormona llamada inhibina que entonces reduce la secreción de FSH, mediante un mecanismo de control negativo sobre la adenohipófisis y el hipotálamo. 34 FUNCIÓN ENDOCRINA DE LOS TESTÍCULOS La función principal de los testículos es la espermatogénesis pero también es un órgano endocrino cuyas células de Leydig producen y secretan la hormona testosterona que es un andrógeno y la principal hormona masculina aunque también se secretan otros andrógenos como la dihidroepiandrosterona (DHA) y la androstenediona. También se fabrican pequeñas cantidades de estrógenos. Las funciones de la testosterona son: 1- La testosterona interviene en el desarrollo embrionario del aparato genital externo masculino. La información genética presente en las células fetales controla el desarrollo gonadal. Las gónadas se desarrollan, bajo control genético, a partir de la gónada primordial. Inicialmente esta gónada primordial, se divide en una parte externa y una parte interna, iguales para ambos sexos. En el hombre, la parte interna dará lugar al testículo. En la mujer es la parte externa la que se desarrolla y da lugar al ovario. Una vez formados, los testículos comienzan a producir testosterona, la cual influye sobre el desarrollo ulterior del aparato reproductor fetal. Para que se desarrolle el aparato genital externo del hombre solo se requiere testosterona. En ausencia de testosterona, se desarrolla el aparato genital externo de la mujer. Es decir que en la mujer, es la ausencia de testosterona lo que determina los cambios femeninos. 2- La testosterona mantiene la espermatogénesis, actuando sobre receptores situados en las células de Sertoli. 15 La testosterona es incapaz de iniciar la espermatogénesis por sí sola. Controla la velocidad y el mantenimiento de la espermatogénesis actuando sobre las células de Sertoli, pero solamente cuando sobre éstas ya ha tenido lugar la acción de la 15 https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptoms-causes/syc-20374773 35 hormona folículoestimulante (FSH) de la adenohipófisis. Por ello las células de Sertoli han de ser previamente preparadas por la acción de la FSH de la adenohipófisis. 3-La testosterona es responsable de diversas características del sexo masculino, como algunos aspectos del comportamiento, mayor masa muscular, modificaciones de la laringe. También del desarrollo de las glándulas accesorias del tracto reproductor masculino. Asimismo contribuyen a la líbido o impulso sexual. 36 CAPITULO III FORMULACIÓN DE HIPÓTESIS. 3.1 Hipótesis General Se determinarán casos de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo julio a septiembre 2019. 3.2Hipótesis Específico La edad de 22 años es la que presenta mayor número de casos de infertilidad. Alcohol, drogas y mala educación sexual son los principales factores de desarrollo de infertilidad masculina. 3.3Hipótesis Nulas 3.3.1Hipótesis General Nula No se determinaran casos de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en laboratorio clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo julio a septiembre 2019. 3.3.2 Hipótesis Específico Nula La edad de 22 años no es la que presenta mayor número de casos de infertilidad. Alcohol, drogas y mala educación sexual no son los principales factores de desarrollo de infertilidad masculina. 37 3.4 Operacionalizacion de Variables. Hipótesis general Conceptualización Variables Se determinarán casos de Variable independiente infertilidad mediante la la en espermograma estudiantes de es un Prueba de espermograma infertilidad mediante análisis del semen con el prueba de espermograma los Espermograma: Indicadores prueba de fin de estudiar el grado de el periodo Inmovilidad de espermatozoides Andrés Bello regional San Miguel en de espermatozoides. en laboratorio clínico de la Dr. recuento fertilidad masculina octavo ciclo de licenciatura Universidad Bajo julio Oligozoospermia Edad Estilo de vida Hábitos a septiembre 2019. Variable dependiente Estudiantes de Infertilidad: dificultad para octavo de lograr ciclo licenciatura laboratorio clínico o mantener un en embarazo 38 Hipótesis Especifica 1 Variables La edad de 22 años es la Variable independiente que número presenta de Conceptualización mayor Edad de 22 años. casos de Edades: Indicadores distintos Consumo de bebidas rangos de tiempo de embriagantes como vida de personas el alcohol infertilidad. Variable dependiente Infertilidad: dificultad Mayor número de casos de para infertilidad. mantener lograr embarazo Edad Estilo de vida. Hábitos. Mala o un educación sexual. Infertilidad. Recuento bajo de espermatozoides. Azoospermia. 39 Hipótesis Especifica 2 Alcohol, drogas y desarrollo factores de drogas y de educación sexual. Indicadores que Consumo de alcohol mala deprime que suprime el Consumo de drogas. Múltiples mala Variable independiente educación sexual son los Alcohol, principales Conceptualización Variables Alcohol: sustancia sistema nervioso central infertilidad parejas sexuales. masculina. Variable dependiente Principales infertilidad. factores Factores: elemento que de influye en algo. Consumo de bebidas alcohólicas Consumo de drogas Mala educación sexual 40 CAPITULO IV DISEÑO METODOLÓGICO 4.1 Tipos de estudio: Prospectivo: Se va a registrar la información según vayan surgiendo los distintos hallazgos en el estudio del espermograma a los estudiantes del 8º ciclo de Laboratorio Clínico de la Universidad Dr. Andrés Bello. Cohorte: conocer por medio del espermograma la fertilidad o infertilidad de los estudiantes de 8° ciclo de Laboratorio Clínico de la Universidad Dr. Andrés Bello. Descriptivo: se buscara como esta los distintos parámetros contemplados en el espermograma como la movilidad, anomalías del espermatozoide en los estudiantes del 8° Ciclo de Laboratorio Clínico de la Universidad Dr. Andrés Bello. Experimental: porque por medio de la prueba del espermograma podremos conocer, la fertilidad, anomalías, viabilidad y demás parámetros contemplados durante la prueba. De Laboratorio: porque trabajaremos con muestras clínicas biológicas que requieren los cuidados dentro del laboratorio para realizar el espermograma. Bibliográfico: se han consultado fuentes bibliográficas, libros, páginas Webs para poder obtener el marco teórico de la investigación. 4.2 Población y muestra. 4.1.2 Población: 29 estudiantes del 8° Ciclo de Laboratorio Clínico de la Universidad Dr. Andrés Bello Regional San Miguel. 41 4.2.2 Muestra: 14 estudiantes de 8° Ciclo de Laboratorio Clínico de la Universidad Dr. Andrés Bello. 4.3 Consideraciones éticas. El equipo investigador tomara en cuenta el protocolo de la investigación que se dará a conocer en base a los siguientes principios: Autonomía: el grupo investigador será el único que conocerá los resultados por parte de la investigación, respetando asi los valores que rigen a la profesión de laboratorio clínico una de las bases fundamentales lo cual es la discreción. Beneficencia: se beneficiara la muestra en estudio que asisten a octavo ciclo de la Universidad Dr. Andrés Bello Regional San Miguel de El Salvador con la realización gratuita del Espermograma. No Maleficencia: en esta investigación se tomara en cuenta un grupo de 14 personas a partir del diseño metodológico y eso nos permitirá descartar o confirmar los casos de infertilidad. Justicia: en la presente investigación se tomara en cuenta a todos los estudiantes de la muestra antes mencionada sin distinción de estatura, peso, raza, credo o religión. Vulnerabilidad: esta investigación se realizara con el consentimiento de la población realizando la prueba de manera voluntaria a la población consiente de sus capacidades mentales y físicas. Criterios de selección de la muestra. Criterios de inclusión: todos los estudiantes hombres de 8° ciclo de licenciatura en Laboratorio Clínico de la universidad Dr. Andrés Bello. Criterios de exclusión: todos los estudiantes hombres que no son de 8° ciclo de licenciatura en Laboratorio Clínico de la universidad Dr. Andrés Bello. 42 Criterios de salida: estudiantes de 8° ciclo de licenciatura en Laboratorio Clínico de la universidad Dr. Andrés Bello, que se tomaron en cuenta 29 estudiantes para la investigación, el día llegado de la recolección de la muestra solo asistieron 14 estudiantes, por tanto el resto que no se presentó salieron de la investigación. 4.4 Método, técnica e instrumento. 4.4.1 Método: Se realizara la aplicación del método científico este permitirá llevar acabo los procedimientos para el estudio del espermograma con el objetivo de descartar anormalidades que pueden indicar infertilidad, empleando técnicas científicas ya establecidas por la OMS para obtener los resultados deseados. 4.4.2 Técnica: Encuesta. Es de elección de la investigación, que permitirá proporcionar al paciente un ambiente en el que experimente seguridad y confianza, favoreciendo de forma eficaz la obtención de información, datos e indicadores relevantes del sujeto en investigación. 4.4.3 Instrumento: Observación, ya que permitirá observar el comportamiento del fenómeno en estudio en la comunidad. 43 4.5 Procedimiento de laboratorio. MATERIALES: Gabacha. Gafas Mascarillas Guantes Gorro Dispensadores Palillos de madera Tubos cónicos Tiras reactivas Frascos para toma de muestra Cámara de neubauer Piano para conteo de células Contometro Gradillas Laminas Laminillas Plumones Papel bond EQUIPO: Microscopio Baño de maría 44 TOMA DE MUESTRA El semen será recolectado mediante masturbación luego de haberse lavado las manos y los genitales adecuadamente y será recolectado en un bote estéril que será proporcionada por el personal. Es muy importante obtener la totalidad de la muestra de eyaculado, el nerviosismo hace que se pierda una parte de la muestra, si se pierde una parte de esta el examen no será representativo y por tanto no se considera válido. Deberá tomarse una nueva muestra, en otra fecha previamente programada. Lo ideal es recolectarse la muestra en el establecimiento donde se procesara la muestra para que esta no sufra de alteraciones. La muestra debe de protegerse de temperaturas extremas (no menor de 20 ºC ni mayor de 40ºC). PARÁMETROS MACROSCOPICOS APARIENCIA La evaluación del semen tiene una apariencia homogénea y un color entre blanco y gris claro observar color anotar lo observado LICUEFACCIÓN: El semen se coagula casi inmediatamente de su expulsión, para nuevamente licuarse de 5-40 min. Colocar la totalidad de la muestra en un tubo cónico Fijar el cronometro y esperar la licuefacción Reportar el tiempo de licuefacción 45 VOLUMEN: El volumen normal eyaculado debe ser igual o mayor a 2 ml. Medir el volumen de semen en el tubo cónico. Reportar lo observado VISCOSIDAD O CONSISTENCIA Una muestra normal deja caer pequeñas gotitas pequeñas y bien definidas o un filamento no mayor a 2 cm. introducir 1-2 palillos de madera levantar suavemente el palillo para formar un hilo mucoide reportar lo observado. pH Se debe medir dentro de la primera hora de recolección de la eyaculación. colocar una gota de semen en la tira reactiva. anotar el resultado observado. PARÁMETROS MICROSCOPICOS MOTILIDAD Se observa la forma de movilidad de los espermatozoides unidireccional con motilidad progresiva rápida. Colocar en una lámina 10 microlitros de muestra Colocar un cubre objeto Observar en microscopio con el objetivo 10x Anotar observaciones 46 Realizarlo 2 horas después de la toma de muestra Realizarlo 4 horas después de la toma de muestra VITALIDAD Es útil para saber si los espermatozoides inmóviles están vivos o muertos. Agregar una gota de semen en una lamina Realizar un extendido de la muestra Dejar secar a temperatura ambiente Cubrir la lámina con eosina por 30 segundos Dejar secar a temperatura ambiente Colocar una gota de aceite de inmersión Observar con el objetivo 100x Contar 100 células entre vivos y muertos Los vivos se teñirán de rojo-rosado mientras los muertos no se teñirán El resultado se expresa en porcentaje RECUENTO Se realiza en la cámara de Neubauer Realizar dilución 1:10 El recuento se realiza en el área primaria central llenando los 2 espacio de la cámara con 10 microlitros de la dilución. Para las muestras que contienen menos de 10 espermatozoides en el primer cuadrado se debe contar todo el cuadrado que contiene 25 cuadrados pequeños. Para las muestras que contienen entre 10-40 espermatozoides en el primer cuadro se pueden contar 10 cuadros de los 25 del cuadrado Las muestras que contienen más de 40 espermatozoides en el cuadrado grande central se pueden contar solo 4 cuadros pequeños 47 Si hay espermatozoides sobre la línea que divide a los cuadrados adyacentes, solo se cuentan los que estén del lado superior y el lado izquierdo, descartando los que estén en el lado inferior y en el lado derecho. MORFOLOGIA La evaluación debe incluir defectos de cola, cabeza, según la OMS es normal encontrar solo el 30% de los espermatozoides normales en los individuos fértiles. Se observa con tinción de eosina. Colocar una gota de aceite de inmersión en la lámina coloreada Observar con el objetivo 100x y se cuentan 100 células Reportar los hallazgos. OTROS ELEMENTOS CELULARES Se debe observar y reportar la presencia de: Leucocitos Hematíes Bacterias Células del tracto uretral Parásitos ( Trichomonas vaginalis) Levaduras etc. 4.6 Análisis de datos. El procedimiento de los datos se realizara de acuerdo al análisis de los resultados y datos obtenidos y sus respectivos porcentajes, haciendo usos de tablas y graficas que realizaran una descripción y conocimiento y comportamiento de las variables en estudiantes. 48 CAPITULO V ANÁLISIS E INTERPRETACIÓN DE RESULTADOS 5.1 Presentación de datos Para tabular los datos se recolectaron a través de la encuesta se utilizó la técnica manual de procesamiento de datos, presándolo en una tabla de frecuencia simple. A partir de las tablas se realizaron graficas lo que permitieron una mejor visualización y compresión de los resultados. Finalmente, de los resultados proporcionados en la tabla y grafica se procedió a realizar análisis e interpretación de los resultados. Resultados obtenidos de la encuesta y análisis del espermograma a la población de los estudiantes de octavo ciclo de Licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello Regional San Miguel 49 5.2 Análisis e interpretación de resultados. Tabla N° 1: Edad que presentan la población objeto de estudio. Edades Frecuencia Edad 20 años 4 21 años 4 22 años 4 23 años 2 Total 14 Fuente: Guía de encuesta administrada a la población. porcentaje 29% 29% 29% 14% 100% EDADES 4,5 4 4 4 4 3,5 3 Frecuencia 2,5 porcentaje 2 2 1,5 1 0,5 29% 29% 29% 20 años 21 años 22 años 14% 0 23 años Fuente: Tabla N°1. Análisis e interpretación: Como se expresa en la tabla N° 1 estadísticamente, el rango de edad de 20 a 21 años, es la que presenta mayor frecuencia con un total de 8 personas encuestadas que representan el 57% total de la muestra, mientras que el rango de edad de 22 a 23 años, solo evidencia 6 personas, que corresponde a una menor parte del 43% del total de la muestra, tal como se demuestra en el grafico N°1. 50 Tabla N° 2: ¿Se ha realizado el examen del espermograma? ¿Se ha realizado el espermograma? Opinión Frecuencia SI 2 NO 12 Total 14 examen del Porcentaje 14% 86% 100% Fuente: Guía de encuesta administrada a la población ¿SE HA REALIZADO EL EXAMEN DEL ESPERMOGRAMA? 14 12 12 10 8 Frecuencia Porcentaje 6 4 2 2 86% 14% 0 SI NO Fuente: Tabla N°2. Análisis e interpretación: En la gráfica muestra que el 14% de los encuestados se ha realizado el examen de espermograma presentando una menor frecuencia con un total de 2 personas, mientras que el 86% de los encuestados indica en la encuesta que no se ha realizado el examen de espermograma dando una mayor frecuencia de 12 personas, tal como se observa en el grafico N° 2. 51 Tabla N° 3: ¿Con que frecuencia se masturba? ¿Con que frecuencia se masturba? Variables Frecuencia Porcentaje 1 vez por día 0 0% Más de 1 vez por día 1 7% 1 vez por semana 7 50% Más de 1 vez por semana 6 43% Total 14 100% Fuente: Guía de encuesta administrada a la población 8 7 6 5 4 3 2 1 0 ¿Con que frecuencia se masturba? 7 6 Frecuencia Porcentaje 1 0 7% 0% 1 vez por dia 50% 43% Mas de 1 vez por 1 vez por semana Mas de 1 vez por dia semana Fuente: Tabla N°3. Análisis e interpretación: Como se demuestra en la Tabla N°3 la variable de que se masturba “1 vez por día” se observa que ningún encuestado indico esta variable dándole una frecuencia y porcentaje de 0, mientras que la variable de que se masturba “1 vez por semana” manifiesta que el 60% de los encuestados señalaron esta variable con una frecuencia de 7 personas, tal como se observa en el grafico N° 3. 52 Tabla N° 4: ¿Tiene múltiples parejas sexuales? ¿Tiene múltiples parejas sexuales? Opinión Frecuencia Porcentaje SI 2 14% NO 12 86% Total 14 100% Fuente: Guía de encuesta administrada a la población 14 ¿Tiene multiples parejas sexuales? 12 12 10 Frecuencia 8 Porcentaje 6 4 2 2 86% 14% 0 SI NO Fuente: Tabla N°4. Análisis e interpretación: Tal como se evidencia en el gráfico con una mínima frecuencia de 2 encuestados manifiesta que presenta múltiples parejas sexuales con un porcentaje del 14%, mientras que, el 86% de encuestados indica que no tienen múltiples parejas sexuales con una mayor frecuencia de 12 encuestados, tal como se observa en la Tabla N° 4. 53 Tabla N° 5: ¿Con que frecuencia tiene relaciones sexuales? ¿Con que frecuencia tiene relaciones sexuales? VARIABLES FRECUENCIA PORCENTAJE 1 VEZ POR DIA 0 0% 1 VEZ POR SEMANA 10 71% MAS DE 3 VECES POR SEMANA 1 7% NO ES ACTIVO SEXUALMENTE 3 21% TOTAL 14 100% Fuente: Guía de encuesta administrada a la población ¿CON QUE FRECUENCIA TIENE RELACIONES SEXUALES? 12 10 10 8 FRECUENCIA 6 PORCENTAJE 4 3 2 0 0% 71% 1 7% 21% 0 1 VEZ POR DIA 1 VEZ POR SEMANA MAS DE 3 VECES POR SEMANA NO ES ACTIVO SEXUALMENTE Fuente: Tabla N°5. Análisis e interpretación: como se observa en el grafico la variable de relaciones sexuales de 1 vez por día no se manifestó por ningún encuestado dando un porcentaje y una frecuencia de 0, mientras que, la variable de relaciones sexuales de 1 vez por semana lo indicaron el 71% de encuestados con una frecuencia de 10 personas, así como se demuestra en la tabla N° 5. 54 Tabla N° 6: ¿Es consumidor de drogas? ¿Es consumidor de drogas? Opinión Frecuencia Porcentaje SI 0 0% NO 14 100% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Es consumidor de drogas? 16 14 14 12 SI 10 NO 8 6 4 2 100% 0 FRECUENCIA PORCENTAJE Fuente: Tabla N°6. Análisis e interpretación: como se expresa en el grafico el 100% de los encuetados manifestaron que NO son consumidores de drogas con una frecuencia de 14 personas, lo que indica que no puede ser un factor de infertilidad, tal como se demuestra en la Tabla N° 6. 55 Tabla N° 7: ¿Es consumidor de bebidas alcohólicas? ¿Es consumidor de bebidas alcohólicas? Opinión Frecuencia Porcentaje SI 3 21% NO 11 79% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Es consumidor de bebidas alcoholicas? 12 11 10 SI 8 NO 6 4 3 2 21% 79% 0 FRECUENCIA PORCENTAJE Fuente: Tabla N°7. Análisis e interpretación: así como se observa en el grafico N° 7 se demuestra que el 21% de encuestados manifestaron que SI son consumidores de bebidas alcohólicas con una frecuencia de 3 personas, mientras que, el 79% que se realizaron la prueba manifiesta que NO son consumidores de bebidas alcohólicas con una frecuencia de 11 personas, tal como se demuestra en la Tabla N° 7. Esto puede indicar una mínima causa de infertilidad en los encuestados por el consumo de bebidas alcohólicas. 56 Tabla N° 8: ¿Es consumidor de tabaco? ¿Es consumidor de tabaco? Opinión Frecuencia Porcentaje SI 2 14% NO 12 86% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Es consumidor de tabaco? 14 12 12 10 SI 8 NO 6 4 2 2 14% 86% 0 FRECUENCIA PORCENTAJE Fuente: Tabla N°8. Análisis e interpretación: como se describe el grafico N° 8 el 86% de encuestados indicaron que NO son consumidores de tabaco con una frecuencia de 12 personas, mientras que el 14% de encuestados indicaron que SI son consumidores de tabaco con una frecuencia de 2 personas, tal como se describe en la tabla N° 8. Esto indica que puede ser una causa mínima de causa de infertilidad en las personas que se realizaron el examen de espermograma. 57 Tabla N° 9: ¿Alguna vez ha sufrido un golpe en los testículos? ¿Alguna vez ha sufrido un golpe en los testículos? Opinión Frecuencia Porcentaje SI 11 79% NO 3 21% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Alguna vez ha sufrido un golpe en los testiculos? 12 11 10 8 SI NO 6 4 3 2 79% 21% 0 FRECUENCIA PORCENTAJE Fuente: Tabla N°9. Análisis e interpretación: así como se describe en la gráfica N° 9 el 79% de personas indicaron que SI han sufrido un golpe en los testículos con una frecuencia de 11 encuestados, mientras que, el 21% de personas indicaron que NO han sufrido un golpe en los testículos con una frecuencia de 3 encuestados, tal como se observa en la Tabla N° 9. Esto puede ser la causa principal de infertilidad en las personas que se realizaron el espermograma debido a que un traumatismo en el los testículos pueden dañar la producción de espermatozoides. 58 Tabla N° 10: ¿Tiene infecciones recurrentes? ¿Tiene infecciones recurrentes? Variable Frecuencia Porcentaje Vías urinarias 6 43% Por transmisión sexual 0 0% No presenta 8 57% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Tiene infecciones recurrentes? 9 8 7 6 5 4 3 2 1 0 8 6 FRECUENCIA PORCENTAJE 43% VIAS URINARIAS 0 0% POR TRANSMISION SEXUAL 57% NO PRESENTA Fuente: Tabla N°10. Análisis e interpretación: Como se observa en el grafico los encuestados indicaron que el 43% presentan infecciones en las vías urinarias recurrentes con una frecuencia de 6 personas, mientras que, el 57% de personas dejaron presente que no tiene infecciones recurrentes tanto de vías urinarias como de trasmisión sexual con una frecuencia de 8 personas, así como se expresa en la Tabla N° 10. Esta puede ser la segunda causa de infertilidad en las personas que se realizaron el examen ya que dichas infecciones pueden causar alteraciones en el semen. 59 Tabla N° 11: ¿Alguna vez ha consultado el urólogo por molestia en los genitales? ¿Alguna vez ha consultado el urólogo por molestia en los genitales? Opinión Frecuencia Porcentaje SI 1 7% NO 13 93% Total 14 100% Fuente: Guía de encuesta administrada a la población ¿Alguna vez ha consultado el urologolo por molestia en los genitales? 14 12 13 10 SI 8 NO 6 4 2 1 7% 93% 0 FRECUENCIA PORCENTAJE Fuente: Tabla N°11. Análisis e interpretación: como se expresa en la gráfica N° 11 el 7% de los encuestados indicaron que si han consultado al urólogo por alguna molestia genital con una frecuencia de 1 persona, mientras que, el 93% de los encuestados manifestaron que NO han consultado al urólogo por molestias genitales con una frecuencia de 13 personas, tal como se demuestra en la Tabla N° 11. Esto indica que aun por los tabúes los hombres no buscan ayuda médica y puede ser una causa de infertilidad por que no consultan a los médicos por molestias presentes y pueden llevar a la infertilidad. 60 RESULTADOS DE ESPERMOGRAMA. Tabla N°1: Aspecto seminal Aspecto seminal Aspecto Cantidad Porcentaje Blanquecino Opalescente 14 100% Grisáceo Opalescente 0 0% TOTAL 14 100% Fuente: Reporte de resultados de espermograma. Aspecto seminal. 16 14 14 12 Blanquecino Opalescente 10 Grisáceo Opalescente 8 6 4 100% 2 0 Cantidad Porcentaje Fuente: Tabla N°1 Análisis e interpretación: En la gráfica N° 1 se muestra que 100% de los resultados obtenidos del espermograma tiene un aspecto blanquecina opalescente el cual está dentro de las características normales. Debido a que no se observan ninguna anormalidad macroscópica como sangre, coágulos o alguna otra anomalía a simple vista. 61 Tabla N° 2: Volumen Seminal Volumen Seminal Frecuencia < 2ML 5 Volumen de muestras 2ml - 5ml 8 > 5 ml 1 Total 14 Fuente: Reporte obtenidos de espermograma. Porcentaje 36% 57% 7% 100% VOLUMEN SEMINAL Porcentaje < 2ML 2ML - 5ML 7% 1 57% 36% 5 8 Frecuencia > 5 ML Fuente: Tabla N° 2 Análisis e interpretación: En la gráfica N° 2 se observa que un 57% de los resultados obtenidos de las muestras procesadas del espermograma completo poseen un volumen normal de 2ml a 5ml; mientras que un 7% posee más de los 5ml. Parámetro que no interviene en la confirmación de infertilidad en esta población, ya que está dentro de los parámetros establecidos por la OMS. 62 Tabla N° 3: Consistencia Seminal Consistencia Seminal Consistencia Cantidad Porcentaje Normal 14 100% Anormal 0 0% TOTAL 14 100% Fuente: Reporte obtenidos de espermograma. Consistencia seminal. 16 14 14 12 10 Normal 8 Anormal 6 4 100% 2 0 Cantidad Porcentaje Fuente: Tabla N° 3 Análisis e interpretación: en la gráfica N° 3 se observa que el 100% de los resultados obtenidos de las muestras procesadas del espermograma muestra una consistencia normal. Obteniendo las muestras sin ninguna alteración en la consistencia. 63 Tabla N° 4: pH Seminal pH Seminal PH Frecuencia de Muestras Porcentaje 8 10 71% 9 4 29% Total 14 100% Fuente: Reporte obtenidos de espermograma. pH Seminal 12 10 10 Frecuencia de Muestras 8 Porcentaje 6 4 4 2 71% 29% 0 pH 8 pH 9 Fuente: Tabla N° 4 Análisis e interpretación: En la gráfica N° 4 se observa que el 71% de los resultados obtenidos del espermograma muestran un pH seminal de 8.0; mientras que, el 29% de los resultados obtenidos del espermograma muestran un pH de 9.0. La medición del pH seminal tiene que ser alcalino para que los espermatozoides puedan soportar la acidez de la vagina. 64 Tabla N° 5: Densidad Seminal Densidad Seminal Densidad Cantidad de Muestras 1,005 12 1,010 2 Total 14 Fuente: reporte obtenidos de espermograma. Porcentaje 86% 14% 100% Densidad seminal. 14 12 12 10 1,005 8 1,010 6 4 2 2 86% 14% 0 Cantidad de Muestras Porcentaje Fuente: Tabla N° 5 Análisis e interpretación: en la gráfica N° 5 se observa que 86% de los resultados obtenidos del espermograma muestran una densidad seminal de 1,005; mientras que el 14% restantes tienen una densidad de 1,010. A mayor concentración de espermatozoides mayor densidad en este casi es el 14% de las muestras procesadas que tienen una mayor concentración de espermatozoides. 65 Tabla N° 6: Proteínas Seminales Proteínas Seminales Proteínas Cantidad de Muestras Porcentaje 100 0 0% 300 14 100% Total 14 100% Fuente: Reporte obtenido de espermograma. Proteinas Seminales 16 14 14 12 100 mg/dl 10 300 mg/dl 8 6 4 100% 2 0 Cantidad de Muestras Porcentaje Fuente: Tabla N° 6 Análisis e interpretación: En la gráfica N° 6 se observa que un 100% de los resultados obtenidos de las muestras procesadas del espermograma muestran proteínas de 300 mg/dl. Las proteínas son un elemento importante del semen, es normal encontrarlo en grandes cantidades ya que ayuda a la licuefacción seminal. 66 Tabla N° 7: Licuefacción Seminal. Licuefacción Seminal Frecuencia Licuefacción Completa 5 Licuefacción Parcial Licuefacción Incompleta 9 Total 14 Frecuencia Licuefacción 6 Licuefacción Total Completa Licuefacción Incompleta 8 Total 14 Fuente: Reporte obtenido de espermograma. 10 Porcentaje 36% 64% 100% Porcentaje 43% 57% 100% 9 9 8 7 6 Licuefacción Parcial 5 5 Licuefacción Completa 4 Licuefacción Incompleta 3 2 1 36% 64% 0 Frecuencia Porcentaje Análisis e interpretación: En la gráfica N° 7 en la licuefacción parcial se observa que un 64% de los resultados obtenidos de las muestras procesadas del espermograma muestran una licuefacción incompleta, mientras que, el 36% de los resultados obtenidos del espermograma muestran una licuefacción completa. La licuefacción parcial debe medirse media hora después de haber recibido la muestra en el laboratorio. 67 9 8 8 7 Licuefacción Total 6 6 5 Licuefacción Completa 4 Licuefacción Incompleta 3 2 43% 1 57% 0 Frecuencia Porcentaje Análisis e interpretación: En la gráfica N° 7 en la licuefacción total se observa un 57% de los resultados obtenidos de las muestras procesadas del espermograma muestran que poseen una licuefacción incompleta, mientras que el 43% de los resultados obtenidos del espermograma muestran una licuefacción completa. Si el líquido seminal no logro licuarse en el término de 30 minutos, transcurridas 2 horas debe de licuarse para completar la licuefacción total y que los espermatozoides puedan avanzar libremente dentro de la vagina y fecundar el ovulo. 68 Tabla N° 8: PARAMETROS ANORMALES EN EL SEMEN PARAMETROS ANORMALES EN EL SEMEN Frecuencia 11 3 14 Frecuencia 14 0 14 Con Esterasa Leucocitaria Sin Esterasa Leucocitaria Esterasa Leucocitaria Total Con sangre oculta Sin sangre oculta Sangre Oculta Total Fuente: Reporte obtención de espermograma. 12 11 Porcentaje 79% 21% 100% Porcentaje 100% 0% 100% Esterasa leucocitaria 10 8 6 4 3 2 79% 21% 0 Frecuencia Porcentaje Con Esterasa Leucocitaria Sin Esterasa Leucocitaria Fuente: Tabla N°8 Análisis e interpretación: En la gráfica N° 8 se observa que un 79% de los resultados obtenidos del espermograma muestran presencia de Esterasa leucocitaria; mientras que el 21% restantes de los resultados obtenidos del espermograma se muestran sin Esterasa leucocitaria. Lo que indica que más de la mitad de los resultados presenta infección transitoria. 69 Sangre oculta 16 14 14 12 10 8 6 4 2 0 100% 0% 0 Frecuencia Con sangre oculta Porcentaje Sin sangre oculta Fuente: Tabla N°8. Análisis e interpretación: En la gráfica N° 8 se observa que un 100% de los resultados obtenidos de las muestras procesadas del espermograma se muestran con sangre oculta. La sangre en el semen se denomina hematospermia. Puede darse en cantidades demasiado pequeñas para ser vistas, excepto con un microscopio, o puede ser visible en el fluido de la eyaculación, al igual que la Esterasa leucocitaria indica procesos de carácter infeccioso. 70 Tabla N°9: MOTILIDAD ESPERMATICA MOTILIDAD ESPERMATICA Progresión Rápida (A) menor de 20% mayor de 20% TOTAL menor del 10% mayor del 10% Progresión Lenta(B) TOTAL menor del 20% mayor del 20% Inmóviles ( C ) TOTAL Fuente: Reporte obtención de espermograma. FRECUENCIA 2 12 14 FRECUENCIA 10 4 14 FRECUENCIA 8 6 14 PORCENTAJE 14% 86% 100% PORCENTAJE 71% 29% 100% PORCENTAJE 57% 43% 100% Progresion Rapida (A) 14 12 12 10 8 6 4 2 2 14% 86% 0 FRECUENCIA menor de 20% PORCENTAJE mayor de 20% Fuente: Tabla N° 9 Análisis e interpretación: en la gráfica N° 9 se observa que en la progresión rápida (A) un 86%, de los resultados obtenidos del espermograma, muestra mayor del 20% de progresión; mientras que el 14% muestra una progresión menor al 20%. La progresión indica la capacidad de los espermatozoides de emitir movimiento, según 71 la progresión que muestren será la que les permitirá avanzar dentro de la vagina quedarse estancados o no avanzar. Progresion Lenta (B) 12 10 10 8 6 4 4 2 71% 29% 0 FRECUENCIA menor del 10% PORCENTAJE mayor del 10% Fuente: Tabla N°9 Análisis e interpretación: En la gráfica N° 9 se observa que en la progresión lenta un 71%, de los resultados obtenidos del espermograma se muestra menor del 10%; mientras que el 29% de los resultados obtenidos del espermograma se muestra mayor del 10% ; mientras que el 14% de los resultados obtenidos del espermograma muestra progresión lenta (B) menos del 20%. 72 Inmoviles (C) 9 8 8 7 6 6 5 4 3 2 57% 1 43% 0 FRECUENCIA menor del 20% PORCENTAJE mayor del 20% Fuente: Tabla N°9 Análisis e interpretación: En la gráfica N° 9 se observa que en la inmovilidad un 57%, de los resultados obtenidos del espermograma se muestra menor del 20%; mientras que el 43% de los resultados obtenidos del espermograma se muestra mayor del 20%. 73 Tabla N° 10: REACTIVIDAD DE MOVIMIENTO ESPERMATICA REACTIVIDAD DE MOVIMIENTO ESPERMATICA FRECUENCIA mayor de 30% 13 Inmediato 30 minutos. menor de 30% 1 TOTAL 14 FRECUENCIA mayor del 20% 13 Después de 2 horas. menor del 20% 1 TOTAL 14 FRECUENCIA mayor del 20% 12 Después de 4 horas. menor del 20% 2 TOTAL 14 Fuente: reporte obtenido de espermograma. PORCENTAJE 93% 7% 100% PORCENTAJE 93% 7% 100% PORCENTAJE 86% 14% 100% Inmediato 30 Minutos 14 13 12 10 8 6 4 1 2 93% 7% 0 FRECUENCIA mayor de 30% PORCENTAJE menor de 30% Fuente: tabla N° 10 Análisis e interpretación: En la gráfica N° 10 se observa un 93%, de los resultados obtenidos del espermograma se muestra con reactivad de movimiento mayor del 30% a los 30 minutos; mientras que el 7% restante de los resultados obtenidos del 74 espermograma se muestra con una reactividad de movimiento menor del 30% a los 30 minutos. Este parámetro indica la capacidad de, los espermatozoides de mantenerse en movimiento durante un periodo de 4 horas y poder moverse al ovulo durante la eyaculación. Despues de 2 horas 14 13 12 10 8 6 4 1 2 93% 7% 0 FRECUENCIA mayor del 20% PORCENTAJE menor del 20% Fuente: Tabla N° 10 Análisis e interpretación: En la gráfica N° 10 se observa un 93%, de los resultados obtenidos del espermograma se muestra con reactivad de movimiento mayor del 20% después de 2 horas; mientras que el 7% restante de los resultados obtenidos del espermograma se muestra con una reactividad de movimiento menor del 20% después de 2 horas. 75 Despues de 4 horas 14 12 12 10 8 6 4 2 2 86% 14% 0 FRECUENCIA mayor del 20% PORCENTAJE menor del 20% Fuente: Tabla N°10 Análisis e interpretación: En la gráfica N° 10 se observa un 86%, de los resultados obtenidos del espermograma se muestra con reactivad de movimiento mayor del 20% después de 4 horas; mientras que el 14% restante de los resultados obtenidos del espermograma se muestra con una reactividad de movimiento menor del 20% después de 2 horas. 76 Tabla N° 11: TIPO DE MOVIMIENTO DE LOS ESPERMATOZOIDES TIPO DE MOVIMIENTO DE LOS ESPERMATOZOIDES FRECUENCIA Mayor del 50% 13 Unidireccional Menor del 50% 1 Total 14 FRECUENCIA Mayor del 30% 8 Indiferenciado Menor del 30% 6 Total 14 Fuente: Reporte obtenido de espermograma. PORCENTAJE 93% 7% 100% PORCENTAJE 57% 43% 100% Unidireccional 14 13 12 10 8 6 4 2 1 93% 7% 0 FRECUENCIA Mayor del 50% PORCENTAJE Menor del 50% Fuente: Tabla N° 11. Análisis e interpretación: En la gráfica N° 11 se observa un 93%, de los resultados obtenidos del espermograma se muestran con movimiento unidireccional mayor del 50%; mientras que el 7% de los resultados obtenidos del espermograma se muestran menor del 50%. La dirección del movimiento de los espermatozoides es necesario para la fecundación del ovulo; por lo tanto los espermatozoides que presentan movimiento indiferenciado difícilmente llegaran al ovulo. 77 Indiferenciado 9 8 8 7 6 6 5 4 3 2 57% 1 43% 0 FRECUENCIA Mayor del 30% PORCENTAJE Menor del 30% Fuente: tabla N° 11 Análisis e interpretación: En la gráfica N° 11 se observa un 57%, de los resultados obtenidos del espermograma se muestran con movimiento indiferenciado mayor del 30%; mientras que el 43% de los resultados obtenidos del espermograma se muestran menor del 30%. 78 Tabla N° 12: RECUENTO DE ESPERMATOZOIDES RECUENTO DE ESPERMATOZOIDES CANTIDAD CANTIDAD DE MUESTRAS menor de 20 mill 0 20 a 400 mill 14 mayor de 400 mill 0 TOTAL 14 Fuente: Reporte obtención de espermograma. PORCENTAJE 0% 100% 0% 100% Recuento de espermatozoides 16 14 14 12 10 8 6 4 2 0 100% 0% 0 0% 0 menor de 20 mill 20 a 400 mill CANTIDAD DE MUESTRAS mayor de 400 mill PORCENTAJE Fuente: Tabla N° 12. Análisis e interpretación: En la gráfica N° 12 se observa que 100% de los resultados obtenidos del espermograma muestran una cantidad de 20 a 400 millones de espermatozoides. El recuento de espermatozoides es fundamental para establecer fertilidad, por tanto, se considera un signo de infertilidad recuentos menores a 20 mill por ml de semen. En este caso no se presentó ningún recuento de menos de 20 mill y no será un factor de infertilidad. 79 Tabla N° 13: Morfología Espermática Morfología Espermática Frecuencia Anormalidades mayor de 25% 2 menor de 25% 12 TOTAL 14 Fuente: Reporte obtención de espermograma. Porcentaje 14% 86% 100% Morfologia Espermatica. 14 12 12 10 Frecuencia 8 Porcentaje 6 4 2 2 14% 86% 0 mayor de 25% menor de 25% Fuente: Tabla N° 13 Análisis e interpretación: En la gráfica N° 13 se observa un 86%, de los resultados obtenidos del espermograma se muestran con anormalidades menor del 25%; mientras que el 14% de los resultados obtenidos del espermograma se muestran mayor del 25%. Esto indica que las anormalidades de los espermatozoides no es un factor que indica infertilidad porque poseen la mayor cantidad de espermatozoides normales. 80 Tabla N° 14: Interpretación de resultados. RESULTADOS DEL ESPERMOGRAMA INTERPRETACION Frecuencia Porcentaje Astenozoospermia 2 14% Infección 8 57% Ambas 1 7% Sin alteraciones 3 21% Total 14 100% Fuente: Reporte obtención de espermograma. RESULTADOS DEL ESPEMOGRAMA 9 8 8 7 6 5 Frecuencia 4 3 3 2 1 Porcentaje 2 14% 57% 1 7% 21% 0 Fuente: Tabla N°14. Análisis e interpretación de resultados: en la gráfica N° 14 se observa que el 57% de los resultados presentaron Infección, mientras que el 7% con una frecuencia de una persona presenta ambos diagnósticos de Astenozoospermia e infección. Lo que indica es que no hay ni un resultado que presente infertilidad. 81 5.2 COMPROBACIÓN DE HIPÓTESIS En la presente investigación se planteó la siguiente hipótesis general. Se determinarán casos de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en laboratorio clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo julio a septiembre 2019. Con base a los resultados obtenidos de la prueba de Laboratorio, del estudio de espermograma completo en la población objeto de estudio, se obtuvieron los siguientes datos de análisis, referidos a la frecuencia de casos de infertilidad. RESULTADOS DEL ESPEMOGRAMA INTERPRETACION Frecuencia Porcentaje Astenozoospermia 2 14% Infección 8 57% Ambas 1 7% Sin alteraciones 3 21% Total 14 100% RESULTADOS DEL ESPEMOGRAMA 9 8 8 7 6 5 Frecuencia 4 3 3 2 1 Porcentaje 2 14% 57% 1 7% 21% 0 82 Como se demuestra en la tabla y grafica anterior, que se refiere a los resultados del espermograma, se concluye que; se acepta la hipótesis general nula que plantea lo siguiente: No se determinarán casos de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de licenciatura en laboratorio clínico de la Universidad Dr. Andrés Bello regional San Miguel en el periodo julio a septiembre 2019, por que no se demostró ningún caso de infertilidad mediante la prueba de espermograma. En la presente investigación se planteó la siguiente hipótesis específica. La edad de 22 años es la que presenta mayor número de casos de infertilidad. Con base a los resultados obtenidos de la prueba de espermograma se analizó que no se obtuvo ningún caso de infertilidad, en la edad de 22 años de los estudiantes 8° ciclo de licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello regional San Miguel; por tanto se acepta la hipótesis especifica nula N1° que menciona lo siguiente; la edad de 22 años no es la que presenta mayor número de caso de infertilidad. 83 En la presente investigación se planteó la siguiente hipótesis específica. Alcohol, drogas y mala educación sexual son los principales factores de desarrollo de infertilidad masculina. Con base a los resultados obtenidos de la prueba de laboratorio, del estudio de espermograma completo a la población objeto de estudio, se obtuvieron los siguientes datos de análisis, referidos a la frecuencia de casos de infertilidad con respecto al alcohol, drogas y mala educación sexual de los usuarios. ¿Es consumidor de drogas? Opinión Frecuencia Porcentaje SI 0 0% NO 14 100% Total 14 100% ¿Es consumidor de drogas? 16 14 14 12 SI 10 NO 8 6 4 2 100% 0 FRECUENCIA PORCENTAJE 84 ¿Es consumidor de bebidas alcohólicas? Opinión Frecuencia Porcentaje SI 3 21% NO 11 79% Total 14 100% ¿Es consumidor de bebidas alcoholicas? 12 11 10 8 SI NO 6 4 3 2 21% 79% 0 FRECUENCIA PORCENTAJE 85 ¿Tiene múltiples parejas sexuales? Opinión Frecuencia Porcentaje SI 2 14% NO 12 86% Total 14 100% ¿Tiene multiples parejas sexuales? 14 12 12 10 Frecuencia 8 Porcentaje 6 4 2 2 86% 14% 0 SI NO Como se demuestra en las tablas y graficas anteriores, que refiere a las variables de consumo de alcohol y drogas, así como, la mala educación sexual con el número de casos de infertilidad en la población de objeto de estudio, se concluye que; se acepta la hipótesis especifica nula Numero 2 que menciona lo siguiente; alcohol, drogas y mala educación sexual no son los principales factores de desarrollo de infertilidad masculina, porque no se presenta más del 50% de la población manifestaron que no tienen mala educación sexual, no consumen alcohol ni consumo de drogas. 86 CAPITULO VI CONCLUSIONES Y RECOMENDACIONES. 6.1 CONCLUSIONES. Después de procesar y analizar todos los datos recopilados, durante el desarrollo de la investigación, detección de infertilidad mediante la prueba de espermograma en los estudiantes de octavo ciclo de Licenciatura en Laboratorio Clínico de la Universidad Dr. Andrés Bello regional San Miguel, San Miguel en el periodo julio a septiembre 2019 Se concluye que: De 14 muestras procesadas se determina que 11 marcaron Esterasa leucocitaria lo que implica que estos casos presentan procesos de carácter infecciosos, puede ser un factor de infertilidad masculina. Todos presentaron un pH alcalino lo cual está contemplado dentro de los parámetros normales y favorece a los espermatozoides al momento de entrar en contacto con el ambiente acido de la vagina. De las 14 muestras se presentó que la mayoría de los casos presentaron un 50% mayor de movimiento unidireccional lo que indica que no es un factor de infertilidad, ya que un movimiento unidireccional es que los espermatozoides van directos al ovulo. El total de muestras procesadas presentaron un recuento mayor de 20 millones de espermatozoides por milímetro cubico, esto indica que no es un factor de infertilidad debido a que está en el rango de recuento normal. 87 El 86% de la población muestra presenta un porcentaje menor de 25% de anormalidades lo que indica que las anormalidades de los espermatozoides no será un factor de infertilidad ya que posee la mayor cantidad de espermatozoides normales. Después de 4 horas de analizar la reactividad del movimiento observamos 86% de los resultados obtenidos en el espermograma se muestra con reactividad de movimiento mayor de 20%, lo que indica que la mayoría de la población muestra presenta una movilidad para que el espermatozoide permanezca con vida dentro de la vagina para poder llegar a fecundar el ovulo. Casos de infertilidad que se diagnosticaron a una temprana edad, en la que se hace conciencia que no es necesario estar casados o esperar hasta querer procrear una familia para poder realizarse un chequeo, que los tabú que hoy en día existen en la sociedad acompañados de prejuicios no sean los causantes para crear limitantes en cada uno de los hombres, en donde al pasar del tiempo ya no se pueda encontrar una solución a la infertilidad. Después del análisis de todas las muestras procesadas se relacionó cada uno de los factores de riesgo que pueden provocar infertilidad entre los más frecuentes están: lesiones o traumatismos, consumo de alcohol y drogas ya que en los casos donde se detectó infertilidad, son estos los principales factores de riesgo. 88 6.2 RECOMENDACIONES: AL MINISTERIO DE SALUD (MINSAL): Incluir de forma rutinaria este tipo de análisis para prevención de la infertilidad precoz. A LA UNIVERSIDAD DR. ANDRES BELLO: Realizar jornadas de charlas informativas dirigida a la población estudiantil para el conocimiento del espermograma completo, y su realización. Que la Universidad implemente la realización de estos laboratorios en su programa de clases A LA POBLACION DE ESTUDIO: Cumplir las recomendaciones del profesional médico y acudir a las consultas de forma rutinaria en el periodo de tiempo establecido por el médico, con el propósito de obtener mejores resultados sobre la condición infértil. A FUTUROS INVESTIGADORES: Analizar los distintos factores de riesgo en con el propósito de dar una solución o tratamientos clínico a los casos de infertilidad masculina. Motivar y orientar acerca de la importancia de realizar el espermograma como un control de su fertilidad, y estudio de las enfermedades genitales masculinas y como estas podrían afectar en su fertilidad. 89 CAPITULO VII APORTE DE INVESTIGACIÓN: Una vez realizada la investigación el grupo aporta que el estudio sirvió como referencia para la identificación de casos de infertilidad además de eso; no se detectaron casos de infertilidad pero se lleva acabo indirectamente la detección de infecciones del tracto genital, en la cual la mayoría presentaron. La investigación también aportó conocimientos al grupo investigador sobre la realización del espermograma, ya nosotros somos gestores del procedimiento del examen de laboratorio antes mencionado. Se le proporciono conocimiento a las personas que fueron tomadas en cuenta para la investigación acerca de su salud reproductiva, y además de infecciones transitorias que puedan presentar; ya que la mayoría de la población carece de información de este tema, y en la sociedad actual se le da más importancia a la salud reproductiva de la mujer, dejando de lado la información sobre la salud reproductiva masculina teniendo así índices de infertilidad que todavía no han sido estudiados por la falta de interés de la población masculina. Se detectaron casos donde si bien es cierto no hay infertilidad pero algunas anormalidades pueden afectar en el futuro al momento de fecundar el ovulo, tales como recuento de espermatozoides al límite, reactividad de movimiento por debajo del 50% al termino de cuatro horas (Astenozoospermia), con espermatozoides inmóviles arriba del 60% 90 Bibliografía. https://www1.nichd.nih.gov/espanol/salud/temas/infertility/informacion/Pages/causashombres.aspx https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptomscauses/syc-20374773 http://www.vitafertilidad.com/blog/causas-infertilidad/infertilidad-masculina-que-esseminograma.html https://www.hormone.org/audiences/pacientes-y-cuidadores/preguntas-yrespuestas/2012/infertility-and-men https://americanpregnancy.org/es/infertility/male-infertility/ https://www.ginefiv.com/blog/el-varicocele-la-infertilidad-masculina.html https://www.plannedparenthood.org/es/temas-de-salud/embarazo/infertilidad http://www.fertilab.net/ginecopedia/fertilidad/conceptos_sobre_fertilidad/historia_de_l a_infertilidad_1 https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptomscauses/syc-20374773 https://www.google.com/amp/s/elpais.com/diario/2003/12/16/salud/1071529201_8502 15.amp.html https://www.plannedparenthood.org/es/temas-de-salud/embarazo/infertilidad https://americanpregnancy.org/es/infertility/male-infertility/ https://www.mayoclinic.org/es-es/diseases-conditions/male-infertility/symptomscauses/syc-20374773 91 Cronograma de actividades. MESES JULIO SEMANAS AGOSTO 1 2 ACTIVIDADES Inicio de X ciclo X Revisión del proyecto de X investigación por el asesor Revisión de correcciones del proyecto por el asesor Revisión de correcciones finales del proyecto por el asesor Ejecución de prueba piloto X 3 4 1 2 SEPTIEMBRE 3 4 1 2 3 4 X X X Foro educativo sobre el tema Consentimiento informado a los estudiantes Toma de muestra y ejecución del proyecto Informe de resultados Defensa del trabajo de investigación X X X X 92 PRESUPUESTO Materiales Precios Transporte $25.00 Papelería (copias e impresiones) $20.00 2 Pipetas automáticas $300.00 Tiras reactivas de orina $8.00 100 laminas $10.00 100 laminillas $6.00 Caja de guantes $6.00 30 tubos cónicos $7.50 Aplicadores de madera $5.00 2 Papel toalla $2.00 100 pipetas pasteur $1.00 1 Microscopio $1,300.00 100 Puntas amarillas $2.00 100 Puntas azules $2.00 Reactivo de recuento $15.00 Colorantes $45.00 2 cámaras de neubauer $120.00 50 tubos de vidrio $12.50 2 contadores de glóbulos blancos $20.00 1 piano de conteo celular $45.00 30 frascos para muestra $7.50 6 mascarillas $1.50 6 gorros $1.50 Baño de María $325.00 Total $2,287.50 93 DEFINICION DE TERMINOS BASICOS Azoospermia: ausencia de espermatozoide en el eyaculado. Conducto eyaculador: cada uno de los dos tunos eyaculadores es un tubo delgado mide de 2 a 2,5 cm de longitud y se forma cerca del cuello de la vejiga por la unión de los conductos de la vesícula seminal y el conducto deferente de su lado. Conductos deferentes: son dos tunos musculares de pared gruesa que comienza de la cola de los epidídimos de cada lado y termina en el conducto eyaculador. Epidídimos: Son dos estructuras de forma de comas de 1 a 4 cm de longitud cada uno de los cuales se encuentran adosadas a la superficie superior y posterior lateral de cada testículo. Erección: es un tejido eréctil de los cuerpos cavernosos y del cuerpo esponjoso consiste en uno de los espacios venosos entrelazados e intercomunicados entre sí. Espermatogénesis: Proceso de formación de las células sexuales masculinas, desde la espermatogonia hasta los espermatozoides. Espermatozoide: el espermatozoide Maduro es una célula alargada (de 1 a 60 micras de largo) y delgada consiste en una cabeza y una cola. Eyaculación: es la liberación brusca del semen la uretra al exterior debido aún reflejo simpático coordinado por la región lumbar de la médula espinal. 94 Glándulas bulbouretral: son dos y tienen el tamaño de un guisante también reciben el nombre de glándulas cowper. Oligozoospermia: disminución de menos de 20 millones de espermatozoide por ml. Pene: es el órgano de copulación en el hombre y sirve de salida común para la orina y el semen o líquido seminal, consiste en un cuerpo y una raíz. Próstata: es la mayor glándula accesoria del sistema reproductor masculino con un tamaño similar a una pelota de golf. Semen: es una mezcla de espermatozoide y líquido seminal en el cual está formado por la secreción de los túbulos seminíferos, las vesículas seminales, la próstata y la glándula bulbouretral. Testosterona: La testosterona es una hormona que se produce en los testículos de los hombres. Pertenece al grupo de los andrógenos, también llamados esteroides o esteroides anabólicos. Se trata de la hormona masculina más importante, ya que influye en la producción de espermatozoides. Vesícula seminal: son dos largos tubos de unos 15 cm de longitud que están enrollados y forman una estructura ovalado en la base de la vejiga por delante del recto. 95 ANEXOS 96 ANEXO N° 1 UNIVERSIDAD DOCTOR ANDRÉS BELLO REGIONAL SAN MIGUEL FACULTAD CIENCIAS DE LA SALUD CARRERA LICENCIATURA EN LABORATORIO CLÍNICO Formulario de consentimiento informado para estudio de la infertilidad mediante la prueba de espermograma. Usted ha sido tomado en cuenta para ser parte de este estudio: DETECCIÓN DE INFERTILIDAD MEDIANTE LA PRUEBA DE ESPERMOGRAMA EN LOS ESTUDIANTES DE OCTAVO CICLO DE LICENCIATURA EN LABORATORIO CLÍNICO DE LA UNIVERSIDAD DR. ANDRÉS BELLO REGIONAL SAN MIGUEL, SAN MIGUEL EN EL PERIODO JULIO A SEPTIEMBRE 2019 El estudio se realizará en la Universidad Dr. Andrés Bello Regional San Miguel, San Miguel a los estudiantes de 8° ciclo, y se realizará de la siguiente manera: Le preguntaremos algunos detalles tales como su edad, dirección y algunos problemas potenciales relacionados con la infertilidad como el consumo de bebidas alcohólicas, uso de drogas y el uso de tabaco. Esto tardará aproximadamente unos 5 minutos. También se le pedirá muestra de semen de todos los alumnos masculinos de 8° ciclo de laboratorio clínico para probar si ellos están presentado problemas de infertilidad o no. La información que usted proporcione es confidencial y no será divulgada a ninguna persona. Será utilizada solamente para determinar si existe infertilidad con el 97 propósito de formulación de planes de la salud que ayuden a prevenir dicha enfermedad en el futuro y con el fin del tratamiento y mejoría de su salud. Su información personal será removida del cuestionario, y solamente se utilizará una clave para conectar su nombre y sus respuestas sin identificarse. Usted podría ser contactado nuevamente por las personas del equipo encuestador solamente si es necesario completar la información de la encuesta y dar seguimiento a los resultados de su entrevista y exámenes. Su participación es voluntaria y puede retirarse del estudio aun habiendo acordado participar. También es libre de rehusar contestar a cualquier pregunta que se haga en el cuestionario. Si tiene alguna pregunta, puede hacerla en este momento. La firma de este consentimiento indica que usted comprende que se involucrará en el estudio, está dispuesto a participar en él. El formulario del consentimiento informado ha sido leído por el participante o leído y explicado al participante. El participante acepta _______ El participante no acepta _______ Nombre del Participante ____________________________________________________ Firma o huella: ______________________ Nombre y firma del encuestador: _____________________________________________ Fecha: _____________ 98 ANEXO N° 2 UNIVERSIDAD DOCTOR ANDRÉS BELLO REGIONAL SAN MIGUEL FACULTAD CIENCIAS DE LA SALUD CARRERA LICENCIATURA EN LABORATORIO CLÍNICO DETECCIÓN DE INFERTILIDAD MEDIANTE LA PRUEBA DE ESPERMOGRAMA EN LOS ESTUDIANTES DE OCTAVO CICLO DE LICENCIATURA EN LABORATORIO CLÍNICO DE LA UNIVERSIDAD DR. ANDRÉS BELLO REGIONAL SAN MIGUEL, SAN MIGUEL EN EL PERIODO JULIO A SEPTIEMBRE 2019 Entrevista dirigida a los alumnos de la Universidad Dr. Andrés Bello Regional San Miguel, San Miguel, posterior a la charla informativa sobre infertilidad y espermograma. OBJETIVO: obtener información de la población en estudio sobre edad y hábitos, que pudieran presentar infertilidad. INDICACION: responda de forma sincera ante las preguntas que a continuación se le realizaran. NOMBRE DEL RESPONSABLE: _____________________________ ENTREVISTADO: _________________________________________ Edad: __________ 1- ¿Se ha realizado el examen del espermograma? SI_______ NO_______ 2- ¿Con que frecuencia se masturba? 1 vez al día_____ más de 1 vez al día_____ 1 vez por semana_____ más de 1 vez por semana_____ 99 3- ¿Tiene múltiples parejas sexuales? SI______ NO______ ¿Cuántas?________ 4- ¿Con que frecuencia tiene relaciones sexuales? 1 vez por día ________ 1 vez por semana_________ más de 3 veces por semana_______ no es activo sexualmente______ 5- ¿Es consumidor de drogas? SI____ NO____ Si su respuesta es SI con qué frecuencia___________ 6- ¿Es consumidor de bebidas alcohólicas? SI____ NO____ Si su respuesta es SI con qué frecuencia___________ 7- ¿Es consumidor de tabaco? SI____ NO____ Si su respuesta es SI con qué frecuencia___________ 8- ¿Alguna vez ha sufrido algún golpe en los testículos? SI_____ NO_____ 9- Tiene infecciones recurrentes de: Vías urinarias____ Por transmisión sexual____ 10- ¿Alguna vez ha consultado al urólogo por molestia en los genitales? SI_____ NO_____ 100 ANEXO N° 3 REPORTE PARA ESPERMOGRAMA CONDICIONES DE LA MUESTRA Hora de eyaculación: Hora de recibida la muestra: Ph seminal: Densidad: Reacción: Proteínas: mg/dl ESTUDIO MICROSCOPICO Motilidad (100 espermatozoides) A. Progresión % B. Progresión % C. Inmóviles: % rápida: lenta: RECUENTO DE ESPERMATOZOIDES Millones x mm3 MORFOLOGIA % Espermatozoides % Defectos de cabeza Espermatozoides % Espermatozoides % Espermatozoides % Espermatozoides % Espermatozoides % normales: Cabeza Redonda: Cabeza Pequeña: Cabeza Doble Alfiler: Cabeza: Inmaduros: 101 Defectos de la cola/ forma de la cola Espermatozoides Doble Cola: % Espermatozoides Cola Enrollada: % Espermatozoides Cola de Látigo: % Otras células Leucocitos: xCampo Hematíes: xCampo Otros: ESTUDIO MACROSCOPICO Aspecto o color: Consistencia o viscosidad: Volumen: ML Licuefacción parcial: Licuefacción total: Sangre oculta: Ery/ul Esterasa leucocitaria: Leu/ul REACTIVIDAD DE MOVIMIENTO Inmediato %Móviles 30 min: Después %Móviles de 2 hrs: Después %Móviles de 4 hrs: 102 TIPO DE MOVIMIENTO: Movimiento % Movimiento % OBSERVACIONES: unidireccional: indiferenciado: 103 ANEXO N°4 Virtiendo la muestra en el tubo Realizando licuefaccion Realizando examen quimico Incubacion en baño de maria 104 Preparacion para recuento Realizando el recuento Realizando el recuento 105 Recuento bajo de espermatozoides Extendido de muestra Recuento alto de espermatozoides Coloracion de reactivo N°1 Fijador 106 Coloracion reactivo N° 2 Eosina Laminas coloreadas Coloracion reactivo N°3 Azul de metileno Recuento diferencial 107 Recuento diferencial. Anormalidad: Cola doble. Anormalidad: Cabeza grande. Anormalidad: Cabeza doble. 108 Anormalidad: Cola enrrollada. 109