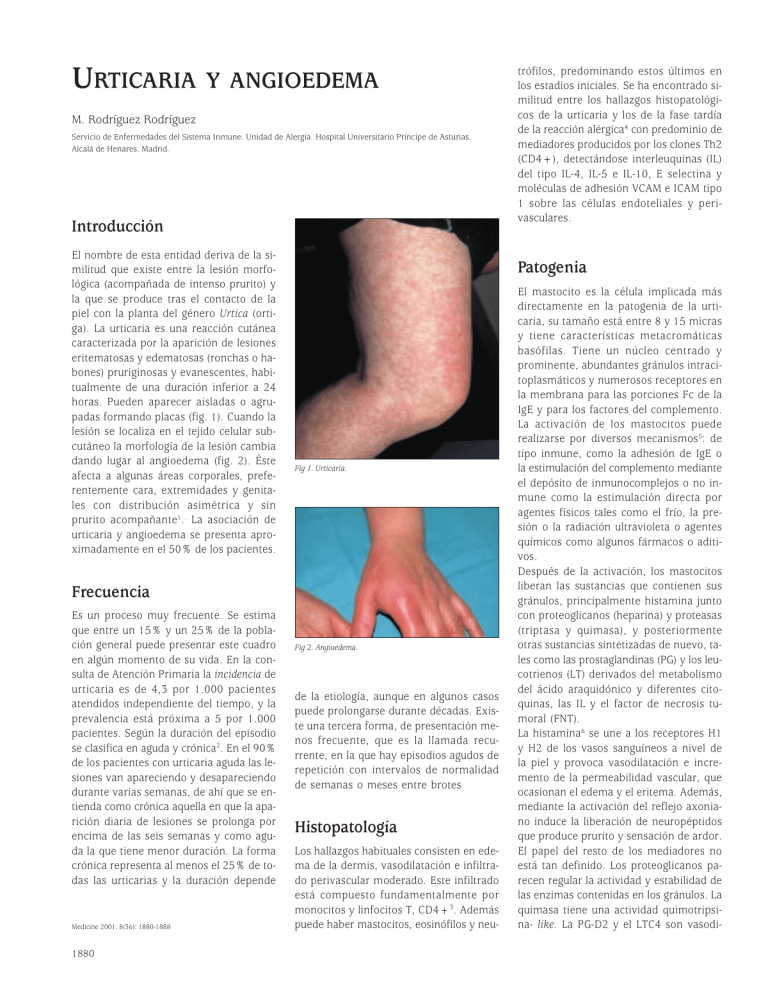
URTICARIA Y ANGIOEDEMA M. Rodríguez Rodríguez Servicio de Enfermedades del Sistema Inmune. Unidad de Alergia. Hospital Universitario Príncipe de Asturias. Alcalá de Henares. Madrid. Introducción El nombre de esta entidad deriva de la similitud que existe entre la lesión morfológica (acompañada de intenso prurito) y la que se produce tras el contacto de la piel con la planta del género Urtica (ortiga). La urticaria es una reacción cutánea caracterizada por la aparición de lesiones eritematosas y edematosas (ronchas o habones) pruriginosas y evanescentes, habitualmente de una duración inferior a 24 horas. Pueden aparecer aisladas o agrupadas formando placas (fig. 1). Cuando la lesión se localiza en el tejido celular subcutáneo la morfología de la lesión cambia dando lugar al angioedema (fig. 2). Éste afecta a algunas áreas corporales, preferentemente cara, extremidades y genitales con distribución asimétrica y sin prurito acompañante1.. La asociación de urticaria y angioedema se presenta aproximadamente en el 50% de los pacientes. Patogenia Fig 1. Urticaria. Frecuencia Es un proceso muy frecuente. Se estima que entre un 15% y un 25% de la población general puede presentar este cuadro en algún momento de su vida. En la consulta de Atención Primaria la incidencia de urticaria es de 4,3 por 1.000 pacientes atendidos independiente del tiempo, y la prevalencia está próxima a 5 por 1.000 pacientes. Según la duración del episodio se clasifica en aguda y crónica2. En el 90% de los pacientes con urticaria aguda las lesiones van apareciendo y desapareciendo durante varias semanas, de ahí que se entienda como crónica aquella en que la aparición diaria de lesiones se prolonga por encima de las seis semanas y como aguda la que tiene menor duración. La forma crónica representa al menos el 25% de todas las urticarias y la duración depende Medicine 2001; 8(36): 1880-1888 1880 trófilos, predominando estos últimos en los estadios iniciales. Se ha encontrado similitud entre los hallazgos histopatológicos de la urticaria y los de la fase tardía de la reacción alérgica4 con predominio de mediadores producidos por los clones Th2 (CD4+), detectándose interleuquinas (IL) del tipo IL-4, IL-5 e IL-10, E selectina y moléculas de adhesión VCAM e ICAM tipo 1 sobre las células endoteliales y perivasculares. Fig 2. Angioedema. de la etiología, aunque en algunos casos puede prolongarse durante décadas. Existe una tercera forma, de presentación menos frecuente, que es la llamada recurrente, en la que hay episodios agudos de repetición con intervalos de normalidad de semanas o meses entre brotes Histopatología Los hallazgos habituales consisten en edema de la dermis, vasodilatación e infiltrado perivascular moderado. Este infiltrado está compuesto fundamentalmente por monocitos y linfocitos T, CD4+3. Además puede haber mastocitos, eosinófilos y neu- El mastocito es la célula implicada más directamente en la patogenia de la urticaria, su tamaño está entre 8 y 15 micras y tiene características metacromáticas basófilas. Tiene un núcleo centrado y prominente, abundantes gránulos intracitoplasmáticos y numerosos receptores en la membrana para las porciones Fc de la IgE y para los factores del complemento. La activación de los mastocitos puede realizarse por diversos mecanismos5: de tipo inmune, como la adhesión de IgE o la estimulación del complemento mediante el depósito de inmunocomplejos o no inmune como la estimulación directa por agentes físicos tales como el frío, la presión o la radiación ultravioleta o agentes químicos como algunos fármacos o aditivos. Después de la activación, los mastocitos liberan las sustancias que contienen sus gránulos, principalmente histamina junto con proteoglicanos (heparina) y proteasas (triptasa y quimasa), y posteriormente otras sustancias sintetizadas de nuevo, tales como las prostaglandinas (PG) y los leucotrienos (LT) derivados del metabolismo del ácido araquidónico y diferentes citoquinas, las IL y el factor de necrosis tumoral (FNT). La histamina6 se une a los receptores H1 y H2 de los vasos sanguíneos a nivel de la piel y provoca vasodilatación e incremento de la permeabilidad vascular, que ocasionan el edema y el eritema. Además, mediante la activación del reflejo axoniano induce la liberación de neuropéptidos que produce prurito y sensación de ardor. El papel del resto de los mediadores no está tan definido. Los proteoglicanos parecen regular la actividad y estabilidad de las enzimas contenidas en los gránulos. La quimasa tiene una actividad quimotripsina- like. La PG-D2 y el LTC4 son vasodi- URTICARIA Y ANGIOEDEMA latadores e incrementan la permeabilidad vascular. El FNT, la IL-4 y el LTD4 regulan la adhesión a células endoteliales, promueven la adhesión leucocitaria e inducen la migración de células tales como los eosinófilos. En la patogenia de la urticaria crónica se implican mecanismos autoinmunes, no sólo por la frecuencia de asociación con otras patologías de este tipo, tales como la tiroiditis, la diabetes mellitus, el Addison, la anemia perniciosa, o el vitíligo, sino porque en los últimos años se han identificado en el suero de algunos pacientes con urticaria crónica la existencia de autoanticuerpos de tipo IgG con especificidad frente a la subunidad del receptor IgE de alta afinidad, que tienen capacidad para inducir la liberación de histamina de basófilos y mastocitos de sujetos normales. En la patogenia del angioedema los mecanismos implicados son los mismos, si exceptuamos el cuadro de edema angioneurótico ocasionado por déficit de C1INH. El C1INH actúa inhibiendo las proteasas de la primera fracción del complemento C1r y C1s y también actúa inhibiendo el factor Hageman activado y la kalicreína. Cuando hay déficit de C1INH hay permanente activación de la vía clásica del complemento a través del C1 lo que lleva a aumento del consumo de C4 y C2. Alimentos Algunos alimentos8 pueden producir liberación directa de los mediadores de los mastocitos y otros pueden contener aminas vasoactivas que desencadenan reacciones cutáneas (tabla 1), pero ciertamente la aparición de urticaria como manifestación de alergia a alimentos IgE mediada es cada vez más frecuente, no sólo en la infancia (huevo, leche, pescado), sino en cualquier momento a lo largo de la vida (frutas, frutos secos). Hay que reseñar la posible reacción urticarial en pacientes alérgicos al pólen inhalado cuando éste es ingerido en miel o preparados dietéticos. Neumoalergenos Las dermatitis aerotransportadas con aparición de lesiones urticariales en zonas especialmente expuestas al impacto del alergeno transportado por el aire (brazos, cara TABLA 1 Alimentos que contienen aminas vasoactivas capaces de provocar urticaria por mecanismo no inmune Histamina (elevado contenido) Tomate, espinaca, crustáceos, col fermentada, conservas, vino, cerveza, queso añejo, embutidos, zumos de frutas Histamina (liberación inespecífica) Etiología Fármacos Son la causa más frecuente de urticaria aguda7. En muchos casos responden a un mecanismo IgE mediado (antibióticos betalactámicos), pero, en otros casos el fármaco especialmente el antiinflamatorio no esteroideo (AINE), produce alteración del metabolismo del ácido araquidónico con liberación de potentes mediadores (PGs y LTs). Existe también la posibilidad de que el fármaco (opiáceos, anestésicos) induzca directamente la degranulación del mastocito con la subsiguiente liberación de mediadores. Queda por último el caso de los medios de contraste, con un mecanismo mal conocido en el que se implican factores diversos tales como: activación de complemento, liberación de histamina o incluso hipersensibilidad tardía. Leguminosas, cereales, papaya, fresa, tomate, clara de huevo, mariscos, frutos secos, chocolate y bebidas alcohólicas Feniletilamina Chocolate, vinos tintos, quesos añejos Tiramina Quesos añejos, conservas de pescado, vinos, cerveza, bebidas alcohólicas fermentadas, chocolate, embutido, tomate, habas, aguacate, plátano, legumbres, carne adobada Serotonina Plátano, aguacate, zumo de piña, ciruelas, avellana, tomate, chocolate, vino tinto Putresceína y cadaverina Quesos añejos Noradrenalina Plátano Fenilalanina Chocolate Dihidroxifelalanina Habas Dopamina Plátano, habas lateral de cuello, región temporal) es frecuente en pacientes con rinoconjuntivis y/o asma por sensibilización a neumoalergenos. Aparecen en los días de máxima concentración atmosférica de pólenes, si se realiza limpieza en un almacén cerrado, si se entra en contacto con el ambiente laboral o incluso si se introduce en una habitación con algún animal, en el caso de ser alérgico a pólenes, ácaros, alergenos ocupacionales o epitelios de animales. El mecanismo es IgE mediado. Infecciones Ésta es una etiología frecuente en la urticaria aguda de la infancia. Las infecciones respiratorias (ocasionadas por enterovirus9: Coxsackie y Echovirus) ocupan el primer lugar con una frecuencia entre el 60% y 90% de todos los procesos infecciosos, seguidas a gran distancia por la gastroenteritis. En el adulto esta etiología es mucho más infrecuente, atribuyéndose a la mononucleosis, a algunas hepatitis y a la infección tuberculosa. Parásitos Es práctica habitual valorar entre los posibles agentes que causan la urticaria crónica el Enterobius vermicularis (oxiuro) especialmente en niños y la Giardia lamblia en adultos, aunque los resultados demuestran que rara vez están implicados en la aparición del cuadro. Sin embargo, aunque la aparición de urticaria tras la ruptura espontánea o traumática de un quiste hidatídico (echinococcus) pueda ser un hecho poco habitual, la elevada prevalencia de la hidatidosis en nuestro país, que llega a ser endémica en algunas zonas, hace necesario valorar y descartar esta posibilidad, especialmente en los cuadros acompañados de eosinofilia. Mención especial merece la alergia IgE dependiente al parásito del pescado perteneciente al género Anisakis10, que puede parasitar el tubo digestivo de cualquier animal marino. Las manifestaciones clínicas entre las que siempre suelen estar las cutáneas, constituyen hoy en día una de las principales causas de urticaria aguda más o menos recidivante érróneamente atribuidas a los alimentos (pescados). 1881 ENFERMEDADES DEL SISTEMA INMUNE (XII) Insectos La picadura de algunos artrópodos (mosquito, tábano, pulga, chinche, garrapata) puede ocasionar la aparición de pápulas intensamente pruriginosas con marcado componente edematoso, que puede persistir durante horas o incluso tener un componente tardío añadido. Típicamente afectan a niños y se localizan preferentemente en las extremidades inferiores con la peculiaridad de que una nueva picadura reactiva la aparición de lesiones previas (urticaria papular). La alergia IgE mediada al veneno de los himenópteros (abeja, avispa) puede manifestarse por un cuadro de urticaria generalizada (con o sin otras manifestaciones anafilácticas acompañantes) tras la picadura de uno de estos insectos. Físicas Representan el 20% de las urticarias crónicas. La degranulación del mastocito se produce como respuesta a un estímulo físico11. En general aparecen minutos después de la exposición al agente causal y tardan pocas horas en resolverse. Los desencadenantes ambientales son: mecánicos (presión y ejercicio), térmicos, radiaciones ultravioletas y acuagénicos. Por presión Este estímulo físico puede desencadenar dos cuadros clínicos diferentes: la urticaria facticia (dermografismo) y la urticaria por presión retardada. El dermografismo (escritura en la piel) es la manifestación más frecuente de las urticarias físicas (fig.3). Afecta al 2%-5% de la población en general. Habitualmente es leve y pasa inadvertido, pero cuando es sintomático da lugar al cuadro de urticaria facticia. Predomina en mujeres en la tercera y cuarta década de la vida. Se ca- racteriza por la aparición de la lesión tras frotamiento, roce o rascado de la piel. El eritema aparece (dermografismo inmediato) 1-2 minutos después del estímulo y posteriormente el edema. Es máximo a los 5-10 minutos, y no suele persistir por encima de los 30 minutos. Las lesiones siguen el trayecto del estímulo sobre la piel. Existen otras variedades de dermografismo: dependiendo del tiempo de latencia desde la aplicación del estímulo (intermedio que aparece entre 30 y 120 minutos y dura varias horas y tardío que aparece tras 4 o 6 horas y dura 24-48 horas), o dependiendo de la reacción al estímulo (colinérgico con aparición de micropápulas, folicular con pápulas perifoliculares y blanco con blanqueamiento rápido de la respuesta inicial eritematosa típico de la dermatitis atópica). La urticaria retardada por presión representa el 2% de las urticarias crónicas. Suele aparecer en la tercera y cuarta década de la vida y no tiene predominio en ningún sexo. Se caracteriza por aparición de lesiones, habitualmente de gran tamaño y acompañadas de gran componente edematoso con prurito e intensa sensación de ardor o quemazón, en la zona de superficie corporal que 3 a 6 horas antes había estado sometida a una presión. La localización preferente suele ser: palmas, plantas, nalgas y dorso. Tanto el dermografismo como la urticaria por presión pueden darse en pacientes con urticaria crónica idiopática como hallazgo asociado. Por frío Representa del 1% al 7% de las urticarias físicas en adultos jóvenes y aparece tras exposición ambiental al aire o al agua fría o bien por contacto localizado con algún objeto frío (fig. 4). Se caracteriza por la aparición de prurito, eritema y edema en las zonas corporales expuestas a la in- temperie en días con baja temperatura y viento. Cada paciente tiene un umbral de temperatura para que se desencadenen los síntomas y aunque algunos sólo muestren sensibilidad para una zona localizada del cuerpo, en otros la afectación puede ser sistémica acompañándose incluso de cuadro de hipotensión severa y colapso circulatorio por una exposición masiva (baño o inmersión en agua no climatizada y deportes de nieve, aunque sea época veraniega). Existe también una forma localizada por contacto directo con objetos fríos, que puede ocasionar edema de glotis por ingestión de bebidas frías o helados o incluso dolores abdominales por edema de la pared del tubo digestivo. Existe una variedad más rara que es de tipo familiar, con herencia autosómica dominante, en la que suele aparecer el cortejo sintomático al completo tras exposición al frío: urticaria generalizada, cefaleas, escalofríos, taquicardia, dolor abdominal, náuseas, vómitos y sibilancias. Hasta un 20% de los pacientes en el momento del diagnóstico tienen una enfermedad asociada, criofibrinogenemia, diabetes mellitus o cáncer de próstata. Colinérgica Después del dermografismo es la más frecuente de las urticarias físicas. La máxima frecuencia se presenta en la infancia y juventud, existiendo datos de incidencia próximos al 15% de los adolescentes (forma leve). Se caracteriza por la aparición de pequeñas pápulas de 2-4mm, pruriginosas y rodeadas de halo eritematoso. Aparecen a los pocos minutos del estímulo y su duración habitual no supera los 60 minutos. Pueden localizarse en cualquier lugar, aunque suelen respetar palmas, plantas y axilas. El desencadenante es la elevación de la temperatura corporal (por ejercicio, baño caliente, bebidas alcohólicas, comidas picantes o estrés emocional), que produce aumento de la estimulación simpática con liberación de acetilcolina, que induce la liberación mastocitaria. Aunque habitualmente el cuadro es leve y transitorio, en ocasiones si el estímulo ha sido muy intenso se pueden producir síntomas generalizados con riesgo vital. Por ejercicio Fig 3. Dermografismo. 1882 Fig 4. Prueba del cubito de hielo. Aunque el estímulo pueda ser el mismo que en la urticaria colinérgica, en esta va- URTICARIA Y ANGIOEDEMA riedad, mucho menos frecuente, el ejercicio (carrera y “footing“) origina un cuadro de lesiones urticariales de mayor tamaño y distribución generalizada que aparece a los 5-10 minutos de haber comenzado la realización de un ejercicio intenso y que suele estar acompañada de afectación cardiovascular llegando a tener las características de una reacción anafiláctica. No aparece de forma sistemática tras la realización del mismo ejercicio físico. En muchos de los casos en que aparece cuando la realización del ejercicio físico coincide con el periodo posprandial, se ha observado sensibilización IgE mediada a alguno de los alimentos ingeridos12. Estos alimentos, sin la realización de ejercicio, son habitualmente tolerados en la dieta. También se ha visto asociado a la ingesta de un AINE en las horas previas, que podría dar lugar a la alteración del metabolismo del ácido araquidónico. lor local, con lesión papular de gran tamaño acompañada de intenso prurito y varias horas de duración. Se sigue de un período refractario para el mismo estímulo de 1 a 7 días. Puede afectar a la superficie corporal o a la mucosa oral tras la ingesta de alimentos o bebidas calientes. cimiento y diagnóstico clínico. La dificultad estriba en el diagnóstico etiológico, que hace que en múltiples ocasiones y a pesar de un laborioso y costoso estudio sólo podamos calificarla con el apelativo de idiopática. Por vibración Anamnesis y exploración física Los casos producidos por vibración son raros, suelen ser hereditarios, de tipo autosómico dominante, aunque hay algún caso adquirido. Se manifiesta exclusivamente por cuadro de angioedema sin lesiones de urticaria. Se desencadena por la vibración originada al realizar algunas actividades como motociclismo, secarse con frotado o utilizar aparatos que transmitan vibración (electrodomésticos). La intensidad del cuadro clínico es proporcional a la duración y extensión corporal que abarque el estímulo. Pregunta clave es la que hace referencia al tiempo de duración de las lesiones, marcándose seis semanas como el límite entre un cuadro agudo y uno crónico. En el episodio agudo la anamnesis irá especialmente encaminada a descartar la asociación entre el cuadro cutáneo y la toma de algún fármaco o la ingesta de algún alimento16 (fig. 5). Esta anamnesis es en ocasiones difícil, porque el paciente no lo asocia de forma espontánea al haber tomado en ocasiones previas esos mismos productos sin manifestaciones adversas. Algo que repetimos habitualmente en la consulta: “la sensibilización puede aparecer en cualquier momento, hoy puede ser alérgico a aquello que ayer toleraba sin problemas”. En la urticaria recidivante y en la crónica es imprescindible una anamnesis exhaustiva, que pasa en ocasiones por la necesidad de más de una visita para obtener el mayor número de datos posibles acerca de los siguientes datos: Por luz solar La presentan el 5% de los pacientes con fotosensibilidad y representa el 1% de las urticarias crónicas. Aparece en edad media de la vida y predomina en mujeres. Se caracteriza por prurito, eritema y urticaria en zonas expuestas a la luz solar, que aparece a los pocos minutos de haberse iniciado la exposición y persiste durante varias horas. Existe un período refractario para las áreas afectadas de 12 a 24 horas13. Se clasifica en cuatro tipos dependiendo de la longitud de onda: tipo I, producida por UV-B, que no atraviesa los cristales, tipo II, producida por onda larga UV-A, que atraviesa la ropa; tipo III; producida por luz artificial (luz visible) y tipo IV, producida por luz de amplio espectro. Enfermedades sistémicas La asociación más frecuente es la que se presenta entre urticaria y tiroiditis autoinmune15. Menos frecuentemente la urticaria se asocia con otras enfermedades: del tejido conectivo (lupus eritematoso y síndrome de Sjögren), hipergammaglobulinemia IgM, linfomas y carcinomas. Diagnóstico Las lesiones La lesión cutánea suele ser tan típica que pocas veces plantea dificultad su recono- Dentro de las lesiones podemos distinguir: Urticaria Por agua La urticaria acuagénica es infrecuente14. Se caracteriza por la aparición de un cuadro micropapular, similar a la colinérgica, que aparece a los 5-10 minutos después del contacto con agua independientemente de la temperatura de la misma y que no suele persistir más de 1 hora. No se asocia con síntomas sistémicos. Por calor Forma muy rara de urticaria, que aparece muy rápidamente tras la aplicación de ca- Aguda Recurrente Crónica Fármacos Alimentos Himenopteros Fármacos Alimentos Parásitos (Anisakis) Física Físicas Alimentos y aditivos Enfermedades sistémicas (tiroiditis, colagenosis,...) Infecciosa (niños) Insectos (niños) Idiopática Fig 5. Valoración etiológica de la urticaria . 1883 ENFERMEDADES DEL SISTEMA INMUNE (XII) 1. Cronología (inicio, frecuencia y duración) 2. Localización (zonas fotoexpuestas o descubiertas, de presión, sometidas a vibración, relación con contactantes) 3. Morfología (tamaño, angioedema acompañante, hiperpigmentación en caso de mastocitosis o persistencia de la misma lesión que no desaparece por vitropresión en caso de vasculitis) 4. Posibles factores de provocación (toma de AINE, alimentos coincidentes, agentes físicos, repetibilidad del cuadro en relación con la estación del año o entorno ambiental determinado, factores ocupacionales). Síntomas acompañantes Los síntomas acompañantes son los siguientes: 1. En el brote, tales como disnea, síncope, náuseas, vómitos o cefaleas. 2. Manifestaciones generales de astenia, anorexia o pérdida de peso. 3. Síntomas sugestivos de alteración de función tiroidea o afectación articular (colagenosis o vasculitis) Antecedentes En cuanto a los antecedentes destacan: 1. Familiares en el caso del angioedema hereditario y de algunas urticarias físicas 2. Posibles enfermedades infecciosas 3. Viajes a otras localidades 4. Hábitos alimentarios 5. Entorno doméstico 6. Ocupación y aficiones La exploración no debe limitarse a la valoración de las lesiones cutáneas (morfología y dermografismo), sino que debe incluir: toma de tensión arterial, auscultación cardíaca y pulmonar, exploración de cavidad oral (en busca de foco séptico), palpación de tiroides, palpación de posibles adenopatías periféricas, palpación abdominal y exploración de extremidades inferiores. Exploraciones complementarias Diagnóstico alergológico En el caso de la urticaria aguda se abordará únicamente para confirmar (o descartar) el agente etiológico de sospecha 1884 tras la anamnesis. En general, estarán encaminadas al estudio de alergia a un fármaco, alimento o himenóptero. Se realizarán pruebas cutáneas para el alimento o alimentos supuestamente implicados en la reacción, por el método de prick test si utilizamos un alergeno alimentario comercial estandarizado (o para el parásito Anisakis si está relacionado con pescado) o por el método de prick-prick si utilizamos alimentos naturales. Si sospechamos que se trata de un mecanismo de contacto se realizará una prueba epicutánea, aplicando un parche abierto del antígeno. En el caso de los medicamentos se dispone de antígeno estandarizado para los determinantes mayores y menores de los antibióticos del grupo betalactámico, pero en el resto de los fármacos la dilución a utilizar y el tipo de prueba cutánea dependerá de la valoración realizada con sujetos control, comparada siempre con la medida del control negativo de suero salino, o glicerina, y del positivo de histamina. En el caso de los himenópteros las pruebas cutáneas son técnica de segunda elección, porque la realización de las mismas entraña riesgo de una posible reacción sistémica, aunque se comience a aplicar el antígeno muy diluido, además de suponer dicho procedimiento un gran consumo de tiempo. Dentro de los test in vitro para diagnóstico alergológico, la valoración de la IgE específica por método ELISA (enzyme-linked immunosorbent assay) o en su defecto por método RAST (radio allergo absorbent test), cuando sospechamos que está implicado este tipo de mecanismo, es el que resulta más adecuado. Cuando pensamos en la existencia de un mecanismo de liberación de histamina se puede realizar una técnica automatizada que valora la histamina liberada al enfrentar el suero del paciente con el alergeno, en relación con sueros y alergenos controles. Esta última, es una técnica que exige una automatización, habitualmente ausente en los laboratorios de alergia. Los tests in vitro tienen una especificidad similar a la de las pruebas cutáneas, pero una sensibilidad menor, lo que unido a un mayor coste y a una menor rapidez, hacen que, excepto en el caso de la alergia a himenópteros, sean consideradas pruebas de diagnóstico alergológico de segunda línea. Existe un tercer escalón en el diagnóstico alergológico, constituido por las pruebas de provocación controlada en las que se le administra el fármaco o el alimento, habitualmente con control de placebo. La realización de este tipo de pruebas está indicada cuando la anamnesis es dudosa y las pruebas cutáneas o in vitro no confirman claramente esa posibilidad. Estas pruebas conllevan riesgo de reproducir la reacción o incluso dar lugar a una reacción más intensa, por lo que sólo se realizarán tras haber sido detenidamente informado el paciente, contando con su consentimiento y con la vigilancia y los medios adecuados para el tratamiento de las posibles reacciones que pudieran aparecer. Éste es en ocasiones el único método de llegar a un diagnóstico de certeza. En caso de fuerte sospecha de que el cuadro clínico pueda estar relacionado con alimentos o aditivos alimentarios desconocidos, se puede realizar una dieta de restricción alimentaria más o menos severa, seguida de una lenta reintroducción secuencial de alimentos o de técnica de provocación a doble ciego con aditivos17. Datos de laboratorio No resultan útiles para el diagnóstico de la urticaria aguda y son de escasa ayuda para el diagnóstico de la urticaria crónica si no están orientados por los datos de la anamnesis y/o exploración. Se ha visto que una historia clínica detallada y bien orientada junto con unas determinaciones analíticas generales ofrecen posiblidad de diagnóstico en la urticaria crónica del 45,9%, que sólo aumenta al 52,7% si se realiza un completo protocolo analítico18. Generales. Lo constituyen el hemograma; bioquímica rutinaria que incluya glucemia, función renal y hepática; sistemático de orina y TSH (opcional). Específicos. Estudio parasitológico de heces; serología de hidatidosis y hepatitis; cuantificación de fracción C3 y C4; determinación de anticuerpos antinucleares (ANA), frecuencia respiratoria y anticuerpos antitiroideos. Cuantificación de IgE; cuantificación de otras inmunoglobulinas, electroforesis de inmunoglobulinas plasmáticas; radiografía de tórax. Por último la biopsia cutánea es indispensable cuando se sospecha vasculitis y previo a otras determinaciones más caras y menos específicas URTICARIA Y ANGIOEDEMA Pruebas físicas específicas Cuando tras la anamnesis sospechamos la exitencia de una urticaria de tipo físico, la prueba aplicada será la específica del agente que queramos confirmar (tabla 2). En cualquier caso es mandatorio realizar una valoración de la respuesta cutánea (dermografismo) a todos los pacientes con urticaria crónica. Tratamiento 4. Evitar la exposición lumínica y utilizar filtro solar con alto factor de protección. 5. Utilizar prendas holgadas de fibras naturales que permitan la evaporación del calor y evitar la realización de ejercicio físico en ambientes caldeados en la urticaria colinérgica. 6. Evitar ropa o calzado ajustado en todos los casos en que haya dermografismo. 7. Controlar la ansiedad y el estrés con las medidas adecuadas. Farmacológico Medidas generales y preventivas encaminadas a evitar el agente desencadenante 1. Alimentos y fármacos Retirar el fármaco o alimento sospechoso hasta que se le realice el estudio; en los casos de urticaria aguda o de repetición y en los de urticaria crónica, eliminar de la dieta aquellos alimentos potencialmente liberadores de histamina o con alto contenido en histamina o aminas vasoactivas (tabla 1) y evitar la toma de AAS y AINE afines 2. Evitar zonas de la superficie corporal expuestas a la intemperie, baños en agua no climatizada e ingesta de helados y bebidas frías en la urticaria “a frigore”. 3. No practicar ejercicio físico al aire libre hasta que hayan transcurrido al menos 3 horas desde la ingesta, interrumpiendo la realización del mismo ante el mínimo síntoma de prurito o eritema desencadenado por el ejercicio. Primera línea Antihistamínicos19. El nombre genérico deriva de su acción farmacológica fundamental basada en antagonizar el efecto de la histamina. Presentan una alta selectividad para unirse a los receptores de histamina H1, habitualmente mediante antagonismo competitivo, aunque también algunos de segunda generación son inhibidores no competitivos. Los anti-H1 de primera generación pueden también actuar sobre los receptores colinérgicos muscarínicos, alfaadrenérgicos y serotoninérgicos. Además de este efecto sobre los receptores de histamina, algunos anti-H1 de segunda generación tienen un efecto antialérgico, evidenciándose que el pretratamiento con estos fármacos hace que, tras la estimulación antigénica, disminuya la liberación de mediadores del mastocito (prostaglandina PGD2, factor activador plaquetario) y la expresión de moléculas de adhesión ICAM-1 y secun- TABLA 2 Diagnóstico específico de las urticarias físicas Urticaria física Prueba diagnóstica Dermografismo Aplicación de dermografómetro (o borde romo de depresor lingual) con lectura: 1’y 5’ Retardada por presión Aplicación de peso controlado (500, 1.000 y 1.500 g/cm3) durante 10 m Lectura: 30’, 3h. y 6h Por frío Prueba del cubito de hielo (5-10’) Contacto con aire frío (habitación a 4ºC durante 5-10’) (¡riesgo elevado!) Contacto con agua fría: inmersión del brazo a 21ºC de 8-10’ Colinérgica Incremento de 1ºC de la temperatura corporal por: carrera 5-10’ o inmersión en baño caliente 40-45º durante 10-20’ Inyección intradérmica de metacolina al 0,02%. Solar Fototest con monocromator o simulador solar Acuagénica Compresa con agua a 35ºC en el tronco durante 30’ Por ejercicio Ejercicio controlado con pulso > o = 170l/min e ingesta de alimento sospechoso 1h. antes (¡riesgo elevado!) Vibratoria Aplicación de vibración local (5-10’) dariamente la migración de eosinófilos, basófilos y neutrófilos. Todo esto hace que sean considerados fármacos de primera línea en el tratamiento de la urticaria (tabla 3). En general se consideran con una eficacia similar los de primera y segunda generación, pero dado que en algunos estudios aparecen como más eficaces los primeros, tienen un comienzo de acción más rápido y una vida media más corta, su uso está especialmente indicado en la urticaria aguda, incluyendo la administración parenteral cuando sea necesaria, pues la dexclorfeniramina es el único anti-H1 disponible para esta vía de administración. El tratamiento con anti-H1 en la urticaria aguda debe prolongarse hasta cuatro-seis días después de desaparecer las lesiones. Los efectos secundarios de los anti-H1 de primera generación sobre el sistema nervioso central (habitualmente sedación, con pérdida de la capacidad de alerta y, en mayor o menor grado, efectos colinérgicos periféricos de visión borrosa, retención urinaria, estreñimiento e impotencia y, más raramente, afectación neuropsiquiátrica con manifestaciones de ansiedad, depresión especialmente en ancianos, confusión e incluso alucinaciones) desaconsejan su utilización habitual en la urticaria crónica, en la que los anti-H1 de segunda generación usados diariamente y en ocasiones durante largo período de tiempo, producen menos interferencia con la actividad cotidiana. Aunque con frecuencia encontramos indicaciones de antiH1 de elección dependiendo del tipo de urticaria, en la experiencia diaria la elección del anti-H1 no debe hacerse en relación con la urticaria sino con cada paciente, buscando aquel que controle mejor su sintomatología con el menor número de efectos adversos. Cuando la dosis diaria única de uno de estos anti-H1 de segunda generación no sea suficiente para controlar la sintomatología, se puede asociar a otro anti-H1 del mismo grupo o utilizar como refuerzo una dosis de anti-H1 de primera generación, generalmente en administración nocturna. Aunque algunos de los anti-H1 de segunda generación producen cierto grado de somnolencia (cetirizina, mizolastina) que hacen aconsejable la administración nocturna o aumento de apetito y peso (astemizol y ketotifeno), los efectos secundarios más importantes son los de tipo cardiovascular que consisten en alargamiento del espacio QT y arritmias, que en alguna ocasión han tenido 1885 ENFERMEDADES DEL SISTEMA INMUNE (XII) TABLA 3 Antihistamínicos utilizados habitualmente en el tratamiento de la urticaria Fármaco Primera generación Dexclorfeniramina (Polaramine®) Presentación Dosificación habitual Tabletas: 2 mg Comp. repetabs: 6 mg Jarabe: 0,4 mg/ml Inyectable: 5 mg Adultos: 6 mg/12 h Niños(>2 años):2 mg/12 h Comp: 25 mg Jarabe: 2 mg/ml Adultos:25 mg/8 h Niños(>6 años) 10 mg/8 h Niños(<6 años) 1 mg/kg/24 h Comp: 10 mg Jarabe: 1 mg/ml Gotas: 20 gotas/10 mg. Adultos: 10 mg/24 h. Niños(>2 años): 5 mg/24h Ebastina (Ebastel®) Comp: 10 mg Jarabe: 1 mg/ml Adultos: 10 mg/24 h. Niños(>2años): 5 mg/24 h Fexofenadina (Telfast®) Comp: 120mg Comp: 180mg Adultos: 120-180 mg/24 h Niños(>12 años): 120 mg/24 h Loratadina (Clarityne®) (Civeran®) (Optimin®) (Velodan®) Comp: 10 mg Jarabe: 1 mg/ml Adultos: 10 mg/24 h Niños(>2 años): 5 mg/24 h Mizolastina (Mizolén®) (Zolistán®) Comp: 10 mg Hidroxicina (Atarax®) Segunda generación Cetirizina (Zyrtec®) (Alerlisin®) (Virlix®) desenlace mortal. Aunque estos efectos cardiotóxicos se han descrito asociados a terfenadina y astemizol (lo que desaconseja la utilización de estos dos anti-H1 cuya eficacia clínica ha sido superada por otros) es importante valorar en cada paciente los factores de riesgo en relación con este tipo de reacciones y utilización crónica de anti-H1 (tabla 4). Durante el embarazo se aconseja la utilización de este tipo de fármacos con cautela por riesgo de terato- TABLA 4 Factores de riesgo asociados con reacciones adversas cardiovasculares y utilización de anti-H1 Administración concomitante de fármacos que interfieren con el metabolismo hepático dependiente de citocromo P450 Antifúngicos imidazólicos: ketoconazol e itraconazol Antibióticos macrólidos: ertitromicina y claritromicina Anti H2: cimetidina Flavonoides naturales: zumo de uva Sobredosificación Patología cardíaca Alargamiento del intervalo QT Cardiopatía isquémica Tratamiento con antiarrítmicos Alteraciones metabólicas Hipopotasemia (diuréticos) Hipomagnesemia Anorexia o nutrición enteral Hepatopatía Metabolización retardada en ancianos 1886 genicidad, aunque los datos clínicos resultantes de la valoración de los múltiples embarazos en los que se ha usado clorfeniramina o hidroxicina permiten asegurar que el riesgo de malformaciones congénitas ha sido similar al de la población general. En algunos pacientes con urticaria crónica severa se asocian anti-H2 (cimetidina o ranitidina), que en ocasiones mejoran el prurito y el edema, no sólo por el pequeño efecto directo sobre los receptores H2 de los vasos, sino por inhibir parcialmente la metabolización hepática de los anti-H1, consiguiendo mantener concentraciones plasmáticas de éstos, más elevadas. Las preparaciones tópicas de anti-H1 están desaconsejadas por su alto poder sensibilizante inductor de dermatitis y fotodermatitis de contacto. Segunda línea Corticoides. Su utilidad es incuestionable cuando el cuadro urticarial tiene un marcado componente de angioedema, pero también se pueden dar para acelerar la resolución en las primeras fases de la urticaria aguda. En esta asociación debe utilizarse un ciclo corto (por ejemplo 40mg de prednisona en descenso durante cuatro días), pero nunca debe administrarse una dosis única de corticoide en la administración de urgencias por el probable efecto rebote y la nueva reaparición del cuadro a las pocas horas. La prescripción de forma crónica sólo está indicada cuando no es posible controlar el cuadro con antihistamínicos, administrándose en este caso en combinación con éstos, en la mínima dosis posible alterna o diaria matutina. La aplicación tópica de corticoide sólo está indicada en la forma localizada de la urticaria de contacto. Otros. Cuando esta combinación fracasa en algunas urticarias crónicas, especialmente en las desencadenadas por presión o por frío y en las idiopáticas, se han utilizado otros fármacos, que brevemente vamos a enumerar20. 1. Nimesulide. Es un antiinflamatorio no esteroideo que actúa inhibiendo la ciclooxigenasa 2 y que tiene propiedades antialérgicas. Inhibe la liberación de histamina por los mastocitos y directamente a los receptores H1. 2. Antidepresivos tricíclicos. Se utilizan porque aparte de la acción antidepresiva tienen una potente acción antihistamínica. El más empleado es la doxepina (25-50mg/día). Debe evitarse su administración conjunta con inhibidores de la moroaminooxidasa. 3. Sulfasalazina. Puede ser un tratamiento eficaz en algunos casos de urticaria por presión rebelde al tratamiento con corticoides. Es necesario emplear una dosis tan elevada como en el tratamiento de la enfermedad inflamatoria intestinal (4 g/día). 4. Dapsona. De efectividad variable, puede ser utilizada en aquellas urticarias con predominio de neutrófilos en la biopsia cutánea. Está contraindicada en pacientes con déficit de G6PD (glucosa 6 fosfato deshidrogenasa). 5. Danazol. Andrógeno de síntesis con características anabolizantes. Se ha mostrado útil en algunas urticarias físicas (por frío y colinérgica) 6. Antimaláricos, psoralenos y rayos ultravioleta (PUVA). Se han utilizado en alguna urticaria solar. 7. Ciclosporina A, gammaglobulina y plasmaféresis. Especialmente indicados en aquellos casos de urticaria crónica con autoanticuerpos, de características clínicas severas y falta de respuesta a otro tipo de tratamiento más conservador. 8. Desensibilización. Se ha utilizado en algunos casos muy severos de urticaria solar y urticaria por frío. Se somete al paciente a dosis progresivamente más pro- URTICARIA Y ANGIOEDEMA longadas del estímulo con pretratamiento de anti-H1 y corticoides, con el fin de obtener tolerancia inmune. Es una técnica que entraña alto riesgo y sólo debe ser utilizada en casos seleccionados y por personal con experiencia. 9. Antileucotrienos. Fármacos que actúan como antagonistas de los LC y de reciente introducción en el tratamiento del asma. Por su mecanismo farmacológico podrían también ser útiles en el tratamiento de la urticaria, y en este sentido se ha recogido algún caso de éxito en el tratamiento de urticaria crónica con sensibilización al AAS21. Cuadros especiales Anafilaxia En determinadas ocasiones las manifestaciones del proceso no se limitan sólo a la piel, tal es el caso de algunas reacciones agudas debidas a fármacos, alimentos (incluyendo en este apartado la ocasionada por el parásito del pescado Anisakis) o picaduras de himenópteros o en algunas de tipo recidivante o crónico cuando el estímulo es masivo como la inmersión en agua en el caso de la urticaria “por frío” o “por ejercicio”. En estos casos los síntomas iniciales suelen ser prurito en palmas, plantas, genitales y conductos auditivos, seguidos de naúseas, disfagia, prurito generalizado, lesiones urticariales, angioedema, disnea, hipotensión, aumento del peristaltismo y arritmia. Este cuadro, de inicio súbito y evolución rápida en minutos, puede tener una evolución fatal si no recibe el tratamiento adecuado. El fármaco que debe utilizarse siempre en primer lugar ante un cuadro de estas características es la adrenalina, que se inyectará por vía subcutánea en dilución 1/1.000 a la dosis correspondiente (habitualmente entre 0,3 y 0,5 cc.). Después se completará el tratamiento con la administración por vía intravenosa de antihistamínicos y corticoides (actocortina). El paciente que ha tenido una reacción anafiláctica debe permanecer en observación al menos 24h. por posibles complicaciones de ritmo cardíaco. Los pacientes con riesgo de anafilaxia deben ser informados detalladamente de las características del cuadro y adiestrados para poder autoadministrarse la Adrenalina, que deberán llevar siempre consigo. Edema angioneurótico Se trata de un grupo de alteraciones de etiología multifactorial con expresión clínica similar. Se distinguen dos grandes grupos, el adquirido22 y el familiar o hereditario23, integrado éste último casi totalmente por el déficit de C1INH en sus tres distintas variedades. La prueba diagnóstica es la alteración de los componentes del complemento. (tabla 5). En el angioedema idiopático crónico los niveles del complemento suelen estar dentro de valores normales. El cuadro clínico se caracteriza en la piel por zonas papulares de gran tamaño en cualquier localización, únicas o asimétricas, no pruriginosas, siendo frecuente la afectación gastrointestinal, con dolor de tipo cólico, vómitos y diarrea. La situación de riesgo vital se produce cuando se afecta la mucosa orofaríngea que ocasiona obstrucción respiratoria alta. La frecuencia de aparición de los síntomas es muy variable (semanal o episodios aislados). Suele tardar 24-48 horas en resolverse. Como factores de provocación de los episodios se encuentran el ejercicio, el estrés, la menstruación y más frecuentemente los traumatismos, especialmente los odontológicos. El tratamiento de elección en las crisis de angioedema por déficit de C1INH hereditario o adquirido es la administración por vía intravenosa de C1INH24, que también deberá administrarse preventivamente antes de la realización de procedimientos quirúrgicos o que supongan traumatismo para el paciente. De forma habitual se utiliza como mantenimiento el tratamiento con danazol, fármaco anabolizante que aumenta la síntesis hepática del C1INH, a la dosis mínima con la que se controlen los síntomas en cada paciente. En niños o cuando está contraindicada la utilización de danazol se emplea el ácido E-aminocapróico. El angioedema adquirido tipo II (con autoanticuerpos frente al C1INH) suele ser refractario a este tipo de tratamiento precisando inmunosupresores. Urticaria idiopática crónica o recidivante Es un tipo de urticaria crónica en la que no resulta posible determinar el agente causal. Cuando los brotes son espaciados se le aplica el apelativo de recurrente o intermitente. Es un trastorno frecuente, en ambos sexos y en cualquier edad, aunque predomina en mujeres de 30 a 60 años. Aunque la etiología es desconocida se implican factores psicosomáticos (el estímulo psíquico liberaría catecolaminas y mediadores) y autoinmunes, encontrándose anticuerpos antitiroideos hasta en un 10% de los casos y más recientemente autoanticuerpos IgG anti receptor de alta afinidad de IgE o frente a IgE25 (que se ponen de manifiesto mediante técnica in vitro ELISA o test cutáneo con suero del propio paciente26). En la de tipo intermitente es necesario un estudio en profundidad para descartar factores físicos, alimentarios o medicamentosos. Las lesiones urticariales se suelen acompañar, en el 30% de los casos de angioedema, que afecta manos, pies y región facial, siendo excepcional el angioedema de vías respiratorias. La histología de las lesiones es similar a la general, aunque con más frecuencia se observa vasculitis leucocitoclástica. El tratamiento es el de la urticaria crónica, pero en algunos casos resistentes al tratamiento convencional y con anticuerpos antitiroideos elevados, aunque la función tiroidea esté dentro de la normalidad (hipotiroidismo subclínico), TABLA 5 Angioedema por déficit de C1 inhibidor Etiología Características C1Inhibidor C2, C4, CH50 C1q Tipo I (85%) Hereditario autosómico Defecto de síntesis dominante Tipo II (15%) Componente anómalo Disminuido Muy disminuido Normal Normal o aumentado Muy disminuido Normal Adquirido Disminuido Disminuido Disminuido Disminuido Disminuido Normal Inmunocomplejos circulantes (anticuerpos antiidiotipo) con consumo complemento Síndrome linfoproliferativo B Colagenosis Anticuerpos IgG anti-C1 INH Fármacos (IECA) IECA: inhibidores de la enzima de conversión de la angiotensina. 1887 ENFERMEDADES DEL SISTEMA INMUNE (XII) se ha utilizado hormona tiroidea a bajas dosis y con estrecha vigilancia. La evolución habitual es a la autorresolución, tras un período de manifestaciones clínicas más o menos intensas. Aproximadamente el 70% de los casos remiten en los doce primeros meses, aunque pueden reaparecer con posterioridad; pero, en otros casos, las lesiones persisten durante varios años, llegando en ocasiones a superar la cifra de 20 años27. Conclusión La urticaria y el angioedema constituyen una patología muy frecuente, que ocasiona gran demanda de consulta en Atención Primaria, Atención Especializada y Urgencias. Es importante hacer una buena valoración clínica desde el primer momento, descartando fármacos y alimentos como agentes etiológicos, si se trata de una urticaria aguda, y factores físicos, ambientales y enfermedades sistémicas en el caso de la forma crónica. Debe realizarse un planteamiento terapéutico meticuloso, en el que además de explicar las medidas de evitación, se haga partícipe al paciente de las pautas farmacológicas a aplicar según la intensidad de las manifestaciones clínicas. En la urticaria crónica idiopática es importante informar de los hallazgos exploratorios y analíticos negativos, para disminuir así la angustia producida por una patología, que altera en gran medida la calidad de vida del paciente, y del médico que habitualmente le controla; sin- 1888 tiéndose éste último incapaz de dar respuesta concreta a preguntas sobre “la causa” y a prescribir un fármaco que “cure” definitivamente el proceso, que en ocasiones se viene prolongando a lo largo de los años. BIBLIOGRAFÍA 1. Millar MM, Patterson R. A patient referred for evaluation of angioedema. Ann Allergy Asthma Immunol 1998; 81: 120- 126. 2. Greaves M. Chronic urticaria. J Allergy Clin Immunol 2000; 105: 664- 672. 3. Sabroe RA, Greaves MW. The Pathogenesis of Chronic Idiopathic Urticaria. Arch Dermatol 1997; 133: 1.0031.008. 4. Wedi B, Novacovic V, Koerner M, Kapp A. Chronic urticaria serum induces histamine release, leukotriene production, and basophil CD63 surface expression- Inhibitory effect of antiinflamatory drugs. J Allergy Clin Immunol 2000; 105: 552- 560. 5. Kaplan AP. Urticaria and angioedema. En: Middleton E, Reed C, Ellis E, Adkinson NF, Yunginger JW, Burse WW, eds. Allergy. Principles and practice, (5th ed). St. Louis: Mosby, 1998; 1.104-1.122. 6. Greaves MW, Sabroe RA. Histamine: the quintessential mediator. J Dermatol 1996; 23: 735-740. 7. Gorevic PD. Drug Allergy. En: Kaplan AP eds. Allergy (2th ed). Philadelphia: Saunders WB Company, 1997; 620-643. 8. Charlesworth EN. Urticaria and angioedema: a clinical spectrum. Ann Allergy Asthma Immunol 1996; 76: 484496. 9. Bilbao A, García JM, Pocheville I, Gutiérrez C, Corral JM, Samper A, et al. Urticaria en relación con infecciones.Allergol et Immunopathol 1999; 27: 73-85. 10. Mendizabal-Basagoiti L. Hypersensitivity to Anisakis simplex apropos of 36 cases. Allerg Immunol (Paris) 1999; 31: 15-17. 11. Moller A, Henz MB. Cold urticaria. En: Henz BM, Zuberbier T, Grabbe J, Monroe E, eds. Urticaria: Clinical, Diagnostic and Therapeutic Aspects. Berlín: Springer- Verlag, 1998; 69-78. 12. Shadick NA, Liang MH, Partridge AJ, Bingham C, Wright E, Fossel AH, Shefer AL. The natural history of exer- cise- induced anaphylaxis: survey results from follow-up study. J Allergy Clin Immunol 1999; 104: 123-127. 13. Roelandts R, Ryckaert S. Solar urticaria: the annoying photodermatosis. Int J Dermatol 1999; 38: 411- 418. 14. Luong Kvq, Nguyen LTH. Aquagenic urticaria: report of a case and review of the literature. Ann Allergy Asthma Immunol 1998; 80: 483-485. 15. Heymann WR. Chronic urticaria and angioedema associated with thyroid autoimmunity: Review and therpeutic implications. J Am Acad Dermatol 1999; 40: 229-232. 16. Kumar SA, Martin BL. Urticaria and angioedema: diagnostic and treatment considerations. J Am Osteopath Assoc 1999; 99 (3 Suppl): S1-4. 17. Henz MB, Zuberbier T. Most chronic urtcaria is fooddependent, and no idiopathic. Exp Dermatol 1998; 7: 139142. 18. Kozel MA, Mekkes JR, Bossuyt PMM, Boss JD. The Efectiveness of a History-Based in Chronic Urticaria and Angioedema. Arc Dermatol 1998; 134: 1.575-1.580. 19. Rodríguez Rodríguez M. Antihistamínicos. Medicine 1999; 7: 5.753-5.763. 20. Negro JM, Carreño A, Funes E, García Canovas A, Abellán AF, Rubio R. Pharmacologic therapy for urticaria. Allergol Immunopathol 1997; 25: 36-51. 21. Ellis MH. Succcessful treatment of chronic urticaria with leukotriene antagonists. J Allergy Clin Immunol 1998; 102: 876-877. 22. Heymann WR, Camden MD. Acquired angioedema. J Am Acad Dermatol 1997; 36: 611-615. 23. Metzger WJ. Urticaria, Angioedema, and Hereditary Angioedema. En: Patterson R, Grammer LC, Greenberger PA, eds. Allergic Diseases (5th ed). Philadelphia: LippincottRaven Publishers, 1998; 265-283. 24. Glovsky MM. C1 esterase inhibitor transfusions in patients with hereditary angioedema. Annals Allergy Astma Immunol 1998; 80: 439-440. 25. Ferrer M, Kinet JP, Kaplan AP. Comparative studies of functional and binding assays for IgG anti- Fcepsilón IR alfa (alfa- subunit) in chronic urticaria. J Allergy Clin Immunol 1998; 101: 672-676. 26. Sabroe RA, Grattan CEH, Francis DM, Barr RM, Kobza Black A, Greaves MW. The autologous serum skin test: a screening test for autoantibodies in chronic idiopathic urticaria. Br J Dermatol 1999:140: 446-452. 27. O’Donnell BE, Lawlor F, Simpson J, Morgan M, Greaves MW. The impact of chronic urticaria on the quality of life. Br J Dermatol 1997; 136: 197-201.









