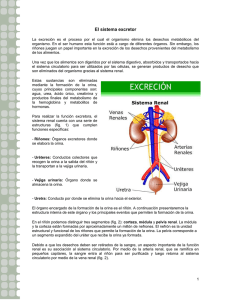
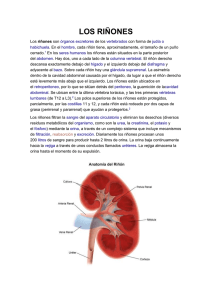
INTRODUCCIÓN Las infecciones del tracto urinario (ITU) constituyen una de las entidades clínicas más prevalentes, estimándose que de un 20 a un 35% de las mujeres presentan al menos un episodio de ITU a lo largo de su vida. Puede afectar a individuos de cualquier edad y condición, con una especial incidencia en mujeres de cualquier edad, hombres en edades extremas de la vida, receptores de trasplante renal y en pacientes con cualquier anomalía estructural o funcional del tracto urinario. De forma adicional, la ITU constituye la principal causa de sepsis en pacientes hospitalizados y hasta un 50% de las infecciones nosocomiales tienen su origen en el tracto urinario, en relación en su mayoría con catéteres urinarios 3, 4 . Un 10-15% de los enfermos incluidos en programa de hemodiálisis llegan a esta situación como consecuencia de infecciones urinarias de repetición. Por lo expuesto es fácil entender que las ITU llevan implícita una morbilidad importante, una mortalidad no despreciable y un coste económico elevado. En la última década la búsqueda de regímenes terapéuticos que permitan un mejor cumplimiento, un menor coste y una menor incidencia de efectos adversos ha supuesto una importante innovación en el manejo del paciente con ITU. 1 TRASTORNOS URINARIOS ANATOMÍA: El Sistema Urinario, está formado por un par de riñones que son los órganos que producen la orina, un par de conductos llamados uréteres, que conducen la orina desde los riñones a la vejiga urinaria. La vejiga urinaria, es una bolsa muscular y elástica en la que se acumula la orina antes de ser expulsada al exterior por un conducto llamado uretra. FISIOLOGÍA: El Aparato urinario se compone de estructuras que filtran los fluidos corporales como la sangre o linfa (líquido transparente que recorre los vasos linfáticos). En el ser humano se compone, fundamentalmente de dos partes: Los órganos secretores son los riñones, que producen la orina La vía excretora, recibe la orina producida y la expulsa al exterior. ¿CÓMO FUNCIONA EL APARATO URINARIO? Su cuerpo absorbe los nutrientes de los alimentos y los usa para el mantenimiento de toda función corporal, incluida la energía y la autoreparación. Una vez que el cuerpo absorbe lo que necesita del alimento, productos de desecho permanecen en la sangre y el intestino. El aparato urinario trabaja con los pulmones, la piel y los intestinos—los cuales también excretan desechos—para mantener en equilibrio las sustancias químicas y el agua en el cuerpo. Los adultos eliminan cerca de un litro y medio de orina al día. Esta cantidad depende de ciertos factores, especialmente de la cantidad de líquido y alimento que una persona ingiere y de la cantidad de líquido que pierde al sudar y respirar. Ciertos tipos de medicamentos también pueden afectar la cantidad de orina que el cuerpo elimina. El aparato urinario elimina de la sangre un tipo de desecho llamado urea. La urea se produce cuando los alimentos que contienen proteína, tales como la carne de res, la carne de ave y ciertos vegetales, se descomponen en el cuerpo. La urea se transporta a los riñones a través del torrente sanguíneo. 2 ¿QUÉ CAUSA PROBLEMAS EN EL APARATO URINARIO? Los problemas en el aparato urinario pueden ser causados por envejecimiento, enfermedad, o lesión. A medida que envejecemos, los cambios en la estructura de los riñones hacen que pierdan cierta habilidad para eliminar los desechos de la sangre. Además, los músculos de los uréteres, vejiga y uretra tienden a perder cierta fuerza. Usted puede tener más infecciones urinarias puesto que los músculos de la vejiga no se contraen lo suficiente para vaciar la vejiga por completo. Una reducción en la fuerza de los músculos de los esfínteres y la pelvis también pueden causar incontinencia, que es la fuga accidental de orina. Las enfermedades y lesiones también pueden impedir que los riñones filtren la sangre por completo u obstruir el paso de la orina. ¿CÓMO SE IDENTIFICAN LOS PROBLEMAS EN EL APARATO URINARIO? El uroanálisis es una prueba que examina los contenidos de la orina para identificar sustancias anormales tales como proteína o señales de infección. Esta prueba requiere que usted orine en un recipiente especial y deje la muestra en un laboratorio para ser examinada. Las pruebas urodinámicas evalúan el almacenamiento de la orina en la vejiga y el flujo de orina de la vejiga a la uretra. Es posible que su médico quiera hacer una prueba urodinámica si usted presenta síntomas que sugieren problemas con los músculos o nervios del aparato urinario inferior y la pelvis—uréteres, vejiga, uretra y músculos del esfínter. Las pruebas urodinámicas miden la contracción del músculo de la vejiga mientras ésta se llena y vacía. La prueba se realiza introduciendo un tubo pequeño, llamado catéter, a través de la uretra hasta la vejiga, para llenarla con agua o gas. Se introduce otro tubo pequeño en el recto o vagina para medir la presión que se ejerce sobre la vejiga cuando usted se esfuerza o tose. Otras pruebas de la vejiga usan un tinte para radiografías, en vez de agua, para poder tomar placas radiográficas mientras la vejiga se llena y vacía y así poder detectar cualquier anormalidad en la forma y funcionamiento de la vejiga. Estas pruebas duran cerca de 1 hora. 3 ¿CUÁLES SON ALGUNOS DE LOS TRASTORNOS DEL APARATO URINARIO? Los trastornos del aparato urinario varían desde aquellos que son fáciles de tratar a aquellos que ponen en riesgo la vida. La hiperplasia prostática benigna (BPH por sus siglas en inglés) es una afección de la glándula prostática, que forma parte del aparato reproductor masculino. La próstata se encuentra al fondo de la vejiga y circunda la uretra. La BPH es un agrandamiento de la glándula prostática que puede interferir con la función urinaria en hombres mayores. La obstrucción ocurre cuando la próstata aprieta la uretra, lo que puede causar dificultad para orinar. Por lo general, los hombres con BPH presentan otros síntomas vesicales, como un aumento en la cantidad de veces que vacían la vejiga durante el día y por la noche. La mayoría de hombres que tienen más de 60 años presentan un poco de BPH, pero no todos tienen problemas de obstrucción. Existen varias opciones para el tratamiento de la BPH. El síndrome de la vejiga dolorosa o cistitis intersticial (PBS o IC por sus siglas en inglés) es un trastorno crónico de la vejiga. También se conoce como síndrome de disuria, urgencia y frecuencia. En este trastorno, las paredes vesicales pueden inflamarse e irritarse. La inflamación puede causar cicatrización y endurecimiento de la vejiga, capacidad reducida de la vejiga, hemorragia puntiforme, y en casos poco comunes, úlceras en el revestimiento vesical. Aún se desconoce la causa de la IC. Cálculos renales es un término que por lo general se usa para referirse a piedras en el aparato urinario. Los cálculos se forman en los riñones y se pueden encontrar en cualquier parte del aparato urinario. Su tamaño varía. Algunos causan gran dolor, mientras otros causan muy poco dolor. El objetivo del tratamiento es eliminar los cálculos, prevenir la infección y prevenir la recurrencia. Se usan tratamientos quirúrgicos y no quirúrgicos. Los cálculos renales afectan más a los hombres que a las mujeres. La prostatitis es una inflamación de la glándula prostática, que causa entre otros síntomas, frecuencia y urgencia urinaria, ardor o dolor al orinar, un trastorno llamado disuria, y dolor en la parte baja de la espalda y el área genital. En ciertos casos, la prostatitis es causada por una infección bacteriana que puede tratarse con antibióticos, pero las formas más comunes de prostatitis no se relacionan con ningún tipo de organismo 4 infeccioso. Los antibióticos por lo general son ineficaces en el tratamiento de la prostatitis no bacteriana. La proteinuria es la presencia de cantidades anormales de proteína en la orina. Los riñones sanos eliminan los desechos de la sangre pero dejan la proteína. La proteína en la orina no causa problemas por sí misma, pero puede ser una señal de que los riñones no están funcionando normalmente. La insuficiencia renal (del riñón) sucede cuando los riñones no son capaces de regular el agua y las sustancias químicas en el cuerpo o eliminar los desechos de su sangre. La insuficiencia renal aguda (ARF por sus siglas en inglés) es la aparición repentina de insuficiencia renal. Esta afección puede ser causada por un accidente que lesiona los riñones, la pérdida de gran cantidad de sangre, o ciertas drogas o venenos. La ARF puede llevar a la pérdida total de la función renal. Pero si los riñones no se encuentran gravemente dañados, pueden sanar. La enfermedad renal crónica (CKD por sus siglas en inglés) es la pérdida gradual de la función renal que puede producir insuficiencia renal permanente o enfermedad renal en etapa terminal (ESRD por sus siglas en inglés). Pueden transcurrir varios años antes de que usted sepa que tiene CKD. Las infecciones del tracto urinario (UTI por sus siglas en inglés) se producen por infecciones bacterianas en el tracto urinario. Las mujeres son más propensas a tener una UTI que los hombres. Las UTI se tratan con antibióticos. El beber bastante líquido también ayuda a expulsar las bacterias. El nombre de la UTI depende del sitio en el aparato urinario donde se desarrolló la infección. Una infección en la vejiga se llama cistitis. Si la infección se produce en uno o ambos riñones, la infección se conoce como pielonefritis. Si la pielonefritis no se trata adecuadamente, puede causar daños graves a los riñones. La incontinencia urinaria, que es la pérdida del control de la vejiga, es el escape involuntario de orina. Hay muchas causas y tipos de incontinencia, y muchas opciones de tratamiento. Los tratamientos van desde ejercicios simples hasta cirugía. La incontinencia urinaria afecta a las mujeres más que a los hombres. La retención urinaria, o la dificultad para vaciar la vejiga, es un problema urológico común con varias causas posibles. Por lo general, la micción se puede iniciar de forma voluntaria y la vejiga se vacía por completo. La retención urinaria es el almacenamiento 5 anormal de orina en la vejiga. La retención urinaria aguda es la incapacidad repentina de orinar, que causa dolor y molestia. Las causas pueden incluir una obstrucción en el aparato urinario, estrés, o problemas neurológicos. La retención urinaria crónica se refiere a la presencia frecuente de orina en la vejiga después de un vaciamiento incompleto. Las causas comunes de la retención urinaria crónica son el fallo de los músculos vesicales, el daño nervioso, o las obstrucciones en el tracto urinario. El tratamiento de la retención urinaria depende de la causa. QUÉ ES LA INCONTINENCIA URINARIA? La incontinencia urinaria es la pérdida del control urinario o la incapacidad de contener la orina hasta poder alcanzar el baño. Las mujeres tienen el doble de probabilidad que los hombres de desarrollar incontinencia urinaria. La incontinencia urinaria puede ser una condición temporal o ser el resultado de una enfermedad. Puede variar desde la incómoda pérdida urinaria leve hasta el mojado frecuente y severo. Causas de la incontinencia urinaria Cambios específicos en la función del cuerpo como consecuencia de enfermedades Medicamentos Inicio de una enfermedad. Infección del tracto urinario. Clasificación de la Incontinencia Urinaria La incontinencia urinaria generalmente se divide en cuatro grupos, según el trastorno de función que provoca la incontinencia: incontinencia de urgencia, de esfuerzo, funcional e incontinencia por sobrecarga. Con frecuencia se presenta más de un tipo de incontinencia; aproximadamente el 40% de los casos de incontinencia se puede agrupar en más de una de estas cuatro categorías. Incontinencia de urgencia Es la incapacidad de contener la orina el tiempo suficiente para alcanzar el baño. Es frecuente en personas que sufren de enfermedades como la diabetes, derrames cerebrales, 6 demencia, enfermedad de Parkinson y esclerosis múltiple; pero puede ser el indicio de otras enfermedades o condiciones que también podrían necesitar atención médica. Incontinencia de esfuerzo El tipo más común de incontinencia asociado con el derrame de orina al practicar ejercicio, al toser, al estornudar, al reír, al levantar objetos pesados, o al realizar otros movimientos del cuerpo que hagan presión en la vejiga. Incontinencia funcional En la incontinencia funcional, el estado del sistema urinario es normal, pero el paciente no puede utilizarlo debidamente debido a algunos trastornos físicos graves, como la enfermedad de Parkinson, o enfermedades mentales como la enfermedad de Alzheimer y otras formas de demencia. Incontinencia por sobrecarga Derrame de orina que ocurre cuando la cantidad de orina producida excede la capacidad de almacenamiento de la vejiga. Síntomas de la Incontinencia Urinaria Incapacidad para orinar. Dolor relacionado con el llenado de la vejiga o dolor relacionado con la micción sin comprobarse infección de la vejiga. Debilidad progresiva del chorro urinario con o sin sensación de completo vaciado de la vejiga. Aumento de la frecuencia al orinar sin que haya infección de la vejiga. Necesidad de alcanzar el baño rápidamente o derrame de orina si no alcanza el baño a tiempo. Cambio o anormalidad al orinar relacionados con el sistema nervioso. Anormalidades tales como derrame cerebral, lesión de la médula espinal, esclerosis múltiple. Derrame de orina que impide las actividades. Derrame de orina que comenzó o continuó después de la cirugía. Derrame de orina que ocasiona incomodidad social. Infecciones frecuentes de la vejiga. 7 Diagnóstico de la incontinencia urinaria El primer paso en el diagnóstico de la incontinencia urinaria es hacer un historial detallado, que debe incluir cualquier trastorno urinario, así como una historia de la forma de micción. Con el fin de proveer esta información al médico, es posible que al paciente le resulte fácil escribir un diario durante los dos o tres días previos a la visita médica. Este diario tiene que ser un registro detallado de los hábitos alimentarios, los hábitos de consumo de líquidos, la hora y la cantidad de la micción normal. También se debería incluir cada una de las incidencias de incontinencia, la cantidad de la pérdida de orina, si se sintió deseo de orina y si el paciente estaba realizando alguna actividad física en ese momento. Tratamiento de la incontinencia urinaria En muy pocas ocasiones el tratamiento de la incontinencia puede ser rápido, fácil y eficaz. Por ejemplo, las infecciones en el tracto urinario pueden ser tratadas con antibióticos y si se ha detectado incontinencia, a menudo desaparece en poco tiempo. (Para más información ver el capítulo sobre infecciones de orina). Además, es posible que la medicación que produce la incontinencia no sea continuada o que se modifique. Sin embargo, normalmente el paciente tiene un problema crónico que requiere distintos tratamientos y técnicas de control para mejorar su calidad de vida. TRASTORNOS TESTICULARES Los testículos cumplen dos funciones principales: primero, la síntesis de testosterona, principal hormona sexual masculina (andrógeno), y segundo, la producción de esperma. Los testículos pueden ser hipoactivos (enfermedad llamada hipogonadismo masculino), puesto que la glándula hipófisis no secreta las hormonas que estimulan los testículos o porque existe algún problema en los mismos. Cuando los testículos son hipoactivos, la producción de andrógeno es deficiente. El crecimiento y el desarrollo sexual pueden retardarse, la producción de esperma es escasa y el pene puede ser pequeño. Síntomas Los síntomas varían dependiendo de la edad en la que se manifiesta el trastorno. En un feto masculino, una deficiencia de andrógeno antes del tercer mes de embarazo ocasiona el desarrollo incompleto de los genitales. La uretra puede abrirse en la parte inferior del 8 pene, en lugar de en su extremidad, o un bebé masculino puede desarrollar genitales femeninos (seudohermafroditismo masculino). Un feto masculino puede tener un pene anormalmente pequeño (microfalo) o testículos que no descienden totalmente al escroto, si una deficiencia de andrógeno se desarrolla posteriormente durante el embarazo. La deficiencia de andrógenos en la niñez conlleva un desarrollo sexual incompleto. Un niño afectado presenta una voz con timbre alto y un escaso desarrollo muscular para su edad. El pene, los testículos y el escroto se encuentran poco desarrollados. El vello púbico y axilar es escaso y los brazos y las piernas son extremadamente largos. La deficiencia de andrógenos después de la pubertad puede causar escaso deseo sexual, impotencia y una fuerza menor a la normal en los niños. Los testículos pueden arrugarse, la piel alrededor de los ojos y los labios puede presentar finas arrugas, el vello del cuerpo puede ser ralo y los huesos, débiles. Si la deficiencia de andrógenos se debe a un problema testicular, pueden desarrollarse las glándulas mamarias (ginecomastia). El síndrome de Klinefelter se manifiesta en aproximadamente 1 de cada 700 nacimientos masculinos. Resulta de una anomalía cromosómica. Los niños que presentan dicho síndrome tienen habitualmente dos cromosomas X y uno Y (XXY en lugar del XY normal), aunque algunos tienen aún más copias del cromosoma X. Generalmente, este síndrome no se detecta hasta la pubertad, cuando el niño afectado no presenta un desarrollo sexual normal. Los varones con el síndrome de Klinefelter tienen testículos pequeños (de menos de dos centímetros transversalmente al escroto), que se encuentran firmes y llenos de tejido fibroso. Los pechos (glándulas mamarias) están generalmente un poco agrandados y las proporciones del esqueleto son anormales, con las piernas más largas que el torso y la cabeza. Pueden presentarse conductas antisociales. También se incrementa el riesgo de diabetes mellitus, enfermedad pulmonar crónica, venas varicosas, hipotiroidismo y cáncer de mamas. El diagnóstico se confirma mediante el análisis cromosómico de las células sanguíneas. El síndrome de los testículos que desaparecen (anorquismo bilateral) se manifiesta en uno de cada 20 000 varones. Los testículos están presentes al principio del desarrollo, pero son resorbidos por el organismo antes o después del nacimiento. Sin los testículos, estos niños no pueden producir testosterona o esperma, por consiguiente, no desarrollan las características sexuales secundarias masculinas en la pubertad y son infértiles. 9 Diagnóstico Se llevan a cabo varios análisis para identificar el trastorno testicular presente. Primeramente, el médico examina el pene y los testículos del niño para ver si el desarrollo es normal para su edad. Se miden los valores de testosterona en la sangre. Los valores de las hormonas luteinizante y foliculoestimulante también pueden medirse, puesto que la función testicular está regulada por la glándula hipófisis y por el hipotálamo Se analiza una muestra de semen para determinar el volumen y el total de esperma en los jóvenes que han pasado la pubertad. Habitualmente, no se requiere una muestra de tejido testicular para diagnosticar el hipogonadismo. Esta muestra, sin embargo, suele someterse a análisis si el niño tiene testículos de tamaño normal pero no genera esperma, según el resultado del análisis de semen. El análisis cromosómico puede ser necesario, especialmente ante la sospecha del síndrome de Klinefelter. Generalmente, se analizan los cromosomas celulares de una muestra de sangre. Tratamiento Si la glándula hipófisis no produce la hormona luteinizante ni la foliculoestimulante, que estimula los testículos, se indican suplementos de testosterona. Si un niño tiene problemas de adaptación psicológica porque un retraso en la pubertad ha derivado en un desarrollo sexual incompleto, pueden recetarse inyecciones de testosterona durante tres meses. Este tratamiento aumenta levemente la masculinización sin detener el crecimiento. La deficiencia de testosterona puede tratarse con inyecciones de esta hormona una o dos veces al mes, método más seguro que su administración por vía oral, y que, además, requiere menos dosis. La testosterona también puede ser administrada mediante un parche en la piel aplicado diariamente. El tratamiento con testosterona restablece el equilibrio en el organismo y estimula el crecimiento, el desarrollo sexual y la fertilidad. Los principales efectos colaterales incluyen retención de líquidos, acné y, ocasionalmente, desarrollo temporal de los senos (ginecomastia). No existe ninguna cura para las anomalías cromosómicas, pero la testosterona puede ser útil para tratar los síntomas. La cirugía reparadora de un desarrollo anormal del pene es, a menudo, posible. Pueden insertarse testículos artificiales en el escroto con fines estéticos, pero éstos no producen 10 esperma ni hormonas. La cirugía para descender los testículos al escroto permite habitualmente que éstos funcionen normalmente. HIDROCELE Es un saco lleno de líquido ubicado en el escroto. Causas Los hidroceles son comunes en los bebés recién nacidos. Durante el desarrollo de un bebé en el útero, los testículos descienden desde el abdomen a través de un conducto hasta el escroto. Los hidroceles se presentan cuando este conducto no se cierra. El líquido drena desde el abdomen a través del conducto abierto y queda atrapado en el escroto. Esto hace que el escroto se hinche. La mayoría de los hidroceles desaparecen unos cuantos meses después del nacimiento. Algunas veces, un hidrocele puede ocurrir con una hernia inguinal. Los hidroceles también pueden ser causados por: Acumulación del líquido normal alrededor del testículo. Esto puede ocurrir debido a que el cuerpo produce demasiado líquido o éste no drena bien. (Este tipo de hidrocele es más común en los hombres mayores). Inflamación o lesión del testículo o el epidídimo. Síntomas El principal síntoma es una hinchazón testicular indolora que se siente como un globo de agua. Un hidrocele puede presentarse en uno o en ambos lados. Tratamiento Por lo general, los hidroceles no son dañinos y sólo se tratan cuando causan molestia o infección. Los hidroceles a raíz de una hernia inguinal se deben reparar quirúrgicamente lo más rápido posible. Los hidroceles que no desaparecen espontáneamente después de unos pocos meses pueden necesitar cirugía. Con frecuencia, se lleva a cabo un procedimiento quirúrgico, llamadohidrocelectomía (extirpación del revestimiento del saco), para corregir el problema. El drenaje con aguja no funciona bien porque el líquido reaparecerá. 11 TRASTORNOS DEL RIÑÓN Y EL APARATO URINARIO ¿Cómo funcionan los riñones? El cuerpo toma los nutrientes de los alimentos y los convierte en energía. Después de que el cuerpo ha tomado los alimentos que necesita, deja productos de desecho en el intestino y en la sangre. Los riñones y el aparato urinario mantienen los productos químicos, como el potasio y el sodio, y el agua en equilibrio eliminando un tipo de desecho de la sangre llamado urea. La urea se produce cuando los alimentos que contienen proteínas, como la carne, aves y ciertos vegetales, se descomponen en el cuerpo. La urea es transportada en el torrente sanguíneo a los riñones. Dos riñones, un par de órganos de color oscuro entre café y morado, se encuentran situados debajo de las costillas hacia el centro de la espalda. Su función es: Eliminar los desechos líquidos de la sangre en forma de orina Mantener un equilibrio estable de sales y otras sustancias en la sangre Producir eritropoyetina, una hormona que ayuda en la formación de los glóbulos rojos. Los riñones eliminan la urea de la sangre a través de unas unidades de filtración diminutas llamadas nefronas. Hay casi un millón de nefronas en cada riñón, ubicadas en la médula y la corteza. Cada nefrona consiste en una bola formada por pequeños capilares sanguíneos llamados glomérulos y por un pequeño tubo llamado túbulo renal. La urea, junto con el agua y otras sustancias de desecho, forma la orina al pasar a través de las nefronas y bajar a los túbulos renales. La orina se acumula en los cálices y en la pelvis renal y penetra en el uréter desde donde desciende hacia la vejiga. Además de filtrar productos de desecho desde la sangre y ayudar en el equilibrio de los fluidos y otras sustancias del cuerpo, los riñones desempeñan otras funciones vitales. Estas funciones incluyen: La producción de hormonas que ayudan a regular la presión arterial y la función cardíaca 12 La producción de corticosteroides que ayudan a regular la función renal y el sistema de respuesta inflamatoria del organismo Ayudar en la conversión de vitamina D en una forma que pueda ser utilizada por los tejidos corporales. ¿QUÉ ES LA NEFROLOGÍA? La nefrología es la rama de la medicina que se ocupa del diagnóstico y tratamiento de las enfermedades relacionadas con los riñones; los médicos que se especializan en enfermedades renales se denominan nefrólogos. Entre los profesionales de la salud que tratan los problemas renales se incluyen los médicos de cabecera, los pediatras y los urólogos. ¿QUÉ PROVOCA PROBLEMAS CON LOS RIÑONES? Los problemas con los riñones pueden incluir enfermedades como la insuficiencia renal, los cálculos renales y el cáncer de riñón. Estos problemas con los riñones pueden deberse a lo siguiente: Envejecimiento A medida que envejecemos, los cambios en la estructura de los riñones pueden causar la pérdida de la capacidad de eliminar los productos de desecho de la sangre; asimismo, los músculos de los uréteres, la vejiga y la uretra tienden a perder algo de su fortaleza. Enfermedades o lesiones El daño a los riñones causado por una enfermedad o lesión también puede impedir que la sangre se filtre completamente u obstruir el paso de la orina. Toxicidad Los riñones pueden sufrir daños provocados por sustancias como determinados medicamentos, una acumulación de algunas sustancias en el cuerpo o las sustancias tóxicas como los venenos. 13 ACERCA DE LAS ENFERMEDADES RENALES Y UROGENITALES: Las enfermedades del riñón y del tracto urinario siguen siendo una causa importante de enfermedad y muerte en Estados Unidos. La Fundación Nacional del Riñón (The National Kidney Foundation) indica que más de 26 millones de estadounidenses sufren de enfermedades urológicas y del riñón, y muchos millones más se encuentran en riesgo. ¿CUÁLES SON LOS SÍNTOMAS DE ENFERMEDAD RENAL? A continuación, se enumeran los síntomas más comunes de enfermedad renal. Sin embargo, cada persona puede experimentar los síntomas de manera diferente. Los síntomas pueden incluir: Dolores de cabeza frecuentes Fatiga Sensación de picazón en todo el cuerpo Sangre en la orina Pérdida del apetito Náuseas y/o vómitos Hinchazón alrededor de los ojos y/o hinchazón de manos y pies La piel puede oscurecerse Calambres musculares o dolor en un área pequeña de la espalda justamente debajo de las costillas (que no empeora con el movimiento) Presión sanguínea alta Los síntomas de las enfermedades renales pueden parecerse a los de otros trastornos o problemas médicos. Consulte siempre a su médico para obtener un diagnóstico. 14 INSUFICIENCIA RENAL – LITIASIS La litiasis renal, también denominada urolitiasis o nefrolitiasis, es una enfermedad causada por la presencia de cálculos o piedras en el interior de los riñones o de las vías urinarias (uréteres o vejiga). Los cálculos renales se componen de sustancias normales de la orina, pero por diferentes razones se han concentrado y solidificado en fragmentos de mayor o menor tamaño. Según el lugar donde se forma un cálculo, el riñón o la vejiga, se puede denominar cálculo renal o cálculo vesical, respectivamente. Causas Se pueden formar cálculos renales porque la orina está saturada de sales que pueden producirlos, o porque la orina carece de los inhibidores naturales de este proceso. Esto puede tener relación con factorescomo los siguientes: Una disminución del volumen urinario. Un incremento en la excreción urinaria de sustancias químicas que impiden la disolución de las sales que contiene la orina. Síntomas Las formas de presentación clínica en la litiasis renal son variables dependiendo del tamaño, composición y de la situación de los cálculos en el aparato urinario. Algunos pueden pasar desapercibidos. Cólico nefrítico: dolor en la zona lumbar o espalda baja que se irradia hacia el abdomen anterior y hacia los genitales; se produce por el taponamiento de la salida de orina del riñón y a veces es muy intenso. Es un dolor intermitente, inquietante, que se asocia a nauseas, vómitos, sudoración y sensación de hinchazón abdominal. No suele dar fiebre. Hematuria: es la aparición de sangre en la orina. Puede ser visible a simple vista o no. Se produce por las lesiones que produce el cálculo en su paso por la vía urinaria. Infecciones de orina: los cálculos renales pueden ser causa o consecuencia de infecciones frecuentes de la orina o cistitis. 15 Prevención Dejando aparte la corrección de los eventuales excesos de aporte de calcio, fosfato, oxalato y purinas, varias medidas dietéticas generales pueden permitir un mejor control de la enfermedad litiásica, como el incremento en la ingesta de líquidos, preferentemente agua (la primera y más simple de las medidas para prevenir la enfermedad litiásica), seguir una dieta no superior a 2.000 Kcal, con poca sal, limitando las proteínas animales, los azúcares y el alcohol. Tampoco son recomendables alimentos como el cacao, el café, el té, la cola, los frutos secos, etcétera. Determinados medicamentos, como los diuréticos, son de eficacia probada en la prevención de la litiasis. Diagnóstico Los cálculos que no causan síntomas se pueden descubrir por casualidad durante un análisis microscópico rutinario de orina. Por el contrario, los cálculos que producen dolor, en general se diagnostican por los síntomas del cólico renal, junto con dolor de la zona lumbar e ingle o dolor en la zona de los genitales, sin una razón aparente. Los análisis microscópicos de la orina pueden revelar la presencia de sangre o pus, así como también pequeños cristales que forman el cálculo. Otras pruebas diagnósticas que se realizan son: radiografía de abdomen, urografía endovenosa, urografía retrógrada, ecografía abdominal y tomografía axial computerizada. CÓLICOS - INFECCIONES Una infección de las vías urinarias o IVU es una infección del tracto urinario. La infección puede ocurrir en diferentes puntos en el tracto urinario, que incluyen: La vejiga. Una infección en la vejiga también se denomina cistitis o infección vesical. Los riñones. Una infección de uno o en los dos riñones se denomina piel nefritis o infección renal. Los uréteres. Los conductos que llevan la orina desde cada riñón hasta la vejiga sólo en raras ocasiones son el único sitio de una infección. 16 Uretra. Una infección del conducto que lleva la orina desde la vejiga hacia el exterior se denomina uretritis. GUÍA DE INTERVENCIONES ENFERMERAS PRE Y POST HEMODIÁLISIS PARA UNIDADES DE HOSPITALIZACIÓN Siendo la enfermería una ciencia multidisciplinar y nuestro trabajo diario una actividad multitarea que abarca infinidad de patologías, y diversidad de pacientes, no es extraño que en nuestra profesión, a veces, manejemos los conocimientos imprescindibles y no los deseables y, en ocasiones, no apliquemos los cuidados enfermeros con criterios de calidad total. En nuestra unidad de agudos, recibimos diariamente los pacientes que, ingresados en el complejo hospitalario, son remitidos desde las diferentes unidades de hospitalización para su tratamiento de hemodiálisis. Tras observar que los pacientes no llegan en muchas ocasiones en las condiciones ideales desde el punto de vista de los cuidados de enfermería, comprobamos que la mala praxis está más relacionada con un desconocimiento del enfermo renal y de la terapia de hemodiálisis que con una falta de tiempo, medios, interés o profesionalidad. Por otra parte, resulta significativo que los pacientes acudan mejor preparados si su ingreso es en la unidad de nefrología que si, por el contrario, están ubicados en una unidad no especializada en el paciente renal ya que la enfermería de nefrología conoce más profundamente al enfermo renal y su singular manejo por lo que decidimos buscar el modo de proporcionar la información imprescindible para que el cuidado óptimo de nuestros pacientes no dependiese de un factor tan arbitrario como su ubicación hospitalaria. Decidimos diseñar un soporte educativo, sencillo y eficaz, que transmita, a los profesionales enfermeros, la información imprescindible para garantizar una atención integral, en cualquier planta de hospitalización, al paciente que necesita tratamiento de hemodiálisis. Para ello, hicimos una recopilación de las deficiencias observadas en la prestación de cuidados enfermeros al paciente sometido a hemodiálisis e ingresado en unidades periféricas al servicio de nefrología. Analizamos los datos obtenidos a través de métodos cualitativos: grupo nominal y observación participante. 17 Posteriormente, definimos los principales cuidados a promover y las actividades de enfermería necesarias para lograrlos y finalmente diseñamos un material educativo que se remitirá a las plantas de hospitalización y cumplirá los siguientes requisitos: fácil acceso, sencillo, concreto, motivador, atractivo... Tras la observación diaria de los pacientes en nuestra área de agudos enumeramos como más frecuentes las siguientes deficiencias en su manejo terapéutico: Administración previa a hemodiálisis de farmacoterapia que sufre degradación intradiálisis, disminuyendo por tanto sus niveles séricos y perdiendo actividad al mantener valores por debajo del rango terapéutico. Manejo inadecuado en la aplicación de anestésicos locales repercutiendo negativamente en el confort del paciente, que como consecuencia se somete a la canalización de los accesos vasculares para la hemodiálisis sin la anestesia local/analgesia pautada. Permanencia superior a la recomendada de los apósitos hemostáticos con riesgo de alteración de la integridad cutánea (maceración, irritación, desarrollo de hipersensibilidad o alergias, ...) Duplicación de la dosis de anticoagulante por aplicación de terapia subcutánea que se suma a la administración intradiálisis de la forma intravenosa, aumentando el riesgo de complicaciones por alteración de la coagulación. Manipulación incorrecta de las vías centrales e inadecuada heparinización. Desconocimiento de los cuidados de la FAV así como de la resolución de sus principales complicaciones. Déficit de conocimientos dietéticos para proporcionar información y resolver dudas al paciente. CUIDADOS DE ENFERMERÍA Y PROCESOS DE ENFERMERÍA Desarrollo. Los principios de enfermería quirúrgica no han variado; es necesario que las enfermeras quirúrgicas hagan énfasis en el cumplimiento estricto de estos principios, pues los pacientes aquejados de insuficiencia renal crónica terminal están inmunosuprimidos, lo 18 cual hace que sean mas susceptibles a las infecciones, complicación ésta muy frecuente en los trasplantes renales. Durante la realización del trasplante hay que priorizar la seguridad del paciente, incluyendo la protección contra la infección y para esto es indispensable la observación más estricta de las medidas de asepsia. La esterilización de materiales quirúrgicos la toma de precauciones contra la infección deben ser rigurosas, a fin de minimizar sus riesgos. Principios asépticos generales y personales a observar por las enfermeras quirúrgicas. Un contacto no estéril en cualquier punto, convertirá un área estéril en contaminada. Al existir dudas sobre esterilidad de algún material o área, estos se considerarán no estériles. Lo que se esteriliza para un paciente, se utilizará solamente en él. Los artículos estériles no utilizados, deberán esterilizarse de nuevo para otro paciente. El personal que ya está preparado para la operación no deberá abandonar el salón y en caso de que sea necesario salir, deberá vestirse nuevamente con botas y guantes estériles. La zona del cuerpo de la persona preparada para participar en la operación que se considerará estéril, es la parte anterior de la cintura, hasta la región del hombro, cara anterior de brazos, antebrazos y guantes. Las manos enguantadas deberán mantenerse por delante y por encima de la cintura. Las personas que no participen directamente en la operación, deberán permanecer alejadas del campo estéril. Los paños del campo estéril se colocarán por encima de la superficie que se desee cubrir de delante a atrás. Se considera estéril sólo la parte superior de la mesa o paciente cubierto con paños estériles. La porción colgante de los paños sobre el borde no se considera estéril. Los paños estériles ya fijados no deberán moverse durante la operación. Los desgarros en los paños, por pequeños que sean éstos, propician el acceso a una superficie no estéril, situada debajo, lo que convierte en no estéril toda la región. Los paquetes estériles deberán estar cerrados, de manera tal que puedan ser abiertos, sin riesgo de contaminar su contenido. Los materiales estériles, incluyendo las soluciones, deberán depositarse en un campo estéril y manipularse por la enfermera. 19 Los bordes de las envolturas que contienen material estéril, por la parte externa de botellas y frascos que contienen soluciones estériles, no se consideran estériles. El brazo no estéril de una persona no deberá extenderse sobre un área estéril. Los artículos estériles deberán colocarse a distancia del borde del área estéril. Los líquidos estériles deberán verterse desde un punto alto, para evitar el contacto accidental con el recipiente que salpique o se desperdicie, pues una superficie estéril que se humedece, deja de estarlo. Los principios en cuanto a salud y vestimenta en el salón de operaciones son los siguientes: Los resfriados, las faringitis y los dedos infectados del personal que labora en el salón de operaciones, son fuentes de microorganismos patógenos. El personal del salón deberá usar la vestimenta apropiada para esta área y de igual forma no usará la vestimenta fuera de éste. El tapaboca o nasobuco es de uso obligado en el salón de operaciones, para reducir al mínimo la contaminación de microorganismos procedentes de la boca y la nasofaringe. Es necesario evitar toda espiración forzada por la conversación, la risa, el estornudo y la tos, pues estos esfuerzos depositan microorganismos adicionales sobre la mascarilla, la cual pierde gran parte de su eficacia cuando se humedece; el nasobuco debe estar bien colocado, cubriendo nariz y boca. El gorro debe cubrir completamente el cabello (desde la cabeza hasta la línea del cuello), para evitar que caigan sobre los campos estériles pelos, ganchitos o partículas de caspa. Los zapatos deben ser fáciles de limpiar; sobre ellos se colocarán botas de tela, las cuales se usarán una sola vez y se quitarán al abandonar el área restringida. Preparación de las enfermeras para recibir a los pacientes que serán trasplantados. La enfermera circulante, desde el momento en que recibe el anuncio operatorio para un trasplante, se preparará psíquica y físicamente para la atención del paciente. Entre sus tareas se encuentran las siguientes: Proceder al lavado quirúrgico de las manos. Hacer la valoración del ambiente del salón donde se realizará la operación, en cuanto a limpieza, esterilización, temperatura, iluminación apropiada, seguridad de equipos y disponibilidad de toda clase de materiales. 20 Funciones de la enfermera circulante: Preparar la mesa estéril para la revisión del órgano, previa desinfección mecánica y química de ésta. Extender los paños estériles, el instrumental y las suturas necesarias sobre la mesa, para la revisión del riñón. Tener disponible suero fisiológico helado (estéril), para mantener la isquemia fría, mientras el cirujano prepara el riñón. Tener listas las bolsas de nylon estéril para la conservación del riñón. También los tubos de ensayo para la recolección de la muestra de la solución Collins, con el fin de saber si la solución está contaminada. La solución Collins debe tener una temperatura entre 4 y 8°C. Si es necesario reperfundir el riñón, agregará 30 ml de dextrosa al 50% por cada frasco de 500 ml de la solución Collins. Cuando el riñón es extraído del donante, se somete a un lavado por perfusión con solución Collins; posteriormente el órgano se coloca en una bolsa plástica estéril, que contiene esta solución a temperatura entre 4 y 8°C; de inmediato se coloca que un termo con hielo frappé para conservarlo en temperatura entre 0 y 4°C, lo que permite que el riñón se mantenga entre 30 y 36h sin sufrir alteración significativa, pues el enfriamiento al disminuir las demandas metabólicas de lo tejidos permite contar con un margen mayor de seguridad, pero, a su vez, la hipotermia inactiva la bomba de sodio y potasio, y origina turgencia celular, trastorno que de no corregirse, lleva a la destrucción de la célula. En el momento de la preparación del riñón que va a ser trasplantado, se observa a veces que éste no ha sido bien perfundido, pues en el aparecen signos como la cianosis en algunas de sus zonas, lo que significa que no ha quedado bien limpio de sangre y coágulos y entonces el cirujano decide su reperfusión, para lo cual la enfermera circulante tendrá preparada la solución Collins, que es rica en potasio; al fracaso se le añade la glucosa hipertónica porque ésta le sirve de nutriente a la célula. Se vigilará que la altura a que se coloque el frasco de Collins sea de 1,80 cm y la y la velocidad de la perfusión de 150 ml/min, pues a esta velocidad perfunde la sangre por los riñones evitando crear hiperpresión durante el proceder . Una vez comprobado por el cirujano que el riñón está en condiciones de ser trasplantado, la enfermera circulante procederá a: 21 Extender la mesa y colocar el instrumental y la ropa, previa desinfección mecánica y química de éstos. Deberá extender también una pequeña mesa para la extracción del riñón de la bolsa que lo contiene, en el momento del trasplante. Una vez listo el salón: Recepcionar al paciente y atenderlo desde el punto de vista emocional; debe tenerse en cuenta que los pacientes son, generalmente, pesimistas, debido a que algunos llevan mucho tiempo en al plan dialítico, en espera de un riñón, y que también puede ser la 2da ó 3era vez que se trasplantan. Ayudar a colocar al paciente en la mesa de operaciones, en la posición adecuada. Realizar la desinfección mecánica de la zona a operar y finalmente los genitales del paciente. Al comenzar la operación, estará al tanto de todo lo que sea necesario durante ésta. Realizar el conteo de instrumental y compresas con la instrumentista. Ayudar a vestir a los cirujanos. Dará órdenes a la auxiliar general de conectar el electrocoagulador y la aspiradora. Suministrarle a la instrumentista todo el material estéril que ella necesite. Hacer las anotaciones correspondientes en el modelo control de enfermería. Se mantendrá dentro del salón durante todo el acto quirúrgico; saldrá en casos necesarios, previa coordinación con la instrumentista. Guiará al personal ajeno a la operación dentro del salón, como es el nefrólogo u otro visitante. Enviará las muestras al laboratorio correspondiente. Al finalizar el acto quirúrgico: Ayudará a colocar vendajes y la bolsa colectora de orina. Cooperará con el traslado del paciente de la mesa de operaciones a la camilla. Responsabilidad de la enfermera circulante en la observación de la asepsia. La enfermera circulante velará porque se cumplan estrictamente las reglas de asepsia y antisepsia dentro del área estéril, de la forma siguiente: Observará el correcto funcionamiento del aire acondicionado. Realizará la desinfección mecánica del termo que contiene los riñones. Efectuará la antisepsia quirúrgica de sus brazos, antebrazos y manos, antes de comenzar cualquier procedimiento en el área estéril. 22 Llevará a cabo desinfección mecánica y química de las mesas para el instrumental y la ropa estéril. Extenderá los paños estériles sobre las mesas, cuidando que no se contaminen. Extenderá el instrumental, el material de gasa y las suturas, teniendo en cuenta todas las normas de asepsia que impidan su contaminación. Velará porque cirujanos e instrumentistas estén correctamente vestidos. Realizará la desinfección mecánica de la zona a operar, cuidando de no violar lo que está establecido para este fin. Vigilará que no se hable más de lo establecido durante el acto operatorio. Vigilará que la puerta de entrada al salón se mantenga cerrada. Velará porque los visitantes dentro del salón, se mantengan a una distancia del área estéril. Vigilará que la herida no se contamine al terminar la operación. Funciones de la enfermera instrumentista. La enfermera instrumentista es la que auxilia al equipo médico durante la operación. Su ayuda resulta de un valor incalculable, puesto que su habilidad y destreza contribuyen a disminuir el tiempo de isquemia caliente secundaria, y al éxito del trasplante. Esta enfermera deberá tener amplios conocimientos de los principios de asepsia y antisepsia. Otras tareas son las siguientes: Conocer los diferentes tipos de instrumental y su uso. Conocer los distintos tipos de suturas y agujas. Tener conocimientos de anatomía, en este caso del riñón y sus vías excretoras. Dominar los pasos de la operación, para lo cual necesitará conocer muy bien la técnica quirúrgica. Funciones de la instrumentista antes del acto operatorio: Vestirse correctamente antes de entrar al salón. Realizará la desinfección quirúrgica de sus brazos, antebrazos y manos, en la forma establecida. Ayudará a la enfermera circulante en la preparación de las mesas de ropa e instrumental. Velará porque no falte nada del instrumental y las suturas u otro material. Vestirse con ropa estéril como está normado. Contará el instrumental y las compresas. 23 Revisará el estado del instrumental. Preparará las mesas de mayo con el instrumental, las suturas y todo el material necesario para la operación. Ayudará a vestir a cirujanos y ayudantes. La enfermera instrumentista deberá conocer que el trasplante renal consta de 2 tiempos quirúrgicos: el vascular y el urológico, por lo que deberá tener preparado a tiempo todo lo que sea necesario para ambos casos. Al comienzo del acto quirúrgico ella tendrá listo lo siguiente: Bisturí, pinzas hemostáticas, electrocoagulador o ligadura para la incisión de piel, planos musculares y hemostasia de vasos sanguíneos. Instrumental para el tiempo vascular: Pinza de anillo montada con una torunda húmeda (Puch). Sutura vascular prolene 4/0 ó 5/0. Dos pinzas curvas, tipo Kelly. Tranfixión de sutura gruesa no absorbible. Ligaduras no absorbibles N°. 3/0 o electrocoagulador a muy baja intensidad. Pinza de cístico o de Mixter. Pinzas de disección vascular sin dientes (largas). Cinta larga de Penrous de 1 cm de ancho. Tubo de ensayo estéril para la toma de muestra de la solución Collins que contiene la bolsa del riñón. Bolsita de hielo frappé. Dos clamps de Satinsky atraumáticos o de bull-dog. Tijerita de Pott angulada y curva. Jeringuilla con un trocar de Linderman, que contenga solución de heparina (1 cc por cada 30 cc de solución salina). Sutura vascular no absorbible N°. 5/0 ó 6/0. Dos pinzas de mosquito protegidas. Portaagujas de castro viejo largo. Un clamp de bull-dog. Instrumental para el tiempo urológico: Sonda Foley de 2 vías (calibre de acuerdo con el paciente). Solución de suero fisiológico con 80 mg de gentamicina (200 ml aproximadamente). 24 Electrocoagulador. Pinzas de disección vascular sin dientes. Pinza de Mixter. Sutura cromada N°. 2/0, 3/0 ó 4/0 (gastrointestinal). Sonda Nélaton N.8 Tijerita vascular de Pott. Pinza vascular de Adson. Sutura no absorbible. Conteo de instrumental y compresas. Pinzas hemostáticas y suturas (para el cierre de planos musculares). Sutura no absorbible para el cierre de la piel. Apósitos. Bolsa colectora para orina. Postoperatorio inmediato. Atención de enfermería. A diferencia de las demás cirugías, el postoperatorio del trasplante renal tiene una duración de 72 horas. Desde que se decide la realización del trasplante, y mientras el paciente se encuentre en el transoperatorio, la enfermera se encargará de: Preparar la unidad del paciente, que deberá reunir las condiciones de un área de cuidados intensivos. Orientar que se realice la limpieza general del mobiliario, el piso, las paredes y los equipos, y que se aplique luego la solución desinfectante, orientada en esos momentos. Realizar cama de postoperatorio. Verificar la existencia de los equipos, materiales y medicamentos necesarios. Equipos: Monitor de control electrocardiográfico y transductor de presión con sus aditamentos. Manta eléctrica. Equipo de aspiración y oxígeno. Bomba de infusión. Ventilador manométrico y volumétrico. 25 La enfermera también revisará el estado y funcionamiento del mobiliario clínico, camas, mesas, portasueros, escabel y otros, así como las condiciones ambientales, temperatura e iluminación; tener al alcance: cuña, pato y parabán. Materiales: Apósitos, torundas, tijeras y esparadrapo. Set de jeringuillas: 20 ml, 10 ml, 5 ml y 1 ml; agujas N° 18, 19, 20 y 21. Equipos de suero y sangre. Vendajes y paños hendidos estériles. Bolsas colectoras de orina. Equipos de bombas de infusión. Sondas de diferentes tipos y calibres: vesical Foley y Nélaton, levine, rectales y de aspiración. Guantes desechables y quirúrgicos de diferentes tallas. Bránulas del N° 12 al 18 y llaves de 3 pasos. Pinzas montadas. Ropa de cama, toallas y ropa verde (incluyendo tapaboca). Medicamentos: Carro de paro habilitado con equipo de reanimación. Diferentes tipos de soluciones como: Dextrosa al 50%, Solución Salina Fisiológica al 0.9%, soluciones hipertónicas como dextrosa al 30% y aminoácidos como el aminoplasmol, por si se requiere su uso. Duralgina, benadrilina, glucosa hipertónica, clorosodio hipertónico, diazepam, prometazina, papaver, espasmoforte y heparina en ámpulas. El resto de los medicamentos se encuentra en el carro de paro. Los antibióticos de elección se solicitarán según criterio médico. Los medicamentos inmunosupresores están en dependencia del protocolo a utilizar en el enfermo (tabla 1), por lo que la enfermera deberá ubicarlos a su alcance. Una vez organizada el área, la cual deberá ponerse en vapores de formol al 40% o propilenglicol durante 12 h como mínimo, ya se encontrará listo para recepcionar al paciente trasplantado. La enfermera deberá tener en cuenta los aspectos siguientes: 26 Mantener encendida (unos minutos antes de la recepción) la manta eléctrica, con el fin de que el lecho este tibio y agradable para el paciente, que casi siempre llega con frío. Al recepcionar al paciente, la enfermera y el resto del equipo de salud procederán al lavado de las manos y se pondrán el vestuario establecido de unidad cerrada. Trasladar al paciente de la camilla a la cama: este proceder se hará con todos los mecanismos establecidos; se le brindará seguridad al enfermo y se limitarán sus movimientos, para evitar complicaciones. Colocar las hidrataciones en portasueros y las bolsas colectoras en su lugar, y revisar si los catéteres venosos y vesicales están permeables. Mantener abrigado al paciente, una vez que salga del salón de operaciones. Hay que recordar que éste se encuentra sometido a temperaturas bajas que pueden provocar enfriamientos o vasoconstricciones periféricas. Chequear los signos vitales para mantener las cifras estables de tensión arterial, pulso, temperatura y respiración, así como la presión venosa central, que debe mantenerse entre los límites normales (de 6 a 12 cm de agua). Vigilar las alteraciones electrocardiográfica; pueden aparecer signos de hiper o hipopotasemia, entre otras manifestaciones. Reponer líquido según diuresis (tabla 2). Llevar hoja de balance hidromineral. Medir diuresis horaria el primer día, cada 3 horas el segundo día y cada 6 horas el tercer día según el volumen urinario. Apoyar psicológicamente al paciente, que durante todo el tiempo de atención inmediata sólo permanecerá con el equipo de salud que lo atiende, alejado de su familia, y, en ese momento tan importante para él, puede presentar dudas y temores acerca de la evolución del injerto realizado. La dieta deberá iniciarse a las 24h posteriores a la operación; primero será líquida (si hay tolerancia gástrica) y luego se incorporarán diferentes alimentos que puedan nutrirlo y no afectarlo. Se evitará en las primeras horas la aparición de afecciones respiratorias, por lo que se iniciarán los ejercicios; de ser posible, se le orientará al paciente a insuflar guantes: hacer inspiraciones y espiraciones profundas; se le cambiará la posición, si lo tolera. 27 Observar las excreciones vesicales: color, cantidad, variabilidad; así como la aparición de contenido gástrico, características de éste. Mantener los sistemas de drenajes urinarios y de secreciones con el ajuste requerido, para evitar escapes de su contenido, así como la penetración de microorganismos. Realizar diariamente los análisis de sangre, que incluyen creatinina, hemograma, urea, TGO, TGP y otros, para lo cual la enfermera coordinará su ejecución y control, así como la realización, en el laboratorio de urgencia, de chequeos sanguíneos más frecuentes y avisará al médico ante las alteraciones, por su importancia, de: Leucocitos: Sirve para ajustar la dosis de Imurán y para evitar la leucopenia. Glicemia: Para valorar la necesidad de insulina. Cifras de potasio: evitar hipo o hiperpotasemia. Cifras de sodio: evitar hipo o hipernatremia. Equilibrio ácido – base (EAB): evitar y corregir desequilibrios. Recoger la orina de las primeras 24h para la realización de complementarios, tales como: ADDIS, excreción de sodio y potasio y minicultivos; además, solicitará la atención de otras investigaciones, tales como: renograma, ultrasonido y rayos X, entre otros, según indicación médica. Cumplir el tratamiento medicamentoso estrictamente. Si fuera necesario realizar hemodiálisis, se mantendrán todas las normas, pues estamos frente a un paciente con una insuficiencia renal aguda del riñón trasplantado. Se debe evitar la hipotensión arterial puesto que condiciona la instauración de necrosis tubular aguda por hipoperfusión del riñón. Se deben administrar los inmunosupresores post-hemodiálisis. Conservar durante todo este período la fístula arteriovenosa (en caso de ser necesaria su utilización) para evitar hipotensiones o pérdidas sanguíneas importantes que la afecten. Vigilancia intensiva en la aparición de signos de rechazo en las primeras horas o posterior a las 72 h; deberá observar la caída de la diuresis, el deterioro de la función renal, la aparición de edemas e hipertensión; también puede aparecer fiebre y dolor en la zona del injerto. Todos los procederes se realizarán manteniendo de forma estricta las normas de asepsia y antisepsia. 28 La higiene y la comodidad son muy importantes en este período, pues hay que tener en cuenta que pasan alrededor de 48h en cama, con poca movilización. La movilización deberá comenzarse una vez que el cirujano o el equipo de atención considere el momento preciso y cuando no se presenten problemas. Evitar las movilizaciones bruscas que puedan comprometer las suturas y las sondas de drenajes. A los catéteres venosos profundos se les realizará cura diaria (después del baño); se mantendrá y cuidará su permeabilidad. Realizar anotaciones en la historia clínica de los procederes y cumplimientos realizados al paciente. Postoperatorio mediato. Una vez que el enfermo con un trasplante renal ha pasado la etapa postoperatoria inmediata, se trasladará a la sala de hospitalización. La enfermera en esta etapa que se inicia con la recuperación progresiva del injerto debe actuar sobre los diferentes procederes técnicos como son: Lavarse las manos y colocarse guantes. Retirar catéteres venosos con el paciente acostado, para evitar la entrada de aire por su abertura y , por lo tanto, el embolismo aéreo. Retirar drenajes y sondas vesicales. Vigilar la aparición de alteraciones en los patrones de la defecación, así como las características de ésta (recordar que están sometidos a fuertes dosis de esteroides y pueden presentarse sangramientos digestivos o afecciones a este nivel). Seguir estrictamente el cumplimiento del tratamiento médico, según corresponda. Cooperar en la organización y realización de exámenes complementarios sanguíneos y de orina; en esta etapa deben realizarse de forma periódica estudios de gammagrafía, renografía, ultrasonido, biopsia renal, rayos X y otras investigaciones que sean necesarias. Posteriormente, el trabajo de enfermería deberá estar encaminado al cumplimiento del tratamiento higiénico-dietético y de rehabilitación. Hay que recordar que un paciente con trasplante renal debe saber sobre su tratamiento y como cumplirlo, y conocerlas dosis y los nombres de los medicamentos; además recibirá orientaciones del equipo de salud acerca de la forma en que debe llevar su vida y las actividades que puede realizar o no, pues en esta primera etapa, posterior al trasplante, se produce una 29 espectacular mejoría en el estado general del paciente: los eritrocitos vuelven a normalizarse, desaparece la neuropatía periférica y mejoran las complicaciones cardiovasculares; también se produce una lenta corrección de los problemas del metabolismo. Muchas veces el paciente considera que debe llevar la vida libremente y es ahí donde la enfermera, junto al equipo, deberá orientar que el tratamiento inmunosupresor solo recibirá modificaciones del nefrólogo de asistencia; que no debe dejar de cumplir dicho tratamiento; le orientará al paciente acerca de los efectos secundarios de la inmunosupresión y le insistirá en la forma de evitar las infecciones virales y bacterianas, así como acudir al médico ante cualquier signo de infección que aparezca. También se le deberá explicar al paciente que puede realizar deportes, pero evitando golpes o traumas sobre la zona del injerto, así como caída de alturas o bicicletas; no debe sumergirse en profundidades marinas, ni lanzarse del trampolín; podrá recrearse o ingerir alguna bebida, según la orientación de su médico. En esta etapa debe evitar la promiscuidad. La asistencia periódica a consulta es muy importante, para determinar si hay necesidad de ingresos posteriores para reajustes de tratamiento. Todos necesitan un apoyo continuo por parte de médicos y enfermeras, pues ellos deben estar conscientes de que pueden presentar la posibilidad de rechazo y esto les infunde temor e incertidumbre, debiendo recavar ayuda en el equipo de salud que les brinda atención y seguimiento. 30 CONCLUSIÓN Todos los organismos producen sustancias de desecho que deben eliminarse. El sistema renal o urinario está formado por dos riñones, dos uréteres, una vejiga y una uretra. Los riñones eliminan al exterior del organismo los productos de desechos del metabolismo por medio de la orina e intervienen en la regulación del equilibrio hídrico. También tienen función reguladora, al producir hormonas que tienen efectos sobre otros órganos. La unidad funcional del riñón es la nefrona y en ella se realizan los tres procesos de formación de la orina, la filtración, la reabsorción y la secreción. Las estructuras excretoras son diferentes en los organismos en dependencia de su grado de complejidad y del entorno en el que viven los animales, por ejemplo: los nefridios están presentes en los platelmintos, los tubos de Malpighi son típicos de los artrópodos, mientras que los riñones están presentes en los vertebrados, auxiliados por otras estructuras como las branquias, las tráqueas, la superficie corporal y los pulmones. 31 BIBLIOGRAFÍA http://biologia.cubaeduca.cu/medias/interactividades/renal/co/modulo_Raiz_8.html http://tratado.uninet.edu/c070301.html http://www.revistaseden.org/files/art524_1.pdf http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1139-13752008000300008 https://www.nlm.nih.gov/medlineplus/spanish/ency/article/000521.htm http://www.dmedicina.com/enfermedades/urologicas/litiasis-renal.html http://nyp.org/espanol/library/urology/overkidn.html http://consumidores.msd.com.mx/manual-merck/021-problemas-salud-varon/229trastornos-de-pene-prostata-y-testiculo/trastornos-pene-prostata-testiculos.xhtml https://www.nlm.nih.gov/medlineplus/spanish/ency/article/000518.htm http://consumidores.msd.com.mx/manual-merck/023-problemas-salud-infancia/268trastornos-hormonales/trastornos-testiculares.xhtml http://www.geosalud.com/Urinario/Incontinencia%20Urinaria.htm http://blog.ciencias-medicas.com/archives/2088 http://www.niddk.nih.gov/health-information/informacion-de-la-salud/anatomia/elaparato-urinario-y-como-funciona/Pages/anatomia.aspx 32 ANEXOS 33