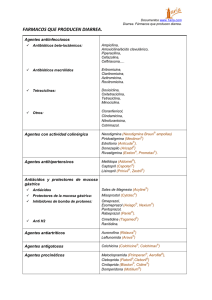
Caso clínico #6 Paciente masculino de 45 años de edad ingresa con un cuadro de 3 años de evolución, que inicialmente comenzó con evacuaciones diarreicas y rectorragia , acompañado de náuseas y vómitos. Dos años después de haber presentado la diarrea con rectorragia, el cuadro se vuelve a presentar de manera recurrente, con una frecuencia de 4 a 7 veces a la semana, 3 a 6 evacuaciones al día, sin presencia de nauseas, vómitos o algún otro síntoma. Durante ese periodo el paciente fue hospitalizado en 15 ocasiones, se le realizaron 4 trasfusiones sanguíneas, fue tratado con metilprednisona y reposición de líquidos. A su ingreso el paciente continua son la misma sintomatología sin presentar mejoría, ha tenido una pérdida de 30 kg en el último año, se encuentra asténico, adinámico, con ataque al estado general. Consumo de paracetamol y diclofenaco durante 5 años, hace 10 años, una tableta cada semana aproximadamente para el dolor articular (artralgias). Alérgico al piroxicam. Índice tabáquico de 5.25 Refiere presentar diplopía, que se presenta por lo general a la hora de manejar y remite de manera espontanea FR: 21 FC: 60 PA: 90/60 Paciente consciente, alerta, facie caquéxica, palidez de piel y tegumentos, mucosas secas constitución ectomórfica, hiperpigmentación en pie izquierdo desde hace un año. Datos pivote Diarrea crónica Rectorragia crónica Astenia Adinamia Pérdida del 33% de la masa corporal Xerostomía Palidez de piel y tegumentos Mucosas secas Deshidratación Facie caquéctica Diplopía Artropatías Alergia al piroxicam Tratamiento de diclofenaco y paracetamol Hiperpigmentacion de pie izquierdo Diagnóstico topográfico Sistema digestivo Sistema tegumentario Aparato locomotor Afección multisistemica Diagnóstico sindromático Síndrome diarreico Síndrome de sangrado de tubo digestivo Síndrome de mala absorción Síndrome anémico Síndrome de colon irritable Sx. De sangrado de tubo digestivo Enfermedad inflamatoria intestinal Diverticulosis Enfermedad celíaca Infección por Campylobacter y Yersinia Enfermedad de Whipple Angiodisplasía Sx. De malabsorción Sx. Diarreico Abordaje Bh : valorar las tres estirpes celulares, definir si hay o no presencia de anemia, debido a la pérdida constante de sangre que el paciente ha tenido, así como también es necesario valor si hay o no una elevación leucocitaria que oriente el diagnóstico hacia un proceso infeccioso y por último los niveles plaquetarios, determinar si se encuentran directamente involucrados en el proceso hemorrágico, en el caso de que estos fueran demasiado bajos. Tempos de coagulación: como estudio complementario para buscar más a fondo el origen de la hemorragia, descartar alguna alteración en la vía intrínseca y extrínseca de la coagulación. Líquidos y electrolitos: avaluar los niveles de sodio, potasio, calcio, bicarbonato, debido a la perdida de líquidos que ha tenido el paciente a través de las evacuaciones diarreicas. Química sanguínea: con albumina para corregir el calcio, y poder obtener un panorama más completo, a la hora del abordaje del paciente a la hora del tratamiento, hemoglobina y proteínas totales, para evaluar el grado de desnutrición. Panvideoscopia: permite valorar la integridad de todo el tubo digestivo y localizar lesiones e inclusive el origen del sangrado Diagnósticos diferenciales El paciente durante el último año ha tenido un gran deterioro de su estado de salud, debido de diarrea crónica que ha mantenido, acompañada de sangrado. Este cuadro de evolución crónica, se ha venido agudizando con la presencia de diarreas de hasta 6 evacuaciones al día, durante casi todos los días la semana, llevó muy posiblemente a la instalación de un síndrome de malabsorción, secundario al proceso diarreico, que trajo alteración de la mucosa y como resultado una absorción intestinal defectuosa de nutrientes, vitaminas, minerales, oligoelementos, secreciones digestivas, etc. No ha presentado ninguna mejoría, a pesar la las 15 hospitalizaciones previas que ha tenido, en donde solo ha sido tratado con reposición de líquidos y en algunas ocasiones se le llego a hacer transfusiones sanguíneas. (Sanguinett C, 2008) Es preocupante también, la pérdida constante de sangre que el paciente ha tenido durante la evolución del padecimiento. Muy probablemente éste presente una anemia, en base a los signos y síntomas que manifiesta, tales como: astenia, adinamia, palidez de piel y tegumentos y ataque al estado general. Además el paciente se encuentra hemodinamicamente inestable con una presión arterial media de 70mmHg que no logra asegurar una adecuada perfusión tisular. En base al análisis sindromático se definieron las principales causas de sangrado de tubo digestivo que se asociaban también con el síndrome diarreico y el síndrome de malabsorción y que además, se asociaran con la cronicidad que el padecimiento ha tenido . Bajo el término de hemorragia digestiva baja se engloban aquellas perdidas hemáticas que tienen su origen por debajo del ángulo de Treitz.se suele manifestar en forma de hematoquecia, rectorragia o melenas dependiendo de su punto de origen y la velocidad del tránsito intestinal. En este caso el paciente refería la presencia de sangre color rojo brilloso al final de las evacuaciones diarreicas, que encaja perfectamente con la descripción de una rectorragia que se define como la emisión de sangre roja por el ano de forma aislada o junto con las heces, que difiere un poco a la hematoquecia en cuanto al color de la sangre el cual llega a ser de un color rojo-vinosa. (Kumar R, 2011) Enfermedad inflamatoria intestinal ( Crohn y colitis Ulcerosa) La enfermedad de Crohn es una de las entidades que pertenece al grupo de la enfermedades intestinales inflamatorias, la cual se caracteriza por tener la capacidad de afectar a cualquier tramo del intestino, aunque su localización más frecuente es el íleon terminal y el colon . Aproximadamente el 20 % de los pacientes acuerde en el en el momento agudo con dolor en el cuadrante inferior derecho, fiebre y diarrea sanguinolenta que se parece a la apendicitis aguda o a la perforación intestinal. (Kumar V., 2015) La diarrea suele ser moderada, habitualmente con no más de 4-8 deposiciones al día, y sólo se suele acompañar de sangre en los casos en que el colon distal está afectado, lo que ocurre en menos de la mitad de los pacientes. En el 1% al 2% de casos se puede presentar una hemorragia masiva, que puede ser recurrente. La aparición de fiebre alta acompañada de escalofríos sugiere una complicación séptica. La pérdida de peso es común, aunque no constante, y suele situarse en un 10%-20% del peso corporal y se le atribuye raramente es atribuible a malabsorción. (Rosman, 2013) Pudiera ser la enfermedad de Crohn la responsable del cuadro clínico que el paciente ha desarrollado a lo largo de estos últimos 3 años, al tratarse de un proceso inflamatorio crónico que se encuentre afectando la mucosa intestinal, en alguna de sus porciones más distales, tal y como suele presentarse en la mayor parte de los casos que sufren este padecimiento, que suele aparecer en cualquier edad de la vida pero se presenta con mayor frecuencia en la segunda y cuarta década de la vida . El proceso inflamatorio pudiera estar afectando exclusivamente alguna de las porciones del colon, a pesar de que la enfermedad está limitada al intestino delgado en un 40% de los casos, el colon y el intestino están afectados en el 30 % de los pacientes, y el resto solo tiene afectación del colon (15%-25%). (Kumar V., 2015)Típicamente lesiones iniciales son ulceras aftosas, que progresan y llegan a producir múltiples lesiones coalescentes con ulceras alongadas, serpiginosas. La ulceración es una de las complicaciones más frecuentes en la enfermedad de Crohn en donde puede verse una transición brusca de la mucosa normal y la mucosa ulcerada adyacente , en donde se encontrara una abundante infiltración de neutrófilos, que dañan el epitelio intestinal. Explicar la presencia de rectorragia es justificable en el caso estudiado, puesto que una reducida proporción de pacientes (2-4%) puede presentar rectorragia o hematoquecia como manifestación principal o única debido a la existencia de úlceras profundas en la pared intestinal que pueden erosionar la pared de arteriolas de considerable calibre. Sin duda la presencia de rectorragia no es tan frecuente como en la colitis ulcerosa pero no es en modo alguno excepcional. (Kumar R, 2011) La artropatía es la manifestación extraintestinal más frecuente que afecta entre un 10% y 205 de los individuos. (Jameson, 2016) En la enfermedad de Crohn la clínica es muy proteiforme, puesto que aunque la diarrea y el dolor abdominal son muy frecuentes, ambos pueden ser variables y atípicos. El dolor en concreto puede ser de localizaciones y características muy diversas. Si bien el dolor intenso no es un síntoma destacado, algunos pacientes con enfermedad activa presentan molestias abdominales inferiores vagas o cólicos centrales leves. (Jameson, 2016)(Dignass A, 2010) La colitis ulcerosa está estrechamente relacionada con la enfermedad de Crohn. No obstante, la enfermedad de la colitis ulcerosa está limitada al colon y el recto. Las manifestaciones extraintestinales más frecuentes de la colitis ulcerosa se superponen con las que aparecen en la enfermedad de Crohn, como la artritis migratoria, la espondilitis anquilosante, la uveítis y las lesiones cutáneas. Más de la mitad de los pacientes tienen una enfermedad clínicamente leve, aunque casi todos los casos tienen al menos una recidiva en un periodo de 10 años y hasta en 30% requiere la colectomia en los primeros 3 años después de su presentación debido a los síntomas incontrolables. Eventualmente la presencia de una colitis ulcerosa o de la enfermedad de Crohn tienen la capacidad de provocar el mismo cuadro clínico en el paciente y solo sería posible descartarlo mediantes estudios de imagen, biopsia y pruebas serológicas. (Kumar V., 2015) Es importante mencionar que la enfermedad inflamatoria intestinal son entidades de origen complejo, en las que la interacción de factores genéticos y ambientales es particularmente interesante, desde el punto de vista científico, sobre todo en la enfermedad de Crohn en donde existe evidencia de que diversas alteraciones genéticas puntuales que influyen no sólo en su aparición, sino además en su fenotipo clínico. Entre un 5 y un 20% de los pacientes con enfermedad inflamatoria intestinal tienen un miembro de su familia con la misma enfermedad. (Goldman, 2016) Enfermedad Celíaca Se trata de una enteropatía de mecanismo inmunitario desencadenada por la ingestión de alimentos con gluten, como trigo, centeno, o cebadan, en sujetos genéticamente predispuestos. Hoy en día la prevalencia de esta enfermedad se encuentra en aumento en países en desarrollo posiblemente a la adopción de dietas occidentales. (Grossman S., 2014) Es un síndrome raro que se manifiesta principalmente en la infancia temprana, y en los adultos la enfermedad celíaca se presenta principalmente entre los 30 y 60 años. (Kumar V., 2015) Es importante mencionar que en los adultos, las mujeres representan casi más del 75% de los nuevos casos diagnosticados con enfermedad celíaca, lo que realmente supone una baja probabilidad para que el paciente estudiado en este caso presente este padecimiento, y aún más porque como ya hizo mención, es en niños en quienes se manifiesta inicialmente la enfermedad celíaca. (Grossman S., 2014) Sin embargo se considera por la capacidad que tiene esta enfermedad se asocia con cuadros crónicos de diarrea la cual puede ir acompañada de dolor o molestia abdominal, cansancio crónico, y pérdida de peso; muchos casos de la enfermedad celíaca se escapan para la atención clínica durante amplios periodos de tiempo, ya que tiene la capacidad de presentarse en algunos casos de manera asintomática. (Jameson, 2016) Dentro de las complicaciones extraintestinales más comunes de la enfermedad celíaca se encuentran las artropatías y el desarrollo de anemia por deficiencia de hierro; el dolor articular estuvo presente durante un largo periodo de tiempo y a su ingreso se encontraba, asténico, adinámico, y hemodinámicamente inestable. Todas características clínicas de un síndrome anémico. (Jaime J, 2012) El paciente estudiado aparentemente no presenta factores de riesgo para este padecimiento, dentro de los cuales se podrían incluir: sujetos con diabetes mellitus tipo 1; individuos con trastornos endocrinos autoinmunitarios como los que afectan a la tiroides o con enfermedad de A; familiares de primer grado o de segundo grado de pacientes con enfermedad celíaca y personas con síndrome de Turner. (Grossman S., 2014) La presencia de rectorragia, realmente no es muy atribuible a la enfermedad celíaca, sin embargo la formación de ulceras intestinales independientes de linfoma es otra de las posibles complicaciones. En individuos con enfermedad celíaca la incidencia de neoplasias gastrointestinales y no gastrointestinales, así como de linfomas intestinales se encuentra incrementada y en algunas ocasiones pueden causar sangrado de tubo digestivo, tal es el caso del adenocarcinoma ulcerativo. (Jameson, 2016) Diverticulosis Analizar la diverticulosis como una de las posibles entidades responsable de los síndromes que presenta el paciente estudiado en una muy buena opción, ya que a pesar de que principalmente afecta a personas mayores de 80 años con una prevalencia de casi el 70% y el resto suele estar presente en el resto de la población de entre 35 y 40 años, porcentaje algo considerable para esta caso, en el cual el apaciente estudiado de 45 años, entra dentro del segundo grupo de riesgo. (Jameson, 2016) El hecho de que la diverticulosis puede confundirse con una enfermedad de Crohn, desde los puntos de vista clínico y radiográfico. Ambas enfermedades producen fiebre, dolor abdominal, tumoración abdominal dolorosa, leucocitosis, aumento de la velocidad de eritrosedimentación, obstrucción parcial y fístulas. La enfermedad de Crohn ya fue analizada anteriormente, y el hecho de incluir una posible diverticulosis como parte de los diagnósticos diferenciales es de gran importancia ya que tiene una alta prevalencia, y se relaciona con factores ambientales, que pueden llegar a estar presentes en un gran número de pacientes tales como una alimentación escasa en fibra . (Grossman S., 2014) La estasis bacteriana en los divertículos formados en la pared intestinal, llevan al desarrollo de un síndrome de proliferación bacteriana, un grupo de trastornos que cursan con diarrea, esteatorrea y anemia macrocitica, por un déficit de cobalamina, la cual es consumida por las baterías para su proliferación. En algunos casos, los pacientes presentan diarrea sin estetrorrea, en el caso de nuestro paciente, realmente no se describen las características de las evacuaciones así que no se podría determinar en base a las características de la diarrea, salvo al número de y la frecuencia de evacuaciones, la orientación hacia el diagnostico. (Jameson, 2016) En el intestino se forman dos tipos de divertículos: los falsos (por pulsión) y los verdaderos. El verdadero es una hernia como saco de toda la pared intestinal, mientras que el pseudodiverticulo se proyectan solo la mucosa y la submucosa a través de la muscular propia del colon. La formación de divertículos se observa comúnmente en el colon izquierdo o sigmoides, sin embargo en el 70% de los asiáticos la formación de divertículos se encuetar en un 70% en el colon derecho y el ciego. (Jameson, 2016) Aparecen en áreas de debilidad estructural en la pared del colon, donde los vasos rectos penetran a través de la muscularis para irrigar la mucosa. Se ha estimado que el riesgo de hemorragia no es superior al 5%. En la mayoría de los casos el padecimiento permanece asintomático, sin embargo la complicación más frecuente es el sangrado de tubo digestivo. Los divertículos sangran por ruptura de los vasos rectos en el cuello de la lesión, o cuando un fecalito erosiona un vaso en el vértice del divertículo. De forma característica el sangrado es de inicio brusco, indoloro y a menudo grave, ya que la hemorragia es de origen arterial. La hemorragia puede ser intermitente o continua en un periodo de varios días. La hemorragia cede de forma espontánea en el 80-90% de los pacientes. Mientras que la mayoría de los divertículos se localizan en el colon izquierdo, la mitad de las hemorragias de origen diverticular se originan en el colon derecho (Kumar R, 2011) La hemorragia recurre en el 25% de los pacientes, pero tras una segunda hemorragia, el riesgo de recurrencia aumenta al 50%. Existe alguna evidencia indicativa de que la ingesta de antiinflamatorios no esteroideos puede favorecer la hemorragia de origen diverticular; considerando que el paciente actualmente no se encuentra bajo en consumo de ningún AINE, el único antecedente que tiene es el haber consumido paracetamol de manera crónica por durante 5 años hace ya 10 años. (Kumar R, 2011) (Sanguinett C, 2008) Infecciones por Campylobacter Considerar la opción de un proceso infeccioso, que pudiera estar causando un cuadro clínico de diarrea crónica , que ha tenido una evolución de aproximadamente casi 3 años, dando por hecho que el paciente aparentemente se encontraba sano, sin alguna inmunodeficiencia conocida, diabetes entre otras, realmente resulta un poco complicado encontrar al agente infeccioso responsable, puesto que en la evolución del padecimiento así como en la exploración física, no se encontraron datos de infección, como fiebre. Campylobacter es la primera causa bacteriana de enteritis humana, que está asociada a diarrea, dolor abdominal y fiebre. En caso de campylobacteriosis crónica, los pacientes son incapaces de eliminar los microorganismos y experimentan continuos episodios de diarrea y heces c-positivas. Los casos de reinfección, pueden surgir por exposición subsecuente y pueden resultar en campylobacteriosis sintomática o asintomática. La infección está asociada a exposiciones repetidas, desnutrición e inmunosupresión. En base a los antecedentes del paciente la única posibilidad que existe para tener una colonización a largo plazo surge de la exposición continua o recurrente del paciente con este microorganismo. Se cree que los sujetos con excreción a largo plazo de Campylobacter, es resultado de la colonización continua. (Blomfield, 2017) El esprúe tropical es un síndrome mal comprendido que afecta tanto a expatriados como a nativos de algunas regiones tropicales (no en todas), y se manifiesta por diarrea crónica, esteatorrea, pérdida de peso y carencias nutricionales, entre las que se incluyen las de folato y cobalamina. Esta enfermedad afecta a 5 a 10% de la población en algunas regiones tropicales. La diarrea crónica en un medio tropical se debe casi siempre a infecciones producidas por G. lamblia, Yersiniaenterocolitica, C. difficile, Cryptosporidium parvum y Cyclospora cayetanensis. El esprúe tropical no debe considerarse dentro del diagnóstico diferencial mientras no se excluya la presencia de quistes y trofozoítos en tres muestras de heces. Se tienen el antecedente de que el paciente reside en el municipio de puerto Vallarta, el cual se encuentra dentro de la zona tropical del país , que abarca toda la costa del pacifico desde el sur de Mazatlán hasta la frontera con Guatemala. Supone un factor de riesgo y que llega a ser importante este padecimiento, en donde probablemente se encuentren involucrados nos solo un agente infeccioso, sino múltiples de los ya mencionados. Podría ser importante resaltar que la mayor parte de los sujetos infectados con Yersinia, son afectados por artritis reactiva que suele durar de dos a cuatro semanas, buscando relación con la poliartropatias que el paciente presentó por durante 5 años, y que desaparecieron años después de iniciar con el padecimiento actual, sin embargo difiere en cuanto al tiempo de evolución y muy difícilmente se podría relacionar. (Jameson, 2016) Resultados de laboratorio Los estudios fueron analizados en el apartado de análisis, para llegar al diagnóstico . Reporte endoscópico Previa sedación y analgesia endovenosa asistida por anestesiólogo, se introduce video enteroscopio doble balón marca fijinon observando esófago, estómago y duodeno normales, yeyuno proximal sin alteraciones, yeyuno medio a 1 metro aproximado más allá del píloro, se observan múltiples lesiones vasculares diminutas, friables, a las cuales se aplican gas argón plasma a razón de 1.6 litros por minuto y 40 watts coagulándose dichas lesiones, estas lesiones se observan en 50 a 60 cm de esta porción del intestino medio, se avanza hasta 2.8 metros más allá del píloro (7 avances de 40 cm cada uno), se tatúa con tinta china, en íleon proximal ya no se observan lesiones vasculares en ningún segmento, observo sangre fresca digerida, se da por terminado el procedimiento. Reporte de biopsia En solución al 10% de formaldehido, recibi 7 fragmentos de tejido de 1 a 3 mm de diámetro, comnsistencia blanda color café, amarillento, completamente incluiodos para proceso tecnicos en parafina, microtomias a 5 micras, tinciones en hemtoxilina- eosina, gram, azul alciano y ácido peryodico de schiff. Microscopicamente se observa mucosa del intestino delgado ileal, con vellosidades acortadas y ensanchadas leve a moderadamente a expensas de cúmulos en la lamina propia de macrófagos distendidos, uninucleados, sin células gigantes, que en su citoplasma contienen material granular Pas positivo diastasa resistente, así como fragmentos bacterianos gram negativos, inclusis lobre en la lamina propia. En el epitelio superficial y glandular se conserva cilíndrico simple con células globosas levemente disminuidas, focalmente hay erosión superficial, criptas en reposo con celulas de paneth normales. lamina propia laxa, sin fibrosis, edema moderado, vasocongestión de capilares leve a moderada y ectasias linfáticas moderadas sin escape de linfa. Leve filtrado de linfocitos, muy muy escasos neutrofilos y ocacionales eosinofilos. 6 a 8% de leucocitos intraepiteliales. Pequeños a medianos agregados o foliculos linfoides. No hay cambios malignos, displasia o metaplasias o ectopias. Analis del diagnóstico La enfermedad de Whipple es un trastorno infeccioso granulomatoso raro, crónico, multisistémico causado por la bacteria, Tropheryma whipplei. Esta bacteria se encuentra en las aguas residuales de las comunidades rurales y se transmite en las heces y saliva. La mayoría de las personas que contraen Tropheryma whipplei tienen un porte asintomático o una infección autolimitada seguido por el desarrollo de inmunidad protectora humoral y celular. La infección y la enfermedad de Whipple se explican por factores inmunogenéticos del huésped, especialmente la predisposición genética. (El-Abassi R, 2017) Entre los pacientes con enfermedad de Whipple, el 96% son hombres y el 97% caucásicos. Los hombres de mediana edad son predominantemente afectados, con una edad media, en el inicio de los síntomas articulares, de 40.3 años. (Puéchal, 2016) La enfermedad de Whipple es principalmente una enfermedad de origen de mala absorción gastrointestinal; sin embargo, puede afectar otros órganos, tales como el cerebro, corazón, ojos, piel (incluso sin lesiones en la piel). Los principales síntomas de la enfermedad de Whipple clásica que ayuda en el diagnóstico son síntomas gastrointestinales, artralgias y pérdida de peso, así como también puede llegar a afectar la piel (30% de los casos), dando lugar a hiperpigmentación, el corazón (25% de los casos) y el SNC. (El-Abassi R, 2017) Las artralgias, en el 60-70% de los pacientes, junto a la diarrea y a la fiebre en algunos casos (13-18%) son manifestaciones relevantes que preceden durante meses o años al diagnóstico. Pueden afectarse además del intestino y de las articulaciones. (Ángel Cosme, 2012) Los pacientes con enfermedad de Whipple carecen de una respuesta inmune inflamatoria protectora reflejada tanto por la polarización de los macrófagos como de las células T. Debido a que un rasgo distintivo de la enfermedad es una acumulación masiva de macrófagos infectados por T. whipplei en la mucosa duodenal. Los macrófagos tienen una expresión reducida de CD11b y se polarizan tanto en el duodeno como en el sangre a un fenotipo activado alternativo con alta producción de ligando de interleucina 18 (CCL18), de interleuquina-10 y expresión reprimida de interleucina-12. Las reacciones de células T disminuidas pueden ser consecuencia de una presentación antigénica ineficaz debido a un deterioro de la función de las células dendríticas y macrófagos, y se ven reflejadas por un entorno de citocinas antiinflamatorias caracterizado por alta expresión de interleucina 10 y factor de crecimiento transformante β, bajas concentraciones de interferón γ en suero y en la mucosa gastrointestinal, desregulada actividad de las células Th1 que es específica de T. whipplei , una reacción serológica reducida contra T. whipplei y el aumento de actividad de las células T reguladoras. (Marth T., 2016) Se trata de una deficiencia inmunológica por parte del huésped, en donde su sistema inmunológico es incapaz de deshacerse del microorganismo, y como resultado se logra la instalación de la enfermedad, que se presenta con las características ya mencionadas, las cuales embonan perfectamente con el padecimiento actual de nuestro paciente, el cual inicio con la presencia de poliartralgias desde hace ya 15 años, las cuales se mantuvieron presentes por un periodo de 5 años seguidos, sin presencia de ningún otro síntoma, lo cual es característico de la enfermedad de Whipple. Las artralgias son un síntoma aislado, que forma parte de una de las primeras etapas de la enfermedad de Whipple caracterizada por signos vagos no específicos con signos vagos no específicos. 10 años después el paciente inicia con síntomas gastrointestinales, caracterizados principalmente por la presencia de evacuaciones diarreicas, acompañadas de rectorragia, sin presencia de fiebre, la cual puede o no estar presente en la enfermedad de Whipple ( solo el 45% de los casos la presenta) y ausencia de dolor abdominal, síntomas que se relaciona con el inicio de la segunda fase, cuando la enfermedad se encuentra plenamente establecida. Entre una etapa y otra pueden pasar hasta 6 años o más; sin embargo, si el enfermo ha recibido tratamiento inmunosupresor o con corticoides, el padecimiento se puede exacerbar. La segunda fase al igual que como sucedió en el paciente se caracteriza por la presencia de diarrea y pérdida de peso, secundario al desarrollo de un síndrome de mala absorción, que ocasionó la pérdida del 33% de la masa corporal total del paciente. La facie caquéxica característica de un síndrome de anorexia-caquexia por la falta de nutrientes que fue perdiendo durante la evolución del padecimiento y la cronicidad de las diarreas. (El-Abassi R, 2017) En la endoscopia que se le realizó al paciente se observó la presencia de múltiples lesiones vasculares diminutas, y friables a 1 metro aproximado más allá del píloro, y estas lesiones se observan en 50 a 60 cm de esta porción del intestino medio. Al paciente se le tomó una biopsia de las lesiones localizadas en la porción del intestino medio, en donde la prueba diagnóstica con tinción de PAS resultó positiva, en la cual confirma la presencia de macrófagos espumosos que contienen grandes cantidades de partículas positivas al PAS, considerada la pista más importante para el diagnóstico de la enfermedad que en base a la clínica del paciente se logra confirmar el diagnóstico. (Moos, 2011) Sin embargo, los macrofagos con T. whipplei pueden confundirse con macrofagos positivos a PAS que contienen complejo de M. avium, que pueden ser la causa de diarrea en individuos con sida. La identifi cacion de bacilos de T. whipplei fuera de los macrofagos es el indicador más importante de enfermedad activa que su presencia en los macrofagos, mismos que fueron reportados en los resultados de la biopsia. (Jameson, 2016) Angiodisplasía El diagnóstico final ( enfermedad de Whipple) realmente no logra completar ni justificar la presencia de rectorragia que se acompañaba de las evacuaciones diarreicas. A su ingreso se le realizó una trasfusión sanguínea, se desconocen los resultados de la primer biometría hemática que se le fue realizada, sin embargo se puede suponer que el paciente presentaba una anemia por la abundante pérdida de sangre que había estado teniendo, posteriormente se le realizó una segunda biometría hemática en donde, no se ve reflejada la presencia de anemia, la hemoglobina se encuentra dentro de los valores normales, sin embargo el volumen corpuscular medio y la hemoglobina corpuscular media, se encuentran bajos, con presencia de microcitosis e hipocromía. 4 dias despues de haberse realizado la transfusión, en la biometría hemática se logra apreciar una disminución de la hemoglobina que se encuentra por debajo de los valores normales. esto se debe a que el paciente durante los primeros días de su ingreso, continuó con la rectorragia. La hemorragia por angiodisplasia representa el 6% de los casos de hemorragia digestiva baja, se trata de una lesiones vascular generalmente localizada en el ciego y colon ascendente, que tiene una presentación clínica variable. En este caso el paciente con la enfermedad de Whipple, desarrolló un síndrome de malabsorción, en el cual todos los nutrientes son arrastrados hasta la porción del intestino grueso, donde algunos son digeridos la flora intestinal, como en el caso de los carbohidrtatos, y apartir de su degradación las bacterias liberan productos de desecho y cases ( Co2). Este fenómeno provoca el aumento de la presión intramural y hace que las venas perforantes del colon se obstruyan y se genere un proceso de hipoxia temporalmente y tras episodios repetidos durante años, las venas submucosas se dilatan, haciéndose tortuosas, Más tarde, las venas y vénulas que drenan hacia las venas submucosas anormales se afectan de forma similar, el anillo capilar se dilata, haciéndose incompetente el esfínter precapilar, y provocando comunicaciones arteriovenosas. La mala regulación de la angiogénesis mediada por el Factor de Crecimiento Vascular del Endotelio (VEGF) en respuesta a la hipoxia produce lesiones angiodisplásicas compuesta de vasos frágiles y primitivos, los cuales carecen de la capa muscular lisa y son susceptibles a romperse. El ciego es la zona afectada con más frecuencia, posiblemente porque según la ley de Laplace soporta la mayor tensión de pared debido a su mayor diámetro y es por ello que la mayor parte de los sangrados proviene de esa región. (Kumar R, 2011) Bibliografía 1. Ángel Cosme, L. B. (2012). Enfermedad de Whipple. REVISTA ESPAÑOLA DE ENFERMEDADES, 276(5), 276. 2. Blomfield, J. M. (2017). Colonización a largo plazo por Campylobacter jejuni en un huésped humano: Evolución, resistencia antimicrobiana y adaptación. The journal of infectious diseases, 103-111. 3. Dignass A, V. A. (2010). The second European evidence-based Consensus on the diagnosis and management of Crohn’s disease. Crohns Colitis, 4, 28-62. 4. El-Abassi R, S. M. (2017). Whipple's disease. Journal of the Neurological Sciences, 15(377), 197-206. 5. Goldman, L. (2016). Tratado de medicina interna. España: ELSEVIER. 6. Grossman S., P. (2014). Porth Fisiopatologí, España: Woldters Kluwer Health. España: Woldters Kluwer Health. 7. Jaime J, G. D. (2012). Hematología: la sangre y sus derivaros (3 ed.). Mexico: MG GRAW HIL. 8. Jameson, L. D. (2016). Principios de medicina interna. México : Mc Graw Hill. 9. Kumar R, M. A. (2011). Gastrointestinal Bleeding. Emerg Med Clin North Am, 29, 239-52. 10. Kumar V., M. M. (2015). Robbins y cotran patología estructural y funcional. España: ELSEVIER. 11. Marth T., M. V. (2016). Tropheryma whipplei infection and Whipple’s disease. Lancet Infect Di, 16, 12–21. 12. Moos, V. &. (2011). Changing paradigms in Whipple’s disease and infection withTropheryma whipplei. Eur J Clin Microbiol Infect Dis, 30(10), 1151-1158. 13. Puéchal, X. (2016). Whipple's arthritis. Joint Bone Spine, 83, 631-635. 14. Rosman, F. (2013). enfermedades del aparato digestivo. Gastroentrología y Hepatología (17 ed.). Barcelona: ELSEVIER España. 15. Sanguinett C. (2008). Síndromes en medicina interna. CORPUS. .