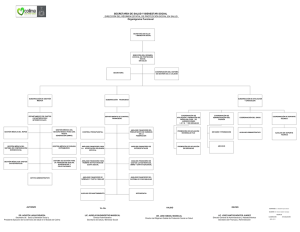
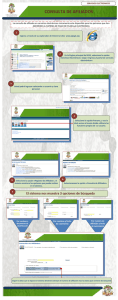
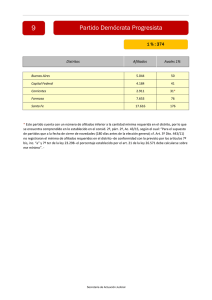
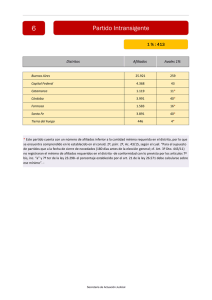
evaluacion del seguro mdico para una nueva generacin
Anuncio

HOSPITAL INFANTIL DE MÉXICO FEDERICO GÓMEZ EVALUACION DEL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN 2008 Componente I. Diseño 1 Resumen Ejecutivo A partir del 1 de diciembre de 2006 el Gobierno Federal a través de la Secretaría de Salud, puso en marcha el Seguro Médico para una Nueva Generación (SMNG), cuyos propósitos son “promover la atención preventiva y garantizar la cobertura integral de servicios de salud a los niños mexicanos nacidos a partir del primero de diciembre del 2006 que no estén afiliados a alguna institución de seguridad social”. Evaluación del Diseño La evaluación del diseño se realizó mediante revisión de la documentación del SMNG, su marco normativo y legal y mediante entrevistas a los directivos. Se incluyen los siguientes componentes: 1) Características del SMNG; 2) Contribución a los objetivos estratégicos; 3) Evaluación y análisis de la matriz de indicadores; 4) Población objetivo; 5) Vinculación con las reglas de operación y 6) Coincidencias, complementariedades y duplicidades; se analizaron las fortalezas, retos y recomendaciones y finalmente se establecen las conclusiones. 1) Características del SMNG. El SMNG es un sistema de aseguramiento social en salud cuya fuente de financiamiento son impuestos. El SMNG busca fortalecer la capacidad institucional de las Entidades Federativas para otorgar atención a la salud y simultáneamente facilitar el acceso a los servicios de salud. La estrategia inicial fue la incorporación de los niños mexicanos menores de 5 años nacidos a partir del 1 de diciembre de 2006 que no sean derechohabientes de la seguridad social y se espera cubrir la meta en el período 2007-2012 que consiste en afiliar al 100% de las familias que tengan un recién nacido a partir del 1 de diciembre de 2006 y que así lo soliciten. 2) Contribución a los objetivos estratégicos. El SMNG está vinculado y contribuye al objetivo nacional 5 de política pública del Plan Nacional de Desarrollo 2007-2012 y del Plan Nacional de Salud 2007-2012.; al objetivo 7 del PND, a los objetivos estratégicos de la Comisión Nacional de Protección Social en Salud 3) Evaluación y análisis de la matriz de indicadores. 2 La matriz de indicadores indica como fin la contribución al aseguramiento médico universal y como propósito el acceso a las acciones de protección social en salud. La matriz es robusta en su lógica horizontal y vertical, si bien es indispensable incluir los supuestos correspondientes a los rubros de propósito y de componentes; así como fortalecer la disponibilidad de información para los medios de verificación que permiten dar seguimiento a los indicadores. 4) Población objetivo La población objetivo está claramente definida; sin embargo, se tomo la decisión de afiliar únicamente a los recién nacidos a partir de diciembre de 2006 en base a la disponibilidad presupuestal y al cumplimiento de las metas programáticas anuales de afiliación. La inclusión de todos los menores de cinco años en el SMNG podría ser una oportunidad de acelerar el descenso en las tasas de mortalidad en este grupo de edad. 5) Vinculación con las reglas de operación. Para fines de esta evaluación es importante acotar que al inicio de operación del programa no se contaba con reglas de operación propias. Éstas fueron publicadas en el Diario Oficial de la Federación el 31 de marzo de 2008. Conclusiones El SMNG es un programa de reciente creación que forma parte del Sistema de Protección Social en Salud y el análisis de los distintos componentes del diseño permiten asumir que el programa tiene la capacidad de cumplir sus objetivos de reducir la incidencia de enfermedades, daños a la salud y discapacidad en la población de recién nacidos, reducir la mortalidad y morbilidad neonatal e infantil; sin embargo, sería conveniente reconsiderar la inclusión de todos los niños menores de cinco años al programa, incluir el componente de salud reproductiva y reforzar la disponibilidad de información para el seguimiento de los indicadores, lo cual indudablemente fortalecerá la efectividad del programa. 3 Índice Resumen Ejecutivo................................................................................................2 Índice ......................................................................................................................4 Introducción ...........................................................................................................5 Capítulo 1. Evaluación del Diseño ......................................................................5 1. Características del SMNG................................................................................5 2. Contribución del SMNG a los objetivos estratégicos de la dependencia y/o entidad, así como a los objetivos nacionales...........................................................................8 3. Evaluación y análisis de la matriz de indicadores ..........................................14 4. Población potencial y objetivo .......................................................................26 5. Vinculación de las Reglas de Operación (ROP) o normatividad aplicable con los objetivos del SMNG............................................................................................32 6. Posibles coincidencias, complementariedades o duplicidades de acciones con otros programas federales ..........................................................................................34 Capitulo II. FORTALEZAS, RETOS Y RECOMENDACIONES............................37 Capítulo III. Conclusiones ...................................................................................43 Capítulo VI. Bibliografía ......................................................................................44 Anexo 1. Cuestionario 1. Características Generales del Programa (Formato INV01-07) ...............................................................................................................................47 Anexo 2. Perfil y equipo clave de la institución evaluadora ............................56 Anexo 3. Entrevistas Realizadas con directivos del SMNG ............................57 4 Introducción El estado de salud de los menores de cinco años es un reflejo de las condiciones sociales de las familias y del desempeño de las instituciones de salud. En México, el avance en la disminución de la desnutrición y de las cifras de morbilidad y mortalidad en este grupo de edad es significativo; no obstante, se ha reconocido la necesidad de instrumentar políticas que garanticen la atención a la salud para este grupo de edad. A partir del 1 de diciembre de 2006 el Gobierno Federal a través de la Secretaría de Salud, puso en marcha el Seguro Médico para una Nueva Generación (SMNG), cuyos propósitos son “promover la atención preventiva y garantizar la cobertura integral de servicios de salud a los niños mexicanos nacidos a partir del primero de diciembre del 2006 que no estén afiliados a alguna institución de seguridad social”. En seguimiento a lo establecido por el Consejo Nacional de Evaluación de la Política de Desarrollo Social, la evaluación del diseño se dividirá en seis temas: 1) Características del SMNG; 2) Contribución a los objetivos estratégicos; 3) Evaluación y análisis de la matriz de indicadores; 4) Población objetivo; 5) Vinculación con las reglas de operación y 6) Coincidencias, complementariedades y duplicidades. El segundo capítulo elabora sobre las fortalezas, retos y recomendaciones y finalmente se establecen las conclusiones. Metodología: se utilizaron dos instrumentos de recolección de información: Formato INV0107 Características Generales del Programa (Cuestionario 1- anexo-) y Cuestionario del Diseño del SMNG (Cuestionario 2- anexo), cuyas respuestas se obtuvieron mediante entrevistas a funcionarios y revisión de fuentes de información institucionales y publicaciones en la literatura nacional e internacional. Capítulo 1. Evaluación del Diseño 1. Características del SMNG Se describen las características del SMNG con base en las respuestas del Formato INV0107 Características Generales del Programa (Cuestionario 1). 5 El Seguro Médico para una Nueva Generación es un seguro voluntario de gastos médicos para los niños nacidos a partir del 1 de diciembre de 2006 que no estén afiliados a ninguna institución de seguridad social. A través de este seguro, los niños tienen cobertura médica gratuita en materia de prevención, diagnóstico, tratamiento y rehabilitación para enfermedades que se adicionan al Catálogo Universal de Servicios Esenciales de Salud (CAUSES) y al Fondo de Protección contra Gastos Catastróficos (FPGC). Utiliza como vehículo financiero al Seguro Popular y opera en un contexto de colaboración institucional. La Comisión Nacional de Protección Social en Salud instrumenta los criterios normativos y mecanismos operativos del SMNG. El marco jurídico del SMNG comprende la Ley General de Salud, el Decreto por el cual se aprueba el Plan Nacional de Desarrollo 2007-2012, el Reglamento interior de la Comisión para definir tratamientos y medicamentos asociados a enfermedades que ocasionan gastos catastróficos, el Reglamento interno del Consejo Nacional de Protección Social en Salud, el Reglamento de la Ley General de Salud en materia de Protección Social en Salud, los Lineamientos para la medición de la aportación solidaria estatal del sistema de protección social, los lineamientos para la afiliación, operación, integración del padrón nacional de beneficiarios y determinación de la cuota familiar del sistema de protección social y el Acuerdo por el cual se establecen las disposiciones relativas a la vigencia de derechos de las familias con al menos un niño nacido en territorio nacional a partir del 1 de diciembre de 2006 que sean incorporados al sistema de protección social en salud, así como a la aplicación de recursos que por concepto de cuota social y aportaciones solidarias efectuarán los gobiernos federal, estatal y el Distrito Federal (21 de febrero de 2007). Las instancias ejecutoras del programa son las Entidades Federativas, para lo cual se han celebrado convenios de coordinación en materia de transferencia de recursos entre el Ejecutivo Federal a través de la Secretaría de Salud y las Entidades Federativas para compensar a los servicios estatales de salud en el incremento de la demanda de servicios a través de una cápita adicional por la atención de los recién nacidos afiliados al seguro popular mediante el SMNG. En 2007, el costo adicional estimado fue de 210 pesos por niño por año y este monto está destinado exclusivamente para la operación del servicio médico, de las intervenciones y los medicamentos contenidos en el Catálogo Universal de Servicios 6 Esenciales de Salud 2007. Los recursos son restringidos para la operación del programa, no pudiéndose traspasar a otros conceptos de gasto. 7 2. Contribución del SMNG a los objetivos estratégicos de la dependencia y/o entidad, así como a los objetivos nacionales ¿El problema o necesidad prioritaria al que va dirigido el SMNG está correctamente identificado y claramente definido? Si La problemática en salud de los niños menores de cinco años es compleja. La exclusión social, la pobreza, la falta de servicios básicos y de acceso a servicios de salud son determinantes de la vulnerabilidad de este grupo de edad. La magnitud de la mortalidad infantil permite aproximarse al grado en que se satisfacen las necesidades individuales y colectivas básicas, entre las que destacan las relacionadas con el acceso a servicios de salud. (INEGI 2000) Una de cada 10 defunciones se presenta antes de los cinco años de edad. (Anónimo, 2002) En el período 1970-1974, la mortalidad infantil en México era de 64 muertes por cada mil nacidos vivos (NV) y en el año 2000 se redujo a 31 por mil NV (INEGI, 2000). Los principales padecimientos que ocurren en esta etapa, pero sobre todo en el primer mes, que es el período donde ocurren 40% de las defunciones en este grupo de edad son: condiciones perinatales, enfermedades infecciosas (diarreas e infecciones respiratorias), anomalías congénitas, enfermedades prevenibles por vacunación (sarampión, difteria, tétanos) y desnutrición (OMS 2003). Una debilidad intrínseca del programa es que no incluye a la salud materno-infantil. La inclusión de este componente comprende el control de la fertilidad, con el propósito de disminuir los embarazos no deseados, o bien espaciar los embarazos, mediante educación sexual y disponibilidad de métodos anticonceptivos. La atención oportuna y de calidad del embarazo y del parto, contribuiría a la consecución de la disminución de la mortalidad perinatal. Se estima que el 50% de las muertes perinatales se pueden prevenir. 8 ¿Existe un diagnóstico actualizado y adecuado, elaborado por el SMNG, la dependencia o entidad, sobre la problemática detectada que sustente la razón de ser del programa? Si El SMNG busca reducir la incidencia de enfermedades, daños a la salud y discapacidad en la población de recién nacidos, reducir la mortalidad y morbilidad neonatal, infantil y de edad preescolar, impulsar el crecimiento y desarrollo saludables de la población beneficiaria, asegurar el acceso de la población objetivo a servicios de salud y evitar el empobrecimiento de las familias derivado de gastos por la atención a la salud en menores de cinco años La decisión de poner en marcha el SMNG se sustentó en la necesidad de ampliar los beneficios e intervenciones cubiertas por el Seguro Popular, enfocándose principalmente a los niños nacidos a partir del 1 de diciembre de 2006. El SMNG al igual que el Seguro Popular opera bajo un esquema de financiamiento público, conformado por una cuota social proveniente de aportaciones federal y estatal y una cuota familiar, determinada a partir de la evaluación socioeconómica de las familias que se afilian al Seguro Popular. A partir del año 2006, el Catálogo Universal de Servicios de Salud (CAUSES) cubre 255 intervenciones médicas y 285 claves de medicamentos. En este sentido, el SMNG cubre enfermedades cuya gravedad, costo y complejidad pueden tener serias repercusiones en los niños menores de cinco años, tales como ciertas enfermedades infecciosas y parasitarias (por ejemplo, tuberculosis), tumores, enfermedades de la sangre y órganos hematopoyéticos, enfermedades endocrinas, nutricionales y metabólicas, enfermedades del sistema nervioso, enfermedades de los ojos, del oído, de los sistemas circulatorio, respiratorio, digestivo, osteomuscular, enfermedades de la piel, afecciones del período perinatal, malformaciones congénitas, deformidades, anomalías cromosómicas, traumatismo, envenenamientos, quemaduras y complicaciones de atención médica y quirúrgica. La lista de intervenciones cubiertas se ha ido ampliando como consecuencia del incremento en la disponibilidad de recursos. (Seguro Popular, 2008). 9 ¿El Fin y el Propósito del SMNG están claramente definidos? Si El fin se define como la contribución que el programa espera tener sobre algún aspecto concreto del objetivo estratégico de la dependencia o entidad. (DOF 2007). Fin. El objetivo general del SMNG es reducir la carga de enfermedad y discapacidad en la población de los recién nacidos, contribuir a un crecimiento y desarrollo saludables durante los primeros años de vida, mejorar la salud de las familias de menos ingresos y avanzar hacia un esquema de aseguramiento universal. El SMNG contribuye a que México cumpla los compromisos que ha contraído en materia de salud en el Programa de las Naciones Unidas para el desarrollo, entre los cuales se encuentra la reducción de la mortalidad de los menores de cinco años. La expectativa es que para el año 2015 no ocurran más de 15 defunciones por cada 1000 NV; como se mencionó previamente; en el año 2000, INEGI reportó que ocurren 34 muertes por cada 1000 NV, lo cual significa que se deberá reducir en 50% la mortalidad infantil en los próximos 7 años. El SMNG busca proteger de los principales padecimientos que ocurren en los primeros cinco años de vida, pero principalmente en el primer mes (mortalidad perinatal). Propósito. El propósito describe la consecuencia directa del programa federal sobre una situación, necesidad o problema específico. El propósito del SMNG es promover, atender y conservar un mejor estado de salud de los niños mexicanos menores de 5 años nacidos a partir del 1 de diciembre de 2006 que no sean derechohabientes de la seguridad social y estén afiliados al sistema, a través del otorgamiento gratuito de atención a la salud, de alta calidad, en materia de prevención, diagnóstico, tratamiento y rehabilitación. La meta en el período 2007-2012 es afiliar al 100% de las familias que tengan un recién nacido a partir del 1 de diciembre de 2006 y que así lo soliciten. 10 ¿El Fin y el Propósito corresponden a la solución del problema? Si El fin y el propósito contribuyen a la solución del problema el cual se puede analizar en tres vertientes: Acceso a servicios de salud: La atención a la salud de los niños afiliados al SMNG será otorgada por los servicios de salud de las Entidades Federativas, y en las localidades en donde no haya instalaciones de los servicios de salud, se establecerán convenios con instituciones de seguridad social o servicios médicos privados, lo cual hipotéticamente facilitará el acceso. Definición de los beneficios en los menores de cinco años: El SMNG como parte del Seguro Popular es un seguro público y voluntario que ofrece un paquete explícito de servicios de salud. Sus beneficios esperados son los siguientes: Fortalecer el sistema público de salud, contribuir a angostar la brecha entre la población con y sin seguridad social mediante la cobertura de 108 intervenciones o servicios médicos, garantizando el surtimiento de medicamentos, sustituyendo el pago de cuotas de recuperación por aportación anticipada, reduciendo el riesgo de enfrentar gastos catastróficos, ofreciendo acceso igualitario a la atención médica, trato digno y atención de calidad. Financiamiento de los servicios de salud: El SMNG es un esquema de aseguramiento social en el cual, el receptor del beneficio es motivado a asegurarse mediante la intervención de un tercero. (OECD 2001). Se considera que es en forma parcial la solución al problema porque la principal fuente de financiamiento del SMNG son los impuestos, cuya recaudación puede llegar a ser insuficiente para financiar la atención a la salud con un nivel de calidad que satisfaga las expectativas de la población. La recaudación de impuestos se eleva o disminuye en línea con la economía y esto hace vulnerable la disponibilidad presupuestal del SMNG. Adicionalmente, la reducción en las tasas de empleo formal impacta negativamente en la afiliación a instituciones de seguridad social, lo que en turno también generará una potencial mayor demanda del sistema de protección social en salud. 11 ¿El SMNG cuenta con evidencia de estudios o investigaciones nacionales y/o internacionales que muestren que el tipo de servicios o productos que brinda el SMNG es adecuado para la consecución del Propósito y Fin que persigue? Si El Seguro Popular cuenta con evidencia de estudios realizados por la propia Secretaría de Salud y con evaluaciones externas cuyos resultados han demostrado la pertinencia de instrumentar el SMNG para la consecución del Propósito y Fin que persigue. En 2001, el gobierno realizó un programa piloto “Salud para Todos” en cinco entidades federativas: Aguascalientes, Campeche, Colima, Jalisco y Tabasco; en el año 2002, 14 entidades más habían aceptado ofrecer servicios de salud bajo este programa, teniendo una afiliación de 295,513 familias. La comunidad internacional está prestando mayor atención al cuidado de los niños(as). Se ha destacado la responsabilidad de lograr reducir la mortalidad de niños(as), tanto a través de los Objetivos de Desarrollo del Milenio (ODM) como a través de la Sesión Especial sobre los Niños que la Asamblea General de las Naciones Unidas llevó a cabo en mayo de 2002. (UNICEF 2002). Los objetivos del ODM representan un compromiso para abordar la pobreza y la mala salud en el mundo. El cuarto objetivo compromete a la comunidad internacional a reducir en dos tercios la mortalidad de los niños menores de 5 años, entre 1990 y 2015. La Estrategia de Atención Integrada a las Enfermedades Prevalentes de la Infancia (AIEPI) (OMS 1997) promovida por la Organización Mundial de la Salud (OMS) y el Fondo de las Naciones Unidas para la Infancia (UNICEF) se ha implementado en 17 países de América Latina y el Caribe. Los objetivos de la estrategia AIEPI son reducir la mortalidad en la infancia; reducir la incidencia y gravedad de las enfermedades y problemas de salud que afectan a los niños y niñas menores de cinco años y mejorar su crecimiento y desarrollo durante los primeros años de vida. 12 Con base en los objetivos estratégicos de la dependencia y/o entidad que coordina el SMNG, ¿a qué objetivo u objetivos estratégicos está vinculado o contribuye el SMNG? El SMNG está vinculado y contribuye a los objetivos estratégicos del Plan Nacional de Desarrollo 2007-2012 y del Plan Nacional de Salud 2007-2012. El Plan Nacional de Desarrollo establece 82 objetivos. Para cumplir con las expectativas en materia de salud enmarcadas en el Eje 3 "Igualdad de Oportunidades" se establecieron cinco objetivos dentro de los cuales se pueden identificar las metas relacionadas con el SMNG: 1) Mejorar las condiciones de salud de la población; 2) Brindar servicios de salud eficientes, con calidad y seguridad para el paciente; 3) Reducir las desigualdades en los servicios de salud mediante intervenciones localizadas en comunidades marginadas y grupos vulnerables; 4) Evitar el empobrecimiento de la población por motivos de salud mediante el aseguramiento médico universal. 5) Garantizar que la salud contribuya a la superación de la pobreza y al desarrollo humano en el país. El SMNG está vinculado con la estrategia de atención integrada durante la infancia y la adolescencia establecida por la Secretaría de Salud en el Plan Nacional de Salud, (Secretaría de Salud, 2007) la cual busca garantizar a toda la población infantil el acceso a servicios básicos de salud y reforzar el Programa de Atención a la Salud del Niño, cuya misión es asegurar la salud de las niñas y los niños menores de 10 años. El objetivo de este programa es elevar la calidad de vida de este grupo poblacional mediante el combate a los rezagos, el fortalecimiento de la equidad, y el incremento de la efectividad y la excelencia de la atención a la salud, principalmente en las unidades en las que se atienden los grupos poblacionales más pobres del país. Asimismo está vinculado con la ESTRATEGIA 7: Consolidar la reforma financiera para hacer efectivo el acceso universal a los servicios de salud a todas las personas. 13 3. Evaluación y análisis de la matriz de indicadores De la lógica vertical de la matriz de indicadores ¿Las actividades del SMNG son suficientes y necesarias para producir cada uno de los Componentes? Si La lógica vertical establece una cadena de causalidad en el diseño de las actividades y la relación de medios y fines. Para establecer la racionalidad de la matriz de indicadores, el análisis se realizó en sentido descendente a partir del fin, el cual debe justificar el propósito, éste a su vez el componente y finalmente las actividades. La matriz de indicadores señala los resultados (fin y propósito), los servicios (componentes) y la gestión (actividades e insumos). Sin embargo, en cuanto a su lógica vertical éstos son parcialmente congruentes. El fin (contribuir al aseguramiento universal) (acceso y el propósito las acciones de salud para los niños no afiliados a la seguridad social) están claramente definidos; sin embargo, consideramos que existe un problema de semántica porque la sección de servicios (componente) no corresponde a la definición de CONEVAL, la cual establece que son “los productos (obras, bienes servicios, capacitación, etc.) que se requiere que se produzcan y/o entreguen a los beneficiarios a través del programa y que son necesarios para alcanzar el propósito del mismo” (CONEVAL 2008) mientras que la matriz de indicadores del SMNG establece como componente a la “población de niños atendidos a través del seguro médico para una nueva generación”; sería más claro establecer que el componente son “las atenciones en salud cubiertas por el Sistema de Gestión de Gastos Catastróficos (SIGGC) que reciben los niños afiliados al SMNG”. Finalmente, las actividades descritas son tres. La primera se refiere a la actualización de intervenciones, la segunda a la cobertura de incorporación de los niños al SMNG y la tercera a la gestión de servicios. Parece apropiado considerar que la secuencia lógica sería inicialmente presentar la cobertura, seguidamente la gestión de servicios y al final, las intervenciones. 14 ¿Los Componentes son necesarios y suficientes para el logro del Propósito? Si En este aspecto, es apropiado insistir en la necesidad de reformular el componente de forma que se establezcan que éste se refiere a la provisión de los servicios de salud a los niños afiliados al SMNG cubiertas por el SIGGC, más que a la población de niños atendidos a través del SMNG. En cuanto a los tres atributos: cantidad, calidad y tiempo (CONEVAL), únicamente se consideran cantidad (porcentajes) y tiempo (periodicidad anual). El atributo de calidad no se menciona por lo que resulta importante su desarrollo dado que establece cuáles son los estándares bajo los cuales es posible lograr los beneficios esperados. El análisis de las condiciones necesarias y suficientes de la lógica vertical permite establecer que el logro del componente de la población atendida a través del SMNG es necesario y puede ser suficiente para lograr el fin (contribuir a la cobertura). Esto significa que los niños han sido atendidos, lo cual es reflejo del acceso a los servicios el cual se puede definir operativamente como la facilidad con que las personas pueden obtener la atención. 15 ¿Es claro y lógico que el logro del Propósito contribuye al logro del Fin? Si El propósito es afiliar al SMNG a niños nacidos a partir del 1 de diciembre de 2006 y que no son derechohabientes de instituciones de seguridad social y el fin es contribuir al aseguramiento médico universal. La visión del SMNG es que los niños recién nacidos tengan acceso a servicios de salud, por lo que resulta claro y lógico considerar afiliar aquellos que son más vulnerables y que no tienen acceso a las instituciones de seguridad social. También se analizaron en forma vertical los supuestos que apoyan el propósito y el fin. En cuanto al propósito es indispensable mencionar que la cuarta columna carece de supuestos. Dado que el propósito establece que los niños afiliados tendrán acceso a la protección en salud, parece apropiado plantear que el hecho de que los niños estén inscritos al programa no es suficiente para considerar que tienen acceso. En la práctica, el acceso está influido por distintos factores tales como: distancia a la fuente de atención, disponibilidad y costos de la transportación, factores organizacionales: sitio y horario de atención, factores económicos: ingreso, conocimiento de que se cuenta con el SMNG; factores sociales y culturales: preferencias étnicas, religiosas o culturales. Todas estas circunstancias pueden afectar el logro del propósito. Este último aspecto de los factores que influyen en el acceso pudiera formar parte de la sección de supuestos del componente. Incluir este supuesto en el propósito establecería que se conocen las condiciones externas que pueden afectar el logro del propósito y muy probablemente se deberían considerar como parte de la medición efectivamente se aumentaría las probabilidades de cumplir con las metas de afiliación. 16 Considerando el análisis y la evaluación realizados en este punto, ¿la lógica vertical de la matriz de indicadores del programa es clara y se valida en su totalidad? Es decir, ¿la lógica interna del SMNG es clara? Si El análisis de la relación causal entre los distintos componentes de la matriz también se realizó en forma ascendente. Se asume que las actividades descritas: actualización de intervenciones, cobertura de incorporación y gestión de servicios, si permitirán el logro del componente y el cual, a su vez permite que se alcance el propósito, y éste contribuye al logro del fin. Si bien la lógica vertical de la matriz de indicadores es clara, es pertinente acotar que la cuarta columna (supuestos) está incompleta (como ya se mencionó previamente). Se asume que los supuestos son condiciones externas que necesitan ser satisfecha para apoyar el cumplimiento de la lógica vertical. Es apropiado complementar este componente para que tenga mayor claridad en su lógica Este análisis también se puede considerar con una perspectiva de riesgos (en sentido negativo), entre los cuales, en lo que respecta a la presente evaluación se pueden mencionar los referentes a las condiciones que pueden motivar o desalentar la afiliación al SMNG, la consistencia y agilidad del sistema de información que permita conocer en forma oportuna la velocidad en la tasa de afiliación, la disponibilidad del financiamiento y de gestión de gastos catastróficos; la disponibilidad de infraestructura (supuesto de actividades) y la existencia de mecanismos e insumos para la supervisión del seguimiento de las unidades médicas (supuesto de actividades). El análisis de los posibles riesgos permitiría establecer algunas posibles estrategias para afrontarlos, lo cual puede incluir, por ejemplo, la modificación de alguna actividad. 17 De la lógica horizontal de la matriz de indicadores En términos de diseño, ¿existen indicadores para medir el desempeño del SMNG a nivel de Fin, Propósito, Componentes y Actividades e insumos? Si La matriz contiene los indicadores para medir y verificar el desempeño del SMNG en lo referente al fin (eficacia); propósito (eficacia y economía); componente (eficacia y economía) y actividades (actualización, cobertura y gestión) Dado el tiempo de implementación del programa, el cual inició en diciembre de 2006, es apropiado considerar que los indicadores identifican aspectos sustantivos para monitorear el progreso de las actividades del SMNG lo cual permitirá conocer el logro de lo que fue planeado. En forma esquemática se identifica que los indicadores propuestos miden cobertura (niños afiliados al SMNG sobre el total de niños nacidos sin seguridad social); avance de las metas programáticas de afiliación; presupuesto ejercido versus presupuesto asignado; avance en la utilización de servicios (niños atendidos en el año/ niños atendidos en el año anterior), presupuesto ejercido; intervenciones, avance de la afiliación en términos únicamente del avance en cuanto al número de niños afiliados con respecto al año anterior; porcentaje de niños atendidos por el FPGC y porcentaje de niños con seguimiento. 18 ¿Todos los indicadores son claros, relevantes, económicos, adecuados y monitoreables? Si Existen distintos abordajes para evaluar la calidad de los indicadores, por ejemplo, se pueden se analizar si son: específicos, medibles, logrables, relevantes y oportunos. Las fichas técnicas del SMNG que fueron entregadas junto con la matriz de indicadores establecen el análisis de la claridad, relevancia, economía, monitoreabilidad y adecuación. En lo general, el análisis refleja que cumplen con los atributos mencionados. No obstante, el atributo de oportunidad debiera ser considerado como parte del análisis. En este sentido, oportunidad se refiere a que la información del indicador debe ser recolectada y reportada en el tiempo apropiado para influir en las decisiones directivas. Dado que se considera el tiempo como una variable importante en los indicadores, por ejemplo, para medir el avance de las coberturas con respecto a lo planeado o con respecto al año anterior, o bien el avance en el ejercicio del presupuesto, etc. La medición de la oportunidad de la información resulta de mucha utilidad. 19 ¿Los indicadores incluidos en la matriz de indicadores tienen identificada su línea de base y temporalidad en la medición? Si La falta de identificación de la línea de base de algunos de los indicadores refleja que se trata de un programa de nueva creación para lo cual no se cuenta con información definitiva. Dicha información proviene de distintas fuentes, tanto del ámbito central (nacional) como del ámbito estatal. Es probable que la información del ejercicio 2007 permita establecer la línea de base para todos los indicadores. A continuación se enlistan los indicadores y la identificación de los que tienen línea de base. Indicador Línea de Temporalidad base Porcentaje de niños con acceso al Sistema de Protección Social Si de medición Si en Salud (SPSS) a través del Seguro Médico para una Nueva Generación (SMNG) Porcentaje de cumplimiento respecto de la meta de afiliación al No Si SMNG Porcentaje de ejercicio del presupuesto del programa SI Porcentaje de variación de los niños atendidos a través del SMNG No SI SI en el año, con respecto al año anterior Porcentaje del ejercicio del presupuesto del programa Si Si Porcentaje de variación de los servicios e intervenciones del Si Si SMNG en el año con respecto al año anterior Porcentaje de niños afiliados al SMNG contra el año anterior Si Si Atención de niños como porcentaje de los incorporados al SMNG No Si Porcentaje de seguimiento de casos de niños atendidos No Si 20 ¿El SMNG ha identificado los medios de verificación para obtener cada uno de los indicadores? Si Los medios de verificación provienen de distintas fuentes, dependiendo el indicador correspondiente. Los medios son: la base de datos del padrón nacional del CNPSS; el sistema de información en salud de la Secretaría de Salud; la cuenta de la Hacienda Pública Federal; Presupuesto de Egreso de la Federación; Información proveniente de la Dirección General de Gestión de Servicios de Salud y del Sistema de Información de Gastos Catastróficos (SIGC). Los medios de verificación de la información financiera y del padrón, se validan a través de auditoría, evaluaciones y supervisiones de órganos de fiscalización, auditores y evaluadores externos, así como de la propia Comisión Nacional de Protección Social en Salud. En los sistemas de información y registros institucionales, la información es validada con los mecanismos propios, referentes a los procesos de captura y de análisis de consistencia. Es de llamar la atención que en las fichas técnicas, la mayor parte de la información estará disponible en distintos períodos de 2009. Esto por una parte es reflejo de lo reciente del programa, sin embargo, también manifiesta cierta debilidad dado que se tendrá información de 2007 con un rezago superior a los 12 meses. Es deseable considerar las restricciones en la capacidad para recolectar la información en forma oportuna e instrumentar mecanismos factibles que agilicen su disponibilidad. 21 Para aquellos medios de verificación que corresponda (por ejemplo encuestas), ¿el SMNG ha identificado el tamaño de muestra óptimo necesario para la medición del indicador, especificando sus características estadísticas como el nivel de significancia y el error máximo de estimación? No aplica No se han considerado encuestas como medios de verificación para los indicadores propuestos. Toda la información proviene de los sistemas institucionales de información 22 ¿De qué manera el SMNG valida la veracidad de la información obtenida a través de los medios de verificación? No En la documentación de los indicadores y en las fichas técnicas no se menciona la forma en que se validará la veracidad de la información, lo cual probablemente sea una debilidad de los formatos, más que una carencia de un método de validación. La información obtenida a través de los medios de verificación proviene de distintas fuentes institucionales de información del ámbito nacional y del ámbito estatal, dichas fuentes a su vez tienen instrumentados distintos mecanismos de validación. Por ejemplo, los lineamientos para la afiliación, operación, integración del padrón nacional de beneficiarios y determinación de la cuota familiar del sistema de protección social en salud en su capítulo VI, del Padrón de Beneficiarios del Sistema, establecen que la validación del padrón corresponde a los Regímenes Estatales. 23 ¿Se consideran válidos los supuestos del SMNG tal como figuran en la matriz de indicadores? No Como se mencionó en el análisis de la lógica vertical de la matriz, existen supuestos para el fin y para las actividades y no existen supuestos para el propósito y para el componente. Se sugirió también la elaboración de algunos supuestos. En general se asume que los supuestos abordan algunas condiciones externas que necesitan ser cubiertas para cumplir con la descripción de actividades de la lógica vertical y también se utilizan para resaltar las relaciones entre los distintos componentes (fines, propósito, componente y actividad); la omisión en la elaboración de los supuestos en cuanto al propósito y a los componentes puede poner en riesgo lo robusto de la matriz de indicadores. 24 Considerando el análisis y evaluación realizado en este punto, ¿la lógica horizontal de la matriz de indicadores se valida en su totalidad? Si Se parte de la existencia de los indicadores para cada uno de los componentes de la matriz, de que se define con claridad la dimensión a medir, el método de cálculo, y las características de claridad, relevancia, economía, monitoreabilidad y adecuación. Es importante considerar que se trata de un programa de reciente creación y algunos datos de la línea base todavía no están claramente definidos; asimismo, se hace hincapié en la necesidad de identificar el atributo de oportunidad para contar con la información y de contar también con información accesible que permita identificar la validez de la información de los medios de verificación. Esta circunstancia de que se trata de un programa de reciente creación permite validar la lógica de la matriz en términos de planeación, no obstante es indispensable que se realice un seguimiento del cumplimiento de los indicadores para cada uno de los elementos de la matriz. 25 4. Población potencial y objetivo ¿La población que presenta el problema y/o necesidad (población potencial), así como la población objetivo está claramente definida? No La población potencial corresponde a todos los niños mexicanos nacidos a partir del 1° de diciembre del 2006 que no sean derechohabientes de la seguridad social o no cuenten con algún otro mecanismo de previsión social en salud y que son elegibles para su atención; la población objetivo corresponde a los niños que se estimó que se afiliarían al Sistema de Protección Social en Salud. Dado que el SMNG inició en diciembre del año 2006, la población objetivo son todos aquellos niños que fueron afiliados al SMNG durante 2007. La afiliación se realizó sin restricciones en cuanto a número de niños afiliados en cada entidad federativa. En la información del cierre definitivo de 2007, se reporto que se afiliaron 819,410 niños al SMNG. La decisión de afiliar únicamente a los recién nacidos a partir de diciembre de 2006, excluyó a todos los niños menores de cinco años que ya hubieran nacido antes de esa fecha, en razón de la disponibilidad presupuestal, de las metas programáticas anuales de afiliación y a que la mayor parte de la morbilidad y mortalidad se presentan en la etapa perinatal. . Sin embargo, la inclusión de todos los menores de cinco años en el SMNG podría acelerar el descenso en las tasas de mortalidad en este grupo de edad. Está demostrado, por ejemplo, que los niños de poblaciones pobres tienen una desaceleración importante del crecimiento y desarrollo debido a desnutrición y anemia; asimismo, los niños entre dos y cinco años todavía presentan tasas importantes de mortalidad por enfermedades infecciosas. México es uno de los países que ha registrado una reducción sostenida de mortalidad en menores de cinco años y se espera que logre cumplir las Metas del Mileno, reduciendo de 44.9 muertes por cada 1,000 niños nacidos vivos en 1990 a 15.0 muertes por cada 1,000 niños nacidos vivos en 2015 (Sepúlveda, 2006). 26 ¿El SMNG ha cuantificado y caracterizado ambas poblaciones, según los atributos que considere pertinentes? Si, Se cuantificó el número de nacimientos en población no afiliada a seguridad social y esta cifra sirvió de base para estimar el número de niños a afiliar. El único atributo fue que el recién nacido no estuviera afiliado a ninguna institución de seguridad social. El análisis del SMNG identificó que en el país, la situación del estado de salud de los niños ha mejorado en los últimos 20 años, no obstante, este grupo de edad sigue siendo altamente vulnerable. Las tasas de mortalidad infantil, materna y perinatal son superiores al promedio internacional, lo cual es un reflejo del bajo índice de desarrollo humano y las altas tasas de pobreza. Aunque hay evidencia del descenso de la mortalidad infantil, de 36.2 a 18.1 por 1000 NV, (CONAPO) aun existen grandes retos en grupos de población que por circunstancias socioeconómicas y culturales no están integrados al desarrollo nacional. Se identificó que la población infantil perteneciente a familias de escasos recursos, son un grupo muy vulnerable, para el cual, existen barreras que impiden el acceso a la atención médica. Las principales causas de muerte en menores de 0 a 4 años son enfermedades infecciosas (diarrea e infecciones respiratorias) para las cuales existen medidas preventivas y tratamientos efectivos, con lo cual se puede disminuir el número de muertes. El análisis de la mortalidad en los estados reflejó que aquellos con mayor nivel de pobreza y menor desarrollo social y de infraestructura, como Chiapas, Oaxaca, Guerrero, Veracruz, Hidalgo, Tabasco, Puebla son los que ocupan los primeros lugares en tasa de mortalidad infantil. Otro aspecto adicional es el estado de nutrición. En 1999, el 17.8% de la población de 0 a 5 años presentaba talla baja para la edad; el 7.6% tenía bajo peso para la edad y el 2.1% tenía bajo peso para la talla. Las consecuencias de la desnutrición son múltiples y se reflejan en el crecimiento y desarrollo de los niños. El conocimiento de las precarias condiciones de salud de los niños no afiliados a la seguridad social motivó que se definiera a éstos como población objetivo. 27 ¿Cuál es la justificación que sustenta que los beneficios que otorga el SMNG se dirijan específicamente a dicha población potencial y objetivo? La justificación que sustenta que los beneficios del SMNG se dirijan a esta población radica inicialmente en las precarias condiciones de salud de los niños menores de cinco años. Esta situación es un reflejo de los problemas de equidad y de acceso que existen en el país. Si bien, el estado de salud es una función derivada de múltiples factores, tales como las condiciones socioeconómicas, ambientales y culturales, etc., se ha reconocido la relevancia de los servicios de salud en prevenir, recuperar y/o mantener la salud, por lo cual se justifica el desarrollo de estrategias que disminuyan la inequidad y faciliten el acceso a servicios de salud. Existen profundas brechas entre las tasas de morbilidad y mortalidad entre los niños con y sin seguridad social o bien entre las distintas entidades federativas. En el 2004 la tasa nacional de mortalidad perinatal fue de 19.7 por cada 1 000 nacidos vivos (Salud, 2006) mientras que un análisis realizado de 2002 a 2006 en un Hospital del Instituto Mexicano del Seguro Social, reportó una tasa de 11 por cada 1000 (Gutiérrez et al, 2008). La UNICEF analiza la desigualdad en los derechos de los niños en tres aspectos: El derecho a vivir, el derecho a crecer saludable y bien nutrido y el derecho a la educación. El índice se establece en una escala de 0 a 10 en donde el 0 es el menor puntaje y 10 es el puntaje máximo. El estado de Guerrero tiene el puntaje más bajo (2.90) y Nuevo León el más alto (8.10). Este resultado refleja que un niño nacido en Guerrero tiene menos oportunidades de vivir, crecer saludablemente y educarse que un niño nacido en Nuevo León. (UNICEF, 2005) Las cifras reflejan la dimensión de las inequidades existentes. La implementación de programas de salud encaminados a mejorar el acceso a servicios de salud, como el SMNG contribuirá substancialmente a disminuir la brecha de inequidad existente y a mejorar el estado de salud de los menores de cinco años. 28 ¿La justificación es la adecuada? Si La justificación se centra en los siguientes aspectos: La persistencia de la desigualdad en cuanto al estado de salud y de acceso y cobertura a servicios de salud, lo cual se refleja en el estado de salud de los niños menores de cinco años; la necesidad de mejorar las condiciones de salud de los niños de este grupo de edad dadas las consecuencias negativas de un estado precario de salud en el crecimiento y desarrollo, lo cual se refleja en el rendimiento escolar y laboral en edades posteriores y en el imperativo de establecer mecanismos sustentables que faciliten el acceso a los servicios de salud de calidad. 29 ¿Los criterios y mecanismos que utiliza el SMNG para determinar las unidades de atención (regiones, municipios, localidades, hogares y/o individuos, en su caso) son los adecuados? (Señalar principales mecanismos). Si Las unidades de atención son los niños nacidos a partir del 1 de diciembre y los criterios y mecanismos para determinar su atención son los siguientes: Afiliación a través de la creación del padrón de beneficiarios. Se ubico la población en dos grupos: niños que nazcan partir del 1 de diciembre de 2006 y cuyas familias estén afiliadas al seguro popular y niños nacidos en esa misma fecha y cuyas familias no tengan afiliación al seguro popular o a otro esquema de seguridad social. Mecanismo de financiamiento: Convenios de colaboración entre la Secretaría de Salud y las Entidades Federativas para la compensación de los servicios estatales de salud en lo referente al incremento en la demanda de servicios a través de una cápita adicional por la atención de los recién nacidos. El costo adicional estimado fue de 210 pesos por niño por año, exclusivamente para la operación de la prestación de los servicios médicos. Cobertura: Se asegura la atención de los 194 padecimientos que actualmente cubre el CAUSES 2007; 16 padecimientos o intervenciones incluidas en el Fondo de Protección contra Gastos Catastróficos y ampliación progresiva de la cobertura iniciando con 17 entidades relativas a trastornos congénitos y adquiridos. Prestación de Servicios: La prestación del servicio se otorgará en unidades acreditadas del sector salud y en las instituciones públicas de salud con las que se establezcan acuerdos de colaboración y con los servicios privados. 30 ¿Existe información sistematizada y actualizada que permita conocer quiénes reciben los apoyos del SMNG (padrón de beneficiarios), cuáles son las características socioeconómicas de la población incluida en el padrón de beneficiarios y con qué frecuencia se levanta la información? Si Existe un padrón de beneficiarios el cual se integra con la colaboración de los Regímenes Estatales y de la Comisión. Los Regímenes Estatales integran y administran el padrón, verifican que los beneficiarios cumplan los requisitos legales y reglamentarios para la inserción al SMNG, integran la información en la plataforma informática del Sistema de Administración del Padrón. La Comisión integra el padrón nacional a partir de la información proveniente de los regímenes estatales, provee el sistema a los regímenes y reorienta la transferencia de los recursos federales a las entidades federativas. Los Regímenes Estatales realizan el proceso de validación. El mecanismo de envío y recepción de la base de datos permite que los Regímenes Estatales remitan su base de datos, mediante conexión en línea con la Comisión o bien mediante envío semanal a través de la Dirección General de Afiliación y Planeación. La información definitiva del padrón del mes en turno corresponde a la del cierre autorizado por la Comisión y dentro de los 10 días hábiles del mes subsecuente, la Comisión procede a iniciar el trámite para la transferencia de las aportaciones federales para las familias afiliadas al sistema. Las características socioeconómicas de la población incluida en el padrón son las siguientes: Ser residentes en el territorio nacional; no ser derechohabientes de la seguridad social, contar con clave única de registro de población y cubrir las cuotas familiares correspondientes, las cuales se determinan en función del decil de ingreso de las familias. El monto de las cuotas familiares se decide utilizando la Cédula de Características Socioeconómicas del Hogar (CECASOEH). Se determina la cuota familiar aplicando un 6% sobre el ingreso neto disponible del decil de ingreso correspondiente. 31 5. Vinculación de las Reglas de Operación (ROP) o normatividad aplicable con los objetivos del SMNG ¿El diseño del SMNG se encuentra correctamente expresado en sus ROP o normatividad correspondiente? Si Es importante acotar que al inicio de operación del programa no se contaba con reglas de operación propias. Éstas fueron publicadas en el Diario Oficial de la Federación el 31 de marzo de 2008. En lo referente al diseño del programa, las reglas de operación del programa establecen que el diseño será motivo de evaluación y también parte del seguimiento operativo. La evaluación del programa comprende: 1) el diseño del Programa; 2) la provisión de servicios; 3) la eficiencia del Programa; 4) el impacto de las acciones en la mejora de las condiciones de salud del beneficiario y de la economía de la familia; y, 5) los factores que influyen en el desempeño e impacto del Programa, y su principal propósito es determinar el desempeño e impacto del SMNG. Los resultados de las evaluaciones aportarán elementos para el mejoramiento continuo del Programa y ofrecerán recomendaciones de adecuaciones para elevar la calidad de la atención y los resultados en salud. En cuanto al seguimiento de la operación del Programa, éste será permanente y la información producto de los procesos operativos permitirá mejorar el diseño y ejecución de las actividades, incluyendo la inserción de procesos de mejora continua. 32 ¿Existe congruencia entre las ROP o normatividad aplicable del SMNG y su lógica interna? Si Como se mencionó previamente, al inicio de operación del programa no se contaba con reglas de operación propias. Éstas fueron publicadas en el Diario Oficial de la Federación el 31 de marzo de 2008. Las Reglas de Operación son congruentes con la lógica interna del SMNG, su contenido establece los objetivos del SMNG, los criterios orientadores, los lineamientos generales acerca de la cobertura (beneficiarios, obligaciones, etc.); mecánica de operación (incluyendo el establecimiento de los convenios con los Estados de la Federación y con instituciones de salud públicas y privadas); mecanismos de financiamiento y pago, determinación del padrón de beneficiarios, tipo de servicios a otorgar, incluyendo suministro de medicamentos e insumos; informes programáticos presupuestales, criterios para la suspensión y cancelación de apoyos; seguimiento operativo, control y auditoría; evaluación, transparencia, quejas y denuncias. La observancia de las reglas de operación facilitará la evaluación e identificación de los avances y limitaciones del SMNG. 33 6. Posibles coincidencias, complementariedades o duplicidades de acciones con otros programas federales Como resultado de la evaluación de diseño del SMNG, ¿el diseño del SMNG es el adecuado para alcanzar el Propósito antes definido y para atender a la población objetivo? Si El SMNG es una línea derivada del Sistema de Protección Social en Salud y su marco jurídico y legal así como su estructura central, procesos, procedimientos de afiliación, asignación presupuestal y servicios ofrecidos contribuirán a lograr mejores resultados de los programas de Salud Pública, de vacunación universal, y del propio Sistema de Protección Social en Salud. El análisis de las características del SMNG, de la contribución a los objetivos estratégicos de la evaluación y análisis de la matriz de indicadores de la definición de la población objetivo y de la vinculación del Programa con las reglas de operación y la sinergia con otros programas permiten asumir que el diseño del Programa es apropiado para alcanzar el propósito de mejorar la salud de los niños menores de cinco años. La reciente creación del programa (iniciado en diciembre del 2006) contribuirá al logro de las expectativas del Sistema de Protección Social en Salud en lo referente a la atención en salud de los niños menores de cinco años. 34 ¿Con cuáles programas federales podría existir complementariedad y/o sinergia? Los beneficios del SMNG son adicionales a los que hoy en día proveen los programas de salud pública y de vacunación universal, el Sistema de Protección Social en Salud, así como a las acciones en materia de salud del Programa Desarrollo Humano Oportunidades. 35 ¿Con cuáles programas federales podría existir duplicidad? No se ha identificado que exista duplicidad con algún programa federal; es posible que el Seguro Popular atienda niños menores de cinco años, dado que no tiene restricciones para la edad. 36 ¿El programa cuenta con información en la que se hayan detectado dichas complementariedades y/o posibles duplicidades? No se cuenta con esta información. 37 Capitulo II. FORTALEZAS, RETOS Y RECOMENDACIONES TR2: MODELO DE TÉRMINOS DE REFERENCIA PARA LA EVALUACIÓN EN MATERIA DE DISEÑO Formato FORR-07 Principales Fortalezas, Retos y Recomendaciones Nombre de la dependencia y/o entidad que coordina el programa: Comisión Nacional de Protección Social en Salud Nombre del programa: Seguro Médico para una Nueva Generación. Tema de Fortaleza y Oportunidades/Debilidad o Amenaza evaluación Recomendación Referencia Referencia de la recomendación Fortaleza y Oportunidad DISEÑO El SMNG tiene como fortaleza que forma parte de la Página 5 No aplica estructura del Sistema de Protección Social en Salud y cuyo diseño contempla los mecanismos financieros, legales y organizacionales para facilitar el acceso a servicios de salud a una población altamente vulnerable. El SMNG es un seguro voluntario de gastos médicos para los niños nacidos a partir del 1 de diciembre de 2006 que no estén afiliados a ninguna institución de seguridad social. A través de este seguro, los niños tienen cobertura médica gratuita en materia de prevención, diagnóstico, tratamiento 38 y rehabilitación para enfermedades que se adicionan al Catalogo Universal de Servicios Esenciales de Salud (CAUSES) y al Fondo de Protección contra Gastos Catastróficos (FPGC). Diseño Es robusta la lógica horizontal de la matriz de indicadores Página 17 No aplica En forma esquemática se identifica que los indicadores propuestos miden cobertura (niños afiliados al SMNG sobre el total de niños nacidos sin seguridad social); avance de presupuesto las metas ejercido programáticas versus de afiliación; presupuesto asignado; avance en la utilización de servicios (niños atendidos en el año/ niños atendidos en el año anterior), presupuesto ejercido; intervenciones, avance de la afiliación en términos únicamente del avance en cuanto al número de niños afiliados con respecto al año anterior; porcentaje de niños atendidos por el FPGC y porcentaje de niños con seguimiento. Diseño El SMNG cuenta con un diagnóstico sobre la problemática Página 8 No aplica que aqueja a los niños menores de cinco años, lo cual sustenta la razón de ser del programa, lo cual incluye el financiamiento de enfermedades cuya gravedad, costo y complejidad tienen serias repercusiones en la salud de los 39 niños menores de cinco años. Debilidad o Amenaza La decisión de afiliar únicamente a los recién nacidos a Página 25 partir de diciembre de 2006, excluyó a todos los niños menores de cinco años que ya hubieran nacido antes de esa fecha, en razón de la disponibilidad presupuestal, de las metas programáticas anuales de afiliación y a que la mayor parte de la morbilidad y mortalidad se presentan en la etapa perinatal. Sin embargo, la inclusión de todos los menores de cinco años en el SMNG podría acelerar el descenso en las tasas de mortalidad en este grupo de edad. Está demostrado, por ejemplo, que los niños de poblaciones pobres tienen una desaceleración importante del crecimiento y desarrollo debido a desnutrición y anemia; asimismo, los niños entre dos y cinco años todavía presentan tasas importantes de mortalidad por enfermedades infecciosas. Una debilidad intrínseca del programa es que no incluye a Página 7, Es indispensable considerar la importancia de la salud materno-infantil. La inclusión de este componente último la atención materno-infantil en forma integral. comprende el control de la fertilidad, con el propósito de párrafo La disminuir los embarazos no deseados, o bien espaciar los reproductiva se puede reflejar en una menor embarazos, mediante educación sexual y disponibilidad de tasa mejora de de los embarazos servicios no de salud deseados, en 40 métodos anticonceptivos. La atención oportuna y de disminución de las tasas de calidad del embarazo y del parto, contribuiría a la materna y de mortalidad perinatal. mortalidad consecución de la disminución de la mortalidad perinatal. Financiamiento de los servicios de salud: El SMNG es un Página 10 La implementación de intervenciones costo- esquema de aseguramiento social en el cual, el receptor efectivas puede contribuir a disminuir el gasto del beneficio es motivado a asegurarse mediante la en salud. En función del crecimiento del intervención de un tercero. La principal fuente de número de afiliados y de la demanda de financiamiento del SMNG son los impuestos, cuya servicios de alto costo posiblemente será recaudación puede llegar a ser insuficiente para financiar la necesario establecer prioridades y establecer atención a la salud con un nivel de calidad que satisfaga mecanismos de monitoreo. las expectativas de la población. La recaudación de impuestos se eleva o disminuye en línea con la economía y esto hace vulnerable la disponibilidad presupuestal del SMNG. Adicionalmente, la reducción en las tasas de empleo formal impacta negativamente en la afiliación a instituciones de seguridad social, lo que en turno también generará una potencial mayor demanda del sistema de protección social en salud. La lógica vertical de la matriz de indicadores es Página 16 El análisis con una perspectiva de los posibles parcialmente una riesgos permitiría establecer algunas posibles perspectiva de riesgos (en sentido negativo), entre los estrategias para afrontarlos, lo cual puede cuales, en lo que respecta a la presente evaluación se incluir, por ejemplo, la modificación de alguna pueden mencionar los referentes a las condiciones que actividad, clara. Su análisis podría incluir norma o bien asignación 41 pueden motivar o desalentar la afiliación al SMNG, la presupuestal. consistencia y agilidad del sistema de información que permita conocer en forma oportuna la velocidad en la tasa de afiliación, la disponibilidad del financiamiento y de gestión de gastos catastróficos; la disponibilidad de infraestructura (supuesto de actividades) y la existencia de mecanismos e insumos para la supervisión del seguimiento de las unidades médicas (supuesto de actividades). Existe debilidad en la oportunidad de la información para Página 20 Es indispensable diseñar mecanismos que evaluar el avance de los indicadores. agilicen la disponibilidad de la información, lo En las fichas técnicas, la mayor parte de la información estará disponible en distintos períodos de 2009. Esto por una parte es reflejo de lo reciente del programa, sin cual permitirá establecer el avance en los indicadores y brindará la evidencia necesaria para una toma de decisiones oportuna. embargo, también manifiesta cierta debilidad dado que se tendrá información de 2007 con un rezago superior a los 12 meses. Es deseable considerar las restricciones en la capacidad para recolectar la información en forma oportuna e instrumentar mecanismos factibles que agilicen la disponibilidad de información. 42 Capítulo III. Conclusiones El SMNG es un programa de reciente creación y tiene como principal fortaleza que forma parte de la estructura del Sistema de Protección Social en Salud, cuyo diseño contempla los mecanismos financieros, legales y organizacionales para facilitar el acceso a servicios de salud a una población altamente vulnerable. El análisis de los distintos componentes del diseño permiten asumir que el programa tiene la capacidad de cumplir sus objetivos de reducir la incidencia de enfermedades, daños a la salud y discapacidad en la población de recién nacidos, reducir la mortalidad y morbilidad neonatal e infantil; sin embargo, es indispensable reconsiderar la inclusión de todos los niños menores de cinco años al programa y también de incluir el componente de salud reproductiva, lo cual indudablemente fortalecería su efectividad. Operativamente, el diseño de las actividades que se presentan en la matriz se deberá re-evaluar, refinar y actualizar de forma continua, lo cual permitirá mejorar la matriz para proporcionar un plan de acción claro y lógico. 43 Capítulo VI. Bibliografía Anónimo: Estadísticas de mortalidad en México: muertes registradas en el año 2000. Salud pública Méx; 2002; 44 (3): 266-282. Black R.E, Allen L.H, Bhutta Z, Caulfi eld L, Onis M, Ezzati M, Mathers C, Rivera J. For the Maternal and Child Undernutrition Study Group. Maternal and child undernutrition: global and regional exposures and health consequences. Lancet.com 2008 DOI: 10.1015/S0140-6736(07)61690-0 CONEVAL Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal TR2: Modelo de términos de referencia para la evaluación en materia de diseño. CONEVAL, México, 2008. www.coneval.gob.mx acceso: 04 dic. 2008 Gutiérrez M.E, Hernández R, Luna S, Flores R, Alcalá L, Martínez V. Mortalidad perinatal en el Hospital de Ginecoobstetricia núm. 23 de Monterrey, Nuevo León (2002 a 2006) Ginecol Obstet Mex 2008; 76(5):243-8 INEGI: La mortalidad infantil en México 2000 .Estimaciones por entidad federativa y municipio. INEGI 2000 Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal. Capítulo I. Consejo Nacional de Evaluación de la Política de Desarrollo Social. Diario Oficial de la Federación. Capítulo II. De la matriz de indicadores. Viernes 30 de marzo de 2007, página 11. Organización de las Naciones Unidas, “Millennium development goals”, consultado en línea en www.un.org/millenniumgoals; y Fondo de las Naciones Unidas para la Infancia (UNICEF), “United Nations: special session on children”, consultado en línea enwww.unicef.org/specialsession/about/world-summit.htm. Organización Mundial de la Salud. Informe sobre la Salud en el Mundo 2003 (Forjemos el futuro) Capítulo 1. Salud Mundial: retos actuales. Sobrevivir a los primeros cinco años de vida. http://www.who.int/whr/2003/chapter1/es/index2.html. Acceso: 6 diciembre, 2008. 44 Organización Mundial de la Salud. División de Salud y Desarrollo del Niño. AIEPI información. Atención a las enfermedades prevalentes de la infancia: justificación de una estrategia integrada. Ginebra: OMS; 1997. Secretaría de Salud. Programa Nacional de Salud 2007-2012. Por un México sano: construyendo alianzas para una mejor salud. Secretaría de Salud México. Seguro Popular. Intervenciones cubiertas por el Programa Seguro Médico para una Nueva Generación, 2008. http://www.seguro-popular.salud.gob.mx/contenidos/smng.html Acceso: 6 de diciembre de 2008. Sistema Nacional de Vigilancia Epidemiológica: Epidemiología (sistema único de información) 2006; 45 (23): 1-4. Rudan I, Lawn J, Cousens S, K Row A, Boschi-Pinto C, Tomas kovic’ L, Mendoza W, Lanata C.F, Roca-Feltrer A., Carneiro I., Schellenberg J.A., Polas ek O., Weber M., Bryce J., Morris S.S., Black R.E, Campbell H. Gaps in policy relevant information on burden of disease in children: a systematic review. Lancet.com 2005;365:2031-2040 UNICEF. Vigía de los derechos de la niñez mexicana. Los primeros pasos. No 1, abril 2005. http://www.unicef.org/mexico/spanish/mx_resources_vigia_I.pdf. Acceso: 6 de diciembre de 2008 Victoria C.G, Adair L., Fall C, Hallal P.C, Martorell R, Richter L, Singh Sachdev H. For the maternal and Child Under nutrition Study Group* Maternal and child undernutrition: consequences for adult health and human capital. Lancet.com 2008;DOI:10.1016/S01406736(07)61692-4 45 VII. Anexos o Anexo I: Características Generales del Programa (Ver formato adjunto) o Anexo II: Objetivos Estratégicos de la Dependencia y/o Entidad o Anexo III: Nombre de las personas entrevistadas así como las fechas en las cuáles se llevaron a cabo. o Anexo IV: Instrumentos de recolección de información. o Anexo V: Bases de datos de gabinete utilizadas para el análisis en formato electrónico. 46 Anexo 1. Cuestionario 1. Características Generales del Programa (Formato INV01-07) El presente formato deberá ser entregado Diciembre 2008 y en Junio2009 como anexo al IDENTIFICADOR PROGRAMA informe de evaluación correspondiente. Cada entrega incorporará la información (DEJAR VACÍO) actualizada del programa, de tal manera que al comparar ambos formatos se evidencien las modificaciones del programa ocurridas en el periodo comprendido entre las dos fechas. La información vertida en estos formatos deberá basarse en la normatividad más reciente -de I. DATOS DEL RESPONSABLE DEL LLENADO (EL EVALUADOR) 1.1 Nombre: Onofre Muñoz Hernández 1.2 Cargo: Director de Investigación 1.3 Institución a la que pertenece: Hospital Infantil de México 1.4 Último grado de estudios: Pediatra, Infectologo 1.5 Correo electrónico: [email protected] 1.6 Teléfono (con lada): 01 55 57617002 1.7 Fecha de llenado (dd.mm.aaaa): 1- 1 -1 2 2 0 0 8 II. IDENTIFICACIÓN DEL PROGRAMA 2.1 Nombre del programa: Seguro Médico para una Nueva Generación 2.2 Siglas: SMNG 2.3 Dependencia coordinadora del programa: Secretaría de Salud 2.3.1 En su caso, entidad coordinadora del programa: No aplica 2.4 Dependencia(s) y/o entidad(es) participante(s) de manera directa: Comisión Nacional de Protección Social en Salud 2.5 Unidad administrativa responsable de contratar la evaluación: Comisión Nacional de Protección Social en Salud, 2.6 Dirección de la página de internet del programa: http://www.seguro-popular.salud.gob.mx/contenidos/smng.html 2.7 Nombre del titular del programa en la dependencia: DR. GABRIEL CORTES GALLO 2.8 ¿En qué año comenzó a operar el programa? (aaaa) 2 0 0 7 47 III. NORMATIVIDAD 3.1 ¿Con qué tipo de normatividad vigente se regula el programa y cuál es su fecha de publicación más | fecha reciente? (puede escoger varios) d ¾ Reglas de operación ……………..….. d 3 m m a a a a 1 0 3 2 0 0 8 Ley …………………………………….. 1 9 0 6 2 0 0 7 Reglamento/norma ………………….. 0 7 0 7 2 0 0 4 Lineamientos ……………………..….. 1 5 0 4 2 0 0 5 Manual de operación ……………….. 3 1 0 3 2 0 0 8 Memorias o Informes ……………….. 2 1 0 2 2 0 0 7 Descripciones en la página de internet 2 7 0 6 2 0 0 8 Otra: (especifique)Adiciones a los lilneaminetos de afiliación operación e integración del padrón nacional de afiliados____________….. 2 4 1 0 2 0 0 5 Decreto ……………………………….. Ninguna IV. FIN Y PROPÓSITO 4.1 Describa el Fin del programa (en un espacio máximo de 900 caracteres): Reducir la carga de enfermedad y discapacidad en la población de los recién nacidos y contribuir a un crecimiento y desarrollo saludables durante los primeros años de vida, mejorar la salud de las familias de menos ingresos y avanzar hacia un esquema de aseguramiento universal. 4.2 Describa el Propósito del programa (en un espacio máximo de 900 caracteres): Promover, atender y conservar un mejor estado de salud de los niños mexicanos menores de 5 años 48 nacidos a partir del 1 de diciembre del 2006 que no sean derechohabientes de la seguridad social y estén afiliados al sistema a través del otorgamiento gratuito de atención a la salud de alta calidad, en Materia de prevención, diagnóstico, tratamiento y rehabilitación. La meta en el periodo 2007-2012 es afiliar al 100% de las familias que tengan un recién nacido a partir del 1 de diciembre del 2006 y que así lo soliciten. 49 V. ÁREA DE ATENCIÓN 5.1 ¿Cuál es la principal área de atención del programa? (puede escoger varios) Agricultura, ganadería y pesca Empleo Alimentación Comunicaciones y transportes Ciencia y tecnología Equipamiento urbano: drenaje, alcantarillado, alumbrado, pavimentación, etc. Cultura y recreación Medio ambiente y recursos naturales Deporte Migración Derechos y justicia Provisión / equipamiento de vivienda Desarrollo empresarial, industrial y comercial Î Salud Sociedad civil organizada Seguridad social Desastres naturales Otros Educación (especifique):________________________ VI. COBERTURA Y FOCALIZACIÓN 6.1 ¿En qué entidades federativas el programa ofrece sus apoyos? (sólo marque una opción) Î En las 31 entidades federativas y en el D.F; Pase a la pregunta 6.2 En las 31 entidades federativas, con excepción del D.F; Sólo en algunas entidades federativas. Seleccione las entidades: Aguascalientes Distrito Federal Morelos Sinaloa Baja California Durango Nayarit Sonora Baja California Sur Guanajuato Nuevo León Tabasco Campeche Guerrero Oaxaca Tamaulipas Chiapas Hidalgo Puebla Tlaxcala Chihuahua Jalisco Querétaro Veracruz Coahuila México Quintana Roo Yucatán Colima Michoacán San Luis Potosí Zacatecas 50 No especifica 6.2 ¿En qué entidades federativas el programa entregó sus apoyos en el ejercicio fiscal anterior? (sólo marque una opción) En las 31 entidades federativas y en el D.F; Pase a la pregunta 6.3 En las 31 entidades federativas, con excepción del D.F; Î Sólo en algunas entidades federativas. Seleccione las entidades: 9 Aguascalientes 9 Campeche 9 Chiapas 9 Chihuahua 9 Coahuila 9 Colima Sinaloa 9 Nayarit 9 Sonora 9 Nuevo León 9 Tabasco 9 Oaxaca 9 Tamauli pas 9 Tlaxcala 9 Veracruz 9 Yucatán 9 Zacatec as Distrito Federal 9 9 Durango 9 Guanajuato 9 Guerrero 9 Puebla 9 Hidalgo 9 Querétaro 9 Jalisco 9 Quintana Roo 9 México 8 Michoacán 9 San Luis Potosí 9 Baja California 8 Baja California Sur 8 9 Morelos No especifica No aplica porque el programa es nuevo 6.3 ¿El programa focaliza a nivel municipal? Sí 9 No / No especifica 6.4 ¿El programa focaliza a nivel localidad? Sí 9 No / No especifica 6.5 ¿El programa focaliza con algún otro criterio espacial? Sí especifique________________________________________ 9 No 6.6 El programa tiene focalización: (marque sólo una opción) Rural 51 Urbana 9 Ambas No especificada 6.7 El programa focaliza sus apoyos en zonas de marginación: (puede seleccionar varias) Muy alta Alta Media Baja Muy baja 9 No especificada 6.8 ¿Existen otros criterios de focalización? 9 No Pase a la sección VII Sí 6.9 Especificar las características adicionales para focalizar (en un espacio máximo de 900 caracteres). No tener acceso a la seguridad social VII. POBLACIÓN OBJETIVO 7.1 Describe la población objetivo del programa (en un espacio máximo de 400 caracteres): Niños nacidos a partir del primero de diciembre del 2006 y sus familias, que no estén afiliados a ninguna institución de seguridad social. 52 VIII. PRESUPUESTO (PESOS CORRIENTES) 8.1 Indique el presupuesto aprobado para el ejercicio fiscal del año en curso ($): 1 8.2 Indique el presupuesto modificado del año en curso ($): 2 2 6 4 1 0 0 0 0 0 0 2 6 4 1 0 0 0 0 0 0 IX. BENEFICIARIOS DIRECTOS 9.1 El programa beneficia exclusivamente a: (marque sólo una opción) Î Adultos y adultos mayores Mujeres Jóvenes Migrantes Niños Otros Discapacitados Especifique:______________________________________ Indígenas No aplica 1 El formato que deberá ser entregado en agosto de 2007 indicará el presupuesto de 2007. En cambio, el formato que deberá ser entregado en marzo 2008 señalará el presupuesto de 2008. 2 Ibíd. 53 En el siguiente cuadro deberá responder las preguntas para cada uno de los tipos de beneficiarios identificados por el programa. En consecuencia, podrá tener hasta cinco tipos de beneficiarios identificados en la pregunta 9.2 y en el resto de las preguntas que ahondan sobre las características de cada uno de ellos (preguntas 9.3 a 9.10). Un mismo tipo de beneficiario no podrá ocupar más de un renglón. Para mayor claridad sobre el llenado de este cuadro puede consultar el ejemplo que se encuentra en la página de internet del Coneval. 9.2 9.3 9.4 9.5 9.6 9.7 9.8 9.8.1 9.9 9.10 ¿A quiénes (o a qué) beneficia directamente el programa? (puede escoger varias) Los beneficiarios directos ¿son indígenas? Los beneficiarios directos ¿son personas con discapacidad? Los beneficiarios directos ¿son madres solteras? Los beneficiarios directos ¿son analfabetos? Los beneficiaríos directos ¿son migrantes? Los beneficiarios directos ¿se encuentran en condiciones de pobreza? ¿En qué tipo de pobreza? Los beneficiarios directos ¿tienen un nivel de ingreso similar? Los beneficiarios directos ¿forman parte de algún otro grupo vulnerable? Individuo y/u Sí…. 01 hogar……..01 Sí…. 01 Empresa u organización….......02 No…. 02 No…. 02 No…02 Sí ... 01 Escuela....03 Sí... 01 Unidad de salud…….04 Sí…. 01 Territorio...05 No…. 02 Sí.... 01 No ...02 No... 02 Sí.… 01 Pase a No.… 02 la Alimentaria……. 01 Capacidades….02 Sí…. 01 (especifique) Patrimonial......03 No….02 No específica......04 Código 01 Código 02 Código 02 Código Código Código Código 02 02 02 01 Código 01 Código 01 Código Especifique 01 02 03 54 Niños En el siguiente cuadro deberá identificar el (los) tipo(s) de apoyo(s) que ofrece el programa para cada tipo de beneficiario señalado en la pregunta 9.2 de la sección anterior. Cabe señalar que un mismo tipo de beneficiario puede recibir más de un tipo de apoyo y, por tanto, ocupar tantos reglones como apoyos entreguen a cada tipo de beneficiario. Para mayor claridad sobre el llenado de este cuadro puede consultar el ejemplo que se encuentra en la página de internet del Coneval. 10.1 ¿De qué manera se entrega(n) el(los) apoyo(s)? En: Especie.…….01 Monetario......02 Ambos...........03 Código 01 10.2 ¿Qué apoyo(s) recibe(n) los beneficiarios directos? Albergue……………… 01 Alimentos…………….. 02 Asesoría jurídica…….. 03 Beca…………………... 04 Campañas o promoción…… 05 Capacitación……………. 06 Compensación garantizada al 07 ingreso……………... Deducción de impuesto. 08 Fianza…………………… 09 Financiamiento de 10 investigación Guarderías……………… 11 Libros y material didáctico… 12 Microcrédito…………….. 13 Obra pública……………………. 14 Recursos materiales………… 15 Seguro de vida y/o gastos 16 médicos. Seguro de cobertura de 17 patrimonio, bienes y servicios Pensión…………………… 18 Terapia o consulta médica… 19 Tierra, lote, predio o parcela... 20 Vivienda……………. 21 Otro:…….. 22 Especifique 10.3 ¿El beneficiario debe pagar monetariamente el (los) apoyo(s)? 10.4 ¿El beneficiario debe pagar en especie el (los) apoyo(s)? No…………….01 No……………..01 Sí, debe pagar el costo total del apoyo…………02 Sí, debe pagar el costo total del apoyo…………02 Sí, debe pagar una parte del costo total del apoyo…………03 Sí, debe pagar una parte del costo total del apoyo…………03 10.5 ¿El beneficiario adquiere alguna corresponsabilidad al recibir el (los) apoyo(s)? No………….…01 Sí ...............….02 (especifique) Código Código Código Código pergunta 9.2 Tipo de beneficiario (se deberán utilizar los códigos identificados en la pregunta 9.1) X. APOYOS 16 03 01 01 19 01 Código Especifique Especifique 55 Anexo 2. Perfil y equipo clave de la institución evaluadora La evaluación del Diseño del Seguro Médico para una Nueva Generación la realizó el Hospital Infantil de México. El cuadro describe brevemente el perfil del equipo evaluador. Nombre Cargo en el Calificaciones Experiencia Equipo Académicas General Clave Médico Onofre Muñoz Director de pediatra Hernández investigación infectólogo Ricardo Cuevas Evaluador Pérez del componente de diseño Cargos anteriores: – Director de Experiencia Prestaciones directiva y Médicas del IMSS,; como Coordinador de investigador en investigación en el área de salud y Director del infectología Hospital de Pediatría pediátrica del CMN siglo XXI del IMSS; Investigador en salud Experiencia directiva y como Investigador en Doctor en sistemas de Salud Pública salud y diseño (Sistemas de e Salud) implementación de políticas y programas de salud Médico internista, Evaluador maestro del Juan Garduño ciencias componente Espinoza médicas, de diseño e doctor impacto ciencias médicas Experiencia Específica Experiencia directiva y en el en diseño y conducción de proyectos en clínicos y de economía de la salud Cargos anteriores: Coordinador de Políticas de Salud, coordinador de programas e investigador en sistemas de salud Cargos anteriores: Coordinador de Atención Médica del IMSS, investigador de tiempo completo 56 Anexo 3. Entrevistas Realizadas con directivos del SMNG -Dr. Gabriel Cortes Gallo Director General Adjunto entrevistado el jueves 27 de noviembre 2008 y el jueves 04 de diciembre 2008 a las 10hrs. Respectivamente en instalaciones de l a Comisión Nacional de Protección Social, México DF - Lic. Alejandro Kelly López jueves Director de Gestión y Control Presupuestal entrevistado el 04 de diciembre 2008 a las 12hrs. en las instalaciones de la Comisión Nacional de Protección Social en Salud, México DF - Lic. Alfonso Ordiales Bassols Director General de Afiliación y Operación entrevistado el jueves 04 de diciembre 2008 a las 13hrs. En las instalaciones de la Comisión Nacional de Protección Social en Salud, México DF 57 Anexo 4. Marco Jurídico LEY Ley General en Salud 19 06 2007 DECRETOS Decreto por el cual se prueba el plan nacional de desarrollo 2007-2012 21 05 2007 Decreto que reforma, adiciona y deroga diversas disposiciones del reglamento interior de la Secretaria de Salud. 29 11 2006 REGLAMENTO/NORMA Reglas de operación del SMNG para el ejercicio fiscal 2008 31 03 2008 Reglamento interior de la comisión para definir tratamientos y medicamentos asociados a enfermedades que ocasionan gastos catastróficos 12 09 2005 Reglamento Interno del consejo nacional de protección social en salud 07 07 2004 Reglamento de la ley general de salud en materia de protección social en salud 05 04 2004 LINEAMIENTO Lineamientos para la medición de la aportación solidaria estatal del sistema de protección social 22 04 2005 Lineamientos para la afiliación, operación, integración del padrón nacional de beneficiarios y determinación de la cuota familiar del sistema de protección social 15 04 2005 Adiciones a los lineamientos para la afiliación, operación, integración del padrón nacional de beneficiaros y determinación de la cuota familiar del sistema de protección social en salud 24 10 2005 Adiciones a los lineamientos para la afiliación operación integración del padrón nacional de beneficiaros y determinación de la cuota familiar del sistema de protección social en salud 22 12 2005 Modificación de los lineamientos para la medición de la aportación solidaria estatal del sistema de protección social en salud 7 11 2006 58 MEMORIAS E INFORMES Aviso por el que se dan a conocer las cuotas familiares del sistema de y protección social en salud. 02 08 2006 MANUAL DE OPERACIÓN Mecanismos para la contabilización de los recursos a integrar en la aportación solidaria federal 12 12 2006 Acuerdo por el cual se establecen las disposiciones relativas a la vigencia de derechos de las familias con al menos un niño nacido en territorio nacional a partir del 1 de diciembre de 2006 que sean incorporados al sistema de protección social en salud, así como a la aplicación de recursos que por concepto de cuota social y aportaciones gobiernos federal, estatal y el distrito federal solidarias efectuaran los 21 02 2007 59 EVALUACIÓN DEL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN Volumen II. EVALUACIÓN DEL DESEMPEÑO 1 ACRÓNIMOS UTILIZADOS 108-SMNG Total de las 108 enfermedades que son cubiertas por Médico para una Nueva Generación el Seguro APF Administración Pública Federal ASPE Asfixia Perinatal CEESES Centro de Estudios Económicos, Sociales y en Salud CIE-10 Sistema de Clasificación Internacional de las Enfermedades, versión 10 CNPSS Comisión Nacional de Protección Social en Salud DG-SMNG Dirección General del Seguro Médico para una Nueva Generación DOF Diario Oficial de la Federación ESMNG2009 Encuesta Poblacional FPGC Fondo de Protección contra Gastos Catastróficos FPGC-UCIN Padecimientos que se atienden en las Unidades de Cuidado Intensivo Neonatal y que son cubiertos por el Fondo de Protección contra Gastos Catastróficos HIM Hospital Infantil de México INEGI Instituto Nacional de Estadística Geografía e Informática NO-108 Otros padecimientos que no son cubiertos por 108-SMNG ni FPGC PRNTSDRRN Prematuro o de término con dificultad respiratoria del recién nacido PRNTSDRRNSepsis Prematuro o de término con dificultad respiratoria y sepsis del recién nacido RN Recién Nacido ROP-marzo 2008 Reglas de Operación del SMNG publicadas en el DOF el 31 marzo del 2008 2 SAM Síndrome de Aspiración de Meconio SDR Síndrome de Dificultad Respiratoria del Recién Nacido (Enfermedad de Membranas Hialinas) SED Sistema de Evaluación del Desempeño SIMER Sistema de Monitoreo y Evaluación por Resultados SMNG Seguro Médico para una Nueva Generación SPSS Sistema de Protección Social en Salud SSA Secretaría de Salud TESOFE Tesorería de la Federación TTRN Taquipnea Transitoria del Recién Nacido UCIN Unidades de Cuidado Intensivo Neonatal 3 COLABORADORES Comité Directivo Onofre Muñoz Hernández Director de Investigación Hospital Infantil de México Federico Gómez Gabriel Cortés Gallo Director Adjunto de la Comisión Nacional de Protección Social en Salud. Programa del Seguro Médico para una Nueva Generación Investigadores responsables Ricardo Pérez Cuevas Investigadores participantes Luis Durán Arenas* Juan Garduño Espinosa Samuel Flores Huerta* Marco González Unzaga Mirna Hebrero Martínez Luis Jasso Gutiérrez* Miguel Klunder Klunder Silvia Martínez Valverde Elvira Mireya Pasillas Torres Alfonso Reyes López Evelyne Rodríguez Ortega Guillermo Salinas Escudero Asistentes de Investigación Sara Torres Castro Verónica Pámanes González Alejandra Gallardo Guerra Administradores Elías Hernández Ramírez Ana Lilia González Camacho *Responsables Volumen II. Evaluación del Desempeño 4 AGRADECIMIENTOS Al Instituto Nacional de Estadística y Geografía (INEGI), por su contribución en el diseño y por el levantamiento de la encuesta nacional para la evaluación del impacto del programa en el estado de salud y en la economía de la familia de los niños afiliados. Eduardo León Ríos Mingramm (Director General Adjunto de Encuestas Sociodemográficas y Registros Administrativos) Clara María Luisa Mantilla Trollé (Directora de Encuestas Especiales) y Rita Velázquez Lerma (Subdirectora de Estadísticas de Salud y Discapacidad). 5 CONTENIDO ACRÓNIMOS UTILIZADOS .................................................................................... 2 COLABORADORES................................................................................................ 4 AGRADECIMIENTOS ............................................................................................. 5 CONTENIDO........................................................................................................... 6 RESUMEN EJECUTIVO ....................................................................................... 10 1. INTRODUCCIÓN............................................................................................... 22 Objetivo de la evaluación del desempeño............................................................. 22 Estrategia general de la evaluación del desempeño ............................................. 23 2. METODOLOGÍA .............................................................................................. 25 2.1 Encuesta poblacional ................................................................................... 25 2.1.1. Diseño estadístico ..................................................................................... 26 2.1.2. Esquema de muestreo .............................................................................. 26 2.1.3. Componentes de la encuesta.................................................................... 27 2.2 Revisión de gabinete .................................................................................... 28 2.2.1. Fuentes de información y desarrollo de la metodología ............................ 29 2.3 Encuestas en unidades médicas de los tres niveles de atención.................. 30 2.3.1. Contenidos generales de las 8 encuestas................................................. 30 2.3.2. Selección del tamaño de la muestra ......................................................... 31 2.3.3. Diseño muestral ........................................................................................ 31 2.3.4. Revisión de expedientes clínicos .............................................................. 34 6 3. RESULTADOS................................................................................................. 36 3.1 Proceso de afiliación ..................................................................................... 36 3.1.1. Proceso de afiliación desde la perspectiva del usuario ............................ 36 3.1.2. Proceso de afiliación y flujo de recursos del SMNG en las unidades de los tres niveles de atención......................................................................................... 39 3.2. Evaluación del desempeño por la ESMNG2009 ............................................ 48 3.3. Evaluación del desempeño por indicadores ................................................... 59 3.4. Evaluación del desempeño en los tres niveles de atención ... ¡Error! Marcador no definido. 3.4.1. Desempeño del primero y segundo niveles de atención en los cuatro trazadores. ...............................................................¡Error! Marcador no definido. 3.4.1.1. Peso bajo al nacer ..........................¡Error! Marcador no definido. 3.4.1.2. Hipotiroidismo congénito.................¡Error! Marcador no definido. 3.4.1.3. Prevención de anemia por deficiencia de hierro .. ¡Error! Marcador no definido. 3.4.1.4. Crecimiento de los niños.................¡Error! Marcador no definido. 3.4.2. Características de los médicos de primero y segundo niveles de atención. .................................................................................¡Error! Marcador no definido. 3.4.2.1. Historial académico ........................¡Error! Marcador no definido. 3.4.2.2. Historial Laboral..............................¡Error! Marcador no definido. 3.4.2.3. Educación Médica Continua ...........¡Error! Marcador no definido. 3.4.3. Utilización de servicios de salud.....................¡Error! Marcador no definido. 3.4.4. Características de las unidades médicas de primero y segundo nivel de atención....................................................................¡Error! Marcador no definido. 3.4.4.1. Infraestructura de las unidades médicas del primero y segundo nivel de atención médica .............................¡Error! Marcador no definido. 3.4.5. Resultados en el tercer nivel de atención.......¡Error! Marcador no definido. 7 3.4.5.1. Evaluación de la Infraestructura de las unidades de Cuidados Intensivos Neonatales (UCIN) en unidades médicas de tercer nivel de atención. ......................................................¡Error! Marcador no definido. 3.4.5.2. Evaluación a través de encuesta aplicada a los médicos de las UCIN del tercer nivel de atención, relacionada con el trazador Síndrome de Dificultad Respiratoria (SDR)..................¡Error! Marcador no definido. 3.4.5.3. Revisión de expedientes clínicos de niños con Síndrome de Dificultad Respiratoria en las UCIN. ............¡Error! Marcador no definido. 4. CONCLUSIONES............................................¡Error! Marcador no definido. Evaluación del proceso de afiliación ........................¡Error! Marcador no definido. 4.2. Evaluación del desempeño por la ESMNG2009¡Error! Marcador no definido. 4.2.1. Indicadores de desempeño..............¡Error! Marcador no definido. 4.3. Evaluación del desempeño por indicadores ......¡Error! Marcador no definido. 4.4 Evaluación en las unidades del primero y segundo nivel de atención...... ¡Error! Marcador no definido. 4.5. En las unidades de tercer nivel de atención ......¡Error! Marcador no definido. 5. RECOMENDACIONES DE LA EVALUACIÓN DEL DESEMPEÑO .. ¡Error! Marcador no definido. 6. CONCLUSIONES............................................¡Error! Marcador no definido. Evaluación del proceso de afiliación ........................¡Error! Marcador no definido. 4.2. Evaluación del desempeño por la ESMNG2009¡Error! Marcador no definido. 4.2.1. Indicadores de desempeño..............¡Error! Marcador no definido. 4.3. Evaluación del desempeño por indicadores ......¡Error! Marcador no definido. 4.4 Evaluación en las unidades del primero y segundo nivel de atención...... ¡Error! Marcador no definido. 4.5. En las unidades de tercer nivel de atención ......¡Error! Marcador no definido. 7. RECOMENDACIONES DE LA EVALUACIÓN DEL DESEMPEÑO .. ¡Error! Marcador no definido. 8 8. BIBLIOGRAFIA...............................................¡Error! Marcador no definido. 7. ANEXOS ..................................................................¡Error! Marcador no definido. 9 RESUMEN EJECUTIVO Introducción El Gobierno Federal a través de la SSA puso en marcha el SMNG como parte del SPSS, con el propósito de promover la atención preventiva y garantizar la cobertura integral de servicios de salud a los niños mexicanos nacidos a partir del primero de diciembre del 2006 no inscritos a alguna institución de seguridad social. La expectativa es que los beneficios del SMNG complementen los logros de salud pública y de vacunación universal del SPSS y el FPGC. Los objetivos del SMNG incluyen: reducir la incidencia de enfermedades, daños a la salud y discapacidades; reducir la mortalidad y morbilidad neonatal, infantil y en edad preescolar; impulsar el crecimiento y desarrollo saludables de la población beneficiaria; asegurar el acceso de la población objetivo a los servicios de salud; otorgar un paquete de acciones de salud y sus medicamentos e insumos asociados, que respondan al perfil epidemiológico, así como a la demanda de servicios y necesidades de salud de este sector de la población; evitar el empobrecimiento de las familias derivado de gastos por la atención a la salud de los menores de 5 años. Este volumen describe la evaluación del componente de desempeño del SMNG, cuyo sustento está en el “Programa Operativo del SMNG publicado en el DOF el 31 de marzo del 2008 (ROP-marzo 2008), en el que se establece la necesidad de la evaluación del SMNG como un proceso continuo y sistemático, que junto con el seguimiento operativo permita instrumentar, en su caso, ajustes en el diseño y ejecución del Programa y de las acciones complementarias del Sistema. En la evaluación del desempeño se consideraron tres conceptos principales: la productividad, la efectividad y la eficiencia en la prestación de los servicios. La productividad se midió analizando la cobertura de beneficiarios de los diferentes servicios ofrecidos en el paquete de beneficios del programa con respecto a la población blanco potencial y a su distribución geográfica. La efectividad, se midió contrastando los efectos esperados de los servicios entregados y su avance a lo largo del tiempo con respecto a lo programado. La eficiencia consideró dos aspectos, la eficiencia clínica y la eficiencia en la producción de servicios de apoyo. Método Se utilizaron tres métodos para la evaluación general del desempeño: a. Aplicación de una encuesta poblacional (ESMNG2009) cuyos resultados permitieron construir indicadores de desempeño complementarios a los establecidos en las ROP-marzo 2008. b. Revisión de gabinete de los indicadores de desempeño que se consignan en el ROP-marzo 2008 del SMNG, y revisión de las bases de datos nominales de todos los niños financiados y atendidos en el año 2008 por el SMNG, que incluyó los 10 siguientes grupos: Los 108 padecimientos cubiertos por el SMNG (108-SMNG); otros padecimientos no incluidos en el listado (NO-SMNG) y los propios del Fondo para la Protección Contra Gastos Catastróficos de cuidados intensivos neonatales (FPGC-UCIN), con los que se realizó un análisis médicoepidemiológico. c. Aplicación de ocho cuestionarios y evaluación de expedientes clínicos en una muestra de unidades médicas de primero, segundo y tercer nivel de atención, en las que se evaluaron: la infraestructura médica, la provisión de servicios y el cumplimiento de indicadores seleccionados en padecimientos trazadores. Resultados Evaluación del desempeño por la encuesta poblacional Se encontró una cobertura baja de los servicios preventivos y en lo particular en la cobertura de la prueba de agudeza visual. El 54.3% de los niños habían utilizado servicios curativos y el 74.7% de quienes los utilizaron respondió estar satisfecho. Se reportó desabasto de medicamentos e insumos; el 15.1% de los entrevistados reportó que no se le habían surtido los medicamentos prescritos, mientras que el 56.9% mencionó que se le habían surtido los medicamentos en su totalidad. El 89.6% de la población encuestada recibió atención médica cuando lo solicitó y el 58.2% reportaron que el tiempo promedio de espera en la consulta fue mayor a 30 minutos. Los entrevistados consideraron que el trato del médico fue “muy bueno” y “bueno” en el 77.5%, el 13.0% quedó “totalmente satisfecho” y el 20.2% mencionó que no acudiría nuevamente con el mismo médico. Evaluación del epidemiológico desempeño por indicadores y análisis médico- Los cuatro indicadores financieros fueron satisfactorios. En el período evaluado se ejerció el 100% del presupuesto, aunque se reintegraron a la TESOFE 943.4 MDP por ahorros presupuestales. El indicador relacionado con la atención de niños por el FPGC como porcentaje de los incorporados al SMNG fue del 1.1% y el seguimiento de los niños atendidos fue de 5.5%. Con respecto al análisis médico-epidemiológico de los 3 grupos de padecimientos 108-SMG, NO-108, y del FPGC-UCIN, los estados de Guanajuato y Jalisco, el Distrito Federal y el Estado de México tuvieron, en ese orden, el mayor número de casos atendidos y fueron los de mayor importe. El FPGC-UCIN representó el 65.5% del total del gasto. Las entidades federativas se incorporaron progresivamente, siendo Nayarit el último en hacerlo, mientras que Baja California Sur no lo realizó. 11 Del grupo NO-108 hubo 16 estados que en el año 2008 no atendieron pacientes en esta categoría. En el grupo 108-SMNG y en el NO-108 hubieron 41 padecimientos que dieron cuenta del 86.9% de los gastos y del 90.9% del total de niños atendidos. Del total de niños atendidos en el grupo FPGC-UCIN, el 25.8% correspondieron al Síndrome de Dificultad Respiratoria (SDR), de los cuáles el 47% ingresaron en las primeras 24 horas de edad. Este último grupo no tenía incorporada en su base de datos la condición al alta (mejoría o defunción), tipo de tratamiento (médico o quirúrgico) ni fecha de egreso, información que si estuvo presente en los grupos 108-SMNG y NO-108. Evaluación del desempeño por las encuestas aplicadas en las unidades médicas de los tres niveles de atención. Infraestructura de las unidades del primero y segundo nivel de atención: En el 60% de las unidades se atendían partos y de las 29 unidades de primer nivel sólo 5 estaban equipadas para tal efecto. En todas las unidades se realizaba el registro de nacimientos de niños y en un 3% no se entregó el certificado de nacimiento al egreso del recién nacido. En el 44% de las unidades encuestadas el personal médico encuestado desconocía con precisión si la unidad médica estaba incluida en los esquemas de protección (Oportunidades y SMNG). En el caso de Oportunidades este resultado puede ser debido a que este programa opera en unidades de primer nivel En el componente de evaluación por trazadores el registro de la afiliación fue variable. Al momento de la encuesta, el 65% del total de unidades reportaron que los niños se encontraban afiliados al SMNG y en el 14.4% no había registro de dicha afiliación. En el trazador de vigilancia del crecimiento, el 68.1% de los niños encuestados estaban afiliados y en el de peso bajo al nacer esto sucedió en el 77.7%. Cuestionario aplicado a los médicos del primero y segundo nivel: El 20% de los médicos del primer nivel de atención tenían especialidad en medicina familiar y el 58% un trabajo adicional. Los médicos del segundo nivel tenían una especialidad troncal y 75% un trabajo adicional. Un alto porcentaje de los médicos reportaron leer artículos científicos. La asistencia a cursos mostró un patrón peculiar, mientras que el 10% de los médicos no tomaba cursos, el 13.5 % reportó tomar más de 11 cursos por año. Los médicos mencionaron conocer la medicina basada en evidencia; sin embargo, el 40% reportó que no utilizaba esta información para la toma de decisiones clínicas. Aunque el 85% de los médicos reportaron conocer la existencia de protocolos o guías clínicas ~40% mencionaron no tener acceso a protocolos de tamizaje de 12 hipotiroidismo y el 13.4 % informaron que algunas veces los utilizaban o que no seguían los protocolos en todos los trazadores. El 85.7% de los médicos reportaron que “casi siempre” o “siempre” los medicamentos estaban disponibles. . Las expectativas de los médicos sobre la información que les daban a los pacientes y sobre la satisfacción con la calidad de la atención fueron altas. Los médicos consideraron que su trabajo era apreciado por los pacientes y reportaron que en general cumplen con los protocolos de atención; sin embargo, al contrastar lo reportado por los médicos con lo observado en la revisión de los trazadores no hubo congruencia. En el proceso de afiliación y flujo de recursos de los tres niveles de atención Los resultados muestran que 63% de las unidades médicas llevaban a cabo el proceso de afiliación en los módulos fijos que existen para tal fin. Los requisitos para el proceso de afiliación que se solicitan en las unidades corresponden a lo estipulado en las reglas de operación del SMNG. Esta situación también se observó en la entrega de las pólizas de afiliación para SMNG, pues si bien la mayoría de ellas son entregadas en la misma unidad en donde se realizó la afiliación, existen lugares alternativos para la entrega. Este hecho puede afectar el conocimiento de los padres sobre la protección que ofrece el SMNG. El 35% de las unidades no contaban con un manual de procedimientos para la recuperación de los gastos de los pacientes atendidos por concepto del SMNG, lo que permite inferir que los procesos de recuperación requieren de mayor sistematización ya que el 75.6% de las unidades evaluadas cuentan con conocimiento sobre la existencia de costos por los servicios otorgados de acuerdo al tipo de padecimiento del SMNG. El pago de las intervenciones sólo se da para unidades acreditadas del 2° y 3er nivel de atención y que el 35% de las unidades correspondieron al primer nivel de atención. Los pagos para la recuperación de gastos del SMNG se realizan hasta que se tiene la comprobación correspondiente, aunque esto puede tardar hasta 12 meses, lo que indica la necesidad de analizar con detalle el proceso para identificar las posibles causas de la demora. Se observó variación en la asignación de los ingresos del SMNG, concentrándose principalmente en la compra de medicamentos, equipo médico, infraestructura y recursos humanos. Esta situación aplica para las unidades de segundo y tercer nivel de atención. Evaluación del desempeño en las unidades de tercer nivel de atención En la infraestructura de las UCIN La capacidad instalada, de equipos médicos, de laboratorio y material de curación se consideraron satisfactorios. La plantilla de personal (enfermeras, neonatólogos, pediatras) también fue adecuada; cabe destacar que en 33.3% de las UCIN no había residentes de la especialidad de pediatría. 13 Nueve medicamentos esenciales en la UCIN tuvieron un surtimiento o disponibilidad del 90.0% o más, otros seis estuvieron catalogados en el rubro de bueno o bastante bueno incluyendo el surtimiento del surfactante alveolar que fue catalogado como bueno en el 81.0%. El 30.7% de los médicos refirieron tener de 11 a 28 consultas por día lo que no es recomendable en médicos que trabajan en una terapia intensiva. Esta situación contrasta con el bajo promedio de horas dedicadas a la visita médica. Los médicos entrevistados manifestaron que los familiares participan en forma muy cooperativa o cooperativa en la atención del niño enfermo y que el 98.0% prestan atención a sus recomendaciones. Los ítems de confianza, cordialidad, comunicación y respeto fueron calificados como siempre y casi siempre. En cuanto al padecimiento trazador SDR se encontró que en las UCIN existían protocolos para el inicio de la asistencia ventilatoria, para la intubación endotraqueal y que los médicos habían tomado cursos de reanimación cardiopulmonar; sin embargo, el 22.6% no tenía conocimiento completo del manejo de los ventiladores neonatales. Los neonatólogos/pediatras reportaron que la disponibilidad del surfactante alveolar sólo se dio en el 14.5% en los rubros de siempre y casi siempre, lo que contrastó con la opinión del jefe de servicio de la UCIN quien informó que la disponibilidad era del 81.0%. La atención prenatal desde el primer trimestre del embarazo se otorgó en el 54.2% de las madres de los niños con SDR y solo el 0.7% de los partos fueron atendidos en su domicilio. El 46.8% de los niños requirieron maniobras de reanimación al nacer y el 42.8% tuvieron que ser intubados. El 60.1% de los niños nacieron en el mismo hospital de tercer nivel donde estaba ubicada la UCIN y en términos generales los que fueron transportados (39.6%) se dieron en condiciones de buenas a satisfactorias. Del total de niños atendidos con SDR únicamente al 35% se le aplicó el surfactante y el 41.0% no requirieron asistencia ventilatoria, cuya duración en quienes fue necesario, fue igual o menor a 2 días de edad postnatal, por lo que es posible asumir que no tuvieron SDR o que el diagnóstico correspondió a otra entidad nosológica. CONCLUSIONES Evaluación del proceso de afiliación Respecto al proceso de afiliación, la muestra se seleccionó del padrón de niños afiliados al SMNG e identificó que un porcentaje de los hogares beneficiados por el SMNG mostró confusión entre ser beneficiario del SMNG y del Seguro Popular. Existe un problema de difusión y comunicación del SMNG con respecto a la existencia del programa entre sus afiliados. El 97% de los entrevistados que conocían estar afiliados al SMNG refirieron que no habían realizado pago alguno. El 63% de las unidades médicas llevaban al cabo el proceso de afiliación, en los módulos fijos que existen para tal fin. 14 Los requisitos que se solicitan en las unidades para el proceso de afiliación en general son mayores que los que se plantean en la reglas de operación del SMNG. Indicadores de desempeño Se observó evidencia de mora en los pagos de hasta 12 meses por concepto de recuperación de pagos del SMNG, lo cual indica la necesidad de analizar con mayor detalle el proceso para identificar las posibles causas de la demora. Se identificó que los ingresos del SMNG se utilizan principalmente en la compra de medicamentos, equipo médico, infraestructura y recursos humanos La proporción de niños a quienes se otorgan servicios preventivos, curativos y de hospitalización es similar a los resultados derivados de los programas nacionales y de los sistemas de información. El acceso y utilización de los servicios en lo referente a tiempos de espera, gasto de transporte y satisfacción de los usuarios con los servicios recibidos reportó cifras similares a lo reportado en otras evaluaciones. En la práctica, los aspectos relacionados con el acceso y utilización son determinados por aspectos geográficos, económicos e incluso de educación para la salud, lo cual no está dentro del control del SMNG. Es indispensable incrementar el abasto de medicamentos e insumos. Únicamente el 55.9% de las madres entrevistadas reportó surtimiento del total de los medicamentos prescritos. Este hallazgo refleja la necesidad de fortalecer las acciones del SMNG para cumplir con el objetivo de evitar el gasto en atención a la salud por parte de las familias. 4.3. Evaluación del desempeño por indicadores Los indicadores están definidos por las reglas de operación; sin embargo, las limitaciones en el sistema de información del SMNG generan imprecisiones en las cifras, no únicamente del número de niños afiliados, sino también de las cifras de niños que conforman los grupos 108-SMNG, NO-108 y el de FPGC-UCIN. Esto provoca que los resultados se deban interpretar con ciertas reservas. Con respecto al análisis médico-epidemiológico de la base de datos de los 3 grupos de padecimientos 108-SMG, NO-108, y del FPGC-UCIN, los estados de Guanajuato, Jalisco, Distrito Federal y Estado de México tuvieron, en ese orden, el mayor número de casos atendidos y en consecuencia fueron los de mayor importe. El FPGC-UCIN representó el 65.5% del total del gasto de los tres grupos. En el año 2008 los estados se incorporaron en distintos tiempos, Nayarit fue el último, mientras que Baja California Sur no lo hizo por no tener unidades acreditadas. De los padecimientos que comprenden el grupo NO-108, en el año 2008, 16 estados no tuvieron o no afiliaron a pacientes en esta categoría. En el grupo 108SMNG y en el NO-108 hubieron 41 padecimientos que dieron cuenta del 86.9% de los costos y del 90.9% del total de niños atendidos. 15 El 45.0% de los RN ingresaron en las primeras 24 horas de edad posnatal, lo que incrementa el riesgo de complicaciones y muerte. Se encontraron niños que tuvieron hasta 100 días de estancia hospitalaria sin que existiera una justificación de este período prolongado en función de los padecimientos. Se observaron variaciones en la mortalidad por tipo de padecimientos entre estados que oscilaron desde un 5 hasta un 18%. Del total de casos atendidos en los niños del grupo FPGC-UCIN el 30.2% fueron por TTRN, el 27.4% por insuficiencia respiratoria de causa no especificada, el 25.8% por SDR, el 10.8% por asfixia perinatal y por último el síndrome de aspiración de meconio con el 5.5%. Al igual que sucedió en los grupos 108-SMNG y en los NO-108, los niños del FPGC-UCIN tuvieron un porcentaje bajo en su ingreso a las UCIN en las primeras 24 horas de edad post natal, con variabilidades entre estados lo que afecta directamente la mortalidad independientemente de la calidad de las UCIN. El grupo FPGC-UCIN en su base de datos no contaba con la información de la condición al egreso (mejoría o defunción), tipo de tratamiento (médico o quirúrgico) ni fecha de egreso para poder calcular días de estancia, situación que si existe en los grupos 108-SMNG y NO-108. 4.4 Evaluación en las unidades del primero y segundo nivel de atención En cuanto a la infraestructura médica de las unidades de primero y segundo nivel se encontró que el 60% de las unidades atienden partos y de las 29 unidades de primer nivel incluidas en la muestra, solo 5 están equipadas para tal efecto. En todas las unidades se llevaba el registro de nacimientos y sólo en el 3% no se entrega el certificado de nacimiento cuando se da de alta al recién nacido. De estos registros existe evidencia de nacimientos de niños con bajo peso al nacer en las unidades de primer nivel de atención. En el componente de evaluación por trazadores se puede observar el estatus de afiliación de los niños encuestados de acuerdo a cada trazador. Los datos muestran que la afiliación es incompleta y muy variable de acuerdo a cada uno de los trazadores, cuando de acuerdo a las reglas de operación del SMNG debería cubrir el 100% ya que se trata de niños que acuden a los servicios para recibir revisiones médicas dentro del paquete de beneficios del SMNG. En relación al cuestionario aplicado a los médicos, estos tienden a ser jóvenes en el primer nivel de atención y con experiencia de menos de 5 años después de egresar de la licenciatura en medicina. Un bajo porcentaje de los médicos en el primer nivel de atención tenía. Sólo el 20 % de los médicos de primer nivel tenía especialidad en medicina familiar. Los médicos reportaron un patrón de multi-empleo, que es congruente con otros estudios: 58% tenían práctica clínica en otro lugar además de su unidad médica de adscripción y 75% de los médicos del segundo nivel reportaron tener otro empleo. Se observó irregularidad en la atención a actividades de educación 16 médica continua y poca familiaridad utilización de la medicina basada en evidencia para la toma de decisiones clínicas. Aunque casi el 85% de los médicos reportaron la existencia de protocolos o guías clínicas, el 40% de los médicos reportaron no tener acceso a protocolos de tamizaje de hipotiroidismo. En general el 13.4 % de los médicos reportan que algunas veces los usan o no siguen los protocolos en todos los trazadores. El 14.3% de los médicos reportan que escasean los medicamentos casi siempre o siempre. En general las expectativas de los médicos sobre la información que les dan a los pacientes y sobre la satisfacción con la calidad de la atención son muy altas. A pesar de que los médicos consideraron que su trabajo es apreciado por los pacientes y reportaron que cumplen con los protocolos de atención, al contrastar con lo reportado en la revisión de los trazadores no hay congruencia entre lo que dicen y lo que hacen. Las unidades de atención primaria de la Secretaría de Salud tienen limitaciones importantes en su capacidad de respuesta, lo cual influye en que exista sobredemanda de los servicios de segundo y tercer nivel. 4.5. En las unidades de tercer nivel de atención La infraestructura de las UCIN es satisfactoria en cuanto a capacidad instalada, equipos médicos y de laboratorio y material de curación. En cuanto a personal (enfermeras, neonatólogos/pedíatras) también es adecuada, solo cabe destacar que en un 33.3% de las UCIN no hay residentes rotando por ellas. Nueve medicamentos esenciales en la UCIN tuvieron en lo general surtimiento o disponibilidad apropiados y otros seis estuvieron catalogados en el rubro de bueno o bastante bajo incluyendo el surfactante alveolar que fue catalogado como surtimiento bueno. Una tercera parte de los médicos refirieron tener desde 11 hasta 28 consultas por día lo que no es aceptable en médicos que trabajan en una terapia intensiva, lo que contrasta con un bajo promedio de horas dedicadas a la visita médica. Respecto a las actividades académicas de los médicos estas se consideran adecuadas. La impresión que el médico tiene sobre la participación de los familiares del niño enfermo es muy cooperativa o cooperativa y que el 98.0% de ellos prestan atenciones a las recomendaciones del médico. En relación con los ítems de confianza, cordialidad, comunicación y respeto fueron calificadas como siempre y casi siempre. En cuanto al padecimiento trazador SDR se encontró que en la UCIN existen protocolos para inicio de la asistencia ventilatoria, para la intubación endotraqueal y que los médicos han tomado cursos de reanimación cardiopulmonar. Sin embargo, también se observaron limitaciones en el conocimiento de los médicos para manejar los ventiladores neonatales. 17 Existían opiniones discordantes entre los neonatólogos/pediatras y los jefes de servicio de la UCIN en lo referente a la disponibilidad de surfactante alveolar. Los primeros consideraron que éste no está disponible. La atención prenatal se dio en el primer trimestre del embarazo solo en el 54.2% de las madres de los niños con SDR y únicamente el 0.7% de los partos fueron atendidos en su domicilio. El 46.8% de los niños con SDR requirieron de maniobras de reanimación al nacer y el 42.8% tuvieron que ser intubados. El 60.1% de los niños nacieron en el mismo hospital de tercer nivel donde estaba ubicada la UCIN y en términos generales los que fueron transportados (39.6%) se dieron en condiciones de buenas a satisfactorias. Del total de niños atendidos con SDR se le aplicó el surfactante solo al 35.0%. El 41.0% de los niños con SDR no requirieron asistencia ventilatoria, cuya duración fue igual o menor a 2 días de edad postnatal, por lo que es posible que no tuvieran SDR o que el diagnóstico correspondiera a otra entidad nosológica. Recomendaciones de la evaluación del desempeño Proceso de afiliación: Es necesario fortalecer la información y educación a los usuarios acerca del SMNG y acerca del procedimiento de afiliación en conjunto. Evaluar en la acreditación el seguimiento a los aspectos de soporte (infraestructura, personal y abasto) de los programas de atención que financia el SMNG. Incrementar la entrega efectiva de servicios para mejorar la eficiencia en la atención de los pacientes. Revisar y actualizar continuamente la normatividad de forma que se puedan definir e implementar criterios de evaluación e indicadores e incentivar el desempeño Establecer indicadores del avance de los servicios otorgados y que son financiados por el SMNG, considerando las bajas coberturas observadas: preventivas y de uso de servicios. Incentivar el desempeño, de forma que la disponibilidad de recursos esté sujeta no únicamente a la cápita, sino también al cumplimiento de indicadores específicos, para lo cual es indispensable revisar y actualizar continuamente la normatividad existente Instrumentar mecanismos de seguimiento para promover el incremento del abasto de medicamentos e insumos. En indicadores Es posible que las coberturas de programas preventivos, la proporción de niños usuarios de servicios de atención primaria y hospitalaria se incremente en tanto la población esté mejor informada acerca de los beneficios del SMNG. Efectuar los ajustes en las cifras del número de niños afiliados al SMNG durante el año 2008, además de precisar el número de niños que se atendieron en ese año 18 en los tres grupos (108-SMNG, NO-108 y FPGC-UCIN), con la finalidad de que se re-calculen los indicadores número 1,2 y 3 del cuadro 3.18. Establecer un programa de seguimiento de los niños atendidos por las enfermedades incluidas en el SMNG y las de FPGC-UCIN así como los correspondientes a la vigilancia y crecimiento del desarrollo de los niños tanto de los que estuvieron enfermos como de los sanos. Realizar acciones que garanticen el total del ejercicio del presupuesto autorizado. En el análisis médico-epidemiológico Uniformar el contenido de la base de datos de los grupos 108-SMNG, NO-108 y FPGC-UCIN: fecha de ingreso, fecha de alta, edad gestacional, peso al nacer, gravedad al ingreso, condición al alta (mejoría o defunción), tipo de tratamiento (médico o quirúrgico), el diagnóstico principal (el que dio origen al motivo del ingreso del niño) y un diagnóstico secundario más relevante después del principal. Además de los ítems que se consideran para fines de identificación del niño respecto al SMNG. Especificar con precisión el diagnóstico de SDR, de tal forma que no haya niños catalogados como insuficiencia respiratoria del recién nacido de causa no especificada y asfixia perinatal, que seguramente la gran mayoría de ellos pertenecen a los de SDR. Incrementar la precisión en la clasificación de las enfermedades utilizando la CIE10, evitando en lo posible que a un mismo padecimiento se le asignen claves diferentes. Promover que la referencia a las unidades de tercer nivel de atención se efectúe en la mayoría de los casos en las primeras 24 horas de edad post natal. Incorporar a la TTRN al grupo de 108-SMNG y quitarla del FPGC-UCIN, misma situación que habrá que valorar hacer para los niños con SAM. Para el primero y segundo nivel de atención Mejorar los procesos de entrega de constancia de nacimiento para cumplir al 100% la entrega de los mismos. Coordinación sectorial con personal que lleva el control de otros programas Federales que permita la retroalimentación de los programas y de las familias afiliadas. Relacionar la capacidad para otorgar consultas y actividades de educación y promoción de la salud con las demandas de atención de la población con el objeto de satisfacer la creciente demanda resultado de la afiliación al SMNG. 19 Establecer intervenciones de calidad más allá de la documentación de acciones. No hay mecanismos de supervisión que aseguren la calidad de los servicios proporcionados a los afiliados del SMNG. Establecer cursos de capacitación sobre los programas prioritarios del SMNG para todos los médicos (aunque se reporta la asistencia a cursos, no todos asisten, y no todos reciben la misma capacitación). Solicitar a los estados que establezcan programas de formación en medicina familiar para el primer nivel de atención de tal manera que se cumpla con las necesidades del perfil para el médico del primer nivel de atención. Capacitar al personal responsable de los servicios estatales de salud y que a su vez generen un proceso de capacitación continua en las unidades médicas y con la población para que ésta tenga conocimiento de sus derechos y obligaciones de afiliación de los recién nacidos. Generar procesos de agilización de recuperación de gasto por concepto de atención médica exclusiva del SMNG en donde existan cartas compromiso de pago oportuno a las unidades médicas. Establecer un mecanismo que le de seguimiento a la asignación de recursos adecuados para los servicios de atención primaria que plantea el SMNG dentro de su paquete de beneficios. Mejorar la infraestructura de las unidades médicas de primer nivel de atención en cuanto a señalamientos de rutas de evacuación, señales de alarma y presencia de extintores. Fortalecer la infraestructura de las salas para la atención del parto dotándolas de básculas para pesar a los recién nacidos, energía eléctrica de emergencia, tomas de oxígeno y mejorar la limpieza de estas áreas. Instrumentar medidas para reducir la incidencia de peso bajo al nacer. Se recomienda precisar el número de visitas a las que debe acudir la mujer embarazada a la unidad médica, así como las acciones clínicas y paraclínicas que debe recibir la madre. La NOM-007-SSA2-1993, indica que la madre debe recibir al menos 5 consultas médicas cuando el embarazo es de bajo riesgo. Peso bajo al nacer. Se recomienda una mayor promoción para que la mujer embarazada sin ninguna forma de seguridad social se afilie al SPSS y acuda a consulta médica en forma temprana. Hipotiroidismo congénito. La prueba tamiz para detectar HC en los recién nacidos debe hacerse preferentemente en el sitio donde nacen los niños. Sin embargo, debido a que una fracción de los recién nacidos no se les efectúa esta prueba en el sitio donde nacen, tiene que realizarse en otras unidades de primer nivel de atención, lo que representa retardo en la oportunidad de diagnóstico. Hipotiroidismo congénito. El retraso observado en los tiempos para realizar el tamizaje, la sospecha diagnóstica y la confirmación de esta enfermedad, abre una 20 ventana de oportunidad para que mediante la capacitación pueda mejorar el desempeño de este programa. Prevención de anemia por deficiencia de hierro. El hecho de que menos de la mitad de los niños reciban hierro oportunamente en el primero y segundo nivel de atención, siendo el abasto prácticamente suficiente, indica la necesidad de capacitar al personal sobre la importancia de prevenir la deficiencia de hierro y la anemia. Prevención de anemia por deficiencia de hierro. El inicio tardío de la suplementación y el breve tiempo de suministro, nuevamente indica la oportunidad de mejora. Crecimiento de los niños. Puede mejorarse la adecuación de la frecuencia con la que se mide a los niños, mediante la capacitación del personal de salud en ambos niveles de atención. Crecimiento de los niños. Se recomienda suministrar a las unidades médicas básculas electrónicas e infantómetros para pesar a los niños y para medir crecimiento lineal de los niños menores de dos años en posición horizontal. Tercer nivel de atención Propiciar la rotación de residentes de pediatría y/o neonatología por las UCIN. Evaluar la tasa de infecciones intrahospitalarias. Reforzar el abastecimiento de medicamentos indispensables en las UCIN. Reducir el número de consultas por día de los médicos de las UCIN. Capacitar a todos los médicos que trabajan en las UCIN en el manejo de los ventiladores neonatales que estén disponibles en la unidad. Verificar la frecuencia de complicaciones (displasia broncopulmonar, septicemia, neumotórax) en los niños con SDR que requieren asistencia ventilatoria. Verificar la existencia en las UCIN de los protocolos, de indicaciones y de la administración del surfactante alveolar. 21 1. INTRODUCCIÓN Este documento presenta los fundamentos teóricos, metodológicos y los resultados de la evaluación del desempeño del Seguro Médico para una Nueva Generación (SMNG). Objetivo de la evaluación del desempeño Analizar el desempeño mediante la medición de la cobertura de los servicios otorgados y de los procesos clave para la atención de los afiliados. Sustento y racionalidad: Evaluación se define como el análisis sistemático y objetivo de las políticas públicas, los programas presupuestarios y el desempeño institucional, y su finalidad es determinar la pertinencia y el logro de objetivos y metas, así como la eficiencia, eficacia, calidad, resultados e impacto. El SED es definido en el artículo 2, fracción LI, de la Ley de Presupuesto, como: “...el conjunto de elementos metodológicos que permiten realizar una valoración objetiva del desempeño de los programas, bajo los principios de verificación del grado de cumplimiento de las metas y objetivos, con base en indicadores estratégicos y de gestión que permitan conocer el impacto social de los programas y proyectos.” En el anexo uno (Directrices generales para avanzar hacia el presupuesto basado en resultados y el sistema de evaluación del desempeño), del oficio circular 307-A.-1993 emitido por CONEVAL y la Secretaria de Hacienda, se señala que el SED se caracteriza por dos componentes principales: a) Una evaluación objetiva de los programas presupuestarios, mediante la verificación del grado de cumplimiento de objetivos y metas y con base en indicadores estratégicos y de gestión, que permitan conocer los resultados de la aplicación de los recursos públicos y orientar futuras asignaciones presupuestarias. b) Una evaluación permanente del funcionamiento y resultados de las instituciones que permita que el sector público eleve sustancialmente su eficiencia y eficacia, como resultado de acciones que modernicen y mejoren la prestación de los servicios públicos, promuevan la productividad en el desempeño de las funciones de las dependencias y entidades y reduzcan los gastos de operación. La implementación del SED se guía por un enfoque de gradualidad y priorización, a través del cual este sistema pueda adoptarse para la práctica cotidiana en la APF, permitiendo que la cultura de la evaluación del desempeño logre arraigarse entre los servidores públicos. La Secretaría de Salud establecerá de manera gradual el seguimiento al Sistema de Monitoreo y Evaluación por Resultados (SIMER), tomando como referencia 22 experiencias exitosas nacionales e internacionales que se encuentren vigentes. El SIMER permitirá la retroalimentación del SED, derivado del seguimiento a los indicadores y los resultados de las evaluaciones, lo cual generará evidencia para la toma de decisiones. El SIMER estará compuesto por los elementos mínimos siguientes: i. Objetivos estratégicos de las dependencias y entidades; ii. Características generales de los programas presupuestarios, con base en el formato “INV 01-07”, publicado en http://www.coneval.gob.mx; iii. Matriz de indicadores de cada programa presupuestario; iv. Instrumentos de recolección de datos e información relevante del programa presupuestario; v. Resultados de todas las evaluaciones de los programas presupuestarios; vi. Convenios de compromisos para resultados y de mejoramiento de la gestión institucional y sus informes de avance; vii. Avance del ejercicio presupuestario de cada programa; viii.En su caso, el padrón de beneficiarios del programa presupuestario; ix. Información adicional pertinente. Estrategia general de la evaluación del desempeño La estrategia de evaluación del desempeño del SMNG, está descrita en el Anexo Técnico del Convenio de Colaboración suscrito entre la Secretaría de Salud y el Hospital Infantil de México Federico Gómez. La evaluación del desempeño comprendió tres elementos: productividad, efectividad y eficiencia en la prestación de los servicios. La productividad se midió a través del análisis de la cobertura de incorporación de beneficiarios a los diferentes servicios ofrecidos en el paquete de beneficios del programa con respecto a la población blanco potencial y a su distribución geográfica. En sentido estricto las coberturas son resultados intermedios de los procesos de atención. La efectividad se midió contrastando los efectos esperados de los servicios entregados y su avance a lo largo del tiempo con respecto a lo programado. Las variables consideradas son dos: mediciones positivas de la salud, como desarrollo físico del niño y la descripción de los daños a la salud (morbilidad y mortalidad). 23 La eficiencia en la prestación de servicios consideró dos aspectos: la eficiencia clínica y la eficiencia en la producción de servicios de apoyo. La evaluación de la eficiencia clínica utilizó indicadores sobre la utilización apropiada de insumos para resolver los problemas de salud de la población afiliada, mientras que la evaluación de la eficiencia en la producción de servicios de apoyo, utilizó indicadores de procesos clave como el abasto de insumos y medicamentos, así como la adecuada producción de servicios de laboratorio y gabinete. 24 2. METODOLOGÍA La evaluación del desempeño se realizó utilizando tres metodologías: 1. Aplicación de una encuesta poblacional con representatividad nacional (urbana y rural). 2. Revisión de gabinete de las bases de datos nominales de los niños afiliados y atendidos en el año 2008 por el SMNG, los padecimientos no incluidos en el listado del SMNG ni en el de FPGC (NO-108) y los del FPGC. 3. Aplicación de ocho cuestionarios en una muestra de unidades médicas de primero, segundo y tercer nivel de atención. 2.1 Encuesta poblacional La encuesta poblacional comprendió: estado de salud y características sociodemográficas de los niños afiliados y de sus familias, desempeño y efecto del SMNG en la economía familiar y gasto de bolsillo. La descripción en extenso de la metodología de la encuesta se encuentra en el volumen III: “Evaluación de las características sociodemográficas y del estado de salud de los niños beneficiarios del SMNG.” A continuación se describe en forma abreviada la metodología utilizada para la encuesta y que resultó pertinente para la evaluación del desempeño. Unidad de análisis. Niños(as) beneficiarios(as) nacidos(as) entre el 1 de diciembre de 2006 y el 30 de septiembre de 2008. Unidad de observación. Vivienda particular reportada en el directorio de niños(as) beneficiarios(as), como domicilio de los niños(as) inscritos(as) al SMNG. Periodos de referencia: Hacen alusión a varios momentos y ubican al informante en un tiempo determinado según el objetivo de las preguntas las cuáles se enfocaron en el niño(a) beneficiario(a). Los periodos utilizados para la encuesta fueron los primeros tres días de nacido(a), la primera y última consulta, la última vez que tuvo diarrea o alguna enfermedad asociada a las vías respiratorias. Los periodos referentes a la semana pasada, las últimas dos semanas, el último mes, los últimos tres, seis y doce meses hacen alusión a preguntas asociadas a temáticas distintas, como la actividad económica de las personas de 12 años y más, enfermedades respiratorias y diarrea en el niño(a) beneficiario(a), tipo de servicios de salud utilizados, lugar de atención, así como a gastos e ingresos totales en el hogar. Periodo de levantamiento. Del 16 de marzo al 10 de abril de 2009. Método de recolección. Entrevista directa por medio de un cuestionario electrónico operado mediante un dispositivo móvil (mini laptop). El formato electrónico se estructuró mediante un sistema informático, el cual contenía un conjunto de utilerías para apoyar el levantamiento de la información en campo; las preguntas se agruparon por tema, con opciones de respuesta cerradas en su mayoría y abiertas en algunos temas. 25 Informante adecuado. El informante clave fue la madre del niño(a) seleccionado(a), y en los casos en que la madre no fuera residente habitual de la vivienda o hubiese fallecido, el informante adecuado fue la persona responsable del cuidado y alimentación del niño(a). 2.1.1. Diseño estadístico Cobertura geográfica. La ESMNG 2009 generó información con precisión y confianza medibles con diferentes niveles de cobertura geográfica. • Nacional. • Nacional urbano. • Nacional rural. Diseño de la muestra. La encuesta se diseñó bajo un esquema probabilístico, lo que permitió generalizar los resultados a toda la población objeto de estudio y calcular la magnitud de los errores en las estimaciones. La distribución de la muestra por entidad se realizó de manera proporcional al tamaño de la población objeto de estudio, utilizando tres etapas de selección, en donde la última correspondió a la selección de los niños(as) beneficiarios(as) del programa y las dos anteriores a la selección de municipios y localidades en donde residen. De la muestra seleccionada se extrajo una submuestra para la toma de medidas antropométricas y de hemoglobina, para lo cual se realizó una selección aleatoria simple, proporcional al tamaño de la muestra principal. Marco de la encuesta. El HIMFG entregó al INEGI una base de datos de niños(as) afiliados(as) al SMNG, con la finalidad de que se utilizara como marco de muestreo de la encuesta, cuyo origen es el directorio del Seguro Popular elaborado y actualizado por la Secretaría de Salud, a nivel de entidad y dominio. Esta base contenía la información de 1 545 717 niños(as) afiliados(as) entre el 1º de diciembre de 2006 y el 30 de septiembre de 2008. Formación de las unidades de muestreo. La conformación de las unidades de muestreo se hizo a partir del directorio de los niños (as) beneficiarios (as) a nivel de localidades y municipios. • Las unidades primarias de muestreo están constituidas por los municipios. • Las unidades secundarias de muestreo están constituidas por las localidades. • Las unidades terciarias de muestreo son los beneficiarios. 2.1.2. Esquema de muestreo El esquema de muestreo de la ESMNG se caracterizó por ser probabilístico, trietápico y por conglomerados. Probabilístico. Porque las unidades de selección tuvieron una probabilidad conocida y distinta de cero de ser seleccionadas. 26 Trietápico. Porque la unidad última de muestreo que fueron los niños(as) beneficiarios(as), se seleccionó en tres etapas. Por conglomerados. Porque las unidades de muestreo fueron los conjuntos de unidades muestrales. Tamaño de la muestra. El tamaño de muestra de niños(as) afiliados al SMNG fue de 12 063, el cual se ajustó a 12,240 a nivel nacional. Tamaño de submuestra para obtener las medidas antropométricas. Con una confianza de 90%, un efecto de diseño de 4.45 obtenido en experiencias anteriores, un error relativo máximo esperado del 15%, una tasa de no respuesta máxima esperada del 30% y una proporción de 11% de población con bajo peso, se obtuvo un tamaño de muestra de 5 738 niños(as) afiliados, el cual se ajustó a 6240 a nivel nacional. Tamaño de submuestra para obtener la medición de hemoglobina. Con una confianza de 90%, un efecto de diseño de 4.15 obtenido en experiencias anteriores, un error relativo máximo esperado del 15%, una tasa de no respuesta máxima esperada del 30% y una proporción de 48.9% de menores con anemia, se obtuvo un tamaño de muestra de niños(as) derechohabientes de 738, el cual se ajustó a 760 a nivel nacional. La elaboración, construcción y aplicación de la encuesta se realizó en forma conjunta entre el INEGI y el HIMFG. Se realizó un estudio piloto en el Estado de México y de Veracruz como parte del diseño de la encuesta 2.1.3. Componentes de la encuesta Sección 1. Características de la vivienda e identificación de hogares. Sección 2. Características sociodemográficas tales como información de la vivienda y de los datos sociodemográficos básicos de sus residentes. El propósito fue conocer las características de las viviendas, el número de personas que residían en ella, la organización del gasto para alimentación y el número de hogares. Sección 3. Salud reproductiva y materno infantil, cuyo objetivo fue conocer algunos aspectos sobre la atención a la salud de la madre durante el embarazo, parto y posparto. La atención a la salud, en estos casos, se observa a partir de la forma de contacto que establece la madre con los servicios de salud para procurar su atención. Sección 4. Datos sobre el nacimiento del niño(a). Sección 5. Lactancia y alimentación permitió recabar información acerca del nacimiento del niño, con el propósito de conocer las condiciones de salud al momento de su nacimiento e identificar las prácticas de lactancia y alimentación. Sección 6. Inscripción al SMNG se identificaron las características del proceso de inscripción al programa. 27 Sección 7. Uso y satisfacción de los servicios de salud) con el objetivo de indagar sobre el uso y la satisfacción de los servicios recibidos a través del Seguro Médico para una Nueva Generación. Sección 8. Uso de servicios médicos preventivos y vacunación, para conocer el uso de servicios preventivos, como son el control del niño sano, las revisiones preventivas, la aplicación de las vacunas conforme al esquema nacional de vacunación, entre otros. Sección 9 enfermedades y accidentes tuvo como objetivo conocer las prácticas del manejo intradomiciliario de la salud, identificación de signos de alarma y utilización de servicios de salud en enfermedades y accidentes de los niños(as) afiliados al SMNG. Sección 10. Asistencia a talleres o pláticas para el autocuidado de la salud en la que se indagó sobre la asistencia de las familias afiliadas al Seguro Popular, a actividades de educación para la salud de los niños menores de 5 años. Sección 11. Gastos en salud del niño(a) abordó la temática relacionada con el gasto en salud del niño(a) beneficiario(a) para identificar las cantidades desembolsadas en los hogares para el pago de atención médica. Sección 12. Gastos e ingresos totales del hogar captó los gastos e ingresos totales del hogar así como si alguna o algunas personas se benefician de programas sociales. Esta sección también se aplicó en los casos en que el niño seleccionado falleció, con el propósito de obtener la información de los ingresos y gastos del hogar. Sección 13. Mortalidad. Esta sección se aplicó únicamente cuando el niño(a) seleccionado(a) hubiese fallecido, con el objetivo de captar información relacionada con el proceso de atención desde que inició la enfermedad o accidente hasta que ocurrió el fallecimiento. Los indicadores de desempeño que se obtuvieron con los resultados de la encuesta poblacional se encuentran identificados en el Anexo 1 en la columna titulada “medios de verificación” con letra cursiva y en negrita. Los restantes anotados en el mismo Anexo 1 se derivan de las ROP-marzo 2008, mismos que están concentrados en el Anexo 2. En éste puede observarse que están catalogados como: Indicadores Financieros; Indicadores de Seguimiento Operativo y los Indicadores propiamente de Desempeño. Existen en el Anexo 1 otros indicadores que se construyeron con algunas de las acciones operativas que también se mencionan en las ROP-marzo 2008. 2.2 Revisión de gabinete Este apartado describe la metodología de la revisión de gabinete de las bases de datos nominales de los niños afiliados y atendidos en el año 2008 por el SMNG, los NO-108 y los del FPGC. 28 2.2.1. Fuentes de información y desarrollo de la metodología La evaluación se sustentó en los indicadores establecidos en las ROP-marzo 2008 del SMNG (Anexo No. 2), en el catálogo universal de servicios esenciales que cubre el SMNG (Anexo No.3), en el catálogo universal de las enfermedades que cubre el FPGC descritas en el ROP-marzo 2008 del SMNG del que sólo se muestran en el Cuadro 2.1 las enfermedades relativas al componente de cuidados intensivos neonatales (UCIN) y que en lo sucesivo se denominarán como FPGCUCIN. Cuadro 2.1. Intervenciones cubiertas por el FPGC del SMNG correspondientes sólo a la categoría de cuidados intensivos neonatales (FPGC-UCIN) No. progresivo del FPGC Categoría 12 Enfermedad Clave CIE 10 Prematurez P05.1, p05.2, p05.9, P070, P07.39 Insuficiencia Respiratoria del Recién Nacido P22, P23, P28 Sepsis neonatal P25 a P37 Atresia Esofágica Q39.0 a Q39.3 16 Atresia/estenosis Duodenal Q41 17 Atresia intestinal Q41.1, Q49.9 18 Atresia Anal Q42.0 a Q42.3 19 Onfalocele Q79.2 20 Gastrosquísis Q79.3 21 Cardiopatías congénitas Q20 a Q28 13 14 15 Cuidados Intensivos Neonatales Q41.2, Q41.8, La DG-SMNG proporcionó la base de datos de los niños atendidos en el año 2008 que corresponden al total de las 108 enfermedades cubiertas por el SMNG (108SMNG); las clasificadas como NO-108 (no incluidas en los 108-SMNG ni en las FPGC-UCIN). Los cuadros de indicadores construidos ex profeso para la evaluación de desempeño se describen en el Anexo No. 1. Después de revisar las fuentes de información y elaborar los indicadores se analizaron las bases de datos correspondientes al año 2008, las cuales estaban organizadas por entidades federativas y separadas en las dos categorías (Grupo 108-SMNG y los NO-108). La base de datos correspondiente al FPGC-UCIN fue proporcionada por entidad federativa. Esta base de datos contenía dos grandes grupos de diagnósticos 29 generales: prematuro o recién nacido a término con insuficiencia respiratoria del recién nacido (PRNTSDRRN) y prematuro o recién nacido a término con insuficiencia respiratoria y sepsis del recién nacido (PRNTSDRRN-sepsis). Al interior de estos dos grandes grupos se identificaron 5 padecimientos: síndrome de aspiración de meconio, asfixia perinatal, insuficiencia respiratoria no especificada, taquipnea transitoria del recién nacido y síndrome de dificultad respiratoria (enfermedad de membrana hialina). La información disponible permitió conformar tres bases de datos: 108-SMNG, NO-108 y FPGC-UCIN, con las cuáles fue posible realizar el análisis de los indicadores de desempeño. 2.3 Encuestas en unidades médicas de los tres niveles de atención La metodología que se utilizó para este componente se sustentó en la aplicación de ocho encuestas a unidades médicas seleccionadas. Estas encuestas fueron planeadas, diseñadas, y construidas ad hoc basadas en los objetivos generales y específicos que están consignados en el ROP-marzo 2008. 2.3.1. Contenidos generales de las 8 encuestas 1. Infraestructura de las unidades médicas de primero y segundo nivel de atención que permitió evaluar la suficiencia y calidad de la infraestructura física. 2. Infraestructura de las unidades médicas de tercer nivel de atención (unidades de cuidado intensivo neonatal) que permitió evaluar la suficiencia y calidad de la infraestructura física. 3. Características de los proveedores de servicios del primero y segundo nivel de atención en las que se evaluó la suficiencia y las calificaciones y capacitación de los recursos humanos para la salud. 4. Características de los proveedores de servicios del tercer nivel de atención en las que se evaluó la suficiencia y las calificaciones y capacitación de los recursos humanos para la salud. 5. Revisión de expedientes clínicos de las unidades médicas de primero y segundo nivel de atención, de cuatro trazadores básicos, al interior de los que se evaluó: 5.1 Peso bajo al nacer: Suficiencia de la infraestructura para la entrega de servicios; calificaciones y calidad de los proveedores para la entrega de servicios; servicios entregados y calidad de los servicios entregados. 5.2 Tamizaje para hipotiroidismo congénito: Suficiencia de la infraestructura para la entrega de servicios; calificaciones y calidad de los proveedores para la entrega de servicios; servicios entregados y calidad de los servicios entregados. 5.3 Suplementación de hierro para la prevención de anemia: Suficiencia de la infraestructura para la entrega de servicios; calificaciones y calidad de los 30 proveedores para la entrega de servicios; servicios entregados y calidad de los servicios entregados. 5.4 Vigilancia del crecimiento de los niños menores de 2 años: Suficiencia de la infraestructura para la entrega de servicios; calificaciones y calidad de los proveedores para la entrega de servicios; servicios entregados y calidad de los servicios entregados. 6. Revisión de expedientes clínicos de niños con Síndrome de Dificultad Respiratoria de las unidades de tercer nivel de atención (unidades de cuidado intensivo neonatal) en los que se evaluaron: suficiencia de la infraestructura para la entrega de servicios; calificaciones y calidad de los proveedores para la entrega de servicios; servicios entregados y calidad de los servicios entregados. 7. Proceso de afiliación y flujo de recursos del SMNG en las unidades de primero y segundo nivel de atención. 8. Proceso de afiliación y flujo de recursos del SMNG de las unidades de tercer nivel de atención (unidad de cuidados intensivos neonatales). Estas dos últimas incluyen: Las actividades de afiliación; el proceso de flujo de recursos económicos de las unidades; el proceso de reclamo de los pagos; mora en el pago de recursos por los servicios entregados al SMNG. 2.3.2. Selección del tamaño de la muestra Unidad de análisis: Unidades médicas en las que hubieran nacido niños a partir del 1 de diciembre de 2006 y que estuvieran afiliados al SMNG. Informante clave: Responsable de la unidad médica Representatividad: Nacional. Secciones/temas que integrarán la cedula de captura de información 1. Características organizacionales de las unidades médicas 2. Servicios de Salud (afiliación, acceso, utilización ambulatoria y hospitalaria) 3. Ficha de registro de medidas de la infraestructura y tecnología disponible en las unidades médicas 2.3.3. Diseño muestral La población para el estudio fueron los prestadores de servicios de salud. Para el proceso de definición de la muestra de unidades de atención se siguió una estrategia de muestreo poli-etápico estratificado. De esta manera se seleccionaron en una primera etapa las regiones (de acuerdo a criterios geográficos, de desarrollo social y económico, y de utilización de servicios de salud); en una 31 segunda etapa se seleccionaron los hospitales y unidades ambulatorias a investigar en forma aleatoria; finalmente, en la tercera etapa se realizó un censo de los médicos en el turno matutino dentro de cada unidad seleccionada. De esta manera se preseleccionaron cinco estratos divididos de acuerdo a las regiones de los programas sociales en el país: Norte (Chihuahua, Coahuila San Luis Potosí y Tamaulipas), Centro (Guanajuato, Hidalgo, Estado de México, Michoacán, Querétaro y Tlaxcala) Sur (Campeche, Quintana Roo y Veracruz), Occidente (Jalisco) y Ciudad de México (Distrito Federal). El tamaño de la muestra se calculó a partir de la tasa de utilización de servicios por persona/año que la ENSANUT reportó en 2006 para los cinco trazadores, y con base en la selección de los expedientes necesarios para tener suficiente poder estadístico para detectar las diferencias en la atención a la salud. Se asumió que esta medida de utilización se aproximaba a la tasa de utilización de los afiliados al SMNG. Los criterios de selección de los hospitales y unidades ambulatorias fueron los siguientes: En la primera fase del diseño de la muestra se definieron las cinco regiones previamente mencionadas (Centro, Norte, Sur, Occidente y Ciudad de México) y en las que se agruparon los estados de la república. En la segunda fase se siguió un proceso probabilístico, polietápico y estratificado. Se seleccionaron aleatoriamente las unidades médicas suficientes para cumplir con el tamaño de muestra de expedientes por cada trazador a ser evaluado para cada nivel de atención. El Cuadro 2. 2 muestra el número de unidades médicas y el número de expedientes. En total se seleccionaron 29 unidades de primer nivel, 30 de segundo nivel y 23 de tercer nivel en quince estados del país. 32 Cuadro 2.2. Estimación estadística del número de unidades médicas y expedientes por muestrear en función de los motivos de atención utilizados como trazadores. Nivel de atención Número de Unidades Médicas Primer nivel Frecuencia estimada (%) Precisión % No. expedientes Total de Expedientes (incluye 15% adicional) Crecimiento del niño 25 5 432 522 Suplementación de hierro 25 5 432 522 Tamizaje de hipotiroidismo 10 2.5 348 406 Bajo peso nacer al 25 5 432 522 Crecimiento del niño 20 5 369 450 Suplementación de hierro 20 5 369 450 Tamizaje de hipotiroidismo 10 2.5 348 420 Bajo peso nacer al 20 5 369 450 Síndrome Dificultad Respiratoria de 10 2.5 348 414 Trazadores 29 Segundo nivel 30 Tercer nivel Total 23 4156 33 El desglose de las unidades visitadas por estado se presenta en el cuadro 2.3 Cuadro 2.3. Relación por entidades federativas del número de unidades médicas que fueron muestreadas Entidad Total de unidades Campeche 5 Chihuahua 5 Coahuila 5 Distrito Federal 13 Guanajuato 5 Hidalgo 5 Jalisco 5 México 5 Unidades por nivel de atención Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 9 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Entidad Total de unidades Unidades por nivel de atención Michoacán 4 primer nivel:2 segundo nivel:2 Querétaro 5 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Quintana Roo 4 Primer nivel :2 Segundo nivel: 2 San Luis Potosí 5 Tamaulipas 5 Tlaxcala 5 Veracruz 5 Total General 82 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel :2 Segundo nivel: 2 Tercer nivel: 1 Primer nivel: 29 Segundo nivel: 30 Tercer nivel: 23 Criterios de selección de los médicos. Los médicos se seleccionaron de las plantillas de las unidades que otorgan servicios pediátricos. El tamaño estimado de la población fue de 240 médicos en hospitales de tercer nivel, 240 en hospitales de segundo nivel y 120 en UMAPs, lo cual totalizó 600 médicos a entrevistar. La estimación del número de entrevistas se sustentó en la normatividad emitida por la SSA acerca de la conformación de la plantilla del personal médico en estas unidades. El censo de todos los médicos del turno matutino reflejó cifras distintas, por lo que el número final de entrevistas fue de 67 médicos en primer nivel, 73 médicos en segundo nivel y 97 médicos en tercer nivel. 2.3.4. Revisión de expedientes clínicos Dentro de cada una de las unidades médicas se llevó a cabo la revisión de expedientes clínicos de la siguiente forma: En las unidades de 1er y 2do nivel de atención se utilizaron cuatro trazadores, y para cada uno se revisó una muestra de 34 expedientes (ver tabla de muestra). En las unidades de tercer nivel se utilizó solamente un trazador por lo que se revisaron 18 expedientes por unidad. La selección de la empresa que aplicó la encuesta fue asignada por un proceso de licitación restringida en la que participaron en total cuatro empresas, habiendo quedado asignada la Empresa Levanta. Con ella se efectuaron todos los diseños y adaptaciones de las preguntas que contiene cada cuestionario, y después de varias revisiones se dejó una versión para aplicar en el estudio piloto, el cual se efectuó en tres unidades médicas de primero, segundo y tercer nivel de atención de los Estados de Morelos, Puebla y el Distrito Federal. Con los resultados del estudio piloto se procedió a realizar los ajustes pertinentes de cada cuestionario, los que después de concluidos, fueron las versiones finales que se aplicaron en la encuesta general de los estados y de las unidades médicas seleccionadas. 35 3. RESULTADOS 3.1 Proceso de afiliación El proceso de afiliación se analizó desde dos perspectivas: La perspectiva del usuario a través de la encuesta poblacional, entrevistando a las madres de los niños afiliados y desde la perspectiva del proveedor, mediante las encuestas realizadas en las unidades médicas. 3.1.1. Proceso de afiliación desde la perspectiva del usuario La mayor parte de las madres entrevistadas habían recibido el certificado de nacimiento del menor, principalmente en el área rural. La clasificación de las unidades como urbanas o rurales corresponde al catálogo de unidades médicas de la SSA. El promedio de edad de registro para obtener el acta de nacimiento fue de 3 meses; el 19.6% lo habían recibido antes del mes de edad, principalmente en el área urbana (Cuadro 3.1). Cuadro 3.1. Entrega de certificado de nacimiento y registro de acta de nacimiento Característica Entrega de certificado al nacimiento Edad de registro para obtener el acta de nacimiento (promedio en meses) Menos de un mes de edad Total Rural Urbana n % N % n % 1 433 485 94.3 1 056 231 96.4 377 254 88.7 3.4 297 684 19.6 3.7 71 885 16.9 3.3 225 799 20.6 Edad en meses Mediana 2 3 2 Intervalo (1, 25) (1, 25) (1, 25) Sin registro No sabe 108 415 7.1 36 263 8.5 72 152 6.6 9 044 0.6 2 505 0.6 6 539 0.6 Fuente: Encuesta Nacional SMNG 2009 En el cuadro 3.2 se aprecia que el principal sitio de inscripción fue el módulo del hospital, seguido del módulo de la unidad de salud. En el área rural, la mitad de las familias ya estaban afiliadas al SPSS al momento de afiliar al niño; en cambio en el área urbana, únicamente lo estaban el 35%. El 2.5% de las familias refirieron haber realizado algún pago, que en promedio fue de MXN$778.00. El 94% refirieron haber recibido la póliza al momento de la inscripción. Poco más del 60% 36 refirió haber recibido la carta de derechos y obligaciones y el catálogo de servicios médicos. Cuadro 3.2. Proceso de afiliación al SMNG Urbana Característica Rural Total n % n % n % Módulo en hospital 414 878 73.8 150 648 63.9 565 526 70.9 Módulo en Unidad de Salud 96 471 17.2 51 147 21.7 147 618 18.5 Módulo móvil 16 654 3.0 12 177 5.2 28 831 3.6 Campaña de salud 16 956 3.0 16 534 7.0 33 490 4.2 Otro lugar 1 286 0.2 885 0.4 2 171 0.3 Otras oficinas de gobierno 13 808 2.5 3 266 1.4 17 074 2.1 35.5 117 845 50.0 317 662 39.8 63.9 117 406 49.8 476 689 59.7 Sitio de inscripción Familias que estaban afiliadas al SPSS al 199 817 momento de afiliar al niño al SMNG Familias que se afiliaron al SPSS al momento 359 283 de afiliar al niño al SMNG Pago por afiliación al SMNG No realizó pago alguno 546 537 1.0 228 938 1.0 775 475 97.2 Realizó algún pago 13 982 0.0 5 936 0.0 19 918 2.5 Pago promedio por (desviación estándar) la inscripción Ignora el monto del pago 979.2 (1787.6) 304.8 (375.5) 778.2 (1542.8) 653 0.0 591 0.0 1 244 0.2 533 866 94.9 218 603 92.7 752 469 94.3 63.3 129 635 55.0 485 828 60.9 56.4 112 364 47.7 429 575 53.8 53.2 104 553 44.3 403 416 50.6 Entrega de documentos de inscripción al momento del registro Se le entregó copia de la póliza Se le entregó carta de derechos y 356 193 obligaciones Se le entregó catálogo universal de 317 211 servicios de salud Se le entregaron todos los documentos 298 863 Fuente: Encuesta Nacional del SMNG Conocimiento de la madre acerca de la afiliación del niño al SMNG. La Encuesta del SMNG fue diseñada para obtener información de los hogares con niños beneficiarios del Programa, es decir, registrados en el padrón de beneficiarios. En la sección 6 de la encuesta poblacional se abordó el proceso de afiliación y se preguntó en primera instancia si el niño estaba afiliado al SMNG 37 (pregunta 6.1.1). Los resultados mostraron que sólo la mitad (52.5 por ciento) de los hogares beneficiados sabía que el niño está afiliado. Ello implica, que del total de niños beneficiarios del SMNG, es decir de 1.5 millones de hogares con niños afiliados, en 707 mil de ellos no se tenían conocimiento de que los niños estaban cubiertos por el SMNG Para analizar si este resultado se debe a la confusión entre el SMNG y el Seguro Popular, se revisó la pregunta 2.6 del cuestionario donde se consulta derechohabiencia a la seguridad social, al SMNG y al Seguro Popular de cada uno de los miembros del hogar, pero tomando sólo el renglón del niño beneficiario. Los resultados se presentan en el Cuadro 3.3. Como se puede observar, el 30.4 por ciento de los hogares encuestados señaló en la pregunta 6.1.1 que el niño no estaba afiliado al SMNG, pero que era beneficiario del Seguro Popular en la pregunta 2.6. Asimismo, el 17.1 por ciento de los hogares reportaron en la pregunta 6.1.1 que el niño es beneficiario del SMNG mientras que en la pregunta 2.6 señaló que al Seguro Popular. Lo anterior muestra que el 47.5 por ciento de los hogares beneficiados por el SMNG muestra confusión entre ser beneficiario del SMNG y del Seguro Popular, por lo tanto, desde el punto de vista de los beneficiarios la existencia del Programa no tiene gran relevancia con respecto a los beneficios que éste ofrece, lo cual sugiere un problema de difusión y comunicación del SMNG que el Programa tiene que resolver. Cabe señalar, que con el cruce de ambas preguntas también se detectó un problema de información de la encuesta, que se debe a la falta de validación de ambas preguntas y que difícilmente pudo ser controlada durante el levantamiento: el 9.4% de los hogares señaló en la pregunta 6.1.1 que ignoraba que el niño estaba afiliado al SMNG mientras que sí lo reportó en la pregunta 2.6; adicionalmente, en el 17.1 por ciento de los hogares el informante indicó en la pregunta 6.1.1 que el niño estaba afiliado al Programa pero no lo mencionó en la 2.6, en su lugar señaló que el niño era beneficiario del Seguro Popular. El cuadro 3.3. indica que el 52.5% de los hogares sabía de la afiliación al SMNG a través de la pregunta 6.11 y a través de la pregunta 2.6, la cifra es de 30.9%. Sumando la proporción de los que sabían que tenían afiliación al seguro popular que es del 47.6% y la cifra de 13.3 que mencionaron estar afiliados al SMNG y al SPSS, el porcentaje se incrementa al 92%. Esto refleja claramente la confusión entre ambos programas y también la debilidad de la encuesta para discriminar en esta pregunta. En el apartado de evaluación económica se hacen mayores consideraciones a este respecto. 38 Cuadro 3.3. Hogares que saben estar afiliados al SMNG Pregunta 2.6 Derechohabiencia del menor Casos Sabe afiliación SMNG 391,867 SMNG y Seguro Popular 142,730 No sabe afiliación SMNG 78,088 59,300 463,171 121,916 722,475 469,955 202,030 723,225 125,284 1,520,494 Sabe afiliación SMNG 25.8% 9.4% 17.1% 0.2% 52.5% No sabe afiliación SMNG 5.1% 3.9% 30.5% 8.0% 47.5% 30.9% 13.3% 47.6% 8.2% 100.0% Pregunta 6.1.1 Total Total Sólo SMNG Sólo Seguro Popular 260,054 Ninguno de los dos 3,368 Total 798,019 * Se consideró sólo el renglón del menor 3.1.2. Proceso de afiliación y flujo de recursos del SMNG en las unidades de los tres niveles de atención En el primer nivel de atención el recurso se transfiere a la entidad federativa como cápita adicional. El pago por intervenciones del SMNG a los servicios otorgados por las entidades federativas, también se hace a éstas. Solamente a los OPD se les transfiere el recurso como “pago directo”. El cuadro 3.4 muestra las características de los módulos de atención dentro de las unidades encuestadas. Se presenta la variación de la ubicación de los módulos dentro de la unidad por región y por nivel de atención. El 67% de las unidades contaban con módulos de afiliación; el mayor porcentaje de los módulos se encontró en el área de consulta externa (43.9%). En cuanto a la variación entre las regiones se observó que las unidades de la región occidente y Distrito federal (80.0% y 92.3%, respectivamente) contaban con más módulos de afiliación en comparación con las demás. La mayoría de los módulos se ubicaron en el área de consulta externa. En particular en las regiones Occidente y Distrito Federal (50% y 69.2%, respectivamente). Por nivel de atención se observó que en el segundo y tercer nivel es donde se concentraban los módulos de afiliación, con 90% y 91.3 % respectivamente. En las unidades de primer nivel sólo el 24.1% contaba con módulos de afiliación. 39 Cuadro 3.4. Características generales de los módulos de afiliación al SMNG, por región y nivel de atención Nivel de atención y región Núm. de unidades médicas Existencia de módulo de afiliación al SMNG en la unidad médica Si Nivel de atención Región Porcentaje de unidades con Módulo en Consulta Externa Porcentaje de unidades con Módulo en Hospitalización Porcentaje de unidades con Módulo en Urgencias Porcentaje de unidades con Módulo en otra sección de la unidad 43.9 2.4 6.1 15 No 82 67.1 Primero 29 24.1 75.9 10.3 6.9 0 7 Segundo 30 90.0 10.0 60.0 0 10.0 20 Tercero 23 91.3 8.7 65.2 0 8.7 17 Norte 20 65.0 35.0 50.0 0 0 15 Centro 30 56.7 43.3 30.0 3.3 6.7 17 Sur 14 64.3 35.7 28.6 7.1 14.3 14 Occidente 5 80.0 20.0 80.0 0 0 0 Distrito Federal 13 92.3 7.7 69.2 0 7.7 15 40 La documentación que se solicita para la afiliación de los niños es presentada en el Cuadro 3.5. En todas las unidades se piden todos los documentos estipulados y algunos adicionales. Entre las regiones no se observaron diferencias importantes, excepto en la región Sur en la que se solicitaron otros documentos no incluidos en las ROP-marzo 2008. Cuadro 3.5. Documentos utilizados para afiliar por región y nivel de atención Se solicita comprobante de domicilio Se solicita Identificación oficial de la madre o el padre Se solicita CURP o acta de nacimiento de todos los integrantes de la familia Se solicitan otro(s) % % % % % 55 96.4 94.5 98.2 92.7 34.5 Primero 7 100.0 85.7 100.0 100.0 28.6 Segundo 27 92.6 92.6 96.3 88.9 37.0 Tercero 21 100.0 100.0 100.0 95.2 33.3 Norte 13 100. 100.0 100.0 92.3 7.7 Centro 17 94.1 88.2 100.0 94.1 17.6 Sur 9 88.9 88.9 88.9 88.9 100.0 Occidente 4 100.0 100.0 100.0 100.0 50.0 Distrito Federal 12 100.0 100.0 100.0 91.7 33.3 Total de unidades Se solicita Acta o Certificado de Nacimiento n Nivel de atención y región Nivel de atención Región En el cuadro 3.6 se presentan dos aspectos del proceso de afiliación, por una parte el lugar de entrega de la póliza y por otra, la existencia de promoción para la afiliación. En el primer caso, la póliza se entregaba en la unidad en el 96.4%; sin embargo, en la mitad de las unidades se podía entregar en otra unidad médica o en una oficina no médica. La promoción de la afiliación se dio en el 62.1% de las unidades. Entre las regiones se observó una diferencia importante, en la Norte y Centro se concentraron las unidades en las que se ofrecen las pólizas de otras unidades. El 41 resto de las regiones la entregan fundamentalmente en la misma unidad. En relación a la promoción de la afiliación en las regiones, Occidente y el Distrito Federal no existe una persona dedicada a la promoción de la afiliación. En el Sur sólo en 20% de las unidades y en la región Norte y Centro más del 75% tienen personas encargadas de la promoción de la afiliación. En el primer nivel de atención es donde se entregan menos pólizas en la unidad (85.7%) y existen lugares alternativos en otras oficinas no médicas; situación semejante que se aprecia en el segundo nivel, aunque en un mayor porcentaje se entregan las pólizas en la misma unidad (96.3%). En cuanto a la promoción de la afiliación, el tercer nivel de atención presenta el porcentaje más bajo de unidades con personal que promueva la afiliación seguido por el primer nivel de atención (50% y 60.9% respectivamente). Cuadro 3.6. Entrega de póliza de afiliación y promoción de la afiliación por nivel de atención y región Total de unidades Se entrega la póliza de afiliación al SMNG en la misma Unidad Nivel de atención y región Primero Nivel de atención Segundo Tercero Norte Centro Región Sur Occidente Distrito Federal En qué otro sitio se entrega la póliza de afiliación al SMNG Existe una persona en esta unidad médica dedicada a promover con los familiares la afiliación al SMNG Sí En otra unidad médica En una oficina no médica Sí n % % % % 55 96.4 50.0 50.0 62.1 7 85.7 0.0 100.0 60.9 27 96.3 100.0 0.0 75.0 21 100.0 0.0 0.0 50.0 13 92.3 100.0 0.0 75.0 17 94.0 0.0 100.0 78.6 9 100.0 0.0 0.0 20.0 4 100.0 0.0 0.0 0.0 12 100.0 0.0 0.0 0.0 El cuadro 3.7 presenta los aspectos más relevantes del proceso de recuperación de fondos en las unidades médicas por servicios prestados al SMNG. En este 42 cuadro se observa que a pesar de que se cuenta en el 64% de las unidades médicas con manual de procedimientos y en más del 70% de las unidades se conoce los costos de la atención y se cuenta con personal que reporte los costos, sólo en el 25% de las unidades han recibidos pagos del SMNG. Cuando se analiza la variación por regiones es posible resaltar el hecho de que la región Norte es la que más pagos recibe, mientras que la Sur es la que menos pagos recibe. Esto no se acompaña por variaciones en la existencia de manual de procedimientos, conocimiento de costos o contar con personal que reporte costos, en todos estos aspectos los porcentajes de unidades entre regiones es similar. Cuadro 3.7. Características del proceso de recuperación de los fondos devengados al SMNG, por región y nivel de atención Total de unidades Nivel de atención y región Conoce usted los costos por los servicios otorgados de acuerdo al tipo de padecimiento, del Programa Sí Nivel de atención Región Existe una persona a la que se le reporte el costo derivado de la atención No Sí sabe Usted recibe o ha recibido pagos del SMNG Cuenta con Manual de Procedimientos para la recuperación de gastos de pacientes atendidos del Sí Sí n % % % % % 82 75.6 72.0 1.2 25.6 64.6 Primero 29 55.2 55.2 0 3.4 41.4 Segundo 30 83.3 80.0 3.3 30.0 80.0 Tercero 23 91.3 82.6 0 47.8 73.9 Norte 20 90.0 90.0 5.0 35.0 75.0 Centro 30 66.7 73.3 0 30.0 60.0 Sur 14 78.6 64.3 0 7.1 64.3 Occidente 5 80.0 60.0 0 20.0 80.0 Distrito Federal 13 69.2 53.8 0 23.1 53.8 El proceso de recuperación de pagos se presenta en el cuadro 3.8, el cual destaca que sólo 21 unidades recibieron pagos, y que 33.3% tenían pagos pendientes; de éstos, en 7 unidades se reportó mora en los pagos y este retraso superó en el 42.9% de los casos más de seis meses. La región Centro fue en la que se observó 43 un mayor número de unidades con mora; más del 50% de los retrasos tenía hasta 12 meses. Al analizar por nivel de atención, los pagos pendientes se concentran en el tercer nivel de atención (54.5% de las unidades que recibieron pagos) y con las mayores moras en los pagos (33.3% hasta 12 meses). Cuadro 3.8. Proceso de recuperación de pagos del SMNG, por región y nivel de atención Tiene casos que recibieron atención en el 2008 de los que se encuentren Unidades pendientes los que pagos por el recibieron Programa del pagos del SMNG Nivel de atención y región SMNG Nivel de atención Región Tiempo promedio de mora en el pago (meses) No. de unidades Menos Hasta Hasta Hasta con No de un 2 6 12 demora sabe mes meses meses meses en el pago Sí No sabe n % % n % Segundo 9 11.1 11.1 1 100.0 Tercero 11 54. Norte 7 28.6 Centro 9 44.4 Sur 1 Occidente 1 Distrito Federal 3 6 14.3 % % % % 16.7 16.7 33.3 33.3 2 4 50.0 25.0 25.0 50.0 50.0 100.0% 33.3 1 100.0 En el cuadro 3.9 se observa que en el 100% de las unidades que reportaban pagos, los recursos se dedicaron a la compra de medicamentos, de equipo médico y para la contratación de recursos humanos. Al comparar por regiones, el Distrito Federal dedicó los recursos a la compra de medicamentos y en las regiones Norte y Centro se mantiene el patrón observado en el total de las unidades que reportan uso de recursos. En el análisis por nivel de atención la mayoría de las unidades corresponden al tercer nivel de atención y siguen el patrón observado en el total de las unidades 44 con el mayor número de unidades que asignan recursos a la compra de medicamentos y a equipo médico. Cuadro 3.9. Asignación de los ingresos del SMNG por tipo de recurso, por región y nivel de atención Total de unidades Porcentaje que asigna ingresos a recursos humanos Porcentaje que asigna ingresos a medicamentos Porcentaje que asigna ingresos a equipo médico Porcentaje que asigna ingresos a infraestructura n % % % % Segundo 1 0.0 100.0 100.0 0.0 Tercero 6 33.3 100.0 66.7 50.0 Norte 2 50.0 100.0 50.0 50.0 Centro 4 25.0 100.0 100.0 50.0 Sur 0 0.0 0.0 0.0 0.0 Occidente 0 0.0 0.0 0.0 0.0 Distrito Federal 1 0.0 100.0 0.0 0.0 Nivel de atención y región Nivel de atención Región El cuadro 3.10 presenta el proceso de registro de los afiliados al SMNG y se observa que un alto porcentaje de las unidades contaban con registros de los pacientes atendidos y afiliados al SMNG y con personal dedicado a esta tarea (87.8 y 83.3% respectivamente). La localización del registro sólo en el 40% de las unidades se encontraba en el área médica. El Distrito Federal es la región con mayor número de unidades con registros y personal dedicado para ese fin, mientras que la región Sur reportó el número más bajo. En el Distrito Federal y en la región occidente en donde los registros tendían a localizarse en mayor proporción en las áreas médicas. Al comparar por nivel de atención destaca que el tercer nivel de atención tenía una mayor proporción de los registros en áreas administrativas 45 Cuadro 3.10. Características del proceso de registro de los afiliados al SMNG, por nivel de atención y región Nivel de atención y región Región Existe una persona que coordine el registro de casos médicos del SMNG En qué área se localiza la persona que coordina el registro de casos médicos del SMNG Total de En el área entrevistas administrativa En el área médica Sí Total de entrevistas Sí n % n % n % % 82 87.8 72 83.3 60 58.3 40.0 Primero 29 79.3 23 73.9 17 47.1 52.9 Segundo 30 96.7 29 82.8 24 54.2 41.7 Tercero 23 87.0 20 95.0 19 73.7 26.3 Norte 20 95.0 19 78.9 15 46.7 53.3 Centro 30 90.0 27 85.2 23 60.9 39.1 Sur 14 78.6 11 72.7 8 62.5 37.5 Occidente 5 80.0 4 75.0 3 66.7 33.3 Distrito Federal 13 84.6 11 100.0 11 63.6 27.3 Total de unidades Nivel de atención La Unidad cuenta con un registro de pacientes que se Total de hayan unidades atendido y estén afiliados al SMNG Un alto porcentaje de las unidades (cuadro 3.11) reportó saber adónde referir al paciente y tenía una listado de unidades a las que podía realizar la referencia (97.6 y 92.7%) respectivamente. Al comparar por región sólo se observó que el Distrito Federal reportaba un número de unidades menor con conocimiento de adonde referir y contaban con lista de unidades a las cuales referir (84.6% en ambos casos). En cuanto al análisis por nivel de atención, sólo en las unidades de tercer nivel se reportó menos del 100 % de unidades en conocimiento de adonde referir y sólo con el 82% de unidades de tercer nivel con listas de unidades a las cuales referir. 46 Cuadro 3.11. Características de la referencia de pacientes del SMNG, por tipo de unidad y por región Sabe usted adónde enviar al niño enfermo, afiliado al SMNG, que requiere ser atendido en otra Unidad Médica Nivel de atención y región Nivel de atención Región Cuenta esta Unidad con un listado de unidades médicas a los cuales referir al niño enfermo Total de Sí entrevistas % Total de unidades Sí % 82 97.6 82 92.7 Primero 29 100.0 29 96.6 Segundo 30 100.0 30 96.7 Tercero 23 91.3 23 82.6 Norte 20 100.0 20 95.0 Centro 30 100.0 30 96.7 Sur 14 100.0 14 85.7 Occidente 5 100.0 5 100.0 Distrito Federal 13 84.6 13 84.6 47 3.2. Evaluación del desempeño por la ESMNG2009 El cuadro 3.12 concentra la información obtenida de la ESMNG 2009 correspondiente al componente de evaluación del desempeño que está directamente relacionada con la utilización de servicios de salud, aspectos preventivos, atributos de la atención médica y satisfacción con el servicio médico recibido. Respecto a los aspectos preventivos, se analizaron el esquema de vacunación, el suministro de medicamentos y vitaminas, la utilización de servicios curativos, el porcentaje de niños con defectos al nacimiento y neonatos con tamiz neonatal. La definición de los indicadores y su método de cálculo se encuentran en el anexo 1. Referente a la cobertura de las vacunas para los niños de un año de edad, en la vacuna pentavalente se observó cobertura de 98.2%, en cambio en las vacunas: triple viral, neumocóccica conjugada, influenza y rotavirus los porcentajes de cobertura fueron menores a 81%. Respecto a la suplementación de hierro, en las entrevistas a las madres se encontró que 85.2% de los niños menores de un año fueron suplementados; sin embargo, en la revisión de 847 expedientes se identificó la administración de hierro solamente en el 47.0%. En cuanto al suministro de vitamina A, esto sucedió en el 29.4% de los niños que asistieron a las unidades médicas, resultado que idealmente debería ser superior al 90%. El resultado del indicador del tamizaje de hipotiroidismo congénito realizado a recién nacidos fue del 84.6%, lo cual puede considerarse como cobertura satisfactoria, aunque se encontró por debajo del ideal, que debiera ser del 100%. Respecto al indicador de defectos congénitos detectados al nacimiento se encontró una frecuencia del 3.3%, resultado que es congruente con estudios realizados en México. La ESMNG2009 también exploró la utilización de servicios curativos (ambulatorios y hospitalarios) por nivel de atención. Las enfermedades respiratorias y diarreicas agudas se consideraron como trazadoras para evaluar la utilización de los servicios médicos. Las madres entrevistadas informaron que el 12.0% de niños con diarrea aguda y el 9.1% con infección respiratoria aguda, utilizaron los servicios de urgencias médicas. El 2.5% y el 1.3% respectivamente fueron hospitalizados. Lo anterior podría explicarse porque la mayoría de los casos de infección respiratoria y diarrea aguda son atendidos con éxito en forma ambulatoria y los porcentajes previamente mencionados reflejan en forma indirecta los casos complicados que ameritaron la solicitud de servicios de urgencias y/o de hospitalización. La frecuencia encontrada de un 2.4% de los RN que requirieron atención en los servicios de UCIN fue la esperada así como el hallazgo de que el 9.3% requirió incubadora y que el 1.7 % haya sido referido a otro hospital. 48 Referente a los atributos de la atención médica incorporados en la ESMNG2009, se reportó que el 54.3% de los niños habían utilizado los servicios médicos, lo que se considera bajo si se toma en cuenta que sólo para la vigilancia del crecimiento y el desarrollo de ellos se esperarían cifras al menos por arriba del 90%. En la encuesta se reportó una prevalencia en el último mes de 15.5% de enfermedades diarreicas y de 40.5% de enfermedades respiratorias. La incidencia de niños con bajo peso al nacer fue de 9.7%, el cual es un porcentaje esperado dadas las condiciones de salud, nutrición y acceso a servicios médicos de esta población. En el análisis de atributos de la atención médica utilizando como denominador sólo los usuarios de servicios, se observó que en el rubro de satisfacción con los servicios recibidos, el 72.9% respondió estar satisfecho. Se reportó un desabasto de medicamentos y acceso a insumos no óptimo; el 55.9% de los usuarios refirió surtimiento del total de los medicamentos prescritos. Es importante resaltar que el 7.4% de los encuestados reportó haber tenido acceso a estudios radiológicos y de gabinete. Cuadro 3.12. Indicadores de desempeño del SMNG Nombre del indicador Aspectos preventivos Aplicación de algunas vacunas seleccionadas: Pentavalente acelular Triple viral Neumocóccica conjugada Influenza Rotavirus % 98.2% 81.2% 60.9% 55.9% 69.2% Suplementación de hierro en menores de un año (pregunta abierta de encuesta poblacional) 85.2% Suplementación de hierro en niños mayores de cuatro meses (revisión de expedientes) 47.0% Administración de Vitamina A (denominador todos los afiliados n=9107) 29.4% Porcentaje de neonatos con defectos al nacimiento detectados 3.3% Porcentaje de neonatos a los que se realizó tamiz neonatal 84.6% Utilización de servicios curativos en el último mes (proporción de niños enfermos que recibieron atención médica) 49 Primer nivel: Atención por enfermedad diarreica aguda Atención por infección respiratoria aguda Segundo nivel 69.6% 69.0% Urgencias: Enfermedad diarreica aguda Infección respiratoria aguda Hospitalización 12.0% 9.1% Enfermedad diarreica aguda Infección respiratoria aguda 2.5% 1.3% Tercer nivel de atención Utilización de unidades de cuidados intensivos neonatales Requirió incubadora 9.3% Requirió terapia intensiva 2.4% Fue necesario trasladarlo a otro hospital 1.7% Atributos de la atención médica Atención de niños por el SMNG como porcentaje de los incorporados al SMNG (reportados por atención hospitalaria) 1.8% Prevalencia de enfermedades diarreicas (en el último mes) 15.5% Prevalencia de enfermedades respiratorias (en el último mes) 40.5% Incidencia de bajo peso al nacer 9.7% Atributos de la atención médica (denominador sólo usuarios de servicios) Uso de los servicios de atención médica 54.3% Satisfacción con el servicio recibido (satisfecho y muy satisfecho) 72.9% Acceso a insumos y medicamentos (le surtieron todos) 55.9% Acceso a estudios radiológicos y de gabinete 7.4% 3.2.1. Acceso y uso de servicios de salud. 50 Respecto al acceso a los servicios de salud, el tiempo promedio de traslado fue de 20 minutos oscilando hasta 55 minutos en una desviación estándar. El 43% no gastó en traslado y el porcentaje, fue más alto en localidades rurales (56.1%) que en urbanas (38.2%). En promedio la población gastó MXN$16; en el área urbana el promedio fue de MXN$15.2 y en la rural fue de MXN$18. El 89% de las madres entrevistadas refirieron que recibieron atención cuando la solicitaron y este porcentaje se incrementó a 92% en las localidades rurales. El tiempo promedio transcurrido desde la última atención médica fue de 2.7 meses y el 26% refirieron haber acudido en el último mes.El tiempo promedio de espera fue de 23 minutos, aunque el 37.8% refirieron esperar de una a más de dos horas (Cuadro 3.13). En cuanto al surtimiento de los medicamentos prescritos, en promedio el 55.9% recibieron la totalidad de los medicamentos. El porcentaje de quienes lo recibieron en el área rural fue mayor (61.5%) que en la urbana (53.5%). Mientras que el 15.1% mencionaron que no se les habían surtido. 51 Cuadro 3.13. Acceso y uso de servicios de salud Característica Tiempo promedio de traslado (en minutos) Total Rural Urbano n n N 578 942 171 647 407 295 Promedio 20.1 29.5 27.5 Desviación estándar 55.1 57.2 54.2 Gasto por traslado (MXN$) 582 758 172 695 410 063 No gasta 253 369 43.5 96 812 56.1 156 557 38.2 Gasta 328 264 56.3 75 497 43.7 252 767 61.6 Cuánto gasta 581 633 172 309 409 324 Promedio 16.1 18.0 15.2 Desviación estándar 32.9 46.3 25.2 Recibe atención médica cada que lo solicita (%) 521 005 89.4 158 818 92.0 362 187 88.3 No recibe la atención médica cada que lo solicita (%) 60 427 10.4 13 398 7.8 47 029 11.5 Menos de 1 mes 155 714 26.7 52 883 9.1 102 831 17.6 Más de un mes 427 044 73.3 119 812 20.6 307 232 52.7 Tiempo transcurrido desde la última atención médica Tiempo promedio desde la última atención médica (meses) Tiempo promedio de espera (minutos) 2.7 2.4 2.9 23 21 24 Menos de media hora (%) 249 639 42.8 85 278 49.4 164 361 40.1 De media a una hora (%) 111 572 19.1 33 621 19.5 77 951 19.0 Una a dos horas (%) 119 687 20.5 29 936 17.3 89 751 21.9 Más de 2 horas (%) 100 796 17.3 23 726 13.7 77 070 18.8 Surtimiento de medicamentos prescritos Se surtieron en su totalidad Faltaron parcialmente No le surtieron los medicamentos 325 552 55.9 106 224 61.5 219 328 53.5 145 060 24.9 40 551 23.5 104 509 25.5 88 215 15.1 19 362 11.2 68 853 16.8 52 En el cuadro 3.14 se aprecia que al preguntar acerca de la satisfacción con la atención recibida el 77% de las madres entrevistadas respondieron que el trato era de bueno a muy bueno, mientras que el 17.6% lo consideraron regular y el 4.9% lo consideraron como malo o muy malo. Ocho de cada 10 madres refirieron que el médico les informó acerca de la enfermedad de su hijo y al preguntar si estaban satisfechas el 60% respondió afirmativamente y el 13% se consideraron totalmente satisfechas. Un 80% respondió que acudiría nuevamente con el médico. Este resultado indica un porcentaje alto de satisfacción y de comunicación médico-paciente, lo cual es similar e incluso superior a lo reportado en otros estudios, en los que la satisfacción se ha reportado del 70%. Este es un indicador apropiado de la calidad de los servicios que refleja con precisión el cumplimiento de las expectativas de los usuarios. Cuadro 3.14. Satisfacción con la atención recibida en la última consulta Total Característica Rural Urbano n % n % N % 86 301 14.8 19 809 11.5 66 492 16.2 365 115 62.7 119 175 69.0 245 940 60.0 102 520 17.6 28 119 16.3 74 401 18.1 21 330 3.7 4 177 2.4 17 153 4.2 6 904 1.2 1 331 0.8 5 573 1.4 475 856 81.7 141 470 81.9 334 386 81.5 76 013 13.0 19 758 11.4 56 255 13.7 349 081 59.9 112 572 65.2 236 509 57.7 102 320 17.6 27 815 16.1 74 505 18.2 42 630 7.3 9 657 5.6 32 973 8.0 11 947 2.1 2 893 1.7 9 054 2.2 464 877 79.8 139 870 81.0 325 007 79.3 El trato del médico fue Muy bueno Bueno Regular Malo Muy malo El médico informó acerca de la enfermedad El usuario quedo Totalmente satisfecho Satisfecho Regularmente satisfecho Insatisfecho Totalmente insatisfecho El usuario acudiría nuevamente con el mismo médico 53 El cuadro 3.15 muestra la utilización servicios de salud en los últimos 12 meses. Se observa que la mayor proporción fue para atención preventiva, seguida por la atención de consulta externa en clínicas de primer nivel y en hospitales. Aproximadamente el 10% reportaron servicios de hospitalización y una cuarta parte habían acudido a servicios de urgencias. La mayor proporción de los servicios en esta muestra fue otorgada por la Secretaría de Salud, incluyendo IMSS Oportunidades; en cambio, las instituciones de seguridad social otorgaron principalmente servicios preventivos. 54 Cuadro 3.15. Uso de Servicios de Salud por Institución en el último año. Total Tipo de servicio solicitado Rural Urbano n % n % N % 524 468 90.0 158 944 92.0 365 524 89.1 389 596 66.9 114 540 66.3 275 056 67.1 Consulta externa -atención hospitalaria 169 463 29.1 47 896 27.7 121 567 29.6 Estudios de laboratorio 77 386 13.3 19 741 11.4 57 645 14.1 Radiología e imagenología Hospitalización 47 779 56 949 8.2 9.8 10 476 14 174 6.1 8.2 37 303 42 775 9.1 10.4 Atención en urgencias 154 427 26.5 31 668 18.3 122 759 29.9 CENTROS DE SALUD SSA/IMSS OPORTUNIDADES 505 356 86.7 157 328 91.1 348 028 84.9 TOTAL Atención preventiva Consulta externa –atención primaria1 Atención preventiva Consulta externa –atención primaria- 383 687 65.8 113 370 65.6 270 317 65.9 Consulta externa -atención hospitalaria Estudios de laboratorio 162 314 69 789 27.9 12.0 46 240 17 530 26.8 10.2 116 074 52 259 28.3 12.7 Radiología e imagenología 43 950 7.5 9 390 5.4 34 560 8.4 Hospitalización 52 117 8.9 13 657 7.9 38 460 9.4 Atención en urgencias 149 131 25.6 30 764 17.8 118 367 28.9 0.5 12 926 3.2 Atención preventiva INSTITUCIONES DE SEGURIDAD SOCIAL 13 820 2.4 894 1 269 1 949 673 0.2 0.3 0.1 398 340 1 549 0.2 0.2 0.9 871 1 609 673 0.2 0.4 0.2 331 0.1 75 0.0 256 0.1 Hospitalización 1 481 0.3 90 0.1 1 391 0.3 Atención en urgencias 2 261 0.4 367 0.2 1 894 0.5 0 0.0 0 0.0 Consulta externa –atención primariaConsulta externa -atención hospitalaria Estudios de laboratorio Radiología e imagenología SERVICIOS MÉDICOS PRIVADOS 0 0.0 Atención preventiva Consulta externa –atención primariaConsulta externa -atención hospitalaria 1 027 2 786 0.2 0.5 289 663 0.2 0.4 738 2 123 0.2 0.5 Estudios de laboratorio 5 380 0.9 0 0.0 3 831 0.9 Radiología e imagenología Hospitalización 1 677 2 538 0.3 0.4 588 226 0.3 0.1 1 089 2 312 0.3 0.6 Atención en urgencias 1 120 0.2 71 0.0 1 049 0.3 Atención preventiva 5 292 0.9 722 0.4 4 570 1.1 Consulta externa –atención primariaConsulta externa -atención hospitalaria 3 613 2 284 0.6 0.4 483 523 0.3 0.3 3 130 1 761 0.8 0.4 Estudios de laboratorio 1 544 0.3 662 0.4 882 0.2 Radiología e imagenología 1 821 0.3 423 0.2 1 398 0.3 813 0.1 201 0.1 612 0.1 1 915 0.3 466 0.3 1 449 0.4 OTROS Hospitalización Atención en urgencias 55 Total Tipo de servicio solicitado n Rural % n Urbano % N % TOTAL 1 La suma de los totales parciales es diferente al total general, pues existen 130 sin especificar la institución de atención. El Cuadro 3.16 muestra las características de la utilización de servicios de salud, el 76% acudió a la clínica asignada al momento de la afiliación, el 13.1% no tenía clínica asignada y el 4.8% ignoraba la clínica a la que debía acudir. El 73% había utilizado los servicios de salud y el 27% que no los había utilizado, refirió como principales motivos de no uso los siguientes: falta de conocimiento acerca del funcionamiento o de los trámites administrativos (19.7%), tiempo de espera largo u horario inadecuado (15.1%), preferencia por acudir a otro servicios médico (14.4%). Las barreras económicas únicamente representaron el 1.5%. En lo referente al carnet de citas únicamente el 23% de los niños contaban con éste. Los niños habían recibido en promedio 6 revisiones preventivas al momento de la entrevista, pero ninguna de las acciones registradas superó el 30% de los niños; la más frecuente fue la suplementación con vitamina A (29.4%), seguida por la suplementación de hierro (20.7%) (Cuadro 3.17). 56 Cuadro 3.16 Uso de servicios de salud Rural Total Característica Urbana n % n % n % Se le asignó al inscribir al niño 606 924 76.05 174 860 74.17 432 064 76.84 Se le asignó en otro momento 45 491 5.70 11 290 4.79 34 201 6.08 No tiene clínica asignada 105 083 13.17 36 970 15.68 68 113 12.11 Ignoraba que tiene alguna clínica asignada 38 893 4.87 12 330 5.23 26 563 4.72 Ha utilizado los servicios de salud del SMNG 582 758 73.03 172 695 73.25 410 063 72.93 No ha utilizado los servicios de salud 212 990 26.69 62 726 26.61 150 264 26.72 Distancia 18 042 8.5 6 131 7.9 11 911 6.1 Falta de conocimiento acerca del funcionamiento, o trámites administrativos 42 005 19.7 11 017 14.2 30 988 15.9 Se le negó la atención 16 422 7.7 3 820 4.9 12 602 6.5 Falta de médico 4 973 2.3 1 769 2.3 3 204 1.6 Percepción de mala calidad 12 407 5.8 3 112 4.0 9 295 4.8 Tiempo de espera largo u horario inadecuado 32 245 15.1 6 106 7.8 26 139 13.4 Barreras económicas (pasaje o servicio caro) 3 133 1.5 1 262 1.6 1 871 1.0 Tiene otro seguro médico 5 445 2.6 295 0.4 5 150 2.6 Prefiere llevarlo a otro servicio 30 763 14.4 6 912 8.9 23 851 12.3 La clínica donde le toca recibir atención médica (p6.6) Motivos de no uso: 57 3.17 Carnet de citas y revisiones preventivas Total Característica Total n Inscrito al SMNG Rural % n Urbano % n Total % n Rural % n Desconoce si está inscrito al SMNG Urbano % n Total % N Rural % n Urbano % n % Contaba con carnet de citas o de control del niño sano 354 325 23.3 100 323 23.6 254 002 23.2 210 221 26.3 Revisiones preventivas realizadas (Promedio) 976 839 Prueba de agudeza visual 159 110 11.3 44 391 11.0 114 719 11.4 83 550 11.3 24 185 10.9 59 365 11.5 75 560 11.3 20 206 11.0 55 354 11.3 Prueba de agudeza auditiva 212 016 15.0 56 084 13.8 155 932 15.5 111 016 15.0 32 047 14.4 78 969 15.3 101 000 15.1 24 037 13.1 76 963 15.8 Suplemento de hierro 292 475 20.7 92 570 22.9 199 905 19.9 161 986 21.9 53 333 24.0 108 653 21.0 130 489 19.4 39 237 21.4 91 252 18.7 Suplemento de vitamina A 414 609 29.4 140 329 34.6 274 280 27.3 235 577 31.9 81 216 36.6 154 361 29.9 179 032 26.7 59 113 32.3 119 919 24.6 Prescripción de antiparasitarios 210 544 14.9 52 146 23.5 37 309 20.4 6.0 314 345 6.6 662 494 5.7 514 629 57 221 24.3 153 000 27.2 144 104 19.9 6.2 175 338 89 455 22.1 121 089 12.0 120 325 16.3 6.8 339 291 5.9 462 210 68 179 13.2 43 102 22.7 101 002 19.0 5.8 139 007 90 219 13.4 6.5 323 203 5.5 52 910 10.8 58 3.3. Evaluación del desempeño por indicadores En el cuadro 3.18 se aprecia que en el indicador 1: porcentaje de niños con acceso al sistema de protección social en salud a través del SMNG tenía un resultado de 106.0%; el cual se considera satisfactorio si se toma en cuenta que el número de afiliados a partir del 1 de diciembre del 2006 fue similar al número de nacidos. En el indicador Porcentaje de niños afiliados al SMNG contra el año anterior se observa que su valor fue de 126.0%. Respecto al indicador número 3: Atención de niños por el SMNG como porcentaje de los incorporados al SMNG cuyo resultado fue del 1.8%, éste se refiere al porcentaje de niños hospitalizados en relación al total de niños incorporados al SMNG y que no incluyó las atenciones médicas no hospitalarias. La atención de niños por el FPGC como porcentaje de los incorporados al SMNG (indicador número 4) dio una relación de 1.1%. En esta primera evaluación, estas cifras podrían servir como punto de referencia en evaluaciones subsecuentes que analicen la proporción de niños afiliados al SMNG que reciben atención hospitalaria y a través del FPGC. El denominador del indicador número 5: Porcentaje de seguimiento de casos de niños atendidos fue reportado por la DG-SMNG con un total de 11,739 niños amparados por el FPGC, sin embargo, en la base de datos que nos fue entregada como ya se mencionó fueron 9,573 niños. Esta diferencia se explica porque la base de datos que nos proporcionaron era un resultado parcial de los niños incorporados en el año 2008. El resultado del indicador traduce que el porcentaje de seguimiento de los niños atendidos fue bajo, a pesar de que los niños atendidos en UCIN en general no requieren seguimiento. Tal vez aquí podrían generarse nuevos tabuladores que tomen en cuenta el seguimiento de estos niños, posterior al egreso de las unidades médicas. Un aspecto importante en la administración del presupuesto del Sector Público es vigilar que lo programado idealmente sea igual a lo ejercido; esto no sucedió así en el año 2008 como se muestra en el resultado de los indicadores 6 y 7. En este caso el SMNG regresó a la TESOFE una parte del presupuesto que en su magnitud fue superior a todo el presupuesto ejercido en el año 2008 por concepto de la atención de los niños de los grupos 108-SMG, NO-108, y del FPGC-UCIN. Los resultados de los indicadores (8) avance en la transferencia de la cápita, (9) avances en la transferencia de los reembolsos y (10) avances en la transferencia de los recursos por vacunas alcanzaron el 100%. 59 Cuadro 3.18 Indicadores de desempeño correspondientes al Seguro Médico de Nueva Generación en el año 2008 Indicador 1. Porcentaje de niños con acceso al sistema de protección social en salud a través del SMNG * 2. Porcentaje de niños afiliados al SMNG contra el año anterior * 3. Atención de niños por el SMNG como porcentaje de los incorporados al SMNG 4. Atención de niños por el FPGC como porcentaje de los incorporados al SMNG * 5. Porcentaje de seguimiento de casos de niños atendidos * 6. Porcentaje del ejercicio del presupuesto del SMNG 7. Eficiencia del ejercicio del presupuesto del SMNG * 8. Avance en la transferencia de la cápita * 9. Avances en la transferencia de los reembolsos * 10. Avances en la transferencia de los recursos por vacunas * Método de cálculo Datos Número de niños afiliados al SMNG 1,852,891 106 Niños nacidos a partir del 1° de diciembre de 2006 sin seguridad social en salud Número de niños afiliados en el año 2008 al SMNG Número de niños afiliados en el año 2007 al SMNG Casos atendidos de niños por el SMNG 1,033,481 Niños afiliados al SMNG 1,033,507 Casos atendidos de niños por el FPGC 11,739 Niños afiliados el SMNG 1,033,481 Casos atendidos de niños incorporados al SMNG pagados con FPGC con nota de seguimiento Casos atendidos de niños incorporados al SMNG pagados con el FPGC Presupuesto ejercido del SMNG en MDP Presupuesto modificado del SMNG en MDP Presupuesto del SMNG ejercido en MDP Presupuesto del SMNG autorizado en MDP Recursos transferidos por cápita en MDP Recursos totales presupuestados para cápita en MDP Recursos transferidos por reembolsos en MDP Recursos totales presupuestados por reembolsos en MDP Recursos transferidos por vacunas en MDP Recursos totales presupuestados por vacunas en MDP Resultado del indicador (%) 1,748,000 Observaciones El denominador es estimado con las proyecciones de CONAPO, asumiendo que 54% nacerán sin protección por algún sistema de seguridad social 126 819,410 18,505* 1.8 1.1 646 5.5 11,739 1,697.8 1,697.8 1,697.8 2,641.2 67.8 * Reportados por atención hospitalaria En la mayor parte de las intervenciones de cuidados intensivos neonatales y de las 17 enfermedades adicionales, la atención proporcionada resuelve el caso y no son meritorias de seguimiento 100 64 Se reintegraron a la TESOFE 943.4 MDP por ahorros presupuestales. 100 67.8 154.5 100 154.5 1,428.7 1,428.7 100 Se financiaron las vacunas de neumococo y heptavalente, 2008 y 2009 * Las primeras reglas de operación del Programa Seguro Médico para una Nueva Generación se publicaron el 31/03/08. Los indicadores se refieren al ejercicio 2008 60 La población atendida por los grupos de 108 enfermedades, los NO-108 y los del FPGC-UCIN, comprendió un total de 16,237 niños, cuya distribución estatal se ilustra en la Gráfica 3.1 en la que destacan con mayor número de atenciones médicas y/o quirúrgicas los estados de Guanajuato, Jalisco, el Distrito Federal y el Estado de México y los de menor número correspondieron a Campeche, Coahuila, Quintana Roo y Michoacán. Es de hacer notar que Baja California Sur no participó en el año 2008 en el programa del SMNG, debido a que durante ese año no tuvo ninguna unidad médica acreditada, condición indispensable para recibir las transferencias económicas que otorga el SMNG. Gráfica 3.1 61 En la Gráfica 3.2 se muestra que los estados que tuvieron mayor participación fueron Guanajuato, Jalisco, Distrito Federal y Estado de México y los de menor participación fueron Tlaxcala, Yucatán, Michoacán, Campeche, Coahuila y Quinta Roo. 62 En el Cuadro 3.19, se ilustra que el mayor importe del gasto estuvo influido por los niños afiliados al grupo de FPGC-UCIN con una cantidad de $ 384, 777,162, lo que representó el 65.5% del gasto total con respecto a los grupos de 108 padecimientos (33.3%) y los NO-108 (1.2%). Cuadro 3.19 Costo por paciente por tipo de aseguramiento. No. Pacientes Costo Total Costo por Paciente Porcentaje FPGC (UCIN) 9,573 384,777,162 40,194.00 65.53 108 Padecimientos SMNG 6,156 195,868,403 31,817.48 33.36 No-108 padecimientos 508 6,565,700 12,924.61 1.12 TOTAL 16,237 587,211,265 36,165.01 100.0 63 La gráfica 3.3 ilustra un aspecto importante del efecto del sexo en el recién nacido, ya que del total de los 16,237 niños que fueron analizados en el año 2008, (grupos 108-SMNG, el NO-108 y FPGC-UCIN), la distribución estatal reveló que hubieron mayor número de niños del sexo masculino con una relación de 1.43 niños por cada niña. Este hallazgo por sí mismo es motivo de reflexión para el cual existen antecedentes en la literatura desde hace más de 30 años en los que se postulan varias posibles explicaciones, entre ellas que socialmente al neonato masculino se le da más atención por parte de los padres respecto a llevarlos en forma más oportuna a los servicios médicos ante una enfermedad en vez de las niñas, otra explicación postula que el neonato masculino está en mayor riesgo de padecimientos tanto hereditarios o adquiridos. 64 65 El cuadro 3.20 muestra el grupo 108-SMNG y el NO-108, en el momento de incorporación de los estados al SMNG. Nayarit fue el estado que se incorporó más tardíamente y Baja California Sur no lo hizo durante el año 2008. Los estados con mayor número de unidades médicas acreditadas fueron el Distrito Federal, Guanajuato, Jalisco, Morelos y Veracruz. Cuadro 3.20. Distribución estatal del grupo de los 108 padecimientos financiados por el SMNG y el de los NO-108, en función del periodo en que se incorporaron, el número de hospitales acreditados y sexo en el año 2008 Periodo Estado No. niños Sexo Importe total ($) No. Hospitales Ene-Sep. Oct. Nov. –Dic. F M X X X 7 38 50 X X 2 62 73 SD SD SD SD SD X 1 1 10 X 5 57 64 X 5 41 40 X 1 11 26 X X 1 45 87 Aguascalientes 88 3,114,731 Baja California 135 3,946,606 Baja California Sur SD SD Campeche 11 415,800 Chiapas 119 3,834,312 Chihuahua 81 1,973,920 Coahuila 37 943,597 Colima 132 4,650,973 Distrito Federal 616 20,137,480 X X X 14 280 336 Durango 130 2,868,395 X X X 4 63 67 Guanajuato 1310 41,728,629 X X 11 551 759 Guerrero 219 7,281,595 X X 3 87 132 Hidalgo 153 4,373,055 X X 2 65 88 Jalisco 485 16,725,638 X X 8 226 259 México 244 8,473,358 X X 6 122 122 7 271,779 X X 1 4 3 273 6,473,225 X X 8 134 139 Michoacán Morelos SD X X X 66 Periodo Estado No. niños Sexo Importe total ($) No. Hospitales Ene-Sep. Nayarit 36 909,243 Nuevo León 159 4,504,072 Oaxaca 322 9,096,311 Puebla 298 Querétaro Oct. Nov. –Dic. F M X 1 12 24 X X 6 64 95 X X X 3 151 171 9,556,795 X X X 7 119 179 117 2,749,535 X X X 2 53 64 Quintana Roo 63 1,747,750 2 23 40 San Luis Potosí 259 7,067,840 X X X 7 112 147 Sinaloa 116 2,921,409 X X X 4 46 70 Sonora 187 5,334,323 X X X 1 86 101 Tabasco 105 3,428,151 X X X 2 45 60 Tamaulipas 365 8,182,909 X X 7 164 201 Tlaxcala 103 4,391,818 X X 3 37 66 Veracruz 341 11,186,079 X X 8 149 192 Yucatán 6 210,232 X X 1 4 2 Zacatecas 166 3,934,541 X X X 1 75 91 Total 6683 202,434,102 14 29 30 134 2927 3758 X X SD= Sin datos Para mostrar la relación entre unidades médicas acreditadas y número de pacientes atendidos se muestra en la Gráfica 3.5 que existe cierta relación entre esas variables. Hubo estados que tuvieron una mayor oferta de unidades con una menor demanda, como sucede por ejemplo con Sinaloa, Chiapas, Chihuahua, México, Nuevo León y Aguascalientes. 67 68 En el cuadro 3.21 se efectúa un desglose por estados entre el grupo de los 108SMNG y los de NO-108. Se identifica que en el grupo NO-108, hubieron 16 estados que no tuvieron pacientes. Este hallazgo llama la atención, toda vez que se esperaría que aunque la cantidad de padecimientos fuera menor en ciertos estados por el tamaño de su población no afiliada, al menos debería existir el reporte de algunos casos, como podría ser por ejemplo con Chiapas, Guerrero o Jalisco, los que teniendo un número importante de niños atendidos del grupo 108SMNG, no reportaron ninguno del NO-108. Lo anterior podría ser porque el sistema de registro tenga debilidades, porque no tienen la información de que pueden además atender otro tipo de padecimientos no relacionados con el grupo 108-SMNG, o porque la epidemiología pudiera ser diferente, situación ésta última que se considera como menos probable. 69 Cuadro 3.21. Distribución estatal de los niños atendidos del grupo de los 108 padecimientos que ampara el SMNG y el de NO-108 Estados AGS Grupo de 108 padecimientos Pacientes Importe Defunciones (n) ($) (n) 75 2,821,150 2 Grupo NO-SMNG ni CAUSES Importe Defunciones Sexo Sexo ($) (n) Fem. Masc. Sexo Fem. Sexo Masc. Pacientes (n) 34 41 14 293,581 0 5 9 SD BC 135 3,946,606 1 62 73 SD SD SD SD BCS SD SD SD SD SD 0 0 0 0 0 CAMP 11 415,800 2 1 10 0 0 0 0 0 CHIA 119 3,834,312 5 57 52 0 0 0 0 0 CHIH 48 1,466,862 3 21 27 33 507,058 3 20 13 COAH 31 943,597 0 11 20 0 0 0 0 0 COL 132 4,650,973 13 45 87 0 0 0 0 0 DF 562 18,582,204 22 254 308 52 1,555,276 3 26 26 DGO 96 2,779,867 2 44 52 34 88,528 0 19 15 GRO 220 7,281,595 17 87 133 0 0 0 0 0 GTO 1290 41,264,126 84 542 748 17 464,503 2 9 8 HGO 126 3,797,802 7 52 74 26 575,254 4 13 13 JAL 485 16,725,638 23 226 259 0 0 0 0 0 0 MEX 244 8,473,358 4 122 122 0 0 0 0 MICH 7 271,779 0 4 3 0 0 0 0 0 MOR 212 6,266,804 4 105 107 62 206,421 0 29 33 NAY 31 891,135 3 7 24 6 18,108 0 5 1 NL 128 3,980,579 2 55 73 31 523,493 1 9 22 OAX 296 9,053,982 6 141 155 26 42,329 1 10 16 PUE 298 9,556,795 21 119 179 0 0 0 0 0 QR 63 1,747,750 4 27 36 0 0 0 0 0 QRO 117 2,749,535 0 53 64 0 0 0 0 0 SIN 78 2,530,991 7 29 49 38 390,418 1 19 19 SLP 205 6,356,195 6 94 111 43 711,645 3 18 25 SON 182 5,292,660 5 83 99 5 41,663 0 3 2 TAB 105 3,428,151 4 45 60 0 0 0 0 0 TAMPS 249 7,635,700 6 110 139 116 547,209 1 55 61 TLAX 98 3,791,604 6 36 62 5 600,214 0 1 4 VER 341 11,186,079 12 149 192 0 0 0 0 0 YUC 6 210,232 0 4 2 0 0 0 0 0 ZAC Total 166 6156 3,934,541 195,868,403 6 277 75 2694 91 3452 0 508 0 6,565,700 0 19 0 241 0 267 SD=Sin datos Referente al comentario anterior, en el Cuadro 3.22 se concentran en una muestra representativa los padecimientos que caracterizaron al grupo NO-108. Se consignan aquellos que tuvieron la misma enfermedad en al menos dos o más casos. Para fines de simplificación algunos padecimientos fueron integrados en 70 alguna categoría diagnóstica, que si bien no era exactamente la misma de acuerdo al código de la CIE-10, si estaban fisiopatológicamente relacionados. Puede apreciarse que los primeros nueve grupos de padecimientos por orden de frecuencia dieron un total de 171 casos, lo que representó el 33.6% del total de los 508 pacientes atendidos. Existen en ese listado algunos padecimientos como el síndrome de aspiración de meconio y la aspiración neonatal de meconio, que están estrechamente relacionadas y que podrían haber sido catalogadas en el grupo FPGC-UCIN. Lo anterior sugiere, sólo por usar ese ejemplo, la conveniencia de efectuar una revisión detallada de los mismos y en su momento decidir si también se incorporan en el grupo 108-SMNG o en el de FPGC-UCIN dependiendo de cada padecimiento en particular. Cuadro 3.22. Relación con algunos agrupamientos de las enfermedades que están clasificadas en el grupo no-108, que tuvieron al menos dos o más casos durante el año 2008 No. Enfermedades casos Enfermedades Feto y RN afectado por ruptura prematura membranas y otras causas relacionadas con el parto Síndrome de aspiración de meconio RN excepcionalmente grande Aspiración neonatal de meconio y otras Otros problemas respiratorios especificados del RN Neumonía congénita o in útero Enfermedad por reflujo gastroesofágico Septicemia no especificada RN macrosómico Hipoalimentación del RN Reflujo gastroesofágico y regurgitación o rumiación del RN Craneosinostosis Infección vías urinarias causa no especificada Otras malformaciones congénitas Abscesos en diferentes sitios Hematomas o hemorragias diversos sitios Hidrocéfalo congénito Síndromes congénitos varios tipos Deficiencias de alguna enzima del metabolismo Neumonía o neumonitis varias causas Otros RN con sobrepeso para la gestacional Vómito del RN Anemias varios tipos Invaginación intestinal apneas varios tipos Hepatitis o hepatomegalia no especificada edad No. casos 4 46 Hipertensión pulmonar 23 21 Ictericia neonatal por otras causas Linfangioma varios sitios RN afectado por ruptura prematura de membranas 17 15 choque varios tipos 14 13 12 10 9 Dacrioestenosis enfermedad de Kawasaki Enfermedad tóxica del hígado Fracturas de cráneo Hemangiomas 9 Hidronefrósis congénita 8 8 8 8 7 7 7 6 Malformación congénita no especificada Riñón poliquístico Sexo indeterminado Acidosis tubular Deshidratación del RN Esferocitosis Esquicencefalia Hiperplasia suprarrenal Infección propia del período perinatal no especificada 6 6 Insuficiencia hepática 6 5 5 4 4 Pericarditis viral Pie plano congénito Retraso psicomotor Parálisis de cuerdas vocal Subtotal Restantes con al menos un caso Total de casos 4 4 4 3 3 3 3 3 3 3 3 3 3 2 2 2 2 2 2 2 2 2 2 3 353 153 508 71 En la Gráfica 3.5 se puede observar que la distribución por estados del importe de los 108 padecimientos y de los NO-108, muestra que los de mayor importe conservan un orden similar a cuando los tres grupos (108-SMNG, NO-108 y FPGC-UCIN) fueron analizados, como se mostró en la Gráfica 3.2; Sin embargo, esto no sucedió así en los estados con menor importe, ya que en orden de menor a mayor los últimos cinco fueron Yucatán, Michoacán, Campeche, Nayarit y Coahuila, propiciado tal vez porque estos últimos se incorporaron más tardíamente al SMNG. En el cuadro 3.23 se muestra una selección de 41 enfermedades del grupo 108SMNG y algunos del NO-108, que fueron seleccionadas porque tuvieron una mayor representatividad en cuanto al número de niños atendidos así como por su impacto en los costos. Estos 41 padecimientos dieron cuenta del 86.9% del total de los costos y del 90.9% del total de los niños atendidos en esos dos grupos. El 45.5% de ellos se ingresó en las primeras 24 horas de edad postnatal; la mortalidad fue del 4.37% y el 8.23% fueron sometidos a procedimientos quirúrgicos. Debe destacarse de estos resultados que la oportunidad en la atención, considerando un estándar ideal de ingresar en las primeras 24 horas de edad postnatal, no se cumple en el 55% restante. Las causas pueden tener varias explicaciones; sin embargo, si uno de los objetivos del programa es reducir la mortalidad de la población amparada, es necesario que se planteen diferentes estrategias para lograr la atención con oportunidad. 72 Cuadro 3.23 Selección de los 108 padecimientos del SMNG y de los NO-108, en función de su representatividad por número de casos, importe, edad, condición al alta y tipo de tratamiento Grupo* SI SI Edad en días Clave CIE-10 Descripción A50 Sífilis congénita Púrpura trombocitopénica idiopática Intolerancia lactosa Retinopatía prematuridad Insuficiencia cardiaca Neumotórax y Derrame pleural Obstrucción intestinal Síndrome estafilococo Artritis piógena Uropatía obstructiva Insuficiencia renal aguda Hidrocele y espermatocele RN afect hipertensión materna RN ruptura prematura de membranas RN drogadicción materna Desnutrición intrauterina RN macrosómico Hemorragia intracraneal Traumatismo esqueleto Otros traumatismos Hipoxia intrauterina Neumonía in útero, SAM Displasia broncopulmonar Onfalitis del RN Hemorragia intracraneal del RN Enfermedad hemorrágica del RN Enfermedad hemolítica del RN D69.3 SI SI SI SI SI SI SI SI SI SI SI NO SI SI NO SI SI SI SI N0 SI SI SI SI SI E73 H35.1 I50 J93, J90X K56.4 L00.X M00 N13 N17 N43 P00.0 P00.1 P04.4 P05 P080,08.1 P10 P13 P15 P20, P21 P240,P239 P27.1 P38X P52 P53.X P55 y P58 Condición al alta Tratamiento Alta No casos Importe total ($) ≤1 2-28 >28 Mejoría (n) Defunción (n) Médico (n) Quirúrgico (n) Otro Hospital (n) Voluntaria (n) 53 568,218 40 10 3 53 0 53 0 0 0 63 2,237,986 6 43 14 63 0 63 0 0 0 49 983,036 11 12 26 47 2 1 48 0 0 25 845,900 4 21 0 25 0 2 23 0 0 45 1,336,905 6 27 12 37 7 42 3 1 0 53 1,392,174 14 34 5 47 5 33 19 1 0 150 23 18 23 4,616,113 734,145 717,319 810,008 8 1 1 3 27 6 1 2 115 16 17 18 144 23 18 21 5 0 0 1 47 23 9 13 103 0 9 10 0 0 0 1 1 0 0 0 35 1,141,966 8 10 17 25 11 35 0 0 0 47 786,733 10 17 20 47 0 32 15 0 0 256 13,094,416 68 60 128 241 15 256 0 0 0 55 285,969 52 2 0 54 0 54 0 1 0 43 2,190,894 22 17 0 43 0 43 0 0 0 548 27,534,649 378 150 20 532 16 548 0 1 1 30 112,971 19 11 0 30 0 30 0 0 0 17 1,405,424 9 7 0 15 2 14 3 0 0 33 1,145,164 15 10 7 33 0 31 2 0 0 59 1206 1,762,448 34,610,707 38 893 9 236 1 78 56 1162 3 44 57 1202 2 4 0 3 0 4 67 725,483 47 4 16 58 8 67 0 0 1 50 1,789,549 8 5 37 43 6 41 9 1 0 47 1,107,369 7 29 11 46 1 46 1 0 0 69 3,698,534 14 33 22 53 16 61 8 0 0 25 640,174 6 14 5 23 2 23 2 0 0 562 13,863,740 257 272 34 556 6 554 2 0 1 73 Grupo* Edad en días Clave CIE-10 SI P59 SI P60.X SI SI P61,1 P70 SI P71 SI NO SI SI SI P74,2 ,74.3 P77 P(90;91.6) Q18,30;31 Q43 SI Q44 SI SI Q69; Q70 SI R57.1 Q79.0 Descripción Ictericia del RN otras causas Coagulación intravascular diseminada RN Policitemia neonatal Trastornos transitorios del metabolismo CHO Trastornos transitorios del metabolismo Alteraciones del equilibrio Na y K RN Enterocolitis necrotizante Convulsiones y EHI Malformación congénita branquial Malformación congénita intestinal Malformación congénita vesícula biliar Polidactilia; Sindactilia Hernia diafragmática congénita Choque hipovolémico Totales Condición al alta Tratamiento Alta No casos Importe total ($) ≤1 2-28 >28 Mejoría (n) Defunción (n) Médico (n) Quirúrgico (n) Otro Hospital (n) Voluntaria (n) 1135 2,601,248 333 740 62 1130 5 1133 2 7 2 20 891,180 2 13 5 8 12 20 0 0 0 52 1,055,236 41 10 1 52 0 52 0 0 0 259 405,750 178 60 21 255 1 259 0 2 1 85 1,709,519 45 36 4 82 3 85 0 1 0 69 1,336,856 7 42 20 62 6 69 0 1 0 302 21,895,912 101 132 69 269 30 273 29 2 1 151 4,118,414 57 57 37 137 14 149 2 0 0 39 808,048 3 13 23 37 2 22 17 3 0 59 3,277,187 6 20 33 55 2 9 50 2 0 32 2,121,640 2 3 27 29 3 2 30 0 0 67 3,297,438 12 4 51 66 0 8 59 1 0 52 3,323,783 21 19 12 33 19 6 46 0 0 88 6061 3,295,738 170,275,943 8 2761 8 2226 72 1059 69 5779 18 265 87 5554 1 499 1 29 0 12 * Grupo 108-SMNG y NO-108 74 En la gráfica 3.6 se presenta la distribución de 53 padecimientos del grupo 108SMNG en función de los grupos de edad postnatal al ingresar. Se puede observar que existieron niños cuyo padecimiento hubiera ameritado que se hospitalizaron en las primeras 24 horas después del nacimiento, lo que le brindaría mayores posibilidades de un tratamiento más oportuno y en consecuencia mayores posibilidades de sobrevida como podrían ser los casos de: recién nacido afectado por hipertensión materna; desnutrición intrauterina; insuficiencia renal aguda; hemorragia intracraneal del recién nacido, enterocolitis necrotizante; convulsiones y hernia diafragmática congénita. Los días de estancia hospitalaria superiores a 10 por tipo de padecimiento, son útiles para identificar en un análisis rápido la estancia que es mayor al promedio esperado. En la Gráfica 3.7, se muestran algunos ejemplos de padecimientos con más de 15 días entre los que sólo se quieren destacar los ejemplos de la hipoacusia neurosensorial, estenosis congénita del conducto lagrimal y la polidactilia y sindactilia que tuvieron 100, 55 y 55 días de estancia respectivamente, situación que no es la esperada para esas enfermedades. Es así y sólo por mencionar el caso de la hipoacusia, tanto los estudios de laboratorio y gabinete que se les deben realizar así como el tratamiento son prácticamente efectuados en forma ambulatoria, de tal forma que no es explicable que tengan 100 días de estancia. Sólo podría entenderse si hubieran estado internados los niños debido a un implante coclear, cuyo costo excedería al del tabulador especificado para el padecimiento. Se realizó un análisis para identificar la relación entre días de estancia y el importe, el cual no demostró ninguna correlación, toda vez que el pago por cada padecimiento es único e independiente de los días de estancia. 75 76 77 Existen padecimientos cuya resolución es estrictamente quirúrgica y otros que son de índole médica, es así que en una muestra de enfermedades puede observarse en la gráfica 3.8 que existen, por ejemplo, dos padecimientos cuya resolución es exclusivamente médica (displasia broncopulmonar e intolerancia a la lactosa) y otros que siendo exclusivamente quirúrgicos fueron catalogados como tratamientos médicos, como es el caso de la artritis piógena del RN o el de otras obstrucciones intestinales. Existen posibles explicaciones de índole médica para entender lo anterior; sin embargo, habrá que planear estrategias para identificar que no se estén asignando algunos casos de manera incorrecta a éste tipo de clasificación. 78 En la gráfica 3.9, se hace notar con algunos ejemplos de enfermedades que fueron seleccionadas porque tuvieron mayor importe, que existe relación directa entre mayores costos y número de casos atendidos por tipo de enfermedad. 79 En el cuadro 3.24 se consigna el desglose de la mortalidad del grupo 108-SMNG y del NO-108. La razón de que se haya presentado una mayor mortalidad en el primer grupo (4.68%) comparado con el segundo (3.74%), se explica porque el 108-SMNG incluye padecimientos de mayor complejidad que los del grupo NO-108. Cuadro 3.24. Mortalidad porcentual de los grupos 108-SMNG y del N-108 Grupo 108-SMNG Grupo NO-108 No. Pacientes 6665 508 No. Defunciones 296 19 % mortalidad 4.68 3.74 La Gráfica 3.10 muestra que las tres principales causas de fallecimiento en la muestra evaluada referente a los grupos 108-SMNG y NO-108 fueron hipoxia intrauterina (14.9%), enterocolitis necrotizante (10.1%) y hernia diafragmática congénita (6.4%), situación que en términos generales es lo que sucede en las unidades de cuidados intensivos neonatales. Sin embargo, cuando se analizaron por estados, pudo identificarse que existe variabilidad en las tasas de mortalidad de estos tres ejemplos de enfermedades con cifras que oscilaron desde el 5% en Jalisco, hasta llegar a Campeche con un 18%. 80 81 El siguiente grupo que incluyó la evaluación del SMNG, comprendió a 9,573 niños cuyos padecimientos son financiados por el FPGC (se muestra su distribución por estados en el Cuadro 3.26) Cabe hacer notar que contrario a la información que aportó la base de datos de los grupos 108-SMNG y los NO108, no se contaba con los datos de la condición al egreso (mejoría o defunción), y tipo de tratamiento (médico o quirúrgico). La base del FPGC-UCIN tampoco incluyó la fecha de egreso, razón por la que no fue posible calcular los días de estancia, los cuáles desde el punto del análisis de la gestión de los servicios son indicadores de la eficiencia de los servicios. . Por lo anterior, es recomendable, crear una base de datos homogénea para los grupos 108SMNG, los NO-108 y los que en ésta parte se discuten y que son los FPGCUCIN. Cuadro 3.26. Distribución estatal del total de niños financiados por el FPGCUCIN en su componente de insuficiencia respiratoria * Estados Pacientes (n) Importe ($) AGS BC BCS CAMP CHIA CHIH COAH COL DF DGO GRO GTO HGO JAL MEX MICH 690 177 SD 54 433 258 34 95 668 458 423 743 115 1286 717 82 27,733,860 7,114,338 SD 2,170,476 17,404,002 10,370,052 1,366,596 3,818,430 26,849,592 18,408,852 17,002,062 29,864,142 4,622,310 51,689,484 28,819,098 3,295,908 Sexo Sexo F M 275 82 SD 22 178 132 9 42 293 194 191 307 48 518 291 32 415 95 SD 32 255 126 25 53 375 264 232 436 67 768 426 50 Estados Pacientes (n) MOR NAY NL OAX PUE QR QTO SIN SLP SON TAB TAMPS TLAX VER YUC ZAC Total 116 316 178 101 412 3 342 217 134 99 400 316 70 201 144 291 9573 Importe ($) Sexo Sexo F M 4,662,504 48 68 12,701,304 119 197 7,154,532 82 96 4,059,594 39 62 16,559,928 169 243 120,582 2 1 13,746,348 133 209 8,722,098 87 130 5,385,996 61 73 3,979,206 34 65 16,077,600 148 252 12,701,304 123 193 2,813,580 32 38 8,078,994 84 117 5,787,936 56 88 11,696,454 102 189 384,777,162 3933 5640 * Sin datos de defunciones, condiciones al alta y días de estancia. En el cuadro 3.27 se presenta la distribución estatal de los cinco padecimientos que a nivel de cuidados intensivos neonatales están financiados por el FPGC los que en el gran total de casos atendidos el 30.28% estuvieron dados por la TTRN, el 27.4% por insuficiencia respiratoria del recién nacido de causa no especificada, el 25.81% por el SDR (enfermedad de membranas hialinas), el 10.82% por asfixia perinatal, y por último el SAM con el 5.54%. El disponer de la información con éste nivel de detalle permite identificar la magnitud y el impacto de las enfermedades analizadas. Los padecimientos evaluados son típicos del recién nacido y es de 82 hacer notar que con excepción de la TTRN, los cuatro padecimientos restantes son de las principales causas de muerte. Por lo anterior y dado que no se cuenta con la condición al alta (mejoría o defunción) no es posible valorar la magnitud de las tasas de mortalidad por estas enfermedades. La tasa de mortalidad en la UCIN es un referente de la calidad de la atención. Es conveniente considerar que la TTRN no se incluya dentro de los padecimientos del FPGC, ya que el tabulador que tiene asignado por el SMNG es muy elevado para un padecimiento cuya mortalidad es mínima, que no requiere más allá de 2 a 4 días de internamiento y cuyo costo de utilización de insumos es muy bajo (oxígeno en incubadora o caso cefálico, humedad y calor). 83 Cuadro 3.27. Distribución estatal de cinco padecimientos que están incluidos en el componente de insuficiencia respiratoria en el FPGC-UCIN Síndrome de dificultad respiratoria (EMH) Estados No. Taquipnea transitoria del recién nacido No. Insuficiencia respiratoria no especificada Asfixia perinatal No. Síndrome de aspiración de meconio No. casos Importe ($) casos Importe ($) casos Importe ($) No. casos Importe ($) casos Importe ($) Aguascalient es 136 5,466,384 176 7,074,144 278 11,173,932 75 3,014,550 25 1,004,850 Baja California 57 2,291,058 85 3,416,490 24 964,656 7 281,358 2 80,388 Baja California Sur SD SD SD SD SD SD SD SD SD SD Campeche 3 120,582 17 683,298 8 321,552 2 80,388 23 924,462 Chiapas 68 2,733,192 26 1,045,044 166 6,672,204 119 4,783,086 53 2,130,282 Chihuahua 136 5,466,384 63 2,532,222 20 803,880 24 964,656 12 482,328 Coahuila 26 1,045,044 2 80,388 5 200,970 0 0 2 80,388 Colima 32 1,286,208 17 683,298 40 1,607,760 0 0 6 241,164 Distrito Federal 80 3,215,520 290 11,656,260 268 10,771,992 21 844,074 8 321,552 Durango 91 3,657,654 157 6,310,458 57 2,291,058 114 4,582,116 39 1,567,566 Guanajuato 190 7,636,860 186 7,476,084 278 11,173,932 61 2,451,834 27 1,085,238 84 Síndrome de dificultad respiratoria (EMH) Estados No. Taquipnea transitoria del recién nacido No. Insuficiencia respiratoria no especificada Asfixia perinatal No. Síndrome de aspiración de meconio No. casos Importe ($) casos Importe ($) casos Importe ($) No. casos Importe ($) casos Importe ($) Guerrero 145 5,828,130 65 2,612,610 117 4,702,698 68 2,733,192 28 1,125,432 Hidalgo 75 3,014,550 12 482,328 9 361,746 10 401,940 8 321,552 Jalisco 245 9,847,530 620 24,679,116 305 12,259,170 83 3,336,102 33 1,326,402 México 178 7,154,532 187 7,114,338 270 10,852,380 43 1,728,342 46 1,848,924 Michoacán 48 1,929,312 3 120,582 29 1,165,626 0 0 0 0 Morelos 32 1,286,208 13 522,522 39 1,567,566 17 683,298 14 562,716 Nayarit 88 3,537,072 196 7,878,024 4 160,776 23 924,462 5 200,970 Nuevo León 132 5,305,608 0 0 37 1,487,178 5 200,970 4 160,776 Oaxaca 33 1,326,402 14 562,716 18 723,492 24 964,656 12 482,328 Puebla 138 5,546,772 44 1,768,536 178 7,154,532 23 924,462 27 1,085,238 Querétaro 64 2,572,416 140 5,627,160 48 1,929,312 70 2,813,580 20 803,880 Quintana Roo SD SD 2 80,388 1 40,194 0 0 0 0 San Luis Potosí 22 884,268 55 2,210,670 24 964,656 17 683,298 16 643,104 Sinaloa 51 2,049,894 136 5,466,384 9 361,746 9 361,746 11 442,134 Sonora 1 40,194 48 1,929,312 48 1,929,312 1 40,194 1 40,194 85 Síndrome de dificultad respiratoria (EMH) Estados No. Taquipnea transitoria del recién nacido No. Insuficiencia respiratoria no especificada Asfixia perinatal No. Síndrome de aspiración de meconio No. casos Importe ($) casos Importe ($) casos Importe ($) No. casos Importe ($) casos Importe ($) Tabasco 64 2,572,416 192 7,315,308 11 442,134 111 4,461,534 32 1,286,208 Tamaulipas 183 7,355,502 64 2,572,416 14 562,716 20 803,880 34 1,366,596 Tlaxcala 20 803,880 8 321,552 30 1,205,820 10 401,940 1 40,194 Veracruz 73 2,934,162 58 2,331,252 24 964,656 31 1,246,014 14 562,716 Yucatán SD SD 22 884,268 80 3,215,520 30 1,205,820 11 442,134 Zacatecas 60 2,411,640 11 442,134 184 7,395,696 18 723,492 17 683,298 Total 2471 99,319,374 2899 115,879,30 2 2623 105,428,862 1036 41,640,984 531 21,343,014 SD=Sin datos 86 El cuadro 3.28 muestra el análisis global del impacto económico de los cinco padecimientos evaluados. El SAM tuvo el menor número de casos y el menor impacto económico; sin embargo, en este caso, así como sucede con la asfixia perinatal, el SDR, y la insuficiencia respiratoria no especificada, los días de estancia, la gravedad de los niños, la utilización de recursos humanos y materiales y de procedimientos como son la asistencia mecánica a la ventilación, la utilización de una gran variedad de medicamentos, e introducción de catéteres, sólo por mencionar algunos, contrastó con lo que sucedía con la TTRN. Cuadro 3.28. Costos de atención en cinco padecimientos del FPGC (UCIN) en su componente de insuficiencia respiratoria. Enfermedad Número de casos Costo en pesos mexicanos Síndrome de aspiración de meconio 531 21,343,014 Asfixia perinatal 1036 41,640,984 Síndrome de dificultad respiratoria (EMH) 2471 99,319,374 Insuficiencia respiratoria no especificada 2623 105,428,862 Taquipnea transitoria del recién nacido 2883 115,879,302 Por la importancia que tiene el SDR (enfermedad de membrana hialina) como una de las primeras causas de muerte en los niños que se atienden en las UCIN, además de los altos costos que su atención representa, el cuadro 3.29 presenta un análisis, que comprende el número de casos atendidos por estado y su importe total y la estratificación por días de vida y edad gestacional. El cuadro muestra que en estados como Querétaro, Guanajuato, Michoacán, Nuevo León y Veracruz el número de niños que llegan a la UCIN en las primeras 24 horas de edad postnatal es muy elevado, lo que contrasta con otros estados como Aguascalientes, el Distrito Federal, Jalisco, el Estado de México, Morelia, Nayarit y Puebla, en los que predominó que la admisión ocurriera cuando los niños tenían tres o más días de edad postnatal. Lo anterior es relevante, ya que si no se brinda una atención oportuna en las primeras 24 horas de vida, la mortalidad se incrementa en forma significativa independientemente de que la calidad de la atención médica otorgada haya sido óptima. En el análisis realizado no se contó con la información de las condiciones del niño al egreso (mejoría o defunción). 87 Cuadro 3.29. Distribución estatal de los niños con síndrome de dificultad respiratoria (enfermedad de membrana hialina) en función de la edad postnatal y de las semanas de gestación correspondiente a uno de los padecimientos financiados por el FPGC-UCIN Estados Aguascalientes Baja California Baja California Sur Campeche Chiapas Chihuahua Coahuila Colima Distrito Federal Durango Guerrero Guanajuato Hidalgo Jalisco México Michoacán Morelos Nayarit Nuevo León Oaxaca Puebla Quintana Roo Querétaro Sinaloa San Luis Potosí Sonora Tabasco Tamaulipas Tlaxcala Veracruz Yucatán Zacatecas Total No. niños 136 57 SD % niños 5.47 2.37 SD Importe ($) 5,466,384 2,291,058 SD Edad postnatal (días) ≥12 ≤1 ≥3 53 83 0 1 23 33 SD SD SD 3 68 136 26 32 80 91 190 145 75 245 178 48 32 88 132 33 138 64 SD 22 51 0.12 2.66 5.59 0.97 1.29 4.10 3.66 7.89 5.84 2.94 9.70 6.48 2.01 1.29 3.54 5.31 1.33 5.56 2.58 SD 0.89 2.05 120,582 2,733,192 5,466,384 1,045,044 1,286,208 3,215,520 3,657,654 7,636,860 5,828,130 3,014,550 9,847,530 7,154,532 1,929,312 1,286,208 3,537,072 5,305,608 1,326,402 5,546,772 2,572,416 SD 884,268 2,049,894 0 51 30 0 1 2 25 179 141 27 89 23 48 3 8 127 24 46 5 SD 22 37 3 12 30 16 1 14 2 4 1 17 67 12 0 0 4 0 4 2 1 SD 0 1 0 5 76 9 30 64 64 7 3 32 89 143 0 29 76 5 5 92 58 SD 0 13 1 6 12 2 8 12 14 16 6 6 33 20 4 2 7 20 0 12 10 SD 5 10 2 9 19 1 7 13 16 17 20 13 36 18 9.0 4 14 13 4 15 11 SD 3 10 0 16 29 9 8 23 21 51 35 14 58 60 18.0 8 21 15 6 21 16 SD 8 14 0 28 45 11 2 17 16 59 64 25 66 44 8 10 31 47 10 58 18 SD 5 12 0 7 26 1 6 15 21 40 18 15 37 31 9 8 12 34 13 25 8 SD 1 5 0 2 4 0 1 0 3 8 0 3 15 5 0 0 3 3 0 8 1 SD 0 0 1 64 183 20 73 SD 60 2471 0.04 2.66 7.73 0.85 2.70 SD 2.41 40,194 2,572,416 7,355,502 803,880 2,934,162 SD 2,411,640 99,319,374 1 14 118 18 66 SD 3 1162 0 3 1 0 0 47 64 2 7 SD 54 1007 0 6 22 1 6 SD 13 266 0 10 27 1 7 SD 7 329 0 14 37 9 11 SD 13 586 0 23 55 3 29 SD 21 772 1 10 38 5 16 SD 5 449 0 1 4 1 4 SD 3 69 SD 1 302 Edad gestacional (semanas) 31333532 34 37 24-28 29-30 9 17 32 44 34 3 6 19 21 8 SD SD SD SD SD ≥38 0 0 SD SD= Sin datos La edad de gestación de los niños con SDR señaladas en la Gráfica 3.11 se puede observar que analizadas por grupos de dos semanas, muestra que el mayor número de casos se presentaron en los grupos de 31-32 y de 33-34 semanas, hallazgo que es lo esperado. En estas edades de gestación la 88 mortalidad es muy elevada no sólo en México sino también en los países más desarrollados, como consecuencia de la gran inmadurez que tienen los pulmones de estos niños. Es de hacer notar que en el grupo de 36-37 semanas se esperaría que la frecuencia esperada de casos fuera mucho menor a la observada, ya que el SDR es menos frecuente a estas edades y ya no se diga el de 38 o más semanas de gestación. Lo anterior hace pensar que tal vez el cálculo de la edad gestacional de los niños tuvo deficiencias o de que fueron catalogados como SDR niños que tenían otra causa de insuficiencia respiratoria. 89 90 El cuadro 3.29 presenta la frecuencia de ingresos por SDR divididos por edad en horas al ingreso hospitalario y por estado. Se identifica que en 4 estados no hubo ningún niño ingresado con edades iguales o menores a las 24 horas de vida y que en los que esto sucedió, también un número importante se hospitalizaron con edades de 25 a 48 h., o de 49 h o más. Estos dos últimos grupos dieron cuenta del 52.9 % del total de los ingresos. Cuadro 3.29. Distribución por estado de los niños por edad en horas a su ingreso a la unidad médica con diagnóstico de SDR Estados Campeche Edad ≤24 Edad ≥25 a 48 Edad ≥49 0 3 0 Querétaro 0 Yucatán 0 0 0 Coahuila 0 16 9 Sonora 1 0 0 Colima 1 1 30 Baja California 1 23 33 Distrito Federal 2 14 64 Morelos 3 0 29 Zacatecas 3 1 54 Quintana Roo 5 1 58 Nayarit 8 4 76 Tabasco 14 3 47 Tlaxcala 18 0 2 Sinaloa 22 0 0 México 23 12 143 Oaxaca 24 4 5 Durango 25 2 64 Hidalgo 27 17 32 Chihuahua 30 30 76 San Luis Potosí 37 1 13 Puebla 46 2 92 Michoacán 48 0 0 Chiapas 51 12 5 Aguascalientes 53 83 0 Veracruz 66 0 7 Jalisco 89 67 89 Tamaulipas 118 1 64 Nuevo León 127 0 5 Guanajuato 141 1 3 Guerrero 179 4 7 1162 47.03 302 12.22 1007 40.75 Total Porciento 0 0 91 Respecto a la TTRN, padecimiento que se presenta en la mayoría de los niños como consecuencia o asociado al nacimiento por cesárea, en la Gráfica 3.12 se puede apreciar la distribución por semanas de gestación de dos grupos el de ≤37 y el de ≥ 38. Esta división tiene su fundamento en que el padecimiento se presenta con mayor frecuencia en los nacidos a partir de las 38 semanas o más; sin embargo, como se aprecia en la gráfica esto no sucedió así. Lo anterior puede tener algunas explicaciones posibles como sería un sobrediagnóstico del padecimiento, o que el número de cesáreas sea mayor en ese grupo. Para abundar sobre lo anterior en la Gráfica 3.13 se puede observar que en el grupo ≤37 semanas de edad gestacional, el número de niños que ingresaron antes de las 24 horas de edad postnatal está por debajo de lo que cabría esperar, ya que si nacieron por cesárea ésta debió realizarse en una unidad hospitalaria en la que existe el recurso quirúrgico y por lo tanto no se entendería el porqué tenían la gran mayoría de ellos más de 24 horas de edad al ingreso. 92 93 94 Otro padecimiento que se manifiesta con insuficiencia respiratoria en el recién nacido, es el síndrome de aspiración de meconio. Lo más común es que este síndrome se presente en los niños nacidos al término de la gestación e incluso después del término de ésta. En la Gráfica 3.14 se ilustra la distribución estatal de los niños con éste padecimiento por grupos de edad gestacional. Se puede identificar la mayor frecuencia de este problema en los niños con edad gestacional mayor de 38 semanas. 95 La base de datos del FPGC, además de que tiene bien identificadas las cinco enfermedades que se han descrito previamente, tiene una característica adicional, que consiste en que a su vez estos padecimientos están integrados en dos grandes grupos que son: a) Prematuro o Recién Nacido de término con Dificultad Respiratoria del Recién acido (PRNTDRRN) y b) PRNTDRR con septicemia. En la Gráfica 3.15, se puede apreciar que en todas las entidades federativas hubo un menor número de niños con diagnóstico de PRNTDRRN-sepsis en comparación con los que tenían diagnóstico de PRNTDRRN,; sin embargo, transformado a porcentajes es de señalar que existieron estados como Baja California, Michoacán, San Luis Potosí y Tamaulipas que tuvieron el 10.2, 12.2, 12.7 y 13.6 respectivamente, mientras que otros como Jalisco, Quintana Roo, Hidalgo y Colima fueron de 37.5, 38.3, 48.7 y 56.8 respectivamente. Esta gran variabilidad en cuanto a la presencia de septicemia acompañando a un niño prematuro o de término con insuficiencia respiratoria no es fácil de explicar. Se podría asumir que en algunos estados las UCIN tienen tasas elevadas de infecciones nosocomiales o bien que los niños ingresaron ya con la septicemia acompañando a la insuficiencia respiratoria, o porque existe un sobre diagnostico o sub diagnóstico de la septicemia. Cualquiera de estas posibles causas requiere que se efectúen estudios al respecto. 96 97 3.4. Evaluación del desempeño en los tres niveles de atención 3.4.1. Desempeño del primero y segundo niveles de atención en los cuatro trazadores. Evaluación de las acciones para el cuidado de las cuatro condiciones de salud. Los programas para el cuidado de la salud de los niños deben tener como atributo indispensable, la oportunidad para realizar sus acciones. Adicionalmente éstas tienen que planearse para ser ejecutadas en forma secuencial iniciando desde la gestación y a lo largo de los primeros años de la vida. El principal propósito es prevenir o detectar enfermedades que con frecuencia producen daños permanentes a la salud. Mayor énfasis habrá que poner si estas actividades van dirigidas a los hijos de familias depauperadas como las afiliadas al SMNG. Sin embargo, para que las acciones planeadas puedan ejecutarse con eficiencia y eficacia, tiene que haber congruencia entre las necesidades en salud de la población, las reglas de operación que definen las acciones y la capacidad de las instituciones para otorgarlas. Para conocer si el desempeño del programa cumple con los atributos esperados, se seleccionaron cuatro condiciones de salud/enfermedad tomadas como trazadores. A continuación se indican las razones por las que fueron seleccionadas. 1. Peso bajo al nacer. Con este nombre se denomina a los niños que al nacimiento pesan menos de 2500 g, independientemente de su edad gestacional. El peso bajo es consecuencia de cuidados insuficientes a la madre durante su embarazo, como falta de suplementos nutricios y cuidados a su salud; los niños que inician su vida con este peso, tienen mayor morbilidad y mortalidad tanto en forma inmediata como tardía en comparación con los niños que nacen con peso normal. 2. Hipotiroidismo congénito. Es una enfermedad que aunque no puede evitarse, el daño permanente que ocasiona en el desarrollo mental de los niños puede prevenirse, si se detecta con oportunidad. La detección es un proceso que se inicia al nacimiento obteniendo una muestra de sangre que se analiza en el laboratorio para conocer si las concentraciones de hormonas tiroideas se encuentran alteradas, en cuyo caso, se debe confirmar el diagnóstico, iniciando cuanto antes el tratamiento apropiado. El tratamiento se debe otorgar en hospitales de segundo o tercer nivel de atención. 3. Prevención de anemia por deficiencia de hierro. El hierro es un mineral que los niños deben ingerir en sus alimentos o como suplemento en las poblaciones en riesgo. El propósito es prevenir su deficiencia y la aparición de anemia, porque ambas condiciones producen diversas alteraciones como retardo en su crecimiento y desarrollo psicomotor. Después del nacimiento, el hierro que los niños ingieren de los alimentos es insuficiente para cubrir sus necesidades, por lo que deben recibir hierro en forma de suplementos (gotas). El momento oportuno para que los niños empiecen a tomarlo, es a partir de los cuatro meses si tuvieron una gestación de término o antes, si fueron pretérmino. Su ingestión debe continuar al menos por cuatro meses. 98 4. Crecimiento de los niños. El crecimiento físico informa del estado de salud de los niños. Para saber si crecen bien hay que medir su peso y estatura a partir del nacimiento con tal frecuencia que cuando cumplan un año de edad, deben tener al menos siete mediciones de su crecimiento. Después del primer año las mediciones de peso y estatura debe hacerse cada seis meses, después del segundo, las mediciones deben hacerse cada año. El peso debe medirse usando básculas apropiadas y la estatura de los niños menores de dos años debe medirse en posición horizontal usando infantómetros. El propósito de vigilar el crecimiento es mantener el buen estado nutricio de los niños y prevenir las posibles alteraciones de crecimiento por déficit o por exceso de energía y otros nutrimentos. Cada uno de estos trazadores, se evaluó a su vez en tres aspectos: lo que los médicos consideraban “debía” hacerse para atender convenientemente estos motivos de atención, después se analizó el abasto o la infraestructura según el caso, y al final se revisaron expedientes médicos para constatar si había registro de dichas actividades. Dado que los trazadores correspondieron al cuidado de la salud, más que de la enfermedad, las unidades médicas donde se realizó la evaluación fueron de primero y segundo nivel de atención, como ha sido descrito en la parte metodológica. Con cédulas específicas para los trazadores, se entrevistaron a los médicos, directores, jefes de departamento o administradores de las unidades médicas y con su ayuda o la de sus colaboradores, se revisaron los expedientes médicos. 3.4.1.1. Peso bajo al nacer El cuadro 3.30 muestra la importancia que los médicos dan a la consulta prenatal, informando que debieran otorgar en promedio seis consultas prenatales, durante las cuales más del 95% de los médicos dijeron promover la lactancia materna, cuidar la ganancia de peso de la madre y promover la ingesta de hierro y ácido fólico. Cuadro 3.30. Acciones que se promueven en la Unidad Médica durante el embarazo; entrevista a médicos A las embarazadas se les otorga: Nivel de atención Durante el embarazo se promueve: Número de Consulta Cuántas Lactancia Ingesta de Entrevistas prenatal consultas materna hierro mediana Ingesta Medición Medición de de de peso acido presión fólico arterial % (min-max) % % % % % Primero 67 100.0 6 (4-10) 98.5 100.0 100.0 100.0 100.0 Segundo 73 100.0 6 (2-10) 93.2 91.8 93.2 93.2 91.8 140 100.0 6 (2-10) 95.7 95.7 96.4 96.4 95.7 Total 99 En el cuadro 3.31 se observa que el nacimiento de los niños ocurre principalmente en el segundo nivel de atención; asimismo, en prácticamente todas las unidades se registra el peso y se entrega el certificado de nacimiento. Para conocer la frecuencia de niños que nacen con peso <2 500 g, se revisaron los datos de las unidades médicas encontrando que en el primer nivel, el porcentaje de niños que nacieron con peso bajo fue de sólo 2.2%, este porcentaje se duplicó en unidades de segundo nivel. La frecuencia observada fue menor que la reportada para la población general, ya que los embarazos de alto riesgo que tienen una mayor frecuencia de nacimientos con peso bajo, se atienden en hospitales de tercer nivel. Cuadro 3.31. Características del proceso de atención del nacimiento e identificación de niños con peso bajo al nacer; entrevista al director de la unidad médica o jefe de servicio de pediatría Nivel de atención Número de unidades Se atienden partos en la unidad médica El registro del nacimiento incluye peso al nacer % % Se entrega certificado de nacimiento Niños nacidos vivos % n Peso < 2500g % Primero 29 17.2 80.0 100.0 1,023 2.2 Segundo 30 100.0 100.0 96.7 78,458 4.3 Total 59 59.3 97.1 97.1 79,481 4.2 Para conocer la atención médica que la madre recibió durante el curso de su embarazo, se seleccionaron expedientes de niños que al nacer pesaron <2 500 g. El cuadro 3.32 muestra que de los expedientes revisados el 15% no tuvieron control prenatal y el 16% no tuvieron esta información. La mediana del número de consultas fue de 4 y 5 en el primero y segundo nivel de atención respectivamente; la cifra de consultas está acorde con lo esperado para una gestación sin complicaciones, pero no son suficientes para el cuidado de la gestación de un niño cuyo peso fue bajo al nacer. Finalmente, este mismo cuadro muestra que del total de las madres que tuvieron hijos con peso bajo al nacimiento el 22.3% no estaban afiliadas al SMNG y en el 16.6% no existía esta información. Un dato importante fue saber que el 61% de las madres estaban afiliadas al SMNG. 100 Cuadro 3.32. Número de consultas que recibieron las madres de niños que al nacer pesaron < 2500 g; revisión de expedientes Nivel de atención Número de expedientes Madres que tuvieron consulta prenatal Número de consultas Madres afiliadas al SMNG Si No SD Mediana Si No SD % % % (min-max) % % % Primero 28 28.6 7.1 64.3 4 (1-7) 25.0 75.0 0.0 Segundo 340 72.1 15.9 12.1 5 (1-12) 64.1 17.9 17.9 Total 368 68.8 15.2 16.0 5 (1-12) 61.1 22.3 16.6 SD= Sin dato 3.4.1.2. Hipotiroidismo congénito Con relación a esta enfermedad, los médicos del primero y segundo nivel informaron que mediante el tamizaje específico detectan este problema de salud. El cuadro 3.33 muestra que los médicos de segundo nivel informaron que realizan el tamizaje en 98.6% de los niños; sin embargo, en el cuadro 3.34 se observa que el número de niños tamizados para hipotiroidismo congénito (HC) corresponde al 81% de los recién nacidos vivos en el mismo periodo. Destaca el hecho de que en el primer nivel de atención se informó que el tamizaje es de 347%, esta cifra probablemente se debe a que el tamizaje se realiza también a niños a quienes no se les realizó la prueba en el sitio de nacimiento. Aunque esto es una buena alternativa, la prueba preferentemente debe hacerse en el sitio donde nacen los niños. Cuadro 3.33. Detección y atención de hipotiroidismo congénito; Entrevista a médicos Nivel de atención Número de entrevistas Se realiza tamiz para detectar hipotiroidismo congénito en los neonatos El médico atiende algún niño con hipotiroidismo congénito % % Primero 67 74.6 10.5 Segundo 73 98.6 54.8 Total 140 87.1 33.6 101 Asimismo, el cuadro 3.34 informa que de todos los niños tamizados, 303 tuvieron cifras de hormonas tiroideas con las que se sospechó la posibilidad de tener HC; de estos niños 23 fueron confirmados, lo que indica que la incidencia de hipotiroidismo congénito es de 1:2793 niños tamizados o bien de 3.58 por cada 10000 recién nacidos. Estas cifras no pueden extrapolarse a toda la población debido a que no incluye el total de nacimientos ni el total de tamizados. Cuadro 3.34. Eficiencia del tamizaje para detectar hipotiroidismo congénito. Entrevista al director de la unidad médica o jefe de servicio de pediatría Número Nivel de atención de unidades Nacidos vivos Con sospecha Tamizados Total n % Confirmados n % n % Primero 29 1,023 3556 347.6 5 0.1 1 20.0 Segundo 30 78,458 60701 77.4 298 0.5 22 7.4 Total 59 79481 64257 80.8 303 0.47 23 7.6 Incidencia: 1:2793 niños tamizados ó 3.58: 10 000 nacidos tamizados. El cuadro 3.35 informa de lo encontrado en 32 expedientes de niños que nacieron en el lapso de 2007 – 2008 y que tenían el diagnóstico de hipotiroidismo congénito. Para establecer la eficacia del proceso de diagnóstico se evaluaron tres momentos, el primero, del nacimiento al momento del tamizaje; el segundo, del nacimiento al momento que se detectó como sospechoso y el tercero, del nacimiento al momento en que se confirmó el diagnóstico. Cuadro 3.35. Lapso entre la fecha de nacimiento y las fechas de tamizaje, sospecha y confirmación del diagnóstico de 32 niños con hipotiroidismo congénito. Revisión de expedientes Tiempo transcurrido Nacimiento al tamizaje1 Nacimiento a sospecha2 Nacimiento a confirmación3 n % N % Número de expedientes % Mismo día 9 28.1 1a7 8 25.0 5 15.6 8 a 14 1 3.1 2 6.3 1 3.1 15 a21 3 9.4 2 6.3 2 6.3 22 a 28 2 6.3 5 15.6 4 12.5 >28 9 28.1 18 56.2 25 78.1 Niños que se encuentran en el lapso esperado (%) 53.1 21.9 21.9 102 1 El lapso ideal par a realizar el tamizaje no debe exceder de 1 semana El lapso ideal par a sospechar de un caso de HC no debe exceder de 2 semanas 3 El lapso ideal par a confirmar un caso de HC no debe exceder de 4 semanas 2 De acuerdo con esta información, el tamizaje se realizó oportunamente en el 53.1% de los casos en quienes se tomó la muestra dentro de la primera semana de vida. Sólo en el 21.9% se sospechó el diagnóstico dentro del lapso esperado, no mayor de dos semanas y finalmente sólo en el 21.9% de los niños se confirmó la enfermedad en el lapso esperado que es no mayor de 4 semanas. Sin duda que esta información abre una ventana de oportunidad para mejorar el desempeño de este programa. 3.4.1.3. Prevención de anemia por deficiencia de hierro Para conocer lo que ocurre con las actividades para prevenir la anemia por deficiencia de hierro en los niños, el cuadro 3.36 muestra las preferencias de los médicos para elegir y prescribir sales de hierro. En el primer nivel de atención el 60% de los médicos dijo preferir el fumarato ferroso, mientras que el 40% dijo preferir el sulfato ferroso. En el segundo nivel al contrario, el 66% dijo preferir el sulfato ferroso y el 33% dijo preferir el fumarato ferroso. Cuadro 3.36. Tipo de hierro que el médico prefiere y prescribe, para prevenir la anemia en niños <1 año de edad; entrevista a médicos Suplemento para prevenir la anemia Prefiere Número de entrevistas Nivel de atención Prescribe Sulfato Fumarato Otro Sulfato Fumarato Otro % % % % % % Primero 67 40.3 59.7 0.0 32.8 64.2 3.0 Segundo 73 65.8 32.9 1.4 72.6 24.7 2.7 Total 140 53.6 45.7 0.7 53.6 43.6 2.9 *En el D. F. usan un suplemento multivitamínico con minerales que incluye hierro En cuanto a la prescripción, las cifras obtenidas en la entrevista reflejan que el médico de primer nivel mencionó que prescribe más fumarato y que el médico de segundo nivel mencionó prescribir más sulfato. En el cuadro 3.37 se muestran las actividades que los médicos entrevistados mencionaron que promueven para prevenir anemia. La promoción de la lactancia materna la realizan prácticamente el 100%; no así la prescripción de fórmulas enriquecidas con hierro; en el primer nivel de atención el entrevistado las prescribe en el 65.7% y en el segundo nivel el 60%. Llama la atención que entre el 16 – 18% 103 no prescriba fórmulas enriquecidas con hierro ni en el primero ni en el segundo nivel de atención. Los médicos entrevistados informaron que promueven que los niños ingieran alimentos ricos en hierro, más en el segundo nivel (94.5%) que en el primero (86.6%) y aunque la prescripción de hierro como suplemento es muy satisfactoria, en el primer nivel alcanza sólo el 79.1% mientras en el segundo fue del 83.6%; una fracción importante de 7.5% en el primer nivel no lo prescribe. Cuadro 3.37. Medidas que se promueven para prevenir la anemia en niños <1 año de edad; entrevista a médicos Nivel de atención Lactancia materna (%) Número de Entrevistas Si A veces No Fórmulas con hierro Alimentos ricos en hierro Suplementos con hierro (%) (%) (%) A veces Si No Si A veces No Si A veces No Primero 67 100.0 0.0 0.0 65.7 16.4 17.9 86.6 6.0 7.5 79.1 13.4 7.5 Segundo 73 98.6 0.0 1.4 60.3 23.3 16.4 94.5 2.7 2.7 83.6 13.7 2.7 Total 140 99.3 0.0 0.7 62.9 20.0 17.1 90.7 4.3 5.0 81.4 13.6 5.0 Si= Siempre y casi siempre. No = casi nunca y nunca El cuadro 3.38 muestra de acuerdo a los registros de los directivos el abasto y la prescripción de las sales de hierro en el mes previo a la entrevista. Se observa que las unidades médicas tuvieron un abasto promedio de 86.4% de sales, 79.3% en el primer nivel y 93.3% en el segundo. Asimismo, a diferencia de lo informado por los médicos entrevistados, el mismo cuadro muestra que la prescripción de sales en el primer nivel de atención fue más de sulfato que de fumarato ferroso, y en el segundo nivel fue más de fumarato que de sulfato ferroso. Cuadro 3.38. Abasto en el mes previo a la entrevista y prescripción de hierro. Entrevista al director de la unidad médica o jefe de servicio de pediatría Nivel de atención Número de unidades Prescripción Abasto Suficiente Sulfato Fumarato Otros % % % % Primero 29 79.3 69.0 27.6 3.5 Segundo 30 93.3 36.7 53.3 10.0 Total 59 86.4 52.5 40.7 6.8 En cuanto a la revisión de expedientes de niños mayores de cuatro meses de edad para conocer el desempeño real de la prescripción de hierro se observa en el cuadro 3.39 que en el primer nivel sólo se prescribe en el 47.3%, no se prescribe 104 en 43.6% y no hay información en el 9.1%. Cifras similares ocurren en el segundo nivel de atención. Cuadro 3.39. Suplementación con hierro en niños mayores de 4 meses de edad; revisión de expedientes Se indicó hierro Nivel de atención Edad de inicio Duración Afiliación al SMNG Número de expedientes Si No SD meses meses % % % media DE media DE % Primero 495 47.3 43.6 9.1 7.3 5.1 4.0 3.5 64.4 Segundo 352 46.6 37.2 16.2 4.6 4.9 4.7 4.7 58.2 Total 847 47.0 41.0 12.0 6.2 5.2 4.3 4.0 61.9 SD= Sin datos *Usan un suplemento multivitamínico con minerales que incluye hierro En el mismo cuadro se observa que en el primer nivel de atención la suplementación se inicia después de los 7 meses, y en el segundo nivel alrededor del cuarto mes. La duración promedio del tiempo de suplementación en el primer nivel es de 4 meses y de 4.7 meses en el segundo nivel. Del total de los expedientes revisados, en el primer nivel 64.4% estaban afiliados al SMNG y 58.2% en el segundo nivel. 3.4.1.4. Crecimiento de los niños Esta evaluación se realizó revisando expedientes médicos de niños menores y mayores de 1 año de edad para conocer las actividades que realizan para vigilar su crecimiento. Específicamente, en cada grupo se revisó el número de veces que se midió el peso y estatura de los niños. En el cuadro 3.40 se muestra que en el primer nivel de atención el 95.5% de los médicos entrevistados informan que miden el peso y la estatura de los niños, pero sólo el 76.1% mide el perímetro cefálico. En el segundo nivel de atención el porcentaje de médicos que informan medir estos parámetros es muy semejante. 105 Cuadro 3.40. Frecuencia con la que se mide el crecimiento de los niños según su edad; entrevista a médicos Cuando el niño acude a la unidad médica, mide: Nivel de atención Número de entrevistas Frecuencia con la que se toman las mediciones Niños <1 de año de edad Niños >1 de año de edad Peso Estatura PC Cada mes Cada 2 meses ≥ 3 meses Cada mes Cada 2 meses Cada 3 meses ≥ 6 meses % % % % % % % % % % Primero 67 95.5 95.5 76.1 76.1 20.9 3.0 23.9 25.4 16.4 34.3 Segundo 73 95.9 94.5 80.8 64.7 26.5 8.8 10.5 20.9 35.8 32.8 Total 140 95.7 95.0 78.6 70.4 23.7 5.9 17.2 23.1 26.1 33.6 PC= Perímetro cefálico 106 La frecuencia con la que refieren medir a los niños es variable según la edad; el 76.1% mide el peso y estatura cada mes si los niños son menores de un año de edad y sólo el 23.9% si son mayores de un año de edad. En cambio, la estatura la miden cada mes el 64.7% de los médicos si los niños son menores de un año y 10% si son mayores de esta edad. También se evaluó el equipamiento de los consultorios en cuanto a básculas e infantómetros para medir el peso y la estatura respectivamente. En el cuadro 3.41 se puede observar que 7 unidades médicas del primer nivel de atención no cuentan con básculas de ningún tipo y las que sí las tienen el 31.8% no son electrónicas. Asimismo, 6 unidades no cuentan con infantómetros y de las que lo tienen 17% no parece ser el más apropiado. En el segundo nivel de atención también hay unidades que carecen de estos instrumentos, aunque en menor magnitud y de los que existen igualmente no todos son apropiados. Cuadro 3.41. Equipo disponible en los consultorios médicos para evaluar el crecimiento de los niños; entrevista al director de la unidad médica o jefe de servicio de pediatría Nivel de atención El infantómetro Cuentan Báscula es similar a Báscula Cuentan con Es de con de otro la Número electrónica infantómetro otro tipo báscula tipo ilustración de de la Unidades encuesta % % % % % % Primero 29 79.3 68.2 31.8 79.3 82.6 17.4 Segundo 30 86.6 73.1 26.9 86.7 73.1 26.9 59 81.4 70.8 29.2 83.1 77.6 22.5 Total En relación con la frecuencia con la que se mide el peso y estatura de los niños menores de un año de edad, el cuadro 3.42 muestra que en el primer nivel de atención, el peso y estatura se miden en promedio 2 veces, mientras que en el segundo nivel se miden en promedio 3 veces. Cuando con estas mediciones se obtiene el porcentaje de cumplimiento, es decir, el número de veces que el niño ha sido medido con relación a su edad, considerando lo indicado en las reglas de operación, se encuentra que el cumplimiento es de 66.7% en el primer nivel y de 85.6% en el segundo nivel. Es interesante observar que en el primer nivel, más de 90% de los expedientes tienen registro de cómo se encuentra el crecimiento, a diferencia del segundo nivel en que sólo está anotado en el 64.7%. En los expedientes médicos se pudo constatar que de los niños menores de un año de edad, 57.6% y 65.6% estaban afiliados al SMNG en el primero y segundo nivel respectivamente. 107 Cuadro3.42. Frecuencia de medición del peso y estatura de niños <1año de edad y congruencia con lo establecido en las reglas de operación; revisión de expedientes Nivel de atención Número de expedientes Número de veces que se tiene registrado: Peso Mediana (min-max) Estatura Mediana (min-max) Adecuación* Hay registro de cómo está el crecimiento** Está afiliado al SMNG % % % Primero 117 2 (1-12) 2 (1-12) 66.7 91.5 57.6 Segundo 118 3 (1-12) 3 (1-9) 85.6 64.7 65.6 Total 235 3 (1-12) 3 (1-12) 76.2 78.1 61.6 *El porcentaje de adecuación de las medidas antropométricas se hizo niño por niño, de acuerdo a su edad; tomando como criterio la frecuencia para el primer año de vida indicada en las reglas de operación del SMNG. ** A la última consulta El cuadro 3.43 muestra que durante el segundo año de vida se duplica el número de mediciones tanto de peso como de estatura sin diferencias entre el primero y segundo nivel de atención; es importante mencionar que en más del 90% de los expedientes se registra el avance del crecimiento. Sin embargo, el porcentaje de cumplimiento, es decir el número de veces que el niño ha sido medido con relación a su edad, tomando en cuenta lo establecido en las reglas de operación, es de 46.8% y 44.7% en el primero y segundo niveles respectivamente. En los expedientes médicos se pudo constatar que de los niños mayores de un año de edad, 70.2% y 77.8% estaban afiliados al SMNG en el primero y segundo nivel de atención respectivamente. Cuadro 3.43. Frecuencia de medición de peso y estatura de niños >1 año de edad y congruencia con lo establecido en las reglas de operación; revisión de expedientes Nivel de atención Número de expedientes Número de veces que se tiene registrado: Adecuación* Peso Hay registro de cómo está el crecimiento** Afiliación al SMNG % % % Estatura Mediana Mediana (min-max) (min-max) Primero 376 6 (1-31) 6 (1-31) 46.8 96.0 70.2 Segundo 197 6 (1-21) 6 (1-21) 44.7 93.4 77.8 573 6 (1-31) 6 (1-31) 46.1 95.1 72.8 Total *El porcentaje de adecuación de las medidas antropométricas se hizo niño por niño, de acuerdo a su edad; tomando como criterio la frecuencia para el primer año de vida indicada en las reglas de operación del SMNG. ** A la última consulta 108 3.4.2. Características de los médicos de primero y segundo niveles de atención. 3.4.2.1. Historial académico El cuadro 3.44 muestra el historial académico de los médicos; el 92% egresaron de universidades públicas, principalmente de universidades estatales y de la UNAM; únicamente 8% provenían de universidades privadas. En cuanto al tiempo de egreso, en el primer nivel, el porcentaje con cinco o más años fue más frecuente, esto probablemente se debe a que este nivel es atendido principalmente por médicos recién egresados que están realizando el servicio social. Mientras que 8 de cada 10 médicos en el segundo nivel tenían 6 o más años de egreso, lo cual es lógico debido a que en este nivel trabajan especialistas cuya formación concluye varios años después de haber egresado de la licenciatura. Se observó también que el 46% de los entrevistados tenían alguna especialidad. La mayoría de los especialistas se identificaron en el segundo nivel. Cuadro 3.44. Historial académico de los médicos Total Primer nivel Segundo nivel N= 140 N=67 N=73 % % % Universidades estatales 52.8 46.2 58.9 UNAM 20.7 20.9 20.5 Otra universidad pública 10.7 11.9 9.6 Instituto Politécnico Nacional 7.1 11.9 2.7 Universidades privadas 8.6 8.6 8.2 5 años o menos 30.7 46.3 16.4 6 o más años 69.3 53.7 83.6 46.4 14.9 75.3 Historial académico Universidad de egreso Años promedio de egreso Médicos con especialidad 109 El cuadro 3.45 presenta información sobre la última especialidad cursada por los médicos y la institución adonde se cursó la especialidad. El 52.3% de los encuestados realizaron su última especialidad en pediatría, y el 36.9% la realizaron otras especialidades no básicas. Por nivel de atención, en el primero los médicos se concentran en dos categorías, en especialidades no básicas el 50% y en medicina familiar el 20%; mientras que en el segundo nivel la mayor concentración (60.0%), se observó en pediatría. En lo referente a la institución donde se cursó la especialidad, se observa que el 50.8% realizaron su especialidad en hospitales de la SSA, y solo el 9.2% en el IMSS. Por nivel de atención se observa que el 58.2% de los médicos especialistas del segundo nivel de atención realizaron sus estudios en hospitales de la SSA. En contraparte, los encuestados del primer nivel de atención reportan haber realizado sus estudios de especialidad en hospitales de otras instituciones. Cuadro 3.45. Tipo de especialidad e institución adonde se realizó Total Primer nivel Segundo nivel N=65 N=10 N=55 % % % Medicina familiar 6.2 20.0 3.5 Cirugía general 1.5 10.0 Ginecología y obstetricia 1.5 10.0 Pediatría 52.3 10.0 Anestesiología 1.5 Otra especialidad 36.9 50.0 34.5 Secretaría de Salud 50.8 10.0 58.2 ISSSTE 10.8 10.0 10.9 IMSS 9.2 Gobierno del DF 6.2 20.0 Institución privada 1.5 10.0 Otra 21.5 50.0 Especialidad 60.0 1.8 Institución de realización de la especialidad 10.9 3.6 16.4 110 3.4.2.2. Historial Laboral En el cuadro 3.46 se presenta información sobre los antecedentes de trabajo de los médicos. Se observa que de los 140 entrevistados, el 65.7% reportaron haber tenido otra actividad laboral, previo a su trabajo actual, principalmente en la práctica privada (35.9%), seguido de la SSA con un 20.7%. La actividad laboral previa es mayor en el segundo nivel de atención con 75%, pero en ambos niveles de atención predominan las instituciones privadas. Cuadro 3.46. Médicos con actividad laboral previa al trabajo actual, por nivel de atención Médicos que reportan haber trabajado en otra unidad, previo al trabajo actual Nivel de atención Total de entrevistas Sí No % % Institución anterior a la unidad médica actual Total de ISSSTE entrevistas % SSA IMSS DDF % % % PEMEX Privada SEDENA % Y MARINA Otra % % Total 140 65.7 34.3 92 14.1 20.7 14.1 1.1 1º Nivel 67 58.2 41.8 39 12.8 15.4 17.9 2.6 2º Nivel 73 72.6 27.4 53 15.1 24.5 11.3 1.1 1.9% 35.9 13.0 38.5 12.8 34.0 13.2 En el Cuadro 3.47 se muestra que el 62% de los médicos entrevistados tenía 5 años o menos de antigüedad laboral, y el 58% reportó tener simultáneamente práctica clínica en otra institución. Analizando por nivel de atención, el 73% de los médicos del primer nivel y el 52% de los de segundo nivel reportaron una antigüedad de 5 años o menos. En el caso de los médicos del segundo nivel el 71.2% reportaron práctica clínica en otras instituciones, a diferencia de los médicos de primer nivel cuyo porcentaje fue menor (43.3%). Respecto al número de horas laboradas, la mayoría reportaron trabajar 8 horas diarias. No hubo variaciones importantes por nivel de atención 111 Cuadro 3.47. Antigüedad, horas laboradas al día y práctica clínica en institución distinta a la de adscripción. Característica Total Primer nivel Segundo nivel N=140 N=67 N=73 5 o menos años 62.1 73.1 52.1 6 o más años 37.9 26.9 47.9 Menos de 8 horas 10.7 13.4 8.3 8 horas 78.6 73.1 83.6 Más de 8 horas 10.7 13.5 8.1 Práctica clínica en otra institución 57.9 43.3 71.2 Antigüedad laboral Horas laboradas por día En el cuadro 3.48 se observa que el 92.9% de los 140 médicos entrevistados, reportaron que otorgaban consulta. El 26.9% refirió dar entre 11 y 15 consultas diarias. Al mismo tiempo el 46.2% dedicaban un promedio de 16 a 20 minutos por cada consulta otorgada. Cuadro 3.48. Consultas promedio otorgadas y tiempo promedio dedicado a cada consulta en la unidad médica, por nivel de atención y región Cantidad promedio de consultas que otorga diariamente en la Unidad Total de entrevistas 1 a 10 130 26.2% 1° Nivel 67 2° Nivel 63 Nivel de atención 11 a 15 16 a 18 19 a 20 Tiempo promedio dedicado a cada consulta en la Unidad (minutos) 16 a 20 21 a 30 31 a 45 21 a 40 1 a 15 26.9% 10.0% 20.8% 16.2% 20.8% 46.2% 27.7% 5.4% 14.9% 23.9% 11.9% 26.9% 22.4% 16.4% 50.7% 25.4% 7.5% 38.1% 30.2% 9.5% 25.4% 41.3% 30.2% 3.2% 7.9% 14.3% 112 3.4.2.3. Educación Médica Continua En el Cuadro 3.49 se presentan los hábitos de lectura de artículos científicos de los médicos. La mayoría reportaron que leen de 1 a 5 artículos médicos (57.9%) por mes. Por nivel de atención se observa que un mayor porcentaje de médicos de segundo nivel refirieron que leen en promedio más de seis artículos médicos en comparación con los de primer nivel (de 6 a 10, 15.1 % y más de 10, 19.2% respectivamente). El 50% reportaron asistir a más de 3 cursos al año. El 42.1% presentaron al menos una ponencia. En el primer nivel se asiste a un mayor número de cursos, pero los médicos de segundo nivel tuvieron una mayor frecuencia (52.1%) en la presentación de ponencias. Cuadro 3.49. Educación médica continua, por nivel de atención Característica Artículos leídos en el último mes Ninguno 1a5 Más de cinco No responde Asistencia a cursos de actualización Ninguna 1 a 3 ocasiones 4 a 10 10 o más Presentación de ponencias Total Primer nivel Segundo nivel N=140 % N=67 % N=73 % 12.1 57.9 27.8 2.1 14.9 64.2 20.9 -- 9.6 52.1 34.3 4.1 10.0 51.5 30.6 7.9 10.4 37.3 38.8 13.4 9.6 64.4 23.3 2.7 42.1 31.3 52.1 El cuadro 3.50 muestra que los médicos reportaron en un 87.9% conocer la información sobre medicina basada en evidencias y el 60.9% mencionaron que la utilizan casi siempre y siempre para la toma de decisiones en la práctica clínica. Por nivel de atención, se observa un patrón similar. Cuadro 3.50. Utilización de la medicina basada de evidencias, por nivel de atención Utiliza información sobre medicina basada en evidencias Total 140 Frecuencia de la utilización de información de medicina basada en evidencias para tomar de decisiones clínicas Sí % No % Total de entrevistas Siempre % Casi siempre % Algunas veces % Casi nunca % Nunca % 87.9 12.1 123 33.3 27.6 34.1 3.3 1.6 113 1° nivel 67 80.6 19.4 54 25.9 31.5 40.7 2° nivel 73 94.5 5.5 69 39.1 24.6 29.0 1.9 5.8 1.4 En el cuadro 3.51 se observa que el 68.6% de los médicos entrevistados habían participado como docentes en cursos o pláticas para la educación en salud de los niños que atienden en las unidades médicas, y que el 62.9% de ellos habían asistido a cursos de capacitación o actualización para la educación en salud de los niños atendidos. En el primer nivel de atención, el porcentaje de médicos participantes como docentes fue mayor (76.1%). Cuadro 3.51. Educación para la salud, por nivel de atención Total de entrevistas Participación como docente en cursos o pláticas para la educación en salud de los niños atendidos Capacitación de curso o actualización para la educación en salud de los niños Sí % No % Sí % No % Total 140 68.6 31.4 62.9 37.1 Primer nivel 67 76.1 23.9 64.2 35.8 Segundo nivel 73 61.6 38.4 61.6 38.4 3.4.3. Utilización de servicios de salud Los médicos reportaron la existencia de protocolos para la atención médica en porcentajes superiores al 72.9% (cuadro 3.52). Los porcentajes más altos (84.3%) correspondieron a los protocolos de atención médica del crecimiento y desarrollo del niño. El protocolo para el tamizaje de hipotiroidismo congénito en el primer nivel de atención, fue el que se reportó en menor porcentaje (59.7%) y en el segundo nivel de atención, el protocolo de atención médica menos reportado es el de anemia (74.0%). Cuadro 3.52. Protocolos de atención para enfermedades trazadoras, por nivel de atención TOTAL Total de entrevistas Protocolos de atención médica para: Peso bajo al nacer 140 82.9% Protocolos de Protocolos de atención atención médica médica para: para: Crecimiento Hipotiroidismo y desarrollo congénito 72.9% 84.3% Protocolos de atención médica para: Anemia 77.9% 114 Nivel de atención Primer nivel 67 80.6% 59.7% 88.1% 82.1% Segundo nivel 73 84.9% 84.9% 80.8% 74.0% En el cuadro 3.53 se observa que el 59.1% de los médicos entrevistados reportaron que utilizan “siempre” los protocolos de atención y solo el 6.3% de ellos reconoció que “nunca” los utiliza. Por nivel de atención, los protocolos son utilizados más frecuentemente en el segundo nivel que en el primero (63.2% y 54.2% respectivamente). Cuadro 3.53. Índice de frecuencia de utilización de protocolos de atención, por nivel de atención Nivel de atención Siempre Casi siempre Algunas veces Nunca Total N 32 21 4 2 59 % 54.2 35.6 6.8 3.4 100.0 N 43 14 5 6 68 % 63.2 20.6 7.4 8.8 100.0 n 75 35 9 8 127 % 59.1 27.6 7.1 6.3 100.0 Primero Segundo Total En el cuadro 3.54 se observa la opinión de los médicos acerca de la insuficiencia de medicamentos tales como sulfato ferroso, fumarato ferroso y ácido fólico. Los médicos respondieron que en general “casi nunca” escasean los medicamentos; únicamente el 5.7% respondieron que estos medicamentos “siempre” escasean. El comportamiento es similar si se analiza por nivel de atención. Cuadro 3.54. Índice de insuficiencia de medicamentos, por nivel de atención Nivel de atención Primero Segundo Siempre Casi siempre Algunas veces Casi nunca Nunca Total n 4 6 22 22 13 67 % 6.0 9.0 32.8 32.8 19.4 100 n 4 6 23 26 14 73 115 % 5.5 8.2 31.5 35.6 19.2 100 n 8 12 45 48 27 140 % 5.7 8.6 32.1 34.3 19.3 100 Total El cuadro 3.55 se conformó con las preguntas relacionadas con atención a las recomendaciones del médico, confianza, cordialidad, comunicación y respeto. En él se puede observar que más del 95% de los médicos entrevistados tiene la expectativa de que la conducta del paciente y sus familiares sea “siempre” positiva. Por nivel de atención las expectativas se encuentran de igual manera superando el 95%. Cuadro 3.55. Índice de las expectativas del médico sobre la conducta del paciente y de sus padres, por nivel de atención Índice de expectativas Total de entrevistas Siempre Casi siempre Algunas veces Casi nunca - nunca 140 95.7% 2.1% 2.1% 0.0 Primer nivel 67 95.5% 3.0% 1.5% 0.0 Segundo nivel 73 95.9% 1.4% 2.7% 0.0 Total El Cuadro 3.56 muestra el índice de información que se construyó a partir de las preguntas sobre: explicación sobre la naturaleza de la enfermedad, del diagnóstico de la enfermedad del niño, del uso de los medicamentos y de los cuidados que deben tener en casa. El 97.9% de los médicos entrevistados consideró que “siempre” proveen a los padres la información que necesitan. Por nivel de atención este índice se sitúa en el 100% para el primer nivel y en el 95.9% para el segundo nivel. Cuadro 3.56. Índice de información al niño y sus padres, por nivel de atención Total de entrevistas Total Primer nivel Índice de información a los padres Siempre Casi siempre Algunas veces 140 97.9% 2.1% 0.0 67 100.0% .0% 0.0 116 Segundo nivel 73 95.9% 4.1% 0.0 El cuadro 3.57 presenta una escala de Likert, relacionada con el nivel de comprensión que los médicos esperan de los padres en relación a las explicaciones sobre la naturaleza de la enfermedad, comprensión sobre el diagnóstico, el uso de los medicamentos y los cuidados que deben tener en casa. En contraparte con los resultados del índice anterior, sólo el 35.7% de los médicos entrevistados, consideran que los padres entienden “siempre” las explicaciones que se les dan. 47.9% considera que “casi siempre” estas explicaciones son entendidas y que solo el 16.4% algunas veces. Por nivel de atención, resalta que los médicos de segundo nivel, consideraron que el 80.9% de las veces las explicaciones “siempre” y “casi siempre” fueron comprendidas por los padres. Cuadro 3.57. Índice de la comprensión de las explicaciones del médico, por nivel de atención Comprenden la naturaleza de la enfermedad Total de entrevistas Siempre Casi siempre Algunas veces Casi nunca - Nunca 140 35.7% 47.9% 16.4% 0.0 Primer nivel 67 43.3% 43.3% 13.4% 0.0 Segundo nivel 73 28.8% 52.1% 19.2% 0.0 Total El cuadro 3.58 se construyó con información relacionada a la atención otorgada, la satisfacción de ésta y la satisfacción con los resultados observados por los efectos de los medicamentos prescritos. En este caso, se obtuvo que el 70.7% de los médicos consideró la satisfacción esperada como “muy buena” y solo un 0.7% la reportó como “regular”. Por nivel de atención no existe variación importante. Cuadro 3.58. Índice de satisfacción con la atención, por región y nivel de atención Primer nivel Segundo nivel Muy buena Buena Regular Total n 48 18 1 67 % 71.6 26.9 1.5 100.0 n 51 22 0 73 % 69.9 30.1 0.0 100.0 117 Total n 99 40 1 140 % 70.7 28.6 0.7 100.0 Nota: este cuadro resume 3 preguntas de las sección 11 del cuestionario para médicos en unidades de 1er y 2do nivel de atención, de las 5 categorías solo tienen datos en 3(1.1, 11.2, 11.3), se utilizó una escala de Likert, con la cual se le asigna un valor numérico a cada respuesta, y después considerando Los máximos para cada nivel de satisfacción se decodifican los resultados para categorizarlos. Nota1: se construyó un análisis factorial con el cual se confirma la escala de Likert. 3.4.4. Características de las unidades médicas de primero y segundo nivel de atención El siguiente grupo de cuadros describen la información correspondiente a la Cédula de Unidades Médicas de Primer y Segundo Nivel de Atención. En el cuadro 3.59 se presentan las unidades médicas que atienden partos. Del total de las unidades encuestadas, 59 brindan atención al parto, lo cual corresponde al 59.3%. En cuanto al nivel de atención, el 100% de las unidades de segundo nivel atienden partos y solamente lo hacen el 17.2% de las unidades de primer nivel. Cuadro 3.59. Unidades médicas que atienden partos por nivel de atención Unidades Médicas que atienden partos Total de unidades Sí No % % 59 59.3 40.7 Primer nivel 29 17.2 82.8 Segundo nivel 30 100.0 Total En el cuadro 3.60 se reporta el número de unidades que tenían un registro del nacimiento de los niños, encontrándose que contaban con registro por nivel de atención. Se puede apreciar que del total de las unidades encuestadas el 97.1% entregaba certificado de nacimiento; las de primer nivel lo entregaban en el 100% y las de segundo nivel en el 96.7%. Cuadro 3.60. Unidades Médicas que llevan registro del nacimiento de los niños, por nivel de atención Total de unidades Unidades que llevan registro del nacimiento de los niños % Unidades que entregan a cada niño un certificado de nacimiento cuando se da de alta % 118 Total 35 100.0% 97.1 Primer nivel 5 100.0% 100.0 Segundo nivel 30 100.0% 96.7 En el cuadro 3.61 se observa una distribución uniforme del número de unidades por volumen de nacimientos. En 4 de las 5 categorías reportaron el 20% de unidades de acuerdo al volumen del número de partos atendidos. En contraparte, se aprecia que fue bajo el número de unidades de primer nivel que atendían partos. El 80% atendieron entre 1 y 132 nacimientos en el periodo comprendido entre 01/01/2007 al 31/12/2008; mientras que en el segundo nivel se encuentran distribuidas las unidades en forma uniforme a partir de la categoría de 133 a 647 nacimientos, y las subsecuentes (alrededor del 20%) durante el mismo periodo. Cuadro 3.61. Unidades Médicas con nacimientos del 01/01/2007 al 31/12/2008, por nivel de atención Niños nacidos vivos en la unidad, del 01 de enero de 2007 al 31 de diciembre de 2008 Total de No hubo unidades nacimientos Total 35 Primer nivel 5 Segundo nivel 30 2.9% 1a 132 133 a 647 648 a 1555 1556 a 5507 5508 a 40036 17.1% 20.0% 20.0% 20.0% 20.0% 23.3% 23.3% 80.0% 3.3% 6.7% 20.0% 23.3% 20.0% En el cuadro 3.62 se presenta la información sobre las unidades médicas que registran el peso de los niños al nacimiento. La gran mayoría de las unidades (97.1%) reportaron que si lo registran. En el primer nivel de atención se registró un número menor de los nacimientos y el 80% de las unidades registraban el peso de los recién nacidos al nacimiento, mientras que el 100% de las unidades de segundo nivel lo registraban. Cuadro 3.62 Unidades médicas por nivel de atención que registran el peso de los niños. Peso de los niños registrado al nacimiento Total Total de unidades Sí No 34 97.1% 2.9% 119 Primer nivel 5 80.0% Segundo nivel 29 100.0% 20.0% 3.4.4.1. Infraestructura de las unidades médicas del primero y segundo nivel de atención médica Se estudiaron las características de 59 unidades médicas, 29 pertenecientes al primer nivel de atención y 30 al segundo. En el cuadro 3.63 se muestran algunas características de la infraestructura de estas unidades en cuanto a equipamiento y servicios. Acceso. El acceso a las unidades no tiene dificultad, es seguro y directo. En cuanto al acceso geográfico a la unidad médica, se encontró que en 31% de las unidades de primer nivel no se puede llegar mediante transporte público. En el 17.2% de ellas no hay un servicio regular de recolección de basura. En términos generales la infraestructura de acceso puede considerarse satisfactoria, aunque es mejor en las unidades médicas del segundo nivel de atención. Señalamiento en caso de emergencia. En el primer nivel de atención un porcentaje importante de estas unidades no tienen señalamientos apropiados en cuanto a rutas de evacuación, salidas de emergencia, señales de alarma y extintores, indicando que estos importantes avisos para casos de emergencia no tienen la relevancia esperada para un ámbito donde se trabaja con conglomerados humanos; de todos ellos sólo el 6.9% de las unidades tenía alarmas contra incendio. Con mucho mejor porcentaje de todas estas facilidades en las unidades del segundo nivel, pero igualmente con carencia de alarma contra incendio. Vías de acceso a la unidad. Un aspecto importante de la infraestructura son las vías de acceso y el estado en que se encuentran. El mismo cuadro muestra que estos señalamientos en las unidades de primer nivel de atención sólo son claros en el 82.8% de las unidades, son expeditos en el 86% y una de cada tres unidades usan como almacén las vías de acceso. En mejores condiciones se encuentran las unidades del segundo nivel, pero aún así, en el 10 % de ellas estos accesos se usan como almacén. Áreas de recepción e información. Se muestra que la mayoría de las unidades médicas tienen un buen acceso y comunicación con otras áreas; sin embargo, 31.8% de las unidades de primer nivel y 23.3% de las de segundo nivel, el área de recepción e información tiene una superficie menor de 6 m2 e impide el acceso a personas con movilidad reducida. Salas de espera. En el primer nivel de atención, un poco más de la mitad de las salas de espera tienen un área menor 24 m2 y en una de cada cuatro unidades, el mobiliario no es cómodo, asimismo, en el 13.8% la ventilación no es suficiente. Mejores condiciones guardan las unidades de segundo nivel, aunque 13.3% de ellas tampoco tienen una sala de espera mayor de 24 m2. 120 Salas para atención del nacimiento de los niños. Las características de estas salas entre el primero y segundo nivel de atención tiene marcadas diferencias. En el primer nivel más de la mitad de las unidades no tienen salas de expulsión para la atención del parto. En donde las hay, no siempre son exclusivamente para este propósito y en un 21.4% su superficie es menor de 8 m2. En cuanto a su equipamiento se observa que en el 28.6% de las unidades no hay báscula para pesar a los recién nacidos, en una de cada tres no hay energía eléctrica de emergencia y sólo hay tomas de O2 en 14.3% de las salas para atención del nacimiento. La limpieza y desinfección periódica existe en casi el 86% de las unidades, siendo importante destacar que 14% no tengan este servicio como una rutina bien establecida. Las unidades de segundo nivel, prácticamente todas reúnen las características esperadas para la atención de nacimientos. Consultorios médicos. Las características de los consultorios médicos de las unidades tanto del primero como del segundo nivel de atención pueden considerarse satisfactorias, aunque alrededor del 20% de ellos tienen como limitante una superficie insuficiente, por otra parte un 25% de ellos no permiten mantener la intimidad de los pacientes. 121 Cuadro 3.63. Características de la infraestructura de las unidades médicas de primero y segundo nivel de atención Acceso y otros servicios Primero (n=29) Segundo (n=30) Total (n=59) Señalamiento de rutas de evacuación alarmas contra incendio y presencia de extintores. Primero (n=29) Segundo (n=30) Total (n=59) Señalamiento de las vías de acceso y estado en el que se encuentran. Primero (n=29) Segundo (n=30) Total (n=59) Características del área de recepción e información. Primero (n=29) Segundo (n=30) Total (n=59) Transporte público % Facilidad de acceso % 69 90 79.7 Rutas de evacuación % 93.1 100 96.6 Salidas de emergencia % 72.4 93.3 83.1 Señalamiento claro % 82.8 100 91.5 Acceso seguro % 89.7 96.7 93.2 Alarma contra incendio % 69.0 6.9 96.7 20 83.1 13.6 Vía de Acceso acceso que expedito se usa como almacén % % 86.2 31.0 100.0 10.0 93.2 20.3 96.6 100 98.3 Hay extintores % Servicio de recolección de basura % 82.8 100 91.5 Con carga apropiada % Fácil acceso % 75.9 93.3 84.7 81.8 100 92 90.9 100 96 Estancia de personas movilidad reducida % 86.4 90.0 88.5 Acceso directo % Ubicada en la entrada % Acceso visible % Acceso sencillo % Área mínima de 6 m2 % Acceso a personas movilidad reducida % 100.0 96.7 98.1 100.0 100.0 100.0 95.5 100.0 98.1 68.2 76.7 73.1 77.3 86.7 82.7 Se comunica con otras áreas de la Unidad % 95.5 100.0 98.1 Funciones de control general del usuario % 95.5 96.7 96.2 122 Características de la sala de espera. Primero (n=29) Segundo (n=30) Total (n=59) Tiene sala de Superficie ≥ espera 24 m2 % % El mobiliario es cómodo % Primero (n=29) Segundo (n=30) Total (n=59) 100 100 100 Sala de expulsión % 48.3 100 74.6 48.3 86.7 67.8 La sala es exclusiva % 64.3 100 88.6 Equipamiento con el que cuenta la sala para atención del nacimiento. Mesas de expulsión % Preserva la intimidad % 100 96.7 97.7 92.9 96.7 95.5 Tiene Consultorios Médicos % La atención preserva la intimidad % Tienen lavamanos % Tienen escritorio con silla % 100 100 100 76.7 75 72.4 90 93.8 93.1 100 93.8 96.6 Características de la sala para atención del nacimiento. Primero (n=29) Segundo (n=30) Total (n=59) Características de los consultorios de las unidades médicas. Primero (n=29) Segundo (n=30) Total (n=59) 75.9 90 83.1 Superficie es ≥ 8 m2 % 78.6 90 86.4 Báscula para recién nacido % 71.4 96.7 88.6 Próxima a los consultorios % 100 96.7 98.3 Energía eléctrica de emergencia % 35.7 96.7 77.3 Dispone de sanitarios % 89.7 100 94.9 Tomas de oxígeno % 14.3 100 72.7 Hay al menos 1 silla para el paciente % 96.7 100 100 Permite la espera sentado % 93.1 100 96.6 Ventilada % Iluminada % 86.2 93.3 89.8 96.6 93.3 94.9 Limpieza y desinfección periódica % 85.7 93.3 90.9 Superficie es entre 12 y 19 m2 % 76.7 81.3 65.5 123 En el cuadro 3.64 se presenta el estatus de afiliación por trazador. Es posible observar que de los 2359 expedientes revisados el 62% de los niños estaban afiliados al SMNG. Por trazador existe una variación importante, en el trazador de tamizaje para hipotiroidismo congénito el 75.8% de los niños están afiliados, mientras que sólo el 43% de los niños con síndrome de dificultad respiratoria. Es importante notar que en el 16.8% de los casos no existía registro de afiliación al SMNG, en particular en el trazador de suplementación de hierro que concentra el 32.3% de los casos en los que no hubo registro. Respecto al estatus de la afiliación en función de los padecimientos trazadores se muestra que del total de niños afiliados, sin incluir aquellos en los que no existieron registros, que los de peso bajo al nacer representaron el 15.4% del total, los de tamizaje de hipotiroidismo congénito fueron el 1.7%, los de suplementación de hierro el 35.8%, los de vigilancia del crecimiento el 38.8% y los de SDR el 8.3%. Cuadro 3.64. Estatus de afiliación al SMNG por trazadores El niño o niña, ¿está afiliado al Seguro Médico para una Nueva Generación? Trazadores Peso bajo al nacer (Menos de 2500 gramos) Tamizaje para hipotiroidismo congénito Suplementación de hierro Vigilancia del crecimiento Síndrome de Dificultad Respiratoria Total Si No No hay registro Total n 225 82 61 368 % 61.1 22.3 16.6 100 % 15.4* 16.4* 15.4* 15.6* n 25 1 7 33 % 75.8 3 21.2 100 % 1.7* 0.2* 1.8* 1.4* n 524 195 128 847 % 61.9 23 15.1 100 % 35.8* 38.9* 32.3* 35.9* n 567 163 103 833 % 68.1 19.6 12.4 100 % 38.8* 32.5* 26.0* 35.3* n 121 60 97 278 % 43.5 21.7 34.8 100 % 8.3* 12.0* 24.4* 11.8* n 1462 501 396 2359 % 100* 100* 100* 100* % 62.0 21.3 16.8 100 * Estos porcentajes corresponden a la participación de cada trazador en el total de la columna. 124 3.4.5. Resultados en el tercer nivel de atención 3.4.5.1. Evaluación de la Infraestructura de las unidades de Cuidados Intensivos Neonatales (UCIN) en unidades médicas de tercer nivel de atención. Las respuestas de la encuesta se recolectaron a través de la inspección visual del encuestador y de la información proporcionada por el jefe de la UCIN y/o el encargado. En el cuadro 3.65 se hace notar que el porcentaje de ingresos anuales por SDR fue variado, destacando que un 30% de ellos fueron superiores a 121 neonatos al año, lo que explica el porqué en el año 2008 se hayan podido atender 9,673 niños por el FPGC-UCIN. Este hallazgo es extrapolable a la capacidad máxima instalada en la que el 76.1% fue desde 10 camas hasta un máximo de 28. El 43.3 % de los niños atendidos por SDR estaban afiliados al SMNG. Cuadro 3.65 Características de la capacidad instalada en camas y en número de ingresos en la UCIN Número de ingresos anuales por Síndrome de Dificultad Respiratoria en la UCIN No. unidades 21 1-12 13- 57 58-120 121-244 245-800 Sin registro No sabe Ingresos anuales (%) 17.4 17.4 26.1 13.0 17.4 4.3 4.3 Relación del total de ingresos de niños afiliados al SMNG por Síndrome de Dificultad Respiratoria No. unidades 21 (%) Ninguno 1- 2 3- 50 51-106 107- 250 No hay registro No sabe Ingresos por SDR 21.7 4.3 13.0 13.0 13.0 26.1 8.7 (%) Distribución del número de camas en la UCIN por capacidad máxima, incubadoras y calentadores radiantes Capacidad máxima de lugares No. unidades 21 (%) No. de incubadoras No. de calentadores radiantes 1-9 10-11 12-14 15- 28 Ninguna 1- 4 5- 6 7- 23 1- 4 5- 6 7- 15 23.8 33.3 23.8 19.0 14.3 23.8 28.6 33.3 38.1 38.1 23.8 (5) (7) (5) (4) 125 Los recursos existentes para la atención de los neonatos respecto a equipos básicos para la atención del neonato gravemente enfermo se muestran en el Cuadro 3.66, del que se puede corroborar que a éste respecto existe una buena infraestructura y que está correlacionada con la capacidad y el número de niños que ingresan y se atienden anualmente. Cuadro 3.66.Disponibilidad de recursos materiales en la UCIN Disponibilidad de incubadoras, bombas de infusión, y ventiladores neonatales Número de unidades = 21 La UCIN tiene incubadora de transporte dentro del hospital y para otra unidad médica Cantidad de ventiladores neonatales propios de la UCIN Cantidad de bombas de infusión Sí No 1-8 9-17 18- 21 22- 50 1- 5 6- 11 12- 20 % % % % % % % % % 95.2 4.8 33.3 33.3 19.0 14.3 38.1 28.6 33.3 Disponibilidad de equipos desechables, bolsas de reanimación, carro rojo y gasometrías Número de unidades = 21 Existe equipos desechables para drenaje de neumotórax No.de bolsas de reanimación funcionando en la UCIN Hay carro rojo dentro de la UCIN Se procesan gasometrías dentro de la UCIN Sí No 1-6 7-12 13-21 Sí Sí % % % % % % % 90.5 9.5 33.3 33.3 33.3 100.0 52.4 Disponibilidad de unidades de fototerapia, tomas eléctricas, lavabos y almacén Número de unidades = 21 No. de unidades de fototerapia en UCIN No. de tomas eléctricas por cama en UCIN Lavabo por cada 10 camas dentro de la UCIN Tiene almacén propio para guarda del equipo que ha sido lavado 1- 5 6- 7 8- 25 1- 4 5- 6 7- 20 Sí Sí % % % % % % % % 47.6 19.0 33.3 47.6 28.6 23.8 100.0 81.0 126 Referente a la proporción de neonatólogos y/pediatras considerando los tres turnos, o en el caso de las enfermeras por cada uno de los turnos, (Cuadro 3.67) se considera satisfactorio y en estrecha correlación con la capacidad instalada de camas. Sin embargo, es de hacer notar que en un 33.3 % de las UCIN no existen residentes rotando en el turno matutino y que durante las guardias esto sucede en el 28.6%. Se considera como muy satisfactorio que el 100% de las UCIN reportaron tener Comité de Infecciones Intrahospitalarias; sin embargo, en la evaluación no exploramos cuáles eran las tasas de infección nosocomial en la UCIN. Cuadro 3.67 Características y distribución del personal de salud en la UCIN Número de neonatólogos y pediatras en la UCIN Número de unidades = 21 Número de neonatólogos adscritos que laboran en los tres turnos Número de pediatras que no son neonatólogos, en los tres turnos No hay 1-2 3- 5 6- 8 No hay 1-3 4 -13 % % % % % % % 14.3 33.3 23.8 28.6 28.6 38.1 33.3 Número de enfermeras por jornadas de trabajo en la UCIN Número de unidades = 21 No. enfermeras en UCIN en turno matutino No. enfermeras en UCIN en turno No. enfermeras en UCIN en turno vespertino nocturno 1-4 5- 6 7 -38 1- 4 5- 6 7- 27 1- 4 5- 6 7 -35 % % % % % % % % % 38.1 42.9 19.0 42.9 33.3 23.8 57.1 23.8 19.0 Distribución de personal en formación y trabajadoras sociales en la UCIN Número de unidades = 21 No. residentes en UCIN en turno No. residentes por día de guardia matutino en días hábiles en UCIN Tiene trabajadora social No hay 1- 2 3 -10 No hay Uno 2 -5 No sabe Sí No % % % % % % % % % 33.3 33.3 33.3 28.6 33.3 33.3 4.8 90.5 9.5 Algunos otros aspectos en la operación de la UCIN Número de unidades = 21 Existe comité de infección nosocomial El acceso requiere lavado de manos Se requiere bata para acceder Se permite acceso a familiares Se permite a familiares tocar al niño(a) Sí % Sí % Sí % Sí % Sí % 100.0 100.0 95.2 85.7 85.7 127 Otro aspecto relevante de la evaluación de la infraestructura lo constituye el surtimiento de los medicamentos que son básicos en la atención del neonato con SDR. El Cuadro 3.68 muestra que en lo relativo a antibióticos de amplio espectro, diazepan, adrenalina, furosemide, dopamina y dobutamina, los entrevistados consideraron que el surtimiento o disponibilidad de los mismos en lo general fue superior al 90%. Sin embargo, hubo otros casos en los que los porcentajes considerados como buenos fueron en ocasiones bastante bajos. La disponibilidad del surfactante alveolar fue considerada como buena en el 81%, situación que se contrastará más adelante con los resultados de la revisión de expedientes clínicos. Cuadro 3.68 Disponibilidad de medicamentos indispensables en la atención de los niños con SDR (entrevista a los médicos) Disponibilidad de medicamentos Número de unidades = 21 Antibióticos de amplio espectro Anfotericina B Buena Regular Mala Regular % % % Ketoconazol Buena Regular Buena % % % % Ganciclovir No se usa Mala Regular Buena % % % 38.1 14.3 47.6 % 4.8 95.2 4.8 28.6 66.7 23.8 71.4 4.8 Disponibilidad de medicamentos Número de unidades = 21 Fenobarbital Diazepan Adrenalina Furosemide Regular Buena Buena Mala Regular Buena No se usa Mala Buena % % % % % % % % % 47.6 14.3 33.3 4.8 4.8 95.2 4.8 95.2 100.0 Disponibilidad de medicamentos Número de unidades = 21 Digoxina Difenilhidantoina Dobutamina Dopamina Indometacina Buena Buena Regular Buena Regular Buena Mala Regular Buena % % % % % % % % % 100.0 100.0 4.8 95.2 4.8 95.2 52.4 4.8 42.9 Disponibilidad de medicamentos Número de unidades = 21 Prostaglandina E1 Surfactante alveolar Mala Regular Buena Mala Regular Buena % % % % % % 57.1 19.0 23.8 4.8 14.3 81.0 128 3.4.5.2. Evaluación a través de encuesta aplicada a los médicos de las UCIN del tercer nivel de atención, relacionada con el trazador Síndrome de Dificultad Respiratoria (SDR) En el cuadro 3.69 se puede apreciar que el 52.6% de los médicos entrevistados efectuaron su licenciatura en universidades estatales, que el 80.4% habían egresado de la licenciatura hacía más de 11 años incluyendo otros con más de 21 años y el 58.1% hicieron la especialidad y/o subespecialidad en la Secretaría de Salud. Cuadro 3.69. Antecedentes escolares de licenciatura, de especialidad y/o subespecialidad de los médicos entrevistados Antecedentes escolares de licenciatura N= 97 Facultad o Escuela de Medicina que se graduó UNAM IPN % % 30.9 Universidad Estatal Otra universidad pública Otra universidad privada % % 6.2 7.2 % 3.1 Años de egresado 52.6 ≤5 6-10 11-15 16-20 ≥ 21 % % % % % 4.1 15.5 14.4 25.8 40.2 Antecedentes escolares de especialidad y/o subespecialidad N= 97 Hizo especia lidad /subesp ecialida d Nombre de la última especialidad/subespecialidad Años de egresado Sí ≤5 6-10 11-15 16-20 ≥ 21 % % % % % % 100.0 28.9 13.4 19.6 17.5 20.6 Pediatrí a Neonat ología % % 53.6 23.7 Pediatr Cirugía a Pediátri Internist ca a % % 6.2 Otra % 2.1 14.4 Antecedentes escolares de la institución en que realizó la Especialidad o Subespecialidad N=97 ISSSTE SSA IMSS PEMEX DDF % % % % % 10.3 58.8 12.4 1.0 6.2 SEDENA y SEMAR Institución Privada % % 0.0 1.0 Otra % 10.3 129 Respecto a los antecedentes laborales de los médicos (Cuadro 3.70) 76.3% informó que habían laborado previamente en otra institución, de las cuáles el 31% fueron dentro de la misma SSA y el 51.6% llevaban desde 11 años hasta más de 21, trabajando en la misma unidad médica. Lo que indica la poca movilidad de este personal durante muchos años. El 30.7% de los médicos refirieron tener desde 11 hasta 28 consultas por día. Esto último se considera muy elevado, considerando que la actividad asistencial, académica, y de investigación debería ocupar el mayor tiempo posible al interior de la UCIN, por ejemplo, en el paso de la visita y atención continua de los niños de la terapia intensiva, máxime que varias de esas unidades no cuentan con residentes. 130 Cuadro 3.70. Antecedentes laborales institucionales de los médicos entrevistados Trabajo previo en otra institución Nombre de la institución Entrevistas Sí ISSSTE SSA IMSS PEMEX DDF (n) % % % % % % 97 76.3 16.2 31.1 23.0 2.7 5.4 SEDENA y SEMAR Institución Privada % % 0.0 2.7 Otra % 18.9 Desempeño laboral en años de trabajo en la actual unidad médica y práctica clínica en otro lugar Número de años Entrevistas (n) 97 Práctica clínica adicional ≤5 6-10 11-15 16-20 ≥ 21 Sí % % % % % % No % 35.1 12.4 19.6 15.5 17.5 67.0 33.0 Desempeño laboral en la unidad médica por número de consultas diarias y promedio total en minutos Número promedio de consultas Promedio total en minutos por consulta otorgada Entrevistas 0-3 4-6 7-10 11-15 16-28 10-19 20 21-30 31-60 N=97 24.0 17.3 20.0 28.0 10.7 20.0 33.3 36.0 10.7 Desempeño laboral en la unidad médica respecto al número de horas y consultas otorgada Número de horas por día Entrevistas (n) 97 Otorga consultas médicas 0-5 6 7 8 10-12 Sí No % % % % % % % 1.0 13.4 20.6 61.9 3.1 77.3 22.7 Desempeño laboral en la unidad médica durante la visita clínica de los niños internados y en la consulta externa Duración en horas a la semana de la visita a los niños internados Entrevistas (n) No tiene actividad 1-3 % 3.01-8 % Consulta externa en horas a la semana 8.01-10 % 10.01- 15 % 15.01-40 % No tiene actividad % 1-4 % 4:30-8 % 9-20 % 21-40 % 16.5 18.6 27.8 13.4 19.6 22.7 16.5 % 97 12.4 7.2 21.6 23.7 131 El Cuadro 3.71 muestra que el 68% de los médicos entrevistados han leído desde seis hasta más de 10 artículos en el último mes lo cual sería de esperarse en una UCIN de tercer nivel de atención; así como haber asistido en el último año el 45.3% de ellos a cursos desde un mínimo de 4 hasta 18 veces en el año, que el 97.9% tiene información sobre la medicina basada en evidencias y que el 75.8% la utilizan siempre o casi siempre en su práctica diaria. Cuadro 3.71 Actividades formativas, académicas y administrativas de los médicos entrevistados Actividades formativas respecto a lectura de artículos y cursos de educación continúa Entrevistas n=97 Número de veces de asistencia en el último año a cursos Número de artículos leídos en el último mes Ninguno 2.1 1-5 6-10 > 10 % % % 28.9 29.9 38.1 No responde Ning una % % 1.0 3.1 1 2 3 4 5-18 % % % % % 11.3 16.5 23.7 21.6 23.7 Actividades académicas relacionadas con Medicina Basada en Evidencias y presentación de ponencias Entrevistas n=97 Tiene información sobre MBE Frecuencia de utilización de la MBE en su práctica médica Sí No Siempre % % % 97.9 2.1 32.6 Casi siempre Algunas veces % % 43.2 21.1 Casi nunca y nunca Ponencias impartidas en el último año Sí % % 3.2 68.0 Actividades administrativas relacionadas con el tiempo que dedica a la semana en su unidad médica Entrevistas n=97 Tiempo en horas a la semana No realiza 1-4 5-6 7-10 % % % % 20.6 27.8 15.5 36.1 En el cuadro 3.72 se puede identificar que el 76.2% de los médicos consideran que la participación de los familiares del niño enfermo es muy cooperativa o cooperativa y que siempre y casi siempre el 98% de ellos prestan atención a las 132 recomendaciones del médico. Las escalas de siempre y casi siempre tuvieron los porcentajes más elevados en los ítems de confianza, cordialidad, comunicación y respeto. Cuadro 3.72. Expectativas de los médicos entrevistados en su relación con los familiares del niño enfermo Expectativas del médico en su relación con los familiares del niño y atención de ellos a las recomendaciones Entrevistas n=97 Atención de los familiares a las recomendaciones del médico Valoración de la participación de los familiares con los niños "pacientes" Muy cooperativo % Cooperativo Regularmente cooperativo Poco cooperativo Nada cooperativo % % % % Siempre Casi siempre % % Casi nunc Algunas ay veces Nunc a % % 24.7 51.5 21.6 1.0 1.0 39.2 58.8 2.1 0.0 Expectativas del médico en su relación con los familiares del niño en aspectos de confianza y cordialidad Entrevistas n=97 Confianza Siempre Casi siempre % % 57.7 38.1 Cordialidad Algunas veces Casi nunca y Nunca % % 4.1 Siempre Casi siempre % % 68.0 28.9 Algunas veces Casi nunca y Nunca % % 3.1 Expectativas del médico en su relación con los familiares del niño en aspectos de comunicación y respeto Entrevistas n=97 Comunicación Respeto Siempre Casi siempre Algunas veces % % % 73.2 23.7 3.1 Casi nunca y Nunca % 0.0 Siempre Casi siempre % % Algunas veces, Casi nunca y Nunca % 86.6 13.4 0.0 133 El cuadro 3.73 muestra la opinión de los médicos respecto o a las explicaciones sobre la naturaleza de la enfermedad, sobre el diagnóstico, el uso de los medicamentos, y sobre los cuidados en casa para recuperar la salud del niño, las cuáles el médico refirió en porcentajes superiores al 95 en la escala de siempre. Cuadro 3.73 Aspectos sobre la relación médico/paciente en las respuestas de los médicos al cuestionario aplicado Aspectos de la relación médico/paciente respecto a la frecuencia con la que el médico informa sobre la naturaleza de la enfermedad y el diagnóstico Entrevistas n=97 Explicación de la naturaleza de la enfermedad Casi siempre Siempre % % Explicación sobre el diagnóstico de la enfermedad del niño Algunas veces, Casi nunca y Nunca Siempre Casi siempre % % % 95.9 4.1 Algunas veces, Casi nunca y Nunca % 0.0 95.9 4.1 0.0 Aspectos de la relación médico/paciente respecto a la frecuencia con la que el médico informa sobre el uso de los medicamentos y sobre los cuidados que deben tenerse en el domicilio para recuperar la salud del niño Entrevistas n=97 Explicación del uso de los medicamentos Siempre % Casi siempre Algunas veces Casi nunca y Nunca % % % Explicación sobre cuidados en casa para recuperar la salud del niño Siempre % Casi siempre % Algunas veces, Casi nunca y Nunca % 85.6 12.4 2.1 0.0 92.8 7.2 0.0 Cabe destacar que los médicos mencionaron que casi siempre informaban sobre los aspectos evaluados en el cuadro anterior. En el Cuadro 3.74 se encuentra que el entendimiento de los familiares acerca de los mismos rubros se encuentra en las categorías de siempre y casi siempre en el 90.7%. 134 Cuadro 3.74. Percepción del médico entrevistado sobre la comprensión de los padres del niño a varios aspectos Comprensión por parte de los padres del niño sobre la naturaleza y diagnóstico de la enfermedad Entrevistas n=97 Comprenden la naturaleza de la enfermedad Siempre % 29.9 Casi siempre Algunas veces Casi nunca y Nunca % % % 55.7 14.4 0.0 Comprenden el diagnóstico del niño Siempre Casi siempre % % 41.2 49.5 Algunas veces Casi nunca y Nunca % % 9.3 0.0 Comprensión por parte de los padres del niño sobre el uso de los medicamentos y los cuidados que deben tenerse en casa para recuperar el niño su salud Entrevistas n=97 Los padres comprenden sobre el uso de los medicamentos Siempre % Casi siempre Algunas veces % % Los padres comprenden sobre los cuidados en casa para la recuperación de la salud del niño Casi nunca Nunca Siempre % % % Casi siempre % Algunas veces, Casi nunca y Nunca % 48.5 45.4 5.2 1.0 0.0 66.0 34.0 0.0 En forma específica, los aspectos relativos al padecimiento trazador SDR, en el Cuadro 3.75 se muestra que en un elevado porcentaje existen protocolos para decidir la intubación endotraqueal en un neonato con el padecimiento así como para iniciar la asistencia ventilatoria y sobre haber tomado cursos de reanimación cardiopulmonar; sin embargo, el rubro relacionado con el conocimiento completo del manejo y funcionamiento de un ventilador neonatal sólo sucedió en el 78.4%, situación que deberá considerarse en las recomendaciones a efectuar en todas las UCIN acreditadas en el SMNG. El hecho de que en los neonatos bajo asistencia ventilatoria, los médicos hayan respondido que sólo un 16.5% de los niños desarrollan displasia broncopulmonar superior al 20% y de que no tengan niños que hayan presentado neumotórax como complicación de la asistencia ventilatoria hace pensar que tal vez, el entrevistado no fue lo suficientemente franco respecto a la frecuencia de esas complicaciones, que por otra parte suceden frecuentemente durante el tratamiento de estos niños. 135 Cuadro 3.75. Aspectos relacionados con el tratamiento del SDR Tratamiento de los neonatos con SDR respecto al seguimiento de algunos protocolos, conocimiento de los ventiladores neonatales y presencia de cursos de reanimación cardiopulmonar Entrevistas n=97 Protocolo explícito para decidir intubación endotraqueal Protocolo explícito para iniciar asistencia ventilatoria Identifica todos los componentes y su función de un ventilador neonatal Tomó cursos de reanimación cardiopulmonar Sí No Sí No Sí No Sí No % % % % % % % % 94.8 5.2 92.8 7.2 78.4 21.6 99.0 1.0 Frecuencia de displasia broncopulmonar (DBP) y neumotórax ≥ al 20% Entrevistas n=97 Frecuencia de DBP ≥20% Frecuencia de neumotórax ≥20% Sí No No sabe Sí No No sabe % % % % % % 16.5 68.0 15.5 0.0 86.6 13.4 Como se puede observar en el cuadro 3.76, el 12.4% de los médicos refirió que la mortalidad por SDR era mayor al 30%, lo cual se interpreta como esperado. Respecto al surfactante alveolar el 20.6% consideró que es posible sustituir el uso del surfactante, lo que contrasta con la opinión de que lo consideran como muy bueno y bueno el 100%. Los médicos opinaron que la calidad de la atención médica en las UCIN es de 100% cuando se suma el concepto de muy buena y buena, lo cual concuerda parcialmente con el resultado de que el 86.6% de las UCIN cuentan con un protocolo de la administración del medicamento y que el cumplimiento del protocolo ocurre en el 75% de los casos. 136 Cuadro 3.76. Aspectos relacionados con el uso del surfactante alveolar en el SDR Valoración por el médico sobre la mortalidad por el SDR, si hay otros substitutos para el mismo y beneficios del surfactante alveolar para el padecimiento Entrevistas n=97 Es posible sustituir el surfactante alveolar en el SDR Mortalidad > 30% en el SDR Sí No No sabe Sí No % % % % % Beneficio del surfactante en el SDR Muy bueno Bueno Regular, malo, muy malo % % % 12.4 74.2 13.4 20.6 79.4 74.2 25.8 0.0 Autoevaluación relacionada a la atención que se ofrece a los niños en la UCIN Entrevistas n=97 Tipo de atención Muy buena Buena Regular Mala % % % % 71.1 27.8 1.0 0.0 Existencia en la UCIN de protocolos de atención médica para la aplicación del surfactante alveolar en niños con SDR y apego de los médicos al mismo Entrevistas n=97 Protocolo de uso surfactante alveolar de Apego al protocolo del uso del surfactante alveolar Sí No No sabe Siempre % % % % Casi siempre Algunas veces Casi nunca % % % Nunca % Sin respuest a % 86.6 12.4 1.0 75.0 8.3 2.4 --- 6.0 8.3 En el cuadro 3.77 se hace notar que a juicio de los médicos encuestados la disponibilidad del surfactante alveolar fue catalogada como siempre y casi siempre con un total de 14.5%. Lo anterior contrastó con lo informado por el jefe de servicio y/o el sustituto que en el cuadro 3.68 de la sección de infraestructura reportaron que la disponibilidad del surfactante en la UCIN era del 81%. Este mismo hallazgo se repitió para la dopamina y la dobutamina. Una posible explicación es que el 137 cuestionario de infraestructura se aplicó a los jefes de departamento mientras que el que estamos analizando aquí se aplicó a los médicos adscritos. Cuadro 3.77. Grado de abasto a juicio del médico encuestado respecto a un grupo de medicamentos indispensables para el tratamiento del SDR en la UCIN Disponibilidad de medicamentos en la UCIN Entrevistas n=97 Surfactante alveolar Siempre Casi siempre % % 9.3 5.2 Algunas veces Casi nunca Nunca No sabe % % % 16.5 45.4 8.2 % 15.5 Otros medicamentos Entrevistas n=97 Dopamina Dobutamina Siempr e Casi siempre Algunas veces Casi nunca Nunc a No sabe Siempr e Casi siempre Algunas veces Casi nunca Nunc a No sabe % % % % % % % % % % % % 7.2 2.1 3.1 10.3 72.2 5.2 7.2 2.1 4.1 10.3 71.1 5.2 3.4.5.3. Revisión de expedientes clínicos de niños con Síndrome de Dificultad Respiratoria en las UCIN. La revisión de los expedientes clínicos de niños con síndrome de dificultad respiratoria en las UCIN permitió evaluar embarazo, condiciones al nacer, medidas terapéuticas, características de la transportación del neonato al tercer nivel de atención, condiciones al llegar al mismo y medidas terapéuticas, así como abasto de medicamentos. El 77.7% de las madres de los niños que fueron atendidos en la UCIN por SDR tuvieron atención prenatal (cuadro 3.78) de los que el 54.2% se inició la vigilancia del embarazo en el primer trimestre de la gestación, resultado no satisfactorio. Un buen resultado es el que solo un 0.7% de los partos fueron atendidos en el domicilio. Existe congruencia en los porcentajes entre los rangos de edad gestacional con el peso al nacer y el perímetro cefálico. Destacando que en los expedientes se pudo obtener esta información. En el mismo cuadro se identifica que la condición al nacimiento fue de grave a muy grave en el 23.8% como lo 138 refleja el APGAR 1 al minuto con calificaciones de 5 o menos al nacer, porcentajes que sufren desplazamiento hacia una mejor calificación cuando se observan a los 5 minutos. Cuadro 3.78. Aspectos relacionados con la vigilancia del embarazo, sitio de atención del parto y condiciones al nacer Atención y vigilancia prenatal en las unidades de referencia Expedientes n= 278 Se brindó atención prenatal Trimestre de inicio de la vigilancia prenatal Sí No SD 1ro 2do 3ro Sin datos % % % % % % % 77.7 13.7 8.6 54.2 19.4 6.5 19.9 Sitio de atención del parto Expedientes n= 278 Centro de Hospital Hospital Unidad Hospital de Aquí, en Sin datos Hogar Salud General Privado Maternidad especialidad este hospital % % % % % % % % 0.7 2.5 20.9 7.6 4.3 7.6 54.0 2.5 Edad gestacional del niño al nacer en semanas Expedientes n= 282 ≤ 27 28-32 33-37 38-41 ≥ 42 Sin datos % % % % % % 7.1 27.0 50.4 12.8 1.8 1.1 Peso del niño al nacer en gramos Expedientes n= 278 500-1000 1001-1500 1501-2000 2001-2500 2501-3000 3001-3500 3501-4000 4001-5250 Sin datos % % % % % % % % % 15.1 19.4 26.3 17.3 11.9 6.1 2.5 0.7 0.7 Talla del niño al nacer en centímetros Expedientes n= 278 27 -36 37 – 40 41-44 45-46 47 -48 49-56 Sin datos % % % % % % % 19.4 16.5 19.1 12.9 12.6 12.2 7.2 Perímetro cefálico del niño al nacer en centímetros Expedientes n= 278 21- 27 28-30 31-32 33-34 35-37 Sin datos % % % % % % 24.5 21.2 19.4 15.5 8.6 10.8 Calificación de APGAR al minuto del nacimiento Expedientes n= 278 0-1 2-3 4-5 6-7 8-9 Sin datos % % % % % % 2.2 8.3 13.3 31.7 34.9 9.7 Calificación de APGAR a los cinco minutos Expedientes n= 278 0-1 2-3 4-5 6-7 8-9 Sin datos % % % % % % 0.7 1.1 5.0 12.6 69.8 10.8 1 APGAR es un examen rápido que se realiza al primero y quinto minuto después del nacimiento del bebé. El puntaje en el minuto 1 determina qué tan bien tolera el bebé el proceso de nacimiento, mientras que el puntaje al minuto 5 evalúa qué tan bien se está adaptando el recién nacido al nuevo ambiente. El índice se basa en un puntaje total de 1 a 10, en donde 10 corresponde al niño más saludable. Los puntajes inferiores a 5 indican que el bebé necesita asistencia médica de inmediato para adaptarse a su nuevo ambiente. 139 Relacionado con la calificación de gravedad del APGAR al minuto, se puede observar en el cuadro 3.79 que el 46.8% de los niños requirieron maniobras de reanimación al nacer, que el 42.8% tuvieron que ser intubados y que al 43.5% se les tomó gasometría arterial en las primeras 72 horas. Sin embargo nuevamente contrasta con el hallazgo de que el surfactante alveolar se aplicó al 34.2% de los niños. Cuadro 3.79. Maniobras y procedimientos efectuados al niño en el sitio de nacimiento Maniobras y procedimientos a causa del SDR Expedientes N=278 Maniobras de reanimación (resucitación o RCP) Intubación endotraqueal al nacer Incubadora o calentador radiante al nacer Gasometría arterial <72 edad Toma Rx tórax <72 h edad Sí SD Sí SD Sí SD Sí SD Sí SD % % % % % % % % % % 46.8 4.7 42.8 2.2 79.9 9.4 43.5 17.6 77.0 9.0 Aplicación de surfactante alveolar (beractam, exosurf) en las primeras 72 horas de vida Expedientes N=278 Sí No Sin datos % % % 34.2 55.4 10.4 En el cuadro 3.80 se puede observar que del total de expedientes revisados se identificó que el 39.6% fueron referidos de otra unidad predominando en ellas la SSA como institución. De los no referidos, el 60.1% nacieron en el hospital de tercer nivel de atención donde está ubicada la UCIN. Del total de los transportados el 30.1% se efectuó en ambulancia, el 47.8% fueron acompañados por un médico, el 59.1% fueron transportados en incubadora clásica, de transporte o en cuna térmica. Del total de los niños transportados, en el expediente no se consigna la duración del traslado de tal forma que la duración de los que tienen señalado el tiempo no es representativa. El 79.9% de los niños fueron catalogados como muy graves, graves y agónicos, de los que solo el 20.1% llevaban cánula endotraqueal y en un 24.2% se ignora este dato. 140 Cuadro 3.80. Características de la transportación del neonato a la UCIN del tercer nivel de atención Porcentaje de niños referidos de otros hospitales al tercer nivel Expedientes n= 278 Sí No Sin datos % % % 39.6 60.1 0.4 Institución que refirió al niño al tercer nivel de atención Expedientes n= 109 SSA IMSS ISSSTE % % % % Servicios Médicos Estatales 1.8 10.1 IMSS Oportunidades SEDENA, SEMAR y PEMEX 4.6 1.8 % % % 57.8 Otra 0 23.9 La referencia del neonato se efectuó al tercer nivel en ambulancia o porque el nacimiento sucedió en el hospital de tercer nivel Sí No Sin datos Nació en el mismo hospital % % % % 30.2 27.3 9.4 33.1 Forma en que realizó el transporte y presencia del médico durante el mismo Expedientes n= 109 Tipo de transporte Incubadora de transporte Incubadora normal % % 34.4 22.0 Presencia del médico Cuna térmica Camilla En los brazos Sin datos Sí Sin datos % % % % % % 2.7 .5 2.2 38.2 47.8 44.6 Tiempo aproximado en minutos que duró el traslado desde la Unidad de referencia a la de tercer nivel 0-30 31-60 61-120 ≥ 121 Sin datos % % % % % 14.8 2.3 3.4 9.9 69.6 Gravedad y presencia de cánula endotraqueal conectada a ventilador durante la transportación del neonato con SDR Expedientes n= 109 Gravedad Conexión de cánula endotraqueal Grave Muy grave Agónico SD Sí No SD % % % % % % % 52.7 16.7 .5 30.1 20.4 55.4 24.2 En el cuadro 3.81 se puede ver que las condiciones de gravedad encontradas arribar a la UCIN fueron muy similares a las que sucedieron durante transportación. Por otra parte se identificó hipoglucemia en el 15.4% hiperglucemia en el 15.0% y la hipotermia se presentó en el 3.5% de los niños, al la e lo 141 que habla de que las condiciones de transportación aunque no ideales, fueron satisfactorias. Al evaluar la gravedad por la calificación de Silverman Andersen, 2 se catalogó como graves y muy graves solo al 10.8% de los niños. Cuadro 3.81. Condiciones del recién nacido al arribar a la UCIN del tercer nivel de atención Gravedad del neonato con SDR al momento de arribar a la UCIN de tercer nivel Expedientes n= 260 Grave % Muy grave % Agónico % Sin datos % 23.8 1.5 8.8 65.8 Peso corporal en gramos al ingresar el recién nacido a la UCIN Expedientes n= 260 500-1000 1001-1500 1501-2000 2001-2500 2501-3000 3001-3500 3501-4000 4001-5250 Sin datos % % % % % % % % % 14.2 20.8 26.2 16.2 10.0 2.3 2.3 0.4 3.8 Talla en centímetros del recién nacido al ingresar a la UCIN Expedientes n= 260 27-36 37-40 41-44 45-46 47-48 49-56 Sin datos % % % % % % % 19.6 16.9 19.2 9.6 11.2 12.3 11.2 Medición de glucosa en sangre (mg/dl) al ingreso del neonato a la UCIN Expedientes n= 260 16-50 51-72 73-86 87-108 109-185 Sin datos % % % % % % 15.4 16.2 15.8 15.4 15.0 22.3 Temperatura corporal ( °C ) al ingresar a la UCIN Expedientes n= 260 26-30 31-35 36-37 38 40 41 42 Sin datos % % % % % % % % 0.8 2.7 79.6 5.8 0.4 0.8 0.4 9.6 Calificación de Silverman Andersen al ingresar el niño a la UCIN Expedientes n= 260 0 1-2 3-4 5-6 7-8 10 Sin datos % % % % % % % 6.2 28.1 26.2 5.4 5.0 0.4 28.8 Presencia de cánula endotraqueal y tipo de conexión Expedientes n= 260 Presencia de cánula endotraqueal Sí No Sin datos % % % Conexión de la cánula endotraqueal a… Expedientes (n) Bolsa de reanimación Ventilador portátil Sin datos % % 34.0 17.0 % 38.5 56.2 5.4 100 49.0 2 La escala de Silverman Anderson se utiliza para valorar la presencia de dificultad respiratoria. La calificación puede ir de 0 a 10; El 0 indica que no hay dificultad respiratoria y el 10 indica dificultad respiratoria muy severa. 142 En las gráficas 3.16 y 3.17 se puede observar que el peso y la talla al momento de nacer y al ingresar a la UCIN muestran una distribución muy similar, lo que permite inferir que estas dos variables no sufrieron modificación en ese lapso y que el error que podría haberse presentado en sus mediciones, fue mínimo. Gráfica 3.16 143 Gráfica 3.17 144 Del total de los niños atendidos con SDR se le aplicó el surfactante alveolar al 35%, de los que fue sintético en el 29.7% y natural el 56.0% (cuadro 3.82.). Las dosis Kg/peso utilizada con mayor frecuencia fueron de 150 mg o menos (49.0 %); sin embargo, hubieron niños que lo recibieron a dosis mayores, que no es lo más recomendable. El número de veces que se aplicó predominó de tres o menos ocasiones lo que se considera satisfactorio. El 41% de los niños o no requirieron asistencia ventilatoria o la duración de la misma en los que fue necesario fue igual o menor a 2 días, por lo que es posible que o no tenían SDR o el diagnóstico más bien correspondía a otra entidad nosológica, posibilidad que se refuerza más cuando la frecuencia de neumotórax fue prácticamente inexistente, lo que contrasta con lo informado en el cuestionario aplicado a los médicos de la UCIN. Esto también explicaría que la mortalidad señalada en este mismo cuadro 5 haya sido sólo del 14%. También llama la atención el elevado porcentaje de niños que tuvieron septicemia (46.9%). 145 Cuadro 3.82. Maniobras y procedimientos efectuados al niño dentro de la Unidad de Cuidados Intensivos Neonatales Administración y tipo de surfactante alveolar Administración de surfactante alveolar Tipo de surfactante alveolar Expedientes n= 260 Expedientes n= 91 Sí Sin datos Sintético Natural Sin datos % % % % % 35.0 8.8 29.7 56.0 14.3 Dosis del surfactante alveolar en mg/Kg utilizada en los neonatos con SDR Expedientes n= 260 50 100 150 250 300 Sin datos % % % % % % 14.3 9.9 35.2 1.1 14.3 25.3 Número de veces que se aplicó el surfactante alveolar en los neonatos con SDR Expedientes n= 260 1 2 3 4 Sin datos % % % % % 49.5 23.1 8.8 5.5 Total de días en que estuvo el niño en asistencia ventilatoria Expedientes n= 260 1-2 3-6 7-10 11-21 30-104 % % % % % Ninguno % 23.1 18.8 23.1 6.2 6.5 13.2 Sin datos % 3.5 18.8 Aparición de neumotórax y aplicación de sello de agua durante la asistencia ventilatoria Presencia de neumotórax Aplicación de sello de agua Expedientes n= 260 Expedientes n= 7 Sí No Sin datos Sí No Sin datos % % % % % % 2.7 91.9 5.4 57.1 14.3 28.6 Presión positiva intermitente más elevada en mmHg que se presentó durante la asistencia a la ventilación Expedientes n= 260 0 4-18 19-20 21-25 26-45 Sin datos % % % % % % 8.8 11.2 6.2 8.5 7.3 58.1 Comorbilidad del SDR presentada durante la atención médica del niño Expedientes n= 260 Enterocolitis necrosante Hemorragia intracraneal Persistencia del conducto arterioso Septicemia Sí SD Sí SD Sí SD Sí % % % % % % % 46.9 6.5 13.8 6.9 8.5 6.2 8.5 Mortalidad de los neonatos con síndrome de dificultad respiratoria Expedientes n= 260 Sí No Sin datos % % % 14.2 83.5 SD % 6.9 2.3 146 4. CONCLUSIONES Evaluación del proceso de afiliación Respecto al proceso de afiliación, la muestra se seleccionó del padrón de niños afiliados al SMNG e identificó que un porcentaje de los hogares beneficiados por el SMNG mostró confusión entre ser beneficiario del SMNG y del Seguro Popular. Existe un problema de difusión y comunicación del SMNG con respecto a la existencia del programa entre sus afiliados. En quienes estaban informados acerca de su estado de afiliación, el 97% refirieron que no habían realizado pago alguno. De acuerdo a los resultados del estudio, aunque el 63% de las unidades médicas llevan al cabo el proceso de afiliación, en los módulos fijos que existen para tal fin, sería conveniente propiciar que el porcentaje se incremente. Los requisitos que se solicitan en las unidades para el proceso de afiliación en general son mayores que los que se plantean en la reglas de operación del SMNG. En el caso de la entrega de las pólizas de afiliación para el SMNG, la mayoría de las pólizas son entregadas en la misma unidad en donde se realizó la afiliación, aunque existen lugares alternativos para la entrega de las pólizas. Se observó evidencia de mora en los pagos de hasta 12 meses por concepto de recuperación de pagos del SMNG, lo cual indica la necesidad de analizar con mayor detalle el proceso para identificar las posibles causas de la demora. Se observó una variación importante en la utilización de los ingresos del SMNG, concentrándose principalmente en la compra de medicamentos, equipo médico, infraestructura y recursos humanos; situación que solo aplica para las unidades de segundo y tercer nivel de atención. 4.2. Evaluación del desempeño por la ESMNG2009 4.2.1. Indicadores de desempeño Esta evaluación corresponde al primer año de operación del SMNG y sus indicadores reflejan esta situación. La proporción de niños a quienes se otorgan servicios preventivos, curativos y de hospitalización es similar a los resultados derivados de los programas nacionales y de los sistemas de información. Es posible que la tendencia de algunos indicadores como por ejemplo las coberturas de programas preventivos, la proporción de niños usuarios de servicios de atención primaria y hospitalaria tenga un incremento importante en tanto la población esté mejor informada acerca de los beneficios del SMNG. 147 Los resultados observados en lo referente a los tiempos de espera, el gasto de transporte y la proporción de usuarios satisfechos con los servicios recibidos son similares a lo reportado en evaluaciones similares. En la práctica, los aspectos relacionados con el acceso y utilización son determinados por aspectos geográficos, económicos e incluso de educación para la salud, lo cual no está dentro del control del SMNG. El hallazgo de que la mitad de las madres desconocía que estaban afiliadas al SMNG permitió establecer dos grupos de análisis, los que sabían y los que ignoraban el estado de afiliación; en aspectos relacionados a la utilización de servicios preventivos y curativos (atención primaria) se observó que en el grupo de quienes sabían, la proporción de uso de servicios fue discretamente superior. Este hallazgo, refleja que el conocimiento de los derechos del SMNG será un elemento clave que motive el incremento en el uso de los servicios por parte de la población afiliada. Se observó un importante desabasto de medicamentos y limitaciones en el acceso a insumos. Únicamente el 55.9% reportó surtimientos del total de los medicamentos prescritos y este hallazgo refleja que uno de los objetivos del SMNG que es el evitar el gasto en atención a la salud por parte de las familias, no se cumple en su totalidad. Si bien, el abasto de medicamentos obedece a distintos determinantes, tales como existencia en el mercado, sistema de distribución, uso apropiado por parte del personal de salud, el resultado de este alto porcentaje de desabasto es un hallazgo que amerita atención constante y definición de estrategias de solución. 4.3. Evaluación del desempeño por indicadores Los indicadores están definidos por las reglas de operación y es posible construir un análisis para establecer sus valores; sin embargo, existen serias limitaciones en el sistema de información del SMNG y en el sistema de información en salud en general, lo cual genera importantes imprecisiones en las cifras, no únicamente del número de niños afiliados, sino también de las cifras de niños que conforman los grupos 108-SMNG, NO-108 y el de FPGC-UCIN. Esto provoca que los resultados se deban interpretar con ciertas reservas. Se identificó que hubo necesidad de regresar a la TESOFE un presupuesto no ejercido que superó el total de lo gastado para la atención de los grupos 108-SMG, NO-108, y del FPGC-UCIN. Con respecto al análisis médico-epidemiológico de la base de datos de los 3 grupos de padecimientos 108-SMG, NO-108, y del FPGC-UCIN, los estados de Guanajuato, Jalisco, Distrito Federal y Estado de México tuvieron en ese orden el mayor número de casos atendidos y en consecuencia fueron los de mayor importe. Del total del gasto de los tres grupos el FPGC-UCIN representó el 65.5%. En el año 2008 los estados se incorporaron en distintos tiempos, Nayarit fue el último, mientras que Baja California Sur no lo hizo por no tener unidades acreditadas. 148 De los padecimientos que comprenden el grupo NO-108 hubieron 16 estados que en el año 2008 no tuvieron o no afiliaron pacientes en esta categoría. En el grupo 108-SMNG y en el NO-108 hubieron 41 padecimientos que dieron cuenta del 86.9% de los costos y del 90.9% del total de niños atendidos. Cabe destacar que sólo el 45.0% de los RN ingresaron en las primeras 24 horas de edad post natal, lo que incrementa el riesgo de complicaciones y muerte. Se encontraron niños con padecimientos que tuvieron 55 y hasta 100 días de estancia sin que existiera una justificación para los mismos. Existieron variaciones en la mortalidad por tipos de padecimientos entre estados que oscilaron desde un 5 hasta un 18%. Del total de casos atendidos en los niños del grupo FPGC-UCIN el 30.2% fueron por TTRN, el 27.4% por insuficiencia respiratoria de causa no especificada, el 25.8% por SDR, el 10.8% por asfixia perinatal y por último el síndrome de aspiración de meconio con el 5.5%. Al igual que sucedió en los grupos 108-SMNG y en los NO-108, los niños del FPGC-UCIN tuvieron un porcentaje bajo en su ingreso a las UCIN en las primeras 24 horas de edad post natal, con variabilidades entre estados lo que afecta directamente la mortalidad independientemente de la calidad de las UCIN. Es de hacer notar que el grupo FPGC-UCIN en su base de datos no contiene la condición al alta (mejoría o defunción), tipo de tratamiento (médico o quirúrgico) ni fecha de egreso para poder calcular días de estancia, situación que si existe en los grupos 108-SMNG y NO-108. 4.4 Evaluación en las unidades del primero y segundo nivel de atención En cuanto a la infraestructura médica de las unidades de primero y segundo nivel se encontró que el 60% de las unidades atienden partos y de las 29 unidades de primer nivel incluidas en la muestra, solo 5 están equipadas para tal efecto. En todas las unidades se lleva el registro de nacimientos y sólo en el 3% no se entrega el certificado de nacimiento cuando se da de alta al recién nacido. De estos registros existe evidencia de nacimientos de niños con bajo peso al nacer en las unidades de primer nivel de atención. En el componente de evaluación por trazadores se puede observar el estatus de afiliación de los niños encuestados de acuerdo a cada trazador. Los datos muestran que la afiliación es incompleta y muy variable de acuerdo a cada uno de los trazadores, cuando de acuerdo a las reglas de operación del SMNG debería cubrir el 100% ya que se trata de niños que acuden a los servicios para recibir revisiones médicas dentro del paquete de beneficios del SMNG. De los expedientes clínicos de los pacientes de las unidades médicas evaluadas el 65% del total de unidades tenían consignado que los niños se encontraban afiliados al Seguro Médico para una Nueva Generación al momento de la encuesta; destacando que de estas unidades en el 14.4% no efectuaban el registro de afiliación al SMNG. En el trazador de vigilancia del crecimiento se reporta que sólo el 68.1% de los niños encuestados se encuentran afiliados. Se aprecia que en el 149 trazador de Peso bajo al nacer el 22.3% de los niños no se encontraban afiliados al SMNG. En relación al cuestionario aplicado a los médicos, estos tienden a ser jóvenes en el primer nivel de atención y con experiencia de menos de 5 años de egreso de la licenciatura en medicina. Un bajo porcentaje de los médicos en el primer nivel de atención tienen especialidad. Sólo el 20 % de los médicos de primer nivel tienen especialidad en medicina familiar. Los médicos en esta encuesta reportan un patrón de multi-empleo, que es congruente con otros estudios: 58% tienen práctica clínica en otro lugar además de su unidad médica de adscripción y 75% de los médicos del segundo nivel reportan tener otro empleo. El 53.1 % de los médicos dan menos de 15 consultas por día y la mayoría de las consultas duran entre 15 y 20 minutos. Un alto porcentaje de los médicos reportan leer artículos científicos y en la asistencia a cursos se encuentra un patrón peculiar, mientras el 10% de los médicos no toma cursos, el 13.5 % reporta tomar más de 11 cursos por año. Los médicos reportan conocer la medicina basada en la evidencia y utilizar su información para tomar sus decisiones clínicas. Sin embargo, aún el 40% reporta que no utiliza esta información para la toma de decisiones clínicas. El 68.6% reporta que participa en actividades de educación a la salud. En el primer nivel de atención el 76.1 % de los médicos lo hacen, sin embargo no se sabe la intensidad ni la frecuencia de las actividades de educación para la salud. Aunque casi el 85% de los médicos reportan la existencia de protocolos o guías clínicas, el 40% de los médicos reportan no tener acceso a protocolos de tamizaje de hipotiroidismo. En general el 13.4 % de los médicos reportan que algunas veces los usan o no siguen los protocolos en todos los trazadores. El 14.3% de los médicos reportan que escasean los medicamentos casi siempre o siempre. En general las expectativas de los médicos sobre la información que les dan a los pacientes y sobre la satisfacción con la calidad de la atención son muy altas. A pesar de que los médicos consideran que su trabajo es apreciado por los pacientes y reportan que cumplen en general con los protocolos de atención, al contrastar con lo reportado en la revisión de los trazadores no hay congruencia entre lo que dicen y lo que hacen. La situación de las unidades de primer nivel resulta preocupante, pues son las unidades de primer contacto de la población con el sistema de salud de la Secretaría de Salud que al ser observadas con importantes deficiencias tanto en estructura como en infraestructura, generan una sobredemanda de los servicios de segundo y tercer nivel. 4.5. En las unidades de tercer nivel de atención La infraestructura de las UCIN es satisfactoria en cuanto a capacidad instalada, equipos médicos y de laboratorio y material de curación. En cuanto a personal 150 (enfermeras, neonatólogos/pedíatras) también es adecuada, solo cabe destacar que en un 33.3% de las UCIN no hay residentes rotando por ellas. Nueve medicamentos esenciales en la UCIN tuvieron en lo general surtimiento o disponibilidad de los mismos en el 90.0% o más y otros seis estuvieron catalogados en el rubro de bueno o bastante bajo incluyendo el surfactante alveolar que fue catalogado como surtimiento bueno en el 81.0% de los casos. El 30.7% de los médicos refirieron tener desde 11 hasta 28 consultas por día lo que no es aceptable en médicos que trabajan en una terapia intensiva, lo que contrasta con un bajo promedio de horas dedicadas a la visita médica. Respecto a las actividades académicas de los médicos estas se consideran adecuadas. La impresión que el médico tiene sobre la participación de los familiares del niño enfermo es muy cooperativa o cooperativa y que el 98.0% de ellos prestan atenciones a las recomendaciones del médico. En relación con los ítems de confianza, cordialidad, comunicación y respeto fueron calificadas como siempre y casi siempre. En cuanto al padecimiento trazador SDR se encontró en porcentajes elevados que existen en la UCIN protocolos para inicio de la asistencia ventilatoria, para la intubación endotraqueal y que los médicos han tomado cursos de reanimación cardiopulmonar. Sin embargo, estos informaron que un conocimiento completo del manejo de los ventiladores neonatales se desconocía en el 22.6%. Se identificó que los neonatólogos/pediatras reportaron que la disponibilidad del surfactante alveolar sólo se dio en el 14.5% en los rubros de siempre y casi siempre lo que contrastó con la opinión del jefe de servicio de la UCIN que informó que esto sucedía en el 81.0%. La atención prenatal se dio en el primer trimestre del embarazo solo en el 54.2% de las madres de los niños con SDR y únicamente el 0.7% de los partos fueron atendidos en su domicilio. El 46.8% de los niños con SDR requirieron de maniobras de reanimación al nacer y el 42.8% tuvieron que ser intubados. El 60.1% de los niños nacieron en el mismo hospital de tercer nivel donde estaba ubicada la UCIN y en términos generales los que fueron transportados (39.6%) se dieron en condiciones de buenas a satisfactorias. Del total de niños atendidos con SDR se le aplicó el surfactante solo al 35.0%. Llama la atención que el 41.0% de los niños con SDR no requirieron asistencia ventilatoria y la duración de la misma en los que fue necesario fue igual o menor a 2 días de edad postnatal, por lo que es posible que no tuvieran SDR o que el diagnóstico correspondió a otra entidad nosológica. 5. RECOMENDACIONES DE LA EVALUACIÓN DEL DESEMPEÑO 151 6. CONCLUSIONES Evaluación del proceso de afiliación Respecto al proceso de afiliación, la muestra se seleccionó del padrón de niños afiliados al SMNG e identificó que un porcentaje de los hogares beneficiados por el SMNG mostró confusión entre ser beneficiario del SMNG y del Seguro Popular. Existe un problema de difusión y comunicación del SMNG con respecto a la existencia del programa entre sus afiliados. El 97% de los entrevistados que conocían estar afiliados al SMNG refirieron que no habían realizado pago alguno. El 63% de las unidades médicas llevaban al cabo el proceso de afiliación, en los módulos fijos que existen para tal fin. Los requisitos que se solicitan en las unidades para el proceso de afiliación en general son mayores que los que se plantean en la reglas de operación del SMNG. 4.2. Evaluación del desempeño por la ESMNG2009 4.2.1. Indicadores de desempeño Se observó evidencia de mora en los pagos de hasta 12 meses por concepto de recuperación de pagos del SMNG, lo cual indica la necesidad de analizar con mayor detalle el proceso para identificar las posibles causas de la demora. Se identificó que los ingresos del SMNG se utilizan principalmente en la compra de medicamentos, equipo médico, infraestructura y recursos humanos La proporción de niños a quienes se otorgan servicios preventivos, curativos y de hospitalización es similar a los resultados derivados de los programas nacionales y de los sistemas de información. El acceso y utilización de los servicios en lo referente a tiempos de espera, gasto de transporte y satisfacción de los usuarios con los servicios recibidos reportó cifras similares a lo reportado en otras evaluaciones. En la práctica, los aspectos relacionados con el acceso y utilización son determinados por aspectos geográficos, económicos e incluso de educación para la salud, lo cual no está dentro del control del SMNG. Es indispensable incrementar el abasto de medicamentos e insumos. Únicamente el 55.9% de las madres entrevistadas reportó surtimiento del total de los medicamentos prescritos. Este hallazgo refleja la necesidad de fortalecer las acciones del SMNG para cumplir con el objetivo de evitar el gasto en atención a la salud por parte de las familias. 152 4.3. Evaluación del desempeño por indicadores Los indicadores están definidos por las reglas de operación; sin embargo, las limitaciones en el sistema de información del SMNG generan imprecisiones en las cifras, no únicamente del número de niños afiliados, sino también de las cifras de niños que conforman los grupos 108-SMNG, NO-108 y el de FPGC-UCIN. Esto provoca que los resultados se deban interpretar con ciertas reservas. Con respecto al análisis médico-epidemiológico de la base de datos de los 3 grupos de padecimientos 108-SMG, NO-108, y del FPGC-UCIN, los estados de Guanajuato, Jalisco, Distrito Federal y Estado de México tuvieron, en ese orden, el mayor número de casos atendidos y en consecuencia fueron los de mayor importe. El FPGC-UCIN representó el 65.5% del total del gasto de los tres grupos. En el año 2008 los estados se incorporaron en distintos tiempos, Nayarit fue el último, mientras que Baja California Sur no lo hizo por no tener unidades acreditadas. De los padecimientos que comprenden el grupo NO-108, en el año 2008, 16 estados no tuvieron o no afiliaron a pacientes en esta categoría. En el grupo 108SMNG y en el NO-108 hubieron 41 padecimientos que dieron cuenta del 86.9% de los costos y del 90.9% del total de niños atendidos. El 45.0% de los RN ingresaron en las primeras 24 horas de edad posnatal, lo que incrementa el riesgo de complicaciones y muerte. Se encontraron niños que tuvieron hasta 100 días de estancia hospitalaria sin que existiera una justificación de este período prolongado en función de los padecimientos. Se observaron variaciones en la mortalidad por tipo de padecimientos entre estados que oscilaron desde un 5 hasta un 18%. Del total de casos atendidos en los niños del grupo FPGC-UCIN el 30.2% fueron por TTRN, el 27.4% por insuficiencia respiratoria de causa no especificada, el 25.8% por SDR, el 10.8% por asfixia perinatal y por último el síndrome de aspiración de meconio con el 5.5%. Al igual que sucedió en los grupos 108-SMNG y en los NO-108, los niños del FPGC-UCIN tuvieron un porcentaje bajo en su ingreso a las UCIN en las primeras 24 horas de edad post natal, con variabilidades entre estados lo que afecta directamente la mortalidad independientemente de la calidad de las UCIN. El grupo FPGC-UCIN en su base de datos no contaba con la información de la condición al egreso (mejoría o defunción), tipo de tratamiento (médico o quirúrgico) ni fecha de egreso para poder calcular días de estancia, situación que si existe en los grupos 108-SMNG y NO-108. 4.4 Evaluación en las unidades del primero y segundo nivel de atención En cuanto a la infraestructura médica de las unidades de primero y segundo nivel se encontró que el 60% de las unidades atienden partos y de las 29 unidades de primer nivel incluidas en la muestra, solo 5 están equipadas para tal efecto. 153 En todas las unidades se llevaba el registro de nacimientos y sólo en el 3% no se entrega el certificado de nacimiento cuando se da de alta al recién nacido. De estos registros existe evidencia de nacimientos de niños con bajo peso al nacer en las unidades de primer nivel de atención. En el componente de evaluación por trazadores se puede observar el estatus de afiliación de los niños encuestados de acuerdo a cada trazador. Los datos muestran que la afiliación es incompleta y muy variable de acuerdo a cada uno de los trazadores, cuando de acuerdo a las reglas de operación del SMNG debería cubrir el 100% ya que se trata de niños que acuden a los servicios para recibir revisiones médicas dentro del paquete de beneficios del SMNG. En relación al cuestionario aplicado a los médicos, estos tienden a ser jóvenes en el primer nivel de atención y con experiencia de menos de 5 años después de egresar de la licenciatura en medicina. Un bajo porcentaje de los médicos en el primer nivel de atención tenía. Sólo el 20 % de los médicos de primer nivel tenía especialidad en medicina familiar. Los médicos reportaron un patrón de multi-empleo, que es congruente con otros estudios: 58% tenían práctica clínica en otro lugar además de su unidad médica de adscripción y 75% de los médicos del segundo nivel reportaron tener otro empleo. Se observó irregularidad en la atención a actividades de educación médica continua y poca familiaridad utilización de la medicina basada en evidencia para la toma de decisiones clínicas. Aunque casi el 85% de los médicos reportaron la existencia de protocolos o guías clínicas, el 40% de los médicos reportaron no tener acceso a protocolos de tamizaje de hipotiroidismo. En general el 13.4 % de los médicos reportan que algunas veces los usan o no siguen los protocolos en todos los trazadores. El 14.3% de los médicos reportan que escasean los medicamentos casi siempre o siempre. En general las expectativas de los médicos sobre la información que les dan a los pacientes y sobre la satisfacción con la calidad de la atención son muy altas. A pesar de que los médicos consideraron que su trabajo es apreciado por los pacientes y reportaron que cumplen con los protocolos de atención, al contrastar con lo reportado en la revisión de los trazadores no hay congruencia entre lo que dicen y lo que hacen. Las unidades de atención primaria de la Secretaría de Salud tienen limitaciones importantes en su capacidad de respuesta, lo cual influye en que exista sobredemanda de los servicios de segundo y tercer nivel. 4.5. En las unidades de tercer nivel de atención La infraestructura de las UCIN es satisfactoria en cuanto a capacidad instalada, equipos médicos y de laboratorio y material de curación. En cuanto a personal (enfermeras, neonatólogos/pedíatras) también es adecuada, solo cabe destacar que en un 33.3% de las UCIN no hay residentes rotando por ellas. 154 Nueve medicamentos esenciales en la UCIN tuvieron en lo general surtimiento o disponibilidad apropiados y otros seis estuvieron catalogados en el rubro de bueno o bastante bajo incluyendo el surfactante alveolar que fue catalogado como surtimiento bueno. Una tercera parte de los médicos refirieron tener desde 11 hasta 28 consultas por día lo que no es aceptable en médicos que trabajan en una terapia intensiva, lo que contrasta con un bajo promedio de horas dedicadas a la visita médica. Respecto a las actividades académicas de los médicos estas se consideran adecuadas. La impresión que el médico tiene sobre la participación de los familiares del niño enfermo es muy cooperativa o cooperativa y que el 98.0% de ellos prestan atenciones a las recomendaciones del médico. En relación con los ítems de confianza, cordialidad, comunicación y respeto fueron calificadas como siempre y casi siempre. En cuanto al padecimiento trazador SDR se encontró que en la UCIN existen protocolos para inicio de la asistencia ventilatoria, para la intubación endotraqueal y que los médicos han tomado cursos de reanimación cardiopulmonar. Sin embargo, también se observaron limitaciones en el conocimiento de los médicos para manejar los ventiladores neonatales. Existían opiniones discordantes entre los neonatólogos/pediatras y los jefes de servicio de la UCIN en lo referente a la disponibilidad de surfactante alveolar. Los primeros consideraron que éste no está disponible. La atención prenatal se dio en el primer trimestre del embarazo solo en el 54.2% de las madres de los niños con SDR y únicamente el 0.7% de los partos fueron atendidos en su domicilio. El 46.8% de los niños con SDR requirieron de maniobras de reanimación al nacer y el 42.8% tuvieron que ser intubados. El 60.1% de los niños nacieron en el mismo hospital de tercer nivel donde estaba ubicada la UCIN y en términos generales los que fueron transportados (39.6%) se dieron en condiciones de buenas a satisfactorias. Del total de niños atendidos con SDR se le aplicó el surfactante solo al 35.0%. El 41.0% de los niños con SDR no requirieron asistencia ventilatoria, cuya duración fue igual o menor a 2 días de edad postnatal, por lo que es posible que no tuvieran SDR o que el diagnóstico correspondiera a otra entidad nosológica. 155 7. RECOMENDACIONES DE LA EVALUACIÓN DEL DESEMPEÑO • Proceso de afiliación: Es necesario fortalecer la información y educación a los usuarios acerca del SMNG y acerca del procedimiento de afiliación en conjunto. • Evaluar en la acreditación el seguimiento a los aspectos de soporte (infraestructura, personal y abasto) de los programas de atención que financia el SMNG. • Incrementar la entrega efectiva de servicios para mejorar la eficiencia en la atención de los pacientes. • Revisar y actualizar continuamente la normatividad de forma que se puedan definir e implementar criterios de evaluación e indicadores e incentivar el desempeño Establecer indicadores del avance de los servicios otorgados y que son financiados por el SMNG, considerando las bajas coberturas observadas: preventivas y de uso de servicios. Incentivar el desempeño, de forma que la disponibilidad de recursos esté sujeta no únicamente a la cápita, sino también al cumplimiento de indicadores específicos, para lo cual es indispensable revisar y actualizar continuamente la normatividad existente • Instrumentar mecanismos de seguimiento para promover el incremento del abasto de medicamentos e insumos. En indicadores • • • • Es posible que las coberturas de programas preventivos, la proporción de niños usuarios de servicios de atención primaria y hospitalaria se incremente en tanto la población esté mejor informada acerca de los beneficios del SMNG. Efectuar los ajustes en las cifras del número de niños afiliados al SMNG durante el año 2008, además de precisar el número de niños que se atendieron en ese año en los tres grupos (108-SMNG, NO-108 y FPGC-UCIN), con la finalidad de que se re-calculen los indicadores número 1,2 y 3 del cuadro 3.18. Establecer un programa de seguimiento de los niños atendidos por las enfermedades incluidas en el SMNG y las de FPGC-UCIN así como los correspondientes a la vigilancia y crecimiento del desarrollo de los niños tanto de los que estuvieron enfermos como de los sanos. Realizar acciones que garanticen el total del ejercicio del presupuesto autorizado. En el análisis médico-epidemiológico 156 • • • • • Uniformar el contenido de la base de datos de los grupos 108-SMNG, NO-108 y FPGC-UCIN: fecha de ingreso, fecha de alta, edad gestacional, peso al nacer, gravedad al ingreso, condición al alta (mejoría o defunción), tipo de tratamiento (médico o quirúrgico), el diagnóstico principal (el que dio origen al motivo del ingreso del niño) y un diagnóstico secundario más relevante después del principal. Además de los ítems que se consideran para fines de identificación del niño respecto al SMNG. Especificar con precisión el diagnóstico de SDR, de tal forma que no haya niños catalogados como insuficiencia respiratoria del recién nacido de causa no especificada y asfixia perinatal, que seguramente la gran mayoría de ellos pertenecen a los de SDR. Incrementar la precisión en la clasificación de las enfermedades utilizando la CIE-10, evitando en lo posible que a un mismo padecimiento se le asignen claves diferentes. Promover que la referencia a las unidades de tercer nivel de atención se efectúe en la mayoría de los casos en las primeras 24 horas de edad post natal. Incorporar a la TTRN al grupo de 108-SMNG y quitarla del FPGC-UCIN, misma situación que habrá que valorar hacer para los niños con SAM. Para el primero y segundo nivel de atención • • • • • • • Mejorar los procesos de entrega de constancia de nacimiento para cumplir al 100% la entrega de los mismos. Coordinación sectorial con personal que lleva el control de otros programas Federales que permita la retroalimentación de los programas y de las familias afiliadas. Relacionar la capacidad para otorgar consultas y actividades de educación y promoción de la salud con las demandas de atención de la población con el objeto de satisfacer la creciente demanda resultado de la afiliación al SMNG. Establecer intervenciones de calidad más allá de la documentación de acciones. No hay mecanismos de supervisión que aseguren la calidad de los servicios proporcionados a los afiliados del SMNG. Establecer cursos de capacitación sobre los programas prioritarios del SMNG para todos los médicos (aunque se reporta la asistencia a cursos, no todos asisten, y no todos reciben la misma capacitación). Solicitar a los estados que establezcan programas de formación en medicina familiar para el primer nivel de atención de tal manera que se cumpla con las necesidades del perfil para el médico del primer nivel de atención. Capacitar al personal responsable de los servicios estatales de salud y que a su vez generen un proceso de capacitación continua en las unidades médicas y con la población para que ésta tenga conocimiento de sus derechos y obligaciones de afiliación de los recién nacidos. 157 • Generar procesos de agilización de recuperación de gasto por concepto de atención médica exclusiva del SMNG en donde existan cartas compromiso de pago oportuno a las unidades médicas. • Establecer un mecanismo que le de seguimiento a la asignación de recursos adecuados para los servicios de atención primaria que plantea el SMNG dentro de su paquete de beneficios. • Mejorar la infraestructura de las unidades médicas de primer nivel de atención en cuanto a señalamientos de rutas de evacuación, señales de alarma y presencia de extintores. • Fortalecer la infraestructura de las salas para la atención del parto dotándolas de básculas para pesar a los recién nacidos, energía eléctrica de emergencia, tomas de oxígeno y mejorar la limpieza de estas áreas. • Instrumentar medidas para reducir la incidencia de peso bajo al nacer. o Se recomienda precisar el número de visitas a las que debe acudir la mujer embarazada a la unidad médica, así como las acciones clínicas y paraclínicas que debe recibir la madre. La NOM-007-SSA2-1993, indica que la madre debe recibir al menos 5 consultas médicas cuando el embarazo es de bajo riesgo. o Peso bajo al nacer. Se recomienda una mayor promoción para que la mujer embarazada sin ninguna forma de seguridad social se afilie al SPSS y acuda a consulta médica en forma temprana. • Hipotiroidismo congénito. La prueba tamiz para detectar HC en los recién nacidos debe hacerse preferentemente en el sitio donde nacen los niños. Sin embargo, debido a que una fracción de los recién nacidos no se les efectúa esta prueba en el sitio donde nacen, tiene que realizarse en otras unidades de primer nivel de atención, lo que representa retardo en la oportunidad de diagnóstico. • Hipotiroidismo congénito. El retraso observado en los tiempos para realizar el tamizaje, la sospecha diagnóstica y la confirmación de esta enfermedad, abre una ventana de oportunidad para que mediante la capacitación pueda mejorar el desempeño de este programa. • Prevención de anemia por deficiencia de hierro. El hecho de que menos de la mitad de los niños reciban hierro oportunamente en el primero y segundo nivel de atención, siendo el abasto prácticamente suficiente, indica la necesidad de capacitar al personal sobre la importancia de prevenir la deficiencia de hierro y la anemia. • Prevención de anemia por deficiencia de hierro. El inicio tardío de la suplementación y el breve tiempo de suministro, nuevamente indica la oportunidad de mejora. • Crecimiento de los niños. Puede mejorarse la adecuación de la frecuencia con la que se mide a los niños, mediante la capacitación del personal de salud en ambos niveles de atención. • Crecimiento de los niños. Se recomienda suministrar a las unidades médicas básculas electrónicas e infantómetros para pesar a los niños y para medir crecimiento lineal de los niños menores de dos años en posición horizontal. 158 Tercer nivel de atención • Propiciar la rotación de residentes de pediatría y/o neonatología por las UCIN. • Evaluar la tasa de infecciones intrahospitalarias. • Reforzar el abastecimiento de medicamentos indispensables en las UCIN. • Reducir el número de consultas por día de los médicos de las UCIN. • Capacitar a todos los médicos que trabajan en las UCIN en el manejo de los ventiladores neonatales que estén disponibles en la unidad. • Verificar la frecuencia de complicaciones (displasia broncopulmonar, septicemia, neumotórax) en los niños con SDR que requieren asistencia ventilatoria. • Verificar la existencia en las UCIN de los protocolos, de indicaciones y de la administración del surfactante alveolar. 159 8. BIBLIOGRAFIA 1. Anderson JG. Health services utilization: framework and review. Health Serv Res 1973; fall:8(3)184-199 2. Anónimo: Estadísticas de mortalidad en México: muertes registradas en el año 2000. Salud pública Méx; 2002; 44 (3): 266-282. 3. Avery ME, Mead J. Surface properties in relation to atelectasis and hyaline membrane disease. Am J dis Child. 1959; 97: 517 – 523. 4. Barquera S, Rivera J, Flores M, Campos-Nonato I, Campirano F. Ingesta de energía y nutrientes en niños mexicanos preescolares y escolares: Encuesta Nacional de Nutrición, 1999. Salud Pública Mex 2003; 45: S540S550. 5. Benchmarking of performance of Mexican states with effective coverage. The Lancet. 2006; 368 (9548):1729-1741. 6. Black R.E, Allen L.H, Bhutta Z, Caulfi eld L, Onis M, Ezzati M, Mathers C, Rivera J. For the Maternal and Child Undernutrition Study Group. Maternal and child undernutrition: global and regional exposures and health consequences. Lancet.com 2008 DOI: 10.1015/S0140-6736(07)61690-0 7. Brikci N, Phillips M. User fees or equity funds in low-income countries. The Lancet 2007; 369 (9555):10-11. 8. Burke V, Beilin LJ, Simmer K, et al. Breastfeeding and overweight: longitudinal analysis in an Australian birth cohort. J Pediatrics 2005; 147:56. 9. Butte N, Wong W, Hopkinson J, Smith E, Ellis K. Infant feeding mode affects early growth and body composition. Pediatrics 2000; 106:1355. 10. Campbell M., Fitzpatrick R., Haines A., Kinmonth AL., Sandercock P., Spiegelhalter D., Tyrer P. Framework for design and evaluation of complex interventions to improve health. BMJ 2000;321:694–6 11. Cara L. Eckhardt C, Rivera J, Adair L, Martorell R. Full breast-feeding for at least four Months has differential effects on growth before and after six months of age among children in a Mexican community. J. Nutr 2001; 131: 2304–2309. 12. Cheung AM, Tansey CM, Tomlinson G, Diaz-Granados N, Matté A,Barr A,Mehta S, et.al. Two years outcomes, Health care use, and costs of survivors of acute respiratory distress syndrome. Am J Respir Crit Care Med. 2006;174:538-544. 13. CONAPO (2005), Índices de marginación, 2005, Anexo C, México. http://www.conapo.gob.mx/publicaciones/margina2005/AnexoC.pdf 14. CONEVAL Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal TR2: Modelo de términos de referencia para la evaluación en materia de diseño. CONEVAL, México, 2008. www.coneval.gob.mx acceso: 04 dic. 2008 15. Consejo de Salubridad General. Secretaría de Salud. Guía para la conducción de estudios de evaluación económica para la actualización del Cuadro Básico de Insumos del Sector Salud en México. Agosto 2008. 160 16. Cordain L, Eaton S, Sebastian A, et al. Origins and evolution of the western diet: health implications for the 21st century. Am J Clin Nutr 2005; 81:341. 17. Cruz C., Luna G., Stabridis O., Coello C., Morales R., Gasto Catastrófico en Salud y Elasticidades ingreso por tipo de gastos en servicios de salud en México. Bienestar y Política Social. Universidad Iberoamericana. 2006. 6:51-73. 18. Dewey K, Brown K. Update on technical issues concerning complementary feeding of young children in developing countries and implications for intervention programs. Food Nutr Bull 2003; 24: 5-28. 19. Dinorah González-Castell D, González-Cossío T, Barquera S, Rivera J. Alimentos industrializados en la dieta de los preescolares mexicanos. Salud Pub Mex 2007; 49: 345-356. 20. Doak C, Adair L, Bentley M, Monteiro C, Popkin BM. The dual burden household and the nutrition transition paradox. Int J Obesity 2005;29:129 21. Duffett M, Choong K, Ng V, Randolph A, Cook DJ. Surfactant therapy for acute respiratory failure in children: a systematic review and meta-analysis. Crit Care 2007; 11:R66 Epub ahead of print 22. Duran P, Caballero B, De Onis M. The association between stunting and overweight in Latin American and Caribbean preschool children. Food & Nutr Bull 2006; 27: 300-305. 23. Engle WA and the Committee of Fetus and Newborn. Surfactantreplacement therapy for respiratory distress in the preterm and term neonate. Pediatrics. 2008; 121: 419 – 432. 24. Euser A, Finken M, Keijzer-Veen M, Hille E, Wit J, Dekker F. Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. Am J Clin Nutr 2005;81: 480-7. 25. Fisher D, Baird J, Payne L, et al. Are infant size and growth related to burden of disease in adulthood? A systematic review of literature. International Journal Epidemiology 2006;35. 1196-1210. 26. Fotso J. Child health inequities in developing countries: differences across urban and rural areas. Int J Equity in Health 2006, 5:9 doi:10.1186/14759276-5-9. 27. Fraser J, Walls M, McGuire W. Respiratory complications of preterm birth. Br Med J 2004; 329:962-5. 28. Frenk J, Gonzalez-Pier E, Gómez-Dantes O Lezana M and Knaul F (2006). Comprehensive reform to improve health system performance in Mexico. Lancet, 368, 1524-34. 29. Frenk J, Lozano R & Gonzalez Block MA (1994). Economía y salud: propuestas para el avance del sistema de salud en México. Mexico, DF: Fundación Mexicana para la Salud, 1994. 30. Gakidou E, Lozano R, González-Pier E, Abbott-Klafter J, Barofsky C, Bryson-Cahn D et al (2006). Assessing the effect of the 2001–06 Mexican health reform: an interim report card. The Lancet. 368 ;(9550): 1920-1935. 31. Gericke CA Kurowski C Ranson MK, Mills A (2005). Intervention complexity –a conceptual framework to inform priority-setting in health. Bulletin of the World Health Organization 2005;83:285-293. 161 32. Glewwe P, King E. The impact of early childhood nutritional status on cognitive development: Does the Timing of malnutrition matter? World Bank Econ Rev 2001;15:81 33. Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet. 2008; 371(9606):75-84. 34. González Armengol C, Omaña Alonso MF. Síndrome de distrés respiratorio neonatal o enfermedad de membrana hialina. Bol Pediatr 2006; 46(Supl. 1):160-5. 35. González-Cossío T, Moreno-Macías H, Rivera J, Villalpando S, ShamahLevy T, Monterrubio E, Hernández-Garduño A. Prácticas de lactancia materna en México: resultados de la segunda Encuesta Nacional de Nutrición 1999. Salud Pública Mex 2003; 45: S477-S489. 36. González-Cossío T, Rivera-Dommarco J, Moreno-Macías H, Monterrubio E, Sepúlveda J. 37. Gutiérrez M.E, Hernández R, Luna S, Flores R, Alcalá L, Martínez V. Mortalidad perinatal en el Hospital de Ginecoobstetricia núm. 23 de Monterrey, Nuevo León (2002 a 2006) Ginecol Obstet Mex 2008; 76(5):243-8 38. Halliday HL. Surfactants: past, present and future. J Perinatol. 2008; 28 Suppl 1:S47-56. 39. Hansen AK, Wisborg K, Uldbjerg N, Henriksen TB. Elective caesarean section and respiratory morbidity in the term and near-term neonate. Acta Obstet Gynecol Scand 2007; 86:389-94. 40. Hasting LK, Renfro WH, Sharma R. Comparison of beractant and calfactant in a neonatal intensive care unit. Am J Health Syst Pharm.2004;61:257-260. 41. Horta, B, Bahl R, Martines J, Victora C. Evidence on the long-term effects of breastfeeding. Systematic reviews and meta-analyses. World Health Organization: Geneva 2007. 42. Huang RC, Burke V, Newnham JP, et al. Perinatal and childhood origins of cardiovascular disease. International J Obesity 2007; 31:236-244. 43. INEGI: La mortalidad infantil en México 2000 .Estimaciones por entidad federativa y municipio. INEGI 2000 44. Instituto Mexicano del Seguro Social. Encuesta nacional de coberturas. Síntesis 2003-2006. México: IMSS, 2007. 45. Instituto Mexicano del Seguro Social. Encuesta Nacional de Coberturas: IMSS. 2007. 46. International Guidelines for Neonatal Resuscitation. An Excerpt From the Guidelines 2000 for Cardiopulmonary Resucitation and Emergency Cardiovascular Care: International Consensus on Science. Pediatrics. 2000; 24: 482 – 486. 47. Jain L, Dudell GG. Respiratory transition in infants delivered by cesarean section. Semin Perinatol 2006; 30:296-304. 48. Jasso GL. Neonatología Práctica.7a Edición; Editorial el Manual Moderno, México D.F,2008. 49. Jobe AH, Ikegami M. Mechanisms initiating lung injury in the preterm. Early Hum Dev. 1998 Nov;53(1):81-94 162 50. Joglejar R. Can insurance reduce catastrophic out of pocket health expenditures? 2008. Indira Gandhi Institute of Development Research, Mumbai. India. 51. Kamlin CO, O’Donnell CP, Davis PG, Morley CJ. Oxygen saturation in healthy infants immediately after birth. J Pediatr. 2006; 148: 585 – 589. 52. Ke Xu, Evans B David, Kawabata Kei, Zeramdini Riadh, Klavus, Murray Christopher. Household catastrophic health expenditure: a multicountry analysis. The Lancet. 2003. 362: 111-117. 53. King G, Gakidou E, Imai K, Lakin J, Moore RT, Nall C, Ravishankar N, Vargas M, Téllez-Rojo MM, Avila JE, Avila MH, Llamas HH. Public policy for the poor? A randomised assessment of the Mexican universal health insurance programme. The Lancet. 2009. 373:1447-1454. 54. Knaul F, Frenk J. Health insurance in Mexico: achieving universal coverage through structural reform. Health Affairs 2005;24:1467-76. 55. Knaul F, Arreola H, Méndez O, Brysol C, Barofsky J, Maguire R, Miranda M y Sesma S. Las evidencias benefician al sistema de salud: reforma para remediar el gasto catastrófico y empobrecedor en salud en México, Salud Pública de México, 2007, Vol. 49, Suplemento Especial 1, s70-s87 56. Knaul F., Arreola H., Méndez O., Protección financiera en salud: México, 1992 a 2004. Salud Pública de México. 2005; 47: 430-439. 57. Laupacis A, Feeny D, Detsky AS, Tugwell PX. How attractive does a new technology have to be to warrant adoption and utilization? Tentative guidelines for using clinical and economic evaluations. Canadian Medical Association Journal 1992; 46 (4): 473-481. 58. Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal. Capítulo I. Consejo Nacional de Evaluación de la Política de Desarrollo Social. Diario Oficial de la Federación. Capítulo II. De la matriz de indicadores. Viernes 30 de marzo de 2007, página 11. 59. Londono J, Frenk J (1997). Structured pluralism: towards an innovative model for health system reform in Latin America. Health Policy; 41(1):1-36. 60. López NL, Rodríguez JJ, Zavala A, Mendoza S, Torres C. Administración de surfactante exógeno en el tratamiento del síndrome de dificultad respiratoria neonatal, en su modalidad de rescate. Rev Mex Pediatr 1999; 66:5-8. 61. Lozano R. Soliz P, Gakidou E, Abbott-Klafter J, Feehan D, Vidal C. Evaluación comparativa del desempeño de los sistemas estatales de salud usando cobertura efectiva. Salud Pública de México, Vol. 49, Suplemento 1 de 2007. Pags. 53-69 62. Lundstrom KE, Prydes O, Greisen G. Oxygen at birth and prolonged cerebral vasoconstriction in preterm infants. Arch Dis Child Fetal Neonatal Ed. 1995; 73: F81 – F 86. 63. Maniscalco WM, Kendig JW, Shapiro DL, Surfactant replacement therapy: impact on hospital charges for premature infants with respiratory distress syndrome. Pediatrics 1989;83:1-6. 163 64. Meessen B, Van Damme W, Kirunga Tashobya C, Tibouti A (2006). Poverty and user fees for public health care in low-income countries: lessons from Uganda and Cambodia. The Lancet; 368:2253-2257 65. Obladen M. History of surfactant up to 1980. Biol Neonate. 2005;87:308-16. 66. Olaíz-Férnandez G, Rivera-Dommarco J, Shama-Levy T, Rojas R, Villalpando-Hernández S, Hernández-Ávila M, Sepúlveda-Amor J. Encuesta Nacional de salud y nutrición 2006. Cuernavaca, México: Instituto Nacional de Salud Pública. 2006. 67. Ong-dunlapm K, Rivera-Dommarco J, Rivera-Pasquell M, Hernández-Avila M, Lezana M. Feeding patterns of Mexican infants recorded in the 1988 National Nutrition Survey. Salud Publica Mex I995: V: 120-129. 68. Organización de las Naciones Unidas, “Millennium development goals”, consultado en línea en www.un.org/millenniumgoals; y Fondo de las Naciones Unidas para la Infancia (UNICEF), “United Nations: special session on children”, consultado en línea enwww.unicef.org/specialsession/about/world-summit.htm. 69. Organización Mundial de la Salud. División de Salud y Desarrollo del Niño. AIEPI información. Atención a las enfermedades prevalentes de la infancia: justificación de una estrategia integrada. Ginebra: OMS; 1997. 70. Organización Mundial de la Salud. Informe sobre la Salud en el Mundo 2003 (Forjemos el futuro) Capítulo 1. Salud Mundial: retos actuales. Sobrevivir a los primeros cinco años de vida. http://www.who.int/whr/2003/chapter1/es/index2.html. Acceso: 6 diciembre, 2008. 71. Organización Panamericana de la Salud. Principios de orientación para la alimentación Complementaria del niño amamantado. OPS/OMS: Washington DC, 2003. 72. Parker S.W, Wong R. B, Household income and health care expenditures in Mexico. Health Policy. 1997; 40: 237-255. 73. Pejaver RK, al Hifzi I, Aldussari S. Surfactant replacement therapyeconomic impact. Indian J Pediatr 2001; 68:501-5. 74. Pelto G, Levitt E, Thairu L. Improving feeding practices: Current patterns, common constraints, and the design of interventions Food Nutr Bull 2003; 24: 45-82. 75. Pérez JJ, Blancas O, Ramírez JM. Enfermedad de membrana hialina: mortalidad y factores de riesgo maternos y neonatales. Ginecol Obstet Mex 2006; 74:354-9. 76. Pérez-Escamilla R, Putnik P. The role of acculturation in nutrition, lifestyle, and incidence of type 2 diabetes among Latinos. J Nutr 2007; 137: 860870. 77. Piwoz E, Fuman S, Quinn V. Promotion and advocacy for improved complementary feeding: Can we apply the lessons learned from breastfeeding? Food Nutr Bull 2003; 24: 29-44. 78. Poor Compliance with Appropriate Feeding Practices in Children under 2 y in Mexico. J Nutr 2006; 136: 2928–2933. 79. Powaranda M, Beisel W. Metabolic effects of infection on protein and energy status. J Nutr 2003;133:322S. 164 80. Preker AS, Carrin G, Dror D, Jakab M, Hsiao W, Arhin-Tenkorang D (2002). Effectiveness of community health financing in meeting the cost of illness. Bulletin of the World Health Organization, 80 (2): 143-150 81. Puentes-Rosas E, Gómez-Dantes O, Garrido-Latorre F. Caesarean sections in Mexico: tendencies, levels and associated factors. Salud Pública Mex 2004; 46:16-22. 82. Rawlins MD, Culyer AJ. National Institute for Clinical Excellence and its value judgments. BMJ. 2004; 329;224-227. 83. Rudan I, Lawn J, Cousens S, K Row A, Boschi-Pinto C, Tomas kovic’ L, Mendoza W, Lanata C.F, Roca-Feltrer A., Carneiro I., Schellenberg J.A., Polas ek O., Weber M., Bryce J., Morris S.S., Black R.E, Campbell H. Gaps in policy relevant information on burden of disease in children: a systematic review. Lancet.com 2005;365:2031-2040 84. Ruel M, Brown K, Caulfield E. Moving forward with complementary feeding: indicators and research priorities. FCND discussion paper No. 146. International Food Policy Research Institute. Washington, D.C, 2003. 85. Ruel M, Menon P. Child feeding practices are associated with child nutritional status in Latin America: innovative uses of the demographic and health surveys. J Nutr 2002;132:1180. 86. Ruiz-Argûelles G, Llorente-Peters A. Predicción algebraica de parámetros de serie roja de adultos sanos residentes en alturas de 0 a 2,670 metros. Rev Invest Clin 1981; 33: 191- 193. 87. Saugstad OD, Ramji S, Vento M. Resuscitation of depressed newborn infants with air or pure oxygen: a meta-analysis. Biol Neonate. 2005; 87: 27 – 34. 88. Schwartz RM; Luby AM; Scanlon JW; Kellogg RJ. Effect of surfactant on morbidity, mortality, and resource use in newborn infants weighing 500 to 1500 g. N Engl J Med. 1994; 330 (21):1476-80. 89. Secretaría de Salud. Norma Oficial Mexicana NOM -031-SSA2- para la atención a la salud del niño. DOF 90. Secretaría de Salud. Programa Nacional de Salud 2007-2012. Por un México sano: construyendo alianzas para una mejor salud. Secretaría de Salud México. 91. Seguro Popular. Intervenciones cubiertas por el Programa Seguro Médico para una Nueva Generación, 2008. http://www.seguropopular.salud.gob.mx/contenidos/smng.html Acceso: 6 de diciembre de 2008. 92. Sepúlveda J, Lezana M, Tapia R, Valdespino J, Madrigal H, Kumate J. Estado nutricional de preescolares y mujeres en México: resultados de una encuesta probabilística nacional. Gac Med Mex 1990;126: 207-224. 93. Sistema Nacional de Vigilancia Epidemiológica: Epidemiología (sistema único de información) 2006; 45 (23): 1-4. 94. Frongillo E, de Onis M, Hanson K. Socioeconomic and demographic factors are associated with worldwide patterns of stunting and wasting of children. J. Nutr. 1997;127: 2302–2309,. 165 95. Soll RF. Prophylactic natural surfactant extract for preventing morbidity and mortality in preterm infants. Cochrane Database Syst Rev 1997; (4):CD000511. 96. Sweet D, Bevilacquia G, Carnieli V, Gresen G, Plavka R, Saugstad OD, Simenoi U, Speer CP, Valls-i-Soler A, Halliday H. European consensus guidelines on the management of neonatal respiratory distress syndrome. J Perinat Med. 2007; 35: 175 -186. 97. UNICEF. Vigía de los derechos de la niñez mexicana. Los primeros pasos. No 1, abril 2005. http://www.unicef.org/mexico/spanish/mx_resources_vigia_I.pdf. Acceso: 6 de diciembre de 2008 98. UNICEF. Estado Mundial de la Infancia, 2008. 99. Victora C.G, Adair L., Fall C, Hallal P.C, Martorell R, Richter L, Singh Sachdev H. For the maternal and Child Under nutrition Study Group* Maternal and child undernutrition: consequences for adult health and human capital. Lancet.com 2008;DOI:10.1016/S0140-6736(07)61692-4 100. Wagstaff A. Social Health Insurance Reexamined. World Bank Policy R research Working Paper 4111, January 2007 101. Wagstaff A. B. Poverty and health sector inequalities. Bulletin of the World Health Organization. 2002. 80 (2). 102. World Health Organization. Integrated Management of Pregnancy and Childbirth. Pregnancy, childbirth, postpartum and newborn care: a guide for essential practice. Geneva 2003. 103. World Health Organization. Complementary feeding of young children in developing countries: a review of current scientific knowledge. Complementary feeding. Report of the global consultation. WHO: Geneva, 1998. 104. World Health Organization. Infant and young child feeding. A tool for assessing national practices, policies and programmes. Geneva: WHO, 2003. 105. World Health Organization. The World Health Report 2008. Geneva 2007. 106. World Health Organization. WHO Anthro 2005: Software for assessing growth and development of the world's children. Beta ed. Geneva: WHO, 2006. 107. World Health Organization. WHO child growth standards. Geneva: WHO, 2006. 108. World Health Organization. World health statistics 2008. WHO: Geneva 2009.Aday LA, Andersen R. A framework for the study of access to medical care. Health Serv Res 1974; Fall:208-220. 109. Yost CC,Soll RF. Early versus delayed selective surfactant treatment for neonatal respiratory distress síndrome. The Cochrane Library 2000; 3:111. 110. Zanardo V, Simbi AK, Francio M, Solda G, Salvadori A, Trvisanuto D. Neonatal respiratory morbidity risk and model of delivery at term: influence of timing of caesarean delivery. Acta Paediatr 2004; 93:643-7. 166 7. ANEXOS ANEXO No. 1. Listado de indicadores de desempeño que se construyeron para los fines de la presente evaluación tomando como sustento los indicadores consignados en las ROP del SMNG publicado en el DOF el 31 marzo 2008, mismo que se consignan en el ANEXO 2 . Además de otros indicadores que se obtuvieron de los resultados de la encuesta poblacional y que están relacionados también con las ROP. Indicadores de desempeño en términos de productividad de los servicios en el SMNG Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos Aspectos Preventivos Utilización de servicios preventivos y por institución Medir la cobertura de servicios preventivos Número de niños afiliados que han utilizado servicios preventivos / total de niños afiliados X 100= % Anual Informes de la Comisión, muestreo de Unidades Médicas Con base en las Reglas de Operación del SMNG se espera que se realice Esquemas completos de vacunación por grupo de edad Medir la cobertura de vacunación por grupo de edad Número de niños afiliados que han recibido esquemas completos de vacunación / total de niños afiliados Anual Informes de la Comisión, Cartillas de Salud y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice X 100=-% Suplementación de hierro en menores de un año Medir la cobertura de suplementación de hierro en menores de un año Número de niños afiliados que han recibido suplementación de hierro / total de niños afiliados X 100= % Anual Informes de la Comisión Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Administración de Vitamina A Medir la cobertura de administración de Vitamina A en menores de un año Número de niños afiliados que han recibido Vitamina A / total de niños afiliados Anual Informes de la Comisión, Encuesta de Evaluación Poblacional SMNG Con base en las Reglas de Operación del SMNG se espera que se realice X 100=-% 167 Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos Promoción de la terapia de hidratación oral en la enfermedad diarreica aguda (EDA) Medir la cobertura de promoción de la terapia de hidratación oral en la enfermedad diarreica aguda (EDA) en menores de un año Número de madres de niños afiliados que han recibido promoción de la terapia de hidratación oral en la enfermedad diarreica aguda (EDA) / total de niños afiliados X 100= % Anual Informes de la Comisión, y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Porcentaje de neonatos con defectos al nacimiento detectados Medir la eficacia de la detección de los defectos al nacimiento y su referencia Número de neonatos identificados con defectos a nacimiento y referidos / Número de neonatos evaluados X100= % Al nacimiento, Informes de la Comisión y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Porcentaje de neonatos a los que se realizó tamiz neonatal Medir la eficacia de efectuar el tamiz neonatal Número de neonatos a los que se les efectuó tamiz neonatal / Número de neonatos evaluados Al nacimiento Informes de la Comisión, y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice 7 y 28 días X100= % Porcentaje de capacitación en talleres comunitarios respecto al cuidado de los menores Medir la eficacia del programa de capacitación en talleres comunitarios Número de familias afiliados al SMNG capacitados en talleres comunitarios / Número de familias afiliadas al SMNG X100= % Mensual Informes de la Comisión Con base en las Reglas de Operación del SMNG se espera que se realice Utilización de servicios curativos por nivel de atención (atención a de primer nivel, atención ambulatoria de segundo nivel y atención hospitalaria de segundo y tercer niveles) y por institución Medir la cobertura de servicios curativos Número de niños afiliados que han utilizado servicios curativos / total de niños afiliados X 100= % Anual Informes de la Comisión, Encuesta de Evaluación Poblacional del SMNG y Muestras de Unidades Médicas y Con base en las Reglas de Operación del SMNG se espera que se realice Cédula de Supervisión del SMNG 168 Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos Utilización de Unidades de Cuidados Intensivos Neonatales Medir la cobertura de utilización de Unidades de Cuidados Intensivos Neonatales Número de niños afiliados que han utilizado Unidades de Cuidados Intensivos Neonatales / total de niños afiliados X 100= -% Anual Informes de la Comisión, Encuesta de Evaluación Poblacional del SMNG ,Muestras de Unidades Médicas y Cédula de Supervisión del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Utilización de servicios de urgencias Medir la cobertura de utilización de servicios de urgencias Número de niños afiliados que han utilizado servicios de urgencias / total de niños afiliados X 100= % Anual Informes de la Comisión Cédula de Supervisión del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Sistema de Administración del Padrón (SAP) Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre de 2006 Atributos de la Atención Médica Porcentaje de niños con acceso al Sistema de Protección Social en Salud a través del Seguro Médico para una Nueva Generación (SMNG) Medir la cobertura del Programa Porcentaje de niños afiliados al SMNG contra el año anterior Medir eficacia en afiliación Atención de niños por el SMNG como porcentaje de los incorporados al SMNG Medir eficacia en la atención Niños afiliados al SMNG / Anual Niños nacidos a partir del 1° de diciembre de 2006 sin seguridad social en salud X 100 = % Niños afiliados en el año al SMNG / Niños afiliados en el año anterior al SMNG Sistema de Información en Salud (DGIS) Anual Sistema de Administración del Padrón (SAP) Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre del 2006 Anual Sistema de Administración del Padrón (SAP) Infraestructura suficiente x 100= % Casos atendidos de niños por el SMNG / Niños afiliados al SMNG x 100 = % Casos cubiertos por el SMNG y Encuesta de Evaluación Poblacional del SMNG Demanda de servicios en unidades médicas 169 Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos Atención de niños por el FPGC como porcentaje de los incorporados al SMNG Medir eficacia en la atención Casos atendidos de niños del SMNG con el FPGC / Anual Sistema de Administración del Padrón (SAP) Infraestructura suficiente Porcentaje de seguimiento de casos de niños atendidos Medir eficiencia en la atención Niños afiliados al SMNG x 100 = % Casos atendidos de niños incorporados al Sistema de Gestión de Gastos Catastróficos (SIGGC) y Encuesta de Evaluación Poblacional del SMNG Anual SMNG pagados con el FPGC con nota de seguimiento / Casos atendidos de niños incorporados al Informes de la Comisión SMNG pagados con el FPGC x 100 = % Porcentaje del ejercicio del presupuesto del SMNG Medir eficiencia del ejercicio del presupuesto Presupuesto ejercido del SMNG / Presupuesto modificado del SMNG X100= % Sistema de Gestión de Gastos Catastróficos (SIGGC) Anual Presupuesto de Egresos de la Federación (PEF) Cuenta de la Hacienda Pública Federal Supervisión del seguimiento de las unidades médicas al tratamiento de los niños afiliados al SMNG Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre de 2006 Comportamiento de la morbilidad de acuerdo a lo estimado 170 Indicadores de desempeño en términos de SMNG Nombre Objetivo Método de cálculo efectividad de los servicios en el Medició n Medios de verificación Supuestos Aspectos Preventivos Prevalencia de enfermedades diarreicas Medir la efectividad del programa de prevención de enfermeda des diarreicas Número de casos de enfermedades diarreicas en menores de un año / número total de niños nacidos en el periodo X100= % A la de edad de: 12 meses Notificación de casos SISVE y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Prevalencia de enfermedades respiratorias Medir la efectividad del programa de prevención de enfermeda des respiratoria s Número de casos de enfermedades respiratorias en menores de un año / número total de niños nacidos en el periodo X100= % A la de edad de: 12 meses Notificación de casos SISVE y Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Incidencia de bajo peso al nacer Medir la efectividad del programa de atención prenatal Número de casos de niños con peso inferior a 2500 gramos / número total de niños nacidos en el periodo X100= % Al nacimien to Informes de la Comisión Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Prevalencia de desmedro Medir la efectividad del programa de desarrollo infantil Número de casos de niños de baja talla para la edad / número total de niños nacidos en el periodo X100= % A la de edad de: 12 meses Informes de la Comisión y Submuestra de la Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice. Medir la efectividad del programa de desarrollo infantil Número de casos de niños de bajo peso para la edad en menores de un año / número total de niños nacidos en el periodo X100= % Informes de la Comisión y Submuestra de la Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice. Medir la efectividad del programa de Número de casos de niños con peso mayor que el esperado para la edad, de acuerdo al índice de masa corporal con valores entre 22 y 29 en Informes de la Comisión y Submuestra de la Encuesta de Evaluación Con base en las Reglas de Operación del SMNG se espera que se realice. Prevalencia de emaciación Prevalencia de sobrepeso A la de edad de: 12 meses A la de edad de: 12 meses De acuerdo a las tablas de la OMS de crecimiento. De acuerdo a las tablas de la OMS de crecimiento. 171 Nombre Prevalencia de obesidad Prevalencia de anemia Objetivo Método de cálculo Medició n prevención de la obesidad infantil menores de un año / número total de niños nacidos en el periodo X100= % Medir la efectividad del programa de prevención de la obesidad infantil Número de casos de niños con peso mayor que el esperado para la edad, de acuerdo al índice de masa corporal con valores igual o mayor a 30 en menores de un año / número total de niños nacidos en el periodo X100= % A la de edad de: 12 meses Medir la efectividad del programa de prevención de anemia Número de casos de anemia en menores de un año / número total de niños nacidos en el periodo X100= % A la de edad de: 12 meses Medios de verificación Supuestos Poblacional del SMNG De acuerdo a las tablas de la OMS de crecimiento. Informes de la Comisión y Submuestra de la Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice. Informes de la Comisión y Submuestra de la Encuesta de Evaluación Poblacional del SMNG Con base en las Reglas de Operación del SMNG se espera que se realice Informes de la Comisión y Notificación de casos SISVE Con base en las Reglas de Operación del SMNG se espera que se realice De acuerdo a las tablas de la OMS de crecimiento. Aspectos Curativos Prevalencia de sepsis neonatal Medir la efectividad del programa de atención neonatal Número de casos de sepsis en menores de 28 días / número total de niños nacidos en el periodo X100= % A la de edad de: 1 mes 172 Indicadores de desempeño en términos de eficiencia clínica y en la producción de servicios del SMNG Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos Atributos de la Atención Médica Satisfacción con el servicio recibido Medir la calidad de la atención en términos de la satisfacción con la atención recibida Número de niños afiliados que recibieron servicios de salud del SMNG y que reportaron buena y muy buena calidad en la Encuesta de Evaluación del SMNG / Total de niños afiliados que recibieron servicios de salud del SMNG en la muestra de la encuesta de evaluación del SMNG x 100= % Anual Encuesta de Evaluación Poblacional del SMNG Debe cumplirse con ellos conforme se señala en el Programa Operativo del SMNG Acreditación de centros de atención ambulatoria y hospitalaria Valoración de la existencia de una estructura adecuada para producir servicios de calidad para el SMNG 80% de los establecimientos que entregan servicios de salud a afiliados del SMNG deben de estar acreditados por la DGCES Cada tres años Dirección General de Calidad y Educación en Salud Cuestionario de médicos De acuerdo a los establecido en las reglas de operación del Sistema de Protección Financiera en Salud Acceso a insumos y medicamentos Medir la existencia de insumos y medicamentos suficientes para los programas del SMNG Reporte de la existencia de abasto de insumos y medicamentos por arriba del 90% en insumos y medicamentos seleccionados / Niños que utilizaron servicios del SMNG en la muestra de la encuesta de evaluación del SMNG x 100 = % Anual Encuesta de Evaluación Poblacional del SMNG Infraestructura suficiente Acceso a estudios radiológicos y de gabinete Medir la producción adecuada y disponibilidad de estudios radiológicos y de gabinete suficientes para los programas del SMNG Reporte de la disponibilidad de estudios Radiológicos y de gabinete por arriba del 90% / Niños que utilizaron servicios del SMNG en la muestra de la encuesta de evaluación del SMNG x 100 = % Anual Eficiencia del ejercicio del presupuesto del SMNG Medir eficiencia del ejercicio del presupuesto Presupuesto del SMNG ejercido / Presupuesto del SMGN autorizado Anual Informes de la Comisión Debe cumplirse con ellos conforme se señala en el Programa Operativo del SMNG Avance en la transferencia ediMr eficiencia en transferencia Trimestral Informes de la Comisión Debe cumplirse con ellos conforme se señala en el Encuesta de UM Encuesta de Evaluación Poblacional del SMNG x 100= % Recursos transferidos por vacunas / Recursos totales presupuestados para vacunas Demanda de servicios en unidades médicas Infraestructura suficiente Demanda de servicios en unidades médicas 173 Nombre Objetivo Método de cálculo Medición Medios de verificación Supuestos de la cápita de este recurso x 100= % Programa Operativo del SMNG Avance en la transferencia de los reembolsos Medir eficiencia en transferencia de este recurso Recursos transferidos por reembolsos / Recursos totales presupuestados por reembolsos x 100= % Trimestral Informes de la Comisión Debe cumplirse con ellos conforme se señala en el Programa Operativo del SMNG Avance en la transferencia de los recursos por vacunas Medir eficiencia en transferencia de este recurso Recursos transferidos por vacunas / Recursos totales presupuestados para vacunas x 100= % Trimestral Informes de la Comisión Debe cumplirse con ellos conforme se señala en el Programa Operativo del SMNG 174 ANEXO No. 2. fruentes fidedignas de información por secciones, de ROP del SMNG publicado en el DOF el 31 marzo del 2008, relativas a los indicadores del Programa Sección D. Frecuencia de revisiones de los menores de cinco años Grupo de edad Recién nacido Frecuencia de revisiones Al nacimiento, 7 y 28 días Acciones mínimas a realizar en las revisiones Niños y niñas menores de 5 años A los 2, 4, 6, 8, 10, 12 15, 18, 21, 24, 30, 36, 42, 48, 54 y 60 meses de edad Capacitación a los padres con respecto al cuidado de los menores, a través de Talleres Comunitarios para el Autocuidado de la Salud Mensual Identificación de signos de alarma Exploración física completa Detección y referencia de defectos al nacimiento Revisión del cordón umbilical Capacitación sobre cuidados del recién nacido Promoción de alojamiento conjunto y lactancia materna Tamiz neonatal Verificación de aplicación de vitamina K y profilaxis oftálmica Inmunizaciones, y Capacitación a los padres sobre alimentación al seno materno y estimulación temprana Identificación de factores de mal pronóstico del entorno familiar Exploración física completa Inmunizaciones Capacitación a los padres sobre el cuidado de la niña o el niño, alimentación y estimulación temprana Evaluación del desarrollo psicomotor Identificación de problemas posturales Promoción de la salud bucodental Promoción de la actividad física y la prevención de accidentes Desparasitación, y Detección temprana de enfermedades Presentación del Seguro Médico para una Nueva Generación Alimentación y salud Saneamiento básico a nivel familiar Nutrición Cuidados del recién nacido Lactancia materna y alojamiento conjunto El menor de un año El mayor de un año Vacunas Estimulación temprana Diarreas y uso del Vida Suero Oral. 175 Infecciones respiratorias agudas Prevención de accidentes Los indicadores financieros del Programa son los siguientes: Nombre Objetivo Método de cálculo Eficiencia del ejercicio del presupuesto del SMNG Medir eficiencia del ejercicio del presupuesto Presupuesto del SMNG ejercido Presupuesto del SMGN autorizado x 100:% Frecuencia de medición Anual Nombre Objetivo Método de cálculo Avance en la transferencia de la cápita Medir eficiencia en transferencia de este recurso Recursos transferidos por cápita Recursos totales presupuestados para cápita Frecuencia de medición Trimestral Nombre Objetivo Método de cálculo Avance en la transferencia de los reembolsos Medir eficiencia en transferencia de este recurso Recursos transferidos por reembolsos Recursos totales presupuestados por reembolsos x 100:% x 100:% Frecuencia de medición Trimestral Nombre Objetivo Método de cálculo Avance en la transferencia de los recursos por vacunas Medir eficiencia en transferencia de este recurso Frecuencia de medición Recursos transferidos por vacunas Recursos totales presupuestados para vacunas Trimestral x 100:% 176 Seguimiento operativo y control de auditoria Algunos de los indicadores de seguimiento operativo serán los siguientes: Existencia información de sistema de • Sistemas de información homogéneos en las unidades médicas • Expediente médico • Sistema de citas Acceso a servicios de salud • Disponibilidad de servicios ambulatorios hospitalarios en congruencia con la población afiliada. Coordinación y continuidad • Existencia del sistema de referencia y contra referencia Provisión de servicios preventivos • Existencia de procesos de atención preventivos para: o medición del estado nutricional o detección de hipotiroidismo o detección de agudeza auditiva o vacunación por grupo de edad o suplementación de hierro en menores de 1 año o administración de Vitamina A o promoción de la terapia de hidratación oral en la enfermedad diarreica aguda (EDA) • Disponibilidad de insumos para la provisión de servicios preventivos • Disponibilidad de personal de salud para realizar las actividades preventivas • Existencia de guías de práctica clínica • Existencia de criterios para evaluar la competencia técnica en padecimientos seleccionados: infecciones respiratorias agudas, diarrea Calidad de atención y 177 Indicadores de desempeño Los indicadores de desempeño del Programa son los siguientes: Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Porcentaje de niños con acceso al Sistema de Protección Social en Salud a través del Seguro Médico para una Nueva Generación (SMNG) Medir la cobertura del Programa Niños afiliados al SMNG X 100 = % Niños nacidos a partir del 1° de diciembre de 2006 sin seguridad social en salud Anual Sistema de Administración del Padrón (SAP) Sistema de Información en Salud (DGIS) Voluntad de la población para afiliar a los niños nacidos a partir del 1°de diciembre de 2006 Porcentaje de cumplimiento respecto de la meta de afiliación al SMNG Medir eficacia en afiliación al programa Niños afiliados en el año al SMNG x 100= % Niños programados a afiliar al SMNG en el año Anual Sistema de Administración del Padrón (SAP) Sistema de Información en Salud (DGIS) Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre de 2006 Porcentaje de niños afiliados al SMNG contra el año anterior Medir eficacia en afiliación Niños afiliados en el año al SMNG x 100= Niños afiliados en el año anterior al SMNG Anual Sistema de Administración del Padrón (SAP) Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre del 2006 Porcentaje de variación de los niños atendidos a través del SMNG en el año con respecto al año anterior Medir la variación en las atenciones de niños con respecto al año anterior Niños atendidos a través del SMNG en el año -1 x 100 = % Niños atendidos a través del SMNG en el año anterior Anual Intervenciones cubiertas por el SMNG Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre de 2006 Comportamiento de la morbilidad de acuerdo a lo estimado Porcentaje de variación de los servicios e intervenciones del SMNG en el año con respecto al año anterior Medir eficiencia del programa Servicios e intervenciones incluidos en el SMNG en el año -1x100= % Servicios e intervenciones incluidos en el SMNG en el año anterior Anual 178 Medios de verificación Supuestos Informes de la Comisión Demanda de servicios en unidades médicas Nombre Atención de niños por el SMNG como porcentaje de los incorporados al SMNG Medir eficacia de la atención Casos atendidos de niños por el SMNG x 100 = % Niños afiliados al SMNG Anual Sistema de Administración del Padrón (SAP) Casos cubiertos por el SMNG Infraestructura suficiente Demanda de servicios en unidades médicas Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Nombre Objetivo Método de cálculo Frecuencia de medición Medios de verificación Supuestos Atención de niños por el FPGC como porcentaje de los incorporados al SMNG Medir eficacia de la atención Casos atendidos de niños del SMNG con el FPGC x 100 = % Niños afiliados al SMNG Anual Sistema de Administración del Padrón (SAP) Sistema de Gestión de Gastos Catastróficos (SIGGC) Infraestructura suficiente Porcentaje de seguimiento de casos de niños atendidos Medir eficiencia en la atención Casos atendidos de niños incorporados al SMNG pagados con el FPGC con nota de seguimiento x 100 = % Casos atendidos de niños incorporados al SMNG pagados con el FPGC Anual Sistema de Gestión de Gastos Catastróficos (SIGGC) Informes de la Comisión Supervisión del seguimiento de las unidades médicas al tratamiento de los niños afiliados al SMNG Porcentaje del ejercicio del presupuesto del SMNG Medir eficiencia del ejercicio del presupuesto Presupuesto ejercido del SMNG x 100 = % Presupuesto modificado del SMNG Anual Presupuesto de Egresos de la Federación(PEF) Cuenta de la Hacienda Pública Federal Voluntad de la población para afiliar a los niños nacidos a partir del 1° de diciembre de 2006 Comportamiento de la morbilidad de acuerdo a lo estimado 179 ANEXO No. 3. Catálogo Universal de los Servicios Esenciales que ampara el SMNG autorizados para el año 2008 Comisión Nacional de Protección Social en Salud Dirección General de Gestión de Servicios de Salud Seguro Médico de Nueva Generación No incluidos en FPGC ni en CAUSES Número 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 Grupo Ciertas enfermedades infecciosas y parasitarias Tumores Enfermedades de la sangre y de los órganos hematopoyéticos Enfermedades endocrinas, nutricionales y metabólicas Enfermedades del sistema nervioso Enfermedades del ojo Enfermedades del oído Enfermedades del sistema circulatorio Enfermedades del sistema respiratorio Enfermedades del sistema digestivo Enfermedades de la piel Enfermedades del sistema osteomuscular Enfermedades del sistema genitourinario Enfermedad Clave CIE-10 Tuberculosis del Sistema Nervioso Tuberculosis Miliar Listeriosis Tétanos neonatal Sífilis congénita Enfermedad por citomegalovirus Toxoplasmosis Hepatoblastoma Ependimoma Tumor benigno de las glándulas salivales mayores (Ránula) Quiste dermoide Tumor benigno del mediastino Tumor benigno de la piel del labio Tumor benigno del ojo y sus anexos Hemofilia A17 A19 A32 A33.X A50 B25 B58 C22.2 C715 D11 D23 D15.2 D23.0 D31 D66,D67,D68 $34,502 $33,604 $22,322 $53,614 $10,721 $19,728 $23,501 $71,806 $72,476 $26,576 $7,269 $65,974 $16,319 $33,357 $100,000 Púrpura trombocitopénica idiopática D69.3 $35,923 Intolerancia a la lactosa E73 $20,062 Parálisis de Bell Síndrome de Guillain-Barré G51.0 G61.0 $27,005 $29,139 Retinopatía de la prematuridad H35.1 $33,836 Hipoacusia conductiva y neurosensorial H90 $30,430 Miocarditis aguda Fibroelastosis endocardica Insuficiencia cardiaca Piotórax Derrame pleural no clasificado en otra parte Derrame pleural en afecciones clasificadas en otra parte Neumotórax Parálisis del diafragma Trastornos del desarrollo y de la erupción de los dientes Estomatitis Otras obstrucciones intestinales Constipación Síndrome estafilocócico de la piel escaldada (Síndrome de Ritter) Artritis piógena I40 I42.4 I50 J86 J90.X J91.X J93 J98.6 K00 K12 K56.4 K59.0 $64,495 $22,939 $29,709 $32,810 $35,408 $25,415 $24,847 $25,828 $13,742 $12,469 $30,774 $11,944 L00.X $22,942 M00 $39,851 Fascitis necrotizante M72.6 $43,656 Síndrome nefrítico agudo Uropatía obstructiva y por reflujo Insuficiencia renal aguda Divertículo de la vejiga Hidrocele y espermatocele N00 N13 N17 N32.3 N43 $23,928 $39,632 $33,880 $38,305 $16,739 180 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 Ciertas afecciones originadas en el período perinatal 60 61 62 63 64 65 66 67 68 69 70 71 72 73 74 75 76 77 78 79 80 81 82 83 84 85 86 87 88 89 90 91 Ciertas afecciones originadas en el período perinatal Malformaciones congénitas, deformidades y anomalías cromosómicas Torsión del testículo Orquitis y epididimitis Fístula vesicovaginal Feto y recién nacido afectados por trastornos hipertensivos de la madre Feto y recién nacido afectados por drogadicción materna Crecimiento fetal retardado y desnutrición fetal Hemorragia y laceración intracraneal debidas a traumatismo del nacimiento Otros traumatismos del nacimiento en el sistema nervioso central Traumatismo del nacimiento en el cuero cabelludo /(incluye cefalohematoma) Traumatismo del esqueleto durante el nacimiento Traumatismo del sistema nervioso periférico durante el nacimiento Otros traumatismos del nacimiento Hipoxia intrauterina Asfixia al nacimiento Neumomediastino originado en el período perinatal Hemorragia pulmonar originada en el período perinatal Displasia broncopulmonar originada en el período perinatal Onfalitis del recién nacido con o sin hemorragia leve Hemorragia intracraneal no traumática del feto y del recién nacido Enfermedad hemorrágica del feto y del recién nacido Enfermedad hemolítica del feto y del recién nacido Hidropesía fetal debida a enfermedad hemolítica Ictericia neonatal debida a otras hemólisis excesivas Ictericia neonatal por otras causas y las no especificadas Coagulación intravascular diseminada en el feto y el recién nacido Policitemia neonatal Trastornos transitorios del metabolismo de los carbohidratos especificos del feto y del recién nacido Trastornos neonatales transitorios del metabolismo del calcio y del magnesio Alteraciones del equilibrio del sodio en el recién nacido Alteraciones del equilibrio del potasio en el recién nacido Otras peritonitis neonatales Enterocolitis necrotizante Convulsiones del recién nacido Depresión cerebral neonatal Encefalopatía hipóxica isquémica Anencefalia Encefalocele Estenosis y estrechez congénitas del conducto lagrimal Otras malformaciones congénitas del oído (Microtia, macrotia, oreja supernumeraria, otras deformidades del pabellón auricular, anomalía de la posición de la oreja, oreja prominente) Seno, fístula o quiste de la hendidura branquial Malformaciones congénitas de la nariz Malformación congénita de la laringe (Incluye laringomalacia congénita) Malformaciones congénitas de la tráquea y de los bronquios Malformaciones congénitas del pulmón Otras malformaciones congénitas del intestino (Incluye divertículo de Meckel, Enfermedad de Hirshprung y malrotación intestinal) Malformaciones congénitas de vesícula biliar, conductos biliares e hígado (Incluye atresia de conductos biliares y quiste de colédoco) Páncreas anular Síndrome de Potter Duplicación del uréter Riñón supernumerario N44.X N45 N82.0 $18,263 $17,514 $39,913 P00.0 $50,951 P04.4 P05 $50,951 $50,285 P10 $82,672 P11 $81,714 P12 $13,831 P13 $34,702 P14 $25,905 P15 P20 P21 P25.2 P26 P27.1 P38.X $29,872 $28,134 $28,757 $35,002 $35,002 $35,791 $23,561 P52 $53,602 P53.X P55 P56 P58 P59 $25,607 $25,045 $26,239 $24,202 $15,392 P60.X $44,559 P61.1 $20,293 P70 $20,346 P71 $20,112 P74.2 P74.3 P78.1 P78.3 P90.X P91.4 P91.6 Q00.0 Q01 Q10.5 Q17 $20,112 $20,112 $50,044 $72,503 $23,826 $35,985 $28,757 $13,479 $32,387 $14,107 $17,615 Q18.0 Q30 Q31 $16,919 $16,280 $13,664 Q32 Q33 Q43 $30,492 $31,124 $56,446 Q44 $66,301 Q45.1 Q60.6 Q62.5 Q63.0 $36,605 $46,815 $29,803 $35,639 181 92 93 94 95 96 97 98 99 100 101 102 103 104 105 Síntomas y signos generales Traumatismos, envenenamientos y algunas otras consecuencias de causas externas Riñón ectópico Malformación del uraco Ausencia congénita de la vejiga y de la uretra Polidactilia Sindactilia Hernia diafragmática congénita Ictiosis congénita Epidermólisis bullosa Nevo no neoplásico, congénito Choque hipovolémico Q63.2 Q64.4 Q64.5 Q69 Q70 Q79.0 Q80 Q81 Q82.5 R57.1 $35,078 $33,842 $52,255 $56,753 $23,086 $63,919 $19,809 $19,984 $18,927 $37,635 Traumatismo superficial del cuero cabelludo Herida del cuero cabelludo Avulsión del cuero cabelludo Herida del tórax S000 S010 S080 S21 $1,458 $2,916 $34,105 $20,818 T203,T213,T2 23,T233,T243, T253.T293,T3 03 X43 $93,159 $15,940 Y58.0 $16,356 Z13 Z13 $80 $450 106 Quemaduras y corrosiones Quemaduras de tercer grado de las diferentes partes del cuerpo 107 Complicaciones de la atención médica y quirúrgica Efectos adversos de otros parasimpaticomiméticos [anticolinérgicos] Efectos adversos de la vacuna BCG Personas en contacto con los servicios de salud para investigación y exámenes Tamiz auditivo Tamiz metabólico ampliado 108 109 110 182 Anexo 4. Encuestas aplicadas 183 EVALUACIÓN DEL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN Volumen III. Evaluación de las características sociodemográficas y del estado de salud de los niños beneficiarios del SMNG RELACIÓN DE ACRÓNIMOS UTILIZADOS APF Administración Pública Federal CEESES Centro de Estudios Económicos, Sociales y en Salud CNPSS Comisión Nacional de Protección Social en Salud DG-SMNG Dirección General del Seguro Médico para una Nueva Generación FPGC Fondo de Protección contra Gastos Catastróficos FPGC-UCIN Padecimientos que se atienden en las Unidades de Cuidado Intensivo Neonatal y que son cubiertos por el Fondo de Protección contra Gastos Catastróficos HIM Hospital Infantil de México INEGI Instituto Nacional de Estadística Geografía e Informática RN Recién Nacido ROP-marzo 2008 Reglas de Operación del SMNG publicadas en el DOF el 31 marzo del 2008 SMNG Seguro Médico para una Nueva Generación SPSS Sistema de Protección Social en Salud COLABORADORES Comité Directivo Onofre Muñoz Hernández Director de Investigación Hospital Infantil de México Federico Gómez Gabriel Cortés Gallo Director Adjunto de la Comisión Nacional de Protección Social en Salud. Programa del Seguro Médico para una Nueva Generación Investigadores responsables Ricardo Pérez Cuevas* Investigadores participantes Luis Durán Arenas Juan Garduño Espinosa Samuel Flores Huerta* Marco González Unzaga Mirna Hebrero Martínez Luis Jasso Gutiérrez Miguel Klunder Klunder Silvia Martínez Valverde Elvira Mireya Pasillas Torres Alfonso Reyes López Evelyne Rodríguez Ortega Guillermo Salinas Escudero Administradores Elías Hernández Ramírez Ana Lilia González Camacho * Responsables del volumen III. Estado de Salud AGRADECIMIENTOS Al Instituto Nacional de Estadística y Geografía (INEGI), por su contribución en el diseño y por el levantamiento de la encuesta nacional para la evaluación del impacto del programa en el estado de salud y en la economía de la familia de los niños afiliados. Eduardo León Ríos Mingramm (Director General Adjunto de Encuestas Sociodemográficas y Registros Administrativos) Clara María Luisa Mantilla Trollé (Directora de Encuestas Especiales) y Rita Velázquez Lerma (Subdirectora de Estadísticas de Salud y Discapacidad). CONTENIDO Relación de acrónimos utilizados .................................................................................... 2 Colaboradores ................................................................................................................. 3 AGRADECIMIENTOS ..................................................................................................4 CONTENIDO................................................................................................................5 RESUMEN EJECUTIVO.................................................................................................. 9 INTRODUCCIÓN........................................................................................................... 27 1. ANTECEDENTES ................................................................................................... 28 1.1. Marco legal .......................................................................................................28 2. BASES METODOLÓGICAS Y CONCEPTUALES .................................................. 29 2.1. Objetivos de la ESMNG2009............................................................................29 2.2. Marco conceptual .............................................................................................29 2.3. Diseño del cuestionario ....................................................................................30 2.3.1. Prueba piloto.............................................................................................. 30 2.3.2. Lugares seleccionados .............................................................................. 30 2.4. Definición del cuestionario................................................................................31 3. METODOLOGÍA ..................................................................................................... 34 3.1. Descripción general de la metodología ............................................................34 3.2 Diseño estadístico ............................................................................................34 3.2.1. Marco de la encuesta................................................................................. 35 3.2.2. Formación de las unidades de muestreo ................................................... 35 3.3. Esquema de muestreo .....................................................................................35 3.3.1. Tamaño de la muestra ............................................................................... 36 3.3.2. Tamaño de submuestra para obtener las medidas antropométricas ......... 36 3.3.3. Tamaño de submuestra para obtener la medición de hemoglobina .......... 37 3.4. Afijación de la muestra .....................................................................................37 3.5. Selección de la muestra ...................................................................................37 3.5.1. Selección de la submuestra para obtener las medidas antropométricas ... 38 3.5.2. Selección de la submuestra para la medición de hemoglobina ................. 39 3.6. Ajuste a los factores de expansión ...................................................................40 3.6.1. Ajuste por no respuesta ............................................................................. 40 3.7. Estimadores .....................................................................................................40 3.8. Precisiones .......................................................................................................41 3.9. Metodología de somatometría..........................................................................43 3.10. Variabilidad de las mediciones de longitud de los niños, tomadas en campo durante el levantamiento de la encuesta nacional para evaluar el SMNG ................. 43 3.10.1. Marco Teórico ............................................................................................. 43 3.10.2. Metodología. ............................................................................................... 44 3.10.3. Conclusión .................................................................................................. 46 4. RESULTADOS........................................................................................................ 47 4.1. Marco de Muestreo...........................................................................................47 4.2. Características de la base de datos. ................................................................48 4.3. Deficiencias de información del directorio. .......................................................50 4.4. Revisión de los domicilios de niños seleccionados. .........................................51 4.5. Confronta del inventario de viviendas del II Conteo de Población y Vivienda 2005 y el directorio de niños(as) beneficiarios del SMNG seleccionados ..................53 4.6. Verificación del directorio de beneficiarios del SMNG seleccionados. .............54 4.7. Resultados de la muestra recolectada. ............................................................56 4.7.1. Resultados Submuestra de hemoglobina .................................................. 56 4.8. Características sociodemográficas de la población afiliada al SMNG ..............57 4.8.1. Edad y sexo de los menores afiliados al SMNG ........................................ 57 4.8.2. Edad de la madre e hijos nacidos vivos..................................................... 58 4.8.3. Número de hijos nacidos vivos por localidad ............................................. 59 4.8.4. Características de la madre ....................................................................... 60 4.8.5. Derechohabiencia a instituciones de salud ................................................ 61 4.8.6. Características de los hogares de niños afiliados al SMNG ...................... 62 4.8.7. Ocupación de los jefes(as) de hogar............................................................. 63 4.8.8. Características de las viviendas con al menos un afiliado al SMNG por tipo de localidad............................................................................................................. 64 4.8.9. Equipamiento de la vivienda ...................................................................... 66 4.9. Salud reproductiva y maternoinfantil ................................................................67 4.9.1. Historia reproductiva de la madre del niño beneficiario ............................. 67 4.9.2. Cuidado prenatal........................................................................................ 68 4.9.3. Consumo de ácido fólico y hierro durante el embarazo ............................. 69 4.9.4. Ocurrencia de complicaciones durante el embarazo ................................. 70 4.9.5. Condiciones de la atención del parto ......................................................... 71 4.9.6. Peso al nacimiento..................................................................................... 73 4.9.7. Acciones necesarias para la atención al nacer, de los niños beneficiarios del programa SMNG ............................................................................................... 73 4.9.8. Institución que otorgó la atención .............................................................. 74 4.10. Alimentación y estado de nutrición ...................................................................74 4.10.1. Lactancia y alimentación............................................................................. 74 4.10.2. Estado de nutrición ..................................................................................... 82 4.10.2.1. Diagnósticos antropométricos .................................................................................... 82 4.10.2.2. Anemia......................................................................................................................... 85 4.11. Uso de servicios médicos preventivos y vacunación........................................87 4.11.1. Carnet de citas y acciones preventivas....................................................... 87 4.11.2. Cartilla de vacunación ............................................................................ 90 4.12. Enfermedades y Accidentes.............................................................................91 4.12.1. Diarrea aguda; tratamiento en el hogar....................................................... 92 4.12.2. Infecciones respiratorias agudas; y manejo en el hogar......................... 94 4.12.3. Atención médica en el último episodio de diarrea aguda ............................ 95 4.12.4. Atención en urgencias y hospitalización en el último episodio de diarrea... 98 4.12.5. Atención médica en el último cuadro de infección respiratoria ................... 99 4.12.6. Atención médica en urgencias y hospitalización en el último evento de infección respiratoria aguda. ................................................................................. 100 4.12.7. Atención médica y prescripción de medicamentos en el último episodio de diarrea aguda........................................................................................................ 101 4.12.8. Atención médica y prescripción de medicamentos en el último episodio de infección respiratoria aguda. ................................................................................. 103 4.12.9. Otras enfermedades ................................................................................. 105 4.1.2.10. Accidentes en el hogar en los últimos 12 meses. .................................. 108 5. MORTALIDAD EN NIÑOS AFILIADOS AL SMNG .........................................109 6. CONCLUSIONES...........................................................................................114 6.1 . Conclusiones sobre el directorio de niños beneficiarios del SMNG. ......... 114 6.2 . Conclusiones sobre las condiciones sociodemográficas de la población.. 115 6.3 . Conclusiones sobre la salud reproductiva y maternoinfantil...................... 115 6.4 . Conclusiones acerca de la lactancia, alimentación y estado nutricional ... 116 8.1 . Conclusiones sobre el uso de servicios médicos preventivos y vacunación 117 8.2 . Conclusiones sobre enfermedades y accidentes ...................................... 117 8.3 . Conclusiones sobre mortalidad en los niños afiliados al SMNG ............... 118 7. RECOMENDACIONES ..................................................................................118 7.1. En relación a las características sociodemográficas de la población........... 118 7.2. En salud reproductiva y materno infantil ..................................................... 119 7.3. En relación a las prácticas de la lactancia y de la alimentación complementaria .................................................................................................... 119 7.4. En relación al estado de nutrición de los niños .............................................. 119 7.5. En relación al uso de servicios médico-preventivos y vacunación ................. 120 7.6. En relación con las enfermedades más frecuentes y los accidentes en el hogar .............................................................................................................................. 120 7.7. En relación con la mortalidad en los niños afiliados al SMNG ....................... 120 8. BIBLIOGRAFÍA........................................................................................................ 122 Anexo 1. Encuesta Nacional Sobre el Seguro Médico para una Nueva Generación .. 131 RESUMEN EJECUTIVO Introducción La evaluación de impacto del programa en el estado de salud y en la economía de la familia de los niños afiliados es uno de los objetivos fundamentales del SMNG y está estipulada en sus reglas de operación. En esta primera evaluación se midieron las condiciones de salud de los niños y niñas afiliados al SMNG, lo cual permite establecer un punto de referencia para estimar el impacto del programa en evaluaciones posteriores. Esta decisión obedece a que a la fecha, la información acerca del estado de salud de este grupo de edad en particular (menores de dos años) y en esta población atendida por el SMNG es muy limitada. Los objetivos de la encuesta fueron los siguientes: A. Elaborar un diagnóstico de la población afiliada al programa en aspectos de a. Estado de salud del menor b. Características socio-económicas del hogar, c. Acceso y satisfacción con los servicios de salud. B. Contar con información basal de la población afiliada al programa que establezca la base para el seguimiento y la evaluación de impacto correspondiente. Metodología Unidad de análisis: Niños(as) beneficiarios(as) nacidos(as) entre el 1 de diciembre de 2006 y el 30 de septiembre de 2008. Unidad de observación: Vivienda particular reportada en el directorio de niños(as) beneficiarios(as), como domicilio de los niños(as) inscritos(as) al Seguro Médico para una Nueva Generación. Período de levantamiento: Del 16 de marzo al 10 de abril de 2009. Método de recolección. Entrevista directa por medio de un cuestionario electrónico operado mediante un dispositivo móvil (mini laptop). El formato electrónico se estructuró mediante un sistema informático, el cual contenía un conjunto de utilerías para apoyar el levantamiento de la información en campo; las preguntas se agruparon por tema, con opciones de respuesta cerradas en su mayoría y abiertas en algunos temas. Informante adecuado: El Informante clave fue la madre del niño(a) seleccionado(a), y en los casos en que la madre no fuera residente habitual de la vivienda o hubiese fallecido, el informante adecuado fue la persona responsable del cuidado y alimentación del niño(a). Diseño estadístico Población objetivo de estudio: La Unidad de análisis la constituyeron los niños(as) nacidos(as) a partir del 1 de diciembre de 2006 inscritos al SMNG y hasta el 30 de septiembre de 2008. Cobertura geográfica. La ESMNG 2009 generará información con precisión y confianza medibles con diferentes niveles de cobertura geográfica: nacional; nacional urbano (localidades con 2500 y más habitantes) y nacional rural (localidades con menos de 2500 habitantes). Diseño de la muestra: La encuesta se diseñó bajo un esquema probabilístico, lo que permitirá generalizar los resultados a toda la población objeto de estudio y calcular la magnitud de los errores en las estimaciones. La distribución de la muestra por entidad se realizó de manera proporcional al tamaño de la población objeto de estudio, utilizando tres etapas de selección, en donde la última correspondió a la selección de los niños(as) beneficiarios(as) del programa y las dos anteriores a la selección de municipios y localidades en donde residen. De la muestra seleccionada se extrajo una submuestra para la toma de medidas antropométricas y de hemoglobina; el esquema de selección fue aleatorio simple, proporcional al tamaño de la muestra principal. Marco de la encuesta: El HIMFG entregó al INEGI una base de datos de niños(as) afiliados(as) al SMNG, con la finalidad de que se utilizara como marco de muestreo de la encuesta, cuyo origen es el directorio del SPSS elaborado y actualizado por la Secretaría de Salud, a nivel de entidad y dominio. Esta base contenía la información de 1, 545,717 niños(as) afiliados(as) entre el 1º de diciembre de 2006 y el 30 de septiembre de 2008. Formación de las unidades de muestreo: La conformación de las unidades de muestreo se hizo a partir del directorio de los niños(as) beneficiarios(as) a nivel de localidades y municipios. • Las unidades primarias de muestreo están constituidas por los municipios. • Las unidades secundarias de muestreo están constituidas por las localidades. • Las unidades terciarias de muestreo son los beneficiarios. Esquema de muestreo: El esquema de muestreo de la ESMNG se caracterizó por ser probabilístico, trietápico y por conglomerados. Tamaño de la muestra: Se estimó un tamaño de muestra de niños(as) afiliados de 12,063, el cual se ajustó a 12,240 a nivel nacional. La submuestra para obtener las medidas antropométricas fue de 5,738 niños(as) afiliados, el cual se ajustó a 6,240 a nivel nacional y el tamaño de submuestra para obtener la medición de hemoglobina fue de 738, el cual se ajustó a 760 a nivel nacional. Diseño y componentes de la encuesta. El diseño de la encuesta se sustentó conceptualmente en los principales determinantes del estado de salud en los niños: condiciones sociales, económicas y familiares, aspectos de la atención prenatal y natal, prácticas de alimentación, principalmente lactancia y ablactación, acceso y uso de servicios preventivos y curativos tanto ambulatorios como hospitalarios, determinado por la afiliación al SMNG, accesibilidad geográfica, información acerca del SMGN. Se identificaron las prácticas de tratamiento intradomiciliario y la búsqueda oportuna de atención médica para enfermedades comunes como diarrea e infección respiratoria. El estado de salud se determinó a través del estado nutricional, incidencia de enfermedades, principalmente las más comunes, como diarrea e infección respiratoria y otro tipo de enfermedades y en la muestra analizada también se identificaron las causas de mortalidad. Para el diseño de la encuesta y la estrategia de recolección de información se realizó un estudio piloto en dos estados de la república: Veracruz y Estado de México. 1. Características de la vivienda e identificación de hogares. 2. Características sociodemográficas. Las secciones 1 y 2 captaron información de la vivienda y de los datos sociodemográficos de sus residentes. Para estas secciones se utilizaron las preguntas que el INEGI ha aplicado en sus diferentes proyectos estadísticos y que se formulan en todas las viviendas seleccionadas. El objetivo fue conocer las características de las viviendas, el número de personas que residen en ella, la organización del gasto para alimentación, el número de hogares y las características sociodemográficas básicas. 3. Salud reproductiva y materno infantil. Esta sección tuvo como objetivo conocer aspectos sobre la atención a la salud de la madre durante el embarazo, parto y posparto. La atención a la salud, en estos casos, se observa a partir de la forma de contacto que establece la madre con los servicios de salud para procurar su atención. Con la información recolectada fue posible evaluar la calidad de la atención prenatal a base de indicadores simples, tales como el trimestre de inicio de control médico del embarazo, la suplementación con ácido fólico desde el inicio del embarazo y de hierro durante por lo menos seis meses. Asimismo se indagó acerca de la atención del parto, personal de salud que participó y sitio adonde ocurrió. 4. Datos sobre el nacimiento del niño(a), para conocer la información sobre las condiciones del nacimiento y del estado de salud del niño 5. Lactancia y alimentación, con el propósito de conocer las prácticas de lactancia y alimentación durante los primeros 3 días y durante los primeros seis meses, incluyendo las prácticas de ablactación. 6. Inscripción al SMNG, esta sección buscó identificar las características de la inscripción al Seguro Médico para una Nueva Generación 7. Uso y satisfacción de los servicios de salud. Estas preguntas indagan sobre la perspectiva del usuario en lo referente al uso y satisfacción de los servicios recibidos. 8. Uso de servicios médicos preventivos y vacunación. Esta sección brinda información sobre aspectos preventivos tales como: control del niño sano, revisiones preventivas, aplicación de vacunas específicas que están incorporadas en el esquema nacional de vacunación. 9. Enfermedades y accidentes. Esta sección se diseñó para conocer las prácticas del manejo de la salud intradomiciliario de diarrea aguda y de enfermedades respiratorias agudas superiores, identificación de signos de alarma para búsqueda oportuna de atención médica y utilización de servicios de salud en enfermedades y accidentes de los niños(as) afiliados al SMNG. 10. Asistencia a talleres o pláticas para el autocuidado de la salud a las cuáles deben asistir las familias afiliadas al SPSS. Las preguntas se orientaron principalmente a las actividades de educación para el cuidado de la salud de los niños menores de 5 años. 11. Gastos en salud del niño(a) abordó la temática relacionada con el gasto en salud del niño(a) beneficiario(a) y con ello se buscó identificar las cantidades desembolsadas en los hogares para el pago de atención médica. 12. Gastos e ingresos totales del hogar captó los gastos e ingresos totales del hogar así como si alguna o algunas personas se benefician de programas sociales. Cabe hacer mención que esta sección también se aplicó en aquellos casos en que el niño seleccionado falleció, con el propósito de obtener la información de los ingresos y gastos del hogar. 13. Información de niños fallecidos que estuviesen afiliados al SMNG. Esta sección permitió captar información relacionada con el proceso de atención desde que inició la enfermedad o accidente hasta que ocurrió el fallecimiento. Adicionalmente se registró la información de las submuestras de niños en quienes se realizó somatometría -registro de medidas antropométricas (peso y talla)- y medición de hemoglobina. RESULTADOS Deficiencias de información del directorio. En la revisión de la base de datos se detectó que aproximadamente 40% de los registros no contaba con información precisa sobre los datos necesarios para localizar el domicilio. Resultados de la muestra recolectada: Al término de la cuarta semana de levantamiento se obtuvo información completa del 75.26 % de los niños seleccionados en la muestra. El porcentaje de no respuesta asociado al marco fue de 21.7% (sin considerar los casos clasificados como “otra situación”); los casos de no respuesta se clasificaron en la siguiente manera: 869 casos (7.1%) de domicilios que no fueron localizados en campo; 1,036 casos (8.5%) de familias que no fueron localizadas; 756 casos (6.2%) de cambio de domicilio; además se identificaron 129 casos (1.1%) clasificados como “Otra situación”, en esta opción se incluyeron los registros duplicados, niños beneficiarios que no fueron reconocidos por el titular del seguro, entre otros. Características sociodemográficas de la población afiliada al SMNG Los seleccionados en la Encuesta SMNG representan a 1 520 494 niños y niñas afiliados menores de 2 años a nivel nacional; 1 095 116 son habitantes de localidades urbanas y 425,378 de localidades rurales; 773,370 son hombres y 747,124 son mujeres. Edad y sexo. De los menores afiliados al SMNG la mitad eran mujeres y el resto hombres, distribución que se mantiene entre las localidades urbanas y rurales, así como por grupos de edad. Alrededor del 75% de los menores tenían de 1 a 2 años de edad, poco más del 72% de los niños y niñas afiliadas habitan en localidades urbanas con más de 2,500 habitantes. Más de la mitad de los menores (54%) tenían de 1 a 2 años y habitaban en zonas urbanas. Los afiliados en las zonas rurales representaron el 28% de los menores afiliados, de los cuales el 76% tenían de 1 a 2 años de edad al momento de la encuesta. Edad de la madre e hijos nacidos vivos: más de la mitad de las madres de los niños afiliados al momento de la entrevista tenían entre 20 y 29 años, sin embargo una proporción elevada (15%) eran madres menores de 20 años y el 28% tenían 30 ó más años, Número de hijos nacidos vivos por localidad. En relación con el número de hijos nacidos vivos declarados por las madres de los menores afiliados, en promedio han tenido 2.32 hijos nacidos vivos por mujer, en las zonas rurales 2.68 y en las urbanas 2.19. Características de la madre. No hubo diferencias entre padres y madres de los afiliados en cuanto a la proporción que declaran no saber leer y escribir, y representan alrededor del 5%, pero hay diferencias significativas por tipo de localidad, dado que 9% de las madres y padres son analfabetas en las zonas rurales, en comparación con el 3.5% en las urbanas. En cuanto al grado de escolaridad, una proporción cercana al 32.5% de las madres reportan haber asistido a la primaria. Con respecto a la ocupación de las madres, la mayoría se dedica a los quehaceres del hogar (65%), 77.2% en localidades rurales y 60.3 en las urbanas. Solamente el 30.3% de las mujeres reportó tener un trabajo, en el área rural el 20.4% y en el área urbana el 34.2%. Derechohabiencia a instituciones de salud. Se esperaba que casi el total de padres y madres estuvieran afiliados al SPSS, solo el 85.7% de las madres y el 68% de los padres conocía que estaban afiliados al SPSS. En las zonas rurales el 10.3% de las madres y el 23.8% de los padres mencionaron que no estaban afiliados a ninguna institución. Características de los hogares. El 85% de todos los hogares tenían jefatura masculina y solo 15% jefatura femenina. El 60% todos los tipos de hogares contaban con 5 o menos integrantes. Los hogares con tres o menos integrantes y jefatura femenina tuvieron una proporción significativamente mayor, sobre todo en las zonas rurales (30%) en comparación con aquellos con jefatura masculina (18.2%). Ocupación de los jefes(as) de hogar. Jefes(as) de hogar se refiere a las personas que fueron declaradas por la o el informante clave, que en su mayoría fue la madre, como jefe(a) de hogar, por lo que no necesariamente corresponde al titular de la póliza. El 74.4% de los jefes del hogar fueron el padre (67.7%) o la madre (6.7%) del menor afiliado. Aquellos que reportaron tener trabajo al momento de la encuesta en su mayoría son obreros(as), jornaleros (as) o trabadores por su cuenta (98%). Casi el total de las jefas de hogar (95%) son obreras o trabajan por su cuenta, en comparación con el 68% de los hombres en esa posición, pero cerca de un tercio de los hombres es jornalero o peón. Características de las viviendas con al menos un afiliado al SMNG por tipo de localidad. La mayoría de las viviendas contaba con piso de cemento, firme u otro tipo de material, sin embargo una proporción cercana al 22% de las viviendas en zonas rurales y 11.2% en las urbanas tenían piso de tierra. De las viviendas urbanas de los afiliados el 21.4 % tenían piso de mosaico, madera o firme en comparación con el 8.4% en las rurales. Alrededor del 85% de las viviendas contaba con toma de agua potable, ya sea dentro o fuera de la vivienda, sin embargo en el resto de las viviendas, sus ocupantes necesitaban desplazarse a otra vivienda, a un pozo cercano, ríos, arroyos u otra vía, para poder acceder a el agua, lo cual dificulta la disponibilidad y el riesgo de que no se disponga de este vital liquido. Las diferencias por tipo de localidad son significativas, sobre todo considerando que casi el 28% en zonas rurales no contaba con agua entubada en su vivienda, a diferencia del 10.4% de la urbana. Hacinamiento en la vivienda. Los resultados del indicador arrojan que el 82% de los afiliados al SMNG habitaban en viviendas con algún grado de hacinamiento, el 85% en zonas rurales y el 80% de las urbanas. Equipamiento de la vivienda. Las viviendas sin equipamiento, considerando solo el equipo por el cual se preguntó, en las localidades rurales fueron aproximadamente 13.1% en comparación con el 1.9% en las urbanas. Lo cual es una manifestación clara de las desventajas en lo rural versus lo urbano. En general los artículos menos reportados como disponibles en la vivienda fueron la cisterna o aljibe (13.6%), automóvil o camioneta propios (18.9%) y el teléfono (35.2%), en cambio, los que en su mayoría se reportaron como existentes fueron televisión (90.8%) y estufa de gas (82.4%). Salud reproductiva y materno infantil Historia reproductiva de la madre del niño beneficiario: Las madres de los niños beneficiarios tuvieron un promedio de 2.5 embarazos. En el caso de las madres que tuvieron hijos fallecidos antes de los cinco años, la edad de fallecimiento más frecuente fue entre 0 y 28 días de edad, seguido por la muerte de niños de 1 a 12 meses y el menor porcentaje correspondió a los mayores de un año de edad. La mayoría de las madres refirieron haber consumido ácido fólico (92.7%), sin embargo, sólo 23.9% lo consumieron a partir del primer mes y hasta el tercer mes de embarazo. Con respecto al consumo de hierro, el 86.8% refirieron haberlo consumido, y en el 60% de este grupo, el consumo fue apropiado. Acerca del suplemento “Nutrivida”, suplemento alimentario otorgado por el Programa Oportunidades, el 64.7% refirieron haberlo consumido, siendo mayor el porcentaje en el área rural que en la urbana (75.8% y 52.7%, respectivamente). Complicaciones durante el embarazo. La complicación más frecuente fue la amenaza de aborto (17%), seguida de las infecciones urinarias y la hipertensión arterial. Aproximadamente el 52% de las madres no tuvieron complicaciones relacionadas con el embarazo. Condiciones al nacimiento de los niños afiliados al SMNG. En lo referente a la duración del embarazo, 15% fueron partos prematuros (niños nacidos antes de la semana 37) y 80% fueron de término. El 63% nacieron por parto, el 36.5% por cesáreas de las cuales, 24.5% de urgencia y 12% programadas. El sitio más frecuente donde ocurrió el nacimiento fueron las instalaciones de la Secretaría de Salud (75.7%), seguido de los servicios privados (11%). Peso al nacimiento. El 9.7% de los niños pesaron < 2500 g al nacer, cifra similar a la reportada para poblaciones en condiciones socioeconómicas comparables. Acciones necesarias para la atención al nacer de los niños beneficiarios del programa SMNG. En la mayor parte de los casos (89.6%) no se requirió acción alguna, sin embargo el 9% necesitó incubadora y 2.4% requirieron terapia intensiva, situación similar en el área rural y urbana. Alimentación y estado de nutrición Lactancia y alimentación. Lactancia. En la población estudiada se encontró un alto porcentaje de niños que recibieron, en sus primeros tres días de vida, diversos líquidos diferentes a la leche materna, que incluyen leche de fórmula, agua, té y otros líquidos. Destaca que menos de la mitad (43.2%) de los niños, recibieron únicamente leche materna en sus primeros tres días. El inicio adecuado de la práctica de la lactancia materna, según este indicador, fue más frecuente en la población urbana en comparación a la población rural. La mayor diferencia en la práctica de la lactancia al inicio de la vida entre las localidades urbanas y rurales correspondió a una muy elevada proporción de niños que en los primeros tres días de vida ingirieron leche no materna (28.4% y 21.4%, respectivamente). La proporción de madres que daban lactancia materna, al momento de la encuesta, no nos informa de diferencias importantes en la práctica de la lactancia materna entre las poblaciones urbana y rural. Las proporciones de niños –por mes de edad- que reciben lactancia materna no son estables. Alimentación complementaria. En conjunto se observó lo siguiente a) uso a edad muy temprana de líquidos con y sin contenido calórico que tienen un impacto negativo en el proceso de lactancia materna; b) sustitución temprana de la leche materna por leche de fórmula; c) alta frecuencia de ingestión de azúcares a través de líquidos y sólidos; y d) introducción temprana de alimentos de compleja digestión como son carnes y algunas leguminosas. A pesar de lo anterior, vemos que la población restringe en gran magnitud la ingestión de alimentos durante el primer semestre de vida; al término del cual se introducen alimentos que no corresponden a la edad del niño y que pudieran tener consecuencias en su salud. Estado de nutrición Diagnósticos antropométricos. El 77.9% de los beneficiarios del SMNG obtuvieron, de acuerdo a su peso y su longitud, el diagnóstico de normalidad en su estado de nutrición desde una perspectiva antropométrica; esta calificación de normalidad fue más frecuente en el sexo femenino que en el masculino (80.4% y 75.5%, respectivamente). Como complemento, asignamos al 22.1% de los menores uno o más diagnósticos de alteración del estado de nutrición. Las prevalencias de las diferentes formas de desnutrición fueron las siguientes: 4.8% para peso bajo, 12.2% para desmedro, 3.9% para emaciación y 6.1% para sobrepeso. Las prevalencias de peso bajo y de emaciación tenían una tendencia a la disminución conforme se incrementaba la edad de los niños, mientras que las prevalencias de desmedro y de sobrepeso se incrementaron. Si bien para el niño ser beneficiario del SMNG representa una mayor probabilidad de tener un adecuado estado de salud y un buen crecimiento físico, para que se concrete esta propuesta, se requiere de la utilización de los servicios de salud. En la presente encuesta, en contra de lo esperado, el estado de nutrición de los niños que no habían utilizado los servicios del SMNG no mostró diferencias sustanciales en comparación a los niños con utilización de los servicios, en los cuales hubo mayor peso bajo (6.1% vs 4.8%), menor sobrepeso (4.6 vs 5.2), mientras que las prevalencias de desmedro y de emaciación fueron muy parecidas. El 23% de las madres de los niños había asistido a alguna plática sobre el cuidado de la salud. Anemia La prevalencia de anemia en los niños beneficiarios del SMNG fue de 29.9%: 29.1% en las localidades urbanas y 31.7% en las localidades rurales. Las menores prevalencias se encontraron en los niños mayores de 2 años, con 17.3%. La práctica de la lactancia materna no se asoció con la prevalencia de anemia. Carnet de citas y acciones preventivas Un bajo porcentaje del total de los niños contaba con carnet de citas (23.3%), de los cuáles, el mayor porcentaje correspondió a los del área urbana seguidos por los del área rural; En promedio, los niños habían recibido 6 revisiones preventivas, las cuales fueron más frecuentes en el área rural que en la urbana. Las acciones preventivas realizadas en orden de frecuencia fueron las siguientes: suplementación de vitamina A (29.4%); suplementación de hierro (20.7%); prueba de agudeza auditiva (15.0%); prescripción de antiparasitarios (14.9%); prueba de agudeza visual (11.3%). Cartilla de vacunación La aplicación de las vacunas del esquema establecido por la Secretaría de Salud está determinada principalmente por las intensas campañas y la continuidad de las acciones encaminadas a mantener altas coberturas. La encuesta únicamente preguntó por las cinco vacunas, más recientemente incorporadas al esquema de vacunación: sarampión, rubeola y parotiditis (SRP); pentavalente acelular: difteria, tosferina, tétanos, poliomielitis e infecciones por H. influenzae tipo B (DPaT + VIP + Hib); neumocóccica conjugada; influenza y rotavirus. La cobertura para la vacuna pentavalente acelular fue del 98.2% y del 96.5 en la aplicación de 1ª y 2ª dosis respectivamente; para la triple viral la cobertura fue menor a la esperada en los mayores de un año, con 81.2%, y las coberturas de aplicación de las vacunas recientemente introducidas al esquema variaron de 56% para influenza, 61% para la neumocóccica conjugada y 69% para la de rotavirus. Enfermedades y Accidentes Diarrea aguda: tratamiento en el hogar. Entre los casos que presentaron diarrea, el promedio de duración fue de 2.9 días, cifra que fue similar entre población urbana y rural. En los niños alimentados al seno materno, el 78% de las madres lo continuaron, el 10% lo disminuyó y el 7% lo suspendió. Prácticamente el 60% de los niños recibieron vida suero oral, esta proporción fue mayor en niños de localidades rurales; el segundo líquido más frecuentemente proporcionado fue agua sola. Con respecto a la cantidad de alimentos, únicamente el 41% continuó dando la misma cantidad, cifra que fue menor (18%) en los niños de localidades urbanas. Con respecto a la identificación de signos de alarma, las madres de localidades urbanas los identificaron más frecuentemente (95%) versus las madres de localidades rurales (91.7%). Infecciones respiratorias, tratamiento en el hogar: Las madres refirieron al catarro común, tos y amigdalitis/faringitis como los cuadros respiratorios agudos más frecuentes. Al preguntar cuáles síntomas motivan a las madres a buscar atención, en primer lugar se mencionó la fiebre (57%) seguida de la percepción de dificultad respiratoria y de taquipnea. La percepción de agravamiento de la enfermedad también fue otro motivo de búsqueda de atención médica. En términos generales, las razones de solicitud de atención médica son justificadas debido a que reflejan empeoramiento del cuadro respiratorio. Atención médica en el último episodio de diarrea aguda. El 15.5% de los niños tuvieron diarrea en el último mes; los porcentajes fueron similares entre quienes sabían que estaban inscritos al SMNG y quienes no lo sabían; sin embargo fue más frecuente entre niños de las localidades rurales (17.2%). Un alto porcentaje (91.1%) recibieron atención médica, principalmente por parte de la Secretaría de Salud. En segundo lugar los servicios privados otorgaron atención a un porcentaje importante (28%) y esto fue más evidente en el grupo de niños del área urbana (32%). Únicamente una tercera parte de las madres que llevaron a sus hijos a atención médica refirieron haber utilizado la póliza del SMNG para solicitar dicha atención, prácticamente la mitad no la utilizó, no la tenía o desconocía que estaba inscrita al SMNG. La mayor parte de los niños (90.1%) recibieron medicamentos. Atención en urgencias y hospitalización en el último episodio de diarrea. En lo referente a la atención en urgencias u hospitalización por diarrea, se observó que el 12% de los niños fueron atenidos en el servicio de urgencias; esto ocurrió más frecuentemente en localidades urbanas que en rurales. La mayor parte de los niños tuvieron una estancia menor a una hora en el servicio de urgencias. Un porcentaje inferior al 2.5% refirió que estuvo hospitalizado, principalmente en áreas urbanas. En promedio, los niños estuvieron 4 días en hospitalización Atención médica en el último cuadro de infección respiratoria. Del total de niños entrevistados, el 40% tuvieron algún cuadro de infección respiratoria superior y la mayoría recibió atención médica (69%). Fue más frecuentemente otorgada a niños de localidades urbanas. El mayor porcentaje de atenciones lo otorgó la Secretaría de Salud y prácticamente uno de cada 3 niños fue atendido en consultorios u hospitales privados, principalmente en áreas urbanas. En lo referente a la administración de medicamentos, el 90% recibieron algún medicamento; principalmente los niños de áreas urbanas. Atención médica en urgencias y hospitalización en el último evento de infección respiratoria aguda. En el caso de la infección respiratoria aguda y su atención en urgencias y hospitalización durante el último evento de infección, el 88% de los niños refirió un episodio agudo, en forma semejante en las áreas rurales y urbanas y de ellos, el 9.1% requirieron atención en el servicio de urgencias, con un promedio de estancia menor a una hora en dos terceras partes de los casos y el 1.3% requirieron de hospitalización, con un promedio de estancia de 4.5 días. Atención médica y prescripción de medicamentos en el último episodio de diarrea aguda. En el caso de la enfermedad diarreica aguda el 90.1% recibieron algún medicamento, de los que destacan un 30% con antibióticos, un 51% recibió sales de hidratación oral, un 3.4% medicamentos antidiarreicos y el 8.5% antiparasitarios. Este patrón de prescripción muestra un abuso de los antibióticos, que no debieran ser más del 10% (solo están indicados en diarrea con sangre) y no se recomienda el uso de medicamentos antidiarreicos en este grupo de edad. Por otro lado las sales de hidratación oral pueden utilizarse como preventivos para evitar la deshidratación o como tratamiento en la deshidratación leve y moderada, por lo que su uso debiera ser mayor al registrado. Atención médica y prescripción de medicamentos en el último episodio de infección respiratoria aguda. La atención médica fue proporcionada por la Secretaría de Salud casi en el 80% de los casos en área rural y hasta un 33% en la medicina privada de las áreas urbanas. El 52.4% recibió antibióticos, el 37.5% analgésicos y el 10.7% antigripales, lo que revela un elevado uso injustificado de antibióticos y antigripales en este grupo de edad. Accidentes en el hogar en los últimos 12 meses. El registro de accidentes en el hogar reveló una frecuencia de 5.7%, mayor en el área urbana que en la rural y relacionada principalmente con caídas, lesiones traumáticas y contacto con calor y sustancias calientes. Aunque los accidentes en el hogar son más frecuentes en el grupo de escolares y preescolares, ya empieza a aparecer como problema en este grupo de lactantes, probablemente relacionado con falta de cuidado de los padres. Mortalidad en niños afiliados al SMNG De los menores seleccionados en la encuesta se encontró que 74 fallecieron antes del momento de la encuesta y aplicando los factores de expansión, corresponderían a 13746 menores afiliados al SMNG. En las áreas rurales correspondieron al 55.4 % y en las urbanas al 44.6% de los menores afiliados fallecidos. Entre las 10 principales causas de muerte, siete de ellas están relacionadas con patología del recién nacido y malformaciones congénitas y correlacionan con las causas de muerte descritas para el área urbana. Aunque en el área rural también predominan las relacionadas con el recién nacido, persisten otras relacionadas con el rezago socioeconómico como son la enfermedad diarreica y las infecciones respiratorias. Principales causas de mortalidad. Al analizar la duración de la gestación de los niños fallecidos la mayoría fueron productos pretérmino menores de 37 semanas; sin embargo en el área rural el 59% de las muertes ocurrieron en niños producto de una gestación de término. Esto se confirma cuando se analiza el peso al nacer de los niños fallecidos que en el área urbana, el 34% corresponden a niños menores de 2500 g, en contraste con el área rural en donde el 49.5% fueron niños de 2500 a 4000 g. El 50% de las defunciones fueron resultado de episodios agudos de enfermedad, con evolución menor a siete días y frecuencias diferentes entre la población urbana (48.1%) y la rural con (56.7%). También existió diferencia con respecto a los padecimientos que cursaron con periodos de evolución de 8 a 28 días antes de la muerte, en este caso la frecuencia urbana fue de 23% y la rural del 13.4%. El 88% de los niños fallecidos recibieron atención médica durante su padecimiento en unidades médicas del sector público y la diferencia más importante se da en la atención por la medicina privada en el 26% de los fallecidos del área rural contra solo el 8.6% de los que fallecieron en áreas urbanas. Atención del beneficiario fallecido El 55.6% de las familias utilizaron recursos monetarios propios para pagar la atención médica del menor fallecido y esto ocurrió en el 73% de los casos del área rural y en el 50% de los correspondientes al área urbana. El promedio de gastos en el área rural fue de MXN$ 4,362.00 y el área urbana de MXN$ 11,619.00. El origen de estos recursos puede observarse que destaca que el 42% recurrieron a préstamos de parientes o amigos, con variación en el área urbana de 39.4% y en el área rural en el 50% de los casos. El 7.3% utilizó ahorros propios para solventar estos gastos. El gasto de bolsillo se analiza con detalle en el Volumen IV de este documento. CONCLUSIONES Conclusiones sobre el directorio de niños beneficiarios del SMNG. La base de datos de la muestra de niños afiliados al SMNG permitió la ubicación en campo del 77.16% de los niños seleccionados. La población beneficiaria de este Programa pertenece a un estrato social que presenta una alta movilidad, es decir, que cambian de domicilio con mayor frecuencia que lo que puede observarse en otros estratos sociales. Conclusiones sobre las condiciones sociodemográficas de la población En relación a las principales características sociodemográficas de la población estudiada, encontramos que: • Se trata de una población de niños menores de dos años, predominando las edades entre uno y dos años (75%) en razón de que el SMNG se inició en diciembre de 2006. • La mayoría (72%) vivían en comunidades urbanas mayores de 2,500 habitantes y solamente el 28% en comunidades rurales, lo que habla de la escasa cobertura del Programa en las áreas rurales. • La mayoría de las madres (57%) tenía entre 20 y 29 años de edad, el total de las madres tenía en promedio 2.3 hijos nacidos vivos, pero aún no habían finalizado su etapa reproductiva. • El nivel de analfabetismo de las madres fue más elevado, principalmente en las área rurales (8.3%). Se requiere fortalecer y enfocar los programas de alfabetización y educación en estos grupos, ya que a mayor escolaridad se tienen posibilidades de dar un mejor cuidado a la salud. • La disponibilidad de agua potable entubada dentro de la vivienda presenta una gran diferencia entre urbano (70.5%) y rural (42.7%), con un rezago grave en las comunidades urbanas pobres, ya que se trata de un servicio básico que toda la población debiera tener. • Las diferencias de equipamiento del hogar también distinguen los hogares urbanos de los rurales en: posesión de estufa de gas, refrigerador y teléfono, principalmente. Estos equipos facilitan la preservación y preparación de alimentos con lo cual se previene posibles infecciones, así como la comunicación en caso de emergencias por accidentes o episodios agudos. • Finalmente, en relación a la afiliación al SPSS se encontró que no todos los padres sabían que estaban afiliados. Además, un 9.3% de los menores (11.4% urbano y 3.4% rural) podrían contar con afiliación a alguna institución de seguridad Social, dado que al menos uno de los padres reportó tener seguridad social. Se requiere un mayor esfuerzo por lograr la afiliación familiar completa al SPSS y verificar los padrones de afiliación con las instituciones de Seguridad Social. Conclusiones sobre la salud reproductiva y materno infantil • Las madres de los hijos beneficiarios habían tenido un promedio de 2.5 embarazos (mediana 2.0). El 5% de las madres entrevistadas tuvieron un hijo que falleció antes de los cinco años; el 90% ocurrió en el primer año de vida y de éstos el 63% fallecieron en el periodo de 0 a 28 días de nacidos. • El 81.3% de las madres iniciaron su atención prenatal durante el 1er trimestre y el 86.4% fue atendido por personal médico. • El consumo apropiado de hierro (70.12%) y el consumo apropiado de ácido fólico (25.8%) fueron menores a lo esperado de acuerdo con las indicaciones para su prescripción. • Las complicaciones más frecuentes del embarazo fueron infección urinaria o amenaza de aborto e hipertensión-preeclampsia; estos últimos dos relacionados con partos prematuros, que en este grupo fue del 15%. • Destaca el 36.5% de embarazos resueltos por cesárea, que no tienen relación con la frecuencia de complicaciones y que excede con mucho la cifra estimada por la OMS de 20%. • El 9.5% de los nacimientos de los menores afiliados tuvieron peso menor a 2,500 g considerado como peso bajo al nacimiento o prematurez; el 9.3% de los niños requirió del uso de incubadoras y el 2.5% requirió de cuidados intensivos. Conclusiones acerca de la lactancia, alimentación y estado nutricional - - - La práctica de la lactancia en la población de niños del SMNG es compatible con la encontrada en la población general de nuestro país, caracterizada por un periodo corto de lactancia materna exclusiva, un inicio temprano del consumo de líquidos diferentes a la leche y un abandono temprano del amamantamiento. A la práctica de la lactancia materna se asocia el lugar de residencia, que conlleva una gran cantidad de variables sociodemográficas. No se identificó con claridad la influencia de las acciones del sector salud en la práctica de la lactancia. Acorde al abandono temprano de la lactancia materna, en los niños beneficiarios del SMNG la introducción de alimentos es muy temprana. Durante el primer semestre, en el cual no se debería dar alimento adicional alguno, estos niños están ya ingiriendo alimentos cuyo consumo corresponde, de acuerdo a recomendaciones internacionales, a finales del segundo semestre de vida; más aún, encontramos productos que no deberían ingerir los niños. Esta práctica de alimentación complementaria es similar a la descrita para la población rural de nuestro país. Los niños a quienes da cobertura el SMNG tienen un estado de nutrición afectado al parecer, por deficiencias nutricias agudas y crónicas. No obstante que los indicadores para evaluar emaciación y sobrepeso no fueron iguales, son equivalentes. Encontramos que la prevalencia de las alteraciones del estado de nutrición son similares a las reportadas en la última encuesta nacional, excepto la emaciación que en la presente encuesta resultó mayor a la reportada en otros estudios. Conclusiones sobre el uso de servicios médicos preventivos y vacunación • El 23% de los niños contaba con carnet de citas. • En promedio, los niños recibieron 6 revisiones preventivas. • La SSA otorgó la mayor proporción de atenciones preventivas, no obstante, se encontró una elevada participación de la medicina privada en esta actividad. • Se identificó que el 73.3% de los niños contaban con cartilla de vacunación sin diferencia entre los medios rural y urbano. • En relación con las vacunas seleccionadas para su análisis, no hubo diferencias de cobertura entre las áreas rural y urbana, ni tampoco entre los niños que conocían o no su afiliación al programa, probablemente porque se trata de un programa de acceso universal, independiente de la afiliación a diferentes sistemas de salud. • La cobertura de las nuevas vacunas incluidas en el esquema varía entre el 56% para influenza, el 61% para neumocóccica conjugada y el 69% para rotavirus; probablemente porque no se cuenta con el presupuesto suficiente para alcanzar la cobertura universal. Conclusiones sobre enfermedades y accidentes • Las infecciones respiratorias agudas y la enfermedad diarreica aguda constituyen los problemas infecciosos más frecuentes de la infancia y por tanto requieren de la capacitación de la madre para su manejo en el hogar y la identificación temprana de las complicaciones que pueden ocasionar la muerte del paciente. En este sentido el porcentaje de madres capacitadas para identificar los signos de alarma de ambos padecimientos (infección respiratoria y diarrea) estuvo por arriba del 90%, lo que habla de un efecto positivo de las pláticas de educación para la salud. • El 15% de los niños tuvieron un episodio de enfermedad diarreica aguda en el último mes y recibieron atención médica principalmente en la SSA y hasta un 28% en la medicina privada. Solamente el 32% utilizó la póliza del SMNG para solicitar atención médica. • El manejo médico de la diarrea aguda incluyó el uso de hidratación oral solamente en el 51% de los casos y de antimicrobianos en el 30%. El 12% requirió atención en los servicios de urgencias y se hospitalizaron el 2.5% de los casos, con un promedio de estancia de 4.1 días. • En relación a la infección respiratoria aguda, el 40% de los niños la presentaron en el último mes y el 69% recibieron atención médica en la SSA y en la medicina privada. Al igual que en la diarrea aguda, solamente el 33% utilizó la póliza del SMNG en demanda de atención médica. • El análisis del manejo médico de la infección respiratoria aguda identificó un abuso en la prescripción de antimicrobianos y antigripales, utilizando analgésicos en el 37% de los casos. El 9.1% requirieron atención en el servicio de urgencias y el 1.3% se hospitalizaron, con una estancia promedio de 4.5 días. • La prescripción de medicamentos es facultad de los médicos tratantes y el hallazgo de la alta proporción en la prescripción de medicamentos como antibióticos y antigripales, indica la necesidad de fortalecer los programas de educación médica continua y puede resultar pertinente que el SPSS considere este tipo de medición como indicador de la calidad de atención. • El registro de accidentes en el hogar reveló un frecuencia de 5.7% en el último año, mayor en el área urbana, y principalmente relacionada con caídas, lesiones traumáticas y contacto con calor y sustancias calientes, probablemente relacionado con descuido de los padres y/o cuidadores del niño. Conclusiones sobre mortalidad en los niños afiliados al SMNG • La mortalidad de los niños menores de dos años ocurrió principalmente en los primeros 28 días de vida, relacionados con problemas asociados al bajo peso al nacimiento. Sin embargo en el área rural, persistieron como causas de muerte las asociadas a la enfermedad diarreica aguda y a las enfermedades respiratorias, que están descritas como problemas del rezago y que ya no aparecen entre las 10 principales causas de muerte del área urbana. • Muchos de las causas de muerte en este grupo de edad son prevenibles o evitables (alrededor del 50%), a través de una atención a la salud de calidad; sin embargo el 88% de los niños fallecidos recibió atención médica durante la evolución de su padecimiento, probablemente sin los recursos suficientes para evitar el desenlace. Se observó participación de la medicina privada en el área rural (26.2%), fenómeno que seguramente está relacionado con la proporción de familias que no hacen uso de la póliza del SMNG, lo que además los lleva a hacer uso de sus ahorros o de solicitar préstamos para solventar este gasto. RECOMENDACIONES En relación con la calidad del padrón de beneficiarios Si se pretende continuar realizando encuestas sobre el SMNG o cualquier otro tipo de seguimiento de los beneficiarios de este seguro, es conveniente buscar alternativas para mejorar la calidad de su padrón que permita identificar correctamente la dirección de las viviendas o la ubicación en un mapa al momento de darse de alta, además de establecer alguna estrategia para actualizar constantemente la información de los beneficiarios cuando acudan a recibir atención médica. En relación a las características sociodemográficas de la población • Incrementar la cobertura de niños menores de 5 años en las comunidades rurales. • Implementar estrategias que permitan verificar los padrones de afiliación a las instituciones de Seguridad Social. • Considerar en las pláticas de autocuidado de la salud y en las mejoras al diseño del programa que existe una proporción importante de analfabetismo y baja escolaridad de los padres de los menores afiliados al programa en zonas rurales. En salud reproductiva y materno infantil • Enfocar el Programa de Salud Reproductiva (planificación familiar) en las madres en edad reproductiva. En esta encuesta no se indagó sobre las prácticas de anticoncepción de las madres, por lo que se desconoce la proporción de la demanda insatisfecha, no obstante el acceso debe asegurarse, la mayoría de las mujeres encuestadas se encuentra en plena etapa reproductiva. • Estimular el fortalecimiento de los programas que inciden en la calidad de la atención prenatal, de la atención del parto y de la atención del recién nacido, para disminuir los índices de prematurez, así como de mortalidad en los niños de 0 a 28 días de vida. • Verificar el cumplimiento de las indicaciones para la prescripción apropiada de hierro y ácido fólico en las mujeres embarazadas. • Establecer mecanismos de supervisión para evaluar la justificación correcta de las indicaciones de cesárea. • En relación a las prácticas de la lactancia y de la alimentación complementaria: Fomentar el cumplimiento de la obligatoriedad de la asistencia de las madres a las pláticas de cuidado de la salud e incorporar al contenido de las pláticas la información y actividades necesarias para subsanar los errores de las madres en cuanto a la práctica de la lactancia materna, de la utilización de líquidos en los primeros meses de vida y de la introducción de alimentos en relación a la edad de los niños. Así como reforzar o preparar temas relacionados con el cuidado de la salud de los menores como identificación de signos de alarma y la prevención de accidentes • Evaluar, con la metodología correspondiente, la ingestión de nutrimentos de los niños beneficiarios, y establecer, en función de las carencias o excesos, las necesidades de suplementación. En relación al estado de nutrición de los niños • Establecer la obligatoriedad de la asistencia a revisión periódica del crecimiento y del desarrollo del niño. • Establecer la prescripción de hierro como rutina en las revisiones de crecimiento y desarrollo. • Establecer los mecanismos para que los niños con alteraciones del estado nutricional sean evaluados médicamente. Se requiere además de la implementación de estrategias para que estos niños sean sujetos de seguimiento cercano hasta lograr la normalización de los indicadores antropométricos • Establecer, como parte de la atención médica, la evaluación semestral del aporte de hierro y las cifras de hemoglobina de los niños y dar seguimiento a los casos de deficiencia de hierro y/o anemia. En relación al uso de servicios médico-preventivos y vacunación • Desarrollar estrategias de comunicación para que las madres identifiquen con certeza el registro de sus hijos al SMNG y que al momento de la inscripción se les entregue su carnet de citas médicas, acciones preventivas y vacunación, como en el modelo PREVENIMSS. • Establecer un sistema de registro y seguimiento de las acciones preventivas para incrementar las coberturas y vigilar el cumplimiento de sus metas. • Implementar un programa sectorial de acceso universal, para la atención preventiva, (como el modelo de vacunación universal), independiente de su afiliación y en el que participe el sector privado. • Presupuestar los recursos financieros necesarios para disponer del suficiente número de vacunas de reciente introducción y alcanzar una cobertura del 95% de la población a la que están dirigidas. En relación con las enfermedades más frecuentes y los accidentes en el hogar • Continuar y fortalecer los programas de educación en salud a las madres sobre el manejo en el hogar de la infección respiratoria aguda y la enfermedad diarreica aguda, así como sobre la identificación de los signos de alarma para la decisión de búsqueda de atención médica y evaluar el aprendizaje. • Estimular el desarrollo de programas de educación continua para los médicos, vigilando el apego a las guías clínicas y a la prescripción razonada de los medicamentos para el tratamiento, tanto de la infección respiratoria aguda, como de la enfermedad diarreica aguda. • Fomentar que los programas de prevención de accidentes incluyan las medidas pertinentes para el cuidado de los lactantes en el hogar, a fin de evitar o disminuir los accidentes por descuido. En relación con la mortalidad en los niños afiliados al SMNG • Promover el desarrollo de un sistema de referencia para el tercer nivel de atención a donde se derive la atención de los embarazos de alto riesgo y la atención del recién nacido con bajo peso al nacimiento en unidades de cuidado intensivo neonatal. La mortalidad neonatal está relacionada con diversos factores: embarazos no deseados, periodo intergenésico breve, atención prenatal oportuna y de calidad, atención del parto y del recién nacido en instalaciones adecuadas y uso de tecnología para la atención del recién nacido (incubadoras, cunas de calor radiante, ventiladores neonatales, bombas de infusión, oxímetros, monitores, etc.), condiciones que difícilmente existen en las localidades de residencia de estas familias. • En el área rural, la persistencia de enfermedades del rezago como causa de muerte del lactante (diarrea e infección respiratoria) requieren de programas con enfoque a estas comunidades en relación a saneamiento ambiental, educación higiénica, capacitación de las madres para la atención en el hogar y educación continua a los médicos de estas comunidades para la prevención y manejo de las complicaciones que son causa de muerte. • Afiliar a todos los niños menores de cinco años en el SMNG e informar con detalle a las madres sobre los derechos que esta afiliación conlleva, a fin de disminuir o evitar el gasto de bolsillo para el pago de la atención médica en estas poblaciones. INTRODUCCIÓN La evaluación de impacto del SMNG en el estado de salud y en la economía de la familia de los niños afiliados es uno de los objetivos fundamentales del SMNG y está estipulada en sus reglas de operación. El Hospital Infantil de México Federico Gómez (HIMFG) firmó un convenio de colaboración con la Secretaría de Salud a través de la Comisión Nacional de Protección Social en Salud (CNPSS) y de la Dirección del Seguro Médico para una Nueva Generación (SMNG) para evaluar el diseño, desempeño del programa, el estado socioeconómico y de salud de los niños afiliados al SMNG y medir el efecto del SMNG en la economía familiar de los gastos en salud (gasto de bolsillo). Para evaluar el estado de salud de los niños (as) nacidos(as) a partir del primero de diciembre de 2006 afiliados al SMNG y que no cuentan con seguridad social., se realizó la primera encuesta nacional del Seguro Médico para una Nueva Generación 2009 (ESMNG 2009). El HIMFG solicitó al Instituto Nacional de Estadística y Geografía (INEGI) su colaboración para el diseño, levantamiento y análisis de la encuesta. Para evaluar el estado de salud, la encuesta comprende la medición de las condiciones socioeconómicas de los niños y sus familias, los aspectos relacionados a la salud reproductiva, principalmente el cuidado durante el embarazo y las condiciones al nacimiento, características de la lactancia, alimentación y estado de nutrición, el uso de servicios médicos de carácter preventivo y curativo, el manejo intradomiciliario de la diarrea y las infecciones respiratorias agudas superiores, la búsqueda de atención médica por estos dos motivos; la ocurrencia de otras enfermedades, el acceso y utilización de servicios y finalmente, el análisis de aspectos relacionados a los niños fallecidos que hubiesen estado afiliados al SMNG. Los resultados de esta primera medición servirán como punto de referencia para estimar la efectividad [impacto] del programa en evaluaciones posteriores. Este componente de la evaluación del SMNG se presenta en cinco apartados: antecedentes y marco legal; bases metodológicas y conceptuales; diseño estadístico incluyendo el esquema de muestreo, y los principales resultados de la ESMNG 2009. En el primer apartado se describen los antecedentes que derivan en la necesidad de realizar la encuesta; así como el marco legal que da fundamento a la misma. El segundo apartado contiene las bases metodológicas y conceptuales que sirven de eje a la encuesta, en éste se incluyen los objetivos, la cobertura conceptual y las referencias metodológicas. El tercer apartado aborda el diseño estadístico que da cuenta de la población objeto de estudio, la cobertura geográfica, el diseño de la muestra y el marco de la encuesta. El cuarto apartado es el referente al esquema de muestreo, en él queda asentado el tamaño y selección de la muestra. El quinto apartado son los resultados en lo referente a las características sociodemográficas; salud reproductiva y materno infantil; características de las condiciones de los niños afiliados al SMNG al nacimiento, lactancia y alimentación y estado de nutrición; uso de servicios médicos preventivos y vacunación, enfermedades y accidentes, educación para la salud y mortalidad en niños afiliados al SMNG. 1. ANTECEDENTES El HIMFG y el INEGI trabajaron de manera conjunta para integrar el proyecto de la Encuesta Nacional sobre Seguro Médico para una Nueva Generación 2009 (ESMNG), específicamente en definir los temas incorporados en el cuestionario y su diagramación, la población de estudio, el perfil del informante, el diseño general de la encuesta y la logística de campo. Para sustentar dicho trabajo, se revisaron los documentos oficiales que respaldan la implementación del programa como: las reglas de operación del Seguro Médico para una Nueva Generación, la Ley General de Salud, entre otros; así como también la Encuesta Nacional de Salud y Nutrición (ENSANUT 2006), y documentos avalados por la Organización de las Naciones Unidas (ONU). 1.1. Marco legal El 15 de mayo de 2003 se publicó en el Diario Oficial de la Federación el Decreto por el que se reforma y adiciona la Ley General de Salud, mediante el cual se crea el SPSS (SPSS) como un mecanismo de protección financiera en el que el Estado garantiza el acceso efectivo, oportuno, de calidad, sin desembolso al momento de utilizarlo y sin discriminación a los servicios médicos-quirúrgicos, farmacéuticos y hospitalarios que satisfagan de manera integral las necesidades de salud a la población que carece de seguridad social. En este contexto, el Plan Nacional de Desarrollo 2007-2012 incluye objetivos y estrategias para asegurar el otorgamiento de servicios de salud a toda la población que no cuenta con el apoyo de los sistemas de seguridad social, como el Instituto Mexicano del Seguro Social (IMSS) y el Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado (ISSSTE), por ejemplo, bajo la relevancia que permite la Protección Social de la Salud en el eje tres denominado Oportunidades, con los propósitos siguientes: • Otorgamiento de un seguro médico voluntario dirigido a evitar el empobrecimiento de las familias por gastos emergentes de salud, fomentando la afiliación en la zonas rurales con bajos recursos, considerando que dicha tarea enfrenta, en ocasiones, el desconocimiento de la población sobre el sistema y sus fines. • Garantizar la cobertura en servicios de salud a los niños(as) nacidos(as) a partir del 1 de diciembre de 2006, a través del Seguro Médico para una Nueva Generación (SMNG), mismo que deriva en una vertiente del SPSS y tiene como meta primordial que todos los niños(as) tengan acceso a los servicios médicos que se proporcionan en los centros de salud de primer nivel y a las acciones hospitalarias, así como los medicamentos asociados al tratamiento médico y consultas. En el Artículo 38 del presupuesto de Egresos de la Federación para el Ejercicio Fiscal 2008, se dispone la operación del SPSS. En el Anexo 17 se incluye al “Seguro Médico para una Nueva Generación” como programa federal. Con base en lo anterior, a partir de 2006 el gobierno federal a través de la Secretaría de Salud, puso en marcha el SMNG, cuyos propósitos son promover la atención preventiva y garantizar la cobertura integral de servicios de salud a los niños(as) mexicanos(as) nacidos(as) a partir del primero de diciembre del 2006 que no estén afiliados a alguna institución de seguridad social. La expectativa de dicho programa es que los beneficios del SMNG complementen los logros de los programas de salud pública y de vacunación universal, así como del SPSS y del Fondo de Protección contra Gastos Catastróficos (FPGC); además de las acciones en materia de salud del Programa Desarrollo Humano Oportunidades. 2. BASES METODOLÓGICAS Y CONCEPTUALES 2.1. Objetivos de la ESMNG2009 Tomando en cuenta los antecedentes y las necesidades de una evaluación integral, el Hospital Infantil de México Federico Gómez (HIMFG) determinó realizar una encuesta representativa de la población afiliada al SMNG y que actualmente es menor de 2 años de edad 1, con los objetivos de: 9 Elaborar un diagnóstico de la población afiliada al programa en aspectos de: • Estado en la salud del niño. • Características socioeconómicas del hogar de residencia. • Acceso y calidad de los servicios de salud. 9 Generar información basal de la población afiliada al programa que establezca la base para el seguimiento y la evaluación del impacto correspondiente. 2.2. Marco conceptual El marco conceptual tiene como objetivo ubicar al lector en la temática que se está analizando, por lo que se deben delimitar las definiciones de los conceptos utilizados con el fin de dar contexto a la información que se presenta. En tal sentido, la elaboración del marco conceptual de la ESMNG es responsabilidad del Centro de Estudios Económicos y Sociales en Salud del Hospital Infantil de México Federico Gómez; sin embargo, por solicitud expresa del mismo, se conformó un equipo interdisciplinario con personal del INEGI. El marco conceptual para la evaluación del estado de salud de los niños afiliados se sustenta en la perspectiva de evaluación del 1 Documento interno del Hospital Infantil de México Federico Gómez. desempeño de los sistemas de salud publicado por la OMS y el diseño y desarrollo conceptual y operativo de la ESMNG toma como referencia documentos avalados por la Organización de las Naciones Unidas (ONU). Adicionalmente para el diseño e implementación de la ESMNG 2009 se consideraron las reglas y objetivos del propio programa, lo cual permitió definir claramente los antecedentes, justificación, directrices y alcances de la encuesta. 2.3. Diseño del cuestionario El diseño del cuestionario se realizó de manera conjunta entre el INEGI y HIMFG. A partir de la presentación del proyecto se conformó un equipo de trabajo de ambas instituciones para definir el cuestionario a utilizar, realizar las pruebas requeridas e integrar el marco conceptual de la encuesta. Uno de los primeros acuerdos en dichas reuniones fue la necesidad de realizar una prueba piloto que permitiera observar la funcionalidad del cuestionario en términos de comprensión de la temática, claridad de las preguntas, aceptación de la entrevista por parte de las madres de los niños seleccionados. Con estos elementos, el equipo diseñó y preparó el ejercicio. 2.3.1. Prueba piloto Siguiendo las recomendaciones del HIMFG, se programó una prueba piloto 2 en dos estados de la República, considerando aquellos que contaban con el mayor número de niños afiliados. Los objetivos del ejercicio fueron: • Probar el instrumento de captación y obtener el tiempo promedio en la aplicación, para afinar los parámetros de carga de trabajo. • Medir la calidad de la información contenida en la base de datos del SPSS, a partir de la cual se generó el directorio de beneficiarios utilizado como marco de muestreo. • Conocer la funcionalidad de los equipos que se utilizarían para realizar las mediciones durante el levantamiento de la encuesta. • Probar el sistema de levantamiento utilizando equipos móviles en lo referente a tiempo de batería, pases de pregunta y catálogos del sistema, validación y transferencia de información. 2.3.2. Lugares seleccionados Para aplicar la prueba piloto se atendieron las recomendaciones del HIMFG asentadas en el convenio, en el sentido de que se llevara a cabo en las entidades con mayor población objeto de estudio: el estado de México (municipios de Toluca y Almoloya de Juárez) y Veracruz de Ignacio de la Llave (municipios de Xalapa y Coatepec). 2 Informe de la prueba piloto de la ESMNG 2009. 2.3.3. Resultados de campo Se visitaron 280 domicilios, obteniendo información en 141, lo que significó una cobertura del 34.14% de la muestra total. Tomando en cuenta únicamente los domicilios visitados, el porcentaje de viviendas con información fue de 50.7% (suma de los códigos 01, 02 y 03). Con respecto a la toma de medidas antropométricas, y considerando que hubo falta de material de medición, en 38 viviendas se obtuvieron medidas, lo que representó 13.6 por ciento. En el caso de la no respuesta, los resultados mostraron de manera clara dos situaciones: la que se atribuyó al informante por ausencia y negativa representó 13.6% (códigos 04 y 05), mientras que por problema del marco (códigos 06, 07, 08 y 09) fue 35.7 por ciento. Los resultados se describen en el cuadro 2.1. Después del análisis cuidadoso de los resultados de campo y de las observaciones con respecto a las limitaciones y fortalezas del cuestionario se realizó una segunda versión, la cual fue aplicada en la encuesta. Cuadro 2.1. Resultados de la visita por código Domicilios muestra entidad en por Resultado por código 01 02 03 04 05 06 07 08 09* Total visitados Sin visitar Sin asignar México 253 11 53 3 17 1 10 14 24 1 134 29 90 Veracruz 160 27 48 0 20 0 13 21 14 3 146 11 3 TOTAL 413 38 101 3 37 1 23 35 38 4 280 40 93 Códigos de resultado 01 Entrevista antropométricas completa con medidas 02 Entrevista completa sin medidas antropométricas 03 Entrevista incompleta 04 Ausencia de ocupantes o informante inadecuado 05 Negativa 06 Cambio de domicilio 07 Familia no localizada 08 Domicilio no localizado 09 Otra situación * 09 Otros: corresponde a tres domicilios duplicados y uno en donde el informante mencionó que no se había registrado al SP, pero es correcto el domicilio y residentes de acuerdo con el directorio 2.4. Definición del cuestionario El cuestionario electrónico fue el instrumento con el que se captó la información en el domicilio del niño seleccionado, éste se conformó por 13 secciones temáticas aprobadas por el HIMFG después de la prueba de campo. Es conveniente reiterar que estas secciones brindaron información para otros dos componentes de la evaluación general del SMNG: Desempeño y efecto en la economía familiar. 14. Características de la vivienda e identificación de hogares 15. Características sociodemográficas. Las secciones 1 y 2 captaron información de la vivienda y de los datos sociodemográficos de sus residentes. Para estas secciones se utilizaron las preguntas que el INEGI ha aplicado en sus diferentes proyectos estadísticos y que se formulan en todas las viviendas seleccionadas. El objetivo fue conocer las características de las viviendas, el número de personas que residen en ella, la organización del gasto para alimentación, el número de hogares y las características sociodemográficas básicas. 16. Salud reproductiva y maternoinfantil. Esta sección tuvo como objetivo conocer aspectos sobre la atención a la salud de la madre durante el embarazo, parto y posparto. La atención a la salud, en estos casos, se observa a partir de la forma de contacto que establece la madre con los servicios de salud para procurar su atención. Con la información recolectada fue posible evaluar la calidad de la atención prenatal a base de indicadores simples, tales como el trimestre de inicio del control médico del embarazo, la suplementación con ácido fólico desde el inicio del embarazo y de hierro durante por lo menos seis meses. Asimismo se indagó acerca de la atención del parto, personal de salud que participó y sitio adonde ocurrió. 17. Datos sobre el nacimiento del niño(a), para conocer la información sobre las condiciones del nacimiento y del estado de salud del niño 18. Lactancia y alimentación, con el propósito de conocer las prácticas de lactancia y alimentación durante los primeros 3 días y durante los primeros seis meses, incluyendo las prácticas de ablactación. 19. Inscripción al SMNG, esta sección buscó identificar las características de la inscripción al Seguro Médico para una Nueva Generación 20. Uso y satisfacción de los servicios de salud. estas preguntas indagan sobre la perspectiva del usuario en lo referente al uso y satisfacción de los servicios recibidos. 21. Uso de servicios médicos preventivos y vacunación: Esta sección brinda información sobre aspectos preventivos tales como: control del niño sano, revisiones preventivas, aplicación de vacunas específicas que están incorporadas en el esquema nacional de vacunación. 22. Enfermedades y accidentes. Esta sección se diseñó para conocer las prácticas del manejo de la salud intradomiciliario de diarrea aguda y de enfermedades respiratorias agudas superiores, identificación de signos de alarma para búsqueda oportuna de atención médica y utilización de servicios de salud en enfermedades y accidentes de los niños(as) afiliados al SMNG. 23. Asistencia a talleres o pláticas para el autocuidado de la salud a las cuáles deben asistir las familias afiliadas al SPSS. Las preguntas se orientaron principalmente a las actividades de educación para la salud de los niños menores de 5 años. 24. Gastos en salud del niño(a) abordó la temática relacionada con el gasto en salud del niño(a) beneficiario(a) y con ello se buscó identificar las cantidades desembolsadas en los hogares para el pago de atención médica. 25. Gastos e ingresos totales del hogar captó los gastos e ingresos totales del hogar así como si alguna o algunas personas se benefician de programas sociales. Cabe hacer mención que esta sección también se aplicó en aquellos casos en que el niño seleccionado falleció, con el propósito de obtener la información de los ingresos y gastos del hogar. 26. Información de niños fallecidos que estuviesen afiliados al SMNG. Esta sección permitió captar información relacionada con el proceso de atención desde que inició la enfermedad o accidente hasta que ocurrió el fallecimiento. Adicionalmente en una submuestra de niños se realizó somatometría -registro de medidas antropométricas (peso y talla)- y en algunos casos, se tomó una muestra de sangre para medir hemoglobina, lo cual permitió contar con datos apropiados para evaluar el estado nutricional de los niños inscritos al programa. 3. METODOLOGÍA 3.1. Descripción general de la metodología Unidad de análisis: Niños(as) beneficiarios(as) nacidos(as) entre el 1 de diciembre de 2006 y el 30 de septiembre de 2008. Unidad de observación. Vivienda particular reportada en el directorio de niños(as) beneficiarios(as), como domicilio de los niños(as) inscritos(as) al Seguro Médico para una Nueva Generación. Periodos de referencia. Hacen alusión a varios momentos y ubican al informante en un tiempo determinado según el objetivo de las preguntas. De esta forma, los periodos utilizados para la encuesta fueron los primeros tres días de nacido(a), la primera y última consulta, la última vez que tuvo diarrea o alguna enfermedad asociada a las vías respiratorias; todas enfocadas al niño(a) beneficiario(a). Los periodos referentes a la semana pasada, las últimas dos semanas, el último mes, los últimos tres, seis y doce meses hacen alusión a preguntas asociadas a temáticas distintas, como la actividad económica de las personas de 12 años y más, enfermedades respiratorias y diarrea en el niño(a) beneficiario(a), tipo de servicios de salud utilizados, lugar de atención, así como a gastos e ingresos totales en el hogar. Período de levantamiento. Del 16 de marzo al 10 de abril de 2009. Método de recolección. Entrevista directa por medio de un cuestionario electrónico operado mediante un dispositivo móvil (mini laptop). El formato electrónico se estructuró mediante un sistema informático, el cual contenía un conjunto de utilerías para apoyar el levantamiento de la información en campo; las preguntas se agruparon por tema, con opciones de respuesta cerradas en su mayoría y abiertas en algunos temas. Para este componente de la evaluación no se acudió a otra fuente de recolección de información, como por ejemplo, expedientes clínicos. Informante adecuado. El Informante clave fue la madre del niño(a) seleccionado(a), y en los casos en que la madre no fuera residente habitual de la vivienda o hubiese fallecido, el informante adecuado fue la persona responsable del cuidado y alimentación del niño(a). 3.2 Diseño estadístico Población objetivo de estudio: La Unidad de análisis la constituyen los niños(as) nacidos(as) a partir del 1 de diciembre de 2006 inscritos al SMNG y hasta el 30 de septiembre de 2008. Cobertura geográfica. La ESMNG 2009 generará información con precisión y confianza medibles con diferentes niveles de cobertura geográfica: • Nacional. • Nacional urbano. • Nacional rural. Diseño de la muestra. La encuesta se diseñó bajo un esquema probabilístico, lo que permitirá generalizar los resultados a toda la población objeto de estudio y calcular la magnitud de los errores en las estimaciones. La distribución de la muestra por entidad se realizó de manera proporcional al tamaño de la población objeto de estudio, utilizando tres etapas de selección, en donde la última correspondió a la selección de los niños(as) beneficiarios(as) del programa y las dos anteriores a la selección de municipios y localidades en donde residen. De la muestra seleccionada se extrajo una submuestra para la toma de medidas antropométricas y de hemoglobina; el esquema de selección para ésta se realizó mediante una selección aleatoria simple, proporcional al tamaño de la muestra principal. 3.2.1. Marco de la encuesta El HIMFG entregó al INEGI una base de datos de niños(as) afiliados(as) al SMNG, con la finalidad de que se utilizara como marco de muestreo de la encuesta, cuyo origen es el directorio del SPSS elaborado y actualizado por la Secretaría de Salud, a nivel de entidad y dominio. Esta base contenía la información de 1 545 717 niños(as) afiliados(as) entre el 1º de diciembre de 2006 y el 30 de septiembre de 2008. 3.2.2. Formación de las unidades de muestreo La conformación de las unidades de muestreo se hizo a partir del directorio de los niños(as) beneficiarios(as) a nivel de localidades y municipios. • Las unidades primarias de muestreo están constituidas por los municipios. • Las unidades secundarias de muestreo están constituidas por las localidades. • Las unidades terciarias de muestreo son los beneficiarios. 3.3. Esquema de muestreo El esquema de muestreo de la ESMNG se caracteriza por ser probabilístico, trietápico y por conglomerados. • Probabilístico: Porque las unidades de selección tuvieron una probabilidad conocida y distinta de cero de ser seleccionadas. • Trietápico: Porque la unidad última de muestreo que fueron los niños(as) beneficiarios(as), se seleccionó en tres etapas. • Por conglomerados: Porque las unidades de muestreo fueron los conjuntos de unidades muestrales. 3.3.1. Tamaño de la muestra Para obtener el tamaño de muestra se empleó la siguiente expresión: n0 = z 2 q DEFF r 2p(1 − tnr ) Aplicando corrección por finitud se obtiene: n= n0 n 1+ 0 N Donde: N = Total de niños(as) beneficiarios(as). p = Proporción de interés a estimar. q = 1-p DEFF = Efecto de diseño definido como el cociente de la varianza en la estimación del diseño utilizado, entre la varianza obtenida considerando un muestreo aleatorio simple para un mismo tamaño de muestra. Z = Valor asentado en tablas estadísticas de la distribución normal, para una confianza prefijada. tnr = Tasa de no respuesta máxima esperada. R = Error relativo máximo esperado. Con una confianza de 90%, un efecto de diseño de 3.45 obtenido en experiencias anteriores, un error relativo máximo esperado del 15%, una tasa de no respuesta máxima esperada del 30% y una proporción de 4%, se obtuvo un tamaño de muestra de niños(as) afiliados de 12 063, el cual se ajustó a 12 240 a nivel nacional (ver cuadro 1). 3.3.2. Tamaño de submuestra para obtener las medidas antropométricas Con una confianza de 90%, un efecto de diseño de 4.45 obtenido en experiencias anteriores, un error relativo máximo esperado del 15%, una tasa de no respuesta máxima esperada del 30% y una proporción de 11% de población con bajo peso, se obtuvo un tamaño de muestra de 5 738 niños(as) afiliados, el cual se ajustó a 6 240 a nivel nacional. 3.3.3. Tamaño de submuestra para obtener la medición de hemoglobina Con una confianza de 90%, un efecto de diseño de 4.15 obtenido en experiencias anteriores, un error relativo máximo esperado del 15%, una tasa de no respuesta máxima esperada del 30% y una proporción de 48.90% de menores con anemia, se obtuvo un tamaño de muestra de niños(as) afiliados de 738, el cual se ajustó a 760 a nivel nacional. 3.4. Afijación de la muestra Se realizó entre las diferentes entidades de manera proporcional a su tamaño 3, para lo cual se empleó la siguiente expresión: ne = Ne n N Donde: ne = Número de niños(as) afiliados en muestra en la e-ésima entidad. n = Número total de niños(as) afiliados en muestra. Ne = Número total de niños(as) afiliados en la e-ésima entidad. N = Número total de niños(as) afiliados. 3.5. Selección de la muestra La selección de los niños(as) afiliados se realizó mediante el siguiente procedimiento: 1. En la primera etapa se seleccionaron k e municipios con probabilidad proporcional al número de niños(as) afiliados, en la e-ésima entidad. 2. Para cada municipio que formó parte de la muestra se seleccionaron dos localidades con probabilidad proporcional al número de niños(as) afiliados. 3. En cada localidad seleccionada se eligieron 20 niños(as) afiliados con igual probabilidad. Por lo tanto, la probabilidad de seleccionar un niño(a) derechohabiente de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad es: 3 En el cuadro se presenta la distribución de la muestra de derechohabiente por entidad. P{meij } = k e mei 2meij 20 40 k e = me mei meij me Su factor de expansión 4 está dado por: Feij = me 40 k e Donde: ke = Número de municipios seleccionados en la e-ésima entidad. me = Número de niños(as) afiliados en la e-ésima entidad, según el directorio del SPSS. m ei = número de niños(as) afiliados en el i-ésimo municipio, en la e-ésima entidad, según el directorio del SPSS de la Secretaría de Salud. meij = número de niños(as) afiliados en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad, según el directorio del SPSS de la Secretaría de Salud. 3.5.1. Selección de antropométricas la submuestra para obtener las medidas La probabilidad de seleccionar el k-ésimo niño(a) derechohabiente para tomar sus medidas antropométricas de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad es: P{m } = P eijk mu eij t eijsa Teijmu Su factor de expansión está dado por: Feijksa = Feijmu Teijmu t eijsa Donde: Peijmu = Probabilidad de seleccionar un niño(a) derechohabiente para la muestra de la jésima localidad, del i-ésimo municipio, de la e-ésima entidad. 4 El factor de expansión se define como el inverso multiplicativo de la probabilidad de selección. Teijmu = Total de niños(as) beneficiarios(as) seleccionados(as) en la muestra en la jésima localidad, en el i-ésimo municipio, en la e-ésima entidad. t eijsa = Total de niños(as) beneficiarios(as) seleccionados(as) en la submuestra para medidas antropométricas por localidad, en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. Feijksa = Factor de expansión del k-ésimo niño(a) beneficiario(a) seleccionado(a) para la submuestra de medidas antropométricas, de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad. Feijmu = Factor de expansión de los niños(as) afiliados en la muestra, de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad. 3.5.2. Selección de la submuestra para la medición de hemoglobina La probabilidad de seleccionar el l-ésimo niño(a) derechohabiente para la medición de hemoglobina, de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad es: t eijsh P{M eijλ } = P sa Teij sa eij Su factor de expansión está dado por: Feijshλ = Feijsa Teijsa t eijsh Donde: Peijsa = Probabilidad de seleccionar un niño(a) derechohabiente para la submuestra para la toma de medidas antropométricas, de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad. Teijsa = Total de niños(as) beneficiarios(as) seleccionados(as) para la submuestra para la toma de medidas antropométricas, en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. t eijsh = Total de la submuestra de niños(as) beneficiarios(as) seleccionados(as) en la submuestra para la medición de hemoglobina por localidad, en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. Feijshλ = Factor de expansión para el -ésimo niño(a) beneficiario(a) seleccionado(a) en la submuestra para la medición de hemoglobina, de la j-ésima localidad, del iésimo municipio, de la e-ésima entidad. Feijsa = Factor de expansión de los niños(as) afiliados, de la j-ésima localidad, del iésimo municipio, de la e-ésima entidad. 3.6. Ajuste a los factores de expansión Los factores de expansión elaborados conforme al procedimiento antes descrito se ajustaron con base en los siguientes conceptos: 3.6.1. Ajuste por no respuesta El ajuste por no respuesta atribuida al informante se realizó a nivel entidad, municipio y localidad en cada uno de los dominios, mediante la siguiente expresión: Feij' = Feij ndeij ndcReij Donde: Feij' = Factor de expansión corregido por no respuesta de la j-ésima localidad, del iésimo municipio, de la e-ésima entidad. ndeij = Número de niños(as) afiliados seleccionados(as) en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. ndcReij = Número de niños(as) afiliados seleccionados(as) con respuesta en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. = Factor de expansión natural para la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad. Feij 3.7. Estimadores El estimador del total de la característica de interés es: X̂ = ∑ ∑ ∑F eij e i X eij j Donde: Feij = factor de expansión de la j-ésima localidad, del i-ésimo municipio, de la e-ésima entidad. X eij = Valor observado de la característica de interés X en la j-ésima localidad, en el i-ésimo municipio, en la e-ésima entidad. Para la estimación de proporciones, tasas y promedios se utilizó el estimador de razón: Xˆ Rˆ = yˆ Donde: ŷ, y se definen en forma análoga a x̂, y , respectivamente. 3.8. Precisiones Para la evaluación de los errores de muestreo de las principales estimaciones se usó el método de Conglomerados Últimos, 5 basado en que la mayor contribución a la varianza de un estimador, en un diseño trietápico, es la que se presenta entre las unidades primarias de muestreo (UPM), el término “Conglomerado Último” se utiliza para denotar el total de unidades en muestra de una unidad primaria de muestreo. Para obtener las precisiones de los estimadores de razón, conjuntamente al método de Conglomerados Últimos se aplicó el método de series de Taylor, obteniéndose la siguiente fórmula para estimar la precisión de R̂ () 1 vˆ Rˆ = 2 yˆ ⎧⎪ 32 n n ⎨ n ⎪⎩ h=1 n−1 nn ∑ ∑ i =1 2 ⎡⎛ 1 ⎞⎤ ⎫⎪ 1 ⎞ ˆ⎛ ⎢⎜⎜ xˆ hi − xˆ h ⎟⎟ − R⎜⎜ y hi − yˆ h ⎟⎟⎥ ⎬ nh ⎠ ⎦ ⎪ nh ⎠ ⎝ ⎣⎝ ⎭ La estimación de la varianza del estimador de un total, se calcula con la siguiente expresión: vˆ (xˆ NAL ) = 32 ∑ h =1 n nh h nh − 1 i=1 ∑ ⎛ 1 ⎞ ⎜⎜ xˆ hi − xˆ h ⎟⎟ nh ⎠ ⎝ 2 Las estimaciones de la desviación estándar (D.E.), efecto de diseño (DEFF) y coeficiente de variación (C.V.) se calculan mediante las siguientes expresiones: () D.E. = vˆ θˆ DEFF = () () vˆ θˆ vˆ θˆ MAS C.V. = () vˆ θˆ θˆ 2 Donde: θˆ = Estimador del parámetro poblacional θ . vˆ θˆ MAS = Estimador de la varianza bajo muestreo aleatorio simple. () Donde en el nivel de significancia es de α = 0.10 . Finalmente, el intervalo de confianza al 90%, se calcula de la siguiente forma: ( () ( )) I1− ε = θˆ − 1.645 v θˆ , θˆ + 1.645 vˆ θˆ 5 El término conglomerado último se utiliza para denotar al conjunto de unidades elementales seleccionadas en una unidad primaria de muestreo sin tomar en cuenta las etapas de selección. Cuadro3.1. Distribución de la muestra y submuestra para la antropometría y medición de hemoglobina Entidad Urbano Muestra Antrop1 Hemo 2 Muestra Rural Antrop1 Hemo 2 Nacional Muestra Antrop1 Aguascalientes 80 40 0 40 0 0 120 Baja California 160 80 0 40 0 0 200 Baja California 80 40 0 40 0 0 120 Sur Campeche 40 40 0 80 40 0 120 Coahuila 120 80 0 80 0 0 200 Colima 80 40 0 40 0 0 120 Chiapas 480 440 40 360 160 40 840 Chihuahua 200 80 0 40 0 0 240 Distrito Federal 520 400 40 40 0 0 560 Durango 40 40 0 80 80 0 120 Guanajuato 240 160 40 360 120 40 600 Guerrero 200 200 0 320 160 0 520 Hidalgo 120 80 0 280 80 0 400 Jalisco 360 240 40 240 40 0 600 México 840 560 40 520 160 40 1 360 Michoacán 160 120 40 280 80 0 440 Morelos 200 80 0 40 0 0 240 Nayarit 40 40 0 80 40 0 120 Nuevo León 160 120 0 40 0 0 200 Oaxaca 80 80 40 360 160 40 440 Puebla 320 200 40 480 120 40 800 Querétaro 80 40 0 200 80 40 280 Quintana Roo 160 80 0 80 0 0 240 San Luis 160 80 0 120 40 0 280 Potosí Sinaloa 120 80 0 200 80 0 320 Sonora 160 80 0 120 40 0 280 Tabasco 160 120 40 240 80 40 400 Tamaulipas 240 120 40 80 40 0 320 Tlaxcala 160 80 0 40 0 0 200 Veracruz 280 280 40 800 320 40 1 080 Yucatán 160 80 0 80 40 0 240 Zacatecas 80 40 0 160 40 0 240 Total 6 280 4 240 440 5 960 2 000 320 12 240 1 Submuestra para medidas antropométricas 2 Submuestra de las medidas antropométricas para toma de muestra de hemoglobina Hemo2 40 80 0 0 40 0 80 80 40 600 80 400 120 280 360 160 280 720 200 80 80 120 240 320 120 80 0 0 0 80 0 40 0 80 0 0 40 80 40 0 0 0 80 80 40 0 120 0 160 120 200 160 80 600 120 80 6 240 0 0 80 40 0 80 0 0 760 3.9. Metodología de somatometría El peso de los niños afiliados al SMNG se obtuvo utilizando una báscula electrónica con 10g de precisión (Seca 354) y la longitud mediante un infantómetro portátil (Seca 210). Se calcularon los puntajes Z de los indicadores de estado de nutrición peso/edad, talla/edad y del índice de masa corporal con el programa ANTHRO 2005. Los diagnósticos de estado de nutrición se realizaron conforme a los criterios propuestos por la Organización Mundial de la Salud en 2006: peso bajo con puntajes Z <-2 del indicador P/E; desmedro con puntajes Z <-2 del indicador T/E; emaciación con puntajes Z <-2 del índice de masa corporal; sobrepeso con puntajes Z >2 del índice de masa corporal; se consideraron normales a aquellos niños que no presentaron alguno de los diagnósticos descritos. Para la medición de la hemoglobina, se obtuvo una gota de sangre capilar de la parte distal del dedo medio. La concentración se midió en mg/dl de sangre mediante un cuantificador de hemoglobina HemoCue (HemoCue, AB, Angelhom, Sweden). Para determinar las prevalencias de anemia la población de estudio, se ajusto el punto de corte de acuerdo a la altitud de las localidades, mediante la fórmula propuesta por RuizArgüelles y col (1): % Hb= (93.3197) (100.0000251 h) Los puntos de corte para el diagnóstico de anemia fueron los propuestos por la Organización Mundial de la Salud: hemoglobina <9.5 en niños 6 a 11 meses y <11g/dl en niños de 12 a 59 meses de edad El análisis de datos fue realizado con los programas STATA 8.5 y SPSSS 12. Las proporciones y las medidas de tendencia central y de dispersión fueron calculadas con los factores de expansión correspondientes a la muestra o submuestra respectiva. Las comparaciones de proporciones se hicieron con la prueba Chi2 y las comparaciones de medias con la prueba t de Student. 3.10. Variabilidad de las mediciones de longitud de los niños, tomadas en campo durante el levantamiento de la encuesta nacional para evaluar el SMNG 3.10.1. Marco Teórico La medición de peso y estatura son parámetros indispensables para conocer el crecimiento de los niños y su estado de nutrición. Estas mediciones forman parte de las actividades rutinarias de los consultorios o salas de clínicas u hospitales; sin embargo, gracias a que los instrumentos han mejorado en su precisión, tamaño y precio, actualmente es posible salir de estos ámbitos y acercarse a los hogares en las comunidades para conocer el estado de nutrición de individuos y poblaciones. Asimismo, como su manejo se ha hecho amigable, actualmente dichas mediciones pueden tomarlas otros profesionales que no sean del área de la salud, pero sí con suficiente capacitación para garantizar su validez y confiabilidad. Como parte de la Encuesta Nacional para evaluar el SMNG se midió en los hogares de algunos niños su peso y estatura. Sin embargo, puesto que se conoce que dos mediciones sucesivas realizadas por el mismo individuo en un mismo individuo, no necesariamente son iguales, aunque se espera que sean equivalentes, se estimó la variabilidad de la estatura medida como longitud en una muestra de niños que formaron parte de la Encuesta Nacional, con el propósito de conocer la concordancia y validez de las mediciones. Objetivo. Medir la variabilidad que tienen las mediciones de longitud que realizan los entrevistadores, durante el levantamiento en los hogares de la Encuesta Nacional para la Evaluación del SMNG, comparándola con la variabilidad que tienen las mediciones del mismo tomadas por el supervisor. 3.10.2. Metodología. Para acercar lo más posible el valor de ambas mediciones, previamente se capacitó y estandarizó en los procedimientos para medir la longitud de los niños a los supervisores. Posteriormente ellos, en cada uno de los estados capacitaron a los entrevistadores para la toma de dichas mediciones, aunque ya no los estandarizaron. Para estimar la variabilidad de la longitud de los niños tomada en campo, cada uno de los entrevistadores y de los supervisores tomaron dos mediciones independientes de la longitud de los niños, para un total de cuatro. La primera medición la realizó el entrevistador, la segunda el supervisor; después de cinco minutos, se repitió el procedimiento. El total de niños que cada supervisor incluyó en este estudio de variabilidad fue de cinco niños distribuidos entre sus encuestadores, siguiendo el siguiente esquema: 16 al 20 de marzo 23 al 27 de marzo 30 marzo al 3 abril 6 al 10 de abril Semana 1 Semana 2 Semana 3 Semana 4 L M M J V L M M J V L M M J V L M M J V No se hará mediciones √ X √ X √ X √ X √ X No se hará mediciones √ = Día en se hacen las mediciones. X= Día en que no se hacen las mediciones. El número de días es la mitad para cada símbolo. Puede observarse que por razones de logística, estas mediciones no se hicieron ni durante la primera ni durante la última semana que duró el estudio, se tomaron en días alternos durante las dos semanas intermedias para un total de cinco niños por cada supervisor. Las mediciones de longitud de los niños se registraron en un formato específico, analizándola posteriormente con el programa estadístico STATA/SE 9.0 para obtener el promedio de las diferencias, intervalo de confianza al 95% y la correlación intra e inter observador. 3.10.3. Resultados. En el cuadro 3.2 se muestra las medias de las diferencias y su intervalo de confianza al 95 por ciento, el error estándar y el coeficiente de correlación intra e inter-observador. Observándose que las diferencias entre las mediciones intra e inter observador son muy bajas, acercándose a cero y por lo tanto, el coeficiente de correlación se acerca a la unidad. Cuadro 3.2. Diferencia de las mediciones intra-observador e inter-observador Pares de mediciones d EE IC 95% r -0.03 0.02 -0.07; 0.04 0.9980 0.002 0.02 -.03; 0.03 0.9985 Intra-observador Medición1 –medición2 Inter-observador Supervisor-Entrevistador d= media de las diferencias. EE= Error estándar. IC= Intervalo de confianza (concordancia) al 95% r= coeficiente de correlación de Pearson. En la figura 3.1.se muestran las diferencias entre las mediciones realizadas por entrevistador, indicando en la columna central la estatura de los niños. Puede observarse, que la estatura no afectó la magnitud de las diferencias y que éstas no tienen un valor mayor a ± 2.5 cm. Figura 3.1. Error intra-observador. Comparación entre la primera y la segunda medición de los entrevistadores. Con relación a las diferencias entre el observador (entrevistador) y supervisor, en la figura 3.2, se observa que tampoco se afectó por la estatura y que las diferencias no son mayores de ± 2.5 cm. Figura 3.2. Error inter-observador. Comparación entre el promedio de las mediciones del supervisor y el promedio de las mediciones del entrevistador. 3.10.3. Conclusión Las mediciones de longitud tomadas en campo durante el desarrollo de la Encuesta Nacional indican que las mediciones tomadas por el entrevistador son equivalentes a las tomadas por el supervisor quien fue previamente estandarizado, lo cual traduce que la capacitación realizada por ellos en cada uno de los estados fue satisfactoria y que las mediciones reportadas son confiables y válidas. 4. RESULTADOS 4.1. Marco de Muestreo El Hospital Infantil de México Federico Gómez solicitó al INEGI su colaboración en el levantamiento de la Encuesta sobre Seguro Médico para una Nueva Generación (ESMNG), cuya población objetivo son los niños afiliados al Seguro Médico para una Nueva Generación (SMNG). Por las características de la unidad de observación y análisis de la encuesta, el marco maestro de viviendas con que cuenta el Instituto para ejecutar este tipo de proyectos no era el indicado. Un marco de muestreo es requisito indispensable para la aplicación de un muestreo probabilístico, el cual debe permitir generalizar los resultados a toda la población objeto de estudio, lo que obliga a definir los insumos necesarios para conformarlo con las siguientes características: Contar con un listado detallado de todos los elementos que conforman el universo objeto de estudio; no deben existir omisiones; no debe tener elementos duplicados, lo que garantiza asignar una probabilidad conocida y diferente de cero a cada elemento. También debe tener todos los datos necesarios para identificar inequívocamente a cada elemento del universo y la información necesaria para ubicarlos en campo (domicilios precisos y cartografía). Con base en lo anterior, se definió que el marco de la encuesta debía ser la base de datos de niños afiliados, integrada por el SPSS a partir de las pólizas emitidas, que cuenta con los datos del niño, del titular del seguro (regularmente es algunos de los padres), el domicilio de residencia, entre otros. Contar con un marco de muestreo con insumos que no fueron diseñados para tal objetivo conlleva riesgos. La elaboración de un marco es una tarea compleja que requiere el cumplimiento de requisitos mínimos que garanticen la aleatoriedad durante la selección de las unidades de análisis, así como la ubicación exacta de las unidades de observación (viviendas). En tal sentido, se revisó la información de la base de datos para detectar elementos duplicados y omisiones de datos básicos como: entidad, municipio, localidad, nombre de calle, número oficial o bien referencias para identificar la vivienda en las localidades rurales que no cuenta con nombre o numeración. Así como estimar el grado de no respuesta que se obtendría derivado del marco, con el fin de considerarlo en el diseño muestral y calcular un tamaño de muestra suficiente para hacer estimaciones confiables. Esta revisión también fue necesaria para orientar el diseño de estrategias, con la finalidad de depurar la información del marco y orientar las estrategias para la ubicación de los niños beneficiarios en campo. A continuación se describen las tareas realizadas para la revisión y depuración del archivo que se utilizó como marco de la encuesta. 4.2. Características de la base de datos. El HIMFG solicitó al SPSS la base de datos con los domicilios de los niños afiliados como insumo para el marco estadístico. En un primer momento el HIMFG entregó al INEGI una base de datos de los niños afiliados al SMNG con corte a diciembre de 2007, que fue el insumo para iniciar los trabajos de revisión y diseño. En esta base se identificaron 322 795 registros con problemas de referencia respecto al domicilio (calle, número exterior y ambos) que representaban 41.65% del total del directorio. Se detectaron también 1497 registros duplicados, es decir, que algunos niños fueron registrados al Programa del SMNG en más de una ocasión. Este primer diagnóstico se hizo del conocimiento de las autoridades del Hospital Infantil y del SPSS para que de manera conjunta se definiera una estrategia para mejorar la calidad de la información. Posteriormente, el HIMFG entregó otra base de datos al INEGI con la finalidad de que ésta fuera utilizada como marco muestral de la encuesta. Esta base contiene información de 1, 545,717 niños afiliados entre el 1º de diciembre de 2006 y el 30 de septiembre de 2008, distribuidos en 2,447 municipios de las 32 entidades federativas del país. Siendo en el Estado de México, Veracruz, Jalisco, Chiapas y Guanajuato en donde se concentra el 38.8% de los niños afiliados al SMNG. (Cuadro 4.1). Cuadro 4.1. Base de datos de niños afiliados al SMNG* Entidad federativa Municipios por entidad Municipios con niños afiliados Estados Unidos Mexicanos 2,471 01 Aguascalientes 11 02 Baja California 5 03 Baja California Sur 5 04 Campeche 15 05 Coahuila de Zaragoza 38 06 Colima 10 Chiapas 120 08 Chihuahua 68 Distrito Federal 16 Durango 40 Guanajuato 46 Guerrero 81 Hidalgo 84 Jalisco 125 México 125 Michoacán de Ocampo 113 Morelos 33 Nayarit 20 Nuevo León 51 Oaxaca 571 Puebla 217 Querétaro 18 Quintana Roo 11 San Luis Potosí 58 Sinaloa 18 Sonora 72 Tabasco 17 Tamaulipas 43 Tlaxcala 60 Veracruz de Ignacio de Llave 212 Yucatán 110 Zacatecas 58 * Comprende las altas realizadas entre el 1/12/2006 y el 30/09/2008 2,447 11 5 5 11 38 10 118 66 17 39 46 81 84 125 125 113 33 20 51 562 217 18 8 57 18 72 18 43 60 212 106 58 Registros en la entidad Absolutos 1,545,717 16,673 28,670 5,526 16,630 28,823 12,164 98,745 32,070 86,102 21,295 90,367 52,486 43,021 99,465 197,897 47,808 23,112 19,349 40,855 57,921 85,385 27,081 17,143 37,508 36,521 28,039 46,650 50,140 25,893 113,108 29,070 30,200 Relativos 100 1.08 1.85 0.36 1.08 1.86 0.79 6.39 2.07 5.57 1.38 5.85 3.40 2.78 6.43 12.80 3.09 1.50 1.25 2.64 3.75 5.52 1.75 1.11 2.43 2.36 1.81 3.02 3.24 1.68 7.32 1.88 1.95 En esta revisión se identificó también que en tres entidades federativas se encontraron claves de municipio inexistentes: Baja California con clave 067, Nayarit con claves 120 y 124 y Zacatecas con clave 118; en estos casos fue necesario hacer una revisión manual para ubicarlos correctamente. Lo mismo ocurrió en el Distrito Federal y en Tabasco. 4.3. Deficiencias de información del directorio. En la revisión de la base de datos se detectó que aproximadamente 40% de los registros no contaba con información precisa sobre el nombre de la calle o número exterior de la vivienda, datos necesarios para ubicarlas en campo. (Cuadro 4.2). Cuadro 4.2. Base de datos de niños afiliados al SMNG Entidad federativa Estados Unidos Mexicanos 01 Aguascalientes 02 Baja California 03 Baja California Sur 04 Campeche 05 Coahuila de Zaragoza 06 Colima 07 Chiapas 08 Chihuahua 09 Distrito Federal 10 Durango 11 Guanajuato 12 Guerrero 13 Hidalgo 14 Jalisco 15 México 16 Michoacán de Ocampo 17 Morelos 18 Nayarit 19 Nuevo León 20 Oaxaca 21 Puebla 22 Querétaro 23 Quintana Roo 24 San Luis Potosí 25 Sinaloa 26 Sonora 27 Tabasco 28 Tamaulipas 19 Tlaxcala 30 Veracruz de Ignacio de la Llave 31 Yucatán Registros con Registros con problemas en el campo problemas en el campo CALLE NUM_EXT Absolutos Relativos Absolutos Relativos 1,545,717 123,889 8.01 595,722 38.54 Registros en la entidad 16,673 28,670 5,526 16,630 28,823 12,164 98,745 32,070 86,102 21,295 90,367 52,486 43,021 99,465 197,897 47,808 23,112 19,349 40,855 57,921 85,385 27,081 17,143 37,508 36,521 28,039 46,650 50,140 25,893 113,108 29,070 405 713 473 2,671 2,083 613 11,789 2,020 4 3,243 4,694 11,525 1,802 2,214 9,436 7,483 184 2,334 899 14,628 5,886 7,835 2,020 545 200 860 449 305 509 24,861 623 2.43 2.49 8.56 16.06 7.23 5.04 11.94 6.30 0.00 15.23 5.19 21.96 4.19 2.23 4.77 15.65 0.80 12.06 2.20 25.26 6.89 28.93 11.78 1.45 0.55 3.07 0.96 0.61 1.97 21.98 2.14 1,455 4,262 2,955 10,196 5,605 1,719 75,883 9,332 36,141 9,331 14,847 37,176 23,981 7,371 77,225 17,108 7,051 6,900 5,398 34,129 29,346 14,332 13,342 636 12,340 9,607 33,696 12,112 6,180 58,545 14,625 8.73 14.87 53.47 61.31 19.45 14.13 76.85 29.10 41.97 43.82 16.43 70.83 55.74 7.41 39.02 35.78 30.51 35.66 13.21 58.92 34.37 52.92 77.83 1.70 33.79 34.26 72.23 24.16 23.87 51.76 50.31 Entidad federativa 32 Zacatecas Registros con Registros con problemas en el campo problemas en el campo CALLE NUM_EXT Absolutos Relativos Absolutos Relativos 30,200 583 1.93 2,896 9.59 Registros en la entidad Asimismo, se identifico que en 11 estados entre 50% y 77% de sus registros no tenía información sobre el número exterior del domicilio. En localidades pequeñas este problema no es tan relevante, ya que por lo general, la gente se conoce y preguntando por el nombre del titular del seguro, es posible localizarlos. Sin embargo, en áreas urbanas este problema es muy relevante. Aproximadamente la mitad de los casos que les falta información sobre el nombre de calle o número exterior se ubican en este tipo de localidad, aunque no es posible determinar exactamente la distribución urbano-rural del directorio de niños afiliados, debido a referencias erróneas de algunas localidades. Otro problema que se identificó fueron los registros mal referenciados en su localidad, mismos que no fue posible cuantificarlo, siendo niños referenciados en alguna localidad urbana grande y en realidad su domicilio corresponde a una localidad rural, o bien, que están referenciados a una localidad rural pero en realidad pertenecen a una localidad urbana. El tamaño de la muestra original de esta encuesta era de 8,200 niños; sin embargo, después de conocer los resultados de esta revisión y las dificultades observadas durante la prueba piloto para ubicar los domicilios de los niños beneficiarios en campo, se decidió incrementar el tamaño de la muestra considerando una proporción de no respuesta mayor al considerado en un primer momento. Con la finalidad de obtener información suficiente para contar con resultados confiables, el tamaño de muestra se aumentó a 12,240 niños beneficiarios del SMNG. 4.4. Revisión de los domicilios de niños seleccionados. Una vez seleccionada la muestra se revisó la base de datos para identificar problemas en los domicilios, con el fin de establecer mecanismos para completar la información faltante, así como corregir y actualizar los datos. Este proceso consistió en verificar que la información para localizar a la población objetivo estuviera completa, es decir, tuviera los datos de identificación geográfica (municipio y localidad), y que el domicilio del niño beneficiario estuviera completo (nombre de calle, número exterior y colonia). Como puede observarse en el cuadro 4.3 de los 12,240 registros seleccionados del directorio, casi la mitad no tenía información suficiente para encontrar las viviendas en campo, pues carecen de alguno los datos indispensables para su ubicación, por ejemplo nombre de calle (13%) o número exterior (45.9%). Cuadro 4.3. Registros con información incompleta en el domicilio de los niños seleccionados de la muestra Entidad federativa Estados Mexicanos Unidos 01 Aguascalientes 02 Baja California 03 Baja California Sur 04 Campeche 05 Coahuila de Zaragoza 06 Colima 07 Chiapas 08 Chihuahua 09 Distrito Federal 10 Durango 11 Guanajuato 12 Guerrero 13 Hidalgo 14 Jalisco 15 México 16 Michoacán de Ocampo 17 Morelos 18 Nayarit 19 Nuevo León 20 Oaxaca 21 Puebla 22 Querétaro 23 Quintana Roo 24 San Luis Potosí 25 Sinaloa 26 Sonora 27 Tabasco 28 Tamaulipas 19 Tlaxcala 30 Veracruz de Ignacio de la Llave 31 Yucatán 32 Zacatecas Registros en muestra Sin nombre de calle N % Sin número exterior N % Ambas situaciones N % 1,2240 1,589 13.0 5,615 45.9 1,512 12.4 120 200 120 120 200 120 840 240 560 120 600 520 400 600 1,360 2 9 15 39 19 10 84 18 0 58 35 315 20 7 64 1.7 4.5 12.5 32.5 9.5 8.3 10.0 7.5 0.0 48.3 5.8 60.6 5.0 1.2 4.7 7 39 78 86 98 22 656 54 192 76 177 446 252 51 499 5.8 19.5 65.0 71.7 49.0 18.3 78.1 22.5 34.3 63.3 29.5 85.8 63.0 8.5 36.7 2 9 13 31 19 10 81 16 0 54 35 286 16 6 62 1.7 4.5 10.8 25.8 9.5 8.3 9.6 6.7 0.0 45.0 5.8 55.0 4.0 1.0 4.6 440 116 26.4 247 56.1 115 26.1 240 120 200 440 800 280 240 280 320 280 400 320 200 2 16 8 151 119 99 33 2 5 5 4 2 1 0.8 13.3 4.0 34.3 14.9 35.4 13.8 0.7 1.6 1.8 1.0 0.6 0.5 75 45 47 319 368 193 126 3 104 128 306 94 51 31.3 37.5 23.5 72.5 46.0 68.9 52.5 1.1 32.5 45.7 76.5 29.4 25.5 2 15 8 151 108 98 32 2 5 6 4 2 1 0.8 12.5 4.0 34.3 13.5 35.0 13.3 0.7 1.6 2.1 1.0 0.6 0.5 1,080 302 28.0 624 57.8 300 27.8 240 240 26 3 10.8 1.3 137 15 57.1 6.3 20 3 8.3 1.3 Durante el proceso de planeación y control de cobertura del trabajo de campo se implementaron dos estrategias para lograr que la muestra seleccionada contara con la información necesaria para su ubicación. La primera estrategia consistió en trabajo de gabinete, en las oficinas estatales del INEGI se realizó una confronta entre el directorio de niños beneficiarios y el inventario de viviendas del II Conteo de Población y Vivienda 2005; la segunda estrategia fue la verificación del directorio de los niños beneficiarios en forma conjunta con las oficinas del SPSS en los estados, con el propósito de complementar la información faltante sobre la referencia geográfica de las viviendas. 4.5. Confronta del inventario de viviendas del II Conteo de Población y Vivienda 2005 y el directorio de niños(as) beneficiarios del SMNG seleccionados La confronta del inventario de viviendas y el directorio de niños beneficiarios consistió en comparar la información del domicilio (nombre de la calle, número exterior y colonia) entre el directorio de niños beneficiarios seleccionados y el inventario de viviendas del II Conteo 2005. Si la información coincidía se agregaban al directorio las claves de AGEB y manzana, elementos que permiten una mejor referencia geográfica. El procedimiento fue el siguiente: En el archivo del directorio de niños(as) beneficiarios se agregaron dos columnas (al final de los datos); una para la clave del AGEB y otra para la clave de manzana (Figura 4.1) Figura 4.1. Inclusión de columnas en el archivo de directorio de niños beneficiarios Se identificó en el directorio de niños beneficiarios el domicilio, mientras que en el inventario de viviendas se ejecutó el comando de búsqueda para rastrear el nombre de la calle. Si en el inventario de viviendas aparecían varios registros con el mismo nombre, se revisaban todos hasta encontrar la coincidencia con el número exterior del domicilio del niño, una vez localizado se transcribía la clave de AGEB y manzana (Figura 4.2) Figura 4.2. Identificación de duplicaciones en el directorio La información sobre la clave del AGEB y manzana que se obtuvo en esta confronta se capturó mediante el sistema de seguimiento desarrollado para esta encuesta, con el objeto de realizar la planeación de la cobertura y que esta información apareciera en el formato de asignación de cargas de trabajo, que utilizarían los entrevistadores durante el levantamiento. 4.6. Verificación del directorio de beneficiarios del SMNG seleccionados. Debido a las limitaciones del directorio para referenciar las viviendas, y como complemento a las actividades para elaborar la planeación a detalle, se solicitó a los responsables estatales de la encuesta que realizaran una verificación del directorio. Se les informó que debían acudir a la Dirección del Régimen Estatal de Protección Social en Salud, dependiente del Instituto Estatal de Salud, y contactar con la Subdirección de Promoción, Registro y Afiliación en donde se encuentran los expedientes de la población afiliada al SMNG y como el mismo contiene entre otros documentos copias del comprobante de domicilio, la credencial de elector, además de un cuestionario denominado “Constancia de Registro del Solicitante” que contiene una cédula con las características sociodemográficas del hogar, era probable que encontraran información adicional que les permitiera la ubicación del domicilio, como por ejemplo, entre que calles se ubica o algún número telefónico. Además se hizo uso de todos los recursos cartográficos disponibles, tanto del INEGI como de otras fuentes (guía roji, internet). Al término de la verificación se logró obtener información para ubicar en campo aproximadamente al 80% de la muestra seleccionada, cabe mencionar que para los casos que no se obtuvo información de sus domicilios, quedaron pendientes para su localización durante el levantamiento. Como resultado de este trabajo, aproximadamente 25% de los casos con información incompleta se logro ubicar con el apoyo del personal del SPSS, aunque cabe aclarar que la respuesta a la solicitud fue distinta en cada una de las entidades federativas, y según los informes sobre la verificación del directorio realizados por los responsables estatales de la encuesta, se puede catalogar de la siguiente forma: Buena. En 16 entidades se obtuvo una buena respuesta, ya que auxiliaron con los expedientes, o bien agregaron a la base de datos referencias sobre las calles colindantes, los servicios más cercanos, inclusive el número telefónico. Regular. En seis entidades, a pesar de la información agregada, no se logró referenciar más viviendas. Lo único que sirvió en este caso fue el directorio de los centros de salud para que el supervisor los utilizara durante el levantamiento de la información. Mala o nula. En diez entidades el apoyo fue escaso o nulo, ya que no respondieron al auxilio, o bien la información adicional fue mínima y no aportó mayores elementos para la ubicación de las viviendas. Cuadro 4.4. Respuesta al apoyo solicitado al personal del SPSS por entidad federativa Tipo de respuesta Buena Regular Colima Aguascalientes Chihuahua Baja California Sur Distrito Federal Campeche Durango Coahuila de Zaragoza Hidalgo Chiapas Jalisco Yucatán Entidades según la Michoacán de Ocampo respuesta al apoyo Nuevo león solicitado Oaxaca Quintana Roo Sonora Sinaloa Tamaulipas Veracruz San Luis Potosí Zacatecas *Del estado de Guerrero no se tenían referencias al término del informe operativo. Mala Baja California Guanajuato México Morelos Nayarit Puebla Tabasco Tlaxcala Querétaro Guerrero* De igual manera que en la confronta inicial, la información obtenida durante la verificación se capturó en el sistema de seguimiento, con el fin de se utilizara en la asignación de cargas de trabajo a los entrevistadores durante el levantamiento. 4.7. Resultados de la muestra recolectada. Al término de la cuarta semana de levantamiento se obtuvo información completa de sólo 75.26 % de los niños seleccionados en muestra. El porcentaje de no respuesta asociado al marco fue de 21.74% (sin considerar los casos clasificados como “otra situación”) debido a: • 869 casos (7.1%) de domicilios que no fueron localizados en campo. Estos casos corresponden a domicilios que, con la información con que se contaba, fue imposible localizarlos en campo. • 1,036 casos (8.5%) de familias que no fueron localizadas. En estos casos el domicilio se localizó pero los residentes de esa vivienda no conocían al niño beneficiario ni al titular del seguro y no aportaron ninguna información para su localización. • 756 casos (6.2%) de cambio de domicilio. Aquí se clasificaron los casos en que los residentes de la vivienda o los vecinos dijeron saber que en ese domicilio vivía el niño beneficiario pero cambió su residencia y no aportaron suficiente información para su localización. El número de cambios de domicilio detectados en realidad fue mayor, sin embargo el personal de levantamiento realizó un arduo trabajo de investigación y búsqueda, para localizar los domicilios de los niños seleccionados, con lo que se logró reducir este tipo de casos. • Además se identificaron 129 casos (1.1%) clasificados como “Otra situación”, en esta opción se incluyeron los registros duplicados, niños beneficiarios que no fueron reconocidos por el titular del seguro, entre otros. (No es posible cuantificar estos casos, pues se tendría que revisar los formatos de control originales para ver si lo aclaran en observaciones, pero sabemos que existen porque las supervisoras se comunicaron para saber cómo codificarlos). 4.7.1. Resultados Submuestra de hemoglobina En relación a la sub-muestra para realizar la toma de hemoglobina, el tamaño de muestra necesario para brindar estimaciones confiables es de 522 menores con medida, considerando la no respuesta que se podría obtener, éste tamaño de muestra se incrementó aproximadamente en un 30%, de manera que al final del operativo y a pesar de los inconvenientes que se pudieran presentar, se lograran por lo menos las 522 tomas de hemoglobina. De los resultados de campo se observa que dichas medidas se obtuvieron e inclusive se lograron algunas más. Sin embargo y para dar cuentas de los 760 domicilios seleccionados para tomar la hemoglobina de los menores, se presenta en el siguiente cuadro la distribución de los resultados de campo. Cuadro 4.5. Resultados de la recolección de datos para la submuestra de hemoglobina Código de resultado Absoluto Relativo 01 Entrevista completa 563 74.08 02 Entrevista completa con medidas antropométricas pendientes 13 1.71 03 Entrevista incompleta 4 0.53 04 Ausencia de ocupantes o informante inadecuado 14 1.84 05 Negativa 0 0 06 Cambio de domicilio 49 6.45 07 Familia no localizada 73 9.61 08 Domicilio no localizado 37 4.87 09 Otra situación 7 0.92 Total 760 100 Fuente: Encuesta Nacional SMNG 2009 De donde se observa que las medidas faltantes en la base de datos se justifican, dado que no se fue posible realizar la entrevista debido a que no se localizó al menor, derivado principalmente por problemas del marco. Sin embargo y como se mencionó en un principio, se logró obtener el tamaño de muestra necesario para realizar estimaciones de calidad. 4.8. Características sociodemográficas de la población afiliada al SMNG Este apartado tiene el objetivo de dar a conocer las características sociodemográficas básicas de la población de niños y niñas afiliados al SMNG que fueron encuestados, así como de sus madres, los hogares a los que pertenecen y las viviendas donde habitan. Todas las cifras que integran este apartado han sido calculadas usando el factor de expansión que da representatividad a nivel nacional y por tipo de localidad urbanas (2500 o más habitantes) y rurales (menores a 2500 habitantes), con respecto a la población de afiliados al SMNG registrados hasta el mes de septiembre de 2008. 4.8.1. Edad y sexo de los menores afiliados al SMNG Los seleccionados en la Encuesta SMNG representan a 1,520,494 niños y niñas afiliados menores de 2 años a nivel nacional; 1,095,116 son habitantes de localidades urbanas y 425,378 de localidades rurales; 773,370 son hombres y 747,124 son mujeres. De los menores seleccionados en la encuesta, y no considerados en las cifras anteriores, se encontró que 74 fallecieron antes del momento de la encuesta y representaron a 13,746 menores afiliados al SMNG. En localidades rurales fallecieron 41 y en las urbanas 33, sin embargo, ajustando los factores de expansión que dan representatividad en las áreas rurales corresponden a 3,337 (24.3%) y en las urbanas a 10,409 (75.7%) menores afiliados fallecidos. De los menores afiliados al SMNG la mitad eran mujeres y el resto hombres, distribución que se mantuvo entre las localidades urbanas y rurales, y entre grupos de edad. Alrededor del 75% de los menores tenían de 1 a 2 años de edad, cifra adecuada a lo esperado considerando que la mayor afiliación al SMNG se ha dado desde el año 2007. Poco más de los 72% de los niños y niñas afiliados habitan en localidades urbanas con más de 2500 habitantes. Más de la mitad de los menores seleccionados 54% tenían de 1 a 2 años y habitaban en zonas urbanas. Los afiliados en las zonas rurales representaron el 28% de los menores afiliados, de los cuales el 76% tenían de 1 a 2 años de edad al momento de la encuesta. El cuadro 4.6 muestra el número de afiliados, y del lado derecho de cada cifra en números absolutos la proporción que representa con respecto al total de menores afiliados. Cuadro 4.6. Distribución en números absolutos y relativos de niños afiliados al SMNG por sexo y tipo de localidad según grupo de edad. Tipo de localidad y sexo Grupo de edad Total < 1 año 1 a 2 años Absolutos Relativos Absolutos Relativos Absolutos Relativos Nacional 1 520 494 100 377 521 24.83 1 142 973 75.17 Hombres 773 370 50.86 197 979 13.02 575 391 37.84 Mujeres 747 124 49.14 179 542 11.81 567 582 37.33 Urbano 1 095 116 72.02 276 928 18.21 818 188 53.81 Hombres 555 776 36.55 143 566 9.44 412 210 27.11 Mujeres 539 340 35.47 133 362 8.77 405 978 26.70 Rural 425 378 27.98 100 593 6.62 324 785 21.36 Hombres 217 594 14.31 54 413 3.58 163 181 10.73 Mujeres 207 784 13.67 46 180 3.04 161 604 10.63 Fuente: Encuesta Nacional SMNG 2009 4.8.2. Edad de la madre e hijos nacidos vivos La edad de la madre y el número de hijos que ha tenido son factores determinantes en la salud de los niños y de ella misma: un parto adolescente, es decir en edad menor a 20 años, así como en edades cercanas a los 40 años trae consigo riesgos tanto para la madre como para el niño, y el riesgo aumenta conforme aumenta la edad de la madre en el momento del parto. Figura 4.3 Distribución por grandes grupos de edad de las madres de niños afiliados al SMNG Fuente: Encuesta Nacional SMNG 2009 La gráfica anterior muestra como más de la mitad de las madres de los niños afiliados al momento de la entrevista tenían entre 20 y 29 años, sin embargo una proporción (15%) elevada eran madres menores de 20 años y alrededor del 28% tenían 30 ó más años, dicha distribución se mantuvo casi sin cambios en las zonas urbanas y en las rurales. Las cifras anteriores indican que una proporción importante de madres son adolescentes y que existe otro grupo de madres que están teniendo hijos en etapas avanzadas de su edad fértil. 4.8.3. Número de hijos nacidos vivos por localidad En relación con el número de hijos nacidos vivos declarados por las madres de los menores afiliados, en promedio habían tenido 2.32 hijos nacidos vivos por mujer, en las zonas rurales 2.68 y en las urbanas 2.19. Las cifras anteriores pueden considerarse dentro de un nivel bajo de fecundidad; sin embargo, dado que la mayoría de las mujeres no han llegado al fin de su etapa reproductiva es posible que tengan más hijos en los próximos años, sobre todo considerando que el 36.5% de las mujeres reportaron que el menor afiliado era su primer hijo nacido vivo y el 28% declaro haber tenido dos hijos nacidos vivos (Figura 4.4) Figura 4.4 Distribución porcentual de las madres por número de hijos nacidos vivos por tipo de localidad. Fuente: Encuesta Nacional SMNG 2009 La gran mayoría de las mujeres reportaron tener 3 o menos hijos nacidos vivos (83.5%), no obstante se confirma el hecho de que las mujeres rurales presentaban una tendencia a tener un mayor número de hijos en comparación con las mujeres urbanas. Hubo diferencias significativas entre las mujeres que declararon tener solo un hijo, de las cuales el 39% eran mujeres urbanas, en comparación con el 30% de las mujeres rurales; también se observa diferencia importante entre aquellas que declararon mayor fecundidad, donde el 23% de las mujeres rurales reportó tener 4 o más hijos, en comparación con el 14% de las urbanas, como se puede apreciar en la figura 4.4. 4.8.4. Características de la madre El 20.3% de los padres de los menores afiliados no habitaba en la misma vivienda, por ello se desconocen sus características y aunque no se indagó sobre los motivos de la ausencia, dado que no era el objetivo de la encuesta, es posible que en muchos casos se trate de menores con madres solteras. En este apartado nos concentraremos en las características de las madres de los menores afiliados. Una mayor escolaridad de la madre está asociada con la posibilidad de dar un mejor cuidado a la salud de la familia en general y de los menores en particular, además que brinda la posibilidad de que la madre sea capaz de identificar signos de alarma en caso de que los menores tengan en riesgo su vida por alguna enfermedad. Por ello la primera característica que mostraremos es sobre la condición de alfabetización y el grado de escolaridad de la madre. Se considera como analfabeta a una persona que cuenta con 15 o más años y reporta no saber leer y escribir. No hubo diferencias entre padres y madres de los afiliados en cuanto a la proporción que declararon no saber leer y escribir, y representaron alrededor del 5%, pero hubo diferencias significativas por tipo de localidad, dado que 9% las madres y padres era analfabeta en las zonas rurales, en comparación con el 3.5% en las urbanas. Esta desigualdad no resulta sorprendente, refleja que los rezagos que se han mantenido por décadas en las zonas rurales en cuanto a acceso a educación básica y permanencia en las escuelas, todavía persisten. En cuanto al grado de escolaridad, una proporción cercana al 32.5% de las madres reportaron haber asistido a la primaria. La distribución por grado de escolaridad presentó diferencias por tipo de localidad desfavorables en las zonas rurales, pues mientras se concentró cerca del 42.7% de las mujeres rurales en el nivel primaria, y el 35.5% en secundaria, en las zonas urbanas es el 28.5% y casi 43% respectivamente. Además, los mayores grados de escolaridad, superiores a la preparatoria, se encuentran en las zonas urbanas (6%). Dicha cifras confirman el hecho de la necesidad de reforzar la educación en zonas rurales y tomar en cuenta estas características en el diseño de pláticas del autocuidado de la salud (Cuadro 4.7) Cuadro 4.7. Proporción de madres de los niños afiliados al SMNG por nivel de escolaridad y tipo de localidad Nacional Urbano Rural % % % Sin escolaridad1 4.3 2.7 8.3 Primaria 32.5 28.5 42.7 Secundaria 40.0 41.8 35.5 18.4 21.1 11.4 Nivel de escolaridad y tipo de localidad Carrera técnica o comercial terminada/Preparatoria/Normal con secundaria Carrera técnica o terminada/Profesional comercial con preparatoria Total 4.9 5.9 2.1 100 100 100 1/ Sin escolaridad incluye a las mujeres sin instrucción y con preescolar. Fuente: Encuesta Nacional SMNG 2009 Con respecto a la ocupación de las madres, la mayoría se dedicaba a los quehaceres del hogar (65%), 77.2% en localidades rurales y 60.3 en las urbanas; y sólo el 30.3% de las mujeres reportó tener un trabajo (mujeres rurales 20.4%, urbanas 34.2%). De las mujeres que trabajaban, una de cada dos eran obreras y el 38% trabajaban por su cuenta. Como se esperaba hubo una mayor proporción de jornaleras (11%) en las zonas rurales y de trabajadoras sin pago en negocio familiar (8.9%). Figura 4.5 Distribución porcentual de madres que trabajan por tipo de posición en la ocupación y tipo de localidad Fuente: Encuesta Nacional SMNG 2009 4.8.5. Derechohabiencia a instituciones de salud Las reglas de operación del SMNG tiene como condición para que un niño(a) sea afiliado que no cuente con derechohabiencia a instituciones de seguridad social o algún tipo de institución que le brinde servicios de salud; sin embargo, dado que es difícil dar seguimiento continuo de la derechohabiencia de los padres y consecuentemente de los hijos, es posible que en el transcurso del tiempo alguno de los padres adquiera dichos beneficios y el menor pueda recibir atención en alguna de las instituciones de salud por parte de alguno de los padres. El cuadro 4.8 muestra el reporte de condición de derechohabiencia de los padres del menor, donde es posible observar que la suma de porcentajes por columna da una cifra mayor a 100, derivado de que la derechohabiencia no es excluyente y es posible que las personas tengan derecho a recibir atención en más de una institución. Se esperaba que casi el total de padres y madres reportaran que estaban afiliados al SPSS, sin embargo se encontró que sólo el 85.7% de las madres y el 68% de los padres mencionaron estar afiliados. Hubo una proporción importante sobre todo en las zonas urbanas tanto de madres (10.3%), como de padres (23.8%) que reportaron no estar afiliados a ninguna institución. Este hallazgo puede reflejar limitaciones en la comunicación hacia la población acerca de su estado de afiliación al SPSS. Cuadro 4.8. Proporción de madres y padres por condición de derechohabiencia a instituciones de salud según tipo de localidad. Madres Condición de derechohabiencia Padres Rural Urbano Total Rural Urbano Total IMSS 1.7 5.9 4.7 3.3 10.5 8.3 ISSSTE 0.3 0.8 0.7 0.0 0.0 0.0 SPSS 90.8 83.7 85.7 78.0 63.8 68.0 0.3 0.6 0.5 0.3 0.4 0.3 Seguro particular 0.1 0.2 0.2 0.1 0.1 0.1 Otra institución 0.0 0.0 0.0 0.3 1.1 0.8 Ninguna Institución 6.5 10.3 9.3 16.9 23.8 21.8 No sabe 1.3 1.2 1.3 1.7 1.4 1.5 101.0 102.8 102.3 100.7 101.1 100.9 PEMEX, Defensa Total Marina o Fuente: Encuesta Nacional SMNG 2009 El cuadro 4.8 también muestra que hubo padres y madres que reportaron estar afiliados a la seguridad social. El porcentaje fue mayor en las áreas urbanas que en las rurales (8.3 vs. 5.9). En tal caso explorando la posibilidad de que uno de los menores pueda recibir atención en alguna institución de seguridad social derivado de la derechohabiencia de la madre o el padre, resultó que un 9.3% de los menores podrían obtener el beneficio a través de alguno de los padres. Se observaron diferencias estadísticamente significativas por tipo de localidad, ya que en lo urbano la proporción ascendió a 11.4% y en lo rural a 3.4%. 4.8.6. Características de los hogares de niños afiliados al SMNG Jefes(as) de hogar se refiere a las personas que fueron declaradas por la o el informante clave, que en su mayoría fue la madre, como jefe(a) de hogar, considerando el hogar como el grupo de personas que comparten un mismo gasto para comer, por lo que no necesariamente corresponde al titular de la familia afiliada al SPSS. El 85% de todos los hogares tenía jefatura masculina y solo 15% jefatura femenina. Hubo diferencias por tipo de localidad, ya que las zonas urbanas declararon una mayor proporción de jefaturas femeninas (17%) en comparación con las rurales (10%). El promedio de integrantes de los hogares de los menores afiliados fue de 5.1 personas; en las localidades rurales el promedio fue mayor con 5.3 personas, y en lo urbano de 5 personas y el promedio de integrantes según sexo del jefe no presentó diferencias. La distribución por tamaño del hogar por sexo y tipo de localidad permitió identificar diferencias porcentuales significativas (figura 4.6). Figura 4.6. Distribución de los hogares de los niños afiliados al SMNG por tamaño del hogar, según tipo de localidad y sexo del jefe del hogar. Fuente: Encuesta Nacional SMNG 2009 En la figura anterior se puede ver que alrededor del 60% todos los tipos de hogares contaban con 5 o menos integrantes. Por otro lado los hogares con tres o menos integrantes y jefatura femenina tenían una proporción significativamente mayor, sobre todo en las zonas rurales (30%) en comparación con los de jefatura masculina (18.2%). 4.8.7. Ocupación de los jefes(as) de hogar. Una de las características más importantes consideradas como parte del estrato social, de los individuos y los hogares, es la ocupación de los jefes del hogar. Vale la pena mencionar que en el 74.4% de los jefes del hogar eran el padre (67.7%) o la madre (6.7%) del menor afiliado. En tal caso debe considerarse que no siempre alguno de los padres de los niños tiene la jefatura del hogar y por lo tanto la dinámica como la composición del hogar se hace más compleja en términos de que en su mayoría puede tratarse de hogares extensos y los padres no aportan el total o la mayor parte de los recursos para el sustento del hogar. Aquellos que reportaron tener trabajo al momento de la encuesta en su mayoría son obreros(as), jornaleros (as) o trabadores por su cuenta. Casi el total de las jefas de hogar (95%) eran obreras o trabajaban por su cuenta, en comparación con el 68% de los hombres en esa posición; pero cerca de un tercio de los hombres era jornalero o peón. El 70% de las actividades en zonas urbanas correspondió a obreros y personas que trabajaban por su cuenta en comparación con el 60% en las zonas rurales (Cuadro 4.9). Cuadro 4.9. Distribución porcentual de los jefes(as) de hogares con niños afiliados al SMNG por posición en la ocupación según sexo y tipo de localidad Posición en la ocupación Hombres Mujeres Rural Urbano Total Jornalero(a) o peón 29.9 3.6 51.8 17.5 27.1 Empleado(a) u obrero(a) 50.4 65.2 29.9 60.5 52.0 Trabajador(a) por su cuenta 17.6 28.8 15.9 19.9 18.8 2.1 2.4 2.4 2.1 2.1 Otra ocupación Total 100 100 100 100 100 Fuente: Encuesta Nacional SMNG 2009 4.8.8. Características de las viviendas con al menos un afiliado al SMNG por tipo de localidad. Las características de las viviendas en donde habita la población son de gran importancia para la salud, ya que se asocian con la posible ocurrencia de enfermedades, sobre todo en los casos en las cuales el piso es de tierra, el cual se considera como una característica de marginación. En la figura 4.7 muestra que la mayoría de las viviendas contaba con piso de cemento, firme u otro tipo de material; sin embargo una proporción cercana al 22% de la viviendas en zonas rurales y 11.2% en las urbanas el piso era de tierra. Figura 4.7. Viviendas por tipo de piso según tipo de localidad de los niños afiliados al SMNG Fuente: Encuesta Nacional SMNG 2009 La disponibilidad de agua potable es uno de los servicios básicos que toda la población debiera tener. El cuadro 4.10 muestra que alrededor del 85% de las viviendas contaba con toma de agua potable, dentro o fuera de la vivienda; en el resto de las viviendas sus habitantes necesitaban desplazarse a otra vivienda, a un pozo cercano o ríos, para acceder a agua potable. Las diferencias por tipo de localidad son significativas, sobre todo considerando que casi el 28% en zonas rurales no contaba con la disponibilidad de tener agua entubada en su vivienda, a diferencia del 10.4% de la urbana. Cuadro 4.10. Viviendas por disponibilidad de agua según tipo de localidad Disponibilidad de agua Tipo de localidad Total Urbano Rural Red pública dentro de la vivienda 62.7 70.5 42.7 Red pública fuera de la vivienda pero dentro del terreno 22.0 19.1 29.4 Otro (Otra vivienda, llave pública, pipa, pozo, rio, arroyo u otro) 15.3 10.4 27.9 100.0 100.0 100.0 Total Fuente: Encuesta Nacional SMNG 2009 Hacinamiento en la vivienda El hacinamiento es un indicador de marginación de una población, y forma parte del Índice de Marginación que calcula el Consejo Nacional de Población (CONAPO). A continuación se retoma la definición del concepto de hacinamiento y su operacionalización de la metodología propuesta por el CONAPO (2005): En una vivienda existe hacinamiento cuando duermen en un cuarto más de dos personas; esta condición compromete además la privacidad de las personas ocupantes de viviendas particulares, propiciando espacios inadecuados para actividades esenciales para su desarrollo. La metodología considera a una vivienda con algún grado de hacinamiento a aquellas viviendas que cuentan con sólo un cuarto dormitorio y con tres o más ocupantes; viviendas con dos cuartos-dormitorio y con cinco o más ocupantes; viviendas con tres dormitorios y con siete o más ocupantes; y por último, viviendas con cuatro cuartosdormitorio y con nueve o más ocupantes. Este total de viviendas con algún nivel de hacinamiento, se dividió entre la diferencia del total de viviendas particulares menos las viviendas para las cuales no se especificó el número de dormitorios. Los resultados del indicador anterior arrojan que el 82% de los afiliados al SMNG habitaban en viviendas con algún nivel de hacinamiento, el 85% en zonas rurales y el 80% de las urbanas. Como indicador de referencia calculado bajo la misma metodología, Chiapas fue la entidad con mayor grado de hacinamiento con 60.2%. 4.8.9. Equipamiento de la vivienda La cantidad y tipo de artículos con los que cuenta una vivienda considerado como equipamiento es otra de la características que se toman en cuenta para aproximarse al estrato social de un individuo, familia, hogar o vivienda. En el caso de la población afiliada al SMNG existieron diferencias significativas por tipo de localidad, como se puede observar en el cuadro 4.11. Específicamente en el caso de las viviendas sin equipamiento, aproximadamente 13.1% de las viviendas en localidades rurales no cuentan con ningún equipo, en comparación con el 1.9% en las zona urbanas. Los artículos menos reportados como disponibles en la vivienda fueron la cisterna o aljibe (13.6%), automóvil o camioneta propios (18.9%) y el teléfono (35.2%), y los que en su mayoría se reportaron como existentes fueron televisión (90.8%) y estufa de gas (82.4%). Comparando el equipamiento por tipo de localidad se observa que las mayores diferencias con más de 20 puntos porcentuales por arriba favorables a las localidades urbanas, fueron la disponibilidad de estufa de gas (61.9 vs 90.4%), lavadora (32.5% vs 54.7%) y refrigerador (51.1% vs 74.5%). Cuadro 4.11. Proporción de viviendas de los afiliados al SMNG con artículos considerados como equipamiento del hogar por tipo de localidad Equipamiento Vivienda sin equipamiento Televisión Videocasetera o DVD Teléfono Estufa de gas Refrigerador Lavadora Automóvil o camioneta propios Cisterna o aljibe Calentador de agua (boiler) Con Rural Sin Total Con Urbano Sin Total Con Total Sin Total 13.1 86.9 100 1.9 98.1 100 5.0 95.0 100 81.4 18.6 100 94.4 5.6 100 90.8 9.2 100 33.2 66.8 100 48.3 51.7 100 44.1 55.9 100 23.7 76.3 100 39.7 60.3 100 35.2 64.8 100 61.9 51.1 32.5 38.1 48.9 67.5 100 100 100 90.4 74.5 54.7 9.6 25.5 45.3 100 100 100 82.4 68.0 48.5 17.6 32.0 51.5 100 100 100 15.0 85.0 100 20.4 79.6 100 18.9 81.1 100 6.5 11.6 93.5 88.4 100 100 16.4 27.5 83.6 72.5 100 100 13.6 23.0 86.4 77.0 100 100 Fuente: Encuesta Nacional SMNG 2009 4.9. Salud reproductiva y maternoinfantil 4.9.1. Historia reproductiva de la madre del niño beneficiario Las madres de los niños beneficiarios tuvieron 2.5 embarazos en promedio, la mediana fue de 2 y el rango fue de 1 a 17 embarazos; reportaron haber tenido 2 hijos (rango de 1 a 15). En el caso de las madres que tuvieron hijos fallecidos antes de los cinco años (5%), la edad de fallecimiento más frecuente fue entre 0 y 28 días de edad, seguido por la muerte de niños de 1 a 12 meses y el menor porcentaje correspondió a los mayores de un año de edad (Cuadro 4.12). Cuadro 4.12. Historia reproductiva de la madre del niño beneficiario Variables Total Rural Urbana Número de embarazos (Promedio de embarazos) 2.5 2.9 2.4 Mediana 2 2 2 Rango (1,17) (1,17) (1,12) Hijos nacidos vivos (Promedio de hijos nacidos vivos) 2.3 2.7 2.2 Mediana 2 2 2 Intervalo (1,15) (1,15) (1,11) Edad de fallecimiento. El 5.0 % de las madres tuvieron un hijo que falleció antes de los cinco años de edad (porcentaje en cada grupo de edad) 0-28 días 62.7 60.4 64.0 1 a 12 meses 27.0 25.5 27.9 Más de 12 meses 10.3 14.0 8.1 Fuente: Encuesta Nacional SMNG 2009 4.9.2. Cuidado prenatal La mayoría (98%) de las madres refirieron haber acudido a control prenatal y en ambas áreas, urbana y rural, los porcentajes de asistencia fueron similares. Asimismo, 81% de las madres refirieron haber iniciado la atención prenatal en el primer trimestre, lo cual resulta importante, dado que es un criterio de calidad apropiada. En lo referente a la institución que otorgó la atención prenatal, la mayoría habían acudido a las clínicas de la Secretaría de Salud (77.8%) y este porcentaje fue mayor en el área rural (86.3%). En segundo lugar, acudieron a servicios médicos privados (20%) y las madres del área urbana fueron quienes acudieron más frecuentemente (23%) y en tercer lugar a instituciones de seguridad social (5%). Con respecto al personal que otorgó la revisión prenatal, los médicos fueron quienes más frecuentemente la otorgaron (96.9%) seguidos de enfermeras (14.4%) y de parteras (7%). Estas últimas fueron más frecuentemente mencionadas en el área rural (10%) que en la urbana (4.8%) (Cuadro 4.13) Cuadro 4.13. Cuidado prenatal de la madre del niño beneficiario del SMNG; inicio de la atención, institución y personal de salud que otorgo la atención. Total Variable N Acudió a atención prenatal Rural % N Urbana % N % 1 484 633 Si 1 467 206 98.8 410 727 98.7 1 056 479 98.9 No 17 427 1.2 5 392 1.3 12 035 1.1 Meses de embarazo en que inició atención prenatal 1 467 206 Primer trimestre 1 193 507 81.3 328 198 79.9 Segundo trimestre 244 486 16.7 Tercer trimestre Institución en la que se realizó el control prenatal Centros de Salud SSA/IMSS Oportunidades Instituciones de seguridad social Servicios médicos privados Otros 29 213 1 2.0 74 969 18.3 7 560 1.8 865 309 81.9 169 517 16.0 21 653 2.0 1 503 982 1 141 737 77.8 357 239 86.3 64 442 4.4 297 803 20.3 23 049 1.6 9 854 2.4 47 033 11.4 5 648 1.4 784 498 72.0 54 588 5.0 250 770 23.0 17 401 1.6 Personal de salud que realizó la revisión2 1 645 909 Médico 1 421 925 86.4 392 108 85.0 1 029 817 86.9 Enfermera Promotora o asistente de salud Partera Otro 212 946 14.5 11 038 0.8 102 654 10 940 7.0 0.7 65 090 14.1 4 162 147 856 12.5 0.9 6 876 0.6 46 316 10.0 1 501 0.3 56 338 9 439 4.8 0.8 Fuente: Encuesta Nacional SMNG 2009 4.9.3. Consumo de ácido fólico y hierro durante el embarazo La suplementación de ácido fólico y hierro durante el embarazo forma parte de un buen control prenatal, dados sus efectos benéficos en el desarrollo del producto. El consumo de ácido fólico previene defectos del cierre del tubo neural como espina bífida y el consumo de hierro por la madre mantiene concentraciones apropiadas de hemoglobina. La mayoría refirieron haber consumido ácido fólico (92.7%), sin embargo, únicamente el 23.9% lo consumieron de forma apropiada (a partir del primer mes y hasta el tercer mes o más de embarazo); con respecto a la ingesta de hierro, el 86.8% refirieron haberlo consumido durante el embarazo, y el consumo apropiado fue más alto (60%) en comparación con el del ácido fólico. Adicionalmente se preguntó acerca del consumo de suplemento Nutrivida, el cual es un suplemento alimentario otorgado por el Programa Oportunidades. El 64.7% refirieron su consumo y éste fue mayor en el área rural que en la urbana (75.8% y 52.7%, respectivamente) (Cuadro 4.14). Cuadro 4.14. Consumo de ácido fólico, hierro y suplemento Nutrivida durante el embarazo Variable Total N Rural % N Consumió acido fólico Si Urbana % N 416 110 1 068 100 90.2 1 002 196 % 1 377 322 92.7 375 126 No 106 888 7.2 40 984 9.8 65 904 6.2 Consumo apropiado de acido fólico (a partir del primer mes y hasta el tercer mes o más) 355 341 25.8 83 322 22.2 272 019 27.1 1 016 232 74.2 290 596 77.5 725 636 72.4 Consumo inapropiado (inicio después del mes 1, independientemente de la duración) Consumo de hierro Si 416 110 93.8 1 068 100 1 288 446 86.8 345 038 82.92 943 408 88.3 No 195 764 13.2 71 072 17.08 124 692 11.7 Consumo apropiado de hierro (6 o más meses) 904 310 70.1 241 757 70.1 662 553 70.2 Consumo inapropiado de hierro (5 o menos meses) 382 723 29.9 103 076 29.9 279 647 29.6 Consumo de suplemento Nutrivida 142 766 131 595 Si 177 491 64.7 108 180 75.8 69 311 52.7 No 96 870 35.3 34 586 24.2 62 284 47.3 Meses promedio de consumo durante el embarazo del suplemento Nutrivida 6.7 6.7 6.6 Fuente: Encuesta Nacional SMNG 2009 4.9.4. Ocurrencia de complicaciones durante el embarazo La aparición de complicaciones en el embarazo tiene múltiples consecuencias, las cuáles potencialmente pueden afectar en forma importante a la madre y al producto. Por ejemplo, la aparición de infecciones urinarias está relacionada con mayor frecuencia de parto prematuro, mientras que la hipertensión está asociada a prematurez. En la muestra analizada, la complicación más frecuente de los embarazos de las madres de los niños afiliados fue la amenaza de aborto (17%), seguida de las infecciones urinarias y de hipertensión en el embarazo. Aproximadamente el 52% de las madres no tuvieron ninguna complicación o bien alguna complicación no relacionada con el embarazo (Cuadro 4.15). Cuadro 4.15. Complicaciones durante el embarazo Total Variable N Amenaza de aborto Diabetes Hipertensión Eclampsia Infección urinaria Otras complicaciones Ninguna complicación/Otra complicación no relacionada con el embarazo Rural % N Urbano % N % 257 058 17.3 58 690 4.0 198 368 13.4 17 318 1.2 4 615 0.3 12 703 0.9 167 434 11.3 40 419 2.7 127 015 8.6 5 170 0.3 2 275 0.2 2 895 0.2 282 270 19.0 54 222 3.7 228 048 15.4 27 713 1.9 6 360 0.4 21 353 1.4 781 811 52.6 255 180 17.2 526 631 35.5 4.9.5. Condiciones de la atención del parto Las condiciones al nacimiento son un indicador reconocido de la calidad de la atención prenatal y natal y también de las condiciones de salud de la madre. En forma directa también son indicadores de acceso y utilización de los servicios de salud. En lo referente a la duración del embarazo, el 15% fueron partos prematuros (antes de la semana 38) y el 80% fueron partos de embarazos a término. La forma de resolución del embarazo fueron: partos (63%), cesáreas de urgencia (24.5%) y programadas (12%). Este porcentaje resulta alto en comparación con el referente internacional de la Organización Mundial de la Salud, el cual establece que un porcentaje deseable de cesáreas es de 20%. El sitio de atención del parto más frecuente fueron las instalaciones de la Secretaría de Salud (75.7%) y en segundo lugar los consultorios y hospitales privados (11%). En lo referente a las complicaciones, el 82% de las madres refirieron no haber tenido ninguna complicación, lo cual es de llamar la atención al compararlo con la proporción de mujeres que tuvieron alguna cesárea. Este hallazgo indica de forma indirecta la posibilidad de que una alta proporción de cesáreas fueron realizadas injustificadamente. En lo que respecta a las complicaciones, la más frecuentemente registrada fue la hipertensión (preeclampsia), 6%, porcentaje similar a lo reportado en la literatura. Los partos son atendidos en su mayor parte por médicos (92.7%) y en el área rural, este porcentaje es menor (84.9%) lo cual también es un indicador de la necesidad de promover la presencia de personal de salud en las áreas rurales (Cuadro 4.16). Cuadro 4.16. Condiciones de la atención del parto Total Características N Rural % n Urbana % n % Semanas de embarazo en que ocurrió el parto ≤25 271 0.0 0 0.0 271 0.0 33 925 2.2 8 486 2.0 25 439 2.3 33-37 203 242 13.4 44 753 10.5 158 489 14.5 38-41 1241 451 81.6 363 439 85.4 878 012 80.2 32 490 2.1 6 059 1.4 26 431 2.4 26-32 ≥42 Tipo de parto Parto normal 965 914 63.5 294 604 69.3 671 310 61.3 Cesárea por urgencia 372 495 24.5 92 632 21.8 279 863 25.6 Cesárea programada 181 737 12.0 37 794 8.9 143 943 13.1 1 150 616 75.7 312 983 73.6 837 633 76.5 IMSS Oportunidades 15 376 1.0 6 426 1.5 8 950 0.8 IMSS 77 333 5.1 13 831 3.3 63 502 5.8 ISSSTE 4 786 0.3 833 0.2 3 953 0.4 Marina / Defensa 3 005 0.2 396 0.1 2 609 0.2 393 0.0 214 0.1 179 0.0 167 575 11.0 32 229 7.6 135 346 12.4 Casa de la partera 19 691 1.3 9 937 2.3 9 754 0.9 Casa de la embarazada 59 281 3.9 44 047 10.4 15 234 1.4 1 010 0.1 487 0.1 523 0.0 16 196 1.1 2 707 0.6 13 489 1.2 Presión alta o preeclampsia 98 543 6.5 22 705 5.3 75 838 6.9 Contracciones o dolores de parto con duración de 12 horas o más 61 998 4.1 12 630 3.0 49 368 4.5 Lugar de atención SSA Centro de salud u hospital PEMEX Consultorio u hospital privado Otro lugar Otra institución de salud Complicación Hemorragia vaginal abundante después del parto 55 025 3.6 13 578 3.2 41 447 3.8 Fiebre alta y secreción vaginal con mal olor 33 846 2.2 9 157 2.2 24 689 2.3 5 469 0.4 1 660 0.4 3 809 0.3 Convulsiones o ataques que no hayan sido causados por fiebre Otras complicaciones relacionadas con el parto 7 779 0.5 2 435 0.6 5 344 0.5 51 790 3.4 10 473 2.5 41 317 3.8 Ninguna 1 251 896 82.4 363 698 85.5 888 198 81.2 Médico Otra complicaciones NO relacionadas con el parto Personal 1 409 152 92.7 361 139 84.9 1 048 013 95.7 Enfermera 21 693 1.4 7 313 1.7 14 380 1.3 Promotora, auxiliar o asistente de salud, partera 55 075 3.6 37 527 8.8 17 548 1.6 9 385 0.6 7 940 1.9 1 445 0.1 10 290 0.7 6 129 1.4 4 161 0.4 1 832 0.1 1 337 0.3 495 0.0 Pariente o familiar Otra persona Nadie Fuente: Encuesta Nacional SMNG 2009 4.9.6. Peso al nacimiento El peso al nacimiento es un indicador importante del estado de salud de los recién nacidos. Aproximadamente el 9.7% de los niños pesaron menos de 2500 grs. al nacimiento. Esta cifra es similar a la reportada para poblaciones en condiciones socioeconómicas similares. La mayor parte de los niños fueron de peso normal (pesos entre 2,501 y 4,000 g). Es de llamar la atención que el peso bajo al nacimiento fue ligeramente más frecuente en el área urbana; aunque esto puede ser debido a que las madres del área urbana pudieron tener mejor información que las del área rural (Cuadro 4.17). Cuadro 4.17. Peso al nacimiento Peso al nacer (gramos) Hasta 1 000 Total N Rural % N Urbana % n % 5 482 0.4 2 836 0.7 2 646 0.2 De 1 001 a 1 500 10 212 0.7 2 415 0.6 7 797 0.7 De 1 501 a 2 500 130 675 8.6 33 738 7.9 96 937 8.9 De 2 501 a 4 000 1 286 064 84.6 349 163 82.1 936 901 85.6 49 871 3.3 14 297 3.4 35 574 3.2 Mayor a 4000 Fuente: Encuesta Nacional SMNG 2009 4.9.7. Acciones necesarias para la atención al nacer, de los niños beneficiarios del programa SMNG Se les preguntó a las madres acerca de algunas acciones en materia de atención a la salud que los recién nacidos hubiesen requerido. En la mayor parte de los casos (89.6%) no se requirió acción alguna. En cuanto a las acciones requeridas, el 9% requirió de incubadora y el 2.4% requirieron terapia intensiva, situación similar en el área rural y urbana (Cuadro 4.18). Cuadro 4.18. Atención al nacimiento Atención al nacer No requirió acción alguna Requirió incubadora Fue necesario trasladarlo al(a otro) hospital Requirió terapia intensiva Fuente: Encuesta Nacional SMNG 2009 Total n 1 361 943 141 594 26 233 36 307 % 89.6 9.3 1.7 2.4 Rural n % 389 441 91.6 31 327 7.4 7 096 1.7 8 433 2.0 Urbana n % 972 502 88.8 110 267 10.1 19 137 1.7 27 874 2.5 4.9.8. Institución que otorgó la atención Se exploró la institución que proporcionó la incubadora, el traslado o bien la atención en terapia intensiva. La Secretaría de Salud fue la institución que más frecuentemente otorgó estos tres servicios. Las proporciones son distintas en cuanto a la segunda institución. En el caso de las incubadoras y de los traslados, el segundo lugar corresponde a los servicios privados, en cambio, el IMSS es la segunda institución, después de la Secretaría de Salud, que otorga servicios de terapia intensiva (5.4%) (Cuadro 4.19) Cuadro 4.19. Institución de salud que otorgó la atención. Lugar de atención SSA Centro de salud u hospital Incubadora n Traslado % n Terapia intensiva % n % Total n % 105 257 74.3 20 801 79.3 31 605 IMSS Oportunidades 2 365 1.7 0 0.0 0 0.0 2 365 1.2 IMSS 9 651 6.8 1 494 5.7 1 975 5.4 13 120 6.4 ISSSTE 836 0.6 0 0.0 263 0.7 1 099 0.5 Marina / Defensa 112 0.1 0 0.0 0 0.0 112 0.1 95 0.1 0 0.0 95 0.3 190 0.1 17 759 12.5 2 393 9.1 1 043 2.9 21 195 10.4 Cruz Roja 0 0.0 0 0.0 0 0.0 0 0.0 Otro lugar 5 519 3.9 1 545 5.9 1 326 3.7 8 390 4.1 141 594 100.0 26 233 100.0 36 307 PEMEX Consultorio u hospital privado Total 87.0 157 663 77.2 100.0 204 134 100.0 Fuente: Encuesta Nacional SMNG 2009 4.10. Alimentación y estado de nutrición 4.10.1. Lactancia y alimentación Lactancia En la población estudiada, se encontró un alto porcentaje de niños que recibieron, en sus primeros tres días de vida, diversos líquidos diferentes a la leche materna, que incluyeron leche de fórmula, agua, té y otros líquidos. Destaca que únicamente el (43.2%) de los niños, recibieron solo leche materna en sus primeros tres días. El inicio adecuado de la práctica de la lactancia materna, según este indicador, es más frecuente en la población urbana en comparación a la población rural. La mayor diferencia en la práctica de la lactancia al inicio de la vida entre las localidades urbanas y rurales corresponde a una muy elevada proporción de niños que en los primeros tres días de vida ingieren leche no materna (28.4% y 21.4%, respectivamente) (Cuadro 4.20). Cuadro 4.20. Ingestión de leche y otros líquidos en los primeros tres días de vida de los niños beneficiarios del programa SMNG Localidad Nacional Urbana Rural N= 1520494 N= 1095116 N= 425378 % % % Solo leche materna 43.2 41.8 47.0 Leche no materna 27.3 28.4 21.4 Agua simple 12.1 12.3 12.0 Té 22.0 21.5 23.5 Otro líquido 0.9 0.9 0.1 Tipo de leche o líquido Fuente: Encuesta Nacional SMNG 2009 La duración de la lactancia materna en los niños que ya no eran amamantados al momento de la encuesta, nos señala la acelerada transición de la lactancia materna a la alimentación familiar. Al final del quinto mes de vida, para el cual la Organización Mundial de la Salud recomienda la lactancia materna exclusiva, encontramos ya un porcentaje importante de niños que ya no ingieren este alimento. El abandono de la lactancia materna es más rápido en las localidades urbanas que en las localidades rurales (Cuadro 4.21). Cuadro 4.21. Duración de la lactancia materna en niños que en el momento de la entrevista ya no eran amamantados Nacional Localidad Rural1 Urbana Meses N % % acumulado % % acumulado % % acumulado <1 44,986 5.1 5.1 5.7 5.7 3.6 3.6 1 53,785 6.1 11.3 7.0 12.6 3.7 7.2 2 58,219 6.7 17.9 7.2 19.8 5.1 12.3 3 80,060 9.1 27.1 10.1 29.9 6.1 18.5 4 42,769 4.9 32.0 5.1 35.1 4.1 22.6 5 31,949 3.7 35.6 3.8 38.8 3.3 25.9 6 120,443 13.8 49.4 14.5 53.4 11.5 37.4 7 47,371 5.4 54.8 5.8 59.1 4.4 41.8 8 73,472 8.4 63.2 8.3 67.4 8.7 50.4 9 a 11 84,398 9.6 72.8 9.1 76.5 11.1 61.6 12 a 17 190,938 21.8 94.6 18.9 95.4 30.6 92.2 18 y más 47,425 5.4 100.0 4.6 100.0 7.8 100.0 Total 875,815 100 1 100 p<0.001 en comparación a localidades urbanas Fuente: Encuesta Nacional SMNG 2009 100 La proporción de mujeres que lactaban al momento de la encuesta, no nos informa de diferencias importantes entre las poblaciones urbana y rural. La proporción de niños que lactan, dividida por mes de edad de los niños refleja que las prácticas de lactancia materna no son estables (Cuadro 4.22). Cuadro 4.22. Proporción de niños que reciben lactancia materna, al momento de la entrevista, en niños beneficiarios del SMNG Localidad Edad Nacional Urbana Rural Edad N= 977655 N= 663136 N= 314519 (meses) % % % 6 12.5 12.1 13.6 7 22.2 23.9 16.7 8 25.7 27.5 21.6 9 19.4 19.1 20.3 10 22.0 25.9 13.1 11 29.5 31.7 24.3 12 a 17 28.25 27.6 29.6 Fuente: Encuesta Nacional SMNG 2009 Alimentación complementaria La alimentación complementaria, recomendada por diversas autoridades sanitarias y académicas, debe iniciarse a partir del sexto mes, como lo vimos en el punto anterior, tiene un cumplimiento muy bajo en la población mexicana. El establecimiento paulatino de la ingestión regular de diversos alimentos es concomitante a la disminución de leche materna ingerida por los niños. Las repercusiones en la salud y en el crecimiento serán, por supuesto, conforme a la edad en que se establecen dichas ingestiones regulares. En los niños beneficiarios del SMNG la ingestión de líquidos diferentes a la leche materna durante el primer semestre de vida es común; el agua simple, el agua endulzada, los jugos y el té son muy frecuentes al terminar el primer trimestre de vida, tanto en las localidades urbanas, como en las rurales: un consumo tan frecuente como lo es el de leche diferente a la materna. El consumo de refrescos aparece tempranamente con una presencia no importante, sin embargo, para el sexto mes, los porcentajes para las localidades urbanas y rurales son ya de 11.1% y 16.0%, respectivamente. De igual forma, la introducción de granos y leguminosas se inicia tempranamente, alrededor del tercer mes, y al parecer con mayor frecuencia que las frutas y verduras, particularmente en las localidades rurales. El consumo de carnes y derivados lácteos no es muy importante durante el primer semestre, no obstante, a partir del sexto mes uno de cada cinco niños recibe estos alimentos. La ingestión de frituras, galletas, dulces y pastelillos cobran importancia a partir del sexto mes, en el cual ya uno de cada cuatro niños las consume regularmente (Cuadro 4.23). Cuadro 4.23. Edad, en meses, en la cual se ha establecido la ingestión regular de alimentos y grupos de alimentos en los niños beneficiarios del SMNG Agua simple Nacional Edad L. Urbana L. Rural Leche no materna Leche LICONSA Agua endulzada, té, jugos, caldos Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Refrescos o sodas Avena, arroz, frijol, lentejas, habas Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural N N N N N N N N N N N N N N N N N N 1254374 878315 376059 779491 587831 191660 99761 82413 17348 1098522 806424 292098 147385 91452 55933 617264 447496 169768 0.2 0.0 0.9 0.4 0.5 0.0 < 1 mes % 10.3 9.2 13.2 27.7 26.7 30.7 5.0 3.9 9.6 1.2 1.5 0.4 1 mes % 6.9 7.7 4.9 7.6 7.0 9.4 1.8 2.2 0.0 0.7 0.7 0.5 2 meses % 9.6 10.4 7.5 7.8 8.3 6.5 3.9 4.0 3.3 3.1 3.7 1.6 1.2 1.1 1.7 0.8 1.1 0.0 3 meses % 18.4 18.8 17.5 8.2 8.9 5.9 4.3 5.3 0.0 12.7 15.1 6.5 1.8 1.8 1.9 2.9 3.5 1.6 4 meses % 16.8 17.3 15.7 5.6 6.0 4.3 5.9 7.3 0.0 14.3 14.5 13.6 1.5 1.1 2.4 9.3 9.4 9.1 5 meses % 7.5 6.6 10.0 3.6 3.6 3.6 5.2 4.8 6.7 13.0 12.6 14.2 4.2 3.7 5.3 7.2 7.2 7.1 6 meses % 14.7 12.0 21.6 10.6 10.7 10.4 7.9 7.0 11.9 29.3 27.2 35.0 12.5 11.1 16.0 24.9 24.5 25.8 Fuente: Encuesta Nacional SMNG 2009 Cuadro 4.23 (continuación). Edad, en meses, en la cual se ha establecido la ingestión regular de alimentos y grupos de alimentos en los niños beneficiarios del SMNG. Edad Huevo Frutas y verduras Carnes enteras o en puré Derivados lácteos NUTRISANO* Frituras, galletas, dulces o pastelitos Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural Nacional L. Urbana L. Rural N N N N N N N N N N N N N N N N N N 299459 206634 92825 1029716 764433 265283 412968 315245 97723 449155 318779 130376 155646 75632 80014 287835 202890 84945 < 1 mes % 0.3 0.3 0.3 0.2 0.2 0.1 0.4 0.4 0.4 0.3 0.4 0.3 2.2 2.4 1.9 0.1 0.1 0.3 1 mes % 0.2 0.2 0.1 0.2 0.1 0.2 0.1 0.2 0.1 0.1 0.1 0.0 0.9 1.3 0.5 0.2 0.2 0.1 2 meses % 0.4 0.4 0.4 1.4 1.6 0.7 0.4 0.4 0.5 0.7 0.6 0.9 3.0 2.8 3.2 0.3 0.3 0.3 3 meses % 2.3 2.7 1.5 9.5 10.5 7.2 3.2 3.5 2.3 4.0 4.0 4.1 6.5 7.7 5.3 1.3 1.3 1.4 4 meses % 3.7 3.6 3.7 18.1 19.0 15.7 6.5 7.1 5.0 6.0 5.6 7.0 9.4 8.4 10.4 3.6 3.7 3.2 5 meses % 4.9 4.8 5.2 12.2 12.7 11.0 5.9 5.9 5.8 6.9 6.7 7.3 4.4 3.6 5.2 4.5 4.4 4.8 6 meses % 14.2 12.8 17.6 28.1 27.5 29.4 20.5 20.8 19.6 19.1 18.8 20.0 31.6 29.7 33.6 14.4 13.6 16.5 * suplemento alimenticio (papilla) del Programa Oportunidades Fuente: Encuesta Nacional SMNG 2009 El patrón de establecimiento de ingestión regular de los alimentos incluidos en esta encuesta no difiere mucho entre las los niños de localidades urbanas y rurales: para algunos alimentos, el establecimiento ocurre más tempranamente en las localidades urbanas (agua simple, leche en polvo o líquida, frutas y verduras y carnes), mientras que en otros el establecimiento es más temprano en las localidades rurales (lácteos y frituras, galletas, dulces y pastelillos) (Cuadro 4.24). Cuadro 4.24. Edad, en meses, en la cual se ha establecido la ingestión regular de alimentos y grupos de alimentos en los niños beneficiarios del SMNG1 Edad de inicio (meses) Localidad Nacional Agua simple Leche en polvo o líquida Leche LICONSA en polvo o líquida Agua endulzada, té, jugos, caldos Refrescos o sodas Avena, arroz, frijol, lentejas, habas Huevo Frutas y verduras Carnes enteras o en puré Derivados lácteos NUTRISANOb Frituras, galletas, dulces o pastelitos Rural a Urbana Media D.E. Media D.E. Media D.E. 4.7 2.8 4.6 2.7 4.9 3.0 6.1 4.3 5.9 4.2 6.9 4.5 9.0 4.6 9.0 4.6 8.9 4.6 5.9 2.5 5.9 2.6 6.1 2.6 10.8 4.0 10.8 4.0 10.7 4.2 7.8 3.2 7.8 3.2 7.9 3.3 9.6 3.6 9.6 3.6 9.3 3.6 6.2 2.8 6.1 2.7 6.6 2.9 8.7 3.8 8.6 3.7 9.1 4.0 8.6 3.7 8.7 3.7 8.3 3.6 7.4 3.9 7.5 3.9 7.4 3.9 9.9 4.0 10.0 4.0 9.7 3.9 1 N= 1520494: a p<0.001 en comparación a localidad urbana, para todos los alimentos, suplemento alimenticio (papilla) del Programa Oportunidades. b 81 En conjunto, se puede describir a la introducción de alimentos en esta población con los siguientes puntos: a) uso a edad muy temprana de líquidos con y sin contenido calórico que tienen un impacto negativo en el proceso de lactancia materna; b) sustitución temprana de la leche materna por leche de fórmula; alta frecuencia de ingestión de azúcares a través de líquidos y sólidos; introducción temprana de alimentos de compleja digestión como son carnes y algunas leguminosas. A pesar de lo anterior, vemos que la población restringe en gran magnitud la ingestión de alimentos durante el primer semestre de vida. Al concluir el primer semestre, parece liberalizarse, al niño de las restricciones y con ello, darle una alimentación que no le corresponde de acuerdo con la edad y que seguramente le ocasionará consecuencias en saludes inmediatas y mediatas. 4.10.2. Estado de nutrición 4.10.2.1. Diagnósticos antropométricos El 77.9% de los beneficiarios del SMNG obtuvieron, de acuerdo a su peso y su longitud, el diagnóstico de normalidad en su estado de nutrición; esta calificación de normalidad fue más frecuente en el sexo femenino que en el masculino (80.4% y 75.5%, respectivamente). Como complemento, asignamos al 21.1% de los niños uno o más diagnósticos de alteración del estado de nutrición, con base en los indicadores señalados en la metodología. Las prevalencias de las diferentes formas de desnutrición fueron las siguientes: 4.8% para peso bajo, 12.2% para desmedro y 3.9% para emaciación. La prevalencia de sobrepeso fue de 6.1%. Se aprecia que las prevalencias de peso bajo y de emaciación tienen una tendencia a la disminución conforme se incrementa la edad de los niños, mientras que las prevalencias de desmedro y de sobrepeso se incrementan. (Cuadro 4.25). 82 Cuadro 4.25. Estado de nutrición de los niños beneficiarios del SMNG 6 a 11 EDAD 12 a 23 >23 Total N= 394470 % N= 855351 % N= 264137 % N= 1513958 % Femenino 83.5 79.1 79.9 80.4 Masculino 77.6 73.9 77.4 75.5 Total 80.5 76.5 78.7 77.9 Femenino 3.9 3.3 4.8 3.7 Masculino Total 2 Desmedro 6.6 5.7 4.4 5.7 5.3 4.5 4.6 4.8 Femenino 6.3 10.5 11.0 9.5 Masculino Total 3 Emaciación 11.5 17.2 12.8 14.9 9.0 13.9 12.0 12.2 Femenino 3.7 2.8 2.9 3.1 Masculino Total 4 Sobrepeso 6.4 4.1 4.2 4.7 5.18 3.5 3.5 3.9 Femenino 5.5 7.2 6.0 6.6 Diagnóstico Normal Peso bajo 1 3.5 6.5 6.2 5.7 Masculino Total 4.5 6.9 6.1 6.13 1 2 3 Indicador Peso/Edad < -2 Z; Indicador Talla/Edad < -2Z; Índice de masa corporal < -2 Z; 4Índice de masa corporal > 2Z, con base en el estándar de crecimiento propuesto por la OMS en 2006. Fuente: Encuesta Nacional SMNG 2009 83 En las localidades urbanas encontramos, en comparación con las rurales, una mayor prevalencia de diagnóstico de normalidad, pero también mayores prevalencias de los diagnósticos de alteración de masa corporal, emaciación y sobrepeso. Entre los niños de las localidades rurales, encontramos, en comparación a la contraparte urbana, mayores prevalencias de peso bajo y de desmedro. En este marco de diferencias de prevalencias entre edades, tipo de localidad y sexo, tenemos subgrupos con muy diversos niveles de desnutrición, entre los que destaca el de niños con edad mayor a 23 meses y residentes de localidades rurales, entre quienes se encuentran las más altas prevalencias de desmedro (22% en el sexo masculino) y de sobrepeso (7.4% en el sexo femenino) (Cuadro 4.26). Cuadro 4.26. Estado de nutrición en niños beneficiarios del SMNG Localidad Urbana Localidad Rural Edad en meses 6 a 11 12 a 23 Edad en meses >23 Total 6 a 11 12 a 23 >23 Total N= 283959 N= 619946 N= 185663 N= 1089568 N= 110511 N= 235405 N= 78474 N= 424390 % % % % % % % % Normal Femenino 83.3 80.2 82 81.3 84.2 76.5 75 78.2 Masculino 79.1 73.4 81.5 76.3 74.0 75.1 68.3 73.5 Total 81.1 76.8 81.7 78.7 78.9 75.9 71.5 75.9a Femenino 4.3 3.3 4.9 3.8 2.9 3.3 4.8 3.5 Masculino 5.5 5.7 2.3 5.1 9.5 5.6 9.1 7.3 Total 4.9 4.6 3.6 4.5 6.4 4.5 7.1 5.5a Femenino 6.5 9.0 8.5 8.3 6.0 14.3 17.3 12.7 Masculino 10.2 16.6 8.4 13.5 14.8 18.5 22.8 18.5 Total 8.4 12.9 8.5 11.0 10.6 16.6 20.2 15.7a Femenino 3.6 2.8 4.2 3.2 4.2 2.8 Masculino 6.6 4.9 3.8 5.2 6.0 2.2 5.1 3.8 Total 5.1 3.9 3.9 4.2 5.3 2.6 2.7 3.3a Peso bajo1 Desmedro2 Emaciación3 Sobrepeso4 84 2.7 Femenino 6.4 7.3 5.4 6.8 3.1 6.9 7.4 6.1a Masculino Total 3.4 4.9 7.1 7.2 6.8 6.1 6.1 6.4 3.6 3.5 5.0 6.0 4.8 6.1 4.6 5.4 Fuente: Encuesta Nacional SMNG 2009 4.10.2.2. Anemia La prevalencia de anemia en los niños beneficiarios del SMNG fue de 29.9%: 29.1% en las localidades urbanas y 31.7% en las localidades rurales. Las menores prevalencias se encontraron en los niños mayores de 2 años, con 17.3% (Cuadro 4.27). Cuadro 4.27. Prevalencia de anemia1 en los niños beneficiarios del SMNG Tipo de localidad Edad Nacional Urbana Rural (meses) N % N % N % 6 a 11 416209 26.6 294442 26.6 121767 26.5 12 a 17 403818 38.0 294490 36.0 109328 43.5a 18 a 23 392072 33.7 285003 33.4 107069 34.3a 24 y más 273003 17.3 196179 16.3 76824 19.6a Total 1485102 29.9 1070114 29.1 414988 31.7a 1 Hemoglobina <9.5g/dl en niños de 6 a 11 meses y <11g/dl en niños con 12 y más meses de edad; ap<0.001 en comparación a localidad urbana. Fuente: Encuesta Nacional SMNG 2009 A nivel nacional, la prevalencia de anemia fue mayor en el sexo masculino que en el femenino (33.6% y 25.4%, respectivamente); la población con mayor prevalencia fue la de sexo masculino de las localidades urbanas (34.5%), y de ésta, los niños durante el segundo año de vida, con 40.0%. El grupo con menor afectación fue el de sexo femenino mayor de 2 años de edad residentes de localidades urbanas, con 4.9% (Cuadro 4.28). 85 86 Cuadro 4.28. Prevalencia de anemia1 por sexo y edad en los niños beneficiarios del SMNG Tipo de localidad Nacional Urbana Rural N % N % N % 6 a 11 meses 232095 31.1 159916 33.7 72179 25.4a 12 a 23 meses 405178 40.1 302816 40.0 102362 40.3b >23 meses 175206 21.8 127679 22.5 47527 19.9b 812479 33.6 590411 34.5 222068 31.1b 6 a 11 meses 184114 20.8 134526 18.1 49588 28.1b 12 a 23 meses 390712 31.6 276677 29.0 114035 37.7b >23 meses 97797 9.2 68500 4.9 29297 19.1b 672623 25.4c 479703 22.5c 192920 32.4b,c Sexo Masculino Total Sexo Femenino Total 1 Hemoglobina <9.5g/dl en niños de 6 a 11 meses y <11g/dl en niños con 12 y más meses de edad; p<0.05 en comparación a localidad urbana; bp<0.001 en comparación a localidad urbana; c p<0.001 en comparación a sexo masculino. a Fuente: Encuesta Nacional SMNG 2009 4.11. Uso de servicios médicos preventivos y vacunación 4.11.1. Carnet de citas y acciones preventivas El cuadro 4.35 muestra la disponibilidad de carnet de citas y servicios preventivos. Un bajo porcentaje del total de los niños contaba con carnet de citas (23.3%), de los cuáles, el mayor porcentaje correspondió a los del área urbana (16.7%), seguidos por los del área rural (6.6%). (Cuadro 4.35). 87 En promedio, los niños recibieron 6 revisiones preventivas. Las acciones preventivas realizadas en orden de frecuencia fueron las siguientes: suplementación de vitamina A (29.4%); suplementación de hierro (20.7%); prueba de agudeza auditiva (15.0%); prescripción de antiparasitarios (14.9%); prueba de agudeza visual (11.3%). Los porcentajes observados fueron considerablemente más altos en las áreas urbanas que en las áreas rurales. Este mayor porcentaje probablemente obedece a la mejor cobertura de servicios preventivos y de las semanas nacionales de vacunación en las áreas urbanas (Cuadro 4.29). Cuadro 4.29. Disponibilidad de carnet de citas y uso de servicios preventivos Total Característica Total n Cuenta con carnet de citas o de control del niño sano Revisiones preventivas realizadas (Promedio) Rural % n Urbano % n % 354 325 23.3 100 323 6.6 254 002 16.7 976 839 6.6 662 494 5.7 8.1 6.0 314 345 Prueba de agudeza visual 159 110 11.3 44 391 3.1 114 719 Prueba de agudeza auditiva 212 016 15.0 56 084 4.0 155 932 11.1 Suplemento de hierro 292 475 20.7 92 570 6.6 199 905 14.2 Suplemento de vitamina A 414 609 29.4 140 329 10.0 274 280 19.5 Prescripción de antiparasitarios 210 544 14.9 Fuente: Encuesta Nacional SMNG 2009 88 89 455 6.3 121 089 8.6 Se analizó también la provisión de atenciones preventivas por institución y se observó que la Secretaría de Salud es la institución que más frecuentemente otorgó este tipo de acciones; se observó que esta institución tuvo una mayor proporción de niños atendidos en áreas rurales que en áreas urbanas. El segundo lugar lo ocuparon los servicios médicos privados. En tercer lugar fue el grupo de las localidades urbanas. Las instituciones de seguridad social tuvieron porcentajes considerablemente menores. (Cuadro 4.30) Cuadro 4.30. Institución que otorgó las acciones preventivas Total Atención Total Rural Urbano n % n % n % Prueba de agudeza visual 124 950 78.5 40 067 90.3 84 883 74.0 Prueba de agudeza auditiva 171 826 81.0 50 887 90.7 120 939 77.6 Suplemento de hierro 225 213 77.0 82 154 88.7 143 059 71.6 Suplemento de vitamina A 342 291 82.6 127 564 91.0 214 727 78.3 Prescripción de antiparasitarios 176 577 83.9 81 909 91.6 94 668 78.2 CENTROS DE SALUD SSA/IMSS OPORTUNIDADES INSTITUCIONES DE SEGURIDAD SOCIAL Prueba de agudeza visual 8 676 5.5 875 2.0 7 801 6.8 Prueba de agudeza auditiva 9 309 4.4 823 1.5 8 486 5.4 Suplemento de hierro 22 399 7.7 2 020 2.2 20 379 10.2 Suplemento de vitamina A 20 771 5.0 2 335 1.7 18 436 6.7 Prescripción de antiparasitarios 5 757 2.7 1 295 1.4 4 462 3.7 SERVICIOS MÉDICOS PRIVADOS Prueba de agudeza visual 17 846 11.2 2 485 5.6 15 361 13.4 Prueba de agudeza auditiva 23 004 10.9 2 690 4.8 20 314 13.0 Suplemento de hierro 35 632 12.2 5 644 6.1 29 988 15.0 Suplemento de vitamina A 39 483 9.5 7 156 5.1 32 327 11.8 Prescripción de antiparasitarios 20 304 9.6 3 982 4.5 16 322 13.5 Prueba de agudeza visual 7 638 4.8 964 2.2 6 674 5.8 Prueba de agudeza auditiva 7 877 3.7 1 684 3.0 6 193 4.0 Suplemento de hierro 9 231 3.2 2 752 3.0 6 479 3.2 OTROS Suplemento de vitamina A Prescripción de antiparasitarios Fuente: Encuesta Nacional SMNG 2009 89 11 948 2.9 3 158 2.3 8 790 3.2 7 906 3.8 2 269 2.5 5 637 4.7 4.11.2. Cartilla de vacunación La aplicación de las vacunas del esquema establecido por la Secretaría de Salud está determinada principalmente por las intensas campañas y la continuidad de las acciones encaminadas a mantener altas coberturas. La encuesta únicamente preguntó por cinco vacunas, las cuáles son las más recientemente incorporadas al esquema de vacunación: Sarampión, rubeola y parotiditis (SRP); Pentavalente acelular: difteria, tosferina, tétanos, poliomielitis e infecciones por H. influenzae tipo B (DPaT + VIP + Hib); neumococcica conjugada; influenza y rotavirus. La cobertura para la vacuna pentavalente acelular fue del 98.2% y del 96.5 en la aplicación de 1ª y 2ª dosis; para la triple viral la cobertura fue menor a la esperada en los mayores de un año, con 81.2% y las coberturas de aplicación de las vacunas recientemente introducidas al esquema variaron de 56% para influenza, 61% para la neumococcica conjugada y 69% para la de rotavirus. No hubo diferencias entre población rural y urbana, probablemente porque se trata de un programa de aplicación universal, independiente de la afiliación de los niños. (Cuadro 4.31) 90 Cuadro 4.31. Cobertura de algunas vacunas seleccionadas (de acuerdo a la edad) Característica Cuenta con cartilla o registro de vacunación p8.7 Triple viral: Sarampión, rubeola, parotiditis. Pentavalente acelular 1ª dosis 2ª dosis 3ª dosis Refuerzo Neumocóccica conjugada 1ª dosis 2ª dosis Refuerzo Influenza1 1ª dosis 2ª dosis Revacunación Refuerzo Rotavirus 1ª dosis 2ª dosis Total n % Total Rural n % Urbano n % 1114 380 73.3 320 975 75.5 793 405 72.4 386 855 81.2 70 919 85.5 315 936 80.3 633 234 622 082 567 866 119 987 98.2 96.5 88.3 40.5 107 353 106 390 100 189 20 982 96.7 95.9 90.3 40.0 525 881 515 692 467 677 99 005 98.5 96.6 87.9 40.6 392 515 320 836 88 629 60.9 49.8 18.6 64 892 54 725 21 283 58.5 49.3 25.7 327 623 266 111 67 346 61.4 49.9 17.1 176 222 129 787 78 772 29 470 55.9 41.1 24.1 9.0 25 761 19 478 14 585 6 297 49.6 37.5 24.7 10.7 150 461 110 309 64 187 23 173 57.1 41.9 23.9 8.6 446 558 359 920 69.2 55.8 74 444 62 744 67.1 56.6 372 114 297 176 69.7 55.7 1 No se puede determinar el espaciamiento entre la primera y segunda aplicación de la vacuna. 4.12. Enfermedades y Accidentes La sección de enfermedades y accidentes comprende la atención en el hogar de la diarrea y la infección respiratoria, identificación de signos de alarma y condiciones del niño que impulsan a la madre a buscar atención médica por estas dos causas. En este sentido, también se preguntó acerca de la solicitud de atención médica y tratamiento recibido, incluyendo medicamentos, atención en urgencias y atención hospitalaria y ocurrencia de accidentes. 91 4.12.1. Diarrea aguda; tratamiento en el hogar Entre los casos que presentaron diarrea, el promedio de duración fue de 2.9 días, cifra similar entre población urbana y rural. En los niños alimentados al seno materno, el 78% de las madres lo continuaron, el 10% lo disminuyó y el 7% lo suspendió. Prácticamente el 60% de los niños recibieron vida suero oral, esta proporción fue mayor en niños de localidades rurales; el segundo líquido más frecuentemente proporcionado fue agua sola. Con respecto a la cantidad de alimentos, únicamente el 41% continuó dando la misma cantidad, cifra que fue menor (18%) en los niños de localidades urbanas. Con respecto a la identificación de signos de alarma, las madres de localidades urbanas los identificaron más frecuentemente (95%) versus las madres de localidades rurales (91.7%) (Cuadro 4.32). Estos resultados reflejan la necesidad de incrementar los esfuerzos para el manejo apropiado de la diarrea aguda en el hogar, tanto en localidades urbanas como rurales, dado que es evidente la falta de información y consecuentemente la conducta adecuada. Las consecuencias de esta conducta se pueden reflejar potencialmente en un riesgo para que la diarrea progrese a formas más severas. 92 Cuadro 4.32 Enfermedades diarreicas; tratamiento en el hogar Característica Días promedio de duración de la diarrea Promedio Desviación estándar Cambios en hábitos alimentarios Cambios en la lactancia materna Continuo dando Incrementó la frecuencia Disminuyó la frecuencia Suspendió el seno materno Consumo de líquidos Vida suero oral Suero comercial Agua sola Te Otros líquidos Ninguno Cambios en la cantidad de alimentos Continúa la misma cantidad Incrementó la cantidad Disminuyó la cantidad Los suspendió Identificación de signos de alarma Total n Rural % n 2.9 1.9 Urbana % n 3.0 1.8 % 2.9 2.0 72 866 4 115 9 496 78.1 4.4 10.2 27 207 2 246 3 379 76.3 6.3 9.5 45 659 1 869 6 117 79.3 3.2 10.6 6 777 7.3 2 828 7.9 3 949 6.9 164 731 38 284 128 812 74 024 45 359 18 445 58.9 13.7 46.1 26.5 16.2 6.6 55 462 7 986 32 900 20 824 11 966 4 034 67.8 9.8 40.2 10.5 14.6 4.9 109 269 30 298 95 912 53 200 33 393 14 411 55.2 15.3 48.5 26.9 16.9 7.3 115 542 41.3 35 597 18.0 79 945 40.4 19 599 124 422 15 969 7.0 44.5 5.7 5 136 34 754 5 595 2.6 17.6 2.8 14 463 89 668 10 374 7.3 45.3 5.2 1428 047 93.9 390 251 91.7 1037 796 94.8 . 93 4.12.2. Infecciones respiratorias agudas; y manejo en el hogar Las madres refirieron al catarro común, tos y amigdalitis/faringitis como los cuadros respiratorios agudos más frecuentes. Estos padecimientos se encuentran entre las primeras causas de consulta. Al preguntar cuáles síntomas motivan a las madres a buscar atención, en primer lugar se mencionó la fiebre (57%), seguida de la percepción de dificultad respiratoria y de taquipnea. La percepción de agravamiento de la enfermedad también fue otro motivo de búsqueda de atención médica. En términos generales, las razones de solicitud de atención médica son justificadas debido a que reflejan empeoramiento del cuadro respiratorio (Cuadro 4.33). Cuadro 4.33. Infecciones respiratorias agudas más frecuentes y datos clínicos que motivan búsqueda de atención médica. Característica Total N Rural % n Urbana % n % Enfermedades respiratorias Gripa o catarro 648 056 81.5 190 164 83.9 457 892 80.5 Tos 367 337 46.2 103 735 45.8 263 602 46.4 Bronquitis 22 466 2.8 4 697 2.1 17 769 3.1 Neumonía 3 533 0.4 810 0.4 2 723 0.5 Otitis 6 027 0.8 2 083 0.9 3 944 0.7 Amigdalitis 42 146 5.3 8 781 3.9 33 365 5.9 Otras 14 983 1.9 3 413 1.5 11 570 2.0 5 976 Datos clínicos que motivan búsqueda de atención médica Taquipnea 368 114 Dificultad respiratoria 579 746 0.8 656 0.3 5 320 0.9 24.2 110 189 25.9 257 925 23.6 38.1 159 841 37.6 419 905 38.3 24.6 101 442 23.8 272 410 24.9 Faringitis Pérdida del apetito Hipotermia 373 852 90 954 6.0 32 471 7.6 58 483 5.3 Agravamiento de la enfermedad 422 894 27.8 130 523 30.7 292 371 26.7 Fiebre o calentura 877 949 57.7 243 005 57.1 634 944 58.0 Otitis supurada 63 052 Amigdalitis (pústulas) Otras molestias 4.1 19 849 95 777 6.3 28 199 6.6 67 578 6.2 18 042 1.2 2 851 0.7 15 191 1.4 11.4 41 093 9.7 132 124 12.1 92.4 387516 91.1 1017959 93.0 Otras molestias del sistema 173 217 respiratorio Decisión apropiada de búsqueda 1405475 de atención médica Fuente: Encuesta Nacional SMNG 2009 94 4.7 43 203 3.9 4.12.3. Atención médica en el último episodio de diarrea aguda El 15.5% de los niños tuvieron diarrea en el último mes y los niños de localidades rurales tuvieron un porcentaje más alto (17.2%). Un alto porcentaje (91.1%) recibieron atención médica, principalmente por parte de la Secretaría de Salud. En segundo lugar los servicios privados otorgaron atención a un porcentaje importante (28%) y esto fue más evidente en el grupo de niños del área urbana (32%). Únicamente una tercera parte de las madres refirieron haber utilizado la póliza del SMNG para solicitar atención, prácticamente la mitad no la utilizó, no la tenía o desconocía que estaba inscrita al SMNG. La mayor parte de los niños (90.1%) recibieron medicamentos (Cuadro 4.34). 95 Cuadro 4.34. Atención médica en el último episodio de diarrea Total Característica Total n Rural % Porcentaje de niños con diarrea en el 236 269 15.5 último mes Niños que recibieron atención médica n Urbano % n % 73 000 17.2 163 269 14.9 693 754 91.1 198 920 94.5 494 834 89.8 Sitio de atención Secretaría de salud/IMSS Oportunidades Instituciones de seguridad social Consultorio u hospital privado Otros No sabe 436 108 62.9 154 023 77.4 282 085 57.0 19 082 2.8 194 574 28.0 2 524 1.3 16 558 3.3 36 411 18.3 158 163 32.0 42 163 6.1 5 721 2.9 36 442 7.4 1 020 0.1 241 0.1 779 0.2 Utilizó la póliza del SMNG para solicitar atención Si 224 821 32.4 69 623 35.0 155 198 31.4 No 303 215 43.7 91 434 46.0 211 781 42.8 No tiene póliza 64 819 Desconoce que está inscrito al SMNG 97 637 14.1 No sabe 3 114 9.3 0.4 13 370 6.7 51 449 10.4 23 908 12.0 73 729 14.9 437 0.2 2 677 0.5 Recibió medicamentos Sí No 625 183 90.1 183 688 92.3 441 495 89.2 68 350 96 9.9 15 232 7.7 53 118 10.7 Fuente: Encuesta Nacional SMNG 2009 97 4.12.4. Atención en urgencias y hospitalización en el último episodio de diarrea En lo referente a la atención en urgencias u hospitalización por diarrea, se observó que el 12% de los niños fueron atenidos en el servicio de urgencias; esto ocurrió más frecuentemente en localidades urbanas que en rurales. La mayor parte de los niños tuvieron una estancia menor a una hora en el servicio de urgencias. Un porcentaje inferior al 2.5% refirió que estuvo hospitalizado, principalmente en áreas urbanas. En promedio los niños estuvieron 4 días hospitalizados (Cuadro 4. 35). Cuadro 4.35. Atención en urgencias y hospitalización en el último evento de diarrea. Total Característica Total n Rural % n Urbano % n % Total de niños con diarrea 997 484 65.6 283 438 66.6 714 046 65.2 Niños que fueron atendidos en el servicio de urgencias 119 463 12.0 28 044 9.9 91 419 12.8 Menos de 1 hora 75 266 63.0 19 232 68.6 56 034 61.3 Entre 1 y 48 horas 34 324 28.7 6 781 24.2 27 543 30.1 9 213 7.7 1 598 5.7 7 615 8.3 Tiempo de estancia en el servicio de urgencias Más de 48 horas Estimar promedio entre 1 y 48 horas Porcentaje de niños con diarrea hospitalizados 6.3 24 896 2.5 0.0 6 079 2.1 0.0 18 817 2.6 Promedio de estancia hospitalaria Promedio en horas (aquellos que estuvieron menos de un día) HORAS 7.8 6.5 8.2 Promedio en días (aquellos que estuvieron más de un día) DIAS 4.1 2.4 4.6 98 4.12.5. Atención médica en el último cuadro de infección respiratoria Del total de niños entrevistados, el 40% tuvieron algún cuadro de infección respiratoria superior y la mayoría recibió atención médica (69%). Fue más frecuentemente otorgada a niños de localidades urbanas. El mayor porcentaje de atenciones lo otorgó la Secretaría de Salud y prácticamente uno de cada 3 niños fue atendido en consultorios u hospitales privados, principalmente en áreas urbanas. Solamente en un tercio de los casos se utilizó la póliza,.. En lo referente a la administración de medicamentos, el 90% recibieron algún medicamento; principalmente los niños de áreas urbanas (Cuadro 4.36). Cuadro 4. 36. Atención Médica en el último cuadro de infección respiratoria Total Característica Total de niños entrevistados Total Rural Urbano n % n % n % 1 520 494 100.0 425 378 28.0 1 095 116 72.0 Porcentaje de niños con infección respiratoria en la último mes (gripa tos, anginas, bronquitis o dolor de oído) 616 251 40.5 182 568 42.9 433 683 39.6 Porcentaje de niños con infección respiratoria que recibieron atención médica (ultima vez) 922 874 69.0 255 122 67.9 667 752 69.5 580 321 62.9 198 193 77.7 382 128 57.2 Sitio de atención (p9.15) Secretaría de salud/IMSS oportunidades Instituciones de seguridad social Consultorio u hospital privado 24 518 2.7 265 211 28.7 51 527 5.6 7 703 3.0 43 824 6.6 183 0.1 1 049 0.2 Otros 3 184 1.2 45 859 18.0 21 334 3.2 219 352 32.8 No sabe Utilizó la póliza del SMNG para solicitar atención (p9.16) Si 1 232 0.1 305 260 33.1 94 139 36.9 211 121 31.6 No 392 903 42.6 113 788 44.6 279 115 41.8 No tiene póliza Desconoce si está inscrito al SMNG 85 433 9.3 135 691 14.7 3 310 0.4 No sabe 6.3 69 248 10.4 30 320 11.9 16 185 105 371 15.8 631 0.2 2 679 0.4 Recibió medicamentos (p9.17) Si 841 020 No 81 481 Fuente: Encuesta Nacional SMNG 2009 99 91.1 236 030 92.5 8.8 18 937 7.4 604 990 90.6 62 544 9.4 4.12.6. Atención médica en urgencias y hospitalización en el último evento de infección respiratoria aguda. En el caso de la infección respiratoria aguda y su atención en urgencias y hospitalización durante el último evento de infección, el 88% de los niños refiere un episodio agudo, en forma semejante en las áreas rurales y urbanas y de ellos, el 9.1% requirieron atención en el servicio de urgencias, con un promedio de estancia menor a una hora en dos terceras partes de los casos y el 1.3% requirieron de hospitalización, con un promedio de estancia de 4.5 días. (Cuadro 4. 37) Cuadro 4.37 Atención en urgencias y hospitalización en el último evento de infección respiratoria Total Característica Total n Total de niños con infección respiratoria Porcentaje de niños que fueron atendidos en el servicio de urgencias Tiempo de estancia en el servicio de urgencias Rural % n Urbano % n % 1 336 733 87.9 375 585 88.3 961 148 87.8 121 345 9.1 26 237 7.0 95 108 9.9 Menos de 1 hora 78 157 64.4 18 368 70.0 59 789 62.9 Entre 1 y 48 horas 35 103 28.9 5 656 21.6 29 447 31.0 Más de 48 horas 6 082 Estimar promedio entre 1 y 48 horas Porcentaje de niños hospitalizados 5.0 1 795 4.7 17 214 1.3 6.8 4 287 5.6 4 140 1.1 4.5 4.4 13 074 1.4 Promedio de estancia hospitalaria Promedio en horas (aquellos que estuvieron menos de un día) HORAS Promedio en días (aquellos que estuvieron más de un día) DIAS 100 5.7 6.9 5.6 4.5 3.8 4.8 4.12.7. Atención médica y prescripción de medicamentos en el último episodio de diarrea aguda. En el caso de la enfermedad diarreica aguda el 90.1% recibieron algún medicamento, de los que destacan un 30% con antibióticos, un 51% recibió sales de hidratación oral, un 3.4% medicamentos antidiarreicos y el 8.5% antiparasitarios. Este patrón de prescripción muestra un abuso de los antibióticos, que no debieran ser más del 10% (solo están indicados en diarrea con sangre) y no se recomienda el uso de medicamentos antidiarreicos en este grupo de edad. Por otro lado las sales de hidratación oral están indicadas para prevenir la deshidratación o como tratamiento de la deshidratación leve y moderada, por lo que su uso debiera ser mayor al registrado. (Cuadro 4.38). 101 Cuadro 4.38. Atención médica en el último episodio de diarrea: prescripción de medicamentos Característica Total de niños con diarrea Porcentaje de niños con diarrea que recibieron medicamentos Antibióticos Amoxicilina Furazolidona Amikacina Antibiótico (otros) Azitromicina Diyodohidroxiquinoleína Tetraciclina Fosfomicina Cloranfenicol Trimetoprim/Sulfametoxasol Total Rural Total N 997 484 % 65.6 n 283 438 % 66.6 Urbano n % 714 046 65.2 625 183 90.1 183 688 92.3 441 495 89.2 260 377 41.6 74 974 40.8 185 403 42.0 10 514 1.7 1 584 0.9 8 930 2.0 8 241 1.3 1 713 0.9 6 528 1.5 7 962 1.3 2 074 1.1 5 888 1.3 4 957 0.8 1 161 0.6 3 796 0.9 2 467 0.4 952 0.5 1 515 0.3 1 081 0.2 427 0.2 654 0.1 674 0.1 132 0.1 542 0.1 456 0.1 53 0.0 403 0.1 352 0.1 0 0.0 352 0.1 0.0 Antidiarréicos Caolin Colistin Racecadotril 11 536 1.8 2 451 1.3 9 085 2.1 8 969 1.4 1 557 0.8 7 412 1.7 1 359 0.2 299 0.2 1 060 0.2 0.0 Sales de hidratación oral Electrolitos Antiparasitarios Albendazol/ Metronidazol Flubendazol 0.0 316 700 50.7 98 639 53.7 0.0 218 061 0.0 51 948 1 275 102 8.3 0.2 17 331 347 9.4 0.2 49.4 0.0 34 617 928 7.8 0.2 4.12.8. Atención médica y prescripción de medicamentos en el último episodio de infección respiratoria aguda. El 40% de los niños sufrieron un episodio de infección respiratoria aguda en el último mes y el 69% de ellos asistieron para atención médica, en forma semejante en las áreas rural y urbana. Solamente la tercera parte utilizó la póliza del SMNG para solicitar consulta y un porcentaje superior al 50% no la utilizó, no la tiene o desconoce si está inscrito. La atención médica fue proporcionada por la Secretaría de Salud casi en el 80% de los casos en área rural y hasta un 33% en la medicina privada de las áreas urbanas. El 52.4% recibió antibióticos, el 37.5% analgésicos y el 10.7% antigripales, lo que revela un elevado uso injustificado de antibióticos y antigripales en este grupo de edad. (Cuadro 4.39). 103 Cuadro 4.39. Atención médica en el último episodio de infección respiratoria: prescripción de medicamentos. Total Característica Total Total de niños con infección respiratoria Porcentaje de niños con infección respiratoria que recibieron medicamentos Antibióticos Amoxicilina Rural Urbano n % n % n % 1 336 733 87.9 375 585 88.3 961 148 87.8 841 020 62.9 236 030 62.8 604 990 62.9 318 067 37.8 84 637 35.9 233 430 38.6 Azitromicina 18 693 2.2 3 551 1.5 15 142 2.5 Antibiótico (otros) 16 786 2.0 2 475 1.0 14 311 2.4 Amikacina 6 587 0.8 1 543 0.7 5 044 0.8 Cloranfenicol 1 797 0.2 594 0.3 1 203 0.2 Furazolidona 1 401 0.2 638 0.3 763 0.1 Fosfomicina 558 0.1 24 0.0 534 0.1 Diyodohidroxiquinoleína 368 0.0 0 0.0 368 0.1 Trimetoprim/Sulfametoxasol 293 0.0 0 0.0 293 0.0 Tetraciclina 213 0.0 0 0.0 213 0.0 Antigripales Astemizol Amantadina Clorfenamina Paracetamol Cloruro de sodio glicerol Dexametasona neomicina fenilefrina 120 254 14.3 30 155 12.8 90 099 14.9 18 458 2.2 2 104 0.9 16 354 2.7 4 652 0.6 1 378 0.6 3 274 0.5 448 0.1 0 0.0 448 0.1 Analgésicos Acetaminofen/Paracetamol 502 121 59.7 147 114 62.3 355 007 58.7 Antitusígenos 0.0 Benzonatato 26 760 3.2 0.0 6 667 2.8 0.0 20 093 3.3 Otro tipo de medicamentos Acetilcisteina 432 154 51.4 124 229 52.6 307 925 50.9 Diclofenaco 58 108 6.9 8 965 3.8 49 143 8.1 Salbutamol 29 772 3.5 8 440 3.6 21 332 3.5 Vitaminas 16 915 2.0 3 163 1.3 13 752 2.3 104 4.12.9. Otras enfermedades Se interrogó a las madres acerca de otras enfermedades que el niño/a hubiera padecido desde su nacimiento, a diferencia de las preguntas de infección respiratoria y diarrea aguda en las cuales correspondió a la prevalencia lápsica de 14 días. El cuadro 4.40 refleja que varicela fue la más frecuente, probablemente por algún brote y los demás padecimientos corresponden a enfermedades de tipo infeccioso, como bronquitis, neumonía, conjuntivitis, diarrea, etc. Es importante comentar que esta información provino de respuestas proporcionadas por la madre, lo cual puede dar origen a errores en el tipo de enfermedad referida. 105 Cuadro 4.40. Otras enfermedades Característica Total n % TOTAL Varicela Efectos adversos, no clasificados en otra parte Esofagitis Neumonía viral, no clasificada en otra parte Bronquitis aguda Conjuntivitis Otros trastornos funcionales del intestino 26 992 14.6 17 523 9.5 10 849 5.9 7 557 4.1 7 336 4.0 7 008 3.8 6 943 3.8 Causas de morbilidad desconocidas y no especificadas 6 573 3.6 Otros trastornos del sistema urinario 6 260 3.4 Malformaciones congénitas de las cámaras cardiacas y sus conexiones 6 100 3.3 RURAL Varicela Efectos adversos, no clasificados en otra parte Neumonía viral, no clasificada en otra parte Causas de morbilidad desconocidas y no especificadas Otros trastornos funcionales del intestino Bronquitis aguda Enfermedades intestinales víricas y otras enfermedades intestinales especificadas Asma Esofagitis Diarrea y gastroenteritis URBANO Varicela Efectos adversos, no clasificados en otra parte Esofagitis Conjuntivitis Bronquitis aguda Otros trastornos del sistema urinario Otros trastornos funcionales del intestino 4 935 11.2 3 720 8.4 2 632 6.0 2 616 5.9 1 910 1 773 4.3 4.0 1 649 3.7 1 553 1 523 1 408 3.5 3.4 3.2 22 057 15.7 13 803 9.8 9 326 6.6 5 621 4.0 5 563 3.9 5 499 3.9 5 033 3.6 Malformaciones congénitas de las cámaras cardiacas y sus conexiones 4 968 3.5 Neumonía viral, no clasificada en otra parte 4 925 3.5 106 Dermatitis atópica 4 629 107 3.3 4.1.2.10. Accidentes en el hogar en los últimos 12 meses. El registro de accidentes en el hogar reveló una frecuencia de 5.7%, mayor en el área urbana que en la rural y relacionada principalmente con caídas, lesiones traumáticas y contacto con calor y sustancias calientes. Aunque los accidentes en el hogar son más frecuentes en el grupo de escolares y preescolares, ya empieza a aparecer como problema en este grupo de lactantes, probablemente relacionado con falta de cuidado de los padres. (Cuadro 4.41). Cuadro 4.41 Accidentes en los últimos 12 meses Característica Total n Rural % n Accidentes en los últimos 12 meses Sufrió accidentes 86 358 5.7 19 219 No sufrió accidentes 1 433 494 94.3 405 794 Tipo de accidente Caída de un mismo nivel 48 643 56.3 11 904 Caída de un nivel a otro 19 851 23.0 3 553 Contacto con calor y 7 250 8.4 1 484 sustancias calientes Otros Ahogamiento e intoxicación con algún cuerpo o sustancia extraña Lesiones (golpes, aplastamiento o algún contacto traumático con algún objeto animado o inanimado Urbano % n % 4.5 67 139 95.4 1 027 700 6.1 93.8 61.9 18.5 36 739 16 298 54.7 24.3 7.7 5 766 8.6 1 754 2.0 147 0.8 1 607 2.4 2 424 2.8 774 4.0 1 650 2.5 9 069 10.5 1 286 6.7 7 783 11.6 108 5. MORTALIDAD EN NIÑOS AFILIADOS AL SMNG De los menores seleccionados en la encuesta se encontró que 74 fallecieron antes del momento de la entrevista y representaron a 13,746 menores afiliados al SMNG. En localidades rurales fallecieron 41 y en las urbanas 33, sin embargo, ajustando los factores de expansión que dan representatividad a la encuesta, los fallecidos representan en las localidades rurales 3,337 menores y en las urbanas a 10,409 menores. En el Cuadro 5.1 se describen las 10 principales causas de muerte en el grupo de niños estudiados con afiliación al SMNG. Es evidente que siete de ellas están relacionadas con patología del recién nacido y malformaciones congénitas y correlacionan con las causas de muerte descritas para el área urbana. Aunque en el área rural también predominan las relacionadas con el recién nacido, persisten otras relacionadas con el rezago socioeconómico como son la enfermedad diarreica y las infecciones respiratorias. 109 Cuadro 5.1. Principales causas de mortalidad Características n TOTAL P07 Trastornos con duración corta de la gestación y con bajo peso al nacer no clasificados en otra par % 2 572 18.7 890 626 624 546 523 6.5 4.6 4.5 4.0 3.8 523 3.8 P21 Asfixia del nacimiento P22 Dificultad respiratoria del recién nacido R57 Choque no clasificado en otra parte 495 457 415 3.6 3.3 3.0 RURAL J12 Neumonía viral, no clasificada en otra parte P36 Sepsis bacteriana del recién nacido P07 Trastornos con duración corta de la gestación y con bajo peso al nacer no clasificados en otra par 432 310 12.9 9.3 305 9.1 226 188 186 179 6.8 5.6 5.6 5.4 158 4.7 129 124 3.9 3.7 2 267 21.8 626 580 546 523 6.0 5.6 5.2 5.0 523 5.0 495 389 380 375 4.8 3.7 3.7 3.6 P36 O14 J12 R09 P24 Q22 I21 J44 P22 A09 R63 I46 J20 Sepsis bacteriana del recién nacido Preeclampsia (productos de bajo peso al nacer) Neumonía viral, no clasificada en otra parte Paro respiratorio Síndromes de aspiración neonatal Malformaciones congénitas de las válvulas pulmonar y tricúspide Infarto agudo al miocardio (¿insuficiencia cardiaca?) Otras enfermedades pulmonares obstructivas crónicas Dificultad respiratoria del recién nacido Diarrea y gastroenteritis de posible origen infeccioso Síntomas y signos concernientes a la alimentación y a la ingestión de líquidos Paro cardiaco Bronquitis aguda URBANO P07 Trastornos con duración corta de la gestación y con bajo peso al nacer no clasificados en otra par O14 P36 R09 P24 Q22 Preeclampsia (productos con bajo peso al nacimiento) Sepsis bacteriana del recién nacido Paro respiratorio Síndromes de aspiración neonatal Malformaciones congénitas de las válvulas pulmonar y tricúspide P21 Asfixia del nacimiento K72 Infección hepática R56 Convulsiones no clasificadas en otra parte J22 Infecciones respiratorias agudas sin especificar 110 Al analizar la duración de la gestación de los niños fallecidos Cuadro 5.2, la mayoría están asociados con productos pretérmino menores de 37 semanas; sin embargo en el área rural un 59% ocurrieron en niños producto de una gestación de término. Esto se confirma cuando se analiza el peso al nacer de los niños fallecidos (Cuadro 5.3), que en el área urbana el 34% corresponden a niños menores de 2500 grs., en contraste con el área rural en donde el 49.5% fueron niños de 2500 a 4000 grs. Cuadro 5.2. Semanas de gestación del embarazo de los niños fallecidos Total Semanas n Rural % ≤25 Urbana n % n % 67 0.5 67 2.0 0 0.0 26-32 5 178 37.7 616 18.5 4 562 43.8 33-37 1 878 13.7 350 10.5 1 528 14.7 38 y mas 4 663 33.9 1 965 58.9 2 698 25.9 Nota: La suma no corresponde al 100% por los no especificados. Cuadro 5.3. Peso al nacer de los niños beneficiarios fallecidos Peso al nacer (gramos) Hasta 1 000 De 1 001 a 1 500 De 1 501 a 2 500 De 2 501 a 4 000 Mayor a 4000 Total n 1 796 1 361 1 111 4 385 196 Rural % n 13.1 9.9 8.1 31.9 1.4 67 112 538 1 651 46 Urbana % 2.0 3.4 16.1 49.5 1.4 n 1 729 1 249 573 2 734 150 % 16.6 12.0 5.5 26.3 1.4 Nota: La suma no corresponde al 100% por los no especificados. El 50% de las defunciones ocurrieron como resultado de episodios agudos de enfermedad, con evolución menor a siete días y frecuencias diferentes entre la población urbana (48.1%) y la rural con 56.7%. También existió diferencia con respecto a los padecimientos que cursaron con periodos de evolución de 8 a 28 días antes de la muerte, en este caso la frecuencia urbana fue de 23% y la rural del 13.4%. (Cuadro 5.4). 111 Cuadro 5.4. Tiempo entre el inicio de la enfermedad y la muerte del beneficiario Características Nació enfermo Menos de 1 día Entre 1 y 7 días Entre 8 y 28 días De 1 a 2 meses De 3 a 4 meses De 4 a 6 meses Total n 1 041 2 056 3 807 2 840 650 618 651 Rural % 7.6 15.0 27.7 20.7 4.7 4.5 4.7 n 407 161 1 326 448 512 281 124 % 12.2 4.8 39.7 13.4 15.3 8.4 3.7 Urbano n % 634 6.1 1 895 18.2 2 481 23.8 2 392 23.0 138 1.3 337 3.2 527 5.1 En el Cuadro 5.5 puede observarse que el 88% de los niños fallecidos recibieron atención médica durante su padecimiento en unidades médicas del sector público y la diferencia más importante se da en la atención por la medicina privada en el 26% de los fallecidos del área rural contra solo el 8.6% de los que fallecieron en áreas urbanas. Cuadro 5.5 Atención del beneficiario fallecido Características Beneficiarios que recibieron atención Lugar de atención Centro de salud SSA/IMSS Oportunidades Instituciones de seguridad social Servicios médicos particulares Otros Total Rural n 11 786 % 85.7 n 2 998 % 89.8 Urbano n % 8 788 84.4 10 373 88.0 2 507 83.6 7 866 89.5 448 1 544 211 3.8 13.1 1.8 59 784 0 2.0 26.2 0.0 389 760 211 4.4 8.6 2.4 La suma es mayor al 100%, ya que existen beneficiarios que fueron atendidos en más de una institución de salud. En el cuadro 5.6 puede apreciarse que el 55.6% de las familias utilizaron recursos monetarios propios para pagar la atención médica del menor fallecido y esto ocurrió en el 73% de los casos del área rural y en el 50% de los correspondientes al área urbana. El promedio de gastos en el área rural fue de MXN$ 4362.00 y el área urbana de MXN$ 11619.00. El origen de estos recursos puede observarse en el Cuadro 5.7, en el que destaca que el 42% recurrieron a préstamos de parientes o amigos, con variación en el área urbana de 39.4% y en el área rural en 112 el 50% de los casos. El 7.3% utilizó ahorros propios para solventar estos gastos. El gasto de bolsillo se analiza con detalle en el Volumen IV de este documento. Cuadro 5.6. Uso de recursos familiares para cubrir la atención médica del beneficiario fallecido Características Gasto No gastaron Promedio Rango Total n 7 647 5 707 Rural % 55.6 41.5 9315.1 (200, 90 000) n 2 433 904 % 72.9 27.1 4362.5 (200,80 000) n 5 214 4 803 Urbano % 50.1 46.1 11619.3 (500, 90 000) Cuadro 5.7. Fuente de recursos para los gastos de atención médica del beneficiario fallecido Características Ahorros (cuenta bancaria, tandas) Préstamos de parientes o amigos que no son miembros del hogar Venta de propiedades, muebles o animales Empeño de bienes Crédito bancario Otras Total Rural n % 427 12.8 Urbano n % 581 5.6 n 1 008 % 7.3 5 771 42.0 1 666 49.9 4 105 39.4 568 4.1 268 8.0 300 2.9 300 445 831 2.2 3.2 6.0 77 234 156 2.3 7.0 4.7 223 211 675 2.1 2.0 6.5 113 6. CONCLUSIONES El Programa del Seguro Médico para una Nueva Generación tiene una gran área de oportunidad para cumplir con sus objetivos generales. El análisis muestra resultados favorables y satisfactorios tomando en cuenta que una elevada proporción de los beneficiarios recibe efectivamente los servicios de salud. 6.1 . Conclusiones sobre el directorio de niños beneficiarios del SMNG. - - - - - La base de datos de la muestra de niños afiliados al SMNG permitió la ubicación en campo del 77.16% de los niños seleccionados, como resultado de un arduo trabajo de revisión, verificación y búsqueda en campo de los domicilios. La población beneficiaria de este Programa pertenece a un estrato social que presenta una alta movilidad, es decir, que cambian de domicilio con mayor frecuencia que lo que puede observarse en otros estratos sociales. Para obtener resultados óptimos en esta encuesta fue necesario considerar en el cálculo del tamaño de muestra una tasa de no respuesta mucho mayor que la utilizada habitualmente en las encuestas que el INEGI realiza, sin este incremento en el tamaño de muestra, no habría sido posible obtener información de suficientes niños para dar resultados con los niveles de precisión previamente convenidos. Si se pretende continuar realizando encuestas sobre el SMNG o cualquier otro tipo de seguimiento de los beneficiarios de este seguro, es conveniente buscar alternativas para mejorar la calidad de su padrón que permita identificar correctamente sus viviendas al momento de darse de alta, además de establecer alguna estrategia para actualizar constantemente la información de los beneficiarios cuando acudan a recibir atención médica. Derivado de lo anterior se considera de utilidad solicitar datos de referencia de algún familiar cercano (abuelos, tíos) en el momento de registrarlos, de tal manera que esta información permita localizar a la familia en caso de cambio de domicilio; asimismo, no insistir en solicitar invariablemente comprobante de domicilio en las áreas rurales, pues ello obliga a que los beneficiarios utilicen documentos con información que no corresponde a su domicilio real. En la construcción del marco nacional de viviendas en las áreas rurales, el nombre del jefe de familia resulta de gran apoyo cuando se tienen los datos de la localidad correctos. Otra posibilidad es que el esquema de registro al SPSS y el Seguro Medico para una Nueva Generación establezca algún procedimiento de vigencia continua para mantener actualizados los datos de localización, y en su caso, de movilidad de los beneficiarios. 114 6.2 . Conclusiones sobre las condiciones sociodemográficas de la población En relación a las principales características sociodemográficas de la población estudiada, encontramos: - - - - - Se trata de una población de niños menores de dos años, predominando las edades entre uno y dos años (75%) en razón de que el Programa se inició en diciembre de 2006. La mayoría (72%) vivían en comunidades urbanas mayores de 2,500 habitantes y solamente el 28% en comunidades rurales, lo que habla de la escasa cobertura del Programa en las áreas rurales. La mayoría de las madres (57%) tiene entre 20 y 29 años de edad, con 2.3 hijos nacidos vivos, pero aún no han finalizado su etapa reproductiva por lo que se requiere un reforzamiento de los Programas de Salud Reproductiva (Planificación Familiar) en este grupo de población. El nivel de analfabetismo de las madres es más elevado, principalmente en las área rurales (8.3%). Se requiere fortalecer y enfocar los programas de alfabetización y educación en estos grupos, ya que a mayor escolaridad se tienen posibilidades de dar un mejor cuidado a la salud. La disponibilidad de agua potable entubada dentro del hogar hace una gran diferencia entre urbano (70.5%) y rural (42.7%), con un rezago grave en las comunidades urbanas pobres, ya que se trata de un servicio básico que toda la población debiera tener, para asegurar las medidas de higiene. Las diferencias de equipamiento del hogar también distinguen los hogares urbanos de los rurales en: posesión de estufa de gas, refrigerador y teléfono, principalmente. Estos equipos facilitan la preservación y preparación de alimentos, con lo cual se previenen posibles infecciones, así como la comunicación en caso de emergencias por accidentes o episodios agudos. Finalmente, en relación a la afiliación al SPSS se encontró que no todos los padres están afiliados (85.7% de las madres y 68% de los padres), por lo que se sugiere confirmar en el padrón de beneficiarios del SPSS dichas cifras y los motivos posibles de la no afiliación. Además, hasta un 9.3% (11.4% urbano y 3.4% rural) cuentan con afiliación a alguna institución de seguridad Social. Se requiere un mayor esfuerzo por lograr la afiliación familiar completa al SPSS y verificar los padrones de afiliación con las instituciones de Seguridad Social. 6.3 . Conclusiones sobre la salud reproductiva y maternoinfantil - Las madres de los hijos beneficiarios habían tenido un promedio de 2.5 embarazos (mediana 2.0). El 5% de las madres entrevistadas tuvieron un 115 - - hijo que falleció antes de los cinco años.; el 90% ocurrió en el primer año de vida y de éstos el 63% fallecieron en el periodo de 0 a 28 días de nacidos. El 81.3% de las madres iniciaron su atención prenatal durante el 1er trimestre y el 86.4% fue atendido por personal médico. El consumo apropiado de hierro (70.12%) y el consumo apropiado de ácido fólico (25.8%) fueron menores a lo esperado de acuerdo con las indicaciones para su prescripción. Como es conocido las complicaciones más frecuentes del embarazo fueron infección urinaria o amenaza de aborto e hipertensión-preeclampsia; estos últimos dos relacionados con partos prematuros, que en este grupo fue del 15%. Destaca el 36.5% de embarazos resueltos por cesárea, que no tienen relación con la frecuencia de complicaciones y que excede con mucho la cifra estimada por la OMS de 20%. El 9.5% de los nacimientos tuvieron peso menor a 2,500 g., considerado como peso bajo al nacimiento o prematurez; el 9.3% de los niños requirió del uso de incubadoras y el 2.5% requirió de cuidados intensivos. 6.4 . Conclusiones acerca de la lactancia, alimentación y estado nutricional 7 La práctica de la lactancia en la población de niños del SMNG es compatible con la encontrada en la población general de nuestro país, caracterizada por un periodo corto de lactancia materna exclusiva, un inicio temprano del consumo de líquidos diferentes a la leche y un abandono temprano del amamantamiento. A la práctica de la lactancia materna se asocia el lugar de residencia, que conlleva una gran cantidad de variables de carácter sociodemográficas. No se identifica con claridad la influencia de las acciones del sector salud en la práctica de la lactancia. Acorde al abandono temprano de la lactancia materna, en los niños beneficiarios del SMNG la introducción de alimentos es muy temprana. Durante el primer semestre, en el cual no se debería dar alimento adicional alguno, estos niños están ya ingiriendo alimentos cuyo consumo corresponde, de acuerdo a recomendaciones internacionales, a finales del segundo semestre de vida; más aún, encontramos productos que no deberían ingerir los niños. Esta práctica de alimentación complementaria es similar a la descrita para la población rural de nuestro país. 8 Los niños a quienes da cobertura el SMNG tienen un estado de nutrición afectado al parecer, por deficiencias nutricias agudas y crónicas. No obstante que los indicadores para evaluar emaciación y sobrepeso no fueron iguales, son equivalentes. Encontramos que la prevalencia de las alteraciones del estado de nutrición son similares a las reportadas en la última encuesta nacional, excepto la emaciación que es mayor a la reportada. 116 8.1 . Conclusiones sobre el uso de servicios médicos preventivos y vacunación - - 23% de los niños contaba con carnet de citas. Los niños recibieron suficientes revisiones preventivas, pero ninguna de las seis acciones registradas supera la cobertura de 30%. La mayor proporción de niños recibieron la atención preventiva en instalaciones de la SSA con una elevada participación de la medicina privada en esta actividad. Se identificó que el 73.3% de los niños contaban con cartilla de vacunación sin diferencia entre los medios rural y urbano. En relación con las vacunas seleccionadas para su análisis, no hubo diferencias de cobertura entre las áreas rural y urbana, probablemente porque se trata de un programa de acceso universal, independiente de la afiliación a diferentes sistemas de salud. La cobertura de las nuevas vacunas varía entre 56% para influenza, 61% para neumococcica conjugada y 69% para rotavirus; probablemente porque no se cuenta con el presupuesto suficiente para alcanzar la cobertura universal. 8.2 . Conclusiones sobre enfermedades y accidentes - - - - - Las infecciones respiratorias agudas y la enfermedad diarreica aguda constituyen los problemas infecciosos más frecuentes de la infancia y por tanto requieren de la capacitación de la madre para su manejo en el hogar y la identificación temprana de las complicaciones que pueden ocasionar la muerte del paciente. En este sentido el porcentaje de madres capacitadas para identificar los signos de alarma de ambas entidades, está por arriba del 90%, lo que habla de un efecto relacionado con las pláticas de educación para la salud. El 15% de los niños tuvieron un episodio de enfermedad diarreica aguda en el último mes y recibieron atención médica principalmente en la SSA y hasta un 28% en la medicina privada. Solamente el 32% utilizó la póliza del SMNG para solicitar atención médica, esto seguramente relacionado con el elevado porcentaje que desconoce estar inscrito en el Programa. El manejo médico de la diarrea aguda incluyó el uso de hidratación oral solamente en el 51% de los casos y antimicrobianos en el 30%. El 12% requirió atención en los servicios de urgencias y se hospitalizaron el 2.5% de los casos con un promedio de estancia de 4.1 días. En relación a la infección respiratoria aguda, la presentaron en el último mes el 40% de los niños y 69% de ellos recibieron atención médica en la SSA y en la medicina privada. Al igual que en la diarrea aguda, solamente el 33% utilizó la póliza del SMNG en demanda de atención médica. El manejo médico de la infección respiratoria aguda incluyó un abuso en la prescripción de antimicrobianos y antigripales, utilizando analgésicos en el 37% de los casos. El 9.1% requirieron atención en el servicio de urgencias y el 1.3% se hospitalizaron, con estancia promedio de 4.5 días. 117 - El registro de accidentes en el hogar reveló un frecuencia de 5.7% en el último año, mayor en el área urbana, y principalmente relacionada con caídas, lesiones traumáticas y contacto con calor y sustancias calientes, probablemente relacionado con descuido de los padres y/o cuidadores del niño. 8.3 . Conclusiones sobre mortalidad en los niños afiliados al SMNG - - La mortalidad de los niños menores de dos años ocurrió principalmente en los primeros 28 días de vida, relacionados con problemas asociados al bajo peso al nacimiento. Sin embargo en el área rural, persistieron como causas de muerte las asociadas a la enfermedad diarreica aguda y a las enfermedades respiratorias, que están descritas como problemas del rezago y que ya no aparecen entre las 10 principales causas de muerte del área urbana. Muchos de las causas de muerte en este grupo de edad son prevenibles o evitables (alrededor del 50%), a través de una atención a la salud de calidad; sin embargo el 88% de los niños fallecidos recibió atención médica durante la evolución de su padecimiento, probablemente sin los recursos suficientes para evitar el desenlace. Sorprende el elevado porcentaje de asistencia a la medicina privada en el área rural (26.2%), fenómeno que seguramente está relacionado con la proporción de familias que no hacen uso de la póliza del SMNG, lo que además los lleva a utilizar sus ahorros o de solicitar préstamos para solventar este gasto. 7. RECOMENDACIONES 7.1. En relación a las características sociodemográficas de la población - Incrementar la cobertura de niños menores de 5 años en las comunidades rurales. Fortalecer los programas de salud reproductiva y acceso a planificación familiar en las familias con madres en etapa reproductiva. Implementar estrategias que permitan verificar los padrones de afiliación a las instituciones de Seguridad Social. Considerar en las pláticas de autocuidado de la salud y en las mejoras al diseño del programa que existe una proporción importante de analfabetismo y baja escolaridad de los padres de los menores afiliados al programa en zonas rurales. 118 - La siguiente recomendación corresponde a un esfuerzo intersectorial entre instituciones, sin embargo afectan los resultados en salud de la población afiliada y requieren ser consideradas en las mejoras de los programas de salud y los mensajes de autocuidado de la salud: - Fomentar los programas de desarrollo social y económico a las familias con mayor rezago en cuanto a viviendas con piso de tierra, difícil acceso a servicios de agua potable y equipamiento del hogar. 7.2. - - - Como se comentó previamente, es necesario enfocar el Programa de Salud Reproductiva (planificación familiar) en las madres en edad reproductiva. En esta encuesta no se indagó sobre las prácticas de anticoncepción de las madres, por lo que desconocemos la proporción de la demanda insatisfecha. Fortalecer los programas que inciden en la calidad de la atención prenatal, de la atención del parto y de la atención del recién nacido, para disminuir los índices de prematurez, así como de mortalidad en los niños de 0 a 28 días de vida. Verificar el cumplimiento de las indicaciones para la prescripción apropiada de hierro y ácido fólico en las mujeres embarazadas. Establecer mecanismos de supervisión para evaluar la justificación correcta de las indicaciones de cesárea. Fortalecer el equipamiento de las UCIN y facilitar la educación continua de los médicos que laboran en estas unidades. 7.3. - - En salud reproductiva y materno infantil En relación a las prácticas de la lactancia y de la alimentación complementaria Fomentar el cumplimiento de la obligatoriedad de la asistencia de las madres a las pláticas de cuidado de la salud. Incorporar al contenido de las pláticas la información y actividades necesarias para subsanar los errores de las madres en cuanto a la práctica de la lactancia materna, de la utilización de líquidos en los primeros meses de vida y de la introducción de alimentos en relación a la edad de los niños. Evaluar, con la metodología correspondiente, la ingestión de nutrimentos de los niños beneficiarios, y establecer, en función de las carencias o excesos, las necesidades de suplementación. 7.4. En relación al estado de nutrición de los niños - Establecer la obligatoriedad de la asistencia a revisión periódica del crecimiento y del desarrollo del niño. - Establecer la prescripción de hierro como rutina en las revisiones de crecimiento y desarrollo. 119 - Establecer los mecanismos para que los niños con alteraciones del estado nutricional sean evaluados médicamente. Se requiere además de la implementación de estrategias para que estos niños sean sujetos de seguimiento cercano hasta lograr la normalización de los indicadores antropométricos Establecer, como parte de la atención médica, la evaluación semestral del aporte de hierro y las cifras de hemoglobina de los niños y dar seguimiento a los casos de deficiencia de hierro y/o anemia. - 7.5. En relación al uso de servicios médico-preventivos y vacunación - - Desarrollar estrategias de comunicación para que las madres identifiquen con certeza el registro de sus hijos al SMNG y que al momento de la inscripción se les entregue su carnet de citas médicas, acciones preventivas y vacunación, como en el modelo Prevenimss. Establecer un sistema de registro y seguimiento de las acciones preventivas para incrementar las coberturas y vigilar el cumplimiento de las metas para cada una de ellas. Implementar un programa sectorial de acceso universal, para la atención preventiva, (como el modelo de vacunación universal), independiente de su afiliación y en el que participe el sector privado. Presupuestar los recursos financieros necesarios para disponer del suficiente número de vacunas de reciente introducción y alcanzar la cobertura universal. 7.6. En relación con las enfermedades más frecuentes y los accidentes en el hogar - - - Continuar y fortalecer los programas de educación en salud a las madres sobre el manejo en el hogar de la infección respiratoria aguda y la enfermedad diarreica aguda, así como sobre la identificación de los signos de alarma para la decisión de búsqueda de atención médica y evaluar el aprendizaje. Desarrollar programas de educación continua para los médicos, vigilando el apego a las guías clínicas y a la prescripción razonada de los medicamentos para el tratamiento, tanto de la infección respiratoria aguda, como de la enfermedad diarreica aguda. Incluir en los programas de prevención de accidentes, las medidas pertinentes para el cuidado de los lactantes en el hogar, a fin de evitar o disminuir los accidentes por descuido. 7.7. En relación con la mortalidad en los niños afiliados al SMNG - Organizar un sistema de referencia para el tercer nivel de atención a donde se derive la atención de los embarazos de alto riesgo y la atención del recién nacido con bajo peso al nacimiento en unidades de cuidado intensivo neonatal. La mortalidad neonatal está relacionada con diversos factores: 120 - - embarazos no deseados, periodo intergenésico breve, atención prenatal oportuna y de calidad, atención del parto y del recién nacido en instalaciones adecuadas y uso de tecnología para la atención del recién nacido (incubadoras, cunas de calor radiante, ventiladores neonatales, bombas de infusión, oxímetros, monitores, etc.), condiciones que difícilmente existen en las localidades de residencia de estas familias. En el área rural, la persistencia de enfermedades del rezago como causa de muerte del lactante (diarrea e infección respiratoria) requieren de programas con enfoque a estas comunidades en relación a saneamiento ambiental, educación higiénica, capacitación de las madres para la atención en el hogar y educación continua a los médicos de estas comunidades para la prevención y manejo de las complicaciones que son causa de muerte. Afiliar a todos los niños menores de cinco años en el SMNG e informar con detalle a las madres sobre los derechos que esta afiliación conlleva, a fin de disminuir o evitar el gasto de bolsillo para el pago de la atención médica en estas poblaciones. 121 8. BIBLIOGRAFÍA 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. Anderson JG. Health services utilization: framework and review. Health Serv Res 1973; fall:184-199 Anónimo: Estadísticas de mortalidad en México: muertes registradas en el año 2000. Salud Pública Méx; 2002; 44 (3): 266-282. Avery ME, Mead J. Surface properties in relation to atelectasis and hyaline membrane disease. Am J Dis Child. 1959; 97: 517 – 523. Barquera S, Rivera J, Flores M, Campos-Nonato I, Campirano F. Ingesta de energía y nutrientes en niños mexicanos preescolares y escolares: Encuesta Nacional de Nutrición, 1999. Salud Pública Mex 2003; 45: S540S550. Benchmarking of performance of Mexican states with effective coverage. The Lancet, Volume 368, Issue 9548, Pages 1729-1741. Black R.E, Allen L.H, Bhutta Z, Caulfi eld L, Onis M, Ezzati M, Mathers C, Rivera J. For the Maternal and Child Undernutrition Study Group. Maternal and child undernutrition: global and regional exposures and health consequences. Lancet.com 2008 DOI: 10.1015/S0140-6736(07)61690-0 Brikci N, Phillips M (2007). User fees or equity funds in low-income countries”. The Lancet Vol 369 January 6. Burke V, Beilin LJ, Simmer K, et al. Breastfeeding and overweight: longitudinal analysis in an Australian birth cohort. J Pediatrics 2005; 147:56. Butte N, Wong W, Hopkinson J, Smith E, Ellis K. Infant feeding mode affects early growth and body composition. Pediatrics 2000; 106:1355. Campbell M., Fitzpatrick R., Haines A., Kinmonth AL., Sandercock P., Spiegelhalter D., Tyrer P. Framework for design and evaluation of complex interventions to improve health. BMJ 2000;321:694–6 Cara L. Eckhardt C, Rivera J, Adair L, Martorell R. Full breast-feeding for at least four Months has differential effects on growth before and after six months of age among children in a Mexican community. J. Nutr 2001; 131: 2304–2309. Cheung AM, Tansey CM, Tomlinson G, Diaz-Granados N, Matté A,Barr A,Mehta S, et.al. Two years outcomes, Health care use, and costs of survivors of acute respiratory distress syndrome. Am J Respir Crit Care Med. 2006;174:538-544. CONAPO (2005), Índices de marginación, 2005, Anexo C, México. http://www.conapo.gob.mx/publicaciones/margina2005/AnexoC.pdf CONEVAL Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal TR2: Modelo de términos de referencia para la evaluación en materia de diseño. CONEVAL, México, 2008. www.coneval.gob.mx acceso: 04 dic. 2008 Consejo de Salubridad General. Secretaría de Salud. Guía para la conducción de estudios de evaluación económica para la actualización del Cuadro Básico de Insumos del Sector Salud en México. Agosto 2008. 122 16. 17. 18. 19. 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. Cordain L, Eaton S, Sebastian A, et al. Origins and evolution of the western diet: health implications for the 21st century. Am J Clin Nutr 2005; 81: 341. Cruz C., Luna G., Stabridis O., Coello C., Morales R., Gasto Catastrófico en Salud y Elasticidades ingreso por tipo de gastos en servicios de salud en México. Bienestar y Política Social. Universidad Iberoamericana. 2006. 6:5173. Dewey K, Brown K. Update on technical issues concerning complementary feeding of young children in developing countries and implications for intervention programs. Food Nutr Bull 2003; 24: 5-28. Dinorah González-Castell D, González-Cossío T, Barquera S, Rivera J. Alimentos industrializados en la dieta de los preescolares mexicanos. Salud Pub Mex 2007; 49: 345-356. Doak C, Adair L, Bentley M, Monteiro C, Popkin BM. The dual burden household and the nutrition transition paradox. Int J Obesity 2005;29:129 Duffett M, Choong K, Ng V, Randolph A, Cook DJ. Surfactant therapy for acute respiratory failure in children: a systematic review and meta-analysis. Crit Care 2007; 11:R66 Epub ahead of print Duran P, Caballero B, De Onis M. The association between stunting and overweight in Latin American and Caribbean preschool children. Food & Nutr Bull 2006; 27: 300-305. Engle WA and the Committee of Fetus and Newborn. Surfactantreplacement therapy for respiratory distress in the preterm and term neonate. Pediatrics. 2008; 121: 419 – 432. Euser A, Finken M, Keijzer-Veen M, Hille E, Wit J, Dekker F. Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. Am J Clin Nutr 2005;81: 480-7. Fisher D, Baird J, Payne L, et al. Are infant size and growth related to burden of disease in adulthood? A systematic review of literature. International Journal Epidemiology 2006;35. 1196-1210. Fotso J. Child health inequities in developing countries: differences across urban and rural areas. Int J Equity in Health 2006, 5:9 doi:10.1186/14759276-5-9. Fraser J, Walls M, McGuire W. Respiratory complications of preterm birth. Br Med J 2004; 329:962-5. Frenk J, Gonzalez-Pier E, Gómez-Dantes O Lezana M and Knaul F (2006). Comprehensive reform to improve health system performance in Mexico. Lancet, 368, 1524-34. Frenk J, Lozano R & Gonzalez Block MA (1994). Economía y salud: propuestas para el avance del sistema de salud en México. Mexico, DF: Fundación Mexicana para la Salud, 1994. Gakidou E, Lozano R, González-Pier E, Abbott-Klafter J, Barofsky C, Bryson-Cahn D et al (2006). Assessing the effect of the 2001–06 Mexican health reform: an interim report card. The Lancet, Volume 368, Issue 9550, Pages 1920-1935 E. Geneva, 2001. 123 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 48. Gericke CA Kurowski C Ranson MK, Mills A. Intervention complexity: a conceptual framework to inform priority-setting in health. Bulletin of the World Health Organization, 4: 2005 Glewwe P, King E. The impact of early childhood nutritional status on cognitive development: Does the Timing of malnutrition matter? World Bank Econ Rev 2001;15:81 Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet. 2008; 371(9606):75-84. González Armengol C, Omaña Alonso MF. Síndrome de distrés respiratorio neonatal o enfermedad de membrana hialina. Bol Pediatr 2006; 46(Supl. 1):160-5. González-Cossío T, Moreno-Macías H, Rivera J, Villalpando S, ShamahLevy T, Monterrubio E, Hernández-Garduño A. Prácticas de lactancia materna en México: resultados de la segunda Encuesta Nacional de Nutrición 1999. Salud Pública Mex 2003; 45: S477-S489. Gutiérrez M.E, Hernández R, Luna S, Flores R, Alcalá L, Martínez V. Mortalidad perinatal en el Hospital de Ginecoobstetricia núm. 23 de Monterrey, Nuevo León (2002 a 2006) Ginecol Obstet Mex 2008; 76(5):2438 Halliday HL. Surfactants: past, present and future. J Perinatol. 2008; 28 Suppl 1:S47-56. Hansen AK, Wisborg K, Uldbjerg N, Henriksen TB. Elective caesarean section and respiratory morbidity in the term and near-term neonate. Acta Obstet Gynecol Scand 2007; 86:389-94. Hasting LK, Renfro WH, Sharma R. Comparison of beractant and calfactant in a neonatal intensive care unit. Am J Health Syst Pharm.2004;61:257-260. Horta, B, Bahl R, Martines J, Victora C. Evidence on the long-term effects of breastfeeding. Systematic reviews and meta-analyses. World Health Organization: Geneva 2007. Huang RC, Burke V, Newnham JP, et al. Perinatal and childhood origins of cardiovascular disease. International J Obesity 2007; 31:236-244. INEGI: La mortalidad infantil en México 2000 .Estimaciones por entidad federativa y municipio. INEGI 2000 Instituto Mexicano del Seguro Social. Encuesta nacional de coberturas. Síntesis 2003-2006. México: IMSS, 2007. Instituto Mexicano del Seguro Social. Encuesta Nacional de Coberturas: IMSS. 2007. International Guidelines for Neonatal Resuscitation. An Excerpt From the Guidelines 2000 for Cardiopulmonary Resucitation and Emergency Cardiovascular Care: International Consensus on Science. Pediatrics. 2000; 24: 482 – 486. Jain L, Dudell GG. Respiratory transition in infants delivered by cesarean section. Semin Perinatol 2006; 30:296-304. Jobe AH, Ikegami M. Mechanisms initiating lung injury in the preterm. Early Hum Dev. 1998; 53: 81 – 94. 124 49. 50. 51. 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. Joglejar R. Can insurance reduce catastrophic out of pocket health expenditures?,. 2008. Indira Gandhi Institute of Development Research, Mumbai. India. Kamlin CO, O’Donnell CP, Davis PG, Morley CJ. Oxygen saturation in healthy infants immediately after birth. J Pediatr. 2006; 148: 585 – 589. Ke Xu, Evans B David, Kawabata Kei, Zeramdini Riadh, Klavus, Murray Christopher. Household catastrophic health expenditure: a multicountry analysis. The Lancet. 2003. 362: 111-117. King G., Gakidou E. , Imai K. , Lakin L, Moore R. , Nall C., Ravishankar N., Vargas M., Téllez-Rojo M., Hernández Ávila J.E., Hernández Ávila M., Hernández Llamas H. Public policy for the poor? A randomised assessment of the Mexican universal health insurance programme. The Lancet. 2009. 373:1447-1454. Knaul & Frenk (2005). Health insurance in Mexico: achieving universal coverage through structural reform. Health Affairs 2005;24:1467-76. Knaul F, Arreola H, Méndez O, Brysol C, Barofsky J, Maguire R, Miranda M y Sesma S. Las evidencias benefician al sistema de salud: reforma para remediar el gasto catastrófico y empobrecedor en salud en México, Salud Pública de México, 2007, Vol. 49, Suplemento Especial 1, s70-s87 Knaul F., Arreola H., Méndez O., Protección financiera en salud: México, 1992 a 2004. Salud Pública de México. 2005; 47: 430-439. Laupacis A, Feeny D, Detsky AS, Tugwell PX. How attractive does a new technology have to be to warrant adoption and utilization? Tentative guidelines for using clinical and economic evaluations. Canadian Medical Association Journal 1992; 46 (4): 473-481. Lineamientos Generales para la Evaluación de los Programas Federales de la Administración Pública Federal. Capítulo I. Consejo Nacional de Evaluación de la Política de Desarrollo Social. Diario Oficial de la Federación. Capítulo II. De la matriz de indicadores. Viernes 30 de marzo de 2007, página 11. Londono J, Frenk J (1997). Structured pluralism: towards an innovative model for health system reform in Latin America. Health Policy; 41(1):1-36. López NL, Rodríguez JJ, Zavala A, Mendoza S, Torres C. Administración de surfactante exógeno en el tratamiento del síndrome de dificultad respiratoria neonatal, en su modalidad de rescate. Rev Mex Pediatr 1999; 66:5-8. Lozano R. Soliz P, Gakidou E, Abbott-Klafter J, Feehan D, Vidal C. Evaluación comparativa del desempeño de los sistemas estatales de salud usando cobertura efectiva. Salud Pública de México, Vol. 49, Suplemento 1 de 2007. Pags. 53-69 Lundstrom KE, Prydes O, Greisen G. Oxygen at birth and prolonged cerebral vasoconstriction in preterm infants. Arch Dis Child Fetal Neonatal Ed. 1995; 73: F81 – F 86. Maniscalco WM, Kendig JW, Shapiro DL, Surfactant replacement therapy : impact on hospital charges for premature infants with respiratory distress syndrome. Pediatrics 1989;83:1-6. 125 63. 64. 65. 66. 67. 68. 69. 70. 71. 72. 73. 74. 75. 76. 77. Meessen B, Van Damme W, Kirunga Tashobya C, Tibouti A (2006). Poverty and user fees for public health care in low-income countries: lessons from Uganda and Cambodia. The Lancet; 368:2253-2257 Obladen M. History of surfactant up to 1980. Biol Neonate. 2005;87:308-16. Olaíz-Férnandez G, Rivera-Dommarco J, Shama-Levy T, Rojas R, Villalpando-Hernández S, Hernández-Ávila M, Sepúlveda-Amor J. Encuesta Nacional de salud y nutrición 2006. Cuernavaca, México: Instituto Nacional de Salud Pública. 2006. Olaiz-Fernández G, Rivera-Dommarco J, Shama-Levy T, VillalpandoHernández S, Hernández-Avila M, Sepúlveda-Amor J. Encuesta nacional de salud y nutrición 2006. Cuernavaca, México: Instituto Nacional de Salud Pública, 2006. Ong-dunlapm K, Rivera-Dommarco J, Rvera-Pasquell M, Hernández-Avila M, Lezana M. Feeding patterns of Mexican infants recorded in the 1988 National Nutrition Survey. Salud Publica Mex I995: V: 120-129. Organización de las Naciones Unidas, “Millennium development goals”, consultado en línea en www.un.org/millenniumgoals; y Fondo de las Naciones Unidas para la Infancia (UNICEF), “United Nations: special session on children”, consultado en línea enwww.unicef.org/specialsession/about/world-summit.htm. Organización Mundial de la Salud. División de Salud y Desarrollo del Niño. AIEPI información. Atención a las enfermedades prevalentes de la infancia: justificación de una estrategia integrada. Ginebra: OMS; 1997. Organización Mundial de la Salud. Informe sobre la Salud en el Mundo 2003 (Forjemos el futuro) Capítulo 1. Salud Mundial: retos actuales. Sobrevivir a los primeros cinco años de vida. http://www.who.int/whr/2003/chapter1/es/index2.html. Acceso: 6 diciembre, 2008. Organización Panamericana de la Salud. Principios de orientación para la alimentación Complementaria del niño amamantado. OPS/OMS: Washington DC, 2003. Parker S.W., Wong R. B., Household income and health care expenditures in Mexico. Health Policy Elsevier. 1997. 40: 237-255. Pejaver RK, AIHifzi I, AldussariIndian S. Surfactant Replacement TherapyEconomic Impact. J Pediatr 2001; 68 (6) : 501-505. Pejaver RK, al Hifzi I, Aldussari S. Surfactant replacement therapy-economic impact. Indian J Pediatr 2001; 68:501-5. Pelto G, Levitt E, Thairu L. Improving feeding practices: Current patterns, common constraints, and the design of interventions Food Nutr Bull 2003; 24: 45-82. Pérez JJ, Blancas O, Ramírez JM. Enfermedad de membrana hialina: mortalidad y factores de riesgo maternos y neonatales. Ginecol Obstet Mex 2006; 74:354-9. Pérez-Escamilla R, Putnik P. The role of acculturation in nutrition, lifestyle, and incidence of type 2 diabetes among Latinos. J Nutr 2007; 137: 860-870. 126 78. 79. 80. 81. 82. 83. 84. 85. 86. 87. 88. 89. 90. 91. 92. 93. Piwoz E, Fuman S, Quinn V. Promotion and advocacy for improved complementary feeding: Can we apply the lessons learned from breastfeeding? Food Nutr Bull 2003; 24: 29-44. Poor Compliance with Appropriate Feeding Practices in Children under 2 y in Mexico. J Nutr 2006; 136: 2928–2933. Powaranda M, Beisel W. Metabolic effects of infection on protein and energy status. J Nutr 2003;133:322S. Preker AS, Carrin G, Dror D, Jakab M, Hsiao W, Arhin-Tenkorang D (2002). Effectiveness of community health financing in meeting the cost of illness. Bulletin of the World Health Organization, 80 (2): 143-150 Puentes-Rosas E, Gómez-Dantes O, Garrido-Latorre F. Caesarean sections in Mexico: tendencies, levels and associated factors. Salud Pública Mex 2004; 46:16-22. Rawlins MD, Culyer AJ. National Institute for Clinical Excellence and its value judgments. BMJ. 2004; 329;224-227. Reyes H, Pérez-Cuevas R, Trejo JA: Guías de Práctica Clínica para Medicina Familiar. Editorial el Manual Moderno México, 2004 Rudan I, Lawn J, Cousens S, K Row A, Boschi-Pinto C, Tomas kovic’ L, Mendoza W, Lanata C.F, Roca-Feltrer A., Carneiro I., Schellenberg J.A., Polas ek O., Weber M., Bryce J., Morris S.S., Black R.E, Campbell H. Gaps in policy relevant information on burden of disease in children: a systematic review. Lancet.com 2005;365:2031-2040 Ruel M, Brown K, Caulfield E. Moving forward with complementary feeding: indicators and research priorities. FCND discussion paper No. 146. International Food Policy Research Institute. Washington, D.C, 2003. Ruel M, Menon P. Child feeding practices are associated with child nutritional status in Latin America: innovative uses of the demographic and health surveys. J Nutr 2002;132:1180. Ruiz-Argûelles G, Llorente-Peters A. Predicción algebraica de parámetros de serie roja de adultos sanos residentes en alturas de 0 a 2,670 metros. Rev Invest Clin 1981; 33: 191- 193. Saugstad OD, Ramji S, Vento M. Resuscitation of depressed newborn infants with air or pure oxygen: a meta-analysis. Biol Neonate. 2005; 87: 27 – 34. Schwartz RM; Luby AM; Scanlon JW; Kellogg RJ. Effect of surfactant on morbidity, mortality, and resource use in newborn infants weighing 500 to 1500 g. N Engl J Med. 1994; 330 (21):1476-80. Secretaría de Salud. Norma Oficial Mexicana NOM -031-SSA2-, para la atención a la salud del niño. DOF Secretaría de Salud. Programa Nacional de Salud 2007-2012. Por un México sano: construyendo alianzas para una mejor salud. Secretaría de Salud México. Seguro Popular. Intervenciones cubiertas por el Programa Seguro Médico para una Nueva Generación, 2008. http://www.seguropopular.salud.gob.mx/contenidos/smng.html Acceso: 6 de diciembre de 2008. 127 94. 95. 96. 97. 98. 99. 100. 101. 102. 103. 104. 105. 106. 107. 108. 109. Sepúlveda J, Lezana M, Tapia R, Valdespino J, Madrigal H, Kumate J. Estado nutricional de preescolares y mujeres en México: resultados de una encuesta probabilística nacional. Gac Med Mex 1990;126: 207-224. Sistema Nacional de Vigilancia Epidemiológica: Epidemiología (sistema único de información) 2006; 45 (23): 1-4. Socioeconomic and demographic factors are associated with worldwide patterns of stunting and wasting of children. Frongillo E, de Onis M, Hanson K. J. Nutr. 127: 2302–2309, 1997. Soll RF. Prophylactic natural surfactant extract for preventing morbidity and mortality in preterm infants. Cochrane Database Syst Rev 1997; (4):CD000511. Sweet D, Bevilacquia G, Carnieli V, Gresen G, Plavka R, Saugstad OD, Simenoi U, Speer CP, Valls-i-Soler A, Halliday H. European consensus guidelines on the management of neonatal respiratory distress syndrome. J Perinat Med. 2007; 35: 175 -186. UNICEF. Vigía de los derechos de la niñez mexicana. Los primeros pasos. No 1, abril 2005. http://www.unicef.org/mexico/spanish/mx_resources_vigia_I.pdf. Acceso: 6 de diciembre de 2008 Victoria C.G, Adair L., Fall C, Hallal P.C, Martorell R, Richter L, Singh Sachdev H. For the maternal and Child Under nutrition Study Group* Maternal and child undernutrition: consequences for adult health and human capital. Lancet.com 2008;DOI:10.1016/S0140-6736(07)61692-4 Wagstaff A (2007). Social Health Insurance Reexamined. World Bank Policy R research Working Paper 4111, January. Wagstaff A. B. Poverty and health sector inequalities. Bulletin of the World Health Organization. 2002. 80 (2). World Health Organization. Complementary feeding of young children in developing countries: a review of current scientific knowledge. Complementary feeding. Report of the global consultation. WHO: Geneva, 1998. World Health Organization. Infant and young child feeding. A tool for assessing national practices, policies and programmes. Geneva: WHO, 2003. World Health Organization. The World Health Report 2008. Geneva 2007. World Health Organization. WHO Anthro 2005: Software for assessing growth and development of the world's children. Beta ed. Geneva: WHO, 2006. World Health Organization. WHO child growth standards. Geneva: WHO, 2006. World Health Organization. World health statistics 2008. WHO: Geneva 2009.Aday LA, Andersen R. A framework for the study of access to medical care. Health Serv Res 1974; Fall:208-220. Xu K., Aguilar A.M., Carrin G., Evans D. V., Hanvoravongchai P., Kawabata K., Klavus J., Knaul F., Murray C.M.J., Ortiz J.P., Zeramdini R., Sudihr 128 Annan., (2005). World Health Organization, Discussion paper. Distribución del gasto en salud y gastos catastróficos, metodología. 110. Yost CC,Soll RF. Early versus delayed selective surfactant treatment for neonatal respiratory distress síndrome. The Cochrane Library 2000; 3:1-11. 111. Zanardo V, Simbi AK, Francio M, Solda G, Salvadori A, Trvisanuto D. Neonatal respiratory morbidity risk and model of delivery at term: influence of timing of caesarean delivery. Acta Paeditr 2004; 93:643-7. 129 130 ANEXO 1. ENCUESTA NACIONAL SOBRE EL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN 131 132 133 134 135 136 137 138 139 140 141 142 143 144 145 146 147 148 EVALUACIÓN DEL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN Volumen IVa. Gastos en salud del niño beneficiario y su impacto en la economía familiar 1 Relación de acrónimos utilizados APF Administración Pública Federal CAUSES Catálogo Universal de Servicios Esenciales de Salud CEESES Centro de Estudios Económicos, Sociales y en Salud CNPSS Comisión Nacional de Protección Social en Salud CONAPO Consejo Nacional de Población CONEVAL Consejo Nacional de Evaluación de la Política de Desarrollo Social DG-SMNG Dirección General del Seguro Médico para una Nueva Generación ENIGH Encuesta Nacional de Ingreso y Gasto de los Hogares. FPGC Fondo de Protección contra Gastos Catastróficos HIM Hospital Infantil de México INEGI Instituto Nacional de Estadística Geografía e Informática SMNG Seguro Médico para una Nueva Generación SPSS Sistema de Protección Social en Salud 2 Colaboradores Comité Directivo Onofre Muñoz Hernández Director de Investigación Hospital Infantil de México Federico Gómez Gabriel Cortés Gallo Director Adjunto de la Comisión Nacional de Protección Social en Salud. Programa del Seguro Médico para una Nueva Generación Investigadores responsables Ricardo Pérez Cuevas Juan Garduño Espinosa Investigadores participantes Luis Durán Arenas Samuel Flores Huerta Marco González Unzaga Mirna Hebrero Martínez Luis Jasso Gutiérrez Miguel Klunder Klunder Silvia Martínez Valverde Elvira Mireya Pasillas Torres* Alfonso Reyes López Evelyne Rodríguez Ortega* Guillermo Salinas Escudero Sara Torres Castro Verónica Pámanes González Alejandra Gallardo Guerra Elías Hernández Ramírez Ana Lilia González Camacho Asistentes de Investigación Administradores * Responsables volumen IVa: Gastos en salud del niño beneficiario y su impacto en la economía familiar 3 4 AGRADECIMIENTOS Al Instituto Nacional de Estadística y Geografía (INEGI), por su contribución en el diseño y por el levantamiento de la encuesta nacional para la evaluación del impacto del programa en el estado de salud y en la economía de la familia de los niños afiliados. Eduardo León Ríos Mingramm (Director General Adjunto de Encuestas Sociodemográficas y Registros Administrativos) Clara María Luisa Mantilla Trollé (Directora de Encuestas Especiales) y Rita Velázquez Lerma (Subdirectora de Estadísticas de Salud y Discapacidad). 5 Contenido Relación de acrónimos utilizados ............................................................................ 2 Colaboradores......................................................................................................... 3 AGRADECIMIENTOS.......................................................................................... 5 RESUMEN EJECUTIVO...................................................................................... 8 Revisión de la bibliografía ..................................................................................... 14 Metodología y características de la información.................................................... 16 Resultados ............................................................................................................ 20 1. Características de los hogares beneficiarios ................................................. 20 1.1 Hogares afiliados por área geográfica y condición económica ................ 20 1.2 Conocimiento de afiliación y uso de los servicios de salud ...................... 23 1.3 Hogares beneficiarios de Oportunidades ................................................. 28 2. Gasto en salud de los niños afiliados y su impacto en la economía familiar.. 30 2.1 Gasto en salud del menor ........................................................................ 30 2.2 Gasto catastrófico .................................................................................... 38 2.3 Composición del gasto en salud por rubro ............................................... 40 2.4 Financiamiento del gasto en salud ........................................................... 44 2.5 Efectos en las decisiones en salud por motivos económicos................... 46 Conclusiones ..................................................................................................... 47 Recomendaciones ............................................................................................. 48 Incorporación ................................................................................................. 48 Acceso e infraestructura disponible ............................................................... 48 Consultas y medicamentos ............................................................................ 49 6 Futuras líneas de investigación en materia de gasto en salud del menor ...... 49 Bibliografía......................................................................................................... 50 7 RESUMEN EJECUTIVO Introducción y objetivos El Seguro Médico para una Nueva Generación (SMNG) es un programa de protección en salud para los niños nacidos a partir del 1 de diciembre de 2006 no afiliados a ninguna institución de seguridad social. Las reglas de operación del SMNG establecen que los niños afiliados tienen garantizado el derecho a recibir los servicios médicos y medicamentos sin ningún desembolso por el servicio recibido, por lo que se parte de la hipótesis de que los hogares beneficiarios no deben realizar gastos para atender la salud del niño. Aún cuando las familias beneficiarias pueden decidir libremente dónde atenderse, la hipótesis de gasto nulo proviene del supuesto de que si los servicios cubiertos por el Programa estuvieran disponibles y accesibles, y su calidad fuera satisfactoria para los beneficiarios, entonces éstos preferirían atender al niño en esos servicios utilizando la póliza del SMNG, que en cualquier otro servicio público o privado. Por otro lado, debe señalarse que este programa incluye como parte de sus acciones las de salud preventiva, lo que implica que el uso del mismo no se restringe a eventos de carácter curativo, y que en principio, como parte de la corresponsabilidad de los beneficiarios, los servicios deben estarse usando por el cien por ciento de los hogares. Adicionalmente, aunque existe un listado de las enfermedades que cubre este programa, el Sistema de Protección Social en Salud, y el Fondo de Protección contra Gastos Catastróficos, la atención primaria está cubierta en su totalidad, mientras que las del segundo y tercer nivel casi al cien por ciento. Por lo anterior, el objetivo principal de este documento es realizar un análisis descriptivo de los gastos en salud que realizan los hogares cubiertos por el SMNG para conocer si incurren en gastos médicos por el menor y cómo afectan su economía familiar. Para ello, se evalúa el impacto del gasto en salud menor sobre el total del gasto familiar, así como si dicho gasto es lo suficientemente alto para considerarse como gasto catastrófico. 8 Metodología y características de la información El análisis realizado en el presente documento es de tipo descriptivo con base en la información de la Encuesta Nacional del SMNG, la cual tiene representatividad nacional, urbana y rural. En ella se levantó información referente a los ingresos y gastos de los hogares afiliados al Programa. En particular, en los gastos del hogar se incluyen rubros comparables con la Encuesta Nacional de Ingreso y Gasto de los Hogares (ENIGH). Con base en la información de gasto, se reporta el porcentaje de hogares que realizaron gasto en salud, tanto del niño como para todos los miembros del hogar, así como sus gastos promedios, lo que se conoce como gasto de bolsillo en salud, diferenciando por área geográfica (urbana y rural) y deciles de gasto per cápita. También se presenta la distribución porcentual del gasto en salud del niño por componente de gasto: consultas, medicamentos y hospitalización por deciles. Finalmente se calculó el porcentaje de hogares con gasto catastrófico en salud del menor. Resultados y Conclusiones Incorporación El SMNG está atendiendo primordialmente a hogares pobres, ya que el 83 por ciento del total de los hogares beneficiarios están en los cuatro deciles más pobres de la población. La cobertura se concentra en las zonas urbanas, ya que el 72 por ciento de los beneficiarios está en esas áreas. Estos resultados indican, por una parte, que aún cuando la población objetivo no es la población pobre sino aquella sin seguridad social, el Programa se ha enfocado en la cobertura de los niños de los hogares de más escasos recursos. Por otra, sin embargo, que se requiere un mayor esfuerzo de afiliación de la población rural en particular de aquella en condiciones de pobreza, la cual tiene la menor cobertura de seguridad social. Por ello, se sugiere revisar la estrategia de cobertura del Programa con la finalidad de cumplir con los objetivos del Plan Nacional de Desarrollo, de asegurar el otorgamiento de servicios de salud a toda la población que no cuenta con seguridad social, objetivo dentro del cual está inserto el SMNG. La mitad de los hogares con niños afiliados reportaron no saber que son beneficiarios del SMNG, y de éstos el 64.1 por ciento (el 30.4 por ciento de todos los hogares) señaló que el niño está afiliado al Sistema de Protección Social en Salud (conocido como Seguro Popular) y no al SMNG, lo que señala problemas en los procesos de incorporación e información a los beneficiarios. Parece existir confusión por parte de los beneficiarios entre el Seguro Popular y el SMNG, es decir, una parte importante de los beneficiarios no perciben al SMNG como un 9 programa distinto al del Seguro Popular. Sin embargo, el 8.0 por ciento de los hogares beneficiarios del SMNG no reportaron estar inscritos a este programa ni al Seguro Popular. Uso de los servicios médicos al amparo del SMNG De la otra mitad que reportaron que el niño está afiliado al SMNG, el 73 por ciento de los hogares utiliza los servicios de salud cubiertos por el Programa. Por otro lado, de los que reportaron que el niño estaba afiliado al Seguro Popular (y no al SMNG) se desconocen los porcentajes de utilización de los servicios. Gasto en salud del menor en hogares afiliados El 63.3 por ciento de los hogares afiliados gastaron para atender la salud del niño. El gasto realizado se concentra en medicamentos (57.2 del gasto en salud) y en consultas (34.3 por ciento). Para entre el 4.3 y 6.8 por ciento de los hogares, el gasto fue mayor al 40 por ciento del gasto disponible del hogar, lo que a nivel internacional se considera como gasto catastrófico. Usando el umbral de 30 por ciento del gasto disponible, el porcentaje de hogares con gasto catastrófico varía entre el 7.4 por ciento y el 11.6 por ciento. El 37.0 por ciento del total de hogares afiliados recurrieron a alguna forma de financiamiento para atender la salud del niño, siendo la principal los préstamos de parientes y amigos. Por problemas económicos, el 15.5 por ciento de los hogares pospuso alguna vez la atención médica del niño, y el 10.1 por ciento definitivamente no atendió la salud del menor. Aun los hogares que reportaron estar afiliados al SMNG y que usaron los servicios de salud del Programa declararon haber erogado recursos en la atención médica del niño. Estos datos señalan que los hogares gastan y enfrentan restricciones económicas para atender al niño, aún cuando están afiliados al Programa. Recomendaciones Con base en los resultados se hacen recomendaciones en tres áreas. Incorporación 10 Revisar el proceso de incorporación para asegurarse que los hogares que en el futuro se afilien efectivamente sepan que están afiliados al SMNG, y se les expliquen los derechos y obligaciones del Programa y los del Seguro Popular. Para aquellos hoy en día registrados en el padrón de afiliados, hacer un procedimiento de difusión y comunicación a cada hogar, lo cual ayudará a que más hogares conozcan los beneficios del Programa, reduciendo así la carga económica de la atención en salud del niño. Revisar los padrones de beneficiarios para ver si cuentan con toda la documentación que señalan las reglas de operación. Hacer un esfuerzo de incorporación y de ampliación de servicios en las zonas rurales, en particular para la población pobre. Acceso e infraestructura disponible Establecer como parte de la regulación de los servicios, estándares de acceso y servicio (distancias, horarios, personal, etc.), que aseguren que todas las familias afiliadas tienen acceso a los servicios de salud, para que realmente puedan ejercer sus derechos como afiliados. Con base en estos estándares, solicitar a las dependencias estatales, la información, entre otros, de cobertura y distribución de las unidades médicas que atienden a los beneficiarios del SMNG. Consultas y medicamentos Establecer estándares de servicio para consultas, procedimientos y suministro de medicamentos (por ejemplo, tiempos de espera, diferimiento quirúrgico y abastecimiento de medicamentos, entre otros.) Ya que los medicamentos y las consultas representan poco más del 90 por ciento del gasto en salud del niño, se sugiere que el Programa establezca una mayor supervisión operativa en estos aspectos, con el fin de reducir el gasto privado en esos rubros. 11 Introducción y objetivos El Programa Seguro Médico para una Nueva Generación (SMNG) es un sistema de protección en salud para los niños nacidos a partir del 1 de diciembre de 2006 no afiliados a ninguna institución de seguridad social. Su fuente de financiamiento son los ingresos generales y se caracteriza por ser un esquema voluntario que cubre los gastos médicos establecidos en las reglas de operación y supone también acciones de salud preventiva del menor. La incorporación al SMNG también implica la incorporación de toda la familia al Sistema de Protección Social en Salud, llamado también Seguro Popular. 1 La justificación que sustenta el Programa radica principalmente en que los niños menores de cinco años son un grupo vulnerable, cuyas condiciones de salud pueden verse mermadas por problemas de equidad y acceso a la salud que existen en el país, aunque estén cubiertos por el Seguro Popular. Los niños afiliados al SMNG tienen cobertura médica gratuita, e incluye tanto los servicios médicos como los medicamentos sin ningún costo. El paquete de servicios médicos incluye: prevención, diagnóstico, tratamiento y rehabilitación. Adicionalmente, dado que los menores también están registrados al Sistema, los niños tienen derecho a las intervenciones contenidas en el Catálogo Universal de Servicios Esenciales de Salud (CAUSES) y del Fondo de Protección contra Gastos Catastróficos (FPGC). Así, la cobertura completa a los menores, se da a través de tres vías de financiamiento: el Sistema de Protección Social en Salud, el FPGC y el SMNG. Los servicios médicos del SMNG se pagan básicamente de dos maneras: i) a través de una transferencia por única vez de 210 pesos por niño afiliado a las entidades federativas para apoyar la sobredemanda de la incorporación de beneficiarios; 2 y, b) las acciones de segundo y tercer nivel que no estén contempladas en el CAUSES ni en el FPGC, a través del reembolso de cada intervención realizada a los beneficiarios del Programa, utilizando un tabulador establecido. Las reglas de operación del SMNG establecen que los menores afiliados tienen garantizado el derecho a recibir los servicios médicos y medicamentos sin ningún desembolso por el servicio recibido, por lo que se parte de la hipótesis de que los 1 El inciso e) del numeral 4.4 de las reglas de operación del SMNG señala que los hogares serán elegibles si cumplen con el siguiente criterio “solicite voluntariamente la afiliación del menor y de su familia al Sistema”. 2 Esta cápita se paga por única vez, y siempre y cuando el hogar se registre por primera vez al Sistema. 12 hogares beneficiarios no deben realizar gastos en salud del niño. 3 Aún cuando las familias beneficiarias pueden decidir libremente dónde atenderse, la hipótesis de gasto nulo proviene del supuesto de que si los servicios cubiertos por el Programa estuvieran disponibles y accesibles, y su calidad fuera satisfactoria para los beneficiarios, entonces éstos preferirían atender al niño en esos servicios utilizando la póliza del SMNG, que en cualquier otro servicio público o privado. Por otro lado, debe señalarse que el SMNG incluye como parte de sus acciones las de salud preventiva, lo que implica que el uso del mismo no se restringe a eventos de carácter curativo, y que en principio, como parte de la corresponsabilidad de los beneficiarios, los servicios deben estarse usando por el cien por ciento de los hogares. Adicionalmente, aunque existe un listado de las enfermedades que cubre este programa, el Sistema de Protección Social en Salud, y el Fondo de Protección contra Gastos Catastróficos, la atención primaria está cubierta en su totalidad, mientras que las del segundo y tercer nivel casi al cien por ciento. Por lo tanto, el objetivo principal de este capítulo es realizar un análisis descriptivo de los gastos en salud que realizan las familias en la atención del niño cubierto por el SMNG; y cómo afectan la economía familiar. Para ello, se evalúa el impacto del gasto en salud menor sobre el total del gasto familiar, su composición por rubro, así como la forma en que los hogares financian ese gasto. Asimismo, se presenta el cálculo de los hogares cuyo gasto fue lo suficientemente alto para considerarse como gasto catastrófico. El análisis se basa en la Encuesta Nacional del Seguro Médico para una Nueva Generación, en adelante, la Encuesta Nacional del SMNG o la Encuesta, la cual contiene, entre otros, información sobre los gastos totales del hogar, así como los gastos en salud del niño, por rubro de gasto, lo que permite realizar el análisis antes mencionado. En la siguiente sección se realiza una revisión de la bibliografía relevante en el tema de gasto en salud de los hogares. La tercera sección presenta la metodología y las características de la información utilizada. Las características de los hogares beneficiarios se describen en la cuarta sección. En la sección cinco se presentan los resultados del análisis del gasto en salud del niño beneficiario del Programa así como el porcentaje de hogares con gasto catastrófico. Las secciones seis y siete presentan las conclusiones y recomendaciones del documento. 3 En el momento de afiliación al SMNG, el hogar podría cubrir una cuota familiar dependiendo de sus condiciones socioeconómicas. 13 Revisión de la bibliografía La falta de acceso a servicios de salud tiene repercusiones importantes sobre la salud, y genera riesgos a las familias como son la automedicación, la posibilidad de que se agraven los padecimientos sin poder atenderlos de manera adecuada, y la pérdida de ingresos por ausentismo laboral, entre otros (World Bank 2009, Yazbeck). Los choques en salud representan un fuerte impacto sobre el patrimonio de los hogares principalmente de aquellos sin acceso a la seguridad social y sin ningún tipo de cobertura a la salud, representando gran parte del ingreso familiar y en algunos casos llevándolos a la pobreza (Gertler y Gruber 2002; Wagstaff, 2005). Esta situación se torna más complicada cuando los hogares son pobres pues les implica una profundización de su condición y los sumerge en una espiral de pobreza que difícilmente pueden superar (Wagstaff, 2005). Organismos como el Banco Mundial (World Bank 2009, Yazbeck) señalan que existen factores que son determinantes de la salud a nivel hogar, y que en gran medida son controlados por la disponibilidad de recursos, tales como la educación, activos financieros, y el nivel de ingresos. La deficiencia de recursos en los hogares pobres genera que se enfrenten a un conjunto de complejas limitaciones y condiciones de vida que impiden una buena salud, y limitan su capacidad o la voluntad de utilizar los servicios de salud, lo que los expone a riesgos adicionales que no suelen enfrentar los hogares más acomodados. Las zonas rurales en México presentan los mayores problemas de acceso a los servicios de salud debido a la dispersión poblacional que existe; en adición a los factores culturales que incluyen aspectos lingüísticos de etnias indígenas, sistemas de creencias sobre la enfermedad, así como barreras de tipo financiero (CONAPO 2008, García L). Los pobres, sobretodo del medio rural, no sólo mueren con mayor frecuencia que el resto de la población, sino que principalmente mueren por causas que han sido resueltas desde el punto de vista epidemiológico y que típicamente no afectan a las poblaciones de ingresos medios y altos, es decir, enfermedades infecciosas y padecimientos relacionados con la reproducción y la nutrición. (World Bank, 2000, Gwatkin D, Guillot M). En este sentido, la población de escasos recursos es la que se encuentra en situación de desventaja en todos los factores que determinan la salud, debido a que se benefician menos del sistema de salud que la población más afluente y son los que tienen mayor probabilidad de sufrir la falta de servicios de salud por la dificultad de acceso a los mismos; además los servicios pueden ser demasiado caros (Population Reference Bureau, 2004). 14 Cifras oficiales de pobreza en México del 2008 reportadas por CONEVAL, señalan que el 18.2 por ciento de los mexicanos vivían en condiciones de pobreza alimentaria y 47.4 por ciento de la población en situación de pobreza patrimonial. 4 . Lo anterior se traduce en que poco más de la mitad de la población se enfrenta a un conjunto de limitaciones y condiciones de vida que pueden repercutir en su estado de salud (The World Bank, 2009, Yazbeck). Estudios para México sobre gasto en salud de los hogares (Cruz C, et al 2006) refieren que este tipo de gasto, como proporción del gasto total del hogar, es más alto en los dos deciles más bajos de ingreso que en el resto de los deciles. Asimismo, los autores señalan que el rubro de mayor gasto en salud de los hogares es medicamentos, seguido de consultas ambulatorias. Adicionalmente, ese estudio identifica, entre otras características propias del hogar, que los hogares con presencia de niños tienen una mayor probabilidad de incurrir en un mayor gasto en salud. En particular, los autores encontraron que ante un aumento del 1 por ciento en la proporción de niños menores de 2 años en el hogar, la probabilidad de incurrir en gasto catastrófico es del 11 por ciento; y que el riesgo en los hogares sin seguridad social que tienen niños es mucho más alto, que en los hogares con aseguramiento: 15 por ciento versus 0.02 por ciento, respectivamente. Otros estudios (Torres y Knaul, 2002) coinciden en que la presencia de niños en el hogar, se relaciona significativamente con la probabilidad de tener un gasto salud y catastrófico en las familias más pobres. Por lo anterior, la política pública en salud es de gran importancia para garantizar la protección financiera de la población y evitar el empobrecimiento o la profundización de la condición de pobreza en los hogares. El financiamiento privado de la salud es negativo para los hogares cuando este gasto es excesivo, y puede convertirse en una barrera para el acceso y la utilización de los servicios de salud (Comisión Mexicana sobre Macroeconomía y Salud 2006). Bajo este contexto, los sistemas de salud que dependen del financiamiento directo de los hogares exacerban la pobreza y reducen la capacidad de los hogares para cubrir sus necesidades básicas (Glassman A, y Bouillon C, 2007). Finalmente, en lo que se refiere al cálculo del gasto catastrófico de los hogares, un aspecto controversial en la literatura es determinar la proporción que representa el 4 Pobreza alimentaria: es la población que cuenta con un ingreso per cápita insuficiente para adquirir una alimentación mínimamente aceptable. Pobreza patrimonial: es la población que si bien puede cubrir sus necesidades mínimas de alimentación, educación y salud, cuenta con un ingreso per cápita que no le es suficiente para adquirir mínimos indispensables de vivienda, vestido, calzado y transporte para cada uno de los miembros del hogar. 15 gasto en salud de un hogar respecto a su capacidad de pago 5 para determinar si existe un gasto catastrófico. Xu K et al. 2003 señalan que no hay consenso al respecto; ellos utilizan un gasto en salud superior al 40 por ciento de la capacidad de pago del hogar. Asimismo, Joglekar R, 2008 alude que en la revisión de literatura, el umbral de gastos catastróficos es arbitrario como proporción total del gasto de los hogares. Por lo que considera a todos los hogares por debajo de la línea de pobreza que tuvieron gastos en salud como que incurrieron en gastos catastróficos. Por su parte, Knaul F. et al (2005) quienes han realizado diversos estudios, denominan como gasto catastrófico a todos aquellos hogares que tuvieron un gasto en salud mayor al 30 por ciento de su ingreso disponible (ingreso total menos gasto en alimentación). Por último, King, et al (2009), al estimar el efecto del Seguro Popular sobre los gastos de bolsillo y catastróficos en salud para México, identifican como hogares con gasto catastrófico a todos aquellos que excedieron el 30 por ciento de su capacidad de pago por gastos en salud. En este estudio, se considera la metodología propuesta por la Organización Mundial de la Salud (Xu K et al. 2005), en la que se define como gasto catastrófico aquel gasto superior al 40 por ciento de la capacidad de pago de los hogares; aunque también se presenta el cálculo considerando el umbral de 30 por ciento de la capacidad de pago. Metodología y características de la información El análisis realizado en el presente documento es de tipo descriptivo con base en la información de la Encuesta Nacional del SMNG, la cual tiene representatividad nacional, urbana y rural. En ella se levantó información, entre otra, referente a los ingresos y gastos de los hogares afiliados al Programa. En particular, en los gastos del hogar se incluyen rubros comparables con la ENIGH como son: transporte (público y privado), limpieza, comunicación, cuidado personal, educación, cultura y recreación, vivienda, vestido, calzado, accesorios, cristalería, salud, enseres, artes y esparcimiento, transporte, alimentación y otros, aunque no con el mismo nivel de desagregación. En lo que se refiere al gasto en salud del niño afiliado, 6 se incluye un conjunto de preguntas que permite conocer por rubro, los gastos incurridos por el hogar para atender al menor, como son consultas, medicamentos, estudios de gabinete y laboratorio, medicina tradicional y hospitalización. Cabe señalar que la información 5 Capacidad de pago se define como la cantidad de ingreso efectivo que queda después de cubrir las necesidades básicas de alimentación o subsistencia en el hogar. 6 En cada hogar se levantó información sólo de un niño afiliado al SMNG. En caso de que se encontrara en el hogar a más de un niño afiliado al Programa, se levantó información del niño más pequeño. Por lo tanto, el número de hogares coincide con el número de niños encuestados. 16 de la Encuesta no permite saber el gasto en medicamentos separando aquellos recetados de los no recetados. Asimismo, la Encuesta permite identificar a los hogares que recurrieron a fuentes de financiamiento adicionales a su ingreso corriente para cubrir los gastos en salud del niño tales como ahorro monetario, endeudamiento, si vendieron algún artículo del hogar, o bien, si por problemas económicos pospusieron o dejaron de atender los problemas de salud del niño afiliado al SMNG. Es importante mencionar que, dada la cobertura de otros programas de salud como el Seguro Popular, entre otros, así como la cobertura universal del SMNG, no fue posible tener un grupo de control (es decir, un grupo de hogares sin seguridad social que además contara con niños menores de 2 años), por lo que la Encuesta sólo fue levantada en hogares de niños registrados en el padrón de beneficiarios del SMNG. Dada la naturaleza universal del Programa, obtener un grupo de control estadísticamente significativo requería un tamaño de muestra muy grande, lo cual no resultaba factible. Por lo tanto, no es posible analizar el impacto real del SMNG en el gasto en salud del menor de los hogares; la información de gasto recabada servirá de base para un análisis de impacto con encuestas subsecuentes. Con objeto de clasificar a los hogares por su nivel económico, los hogares fueron clasificados por decil de gasto per cápita, considerando el valor de los deciles de la ENIGH 2008, actualizados a precios del mes de levantamiento de la Encuesta, con el objeto de identificar en qué deciles (comparables con los de la ENIGH) están los hogares afiliados al Programa. Cabe señalar que no se utilizó el ingreso per cápita para ese fin, ya que los hogares tienden a subreportar sus ingresos. Adicionalmente, en gran parte de la literatura que utiliza encuestas nacionales se considera que el gasto es una mejor aproximación del bienestar de los hogares que el ingreso. En adelante, las referencias que se hagan a la población por deciles, ya sea en el cuerpo del texto como en los cuadros y gráficas hacen referencia sólo a los deciles de gasto per cápita, y no a deciles de ingreso. Con base en la información de gasto, se reporta el porcentaje de hogares que realizaron gasto en salud, tanto del niño como para todos los miembros del hogar, así como sus gastos promedios; a este gasto es al que comúnmente se conoce como gasto de bolsillo en salud. Las cifras se presentan diferenciando por área geográfica (urbana y rural), deciles de gasto per cápita, así como pertenencia al Programa de Desarrollo Humano Oportunidades, en adelante Oportunidades. Por otro lado, también se presenta la distribución porcentual del gasto en salud del niño por componente de gasto: consultas, medicamentos y hospitalización. 17 Para calcular el porcentaje de hogares con gasto catastrófico en salud del menor, se utilizaron tres definiciones de capacidad de pago del hogar o gasto disponible, las cuales se definen a continuación. Definición 1: La capacidad de pago del hogar son los ingresos efectivos del hogar que están por encima del nivel de subsistencia, y se calcula de la siguiente forma: donde, es la capacidad de pago del hogar h es el gasto total del hogar h es el gasto en alimentos del hogar h y, es el gasto de subsistencia, el cual es la línea de pobreza alimentaria establecida por CONEVAL de 2006, actualizada a precios de 2009, para zonas urbanas y rurales. Definición 2: La capacidad de pago del hogar se calcula de la siguiente forma: donde, es la capacidad de pago del hogar h es el gasto total del hogar h, y es el gasto en alimentos del hogar h Definición 3: La capacidad de pago del hogar es: donde, 18 es la capacidad de pago del hogar h, y es el gasto total del hogar h es el gasto en alimentos del hogar h es el gasto en vivienda del hogar h La primera definición de capacidad de pago es con base en la metodología de la Organización Mundial de la Salud (OMS), presentada por Xu K, et. al. 2005, al utilizar el gasto de subsistencia para el cálculo de la capacidad de pago. Las otras dos definiciones no consideran el gasto de subsistencia del hogar, sino que el cálculo de la capacidad de pago se realiza en un caso con base en el gasto en alimentos del hogar, y para la última definición, incluyendo también el gasto en vivienda. Los gastos en alimentos excluyen el gasto en bebidas alcohólicas y tabaco. Para las tres definiciones de capacidad de pago, se determina que un hogar incurrió en gasto catastrófico si el gasto en salud del niño es mayor o igual al 40 por ciento de la capacidad de pago calculada. Por lo tanto, la variable de hogar con gasto catastrófico se calcula como una variable dicotómica que toma el valor de 1 si el hogar h incurre en gasto catastrófico, y 0 en caso contrario. La OMS propone utilizar el umbral de 40 por ciento de la capacidad de pago de acuerdo a la definición 1 antes mencionada para el cálculo de los hogares con gasto catastrófico. Esta definición propuesta por la OMS es la referente utilizada en este documento (ver Xu K et al. 2005). Finalmente, también se realiza el cálculo de hogares con gasto catastrófico considerando el gasto en salud del niño mayor o igual al 30 por ciento de la capacidad de pago usando las tres definiciones anteriormente descritas. 19 Resultados 1. Características de los hogares beneficiarios 1.1 Hogares afiliados por área geográfica y condición económica Aún cuando las reglas de operación del SMNG no limitan el acceso a las familias por su nivel socioeconómico o área geográfica, ya que la elegibilidad se define a partir de ser población no cubierta por la seguridad social, la cobertura actual del Programa es mayoritariamente en hogares pobres en zonas urbanas, como se presenta en esta sección. Estos resultados indican, por una parte, que aún cuando la población objetivo no es la población pobre sino aquella sin seguridad social, el Programa se ha enfocado en la cobertura de los niños de los hogares de más escasos recursos. Por otro parte, la zona rural tiene un mayor problema de cobertura en seguridad social, por lo que el hecho de que el Programa beneficie primordialmente a pobres de zonas urbanas, implica que la implementación del SMNG todavía no ha resuelto el problema de cobertura en zonas rurales, lo cual limita sus alcances e impactos en materia de salud. Asimismo, en el medio rural hay un mayor porcentaje de hogares en pobreza, por lo que cualquier evento en salud del niño aumenta las probabilidades de que el hogar incurra en un gasto que afecte su economía familiar en mayor medida que los hogares no pobres. Del total de hogares en el país, según información de la ENIGH 2008, el 20.7 por ciento se encuentran ubicados en zonas rurales, de los cuales el 82.2 por ciento (17 por ciento del total nacional) no cuentan con seguridad social, como se observa en la Gráfica 1.1. En contraste, las zonas urbanas presentan una mejor cobertura de la seguridad social, ya que el 56.9 por ciento (45 por ciento en el nacional) tienen acceso a la seguridad social, como se observa en misma gráfica. Por otro lado, el Consejo Nacional de Población (CONAPO) reporta que sólo el 35.7 por cierto de la población que habita en comunidades rurales cuenta con servicios de salud de forma local, el 34.8 por cierto se ubica a 2.5 km de distancia de localidades que cuentan con servicio y el 29.5 por cierto de la población se encuentran aisladas sin cobertura, es decir, los servicios de salud se encuentran a más de 2.5 km de su localidad. 7 7 García López JE, La situación demográfica en México 2008. Grado de acceso geográfico a los servicios de salud. CONAPO. México. 2008. Pág. 21-29. Las estimaciones del autor son con base en el II Censo de Población y Vivienda, 2005, e información de la Secretaría de Salud. 20 Gráfica 1.1 Composición porcentual de los hogares a nivel nacional por zona geográfica y acceso a la seguridad social Fuente: ENIGH 2008. Nota: SS = Seguridad Social. Zona rural se refiere a localidades con menos de 2,500 habitantes. La gráfica 1.2 presenta el porcentaje de hogares afiliados al SMNG por área geográfica y deciles. Como se puede observar, el 83.0 por ciento de los hogares beneficiados se concentra en los 4 deciles más pobres de la población; asimismo, el 72 por ciento de los hogares beneficiados están ubicados en localidades urbanas. Lo anterior muestra que la mayor parte de la cobertura se concentra en zonas urbanas, atendiendo primordialmente a hogares pobres. Mientras que la baja incorporación de hogares en deciles más altos, a diferencia de los hogares con menos recursos, podría deberse en parte a que estos hogares tienen más opciones para atender los problemas de salud de los niños, como son ahorros, y seguros de gastos médicos mayores, entre otros. 21 Gráfica 1.2 Porcentaje de hogares beneficiarios por zona y deciles nacionales de gasto per capita_1/ 100 90 80 % de hogares 70 60 50 Rural 40 Urbano 30 20 10 Total 10 9 8 7 6 5 4 3 2 1 - Deciles Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. _1/ Los hogares se clasificación según su gasto total per cápita. Los deciles de gasto se construyeron con base en la ENIGH 2008, actualizados a pesos de abril de 2009. Área rural se refiere a localidades menores de 2,500 habitantes. Estos resultados indican que es en las localidades rurales donde se requiere un mayor esfuerzo de cobertura y afiliación en materia de salud, por lo que las propuestas que se presentan en la sección de recomendaciones podrían coadyuvar en este sentido. 22 1.2 Conocimiento de afiliación y uso de los servicios de salud 1.2.1 Conocimiento de afiliación La Encuesta del SMNG fue diseñada para obtener información de los hogares con niños beneficiarios del Programa, es decir, registrados en el padrón de beneficiarios. En la sección 6 del cuestionario levantado referente al proceso de afiliación, se preguntó en primera instancia si el niño estaba afiliado al SMNG (pregunta 6.1.1). Los resultados mostraron que sólo la mitad (52.5 por ciento) de los hogares beneficiados sabía que el niño está afiliado, como se observa en la Gráfica 1.31. 8 Ello implica que del total de niños beneficiarios del SMNG, es decir de 1.5 millones de hogares con niños afiliados 9 , en 707 mil de ellos no se tiene conocimiento de que los niños están cubiertos por el Programa. 8 Cabe señalar que no se encontró evidencia de que los hogares estuvieran mintiendo en cuanto a ser beneficiarios del SMNG por temor de perder el beneficio de otros programas, como Oportunidades, ya que del total de los hogares que señalaron ser beneficiarios del SMNG en la pregunta 6.1.1, el 23.7 por ciento mencionaron ser también beneficiarios de Oportunidades, como se presenta en la sección 1.3. En contraste, del total de los hogares que señalaron no estar afiliados al SMNG, el 18.9 por ciento dijo ser beneficiario de Oportunidades. Es decir, es mayor la proporción de hogares que dicen tener ambos programas. 9 Sólo se recabó información de un niño afiliado por hogar. 23 Gráfica 1.3 Número de hogares afiliados y hogares que saben que están afiliados al SMNG por deciles 1,600,000 1,400,000 1,200,000 1,000,000 800,000 Total de hogares af iliados 600,000 400,000 Saben 200,000 0 1 2 3 4 5 6 7 8 9 10 Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. Para analizar si este resultado se debe a una confusión entre el SMNG y el Seguro Popular, se revisó la pregunta 2.6 del cuestionario donde se consulta derechohabiencia a la seguridad social, al SMNG y al Seguro Popular de cada uno de los miembros del hogar, pero tomando sólo el renglón del niño beneficiario. Los resultados se presentan en el Cuadro 1.1. Como se puede observar, el 30.4 por ciento de los hogares encuestados señaló en la pregunta 6.1.1 que el niño no estaba afiliado al SMNG, pero que era beneficiario del Seguro Popular en la pregunta 2.6. Asimismo, el 17.1 por ciento de los hogares reportaron en la pregunta 6.1.1 que el niño es beneficiario del SMNG mientras que en la pregunta 2.6 señaló que sólo al Seguro Popular. Lo anterior muestra que el 47.5 por ciento de los hogares beneficiados por el SMNG muestra confusión entre ser beneficiario del SMNG y del Seguro Popular, lo cual sugiere un problema de difusión y comunicación del SMNG que el Programa tiene que resolver. 24 Adicionalmente, es importante mencionar que a pesar de que todos los niños encuestados se encuentran en el padrón de beneficiarios, el 8.0 por ciento de los hogares no sabe que está afiliado al SMNG o al Seguro Popular, como se observa en el mismo cuadro. Este resultado sugiere que casi 120 mil de los 1.5 millones de niños en el padrón no se benefician del Programa por lo que se sugiere revisar el proceso de afiliación. Cuadro 1.1. Hogares que saben que el niño está afiliado al SMNG Pregunta 6.1.1 Sabe afiliación SMNG No sabe afiliación SMNG Total Sabe afiliación SMNG No sabe afiliación SMNG Total Pregunta 2.6 Derechohabiencia del menor 1_/ Casos SMNG y Seguro Sólo Seguro Ninguno de Sólo SMNG Popular Popular los dos 383,139 140,502 253,907 3,260 76,603 57,689 452,994 119,753 459,742 198,191 706,901 123,013 Porcentaje 25.8% 9.4% 17.1% 0.2% 5.1% 3.9% 30.4% 8.0% 30.9% 13.3% 47.5% 8.3% Fuente: Encuesta Nacional del SMNG. _1/ Se consideró sólo el renglón del niño afiliado. Nota 1: En la pregunta 2.6 las respuestas no son excluyentes, por lo que el hogar pudo haber mencionado que el niño estaba afiliado tanto al SMNG como al Seguro Popular. Nota 2: El total de casos no coincide con los presentados en la primera sección de la evaluación general (1,520,494 vs 1,487,847), ya que en este capítulo sólo se analizan los hogares con gasto reportado, de tal forma que pudieran ser clasificados por deciles de gasto per cápita. 1.2.2 Uso de los servicios de salud La Encuesta levantó información del uso de los servicios de salud del SMNG pero sólo de aquellos hogares que respondieron que estaban afiliados al Programa en la pregunta 6.1.1. 10 Por lo tanto, esta sección se basa en la información de esa pregunta. Los datos por deciles y área geográfica se presentan en el Cuadro 1.2. 10 Durante el diseño de la Encuesta no se consideró que la confusión entre el SMNG y el Seguro Popular fuera un problema, además de que no se podía cuestionar a los hogares sobre el uso de los servicios del Programa si a pregunta específica respondieron no estar afiliados al SMNG. 25 Total 780,808 707,039 1,487,847 52.5% 47.5% 100.0% Como se puede observar, el 72.9 por ciento de los hogares que reportaron afiliación señalaron haber usado los servicios de salud cubiertos por el Programa, siendo los porcentajes similares en la zona urbana y rural. Asimismo, en casi todos los deciles los porcentajes de uso son mayores para la zona rural. Sin embargo, en el caso de los hogares del decil 1 los hogares rurales dicen usar menos los servicios del SMNG. Cabe señalar que el primer decil rural concentra el 60.3 por ciento de la población afiliada rural. Lo anterior sugiere que los hogares rurales, aún cuando saben que están afiliados, no se benefician de los servicios médicos cubiertos por el Programa, debido probablemente, entre otros factores, al poco acceso a los servicios de salud en zonas rurales. Cuadro 1.2. Porcentaje de hogares que saben estar afiliados al SMNG en la pregunta 6.1.1 y que han utilizado la póliza, por deciles % que saben que están afiliados (con respecto al total de hogares de Deciles 1 2 3 4 5 6 7 8 9 10 Total Nacional 55.1% 51.9% 51.4% 48.2% 49.4% 52.3% 43.9% 60.3% 49.0% 24.2% 52.5% cada decil) Urbano 53.5% 52.0% 50.3% 47.0% 49.6% 52.5% 44.9% 58.6% 49.0% 25.2% 51.3% Rural 57.3% 51.6% 56.1% 54.5% 48.0% 51.1% 36.8% 69.0% 49.5% 15.5% 55.4% % que han usado la póliza _1/ (con respecto al total de hogares que saben que están afiliados en cada decil) Nacional Urbano Rural 72.2% 75.7% 76.8% 64.8% 75.2% 70.3% 73.5% 72.0% 59.7% 29.2% 72.9% 74.3% 74.9% 76.3% 61.0% 73.7% 71.0% 72.4% 69.6% 56.7% 24.3% 72.8% 69.5% 78.4% 79.2% 80.8% 84.9% 65.3% 83.1% 82.5% 84.9% 100.0% 73.1% Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. _1/ Se refiere a los hogares que manifestaron haber usado los servicios médicos del SMNG. Por otro lado, debe señalarse que el SMNG incluye como parte de sus acciones las de salud preventiva, lo que implica que el uso del mismo no se restringe a eventos de carácter curativo, y que en principio, como parte de la 26 corresponsabilidad de los beneficiarios, los servicios deben estarse usando por el cien por ciento de los hogares. 11 Lo anterior descrito señala: i) deficiencias en el proceso de incorporación e información por el porcentaje de hogares que confunden el SMNG con el Seguro Popular; y, ii) problemas en el acceso y/o calidad de los servicios por el porcentaje de hogares que no hacen uso de los servicios. El Cuadro 1.3 presenta los motivos de no uso del 27.1 por ciento de los hogares que señalaron que el menor estaba afiliado al SMNG en la pregunta 6.1.1 y no usaron los servicios. De estos hogares, el 50.2 por ciento señaló que no ha necesitado los servicios, lo que implica que los hogares no cumplen con su corresponsabilidad de llevar al menor a la unidad médica para las revisiones preventivas establecidas en el numeral 4.6.2.1 de las reglas de operación del 2008. Lo anterior sugiere poca supervisión del Programa sobre el cumplimiento de la corresponsabilidad de los beneficiarios. Por otro lado, el 21.7 por ciento no lo usaron por problemas en la provisión de los servicios, ya sea porque no lo atendieron, no hay médico o porque la atención es mala, entre otras razones; mientras que el 17.4 por ciento señala problemas de los procesos del SMNG como la falta de conocimiento de cómo funciona, o no sabe dónde llevarlo, entre otros. 11 Tanto las reglas de operación del SMNG de 2008 como las de 2009, señalan como obligaciones de los beneficiarios “llevar al menor a la unidad médica para las revisiones preventivas y registrar su asistencia con la periodicidad siguiente: el recién nacido, dos veces a los 7 y 28 días; durante el primer año de vida, por lo menos cada dos meses; y del segundo al quinto año de vida, cada seis meses,…” (inciso d del numeral 4.6.2.1 de las reglas de operación de 2009). 27 Cuadro 1.3. Causas de no uso de los servicios de salud (como porcentaje de los hogares que conocen que están afiliados pero no usan los servicios) Motivo Porcentaje _1/ Problemas de acceso _2/ Problemas en el proceso Problemas en la provisión de los servicios _3/ 21.7% _4/ Cobro de los servicios Otras opciones de servicios _5/ No lo ha necesitado 8.9% 17.4% _6/ 0.2% 16.5% 50.2% Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. Nota: Las respuestas se agruparon de la siguiente forma: _1/ Queda lejos y/o el transporte es caro. _2/ No sabe cómo funciona, no sabe dónde llevarlo y/o son muchos trámites/no tiene el trámite completo. _3/ Le negaron la atención, no hay médico, el horario es inadecuado, la atención es mala, y/o lo hacen esperar mucho tiempo. _4/ El servicio es caro. _5/ Tiene otro servicio médico y/o prefiere llevarlo a otro servicio. _6/ El hogar reportó que no ha necesitado usar la póliza. Nota: los porcentajes no suman 100 por ciento, ya que las respuestas no son excluyentes y los hogares pudieron responder más de una. 1.3 Hogares beneficiarios de Oportunidades En esta sección también se presentan los hogares beneficiarios del SMNG clasificados por su pertenencia a Oportunidades, ya que es el programa federal focalizado con mayor cobertura en el país que también ofrece servicios de salud de forma gratuita a sus beneficiarios, por lo que podría estar afectando los resultados de gasto en salud de los hogares del SMNG. 28 Oportunidades ofrece de manera gratuita el Paquete Básico Garantizado de Salud, y en lo que respecta a los niños pequeños implica, entre otros beneficios, la atención del parto y del recién nacido, aplicación de vacunas, seguimiento nutricional y crecimiento infantil, manejo y tratamiento de enfermedades diarreicas y respiratorias, manejo inicial de lesiones, así como educación para la salud. 13 Por lo tanto, el efecto de Oportunidades sobre el gasto en salud de los niños afiliados al SMNG puede provenir tanto de que acuden a la parte preventiva, como a la atención y tratamiento de ciertas enfermedades; pero también de los efectos de una menor morbilidad por las acciones preventivas de dicho programa. 12 Como se puede observar en el Cuadro 1.4, el 21.4 por ciento de los hogares en el padrón de beneficiarios del SMNG también son beneficiarios de Oportunidades, de éstos, el 58.0 por ciento (el 12.4 por ciento de todos los hogares) señaló en la pregunta 6.1.1 del cuestionario que el niño estaba afiliado al SMNG. Cuadro 1.4. Hogares beneficiarios del SMNG y de Oportunidades (Porcentaje respecto al total de los hogares) Pregunta 6.1.1 Pregunta 2.6 Sabe afiliación SMNG SMNG Seguro Popular Ninguno de los anteriores No sabe afiliación SMNG SMNG Seguro Popular Ninguno de los anteriores Total SMNG Seguro Popular Ninguno de los anteriores Con Oportunidades Casos Porcentaje 184,729 12.4% 122,358 8.2% 61,793 4.2% Sin Oportunidades Casos Porcentaje 596,079 40.1% 401,283 27.0% 192,114 12.9% Total Casos Porcentaje 780,808 52.5% 523,641 35.2% 253,907 17.1% 578 133,774 21,967 91,321 0.0% 9.0% 1.5% 6.1% 2,682 573,265 112,325 361,673 0.2% 38.5% 7.5% 24.3% 3,260 707,039 134,292 452,994 0.2% 47.5% 9.0% 30.4% 20,486 318,503 144,325 153,114 1.4% 21.4% 9.7% 10.3% 99,267 1,169,344 513,608 553,787 6.7% 78.6% 34.5% 37.2% 119,753 1,487,847 657,933 706,901 8.0% 100.0% 44.2% 47.5% 21,064 1.4% 101,949 6.9% 123,013 8.3% Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. El análisis del gasto en salud de los niños del SMNG, clasificando a los hogares por deciles, área geográfica y pertenencia a Oportunidades, se presenta en la siguiente sección. 12 13 Numeral 3.4.2 de las reglas de operación de Oportunidades del 2009. Ver Anexo II de las reglas de operación de Oportunidades del 2009. 29 2. Gasto en salud de los niños afiliados y su impacto en la economía familiar 2.1 Gasto en salud del menor La premisa principal del Programa en lo que respecta a gastos en salud, es reducir la carga económica para evitar el empobrecimiento de las familias por problemas de salud, como se establece en los objetivos de las reglas de operación. En particular, el Programa tiene como objetivo general, señalado en el numeral 2.1 de dichas reglas: “Promover, atender y conservar un mejor estado de salud de los niños mexicanos menores de cinco años nacidos a partir del 1° de diciembre del 2006, que al no ser derechohabientes de la seguridad social estén afiliados al Sistema, a través del otorgamiento gratuito de atención a la salud de alta calidad en materia de prevención, diagnóstico, tratamiento y rehabilitación. Los beneficios del SMNG serán adicionales y complementarios a los que actualmente ofrece el Sistema descritos en el CAUSES y en el FPGC”. 14 Lo anterior implica que, en principio, los hogares beneficiarios del SMNG no deberían realizar gastos en salud del niño, bajo el supuesto de que si los servicios cubiertos por el Programa estuvieran disponibles y accesibles, y su calidad fuera satisfactoria para los beneficiarios, entonces éstos preferirían atender al niño en esos servicios utilizando la póliza del SMNG, que en cualquier otro servicio público o privado. Asimismo, debe señalarse que el SMNG incluye como parte de sus acciones las de salud preventiva, lo que implica que el uso del mismo no se restringe a eventos de carácter curativo, y que en principio, como parte de la corresponsabilidad de los beneficiarios, los servicios deben estarse usando por el cien por ciento de los hogares. Adicionalmente, aunque existe un listado de las enfermedades que cubre este programa, el Sistema de Protección Social en Salud, y el Fondo de Protección contra Gastos Catastróficos, la atención primaria está cubierta en su totalidad, mientras que las del segundo y tercer nivel casi al cien por ciento. Sin embargo, los hogares afiliados gastan en la salud de los niños cubiertos por el SMNG, como se presenta en esta sección. El análisis de gasto se presenta para todos los hogares sin distinguir entre aquellos que saben y no saben, 15 ya que todos los hogares encuestados se encuentran en el padrón de beneficiarios. 14 Reglas de operación de 2008. Debido a que los hogares que señalaron no conocer la afiliación del niño en la pregunta 6.1.1 pueden estar usando los servicios bajo la premisa de que son beneficiarios al Seguro Popular. 15 30 Como se puede observar en el Cuadro 2.1, el 63.3 por ciento de los hogares beneficiados gastaron en salud del menor, y el 70.9 por ciento en salud del hogar en general, siendo mayor el porcentaje de hogares urbanos en comparación con los rurales. 16 Cabe señalar que el porcentaje de los hogares que no realizaron ningún gasto en la salud del niño ni en todo el hogar es importante (el 36.7 por ciento y 29.1 por ciento, respectivamente), lo cual representa una futura línea de investigación para conocer con mayor certeza las razones, ya que la Encuesta no permite conocer las causas de cero gasto en salud. Por otro lado, también se observa que, entre más bajo el decil, es decir, entre menor la capacidad económica de los hogares, es más baja la proporción de hogares que gastan en salud, tanto del niño como de todos los miembros del hogar. Lo anterior puede deberse, entre otros, a una combinación de dos factores: a) que los hogares pobres usan más intensivamente las servicios de salud para población abierta; y b) aquellos que no tienen acceso físico a los servicios públicos cubiertos por el SMNG, se excluyen así mismos de los sistemas de salud privados por cuestiones económicas, difiriendo la asistencia médica con repercusiones importantes para su salud. 31 Cuadro 2.1. Porcentaje de hogares que realizaron gasto en salud, por zona y deciles Deciles Número Nacional Gastaron total de en salud hogares del niño Número Urbano Gastaron en salud total de en salud del hogar hogares del niño Gastaron Número Rural Gastaron Gastaron en en salud total de en salud salud del del hogar hogares del niño hogar Gastaron 1 599,123 51.0% 58.8% 347,508 56.6% 63.4% 251,615 43.1% 52.5% 2 301,957 65.8% 73.7% 229,710 66.6% 74.0% 72,247 63.2% 72.7% 3 202,041 68.2% 75.3% 164,752 68.6% 75.3% 37,289 66.3% 75.6% 4 131,353 71.4% 79.7% 109,162 72.6% 80.7% 22,191 65.5% 74.7% 5 88,912 77.7% 84.5% 76,412 77.7% 85.0% 12,500 77.4% 81.5% 6 71,645 80.6% 88.8% 62,485 80.1% 88.5% 9,160 84.1% 91.1% 7 45,425 86.0% 91.6% 39,883 85.9% 92.1% 5,542 86.5% 88.1% 8 28,363 90.0% 91.9% 23,779 92.5% 93.7% 4,584 77.2% 82.4% 9 15,312 85.9% 91.7% 13,707 87.9% 92.4% 1,605 68.6% 85.4% 3,716 1,487,847 64.9% 63.3% 95.3% 70.9% 3,341 1,070,739 60.9% 67.4% 94.8% 74.5% 375 417,108 100.0% 52.9% 100.0% 61.9% 10 Total Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. Nota: Se refiere al porcentaje de hogares que realizaron gasto anual en salud, tanto en todo el hogar como sólo en el menor. Los porcentajes son con respecto al número total de hogares de cada decil, para cada ámbito geográfico: nacional, urbano y rural. De los que sólo realizaron gasto en la salud del niño, el gasto promedio en salud es más alto para hogares en zonas urbanas que en rurales, sin considerar el decil en el que se ubiquen, como se observa en el Cuadro 2.2. Sin embargo, en el decil más bajo los hogares urbanos y rurales gastan lo mismo en promedio, mientras que para los deciles 2 al 6 gastan más los rurales. Una posible explicación es que una parte de los hogares rurales no tienen acceso a opciones públicas en salud, o no cuentan con fácil acceso a los servicios médicos que ofrece el SMNG, por lo que tienen que gastar más para atender la salud del niño. 32 Cuadro 2.2. Gasto promedio anual en salud del menor y total del hogar, por zona y deciles (de los hogares que realizaron gasto) Cifras en pesos corrientes Nacional Deciles Gasto en salud del niño Urbano Gasto en salud del hogar Rural Gasto en salud del niño Gasto en salud del hogar Gasto en salud del niño Gasto en salud del hogar Estadísticos Z de las pruebas de hipótesis Urbano vs Rural Gasto en Gasto en salud del salud del niño hogar 1 1,646 2,136 1,654 2,118 1,632 2,166 3.1* -5.5* 2 2,479 3,574 2,426 3,482 2,655 3,873 -13.5* -17.5* 3 2,832 4,531 2,625 4,293 3,778 5,580 -33.3* -27.9* 4 3,683 5,391 3,614 5,168 4,062 6,577 -10.6* -19.9* 5 5,402 7,902 4,938 7,352 8,249 11,411 -25.9* -28.8* 6 5,351 8,585 5,421 8,596 4,893 8,509 7.1* 0.7 7 7,038 9,818 6,622 9,129 10,011 15,002 -18.1* -25.6* 8 9,795 13,716 10,338 13,290 6,420 16,230 20.1* -7.7* 9 10,426 25,978 10,034 23,852 14,719 45,616 -6.0* -9.8* 10 22,469 84,490 9,592 74,196 92,385 171,399 -13.8* -15.5* Total 3,320 5,089 3,379 5,226 3,127 4,664 13.5* 20.3* Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. *: Significativo al 99 por ciento de confianza. Por otro lado, el 51.2 por ciento de los hogares con Oportunidades gastaron en atender la salud del niño beneficiario del SMNG, y el 61.4 por ciento en gasto en salud de todos los miembros del hogar, como se observa en el Cuadro 2.3. Estos porcentajes resultan menores a los observados por los hogares no beneficiarios de Oportunidades, ya que el 66.7 por ciento de estos hogares gastaron en la salud del niño, y el 73.5 por ciento en salud de todo el hogar. 33 Cuadro 2.3. Porcentaje de hogares que realizaron gasto en salud, por pertenencia a Oportunidades y deciles Deciles 1 2 3 4 5 6 7 8 9 10 Total Número total de hogares 599,123 301,957 202,041 131,353 88,912 71,645 45,425 28,363 15,312 3,716 1,487,847 Total Gastaron Gastaron en salud en salud del niño del hogar 51.0% 58.8% 65.8% 73.7% 68.2% 75.3% 71.4% 79.7% 77.7% 84.5% 80.6% 88.8% 86.0% 91.6% 90.0% 91.9% 85.9% 91.7% 64.9% 95.3% 63.3% 70.9% Con Oportunidades Número Gastaron Gastaron total de en salud en salud hogares del niño del hogar 211,505 45.0% 54.9% 55,467 59.6% 70.7% 23,806 64.0% 71.8% 13,723 62.9% 78.0% 6,986 75.2% 83.7% 3,343 86.3% 95.8% 1,729 67.3% 84.7% 829 81.4% 89.9% 864 86.5% 100.0% 251 100.0% 100.0% 318,503 51.2% 61.4% Sin Oportunidades Número Gastaron Gastaron en total de en salud salud del hogares del niño hogar 387,618 54.2% 60.9% 246,490 67.2% 74.3% 178,235 68.7% 75.8% 117,630 72.4% 79.9% 81,926 77.9% 84.6% 68,302 80.3% 88.5% 43,696 86.7% 91.9% 27,534 90.3% 91.9% 14,448 85.8% 91.2% 3,465 62.3% 94.9% 1,169,344 66.7% 73.5% Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. Nota: Se refiere al porcentaje de hogares que realizaron gasto anual en salud, tanto en todo el hogar como sólo en el niño. Los porcentajes son con respecto al número total de hogares de cada decil, para cada clasificación con y sin Oportunidades. No sólo es menor la proporción de hogares con Oportunidades que gastan en salud del niño, con respecto a los hogares no beneficiarios de dicho programa, sino que también el gasto es menor, como se puede observar en el Cuadro 2.4. El gasto promedio anual en salud del menor para los hogares con Oportunidades es de 2,577 pesos contra 3,475 de los hogares sin Oportunidades, siendo la diferencia estadísticamente significativa al 99 por ciento de confianza. El gasto promedio anual en salud de todos los miembros del hogar también es menor para los hogares con Oportunidades, de 4,204 pesos, mientras que dicho gasto es de 5,290 para los hogares que no son beneficiarios de dicho programa. 34 Cuadro 2.4. Gasto promedio anual en salud del menor y total del hogar, por pertenencia a Oportunidades y deciles (de los hogares que realizaron gasto) Cifras en pesos corrientes Estadísticos Z de las Total Deciles 1 2 3 4 5 6 7 8 9 10 Total Gasto en salud del niño 1,646 2,479 2,832 3,683 5,402 5,351 7,038 9,795 10,426 22,469 3,320 Gasto en salud del hogar 2,136 3,574 4,531 5,391 7,902 8,585 9,818 13,716 25,978 84,490 5,089 Con Oportunidades Gasto en salud del niño 1,476 2,329 3,710 2,866 7,843 9,006 4,352 5,524 14,978 137,163 2,577 Gasto en salud del hogar 2,048 3,496 6,606 5,771 11,033 12,816 11,349 21,108 81,894 254,104 4,204 Sin Oportunidades Gasto en salud del niño 1,724 2,509 2,723 3,766 5,201 5,159 7,121 9,911 10,152 9,141 3,475 Gasto en salud del hogar 2,179 3,591 4,269 5,348 7,638 8,360 9,763 13,499 22,311 71,550 5,290 pruebas de hipótesis Con vs Sin Oportunidades Gasto en Gasto en salud del salud del hogar niño -33.9* -14.6* -10.1* -4.0* 21.1* 30.9* -20.9* 5.0* 15.0* 17.5* 12.1* 14.0* -25.5* 4.6* -16.9* 6.2* 9.4* 20.7* 17.1* 117.3* -40.6* -33.0* Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. *: Significativo al 99 por ciento de confianza. Lo anterior sugiere que los hogares gastan menos en la salud del niño no necesariamente por los beneficios del SMNG, sino porque posiblemente están haciendo uso de los servicios médicos y preventivos al amparo de Oportunidades, así como los efectos en la reducción de la morbilidad por las acciones preventivas de dicho programa. Para analizar los efectos cruzados de ambos programas con mayor profundidad, encuestas posteriores podrían incluir un conjunto de preguntas que relacione gasto, morbilidad, y uso de los servicios del SMNG, y de otros programas sociales que incluyen atención preventiva y médica, entre ellos Oportunidades. El gasto en salud del menor representa una carga importante para los hogares aún cuando están afiliados al SMNG. Como se observa en el Cuadro 2.5, para los hogares que gastaron en la salud del niño, dicho gasto representa el 66.3 por ciento del gasto en salud del hogar, y el 6.4 por ciento del gasto total del hogar. La proporción del gasto en salud del hogar con respecto al gasto total del hogar, es casi 3 veces más alta en los hogares que gastaron en la salud del niño que los que no lo hicieron, esto es, 9.6 por ciento contra 3.2 por ciento, siendo las diferencias significativas al 99 por ciento de confianza. 35 Cuadro 2.5. Gasto en salud del hogar como porcentaje del gasto en salud y total del hogar, por deciles Hogares que no Hogares que realizaron gasto en salud del menor Deciles 1 2 3 4 5 6 7 8 9 10 Total Gasto salud del Gasto salud del Gasto salud del niño / Gasto salud niño / Gasto total hogar / Gasto del hogar del hogar total del hogar (a) 76.4% 6.4% 8.4% 69.0% 5.6% 8.1% 61.0% 5.5% 9.0% 66.7% 5.8% 8.7% 67.1% 7.4% 11.0% 63.0% 6.3% 10.0% 69.4% 7.2% 10.3% 73.0% 8.3% 11.4% 44.4% 6.6% 14.9% 56.6% 8.3% 14.6% 66.3% 6.4% 9.6% Estadísticos Z gastaron en salud de diferencia del menor de Gasto salud del hogar / Gasto total proporciones, (a) vs (b) del hogar (b) 1.4% 123.8* 1.9% 67.5* 1.6% 62.3* 2.1% 42.8* 2.6% 36.4* 5.0% 18.6* 2.0% 21.2* 4.1% 12.0* 14.3% 0.8 80.2% -39.4* 3.2% 144.3* Fuente: Cálculos propios con base en la Encuesta del SMNG. * Significativos al 99 por ciento. El gasto en salud de todos los miembros del hogar como porcentaje del gasto total del hogar, es más alto para los hogares afiliados al SMNG que el reportado en la ENIGH 2008 para la totalidad de los hogares, con y sin seguridad social, como se observa en la Gráfica 2.1. En los hogares afiliados al Programa el gasto en salud representa en promedio 7.7 por ciento del gasto total del hogar. En contraste, para los hogares sin seguridad social de la ENIGH 2008, esta proporción es del 3.2 por ciento, y para aquellos con seguridad social, del 2.3 por ciento. Considerando sólo a los hogares de la ENIGH con niños menores de 2 años, estos porcentajes son del 4.1 y 2.7 por ciento, respectivamente, cifras menores a las del SMNG. Una posible explicación de estas diferencias es que los beneficiarios del SMNG son más pobres que los hogares sin seguridad social con niños menores de 2 años reportados en la ENIGH, por lo que cualquier gasto en salud representa un mayor porcentaje del gasto de los hogares más pobres. 17 Sin embargo, se requiere más análisis de las diferencias entre los porcentajes de gasto de la población del 17 Como ya se mencionó en la sección 1, el 83.0 por ciento de los hogares beneficiarios del Programa se ubican en los 4 deciles más pobres de la población. 36 SMNG y de la ENIGH, por lo que se sugiere que se aborden en futuras investigaciones. Gráfica 2.1 Porcentaje de gasto en salud del hogar con respecto al gasto total, para los hogares afiliados al SMNG y para los hogares de la ENIGH 9% 8% 7% 6% 5% 4% 3% 2% 1% 0% SMNG ENIGH sin SS ENIGH sin SS con niños ENIGH con SS ENIGH con SS y niños Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG y la ENIGH 2008. Nota 1: SS se refiere a Seguridad Social y los niños se refieren a los menores de 2 años. Nota 2: Debido a que la ENIGH no tiene gasto en salud por miembro del hogar, no es posible obtener de esa encuesta el gasto en salud del niño menor de 2 años, por lo que aquí se compara sólo el gasto en salud del hogar. 37 2.2 Gasto catastrófico Con respecto a los hogares que incurrieron en gasto catastrófico para atender la salud del niño, usando el umbral de 40 por ciento de la capacidad de pago del hogar el porcentaje fluctúa del 4.3 por ciento al 6.8 por ciento, según la definición adoptada como se muestra en el Cuadro 2.6. Si usamos el límite de 30 por ciento de la capacidad de pago, el porcentaje de hogares con gasto catastrófico se encuentra entre el 7.4 por ciento y 11.6 por ciento. Como ya se mencionó en la sección metodológica, la OMS señala que los hogares incurren en gasto catastrófico si el gasto en salud es igual o supera el 40 por ciento de la capacidad de pago de los hogares usando el gasto de subsistencia conforme a líneas de pobreza (definición 1). Cuadro 2.6. Porcentaje de hogares con gasto catastrófico en salud del menor Usando 2 umbrales de gasto y 3 definiciones de capacidad de pago Deciles 1 2 3 4 5 6 7 8 9 10 Total Umbral de 40% Umbral de 30% Definición 1 Definición 2 Definición 3 Definición 1 Definición 2 Definición 3 4.8% 4.8% 7.8% 8.3% 8.3% 12.5% 3.7% 3.7% 6.0% 6.6% 6.6% 10.5% 3.0% 3.2% 4.5% 5.8% 6.0% 9.7% 4.0% 4.4% 6.0% 7.0% 7.7% 11.1% 6.9% 7.0% 8.3% 9.7% 10.1% 11.5% 3.6% 3.8% 5.4% 5.2% 5.8% 9.4% 5.0% 6.0% 10.8% 9.7% 12.2% 16.7% 4.4% 5.6% 7.1% 6.3% 9.7% 16.6% 4.2% 5.3% 9.2% 6.0% 9.7% 16.2% 3.8% 3.8% 3.8% 3.8% 3.8% 3.8% 4.3% 4.5% 6.8% 7.4% 7.7% 11.6% Fuente: Cálculos propios con base en la Encuesta del SMNG. Definición 1: Gasto total menos el gasto de subsistencia, usando líneas de pobreza. Definición 2: Gasto total menos gasto en alimentos, excluyendo bebidas alcohólicas y tabaco. Definición 3: Definición 2 menos el gasto en vivienda. La proporción de hogares que incurren en este tipo de gasto es menor para los hogares beneficiarios de Oportunidades, como se puede observar en el Cuadro 2.7, el cual sólo presenta los cálculos usando el referente de 40 por ciento de la capacidad de pago. Utilizando la definición de la OMS (definición 1), el 3.5 por 38 ciento de los hogares con Oportunidades incurrieron en gasto catastrófico, mientras que el 4.5 por ciento de los hogares sin Oportunidades incurrieron en este tipo de gasto. Las diferencias también se mantienen utilizando las otras dos definiciones de capacidad de pago desarrolladas en la sección metodológica. Si consideramos los resultados por deciles, se tiene que en los dos deciles más bajos los hogares con Oportunidades incurren en menor proporción en gasto catastrófico que los hogares sin dicho programa; para el resto de los deciles, los resultados varían ya que en algunos el porcentaje es mayor en los hogares con Oportunidades. Cuadro 2.7. Porcentaje de hogares con gasto catastrófico en salud del menor por pertenencia a Oportunidades y deciles. Usando el umbral de 40 por ciento de la capacidad de pago y las 3 definiciones de capacidad de pago Deciles 1 2 3 4 5 6 7 8 9 10 Total Con Oportunidades Sin Oportunidades Definición 1 Definición 2 Definición 3 Definición 1 Definición 2 Definición 3 3.1% 3.1% 5.3% 5.7% 5.7% 9.2% 2.3% 2.3% 3.3% 4.0% 4.0% 6.7% 7.4% 7.4% 8.1% 2.4% 2.7% 4.1% 3.7% 5.5% 5.5% 4.0% 4.3% 6.0% 8.2% 9.4% 15.2% 6.8% 6.8% 7.7% 10.4% 10.4% 10.4% 3.2% 3.5% 5.2% 0.0% 0.0% 0.0% 5.2% 6.3% 11.2% 0.0% 0.0% 0.0% 4.6% 5.7% 7.4% 0.0% 0.0% 0.0% 4.5% 5.6% 9.8% 57.0% 57.0% 57.0% 0.0% 0.0% 0.0% 3.5% 3.6% 5.4% 4.5% 4.7% 7.2% Fuente: Cálculos propios con base en la Encuesta del SMNG. 39 2.3 Composición del gasto en salud por rubro Con respecto a la composición del gasto en salud del niño, los medicamentos representan casi el 57.2 por ciento, y las consultas el 34.3 por ciento, como se presenta el Cuadro 2.8. Los hogares en los deciles más bajos gastan un mayor porcentaje en medicamentos y menos en consultas que los deciles más altos, lo cual se puede explicar por los siguientes factores, entre otros: i) los hogares más pobres no pueden pagar ambos, por lo que pueden optar por la automedicación y no gastar en la consulta; y, ii) la falta de abasto en medicamentos en las unidades que otorgan los servicios médicos del SMNG afecta en mayor proporción a los hogares más pobres ya que el gasto que realicen en éstos representa un mayor porcentaje de su ingreso familiar. Cuadro 2.8. Distribución porcentual del gasto en salud del niño, por rubro de gasto y deciles de gasto per cápita Deciles 1 2 3 4 5 6 7 8 9 10 Total Consultas 30.7% 32.7% 32.8% 29.3% 34.4% 34.6% 43.5% 43.9% 34.3% 31.1% 34.3% Medicamentos 62.6% 60.9% 60.5% 65.6% 53.2% 57.4% 49.8% 41.6% 46.5% 58.4% 57.2% Estudios de Medicina gabinete y Hospitalización laboratorio tradicional 3.3% 1.8% 1.6% 4.3% 1.2% 1.0% 3.9% 1.7% 1.1% 3.8% 0.9% 0.4% 5.8% 0.9% 5.7% 5.2% 0.8% 2.0% 5.4% 0.8% 0.5% 5.6% 1.0% 7.9% 7.3% 0.5% 11.4% 0.0% 0.0% 10.6% 4.5% 1.2% 2.8% Total 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% 100.0% Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. El porcentaje de hogares con menor hospitalizado es del 5.6 por ciento a nivel nacional, como se presenta en el cuadro 2.9. De éstos, el 21 por ciento realizaron gasto en hospitalización con un costo promedio anual de 5,026 pesos. 40 Cuadro 2.9. Porcentaje de hogares con menores hospitalizados, y gasto promedio anual en hospitalización Total de hogares con menor hospitalizado 5.6% Cifras con respecto al total de hogares con menor hospitalizado Hogares Sin gasto Total 79.1% Con gasto 20.9% Total 100.0% Gasto Desviación Promedio estándar 5,026 8,404 Fuente: Cálculos propios con base en la Encuesta Nacional del SMNG. Los medicamentos y consultas también son los rubros más importantes de gasto de los hogares con y sin gasto catastrófico, como se observa en el siguiente cuadro. Las medicinas son en lo que más gastan los hogares, aunque la proporción de gasto es menor para los que presentan gasto catastrófico con el 49.9 por ciento contra 60.1 por ciento para los que no incurrieron en dicho gasto. Ese diferencial en porcentaje implica una mayor proporción de gasto en consultas, hospitalización y estudios clínicos para los hogares con gasto catastrófico. 41 Cuadro 2.10. Composición porcentual por rubro de gasto de los hogares con y sin gasto catastrófico en salud del niño (usando la definición de la OMS de gasto catastrófico) Con gasto catastrófico Estudios de Medicina Deciles Consultas Medicamentos gabinete y laboratorio Gasto total en Hospitalización tradicional salud del niño 1 31.6% 60.2% 5.5% 0.8% 1.9% 100.0% 2 31.0% 59.2% 7.1% 0.5% 2.2% 100.0% 3 36.6% 52.3% 7.1% 2.0% 2.0% 100.0% 4 23.5% 73.9% 1.8% 0.0% 0.7% 100.0% 5 34.4% 42.5% 10.0% 0.4% 12.6% 100.0% 6 31.5% 55.5% 11.5% 0.3% 1.2% 100.0% 7 62.4% 30.9% 5.7% 0.0% 1.0% 100.0% 8 57.9% 18.6% 7.2% 0.1% 16.3% 100.0% 9 28.3% 47.5% 3.9% 0.0% 20.4% 100.0% 10 Total 16.7% 37.1% 66.7% 49.8% 0.0% 0.0% 6.7% 0.5% Sin gasto catastrófico 16.7% 6.0% 100.0% 100.0% 1 30.5% 63.4% 2.5% 2.1% 1.6% 100.0% 2 33.1% 61.3% 3.5% 1.4% 0.7% 100.0% 3 31.9% 62.6% 3.1% 1.6% 0.8% 100.0% 4 31.5% 62.4% 4.5% 1.3% 0.3% 100.0% 5 34.4% 59.6% 3.2% 1.2% 1.5% 100.0% 6 35.8% 58.1% 2.7% 1.0% 2.3% 100.0% 7 33.1% 60.2% 5.2% 1.2% 0.2% 100.0% 8 35.7% 55.2% 4.6% 1.5% 2.9% 100.0% 9 35.7% 46.3% 8.1% 0.7% 9.3% 100.0% 10 Total 55.9% 33.2% 44.0% 60.1% 0.0% 3.7% 0.0% 1.4% 0.0% 1.6% 100.0% 100.0% Fuente: Cálculos propios con base en Encuesta Nacional del SMNG. La composición del gasto por rubro es similar para los hogares con y sin Oportunidades como se observa en el Cuadro 2.11. Los rubros más importantes del gasto en salud del niño también son medicamentos y consultas. 42 Cuadro 2.11. Composición porcentual por rubro de gasto de los hogares con y sin Oportunidades (usando la definición 1 de capacidad de pago) Consultas Medicamentos Estudios de gabinete y laboratorio Medicina tradicional Hospitalización Gasto total en salud del niño Con Oportunidades 34.4% 57.3% Sin Oportunidades 33.5% 56.5% Total 4.4% 5.1% 4.5% 1.0% 2.8% 1.8% 3.1% 1.2% 2.8% 100.0% 100.0% 100.0% 34.3% 57.2% Fuente: Cálculos propios con base en Encuesta Nacional del SMNG. Dicha carga económica para obtener los medicamentos y llevar a consulta al niño es importante, e influye en gran medida a la posibilidad de que el hogar incurra en un gasto catastrófico. El Cuadro 2.12 presenta dos ejercicios del impacto del gasto en medicamentos y consultas, bajo dos supuestos (i) una reducción en 10 por ciento en el gasto de medicamentos de todos los hogares; y (ii) una reducción del 30 por ciento en medicinas y consultas, asumiendo todo lo demás constante, es decir, que la capacidad de pago se mantenga igual. Para una reducción del 10 por ciento en el gasto en medicinas, el porcentaje de hogares en gasto catastrófico pasa del 4.4 al 3.4 por ciento. En este caso, el gasto en salud del menor bajaría en 5.7 por ciento, lo que implicaría liberar ingreso para otras necesidades del hogar. Asimismo, si el gasto en medicinas y en consultas se redujera en 30 por ciento, el porcentaje de hogares con gasto catastrófico sería de 2.1 por ciento, en lugar del 4.4 por ciento, lo que además implica una reducción en el gasto en salud del menor en 27.4 por ciento. Esto subraya la importancia de que el Programa regule y supervise la capacidad de atención en consultorios y el abasto en medicamentos, de acuerdo a su diseño. 43 Cuadro 2.12. Porcentaje de hogares con gasto catastrófico, considerando una reducción en el gasto en medicamentos y consultas Definición 1 Deciles (OMS) Reducción de 10% en Reducción en 30% en gasto en gasto de medicamentos y medicamentos consultas 1 4.8% 3.6% 2.2% 2 3.7% 2.5% 1.4% 3 3.2% 2.7% 1.6% 4 4.4% 3.6% 2.2% 5 6.9% 5.7% 3.8% 6 3.6% 3.2% 2.2% 7 5.0% 3.8% 3.3% 8 5.6% 4.4% 2.7% 9 4.2% 4.2% 1.3% 10 Total 3.8% 4.4% 3.8% 3.4% 3.8% 2.1% Fuente: Cálculos propios con base en Encuesta Nacional del SMNG. Utilizando la definición 1 de capacidad de pago y el umbral de 40 por ciento, de acuerdo a la metodología de la OMS. 2.4 Financiamiento del gasto en salud Cuando el niño requiere atención médica, no sólo la presencia de la enfermedad preocupa a los miembros del hogar, sino también las restricciones económicas que enfrentan para pagar la atención del niño, las cuales son más fuertes si el hogar es de bajos recursos. El Cuadro 2.13 presenta las fuentes de financiamiento, adicionales al ingreso corriente o regular del hogar, a las que tuvieron que recurrir para pagar los cuidados de la salud del niño, como son ahorros, préstamos de parientes o amigos, venta o empeño de bienes o crédito bancario. Como se puede observar, el 36.6 por ciento de los hogares recurrieron a alguna forma de financiamiento para atender al menor, a pesar de estar afiliados al Programa. La fuente de financiamiento más importante son los préstamos de parientes y amigos, ya que el 25.7 por ciento de los hogares recurrieron a este medio, lo cual afecta su consumo futuro, cuando tengan que pagar el préstamo. Para los hogares que presentan gasto catastrófico, el impacto de las necesidades de salud sobre la economía familiar es aún mayor, por lo que tienen que recurrir 44 en mayor proporción a fuentes adicionales para atender al niño. Poco más del 70 por ciento de estos hogares tuvieron que buscar financiamiento. En contraste, dicha proporción es de 35.0 por ciento para los hogares sin gasto catastrófico. La diferencia en estos porcentajes indica que un gasto catastrófico afecta en gran medida las finanzas de los hogares; el 52.1 por ciento de los hogares con este tipo de gasto recurrieron a préstamos de familiares o amigos, el 17.1 por ciento a sus ahorros y el 10.7 por ciento al empeño de bienes. Si diferenciamos por hogares con y sin Oportunidades, se puede observar en el mismo cuadro que los hogares sin dicho programa recurrieron en mayor proporción a algún tipo de financiamiento que los hogares con Oportunidades. Las fuentes de financiamiento más comunes también son los préstamos de parientes y amigos y los ahorros del hogar. Cuadro 2.13. Porcentaje de hogares que utilizaron fuentes adicionales al ingreso corriente del hogar para pagar la atención del niño Gasto catastrófico Si ahorros (cuenta bancaria, tandas) préstamos de parientes o amigos que no son miembros del hogar la venta de propiedades, muebles o animales empeño de bienes un crédito bancario Ninguna de las anteriores Alguna de las anteriores No Oportunidades Si No 17.1% 9.0% 7.8% 9.7% 9.3% 52.1% 24.5% 23.9% 26.1% 25.7% 6.3% 10.7% 2.2% 27.4% 72.6% 1.3% 3.7% 0.4% 65.0% 35.0% 1.9% 2.3% 0.1% 67.2% 32.8% 1.4% 4.5% 0.6% 62.3% 37.7% 1.5% 4.0% 0.5% 63.4% 36.6% Fuente: Encuesta Nacional del SMNG. Los porcentajes de las opciones por columna no suman 100 por ciento debido a que las fuentes no son excluyentes, es decir, un hogar pudo haber mencionado más de una fuente. Lo anterior muestra que a pesar de ser beneficiarios del SMNG, los hogares recurren a fuentes de financiamiento adicionales a su ingreso familiar y enfrentan restricciones económicas para atender la salud del niño. 45 Total 2.5 Efectos en las decisiones en salud por motivos económicos Un efecto importante de la carga económica para el hogar es que se posponga o se deje de atender la salud del niño. A pesar de estar afiliados al SMNG, el 15.5 por ciento de los hogares alguna vez pospuso la atención médica del niño por problemas económicos, y el 10.1 por ciento definitivamente no atendió al menor, como se observa en el Cuadro 2.14. Asimismo, las proporciones de hogares que pospusieron o no atendieron el problema de salud del niño son más altas para los hogares que en el año incurrieron en gasto catastrófico, ya que el 26.5 por ciento pospuso y el 18.3 por ciento dejó de atender el problema de salud del menor. Si diferenciamos por pertenencia a Oportunidades, también se observa que los no beneficiarios de dicho programa también pospusieron o dejaron de atender la salud del niño por problemas económicos en mayor proporción que los beneficiarios de Oportunidades, como se observa en el mismo cuadro. Cuadro 2.14. Porcentaje de hogares que pospusieron o dejaron de atender la atención del niño, por problemas económicos Gasto catastrófico Pospuso Si No No sabe/no contestó Dejó de atender Si No No sabe/no contestó Si 100.0% 26.5% 73.0% 0.5% 100.0% 18.3% 81.7% 0.0% No 100.0% 15.0% 84.0% 1.0% 100.0% 9.7% 90.1% 0.1% Fuente: Encuesta Nacional del SMNG. 46 Oportunidades Si 100.0% 14.0% 85.4% 0.6% 100.0% 9.4% 90.5% 0.1% No 100.0% 15.9% 83.2% 0.9% 100.0% 10.2% 89.7% 0.1% Total 100.0% 15.5% 83.6% 1.0% 100.0% 10.1% 89.8% 0.1% Conclusiones La Encuesta Nacional del SMNG permite identificar que el Programa se está atendiendo primordialmente a hogares pobres, ya que el 83 por ciento del total de los hogares beneficiarios están en los cuatro deciles más pobres de la población. La cobertura se concentra en las zonas urbanas, ya que el 72 por ciento de los beneficiarios está en esas áreas. Estos resultados indican, por una parte, que aún cuando la población objetivo no es la población pobre sino aquella sin seguridad social, el Programa se ha enfocado en la cobertura de los niños de los hogares de más escasos recursos. Por otra, sin embargo, que se requiere un mayor esfuerzo de afiliación de la población rural en particular de aquella en condiciones de pobreza, la cual tiene la menor cobertura de seguridad social. Asimismo, se detectó que existen problemas en el proceso de incorporación y difusión del Programa, ya que existe una gran confusión entre estar afiliados al SMNG o al Seguro Popular, es decir, gran parte de los hogares no distinguen al SMNG como un programa diferente al Seguro Popular. Los resultados muestran que los hogares en los deciles más bajos en el área rural gastan en promedio más que los hogares en los mismos deciles de las zonas urbanas, lo que sugiere que una menor cobertura de los servicios en zonas rurales afecta en mayor medida a los pobres en dichas localidades. Si clasificamos a los hogares afiliados al SMNG por su pertenencia al programa Oportunidades, se observa que los hogares que pertenecen a dicho programa gastan en promedio menos que los hogares sin Oportunidades. Lo anterior sugiere que los hogares gastan menos en la salud del niño no necesariamente por los beneficios del SMNG, sino porque posiblemente están haciendo uso de los servicios médicos y preventivos al amparo de Oportunidades, así como los efectos en la reducción de la morbilidad por las acciones preventivas de dicho programa. Por otro lado, a pesar de estar afiliados al SMNG, la carga económica que representa la atención médica del niño es importante para los hogares que realizaron gasto, ya que constituye el 66.3 por cierto del gasto en salud del hogar, y el 6.4 por ciento del gasto total del hogar. Por consiguiente, para la población afiliada al SMNG, el gasto en salud de todo el hogar es de 7.7 por ciento, cifra mayor a la de los hogares con niños menores de dos años reportada en la ENIGH 2008, que es de 2.3 por ciento para aquellos sin seguridad social, y de 2.7 para los que tienen seguridad social. Del mismo modo, dicha carga económica tiene serias afectaciones sobre la economía familiar y sobre las decisiones de atender al menor. El 36.7 por ciento de los hogares afiliados recurrieron a alguna forma de financiamiento para atender 47 la salud del niño, siendo la principal los préstamos de parientes y amigos, lo cual afecta el consumo futuro de los hogares, cuando tengan que pagar el préstamo. Con respecto a las decisiones en salud, el 15.5 por ciento de los hogares alguna vez pospuso la atención médica del niño por problemas económicos, y el 10.1 por ciento definitivamente no atendió al menor. Recomendaciones Con base en los resultados encontrados, las recomendaciones principales de este informe abarcan tres áreas. Incorporación En materia de incorporación, se sugiere revisar el proceso de afiliación para asegurarse que los hogares efectivamente sepan que están afiliados al SMNG, y se les expliquen los derechos y obligaciones del Programa. Asimismo, para aquellos que actualmente están en el padrón se recomienda hacer un procedimiento de difusión y comunicación a cada hogar, lo cual ayudará a evitar la confusión que existe con el Seguro Popular, además de que se expliquen adecuadamente los beneficios ofrecidos. Lo anterior podría ayudar a que más hogares se beneficien del Programa, reduciendo así la carga económica de la atención de salud del niño. Adicionalmente: Revisar los padrones de beneficiarios para ver si cuentan con toda la documentación que señalan las reglas de operación. Hacer un esfuerzo de incorporación y de ampliación de servicios en las zonas rurales, en particular para la población pobre. Acceso e infraestructura disponible Establecer como parte de la regulación de los servicios, estándares de acceso y servicio (distancias, horarios, personal, etc.), que aseguren que todas las familias afiliadas tienen acceso a los servicios de salud, para que realmente puedan ejercer sus derechos como afiliados. Con base en estos estándares, solicitar a las dependencias estatales, la información, entre otros, de cobertura y distribución de las unidades médicas que atienden a los beneficiarios del SMNG. 48 Consultas y medicamentos Establecer estándares de servicio para consultas, procedimientos y suministro de medicamentos (por ejemplo, tiempos de espera, diferimiento quirúrgico y suministro de medicamentos, entre otros.) Ya que los medicamentos y las consultas representan poco más del 90 por ciento del gasto en salud del niño, se sugiere que el Programa establezca una mayor supervisión operativa en estos aspectos, con el fin de reducir el gasto privado en esos rubros. Futuras líneas de investigación en materia de gasto en salud del menor Con base en el análisis realizado, se sugieren las siguientes líneas de investigación: Conocer las causas de gasto nulo en salud del menor recabadas en encuestas posteriores, las cuales pueden variar desde la intervención oportuna de los programas sociales, entre ellos el del SMNG, hasta la falta de acceso a cualquier servicio médico, por razones geográficas, entre otros. La influencia de otros programas sociales que ofrecen atención médica y preventiva, en particular el de Oportunidades, sobre el efecto en los gastos en salud de la población beneficiaria al SMNG. Para ello se requiere ampliar la batería de preguntas de la encuesta con la que se pueda recabar información sobre eventos específicos de salud del niño, prevención, a dónde acude a atención, y los gastos asociados. Debido a que el gasto en medicamentos es el rubro más importante en el gasto de salud, ampliar el cuestionario para conocer la proporción de gasto en medicamentos sin receta, y en su caso, las razones por las cuales los hogares automedican al menor, como puede ser la falta de acceso a servicios médicos o por la falta de capacitación del cuidador del niño. Asimismo, para los medicamentos recetados conocer los gastos derivados por la falta de abasto en las unidades médicas. 49 Bibliografía 1. CONEVAL, cifras de pobreza de 2008, disponibles en www.coneval.gob.mx. 2. Cruz C, Luna G, Stabridis O, Coello C, Morales R. Gasto Catastrófico en Salud y Elasticidades ingreso por tipo de gastos en servicios de salud en México. Bienestar y Política Social. Universidad Iberoamericana. 2006. 6:51-73. 3. Encuesta Nacional de Empleo y Seguridad Social 2004, (ENESS 2004).Instituto Nacional de Estadística y Geografía (INEGI). 4. Encuesta Nacional de Ingresos y Gastos de los Hogares 2006. (ENIGH, 2006) Instituto Nacional de Estadística y Geografía (INEGI). 5. Encuesta Nacional de Salud 2000. Instituto Nacional de Salud Pública y Secretaría de Salud. 6. Encuesta Nacional del Seguro Médico para una Nueva Generación 2009. Instituto Nacional de Estadística y Geografía (INEGI). 7. Evaluación del Seguro Popular. Informe, octubre de 2002. Instituto Nacional de Salud Pública. 8. García López JE. La situación demográfica en México 2008. Grado de acceso geográfico a los servicios de salud. CONAPO. México, 2008. 9. Gertler P, Gruber J. Insuring consumption against illness. American Economics Review, 2002; 92(1): 51-76. 10. Glassman A, Bouillon C P. La protección social en salud y pobreza. Salud Pública de México, 2007; 49 (1). 11. Gwatkin D, Guillot M. The burden of disease among the global poor. Current situation, future trends, and implications for strategy. Washington, D.C., The World Bank, 2000, 44pp. 12. Joglekar R. Can insurance reduce catastrophic out of pocket health expenditures?,. 2008. Indira Gandhi Institute of Development Research, Mumbai, India. 13. Ke Xu, Evans B David, Kawabata Kei, Zeramdini Riadh, Klavus, Murray Christopher. Household catastrophic health expenditure: a multicountry analysis. The Lancet. 2003. 362: 111-117. 50 14. King G, Gakidou E, Imai K, Lakin L, Moore R, Nall C, Ravishankar N, Vargas M, Téllez-Rojo M, Hernández Ávila JE, Hernández Ávila M, Hernández Llamas H. Public policy for the poor? A randomised assessment of the Mexican universal health insurance programme. The Lancet. 2009. 373:1447-1454. 15. Knaul F, Arreola H, Méndez O, Protección financiera en salud: México, 1992 a 2004. Salud Pública de México, 2005; 47: 430-439. 16. Nota Técnica sobre la Aplicación de la Metodología para la Medición de la Pobreza por Ingresos y Pruebas de Hipótesis 2006. Consejo Nacional de Evaluación de la Política de Desarrollo Social (CONEVAL). 17. Parker S W, Wong R B, Household income and health care expenditures in Mexico. Health Policy Elsevier. 1997. 40: 237-255. 18. Plan Nacional de Desarrollo 2007-2012. Presidencia de la República. 19. Population Reference Bureau. Cómo mejorar la salud de los más pobres del mundo. Julio 2004. Washington D.C. 20. Reglas de Operación del Programa de Desarrollo Humano Oportunidades. Diario Oficial de la Federación, 29 de Diciembre de 2008. 21. Reglas de Operación del Seguro Médico para una Nueva Generación. Diario Oficial de la Federación, 30 de Diciembre de 2008. 22. Rojas L P, Documento libre sobre Salud y pobreza: del paradigma a la acción inmediata Representante OPS/OMS en Nicaragua. Disponible en 23. www.cies.edu.ni/documentos/red/doc/cap-02/pobreza.pdf 24. Torres AC, Análisis del Gasto de Bolsillo en Salud en México. Asesor de Tesis: Dra. Felicia Knaul. Ciudad de México: Departamento de Economía, ITAM, 2002. 25. Wagstaff A B. Poverty and health sector inequalities. Bulletin of the World Health Organization. 2002. 80 (2). 26. Xu K, Aguilar A M, Carrin G, Evans D V, Hanvoravongchai P, Kawabata K, Klavus J, Knaul F, Murray C M J, Ortiz J P, Zeramdini R, Sudihr Annan, (2005). World Health Organization, Discussion Paper. Distribución del gasto en salud y gastos catastróficos, metodología. 51 27. Xu K, Evans B David, Kawabata Kei, Zeramdini Riadh, Klavus, Murray Christopher. Household catastrophic health expenditure: a multicountry analysis. The Lancet. 2003. 362: 111-117. 28. Yazbeck A. Attacking Inequality in the Health Sector. The World Bank. Washington DC, USA. March 2009. 52 EVALUACIÓN DEL SEGURO MÉDICO PARA UNA NUEVA GENERACIÓN Volumen IVb. Evaluación Económica del Surfactante Pulmonar Bovino en Recién Nacidos Pretérmino con Síndrome de Dificultad Respiratoria (SDR) ACRÓNIMOS UTILIZADOS CEESES Centro de Estudios Económicos, Sociales y en Salud CNPSS Comisión Nacional de Protección Social en Salud FPGC Fondo de Protección contra Gastos Catastróficos HIMFG Hospital Infantil de México Federico Gómez ROP Reglas de Operación SMNG Seguro Médico para una Nueva Generación SPSS Sistema de Protección Social en Salud CFH Contribución Financiera de los Hogares en Salud 2 COLABORADORES Comité Directivo Onofre Muñoz Hernández Director de Investigación Hospital Infantil de México Federico Gómez Gabriel Cortés Gallo Director del Seguro Médico para una Nueva Generación Investigadores responsables Ricardo Pérez Cuevas Investigadores participantes Luis Durán Arenas Juan Garduño Espinosa* Samuel Flores Huerta Marco González Unzaga Mirna Hebrero Martínez Luis Jasso Gutiérrez Miguel Klunder Klunder Silvia Martínez Valverde Elvira Mireya Pasillas Torres Alfonso Reyes López Evelyne Rodríguez Ortega Guillermo Salinas Escudero Miguel Villasis Keever (Revisión sistemática de la literatura) Asistentes de Investigación Sara Torres Castro Verónica Pámanes González Alejandra Gallardo Guerra Administradores Elías Hernández Ramírez Ana Lilia González Camacho * Responsable Volumen IVb. Evaluación Económica del Surfactante Pulmonar Bovino en Recién Nacidos Pretérmino con Síndrome de Dificultad Respiratoria (SDR). 3 AGRADECIMIENTOS Al Instituto Nacional de Estadística y Geografía (INEGI), por su contribución en el diseño y por el levantamiento de la encuesta nacional para la evaluación del impacto del programa en el estado de salud y en la economía de la familia de los niños afiliados. Eduardo León Ríos Mingramm, Clara María Luisa Mantilla Trolle y Rita Velázquez Lerma. 4 CONTENIDO ACRÓNIMOS UTILIZADOS................................................................................. 2 COLABORADORES ............................................................................................ 3 AGRADECIMIENTOS.......................................................................................... 4 CONTENIDO ....................................................................................................... 5 IVb. EVALUACIÓN ECONÓMICA DEL SURFACTANTE PULMONAR BOVINO EN RECIÉN NACIDOS PRETÉRMINO CON SÍNDROME DE DIFICULTAD RESPIRATORIA (SDR) ....................................................................................... 7 Resumen ejecutivo........................................................................................... 7 Antecedentes ................................................................................................... 9 Fisiopatología................................................................................................... 9 Epidemiología .................................................................................................. 9 Diagnóstico .................................................................................................... 10 Tratamiento .................................................................................................... 10 Manejo de soporte ......................................................................................... 10 Empleo de surfactante ................................................................................... 11 Fármaco-economía ........................................................................................ 11 Metodología ................................................................................................... 12 Resultados ..................................................................................................... 21 Conclusiones.................................................................................................. 23 Recomendaciones ......................................................................................... 24 Bibliografía ..................................................................................................... 25 ANEXO: REVISIÓN SISTEMÁTICA SOBRE LA EFECTIVIDAD Y SEGURIDAD DEL SURFACTANTE BOVINO COMO TRATAMIENTO DE RESCATE EN PREMATUROS CON SÍNDROME DE DIFICULTAD RESPIRATORIA............. 41 Objetivo .......................................................................................................... 41 Metodología ................................................................................................... 41 Análisis estadístico......................................................................................... 42 Resultados ..................................................................................................... 42 Características de los estudios incluidos........................................................ 42 Bibliografía: .................................................................................................... 46 5 6 IVb. EVALUACIÓN ECONÓMICA DEL SURFACTANTE PULMONAR BOVINO EN RECIÉN NACIDOS PRETÉRMINO CON SÍNDROME DE DIFICULTAD RESPIRATORIA (SDR) Resumen ejecutivo Introducción En México el SDR es una de las enfermedades cubiertas por el Seguro Médico para una Nueva Generación (SMNG) mediante el Fondo de Protección contra Gastos Catastróficos, debido al alto costo de la enfermedad. En el año 2008, el SMNG cubrió 2,485 casos de SDR en todo México, con un monto actualmente establecido para el pago por evento de SDR por la Comisión Nacional de Protección Social en Salud de $40,1941, mismos que el SMNG transfiere posteriormente a los hospitales donde se atendió al recién nacido con SDR. Por lo tanto, el monto aproximado del gasto total realizado por el SMNG fue de $99,882,090 pesos, para ese año. En este contexto, el SMNG realiza una inversión considerable en la atención de los recién nacidos para la cobertura de SDR, aun cuando existe controversia entre las diferentes evaluaciones económicas internacionales sobre los beneficios de las terapias de surfactantes. En México también existe controversia sobre si la terapia con surfactante es favorable o no en términos de costo efectividad. Por tal motivo, al realizar este estudio, además de permitirnos obtener la razón de costo efectividad de la terapia de rescate con surfactante bovino para pacientes con SDR, nos permitió estimar también el costo real que tienen las instituciones de salud en el manejo de los recién nacidos con SDR y proponer la adecuación de las cuotas que transfiere el SMNG por caso atendido a las instituciones de salud. El objetivo del estudio fue estimar las razones de costo – efectividad promedio e incremental para el tratamiento de rescate de los recién nacidos prematuros con Síndrome de Dificultad Respiratoria con Surfactante Bovino vs. la alternativa de tratamiento convencional sin surfactante en niños con cobertura por el Seguro Médico de Nueva Generación. Métodos Se realizó una evaluación económica completa de tipo costo – efectividad. La perspectiva del estudio correspondió al de las Instituciones Públicas de Salud en México. Los tratamientos comparadores que se incluyeron en el estudio correspondieron a la terapia de Surfactante Bovino y la alternativa de no utilizarlo. Se utilizó un modelo de árbol de decisiones que representa la historia natural de la 7 enfermedad y el impacto que se tendría, con la utilización de surfactante bovino para una cohorte hipotética de pacientes con SDR, bajo los diferentes esquemas de manejo de rescate, considerando un horizonte temporal de 2 años. Las efectividades de los tratamientos provienen de una revisión sistemática realizada específicamente para esta evaluación, en la cual, la medida de efectividad seleccionada fue la sobrevida de los pacientes a los 2 años. La fuente de información para la determinación de los patrones de utilización de recursos provino de una revisión de expedientes realizada en el Hospital General de México y en el Hospital Infantil de México Federico Gómez. Para la estimación de los costos se utilizó la técnica de case-mix y se utilizaron los costos unitarios oficiales de atención (nivel 6), así como los costos de adquisición de medicamentos y material de curación de dichos hospitales. Todos los costos fueron expresados en pesos mexicanos del 2009. Por último, los análisis de sensibilidad que se llevaron a cabo correspondieron a un análisis de tipo univariado y probabilístico. Resultados La revisión sistemática incluyó una revisión de un total de 865 artículos, de los cuales se seleccionaron 84 artículos, finalmente se encontró que solo 16 estudios cubrieron los criterios de selección. A partir de esta revisión se obtuvieron las efectividades asociadas al empleo de surfactante, las cuales mostraron evidencia suficiente de su eficacia clínica. El análisis de costo-efectividad mostró que a valores del 2009, el surfactante no es dominante respecto al tratamiento convencional, sin embargo, la razón de costoefectividad incremental se ubicó en alrededor de un millón de pesos adicionales por cada vida adicional salvada. Al hacer variar en 10% la probabilidad de supervivencia de los neonatos que reciben surfactante en los primeros 45 días, se modificó de forma importante la razón de costo-efectividad incremental; mientras que la probabilidad de supervivencia de los neonatos que no reciben surfactante durante los primeros 45 días de tratamiento, ocupó el segundo lugar como variable sensible a las variaciones globales de la razón de costo-efectividad. En el análisis de sensibilidad probabilístico se demostró que las densidades conjuntas de costo-efectividad para casos y para controles prácticamente no se traslapan, mientras que la elipse sobre la densidad conjunta de costo-efectividad incremental permite concluir que estos resultados tienen una distribución normal multivariada. Conclusiones y Recomendaciones La principal conclusión de este estudio es que el costo incremental por cada vida salvada al utilizar surfactante pulmonar es de un millón de pesos aproximadamente ($ 938,965 por cada vida adicional salvada). Al considerar el costo incremental por año de vida salvado y utilizando el umbral de disposición a pagar propuesto por la Organización Mundial de la Salud, se 8 identifica a este tratamiento como costo-efectivo y que por lo tanto proporciona valor por el dinero invertido. Antecedentes El Síndrome de Dificultad Respiratoria (SDR) en el neonato se define como la dificultad respiratoria secundaria a la incapacidad del neumocito tipo II para sintetizar surfactante, ocasionando disminución del volumen pulmonar y colapso alveolar progresivo. En la década cincuenta, Pattle describió la composición del surfactante pulmonar e identificó que su ausencia era un rasgo patognomónico del síndrome de dificultad respiratoria (SDR)1. Bioquímicamente, el surfactante está compuesto de aproximadamente 90% de lípidos (fosfatidilcolina, fosfatidilglicerol, fosfatidilinositol y fosfatidiletanolamina) y 10% de proteínas. Cerca de 60% del componente fosfolípido corresponde a fosfatidilcolina saturada, de la cual cerca de 80% es dipalmitoilfosfatidilcolina cuyo rol es muy importante en la reducción de la tensión superficial2. Fisiopatología En 1959, Avery y Mead demostraron que la falta de surfactante producía el SDR. En su estudio se describió como los pulmones de los recién nacidos que fallecieron por SDR (en ese entonces conocido como enfermedad de membrana hialina), tenían una tensión pulmonar tres veces más alta que los pacientes que habían fallecido por otras causas3. Estos autores concluyeron que “la enfermedad de membrana hialina se asocia con la ausencia o con la aparición tardía de alguna sustancia, que en sujetos normales permite disminuir la tensión superficial cuando el volumen de los pulmones disminuye” 3. Epidemiología El riesgo de nacimientos prematuros para la población general se estima aproximadamente entre 6 y 10%4. Después de las 28 semanas de gestación las tasas de mortalidad prenatal y neonatal se encuentran estrechamente ligadas con la incidencia de prematurez5 y la mortalidad neonatal representa 40% de las defunciones de menores de 5 años6. El SDR afecta sobre todo a los prematuros; su incidencia es inversamente proporcional a la edad de gestación y al peso al nacer y se estima en alrededor de 60% en menores de 30 semanas, de 15-20% entre las 32 y 36 semanas, y de 5% en los mayores de 37 semanas de gestación7. Algunos de los factores de riesgo para el SDR más conocidos son: parto pretérmino, sexo masculino, raza blanca, diabetes materna, asfixia perinatal, hipotermia, embarazo múltiple8,9, y parto por cesárea. Este último incrementa el riesgo de desarrollar alteraciones respiratorias, cuando se compara con los partos por vía vaginal10,11,12. En un meta-análisis reciente se concluyó que el SDR ocurre en aproximadamente 0.1-0.2% de recién nacidos vía vaginal y entre 0.2 y 0.7% de 9 los nacidos por cesárea11. En México, este factor resulta muy importante ya que el porcentaje de partos por cesárea se incrementa en una tasa anual de 1%, y en 1999, como lo refieren Puentes-Rosas y cols, el parto por cesárea correspondió aproximadamente a 35% de todos los partos13. Diagnóstico El SDR es una condición clínica que se caracteriza por insuficiencia respiratoria en recién nacidos pre-término, cuya historia natural inicia poco después del nacimiento y que incrementa su gravedad hacia los primeros dos días de vida. Si no se trata, la muerte puede ocurrir por hipoxia progresiva y falla respiratoria. Entre los recién nacidos que sobreviven, la mejoría inicia dentro de los días 2 a 4 de vida. Las características clínicas del SDR son dificultad respiratoria temprana, cianosis y taquipnea. El diagnóstico se puede confirmar con una radiografía de tórax que, en los casos severos muestra un patrón clásico denominado “imagen en vidrio despulido”, además de la presencia de broncograma aéreo. Desde otro punto de vista la definición del SDR, además de los hallazgos radiográficos, debería incluir una saturación parcial de oxígeno (PaO2) < 50 mmHg al aire ambiente, cianosis central, o bien la necesidad de otorgar oxígeno para mantener una PaO2 > 50 mmHg14. Tratamiento Se han establecido pautas de tratamiento para disminuir el riesgo de la aparición del SDR en el periodo prenatal, otorgando una atención prenatal adecuada y en el lugar apropiado, así como la posibilidad de brindar tratamiento específico, como es el uso de esteroides14,15 las recomendaciones actuales indican que si a pesar de seguir estas indicaciones, se obtienen productos con alta sospecha de presentar el SDR, el manejo debe realizarse desde el nacimiento dando maniobras de resucitación con mascarilla y bolsa con oxígeno al 100%16, lo cual debería seguir de intubación endotraqueal, administración de surfactante profiláctico y la ventilación mecánica14. Manejo de soporte En general se recomienda tener precaución con la cantidad y concentración de oxígeno que se administra, ya que entre mayor es la concentración puede incrementarse el riesgo de muerte17 debido a una disminución del flujo sanguíneo cerebral18. Con la ventilación asistida se sugiere también controlar el volumen al final de la espiración, ya que puede dañar a los pulmones debido a su grado de inmadurez19. En la actualidad la presión positiva continua es el estándar de manejo ventilatorio14. Los recién nacidos con SDR deberán ser cuidados en forma continua; un buen indicador es la oximetría de pulso con el registro de la frecuencia cardiaca20. 10 Empleo de surfactante Los principales surfactantes para uso clínico en la actualidad son de dos clases: surfactantes preparados de pulmones de mamíferos (vaca, ternera, cerdo) y surfactantes sintéticos. Los últimos meta-análisis muestran que el empleo profiláctico en menores de 30 semanas de edad gestacional reduce la mortalidad, tanto precoz como tardía, y la incidencia de síndrome de dificultad respiratoria, neumotórax y enfisema intersticial. No hay diferencia en cuanto a la presencia de conducto arterioso persistente, enterocolitis necrotizante, retinopatía de la prematuridad, o hemorragia intraventricular severa21. La revisión Cochrane de 2001 indica que, por cada 100 niños tratados profilácticamente, se evitan dos neumotórax y cinco muertes y que, por otro lado, el empleo profiláctico del surfactante en todos los menores de 32 semanas de edad gestacional, supondría tratar a dos veces más niños que si se empleara el surfactante como tratamiento de rescate5. Fármaco-economía La terapia con surfactante ha demostrado la reducción de un 5-7% en la mortalidad de nacidos pretérmino en comparación con el uso de placebo. Esta disminución en la mortalidad se traduce en una vida salvada por cada 14-20 infantes que recibieron surfactante6. También, se ha establecido que el uso del surfactante disminuye el uso de ventilación mecánica22 y los costos relacionados con la estancia hospitalaria en aproximadamente 39%, respecto a aquellos que no recibieron esta modalidad de tratamiento23. Existe un estudio de seguimiento de 117 pacientes en Canadá (mayo 1998 - mayo 2001) que reporta el costo del seguimiento de los pacientes atendidos por SDR durante un periodo de 2 años, donde una elevada proporción correspondió al episodio inicial de hospitalización (82%), y el 76% de los costos se debieron al manejo hospitalario dentro de las Unidades de Cuidados Intensivos neonatales (UCIN). El 75% fue atribuible al cuidado de enfermería dentro de la ICIN24. En estados Unidos en 2001, se reportó el costo promedio farmacológico correspondiente a 2 tratamientos de surfactantes bovinos que se aplicaron a niños con SDR y se encontró que el costo del tratamiento profiláctico se encontraba entre $379.39-$512.72 DLS y en el caso de los pacientes tratados con manejo de rescate, el costo se ubicó entre $689.56-$772.40 DLS25. En Estados Unidos, un estudio realizado por Maniscalco y Cols. reportó los costos comparativos en pacientes neonatos pretérmino con SDR en el grupo que recibieron Surfactantes y el grupo que no lo recibió. Los costos de descargo hospitalario para cada grupo en dicho estudio permitió identificar diferencias al final del estudio en término de ahorros (17%), sin embargo, se reportó una reducción en el costo promedio diario para el grupo que utilizó surfactantes y una 11 tasa de costos auxiliares menores-. Dichos ahorros se subestimaron debido al hecho de que el grupo que recibió surfactantes mostraron una menor mortalidad y por lo tanto comparado frente al otro grupo requirieron de atención médica por un periodo más prolongado26. Por otro lado, existen estudios que llegan a reportar una mayor disminución en los costos de hospitalización (10%) de pacientes con surfactante frente al grupo de enfermos que no utilizan surfactante27. En Arabia Saudita en 2001, un estudio comparativo de costos realizado entre un grupo de neonatos pretérmino con SDR tratados con surfactante, permitió identificar diferencias de hasta el 39% en ahorros en costos respecto a los pacientes no tratados con surfactante28. En México desde la puesta en marcha del SMNG hace 2 años la Secretaría de Salud ofrece cobertura médica gratuita a los niños que no cuentan con seguridad social: dicha cobertura implica las acciones de: prevención, diagnóstico, tratamiento y rehabilitación para enfermedades que se adicionan al Catálogo Universal de Servicios Esenciales de Salud (CAUSES) y al Fondo de Protección contra Gastos Catastróficos (FPGC). El SDR es una de las enfermedades cubiertas por el SMNG mediante el Fondo de Protección contra Gastos Catastróficos, debido al alto costo de la enfermedad. En el año 2008 el SMNG cubrió a 2,485 casos de SDR en todo México (Cuadro 1). El monto actualmente establecido por la Comisión Nacional de Protección Social en Salud, para el pago por evento de SDR cubierto es de $40,194, mismos que el SMNG transfiere posteriormente a los hospitales donde se atendió al recién nacido con SDR. Por lo tanto, el monto aproximado del gasto total realizado por el SMNG fue aproximadamente de $99,882,090 pesos. En este contexto el SMNG realiza una inversión considerable en la atención de los recién nacidos para la cobertura de SDR, aun cuando existe controversia entre las diferentes evaluaciones económicas internacionales sobre los beneficios de las terapias de surfactantes; en México también existe controversia sobre si la terapia con surfactante en términos de costo efectividad es favorable o no. Por tal motivo, al realizar este estudio, adicionalmente de permitirnos obtener la razón de costo efectividad de la terapia de rescate con surfactante bovino para pacientes con SDR, nos permitió estimar también el costo real que tienen las instituciones de salud en el manejo de los recién nacidos con SDR. Metodología Objetivos del estudio Objetivo general Estimar las razones de costo–efectividad promedio e incremental, para el tratamiento de rescate de los recién nacidos prematuros con Síndrome de 12 Dificultad Respiratoria (SDR) con Surfactante Bovino vs. la alternativa de tratamiento convencional sin surfactante en niños con cobertura por el Seguro Médico de Nueva Generación (SMNG). Objetivos específicos Identificar y valorar el costo del tratamiento de surfactantes bovino para los pacientes con SDR. Estimar los costos médicos directos del manejo de pacientes con SDR. Construir un modelo de árbol de decisiones que nos presente de forma clara la historia natural de la enfermedad y el impacto que se tendría con la utilización de surfactante bovino para una cohorte hipotética de pacientes con SDR bajo los diferentes esquemas de manejo de rescate considerando un horizonte temporal de 2 años. Evaluar el impacto clínico y económico de la utilización de surfactante bovino en pacientes con SDR, en población con cobertura por el SMNG. Comprobar la robustez de las conclusiones obtenidas con un análisis de sensibilidad univariado de tipo probabilístico de las variables más relevantes de la investigación. Revisión de las efectividades Se realizó una revisión sistemática de la literatura, además de la revisión de las guías de manejo clínico para generar un marco conceptual de la enfermedad, que incluyó los esquemas de manejo a nivel internacional y nacional con surfactante. En la revisión se identificaron la efectividad y los posibles eventos adversos asociados a cada uno de los comparadores, cuando dichos esquemas se utilizan como tratamiento de rescate. La estrategia para la realización de la revisión sistemática correspondió a la empleada a nivel internacional por la Colaboración Cochrane. En la misma se incorporó la información de las bases de datos: MEDLINE (National Library of Medicine), en donde la última búsqueda realizada fue hasta el 28 de febrero de 2009. Los siguientes términos MeSH o palabras como texto se usaron para la estrategia de búsqueda: hyaline membrane disease, pulmonary surfactants, newborn. Dos investigadores revisaron los artículos para determinar si cumplían con los siguientes criterios de selección: ensayos clínicos aleatorizados (ECA), donde se compara un grupo de pacientes con diagnóstico establecido de síndrome de dificultad respiratoria (SDR) tratado con surfactante bovino, con otro grupo control tratado con placebo, solución salina o sólo la ventilación convencional (es decir, sin haber realizado alguna maniobra). Además, los estudios debían evaluar como variable(s) de desenlace medidas de efectividad clínica, tales como sobrevida y complicaciones a corto (~30 días) y largo plazo (~2 años). 13 Las complicaciones consideradas fueron: a) Desarrollo de broncodisplasia pulmonar (BDP), b) Hemorragia intraventricular (HIV), c) Persistencia de conducto arterioso (PCA), Enterocolitis necrozante (ECN) y Retinopatía del prematuro (RP). Además, se decidió buscar artículos que evaluaran el impacto del uso de surfactante en relación al número de días de asistencia a la ventilación (PMVA) con intubación nasotraqueal u orotraqueal, así como los días de estancia en las Unidades de Cuidados Intensivos Neonatales (UCIN). El idioma de los estudios se restringió al inglés o español. No se incluyeron estudios donde sólo se describió un grupo, donde el surfactante bovino se comparara con otro tipo de surfactante, o bien, los artículos de revisión. Una vez seleccionados los estudios, se procedió a la extracción de la información. Esto también se realizó por dos investigadores de manera independiente. Se identificó el tipo de estudio, las características, el número de los sujetos incluidos en cada uno de los brazos de tratamiento, y los resultados de las variables de desenlace evaluadas en cada estudio. Selección y justificación de comparadores Los tratamientos comparadores que se incluyeron en el estudio correspondieron a la terapia de Surfactante Bovino y la alternativa de no utilizarlo. Medida de resultados y consecuencias En el caso del SDR la investigación tomó en consideración las siguientes medidas de efectividad, a fin de comparar los tratamientos considerados en el estudio: Tasa de sobrevida a 30-45 días Tasa de complicaciones Tasa de re-hospitalizaciones Tasa de sobrevida a los 24 meses. Perspectiva de la investigación La perspectiva del estudio correspondió a la de las Instituciones Públicas de Salud, que en este caso fueron los hospitales de segundo y tercer nivel de atención de la SSA. El objetivo general de la evaluación tuvo como interés primordial identificar y cuantificar la razón de costo efectividad promedio e incremental, de cada una de las alternativas de manejo aquí incluidas. La finalidad es evaluar si se mantiene el programa de surfactante como tratamiento de rescate, que actualmente se tiene en pacientes con SDR. 14 Aun cuando el SMNG tiene un protocolo de atención correspondiente al manejo de los neonatos con SDR y con el cual se fijó una cuota que se transfiere a los hospitales que atienden estos pacientes, en el marco del Fondo de Protección para Gastos Catastróficos, se consideró que uno de los aspectos importantes en esta evaluación era la estimación del costo verdadero que tienen las Instituciones de Salud, en el manejo de dichos pacientes, con la finalidad entre otras, de ajustar el monto correspondiente por dicha transferencia. Por lo tanto, los costos médicos directos que presentan las instituciones de salud en el manejo de dichos pacientes fueron: Costos Médicos Directos de Atención de la SDR que incluyen: • Días en Unidad de Cuidados Intensivos Neonatales • Días de Hospitalización con Incubadora, • Medicamentos, • Consultas de especialidad • Re-hospitalizaciones. • Días con Ventilador • Días con Alimentación Parenteral • Días con Oxigenación • Procedimientos Quirúrgicos • Manejo de Complicaciones • Eventos Adversos de los tratamientos Tipo de evaluación económica Se realizó una evaluación económica completa de tipo costo–efectividad. No se empleó una evaluación económica de minimización de costos dado que los tratamientos comparadores no ofrecen la misma efectividad, así como se desestimó emplear un análisis de costo–beneficio ya que aumentaría la complejidad al evaluar distintos estados de salud. Por otra parte, no se realizó un análisis de costo–utilidad ya que metodológicamente no era viable medir calidad de vida en pacientes recién nacidos y en México no se cuenta con niveles de utilidad locales validados y asociados al SDR que pudieran ser imputados. Dado que se realizó una evaluación económica de costo–efectividad, los resultados principales se expresaron según la razón costo–efectividad y costo efectividad incremental. La razón de costo efectividad nos indica cual es la relación existente entre el costo y la efectividad de una intervención, de forma individual, para la obtención del costo por caso de éxito. Por su parte, la razón de 15 costo efectividad incremental busca determinar si un tratamiento es más costo– efectivo que otro (lo es, si al compararse un tratamiento con su respectivo comparador de forma incremental, se obtiene una razón negativa (dominancia absoluta) y/o el costo adicional por unidad de éxito adicional no es razonablemente elevado29,30. Las razones de costo – efectividad incremental (RCEI) que se emplearon en la evaluación se obtuvieron de la siguiente forma: RCEI = Costos A − CostosB Efect. A − Efect.B Patrón de utilización de recursos Un componente importante dentro de toda evaluación económica corresponde a la identificación de los recursos empleados en el manejo de los pacientes. El presente estudio se realizó a través de la utilización de la información contenida en las Guías Clínicas para el tratamiento de pacientes con SDR y posteriormente se revisaron expedientes clínicos para obtener una mayor precisión en los eventos y complicaciones en el nivel local. A partir de la información contenida en las Guías Clínicas se elaboraron los instrumentos de captación de datos. A fin de validarlos por apariencia y contenido, dichos instrumentos se sometieron a consideración de expertos especialistas en neonatología y pediatría. La información para identificar el patrón de uso de recursos fue obtenida mediante dos instrumentos, diseñados exprofeso para obtener tanto la información clínica del paciente, datos de identificación personal, así como los recursos que se emplearon en la atención del paciente en forma detallada. El primero de estos instrumentos cubrió el periodo de atención hospitalaria del primer internamiento del paciente con SDR, hasta el momento en que fue dado de alta o falleció; en dicho periodo se identificó a los pacientes que fueron tratados como casos (recibieron surfactante) y controles (pacientes sin surfactante) (Ver anexo 1). Descripción de la estimación del costo Con la información obtenida en la revisión de expedientes se conformó una función de utilización de recursos, misma que a través de la utilización de la técnica de case-mix, Cantidades x Precios unitarios de dichos recursos, se ajustó por tipo de recurso empleado, lo que nos proporcionó una buena aproximación del costo real de atención de los pacientes con SDR para las Instituciones de Salud. Estas estimaciones se complementaron con los costos unitarios de atención, reportados por dichas instituciones dentro de sus tabuladores de costos 2009 (por ejemplo: costo día de hospitalización, consulta, etc.). 16 n Donde ∑C i =1 i = Pi * Qi Ci : costo de i; Pi : precio de i; Qi : Cantidad utilizada i; En el caso de los fármacos identificados en la revisión de expedientes, su costo fue ajustado de acuerdo a la presentación y precio unitario de compra del medicamento reportado en el cuadro básico de medicamentos por el hospital. El costo de los días de hospitalización fue estimado con el número de días que cada paciente estuvo hospitalizado y fue multiplicado por el costo día cama que reporta cada hospital, distinguiendo por tipo de hospitalización: terapia intensiva, intermedia u hospitalización normal. En el caso de estudios de gabinete y laboratorio, se imputó el costo de atención médica reportado por el hospital, por el tipo de estudio multiplicado por el número de estudios realizados al paciente. En el caso de los procedimientos o servicios especiales realizados al paciente y reportados en la revisión de expedientes (alimentación parenteral, fototerapia, trasfusiones e incubadora, etc.), se imputó el costo de acuerdo a las tarifas de atención médica que reportó cada hospital, para el nivel 6 de atención, por el número de días u ocasiones en que el paciente los requirió durante su estancia hospitalaria. Tamaño de muestra La revisión de expedientes se llevó a cabo en 2 Unidades Médicas Hospitalarias, donde de acuerdo con las bases de datos del SMNG se han realizado trasferencias por concepto de Gastos Catastróficos, relacionadas con SDR durante 2008. La recolección de la información fue realizada con base a un muestreo por cuotas y fue definido por los criterios de selección de la población. Criterios de selección de los expedientes clínicos (casos): Neonatos con Síndrome de dificultad respiratoria que utilizaron surfactante Neonatos con complicaciones posteriores al egreso Criterios de selección de expedientes clínicos (controles): Neonatos con Síndrome de Dificultad respiratoria y que no hubieran utilizado surfactante Neonatos con complicaciones posteriores al egreso 17 Las unidades médicas donde se realizó la revisión de expedientes fueron: el Hospital General de México y el Hospital Infantil de México Federico Gómez. Debido a que no existía certeza de que las bases de datos identificaran que el 100% de los casos reportados de SDR, se hubiera utilizado el surfactante bovino, se buscó identificar el manejo médico (utilización de recursos) y los costos asociados a los pacientes con SDR que utilizaron surfactante pulmonar, así como en aquellos pacientes en los que no se utilizó. En total, se revisaron 76 expedientes clínicos de pacientes con diagnóstico de Síndrome de Dificultad Respiratoria y enfermedad de Membrana Hialina en pacientes neonatos, atendidos en ambos hospitales (tabla 2). Fuente de información de costos Al definirse como un estudio desde la perspectiva de los hospitales públicos de salud de segundo y tercer nivel de atención de la SSA, se utilizó la información de costos unitarios de atención médica 2009 reportados por ambos hospitales para la estimación de los costos médicos directos (atención médica). Estos costos correspondieron, al nivel 6 de cuotas de recuperación y los precios de adquisición de medicamentos y material de curación vigentes durante 2009. Cuando no estuvo disponible dicha información en el hospital donde se realizó la revisión de casos, se utilizaron los costos de adquisición de medicamentos del IMSS 200931. Modelo económico La herramienta utilizada para la realización del modelo económico fue un árbol de decisión a 2 años de evolución, el cual, de acuerdo con las recomendaciones del Consejo de Salubridad General para la realización de Guías de Economía de la Salud y Fármaco-economía32, al incluir una temporalidad mayor a 1 año, el modelo incluyó una tasa de descuento del 5% sobre los costos y sobre los resultados en salud. Inicialmente, se estructuró un árbol de decisiones que evaluaba las variables de resultado a dos meses de evolución, de acuerdo al significado clínico del fenómeno analizado. 18 Modelo de utilización de surfactantes de rescate Con complicaciones los primeros 2 años 0.214 Sobrevive Survival_sdr_caso Requiere hospitalización .214 Manejo ambulatorio 0.786 Sobrevive Survival_caso_compl Muere 1-Survival_caso_compl Sobrevive Survival_caso_compl Muere 1-Survival_caso_compl Recibe surfactante Sin complicaciones 0.786 Fallece 1-Survival_sdr_caso Neonato con SDR Con complicaciones los primeros 2 años .267 Sobrevive Requiere hospitalización .267 Manejo Ambulatorio 0.733 Survival_sdr_control Sobrevive Survival_control_compl Muere 1-Survival_control_compl Sobrevive Survival_control_compl Muere 1-Survival_control_compl No recibe surfactante Sin complicaciones 0.733 Fallece 1-Survival_sdr_control Análisis de sensibilidad Análisis univariado El análisis univariado consistió en evaluar las modificaciones en el resultado de costo-efectividad incremental, derivadas de hacer variar uno a uno los parámetros clave del modelo, que fueron las probabilidades de supervivencia y los costos. Para el caso de las probabilidades de sobrevivir durante los primeros 45 días y a los 2 años, los valores basales se hicieron variar 10%, mientras que para el caso de los costos se utilizaron los percentiles 25 y 75 como medida de variación. Análisis probabilístico Este tipo de análisis intentó capturar toda la incertidumbre inherente al tipo de insumos con que fue alimentado el modelo. Si bien las probabilidades de supervivencia fueron extraídas de la literatura, existe cierta incertidumbre en torno a ellas en el sentido de que las publicaciones de donde fueron tomadas no son 19 recientes, los estudios fueron realizados en pacientes con características distintas a las de la población mexicana, y reflejan una práctica clínica diferente a la de nuestro entorno local. Por otro lado, aunque las estimaciones de costos fueron hechas con base en la revisión de expedientes con el fin de conocer la variabilidad en el consumo de recursos, solo representan la realidad de dos hospitales de la Secretaría de Salud, a partir de una pequeña muestra de pacientes, convirtiéndose así en otra fuente de incertidumbre. El análisis probabilístico se realizó por medio de simulación Monte Carlo de segundo orden. Para ello fue necesario en primer lugar, seleccionar una distribución apropiada para reflejar la incertidumbre de cada parámetro. Comúnmente los datos sobre probabilidades siguen una distribución binomial y existe una estrecha relación entre la binomial y la distribución beta, por el hecho de que ésta última se restringe al intervalo 0 – 1 y está caracterizada por dos parámetros, α y β. Por tal motivo, decidimos utilizar la distribución beta para representar la incertidumbre en los parámetros de probabilidad. La formulas utilizadas para calcular α y β, son las siguientes: , β = α*q/p Donde: p = proporción observada q = 1-p ee = error estándar = √p*q/n Para modelar la incertidumbre en los datos sobre costos, seleccionamos la distribución gamma, que es una distribución útil para datos con sesgo positivo como es el caso de los costos. La formulas utilizadas para calcular α y β, son las siguientes: , Donde: = media muestral = varianza 20 Resultados a). Revisión sistemática La revisión incluyó una revisión de un total de 865 títulos, de los cuales se seleccionaron 89 resúmenes y posteriormente 84 artículos, finalmente se encontró que solo 16 estudios cubrieron los criterios de selección. Los principales resultados se describen en las tablas 3, 4 y 5. Una descripción completa de la Revisión sistemática se incluye como un anexo. b). Costos de la enfermedad Los costos de atención médica se estimaron para los dos grupos de interés: a) Neonatos que recibieron surfactante “caso”, y b) los neonatos que no lo recibieron, “control”. Este costo incorporó el costo de hospitalización en la Unidad de Cuidados Intensivos Neonatales, hospitalización en terapia intermedia, apoyo respiratorio del niño, costo días incubadora, costo estudios de laboratorio y gabinete, transfusión, inter-consultas, consulta externa de especialidad, medicamentos y transfusión sanguínea. Adicionalmente se reporta la mediana del costo de las complicaciones, la cual comprende a todos aquellos menores que regresaron por atención médica hospitalaria después del primer egreso durante dos años de seguimiento. c). Resultados de costo‐efectividad. Caso base En la tabla 7 se muestran los resultados de costo-efectividad del caso base, es decir, los resultados generados por el modelo alimentado con valores de tipo determinista. En la última columna podemos ver que el costo por vida salvada con el uso de surfactante es casi de un millón de pesos, a valores de 2009. Los valores de los costos de la primera columna difieren de los que se muestran en la tabla de arriba, debido a que éstos ya están descontados a una tasa del 5% anual. d). Resultados del análisis de sensibilidad univariado Se muestran de forma resumida los resultados del análisis de sensibilidad univariado en forma de diagrama de tornado (figura 1), donde cada barra horizontal representa el rango de valores incrementales esperados como resultado de hacer variar cada una de las variables del modelo. En la figura 1, las barras de mayor amplitud indican que la variable asociada tiene un efecto potencial grande sobre el valor esperado del modelo, y están ordenadas en forma descendente, es decir, aquellas con la mayor cantidad de incertidumbre en la parte superior hasta terminar con las barras mas estrechas, dando la apariencia de un embudo; de ahí el nombre de diagrama de tornado. 21 Vemos cómo al hacer variar en 10% la probabilidad de supervivencia de los neonatos que reciben surfactante en los primeros 45 días (barra más ancha), se modifica de forma importante la razón de costo-efectividad incremental; mientras que la barra que sigue en importancia es la que representa la variación, también en 10% con respecto al valor basal, de la probabilidad de supervivencia de los neonatos que no reciben surfactante durante los primeros 45 días de tratamiento. Los costos durante esta fase del tratamiento de los pacientes, ocupan el tercer y cuarto lugar, y la variación del resto de las variables no tienen un impacto potencial significativo sobre los valores incrementales esperados. A fin de tener una imagen mas clara del efecto potencial de las variaciones en la probabilidad de supervivencia de los neonatos que reciben surfactante, representada con la barra mas ancha del diagrama de tornado (figura 1), en la figura 2 vemos que si la probabilidad desciende más de 0.78, la razón de costoefectividad incremental se eleva sustancialmente (mas de 20 millones por vida salvada). Este resultado sugiere que los resultados de costo-efectividad son muy sensibles a las variaciones de este parámetro; sin embargo, dicha variación del 10% introducida al modelo determinista es un tanto arbitraria y solo permite evaluar la robustez del modelo. e). Resultados de análisis de sensibilidad probabilístico. Una forma menos arbitraria de evaluar la robustez del modelo y al mismo tiempo incorporar toda la incertidumbre de los parámetros, es con un análisis de sensibilidad estocástico mediante simulación de Monte Carlo, que básicamente consiste en calcular el modelo de forma iterativa usando valores aleatorios de distribuciones conocidas, lo cual le otorga mayor peso a las posibles combinaciones de los valores de los parámetros. En los siguientes gráficos podemos ver la forma de la distribución de los costos, tanto de los casos como de los controles, después de haber realizado 10,000 iteraciones con la simulación (figura 3). La estadística descriptiva correspondiente a las distribuciones de los costos mostradas arriba, se presenta en la tabla 8. La forma de la distribución de las probabilidades de supervivencia tanto de los casos como de los controles se muestras en la figura 4. La correspondiente tabla de estadísticos de resumen de las efectividades de casos y controles se muestra en la tabla 9. Los resultados estocásticos sobre el plano de costo-efectividad se muestran en las figuras 5 y 6, donde claramente se puede evaluar la robustez del modelo. Las densidades conjuntas de costo-efectividad para casos y para controles prácticamente no se traslapan, mientras que la elipse sobre la densidad conjunta de costo-efectividad incremental permite concluir que estos resultados tienen una distribución normal multivariada. La nube de puntos azul corresponde a los casos y la verde a los controles. 22 Conclusiones La principal conclusión de este estudio es que el costo incremental por cada vida salvada al utilizar surfactante pulmonar es de un millón de pesos aproximadamente ($ 938,965 por cada vida adicional salvada). El análisis de sensibilidad mostró que las potenciales variaciones en la efectividad del surfactante impactarían de manera más importante sobre las razones de costo efectividad. Es decir, si la efectividad fuera menor a la que se describe, el costo adicional por vida salvada podría incrementarse de manera sustancial (20 millones por vida salvada adicional). En relación a las consideraciones de costo-efectividad del surfactante, tendría que juzgarse en función de la potencial disposición a pagar que tiene el Seguro Médico para una Nueva Generación en esta entidad. Los resultados en este estudio muestran que el costo adicional por año de vida salvado; situación en la que se han descrito umbrales para la toma de decisión, requeriría asumir la longitud de la vida en los niños que fueron salvados de forma adicional por el empleo de esta tecnología. Haciendo este supuesto, podría considerarse sin lugar a dudas, el costo-efectividad incremental del surfactante alveolar en el tratamiento del Síndrome de Dificultad Respiratoria. Asimismo, en este estudio se identificó que el costo de tratar con un episodio de síndrome de dificultad respiratoria en el que en el esquema de tratamiento se agrega surfactante, cuesta $ 161, 640 (pesos mexicanos), en tanto que tratar un episodio del síndrome sin utilizar surfactante tiene un costo de $ 106,189 pesos. Entre las limitaciones puede mencionarse que los patrones de atención fueron aparentemente diferentes entre los casos y los controles. Dado que los controles predominaron en uno de los Hospitales, en el cual se observó un patrón de atención con menor intensidad de recursos, aparentemente en función de patrones de práctica y de limitación de recursos, si bien, estos aspectos solo pueden formularse como hipótesis. Por otra parte, una limitación del estudio se desprende de la precisión de los costos, debido a que el número de pacientes revisado es relativamente bajo en función de un tamaño de muestra limitado, particularmente en lo que respecta al número y tipo de complicaciones incluidas. De manera adicional, la representatividad de los pacientes requeriría ampliarse debido a que por razones de factibilidad, únicamente se incluyeron dos hospitales por lo que los patrones de comportamiento de la práctica médica en esta entidad podría tener mayores grados de variación de la que se describe en el estudio. 23 Recomendaciones Al considerar el costo incremental por año de vida salvado y utilizando el umbral de disposición a pagar propuesto por la Organización Mundial de la Salud, se identifica a este tratamiento como costo-efectivo y que por lo tanto proporciona valor por el dinero invertido, por lo que se recomienda continuar manteniendo su cobertura. 24 Bibliografía 1. Halliday HL. Surfactants: past, present and future. J Perinatol. 2008; 28 Suppl 1:S47-56. 2. Obladen M. History of surfactant up to 1980. Biol Neonate. 2005;87:308-16. 3. Avery ME, Mead J. Surface properties in relation to atelectasis and hyaline membrane disease. Am J dis Child. 1959; 97: 517 – 523. 4. Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet. 2008; 371(9606):75-84. 5. Yost CC,Soll RF. Early versus delayed selective surfactant treatment for neonatal respiratory distress síndrome. The Cochrane Library 2000; 3:1-11. 6. Soll RF. Prophylactic natural surfactant extract for preventing morbidity and mortality in preterm infants. Cochrane Database Syst Rev 1997; (4):CD000511. 7. López NL, Rodríguez JJ, Zavala A, Mendoza S, Torres C. Administración de surfactante exógeno en el tratamiento del síndrome de dificultad respiratoria neonatal, en su modalidad de rescate. Rev Mex Pediatr 1999; 66:5-8. 8. Pérez JJ, Blancas O, Ramírez JM. Enfermedad de membrana hialina: mortalidad y factores de riesgo maternos y neonatales. Ginecol Obstet Mex 2006; 74:354-9. 9. Fraser J, Walls M, McGuire W. Respiratory complications of preterm birth. Br Med J 2004; 329:962-5. 10. Zanardo V, Simbi AK, Francio M, Solda G, Salvadori A, Trvisanuto D. Neonatal respiratory morbidity risk and model of delivery at term: influence of timing of caesarean delivery. Acta Paeditr 2004; 93:643-7. 11. Hansen AK, Wisborg K, Uldbjerg N, Henriksen TB. Elective caesarean section and respiratory morbidity in the term and near-term neonate. Acta Obstet Gynecol Scand 2007; 86:389-94. 12. Jain L, Dudell GG. Respiratory transition in infants delivered by cesarean section. Semin Perinatol 2006; 30:296-304. 13. Puentes-Rosas E, Gómez-Dantes O, Garrido-Latorre F. Caesarean sections in Mexico: tendencies, levels and associated factors. Salud Pública Mex 2004; 46:16-22. 14. Sweet D, Bevilacquia G, Carnieli V, Gresen G, Plavka R, Saugstad OD, Simenoi U, Speer CP, Valls-i-Soler A, Halliday H. European consensus guidelines on the management of neonatal respiratory distress syndrome. J Perinat Med. 2007; 35: 175 -186. 15. Engle WA and the Committee of Fetus and Newborn. Surfactant-replacement therapy for respiratory distress in the preterm and term neonate. Pediatrics. 2008; 121: 419 – 432. 25 16. International Guidelines for Neonatal Resuscitation. An Excerpt From the Guidelines 2000 for Cardiopulmonary Resucitation and Emergency Cardiovascular Care: International Consensus on Science. Pediatrics. 2000; 24: 482 – 486. 17. Saugstad OD, Ramji S, Vento M. Resuscitation of depressed newborn infants with air or pure oxygen: a meta-analysis. Biol Neonate. 2005; 87: 27 – 34. 18. Lundstrom KE, Prydes O, Greisen G. Oxygen at birth and prolonged cerebral vasoconstriction in preterm infants. Arch Dis Child Fetal Neonatal Ed. 1995; 73: F81 – F 86. 19. Jobe AH, Ikegami M. Mechanisms initiating lung injury in the preterm. Early Hum Dev. 1998; 53: 81 – 94. 20. Kamlin CO, O’Donnell CP, Davis PG, Morley CJ. Oxygen saturation in healthy infants immediately after birth. J Pediatr. 2006; 148: 585 – 589. 21. González Armengol C, Omaña Alonso MF. Síndrome de distrés respiratorio neonatal o enfermedad de membrana hialina. Bol Pediatr 2006; 46(Supl. 1):1605. 22. Duffett M, Choong K, Ng V, Randolph A, Cook DJ. Surfactant therapy for acute respiratory failure in children: a systematic review and meta-analysis. Crit Care 2007; 11:R66 Epub ahead of print 23. Pejaver RK, al Hifzi I, Aldussari S. Surfactant replacement therapy-economic impact. Indian J Pediatr 2001; 68:501-5. 24. Cheung AM, Tansey CM, Tomlinson G, Diaz-Granados N, Matté A,Barr A,Mehta S, et.al. Two years outcomes, Health care use, and costs of survivors of acute respiratory distress syndrome. Am J Respir Crit Care Med. 2006;174:538-544. 25. Hasting LK, Renfro WH, Sharma R. Comparison of beractant and calfactant in a neonatal intensive care unit. Am J Health Syst Pharm.2004;61:257-260. 26. Maniscalco WM, Kendig JW, Shapiro DL, Surfactant replacement therapy : impact on hospital charges for premature infants with respiratory distress syndrome. Pediatrics 1989;83:1-6. 27. Schwartz RM; Luby AM; Scanlon JW; Kellogg RJ. Effect of surfactant on morbidity, mortality, and resource use in newborn infants weighing 500 to 1500 g. N Engl J Med. 1994; 330 (21):1476-80. 28. Pejaver RK, AIHifzi I, AldussariIndian S. Surfactant Replacement TherapyEconomic Impact. J Pediatr 2001; 68 (6) : 501-505. 29. Laupacis A, Feeny D, Detsky AS, Tugwell PX. How attractive does a new technology have to be to warrant adoption and utilization? Tentative guidelines for using clinical and economic evaluations. Canadian Medical Association Journal 1992; 46 (4): 473-481. 26 30. Rawlins MD, Culyer AJ. National Institute for Clinical Excellence and its value judgments. BMJ. 2004; 329;224-227. 31. IMSS. Precios de orientación 2009. Coordinación de adquisiciones de bienes y contratación de servicios 2009. 32. Consejo de Salubridad General. Secretaría de Salud. Guía para la conducción de estudios de evaluación económica para la actualización del Cuadro Básico de Insumos del Sector Salud en México. Agosto 2008. 33. Gitlin JD, Soll RF, Parad RB, Horbar JD, Feldman HA, Lucey JF, Taeusch W. Randomized controlled trial of exogenous surfactant for treatment of hyaline membrane disease. Pediatrics 1987;79: 31-37. 34. Raju TNK, Vidysagar D, Bhat R, Sobel D, McCulloch KM, Anderson M, Maeta H, Levy PS, Furner S. Double-blind controlled trial of single-dose treatment with bovine surfactant in severe hyaline membrane disease. Lancet 1987;21: 651655. 35. Hobart JD, Soll RF, Sutherland JM, Kotagal U, Philip AGS, Kessler DL, et al. A multicenter randomized, placebo-controlled trial of surfactant therapy for respiratory distress syndrome. N Eng J Med 1989; 320:959-965. 36. Dunn MS, Shennan A, Possmayer F. Single- versus multiple-dose surfactant replacement therapy in neonates of 30 to 36 weeks´gestation with respiratory disease syndrome. Pediatrics 1990;86: 564-571. 37. Fujiwara T, Konishi M, Chida S, Okuyama K, Ogawa Y, Takeuchi Y, et al. Surfactant replacement therapy with a single postventilatory dose of a reconstituted bovine surfactant in preterm neonates with respiratory distress síndrome: Final analysis of a multicenter, double-blind randomized trial and comparison with similar trials. Pediatrics 1990;86: 753-764. 38. Dunn MS, Shenan AT, Zayack D, Possmayer F. Bovine surfactant replacement therapy in neonates of less than 30 weeks´gestation: a randomized controlled trial of prophylaxis versus treatment. Pediatrics 1991; 87: 377-396. 39. Liechty EA, Donovan E, Purohit D, Gilhooly J, Feldman B, Noguchi A, et al. Reduction of neonatal mortality after multiple doses of bovine surfactant in low birth weight neonates with respiratory distress syndrome. Pediatrics 1991;88: 19-28. 40. Escobedo MB, Gunkel JH, Kennedy KA, Shattuck KE, Sánchez PJ and Texas Neonatal Research Group. Early surfactant for neonates with mild to moderate respiratory distress syndrome: a multicenter, randomized trial. J Pediatric 2004; 144: 804-808. 41. Rojas MA, Lozano JM, Rojas MX, Laughon M, Lewis-Bose C, Rondon MA, The Colombian neonatal research network. Very early surfactant without mandatory ventilation in premature infants treated with early continuous positive airway pressure: a randomized, controlled trial. Pediatrics 2009; 123: 137-142. 27 42. Lloyd J, Todd DA, John E. Serial phospholipid analysis in preterm infants: comparison of exosurf and survanta. Early Hum Develop 1999; 54: 157-168. 43. Ware J, Taeuschf J, SoIl RF, McCormick MC, Health and Developmental Outcomes of a Surfactant Controlled Trial: Follow-Up at 2 Years. Pediatrics 1990; 85: 1103. 44. Survanta Multidose Study Group: Two year follow-up of infants treated for neonatal respiratory distress syndrome with bovine surfactant. J. of Pediatr 124:962, 1994. 28 Cuadro 1. Distribución de los casos de SDR cubiertos por el SMNG 2008 Entidad Federativa Aguascalientes Número de casos 136 % 5.47 Baja California 59 2.37 Campeche 3 0.12 Chiapas 66 2.66 Chihuahua 139 5.59 Coahuila 24 0.97 Colima 32 1.29 Distrito Federal 102 4.1 Durango 91 3..66 Guanajuato 196 7.89 Guerrero 145 5.84 Hidalgo 73 2.94 Jalisco 241 9.7 México 161 6.48 Michoacán 50 2.01 Morelos 32 1.29 Nayarit 88 3.54 Nuevo León 132 5.31 Oaxaca 33 1.33 Puebla 138 5.55 Querétaro 64 2.58 San Luis Potosí 22 0.89 Sinaloa 51 2.05 Sonora 1 0.04 Tabasco 66 2.66 Tamaulipas 192 7.73 Tlaxcala 21 0.85 Veracruz 67 2.7 Zacatecas 60 2.41 Total 2485 100 29 Cuadro 2. Total de expedientes revisados por grupo Diagnóstico: Prematuro o recién nacido a término con dificultad respiratoria del recién nacido. EMH (membrana hialina) Casos 36 Controles 25 Complicaciones 15 Total expedientes 76 30 Cuadro 3. Frecuencia de los desenlaces analizados por brazo de tratamiento Desenlaces Surfactante Control n/N % n/N % Mortalidad 33-41 168/ 883 19 203/ 849 23.9 Neumotórax 33-42 34/ 416 8.2 97/ 387 25.1 50.5 341/ 603 56.5 305/ 752 40.6 304/ 765 45 Hemorragia intraventricular33-41 315/ 715 35.9 331/ 687 39.5 Persist. conducto arterioso 33-40 336/ 666 Displasia broncopulmonar 33- 39,41-42 Enterocolitis necrosante33-35,3739 29/ 629 4.6 22/ 618 3.6 Retinopatía32,33,37-38 22/ 177 12.4 23/ 168 13.7 87/ 583 14.9 196/ 551 35.6 Enfisema intersticial33-38 pulmonar 31 Cuadro 4. Frecuencia de los desenlaces analizados por brazo de tratamiento Desenlaces Surfactante Control Promedio Variación Promedio Variación Días de intubación 17.7 1.9 – 40.1 19.5 1.4 – 55.6 Días con oxígeno 10.2 3.1 – 30.3 12.7 4.7 – 35.3 40.9 10 – 55.6 44.5 11 – 77 Días de hospitalaria estancia Cuadro 5. Resumen de dos estudios sobre el desenlaces a dos años Desenlaces Surfactante Control n/N % n/N % Re-hospitalización 51/ 240 21.2 46/ 220 20.9 Retinopatía 33/ 239 13.8 36/ 220 16.4 Problemas alérgicos 28/ 240 11.6 35/ 219 16 32 Cuadro 6. Costos por tipo de paciente y resultado Costo por grupo Mediana Rango intercuartílico Casos $198,770.5 $161,64.34 Control $ 64,210.03 106,189.68 Caso/complicaciones $15,735.94 $34,725.73 Control/complicaciones $17,324.8 $45,012.791 Cuadro 7. Razones de costo efectividad promedio e incremental Estrategia Costo Costo incremental Efectividad No recibe $76,314 surfactante 0.473 Recibe $186,283 $109,969 surfactante 0.59 Efectividad incremental C/E incremental (RCEI) $161,413 0.117 33 C/E $315,785 $938,965 Cuadro 8. Descripción de los costos. Estimación Costo caso Costo control Costo incremental Media $239,161 $100,972 $138,189 Desviación est $127,346 $63,767 $63,579 Mínimo $10,934 $2,882 $8,052 Percentil 2.5 $60,105 $18,337 $41,768 Percentil 10 $98,898 $34,572 $64,326 Mediana $214,866 $87,764 $127,102 Percentil 90 $408,607 $186,694 $221,913 Percentil 97.5 $545,567 $259,674 $285,893 Máximo $1,156,156 $588,687 $567,469 Cuadro 9. Descripción de las efectividades Efectividad Estimación caso Efectividad control Media 0.59 0.47 0.12 Desviación est 0.02 0.02 0 Mínimo 0.51 0.41 0.1 Percentil 2.5 0.55 0.44 0.11 Percentil 10 0.56 0.45 0.11 Mediana 0.59 0.47 0.12 Percentil 90 0.62 0.5 0.12 Percentil 97.5 0.63 0.51 0.12 Máximo 0.67 0.54 0.13 34 Efectividad incremental Cuadro 10. Variaciones de la razón de costo-efectividad incremental Estimación C/E caso C/E control RCEI Media $406,086 $213,422 $1,151,575 Desviación est $216,760 $135,747 - Mínimo $19,663 $6,074 $80,520 Percentil 2.5 $101,837 $38,621 $379,709 Percentil 10 $168,125 $72,332 $584,782 Mediana $364,417 $185,025 $1,059,183 Percentil 90 $695,392 $392,868 $1,849,275 Percentil 97.5 $925,237 $552,935 $2,382,442 Máximo $1,912,371 $1,275,365 $4,365,146 35 Figura 1. Diagrama de tornado Diagrama de tornado Survival_sdr_caso: 0.729 to .891 Survival_sdr_control: 0.684 to 0.836 cto_caso_sobrevive: 144553.3 to 324997.2 cto_control_sobrevive: 25515.62 to 131705.3 Survival_caso_com pl: 0.654 to .799 Survival_control_com pl: .509 to .623 cto_caso_m uere: 60901.97 to 210701.8 cto_caso_com pl_rehosp: 4293.61361 to 45121.5 cto_caso_com pl_am b: 1712.37188 to 3077.8594 cto_control_com pl_rehosp: 2729.89569 to 5166.8 cto_control_com pl_am b: 4776.56236 to 5479.33 $0 $4,000,000 $8,000,000 $12,000,000 $16,000,000 Costo-efectividad increm ental 36 $20,000,000 Figura 2. Análisis de sensibilidad univariado al modificar la probabilidad de sobrevida. $21M $20M $19M $18M Costo-efectividad incremental (millones) $17M $16M $15M $14M $13M $12M $11M $10M $9M $8M $7M $6M $5M $4M $3M $2M $1M $0M 0.7290 0.7830 0.8370 Prob supervivencia prim eros 45 días, caso. 37 0.8910 Figura 3. Distribuciones de costos 0.040 0.035 0.030 Probabilidad 0.025 0.020 0.015 0.010 0.005 0.000 $10,000 $170,000 $330,000 $490,000 $650,000 $810,000 $970,000 $1,130,000 Cos to del caso 0.090 0.080 0.070 Probabilidad 0.060 0.050 0.040 0.030 0.020 0.010 0.000 $0 $70,000 $140,000 $210,000 $280,000 $350,000 $420,000 $490,000 $560,000 Cos to del control 38 Figura 4. Probabilidades de sobrevida en casos y controles 0.10 0.09 0.08 0.07 Probabilidad 0.06 0.05 0.04 0.03 0.02 0.01 0.00 0.5050 0.5250 0.5450 0.5650 0.5850 0.6050 0.6250 0.6450 0.6650 Supervivencia de los casos 0.110 0.100 0.090 0.080 Probabilidad 0.070 0.060 0.050 0.040 0.030 0.020 0.010 0.000 0.4090 0.4240 0.4390 0.4540 0.4690 0.4840 0.4990 Supervivencia de los controles 39 0.5140 0.5290 0.5440 Figuras 5 y 6. Análisis de sensibilidad probabilístico Diagrama de dispersión C/E $1.2M Recibe surfactante No recibe surfactan $1.1M $1.0M $0.9M $0.8M Costo $0.7M $0.6M $0.5M $0.4M $0.3M $0.2M $0.1M $0.0M 0.40 0.45 0.50 0.55 0.60 0.65 0.70 Efectividad Diagrama de dispersión de CEI $900,000 $800,000 $700,000 $600,000 Costo incre men tal $500,000 $400,000 $300,000 $200,000 $100,000 $0 -$100,000 -$200,000 -$300,000 0.010 0.060 0.110 0.160 Efectividad incremental 40 0.210 0.260 ANEXO: REVISIÓN SISTEMÁTICA SOBRE LA EFECTIVIDAD Y SEGURIDAD DEL SURFACTANTE BOVINO COMO TRATAMIENTO DE RESCATE EN PREMATUROS CON SÍNDROME DE DIFICULTAD RESPIRATORIA Objetivo Realizar una revisión sistemática para determinar la efectividad y seguridad del surfactante bovino para el tratamiento del síndrome de dificultad respiratoria en recién nacidos prematuros. Metodología Se realizó una revisión sistemática de la literatura en el primer trimestre del 2009. Se identificaron ensayos clínicos controlados donde se hubiera evaluado el uso de surfactante bovino en el tratamiento del síndrome de dificultad respiratoria en neonatos prematuros. La búsqueda de las referencias se llevó a cabo mediante la identificación de títulos y resúmenes de las siguientes bases electrónicas, tomando como plataforma OVID: Medline, la Colaboración Cochrane y EMBASE. Los siguientes términos MeSH o palabras como texto se usaron para la estrategia de búsqueda: hyaline membrane disease, pulmonary surfactants, newborn. La última búsqueda fue hasta el 28 de febrero de 2009. Los títulos y resúmenes obtenidos a partir de la estrategia de búsqueda electrónica, se revisaron por dos investigadores quienes, en forma independiente, identificaron las posibles publicaciones relevantes. Posteriormente se procedió a conseguir, en extenso, los artículos seleccionados. Siguiendo el mismo procedimientos de los resúmenes, dos investigadores revisaron los artículos para determinar si cumplían con los siguientes criterios de selección: ensayos clínicos aleatorizados (ECA) donde se comparara un grupo de pacientes con diagnóstico establecido de síndrome de dificultad respiratoria (SDR) tratado con surfactante bovino, con otro grupo control tratado con placebo, solución salina o sólo la ventilación convencional (es decir, sin haber realizado alguna maniobra). Además, los estudios debían evaluar como variable(s) de desenlace medidas de efectividad clínica, tales como sobrevida y complicaciones a corto (~30 días) y largo plazo (~2 años). Las complicaciones consideradas fueron: a) Desarrollo de broncodisplasia pulmonar (BDP), b) Hemorragia intraventricular (HIV), c) Persistencia de conducto arterioso (PCA), Enterocolitis necrozante (ECN) y Retinopatía del prematuro (RP). Además, se buscó evaluaran el impacto de uso o no de surfactante en los días de asistencia a la ventilación (PMVA) bajo intubación nasotraqueal u orotraqueal, así como los días de estancia en las Unidades de Cuidados Intensivos Neonatales (UCIN). El idioma de los estudios se restringió al inglés o español. No se incluyeron estudios donde sólo se describió un grupo, donde el surfactante bovino se comparara con otro tipo de surfactante, o bien, los artículos de revisión. 41 Una vez seleccionados los estudios, se procedió a la extracción de la información. Esto también se realizó por dos investigadores de manera independiente. Se identificó el tipo de estudio, las características, el número de los sujetos incluidos en cada uno de los brazos de tratamiento, y los resultados de las variables de desenlace evaluadas en cada estudio. Análisis estadístico Con el propósito de mostrar las características de los estudios, incluyendo sus resultados, en general, se describió la información desde el punto de vista cualitativo. En algunos estudios se pudo llevar a cabo la comparación de las variables cualitativas, por lo que obtuvieron los porcentajes e intervalos de confianza al 95%. Así mismo, se calculó la diferencia entre proporciones con la prueba de Chi-cuadrada de dos colas, considerando un nivel de significancia estadística p < 0.05. Resultados De la estrategia de búsqueda electrónica se obtuvieron y revisaron 865 títulos y resúmenes. Un total de 89 artículos fueron considerados para su obtención y análisis, de estos 84 (94.4%) fueron recuperados en extenso. Después de su revisión, 10 artículos cubrieron los criterios establecidos para el análisis final. El resto se excluyeron por ser artículos de revisión, utilizar el surfactante de forma profiláctica, no informar sobre cuando menos un resultado clínico requerido, estar constituido como un subanálisis de estudios anteriores, reportes de series de casos o cartas al editor. Características de los estudios incluidos Como se observa en el Cuadro 1, los ECA seleccionados fueron publicados entre 1987 y el año 2009; 5/10 estudios se realizaron en Estados Unidos de Norteamérica, dos en Canadá (Dunn, 1990: en prematuros de 30 a 36 semanas de gestación; Dunn, 1991: y en neonatos ≤ 30 SEG) y con un sólo estudio tres países; Japón (Fujiwara 1990), Australia (Lloyd 1999) y Colombia (Rojas 2009). Con excepción del estudio de Dunn 1990, en donde se evaluó a pacientes prematuros de 30 a 36 semanas, el resto incluyó recién nacidos ≤ 32 semanas de gestación. En todos los estudios, los neonatos incluidos tuvieron un peso adecuado para su edad gestacional. Con excepción de uno (Rojas, 2009), el objetivo de los estudios fue determinar la mejoría de los pacientes con SDR severo por el uso de surfactante bovino; en general, la mejoría se evaluó por el requerimiento de PMVA con FiO2 > 0.40 para mantener una PaO2 > 80 mmHg. El estudio de Rojas (2009) tuvo la intención de evaluar el uso de surfactante bovino en pacientes con SDR leve o moderado, bajo asistencia con cánula nasal con presión positiva continua (NCPAP). 42 En cuanto al número de participantes, en 4 estudios las “N” incluyeron un número menor de 50 pacientes por brazo de tratamiento, mientras que el estudio más grande fue el de Leichty y col. (1991) con 798 participantes. En nueve estudios se administró el surfactante bovino a una dosis de 100mg/Kg en 3 a 5 alícuotas, dentro de las primeras ocho horas de vida. En el estudio de Rojas (2009) se administró entre las 4 y 24 horas de vida. En particular en el estudio de Dunn con prematuros de 30 a 36 semanas, hubo un grupo extra a quien sólo se dio una dosis de surfactante. Como grupo de comparación, ocho estudios utilizaron sólo la ventilación convencional (aire) y en dos (Gitlin 1987 y Raju 1987), se comparó con la administración de solución salina. Mortalidad Con excepción del estudio de Lloyd (1999) en los demás se comparó la mortalidad durante la estancia en la UCIN entre los neonatos tratados con surfactante bovino vs placebo. En el grupo tratado con surfactante la mortalidad acumulada fue del 14.2%, menor a la del grupo control de 19.3% (Cuadro 2), lo cual fue estadísticamente significativo. En todos los estudios la mortalidad en los neonatos tratados con surfactante bovino fue menor del 18%, a diferencia del grupo control donde varió hasta el 53.8% (Raju, 1987). Broncodisplasia pulmonar El desarrollo de BDP fue medido en nueve estudios. El grupo tratado con surfactante bovino desarrolló esta complicación en el 37.2% a diferencia del 41.2% (Cuadro 2) del grupo control (p > 0.05). Hubo gran variación en la frecuencia de casos de BDP por estudio; en particular el estudio de Dunn (1990) en neonatos de 30 a 36 semanas de edad gestacional mostró una incidencia muy baja de DBP en ambos grupos, con mayor reducción en aquellos que recibieron surfactante bovino. Persistencia de conducto arterioso Esta complicación fue informada en todos los estudios con excepción del estudio de Lloyd (1999). Al igual que con la BDP, hubo una menor frecuencia en los pacientes tratados con surfactante bovino, 37.4% vs 40.5% en el grupo control (Cuadro 2). Su presencia fue muy alta en los estudios realizados hasta 1991, en donde tanto en el grupo de neonatos tratados con surfactante bovino como los controles las incidencias se encontraban, en general, por arriba del 40%. Sin embargo, en dos estudios (Escobedo, 2004; Rojas, 2009) la incidencia disminuyó a menos del 15%; en particular, en el estudio de Rojas (2009) las incidencias fueron de 1.4% vs 2.2% (surfactante vs control), pero conviene mencionar que se incluyeron neonatos menos graves. 43 Hemorragia intraventricular En todos los estudios se incluyeron tanto los casos leves como severos. Con relación al uso o no de surfactante, se encontró aproximadamente un 5% menos de casos en relación con el grupo control, 37.9% vs 33.9%; esta diferencia fue marginalmente significativa (Cuadro 2). Esta complicación fue más frecuente en el estudio de Liechty (1991) en donde se incluyeron neonatos de pesos más bajos y edades gestacionales más prematuras. Las incidencias fueron arriba del 55% en ambos grupos, sin mostrar diferencias estadísticamente significativas. Enterocolitis necrosante Esta complicación fue informada en seis estudios (Gitlin, 1987; Raju, 1978; Hobar, 1989; Fujiwara, 1990; Dunn, 1991 y; Liechty, 1991). Su incidencia fue baja en todos los estudios. El uso de surfactante bovino mostró una frecuencia poco mayor, 4.8% vs. 3.6% en el acumulado de pacientes controles (Cuadro 2). Es de señalar que los estudios posteriores al año 2000 ya no reportaron esta complicación. Retinopatía del prematuro La evaluación oftalmológica fue poco explorada en los estudios analizados. Cuatro de ellos informaron sobre esta complicación (Gitlin, 1987; Raju, 1987; Fujiwara, 1990; Dunn, 1991). Como se observa en el Cuadro 2, la frecuencia acumulada fue levemente más alta en el grupo control que el tratado con surfactante (14.7% vs. 10.7%). Los estudios de Fujiwara y Dunn, publicados en los años noventa, mostraron incidencias más bajas en comparación con los dos previos de los años ochenta. Días de intubación y manejo ventilatorio Ocho estudios analizaron los días de intubación y los días de manejo ventilatorio asistido en los neonatos (Gitlin, 1987; Raju, 1978; Dunn, 1990; Dunn, 1991; Fujiwara, 1990; Lloyd, 1999; Escobedo, 2004; Rojas, 2009). De éstos, uno (Escobedo 2004) consideró solo horas y no pudo ser comparado con el resto. En cinco, por el tamaño de muestra y la distribución de sus datos, se reporta sólo la mediana, la cual varío desde 1 – 8 días para el grupo tratado con surfactante y de 0 - 11 días en los grupos controles. Por no disponer de la información de cada paciente no se pudo realizar un re-análisis agrupado. En los dos estudios donde se obtuvo la media y desviaciones estándar, ambos encontraron un menor tiempo de intubación en los neonatos tratados con surfactante bovino; para el estudio de Raju (1978) hubo 4 días menos, mientras que para Dunn (1991) 15 días menos (cuadro 1). En ambos la diferencia no fue estadísticamente significativa. 44 Días de estancia en la UCIN Esta información estuvo disponible en cinco estudios (Cuadro 1). En el estudio de Dunn, (1990) no hubo diferencias dado que ambos grupos duraron en promedio 10 días, y en el de Escobar (2004), la diferencia fue de un día menos en los tratados con surfactante. Los tres estudios restantes presentan la media y desviación estándar de los días de estancia, en los tres estudios la media fue menor para los pacientes tratados con surfactante, sin embargo, tanto para el estudio de Raju (1978) como para el de Rojas (2009) la diferencia no fue estadísticamente significativa. En el estudio de Dunn (1991), en neonatos < 30 semanas, el uso de surfactante redujo la estancia en la UCIN en promedio 17 días menos, diferencia estadísticamente significativa (Cuadro 1). Resultados a dos años de seguimiento Dos estudios evaluaron el pronóstico a dos años de seguimiento en neonatos tratados con surfactante bovino vs control con aire. El primero publicado en 1990 por Ware y cols. evaluó a 31 lactantes, 14 con el antecedente de haber sido tratados con surfactante bovino y 16 controles. Todos los pacientes fueron sobrevivientes a dos años de vida. No hubo diferencias en cuanto a la proporción de neonatos que requirieron ser re-hospitalizados (3/14 ó 21% vs. 4/15 ó 26.6%), enfermaron por neumonía o bronquitis (2/14 o 14.3% vs 4/16 o 20%), vivían con problemas respiratorios (3/14 vs 4/15), eran alérgicos (2/14 vs 2/16), tenían secuelas de retinopatía del prematuro (1/13 vs 2/16), habían tenido cuando menos una crisis convulsiva (3/14 vs 2/16), problemas de audición (1/14 vs 0/16) y visión limitada (0/14 vs 1/16). En el estudio multidosis de Survanta Group (1994) al comparar a 615 neonatos tratados con surfactante bovino vs. 613 controles se encontró una menor mortalidad con el uso del surfactante del 21.9 % (IC95%, 18.6 - 25.3%; 135/613) vs. un 30.5% (IC95% de 26.8 - 34.2%, 187/613), diferencia que fue estadísticamente significativa (p=0.0007). Por otro lado, hubo una frecuencia mayor de niños con parálisis cerebral entre los controles (14.3%) con relación a los manejados con surfactante (8.9%), diferencia marginalmente significativa (p= 0.07). En otros desenlaces no hubo diferencias entre los grupos: re-hospitalizaciones 19.5% vs. 19.2% (p = 0.94); ceguera 3.1% vs. 3.5% (p=0.83), requerimiento de oxígeno en casa 3.5 vs. 4.4% (p = 0.50), derivaciones ventrículo peritoneales 5.3 vs. 7.4% (0.37) y eventos alérgicos 11.1 vs. 13.3% (p = 0.25). 45 Bibliografía: 1. Gitlin JD, Soll RF, Parad RB, Horbar JD, Feldman HA, Lucey JF, Taeusch W. Randomized controlled trial of exogenous surfactant for treatment of hyaline membrane disease. Pediatrics 1987;79: 31-37. 2. Raju TNK, Vidysagar D, Bhat R, Sobel D, McCulloch KM, Anderson M, Maeta H, Levy PS, Furner S. Double-blind controlled trial of single-dose treatment with bovine surfactant in severe hyaline membrane disease. Lancet 1987;21: 651-655. 3. Hobart JD, Soll RF, Sutherland JM, Kotagal U, Philip AGS, Kessler DL, et al. A multicenter randomized, placebo-controlled trial of surfactant therapy for respiratory distress syndrome. N Eng J Med 1989; 320:959-965. 4. Dunn MS, Shennan A, Possmayer F. Single- versus multiple-dose surfactant replacement therapy in neonates of 30 to 36 weeks´gestation with respiratory disease syndrome. Pediatrics 1990;86: 564-571. 5. Fujiwara T, Konishi M, Chida S, Okuyama K, Ogawa Y, Takeuchi Y, et al. Surfactant replacement therapy with a single postventilatory dose of a reconstituted bovine surfactant in preterm neonates with respiratory distress síndrome: Final analysis of a multicenter, double-blind randomized trial and comparison with similar trials. Pediatrics 1990;86: 753-764. 6. Dunn MS, Shenan AT, Zayack D, Possmayer F. Bovine surfactant replacement therapy in neonates of less than 30 weeks´gestation: a randomized controlled trial of prophylaxis versus treatment. Pediatrics 1991; 87: 377-396. 7. Liechty EA, Donovan E, Purohit D, Gilhooly J, Feldman B, Noguchi A, et al. reduction of neonatal mortality after multiple doses of bovine surfactant in low birth weight neonates with respiratory distress syndrome. Pediatrics 1991;88: 19-28. 8. Lloyd J, Todd DA, John E. Serial phospholipid analysis in preterm infants: comparison of exosurf and survanta. Early Hum Develop 1999; 54: 157-168. 9. Escobedo MB, Gunkel JH, Kennedy KA, Shattuck KE, Sánchez PJ and Texas Neonatal Research Group. Early surfactant for neonates with mild to moderate respiratory distress syndrome: a multicenter, randomized trial. J Pediatric 2004; 144: 804-808. 10. Rojas MA, Lozano JM, Rojas MX, Laughon M, Lewis-Bose C, Rondon MA, The Colombian neonatal research network. Very early surfactant without mandatory ventilation in premature infants treated with early continuous positive airway pressure: a randomized, controlled trial. Pediatrics 2009; 123: 137-142. 46 11. Ware J, Taeusch HW, Soll RF, McCornick MC. Health and developmental outcome of a surfactant controlled trial: follow-up at 2 years. Pediatrics 1990;85:1103-1107. 12. Survanta Mulidosis study group. Two-year follow-up of infant treated for neonatal respiratory distress syndrome with bovine surfactant. J Pediatr 1994;124:962-967. 47 Cuadro 1. Características de los ensayos clínicos controlados incluidos en la revisión donde se evaluó el uso de surfactante bovino para el tratamiento de recién nacidos prematuros con síndrome de dificultad respiratoria. Población de estudio Intervenciones Variables desenlace Gitlin / Neonatos de 1000 a 1500 g de peso, con una media de 29 ± 1.5 semanas de gestación y peso adecuado a esta, además de datos radiológicos de SDR. Surfactante 3.3 ml/Kg en 4 partes, en las primeras 8 horas de vida (n = 18) - Mortalidad. - 3 (16%) -Broncodisplasia pulmonar 4 (22.2%) (30.4%) vs 7 Placebo: solución salina -PCA - 11 (61.2%) (65.2%) vs 15 5 (27.7%) (73.9%) vs 17 EEUU/ 1987 1 (n = 23) de -HIV -ECN -Retinopatía prematuro del Resultados ¥ Autor/ país/ año p vs - 2 (11.1%) vs 3 (16%) (17.4%) -Días intubación EEUU/ 1987 2 Neonatos de 750 a 1750g de peso, con una media de 28 ± 3 semanas de gestación, Datos radiológicos de SDR severa, requerir FiO2 >0.4 y PMVA de 8; a/A PO2 de 0.24. Surfactante (100mg) en 3.3 ml/Kg en 4 partes, en las primeras 6 horas de vida (n=17) Placebo: solución salina - Mortalidad. -Broncodisplasia pulmonar -PCA -HIV -ECN (n = 13) -Retinopatía prematuro -Días intubación 0.70 0.72 1.00 0.004 0.57 1.00 1 (4.3%) vs 4 - NS 0.056 de Md 4 Raju/ 6 (26%) del 3 (17.6%) (53.8%) vs 7 9 (52.9%) (30.7%) vs 4 0.28 - 12 (79.5%) (23.7%) vs 3 - 12 (79.5%) (23.7%) vs 3 de -Días de estancia UCIN vs 11 1 (5.8%) vs 0.02 0.02 1.00 0 (0%) 5 (29.4%) vs (15.4%) 2 0.42 - NS - NS 22.8±17 vs 26.7±19.2 55.6±26 vs 59.3±26 Horbar/ EEUU/ 1989 3 Neonatos de 750 a 1750g de peso, con una media de 28.5 ± 2.6 semanas de gestación, Datos radiológicos de SDR severa, requerir FiO2 Surfactante (100mg) en 4ml/Kg en 4 partes, en las primeras 6 horas de vida (n=78) - Mortalidad. Placebo: aire -PCA 48 -Broncodisplasia pulmonar - 13 (16.6%) (17.3%) vs 14 - 10 (12.8%) (12.3%) vs 10 1.00 1.00 0.42 Autor/ país/ año Población de estudio Intervenciones Variables desenlace >0.4 para >80mmHg. (n = 81) -HIV paO2 de -ECN Resultados ¥ - 32 (49%) (41%) vs 39 - 29 (36%) (37%) vs 29 (4%) vs 4 3 (5%) Canadá/ 1990 4 Neonatos de 1865 ±544g de peso, de 30 a 36 semanas de gestación, Datos radiológicos de SDR severa. Con asistencia a la ventilación. Surfactante (100mg) en 3.3 ml/Kg en 4 partes, en las primeras 6 horas de vida G1: Una (n=24), dosis G2: Cuatro dosis (n=27) G4: aire (n = 24) -HIV de -Días de estancia UCIN Población de estudio Intervenciones Variables desenlace Fujiwara/ Neonatos de 750 a 1749g de peso, con una media de 28 ± 2 semanas de gestación, con peso adecuado. Datos radiológicos de SDR severa, requerir FiO2 >0.4 y PMVA >7 cmH2O. Surfactante (100mg) en 4 ml/Kg en 5 partes, en las primeras 8 horas de vida (n=54) Placebo: aire -PCA (n = 46) -HIV 5 de G2 G3 vs 1.00 0.59 - 1 (4.1%) vs 1(3.7%) vs 2 (8.2%) -PCA Autor/ país/ año 1990 vs -Broncodisplasia pulmonar 1.00 - 7 (29.1%) vs 13(48%) vs 11(45.8%) 0.23 - 3 (12.3%) vs 2(7.4%) vs 5(20.8%) - NS - NS Md 5.3 vs 4.5 vs 5.6 Md 10 vs 10 Japón/ G2 - 1 (4.1%) vs 1(3.7%) vs 0 (0%) -Días intubación Placebo: aire vs G3 - Mortalidad. 0.87 1.00 G1 Dunn/ p vs 11 Resultados ¥ p - Mortalidad. - 8 (15%) vs 10 (22%) - NS -Broncodisplasia pulmonar - 5 (9%) vs 11(24%) - 0.08 - 25 (46%) vs 17 (37%) - 0.41 - 11 (20%) vs 25 (54%) <0.001 - 0 (0%) vs -ECN -Retinopatía prematuro 1 (2%) - 1.00 - 7 (13%) vs 10 (22%) del - 0.29 Md 8 vs 10 -NS Dunn/ Canadá/ 1991 6 Neonatos de 986±220g de peso, <30 semanas de gestación, Datos radiológicos de SDR. -Días intubación de 8 (13.3%) (10%) vs 6 - Mortalidad. 16 (26.6%) (57.1%) vs 40 Placebo: aire -Broncodisplasia pulmonar (n = 60) -PCA 21 (51.6%) vs 31 Surfactante (100mg) en 4ml/Kg en 3 partes, en las primeras 6 horas de vida (n=60) 49 - 0.77 <0.001 (35%) 0.09 0.44 Autor/ país/ año Población de estudio Intervenciones Variables desenlace de -HIV del 3 (1.6%) 1 (8.3%) -Días intubación EEUU/ 1991 7 Neonatos de 600 a1750g de peso, con una media de 27.6 ±2.8 semanas de gestación, Datos de SDR severa, requerir FiO2 >0.4 y PMVA. Surfactante 100mg/Kg en 4 partes, en las primeras 6 horas de vida (n=402) - Mortalidad. Placebo: aire -PCA (n = 396) -HIV -Broncodisplasia pulmonar Australia/ 1999 8 Surfactante 4 ml/Kg en 4 partes, en las primeras 8 horas de vida (n=22) Placebo: aire (pulmón sano) 24 (5%) vs 1 0.62 0.20 (1.6%) vs 5 - NR - 0.04 40.1±29.6 vs 55.6±50.1 46.8±24.9 vs 63.9±49.8 74 (18.4%) (27.3% vs 108 - 190 (57.9%) (62.7%) vs 180 - 220 (54.7%) (54.3%) -Broncodisplasia pulmonar - 0.002 - 0.32 - 21 (3.8%) Neonatos con una media de 920 ± 250 g de peso, ≤32 semanas de gestación, Datos radiológicos de SDR severa, requerir FiO2 >0.4 y PMVA. vs - 206 (51.2%) 221(55.8%) -ECN Lloyd/ p de -Días de estancia UCIN Liechty/ ¥ 19 (31.6%) (40%) -ECN -Retinopatía prematuro Resultados vs -0.12 -0.97 -0.42 vs 215 (5.2%) vs 15 - 7 (31.8%) vs 4 (17.4%) -0.31 26 ± 17 vs 14 ± 13.4 - 0.055 - Mortalidad. - 0 (0%) vs 0 (0%) - 1.00 - PCA - 9 (13.8%) vs 4 (5.9%) - 0.15 -HIV - 0 -1.00 -Días intubación de (n = 23) Escobedo/ EEUU/ 2004 9 Neonatos de ≥ 1250g de peso,≤ 36 semanas de gestación, Datos de SDR leve-moderada, no requerían asistencia ventilatoria. Surfactante 4 ml/Kg, en las primeras 4 a 24 horas de vida (n=65) Control: (expectante) nada -Horas intubación (n = 67) de -Días de estancia UCIN 50 (0%) vs 1 (1.5%) Md 2.2 vs 0 -0.001 Md 20 - 0.89 vs 19 Autor/ país/ año Población de estudio Intervenciones Rojas/ Neonatos con una media de 1293 ±324 g de peso, de 27 a 31 semanas de gestación. Evidencia de distress respiratorio (Taquipnea, retracción intercostal, aleteo nasal y quejido respiratorio) 15 a 60 minutos después de nacer y requerir de NCPAP. Surfactante 100mgl/Kg en partes (n=141) Colombia/ 2009 10 Variables desenlace de Resultados ¥ p - Mortalidad. - 13 (9%) vs 13 (9%) -1.00 -Broncodisplasia pulmonar - 63 (49%) vs 73 (59%) - 0.18 - - 0.68 2 Placebo: aire (n = 137) 2 (1%) vs 3 (2%) -HIV -Días intubación de Md 4.3 vs 3.3 -0.17 37.1 ± 21.3 vs 36.9 ± 21.3 -0.94 -Días de estancia UCIN PCA: persistencia de conducto arterioso, HIV: hemorragia intraventricular, ECN: enterocolitis necrozante, UCIN: unidad de Cuidados Intensivos Neonatales. 51 Cuadro 2. Mortalidad y frecuencia de complicaciones acumuladas según uso o no de surfactante bovino. Complicación Mortalidad Grupo con surfactante bovino Evaluados % (IC95%) N Evaluados % (IC95%) 123 862 14.3 (11.9 a 16.6) 164 849 19.3 (16.6 a 22.0) 0.005 305 819 37.2 (33.8 a 40.6) 331 803 41.2 (37.7 a 44.7) 0.10 conducto 331 886 37.4 (34.1 a 40.6) 344 849 40.5 (37.1 a 43.9) 0.18 1- 300 886 33.9 (30.7 a 37.0) 322 849 37.9 (34.6 a 41.2) 0.08 30 629 4.8 (3.0 a 6.5) 22 619 3.6 (2.0 a 5.1) 0.32 16 149 10.7 (5.4 a 16.0) 21 142 14.7 (8.6 a 20.1) 0.37 Broncodisplasia pulmonar del Valor p N 1-7,9,10 Persistencia 1-7,9 arterioso Grupo control 1-8,10 Hemorragia intraventricular 7,9,10 Enterocolitis Necrozante 1-3, 5-7 Retinopatía del Prematuro 1,2,5,6 52