TALLER ACTUALIZACION INFECCIONES TRANSMISION SEXUAL
Anuncio

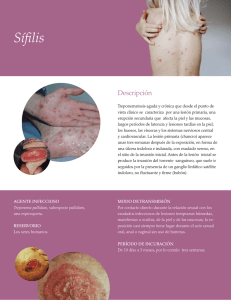
TALLER ACTUALIZACION INFECCIONES TRANSMISION SEXUAL ATENCION PRIMARIA CENTRO INFECCIONES TRANSMISION SEXUAL SEVILLA Dra. Isabel Pueyo Rodriguez Dra. Concepción Martínez Díaz de Argandoña MANUEL INFECCIONES TRANSMISION SEXUAL PARA ATENCION PRIMARIA Introducción Las infecciones de transmisión sexual (ITS) son un problema importante de salud pública en todo el mundo con grandes repercusiones psicológicas, sociales y económicas. Están producidas por diversos agentes infecciosos, cuya transmisión es por relaciones sexuales en su sentido más amplio, es decir, sexo vaginal, anal u oral. La disminución de la prevalencia de las ITS mediante la interrupción de la transmisión y la reducción de la duración de la infección, así como un diagnóstico precoz y tratamiento correcto, evitará complicaciones y secuelas, como la infertilidad, embarazos ectópicos, abortos, cáncer anogenital e infecciones en el recién nacido o lactante. Epidemiología Es difícil conocer con exactitud su incidencia y prevalencia, ya que existe una importante subdeclaración no solo en nuestro país sino a nivel mundial. La OMS calcula que cada año se producen en todo el mundo 333 millones de casos de ITS curables, la mayoría en países en desarrollo. Si incluimos las ITS de origen vírico como Virus de la Inmunodeficiencia Humana, Herpes Virus Simple y Papilomavirus, podemos afirmar que son, en conjunto, una de las principales causas de muerte y discapacidad en el mundo. La mayoría se estas infecciones serán asintomáticas tanto en el hombre como en la mujer, de ahí la importancia que tiene el cribado o realización de pruebas de detección a aquellas personas con más riesgo a adquiridlas y que generalmente tienen más dificultad para acceder a los servicios sanitarios. Una conducta sexual de riesgo es cuando una persona mantiene relaciones sexuales sin protección, en la que puede ocasionar daño a su salud o la salud de la otra persona por contagio de una ITS. Hay colectivos que presentan unas características concretas que le llevan a situaciones de más riesgo en sus prácticas sexuales, como son: - Los hombres que tienen sexo con hombres (HSH): las relaciones entre hombres con penetraciones anales no protegidas, conllevan un alto riesgo de ITS/VIH. En este grupo es frecuente un número alto de parejas sexuales distintas, a veces anónimas y el sexo oral sin protección. - Los adolescentes: la insuficiente protección por el desconocimiento de los riesgos, los cambios frecuentes de parejas y los escasos recursos y habilidades ante una ITS les lleva a un alto nivel de transmisión y complicaciones. - El ejercicio de la prostitución: contacto sexual con varias personas diferentes al día y a veces dificultad para negociar el uso del preservativo. La detección y tratamiento precoz de una ITS se debe realizar para: Evitar complicaciones y secuelas de la persona infectada. Evitar el contagio de las parejas sexuales y el contagio por vía vertical (de la madre al feto o recién nacido). Para conseguir estos objetivos, es necesario una buena coordinación con el Laboratorio que se tenga de referencia y que disponga de pruebas diagnosticas con alta sensibilidad y especificidad para estas infecciones, de tratamientos efectivos e informar a los usuarios sobre los mecanismos de transmisión y como prevenirlas. Es muy importante, antes de dar un diagnostico, diferenciar las ITS de las patologías genitales no venéreas y de las infecciones del trato genital debida a otros agentes patógenos que no sean de transmisión sexual, ya que el abordaje, el tratamientos (no es necesario el de las parejas) y las connotaciones que tendría una ITS, varían notablemente Manejo de casos Ante un paciente con síntomas o sospecha de ITS, es necesario realizar: 1. Anamnesis detallada donde se recoja: síntomas, tiempo de infección, contacto sospechoso, si tiene pareja estable, tiempo de la última relación sexual y con quién, conducta sexual, hábitos sexuales, tratamientos previos. 2. Examen físico 3. Tomas de muestras 4. Diagnostico correcto 5. Tratamiento rápido y eficaz 6. Control de la/s pareja/s si es posible. 7. Seguimiento clínico 8. Notificación si es de declaración obligatoria. 9. Educación sanitaria. En Atención Primaria no siempre es posible disponer de métodos diagnósticos, por lo que será necesario recurrir al manejo sindrómico en estos casos. Se basa en la identificación de grupos uniformes de síntomas y signos fácilmente reconocibles y la administración del tratamiento que aborde la mayoría de los microorganismos. CLASIFICACION 1. ULCERAS: Sífilis Chancro blando Linfogranuloma Venéreo Herpes Genital 2. PRURITO y/o FLUJO VAGINAL Tricomoniasis Vaginosis Bacteriana Candidiasis 3. URETRITIS Y CERVICITIS Infección Gonocócica Infección por Chlamydia Trachomatis 4. MANIFESTACIONES CUTANEAS Condilomas Acuminados Moluscos Contagiosos 5. INFECCIONES PARASITARIAS Sarna Ladillas 6. PATOLOGIA GENITAL NO VENEREA ULCERAS GENITALES SÍFILIS Etiología Es una infección sistémica caracterizada por la aparición de una úlcera indolora o chancro en el lugar de inoculación. El Treponema Pallidum es el agente causal. Penetra en el organismo a través de las mucosas intactas o de pequeñas lesiones del epitelio. La mayoría de los casos se adquiere por contacto sexual, aunque también por transmisión vertical de la madre al feto o al recién nacido. Epidemiología En nuestro país la incidencia en las dos últimas décadas del siglo pasado fue disminuyendo, sin embargo en los últimos años estamos observando un incremento de los casos sobre todo en hombres que tienen relaciones sexuales con otros hombres. En muchos casos está asociada a la infección por VIH. El riesgo de contagio, al tener relaciones sexuales con una persona infectada, oscila entre el 10 y 60% dependiendo del periodo de la infección y de la práctica sexual. CLASIFICACION: SIFILIS ACTIVA PRIMARIA LATENTE SECUNDARIA LATENTE CONGENITA TERCIARIA TEMPRANA TARDIA TARDIA LATENTE PRECOZ MANIFESTACIONES CLINICA: 1. SIFILIS PRECOZ Periodo primario: Ulcera que aparece en el lugar de la inoculación. El chancro sifilítico es el primer síntoma de la sífilis. Aparece tras un periodo de incubación de 3 a 4 semanas (límites de 9 a 90 días). Es una lesión erosiva, generalmente única y menos frecuente múltiples, indolora, indurada, redondeada u oval, de bordes elevados, bien delimitados, cubiertas por un exudado amarillo‐grisáceo. Habitualmente se acompaña de adenopatías uni ó bilaterales indoloras, duras. En el hombre la localización más frecuente es en surco balanoprepucial, frenillo, prepucio y meato. En la mujer aparece en labios mayores y menores, horquilla, vagina y cervix. En aquellas personas que practiquen sexo anal, también pueden aparecer chancros anorectales y en la mucosa bucal por sexo oral. El chancro involuciona, sin dejar cicatriz, en 4 a 6 semanas. Si el paciente no es tratado, el 50% de los casos aproximadamente, evolucionará a una sífilis en periodo secundario y el resto al periodo de latencia. El 25% aproximadamente de las personas contagiadas no refieren existencia de chancro. CHANCROS EN PREPUCIO Y FRENILLO CHANCRO EN MEATO CHANCRO ANAL EN HSH CHANCROS MULTIPLES EN ESCROTO Periodo secundario: Comienza a las 6‐8 semanas del chancro y si este ha pasado desapercibido a los 3‐6 meses del contagio. Es el periodo más florido de la infección y con más actividad serológica. La piel es el órgano más afectado y a veces puede acompañarse de artralgias, febrícula, cefaleas y malestar general. En las manifestaciones clínicas podemos encontrar: ♦ Roséola sifilítica: exantema formado por lesiones maculosas de color rosa pálido, pequeñas de contornos irregulares, no pruriginosos, localizado en tronco y extremidades. Es la más común y precoz (10 a 12 semanas). Sin tratamiento puede desaparecer en pocas semanas, dos meses como máximo. EXANTEMA EN TRONCO EXANTEMA EN BRAZO ♦ Sifílides papulosa: exantema papuloso, rojo oscuro, con predilección por plantas y palmas donde suelen ser induradas y presentar un collarete de descamación periférica de las lesiones (clavos sifilíticos), aunque puede extenderse por troco, extremidades y más raro en genitales. Es más tardía que la roséola. ROSÉOLA EN TRONCO CLAVOS EN PALMA CLAVO ÚNICO ELEMENTOS VIOLÁCEOS EN GLANDE Y PREPUCIO ♦ Condilomas planos: aparecen a los 3‐6 meses del contagio. Se localizan en zonas húmedas (área genital y perianal) y regiones intertriginosas, en forma de lesiones papilomatosas, planas de color rojizo que confluyen formando placas hipertróficas. CONDILOMAS PLANOS SIFILÍTICOS ♦ Alopecia sifilítica: afecta a cuero cabelludo se manifiesta en forma de alopecia en placas. ALOPECIA SIFILÍTICA En el periodo secundario la contagiosidad es muy alta. Sin tratamiento se resuelve espontáneamente a las 2‐12 semanas. La asociación de sífilis e infección por VIH puede presentar cuadros atípicos, más agresivos, de evolución más acelerada y acortamientos de los periodos de latencias. Periodo de latencia precoz: Fase asintomática en la que solo hay datos serológicos de la infección. Dura 2 años aproximadamente y es potencialmente infectante. El diagnostico lo haremos cuando el sujeto tenga una serología negativa dos años previos, en la/s pareja/s de los pacientes con sífilis activas y cuando, en ausencia de síntomas, nos encontremos con una prueba no treponémica positiva a títulos igual o superior a 1/32. 2. SIFILIS TARDIA Los casos de Sífilis precoz no tratada, pasaran a los periodos de: Sífilis latente tardía: No hay manifestaciones clínicas y no es contagioso, por lo que no hay riesgo para los contactos sexuales recientes. El diagnostico es serológico y aproximadamente el 30% tendrán serología treponémica positiva con no treponémica negativa y otro 30% ambas positivas. Sífilis terciaria: La desarrolla el 40% aproximadamente de las Sífilis no tratadas. Durante este periodo la infección es poco contagiosa. Se afectan uno o más órganos, pudiendo aparecer muchos años después del contagio (3 a 12 años). La localización será mucocutánea, ósea, visceral o neuronal. En al actualidad es raro la evolución a este periodo. - Sífilis cutaneomucosa: lesiones granulomatosas denominadas “gomas”. Se inician como un nódulo que más tarde se reblandece, se adhiere a la piel y se ulcera. Pueden ser grandes y solitarios, o pequeños y múltiples. Se localizan en cualquier punto de la superficie cutánea. - Sífilis ósea: puede causar dolor local, hipersensibilidad y engrosamiento. Los huesos más frecuentemente afectados son: tibias, esternón, cráneo, clavículas y vértebras. - Sífilis cardiovascular: comienza con una aortitis simple, de sintomatología difusa, lo que provoca que el diagnostico casi siempre se haga cuando ha transcurrido largo tiempo del contagio (10‐40 años). Puede complicarse con insuficiencia valvular y formación de aneurismas. - Neurosífilis: según su perfil evolutivo se pueden clasificar en: Neurosífilis asintomática: presencia de alteraciones del líquido cefalorraquídeo sin signos neurológicos. Meningitis sifilítica: se manifiesta con cefaleas, trastornos de los nervios craneales, convulsiones, delirios y aumento de la presión intracraneal. Parálisis general progresiva: complicación tardía (20‐40 años después del contagio). Al principio los síntomas pueden ser leves: cefaleas, falta de concentración y pérdida de memoria. Más tarde se producen alteraciones de la personalidad, demencia, delirios, ideas de grandeza o apatía. Tabes dorsal: degeneración de las raíces y de los cordones posteriores de la médula. Los síntomas y signos son numerosos, siendo los más frecuentes cuadros de hipotonía con marcha atáxica y pérdida de equilibrio al cerrar los ojos, y los trastornos vegetativos tales como disfunción intestinal, vesical y de los órganos sexuales. 3. SIFILIS CONGENITA Es frecuente en países donde las madres no reciben cuidados prenatales. El treponema atraviesa la placenta, afectando al feto. La forma de transmisión es por vía transplacentaria y el riesgo de contagio dependerá del mes de embarazo en el cual la madre adquiriere la infección o del estadio de la sífilis materna durante el embarazo, siendo muy alto el riesgo de contagio en la sífilis primaria y secundaria. En la sífilis latente tardía existe poco riesgo de contagio. Si la madre no recibe tratamiento puede ocurrir que el feto se infecte al principio del embarazo, provocando un aborto tardío después de 12‐14 semanas o cuando la gestación esté avanzada. También puede producirse la muerte intraútero, naciendo un feto macerado, o bien puede nacer un feto vivo infectado. Todas las embarazadas deben realizarse una serología para sífilis al principio de la gestación, y en poblaciones de alta prevalencia debe repetirse en el tercer trimestre. El CDC establece que se debe sospechar una sífilis congénita en las siguientes situaciones (23): 1. Madre con sífilis no tratada en el momento del parto. 2. Madre tratada el mes anterior al parto. 3. Madre tratada con eritromicina, pues esta difícilmente atraviesa la barrera placentaria. 4. Sí no está bien documentado que la madre recibiera tratamiento correcto. 5. Comparación de los títulos de las serologías no treponémicas de la madre y del recién nacido utilizando el mismo test serológico. 6. Presencia de lesiones clínicas o radiológicas. Manifestaciones clínicas Sífilis congénita temprana: antes de los dos años de vida. La sintomatología es compleja y florida: bajo peso al nacer, lesiones mucocutáneas equiparables al periodo secundario del adulto, anormalidades óseas, rinitis, alteraciones viscerales y hematológicas. Sífilis congénita tardía: a partir de los dos años de vida. Las manifestaciones clínicas más frecuentes son: frente abombada, nariz en silla de montar, mandíbula protuberante, dientes de Hutchinson, tibias en sable, queratitis parenquimatosa, sordera, afectación visceral correspondiente a las formas terciarias del adulto. DIAGNOSTICO DE LABORATORIO: 1. Examen con microscopio de campo oscuro del exudado del chancro: se observan los treponemas brillantes y móviles. 2. Serologías: * Inespecíficas o no treponémica: VDRL y RPR. Se positivizan a las 4‐12 semanas del contagio. Su cuantificación permite controlar la eficacia del tratamiento. Tienen que ser confirmadas por las pruebas treponémicas. * Treponémica o especifica: TPHA y FTA. La reacción FTA puede realizarse con conjugados monoespecíficos de IgG e IgM. Los IgG existen en todos los sueros positivos y los IgM al principio de la infección y generalmente desaparecen con el tratamiento o con el transcurso del tiempo. Las pruebas no treponémicas pueden dar falsos positivos en enfermedades del colágeno, lepra, embarazo, adictos a heroína y algunas drogas hipertensivas. Es necesario confirmarlas siempre con las pruebas específicas, que en estos casos serán negativas. TRATAMIENTO: 1. Sífilis primaria: Penicilina G. Benzatina 2.4 millones unidades I.M. en dosis única. En alérgicos a penicilina: Doxiciclina 100 mg. cada 12 h. durante 14 días. En embarazadas alérgicas a penicilina: Eritromicina 500 mg. cada 6 h. durante 14 días. En pacientes con infección por VIH: Penicilina G Benzatina 2.4 millones a la semana, durante 3 semanas. 2. Sífilis latente tardia: Penicilina G. Benzatina 2.4 millones unidades I.M. a la semana, durante 3 semanas. En alérgicos a penicilina: Doxiciclina 100 mg. cada 12 h. durante 4 semanas. En embarazadas alérgicas a penicilina: Eritromicina 500 mg. cada 6 h. durante 4 semanas. Informar a los pacientes de que pueden tener la reacción de Jarisch‐Herxheirmer, consistente en la aparición de fiebre, cefaleas, malestar general, a las 3‐12 horas del tratamiento de la Sífilis primaria y secundaria. Es necesario hacer controles serológicos al 1, 3, 6 y 12 meses del tratamiento. Los títulos de las serologías inespecíficas irán descendiendo hasta negativizarse o tener valores muy bajos. Búsqueda activa de casos (seguimientos de contactos): S. Primaria: Todos los contactos sexuales durante los 3 meses anteriores al comienzo de síntomas. S. Secundaria: Contactos sexuales durante los 6 meses anteriores. S. Latente precoz: Los contactos sexuales de los 12 meses anteriores, si es imposible precisar la fecha en que se produjeron las sesiones primaria y secundaria. S. Terciaria y latente tardía: los cónyuges y los hijos de las madres infectadas. S. Congénita: Todos los miembros inmediatos de la familia. CHANCRO BLANDO O CHANCROIDE Etiología Es una infección de transmisión sexual causada por el bacilo gramnegativo Haemophilus ducreyi. Se caracteriza por la aparición de una úlcera dolorosa en el lugar de inoculación, en general en los genitales externos y adenopatía satélite unilateral supurativa (bubón). Epidemiología Es raro en los países desarrollados, en nuestro medio solo encontramos casos aislados. Afecta más frecuentemente a hombres de bajo nivel socioeconómico. Clínica Después de un periodo de incubación de 3 a 7 días, aparece una pápula o vesiculopústula que evoluciona en 24‐48 horas a una lesión ulcerada, única o múltiple, no indurada, de bordes irregulares, dolorosa, con un anillo inflamatorio alrededor y cubierta por una membrana que sangra con facilidad al despegarla. Se localizan con mayor frecuencia en las zonas de mayor fricción: surco balanoprepucial, glande y prepucio en el hombre, y labios mayores y menores e introito en la mujer. En la mitad de los casos, a los 7 o 14 días aparece una adenopatía unilateral dolorosa, llamada bubón, que puede volverse fluctuante y drenar al exterior. Chancroides múltiples por autoinoculación Tratamiento Azitromicina 1 gr. dosis única, o Ceftriazona 250 mg. I.M., o Ciprofloxacino 500 mg. cada 12 h. durante 3 días, o Eritromicina 500 mg. cada 6 h. durante 7 días. LINFOGRANULOMA VENEREO (LGV) (Enfermedad de Nicolás Fabre) Etiología El agenta casual es Chlamydia Trachomatis serotipos L1, L2 y L3 con un periodo de incubación de 3 a 30 días. Epidemiología Más frecuente países tropicales y subtropicales: África, Asia, centro y sud‐América. Hasta hace unos años era muy infrecuente en Europa y los casos descritos eran importados, pero desde 2003 se han comunicado brotes en diferentes ciudades europeas sobre todo en HSH con localización anal. Manifestaciones clínicas 1. Estadio primario: La lesión genital primaria es una pápula/ulcera indolora, no indurada que suele curar espontáneamente en 2‐4 semanas sin dejar cicatriz. La infección 2. Estadio secundario (Síndrome inguinal): Entre 2‐6 semanas después del inicio de la lesión primaria se produce afectación linfática, ocasionando una linfopatía inguinal uni o bilateral, dolorosa. Los ganglios confluyen, formando una masa fluctuante que posteriormente se formaran múltiples fistula crónicas. 3. Estadio terciario (Síndrome anorrectal): se asocia a coito anal receptivo. En la actualidad se presenta en HSH. Los pacientes desarrollan proctocolitis dolorosa que suele cursar con tenesmo, diarrea o estreñimiento, heces con sangre y pus. Hay que hacer diagnóstico diferencial con la colitis ulcerosa. Complicaciones Sin tratamiento, la infección crónica conduce a abscesos, fístulas peri‐rectales, cicatrices residuales y estenosis del recto. La linfangitis progresiva evoluciona a edema crónico y fibrosis esclerosante que pueden dar lugar a elefantiasis por obstrucción linfática. Diagnóstico Aspiración de adenopatía o de la úlcera para cultivo o PCR Tratamiento a) Doxiciclina 100 mg. Cada 12 h. durante 21 días. b) Alternativo: Eritromicina 500 mg. Cada 6 h. durante 21 días. Azitromicina 1 g. a la semana durante 3 semanas. Búsqueda activa de casos: 1 mes antes del comienzo de los síntomas. HERPES GENITAL Etiología El H.G. es la infección de transmisión sexual más frecuente que cursa con úlcera. Es una enfermedad crónica y contagiosa, provocada por el Virus herpes simple (VHS). Existen dos tipos: VHS‐1 y VHS‐2, dependiendo de su composición genética y antigénica. Ambos son responsables de las infecciones genitales. La transmisión es por contacto íntimo con una persona portadora del virus, a través de las mucosas o de una solución de continuidad de la piel. Es frecuente el contagio por relaciones orogenitales. Epidemiología Más frecuente en adultos jóvenes con actividad sexual. Se desconoce la prevalencia en nuestro país, aunque estudios recientes muestran una progresión de la infección y que solo el 20 a 30% de los individuos afectados son reconocidos como portadores de VHS, por lo que cerca del 80% son asintomáticos o tienen síntomas no reconocidos por el paciente y/o el médico. Después de la infección primaria el virus asciende por los nervios sensitivos y penetra en los ganglios sacros o trigeminales estableciendo una fase de latencia. De forma periódica puede ser reactivado produciendo lesiones. Los factores que desencadena la actividad viral varían de unas personas a otras, pueden ser: exposición solar, menstruación, estrés, actividad sexual, cansancio etc. Clínica Tiene un periodo de incubación de 2 a 20 días. Las manifestaciones clínicas van a depender de que se trate de un primer contacto con el VHS o sea una reactivación, por lo que distinguimos: 1) Infección primaria. Comienza con dolor, eritema, disuria y posteriormente aparición de vesículas bilaterales que pronto evolucionan a pústulas y más tarde confluyen formando úlceras muy dolorosas. En el 30‐ 40% de los casos aparecen síntomas generales: fiebre, malestar general, mialgias, cefaleas y fotofobias. Adenopatías inguinales existen en el 75% de los casos. En la mujer la zona más afectada va a ser la vulva, vagina, cervix y uretra. En el hombre, el glande, prepucio y tallo del pene. La localización anorectal es más frecuente en hombres homo/bisexuales. Las lesiones curan espontáneamente a las 2 o 3 semanas sin dejar cicatriz. INFECCIONES PRIMARIAS DE HERPES GENITAL 2) Infección recurrente. Después del contagio el virus se queda latente en los ganglios sacros y de forma periódica se reactiva produciendo una placa eritematosa de uno o dos centímetros con vesículas que será menos dolorosa, unilateral y que desaparecen a los 5‐ 7 días. Las recidivas son más frecuentes cuando la infección es por el VHS‐2, sobre todo el primer año (5 al año de media), que con el VHS‐1 (1 al año). La frecuencia va disminuyendo con el tiempo. HERPES GENITALES RECIDIVANTES En las mujeres embarazadas si el HG esta activo en el momento del parto, existe riesgo elevado de que se infecte el recién nacido. Diagnostico 1) Por la clínica 2) Cultivos, PCR: las muestras se tomaran preferentemente en la fase de vesícula o úlcera. 3) Serologías específicas. Tratamientos Más eficaz si se inicia antes de las 48 h. del comienzo de los síntomas. Infección primaria: a) Aciclovir 400 mg. 3 veces al día durante 7‐10 días, o b) Famciclovir 250 mg. 3 veces al día durante 7‐10 días, o c) Valaciclovir 1 gr. 3 veces al día durante 7‐10 días. Recidivas: a) Aciclovir 400 mg. 3 veces al día durante 5 días, o b) Famciclovir 125 mg. 2 veces al día durante 5 días, o c) Valaciclovir 500 mg. 2 veces al día durante 5 días. Tratamiento supresivo diario: Se administrara en los episodios recurrentes frecuentes (de 6 a 9 al año): a) Aciclovir 400 mg. 2 veces al día, o b) Famciclovir 250 mg. 2 veces al día, o c) Valaciclovir 500 mg. al día. La duración será de un año y se suspenderá para evaluar las tasas de episodios. Complicaciones Una de las principales complicaciones son las psicológicas, sobre todo si las recurrencias son frecuentes; se caracterizan por ansiedad, frustración, depresión y pueden interferir en las relaciones sexuales de los pacientes. INFECCIONES QUE PRESENTAN PRURITO Y FLUJO VAGINAL TRICOMONIASIS Etilogía Infección transmitida por contacto sexual y producida por un protozoo flagelado: Trichomonas vaginalis, cuyo único reservorio es el tracto genitourinario. Trichomonas vaginalis Epidemiología Es difícil calcular la prevalencia debido al gran número de portadores asintomáticos En las últimas décadas han disminuido notablemente los casos. Su incidencia es mayor en los años de más actividad sexual, estando relacionada con la promiscuidad. Clínica Después de un periodo de incubación de 4 a 20 días, en la mujer aparece leucorrea abundante amarillo‐ verdosa, espumosa, acompañándose de eritema, prurito, escozor y coitalgia. En los casos más agudos, a la exploración se visualiza un punteado hemorrágico en cervix y raras veces pequeñas úlceras en labios menores e introito. Después de un tiempo variable, si no se trata, pasa a una fase de cronicidad, donde los síntomas desaparecen o son escasos. En el hombre la mayoría de los casos son asintomáticos, a veces cursa con una leve uretritis, siendo por lo general portadores asintomáticos. Diagnostico Examen al fresco del exudado vaginal, donde se observa la movilidad de las Tricomonas v., acompañadas de un fondo inflamatorio si hay clínica, no así, cuando no hay sintomatología. Cultivos en medios específicos. Tratamiento a) Tinidazol 1gr. vía oral cada 12 h., o 2 gr en una sola toma, un día. b) Metronidazol 1 gr vía oral cada 12 h., o 2 gr en una sola toma, un día. c) Metronidazol 500 mg. vía oral 2 veces al día durante 7 días. d) Metronidazol 250 mg. vía oral cada 8 h. durante 7 días. Se debe evitar el consumo de alcohol durante el tratamiento y en las 24 h. posteriores en Metronidazol y 72 h. en Tinidazol. En embarazadas: a) Metronidazol 1 gr mg. vía oral cada 12 h., o 2 gr en una sola toma, un día. b) La seguridad del Tinidazol no esta bien evaluada. En lactantes: a) Metronidazol 1 gr mg. vía oral cada 12 h., o 2 gr en una sola toma, un día. Se suspenderá la lactancia durante el tratamiento y en las 12‐24 h. posteriores. b) Tinidazol 1gr. vía oral cada 12 h., o 2 gr en una sola toma, un día. Se suspenderá la lactancia durante el tratamiento y en los 3 días posteriores. En personas coinfectadas con VIH se recomienda Metronidazol 500 mg. dos veces al día, durante 7 días. Es necesario el tratamiento de las parejas sexuales. VAGINOSIS BACTERIANA Etiología La Vaginosis Bacteriana (VB) es una alteración del equilibrio bacteriano normal de la vagina por el crecimiento excesivo de bacterias anaerobias, Gardnerella vaginalis y Micoplasma hominis, asociado a la desaparición o disminución de los Lactobacillus vaginalis. Epidemiología Es la causa más frecuente de leucorrea maloliente en la mujer sexualmente activa. La prevalencia varia según la población estudiada, entre un 10‐30%. De las consultas ginecológicas por infección vaginal, el 40‐50% son por esta patología. Si bien no es estrictamente una ITS, si hay factores desencadenantes como son: parejas sexuales múltiples, nueva pareja sexual, DIU, hábitos higiénicos (duchas vaginales), relaciones sexuales insatisfactorias, etc.. Clínica Leucorrea abundante, blanquecina, homogénea, fétida, con característico olor a pescado. No hay prurito ni irritación vulvovaginal. Se calcula que aproximadamente el 50% de los casos son asintomáticos. La flora bacteriana característica de la VB ha sido aislada en mujeres con enfermedad pélvica inflamatoria y en otros procesos invasores como histerectomías, biopsias endometriales, abortos etc. En embarazadas la VB se ha relacionado con ruptura prematura de membranas, partos prematuros, infección del líquido amniótico e infecciones potscesárea. Diagnostico Se requieren la coexistencia de tres de los cuatros criterios de Amsel: 1. Leucorrea homogénea 2. Presencia de células claves (células epiteliales recubiertas por gran cantidad de bacterias que difuminan el borde celular) en el examen en fresco del exudado vaginal. 3. El característico olor a pescado antes o tras poner en contacto la secreción vaginal con KOH al 40% por la liberación de aminas (test de aminas). 4. pH vaginal mayor a 4,5 Células clave Tratamientos a) Metronidazol 500 mg. cada 12 h. vía oral, durante 7 días. b) Metronidazol 250 mg. cada 8 h. vía oral durante 7 diás. c) Metronidazol gel al 0,75% intravaginal noche durante 5 días. d) Clindamicina 300 mg. cada 12 h. vía oral durante 7 días. e) Clindamicina crema al 2% intravaginal durante 7 días. f) Clindamicina óvulos de 100 mg. intravaginal noche durante 3 días En embarazadas el tratamiento debe ser preferentemente oral con Metronidazol, púes es el único que previene el parto prematuro, excepto en el primer trimestre del embarazo, o con Clindamicina. No es necesario el tratamiento de las parejas sexuales. CANDIDIASIS GENITAL Etiología Infección causada por hongos levaduriformes pertenecientes al género Candida , siendo Candida Albicans la especia más frecuente (80‐90% de los casos) y en menor proporción, podemos encontrar C. Glabrata, C. Tropicales y C.Krusei. C. Albicans se encuentra como saprofito en el aparato digestivo de las personas sanas, así como en la piel y mucosa. Su aislamiento no supone la existencia de infección. En la mujer, los cambios provocados en el ecosistema vaginal que conlleve la alteración de la flora habitual, favorecerá el crecimiento de las Candidas produciendo infección. Epidemiología Es la infección por hongos más frecuente en el ser humano. Candida Albicans se aísla en la vagina del 5‐ 10% de mujeres sanas y 30% de embarazadas. Durante la edad fértil el 60‐75% de las mujeres han tenido, por menos, un cuadro de vulvovaginitis, el 40‐50% un segundo y un 5% episodios recurrentes ( más de cuatro episodios al año). En el hombre pocos estudios de prevalencia, por lo que no disponemos de datos fiables. Aunque no se considera una ITS, la transmisión sexual puede ser causa de vaginitis o balanitis candidiasica. Existen además factores predisponentes como son: La toma de antibióticos, corticoides e inmunosuoresores. Diabetes mellitus. Inmunosupresión Embarazo Humedad, falta de transpiración del área genital (ropa sintética, utilización habitual de compresas), jabones irritantes… Dermatitis preexistentes. Clínica En la mujer: el prurito vulvar es la manifestación más frecuente, seguido de escozor e irritación y dispareunia. En los casos severos encontramos edema y fisuras en la vulva. La vagina puede estar enrojecida con leucorrea blanquecina, espesa y grumosa adherida a las paredes. En el hombre: eritema difuso con pequeñas placas rojas, vesículas o erosiones, localizadas en glande, prepucio y surco balanoprepucial. En ocasiones se acompaña de prurito o exudado externo blanquecino. Diagnóstico Por la clínica y exploración. Examen en fresco del exudado vaginal: se observan los micelios o esporas. Facilita la observación, agregando KOH al 20%. Cultivos. La citología no debe utilizarse como medio de diagnostico ya que, aunque tenga una especificidad del 100%, la sensibilidad es solo del 25%. Tratamientos a) Tópicos: derivados imidazólicos, en forma de óvulos, tabletas vaginales y cremas. Buen resultado y bajo precio. b) Oral: derivados triazólicos: fluconazol e itroconazol. Más caros, pero más cómodo. No recomendados en el embarazo. La eficacia es similar en ambas modalidades, rondando el 90% de éxitos si se cumplen bien las pautas e indicaciones. En las candidiasis recidivantes es necesario confirmar el diagnostico mediante cultivos y antifungograma, aunque la mayoría de los casos no se deben a resistencias a los azoles, si no a factores inmunológicos. Son más eficaces los tratamientos a largo plazo como profilaxis con: Itraconazol 200 mg. al día los días 5º y 6º de la regla durante 6 meses o Fluconazol 150 mg. a al semana durante 6 meses. Recomendaciones: - Tratar solo a las mujeres sintomáticas, incluso en el embarazo - Aunque la mujer tenga infecciones recurrentes, sólo se trata a las parejas si tienen síntomas. URETRITIS Y CERVICITIS INFECCIÓN GONOCOCICA Etiología El agente causal es una bacteria gramnegativa Neisseria Gonorrhoeae o simplemente gonococo, que tiene gran afinidad por las mucosas, especialmente las tapizadas por epitelios columnar y de transición, como uretra, cervix, recto, faringe, conjuntiva y glándulas de Bartholino. La transmisión es por inoculación directa de una mucosa a otra. Epidemiología Es más frecuente en países en vías de desarrollo. Aunque no disponemos de datos fiables, al igual que la Sífilis, en nuestro país en los años 90, se apreció un marcado descenso del número de casos, pero a partir del 2001, la tendencia se ha invertido, produciéndose un aumento de la infección sobre todo en los hombres que tienen sexo con otros hombres. Se calcula que la probabilidad de contagio de un hombre infectado a una mujer, es del 60%; de una mujer a un hombre del 30%, y de un hombre a otro del 70‐80%. Clínica Dependiendo del sexo y la localización, origina diferentes patologías: Uretra: en el hombre tras un periodo de incubación de 2 a 5 días, con límites de 1 a 14 días, comienza con secreción amarillenta verdosa que va haciendo más abundante progresivamente, de aspecto mucoso o purulento, acompañado de ligero prurito, quemazón y a veces dolor al orinar. Un 10% de los casos aproximadamente son asintomáticos. La infección si no se trata o si el tratamiento es incorrecto, evoluciona hacia la cronicidad. Cervix: la mayoría de las veces es asintomática o cursa con síntoma inespecíficos, como leucorrea, dolor en hipogastrio y rara vez sangrado intermenstrual. Esto hace que se retrase el diagnostico y por consiguiente aumenten las posibilidades de complicaciones y secuelas. Recto: solo el 12% de los casos aproximadamente tiene síntomas, el resto no tendrán clínica. Las manifestaciones son: mucosidad en las heces, tenesmo, prurito anal, defecación dolorosa. Faringe: siempre asintomática. Diseminación gonocócica: desde un foco primario mal tratado o que pasó desapercibido, la infección puede diseminarse (septicemia gonocócica). Comienza con un cuadro de bacteriemia con síntomas generales de fiebre, artralgia y lesiones cutáneas caracterizadas por pápulas o pústulas diseminadas principalmente por extremidades. Puede progresar hacia una artritis gonocócica que afecta preferentemente a grandes articulaciones de forma unilateral. Si en este caso tampoco se diagnostica, podría evolucionar afectando a vísceras como endocardio o meninges. Complicaciones: ♦ En el hombre: por propagación ascendente, se ocasionar: inflamación de las glándulas parauretrales de Cowper, provocando intenso dolor, prostatitis, epididimitis, vesiculitis, cistitis, estenosis uretral. ♦ En la mujer: Bartholinitis, enfermedad pélvica inflamatoria (EPI), esterilidad, dolor pélvico crónico y problemas relacionados con la gestación, como: embarazos ectópicos, abortos. En embarazadas rotura prematura de membranas, bajo peso e infección ocular en el recién nacido (oftalmia gonocócica). Diagnostico Por la clínica: poco fiable en el hombre y casi imposible en la mujer. Tinción de Gram: eficaz solo en uretritis. Al microscopio se observan los diplococos intracelulares gramnegativos. Muy sensible (>95%) y 100% especifica, rápida y económica. Cultivos: bajo coste y valido para todo tipo de muestras. Es necesario hacer las tomas correctamente, con las torundas adecuadas y utilizando medios selectivos para la siembra. La muestra debe ser inoculada lo más pronto posible e incubarse a temperatura y atmósfera precisa. Permite la susceptibilidad antibiótica de la cepa aislada. a) La toma uretral debe hacerse sin orinar el paciente 4 horas antes. Introduciendo la torunda 2‐3 cm. b) En cervix es necesario limpiarlo previamente. c) En faringe se hace de los pilares posteriores. d) En recto se rota la torunda 10‐30” Técnicas de biología molecular: coste elevado, útil para muestras no invasivas (orina) y transporte menos estricto ya que no requiere organismo viables. Tratamiento El gonococo tiene gran capacidad para desarrollar mecanismos de resistencias a los antibióticos. Como ya ocurrió con Penicilina y Tetraciclinas, en los últimos años se ha visto un incremento de la resistencia a Fluoquinolonas, que había sido tratamiento de elección por su comodidad y bajo coste. Por lo tanto si no disponemos de antibiograma recomendaremos: Ceftriazona 250 mg. IM dosis única, con tasas 98,9% de curación en todas las localizaciones. Cefixima 400 mg. oral, dosis única, con tasas de curación del 97,4%. No es eficaz en localización faríngea y gonococias complicadas. Espectinomicina 2 gr. IM dosis única, 98,2% de curación. No indicada en gonococia faríngea. Actualmente retirada del mercado. INFECCIÓN POR CHLAMYDIA TRACHOMATIS Etiología Chlamydia trachomatis es un microorganismo parasitario intracelular capaz de infectar ocasionando síntomas mínimos o nulos, Puede persistir durante largo tiempo en el tracto genital y no ser eliminada por el sistema inmunitario del huésped. Epidemiología. Es la responsable del 40‐50% de uretritis no gonocócica en los países desarrollados . En Estados Unidos y Reino Unido es la ITS bacteriana más frecuente. En nuestro país desconocemos su prevalencia. La mayor incidencia se da en población joven sexualmente activa. Clínica Dependiendo del sexo y la localización: Uretra: después de un periodo de incubación de 2 a 3 semanas, con límites de 1 a 5 semanas, comienza con secreción mucosa, escasa, sobre todo matutina y a veces ligero escozor. El 30 40% de las infecciones pasan asintomáticas o con síntomas inespecíficos. Cervix: Casi siempre asintomática, excepcionalmente provoca leucorrea. Recto y faringe: siempre asintomáticas. Complicaciones: En el hombre: epididimitis potencialmente esterilizante, artritis reactiva sexualmente adquirida (SARA), considerada una variante incompleta del Síndrome de Reiter. El paciente presenta tras 1 a 4 semanas del comienzo de la uretritis, artritis en grandes articulaciones de extremidades inferiores o sacroiliacas. En la mujer: bartholinitis, endometritis, EPI, esterilidad, dolor pélvico crónico y problemas relacionados con la gestación, como: embarazos ectópicos, abortos. En embarazadas rotura prematura de membranas, bajo peso e infección respiratoria en el recién nacido a la 4‐11 semanas del parto (neumonía). Diagnostico a) La clínica en hombre es poco demostrativa y nula en la mujer. b) En las uretritis en la Tinción de Gram se observan polimorfonucleares sin diplococos en su interior. c) Cultivos. d) Técnicas de biología molecular e) Inmunofluorescencia. Tratamiento a) Azitromicina 1 gr. oral en dosis única. b) Doxiciclina 100 mg. cada 12 horas, durante 7 días. c) Eritromicina 500 mg. cada 6 horas, durante 7 días. URETRITIS DE ETIOLOGIA DESCONOCIDA Producidas por otros gérmenes como son: Ureaplasma urealiticum: 10‐40% de las uretritis no gonocócicas. Micoplasma genitalium Tricomonas vaginalis (1%) Herpes Virus Simple Otras bacterias: Strectococcus spp, Neisseria spp, E. Coli El tratamiento, excepto si sospechamos de uretritis por tricomonas, se hará también con Azitromicina o Doxiciclina. MANIFESTACIONES CUTANEAS CONDILOMAS ACUMINADOS/INFECCION POR VIRUS PAPOVA Etiología Los Condilomas Acuminados (CA), conocidos también como verrugas genitales, papilomas venéreos o verrugas venéreas, están producidas por el Virus del Papiloma Humano (HPV). Son virus epidermotropos con afinidad y capacidad para infectar cualquier tipo de epitelio escamoso. Se han descrito más de 130 tipos diferentes, de los 40 aproximadamente se localizan en área genitoanal. Aunque en la mayoría de los casos producen lesiones benignas, algunos tipos están relacionados con el desarrollo de lesiones malignas: carcinoma escamoso de la mucosa oral y respiratoria, anogenital y de cuello uterino. El periodo de incubación es muy variable, entre dos semanas y varios años, durante el cual el sujeto puede transmitir la infección debido a la excreción viral asintomática. El tiempo que tarda en aparecer las primeras manifestaciones clínicas, dependerá de la capacidad del sistema inmunitario del individuo para controlar la replicación viral. Tipos de HPV y su asociación con distintas patologías genitales. Enfermedad HPV frecuentes Condilomas 6 y 11 Cáncer de cervix 16 y 18 Cáncer de pene, vulva, vagina y canal anal 16 y 18 HPV menos frecuentes 30, 42‐44,45, 51, 54, 55, 70 31, 33, 35, 39, 45, 51, 52, 56, 58, 66 31, 33, 35, 39, 45, 51, 52, 56, 58, 66 Epidemiología Es la infección de transmisión sexual más frecuente en todo el mundo. Un número importante de ellas pasan desapercibidas por ser subclínicas o asintomáticas. El contagio se produce principalmente por contacto sexual, aunque también puede ser a través de fomítes o transmisión vertical durante el parto. La mayoría de las infecciones se dan en edades de mayor actividad sexual. Según estudios realizados en mujeres, la prevalencia de ADN del HPV será del 10% en países desarrollados y del 15% en países en vías de desarrollo. Las tasas más altas se encuentran es mujeres sexualmente activas menores de 25 años. La prevalencia de CA sería del 1‐2% y del 1,5‐3% respectivamente, por lo que se calcula que 27 millones de mujeres en el mundo los tienen, correspondiendo a Europa 1,5 millones y a España entre 450.000‐500.000. Los casos de infección persistente constituyen un riesgo para la transformación neoplásica. La infección por el Virus de la Inmunodeficiencia Humana es un riesgo asociado a la del HPV e incrementa el riesgo a una posible malignidad. Clínica 1. Infección latente: es asintomática. Se diagnostica aplicando técnicas de detección de ADN viral. 2. Infección subclínica: no se identifican lesiones que puedan ser diagnosticadas a simple vista, solo se visualizan tras la aplicación de ácido acético al 3‐5% y la ayuda de una lupa o colposcopio. 3. Infección clínica: la presentación puede ser de diferentes forma: excrecencias carnosas, exofíticas, vegetantes, pediculadas, papulosas, aplanadas, localizadas en áreas anogenital y mucosas. Cuando se localizan en a piel se presentan como lesiones secas e hiperqueratósicas o como pápulas pigmentadas. Si es en mucosa, tendrá aspecto hiperplásico, de coloración rosada o blanquecina por la maceración. La evolución es variable, pueden permanecer indefinidamente con la morfología primitiva, involucionar (20% de los casos) o extenderse de forma progresiva formando grandes placas infiltradas de aspecto tumoral. Se localizan sobre todo en áreas más expuestas a traumatismos durante el coito. En el hombre se afectada con más frecuencia el frenillo, surco balanoprepucial, mucosa del glande y prepucio. Si afecta a uretra es en el tramo más anterior. La localización anal es más frecuente en hombres que tienen sexo con hombres. MASA CARNOSA VEGETANTE MÚLTIPLES LESIONES CONDILOMATOSAS C.A. PLANOS CUBRIENDO PREPUCIO C.A. EN MEATO C.A. NODULARES EN PIEL DE PENE C.A. ANALES En la mujer los encontramos en horquilla, labios mayores y menores, periné, vagina, cervix y anal. C.A. EXOFÍTICO EN PERINÉ MASAS VEGETANTES DISEMINADAS PLACAS VERRUGOSAS OCUPANDO LABIOS MAYORES MASA VEGETANTE EN INTROITO C.A. EN CERVIX C.A. EN VAGINA La afectación de la zona del pubis, ingles, escroto y boca, es menos habitual. C.A. HIPERQUERATOSICOS EN PUBIS C.A. BLANQUECINO EN LENGUA Diagnostico Por la clínica, siendo las lesiones verrugosas típicas suficientemente características. En las lesiones subclínicas es necesario aplicar ácido acético al 3‐5% más alguna técnica de amplificación. Se hará una exploración completa de la zona genital, perineal, anal y perianal. Detección del HPV por Reacción en Cadena de la Polimerasa (PCR) o por Captura de Híbridos. Citología cervical para la detección precoz de lesiones escamosa intraepiteliales y de neoplasias. Biopsias en casos de dudas en el diagnostico. Tratamiento El tratamiento de los CA no significa eliminar la infectividad del HPV, no existe terapia antiviral especifica, sino eliminar las lesiones, evitando su posible progresión, complicaciones (obstrucciones, sangrados etc.) y disminuyendo el riesgo de infección al reducir la carga viral. A la hora de elegirlo, hay que tener en cuenta las características y accesibilidad de las lesiones, el tipo de paciente y las terapias disponibles. Las tasas de recurrencias son altas para todos los tratamientos y frecuentemente se requieren métodos combinados. Los efectos secundarios a veces pueden limitar las terapias. Tipos de tratamientos: a) Citotóxicos Tintura de Podofilino al 10‐25% Podofilotoxina en solución al 0,5% y en crema al 0,15% 5 Fluoracilo en crema para lesiones de mucosas (vagina y uretra). Están contraindicados durante el embarazo por ser tóxicos y teratógenos. b) Inmunomoduladores Imiquimod en crema al 5%. c) Quirúrgicos Crioterapia Electrocoagulación Escisión quirúrgica Láser d) Vacunas En la actualidad existen dos tipo de vacuna: una tetravalente para los genotipos 6, 11, 16 y 18 frente al cáncer de útero y lesiones genitales externas (CA ) y otra que cubre los tipos 16 y 18. MOLUSCOS CONTAGIOSOS Etiología Es una afección benigna, autoinoculable, localizada en la piel, producida por un virus perteneciente al grupo Poxvirus. Epidemiología Tiene una distribución mundial, afectando principalmente a niños, adultos jóvenes sexualmente activos y a inmunodeprimidos. El periodo de incubación es variable, entre una semana y varios meses. El contagio es directo o a través de toallas, ropas etc. Clínica Lesión cutánea en forma de pápula semiesférica, de 2 a 6 mm. de diámetro, color rosado, brillante, umbilicada en el centro, que contiene un material cremoso blanquecino. El número es muy variable, de uno a cientos, agrupándose en áreas que en adultos jóvenes es la genital. Las personas con infección por VIH pueden desarrollar formas atípicas en presentación y duración. Diagnostico Por la clínica. Tratamiento Exprimir el MC con una pinza, previa desinfección de la zona, eliminando el material cremoso que contiene. Crioterápia. INFECCIONES PARASITARIAS SARNA Etiología El agente responsable es el ácaro Sarcoptes scabiei. El contagio es directo, piel con piel, pero también a través de la ropa u objetos contaminados. Una vez producido el contagio, el ácaro hembra excava en el estrato córneo de la piel una galería por donde avanza depositando sus huevos. Sarcoptes scabiei Epidemiología Más frecuente en adultos jóvenes que lo adquieren por contacto corporal. Clínica Intenso prurito que se acentúa por la noche o con el calor, respetando cabeza y cuello. El periodo de incubación es alrededor de 21 días. Es frecuente que afecte a otros miembros de la familia. Las lesiones se presentan en forma de exantema papular eritematoso y aparición de túneles o surcos al final de los cuales se encuentra el ácaro. Las localizaciones más frecuentes son en muñecas, pliegues interdigitales, axilas, nalgas, areola mamaria en la mujer y en el hombre región genital, donde hay una reacción inflamatoria y los túneles aparecen como nódulos elevados y rojos, y a veces se encuentra como única localización NÓDULOS EN ESCROTO SURCOS EN ESCROTO Tratamiento a) Permetrina 5% crema, aplicada en todo el cuerpo desde el cuello hacia abajo, durante 12 h. o b) Lindane 1% loción, no se puede usar en embarazadas. PEDICULOSIS PUBIS (“ladillas”) Etiología El agente casual es el artrópodo Phthirius pubis cuyo huésped obligado es el hombre. A diferencia de otros piojos, tiene escasa movilidad, permaneciendo casi toda su vida anclado en mismo vello púbico. Epidemiología La transmisión es casi siempre por contacto íntimo (95% de probabilidad por vía sexual) y raramente también se puede propagar por objetos y prendas de vestir. El ciclo vital del parásito es de 1 a 3 meses, y sólo sobrevive unas 24 horas fuera del huésped. Clínica Al principio es asintomático, apareciendo más tarde prurito en la zona genital. Los parásitos se observan directamente en la base del vello púbico y a partir de ahí, si se deja evolucionar, se extiende a todas las regiones pilosas del cuerpo, excepto el cuero cabelludo. En ocasiones pueden verse puntos sanguinolentos en pubis o diminutas manchas de sangre en la ropa interior. Diagnostico Visualización del parásito o sus huevos, glóbulos blanco‐grisáceos adheridos a la base del vello. Debemos siempre buscar otras localizaciones además del pubis, como son, axilas, tronco, muslos, pestañas, barba y márgenes de cuero cabelludo. Tratamiento a) Permetrina al 1% en loción b) Lindane al 1% en loción c) Pomada oftálmica de oxido amarillo de mercurio para pestañas. PATOLOGIA GENITAL NO VENEREA EXANTEMA FIJO MEDICAMENTOSO Etiología Es una reacción cutánea adversa frente a un fármaco ingerido. Si el paciente vuelve a tomar el fármaco causante el EFM reaparece en la misma localización de la piel horas después de la exposición. Clínica La lesión inicial es una mácula bien delimitada, redonda u ovalada, de color rojo mate o violácea, solitaria o múltiple, dolorosa, que se vuelve edematosa pudiendo evolucionar a ampolla y posteriormente erosionarse. La localizan más frecuente es en genitales, sobre todo glande y escroto. Aparece unas horas después de la ingesta del medicamento causante al que el individuo previamente se ha sensibilizado. MÚLTIPLES EROSIONES EN GLANDE Y PREPUCIO PLACA ÚNICA EROSIONADA EN GLANDE Puede ser difícil identificar el fármaco desencadenante de EFM, los más implicados son: Antimicrobianos: sulfamidas, penicilinas, tetraciclinas y derivados. Analgésicos y Antiinflamatorios. Psicofármacos: barbitúricos. Colorantes en alimentos o medicamentos. El EFM desaparece a las pocas semanas de suspender el fármaco. Tratamiento Corticoides tópicos y en las lesiones erosivas se puede aplicar pomadas antibióticas. DERMATITIS POR CONTACTO Clínica Muchas sustancias pueden producir irritación local o bien ocasionar un mecanismo alérgico en la mucosa genital, desencadenando vesículas, erosiones o incluso úlceras necróticas. Entre las más frecuentes se encuentran algunos antisépticos, como los derivados del amonio cuaternario, antibióticos, antifúngicos, antihistamínicos, perfumes, látex, espermicidas, lubricantes y tintes. D.C. POR APLICACIÓN DE CREMA POLIVALENTE ERITEMA POR USO DE COMPRESAS Tratamiento Corticoides tópicos e identificar el agente causal. ENFERMEDAD DE BEHÇET Y AFTOSIS Etiología Se desconoce las causas desencadenantes, aunque se cree que puede estar asociado a un déficit de vitamina B, hierro o zinc. La edad de comienzo suele ser al principio de la edad adulta. Clínica. Enfermedad crónica, multisistémica caracterizada por aftas bucales y genitales, lesiones cutáneas y manifestaciones oculares, gastrointestinales y neurológicas El número y tamaño de las lesiones es muy variable. Comienzan como una pequeña placa eritematosa que evoluciona con rapidez a úlcera de fondo blanquecino, dolorosas, que suelen localizarse en escroto o vulva. Pueden acompañarse de adenopatías, fiebre y alteración del estado general. Evoluciona espontáneamente a la curación en 1 o 2 semanas. El complejo aftosis se caracteriza por úlceras orales y genitales recurrentes, representando una forma frustrada de Enfermedad de Behçet. ÚLCERAS DE FONDO BLANQUECINO Y AFTAS EN MUCOSA ORAL Tratamiento Además de corregir las posibles situaciones carenciales, el tratamiento será sintomático con corticoides o anestésicos tópicos. En casos muy recurrentes, Talidomida o Colchicina. Investigar la existencia u otras manifestaciones de la Enfermedad de Behçet. LIQUEN ESCLEROSO Y ATROFICO Etiología De origen desconocido, aunque en muchos casos existe un componente psicosomático. Algunas teorías lo relacionan con enfermedades autoinmunes. Aparece sobre todo en adultos, afectando más frecuentemente a mujeres peri y postmenopaúsicas que a hombres en una relación de 10/1. Clínica. Enfermedad atrófica crónica que afecta fundamentalmente la región anogenital. Comienza con prurito intenso y progresivamente aparecen pápulas induradas, blanquecinas, brillantes que confluyen formando placas de contornos irregulares, atróficas, en las que pueden aparecer ampollas a menudo hemorrágicas y erosiones. En la mujer ocasiona retracción del clítoris y labios menores con reducción del introito vaginal. En hombres no circuncidados, el prepucio se esclerosa, siendo imposible retraerlo. Es necesario un seguimiento a largo plazo de estos pacientes por la posible evolución hacia carcinoma. PLACAS BLANQUECINAS NACARADAS CON ZONAS VEGETANTES Tratamiento Corticoides tópicos de gran potencia durante 6 a 8 semanas Pimecrolimus y Tracolimus tambien son eficaces Estrógenos tópicos en la mujer. En el hombre a veces es necesaria la circuncisión. CARCINOMA Etiología Hay factores relacionados en su etiología como son: la inflamación crónica recidivante, el liquen escleroso y atrófico o las infecciones por el virus del papiloma humano. Generalmente aparece a partir de los 50 años de edad. Clínica Se puede localizar en cualquier lugar de la piel y mucosa de los genitales externos El comienzo puede ser una proliferación exofítica o bien una induración de color rojizo que evoluciona a una lesión nodular ulcerada y sangrante. La evolución suele ser agresiva y las metástasis son frecuentes. En el hombre se presenta en glande, surco balanoprepucial y prepucio. En la mujer en labios mayores, menores y clítoris. Los carcinomas de pene metastatizan en el 60% de los casos y el de vulva en el 30‐ 40%. CARCINOMA ESPINOCELULAR CARCINOMA ANAL Tratamiento Cirugía radical y linfadenectomía. ENFERMEDAD DE CROHN Etiología Afectación inflamatoria crónica del tubo digestivo de etiología desconocida. Aparece en la segunda y tercera década de la vida preferentemente, afectando por igual a hombres y mujeres. Clínica Es una inflamación crónica del tubo digestivo que evoluciona de forma recurrente con brotes y remisiones, pudiendo presentar complicaciones y manifestaciones extradigestivas. En el 36% de los casos aparecen complicaciones anorectales, siendo las fístulas anorectales las más características. Estas suelen ser profundas, múltiples y con varios orificios de salida en la zona perineal, aunque a veces el trayecto puede ser distante de esta zona y aparecer en la vulva, vagina, escroto e incluso la uretra. Tratamiento No existe tratamiento curativo, a menudo requiere abordaje quirúrgico. Los medicamentos más usados son: antiinflamatorios (5‐ASA), glucocorticoides o inmunosupresores. RESUMEN DIAGNOTICOS DE LAS ULCERAS Sífilis Herpes Genital Chancroide LGV Incubación 9 a 90 días 2 a 20 días 3 a 14 días 1 a 4 semanas Nº lesiones Úlcera única a Vesículas/úlceras veces múltiples múltiples Única múltiple Consistencia Dura Blanda Blanda Blanda Dolor Indolora Frecuente Intenso Raro Adenopatías Uni/bilateral indoloras Bilateral, dolorosas Única, dolorosa Uni/bilateral dolorosa o Pápula única TRATAMIENTO ULCERAS ELECCIÓN ALTERNATIVA Sífilis primaria, secundaria Penicilina G Benzatina IM o latente precoz 2,4 millones, dosis única Penicilina G Benzatina IM Sífilis latente tardía 2,4 millones a la semana, durante 3 semanas En alérgicos a penicilinas: Doxiciclina , 100 mg cada12 horas, 14 días Eritromicina 500 mg cada 6 horas, 14 días, en embarazadas Doxiciclina , 100 mg cada12 horas, 4 semanas Eritromicina 500 mg cada 6 horas, 4 semanas en embarazadas Chancro blando Azitromicina 1 gr. Dosis única Ciprofloxacino 500 mg. cada 12 horas, 3 días Eritromicina 500 mg. cada 6 horas, 7 días LGV Doxiciclina 100 mg. cada 12 horas, durante 21 días Azitromicina 1 gr. a la semana, durante 3 semanas Eritromicina 500 mg. cada 6 horas, 21 días Herpes Genital Infección Primaria Recidivas Aciclovir 400 mg. 3 veces al día durante 7‐10 días, o Aciclovir 400 mg. 3 veces al día durante 5 días, o Famciclovir 250 mg. 3 veces al día durante 7‐10 días, o Famciclovir 125 mg. 2 veces al día durante 5 días, o Valaciclovir 1 gr. 3 veces al día durante 7‐10 días Valaciclovir 500 mg. 2 veces al día durante 5 días. DIAGNOSTICO LEUCORREA VAGINOSIS BACTERIANA HONGOS TRICOMONAS Síntomas Diagnóstico Leucorrea blanca grisácea Leucorrea blanca Leucorrea verdosa grumosa, coitalgia, espumosa, coitalgia, maloliente, no coitalgia, eritema, pH: 3.5‐4.5 eritema, pH>5.0 no eritema, pH>4.5 reacción aminas (KOH) (+) >80% esporas, micelios, reacción a aminas (+) pocos leucocitos, células leucocitos, células 80‐90% tricomonas clave, flora mixta epiteliales móviles, leucocitos TRATAMIENTO PRURITO Y LEUCORREA VAGINOSIS BACTERIANA HONGOS TRICOMONAS Metronidazol gel 0.75% durante 5 días vaginal Clortrimazol 500 mg. óvulo dosis única Tinidazol 2 gr dosis única Metronidazol 500 mg cada 12 h. durante 7 días Clortrimazol 100 mg óvulos durante 6 días Metronidazol 250 mg cada 8 h. durante 7 días Ketoconazol 400 mg óvulos durante 5 días Clindamicina 300 mg cada 12 h. durante 7 días Fenticonazol 600 mg óvulo dosis única Clindamicina 100 mg óvulos durante 3 días Fenticonazol 200 mg óvulos durante 3 días Itroconazol 200 mg oral durante 3 días Metronidazol 2 gr dosis única Metronidazol 500 mg cada 12 h. durante 1 semana Fluconazol 150 mg dosis única EMBARAZO Clindamicina 300 mg cada 12 h. durante 7 días Clortrimazol 500 mg. óvulo dosis única Metronidazol 2 gr dosis única Clindamicina 100 mg óvulos durante 3 días Clortrimazol 100 mg óvulos durante 6 días TRATAMIENTO URETRITIS Y CERVICITIS INFECCION GONOCOCICA INFECCION POR CHLAMYDIA T. Ceftriazona 250 mg IM dosis única Azitromicina 1 gr oral dosis única Cefixima 400 mg oral dosis única Espectinomicina 2 gr IM dosis única ( no disponible) Doxiciclina 100 mg cada 12 h. durante 7 días EMBARAZADAS Ceftriazona 250 mg IM dosis única Azitromicina 1 gr oral dosis única Cefixima 400 mg oral dosis única GONOCOCIA FARINGEA Ceftriazona 250 mg IM dosis única