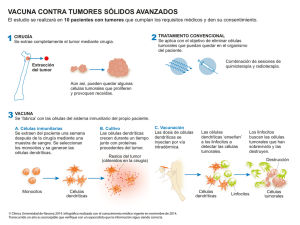
DSpace de la Universidad Catolica de Cuenca
Anuncio

UNIVERSIDAD CATÓLICA DE CUENCA UNIDAD ACADÉMICA DE INGENIERÍA QUÍMICA, INDUSTRIAL, DE ALIMENTOS, BIOMOLECULAR, BIOCOMBUSTIBLES Y BIOFARMACIA FACULTAD DE BIOFARMACIA TEMA: INMUNOLOGÍA DEL CÁNCER Monografía realizada previo a la obtención del Título de Químico Farmaceuta DIRECTOR: Ing. René Sarmiento INVESTIGADOR: Mayra Alejandra Vélez Hurtado CUENCA – ECUADOR 2010 DEDICATORIA A Dios por guiarme y haberme otorgado la sabiduría para poder culminar una meta más de mi vida. A mis hermanos especialmente a Giovanny que siempre me han alentado para lograr mi gran sueño de seguir adelante y llegar a ser una gran Profesional. A mi hija Nayeli que ha sido mi principal fuente de inspiración que a pesar de su tierna edad ha sido mi fuerza para seguir con este sueño de ser profesional. Mayra Alejandra AGRADECIMIENTO Mi más profundo agradecimiento a Dios por guiarme y ser mi fuerza en la culminación de mi carrera universitaria. Mi gratitud a al Señor Doctor Cesar Cordero Moscoso Rector de la Universidad Católica de Cuenca; al Señor Ingeniero Santiago Gómez Decano de Unidad Académica de Ingeniería, Química, industrial de Alimentos, Biomolecular, Biocombustibles y Biofarmacia, por aceptarme en sus aulas, al Honorable Consejo Directivo y a todos los catedráticos de la Unidad Académica por compartir sus valiosos conocimientos en el periodo universitario. De la misma manera mi agradecimiento al Ing. René Sarmiento C. por su valiosa colaboración en el desarrollo de esta monografía. INTRODUCCIÓN Una vez concluido el proceso investigativo redactare la introducción en la cual expondré los siguientes aspectos El estudio del cáncer es de suma importancia puesto que es un problema de salud pública a escala mundial, y la segunda causa de muerte en el hombre siendo una de las principales interrogantes para la cual todavía no existe una respuesta precisa. Me he visto en la necesidad de desarrollar un trabajo completo que profundice sobre esta enfermedad que cobra cada día la vida de miles de personas, pudiendo está fatal enfermedad ser prevenida o encontrar mejores tratamientos menos invasivos por lo tanto resulta importante y necesario llegar a establecer conocimientos científicos sobre la actitud inmunológica del organismo frente al cáncer. Esta monografía quiere aclarar los conceptos básicos para entender en qué consiste este grupo de enfermedades y explicar de manera más extendida como actúa el organismo frente al cáncer abordando los siguientes contenidos: En el primer capítulo: la Inmunología del Organismo. En el segundo capítulo se expondrán los siguientes aspectos: el Cáncer y sus Características. El capítulo III abarcara los Factores Físicos, Químicos y Biológicos que producen el Cáncer y sus Alteraciones Histológicas. El capítulo cuarto abordara la Inmunidad Antitumoral. Persigue como objetivo general: Investigar la reacción inmunológica del organismo frente al cáncer y como objetivos específicos: Establecer la inmunología del organismo, Determinar las características del cáncer, Describir los principales factores físicos, químicos, y biológicos que producen el cáncer y sus alteraciones histológicas, Determinar los factores que desencadenan la respuesta antitumoral. La presente monografía lo que busca es servir de base para futuras investigaciones de los estudiantes de la Unidad Académica de Ingeniería Química, Industrial, de Alimentos, Biomolecular, Biocombustibles y Biofarmacia, y público en general, permitiendo apreciar la actitud de las células cancerosas, y seguramente lograr el desarrollo de nuevas y más eficientes formas de terapia que le harán la vida menos penosa al paciente con cáncer. El método empleado en esta monografía fue el descriptivo y las técnicas del fichaje y la observación indirecta. OBJETIVO GENERAL Investigar la reacción inmunológica del organismo frente al cáncer, mediante la bibliografía apropiada, para que sirva de base para investigaciones futuras sobre esta enfermedad. OBJETIVOS ESPECÍFICOS: Establecer la inmunología del organismo Determinar las características del cáncer Describir los principales factores físicos, químicos, y biológicos que producen el cáncer y sus alteraciones histológicas Determinar los factores que desencadenan la respuesta antitumoral. 1.1 HISTORIA DE LA INMUNOLOGÍA En 1908, Paul Ehrlich recibió el Premio Nobel, por sus contribuciones al campo de la inmunología. “La inmunología es una ciencia que examina la estructura y función del sistema inmunitario. Se origina en la medicina y en los primeros estudios sobre las causas de la inmunidad a las enfermedades. La referencia más antigua a la inmunidad se produce durante la plaga de Atenas en el 430 a. C., donde Tucídides notó que algunas personas que se habían recuperado de un brote anterior de la enfermedad podían atender a los enfermos sin contraer la enfermedad por segunda vez. Esta observación de inmunidad adquirida fue luego utilizada por Louis Pasteur en el desarrollo de la vacunación y en su teoría microbiana de la enfermedad. La teoría de Pasteur se oponía a las teorías contemporáneas sobre las enfermedades, tales como la Teoría miasmática. No se confirmó que los microorganismos fueran la causa de las enfermedades infecciosas hasta 1891, cuando Robert Koch enunció sus postulados, por los que recibió el premio nobel en medicina en 1905. En 1901, con el descubrimiento del virus de la fiebre amarilla por Walter Reed, se confirmó que los virus son patógenos humanos. Se produjo un gran avance en la inmunología hacia el final del siglo XIX, gracias al rápido desarrollo de los estudios de inmunidad humoral y de inmunidad celular. De particular importancia fue el trabajo de Paul Ehrlich, quien propuso la Teoría de la cadena lateral para explicar la especificidad de la reacción antígeno-anticuerpo; sus contribuciones al entendimiento de la inmunología humoral fueron reconocidas con el Premio Nobel en 1908, recibido en conjunto con Elie Metchnikoff, el fundador de la inmunología celular.”1 1.2 SISTEMA INMUNOLÓGICO 1 http://es.wikipedia.org Un sistema inmunitario, es aquel conjunto de estructuras y procesos biológicos en el interior de un organismo que le protege contra enfermedades identificando y matando células patógenas y cancerosas. Detecta una amplia variedad de agentes, desde virus hasta parásitos intestinales, y necesita distinguirlos de las propias células y tejidos sanos del organismo para funcionar correctamente. El sistema inmunitario se encuentra compuesto por linfocitos, leucocitos, anticuerpos, células T, citoquinas, macrófagos, neutrófilos, entre otros componentes que ayudan a su funcionamiento. La detección es complicada ya que los patógenos pueden evolucionar rápidamente, produciendo adaptaciones que evitan el sistema inmunitario y permiten a los patógenos infectar con éxito a sus huéspedes. Para superar este desafío, se desarrollaron múltiples mecanismos que reconocen y neutralizan patógenos. Incluso los sencillos organismos unicelulares como las bacterias poseen sistemas enzimáticos que los protegen contra infecciones virales. Otros mecanismos inmunológicos básicos se desarrollaron en antiguos eucariontes y permanecen en sus descendientes modernos, como las plantas, los peces, los reptiles y los insectos. Entre estos mecanismos figuran péptidos antimicrobianos llamados defensinas, la fagositosis y el sistema del complemento. Los vertebrados, como los humanos, tienen mecanismos de defensa aún más sofisticados. Los sistemas inmunológicos de los vertebrados constan de muchos tipos de proteínas, células, órganos y tejidos, los cuales se relacionan en una red elaborada y dinámica. Como parte de esta respuesta inmunológica más compleja, el sistema inmunitario humano se adapta con el tiempo para reconocer patógenos específicos más eficientemente. A este proceso de adaptación se le llama "inmunidad adaptativa" o "inmunidad adquirida" capaz de poder crear una memoria inmunológica. La memoria inmunológica creada desde una respuesta primaria a un patógeno específico, proporciona una respuesta mejorada a encuentros secundarios con ese mismo patógeno específico. Este proceso de inmunidad adquirida es la base de la vacunación. Los trastornos en el sistema inmunitario pueden ocasionar enfermedades. La inmunodeficiencia ocurre cuando el sistema inmunitario es menos activo que lo normal, resultando en infecciones recurrentes y con peligro para la vida. La inmunodeficiencia puede ser el resultado de una enfermedad genética, como la inmunodeficiencia combinada grave, o ser producida por fármacos o una infección, como el SIDA que está provocado por el retrovirus VIH. En cambio, las enfermedades autoinmunes son consecuencia de un sistema inmunitario hiperactivo que ataca tejidos normales como si fueran organismos extraños. Entre las enfermedades autoinmunes comunes figuran la tiroiditis de Hashimoto, la artritis reumatoide, la diabetes mellitus tipo 1 y el lupus eritematoso. “La inmunología es la ciencia cubre el estudio de todos mecanismos fisiológicos de defensa de la integridad biológica de un organismos.”2 Se espera que la mayor investigación en este campo juegue un papel serio en la promoción de la salud y el tratamiento de enfermedades. Características del sistema inmunitario Sistema inmune innato Sistema inmune adaptativo La respuesta no es específica. Respuesta específica contra patógenos y antígenos. La exposición conduce a la respuesta Demora entre la exposición y la máxima inmediata. respuesta máxima. Inmunidad mediada por células y componentes humorales. Inmunidad mediada por células y componentes humorales. Sin memoria inmunológica. La exposición conduce a la memoria inmunológica. Presente en casi todas las formas de vida. Presente sólo en vertebrados mandibulados. 1.2.1 ANTÍGENOS TUMORALES “En algunos casos las células cancerosas tienen antígenos que no se encuentran en las células normales del mismo tipo (antígenos tumorales) mientras que en otros los antígenos tumorales son proteínas normales que muestran por ejemplo un patrón normal de glicosilación. En ambos casos esto hace posible que las células cancerosas puedan ser identificadas como anormales por el sistema inmunitario, para luego ser eliminadas como se eliminan las células de los trasplantes alogenicos y xenogenicos. Desafortunadamente, no todas las células cancerosas expresan y exhiben antígenos específicos del tumor y en estos casos los tumores son más difíciles de detectar y eliminar a través de la respuesta inmunitaria. 1.2.2 TUMORES INDUCIDOS POR CARCINÓGENOS QUÍMICOS 2 http://blog-inmunologia.bolgspot.com En general los tumores que se inducen químicamente, aun cuando pueden ser morfológicamente indistinguibles, poseen antígenos diferentes. Además dos tumores inducidos en el mismo animal y con el mismo carcinógeno (con el metilcolantreno), desarrollan antígenos diferentes y particulares. 1.2.3 TUMORES INDUCIDOS POR VIRUS También en general, los tumores que se desarrollan como consecuencia de la infección por virus usualmente exhiben antígenos comunes a todos los tumores inducidos por el mismo virus: algunos de los antígenos tumorales son antígenos virales, mientras que los otros son de origen celular. 1.2.4 INMUNOGENICIDAD DE LOS ANTÍGENOS TUMORALES Contrario a lo que podría esperarse, la mayoría de los antígenos tumorales son inmunogenicos aun en los individuos portadores del tumor. Esto se deduce porque los animales que han desarrollado un tumor inducido muestran grados variables de resistencia específica al reto con el mismo tumor en las siguientes situaciones: 1. Cuando se amputa la extremidad portadora del tumor ( en el caso de que el tumor se localice en una extremidad) 2. Cuando se hace la extirpación radical del tumor 3. Cuando los animales han sido pre tratados con las mismas células tumorales inactivadas por irradiación. Además en la mayoría de los casos se ha podido demostrar la presencia de anticuerpos anti-tumorales y de linfocitos T sensibilizados en la sangre de los individuos portadores del tumor. Parece claro entonces, que en todos los animales, incluyendo al hombre, opera algún mecanismo de vigilancia responsable de la inmunidad antitumoral. Si bien muchos inmunólogos apoyan la idea de que el sistema inmunitario funciona como un mecanismo de vigilancia que detecta y destruye las células cancerosas, otros inmunólogos no están muy convencidos de ello. “3 1.5 DESÓRDENES EN LA INMUNIDAD HUMANA El sistema inmunitario es un complejo notablemente eficaz que incorpora especificidad, inducibilidad y adaptación. No obstante, a veces se producen fallos que pueden agruparse, de forma genérica, dentro de las tres siguientes categorías: inmunodeficiencia, autoinmunidad, hipersensibilidad. 1.5.1 INMUNODEFICIENCIAS La inmunodeficiencia ocurre cuando uno o más de los componentes del sistema inmunitario quedan inactivos. La capacidad del sistema inmunitario de responder a patógenos es reducida tanto en los niños 3 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa como en los ancianos, y la respuesta inmunitaria empieza a entrar en declive a partir de aproximadamente los cincuenta años de edad, debido a la inmunosenescencia. En los países desarrollados, la obesidad, el alcoholismo y las drogas son causas habituales de una función inmunitaria pobre. Sin embargo, la malnutrición es la causa más habitual de inmunodeficiencia en los países en desarrollo. Se asocia una dieta carente de suficientes proteínas con deficiencias en la inmunidad celular, la actividad del complemento, el funcionamiento de los fagocitos, las concentraciones de anticuerpos IgA y la producción de citocinas. La deficiencia de nutrientes concretos como hierro, cobre, zinc. Selenio, vitaminas A; C; E; B6 y acido fólico también reducen la respuesta inmunitaria. Además, la pérdida del timo a una edad temprana a causa de una mutación genética o la extirpación quirúrgica resulta en una grave inmunodeficiencia y una gran vulnerabilidad a las infecciones. La inmunodeficiencia puede ser heredada o adquirida. La enfermedad granulo matosa crónica, en que los fagocitos tienen una capacidad reducida de destruir patógenos, es un ejemplo de inmunodeficiencia heredada o congénita. El sida y algunos tipos de cáncer causan una inmunodeficiencia adquirida. 1.5.2 AUTOINMUNIDAD Las respuestas inmunes exageradas abarcan el otro extremo de la disfunción inmunitaria, particularmente el desorden autoinmune. Aquí el sistema inmunitario falla en distinguir adecuadamente lo propio de lo extraño y ataca a partes del propio organismo. En circunstancias normales, muchas células T y anticuerpos reaccionan con péptidos del propio organismo. Existen, sin embargo, células especializadas (localizadas en el timo y en la medula ósea) que participan en la eliminación de linfocitos jóvenes que reaccionan contra antígenos propios, para prevenir así la autoinmunidad. 1.5.3 HIPERSENSIBILIDAD Es una inmuno-respuesta que daña los tejidos propios del cuerpo. Está dividida en cuatro clases (Tipos IIV) basándose en los mecanismos involucrados y el tiempo de desarrollo de la reacción hipersensible. El tipo I de hipersensibilidad es una reacción inmediata o anafiláctica, relacionada con alergias. Los síntomas van desde un malestar suave hasta la muerte. El tipo I de hipersensibilidad está mediado por la inmunoglobulina E, que es liberada por mastocitos y basofilos. El tipo II de hipersensibilidad se produce cuando los anticuerpos se ligan a antígenos localizados sobre las células propias del paciente, marcándolas para su destrucción. También recibe el nombre de hipersensibilidad dependiente de anticuerpos o citotóxica y es mediada por anticuerpos de tipo IgG e IgM. Los inmunocomplejos (agregados de antígenos, proteínas del complemento, y anticuerpos IgG e IgM ) depositados en varios tejidos desencadenan la hipersensibilidad de tipo III. La hipersensibilidad de tipo IV (también conocida como "hipersensibilidad de tipo retardado") generalmente tarda entre dos y tres días en desarrollarse. Las reacciones de tipo IV están implicadas en muchas enfermedades autoinmunes e infecciosas, pero también incluyen dermatitis de contacto. Estas reacciones son mediadas por las células T, monocitos y macrófagos. 1.6 ANTICUERPO “Cada anticuerpo está constituido por dos cadenas pesadas idénticas y dos cadenas ligeras idénticas, en forma de una Y. Las secciones que forman los extremos de los brazos de la Y varían grandemente de un anticuerpo a otro; esto se conoce como la región variable. Son estos contornos únicos en el sitio de enlace con el antígeno los que le permiten al anticuerpo reconocer un antígeno correspondiente, de la misma manera en que una cerradura corresponde con una llave. El tallo de la Y une al anticuerpo con otros participantes en las defensas inmunes. Esta área es idéntica en todos los anticuerpos de la misma clase-por ejemplo, todos los anticuerpos IgE-y se le conoce como la región constante. 1.7 INMUNOGLOBULINAS Los anticuerpos pertenecen a una familia de moléculas proteicas grandes conocidas como inmunoglobulinas. Los científicos han identificado nueve clases químicamente distintas de inmunoglobulinas humanas: cuatro tipos de IgG y dos tipos de IgA, además de IgM, IgE e IgD. Las inmunoglobulinas G, D y E son similares en apariencia. La IgG, la principal inmunoglobulina en la sangre, puede también entrar en los espacios de los tejidos; funciona eficientemente para cubrir microorganismos, acelerando su destrucción por parte de otras células del sistema inmunológico. La IgD se encuentra casi exclusivamente insertada en la membrana de las células B, en donde de alguna manera regula la activación de las células. La IgE se encuentra normalmente presente sólo en cantidades muy pequeñas, solamente trazas, pero es responsable de los síntomas de la alergia. La IgA-un dímero-protege la entrada al cuerpo. Se concentra en los fluidos del cuerpo, como por ejemplo, las lágrimas, saliva y secreciones de los tractos respiratorio y gastrointestinal. La IgM por lo general se combina en grupos en forma de estrella. Tiene la tendencia a permanecer en el torrente sanguíneo en donde es muy efectiva para destruir bacterias”4 4 http:www.cancer.gov El Cáncer y sus Características 2.1 ORIGEN DEL CÁNCER “El origen del cáncer es desconocido, sin embargo casi todo el mundo ha sufrido con la amarga experiencia de haber tenido un familiar, un amigo o un conocido que enfermaron o fallecieron de cáncer. Mientras que en los países en vías de desarrollo las principales causas de muerte son las enfermedades infecciosas, en los países desarrollados las enfermedades degenerativas y el cáncer son las causas más frecuentes de mortalidad. Pero. Que es el cáncer Se calcula que el cuerpo de un individuo está formado por un poco más de 300 tipos diferentes de células. Estas células organizadas adecuadamente forman los distintos tejidos y órganos del cuerpo. Cada célula mantiene estables sus características morfológicas y fisiológicas gracias a la operación de diversos mecanismos de control o regulación que son al mismo tiempo muy sutiles y muy estrictos. Aunque la mayoría de estos mecanismos no están bien entendidos sabemos que son responsables de la homeostasis celular y finalmente la integridad del individuo (el diccionario define homeostasis como: La tendencia al equilibrio o estabilidad orgánica. Dícese de laos sistemas auto reguladores que aseguran la persistencia de los seres vivos en un medio continuamente cambiante). La mayoría de los mecanismos de control se originan y operan en el núcleo y son finalmente el resultado de la actividad de los genes. Cuando alguno de estos mecanismos de control falla se altera la actividad genómica y consecuentemente la homeostasis celular. Básicamente esto es el cáncer, la perdida de la homeostasis celular debida a una alteración estable y heredable en el material genético de las células.”5 2.2 DEFINICIÓN DEL CÁNCER La palabra cáncer deriva del latín, y como la derivada del griego karkinos, significa 'cangrejo'. Se dice que las formas corrientes de cáncer avanzado adoptan una forma abigarrada, con ramificaciones, que se adhiere a todo lo que agarra, con la obstinación y forma similar a la de un cangrejo marino, y de ahí deriva su nombre. Se considera a veces sinónimo de los términos 'neoplasia' y 'tumor'; sin embargo, el cáncer siempre es una neoplasia o tumor maligno. La palabra cáncer, sinónimo de carcinoma, se aplica a los neoplasias malignas que se originan en estirpes celulares de origen epitelial o glandular y no a las que son generadas por células de estirpe mesenquimal (sarcomas). También se excluyen los tumores de la sangre -es decir, de la médula roja de los huesos- de los ganglios y otros órganos linfáticos y del Sistema Nervioso Central. Los cánceres o carcinomas de mama suponen más del 90% de los tumores malignos de las mamas, pero al menos nueve de cada diez tumores o bultos de las mamas no son malignos. 2.2.1 CONCEPTOS SEMEJANTES AL CÁNCER 2.2.1.1 NEOPLASIA El término neoplasia: significa de acuerdo a sus raíces etimológicas: "tejido de nueva formación". "Neoplasia" se aplica generalmente a los tumores malignos (proliferaciones de células con comportamiento rebelde); aunque puede emplearse de manera genérica, donde significará simplemente "tumor". Las enfermedades o lesiones cuyos nombres tienen el sufijo oma indican neoplasia, como por ejemplo adenoma,osteosarcoma, leiomioma, lipoma, melanoma, etc. 5 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa Existen, en resumen, dos tipos de neoplasias, que son las benignas o tumores benignos y las malignas o cáncer.. 2.2.1.2 TUMOR Inicialmente, el término tumor, se aplicó a la tumefacción, hinchazón, "bulto" o aumento localizado de tamaño, en un órgano o tejido. Incluso, el concepto aún se aplica cuando se dice que los cuatro signos cardinales de la inflamación son "tumor, dolor, calor y rubor". Con el transcurso del tiempo se olvidó el sentido no neoplásico de la palabra tumor y en la actualidad el término es el equivalente o sinónimo de neoplasia; y por lo tanto, se dice que hay tumores benignos y tumores malignos. 2.2.1.3 ONCOLOGÍA El término oncología proviene del griego "onkos", tumor. Es la parte de la medicina que estudia los tumores o neoplasias, sobre todo malignos. 2.2.1.4 CRECIMIENTO TUMORAL “El crecimiento tumoral tiene las siguientes características: Acelerado por un aumento de la división celular que hace que las células tumorales se encuentran en continuo ciclo celular con un exceso de proliferación celular. Descontrolado, debido a que no se deja influir por los factores de crecimiento ni otros estímulos externos. Un estudio español (Antonio Brú) sugiere que el crecimiento tumoral se puede controlar con factores externos.”6 2.2.1.5 LA CARCINOGÉNESIS Es la formación del cáncer por medio de los carcinógenos o de enfermedades genéticas. 2.3 NOMENCLATURA DEL CÁNCER “Todos los tumores, benignos y malignos, tienen dos componentes básicos en su estructura: 1. Las células neoplásicas proliferantes, es decir, las células que forman el tumor propiamente dicho, que constituyen el parénquima. 2. Su estroma de sostén, constituido por tejido conectivo y vasos sanguíneos. Se trata de tejidos no tumorales cuya formación ha sido inducida por el propio tumor. 6 http:www.cancersraging.org La nomenclatura oncológica se basa en el componente parenquimatoso. Se usan dos criterios de clasificación: en primer lugar su carácter benigno o maligno, y en segundo lugar el tejido en el que se forman. Según el comportamiento de los tumores:”7 2.3.1 TUMORES BENIGNOS: Su nombre acaba en el sufijo -oma; simplemente, y según el origen del tejido del que procedan los tumores benignos, pueden ser: fibroma (tejido conjuntivo fibroso), mixoma (tejido conjuntivo laxo), lipoma (tejido adiposo), condroma (tejido cartilaginoso), osteoma (tejido óseo), hemangioma (vasos sanguíneos), linfangioma (vasos linfáticos), meningioma (meninges), tumor glomico (tejido nervioso de sostén), leiomioma (tejido muscular liso), rabdomioma (tejido muscular estriado), papiloma (tejido epitelial formando papilas), adenoma (tejido glandular), teratoma (células totipotenciales), nevus (melanocitos) Algunos de los tumores benignos derivados de tejido epitelial terminan con el sufijo "adenoma" porque el tejido epitelial de origen forma glándulas, si bien tenemos que tener en cuenta que existen múltiples excepciones a las normas de nomenclatura tumoral. Por ejemplo: El tumor benigno de melanocitos se denomina Nevus o nevo, y su forma maligna, Melanoma. 2.3.2 TUMORES MALIGNOS O CÁNCER: Los cánceres que derivan de los tejidos mesenquimatosos o mesodermo se denominan sarcomas (del griego sarcos, "carnoso"); por ejemplo: fibrosarcoma, osteosarcoma. Las neoplasias malignas de origen epitelial, derivadas de cualquiera de las tres capas germinales del embrión, se denominan carcinomas; por ejemplo: carcinoma epidermioide o escamoso, carcinoma basocelular, adenocarcinoma, cistoadenocarcinoma, coriocarcinoma. Los tumores que proceden del tejido nervioso son los gliomas (realmente no se trata de un tumor derivado de células nerviosas, sino de uno de los tipos celulares encargados de su sostén, las células gliales, el tejido "conectivo" del cerebro). Los cánceres hematológicos son los linfomas y las leucemias, siempre malignos (derivados del tejido linfoide y el mieloide respectivamente). Los tumores malignos que no cumplen las reglas anteriores y acaban en -oma, son: el melanoma, hepatoma, seminoma.. También están los mesoteliomas, que se originan en las membranas serosas (pleura, pericardio, peritoneo), y que pueden tener componente epitelial o mesenquimatoso. 7 http://es.wikipedia.org 2.4 EL CÁNCER El dogma central de la biología molecular es la replicación del: DNA, y son solo aquellas células capaces de replicar el DNA, las que se pueden dividir, dando origen a nuevas células hijas dando lugar a hiperplasia tisular. Por otra parte, las células que son incapaces de dividirse, pueden aumentar la síntesis proteica por un aumento del RNA, y aumento del tamaño en el citoplasma sin aumento en el número de células, y da lugar a la hipertrofia. Todos los fenómenos observados en una célula viva, su capacidad para el aprovechamiento y eliminación de productos, la conservación de su estructura, y la posibilidad de dividirse están estrechamente relacionados a la síntesis de numerosas enzimas, todas ellas con una estructura básica formada de secuencias de aminoácidos. La molécula de DNA contiene toda la información para la síntesis de proteínas, las cuales van a ser elaboradas a nivel del citoplasmal en los ribosomas. Los mensajes van a ser transmitidos desde el núcleo hacia el citoplasma, por el RNA (RNA mensajero) mediante el proceso de transcripción de la ¿ave genética del DNA al RNAm, proceso que es catalizado por la RNA polimerasa. El RNAm abandona el núcleo unido a unas proteínas globulares. Y a esta unión se denomina infomiosoma, la cual va a fijarse a los ribosomas en el citoplasma y van a traducir el mensaje del RNAm y sintetizar las proteínas específicas así designadas por el núcleo. Es por tanto sobre la síntesis de RNAm en que se efectúa la diferenciación celular, existiendo mecanismos nucleares muy complejos de substancias represoras en las células diferenciadas que impiden que el 90% del mensaje genético de una célula sea traducida por el RNAm y pasado al citoplasma para su conclusión final en síntesis proteica, sino solamente aquellas enzimas que son necesarias para la función a que se ha destinado. 2.4.1 CICLO DE LA VIDA CELULAR “Todos los eventos que ocurren dentro de la reproducción celular se han englobad dentro de un período que se ha denominado ciclo de la vida celular, y se extiende desde que se ha completado una división celular hasta que se completa la próxima división celular, y por tanto abarca los eventos necesarios para producir una duplicación en los elementos estructurales que mantendrán la capacidad función de la célula, y los necesarios para llevar a cabo la división celular, hay que producir ribosomas, mitocondrias, membranas, aumento en la capacidad energética producción de los cromosomas, todo ello en un proceso muy bien correlacionad para asegurar un crecimiento balanceado. El sistema proliferativo básico se h dividido en cuatro fases. Fase G1: Corresponde a la fase pos mitótica, y abarca el periodo correspondiente entre final de una división celular y la iniciación de la síntesis de DNA, y de proteína esta fase es de síntesis proteica especialmente para culminar en la siguiente, que es la duplicación del DNA. Periodo S: La transición de G1 a S, se inicia por la aparición de una proteína iniciadora para la producción de DNA polimerasa, posiblemente una RNAm específica, es decir, es a nivel de la transcripción donde se realiza este cambio. Esta fase se va a caracterizar por la síntesis de DNA. Fases G2 y M Luego vienen las fases G2 y M: el periodo G2 comprende el fin de la replicación del DNA con su separación, y la fase M es la mitosis con sus 4 subgrupos: profase, metafase, anafase y telofase. En toda población celular normal existen tres grupos: a) Células estáticas: no tienen actividad mitótica, no variando su contenido de DNA, están continuamente en fase Go. b) Células en expansión: son células con mitosis pero muy escasas; el aumento del DNA en estos tejidos es muy lento, aumentando de tamaño el tejido muy discretamente: tiroides, páncreas. c) Tejidos en continua renovación con abundantes mitosis y un aumento muy marcado del DNA, contrarrestado por una pérdida muy marcada de sus células: eritrocitos, células blancas, intestino, epidermis, testículo, ganglio linfático, timo. Un aspecto ya ampliamente conocido es que las neoplasias no se caracterizan por la rapidez de su crecimiento, sino por lo incontrolado. En las neoplasias las células crecen y se dividen utilizando los mecanismos normalmente usados por las células normales, lo anormal es la pérdida de la regulación en la reproducción celular. Teóricamente un cáncer aparece cuando una célula cambia a maligna, sea por una mutación espontánea, inducida por agentes químicos, virales o radiaciones ionizantes.”8 2.5 EPIDEMIOLOGÍA DEL CÁNCER Frecuencia: El cáncer es la segunda causa principal de muerte, detrás de las enfermedades cardíacas. Sin embargo, las muertes por enfermedades cardiovasculares están disminuyendo, mientras que las muertes por cáncer están aumentando. Se estima que a lo largo del siglo XXI, el cáncer será la principal 8 Dr. Henry Pazos y Dr. José Velázquez. SITA 1997 IX Seminario Internacional de Terapias Alternativas y Workshop I.A.T.E.C. / Grupo Medico 57 Chuao Caracas. Venezuela causa de muerte en los países desarrollados. A pesar de esto, se ha producido un aumento en la supervivencia de los pacientes con cáncer. Causa del cáncer: Es desconocida, pero se conocen muchos factores de riesgo que lo precipitan. El principal factor de riesgo es la edad o el envejecimiento, ya que dos terceras partes de todos los cánceres ocurren a cualquier edad. El segundo factor de riesgo es el tabaquismo, y le siguen la dieta, el sedentarismo, la exposición solar y otros estilos de vida. Sea como fuere, no podemos pensar en el cáncer como una enfermedad de causa única, sino más bien como el resultado final de una interacción de múltiples factores, entre los que se incluyen el ambiente, los hábitos dietéticos, la herencia genética, etc. En la actualidad se realizan infinidad de estudios epidemiológicos que tratan de buscar asociaciones de toda índole con el cáncer. Así, por ejemplo, para discernir entre genética y ambiente, existen estudios que comparan la incidencia de distintos cánceres en una población de origen con la incidencia de los mismos cánceres en una población emigrante en otro ambiente (cáncer de estómago en Japón con cáncer de estómago en sucesivas poblaciones de emigrantes japoneses en Estados Unidos). 2.6 INVASIÓN LOCAL La invasión es la capacidad que tienen las células tumorales de infiltrar o penetrar en los tejidos normales y en los vasos sanguíneos, y de ahí empezar la metástasis. La invasión es debida a: Angiogénesis o neo vascularización: Es la capacidad de formar nuevos vasos sanguíneos por medio de la secreción de factores de crecimiento, como el factor de crecimiento del endotelio vascular (VEGF). Los nuevos vasos son indispensables para la nutrición de las células tumorales y de las metástasis. Adherencia celular: Es el anclaje de la célula tumoral por medio de la adquisición de receptores específicos a la membrana basal y a la matriz extracelular. Estos receptores son para integrinas, MAC y caderinas. Proteólisis: Es la destrucción de la membrana basal y de la matriz celular mediante la secreción de enzimas, como las colagenasas, que destruyen el colágeno, y así poder abrirse camino entre estas estructuras. Movilidad: Es la migración o locomoción de las células malignas a través de la matriz celular para llegar a un vaso sanguíneo o linfático, y ser transportadas por la corriente sanguínea hasta lechos capilares distantes, extravasarse, y migrar una cierta distancia para iniciar la formación de una nueva colonia (metástasis, es decir, implantes tumorales malignos con las mismas características) 2.7 CÉLULAS CANCEROSAS “Las células cancerosas pueden exhibir cambios de todo tipo y de variable magnitud. En conjunto las alteraciones que pueden presentar las células cancerosas incluyen modificaciones en su forma y tamaño, cambios en su apariencia ( aparecen mas blastides, menos diferenciadas, frecuentemente con nucléolos ), alteraciones en la distribución de la cromatina nuclear( esta se condensa y deja ser homogénea) , alteraciones en la forma y numero de sus cromosomas : copias en exceso de cromosomas (poliploidia) perdida de cromosomas(aneuploidia) y cromosomas aberrantes, perdida del llamado fenómeno de inhibición por contacto (un mecanismo que detiene la división celular cuando las células normales hacen contacto con otras células), cambios bioquímicos ligados a diversas alteraciones metabólicas y a la aparición en algunos casos, de antígenos propios de las células cancerosas) y algunas otras alteraciones que los cito patólogos distinguen bien . Efectivamente todos estos cambios tienen una causa genética, es decir, aparecen cuando ocurren alteraciones en los genes que no son corregidas por los mecanismos de reparación del material genético. Imaginemos por un momento los miles de genes activos que están contenidos en una célula cualquiera. Para que la célula mantenga sus características normales, los genes deben funcionar de manera ordenada y regulada. Si alguno de estos genes se altera en su estructura o función ocurre su pronta detección y reparación, usualmente a través de proteínas codificadas por otros genes, así la célula se mantiene en orden. Algunas veces sin embargo, estas alteraciones en los genes activos no son detectadas y los genes afectados no dejan de funcionar o funcionan de manera anormal, produciendo cantidades anormales de proteínas normales o produciendo proteínas anormales sin actividad fisiológica definida. Este funcionamiento anormal de los genes es lo que caracteriza a las células cancerosas y es la base de todas las alteraciones ya mencionadas. 2.8 LOS TUMORES Una vez que la célula cancerosa ha perdido sus mecanismos de regulación la célula prolifera generando una clona de células anormales, estas células continúan reproduciéndose llegando a formar un tumor. Las células del tumor se infiltran en el tejido adyacente y desplazan a las células normales. Algunas células se desprenden del tumor y alcanzan la circulación sanguínea y/o linfática y a través de estas vías llegan a otros órganos y tejidos produciendo tumores secundarios, a este proceso se lo llama metástasis. Cuando el tejido tumoral a alcanzado proporciones extraordinarias, los órganos afectados sufren graves alteraciones y dejan de ser funcionales. el organismo entero altera su fisiología y utiliza gran parte de su energía metabólica para sostener el crecimiento desproporcionado del tumor, es por esto en parte que los pacientes adelgazan de manera acelerada. Otra probable razón de adelgazamiento de los pacientes esta relacionado con la producción de los factores de necrosis tumoral alfa y beta (TNFα y TNFβ, tumor necrosis factor) por las células linfoides de los pacientes. El TNFα conocido también como “caquéctica” es un potente movilizador de lípidos y un eficiente inductor de caquexia.”9 2.9 CARACTERÍSTICAS PRINCIPALES DEL CÁNCER 2.9.1 MORFOLOGÍA DEL CÁNCER Las células tumorales tienen una morfología alterada que depende de la diferenciación y de la anaplasia. La diferenciación celular de un tumor es el grado en el que las células cancerosas se asemejan a las células normales de las que proceden, tanto morfológica como funcionalmente. Las células normales que constituyen el organismo están muy diferenciadas, lo que les permite realizar funciones específicas. 9 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa Generalmente, los tumores benignos son bien diferenciados y los cánceres varían desde bien diferenciados a indiferenciados. Un grado de diferenciación bajo indica que las células tumorales son muy diferentes a lo que deberían ser para desarrollar funciones habituales en el organismo. La anaplasia es la ausencia de diferenciación que conlleva a una falta de especialización o de función celular y, generalmente, cuanto más indiferenciado sea un cáncer, más alta es su velocidad de crecimiento. En general, lo que diferencia un cáncer maligno de otro benigno, es la capacidad que poseen sus células de lograr una trasvasación exitosa (o metástatizar), que se define como la capacidad que posee una célula tumoral de infiltrarse al torrente sanguíneo (o linfático), mediante la ruptura de moléculas de adhesión celular que sujetan a las células a la membrana basal, con posterior destrucción de esta última. Esta característica que se adquiere luego de sucesivas alteraciones en el material genético celular, donde es común observar cromosomas fragmentados, pérdida de genes supresores de tumores (como el p53 o el bcl3), receptores de señales mutados auto inductivos (etapa avanzada de diferenciación), es la que origina el proceso de metástasis; es decir, la invasión y destrucción de tejidos. Dicho proceso de trasvasación posee una escasa eficiencia, que es del orden de 1 en 10.000 casos. La baja eficiencia se debe principalmente a la actividad del sistema inmunitario. Por otro lado, cabe destacar que la característica que hace mortales a los cánceres malignos, comparativamente con los benignos, es la capacidad de invasión de tejidos, en donde las células tumorales, generalmente cuando se alojan en el parénquima de un órgano, destruyen la arquitectura del mismo, siendo, a su vez, sus residuos metabólicos tóxicos para las células sanas adyacentes, causando la eliminación de este tipo celular. Una capacidad interesante propia de células cancerosas invasivas es la producción de vasos sanguíneos (angiogénesis) para nutrirse, los cuales son los responsables de la densa red vascular que poseen los tumores (los tumores secretan hormonas responsables de la formación de extensas redes de capilares y vasos sanguíneos nuevos). Esta característica le permite al parénquima tumoral tener un gran aporte de oxígeno y nutrientes, lo cual favorecerá su crecimiento y proliferación a mayor velocidad y distancia. Esta capacidad se encuentra generalmente ausente en neoplasias benignas, no generando típicamente estos factores angiogénicos y en las que además sus células no poseen la capacidad de trasvasarse, por lo cual es de esperar que crezcan hasta un determinado tamaño compatible con la cantidad de nutrientes de que disponen. En general, una única mutación en el material genético celular no es la responsable de transformar a una célula sana en cancerosa; por el contrario, se requieren múltiples mutaciones, las cuales son generadas ya sea por sucesivos ciclos replicativos o por factores externos inductores de la carcinogénesis (químicos, físicos y/o biológicos); en donde exista algún daño específicamente en la secuencia de exones de proto-oncogenes y de genes supresores de tumores, que son los encargados de regular el ciclo celular y la muerte celular programada (apoptosis) respectivamente. Cualquier otra mutación desencadenará en la transcripción de genes p53, p21 y p16 responsables, entre otros, de la apoptosis. De esta manera, es posible establecer una relación entre envejecimiento y cáncer por las causas mencionadas. 2.9.2 GRADACIÓN Y ESTADIFICACIÓN La gradación se usa para clasificar las células cancerosas en cuanto a su diferencia de las células normales cuando se ven al microscopio y a la rapidez probable de diseminación del tumor. El grado histológico, también llamado diferenciación, se refiere a la semejanza que tengan las células del tumor con las células normales del mismo tipo de tejido. Grado: GX No es posible asignar un grado (Grado indeterminado). G1 Bien diferenciado (Grado bajo). G2 Moderadamente diferenciado (Grado intermedio). G3 Mal diferenciado (Grado alto). G4 Indiferenciado (Grado alto). El sistema de estadiaje más empleado es el TNM (Tumor, Node (nódulo, ganglio) y Metástasis) que valora la enfermedad local (tamaño tumoral), regional (número de ganglios afectados) y diseminación a distancia (presencia de metástasis). Tamaño del Tumor TX El tumor primario no puede ser evaluado. T0 No hay evidencia de tumor primario. Tis Carcinoma in situ (cáncer inicial que no se ha diseminado a tejidos vecinos) T1, T2, T3, T4 Tamaño y/o extensión del tumor primario. Ganglios Linfáticos Regionales NX No es posible evaluar los ganglios linfáticos regionales N0 No existe complicación de ganglios linfáticos regionales (no se encontró cáncer en los ganglios linfáticos). N1, N2, N3 Complicación de ganglios linfáticos regionales (número y/o extensión de diseminación). Metástasis Diseminante MX No es posible evaluar una metástasis distante. M0 No existe metástasis distante (el cáncer no se ha diseminado a otras partes del cuerpo). M1 Metástasis distante (el cáncer se ha diseminado a partes distantes del cuerpo). Elementos comunes de los Sistemas de Estadificación Sitio del tumor primario. Tamaño y número de tumores. Complicación de ganglios linfáticos (diseminación del cáncer a los ganglios linfáticos). Tipo de célula y grado del tumor (qué tanto se parecen las células cancerosas al tejido normal). Presencia o ausencia de metástasis. 2.10 BIOLOGÍA MOLECULAR DEL CÁNCER La transformación maligna de las células normales consiste en la adquisición progresiva de una serie de cambios genéticos específicos que actúan desobedeciendo los fuertes mecanismos antitumorales que existen en todas las células normales. Estos mecanismos incluyen: La regulación de a transducción de señales La apoptosis. La reparación del ADN. La progresión del ciclo celular. La angiogenesis. La adhesión celular. 2.11 GENÉTICA DEL CÁNCER El cáncer es una enfermedad genética producida por la mutación de determinados genes en una célula determinada, que adquiere las características del cáncer. Estos genes son de tres tipos: Oncogenes: Son genes mutados que proceden de otros llamados protooncogenes, encargados de la regulación del crecimiento celular. Su herencia sigue un patrón autosómico dominante. Genes supresores tumorales: Son los encargados de detener la división celular y de provocar la apoptosis. Cuando se mutan estos genes la célula se divide sin control. Genes de reparación del ADN: Cuando el sistema de reparación es defectuoso como resultado de una mutación adquirida o heredada, la tasa de acumulación de mutaciones en el genoma se eleva a medida que se producen divisiones celulares. Según el grado en que estas mutaciones afecten a oncogenes y genes supresores tumorales, aumentará la probabilidad de padecer neoplasias malignas. 2.12 NATURALEZA CLONAL DEL CÁNCER (TEORÍA MONOCLONAL) Los cánceres se originan a partir de una célula única, tras la suma de múltiples mutaciones (de cinco a diez) en el genotipo para que se transforme en un fenotipo maligno en el transcurso de varios años, dando lugar a un clon de células, que es el tumor. Actualmente se acepta la teoría de Sell y Pierce, que promueve que la mutación, iniciación y la transformación maligna ocurre en la célula progenitora o "stem cell", debido a un bloqueo de su maduración. Las mutaciones en células somáticas no resultarían en cáncer, ya que son células maduras con vida corta y que normalmente van a la apoptosis. La agresividad y poder metastásico del tumor va a depender de la etapa de maduración celular en que se produce la mutación. Los tumores derivados de una célula madre en maduración precoz metastizarán rápidamente y tendrán un fenotipo más heterogéneo. Aquellos derivados de una célula madre en etapa más tardía serán menos metastizantes y de fenotipo más homogéneo. 2.13 ESTADIFICACIÓN DEL CÁNCER Determina la extensión de la enfermedad basada en que el cáncer se extiende en tres niveles que son el local, regional y a distancia. Existen dos tipos de Estadificación: La Estadificación clínica basada en a exploración fisica, las radiografias, el TAC, LA RMN, la gammagrafía y otras técnicas de imagen. La estadificacion anatomo-patológica o quirúrgica que consiste en el análisis histológico de todos los tejidos extirpados durante la cirugía, durante la extirpación definitiva del tumor primitivo, o como un procedimiento aparte de estadiaje. 2.14 PRONÓSTICO DEL CÁNCER Ningún médico puede estar completamente seguro de que el paciente que atiende se vaya a curar. Las posibilidades de una persona dependen primordialmente, de lo temprano que se haya descubierto la enfermedad, pero también del tipo de cáncer, pues algunos son más agresivos que otros. Otro factor que interviene es la condición física del paciente; es muy importante que su forma física sea buena, y la disposición hacia su enfermedad, ya que debe afrontarla y ayudar con su estado de ánimo a curarla. A partir de la década de 1990 y con las técnicas terapéuticas disponibles, el cáncer es curable en aproximadamente el 50% de los pacientes diagnosticados. El pronóstico del cáncer depende sobre todo de: La localización del tumor primario. El tipo histológico con su grado de diferenciación celular, sus características biológicas y citogenéticas. El estado del cáncer o extensión de la enfermedad. La edad del paciente. El estado funcional o la reserva fisiológica del paciente. 2.15 PREVENCIÓN DEL CÁNCER Aunque la causa del cáncer es desconocida en muchos casos y multifactorial en otros, se conocen unos factores de riesgo, que aumentan la probabilidad de padecer cáncer y que deberían evitarse, como por ejemplo el tabaquismo o todo otro modo de fumar. Se estima que hasta un 50% de los cánceres podrían ser evitables. Existe una vacuna recientemente aprobada contra el cáncer de cuello de útero. La comercialización de esta vacuna fue aprobada en varios países y se estudia la aprobación de otras vacunas contra el cáncer de piel y el cáncer de próstata. 2.15.1 PREVENCIÓN PRIMARIA Es la detección del cáncer en individuos asintomáticos, con el objetivo de disminuir la morbilidad y la mortalidad. Educación y hábitos saludables: 1. Dejar de fumar: salva y prolonga la vida más que cualquier actividad de Salud Pública. Todo humo que se inhala frecuentemente posee elementos carcinógenos (por ejemplo: el alquitrán es un carcinógeno que se encuentra en diversas sustancias fumables). 2. Dieta saludable: en tal sentido se recomienda que sea variada, con la suficiente cantidad de nutrientes, se recomienda el consumo de alimentos orgánicos en particular repollos o coles, coliflores, brócolis; frutas ricas en vitamina C, granada, tomate, almendra, los cítricos ( por ejemplo la cáscara de mandarina posee salvesterol Q40 compuesto con propiedades anti carcinógenas) y los alimentos ricos en fibra facilitan el tránsito intestinal y así la eliminación de toxinas, lo mismo hace el consumo de más de un litro de agua potable por día. Sin duda la alimentación es uno de los pilares fundamentales, ya que la incidencia de cáncer en países altamente contaminados como India es mucho menor que en los países occidentales. La explicación sólo puede estar en la cadena alimentaria principalmente, y en otras causas como radiaciones ionizantes. En general, debemos cambiar el modelo de alimentación por completo, y de preferencia alimentarse de agricultura ecológica libre de pesticidas y de ganado alimentado con exceso de omega 6. Quimio-prevencion: Es la utilización de determinados agentes químicos, naturales o sintéticos, para revertir, suprimir o impedir la carcinogénesis antes del desarrollo de una neoplasia maligna. Quimioevitación: Es la evitación de determinados agentes químicos cancerígenos o de los que no se tiene la seguridad de que no provocan cáncer. Coherente con el punto anterior, el ambiente donde se vive o se trabaja debe estar en todo lo posible libre de elementos carcinógenos como el smog, las dioxinas, aerosoles de alquitrán, plomo, PCB, amianto exceso de ozono, o aguas contaminadas con mercurio o arsénico. Las prácticas sexuales deben ser seguras, muchas enfermedades de transmisión sexual pueden degenerar en cánceres (por ejemplo la hepatitis C y la hepatitis B, el virus de papiloma genital o el sida). La vida emotiva incide en factores anti-cancerígenos o, por el contrario, cancerígenos. Anti-cancerígeno cuando el estado anímico del individuo es de felicidad o los cancerígenos cuando el estado emotivo o angustia bajan la capacidad del sistema inmune, entre los cuales podemos encontrar principalmente a la depresión y el estrés, pero ante todo, el miedo a la muerte. Vacunación: Las vacunas para determinados virus, pueden prevenir determinados tipos de cáncer. Se ha observado que un déficit crónico de vitamina D predispone al ser humano a ser afectado por diversos tipos de cáncer. 2.16 ALGUNOS TIPOS DE CÁNCER “Cáncer colorrectal Cáncer de colon Cáncer de esófago Cáncer de estomago Cáncer de hígado Cáncer de laringe Cáncer de lengua Cáncer de mama Cáncer de ovario Cáncer epitelial de ovario Cáncer de páncreas Cáncer de piel Cáncer de próstata Cáncer de pulmón Cáncer de riñón Cáncer de testículo Cáncer de tiroides Cáncer de vejiga Cáncer de cuello de útero Cáncer de vesicula Cáncer oseo Cáncer rinofaríngeo Cáncer de corazón 10 Tumor cerebral Mieloma multiple Linfoma Leucemia Cancer muscular Carcinoma microcitico pulmonar”10 http: www.cancer.org FACTORES FÍSICOS, QUÍMICOS Y BIOLÓGICOS QUE PRODUCEN EL CÁNCER Y SUS ALTERACIONES HISTOLÓGICAS. “La causa del cáncer es una de las principales interrogantes para la cual todavía no existe una respuesta precisa. En realidad no parece tratarse de una causa única sino de varias, algunas de ellas probablemente concurrentes. Todas ellas sin embargo inciden finalmente en la estructura y función de los genes. Consideramos en forma global, los factores cancerígenos pueden ser de naturaleza química, física y biológica, además de las mutaciones espontaneas que ocurren al azar. 1. FISICOS 2. QUIMICOS 3. BIOLOGICOS 4. MUTACIONES ESPONTANEAS 3.1 FACTORES CANCERIGENOS Radiaciones ultravioleta, y radiaciones ionizantes Infinidad de sustancias naturales o artificiales: alquitran, metilcolantreno, nicotina, algunos solventes, algunos fármacos y algunos aditivos en algunos alimentos Algunos virus como el virus del papiloma humano Ocurridas al azar durante el proceso de replicación del material genético celular. LOS FACTORES FÍSICO-QUÍMICOS Los efectos de las radiaciones y de muchas sustancias químicas son relativamente fáciles de entender, sobre todo si tenemos algún conocimiento, aunque sea elemental, de la estructura y función del material genético más importante de las células, el ADN. Las radiaciones sobre todo las ionizantes pueden provocar la ruptura del ADN o alteraciones en su estructura. Por su parte muchos fármacos y otras sustancias pueden reaccionar químicamente con el ADN en un solo sitio(daño puntual) o afectar varios sitios simultáneamente. A veces el daño se revierte por los mecanismos celulares de reparación, en otras ocasiones el daño es más grave lo mas extenso y no logra repararse a tiempo, la célula entones se transforma en tumoral. 3.2 LOS VIRUS ONCOGÉNICOS Los virus que causan cáncer se denominan virus oncogénicos. Algunos de estos virus provocan cambios cancerosos en las células infectadas debido a que poseen oncogenes, en otras ocasiones los virus no contienen oncogenes, pero pueden participar en la transformación neoplasica de las células al proporcionar un promotor fuerte,(un gene requerido para replicación de otros genes) que por azar se integre cerca de alguno de los oncogenes celulares. Los oncogenes son genes que promueven la transformación neoplasica de las células, cuando están presentes y activos estos genes tienen una acción rápida que predomina sobre la actividad del resto de los genes celulares. Un caso particular que nos permite tener una idea de cómo funcionan los oncogenes virales es el del oncogene src asociado al virus del sarcoma Rous. Se sabe que la actividad de este oncogene está relacionada con la síntesis de una tirosina-cinasa, una enzima que fosforila proteínas de localización membranal. La microscopia electrónica ha permitido observar que la tirosina-cinasa dependiente de src se concentra en las placas de adhesión de las células cancerosas y que más tarde estas placas se desmoronaron afectando la adherencia celular y facilitando la disgregación y metástasis de las células. Otros oncogenes funcionan de manera diferente, dependiendo de las proteínas en ellos codificadas. Los oncogenes también están presentes en las células normales de los huéspedes vertebrados como proto-oncogenes u oncogenes inactivos. La actividad de los oncogenes normalmente está regulada por la acción de otros genes llamados anti-oncogenes o genes supresores de tumores. Cuando los antioncogenes son inactivados por ruptura o mutación, los oncogenes se activan y las células normales se transforman en células cancerosas. 3.3 MUTACIONES EN LOS ONCOGENES Y EN LOS ANTI-ONCOGENES El ADN es el material genético fundamental de una célula. Se encuentra organizado en cromosomas y estos en unidades estructurales llamadas genes. Todas las características de una célula dependen de la actividad de sus genes. Cada gene codifica la síntesis de una proteína, aunque hay muchos ejemplos conocidos donde la síntesis de una proteína funcional requiere de varios genes. La activación de los genes conduce a la síntesis de las proteínas codificadas, en tanto que las mutaciones en los mismos ocasionan cambios en la cantidad o en la estructura y la actividad de las proteínas producidas. Dentro del conjunto de genes que forman el genoma de una célula, existen cuando menos dos clases de genes relacionados con el cáncer: los oncogenes normalmente portados como genes inactivos o protooncogenes y los genes inhibidores de los oncogenes también llamados anti- oncogenes o genes supresores de tumores. En general los oncogenes son promotores del crecimiento celular e incluyen genes que codifican para factores de crecimiento, para los receptores de los mismos, y para diversas enzimas, algunas de ellas participantes en la transducción de señales. Las señales químicas se originan cuando una célula hace contacto, a través de receptores específicos con una gran variedad de moléculas endógenas y exógenas. Las señales que se originan en la superficie celular, se transducen al interior y son responsables de una serie de cambios metabólicos vitales para la célula. Los anti-oncogenes por su parte codifican la síntesis de proteínas cuya función es la supresión o inhibición de la actividad de los oncogenes. Los oncogenes y los genes supresores de tumores forman parte del delicado sistema de control genético que regula la fisiología celular, la actividad anormal de alguno de estos genes puede desplazar el equilibrio de la regulación hacia el crecimiento aberrante de las células, dando origen a los cambios cancerosos.”11 11 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa 3.4 INMUNOLOGÍA DE TUMORES Los macrofagos han identificado una célula cancerosa (la grande). Fusionándose con la célula cancerosa, los macrófagos (las células blancas de menor tamaño) inyectarán toxinas que la matarán. La inmunoterapia para el tratamiento del cáncer es un área activa de investigación médica. Otra función importante del sistema inmunitario es la de identificar y eliminar células tumorales. Las células transformadas de los tumores expresan antígenos que no aparecen en células normales. El sistema inmunitario considera a estos antígenos como extraños, lo que ocasiona que las células inmunitarias ataquen a las células tumorales transformadas. Los antígenos expresados por los tumores pueden tener varios orígenes; algunos derivan de virus oncógenos como el papiloma virus humano, que ocasiona cáncer de cuello uterino, mientras que otros son proteínas propias del organismo que se presentan en bajos niveles en células normales, pero que alcanzan altos niveles en células tumorales. Un ejemplo es una enzima llamada tirosinasa que, cuando se expresa en altos niveles, transforma a ciertas células de la piel en tumores llamados melanomas La principal respuesta del sistema inmunitario es destruir las células anormales por medio de células T asesinas, algunas veces con asistencia de células T colaboradoras. Los antígenos tumorales son presentados unidos a moléculas del CMH de clase I, de forma similar a lo que ocurre con los antígenos víricos. Esto permite a las células T asesinas reconocer a las células tumorales como anormales. Las células T asesinas naturales también matan células tumorales de una forma similar, especialmente si la célula tumoral tiene sobre su superficie menos moléculas del CMH de clase I de lo normal; algo que resulta habitual en los tumores. A veces se generan anticuerpos contra las células tumorales, lo que permite que sean destruidas por el sistema del complemento No obstante, algunas células tumorales evaden la acción del sistema inmunitario y generan cánceres. Un mecanismo empleado a veces por las células tumorales, para evadir su detección por parte de las células T asesinas, consiste en reducir el número de moléculas del CMH de clase I en su superficie. Algunas células tumorales también liberan productos que inhiben la respuesta inmune, por ejemplo al secretar la citoquina TGF-β, la cual suprime la actividad de macrófagos y linfocitos. Además, también puede desarrollarse tolerancia inmunológica frente a los antígenos tumorales, de forma que el sistema inmunitario deja de atacar a las células tumorales. LA INMUNIDAD ANTITUMORAL Es de suponerse que la inmunidad contra los antígenos tumorales se induce de manera análoga a como se induce la respuesta inmunitaria contra cualquier otro antígeno: los antígenos liberados por el tumor pueden ser manejados como otros antígenos solubles y esto incluye desde su captura, su procesamiento y presentación por las células presentadoras de antígeno (APC) hasta la activación de las células mediadoras de la respuesta inmune celular (Th1, CD4, Tc CD8) y humoral (Th2 CD4, LcB). Se entiende también que la inducción de la respuesta antitumoral requiere de la apropiada requiere de la apropiada presentación de los epitopos tumorales y su reconocimiento por las células reactivas, de la secreción de citocinas pro inflamatorias y de la expresión normal de moléculas coestimuladoras tanto en las APC como en las células respondedoras especificas. Mediante este mecanismo de inducción de la respuesta inmunitaria se generan tanto células CD4 citotóxicas como células TCD8citotoxicas, las células tumorales son también reconocidas y destruidas de manera directa por las células NK. 4.1 MARCADORES DE LO PROPIO “En la esencia de la respuesta inmune se encuentra la habilidad para distinguir entre "lo propio" y "lo extraño". Cada célula de su cuerpo trae consigo el mismo juego de proteínas de la superficie distintivas que lo(a) distinguen a usted como "lo propio". Normalmente sus células inmunes no atacan a sus tejidos propios del cuerpo, los cuales llevan consigo el mismo patrón de marcadores de "lo propio"; más bien, su sistema inmune coexiste pacíficamente con sus otras células del cuerpo en un estado conocido como auto-tolerancia. Este juego de marcadores, único en su género, en las células humanas se conoce como las proteínas del complejo mayor de histo-compatibilidad (CMH o MHC, por sus iníciales en inglés). De este tipo hay dos clases: proteínas del CMH Clase I, las cuales se encuentran en todas las células y las proteínas del CMH Clase II, las cuales se encuentran solamente en ciertas células especializadas”12 4.1.1 COMPLEJO MAYOR DE HISTOCOMPATIBILIDAD Sus células inmunes reconocen a las proteínas del complejo mayor de histocompatibilidad (CMH) cuando ellas distinguen entre "lo propio" y "lo extraño". Una proteína del CMH sirve como un andamio reconocible que presenta piezas (péptidos) de una proteína extraña (antigénica) a las células inmunes. 12 http:www.cancer.gov Un andamio de CMH "extraño" vacío, por sí mismo, puede actuar como un antígeno cuando se introducen células u órganos donados en el cuerpo de un paciente. Estos andamios de CMH auto marcadores también se conocen como el "tipo de tejido" de un paciente o como antígenos leucocitarios humanos (ALH o HLA, por sus iníciales en inglés) cuando los glóbulos blancos de un paciente están siendo caracterizados. Por ejemplo, cuando el sistema inmunológico de un paciente que está recibiendo un trasplante de riñón detecta un "tipo de tejido" extraño ("no propio"), el cuerpo del paciente puede reunir y dar apoyo a sus propias células inmunes para atacar. Cada célula de su cuerpo está cubierta por estas proteínas de CMH auto-marcadoras, y--con la excepción de gemelos idénticos--las personas llevan diferentes juegos. Las proteínas de CMH marcadoras son tan diferentes como los tipos sanguíneos y vienen en dos categorías--CMH Clase I: los seres humanos presentan 6 marcadores de 200 posibles variaciones; y Clase II del CMH: los seres humanos presentan 8 de alrededor de 230 posibilidades. 4.2 MARCADORES DE LO EXTRAÑO A cualquier substancia "extraña" capaz de provocar una respuesta inmune se le conoce como antígeno. Un antígeno puede ser una célula "extraña" completa, una bacteria o un virus, una proteína codificada por el CMH o aún una porción de una proteína de un organismo extraño. Los marcadores distintivos en los antígenos que activan una respuesta inmune se conocen como epítopes. Cuando los tejidos o las células de otro individuo entran a su cuerpo portando estos epítopes antigénicos "extraños", sus células inmunes responden. Esto explica el por qué los tejidos trasplantados pueden ser rechazados como extraños y por qué los anticuerpos se unirán a ellos 4.3 EL CÁNCER Y LA RESPUESTA INMUNITARIA Hace ya algún tiempo se publico un estudio realizado en los Estados Unidos sobre la frecuencia de las alteraciones histológicas sugerentes o indicativas de cáncer en los individuos que había fallecido en accidentes automovilísticos no por enfermedad. El estudio que fue amplio y abarco cientos de secciones histológicas de todos los órganos y tejidos de los individuos fallecidos, indico que la frecuencia de alteraciones histológicas de tipo “cancerosas sobrepaso, con un amplio margen, la frecuencia clínica de cualquiera de los tipos de cáncer identificados en la población general de esa región. Estas y otras observaciones sugirieron que el organismo debía poseer mecanismos capaces de controlar el desarrollo de neoplasias. Una posibilidad muy obvia consideraba la participación de la respuesta inmunitaria. Pero esto implicaba la existencia de antígenos tumorales y su reconocimiento por el sistema inmunológico. Y efectivamente se encontró que muchos de los tumores exhibían antígenos tumorales. 4.3.1 SISTEMA DESTRUCTOR DE AGENTE INVASOR POR FAGOCITOSIS “Existe una marcada relación entre el proceso de fagocitosis y en la activación del sistema inmune. Los macrófagos son los responsables de la eliminación directa de sustancias extrañas al cuerpo y también a través de ellos se inicia una serie de eventos que tienen como efecto la producción de anticuerpos. Los glóbulos blancos o fagocitos son células diseñadas para “comer’ bacterias o cualquier material extraño al organismo, teniendo un promedio de vida de 6 a 12horas. Existen varios tipos de glóbulos blancos o leucocitos: Neutrófilos Basófilos Eosinófilos Los neutrófilos constituyen la primera línea de defensa, la mitad de la armada de los leucocitos corresponden a este tipo de células, cerca de 100.000 millones de éstos guerreros se producen a diario en la médula ósea. Cuando un invasor entra, numerosas sustancias son liberadas en el sitio de invasión, pues los productos producidos por las bacterias reaccionan con los factores del plasma, produciéndose numerosos agentes que atraen neutrófilos, es la llamada quimiotaxis. Los neutrófilos tienen la propiedad de poder atravesar la pared de los vasos sanguíneos para llegar al sitio de batalla, esta propiedad se llama diapedesis. Los leucocitos tienen la particularidad de seleccionar el material a fagocitar, pues de lo contrario podrían ser digeridas estructuras del propio cuerpo, para ellos tienen 3 métodos de selección. 1.- Si la superficie de la partícula es áspera, aumentan las posibilidades de fagocitosis. 2.- Por la carga de la superficie externa, la mayor parte de las estructuras del cuerpo tienen Cargas electronegativas en la superficie y los fagocitos son repelidos por ser también electronegativos. Los tejidos muertos y las partículas extrañas tienden a ser electropositivos y por ello son fáciles de ser fagocitados. 3.- Los materiales extraños pueden ser recubiertos con moléculas de globulinas y otros factores plasmáticos como las inmunoglobulinas del tipo G y proteínas del sistema complemento, las cuales cubren las bacterias en un proceso llamado opsonización que hace las bacterias más “apetitosas” a los fagocitos. El neutrófilo al acercarse a una partícula que va a ser fagocitada, proyecta pseudópodos alrededor de la misma, los cuales se unen entre sien el lado opuesto y se fusionan creando una cavidad llamada vesícula fagocítica. Los fagocitos tienen dentro de sí sustancias que matan a las bacterias antes de que éstas puedan multiplicarse dentro de él y destruirlo. En el neutrófilo, la vesícula fagocítica se funde con unos gránulos que están en su interior y se produce la llamada de granulación donde se liberan numerosas enzimas proteolíticas y se adiva un sistema generador de peróxido de hidrógeno que oxida las sustancias orgánicas de las bacterias.”13 13 Shu S.Plautz GE,Krauss JC,Chang AE. Tumor Immunology. JAMA. 1997 278:1972-1981 El primer paso que se realiza en la fagocitosis es la alteración de la membrana plasmática de los fagocitos ante la presencia de una bacteria o un cuerpo extraño, lo cual se refleja por un marcado aumento de la actividad metabólica del fagocito, incrementándose de una forma dramática el consumo de O2 la mayor parte de el oxígeno va a ser convertido a superóxido y luego a peróxido (H2 O2). En esta primera etapa los basófilos están participando, liberando heparina hacia la sangre lo cual evita la coagulación, ya que cuando la inflamación es prolongada los glóbulos rojos tienden a aglomerarse y adherirse entre sí. Los eosinófilos también fagocitan complejos antígeno-anticuerpo y también detoxifican cualquier proteína extraña que entra en el cuerpo. Existe una gran cantidad de ellos en la mucosa intestinal y en el tejido pulmonar. B.- Segunda línea de defensa de la fagocitosis (monocitos). Los monocitos constituyen la segunda línea de defensa, éstos se producen en la médula ósea y pasan a la sangre aún siendo inmaduros, a las pocas horas penetran en los tejidos y comienzan a crecer hasta 5 veces su diámetro inicial, desarrollando en su citoplasma un gran número de lisosomas y mitocondrias que le dan el aspecto de un saco lleno de gránulos y es cuando son llamadas macrófagos. Estas células son una verdadera maquinaria de “comer” que invaden el área de la infección comiendo todo aquello que se encuentre cubierto de anticuerpos. Fagocitan también bacterias, células muertas y materiales extraños. Son capaces de fagocitar hasta 100 bacterias, así como partículas mucho mayores que ellos, parásitos como los del paludismo y tejido necrótico para lo cual tienen una especial habilidad, por lo que juegan un papel importante en las infecciones crónicas. Los fagocitos siguen ingiriendo y digiriendo partículas extrañas hasta que las sustancias tóxicas de ellas y las enzimas hidrolíticas liberadas de los lisosomas, se acumulan en el citoplasma y mueren sacrificándose. 4.3.2 SISTEMA DE PRODUCCIÓN DE LINFOCITOS ESPECIALIZADOS. El timo es el alma del sistema inmunológico, sus mayores productos son los linfocitos T o también llamados T cell, y son los responsables de la llamada inmunidad celular. Para atraer células al timo y allí ser entrenadas, éste secreta una serie de sustancias químicas que son irresistiblemente atractivas a ciertas células, la mayoría de ellas vienen del hígado del feto y son las llamadas células pluripotenciales o células basales, las cuales salen del hígado y se diseminan por todo el cuerpo y son algunas de estas células las que van a migrar a los espacios vados del timo para ser entrenadas. Existen evidencias de que los linfocitos T son madurados por hormonas producidas en el timo como la Timosina y la mayor parte de la preparación de los linfocitos tiene lugar un poco antes del nacimiento y unos meses después. Dentro del timo las células T son entrenadas para primero reconocer a las células del propio individuo, este entrenamiento es de gran importancia, ya que no solo evita el ingreso de proteínas nocivas al organismo, sino que también evitará que estos linfocitos puedan atacar al cuerpo en un momento dado. Las células T son programadas dentro del timo, para reconocer únicamente un solo antígeno, siendo la consigna de entrenamiento “una célula T para un solo antígeno’ 1, como el cuerpo en muy frágil y tendrá que enfrentarse a numerosos enemigos a lo largo de su vida, es necesario programar células T que puedan reconocer más de un millón de antígenos diferentes. Cuando una célula T deja el timo, comienza a realizar su rol de protección del cuerpo y realizará esta tarea por 60 años. Existen varios tipos de células T: 1.- Inducer ceIl o células inductoras. (Helper CelIs T4): Las cuales liberan una sustancia química que tienen en su citoplasma llamada interleukin. Estas células alertan a las células By las estimulan a dividirse produciendo células plasmáticas productoras de anticuerpos específicos. Estas células producen diferentes tipos de linfoquinas como por ejemplo el B CeIl Growth Factor (BCGF) que estimula el crecimiento de las células B, el B CeIl Diferentation Factor (BCDF) que detiene La división de las células B y estimula el comienzo de la producción de anticuerpos. También producen el interleukin II que estimula la producción de Killer Cells. 2.- Linfocitos T especializados para unirse a un antígeno específico y liberar sustancias químicas que atraen a otros macrófagos. lnterleukin son las sustancias químicas a través de las cuales se dan mensajes a las células T y a las B. Otro potente químico liberado por las células T es el interferón el cual tiene ciertas propiedades antivirales y anticancerosas, además de que parece estimular las Natural Killer Cells a eliminar a células infectadas por virus y a células tumorales. 3.- Inmunoregulatori Cells (Supresor Cell-TB). Estas células tienen la capacidad de inhibir la producción de anticuerpos y están diseñadas para mantener el sistema inmune dentro de un equilibrio, controlando así la intensidad de la respuesta inmunológica. Killer cells y natural killer cells: Son células que se encuentran en los ganglios linfáticos y circulan por el torrente sanguíneo, son muy parecidas a los linfocitos, pero que no tienen suficientes características físicas comunes a los linfocitos T o B como para ser agrupados en esas familias. Killer cells (Kr): No deben ser confundidas con los linfocitos T que son capaces de matar por sí mismos, estas células tienen la propiedad de atacar células cubiertas de anticuerpos lo que permite una defensa especial contra el cáncer. Hacemos anticuerpos contra las células cancerosas, pero no parecen ser muy efectivos para destruirlas, sin embargo las Killer Cells tienen la habilidad de destruir a estas células cubiertas de anticuerpos. Natural killer cells (nkc): Son células también con apariencia de linfocitos, pero que no deben ser clasifica como células T o B, ellas tienen la habilidad de matar ciertos organismos y células. Aparentemente sin la ayuda de otras secreciones del sistema inmune. Trabajan eficientemente en presencia de sustancias químicas liberadas por los linfocitos T activados. 4.3.3 SISTEMA DE PRODUCCIÓN DE ANTICUERPOS. Así como el sistema de células T puede manejar parásitos, virus y hongos con cierta facilidad, tiene dificultades para manejar las bacterias que son de gran tamaño y se pueden dividir rápidamente diseminándose por todo el cuerpo. La inmunidad humoral está diseñada para proteger al cuerpo de bacterias y sustancias tóxicas y son los linfocitos E los encargados de realizas este tipo de inmunidad. Su nombre viene del estudio de una estructura linfática de las aves cerca del ano o cloaca llamada Bursa de Fabricio donde se producen este tipo de linfocitos con capacidad de aprender cómo hacer anticuerpos. En el feto humano las células basales del hígado, migran hacia la médula ósea de la misma forma que lo hacen hacia el timo, después del nacimiento la médula ósea tiene la capacidad de fabricar sus propias células basales y después entrenarlas como células B, las cuales a diferencia de los linfocitos T, solo viven unas pocas semanas por lo que la médula ósea se ve en la obligación de producir diariamente enormes cantidades de linfocitos B. “Los linfocitos B tienen en su superficie receptores para contactar determinados antígenos. Una vez que un antígeno ha sido localizado y fijado, esos linfocitos son estimulados a dividirse y las células hijas son llamadas células plasmáticas o Plasma Cells que son células diseñadas para producir gran cantidad de anticuerpos, los cuales circulan por la sangre unidos a la fracción gammaglobulina del plasma y son las llamadas inmunoglobulinas. El número de antígenos reconocidos por los linfocitos B es enorme y cabe preguntarse cómo pueden ser reconocidas tantas sustancias diferentes. Casi toda la evidencia indica que es una facultad innata y que se desarrolla sin exposición previa al antígeno. El linfocito B tiene en su superficie más demedio millón de receptores para un solo antígeno, estas células esperan en los nódulos linfáticos para encontrarse con el antígeno para lo cual han sido cuidadosamente programadas. El receptor que se encuentra en la membrana es una inmunoglobulina y cuando ésta reconoce al antígeno, pide permiso a un linfocito T para unirse e iniciar la respuesta inmunológica, una vez que la célula B recibe permiso para atacar, esta célula es estimulada para dividirse y formar lo que se llama una clona de células plasmáticas que van a secretar grandes cantidades de inmunoglobulinas para neutralizar y eliminar el antígeno. Una célula plasmática o plasma Cell puede secretar hasta dos mil moléculas de anticuerpos por segundo. El sistema linfocitos B - Células plasmáticas producen cinco tipos de inmunoglobulinas o anticuerpos, que se producen en un estricto orden. IgE - IgD - IgA. Cada inmunoglobulina está formada por 4 cadenas polipeptídicas, la sucesión de aminoácidos, más el ángulo y la flexibilidad de la molécula permiten grande variaciones de conformación, esta variabilidad explica lo específico para cada antígeno.”14 4.4.4 SISTEMA COMPLEMENTO – PROPERDIN Las diferentes variaciones químicas que ocurren en el sitio de una lesión se realizarán con la participación de un sistema enzimático del plasma llamado sistema complemento, el cual es activado por los productos producidos por las bacterias. Este sistema también puede ser activado aún en ausencia de inmunoglobulinas, gracias a la actividad de otro producto presente en el plasma llamado properdina. Cuando se dispara el sistema complemento entran en acción 11 enzimas en una determinada secuencia, produciendo agujeros en las membranas de las células sensibilizadas con anticuerpos, los iones se filtran a través de estos agujeros y las células son finalmente destruidas. 4.5 CÉLULAS CITOTÓXICA “Tanto las células T (CD4 y CD8) como las células NK son citotóxicas, sin embargo entre ellas hay grandes diferencias, pues mientras que el reconocimiento delas células tumorales por las células T citotóxicas (CD4 y CD8) antígeno especifico y esta restringido por moléculas MHC-1 (CD8) o MHC-II (CD4), el reconocimiento de las células tumorales por las NK no es antígeno especifico y no esta restringido por las moléculas MHC La destrucción de las células tumorales por las células citotóxicas requiere el contacto estrecho entre las células y este se logra a través de las moléculas de adhesión presentes en la superficie de ambas células entre ellas LFA (lymphocyte function associated) e ICAM (intercellular adhesión molecule). La muerte de las células tumorales por las células citotóxica ocurre básicamente a través de tres mecanismos: 1. por efecto de la liberación de una proteína granular productora de poros llamados perforina 2. por efecto de la linfotoxina o factor de necrosis tumoral beta y del factor citotóxica de las células NK (NKCF) 3. por la interacción de fas con su ligando fasL 4.6 FACTOR DE NECROSIS TUMORAL BETA . El TNF-beta o linfotoxina es una citotoxina producida por los linfocitos T que tiene la capacidad de matar a las células blanco con receptores para la citocinas y la muerte ocurre por apoptosis.”15 14 Haurowitz F. The mechanism of antibody formation. En F. Haurowitz. Immunochemistry and the biosynthesis of antibodies, interscience Publisher, New York, 1968 p 255-293 15 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa 4.7 FACTOR DE NECROSIS TUMORAL ALFA . El TNF-alfa es una citoquina producida por macrófago/monocito, con un amplio espectro de actividades. Esta citoquina inicialmente se definió como un factor presente en el suero de ratones y tiene la capacidad tanto de producir necrosis hemorrágica en tumores a través del bloqueo en el suplemento sanguíneo al tumor, como de facilitar el influjo de células inflamatorias en el tejido tumoral. Esta citoquina tiene, además, un efecto citolítico directo sobre la célula tumoral. Esta citoquina parece tener un papel en el rechazo a tumores, al actuar con otras citoquinas, además es un buen marcador predictivo de complicaciones en pacientes con trasplantes de Médula Ósea. 4.8 LA MOLECULA FAS “La mayoría de las células, incluyendo las tumorales, tienen en su membrana la molécula fas (también llamada CD95y Apo1)una proteína trans membranal transductora de señales. Por otro lado otras células como los linfocitos T cito tóxicos (TcCd4 y TcCd8) y las células NK exhiben en su membrana el ligando de la molécula fas (llamado fas LOCd95L). La interacción entre las células cito toxicas y las células tumorales a través del complejo fas L- fas induce en las células tumorales señales que se transducen a su interior dando como resultado la activación de otras proteínas como las caspasas que a su vez activan a nucleasas citoplasmicas. Las nucleasas activadas rompen al ADN y al hacerlo causan la muerte de las células blanco por apoptosis: Tc- FasL ↔ Fas- Tumor → caspasas → nucleasas → ADN → muerte celular. Recordemos que la apoptosis es una forma sutil de muerte celular en la cual las células se encogen, aparece ondulada y ampulosa sus orgenelos citoplasmáticos se compactan, su cromatina se condensa y regularmente, después se compacta y luego se fragmenta en pequeñas esferas, el citoplasma también se fragmenta en vesículas limitadas por membrana, no hay escape del contenido citoplasmicas y por eso no hay reacción inflamatoria. Los cambios en la cromatina a menudo se acompañan por rompimiento de ADN en fragmentos que difieren entre se en aproximadamente 200 ppb. Recordemos también que la otra forma de muerte celular la necrosis es una forma de muerte súbita que es causada por diversos factores que lesionan la membrana celular y que provocan la perdida de la presión osmótica de las células el hinchamiento y la lisis celular, el escurrimiento citoplasmico al tejido circundante y final mente la reacción inflamatoria.”16 4.9. ELECTORES DE LA RESPUESTA INMUNITARIA QUE DESTRUYEN CELULAS TUMORALES Los diferentes estudios realizados hasta ahora, sobre todo in vitro, han identificado que las células tumorales son susceptibles de ser destruidas por casi todos los mecanismos efectores de la respuesta 16 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa inmunológica. Esto es pueden ser destruidas por efecto dela actividad lítica del complemento ( en presencia del anticuerpo), por la citotoxicidad celular dependiente de anticuerpo ejercida por células NK. macrófagos y neutrófilos, por la citotoxicidad ejercida por linfocitos T (Cd4 y CD8) citotóxicas como células NK y macrófagos activados con IFNƳ y por efecto de los factores de necrosis tumoral alfa y beta (tnfα y tnfþ) 4.10 MALIGNIZACION CÉLULAR Y SISTEMA INMUNE “Los genes relacionados con el cáncer pueden ser de tipo: a) inductor, b) supresores, c) reguladores de la apoptosis. 1. Los genes inductores regulan la proliferación celular, por lo que generalmente están presentes y son funcionales en todas las células normales en forma de proto-oncogenes pasando a denominarse oncogenes cuando modifican su actividad normal. 2. Los genes supresores, entre los que destaca p54, inducen mutaciones conducentes a la pérdida en la capacidad proliferativa celular. A diferencia de los anteriores, los genes supresores de tumores están normalmente activos (vigilantes) para evitar el crecimiento incontrolado de la célula. La pérdida de estos genes (o su falta de expresión) es un evento común en muchos tumores. 3. Por último los genes reguladores de la apoptosis son importantes por su capacidad para modular la apoptosis celular, mecanismo primordial en la eliminación de células que sufren alteraciones incompatibles con el desarrollo de su actividad normal. Considerando la alta incidencia de mutaciones celulares, cabe pensar que el organismo debe poseer algún sistema eficaz que le proteja frente al desarrollo y crecimiento de estas células tumorales. Efectivamente estudios realizados por Burnet demostraron que el sistema inmune juega un importante papel defendiendo al individuo frente al crecimiento de células neoplásicas. Esto se conoce como teoría de inmunovigilancia y postula que las células tumorales expresan antígenos, que no están presentes en las células normales, y que hacen que la célula tumoral sea reconocida por el sistema inmune como extraña y por consiguiente sea destruida Esta hipótesis se ha visto confirmada por múltiples evidencias entre las que destacan: 1. La existencia de una estrecha relación entre la aparición y desarrollo de cánceres y el estado funcional del sistema inmune. Por ejemplo, la incidencia de cánceres es mayor en inmunodeficiencias. 2. La terapia biológica veces llamada inmunoterapia, bioterapia o terapia modificadora de la respuesta biológica ha demostrado ser eficiente enfermos con cáncer. 3. Finalmente, se ha descrito infiltración celular, principalmente linfocitos y macrófagos, en tumores. 4. Se ha encontrado en individuos portadores de cáncer la presencia de linfocitos CD8 con capacidad citotóxica frente al tumor. 4.11 MECANISMOS EFECTORES ANTITUMORALES Los mecanismos responsables de la acción citostática y citotóxica del sistema inmune son muy heterogéneos. 4.11.1 ACCIÓN ANTITUMORAL LINFOCITOS T Tanto las células CD4 como las células CD8 tienen capacidad para inducir resistencia contra el crecimiento tumoral, aunque por mecanismos distintos. Las células CD8 ejercen un efecto antitumoral directo, presumiblemente debido a la capacidad citotóxica de éstas, mientras el efecto mediado por CD4 se debe a la producción de citocinas. 4.11.2 ACCIÓN ANTITUMORAL DE CÉLULAS NK Las células NK poseen una importante capacidad de lisis de células tumorales in vitro e in vivo. Así, mediante la reconstitución de animales irradiados con células NK, se ha observado regresión de ciertos tumores. De igual manera, se ha demostrado en humanos, que suelen ser de mejor pronóstico aquellos tumores que se encuentran infiltrados con células NK. 4.11.3 ACCIÓN ANTITUMORAL DE MACRÓFAGOS Los macrófagos son constituyentes importantes en el infiltrado celular de los tumores y pueden afectar al crecimiento tumoral por varias vías. Pueden influir directamente inhibiendo la proliferación de células tumorales, y promueven también la formación de estroma y angiogénesis. Además, pueden atacar directamente a las células tumorales, sólo o en cooperación con otros mecanismos efectores. 4.11.4 ACCIÓN ANTITUMORAL DE MEDIADORES SOLUBLES DE LA RESPUESTA INMUNE Los factores químicos de la respuesta inmune cuya acción se ha demostrado más efectiva frente al desarrollo y crecimiento de la célula tumoral son el interferón g, la interleucina 2 y el factor necrosante tumoral. Junto a estos, la respuesta inflamatoria antitumoral hace que se produzcan otros muchos factores solubles que van a inhibir el crecimiento y desarrollo tumoral. 4.12 ANTÍGENOS TUMORALES Al menos alguno de los mecanismos de la oncogénesis involucra la alteración estructural de genes implicados en diferenciación y/o proliferación dando lugar a la aparición de proteínas alteradas que funcionarían como verdaderos antígenos. En general los antígenos tumorales se pueden dividir en: 4.12.1 ANTÍGENOS ESPECÍFICOS DE TUMORES (TSA) Son antígenos que solo aparecen en tumores y por tanto son exclusivos para estas células. Presentan como el que son de cada tumor, ya que generalmente se asocian a mutaciones. En general, se trata de proteínas citosólicas con alteraciones estructurales. La mayoría de estos antígenos solo se han encontrado en modelos murinos de tumores inducidos por carcinógenos, y son escasos los definidos en tumores humanos. 4.12.2 ANTÍGENOS ASOCIADOS A TUMORES (TAA). Se trata de componentes celulares sobre expresados o expresados de forma aberrante. Dentro de estos antígenos se incluyen: 1. Antígenos de origen viral. Es conocido que un grupo importante de tumores como el papiloma humano presentan una fuerte asociación con virus y expresan una serie de productos virales. En algunos casos se ha podido demostrar la existencia tanto de anticuerpos como de linfocitos T sensibilizados frente a estos productos. Estos antígenos son siempre específicos del tipo de virus inductor del tumor, independientemente del tipo de célula o tejido en donde se desarrolla el tumor. 2. Antígenos procedentes de reactivación de genes embrionarios. Son antígenos producidos normalmente por células embrionarias o fetales y que por lo tanto no son expresados por las células de individuos adultos. Sin embargo, estos antígenos pueden ser expresados por células cancerosas en el adulto, quizá por depresión del gen regulador de su síntesis. Entre ellos se encuentran el antígeno carcinoembrionario y la alfafetoproteína. 3. Proteínas oncogénicas .Las mutaciones celulares que conducen a la aparición de un tumor tienen lugar en tres tipos de genes: proto-oncogenes, genes supresores de tumores, y genes reparadores de ADN. Estos genes pueden mutar o bien ser expresados de forma anómala dando lugar a un producto modificado que pueden constituir antígenos específicos de tumor. 4. Idiotipos. El idiotipo de las inmunoglobulinas de superficie de las neoplasias de células B, así como el idiotipo del TCR en los linfomas T. A ambos se consideran antígenos específicos de tumor frente a los cuales es posible el desarrollo de una estrategia de inmunoterapia. 4.13 MECANISMOS DE ESCAPE DE LA RESPUESTA INMUNOLÓGICA La aparición de un tumor implica que las células neoplásicas son capaces de crecer a pesar de los mecanismos de control inmunológico. Por ello se ha postulado que las células tumorales podrían utilizar diferentes mecanismos para evitar el reconocimiento y destrucción del sistema inmune. Entre ellos destacan: 1. Ignorancia de los antígenos tumorales. En ciertas ocasiones, los antígenos tumorales no son presentados al sistema inmune y en consecuencia éste no responde. Esto puede ocurrir en tumores cuyos antígenos no llegan a los ganglios linfáticos, o el tumor se encuentra en lugares donde no llega el sistema inmune, como es el caso del cerebro y ojos. 2. Baja inmunogenicidad. Un descenso de las moléculas HLA de la membrana celular puede hacer que el reconocimiento inmunológico por linfocitos CD8 de las células tumorales no sea posible, y por tanto no se genere una respuesta inmune eficaz. Por este motivo el estudio de las moléculas HLA en el tumor es importante en el pronóstico de los tumores También es importante considerar la falta de moléculas de adhesión intercelular en las células Tumorales. 3. Supresión de la respuesta inmune inducida por el tumor. Las células tumorales pueden producir diferentes factores solubles capaces de inhibir la respuesta inmune, entre los que se pueden considerar complejos Ag-Ac preformado y TGF-a ó Il-10 que como es sabido ejercen una potente acción inmuno inhibidora. 4. Inducción de tolerancia por parte del tumor. Esto puede ocurrir en tumores que carecen de ciertas moléculas de coestimulación (por ejemplo CD28) o por la inducción de células de tipo supresor. 5. Sobreexpresión de FASL por las células tumorales. Se induce apoptosis y muerte de las células del sistema inmune que acuden al tumor bloqueándolo. 4.14 ASPECTOS INMUNOLÓGICOS DE LAS METÁSTASIS La capacidad metastatizante y la heterogeneidad biológica del cáncer son los principales problemas para su erradicación. Sólo una mínima proporción de células son capaces de generar metástasis, aun cuando potencialmente un gran número de células son capaces de pasar al torrente circulatorio. De esta forma, la invasión y metastatización tumoral se considera un proceso multifásico en el que en primer lugar, dentro de la masa tumoral aparecería una célula modificada, con capacidad para penetrar la membrana basal, entrar en el torrente vascular, y migrar para implantarse en un nuevo órgano. No obstante, se pueden considerar varias posibilidades para explicar la aparición y desarrollo de metástasis. Así es posible que la metástasis se desarrolle concomitantemente con una respuesta inadecuada efectora a través de una insuficiente estimulación vía segunda señal: B7, ICAM-1, LFA-3, VCAM-1 etc. o que las células que originan las metástasis poseen características diferentes a las del tumor del que proceden.”17 4.15 INMUNOLOGÍA Y DIAGNÓSTICO TUMORAL El diagnóstico precoz de tumores es de espacial importancia y en ello puede contribuir la inmunología. 4.15.1 ESTUDIO DE LOS PRODUCTOS ESPECÍFICOS DE TUMOR Muchas de las sustancias específicas de tumores son liberadas por los mismos y se encuentran en sangre, en donde pueden ser identificadas y medidas incluso desde fases muy tempranas del desarrollo tumoral. Las sustancias comúnmente utilizadas en este sentido son: El antígeno carcino-embrionario (CEA), (a-feto-proteína) y otros. Por otra parte, hoy se comienza también a emplear la detección de algunas oncoproteínas en el diagnóstico tumoral. Ello es posible al disponer de anticuerpos monoclonales frente a las oncoproteínas codificadas por los oncogenes c-myc, c-ras, c-erb-C, c-sys y c-fos. 4.15.2 LOCALIZACIÓN ANATÓMICA DE TUMORES Y METÁSTASIS. Cuando se trata de tumores sólidos, uno de los problemas más serios a la hora de evaluar el pronóstico de un enfermo oncológico es determinar la existencia de micrometástasis, dado que en muchos casos éstas no son detectables por los métodos convencionales. Los métodos más sofisticados utilizados hasta el momento para este propósito han sido el empleo de la tomografía axial computerizada (TAC) y en la técnica de inmunoescintografía. 4.16 MEMORIA INMUNOLÓGICA Cuando las células B y T son activadas y comienzan a replicarse, algunos de sus descendientes se convertirán en células de memoria con un largo periodo de vida. A lo largo de la vida de un animal, estas células recordarán cada patógeno específico que se hayan encontrado y pueden desencadenar una fuerte respuesta si detectan de nuevo a ese patógeno concreto. Esto es "adaptativo" porque ocurre durante el tiempo de vida de un individuo como una adaptación a una infección por ese patógeno y prepara al sistema inmunitario para futuros desafíos. La memoria inmunológica puede ser pasiva y de corta duración o activa y de larga duración. 4.17 INMUNOTERAPIA 17 24 Inmunología Tumoral. R. Ramirez, C. Pera y J. Peña / Bishop JM. 1987. The molecular genetics of cáncer. Science. 235:305-311. “Las formas habituales de tratamiento de los enfermos cancerosos con radioterapia, cirugía y quimioterapia no son suficientes en multitud de casos, sobre todo en cánceres con gran invasión de tejidos o con metástasis. Prueba de ello es que, en la actualidad, la segunda causa de muerte es el cáncer, lo que ha motivado un gran interés de médicos e investigadores para encontrar nuevas terapéuticas contra esta terrible enfermedad. Este esfuerzo está dirigido al perfeccionamiento de los sistemas tradicionales de tratamiento y a través de la introducción de unas nuevas formas terapéuticas, para lo cual se tienen grandes esperanzas puestas en el desarrollo de la inmunoterapia.”18 Las nuevas estrategias en la inmunoterapia tienen como objetivo el potenciar la respuesta inmune frente al tumor, e incluyen: 1. Activación inespecífica del sistema inmune, por ejemplo con BCG. 2. Utilización de citocinas, como es el caso de la IL-2 que actúa generando células LAK y TIL muy eficientes como antitumorales. 3. Utilización de anticuerpos monoclonales sin modificar o unidos a toxinas, enzimas o radioisótopos poseen capacidad citolítica de las células tumorales. 4. Mediante vacunas utilizando virus oncogénicos a partir de células tumorales modificadas o alteradas genéticamente. 5. Mediante terapia génica introduciendo genes capaces de modular la actividad de la tumoral (supresión o de genes mutados) o genes dirigidos a amplificar la producción de citocinas moléculas coestimuladoras en las células tumorales. 6. Estimulando células dendríticas cargadas con péptidos del propio tumor y administradas de nuevo al individuo. 18 INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa En la actualidad sigue siendo muy alta la incidencia de tumores y las muertes causadas por esta enfermedad. Ello hace que nuevos esfuerzos de investigación interdisciplinaria necesarios, al objeto de conocer mejor la maquinaria celular responsable de la malignización celular y los mecanismos inmunológicos responsables de su destrucción. CONCLUSIONES Terminado la presente monografía, doy a conocer el cumplimiento de los objetivos planteados a través de las conclusiones: - En los últimos años las investigaciones se han enfocado al estudio y comprensión de los mecanismos inmunológicos capaces de reconocer y destruir las células tumorales. Este conocimiento permitirá comprender mejor la biología de los tumores y favorecerá el desarrollo de las estrategias terapéuticas que permitirá combatir este grupo de enfermedades - El cáncer es un conjunto de enfermedades en las cuales el organismo produce un exceso de células malignas, con crecimiento y división más allá de los límites normales. La metástasis es la propagación a distancia de las células originarias del cáncer, y el crecimiento de nuevos tumores en los lugares de destino de dicha metástasis, puede afectar a todas las edades, incluso a fetos, pero el riesgo de sufrir los más comunes se incrementa con la edad, causa cerca del 13% de todas las muertes. - Se considera en forma global, que los factores cancerígenos pueden ser de naturaleza química (Infinidad de sustancias naturales o artificiales: alquitran, nicotina, algunos fármacos y aditivos en algunos alimentos), física (Radiaciones ultravioleta, y radiaciones ionizantes) y biológica (Virus como el papiloma humano), además de las mutaciones espontaneas que ocurren al azar. La clasificación histológica y la presencia de marcadores moleculares específicos pueden ser útiles en el diagnóstico, así como para determinar tratamientos individuales - En esa revisión se presentan eventos celulares y moleculares que participan en la regulación de la respuesta inmune contra tumores. Se discute la interacción de distintas moléculas como las del complejo principal de histocompatibilidad, receptor de antígenos de linfocitos T, moléculas de adhesión, antígenos tumorales y citocinas, así como lo mas reciente sobre los mecanismos de escape tumoral e inmunoterapia. La acción coordinada de todos estos elementos permite que se desarrolle una respuesta eficaz contra la célula tumoral. BIBLIOGRAFIA 1. Bishop JM. 1987. The molecular genetics of cáncer. Science 235:305-311. 2. Garrido F, Cabrera T, Concha A, Glew S, Ruiz-Cabello F, Stern PL. 1993. Natural history of HLA expression during tumor development.Immunology Today, 14:491-499 3. Klein E, Mantovani A.1993. Action of natural killer cells and macrophages in cancer. Curr Op Immunology, 5:714-718 4. Peña J y Solana R.:1992. MHC antigens in NK recognition and lysis. Immunology Research, 11:130-140. 5. Foss FM.:2002, Immunologic mechanisms of antitumor activity. Semin Oncol. 2002, 29:5 - 11. 6. INMUNOLOGIA (de memoria) 2ꜙEdición- Oscar Rojas-Espinosa 7. 24 Inmunología Tumoral. R. Ramirez, C. Pera y J. Peña / Bishop JM. 1987. The molecular genetics of cáncer. Science. 235:305-311. www.Cancer.org www.Wikipedia.com http://blog-inmunologia.bolgspot.com Contenido CARATULA………………………………………………………………………………………………………………………………………………..I AGRADECIMIENTO…………………………………………………………………………………………………………………………………..II DEDICATORIA………………………………………………………………………………………………………………………………..…………II INTRODUCCION………………………………………………………………………………………………………………………………………III 1.1 HISTORIA DE LA INMUNOLOGÍA ......................................................................................................... 7 1.2 SISTEMA INMUNOLÓGICO .................................................................................................................. 7 1.2.1 ANTÍGENOS TUMORALES ................................................................................................................. 9 1.2.2 TUMORES INDUCIDOS POR CARCINÓGENOS QUÍMICOS ................................................................ 9 1.2.3 TUMORES INDUCIDOS POR VIRUS ................................................................................................. 10 1.2.4 INMUNOGENICIDAD DE LOS ANTÍGENOS TUMORALES ................................................................ 10 1.5 DESÓRDENES EN LA INMUNIDAD HUMANA..................................................................................... 10 1.5.1 INMUNODEFICIENCIAS................................................................................................................... 10 1.5.2 AUTOINMUNIDAD .......................................................................................................................... 11 1.5.3 HIPERSENSIBILIDAD........................................................................................................................ 11 1.6 ANTICUERPO ..................................................................................................................................... 11 1.7 INMUNOGLOBULINAS ....................................................................................................................... 12 El Cáncer y sus Características ................................................................................................................ 13 2.1 ORIGEN DEL CÁNCER......................................................................................................................... 13 2.2 DEFINICIÓN DEL CÁNCER .................................................................................................................. 14 2.2.1 CONCEPTOS SEMEJANTES AL CÁNCER .......................................................................................... 14 2.2.1.1 NEOPLASIA .................................................................................................................................. 14 2.2.1.2 TUMOR ........................................................................................................................................ 15 2.2.1.3 ONCOLOGÍA ................................................................................................................................ 15 2.2.1.4 CRECIMIENTO TUMORAL ............................................................................................................ 15 2.2.1.5 LA CARCINOGÉNESIS ................................................................................................................... 15 2.3 NOMENCLATURA DEL CÁNCER ......................................................................................................... 15 2.3.1 TUMORES BENIGNOS: .................................................................................................................... 16 2.3.2 TUMORES MALIGNOS O CÁNCER: ................................................................................................. 16 2.4 EL CÁNCER ......................................................................................................................................... 17 2.4.1 CICLO DE LA VIDA CELULAR ........................................................................................................... 17 2.5 EPIDEMIOLOGÍA DEL CÁNCER ........................................................................................................... 18 2.6 INVASIÓN LOCAL ............................................................................................................................... 19 2.7 CÉLULAS CANCEROSAS...................................................................................................................... 19 2.8 LOS TUMORES ................................................................................................................................... 20 2.9 CARACTERÍSTICAS PRINCIPALES DEL CÁNCER .................................................................................. 20 2.9.1 MORFOLOGÍA DEL CÁNCER............................................................................................................ 20 2.9.2 GRADACIÓN Y ESTADIFICACIÓN..................................................................................................... 22 2.10 BIOLOGÍA MOLECULAR DEL CÁNCER .............................................................................................. 23 2.11 GENÉTICA DEL CÁNCER ................................................................................................................... 23 2.12 NATURALEZA CLONAL DEL CÁNCER (TEORÍA MONOCLONAL) ....................................................... 23 2.13 ESTADIFICACIÓN DEL CÁNCER ........................................................................................................ 24 2.14 PRONÓSTICO DEL CÁNCER .............................................................................................................. 24 2.15 PREVENCIÓN DEL CÁNCER .............................................................................................................. 25 2.15.1 PREVENCIÓN PRIMARIA ............................................................................................................... 25 2.16 ALGUNOS TIPOS DE CÁNCER........................................................................................................... 26 FACTORES FÍSICOS, QUÍMICOS Y BIOLÓGICOS QUE PRODUCEN EL CÁNCER Y SUS ALTERACIONES HISTOLÓGICAS. ....................................................................................................................................... 29 3.1 LOS FACTORES FÍSICO-QUÍMICOS ............................................................................................... 29 3.2 LOS VIRUS ONCOGÉNICOS .......................................................................................................... 29 3.3 MUTACIONES EN LOS ONCOGENES Y EN LOS ANTI-ONCOGENES .............................................. 30 3.4 INMUNOLOGÍA DE TUMORES ..................................................................................................... 31 LA INMUNIDAD ANTITUMORAL .............................................................................................................. 32 4.1 MARCADORES DE LO PROPIO ........................................................................................................... 33 4.1.1 COMPLEJO MAYOR DE HISTOCOMPATIBILIDAD ............................................................................ 33 4.2 MARCADORES DE LO EXTRAÑO ........................................................................................................ 34 4.3 EL CÁNCER Y LA RESPUESTA INMUNITARIA ...................................................................................... 35 4.3.1 SISTEMA DESTRUCTOR DE AGENTE INVASOR POR FAGOCITOSIS ................................................. 35 4.3.2 SISTEMA DE PRODUCCIÓN DE LINFOCITOS ESPECIALIZADOS. .................................................... 37 4.3.3 SISTEMA DE PRODUCCIÓN DE ANTICUERPOS. .............................................................................. 39 4.4.4 SISTEMA COMPLEMENTO – PROPERDIN ....................................................................................... 40 4.5 CÉLULAS CITOTÓXICA........................................................................................................................ 40 4.6 FACTOR DE NECROSIS TUMORAL BETA . .......................................................................................... 40 4.7 FACTOR DE NECROSIS TUMORAL ALFA ............................................................................................ 41 4.8 LA MOLECULA FAS ............................................................................................................................ 41 4.9. ELECTORES DE LA RESPUESTA INMUNITARIA QUE DESTRUYEN CELULAS TUMORALES ................. 41 4.10 MALIGNIZACION CÉLULAR Y SISTEMA INMUNE ............................................................................ 42 4.11 MECANISMOS EFECTORES ANTITUMORALES ................................................................................. 43 4.11.1 ACCIÓN ANTITUMORAL LINFOCITOS T ........................................................................................ 43 4.11.2 ACCIÓN ANTITUMORAL DE CÉLULAS NK ..................................................................................... 43 4.11.3 ACCIÓN ANTITUMORAL DE MACRÓFAGOS ................................................................................. 44 4.11.4 ACCIÓN ANTITUMORAL DE MEDIADORES SOLUBLES DE LA RESPUESTA INMUNE ..................... 44 4.12 ANTÍGENOS TUMORALES ................................................................................................................ 44 4.12.1 ANTÍGENOS ESPECÍFICOS DE TUMORES (TSA) ............................................................................. 44 4.12.2 ANTÍGENOS ASOCIADOS A TUMORES (TAA)................................................................................ 44 4.13 MECANISMOS DE ESCAPE DE LA RESPUESTA INMUNOLÓGICA ..................................................... 45 4.14 ASPECTOS INMUNOLÓGICOS DE LAS METÁSTASIS ........................................................................ 46 4.15 INMUNOLOGÍA Y DIAGNÓSTICO TUMORAL ................................................................................... 47 4.15.1 ESTUDIO DE LOS PRODUCTOS ESPECÍFICOS DE TUMOR ............................................................. 47 4.15.2 LOCALIZACIÓN ANATÓMICA DE TUMORES Y METÁSTASIS. ........................................................ 47 4.16 MEMORIA INMUNOLÓGICA ............................................................................................................ 47 4.17 INMUNOTERAPIA ............................................................................................................................ 47 BIBLIOGRAFIA.......................................................................................................................................... 51 INDICE……………………………………………………………………………………………………………………………………………………47