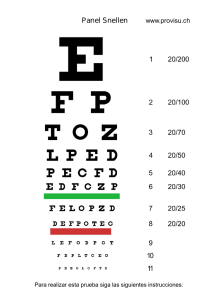
manual de atenció primaria de salud ocu
Anuncio

PERÚ Ministerio de Salud PROGRAMA NACIONAL DE PREVENC MANUAL DE PRIMARIA DE S INSTITUTO NACIONAL DE OFTALMOLOGÍA 398, Lima 1 - Perú (Dirección General) (DEIDSAP) ntral Telefónica) @ino.gob.pe w.ino.gob.pe “PROMOVIENDO LA CON EQUIDAD Y O DEID 200 Manual de Atención Primaria de Salud Ocular Catalogación hecha por el Centro de Documentación “Carlos Enrique Paz Soldán” OPS/OMS Perú Perú. Instituto Nacional de Oftalmología Manual para la atención primaria de salud ocular. Lima: Instituto Nacional de Oftalmología, 2000 79p.: ilus. III Edición Mayo 2009 - Lima Perú SALUD OCULAR /promotores y personal de salud - SALUD COMUNITARIA Hecho el Depósito Legal en la Biblioteca Nacional del Perú N° 2009-06151 © PUBLICACIÓN DEL INSTITUTO NACIONAL DE OFTALMOLOGÍA Av. Tingo María 398, Lima 1 - Perú Telfs.: 425-5304 (Dirección General) 425-5204 (DEIDSAP) 202-9060 (Central Telefónica) e-mail: [email protected] Web: www.ino.gob.pe DIRECTOR GENERAL Dr. Jorge Velazco Quiroga. DIRECTORA EJECUTIVA DE INVESTIGACIÓN Y DOCENCIA EN SALUD AMBIENTAL Y PROMOCIÓN EN SALUD OFTALMOLÓGICA Dra. Betty Campos Dávila DEPARTAMENTO DE INVESTIGACIÓN Y DOCENCIA EN SALUD AMBIENTAL Y PREVENCIÓN EN SALUD OFTALMOLÓGICA Dra. Amelia Cerrate Angeles DEPARTAMENTO DE INVESTIGACIÓN Y DOCENCIA EN PROMOCIÓN EN SALUD OFTALMOLÓGICA Dr. Víctor Dulanto Gomero ASESOR Dr. José Enrique Montjoy Patroni COMITÉ EDITORIAL Dr. Francisco Loayza - Villar Dr. Víctor Dulanto Gomero Dr. Luis Castillo Medina Dra. Ana Carpio Medina Dr. Jorge Ruíz Orrego Dr. Luis Ricse Cataño Dr. Rafael Bohorquez Tueros Dr. Segundo Hernández Silva Lic. Enf. Carmen Gonzáles Suárez Est. Pedro Guerrero Valle Est. Sherly Muñoz Tejada Sec. Soledad Fuentes Tantaleán IMPRESIÓN Industria Gráfica MACOLE S.R.L. Jr. Cañete N° 129 - Lima 1 Telefax: 423-0594 PRESENTACIÓN Según la organización mundial de la salud (OMS), existen 37 millones de personas ciegas por diversas causas de las cuales 1,5 millones son niños, lo que configura que “cada 5 segundos una persona adulta y cada minuto un niño padezca de este mal”. Así mismo cada año se incrementan en 7 millones las personas ciegas, de las cuales solo un 15% se benefician con la recuperación de su visión. A esta situación contribuyen los 180 millones de personas en todo el mundo que padecen de visión subnormal, que al no acceder a un tratamiento oportuno incrementan la cantidad de ciegos. De continuarse con las actuales tendencias, estas cifras se habrán duplicado para el año 2020, comprometiendo la calidad de vida, el desarrollo integral y el bien familiar de muchos seres humanos. El 90% de los ciegos vive en países en vías de desarrollo, con un alto componente de pobreza, lo que determina barreras sustanciales de accesibilidad. A nivel latinoamericano el panorama no es menos sombrío, con una población que rodea los 500 millones, la cifra de ciegos se estima en 3 millones, 60% debido a catarata y vicios de refracción, un 20% por glaucoma, retinopatía diabética y de la prematuridad: el 70% de ellos en situación de pobreza y extrema pobreza. Para el año 2020 la cifra de ciegos en Latinoamérica, alcanzará los 5 millones de habitantes. La existencia de una mala distribución de la oferta de servicios de salud, a lo cual se suma una capacitación profesional, equipamiento e incentivos inadecuados, es la característica de los paises en vías de desarrollo. En nuestro país existen 160,000 ciegos y 600,000 personas que sufren discapacidad visual y constituyen una preocupación constante para las instituciones y las personas que trabajan para mejorar la salud ocular. El centralismo y la mala distribución de servicios, personal y profesionales oftalmólogos, hacen posibles la identificación de numerosas poblaciones selváticas y alto andinas sin acceso a los servicios de salud ocular constituyendo un problema que es obligación de las entidades responsables establecer acciones para revertir esta realidad. Las zonas rurales son las que más sufren por la pobreza extrema en que se encuentran, los ancianos y niños que son los más afectados donde aparte de sufrir el peligro de enfermedades transmisibles tienen que soportar discapacidad por trastornos que pueden ser perfectamente prevenibles o recuperables. Para detectar las afecciones oftalmológicas que agobian a estas poblaciones vulnerables se vienen realizando en diferentes establecimientos de salud del país acciones preventivos promocionales y asistenciales. Los escasos recursos obligan a maximizar los resultados y racionalizar el gasto luchando con los pocos insumos con que se cuentan y barreras culturales difíciles de vencer. El Instituto Nacional de Oftalmología desarrolla principalmente acciones relacionadas a mejorar la conciencia de salud ocular para elevar el nivel de educación poblacional en el cuidado de sus ojos, es por este motivo que la tercera edición del MANUAL PARA LA ATENCIÓN PRIMARIA DE SALUD OCULAR es un aporte para la promoción y prevención de la ceguera. Es una guía para capacitar personal de salud, incluyendo a miembros de las comunidades especialmente a las de economía deprimida y de difícil acceso a los servicios médicos especializados, con la finalidad de cubrir esta deficiencia y brindar atención primaria ocular, estableciendo un apoyo, orientación y atención con los establecimientos de salud del área de influencia. Estas acciones que realiza el personal que labora en el INO son nuestro orgullo y nuestro soporte en la lucha contra la ceguera que estamos realizando, a ellos nuestro agradecimiento por todas las tareas que realizan. Del mismo modo deseo expresar Mi agradecimiento a organismos como Organización Panamericana de la Salud / Organización Mundial de la Salud, por el valioso apoyo y colaboración que brindan en su constante lucha para prevenir la ceguera. Dr. Jorge Velazco Quiroga Director General Instituto Nacional de Oftalmología. CONTENIDO 7 Introducción 9 Objetivos 11 A. Actividades del Promotor de Salud 14 B. Material y Equipo para la Atención de Salud 17 C. Capacitación del Personal 19 D. La Supervisión y Evaluación 20 Anatomía del Ojo y Anexos 25 Examen del Paciente con Problema ocular 33 Actividades de Promoción y Prevención 39 Actividades de Recuperación 67 Técnicas Básicas de Salud Ocular 79 Bibliografía INTRODUCCIÓN El NIVEL PRIMARIO de atención de salud ocular, es el estrato básico que permite: ü Identificar patologías, ü Brindar cuidados de poca complejidad, ü Referir casos a otros niveles de atención, ü Recibir y analizar contrarreferencias y, ü Efectuar el seguimiento de los enfermos. Con un sistema bien organizado, este nivel permitirá atender al 100% de la población, resolver los problemas del 85%, quedando un 12% que necesitará cuidados de nivel secundario y sólo un 3% se hará acreedor a la atención de nivel terciario. (1) 7 OBJETIVOS El presente Manual tiene por objetivos: a) Programar las actividades del Promotor de Salud b) Enseñar el uso adecuado de materiales y equipos c) Capacitar al personal d) Enseñar a supervisar y evaluar 9 A. ACTIVIDADES DEL PROMOTOR DE SALUD Serán de: Promoción, Prevención y Recuperación. 1. Actividades de Promoción y Prevención 1.1 Motivar a la comunidad para la prevención de enfermedades oculares. 1.2 Informar a la comunidad las condiciones que llevan a la ceguera. 1.3 Educar sobre higiene, nutrición, saneamiento básico y protección de los ojos, para tener estilos de vida saludables. 1.4 Realizar encuestas para conocer la realidad local de la salud de los ojos. 2. Actividades de Recuperación Consisten en actividades de atención a personas que presentan enfermedades, con la finalidad de recuperar la salud ocular. Señalamos a continuación las enfermedades oculares que podrá atender, clasificados de acuerdo a la conducta que seguirá frente a ellas. 11 2.1 ENFERMEDADES OCULARES QUE EL PROMOTOR DEBE RECONOCER Y PROPORCIONAR LOS PRIMEROS AUXILIOS: 12 2.1.1 Orzuelo 2.1.2 Conjuntivitis del Adulto 2.1.3 Tracoma 2.1.4 Contusiones leves 2.1.5 Hemorragia Subconjuntival 2.1.6 Déficit de Vitamina A 2.1.7 Queratitis Actínicas 2.1.8 Cuerpo Extraño Conjuntival 2.2 ENFERMEDADES OCULARES QUE EL PROMOTOR DEBE RECONOCER, PROPORCIONAR LOS PRIMEROS AUXILIOS Y DERIVAR AL OFTALMÓLOGO: 2.2.1 Heridas en Párpados 2.2.2 Defectuosa Implantación de Pestañas 2.2.3 Chalazión 2.2.4 Infecciones de Vías Lagrimales 2.2.5 Ulceras Corneales.* 2.2.6 Heridas profundas de Córnea y Esclera.* 2.2.7 Quemaduras por Agentes Físicos y Sustancias Químicas.* 2.2.8 Conjuntivitis de Recién Nacido.* 2.2.9 Cuerpo Extraño Corneal.* 2.2.10 Ojo Rojo Doloroso.* *Iniciado el tratamiento deben ser derivados de manera urgente al oftalmólogo. 2.3 ENFERMEDADES OCULARES QUE EL PROMOTOR DEBE RECONOCER Y DERIVAR AL OFTALMÓLOGO DE MANERA URGENTE 2.3.1 Pérdida Súbita de Visión 2.3.2 Leucocoria (Pupila blanca) 2.3.3 Córnea grande y opaca 2.3.4 Traumatismos oculares 2.4 ENFERMEDADES OCULARES QUE EL PROMOTOR DEBE RECONOCER Y DERIVAR AL OFTALMÓLOGO PARA TRATAMIENTO 2.4.1 Catarata 2.4.2 Estrabismo 2.4.3 Personas con agudeza visual menor de 20/70 2.4.4 Leucomas, cicatrices corneales (“nubes”) 2.4.5 Deformidades de los párpados 2.4.6 Pterigión avanzado 2.4.7 Presbicia 13 B. MATERIAL Y EQUIPO PARA LA ATENCIÓN PRIMARIA DE LOS OJOS El Promotor de Atención primaria contará con medicinas, equipos básicos y otros materiales que le serán otorgados al concluir su capacitación. Deberán ser renovados periódicamente de acuerdo a las necesidades: 1. Medicamentos 14 a) Tetraciclina 1%. Ungüento oftálmico. b) Cloramfenicol al 1%. Gotas y Ungüento oftálmico. c) Vitamina A. Gotas y grageas. d) Anestésicos tópicos. Gotas. e) Acetazolamida 250 mg. Tabletas. 2. Materiales a) Gasas estériles y cinta adhesiva. b) Tiras de papel con fluoresceína. c) Hisopos. d) Protectores oculares. e) Bencina. f) Alcohol yodado g) Jabón desinfectante h) Toalla 3. Equipo a) Cartillas para agudeza visual (cerca, lejos, para letrados e iletrados) y cuerda de 6 metros b) Linterna de mano c) Lupa d) Pinza depiladora e) Agujero estenopeico y oclusor f) Separadores palpebrales g) Evertor de párpado superior h) Láminas con gráficos sobre salud ocular: Póster de atención primaria i) Maletín 4. Ambiente Con los recursos que se dispongan se debe tratar de adecuar el ambiente para realizar la toma de agudeza visual, resolver las consultas de los pacientes, realizar el examen clínico y algunos procedimientos básicos de atención de salud. Cuando se dispone de un ambiente cerrado se debe colocar la cartilla de Snellen a una distancia de 6 metros donde se situará al paciente. La línea verde de la cartilla estará a la altura de los ojos de la persona. Evitar que la cartilla produzca reflejos o que una luz intensa incida contra los ojos del paciente. La cartilla deberá tener iluminación adecuada. 15 Cuando se tiene que trabajar en ambientes abiertos se debe considerar también los 6 metros de distancia, la misma altura a la cual se debe colocar la cartilla y las mismas condiciones de iluminación. Es necesario contar con una mesa pequeña, una silla para el paciente y otra para el promotor. De ser posible contar con una camilla donde el paciente se pueda echar para realizar algunos procedimientos (por ejemplo tomar la presión intraocular). E E E E E PON L FC H E E T DL E E EE E E E E E E FL O T H EEE E E 16 E E T Z E E E E C. CAPACITACIÓN DEL PERSONAL La capacitación del Promotor de salud ocular estará a cargo de un médico oftalmólogo, tecnólogo médico en optometría o enfermera capacitada en oftalmología. De preferencia deberá participar el responsable de la supervisión del promotor. 1. 2. Requisitos para ser Promotor de Salud Ocular a) Saber leer y escribir. b) Tener aceptación de la comunidad. c) Pertenecer a la comunidad y tener vocación de servicio. d) Saber motivar y tener capacidad de liderazgo. Contenido: El contenido será predominantemente práctico, dirigido a formar conductas frente a la demanda de salud ocular de la comunidad. Los temas en que se capacitará al promotor serán: a) Los referidos a los objetivos del presente manual. b) En anatomía del ojo y anexos. c) Cómo realizar el examen clínico ocular. 17 d) Cómo reconocer y tratar una enfermedad ocular. e) Información de la patología local preferentemente. f) Cómo exponer una charla de salud ocular g) Cómo determinar que patología es importante en la zona. h) Orientaciones sobre el buen trato con las personas que atienden y técnicas de motivación. 3. Duración La Capacitación del futuro promotor será continua. Inicialmente se realizará en un servicio de oftalmología. Periódicamente se harán cursos de reforzamiento y se efectuará de acuerdo a las características y necesidades de cada región de salud. 18 D. LA SUPERVISIÓN Y EVALUACIÓN La supervisión y la evaluación son tareas conjuntas que tienen como finalidad principal corregir y perfeccionar la labor del promotor. 1. Supervisión a) Se realizará al menos una vez al año. b) Estará a cargo del médico o enfermera del Centro de Salud, o por el personal de salud que sea asignado. 2. Evaluación a) In situ, revisando botiquines, ambiente de trabajo, p a c i e n t e s atendidos y consultando la opinión de la población. b) Revisión de reportes de atención y comparación c o n l a s m e t a s establecidas. c) A largo plazo: observación de la disminución de las enfermedades oculares en la población a su cargo. 19 ANATOMÍA DEL OJO NORMAL Los ojos son dos estructuras esféricas ubicadas dentro de las cavidades orbitarias y que tienen como función especial la visión. Figura Nº 1: Partes del ojo. Vista frontal. Pupila y detrás el cristalino Punto lagrimal Superior 20 Esclerótica y Conjuntiva bulbar Córnea y detrás el Iris Punto lagrimal inferior Figura Nº 2: Partes del ojo. Vista sagital. Tarso Superior Fórnix Superior Cristalino Retina Córnea Vítreo Iris Nervio Óptico Conjuntiva Palpebral Tarso Inferior Coroides Fórnix Inferior Conjuntiva Bulbar Esclera Párpados Son estructuras móviles que protegen los ojos contra traumatismos externos, cuerpos extraños y la luz excesiva. Están destinados a distribuir las lágrimas y secreciones de las diferentes glándulas; así lubrican el ojo manteniendo la superficie de la córnea húmeda y transparente, librando el ojo de cualquier partícula de polvo que pudiera caer en él. La piel de los párpados es la más delgada del cuerpo. En su interior se encuentran las glándulas de Meibomio. La obstrucción e inflamación de estas glándulas produce el chalazión y hay otras glándulas más pequeñas en el borde palpebral (G. Zeis y G. Moll) que producen el orzuelo. Conjuntiva La conjuntiva es una membrana delgada, transparente, lisa y húmeda que cubre la esclerótica y la parte posterior de los párpados. Se distinguen tres partes: a) Conjuntiva bulbar; que cubre la parte anterior del ojo b) Conjuntiva palpebral, cubre la superficie posterior de los párpados. c) Fondo de saco conjuntival que forma un pliegue entre la conjuntiva palpebral y conjuntiva bulbar. La conjuntiva tiene vasos sanguíneos y pequeñas glándulas que producen una sustancia mucosa, ayudando a las lágrimas a mantener húmeda la conjuntiva y la córnea. Los vasos se dilatan y son vistos más fácilmente cuando la conjuntiva está inflamada. Esta inflamación se llama conjuntivitis. Debido a su exposición está en contacto con gran número de microorganismos. 21 Córnea La córnea es una estructura transparente avascular enclavada en el polo anterior del ojo. Permite la protección del globo ocular y es el medio refractivo más importante del ojo. La córnea normal no tiene vasos sanguíneos, de tal modo que si se ve alguno es signo de enfermedad. Algunas lesiones, especialmente las cicatrices hacen que la córnea se vea de color blanco y no dejan pasar la luz hacia el interior del ojo y por consiguiente no permite la buena visión. Esto explica por qué las lesiones de la córnea son peligrosas. La córnea es muy sensible, lo que explica el intenso dolor que resulta por fenómenos irritativos sean estos de naturaleza física (resplandor luminoso, vapor, cuerpos extraños) o química (lejía, yeso, cal, ácidos, etc.). 22 Esclerótica La esclerótica es la parte blanda de los ojos, es la cubierta fibrosa externa protectora de los ojos. La esclerótica se encuentra cubierta por la conjuntiva (en la parte que podemos visualizarla). En la superficie externa se insertan los músculos (4 rectos 2 oblicuos) encargados de realizar los movimientos oculares que permiten ver en todas las direcciones sin mover la cabeza. Iris El iris es la estructura circular que da el color a los ojos. Se encuentra ubicado detrás de la córnea. Presenta una abertura circular en su parte central llamada pupila que es de color negro y cuyo tamaño varía con la luz. Los músculos del iris, pueden hacer que la pupila sea más grande (midriasis) o más pequeña (miosis) regulando así, la entrada de la luz a los ojos. Cuerpo Ciliar El cuerpo ciliar se encuentra entre el iris y la coroides. Es importante porque forma el humor acuoso que determina la presión de los ojos. El cuerpo ciliar y sus músculos intervienen en la acomodación que es el enfoque de la imagen a diferentes distancias, modificando la forma del cristalino. Coroides Es la capa vascular del ojo. Está situada entre la esclerótica y la retina. Su función es nutrir la retina. Debido a la íntima relación entre la coroides y la retina, las enfermedades de la coroides pueden afectar a estas dos capas. Retina La retina es la capa más interna del ojo. Está formada por células especializadas cuya función es recibir estímulos visuales y transferirlas al cerebro a través del nervio óptico para formar imágenes en el cerebro. El resto de la retina sirve para orientarnos en el espacio (visión periférica), y evitar que tropecemos con lo que nos rodea. Ésta la podemos evaluar por medio de los campos visuales. NERVIO OPTICO En la retina existe una zona muy pequeña llamada MÁCULA encargada de la visión fina y de los colores . La mácula es responsable de la visión central y la medimos por medio de la agudeza visual. RETINA MACULA El examen de retina es muy importante en pacientes con Diabetes mellitus e Hipertensión Arterial. Cristalino El cristalino es un lente transparente situado inmediatamente detrás de la pupila y el iris. La función del cristalino consiste en enfocar los rayos de luz de modo que formen una imagen clara sobra la retina. Es como el lente de las máquinas fotográficas o del proyector que permite enfocar las imágenes. La opacificación del cristalino se llama Catarata. 23 Humor Acuoso El humor acuoso es el líquido transparente que se forma en el cuerpo ciliar, y que ocupa el espacio entre la cara anterior del cristalino y la cara posterior de la córnea. Está en continua formación por lo tanto tiene que desaguar constantemente. Cuando se presentan alteraciones en el mecanismo de salida del humor acuoso aumenta la presión intraocular ocasionando daño al nervio óptico, reducción de la visión y ceguera. El Glaucoma se produce cuando aumenta la presión del ojo, produciendo alteración en el nervio óptico y pérdida de campo visual que puede llevar a la ceguera. Humor Vítreo El humor vítreo es un gel transparente incoloro de consistencia gelatinosa. Se encuentra detrás del cristalino y delante de la retina. 24 Tiene por función mantener la forma del ojo y permitir el paso de las imágenes a la retina. Las Vías Lagrimales El sistema lagrimal está constituido por la glándula lagrimal, los puntos lagrimales superior e inferior, los conductillos lacrimales superior e inferior, el saco lagrimal y el conducto lacrimonasal. Cuando se produce la obstrucción de las Vías Lagrimales, éstas rebalsan y hay abundante lagrimeo. Si la obstrucción es en el saco lagrimal puede infectarse y producirse la Dacriocistitis aguda. Glándula Lagrimal Canalículo Canalículo Común Saco Lagrimal Conducto Lacrimonasal Punto EXAMEN DEL PACIENTE CON PROBLEMAS OCULARES Hay cuatro pasos que se deben seguir cuando se examina los ojos de un paciente (4) 1. Preguntar al paciente qué molestias tiene en los ojos. 2. Tomar la agudeza visual. 3. Recordar cómo debe ser un ojo normal. 4. Buscar anormalidades en los ojos. El exámen del paciente debe ser realizado de manera ordenada en un ambiente adecuadamente iluminado para poder observar bien los ojos. Antes que nada se debe determinar si se trata de un caso urgente como una quemadura de los ojos por fuego o sustancias químicas, para empezar a actuar inmediatamente. 25 1 Preguntar al paciente las molestias que tiene en los ojos. Siempre se debe preguntar al paciente qué molestias tiene en los ojos, desde cuándo las tiene o cómo empezaron. También es importante preguntarle qué tan severos son los síntomas. Se preguntará sobre qué tratamiento se aplicó y si mejoró o empeoró. 2 Tomar la Agudeza Visual La agudeza visual es la capacidad para ver en detalle las cosas que nos rodean. Es muy importante tomar la agudeza visual de manera correcta, puesto que ello tiene implicancias médicas y legales. Para tomar la agudeza visual se hace lo siguiente: 2.1 TOMA DE LA AGUDEZA VISUAL LEJANA EN ADULTOS 26 P Colocar la cartilla de Snellen donde la línea verde debe estar a la altura de los ojos. La cartilla debe estar adecuadamente iluminada. P Desde la cartilla medir una distancia de 6 metros y luego ubicar a la persona. P Preguntar a la persona si sabe leer. Si sabe leer se usará la cartilla de Snellen para personas letradas y si no sabe leer se usará la cartilla para personas iletradas. 6 Metros La agudeza visual se toma ojo P por ojo. Mientras se toma la Agudeza visual del ojo derecho se ocluye el izquierdo y viceversa. La forma de tapar el ojo es con un oclusor ó con la palma de la mano del paciente y sin hacer presión contra el ojo. Evitar tapar el ojo con los dedos o haciendo presión. Para una mejor prueba se debe P indicar a los familiares que no interfieran con la prueba. Luego el examinador se coloca P al lado de la cartilla y con un lápiz o una vara señala debajo de cada letra. Empezar por la letra más grande. 27 Luego tomar la agudeza visual P del otro ojo. En caso de personas que saben leer: - Le preguntará al paciente que letras es la señalada. Esto se realizará letra por letra, pero sólo hasta que el paciente diga que no ve la letra señalada o se equivoque. - Cada fila de la cartilla tiene un valor anotado a la izquierda en forma de quebrado. - El examinador anotará el quebrado de la última línea que leyó el paciente de manera correcta. Ese quebrado es la agudeza visual que el examinador anotará. En caso de personas que no saben leer: - Le dirá que señale el paciente con su mano hacia donde están las “patitas” de la “E” señalada. Esto se realizará figura por figura pero sólo hasta que el paciente diga que no ve la figura señalada o se equivoque. - Cada fila de la cartilla tiene un valor anotado a la izquierda en forma de quebrado. - El examinador anotará el quebrado de la última línea que indicó correctamente. Ese quebrado es la agudeza visual del paciente que el examinador anotará. Cuando la persona no puede ver la letra más grande a la distancia de 6 P metros, muestre su mano con los dedos extendidos y pregúntele cuántos dedos ve. Ud. Puede mostrar 1, 2, 3, 4 o 5 dedos extendidos indistintamente. Acérquese hasta que el paciente pueda contar los dedos correctamente. Anote a qué distancia pudo distinguirlo. Ej: Juan no ve la letra grande a 6 metros con su ojo derecho. A esa distancia, se le enseñó 2 dedos y tampoco pudo decir cuantos dedos se le mostraba. Se avanzó hacia él un metro y tampoco pudo ver. Se avanzó un metro más y entonces dijo que veía los 2 dedos. Se anota así: AV de OD: cd 4m, significa que la agudeza Visual del Ojo Derecho es de Cuenta dedos a 4 metros. P Cuando la persona no puede contar los dedos, se acercará la mano a 30 cm. o menos del paciente y se moverá la mano. Se preguntará al paciente si ve el movimiento. Se anotará esa agudeza visual. 28 Ej: Antonio no ve la letra grande de la cartilla, tampoco puede ver los dedos, pero si ve el movimiento de la mano a la distancia de 30 cm. Se anotará así: AV de OD: mm 30 cm. Que significa el paciente ve movimiento de manos a 30 centímetros. P Si la persona no percibe, el movimiento de la mano, prenda la linterna e ilumine el ojo examinando y pregunte que ve. Se anota si ve la luz o no. Ej: Francisco no ve la letra a 6 metros, tampoco puede contar dedos ni a un metro, tampoco ve el movimiento de la mano, pero si ve la luz cuando le iluminaba. Se anota así: AV de OD: PL, que significa “Percepción de luz”. Andrés en cambio no puede ver la luz. Se anotara así: AV de OD: NPL; que significa la agudeza visual del ojo derecho es de “no percepción de luz”. 2.2 TOMAR LA AGUDEZA VISUAL CERCANA La agudeza visual se tomará a toda persona mayor de 40 años. P Se toma la agudeza visual por ojo. Se tapa un ojo mientras se evalúa el otro. P Se coloca la cartilla de lectura a una distancia de 30 centímetros y preguntar al paciente si ve con claridad las letras del segundo párrafo. P Si el paciente no ve las letras se dice que tiene “presbicia” y necesita lentes de lectura. 2.3 TOMAR LA AGUDEZA VISUAL LEJANA EN NIÑOS (1) En niños menores de 6 meses de edad se ilumina súbitamente los ojos con una linterna y si el niño hace gestos o sigue la luz, significa que ve. En niños de 6 meses a 2 años de edad se mueve un objeto frente a sus ojos a una distancia de 30 centímetros. Si ve debe seguir con la mirada. En niños de 2 a 4 años de edad ya se puede medir la agudeza visual con mayor facilidad. Se le enseña objetos conocidos y se le pedirá que diga lo que se le está mostrando, a una distancia de 3 metros. En niños es mejor anotar de manera descriptiva la agudeza visual. Ej: Cierra los ojos cuando se le lumina. Sigue objetos cuando se les muestra. El ojo derecho a 3 metros reconoce un muñeco del tamaño de la mano. 29 3 Recordar cómo debe ser un ojo normal. El promotor deberá conocer cómo es la anatomía normal de los ojos, para que pueda reconocer lo que es patológico. 4 Buscar anormalidades en los ojos Una vez que el promotor ha preguntado al paciente sobre las molestias oculares que tiene, ha evaluado la agudeza visual y conoce bien la anatomía normal, está en mejores condiciones para realizar una revisión de los ojos buscando anormalidades. Es importante que el promotor revise bien los ojos siguiendo el examen de todas sus partes. En los párpados hay que examinar: 30 - El párpado no cierra bien. - El párpado está caído. - El párpado tiene bulto doloroso en su borde. - El párpado tiene un bulto no doloroso. Lagoftalmos Ptosis Orzuelo - Pestañas del párpado hacia la córnea. - Pestañas del párpado volteadas hacia afuera. - Párpado hinchado o sangrante. - Conjuntiva del párpado con punto oscuro. Triquiasis, Entropión Chalazión, Verruga, Lunares Ectropión Trauma ocular Cuerpo extraño conjuntival En las vías lagrimales hay que buscar: - Hinchazón al lado interno del ojo, con dolor, lagrimeo/legaña. - Hinchazón al lado interno del ojo, sin dolor, lagrimeo/legaña. Dacriocistitis Aguda Dacriosistitis Crónica En la conjuntiva hay que buscar: - - - Conjuntiva roja sin secreción. Conjuntiva roja con secreción amarillenta ó verdosa. Conjuntiva roja con secreción purulenta abundante. Conjuntiva roja + cuerpo extraño. Conjuntiva roja localizada. Conjuntiva roja engrosada. Conjuntiva roja + dolor Conjuntivitis viral alérgica. Conjuntivitis bacterina. ó Conjuntivitis gonococcica. Cuerpo extraño en conjuntiva. H e m o r r a g i a subconjuntiva. Pterigión ó (”carnosidad”). Quemadura, Glaucoma, inflamación intraocular. En la córnea hay que buscar - - - - Manchas blancas sin dolor, sin ojo rojo. Manchas blancas con ojo rojo, dolor y que tiñe de verde con fluoresceína. Sangre detrás de la córnea (cámara anterior). Lesión en córnea con o sin salida de iris. Ojo duro, dolor intenso, ojo rojo y pupila grande o dilatada. Córnea grande y opaca en niño pequeño. Leucoma Úlcera Corneal Hifema: Trauma ocular Herida córneal Glaucoma agudo Glaucoma congénito En la esclerótica hay que buscar: - Presencia de tumoraciones (abultamiento). Heridas con o sin presencia de tejido uveal (color negro). Estafiloma escleral Herida escleral perforación escleral 31 En las pupilas hay que buscar: - Pupila grande que no reacciona a la luz y dolor ocular. Glaucoma agudo - Pupila blanca. Leucocorias, (Catarata, congénita, Retinoblastoma, etc.) - Pupila de forma irregular Uveítis, Trauma ocular REVISAR LA POSICIÓN DE LOS OJOS: - 32 - Al iluminar la córnea, la luz no cae en ambos centros de la córnea. Estrabismo DIRECCION DE LA DESVIACION TIPO DE ESTRABISMO El ojo se desvía hacia adentro, (hacia la nariz). El ojo se desvía hacia afuera. El ojo se desvía hacia arriba. El ojo se desvía hacia abajo. Endotropia = E.T. Exotropia = X.T. Hipertropia Hipotropia REVISAR LA MOTILIDAD DE LOS OJOS - Uno o ambos ojos no se mueven totalmente. Parálisis de los músculos del ojo ACTIVIDADES DE PROMOCIÓN Y PREVENCIÓN 1. Cómo motivar, informar, comunidad sobre salud ocular educar a la La tarea de motivar a la gente para que se preocupe por la salud de sus ojos y acuda a las charlas sobre salud ocular, suele ser en su inicio difícil, pero después de un trabajo constante, sin dejarse desalentar es fácil. En la tarea de motivación se puede aprovechar la autoridad y ascendencia que algunas personas tienen sobre el pueblo, por lo que es mejor coordinar con ellos, para lograr su apoyo y hacer que ellos mismos inviten a la gente a las charlas y a la consulta oftalmológica. También es conveniente usar historias reales de problemas oculares de personas del pueblo poniendo como ejemplo la manera como pudo evitarse el daño ocular en tales personas. Las formas que se pueden usar para informar y educar a la gente pueden ser a través de charlas tipo conferencias, programas radiales y también a través de la conversación con la gente. Se recomienda lograr el apoyo de las autoridades de salud de la zona para realizar actividades de coordinación de las charlas y contar con un médico, de preferencia oftalmólogo. Otras autoridades a quienes también es conveniente pedir apoyo son: los alcaldes, los religiosos de la zona, los directivos de otras instituciones (como por ejemplo Clubes de madres, Grupos religiosos, Colegios, Asociaciones de Padres de Familia y Comedores populares, etc.) 33 Al inicio del año, el Promotor deberá programar las charlas que se darán durante ese período. La elección de la fecha, hora y lugar deberá permitir la participación del público a quien va dirigida. Es conveniente consultar la opinión de distintas personas. La difusión de las charlas debe ser, de preferencia, hecha con dos semanas de anticipación a través de volantes, parlantes, avisos en las radios de la zona, afiches y avisos en pizarras colocadas en centros de alta concurrencia de personas (iglesias, mercados, centros deportivos, clubes, etc.) 34 Las charlas deben ser en un lenguaje simple y acompañadas de dibujos, posters, etc., sobre los temas tratados. No es conveniente que duren más de 45 minutos. Dar respuesta a las preguntas de los asistentes para resolver sus dudas. 2. Cómo realizar encuestas para conocer la realidad de la salud ocular de la comunidad Las enfermedades oculares más frecuentes son las conjuntivitis, los vicios de refracción: Miopía, Hipermetropía, Astigmatismo y Presbicia. Sin embargo cada comunidad puede presentar algunas enfermedades propias, como Úlceras corneales por hongos en las zonas agrícolas, (cultivo de algodón, maíz, cebolla etc. La forma más práctica de investigar en qué temas de salud ocular se debe educar a la gente consiste en: Preguntar a la población sobre los problemas oculares que tienen, han tenido o han visto. Consultar la opinión del médico de la zona. Consultar las estadísticas médicas. Observar las características de la zona. Realizar encuestas con asesoría de médico supervisor. 3. Contenido de las Charlas Se aconseja considerar los siguientes temas, seleccionando sólo aquellos que sean importantes de acuerdo a las características de cada población. a) Enseñar la importancia de la evaluación oftalmológica periódica. b) Enseñar que la infección del Hombre puede provenir de ingesta de carne de vacas, cerdos, ovejas, gallinas y conejos crudos o poco conocidos y también de heces de gatos infectados. 35 c) Educar a las gestantes para que eviten el contacto con niños con enfermedades eruptivas, como el sarampión, varicela, rubéola, etc., para evitar lesiones corneales, catarata congénita, etc. d) Derivar a la gestante con flujo vaginal al ginecoobstetra, para que el canal del parto no produzca infecciones oculares al recién nacido, para evitar la Conjuntivitis Gonocócica y Conjuntivitis de inclusión (producido por clamydia). Uso de Tetraciclina al 1% o eritromicina al 0.5% (profilaxis neonatal). e) Verificar que el personal que atiende a gestantes realice la profilaxis ocular al recién nacido mediante la aplicación de agentes bactericidas tópicos, para evitar la Conjuntivitis Infecciosa del Recién nacido. f) Fomentar la lactancia materna; y en los niños, la ingesta de zanahorias, tomates, para evitar las hipovitaminosis A. g) Educar a las personas portadoras de infecciones que eviten besar a niños en los ojos, para evitar contagio, por ejemplo: 36 Herpes ocular. h) Educar a los padres para que eviten el contacto con cachorros de perros, para evitar la Toxocariasis (Toxocara canis) y de gatos para evitar la Toxoplasmosis. i) Enseñar el valioso rol preventivo del lavado frecuente de manos, cara y cuerpo, para evitar contagios: Conjuntivitis infecciosas. j) Educar a la población para que prefieran el uso de papel higiénico en la limpieza de los ojos antes que el uso de las manos sucias, toallas faciales de familiares, pañuelos o trapos contaminados, para evitar la Conjuntivitis infecciosas, tracoma, etc. K) Favorecer el saneamiento del Medio ambiente a través de fumigaciones, correcta eliminación de desechos, etc para evitar la Conjuntivitis infecciosas ya sean bacterianas, virales, micóticas o parasitarias, etc. l) Evitar el contacto con vectores como moscas, cucarachas, abejas, avispas, arañas, etc, para evitar Infecciones y picaduras oculares. m) Evitar el consumo de carne de cerdo mal cocida, ingestión de verduras de tallo corto, mal lavadas y malos hábitos higiénicos para evitar la cisticercosis ocular. n) Evitar bañarse en aguas de ríos estancados, pozos, etc, para evitar Úlceras corneales por Acantamoeba, etc. o) Educar a la población sobre los graves riesgos oculares que tienen los niños al jugar con palos, elementos punzantes, explosivos (cohetes cohetecillos, juegos artificiales, etc.), agentes químicos (lejía, kerosene, ácido muriático, cal, yeso, cemento, etc.), para evitar traumas oculares, quemaduras químicas especialmente en la córnea, que pueden llevar a la ceguera. p) Aconsejar el uso de lentes de seguridad o protección ocular a quienes trabajan en cosechas, construcción, herrería, soldadura mecánica y otros trabajadores manuales, para evitar traumas oculares graves, por cuerpos extraños que pueden afectar las diferentes estructuras del ojo llevando infecciones graves y ceguera. q) Evitar la ingesta de alcohol al manejar vehículos motorizados, para evitar accidentes que pudieran causar daño ocular grave. r) Favorecer el uso de cinturón de seguridad cuando se maneja vehículos, para evitar daños oculares en caso de accidentes de tránsito. s) Alertar a la población sobre el riesgo de enfermedades oculares por efecto agudo o acumulativo de la Radiación Ultravioleta. P Evitar la exposición al sol entre 10 a 15 hrs. P Evitar observación de eclipses sin protección. P Evitar ver directamente al sol. Evitar exponerse al reflejo de nevados sin protección ocular. P Evitar mirar luz de los que trabajan con soldaduras y el P trabajador debe usar mascarillas ó protectores oculares. 37 Para evitar la presentación de Queratitis Actínicas, Pinguéculas, Pterigión, Cataratas y “Quemaduras de retina”. t) Alertar sobre el grave riesgo del uso de gotas oculares sin prescripción médica para evitar el empeoramiento de enfermedades oculares, como Glaucoma inducido por Corticoides, Úlceras corneales, Conjuntivitis Tóxicas, Alérgicas, etc. u) Alertar sobre el riesgo del uso de lentes no indicadas por un oftalmólogo, sin un examen ocular completo. V) Derivar al oftalmólogo y alertar sobre el mayor riesgo de ceguera que tienen las personas con: ? Diagnóstico de hipertensión arterial, diabetes mellitus, artritis, glaucoma, etc. ? Diagnóstico o sospecha de miopía alta. (Por encima de 4 Dioptrías) ? Pacientes que tienen solo un ojo sano. 38 Todos ellos deben ser vistos por el oftalmólogo por lo menos una vez al año, aún cuando no presenten síntomas oculares. En el siguiente capítulo trataremos las patologías oculares más frecuentes y la conducta que Ud. debe seguir. ACTIVIDADES DE RECUPERACIÓN 1. Enfermedades oculares que se deben reconocer y proporcionar los primeros auxilios 1.1 Orzuelo Es una infección aguda frecuente de las glándulas que se encuentran en los párpados (G. Zeis y G. Moll). El paciente se queja de: Dolor en el Párpado. Presencia de hinchazón en el párpado. En el examen se encuentra: Párpado con pequeña zona enrojecida, caliente y principalmente dolorosa (en el borde palpebral). A veces hay un punto por donde drena pus. El tratamiento se hará en base a compresas húmedas tibias durante 10 a 15 minutos, 3 - 4 veces al día, seguido de aplicación de ungüento antibiótico cada 8 horas. Si el proceso no comienza a resolverse en 48 horas, deberá enviarse al médico. No se recomienda manipular el orzuelo, porque puede ser muy peligroso. 39 1.2 Conjuntivitis del adulto Es la inflamación de la conjuntiva siendo la afección ocular más frecuente. Existen varias causas: viral, bacteriana, por hongos y elementos irritantes. El paciente se queja de: Ardor ocular. Sensación de cuerpo extraño, escozor. Lagrimeo o molestias a la luz (fotofobia). En el examen se encuentra: Ojo enrojecido. 40 Legañas en regular cantidad. El tratamiento consiste en indicar al paciente gotas con antibiótico de uso oftálmico cada cuatro horas y ungüento oftálmico por las noches. Para la aplicación de las gotas se recomienda el siguiente procedimiento: El paciente en posición sentada debe mirar hacia arriba, luego tirar el párpado inferior hacia adelante y ligeramente hacia abajo. Instilar la gota del medicamento, cerrar suavemente los ojos y aplicar el dedo sobre la parte interna del párpado inferior (compresión del punto lagrimal). Se volverá a evaluar al tercer día, y si no hubiese mejoría o esta peor, se debe derivar a un medico oftalmólogo. Para evitar que contagie a otras personas, indicarle que debe lavarse las manos y la cara frecuentemente. Debe separar su toalla, no debe usar pañuelo para limpiarse los ojos, y debe evitar concurrir a sitios donde hay mucha gente. 1.3 Tracoma Es una enfermedad infecciosa que afecta los dos ojos y es causada por el microorganismo chlamidia trachomatis que se extiende rápidamente, diseminándose por contacto con las secreciones del ojo. Es la primera causa de ceguera por infección en el mundo. Afecta sobre todo a los niños y puede permanecer en forma crónica causando complicaciones que incluso llevan a la ceguera. El paciente se queja de: Irritación con sensación de quemadura, picazón y mucho lagrimeo. Algunas personas padecen la enfermedad durante toda una vida sin molestias acentuadas mientras no se complique con una infección bacteriana secundaria. Los signos del tracoma son más intensos en el párpado superior. En el examen se encuentra: Lagrimeo. La parte superior de la córnea congestionada. (con vasitos rojos). Al voltearse el párpado superior con una lupa se observará unos granitos muy pequeños llamados folículos. Si la enfermedad a avanzado mucho, la córnea puede volverse blanquecina y la persona no verá bien. En personas mayores se puede observar las pestañas dirigidas hacia la córnea. El tratamiento consiste en higiene de los ojos y aplicación de terramicina en ungüento durante 6 semanas, 2 veces al día. Reevaluar al mes. Siempre se debe examinar a los familiares porque también pueden tener esta enfermedad. En los estados avanzados el tratamiento es quirúrgico y debe ser derivado a un centro especializado. 41 1.4 Contusiones leves A pesar de la protección natural que proveen los párpados, las lesiones oculares se presentan como resultado de accidentes, agresiones y negligencia de la gente al no acatar las normas de seguridad para la protección de los ojos (lentes protectores para soldadores, esmeriladores, mecánicos, etc.) 42 El paciente se queja de: Dolor ocular leve o moderado. En el examen se encuentra: Agudeza visual normal. La forma del globo ocular normal. Puede haber ojo rojo. Pueden haber hematomas palpebrales. EL TRATAMIENTO consiste en paños fríos cada 8 horas, higiene de los ojos y a veces terramicina en ungüento por las noches. El paciente debe regresar si es que nota que empeora. 1.5 Hemorragia Subconjuntival Espontánea Concierta frecuencia acuden pacientes refiriendo que de manera espontánea o después de un acceso de tos o de haberse frotado el ojo, este se le puso rojo. El paciente se queja de: Ojo rojo de manera espontánea. En el examen se encuentra: La conjuntiva roja. La agudeza visual no se altera. 43 EL TRATAMIENTO consiste en tranquilizar al paciente indicándole que en más o menos 21 días la hemorragia se reabsorberá, y que esa hemorragia no tiene importancia a menos que también presente moretones o hematomas en zonas en donde no ha recibido golpes. Si el ojo está rojo y el paciente ha recibido un golpe, se trata de una urgencia y el paciente debe ser referido al oftalmólogo. 1.6 Déficit de vitamina A Es más frecuente en niños entre 1 a 5 años de edad y se debe a una mala alimentación. Puede producir ceguera al dañar la retina, conjuntiva, córnea y glándulas lagrimales. El paciente se queja de: Al inicio, no ver bien en la oscuridad. Los niños se caen o no pueden coger sus cosas o alimentos por las noches o en ambiente con poca luz. En el examen se encuentra: 44 Conjuntiva sin brillo, con una especie de manchas blanquecinas espumosas. (Manchas de Bitot). Si la enfermedad ha avanzado la Córnea se pone blanca y la esclerótica se vuelve más gris. Luego se producen perforaciones que originan infección y ceguera. Generalmente la enfermedad es tan aguda en esta etapa, que el paciente puede llegar a la ceguera en pocas horas ó días. EL TRATAMIENTO consiste en: P Comer vegetales verdes y frutos amarillos como papaya zanahoria, tomates, zapallo, naranja, espinaca. P Comer alimentos de origen animal, carne, leche, huevos. La deficiencia de vitamina A puede prevenirse fácilmente ingiriendo los alimentos antes mencionados; o ingiriendo vitamina A, según prescripción médica. De preferencia administre vitamina A en gotas o jarabes a los niños. Si la córnea está muy dañada, puede Perforarse por lo que el paciente debe ser enviado de urgencia al médico con un protector ocular. El tratamiento con déficit severo de vitamina “A” lo hará el médico. 1.7 Queratitis Actínicas Esta patología ocular se presenta en personas que han estado viendo la luz de las soldaduras, o han estado en nevados, o han visto la luz que sale de los cortocircuitos eléctricos. El paciente se queja de: Intenso dolor ocular. Ardor ocular. Lagrimeo abundante. Dificultad para abrir los ojos. Molestia a la luz (fotofobia). En el examen se encuentra: Lagrimeo. Párpados cerrados con fuerza. La córnea se teñirá de color verde al colocar fluoresceína. EL TRATAMIENTO consiste en aplicar solo una gota de anestésico a los dos ojos, colocar un ungüento de antibiótico y luego un parche ocular a cada ojo durante 24- 48 horas. 45 1.8 Cuerpo Extraño Conjuntival El paciente se queja de: Dolor intenso e irritación. En el examen se encuentra: Lagrimeo. Ojo algo rojo. 46 EL TRATAMIENTO consiste en aplicar una gota de anestésico al ojo y extraer el cuerpo extraño con la punta de una gasa o un hisopo estéril; y en último caso, usando la punta de un pañuelo limpio. Generalmente el cuerpo extraño se ubica debajo del párpado superior, por lo que debe evertirse el párpado ante la sospecha. Finalmente lavar bien el ojo, aplicar ungüento de antibiótico y parcharlo hasta el día siguiente en que debe ser revisado. Los cuerpos extraños corneales o heridas corneales deben ser derivados al oftalmólogo en calidad de emergencia. 2. Enfermedades oculares que se deben reconocer, proporcionar los primeros auxilios y derivar al oftalmólogo: 2.1 Heridas en Párpados Suelen ser consecuencias de accidentes y agresiones. Si no son tratadas adecuadamente pueden causar posteriormente daño al globo ocular y posiblemente llevar a la ceguera. El paciente se queja de: Dolor. No puede cerrar o abrir bien los párpados. Puede haber disminución de agudeza visual. En el examen se encuentra: Herida sangrante en el párpado. Deformidad del párpado. A veces el párpado hinchado por infección. EL TRATAMIENTO consiste en detener la hemorragia si es que la hubiera mediante la compresión o aplicación de hielo. Tratar el dolor, limpiar la herida con suero y gasas estériles. Aplicar ungüento antibiótico y parcharlo. Si el párpado estuviese muy hinchado y doloroso puede haber una infección tipo celulitis por lo que deberá recibir un antibiótico por vía oral. Derivar al oftalmólogo más cercano. 47 2.2 Defectuosa Implantación de Pestañas Cuando las pestañas están mal implantadas se ven dirigidas hacia la córnea y actúan como si fuesen agujas que hincan constantemente el ojo. Las causas pueden ser enfermedades crónicas como el tracoma o alteraciones de los párpados por accidentes. EL paciente se queja de: Lagrimeo. Sensación de cuerpo extraño o de raspado en el ojo. Dolor ocular. Puede haber disminución de la visón. 48 Puede haber molestias por la luz. En el examen se encuentra: A veces, el ojo está irritado. Las pestañas dirigidas hacia la córnea. Puede haber disminución de la agudeza visual. Puede haber leucoma o mancha blanca en la córnea. EL TRATAMIENTO consiste en extraer las pestañas con una pinza, aplicar ungüento oftálmico y derivar al oftalmólogo para el tratamiento definitivo pues sino las pestañas volverán a crecer y dañar el ojo. 2.3 Chalazión Es la inflamación crónica de las glándulas de Meibomio del párpado. En algunos pacientes se presenta de manera recurrente. Es más frecuente en niños. El paciente se queja de: “Bulto” en el párpado. Nota la presencia de una “bolita enrojecida” en el párpado. 49 En el examen se encuentra: Presencia de una o más tumoraciones en el párpado. Lesión redondeada indolora o con dolor (fase aguda). Nódulo firme, (indurado). EL TRATAMIENTO inicial es aplicar compresas con calor húmedo y antibióticos locales. Algunas Chalaziones pueden desaparecer de modo espontáneo. Pero si no se disuelve y el nódulo es grande y persistente se debe tratar quirúrgicamente mediante incisión y raspado. 2.4 Infecciones de las Vías Lagrimales Las infecciones del saco lagrimal se conocen con el nombre de dacriocistitis. Pueden ser de dos tipos: agudas y crónicas. El paciente se queja de: Lagrimeo y a veces legañas. Dolor localizado en la zona entre el ojo y la nariz. En el examen se encuentra: Hinchazón e inflamación en la parte interna e inferior del ojo, cerca a la nariz. 50 Al presionar el saco lagrimal se observa salida de pus o secreción mucopurulenta por los puntos lagrimales de los párpados. EL TRATAMIENTO consiste en aplicar compresas calientes, antibióticos en ungüento 2 - 3 veces al día. Debe enviarse al paciente al oftalmólogo. Si no se resuelve debe tratarse quirúrgicamente. 2.5 Úlceras Corneales Las Úlceras cornéales pueden producirse por la infección de la córnea (por bacterias, hongos, virus o parásitos). Pueden iniciarse a partir de una herida corneal superficial mal curada, de un cuerpo extraño corneal que no fue extraído totalmente o que ha permanecido por varios días. Es importante resaltar que las úlceras corneales con el antecedente de lesiones por plantas suelen ser úlceras producidas por hongos, las cuales son de evolución rápida y severa. Pueden llegar a provocar la pérdida del ojo. El paciente se queja de: Dolor ocular. Disminución de la visión. Molestias por la luz. En el examen se encuentra: Ojo rojo. La córnea puede estar con una mancha blanca. Lagrimeo abundante. Disminución de la agudeza visual. EL TRATAMIENTO consiste en aplicar ungüento de antibiótico, y derivarlo al oftalmólogo más cercano. No parchar el ojo, pero sí colocarle un protector ocular. No usar gotas que contengan corticoides, ni automedicarse. 51 2.6 Heridas Profundas de Córnea y Esclera.* Suelen ser causadas por cortes o golpes muy fuertes producidos en peleas, asaltos y accidentes, etc. El paciente se queja de: Dolor ocular. Disminución de la visión. Congestión ocular. En el examen se encuentra: A veces se puede ver el ojo algo deforme, incluso con salida de su contenido a través de una herida. Puede verse salida de iris de color oscuro o salida de vítreo que se ve como un material algo gelatinoso. 52 A veces lo único que se ve es el ojo rojo, como con sangre en la conjuntiva, simulando una Hemorragia Subconjuntival espontánea. EL TRATAMIENTO consiste en limpiar la piel suavemente con agua hervida fresca con mucho cuidado y aplicar un parche ocular grande no compresivo y un protector ocular de plástico. Así será enviado el paciente al oftalmólogo de manera urgente. 2.7 Quemaduras por Agentes Físicos y Sustancias Químicas. Las quemaduras de los ojos por fuego, ácidos o álcalis son frecuentes no sólo en el trabajo sino también en el hogar sobre todo en niños. Requieren una rápida atención. El paciente manifiesta: Dolor ocular, enrojecimiento, sensibilidad a la luz, etc. Refiere que alguna sustancia se cayó a los ojos. (Lejía, gasolina, líquidos de frenos, productos para el cabello, yeso, etc.) La gravedad de la quemadura química depende del tipo de sustancia, concentración del agente químico y el tiempo de exposición. EL TRATAMIENTO consiste en lavar los ojos con agua limpia a chorro durante media hora. Puede usarse agua de caño, agua hervida fría o suero fisiológico. Lo importante es irrigar inmediatamente el ojo dañado. No frotar el ojo. En el caso de niños estos serán envueltos en una sábana o bien sujetados por personas adultas y se abrirán los párpados, para así poder hacer el lavado. Si se cuenta con suero fisiológico y un equipo de venoclisis, se puede realizar un lavado ocular con el siguiente procedimiento: P Colocar al paciente de cúbito dorsal con inclinación de la cabeza hacia el lado comprometido. P Instilar una gota de anestesia. P Conectar el equipo de venoclisis con el suero fisiológico (cloruro de sodio al 9%.), y mantener el frasco lo más alto posible. P Aperturar los párpados e instilar a chorro la solución salina mientras el paciente moviliza el ojo en todas las direcciones. P Aplicar un ungüento antibiótico (terramicina o cloramfenicol) y luego aplicar el parche. 53 2.8 Conjuntivitis del Recién Nacido.* Las conjuntivitis de los recién nacidos siempre deben ser atendidas con urgencia. Se debe considerar toda conjuntivitis del recién nacido como producida por la bacteria gonococo, mientras no se demuestre lo contrario. El gonococo infecta los ojos durante el parto normal, al pasar el feto a través del canal del parto de la madre portadora de vaginitis ganocócica. El bebé no manifiesta quejas pero está irritable y ojos congestionados. En el examen se encuentra: 54 Ojo rojo Presencia abundante de legañas (secreción purulenta). Párpados hinchados. La córnea puede estar blanca (Nube), si es que no recibe tratamiento rápido y oportuno (la córnea se puede perforar al tercer día de la enfermedad). EL TRATAMIENTO consiste en lavar los ojos con agua hervida tibia al menos 6 veces al día evitando así la presencia de legañas. Aplicar en cada ojo, cada 30 minutos una gota de antibiótico y derivar rápidamente al bebe al hospital u oftalmólogo más cercano para recibir tratamiento especializado. 2.9 Cuerpo Extraño Corneal.* Se suele presentar con más frecuencia en personas que trabajan esmerilando metales, picando piedras o paredes, o en cualquier persona a quien le cae tierra o polvo a los ojos. El paciente se queja de: Sensación de “arenilla” o “cuerpo extraño” en el ojo. Puede haber molestia a luz y dolor. En el examen se encuentra: Lagrimeo. Ojo rojo. Dificultad para abrir los párpados. A veces se puede ver una zona blanca en la córnea y al centro el cuerpo extraño metálico. Puede haber disminución de la agudeza visual. EL TRATAMIENTO consiste en aplicar al ojo una gota de anestésico tópico para así poder examinar el ojo. No intente sacar el cuerpo extraño. Aplique ungüento antibiótico y un parche simple. Envíe rápidamente al paciente al oftalmólogo. 55 2.10 Ojo Rojo Doloroso.* Puede deberse a un Glaucoma Agudo, una Escleritis o un cuadro de Uveítis. Estas enfermedades son graves y suelen ir acompañadas de disminución de la visión. Si no se tratan prontamente pueden llegar a la ceguera. El paciente se queja de: Dolor ocular severo. Disminución de la visión. En el examen se encuentra: Ojo rojo. Pupila grande: Glaucoma Agudo. Agudeza visual disminuida. 56 A veces se percibe al tacto, que el ojo está más duro que el otro: Glaucoma agudo. A veces se percibe al tacto, que ese ojo esta más blando que el otro: Uveítis. EL TRATAMIENTO, cuando el diagnóstico es Glaucoma Agudo, consiste en dar los primeros auxilios inicialmente con 2 tabletas de Acetazolamida con un vaso de agua o mejor jugo de naranja. Luego la Acetazolamida se dará cada 6 horas. También se dará una pastilla para el dolor. * Una vez dados los primeros auxilios deben ser derivados de manera urgente al oftalmólogo, para su tratamiento. 3. Enfermedades oculares que se deben reconocer y derivar al oftalmólogo de manera urgente 3.1 Pérdida Súbita de Visión Cuando una persona pierde la visión de manera rápida o brusca, puede deberse a Desprendimiento de Retina, Hemorragia vítrea, Neuritis Óptica y otras enfermedades. El paciente se queja de: Disminución o pérdida de la visión de manera brusca. 57 El paciente debe ser enviado de manera urgente al oftalmólogo, para hacer el diagnóstico más preciso y dar el tratamiento urgente. Indicar al paciente que evite hacer fuerza o mucho movimiento. 3.2 Leucocoria (Pupila Blanca) La pupila blanca se denomina leucocoria. Puede deberse a muchas enfermedades oculares desde tumores como el retinoblastoma, catarata congénita, desprendimiento de retina, retinopatía de la prematuridad, etc. El paciente se queja de: No ver bien de lejos y de cerca. Si es niño se frota el ojo enfermo. En el examen se encuentra: Pupila blanca. Puede haber desviación del ojo enfermo. 58 El paciente debe ser enviado de manera urgente al oftalmólogo, para hacer el diagnóstico más preciso y dar el tratamiento específico inmediato. 3.3 Córnea grande (megalocórnea) Se dice que una córnea es grande cuando mide más de 13 mm. Esto puede ser signo de Glaucoma Congénito en niños sobre todo si la córnea se ve algo blanquecina. Esta es una enfermedad grave que puede causar ceguera total e irreversible si no se trata a tiempo. El bebe no puede expresar sus molestias, pero los padres manifiestan que han notado la córnea es grande y opaca. El niño cierra los ojos ante la luz. A veces hay lagrimeo. Al examen se puede encontrar: Ojos muy grandes y de color azulado. Córnea grande o córneas de distinto tamaño. Córnea blanquecina u opaca (nube). Hay lagrimeo permanente. El paciente debe ser enviado de manera urgente al oftalmólogo para hacer el diagnóstico más preciso y dar el tratamiento. 59 4. Enfermedades oculares que se deben reconocer y derivar al oftalmólogo para tratamiento. 4.1 Catarata Es la opacificación del cristalino. Generalmente se da en personas ancianas, pero también puede encontrarse en niños o en personas que han tenido un golpe en los ojos. Es la primera causa de ceguera en el Perú y en el mundo El paciente se queja de: Disminución de la visión en forma gradual y progresiva y puede llevar a la ceguera. En el examen se encuentra: 60 Agudeza visual menor a 20/70. La pupila se ve blanca (Leucocoria). consiste en enviar al paciente al oftalmólogo para que sea operado y recupere la visión. 4.2 Desviación (Bizquera) de la Mirada o Estrabismo El estrabismo consiste en presentar los ojos desviados hacia afuera, adentro, arriba ó abajo. Puede ser constante o solo por momentos. Es frecuente en los niños. Hacia adentro Hacia afuera Hacia arriba Hacia abajo = = = = ENDOTROPIA (ET) EXOTROPIA (XT) HIPERTROPIA HIPOTROPIA 61 Generalmente los padres del paciente dicen que han notado que el niño junta los ojos o desvía hacia afuera uno o ambos ojos (ojo “bizco”). A veces el paciente refiere “Visión doble”. En el examen se encuentra: Desvio de los ojos en cualquier dirección. EL TRATAMIENTO consiste en enviar al paciente al oftalmólogo para ser operado o tratado con lentes o parche. Si el ojo está desviado y no se trata antes de los 6 años, ese ojo perderá visión y no aprendera ver quedando así perezoso (ambliopía). Es mejor derivar al niño antes del primer año de vida. 4.3 Personas con Agudeza Visual menor de 20/50 Cuando una persona tiene una visión menor de 20/50 puede deberse a la falta de lentes correctores, o una variedad de otras enfermedades graves cuyo diagnóstico sólo lo puede hacer el oftalmólogo. El paciente manifiesta: Visión borrosa. Si es más grave ve sólo sombras. En el examen se encuentra: AV menor de 20/50. 62 EL TRATAMIENTO consiste en enviar al paciente al oftalmólogo para un buen examen de los ojos buscando las posibles enfermedades graves y dando el tratamiento específico. 4.4 Leucoma o Cicatriz Corneal o (“Nube”). Son manchas blancas en la córnea o cicatrices que pueden producirse por infecciones, heridas antiguas o, por alteraciones propias de las córnea. El paciente se queja de: Tener manchas blanquecinas en la córnea. No ver bien si la mancha está en el centro de la córnea. Tener molestias por los reflejos al ver las luces. En el examen se encuentra: Mancha blanquecina en la córnea. Baja visión en el ojo. Si el leucoma está varios años puede producir desviación de ese ojo (Estrabismo). EL TRATAMIENTO consiste en enviar al paciente al oftalmólogo para que sea evaluado y tratado quirúrgicamente. 63 4.5 Deformidades de los Párpados Las deformidades de los párpados pueden consistir en Ectropión, Entropión, Ptosis, Lagoftalmos, Colobomas o cicatrices retráctiles. Estas lesiones pueden estar desde el nacimiento, ser causadas por heridas palpebrales o infecciones crónicas como el tracoma. En el Ectropión el párpado esta volteado hacia afuera a veces con conjuntiva enrojecida. Afecta a la córnea. En el Entropión el párpado está volteado hacia adentro, las pestañas llegan a tocar la córnea, produciendo erosiones y lagrimeo. En la Ptosis los párpados superiores suelen estar caídos, incluso a veces llega a ocluir la pupila y el paciente no puede ver. En el Lagoftalmos los párpados no se cierran bien y la córnea queda expuesta. Puede ir acompañado de resequedad e inflamación ocular. 64 En el Coloboma falta un pedazo de párpado superior lo que, también daña la córnea. (Leucoma). Las molestias que pueden tener estos pacientes consisten en dolor, ardor ocular, sensación de hincones o de arenilla en el ojo, dificultad para ver, lagrimeo, etc. EL TRATAMIENTO definitivo consiste en una operación que corrija el defecto por lo que el paciente debe ser enviado pronto al oftalmólogo, para evitar mayores complicaciones. 4.6 Pterigión Avanzado (“Carnosidad”) El Pterigión es un crecimiento de conjuntiva engrosada sobre la córnea. Se produce por exposicion al sol (radiación o ultravioleta), viento o irritantes oculares (polvo, humo, etc.). El paciente se queja de: Ojo rojo, ardor, prurito o simplemente no le gusta que sus ojos se vean así. Disminución de la visión o pérdida de ella. En el examen se encuentra Presencia de conjuntiva sobre la córnea. Es más frecuente en el lado nasal del ojo, pero pueden crecer hasta llegar al centro de la córnea. Ojo enrojecido. No confundir pterigión con catarata. EL TRATAMIENTO consiste en enviar al paciente al oftalmólogo para que sea operado, sobre todo si el Pterigión es grande. 65 4.7 Presbicia Es la dificultad que tienen las personas para ver objetos cercanos, o para leer. Todas las personas la tienen desde los 40 años de edad. El paciente se queja de: No poder leer de cerca o no ver bien las cosas pequeñas. Dolor de cabeza especialmente en la frente. Fatiga o cansancio de la vista. Algunos refieren que necesitarían los brazos más largos para leer En el examen se encuentra: 66 Que la persona no ve bien las letras de la cartilla de lectura a una distancia de 30 centímetros. EL TRATAMIENTO consiste en enviar al paciente al oftalmólogo o tecnólogo médico en optometría para que le indique su medida de lentes. TÉCNICAS BÁSICAS EN SALUD OCULAR ¿CÓMO SE EVIERTE EL PÁRPADO SUPERIOR? 1. Bajar el párpado superior. 69 2. Colocar el Evertor (hisopo), a 10 milímetros por encima del borde las pestañas 3. Presionar el evertor ligeramente hacia abajo, mientras tira el párpado superior hacia abajo adelante y arriba y luego examine si existe o no algún cuepo extraño. Use gasa húmeda para eliminar el cuerpo extraño. ¿CÓMO SE HACE UN PROTECTOR OCULAR? 1 Cubra con una gasa el ojo derecho 2 Coja una lámina plástica, mica o cartón limpio, una radiografía y sobre ella dibuje una circunferencia. 70 3 Corte el círculo de la lámina de plástico o cartón. 5 Una los extremos cortados hasta formar un cono que será fijado con una cinta adhesiva o esparadrapo. 4 Haga un corte hacia el centro del círculo. 6 Coloque el cono sobre la gasa del ojo afectado y fije con una cinta adhesiva o esparadrapo. ¿CÓMO COLOCAR EL SEPARADOR PALPEBRAL DE CLIP? 1 Coloque el separador dentro del párpado inferior, estos deben estar debidamente esterilizados antes de su uso. 71 2 3 Tire ligeramente el separador hacia arriba y hacia abajo y examine. Coloque el separador dentro del párpado superior. ¿CÓMO SE COLOCA UN PARCHE? Se pide al paciente que cierre los ojos. Se coloca dos o tres gasas sobre el ojo. 72 Luego se coloca el esparadrapo sobre las gasas, de manera oblicúa. Si se quiere que sea un parche oclusivo a presión se colocará más gasas y el esparadrapo se colocará más tenso.iiiiiiiiiiii ¡ PROMOVIENDO LA SALUD OCULAR CON EQUIDAD Y OPORTUNIDAD ! ¡ CUIDEMOS NUESTROS OJOS ES UN DON PRECIOSO ! ¡ ES MEJOR PREVENIR QUE CURAR ! Nombres y Apellidos * Todas aquellas enfermedades mencionadas en el texto. 23. 22. 21. 20. 19. 18. 17. 16. 15. 14. 13. 12. 11. 10. 9. 8. 7. 6. 5. 4. 3. 2. 1. Nº Lugar: Procedencia Edad Fecha: Sexo OD OI ODCC OICC A. Visual Problemas oculares* HOJA DE REGISTRO DE ATENCIÓN DE PACIENTES Destino final Firma del Promotor o Responsable Procedimientos realizados RESUMEN ACTITUD QUE DEBE TOMAR EL PROMOTOR DE SALUD SEGÚN EL PROBLEMA OCULAR. 1. RECONOCER Y PROPORCIONAR LOS PRIMEROS AUXILIOS Orzuelo Conjuntivitis del adulto Tracoma Contusiones leves Hemorragia subconjuntival Déficit de vitamina A Queratitis actínica 2. RECONOCER, PROPORCIONAR LOS PRIMEROS AUXILIOS Y DERIVAR AL OFTALMÓLOGO Heridas en párpados Defectuosa implantación de pestañas Chalazión Infecciones de vías lagrimales Úlceras corneales* Heridas de córnea y esclera Quemaduras por agentes físicos y sustancias químicas* Conjuntivitis del recién nacido Cuerpo extraño corneal* Ojo rojo y doloroso 77 3. RECONOCER Y DERIVAR AL OFTAMÓLOGO DE MANERA URGENTE Pérdida súbita de visión Leucocoria (pupila blanca) Córnea grande y nebulosa Trauma ocular 4. RECONOCER Y DERIVAR AL OFTALMÓLOGO Catarata (Pupila blanca) Estrabismo (Ojo “bizco”) Personas con agudeza visual menor de 20/70 Leucomas, cicatrices corneales o “nubes” Deformidades de los párpados Pterigión avanzado 78 Presbicia BIBLIOGRAFÍA 1. OPS/OMS-SALVAT. Oftalmología aplicada. Manual de Oftalmología Básica para Médicos no Oftalmólogos y Estudiantes de Medicina. Serie Paltex N’ 11 México DF. 1998. 2. Ministerio de Salud. Manual para la Atención Primaria de Salud de los Ojos. Lima 1981. 3. OMS. Estrategias para la Prevención de la Ceguera en Programas Nacionales, Ginebra. 1984. 4. Erika Sutter, Allen Foster, Victoria Francis. Hanyane. A village struggles for eye Health. Macmillan publishers Ltd. Hong Kong 1989. 5. Pavan-Langston, D. Manual de Diagnóstico y Terapéutica oculares. SALVAT Editores. Barcelona. España. 1984. 79