TEMA 4 Primeros Auxilios 2015
Anuncio

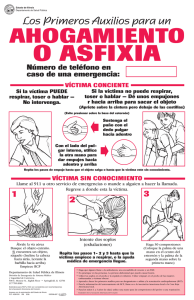
TEMA 4. EL SOPORTE VITAL BÁSICO TRAS LA VALORACIÓN INICIAL SOPORTE VITAL BÁSICO (SVB) Es el conjunto de procedimientos que se aplica a las víctimas que presentan una parada cardiorrespiratoria (PCR) y que están dirigidos a sustituir primero, y a reinstaurar después, la función fisiológica del corazón y de los pulmones, aportando el oxígeno necesario a las células del organismo y, especialmente a las del cerebro. Su objetivo es aumentar las posibilidades de supervivencia de la víctima hasta la llegada de los servicios médicos de emergencias. El cerebro no tolera una hipoxia intensa durante más de 4 minutos. Cuanto más tiempo pasa, las lesiones que resulten se pueden hacer irreversibles. El protocolo para realizar la reanimación se describe con detalle en las recomendaciones que periódicamente publican determinadas sociedades médicas, como la ILCOR (International Liaison Committee on Resucitation) o el ERC (European Resucitation Council). La ILCOR publicó sus últimas recomendaciones en 2010. Este protocolo, hace hincapié en la aplicación de masaje torácico en toda víctima inconsciente en la que se compruebe que no hay respiración eficaz. Ante una situación de riesgo vital o emergencia, es importante que la persona que lo presencia sea capaz de: 1. 2. 3. 4. Reconocer rápidamente la existencia de una PCR y llamar al 112 Iniciar las maniobras de RCP Utilizar un desfibrilador (DESA) lo antes posible, si dispone de él. Soporte vital avanzado (SVA) junto al traslado a un centro sanitario para tratamiento post-reanimación (llevado a cabo por profesionales del SE) A esta secuencia se le llama “Cadena de supervivencia”. Su aplicación es fundamental para aumentar esas posibilidades de recuperación de la víctima. El SVB forma parte de la cadena. La prestación de auxilio en una emergencia, debe seguir a la conducta PAS. Procedimientos que incluye el SVB 1 – Analizar la situación y asegurar la escena (P) 2 – Evaluar el nivel de consciencia de la víctima 3 – Abrir vía aérea y comprobar respiración 4 – Restablecer circulación (mediante masaje cardiaco externo) 5 – Restablecer la respiración (mediante respiración artificial) 6 – Continuar con las maniobras de RCP 7 – Aplicar un DESA (lo antes posible y si se dispone de él) 1 Es muy importante que los procedimientos de SVB: - Se lleven a cabo en el mismo lugar donde se ha producido el suceso. Se apliquen inmediatamente después de producirse la PCR. Se mantengan durante el tiempo necesario. Los signos de la PCR son: - Pérdida de conocimiento Ausencia de respiración espontánea Pulso rápido, débil o ausente Cianosis (color azulado) en labios y uñas PROCEDIMIENTOS FUNDAMENTALES EN EL SOPORTE VITAL BÁSICO Los procedimientos de reanimación cardiopulmonar (RCP), aplicados de forma correcta y rápida, pueden evitar la muerte de una persona que presenta parada cardiorrespiratoria (PCR). En los siguientes puntos analizamos de forma ordenada la secuencia de aplicación de estas maniobras: 1. 2. 3. 4. 5. 6. 7. 8. 9. Analizar la situación y asegurar la escena Evaluar el nivel de conciencia Abrir la vía aérea Comprobar la respiración Si respira, colocar a la víctima en posición lateral de seguridad Si no respira, comenzar con las maniobras de RCP (circulación) Restablecer la respiración RCP básica DESA 1 - Analizar la situación y asegurar la escena Antes de iniciar cualquier maniobra de resucitación, es necesario analizar la situación y aplicar las medidas necesarias que garanticen la seguridad del socorrista, de la víctima y de posibles terceras personas que se encuentren en el lugar del suceso. 2 - Evaluar el nivel de conciencia - Nos arrodillamos junto a la víctima colocándonos a la altura de sus hombros, para determinar si está o no consciente. La sujetamos por los hombros y la zarandeamos suavemente. La hablaremos en tono alto y claro, preguntándole o pidiéndole algo (se la puede llamar por su nombre, si se conoce, o utilizar frases sencillas del tipo: “¡Oiga!, ¿Me oye?, ¡Señora/Señor!, ¡Chaval/Chica!”, o fórmulas parecidas (¿se encuentra bien?) También podemos dar pequeñas palmadas en la mejilla o presionar una de sus uñas. 2 Vemos si la víctima responde a alguno de los estímulos del acrónimo AVDN, (diferentes grados de consciencia según la respuesta): - Consciente: estado de alerta en el cual responde a la totalidad de estímulos. Grado I: Responde a preguntas o ruidos u órdenes verbales. Grado II: Responde a estímulos dolorosos. Grado III: No responde a ningún tipo de estímulos. En los 3 primeros casos, está consciente (aunque hable confusamente): La dejamos en la posición en que la hemos encontrado y la evaluamos periódicamente. En el último caso (no responde), está inconsciente: Pedir ayuda llamando al 112 y abrir la vía aérea. En los adultos, la mayoría de las PCR se deben a un fallo cardiaco, con excepción de víctimas ahogadas, asfixiadas o atragantadas (donde la causa es por falta de permeabilidad de la vía aérea). En los niños pequeños, la PCR se debe más frecuentemente a problemas respiratorios. Otras causas de inconsciencia: - - Síncope o Lipotimia: Se trata de una pérdida momentánea de la consciencia que se presenta de manera súbita. En general es leve, superficial y transitoria y se produce por disminución brusca del flujo sanguíneo cerebral. Puede ser causada por fatiga, hambre, calor, emoción repentina, tos, cepillado del cabello, enfermedad cardiaca u otros motivos de origen nervioso. En pocos segundos se suele restablecer la circulación de nuevo. Se llama mareo o presíncope, si no se llega a perder completamente la conciencia. Intoxicación etílica: Puede producir somnolencia profunda e incluso coma (el alcohol es depresor del Sistema Nervioso Central). Fármacos neurolépticos, somníferos (depresores también). Crisis epilépticas: Tras ellas se puede producir somnolencia profunda. Hipoglucemia: Si es mantenida, puede llegar a PCR. 3 - Abrir la vía aérea En la persona inconsciente, la vía aérea o respiratoria se obstruye generalmente por la caída de la lengua hacia atrás, debido a la falta de tono muscular, o por la existencia de algún cuerpo extraño (sangre, comida u objetos) que la víctima pueda haber aspirado. Para abrir la vía aérea se aplica la maniobra frente-mentón, que consiste en: - - Colocar a la víctima en decúbito supino (boca arriba), con el cuerpo alineado y los brazos extendidos a ambos lados del tronco, sobre una superficie dura, plana y lisa. Pedir ayuda si no se ha hecho antes. 3 - Colocamos una mano sobre la frente y otra sobre el mentón y realizamos una hiperextensión del cuello, inclinando la cabeza hacia atrás y elevando la barbilla. En los niños pequeños, no se realiza hiperextensión, ya que la disposición anatómica de las vías aéreas altas es diferente a la de los adultos y su occipucio es más abombado. Basta con una ligera elevación de la mandíbula, lo que se conoce como “posición de olfateo”. En víctimas en las que se sospeche lesión de la columna cervical, no se realiza esta maniobra (mientras otra persona asegura la fijación del cuello, se hace sólo tracción mandibular). 4 - Comprobar la respiración Se trata de saber si la respiración es normal y espontánea. El proceso a seguir se nombra con el acrónimo VOS: - Ver el movimiento del tórax, observando si asciende y desciende espontáneamente. Oír la entrada y salida del aire escuchando, con la oreja junto a la nariz de la víctima. Sentir la humedad y el calor del aire exhalado sobre nuestra mejilla. Esta comprobación se realiza durante no más de 10 segundos. Si se tiene alguna duda sobre si la respiración es normal, se debe actuar como si ésta fuera anormal. 5 - Colocar a la víctima en posición lateral de seguridad (PLS) Esta posición se utiliza cuando la víctima respira, para mantener la vía aérea abierta y evitar que se atragante o que aspire vómitos, saliva u otros fluidos. Nunca colocaremos en PLS en: - Persona ahogada o que haya sufrido traumatismos importantes en el agua Politraumatizados (precipitados desde gran altura o que han sufrido accidentes de tráfico) ya que podrían tener asociada una lesión de columna o/y médula espinal. Técnica: 1. El reanimador se arrodilla a su lado. Se retiran gafas u otros objetos voluminosos que tenga en los bolsillos. 2. La víctima estará en decúbito supino con las piernas estiradas. 3. Se separa del cuerpo el brazo más próximo al reanimador, flexionado en ángulo recto respecto al cuerpo, con la palma mirando hacia arriba. 4 4. Se flexiona el brazo más alejado por encima del tórax y se coloca la mano contra la mejilla del otro lado. 5. Se coge la rodilla de la pierna más alejada y se flexiona hasta que se deja apoyada la planta del pie en el suelo. 6. Se gira entonces el cuerpo hacia nosotros, hasta colocarle en decúbito lateral, tirando de la rodilla flexionada y del brazo del mismo lado. La pierna superior quedará apoyada sobre el suelo. 7. Colocaremos la cabeza algo inclinada hacia atrás para asegurar vía aérea. 8. Podemos abrigar a la víctima para evitar la pérdida de calor. La posición definitiva es estable, porque la pierna flexionada evita que el cuerpo ruede. La cabeza se acomoda sobre el dorso de la mano. 6 - Restablecer la circulación mediante masaje cardiaco externo El masaje cardiaco externo consiste en aplicar compresiones en el centro del tórax, para comprimir el corazón entre el esternón y la columna vertebral, con el fin de provocar la salida de sangre que hay en su interior hacia las arterias y que llegue a todos los tejidos del organismo. Técnica 1. Colocar a la víctima en decúbito supino en el suelo o sobre una superficie plana y rígida. 2. Aflojarle la ropa, retirando todo lo que pueda comprimirle el cuello (bufandas, pañuelos, corbatas, cadenas, etc.) y dificultar las compresiones. 3. Arrodillarnos a un lado de la víctima, a la altura del tórax. 4. Colocar el “talón” de una mano sobre el tercio inferior del esternón de la víctima, en el centro del pecho. 5. Colocar el talón de la otra mano sobre el dorso de la primera, entrelazando los dedos, procurando que los de la mano inferior estén rectos y no se apoyen sobre el pecho de la víctima. 6. Se estiran los brazos sin flexionar los codos y perpendiculares a la víctima, se presiona sobre las manos para comprimir verticalmente el esternón. La profundidad de la compresión será de unos 4 a 5 cm. o un tercio de la altura del tórax. Se trata de transmitir a la compresión el peso de nuestro cuerpo. Esto produciría una “sístole”(bombeo de sangre). 7. Se permite que el tórax se recupere relajando la presión que se aplica sobre el tórax, sin perder el contacto de nuestras manos con su piel (se produce una descompresión que equivale a la “diástole”, en la que el corazón se rellena de sangre de nuevo). 8. Se realizan 30 compresiones torácicas a un ritmo de 100 por minuto (aproximadamente 2 por segundo) En niños menores de un año o lactantes la compresión se realiza en el mismo lugar pero con dos dedos (de una sola mano, o con los pulgares de ambas manos abarcando el tórax con el resto de los dedos). 5 En mayores de un año, la compresión se hará con una sola mano. 7 – Restablecer la respiración Existen diferentes métodos, pero de elección es el denominado boca a boca en cualquiera de sus variantes (“boca a boca” y “boca a nariz”). Los sanitarios utilizan ambúes, mascarillas y protectores faciales. Consiste en insuflar de forma activa, la mayor cantidad de aire inspirado por el socorrista en el interior de la vía aérea de la víctima. Si el tórax se eleva y luego desciende con cada insuflación, la aplicación de la técnica es correcta. Si no se eleva, habrá que asegurar que la vía aérea esté abierta. Si aún así no entra bien el aire, sospecharemos la existencia de cuerpo extraño. Técnica - - Arrodillados al lado de la víctima nos aseguramos de que la vía aérea está abierta. Con los dedos índice y pulgar de la mano que tenemos apoyada en la frente sellaremos su nariz bien, apretando sobre las aletas nasales. Tomamos una bocanada de aire (inspiración profunda), acercamos nuestra boca a la suya, sellándola bien para que no se escape el aire por las comisuras e insuflamos, observando si el tórax se llena. Apartamos la boca y dejamos que su tórax se vacíe pasivamente. Realizamos una segunda insuflación. Cada una de ellas de un segundo de duración. En niños menores de un año o lactantes, con nuestra boca cubrimos la nariz y la boca a la vez (método “boca a boca-nariz”). REANIMACIÓN CARDIOPULMONAR BÁSICA (RCP) Es la realización conjunta de los procedimientos de masaje cardiaco externo (compresiones torácicas) y de la respiración artificial, cuando se produce una PCR. Se aplican cuando la víctima está inconsciente y hay ausencia de respiración normal. No es necesaria la palpación del pulso en la arteria carótida, sobre todo cuando quien lleva a cabo las maniobras no es sanitario, pues el dato obtenido no es fiable y retrasa el inicio de la reanimación. La PCR debe resolverse en el mismo lugar en el que ocurre, lo antes posible y en función del número de intervinientes o socorristas. - Si hay dos personas, uno de ellos debe realizar el masaje cardiaco externo (se colocará a la altura del pecho de la víctima) y el otro la respiración artificial (junto a la cabeza). Cada cierto tiempo pueden intercambiarse, para evitar el agotamiento, procurando disminuir el número y el tiempo de las interrupciones. 6 - Si solo hay una persona, ésta debe realizar los dos procedimientos, alternando cada uno de ellos. SECUENCIA EN ADULTOS 1. Aplicar medidas de protección y salvamento si hay peligro. 2. Comprobar consciencia: • • Si responde se la deja en la posición en la que estaba o PLS y se practica la evaluación y actuación urgente. Si no responde, grita pidiendo ayuda y continúa el procedimiento. 3. Llamar al 112 si no se hizo antes. 4. Colocar a la víctima en decúbito supino y nos arrodillamos a su lado. 5. Abrimos vía aérea con la maniobra frente – mentón. 6. Comprobamos si respira normalmente: • • Si es así, la colocamos en PLS. Si no es normal, es ineficaz o no respira, se continúa con el procedimiento. 7. Aplicamos 30 compresiones torácicas seguidas de 2 insuflaciones (reduciremos al mínimo el tiempo que estamos sin efectuar compresiones). 8. Se repetirán las compresiones y las insuflaciones con ciclos de 30:2 (30 compresiones: 2 insuflaciones). En caso de que no se puedan hacer las insuflaciones, se realizará exclusivamente el masaje cardiaco con un ritmo de 100 compresiones/minuto. 9. Reevaluamos a la víctima cada 2 minutos (ó 5 ciclos de 30:2) • • Si la víctima se recupera, la colocamos en PLS, hasta su traslado, controlando su estado periódicamente. Si no se recupera, continuamos con las maniobras. 10. Sólo deben suspenderse cuando: • • • Llegue la ayuda cualificada La víctima recupere su respiración normal El reanimador esté exhausto SECUENCIA EN NIÑOS La mayor parte de las PCR en niños se deben a causa respiratoria (obstrucción aguda de la vía aérea o depresión respiratoria de diferente origen). 7 Eso hace que la secuencia varíe ligeramente: - - Antes de comenzar las compresiones torácicas se realizarán 5 insuflaciones, de las que al menos 2 deben ser efectivas (que provoquen movimiento torácico). Después se sigue con ciclos de 30:2. Si estamos solos, aplicamos 1 minuto de RCP antes de abandonar a la víctima para llamar al 112. Si la PCR ha sido presenciada y repentina, es más probable que la causa sea de origen cardiaco, como en los adultos y la secuencia será igual a la suya. De la misma forma, en un adulto con obstrucción de la vía aérea, al ser la causa de la parada la asfixia, se deberán aplicar las 5 insuflaciones iniciales. OBSTRUCCIÓN DE VÍA AÉREA POR CUERPO EXTRAÑO (OVACE) También conocida como atragantamiento, es un cuadro clínico bastante frecuente tanto en adultos como en niños. En los primeros por atragantamiento durante una comida, aunque también puede producirse por piezas dentales desprendidas, chicles, etc. En la infancia, porque al jugar o comer, se pueden aspirar pequeños objetos o alimentos. En cualquier caso, puede acarrear consecuencias fatales, pues al obstruirse la vía aérea, queda comprometido el transporte de oxígeno a los órganos. Esto supone que la víctima puede llegar a sufrir una PCR si la obstrucción es completa y no se soluciona en unos minutos. Signos clínicos - Tos De forma instintiva se lleva las manos a la garganta Cara de angustia Palidez de piel que puede pasar a ser cianótica (azulada) Parada cardiorrespiratoria si la obstrucción no se resuelve. Protocolo de actuación para adultos y niños mayores de un año Evaluar la severidad del cuadro: - Obstrucción leve u obstrucción incompleta: Si la víctima respira y puede hablar, o/y la tos es eficaz. • • La animaremos a seguir tosiendo. Podemos intentar ver si el cuerpo extraño es accesible y en ese caso extraerlo con “maniobra de gancho” o barrido digital” con el dedo índice o índice y corazón. - Obstrucción severa: No puede hablar y la tos es ineficaz. 8 • • • Le daremos 5 golpes con el talón de nuestra mano dominante, entre las escápulas u omóplatos. Si no expulsa con esto el cuerpo extraño aplicaremos la maniobra de Heimlich, otras 5 veces. Si aún así no lo expulsa, se repetirá la secuencia: 5 golpes en la espalda /5 compresiones abdominales, Continuar hasta que se resuelva la obstrucción. - Si llega a perder la consciencia, lo trataremos como una PCR y realizaremos las maniobras de RCP. Maniobra de Heimlich Su objetivo es aumentar la presión dentro del tórax imitando el mecanismo de la tos, para tratar de mover el cuerpo extraño que obstruye la vía aérea. Los pasos son: - Ponerse detrás de la víctima y colocar los brazos en torno a su cintura. Cerrar el puño de una mano, colocando el pulgar entre los otros dedos y apoyarlo en la parte alta del abdomen (en la “boca del estómago”). Se agarra este puño con la otra mano y se realiza la compresión con un movimiento rápido, hacia arriba y hacia atrás. En embarazadas u obesos, las compresiones serán torácicas. Una persona estando sola, se podría hacer el “auto Heimlich”, presionando su abdomen contra el borde superior del respaldo de una silla. Protocolo de actuación en lactantes (menores de un año) - Obstrucción leve (tos eficaz): Animar a seguir tosiendo sin hacer nada más. - Obstrucción severa (tos ineficaz): • Si consciente, alternadas): secuencia 5/5 (interescapulares y torácicas o Se coloca al niño boca abajo sobre un antebrazo, con la cabeza más baja que el resto del cuerpo, sosteniéndolo por el pecho y la barbilla. o Con la otra mano se dan 5 golpes en la espalda, entre las escápulas u omóplatos. o Si no expulsa el cuerpo extraño, se voltea al niño, apoyando su espalda sobre el antebrazo contrario (el que antes daba los golpes), siempre con la cabeza más baja que el cuerpo y presionamos con la mano libre, otras 5 veces, sobre la parte anterior del tórax, en la misma localización que en las maniobras de RCP. 9 o El proceso se repite hasta que el cuerpo extraño sea expulsado, se libere la vía aérea o el niño quede inconsciente. • Si inconsciente, se realiza la maniobra frente-mentón y se aplican 5 ventilaciones de rescate antes de iniciar RCP (30:2) según se explicó anteriormente. DESFIBRILACIÓN EXTERNA SEMIAUTOMÁTICA (DESA) La muerte súbita y sus causas • • • La Parada Cardiorrespiratoria (PCR) es causa de muerte súbita. Una de las causas más frecuentes de PCR es la Fibrilación Ventricular (FV) (75-85% de los casos). La Fibrilación V. se puede corregir con un aparato llamado “desfibrilador”. Cada año se producen en España alrededor de 24.500 PCR fuera de los hospitales. Se cree que la FV es la causa inmediata de muchas de ellas. En la muerte súbita lo que ocurre es un cese de la conciencia, de la circulación y respiración, brusca (en seg. o min.) Con las maniobras de RCP y DESA se pueden llegar a recuperar desde un 10 a un 40% de ellas. Sistema eléctrico del corazón El miocardio es un músculo que se contrae coordinadamente respondiendo a un estímulo eléctrico cuyo origen está en el “nodo sinusal”. El nodo sinusal es un conjunto de células especializadas que crean ese estímulo. Ese impulso se transmite por todo el corazón a lo largo de unas fibras especializadas que se denominan en conjunto: “sistema eléctrico del corazón”. Fibrilación Ventricular La fibrilación ventricular (FV) es de los trastornos más graves que puede sufrir este sistema. Es una arritmia (alteración del ritmo normal cardiaco). Se caracteriza por la producción de impulsos rápidos, desorganizados, mal distribuidos que ocasionan una contracción muscular descoordinada. Los ventrículos tiemblan en lugar de contraerse y lo hacen sin coordinación con las aurículas. La frecuencia cardiaca es más rápida y débil, originando una caída de Tensión Arterial y desaparición de los pulsos, que producen disminución del riego que llega a los órganos. Como consecuencia se produce un fallo multiorgánico en minutos salvo que se aplique el tratamiento de emergencia adecuado. 10 La causa más frecuente de Fibrilación es el Infarto Agudo de Miocardio, y tienen más riesgo los mayores de 40 años, fumadores, consumidores de algunas drogas, y personas que presentan factores de riesgo cardiovascular (obesidad, sedentarismo, estrés...) La desfibrilación Es la detención de la FV mediante una descarga eléctrica controlada, suministrada por un aparato llamado “Desfibrilador” que permite que el corazón vuelva al ritmo normal. Ante la FV no son suficientes los procedimientos de RCP. Aplicados correctamente solo logran un porcentaje pequeño de supervivencia. La efectividad de la DF alcanza el 90% cuando se aplica inmediatamente después de una parada presenciada. Por cada minuto que pasa, ese porcentaje desciende de un 7 a un 10%. Interesa conseguir que el corazón vuelva a un ritmo normal lo antes posible. El objetivo es que pasen menos de 5 minutos entre la petición de ayuda y el choque eléctrico: La “Desfibrilación temprana” por tanto, se convierte en objetivo prioritario. El aparato desfibrilador. Funciones: • • Analiza el ritmo cardiaco mediante un electrocardiograma de superficie. Administra descarga eléctrica con el fin de obtener un ritmo cardíaco viable con altos niveles de seguridad. Otras características: • • • Fáciles de usar. Solo precisa seguir las instrucciones que da el aparato. Está pensado para legos. Eficaces con un mantenimiento mínimo. Seguros y sensibles: Identifica los ritmos potencialmente mortales que se pueden resolver con desfibrilador Tipos: • • DESA: Desfibrilador Externo Semi-Automático (la persona activa la descarga cuando avisa el aparato). Este se creó para personal técnico sanitario y el público en general. DEA: Desfibrilador Externo Automático (el aparato solo emite descargas cuando está indicado) El Gobierno español estableció mediante Real Decreto 365/2009 de 20 de Marzo, las condiciones y requisitos mínimos de seguridad y calidad en el uso del DEA y DESA en el ámbito extrahospitalario. 11 A esta normativa se pueden añadir las que se establezcan a nivel autonómico. La idea es que: • • • El desfibrilador esté al alcance del público en lugares donde exista gran concentración de gente. Los trabajadores conozcan su localización y su uso. Se ofrezca formación en el uso de los mismos, con una duración establecida y acreditación anual. El ERC recomienda que haya desfibriladores de acceso público en lugares donde se espera que ocurra como mínimo cada dos años una PCR ante testigos (suelen ser sitios donde se concentran masas de personas: aeropuertos, estaciones, polideportivos, grandes almacenes, estadios...). A estos lugares se les denomina “zonas cardioprotegidas”. Características y mantenimiento del DESA Modelo estándar: • • • • • • Tamaño de 30x30x9 cm. Peso de 2,75 K Resistente a golpes e interferencias eléctricas. Soporta temperaturas entre 0-50ºC Impermeable. No emite ondas electromagnéticas (puede usarse en un avión en vuelo) Uso en mayores de un año (entre 1 y 8 años, con un sistema de atenuación o parches pediátricos) El aparato cuenta con: • • • • • 2 ó 3 botones para encendido, análisis de ritmo cardíaco (opcional si el procedimiento es automático) y otro para señalización de descarga. 2 electrodos, conectados cada uno a un parche (de un solo uso) que se pega a la piel del tórax de la víctima. Un altavoz, que va emitiendo los resultados de sus análisis y las instrucciones necesarias en cada momento (si necesita descarga o no; cuando debe llevarse a cabo; cuando se puede tocar a la víctima y cuando no; cuando debemos realizar RCP, etc.) Un sistema informático que marca la secuencia de actuación y emite órdenes audiovisuales que se deben seguir para su correcto manejo. Un sistema de registro de información sobre la intervención en la que se ha utilizado, para poder realizar estudios clínicos posteriormente (se descarga tras cada uso y por obligación legal se guarda un mínimo de 5 años). 12 • Baterías (duran unos 5 años, pueden suministrar unas 300-400 descargas) No permite emitir la descarga si no está indicada. Después de usarlo se limpia y se almacena en lugar adecuado. Protocolo de actuación 1. Proteger. 2. Evaluación de emergencia (en decúbito supino); identificar la PCR. 3. Llamar al 112 y buscar el DF (o si hay otra persona que vaya ella). 4. RCP básica mientras llega y se prepara el DF (mínimo 5 ciclos 30:2). Retiramos también cadenas y objetos metálicos, así como parches de medicación y procuramos que el tórax esté seco. 5. Encender DF. Dirá: “colocar los electrodos” (uno sobre pectoral derecho bajo la clavícula, y otro bajo axila izquierda a la altura del corazón) Lisos y pegados uniformemente a la piel. Si la persona lleva un marcapasos, separamos el electrodo del mismo unos 10cm. 6. Cuando todo está preparado se para la RCP. El DESA dirá: “analizando” o “análisis en proceso” o “pulsar para analizar ritmo cardíaco”. Si el aparato detecta movimientos lo indicará porque interfieren en los análisis. • Si la víctima está fibrilando, el aparato indicará: “Descarga aconsejada” y añadirá: “pulsar botón intermitente de descarga”. • Si la víctima está en asistolia (ausencia de actividad eléctrica y de contracciones), o en algún ritmo cardíaco que no se beneficie de la desfibrilación) dirá: “Descarga no aconsejada”. Se sigue entonces realizando RCP durante 2 minutos antes de realizar un nuevo análisis del ritmo cardiaco. 7. Antes de pulsar el botón, deberás pedir a las personas que rodean a la víctima que se aparten diciendo “apartaos”. En los aparatos automatizados, la descarga ocurre inmediatamente sin necesidad de pulsar ningún botón, tras advertir al personal que se aparte. 8. Pulsar el botón de descarga. Un sonido de intensidad creciente indicará la liberación de energía. 9. Tras la descarga el DESA indicará: “Ya puedes tocar a la víctima”. 10. Debes realizar de nuevo 5 ciclos de RCP, con la secuencia 30:2 (unos 2 min.) sin pararte a comprobar si fibrila o tiene pulso, porque pocas 13 víctimas recuperan el ritmo normal tras una única descarga y conviene que esté el mínimo tiempo posible sin riego en órganos vitales. 11. El aparato volverá a iniciar el proceso de análisis o te pedirá que pulses el botón para iniciarlo. Si no es necesario repetir la descarga indicará: “Descarga desaconsejada” o “Descarga no indicada” (y no se podrá descargar aunque se pulse el botón). 12. Si la víctima continúa en fibrilación, realizar otros 5 ciclos de RCP antes de la siguiente descarga. El aparato ya estará cargado. 13. Tras esa descarga se repite el proceso (ciclo RCP/análisis/solicitud de descarga) 14. Si el análisis del ritmo cardíaco encuentra actividad eléctrica funcional lo indicará. En ese caso explora los signos vitales de la víctima y dale el apoyo que necesite (Posición lateral de seguridad como mínimo hasta que llegue la ayuda especializada). Los electrodos se dejan conectados por si se vuelve a parar EN CONCLUSIÓN: El DESA optimiza la cadena de supervivencia, es el eslabón clave, que mejora el resultado de la Parada CR por arritmias precursoras de muerte. En niños la PCR suele tener como desencadenante la asfixia y muy rara vez es por Fibrilación Ventricular (ésta es más frecuente en adolescentes y en casos de muerte súbita) 14 15