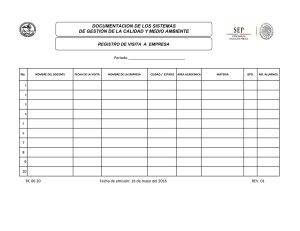
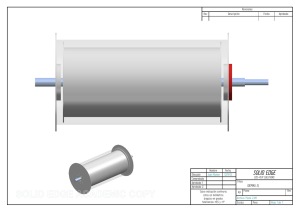
Descargar número completo PDF - Cuerpo Medico | Hospital
Anuncio

NZOR AGUIN MA AG A lo es m lud del Sa CHICLA YO Supre a - JO EN AS eb Pu y Le La AL NAC ION SPIT HO A L AL NZOR AGUIN MA AG A lo es m lud del Sa CHICLA YO Supre a - JO EN AS eb Pu y Le La AL NAC ION SPIT HO A L AL REVISTA del CUERPO MÉDICO del HNAAA Revista Medicocientнfica del Hospital Nacional Almanzor Aguinaga Asenjo Volumen 5 número 2 2012 COMITÉ DE LA REVISTA Director Dra. Margarita Martнnez Marmanillo Período 2011 – 2012 Presidenta Vicepresidenta Secretaria Prosecretaria Tesorero Protesorero Primer vocal : : : : : : : Dra. Margarita Martínez Marmanillo Dra. Delci Miranda Plasencia Dra. Rosio Pando Lazo Q. F. Patricia Senmache Chereque Dr. Gregorio Casas Vásquez Dr. Gonzalo Gamboa Cortijo Dr. Abraham Burga Ghersi Consejo Ejecutivo Nacional AMSSOP- SINAMSOP Delegados AMSSOP – SINAMSOP Dr. Víctor Luna – Victoria Amaya Dr. Jaime Salazar Zuloeta Dr. Richard López Vásquez Dr. Abel Escalante Huancahuare Dr. Segundo Lluén Juárez Secretario General de SINAMSSOP Dr. Santiago Ulises Rentería Secretario de Organización Dr. Aurelio Torres Cava Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo Publicación oficial del Cuerpo Mйdico del Hospital Nacional Almanzor Aguinaga Asenjo (Rev. cuerpo mйd. HNAAA), destinada a difundir principalmente la información mйdico-cientнfica producida en el HNAAA, región Lambayeque principalmente. Ademбs recibe todos los aportes de los profesionales de la salud generados dentro y fuera del paнs, los que serбn publicados previa evaluación por pares externos. La revista se distribuye gratuitamente y por canje, se encuentra indizada en las siguientes bases de datos: Imbiomed; Latindex; Index Copernicus International S.A.; Dialnet; Sistema de Bibliotecas UNMSM. Periodicidad Trimestral. © Cuerpo Mйdico del HNAAA 2012 Hecho el depósito legal en la Biblioteca Nacional del Perú N° 201012770 ISSN Versión impresa: 2225-5109; Versión Electrónica: 2227-4731 Todos los derechos reservados. Esta publicación no puede ser reproducida, todo en parte, ni registrada o trasmitida por un sistema de recuperación de información, en ninguna forma ni por ningún medio; sea mecбnico, fotoquнmico, electrónico, magnйtico, electroóptico, fotocopia o cualquier otro medio; sin el permiso previo por escrito del Cuerpo Mйdico del HNAAA. El contenido de esta revista es responsabilidad de los autores y no refleja necesariamente la opinión del Cuerpo Mйdico del HNAAA. Para los asuntos relacionados con la Rev. cuerpo mйd. HNAAA, dirigirse al director: Plaza de la Seguridad Social s/n. Chiclayo, Perú. Telefax: 074-232320/ 074-237776 anexo 2311 [email protected], [email protected] Av. 28 de Julio 451 Diego Ferrй Telef.: 976492974 - Chiclayo [email protected] (Presidente del Cuerpo Mйdico) Comitй Editor Editor Cientнfico Dr. Cristian Dнaz Vйlez (Oficina de Inteligencia Sanitaria) Miembros del Comitй Editor Dr. Jaime Alvites Izquierdo Dra. Jaqueline Poma Ortiz Dra. Denisse Pajuelo Garcнa (Mйdico Asistente del Servicio de Medicina Interna) (Mйdico Asistente del Servicio de Geriatrнa) (Mйdico Asistente del Servicio de Cuidados Intermedios) Editor de estilo Argimiro Yangua Jaramillo Consejo Editorial Dr. Dr. Dr. Dr. Dr. Dr. Dr. Dr. Dr. Vнctor Luna-Victoria Amaya Jorge Sosa Flores Vнctor Soto Cбceres Franco León Jimйnez Segundo Lluйn Juбrez Alfonso Heredia Delgado Ricardo Peña Sбnchez Francisco Rodrнguez Rodrнguez Eduardo Vergara Wekselman (Servicio de Cirugнa General del HNAAA) (Servicio de Pediatrнa del HNAAA) (Universidad San Martнn de Porres-Filial Norte) (Universidad Católica Santo Toribio de Mogrovejo) (Universidad de Chiclayo). (Universidad Nacional Pedro Ruнz Gallo) (Gerencia Regional de Salud - Lambayeque) (Hospital Regional Docente Las Mercedes de Chiclayo) (Hospital Regional Docente Belйn de Lambayeque). Consejo Consultivo Dr. Alex Ortega Loayza Dr. Walter H. Curioso Vнlchez Dr. Alfonso J. Rodrнguez-Morales Dr. Frank Espinoza Morales Dr. Daniel Cбrcamo Pйrez Dr. Percy Mayta-Tristбn Dr. Germбn Mбlaga Rodrнguez Dr. Edйn Galбn Rodas Dr. Moisйs Apolaya Segura Dr. Raúl Ishiyama Cervantes Dr. Edward M.A. Mezones Holguнn Dr. Cйsar Gutiйrrez Villafuerte Dr. Jorge Enrique Osada Liy (American Academy of Dermatology and Society for Investigative Dermatology-EE.UU) (Universidad de Washington , Seattle, Washington- EE.UU) (Universidad Tecnológica de Pereira-Colombia) (Hospital Central de San Isidro-Argentina) (Centro de excelencia CIGES-Chile) (Universidad Peruana de Ciencias Aplicadas - Perú) (Universidad Peruana Cayetano Heredia - Perú) (Asociación Peruana de Informбtica Mйdica - Perú) (Sección Vigilancia Epidemiológica-Dirección de Sanidad Fuerza Área del Perú) (Universidad Peruana Cayetano Heredia - Perú) (Instituto Nacional de Salud - Perú) (Universidad Nacional Mayor de San Marcos - Perú) (Universidad Peruana Cayetano Heredia - Perú) Уrgano de apoyo administrativo y logнstico Sra. Lourdes Pejerrey Cortez Sr. Carlos López Cumpйn Уrgano de apoyo al comitй editor Est. Est. Est. Est. Est. Med. Med. Med. Med. Med. Oscar Vera Romero Isabel Castillo Mori Pablo Puescas Sбnchez John Cabrera Enrнquez Yasmin Lajo Aurazo (SOCIEM-UNPRG) (SOCIEM-UNPRG) (SOCIEM-UNPRG) (SOCIEM-UNPRG) (SOCIEM-USMP) Contenido VOLUMEN 5 NÚMERO 2 ABRIL - JUNIO 2012 Editorial El desafío del impulso de la investigación científica en los hospitales Autor: Jaime Alvítez-Izquierdo, Carlos Cerrón-Rivera. 4 Artículo Original Calidad técnica de las historias clínicas de los pacientes hospitalizados en un hospital EsSalud de Chiclayo. 2008-2010. Autores: Pablo Ronald Puescas-Sánchez, Marcel Alonso Díaz-Nolazco, Cristian Díaz-Vélez. 5 Valor diagnóstico de la circunferencia de brazo, muslo y pierna en el estado nutricional del adulto mayor en el hospital Almanzor Aguinaga Asenjo 2011. Autores: Yuliana L. Bocanegra-Becerra, Evelyn E. Cornejo-Cortez, Stephanie M. García-Alarcón, Cristian E. Salazar-Campos, César A. Sisniegas-Pajuelo, Denissa Pajuelo-García, Ricardo Peña-Sánchez. 11 Validez del método concentrado en esputo con hipoclorito de sodio para el diagnóstico de tuberculosis en pacientes con radiografía anormal y baciloscopía negativa. Autores: Betty Barón-Ramos de Rosario, Víctor Soto-Cáceres, Moisés Rosario-Borrego. 15 Comunicación Corta Juego patológico en estudiantes de una Universidad Pública Peruana, 2010. Autores: Kenny Pérez-Ocampo, Felicia Lozano-Delgado, Karina Nava-Alarcón, Henry Delgadillo, Jhonatan Becerra, Edén Galán-Rodas. 19 Artículo valorado críticamente Micofenolato Mofetil para tratamiento de Inducción de la Nefritis Lúpica. ¿Es suficiente la evidencia existente?. Autor: María Julia Cumpa-Dávila 22 Reporte de Caso Manejo laparoscópico de un quiste hepático gigante: a propósito de un caso. Autores: Jorge Fernández-Mogollón, César Castellanos-Custodio, César Uchofen-Silva. 25 Cartas al Editor Mejorando la información a los cuidadores, sobre la enfermedad de sus pacientes hospitalizados. Autores: Ana Salazar B., Rina Cuzquén S., Frida Arauco F., Jaquelyn Poma. O. adultos mayores 31 Intervención educativa de enfermería para el fortalecimiento del autocuidado del adulto mayor hipertenso. Autores: María E. Vásquez-Pérez, Rosa G. Montenegro-Mendoza. 33 Alfabetización en Salud: oportunidad para mejorar la salud de la población. Autores: Caddie Laberiano-Fernández, Edén Galán-Rodas. 35 Calidad de atención: un desafío de los hospitales de la región Lambayeque. Autores: Eduardo Cabredo-Zelada, Maria Dorival-Sihuas. 37 Importancia del cálculo del tamaño muestral en las investigaciones.. Autores: Juan Alberto Leguía-Cerna, Pablo Ronald Puescas-Sánchez, Cristian Díaz-Vélez. 38 Instrucciones para los autores 39 Contents VOLUMEN 5 NUMBER 2 APRIL - JUNE 2012 Editorial The challenge of boosting scientific research in hospitals Author: Jaime Alvítez-Izquierdo, Carlos Cerrón-Rivera. 4 Research Papers Technical quality of the medical charts of the patients at Hospital Essalud of Chiclayo, 2008-2010. Authors: Pablo Ronald Puescas-Sánchez, Marcel Alonso Díaz-Nolazco, Cristian Díaz-Vélez. 5 Diagnostic value of arm, leg and thigh circumference regarding the nutritional status of senior adults in Almanzor Aguinaga Asenjo hospital 2011. Authors: Yuliana L. Bocanegra-Becerra, Evelyn E. Cornejo-Cortez, Stephanie M. García-Alarcón, Cristian E. Salazar-Campos, César A. Sisniegas-Pajuelo, Denissa Pajuelo-García, Ricardo Peña-Sánchez. 11 Validity of the concentrated method with sodium hypochlorite for diagnosing tuberculosis in symptomatic respiratory patients with negative smear and abnormal X-ray photography. Authors: Betty Baron-Ramos de Rosario, Víctor Soto-Cáceres, Moisés Rosario-Borrego. 15 short communication Pathological gambling in a public university students in Peru, 2010. Authors: Kenny Pérez-Ocampo, Felicia Lozano-Delgado, Karina Nava-Alarcón, Henry Delgadillo, Jhonatan Becerra, Edén Galán-Rodas. 19 Article rated critically Mycophenolate Mofetil for Induction Treatment Of lupus Nephritis. The evidence is sufficient?. Author: María Julia Cumpa-Dávila. 22 Case Report Laparoscopic management of a giant hepatic cyst: a case report. Authors: Jorge Fernández-Mogollón, César Castellanos-Custodio, César Uchofen-Silva. 25 Letters to editor Improving information to caregivers about the illness of their hospitalized elderly patients. Authors: Ana Salazar B., Rina Cuzquén S., Frida Arauco F., Jaquelyn Poma. O. 31 Nursing Education Intervention For the Strengthening of Self-Care For Older Hypertensive Authors: María E. Vásquez-Pérez, Rosa G. Montenegro-Mendoza. 33 Health literacy: opportunity to improve population health. Authors: Caddie Laberiano-Fernández, Edén Galán-Rodas. 35 Quality of care: a challenge for Lambayeque's hospitals. Authors: Eduardo Cabredo-Zelada, Maria Dorival-Sihuas. 37 Importance of sample size calculation in research. Authors: Juan Alberto Leguía-Cerna, Pablo Ronald Puescas-Sánchez, Cristian Díaz-Vélez. 38 Instructions for authors 39 Jaime Alvítez-Izquierdo1,a ,Carlos Cerrón-Rivera2,b Actualmente en el Perú y en el mundo se vienen desarrollando reformas que están modificando el sistema de salud que generan necesidades de información para la toma de decisiones y requiere la búsqueda de evidencias y gestión del conocimiento para diseñar nuevas intervenciones, hacer más efectiva y eficientes las intervenciones y evaluar los cambios que se producen en la salud y el bienestar de la persona, es sobre esta base que adquiere importancia la investigación en salud (1), que viene a ser todo proceso dirigido a generar conocimiento sistemático y contrastar hipótesis para mejorar la salud y bienestar de la población. La investigación científica, en los sistemas sanitarios, específicamente en los hospitales (investigación biomédica), adopta una amplia gama de posibilidades o líneas de investigación: desde la investigación básica hasta la investigación aplicada (investigación clínica), pasando por variantes como: investigación clínica, casos clínicos, reporte de casos, investigación epidemiológica, etc. Sin embargo, escasa o ninguna importancia se viene dando a la investigación en el sistema sanitario, dejando de la lado la importancia y los cambios que con su desarrollo general dentro de este sistema como fortalecer y potenciar la calidad de atención sanitaria; mejorar la calidad de atención, el rendimiento clínico y la racionalización de los procesos de decisión (2,3), posiblemente relacionado con problemas como: el insuficiente dominio de la metodología de la investigación, acaso por la preconcebida idea de que investigar es difícil y costoso; o la errónea idea de que investigar es una pérdida de tiempo, actividad que no rinde económicamente, etc.; hay quienes sostienen que investigar es una actividad netamente de otras instituciones (universidad, institutos especializados, etc.), más no de los hospitales. Como una estrategia para fomentar la investigación en el sistema sanitario es que del 28 al 31 de mayo del 2012, se llevo a cabo en Lima, el “Taller de prioridades y plan de acción de investigación en EsSalud”, propiciando amplios debates sobre el rol y las líneas de investigación en EsSalud, que al final solo logró corroborar lo que se sabe: la investigación es una actividad que forma parte del quehacer hospitalario y que el hecho que en nuestro ámbito hospitalario no se realice con la intensidad y continuidad deseada, no implica desmerecer su importancia ni su práctica. Existen ejemplos en el desarrollo del centro hospitalario en torno a la investigación generando recursos frescos para la gestión, por ejemplo un estudio español (4), gráfica de modo general la naturaleza de la investigación científica en el sector sanitario: entre 1996 y 2004 realizándose un análisis de la producción de artículos en las revistas de investigación, resultando que de 40 061 artículos el 47% procedían del sector sanitario exclusivamente, un 37 % se originaban tanto del sector sanitario como del universitario; por lo que la investigación sanitaria superaba a la que se realiza en las universidades; con ello no es más que reafirmar la importancia de la investigación en el sector salud. Del mismo modo también en España el hospital clínico de Barcelona que en un periodo de 40 años, reformulando su estructura funcional y partiendo con deficiencias en la producción científica, logró llegar al primer lugar en publicaciones de todos los hospitales de España en el año 2002. El cambio fue paulatino y dentro de sus objetivos de gestión estaba la investigación, se creó un centro de investigación de ciencias básicas dependiente del estado local en Cataluña, del centro asistencial y de la Universidad de Barcelona, con personas de vasta experiencia en apoyo de la práctica clínica. Con esto 1. Jefe de Servicio de la Unidad de Cuidados Intermedios. Hospital Nacional Almanzor Aguinaga Asenjo, Chiclayo-Perú. 2. Presidente del Centro de Investigación de la Red Asistencial de Lambayeque-Essalud, Perú. a. Médico Intensivista. b. Médico Cirujano de Tórax y Cardiovascular. 4 lograron sobrepasar los 500 artículos originales en el año 2005, con un factor de impacto de 2,242 puntos, ingresando alrededor de 33 millones de euros, un 60% provenía del sector público y el resto del sector privado (5). Pero en nuestra realidad, ¿cuál es o debe ser el rol de la investigación científica en los hospitales? Obviamente la investigación que se realice en los ámbitos sanitarios debe tener un objetivo final básico: acrecentar la calidad de la atención sanitaria. Desde este punto de vista el tipo de investigación relevante en el ámbito sanitario es la investigación aplicada. Por tanto la investigación científica en EsSalud debe tener un adecuado impulso. Ello implica abarcar varios planos de acción: a) Una buena y confiable base de datos (historias clínicas adecuadamente confeccionados); b) sistematizar la práctica clínica en base a guías científicamente fundadas, a las que hay que adherir instrumentos de recolección de datos de enfoque multidisplinarios; c) un comité de investigación científica comprometido, solido, dinámico y con respaldo institucional para una sostenibilidad; d) Incentivos para los investigadores e) líneas de investigación claras, nacidas del consenso asistencial y relevantes para mejora continua de la calidad. Un aspecto importante será cambiar paradigmas del quehacer médico, en los que la investigación científica forme parte del día a día, y además sea un instrumento del análisis crítico de la realidad del sistema de salud que posibilite brindar una atención de calidad cada vez más óptima. Es claro que la investigación es importante para mejorar la calidad de las prestaciones en salud creando estrategias que permitan tener la fuerza suficiente para implementar en la práctica los diversos hallazgos provenientes de las múltiples investigaciones realizadas que constituyen evidencias de calidad e innovación, permitiendo funcionar a los hospitales en los más altos estándares de calidad (6). En este sentido los profesionales de salud de los distintos centros asistenciales podemos tener protagonismo en investigación, más aún si nos enfocamos a la gestión de los servicios, cuidados para con los pacientes y un adecuado manejo de los mismos en todas las áreas, especialidades y subespecialidades sanitarias, resaltando que todo lo se haga, impactara directamente en mejorar la calidad de la práctica médica actual y permitirá ofrecer a nuestros pacientes una mejor medicina, basada en la aplicación e implementación del conocimiento científico (7) . REFERENCIAS BIBLIOGRÁFICAS 1.- Yagui M, Espinoza M, Caballero P, Castilla T, Garro G, Yamaguchi LP, et al. Avances y retos en la construcción del sistema nacional de investigación en salud en el Perú. Rev. perú. med. exp. salud pública; 27(3):387-397 2.- Vera A, Salge TO. The impact of research and development on hospital performance an empirical analysis in the english hospital sector. Gesundheitswesen. 2011;73(3):142-8. 3.- Zamberlan A. Health services research and development: a tool for hospital management. Health Serv Res. 1990;25(1):169-75. 4.- Valdivieso P, Arias CG, Chaparro MAS.¿Qué aporta la Universidad a la investigación de los hospitales?. Cardiocore .2011;46(4):127-130. 5.- Rodés J. La experiencia del hospital clínico de Barcelona: integración Facultad de Medicina - IDIBAPS - hospital Universitario. Educ méd. 2007;10(4):202-8. 6.- Seguel F, Paravic T. Unidad de investigación en hospitales autogestionados. Cienc. enferm. 2011; 17(2): 19-25. 7.- Díaz-Vélez C, León-Jiménez F, Peña-Sánchez R, Soto-Cáceres V, GalánRodas E, Málaga-Rodríguez G. Simposio: Importancia de la investigación científica en Ciencias de la Salud. Rev. cuerpo méd. HNAAA. 2011;4(2):107-114. Correspondencia: Carlos Cerrón Rivera Correo: [email protected] Rev. cuerpo méd. HNAAA 5(2) 2012 Pablo Ronald Puescas-Sánchez1a,b, Marcel Alonso Díaz-Nolazco1,a, Cristian Díaz-Vélez 2,c RESUMEN: Objetivo: Evaluar la calidad técnica de las historias clínicas de los 4 servicios básicos de hospitalización del Hospital Nacional Almanzor Aguinaga Asenjo, en el periodo 2008-2010. Materiales y Métodos: Descriptivo, Retrospectivo, Transversal. Población constituida por los pacientes hospitalizados en los servicios de Medicina Interna, Cirugía, Ginecología-Obstetricia, Pediatría, durante el periodo 2008, 2009, 2010. Se analizó los datos obtenidos por medio del software estadístico SPSS v 17.0, la calidad de las Historias clínicas se determinó considerando los criterios de la Norma Técnica de las Historias Clínicas del MINSA. Resultados: La evaluación de la calidad por servicio mostró que el servicio de Obstetricia presentó la mayor proporción de buena calidad 28 (12,4%) y también la mayor proporción de mala calidad, con 70 (30,8%), además de una proporción de buena calidad total de 87 (38,5%) de historias evaluadas. Conclusión: La mayor proporción de historias de buena calidad por servicio, fue 12,4% al servicio de Obstetricia y mayor proporción de historias de mala calidad al mismo servicio con 30,8%, resultado coincide y se contrapone con lo encontrado por Aguinaga A. Además la evaluación total de la calidad arrojó un valor de 38,5% del total, resultado cuyo valor es mayor al encontrado por Bocanegra, pero es menor al encontrado por Aguinaga A. Palabras clave: calidad técnica, historia clínica, paciente hospitalizado (Fuente: DeCS-BIREME). ABSTRACT: Objective: To evaluate the technical quality of the medical charts of the 4 basic hospitalization services of the Hospital National Almanzor Aguinaga Asenjo, in the period 2008-2010. Materials and methods: Descriptive, Retrospective, and Transverse study. Population conformed by the hospitalized patients in the services of Internal Medicine, Surgery, Gynecology-obstetrics and Pediatrics, during 2008, 2009 and 2010. We analyzed the data obtained using the statistical software SPSS v 17.0, the technical quality of the medical charts was determined considering MINSA's criteria for the Technical Norm of the Medical Charts. Results: The evaluation of the quality per service showed that the service of Obstetrics presented the largest proportion for good-quality 28 ( 12.4 % ) and also the largest bad-quality proportion, with 70 ( 30.8 % ), in addition to a proportion of total good quality of 87 ( 38.5 % ) of evaluated charts. Conclusion: The largest proportion of 1. Universidad Nacional Pedro Ruiz Gallo. Facultad de Medicina Humana. 2. Hospital Nacional Almanzor Aguinaga Asenjo. a. Sociedad Científica de Estudiantes de Medicina Universidad Nacional Pedro Ruíz Gallo, SOCIEM-UNPRG. Lambayeque. b. Sociedad Científica Medico Estudiantil Peruana, SOCIMEP. Perú. c. Epidemiólogo Clínico. Auditor médico. Rev. cuerpo méd. HNAAA 5(2) 2012 good-quality stories per service was 12.4 % at the service of Obstetrics and the largest proportion for bad-quality stories to the same service with 30.8 %. This result corresponds and it is contrasted with findings by Aguinaga A. Besides, the total evaluation of quality yielded a value of 38.5 % of the total, result whose value is greater than the finding by Bocanegra, but it is minor to the findings by Aguinaga A. Key words: Technical quality, clinical history, patient (Source: MeSH-NLM). INTRODUCCION La historia clínica es el documento considerado como esencial para la asistencia médica y sanitaria, clave para el diagnóstico, el seguimiento de los enfermos, así como para orientar su tratamiento inicial el cual tiene implicancias legales y que además desempeña otras funciones: docencia, investigación, evaluación de calidad y gestión de recursos (1,2,3) . Para ello la historia clínica ha de ser único, acumulativo e integral, buscando de manera secuencial una serie de características en cuánto a: contenido informativo, ordenación lógica, normalización documental y legibilidad, que se hallan recogidas en diversas recomendaciones, normas y legislaciones al respecto (4); es decir que comprende los actos de prevención, promoción, diagnóstico, terapéutica y 5 Pablo Ronald Puescas-Sánchez, Marcel Alonso Díaz-Nolazco, Cristian Díaz-Vélez pronóstico que han sido realizados en la atención integral de los pacientes, así como los que se deriven directamente de éstos (5). Una historia clínica debe considerarse el documento básico en todas las etapas del modelo de la atención médica y ser apreciada como una guía metodológica para la identificación integral de los problemas de salud de cada persona, considerando que el adecuado llenado de la historia clínica es un indicador de la calidad asistencial (6). El estudio de calidad de llenado de las historias clínicas es una forma de auditoría médica. Es reconocida la influencia de ésta como instrumento para la mejora de los estándares de atención (7), y tener una función educativa para los profesionales de la salud (8,9) . La Auditoria Médica es un mecanismo de perfeccionamiento y educación médica continua, aplicando acciones correctivas y preventivas; permitiendo tomar resguardo en aspectos técnicos, administrativos, éticos y principalmente médico-legales, basado en la evaluación sistemática de la calidad de la atención brindada en práctica clínica (10). Cabe destacar que la Ley General de Salud, desde su promulgación, no ha dado mayor precisión acerca del contenido mínimo de la historia clínica, ni establecido disposiciones concretas acerca de su elaboración, permitiéndose de este modo la asimetría observada en cuanto a los formatos en los diferentes servicios y/u hospitales existentes (11). Ante esta situación, el Ministerio de Salud elaboró la “Norma Técnica de la Historia Clínica en los Establecimientos de Salud del Sub-Sector Público y Privado” (1015) , aprobada el 27 de julio de 2004, la cual buscaba establecer las normas y procedimientos para la administración y gestión de la historia clínica y estandarizar su contenido básico para un apropiado registro de la atención del paciente. A fin de fortalecer la calidad de atención en los establecimientos de salud y proteger los intereses legales de los usuarios y del personal de salud, la norma antes citada fue actualizada a través de la “Norma Técnica de Salud para la Gestión de la Historia Clínica” aprobada el 28 de junio de 2006 (5). En ésta se precisan y describen los formatos básicos y especiales, así como ciertos aspectos en cuanto al proceso técnico asistencial y a la evaluación técnica de la historia clínica. En un estudio realizado por Bocanegra en un hospital de Trujillo entre enero y junio de 2007, se halló que los 18 formatos y los 5 atributos generales evaluados registraron algún grado de deficiencia en su llenado y el mayor porcentaje de los puntajes totales fluctuó entre 47,16 y 69,32 en 149 historias y entre 70,23 y 71,25 en 3 de ellas (11). Un estudio realizado por Aguinaga A, en un hospital de Chiclayo durante el periodo enero-diciembre 2006, obtuvo que en 82% de las historias revisadas se habían registrado datos indispensables y en 17,1% faltó por lo menos uno de estos datos indispensables, se encontró en el servicio de pediatría el mayor porcentaje de historias con la presencia de todos los datos indispensables con 95,83% (16). Con el presente estudio esperamos evaluar la calidad del llenado o registro de datos en las historias clínicas de hospitalización, permitiendo identificar los errores o vacíos frecuentes realizados en el registro de la información relacionada al paciente o al servicio brindado, buscando evaluar si se cumple con lo normado por el MINSA. El presente estudio tiene como objetivo evaluar la calidad técnica de las historias clínicas de los 4 servicios básicos de hospitalización del hospital nacional Almanzor Aguinaga Asenjo, en el periodo 2008-2010, además determinar qué datos imprescindibles en una historia clínica presentan mayor porcentaje de cumplimiento, así como comparar los puntajes promedio de 6 las partes de la historia clínicas por servicio de hospitalización y determinar la asociación entre la calidad de las historias clínicas, el servicio, el año y el tiempo de hospitalización. MATERIAL Y MÉTODOS: Tipo y Diseño de investigación: Estudio Cuantitativo, Descriptivo, Transversal, Retrospectivo. Población y Muestra de Estudio Población: la población estuvo constituida por los pacientes hospitalizados en los servicios de Medicina Interna, Cirugía, Ginecología-Obstetricia, Pediatría, durante el periodo 2008, 2009, 2010; siendo un total de 19277 pacientes, distribuidos de la siguiente manera. Cuadro A. Distribución de los pacientes de los 4 servicios básicos por año de hospitalización. Número de pacientes hospitalizados por año Servicio de hospitalización 2008 2009 2010 Total 2370 M edicina Interna 745 766 859 Cirugía General 1404 1541 1483 4428 Ginecología-obstetricia 3512 3594 3455 10561 Pediatría 663 670 585 1918 Total 6324 6571 6382 19277 F ue nt e : Oficina de Inteligencia Sanitaria del H.N.A .A .A Unidad de análisis: estuvo constituida por la historia clínica de los pacientes hospitalizados en los servicios de Medicina Interna, Cirugía, Ginecología-Obstetricia, Pediatría, durante el periodo 2008, 2009, 2010. Criterios de Inclusión Historias clínicas del archivo activo de pacientes hospitalizados en cualquiera de los cuatro servicios básicos de hospitalización, en el momento del estudio. Criterios de Exclusión Historias clínicas de pacientes hospitalizados, al momento del estudio. Historias clínicas no encontradas en el archivo al momento de la búsqueda. Muestra: Se utilizó Epidat v.3.1, para el cálculo muestral con: proporción esperada de 82% (16), precisión de 5%, nivel de significancia al 95%, obteniéndose un total de 226 historias clínicas como marco muestral, los cuales serán distribuidos por muestreo aleatorio estratificado. Cuadro B. Muestra de los pacientes de los 4 servicios básicos por año de hospitalización. Muestra de Historias clínicas por año * Servicio de hospitalización 2008 2009 2010 Total 27 M edicina Interna 8 9 10 Cirugía General 17 18 17 52 Ginecología-obstetricia 41 42 41 124 Pediatría 8 8 7 23 Total 74 77 75 226 * F ue nt e : Oficina de Inteligencia Sanitaria del H.N.A .A .A Rev. cuerpo méd. HNAAA 5(2) 2012 Calidad técnica de las historias clínicas de los pacientes hospitalizados en un hospital EsSalud de Chiclayo. 2008-2010. Definición operacional de términos: - Calidad técnica: la calidad del formato de historia clínicas según el cumplimiento cuantitativo de los criterios de la Norma Técnica del MINSA para las historias clínicas, obtenida como buena o mala según la suma de los puntajes obtenidos por cada uno de los aspectos a considerar (Anamnesis, Examen físico, Impresión Diagnostica, Evoluciones, Indicaciones Terapéuticas, Protocolo Operatorio, Epicrisis). Para determinar si la calidad es adecuada o deficiente se consideró como punto de corte el percentil 75 de la distribución de puntajes obtenidos en la muestra. -Datos indispensables: son los datos mínimos con los que debe cumplir una historia clínica, según la norma técnica del MINSA(5). Procedimientos Realizados: Para la selección de las historias clínicas se consiguió la información del número y distribución de las historias clínicas por año y servicio de hospitalización con el apoyo de la Oficina de Inteligencia Sanitaria del Hospital Nacional Almanzor Aguinaga Asenjo donde se realizó el estudio, con estos datos se realizó el muestreo teniendo en consideración el servicio y año de hospitalización, además un 20% de tasa de rechazo (historias que no se encuentren en el momento del estudio por encontrarse en uso, es decir en consultorio, hospitalización o simplemente por no encontrarse en el archivo), a estas historias seleccionadas se les realizó la evaluación de calidad con el instrumento de recolección de datos, obtenido de Aguinaga A. (16) , revisando el cumplimiento de los criterios mencionados; solo se consideró la presencia o no de estos aspectos mínimos que debe considerar una historia clínica según la norma técnica del MINSA (4), además de que en la evaluación de evoluciones e indicaciones terapéuticas se consideró la primera, pues es la base para el resto de intervenciones, para determinar si la calidad es adecuada o deficiente se tomó como punto de corte el percentil 75 de la distribución de puntajes obtenidos en la muestra. Instrumento: La ficha consta de dos partes: 1.- Datos indispensables de la historia clínica: datos del paciente, diagnóstico de ingreso (contrastado con el CIE10), protocolo operatorio (si hubo intervención), evolución, indicaciones terapéuticas durante su hospitalización, epicrisis con fecha de ingreso y egreso, diagnóstico de egreso (contrastado con el CIE-10), nombre y firma del médico. 2.- Calidad técnica de la Historia clínica: La evaluación será de la siguiente manera: Aspectos generales 14 puntos Anamnesis 09 puntos Examen físico 09 puntos Diagnóstico 03 puntos Evoluciones 08 puntos Indicaciones Terapéuticas 08 puntos Protocolo operatorio 09 puntos Epicrisis 10 puntos 70 puntos Aspectos Éticos: El presente trabajo se realizó teniendo en cuenta los principios éticos que propone la Declaración de Helsinki y Reporte de Belmont para la investigación médica en seres humanos, además se tuvieron en cuenta medidas para proteger la confidencialidad de los datos obtenidos, según lo dispuesto en la pauta 18 de las “Pautas éticas internacionales para la investigación biomédica en seres humanos” Rev. cuerpo méd. HNAAA 5(2) 2012 preparadas por el Consejo de Organizaciones Internacionales de las Ciencias Médicas (CIOMS). Se solicitó la autorización de la Institución, siendo aprobados por el Comité de Investigación y Ética. Análisis Estadístico Se analizaron los datos obtenidos por medio del programa SPSS 17.0, utilizando estadística descriptiva con frecuencias absolutas, relativas, medidas de tendencia central (media, mediana) y estadística inferencial con chi cuadrado. RESULTADOS: Se evaluó un total de 226 historias clínicas distribuidas entre los cuatro servicio básicos de hospitalización, encontrando que la mayor proporción de historias pertenecieron respecto al servicio de Obstetricia con 43,4% y el de menor proporción el servicio de Pediatría con 10,1%, referente al año la mayor distribución corresponde del año 2009 con 34,1%. (Ver Tabla Nº01). Tabla Nº 01. Distribución de historias clínicas por año y servicio de hospitalización Año de hospitalización Servicio de 2008 2009 2010 hospitalización (Nº %) (Nº %) (Nº %) Total Cirugía 17(7,5) 18(7,9) 17(7,5) 52 M edicina Interna 8(3,5) 9(3,9) 10(4,4) 27 Ginecología 8(3,5) 9(4,0) 9(4,0) 26 Obstetricia 33(14,6) 33(14,6) 32(14,2) 98 Pediatría 8(3,5) 8(3,5) 7(3,1) 23 Total 74 77 75 226 EVALUACIÓN DE LA CALIDAD TÉCNICA DE LAS HISTORIAS CLÍNICAS La evaluación de la calidad por servicio mostró que el servicio de Obstetricia fue el servicio que presentó la mayor proporción de buena calidad con 12,4% y la mayor proporción de mala calidad la mostro también el servicio de Obstetricia con 30,8%, además de una proporción de buena calidad total de 38,5% de historias evaluadas. (Ver Tabla Nº 02). Tabla Nº 02. Distribución de la calidad de las historias clínicas según servicio de hospitalización Servicio de hospitalización Calidad de la Cirugía Historia* M edicina Interna Pediatría Ginecología Obstetricia N (%) N (%) N (%) Buena 10(4,4) 23 (10,2) Mala 42(18,6) 4 (1,7) Total 52 27 Total N (%) N (%) 17(7,5) 9 (3,9) 28(12,4) 87 (38,5) 6 (2,6) 17(7,5) 70(30,8) 139 (61,5) 23 26 98 226 *La determinació n de la calidad se basó en >= 50 punto s = buena; < 50 punto s mala (usando percentil 75 co mo punto de co rte). La evaluación de los puntajes promedio por cada servicio, podemos observar que la mayoría mostró los mismos puntajes promedio, siendo el promedio más alto el correspondiente al servicio de obstetricia con 46+7, y en la comparación de puntajes mínimos y máximos de cada parte de la historia clínica según el servicio, podemos observar que el servicio de cirugía presento los niveles más bajos de puntajes mínimos en donde en la mayoría de los indicadores el puntaje mínimo fue de cero. (Ver Tabla Nº 03). 7 Pablo Ronald Puescas-Sánchez, Marcel Alonso Díaz-Nolazco, Cristian Díaz-Vélez Tabla Nº03. Puntajes relacionados al cumplimiento de las partes de la historia clínica y el servicio de hospitalización servicio de hospitalización Cirugía Partes de la historia clínica M edicina Interna Pediatría Ginecología Obstetricia X ± DS M ín.-M ax X ± DS M ín.-M ax X ± DS M ín.-M ax X ± DS M ín.-M ax X ± DS M ín.-M ax Anamnesis 8+2 2-11 9+1 8-10 9+1 8-11 9+1 3-10 8+3 2-11 Examen Físico 5+3 0-9 7+2 1-9 6+2 2-8 6+3 0-9 6+3 0-9 Diagnostico 2+1 0-3 3+0 2-3 3+1 1-3 3+1 0-3 3+1 0-3 Evoluciones 6+2 0-8 7+1 5-8 8+1 6-8 5+2 0-8 7+2 2-8 Indicaciones Terapéuticas 7+2 0-8 8+1 6-8 8+1 6-8 6+3 0-8 8+1 4-8 Protocolo Operatorio* 7+2 0-9 NA NA NA NA 6+3 0-9 6+3 0-9 Epicrisis 7+3 0-10 9+2 0-11 9+1 8-0 9+1 7-10 9+2 0-10 Puntaje Total 44 + 7 21-56 43 + 3 35-47 43 + 3 37-47 44 + 9 12-54 46 + 7 28-58 * En los servicios de Medicina Interna y Pediatría no aplica protocolo operatorio X= media DS= desviación estándar Tabla Nº04. Frecuencia de cumplimiento de los datos imprescindibles de la historia clínica en los servicios básicos de hospitalización. Cumplimientos de datos Datos Indispensables Si cumple No cumple N% N% Tabla Nº 05. Asociación entre la calidad de las historias clínicas, el servicio hospitalario, el año de hospitalización y el tiempo hospitalario Calidad de las historias clínicas p* Servicio Buena N(%) M ala N(%) 10(4,4) 42(18,6) Datos del paciente 221 (97,8) 5 (2,2) Cirugía Diagnostico de Ingreso 207 (91,6) 19 (8,4) M edicina Interna 23(10,2) 4(1,8) Protocolo operatorio (si hubo intervención)* 130 (57,5) 20 (8,8) Ginecología 9(3,9) 17(7,5) Evolución 221 (97,8) 5 (2,2) Obstetricia 28(12,4) 67(29,6) 219 (96,9) 7 (3,1) Pediatría 17(7,5) 6(2,7) Epicrisis con fecha de ingreso y egreso 214 (94,7) 12 (5,3) Año de Hospitalización Diagnostico de egreso 223 (98,7) 3 (1,3) 2008 22(9,7) 52(23,0) Nombre y firma del médico 221 (97,8) 5 (2,2) 2009 27(11,9) 47(20,8) 2010 38(16,8) 37(16,4) Indicaciones terapéuticas durante su hospitalización <0,05 <0,05 *76 Historias Clínic as (33,6%) No aplic a protoc olo operatorio. La evaluación de los datos imprescindibles mostró que la mayor proporción de datos cumplidos fueron: el diagnóstico de egreso con 98,7% de historias que cumplieron este requisito y los datos de datos generales del paciente, evolución y nombre y firma del médico los tres con 97,8%; los datos que presentaron menor proporción de cumplimiento fue para los datos del protocolo operatorio con 8,8% historias que incumplieron este requisito. (Ver Tabla Nº 04). La evaluación de asociación entre la calidad de la historia clínica y el servicio hospitalario, el año de hospitalización y el tiempo operatorio, se encontró un valor de p<0,05 en la asociación de la calidad con cada uno de los aspectos evaluados, encontrando mayor proporción de buena calidad con el servicio de obstetricia con 12,4% de historias clínicas, según el año la mayor proporción de historias con buena calidad fue del año 2010, con 16,8 %, y según el tiempo de hospitalización los comprendidos entre 1-5 días mostraron una mejor calidad con 19,0% de las historias evaluadas. (Ver tabla Nº 05). DISCUSIÓN En la evaluación de los aspectos generales se encontró una mayor proporción de historias correspondientes al servicio de Obstetricia con 43,4 % del total de historias clínicas revisadas, resultado similar al encontrado en el estudio de Aguinaga A. (16) quien encontró 40,93% de la distribución de historias evaluadas procedentes del servicio de Obstetricia, y una mayor distribución del año 2009 con 34,1%, resultado que no pudo ser contrastado con otros estudios. 8 Tiempo de hospitalización 1-5 43(19,0 101(44,7) 6-10 27(11,9) 22(9,7) 11-15 11(4,9) 5(2,2) 16-20 2(0,9) 3(1,3) 21-25 0(0) 1(0,4) 26-30 3(1,3) 1(0,4) 31-35 1(0,4) 1(0,4) 36-40 0(0) 1(0,4) 40 a más 0(0) 1(0,4) <0,05 *valor de p calculado con chi2 La calidad de las historias clínicas evaluadas mostró que la mayor proporción de historias que tenían buena calidad por servicio, fue de 12,4% y que correspondieron al servicio Obstetricia y en la evaluación del servicio con mayor proporción de mala calidad también encontramos al servicio de Obstetricia con 30,8% de historias, resultado que coincide y contrapone con lo encontrado en el estudio de Aguinaga A. (16) quien encontró mejor calidad en el servicio de Obstetricia y la peor calidad en el servicio de Medicina Interna. Además la evaluación total de la calidad nos arroja un valor de 38,5% del total tenían buena calidad, resultado cuyo valor es mayor al encontrado por Bocanegra (11) quien encontró que solo el 2% de las historias clínicas revisadas tenían buena calidad, este resultado encontrado es menor al encontrado por Aguinaga A. (16) , quien encontró 96,4% de historias evaluadas de una buena Calidad técnica de las historias clínicas de los pacientes hospitalizados en un hospital EsSalud de Chiclayo. 2008-2010. calidad, y que además muestra una diferencia a lo encontrado con el estudio de Pablo-Roncano E (17) quien encontró un 100% de historias clínicas con una calidad regular. En primer lugar los resultados tanto positivos como negativos encontrados en los cuales se muestra que el área de Obstetricia presenta el mayor porcentaje tanto como de buena y mala calidad podrían verse afectados por el mismo hecho de que en nuestro estudio la mayor proporción de historias revisadas precisamente pertenecieron a este servicio, hecho que sin embargo no quita la importancia debida a los resultados encontrados; en lo referente al porcentaje de historias calificadas como buenas y malas podríamos considerar la diferencia en el aspecto de que los trabajos realizados por otros autores (12,16), fueron realizados en un sub sector diferente del sub sector de salud en el que nosotros hemos trabajado (trabajos realizados en hospitales Ministerio de Salud), lo cual podría en cierta parte explicar las diferencias encontradas, sin embargo llama la atención que a pesar de que ambos trabajos citados pertenezcan al mismo sub sector (Ministerio de Salud) las diferencias sean abismales, lo que nos permitiría preguntarnos es tanta la diferencia entre hospitales del mismo sistema de salud y más aún que tan diferente será esta realidad si se contrastan los demás sub sectores del sistemas de salud (Seguro Social - EsSalud, Ministerio de salud, Fuerzas Armadas, Sanidad de la Policía Nacional, Clínicas Privadas), una interrogante que sin lugar a dudas puede ser el inicio para una futura investigación. Los datos imprescindibles en las historias clínicas evaluadas arrojaron que los datos cumplidos con mayor frecuencia fueron Datos del paciente, Evolución y Diagnóstico de egreso, estos resultados no pudieron ser comparados con los resultados obtenidos en estudios previos debido a que no se realizó este tipo de evaluación durante el desarrollo de los mismos, sin embargo llama la atención que dentro de los datos imprescindibles encontrados con mayor proporción de cumplimiento no se encuentre el diagnóstico de ingreso, después de todo ¿cuál sería criterio se hospitaliza a un paciente sin un diagnóstico establecido?, esperamos que las autoridades pertinentes puedan hacer observación de este punto tan delicado y que se está dejando pasar. Los promedios de los puntajes evaluados arrojaron que el servicio de cirugía tiene los puntajes más bajos en comparación con los demás servicios arrojando valores mínimos de 0, resultados que pueden ser evaluados y comparados con el estudio de Bocanegra (11), quien encontró resultados similares en la evaluación de las historias. Llama la atención que dos estudios realizados en diferentes hospitales muestren una misma realidad como es que el área de Cirugía sea el que cuente con los puntajes más bajos y que nos lleva a preguntarnos ¿Qué pasa en estos servicios? Es que acaso las autoridades pertinentes no se han percatado del problema. Sin lugar a dudas el realizar estudios de este tipo nos ayuda a evaluar indirectamente la calidad de servicio que se brinda a los asegurados y a los pacientes en general. La prueba de asociación encontró un valor significativo entre la calidad de las historias clínicas y el servicio de hospitalización, el año de hospitalización y el tiempo de hospitalización con un valor de p<0,05, siendo el servicio de mejor calidad el área de Obstetricia, siendo el año con mejor calidad el 2009, y el periodo hospitalario entre 1-5 días. Rev. cuerpo méd. HNAAA 5(2) 2012 En conclusión, la calidad de las historias clínicas de los 4 servicios básicos del Hospital Almanzor Aguinaga Asenjo es en su mayoría son de mala calidad. Los datos indispensables que presentaron mayor proporción de cumplimiento fueron datos del paciente, datos de evolución, diagnóstico de egreso y nombre y firma del médico. En la evaluación de los puntajes promedios el servicio de cirugía presentó mayores deficiencias en los puntajes comparados con los demás servicios. Se encontró asociación entre la calidad de las historias clínicas, el servicio de hospitalización, el año de hospitalización y el tiempo de hospitalización. Limitaciones: Al ser un estudio aplicado a un solo ámbito hospitalario y correspondiente a uno de los sub sectores del sistema de salud (Seguro Social - EsSalud) los resultados no pueden ser extrapolados todos los hospitales a nivel regional y nacional. Recomendaciones: Ampliar el estudio a todos los servicios hospitalarios a fin de determinar un indicador de calidad global, además ampliar el estudio a otros Hospitales de la región Lambayeque. REFERENCIAS BIBLIOGRÁFICAS 1.- Renau J, Pérez-Salinas I. Evaluación de la calidad de las historias clínicas. Pápeles Médicos. 2001; 10(1):32-40. 2.- Wikman P, Safont P, Merino J, Baltanás, Amo MM, Calleja EL. Intervención para la mejora de la calidad de las historias clínicas en un Servicio de Medicina Interna. Rev Clin Esp. 2009; 209(8):391-395. 3.- González-Navarro MD, Gómez-Zapata M, Pérez-Cárceles MD, Poveda-Siles S, Luna-Maldonado A. Calidad del registro de la información acerca del consumo de antiinflamatorios y analgésicos en la Historia clínica del Centro de Salud. Semergen. 2012; 38(1):3-8. 4.- Gómez RA, González MY. –Evaluación de la calidad de historias clínicas en la UBA COOMEVA CABECERA. [Trabajo para optar el postgrado de Auditoría en Salud]. Bucaramanga: Universidad CES; 2008. 5.- Ministerio de Salud. Dirección General de Salud de las Personas. Norma técnica de salud para la gestión de la historia clínica. NTS Nº 022-MINSA/DGSP-V.02. Lima (Perú): Ministerio de Salud; 2006 aprobada por RM Nº 5972006/MINSA el 28 de junio del 2006. 6.- Llanos L. et al. Auditoría médica de historias clínicas en consulta externa de cuatro hospitales públicos peruanos. Rev Med Hered. 2006; 17(4): 220-226. 7. Lazcano JAF, Sigarroa ER, Torres JAB, Silva SAÑ, Cherrit GD. Auditoría médica. Med Int Mex. 2009; 25(1):23-30. 8. Etcheverry GS, Domínguez MV, Espósito N, Mayon PC, Morales MJ, Roselli MS, Andrieu K. Auditoría clínica: una herramienta para el seguimiento de errores preanalíticos en el laboratorio. Acta Bioquím Clín Latinoam. 2007; 41(1):51-6. 9. Sandoya E. Auto-auditoría: control de lípidos y de presión arterial en pacientes en prevención secundaria. Rev Urug Cardiol. 2007; 22(3): 243-248. 10. La Fuente DI, Salazar JT, Rocha LM, Salazar JT. Auditoria médica en anestesia. Gac Med Bol. 2009; 32(2):60-64. 11. Bocanegra S, Bocanegra G, Alvarado V. Nivel de calidad del registro de las historias clínicas de pacientes apendicectomizados en el Hospital Belén de Trujillo de enero a junio de 2007. Rev Med Vallejiana. 2008; 5(2):115124. 9 Pablo Ronald Puescas-Sánchez, Marcel Alonso Díaz-Nolazco, Cristian Díaz-Vélez 12. Ministerio de salud. Dirección general de salud de las personas. Norma técnica de la historia clínica de los establecimientos de salud del sector público y privado. N. T. Nº 022-MINSA/DGSP-V.01. Lima (Perú): Ministerio de Salud; 2004 aprobada por RM Nº 776-2004/MINSA el 27 de julio del 2004. 13. García N. Evaluación de los expedientes clínicos de los pacientes ingresados en los pabellones de agudos del Hospital Psiquiátrico Nacional en el período de septiembre a noviembre del año 2003. Bib Nac Salud Nicaragua. 2004: 76. 14. Aguado JA, López LF, Gallart l, Moraleda J, Guerrero J, Sánchez J, et al. Control de calidad de las historias clínicas de un centro de salud rural. SEMER. 1994; 20(10): 641-646. 15. Villahoz PA, Vírseda JAV. Evaluación de un archivo de historias clínicas mediante la aplicación de métodos de control estadístico de la calidad. Rev Esp Salud Pública. 2011; 85(4): 391-404. 10 16. Aguinaga-Fernández A. Calidad técnica de las historias clínicas del Hospital Regional Docente las MercedesChiclayo. 2007. [Lambayeque]: Universidad Nacional Pedro Ruíz Gallo; 2007. 17. Pablo-Rocano E. Evaluación de la calidad de los registros de las historias clínicas de los pacientes fallecidos en el servicio de emergencias de un hospital general. Rev Soc Peru Med Interna. 2008; 21(2): 51-54. Correspondencia: Pablo Ronald Puescas Sánchez Teléfono: 978110604 Correo: [email protected] Dirección: Av. Sáenz Peña Nº 1061-Chiclayo Revisión de pares: Presentado: 15/03/2012 Aceptado: 09/06/2012 Rev. cuerpo méd. HNAAA 5(2) 2012 Yuliana Libet Bocanegra-Becerra1,a, Evelyn Elena Cornejo-Cortez1,a, Stephanie Maggie García-Alarcón1,a, Cristian Eugenio Salazar-Campos1,a, César André Sisniegas-Pajuelo1,a, Denissa Pajuelo-García2,b, Ricardo Peña-Sánchez 1,3,c RESUMEN Introducción: La desnutrición en los adultos mayores es un problema altamente prevalente en pacientes hospitalizados(80%); es necesario su diagnóstico, el cual es posible mediante pruebas bioquímicas o cuestionarios como el Mini Nutricional Assessment (MNA), estos procesos resultan largos y complicados; debido a esto, es necesario conocer nuevas pruebas diagnósticas confiables para su pronta detección. Por esta razón buscamos determinar el valor diagnóstico de la Circunferencia de Brazo (CB), Pierna (CP) y Muslo (CM) en la valoración del estado nutricional de los adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011. Material y métodos: Se utilizó el programa Epidat 3.1 para el cálculo de la muestra de pruebas diagnósticas, el tamaño final fue de 234 adultos mayores con una sensibilidad esperada de 92% y precisión de 5%. Se aplicó el MNA y mediciones de la CB, CP y CM. Para el análisis de las curvas ROC, la correlación de Pearson y el índice Kappa se utilizó el programa STATA 11.0. Resultados: El área bajo la curva de la CB es 0,71;CP, 0,80 y CM, 0,72. El mayor índice kappa fue 0,47 y Pearson resultó mayor en 0,63 ambos correspondientes a CP. Además se encontraron los puntos de corte para población estudiada para CB, 27cm; CP, 33cm y CM, 40cm. Conclusiones: La CB, CP y CM por si solos no proporcionan un diagnóstico similar al MNA. La CP tiene un mayor poder discriminatorio de desnutrición, con respecto a las otras dos pruebas, por lo que se recomienda utilizar el CP como tamizaje. Palabras clave: Antropometría, anciano, desnutrición. (Fuente: DeCS-BIREME) ABSTRACT Introduction: Malnutrition in senior adults is a highly prevalent problem in hospitalized patients (80%);a diagnosis is needed, which is possible by biochemical tests or questionnaires such as the Mini Nutritional Assessment (MNA). These processes are long and complicated; therefore we need to known ew reliable diagnostic tests for early detection. For this reasonwe seek to determine the diagnostic value of arm (AC), leg (LC) and thigh circumference (TC) in the assessment of nutritional status of senior adult sin the Almanzor Aguinaga Asenjo Hospital2011. Material and Method:We used the software Epidat3.1 for the calculation of 1. Facultad de Medicina de la Universidad de San Martín de Porres-Filial Norte 2. Unidad de Soporte Nutricional Artificial del Hospital Nacional Almanzor Aguinaga Asenjo. 3. Dirección de Epidemiología de la Gerencia Regional de Salud de Lambayeque a. Estudiante de Medicina b. Medico Internista c. Médico Epidemiologo Clínico. Rev. cuerpo méd. HNAAA 5(2) 2012 the sample for diagnostic tests, the final sample was 234 senior adults with an expected sensitivity of 92% and precision of 5%. MNA and measurements of the AC, LC and TC were applied. For ROC curve analysis, the Pearson correlation and the Kappa index, STATA11.0 was used Results: The area under the curve for AC, LC and TC was, respectively, 0.71, 0.80 and 0.72. The highestkappawas0.47 and Pearson was greater by 0.63 in both for LC. We also found the cutoff points for the population studied, being 27cm for AC, 33cm for LC, and 40cm for TC. Conclusions: AC, LC and TC do not provide a diagnosis similar to the MNA. The L Chas a higher malnutrition discriminatory power, regarding the other two tests, so it is recommended to use the LC for screening. Keywords: Anthropometry, aged, malnutrition (Source: MeSH-NLM). INTRODUCCIÓN El proceso de envejecimiento conlleva una serie de cambios 11 Yuliana L. Bocanegra-Becerra, Evelyn E. Cornejo-Cortez, Stephanie M. García-Alarcón, Cristian E. Salazar-Campos, César A. Sisniegas-Pajuelo, Denissa Pajuelo-García, Ricardo Peña-Sánchez fisiológicos en el individuo que le hacen susceptible de presentar problemas nutricionales con numerosas consecuencias como el aumento de la morbi-mortalidad, disminución de la funcionalidad, deterioro de la calidad de vida y aumento del uso de recursos socios sanitarios. Siendo la malnutrición el resultado de un desequilibrio entre las necesidades corporales y la ingesta de nutrientes; que puede llevar a un estado de deficiencia o desnutrición o por exceso a la obesidad (1). y Circunferencia de Muslo (CM)en la valoración del estado nutricional de los adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011, utilizando el Mini Nutricional Assessment (MNA), como Gold Standard de evaluación y tamizaje nutricional para población adulta mayor en el ámbito hospitalario, residencias y población ambulatoria; esto nos permitirá utilizar una prueba de tamizaje alternativa y de fácil aplicación en la evaluación nutricional inicial de los adultos mayores de nuestra realidad. En este grupo poblacional la desnutrición es el problema más frecuente, y se define como el estado de deficiencia calórico, proteica o de otros nutrientes específicos. Su prevalencia es de 1 a 15% en ancianos ambulatorios, de 17 a 70% en los hospitalizados y hasta 85% en los que están en asilos. Estos porcentajes se incrementan a medida que se van asociando otros factores de riesgo, como los socioeconómicos, los psicológicos y fisiológicos. Cuantos más factores de riesgo están presentes, mayor es la prevalencia de desnutrición y peor será la evolución de la misma (1). En Latinoamérica, se tiene una prevalencia en la misma población de 4,6% -18,0%, en hospitalizados > 50% y en institucionalizados 15 - 20%(2) . MATERIAL Y MÉTODOS Esta evidencia soporta la necesidad de incluir rutinariamente la evaluación nutricional de los pacientes adultos mayores desde el primer contacto con los servicios de salud. En el trabajo de investigación “Evaluación nutricional comparada del adulto mayor en consultas de medicina familiar” se planteó comparar el estado nutricional del adulto mayor evaluado a través de la encuesta MNA con otras resultantes de la evaluación de la ingesta calórica y parámetros antropométricos, bioquímicos e inmunológicos en consulta de medicina general. Se evaluó a 157 adultos mayores con el instrumento MNA y se comparó con la resultante de la evaluación con recordatorio de 24 horas, parámetros antropométricos, marcadores bioquímicos e inmunológicos y se concluyó que el MNA predice en forma oportuna el riesgo de malnutrición en el adulto mayor(3) . Villamayor y col. aplicaron distintos métodos de valoración nutricional a adultos mayores en su ingreso hospitalario, con el fin de valorar su grado de efectividad y aplicación en la clínica. Se utilizaron pruebas de antropometría (peso, talla, circunferencia de brazo y medida del pliegue tricipital), bioquímicas y dos encuestas de valoración nutricional (VGS y MNA). (4) Así mismo Cuervo y col. en España realizaron la valoración de la circunferencia de la pantorrilla (CP) como indicador de desnutrición en personas mayores cuyo objetivo fue analizar la relación existente entre CP y MNA, y encontraron que existe asociación entre CP y el MNA (5) . La realidad local no escapa de esta problemática; en el Hospital Nacional Almanzor Aguinaga Asenjo de Chiclayo, anualmente ingresan a hospitalización de geriatría aproximadamente 700 a 750 pacientes y en el año 2010 el porcentaje de mortalidad fue del 25%. Los registros no señalan a la desnutrición como una de las causas de mortalidad, las historias no plantean este diagnóstico dentro de los problemas de salud y tampoco se incluyen determinaciones de peso, talla o el uso del Mini Nutricional Assessment (MNA) como instrumento de valoración nutricional. El presente trabajo planteó determinar el valor diagnóstico de la Circunferencia de Pierna (CP), Circunferencia de Brazo (CB) 12 Diseño: Estudio transversal analítico. Población: Los adultos mayores que acudieron a consulta externa del Hospital Almanzor Aguinaga Asenjo(HNAAA) entre los meses de mayo y junio del 2011. Muestra: Se calculó el programa Epidat 3.1 con una sensibilidad esperada de 92%, relación no enfermos y enfermos de 1 y precisión del 5%.Se enrolaron 228 adultos mayores, de los cuales 114 presentaron MNA alterado y 114 normal. Se incluyó adultos mayores a partir de 65 años a más, pacientes del HNAAA que desearon participar voluntariamente. Aquellos adultos mayores con deterioro cognitivo o que hayan sufrido la amputación de ambos miembros superiores o inferiores; o presentaron edema o mixedema fueron excluidos del estudio. Variables del estudio: El estándar de oro para evaluar el valor diagnóstico de las medidas antropométricas fue el MNA, el que fue medido en una escala ordinal. La Circunferencia de Brazo (CB), perímetro obtenido a nivel del punto meso braquial; la Circunferencia de Pierna (CP), circunferencia máxima tomada alrededor de la pierna; y por último, la Circunferencia de Muslo (CM) definida como la circunferencia máxima tomada alrededor del tercio medio del muslo tomando el punto medio de la línea imaginaria trazada desde la espina iliaca anterosuperior y el borde superior de la rótula; fueron medidas en escala de razón(7) . Procedimientos: la recolección de datos se realizó mediante dos procedimientos: el primero aplicando el Gold Standard (MNA), el cual consta de 18 preguntas, posee una sensibilidad del 96%, especificidad del 98%, valor predictivo positivo del 97% y valor predictivo negativo del 88% (3) ; el segundo realizando medidas antropométricas de brazo, pierna y muslo según el manual de antropometría (7) . Aspectos éticos: El procedimiento de investigación fue aprobado por el Comité de Ética del Hospital Almanzor Aguinaga Asenjo, el cual respalda la ejecución del proyecto. que previo a su participación, Los pacientes firmaron un consentimiento donde se detalla el procedimiento a seguir y la aceptación del participante con el derecho a retirarse del estudio; en caso de encontrarse imposibilitado de firmar, el apoderado asumió la responsabilidad. Análisis de datos: el análisis de los resultados se realizó con el programa STATA IC 11.0 mediante el cual se calculó la precisión y poder discriminatorio de cada prueba a través del análisis de curva ROC y el comportamiento de las pruebas diagnósticas con relación al MNA por medio del estadístico Kappa y la correlación de Pearson para observar la relación entre las variables. Rev. cuerpo méd. HNAAA 5(2) 2012 Valor diagnóstico de la circunferencia de brazo, muslo y pierna en el estado nutricional del adulto mayor en el hospital Almanzor Aguinaga Asenjo 2011. RESULTADOS Tabla Nº 01 . Sensibilidad y especificidad de la circunferencia de brazo y pierna según el punto de corte del mini nutricional assessment de los adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011 Punto de Corte (cm) Circunferencia de brazo Circunferencia de pierna 22 31 Sensibilidad Especificidad 13% 50% 99% 97% Gráfico Nº 01 .Área bajo la curva de la circunferencia de brazo, pierna y muslo del adulto mayor en el Hospital Almanzor Aguinaga Asenjo 2011 un valor de 0,71 lo cual le brinda una exactitud media a la prueba diagnóstica. Además el intervalo de confianza no incluye el valor 0,5, por lo que la prueba es capaz de discernir entre enfermos y sanos (Gráfico 01). Los valores de sensibilidad y especificidad de esta prueba con respecto a los puntos de corte del MNA resultan de 13% y 99%, (tabla 01) respectivamente; es por eso, que recurrimos a las curvas ROC, donde se determinó un nuevo punto de corte para nuestra población de 27cm con una sensibilidad de 85% y una especificidad de 52% (tabla 03). Circunferencia de Muslo El ABC de la circunferencia de muslo muestra una exactitud media por poseer un valor de 0,72. Su intervalo de confianza no incluye el valor 0,5, por lo que la prueba es capaz de discernir entre enfermos y sanos (Gráfico 01). A través de la curva ROC se determinó el punto de corte de 40cm con una sensibilidad de 90,6% y una especificidad de 45,30.(Tabla 03) Circunferencia de Pierna El ABC de la circunferencia de pierna muestra una alta exactitud por poseer un valor de 0,80. Su intervalo de confianza no incluye el valor 0,5, la prueba es capaz de discernir entre enfermos y sanos (Gráfico 01). Los valores de sensibilidad y especificidad de esta prueba con respecto a los puntos de corte del MNA resultan de 50% y 97%, (tabla 01) respectivamente; es por eso, que gracias a la curva ROC se determinó el punto de corte de 33cmpara nuestra población con una sensibilidad de 85,47% y una especificidad de 67,52%.(tabla 03) Correlación de Pearson El valor de Pearson en la circunferencia de brazo presenta una magnitud de correlación baja ya que posee un valor de 0,45. Para la circunferencia de pierna, la correlación es media ya que posee un valor de 0,63. Finalmente, para la circunferencia de muslo la correlación fue baja ya que posee un valor de 0,47(tabla 04). Tabla Nº 02: Área Bajo la curva ROC de la circunferencia de brazo, pierna e intervalos de confianza de adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011 Medida antropométrica Area ROC Error Perímetro del brazo Perímetro de pierna 0,71 0,80 estándar 0,034 0,029 Perímetro del muslo 0,72 0,033 Tabla Nº 04: Índice kappa y correlación-r de pearson de la circunferencia de brazo, pierna y muslo de los adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011 Circunferencia *Valor Kappa **Pearson Brazo 0,120 0,451 Pierna 0,470 0,625 Muslo 0,359 0,473 IC 95% 0,64 - 0,68 0,76 - 0,86 0,65 - 0,79 *p < 0.05 Tabla Nº 03 : Sensibilidad y especificidad de la circunferencia de brazo, pierna y muslo según el punto de corte para adultos mayores en el Hospital Almanzor Aguinaga Asenjo 2011 Punto de Circunferencia Corte Sensibilidad Especificidad **p < 0.01 Concordancia con Kappa de Cohen EL valor de Kappa en la circunferencia de brazo presenta una magnitud de concordancia de 0,12: Escasa, para la circunferencia de pierna fue de 0,47: Moderada; y para la circunferencia de muslo fue de 0,36: Leve (tabla 04). (cm) Brazo 27 85% 52% Pierna 33 85,47% 67,52% Muslo 40 90,60% 45,30% Circunferencia de Brazo El Área Bajo la Curva (ABC) de la circunferencia de brazo tiene Rev. cuerpo méd. HNAAA 5(2) 2012 DISCUSIÓN: Los diferentes cuestionarios o instrumentos para valorar el estado nutricional en su mayoría son complejos, extensos y en la práctica habitual no se realizan, estos constituirían factores que dificultan su uso para un diagnóstico temprano (1). La antropometría constituye un método rápido y es una buena opción para valorar el estado nutricional (8). Además, resulta 13 Yuliana L. Bocanegra-Becerra, Evelyn E. Cornejo-Cortez, Stephanie M. García-Alarcón, Cristian E. Salazar-Campos, César A. Sisniegas-Pajuelo, Denissa Pajuelo-García, Ricardo Peña-Sánchez importante investigar que patrones de referencia y puntos de corte ajustados por edad para valores antropométricos serían adecuados para la evaluación nutricional de los ancianos de nuestra población (2). De manera similar al estudio de Cuervo y col. (6) “Valoración de la Circunferencia de la Pantorrilla como indicador de riesgo en desnutrición de las personas mayores” donde se encontró un grado de asociación entre la CP de adultos mayores españoles y el riesgo de desarrollar desnutrición; en nuestro proyecto, encontramos una relación entre CP, CB y CM y el estado nutricional según MNA (9); siendo la CP la que posee una mayor capacidad discriminatoria, y una mejor performance con respecto al MNA y las curvas ROC obtenidas, seguida de la circunferencia de muslo(10). El índice Kappa, resultó no ser óptimo para ninguna de las medidas antropométricas; sin embargo, el estudio de Cuervo y col. (6) se presenta un índice Kappa menor al encontrado en el presente estudio. Así mismo, los valores predictivos de cada prueba no fueron calculados debido a que nuestra muestra corresponde solo al ambiente hospitalario, por consiguiente estos datos no se pueden extrapolar a la población en general (11, 12) . Los valores de sensibilidad encontrados para las tres pruebas diagnósticas son bajos, lo que puede explicarse debido a que los puntos de corte brindados por el MNA no son propios para nuestra población; por lo que se decidió analizar puntos de corte por medio de las curvas ROC, siendo estos más sensibles para el diagnóstico de desnutrición en la muestra estudiada (13,14) . La circunferencia de brazo, pierna y muslo no proporciona un diagnostico nutricional por si solos a diferencia del MNA. Entre ellos, el mejor poder discriminativo, coeficiente de correlación y concordancia inter-observador lo tiene la circunferencia de pierna; la sensibilidad y especificidad de las circunferencias de brazo y pierna según el punto de corte establecido por el MNA fue baja, pero logramos analizar los puntos de corte ajustados a los resultados de la muestra de nuestra población, los cuales tuvieron una mejor sensibilidad que las propuestas por el MNA. Sin embargo estas medidas antropométricas no han sido evaluadas según los métodos en serie y en paralelo, para conocer su utilidad individual o colectiva en el diagnóstico de desnutrición en el adulto mayor (15) . El presente estudio aporta evidencia sobre la utilidad y valor diagnóstico de medidas antropométricas simples, como el perímetro de pierna principalmente, en la evaluación nutricional de los adultos mayores atendidos en el HNAAA de Chiclayo. Pero aún son necesarios estudios con base poblacional para evaluar la performance de estas medidas diagnósticas como un método de tamizaje útil y de fácil empleo en establecimientos de salud de nuestra región. 14 43-55. 2. Ramos AM, Asensio AV, Núñez SP, Millán IS. Prevalencia y factores asociados a malnutrición en ancianos hospitalizados. AnMed Interna. 2004; 21(6): 263-268. 3. Chavarriaga LM. Determinantes del riesgo de desnutrición del adulto mayor institucionalizado de la ciudad de Medellín, 2008-2009.[Tesis de Maestría] Medellín: Universidad CES; 2008. 4. Calderón RME, Ibarra RF, García J, Gómez AC, RodríguezOrozco AR, Evaluación nutricional comparada del adulto mayor en consultas de medicina familiar. NutrHosp.2010; 25(4): 669-675. 5. Villamayor BL, Llimera RG, Jorge VV, Gonzáles PCC, et al. Valoración nutricional al ingreso hospitalario: iniciación al estudio entre distintas metodologías.NutrHosp. 2006; 21(2): 163 -172. 6. Cuervo M, Ansorena D, García A, Gonzáles MMA, et al. Valoración de la circunferencia de la pantorrilla como indicador de riesgo de desnutrición en personas mayores. NutrHosp. 2009; 24(1): 63-67 7. Organización Panamericana de la Salud. Valoración nutricional del adulto mayor. OPS. Módulos de valoración clínica. Modulo 5. 8. González CP, Ceballos DJL. Manual de antropometría. Cuba: Instituto Superior de Cultura Fisica “Manuel Fajardo”; 2003. 9. Cuyac LM, Santana PS. La mini encuesta nutricional del anciano en la práctica de un servicio hospitalario en geriatría. ALAN. 2007; 57(3): 255-265 10. Cardenas QH, Bello VC, Feijoo PM, Huallpa AE. Evaluación nutricional de un grupo de adultos mayores residentes en Perú. Rev Cubana Salud Pública. 2004; 30(3) 11. GasteloVG.Morbilidad y Mortalidad del paciente geriátrico hospitalizado. Boletín de la Sociedad Peruana de Medicina Interna. 1992; 5(3) 12. Gutiérrez RJG, Serralde Zúñiga A, Guevara CM. Prevalencia de desnutrición del adulto mayor al ingreso hospitalario. NutrHosp.2007;22(6):702-9 13. Ulíbarri PJI, González-Madroño GA, González PP., Fernández G, Rodríguez SF, Álvarez-Estrada AM y Díaz A. Nuevo procedimiento para la detección precoz y control de la desnutrición hospitalaria.NutrHosp. 2002; 17(4): 179-188 14. Ortiz SPJ, Méndez SFJ, Varela PL, Pamo RO. Variación del estado nutricional del paciente adulto mayor durante la hospitalización en los servicios de medicina de un hospital general. RevMedHered. 2007; 18(1): 3-9 15. Gómez RMJ, Gonzáles VFM, Sánchez AC. Estudio del estado nutricional en la población anciana hospitalizada. NutrHosp. 2005; 20(4): 286-292. Correspondencia: REFERENCIAS BIBLIOGRÁFICAS Salazar Campos, Cristian Eugenio Correo: [email protected] Teléfono: (074)613042 - 978994411 1. Bernal-Orozco MF, Celis AJR. La nutrición del anciano como un problema de salud pública. Antropo. 2008; 16: Presentado: 01/03/2012 Aceptado: 20/06/2012 Revisión de pares: Rev. cuerpo méd. HNAAA 5(2) 2012 Betty Barón-Ramos de Rosario1,a, Víctor Soto-Cáceres.2,3,b ,Moisés Rosario -Borrego2,3,c RESUMEN Objetivos: Determinar la validez del método concentrado en esputo con hipoclorito de sodio para el diagnóstico de BAAR en pacientes con radiografía anormal y Bk negativa en la Región Lambayeque. Material y métodos: A 112 muestras de esputo, procedente de pacientes Sintomáticos respiratorios (SR) con Rx anormal y Bk negativo se evaluó la positividad a tuberculosis (TB) con el método concentrado del esputo con hipoclorito de sodio y con cultivo Lowenstein Jensen como prueba Gold estándar. Se llamó positivo al resultado cuando se hallaba de 1 a más BAAR, o de 1 a más colonias de Mycobacterium tuberculosis respectivamente. Los resultados se ingresaron a una base de datos de SPSS vs 15 y analizados con el software EPIDAT vs. 3.1 Se determinó sensibilidad (S), especificidad (E), valores predictivos (VPP) y negativos (VPN). Resultados: La eficacia de esta técnica arrojó una Sensibilidad: 95,65% (IC95%: 93,43% - 97,88%), una especificidad: 100% (IC95%: 99,44-100%), un VPP de 100% (IC95%: 97,73%-100%) y un VPN del 98,89% (IC95%: 98,32% - 99,46%). Conclusiones: El método concentrado en esputo con hipoclorito de sodio es de alta validez, casi semejante al cultivo, para el diagnóstico de tuberculosis en estos grupos de pacientes con radiografía anormal y BK negativo; el costo y tiempo es mínimo y accesible a cualquier nivel básico de laboratorio. Palabras clave: Tuberculosis, Diagnóstico, Microbiología, Hipoclorito de sodio (Fuente: DeCS – BIREME). ABSTRACT Objetive: To determine the validity of the method of concentrated sputum with sodium hypochlorite for the diagnosis of acid-alcohol resistant bacillus (BAAR) in patients with x-ray abnormal and negative bacillocospy in the Region Lambayeque, 2007. Methods: To 112 samples of sputum, proceeding from patients with respiratory symptoms, with smear BK negative and abnormal Rx, positivity to tuberculosis (TB) was evaluated by Lowenstein Jensen culture (Gold Standard) and the method of the concentrated sputum with sodium hypochlorite. A positive result was established as the finding of 1 or more BAAR, or 1 or more Mycobacterium tuberculosis' colonies. The results were put on a database using SPSS v15, and analyzed with EPIDAT v3. Sensitivity, specificity and predictive values of tests were determined Results: The efficiency of this technique determined a Sensitivity of 95.65 % (IC: 93.43 % - 97.88 %), a specificity of 100 % (IC: 99.44-100 %), a negative predictive value of 100 % (IC: 97.73 %-100 %) and a positive predictive value of 98.89 % (IC: 98.32 % - 99.46 %). Conclusions: The method of concentrated sputum with sodium hypochlorite is of high validity, almost similar to the culture, for the diagnosis of tuberculosis in these groups of patients with abnormal Rx and BK negative; the cost and time is minimal and accessible to any basic laboratory level. 1. Gerencia Regional de Salud Lambayeque –Perú. 2. Facultad de Medicina Universidad Nacional Pedro Ruiz Gallo, Lambayeque-Perú. 3. Hospital Provincial Docente “Belén de Lambayeque”, Perú. a. Bióloga microbióloga y Master en Epidemiología. b. Médico especialista en Medicina Interna y Epidemiología. c. Médico especialista en Traumatología. Key words: Tuberculosis, Diagnosis, Microbiology, Sodium Hypochlorite (Source: MeSH-NLM) Rev. cuerpo méd. HNAAA 5(2) 2012 INTRODUCCIÓN: La tuberculosis, enfermedad infectocontagiosa ubicada en 15 Betty Barón-Ramos de Rosario, Víctor Soto-Cáceres, Moisés Rosario-Borrego los grupos vulnerables de los países más pobres. Se reportan alrededor de 7 a 8 millones de casos nuevos y de 1,3 a 1,6 millones de muertes cada año, siendo la segunda causa de muerte por enfermedad infecciosa en el mundo (1). La tasa de transmisión de tuberculosis en pacientes paucibacilares es hasta el 17% (2). En el Perú la tasa de morbilidad e incidencia frotis positiva es de 119,9 x 100,000 hab. y 68,3x100,000 hab. Respectivamente, cada hora 3 a 4 personas enferman reportándose 81 casos cada día así como 3 muertes diarias (3) En el departamento de Lambayeque en 2007 se tuvieron 579 casos nuevos con tasa de incidencia de 50,81 x 100.000 habitantes ( 3 ) . La tasa de tuberculosis en pacientes paucibacilares, diagnosticados sólo por cultivo es del 5% a nivel nacional. En el departamento de Lambayeque es el 6% (consolidado DIRESAL). El gran problema de una tuberculosis paucibacilar radilógicamente activa (Rxa) (4), es que no es detectada por el examen microscópico directo. En respuesta a lo anterior, se propuso el diagnóstico de la tuberculosis por cultivo bacteriano líquido o sólido. No obstante estos métodos tienen la desventaja de tardar entre dos a ocho semanas para arrojar un resultado. Ante tal inconveniente, se implementaron los sistemas de radiocultivo líquido automatizado o semiautomizado (radiométricos) y no radiométricos (5-8). Todas estas pruebas diagnósticas muestran diferentes niveles de eficiencia; detectando micobacterias aproximadamente, entre 14 días, y en la mayoría de las muestras en 21 días. En Cuba se realiza el método de esputo concentrado con hipoclorito de sodio al 5% como rutina para diagnosticar la tuberculosis en pacientes sintomáticos respiratorios.(9) y en Trujillo Chancafe realizó un estudio para establecer el valor diagnóstico predictivo de esta técnica concluyendo que tiene mayor sensibilidad (S) que la microscopía directa pero sin diferencias estadísticas significativas referente a especificidad (E), valor predictivo positivo (VPP) y valor predictivo negativo (VPN) entre ambas técnicas (10). Por lo que nos planteamos como problema de investigación: ¿Cuál es la validez del método concentrado en esputo con hipoclorito de sodio para el diagnóstico de bacilos alcohol ácido resistente (BAAR) en pacientes radiografía anormal y Bk negativa en la región Lambayeque? La validación de este método de diagnóstico, en este tipo de población, servirá como herramienta para toma de decisiones a la Estrategia Sanitaria Nacional de Prevención y Control de la Tuberculosis; pues con un diagnóstico temprano, oportuno y eficaz permitirá cortar la cadena epidemiológica de transmisión de la tuberculosis y como consecuencia la tasa de incidencia disminuida. La baciloscopía ha sido adoptada por la mayoría de los países en desarrollo como el procedimiento diagnóstico de elección en los enfermos sintomáticos. Sin embargo, su sensibilidad deja que desear, ya que como regla deben existir entre cinco mil a diez mil bacilos/ml de expectoración para que tengan un 50% de posibilidades de ser detectados al microscopio; sólo cuando el número de bacilos alcanza a más de 100.000 por ml de expectoración, podemos esperar que las baciloscopias sean consistentemente positivas. Asimismo se han usado diversos métodos para mejorar el desempeño de la baciloscopia de esputo (11-12) En general, la 16 sensibilidad de la microscopía (en comparación con el cultivo) es mayor con la concentración mediante centrifugación, sedimentación (generalmente después del tratamiento previo con productos químicos como lejía, NaOH, que con la microscopía de frotis (no concentrado) directa. Una revisión sistemática y exhaustiva de 83 estudios que describen los efectos de diversos métodos físicos o químicos para concentrar y procesar el esputo antes de la microscopía encontró que la concentración dio lugar a mayor sensibilidad (aumento de entre 15 y 20%) y mayor tasa de positividad del frotis, en comparación con los frotis directos.(9) Esta técnica no es recomendable en el diagnóstico de rutina en pacientes con radiografía normal, por la alta sensibilidad en el cual se podría detectar BAAR de micobacterias saprofitas. En el método de concentración se digiere el espécimen (esputo) por medio del hipoclorito de sodio y por centrifugación se concentran en el sedimento las bacterias que pudieran existir. Por lo general, este procedimiento aumentará el número de extendidos positivos. El hipoclorito de sodio es un tuberculicida activo así como un digestivo excelente, los sedimentos resultantes se consideran no viables y serán útiles solamente para los extendidos coloreados y no para ulteriores métodos de cultivo o de inoculación en animales. El cultivo es una técnica que tiene mayor sensibilidad, pues basta que existan más de 10 bacilos por ml. en muestras digeridas y concentradas, para que sea positivo. Es por esto que los cultivos son el método de elección para el diagnóstico de la tuberculosis en grupos de pacientes SR con radiografía anormal y Bk negativo en los países desarrollados y en vías de desarrollo. Los cultivos pueden ser persistentemente negativos en alrededor del 10% de los casos de tuberculosis pulmonar, aunque ésta sea tan severa como una diseminación miliar. Los cultivos tienen el inconveniente de su mayor costo y de la demora habitual de entre 3 y 8 semanas para dar un informe como resultado. El examen radiográfico es sumamente útil cuando se aplica como parte de una estrategia sistemática en la evaluación de las personas cuyos síntomas o resultados apuntan a la tuberculosis pero tienen baciloscopias de esputo negativas. Para los propósitos prácticos, puede decirse que una radiografía de tórax normal descarta el diagnóstico de tuberculosis pulmonar con bastante seguridad sin embargo mediante la radiografía es imposible discriminar con certeza las lesiones activas de las inactivas, por lo que esto debe evaluarse mediante la bacteriología. Por lo expuesto nos planteamos como objetivo precisar la validez diagnóstica del método concentrado de esputo con hipoclorito de sodio para el diagnóstico de BAAR en pacientes con radiografía anormal y Bk negativo en la Región de Salud Lambayeque y verificar la sensibilidad, especificidad, valor predictivo positivo y valor predictivo negativo del método de esputo concentrado con hipoclorito de sodio. MATERIAL Y MÉTODOS Área de Estudio: Se desarrolló en la Gerencia Regional de Salud Lambayeque. Tipo de estudio: Prospectivo, observacional, transversal Rev. cuerpo méd. HNAAA 5(2) 2012 Validez del método concentrado en esputo con hipoclorito de sodio para el diagnóstico de tuberculosis en pacientes con radiografía anormal y baciloscopía negativa. Diseño de Contrastación de Hipótesis: estudio analítico descriptivo: Prueba de Pruebas. Población: la población de estudio estuvo constituida por las muestras de esputo (proveniente de paciente mayor de 15 años sintomático respiratorio radiografía anormal) previamente analizada por Laboratorio Local con resultado baciloscopía negativa. Muestra: usando la calculadora estadística Epidat versión 3.1 usando la formula de tamaño de muestra y precisión para pruebas diagnósticas usando una sensibilidad de 76,1%, especificidad de 97,4%, prevalencia de 28,75% (10) y asumiendo 15% de precisión se obtuvo 112. Unidad de análisis: muestra de esputo. Criterios de inclusión: · Muestra de esputo suficiente, previamente analizada por Laboratorio Local, con resultado baciloscopia negativa y procedente de pacientes mayores de 15 años sintomático respiratorio con radiografía anormal; Criterios de exclusión: · Muestras inadecuadas remitidas por laboratorios locales. · Muestra negativa a BK, de Paciente mayor de 15 años sintomático respiratorio sin radiografía. Procedimientos: Recolección de muestras: las muestras de esputo provenientes de pacientes mayor de 15 años sintomático respiratorio y radiografía anormal, previamente analizada por Laboratorios Locales con resultado BK negativa fueron recolectados y derivados en cajas de acero inoxidable, en condiciones de bioseguridad, por personal de laboratorio de los establecimientos de salud al Laboratorio de Referencia Regional en Salud Pública Lambayeque (LARESA) donde fueron procesadas en condiciones de bioseguridad (cabina de flujo laminar) de la siguiente manera: · Primera parte de la muestra: fue procesado para el cultivo según el método de Löwestein – Jensen (L-J). El cultivo se utilizó como técnica Gold Standard. Los cultivos fueron revisados semanalmente durante 8 semanas. · Segunda parte de la muestra: fue utilizada para el Método concentrado en esputo con hipoclorito de sodio mediante los siguientes pasos: 1. Mezcla de un volumen igual (5 a 10 ml) de esputo y de hipoclorito de sodio al 5%(se utilizó lavandina de uso doméstico); removiendo con un aplicador de madera para asegurar su mezcla completa. 2. Se agitó durante 1 a 3 minutos y a temperatura del ambiente durante 10 minutos, o hasta que se haya producido la completa digestión. 3. Se traspasó una porción a un tubo de centrifuga con tapa rosca de 15 ml y fue centrifugado durante 10 minutos a 3000rpm. 4. Se decantó el líquido sobrenadante. 5. Con una pipeta pasteur de 3mm de diámetro y longitud aproximadamente de 28 cm. provista de pro-pipeta de jebe, se transfirió de 3 a 5 gotas del sedimento, blanco cremoso, a la lámina porta objeto previamente desengrasada y codificada. Se secó al aire y fue coloreado por el método de Ziehl-Neelsen (estándar). 6. Lectura de baciloscopía recorriendo toda la lámina, los resultados se reportaron positivo: uno o más BAAR, negativo: cero BAAR. Definición de Términos: · Sintomático respiratorio (SR): Paciente con tos y flema por más de 15 días. · Radiografía anormal (Rxa): Radiografía con signos patológicos pulmonares · Baciloscopia negativa (Bk (-)): Muestra de esputo negativo a bacilos alcohol ácido resistente (BAAR). Rev. cuerpo méd. HNAAA 5(2) 2012 RESULTADOS: El 19,4% de las muestras que fueron negativas (22 casos de 112) resultaron positivas a BAAR con el método concentrado de esputo con hipoclorito de sodio, además con cultivo se obtuvo que 20,54% de las muestras (23 casos de 112) fueron confirmadas de tener tuberculosis (tabla Nº 1). Tabla N° 1: Resultados de la muestra de esputo de pacientes sintomáticos respiratorios con baciloscopia negativa y radiografía anormal con Cultivo LowensteinJensen y método concentrado de esputo con hipoclorito de sodio. Método Concentrado Cultivo Lowenstein-Jensen en esputo con Positivo Negativo Hipoclorito de Sodio N % N TOTAL % Positivo 22 19,64 0 0 Negativo 1 0,89 89 79,46 22 90 Total 23 20,54 89 79,46 112 La validez de la prueba obtenida fue sensibilidad de 95,65% (IC 95%: 93,43%-97,88%), especificidad de aproximadamente 100% (IC 95%: 93.43%-97.88%); la seguridad dada por el valor predictivo positivo aproximadamente 100% (IC 95%: 97,73% 100%) y valor predictivo negativo 98,89% (IC 95%: 98,32% 99,46%), la utilidad con cociente de probabilidades negativo 0,04 (IC 95% 0,01-0,30) (Tabla Nº 02). Tabla Nº 2: Validez, seguridad y utilidad del método concentrado con hipoclorito de sodio en muestra de esputo de pacientes con baciloscopía negativa y radiografía anormal. Característica % IC 95% Sensibilidad (%) 95,65 93,43% - 97,88) Especificidad (%) 100 99,44 - 100 VPP (%) 100 97,73 - 100 VPN (%) 98,89 98,32 - 99,46 DISCUSIÓN: El método de concentración de esputo con hipoclorito de sodio para la recuperación de los bacilos alcohol ácido resistente y aumentar la concentración de éstos ha sido referido en varios estudios como los de Cedeño (13) y Angeby (14). En esta investigación se procesaron 112 muestras de esputo por el método concentrado de esputo con hipoclorito de sodio, en el cual se encontró positividad en un 19,6%, coincidiendo con los trabajos realizados por Saxena (15) , Habeenzu (16), Gebre (17) , Angeby (14), Bruchfeld (18) y Callisaya (19). En nuestro estudio hallamos un mayor número de BAAR encontrados en resultados procedentes de este método concentrado se halló mayor número de colonias en los cultivos de L-J. En la literatura consultada no se encontraron referencias sobre la relación entre el resultado por el método concentrado de esputo según número de BAAR y número de colonias en el cultivo de L-J. Encontramos alta sensibilidad: 95,65% y especificidad 100%, por su parte Saxena encontró similar sensibilidad 96% y especificidad 100% (15), a diferencia del estudio de Habeenzu que halló una sensibilidad de 76% y especificidad de 100%(16), similar a lo hallado por Chancafe en Trujillo que solo obtuvo 17 Betty Barón-Ramos de Rosario, Víctor Soto-Cáceres, Moisés Rosario-Borrego sensibilidad de 76,1% y especificidad de 97,4% ( 1 0 ) , explicándose por que en este último estudio se compararon muestras de esputo en general, a diferencia de nuestro estudio que se comparó específicamente de pacientes BK negativos y radiológicamente positivos, grupo especial para quienes sería de mayor utilidad el procedimiento. Por otro lado el Valor Predictivo Positivo que encontramos es bastante alto 100% lo que indica una notable seguridad diagnóstica de la prueba concentrada. Por lo que podemos concluir que este método tiene alta sensibilidad y especificidad, en esta población de paucibacilares (Bk negativo y Radiografía anormal), a la vez que es sencillo, simple y barato comparado con el cultivo dado que la lejía (hipoclorito de sodio) es fácil de adquirir y además un potente desinfectante que elimina a las micobacterias después de 5 minutos de exposición, por lo que se constituye por si solo en una medida de bioseguridad muy efectiva al manipular las muestras que probablemente contienen micobacterias y los resultados se obtienen rápidamente en un tiempo menor o igual a una hora. Se recomienda que La Estrategias Sanitaria del Ministerio de Salud Control de la Tuberculosis (ESPCT) pudiese implementar este método como diagnóstico rutinario en grupo de pacientes sintomáticos respiratorio con radiografía anormal y baciloscopía negativa. Conflicto de interés: Los autores declaran no tener conflicto de interés relacionado con el tema del presente artículo. REFERENCIAS BIBLIOGRÁFICAS: 1. Organización Mundial de la Salud. Global Tuberculosis Control. Surveillance, Planning, Financing. WHO Report 2007. Ginebra: WHO Press; 2007. 2. Robledo J, Mejía G, Morcillo N, et al. Evalúan Nuevos Métodos de Cultivo para el Diagnóstico Rápido de Tuberculosis. Int J Tuberc Lung Dis. 2006; 10(6):613-619. 3. Ministerio de Salud. Estrategia Sanitaria Nacional de Tuberculosis. Información Estadistica. Lima: Dirección General de Salud de las Personas, MINSA; 2010 [Acceso el 29 de julio de 2012] Disponible en: http://www.minsa.gob.pe/portada/esntbc_inf_estadisti ca.asp 4. Colebunders R, Bastian I. A review of the diagnosis and treatment of smear-negative pulmonary tuberculosis. Int J Tuberc Lung Dis. 2000; 4: 97.107. 5. Heifets LB, Good RC. Current laboratory methods for the diagnosis of tuberculosis. En: Bloom BR, editor. Tuberculosis pathogenesis, protection and control. Washington: American Society for Microbiology; 1994. p.85-110. 6. Benjamin WH, Waities KB, Beverly A, Gibbs L, Waller M, Nix S, et al. Comparison of the MB/BacT system with a revised antibiotic supplement kit to the BACTEC 460 system for detection of mycobacteria in clinical specimens. J Clin Microbiol. 1998; 36(11): 3234-3238. 7. Pfyffer GE, Cieslack C, Welscher HM, Kissling P, RuschGerdes S. Rapid detection of mycobacteria in clinical 18 specimens by using the automated BACTEC 9000 MB system and comparison with radiometric and solid culture systems. J Clin Microbiol. 1997; 35(9): 2229-2234. 8. Cuevas RZ. Pasado, presente y futuro de las técnicas diagnósticas de tuberculosis. Rev Inst Nal Enf Resp Mex. 2003; 16(3):181-186. 9. Ministerio de Salud Pública (MINSAP). Programa Nacional de la Tuberculosis. La Habana: MINSAP. 1999. 10. Cheng MSC. Valor diagnóstico predictivo de la técnica de esputo sedimentado con hipoclorito de sodio y de la microscopía directa de esputo en el diagnóstico de la tuberculosis. Compromiso Médico. 2006; 1(1):10-15. 11. Steingart KR, Ng V, Henry MC, et al. Sputum processing methods to improve the sensitivity and yield of smear microscopy for tuberculosis: a systematic review. Lancet Infect Dis. 2006; 6(10): 664-674 12. Henry MC. Conventional light microscopy versus fluorescence microscopy for the diagnosis of pulmonary tuberculosis: a systematic review. [Tesis de maestría] Berkeley: University of California, Berkeley; 2005. 13. Cedeño R, Maneiro E, Orellan Y, Alcalá B, Guevara A. Detección de bacilos ácidos resistentes en muestras de esputo por el método de concentración con hipoclorito de sodio. Revista de la Facultad de Farmacia. 2004; 46 (2):811 14. Angeby KA, Hoffner SE, Diwan VK. Should the "bleach microscopy method" be recommended for improved case detection of tuberculosis? Literature review and key person analysis. Int J Tuberc Lung Dis. 2004; 8(7): 806-815. 15. Saxena S, Mathur M, Talwar VK. Detection of tubercle bacilli in sputum: application of sodium hypochlorite concentration method. J Commun Dis. 2001. 33(4):241244. 16. Habeenzu C, Lubasi D, Fleming AF. Improved sensitivity direct microscopy for delection of acid fast bacilli in sputum in developing countries. Trans R Soc Trop Med Hyg. 1998; 92(4): 415-6. 17. Gebre N, Karlsson U, Jonsson G, et al. Improved microscopical diagnosis of pulmonary tuberculosis in developing countries. Trans R Soc Trop Med Hyg. 1995; 89(2): 191-3. 18. Bruchfeld J, Aderaye G, Palme, I, Bjorvant B, Kallenius G, Lindquist L. Sputum concentration improves diagnosis of tuberculosis in a setting with a high prevalence of HIV. Trans R Soc Trop Med Hyg. 2000; 94(6): 677-680. 19. Callisaya J, Catacora V. Validación del método de concentración con hipoclorito de sodio para el diagnóstico de tuberculosis pulmonar. Biofarbo. 2008; 16(1):54-60. Correspondencia: Víctor Soto Cáceres Dirección: Pasaje La Marina 141 Urb. Sta. Victoria Chiclayo Teléfonos: 074-223312 (domicilio) Ccelular: 978268882 RPM: *0345533 Correo: [email protected] Revisión de pares: Presentado: 01/05/2012 Aceptado: 15/06/2012 Rev. cuerpo méd. HNAAA 5(2) 2012 Kenny Pérez-Ocampo1,4a, Felicia Lozano-Delgado1,4a, Karina Nava-Alarcón1,4a, Henry Delgadillo1,4a, Jhonatan 1,4a Becerra , Edén Galán-Rodas2,3b RESUMEN: Introducción: La ludopatía o juego patológico es un problema social y de salud mental que se refiere al comportamiento desadaptativo, repetido, persistente y dependiente de juego por dinero. Objetivo: El objetivo del estudio es determinar la frecuencia de juego patológico en estudiantes de una universidad pública peruana durante el periodo 2010. El estudio se aplicó como herramientas de tamizaje el test SOGS-RA, South Oaks Gambling Screen – modificado para jóvenes, para probable juego patológico y jugadores en riesgo, a 365 estudiantes universitarios. Hallazgos: Se encontró una frecuencia de 29.7% de probable juego patológico y 37.8% de jugadores en riesgo, con predominio de los videojuegos (27,6%) y el billar (18,1%). Siendo la invitación (36%) el motivo más frecuente por el que acudieron a jugar por primera vez. Con diferencias significativas respecto al sexo (p<0,05), con predominio en los varones; así también, respecto al año de estudios, con predominio del primer año de estudio (p<0,05). Conclusiones: Los problemas de juego patológico tienen una alta frecuencia en la población universitaria estudiada, lo cual constituye una problemática que merece atención inmediata desde la perspectiva de la salud pública. Palabras clave: Juego de Azar; salud mental; estudiante (Fuente: DeCS-BIREME). ABSTRACT Introduction: Compulsive gambling or pathological gambling is a social and mental health concerns adaptive behavior des, repeated, persistent and dependent on gambling. Objetive: The aim of this study is to determine the frequency of pathological gambling in a public university students during the period 2010 Peruvian. Was used as screening tools SOGSRA test, South Oaks Gambling Screen - Customized young, for probable pathological gambling and players at risk, to 365 college students. Findings: The frequency of 29.7% of probable pathological gambling and 37.8% of players at risk, with prevalence of video games (27.6%) and billiards (18.1%). As the invitation (36%) the most common reason that came to play for the first time. With respect to gender differences (p <0.05), with predominance in males likewise, for a year of studies, predominantly in the first year of study (p <0.05). Conclusions: Pathological gambling problems have a high frequency in that population studied, which is a problem that deserves immediate attention from the perspective of public health. Keywords: Gambling; mental health; student (Source: MeSHNLM) 1. Universidad Nacional de Cajamarca, Cajamarca, Perú. 2. Sub Gerencia de Promoción, Gerencia de Prestaciones Primarias de Salud. EsSalud, Lima, Perú 3. Red para la Acción y Avance de la Salud Mental y Psiquiatría (Red AVANSE-PSI). Lima, Perú. 4. Sociedad Científica de Estudiantes de Medicina de Cajamarca (SOCIEMCA) a. Estudiante de medicina b. Médico Cirujano Rev. cuerpo méd. HNAAA 5(2) 2012 INTRODUCCIÓN La ludopatía o juego patológico es un problema social y de salud mental que se refiere al comportamiento desadaptativo, repetido, persistente y dependiente de juego por dinero que expone a la persona a consecuencias negativas en el plano social, profesional e individual; la misma que no es una tarea ni está impuesta por una urgencia física ni moral como si fuera una necesidad real(1). La Asociación Americana de Psiquiatría (APA) y la Organización Mundial de la Salud lo consideran como un trastorno mental, como un trastorno del control de los impulsos. La persona de forma progresiva llega a ser incapaz de resistir el impulso de juga. La Clasificación Internacional de Enfermedades de la Organización Mundial de la Salud (CIE-10) codifica al juego patológico en el rubro de los Desórdenes del Hábito y el Impulso, junto con la cleptomanía, la piromanía y la tricotilomanía(2). Se conoce poco acerca de la frecuencia y factores de riesgo, la mayoría de estudios sobre ludopatía o juego patológico han sido realizados en Canadá, Estados Unidos y Australia, los cuales alcanzaron provincias o regiones, y no cuentan con cifras de carácter nacional (2–4); siendo su prevalencia en la población general de 1% a 3,4%(5,6), si bien no muchos estudios han sido realizados en estudiantes universitarios, se describe que la prevalencia varía entre 2,6% a 6,6%(7–9) . La ludopatía o juego patológico es un problema social, que viene desarrollándose con mayor énfasis en nuestro medio desde el año 1999 en que se promulgó la ley que da apertura a este tipo de negocios del entretenimiento, con la proliferación y legalización de lugares como casinos, salas de 19 Kenny Pérez-Ocampo, Felicia Lozano-Delgado, Karina Nava-Alarcón, Henry Delgadillo, Jhonatan Becerra, Edén Galán-Rodas juego, y su promoción en los medios de difusión(10) HALLAZGOS En el Perú, la entidad competente de regular estos negocios es la Dirección General de Juegos de Casino y Máquinas Tragamonedas, que depende del Ministerio de Comercio Exterior y Turismo – MINCETUR, y es la autoridad competente de formular, proponer, supervisar y fiscalizar las normas generales administrativas no tributarias de alcance nacional, que regulan y controlan la explotación de los juegos de casino y máquinas tragamonedas. En la actualidad existen 703 salas de juego autorizadas, para que un local sea considerado dentro del rango de casino debe ofrecer mesas de naipes. Si no las tiene únicamente se quedará en la categoría de tragamonedas. Las salas de tragamonedas han crecido vertiginosamente e invaden todo Lima, siendo más evidente en distritos como Miraflores, Cercado, Magdalena, San Miguel, San Juan de Miraflores y Los Olivos; sin embargo, hay mucha informalidad y no todos cumplen con los requisitos exigidos por ley y actúan sin la autorización del MINCETUR. Según cifras oficiales del año 2006, el 41% de salas de juego en el Perú operaban de manera informal y el 55% lo hacen gracias a órdenes de carácter judicial, como medidas cautelares y acciones de amparo; en el Informe del año 2010 se hace referencia al 100% de formalización de estos negocios(11), sin embargo observamos que estas actividades se han incrementado, y ya no sólo en Lima, sino también en el interior del país. Un reciente caso que conmovió al país fue lo acontecido en un casino de Miraflores-Lima, donde se pone en evidencia los riesgos de la ludopatía, en el que una joven universitaria fue contactada, seducida y posteriormente asesinada por un joven ludópata (12) . Considerando la importancia de este creciente problema social, y el imponente desarrollo de la industria del juego, es que decidimos la realización del presente estudio. En el estudio, el 62.7 % (232) fueron varones y la edad promedio fue de 22. El 98,9% tuvo estado civil soltero. La frecuencia de probable juego patológico encontrada fue de 29,7%, y 37,8% de jugadores en riesgo, con predominio de los videojuegos (27,6%) y el billar (18.1%). Siendo la invitación (36%) el motivo más frecuente por el que acudieron a jugar por primera vez. EL ESTUDIO El estudio tuvo como objetivo determinar la frecuencia de juego patológico en estudiantes de una universidad pública peruana. La población de estudio son los estudiantes de la Universidad Nacional de Cajamarca matriculados en el año académico 2010, procedentes de 19 escuelas académico profesionales que tienen su sede central en la ciudad de Cajamarca, 7163 estudiantes, exceptuando a los estudiantes que realizan prácticas pre-profesionales: Facultad de Medicina (Internado de medicina - 7mo Año), Facultad de Ciencias de la Salud (Enfermería y Obstetricia, Internado - 5to Año) y Facultad de Derecho y Ciencias Políticas (Prácticas preprofesionales - 6to Año). El tamaño muestral se calculó utilizando el programa estadístico Epidat 3.1, considerando un nivel de confianza del 95%, precisión del 2,5% y una proporción esperada del 6,6%(6–8). En consecuencia el trabajo se realizó con una muestra de 365 personas. Para evaluar la presencia de juego patológico se usó el Test SOGS-RA (South Oaks Gambling Screen) modificado para jóvenes, que consta de 20 items, los cuales están enmarcados en criterios diagnósticos definidos, cuyas alternativas de respuestas son afirmativas y negativas, con puntuaciones 1 y 0, respectivamente. Considerándose 1-5 equivale a jugadores en riesgo de convertirse en jugadores patológicos y 6 o más equivale a la clasificación de probable jugador patológico. Se obtuvieron frecuencias y proporciones, aplicándose la prueba de Chi cuadrado de bondad de ajuste a la distribución de las variables y considerando significativos valores de p<0,05. 20 En cuanto a los ítems del Test SOGS-RA encontramos mayores respuestas afirmativas en: Ítem 1 “si alguna vez dejó de estudiar debido al juego” (31,6%); Ítem 4 “si ha sentido alguna vez remordimientos después de jugar” (31,1%); Ítem 8“si después de ganar, ha tenido un fuerte impulso de regresar y ganar más” (36,8%); Ítem 14“si alguna vez jugó más tiempo del que tenía planeado” (53%); Ítem 15“si ha jugado alguna vez para escapar de los problemas y las dificultades”(33%); e Ítem 19“si ha tenido alguna vez el deseo de celebrar algo que ha ido bien con algunas horas de juego” (53%). Se encontró diferencias significativas al comparar los datos con respecto al sexo, con predominio de los varones (p=0,000). Así mismo, encontramos diferencias significativas al comparar los datos con respecto al año de estudios, con predominio del primer año de estudio (p<0,05) No se encontró diferencias significativas, al comparar los datos según edad (p>0,05) y estado civil (p>0,05). Se analizó frecuencias de acuerdo a la escuela académico profesional, evidenciando predominio de probable juego patológico en los estudiantes de Ingeniería Civil, seguido por estudiantes de Agronomía. En relación a jugadores en riesgo, encontramos predominio en estudiantes de Educación, seguido por estudiantes de Ingeniería de Sistemas (Gráfico 01).También se analizó según año estudios encontrando mayor predominio en primer año de estudios (Gráfico 02). Gráfico Nº 01 : Juego patológico en estudiantes universitarios según escuela académico profesional 0 10 15 20 25 30 35 Normal Jugación en riesgo Probable jugador patológico Rev. cuerpo méd. HNAAA 5(2) 2012 Juego patológico en estudiantes de una Universidad Pública Peruana, 2010. Gráfico Nº 02 : Juego patológico en estudiantes universitarios según año de estudios de este tipo de problemas de salud mental entre los estudiantes, para así evitar las consecuencias de problemas con el juego en adultos que conlleva a mayores trastornos adictivos (drogas, alcohol), disfunciones maritales, disfunciones sociales, mayor probabilidad de desempleo por conductas delictivas que apoyan su comportamiento de juego (robo, malversación, falsificación, etc). Conflicto de interés: Los autores declaran no tener conflicto de interés relacionado con el tema del presente artículo. REFRENCIAS BIBLIOGRAFICAS SOGS-RA: South OaksGamblingScreen – modificado para jóvenes (p =0,014) Normal Jugación en riesgo Probable jugador patológico DISCUSIÓN Es importante destacar, en primer lugar, que es el primer estudio sobre ludopatía o juego patológico con una muestra representativa, que se realiza en una Universidad pública peruana. En segundo lugar, la frecuencia de probable juego patológico encontrada (29,7%) es muy superior a estudios realizados en otros países, considerando el valor más alto (6,6%) (6–8). La literatura consultada reporta que los juegos de más alta frecuencia son los casinos - tragamonedas y los de habilidad (juego de naipes) como los de principal elección de los jugadores patológicos(8,9,13–16), sin embargo, dado que nuestra población está conformada por estudiantes universitarios, encontramos mayor frecuencia en los videojuegos y billar. Los ítems con mayor puntuación en el estudio representan los criterios considerados por la DSM-IV3, para el diagnóstico de Juego Patológico, con principal énfasis en la preocupación frecuente por el juego o por obtener dinero para jugar, jugar por un período más largo con relación a lo previsto, necesidad de incrementar la frecuencia de las apuestas para conseguir la excitación deseada, sacrificio de obligaciones familiares, sociales u ocupacionales para poder jugar, persistencia en el juego para ganar más.(2,6,9,13,15,16) En nuestro estudio encontramos diferencia significativa en relación al sexo, similar a otros estudios (13,15) sin embargo, no existen estudios longitudinales que revelen con mayor claridad la diferencia de sexos. Se encontró también, diferencia significativa según el año de estudios, con predominio del primer año, que podría explicarse por la mayor disponibilidad de tiempo y el periodo de adaptación al ingreso de la vida universitaria. No se encontró significancia en la edad, lo cual se explicaría por la variabilidad de edad de ingreso a la universidad. En conclusión, existe una alta frecuencia de probable juego patológico y de jugadores en riesgo en la población universitaria estudiada, lo cual constituye una problemática que merece atención inmediata desde la perspectiva de la salud pública. Asimismo, las universidades deberían implementar o mejorar los programas de autocuidado, promover estilos de vida saludable, y la detección temprana Rev. cuerpo méd. HNAAA 5(2) 2012 1. American Psychiatric Association. DSM-IV Manual diagnóstico y estadístico de los trastornos mentales. Barcelona, España. Editorial Masson. 1995; 2. Lesieur HR, Cross J, Frank M, Welch M, White CM, Rubenstein G, et al. Gambling and pathological gambling among university students. Addictive behaviors. 1991;16(6):517–27. 3. Lesieur HR, Blume SB. Revising the south oaks gambling screen in different settings. Journal of Gambling Studies. 1993;9(3):213–23. 4. Lesieur HR, Blume SB. The South Oaks Gambling Screen (SOGS): A new instrument for the identification of pathological gamblers. American Journal of Psychiatry [Internet]. 1987 [cited 2012 Aug 1];144(9). 5. Blanco C, Ibáñez A, Sáiz-Ruiz J, Blanco-Jerez C, Nunes EV. Epidemiology, pathophysiology and treatment of pathological gambling.CNS drugs. 2000;13(6):397–407. 6. Shaffer HJ, Hall MN, Vander Bilt J. Estimating the prevalence of disordered gambling behavior in the United States and Canada: a research synthesis. American Journal of Public Health. 1999;89(9):1369–76. 7. García E, Correa CA. El juego patológico en estudiantes universitarios. Actapsiquiátr.psicol. Am. Lat. 1998;44(1):63–8. 8. Muñoz-Molina Y. Meta-analysis of pathological gambling 1997-2007. Revista de Salud Pública. 2008;10(1):150–9. 9. Jiménez Tallón MÁ, García Montalvo C, Montero Jiménez M, Perea Pérez MC. Estudiantes universitarios y juego patológico: Un estudio empírico en la Universidad de Murcia. Escritos de Psicología (Internet). 2011;4(3):50–9. 10. Ley N° 27153. Ley que regula la explotación de los juegos de casino y máquinas tragamonedas [Internet]. 1999. Available from: http://www.mincetur.gob.pe/turismo/DGJCMT/index.htm 11. MINCETUR. Informe Ejecutivo de la Gestión de la Dirección General de Juegos de Casino y Máquinas Tragamonedas 2010 [Internet]. 2010. Available from: http://www.mincetur.gob.pe/turismo/dgjcmt/pdfs/INFORME_GERE NCIAL_2010.pdf 12. Diario El Comercio. Caso Joran van der Sloot | El Comercio Perú [ I n t e r n e t ] . [ c i t e d 2 0 1 2 F e b 1 4 ] . Av a i l a b l e f r o m : http://elcomercio.pe/caso/caso-joran-van-der-sloot 13. Hollander E, Buchalter AJ, DeCaria CM. Pathological gambling. Psychiatric Clinics of North America.2000;23(3):629–42. 14. Arbinaga F. Estudio descriptivo sobre el juego patológico en estudiantes (8-17 años): Características sociodemográficas, consumo de drogas y depresión. Adicciones. 2000;12(4):493–505. 15. Kuten E. Juego Patológico. Evid actual práct Ambul. 2006;9(5):144–7. 16. Goffard L, Paul J. Juego patológico: Una revisión bibliográfica de la l u d o p a t í a . 2 0 0 8 [ c i t e d 2 0 1 2 A u g 1 ] ; Av a i l a b l e f r o m : http://www.bibliopsiquis.com/bibliopsiquis/handle/10401/399 Correspondencia: Edén Galán-Rodas Teléfono: (+511) 986-653-590 Correo:[email protected] Revisión de pares: Presentado: 15/03/2012 Aceptado: 24/06/2012 21 María Julia Cumpa-Dávila 1 RESUMEN Comentarios: En el estudio en general no se detectó una tasa de respuesta significativamente diferente entre los dos grupos, por lo puntos finales secundarios fueron similares entre los grupos de tratamiento. Tampoco se detectaron diferencias significativas entre los grupos de micofenolatomofetil (MMF) y ciclofosfamida intravenosa con respecto a las tasas de acontecimientos adversos, adversos graves o infecciones, aunque la mayoría de los pacientes en ambos grupos de tratamiento experimentaron una mejoría clínica, el estudio no cumplió con su objetivo principal de mostrar que el MMF era superior a la vena cava inferior como tratamiento de inducción de la nefritis lúpica. Conclusiones: No se detectaron diferencias significativas en las tasas de efectos adversos, aunque la mayoría de pacientes en ambos grupos experimentaron una mejoría clínica, el estudio no cumplió con su objetivo principal de mostrar que el MMF fue superior a la IVC como tratamiento de inducción de la nefritis lúpica. Palabras clave: Nefritis lúpica, Ciclofosfamida. (Fuente: DeCS-BIREME) Abstract Comment: In the overall study did not detect a significantly different response rate between the two groups at secondary endpoints were similar between treatment groups. Finally, no significant differences between groups micofenolatomofetil (MMF) and intravenous cyclophosphamide with respect to rates of adverse events, serious adverse events or infections, although most patients in both treatment groups experienced clinical improvement, the study did not meet its main objective to show that MMF was superior to IVC as induction treatment of lupus nephritis. Conclusions: No significant differences in rates of adverse effects, although most patients in both groups experienced clinical improvement, the study did not meet its primary objective to show that MMF was superior to IVC as induction treatment lupus nephritis. Keywords: Lupus Nephritis, Cyclophosphamide (Source: MeHS-NLM) CARATULA DE PRESENTACION : Titulo descriptivo: Micofenolato Mofetil para tratamiento de Inducción de la Nefritis Lúpica. ¿Es suficiente la evidencia existente? Objetivo: comparación de micofenolatomofetil (MMF) y 1.- Alumna del curso de Epidemiología Clínica 2011 de la Escuela de Medicina de la Universidad Católica Santo Toribio de Mogrovejo-USAT, Chiclayo –Perú. 22 ciclofosfamida intravenosa (IVC) como tratamiento de inducción para la nefritis lúpica activa en un estudio multinacional en dos fases (inducción y mantenimiento). Conclusión: No se detectaron diferencias significativas respecto a las tasas de efectos adversos y aunque la mayoría de los pacientes en ambos grupos de tratamiento experimentaron una mejoría clínica, el estudio no cumplió con su objetivo principal de mostrar que el MMF fue superior a la IVC como tratamiento de inducción de la nefritis lúpica. Referencia bibliográfica del articulo : Appel GB, Contreras G, Dooley MA, Ginzler EM, Isenberg D, Jayne D, Li LS, Mysler E, Sánchez-Guerrero J, Solomons N, Wofsy D (1). Mycophenolatemofetil versus cyclophosphamide for induction treatment of lupus nephritis. J Am SocNephrol [Internet] 2009 [consulta el 04 de junio del 2011]; 20: 1103–1112. Disponible en: http://jasn.asnjournals.org/content/20/5/1103.full.pdf Resumen estructurado del artículo valorado críticamente: La Nefritis Lúpica (NL) es una de las enfermedades extraarticulares más frecuentes del Lupus Eritematoso Sistémico, produciéndose hasta un 60% de adultos que pertenecen a este grupo (2). La respuesta a los diferentes tratamientos depende de la edad, el género, la raza y el grado de NL, lo cual es de vital importancia ya que la NL predice la supervivencia de dichos pacientes (3). El régimen de inducción es de 24 semanas en base a ciclofosfamida asociados a un mayor riesgo de efectos Rev. cuerpo méd. HNAAA 5(2) 2012 María Julia Cumpa-Dávila adversos, incluyendo toxicidad gonadal (2), entre otros inmunosupresores, estudios recientes se han centrado en el Micofenolato Mofetil (MMF) que a diferencia de la ciclofosfamida no se ha asociado con un mayor riesgo para la vejiga o la toxicidad gonadal (4). En un estudio prospectivo, aleatorizado, abierto, de grupos paralelos, multicéntrico tuvo como objetivo principal demostrar que el MMF es superior a la Ciclofosfamida Intravenosa (IVC) como tratamiento de inducción de la nefritis lúpica. Para ello se utilizaron 370 pacientes entre los 12 y 75 años de edad de 88 centros en 20 países de América del Norte, América Latina, Asia, Australia y Europa. Todos los pacientes tenían un diagnóstico de LES (por los criterios del Colegio Americano de Reumatología) asociado a afectación renal (nefritis lúpica) activo o crónica de grado III, IV o V confirmada por biopsia de riñón dentro de 6 meses antes de la aleatorización, quienes necesariamente debieron haber tenido la proteinuria (al menos 2 g/d). En el presente estudio, se presenta la comparación de MMF y IVC como tratamiento de inducción para la nefritis lúpica activa en un estudio multinacional en dos fases (inducción y mantenimiento). Se asignó aleatoriamente a 370 pacientes con nefritis lúpica de grado III al V a MMF (dosis meta de 3 g / día) o VCI (0,5 a 1,0 g/m en pulsos mensuales), en fase de inducción de 24 semanas. Ambos grupos recibieron prednisona a dosis inicial de 60 mg/día. El punto final primario fue una disminución en la orina de proteína/creatinina y la estabilización o mejora de la creatinina sérica. Los puntos finales secundarios incluyeron la remisión completa renal, actividad de la enfermedad sistémica, el daño y la seguridad. En general, no se detectó una tasa de respuesta significativamente diferente entre los dos grupos independiente; en el grupo de Micofenolato hubo una pérdida de 18,5% y en el grupo de Ciclofosfamida, de 15,8% (Cuadro Nº 02), por lo que un análisis de sensibilidad hubiese sido muy útil debido a la proximidad hacia el rango superior recomendado (6) . Cuadro N° 1: Características básales de los pacientes del estudio. Characteristic MMF (n=185) IVC (n=185) Total(N=370) Renal biopsy class (n[%]) III/III + V 32 (17.3) 26 (14.1) 58 (15.7) IV/IV + V 124 (67.0) 128 (69.2) 252 (68.1) V only c Scarring on renal biopsy (n[%] ) Serum creatinine (μmol/L[mg/dl]; mean + SD) 29 (15.7) 31 (16.8) 60 (16.2) 66 (35.7) 56 (30.3) d 122 (33.0) 108.6 + 1.2 108.6 + 1.2 (97.2 + 1.2) (97.2 + 1.2) d (80.0 + 0.9) 4.1 + 4.2 e 4.1 + 3.2 4.1 + 3.7 > 90 80 (43.2) 86 (46.7) 166 (45.0) > 60 to < 90 53 (28.6) 52 (28.3) 105 (28.5) > 30 to < 60 32 (17.3) 34 (18.5) 66 (17.9) <30 20 (10.8) 12 (6.5) 32 (8.7) Urine protein/creatinine ratio (mean + SD) 2 Range of GFR (ml/min per 1.73 m ; n[%]) f d 100.6 + 1.1 d e,f d,g Tomado: Appel GB et. al. M ycophenolatemofetil versus cyclophosphamide for induction treatment of lupus nephritis. Cuadro N° 02: Seguimiento de los pacientes del estudio Randomized (n=370) Open-label treatment Allocated to Mycophenolate mofetil (n=185) Received treatment (n=184) Did not receive treatment (n=1) Lost to follow-up (n=1) Withdrawn (n=35) Due to adverse event (n=24) Consent withdrawn (n=6) Other reason (n=5) Allocated to intravenous cyclophosphamide (n=185) Received treatment (n=180) Did not receive treatment (n=5) Lost to follow-up (n=2) Withdrawn (n=29) Due to adverse event (n=13) Consent withdrawn (n=5) Other reason (n=11) COMENTARIO CRÍTICO: Tomado: Appel GB et. al. Mycophenolatemofetil versus cyclophosphamide for induction treatment of lupus nephritis Validez: Se delimito el problema, estableciéndose 2 puntos: un primer punto final es evaluar la eficacia, es decir, pretende demostrar si existe o no alguna ventaja del micofenolatomofetil sobre la ciclofosfamida intravenosa para el tratamiento de inducción en nefritis lúpica; y un segundo punto es determinar la incidencia de efectos adversos de cada una, para lo cual se planteo como diseño el ensayo clínico controlado aleatorizado y multicéntrico. Podemos decir que el objetivo estuvo bien planteado, pero sus resultados no son los adecuados para responder a los objetivos del estudio, debido a los diversos errores y detalles encontrados en la crítica de éste. Además en ninguna parte del estudio se menciona este punto, solo mencionan acerca de la aleatorización más no del enmascaramiento. Se menciona que el trabajo fue aleatorizado y que se utilizó para ello un sistema de respuesta interactiva de voz computarizada. Respecto a la muestra, si bien la selección fue adecuada el tamaño de la muestra debe ser la adecuada tomando en cuneta que se realizará inferencia estadística (5) lo más amplia posible para considerarla eficiente, en este caso es de mucha utilidad el EPIDAT, el que, según los datos del estudio, nos dice que nos encontramos ante una muestra insuficiente; cabe resaltar que no menciona los criterios de inclusión y exclusión. Cabe resaltar que los grupos no fueron realmente similares al inicio del estudio en todas las características de inclusión (Cuadro Nº 01); justo aquellas, que me indican gravedad de la enfermedad o mayor grado de compromiso renal (como FG, proteinuria, creatinina sérica), en este caso están en mayor número en los pacientes pertenecientes al grupo de Micofenolato que al de Ciclofosfamida (6). La duración del tratamiento fue de 24 semanas y coincide con el tiempo que las bibliografías mencionan necesarias para un tratamiento de inducción para nefritis lúpica (2,3); y las pérdidas fueron <20% pero cerca del rango superior que podrían afectar las variables resultado. Exactamente las pérdidas fueron de 17,3% del total; pero de manera Rev. cuerpo méd. HNAAA 5(2) 2012 Se ajustaron las variables demográficas, utilizando análisis con intención a tratar; los odds ratios se calcularon utilizando modelos de regresión logística para la respuesta; es decir fueron ajustados e incluyeron un término para el grupo de tratamiento y las covariables de raza (asiáticos, blancos, o de otro tipo), la clase de enfermedad (V o de otro tipo), y la ubicación (Estados Unidos / Canadá, Asia, América Latina, o el resto del mundo). Se realizó análisis de sensibilidad (importante porque hay casi un 20% de pérdidas), análisis del punto final primario de eficacia fue ajustada por edad, sexo y nefrótico/proteinuria sub-nefrótico al ingreso (P / Cr ≥ 3 en comparación con <3). RESULTADOS: 1- Eficacia: se logró en 104 (56,2%) pacientes tratados con MMF, en comparación con 98 (53,0%) pacientes tratados con IVC (odds ratio [OR] = 1,2; 95% intervalo de confianza [IC95%] del 0,8 a 1,8; p>0,05). Si nos dejamos guiar por estos datos se diría que no habría diferencias estadísticamente significativas entre las puntuaciones de 23 Micofenolato Mofetil para tratamiento de Inducción de la Nefritis Lúpica. ¿Es suficiente la evidencia existente? cada grupo de tratamiento en cualquiera de los puntos finales de la eficacia, pero que a pesar de ello los intervalos de confianza (que pasan por la unidad) no me brindan precisión ni seguridad ante estos resultados (Tabla Nº 01). 2. Efectos Adversos: Hubo 40,6% más de reacciones adversas en el grupo de IVC que en el grupo MMF durante el período de semanas de tratamiento. En ambos grupos de tratamiento, los tipos más comunes de EA fueron las infecciones (68,5% con MMF, 61.7% con IVC; diferencia de tratamiento 6,81%, IC 95% -2.96 a 16,58%, p>0,05) y los trastornos gastrointestinales (61,4% con MMF, 66.7% con IVC). Además hubieron 24 retiradas (13,0% de los pacientes) como resultado de acontecimientos adversos en el grupo de MMF en comparación con 13 (7,2%) en el grupo de IVC (diferencia de tratamiento de 5.82%, IC 95% 0.34 a 11,99%, p>0,05) (Tabla Nº 01). Tabla Nº 01 Indicadores de Riesgo Epidemiológico para eficacia y efectos adversos del estudio Indicador Reducción Absoluta del Riesgo (RAR) Reducción Relativa del Riesgo (RRR) Eficacia a Tratar (NNT) 1% 2 1,10% 4,80% 3 250 4 5 6 100 Interpretaciones: 1. De cada 100 pacientes tratadas con micofenolato se produce 0,4% menos remisión incompleta que en los tratados con Ciclofosfamida. 2. El Micofenolato redujo la remisión incompleta en un 4.8% 3. Se deben tratar 250 pacientes con Micofenolato para evitar algún efecto adverso en un paciente en un lapso de 6 meses. 4. De cada 100 personas tratadas con Micofenolato se produce 1% menos efectos adversos que los tratados con Ciclofosfamida. 5. El micofenolato redujo el riesgo de efectos adversos en un 1.1% 6. Se deben tratar 100 pacientes con Micofenolato para que uno desarrolle algún efecto adverso en un lapso de 6 meses. APLICACIÓN DE RESULTADOS Investigaciones recientes sugieren que el micofenolato mofetil (MMF) podría ofrecer ventajas sobre la ciclofosfamida intravenosa (IVC) para el tratamiento de la nefritis lúpica (4), en el estudio en general no se detectó una tasa de respuesta 24 Con todo lo mencionado anteriormente sería recomendable buscar otro estudio con más precisión, significancia estadística y sobretodo relevancia clínica. Agradecimientos: A los docentes del curso de Epidemiología Clínica (Dr. Jesús Custodio López, Dr. Cristian Díaz Vélez y Dra. Jaquelyn Poma Ortiz), por el apoyo en la revisión y recomendaciones brindadas en el desarrollo de la lectura critica del articulo. REFERENCIAS BIBLIOGRAFÍAS: Adversos 1 0,40% Número Necesario Efectos significativamente diferente entre los dos grupos, porque los eventos finales secundarios fueron similares entre los grupos de tratamiento. Tampoco se detectaron diferencias significativas entre la MMF y los grupos de VCI con respecto a las tasas de acontecimientos adversos, acontecimientos adversos graves o infecciones, aunque la mayoría de los pacientes en ambos grupos de tratamiento experimentaron una mejoría clínica, el estudio no cumplió con su objetivo principal de mostrar que el MMF fue superior a la vena cava inferior como tratamiento de inducción de la nefritis lúpica. 1. Appel GB, Contreras G, Dooley MA, Ginzler EM, Isenberg D, Jayne D, Li LS, Mysler E, Sánchez-Guerrero J, Solomons N, Wofsy D. Mycophenolatemofetil versus cyclophosphamide for induction treatment of lupus nephritis. J Am Soc Nephrol. 2009 May;20(5):1103-12. 2. Dall'Era M. Mycophenolate mofetil in the treatment of systemic lupus erythematosus. Curr Opin Rheumatol. 2011 Sep;23(5):454-8. 3. Yildirim-Toruner C, Diamond B. Current and novel therapeutics in the treatment of systemic lupus erythematosus. J Allergy Clin Immunol. 2011 Feb;127(2):303-12; quiz 313-4. 4.- Kamanamool N, McEvoy M, Attia J, Ingsathit A, Ngamjanyaporn P, Thakkinstian A. Efficacy and adverse events of mycophenolate mofetil versus cyclophosphamide for induction therapy of lupus nephritis: systematic review and meta-analysis. Medicine (Baltimore). 2010 Jul;89(4):227-35 5. Camacho-Sandoval J. Tamaño de muestra en estudios clínicos. AMC. 2008;50(1):20-21. 6. Lapaucis A, Wells G, Richardson S, Tugwell P. User´s guide to the medical literature. V. How to use an article about prognosis. JAMA. 1994;272:234-7. Correspondencia: Maria Julia Cumpa Dávila Correo: [email protected] Revisión de pares: Presentado: 16/04/2012 Aceptado: 13/06/2012 Rev. cuerpo méd. HNAAA 5(2) 2012 Jorge Fernández-Mogollón1,a, César Castellanos-Custodio2,b, César Uchofen-Silva2,b RESUMEN: Los quistes hepáticos benignos han sido hallazgos casuales que han ido en aumento desde que se utiliza la ultrasonografía, pues muchas veces son asintomáticos. Es ligeramente más común en mujeres que en varones. La cirugía laparoscópica es el “gold estándar” del tratamiento en estos casos. Se presenta el caso de una mujer procedente de Lambayeque (Perú) que se mantuvo oligosintomática a pesar de poseer un quiste hepático benigno que progresivamente fue creciendo hasta alcanzar un volumen de 1569cc. Se realizó controles ecográficos. Finalmente se realizó el tratamiento por laparoscopía, realizando la técnica de “destechamiento” del quiste y fenestración. La cirugía laparoscópica se muestra como una alternativa importante para el cirujano y el paciente. Palabras clave: laparoscopía, quistes, fenestracion (Fuente: DeCS-BIREME). ABSTRACT: Benign hepatic cysts are incidental findings that have been increasing since ultrasound is used, as many are asymptomatic. It is slightly more common in women that in men. Laparoscopic surgery is the gold standard for treatment in these cases. It is presented a case of a woman from Lambayeque (Perú) remained oligosymptomatic despite having a benign hepatic cyst which gradually grew to a volume of 1569cc. Ultrasound scans were performed. Finally, patient was treated by laparoscopy, performing the technique of “unroofing” of the cyst and fenestration. Laparoscopic surgery is shown as an important alternative for the surgeon and patient. Key words: laparoscopy, cysts, fenestration (Source: MeSHNLM) INTRODUCCIÓN: Los quistes hepáticos son raros y casi siempre descubiertos de manera fortuita, pues el uso cada vez mayor de la ultrasonografía, su frecuencia se está elevando. Sin embargo la mayoría de casos son detectados cuando se vuelven sintomáticos(6). El primer caso de enfermedad quística no parasitaria del hígado fue reportado por Bristowe en 1856 (2) y enfatizando su asociación con la enfermedad poliquística del hígado. Lin y 1. Maestrando en Epidemiología Clínica de la Universidad Peruana Cayetano Heredia. 2. Servicio de Cirugía. Hospital Provincial Docente “Belén” – Lambayeque. a. Médico Auditor. b. Cirujano General Rev. cuerpo méd. HNAAA 5(2) 2012 colaboradores describieron la técnica de fenestración o “descubrimiento” de los quistes en 1568 (3). La incidencia de esta enfermedad es difícil estimarla ya que es asintomática pero entre 1 a 5% de la población puede tener enfermedad asintomática con una incidencia en aumento con la edad (4). La razón femenino/masculino es de 1,5:1 en quistes simples asintomáticos pero se incrementa a 9:1 para quistes sintomáticos o complicados (5). En el siglo XIX, se inicia la medicina moderna con la introducción de métodos innovadores para operar al ser humano, la cirugía laparoscópica se favoreció con el descubrimiento de la video-tecnología (inicialmente se realizaba con visión ocular directa), permitiendo a más personas la misma visión sobre el monitor y con ello crear un equipo quirúrgico en el cual sus componentes trabajan en sincronía (a “cielo cerrado”) como sucede en las intervenciones de cirugía clásica (1). La laparoscopía es mucho más ventajosa cuando más sencilla es la intervención y más breve su duración. Estos tipos de intervenciones representan hoy el “gold estándar” por el acceso laparoscópico y deben estar en el bagaje de todos los cirujanos generales, así como ser ejecutables en cualquier estructura hospitalaria. (1) REPORTE DEL CASO: Paciente mujer, de 59 años, natural y procedente del distrito de Lambayeque, de ocupación ama de casa. Acudió a consultorio de cirugía general del Hospital “Belén” (MINSA) de Lambayeque, manifestando cronológicamente lo siguiente: 25 Jorge Fernández-Mogollón, César Castellanos-Custodio, César Uchofen-Silva Evolución cronológica Refiere que en el año 1999, acudió a consulta médica por presentar síntomas compatibles con dispepsia esporádica y leve epigastralgia. Le indicaron, se realice ecografía abdominal, donde se evidencia un quiste hepático. (Fig.1-A). Posteriormente no refiere síntomas de importancia, niega dolor en cuadrante superior derecho, hasta el año 2010 que se realiza ecografía abdominopélvica de control (Fig. 1-B), mostrándose masa quística en lóbulo izquierdo de hígado (entre vesícula y estómago), con 160 x 80 x 113 mm (Vol: 778cc), se muestra como estructura única compuesta por 3 componentes; cápsula delgada, sin vegetaciones, de contenido anecoico, sin colecciones densas (ni hemorrágica, ni abcedación), de aspecto benigno. Diámetro longitudinal: 141mm. Además se evidencia otra imagen quística de 20mm en lóbulo derecho; parénquima hepático fino y homogéneo. Vesícula biliar: estructura piriforme, de tamaño promedio, pared vesicular de 2mm, contenido de líquido biliar anecoico, no litiasis, vías biliares intrahepáticas no dilatadas, colédoco 3mm. Páncreas, bazo, riñones, retroperitoneo y órganos pélvicos, sin alteraciones. Con este resultado, acudió a médico quien sugirió conducta expectante y solicitó exámenes de laboratorio rutinarios, además de una prueba de ELISA para quiste hidatídico, teniendo este último resultado: NEGATIVO. Hasta abril del 2012, refiere que se mantuvo oligosintomática, con leve aumento de volumen en cuadrante superior derecho no doloroso. En esa fecha, se realizó nueva ecografía abdomino pélvica de control, (Fig. 1-C) que mostró: amplia formación quística en hígado de paredes delgadas y finos tabiques, con dimensiones de 118 x 138 x 183mm. Volumen de 1569cc, ubicado en el lóbulo izquierdo que desplaza a la vesícula biliar. En el lóbulo derecho, se evidencia pequeño quiste simple de 21 x 25mm; venas Figura 1. A) Se observa imagen compatible con quiste hepático tabicado. (Marzo 1999) B) Obsérvese la imagen quística en lóbulo izquierdo hepático. Volumen 778cc. (Noviembre 2010) C) Quiste tabicado en lóbulo izquierdo del hígado. Volumen 1 569cc. (Mayo 2012) Con estos resultados ecográficos acudió a consulta externa de cirugía general del Hospital Provincial Docente “Belén” (MINSA), de Lambayeque, explicándosele las ventajas de la cirugía laparoscópica en el tratamiento de quiste hepático simple. Se solicitaron exámenes pre quirúrgicos y se programó para intervención laparoscópica en sala de operaciones. Antecedentes patológicos: Hipertensión arterial (2010), en tratamiento regular con telmisartán-hidroclorotiazida. Examen físico general: Aparente buen estado general, buen estado de hidratación y regular estado de nutrición. Despierta, lúcida, orientada en tiempo, espacio y persona. Piel: normocrómica, no edemas. Presión arterial: 100/60mmHg, Pulso: 84x´, Respiraciones: 20x´, Temperatura: 36°C. Examen físico preferencial: Abdomen asimétrico, leve aumento de volumen en región de cuadrante superior externo de abdomen, ruidos hidroaéreos presentes, se palpa masa subcostal que llega hasta + 3 cm no dolorosa a palpación, no se palpa nódulos en dicha masa; resto 26 del abdomen blando y depresible, sin irritación peritoneal. Sub matidez en hipocondrio derecho, timpanismo conservado en el resto del abdomen. Resto de aparatos y sistemas sin alteraciones. Exámenes de laboratorio Hemograma: leucocitos: 4,900mm3, mielocitos: 0%, abastonados: 02%, segmentados 51%, neutrófilos 53%, eosinófilos 02%, linfocitos 44%, monocitos 01%, Hemoglobina: 12,5gr/dl, hematocrito 39%, tiempo de protrombina: 13,4seg. Proteínas totales: 7,4, albúmina: 3,8, globulinas: 3,6. TGO: 19, TGP: 10. Sedimento urinario: Leucocitos: 1-2/campo, Hematíes: 01/campo. Coproparasitológico seriado: Negativo. Glucosa: 95mg/dl, Creatinina: 0,72mg/dl, Urea: 27mg/dl. Diagnóstico Pre y Post Operatorio: Quiste hepático. Operación realizada: Debridamiento y fenestración de quiste hepático. Hallazgos: Quiste hepático de paredes delgadas en lóbulo izquierdo hepáticos (segmentos II y III), conteniendo aproximadamente 1600ml de volumen, de aspecto citrino. Rev. cuerpo méd. HNAAA 5(2) 2012 Manejo laparoscópico de un quiste hepático gigante: a propósito de un caso. Procedimiento laparoscópico: Identificación del quiste. Se realizó drenaje. Luego se procede al “destechamiento”, realizándose apertura de aproximadamente 11cm en pared de quiste hepático. Anatomía patológica: Estudios microscópicos concluyen en que no se evidencia células neoplásicas ni procesos neoformativos. Muestras enviadas: pared extirpada del quiste y líquido intraquístico. Evolución: Después de la cirugía laparoscópica, la paciente permaneció hospitalizada 2 días en el servicio de Cirugía general del Hospital, con una evolución favorable. Mientras se recuperaba, refiere haber presentado sensación de “vacío” o un leve “dolor fantasma” en la zona ocupada por el quiste antes de la intervención (hipocondrio derecho). Actualmente la paciente refiere no tener molestias ni dolor en cuadrante superior derecho, realizándose sus actividades cotidianas con normalidad. DISCUSIÓN: El quiste hepático benigno, quiste congénito o quiste del hígado no parasitario tiene varias propuestas que explican su origen. La más prevalente es una aberración en la diferenciación embriológica del ducto biliar. La falla de la degeneración normal de los ductos biliares en el embrión puede ser responsable de las lesiones quísticas del hígado. Otra teoría propone que algunos ductos biliares aberrantes pierden comunicación con el árbol biliar durante el desarrollo y esto resulta en obstrucción e hiperplasia inflamatoria con subsecuente dilatación (7). El quiste es esférico u ovoide y varía en tamaño desde unos pocos milímetros a varios centímetros. En el caso clínico, la paciente mantuvo el quiste quizá gran parte de su vida, desde antes de su diagnóstico inicial en 1999 y su crecimiento progresivo en los últimos 2 años (de un volumen de 778cc en el 2010 a 1 569cc en el 2012). Cuando el quiste crece causa atrofia del parénquima hepático, disminuyendo los vasos y conductos biliares. En ausencia de sangrado intraquístico, el líquido del quiste es claro y contiene agua y electrolitos sin ácidos biliares y bilirrubina. Los síntomas más comunes incluyen dolor abdominal, sensación de llenura precoz y pérdida de peso, además de masa o efecto de presión. Solamente los quistes completamente grandes pueden causar hepatomegalias suficientes; puede causar dolor abdominal superior severo, súbito que puede ocurrir debido a sangrado intraquístico, perforación o torsión de quiste pediculado (7). Llama la atención que a pesar de poseer un quiste gigante de un volumen de aprox. 1500cc, la paciente no presentó el típico dolor severo en hipocondrio derecho ya que solamente refería dispepsia y leve epigastralgia. Es imperioso establecer un diagnóstico diferencial de quiste hidatídico siempre que existe un quiste hepático congénito. Los exámenes serológicos, como ELISA, suelen ser determinantes ya que tienen una sensibilidad muy alta para quiste hidatídico(8). En el caso presentado, se obtuvo resultados negativos para este tipo de quiste. En cuanto al tratamiento para el quiste simple, la intervención quirúrgica está indicada solamente en el paciente sintomático. Sin embargo la laparoscopía estaría justificada Rev. cuerpo méd. HNAAA 5(2) 2012 en quistes que alojan un gran contenido pues podrían complicarse con sangrado, torsión o algún trauma externo. Así, la cirugía laparoscópica es el procedimiento de elección (9) . La aspiración percutánea (guiada por ecografía) del contenido del quiste es el tratamiento más simple para los quistes sintomáticos, no parasitarios. Sin embargo, está asociado con una alta tasa de recurrencia (10) así como también un considerable riesgo de infección (7). El manejo laparoscópico del quiste consiste en aspiración del contenido (Figura 2) y de fenestración del quiste donde la pared del quiste protruyendo es ampliamente escindida para permitir al quiste drenar intraperitonealmente y la extirpación del quiste (7). (Figura 3). La cuña escindida ser sobresaturada o cauterizada para hemostasia, y la cavidad del quiste debe ser inspeccionada para la presencia de bilis, que de existir comunicación biliar será suturada. Además de alcanzar resultados similares a la cirugía abierta con menos complicaciones, acortando la estadía hospitalaria y tiempo reducido de la enfermedad, la laparoscopía ofrece la ventaja de inspeccionar la superficie interna de la pared quística para observar signos de malignidad y tomar biopsias de lesiones sospechosas (11). El descubierto laparoscópico de quistes hepáticos no complicados está asociado a una tasada de recurrencia de 1025%, con menos morbilidad en comparación con la cirugía abierta (12,13). La recurrencia de un quiste hepático simple después del descubierto laparoscópico ha sido atribuida a falla en la ablación de la capa secretante de la pared del quiste; y en proporcionar adecuadas medidas para prevenir el cierre temprano del quiste tal como puede ocurrir cuando la ventana resecada es relativamente pequeña cuando se comparó al tamaño total de la cavidad quística (14). Las complicaciones del manejo laparoscópico de los quistes hepáticos han variado desde 0-15% e incluyen disnea, efusión pleural, ascitis hemorragia, infección y colección biliar subhepática. (11) Entonces, el manejo laparoscópico de los quistes hepáticos sintomáticos solitarios no parasitarios es permanentemente exitoso en gran mayoría de casos cuando el diagnóstico es correcto(15). Como podemos ver, la laparoscopía es de elección en quistes hepáticos por los aspectos ya mencionados. Sin embargo se podría decir que este procedimiento quirúrgico viene en ascenso, pues son muchos los procedimientos que pueden realizarse. De no existir contraindicaciones, la literatura reporta que la laparoscopía en cirugía general puede aplicarse en manejo de acalasia del cardias, enfermedad de reflujo gastroesofágico, hernias diafragmáticas, duodeno yeyunostomía por síndrome de Wilkie, gastrectomías, colecistectomía, apendicectomías, los mencionados quistes hepáticos benignos e hidatídicos, esplenectomías, hernioplastías, pancrático yeyunostomía, resección hepática entre muchas otras más, sin mencionar los beneficios en otras áreas, como la ginecología y la urología (7). La cirugía mínimamente invasiva es la cirugía del siglo XXI ¿qué nos espera mas adelante? Es difícil predecirlo; en algunos países desarrollados la robótica ya se aplica en la cirugía y se perfila como una alternativa interesante pues tiene como base a la laparoscopía. En esta era de adelantos, es recomendable que el cirujano tenga conocimiento de estas técnicas en beneficio de la humanidad y de sus pacientes. 27 Jorge Fernández-Mogollón, César Castellanos-Custodio, César Uchofen-Silva Figura 2. A) Paciente antes de la cirugía. Nótese el aumento de volumen en el cuadrante superior externo del abdomen. B) Iniciando la laparoscopía. C) Quiste evidenciado por laparoscopía. D) Quiste mostrando su aspecto tenso y vascularizado. E) Vesícula biliar (VB) desplazada parcialmente por quiste. F) Realizando la aspiración del quiste mediante cánula de succión. 28 Rev. cuerpo méd. HNAAA 5(2) 2012 Manejo laparoscópico de un quiste hepático gigante: a propósito de un caso. Figura 3. A) Una vez aspirado el contenido del quiste, se extirpa la pared del quiste B) Realizando la excisión de la pared del quiste con pinza C) Terminando la extirpación de la pared del quiste D) Aspecto final del corte de la pared del quiste. Observe los bordes de la fenestración (flechas) producidos por el proceso de “destechamiento” del quiste E) Una muestra del liquido extraído; se obtuvo aprox. 1600ml F) de cauterio Piezas anatómicas (2) del quiste en el post operatorio. Se realizó un destechamiento del quiste de aprox 11.5cm. Se puede ver parte de los tabiques del quiste (flecha). Rev. cuerpo méd. HNAAA 5(2) 2012 29 Jorge Fernández-Mogollón, César Castellanos-Custodio, César Uchofen-Silva REFERENCIAS BIBLIOGRAFICAS: 9. 1. 10. 2. 3. 4. 5. 6. 7. 8. Croce E. Introducción: Historia de la cirugía laparoscópica. En: Basso N, Basile F (eds.) Cirugía miniinvasiva del tórax y el abdomen. Milán: Editorial Amolca. 2010. p: 2-4. Schwartz SI. Cysts and Beningn tumours. In: Zinner MJ, Schwartz SI, Ellis H (eds.) Maingot´s Abdominal Operations (Vol. II). 10ma edición. EEUU: Prentice Hall International Inc; 1997. p. 1547-1559. Lin TY, Chen CC, Wang SM. Treatment of non-parasitic cystic disease of the liver: a new approach to therapy with polycystic liver. Ann Surg. 1968; 168(5): 921-7. Caremani M, Benci A, Maestrini R, et al. Abdominal cystic hydatid disease (CHD): Classification of sonographic appearance and response to treatment. J Clin Ultrasound. 1996; 24(9):491-500 Moreaux J, Bloch P. The solitary biliary cyst of the liver. Archives francaises des Mladies de l'Appareil Digestif. 1971, 60:203-24. Beecherl EE, Bigam DL, Langer B, Gallinger S. Cystic disease of the liver. En: Zuidema GD, Yeo CJ (eds). Shackelford's Surgery of the alimentary tract. (Vol. III) 5ta edición. Philadelphia: W.B. Sauders Company; 2002. p. 447-460. Palanivelu C. El arte de la cirugía laparoscópica. (Vol. II) Editorial Amolca. India; 2011. Ramírez AR, Roa BV, Tagle JF. Hidatidosis hepática. Revista de Posgrado de la VIa Cátedra de Medicina. 2006; 163:21-25. NZOR AGUIN MA AG A lo es CHICLA YO m a - Supre lud del Sa y Le eb Pu JO EN AS La AL NAC ION SPIT HO A L AL 11. 12. 13. 14. 15. Krahenbuhl L, Baer HU, Renzulli P, et al. Laparoscopic management of nonparasitic symptom-producing solitary hepatic cysts. J Am Coll Surg. 1996; 183(5): 493-8. Edwards JD, Eckhauser FE, Knol JA, Strodel WE, Appemann HD. Optimizing surgical management of symptomatic solitary hepatic cysts. Am Surg 1987; 53 (9):510-4. Klinger PJ, Gadenstatter M, Schmid T, et al. Treatment of hepatic cysts in the era of laparoscopic surgery. Br J Surg 1997; 84(4):438-44. Gloor B, Ly Q, Candinas D. Role of laparoscopy in hepatic cyst surgery. Dig Surg. 2002; 19(6):494-9. Tocchi A, Mazzoni G, Costa G, et al. Symptomatic non parasitic hepatic cysts: options for and results of surgical management. Arch Surg. 2002; 137(2):154-8. Chan CY, Tan CHJ, Chew SP, Teh CH. Laparoscopic fenestration of a simple hepatic cyst. Singapore Med J. 2001; 42(6):268-270. Zacherl J, Scheuba C, Imhof M, et al. Long-term results after laparoscopic unroofing of solitary symptomatic congenital liver cysts. Surg Endosc. 2000; 14(1):59-62. Correspondencia: Jorge Fernández Mogollón. Correo: [email protected] Revisión de pares: Presentado: 02/06/2012 Aceptado: 28/06/2012 Consulta las ediciones anteriores Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo Sistema Regional de Información en Línea para Revistas Científicas de América Latina, el Caribe, Indice Mexicano de Revistas Biomédicas Latinoamericanas Plataforma de Recursos y servicios Documentales Index Copernicus International S.A 30 Rev. cuerpo méd. HNAAA 5(2) 2012 Ana Salazar B.1,a Rina Cuzquén S.1,a, Frida Arauco F.1,a, Jaquelyn Poma. O.2,b Señor editor: En relación al artículo publicado en la Revista Peruana de Medicina Experimental y Salud Pública en el primer número del 2012; se expone un tema bastante relevante como es el grado de conocimiento de los pacientes hospitalizados sobre su enfermedad, en el servicio de Medicina del Hospital Cayetano Heredia Lima-Perú. Un derecho humano fundamental, es el derecho a la información sobre la enfermedad, información completa en términos comprensibles incluyendo el diagnóstico, pronóstico y alternativas de tratamiento (1). Este derecho es extensible a la familia o personas próximas al enfermo, especialmente en aquellos casos en que las personas enfermas tienen alteración del nivel de conciencia o con enfermedades crónicas degenerativas que obstaculizan la comunicación, este es el caso de la mayoría de los pacientes adultos mayores hospitalizados en el servicio de Geriatría en nuestra institución. El estudio realizado por el Hospital Cayetano Heredia, obtuvo como resultado global un conocimiento deficiente de los pacientes sobre su enfermedad e incluso desconocen el nombre correcto de la enfermedad; al hablar sobre el pronóstico la mayoría lo desconocía y además no sabía la razón de su hospitalización (2). Al leer este artículo , surgió la inquietud de saber, cuánto conocen los cuidadores de adultos mayores hospitalizados en el servicio de Geriatría sobre el diagnóstico y pronóstico de la enfermedad de sus pacientes, conociendo que cuidador es aquella persona que asiste o cuida a otra afectada de cualquier tipo de discapacidad, minusvalía o incapacidad que le dificulta o impide el desarrollo normal de sus actividades vitales o de sus relaciones sociales (3). 1. Servicio de Geriatría. Hospital Nacional Almanzor Aguinaga Asenjo. Lambayeque-Perú. 2. Comité de Investigación del Hospital Nacional Almanzor Aguinaga Asenjo. Lambayeque-Perú. a. Enfermera b. Médica Geriatra. Rev. cuerpo méd. HNAAA 5(2) 2012 El servicio de Geriatría del Hospital Nacional Almanzor Aguinaga Asenjo (HNAAA), cuenta con 20 camas, 10 para pacientes agudos y 10 para pacientes post agudos, siendo las patologías más frecuentes las infecciones del tracto urinario (12,31%) y las neumonías (10,09%) según reporta la Oficina de Inteligencia Sanitaria, el 90% de estos pacientes presentan Grado de Dependencia 5 (dependientes totales) según la Escala de Incapacidad Física de la Cruz Roja utilizada para valorar cronicidad e invalidez del adulto mayor (4) . Al realizar una exploración inicial a través de una entrevista estructurada a los cuidadores se encontró que 15/20 conocían el diagnóstico de su paciente y en algunos casos los nombres exactos de la enfermedad (insuficiencia cardiaca, infección urinaria, hemofilia, linfoma), información que fue contrastada con la historia clínica. Al indagar sobre el pronóstico 11/20 conocían el pronóstico de la enfermedad de su paciente dando respuestas como “sí, su tiempo de vida clínicamente es seis meses” “sí, su caso ya está perdido”, o ¨está superando el proceso infeccioso y ya va salir de alta¨. Este hallazgo que contrasta con lo encontrado en el Hospital Nacional Cayetano Heredia puede deberse a que: 1.- La mayoría de cuidadores son familiares directos del paciente (hijos, hermanos, etc.) y son cuidadores permanentes, lo que hacen que estén más familiarizados con la enfermedad y podrían aumentar el conocimiento sobre la enfermedad y sus complicaciones por los constantes reingresos de la mayoría de los mismos. Coincidentemente los que desconocen el diagnóstico son cuidadores particulares. 2.- Hace un mes se implementó en el servicio de Geriatría según Carta Circular Nº040-GRALA-JAV-ESSALUD-2012 el “Formato de información al paciente y/o cuidador”, donde se incluyen datos sobre el diagnóstico, pronóstico, tiempo de hospitalización del paciente, que se adjunta en la historia clínica y debe ser firmada por el paciente o el cuidador que recibe la información y por el médico que la proporciona al momento de ingresar, bajo responsabilidad. Este formato debe ser dinámico, de fácil manejo y acorde con la evolución de la enfermedad, que transmita la información adecuada y completa al 31 Ana Salazar B., Rina Cuzquén S., Frida Arauco F., Jaquelyn Poma. O. cuidador principal y evitar así malos entendidos en el entorno del paciente. 3.- El personal de enfermería realiza la educación personalizada a los cuidadores reforzando el conocimiento sobre la enfermedad y en algunos casos el pronóstico, previa coordinación con el médico tratante. Estas dos últimas estrategias podrían generalizarse a otros servicios para fortalecer la relación personal de salud paciente - cuidador, facilitando la colaboración de éste último para el cuidado del paciente. Pero para evaluar el real impacto de estas estrategias es necesario que se realice una investigación de diseño cuasi-experimental que permita valorar su utilidad antes y después de su aplicación y pueda ser replicado en otras realidades. Hay mucho por hacer, esto solamente representa la punta del iceberg que se fundamenta en el trabajo de equipo que se propugna en los servicios de Geriatría. 2.- Malaga G, Kanashiro K, Jiménez C, Barrionuevo P. Pacientes hospitalizados y el grado de conocimiento sobre su enfermedad. Rev Peru Med Exp Salud Pública. 2012; 29(1):149-67 3- Quero A. Los cuidadores familiares en el Hospital Ruiz de Alda de Granada. [Tesis Doctoral]. Granada: Universidad de Granada; 2007. 4- Cabañero-Martínez J, Cabrero-García J, RichartMartínez M, Muñoz-Mendoza C. Revisión estructurada de las medidas de actividades de la vida diaria en personas mayores. Rev Esp Geriatr Gerontol. 2008; 43(5): 271-83. Correspondencia: Ana Salazar Barrios Correo: [email protected] Revisión de pares: Presentado: 12/05/2012 REFERENCIAS BIBLIOGRÁFICAS: 1.- Ministerio de Salud. Ley General de Salud del Perú. Ley Nº 26842 del 9 de Julio de 1997. [Acceso el 2 de marzo de 2009]. NZOR AGUIN MA AG A lo es CHICLA YO m a - Supre lud del Sa y Le eb Pu JO EN AS La AL NAC ION SPIT HO A L AL Aceptado: 05/06/2012 Consulta las ediciones anteriores Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo Sistema Regional de Información en Línea para Revistas Científicas de América Latina, el Caribe, Indice Mexicano de Revistas Biomédicas Latinoamericanas Plataforma de Recursos y servicios Documentales Index Copernicus International S.A 32 Rev. cuerpo méd. HNAAA 5(2) 2012 María E. Vásquez-Pérez1, Rosa G. Montenegro-Mendoza1 Señor Editor: En el trabajo publicado de la revista Ciencia y Enfermería titulado “Efecto de la intervención educativa en la agencia de autocuidado del adulto mayor hipertenso de Boyacá, Colombia, Suramérica” en el año 2010, cuyo objetivo fue evaluar el efecto de una intervención educativa de enfermería en el fortalecimiento del autocuidado de adultos mayores hipertensos, se concluye que el efecto de la intervención educativa de enfermería fue positivo en cuanto logró mejorar el autocuidado del adulto mayor hipertenso de Tunja, Colombia y que podría influir en el pronóstico de su enfermedad crónica (1). Trabajo muy interesante pues nos demuestra una vez más la importancia de los programas de intervención Educativa de Enfermería en el fortalecimiento en la Promoción de la Salud y Prevención de complicaciones de enfermedades crónicas y degenerativas como es la Hipertensión Arterial. Según la Organización Mundial de la Salud (OMS), la Hipertensión Arterial (HTA) se encuentra distribuida en todas las regiones del mundo, teniendo una incidencia del 26% en la población entre 20 y 69 años, incrementándose esta cifra en 50% después de los 50 años de edad. Su prevalencia está asociada a múltiples factores económicos, sociales, culturales, ambientales y étnicos (2). El Perú no está lejos de esta realidad, pues según Regulo Agusti (2006), en su investigación “Epidemiología de la Hipertensión Arterial en el Perú”, halla que la prevalencia de HTA en la población general es del 23,7%, y en mayores de 60 años de 48%. Reporta así mismo que sólo el 14,7% del total de hipertensos estaban adecuadamente controlados (3). A nivel de Lambayeque encontramos que la Hipertensión Arterial en el año 2011 ocupó la segunda causa de morbilidad en la Consulta Externa del Hospital Naylamp con 9,421 atenciones; y en el Hospital Nacional Almanzor Aguinaga Asenjo el quinto lugar en la Emergencia con 1002 atenciones (4). Ante esta situación, el Ministerio de Salud dentro de los 1. Enfermeras del Hospital I Naylamp. EsSalud. Chiclayo, Perú. Rev. cuerpo méd. HNAAA 5(2) 2012 Lineamientos de Política para la Atención Integral de Salud de las Personas Adultas Mayores 2002-2012, ha planteado como uno de sus objetivos específicos Desarrollar intervenciones sanitarias dirigidas a promover factores protectores, la participación y la corresponsabilidad del adulto mayor en el cuidado de su salud (5). Así mismo, EsSalud para el presente año (2012) tiene como uno de sus indicadores, evaluar la tasa de complicaciones por Hipertensión Arterial en los servicios de Emergencia de sus establecimientos, teniendo este indicador como objetivo, renovar el modelo de Prestación Asistencial centrándose en la Atención Primaria, siendo una de las actividades la educación en salud (6). Esta tendencia hacia la promoción de la salud, debe incentivar en los profesionales de la salud, y especialmente en enfermería de difundir información que ayude a las personas a cambiar hacia conductas saludables, propiciando el autocuidado, de tal manera que las personas realicen de manera independiente a lo largo de su vida acciones para promover y mantener el bienestar personal. De allí que es de vital importancia, para el control de la Hipertensión Arterial, educar a la población en la adopción de ciertos hábitos en sus vidas, pues llevar una vida sana y activa ofrece muchos beneficios, pero saber en concreto sus bondades puede estimular, en este caso a las personas hipertensas, a introducir pequeños cambios en sus vidas que mejoren su salud. Estos estilos de cambio de vida y de conductas deben precisar la participación activa de las personas de allí que el papel de la enfermera es trabajar con y para la personas; es decir, que la enfermera actúa como facilitadora del proceso de valoración, análisis y comprensión de la salud y en este proceso es crucial la responsabilidad de autocuidado de estas personas; pues son ellas las que deciden los objetivos, determinan los planes y adquieren responsabilidades en el éxito del programa (7). Es así que debemos implementar en nuestro medio intervenciones educativas considerando todos los aspectos descritos anteriormente pues fortaleceremos sin duda el autocuidado de la persona hipertensa, pero debemos garantizar también, la continuidad de esta responsabilidad adquirida por el paciente, involucrando a su entorno familiar y 33 Vásquez-Pérez, María E., Montenegro-Mendoza, Rosa G. contando a la vez con un sistema organizado que involucre un seguimiento regular de estos pacientes REFERENCIAS BIBLIOGRÁFICAS: 1. 2. 3. 4. 5. 7. Fernández AR, Manrique-Abril FG. Efecto de la Intervención Educativa en la Agencia de Autocuidado del Adulto Mayor Hipertenso de Boyacá, Colombia, Suramérica. Ciencia y Enfermería. 2010; 16(2):83-97 Organización Mundial de la Salud. Hipertensión Arterial. Informe del Comité de Expertos de la OMS. Ginebra: OMS; 1978. Serie de informes técnicos: 628. Disponible en: Agusti RC. Epidemiología de la Hipertensión Arterial en el Perú. Acta Med Per. 2006; 23(2):69-75. Díaz-Vélez Cristian. Situación Epidemiológica Hipertensión Arterial. Oficina Inteligencia SanitariaChiclayo; 2012. Dirección General de Salud de las Personas. Lineamientos para la Atención Integral de Salud de las Personas Adultas Mayores, 2005. Lima: MINSA; 2006 NZOR AGUIN MA AG A lo es CHICLA YO m a - Supre lud del Sa y Le eb Pu JO EN AS La AL NAC ION SPIT HO A L AL 6. Lineamientos para la Asignación de Fondos Presupuestales en la Modalidad de Pago por Productividad para Prestaciones Asistenciales. Directiva Nº 030 GG-ESSALUD- 2011. Kosier B, Erb G, Berman A, Snyder S. Fundamentos de Enfermería. Conceptos, Proceso y Práctica (Vol. I) 7ma edición. Madrid: McGraw- Hill. Interamericana; 2004. Correspondencia: Vásquez- Pérez, María Esther Dirección: Hospital I Naylamp. EsSalud. Av Bolognesi 200. Chiclayo, Perú. Teléfono: 237980. Anexo 2278 Correo: [email protected] Revisión de pares: Presentado: 17/05/2012 Aceptado: 21/06/2012 Consulta las ediciones anteriores Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo Sistema Regional de Información en Línea para Revistas Científicas de América Latina, el Caribe, Indice Mexicano de Revistas Biomédicas Latinoamericanas Plataforma de Recursos y servicios Documentales Index Copernicus International S.A 34 Rev. cuerpo méd. HNAAA 5(2) 2012 Caddie Laberiano-Fernández1,a, Edén Galán-Rodas2,3,b Señor editor: científicas para cuidar y preservar la salud, mejorando de esta manera la calidad de vida de la población y haciendo un uso más efectivo de sus recursos económicos y los del estado (2,3). La alfabetización en salud es el grado en que los individuos tienen la capacidad de obtener, procesar, comprender y aplicar la información básica de salud y los servicios necesarios para tomar las decisiones más adecuadas en beneficio de la salud. De acuerdo con los reportes internacionales más del 50% de la población tiene inadecuada alfabetización en salud, debiéndose ello a múltiples factores desde aspectos culturales e interculturales, la capacidad de lectura, la falta de conocimientos básicos relacionados con la salud, la falta de familiaridad con la terminología y por ende problemas en su comprensión, abuso o ausencia en la ingesta de medicamentos, uso inadecuado de servicios médicos, escasez de auto-diagnósticos precisos de molestias de salud, pobreza y costos elevados del cuidado de salud.La alfabetización en salud cuantificada como baja y media fue asociada con un 75% y un 24% más de riesgo de mortalidad, respectivamente, en comparación con el de alfabetización en salud de alta. Así también, la deficiente educación sanitaria se asoció con una mayor prevalencia de síntomas depresivos, limitaciones físicas, y padecimientos crónicos, específicamente enfermedades del corazón, diabetes, accidente cerebrovascular y asma (1). La situación se torna aún más compleja y problemática si la información de salud procede de internet, considerando que crece constantemente, los usuarios de Internet en América Latina son predominantemente jóvenes (60%) con edades entre 15 y 35 años, comparado a un 52% de la población online mundial. En el Perú, 4,4 millones de personas mayores de 15 años acceden a internet, existiendo un incremento del 15% durante el último año, traduciéndose en 600 mil nuevos usuarios (4); superando a la televisión y a otros medios de comunicación en lo que respecta a su difusión y disponibilidad, además la información en Internet proviene de una gran cantidad de fuentes que no siempre son correctas, por lo que es difícil para la población en general, discernir sobre cuáles son las páginas más indicadas para encontrar información relacionada con su salud, siendo una necesidad enseñar a utilizar adecuadamente estos recursos, brindar asesoría en el uso de las mismas, y ayudar a entender a los pacientes acerca de las diversas patologías de una manera sencilla y clara (5,6). La Alfabetización en Salud es importante porque afecta la capacidad de las personas para involucrarse en el sistema de salud, identificar prestadores de servicios, acceder y compartir información, pero sobre todo en el potenciar la capacidad de un individuo para analizar y resolver problemas con habilidades que le permitan leer y entender información relacionada con la salud para participar activamente en el auto cuidado de su salud, adoptando conductas que promuevan estilos de vida saludable, tales como medidas de prevención, nombres de medicamentos, prescripciones y recomendaciones médicas, documentos y evidencias Las Tecnologías de Información y Comunicación en Salud (TICS) se están convirtiendo en herramienta clave para disminuir las brechas de oportunidades también entre los ciudadanos, ya que actualmente se utilizan para el acceso a educación, módulos de aprendizaje, asistencia especializada a distancia, innovación e información en salud, teniendo en consideración los progresivos cambios demográficos en la población de América Latina , donde la población se tornará más envejecida y por ello los problemas de enfermedades crónicas se incrementarán, recurriendo a las TICS , para obtener información, acerca de promoción, cuidado, prevención, recuperación y rehabilitación de dichas patologías(7). 1. Servicio de Patología del Hospital Nacional Arzobispo Loayza, MINSA, Perú 2. Sub Gerencia de Promoción, Gerencia de Prestaciones Primarias de Salud, EsSalud, Lima, Perú 3. Asociación Peruana de Informática Biomédica (APIB), Lima, Perú a. Médico Residente de la Especialidad de Anatomía Patológica b. Médico Maestrando en Informática Biomédica Rev. cuerpo méd. HNAAA 5(2) 2012 Las Instituciones sanitarias como el Ministerio de Salud (MINSA, www.minsa.gob.pe ) y la Seguridad Social (EsSalud, www.essalud.gob.pe ) vienen implementando una serie de Tecnologías de la Información y la Comunicación (TIC) aplicadas al servicio de la salud, como Telesalud y los sistemas 35 Caddie Laberiano-Fernández, Edén Galán-Rodas de información integrados; así mismo, la mejora de sus portales web en su interface de acceso y contenidos más entendibles para la población general, a través de la difusión de material educativo respecto a la prevención de enfermedades y la promoción de la salud. Finalmente, más allá de la potencialidad de las tecnologías existentes, no es posible la alfabetización en salud sin el compromiso de los que trabajamos en el sector salud, quienes finalmente tenemos el deber de enseñar y educar a nuestros pacientes desde los consultorios donde acuden a nosotros con la esperanza de darles algún tratamiento, pues, además de la receta que se les prescriba, lo más importante es la enseñanza acerca de su enfermedad, la ayuda oportuna para discernir entre toda la abrumadora cantidad de información que existe, ya que el internet puede ser un medio poderoso o muy peligroso si no se usa adecuadamente, y absolver sus dudas lo que finalmente hará que el paciente comprenda acerca de la importancia que tiene el conocer su enfermedad y el empoderamiento para cuidar su salud. REFERENCIAS BIBLIOGRÁFICAS http://redalyc.uaemex.mx/redalyc/pdf/635/6351504900 3.pdf 4. comScore. Futuro Digital - Peru 2012 [Internet]. comScore. [cited 2012 Jul 10]. Available from: http://www.comscore.com/esl/Press_Events/Presentati ons_Whitepapers/2012/Futuro_Digital_-_Peru_2012 5. Blanco Pérez A, Gutiérrez Couto U. Readability of the health webpages for patients and readers among the general population. Revista Española de Salud Pública. 2002;76(4):321–31. 6. Wolf MS, Curtis LM, Wilson EAH, Revelle W, Waite KR, Smith SG, et al. Literacy, Cognitive Function, and Health: Results of the LitCog Study. Journal of general internal medicine [Internet]. 2012 May 8 [cited 2012 Jul 10]; D i s p o n i b l e e n : http://rd.springer.com/article/10.1007/s11606-0122079-4 7. CEPAL. CEPAL - Salud electrónica en América Latina y el Caribe: avances y desafíos [Internet]. [cited 2012 Jul 10]. D i s p o n i b l e e n : h t t p : / / w w w. e c l a c . c l / c g i bin/getProd.asp?xml=/publicaciones/xml/5/41825/P418 25.xml&xsl=/dds/tpl/p9f.xsl 1. Bostock S, Steptoe A. Association between low functional health literacy and mortality in older adults: longitudinal cohort study. BMJ. 2012;344:e1602. Correspondencia: 2. Cisneros Velázquez S. Alfabetización informacional en salud. Biblios. 2009;(34):1–9. Correo: [email protected] 3. Velázquez SC. Evaluación de la alfabetización informacional en el sector salud. anales de documentación [Internet]. 2010 [cited 2012 Jul 10]. p. 41–51. Disponible en: Edén Galán Rodas Revisión de pares: Presentado: 15/06/2012 Aceptado: 28/06/2012 NZOR AGUIN MA AG A lo es CHICLA YO m a - Supre lud del Sa y Le eb Pu JO EN AS La AL NAC ION SPIT HO A L AL Consulta las ediciones anteriores Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo Sistema Regional de Información en Línea para Revistas Científicas de América Indice Mexicano de Revistas Biomédicas Latinoamericanas Plataforma de Recursos y servicios Documentales Index Copernicus International S.A 36 Rev. cuerpo méd. HNAAA 5(2) 2012 Eduardo Cabredo-Zelada1,a, Maria Dorival-Sihuas2,b Señor Editor. El Artículo Original: ¨Calidad de Servicio en la Consulta Externa de un Hospital de la región Lambayeque Octubre 2010¨ publicado en el primer número del 2012 (Enero- Marzo) de la “Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo” es un gran aporte a ésta necesidad de nuestra realidad, ya que la Calidad de atención en salud es un problema que demanda una solución inmediata en la actualidad, la cual tiene costos muy elevados (1) siendo también inclusive un problema principal hasta en los países desarrollados, que nos está llevando a la búsqueda de la certificación de la garantía de la calidad, y en nuestros países tenemos la necesidad de incrementar la cobertura con recursos muy limitados, es decir tenemos que lograr mejorar la salud de nuestras poblaciones, con muchas carencias en equipos, personal de salud, infraestructura, etc.(1) Analizar la Calidad de Atención es asunto complejo, diferentes Modelos existen para la medición de la calidad dentro de los cuales está el desarrollado por Donabedian, que propone abordar la calidad a partir de tres dimensiones, la dimensión humana, la dimensión técnica y la dimensión del entorno, en cada una de las cuales se puede encontrar atributos o requisitos de calidad que caracterizarán al servicio de salud (2). características del proceso de atención (44,8%), del resultado (21,3%), de la estructura (18,0%) y de la accesibilidad (15,7%). Los motivos por los cuales los usuarios no regresarían al mismo lugar de atención, fueron; no lo atendieron bien (18,2%) y los largos tiempos de espera (11,8%). Sin embargo el artículo en mención deja algunas reflexiones que deseamos exponer: 1. Siendo el SERVQUAL un instrumento que evalúa la diferencia entre las expectativas y sus percepciones en relación al servicio recibido (5), consideramos que la muestra debió estar conformada sólo por usuarios continuadores, ya que los usuarios nuevos podrían basar sus respuestas en una “primera Impresión”, lo que no refleja una real percepción de la Calidad de Atención de un servicio de salud, contrariamente a la percepción de un paciente continuador quien puede dar una opinión más acorde con la realidad. 2. El número de muestra que aparece en el artículo es de 106 y utilizando el programa Epidat v3.1 con los datos señalados en el trabajo arroja otros valores. Si bien es cierto que esta diferencia no altera los resultados y conclusiones del artículo esto puede despertar suspicacias en los lectores de su revista que noten dicha diferencia. REFERENCIAS BIBLIOGRÁFICAS Por otro lado, para lograr una buena calidad de atención y que los pacientes muestren su satisfacción, es importante también, la participación de los usuarios en los programas de garantía y mejora de la calidad de la atención que cada vez es más imprescindible, no sólo porque son el principal cliente, sino también porque hay que dar respuestas a las demandas de aquellos, que cada día se vuelven más informados y exigentes. (3) Es así que estos estudios y la investigación en ésta área cobran una alta importancia actual, teniendo que revisarse y analizarse más por ejemplo, las diferencias de la calidad de atención de los servicios de salud de la Seguridad Social con los de clínicas privadas, ya que, González, H. (4) encuentra en su estudio que las personas que utilizaron servicios de seguridad social, perciben 2,6 veces más frecuente la mala calidad de atención que los que acudieron a servicios privados. Y para los usuarios la calidad está representada en éste caso, por las 1. Zurita B. Calidad de atención de la salud. Anales de la Facultad de Medicina. 1996; 57(4) 2. Organización Panamericana de la Salud. Calidad de los Servicios de Salud en America Latina y el Caribe: Desafíos para la Enfermería. Programa de organización y gestión de sistemas y servicios de salud. Washington D.C: OPS; 2001. 3. Ministerio de Salud. Estándares de calidad para el primer nivel de atención. Documento Normativo. Lima: MINSA; 2002. 4. Gonzalez HE. Calidad de Atención. Honolulu: Atlantic International University; 2007. 5. Niño-Effio BS, Perales-Carrasco JCT, Chavesta-Manrique XP, Leguía-Cerna JA, Díaz-Vélez C. Calidad de Servicio en la consulta externa de un hospital de la región Lambayeque-octubre 2010. Rev Cuerpo Méd HNAAA. 2012; 5(1): 5-9. Correspondencia: 1. 2. a. Jefe de Ayuda al Diagnóstico. Centro de Atención Primaria Nivel III- Essalud “Carlos Castañeda Iparraguirre” La Victoria, Lambayeque-Perú. Centro de Atención Primaria Nivel III- Essalud “Carlos Castañeda Iparraguirre” La Victoria, Lambayeque-Perú. Médico b. Psicóloga Eduardo Cabredo Z. Email: [email protected] Teléfono: 961102181 Dirección: Av. Los Andes cdra. 10 La Victoria CAP III La Victoria. Revisión de pares: Presentado: 15/05/2012 Aceptado: 10/06/2012 Rev. cuerpo méd. HNAAA 5(2) 2012 37 Juan Alberto Leguía-Cerna1,a, Pablo Ronald Puescas-Sánchez Señor Editor. La selección de una muestra de tamaño adecuado es un paso clave que debe tenerse en cuenta al inicio del proceso de diseño de un estudio de investigación (1). A menudo se ha informado en los estudios médicos que un efecto esperado no pudo ser detectado, pero esto se puede presentar si el tamaño de la muestra hubiese sido demasiado pequeño para detectar un efecto que en realidad existe. Un tamaño de muestra demasiado pequeño no da respuestas fiables a las preguntas formuladas o las hipótesis de estudio de investigación que necesitan ser probados. Por el contrario un tamaño de muestra demasiado grande puede hacer que el estudio difícil de manejar, gastar tanto tiempo y esfuerzo; dado que una muestra de tamaño adecuado utiliza recursos y el tiempo de la manera más costo-efectiva y es esencial para la producción de resultados de investigación útiles (2). A pesar de ello, existe una pregunta frecuente que se realiza en cada investigación: ¿Qué porcentaje de la población es una buena muestra? Desgraciadamente, no hay una respuesta satisfactoria para todos los casos; el tamaño apropiado de muestra está determinado por diversos factores, por lo que el tamaño óptimo debe ser determinado en cada caso, teniendo en cuenta las particularidades del estudio. Entre estos factores a considerar tenemos al objetivo del estudio, el parámetro que se desea estimar, el tamaño de la población, la variabilidad de la variable de interés, el error máximo que se está dispuesto a aceptar, la precisión o el nivel de confianza deseado, la magnitud del efecto que se quiere estudiar y la potencia estadística deseada (3). Tomando en cuenta lo mencionado recalcar al artículo Calidad de servicio en la consulta externa de un hospital de la región Lambayeque octubre 2010 (4), en el cual se utilizó una proporción esperada de 44,36%, cifra obtenida de un estudio realizado por Casalino-Carpio GE., realizado en un hospital general de Lima (5) usado para obtención del tamaño muestral y como señala lo señala Cabredo E. y Dorival M., recalculando resulta en una cifra diferente a la que se aprecia en el artículo publicado. 1,3,4,b , Cristian Díaz-Vélez 1,2,c Al respecto cabe mencionar que se realizó un ajuste del tamaño muestral para una población finita (3), siendo la nueva cifra obtenida 100; además se consideraron pérdidas por lo cual se obtuvo 106; luego para verificar la cifra obtenida se procedió a calcular la precisión del estudio en base a los resultados obtenidos (ver tabla 2 del articulo) (4), observamos que “satisfacción amplia” y “satisfacción” suman 10,2% (satisfacción global), 18,5% (aspectos tangibles), 12% (confiabilidad), 15,7% (respuesta rápida), 6,5% (seguridad) y 19,4% (empatía) encontraron que los valores de precisión del estudio fluctúan entre 4,6% y 6% ,es decir dentro de la planteado inicialmente, por lo cual el ajuste realizado de la muestra fue adecuado. Aspecto que reconocemos fue el error de omitir en el artículo el uso del ajuste de la muestra realizado por lo cual agradecemos el comentario vertido que nos permitió aclarar el punto y además mencionar algunos aspectos importantes del cálculo del tamaño muestral en las investigaciones. REFERENCIAS BIBLIOGRÁFICAS 1.- Fitzner K, Heckinger E. Sample size calculation and power analysis: a quick review. Diabetes Educ. 2010 SepOct;36(5):701-7. 2.- Kutschmann M, Bender R, Grouven U, Berg G. Aspects of sample size determination and power calculation illustrated on examples from rehabilitation research. Rehabilitation (Stuttg). 2006;45(6):377-84. 3.- Camacho-Sandoval J. Tamaño de muestra en estudios clínicos. AMC. 2008;50(1):20-21. 4.- Niño-Effio BS, Perales-Carrasco JCT, Chavesta-Manrique XP, Leguía-Cerna JA, Díaz-Vélez C. Calidad de servicio en la consulta externa de un hospital octubre de la región Lambayeque 2010. Rev. cuerpo méd. HNAAA. 2012;5(1):59. 5.- Casalino-Carpio GE. Calidad de servicio de la consulta externa de Medicina Interna de un hospital general de Lima mediante la encuesta Servqual. Rev Soc Peru Med Interna. 2008;21(4):143-152. Correspondencia: 1. 2. 3. 4. a. c. 38 Facultad Medicina Humana. Universidad Nacional Pedro Ruiz Gallo (FMHUNPRG) Lambayeque-Perú. Oficina de Inteligencia Sanitaria. Hospital Nacional Almanzor Aguinaga Asenjo. Lambayeque-Perú. Sociedad Científica de Estudiantes de Medicina de la UNPRG (SOCIEMUNPRG). Lambayeque- Perú. Sociedad Científico Médico Estudiantil, SOCIMEP. Perú Médico Cirujano b. Estudiante de Medicina Médico Epidemiólogo Clínico. Juan Leguía Cerna Correo: [email protected] Revisión de pares: Presentado: 17/05/2012 Aceptado: 21/06/2012 Rev. cuerpo méd. HNAAA 5(2) 2012 Deben estar redactadas según el siguiente esquema: Resumen: En español e inglés. No debe contener más de 250 palabras. Este resumen debe incluir de manera concisa: objetivos, materiales y métodos, resultados y conclusiones. Al final de cada resumen se consignarán las palabras clave respectivas de acuerdo con los descriptores en ciencias de la salud. Introducción: Exposición breve de la situación actual del problema y objetivo del trabajo o hipótesis. Material y métodos: Describir las características y selección de la muestra y la metodología utilizada en el estudio. Evitar describir en detalle los procedimientos conocidos. Resultados: Presentación de los hallazgos, en forma clara, sin opiniones ni interpretaciones, salvo, en las de alcance estadístico. Se pueden complementar con tablas o figuras (gráficos, fotografías, etc.). Discusión: Interpretación de los resultados, comparándolos con los hallazgos de otros autores, exponiendo las sugerencias, postulados o conclusiones a las que llegue el autor. Referencias bibliográficas: no podrán existir menos de 5 citas bibliográficas. La extensión total del manuscrito no debe ser mayor de 15 páginas. Se aceptará como máximo ocho tablas o figuras. Las tablas deben estar a doble espacio, con título claro, en lo posible sólo con tres líneas horizontales. NORMAS GENERALES: los artículos científicos deben adecuarse a las siguientes normas: Tratar sobre temas biomédico sociales Ser original e inédito Por lo menos uno de los autores debe ser profesional de la salud. Pertenecer a una de las siguientes categorías: 1.Editorial 2.Artículo de investigación: 2.1 artículo original. 2.2 comunicación corta. 3.Artículo de revisión. 4.Reporte de casos. 5.Contribuciones especiales. 6.Artículo científico valorado críticamente. 7.Galería fotográfica. 8.Cartas al editor. Estar redactado en español, formato Word para Windows 97/2000 o XP, hoja A4, a doble espacio, con márgenes de 3 cm. Los gráficos (figuras) en MS-Excel, las imágenes y mapas deben ser enviados en archivo aparte en formato TIFF a una resolución mayor de 500 dpi. El Comité Editor de la revista se reserva el derecho de limitar el número de ilustraciones. Cada sección del manuscrito empezará en página aparte, las que se numerarán en forma consecutiva. Se enviará vía correo electrónico ([email protected]) En la primera página del original se consignará: Identificación del autor o autores en el siguiente orden: nombre, apellido paterno e inicial del apellido materno, filiación institucional, ciudad y país. Nombre de la institución o instituciones en las que se realizó el trabajo. Nombre y dirección del autor responsable de la correspondencia, apartado postal, teléfono, fax o correo electrónico. El título del artículo debe ser corto y claro en español e inglés. Las referencias bibliográficas serán únicamente las que han sido citadas en el texto, se ordenarán correlativamente según su aparición y se redactará siguiendo de acuerdo con las normas del Uniform Requirements for Manuscripts Submitted to Biomedical Journals del Comité Internacional de Editores de Revistas Médicas (URM-ICMJE) disponible en: http://www.icmje.org en su versión actualizada de 2010. 1. EDITORIAL Destinado a temas que por su trascendencia y actualidad requieran de la opinión institucional, a artículos o temas publicados en la comunidad científica. Esta sección es de exclusiva responsabilidad del Comité Editor de la revista. No debe exceder de 2 páginas y deben tener referencias bibliográficas. 2. ARTÍCULOS DE INVESTIGACIÓN 2.1. Artículos Originales Rev. cuerpo méd. HNAAA 5(2) 2012 2.2. Comunicaciones cortas Deben ser redactadas según el esquema siguiente: Resumen en español e inglés. Introducción. Material y métodos. Resultados. Conclusiones. Referencias bibliográficas. Este tipo de artículo se redacta a manera de una carta sin subtítulos de un artículo original. La extensión total del trabajo, incluyendo las referencias (máximo 15), no debe ser mayor de 6 páginas A-4 escritas a doble espacio y por una cara. El resumen no tendrá más de 100 palabras. Se aceptará como máximo 2 tablas o figuras. 3. REPORTE DE CASOS Deben ser redactadas de acuerdo con la siguiente estructura: Resumen en español e inglés. Introducción. Reporte. Discusión. Referencias bibliográficas: podrán existir un máximo de 6 citas bibliográficas. La extensión del trabajo, incluyendo las referencias bibliográficas (máximo 15), no debe ser mayor de 6 39 páginas y no más de 2 tablas o figuras. El resumen no debe exceder 100 palabras. 4. ARTICULO DE REVISIÓN Resumen en español e inglés. Introducción. Texto de la revisión. Conclusiones. Referencias bibliográficas. La extensión total del trabajo, incluyendo las referencias bibliográficas, no debe ser mayor de 25 páginas. Se aceptará como máximo 4 tablas o figuras. Son redactados a solicitud del Comité Editor. 5. CONTRIBUCION ESPECIAL En esta sección se incluirán los homenajes a los profesionales que han contribuido a la salud pública del país; asimismo, se incluirán los artículos que no se ajusten a las secciones consideradas en la revista. Las partes serán las más convenientes para mostrar el artículo. Deben incluir referencias bibliográficas. 6. ARTICULO CIENTIFICO VALORADO CRITICAMENTE Deben estar redactadas según el siguiente esquema: Resumen del estudio valorado: Se acompañará de un resumen en español con su correspondiente traducción al inglés. No podrá exceder de 150 palabras y se compone de los siguientes epígrafes: 1.Conclusiones de los autores del estudio, 2. Comentario de los revisores y palabras clave Carátula o presentación: Título descriptivo: no se trata de copiar o traducir el título del artículo, sino que debe describir el objeto y la conclusión del estudio. Referencia bibliográfica del artículo, siguiendo las normas de Vancouver. Resumen estructurado de la valoración crítica: No debe ser la simple copia o traducción del resumen del artículo, sino que debe ser reelaborado de acuerdo con la siguiente estructura, dependiendo de que sea una Artículo original o un Artículo de revisión. 6.1. Artículo original Objetivo, diseño, emplazamiento, población de estudio, definición del factor de estudio: más d e t a l l e s e n http://www.redcaspe.org/caspe/lecturacritica Medición del resultado, resultados principales, conclusión, conflicto de intereses, fuente de financiación. Link: se indicará el link de internet para obtención del artículo. 6.2. Revisión sistemática o meta análisis. Fuentes de datos, estrategia de búsqueda bibliográfica indicando las bases de datos, el período de cobertura, las palabras clave utilizadas y otros filtros que delimiten la búsqueda (tipo de estudio, idioma, etc.). No 40 traducir las palabras clave. Indicar número total de estudios incluidos y rechazados. Más detalles en http://www.redcaspe.org/caspe/lecturacritica Resultados principales, conclusión, conflicto de intereses, fuente de financiación. Link: se indicará el link de internet para obtención del artículo. 6.3. Comentario crítico. Con el fin de homogeneizar algunos aspectos del comentario, se recomienda seguir el siguiente e s q u e m a o VAR A ( Va l i d e z, Re l e va n c i a importancia clínica y Aplicabilidad), más d e t a l l e s e n http://www.redcaspe.org/caspe/lecturacritica Conflicto de intereses de los autores del comentario. Bibliografía: podrán existir un máximo de 6 citas bibliográficas. 7. GALERÍA FOTOGRÁFICA Se podrán enviar fotos de interés sobre un tema de salud en particular, acompañado de un breve resumen del tema y una explicación del origen de las ilustraciones presentadas. Además, las fotos deberán acompañarse de una leyenda explicativa. El Comité Editor de la revista se reserva el derecho de limitar el número de ilustraciones. 8. CARTAS AL EDITOR Deben ser redactadas según el esquema siguiente: Titulo Texto de la carta. Referencias bibliográficas. Debe tener una extensión total de 2 páginas, con una tabla o figura y 5 referencias. DE LAS PALABRAS CLAVE O KEY WORDS Las palabras clave deben ser descriptores en Ciencias de la Salud (DECS), http://decs.bvs.br/, y en ingles en MeSH de PubMed http://www.nlm.nih.gov/mesh/MBrowser.html DE LA PRESENTACIÓN El artículo debe ser enviado mediante una carta dirigida al Director de la Revista del Cuerpo Médico del Hospital Nacional Almanzor Aguinaga Asenjo firmada por uno de los autores (preferencia del autor principal), solicitando la evaluación para ser considerada su publicación. La carta debe incluir el título del trabajo, el nombre completo de los autores y tipo de trabajo. Se debe adjuntar una declaración jurada (solicitar formato establecido en Plaza de la Seguridad Social s/n 5° p i s o . C h i c l a y o , Pe r ú o a l c o r r e o e l e c t r ó n i c o : [email protected] ) firmada por todos los autores, indicando que el artículo presentado es propiedad intelectual de los autores, que no ha sido publicado, ni presentado para evaluación en otra revista, cediendo los derechos de publicación a Revista del cuerpo médico del Hospital Nacional Almanzor Aguinaga Asenjo una vez que el artículo sea publicado. Rev. cuerpo méd. HNAAA 5(2) 2012 lo es m lud del Sa CHICL A Y O Supre a - JO EN AS eb u P y Le La AL NAC T I P ION S O H AL OR AGU Z N A INA M L GA A