Salud Mental en la Atención Primaria de Salud
Anuncio

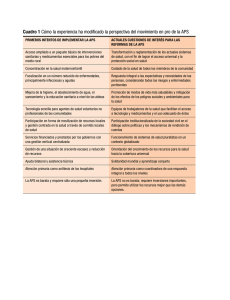
8º Congreso Chileno de Salud Mental y Psiquiatría Sociedad Chilena de Salud Mental “Salud Mental en la Atención Primaria de Salud y su articulación con el nivel secundario de atención” Dr. Rafael Sepúlveda 9 de Enero de 2009 La mezcla óptima de servicios de salud mental (OMS) Dr. Rafael Sepúlveda, Enero 2009 La mezcla óptima de servicios de salud mental (OMS) Dr. Rafael Sepúlveda, Enero 2009 ¿Qué es la APS? Declaración de Alma-Ata OMS (1978) “La asistencia sanitaria esencial basada en métodos y tecnologías prácticos, científicamente fundados y socialmente aceptables, puesta al alcance de todos los individuos y familias de la comunidad mediante su plena participación y a un costo que la comunidad y el país puedan soportar, en todas y cada etapa de su desarrollo con un espíritu de autoresponsabilidad y autodeterminación” La atención primaria de salud (A.P.S.) provee “atención de salud esencial”, la cual es universalmente accesible a individuos y familias de la comunidad, y tan cerca como sea posible de donde la gente vive y trabaja. Esta atención esta basada en las necesidades de la población, esta descentralizada, y requiere de la activa participación de la comunidad y de la familia. Dr. Rafael Sepúlveda, Enero 2009 La enfermedad mental y la Atención Primaria de Salud (APS) Dr. Rafael Sepúlveda, Enero 2009 Salud mental y APS: los estudios epidemiológicos Los trabajos iniciales de Michael Shepherd (años 60) Los estudios de David Goldberg Los estudios de la OMS (años 70/80) Dr. Rafael Sepúlveda, Enero 2009 Los trabajos iniciales de Michael Shepherd Una parte significativa de los pacientes en APS tienen problemas psiquiátricos Muchos de estos pacientes son grandes utilizadores de los servicios Solamente una parte muy reducida llega a los servicios de salud mental Dr. Rafael Sepúlveda, Enero 2009 El camino de los cuidados6 HOSPITALIZADOS (0,5%) Hospitalización REFERIDOS (4%) Referencia a SM DETECTADOS x GP (10%) Detección ATENCION PRIMARIA (22%) Reconocimiento COMUNIDAD (25-35%) 6. GOLDBERG D, HUXLEY P. Mental illness in the community: The pathway to psychiatric care. Tavistock. Londres, 1980. Dr. Rafael Sepúlveda, Enero 2009 Los estudios de David Goldberg sobre el acceso a la atención Nivel 1- Personas con TP en la Comunidad Primero Filtro Nivel 2- Personas con TP en APS Segundo Filtro Nivel 3 - Personas con TP identificadas en APS Tercero Filtro Nivel 4 - Personas con TP en servicios de salud mental Dr. Rafael Sepúlveda, Enero 2009 Estudios Internacionales de la OMS En todos los países la prevalencia de TP es alta (25% o más) La mayor parte de los casos son T. de ansiedad y depresión Asociados a un alto nivel de discapacidad En América Latina, mas de 10% de casos de alcoholismo La tasa de pacientes identificados es baja Dr. Rafael Sepúlveda, Enero 2009 Antecedentes: La enfermedad mental y la Atención Primaria de Salud (APS) “Conferencia Regional para la Reestructuración de la Atención Psiquiátrica dentro de los Sistemas Locales de Salud” La enfermedad mental como problema ampliamente distribuido, Prevalencias en la comunidad Prevalencias puntuales mundiales1: 9-30% Prevalencias 6 meses en Chile2: 22% APS como puerta de entrada y lugar de los “procesos clave” 1. 2. GOLDBERG D, HUXLEY P. Common Mental Disorders: A Biopsicosocial Model. Tavistock. Londres, 1992. VICENTE B, RIOSECO P, SALDIVIA S, et al. “Estudio Chileno de prevalencia de patología psiquiátrica” Rev Med Chile 2002; v.130 n5:527-536. Dr. Rafael Sepúlveda, Enero 2009 Antecedentes: La enfermedad mental y la APS Características de APS en Chile Filtro para atención especializada Prevalencias en APS3: 53% Reconocimiento: 14% Carga de trabajo de GP4: 20-25% Brechas de tratamiento en LA-C5 25-85% 3. ARAYA R, WYNN R, LEONARD R, et al. “Psychiatric Morbidity in Primary Care in Santiago, Chile”. Br J Psychiat 1994; 165:530-533 4. GOLDBERG D, BRIDGES K. “Screening for psychiatric illness in general practice: the general practitioner versus the screening questionnarie”. J R Coll Gen Pract 1987; 37:15-18 5. SARACENO B, SAXENA S, CALDAS DE ALMEIDA J, et al. “Los trastornos mentales en América Latina y El Caribe: Asunto prioritario para la Salud Pública”. Rev Panam Salud Publica 2005; v18 (4-5):229-240. Dr. Rafael Sepúlveda, Enero 2009 Razones para Integrar a los Servicios de Salud Mental a la A.P.S. Reduce el estigma a los enfermos. Mejora el acceso a la atención en salud mental y cuidado de sus comorbilidades. Mejora la prevención y detección de trastornos mentales. Mejora el tratamiento y seguimiento: Mayor accesibilidad, aceptabilidad y menor costo al acudir a los centros de salud primaria. Dr. Rafael Sepúlveda, Enero 2009 Razones para Integrar a los Servicios de Salud Mental a la A.P.S. Reduce la cronicidad y mejora la integración social de pacientes y familias. Protege los derechos humanos. Entrega mejores resultados terapéuticos. Mejora la disponibilidad de recursos humanos para salud mental. Dr. Rafael Sepúlveda, Enero 2009 Desafíos a vencer para una integración exitosa Inversión en entrenamiento del personal. Renuencia en el manejo de Enf. Mentales. Disponibilidad de tiempo (más personal). Supervisión adecuada al personal de APS, por profesionales de Salud Mental (con un buen sistema de referencia-contrareferencia) Cuidado adecuado del recurso humano. Dr. Rafael Sepúlveda, Enero 2009 Recomendaciones clave de la OMS para la Integración Hacer un cuidadoso ánalisis situacional preliminar Basarse en las redes, estructuras y RR.HH. existentes Clarificar el financiamiento. Redistribuir desde niveles superiores o disponer de nuevos fondos. Delimitación clara de Enfermedades Mentales a incluir Usar y fortalecer las redes de servicios existentes. Determinar algunos trastornos mentales objetivos a tratar en APS. Entrenamiento del recurso humano. En identificación y tratamiento de trastornos mentales En conocimiento, destrezas y motivación para manejar pacientes SM Dr. Rafael Sepúlveda, Enero 2009 Recomendaciones clave de la OMS para la Integración. Contratación y formación de nuevo personal. Disponibilidad de medicamentos. Supervisión y apoyo al equipo de APS, desde nivel 2ª. Sistema de referencia coordinado en red. Enfrentamiento intersectorial y conexiones con los servicios comunitarios formales e informales. Sistema de registro para monitoreo y evaluación. Dr. Rafael Sepúlveda, Enero 2009 La Atención Primaria de Salud y la Salud Mental comparten elementos conceptuales básicos Existen elementos conceptuales básicos que son compartidos con mayor profundidad por la Atención Primaria de Salud y por la Salud Mental que por otros ámbitos de los servicios sanitarios: Dr. Rafael Sepúlveda, Enero 2009 Entre estos destacan los siguientes: Atención integral de las personas, consideradas en su globalidad y en el contexto cultural, familiar y social en que se desarrollan. Relevancia de los aspectos relacionados con la comunicación con el paciente Abordaje interdisciplinario de la atención de salud Intersectorialidad de muchas intervenciones, demandando recursos de otros sectores: educación, servicios sociales, trabajo, justicia, etc. Relevancia de la promoción de la salud y la prevención de la enfermedad. Necesidad de potentes mecanismos de coordinación entre los diferentes tipos de recursos y dispositivos asistenciales que intervienen en el proceso de atención. Dr. Rafael Sepúlveda, Enero 2009 Todos estos elementos, junto con la significación sociológica, clínica y epidemiológica de los problemas de salud mental, demandan el establecimiento de vínculos organizativos potentes entre los dos ámbitos. Dr. Rafael Sepúlveda, Enero 2009 La vinculación efectiva requiere cambios culturales de los profesionales de uno y otro ámbito: Los profesionales de APS deben incrementar su sensibilidad para el trabajo en las dimensiones psicológica y social, así como sus competencias para la prevención, diagnóstico y tratamiento de los problemas prevalentes de salud mental. Los profesionales de salud mental, por su parte, deben incrementar su implicación comunitaria y promover la coordinación de los recursos sanitarios y no sanitarios involucrados en el proceso de atención, incluyendo a los equipos de APS. Dr. Rafael Sepúlveda, Enero 2009 En esta perspectiva de interrelación APS-Salud Mental, son relevantes los aportes de; los Programas de Especialización en Medicina Familiar , y la puesta en práctica progresiva en Chile del Modelo Integral de Salud, con sus expresiones: el Modelo de Salud Familiar en la APS y el Modelo Comunitario de Atención en Salud Mental Dr. Rafael Sepúlveda, Enero 2009 El problema del bajo nivel de identificación de los TM en APS La tasa de identificación de los TM en APS es muy bajo. WHO Collaborative Study on Strategies for Extending Mental Health Care Adultos – cerca de 1 en cada 3 casos identificados (Harding, et al. 1980) Niños – cerca de 1 en cada 6 casos identificados (Giel, et al. 1981) WHO Collaborative Study on Psychological Problems in General Health Care (Ustun & Sartorius 1995). Cerca de 50% de los casos identificados Dr. Rafael Sepúlveda, Enero 2009 Principales razones para el bajo reconocimiento Entrenamiento inadecuado Presentación de los casos a través de síntomas somáticos Estigma Convicciones falsas sobre la naturaleza y tratamiento de los TM. Dr. Rafael Sepúlveda, Enero 2009 WHO Collaborative Study on Strategies for Extending Mental Health Care - 1 Iniciado en 1975 Realizado en siete países: Brasil, Colombia, Egipto, India, Filipinas, Senegal, Sudan Cuatro componentes (Sartorius & Harding 1983): Desarrolo de encuestas para determinar la magnitud de los TM; Capacitación de los profesionales de APS para mejorar el reconocimiento y el manejo de los TM; Evaluación de los programas de capacitación Dr. Rafael Sepúlveda, Enero 2009 WHO Collaborative Study on Strategies for Extending Mental Health Care - 2 Dr. Rafael Sepúlveda, Enero 2009 Modelos clásicos de colaboración entre salud mental y APS Modelo de Articulación simple Modelo de Consulta Especializada en la APS Modelo de Consultoría Modelo de Consultoría y Enlace (C-E) ó Cuidados Compartidos Dr. Rafael Sepúlveda, Enero 2009 Modelo de Articulación simple Se establecen principios de referencia e contrareferencia de casos No hay seguimiento conjunto de pacientes Alguna colaboración en actividades de capacitación Dr. Rafael Sepúlveda, Enero 2009 Modelo de Consulta Especializada en la APS Los equipos de salud mental hacen consultas en los espacios de APS Y aseguran la mayor parte de los cuidados clínicos a los pacientes con TM Dr. Rafael Sepúlveda, Enero 2009 Modelo de Consultoría Los equipos de salud mental aseguran consultoría a los profesionales de APS Pero no aseguran directamente las responsabilidad de los pacientes Dr. Rafael Sepúlveda, Enero 2009 Modelo de Consultoría y Enlace (C-E) ó Cuidados Compartidos) Los equipos de salud mental y los equipos de APS colaboran a varios niveles: Consultoría Seguimiento conjunto de pacientes Discusión regular de casos Capacitación Dr. Rafael Sepúlveda, Enero 2009 Modelo de Consultoría y Enlace (C-E) ó Cuidados Compartidos Dr. Rafael Sepúlveda, Enero 2009 Consultoría-enlace Profesionales de SM salen de sus hospitales a asesorar profesionales AP sobre sus pacientes Resolución de problemas colaborativa Doble dimensión. Dr. Rafael Sepúlveda, Enero 2009 Objetivos del modelo C-E Articular red de atención Fortalecer foco de cuidado en APS capacidad resolutiva Beneficios del modelo C-E Uso eficiente recurso especialista APS primera línea de cuidados Mejoría de conocimientos, habilidades y actitudes de profesionales APS Impacto sobre acceso y equidad de cuidados Dr. Rafael Sepúlveda, Enero 2009 Estudios de efectividad de C-E Problemas con generalización 4 líneas de investigación 1. Estudios de percepción y actitudes actitudes positivas y satisfacción de profesionales APS, psiquiatras y pacientes. 2. Estudios de adherencia a tratamiento mejora en adherencia 3. Estudios de cambios de conductas resultados contradictorios (referencia, conocimientos, detección, diagnóstico, manejo, prescripción farmacológica, comunicación) 4. Estudios pronósticos resultados negativos Dr. Rafael Sepúlveda, Enero 2009 Dudas sobre la efectividad de la capacitación Muchos estudios coinciden en mostrar reducida efectividad de los modelos clásicos de capacitación Los modelos más efectivos incluyen: Programa estructurado Enlace APS-Equipos especializados Capacitación en el trabajo conjunto Dr. Rafael Sepúlveda, Enero 2009 Estudios randomizados doble ciego sobre Intervenciones de capacitación en APS Muestran: Mejoría en los conocimientos y actitudes en los médicos y/o profesionales de APS Efectos moderados en el proceso de tratamiento Mejoría no significativa en los resultados clínicos Dr. Rafael Sepúlveda, Enero 2009 Algunos datos sobre la cooperación entre APS y Servicios Psiquiátricos en la Red de Salud Mental del SSMS Dr. Rafael Sepúlveda, Enero 2009 Es parte de la Red de Servicios General del SSMS Los 31 centros de Atención Primaria de Salud son parte clave de esta Red de Salud Mental Todos los centros de APS participan sistemáticamente en actividades de Consultoría y Enlace con Psiquiatría de Adultos e Infanto Juvenil La atención ambulatoria especializada en Psiquiatría Adultos está completamente sectorizada En 3 Comunas los recursos han permitido organizar Equipos de Psiquiatría Comunitaria multiprofesionales. En el resto existen Equipos territoriales Dr. Rafael Sepúlveda, Enero 2009 RED DE SALUD MENTAL Y PSIQUIATRIA SSMS SISTEMA 3 CENTROS SM COMUNITARIO SISTEMA ALCOHOL Y DROGAS H de Día PRAIS HOSP. GENERAL: CAMAS CORTA ESTADIA/ ENLACE PSIQUIATRIA FORENSE MEDIANA ESTADIA CDT/CRS: ATENCION AMBULATORIA ESPECIALIZADA; INFANTIL y ADULTOS TERRITORIALIZADA URGENCIA TRABAJO CON APOYO Y EMPRESA SOCIAL Consultoría y Enlace CENTRO APS SAPU AGRUPACIONES DE FAMILIARES EDUCACION TRABAJO COMUNIDAD COMUNA JUSTICIA Dr. Rafael Sepúlveda, Enero 2009 17 HOGARES PROTEGIDOS Y 2 RESIDENCIAS AGRUPACIONES DE USUARIOS PUEBLOS INDIGENAS TASA DE RESOLUCION DEPRESION ATENCION PRIMARIA v/s ESPECIALIDAD (%) Comparación País/ Servicio de Salud Metropolitano Sur País SSMS Julio 2006-Diciembre 2007 Enero-Diciembre 2007 Los Centros de APS en el SSMS resuelven un 10% más de los casos de Depresión que el promedio de los Centros de APS del país. Dr. Rafael Sepúlveda, Enero 2009 Nuevos modelos de cooperación entre APS y Servicios Psiquiátricos Dr. Rafael Sepúlveda, Enero 2009 Los nuevos modelos de cooperación Resultantes de investigación de servicios La responsabilidad de atención es compartida entre salud mental y APS, pero con base en la última Se basan en los principios de gestión de enfermedades crónicas y de mejoría de calidad Dr. Rafael Sepúlveda, Enero 2009 Los nuevos modelos colaborativos o de cuidados escalonados (stepped care) Se trata de una estrategia negociada y diseñada en función de una patología específica Incluyen intervenciones estandarizadas, basadas en la evidencia y que buscan resultados muy objetivos Los pacientes reciben intervenciones diferenciadas de acuerdo con las necesidades evaluadas al largo de la evolución de la enfermedad Dr. Rafael Sepúlveda, Enero 2009 Modelos colaborativos Ingredientes clave: Cuidados compartidos por profesionales de salud mental y de APS Utilización sistemática de tratamientos basados en la evidência Monitoreo del tratamiento, adherencia y resultados Programas paso a paso (Stepped-care programs): aumentando la referencia a los servicios de salud mental cuando el tratamiento en APS no logra resultado Dr. Rafael Sepúlveda, Enero 2009 Resultados de estudios sobre la efectividad de los modelos colaborativos Hay evidencia significativa de que mejoran la calidad del tratamiento, la satisfacción de los pacientes y los resultados clínicos Mayores beneficios para los pacientes que tienen resultados peores con el tratamiento usual Dr. Rafael Sepúlveda, Enero 2009 Intervenciones de Care Management (Cuidados Administrados) El objetivo principal es lograr una mejor utilización de los recursos de APS existentes (con menos dependencia de la atención especializada) Generalmente el Care manager es un profesional de nivel medio, que sigue un protocolo específico Incluye siempre un componente de gestión de la medicación: monitoreo de la adherencia, efectos secundarios y adversos, resultados clínicos Pueden incluir o no programas: de psicoterapia y/o de psicoeducación. Dr. Rafael Sepúlveda, Enero 2009 Desafíos ¿Cuál es la conveniencia de Programas específicos en SM en la APS? ¿Cuál es límite de inclusión en los Cuidados Compartidos en la atención a los enfermos severos? ¿Cómo puede sostenerse la Colaboración en programas de prevención/promoción? Dr. Rafael Sepúlveda, Enero 2009