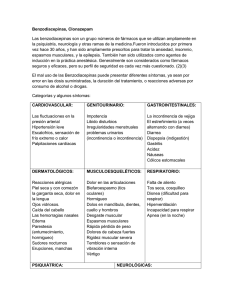
Consumo y adicción de benzodiacepinas
Anuncio

CONSUMO Y ADICCIÓN A BENZODIACEPINAS EN USUARIOS DE PROGRAMAS DE METADONA AMPAROCARRERASALABAU C.A.I.D. SAN FERNANDO DE HENARES. AGENCIA ANTIDROGA. CONSEJERÍA DE SANIDAD COMUNIDAD DE MADRID M SaludMadrid Agencia Antidroga Comunidad de Madrid CONSUMO Y ADICCIÓN A BENZODIACEPINAS EN USUARIOS DE PROGRAMAS DE METADONA AMPARO CARRERAS ALABAU C.A.I.D. SAN FERNANDO DE HENARES. AGENCIA ANTIDROGA. CONSEJERÍA DE SANIDAD COMUNIDAD DE MADRID En el planteamiento y el desarrollo de este trabajo de investigación he podido contar con la inestimable colaboración de personas e instituciones sin cuya ayuda hubiera resultado imposible llegar hasta el final. Mi más profundo agradecimiento a todos ellos. • Agencia Antidroga: Jose Manuel Torrecilla y Santiago Delgado • Alma Ata: José González • Ayuntamiento de San Fernando de Henares: Gaspar Fernández Benavides. • C.A.I.D.S. Municipales de la Comunidad de Madrid: Coordinadores, equipos técnicos y personal administrativo. • Universidad Autónoma de Madrid. Facultad de Psicología: Profesores Jose Antonio Carrobles y Miguel Ruiz. Alumnos / as del Prácticum y del Curso de Especialidad en Psicología Clínica y de la Salud. • Universidad Complutense de Madrid. Facultad de Psicología. Alumnos y alumnas del Master en Psicología Clínica y de la Salud. Edita: Consejería de Sanidad y Consumo. Agencia Antidroga. Tirada: 500 Ejemplares. Edición: Febrero 2007. Depósito legal: M-5610-2007. Imprime: CONSEJERÍA DE SANIDAD Y CONSUMO. Secretaría General Técnica. Servicio de Asuntos Generales. Centro Digital de Reprografía. INDICE Pgs. I. INTRODUCCIÓN 1. JUSTIFICACIÓN 5 2. EFECTIVIDAD DE LOS PROGRAMAS DE METADONA 6 3. CALIDAD DE VIDA. REVISIÓN TEÓRICA Y ESTUDIOS EMPÍRICOS 9 4. INTERACCIONES DE LA METADONA CON OTROS FÁRMACOS Y CON SUSTANCIAS DE ABUSO: EL CONSUMO DE BENZODIACEPINAS 12 5. EL CONSUMO DE BENZODIACEPINAS COMO INDICADOR EN LA EVALUACIÓN DE LOS PROGRAMAS DE METADONA 13 6. OBJETIVOS E HIPÓTESIS 22 II. MATERIAL Y METODO 1. DISEÑO 25 2. SUJETOS 25 3. VARIABLES 28 4. OBTENCIÓN DE LOS DATOS 34 5. PLAN DE ANÁLISIS 38 6. PROCEDIMIENTO 39 III. RESULTADOS 1. DESCRIPCIÓN DE LA MUESTRA Y CARACTERÍSTICAS DE LOS PROGRAMAS DE METADONA. VALORACIÓN DE LOS RESULTADOS 42 2. PREVALENCIA Y CARACTERÍSTICAS DEL CONSUMO DE BENZODIACEPINAS. INDICADORES EPIDEMIOLÓGICOS DE RIESGO DE ABUSO 44 3 3. DEPENDENCIA A BENZODIACEPINAS Y SU RELACIÓN CON OTROS INDICADORES PSICOLÓGICOS: CALIDAD DE VIDA, ANSIEDAD, DEPRESIÓN E INSOMNIO 4 48 IV. CONCLUSIONES Y DISCUSIÓN 58 V. ANEXO: INSTRUMENTO DE EVALUACIÓN 69 VI. REFERENCIAS Y BIBLIOGRAFÍA 91 I. INTRODUCCION 1. JUSTIFICACIÓN Los problemas generados por el consumo de drogas siguen teniendo en la actualidad una considerable relevancia en nuestro país. Según el Informe Anual 2000 del Observatorio Europeo1, España ocupa uno de los primeros lugares en la prevalencia del consumo problemático de drogas. Al margen de la preocupación social sobre los efectos en la seguridad ciudadana, las políticas sanitarias se plantean como objetivo principal la disminución del consumo y sus problemas asociados, tanto desde el ámbito de la prevención como en el asistencial. El tratamiento de las drogodependencias ha sido definido por la Organización Mundial de la Salud2 como “El proceso que se inicia cuando un consumidor de sustancias psicoactivas entra en contacto con un centro sanitario u otro servicio comunitario, proceso que debe continuar mediante la sucesión de intervenciones específicas, en un intento por alcanzar el mayor grado de salud y bienestar que fuera posible”. Debido a la diversidad de las problemáticas, los servicios asistenciales ofertan diferentes tipos de atención y de programas, enmarcados en su mayoría en el modelo Bio-PsicoSocial. Entre estos programas se encuentran los que emplean agonistas opiáceos, como los Programas de Metadona (PM), dirigidos a sujetos drogodependientes de opiáceos, principalmente la heroína. La demanda en estos programas se ha multiplicado en los últimos años. Sólo en Madrid se atendieron 7.877 usuarios en el año 20003 y en 2001 se incrementó la 4 asistencia hasta 8.679 usuarios . A nivel nacional, se ha pasado de 4.718 usuarios atendidos en PM en 1991, a 84.731 en 20014. El incremento de la oferta de PM producido en los últimos 10 años en España, ha estado muy relacionado con la expansión de la infección por VIH entre población drogodependiente por vía parenteral y se han tenido muy en cuenta objetivos de reducción de la prevalencia de patologías asociadas al VIH, en detrimento a veces de objetivos más amplios, lo que les ha convertido en programas paliativos más que terapéuticos. Estos 10 años de experiencia y 5 los logros alcanzados en esta población respecto a la disminución de la infección de VIH, obligan a los profesionales a atender otras necesidades y otros problemas, abriendo nuevas vías de investigación. La investigación en el campo de las drogodependencias no puede decirse que sea escasa, si bien en su gran mayoría se ha realizado desde las ciencias biomédicas. Respecto a los programas de metadona, la mayoría de los trabajos publicados han tenido como centro de interés la evaluación de sus resultados. Aunque es amplio el consenso en el modelo de referencia de las intervenciones, en la práctica los planes y programas de metadona pueden diferir considerablemente, lo que conlleva una dificultad importante para su evaluación. Citando a Gossop y Grant5, “...El tratamiento con metadona y otras formas de tratamiento para las drogodependencias cambian con el tiempo, ignorando los datos de la investigación científica y tales cambios obedecen a preocupaciones políticas y populares o a perspectivas ideológicas”. Las líneas tradicionales de estudio han sido por un lado, la eficacia general de los Programas de Metadona y su efectividad en el control de la expansión del SIDA6-7. Por otro lado se ha observado un interés creciente en evaluar la inclusión de objetivos psicosociales en los PM como un factor que aumenta la efectividad de estos programas8-9. Los trabajos sobre Calidad de Vida siguen esta línea de investigación10-11-12-13-14. En los últimos años, también se han estudiado nuevos problemas en los usuarios de los PM relacionados con las interacciones de la metadona con otros fármacos y con sustancias de abuso15-16. Se desarrollan a continuación los resultados obtenidos en estos estudios. 2. EFECTIVIDAD DE LOS PROGRAMAS DE METADONA La metadona es un derivado opioide que comparte la mayoría de sus propiedades farmacológicas con la morfina. Como opiáceo de sustitución tiene una serie de ventajas, entre ellas que se administra por vía oral, ya que la absorción es buena y rápida, eliminando los riesgos de la vía inyectada; que tiene una buena vida media larga (entre 13 y 55 horas) y por lo tanto 6 sólo es necesario administrarla una vez al día; y que bloquea la euforia que se busca con la heroína1. Los programas de mantenimiento con metadona (PMM) se incluyen dentro de las estrategias de reducción de riesgos en drogodependientes y pueden definirse globalmente como ”el conjunto de medidas socio sanitarias individuales y colectivas, dirigidas a minimizar los efectos físicos, psíquicos y sociales negativos asociados al consumo de drogas”17. Además de la propia dispensación de metadona, la cantidad y la calidad de los servicios (sanitarios, psicológicos, sociales, etc.) ofrecidos en un programa de metadona, varían en los distintos países que los han desarrollado; incluso en nuestro propio país, pueden variar de una Comunidad Autónoma a otra. Este hecho dificulta enormemente la evaluación de su efectividad; no obstante, parece existir un amplio consenso sobre algunos indicadores globales que favorecen la opinión generalizada de que los usuarios de los programas de sustitución con metadona obtienen considerables mejoras en su estado de salud y en su calidad de vida si se mantienen en estos programas el tiempo suficiente5-6. Mayor nivel de salud y mejor calidad de vida sobre todo en aquellos aspectos en los que las antiguas prácticas de consumo de otros opiáceos en condiciones sanitarias y sociales de alto riesgo propiciaban. Las primeras investigaciones sobre los resultados de los programas de metadona estaban dirigidas a replicar la existencia de determinados efectos atribuidos a los mismos. Tres grandes estudios llevados a cabo en los Estados Unidos durante los años ochenta y noventa18, el Drug Abuse Reporting Program of Texas Christian University (DARP), el Treatment Outcome Prospective Study (TOPS), y el Drug Abuse Treatment Outcome Study (DATOS), informan de los siguientes resultados: ¾ Descenso del consumo ilícito de sustancias ¾ Reducción de los actos delictivos durante el tratamiento ¾ Mejora de la actividad (integración) social, tanto durante como después del tratamiento ¾ Elevado el nivel de retención 7 Con la aparición del SIDA, los Programas de Metadona han sido considerados como abordajes extraordinariamente útiles para frenar su expansión. Existen estudios que aportan información sobre cambios de conducta identificados en usuarios de PM, relevantes en la disminución de los riesgos de infección para el VIH8-18: ¾ Reducción o abandono de la vía intravenosa, hasta en un 80% ¾ Disminución en la frecuencia de uso de agujas compartidas, hasta en un 40% ¾ Disminución del consumo de heroína (94%); o cocaína (64%) ¾ Disminución del riesgo de complicaciones médicas Además del análisis de los cambios en las conductas de riesgo, los estudios sobre la seroconversión18 han demostrado que quienes recibieron metadona antes de la era del Sida, tienden a ser menos VIH positivos que quienes la recibieron después. Sin embargo, no todos los estudios encuentran resultados tan alentadores y algunos describen no sólo el uso continuado de heroína por vía intravenosa (29 – 76%), sino también una tendencia creciente hacia el consumo de cocaína entre los adictos a heroína recibiendo metadona (16 – 67%). También se indica la existencia de elevados niveles de recaída en el consumo de heroína entre los usuarios que finalizan el tratamiento con metadona19. Además, se observa una notable prevalencia del uso de otras sustancias en general, y en particular, se observa un elevado consumo de alcohol en el 25 – 40% de los casos y de cocaína en el 50% de los casos20. Investigaciones como el Informe GAO (General Accounting Office) de 199019 en los EE. UU., desvelan una gran disparidad en los resultados de 24 Programas de Metadona que se corresponde con una también amplia disparidad en los objetivos y las prácticas de los distintos PM analizados. Este informe pone de relieve la existencia de una realidad que cuestiona muchas de las afirmaciones y atribuciones de efectos que se han venido haciendo sobre los PM, al constatar que no existe un programa estándar de tratamiento con metadona, y en consecuencia no puede hacerse una atribución generalizada de resultados derivados de los mismos. 8 Estudios recientes19 señalan que la eficacia de los resultados de los Programas de Metadona se relacionan con los servicios recibidos por los usuarios durante el tratamiento, de modo que cuantos más servicios se prestan (apoyo psicológico, atención médica y psiquiátrica, terapia familiar, apoyo a la búsqueda de empleo, etc.) mejores son los resultados. Otros estudios12-13 incluyen indicadores sobre la calidad de vida relacionada con la salud buscando aproximarse a una mayor fiabilidad para su evaluación. 3. CALIDAD DE VIDA: REVISIÓN TEÓRICA Y ESTUDIOS EMPÍRICOS Además de los indicadores tradicionales, en los últimos años está cobrando fuerza el indicador de Calidad de Vida Relacionada con la Salud (CVRS) para evaluar los resultados de los Programas de Metadona. La relación entre Calidad de Vida Relacionada con la Salud y el tratamiento que siguen los sujetos drogodependientes ha sido objeto de varias investigaciones. Los resultados indican un incremento significativo de la Calidad de Vida en los sujetos que siguen un tratamiento con metadona14 . 3.1 Definición e Instrumentos de Evaluación El concepto de Calidad de Vida aparece al finalizar la Segunda Guerra Mundial10 y entronca con la definición de Salud de la OMS de 1947, en la que se incluye un estado de bienestar físico, psíquico y social y no sólo la ausencia de enfermedad como concepto de salud. El término de Calidad de Vida no aparece como tal hasta los años 70 21. En 1975 se incluye en el Index Medicus dentro del campo de filosofía; en 1977 se trata como área independiente y en 1985 se incorpora al Psychological Abstracts. A lo largo de estas décadas, ha sido abordado por diferentes disciplinas científicas, evolucionando desde una concepción puramente sociológica, en la que se primaban los aspectos objetivos del “nivel de vida”, hasta la actual perspectiva “biopsicosocial”, donde la satisfacción personal con la vida, adquiere especial relevancia14-22. A pesar de los muchos intentos de sistematización, el concepto de calidad de vida sigue siendo demasiado amplio como para poder ser 9 considerado en todos los ámbitos sanitarios, razón por lo que en la evaluación clínica suele utilizarse lo que se denomina Calidad de Vida Relacionada con la Salud14. Existen diferentes aproximaciones a la definición de la Calidad de Vida Relacionada con la Salud (CVRS)10: Bowling la identifica como “un concepto que representa las respuestas individuales a los efectos físicos, mentales y sociales que la enfermedad produce sobre la vida diaria, lo cual influye sobre la medida en que se puede conseguir la satisfacción personal con las circunstancias de la vida”. Según Iraurgi14, la implicación de esta conceptualización reside en que las medidas de resultado sanitarias deben tener en cuenta las autovaloraciones de los individuos. Para Bobes y Cervera22, la calidad de vida relacionada con la salud es un intento de evaluar el resultado funcional del impacto subjetivo de enfermedad y de su eventual tratamiento sobre un individuo concreto, que se convierte en su propio control comparativo. Por lo tanto, aunque no haya un concepto de CVRS aceptado de forma universal por la comunidad científica, Guerra y Badía23 afirman que sí hay un consenso en cuanto a la calidad multidimensional de la CVRS que debe incluir, como mínimo, los siguientes aspectos: El funcionamiento físico, incluyendo el cuidado personal, la realización de actividades físicas y el desempeño de roles. Los síntomas físicos relacionados con la enfermedad o el tratamiento de la misma. Los aspectos psicológicos, que abarquen desde la alteración emocional hasta el funcionamiento cognitivo. Los aspectos sociales que corresponden a la evaluación de las actividades e interacciones del paciente con amigos, familiares u otros. En la actualidad, existen alrededor de 200 escalas cuyo objetivo es la medición de las dimensiones de la CVRS a través de un número variable de ítems descriptivos que componen los diferentes niveles de cada dimensión14. Los instrumentos utilizados se han clasificado en genéricos y específicos: 10 El uso de instrumentos genéricos de evaluación de la CVRS es útil, pero hay una tendencia al desarrollo de medidas específicas para cada enfermedad o trastorno, pues éstas posibilitan una información más precisa de la situación del sujeto y permiten comparaciones entre distintos grupos y contribuye a realizar una intervención más efectiva21. Los instrumentos específicos sólo incluyen aquellos aspectos de la calidad de vida que son relevantes para la enfermedad a la que se aplican. Respecto a los genéricos tienen la ventaja de presentar una alta sensibilidad a los cambios ante el problema específico de salud que se está evaluando, pero sus mayores inconvenientes radican en que, a) no tiene en cuenta que la enfermedad afecta a todas las dimensiones de la calidad de vida y por tanto tienden a subestimar el impacto real de la enfermedad; y b) no permiten comparaciones entre diferentes enfermedades y, por tanto no son útiles para conocer la eficacia relativa de los diferentes tratamientos14 3.2 Evaluación de la Calidad de Vida en Drogodependencias Las investigaciones drogodependiente sobre calidad de vida en población demuestran una mejora notable de la misma tras un tiempo en Programas de Metadona (PM), sin embargo es escaso el número de trabajos a este respecto. Iraurgi14 cita algunos de los más representativos fuera de nuestro país; son los trabajos de Deglon (1982), Giddey (1995) y Ryan y White (1996). Este mismo autor, en una reciente revisión de los estudios de calidad de vida en toxicomanías realizados por equipos españoles, muestra que la producción bibliográfica es relativamente escasa, con un total de 13 trabajos en los cuales se incluye el constructo de calidad de vida como medida de resultados. En estos estudios, todos los instrumentos utilizados pertenecen a la categoría de genéricos y ninguno de ellos ofrece aproximación específica alguna al área de las drogodependencias. En los trece estudios revisados por Iraurgi se han utilizado nueve instrumentos diferentes, entre los cuales, los asociados al Estudio de Resultados Médicos (MOS-SF-36 y MOS-VIH- SF35), y las distintas versiones del Cuestionario General de Salud (GHQ 28 y 60) son los utilizados por el mayor número de equipos. Según el propio 11 Iraurgi, tal diversidad se debe a que ninguno de estos cuestionarios satisface completamente las necesidades de los profesionales que trabajan en el área de las drogodependencias. 4. INTERACCIONES DE LA METADONA CON OTROS FÁRMACOS Y CON SUSTANCIAS DE ABUSO: EL CONSUMO DE BENZODIACEPINAS En plena controversia sobre la efectividad de los programas de metadona, aparecen nuevas investigaciones que advierten de los riesgos a los que se ven sometidos los usuarios de estos programas respecto a las interacciones de la metadona con otros fármacos antiinfecciosos y con sustancias de abuso. Según estos estudios15-16, las causas de la mayor susceptibilidad de los pacientes en tratamiento con metadona a las interacciones medicamentosas se resumen en: ¾ Polimedicación: - Tratamiento patología infecciosa asociada (VIH, TBC, VHB, VHC,…) Politerapia Terapia agresiva Fármacos tóxicos Alteraciones orgánicas múltiples Alteraciones funcionales debidas al trastorno inmunológico. - Tratamiento patología psiquiátrica asociada: uso de benzodiacepinas, antidepresivos, antipsicóticos ¾ Utilización de psicofármacos como sustancias de abuso ¾ Empleo de sustancias de abuso no medicamentosas: - Alcohol, Anfetaminas, Cánnabis, Cocaína, Tabaco ¾ Lesiones de los órganos encargados de la eliminación de los fármacos: - Hígado, Riñón (historia toxicológica y patológica) El problema de las interacciones entre metadona y otros fármacos está adquiriendo mayor relevancia por la aparición de sintomatología de abstinencia en pacientes estabilizados que se someten a las nuevas terapias de combinación anti-VIH. 12 Esta situación se agrava aún más por la aparición de nuevos fármacos que actúan sobre el SNC, como los inhibidores selectivos de la recaptación de serotonina (ISRS), nuevos antidepresivos y antipsicóticos16. En estos casos existe riesgo de sobredosis debido a la metabolización retardada de la metadona que, aunque no tiene prácticamente importancia clínica, bajo su uso, la metabolización de algunos neurolépticos y antidepresivos pertenecientes a los grupos tri- y tetracíclicos y de los inhibidores de la recaptación de la serotonina, se ralentiza y puede provocar la sobredosis20. La aparición de interacciones medicamentosas es una posibilidad a considerar y vigilar siempre que se administran varias sustancias medicamentosas a un mismo sujeto. El riesgo de aparición de interacciones se incrementa, evidentemente con el número de principios activos coadministrados. Con frecuencia, las consecuencias de las mismas no sólo no son beneficiosas, sino que pueden resultar incluso nocivas. Se observan más casos de sobredosis y muerte cuando se consumen varias sustancias20. Los pacientes incluidos en programas de metadona deben constituir objeto de un especial interés en la vigilancia de las interacciones medicamentosas pues sus consecuencias pueden ser potencialmente peligrosas e incluso modificar la adhesión al programa sustitutivo15. Entre estos medicamentos se encuentran las benzodiacepinas. 5. EL CONSUMO DE BENZODIACEPINAS COMO INDICADOR EN LA EVALUACIÓN DE LOS PROGRAMAS DE METADONA. El consumo de benzodiacepinas podría interferir en el logro de los objetivos terapéuticos perseguidos en programas de atención a drogodependientes, como son los Programas de Metadona. Las propiedades farmacológicas de estos psicofármacos (ansiolíticos e hipnóticos), su farmacocinética (en particular la vida media de eliminación), las interacciones que presentan con otros fármacos (especialmente con depresores del SNC), las advertencias y precauciones necesarias para su prescripción (dosis, duración del tratamiento) y los 13 múltiples estudios realizados sobre su capacidad para generar dependencia (incluso a dosis terapéuticas), obligan a tener en cuenta el impacto del consumo de estas sustancias en sujetos sometidos a un tratamiento para su drogodependencia cuyos objetivos principales son mejorar la salud y la calidad de vida. 5.1 Epidemiología La capacidad de producir dependencia de las benzodiacepinas (bzd.) fue señalada muy poco después de su comercialización por Hollister en 196124. A lo largo de los años 70, hubo ocasión de comprobar la realidad de la existencia de fenómenos adversos de rebote y dependencia, no sólo con dosis altas de bzd. de vida media corta (sobre todo) o larga, sino también con dosis terapéuticas de las mismas. La mayor preocupación sobre los efectos secundarios y la dependencia de benzodiacepinas ha tenido lugar durante los años 80, tras la comercialización masiva de potentes benzodiacepinas de vida media corta y muy corta. Determinados productos con características de gran potencia y vida media corta o muy corta, como el alprazolam, el loracepam y el triazolam, se han labrado entre los clínicos una reputación de sustancias que ocasionan problemas de dependencia. Prescripción y consumo: Algunos estudios indican que las benzodiacepinas constituyen uno de los medicamentos más prescritos en la práctica médica. Su uso clínico está muy generalizado para el tratamiento de los estados de ansiedad e insomnio. La prevalencia del consumo de benzodiacepinas estimada en la población general presenta grandes variaciones entre los países y en función de la pauta, pero en general, se mantiene en tasas elevadas. Entre el 10 y el 20% de la población de los países occidentales reconoce el consumo de estas sustancias en el último año, y entre el 1 y el 3% las ha consumido diariamente durante más de un año11-25-26. Dependencia: Hasta ahora se conocen dos tipos de dependencia de 11-27 benzodiacepinas . Una a dosis elevadas de aparición infrecuente, en la que el paciente llega a consumir hasta 20 veces, e incluso más, la dosis 14 terapéutica. En este caso, la supresión del fármaco da lugar a un síndrome de abstinencia cuyas manifestaciones pueden llegar a ser graves. El segundo tipo de dependencia se caracteriza porque la dosis que toma el paciente está dentro del margen recomendado; aparece en la clínica con más frecuencia que el anterior. En esta variedad, la supresión del fármaco da lugar a manifestaciones de abstinencia de menor gravedad. Aquí el tiempo total que el paciente lleva consumiendo la medicación constituye el factor de más peso en su aparición y desarrollo, de tal manera que cuanto más se prolonga el consumo del fármaco, mayor es la probabilidad de que surja dependencia. Los primeros trabajos sobre los síndromes de abstinencia de las benzodiacepinas sugerían que estos efectos ocurrían a dosis altas y que estos síndromes eran muy poco frecuentes en los pacientes que estaban recibiendo dosis terapéuticas. Sin embargo, estudios posteriores indicaron que también podían ocurrir en pacientes que estaban recibiendo dosis terapéuticas y que la incidencia de éstos varía entre el 5% y el 35% en pacientes bajo tratamiento por lo menos durante un mes11. Estimaciones de la incidencia de la dependencia a benzodiacepinas, indican que al menos el 15% de sujetos tratados con estos medicamentos desarrollan una dependencia28. Con la introducción de los estudios en el laboratorio del sueño, se han descrito síndromes de abstinencia tras la supresión de benzodiacepinas que se habían administrado durante periodos cortos y a dosis terapéuticas. Por otra parte, se ha demostrado que no es necesario suprimir el fármaco para que aparezcan los síntomas y signos propios de la abstinencia27. 5.2 Factores de riesgo de abuso: Se han identificado varios factores de riesgo de abuso de benzodiacepinas entre la población general. ¾ Según Busto29, son muchas las variables que operan en forma simultánea para determinar si una persona puede llegar a abusar o ser dependiente de un medicamento. Estas variables se pueden agrupar en tres grandes categorías: el medicamento o droga; el individuo que la ingiere; y el medio ambiente que rodea al individuo. 15 1) Respecto a los factores que dependen del tipo de droga, Busto subraya en primer lugar el potencial de abuso, la capacidad de cada sustancia para producir efectos placenteros. Cuanto mayor sea el efecto de refuerzo de una droga, más probable es que se abuse de la misma. Drogas con gran efecto reforzador (como la cocaína), tienen una gran capacidad para ser abusadas. El efecto de refuerzo de las benzodiacepinas, en contraste, es más bien bajo y es difícil que tanto humanos o animales se las autoadministren. Sin embargo, según otros estudios citados por el autor, la autoadministración de las benzodiacepinas en animales y humanos es superior a la del placebo y/o medicamentos que producen disforia. En segundo lugar, la cinética del fármaco, que en el caso de las benzodiacepinas se ha hecho muy evidente que aquellas que son más lipofílicas y que por lo tanto se absorben rápidamente, tienen una mayor probabilidad de ser abusadas que aquellas que se absorben más lentamente. Varios estudios realizados en Europa30, entre ellos en España, han demostrado que el flunitrazepam es la benzodiacepina de mayor abuso entre individuos que abusan de drogas. Para Busto, la disponibilidad también está relacionada con mayores niveles de consumo. La mayoría de la evidencia que apoya esta relación entre disponibilidad y abuso existe para el alcohol. La relación para otras drogas que no son el alcohol es limitada, sin embargo existe alguna evidencia y la que existe es para las benzodiacepinas. En otro estudio citado realizado entre la población mayor de 15 años, se encontró que la mayoría (66%) de los usuarios obtenían las benzodiacepinas sin receta médica. Sin embargo, la proporción de estos sujetos no era mayor entre los sujetos que cumplían los criterios de drogodependencia a la de aquellos sujetos que las usaban de forma ocasional. 2) En cuanto a los factores que dependen del individuo, para Busto, la genética de un individuo también es un factor determinante que tiene influencia en el abuso de drogas. La cantidad de fármaco que un individuo metaboliza está, al menos en parte, determinada 16 genéticamente. Algunos individuos carecen de una enzima metabolizadora y, en genética, son denominados “metabolizadores lentos” para distinguirlos de los “metabolizadores rápidos” que sí poseen dicha enzima. Según las fuentes consultadas por el autor, un estudio piloto en que se administró flunitrazepam a dos metabolizadores lentos y a un metabolizador rápido, se observó que los individuos que eran metabolizadores lentos de las benzodiacepinas tenían niveles sanguíneos más altos que el metabolizador rápido y además presentaban mucha mayor sedación y disturbios psicomotores. Otros factores individuales son la edad (mayor uso de bzd. entre la población de mayor edad) y la comorbilidad con trastornos psiquiátricos como depresión y desórdenes de la personalidad. También es significativo el consumo de otras sustancias como los opiáceos. El autor refiere otro estudio realizado en Canadá en donde el 77% de los consumidores excesivos de benzodiacepinas abusaban además de un opiáceo. Comparados con usuarios de dosis terapéuticas, los pacientes que eran abusadores de dosis altas de bzd. eran significativamente más jóvenes y tenían un funcionamiento global mucho más deteriorado. 3) Por último, para los factores que dependen del medio ambiente que rodea al individuo, Busto hace una referencia a la influencia de las normas sociales imperantes, pero no desarrolla este aspecto como factor de riesgo de abuso de benzodiacepinas. Rodríguez Pulido y Sierra López30 mencionan otros estudios que lo relacionan con las diferencias socioculturales en las preferencias, las modas o popularidad y los medios de comunicación. ¾ Otros estudios publicados, recopilados por revisiones epidemiológicas sobre las benzodiacepinas sobre los factores de riesgo11-30, consideran también factores relevantes las dosis consumidas y la duración del tratamiento, relacionados con el tipo de prescripción realizada. En cuanto a factores individuales, mencionan el consumo de alcohol además del de otras drogas ilegales. Los clasifican en: 17 1) Los inherentes a la sustancia, es decir, su capacidad de abuso y adicción según las propiedades intrínsecas del fármaco, los factores cinéticos y su disponibilidad. 2) Los relacionados con la prescripción, en los cuales se han considerado como factores de riesgo las dosis altas, el uso prolongado en el tiempo y las retiradas bruscas. 3) El estudio de los “sujetos” que abusan de estas sustancias. En este grupo, los factores más estudiados han sido los antecedentes de abuso de otras sustancias, los antecedentes familiares y la personalidad. También se han tenido en cuenta factores de vulnerabilidad biológica, edad y comorbilidad. ¾ Los efectos tras la retirada del fármaco también ha sido considerado como un factor importante de riesgo de abuso de las benzodiacepinas1127 . Dichos efectos descritos por Martínez Cano y Vela Bueno27 como característicos del síndrome de abstinencia que pueden aparecer tanto en la dependencia a dosis altas como a dosis terapéuticas, se asocian con el consumo de benzodiacepinas de vida media corta, debido a sus características farmacocinéticas: en una pauta de una dosis diaria, los niveles de estos componentes es más probable que disminuyan hasta concentraciones indetectables. Por el contrario, las benzodiacepinas de vida media larga como el diacepam y el flurazepam, se asocian con menos probabilidad de efectos de retirada debido a sus niveles prolongados del fármaco primario o sus metabolitos activos. Muchos estudios sugieren que el alprazolam es la benzodiacepina que presenta más efectos de retirada, aunque los estudios de correlación farmacocinética / farmacodinámica apoyan que tales efectos se deben más a las dosis y a la duración que a efectos específicos del alprazolam. Por otra parte, algunos investigadores han sugerido que las benzodiacepinas de elevada potencia se asocian con mayor probabilidad con efectos de retirada, probablemente debido a una elevada afinidad del receptor, aunque las evidencias neuroquímicas no apoyan esta hipótesis11. 18 5.3 Consumo de benzodiacepinas en población drogodependiente: En la mayoría de los trabajos revisados se coincide en afirmar que los usuarios de drogas con diagnóstico de dependencia, son considerados como uno de los grupos de alto riesgo en cuanto a la probabilidad de generar abuso o dependencia de benzodiacepinas. En ellos se incluye a drogodependientes en tratamiento con metadona. Motivos: Es generalizada la opinión de que muchos toxicómanos utilizan las benzodiacepinas de forma regular31, siendo varias las causas que pueden probabilizar el inicio de estos consumos entre población drogodependiente. Los drogodependientes emplean las benzodiacepinas por los mismos motivos que otras personas20 : - Para poder conciliar el sueño y dormir sin interrupciones - Para combatir el miedo, las tensiones y la intranquilidad Pero además, los drogodependientes tienen una mayor predisposición a combatir el malhumor con fármacos y el propio tratamiento con metadona puede suponer directa o indirectamente un factor disposicional facilitador de estos consumos19: - Por las molestias debidas a la abstinencia a opioides (durante la fase de ajuste en la sustitución) - Por las alteraciones que provoca en el sueño el consumo prolongado a opioides (sobre todo metadona oral) - Para mitigar los efectos desagradables del consumo de cocaína, consumida por un alto porcentaje de usuarios de PM (intranquilidad, insomnio, paranoia, agotamiento depresivo con miedo) - Como un antidepresivo por su efecto amnésico y sedante (olvidar...). Ello explicaría el consumo adicional de otros “downers” (depresores), sedantes y tranquilizantes (alcohol, barbitúricos, etc.). Prevalencia: Cervera32 revisa un estudio sobre la prevalencia de consumo de benzodiacepinas en población drogodependiente durante los doce meses previos al ingreso en un centro de tratamiento. Algunas de las conclusiones de este estudio fueron: 19 - El nº de toxicómanos que consumen bzd. es muy alto (87%) - Una cuarta parte (25%) de los pacientes presentaban dependencia de las bzd, pero el consumo y abuso de éstas es mucho mayor. - Se da una preferencia por las bzd de vida corta. - Las razones esgrimidas para iniciarse en el consumo de las benzodiacepinas concuerdan con lo publicado: deseo de tomar sustancias que sustituyan a la droga principal y resulten fáciles de adquirir. - Con frecuencia, el consumo de benzodiacepinas no conlleva un descenso en el de otras drogas, por lo que a menudo se ocasiona una nueva dependencia que podría generar un síndrome de abstinencia potencialmente más grave que el de los opiáceos. Según Cervera, el patrón de abuso o dependencia en población toxicómana de las benzodiacepinas tiene como objetivo inicial, por lo general, la obtención de una “subida” o euforia, esto ocurre principalmente cuando se combinan con alcohol. El consumo combinado con otros opiáceos tendría la finalidad de mitigar los síntomas del síndrome de abstinencia. Si la combinación incluye cocaína o anfetaminas, las razones parecen estar más relacionadas con la disminución del efecto ansiógeno de éstas. Precauciones: A la hora de prescribir benzodiacepinas a los drogodependientes es necesario actuar con especial precaución y cautela. Según Seidenberg y Honegger20, las indicaciones más adecuadas serían las siguientes: - Ante todo, evitar un consumo descontrolado de benzodiacepinas - Indicado en cuadros de epilepsia o trastornos convulsivos - Como medicación de desintoxicación o como transición - Para inducir sedación en situaciones de agitación aguda - Con especial precaución ante cuadros de ansiedad e insomnio. En problemas de insomnio y ansiedad es necesario asegurarse de que el paciente no consume alcohol, ya que la causa del insomnio puede ser debida a ello, y la combinación de ambos puede incrementar el riesgo de sobredosis. Normalmente, estas alteraciones se pueden paliar variando la dosis de opioide (metadona). Sólo con la máxima precaución es 20 recomendable prescribir somníferos a personas en tratamiento con opioides, ya que la consecuencia podría ser la necesidad continuada de somníferos para conciliar el sueño. Tratamiento: Según Lligoña33, el tratamiento de pacientes con dependencia a benzodiacepinas es una tarea complicada y difícil, muy especialmente cuando se trata de toxicómanos. Para este autor, la primera dificultad aparece a la hora de establecer el diagnóstico. A pesar de que la DSM IV define los criterios de dependencia, parece que entre los profesionales no siempre existe acuerdo. El problema es menor cuando se trata de una ingesta de altas dosis de fármaco, sin embargo, las mayores dudas aparecen cuando nos encontramos ante un paciente adicto a benzodiacepinas a dosis terapéuticas, sobre todo si se tiene en cuenta que en muchas ocasiones estos pacientes acuden a los servicios especializados en drogodependencias por existir algún otro tipo de adicción. Se trata pues de abordar un problema para el cual no se ha presentado una demanda explícita. Dada la escasa importancia otorgada al fármaco por parte del paciente, podría pensarse que retirarlo o sustituirlo es una tarea fácil. En la práctica diaria se observa, sin embargo, que esto está lejos de la realidad y que el objetivo es, a menudo, muy complicado. Incluir la retirada de benzodiacepinas como objetivo terapéutico en un proceso de tratamiento de drogodependencia, requiere tener en cuenta varias consideraciones según la revisión empírica realizada por Lligoña: a) Algunos estudios (Sellers, 1993), consideran el consumo de benzodiacepinas en sujetos abstinentes a alcohol, como un factor que aumenta la probabilidad de las recaídas. b) Se deben tener en cuenta los fenómenos de rebote, que pueden aparecer tan sólo 4 semanas después de iniciar el tratamiento (Rickels et al., 1988). c) La eficacia a largo plazo del tratamiento con bzd. no ha sido establecida. Rodrigo et al. (1988), utilizando el Sympton Rating Test, confirmaron la asociación entre el consumo a largo plazo de 21 tranquilizantes y los niveles mayores de angustia o fatiga emocional. d) Teniendo en cuenta la posible aparición de un síndrome de abstinencia a dosis terapéuticas, la duración del tratamiento puede representar un factor determinante para la aparición de la dependencia. Por encima de los 3-4 meses de tratamiento, la dependencia está establecida en la mayoría de los pacientes. Este punto es especialmente importante si tenemos en cuenta que la aparición del síndrome de abstinencia puede desencadenar una recurrencia del cuadro que se pretendía tratar con el fármaco (Oliveros y cols., 1997). e) Existe el riesgo de un incremento en el consumo de benzodiacepinas al retirar la droga principal, motivo de consulta (Ciraulo y cols., 1988; Ross, 1993). Concluyendo sobre la revisión teórica y empírica relativa a la capacidad adictiva de las benzodiacepinas y las dificultades que entraña el tratamiento de este tipo de adicción, se aprecia la necesidad de evaluar el consumo de estas sustancias entre población drogodependiente que sigue un tratamiento sustitutivo con metadona, teniendo en cuenta que esta población está considerada como especialmente de riesgo para el desarrollo de un problema de dependencia. Parece relevante considerar el efecto que la aparición de este problema durante un programa de tratamiento con metadona pudiera tener sobre la efectividad del mismo. 6. OBJETIVOS E HIPÓTESIS DEL ESTUDIO Partiendo de las tres líneas de investigación referidas respecto a los Programas de Metadona: Evaluación de los Resultados, Calidad de Vida Relacionada con la Salud e Interacciones Medicamentosas, y teniendo en cuenta los trabajos empíricos sobre la prevalencia de consumo y el riesgo de adicción a benzodiacepinas, el estudio que se presenta a continuación, pretende inicialmente describir las características de la muestra y de los programas de tratamiento sustitutivo seguido por los sujetos, y comparar los resultados con los obtenidos en estudios anteriores; y en segundo lugar, 22 observar el comportamiento de los sujetos en relación con el consumo de benzodiacepinas, la presencia de factores de riesgo de abuso y, en caso de adicción, su relación con algunos indicadores psicológicos vinculados a la calidad de vida. HIPÓTESIS: En el estudio se plantea como hipótesis la influencia negativa de la adicción a benzodiacepinas en la calidad de vida relacionada con la salud y en otros indicadores psicológicos vinculados tanto a la calidad de vida como a los principales motivos por los que se demanda y se prescriben las benzodiacepinas: nos referimos a problemas de insomnio, de ansiedad y de depresión. Si finalmente se demuestra la evidencia de dicha relación negativa, podrá valorarse la pertinencia del problema para la investigación futura sobre la efectividad de los programas de metadona y podrán desarrollarse procedimientos más ajustados con objetivos de prevención así como facilitar el abordaje del mismo en el caso de producirse. El resultado podría incrementar las altas terapéuticas, acortar el tiempo de duración de los programas y reducir la probabilidad de las recaídas después del tratamiento. El incremento de las altas terapéuticas por fin de tratamiento en los programas de metadona y el mantenimiento de los logros alcanzados durante el mismo a medio y largo plazo se considera una meta posible, depende en gran medida de la capacidad de los responsables sanitarios en acertar con los procedimientos para conseguirla. En una primera aproximación a la línea de investigación planteada, el estudio empírico que se expone a continuación formula los siguientes objetivos principales y secundarios: OBJETIVOS: 1. Obtener los datos relativos al aprovechamiento del programa que siguen los sujetos 1.1 Conocer las características de la muestra estudiada y de los programas de metadona que siguen los sujetos 1.2 Comparar los resultados obtenidos en los indicadores tradicionales de efectividad con los de otros estudios anteriores 23 1.3 Conocer el valor de los nuevos indicadores incluidos en el estudio 2. Determinar las características del consumo de benzodiacepinas 2.1 Establecer la prevalencia del consumo de benzodiacepinas entre los sujetos de la muestra 2.2 Definir las condiciones particulares del mismo 2.3 Establecer la prevalencia de factores epidemiológicos de riesgo de abuso en los sujetos del estudio. 3. Evaluar la dependencia a benzodiacepinas entre los sujetos de la muestra 3.1 Comprobar la prevalencia del problema de adicción a benzodiacepinas entre los sujetos participantes en el estudio consumidores de dichos fármacos 3.2 Conocer la relación entre dicho problema y los trastornos de ansiedad, depresión e insomnio como factores psicológicos vinculados a la motivación para el consumo de los fármacos estudiados 3.3 Averiguar si la dependencia a benzodiacepinas está asociada con un mayor o menor logro en el indicador de calidad de vida relacionada con la salud. 3.4 Establecer el riesgo de adicción según la relación del indicador psicológico de adicción a benzodiacepinas con los indicadores epidemiológicos de riesgo de abuso. 24 II. MATERIAL Y MÉTODO 1. DISEÑO Estudio descriptivo transversal y observacional, en el que se describen inicialmente las frecuencias y las características de las variables estudiadas, y en un segundo nivel de análisis, la asociación entre algunas de ellas para comprobar si la relación observada tiene significación estadística que apoye la hipótesis planteada. Aunque no es posible establecer en el presente estudio una relación causal entre las variables, los resultados que se obtengan contribuirán a la formulación de nuevas hipótesis que puedan ser contrastadas con futuros estudios analíticos observacionales y también de intervención. 2. SUJETOS Participaron en el estudio sujetos con adicción a la heroína, que estaban realizando un programa de mantenimiento con metadona. Los sujetos fueron seleccionados entre 17 de los 18 C.A.I.D.s. (Centros de Atención Integral de Drogodependencias) Municipales pertenecientes a la red de dispositivos asistenciales de la Agencia Antidroga de la Consejería de Sanidad de la Comunidad de Madrid. La población diana sobre la que se realiza la investigación es pues población drogodependiente, entre la que se selecciona como población específica para el estudio los sujetos con diagnóstico de adicción a heroína (u otros opiáceos) que siguen un tratamiento con metadona y se circunscribe a los centros municipales de tratamiento de la Comunidad de Madrid. La selección de la muestra se realizó sobre esta población de estudio. Se fijaron como criterios de inclusión: hombres y mujeres, mayores de edad, con diagnóstico o valoración de dependencia a opiáceos, con tres meses o más de permanencia en el programa de metadona, con dosis estable de metadona, que acudieran al centro, al menos una vez al mes. Se excluyeron aquellos casos que en el momento de la selección estuvieran hospitalizados, en Instituciones Penitenciarias o fuera de la 25 Comunidad de Madrid. Motivos de no disponibilidad por jornada laboral no se tuvieron en cuenta. Cada centro seleccionó los sujetos según el criterio establecido entre el total de usuarios de PM con los que contaba el programa a 31 de Marzo de 2002, obteniéndose una población de 1.187 sujetos, lo que supone un 74,51% de la población estudio (Tabla 1). Tabla 1. Usuarios de PM de los C.A.I.D.s que cumplen los criterios de inclusión CENTROS MUNICIPALES Nº. DE USUARIOS Usuarios PM 1. Alcalá de Henares Usuarios Estudio % 111 101 90.99 2. Alcobendas 92 77 83.69 3. Alcorcón 105 79 75.23 4. Aranjuez 88 64 72.72 5. Arganda 59 49 83.05 6. Collado Villalba 70 60 85.71 7. Colmenar Viejo 31 25 80.64 8. Coslada 68 32 47.05 9. Fuenlabrada 154 129 83.76 10. Getafe 238 196 82.35 11. Leganés 166 116 69.87 12. Mejorada del Campo 31 18 58.06 13. Parla 58 53 91.37 14. San Fernando de Henares 42 31 73.80 15. San Martín de Valdeiglesias 42 33 78.57 16. San Sebastián de los Reyes 44 42 95.45 17. Torrejón de Ardoz 194 82 42.26 1593 1187 74.51 TOTAL La determinación del tamaño muestral se calculó mediante las tablas de Arkin y Colton propuestas por León y Montero34. El resultado para la población estudio determinada con anterioridad, con un error muestral del 5% y un nivel de confianza del 95% fue de 340 sujetos. Se aplicó una técnica de muestreo estratificado por centros municipales para distribuir el total del tamaño de la muestra entre los 26 diferentes centros, utilizando el procedimiento de afijación (proporcional) para obtener el número de sujetos de cada estrato (centro), y así mantener en la muestra las mismas proporciones de los estratos de la población estudio. Los resultados se exponen en la Tabla 2. Tabla 2. Muestreo aleatorio estratificado /Arkin y Colton, 1962) CENTROS UsuariosEstudio MuestreoEstratificado Usuarios (Error muestral 5%) MUNICIPALES Muestra 1. Alcalá de Henares 101 28.93 29 2. Alcobendas 77 22.05 22 3. Alcorcón 79 22.62 23 4. Aranjuez 64 18.33 18 5. Arganda 49 14.03 14 6. Collado Villalba 60 17.18 17 7. Colmenar Viejo 25 7.16 7 8. Colada 32 9.16 9 9. Fuenlabrada 129 36.95 37 10. Getafe 196 56.14 56 11. Leganés 116 33.22 33 12. Mejorada del Campo 18 5.15 5 13. Parla 53 15.18 15 14. San Fernando de Henares 15. San Martín de Valdeiglesias 16. San Sebastián de los Reyes 17. Torrejón de Ardoz 31 8.87 9 33 9.45 10 42 12.03 12 82 23.48 24 1187 340 TOTAL Los centros fueron informados del número de sujetos que debían seleccionar entre la población de estudio incluida, utilizando para ello un procedimiento de muestreo aleatorio simple. 27 3. VARIABLES Se han analizado variables sociodemográficas y clínicas de los sujetos, las características del programa de metadona que siguen en sus respectivos centros de tratamiento, las particulares al consumo de benzodiacepinas, las epidemiológicas relativas al riesgo de abuso de dichos fármacos y las variables psicológicas supuestamente vinculadas a ese consumo (Tabla 3). Tabla 3. Variables del Estudio VARIABLES SOCIODEMOGRÁFICAS Y CLÍNICAS CARACTERÍSTICAS DEL PROGRAMA DE METADONA CONSUMO DE BENZODIACEPINAS 28 Sexo, edad, estado civil, tipo de vivienda, núcleo de convivencia, ingresos económicos, nivel de estudios, ocupación actual. Enfermedades, medicación correspondiente a las patologías diagnosticadas, tiempo de medicación, trastornos de conducta, consumo de psicofármacos y tipo de psicofármacos consumidos Realización de tratamientos anteriores, duración del tratamiento actual, frecuencia de recogida de la metadona, persona que recoge las dosis, lugar de recogida, frecuencia de controles toxicológicos de orina realizados. Consumo de sustancias durante el tratamiento (heroína, cocaína, alcohol y cánnabis), desintoxicaciones a otras sustancias realizadas durante el PM, utilización de servicios ofertados por el programa y satisfacción con los servicios utilizados. Valoración subjetiva de la efectividad del programa de metadona en curso Prevalencia de consumo entre los sujetos del estudio, origen de la prescripción de las benzodiacepinas, seguimiento de la pauta prescrita por parte de los pacientes, motivos de demanda y/o consumo, preferencia de los sujetos de la muestra entre las benzodiacepinas disponibles RIESGO DE ABUSO DE BENZODIACEPINAS Consumo crítico, duración crítica, vida media corta, consumo de otras sustancias, alteraciones de conducta y no adhesión a la pauta PSICOLÓGICAS Adicción a benzodiacepinas, ansiedad, depresión, problemas de Sueño. Calidad de Vida Relacionada con la Salud. Descripción de las Variables 1. Las variables sociodemográficas, clínicas y las características del programa de metadona, son analizadas respecto al primer objetivo del estudio. Permiten observar semejanzas con las muestras de estudios similares y también en relación al tipo de programas en los diferentes centros. Además, entre estas variables, se recogen tanto las que se corresponden con los indicadores tradicionalmente utilizados para evaluar la efectividad de los PM, como otras mas novedosas que están siendo consideradas como relevantes en la actualidad. Entre las primeras se encuentran el consumo de sustancias y la vía de administración, las incidencias legales, la situación laboral, enfermedades como la hepatitis C o la seropositividad en VIH y el tiempo de permanencia en tratamiento. Son las que se van a poder comparar con resultados obtenidos en estudios empíricos anteriores. Otras variables no se comparan en el presente estudio con otros trabajos en la misma línea de investigación, simplemente se observan los datos obtenidos con el fin de poder conocer la pertinencia de nuevos objetivos de investigación en relación a los tratamientos sustitutivos. Nos referimos a la utilización de servicios ofertados por los programas que siguen los sujetos, su satisfacción con los mismos, la satisfacción subjetiva global del tratamiento con metadona, la prevalencia de trastornos conductuales y el consumo de psicofármacos. 2. El segundo objetivo del estudio incluye el análisis de las variables relacionadas con el consumo de benzodiacepinas. Por un lado las características de dicho consumo en cuanto a quién las prescribe, con qué motivo o demanda, en qué modo siguen los sujetos la pauta prescrita o cuáles son las benzodiacepinas preferidas o más consumidas por los sujetos de la muestra. La prevalencia del consumo es uno de los datos mas relevantes para la finalidad del estudio y también en qué medida están presentes los factores de riesgo de abuso de benzodiacepinas tan estudiados en población general. La revisión teórica y empírica de estos indicadores epidemiológicos ha sido la base para definir las variables que se exponen a continuación: 29 Consumo Crítico: En el presente estudio, la dosis consumida de benzodiacepinas se ha estimado como una variable dicotómica, seleccionando uno de los dos criterios para la consideración del consumo crítico: el de 50 mg. para población en tratamiento con estos psicofármacos28. Para su comparación se han tenido en cuenta las pautas equivalentes de las diversas benzodiacepinas con el Diacepam (5 mg.) propuestas por varios autores36 (Tabla 4). Tabla 4. PAUTAS EQUIVALENTES DE BENZODIACEPINAS (Gámez Lechuga, M.; Irala Indart, 1996) PRINCIPIO ACTIVO Mg. Alprazolam 0.25 Bentazepam 12.5 Bromazepam 1.5 Clonazepam 0.5 Clorazepato 7.5 Diazepam 5.0 Flunitrazepam 0.5 Flurazepam 15.0 Halazepam 10.0 Lorazepam 1.0 Lormetazepam 1.0 Midazolam 7.5 Zolpidem 10.0 Duración Crítica: El tiempo máximo de duración del tratamiento recomendado debe considerarse en función de la vida media de las benzodiacepinas35. Los tratamientos con benzodiacepinas de vida ultracorta no deben superar las 4 semanas, los tratamientos de vida corta e intermedia no deben superar los 3 meses y los tratamientos de vida larga no deben superar los 6 meses. 30 Vida Media corta: Es el tiempo de eliminación del fármaco. Está asociado con los efectos tras la retirada del tratamiento37. Algunos investigadores también lo relacionan con la potencia de las benzodiacepinas. Se asume que una vida media más corta del fármaco es indicador de mayor riesgo. Son varias las clasificaciones sobre la Vida Media de las benzodiacepinas que se refieren en la bibliografía al uso. En la Tabla 5 se recoge la clasificación más generalizada37-38-39. Tabla 5. Clasificación de las benzodiacepinas según la vida media. (Sopelana, P.,1993; Gómez Jarabo, G.,1997; Caruano Vaño, A.,2002) PRINCIPIO ACTIVO VIDA MEDIA ULTRACORTA < 6 hrs. CORTA 6- 20 hrs. Midazolam (1.5 – 3 hrs.) Zolpidem (2 – 3 hrs.) Bentazepam (12 –15 hrs) Lorazepam (10 – 15 hrs.) Lormetazepam (10 – 15 hrs) Bromazepam INTERMEDIA 20 – 40 hrs. (3 – 4 hrs.) Alprazolam (8 – 20 hrs) Flunitrazepam (20 – 30 hrs.) Clonazepam (20 –30 hrs.) Cloracepato (50 – 60 hrs.) Diazepam (50 – 60 hrs.) LARGA Flurazepam (50 – 100 hrs.) > 40 hrs. Halazepam (50 – 60 hrs.) Consumo de Otras Sustancias: Excluyendo la metadona y las benzodiacepinas, se considera como indicador de riesgo de abuso el consumo de heroína, cocaína, alcohol y cánnabis, por ser las sustancias psicoactivas de mayor frecuencia de uso entre la muestra estudiada. El indicador se definió como el consumo de al menos una sustancia psicoactiva adicional. 31 Alteraciones de Conducta: Los trastornos de personalidad son considerados como un indicador de riesgo de adicción a benzodiacepinas. En el presente estudio se han recogido algunas alteraciones de conducta que se corresponden con la clasificación de trastornos de personalidad según la DSM-IV40. El indicador mencionado recoge como trastornos de personalidad las siguientes alteraciones de conducta autoinformadas por los sujetos de la muestra: irritabilidad, trastornos de alimentación, angustia o pánico así como las obsesiones y pensamientos extraños. Dichas alteraciones son, según la experiencia de algunos autores41, las que aparecen con mayor frecuencia en pacientes con problemas de drogodependencia. No se han tenido en cuenta trastornos de ansiedad, depresión e insomnio por ser los motivos principales del consumo de benzodiacepinas y constituir el objetivo del estudio. El indicador ha quedado definido como la presencia de al menos, un trastorno de conducta adicional. No Adhesión a la pauta: El consumo de benzodiacepinas por encima de la pauta prescrita o consumidas sin prescripción médica puede ser considerado un indicador de riesgo de adicción a benzodiacepinas35 vinculado al factor disponibilidad o accesibilidad propuesto por Busto29, que a su vez se relaciona con mayores niveles de consumo. Se consideran categorías de riesgo, el consumo mayor de lo indicado y la no consideración de la pauta (automedicación) por parte del sujeto. 3. Las variables relativas al tercer objetivo del estudio son consideradas como indicadores psicológicos ya que todas ellas hacen referencia a comportamientos de los sujetos. La adicción a benzodiacepinas se analiza en su dimensión psicológica, según la propuesta de Gossop42, e incluye factores cognitivos (afrontamiento de problemas asociados al consumo), emocionales (ansiedad ante la privación, miedo por no disponibilidad) y competenciales (autocontrol, dificultad para interrumpir el consumo). La respuesta de ansiedad, como reacción emocional, está asociada a los procesos adictivos según la Teoría del Proceso Oponente de la 32 motivación adquirida formulada en 1980 por Solomon y sus colaboradores43. Lazarus y Folkman44, en sus estudios sobre el estrés, relacionan las respuestas de ansiedad con la habilidad para afrontar y solucionar problemas; y desde la Psicología Interconductual45 la ansiedad se explica como el modo en que el comportamiento participa en la modulación de los estados biológicos en la medida en que regula el contacto del organismo con las variables funcionales del medio ambiente. La ansiedad es considerada como uno de los motivos principales de consumo de benzodiacepinas. La relación funcional entre ambas variables resulta de gran interés para investigar la adicción a estos fármacos. La depresión reactiva (no endógena con etiología bioquímica o genética) está claramente precipitada por sucesos ambientales y tiene que ver con la pérdida de reforzamiento. Los sujetos experimentan que tras un tiempo de actividad instrumental dirigida a conseguir una meta, el reforzamiento cambia sin poder establecer una relación de contingencia con la conducta46. La vinculación de respuestas depresivas con el comportamiento adictivo se explica por la pérdida de la capacidad del sujeto para controlar su conducta de consumo: los sucesos controlables son menos depresivos o más placenteros que los incontrolables y los sucesos incontrolables más depresivos o menos placenteros47. La depresión se caracteriza por la baja iniciación de respuesta, un estilo cognitivo negativo, curso temporal, pérdida de agresividad, disminución de la libido y del apetito y por sentimientos de indefensión, desesperanza e impotencia. Como en el caso de la ansiedad, el consumo de benzodiacepinas tendría una función de refuerzo negativo al producir un alivio de la situación estimular aversiva previa. El insomnio es también un motivo prioritario para la demanda y el consumo de benzodiacepinas. Es el trastorno del sueño más frecuente en población general y sus consecuencias no se limitan a la dificultad para dormir, sino también a la somnolencia diurna. El insomnio se ha definido como una reducción de la capacidad para dormir48, en este sentido se hace referencia a destrezas o habilidades aprendidas para ajustar el ciclo biológico de sueño-vigilia a las condiciones situacionales específicas, entre ellas las condiciones que regulan las actividades sociales. Las 33 competencias requeridas tienen que ver tanto con el ajuste de expectativas sobre la calidad del sueño, como con el control estimular, la regulación de los estados de activación, el control de estímulos interferidores como pensamientos o imágenes y, por supuesto la adquisición de hábitos que actúen como facilitadores de la inducción del sueño. Las benzodiacepinas, al tener un efecto inductor del sueño debido a sus propiedades farmacológicas, sustituyen la necesidad de incrementar las competencias o la capacidad de los sujetos para conseguir el mismo objetivo: dormir. El último indicador psicológico analizado en el estudio es el de Calidad de Vida Relacionada con la Salud y se considera psicológico porque lo que se evalúa es la opinión de los sujetos acerca de su estado de salud y las limitaciones que, desde su punto de vista, dicho estado impone a sus actividades cotidianas. Al ser un indicador multidimensional, incluye variables vinculadas al funcionamiento físico, cognitivo, emocional y social. La relación entre la adicción a benzodiacepinas y la calidad de vida relacionada con la salud de los sujetos que siguen un programa de metadona es de interés para el estudio en cuanto a la información que pueda aportar sobre los resultados del tratamiento respecto a los objetivos globales de la intervención en drogodependencias: la salud y la calidad de vida de los sujetos. 4. OBTENCIÓN DE LOS DATOS Se elaboró un instrumento de evaluación que consta de dos encuestas y cuatro escalas. Las dos encuestas fueron diseñadas ad hoc para el presente estudio. En la primera de ellas, la Encuesta General sobre el Tratamiento con Metadona (EGTM), se recogen las características particulares de los Programas de Metadona que están siguiendo los sujetos, la frecuencia de utilización de los servicios ofertados y la satisfacción respecto a los servicios utilizados así como la percepción subjetiva global de la efectividad del tratamiento con metadona. También incluye las variables sobre el consumo de sustancias durante el tratamiento y la vía de administración utilizada para cada sustancia. 34 La segunda, Encuesta sobre Datos Sociodemográficos y Clínicos (EDSC), recoge en un primer apartado los datos relativos a las variables sociodemográficas y clínicas, incluyendo la presencia de trastornos o alteraciones de conducta; y en el segundo, todas las variables respecto a las características del consumo de benzodiacepinas: tipo, dosis, duración, prescripción, motivos y adhesión a la pauta. Tres de las cuatro escalas utilizadas han sido seleccionadas de estudios empíricos previos en función de los objetivos del presente estudio. La Escala de Severidad de Adicción a las Benzodiacepinas: SDS42 fue diseñada para facilitar una breve y fácilmente administrable escala que pudiera utilizarse para medir el grado de dependencia experimentado por los usuarios de diferentes tipos de drogas. La SDS contiene cinco ítems, todos ellos están explícitamente relacionados con componentes psicológicos de dependencia. Estos ítems se relacionan con la falta de control sobre el consumo y con la ansiedad y preocupación y la ansiedad en el uso de drogas. En estudios anteriores28 se encontró que la SDS era un cuestionario breve auto-administrado válido para la detección de la dependencia a bzd. en pacientes usuarios de benzodiacepinas. Los resultados del análisis de fiabilidad usando la matriz de covarianza mostraron en el estudio mencionado unos valores alpha de 0,813 (ítem alpha estandarizado: 0,814). Los estudios de validez fueron realizados con el CIDI (Composite International Diagnostic Interview). El CIDI es un cuestionario exhaustivo y muy estandarizado que puede ser utilizado para evaluar desórdenes mentales de acuerdo con las definiciones y criterios de ICD-10 y DSM-IV. En el estudio de De las Cuevas28, la sensibilidad, especificidad y las tasas de falsos positivos y negativos de todas las posibles puntuaciones de corte fueron calculadas para la SDS. La AUC fue de 0,991, indicando que la SDS puede discriminar correctamente pacientes que habían alcanzado el diagnóstico CIDI de dependencia a Bzd. en el 99% de los casos. Los ítems se puntúan de 0 a 4. A mayor puntuación, mayor gravedad de adicción. La puntuación mínima es 0 y la máxima, 15. Los autores de la adaptación española han situado el punto de corte para el diagnóstico de adicción en 7. 35 36 La Escala de Calidad de Vida Relacionada con la Salud (MOS-SF-35, o MOS-VIH): es una versión de 35 ítems del cuestionario “Short-Form (SF) General Health Survey” de Stewart, Hays y Ware (1988), desarrollado para su uso en el Estudio de los Resultados Médicos (MOSMedical Outcomes Study). La versión MOS-VIH (Wu et al., 1991)49-50, ha sido destinada a evaluar el estado de salud y calidad de vida percibida en sujetos afectados por VIH-SIDA. En el estudio de Iraurgi49, la escala se aplicó a población drogodependiente, usuarios de un programa de metadona. Incluye 11 dimensiones de salud sobre las que es posible obtener dos índices resumen: el Índice de Salud Física (ISF) y el Índice de Salud mental (ISM). El ISF está compuesto por las dimensiones de Función Física (4a – 4f); Función Social (7) y Rol Físico (5 y 6). El ISM incluye las dimensiones de Salud Mental (8a -8e); Vitalidad (9a -9d); Dolor (2 y 3); Preocupación por la Salud (9e -9h) y Función Cognitiva (10a – 10d). La Salud General (1, 11a, 11d), la percepción del Cambio de Salud (13) y la valoración de la Calidad de Vida percibida (12) se consideran de forma independiente. Todos los ítems son respondidos sobre una escala de respuesta de 2, 3, 5 ó 6 opciones, que tienen su valor mínimo en cero (0). Algunas preguntas se puntúan invirtiendo el orden las respuestas (1, 2, 3, 8b, 8d, 9a, 9d, 11b, 11c, 12 y 13). La puntuación obtenida en cada índice se divide en tres rangos que indican Buena, Aceptable o Deficiente CVRS. Las propiedades psicométricas del instrumento están ampliamente establecidas. La fiabilidad estimada con el coeficiente de Cronbach oscila entre un 0,79 y un 0,89; obteniéndose coeficientes de correlación intraclase de entre o,41 y 0,85. Respecto a los análisis realizados sobre la validez del cuestionario, los resultados indican que, salvo en el caso de la dimensión de percepción de salud, el resto de dimensiones son concordantes con los constructos teóricos externos afines. La Escala de Ansiedad y Depresión en el Hospital (HAD) de Zigmond y Snaith, (1983), con adaptación y validación española de Tejero, Guimera, Farre y Peri, (1986) y Terol y cols., (1997). Se compone de 14 ítems y se puntúa como una escala tipo likert que oscila entre 0 y 3, en la que los sujetos tienen que descubrir los sentimientos que han experimentado en la última semana. Consta de dos subescalas de 7 ítems cada una, intercalados alternativamente en ansiedad (impares) y depresión (pares). La puntuación mínima de cada escala es 0 e indica el nivel de ansiedad/depresión más bajo; y la máxima, 21. Algunos ítems se puntúan en orden inverso (3, 5, 6, 8,10, 11, 13). Se pueden establecer tres rangos para valorar el nivel de ansiedad y de depresión: mínimo, moderado y grave. La escala está especialmente indicada para la evaluación de ansiedad y depresión en personas afectadas por una enfermedad física. En el caso de afectados por VIH la escala es muy útil ya que no contiene ítems somáticos que confunden depresión con síntomas de la enfermedad (como pérdida de peso, insomnio, fatiga, etc). Además, su brevedad permite un fácil uso en el contexto sanitario u hospitalario. Estudios con población VIH han referido que esta escala es una herramienta altamente efectiva en la evaluación de la depresión y ansiedad clínica en esta población. La revisión de Remor21 de los estudios que realizaron la adaptación española presenta los siguientes resultados: a) Tejero, Guimera, Farre y Peri (1986), en una investigación con pacientes aquejados fundamentalmente por trastornos de ansiedad y depresión, encontraron una consistencia interna en la subescala HAD-A de 0,81 (alpha de Cronbach) y en el HAD-D de 0,82 (alpha de Cronbach). La validez convergente fue: correlación HAD-A x STAI, r = 0,71 y HAD-D x BDI, r = 0,74. b) Terol y cols. (1997), en un estudio con población adulta (n = 182, edad media 49) y estudiantes (n = 379, edad media 21) con una muestra no clínica. Los datos referentes a la población adulta fueron: consistencia interna (alpha de Cronbach) igual a 0,80 (HAD-A), validez concurrente STAI-S igual a r = 0,67, p = 0,001 y STAI-R igual a r = 0,70; p = 0,001. Los datos referentes a población estudiante fueron: consistencia interna igual a 0,75 (HAD-A) y 0,69 (HAD-D). La fiabilidad test-retest fue muy alta para ambas muestras. Remor, en un estudio con 92 sujetos VIH+ con edades comprendidas entre los 24 y los 69 años ( media = 37 años y 3 meses), obtuvo una consistencia interna de la escala (alpha de Cronbach) de 0,8576 (HAD-A) y 0, 7892 (HAD-D). 37 Por último, la Escala sobre Problemas de Sueño (EPS), diseñada específicamente para este estudio, pretende identificar problemas de insomnio en los sujetos que participan en el estudio. Para su elaboración se ha tenido en cuenta la clasificación general de los trastornos de sueño de Buela Casal y Navarro48 centrando el problema en los tres patrones de insomnio identificables: la dificultad para iniciar el sueño, dificultades para reanudarlo en caso de interrupción del ciclo del sueño, y el despertar precoz, dejando por tanto a un lado otros problemas tales como las hipersomnias, las alteraciones del ritmo circadiano y las parasomnias. Los ítems de la escala responden a variables consideradas relevantes para la evaluación de este tipo de trastorno en la literatura científica51-2640 - Latencia inicial de sueño Frecuencia y duración de vigilias nocturnas Despertar precoz Tiempo total de sueño nocturno Somnolencia diurna y decremento del rendimiento Síntomas atribuibles a una alteración del sueño, como la irritabilidad Percepción subjetiva de la eficacia del sueño Los 8 ítems de la escala se puntúan según una escala tipo likert entre 0 y 4. La puntuación mínima posible es 0 y la máxima, 32. Algunos ítems se puntúan en orden inverso (6 y 8). El total obtenido por cada sujeto se puede estructurar en un rango de tres niveles de problemas de sueño: mínimo, moderado o graves. 5. PLAN DE ANÁLISIS Para la obtención de los resultados se ha realizado en primer lugar un análisis descriptivo de los datos, y posteriormente un análisis estadístico correlacional e inferencial bi-variante para comprobar y cuantificar la supuesta asociación existente entre las variables estudiadas y la esperada verificación de las hipótesis planteadas. En el método de análisis se ha aplicado el estadístico t de Student para la comparación de medias, Anova 38 para el análisis de varianza y la prueba de Chi-cuadrado para la comparación de proporciones según ha requerido el tipo de variables analizadas. 1) El análisis estadístico descriptivo de los datos ofrece resultados sobre: - Las características sociodemográficas y clínicas de la muestra de sujetos utilizada - Las características de los programas de metadona que siguen los sujetos del estudio y las características del consumo de bzd. - La prevalencia del consumo de bzd y de los factores de riesgo de abuso - Las propiedades psicométricas a través de las puntuaciones obtenidas por los sujetos del estudio, de las escalas SDS; HAD; EPS; CVRS 2) El análisis estadístico correlacional observa: - La concordancia entre los factores de riesgo de abuso - La concordancia entre los indicadores psicológicos - La relación entre los factores de riesgo de abuso y los indicadores psicológicos El Programa Estadístico utilizado ha sido el SPSS-10 6. PROCEDIMIENTO La coordinación con todos y cada uno de los C.A.I.D.s. (Centros de Atención Integral de Drogodependencias) que colaboraron en el estudio se realizó inicialmente mediante dos reuniones convocadas a través de la Agencia Antidroga: la primera con carácter informativo sobre el proyecto de investigación y la siguiente para dar a conocer el instrumento de evaluación y ofrecer propuestas para su aplicación. Cada centro nombró un profesional responsable de la coordinación, que a partir de este momento se llevó a cabo a través de contactos telefónicos, fax y correo electrónico, hasta que quedó establecido el nº. de usuarios de la muestra de cada centro y el calendario concreto de aplicación del cuestionario Para la aplicación del instrumento de evaluación se contó con 10 encuestadores, todos ellos psicólogos/as licenciados o en el último curso de la carrera, que estaban realizando prácticas en varios C.A.I.D.s., procedentes del Practicum de la Universidad Autónoma de Madrid (U.A.M.), el Título de Especialista en Psicología Clínica de la U.A.M. y el Master de 39 Psicología Clínica y de la Salud de la Universidad Complutense de Madrid. Por tanto, conocían y habían trabajado con la población a la que iba dirigida el estudio. Los encuestadores recibieron tres sesiones de entrenamiento, la primera con objetivos de información sobre el proyecto de investigación y las características del instrumento de evaluación, así como las normas concretas para su aplicación. La segunda, posterior a la aplicación de los cuestionarios de prueba, con el fin de corregir errores y unificar criterios de actuación; en la tercera se procedió a la planificación y distribución de los encuestadores entre los diferentes C.A.I.D.S. Se pasaron 20 cuestionarios de prueba en un CAID (San Blas) que no participaba en el estudio, ya que no pertenece a la red de Centros Municipales, sino que corresponde al nivel de Centros de Día ubicados en el Municipio de Madrid. La aplicación propiamente dicha se realizó entre el 3 y el 28 de Junio de 2002. Los sujetos de la muestra fueron convocados mediante cita previa a su centro de referencia con una información escueta: “pasar unos cuestionarios”. Cada centro efectuó dos convocatorias, excepto aquellos en los que más del 90% de los sujetos convocados habían acudido en la primera ocasión. Dos centros no cumplieron con este criterio por dificultades de organización. En la mayoría de las ocasiones, la convocatoria se hizo coincidir con visitas regulares de los sujetos a los centros, bien para consulta o terapia, bien para dispensación de metadona. En este sentido, cada centro intentó planificar las citas de modo que hubiera una alta probabilidad de respuesta. Todos los sujetos a los que se les aplicó el cuestionario fueron informados convenientemente por los encuestadores de los objetivos del estudio y firmaron un Consentimiento Informado. La aplicación se llevó a cabo mediante entrevista guiada y el tiempo medio de duración fue de 40 minutos. Los sujetos no plantearon problemas relevantes para responder a los ítems y los encuestadores informaron de ausencia de dificultades, tanto en la aplicación de los cuestionarios como en la organización y planificación de los centros que participaron. En total se pasaron 254 cuestionarios (Tabla 6), lo que supone un 74,7% de la muestra seleccionada. El resultado es muy similar al obtenido en 40 un estudio piloto que se realizó en el CAID de San Fernando de Henares en Junio de 2001, con una muestra de 41 sujetos52. En esa ocasión el nivel de participación fue del 73%. Tabla 6. Centros de Tratamiento y muestra de sujetos a los que se les aplicó el instrumento de evaluación Porcentaje válido Frecuencia Válidos Alcalá de Henares 15 5.9 Alcobendas 18 7.1 Alcorcón 16 6.3 Aranjuez 17 6.7 Arganda 11 4.3 Collado Villalba 17 6.7 Colmenar Viejo 7 2.8 Coslada 6 2.4 Fuenlabrada 25 9.9 Getafe 41 16.2 Leganés 12 4.7 Mejorada 3 1.2 15 5.9 San Fernando 7 2.8 San Martín 9 3.6 10 4.0 24 9.5 253 100.0 Parla San Sebastián de los Reyes Torrejón Total En la corrección se observó que uno de los sujetos a los que se le pasó el cuestionario no cumplía los criterios de inclusión en el estudio, ya que personalmente no acudía al centro ni siquiera una vez al mes. Se eliminó por tanto para el análisis de datos. La muestra sobre la que se han obtenido los resultados que se presentan a continuación es por tanto de 253 sujetos. 41 III. RESULTADOS 1. DESCRIPCIÓN DE LA MUESTRA Y CARACTERÍSTICAS DE LOS PROGRAMAS DE METADONA. Los datos se han obtenido de las encuestas EDSC y EGTM aplicadas a los sujetos que han participado en el estudio. En la Tabla 7 se resumen las variables sociodemográficas y clínicas de la muestra. Tabla 7. Descripción de la muestra Variables Sociodemográficas y Clínicas (N = 253) VARIABLES Sexo Hombre Mujer Edad Mínima Máxima Media Estado Civil Soltero Casado o pareja Separado o divorciado Viudo Vivienda Casa o Piso Otros Núcleo de Convivencia Sólo Familia propia / pareja Familia de origen Otros 42 % 77.5 22.5 24.46 54.03 36.5 52.2 26.5 16.6 4.7 VARIABLES Ingresos Económicos <40.000 40.000 – 75.000 75.100 – 150.000 >150.000 Ns/Nc Nivel de Estudios < Graduado Escolar Graduado Escolar Bachiller Superiores 43 41.5 14.2 1.3 Ocupación Actual Con trabajo En paro Baja o Incapacidad Otros 41 32 19.7 7.3 Situación Legal 96.4 Actual 3.6 Sin incidencias Otros Enfermedades 7.1 Ninguna 29.7 Hp. B 57.3 Hp. C 5.9 Tuberculosis VIH Otras % 37.2 29.6 20.2 11 2. 70 30 18.6 28.1 57.7 1.6 46.2 13.0 VARIABLES Medicación Ninguna VIH Tuberculosis Hígado Otras Tiempo de medicación < 1 año 1,1– 2 años 2,1 – 5 años > 5 años Ns/Nc Trastornos de conducta Ninguno Ansiedad Depresión Irritabilidad Sueño Alimentación Otros Consumo de psicofármacos No Sí Tipo de psicofármacos Benzodiacepinas Antidepresivos Otros % 63.6 32.8 0.4 3.6 3.2 23.4 9.6 36.2 28.7 2.1 16.6 45.1 50.2 34.8 52.6 31.2 47.4 44.3 55.7 94.3 27.0 12.0 Características de los Programas de Metadona El 80,2% de los sujetos del estudio han seguido con anterioridad algún otro tratamiento para su drogodependencia; sólo para el 19,8 %, este era su primer tratamiento. El 60% llevan en tratamiento con metadona entre uno y cinco años; un 21,7% continúa en el mismo programa más de cinco años. Recogen la metadona a diario el 28,9%; dos o tres veces por semana el 37,1%; y una vez en semana el 34%. El 82,2% la recoge personalmente, frente a un 17,8% que se la recoge otra persona, normalmente un familiar. El lugar principal de recogida es el propio CAID donde acude a la dispensación el 65,6% de los sujetos; un 17% recoge exclusivamente en Metabús y un 16% lo hace en oficinas de farmacia. La realización de controles toxicológicos de orina está muy generalizada; el 43,9% hace más de un control semanal; el 26,9% tres o cuatro al mes; y el 18,2% uno o dos al mes; únicamente el 10,7% no hace controles de orina. Consumo de otras sustancias: El alcohol es la sustancia más consumida por los sujetos de la muestra, con un 73,5%; le sigue el cánnabis, consumido por el 54% y la cocaína por un 39,9%. La heroína sólo es consumida por el 15% de los sujetos. La vía de administración más frecuente para el consumo de heroína y de cocaína, es la fumada (“chinos”). La vía parenteral es usada para la heroína por el 4% y para la cocaína por el 9,5% de los sujetos. La vía inhalada (“pipa”; “base”) para la cocaína, aparece en el 3,2% de los casos. Utilización de los servicios del PM y satisfacción con los mismos: Los servicios más utilizados, además de la propia dispensación de metadona, son el sanitario, por un 85,4% de los sujetos y el psicológico, por un 71,9%. Los menos utilizados son el servicio jurídico y el ocupacional. El servicio de asistencia social lo utilizan el 52,6% de los sujetos. La Tabla 8 muestra el grado de satisfacción de los usuarios con los servicios utilizados. Los servicios sanitario y psicológico alcanzan el mayor grado de satisfacción, seguido por los servicios de trabajo social y ocupacional; los servicios menos valorados son el de dispensación y el jurídico. 43 Tabla 8. Satisfacción con los Servicios utilizados en el PM (N = 253). Muy Bastante Poco Nada satisfecho satisfecho satisfecho satisfecho Total Satisfacción S. Dispensación 35.1% 43.4% 13.9% 7.6% 100.0% Satisfacción S. Sanitario 44.3% 44.3% 8.2% 3.2% 100.0% Satisfacción S. Psicológico 41.8% 46.2% 8.2% 3.8% 100.0% 38.8% 42.5% 11.2% 7.5% 100.0% Satisfacción S. Jurídico 29.3% 48.8% 17.1% 4.9% 100.0% Satisfacción S. Ocupacional 41.2% 39.2% 9.8% 9.8% 100.0% Satisfacción S. Trabajo social Valoración subjetiva de la efectividad del Programa de Metadona: La gran mayoría de los participantes en el estudio consideran muy o bastante efectivo el programa de metadona que están siguiendo. Sólo para el 11,1% la efectividad del mismo es baja o nula. 2. PREVALENCIA Y CARACTERÍSTICAS DEL CONSUMO DE BENZODIACEPINAS. INDICADORES EPIDEMIOLÓGICOS DE RIESGO DE ABUSO. Los resultados se analizaron a partir de los datos obtenidos en la segunda parte de la Encuesta sobre Datos Sociodemográficos y Clínicos (EDSC) aplicada a los sujetos de la muestra. Gráfico 1. Prevalencia del Consumo de Benzodiacepinas La prevalencia del consumo de benzodiacepinas en la muestra estudiada Consumidores de bzd. 47% 53% 44 No consumidores de bzd. es del 52.57% (N = 253). 2.1 Características del consumo de benzodiacepinas (N = 133). Prescripción La prescripción de bzd. es realizada en el 44.4% de los casos por el médico del CAID, el 33.1% de los sujetos se automedican, el 18% recibe la prescripción de su médico de cabecera, el 14.3% del psiquiatra y el 3.8% de otro especialista. La mayoría de los sujetos (87.22%) consumen mediante un solo tipo de prescripción, mientras que el 12.78% lo hace a través de dos o más prescriptores. Adhesión a la pauta En cuanto a la adhesión a la pauta, el 48.1% de los sujetos afirman haber seguido la pauta prescrita por el especialista correspondiente, frente a un 33.8% que reconocen no haber tenido en cuenta en absoluto la pauta. Un 14.3% dice haber consumido más de lo indicado y un 3.8%, menos de lo indicado. Motivo de consumo El motivo principal para el consumo de bzd. es el insomnio (73.9%), seguido por problemas de ansiedad (43.3%) y depresión (33.6%). El deseo de consumo de drogas (craving) o el alivio del síntomas de abstinencia es el motivo para el 21.6% de los consumidores, la irritabilidad para el 15.7%. Otros motivos suponen el 4.5% de las razones del consumo. El 48% de los sujetos aducen un solo motivo, el 27% dos, el 16% tres y el 9% cuatro o más. Preferencia Las bzd. de clara preferencia son el Alprazolam (Trankimazin) (45.11%) y el Cloracepato (Tranxilium, Dorken) (30.82%); les siguen Loracepam (Orfidal, Idalprem) (12.03%), Lormetacepam (Loramet, Noctamid) (11.27%) y Diacepam (Valium) (7.51%) (Gráfico 2). El resto alcanza porcentajes muy bajos de consumo: Clonazepam (4.51%); Flunitrazepam (3.00%); Bromazepam (1.50%); Zolpidem (1.50%); Halazepam (0.75%); Bentazepam (0.75%); Midazolam (0.75%). 2.2 Prevalencia de los Indicadores epidemiológicos de riesgo de abuso de benzodiacepinas (N = 133). 45 Los sujetos de la muestra que consumen benzodiacepinas presentan los siguientes resultados en cuanto a los indicadores de riesgo de abuso (Gráfico 2). Gráfico 2. Indicadores de Riesgo de Abuso de Benzodiacepinas (N = 133) 120,00% 100,00% consumo crítico 80,00% duración critica 60,00% vida corta otros consumos 40,00% 20,00% alteraciones de conducta no adhesión pauta 0,00% Consumo crítico: entre el 30.8% y el 35.3% mantienen un consumo superior a 50 mg equivalentes. Duración crítica: el consumo del 66.2% es de larga duración Vida Media Corta: el 66.9% consume benzodiacepinas de vida media corta o ultracorta. Consumo de otras sustancias: el 95.5% consume al menos otra sustancia psicoactiva Alteraciones de conducta: además de los motivos principales del consumo de benzodiacepinas, el 73.7% de los sujetos presentan otras alteraciones de conducta. No Adhesión a la pauta: el 47.4% consumen por encima de la pauta prescrita o sin prescripción médica. 2.3 Concordancia significativa entre los indicadores epidemiológicos (N = 133) Se compararon entre sí los diferentes indicadores de riesgo en la muestra de sujetos consumidores de benzodiacepinas para comprobar su 46 concordancia mediante tablas de contingencia y posterior prueba de Chicuadrado. En el análisis efectuado se aprecian las siguientes concordancias significativas: • Consumo Crítico y Vida Media Corta: Comparando el indicador de riesgo de consumo crítico (corte 50 mg.) con el indicador de riesgo creado a partir de la vida media del fármaco utilizado, existe una concordancia o asociación significativa entre ambos indicadores (chi-cuadrado = 4,93; p = 0,029). En este caso, el grupo de mayor riesgo conjunto está constituido por el 24,8% de los sujetos de la muestra (Tabla 9). Tabla 9. Concordancia Consumo Crítico – Vida Media Corta (N=133) Vida Media larga o intermedia Vida Media corta o ultracorta Total • Consumo no crítico < 50 mg. 27.1% Consumo crítico > 50 mg. Total 6% 33.1% 42.1% 24.8% 66.9% 69.2% 30.8% 100% Duración Crítica y Vida Media Corta: Ambos indicadores de riesgo son concordantes (chi-cuadrado = 15,52; p < 0,001). A partir de ambos indicadores se puede detectar un grupo de riesgo conjunto formado por el 51,9% de los casos (Tabla 10). Tabla 10. Concordancia Duración crítica – Vida media corta (N=133) No duración crítica Duración crítica (al menos una) Total Vida Media larga o intermedia 18.8% Vida Media corta o ultracorta 15% 33.8% 14.3% 51.9% 66.2% 33.1% 66.9% 100% Total 47 • Vida Media Corta y No Adhesión a la Pauta: Se aprecia un riesgo significativamente mayor de consumo de fármacos de vida corta o ultracorta en el grupo de pacientes con falta de adhesión a la pauta (chi-cuadrado = 8.38; p = 0,005). La utilización conjunta de ambos indicadores permite detectar un grupo de riesgo conjunto formado por el 37,6% de los pacientes (Tabla 11). Tabla 11. Concordancia Vida media corta – No adhesión a la pauta (N=133) Adhesión a la pauta No adhesión a la pauta Total Vida Media larga o intermedia 23.3% Vida Media corta o ultracorta 29.3% Total 52.6% 9.8% 37.6% 47.4% 33.1% 66.9% 100% El resto de las asociaciones entre las variables analizadas no ofrecen resultados con significación estadística. 3. DEPENDENCIA A BENZODIACEPINAS Y SU RELACIÓN CON OTROS INDICADORES PSICOLÓGICOS: CALIDAD DE VIDA, ANSIEDAD, DEPRESIÓN E INSOMNIO. Los resultados se analizaron a partir de las puntuaciones obtenidas por los sujetos de la muestra en sus respuestas a las escalas de SDS, HAD; EPS y MOS-SF-35. 3.1 Propiedades psicométricas de las Escalas • Escala de Severidad de Adicción a las Benzodiacepinas (SDS): El cuestionario SDS fue respondido por los usuarios que comunicaron consumir benzodiacepinas (N = 133). Los datos discutidos a continuación se refieren a dichos 133 usuarios, lo que representa el 53% de la muestra utilizada en este estudio. La consistencia interna del cuestionario SDS se evaluó mediante el Alfa de Cronbach. El valor obtenido para alfa fue de 0,745, valor ligeramente inferior que el informado por los autores del instrumento (0,813). El valor del 48 estadístico es moderado. El coeficiente de correlación intraclase (según el modelo de consistencia) es significativo (p < 0,0001) con un intervalo de confianza al 95% igual a (0,67 – 0,81). La media global de las puntuaciones en el cuestionario formado por los 5 ítems es de 5,24 con un desviación típica de 3,71. El valor teórico mínimo es de 0 puntos y el máximo de 15. Para establecer el punto de corte de valoración diagnóstica de adicción a benzodiacepinas se respetó el criterio de 7 puntos del estudio de De las Cuevas (2000). Escala de Ansiedad y Depresión en el Hospital (HAD): Al cuestionario HAD respondieron la totalidad de la muestra de sujetos (N = 253). Consta de dos dimensiones diferenciadas, una escala de Ansiedad y una escala de Depresión. Ambas dimensiones no se combinan en una puntuación global. Del total de 253 usuarios, contestaron al cuestionario 252 (99,6%). Un usuario abandonó el estudio en esta fase de la evaluación. o HAD – A Ansiedad: La consistencia interna de la escala de ansiedad, valorada mediante el alfa de Cronbach, fue buena (alfa = 0,832), con un intervalo de confianza al 95% estimado a partir del coeficiente de correlación intraclase igual a (0,798 – 0,862), el cual resulta significativo (p < 0,0001). La media de la puntuación total de ansiedad fue de 7,57 con una desviación típica de 4,54. o HAD – D Depresión: La consistencia interna de la escala de depresión es ligeramente menor (alfa = 0,775) que la del cuestionario de ansiedad. El intervalo de confianza al 95%, estimado según el coeficiente de correlación intraclase es igual a (0,730 – 0,815). Siendo su valor central significativamente distinto de 0 (p < 0,0001). La puntuación media en el cuestionario fue de 4,86 con una desviación típica de 4,13. Para ambas subescalas, el valor teórico mínimo es de 0 puntos y el máximo de 21. Los puntos de corte diagnóstico de problemas de ansiedad y/o depresión se fijaron en los valores 0-7 bajos; 8-14 moderados; y 15-21 altos. 49 Escala de Problemas de Sueño (EPS): Para el total de sujetos de la muestra (N = 253). El alfa de Cronbach es de 0,8165 (estandarizado 0,8225), con un intervalo de confianza estimado por el coeficiente de correlación intraclase de (0,78 – 0,85) con significación estadística (p < 0,001). La media global de las puntuaciones es de 13,00 y la desviación típica 6,98. Respondieron al cuestionario 251 sujetos. Siendo el valor teórico mínimo 0 puntos y el máximo 32 puntos, se estableció como puntos de corte diagnóstico los valores 0-10 para problemas leves; 11-20 moderados; y 21-32 para problemas graves de sueño. Escala de Calidad de Vida Relacionada con la Salud (MOS-SF-35): Todos los sujetos de la muestra respondieron a este cuestionario (N = 253). Según las distribuciones de frecuencias y estadísticos descriptivos para las dimensiones de salud física y salud mental-emocional del MOS, los puntos de corte diagnóstico se establecieron en 0-33 para valorar la CVRS como deficiente; 34-66 aceptable y 66-100 como buena en ambas dimensiones. 3.2 Puntuaciones obtenidas en los indicadores psicológicos Teniendo en cuenta los criterios diagnósticos establecidos para cada indicador, los resultados de la evaluación son los siguientes: Dependencia a Benzodiacepinas.: El 32% de los sujetos de la muestra consumidores de benzodiacepinas (N=133), presentan un diagnóstico de dependencia a estas sustancias; el 68% no tiene este problema (Gráfico 3). Gráfico 3. Dependencia a benzodiacepinas (N=133) 32% 68% 50 Dependencia a Bzd. No dependencia a bzd. En cuanto al resto de indicadores psicológicos estimados para la totalidad de la muestra (N=253), los resultados obtenidos fueron: Ansiedad: El 10% de los sujetos de la muestra tienen niveles graves de ansiedad, el 33% moderado, y el 57% niveles leves. Depresión: El 3% de los sujetos de la muestra presenta niveles graves de depresión, el 19% moderados, y el 78% leves. Problemas de Sueño: Del total de sujetos de la muestra estudiada, el 16% presenta problemas graves de alteración del sueño; el 42% problemas moderados y el 42% problemas leves. Considerando los niveles de moderado y grave como problemáticos, en los indicadores psicológicos evaluados, se observa que el insomnio aparece en primer lugar seguido por los problemas de ansiedad y los problemas de depresión (Gráfico 4). Gráfico 5. Calidad de Vida Relacionada con la Salud (N=253) 120% 100% 80% deficiente 60% buena/aceptable 40% 20% 0% Salud Física Salud Mental En Calidad de Vida Relacionada con la Salud, el total de sujetos de la muestra obtienen en la dimensión de Salud Física un nivel aceptable en el 91% de los casos y deficiente en el 9%. En la dimensión de Salud Mental- 51 Emocional, un nivel bueno en el 1% de los casos, aceptable en el 92% y deficiente en el 7% (Gráfico 5). 3.3 Correlaciones significativas entre los indicadores psicológicos: Para los objetivos del estudio resulta de interés valorar las relaciones existentes entre las distintas mediciones psicológicas realizadas a los sujetos de la muestra que son consumidores de benzodiacepinas (N = 133) (Tabla 12). Para comprobar la posible relación entre las variables se ha utilizado el coeficiente de correlación de Pearson. Las puntuaciones de nivel de adicción del SDS no correlacionan significativamente con las puntuaciones de la dimensión de salud física del MOS (rxy = -0,11; p = 0,2), pero sí correlacionan significativamente con la dimensión de salud mental del MOS (rxy = -0,31; p < 0,001). Esta correlación nos lleva a pensar que mayores puntuaciones de adicción se encuentran asociadas a peores puntuaciones de calidad de vida emocional. Como es lógico por diseño del cuestionario, las puntuaciones entre ambas dimensiones del MOS son independientes (rxy = 0,06; p = 0,5). Las puntuaciones en el SDS también correlacionan con las puntuaciones de problemas psicológicos recogidas por el HAD. Mayores puntuaciones de adicción correlacionan con un peor estado de Ansiedad (rxy = 0,31; p < 0,001) y con un peor estado de Depresión (rxy = 0,30; p < 0,001). De manera similar, aunque con menor magnitud, las puntuaciones de adicción del SDS correlacionan con las puntuaciones de problemas de sueño del EPS (rxy = 0,24; p < 0,001). 52 Tabla 12. Correlaciones significativas entre indicadores psicológicos (N = 133) SDS MOS: ISF Correlación Sig. Correlación Sig. MOS: ISM Correlación Sig. HADA Correlación Sig. HADD Correlación Sig. EPS Correlación Sig. SDS MOS: ISF MOS: ISM -0.306** 0.000 HAD-A HAD-D EPS 0.308** 0.000 -0.236** 0.006 0.302** 0.000 -0.326** 0.000 0.235** 0.007 -0.291** 0.001 -0.647** 0.000 -0.598** 0.000 -0.403** 0.000 0.611** 0.000 0.488** 0.000 0.487** 0.000 **. La correlación es significativa al nivel 0.01 (bilateral) La escala de problemas de sueño EPS correlaciona significativamente con todos los restantes indicadores psicológicos: con la dimensión de salud física del MOS (rxy = -,291; p = 0,001); también aparecen asociados los niveles de Ansiedad (rxy = 0,49; p < 0,001) y los niveles Depresión (rxy = 0,49; p < 0,001). Las mayores correlaciones observadas se encuentran asociadas a la escala de Ansiedad y Depresión HAD. En primer lugar, ambas dimensiones de la escala correlacionan en gran medida (rxy = 0,61; p < 0,001). La escala también correlaciona con la dimensión de salud física del MOS en su dimensión de Ansiedad (rxy = -0,24; p = 0,006) y su dimensión de Depresión (rxy = -0,33; p < 0,001). Mientras que las correlaciones con la dimensión de salud mental-emocional son mayores (Ansiedad: rxy = -0,65; p < 0,001; Depresión: rxy = -0,60; p < 0,001). La alta correlación con la dimensión de corte más psicológico es esperable. 53 3.4 Concordancia entre los indicadores epidemiológicos de riesgo de abuso de benzodiacepinas y los indicadores psicológicos. Una vez valorados los distintos indicadores de riesgo y el grado de concordancia entre ellos, así como las puntuaciones obtenidas por los sujetos de la muestra en las diferentes escalas, se pueden explorar las diferencias y relaciones existentes entre los indicadores epidemiológicos y las variables psicológicas de carácter diagnóstico. Las variables psicológicas de interés en la investigación realizada son, la puntuación en la Escala de Severidad de Adicción a Benzodiacepinas (SDS), las puntuaciones en la dimensión física y la dimensión mental-emocional de la Escala de Calidad de Vida Relacionada con la Salud (MOS-SF-35), las puntuaciones en las dimensiones de Ansiedad y Depresión del HAD y la puntuación en la Escala de Problemas de Sueño, (EPS). Las comparaciones se han establecido entre los sujetos de la muestra consumidores de benzodiacepinas (N = 133), encontrando las siguientes correlaciones significativas: 3.4.1 Consumo Crítico: El indicador epidemiológico relacionado con dosis elevadas (corte 50 mg.), correlaciona significativamente con todos los indicadores psicológicos (Tabla 13). En el análisis de los datos se ha utilizado la Prueba T para la Igualdad de Medias, encontrando significación estadística en las siguientes comparaciones: a) Con el indicador de Adicción a Benzodiacepinas (SDS): se aprecian diferencias significativas (p = 0,005) en la puntuación promedio en el SDS, con una mayor puntuación promedio (media = 6,82; dt = 4,30) en el grupo de mayor riesgo, frente al grupo cuyo consumo no es crítico (media = 4,60; dt = 3,22). b) Con el Índice de Salud Física de CVRS (MOS): Podemos concluir que el grupo de pacientes con consumo crítico manifiestan una peor calidad de vida física (media = 43,86; dt = 9,81) que los pacientes que no superan el corte de consumo crítico (media = 49,34; dt = 10,87). La diferencia entre las medias es significativa (p = 0.005). 54 c) Con el Índice de Salud Mental de CVRS (MOS): también se detectan diferencias significativas (p = 0,006). Los pacientes que manifiestan un consumo crítico presentan una peor calidad de vida mental-emocional (media = 43,22; dt = 10,55) que los pacientes que no superan el punto de corte (media = 48,18; dt = 9,07). d) Con el indicador de Ansiedad (HAD-A): Los pacientes con consumo crítico presentan niveles de Ansiedad significativamente (p = 0,040) mayores (media = 10,32; dt = 4,50) que los pacientes que no superan el punto de corte crítico (media = 8,63; dt = 4,27). e) Con el indicador de Depresión (HAD-D): Las diferencias en Depresión son mayores y también significativas (p = 0,009). Los pacientes con consumo crítico muestran mayor nivel promedio de Depresión (media = 7,66; dt = 5,04) que los pacientes que no alcanzan el consumo crítico (media = 5,29; dt = 3,81). f) Y con el de Insomnio (EPS): se aprecian diferencias entre ambos grupos al límite de la significación (p = 0,050). Los pacientes con consumo crítico muestran mayores problemas de sueño (media = 16,55; dt = 7,06) que los pacientes que no alcanzan el consumo crítico (media = 14,01; dt = 6,67). Tabla 13. Correlaciones significativas entre Consumo Crítico y los Indicadores Psicológicos: Medias por grupo y contraste estadístico. (N = 133) Adicción a benzodiacepinas (SDS) Calidad de Vida- ISF (MOS) Calidad de Vida- ISM (MOS) Ansiedad (HAD-A) Depresión (HAD-D) Insomnio (EPS) Consumo crítico (> 50 mg.) No Consumo crítico (< 50 mg.) Estadístico 6.82 4.60 0.005 43.86 43.22 10.32 7.66 16.55 49.34 48.18 8.63 5.29 14.01 0.005 0.006 0.040 0.009 0.050 55 3.4.2 Alteraciones de Conducta: Este indicador epidemiológico demuestra estar relacionado con todas las variables psicológicas utilizadas en el estudio, excepto con la adicción a benzodiacepinas (Tabla 14). Para comprobar esta relación se ha utilizado el coeficiente de correlación de Pearson. Tabla 14. Concordancia Alteraciones de Conducta - Indicadores Psicológicos (N=133) Adicción a benzodiacepinas (SDS) Ansiedad (HAD-A) Depresión (HAD-D) Insomnio (EPS) Calidad de Vida –ISF (MOS) Calidad de Vida –ISM (MOS) Correlación Significación Correlación Significación Correlación Significación Correlación Significación Correlación Significación Correlación Significación Alteraciones de conducta (al menos una) 0.083 0.344 0.317** 0.000 0.189* 0.029 0.264** 0.002 -0.176* 0.042 -0.209* 0.016 * La correlación es significativa al nivel 0,05 (bilateral) **. La correlación es significativa al nivel 0,01 (bilateral) El indicador correlaciona negativamente con las dimensiones de calidad de vida evaluadas por el MOS, correlaciona positivamente con los niveles de ansiedad y depresión evaluadas por el HAD y también correlaciona positivamente con evaluación de problemas de sueño realizada por el EPS. En todos los casos las correlaciones son significativas. 3.4.3 No Adhesión a la pauta: Este indicador epidemiológico presenta concordancias significativas con los indicadores psicológicos de Adicción a benzodiacepinas y de Ansiedad. Para el análisis se ha utilizado la Prueba T para la igualdad de Medias (Tabla 15). 56 Tabla 15. Correlaciones significativas entre No Adhesión a la pauta y los Indicadores Psicológicos: Medias por grupo y contraste estadístico. (N = 133) Adhesión Pauta No adhesión Pauta Estadístico Adicción a benzodiacepinas (SDS) 4.44 6.21 0.007 Ansiedad (HAD-A) 8.30 10.10 0.018 Las comparaciones de los grupos de riesgo definidos por la adhesión o no a la pauta permiten detectar diferencias significativas (p = 0,007) en la puntuación promedio del SDS. Los pacientes con adhesión a la pauta muestran una menor puntuación promedio en el SDS (media = 4,44; dt = 3,02) frente al grupo de pacientes que presenta un consumo de riesgo por encima de la pauta (media = 6,21; dt = 4,19). La escala HAD indica que los sujetos con un consumo de riesgo superior a la pauta muestran un promedio de Ansiedad (media = 10,1; dt = 4,16) significativamente superior (p = 0,018) al promedio obtenido por los sujetos con un consumo según pauta (media=8,3;dt=4,45). 57 IV. CONCLUSIONES Y DISCUSIÓN CONCLUSIONES: Los resultados obtenidos en el presente estudio permiten extraer las siguientes conclusiones: 1. Los datos relativos a las variables sociodemográficas y clínicas de la muestra son similares a los referidos en trabajos empíricos realizados con sujetos en programas de metadona12-13. En su mayoría se trata de varones, con una media de edad alrededor de los 30 años, solteros, con estudios primarios, sin actividad laboral y viviendo con su familia de origen. Se da una mayor prevalencia de pacientes seropositivos a VCH que a VIH. Se considera de interés epidemiológico el dato sobre el mayor uso de la vía parenteral para el consumo de cocaína respecto al de heroína, pero no ha podido ser contrastado con otros estudios. 2. Las condiciones generales en las que se desarrollan los programas de metadona que siguen los sujetos de la muestra aparecen con un alto nivel de homogeneidad. Para la gran mayoría de los sujetos de la muestra el tratamiento con metadona no es su primera opción terapéutica, recogen personalmente el medicamento con una frecuencia que oscila entre 1 y 3 veces por semana y lo suelen recoger en el propio CAID donde reciben además asistencia de varios profesionales, sobre todo médico y psicólogo/a, seguidos de trabajador social y educador/a. Casi la totalidad de los sujetos realizan controles toxicológicos de orina para la determinación de consumos de drogas al menos una vez en semana. 3. Los datos observados respecto a los indicadores globales de evaluación de los Programas de Metadona, son coincidentes con los de estudios anteriores 8-19-20. Se confirma por un lado la permanencia prolongada en el programa, el bajo consumo de heroína y la ausencia de actividades delictivas durante el tratamiento y se constata que algo menos del 50% de los sujetos está realizando una actividad laboral. Al mismo tiempo, se observa un nivel elevado de consumo de alcohol y también de cocaína. 58 4. Entre las variables más novedosas evaluadas resalta una importante presencia de trastornos de conducta; se observa la utilización considerable de servicios complementarios al de la mera dispensación de metadona, sobre todo el médico y el psicológico, lo cual puede relacionarse con la opinión de algunos autores19 acerca de la mejora de los resultados de estos programas en función de la cantidad y calidad de los servicios que se prestan.; en este estudio aparece también un grado de satisfacción elevado respecto a los servicios utilizados y un nivel alto de percepción subjetiva de la efectividad global del Programa de Metadona. 5. La prevalencia de consumo de benzodiacepinas entre los sujetos que han participado en el estudio es elevada, el 53%, muy por encima de las estimaciones de otros estudios sobre población general11-29 que la sitúan entre el 3% y el 10% o el 20%. Respecto a población drogodependiente, de la revisión empírica realizada, sólo es posible la comparación con el estudio recogido por Cervera32 en sujetos drogodependientes durante los doce meses anteriores a iniciar un tratamiento, en el que se informa de una prevalencia de consumo de benzodiacepinas del 87%. No se han encontrado datos sobre prevalencia en población drogodependiente en tratamiento con metadona. De estos resultados se puede concluir que el programa que siguen los sujetos del estudio reduce el consumo de benzodiacepinas respecto a una posible situación anterior, pero que mantiene la prevalencia en cifras preocupantes si se tiene en cuenta además que estamos ante una población de especial riesgo de adicción al consumo de sustancias psicoactivas20 y que existen riesgos añadidos por las interacciones medicamentosas que se puedan producir al consumir benzodiacepinas y metadona simultáneamente15. 6. Los motivos para el consumo de benzodiacepinas no difieren de los evaluados en población general (insomnio, ansiedad y depresión)30 y aunque la mayoría de los sujetos de la muestra usa los medicamentos bajo prescripción médica, no todos se ajustan a la pauta prescrita (18%). Este dato unido al de automedicación (33%), nos informa de un elevado consumo extraterapéutico de benzodiacepinas, considerado por algunos 59 autores29 como un importante factor de riesgo de adicción y que en el presente estudio se ha definido como la no adhesión a la pauta, incluyendo el consumo por encima de lo prescrito y la automedicación. 7. El análisis de los indicadores epidemiológicos de riesgo de abuso estudiados, apuntan al consumo de otras sustancias como el de mayor prevalencia entre los sujetos de la muestra; sin embargo, se debe tener en cuenta que el indicador se ha definido como “el consumo de al menos otra sustancia psicoactiva” y que sólo el consumo de alcohol se halla presente en el 73,5% de los sujetos, lo que explicaría el resultado. Es relevante el alto porcentaje de sujetos con alteraciones de conducta adicionales a las propias de la demanda de benzodiacepinas (74%). Se concluye pues, que en la muestra estudiada, los dos indicadores de riesgo de abuso con mayor prevalencia, consumo de sustancias y alteraciones de conducta, difieren de los obtenidos en población general27-30, donde aparecen como más representativos las dosis altas y los tratamientos de larga duración27-30-35; no obstante sí hay coincidencia respecto al indicador de vida media corta, con alto índice de prevalencia tanto en población general como en la muestra del estudio, donde además aparece asociado significativamente a la duración prolongada del tratamiento con benzodiacepinas (duración crítica), las dosis elevadas (consumo crítico) y al consumo extraterapéutico (no adhesión a la pauta). Por lo tanto, y desde la perspectiva clínica, se confirma la necesidad de extremar las precauciones ya valoradas para población general35 en caso de convenir la prescripción de benzodiacepinas a los sujetos en tratamiento con metadona, pero además se debe considerar seriamente el riesgo de consumo de otras sustancias, en particular el consumo de alcohol, y los posibles problemas psicológicos (alteraciones de conducta) que presenten los sujetos, abordando terapéuticamente con procedimientos alternativos o complementarios a los farmacológicos estas cuestiones previa o paralelamente a la toma de benzodiacepinas con el fin de reducir en lo posible el riesgo de abuso. 8. El diagnóstico de dependencia a benzodiacepinas evaluado indica un problema de adicción en un 32,3% de los sujetos consumidores de estos 60 fármacos. El resultado es superior al obtenido en el estudio referido por Cervera32 con población drogodependiente antes de iniciar un tratamiento, que informa de un 25% de sujetos consumidores de benzodiacepinas con diagnóstico de adicción. Como ya se ha mencionado, en ese mismo estudio la prevalencia de consumo era del 87%. Si bien los distintos procedimientos y métodos de ambos trabajos no permiten extraer conclusiones definitivas, sí resulta de interés señalar que en la muestra de sujetos que nos ocupa, la prevalencia de consumo es menor (53%) pero el porcentaje de sujetos con adicción a benzodiacepinas alcanza un resultado mayor, el 32,3% de los casos. Sería necesario desarrollar estudios empíricos que comprobasen esta hipótesis: la mayor probabilidad de adicción a benzodiacepinas en población drogodependiente consumidora de opiáceos que sigue un tratamiento con metadona que en aquellos que no han iniciado un tratamiento. 9. Estudios previos informan de la enorme dificultad que supone el tratamiento de la adicción a benzodiacepinas en sujetos drogodependientes que ya están siguiendo un programa terapéutico para su problema de drogodependencia principal33 ; este es un dato cuya comprobación excede los objetivos del presente estudio, sin embargo, comparando entre los sujetos que toman benzodiacepinas a aquellos que presentan un problema de adicción con los que no lo tienen, se observa que los primeros alcanzan niveles más altos de ansiedad, de depresión y de insomnio que los segundos. Es decir, si el problema de adicción a benzodiacepinas aparece, se consigue un efecto paradójico respecto a la motivación para el consumo de estos fármacos, y es que aumentan significativamente los problemas de insomnio, ansiedad y/o depresión en lugar de reducirlos o eliminarlos como supuestamente se pretendía en el origen de la demanda. Es lógico pensar en esta situación clínica como de muy difícil abordaje en el curso de un tratamiento sustitutivo con metadona. La detección temprana del problema, si los procedimientos de prevención no han dado resultado, requiere un seguimiento atento de la evolución de los sujetos en tratamiento, en particular de la capacidad que 61 vayan adquiriendo para controlar su ansiedad, regular el ciclo sueño – vigilia y mantener cierta estabilidad en su estado de ánimo. Esto supone atención psicológica continuada a lo largo del tratamiento, lo que probablemente contribuiría a mejorar los resultados terapéuticos finales de un proceso de desintoxicación y deshabituación de benzodiacepinas en caso de que fuera necesario. 10. Además de incrementar los problemas de insomnio, ansiedad y depresión, hemos podido comprobar que la adicción a benzodiacepinas influye negativamente en la dimensión mental – emocional de la Calidad de Vida Relacionada con la Salud, aunque no así respecto a la dimensión de salud física. La hipótesis planteada en el estudio queda confirmada, si no en su totalidad, en los aspectos más vinculados a los factores psicológicos de este indicador global de la efectividad de los tratamientos con metadona. 11. En el presente estudio, la adicción a benzodiacepinas aparece asociada con el consumo crítico y la no adhesión a la pauta; es decir, que los sujetos con diagnóstico de dependencia a benzodiacepinas consumen estos fármacos a dosis altas y sin tener en cuenta la pauta prescrita o bien consumiendo por encima de ella, lo que lleva a pensar que el riesgo de adicción no se da a dosis terapéuticas sino que está asociado a consumos extraterapéuticos, donde la regulación de la dosis consumida queda fuera del control sanitario. Es en este sentido por tanto, en el que habría que desarrollar métodos efectivos de prevención. En las intervenciones clínicas, los procedimientos psicológicos de carácter motivacional y de control por el estímulo vinculado a conseguir adhesión a los tratamientos médicos han sido desarrollados en otros campos de la salud53 y bien podrían ser aplicados al que nos ocupa. Consideramos que las conclusiones elaboradas a partir de los datos obtenidos en el estudio son susceptibles de discusión. En primer lugar desde la perspectiva en la que se ha realizado la investigación, que es la ampliación de los objetivos finales de los programas de metadona al logro de éxito en el tratamiento y su consiguiente alta terapéutica superando las situaciones de cronicidad actuales, lo que conlleva a proponer intervenciones clínicas ante 62 los problemas planteados por los sujetos y que están relacionados con el consumo de benzodiacepinas. El segundo ámbito de discusión está centrado en las dificultades encontradas a lo largo del proceso investigador que pueden haber limitado los resultados. DISCUSIÓN La investigación sobre los programas de metadona sigue resultando de interés. En el origen del presente trabajo ha estado la convicción de que estos tratamientos son mejorables, no solo desde el punto de vista paliativo, sino con objetivos de logro hasta alcanzar el alta terapéutica por fin de tratamiento. Hay sujetos que lo consiguen y sin embargo otros no parecen avanzar lo suficiente como para que los profesionales de estos programas se sientan satisfechos. Bajo este planteamiento, se han revisado las principales líneas de investigación desarrolladas hasta la actualidad y se ha diseñado un estudio que aportara información en las áreas de interés tratadas: los resultados de los tratamientos con metadona, el impacto sobre la calidad de vida de los sujetos que siguen estos tratamientos y los efectos de las interacciones de ciertos medicamentos con la metadona, en concreto el uso de benzodiacepinas. En el primer caso, además de tener en cuenta los indicadores tradicionales para la evaluación de los tratamientos con metadona, se han incluido algunas variables consideradas actualmente de interés como la prevalencia de trastornos conductuales, la utilización de servicios y la satisfacción de los usuarios, variables relacionadas con los sujetos y con las características del programa por ser éste un factor de pronóstico de la eficacia también mencionado en la literatura científica8-19. Aunque el estudio tiene la limitación de ser transversal y descriptivo y no responder por tanto a criterios de evaluación de programas con objeto de valorar su efectividad, los resultados obtenidos parecen indicar que en términos generales los Programas de Metadona que siguen los sujetos de la muestra son adecuados para unos objetivos de intervención basados en criterios paliativos, pero sugieren la pertinencia de tener más en cuenta los trastornos 63 conductuales referidos, fuente sin duda de malestar y de disminución de la calidad de vida. También indican la necesidad de mejorar las intervenciones clínicas en cuanto a reducción en el consumo de sustancias (cocaína y alcohol). La propuesta es por tanto la revisión de las variables que se incluyen en los estudios sobre la efectividad de los programas de metadona, ampliando la dimensión psicológica desde una perspectiva de programa terapéutico, con expectativas de que los sujetos puedan finalizarlo con éxito y evitar la cronicidad en los mismos. El segundo de los planteamientos abordados, la calidad de vida relacionada con la salud, se ha asumido como indicador psicológico de logro del éxito del tratamiento y tiene que ver con la percepción subjetiva de la efectividad del mismo. No hay dudas sobre el impacto beneficioso de los programas de metadona sobre la calidad de vida de sus usuarios, estudios previos con población drogodependiente así lo acreditan12-13 y el presente trabajo no pretende seguir confirmándolo, sino que partiendo de ello intenta averiguar si este indicador se puede ver afectado por otros, como la adicción a benzodiacepinas. El resultado indica una asociación entre ambos factores confirmando la influencia negativa formulada en la hipótesis global del estudio. Se aporta así una evidencia empírica de una situación frecuentemente observada en la práctica clínica; con ello se pretende llamar la atención de los profesionales sanitarios, acostumbrados o resignados al problema e instalados en los objetivos de carácter paliativo de los tratamientos sustitutivos. El estudio informa que la adicción a benzodiacepinas disminuye la calidad de vida (en su dimensión mentalemocional) de los sujetos y con ello reduce la efectividad de los tratamientos, pero también ofrece datos acerca de factores relacionados con la prevención de este problema. La línea de investigación abierta se plantea objetivos de éxito por fin de tratamiento y considera que la adicción a benzodiacepinas puede y debe evitarse durante los procesos de intervención clínica realizados en los programas de metadona. En los trabajos sobre interacciones de la metadona con otros fármacos y con sustancias de abuso15 el consumo de benzodiacepinas se plantea como uno de los riesgos a tener en cuenta. Consideramos que el 64 riesgo estimado no se limita a la suma del efecto depresor de ambos medicamentos, sino que se extiende al riesgo de adicción a las benzodiacepinas en los sujetos tratados con metadona y se vincula este problema con los resultados finales del tratamiento. En la aproximación a la confirmación de esta posibilidad se ha realizado un análisis epidemiológico del consumo y de la presencia de factores de riesgo de abuso ya estudiados en población general29-30. También se han establecido criterios psicológicos de diagnóstico de dependencia con base en estudios empíricos realizados con anterioridad entre población consumidora de estos fármacos28. El tipo de estudio realizado no permite establecer relaciones causales, pero sí aparecen datos y relaciones significativas entre los indicadores evaluados que señalan el consumo y el consiguiente riesgo de adicción a las benzodiacepinas como un factor relevante que afecta a los resultados de los tratamientos con metadona. Nuevamente se aprecia la pertinencia de continuar con la línea de investigación propuesta, siempre desde la perspectiva de considerar a los programas de metadona con capacidad de alcanzar objetivos finales de éxito terapéutico. Las aplicaciones clínicas sugeridas en las conclusiones en cuanto al abordaje psicológico de los trastornos de ansiedad, la dificultad para conciliar el sueño y las alteraciones del estado de ánimo, deben ser sometidas a los análisis precisos para confirmar su contribución en la prevención (o tratamiento) de la adicción a benzodiacepinas. En cuanto a las limitaciones del estudio en función de los objetivos formulados, debemos señalar al menos tres cuestiones: la primera relativa a la generalización de los resultados obtenidos; en segundo lugar sobre los cuestionarios utilizados para la obtención de los datos; por último, la definición de los indicadores epidemiológicos de riesgo de abuso de benzodiacepinas: 1. El tamaño final de la muestra para la que se realizó el análisis de los datos (253 sujetos), cumple los criterios de representatividad respecto a la población de estudio. En cuanto a sus características, se encontraron dificultades para poder realizar un estudio comparativo al no disponer de datos globales en las fuentes bibliográficas consultadas: Memoria 2002 del Plan Nacional sobre Drogas y Memoria 2002 de la Agencia Antidroga. En 65 estos informes anuales se ofrece el perfil sociodemográfico y clínico de los sujetos en tratamiento, pero no se especifica por tipo de programas, desglosando los sujetos en Programa de Metadona del resto, por lo que se hace inviable la comparación. Los estudios empíricos revisados12-13 no coinciden totalmente en las variables seleccionadas para el análisis, aunque en las que son comunes con el presente trabajo los valores son muy similares. El grado de generalización de los resultados obtenidos se ve así limitado por estas circunstancias. Sin embargo, se considera que los centros de atención a drogodependientes participantes en el estudio guardan un alto nivel de homogeneidad en cuanto a las características de los tratamientos sustitutivos desarrollados, lo que superaría una de las dificultades tradicionales para los estudios de efectividad de los tratamientos sustitutivos. 2. En las respuestas a la Escala de Severidad de la Dependencia a Benzodiacepinas (SDS) se aprecian algunas peculiaridades achacables al tipo de población estudiada (drogodependientes), muy diferente en cuanto a la valoración del consumo de benzodiacepinas que realiza la población del estudio de De las Cuevas28 con enfermos psiquiátricos crónicos medicados con estos psicofármacos entre otros. En clínica se observa que mientras para los pacientes psiquiátricos el uso de benzodiacepinas puede llegar a resultar incómodo (cuando no aversivo) y el abandono de la medicación una meta deseable asociada con una mejoría de la enfermedad, para los drogodependientes usuarios de programas de metadona, el consumo de benzodiacepinas resulta irrelevante como problema, para nada lo asocian con ningún tipo de riesgos y, por tanto, en ningún momento se plantean su abandono. Es posible que esta diferencia de valoración del consumo de bzd. haya podido influir en el tipo de respuestas a la escala. Aunque los valores psicométricos son aceptables para nuestra muestra, convendría realizar un estudio de validación específico que ajustara el criterio diagnóstico. La impresión es que se incrementaría la prevalencia de sujetos con adicción a benzodiacepinas. La evaluación de la Calidad de Vida Relacionada con la Salud a través del MOS-SF-35 resultó complicada por lo extenso y en ocasiones 66 confuso de su redacción. Fue posible gracias al procedimiento utilizado para su aplicación de entrevista guiada, pero si se hubiera realizado a través de autoinforme es posible que los resultados estuvieran más sesgados o se hubiera producido una importante abstención de respuesta. Coincidimos con Iraurgi14, en la necesidad de trabajar en un cuestionario específico para esta población. La escala de Ansiedad y Depresión en el Hospital (HAD) parece muy adecuada para la investigación, los valores psicométricos son buenos y resulta fácil y corta de utilizar. No obstante, pensamos que también sería muy conveniente disponer de un estudio de validación en la población que nos interesa. Algunos ítems deben ser adaptados a las situaciones particulares de los sujetos que siguen un tratamiento para su problema de drogodependencia. La Escala de Problemas de Sueño parece un instrumento útil de aplicación en estudios empíricos. Está construido sobre las variables que se analizan en la clínica cuando los sujetos refieren problemas para conciliar el sueño. Los resultados psicométricos le han dado el visto bueno, pero será necesario realizar posteriores estudios de validación. 3. La definición de los indicadores epidemiológicos de riesgo de abuso de benzodiacepinas también ha planteado alguna dificultad en el desarrollo de la investigación. En la bibliografía revisada, basada en estudios epidemiológicos entre la población general30, estos indicadores no aparecen claramente definidos; sí lo hace el Vademécum35 en relación con la dosis y con la duración del tratamiento y han sido estos criterios los utilizados en el presente estudio. En cuanto a la vida media del fármaco, no se ha observado un criterio unánime de clasificación, por lo que se ha optado por una clasificación que recogiera los criterios que aparecían en la mayor parte de los autores consultados37-38-39. Otros indicadores no han presentado problemas en su definición, como el consumo de sustancias, para el que se han seleccionado las sustancias más utilizadas entre la población a la que va dirigida el estudio; o el consumo extraterapéutico, al que se ha añadido el consumo por encima de la pauta prescrita al de la automedicación propiamente dicha. Sin embargo, el indicador que puede presentar mayores 67 problemas de acuerdo en su definición es el de trastornos o alteraciones de conducta, considerado por otros autores como trastornos de personalidad2930 . En este asunto todavía no hay suficientes datos basados en la evidencia empírica y de todos es conocido el amplio abanico de modelos explicativos, conceptuales y terapéuticos en controversia. Por ello se ha recurrido al autoinforme sobre la percepción subjetiva de estas alteraciones por parte de los sujetos de la muestra, sin contrastar este dato con otros métodos de diagnóstico o clasificación. No obstante, la relación entre variables de personalidad y efectividad de los tratamientos con metadona es una línea de investigación que está cobrando fuerza y en la que merece la pena avanzar. En síntesis, más allá de los objetivos paliativos de los programas de metadona, el criterio de éxito terapéutico debe contemplar la posibilidad de finalizar el tratamiento con una probabilidad reducida de recaídas. Teniendo en cuenta que un requisito previo para la finalización de los tratamientos con metadona es la retirada de dicho fármaco, los resultados obtenidos permiten plantear como nueva hipótesis la dificultad de superar un proceso de desintoxicación de metadona en aquellos sujetos que presenten un problema de adicción a benzodiacepinas y también en evitar posteriores recaídas. Ello exigiría una planificación integral de la intervención en este proceso final del tratamiento que capacitara a los usuarios en la autorregulación del ciclo sueño-vigilia, el manejo de la ansiedad y el autocontrol emocional. Variables psicológicas que junto a factores motivacionales, podrían incrementar la efectividad de los resultados. En definitiva, podemos afirmar que la adicción a benzodiacepinas es un gran inconveniente que puede aparecer en los procesos de tratamiento en programas de metadona, interfiriendo en la consecución de objetivos que superen el techo de lo meramente paliativo. Se abren así nuevas vías de investigación psicológica que puedan contribuir a la prevención de este problema y también mejorarlo en los casos en los que ya se haya presentado. 68 V. ANEXO INSTRUMENTO DE EVALUACIÓN 71 (Amparo Carreras, 2002) Encuesta General sobre el Tratamiento con Metadona (E.G.T.M.) (7) otros: (especificar) (4) de 2 a 5 años (5) si, terapia ocupacional/ social de 6 (2) de 6 meses a 1 año (3) de 1 a 2 años a (1) yo mismo/a (2) un familiar, mi (3) un amigo pareja compañero o (4) un voluntario (5) otros: (especificar) (9) ns/nc (9) ns/nc (9) ns/nc la (4) 2 veces a la (5) 1 vez a la semana semana 4. ¿Quién ha recogido habitualmente la metadona durante los últimos 30 días? (1) a diario y fin de (2) a diario y dosis para (3) 3 veces semana en metabús casa los fines de semana semana 3. ¿ Con qué frecuencia ha ido a recoger su dosis de metadona durante los últimos 30 días? (1) menos meses (9) no sabe / no contesta (5) Más de 5 años con (3) Si, antagonistas (4) Si, terapia y/o opiáceos (Naltrexona) psicológica 2. ¿Cuánto tiempo aproximado lleva con el tratamiento actual de metadona? (2) Si, desintoxicación supervisión médica farmacológica (6) Si, Programa de Mantenimiento con Metadona (1) No 1. ¿Ha realizado antes de empezar este tratamiento con metadona, algún otro tratamiento para la adicción a heroína? (Puede ser válida más de una opción) Fecha de nacimiento: ----------de------------------------------------------------de-------------Sexo: (1) Mujer (2) Hombre A continuación haremos unas preguntas relativas al desarrollo del programa de metadona que Vd. sigue. Los datos son confidenciales y no pueden ser utilizados para otros fines fuera de esta investigación, por lo que puede usted responder con total sinceridad. Marque con una cruz (X) la opción de respuesta que más se parezca a su situación real. Recuerde que no hay respuestas correctas o incorrectas, todas son válidas. I. 72 en el (4) en farmacia (3) tres o cuatro al mes mas de uno a la (5) otros, semana (especificar) (3) fumada en chinos (4) inyectada (5) otras: (especificar) (9) ns/nc (3) fumada chinos en (4) en pipa (5) inyectada (1) no he (2) menos de una (3) si, alguna vez al (4) si, alguna vez a (5) una vez al día consumido nada vez al mes mes la semana de cánnabis 12. ¿Cuántas veces ha consumido cannabis en los últimos 3 meses? (6) varias veces (9) ns/nc al día (6) varias veces (9) ns/nc al día (6) otras: (9) ns/nc (especificar) (1) no he consumido (2) menos de una (3) si, alguna vez (4) si, alguna vez a (5) una vez al día nada de alcohol vez al mes al mes la semana 11 ¿Cuántas veces ha consumido alcohol en los últimos 3 meses? (1) no he consumido en los (2) esnifada 3 últimos meses 10. Indique, si procede, la forma habitual en la que ha consumido cocaína en los últimos 3 meses (2) si, pero menos (3) si, alguna vez al (4) si, alguna vez a la (5) si, una vez (6) si, varias veces (9) ns/nc de una vez al mes mes semana al día al día 9. ¿Ha consumido cocaína en los últimos 3 meses? (1) no he consumido en los (2) esnifada 3 últimos meses (1) no (9) ns/nc (9) ns/nc (2) si, pero menos de (3) si, alguna vez al (4) si, alguna vez a la (5) si, una vez (6) si, varias veces (9) ns/nc una vez al mes mes semana al día al día (4) (5) otros: (especificar) 8. Indique, si procede, la forma habitual en la que ha consumido heroína en los últimos 3 meses (1) no 7. ¿Ha consumido heroína en los últimos 3 meses? (1) ninguno, no (2) uno o dos al mes hago controles 6. ¿Cuántos controles de orina ha realizado durante los últimos 30 días? (1) en el CAID (2) en el CAID y en (3) siempre Metabús Metabús 5. ¿Dónde ha recogido la metadona durante los últimos 30 días? 73 (2) Sí, a cocaína (3) Sí, a benzodiacepinas (4) Sí, a alcohol (tranquilizantes, pastillas para dormir) (9) ns/nc Psicológico (consulta, terapia, grupos) Trabajo Social (Consultas, tramitaciones, recursos) Asesoría Jurídica (Información, coordinación, informes) Formativo, ocupacional y O. Laboral (Cursos, talleres, búsqueda de empleo) Dispensación (recogida metadona en Centro, Metabús, Farmacia…) Sanitario (Consulta Médica y/o de Enfermería) (1) a diario, (2) 3 veces (3) 1 ó 2 (4) de 1 a 3 (5) menos de (6) nunca de lunes a en semana veces en veces al mes 1 vez al mes viernes semana (9) no existe 14. Durante los últimos 3 meses, en el Programa de Metadona que Vd. sigue, ¿Con qué frecuencia ha utilizado los siguientes servicios? (Si el servicio no existe, dejar la pregunta sin contestar) Sí a otras: (especificar) (1) No 13. A lo largo de todo su tratamiento con metadona, ¿Ha realizado alguna desintoxicación, bajo supervisión médica en este u otro centro? (Puede haber más de una opción válida) 74 (2) bastante satisfecho/a (3) poco satisfecho/a (4) nada satisfecho/a (9) ns/nc 16. En general, piensa que el tratamiento con metadona que está recibiendo en este centro, resulta: muy efectivo (2) bastante efectivo (3) poco efectivo (4) nada efectivo Formativo, ocupacional y O. Laboral (Cursos, talleres, búsqueda de empleo) Trabajo Social (Consultas, tramitaciones, recursos) Asesoría Jurídica (Información, coordinación, informes) Psicológico (consulta, terapia, grupos) Dispensación (recogida metadona en Centro, Metabús, Farmacia…) Sanitario (Consulta Médica y/o de Enfermería) (1)muy satisfecho/a 15. ¿En general, está usted satisfecho/a con los servicios utilizados? ( valore únicamente los servicios que haya utilizado) 75 (2) casado/a (3) (9) ns/nc en pensiones (6) viudo/a origen (9) ns/nc (padres, (5) amigos (compañeros de piso) (9) ns/nc (4) en Centros Penitenciarios (4) separado/a de (5)divorciado/a hecho o de derecho (con sentencia) (3) familia propia (hijos) (2) en la calle o albergues (3) pareja de hecho (2) cónyuge o pareja (7) otros: (especificar) (4) familia hermanos…) (2) entre 40.000 y 75.000 pts. (3) entre 75.000 y 150.000 pts. (4) más de 150.000 pts (9) ns/nc (1) no sabe leer (2) no aprobó estudios (3) estudios primarios (4) Bachiller Elemental/ (5) Bachiller Superior / BUP/ ni escribir primarios (5º EGB) aprobados (5º EGB) Graduado Escolar/ ESO Bachiller LOGSE/ COU/ FP1/ FP2/ FP LOGSE (6) Otros títulos que exigen (7) Estudios Universitarios Medios o (8) Otros títulos superiores no (9) ns/nc Graduado Escolar Superiores universitarios 5. ¿Qué nivel de estudios ha alcanzado? (Señalar los últimos estudios ya finalizados) (1) menos de 40.000 pts. 4. Aproximadamente, ¿De cuánto dinero dispone al mes para cubrir sus necesidades? (6) Institución: (especificar) (1) sólo 3. ¿Con quién ha compartido la vivienda durante los 3 últimos meses? (Puede señalar mas de una opción) (5) otros: (especificar) (1) en casa o piso 2. ¿Dónde vive actualmente? (1) soltero/a 1. ¿Cuál es su estado civil actual? Le presentamos a continuación algunas preguntas sobre su situación social y sanitaria. Por favor, responda con la mayor sinceridad posible, señalando con una cruz (X) la opción que más se aproxime a su situación real. Recuerde que no existen respuestas correctas o incorrectas y que los datos son confidenciales. (Amparo Carreras, 2002) II. Encuesta sobre Datos Sociodemográficos y Clínicos (E.D.S.C.) 76 (8) otros: (especificar) (4) en busca y captura (5) con (4) paro subsidio sin (5) en cumplimiento alternativo (9) ns/nc (3) paro subsidio (9) ns/nc (4) Tuberculosis la (4) Sí, para el hígado (3) Hepatitis C (3) Sí, para tuberculosis (2) Hepatitis B VIH (9) ns/nc (5) otros: (especificar) (9) ns/nc (4) entre 3 y 6 meses (8) más de 5 años (3) entre 1 y 3 meses (7) entre 2 y 5 años (9) ns/nc con (5) entre 6 meses y 1 año (3) depresión (8) otros. Especificar: (2) ansiedad (7) angustia o pánico (1) no, ninguno (4) irritabilidad (5) problemas para dormir (6) problemas alimentación (9) ns/nc la 11. ¿Ha experimentado alguna de las siguientes alteraciones o trastornos leves de conducta durante los últimos 3 meses? (Puede señalar más de 1 opción) No tomo (2) menos de un mes medicación (6) entre 1 y 2 años (1) 10. ¿Cuánto tiempo lleva con medicación para esas enfermedades? (señalar el tratamiento de más larga duración) (1) No, (2) Si, para el VIH ninguna 9. ¿Está tomando medicación para el tratamiento de esas enfermedades? (Puede señalar más de 1 opción) (6) otras: (especificar) (1) ninguna 8. ¿Qué enfermedades diagnosticadas le han informado que tiene actualmente? (Puede señalar más de 1 opción) (1) sin incidencias (2) en espera de juicio (3) en libertad provisional legales (6) con remisión o suspensión temporal de la (7)en libertad condicional pena 7. ¿Cuál es en la actualidad su situación legal? (6) Incapacidad Laboral (5) baja por enfermedad (7)otros: (especificar) (2) trabajo temporal por cuenta propia o ajena (1) trabajo fijo por cuenta propia o ajena 6. ¿Qué ocupación principal ha tenido en los últimos 3 meses? 77 (6) otros: (especificar) (2) antidepresivos 9. Ns /nc 6. 5. 4. 3. 2. 1. Nombre Comercial (o genérico) MG Nº de pastillas /día (y/o noche) Años Meses Duración (aproximada) 13. ¿Qué tranquilizantes, sedantes o pastillas para dormir toma en este momento? Señale el nombre comercial, los miligramos que se indican en el envase, el nº de comprimidos que toma cada día y desde hace cuánto tiempo los toma (en años y meses ). El entrevistador dispone de un listado para ayudarle. (9) ns/nc (3) antiepilépticos Si ha respondido negativamente, salte a la página (). Si ha respondido afirmativamente a la opción benzodiacepinas CONTINÚE… (1) benzodiacepinas (tranquilizantes, relajantes, sedantes, pastillas para dormir, …) (4) anfetaminas (estimulantes, pastillas para adelgazar, …) (5) antipsicóticos 12. ¿ Ha estado tomando durante los últimos 3 meses fármacos para algunos de esos trastornos o por alguna otra razón? (1) No (2) Sí: Indique el tipo de fármacos. (Puede señalar más de 1 opción) 78 Médico de Cabecera (6) Otro especialista (especificar) (2) Psiquiatra (7) Ningún médico (por mi cuenta) (3) Médico del CAID (9) ns / nc (4) Médico de la UDH Ansiedad (6) Evitar ganas o deseo de consumir drogas (2) Depresión (7) Otros (especificar) (3) Insomnio (9) ns / nc (4) Irritabilidad He seguido la pauta exacta No lo he tenido en cuenta en absoluto (por mi cuenta) (1) (4) (5) Otros (especificar) (2) He tomado menos de lo que me han indicado (3) He tomado más de lo que me han indicado (9) ns / nc 16. Durante los últimos 3 meses, ¿Ha seguido las instrucciones e indicaciones del médico para tomar sus tranquilizantes, sedantes o pastillas para dormir? (5) Pasar un síndrome de abstinencia (1) 15. Durante los 3 últimos meses, ¿Cuál ha sido el motivo principal para tomar sus tranquilizantes, sedantes o pastillas para dormir? (Puede señalar más de una opción) (5) Médico de Clínica Deshabituación (1) 14. ¿Quién le ha recetado durante los últimos 3 meses sus tranquilizantes, sedantes o pastillas para dormir? (Puede valer más de una opción) 79 Nunca o casi nunca Algunas veces Con frecuencia Siempre o casi siempre Nunca o casi nunca Algunas veces Con frecuencia Siempre o casi siempre Nada en absoluto Un poco Bastante Mucho 3. (durante el último mes), ¿Se ha sentido preocupado por su consumo de tranquilizantes, sedantes o pastillas para dormir? 2. (durante el último mes), ¿Le ha preocupado o angustiado la posibilidad de no disponer de sus tranquilizantes, sedantes o pastillas para dormir? 1. (durante el último mes), ¿Ha pensado en alguna ocasión que no podía controlar su consumo de tranquilizantes, sedantes o pastillas para dormir? Las siguientes preguntas se refieren a su experiencia con el uso de tranquilizantes, sedantes o pastillas para dormir durante el ultimo mes. Por favor, señale la respuesta que mejor refleje su experiencia. (Severity of Dependence Scale. Gossop et al., 1995; De las Cuevas et al., 2000) III. Escala de Severidad de la Dependencia a Benzodiacepinas (SDS) 80 Nunca o casi nunca Algunas veces Con frecuencia Siempre o casi siempre No me parece difícil Bastante difícil Muy difícil Imposible 5. (durante el último mes), ¿Hasta qué punto le parece difícil el dejar o estar sin sus tranquilizantes, sedantes o pastillas para dormir? 4. (durante el último mes), ¿Ha deseado poder dejar de tomar sus tranquilizantes, sedantes o pastillas para dormir? 81 1234512345612345- Excelente Muy buena Buena Regular Mala Nada Muy ligero Ligero Moderado Fuerte Muy fuerte En absoluto Un poco Moderadamente Bastante Mucho b) a) El tipo o cantidad de actividades enérgicas que puede hacer, tales como levantar objetos pesados, correr, o participar en deportes agotadores El tipo o cantidad de actividades moderadas que puede hacer tales como mover una mesa, llevar la compra o caminar más de una hora Marque un apartado en cada línea SI me limita mucho SI me limita un poco NO me limita en absoluto 4.- Las siguientes preguntas se refieren a actividades o cosas que usted puede llevar a cabo durante un día normal en su vida. ¿En la actualidad le limita su salud el poder llevar a cabo estas actividades? Si es así, ¿cuánto? 3.- Durante las pasadas cuatro semanas ¿en qué medida el dolor ha dificultado su trabajo o labor normal-cotidiana? (esto incluye tanto el trabajo fuera de casa como el trabajo realizado dentro de la casa) 2.- En general, ¿cuánto dolor físico ha padecido usted durante las últimas cuatro semanas? 1.- En general, diría que su salud es: Por favor, responda a las siguientes preguntas marcando con una señal el recuadro correspondiente: Wu et al. (1991); Ware y Sherbourne (1992). Traducido y adaptado por Basabe et al. (1996) IV. Cuestionario de Calidad de Vida relacionada con la Salud. MOS-SF-35 82 Inclinarse, levantar algo, o agacharse Andar una manzana o bloque de casas (varios centenares de metros) Comer, vestirse, bañarse o utilizar el servicio por sí mismo d) e) f) 7.- Cuánto tiempo durante las últimas cuatro semanas ha limitado su salud física o problemas emocionales sus actividades sociales habituales (p.e. visitar a sus amigos/as, parientes cercanos o vecinos) Todo el tiempo La mayor parte del tiempo 6.- ¿Ha sido usted incapaz debido a su salud de realizar cierto tipo o cantidad de trabajo, labores domesticas, o tareas académicas? 5.- ¿Le impide su salud trabajar, hacer sus labores/trabajar en casa, o ir al colegio? ¿Ha reducido el tiempo dedicado a estas tareas o hizo menos de lo que hubiera querido hacer? Una buena parte del tiempo 2- No 1- Si 2- No 1- Si Algunas veces Sólo alguna vez Nada En cada una de las siguientes preguntas por favor señale aquella respuesta, (una sola), que mas próxima se encuentre a como usted se ha sentido durante las ultimas cuatro semanas Subir cuestas o varios pisos por las escaleras c) 83 Se ha sentido desanimado/a y triste Se ha sentido feliz c) d) Se ha sentido cansado c) e) Se ha sentido abrumado por sus problemas de salud f) Se ha sentido descorazonado por sus problemas de salud g) Ha sentido desesperación por sus problemas de salud Tuvo miedo debido a su salud d) Ha tenido la suficiente energía para hacer las cosas que quería hacer Se ha sentido agotado b) 9.- Durante las 4 últimas semanas cuán a menudo: a) se ha sentido lleno de vitalidad y energía e) Se ha sentido tan mal que nada le podía alegrar Se ha sentido calmado/a y tranquilo/a b) 8.- Cuánto tiempo durante las últimas cuatro semanas: a) Ha estado muy nervioso/a Todo el tiempo Todo el tiempo La mayor parte del tiempo La mayor parte del tiempo Una buena parte del tiempo Una buena parte del tiempo Algunas veces Algunas veces Sólo alguna vez Sólo alguna vez Nada Nada 84 Una buena parte del tiempo Algunas veces Sólo alguna vez Nada Estoy tan saludable como cualquier otra persona que conozco Mi salud es excelente Ultimamente me he sentido mal. Creo que mi salud va a empeorar b) d) c) Estoy algo enfermo/a a) Totalmente cierto Mayormente cierto No se Mayormente falso Totalmente falso 11.- Por favor, marque la respuesta que mejor describa si cada una de las siguientes afirmaciones son verdaderas (ciertas) o falsas 10.- Durante las 4 últimas semanas cuánto tiempo... a) Ha tenido dificultades en razonar y resolver problemas (p.e. hacer planes, tomar decisiones, aprender cosas nuevas) b) Se ha olvidado de cosas que han ocurrido recientemente. Por ejemplo, el lugar donde deja las cosas o sus citas c) Ha tenido problemas para mantener fija su atención en una actividad durante un largo periodo de tiempo d) Ha tenido problemas realizando actividades que implican concentración y pensar Todo el tiempo La mayor parte del tiempo En cada una de las siguientes preguntas, por favor señale aquella respuesta (una sola), que más próxima se encuentre a como usted se ha sentido durante las últimas cuatro semanas 85 Bastante bien Ha habido tantas cosas buenas como malas Bastante mal Muy mal, no podrían ir peor Mucho mejor Algo mejor Más o menos igual Algo peor Mucho Peor 13.- ¿Cómo evaluaría su salud física y condición emocional ahora en comparación a cómo eran hace cuatro semanas? Muy bien, No podrían ir mejor 12.- ¿Cómo ha sido la calidad de su vida durante las cuatro últimas semanas?. Es decir, ¿cómo le han ido las cosas durante estas últimas cuatro semanas? 86 (4) Actualmente en absoluto (4) Nunca (4) Gran parte del día 4. (durante la última semana), Soy capaz de reírme y ver el lado gracioso de las cosas (1) Igual que siempre (2) Actualmente algo menos (3) Actualmente mucho menos 5. (durante la última semana), Tengo la cabeza llena de preocupaciones (1) Casi todo el día (2) Gran parte del día (3) De vez en cuando 6. (durante la última semana), Me siento alegre (1) Nunca (2) Muy pocas veces 7. (durante la última semana), Soy capaz de permanecer sentado/a, tranquilo/a y relajadamente (1) Siempre (2) A menudo (3) Raras veces (4) Nunca (3) En algunas ocasiones (4) No siento nada de eso 3. (durante la última semana), Siento una especie de temor, como si algo malo fuera a suceder (1) Sí, muy intenso (2) Sí, pero no muy intenso (3) Sí, pero no me preocupa (4) Nunca (4) Ya no disfruto con nada (3) De vez en cuando 2. (durante la última semana), Sigo disfrutando con las mismas cosas de siempre (1) Igual que antes (2) No tanto como antes (3) Solamente un poco 1. (durante la última semana), Me siento tenso/a o nervioso/a (1) Casi todo el día (2) Gran parte del día A continuación leerá unas frases que pueden describir cómo se siente Vd. afectiva y emocionalmente. Lea cada frase y marque con una cruz ( X ) la respuesta que coincida mejor con la forma en que se ha sentido usted DURANTE LA ÚLTIMA SEMANA. No hay respuestas buenas ni malas. No es necesario que piense mucho tiempo cada respuesta. (Zigmond y Snaith, 1983; adaptación y validación española de Tejero, Guimera, Farre y Peri, 1986 y Terol y cols. , 1997) V. Escala de Ansiedad y Depresión en el Hospital (HAD) Hospital Anxiety and Depression Scale (HADS) 87 (3) A veces (4) Nunca (4) En absoluto (4) En absoluto 11. (durante la última semana), Me siento inquieto como si no pudiera parar de moverme (1) Realmente mucho (2) Bastante (3) No mucho 12. (durante la última semana), Tengo ilusión por las cosas (1) Como siempre (2) Algo menos que antes 14. (durante la última semana), Soy capaz de disfrutar con un buen libro o un buen programa de radio o de televisión (1) A menudo (2) Algunas veces (3) Pocas veces (4) Casi nunca 13. (durante la última semana), Experimento de repente sensaciones de gran angustia o temor (1) Muy a menudo (2) Con cierta frecuencia (3) Raramente (4) Nunca (3) Mucho menos que antes (4) Me cuido como siempre lo he hecho 10. (durante la última semana), He perdido el interés por mi aspecto personal (1) Completamente (2) No me cuido como debiera (3) Es posible que no me cuide hacerlo como debiera 9. (durante la última semana), Experimento una desagradable sensación de “nervios y hormigueo en el estómago” (1) Nunca (2) Sólo en algunas ocasiones (3) A menudo (4) Muy a menudo 8. (durante la última semana), Me siento lento/a y torpe (1) Gran parte del día (2) A menudo 88 (2) Alguna vez al mes (3) Alguna vez a la semana (4) Varias noches a la semana (2) Pocas veces (3) Bastantes veces (4) Muchas veces (5) Siempre (5) Todas o casi todas las noches (2) Pocas veces (3) Bastantes veces (4) Muchas veces (2) Alguna vez al mes (3) Alguna vez a la semana (4) Varias noches a la semana (5) Todas o casi todas las noches (5) Siempre (1) No, nunca (2) Pocas veces (3) Bastantes veces (4) Muchas veces (5) Siempre 5. En el caso de despertarse alguna vez durante la noche en los últimos 30 días ¿El tiempo total que ha pasado despierto es superior a 1 hora? (si no se ha despertado, responder la opción (1) ) (1) Nunca 4. En los últimos 30 días ¿Se ha despertado más de dos veces en la noche? (1) Nunca 3. ¿Las personas que conviven habitualmente con Vd. le han comentado en los últimos 30 días que está usted más irritable o de peor humor? (1) No, nunca 2. Durante el día, desde hace un mes ¿Siente cansancio, fatiga y/o somnolencia excesiva? (1) Nunca 1. Durante los últimos 30 días, por la noche, al acostarse, ¿Ha tardado más de media hora en conciliar el sueño? A continuación le haremos una serie de preguntas sobre cómo duerme usted habitualmente. Las preguntas están formuladas sobre la norma general de utilizar el horario nocturno como periodo de descanso; si por alguna razón esto no fuera así, por favor adapte el cuestionario a su horario de sueño en particular. Responda, por favor a cada una de las preguntas eligiendo la opción de respuesta que más se aproxime a cómo ha dormido Vd. DURANTE LOS ÚLTIMOS 30 DÍAS. VI. Encuesta sobre Problemas de Sueño (E.P.S.) (Amparo Carreras, 2002) 89 (2) Pocas veces (3) Bastantes veces (4) Muchas veces (5) Siempre (2) Alguna vez al mes (3) Alguna vez a la semana (1) Siempre mal (2) Bastante mal (3) Regular 8. En general, considera usted que en los últimos 30 días ha dormido: (1) Nunca (4) Bastante bien (4) Varias noches a la semana (5) Siempre bien (5) Todas o casi todas las mañanas 7. ¿Se ha despertado por la mañana, estos últimos 30 días 1 ó 2 horas antes de lo previsto? (1) No, nunca 6. Durante los últimos 30 días, en general, ¿ha dormido usted más de seis horas por la noche, aunque se haya despertado alguna vez? III. REFERENCIAS Y BIBLIOGRAFÍA REFERENCIAS 1. Observatorio Europeo de las Drogas y las Toxicomanías (O.E.D.T.). Informe Anual 2000. Ginebra. Suiza. 2000. 2. Insúa, P.; Grijalvo, J. Programas de reducción de riesgos en atención a las drogodependencias. Conceptos y acciones específicas. Papeles del Psicólogo 2000; 77: 33-45. 3. Agencia Antidroga. Memoria 2000. Conserjería de Sanidad. Comunidad de Madrid. 2000. 4. Plan Nacional Sobre Drogas. Memoria 2001. Delegación del Gobierno para el Plan Nacional sobre Drogas. Ministerio del Interior. 2001. 5. Gossop, M.; Grant, M. The content and structure of methadone treatment programmes: a study in six countries. Ginebra: WHO /PSA. 1990. 6. Duro P, Colom J, Casas M. Directrices actuales del tratamiento de mantenimiento con metadona, En: Avances en drogodependencias: tratamientos farmacológicos. Barcelona: Neurociencias. 1995. p. 2943. 7. O´Hare PA, Newcombe R, et al. La reducción los daños relacionados con las drogas. Barcelona: IGIA.1995. 8. Rodríguez Martos. Reflexiones sobre los programas de mantenimiento con metadona. Adicciones 1994; 6 (4): 353-372 9. Buning E. Programas con sustitutivos y reducción del riesgo: la experiencia holandesa. Jano, 1994; vol. XLVI. (1072):71-73. 10. Badía X, Salamero M, Alonso J. La medida de la Salud. Barcelona: Lilly. 2002 11. Torrens M.(1997). Dependencia de benzodiacepinas: Clínica y Tratamiento. Comunicación presentada en Libro de Actas del V Encuentro Nacional sobre Drogodependencias y su Enfoque Comunitario: 537 – 547. 12. Fernández Miranda JJ, González García Portilla MP, Saíz Martínez PA. Calidad de vida y severidad de la adicción en heroinómanos en mantenimiento prolongado con metadona. Adicciones 1999; 11 (1): 43-52 13. Iraurgi I, Casas A, Celorio M.J, Díaz Santos M. Calidad de vida relacionada con la salud en usuarios de un programa de metadona. Revista Española de Drogodependencias 1999; 24 (2): 131 -147. 14. Iraurgi I. Instrumentos de Evaluación de la Calidad de Vida Relacionada con la Salud en toxicomanías. En: Iraurgi I, González Saiz. Instrumentos de evaluación en drogodependencias. Madrid: Aula Médica. 2002. p. 303-322 93 15. Moreno Brea MR, Rojas Corrales MO, Gibert-Rahola J, Mico JA. Interacciones de metadona con fármacos antiinfecciosos y sustancias de abuso. Adicciones, 2000; 12 (1): 65 - 75. 16. Puche Pinazo E, Faus Soler MT, Soler Company E, Blasco Gallego. Optimización de los programas de mantenimiento con metadona a través del conocimiento de sus interacciones farmacológicas. Trastornos Adictivos 2000; 2(3): 163 – 171. 17. Minno. Los programas de reducción de riesgos. Adicciones 1993;9(2): 163-170. 18. Fernández Hermida JR, Secades Villa R. La evaluación de los programas de tratamiento en drogodependencias. Implicaciones profesionales para los psicólogos. Papeles del Psicólogo 2000;77: 46-57. 19. Sánchez Pardo L. Evaluación de la efectividad de los Programas de Sustitutivos Opiáceos. Trastornos Adictivos 2000; 1(2): 56-72. 20. Seidenberg A, Honegger U. Metadona, heroína y otros opióides: Manual para un tratamiento ambulatorio de mantenimiento con opióides. Madrid: Díaz de Santos. 2000 21. Remor E. (2000). Infección por VIH y SIDA: características psicológicas y adhesión al tratamiento. Tesis Doctoral no publicada. Madrid. Universidad Autónoma de Madrid 22. Bobes J, Cervera S. Psiquiatría: Calidad de vida y calidad de asistencia. Barcelona: Menarini. 1996. 23. Guerra L, Badia X. Revisión de instrumentos de medición de la calidad de vida relacionada con la salud en pacientes con infección por VIH. En: Badía X, Podzamczer D. Calidad de vida asociada a la salud e infección por el VIH. Madrid: Jarpyo. 2000 24. Caballero L. Uso y Dependencia de Benzodiacepinas: un comentario a propósito de las ventas en España. En: Casas M., Gutiérrez M. y San L.. Adicción a Psicofármacos Bilbao: Ediciones en Neurociencias. 1993. p.131-140. 25. Iglesias V. Sedantes, Hipnóticos y Somníferos. En. Gómez Jarabo, G. Farmacología de la Conducta. Manual básico para psicoterapeutas y clínicos. Madrid: Síntesis. 1997. p. 137-144. 26. Bueno AM, Buceta JM. Métodos y variables en la evaluación del insomnio: Revisión de estudios en los que se ha abordado la Modificación Comportamental del problema. Revista Española del Comportamiento 1987; 5(2): 137-156 27. Martínez Cano H, Vela Bueno A. El tratamiento del paciente con dependencia de benzodiacepinas. En: Trastornos Psiquiátricos Resistentes al Tratamiento. Organon Española. 1990. p.109 – 122. 94 28. De Las Cuevas C, Sanz EJ, De La Fuente J.A, Padilla J, Berenguer C. The severity of dependence scale (SDS) as screening test for benzodiacepine dependence: SDS validation study. Adicction 2000;95 (2): 245-250. 29. Busto UE. Factores de riesgo en el abuso y la dependencia a benzodiacepinas. Trastornos Adictivos 2000;2 (3): 177-182 30. Rodríguez Pulido F, Sierra López A. La Investigación Epidemiológica de las Drogodependencias. Canarias: ICEPSS. 1995. 31. Gutiérrez Fraile M. Benzodiacepinas: controversias de actualidad. En: Casas M., Gutiérrez M. y San L. Adicción a Psicofármacos Bilbao: Ediciones en Neurociencias. 1993. p. 23-40. 32. Cervera G, Bolinches F, Valderrama JC, Martínez J. Abuso, dependencia y patrones de consumo de benzodiacepinas en toxicómanos. En: Casas et al. Adicción a psicofármacos. Bilbao: Ediciones en Neurociencias. 1999. p.171-184 33. Lligoña A. Benzodiacepinas en toxicómanos: ¿Problema o solución? Adicciones 2000;12 (4): 457 – 459 34. León O, Montero I. Diseño de Investigaciones. Madrid: McGraw Hill. 1988 35. Vademécum Internacional. Medimedia – Medicom, 39ª Edición; 1998 36. Gámez Lechuga M, Irala Indart C. Selección de Benzodiacepinas. Bases para su utilización en el Hospital. Farm Hosp 1996; 21 (2): 117-122 37. Sopelana P.¿Cómo atender de urgencia a un drogodependiente? Manual Práctico. Barcelona: Ed. Mayo. 1993 38. Gómez Jarabo G, López Alonso. Ansiolíticos. En Gómez Jarabo G. Farmacología de la Conducta. Manual básico para psicoterapeutas y clínicos. Madrid: Síntesis.1997. p: 189-218. 39. Caruano Vañó. Psicofarmacología, trastornos del humor y adicciones. Apuntes Psicología de la Salud. Disponible en:.http://perso.wanadoo.es/aniorte_nic/apunt_psicolog_salud_8.ht m 40. American Psychiatric Association. Diagnostic and Statiscal Manual of Mental Disorders (DSM), 4th ed. Washington DC: American Psychiatric Press; 1994 41. Pérez De Los Cobos Peris J. Tratamiento farmacológico de los trastornos adictivos y cambios de personalidad concomitantes a una adicción. Trastornos Adictivos 2001; 3(2): 25-32. 42. Gossop M, Darke S, Griffiths P, et al. The Severity of Dependence Scale (SDS): psychometric properrties of the SDS in English and Australian samples of heroin, cocaine and amphetamine users. Addiction 1990; 607-614 95 43. Solomon RL. Teoría del Proceso Oponente de la Motivación Adquirida: La Dinámica Afectiva en la Drogadicción. En Maser JD y Seligman MEP. Modelos Experimentales en Psicopatología. Versión española. Madrid; Ed. Alhambra.1983. p.64-99 44. Lazarus RS, Folkman S. Estrés y Procesos Cognitivos. Barcelona: Martínez Roca; 1986 (original 1984). 45. Ribes, E. Psicología y Salud: Un análisis conceptual. Barcelona: Martínez Roca; 1990. 46. Millar WR, Rosellini RA, Seligman MEP. Indefensión Aprendida y Depresión. En Maser JD y Seligman MEP. Modelos Experimentales en Psicopatología. Versión española. Madrid; Ed. Alhambra;1983. p.100-125 47. Klinguer E. Consequences of commitment to and disengagement from incentives. Psychological Review 1975; 82 (119): 1-25 48. Buela - Casal G, Caballo V. Trastornos del Sueño. En Buela - Casal G, Caballo V. Manual de Psicología Clínica Aplicada. Madrid: Siglo XXI. 1991. p. 189-241. 49. Iraurgi, I. Estimación de la calidad de vida en toxicomanías mediante el cuestionario MOS-SF-35: estructura factorial, consistencia interna y validez. Revista Española de Drogodependencias 1999; 24 (1): 3145. 50. Badia, X, Podzamczer, D. Calidad de vida asociada a la salud e infección por el VIH. Madrid: Jarpyo . 2000. 51. Talarn A, Saldaña C. Abordaje teórico-práctico desde la perspectiva conductual del insomnio de iniciación: revisión y puesta al día. Revista Española de Terapia del Comportamiento 1985; 3 (2). 52. Carreras Alabau A, Carrobles JA. El problema de la adicción a psicofármacos en población drogodependiente: estudio del abordaje terapéutico de los trastornos de sueño y ansiedad en programas sustitutivos con metadona. Póster presentado en el 22 International Conference Stress and Anxiety Research Society. Palma de Mallorca,12-14 de julio de 2001. 53. Meichenbaum D, Turk D. Cómo facilitar el seguimiento de los tratamientos terapéuticos. Guía práctica para los profesionales de la salud. Bilbao: Desclée de Brouwer. 1991. 96 BIBLIOGRAFÍA COMPLEMENTARIA 1. Arnau, J.; Anguera, M.T.; Gómez, J. (1990). Metodología de la investigación en Ciencias del Comportamiento. Universidad de Murcia. 2. Arrarás, J.I. (1998). Calidad de Vida en cáncer de pulmón y de mama según la Organización Europea para la Investigación y Tratamiento del Cáncer – EORTC. Tesis Doctoral. Universidad Pública de Navarra. 3. Baratta, A. (1995). Drogas y Sida: el desafío de la “harm reduction” en una sociedad de cambio. En: Drogas, Desarrollo y Estado de Derecho (pp: 173-187) Bilbao: Universidad de Deusto. 4. Baulenas, G.; Borrás, T.; Magrí, N. (1998). Políticas e intervenciones de reducción de riesgos. Barcelona: IGIA. Plan Nacional sobre Drogas. 5. Bayés, R. (1989). Drogodependencias, psicología y sida. Comunidad y Drogas, 12:11-21. 6. Bayés, R. (1995). Sida y Psicología. Barcelona: Martinez Roca. 7. Bayés, R.; Ribes, E. (1992). Un modelo psicológico de prevención de enfermedad: su aplicación al caso del Sida. Psicología y Salud. Aportes del Análisis de la Conducta. México: Universidad de Sonora. 8. Bullinger et al. (1993). Developing and evaluating cross-cultural instruments from minimum requerimentes to optimal models. Quality of Life Research 2: 451-459. 9. Caballo, V. Y Buela - Casal, G. (1990). Técnicas de Modificación de Conducta en el Tratamiento de los Trastornos del Sueño. En: BuelaCasal y Navarro Humanes, Avances en la Investigación del Sueño y sus Trastornos (pp: 403 – 423). Madrid: Siglo XXI. 10. Casas, M. Y Gossep, M. (1993). Recaída y prevención de recaídas. Sitges: Neurociencias. 11. Castro Posada, J.A. (2001). Metodología de Investigación. Fundamentos (Vol. I). Salamanca: Amarú. 12. Colegio Oficial De Psicólogos (1996). La importancia del psicólogo en los Programas de Metadona. III Encuentro en Psicología y Drogodependencias. Madrid. 13. Colimon, K.M. (1990). Fundamentos de Epidemiología. Madrid: Díaz de Santos. 14. Derogatis, L.R.; Wise, T.N. (1996). Trastornos depresivos y de ansiedad en asistencia primaria. Barcelona: Martínez Roca. 15. Duro, P.; Casas, M.; Colom, J. (1994). Los programas de mantenimiento con metadona en la política de disminución de 97 16. 17. 18. 19. 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 98 daños. Comunicación en las XXI Jornadas Nacionales de Sociodrogalcohol. Bilbao. GID (2000). Patrones de consumo de jóvenes inyectores: de la heroína fumada a la cocaína inyectada. Boletín GID, nº 27. GID, (1996). La reducción de riesgos como meta global. Madrid: GID Graña Gómez, J.L. (1994). Conductas adictivas. Madrid: Debate. Hair, Anderson, Tatham Y Black (2000). Análisis Multivariante. Madrid: Prentice Hall. Labrador, F.J.; Castro, L. (1987). La adhesión al tratamiento médico: Análisis y modificación. Revista Española de Terapia del Comportamiento, 5 (2): 157 - 164. Lehman, A.F. (2000). Instrumentos para medir calidad de vida en los trastornos mentales. En H. Katsching, H. Freeman y N. Sartorius (Eds.) Calidad de vida en trastornos mentales, 77-92. Barcelona: Masson. Marlat, A. Y Gordon, J. (1985). Release prevention. Maintenance strategies in the treatment of addictive behaviors. New York: The Guilford Press. Martínez, E. (1995). Calidad de Vida en enfermos neoplásicos terminales. Tesis Doctoral. Universidad de Valencia. Newcombe, R. (1995). La reducción de los daños relacionados con la droga: un marco conceptual para la teoría, la práctica y la investigación. En: O´Hare, P.A.; Newcombe, R.; Matthews, A.; Buning, E.C.; Drucker, E. La Reducción de los Daños Relacionados con las Drogas (pp: 25-39). Barcelona: IGIA. Oliveros, S. et al. (1997). Uso racional de las benzodiacepinas. Información Terapéutica del Sistema Nacional de Salud, 21 (5). Organización Mundial de la Salud (OMS-WHO). Grupo de la OMS sobre Calidad de Vida (1996). ¿Qué calidad de vida?. Foro Mundial de la Salud, 17: 385-387. Parrino M. W. (1997). Manual de Tratamiento con Metadona. Barcelona: IGIA. Pedreira Massa, J.L.; Rodríguez Sacristán, J.; Magro Perteguer, R. (2001). Metodología de Investigación. Defensor del Menor. Comunidad de Madrid. Pereda, S.(1987). Psicología Experimental. I. Metodología. Madrid: Pirámide. Pérez Domínguez, G.; Torrens, M.; Y Martín Santos, R. (2001). Adhesión al tratamiento antirretroviral en pacientes toxicómanos con infección por el VIH. Trastornos Adictivos, 3 (1):43-50. 31. Pérez Jara, J. Y Ribera Casado, J.M. (1992). Alteraciones del Sueño. En: Ribera Casado y Cruz Jentoff, Geriatría. Madrid: Uriach. 32. Quiles Sebastián, M.J.; Espada Sánchez, J.P.; Méndez Carrillo, F.X. (2000). La investigación sobre drogas a través de la Revista Española de Drogodependencias (1990 – 1999). Revista Española de Drogodependencias, 25 (3): 242-263. 33. Ribes, E. (1985). Teoría de la Conducta: un análisis de campo y paramétrico. México: Trillas. 34. Ribes, E., Díaz González, E., Rodríguez, M.L. Y Landa, P., (1990). El análisis contingencial; una alternativa a las aproximaciones terapéuticas del comportamiento. En: E. Ribes, Problemas conceptuales en el análisis del comportamiento humano. México: Trillas. 35. Rothman, K.J. (1987). Epidemiología moderna. Madrid: Díaz de Santos. 36. Sánchez Carrión, J.J. (1999). Manual de Análisis Estadístico de los Datos. Madrid: Alianza Editorial. 37. Sanchez-Craig M.; Kay G., Busto U.; Cappell H. (1986). Cognitive behavioural therapy for benzodiacepine dependence. Lancet, 1:388 38. Sánchez-Hervás, E. Y Tomas Gradolí, V. (2001). Intervención psicológica en conductas adictivas. Trastornos Adictivos, 3(1): 21-27 39. Santacreu, J. (1991).Psicología Clínica y Psicología de la Salud: Marcos teóricos y modelos. Psicología de la Salud, 3 (1): 3 - 20. 40. Santacreu, J.; Zaccagnini, J.L.; Márquez, M.O. (1992). El problema de la droga. Un análisis desde la Psicología de la Salud. Valencia: Promolibro. 41. Sidman, M. (1978). Tácticas de Investigación Científica. Barcelona: Fontanella. 42. Stahl, S.M. (1999). Psicofarmacología Esencial: Bases Neurocientíficas y Aplicaciones Clínicas. Barcelona: Ariel Neurociencia. 43. Trujols, J.; Tejero, A.; Casas, M. (1996). El fenómeno de las recaídas en el tratamiento de las conductas adictivas y su repercusión en la dinámica asistencial. Adicciones, 8 (3): 349-367 44. Tyrer P. et al. (1985). Psychological treatment for benzodiacepine dependence . Lancet 1: 1042-1043. 45. Verdejo Bravo, C. (1995). Trastornos del sueño: valoración y actitud terapéutica. En: Ribera Casado, Manual Práctico en Psicogeriatría. Madrid: Grupo Aula Médica. 99