SANCHEZsunny contenido - Repositorio Universidad de
Anuncio

1. INTRODUCCIÓN
1.1.
PLANTEAMIENTO DEL PROBLEMA.
1.1.1. DETERMINACIÓN DEL PROBLEMA.
En el marco de la epidemia de la infección por VIH (Virus de
Inmunodeficiencia humana) y el gran impacto, promoción y medios
de control que ha tenido, se ha visto afectada la percepción de riesgo
que significan las otras ITS´s (Infecciones de Transmisión Sexual),
en especial las ulcerativas como sífilis y gonorrea. (35)
Las ITS´s son un problema de salud pública de gran magnitud y
el hecho de que con frecuencia estas infecciones sean asintomáticas
contribuye a su propagación y a un diagnóstico tardío; además
pueden incrementar la probabilidad de adquirir y transmitir el VIH en
hasta 5 veces. De acuerdo, al TDR (Special Programme for Research
& Training in Tropical Diseases) de la OMS (Organización Mundial
de la Salud) existen 3 millones de nuevos casos de Sífilis cada año en
América Latina y el Caribe.
En relación a ello, el Ministerio de Salud Pública registró a nivel
nacional tasas por 100.000 habitantes de sífilis primaria y secundaria,
de 16.52 en el 2002, 17.75 en el 2003, 16.2 en el 2004, 17.27 en el
2005, 14.06 en el 2006 y 10.57 en el 2007. En la provincia del
Guayas se concentra el mayor número de casos (28-38%), seguido
1
por la provincia de Los Ríos y, luego por la de Pichincha.
En el Instituto Nacional de Higiene y Medicina Tropical
“Leopoldo Izquieta Pérez” (INHMT “LIP”) ente sanitario de
referencia nacional, se realiza el control de reactividad/positividad a
la enfermedad sífilis entre los alumnos del último año de los colegios
fiscales y particulares de Guayaquil con edades comprendidas entre
los 16 a 18 años, de acuerdo con el protocolo establecido, que
incluye la prueba de tamizaje, VDRL (Venereal Disease Research
Laboratory) y confirmación con MHTP (Microaglutinación).
Sin embargo, la sensibilidad del VDRL, en etapa primaria de la
enfermedad donde la transmisibilidad es muy alta así como la
sintomatología silente, es del 78%. Además, es una técnica que
necesita que el analista que la realiza tenga experiencia, se requiere
de equipamiento, infraestructura y presenta falsos positivos y
negativos importantes.
Existen pruebas rápidas, basadas en
inmunocromatografía, que se presentan como una mejor alternativa
para la búsqueda de anticuerpos para la detección de Sífilis.
1.1.2. PREGUNTAS DE INVESTIGACIÓN.
¿En qué medida el desempeño de la inmunocromatografía para
Sífilis, como prueba de detección precoz, será superior a las pruebas
utilizadas rutinariamente en el Ecuador?
2
¿Cuál será la especificidad del VDRL en comparación con el
porcentaje de especificidad de la inmunocromatografía para Sífilis?
¿Cómo será el nivel de sensibilidad del VDRL en relación a la
prueba inmunocromatográfica para Sífilis?
¿Cuál es el nivel de eficiencia, en cuanto a valor predictivo positivo y
negativo, de la prueba inmunocromatográfica para Sífilis?
1.1.3. JUSTIFICACIÓN.
Los adolescentes y adultos jóvenes exhiben un mayor riesgo para
las ITS´s por varias razones: el experimentar relaciones sexuales a
muy temprana edad, múltiples compañeros sexuales, crecientes
barreras para el acceso a los servicios de prevención de estas
enfermedades que incluyen dificultades para el transporte y acceso
limitado a las facilidades y servicios de salud para la reproducción,
además de prácticas culturales peligrosas, cambios en los valores,
entre otras. (2)
Durante el período del 2002 al 2006, la prevalencia de
anticuerpos contra T. pallidum, encontrada por el INHMT “LIP”,
mediante el VDRL, en estudiantes de 16 a 18 años de edad, en los
colegios de estudio fue de 0.72%, 0.55%, 0.72%, 2.28% y 1.00%
respectivamente, demostrando que el número de casos se está
incrementando. El presente trabajo está dirigido a determinar la
3
utilidad de la prueba inmunocromatográfica para anticuerpos contra
el Treponema pallidum, como apoyo en el diagnóstico de la sífilis, en
estudiantes de 16 a 18 años de edad de los colegios fiscales de
Guayaquil, por pertenecer al estrato social y económico más
desfavorecido. (38)
El estudio permitirá establecer los parámetros de desempeño de
la prueba, como: especificidad, sensibilidad, repetibilidad, valores
predictivos positivos y negativos, y así poder determinar su utilidad
como prueba de screening en el diagnóstico de la sífilis, así como, las
ventajas que posee en relación al VDRL, redundando en el apoyo a
los programas de prevención y control de ITS´s que se desarrollan en
la ciudad de Guayaquil.
De esta manera se pretende contar con una técnica que permita
realizar un diagnóstico precoz para el tratamiento oportuno y
disminuir el tiempo de transmisibilidad y por tanto, de diseminación
del microorganismo a otros individuos, deteniendo así el inminente
crecimiento en el número de casos.
1.1.4. VIABILIDAD.
Este proyecto es viable gracias a la autorización del Director del
INHMT “LIP” para la utilización de los datos, respetando la
4
confidencialidad de los participantes, a quienes únicamente se
asignará un código numérico; además de que la autora pertenece a la
mencionada Institución.
Cabe recalcar que la autora ya realizó
previamente un estudio de prevalencia de anticuerpos contra T.
pallidum en la población blanco.
1.2.
OBJETIVOS
1.2.1. OBJETIVO GENERAL
Evaluar comparativamente las técnicas de inmunocromatografía y
VDRL para la detección de anticuerpos contra Treponema pallidum.
1.2.2. OBJETIVOS ESPECÍFICOS
i. Comparar el nivel de especificidad del VDRL para Sífilis, en
relación con la inmunocromatografía, en muestras de
estudiantes de 16 a 18 años de colegios fiscales de Guayaquil
que acudieron al INHMT “LIP”.
ii. Establecer la comparación acerca de la sensibilidad de las
pruebas mencionadas en los individuos seleccionados.
iii. Determinar el valor predictivo positivo y negativo de la
prueba inmunocromatográfica para sífilis y del VDRL.
5
iv. Determinar
la
confiabilidad
de
la
prueba
inmunocromatográfica, mediante la observación de la
variabilidad individual, intraobservador e interobservador.
1.3.
HIPÓTESIS
El desempeño de la técnica inmunocromatográfica para Sífilis
es superior al de la técnica VDRL.
1.4.
VARIABLES INTERVINIENTES
Especificidad
Sensibilidad
Valor Predictivo Positivo
Valor Predictivo Negativo
Inmunocromatografía
Confiabilidad.
6
2. MARCO TEÓRICO
2.1.-HISTORIA DE LA SÍFILIS.
Establecer históricamente el origen de la sífilis es muy difícil.
Autoridades en la materia creen que la sífilis ha existido siempre en
todo el mundo, posiblemente, causada por un microorganismo
originado por la mutación de algún miembro del orden de los
Spirochaetales, pero que no había sido reconocida antes ya que se le
confundía con la lepra. Sin embargo, hay argumentos que indican
que era desconocida en el Viejo Continente hasta el retorno de Colón
del Nuevo Mundo en su segundo viaje en 1493. Surgen entonces dos
teorías: la precolombina y la colombina.
La primera sostiene que la sífilis existía en Europa antes de Colón, se
basa en descripciones de entidades de la época que bien pueden
corresponder a formas de sífilis y a los hallazgos y estudios sobre
huesos que presentan lesiones atribuibles a la enfermedad. La teoría
colombina postula que durante el regreso de Colón a Europa la
enfermedad se introdujo entendiéndose así que la enfermedad ya
existía en América; los argumentos que la sostienen son los hallazgos
de esqueletos con lesiones atribuibles a la sífilis, en Paracas, Perú.
Sin embargo, si se admite que la enfermedad aparece en Europa en
1493, posterior al segundo viaje de Colón, debe aceptarse que ella
7
tiene su origen en la Isla de la Española, territorio actualmente
perteneciente a Haití y República Dominicana. (54)
Los primeros casos se registraron en 1493 en Barcelona y se le
denominó “enfermedad española”. Después se observaron casos en
Francia e Italia y en 1495 en Alemania, en este último tomó el
nombre de “enfermedad de los franceses”. En 1496 y 1497 recorrió
los Países Bajos e Islas Británicas, respectivamente extendiéndose así
por todo el mundo hasta el Japón, atribuída a castigo de Dios y a
determinadas constelaciones.
Johannes Widmann descubrió en 1497 la transmisión de la
enfermedad por contacto sexual.
Jean de Bethencourt dio a la
enfermedad el nombre de morbus venereus. Girolano Fracastoro en
1521 a través del poema “Syphilis sive morbus gallicus” que se
traduce como Sífilis y la enfermedad francesa, la denominó sífilis. El
poema hace referencia a un pastor español llamado Sífilis que fue
afectado por la enfermedad Morbus Gallicus siendo castigado por su
escaso respeto a los dioses y se le maldice con la enfermedad.
Fracastoro utilizó por primera vez la palabra gumma para las lesiones
gomosas.
En su obra “De contagione et contagiosis morbis et
curatione” escrita en 1546, establece tres formas de transmisión de la
8
enfermedad, una directa entre humanos, una indirecta a través de
objetos como ropa o a través de animales y la tercera en que estos
gérmenes eran atraídos por los humores o por la pestilencia. (11)
Se reconoció la vía de transmisión por contacto sexual directo, a
causa de ello se dictaron reglas rigurosas para las casas de tolerancia
y los establecimientos de baños donde se prohibió el baño mixto. El
tratamiento era practicado por los sangradores y cirujanos; se
impusieron las curas mercuriales, preconizadas por Guy de Chauliac,
médico del Papa. Además se utilizaron la madera del guayaco (árbol
cigofiláceo de las Antillas y Centroamérica) tallada y en remojo, al
creer que el remedio debía ser originario del mismo lugar que la
enfermedad. Esta técnica de curación con guayaco también fue
descrita por Fracastoro.
En 1905 Fritz Richard Schaudinn junto a Paul Hoffman descubrieron
el agente etiológico de la sífilis, la Spirochaeta pallida (actualmente
Treponema pallidum).
En 1906 el bacteriólogo August Wassermann, logró demostrar la
presencia de anticuerpos sifilíticos con los que podía hacerse el
diagnóstico de sífilis (reacción de Wassermann), esta reacción
modificaba la técnica de fijación del complemento utilizando hígados
9
de niños recién nacidos fallecidos por sífilis. En ese mismo año Karl
Landsteiner y Víctor Mucha desarrollaron la microscopía en campo
oscuro; Landsteiner demostró que en la reacción de Wasserman
podían usarse otros tejidos, especialmente corazón de bovino, luego
se le añadió lecitina y colesterol para incrementar la sensibilidad de
los antígenos.
En 1912, Nichols y Hough aislaron el Treponema pallidum,
subespecie pallidum del líquido cefalorraquídeo de un paciente con
neurosífilis y lo inocularon en testículos de conejos adultos logrando
mantener esta cepa viable a la que se denominó cepa Nichols.
El fundador de la quimioterapia moderna Paul Ehrlich y su
colaborador japonés Sahachiro Hata desarrollaron la preparación
arsenical salvarsan que actuaba directamente sobre el germen. Por
este descubrimiento Ehrlich recibió el Premio Nóbel en 1908.
En este período una copla anónima describía adecuadamente la
enfermedad (Anexo 1).
Julios Wagner, psiquiatra vienés, utilizó la piroterapia por
impaludación demostrando así que las enfermedades muy febriles
surtían un efecto curativo sobre los procesos crónicos. Por esto
10
recibió el Nóbel en 1927. La penicilina introducida en los años
cuarenta por J.F. Mahoney, R.D. Arnold y A. Harris en régimen de
un solo fármaco revolucionó la terapéutica de esta enfermedad. (54)
En 1922 Kahn desarrolló un test de floculación que no requería el
complemento y podía observarse microscópicamente en pocas horas.
En 1941, Mary Pangborn purificó la cardiolipina de corazón de
bovino, mediante repetidas precipitaciones en cloruro de bario, ésta
se mezcla con colesterol y lecitina para formar un antígeno estable
usado en la detección de anticuerpos contra sífilis, lo que permitió
desarrollar el VDRL.
Nelson y Mayer en 1949 desarrollaron la primera prueba con
anticuerpo treponémico, denominada prueba de inmovilización del
treponema (TPI), usando como antígeno la cepa Nichols y
complemento sérico para inmovilizar los treponemas vivos luego se
observa al microscopio de campo oscuro. En 1953, D´Alessandro y
Dardanoni prepararon un antígeno de Treponema phagedenis,
conocido como Treponema de Reiter o cepa Reiter, no patógeno y
fácilmente cultivable. (11)
En 1957 fue desarrollada la prueba de anticuerpos treponémicos
fluorescentes que tenía la desventaja de un alto porcentaje de
11
reacciones inespecíficas con la flora humana normal, fue modificada
por Deacon y Hunter en 1962 usando espiroquetas de la cepa Reiter a
las que removieron los antígenos comunes por adsorción otorgándole
mayor sensibilidad y especificidad, denominándola FTA-ABS.
En 1965 Rathlev aplicó la prueba de hemaglutinación al estudio de la
sífilis usando eritrocitos de carnero sensibilizados con la cepa
Nichols, posteriormente se modificó esta técnica con el uso de un
sorbente utilizado en la FTA-ABS y en microvolúmenes llamándose
entonces microhemaglutinación.(MHA-TP).
En 1998 se identificó el genoma completo del Treponema pallidum
lo que ha permitido el desarrollo de nuevas técnicas diagnósticas,
sensibles y específicas, debido a la producción de péptidos obtenidos
por técnicas de biología molecular. (11)
2.2.- TAXONOMÍA, CLASIFICACIÓN Y ESTRUCTURA
DEL T. pallidum.
Treponema pallidum es una bacteria que pertenece al phylum
Spirochaetes,
a
la
familia
Spirochaetaceae,
del
orden
Spirochaetales, género Treponema, conformada por cuatro especies
patógenas: T. pallidum subespecie pallidum, que causa la sífilis
12
venérea, T. pallidum subespecie endemicum, que causa la sífilis
endémica o bejel, T. pallidum, subespecie pertenue que produce el
pian. T. carateum, produce la pinta y antes estaba dentro de este
género, pero por la información genética disponible ha sido separado.
(11, 12)
El
phylum
Spirochaetes
contiene
bacterias
gram
negativas
quimioheterótrofas con estructura particular y mecanismo de
motilidad.
Son bacterias delgadas y largas, con medidas de 0.1 a 3.0 um por 5 a
250 um; con forma helicoidal y flexible. Son tan delgadas que para
observarlas es necesario un microscopio de contraste de fases o de
campo oscuro; se diferencian de otras bacterias por su motilidad y
capacidad para desplazarse a través de soluciones muy viscosas sin
contar con flagelos rotadores externos.
En superficies sólidas
realizan movimientos reptadores o de arrastre, este patrón de
movilidad se debe a que poseen filamento axial. (6, 63)
El límite externo consiste en una membrana externa especial que
rodea el cilindro protoplásmico, que contiene el citoplasma y el
nucleoide. Los flagelos periplásmicos se localizan entre el cilindro
protoplásmico y la membrana externa. Los flagelos mueven y rotan
13
a la célula a pesar de que no establecen contacto directo con el medio
externo. Por fuera de las espiroquetas patógenas existe una malla
polisacárida (slime) que contribuye a su virulencia. Pueden ser de
vida libre, simbióticos o parásitos. (12, 6, 5)
Pueden ser anaerobias, anaerobias facultativas o aerobias.
Los
hidratos de carbono, los aminoácidos, los ácidos grasos de cadena
larga y los alcoholes grasos de cadena larga pueden servir de fuentes
de carbono y energía.
Este grupo es especialmente variado desde el punto de vista
ecológico y crece en hábitats muy diversos, desde el lodo a la
cavidad bucal del ser humano.
Los miembros del género
Spirochaeta son organismos de vida libre, y a menudo crecen en
fuentes anaerobias ricas en sulfuro y ambientes marinos. Muchas
espiroquetas forman asociaciones simbióticas con otros organismos y
se encuentran en diversas localizaciones: el intestino posterior de las
termitas, cucarachas que se alimentan de madera, los tractos
digestivos de moluscos y mamíferos y la cavidad bucal de algunos
animales. (21)
Algunos miembros son patógenos como el T. pallidum que produce
la sífilis, cuyo estudio ha sido complicado por la incapacidad de
14
cultivar las espiroquetas fuera de su huésped humano; actualmente se
conoce que esta espiroqueta está metabólicamente mutilada y por
ello depende de su huésped.(6, 21).
El T. pallidum es un microorganismo fino y delicado que presenta
entre 6 a 14 espirales con los extremos afilados y tiene entre 6 y 15
um de longitud con 0.2 um de anchura. Su composición es 70%
proteínas, 20% lípidos y 5% carbohidratos. El citoplasma está
rodeado por una membrana citoplasmática trilaminar, a su vez
circundada por una capa delgada de peptidoglucano que le
proporciona rigidez estructural. Esta capa está revestida por una
membrana externa rica en lípidos y contiene una escasa cantidad de
proteínas integrales de membrana, aunque actualmente se ha descrito
una molécula de superficie de tipo porina.
Entre la pared celular interna y la membrana externa queda un
espacio en el que hay seis endoflagelos que rodean al cuerpo celular
y que parecen ser los motores de la célula. La membrana externa
contiene a la mayoría de las proteínas integrales y abundantes
lipoproteínas, siendo la más antigénica la que tiene 47 kilodaltons
(kDa).
Esta membrana externa reacciona pobremente con los
anticuerpos específicos del suero de pacientes sifilíticos, su baja
15
antigenicidad explica la persistencia del microorganismo por largos
períodos de tiempo. (11,37, 26)
Nunca se ha cultivado continuamente en medios artificiales, en
huevos fértiles o en cultivos de tejido. Los treponemas no patógenos
(cepa Reiter) pueden cultivarse in vitro
en condiciones de
anaerobiosis. Son saprófitos antigénicamente relacionados con T.
pallidum. (60)
T. pallidum es un microorganismo microaerófilo; sobrevive mejor en
oxígeno al 1 a 4 %. La cepa Reiter saprofítica prolifera en un medio
definido de 11 aminoácidos, vitaminas, sales minerales y albúmina
del suero. En líquidos apropiados de suspensión y en presencia de
sustancias reductoras puede permanecer móvil por 3 a 6 días a 25◦C;
en sangre total o en plasma almacenados a 4◦C los microorganismos
permanecen viables cuando menos por 24 horas, lo cual tiene
importancia en las transfusiones sanguíneas. (60,63)
La especie T. pallidum es destruída fácilmente por diversos agentes
físicos y químicos, como el calor, la desecación y desinfectantes
suaves como el simple lavado con agua y jabón. El bismuto, los
arsenicales trivalentes y los compuestos mercuriales inmovilizan
dicho organismo con rapidez.
16
La penicilina tiene un efecto
espiroqueticida por esta razón se ha usado exitosamente en su
tratamiento. (37)
Para estandarizar la nomenclatura de los péptidos identificados en T.
pallidum se han desarrollado varias nomenclaturas. Una de las más
usadas emplea el prefijo TnP (T. pallidum Nichols) seguido de la
masa molecular de cada una; el gen que codifica cada polipéptido
será: tnp (en minúsculas e itálicas), así el polipéptido TnP47 es
expresado por el gen tnp47. Hay otra denominación para los 12
genes del treponema a los que se asigna una letra mayúscula
correlativa después del prefijo tpr (T. pallidum repeat) tprA, tprB,
tprC hasta tprL. La familia tpr se divide en subfamilias I, II, y III
correspondiendo a la subfamilia I, tprC, D, F, I; a la subfamilia II
tprE, G, J; y a la subfamilia III tprA, B, H, K, L. Esta clasificación
está basada en la homología del DNA.
También se ha designado a los polipéptidos flagelares, así tenemos:
TpN37a, TpN34.5, TpN33, TpN30, TpN29 y TpN27.5, que están
subdivididos en clase A y clase B en función de la secuencia Nterminal o C-terminal de sus aminoácidos.
A las proteínas integrales de la membrana externa se les denominó
TROMP (Treponema rare outer membrane proteins), y son un grupo
17
de unas 20 proteínas designadas principalmente en función de su
masa molecular, son las que le dan la virulencia al T. pallidum y
funcionan como porinas, adhesinas y algunas como hemolisinas. Las
principales son las que tienen 17, 28, 31, 45 y 65 kDa de peso
molecular.
Las lipoproteínas identificadas son TpN47, TpN44.5,
TpN39, TpN35, TpN29-35, TpN24-28, TpN17 y TpN15. Existen
otras proteínas importantes como TpN60 que representa el 6% del
total de proteínas e inmunológicamente muestran reacción cruzada
con proteínas similares de una gran variedad de bacterias. (11)
2.3.- EPIDEMIOLOGÍA DE LA SÍFILIS.
Las enfermedades de transmisión sexual (ETS) están entre las
infecciones más comunes en los Estados Unidos y constituyen uno
de los mayores problemas de Salud Pública por causar enfermedades
serias y graves consecuencias sociales y económicas, además de
mostrar un incremento en el riesgo para la adquisición de HIV, la
prevalencia de sífilis en pacientes infectados con HIV es de 24.9%.
(21, 15)
De acuerdo a estimaciones durante el año 2.000 ocurrieron
aproximadamente 18.9 millones de nuevos casos de ETS en Estados
Unidos, de los cuales 9.1 millones, esto es el 48%, pertenecían al
18
grupo de jóvenes entre los 15 a 24 años de edad. Se establece que el
50% de estos jóvenes contraerá una ETS antes de cumplir los 25
años de edad. A pesar de pertenecer al 25% de la población
sexualmente activa en ese país la incidencia y prevalencia de ETS en
este grupo de edad es aún desconocido. Los pocos o ningún síntoma
reconocible de estas enfermedades constituyen una dificultad para su
diagnóstico y tratamiento. (23, 24, 46)
Se le ha atribuído a la sífilis 8.200 casos dentro de este grupo de
edad, significando un costo en atención médica de $3, 600,000. (54,
77)
Las tasas de sífilis han decrecido marcadamente durante la década
del 90 en países desarrollados. En el 2000 en los Estados Unidos,
5.979 casos de sífilis primaria y secundaria fueron reportados al
Centro de Control de Enfermedades (CDC), 9.470 casos de sífilis
latente temprana, 15.597 casos de latente tardía, haciendo un total de
31.046 casos nuevos. Sin embargo, en el 2.001 se observó una
tendencia al incremento en las tasas de sífilis en los grupos de alto
riesgo. En el 2.002 hubo un incremento del 12.4% en relación al
2.001 y, en la ciudad de San Francisco el incremento fue mayor al
1.000% en comparaciones hechas en el período entre 1.998 al 2.002
en el grupo de riesgo de varones homosexuales. (74)
19
En Korea, la prevalencia de sífilis en individuos entre los 20 a 29
años en el año 2.000 fue de 0.1 % y aunque ha disminuido durante
los últimos 20 años se ha mostrado constante durante estos últimos 5
años. (65)
En un estudio realizado en Java Central, Indonesia durante agosto del
año 2000 en doscientas mujeres trabajadoras sexuales, se estableció
la prevalencia de sífilis mediante VDRL y confirmada por
Hemaglutinación para Treponema pallidum (TPHA) en 7.5%. (12)
En 2 grupos de mujeres que acudieron a la consulta ginecológica en
los hospitales de Cuernavaca, Morelos, México y de la Ciudad de
México, se determinó la presencia de anticuerpos contra Treponema
pallidum mediante VDRL y FTA-ABS (Absorción del anticuerpo
treponémico fluorescente) en 2.3% y 1.1% de un total de 388 y 488
mujeres respectivamente. (45)
En el artículo “Seroprevalencia de la infección por virus herpes
simplex tipo 2 en pacientes atendidos en centros de referencia de
ETS de Santiago” se establece la prevalencia de sífilis mediante
VDRL en 30.5% entre 200 pacientes atendidos en forma ambulatoria
20
y consecutiva en los centros de referencia de los Hospitales San José
y Barros Luco Trudeau, durante el año 2003. (47)
En el año 1999 se realizó en Perú un estudio transversal que
determinó la prevalencia de sífilis en 4.1% en el grupo de edad de 18
a 19 años. Éste incluyó 6693 personas privadas de libertad de 22
establecimientos penitenciarios, ubicados en 15 departamentos:
Lima, Huanuco, Piura, La Libertad, Callao, Lambayeque, Ayacucho,
Ucayali, Cusco, Arequipa, Junín, Ica, Loreto, Ancash y Puno. (78).
En la XIII Reunión de los Responsables del Grupo Español para la
Investigación de Enfermedades de Transmisión Sexual celebrada el 4
de Marzo del 2.007 en Valencia, se afirmó que existía un incremento
de hasta el 500% en la prevalencia de enfermedades como sífilis y
gonorrea.
Este incremento se atribuyó a la aparición de los
tratamientos antiretrovirales que han reducido drásticamente la
mortalidad por SIDA, la edad cada vez más temprana a la que los
jóvenes comienzan a tener relaciones sexuales, una falsa percepción
de invulnerabilidad a enfermedades que habían cambiado los
comportamientos sexuales, la llegada de un gran número de
inmigrantes desde el este de Europa y al incremento del turismo
sexual. Este aumento en la frecuencia de las enfermedades venéreas
21
se observa especialmente en grandes ciudades como Madrid,
Barcelona, Valencia, Sevilla o Alicante. (21, 34)
El monitoreo de la incidencia y prevalencia de las ETS,
especialmente entre los jóvenes, es de gran importancia para medir
los efectos de control de la enfermedad y de los esfuerzos que se
realizan para la prevención. Los jóvenes son vulnerables a padecer
consecuencias que duren, quizá, toda la vida y el silencio ante el
problema tiende a hacerlo aún peor. Las ETS son prevenibles
evitando la exposición a ellas, practicando la abstinencia,
manteniendo un solo compañero sexual no infectado y utilizando el
preservativo (condón);
son detectables mediante pruebas de
screening o test de diagnóstico y, lo más importante, son tratables ya
con curación total del padecimiento o manejo en el caso de
infecciones vitales. (1, 34, 20, 70, 34, 29, 39, 37, 41)
En un estudio realizado en Zimbabwe se mostró que sólo el 50% de
los jóvenes habían escuchado acerca de la gonorrea y la sífilis y sólo
el 21% de mujeres menores de 20 años fueron capaces de nombrar 2
o más síntomas comunes de las ETS. El 80% de jóvenes escolares o
colegiales tuvieron su primera experiencia sexual entre los 11 y 15
años. La migración de los jefes de familia a las grandes ciudades
provoca la pérdida de las fuentes de conocimiento para el
22
comportamiento sexual. Algunas prácticas religiosas y culturales
también aumentan la vulnerabilidad de los jóvenes a las ETS, pues
en cierta religión se espera que la mujer se despose con un hombre
mayor, los cuales están asociados con altos niveles de infección por
VIH. En cuanto a la presión económica y social, el artículo “Light
on Learning: Using PRA to explore School—Going Adolescente´s
View on Their Sex and Reproductive Health” menciona que las
chicas en Zimbabwe tienen enamorados por diversión o seguridad
financiera y los chicos tenían sexo por placer o prestigio.
Este
artículo deja claro también que el dinero juega un rol importante en
el sexo entre los adolescentes. (21, 50, 78)
El reporte de la Iniciativa en el Diagnóstico de Enfermedades de
Transmisión Sexual, SDI por sus siglas en inglés del Programa
Especial para la búsqueda y entrenamiento en Enfermedades
Tropicales (TDR), desarrollado por la Organización Mundial de la
Salud, establece que 386 millones de nuevos casos de ETS curables
suceden cada año, de los cuales el 80 a 90% están en países en
desarrollo, donde el acceso al diagnóstico es pobre o inexistente. Las
infecciones de transmisión sexual no diagnosticadas y no tratadas,
usualmente conllevan a secuelas reproductivas muy serias y a un
desarrollo adverso del embarazo. Resalta la importancia de realizar
pruebas serológicas para todos los estadíos de la sífilis, individuos
23
asintomáticos o pacientes cuyas lesiones no pueden ser estudiadas
para Treponema pallidum. (50)
El Ministerio de Salud Pública del Ecuador ha registrado una
incidencia de casos y tasas por 100.000 habitantes de sífilis primaria
y secundaria durante el año 2002 de 2091 y 16.52; 2003 de 2273 y
17,75; 2004, 2112 y 16,2; 2.005, 2.282 y 17,27, 2006, 1885 y 14.06
y, 2007, 1438 y 10.57, respectivamente. (5)
La sífilis y la infección por el virus de la inmunodeficiencia humana
son enfermedades de transmisión sexual que están relacionadas entre
sí. Poseen sintomatología proteiforme, ocasionan inmunodepresión
por lo que su interacción favorece el desarrollo de la una o la otra y
los gérmenes que las causan atraviesan precozmente el sistema
nervioso central, donde producen inflamación de las meninges. La
sífilis es un factor de riesgo para la infección por VIH debido a que
indica conducta sexual riesgosa, por las lesiones ulcerativas que
favorecen su entrada al ocasionar la pérdida de la barrera
cutáneomucosa y porque se produce un aflujo de linfocitos activados
hacia la lesión siendo éstos más susceptibles a la infección por el
virus.
24
El VIH modifica la serología para la sífilis pues provoca un retardo o
ausencia de la reactividad en los test serológicos, así mismo modifica
la respuesta al tratamiento para la sífilis relacionado con lentitud en
el descenso del título de anticuerpos y mayor porcentaje de seroreversión de las pruebas treponémicas después de la terapéutica
ocasionado por la inmunodepresión y depleción de linfocitos que
causa el virus. (21, 47, 65,45, 70, 48)
La sífilis es una de las más importantes enfermedades de transmisión
sexual; no tiene una región geográfica específica de aparición, la
forma no venérea, el llamado bejel, es más común en niños, asume
una forma muy similar a la fase secundaria de la forma venérea pero
es más agresiva y se presenta en forma endémica en países de un
nivel sanitario muy pobre. (79, 46, 51, 54)
La sífilis se presenta en todas las edades y en todos los estratos
sociales. El grupo más expuesto es aquel de mayor actividad sexual;
en su diseminación y escape del control sanitario confluyen varios
factores sociales y culturales como el desconocimiento de la
enfermedad, formas de transmisión y principales manifestaciones
clínicas, inadecuada conducta médica, pobre colaboración del
paciente, entre otros. (38, 53, 13, 60, 4)
25
2.4.- TRANSMISIÓN Y PERÍODO DE INCUBACIÓN DE
LA SÍFILIS.
La sífilis puede ser adquirida de varias maneras; la forma venérea se
adquiere en la inmensa mayoría por contacto sexual, entendiéndose
no sólo el coito sino el íntimo contacto. La sífilis congénita tiene
lugar por transmisión vertical y la sífilis adquirida en forma
accidental o por contaminación, son excepcionales. (13, 44, 63, 78,
56)
Para la infección se requiere contacto íntimo con lesiones ricas en
treponemas. Debido a su capacidad para penetrar las mucosas gana el
torrente circulatorio por vía linfática y se disemina llegando, incluso,
a alcanzar el sistema nervioso central (SNC). Durante ese lapso el
treponema se multiplica pero sin manifestaciones clínicas. Éste que
es el período de incubación varía entre 10 y 90 días. El paciente no
puede transmitir la enfermedad y las pruebas serológicas resultarán
negativas. Después de este período en 1 a 5 semanas aparece la
lesión en el sitio inicial del contacto que corresponde al chancro
primario de Hunter, desaparece espontáneamente y las reacciones
serológicas son positivas. Luego, dos terceras partes de los pacientes
entran en latencia que puede durar hasta 10 semanas, sin ningún
26
síntoma o signo. Un tercio de los pacientes no presenta esta latencia
y las pruebas serológicas son reactivas.
Pasada esta etapa, aparecen lesiones secundarias variadas y ricas en
T. pallidum; este período dura dos a seis semanas, posteriormente
desaparecen. En la fase de latencia el cuadro clínico se caracteriza
por la recurrencia eventual de las lesiones, durar un año o más, seguir
en período de latencia el resto de su vida o presentar manifestaciones
cardíacas, nerviosas o gomosas benignas que son las formas tardías
de la enfermedad. (6)
2.4.1.-FACTORES DEL MICROORGANISMO.
T. pallidum por su adherencia tiene la capacidad de unirse por los
extremos a las moléculas de fibronectina de la pared de las células
eucariotas. Al unirse a una célula la espiroqueta se rodea de una
sustancia mucopolisacárida (cápsula) que sintetiza a partir del ácido
hialurónico de los tejidos del hospedador, previamente destruido por
la mucopolisacaridasa treponémica.
Ésta es la causa de la
predilección
por
del
microorganismo
tejidos
ricos
en
mucopolisacáridos (dermis, testículos, aorta, ojo, placenta y cordón
umbilical).
27
Posee la mucopolisacaridasa, enzima responsable de la adherencia
bacteriana e imprescindible para la formación de la sustancia
capsular. Además tiene la capacidad de formar inmunocomplejos
circulantes causantes de la glomerulonefritis del secundarismo. (57)
2.4.2.- FACTORES DEL HOSPEDADOR.
La infección por T. pallidum desencadena dos tipos de inmunidad,
humoral y celular.
En la Inmunidad Humoral se presentan dos tipos de anticuerpos, los
anticuerpos inespecíficos o reaginas, que no son anticuerpos contra
T. pallidum sino frente a los lípidos de los tejidos destruidos por éste
y actúan como haptenos al combinarse con la espiroqueta. Aunque
no son específicos se producen en todos los pacientes infectados por
este microorganismo. Comienzan a detectarse 1 a 3 semanas después
de la aparición del chancro primario, su título aumenta hasta alcanzar
un máximo en el período secundario durante el que el 100 % de los
pacientes son positivos mientras que en el terciarismo sólo lo son un
70%.
28
El segundo tipo de anticuerpos lo constituyen los específicos, que
aparecen inmediatamente después de las reaginas y permanecen
positivos toda la vida si el paciente no se trata, mientras que el
tratamiento los negativiza muy lentamente. (57)
El suero humano normal contiene pequeñas cantidades de
anticuerpos específicos reactivos contra los antígenos TpN47, TpN33
y TpN30, que son lipoproteínas integrales de la membrana externa
que rodea al flagelo. La proteína TpN60, también de la membrana
externa, presenta reacción cruzada inmunológica con proteínas
similares de una gran variedad de bacterias.
En la sífilis primaria y secundaria se encuentran anticuerpos de tipo
IgM e IgG contra T. pallidum, pero la IgM disminuye en los estadíos
tardíos y después del tratamiento. (11)
Mediante Western Blot de antígenos reconocidos por el suero
sifilítico, se ha demostrado que el grado de reactividad es
proporcional a la duración de los síntomas.
Se han observado
linfocitos reactivos a los tres a seis días después de la infección y esta
respuesta altamente específica se mantiene desde el décimo día hasta
los dos años lo que se correlaciona con la infiltración mononuclear
progresiva en el sitio primario de la infección. Mediante
29
electroforesis de alta resolución SDS-PAGE (Sodium dodecyl
sulfate-polyacryalmide gel electrophoresis), se ha demostrado que el
T. pallidum posee unos 30 antígenos, de éstos los de mayor
importancia por su utilidad diagnóstica son las de 47, 37, 20, 33, 30,
17 y 15 kDa. (11)
Acerca de la Inmunidad Celular, los estudios experimentales han
demostrado la importancia del sistema inmunitario celular en la
resistencia a esta espiroqueta.
Hay pruebas firmes en los seres
humanos de que la inmunidad contra T. pallidum es parcial o de
aparición tardía. Algunos lactantes con infección congénita se han
reinfectado al llegar a la adolescencia. Así mismo, se logró reinfectar
con éxito a voluntarios humanos que antes habían padecido sífilis. La
probabilidad de que ocurra una reinfección disminuye con el tiempo
transcurrido después de la infección primaria.
Existe un período de resistencia parcial durante el cual puede ocurrir
reinfección sin formación de un chancro. Al llegar al estadío tardío
el paciente es completamente inmune a la reinfección.
Se ha observado que este tipo de inmunidad se encuentra deprimida
en la primoinfección y en el secundarismo. (57)
30
2.4.3. PERIODO DE INCUBACIÓN Y DESARROLLO DE LA
ENFERMEDAD.
Los treponemas se introducen en el cuerpo a través de una mucosa o
un corte o abrasión de la piel. Se ha estimado epidemiológicamente
que hasta el 50% de los contactos sexuales de personas que pueden
infectar a otros no sufren de la infección.
Poco después de la inoculación las espiroquetas se diseminan por
todo el cuerpo donde pueden causar enfermedad. El período de
incubación varía de 3 a 90 días, con una media de 3 semanas.
T. pallidum atraviesa rápidamente las mucosas intactas y las
raspaduras microscópicas de la piel y al cabo de unas horas alcanza
los vasos linfáticos y la sangre causando una infección sistémica y
focos metastáticos, mucho antes de que aparezca la lesión primaria.
La sangre de un paciente con sífilis inicial o en fase de incubación
tiene capacidad infecciosa.
Se ha calculado que el tiempo de
generación en la fase inicial activa es de 30 a 33 horas in vivo. El
período de incubación es inverso al número de microorganismos
inoculados. El 50% de la dosis infectante son 57 microorganismos.
(37)
31
La lesión primaria se produce por la degradación de la sustancia
intercelular por la mucopolisacaridasa que da lugar a la
desestructuración de los vasos, endarteritis obliterante, necrosis y
ulceración. El hospedador responde con un infiltrado de linfocitos y
células plasmáticas activadas, que destruyen los treponemas
cicatrizando la lesión. Una proporción de treponemas permanecen
viables en zonas no accesibles al sistema inmunitario (ojo y cerebro)
lo que causaría la cronicidad y las reactivaciones de la enfermedad.
El secundarismo ocurre como resultado de la inmunodepresión
desarrollada por la acción directa de la cápsula y la presencia de
inmunocomplejos circulantes, con lo que los microorganismos
intracelulares salen al exterior, se multiplican y producen las lesiones
secundarias.
La aparición del terciarismo se debe a la alteración del sistema
inmunitario del hospedador así como a los linfocitos sensibilizados
frente a antígenos propios dando lugar a las lesiones gomosas por
autoagresión.
La inmunidad celular es la responsable de los granulomas y recidivas
locales de la sífilis terciaria. (57)
32
2.5.- ANATOMÍA PATOLÓGICA.
El chancro está caracterizado por una gran infiltración mononuclear
con linfocitos predominantes, células plasmáticas y algunos escasos
macrófagos.
Los pequeños vasos que irrigan el área muestran
engrosamiento concéntrico endotelial lo que configura la endarteritis
obliterativa, en zonas más profundas del chancro el grado de
infiltración inflamatoria es menor, sin embargo, las lesiones
vasculares y el infiltrado perivascular son bastante acentuados. No
es fácil encontrar treponemas en esta lesión, excepto, en
observaciones muy cuidadosas con coloraciones argénticas. (13)
En el estudio anatomopatológico de las lesiones primarias se ha
observado
también
infiltración
perivascular
por
linfocitos,
incluyendo células CD8+ y CD4+, células plasmáticas y macrófagos
con proliferación de las células endoteliales capilares y obliteración
posterior de las luces de los vasos sanguíneos más pequeños. Las
células CD4+ muestran un perfil de citocinas de tipo TH1 congruente
con la activación de macrófagos, se pueden observar treponemas en
el interior del chancro en los espacios que quedan entre las células
epiteliales, fibroblastos, células plasmáticas y células endoteliales de
los capilares, en el interior de vasos linfáticos, en los ganglios
linfáticos regionales. Finalmente, la fagocitosis de microorganismos
33
por parte de macrófagos activados induce la resolución espontánea
del chancro.
En el secundarismo, las características histopatológicas de las
lesiones cutáneas maculopapulosas secundarias son hiperqueratosis
de la epidermis, proliferación capilar con tumefacción endotelial en
la dermis papilar y presencia de polimorfonucleares en la dermis
superficial y de infiltración perivascular por monocitos, células
plasmáticas y linfocitos en la dermis más profunda. (37)
Cuando se presenta ulceración la infección bacteriana exudativa que
ocurre puede modificar el aspecto histopatológico. En el condiloma
plano se observa intacto el epitelio que recubre la lesión, existe
infiltración leucocitaria y endarteritis obliterativa. Esta forma
secundaria es muy rica en treponemas y pueden observarse mediante
coloración de Levaditti. (6)
Las lesiones terciarias están producidas por endarteritis obliterativa
de los vasos de pequeño calibre, con afectación habitual de los vasa
vasorum de la aorta ascendente y, con menos frecuencia, de la
vasculatura del SNC (Sistema nervioso central). (37)
34
Las formas de neurosífilis pueden afectar varias estructuras del SNC
pero, generalmente, se afectan las meninges. Hay invasión de
leptomeninges, con decoloración discreta de éstas especialmente,
hacia la base, cerca al quiasma óptico. Se observa infiltrado difuso
de células linfocitarias y plasmáticas, con tendencia perivascular; en
el estadío crónico se desarrollará un proceso fibrótico con
engrosamiento meníngeo gradual que generalmente no involucra los
pares craneales.
Las formas tardías cursan con cuadros meningovasculares, patético,
tabes dorsal o atrofia del nervio óptico. La forma meningovascular
afecta a los vasos sanguíneos; se observan granulomas que se inician
en la adventicia, luego en la capa media, la capa muscularis y, por
último, la íntima; el endotelio prolifera provocando endarteritis
obliterante; se observan pequeñas áreas de infarto.
La parálisis general progresiva muestra al cerebro en un proceso de
atrofia, engrosamiento meníngeo notable; la corteza cerebral está
muy adelgazada y hay aumento de los ventrículos; hay gran pérdida
de células nerviosas hasta el punto de simular haber sido barridas las
neuronas de la corteza. Las células muertas son reemplazadas por
células gliales; vasos sanguíneos con infiltración linfocitaria y
35
plasmocitaria y abundantes microglias. Se encuentran gran cantidad
de treponemas.
En el Tabes Dorsal la lesión se centra sobre los haces posteriores de
la médula donde es muy difícil encontrar treponemas, lo común es la
atrofia de las raíces posteriores, especialmente, la región lumbar y de
los haces medulares posteriores. La fibrosis es muy marcada en las
raíces posteriores con grados variables de atrofia. Las leptomeninges
están muy engrosadas sobre la parte posterior de la médula. (6)
La atrofia del nervio óptico tiene ciertas características que la
colocan en una categoría especial; puede ocurrir en pocos días,
provocar gomas o hidrocéfalo y la destrucción del nervio o las
radiaciones ópticas con la consiguiente ceguera.
Existen también las gomas benignas tardías que presentan en la parte
central necrosis sin leucocitos u otras células vivas. Su centro es
avascular y se cree que es producto de una necrosis isquémica; la
periferia está infiltrada de linfocitos y células plasmáticas, vasos
sanguíneos cercanos con endarteritis obliterante; los treponemas son
difíciles de encontrar. Aparecen en zonas mucocutáneas, huesos,
testículos y en el hígado donde provocan un cuadro de cirrosis
llamado Hepar lobatum. (13, 33)
36
La característica histológica más notable de la reacción del
hospedador
son
las
alteraciones
vasculares:
endarteritis
y
periarteritis. La endarteritis se muestra como una dilatación capilar
con hinchazón y proliferación de las células endoteliales y
disminución del calibre de la luz del vaso.
La proliferación de la adventicia y la formación de manguitos
inflamatorios perivasculares de monocitos, células plasmáticas y
linfocitos. Durante la curación se produce proliferación fibroblástica
con fibrosis y cicatrización. También puede originarse un infiltrado
granulomatoso y tuberculoide con necrosis caseosa. (37)
En la placenta de mujeres infectadas se observa proliferación
endovascular y perivascular de los vasos de las vellosidades con
infiltrados de células plasmáticas y linfocitos. En el feto tiene lugar
una reacción inflamatoria intersticial y perivascular con invasión de
células mononucleares que producen compresión y atrofia del
parénquima con reparación posterior de fibroblastos y colágeno. (57)
37
2.6.- MANIFESTACIONES CLÍNICAS DE LA SÍFILIS.
Acorde a su epidemiología y respuesta al tratamiento se identifican 2
etapas: la sífilis precoz y la tardía con un límite entre ambas de 2
años. (54, 76)
2.6.1.- SÍFILIS PRECOZ.
Es
infecciosa
y
transmisible
por
contacto
sexual
o
vía
transplacentaria, causa lesiones cutáneomucosas con poca tendencia
a cicatrizar y que recidiva si no se instaura tratamiento, sin embargo,
con un tratamiento correcto es curable.
Su período de incubación es de 20 a 45 días, y en ella existe
septicemia treponémica. (53)
Se divide en 4 períodos:
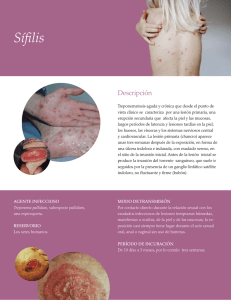
2.6.1.1. Sífilis Primaria: Aparición del chancro con adenopatías
satélites e impregnación treponémica generalizada; es una lesión
solitaria e indolora que aparece en el sitio de inoculación, por lo
general, en el pene en el hombre y labios mayores en la mujer, de
consistencia indurada, base limpia no purulenta y exudación
38
amarillo-grisácea.
Las adenopatías satélites son indoloras.
En
varones homosexuales pueden aparecer chancros anorrectales,
similar a fisura anal con dolor y hemorragia tras defecación. Dura
entre 10 y 14 días y cura en 6 semanas. (57)
2.6.1.2. Sífilis Secundaria: A las 6 a 8 semanas de lesión primaria.
Fiebre, mal estado general, rinorrea, faringitis, mialgias, cefaleas y
linfoadenopatías generalizadas. En el 80% de los casos se afecta la
piel, inicialmente, con un exantema no pruriginoso de lesiones
maculares o maculopapulares en tronco, hombros y extremidades.
Dura 2 semanas. En palmas y plantas da lugar a los clavos sifilíticos
y en cuero cabelludo a alopecia en placas; en regiones intertriginosas
se conocen como condilomas planos, lesiones hipertróficas y
granulomatosas de superficie erosionada; si afectan a las mucosas se
denominan placas mucosas. No es rara la afectación visceral. Sin
tratamiento dura 2 a 12 semanas donde empieza el siguiente período.
(12, 61)
2.6.1.3. Sífilis Latente: Caracterizado por presentar serologías
positivas con algún signo o síntoma de infección. Si no se trata sólo
un tercio de los pacientes progresan a sífilis tardía sintomática.
39
2.6.1.4. Sífilis Tardía.
No es contagiosa por vía sexual y sólo excepcionalmente lo es por
vía transplacentaria y puede producir lesiones crónicas, destructivas
en cualquier órgano o sistema. Su tratamiento es más difícil y sus
resultados curativos más aleatorios e incompletos. En la actualidad
es excepcional. Posee diversos cuadros clínicos acorde al sistema u
órgano afectado. Aparece 15 a 20 años después de haber sufrido la
etapa primaria. (3)
Puede ser Cutáneomucosa, en la que sifílides tuberosas o gomas
empiezan como nódulo y posteriormente se ulceran o, lesiones
esclerogomosas constituídas por gomas múltiples. Afecta con mayor
frecuencia a las piernas.
Ósea, en la que se presentan lesiones de periostitis superpuestas con
lesiones de osteomielitis gomosas y necrosis ósea que se adhieren a
la piel y fistulizan. Aparecen preferentemente en la tibia, bóveda
craneal y clavícula.
La forma Cardiovascular, que es más frecuente en hombres que en
mujeres, empieza con una aortitis no complicada que lleva a la
insuficiencia valvular y aparición de aneurisma.
40
La Neurosífilis, que se produce en 2 grupos:
Asintomática, en la que sólo se observa alteraciones en líquido
cefalorraquídeo (LCR) con o sin serología positiva.
La sintomática, que se divide en meningovascular que es una arteritis
obliterante de los pequeños vasos de las meninges, el cerebro y la
médula, que se presenta generalmente en pacientes con VIH. Y la
parenquimatosa, que es degenerativa con destrucción de células
nerviosas de la corteza cerebral; sus cuadros clínicos son el tabes
dorsal y la parálisis general progresiva. (57)
Muchos de estos síntomas se han relacionado con personajes bien
conocidos: Al Capone, Francisco de Goya, Enrique VIII, Adolfo
Hitler, Scout Joplin, Friedrich Nietzsche, Franz Schubert, Oscar
Wilde y el Kaiser Wilhelm. (58)
2.6.2.- SÍFILIS CONGÉNITA.
Una mujer sifilítica embarazada puede transmitir treponemas al feto
a través de la placenta a partir de la 10ª a 15ª semana. Algunos de los
fetos infectados mueren dando lugar al aborto, otros llegan a término
pero nacen muertos. (60, 64, 75, 40)
41
Algunos las dividen en 3 formas clínicas bien denominadas:
Sífilis fetal, feto muerto en útero y nace macerado.
Sífilis congénita precoz, sin síntomas pero serología positiva.
Sífilis congénita tardía que se diagnostica en niños de más de 2 años
de edad y sus manifestaciones fundamentales pueden recogerse en
tres grandes grupos: 1. Afección del sistema nervioso, con presencia
de meningoencefalitis y parálisis general progresiva. 2. Lesiones
características
de
la
propia
enfermedad,
como
queratitis
parenquimatosa intersticial; esta lesión es la más frecuente y muy
grave, ya que evoluciona dejando lesiones corneales de diversa
magnitud siendo la más grave la ceguera total bilateral. La
hipoacusia por afección del VIII par craneal es un síntoma tardío
pero característico de la enfermedad. 3. Estigmas de la sífilis
congénita: en el 40% de los enfermos con sífilis congénita existen
secuelas o malformaciones, como nariz en silla de montar, frente
olímpica, alteraciones dentarias (dientes de Hutchinson), rágades
peribucales, sordera y tibia en sable.
42
2.7.- DIAGNÓSTICO DE LA SÍFILIS.
T. pallidum no puede ser cultivado, de ahí que su identificación al
examen directo es muy difícil y no descarta la posibilidad de la
enfermedad ya sea por la presencia escasa de los treponemas, por la
inexperiencia del observador o por la labilidad del microorganismo
para sobrevivir fuera del huésped. Es por ello que la experiencia
indica que el diagnóstico indirecto o serológico es el procedimiento
de uso aceptado y de búsqueda inicial de la infección. (49, 73).
La infección por T. pallidum, produce la aparición de dos tipos de
anticuerpos: antilípido o reagínico y antitreponémico específico, que
son cuantificados mediante las pruebas no treponémicas y
treponémicas respectivamente. Ambas son positivas en pacientes
que presenten una infección treponémica de cualquier tipo ya sea,
pian, pinta o sífilis. (37, 73, 38).
2.7.1. PRUEBAS NO TREPONÉMICAS.
En la actualidad, se han desarrollado algunas técnicas para el
diagnóstico serológico de sífilis, entre ellas las no treponémicas o
también llamadas Reagínicas, que no determinan anticuerpos
específicos frente al Treponema pallidum sino que están basados en
43
antígenos de soluciones alcohólicas con cantidades específicas de
cardiolipina, colesterol y lecitina y que detectan anticuerpos Ig G o Ig
M (Inmunoglobulinas G y M) frente a estas sustancias.
Las pruebas que manejan este formato son: VDRL (Venereal
Research Disease Laboratory), RPR (Rapid Plasma Reagin), TRUST
(Toluidine Red Unheated Serum Test) y USR (Unheated Serum
Reagin). (73, 43).
Detectan los anticuerpos contra el lípido tisular llamado cardiolipina.
A inicios del siglo pasado se crearon diversas pruebas de fijación del
complemento, los procedimientos actuales son predominantemente
pruebas de floculación. Usan cardiolipina en forma de complejo con
colesterol y lecitina.
En todas ellas los anticuerpos se detectan mediante floculación
microscópica, en el caso del VDRL y USR, y macroscópica, en el
caso de RPR y TRUST. (37)
Las pruebas no treponémicas son utilizadas a escala mundial como
pesquisa inicial para el diagnóstico serológico de sífilis. La
utilización de reaginas como antígenos tiene la desventaja de
44
producir “falsos positivos” en alrededor del 10% de los casos. Esta
situación ha sido más estudiada en VDRL. (73, 68).
La VDRL y las otras pruebas “No Treponémicas” presentan
resultados positivos una a dos semanas después del inicio del
chancro, usan al antígeno cardiolipina para detectar anticuerpos
antitreponemas que son inespecíficos, pero que son producidos por
los pacientes ante la infección por T. pallidum. Su sensibilidad varía
según el estadío en el que se encuentren los pacientes: en fase
primaria es del 74 al 87%; en fase secundaria es del 99%, donde el
1% está representado por los positivos débiles, en fase latente es del
88 al 100% y en fase terciaria del 37 al 94%.
El 3% de los pacientes con anticuerpos contra Treponema pallidum
presentan un resultado negativo a estas pruebas. Estos resultados
falsos negativos se atribuyen a varias razones: errores técnicos;
pacientes en estado de incubación de la enfermedad y en la llamada
reacción prozona o fenómeno turbídico, que se da en pacientes con
títulos muy altos de anticuerpos anticardiolipina donde no se produce
floculación al ser estas muestras fuertemente reactivas. (37, 54, 64,
73, 73, 22).
45
Hasta el 10% de los pacientes presentan resultados falsos positivos
que pueden ser debidos a errores técnicos e incluso a padecimientos
infecciosos o autoinmunes. (37, 54, 64, 73, 71, 22).
Las causas que producen un “falso positivo” son infecciosas o no,
agudas o crónicas.
Los falsos positivos incluyen: leptospirosis,
mononucleosis infecciosa, lepra, enfermedades del colágeno, otras
treponematosis, hepatitis, sarampión, varicela, tuberculosis, diabetes
mellitus, fiebre reumática, infecciones parasitarias como malaria,
vacunas, enfermedades autoinmunes, neoplasias, situaciones como el
embarazo, toxicomanías y la edad avanzada y las muestras lipémicas
y hemolizadas. (54, 64).
Estos falsos positivos son agudos si se negativizan a los seis meses y
crónicos cuando persisten por más de 6 meses. Entre los
padecimientos agudos se encuentran: infección viral o vacunación
reciente, herpes genital, infección por VIH (Virus de la
Inmunodeficiencia Humana Adquirida), infección por Micoplasma
pneumoniae, paludismo, toxicomanía; entre las crónicas se
encuentran: envejecimiento, trastornos autoinmunitarios, lupus
eritematoso sistémico, artritis reumatoidea, toxicomanía. (37, 73)
46
Otras causas de resultados falsos positivos son los posibles errores
técnicos como temperatura inadecuada del laboratorio, reactivos
almacenados de manera inapropiada, preparación incorrecta de la
emulsión del antígeno VDRL, el empleo de muestras turbias,
lipémicas o contaminadas, así como impericia en la lectura del
ensayo. (71).
La prueba de la Reagina Plasmática Rápida (RPR) es más cara que
VDRL pero más fácil de ejecutar, se usa menos suero sin necesidad
de calentarlo, sin embargo, VDRL es la técnica de referencia cuando
se utiliza LCR (líquido cefalorraquídeo). Poseen una sensibilidad
similar, pueden utilizarse para la detección inicial y cuantificación de
anticuerpos séricos no treponémicos. La gravedad de la enfermedad
será acorde al título de reactividad del suero. (37, 68).
Las pruebas serológicas en general se vuelven reactivas después de 3
a 4 semanas desde el inicio de las lesiones y la sensibilidad y
especificidad varía acorde al estadío de evolución de la enfermedad.
(71).
47
2.7.2. PRUEBAS TREPONÉMICAS
Entre las pruebas serológicas treponémicas o específicas existen: la
de absorción del anticuerpo treponémico fluorescente (FTA-ABS) y
la de microhemaglutinación para anticuerpos Ig G frente a T.
pallidum (MHA-TP).
La prueba FTA-ABS es una técnica indirecta de anticuerpos
fluorescentes. El suero del paciente se diluye en un absorbente, que
es un extracto proveniente de cultivos de Treponema phagadenis o
treponema Reiter, se coloca en una capa sobre un portaobjetos al que
se ha fijado T. pallidum subespecie pallidum. Si el suero contiene
anticuerpos contre T. pallidum, éstos cubrirán los treponemas.
Cuando se agrega antiglobulina humana marcada con isotiocianato
de fluoresceína (FITC), se unirá a los anticuerpos del paciente que se
habían fijado a la espiroqueta. La reacción fluorescente se visualiza
con un microscopio de fluorescencia.
La prueba FTA-ABS tiene mayor tasa de positividad en la sífilis
temprana que las pruebas no treponémicas. La tasa de positividad es
cercana al 100% en el estadío secundario y persiste toda la vida. No
es afectada por el tratamiento antitreponémico. Por tanto, la prueba
FTA-ABS es buena para la detección sistemática de la sífilis tardía,
48
pero no puede usarse para seguir el tratamiento.
El grado de
positividad de esta prueba no tiene ningún significado biológico, por
lo que no se informa la intensidad de la fluorescencia y los sueros
positivos no se titulan.
La prueba de microhemaglutinación (MHTP) es una prueba de
hemoaglutinación indirecta para la detección de anticuerpos
específicos contra Treponema pallidum; se utilizan eritrocitos de ave
que son recubiertos con antígenos específicos del treponema. En
presencia de anticuerpos sifilíticos las células sensibilizadas se
aglutinan para formar patrones característicos en placas de
microtitulación, los anticuerpos contra treponemas no patógenos se
absorben por un extracto de treponemas de Reiter incluídos en las
suspensiones de células utilizadas. Esta técnica es mucho menos
complicada y no requiere un microscopio de fluorescencia. El
rendimiento es similar al procedimiento de fluorescencia, pero es
menos sensible en la sífilis temprana.
Ambas pruebas son específicas, tienen un valor predictivo
diagnóstico cuando se usan como confirmación de una prueba
reagínica reactiva. Incluso ellas provocan falsos positivos pero en 1
o 2 % de los casos cuando se usan para detección general inicial.
49
Existe también la prueba de la inmovilización del T. pallidum (TPI)
en la que los microorganismos son inmovilizados por suero inmune
más complemento, representa el estándar de oro, pero es muy
laboriosa de realizar y se efectúa en muy pocos laboratorios. (37).
En la práctica los médicos y laboratoristas deben estar familiarizados
con los tres usos de las pruebas serológicas para Sífilis: estudio de un
gran número de muestras de suero para detección o diagnóstico
mediante las pruebas RPR o VDRL; medición cuantitativa del título
de anticuerpos reagínicos para evaluar la actividad clínica de la sífilis
o para vigilar la respuesta al tratamiento, verbigracia la prueba de
VDRL; y, para confirmación diagnóstica de sífilis en un paciente con
positividad en una prueba de anticuerpos reagínicos o con presunto
diagnóstico clínico pero, a través de las pruebas treponémicas. Pues
la sensibilidad de estas pruebas varía en relación al estadío de la
enfermedad. Ver Anexo 2. (37, 26).
2.7.3. DIAGNÓSTICO DIRECTO
El examen directo de la presencia del T. pallidum en el chancro es el
único medio de diagnóstico en la sífilis primaria antes de la aparición
de los anticuerpos.
50
El método tradicional ha sido la microscopía de campo oscuro del
material raspado de la superficie de una lesión. La observación de la
motilidad de la espiroqueta es fundamental para diferenciar este
microorganismo de las espiroquetas saprófitas, por lo que la
observación microscópica debe llevarse a cabo inmediatamente
después de obtener la muestra.
Se puede realizar también mediante examinación microscópica por
contraste de fase de las lesiones sean del chancro o de los condilomas
planos que permite la visualización del microorganismo móvil
característico. (37, 60, 62).
Un enfoque alternativo es demostrar la presencia de espiroquetas en
las lesiones por inmunofluorescencia mediante la prueba de
fluorescencia directa para T. pallidum (DFA-TP) a partir de material
de una lesión o tejido.
2.7.4.- NUEVAS PRUEBAS PARA EL DIAGNÓSTICO DE LA
SÍFILIS.
2.7.4.1.- Inmunocromatografía.
51
Esta prueba es del tipo treponémico que recién se está introduciendo
en el medio y que en comparaciones con la prueba MHTP ha
demostrado tener una sensibilidad relativa del 99.7% y una
especificidad relativa del 99.6%. Permite un análisis más objetivo de
los resultados, es de más fácil ejecución y no necesita equipo
sofisticado para su desarrollo. (50)
Son membranas de nitrocelulosa donde se colocan péptidos
recombinantes de T. pallidum que funcionan como antígenos, en
líneas separadas y antiglobulina Ig G marcada con oro coloidal;
mediante fuerzas capilares las partículas unidas a los analitos migran
lateralmente a las denominadas zonas de captura. (11, 50)
Los antígenos recombinantes se unen al oro coloidal y junto con la
muestra del paciente migran a lo largo de la zona de prueba en forma
de partículas complejas de anticuerpo-antígeno-anticuerpo. Por lo
tanto, la formación de la línea visible en la zona de prueba indica que
en la muestra existen anticuerpos específicos del Treponema
pallidum, del tipo Ig M, Ig G e incluso Ig A. (50)
Es del tipo de pruebas rápidas que no requieren personal muy
entrenado ni equipo sofisticado. Es más sensible que RPR y presenta
52
1.4 % de resultados falsos positivos y una sensibilidad y
especificidad mayor del 95%. (11, 23).
2.7.4.2.- Enzimoinmunoensayo (Eia)
Se las utilizó por primera vez en 1975. Actualmente existen muchos
tipos que detectan IgM, IgG o ambos; han mejorado en sensibilidad y
especificidad con el uso de proteínas recombinantes como TpN15,
TpN17 y TpN47. El uso de anticuerpos treponémicos totales, IgM e
IgG, es de gran importancia cuando se realiza tamizaje o para
automatización cuando se tiene grandes volúmenes de trabajo. Tiene
sensibilidad y especificidad comparables con las de las pruebas de
referencia, pero a menudo se presenta en formatos más fáciles de
usar. (11)
Los anticuerpos IgM para T. pallidum, indican una infección reciente
y/o activa, pero un resultado negativo no excluye la necesidad de
tratamiento; éstos son detectables a las 2 semanas de adquirida la
infección; los IgG se detectan después de 4 a 5 semanas.
La
sensibilidad de IgM es de 93% para sífilis primaria, 85% para sífilis
secundaria y 64% para sífilis latente. Los IgM declinan después del
tratamiento pero no rápidamente por lo que no sirve para monitoreo
de tratamiento. (11)
53
En sífilis congénita la determinación de anticuerpos treponémicos
IgM es muy útil porque se lo considera diagnóstico presuntivo,
aunque la prueba negativa no descarta la posibilidad y debe repetirse
cada mes por los primeros 3 meses de vida. Las causa de falsos
positivos son: infección tardía durante el embarazo, supresión de IgG
en neonato por altos niveles de IgG materna y por un sistema inmune
poco desarrollado del recién nacido. (11)
2.7.4.3.- Inmunoblot: Westernblot
Consiste en la transferencia de proteínas a una membrana sintética de
nylon o nitrocelulosa; estas membranas se cortan en tiras, se incuban
con la muestra del paciente y se añade un anticuerpo marcado. Es
altamente sensible ya que detecta cantidades mínimas de antígeno, se
pueden detectar los antígenos TpN15, TpN17, TpN37, TpN45,
TmpA y TpN47. Puede presentar reacciones cruzadas con otras
espiroquetas o microorganismos como Borrelia.
El criterio de
diagnóstico es menos de 3 bandas, negativo; 3 o más bandas,
positivo.
Una ventaja de esta técnica es que el antígeno purificado puede
usarse como sustrato y el patrón de reactividad de los sueros puede
54
usarse para determinar la positividad. Sin embargo, si no se
estandarizan los criterios para determinar la positividad de la prueba
las variaciones de interpretación entre laboratorios pueden causar
problemas diagnósticos.
Se ha usado con éxito como prueba confirmatoria para la sífilis. La
sensibilidad y especificidad demostrada por varios estudios es de 99
a 100%.(11, 23)
2.7.4.4.- Inmunoensayo Lineal (Lia).
Es un inmunoblot pero los péptidos recombinantes se adosan
directamente en líneas paralelas sobre una membrana sintética. Los
antígenos presentes son tres proteínas recombinantes: TpN47,
TpN17, TpN15.
Para su interpretación la tira tiene un control
negativo y 3 controles positivos de IgG valorables de una cruz o
débil a tres cruces o fuerte con lo que la prueba es semicuantitativa.
La prueba es reactiva cuando hay más de 2 bandas presentes. No
presenta reacciones falso positivas. Tiene las mismas ventajas y
utilidades que el inmunoblot. La sensibilidad es de 99,6 a 100% y
especificidad de 99,3 a 99,5 %. (11)
55
2.7.4.5.- Inmunofluorescencia De Superficie (Sifa)
Técnica en la que el suero inactivado del paciente es colocado en una
suspensión de treponemas obtenida de testículos de conejos
infectados, se incuba la suspensión a 37◦C en anaerobiosis, se
centrifuga y se diluye. Se coloca sobre una lámina portaobjetos, se
deja secar y se fija, se le añade un conjugado de inmunoglobulina
total de conejo con fluoresceína y se debe observar fluorescencia
brillante.
Ha demostrado una especificidad del 100% y una
sensibilidad semejante a la de las pruebas de referencia, sin embargo,
tiene la desventaja de ser laboriosa y costosa. (11)
2.7.4.6.- Reacción en cadena de la polimerasa (PCR).
Técnica que permite a partir de una sola copia de una molécula de
ADN (ácido desoxirribonucleico) obtener miles de copias.
Se
utilizan cebadores diseñados a partir de fragmentos de ADN del gen
TpN47; se pueden usar muestras como líquido amniótico, suero
neonatal, LCR (líquido cefalorraquídeo) neonatal, sangre y tejidos.
Su mayor utilidad consiste en detectar en pequeñas cantidades de
muestra el material genético de la espiroqueta con sensibilidad mayor
del 95% y especificidad mayor al 99%; la técnica presenta el
inconveniente de no poder determinar la efectividad del tratamiento
56
debido a que el ADN amplificado puede ser de una pequeña cantidad
de microorganismos persistentes o ADN de organismos muertos.
Se ha diseñado la técnica RT-PCR (reverse transcriptase-PCR), que
es la prueba más sensible para la detección y cuantificación de
ARNm (ácido ribonucléico mensajero).
En esta técnica los
cebadores utilizados son los de las regiones conservadas del
ARNr16S, los cuales son elongados con una transcriptasa inversa.
Las pequeñas cadenas de ADN producidas se amplifican por PCR y
luego secuenciadas. Es más sensible que PCR. (11)
2.7.5.- ALGORITMO PARA PRUEBAS DE TAMIZAJE PARA
SÍFILIS.
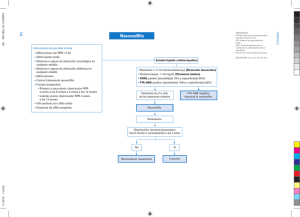
En el anexo 3 se observa un esquema para la interpretación de la
pruebas treponémicas y no treponémicas para el diagnóstico de
sífilis. (49)
2.7.6.- CRITERIOS DIAGNÓSTICOS SEGÚN PERÍODOS
EVOLUTIVOS.
En período primario se realizarán:
Detección de treponemas a partir de exudado del chancro;
Pruebas serológicas no se positivizan hasta 1 a 4 semanas.
57
En secundarismo:
Pruebas serológicas (todas positivas)
Detección de treponemas a partir de lesiones húmedas
En latencia precoz:
Pruebas serológicas positivas, clínica negativa.
Neurosífilis:
Visualización de treponemas en LCR o amplificación de DNA, no
implican afectación activa especialmente en sífilis precoz
Pruebas serológicas del LCR son de difícil interpretación
Sífilis Congénita:
Detección de treponemas en lesiones, placenta, cordón umbilical,
secreción nasal o autopsia
Detección de anticuerpos fetales: diferenciar de maternos.
En pacientes con VIH pueden presentarse reacciones anómalas, con
títulos de VDRL muy altos o muy bajos. (12, 60)
2.8.- TRATAMIENTO.
Desde 1943 se ha usado la penicilina como medicamento eficaz.
Con los esquemas actuales se observan los siguientes parámetros.
58
Niveles de penicilina en suero mayores a 0.03 ug/ml por lo menos
durante 7 días;
Con dosis superiores a 0,5 mg/Kg cada 9 horas no se observan
mejores resultados. (35)
Las tasas de curación son menores mientras más evolucionada esté la
enfermedad. (58, 80, 81)
Para sífilis en incubación se utilizan cefalosporinas, quinolonas y
azitromicina. (82)
La tasa de curación es del 100% con dosis de 2,4 millones de
penicilina benzatínica.
Las tasas de curación con doxiciclina se
aproximan al 100%. (83)
En pacientes embarazadas se recomienda realizar un ciclo de
tratamiento antes del cuarto mes de gestación y otro después del
sexto. Tras el parto se tratará a la madre con doxiciclina y al niño
como una sífilis congénita. (12, 58, 82)
59
En el anexo 4 se muestra las pautas de tratamiento propuesta por el
Centro de Control de enfermedades (CDC) y por la Guía Europea
para el Manejo de la Sífilis. (84)
2.9. PRUEBAS DE TAMIZAJE.
Se define al tamizaje como el proceso mediante el cual se trata de
identificar enfermedades o problemas de salud subyacentes, a través
de testeos masivos, que permiten diferenciar a los individuos
saludables de los que pudieran tener la enfermedad; no son
usualmente diagnósticos y requieren de un seguimiento de
investigación apropiado y un tratamiento específico.
Reconocer alguna característica de interés en un conjunto en el que
se presentan muchas otras características es lo que en español se
denomina cribado, tamizado o escrutinio; de hecho, el término criba
(del latín, cribrum) hace referencia a una lámina agujereada y fija en
un arco de madera donde se pueden seleccionar los objetos que
pueden pasar a través de dichos agujero. El término anglosajón para
describir lo anterior es screening.
La organización mundial de la salud (OMS), define tamizaje como
“el uso de una prueba sencilla en una población saludable, para
identificar a aquellos individuos que tienen alguna patología, pero
60
que todavía no presentan síntomas”. El servicio de fuerzas
preventivas de Estados Unidos (the U.S. Preventive Services Task
Force), puntualiza que tamizaje son, “aquellas acciones preventivas
en las cuales una prueba o examen sistematizado es usado, para
identificar a los pacientes que requieren una intervención especial”
2.9.1. CLASIFICACIÓN DE LAS PRUEBAS DE TAMIZAJE.
Masivas o poblacionales cuando comprometen a toda la población.
Múltiples o Multifacéticas, que comprende el uso de una amplia
variedad de tests en una misma ocasión.
Gatillos, o de grupos con exposiciones especiales (por ejemplo,
trabajadores expuestos al asbesto), generalmente usados en salud
ambiental u ocupacional.
De oportunidad, restringidos a pacientes que consultan a su médico
por algún motivo particular, o también llamado de búsqueda de
casos.
2.9.2. CRITERIOS PARA IMPLEMENTAR UNA PRUEBA DE
TAMIZAJE.
Los criterios que debe cumplir una prueba antes de ser instituida son:
61
Que corresponda a una enfermedad importante, con alta prevalencia
del estado preclínico, de historia natural conocida y largo período
entre la aparición de los primeros síntomas y la enfermedad.
Que los test diagnósticos sean seleccionados por criterios de
sensibilidad y especificidad, sean simples y baratos, seguros,
aceptables y confiables.
Que el diagnóstico y tratamiento sea posible con los recursos
apropiados y se aseguren disponibilidad, efectividad y aceptabilidad
de las intervenciones.
Wilson y Junger definieron los criterios que debe reunir una
enfermedad para ser incluida en un programa de pesquisa:
La enfermedad a detectar debe ser potencialmente grave o constituir
un importante problema de salud.
La historia natural de la enfermedad debe ser conocida, con una fase
de enfermedad preclínica o período de latencia lo suficientemente
largo.
Que pueda ser puesta en evidencia por una prueba relativamente
sencilla, fácil de realizar, y que no entrañe secuelas para el paciente.
Dicha prueba debe ser aceptable para la población.
62
Que sea una prueba con suficiente y probada validez (medida por su
sensibilidad, especificidad y valores predictivos).
La prueba debe tener un costo adecuado de modo que éste no sea
desproporcionado en relación con los costos de la atención médica.
El costo de la detección (incluyendo diagnóstico y tratamiento de
pacientes diagnosticados), no debe ser desproporcionado en relación
con el gasto sanitario en general.
Debe definirse claramente a quién se considera enfermo o a quiénes
tratar
como
pacientes.
Debe existir un tratamiento oportuno y adecuado para la enfermedad
pesquisada, que conlleve a minimizar el detrimento de la calidad de
vida
del
enfermo.
El tratamiento temprano en el período asintomático debe ser superior
al iniciado una vez que se desarrollan los síntomas. La terapéutica
debe
alterar
la
evolución
natural
de
la
enfermedad.
63
Hay que asegurar la continuidad en el tiempo de la aplicación de las
pruebas de pesquisa. La búsqueda de casos debe ser un proceso
continuo y no un «proyecto» de corta duración o por una vez.
En el contexto de la Unión Europea se realizaron una serie de
recomendaciones más orientadas a las estrategias del cribado. La
primera es que en el contenido de las estrategias de salud pública
siempre se debería priorizar la prevención primaria frente al
diagnóstico precoz de una enfermedad. Por lo tanto, paralelamente a
los esfuerzos y recursos destinados a los programas de cribado,
deberían dedicarse también recursos e investigación orientados a la
prevención a partir del análisis de factores de riesgo y estrategias de
reducción de la exposición a los mismos.
Un cribado se debería ofrecer siempre dentro de un contexto de
programas organizados en los que se garantice la calidad (técnica, de
formación y organización), la accesibilidad y equidad, la información
a la población sobre los beneficios y efectos adversos. Los beneficios
del cribado únicamente se pueden lograr con una elevada
participación de la población y garantizando una adecuada atención
asistencial en caso de sospecha y/o confirmación diagnóstica.
64
2.9.3. VALORACIÓN DE UNA PRUEBA DE TAMIZAJE
Una prueba de tamizaje o cribado puede valorarse mediante 2
aspectos: Validez y la confiabilidad del test.
La validez es la capacidad que tiene una prueba para identificar a los
individuos sanos y a los que padecen una determinada enfermedad.
Se mide a través de la sensibilidad, especificidad, valor predictivo
positivo y valor predictivo negativo.
La confiabilidad o variabilidad, estará valorada por la variabilidad
individual, inter e intraensayo que se obtenga de la prueba.
2.9.3.1. Sensibilidad.
Es la proporción de gente verdaderamente enferma en una población
sometida a screening. Es la habilidad que tiene una prueba para
identificar correctamente a aquellos que realmente tengan la
enfermedad. Es la probabilidad de que el test sea positivo en
personas enfermas.
2.9.3.2. Especificidad.
Es la proporción de gente sana que es identificable como tal por la
prueba. Es la habilidad que tiene la prueba para identificar
65
correctamente a aquellos que no tienen la enfermedad. Es la
probabilidad de que el test sea negativo en personas libres de
enfermedad.
2.9.3.2. Cálculo de la sensibilidad y especificidad.
Para ejecutar este cálculo es necesario realizar la siguiente tabla:
ENFERMEDAD
Test de Screening
Presente Ausente
Positivo
a
b
a + b (r)
Negativo
c
d
c + d (s)
a + c (t)
b + d (u) a + b + c + d (N)
Donde:
Sensibilidad
66
Total
a
ac
Especificidad
d
bd
2.9.3.3. Valor Predictivo Positivo.
Es el porcentaje de todos aquellos que tienen una prueba positiva y
por tanto tienen la enfermedad.
Es la probabilidad de que una persona tenga la enfermedad cuando el
test es positivo.
Contesta a la pregunta, si una persona tiene un resultado positivo a la
prueba ¿cuál es la probabilidad de que verdaderamente tenga la
enfermedad?
2.9.3.4. Valor Predictivo Negativo.
Es el porcentaje de todos aquellos que tienen una prueba negativa
que realmente no tienen la enfermedad.
Es la probabilidad de que una persona no tenga la enfermedad
cuando el test es negativo.
67
Contesta a la pregunta, si una persona tiene un resultado negativo,
¿cuál es la probabilidad de que no tenga la enfermedad?
El cálculo de estos valores sería:
Valor Pr edictivoPositivo
a
ab
Valor Pr edictivoNegativo
d
cd
2.9.3.5. Valor Predictivo Positivo y su relación con la prevalencia.
Un aumento en la prevalencia estaría acompañado de un aumento en
el valor predictivo positivo y un descenso en el valor predictivo
negativo, mientras que un descenso en la prevalencia, muestra un
descenso en el valor predictivo positivo y un aumento en el valor
predictivo negativo.
Esto se explica por el teorema de Bayes “Sea { A1, A2, ….Ai….An}
un conjunto de sucesos mutuamente excluyentes y cuya unión es el
total o sea 1, y tales que la probabilidad de cada uno de ellos es
68
distinta de cero. Sea B un suceso cualquiera del que se conocen las
probabilidades condicionales P (B/Ai). Entonces la probabilidad P
(Ai/B) viene dada por la expresión:
donde:
P(Ai) son las probabilidades a priori.
P(B / Ai) es la probabilidad de B en la hipótesis Ai.
P(Ai / B) son las probabilidades a posteriori.
Esto se cumple siempre que
Utilizando la tabla de test/enfermedad (2x2) si la prueba fuera
perfecta b=c=0, desgraciadamente nunca ocurre. Se denomina falsopositivo (FP) al cociente c/t, y es una estimación de la probabilidad
condicionada p(+|NE); se denomina falso-negativo (FN) al cociente
b/u, y es una estimación de la probabilidad condicionada p(-|E).
Estos dos valores cuantifican los dos errores que la prueba puede
69
cometer y caracterizan a la misma. Simétricamente, los coeficientes
que cuantifican los aciertos son la sensibilidad, p(+|E), y la
especificidad p(-|NE).
Cuando la prueba se usa con fines diagnósticos (o de "screening")
interesa calcular p(E|+) ( o valor Predicitivo Positivo VPP) y/o
p(NE|-) ( o Valor Predicitivo Negativo VPN), que aplicando el
teorema de Bayes y considerando los sucesos Enfermedad (E) y No
Enfermedad (NE) como una partición de A, tendremos la siguiente
expresión:
Como E y NE son una partición, es decir sucesos incompatibles,
usando el Teorema de Bayes:
70
Pero de acuerdo a las definiciones hechas anteriormente es posible
entonces expresar que:
y desde luego de manera similar se calcularía el VPN a partir de:
Que también se expresaría como:
2.9.3.5. Valor Predictivo Positivo y su relación con la
especificidad y sensibilidad.
71
Un aumento en la especificidad, quedando fijas la sensibilidad y la
prevalencia, implicaría un aumento en los valores predictivos, con
mayor rapidez en el valor predictivo positivo. A un descenso en la
especificidad, le sigue un descenso con más fuerza en el valor
predictivo positivo que en el valor predictivo negativo.
Cuando varía la sensibilidad, quedando constantes la especificidad y
la prevalencia, un aumento de la sensibilidad estaría seguido por un
aumento en el valor predictivo positivo y mayor aún en el valor
predictivo negativo. Al disminuir la sensibilidad, en estas mismas
condiciones, el valor predictivo negativo disminuye más que el valor
predictivo positivo.
2.9.3.6. Variabilidad individual o repetibilidad.
De acuerdo con el VIM (Vocabulario Internacional de Metrología) la
repetibilidad es:
La proximidad de concordancia entre los resultados de mediciones
sucesivas del mismo mensurando bajo las mismas condiciones de
medición. Donde: Estas condiciones son llamadas condiciones de
repetibilidad; las condiciones de repetibilidad incluyen: el mismo
72
procedimiento de medición, el mismo observador, el mismo
instrumento de medición, utilizado bajo las mismas condiciones, el
mismo lugar, repetición en un periodo corto de tiempo; y, la
repetibilidad puede ser expresada cuantitativamente en términos de la
dispersión característica de los resultados.
2.9.3.7. Variabilidad interensayo e intraensayo.
También llamado reproducibilidad, que es la proximidad de
concordancia entre los resultados de mediciones sucesivas del mismo
mensurando bajo condiciones de medición que cambian. Donde: una
declaración válida de reproducibilidad requiere que se especifique la
condición que cambia; las condiciones que cambian pueden incluir:
principio de medición, método de medición, observador, instrumento
de medición, patrón de referencia, lugar, condiciones de uso, tiempo;
la reproducibilidad puede ser expresada cuantitativamente en
términos de la dispersión característica de los resultados; y, se
entiende que los resultados usualmente son resultados corregidos.
73
Figura 1. Reproducibilidad o Variabilidad inter o intraensayo
Tomado de: Aranda, Víctor. (1999) Curso: Evaluación y expresión
de incertidumbres con estudios r&R . MetAs, México.
Los métodos aceptables para la determinación de estudios de
repetibilidad y reproducibilidad se basan en la evaluación estadística
de las dispersiones de los resultados, ya sea en forma de rango
estadístico (máximo - mínimo) o su representación como varianzas o
desviaciones estándar, estos métodos son:
Rango, Promedio y Rango, ANOVA (análisis de varianza)
El Rango. Este método permite una rápida aproximación a la
variabilidad de las mediciones, no descompone la variabilidad en
repetibilidad y reproducibilidad, su aplicación típica es como el
74
método
rápido
para
verificar
si
la
relación
repetibilidad/reproducibilidad no ha cambiado.
Promedio y Rango. Este método permite una estimación tanto de
repetibilidad como reproducibilidad, sin embargo, no permite
conocer su interacción, esta interacción entre la repetibilidad y la
reproducibilidad o entre el instrumento y el operador puede
conocerse en caso de que exista con el método de ANOVA.
ANOVA (análisis de varianza). Las ventajas de la técnica de
ANOVA comparada con el método de Promedio y Rango son:
Es posible manejar cualquier arreglo o estructura experimental, es
posible estimar las varianzas más exactamente, se obtiene mayor
información de los datos experimentales, permite conocer la
interacción entre la repetibilidad y la reproducibilidad.
Además, se pueden hacer los cálculos del porcentaje de concordancia
global, que se calcula así:
75
%deConcordancia
A F K P
x100
total
Donde se toma el siguiente cuadro como modelo:
Lectura
Número 2
Lectura Número 1
Anormal
Sospechosa
Dudosa
Normal
Anormal
A
B
C
D
Sospechosa
E
F
G
H
Dudosa
I
J
K
L
Normal
M
N
O
P
Muchas veces una gran cantidad de individuos a los que se realiza
una prueba tienen resultados negativos, lo que arroja una
concordancia considerable entre las 2 pruebas respecto a esos
pacientes negativos; es por ello que, cuando se estima la
concordancia, el valor puede ser muy alto debido a estos individuos,
76
encubriendo una discordancia significativa entre los observadores
respecto a cuáles sujetos están clasificando como positivos.
Esto puede manejarse no considerando a aquellos sujetos que ambos
observadores clasificaron como negativos (CASILLERO C) y
calcular la concordancia utilizando como denominador sólo a
aquellos a quienes al menos un observador calificó como anormales
(CASILLERO A, B ,C).
Observador 1
Observador 2
Positivo
Negativo
Positivo
a
b
Ignorar
Negativo
c
d
Entonces:
Porcentaje de Concordancia:
a
x100
abc
77
El porcentaje de concordancia como indicador de reproducibilidad
tiene el inconveniente de que, aun en el caso de que los dos
observadores clasifiquen con criterios independientes, se produciría
un cierto grado de acuerdo por azar. Puede haber coincidencia en el
resultado sin que exista nada más que el puro azar, no el mismo
criterio en la decisión. Es deseable que un índice de concordancia
tenga en cuenta este hecho y que, de algún modo, indique el grado de
acuerdo que existe por encima del esperado por azar. En este sentido
Cohen propuso el denominado índice kappa ( * ), que definió como:
PoPe / * = 1Pe
siendo Po la proporción de concordancia observada y Pe la
proporción
de
concordancia
esperada
en
la
hipótesis
de
independencia entre los observadores, es decir, de concordancia por
azar. A partir de la tabla 1, Po = (a + d)/N y Pe = (rt + su)/N2.
Kappa
78
Po Pe
1 Pe
Para su utilización se utiliza el siguiente gráfico:
Interpretación
0
Pe
Concordancia
por azar
Po
1
Concordancia
más allá del azar
0
1
k
Se utiliza el siguiente cuadro para su valoración:
Kappa
grado de acuerdo
< 0,00
sin acuerdo
0,00 - 0,20
Insignificante
0,21 - 0,40
Mediano
0,41 - 0,60
Moderado
0,61 - 0,80
Sustancial
0,81 - 1,00
casi perfecto
79
3. MATERIALES Y MÉTODOS.
3.1.
MATERIALES.
3.1.1. LOCALIZACIÓN.
3.1.1.1.
Colegios.
Varios colegios fiscales que se encuentran ubicados en la ciudad
de Guayaquil en la región Litoral al oeste del Ecuador, a 2º11
minutos de latitud sur y 79º54 minutos de longitud occidental.
Todos los Colegios están en la provincia del Guayas, en el
Cantón Guayaquil y se encuentran en las parroquias Tarqui y
Ximena. Pertenecen al orden fiscal, regentados y subsidiados por el
Ministerio de Educación del Gobierno de la República del Ecuador.
3.1.1.2.
Instituto Nacional de Higiene y Medicina Tropical
“Leopoldo Izquieta Pérez”
Se encuentra ubicado en la ciudad de Guayaquil en la región
Litoral al oeste del Ecuador, a 2º11 minutos de latitud sur y 79º54
minutos de longitud occidental. Ubicado en la provincia del Guayas,
80
Cantón Guayaquil, Parroquia Tarqui, en el centro de la ciudad,
Barrio Orellana, en las calles Julián Coronel y Esmeraldas.
Pertenece al Ministerio de Salud Pública del Ecuador.
3.1.2. PERIODO DE LA INVESTIGACIÓN.
El estudio fue realizado a partir de muestras obtenidas durante el año
2007.
3.1.3. RECURSOS.
3.1.3.1.
Recursos Humanos.
Doctor Enrique Vélez, Tutor.
Doctora Sunny Sánchez Giler, Maestrante, desarrollo del ensayo,
obtención de datos.
3.1.3.2.
Recursos Materiales.
Los equipos, materiales, reactivos e insumos utilizados en esta
investigación se detallan en el Anexo 5.
81
3.1.4. UNIVERSO Y MUESTRA
3.1.4.1.
Tamaño del Universo.
El Universo está formado por los alumnos de 6to año de varios
colegios fiscales de Guayaquil. Acorde al promedio histórico, es de
586 estudiantes.
3.1.4.2.
Tamaño de la Muestra.
Es el mismo número de estudiantes del Universo que cumplen
con todos los criterios de inclusión y exclusión. En total 527
estudiantes.
3.2.
MÉTODO.
3.2.1. TIPO DE INVESTIGACIÓN.
Este estudio es de campo porque se tomaron las muestras in situ
(en los colegios) y de laboratorio, donde se efectuaron los ensayos.
3.2.2. DISEÑO DE INVESTIGACIÓN.
82
El estudio se planteó con un diseño no experimental, transversal,
de enfoque cuantitativo.
3.2.3. PROCEDIMIENTOS DE INVESTIGACIÓN.
Los datos y los resultados de las muestras de sangre de los
participantes del estudio fueron obtenidos en el Laboratorio de
Serología de Sífilis dentro del marco del Plan de Prevención y
Control de la Sífilis que lleva el Ministerio de Salud Pública del
Ecuador.
Las muestras de sangre obtenidas fueron tomadas a partir de
venopunción, previa asepsia y antisepsia. Estas muestras fueron
procesadas mediante centrifugación a temperatura ambiente (22 ◦C),
a 5000 rpm por 5 minutos y analizadas bajo el método de
inmunocromatografía: Prueba Ultra Rápida de Sífilis en Placa,
ACON Laboratories Inc., San Diego CA, USA, siguiendo el
protocolo establecido por el fabricante. Anexo 6 y 7.
83
Dos meses antes del desarrollo de la ejecución de las pruebas se
realizó una prueba piloto de la técnica de inmunocromatografía a 124
muestras en los laboratorios del Dr. José Sánchez Mata siguiendo las
instrucciones del fabricante.
El flujograma de actividades se presenta en el Anexo 8.
3.2.4. ANÁLISIS DE LA INFORMACIÓN.
Los datos fueron ingresados en una base de datos de Microsoft
Excel y analizados mediante estadística simple.
Los resultados están expresados en frecuencia, porcentajes,
promedio y análisis de varianza.
3.2.5. CRITERIOS DE INCLUSIÓN Y EXCLUSIÓN.
3.2.5.1.
84
Criterios de Inclusión.
1. Estudiantes de 16 a 18 años de edad del último curso de
bachillerato de los colegios seleccionados que fueron atendidos
por el Laboratorio de Serología de Sífilis del Instituto Nacional
de Higiene y Medicina Tropical “Leopoldo Izquieta Pérez”.
2. Estudiantes, cuyos datos de reactividad/positividad relacionada al
diagnóstico de Sífilis consten en el record histórico del
Laboratorio de Serología de Sífilis del INHMT “LIP”
3. Muestras en calidad idónea para el ensayo.
3.2.5.2.
Criterios de Exclusión.
1. Estudiantes que no estén entre los 16 a 18 años de edad.
2. Estudiantes, cuyos datos de reactividad/positividad relacionada al
diagnóstico de Sífilis y sexo no consten en el record histórico del
Laboratorio de Serología de Sífilis del INHMT “LIP”.
3. Muestras, cuyo estado no garanticen la calidad del ensayo.
85
4. RESULTADOS Y DISCUSIÓN.
4.1. RESULTADO.
Se obtuvieron 527 datos serológicos de estudiantes de 5 colegios
de la ciudad de Guayaquil, que cumplían con los criterios de
inclusión del anteproyecto aprobado.
La muestra se encontró distribuida de acuerdo a los datos
demográficos de la siguiente manera:
Tabla 1: Distribución muestral por colegio y género.
GÉNERO
COLEGIOS
A
B
C
D
E
TOTAL
MASCULINO
#
%
109 50,00
19
8,72
42
19,27
48
22,02
0
218 41,37
Fuente: Ficha de datos.
Elaborado por autora.
86
FEMENINO
#
%
132
42,72
16
5,18
46
14,89
35
11,33
80
25,89
309
58,63
TOTAL
#
%
241
45,73
35
6,64
88
16,70
83
15,75
80
15,18
527 100,00
En cuanto al género, como se observa en la Tabla 1, existe un
predominio del sexo femenino (58,63%) sobre el masculino
(41,37%). El colegio con mayor participación fue el A (45,73%) y el
de menor participación el B con el 6,64% de la muestra.
Los resultados obtenidos fueron los siguientes:
Tabla 2: Distribución de resultados del VDRL y verdaderos
enfermos.
VDRL
Positivo
Negativo
ENFERMEDAD
Presente Ausente
Total
2,00
1,00
3,00
524,00
524,00
2,00
525,00
527,00
Fuente: Análisis desarrollados.
Elaborado por autora.
87
Tabla 3: Distribución de resultados de Inmunocromatografía
para Sífilis y verdaderos enfermos.
ENFERMEDAD
Total
INMUNO Presente Ausente
2,00
3,00
5,00
Positivo
522,00
522,00
Negativo
2,00
525,00
527,00
Fuente: Análisis desarrollados.
Elaborado por autora.
4.1.1. PRIMER OBJETIVO ESPECÍFICO.
De acuerdo a lo observado en las Tablas 2 y 3, la especificidad
obtenida fue la siguiente:
Especificidad
VDRL:
524
524
0,9981 * 100 99,81%
1 524 525
Inmunocromatografía:
88
d
bd
522
522
0,9943 * 100 99,43%
3 522 525
Al comparar los niveles de especificidad de la técnica VDRL con la
inmunocromatografía, se observa una ligera ventaja numérica, que
puede ser disminuída por el hecho de que la inmunocromatografía es
una técnica más sencilla y de menor demanda de recursos técnicos,
de infraestructura y equipamiento.
4.1.2. SEGUNDO OBJETIVO ESPECÍFICO.
Los niveles de sensibilidad obtenidos, siguiendo la fórmula, fueron:
a
Sensibilidad
2
ac
VDRL:
1 * 100 100%
20
Inmunocromatografía:
2
1 * 100 100%
20
Al comparar los niveles de sensibilidad de ambas técnicas, se
observa que poseen el mismo nivel: 100%. Sensibilidad perfecta.
89
4.1.3. TERCER OBJETIVO ESPECÍFICO.
El valor predictivo positivo y negativo de ambas técnicas fue:
Valor Pr edictivoPositivo
VDRL:
2
2
0,67 * 100 67%
2 1 3
Inmunocromatografía:
2
2
0,4 * 100 40%
23 5
Valor Pr edictivoNegativo
VDRL:
a
ab
d
cd
524
524
1 * 100 100%
524 0 524
Inmunocromatografía:
522
522
1 * 100 100%
522 0 522
La verdadera utilidad de una prueba de tamizaje es que no se le
escape ningún individuo realmente enfermo y que si su resultado es
negativo descartan virtualmente a la enfermedad.
90
A la primera
premisa se la define como sensibilidad y a la segunda como valor
predictivo negativo.
Los porcentajes de ambas características son iguales a las obtenidas
por García Cisneros y col. 1 , en el 2008, quien en una población de
926 mexicanos obtuvo una sensibilidad entre el 97,38 -100% y de
VPN entre el 97,86 – 100%. La OPS en su propuesta de Protocolo
de estudios de prevalencia, acepta que las pruebas rápidas de
inmunocromatografía para Sífilis poseen una sensibilidad de 84-98%
y especificidad de 94-98%. 2
En este sentido, la sensibilidad de la inmunocromatografía fue del
100%, igual a la del VDRL, y el VPN de ambas técnicas también fue
del 100%. Esto convierte a ambas técnicas en excelentes pruebas de
1
García Cisneros S. Sensibilidad y especificidad de dos pruebas treponémicas
para el diagnóstico de la sífilis. ENF INF MICROBIOL 2008 28 (2): 46-50.
2
OPS/OMS. Recomendaciones técnicas para la elaboración de protocolos para
estudios de prevalencia de sífilis y VIH en parturientas y puérperas. 2011.
91
screening; sin embargo, las ventajas de la inmunocromatografía
sobre el VDRL están dadas por:
No necesidad de equipamiento, tal como: microscopio, baño
maría y pipetas.
No necesita electricidad, pues puede ser realizado con sangre
entera y no necesita equipos.
Facilidad de ejecución e interpretación. El VDRL es de
compleja
ejecución
y
su
interpretación
necesita
la
experiencia del observador.
No necesita entrenamiento, ni intensa capacitación.
Se puede conservar a temperatura ambiente, lo que permite
que sea transportada a lugares de difícil acceso. El VDRL
necesita refrigeración y calentamiento previo a su utilización.
Resultados se obtienen en 10-15 minutos.
No se afecta el resultado con el efecto prozona. El efecto
prozona es la ausencia de reacción debido a exceso de
anticuerpos y puede ocurrir durante la infección primaria
tardía o la infección secundaria y produce falsos negativos
con el VDRL.
92
4.1.4. CUARTO OBJETIVO ESPECÍFICO.
En cuanto a la confiabilidad o variabilidad de las pruebas:
Para evaluar la Repetibilidad o variabilidad individual de las
muestras, se tomaron 20 muestras al azar, y se analizaron por ambos
métodos, por un mismo operador, durante 5 días seguidos, bajo las
mismas condiciones de laboratorio. Obteniéndose los siguientes
resultados:
Tabla 4: Distribución de resultados de VDRL en evaluación de
Repetibilidad o Variabilidad Individual.
VDRL
REACTIVO
NO REACTIVO
TOTAL
1
0
20
20
2
1
19
20
3
0
20
20
4
0
20
20
5
0
20
20
DIAS
Fuente: Análisis desarrollado.
Elaborado por autora.
93
En relación a los datos expuestos en la Tabla 4, se calculó la
desviación estándar para el VDRL con un resultado de 0,45; esto es
que la dispersión de la ejecución de esta técnica es de 0,45, la cual
puede ser observada en el Gráfico 1.
Gráfico 1: Repetibilidad del VDRL.
Fuente: Análisis desarrollado.
Elaborado por autora.
Tabla 5: Distribución de resultados de Inmunocromatografía en
evaluación de Repetibilidad o Variabilidad Individual.
94
Inmunocromatografía
REACTIVO
NO REACTIVO
TOTAL
1
0
20
20
2
0
20
20
3
0
20
20
4
0
20
20
5
0
20
20
DIAS
Fuente: Análisis desarrollado.
Elaborado por autora.
En referencia a los datos expuestos en la Tabla 5, la
inmunocromatografía presentó una dispersión de los datos de 0, pues
la concordancia es del 100%.
Ambas técnicas poseen un grado de dispersión aceptable, pero la
Inmunocromatografía es mucho más eficiente en este parámetro con
un grado de dispersión nulo.
95
Para la obtención de la reproducibilidad o variabilidad inter o
intraobsevador, se tomaron las mismas 20 muestras que se usaron
para repetibilidad y se las analizó a través de 2 operadores para cada
una de las técnicas empleadas, obteniéndose los resultados expuestos
en las Tablas 6 y 7.
Tabla 6: Reproducibilidad del VDRL.
Lectura
Número 2
VDRL
Lectura Número 1
Anormal
Sospechosa
Dudosa
Normal
Anormal
-
-
-
Sospechosa
-
-
-
-
Dudosa
-
-
-
-
-
-
1,00
Normal
19,00
Fuente: Análisis desarrollado.
Elaborado por autora.
Donde,
96
A F K P
x100
total
0 0 0 19
%Concordancia
x100
20
19
%Concordancia
x100
20
%Concordancia 0.95 x100 95%
%Concordancia
Tabla 7: Reproducibilidad de la Inmunocromatografía.
Lectura
Número 2
Inmunocromatografía
Lectura Número 1
Anormal
Sospechosa
Dudosa
Normal
Anormal
-
-
-
-
Sospechosa
-
-
-
-
Dudosa
-
-
-
-
-
-
Normal
20,00
Fuente: Análisis desarrollado.
Elaborado por autora.
A F K P
x100
total
0 0 0 20
%Concordancia
x100
20
20
%Concordancia
x100
20
%Concordancia 1x100 100%
%Concordancia
97
Igualmente, ambas técnicas tienen grados de concordancia en la
reproducibilidad bastante altos, sin embargo, la inmunocromatografía
posee un grado de concordancia mucho mayor.
Finalmente las pruebas de tamizaje se evalúan en 2 categorías:
1.- Validez: sensibilidad, especificidad, valor predictivo positivo y
negativo. Donde la sensibilidad y el valor predictivo negativo,
definen a la mejor prueba de tamizaje.
2.- Confiabilidad: Repetibilidad y reproducibilidad.
En la primera categoría, las técnicas demostraron iguales
características, lo que las convierte en técnicas de tamizaje
igualmente eficientes.
En la segunda categoría, la Inmunocromatografía demostró mayor
efectividad, por la facilidad de ejecución y análisis de los resultados,
mostrados a través de un porcentaje de concordancia perfecto. De
esta manera se comprueba la hipótesis planteada en el presente
98
trabajo: “El desempeño de la técnica inmunocromatográfica para
Sífilis es superior al de la técnica VDRL”.
99
5. CONCLUSIONES Y RECOMENDACIONES.
5.1. CONCLUSIONES.
La inmunocromatografía demostró un nivel de desempeño similar al
que posee el VDRL, prueba utilizada rutinariamente en el país como
técnica de tamizaje.
Sin embargo, posee otras ventajas de tipo
logístico, técnico y económico.
La especificidad del VDRL es ligeramente mayor que la de la
inmunocromatografía, 99,81% contra 99,43%.
El VDRL y la Inmunocromatografía presentaron el mismo porcentaje
de sensibilidad, 100%.
El valor predictivo positivo que presentó el VDRL fue del 67% y el
de la Inmunocromatografía del 40%. El valor predictivo negativo
para ambas pruebas fue del 100%.
El nivel de eficiencia como prueba de tamizaje, a través del valor
predictivo negativo y la sensibilidad, es igual en ambas técnicas,
100%.
La repetibilidad o variabilidad individual, para el VDRL mostró una
desviación
estándar
de
0,45,
mientras
que
para
la
inmunocromatografía la dispersión fue de 0. La reproducibilidad o
variabilidad inter o intraobservador fue del 100% en ambas técnicas,
100
evidenciando
un
mejor
nivel
de
concordancia
para
la
Inmunocromatografía, en la ejecución y análisis de resultados.
5.2. RECOMENDACIÓN.
Se recomienda aplicar la prueba de inmunocromatografía como
prueba de tamizaje, pues ha demostrado un desempeño técnico
similar al VDRL, pero con ventajas descritas previamente.
101
6. BIBLIOGRAFÍA.
1. Aguilar E. Índice Enfermedades de Transmisión Sexual.
En página del Ministerio de Salud Pública del Ecuador en
Internet. [on line]. Disponible en http://www.msp.ec.
2007.
2. Ausina Ruiz V, Moreno Guillen S. Tratado SEIMC de
Enfermedades Infecciosas y Microbiología Clínica.
España, Editorial Médica Panamericana, 26a Edición:
533-539, 2005.
3. Belisle Jt., Brandt Me y colaboradores. Fatty acids of
Treponema
pallidum
and
Borrelia
burgdorferi
lipoproteins. Journal of Bacteriology, [on line], 176:
2151-7, 1994.
4. Bennet J C, Plum F, y colaboradores. Tratado de
Medicina Interna. Cecil. México. Editorial McGraw-Hill
Interamericana, 20ª Edición: 1961-1977, 1999.
5. Braselli A, Lowinger M, Mirazo I. Sífilis en infectados
con el virus de la inmunodeficiencia humana. Revista
102
Médica Uruguay 1992. [on line], 8 (3): 184-190,
Diciembre 1992.
6. Brooks G., Butel J., Nicholas L. Microbiología Médica de
Jawetz, Melnick y Adelberg. México. Editorial El Manual
Moderno, 15a Edición: 335-347, 1995.
7. Brown S., Akbar Z, Larsen S. Serological response to
syphilis treatment. JAMA, [on line], 253: 1296-1299,
1985.
8. Brown St, Akbar Z, Larsen Sa. Serological response to
syphilis treatment. JAMA, [on line], 253: 1296-1299,
1985.
9. Burton A, Flynn J, Neumann T. Routine serological
screening for syphilis in hospitalized patients: High
prevalence of unsuspected infection in the elderly. Sexual
Transmitted Disease [on line], 21: 133-136, 1994.
10. Carcamo C, Blitchtein-Winicki D, Valverde A, y
colaboradores. Estudio basal de prevalencia de sífilis y
103
VIH y comportamientos asociados en población privada
de libertad, Perú 1999. Rev Peru Med Exp Salúd Pública.
[on line], 20 (3): 9-14. 2003.
11. Carrada Bravo T. El diagnóstico de laboratorio de la
sífilis. Revista Mexicana de Patología Clínica, [on line],
50 (2): 82-96, Abril - Junio, 2003.
12. Ceballos Ospino G, Campo-Arias A. Prevalencia de uso
de condón en la primera relación sexual en adolescentes
de Santa Marta, Colombia: diferencias por género. Med
UNAB; [on line], 8 (2), Agosto 2005.
13. Checa M, Carreras R. Prevención de las enfermedades de
transmisión sexual. Ginecología y Obstetricia Clínica. 5
(3): 142-145, 2004.
14. Chesson H, Pinkerton S, Voigt R, and Counts G.HIV
Infections and Associated Costs Attributable to Syphilis
Coinfection among African Americans. American Journal
of Public Health, 6 (93): 943-8, Junio 2003.
104
15. Cho Y, Kim H, Lee J, Lee M. Syphilis prevalence has
rapidly decreased in South Korea. Sexual Transmitted
Infections. [on line], 79: 323-324, Enero 2003.
16. Crosby RA, DiClemente RJ, Wingood GM, Lang D,
Harrington KF. Value of consistent condom use: a study
of sexually transmitted disease prevention among African
American adolescent females. American Journal of Public
Health, 93: 901-2, 2003.
17. De Lemos EA, Belem ZR, Santos A, Ferreira AW.
Characterization of the Western blotting IgG reactivity
patterns in the clinical phases of acquired syphilis.
Diagnostic Microbiologic Infectious Disease, Brasil, 8
(3), 2007.
18. Detection and Treatment of Syphilis in HIV-infected
Patients. 7th International Congress on Drug Therapy in
HIV Infection. Glasgow, UK, November 14 - 18, 2004.
105
19. Detection and Treatment of Syphilis in HIV-infected
Patients. 7th International Congress on Drug Therapy in
HIV Infection, Glasgow,UK, November 14 - 18, 2004.
20. DiClemente RJ, Wingood GM, Crosby R, Sionean C,
Cobb BK, Harrington K, et al. Condom carrying is nor
associated with condom use and lower prevalence of
sexually transmitted diseases among minority adolescent
females. Sexually Transmitted Disease, 28: 444-7, 2001.
21. Ebel A, Bachelart L, Alonso JM. Evaluation of a new
competitive
immunoassay
(BioElisa
Syphilis)
for
screening for Treponema pallidum antibodies at various
stages of syphilis. Journal Clinical Microbiology, Francia,
36 (2): 358-61. 1998.
22. Egger M y colaboradores. Importancia pronóstica de la
respuesta inicial de las personas infectadas por el VIH 1
que comienzan terapia antirretroviral. Análisis de estudios
prospectivos. Lancet, 362 (9385): 679, 2003.
106
23. Fiumara, Nj. Treatment of primary and secondary
syphilis: Serological response. JAMA, [on line], 243:
2500-2503,1980.
24. Gerbase
AC,
Rowley
JT,
Mertens
TE.
Global
epidemiology of sexually transmitted diseases. Lancet,
351 (III): 2-4,1998.
25. González Mancebo C.
Estudio De Mercado De La
Tecnología Sanitaria En Sudáfrica 2003. Noviembre
2003.
26. González-Garza C, Rojas-Martínez R, Hernández-Serrato
M, Olaiz-Fernández G. Perfil del comportamiento sexual
en adolescentes mexicanos de 12 a 19 años de edad.
Resultados de la ENSA 2000. Salud pública de México
[on line], 47 (3), Mayo-Junio 2005.
27. González-Garza C, Rojas-Martínez R, Hernández-Serrato
MI, Olaiz-Fernández G. Perfil del comportamiento sexual
en adolescentes mexicanos de 12 a 19 años de edad.
107
Resultados de la ENSA 2000. Revista Salud Publica de
México, 3 (47): 209-218, 2005
28. Gourevitch M, Hartel D, Schoenbaum E, Selhyn P,
Davenny K, Friedland R. A Prospective Study of Syphilis
and HIV Infection among Injection Drug Users Receiving
Methadone in the Bronx, NY. American Journal of Public
Health, 8 (86): 1112-15, Agosto 1996.
29. Gravato N, Lacerda R, Bastos F, Chequer P, Szwarcwald
C; Differential levels of syphilis and HIV infection by
socioeconomic
status
(SES)
and
regularity
of
gynecological care (RGC) among female CSWs in
Santos, BR.; en 13th International AIDS Conference;
Durban, South Africa - July 9-July 14, 2000; International
Conference AIDS 2000 Jul 9-14; 13:(abstract no.
MoPeE2967).
30. Guzmán M. Sífilis: Diagnóstico y Manejo Serológico.
Instituto Nacional de Salud. Sección Microbiología e
108
Inmunología. Laboratorio Central de Referencia de
Enfermedades
Venéreas.
Serie
de
Manuales
de
Bacteriología Médica. Colombia, 2, 1976.
31. Hall C, Klausner J, Bolan G. Managing Syphilis in the
HIV-infected Patient. Update on AIDS. 2005.
32. Harrell W C, Pinkerton S, Voigt R, Counts G. HIV
Infections and Associated Costs Attributable to Syphilis
Coinfection among African Americans. American Journal
of Public Health, 93 (6), June 2003.
33. Hernández-Girón
C,
Cruz-Valdez
A,
Juárez
L,
Hernández-Avila M. Prevalencia y factores de riesgo
asociados a sífilis en mujeres. Revista Saúde Pública, São
Paulo, 32 (6), 1998.
34. Hidalgo A, Caballero-Hoyos R, Celis de la Rosa A,
Rasmussen-Cruz B. Validación de un cuestionario para el
estudio del comportamiento sexual, social y corporal, de
109
adolescentes escolares. Salud Pública de México, 1 (45):
58-72, 2003.
35. Jacquier N, Dos Santos L, Deschutter J, Duarte B,
Rodríguez M, Martinelli M, de Torres T. Sífilis en
Madres Adolescentes en la Ciudad de Posadas, Provincia
de Misiones. Revista Medicina, Argentina, 59 (1): 437445, 1999.
36. Kassler W, Irwin KL, Kamb ML et al: STD control for
HIV prevention in the US: Is there likely to be an impact?
Abstract [33238]. 12ª Conferencia Mundial del SIDA,
Ginebra, Suiza. 2006.
37. Kassuto S, Doweiko J. Syphilis in the HIV Era. Emerging
Infectious Diseases. [On line], 10 (8): 1471-1473, Agosto
2004.
38. Khan R. Serology with Lipid Antigen. USA. Editorial
Williams & Wilkins Company: 21-57, 1950.
110
39. Kofoed K, Gerstoft J, Mathiesen LR, Benfield T. Syphilis
and human inmunodeficiency virus (HIV-1) coinfection:
influence on CD4 T-cell count, HIV-1 viral load, and
treatment response. Sexual Transmitted Disease,[on line],
33(3):143-8, Mar 2006.
40. Larrondo R, González A, Hernández L, Larrondo R. La
técnica Serológica del VDRL. Indicaciones y Manejo en
la atención primaria. Revista Cubana Medicina General
Integral. [on line], 15 (5): 570-3, 1999.
41. Libois A y colaboradores. HIV and syphilis: when to
perform
a
lumbar
puncture?
Abstract.PL95.
7th
International Congress on Drug Therapy in HIV
Infection. Glasgow, UK, November 14-18, 2004.
42. Long C, Klausner J, León S, Jones F, y colaboradores.
Syphilis Treatment and HIV Infection in a PopulationBased Study of Persons at High Risk for Sexually
Transmitted Disease/HIV Infection in Lima, Peru.
111
Sexually Transmitted Diseases, 3 (33): 151-155, Marzo
2006.
43. López C, Estrada S. Comparación de la prueba
Determine® con el TP-PA para el diagnóstico de sífilis.
Revista Infectio. Asociación Colombiana de Infectología.
[on line], 2 (6), 2002.
44. López K, Medeiros N, Watanuki F, Soares de Araujo N,
Magalhaes M. Sífilis secundaria em um paciente VIH
positivo. Medicina y Patologia oral, 9: 33-8, 2004.
45. Magdaleno M, Munist MM, Serrano CV, Silver TJ.
Sexualidad y adolescencia. La personalidad en el contexto
de la salud integral de los adolescentes. En: La salud del
adolescente y el joven. Washington, DC: Organización
Panamericana de la Salud-Organización Mundial de la
Salud: 1-17, Publicación Científica Núm. 6, 1994.
46. Martinez M, Navarrete N, Santander E, y colaboradores.
Seroprevalencia de la infección por virus herpes simplex
112
tipo 2 en pacientes atendidos en centros de referencia de
ETS de Santiago. Revista Médica de Chile. [on line], 133:
302-306, 2005.
47. Monroy AL, Velasco L. Fecundidad en la adolescencia.
Causas, riesgo y opciones. Washington, DC: OPS; 1988.
48. Monroy AL, Velasco L. Fecundidad en la adolescencia.
Causas, riesgo y opciones. Washington, DC: OPS; 1988.
49. Morel P. La syphilis récente. Rev Pract (Paris), 46: 19481951, 1996
50. Mulcahy F y colaboradores. Co-infection with syphilis:
natural history and management. Abstract PL9.4. 7th
International Congress on Drug Therapy in HIV
Infection, Glasgow, UK, November 14-18, 2004.
51. Muller I, Brade V, Hagedorn HJ, Straube E. Is serological
testing a reliable tool in laboratory diagnosis of syphilis?
Meta-analysis of eight external quality control surveys
performed by the german infection serology proficiency
113
testing program. J Clin Microbiol, Alemania, 44(4): 133541, 2006.
52. Nandwani R., Evans D.T.P. Are you sure it´s syphilis? A
review of false positive serology. Internat J STD and
AIDS, 6: 241-248, 1995
53. Nayar R, Campos Jm. Evaluation of the DCL Syphilis-G
enzyme immunoassay test kit for the serologic diagnosis
of syphilis. American Journal of Clinical Pathology; [on
line], 99: 282-5, 1993.
54. Oliva A, Serra L, Reyes V. Patrones de comportamiento
sexual y contraceptivo en la adolescencia. Infancia y
Aprendizaje, 77: 19-34, 1997.
55. ONUSIDA. Impacto de la educación en materia de salud
sexual y VIH sobre el comportamiento sexual de los
jóvenes: actualización de un análisis. ONUSIDA 1997.
56. Organización Panamericana de la Salud. Salud de los
adolescentes. Washington, DC: OPS/OMS; 1995.
114
57. Organización Panamericana de la Salud―Unidad de
VIH/SIDA; Eliminación de la sífilis congénita en
América Latina y el Caribe―Marco de referencia. 2004.
58. Pica E.J. Enfermedades de transmisión sexual. Medicine,
6 (72): 3235-3248, 1994.
59. Pick S, Givaudan M, Saldívar-Garduño A. La importancia
de los factores psicosociales en la educación sexual de los
adolescentes. Perinatología y Reproducción Humana, 2:
143-150, 1994.
60. Pizarro R, Quezada M., Moreno. Hepatitis sifilítica en
paciente infectado con el virus de inmunodeficiencia
humana. Revista Chilena de Infectología, 18 (2): 143146, 2001.
61. Portnoy J. Modifications of the rapid plasma reagin
(RPR) card test for syphilis, for use in large scale testing.
American Journal of Clinical Pathology, [on line], 40:
473-9, 1963.
115
62. Prescott L, Harley J, Klein D. Microbiología. Reino
Unido, Editorial Mc Graw Hill, 5ta Edición: 129, 517519, 998-103, 483, 2004.
63. Quattordio L, Milani P, Milani H. Diagnóstico serológico
de sífilis: Correlación de resultados según técnicas
disponibles en el laboratorio. Acta Bioquímica Clínica
Latinoamericana [online], 38 (3): 301-306, jul. /sep. 2004.
Disponible
en
la
World
Wide
Web:
<http://www.scielo.org.ar/scielo.php?script=sci_arttext&p
id=S0325-29572004000300005&lng=es&nrm=iso>.
ISSN 0325-2957.
64. Rodríguez González, I;
Plasencia, A;
Obregón Fuentes, A;
Peña
Rodríguez Silveyra, Je. Evaluación del
antígeno-RPR elaborado por la Empresa de Productos
Biológicos "Carlos J. Finlay" Revista Cubana de
Medicina Tropical [on line], Ciudad de la Habana, 51
(1), ene.-abr. 1999.
116
65. Royce RA, Seña A, Cates W, Cohen MS. Sexual
transmission of HIV. New England Journal of Medicine,
336: 1072-8, 1997.
66. Sáez Pozas N., Delgado C., Romero Ahumada F y
colaboradores. El diagnóstico de laboratorio de la sífilis:
Revisión bibliográfica. Revista Cubana Medicina General
Integral. [On line], 1 (13): 43-48, ene.-feb. 1997.
Disponible
en
la
World
Wide
Web:
<http://scieloprueba.sld.cu/scielo.php?script=sci_arttext&
pid=S0864-21251997000100008&lng=es&nrm=iso>.
ISSN 0864-2125.
67. Sanguineti-Díaz,
A.,
Rodríguez-Tafur-Dávila
J.
Actualización en el diagnóstico de la sífilis. Dermatología
peruana [online], 14 (3): 190-197, sep. /dic. 2004.
Disponible
en
la
World
Wide
Web:
<http://www.scielo.org.pe/scielo.php?script=sci_arttext&
pid=S1028-71752004000300006&lng=es&nrm=iso>.
ISSN 1028-7175.
117
68. Sato N, Hirata M, Hirata R, Zerbini L, Silveira E, De
Melo C, Ueda M. Analysis of treponema pallidum
recombinant antigens for diagnosis of syphilis by western
blotting technique Revista del Instituto de
tropical de Sao Paulo [on line],
Medicina
São Paulo, 2(41),
Mar./Abr. 1999.
69. Schreiber W, Mathys F.K. Infectio. Suiza, Ediciones
Roche, 1era. Edición: 57-76 ,1.987.
70. SDI
Report.
The
Sexually
Transmitted
Diseases
Diagnostics Initiative. (SDI). Special Programme for
Research
and
Training
in
Tropical
Diseases
(TDR).Laboratory-based evaluation of rapid syphilis
diagnostics. UNDP/World Bank/WHO. 2005.
71. Seoane L. Evaluación cualitativa de una campaña de
promoción del uso del preservativo en la población
adolescente y juvenil de la Comunidad de Madrid.
118
Revista española de salud pública 2002; 5 (76): 509-516,
septiembre-octubre 2002.
72. Siegel DM, Aten MJ, Roghmann KJ. Long-term effects of
a
middle
school-
and
high
school-based
human
immunodeficiency virus intervention and sexual risk
prevention intervention. Arch Pediatr Adolesc Med, 155:
1117-26, 2001.
73. Sparling, Rf. Diagnosis and treatment of syphilis. New
England Journal of Medicine,[on line], 284: 642-653,
1971.
74. Sugihantono A, Slidel M, Syaifudin A, y colaboradores.
Syphilis and HIV prevalence among commercial Sex
workers in Central Java, Indonesia: Risk-Taking Behavior
and attitudes that May potentiate a wider epidemic. Aids
Patient Care and STDs. [on line], 17 (11): 595-600, 2003.
119
75. US Public Health Service. Manual test for syphilis.
Washington DC: US Government Printing Office, PH S
publication No. 411, 1995
76. Vigilancia de Laboratorio de Treponema pallidum.
Vigilancia De Laboratorio. Instituto De Salud Pública.
Departamento
Laboratorios
De
Salud.
Sección
Espiroquetas. Ministerio De Salud. Instituto De Salud
Pública. 1989.
77. XIII Reunión de los Responsables del Grupo Español
para la Investigación de Enfermedades de Transmisión
Sexual. Valencia, España. La prevalencia de sífilis y
gonococia aumenta un 500% desde finales de los noventa.
4 de Marzo, 2007.
78. Yamamoto M, Lizama L, Valenzuela P, Carrillo J,
Inzunza A, Prado P. Diagnóstico Antenatal De Sífilis
Congénita Por Pcr En Líquido Amniótico Y Sus Posibles
120
Aplicaciones.
Revista
Chilena
de
Obstetricia
y
Ginecología, 70 (2): 87-90, 2005.
79. Zamilpa-Mejía L, Uribe-Salas F, Juarez-Figueroa L, y
colaboradores. Prevalencia y factores asociados con sífilis
y herpes genital en dos grupos de población femenina.
Revista Salud Pública de México. [on line], 45 (5): S617S622, 2003.
121
7. ANEXOS
ANEXO 1
Había un joven de Bahía Negra
Que creía que la sífilis se pasaba
Pensaba que un chancro
Era sólo un cancro
Que curaba en un día y una semana.
Pero ahora tiene “acné vulgar”
(O como en París le quieran llamar)
Se ha extendido por su piel
De la cabeza a los pies
Y dónde está su pelo sus amigos quieren saber.
122
Pero su mal es aún peor:
Sus pupilas no se cierran con la luz
Su corazón retoza
Su mujer aborta
Y bizquea con su vista en túnel.
La artralgia interrumpe su sueño;
Su aorta precisa un fontanero;
Pero ahora tiene tabes,
E hijos con tibias en sable
Y de gomas un puñado bueno.
De mil maneras tratarle quieren
Pero sus espiroquetas crecen cada día
Ha desarrollado paresia,
123
Largas charlas con Dios mantiene
Y cree que es la Reina de Mayo. (10)
124
ANEXO 2
SENSIBILIDAD
DE
LAS
PRUEBAS
DIAGNÓSTICAS
TREPONÉMICAS Y NO TREPONÉMICAS
ETAPAS
Prueba
Primaria
Secundaria
Terciaria
VDRL
70 – 75 %
99 %
95 %
FTA-ABS
85 – 95 %
100 %
98 %
MHTP
65%
100%
95%
TPI
50%
97%
95%
VDRL: Venereal Disease Research Laboratory
FTA-ABS: Prueba de absorción de anticuerpos treponémicos
fluorescente
MHTP: Microhemaglutinación para Treponema pallidum
TPI: Prueba de inmovilización del Treponema pallidum
125
Tomado de Diagnóstico Clínico y Tratamiento, 41ª edición, Editorial
El Manual Moderno, México, 2006 y Diagnóstico Microbiológico de
Koneman, 6ª. Edición, Editorial Médica Panamericana, Argentina,
2008.
126
ANEXO 3
Algoritmo diagnóstico para Sífilis.
Tomado de Sanguineti-Díaz A. Actualización en el diagnóstico de la
Sífilis, Dermatología Peruana, 4 (3), Perú, 2004.
127
ANEXO 4
Esquema terapéutico recomendado por Centro de Control de
enfermedades y Guía Europea para el manejo de la Sífilis.
128
ANEXO 5
RECURSOS MATERIALES.
1-Equipo.
Centrífuga de tubos
Refrigeradora
2.- Materiales de laboratorio.
Jeringuillas 10cc
Guantes de látex
Torundas de algodón con alcohol
Tubos de ensayo para centrífuga
Cassettes inmunocromatográficos de Acon Laboratories, Lote No.
SYP7080029.
Pipetas Pasteur
Cronómetro
Termómetro e Higrómetro
129
Frascos redondos de 30 mL, de boca estrecha, de 35 mm de
diámetro, con tapones de vidrio o similar y fondo interior de
superficie plana.
Dispositivo de seguridad para pipetear con puntas descartables,
descargue 50 uL.
Pipetas serológicas
Portaobjetos de 25 x 75 mm, con 12 concavidades de 16 mm de
diámetro y 1,75 mm de profundidad.
Soporte para portaobjetos de 25 x 75 mm.
Placa rotatoria mecánica regulable a 180 +/- 2 rpm,
Recipientes para residuos o desinfectantes
Antígeno VDRL
Solución salina tamponada (amortiguada) VDRL, ph 6 +/- 0.1 (NaCl
al 1%) (adquirida o preparada)
Muestras de suero control: reactivo ®, reactivo débil (D), no reactivo
(N).
Solución fisiológica al 0.9%.
130
Solución salina al 10%
Reactivos para MHTP:
STC: Células de prueba TPHA.
SCC: Células de control (no sensibilizada)
PC: Suero Control Positivo
NC: Suero Control Negativo.
DIL: Diluyente
3.- Materiales de oficina.
Internet
Copias
Cartuchos de impresión
Papel bond, tamaño A4
Esferográficos
Libretas de notas
131
ANEXO 6
PROTOCOLO PRÁCTICO PARA LA EVALUACIÓN
DEL ENSAYO INMUNOCROMATOGRÁFICO.
Se evaluarán las características prácticas y técnicas.
Las características prácticas incluyen:
Obtención y preparación de la muestra: Limpiar con torunda de
algodón la zona de la flexura del codo y visualizar la vena para la
extracción.
Extraer
un
volumen
de
sangre
adecuado,
aproximadamente 3 cc; separar el suero de la sangre tan pronto como
sea posible, mediante centrifugación en centrífuga de tubos a una
revolución de 7000 rpm por 5 minutos a temperatura ambiente.
Realizar la prueba inmediatamente después de la recolección. No
dejar las muestras a temperatura ambiente por largos períodos. Las
muestras de suero pueden ser almacenadas de 2 a 8 ◦C hasta 3 días.
Para almacenamientos más prolongados, las muestras deben ser
mantenidas por debajo de -20 ◦C.
132
Llevar las muestras a temperatura ambiente antes de la prueba.
Muestras congeladas deben ser descongeladas completamente y
mezcladas antes de realizar la prueba. Las muestras no se deben
congelar y descongelar repetidamente.
Tipo de muestra: Suero, no hemolizado.
Volumen de la muestra: 3 gotas con pipeta Pasteur del kit,
aproximadamente 75 a 120 uL.
Formación necesaria del técnico operador: Mínima experiencia en
ensayos de laboratorio.
Costo: 1,70 USD. Cada cassette de inmunocromatografía.
133
Bioseguridad: El ensayo debe ser realizado tomando las precauciones
de Bioseguridad establecidas, con protección mínima: guantes.
Las características técnicas son:
Precisión.Intraensayo: Se realizaron 5 ensayos repetidos de 2 muestras, una
positiva conocida y una negativa conocida proporcionadas por el
laboratorio del Dr. José Sánchez Mata, de las que se obtuvo una
precisión del 100%.
Interensayo: Durante 5 días consecutivos se realizó ensayo en ambas
muestras, positivas y negativas conocidas, utilizando kits de 2 lotes
diferentes obteniéndose una precisión del 100%.
Limitaciones:
Esta prueba es únicamente para uso de diagnóstico in vitro.
Ni los valores cuantitativos ni el incremento en la tasa porcentual de
anticuerpos contra T. pallidum se pueden determinar a través de esta
prueba cualitativa.
134
Solamente indica la presencia de anticuerpos contra T. pallidum, pero
no es criterio único diagnóstico de infección por T. pallidum.
Los resultados deben ser interpretados junto con la información
clínica disponible y avalada por el médico.
Un resultado negativo no excluye ninguna posibilidad de infección
por T. pallidum.
Acorde al Centro de Control de Enfermedades (CDC) las pruebas
rápidas inmunocromatográficas para anticuerpos contra T. pallidum
tienen una sensibilidad que va del 85 al 98% y una especificidad del
93 al 98%. Tomado de “Laboratory-based evaluation of rapid
syphilis diagnostics” desarrollado por el SDI (The sexually
Transmitted Diseases Diagnostics Initiative) y TDR (Special
Programme for Research and Training in Tropical Diseases).
Control: Los controles etiquetados (C) en los cassettes son un control
interno que confirman un volumen suficiente de muestra y una
técnica de procedimiento correcto.
135
ANEXO 7.
PROTOCOLO DE ANÁLISIS POR
INMUNOCROMATOGRAFÍA
Dejar que la placa, buffer, muestras y/o controles alcancen la
temperatura ambiente (15-30◦C) antes de ser uti lizados.
1.- Llevar el producto a temperatura ambiente antes de abrirlo.
Retirar la placa del empaque de aluminio y utilizando tan pronto
como sea posible.
2.- Colocar la placa en una superficie nivelada y limpia.
Para muestras de suero o plasma: Sujetar el gotero verticalmente,
transferir 3 gotas completas de suero o plasma (75 uL) al pozo (S) y
medir el tiempo. Evitar burbujas de aire. Ver las ilustraciones abajo.
3.- Esperar por la aparición de la línea(s) roja(s). Los resultados
deben ser leídos en 10 minutos. No leer el resultado después de 30
minutos.
136
137
ANEXO 8
FLUJOGRAMA
CRITERIOS DE INCLUSIÓN
TOMA DE MUESTRA Y
OBTENCIÓN DE DATOS
BASE DE DATOS
CENTRIFUGACIÓN Y
OBTENCIÓN DE SUERO
ANÁLISIS E
INTERPRETACIÓN
VDRL
INMUNOCROMATOGRAFÍA
REACTIVO
NO
REACTIVO
MHTP
(CONFIRMACIÓN)
POSITIVO
138
NEGATIVO
RELACIONAR
POSITIVO
NEGATIVO