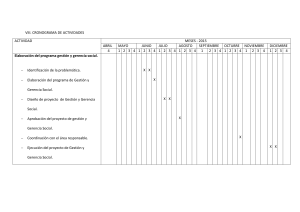
Modelo de Atención Integral de Salud
Anuncio

índice Directorio Mensa je de la Secretaria de Salud Mensa je del Subsec retario de Int egración y Desarrollo del Sector Salud Int roduc c ión I. Marco c onc ep t ual Primera edición, Agosto 2015 ISBN-978-607-460-495-5 D.R. © Secretaría de Salud Lieja 7, Col. Juárez 06696, México, D.F. Impreso y hecho en México Queda prohibida la reproducción total o parcial de esta obra, por cualquier medio, sin autorización del editor. 6 9 13 16 19 I.1 . N ormatividad I.1 .1 . Cons titución Pol ítica de los Es tad os Unid os Mexicanos I.1 .2 . L ey G eneral de Salud I.1 .3 . Pl an N acional de Des arrol lo (PN D) 2013 – 2018 I.1 .4 . Programa Sectorial de Salud (PROSESA) 2 0 1 3 – 2 0 1 8 I.1 .5 Programas ins titucional es de s alud 20 I.2 . Valores y p rincip ios I.2 .1 . Derechos humanos I.2 .2 . Equidad I.2 .3 . G énero I.2 .4 . Protección f inanciera I.2 .5 . Jus ticia s ocial I.2 .6 . Intercultural idad 25 20 21 22 22 23 25 25 26 26 27 28 I . 3 . E le m e nto s I . 3 . 1 . D e t e r m ina nt e s so ci al es de l a s a lu d I . 3 . 2 . C a lida d I . 3 . 3 . Re ndic ión de c ue n tas y t r a n s par en ci a I . 3 . 4 . So st e nibilida d fina n ci er a I . 3 . 5 . Sis t e m a s de I nfor m ación en S a lu d ( S I S ) I . 3 . 6 . Pa rt ic ipac ión c iuda da na I . 3 . 7 . E va luac ión I . 4 . D e finic ión de mode lo I I . O b j e t i vo s I I . 1 . O b je t ivo ge ne r a l I I . 2 . O b je t ivo s e s p ec ífic o s 28 28 29 31 31 32 33 34 34 38 38 38 I I I . M e todolo gí a op e rat i va del modelo 39 I V. E st rat egi as 46 I V. 1 . Re novac ión de la At en ción Pr i m a r i a de Sa lud (AP S) I V. 2 . Re for za m ie nto de lo s S i s t em a s L o ca l es de Sa lud (SI LO S) I V. 3 . D e sa r rollo de la s R edes I n t egr a da s de Se rvic io s de Sa lud (RI SS ) I V. 4 . Pa rt ic ipac ión C iuda da na V. Ac c ion e s V. 1 . C a rt e r a de se rvic io s V. 2 . Vinc ulac ión int e r ins t i t uciona l e int e r sec tor ia l V. 3 . Vinc ulac ión de l ge s tor m u n ici pa l con lo s se rvic io s de s a lud V. 4 . Ac t ivac ión de la c o op e r ación ci u dada na V. 5 . Line a m ie nto s de la s juri s diccion es V. 6 . I nc r e m e nta r la c a pac ida d r es olu t i va V. 7 . C ons t ruc c ión de la s R I S S V. 8 . I nt e rc a m bio de se rvic io s p l a n i f icado V. 9 . I nt egr ac ión de l s is t e ma de i n f or m ación en sa lud 46 49 50 51 54 54 V.1 0 . Participación comunitaria e integración de grup os de p obl ación organiz ada V.1 1 . Atención médica ambul atoria y hos p ital aria con enf oque de ries go VI. Inst rumentos VI.1 . Acreditación de unidades VI.2 . Guías de p ráctica cl ínica VI.3 . Sis tema de abas to VI.4 . G es tión p or res ultad os VI.5 . F unciones de l a Juris dicción Sanitaria VI.6 . Equip os multidis cip l inarios de s alud VI.7 . T el es alud VI.8 . R egional iz ación op erativa interins titucional VI.9 . Diagnós tico de s alud y p l an de traba jo VI.1 0 . Programa anual de traba jo (herramienta f inanciera) VI.1 1 . Sis tema de atención continua VI.1 2 . Sis tema de regis tro de l a R ISS VI.1 3 . Portabil idad y garantía de los s ervicios de s alud VI.1 4 . Atención p rehos p ital aria VI.1 5 . Atención Bas ada en y con l a Comunidad (AB C) VI.1 6 . Sup ervis ión op erativa VI.1 7 . Padrón de af il iad os VI.1 8 . Comunicación s ocial 68 69 72 72 73 74 76 78 79 81 82 83 87 89 90 91 92 93 94 94 96 56 59 59 60 62 63 65 67 B ibliografía A breviat uras y Acrónimos Glosario de t érminos 97 106 108 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Directorio María de las Mercedes Martha Juan López Mikel An do ni Arri ola Peñalosa Sec r e tar i a de Salud C om i s iona d o F eder a l pa r a l a P rotecc ión con tr a Ri es gos Sa n i ta r ios Eduardo Go nzález Pi er Sub sec r e tar io de I nt egr ación y Desarrollo del S ector Salu d Pa blo Anto ni o Kuri Mo rales Sub sec r e tar io de P r e vención y Promoción de l a Salu d Marcela Guillermina Velasco Go nzález Sub sec r e tar i a de Adm inistr ación y Finanzas Fernan do Guti érrez Do míngu ez José Meljem Moctezuma C om i s iona d o N ac iona l de Ar bi tr a j e M édico Manu el Hugo Ruiz de Chávez Gu errero P r es i den te del C on s ejo de l a C om i s ión N ac iona l de Bioética Ga b ri el O’Sh ea Cu evas C om i s iona d o N ac iona l de P rotecc ión S oc i a l en Sa lud Coor di nador G e ne r al de Asu ntos Ju rídicos y Derechos Humanos Leo bardo Ruiz Pérez Guillerm o Migu el Ruiz Pala ci os y Santos Alberto Jo nguitu d Falcó n Ti t ul ar de l a Comi sión Coordinador a de Institu tos Nac ionale s y Hospi tales de Alta Especialidad Di r ec tor Gen er a l de P l a n eac ión y Des a r rol lo en Sa lud S ec r eta r io del C on s ejo de Sa lubr i da d Gen er a l Manu el Mo n dragó n y Kalb Comi sionado Nac ional contr a l as Adicciones Ern esto Hécto r Mo nroy Yurri eta Ti t ul ar de l a Uni dad Coordinador a de Vincu l ación y Part ic i pac ión Soc i al Nelly Aguilera Aburto Ti t ul ar de l a Uni dad de Análisis Económ ico 6 7 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mensaje de la Secretaria de Salud Los Sistemas de Salud en el mundo enfrentan el enorme desafío de lograr la cobertura universal, lo que implica desarrollar un conjunto de acciones que garanticen el derecho a la salud. En nuestro país, alcanzar este objetivo representa grandes desafíos, la universalidad de los servicios implica brindar cobertura a todos los mexicanos y homologar los paquetes de intervenciones entre los diferentes segmentos de la población atendida por los diversos prestadores públicos de servicios a nivel nacional, así como asegurar el acceso efectivo a servicios de salud garantizando la calidad y la equidad en la atención. El Sistema Nacional de Salud ha tenido avances significativos que se han visto reflejados en un incremento importante en la esperanza de vida. Sin embargo, persisten retos que superar, en particular con la población que vive en condiciones de vulnerabilidad. Es por ello, que en el Plan Nacional de Desarrollo 2013-2018, el Gobierno de la República, estableció tres prioridades en materia de salud: 1. Acceso efectivo, que tiene como propósito asegurar los servicios de salud a toda la población, independientemente de su nivel socioeconómico o su condición laboral. Para ello, nos hemos comprometido a trabajar en el fortalecimiento y la coordinación interinstitucional de las acciones, programas y esfuerzos de todos los actores que conforman el Sistema Nacional de Salud. 9 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d El acceso efectivo con calidad no se concibe sin un nuevo esquema de regulación y vigilancia de los establecimientos de atención médica y de asistencia social. Además de la segmentación del sistema, hoy las funciones normativas, de calidad, de rectoría, y las de control sanitario están separadas, ubicándose en diversas unidades administrativas, lo que hace necesario plantear un instrumento que permita regular eficazmente la prestación de servicios y los establecimientos de salud. 2. Calidad en el servicio, que busca modernizar la infraestructura en el sector, privilegiando a las comunidades más alejadas y desprotegidas para dotarlas de servicios de salud con personal capacitado, suficiente y eficiente, donde el modelo esté basado en la atención integral de los usuarios. Se continúa fortaleciendo, con un sentido responsable, la infraestructura física, la calidad de la información de los usuarios, la mejora y actualización del equipamiento en los tres niveles de atención, a través de los recursos asignados. Asimismo, se avanza en el Programa de Formalización Laboral de los Trabajadores de la Salud en las entidades federativas, esta acción inició en 2014 y culminará en el segundo semestre de 2016. En este sentido, uno de los retos y compromisos más importantes que asumimos con toda convicción, es el del uso eficiente y trasparente de los recursos como condición indispensable para mejorar la salud de la población en un contexto donde la demanda por servicios es creciente y el financiamiento público restringido. Esta responsabilidad implica una planeación interinstitucional, de forma y fondo, que permita la mejor administración de riesgos. Una adecuada valoración y gestión de tecnologías para la salud permite alcanzar la eficiencia y efectividad de los recursos, mismos que se traducen en una mejor prestación de servicios con calidad que los mexicanos merecen. 3. Prevención, con el que se desarrollará un modelo de atención que permita integrar los esfuerzos de todos los actores para avanzar hacia el acceso efectivo, a partir de la vinculación del trabajo comunitario con el institucional. Se trabajará en la definición de un conjunto de intervenciones que serán universales y acordes con la situación demográfica y epidemiológica actual, lo cual implica precisar la forma de coordinación y comunicación entre las instituciones de salud que establezcan 10 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d los elementos de conformación de las redes de servicios, fortaleciendo el tránsito de la población por las diferentes unidades de salud de acuerdo con sus necesidades. Tomando en cuenta estas prioridades, en el Programa Sectorial de Salud, se establecieron objetivos dirigidos a: “Asegurar el acceso efectivo a servicios de salud con calidad”, “Asegurar la generación y uso efectivo de los recursos en salud” y “Avanzar en la construcción de un Sistema Nacional de Salud Universal bajo la rectoría de la Secretaría de Salud”. Para lograr estos objetivos, es importante contar con información de calidad que favorezca la toma de decisiones en todos los niveles en que opera el Sistema Nacional de Salud, siendo indispensable la homologación de los procesos de integración de la información, con un eficiente apego a la normatividad. Para generar información oportuna y confiable que mida el impacto sobre las condiciones de salud de la población, se construirá un Sistema Nacional de Evaluación en Salud que promueva la reformulación de políticas públicas y así mejorar el desempeño de las instituciones del sector. Los retos que hoy enfrenta el sector público en materia de recursos financieros, materiales y humanos para la salud deberán ser abordados elevando la eficiencia y la calidad del gasto. Se busca tener un Sistema de Salud, que cuente con mecanismos que permitan mejorar su desempeño y la calidad de los servicios, a través de esquemas sectoriales de planeación y evaluación del desempeño, impulsando la innovación y la investigación científica, a fin de simplificar la normatividad y trámites gubernamentales y que rinda cuentas de manera clara y oportuna a la ciudadanía. Esta administración está comprometida con lograr que los mexicanos reciban una atención integral, homogénea y de calidad, a través de una mayor y mejor coordinación entre los tres órdenes de gobierno y las distintas instituciones públicas y privadas que conforman el Sistema Nacional de Salud. El Modelo de Atención Integral de Salud, bajo las directrices que establece el Plan Nacional de Desarrollo (PND) 2013-2018 y el Programa Sectorial de Salud (PROSESA), incorpora los avances y lecciones aprendidas de modelos desarrollados con anterioridad (de 1985 a 2014), a nivel federal y estatal, por las instituciones públicas que integran el Sistema Nacional de Salud. 11 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Asimismo, se incorporan al presente los resultados obtenidos en talleres y entrevistas a directivos, funcionarios del sistema federal y estatal, e investigadores expertos en salud. Se enfoca contribuir a homogenizar los servicios y prácticas del Sector Salud, así como, optimizar la utilización de los recursos y la infraestructura en salud, incentivando los mecanismos y procesos de la participación ciudadana democrática, para avanzar hacia el acceso efectivo y universal a la protección de la salud. Dra. María de las Mercedes Martha Juan López Sec r e tar i a de Salud Mensaje del Subsecretario de Integración y Desarrollo del Sector Salud Lograr la cobertura universal con acceso efectivo y con calidad a los servicios de salud para los mexicanos, independientemente de su condición social o laboral, es un objetivo tanto del Plan Nacional de Desarrollo 2013-2018, como del Programa Sectorial de Salud 2013 - 2018. En los últimos años se ha logrado un gran avance en términos de cobertura y financiamiento. Sin embargo, el dinamismo demográfico y epidemiológico de la población en México, imponen nuevos retos para alcanzar un Sistema Nacional de Salud Universal que permita garantizar el acceso efectivo a la atención médica. En respuesta a este compromiso, se ha elaborado la primera versión del Modelo de Atención Integral de Salud (MAI) con la colaboración de las instituciones del sector salud. A través del diálogo y la retroalimentación se podrá fortalecer este modelo con el objeto de converger en elevados estándares de calidad y promover las mejores prácticas, así como optimizar los recursos humanos, físicos y financieros. Los esfuerzos para la creación de un modelo de atención datan desde la década de los ochenta con el Modelo de Atención a la Salud para Población Abierta (MASPA). En el año 2000 se diseñó el Modelo Integrador de Atención a la Salud (MIDAS) con un enfoque de integrar funcionalmente al sector. El modelo que se propone retoma las mejores 12 13 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d prácticas del MASPA y del MIDAS. En este sentido, el MAI se centra en la atención a la persona, opera en redes integrales de servicios e incluye un fuerte componente de participación de la población a través de la integración de redes sociales. Esta propuesta considera además, el escalonamiento de la cartera de servicios del Sistema de Protección Social en Salud y la complejidad de la prestación de los servicios de las zonas urbanas del país. Por otra parte, es importante reconocer las aportaciones realizadas en talleres y entrevistas por distintos expertos para la realización de esta primera versión del modelo. Destaco la invaluable participación de la Organización Panamericana de la Salud en México que con sus experiencias a nivel mundial enriquecieron el MAI. Asimismo, hago una mención especial por la destacada labor de la Dirección General de Planeación y Desarrollo en Salud como líder en la coordinación de los esfuerzos para culminar este documento de arranque. Confío que con las acciones realizadas por todos los actores involucrados en el diseño, así como las que se efectuarán en la implementación de esta propuesta, lograremos definir en el corto plazo un modelo de atención más sólido en beneficio de los mexicanos. Dr. Eduardo González Pier Sub sec r e tar io de I nt egr ación y De sar rollo de l Sec tor Salu d C oor di nac ión Glo ria de Jesús Molina Gam boa C ol a bor ac ión Ana María Tavarez Jim én ez Sara Uri ega Cu esta Osvaldo Artaza Barri os Hilda Santos Pa dró n Jo rge Carreó n García Mó ni ca Vargas Jim én ez Agr a dec i m i en tos Organiza ci ó n Panam eri cana de la Salu d / Organiza ci ó n Mun dial de la Salu d 14 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Introducción México ha hecho avances significativos en materia de cobertura universal, tras las reformas Constitucionales de 1943 (del IMSS y SSA), de 1959 (ISSSTE), del 1983, la descentralización de servicios de salud que cumple más de 30 años y la reforma a Ley General de Salud de 2003, que dio origen al Sistema de Protección Social en Salud. En 2012, después de nueve años de implantación de la reforma, el país ha alcanzado un hito en la cobertura universal. Para el mes de abril, 52.6 millones de mexicanos que antes no contaban con seguro de salud se incorporaron al SPSS y se alcanzó la asignación presupuestaria para la cobertura universal1/. Asegurar el acceso efectivo de la población a servicios de salud de calidad homogénea es un objetivo prioritario del Gobierno de la República que permitirá atender las desigualdades y rezagos en salud que existen en nuestro país y avanzar en el ejercicio igualitario del derecho a la protección de la salud de todos los mexicanos, sin ningún tipo de discriminación. En el marco de la renovación de la Atención Primaria de Salud (APS), el Sistema Nacional de Salud, se enfrenta a dos grandes desafíos que obstaculizan el progreso hacia sistemas de salud basados en APS: la segmentación del sistema de salud y la fragmentación de los servicios de salud. Entendemos por segmentación la coexistencia de subsistemas, que cubren diversos segmentos de la población generalmente según su capacidad de pago y régimen laboral. Los sistemas segmentados se caracterizan por la existencia de múltiples esquemas de financiamiento y aseguramiento donde coexisten uno o varios subsistemas públicos (financiamiento del gobierno central o local), y diversos financiadores/ aseguradores privados que compiten al interior del sector salud. La fragmentación, por otro lado se define como “la coexistencia de varias unidades o establecimientos no integrados dentro de la red sanitaria asistencial”. Estos diversos esquemas de financiamiento generan a su vez organizaciones de provisión de servicios de salud fragmentados, sin coordinación, que prestan paralelamente servicios de salud a los segmentos poblacionales definidos por los financiadores2/. En la ruta a la creación del Sistema Nacional de Salud Universal que garantice a todo mexicano la protección a la salud, independientemente de su condición social o laboral, el acceso efectivo y con calidad a los servicios de salud, se requiere del diseño, desarrollo, implementación e institucionalización de un Modelo de Atención Integral de Salud, enfocado a contribuir a la homogenización de los servicios y las prácticas del Sector Salud, así como, optimizar los recursos y la infraestructura en salud, esto significa entender el Modelo como un factor de fortalecimiento de la Función Rectora del Sistema, que 1/ turado: Hacia un Modelo Innovador para la Reforma de los Sistemas de Salud en América Latina”. Instituto Nacional de Salud Pública (2013, marzo-abril). “Hacia la cobertura universal en salud: protección social para todos en México. 16 2/ Banco Interamericano de Desarrollo. (1997, enero). Londoño, J. L., Frenk, J. “Pluralismo Estruc- Págs. 14, 15 17 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d reafirma que el financiamiento, el aseguramiento y la provisión de servicios son responsabilidades compartidas entre diversos actores; pero el cumplimiento de las Funciones Esenciales de Salud Pública, la Regulación y la Conducción del Sistema, constituyen responsabilidades exclusivas de la Autoridad Sanitaria. La presente propuesta, bajo las directrices que establece el Plan Nacional de Desarrollo 2013-2018 y el Programa Sectorial de Salud, incorpora los avances y lecciones aprendidas de modelos desarrollados con anterioridad (de 1985 a 2014), a nivel federal y estatal, por las instituciones de seguridad social y por las dedicadas a atender a la población no asegurada . Asimismo, se incorporan al presente los resultados obtenidos de talleres y entrevistas a directivos, funcionarios del sistema federal y estatal e investigadores expertos en salud. Es el documento de arranque del modelo de atención integral, tiene como características, ser dinámico, de implementación gradual, ajustándose con base en la experiencia que aporte el pilotaje e implementación del mismo. Se ha denominado de “arranque” justamente porque próximas evaluaciones y las experiencias de terreno, permitirán ir perfeccionándolo como un documento vivo destinado a orientar la práctica desde el aporte y aprendizaje continuo. Se integra por seis apartados. El primero describe las bases conceptuales (normatividad, valores y principios y la definición del modelo), el segundo; son los objetivos del modelo, el tercero; metodología operativa, el cuarto; las estrategias (Renovación de la Atención Primaria de Salud, Reforzamiento de los Sistemas Locales de Salud, Fortalecimiento de las Redes Integradas de Servicios de Salud y Desarrollo y Participación Ciudadana), el quinto; las acciones y el último apartado; los instrumentos. 18 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d I. Marco conceptual El diseño, implementación e institucionalización del Modelo de Atención Integral de Salud (MAI) se basa en la Renovación de la APS definida inicialmente en Alma Ata en 1978, la cual se entiende como; la asistencia sanitaria esencial basada en métodos y tecnologías prácticos científicamente fundados y socialmente aceptables, puesta al alcance de todos los individuos de la comunidad, mediante su plena participación y a un costo que la comunidad y el país puedan soportar en todas y en cada una de las etapas de su desarrollo, con espíritu de auto responsabilidad y autodeterminación3/. La APS, reconocida desde entonces como uno de los componentes fundamentales de un sistema de salud efectivo, se renueva en el año 2007 para consolidar y mantener los logros alcanzados, y enfrentar los nuevos desafíos y compromisos en materia de salud y desarrollo del siglo XXI. “Entre las razones que justifican la renovación de la APS se encuentran: los nuevos desafíos epidemiológicos que la APS debe asumir; la necesidad de corregir las debilidades e incoherencias presentes en algunos de los distintos enfoques de la APS; el desarrollo de nuevos conocimientos e instrumentos sobre buenas prácticas que pueden incorporarse para incrementar la efectividad de la APS; el reconocimiento creciente de la APS como estrategia para fortalecer la capacidad de la sociedad para reducir las desigualdades en materia de salud; y, por último, el creciente consenso respecto a que la APS es un enfoque sólido para abordar las causas de la falta de salud y de las desigualdades4/.” 3/ OMS (1978). “Alma Ata 1978. Atención Primaria de Salud”. Pág. 6 4/ OPS/OMS (2007). “La Renovación de la Atención Primaria de Salud en las Américas”. Pág. 2 19 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esquema 1. Marco conceptual del MAI Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d I.1.2. Ley General de Salud Esta Ley en el Artículo 1º. reglamenta el derecho a la protección de la salud que tiene toda persona en los términos del Artículo 4° de la Constitución Política de los Estados Unidos Mexicanos, y señala las finalidades de éste derecho en el Artículo 2º: I. II. III. IV. V. VI. I.1. Normatividad I.1.1. Constitución Política de los Estados Unidos Mexicanos La Constitución Política de los Estados Unidos Mexicanos, define a la protección de la salud como un derecho a partir del año 1983, como parte de las reformas se adiciona un párrafo al artículo 4°. Toda persona tiene derecho a la protección de la salud. La Ley definirá las bases y modalidades para el acceso a los servicios de salud y establecerá la concurrencia de la Federación y las entidades federativas en materia de salubridad general, conforme a lo que dispone la fracción XVI del artículo 73 de esta Constitución5/. El objetivo de esta reforma era, “dar a todos los mexicanos la garantía de recibir atención médica acorde a sus necesidades y no acorde a sus recursos”. 5/ DOF (2014). “Constitución Política de los Estados Unidos Mexicanos”. Artículo 4° 20 VII. El bienestar físico y mental de la persona, para contribuir al ejercicio pleno de sus capacidades; La prolongación y mejoramiento de la calidad de la vida humana; La protección y el acrecentamiento de los valores que coadyuven a la creación, conservación y disfrute de condiciones de salud que contribuyan al desarrollo social; La extensión de actitudes solidarias y responsables de la población en la preservación, conservación, mejoramiento y restauración de la salud; El disfrute de servicios de salud y de asistencia social (MAI no la incluye) que satisfagan eficaz y oportunamente las necesidades de la población; El conocimiento para el adecuado aprovechamiento y utilización de los servicios de salud, y El desarrollo de la enseñanza y la investigación científica y tecnológica para la salud6/. I.1.2.1. El Reglamento de la LGS cuyas disposiciones son de orden público e interés social con el objeto de proveer en la esfera administrativa el cumplimiento de la LGS en materia de prestación de servicios de atención médica, aporta el sustento normativo del MAI. El artículo 8º señala a las actividades preventivas, curativas y de rehabilitación incluidas en la atención médica. Y otorga la facultad a la Secretaría de Salud para la organización y funcionamiento de los servicios de atención médica, los criterios de distribución de universo de usuarios, de regionalización y de escalonamiento de los servicios, así como de universalización de cobertura. (Art. 13, 14, 15 y 16)7/. 6/ Cámara de Diputados del H. Congreso de la Unión (2015). “Ley General de Salud”. 7 / DOF (2014). “Reglamento de la Ley General de Salud en Materia de Prestación de Servicios de Atención Médica”. 21 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d I.1.3. Plan Nacional de Desarrollo (PND) 2013 – 2018 El MAI se alinea a la Meta 2 del PND: “…Un México Incluyente para garantizar el ejercicio efectivo de los derechos sociales de todos los mexicanos, que vaya más allá del asistencialismo y que conecte el capital humano con las oportunidades que genera la economía en el marco de una nueva productividad social, que disminuya las brechas de desigualdad y que promueva la más amplia participación social en las políticas públicas como factor de cohesión y ciudadanía”. Plan de acción II.2.: integrar una sociedad con equidad, cohesión social e igualdad de oportunidades. En materia de salubridad, el objetivo es asegurar el acceso a los servicios de salud. Para ello, se propone fortalecer la rectoría de la Secretaría de Salud y promover la integración funcional a lo largo de todas las instituciones que la integran. Asimismo, se plantea reforzar la regulación de los establecimientos de atención médica, aplicar estándares de calidad rigurosos, privilegiar el enfoque de prevención y promoción de una vida saludable, así como renovar la planeación y gestión de los recursos disponibles. Todo lo anterior, cuidando una atención continua e integral de los trabajadores sin importar su condición laboral. El MAI da respuesta al Objetivo 2.3. Asegurar el acceso a los servicios de salud en su Estrategia 2.3.1. Garantizar el ejercicio efectivo de los derechos sociales para toda la población8/. I.1.4. Programa Sectorial de Salud (PROSESA) 2013 – 2018 En concordancia con el PND, el PROSESA 2013-2018, enuncia sus objetivos asociados a la Meta Nacional: México Incluyente: 1. Consolidar las acciones de protección, promoción de la salud y prevención de enfermedades; 2. Asegurar el acceso efectivo a servicios de salud con calidad; 3. Reducir los riesgos que afectan la salud de la población en cualquier actividad de su vida; 4. Cerrar las brechas existentes en salud entre diferentes grupos sociales y regiones del país; 5. Asegurar la generación y el uso efectivo de los recursos para la salud y 8 / Poder Ejecutivo Federal (2013). “Plan Nacional de Desarrollo 2013-2018. Presidencia de la República”. Págs. 6. Avanzar en la construcción del Sistema Nacional de Salud Universal bajo la rectoría de la Secretaría de Salud. El MAI responde a todos estos objetivos con énfasis en el Objetivo 2, específicamente en las Estrategias. 2.1. Avanzar en el acceso efectivo a servicios de salud de la población mexicana, independientemente de su condición social o laboral. 2.1.1. Promover un modelo de atención integral de salud común para todo el SNS. 2.2. Mejorar la calidad de los servicios de salud del SNS. 2.2.3. Incorporar el enfoque preventivo en los servicios de salud para todos los niveles de atención. 2.2.6. Fomentar el uso de la NOM y Guías de práctica clínica, manuales y lineamientos para estandarizar la atención en salud. 2.3. Crear las RISS interinstitucionales. 2.3.4. Consolidar las herramientas para la operación de las RISS interinstitucionales9/. I.1.5. Programas Institucionales de Salud El Programa Institucional del Instituto Mexicano del Seguro Social 2014-2018 (PIIMSS) está alineado con la Meta Nacional de un México Incluyente, así como con los Programas Especiales Transversales derivados del mismo. Define los objetivos, estrategias y líneas de acción, y establece los indicadores y metas, con los que se le dará seguimiento y se medirá el cumplimiento de los objetivos planteados. El PIIMSS 2014-2018 establece dos objetivos: Objetivo 1. Contribuir a la universalización del acceso a la salud, el PND 2013-2018 establece como uno de sus objetivos “asegurar el acceso a los servicios de salud”, por lo que el IMSS, como principal proveedor de servicios de salud en el país, contribuirá activamente para alcanzar el logro de este objetivo. Para ello, se encaminarán acciones congruentes con el PROSESA para reforzar la colaboración entre las instituciones de salud con estrategias como la coordinación e intercambio de servicios que agilicen la prestación, establezcan sinergias y permitan hacer un uso más eficiente de la capacidad instalada. Asimismo, se 9/ 21, 53, 54, 117 22 Secretaría de Salud (2014). “Programa Sectorial de Salud 2013-2018”. Págs. 47, 51, 52 23 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d busca evitar duplicidades en la cobertura, a la vez que se avanza hacia una homologación de los servicios, intervenciones y protocolos de atención médica con un enfoque de contención de costos y trato digno al usuario y su familia. El IMSS consciente de la importancia de que los servicios médicos que presta deben ser de calidad, establece como uno de sus objetivos mejorar el modelo de atención en salud. Objetivo 4. Mejorar el modelo de atención a la salud. Alineado con el objetivo 2.3 del PND 2013-2018 y con los objetivos del PROSESA, el IMSS implementará estrategias y acciones orientadas a modernizar el modelo de atención médica, para hacer más eficientes los procesos, reforzar la atención primaria, proteger la seguridad de los pacientes y mejorar la atención con calidad y eficiencia10/. De igual forma el Programa Institucional del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado 2014-2018, (PIISSSTE) alineado al Programa Sectorial de Salud establece el Objetivo 2; “Brindar acceso efectivo y oportuno a servicios de salud con calidad y calidez” con la visión de un esquema de universalización de servicios; gasto eficiente y abasto de insumos médicos. El PIISSSTE se propone participar en la reorganización del sector mediante la integración funcional de acuerdo a capacidades, cuadro básico para la homologación e intercambio de servicios y esquema de pagos, así como sistemas de información robustos sobre beneficiarios para hacer válida la portabilidad de coberturas. El PIISSSTE define esfuerzos en varios sentidos para lograr que los servicios de salud sean otorgados con calidad y calidez. Por un lado, reforzar la atención preventiva enfocada en las enfermedades cuya incidencia se incrementó en los últimos años y, por otra parte, incrementar la supervisión clínica en la medicina curativa al mismo tiempo que se expanden las capacidades de infraestructura y productividad de los recursos humanos. Las acciones de promoción, protección y prevención deben articularse para lograr el mejoramiento de la salud, el bienestar y satisfacción de los derechohabientes11/. Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d I.2. Valores y principios I.2.1. Derechos humanos Los derechos humanos son garantías jurídicas universales que protegen a individuos y grupos contra acciones que interfieran en sus libertades fundamentales y en la dignidad humana. Los derechos humanos se caracterizan porque: »» »» »» »» »» »» Están avalados por normas internacionales; Gozan de protección jurídica; Se centran en la dignidad del ser humano; Son de obligado cumplimiento para los Estados y los agentes estatales; No pueden ignorarse, ni abolirse; Son interdependientes y están relacionados entre sí, y son universales12/. En este contexto se establece en la Constitución de la OMS que el goce del grado máximo de salud que se pueda lograr es uno de los derechos fundamentales de todo ser humano. El derecho a la salud incluye el acceso a una atención sanitaria oportuna, aceptable, asequible y de calidad satisfactoria. El derecho a la salud obliga a los Estados a generar condiciones en las cuales todos puedan vivir lo más saludablemente posible. Esas condiciones comprenden las disponibilidades garantizadas de servicios de salud, condiciones de trabajo saludables y seguras, vivienda adecuada y alimentos nutritivos. El derecho a la salud no se limita al derecho a estar sano13/. I.2.2. Equidad La equidad busca restablecer la justicia en condiciones de desigualdad y de vulnerabilidad. La equidad se refiere a que: el acceso a la atención de salud, a los ambientes saludables y el trato en el sistema de salud tienen que ser de acuerdo a las condiciones y necesidades particulares de cada persona o grupo. La equidad en salud, implica que, idealmente, todos deben tener una oportunidad justa para lograr plenamente su potencial en salud y, de modo más pragmático, que nadie debe estar desfavorecido para lograrlo en la medida que ello pueda evitarse14/. 12 / OMS (2000, marzo). “Sistema de las Naciones Unidas y derechos humanos: directrices e información para el 10 / DOF (2014). “Programa Institucional del Instituto Mexicano del Seguro Social (PIIMSS) 2014-2018”. Sistema de Coordinadores Residentes”. 11 / DOF (2014). “Programa Institucional del Instituto de Seguridad y Servicios Sociales de los Trabajadores del 13 / OMS (2013, noviembre). “Derecho a la salud. Nota descriptiva N°323”. 14 / OPS/OMS (1991, diciembre). Whitehead, M. “Los conceptos y principios de la equidad en la salud”. Estado 2014-2018”. 24 25 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d La equidad es una piedra angular de los valores sociales: la forma en que una sociedad trata a sus miembros menos favorecidos refleja el valor que confiere a la vida humana, ya sea de manera explícita o implícita. Al hacer de la equidad uno de los valores centrales de un sistema de salud basado en la APS, se busca que las políticas y los programas de salud sean pro–equitativos. La razón de ser de esta postura no es solamente el logro de una mayor eficiencia, costo–efectividad o calidad, sino más bien que, en una sociedad justa, la equidad debiera considerarse un imperativo moral y una obligación legal y social15/. I.2.3. Género El género se refiere a los conceptos sociales de las funciones, comportamientos, actividades y atributos que cada sociedad considera apropiados para los hombres y las mujeres. Las diferentes funciones y comportamientos pueden generar desigualdades de género, es decir, diferencias entre los hombres y las mujeres que favorecen sistemáticamente a uno de los dos grupos16/. Se reconoce cada vez más que hay disparidades sistemáticas entre la salud de las mujeres y la de los hombres que no son consecuencia de las características biológicas de cada sexo, sino del lugar diferente que ocupan las mujeres y los hombres en la sociedad. Esta ubicación desigual se refleja en patrones distintos, y a menudo inequitativos, relacionados con los riesgos para la salud, con el acceso a los recursos y servicios sanitarios y el control sobre los mismos. El presente Modelo, tiene dentro de sus vertientes, atender por igual a hombres y mujeres, garantizado el acceso y continuidad de la atención independientemente del género. I.2.4. Protección financiera La prestación de los servicios de salud está determinada por el financiamiento de la misma. Como establece la Organización Mundial de la Salud (OMS), un sistema de salud funciona adecuadamente si al responder tanto a las necesidades como a las expectativas de la población cumple los siguientes objetivos (WHO 2010): Mejorar la salud de la población; reducir las inequidades en salud; proveer acceso efectivo con calidad y mejorar la eficiencia en el uso de los recursos17/. 15 / OPS/OMS (2007). “La Renovación de la Atención Primaria de Salud en las Américas”. Pág. 10 16 / OMS. “Género”. 17 / Secretaría de Salud (2014). “Programa Sectorial de Salud 2013-2018”. Pág. 21 26 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Aumentar la protección financiera disminuye la inequidad en el acceso a los servicios de salud, las barreras para el acceso en el momento de la prestación de servicios evitando el empobrecimiento y la exposición a gastos catastróficos18/. En México se ha avanzado en el cumplimiento de estos objetivos con la reforma estructural del 2003, cuyo eje fue extender la protección financiera en salud a las familias no cubiertas por la seguridad social a través de un seguro universal subsidiado que se denomina el Seguro Popular de Salud (SPS) con los propósitos de proteger financieramente a las familias reduciendo su gasto directo de bolsillo, proporcionar mayores incentivos para la eficiencia del sistema, promover una distribución más equitativa de los recursos financieros en salud y ofrecer una mejor calidad en la atención, entre otros. La creación del Seguro Popular, materializa la separación de funciones, evitando la dispersión del financiamiento que debe ser ordenado, consistente, coherente y complementario al resto de las funciones del Sistema Nacional de Salud. La utilización de recursos debe evitar la duplicidad del gasto, y al mismo tiempo cubrir las necesidades que se establezcan no por programa, sino por unidad de salud, que al integrarlos en una visión conjunta permitirá el cumplimiento de las metas de los programas de salud que participan en el financiamiento. I.2.5. Justicia social Una concepción actual de Justicia Social hace referencia a la Participación. Sugiere que la Justicia implica la promoción del acceso y la equidad para asegurar la plena participación en la vida social, especialmente para aquellos que han sido sistemáticamente excluidos sobre la base de su etnia, edad, género, habilidad física o mental, educación, orientación sexual, situación socioeconómica u otras características del grupo de pertenencia. La Justicia Social se asienta sobre la convicción de que todos los seres humanos tienen derecho a un trato equitativo, a un apoyo para alcanzar sus derechos humanos y a una distribución justa de los recursos sociales. En este sentido, se ha de entender a la Justicia Social, como un proceso en la medida que se convierte en una herramienta para lograr una justicia distributiva y un reconocimiento político. El hecho de experimentar la negación de estos derechos conlleva la falta de consideración propia y de respeto hacia uno mismo. En estas circunstancias se merma la capacidad de relacionarse como un igual poseyendo los mismos derechos que los demás ciudadanos. 18 / OPS/OMS (2014, octubre). “Estrategia para el acceso universal a la salud y la cobertura universal de salud”. 27 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Con base en lo anterior, el Modelo de Atención tiene como parte fundamental, lograr que los ciudadanos participen en la procuración de su salud, mediante el uso de su derecho en justica social. I.2.6. Interculturalidad La interculturalidad es el proceso de interrelación entre culturas a través del respeto y reconocimiento de las diferencias y convergencias entre las personas y grupos. Incluye características de confianza, comunicación efectiva (comprender al “otro” desde su cultura), diálogo y debate, aprendizaje mutuo, intercambio de saberes y experiencias. En el campo de la salud, la interculturalidad es el… “conjunto de acciones y políticas que tienden a conocer e incorporar la cultura del usuario en el proceso de atención de salud...”, e implica valorar la diversidad biológica, cultural y social del ser humano y su influencia en todo proceso de salud y enfermedad. El respeto a esta diversidad ha puesto al equipo de salud en el imperativo de desarrollar estrategias que faciliten la relación médico-paciente, así como evitar que la identidad étnica y cultural del usuario constituya una barrera en el acceso y oportunidad a una mejor atención de salud. Siendo así; se puede entender entonces a la Salud Intercultural o Interculturalidad en Salud”… como una serie de acciones que implican en primer término tomar conciencia de la cultura del paciente, para poder asimilarla y luego incorporarla en el proceso de atención en salud19/. En la prestación de los servicios de salud, tienen la obligación de introducir el enfoque intercultural transversalmente, desde la creación de las políticas públicas hasta en la atención directa a la población de las comunidades de todo tipo, urbanas, rurales, indígenas o afrodescendientes, creando las políticas y la normatividad necesaria para que las prácticas sean de inclusión, de respeto y de enriquecimiento, no “hacia” el otro, el beneficiario, sino “con” el otro 20/. I.3. Elementos I.3.1. Determinantes sociales de la salud Se definen como el conjunto de factores personales, sociales, económicos y ambientales como: los comportamientos, los estilos de vida saludables, los ingresos, 19 / Goicochea, E. (2012). “Interculturalidad en Salud”. Pág. 53 20 / Almaguer, A., Vargas, V., García, H., Ramírez, H., Interculturalidad en salud. Experiencias y aportes para el fortalecimiento de los servicios de salud, tercera edición 2014, Programa Editorial del Gobierno de la República. 28 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d la posición social, la educación, el trabajo, el desempleo, las condiciones laborales, el acceso a servicios sanitarios y los entornos físicos que determinan el estado de salud de las personas o poblaciones. La combinación de muchos factores, crean distintas condiciones de vida que impactan a la salud. Cuando se habla de determinantes sociales hay dos aspectos a destacar, en primer lugar es reconocer que la salud individual y pública es la consecuencia de múltiples factores, la mayor parte fuera del sector salud este reconocimiento obliga realizar acciones intersectoriales y solidarias para mejorar las condiciones de salud y en segundo lugar que hablar de determinantes sociales de la salud es hablar de equidad. La Comisión de Determinantes Sociales de la Salud (CDSS) de la OMS, en el año 2008 definió a los Determinantes Sociales de la Salud como “las circunstancias en que las personas nacen, crecen, viven, trabajan y envejecen, incluido el sistema de salud”. Esas circunstancias son el resultado de la distribución del dinero, el poder y los recursos a nivel mundial, nacional y local, la cual depende a su vez de las políticas adoptadas; esta distribución desigual se traduce en grandes diferencias en materia de salud entre países desarrollados y los que están en vías de desarrollo. A la par, al interior de las naciones puede haber marcadas desigualdades entre estados, regiones y localidades con diferentes ingresos económicos que limitan el desarrollo humano de las personas y por lo tanto sus determinantes sociales de la salud21/. I.3.2. Calidad La calidad de la atención médica es el resultado de la interacción entre los atributos de la ciencia, la tecnología y su aplicación en la práctica médica, y en donde convergen dos dimensiones: la interpersonal y la técnica. La primera comprende la interacción de pacientes y profesionales en el centro de atención médica, con una participación libre, igualitaria e informada, mientras que la segunda está relacionada con el ejercicio de la profesión en un marco de seguridad. El aseguramiento del acceso efectivo a servicios de salud con calidad, obliga a considerar las acciones para fortalecer un marco regulatorio que incida en la mejora de la calidad de la atención médica considerando seis componentes: 1) Calidad y seguridad; 2) Innovación y mejora continua; 3) Gestión de riesgos; 4) Acreditación; 5) Normalización; y 6) Educación en salud, a fin de lograr en primer orden la adopción de mejores prácticas en el contexto de salud y la disminu21 / OMS (2008). ”Subsanar las desigualdades en una generación. Alcanzar la equidad sanitaria actuando sobre los determinantes sociales de la salud”. 29 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d ción de riesgos inherentes a la práctica médica, lo cual contribuirá a la contención de costos y la sostenibilidad del sistema de salud. La experiencia adquirida en las distintas instituciones de salud con respecto a la calidad en su dimensión interpersonal, continúan siendo prioritarios la opinión del usuario como referente de la situación actual de los servicios de salud, así como el involucramiento de los profesionales de la salud en la atención de las necesidades de los pacientes. Por otro lado, la interacción de los distintos sistemas que se conjugan para otorgar atención médica son factores que contribuyen a lograr mayores beneficios en salud con mínimos riesgos, por lo cual su evaluación a través del proceso de acreditación permitirá focalizar los recursos para mejorar la infraestructura y equipo médico indispensables para la operación de los establecimientos de atención médica. En la planeación se deben tener presentes la investigación científica y los avances tecnológicos, ya que transforman la práctica clínica y generan interés para que los servicios de salud, con base en evidencia científica, realicen prestación de servicios con calidad, efectividad y eficiencia. El Modelo de Atención instala la cultura de evaluación de las tecnologías en el sector, mediante el análisis de las implicancias médicas, sociales, éticas, culturales y económicas del desarrollo, difusión y uso de ésta para decidir su aplicación. Asimismo, la vigilancia en la prestación de la atención médica y el fortalecimiento de las competencias profesionales son piedra angular para garantizar la mejora de la calidad en el SNS y para propiciar una atención segura, tanto para los pacientes como para los proveedores de servicios. El acceso efectivo a servicios de salud con calidad implica retos a mediano y largo plazo, donde la gobernanza y la gobernabilidad representan un papel relevante. Por ello, es fundamental la participación y el liderazgo de los actores involucrados de las distintas instituciones públicas y privadas que conforman el Sistema Nacional de Salud22/. Un elemento esencial del modelo, es otorgar servicios de calidad, asociados a una forma cíclica de mejoramiento por medio del seguimiento, evaluación y retroalimentación de los procesos, para lograr que los servicios de atención se otorguen con trato digno, y sean eficientes y efectivos. 22 / Secretaría de Salud, DGCES (2013). “Programa de Acción Específico. Estrategia Nacional para la Consolidación de la Calidad en los Establecimientos y Servicios de Atención Médica 2013-2018”. Pág. 21 30 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d I.3.3. Rendición de cuentas y transparencia La rendición de cuentas consiste en informar y explicar a los ciudadanos las acciones realizadas por el gobierno de manera transparente y clara para dar a conocer sus estructuras y funcionamiento, y por consecuencia, ser sujeto de la opinión pública. A través de la rendición de cuentas, los ciudadanos pueden estar informados de las acciones del gobierno y la manera de realizarlas. Con la transparencia, se da a conocer si el gobierno está haciendo correctamente lo que difunde y publica a la ciudadanía. Bajo estas premisas, se dará cause para informar y explicar a los ciudadanos las acciones realizadas por el gobierno para alcanzar el goce del grado máximo de salud que se pueda lograr cómo derecho fundamental de todo ser humano, con apego a las reformas en materia de transparencia presupuestaria, que dan origen entre otros al presupuesto Basado en Resultados y la evaluación del Desempeño Institucional23/. Estos elementos otorgan mayor certeza a la correcta administración y dan garantía del derecho a la protección de la salud. I.3.4. Sostenibilidad financiera La sostenibilidad financiera según la OPS, es un componente sustancial para alcanzar el acceso equitativo a servicios de calidad, propone la combinación de los mecanismos tradicionales de generación de ingresos (gasto público vía impuestos, contribuciones a la seguridad social de salud) con mecanismos complementarios de subsidios destinados a compensar a los grupos vulnerables de los efectos de las barreras financieras que reducen su demanda de atención en salud. Las estrategias de financiamiento del sector deben considerar de modo explícito el financiamiento de la atención a las personas y de las intervenciones en el campo de la salud con características de bienes públicos. Para estas últimas se propone el financiamiento público como el más eficiente y equitativo24/. En nuestro país para dar cumplimiento a los compromisos asumidos por el estado mexicano y alcanzar la cobertura universal en materia de salud, existe una cartera explícita de intervenciones dirigidas a la persona, las intervenciones en el campo de la salud, a la fecha se programan diversas fuentes de financiamiento federales y estatales, requiriendo asegurar y valorar el uso de estos 23 / http://www.shcp.gob.mx/EGRESOS/sitio_pbr/Paginas/Rrendicion_cuentas.aspx 24 / SciELO (2000). “Gasto y financiamiento en salud: situación y tendencias”. 31 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d recursos como bienes públicos en el desempeño de las funciones esenciales de la salud pública. Con este elemento en el modelo se espera disminuir el gasto de bolsillo, que es actualmente más del 50 por ciento del gasto total en salud, y se realiza a partir de pagos directos, conocidos comúnmente como “gastos de bolsillo”. El gasto de bolsillo es la manera más ineficiente de gastar en salud. En primer lugar, este gasto implica que la familia tiene que enfrentar individualmente el gasto, sin la existencia de un esquema solidario entre ricos y pobres o sanos y enfermos. Al no pagar de manera anticipada, la familia no tiene control del gasto que pueden representar las complicaciones de algún padecimiento. Adicionalmente, el gasto de bolsillo aparece en momentos en donde no es posible buscar mejores alternativas de precio en virtud de la condición de salud del paciente; y por último, la persona que requiere atención médica deja de recibir ingresos por su estado de salud, lo cual puede empeorar la condición financiera de la familia, llegando incluso a sacrificar su patrimonio. Como consecuencia del alto porcentaje que representa el gasto de bolsillo dentro del gasto total en salud, se estima que cada año entre 2 y 3 millones de familias enfrentan gastos catastróficos en salud, y 1.2 millones cruzan la barrera de la pobreza por esta misma causa. El gasto de bolsillo lo realizan familias con y sin acceso a servicios de salud de la seguridad social. A pesar de ser derechohabientes, muchas familias pagan de su bolsillo y de manera adicional por atención médica. Las razones son diversas y van desde la compra de medicamentos en farmacias privadas debido al desabasto institucional, hasta el pago por atención en hospitales privados que ofrecen comodidades que por su naturaleza, no existen en los hospitales públicos. Así, los pagos de bolsillo son en ocasiones por elección y otras veces por necesidad. I.3.5. Sistemas de Información en Salud (SIS) Los SIS son un importante elemento de entrada para la identificación de necesidades, grupos vulnerables, políticas y recursos humanos y financieros, para que, de este modo, se acreciente la capacidad de respuesta a las expectativas de la población y asegure la equidad de la inversión financiera. Un SIS debe ofrecer información para las distintas necesidades en la toma de decisiones, tanto en el ámbito individual, como en la elaboración de estadísticas que soporten el desarrollo y evaluación de programas y la formulación de políticas de salud. Dada la fragmentación del Sistema Nacional de Salud en México la atención 32 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d médica se encuentra a cargo de varias instituciones, cada una cuenta con sus propios criterios y procedimientos de recolección de datos en arquitecturas tecnológicas heterogéneas, lo que dificulta la integración de la información. Además los diferentes Sistemas de Información de Registro Electrónico para la Salud, por un lado, imposibilita la convergencia de la información asociada a la persona, lo cual es una limitante para lograr el intercambio de servicios; y, por otro lado, dificulta un ejercicio eficiente de recursos públicos ante la falta de identificación de los traslapes de coberturas25/. El MAI necesita de un Sistema de Información en Salud para la recolección, el procesamiento, el análisis y la transmisión de la información que facilite la organización y el funcionamiento de los servicios salud, así como, para la investigación y la docencia. Cuyo objetivo central no se restrinja a la obtención de datos de problemas específicos de la salud, sino que debe ser una herramienta sistemática y organizada con la que sea posible generar información para el mejoramiento de la gestión y la toma de decisiones en los distintos niveles organizativos de los sistemas de salud26/. I.3.6. Participación ciudadana El concepto de participación comunitaria ha sido concebido por diferentes autores bajo distintas denominaciones: participación ciudadana, participación social, participación popular. El término de participación ciudadana significa un acto voluntario de interacción social dirigida a tener parte en alguna actividad pública de modo de intervenir en su curso y beneficiarse de ella. Si analizamos la definición detenidamente, lo primero que hay que rescatar es que la participación representa un acto de voluntad individual, por lo tanto no se puede imponer como un acto de coerción, no es posible calificar de participativo a un proceso que no permite a los individuos la decisión de no participar. Sin embargo, la participación trasciende el acto individual, para que sea efectiva hace falta una acción organizada que adquiera un sentido de decisión colectiva. Finalmente, su práctica supone un sentimiento de pertenencia y, al mismo tiempo, de intervención en igualdad de condiciones con los agentes del gobierno en la toma de decisiones. La participación ciudadana implica una práctica social que supone una interacción expresa entre el Estado y actores de la sociedad civil, a partir de la cual 25 / Secretaría de Salud, DGIS (2013). “Programa de Acción Específico. Información en Salud 2013-2018”. 26 / NOM-040-SSA2-2004. En materia de información en salud. 33 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d estos últimos penetran en el Estado. La intervención que realizan los individuos en actividades públicas, se sustenta en tanto son portadores de intereses sociales. La práctica de la participación ciudadana, puede ser analizada, como vía de enormes potencialidades hacia la democratización y el mejoramiento de la sociedad. Permite por lo tanto, promover que los sujetos sociales mejoren su capacidad de construir su propio destino, impulsando su autonomía. En este marco, el municipio por ser la cara del Estado más próxima a los ciudadanos, aparece como lugar privilegiado para la aplicación eficiente de políticas públicas que contemplan la participación. Esta cercanía permitiría una participación organizada de los actores locales en los procesos de desarrollo comunitario, posibilitando que ellos mismos diagnostiquen sus problemas, participen en los niveles de decisión, elaboración y evaluación de las políticas públicas27/. I.3.7. Evaluación La base de la evaluación del Modelo se hará tomando como referencia a los indicadores que se consideran en los diferentes procesos que integran la prestación de los servicios de salud en las diferentes instituciones del sector, así como los propios derivados de la implementación del modelo. I.4. Definición de modelo El Modelo de Atención Integral de Salud es un sistema lógico que organiza el funcionamiento de las redes de atención de salud, articulando de forma singular las relaciones entre la población y sus subpoblaciones estratificadas por riesgos, los focos de las intervenciones del sistema de atención de salud y los diferentes tipos de intervenciones sanitarias, definido en función de la visión predominante de salud, de la situación demográfica y epidemiológica y de los determinantes sociales de la salud vigentes en determinado tiempo y en determinada sociedad28/. Este Modelo centrado en las personas, implica hacer transversales las perspectivas de derechos humanos, interculturalidad, género y determinantes sociales en el curso de vida29/ en todas las estrategias del Modelo para que los servicios se brinden sin ningún tipo de discriminación y en igualdad de condiciones y trato, con base en las preferencias y expectativas de los usuarios y la cultura de 27 / Carta de Ottawa para la Promoción de la Salud (1986). 28 / Vilaça, E. (2011). “As redes de atenção à saúde”. 29 / Para ahondar en los enfoques ver Glosario. 34 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d las comunidades. Lo anterior deriva en el respeto a la dignidad de las personas y el cuidado de su salud de forma continua y resolutiva a lo largo de su vida, y que responde de forma adecuada a las circunstancias en las que esa población nace, crece, vive, trabaja, envejece y muere. El Modelo impulsa la conformación de RISS que deben organizarse y articularse desde el ámbito local, tomando en cuenta las vías, medios de comunicación, distancia y movilidad natural de la población, las situaciones sociales en la región, las preferencias culturales, entre otros. En particular, se busca fortalecer y recuperar el papel que tiene la atención ambulatoria en la atención a la salud de una población definida, que garantice la atención continua y coordinada a través de intervenciones tempranas y oportunas en los riesgos potenciales y las enfermedades, evitando que éstas progresen a etapas que incrementen riesgos y daños en la salud de las personas y que impliquen un uso de mayores recursos del sector, al tiempo de reducir la saturación que actualmente enfrentan las instituciones públicas, en perjuicio de la capacidad resolutiva de los prestadores y de la continuidad de la atención en la población. Por lo que, es fundamental fortalecer las competencias y aumentar la capacidad resolutiva de los equipos de salud de atención ambulatoria a través del trabajo multidisciplinario y coordinado, así como con el apoyo e instrumentación de los avances tecnológicos que jugarán un papel importante, ya que permiten hacer ambulatorias prácticas diagnósticas y terapéuticas, que evitan el desarraigo familiar y el desplazamiento de las personas en grandes distancias, y las complicaciones asociadas a la hospitalización. La principal y mayor demanda de atención en las unidades de salud la representa la atención curativa, con el consecuente efecto sobre la calidad de vida y pérdida de la productividad de las personas enfermas, si la atención ocurre en forma tardía, condición que debe revertirse mediante el desarrollo de acciones versátiles y anticipatorias por los equipos básicos de salud, realizadas en los lugares de concentración de la población por diversos motivos, principalmente trabajo, educación o en el hogar. Especial énfasis debe tener la posibilidad de multiplicar estas actividades por personal voluntario con deseo de participar en el cuidado de su propia salud y la de su grupo familiar, escolar o laboral. Esta estrategia puede implementarse en las comunidades rurales y urbanas, aunque el mayor desafío lo representan las áreas urbanas, por la complejidad de su organización por segmento socio político, sea como colonia, barrio o delegación en el Distrito Federal, porque la demanda de atención intramuros limite las 35 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d actividades planificadas en la comunidad, también es en estas ciudades en donde se concentra el mayor volumen poblacional en grupos cautivos durante su jornada laboral o educativa, Esta condición representa un área de oportunidad para que los equipos básicos de salud intervengan con apoyo de personal voluntario en el sitio en el que las personas desarrollan sus actividades cotidianas, iniciando con las intervenciones descritas en las cartillas de la línea de vida, mediante el manejo de riesgo personal y para desarrollar aptitudes personales para la salud proporcionando la información necesaria para mejorar los conocimientos, habilidades y competencias necesarias para la vida. La necesidad de mejorar las condiciones de salud de la población y optimizar el uso de los recursos de salud, se debe el dimensionar el universo de atención para cuantificar la conformación en forma gradual de equipos de salud que actúen en estos espacios, planificando su asistencia sistemática con el enfoque de atención integral y continua. Bajo este esquema se asegura la continuidad de la atención de los pacientes y el desarrollo de las funciones esenciales de salud pública, con estándares que permitan la homogeneidad de la atención y la capacidad resolutiva en todas las instituciones, en función de las necesidades de la población y su territorio, para permitir la prestación cruzada de servicios, la sustentabilidad de la operación y la acreditación de las unidades médicas que forman la Red. También habrá que organizar otros componentes del Modelo como son: la cartera de servicios garantizada; equipo de salud; un sistema de información integral; la planeación sectorial; gobernanza, gestión y operación de los servicios; calidad y seguridad de los pacientes; mecanismos de financiamiento; y, evaluación, que facilitarán la articulación, comunicación y coordinación para la operación del Modelo (Esquema 1), donde la definición de la cartera de servicios garantizada es el detonante de la forma para definir los otros componentes. El Modelo Integral de Salud se propone como un esquema para homogenizar la prestación de servicios de salud que otorgan las instituciones que conforman el SNS para permitir el acceso integral y universal a servicios esenciales, de calidad, a todas las personas y comunidades sin discriminación alguna independientemente de su condición laboral, evitando un riesgo financiero que genere empobrecimiento a la población30/. Esto se logrará mejorando la organización de los recursos y el desempeño de los servicios de salud del país con base en la renovación de la estrategia de APS y la eficiencia en la operación de redes de servicios interinstitucionales. Fundamentar el Modelo en la atención y participación de personas, familias y comunidades de todo tipo incorporando el enfoque intercultural como propone la estrategia de APS31/, permitirá al sistema contar con los mejores aliados para realizar diagnósticos precisos sobre las necesidades, problemáticas y expectativas de la provisión de servicios y mejorar los mismos en términos de equidad, accesibilidad, integralidad, pertinencia, calidad, eficiencia y transparencia. También, buscará la corresponsabilidad de otras dependencias y entidades públicas, privadas y de la sociedad civil en el desarrollo de políticas saludables y en la construcción de entornos salutogénicos; así como la participación en el autocuidado de la salud a través de acciones de prevención de riesgos, enfermedades y daños a la salud, mediante la adopción de estilos de vida saludables que permitan enfrentar con oportunidad y eficiencia las ocurrencia de Enfermedades Crónicas No Transmisibles, así como las Enfermedades Transmisibles. No está de más subrayar que el Modelo, es una expresión de múltiples elementos y relaciones que tienen su lugar en la realidad, en la que confluyen todas las funciones de los sistemas de salud, cuya complejidad solo puede concebirse desde una perspectiva integradora, por eso, se conceptualiza desde la función rectora, y la misma, se fortalece con su implantación. 30 / 31 / OPS/OMS (2012). “Hacia un modelo de atención integral de salud basado en la Atención Primaria de Salud”. 36 OPS/OMS (2007). “La Renovación de la Atención Primaria de Salud en las Américas”. 37 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d II. Objetivos II.1. Objetivo general Contribuir a homogenizar los servicios y prácticas del Sector Salud, así como, optimizar la utilización de los recursos y la infraestructura en salud, incentivando los mecanismos y procesos de la participación ciudadana democrática, para avanzar hacia el acceso efectivo y universal a la protección de la salud. II.2. Objetivos específicos II.2.1 Renovar y fortalecer la estrategia de APS en cada una de las intervenciones que se ofrezca a la población. II.2.2 Establecer, reorganizar y articular las RISS para la prestación de servicios, altamente resolutivos, con una visión de atención integral para la ciudadanía. II.2.3 Reorganizar, reorientar y fortalecer a la jurisdicción sanitaria como responsable de la operación de los SILOS. II.2.4 Promover la participación ciudadana, como agentes de cambio en la cultura. 38 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d III. Metodología operativa del Modelo Retomando la renovación de la estrategia mundial de desarrollo sanitario denominada “Atención Primaria a la Salud” (APS), producto del acuerdo mundial de las corrientes progresistas que luchaban por mejorar las condiciones sanitarias de la población mundial, y puesta en marcha por la Organización Mundial de la Salud en la década de los setentas del siglo pasado, se perfilaron al menos dos posiciones teóricas: Una de ellas sostiene que la principal razón para modificar los sistemas de salud del mundo es el estado de salud de la población mundial; dividiendo de manera arbitraria el mundo en sociedades desarrolladas y en desarrollo, encontramos que éstas últimas presentan una mezcla de enfermedades ligadas a la pobreza y a la exclusión de grandes grupos de población, con patologías relacionadas con cambios en los estilos de vida como las enfermedades crónico-degenerativas, a esto se le ha llamado “Perfil Epidemiológico Mixto”, “Mosaico Epidemiológico” o “Polarización Epidemiológica”. El mundo desarrollado habiendo superado los problemas infectocontagiosos ligados a las malas condiciones de vida, muestra elevada presencia de patologías crónico-degenerativas y como puente entre ambos conjuntos de la sociedad mundial surgen pandemias como el VIH/SIDA, las adicciones y los desastres socio-naturales que provocan emergencias sanitarias. La segunda corriente de pensamiento de la reforma de los sistemas de salud centra su análisis en los recursos financieros: por un lado, se habla del creciente gasto en salud y por otro de la necesidad de incrementar la inversión social para atender a la población sin seguridad social. En la primera corriente, se puede apreciar una orientación dirigida hacia la necesidad de reorganización de la respuesta social en 39 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d salud, incluyendo a los servicios de salud y en la segunda, se percibe la necesidad de mejorar la efectividad del gasto en salud con criterios de fortalecimiento de la equidad y la atención de la exclusión social32/. En México, aún antes del lanzamiento de la APS, ya se habían formado e implantado mecanismos de reforma del sistema de salud como los programas de extensión de cobertura y, a la par de la aplicación de algunos elementos instrumentales de la APS, se inició un proceso de descentralización de los servicios de salud hacia los estados de la república que tuvo un primer momento a mediados de los ochentas y se concluyó en 1996, mediante el cual, se definió que la rectoría del Sistema Nacional de Salud es a cargo de la Secretaría de Salud y la prestación de servicios de salud corresponde a los gobiernos locales en las entidades federativas. A principio del siglo XXI, en el año 2003, se crea el Sistema de Protección Social en Salud que garantiza, mediante un catálogo, una oferta de servicios médicos a las familias que no pertenecen a algún sistema de seguridad nacional o estatal que les cubre los servicios médicos33/. Esta reforma que se implantó por ley, de manera gradual, incorporará a todas las familias; después de un poco más de una década de la implantación del sistema, se advierte la necesidad de fortalecer mecanismos para que el SPSS se traduzca en una mejoría del estado de salud de la población, aumentando la expectativa de vida con calidad y de manera particular, en la satisfacción de la población con el sistema de salud. Con base en la garantía de financiamiento del SPSS para todas las familias sin adscripción a alguna institución nacional o estatal de seguridad social, que ofrece una cartera de servicios que incluye 285 intervenciones básicas, 146 del Programa Seguro Médico Siglo XXI, 59 intervenciones del Fondo de Protección contra Gastos Catastróficos (FPGC) y 634 claves de medicamentos, es pertinente establecer “un proceso escalonado de la oferta de la cartera de servicios” partiendo desde lo local, dividiendo la atención ambulatoria en dos subniveles, mediante la distribución de la atención a las familias en la unidad territorio-población denominadas microrregiones sanitarias. Con base 32 / Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d en los centros de salud y en algunas entidades en las unidades médico rurales (UMR) del programa IMSS-Prospera. Estas unidades básicas de atención a su vez, atienden a comunidades satélites nucleadas al derredor de ellas34/ (Esquema 2). Esquema 2. Operatividad del Modelo/ Microregiones Sanitarias CR CR CR CR CENTRO DE SALUD (Servicios Estatales de Salud) CR CR UNIDAD MÉDICO RURAL (IMSS-Prospera) CR CR CR Nota: CR: Comunidades Rurales El escalonamiento de los servicios de salud otorgaría un paquete de servicios, denominado: un grupo “A” de intervenciones de la cartera de servicios en las localidades satélites y garantiza un paquete de servicios grupo “B” en las unidades de salud ubicadas en las sedes micro regionales. Los servicios de salud, deben ir más allá de garantizar servicios de atención médico terapéutica a personas en los espacios municipales-micro regionales, donde también ofrecen servicios de salud pública y de protección contra riesgos sanitarios denominados servicios a la comunidad, varios de ellos ligados directamente al catálogo de servicios del sistema de protección social en salud. Son los espacios municipales-micro regionales los sitios de la confluencia técnica de la atención médica, la salud pública y la protección contra riesgos sanitarios. El segundo subnivel, de los sistemas municipales-micro regionales serán los centros de salud municipales que ofrecerán con mayor capacidad en infraestructura, equipamiento y personal de salud un grupo “C” de intervenciones del cartera de servicios35/ (Esquema 3). OPS/OMS (1996). Capote, R., Granados, R. “La Salud Pública en el Siglo XXI. Tendencias y Escenarios”. 34 / 33 / Gerencia Social Participativa”. Instituto Nacional de Salud Pública (2007). Frenk J., González-Pier E., Gómez-Dantés O., Estrada, Á. R. (2010). “Los Sistemas Municipales-Microregionales de Salud. Perspectiva de Lezana M. A., Knaul F. “Reforma Integral para Mejorar el Desempeño del Sistema de Salud en 35 / México”. cartera de servicios (CS). 40 Los Centros Municipales de Salud ofrecen a la población sede los grupos “A”+”B” +”C” de la 41 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esquema 3. Sistemas Municipales –Microregiones de Salud A A B A A B A A+B A+B CENTRO DE SALUD (Servicios Estatales de Salud) UNIDADES MÉDICAS MÓVILES A A A+B B Microregión Sanitaria A C C A+B+C UNIDAD MÉDICO RURAL (IMSS-Prospera) C C A CENTRO DE SALUD MUNICIPAL Sistemas Regionales de Salud En la lógica de escalonamiento de las intervenciones, los sistemas municipales-micro regionales se articularán en sistemas regionales ofreciendo un grupo de intervenciones del catálogo de servicios, paquete D, incorporando atención hospitalaria en los hospitales básicos comunitarios de los Servicios Estatales de Salud y en los Hospitales Rurales de Zona del Programa IMSS-Prospera (Esquema 4). Esquema 4. Sistemas Regionales de Salud PROTECCIÓN CONTRA RIESGOS SANITARIOS ATENCIÓN MÉDICA Hospitales básicos comunitarios Servicios Estatales de Salud SALUD PÚBLICA A+B+C+D Unidad de Gestión / Jurisdicción Hospitales Rurales de Zona IMSS - Prospera A+B+C Sistemas Municipales Microregionales de Salud A+B+C Sistemas Municipales Microregionales de Salud 42 En la perspectiva de tomar como eje vertebrador la oferta de servicios médicos del Sistema de Protección Social en Salud, se propone que los sistemas regionales de salud reciban financiamiento para desarrollar las funciones de atención médica, salud pública y protección contra riesgos sanitarios. El otro sistema/subsistema en la lógica del escalonamiento de los servicios médicos del sistema de protección social, hablaríamos de tres subsistemas: primero, el de hospitales generales que atenderían el grupo “E” de intervenciones; segundo, el de los hospitales de alta especialidad que ofrecería el grupo “F”; y tercero, los institutos nacionales de salud que cubrirían el grupo “G” de la cartera de servicios. Estos tres subsistemas tendrían relativa autonomía financiera para recibir recursos económicos mediante el sistema de pago por eventos. Las estructuras jurisdiccionales y estatales asumirían las funciones de rectoría y financiamiento (Esquema 5). Dado que las once Funciones Esenciales de Salud Pública (FESP) definidas por la OPS por medio de la Iniciativa “La Salud Pública en las Américas”, describen el espectro de competencias y acciones necesarias por parte de los sistemas de salud para alcanzar el objetivo central de la salud pública, que es el mejorar la salud de las poblaciones, su instrumentación en favor de toda la población es atribución del estado mexicano, así la población total asentada en las microrregiones será sujeta por su importancia en la prevención y promoción de la salud, a intervenciones de salud pública y protección contra riesgos sanitarios, homogéneas en todo el territorio nacional. La atención médica se podría otorgar considerando tres elementos; a. catálogo de servicios disponibles en las unidades; b. libre elección de los usuarios y c. convenios interinstitucionales para intercambio de servicios. De acuerdo al objetivo de homogenización de los servicios de atención a la salud, la atención al usuario debe otorgarse con apego a los principios, valores, elementos y acciones definidas en el MAI. A+B+C Sistemas Municipales Microregionales de Salud 43 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esquema 5. Órdenes de Gobierno y Prestación de Servicios La red social es una herramienta de gerencia social participativa que puede ubicar en el centro de su atención como ejemplo los problemas de salud reproductiva en su expresión individual y colectiva (Esquema 6). RISS D e A+B+C A CR 50% A+B 50% t e r m A+B+C+D E F G Esquema 6. Red Social i n a n t Cooperación e Conductas saludables ciudadana s Entornos saludables Autocuidado Participación informada y organizada d Capacidad e RHH Materiales l Organización a Calidad l Participación comunitaria e integración de grupos de población organizada Activación de la cooperación ciudadana u d Hospitalaria resolutiva Atención médica ambulatoria y hospitalaria con enfoque de riesgo Cartera de servicios Construcción de las RISS Lineamientos de las jurisdicciones Integración del SIS Vinculación interinstitucional e intersectorial Modelo de Atención Intercambio de servicios Nota: La CS incluye las intervenciones del Fondo de Gastos Catastróficos A la par del fortalecimiento de la estructura de los servicios de salud con el escalonamiento de la oferta de la cartera de servicios en los sistemas municipales-micro regionales y en las diferentes redes de salud, se propone la creación de una herramienta de gerencia social participativa denominada Red Social Municipal que propone una estructura para enfrentar los determinantes sociales, económicos, políticos, culturales y ambientales de la pobreza como causa y efecto de la iniquidad y exclusión en los servicios de salud. Esta estructura se integra por tres elementos: 1) los servicios de salud organizados que garanticen el cumplimiento de las intervenciones “A”, “B” y “C” del catálogo de servicios; 2) la población organizada en torno al autocuidado de la salud individual, familiar y colectiva; y 3) las autoridades municipales en su papel de líderes para la inclusión de salud en la Agenda Social Municipal. Esta herramienta gerencial será el tejido social para enfrentar patologías del rezago36/, las enfermedades crónico-degenerativas, incluyendo las patologías complejas que por la aplicación intensiva de tecnología y de recursos financieros, inducen a gastos catastróficos de la población. 36 / Autoridad Municipal Federación Estado Incrementar la capacidad Red Social Municipal Capacidad RRHH Materiales Organización Calidad SILOS Municipio S a Especialidad Ambulatoria Población Organizada Servicios Institucionales de Salud Organizados Estrada, Á. R. (2009). “AUDES-MILENIO. Agencia Universitaria para el Desarrollo del Milenio”. 44 45 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d IV. Estrategias El Modelo se sustenta en cuatro estrategias: Renovación de la Atención Primaria de Salud como base del Modelo de Atención; Reforzamiento de los SILOS¸ Desarrollo y fortalecimiento de las RISS y la Participación Ciudadana. IV.1. Renovación de la Atención Primaria de Salud (APS) Un sistema de salud basado en la APS orienta sus estructuras y funciones hacia los valores de la equidad y la solidaridad social; reconoce el derecho de todo ser humano a gozar del grado máximo de salud que se pueda lograr sin distinción de origen étnico, religión, sexo, edad, ideología política, condición económica, cultural o social; es multidimensional; y contribuye a la salud y al desempeño de un sistema de salud que se desarrolla en forma coordinada y continua mediante la aplicación eficiente de recursos para ofrecer atención de alta calidad. En la conferencia de Alma Ata en 1978, la APS fue definida como: “la asistencia sanitaria esencial, basada en métodos y tecnologías prácticos científicamente fundados y socialmente aceptables, puesta al alcance de todos los individuos de la comunidad, mediante su plena participación y a un costo que la comunidad y el país puedan soportar en todas y cada una de las etapas de su desarrollo, con espíritu de autorresponsabilidad y autodeterminación”. 46 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Es importante diferenciar que la Atención Primaria de Salud no es equivalente al primer nivel de atención. La APS busca fortalecer la calidad de la atención ambulatoria como se denomina en este documento, dado que es la puerta de entrada al sistema de salud, pero además es a la atención ambulatoria a la que le corresponde resolver la mayoría de las necesidades de atención en salud de la población a su cargo, así como, integrar verticalmente los servicios de atención a la persona (detonante de la atención de la ciudadanía en la red de servicios) y de salud pública, así como del abordaje de los determinantes sociales de la salud. La APS promueve modelos basados en la promoción de salud y prevención de enfermedades, y debe estar presente en todos los entornos en que se desarrolla la población, y en cualquier proceso que la ciudadanía reciba y participe en la atención y cuidado de la salud. La APS se convierte en el eje de integración estratégica de la red de servicios donde se define el flujo de personas asignadas a las diversas unidades de salud para responder a sus necesidades en las redes de servicios que les corresponden. Además la APS integra a los servicios comunitarios para apoyar las tareas de asistencia y salud pública dirigidas a las personas, familias y comunidades, privilegiando los enfoques de derechos humanos, interculturalidad y género, así como el de los determinantes sociales de la salud, a fin de incidir de forma efectiva en la salud de la población y en el entorno, como en los deberes y derechos en salud de las personas. La participación ciudadana y de los equipos de salud para el cuidado de la salud se origina en las unidades de atención ambulatoria; en estas unidades habrá comunicación y coordinación con los agentes comunitarios de salud y con los equipos de especialistas para la atención ambulatoria y la hospitalaria, por lo que el equipo de salud de atención ambulatoria es el eslabón para implementar y fortalecer la Atención Primaria de Salud. Esta responsabilidad conlleva que el equipo debe generar la confianza entre la población para resolver sus necesidades de salud, y para que asuma su papel participativo en las decisiones y acciones a realizar en el ámbito personal, familiar y comunitario. La APS debe estar orientada al conjunto de servicios de salud que sean congruentes con las necesidades locales, así como la definición de los equipos de salud deben determinarse de acuerdo con los recursos disponibles (como es la comunicación y atención a distancia a través de Telesalud), las preferencias culturales y la evidencia disponible. Asimismo, para el logro de los objetivos de la APS no es suficiente la prestación de servicios de salud, es necesario reforzar los esfuerzos para fortalecer la promoción de la salud y prevención de enfermedades 47 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d a través de consolidar acciones intersectoriales que integren a su vez un enfoque comunitario. En este marco el Modelo de Atención Integral de Salud, retoma algunos de los atributos esenciales propuestos por la OPS/OMS37/: 1. Enfoque centrado en la persona, familia y comunidad. El equipo de salud considerará las necesidades de las personas, la familia y los riesgos de salud que se identifican en la comunidad, considerando los enfoques de derechos humanos, interculturales y de género para determinar con la población el trabajo conjunto que deben realizar de forma corresponsable para el cuidado de la salud. 2. Prioridad en la promoción de la salud y prevención de enfermedades, articulada con la situación epidemiológica, demográfica, social y económica de la región, y con un enfoque que desarrolle habilidades en la población, que favorezca la participación intersectorial y de otros actores sociales para controlar los determinantes sociales y tener un impacto positivo en la salud. 3. Reforzar a la Jurisdicción Sanitaria como la unidad técnico – administrativa que coordine a los Sistemas Territoriales basados en la APS, para vigilar la calidad de la atención y garantizar el acceso a los beneficios en salud. Ser la responsable de las acciones de coordinación y de gestión para la participación intersectorial para afrontar los determinantes sociales de la salud de la región. 4. Existencia de una red de establecimientos articulados que presten servicios homogéneos de promoción de la salud, prevención de enfermedades, tratamiento, gestión de enfermedades, rehabilitación y cuidados paliativos y culturalmente competentes, con distinta capacidad resolutiva, con énfasis en la atención ambulatoria, y fundamentadas en la APS. 5. Reorientación de la atención hospitalaria, incluyendo acciones de promoción y prevención en todos los servicios, privilegiando la atención ambulatoria -incluso la especializada- al tiempo de reforzar el desempeño de las RISS y de los hospitales de alta especialidad para mejorar la eficiencia de los procesos. 6. Desarrollo de las competencias y habilidades de los recursos humanos y distribución nacional para adecuarlas a las necesidades de atención de la 37 / OPS/OMS (2007). “La Renovación de la Atención Primaria de Salud en las Américas”. 48 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d población y territorio, poniendo especial atención en la profesionalización de grupos multidisciplinarios para la atención ambulatoria. 7. Población y territorio a cargo. Este atributo tiene como objetivo que cada persona/familia esté asignada a una Red de Servicios que se responsabilizará de su salud, a través del reconocimiento de la población y las áreas geográficas, para así enfrentar las necesidades de salud de la población y del entorno medioambiental. Esta información tiene como ventaja la posibilidad de implementar entre las instituciones de salud de forma conjunta, además de la forma de coordinación entre las unidades de salud, acciones de salud pública, promover la acción intersectorial e intervenir en los determinantes sociales de la salud y, en la vigilancia y urgencias epidemiológicas. IV.2. Reforzamiento de los Sistemas Locales de Salud (SILOS) Un Sistema de Salud Local se define como la organización institucional estatal y municipal responsable de la salud de su población, que ejecuta acciones de prevención, curación y rehabilitación en un espacio geográfico definido, donde integra los recursos existentes, privados y públicos, y sobre todo los de la comunidad, que participa responsablemente en la búsqueda de su salud, y que está a cargo de una jurisdicción sanitaria. Con el propósito de rescatar la importante contribución que tienen los Sistemas Locales de Salud en la integración funcional y consolidación del Sistema Nacional de Salud Universal para asegurar la equidad y el acceso efectivo a servicios de salud de calidad para toda la población, el Modelo de Atención Integral de Salud plantea entre sus objetivos reorganizar, reorientar y fortalecer a la jurisdicción sanitaria como responsable de la operación de los sistemas locales de salud y reconocerse como responsable normativa de las RISS, así como su papel en la integración de la respuesta institucional y comunitaria para atender las necesidades específicas de salud de la población local. Entre otras funciones se deben considerar las siguientes: La Jurisdicción Sanitaria, en el área geográfica de su responsabilidad deberá contar con la normatividad que le otorgue el sustento jurídico y organizativo para cumplir las funciones de; gestionar, conducir, supervisar y evaluar los servicios 49 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d locales de salud considerados en su espacio territorial, en materia de atención médica, salud pública y asistencia social, calidad y seguridad del paciente; de la gestión de servicios en las redes, así como las relativas a la coordinación de la participación social, del sistema de información en salud y del sistema de vigilancia epidemiológica; participar en la vigilancia sanitaria de los establecimientos de atención a la salud, en la investigación operativa que se lleve en su ámbito de competencia, así como en la transparencia y rendición de cuentas de los recursos públicos que conforman la Red. Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d que los servicios sean suficientes al interior de la misma o sea necesario articular unidades de salud con unidades de otra jurisdicción e incluso otra entidad federativa, ya que es posible que la red institucional no cuente con todos los servicios necesarios; sin embargo, en la región existe oferta de servicios de otros proveedores, ya sean públicos y/o privados, en cuyo caso, se establecerán los medios jurídicos necesarios para formalizar la integración de las RISS requeridas. Esquema 7. Atención Primaria de Salud y RISS IV.3. Desarrollo de las Redes Integradas de Servicios de Salud (RISS) Las RISS pueden definirse como “una red de organizaciones que presta, o hace los arreglos para prestar, servicios de salud equitativos e integrales a una población definida, y que está dispuesta a rendir cuentas por sus resultados clínicos y económicos y por el estado de salud de la población a la que sirve”. El fortalecimiento de las RISS es la estrategia que promueve la articulación de todos los establecimientos de salud de una región, entidad federativa o del país, para que la oferta de servicios de salud sea más equitativa e integral y responda a las necesidades de la población independientemente de su situación laboral, o de la institución de salud en la que se encuentre afiliado. Se basan en la articulación de los establecimientos de salud dependientes de las distintas instituciones de salud asentados en la región calificados con base en su capacidad resolutiva para ofrecer una cartera de servicios específica y atender los problemas de salud de la población de su adscripción, desde la atención ambulatoria –incluyendo las unidades móviles- hasta los establecimientos de mayor especialidad. Los servicios de salud integrales se organizan de manera que la gestión y prestación de servicios de salud que reciban las personas sea un continuo de servicios de promoción de la salud, prevención de enfermedades, diagnóstico, tratamiento, gestión de enfermedades, rehabilitación y cuidados paliativos, a través de las diferentes instituciones y sitios de atención del SNS, y de acuerdo a sus necesidades a lo largo del curso de vida.” Las jurisdicciones sanitarias, determinarán las RISS que se requieren, ya sea 50 UMM con Telesalud Ambulatoria de Especialidad Hospitalaria Básica Telesalud Ambulatoria Básica Hospitalaria de Especialidad Telesalud Atención Primaria de Salud Enfocado en la persona, familia y comunidad Nota: Red de servicios Red de urgencias IV.4. Participación ciudadana En la conferencia de Alma Ata de 1978 se describió la participación comunitaria como “el proceso en virtud del cual los individuos y la familia asumen responsabilidades en cuanto a su salud y bienestar propios y los de la colectividad y mejoran la capacidad de contribuir a 51 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d su propio desarrollo y el comunitario”. Por su parte, las Naciones Unidas en 1981 la definieron como “la creación de oportunidades accesibles a todos los miembros de una comunidad y en conjunto a la sociedad para contribuir activamente e influenciar el proceso de desarrollo y compartir equitativamente los frutos de ese desarrollo”.38/ La participación ciudadana es una necesidad y un derecho democrático, debe jugar un papel protagónico en el Modelo de Atención y mantener presencia continua en las actividades de promoción de la salud prevención de enfermedades consiente de la importancia de su contribución. Es relevante que la ciudadanía esté involucrada en el análisis de sus problemas, en la identificación de las necesidades prioritarias de la comunidad, de los entornos donde realiza sus actividades familiares, laborales, educativas, de recreación, en resumen cotidianas, en la elaboración de propuestas de solución y que participe en las decisiones que se tomen en favor de su salud. Asimismo, la participación ciudadana también es la forma de fomentar la corresponsabilidad del individuo, la familia y la comunidad, quienes asumirán acciones en favor de su salud y serán los gestores de su propia atención ante los servicios de salud y de las acciones para su cuidado ante las instancias que sean coparticipes. Como todo proceso, los mecanismos de participación ciudadana deberán ser evaluados con la finalidad de verificar su efectividad e identificar aspectos susceptibles de mejora y, en su caso, para promover instrumentos que permitan el desarrollo de los servicios de salud con una base comunitaria e intercultural. La participación ciudadana dentro del Modelo de Atención es un requisito en primer lugar para avalar que la prestación de los servicios se realice de acuerdo a las normas y a las necesidades de la población. Por ello, debe haber participación activa en acciones de promoción de la salud y prevención de enfermedades que determine la comunidad, Para asegurar su correcto desarrollo, la participación ciudadana deberá contar al menos con las siguientes características: • • • • 38 / Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d • • • Debe ser estructurada con base en el diagnóstico de salud, la historia, equidad y principios de interculturalidad de la propia comunidad. Debe hacer que los servicios de salud sean responsables de las necesidades y expectativas de las personas usuarias. Debe fomentar que la participación ciudadana quede establecida como una cultura. Es trascendente señalar que en este proceso de participación, el desarrollo comunitario debe verse como el núcleo donde el protagonista es la propia comunidad. Por ello, las estrategias que se planteen deben dar respuesta a las necesidades de salud que se detecten por la propia comunidad con el apoyo del equipo de salud multidisciplinario de las redes de servicios, y deben fomentar el desarrollo comunitario a fin de que las personas adquieran un sentido de responsabilidad con respecto a su propio bienestar y el de su grupo, contribuyendo consciente y constructivamente en el proceso de desarrollo de su salud. La salud es el resultado de acciones individuales, pero cuando estas acciones son el compromiso de la comunidad el resultado es mejor que la suma de las partes, particularmente, cuando se asume que la salud se debe hacer dentro y fuera de los muros de las unidades de salud. Ser agente de su propio desarrollo. Debe ser un proceso incluyente donde se favorezca la participación y expresión de la población sin diferencia por edad, sexo, etnia, religión, estrato socioeconómico. Debe ser autogestora. Debe promover acciones para mejorar la salud y de calidad de vida. Servicio Andaluz de Salud. “Plan Estratégico para la Participación Ciudadana y Desarrollo Comunitario”. 52 53 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d V. Acciones V.1. Cartera de servicios Como una de las funciones de rectoría de la Secretaría de Salud, se definirá de forma exhaustiva y explícita la Cartera de Servicios Garantizada que incluirá las intervenciones y beneficios integrales y universales de atención primaria dirigidas a las personas, familias y comunidades. Éstas serán determinadas con base en temas de salud con alto impacto epidemiológico en su magnitud y trascendencia, y será esta Cartera el hilo conductor del resto de los componentes para la operación del Modelo de Atención. La Cartera estará definida de acuerdo a prioridades, como es el panorama epidemiológico de la población mexicana; su costo efectividad; las demandas sociales; la sustentabilidad financiera del Sistema a largo plazo; y, su alto impacto en la salud de la población, y no será estática, ya que conforme se cuente con el financiamiento seguro será incrementada. Esto significa preservar los criterios de seguridad, eficacia, costo, efectividad, adherencia a normas éticas profesionales y aceptabilidad social que estipula la Ley General de Salud39/. Asimismo, la Cartera deberá considerar a las personas para su atención integral según edad, sexo y evento de vida, y deberá incorporar las acciones de promoción de la salud, prevención de enfermedades. Las unidades médicas de primer contacto son prioritarias en la planeación, ya que son la puerta de entrada al Sistema y responsables de pro39 / Cámara de Diputados del H. Congreso de la Unión (2015). “Ley General de Salud”. 54 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d porcionar el 85% de las intervenciones de la Cartera de Servicios. En ese sentido, se deberá garantizar que se cuenta con los equipos básicos de salud y complementarios necesarios, así como con la infraestructura, equipamiento e insumos médicos, para la atención intra y extramuros de la población de responsabilidad de estas unidades, donde la regionalización operativa es fundamental para la determinación de esta población. El funcionamiento del Modelo depende fundamentalmente de la disponibilidad oportuna, pertinente e ininterrumpida de los recursos, así como de su organización para la prestación del servicio. En ese sentido se requiere que el personal de salud cuente con el perfil y la capacitación requeridos para cubrir las necesidades de salud de la región, así como que la infraestructura, equipamiento, medicamentos e insumos médicos sean suficientes, se encuentren en buenas condiciones, y sean accesibles a la población. La Cartera de Servicios Garantizada40/ con intervenciones y beneficios integrales y universales y con un enfoque de APS considera tres tipos básicos41/: a. Beneficios de Salud Pública, dirigidos a la población en su conjunto por su importancia en la prevención y promoción de la salud, son intervenciones homogéneas en todo el territorio nacional y adecuadas a las características propias de regiones, estados y municipios, y se instrumentan, con el apoyo del Consejo de Salubridad General, por la Secretaría de Salud, las instituciones públicas y privadas de salud, y los gobiernos de las entidades federativas, según corresponda a la distribución de competencias que señala la Ley General de Salud. Entre ellas, se encuentran detección oportuna de enfermedades, las campañas de vacunación, las emergencias epidemiológicas, los programas de promoción y educación de la salud, las políticas de planificación familiar, la vigilancia epidemiológica, la información en salud, identificación de riesgos, salud pública, entre otras. b. Beneficios básicos de baja complejidad, cubren a cada persona un conjunto de intervenciones, estudios y medicinas, como acciones de educación en salud, atención preventiva, médica, curativa y rehabilitación en las unidades que integran las RISS. Algunas de estas intervenciones son la vacunación, atención del embarazo y el parto, la atención de urgencias, lesiones y fracturas, salud bucal, tamizaje de enfermadades crónicas no 40 / Secretaría de Salud, CNPSS (2014). “Catálogo Universal de Servicios de Salud 2014”. 41 / FUNSALUD (2012). “Universalidad de los Servicios de Salud. Propuesta de FUNSALUD”. 55 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d transmisibles (ECNT) como hipertensión, diabetes, algunos tipos de cáncer, enfermedades de transmisión sexual, VIH, salud mental; control de la obesidad; prevención y control del síndrome metabólico, diabetes e hipertensión arterial, intervenciones quirúrgicas, rehabilitación, entre otras. Tabla 1. Catálogo Universal de Servicios de Salud (CAUSES) Tipo de Unidad Acciones de la cartera de servicios Total A 12 - - 12 A+B 12 15 - 27 A+B+C 12 15 98 125 D - - 68 68 E - - 116 116 FyG G a s to s ca t a s t ró fi co s 56 c. Intervenciones de alta complejidad, dirigidas a las personas para cubrir intervenciones, estudios y medicamentos que por su frecuencia y costo se justifica el pago por evento en unidades de atención especializada. Ejemplo de estas intervenciones son los trasplantes de órganos, diferentes tratamientos de cáncer como la cirugía especializada, la radioterapia, la quimioterapia, el tratamiento antirretroviral del SIDA, entre otras. La Cartera de Servicios Garantizada, además, favorecerá la homologación de criterios de prestación de servicios al tiempo que delimita los alcances de cada una de las acciones, y establece lo que cada unidad de salud con base en su capacidad de atención tiene como responsabilidad brindar a la población. V.2. Vinculación interinstitucional e intersectorial En materia de salud el sector de la salud debe trabajar con diferentes sectores y actores para velar por que las políticas públicas se alineen con el fin de maximizar su potencial contribución a la salud y al desarrollo humano. Para ello es necesario que el sector de la salud cuente con un ente rector fortalecido que ejerza a plenitud sus atribuciones y competencias, que participe cuando se tomen decisiones acerca de las políticas de desarrollo, este ente es la Secretaría de Salud Federal. El principio de intersectorialidad se hace posible con la creación y el mantenimiento de vínculos entre el sector público y el privado, tanto dentro como fuera de los servicios de salud, incluyendo, entre otros: empleo y trabajo, educación, vivienda, agricultura, producción y distribución de alimentos, medio ambiente, agua y saneamiento, protección social y planificación urbana42/. Sobre la vinculación intersectorial, se debe tomar en cuenta que un sistema de salud basado en la APS no descansa exclusivamente en una perspectiva individual o clínica. Por el contrario, emplea la perspectiva de la salud pública al hacer uso de la información familiar y comunitaria para identificar riesgos y decidir el orden de prioridad de las intervenciones. Se considera que la familia y la comunidad son los ejes principales de la planificación y la intervención del sistema. El énfasis en la promoción y en la prevención permite ir más allá de la orientación clínica para abarcar la educación y el apoyo en materia de salud en el trabajo, las escuelas y el hogar. La promoción de la salud también requiere criterios normativos y políticas para mejorar las condiciones de trabajo y la seguridad laboral, reducir los riesgos ambientales y llevar a cabo estrategias de promoción de la salud en la población que incluyan a otras partes del sistema de salud o a otros actores sociales. Para la vinculación interinstitucional, es fundamental fortalecer el trabajo en conjunto entre los representantes de las diversas instituciones públicas de salud, a fin de establecer una agenda coordinada y orientada a la integración de los procesos que permitan consolidar una planeación sectorial con base en un diagnóstico y la determinación de metas a lograr con la participación de las instituciones que conforman el sector, que brinde como resultado la optimización de los recursos, y mejora en la salud de la población con un enfoque integral, en principal interés del beneficio de las personas, familias y comunidades. Para ello, se deben desarrollar diversos elementos que aborden de forma integral el análisis de recursos (obra, equipamiento y recursos humanos) desde diferentes aspectos: micro (las unidades médicas), meso (las Entidades Federativas) y macro (a nivel nacional), incluyendo en ellos el análisis para la posible inclusión de medicinas alternativas, y de esta forma poder determinar los posibles escenarios que se involucran en la gestión de recursos para la salud. 42 / 56 Renovación de la APS 57 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esfuerzos de coordinación interinstitucional como elementos de convergencia para lograr la integración funcional del sector se establecen en: a. La Política Nacional de Medicamentos43/. b. Atención de Emergencias Obstétricas, la cual forma parte del intercambio de servicios no planificados44/. c. Intercambio de servicios planificados mediante Acuerdo General de colaboración entre las instituciones del que se deriven convenios específicos entre los Servicios Estatales, Delegaciones y/o unidades médicas45/. d. Pase Universal para la atención materna (en su fase de proyecto para su factibilidad) y el último acordado en el año 2015. e. Ventanilla única, acuerdo que tiene entre otros propósitos, optimizar el uso de los recursos disponibles y mejorar la coordinación interinstitucional46/. Las unidades médicas de primer contacto son prioritarias en la planeación, ya que son la puerta de entrada al Sistema y responsables de proporcionar el 85% de las intervenciones de la Cartera de Servicios. En ese sentido, se deberá garantizar que se cuenta con los equipos básicos de salud y complementarios necesarios, así como con la infraestructura, equipamiento e insumos médicos, para la atención intra y extramuros de la población de responsabilidad de estas unidades, donde la regionalización operativa es fundamental para la determinación de esta población. El funcionamiento del Modelo depende fundamentalmente de la disponibilidad oportuna, pertinente e ininterrumpida de los recursos, así como de su organización para la prestación del servicio. En ese sentido se requiere que el personal de salud cuente con el perfil y la capacitación requeridos para cubrir las necesidades de salud de la región, así como que la infraestructura, equipamiento, medicamentos e insumos médicos sean suficientes, se encuentren en buenas condiciones, y sean accesibles a la población. 43 / Secretaría de Salud, DGPLADES (2015). “Política Nacional de Medicamentos”. 44 / Secretaría de Salud, DGPLADES (2015). “Atención de Emergencias Obstétricas”. 45 / Secretaría de Salud, DGPLADES (2015). “Intercambio de Servicios Planificado”. 46 / X Reunión Nacional Ordinaria del Consejo Nacional de Salud, VI Época “Hacia la Universalidad de los Servicios De Salud”. Acuerdos y compromisos derivados de la X Reunión Nacional Ordinaria del Consejo Nacional de Salud, 19/X/CONASAVI/2015. Junio 2015. 58 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d V.3. Vinculación del gestor municipal con los servicios de salud En México el municipio (ayuntamiento) es un órgano de representación y gobierno local, uno de los fundamentos básicos de su ejercicio es el carácter deliberativo de su cabildo, en donde sus asuntos son sometidos a un procedimiento de análisis, discusión y formación de consensos para, una vez deliberados y desahogados todos los puntos de vista de los munícipes, sea votado por ellos mismos y se conviertan en la voluntad del gobierno municipal. Para Impulsar que en la agenda municipal se ubique como prioritario el tema de salud, el jefe jurisdiccional responsable del Sistema Local de Salud, debe involucrar a las autoridades, en especial al responsable del área de salud, con la finalidad de lograr su sensibilización sobre las consecuencias que sobre la salud tienen sus decisiones, en virtud de que como lo establece el artículo 115 de la Constitución Política de los Estados Unidos Mexicanos, corresponde a ese orden de gobierno, la provisión de servicios públicos que actúan como determinantes en el estado de salud de sus gobernados, e incluya en el Plan Municipal de Desarrollo, políticas públicas saludables que fundamenten el programa de salud municipal. V.4. Activación de la cooperación ciudadana La cooperación ciudadana se expresa por medio de órganos de participación, en donde la población organizada para la acción controlará sus condiciones de salud y ejercerá su derecho a la protección, siendo indispensable asegurar su representatividad en las instancias de gestión y manteniéndolos informados y capacitados. Los grupos de cooperación ciudadana se integran con el propósito de lograr un proceso de intervención de la población organizada en la deliberación sobre la atención a la salud en la toma de decisiones que tienen que ver con la satisfacción de necesidades, y en el control de los procesos, así como la asunción de responsabilidades y observación de obligaciones derivadas de su facultad decisoria. Los grupos de cooperación ciudadana deberán constituirse en redes a fin de potenciar sus acciones, las que habrán de interactuar con las áreas técnicas de los SESA’s y el municipio. 59 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Será el Coordinador jurisdiccional el responsable de facilitar el flujo de información y recursos dentro de la red de cooperación ciudadana. Además se encargará de vincular a la ciudadanía organizada con los SESA’s, los Regímenes estatales de protección social en salud, la jurisdicción, el cuerpo directivo de los hospitales y las Unidades de atención ambulatoria. La ciudadanía organizada dará seguimiento a la atención recibida en las RISS y colaborarán con la coordinación entre las unidades de atención ambulatoria y la atención hospitalaria, para consolidar el enlace entre la atención y la población. El grado de interacción crecerá conforme se incremente la capacidad de la ciudadanía organizada, aumenten la apertura y la confianza en la conveniencia de estas interacciones y predomine una relación constructiva que haga madurar el proceso47/. El seguimiento rector del proceso de interacción Ciudadanía/Servicios se efectuará por las jurisdicciones, los servicios estatales y la federación mediante los siguientes recursos: • • Registro nominal de los grupos de Cooperación Ciudadana según su ámbito de acción (local, jurisdiccional y estatal) Mecanismos básicos para medir efectividad (incluye procedimientos para la elaboración de indicadores de medición y seguimiento de acciones y procedimientos para la rendición de cuentas), impulso, apoyo y asesoría y capacitación y mejora continuas V.5. Lineamientos de las jurisdicciones El fortalecimiento de los SILOS es una estrategia propuesta por la Organización Panamericana de la Salud, la cual fue incorporada al Programa Nacional de Salud 1990-1994. Su propósito principal es el de impulsar la toma de decisiones en los sitios donde se generan los problemas y por consiguiente, propician la descentralización de facultades y recursos hacia las instancias periféricas del Sistema Nacional de Salud. Dentro del contexto internacional, el fortalecimiento de los SILOS ha sido definido como una táctica operacional para impulsar el desarrollo de las acciones 47 / Secretaría de Salud, SPPS (2007). “Programa de Acción Específico 2007-2012. Entornos y comunidades Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d comprendidas en la estrategia de APS, habida cuenta de que este desarrollo no depende solamente de que se dicten políticas nacionales al respecto, sino de la capacidad técnico-administrativa de los SILOS para traducir dichas políticas en programas operativos que respondan a las necesidades específicas de la población local. El desarrollo de la capacidad técnico-administrativa de los SILOS ha estado limitado por factores organizacionales, por falta de capacidad gerencial de su personal, por indefinición de las funciones que debe efectuar y, en general, por insuficiente apoyo administrativo y financiero desde los niveles estatal y nacional. La herramienta táctica para desarrollar esta capacidad técnica administrativa de los SILOS, son las Jurisdicciones Sanitarias, unidades administrativas que se encuentran más cercanas a la población y deben conocer la problemática de salud a la que se enfrentan, se fortalecerá su organización con el objetivo de que tengan capacidad de asumir la función de operar los Sistemas Locales de Salud48/, con actividades predominantemente de promoción de la salud y prevención de enfermedades, gestión de servicios, programación y garantía de suministros, vigilancia epidemiológica, identificación y protección contra riesgos sanitarios, organización de la atención de emergencias y desastres, supervisión y evaluación, así como para garantizar el buen funcionamiento de las redes a su cargo, en beneficio de la salud de la población. Para ello, se deberán otorgar atribuciones legales que sustenten su función rectora ante las instituciones públicas y privadas de salud de la región territorial de su responsabilidad, así como su articulación con otras instituciones cuyas acciones y responsabilidades tienen incidencia directa con la salud de la población y con los SESA’s. La Jurisdicción deberá promover los servicios comunitarios y la participación ciudadana, concertar acciones con autoridades municipales y con otros sectores para incidir en los determinantes sociales de la salud, promover una mayor corresponsabilidad de la población y de los actores locales en el cuidado de su salud y de su entorno; impulsar los servicios de promoción de la salud prevención de enfermedades de carácter intersectorial para realizar acciones en el hogar, la comunidad, las escuelas, lugares de trabajo y de recreación49/. 48 / siempre los de una o varias unidades geopolíticas: delegaciones municipales, municipios o estados. Instituto Nacional de Salud Pública (1991, noviembre-diciembre). Gutiérrez, G. “Los sistemas locales de salud: Una transición de la respuesta social organizada”. 49 / saludables”. 60 Un Sistema Local de Salud (SILOS) consiste en un conjunto interrelacionado de recursos de salud, sectoriales y extra sectoriales, responsable de la salud de una población en una región geográfica específica, cuyos límites son casi Secretaría de Salud (1999). “Lineamientos Técnicos para la Jurisdicción Sanitaria”. 61 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Para el desarrollo de sus funciones, la Jurisdicción Sanitaria se apoyará de un Consejo Local de Salud de coordinación en el que participarán los representantes de las instituciones públicas de salud (IMSS, ISSSTE, Servicios Estatales de Salud), los municipios y la sociedad civil, así como otras instituciones públicas cuyas acciones puedan incidir en el cuidado de la salud de la población. Con base en la situación epidemiológica local, y en la identificación de los determinantes sociales que afectan la salud de la población, en este organismo colegiado, se establecerán objetivos, estrategias y acciones intersectoriales a realizar, así como las metas para el corto y mediano plazos, con base en las políticas internacionales, nacionales, estatales y regionales, y las estrategias interinstitucionales e intersectoriales a realizar en su región para el logro de las mismas. V.6. Incrementar la capacidad resolutiva La OPS ha definido a la salud como un “producto social”, ya que tanto a nivel individual como comunitario será el resultado de estrategias y acciones de promoción a la salud y preventivas, curativas y/o rehabilitadoras. Esto es lo que en definitiva desarrolla y mantiene la integridad y capacidad de las personas. La búsqueda de salud, se transforma entonces, en un proceso dinámico y continuo destinado a construir los mecanismos necesarios para mejorar la “calidad de vida” de los individuos. Actualmente los servicios de salud, tanto públicos como privados, transitan a través de una coyuntura entre pasado y futuro marcada por reformas oficiales, por retos organizacionales, innovaciones tecnológicas, y por un incremento en la presión social. Todo ello, de manera explícita en algunos casos e implícita en otros, parece estar modificando de manera irreversible la prestación de los servicios médicos vigentes. Para el usuario de los sistemas de salud, adquiere mucha importancia la percepción de la resolución del problema de salud que lo aqueja y por el cual acude a solicitar atención, y más aún, considera la recuperación de su estado de salud, de manera tal que le permita gozar de una buena calidad de vida (Brazier, 1992). La valoración de la satisfacción frente a la atención recibida es un factor considerado determinante en el éxito de un tratamiento y de la adhesión, por parte del usuario, a la institución que cuida de su salud. Esto tiene implicancias tanto a 62 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d nivel personal como también en el buen funcionamiento del sistema de salud y su correspondiente imagen ante la opinión pública. La capacidad resolutiva se ha considerado como un resultado de la atención, desde el momento en que este se entiende como un cambio en el estado de salud que pueda atribuirse a la atención precedente en salud (Donabedian, 1984). Esta modalidad de atención presupone procesos de derivación de pacientes, en forma fluida de uno a otro nivel de atención según las necesidades, y una capacidad resolutiva que debe entenderse como un atributo de la red y de sus establecimientos componentes, y además debe establecer las debidas relaciones entre la demanda de prestaciones y la oferta de ellas. La calidad asistencial comprende todos los niveles de complejidad de la red, por cuanto la resolutividad y la calidad de la atención a las demandas y necesidades de salud de la población, constituyen un continuo y una repuesta propia del sistema de salud pública. La capacidad que tiene una unidad o bien una red de servicios, para atender personas que solicitan atención, se ha considerado como capacidad resolutiva vinculada con la accesibilidad a los servicios de salud. Este término incluye un concepto geográfico, el que tiene relación con la ubicación y el cómo llegar a los establecimientos. V.7. Construcción de las RISS Las RISS son una de las principales expresiones operativas del enfoque de la APS en lo que respecta a la prestación de los servicios de salud, contribuyendo a hacer una realidad varios de sus elementos más esenciales tales como la cobertura y el acceso universal; el primer contacto; la atención integral, integrada y continua; el cuidado apropiado; la organización y gestión óptimas; la orientación individual, familiar y comunitaria: y la acción intersectorial, entre otros. Para la integración de las RISS, la autoridad sanitaria debe realizar algunas de las siguientes funciones: a) formulación de políticas; b) evaluación del desempeño del sistema; c) modulación del financiamiento; d) vigilancia y supervisión; y, e) armonización de la prestación de servicios de salud. Los establecimientos que otorgarán la cartera de servicios son: • • Paquete “A” de la cartera de servicios. Casa de salud, auxiliar de salud, promotor comunitario. Paquete “B” de la cartera de servicios. Centros de salud (rurales y urbanos). 63 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d • • • • Paquete “C” de la cartera de servicios. Centros de salud con sede en la cabecera municipal. Paquete “D” de la cartera de servicios. Hospitales Básicos Comunitarios y Hospitales Rurales de Zona. Paquete “E” de la cartera de servicios. Hospitales Generales, Regionales o Materno Infantiles. Paquete “F, G” de la cartera de servicios. Hospitales de Alta Especialidad. Son establecimientos auxiliares de la RISS los hospitales Psiquiátricos, UNEMES, centros estatales de transfusión, laboratorios estatales de salud pública, entre otros. Así como los diferentes establecimientos de las instituciones de salud. Para que las RISS cumplan con sus atributos esenciales50/, se deberá: a. Integrar las RISS con establecimientos que otorguen paquetes A o B (Atención Médica Ambulatoria) a una hora de distancia y establecimientos que otorguen los paquetes B al C máximo una hora y del paquete C al D máximo dos horas, por los medios de comunicación y transporte habitual. b. Identificar la población y territorio a cargo de cada núcleo básico, bajo el criterio de relación de 2,500 a 3,500 personas por cada núcleo básico, de tal forma que cada núcleo básico conozca la población y territorio de responsabilidad y garantizar el flujo de la población a través de los establecimientos de las RISS, actualizar anualmente. c. Diagnosticar las necesidades de la población en temas de salud y adecuar en la medida de sus posibilidades la oferta de servicios, centrar la atención en la persona, familia y comunidad. d. Incluir en la red la cantidad y variedad de establecimientos con capacidad resolutiva que presten servicios de atención médica ambulatoria y hospitalaria en la atención de salud personal y de salud pública. e. Asegurar que todos los establecimientos de la RISS cuenten con la infraestructura, equipamiento y capacidades correspondientes a la cartera de servicios que se otorgará. f. Promover los equipos multidisciplinarios en atención ambulatoria y hospitalaria, para mejorar la capacidad resolutiva como modulador de la entrada al sistema. 50 / Ministerio de Sanidad y Consumo (2007). “Marco Estratégico para la mejora de la Atención Primaria en España: 2007-2012”. 64 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d g. Incorporar en la integración de las RISS la prestación de servicios especializados preferentemente extrahospitalarios en atención ambulatoria o domiciliaria, la atención prehospitalaria, traslado de pacientes y atención de urgencias que garantice la continuidad de la atención. h. Favorecer la comunicación entre el personal de atención ambulatoria y atención hospitalaria con instrumentos que permitan la continuidad en la atención para mejorar la accesibilidad. i. Integrar en la gestión de atención, los estudios de gabinete y laboratorio, los apoyos administrativos y logísticos. j. Sistematizar el intercambio de información en salud entre los integrantes de las RISS. k. Impulsar el desarrollo de sistemas y tecnologías de información y su uso en los establecimientos de salud (instrumentos: expediente electrónico, agenda, cita telefónica, TIC’s, resultados de estudios de gabinete, laboratorio, surtimiento de medicamentos). l. Promover la evaluación por resultados en todas las RISS. m. A toda la población de responsabilidad de las RISS se les debe informar de sus derechos y obligaciones. V.8. Intercambio de servicios planificado Los esfuerzos para encontrar mecanismos de unificación entre los integrantes del sector para contribuir a proporcionar a la población, independientemente de su condición laboral, atención médica oportuna, eficiente y de calidad, a partir del óptimo aprovechamiento de la capacidad instalada en cualquiera de las instituciones públicas del Sistema Nacional de Salud, respecto a un paquete específico de servicios, se explicitan con el objetivo de establecer los criterios operativo-administrativos que permitan el intercambio de servicios de salud entre los distintos prestadores de la atención médica en el país, con el propósito de avanzar en la construcción del Sistema Nacional de Salud Universal, en el Manual de Lineamientos para el Intercambio de Servicios en el Sector Salud. Los criterios en éste Manual se pronuncian respetando la autonomía y la división de responsabilidades de cada una de las instituciones, para lograr utilizar de manera más eficiente los recursos de atención a la salud con que cuentan las instituciones, que repercuta en beneficio de los ciudadanos y que permita hacer realidad la portabilidad ciudadana del derecho a la salud. 65 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d En el momento en que se extienda a todas las entidades federativas la propuesta firmada el pasado 12 de mayo de 2011, conforme al Acuerdo General de Colaboración para el Intercambio de Servicios suscrito por autoridades federales de la Secretaria de Salud, del IMSS, ISSSTE, y la CNPSS, y los titulares de los Servicios Estatales de Salud y la Comisión Coordinadora de Institutos Nacionales de Salud y Hospitales de Alta Especialidad, el Sistema Nacional de Salud Universal permite a todos los usuarios tener acceso a los beneficios que en dicho instrumento se anuncian en todas las instituciones de salud, al otorgar niveles de calidad homogéneos, implantar los elementos para el intercambio entre las instituciones públicas y privadas, permitiendo así un uso racional de la capacidad instalada y la organización de un sistema único de derivación y contraderivación, lo suficientemente flexible como para adaptarse a las variaciones originadas por los cambios demográficos y epidemiológicos de la población mexicana. El diagnóstico es el punto de partida para el intercambio de servicios planificado, pues es la herramienta que permite identificar los servicios con capacidad excedente y/o faltante en las unidades médicas de cada entidad, con la finalidad de reorganizar la oferta y demanda de servicios entre las instituciones públicas del Sistema Nacional de Salud, optimizar la capacidad instalada de sus unidades y contribuir a garantizar la atención médica a toda la población. Se actualiza de forma dinámica con la información proporcionada por las unidades médicas de las instituciones de salud participantes a nivel nacional 51/. Intercambio de servicios planificados mediante Acuerdo General de Colaboración con cualquier institución de salud que se encuentre interesada en participar del Programa y cumpla con los lineamientos establecidos en el Acuerdo General de Colaboración y entre los Servicios Estatales, Delegaciones y/o unidades médicas¸ del que se deriven convenios específicos. Especial importancia reviste el intercambio de servicios de salud de atención ambulatoria con el otorgamiento de las carteras A, B, C y D a la población residente en la localidad sede de las unidades que ofertan estas intervenciones indistintamente a su afiliación institucional, propiciando romper barreras de accesibilidad a la población y reduciendo la inversión en tiempo de desplazamiento a la unidad de afiliación y el gasto de bolsillo que le representa cubrir los gastos de traslado. 51 / Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d V.9. Integración del sistema de información en salud En cualquier forma en que se otorgue un servicio, es importante la información que se genera en el proceso, para enfrentar y resolver problemas de la integración, gestión clínica, inteligencia epidemiológica, continuidad y coordinación asistenciales, apoyo a la capacitación, planeación local, acción comunitaria, meso y macrogestión. El gran valor que otorga la información que es obtenida con calidad es que ésta sirve para la toma de decisiones. Para tal efecto es necesario que, además, la información sea analizada contra estándares, parámetros, metas u objetivos. Las Tecnologías de la Información y Comunicación (TIC) han revolucionado la atención, la gestión y prácticamente todas las esferas de actuación médica. En el SNS, particularmente en la atención ambulatoria básica, el desarrollo de las tecnologías de la información y comunicación son la columna vertebral para mejorar el acceso, la prestación del servicio y la interacción entre los profesionales de la salud, de tal forma que la información sobre la atención a una persona pueda compartirse entre diferentes actores de salud a través del expediente clínico electrónico. De igual forma, las tecnologías utilizadas en Telesalud favorecerán entre otros, la capacitación y formación de personal y la atención de especialidad a distancia. Los sistemas de información y registro permiten obtener y organizar datos diversos, desde la participación ciudadana, el proceso clínico del paciente y la evidencia científica disponible, hasta la planeación y organización de los servicios en RISS, entre otros, pasando por la portabilidad de beneficios y el expediente clínico electrónico. La población debe gozar de servicios de salud de alta calidad, seguros, respetuosos de los derechos de los pacientes y atentos a las expectativas de los usuarios; canales de comunicación permanentes y adecuados que le ofrezcan información y conocimiento en salud en forma oportuna, cercana, comprensible y adecuada; seguridad de que su datos personales están resguardados y son confidenciales, y que tiene derecho al acceso a la información de su salud y los tratamientos que recibe; a presentar quejas y sugerencias. Para todo ello, se hace necesario contar con sistemas de información eficientes y confiables, que incorporen información sobre el funcionamiento en RISS. Secretaría de Salud (2013). “Manual de Lineamientos para el Intercambio de Servicios en el Sector Salud”. 66 67 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d De igual forma, un sistema de información confiable y seguro contribuirá a la eficiencia en el uso de los recursos, a evitar la duplicidad de servicios, y a la estandarización en la calidad de los servicios de salud. V.10. Participación comunitaria e integración de grupos de población organizada Esta acción corresponde a otra función de la promoción de la salud, para reforzar la acción comunitaria impulsando la participación de la comunidad en el establecimiento de prioridades, toma de decisiones y elaboración y ejecución de acciones para alcanzar un mejor nivel de salud, en especial se incorporan los actores locales, identificados en el diagnóstico de salud donde la cooperación externa es complementaria y se orienta a apoyar y fortalecer capacidades locales establecidas en el programa local de salud. Es una de las cinco funciones básicas establecidas en la Carta de Ottawa necesarias para producir salud, a través de la participación de la población se proporciona la información y las herramientas para mejorar los conocimientos, habilidades y competencias necesarias para conservar su salud52/. La finalidad de integrar grupos de población organizada es crear redes de apoyo social que participen de manera activa en el cuidado y autocuidado de las personas con factores de riesgo o enfermedades crónicas, estos grupos deberán estar asesorados por un profesional de la salud capacitado e integrarse a las diferentes unidades que otorguen los paquetes de la red de servicios y su ámbito de acción deberá incluir centros de trabajo, escuelas, centros de recreo y esparcimiento y otros: Participación comunitaria, las personas participan en la sanidad a través de la elección de su estilo de vida, el uso de servicios sanitarios, sus opiniones sobre asuntos de salud y su trabajo dentro de un grupo social. Esta forma promueve papeles más activos para que las personas tengan influencia más directa en las decisiones de salud en su comunidad, familia y persona, con asesoría del personal de salud. 52 / Secretaría de Salud. “Modelo Operativo de Promoción de la Salud”. Pág. 27 68 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Fases para promover la participación comunitaria con enfoque de riesgo Actuación del personal profesional de salud que asesora a la comunidad que decide realizar acciones por su salud. a. Incrementar el conocimiento de la salud de la población. b. Apoyar la planificación estratégica de las acciones seleccionadas. c. Activar la acción intersectorial, ampliar el panorama de las posibles acciones para promover la salud, con determinantes sociales de la salud. d. Estimular la participación social, incrementar la participación de la mayor cantidad de personas en la comunidad. e. Promocionar la innovación, ejemplificar experiencias de acciones innovadoras. f. Definir y difundir una cartera de servicios de salud pública. Organización. g. Designar un grupo de personas responsables de la organización. h. Elaborar un diagnóstico participativo. i. Definir las líneas de trabajo. j. Establecer espacios para el desarrollo de trabajo y la logística. k. Elaborar estrategia de acción y seguimiento. l. Definir responsabilidades. m. Encontrar financiamiento. n. Poner en marcha el plan. o. Dar seguimiento a la evolución. V.11. Atención médica ambulatoria y hospitalaria con enfoque de riesgo El enfoque de riesgo es un método que se emplea para medir la necesidad de atención por parte de grupos de población específicos. Ayuda a determinar prioridades de salud y es también una herramienta para definir las necesidades de reorganización de los servicios de salud. Intenta mejorar la atención para todos, 69 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d pero prestando mayor atención a aquellos que más la requieran. Es un enfoque no igualitario: discrimina en favor de quienes tienen mayor necesidad de atención. El enfoque de riesgo puede ser utilizado tanto dentro como fuera del sistema de atención a la salud. La información de él derivada puede utilizarse para definir prácticas de educación para la salud y mejorar la atención a la salud. La participación de la comunidad en el reconocimiento de los factores de riesgo de individuos y de grupos permite aumentar la conciencia hacia los problemas de la salud y los programas de acción comunitaria. El enfoque de riesgo tiene aplicación práctica en el nivel local donde los sistemas de referencia y las intervenciones médicas para modificar los factores de riesgo se aplican a todas las necesidades de salud. Se proponen cinco usos del enfoque de riesgo: 1. Aumento de la cobertura. El valor del enfoque de riesgo estriba en el apoyo que presta a las decisiones sobre el aumento de la cobertura de los servicios de salud. Esto resulta de gran importancia para garantizar el acceso universal a la atención de la salud. Tres de los factores que influyen en la cobertura, han recibido atención especial ya que pueden ser modificados por el enfoque de riesgo: la disponibilidad, el acceso y la aceptabilidad. 2. Mejoramiento de los patrones del sistema de atención continua. Esta expresión denota un movimiento más racional de los individuos a través de la RISS, con el propósito de que todas las personas alcancen el nivel y el tipo de atención que necesitan. El objetivo es que el flujo de pacientes esté mejor ajustado, asegurando que las personas sean referidas a los establecimientos con los servicios con la capacidad resolutiva necesaria. 3. Modificación de los factores de riesgo. La intervención de riesgo da mayor valor a tales acciones al otorgar prioridad a los factores de riesgo tanto a nivel colectivo como individual y al utilizar el riesgo atribuible en la población, que indica en qué medida se beneficiaría la comunidad si los factores de riesgo fueran eliminados. Existen múltiples ejemplos de factores de riesgo que pueden ser modificados directamente, como por ejemplo: Mediante la promoción de la lactancia materna, la eliminación del uso de agua contaminada, el reconocimiento y tratamiento precoz de la desnutrición proteico-calórica, y el tratamiento adecuado y temprano de la deshidratación, así como las recomendaciones tendientes a evitar los intervalos intergenésicos cortos y el embarazo en los extremos 70 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d de la vida reproductiva. Los trabajadores de la salud pueden también ser capacitados para intervenir específicamente con relación a factores de riesgo tales como diabetes, enfermedad hipertensiva, hemorragias o anemia entre otras. 4. Capacitación del personal de salud. Esta deberá orientarse hacia el desarrollo de las habilidades y destrezas para hacer frente a las demandas de servicio de salud de la población con riesgo seleccionados. Además de capacitar al personal para atender los requerimientos básicos de la población de bajo riesgo. 5. Autocuidado y atención a la familia. Aparte de la sensibilización general sobre lo que es importante y lo que no lo es, en materia de salud, el uso de la información sobre riesgos a nivel individual y familiar tiene dos objetivos. El primero y más importante es la habilidad de reconocer prioridades y condiciones de vida saludables, para que en los términos habituales de la familia se use un enfoque más racional del cuidado de los individuos. Esto podría encaminar, por ejemplo, a un mejor entendimiento de los beneficios de la lactancia materna, o de la inmunización contra el tétanos, así como del riesgo de no hacerlo; a identificar las ventajas de la nutrición durante el embarazo y al reconocimiento temprano de los factores de riesgo en la gastroenteritis infantil. Todo ello podría fomentar un mayor énfasis en la atención preventiva y no en la curativa. El segundo es el reconocimiento temprano de los factores de riesgo. Esto no debe implicar una preocupación ansiosa por la enfermedad El enfoque de riesgo en la atención de la salud sino más bien que dentro del grupo familiar se reconozcan las situaciones de alto riesgo, dándoles la prioridad necesaria para que sea posible prevenirlas o eliminarlas. Un mayor conocimiento sobre salud en el núcleo familiar ayuda al reconocimiento temprano de riesgos y enfermedades y facilita la referencia selectiva de pacientes. 71 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d VI. Instrumentos Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d La calidad de los servicios de salud es una tarea que se ha revitalizado internacionalmente en los últimos años. El modelo de atención aplicará en el otorgamiento de los servicios de salud, la garantía de la calidad, porque aspiramos a tener dentro del Sistema de Salud, instituciones que funcionen y logren cumplir su misión, que se orienten hacia la satisfacción de los pacientes y de los prestadores de servicios, cumpliendo la normatividad vigente y evaluando los procesos y analizando los resultados. VI.2. Guías de práctica clínica VI.1. Acreditación de unidades La Acreditación es un mecanismo de aseguramiento de la calidad, cuyo propósito es garantizar condiciones fundamentales de capacidad para llevar a cabo procesos de atención, así como para la calidad y seguridad de los pacientes. La acreditación se define como un proceso de evaluación externa, a través del cual se evalúa un establecimiento de salud fijo o móvil, para determinar si cumple un conjunto de criterios o estándares de capacidad, calidad y seguridad, necesarios para proporcionar los servicios definidos en el CAUSES y el FGC. Dicho proceso se aplica a todo establecimiento de salud, que proporcione atención ambulatoria, atención hospitalaria o atención de especialidad. El abordaje del estudio para la mejoría de la calidad de la atención, para fines explicativos, tiene dos enfoques. El primero, el tradicional, en donde lo importante era la formulación de estándares y criterios para lograr la garantía de la calidad clínica, esta etapa fue fundada por Donabedian en los años setentas. El modelo de la garantía de calidad tradicional se caracterizó por fortalecer una perspectiva profesional (médica) en donde el control de la calidad es visto como la “cura” de las insuficiencias del proceso de atención, también, se caracterizó por un abordaje de inspección/resultados cuyo énfasis se centró en la estructura, en la evaluación de la tecnología o en la inspección de los aspectos financieros para la atención de la salud. 72 Las Guías de Práctica Clínica son un elemento de rectoría en la atención médica, con el objetivo de establecer un referente nacional para favorecer la toma de decisiones clínicas y gerenciales basadas en recomendaciones sustentadas en la mejor evidencia disponible, para contribuir a mejorar la calidad y seguridad de la atención médica. El MAI requiere para su mejor funcionamiento que las Guías sean actualizadas mínimo cada dos años, para conservar la vigencia en el diagnóstico, pronóstico y tratamiento de las entidades nosológicas. La conformación del Catálogo Maestro, fue posible gracias a la participación de las autoridades y de profesionales adscritos a la SS, IMSS, ISSSTE, SEDEMAR, SEDENA y DIF. El catálogo se conforman 722 guías agrupadas en 22 áreas temáticas. Según descripción descrita a continuación.; 1. Enfermedades infecciosas y parasitarias 2. Tumores y neoplasias 3. Enfermedades de la sangre y órganos hematopoyéticos 4. Enfermedades endócrinas, nutricionales y metabólicas 5. Trastornos mentales y del comportamiento 6. Enfermedades del sistema nervioso 7. Enfermedades del ojo y sus anexos 8. Enfermedades del oído y de la apófisis mastoides 9. Enfermedades del sistema circulatorio 10. Enfermedades del sistema respiratorio 73 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d 11. Enfermedades del sistema digestivo 12. Enfermedades de la piel y del tejido subcutáneo 13. Enfermedades del sistema osteomuscular y del tejido conjuntivo 14. Enfermedades del sistema genitourinario 15. Embarazo, parto y puerperio 16. Afecciones originadas en el periodo perinatal 17. Malformaciones congénitas, deformidades y anomalías cromosómicas 18. Síntomas, signos y hallazgos anormales clínicos y de laboratorio, no clasificados en otra parte 19. Traumatismos y envenenamientos 20. Causas externas de morbilidad y de mortalidad 21. Factores que influyen en el estado de salud y contacto con los servicios de salud y 22. Enfermería53/ A juicio de OPS el Catálogo Maestro en México es importante, tanto por el número de guías que lo conforman y lo posicionan como uno de los más completos a nivel mundial, como por su calidad y cobertura sobre los problemas de salud pública que representan las primeras causas de morbilidad y mortalidad de la población54/. VI.3. Sistema de abasto Los medicamentos e insumos médicos conforman un componente básico para el otorgamiento de servicios de salud, de tal forma que la aplicación de la política favorezca la equidad, uso racional y disponibilidad de medicamentos seguros, eficaces, de calidad, en la cantidad y con la oportunidad debida para los derechohabientes o usuarios de los servicios públicos de salud al menor costo posible para la persona y para el país. Las estrategias de: a) Liberación de medicamentos genéricos y b) la Innovación farmacéutica, han marcado un gran avance en el tema de medicamentos. Los medicamentos e insumos médicos definidos y asociados para la Cartera de Servicios Garantizada que sean incluidos en el Modelo de Atención tendrán los siguientes principios, elementos regulatorios y directrices de gestión: 53 / Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d • • • • • • • • • Disponibilidad constante en los establecimientos de salud. La lista de medicamentos y otros insumos para la salud se publicarán para que pueda identificarlos y los puedan solicitar los usuarios. Fortalecimiento de la farmacia y profesionalización del farmacéutico para aplicar las Guías de Procedimientos de Operación emitidos por la COFEPRIS en 2014. Lograr el surtimiento completo de recetas. Estar incluidos en el Cuadro Básico y Catálogo de Insumos del Sector Salud (CBCISS). Prescripción basada en Guías de Práctica Clínica y/o en evidencia clínico científica. El cumplimiento de estos principios formará parte de los criterios para la acreditación de establecimientos para la salud y estándares de certificación de hospitales. Evaluación y mejora continua de la cadena de suministro. Evaluación de satisfacción del usuario interno y externo. Se apoyará en el proceso continuo de retroalimentación que es la cadena de suministro a través de la identificación de áreas de oportunidad y propuesta de acciones de mejora, en las nueve grandes fases demanda, selección o priorización, planeación, compra, almacenamiento, distribución, prescripción, dispensación / surtimiento y uso las cuales deben operarse bajo procedimientos sistematizados con generación de información, indicadores y metas, identificación de responsables de cada eslabón de la cadena. Incluyendo el enfoque de APS de involucrar a la población en la corresponsabilidad del apego al tratamiento que es el enfoque centrado en el paciente. A continuación se ilustra la cadena de suministro. Catálogo Maestro de Guías de Práctica Clínica (CMGPC): http://www.cenetec.salud.gob.mx/contenidos/ gpc/catalogoMaestroGPC.html 54 / OPS/OMS. “Catálogo Maestro de Guías de Práctica Clínica en México”. 74 75 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esquema 8. Modelo de cadena de suministro de medicamentos en el sector público Planeación Selección Demanda Compra Almacenamiento Población derechohabiente o beneficiaria Uso Distribución Dispensación/ surtimiento Prescripción Sistematización de la información Evaluación y monitoreo El IMSS encabeza la compra consolidada de medicamentos, material de curación, material de laboratorio, material radiológico y vacunas en el Sector Salud, promoviendo la incorporación de un mayor número de dependencias y entidades del sector público y la obtención de beneficios económicos para las instituciones participantes. De esta manera se garantizará la disponibilidad de medicamentos y otros insumos necesarios para brindar servicios de salud de alta calidad, eficaces y seguros. VI.4. Gestión por resultados La calidad de la atención más que un componente del Modelo es su esencia. En la prestación de servicios de salud, la razón de ser de la institución que los brinda, debe ser el cumplimiento de procesos que 76 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d garanticen la mejor calidad humana y técnica, que derive en la satisfacción de las necesidades de sus usuarios (internos o externos). La orientación debe volverse hacia el paciente e impactar en la percepción que la sociedad tiene de los servicios médicos, pues la calidad afecta tanto a profesionales y trabajadores de salud que en su ausencia, se desmotivan y afectan por la sobrecarga de trabajo, lo que contribuye aún más al deterioro de la calidad del servicio prestado. Las acciones del Modelo deberán encaminarse al desarrollo de modelos de evaluación que garanticen la calidad de los servicios, de aplicación obligatoria para todas las instituciones y al cumplimiento de los estándares que se establezcan en la atención a la población. Debe ocuparse a la monitorización como apoyo para avanzar hacia la mejoría de la calidad. Esta herramienta debe incluir las etapas que integran el proceso de atención para los diferentes servicios, así como cada uno de los responsables en su cumplimiento, desde la unidad de salud, hasta el nivel estatal, y en su caso federal, así como las metas a alcanzar, con lo que se construirán los indicadores correspondientes. El resultado de estos indicadores debe ser utilizado para la toma de decisiones en las correcciones que se aplicarán, y deberán ser del conocimiento de todos los participantes. Periódicamente se deberán publicar los resultados para conocimiento de la ciudadanía, lo cual formará parte de la rendición de cuentas. De forma complementaria se identificará la percepción de los usuarios de los servicios, para avanzar hacia su satisfacción. La evaluación es una actividad fundamental para identificar los procesos que deben ser reorientados, reforzados o que son exitosos. Asimismo, favorece la calidad de los servicios y la capacitación que requiere el personal ya sea en servicio o formal. La evaluación debe incorporarse en las tareas cotidianas de la operación, en el caso del MAI se deberá considerar una evaluación base de la que se desprenda la identificación de la operación actual, las actividades a realizar, y los resultados y metas que obtener con la puesta en marcha. Deberán definirse indicadores homogéneos como referencia para todas las entidades federativas, sin embargo, el procedimiento de implementación del Modelo y metas a alcanzar se ajustará de acuerdo a las características y prioridades locales. 77 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d VI.5. Funciones de la Jurisdicción Sanitaria • • La Jurisdicción Sanitaria se define como la unidad técnico – administrativa que coordina a los Sistemas Territoriales basados en la APS, para vigilar la calidad de la atención y garantizar el acceso a los beneficios en salud. Es la responsable de las acciones de coordinación y de gestión para la participación intersectorial para afrontar los determinantes sociales de la salud de la región Las Jurisdicciones Sanitarias son el principal componente del Sistema Estatal de Salud, cuya función es otorgar servicios de calidad a la población, incrementando constantemente los índices de salud a través de la educación, la capacitación, el fomento y la promoción de la salud; siendo el punto de enlace con la atención médica ambulatoria, atención médica hospitalaria y de especialidad. Las funciones de las jurisdicciones sanitarias, según Lineamientos Técnicos para la Jurisdicción Sanitaria, de 1999, son: • • • • • • • Observar las Políticas, Normas Oficiales Mexicanas, Estrategias, Disposiciones y Lineamientos, así como difundir y vigilar su correcta aplicación en el nivel operativo. Organizar y supervisar en sus áreas de influencia, las acciones en materia de atención médica y salud pública de acuerdo a la normatividad establecida, en estrecha coordinación con las unidades hospitalarias correspondientes. Apoyar las acciones de orden jurídico y de Contraloría Interna que el nivel estatal aplique en el ámbito jurisdiccional. Vigilar en el ámbito jurisdiccional, el cumplimiento de las políticas que rigen en la Secretaria de Salud en materia de comunicación social. Instrumentar los componentes, elementos y actividades establecidos en los Modelos Nacional y Estatal de Atención a la Salud. Elaborar y mantener actualizados: Diagnóstico de Salud, Estudio de Regionalización Operativa (ERO), Plan Estatal Maestro de Infraestructura en Salud para Población Abierta (PEMISPA), Registro Nacional de Infraestructura en Salud (RENIS) y Registro Nacional de Equipamiento. Conducir, ejercer y controlar el Programa Operativo Anual de la jurisdicción sanitaria. • • • • • • • • VI.6. Equipos multidisciplinarios de salud Para favorecer los servicios de APS es necesario fortalecer las capacidades y habilidades de los integrantes del equipo, incluida la competencia cultural, para establecer relaciones respetuosas, horizontales, y empáticas con todos los tipos de usuarios que acuden a los servicios de salud. Se debe incluir en los equipos básicos de salud a los intérpretes en la lengua materna en apego al derecho de que todas las y los mexicanos tenemos a recibir atención en nuestra lengua. 55 / 78 Contribuir en la elaboración del Diagnóstico Estatal de Salud, del Programa Estatal de Salud, y en su caso en la actualización del Modelo Estatal de Atención a la Salud para Población Abierta. Coordinar la Participación Social en las acciones de salud, de todos aquellos elementos que integran el sistema local de salud (instituciones, tradicionales, populares, organismos no gubernamentales). Coordinar el Sistema de Vigilancia Epidemiológica en su área de competencia. Coordinar los recursos institucionales, sectoriales e intersectoriales para el desarrollo de acciones específicas relacionadas con programas sustantivos de salud y emergencias epidemiológicas. Supervisar, los servicios que brindan las unidades de primer nivel a fin de asegurar que se otorguen con calidad y de acuerdo a los estándares establecidos. Participar en la vigilancia sanitaria de la operación y funcionamiento de todo tipo de establecimientos de atención a la salud de acuerdo a las disposiciones administrativas y normas federales y estatales aplicables Promover, desarrollar y participar en la investigación operativa que se lleve a cabo en la jurisdicción, bajo los lineamientos establecidos. Establecer y dirigir el programa de formación y desarrollo de los recursos humanos para la salud. Vigilar la administración óptima de los recursos humanos, materiales financieros y de servicio generales asignados a la jurisdicción. Coordinar la operación del Sistema de Información en Salud55/. Secretaría de Salud (1999). “Lineamientos Técnicos para la Jurisdicción Sanitaria”. 79 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d El equipo de salud es el responsable principal de implementar el cambio propuesto en el Modelo a nivel local, por lo tanto, debe cumplir con la caracterización de las capacidades del personal -perfil y competencias- que deberá ajustarse a una labor específica, siendo prioritaria la revalorización del papel del personal de enfermería, trabajo social y del promotor de la salud en la atención a la población y evaluarse periódicamente para facilitar su adaptación a los nuevos escenarios y a las necesidades cambiantes de la población. Entre el personal de salud que ejecute el Modelo, se deberá tomar en consideración como parte del equipo de trabajo a aquellas personas que trabajan en los sistemas de información, equipo médico, gerencia y administración de servicios. El motivo por el cual se debe hacer esto es que aunque estas personas no son las que tienen contacto directo con la población (como lo hace el médico, enfermera, promotor de la salud, trabajador social, etc.) su labor es indispensable para el trabajo de los demás actores. En cuanto a su clasificación, según el nivel y la composición, convencionalmente se ha considerado un equipo básico y un equipo complementario cuyos integrantes varían en función del propio nivel de servicios y las necesidades de la población: Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d prioritaria apoyar a los equipos básicos en la atención, reducción o eliminación de los problemas de salud prevalentes. Se integrará por personal especialista que esté asociado a la problemática de salud más frecuente de la región y que sea itinerante en varias unidades de salud, por lo que para su definición es necesario que el responsable del Sistema Local de Salud cuente con el diagnóstico local de salud, y con base en ello defina el perfil del personal que apoyará a los equipos básicos de salud. Entre el personal que se podría considerar en el equipo complementario están: un intérprete que hable la lengua indígena local capacitado en salud, las enfermeras (auxiliares, generales, pediátricas, obstétricas, salud pública, intensivistas, quirúrgicas, materno infantil, atención primaria, geriátricas, especializadas y otras), el gineco-obstetra, el psicólogo, el médico integralista, el pediatra, gerontólogo, nutriólogo, odontólogo, trabajadoras sociales y parteras entre otros relacionados con la cartera de servicios. En el caso de los equipos itinerantes se podrá además hacer uso de las tecnologías de la información (Telesalud) como medio de acercar los servicios del equipo complementario a la población bajo su responsabilidad. VI.7. Telesalud Equipo básico Equipo conformado por médico, enfermera y promotor. Los integrantes del equipo básico serán responsables de otorgar la atención ambulatoria básica y de las acciones de salud comunitaria, por ello deben estar en constante comunicación y coordinación con las personas voluntarias de la comunidad con lo que se facilitará la identificación de riesgos y la programación de acciones conjuntas para el cuidado de la salud de la población. Es importante señalar que como parte de estos equipos básicos se encuentran los equipos itinerantes que atienden a la población que, por sus características, no cuentan con acceso a servicios de salud en unidades médicas fijas. Equipo complementario Un equipo complementario multidisciplinario podrá tener a su cargo la población de responsabilidad de varias unidades de salud y será coordinado directamente por la Jurisdicción Sanitaria. El equipo complementario tendrá como función 80 Con el propósito de mejorar la salud de la población y hacer más accesibles y oportunos los servicios especializados en los establecimientos de atención ambulatoria, es conveniente considerar a la telesalud como una posibilidad de intercambio de información médica por medios electrónicos. Además de mejorar la atención de los pacientes, su implementación tiene ventajas adicionales como: con la atención de especialidades; a) aumenta la eficacia y desempeño de los hospitales en un lugar remoto, b) ampliar sus actividades ambulatorias y c) se coordinación entre establecimientos de salud como parte de una red asistencial efectiva. Cuando los puntos de comunicación y han sido salvados con éxito todos los aspectos técnicos de comunicación, compatibilidad de tecnología, velocidad de transmisión y se tienen se tiene las terminales a punto, es necesario considerar otros aspectos como: 1. Para elaborar la oferta es necesario un catálogo del tipo de especialidad y tiempo de disposición (agenda), coordinar la agenda ¿Quién?, ¿Cuán81 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d do?, Acciones de promoción y prevención, Actualización periódica, Confidencialidad de la información personal 2. Cartera de servicios, construir las RISS, incluyendo Telesalud (atención ambulatoria especializada) Definir el sistema de atención continua, que estudios complementarios de gabinete y laboratorio son necesarios, atención ambulatoria presencial y atención hospitalaria 3. Necesidades, de la morbilidad poblacional, identificar las necesidades, programar la atención; informar al paciente e informar al especialista (expediente clínico previo a la cita), registrar desarrollo de la atención y retroalimentar al equipo en aspectos de mejora (Sincronización, Necesidades de información, Aceptación del procedimiento, Capacitación del personal) 4. Aspectos legales a considerar: Atención informada al paciente y acompañante, prescripción médica/medicamentos no incluidos en paquete del establecimiento receptor, Diagnóstico/Seguridad del paciente/responsabilidades, consentimiento. VI.8. Regionalización operativa interinstitucional El MAI fundamenta su operación en un “un proceso escalonado de la oferta de la cartera de servicios” partiendo desde lo local, en donde las unidades de salud se integran en RISS para prestan sus servicios en un concepto integral de atención que favorece la prevención y promoción de la salud y que asegura el acceso de toda la población a los servicios de atención necesarios, de acuerdo con los requerimientos específicos de cada padecimiento, también contempla el intercambio interinstitucional de servicios, con el propósito de romper barreras geográficas y organizacionales que limitan el acceso a los servicios de salud: En este marco, los estudios de regionalización operativa (ERO), se incorporan como un instrumento para la conformación de las RISS, generando información cartográfica, georreferenciada, sociodemográfica, epidemiológica y de unidades médicas que forman parte de la Red de Servicios de Salud en una región determinada, que sirve como base para la definición de población potencial y objetivo a atender y posibilite la delimitación operativa de los servicios de salud a nivel municipal y/o local. Los ERO´s han servido para poner en el contexto geográfico y demográfico la 82 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d infraestructura de los servicios de atención a la salud, así como el acceso y cobertura de la población, aspectos que la DGPLADES ha tomado en cuenta en la planificación y formulación de políticas para el desarrollo de la infraestructura en el sector. El paso siguiente es que convertir las RISS de redes de infraestructura en redes de servicios. Este proceso escalonado de atención que ofrecen las unidades de salud conforme a la capacidad resolutiva para otorgar las intervenciones de los paquetes A, B, C, D, E, F y G, son el referente para integrar y actualizar los ERO’s. VI.9. Diagnóstico de salud y plan de trabajo Tomando como referente la definición de la Salud Pública como; la ciencia y el arte de mejorar el nivel de salud de una población, se debe partir del conocimiento pleno de la situación de salud de dicha población, para con base en ésta implementar acciones orientadas a la solución de la principal problemática encontrada. Se inicia con el estudio de la situación de salud para conocer el nivel de salud de la población de responsabilidad con desagregación según sede de intervenciones A, B, C, D o E, que permita, no sólo visualizar los daños a la salud más frecuentes en la población sino aquellos factores que favorecen la presencia de dichos daños, así como las acciones y los recursos con que contamos para enfrentarlos. Dicha herramienta es el diagnóstico de salud integral. Su realización requiere disponer de información veraz, suficiente y oportuna, que refleje la situación de salud de la comunidad, incluyendo los factores multicausales que la determinan. Por ello es indispensable recurrir a la investigación operativa, que nos ofrece el diagnóstico integral de salud (DIS), en el cual se realiza la indagación sistemática, evaluando el desarrollo funcional de los servicios con relación a factores que afectan la salud y proporciona fundamentos congruentes con la realidad operacional, para crear políticas de planeación e implantación de innovaciones en programas y estrategias. El diagnóstico integral de salud debe contener tres aspectos fundamentales: a) Daños a la salud b) Factores determinantes c) Recursos y servicios 83 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Para la prestación de servicios de salud culturalmente competentes incluir en el diagnóstico, el conocimiento del contexto cultural; la identificación de la singularidad cultural de la población usuaria, su manera de percibir el mundo y la comprensión de la percepción que de causalidad y riesgo posee la población usuaria; los conocimientos y prácticas de prevención y atención que tiene la familia y la comunidad sobre la enfermedad específica que se quiera promover en su atención y prevención y el conocimiento de los marcos filosóficos, científicos y culturales que sustentan otros modelos y prácticas terapéuticas. El apartado de daños a la salud está definido por la situación epidemiológica del área programática a estudiar, es decir, por su morbilidad y su mortalidad. El contar con la información sobre las principales causas de enfermedad y muerte en una población permite identificar cuáles son las principales necesidades de salud de dicha población, en lo que se refiere a aspectos epidemiológicos. Por otro lado, para poder realmente incidir en la modificación y mejoramiento del perfil epidemiológico de la población, es necesario conocer cuáles son los principales factores que determinan los principales daños a la salud. Sin embargo, un aspecto relevante en la realización del diagnóstico, es conocer con qué recursos y servicios cuenta la población, a fin de poder identificar si la respuesta social organizada responde a las necesidades y daños a la salud encontrados. Por todo lo anterior, entonces debemos considerar al Diagnóstico Integral en Salud el punto de partida del proceso de planeación y programación en salud ya que es el instrumento idóneo para conocer la situación de salud de la población, establecer prioridades y a partir de éste poder proponer alternativas de solución a la problemática encontrada. El MAI se fundamenta en cuatro estrategias, una de ellas relativa a la participación ciudadana, por lo que éste diagnóstico convencional de salud integrado desde la perspectiva de los prestadores de servicios, debe ampliarse para involucrar en las decisiones a la comunidad organizada, aplicando el Método de Consenso. El que está basado sobre la idea de que un consenso, obtenido entre un grupo de personas que conozcan bien a la comunidad o los problemas en estudio, es suficiente para que se puedan utilizar los resultados en forma provechosa. Consiste en reunir personas que pueden ser tanto ciudadanos y/o personas que están en contacto frecuente con un gran número de residentes en la comunidad, como expertos sobre el tema en estudio. Es un enfoque que permite identificar necesidades de salud de una población a través de sus principales 84 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d representantes, los cuales actúan como portavoz de la misma, este procedimiento refuerza la estrategia definida en la promoción de la salud como diagnóstico participativo56/. El Plan de trabajo. La elaboración del plan de trabajo debe tomar la información resultante del diagnóstico integral de salud y del diagnóstico participativo e integrar un documento por escrito con los contenidos descritos. En la secuencia para su integración se definen los problemas de salud, identificando las prioridades según criterios de frecuencia, gravedad, percepción de la comunidad y vulnerabilidad y se seleccionan y describen las acciones que se habrán de implementar incluyendo la modificación de procedimientos y espacios para favorecer la satisfacción de los usuarios desde su cultura e incluir los servicios de salud culturalmente competentes (Esquema 9). Esquema 9. Elementos para integrar un Plan de Trabajo 56 / Mtro. Rodolfo Méndez Vargas. “El Diagnóstico de Salud en el Marco de la Planeación en Salud”. Maestría en Salud Pública. Instituto Nacional de Salud Pública. Escuela de Salud Pública de México. 85 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d El contenido del programa se describe a continuación, su universo de atención es la población de responsabilidad en quienes se aplican las intervenciones establecidas en los paquetes de atención A y B, cuantificando sus metas conforme a la población por grupo de edad y sexo. El contenido del programa de trabajo debe incluir los siguientes apartados: Introducción Resume los antecedentes y justificación de las acciones a realizar y explica las expectativas que se esperan lograr en los determinantes y daños a la salud que se habrán de atender. Los recursos disponibles y necesarios y su utilización para obtener los productos cuantificables y delimitados en espacio y tiempo, los responsables de su ejecución y las formas en las que se establecerá el control. Antecedentes y Justificación Describe el planteamiento del problema, su comportamiento y los efectos que habrán de obtenerse en la población afectada y/o en riesgo, se utilizan los criterios de magnitud, trascendencia y posibilidades de atención, considerando la factibilidad de su ejecución y la aceptación de la sociedad y de los prestadores de servicios y demás involucrados en su atención. . Objetivos. General; Intermedio y Específico General: Indicadores de Salud. ¿Qué? Disminuir en un 50% los casos de Dengue. Intermedios. Definen comportamientos relacionados con el objetivo general. Patios Limpios. Acción: Limpiar Patios Específicos. Predisponen, facilitan o refuerzan el cambio de comportamiento. Adquirir conocimientos. Cambiar Actitudes. Aprender Técnicas. El 90% de la gente conozca el sitio donde colonizan los mosquitos Actividades. Descripción y definición de Responsables. Las actividades corresponden al conjunto de tareas que deben llevarse a cabo para lograr los objetivos. Describen con precisión cada una de ellas, estableciendo los responsables de su ejecución. 86 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Programación. Recursos necesarios. Información y Capacitación. Corresponde a la definición de tiempo en que se realizarán cada una de las actividades. Los recursos humanos, materiales y tecnológicos que se requieren para llevarlas a cabo. Dentro de estas actividades se incluye la información detallada que habrá de darse a los participantes para que conozcan y opinen sobre los planteamientos iniciales y puedan rectificarse conforme a la experiencia del personal participante, quienes deben someterse a capacitación para realizar con precisión cada una de las tareas y actividades. Registro de la Información. Comprende el registro en formularios previamente diseñados, de las actividades que se realizan, los flujos de esta información para su concentración en los niveles jerárquicos involucrados. Control. Supervisión y Evaluación. Supervisión. Describe las actividades de supervisión para verificar que se realicen las actividades en los términos en que fueron programadas, asesorando en servicio para corregir desviaciones. Evaluación se establece para medir el logro de las acciones conforme a su programación y efectos esperados. VI.10. Programa anual de trabajo (herramienta financiera) Con el propósito de que los establecimientos de salud reciban recursos (materiales, humanos y/o financieros) es necesario que el Programa Anual de Trabajo (PAT) de los Servicios Estatales de Salud esté integrado con la información desagregada hasta establecimiento de salud, con aspectos de responsabilidad muy específicos: 87 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Establecimiento de Salud de Atención Ambulatoria Programación operativa anual por objeto del gasto1/, de las necesidades materiales, recursos humanos, infraestructura, medicamentos, capacitación. De acuerdo al flujo de pacientes, morbilidad Establecimientos de salud de Atención Hospitalaria Programación operativa anual por objeto del gasto, de las necesidades materiales, recursos humanos, infraestructura, medicamentos, capacitación. De acuerdo al flujo de pacientes, morbilidad Jurisdicción Sanitaria Integración de la programación operativa de los establecimientos de salud y adición de la programación operativa y financiera de la jurisdicción Servicios Estatales de Salud (SESA’s) Integración de la programación operativa de las jurisdicciones y hospitales y adición de la programación operativa y financiera de las oficinas estatales. En los SESA’s elaborarán la programación financiera con las diferentes fuentes de financiamiento: Gasto Federal en Salud, Gasto Estatal en Salud, Ramo 12 y Ramo 33; Fondo de Aportaciones a los Servicios de Salud (FASSA),57/ Con estructura programática vigente (conjunto de categorías y elementos programáticos ordenados en forma coherente, el cual define las acciones que efectúan los ejecutores de gasto para alcanzar sus objetivos y metas de acuerdo con las políticas definidas en el Plan Nacional de Desarrollo y en los programas y presupuestos, así como ordena y clasifica las acciones de los ejecutores de gasto para delimitar la aplicación del gasto y permite conocer el rendimiento esperado de la utilización de los recursos públicos; De tal forma que sea posible identificar los gastos destinados a la Prestación de Servicios de Salud a la Comunidad, Prestación de Servicios de Salud a la Persona, Generación de Recursos para la Salud y Rectoría del Sistema de Salud 57 57 / DOF, SHCP (2011, diciembre 27) “ACUERDO por el que se modifica el Clasificador por Objeto de Gasto para la Administración Pública Federal”. 88 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d El PAT debe ser la integración programática presupuestal de los programas operados por las unidades responsables de la Secretaría de Salud y de los Servicios Estatales de Salud de acuerdo a los lineamientos de la DGPOP58/. La información del gasto en salud es herramienta fundamental para la planeación, la toma de decisiones, la transparencia, la investigación y la rendición de cuentas e insumo indispensable para la evaluación del desempeño del sistema de salud, permite apreciar la distribución de los recursos financieros hacia servicios y programas; la eficiencia con la que operan las instituciones del sector; los recursos disponibles para atender las prioridades de atención, así como el grado de apoyo a grupos vulnerables. VI.11. Sistema de atención continua Una particularidad del Modelo es modificar el enfoque de articulación, organización y comunicación entre las unidades de salud para transitar de niveles de atención hacia la atención a la población de acuerdo a sus necesidades de salud, con el objetivo de que sea desde la definición de las RISS, vía el intercambio de servicios y asegurando la movilización el sistema de referencia y contra referencia, el medio donde se pueda enviar a la red de los pacientes a recibir el servicio que requiere, sin necesidad de que tenga que pasar por “aduanas sanitarias” para ser atendido. Un propósito importante, será la organización y funcionamiento de las redes a través de organismos colegiados de coordinación y articulación interinstitucional para la toma de decisiones compartidas y la gestión operativa a nivel local (Jurisdicciones Sanitarias); estatal (Consejos Estatales de Salud) y Nacional (CONASA y Secretaría de Salud). Con este proceso se busca asegurar que la población reciba de forma integral y continua la Cartera de Servicios Garantizados, privilegiar la atención continua del paciente y optimizar los recursos del sistema. Entre otras actividades, se deberá, bajo el liderazgo de la jurisdicción sanitaria, construir con la participación del personal de salud la conformación específica de la red por cada servicio y nivel de responsabilidad y resolutividad, y será difundida a todos los involucrados, sobre todo a la población en apoyo a sus derechos. 58 / SHCP (2015). “Lineamientos para el proceso de programación y presupuestación para el ejercicio fiscal 2016”. 89 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Por ello, se deberán identificar las unidades de salud que ofrecen los servicios que conforman la atención básica ambulatoria y especializada, así como la atención hospitalaria básica y especializada, y la atención de urgencias. En esta identificación deberá ser explicita la coordinación con la comunidad, la conformación de equipos de salud básicos y complementarios, para determinar la atención comunitaria, la atención institucional, así como la oferta de servicios para apoyar a la población en los cuidados domiciliarios vinculados a la salud. Bajo la coordinación de la Jurisdicción Sanitaria, la organización de los servicios debe plantearse con base en un análisis de oferta y demanda de servicios con pertinencia cultural, para cubrir el perfil epidemiológico y demográfico de la región. Es indispensable determinar las habilidades que deben tener el personal institucional y la infraestructura necesaria, así como la capacitación a los voluntarios comunitarios que participan en las acciones básicas de la comunidad. Por ello, a la par de definir las necesidades de salud, se deberá integrar el catálogo de servicios que se ofrece en cada unidad de salud, considerando el perfil del recurso humano capacitado formalmente para ello, el equipamiento, infraestructura e insumos médicos normados, y la aplicación de los procedimientos normativos y de calidad para otorgar los servicios. Este inventario de servicios permitirá identificar entre otros: • • • La demanda de servicios no cubierta. La sobreoferta de servicios. La oferta de servicios que cumplen con los criterios de calidad y los que no lo cumplen. Los resultados serán insumo básico para establecer necesidades de capacitación, formación de recursos humanos, infraestructura, e incluso la generación de incentivos para garantizar la permanencia o la reubicación hacia otras regiones o zonas internas de la región de posibles servicios subutilizados. VI.12. Sistema de registro de la RISS Se cuentan con múltiples sistemas de registro desde lo manual hasta lo electrónico, para informar las acciones que se realizan en la atención ambulatoria y la atención prehospitalaria, hospitalaria y especializada en salud. El modelo intenta retomar todas estas iniciativas y trabajar en un futuro a mediano plazo en la integración de un expediente electrónico que unifique el quehacer en toda la RISS. 90 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Con relación al expediente electrónico se ha avanzado en el desarrollo y se encuentran en operación en varios establecimientos de salud, por la diversidad de desarrollos se dificulta la interoperabilidad, es necesario transitar hacia la comunicación entre sistemas de expediente clínico electrónico en todos los establecimientos de salud. Otros beneficios en la aplicación del uso del expediente clínico electrónico con las características que especifica la Norma Oficial Mexicana NOM-024-SSA3-2010 (que establece los objetivos funcionales y funcionalidades que deberán observar los productos de Sistemas de Expediente Clínico Electrónico para garantizar la interoperabilidad, procesamiento, interpretación, confidencialidad, seguridad y uso de estándares y catálogos de la información de los registros electrónicos en salud), El expediente clínico materializa el derecho de protección de la salud, es un instrumento básico cuyo objetivo es mejorar la calidad de la atención médica y con ello mejorar la salud de la persona y la población. Está conformado con un conjunto de información del paciente que evidencia las intervenciones del personal de salud, también describe el estado de salud del paciente y en su caso se registra información acerca del bienestar físico, mental y social del mismo. El expediente clínico está normado en la Norma Oficial Mexicana NOM004-SSA3-2012, Del expediente clínico. En donde se establece con precisión los criterios científicos, éticos, tecnológicos y administrativos obligatorios en la elaboración, integración, uso, manejo, archivo, conservación, propiedad del prestador de la atención, titularidad del paciente de su información y por lo tanto la confidencialidad de la misma, es una herramienta de uso obligatorio para el personal del área de la salud, de los sectores público, social y privado que integran el Sistema Nacional de Salud. La observación de esta norma permitirá cumplir el objetivo de la APS de incrementar la resolutividad en la Atención Primaria con criterios de calidad, seguimiento y capacitación. VI.13. Portabilidad y garantía de los servicios de salud El SPSS, garantiza la efectiva prestación de servicios integrales de salud en cualquier lugar del territorio nacional, sin importar su lugar de afiliación, es por ello que algunos estados de la República habían iniciado un proceso de formalización 91 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d de convenios bilaterales de prestación de servicios para garantizar la atención a la población beneficiaria del SPSS registrada en otros estados. Sin embargo y derivado de la experiencia obtenida y la complejidad que implicaba que cada Entidad formalizara convenios con el resto de las 31 entidades federativas, la Comisión Nacional de Protección Social en Salud propuso la firma de un Convenio de Colaboración Específico y Coordinación en materia de prestación de Servicios de Salud entre las Entidades Federativas, el cual fue formalizado el 23 de octubre de 2009. Así pues, a partir de la firma del Convenio de Colaboración, estableció como obligación de los SESA´s, eximir a los beneficiarios del SPSS, de cualquier cuota de recuperación en la entidad federativa que lo atienda y que no sea la de origen, ya sea en dinero o en especie por la utilización de los servicios contenidos en el CAUSES vigente. Asimismo, de común acuerdo, los titulares de los SESA´s asumieron el compromiso de garantizar a los beneficiarios y/o afiliados del SPSS, la efectiva prestación de los servicios médicos en cualquier lugar del territorio nacional. En este contexto, la portabilidad persigue eliminar barreras geográficas y administrativas que impidan que los afiliados tengan la posibilidad de recibir servicios de salud en cualquier unidad médica que preste servicios al SPSS, sea por razones de cercanía a su domicilio o que se encuentren de paso en el estado en donde los soliciten; en suma para el afiliado y sus beneficiarios, la portabilidad significa que podrán hacer efectivo, en cualquier lugar del país, el derecho y la garantía de la prestación de servicios de salud, fortaleciendo con ello, el derecho a la protección de la salud, contenido en nuestra Carga Magna. VI.14. Atención prehospitalaria La atención médica prehospitalaria tiene como propósito disminuir los índices de morbilidad y mortalidad en aquellas personas lesionadas o enfermas, que requieren ser atendidas de urgencia, tratadas con oportunidad y eficacia a fin de limitar el daño y tener mayores probabilidades de sobrevivir con las menores secuelas posibles, por lo tanto el desarrollo de esta actividad en las RISS logrará revertir el creciente número de decesos asociados a enfermedades graves de aparición súbita o accidentes con lesiones severas mediante el inicio temprano del tratamiento en el sitio de ocurrencia y durante el traslado de personas lesionadas o enfermas hacia o entre los establecimientos para la atención médica. 92 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Esta atención médica prehospitalaria se deberá ofrecer con carácter profesional, que garantice y asegure el mejor tratamiento en aquellas personas lesionadas o enfermas, debiendo ser oportuna, eficaz y eficiente. La Norma Oficial Mexicana NOM-034-SSA3-2013, establece los elementos regulatorios para que la prestación de servicios en unidades móviles tipo ambulancia; las características principales del equipamiento e insumos de estas unidades móviles tipo ambulancia y la formación académica que debe tener el personal que presta el servicio en éstas. En cuanto a infraestructura describe las características y operación del Centro Regulador de Urgencias Médicas (CRUM), como una instancia técnico-médico-administrativa, que opera bajo la responsabilidad de la Secretaría de Salud Estatal o del Gobierno del Distrito Federal, para establecer la secuencia de las actividades específicas para la atención médica prehospitalaria, en el sitio del evento crítico, el traslado y la recepción en el establecimiento designado para la atención médica, la operación de estas CRUM se ubicarán conforme criterios de regionalización, isócronas de traslado de la base de ambulancias al sitio de la urgencia médica59/. VI.15. Atención Basada en y con la Comunidad (ABC) En la declaración de Alma-Ata de 1978 para fortalecer los sistemas de salud basados en Atención Primaria de la Salud, es acompañada de un enfoque de manejo de la discapacidad, este enfoque es la Rehabilitación Basada en la Comunidad (RBC), como una estrategia promovida para mejorar el acceso a los servicios de rehabilitación para las personas con discapacidad, haciendo uso óptimo de los recursos locales, la RBC ha evolucionado a una estrategia multisectorial para atender las necesidades más amplias de las personas con discapacidad, asegurando su participación e inclusión en la sociedad. El enfoque de la Atención Basada en y con la Comunidad (ABC) trasciende el tema de discapacidad y rehabilitación, tiene el objetivo de incrementar las capacidades saludables y sanatorias del individuo, familia y comunidad para promover conductas sanas, el autocuidado de la salud, identificación de riesgos y atención de los enfermos en su propio medio. Se asocia con un concepto amplio de la 59 / NOM-034-SSA3-2013. Regulación de los servicios de salud. Atención médica prehospitalaria 93 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d salud, adicional al expresado por la OMS como el estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades, también “Estar saludable, es poder enfermarse y levantarse, es un lujo biológico”. Se han realizado algunas actividades en el sentido de incrementar los entornos y comunidades saludable, inclusive tiene el programa de acción específico, es necesario promover el control de pacientes en el hogar con asesoría del personal de salud. VI.16. Supervisión operativa La supervisión tiene como finalidad verificar los procesos que se ejecutan conforme al plan de trabajo, debe ser sistemática, planificada y resolutiva, se relaciona con los procesos de mejora de la calidad de la atención, en el proceso aplica el termino de supervisión capacitación, en la medida que se capacita al prestador de servicios para corregir las desviaciones con énfasis en las que por su gravedad ponen en riesgo la seguridad de los pacientes. La supervisión operativa se realiza con periodicidad diaria, semanal, mensual, semestral o anual, puede ser indirecta a través de la valoración de los logros de las metas o directa, en el sitio de la operación. Las herramientas de supervisión pueden ser listados de cotejo en los que se registre el resultado observado durante la supervisión, encuestas de opinión a la población y autoridades o líderes locales. La supervisión operativa debe dar lugar a informes que describan las áreas de oportunidad identificadas, las propuestas asumidas entre el personal supervisado y el supervisor y el tiempo de ejecución de las mismas, programando un seguimiento para verificar el cumplimiento de las acciones de mejora. La supervisión aplica para todos los procesos que constituyen la prestación de servicios; la participación comunitaria y la percepción u opinión de los ciudadanos sobre la oferta de servicios, el respeto a sus derechos, y la aplicación de los principios y valores establecidos en el modelo. VI.17. Padrón de afiliados El SNS en México es un sistema fragmentado desde su nacimiento, ya que el acceso a la atención médica se encuentra a cargo de varias instituciones de acuerdo con la inserción laboral y la capacidad de pago de las personas, lo cual conlleva a esquemas de financiamiento público diferenciado. 94 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d La seguridad social nace en enero de 1943 con la creación del IMSS; meses más tarde, en octubre del mismo año, se formalizan los servicios públicos de la Secretaría de Salud, cuyo nombre tenía implícita una concepción asistencial, para atender principalmente a los mexicanos de escasos recursos; y en diciembre de 1959, nace el ISSSTE. Finalmente, buscando la cobertura universal del aseguramiento en salud, en mayo de 2003 se crea el SPSS. Como consecuencia de lo anterior, los sistemas de afiliación en salud de nuestro país están fragmentados. Cada institución cuenta con sus propios criterios y procedimientos de recolección de datos en arquitecturas tecnológicas heterogéneas y – en ocasiones– obsoletas, lo que dificulta la integración de un padrón único de afiliación y un consumo de tiempo alto en tareas de acopio y llenado de formatos que afectan los procesos de revisión y validación y que impactan directamente en la calidad de la información. A pesar de los esfuerzos realizados por las instituciones que integran el SNS en materia de afiliados y/o derechohabientes de las diferentes instituciones de salud, actualmente persisten limitaciones y retos, de los cuales se describen los principales a continuación: La ausencia de la identidad única en salud en los diferentes Sistemas de Información de Registro Electrónico para la Salud, por un lado, imposibilita la convergencia de la información asociada a la persona, lo cual es una limitante para lograr el intercambio de servicios; y, por otro lado, dificulta un ejercicio eficiente de recursos públicos ante la falta de identificación de los traslapes de coberturas. Desde la puesta en marcha de cada una de las aplicaciones tecnológicas que conforman los componentes del Sistema Nacional de Información en Salud, se establecieron en algunos casos procesos particulares para monitorizar la calidad de la información producida; sin embargo, como sucede con sus plataformas tecnológicas, dichos procesos, al haber sido establecidos en tiempos y condiciones diferentes, son heterogéneos y se componen de distintos indicadores, calculados en tiempos no concurrentes y difundidos mediante canales discrepantes; por otro lado, si bien en la mayoría de los componentes se monitoriza regularmente la oportunidad y cobertura, en ninguno de ellos se miden los seis atributos de la calidad descritos en la NOM-035-SSA3-2012, lo cual ha limitado la mejora de la calidad de la información. Para lograr el acceso efectivo y cobertura universal en salud, por medio del MAI es requisito disponer del padrón único de afiliados y beneficiarios en tiempo real. 95 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d VI.18. Comunicación social El MAI incluye un componente importante de comunicación social, ya que en la actualidad el uso de las herramientas electrónicas no solo beneficia al personal de salud, sino también a la población para generar cultura de autocuidado de la salud. Existen una gran cantidad de medios para el uso de las TICS, hoy el compromiso es aprovechar la oportunidad de desarrollar contenidos que resulten atractivos e innovadores, así como de fácil obtención, como se aprecia en la expansión de redes sociales y de usuarios que oscilan entre 5 veces para Google+ 2 para LinkedIn, y los 500 millones de usuarios de Twitter . También han aparecido redes sociales importantísimas que hace dos años no existían como WhatsApp, Line, Instagram y Pinterest. 96 Bibliografía Banco Interamericano de Desarrollo. Londoño, J. L., Frenk, J. (1997, enero). “Pluralismo Estructurado: Hacia un Modelo Innovador para la Reforma de los Sistemas de Salud en América Latina”. Oficina del Economista Jefe. Documento de Trabajo 353. Extraído el 6/VIII/2015 desde: http://publications.iadb. org/bitstream/handle/11319/6127/Pluralismo%20estructurado%3a%20Hacia%20un%20modelo%20innovador%20 para%20la%20reforma%20de%20los%20sistemas%20de%20 salud%20en%20Am%C3%A9rica%20Latina.pdf?sequence=1 Barrantes, A. M. (2004). “La Supervisión en el Área de Salud Cariari: Una Herramienta de la Gestión Social”. Universidad de Costa Rica. San José, Costa Rica. Extraído el 10/VIII/2015 desde: http://www.ts.ucr.ac.cr/binarios/tfgmae/tfg-m-2004-01.pdf Biblioteca Virtual en Salud. “Glosario de calidad en salud”. Argentina. Extraído el 21/VIII/2014 desde: http://www.bvs.org.ar/ pdf/calidadensalud.pdf Biblioteca Virtual en Salud. “Glosario de datos básicos en salud”. Argentina. Extraído el 21/VIII/2014 desde: http://www.bvs.org. ar/glosario.htm Biblioteca Virtual en Salud. “Glosario de terminología de vigilancia epidemiológica. MERCOSUR”. Argentina. Extraído el 21/ VIII/2014 desde: http://www.bvs.org.ar/pdf/vigilancia.pdf Biblioteca Virtual en Salud. “Glosario Servicios de Salud del MERCOSUR”. Argentina. Extraído el 21/VIII/2014 desde: http:// www.bvs.org.ar/pdf/serviciosdesalud.pdf 97 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Cámara de Diputados del H. Congreso de la Unión (2015). “Ley General de Salud”. Extraído el 10/VIII/2015 desde: http://www.diputados.gob.mx/ LeyesBiblio/pdf/142_040615.pdf Cardozo, M. (1993). “La descentralización de servicios de salud en México: hacia la amnesia total o hacia la resurrección de la política”. Revista Gestión y Política Pública, 2 (2). Extraído el 10/VIII/2015 desde: http://www. gestionypoliticapublica.cide.edu/num_anteriores/Vol.II_No.II_2dosem/ CBM_Vol.II_No.II_2dosem.pdf Carta de Ottawa para la Promoción de la Salud (1986). Primera Conferencia Internacional sobre la Promoción de la Salud. Extraído el 7/VIII/2015 desde: http://www.promocion.salud.gob.mx/dgps/descargas1/promocion/2_carta_de_ottawa.pdf Centro de Documentación Institucional. “Normas Oficiales Mexicanas en materia de Salud”. Extraído el 21/VIII/2014 desde: http://www.salud.gob. mx/unidades/cdi/ Cerda, J. (2010). “Glosario de términos utilizados en evaluación económica de la salud”. Chile. Extraído el 21/VIII/2014 desde: http://www.scielo.cl/ scielo.php?script=sci_arttext&pid=S0034-98872010001000003 DOF (1983). “Decreto por el que el Ejecutivo Federal establece bases para el programa de descentralización de los Servicios de salud de la Secretaría de Salubridad y Asistencia”. Extraído el 21/VII/2014 desde: http://www. juridicas.unam.mx/publica/librev/rev/rap/cont/69/pr/pr63.pdf DOF (2007). “Modelo de Atención Integral a la Salud (MAIS). Programa IMSS-Oportunidades. 2007-2012”. Extraído el 7/VII/2014 desde: http://www.dof.gob.mx/nota_detalle.php?codigo=5011895&fecha=28/12/2007 DOF (2007). “Ley General de Salud”. Extraído el 27/IV/2015 desde: http:// www.salud.gob.mx/unidades/cdi/legis/lgs/LEY_GENERAL_DE_SALUD.pdf DOF (2010). “Reglas de Operación del Consejo Nacional de Salud y su Secretariado Técnico”. Extraído el 21/VII/2014 desde: http://dof.gob.mx/ nota_detalle.php?codigo=5162180&fecha=06/10/2010 DOF, SHCP (2011, diciembre 27) “ACUERDO por el que se modifica el Clasificador por Objeto de Gasto para la Administración Pública Federal”. Extraído el 11/VIII/2015 desde: http://dof.gob.mx/nota_to_imagen_ fs.php?codnota=5229940&fecha=27/12/2011&cod_diario=244168 98 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d DOF (2014). “Constitución Política de los Estados Unidos Mexicanos”. Extraído el 23/IV/2015 desde: http://www.diputados.gob.mx/LeyesBiblio/ htm/1.htm DOF (2014). “NORMA Oficial Mexicana NOM-034-SSA3-2013. Regulación de los servicios de salud. Atención médica prehospitalaria”. Extraído el 11/VIII/2015 desde: http://www.dof.gob.mx/nota_detalle.php?codigo=5361072&fecha=23/09/2014 DOF (2014). “Programa Institucional del Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado 2014-2018”. Extraído el 6/ VIII/2015 desde: http://www2.issste.gob.mx:8080/images/downloads/ instituto/quienes-somos/programa_institucional.pdf DOF (2014). “Programa Institucional del Instituto Mexicano del Seguro Social (PIIMSS) 2014-2018”. Extraído el 6/VIII/2015 desde: http://www.imss. gob.mx/sites/all/statics/pdf/PIIMSS_2014-2018_FINAL_230414.pdf DOF (2014). “Reglamento de la Ley General de Salud en Materia de Prestación de Servicios de Atención Médica”. Extraído el 6/VIII/2015 desde: http:// dof.gob.mx/nota_detalle.php?codigo=5337964&fecha=24/03/2014 DOF. “Listado de Normas Oficiales Mexicanas de la Secretaría de Salud”. Extraído el 27/IV/2015 desde: http://www.salud.gob.mx/unidades/cdi/ nomssa.html Estrada, Á. R. (2009).”AUDES-MILENIO. Agencia Universitaria para el Desarrollo del Milenio”. UNACH. Chiapas, México. Extraído el 10/VIII/2015 desde: http://www.academia.edu/10714031/Audes_Milenio Estrada, Á. R. (2010). “Los Sistemas Municipales-Microregionales de Salud. Perspectiva de Gerencia Social Participativa”. UNACH. Chiapas, México. Frenk-Mora, J. (2013). Conferencia: El Futuro de la Salud en México: Hacia un Sistema Universal. Pachuca, Hidalgo, México. FUNSALUD (2012). “Universalidad de los Servicios de Salud. Propuesta de FUNSALUD”. México: FUNSALUD. Extraído el 10/VIII/2015 desde: http://portal.funsalud.org.mx/wp-content/uploads/2010/03/UNIVERSALIDAD-DE-LOS-SERVICIOS_DEF.pdf Goicochea, E. (2012). “Interculturalidad en Salud”. UCV-Scientia 4 (1). Extraído el 7/VIII/2015 desde: http://dialnet.unirioja.es/descarga/articulo/4366608.pdf Instituto Nacional de Salud Pública (1991, noviembre-diciembre). Gutiérrez, G. “Los sistemas locales de salud: Una transición de la respuesta social 99 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d organizada”. Revista Salud Pública de México, 33 (6). México. Extraído el 6/VIII/2015 desde: http://bvs.insp.mx/rsp/_files/File/1991/ No_6/199133_617-622.pdf Instituto Nacional de Salud Pública (1994, julio-agosto). Sotelo, J. M. y Rocabado F. “Salud desde el Municipio: una estrategia para el desarrollo”. Revista Salud Pública de México, 36 (4). México. Extraído el 6/VIII/2015 desde: http://bvs.insp.mx/rsp/_files/File/1994/199436_439-446.pdf Instituto Nacional de Salud Pública (1996, septiembre-octubre). Soberón-Acevedo, G., Martínez-Narváez, G. “La descentralización de los servicios de salud en México en la década de los ochenta”. Revista Salud Pública de México, 38 (5). México. Extraído el 10/VIII/2015 desde: http://bvs.insp. mx/rsp/_files/File/1996/num_5/DESCEN385.pdf Instituto Nacional de Salud Pública (2007). Frenk J., González-Pier E., Gómez-Dantés O., Lezana M. A., Knaul F. “Reforma Integral para Mejorar el Desempeño del Sistema de Salud en México”. Revista Salud Pública de México, 49 (1). México. Extraído el 10/VIII/2015 desde: http://www. scielo.org.mx/pdf/spm/v49s1/06.pdf Instituto Nacional de Salud Pública (2013, marzo-abril). “Hacia la cobertura universal en salud: protección social para todos en México”. Revista Salud Pública de México, 55 (2). México. Extraído el 6/VIII/2015 desde: http://bvs.insp.mx/rsp/_files/File/2013/vol%2055%20No%202%20 Marzo%20Abril/8Lancet.pdf Letelier, M. J. (2008). “Diseño de un cuestionario para medir la continuidad asistencial desde la perspectiva de los usuarios”. Barcelona, España. Extraído el 21/VIII/2014 desde: http://www.consorci.org/accessos-directes/ servei-destudis/documents-sepps/Maria%20Jose%20Letelier_2008_ Instrumento%20medida%20continuidad%20asistencial%20-Master.pdf Merino, G. (2003). “Descentralización del sistema de salud en el contexto del federalismo”. Caleidoscopio de la salud. pp. 195-207. México, Extraído el 6/VIII/2015 desde: http://portal.funsalud.org.mx/wp-content/ uploads/2013/08/14-Descentralizacion.pdf Ministerio de Sanidad y Consumo (2007). “Marco Estratégico para la mejora de la Atención Primaria en España: 2007-2012”. Proyecto AP-21. Madrid, España. Extraído el 11/VIII/2015 desde: http://www.msssi. gob.es/profesionales/proyectosActividades/docs/AP21MarcoEstrategico2007_2012.pdf 100 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mtro. Rodolfo Méndez Vargas. “El Diagnóstico de Salud en el Marco de la Planeación en Salud”. Extraído el 11/VIII/2015 desde: http://www.buenastareas.com/ensayos/Diagnostico/24847430.html OMS. “Género”. Temas de Salud. Género. Extraído el 7/VIII/2015 desde: http://www.who.int/topics/gender/es/ OMS (1978). “Alma Ata 1978. Atención Primaria de Salud”. URSS. Extraído el 5/VIII/2014 desde: http://whqlibdoc.who.int/publications/9243541358.pdf OMS (1998). “Promoción de la Salud: Glosario”. Ginebra. Extraído el 21/ VIII/2014 desde: http://www.bvs.org.ar/pdf/glosario_sp.pdf OMS (2000, marzo). “Sistema de las Naciones Unidas y derechos humanos: directrices e información para el Sistema de Coordinadores Residentes”. Temas de Salud. Derechos Humanos. Extraído el 6/VIII/2015 desde: http://www.who.int/topics/human_rights/es/ OMS (2006). “Quality of care: a process for making strategic choices in health systems”. Francia. Extraído el 6/VIII/2014 desde: http://www.who.int/ management/quality/assurance/QualityCare_B.Def.pdf OMS (2008). ”Subsanar las desigualdades en una generación. Alcanzar la equidad sanitaria actuando sobre los determinantes sociales de la salud”. Programas y Proyectos. La Comisión. Informe Final de la Comisión de Determinantes Sociales de la Salud. Buenos Aires, Argentina. Extraído el 7/ VIII/2015 desde: http://apps.who.int/iris/bitstream/10665/69830/1/ WHO_IER_CSDH_08.1_spa.pdf OMS (2013, noviembre). “Derecho a la salud. Nota descriptiva N°323”. Extraído el 6/VIII/2015 desde: http://www.who.int/mediacentre/factsheets/fs323/es/ OPS/OMS. “Catálogo Maestro de Guías de Práctica Clínica en México”. Centro de medios. Extraído el 21/VIII/2014 desde: http://www.paho.org/ mex/index.php?option=com_content&view=article&id=463:catalogo-maestro-guias-practica-clinica-mexico&Itemid=499. OPS/OMS. “Datos Básicos de Salud para las Américas”. Extraído el 21/ VIII/2014 desde: http://epi.minsal.cl/SigEpi/doc/GLOSARIO%20OPS. htm OPS/OMS (1991, diciembre). Whitehead, M. “Los conceptos y principios de la equidad en la salud”. Washington, D.C. Extraído el 7/VIII/2015 desde: http://cursos.campusvirtualsp.org/repository/coursefilearea/file. 101 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d php/61/bibli/m1-Whitehead_M-conceptos_y_principios_de_equidad_ en_salud_-_OPS_1991.pdf. OPS/OMS (1996). Capote, R., Granados, R. “La Salud Pública en el Siglo XXI. Tendencias y Escenarios”. Tegucigalpa, Honduras. OPS/OMS (2005). “Renovación de la Atención Primaria de Salud en las Américas”. Extraído el 5/VIII/2014 desde: http://cursos.campusvirtualsp. org/pluginfile.php/14021/mod_resource/content/0/CPS/modulo1/ m1lecturasprincipales/Renovacion_de_la_APS_1-16_.pdf OPS/OMS (2007). “Función rectora de la autoridad sanitaria nacional. Desempeño y fortalecimiento”. Washington, D.C. Extraído el 21/VIII/2014 desde: http://www2.paho.org/hq/dmdocuments/2010/Funcion_Rectora_ASN.pdf OPS/OMS (2007). “La Renovación de la Atención Primaria de Salud en las Américas”. Washington, D.C. Extraído el 23/IV/2015 desde: http:// www2.paho.org/hq/dmdocuments/2010/Renovacion_Atencion_Primaria_Salud_Americas-OPS.pdf OPS/OMS (2008). “Sistemas de salud basados en Atención Primaria de Salud: Estrategias para el desarrollo de los equipos de APS”. Washington, D.C. Extraído el 21/VIII/2014 desde: http://new.paho.org/hq/dmdocuments/2010/APS-Estrategias_Desarrollo_Equipos_APS.pdf OPS/OMS (2010). “Metodología de Gestión Productiva de los Servicios de Salud”. Washington D.C. Extraído el 21/VIII/2014 desde: http://new. paho.org/hq/dmdocuments/2010/MET_GEST_PSS_INTRO_GENERL_2010SPA.pdf OPS/OMS (2010). “Redes Integradas de Servicios de Salud: Conceptos, Opciones de Política y Hoja de Ruta para su Implementación en las Américas”. Washington, D.C. Extraído el 5/VIII/2014 desde: http://www. paho.org/uru/index2.php?option=com_docman&task=doc_view&gid=145&Itemid=250 OPS/OMS (2011). “Redes integradas de servicios de salud: El desafío de los hospitales”. Santiago, Chile. Extraído el 21/VIII/2014 desde: http:// www.paho.org/chi/index.php?option=com_docman&task=doc_view&gid=95&Itemid= OPS/OMS (2012). “Hacia un modelo de atención integral de salud basado en la Atención Primaria de Salud”. COT (Cross Organizational Team). Extraído el 10/VIII/2015 desde: http://www.paho.org/cot-modelo-aten- 102 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d cion/wp-content/uploads/2013/01/Hacia_un_modelo.pdf OPS/OMS (2014, octubre). “Estrategia para el acceso universal a la salud y la cobertura universal de salud”. Resolución CD53.R14. Washington, D.C. Extraído el 7/VIII/2015 desde: http://www.paho.org/hq/index. php?option=com_docman&task=doc_download&gid=27597&Itemid=270&lang=es Poder Ejecutivo Federal (2013). “Plan Nacional de Desarrollo 2013-2018. Presidencia de la Republica”. Extraído el 2/VII/2014 desde: http://pnd.gob. mx/ SciELO (2000). “Gasto y financiamiento en salud: situación y tendencias”. Revista Panamericana de Salud Pública8 (1/2). Washington. Extraído el 7/ VIII/2015 desde: http://www.scielosp.org/pdf/rpsp/v8n1-2/3005.pdf Secretaría de Salud (1995). “Modelo de Atención a la Salud para Población Abierta”. Extraído el 7/VII/2014 desde: http://www.sinais.salud.gob. mx/descargas/pdf/MASPA_1995.pdf Secretaría de Salud (1999). “Lineamientos Técnicos para la Jurisdicción Sanitaria”. Secretaría de Salud (2001). “Programa Nacional de Salud 2001-2006”. México. Extraído el 7/VII/2014 desde: http://www.salud.gob.mx/unidades/ evaluacion/publicaciones/pns_2001-2006/pns2001-006.pdf Secretaría de Salud (2006). “Modelo Operativo de Promoción de la Salud”. Extraído el 11/VIII/2015 desde: http://promocion.salud.gob.mx/dgps/ descargas1/mops.pdf Secretaría de Salud (2013). “Manual de Lineamientos para el Intercambio de Servicios en el Sector Salud”. Extraído el 11/VIII/2015 desde: http:// www.dgplades.salud.gob.mx/Contenidos/Documentos/IntercambioServiciosPlanificado/ManualLineamientos.pdf. Secretaría de Salud (2014). “Programa Sectorial de Salud 2013-2018”. México. Extraído el 7/VII/2014 desde: http://portal.salud.gob.mx/contenidos/conoce_salud/prosesa/pdf/programa.pdf Secretaría de Salud, CNPSS (2014). “Catálogo Universal de Servicios de Salud 2014”. Extraído el 10/VIII/2015 desde: http://seguropopular.guanajuato.gob.mx/archivos/CAUSES_2014.pdf Secretaría de Salud, DGCES (2013). “Programa de Acción Específico. Estrategia Nacional para la Consolidación de la Calidad en los Establecimientos y Servicios de Atención Médica 2013-2018”. Extraído el 7/VIII/2015 103 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d desde: http://www.salud.gob.mx/unidades/cie/cms_cpe/multimedia/ docs/varios/pae2013_2018_v13.pdf Secretaría de Salud, DGED (2010). “Manual de Indicadores de Servicios de Salud”. Extraído el 6/VIII/2014 desde: http://www.dged.salud.gob.mx/ contenidos/dess/descargas/Manual-ih.pdf Secretaría de Salud, DGIS (2013). “Programa de Acción Específico. Información en Salud 2013-2018”. Extraído el 7/VIII/2015 desde: http://www. dgis.salud.gob.mx/descargas/pdf/PAE_2013-2018_DGIS_18DIC2014. pdf Secretaría de Salud, DGPLADES (2006). “Modelo Integrador de Atención a la Salud”. Extraído el 7/VII/2014 desde: http://www.dgplades.salud.gob. mx/descargas/biblio/MIDAS.pdf Secretaría de Salud, DGPLADES (2015). “Atención de Emergencias Obstétricas”. Extraído el 10/VIII/2015 desde: http://www.dgplades.salud.gob. mx/Contenidos/Slide/AtencionEmergenciasObstetricas.html Secretaría de Salud, DGPLADES (2015). “Intercambio de Servicios Planificado”. Extraído el 10/VIII/2015 desde: http://www.dgplades.salud.gob. mx/Contenidos/Slide/IntercambioServiciosPlanificado.html Secretaría de Salud, DGPLADES (2015). “Política Nacional de Medicamentos”. Extraído el 10/VIII/2015 desde: http://www.dgplades.salud.gob. mx/Contenidos/Productos/PoliticaNacionalMedicamentos.html Secretaría de Salud, SPPS (2007). “Programa de Acción Específico 2007-2012. Entornos y comunidades saludables”. Extraído el 10/VIII/2015 desde: http://www.promocion.salud.gob.mx/dgps/descargas1/programas/comunidades_saludables.pdf Servicio Andaluz de Salud. “Plan Estratégico para la Participación Ciudadana y Desarrollo Comunitario”. Extraído el 28/IV/2015 desde: http://www. hospital-macarena.com/usr/home/hospital-macarena.com/web/images/file/participacion-ciudadana/plan_participacion_ciudadana.pdf SHCP (2008). “Presupuesto basado en Resultados (PbR) y Sistema de Evaluación del Desempeño (SED)”. Extraído el 21/VII/2014 desde: http:// www.shcp.gob.mx/EGRESOS/PEF/sed/present_pbr_sed.pdf SHCP (2015). “Lineamientos para el proceso de programación y presupuestación para el ejercicio fiscal 2016”. Extraído el 11/VIII/2015 desde: http://www.hacienda.gob.mx/EGRESOS/PEF/programacion/programacion_16/lineamientos_programacion_presupuestacion_2016.pdf 104 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Triana, J. (2013). “Estrategias de supervisión aplicadas por la dirección y sus implicaciones en el cumplimiento de labores del personal docente de los Colegios Técnicos Profesionales Ricardo Castro Beer y San Mateo”. Gestión de la Educación, 3 (2), pp. 97-122. Extraído el 6/VIII/2014 desde: http://revistas.ucr.ac.cr/index.php/gestedu/article/view/10650/10046 Vilaça, E. (2011). “As redes de atenção à saúde”. OPS. Brasilia. Extraído el 7/VIII/2015 desde: http://apsredes.org/site2012/wp-content/ uploads/2012/03/Redes-de-Atencao-mendes2.pdf 105 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Abreviaturas y Acrónimos CAUSES Catálogo Universal de Servicios Esenciales de Salud PEMEX Petróleos Mexicanos CENETEC Centro Nacional de Excelencia Tecnológica en Salud RISS Redes Integrales de Servicios de Salud CNPSS Comisión Nacional de Protección Social en Salud SESA Servicios Estatales de Salud CRUM Centro Regulador de Urgencias Médicas SS Secretaría de Salud CPEUM Constitución Política de los Estados Unidos Mexicanos SPSS Sistema de Protección Social en Salud ECNT Enfermedades Crónicas No Transmisibles SUIVE Sistema Único de Vigilancia Epidemiológica ET Enfermedades Transmisibles UMAE Unidad Médica de Alta Especialidad IMSS Instituto Mexicano del Seguro Social UG Unidad de Gestión IMSS-P IMSS-Prospera UNEME Unidad de Especialidades Médicas ISSSTE Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado LGS Ley General de Salud MAI Modelo de Atención Integral de Salud MASPA Modelo de Atención a la Salud para Población Abierta MIDAS Modelo Integrador de Atención a la Salud OMS Organización Mundial de la Salud OPS Organización Panamericana de la Salud PND Plan Nacional de Desarrollo 106 107 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Glosario De Términos Accesibilidad: Posibilidad de ser atendidos por los servicios. Hay por lo menos tres tipos: 1) material (distancia, transporte, horarios), 2) económicas (costos de viaje, de los honorarios) y 3) sociales o culturales (barreras por pautas culturales, del idioma, etc.)60/. Acceso efectivo a los servicios de salud: Se refiere a la definición operativa de la cobertura universal en salud. Esto es, que una persona que presenta una condición de salud y que identifique necesidad de atención, pueda acudir sin restricciones financieras, geográficas o de oportunidad a un servicio de salud con capacidad resolutiva. Atención ambulatoria: Es todo encuentro personal, como acto de servicio, entre una persona no hospitalizada y un trabajador de la salud, cuya responsabilidad es la evaluación, el diagnóstico, el tratamiento o referencia de la persona en dicho encuentro o contacto. Se incluyen los encuentros realizados en las unidades ambulatorias del hospital, sanatorio, centros, puestos de salud, domicilio del paciente, consultorio del médico, etc., pero quedan excluidos los encuentros del médico con los pacientes hospitalizados. Por lo general se consideran por separado las consultas realizadas en los servicios de emergencia. Atención médica ambulatoria: Es el conjunto de servicios que se le proporciona a la persona con el fin de proteger, promover y restaurar su salud sin necesidad de hospitalización61/. Atención médica hospitalaria: Al conjunto de servicios que se le proporciona a la persona que se encuentra internado en un establecimiento de atención médica; que tienen como finalidad la atención para su diagnóstico, tratamiento y rehabilitación62/. Atención médica para pacientes ambulatorios: Al conjunto de servicios que se proporcionan en unidades fijas a la persona, cualquiera que sea su denominación, con el fin de proteger, promover y restaurar su salud63/. Atención Primaria de Salud: Es la asistencia sanitaria esencial, accesible, a un costo que el país y la comunidad puedan soportar, realizada con métodos prácticos, científicamente fundados y socialmente aceptables. Atención médica general o básica focalizada en los cuidados preventivos y en los tratamientos de problemas y enfermedades habituales. Acciones brindadas a los pacientes ambulatorios en el primer contacto64/. Autonomía: La capacidad del usuario para intervenir en todas las decisiones relacionadas con su salud. La autonomía, a nivel organizacional, se concreta también a través del principio de subsidiariedad, que garantiza que todas las decisiones se tomen en el nivel apropiado de agregación y tan cerca de la fuente de necesidades como sea posible. También supone que los pacientes se traten en el nivel de atención más adecuado. Calidad de la atención en salud: Atención que el sistema de salud otor- 60 / 62 / Ibíd. 63 / NOM-178-SSA1-1998. Establece los requisitos mínimos de infraestructura y equipamiento de Biblioteca Virtual en Salud. “Glosario de calidad en salud”. 61 / NOM-233-SSA1-2003. Establece los requisitos arquitectónicos para facilitar el acceso, tránsito, uso, permanencia de las personas con discapacidad en establecimientos de atención establecimientos para la atención médica de pacientes ambulatorios. médica ambulatoria y hospitalaria del Sistema Nacional de Salud. 64 / 108 Biblioteca Virtual en Salud. “Glosario de calidad en salud”. 109 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d ga y que cumple con seis dimensiones: efectiva (mejora en resultados de salud individual y comunitaria, basada en sus necesidades), eficiente (con el mejor uso de los recursos), accesible (oportuna, geográficamente razonable y con los recursos y competencias apropiadas a las necesidades en salud), aceptable/centrada en el paciente (con base en las preferencias y expectativas de los usuarios y la cultura de las comunidades), equitativa (homogénea por género, , etnicidad, localización geográfica o nivel socioeconómico) y segura (con los mínimos riesgos y daño a los usuarios). Calidad de vida: Es la percepción del individuo sobre su posición en la vida dentro del contexto cultural y el sistema de valores en el que vive y con respecto a sus metas, expectativas, normas y preocupaciones. Es un concepto extenso y complejo que engloba la salud física, el estado psicológico, el nivel de independencia, las relaciones sociales, las creencias personales y la relación con las características sobresalientes del entorno. Calidad interpersonal: Atención a la salud que cumple con las expectativas de los usuarios y las normas oficiales y profesionales, en términos de beneficios y riesgos para la salud. Calidad técnica de los servicios: El grado en que los servicios de salud para personas y poblaciones aumentan la probabilidad de resultados deseados en salud y son consistentes con el conocimiento actual. Competencia cultural: La habilidad y capacidad para interactuar y negociar con grupos culturalmente diversos, comunicándose de una forma respetuosa y eficaz de acuerdo con las múltiples identidades de los participantes o usuarios, fomentado actitudes de respeto, tolerancia, diálogo y enriquecimiento mutuo, constatando que la verdad es plural y relativa, y que la diversidad puede ser fuente de riqueza. Comunicación Educativa: Al proceso y desarrollo de esquemas novedosos y creativos de comunicación, sustentado en técnicas de mercadotecnia social, que permiten la producción y difusión de mensajes de alto impacto, con el fin de reforzar los conocimientos relativos a la salud y promover conductas saludables en la población65/. Condiciones de vida: Las condiciones de vida son el entorno cotidiano de las personas, dónde éstas viven, actúan y trabajan. Estas condiciones de vida son producto de las circunstancias sociales y económicas, y del entorno físico, todo lo cual puede ejercer impacto en la salud, estando en gran medida Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d fuera del control inmediato de la persona. Continuidad de la atención: El grado de coherencia y unión de las experiencias en la atención que percibe La persona usuaria de los servicios a lo largo del tiempo. Por tanto, se puede entender como el resultado de la coordinación asistencial desde la perspectiva del paciente66/. Se traduce en una relación estable y continua en el tiempo, de las personas y la comunidad con el equipo de salud. Corresponsabilidad: Es la participación responsable y comprometida entre el personal de salud, pacientes, familia y comunidad, con el propósito de hacer consciente que la adopción de hábitos positivos mejoran el nivel de salud de la población y, en consecuencia, su bienestar. Determinantes de la salud: Conjunto de factores personales, sociales, económicos y ambientales que determinan el estado de salud de las personas o poblaciones. La promoción de la salud trata fundamentalmente de abordar el conjunto de determinantes de la salud como los comportamientos, los estilos de vida saludables, los ingresos, la posición social, la educación, el trabajo y las condiciones laborales, el acceso a servicios sanitarios y los entornos físicos. Combinados todos ellos, crean distintas condiciones de vida que impactan la salud. Educación para la Salud: Al proceso de enseñanza-aprendizaje que permite mediante el intercambio y análisis de la información, desarrollar habilidades y cambiar actitudes, con el propósito de inducir comportamientos para cuidar la salud individual y colectiva67/. Efectividad: Capacidad de producir los resultados esperados o deseados en la salud según la competencia del personal de salud y la asignación correcta y oportuna de recursos. Eficiencia: Uso de los recursos adecuados para producir los servicios de salud que evite el dispendio y los desperdicios. Equidad en salud: Equidad significa imparcialidad. La equidad en salud significa que las necesidades de las personas guían la distribución de las oportunidades para el bienestar. La estrategia global de la OMS para lograr la salud para todos está dirigida fundamentalmente a la consecución de una mayor equidad en salud entre y dentro de las poblaciones y entre los países. Esto conlleva que todas las personas disfruten de igualdad de oportunida66/ Letelier, M. J. (2008). “Diseño de un cuestionario para medir la continuidad asistencial desde la perspectiva de los usuarios”. 65 NOM-015-SSA2-1994. Para la prevención, tratamiento y control de la diabetes. 110 67/ Ibíd. 111 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d des para desarrollar y mantener su salud, a través de un acceso justo a los recursos sanitarios. Equidad en salud no es lo mismo que igualdad en el estado de salud. Las desigualdades en cuanto al estado de salud entre las personas y las poblaciones son consecuencias inevitables de las diferencias genéticas, de diferentes condiciones sociales y económicas o de elecciones de un estilo de vida personal. La falta de equidad tiene lugar como consecuencia de las diferencias de oportunidades derivadas, por ejemplo, del acceso desigual a los servicios de salud, a una alimentación correcta, a una vivienda adecuada, etc. En tales casos, las desigualdades en cuanto al estado de salud surgen como consecuencia de la falta de equidad en materia de oportunidades en la vida. Equidad: Justicia en la asignación de recursos o tratamientos entre individuos o grupos. En políticas de salud, equidad usualmente se refiere al acceso universal a una atención a la salud razonable y una justa distribución de la carga financiera de la atención a la salud entre grupos de diferentes ingresos. Flexibilidad: Posibilidad de adaptar y aplicar el Modelo en las entidades federativas. Este principio permite la adecuación de las estrategias, prioridades, normas, métodos y sistemas de trabajo, ante las nuevas circunstancias y necesidades que impongan las condiciones locales y la disponibilidad de recursos. Esto requiere de un monitoreo o vigilancia activa, de parte del equipo de salud, las autoridades jurisdiccionales, municipales y estatales, en virtud de definir los cambios necesarios para dar respuesta a las necesidades locales. Género: Es el conjunto de atributos sociales que se le asignan a las personas según haya sido identificado como hombre o como mujer. Dichos atributos son socialmente construidos, por lo que cada cultura, según la época y el grupo social, le da un sentido diferente a lo que significa ser hombre y ser mujer. Guía de práctica clínica: Documentos que incluyen recomendaciones dirigidas a optimizar la atención de los pacientes, basados en revisión sistemática de la literatura y evaluación del riesgo-beneficio de las diferentes intervenciones (IOM, 2011). Inclusión social: Todas las personas, independientemente de su estatus socio-económico o laboral, tienen el mismo derecho a la protección en salud, que debe basarse en las necesidades de salud. Igualdad de oportunidades: Implica que todos los miembros de la sociedad acceden a la misma calidad de atención y al mismo conjunto de servicios, seleccionados a través de un proceso explícito de definición de prioridades. Integralidad: Este principio de integralidad se enfoca a la solución de los problemas de salud, mediante la organización de un sistema médico eficiente y la procuración de mejores condiciones de vida de la población. En este Modelo el centro de atención lo ocupa la persona aparentemente sana y el enfermo, conjuntamente con su entorno y se proyectaría la atención del proceso salud-enfermedad desde una perspectiva social, multidisciplinaria e intersectorial. Las personas se considerarían sujetos de derechos, con necesidades priorizadas de atención personalizada en su dimensión biológica, psicológica y social, referidas a su contexto laboral, familiar y comunitario. Este principio también incorpora la intervención en salud, mediante acciones integrales de promoción de la salud, prevención y control de enfermedades, tratamiento y rehabilitación. Interculturalidad en Salud: Es un proceso respetuoso de relación horizontal entre el personal de salud y los usuarios que permite comprender la forma de percibir la realidad y el mundo del otro, fomentando el diálogo, el reconocimiento y el respeto a sus particularidades culturales. Intersectorial o colaboración intersectorial: Relación reconocida entre parte o partes de distintos sectores de la sociedad que se ha establecido para emprender acciones en un tema con el fin de lograr resultados de salud o resultados intermedios de salud, de manera más eficaz, eficiente o sostenible que aquella que el sector sanitario pueda lograr actuando en solitario. Justicia financiera: Indica que las personas contribuyen al sistema de salud de acuerdo con su capacidad financiera y reciben servicios de acuerdo con sus necesidades. Los servicios son gratuitos en el punto de entrega y el acceso lo define el prepago. Esto hace posible la solidaridad entre ricos y pobres, sanos y enfermos, jóvenes y viejos, y población trabajadora y población dependiente. Participación ciudadana: En el desarrollo de las RISS la comunidad tiene una participación más activa y con el Modelo se pretende contribuir al empoderamiento de la comunidad y promover su movilización mediante la revitalización de las relaciones intersectoriales e interinstitucionales. Pertinencia: Es el grado en el cual los usuarios obtienen los servicios que requieren, de acuerdo con la evidencia científica, y sus efectos secundarios son menores que los beneficios potenciales. Rectoría: Función del sistema de salud que incluye el diseño de políticas; la coor- 112 113 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d dinación intra e intersectorial; la planeación estratégica; el diseño y monitoreo de las reglas para todos los actores del sistema (regulación sanitaria y de la atención a la salud); la generación y coordinación normativa de la información; la evaluación del desempeño y la representación internacional. Resolutividad: Es la capacidad de solucionar la proporción de casos que atiende el equipo de salud de atención ambulatoria, atención hospitalaria y atención de especialidad de acuerdo a sus capacidades y disposición de recursos materiales. Servicios de salud culturalmente competentes: Aquellos donde es posible evitar, detectar y eliminar las barreras culturales presentes en el sistema, en los espacios y las perspectivas de los prestadores, fomentando actitudes de respeto, tolerancia y diálogo, permitiendo impulsar la participación social, la comunicación asertiva y el conocimiento de los marcos filosóficos, científicos y culturales que sustentan la cultura, creencias y preferencias de la población, respecto a las prácticas médicas y curativas de la medicina institucional y de otros modelos de atención a la salud diferentes a la medicina convencional, presentes en las preferencias de la sociedad. Sistema de continuidad de la atención: Es el conjunto de actividades administrativas y asistenciales, que definen la referencia del usuario de un establecimiento de salud de menor a otro de mayor capacidad resolutiva y la contrareferencia de este a su establecimiento de origen, a objeto de asegurar la continuidad de atención y cuidado de su salud. Universalidad en el acceso: Es la posibilidad garantizada de que todas las personas y comunidades obtendrán de manera regular, los servicios de salud que respondan a sus necesidades sin barreras geográficas, culturales, étnicas, ni financieras. Transparencia: Se refiere a la actitud y práctica de la integridad y la honestidad en las relaciones interpersonales de los prestadores, como entre estos y la población que atienden y se expresa mediante el acceso libre a la información, la evaluación, auto evaluación y la rendición de cuentas sobre el uso y efectos de los recursos, tanto al interior de los centros y unidades asistenciales, organización como a instancias externas, principalmente la comunidad. Todo ello fortalece las funciones de participación, observación y vigilancia de la ciudadanía, con el propósito de comprobar el cumplimiento correcto de la misión y funciones de la institución como organismo estatal. Universalidad: Una combinación de la ampliación de la cobertura poblacional, 114 Mo d e l o d e At e n c i ó n I n t e g r a l d e Sa lu d el espectro de los servicios ofrecidos con equidad y eficiencia, el financiamiento público y hacer efectivo el derecho a la protección de la salud. 115 Modelo de Atención Integral de Salud (MAI) La edición consta de 1,000 ejemplares y estuvo al cuidado de la Dirección General de Planeación y Desarrollo en Salud