Antianginosos Por: Franklin Castillero
Anuncio

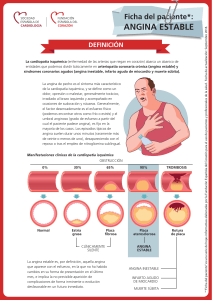
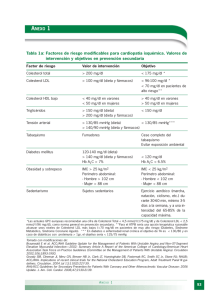
Por: Franklin Castillero Antianginosos La angina de pecho, es el principal síntoma de infarto agudo del miocardio, y hay que considerar que, al ser un síntoma, como tal no mata, aunque sí pone en riesgo la vida del paciente el proceso patológico que se está desarrollando. Existen dos tipos de tratamiento: Controlar el proceso de la angina Contrarrestar la patología cardiovascular (HTA, arritmia, etc) La angina pectoris o angina de pecho, básicamente se manifiesta debido a un desequilibrio en la relación requerimiento / aporte de O2. Existen dos formas de que ↓ el aporte de O2 a un tejido: Vasoespasmo Ateroesclerosis Por esto, en el tratamiento se utilizarán fármacos que ataquen las sustancias que ↓ el diámetro de los vasos, como la Angiotensina II (IECAS) Con respecto a la aterosclerosis, hay que recordar que una de sus consecuencias es que ↓ la distensibilidad vascular si se diera el caso de que ↑ la demanda de O2 como el vaso no se distiende ↓ el aporte de O2, sobretodo en el subendocardio. Debido s estas consecuencias, se recomienda tratar a estos pacientes con estatinas, teniendo claro que las estatinas no son fármacos antianginosos como tales, pero, al restaurar la función endotelial, mejoran la condición del paciente con angina. Existen dos criterios por los cuales se considera a un fármaco como antianginoso: ↓ el gasto cardiaco (↓ frecuencia cardiaca, ↓ precarga, ↓ postcarga) ↑ el aporte de O2 Tomando en cuenta estos factores, podemos inferir que el sistema nervioso simpático juega un papel fundamental en la angina pectoris, ya que mediante este sistema se regula el aporte de O2, la demanda y además es responsable del remodelado cardiovascular, que a la larga va a producir una ↓ en el aporte de O2 hacia el lumen del vaso. Los Beta Bloqueantes, al producir su bloqueo en el músculo cardiaco, ↓ la frecuencia cardiaca, velocidad de conducción, fuerza de contracción, además ↑ el tiempo de diástole, por lo que favorece la irrigación al subendocardio. Entonces podemos considerarlos antianginosos debido a que cumplen con los factores antes mencionados. Con respecto a los agonistas muscarínicos, no son considerados como antianginosos, ya que a pesar de que ↓ el gasto cardiaco, también ↓ el aporte de O2, debido a que los pacientes con angina tienen disfunción endotelial, por lo que, en sitios donde no hay células endoteliales, estos fármacos van a producir vasoconstricción. Por esto último, la metacolina se utiliza para el diagnóstico de la angina vasoespástica. Antagonistas del Calcio: 1. Dihidropiridinas: Actúan sobre el canal L del músculo liso, ↓ la postcarga, ↓ la RPT, ↓ el Gasto cardiaco, sin embargo, por respuesta refleja, el gasto cardiaco puede ↑. Su uso único se restringe a la angina vasoespástica. En el caso de la angina estable, se da concomitantemente con BB (El BB ↓ el GC y la DHP ↑ el aporte de O2). La amlodipina, imlodipina, mejoran la funcionabilidad endotelial con el tratamiento crónico ↓ el remodelado CV y favorece la regeneración del endotelio ↑ NO 2. Feniletilaminas: Como el verapamilo. Al ser cardioselectivos, poseen mayor efectividad, y esta se explica por la ↓ del GC, no por el ↑ en el aporte de O2. Hay que tener en cuenta que los BB normalmente producen una respuesta refleja, que se manifiesta en un aumento de la RPT, sin embargo, en este caso esta respuesta no se da, debido a que las DHP evitan que se de la contracción del músculo liso vascular. Está contraindicado el uso de BB con verapamilo, debido a que puede llevar a un bloqueo AV o un paro cardiaco. Vasodilatadores directos: Nitroglicerina, minoxidil, nitroprusiato de sodio, hidralazina. El minoxidil no se usa, debido a que dilata demasiado los vasos, provocando un ↑ del GC. Sólo se usa la NG y la hidralazina. NG: venodilatador↓ la precarga ↓ el gasto cardiaco, sin embargo, si ↓ la RPT de manera excesiva, el GC puede ↑. Se prefieren vasodilatadores venosos, no arteriales, debido a que si estos actúan a sobredosis, pueden ↑ el GC. Existe un fenómeno que se conoce como robo coronario, que se produce con fármacos que causan vasodilatación distal (minoxidil, dipiridamol) a nivel proximal ↓ la irrigación, ya quela sangre se va a ir a otra parte del tejido, por lo que ↑ el tamaño de la zona isquémica. Los fármacos que pueden producir este efecto son los inhibidores de la PDE, como el sildenafil. El tratamiento de este fenómeno consiste básicamente en inducir una vasoconstricción (agonistas α). Al inicio de un infarto agudo del miocardio, hay que recordar que en un principio debemos usar un antiagregante plaquetario (uno de los más usados: abxicimab), heparina y NG, no un BB (sólo se da en el período postinfarto). Angina típica, de esfuerzo, o estable: Se le llama estable, debido a que existen placas de ateroma estabilizadas. En este caso, lo que se quiere es ↓ el GC, evitar la agregación plaquetaria y mantener la estabilidad de la placa (estatinas). Angina vasoespástica o de reposo: En este caso puede haber una lesión del endotelio déficit en la NO sintetasa ↓ aporte de O2. No es característica la aterosclerosis. Con respecto a la cronoterapia, es interesante mencionar el hecho de que a las 2-3 a.m. , es la hora de mayor tono parasimpático y también cabe mencionar que en las coronarias sí hay inervación PS si ↑ el tono PS se produce un vasoespasmo que provoca la angina. De 5 a 8 a.m. ↑el tono simpático, por lo que en estas horas se da la mayoría de infartados de angina de esfuerzo (↑ el GC y no ↑ el aporte O2). Por esto, se recomienda el uso de BB en la noche, no en la mañana. Angina inestable o de infarto: Ocurre antes de un IAM, debido a una obstrucción arterial, ya sea por una coagulopatía, agregación plaquetaria, aterosclerosis. Únicos antianginosos que ↓ el remodelado CV: BB y DHP, debido a que ↓ la demanda de O2, además que ↓ la Fuerza de contracción, frecuencia cardiaca, retorno venoso, precarga al ↑ el suministro de O2 restauro el daño endotelial, ↓ las coagulopatías y las arritmias. Con respecto al proceso de remodelado CV, se ha encontrado que los cardiomiocitos del paciente adquieren características de los cardiomiocitos fetales (mayor capacidad de replicación que de contracción muscular), lo que lleva a una ICC, sin embargo, la angiogénesis no va ala par, debido a que el flujo al subendocardio está ↓ se da el proceso de rarefacción (muerte de la vasculatura). ¿Cómo corrijo esto? ↑ la vasodilatación (y del tiempo de laperfusión diastólica) y ↓ la hipertrofia. Bases para tratar la angina: Control hemodinámico: Nitrovasodilatadores, BB, antagonistas del Ca. Control de factores: estatinas, antiplaquetarios, antioxidantes.