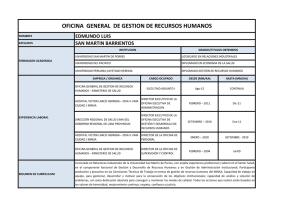
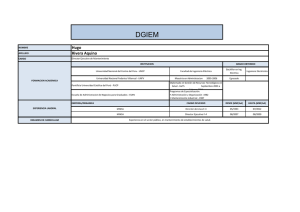
Informe Final Estudio sobre los Recursos Humanos en
Anuncio

Informe Final Estudio sobre los Recursos Humanos en Salud en Perú: Gestión, Distribución, Normatividad, Regulación, Condiciones laborales y salariales y Formación COORDINADOR DE PROYECTO: MIGUEL JARAMILLO BAANANTE CONSULTORES: GIOVANNI ESCALANTE GUZMAN PIERINA POLLAROLO GIGLIO ARTURO RUBIO DONNET ANALISTAS: SANDRO PARODI LUCÍA DEL CARPIO CÉSAR CANCHO RAMIRO MÁLAGA Agosto, 2006 1 INDICE Glosario de términos y acrónimos……………………….……………………………......4 Resumen Ejecutivo……………...………………………………………………………..7 1. Introducción……………………..……………………………………………………11 2. Aspectos Conceptuales……………………………………………………………….13 3. Análisis Institucional……………………………………….………………………….23 3.1 El marco legal e institucional para la formación de RHUS 3.2 Los regímenes laborales en el sector salud 3.2.1 El régimen de carrera administrativa (DL 276) 3.2.2 Régimen laboral del sector privado (Decreto Legislativo 728) 3.2.3 Regímenes de contratos 3.2.4 El nombramiento de los contratados y de los “728” 3.3. Conclusiones 4. Inventario Nacional.…………………………………………………………………..78 4.1 Oferta: aspectos metodológicos 4.2 Oferta: resultados 4.3 Demanda: aspectos metodológicos 4.4 Demanda: resultados 5. Análisis Regional………………………………..……………………………………135 5.1 Inventario de personal de la DISA Bagua 5.2 Auditoría de personal de la DISA Bagua 5.3 Inventario de personal de la DISA Cusco 5.4 Auditoría de personal de la DISA Cusco 5.5 Conclusiones de la Auditoría 5.6 Proyecciones de demanda de RR HH 6. Análisis Microregional……………………………………………………………….156 6.1 Disponibilidad 6.2 Competencias 7. Análisis cualitativo………………………………………………………………...…231 2 8. Conclusiones………………………………………………………………………...268 9. Recomendaciones de políticas……………………………………………………….272 Anexos: 1. Institucional 2. Sistematización de aspectos metodológicos del estudio 3. Oferta 3 Glosario de Términos y Acrónimos ANR Asamblea Nacional de Rectores ASPEFAM Asociación Peruana de Facultades de Medicina Auxiliares de la salud Término referido al personal con formación menor a tres años en un Instituto Superior Tecnológico o un Centro Educativo Ocupacional. Realizan labores de apoyo básicas en los establecimientos de salud CAFME Comisión para la Acreditación de Facultades y Escuelas de Medicina Campos clínicos Es el espacio de prestación de atención de salud individual en una Sede Docente, para el desarrollo de experiencias de aprendizaje que contribuyan al logro de las competencias de un estudiante de pregrado. Capacidad resolutiva Conjunto integrado y en pleno funcionamiento de equipamiento, infraestructura, organización, medicamentos, insumos y recursos humanos permiten resolver eficazmente las emergencias obstétricas, neonatales y las atenciones esenciales a los niños menores de cinco años CEP Colegio de Enfermeros del Perú CMP Colegio Médico del Perú Competencias Conjunto integrado y coherente de conocimientos, habilidades y actitudes que son aplicadas para resolver las emergencias obstétricas, neonatales y los problemas vinculados en la atención del niño menor de cinco años en los establecimientos FOE y FOB y que producen un desempeño superior. Competencias para la atención de la gestante y del recién nacido Capacidades que el personal de salud debe poseer para atender una emergencia obstétrica. Se focalizará en la medición de las competencias clínicas para la atención de una emergencia obstétrica y neonatal así como las competencias esenciales para la atención de niño menor de cinco años. CONAFU Consejo Nacional Universidades CONAREME Comité Nacional de Residentado Médico COP Colegio de Obstetrices del Perú COPREME Comité de Pregrado de Medicina Decreto legislativo 276 Ley de Bases de la Carrera Administrativa en Salud DIGEMIN Dirección General de Migraciones DINESST Dirección Nacional de Educación Secundaria y Superior Tecnológica, Ministerio de Educación para la Autorización de Funcionamiento 4 de DISA/ DIRESA Dirección Regional de Salud Disponibilidad Presencia del personal de la salud - en el volumen, mezcla y capacidades suficientes - para atender las necesidades de salud de madres gestantes y niños recién nacidos las 24 horas del día, los 365 días del año Emergencia obstétrica Problema crítico en salud relacionado con el embarazo, parto y puerperio de una mujer gestante, que amenaza la vida de la persona y que debe ser resuelta de la manera más pronta posible ESSALUD Seguro Social de Salud Establecimiento CLAS Centros y/o Puesto de Salud que se encuentran bajo la modalidad de gestión compartida o co-gestión con participación de la comunidad a través de los Comités Locales de Administración de Salud (CLAS). Una cuarta parte de los establecimientos de atención primaria son CLAS. Establecimiento FONB Establecimientos habilitados para realizar actividades en el área materna y perinatal, cuentan con personal profesional (médico, obstetriz, enfermera), generalmente brindan atención las 24 horas, cuentan con sala de partos, disponen de área para la atención inmediata del recién nacido y cuentan con hospitalización. No cuentan con centro quirúrgico (generalmente son Centros de salud). Establecimiento FONE Establecimientos que realizan actividades en el área materna y perinatal que cuentan con personal profesional especializado (Gineco-Obstetra, Pediatra, Cirujano, Médico Internista, Anestesiólogo), brindan atención especializada las 24 horas, cuentan con sala de partos, disponen de área para la atención inmediata del recién nacido, cuentan con hospitalización y centro quirúrgico (generalmente Hospitales). Historia clínica Documento médico legal que registra los datos de identificación y de los procesos relacionados con la atención del paciente, en forma ordenada, integrada, secuencial e inmediata de la atención que el médico brinda al paciente. Asimismo contiene la atención de los médicos y otros profesionales que intervengan en la atención del paciente IDREH Instituto de Desarrollo de Recursos Humanos IST Instituto Superior Tecnológico Ley 23733 Ley universitaria Ley 27174 Antigua ley de acreditación de facultades de medicina MINEDU Ministerio de Educación MINSA Ministerio de Salud PAAG Programa de Administración de Acuerdos de Gestión PAR Salud Programa de Apoyo a la Reforma del Sector Salud 5 Profesionales de la salud Término genérico utilizado para designar a todos aquellos trabajadores que cuentan con una formación universitaria en ciencias de la salud y que realizan actividades asistenciales tales como médicos, enfermeras, obstetrices, psicólogos, médicos veterinarios, tecnólogos médicos, odontólogos, biólogos e ingeniero-sanitarios PSBPT Programa de Salud Básica para Todos Residentado médico Programa de Segunda Especialización en Medicina Humana que permite al profesional médico desarrollar y obtener la especialidad a través del aprendizaje en servicio, lo cual se encuentra normado por el Sistema Nacional de Residentado Medico (SINAREME), actuando como máximo organismo rector el Comité Nacional de Residentado Médico (CONAREME), estando establecido por Ley (Decreto Supremo 008-88-SA y Resolución Suprema 018-2004-SA) RHUS Recurso humano de la salud SERUMS Servicio Rural Urbano Marginal en Salud SIS Servicio Integral de Salud SNP Contratos por Servicios no personales Técnicos de la salud Está referido al personal con formación de tres años en un Instituto Superior Tecnológico y titulado a nombre de la nación como profesional técnico. Realiza labores de apoyo bajo la supervisión los profesionales de la salud 6 Resumen Ejecutivo 1. El presente estudio sobre los Recursos Humanos en Salud en el Perú (RHUS) se enmarca en el proceso preparatorio de la fase II de PARSALUD y tiene por objetivo general obtener la información sobre la disponibilidad y competencias de los RHUS necesaria para formular políticas dirigidas a mejorar su asignación, gestión y desempeño. El estudio se abordó en tres niveles de análisis: nacional, regional y microregional, a través de una serie de instrumentos y sub-estudios. El análisis nacional abarca la realización de un inventario nacional de RHUS, tanto por el lado de la oferta como de la demanda. El análisis regional se focaliza en dos Direcciones Regionales de Salud (DISA), Bagua y Cusco, realizando un inventario regional de recursos humanos; y el análisis micro regional abarca la evaluación de la disponibilidad y competencias del personal en los establecimientos FONB y FONE de las DISA bajo estudio. Se complementa el estudio con un análisis cualitativo, un análisis institucional y recomendaciones de política en base a los hallazgos reportados. 2. El análisis institucional sobre los aspectos de formación muestra que la oferta está desregulada y desconectada de los objetivos y necesidades del sector, por lo que se requiere una participación más activa del MINSA/IDREH que busque elevar la calidad y orientar la formación de RHUS a través de la acreditación de las escuelas y facultades de las profesiones vinculadas a la salud, el SERUMS y la regulación de las prácticas profesionales y el residentado. 3. El análisis del marco normativo sobre Regímenes Laborales del sector encuentra una característica que el Sector Salud comparte con el resto del sector público: no existe una política de recursos humanos clara y acorde con objetivos definidos. El marco normativo existente es fragmentado y desordenado, producto de distintos intereses (presiones gremiales, controles presupuestales y necesidades del servicio) que no fueron discutidos y armonizados. Si un objetivo importante de la política nacional de salud es el de incrementar los servicios de salud básica hacia la población rural y de extrema pobreza, las normas establecen, más bien, los incentivos contrarios. Por otro lado, el régimen de carrera que se tiene en la actualidad es parcial, pues le faltan elementos cruciales para asegurar un equilibrio entre los dos objetivos que debe tener toda legislación sobre esta materia: proteger los derechos de los servidores públicos, por un lado, y contener los incentivos necesarios para asegurar el buen desempeño, en beneficio de los usuarios, por otro lado. Las respuestas que dio el Sector durante la década anterior para dar atención a la salud básica y en zonas de pobreza (contratación de personal por la modalidad de Servicios no Personales y por régimen laboral privado 7 a través de los CLAS) no han sido sostenibles en el tiempo. La política de nombramientos, que responde a una necesidad ineludible de formalizar el empleo público, tiene implicancias en la disponibilidad y gestión de los servicios de salud lo que deberá resolverse de manera integral con una propuesta de reforma del régimen de empleo público. 4. El Inventario Nacional muestra que, para el quinquenio que estamos iniciando, la tasa anual de crecimiento del volumen de profesionales se acerca al 5% y se prevé un descenso muy lento de dicha tasa. De acuerdo a los supuestos del análisis, en el caso de los médicos, ésta llegará por debajo del 4% a fines de la década. Se espera una importante expansión de la oferta de profesionales de salud. por el lado de la demanda no se puede esperar un crecimiento ni cercanamente tan vigoroso. 5. Los resultados del Inventario Regional confirman la idea de que la información sobre recursos humanos que se maneja en la sede central del MINSA es parcial. Las discrepancias entre los datos provistos por MINSA y aquéllos de las DISA tienden a mostrar números mayores para éstas, lo que indica un problema de registros inadecuados en el MINSA. El problema, sin embargo, no termina aquí, puesto que también se han identificado diferencias significativas entre los reportes de la DISA y aquéllos de los establecimientos cabeceras de red. En este caso, a diferencia del caso anterior, las discrepancias, aunque en el agregado muestran cifras superiores para los reportes de las cabeceras de red, no lo hacen para cada establecimiento. El análisis fue más allá, comparando la información de la DISA versus las de microrredes, incluyendo un cotejo persona por persona. Nuevamente, se encuentran discrepancias, no sólo en cuanto a números, sino también en cuanto a la identidad de los trabajadores. La conclusión general es que es imposible determinar con precisión cuánta gente, dónde, y quiénes son los que trabajan en el Sector Salud. Ello se debe a la carencia de un sistema nacional de información actualizado que requiera de manera obligatoria las altas y bajas de personal. 6. Los estudios microregionales, al enfocarse en los niveles del establecimiento y sus recursos humanos revelan aspectos críticos para la mejora de la gestión de los servicios de salud orientados a madres y niños. En el tema de disponibilidad, una primera constatación se refiere a la falta de idoneidad de los instrumentos de gestión para ejercer un adecuado control de la disponibilidad. Un número importante de establecimientos carece de rol de turnos y registro de asistencia, y se observa una gran heterogeneidad en los registros de asistencia utilizados. Por otro lado, se constata que no se programa personal médico/obstetra/enfermero las 24 horas del día. En particular, durante el turno nocturno no se cuenta con personal el 50% del tiempo en los establecimientos FONB. Adicionalmente, el 80% del personal analizado no asiste a 8 la totalidad de sus turnos programados, reportándose, además que cerca del 50% del personal analizado asiste a menos del 80% de sus turnos. 7. Los resultados del estudio de competencias señalan deficiencias a tomar en consideración. El análisis del autoreporte de competencia de los profesionales entrevistados en Cusco revela que sólo el 14% de una muestra de 143 profesionales califica su pericia en las ocho competencias al menos como buena. En Bagua, en una muestra de 48 profesionales, este porcentaje asciende al 22%. Particularmente, en Cusco el personal auto reporta una baja auto percepción para cuatro de las competencias: (1) extracción manual de la placenta, (2) extracción de restos retenidos en el útero, (3) asistencia instrumental del parto vaginal, y (4) realización de cesáreas, independientemente de si pertenecen a un establecimiento FONB o FONE. En estos casos, sólo entre 20 y 40% de los encuestados considera que tiene al menos buena habilidad para realizar los procedimientos. En el caso de Bagua, se reporta una baja autopercepción en especial para tres competencias: 1) extracción manual de la placenta, (2) extracción de restos retenidos en el útero, y (3) realización de cesáreas. El análisis desagregado para diferentes categorías profesionales (médicos, enfermeras y obstetrices) revela las fortalezas de cada grupo en ciertas competencias, así como la necesidad de reforzar otras. En el caso de las emergencias de salud infantil, la autopercepción de competencias es baja para la atención de enfermedades muy graves: sepsis, meningitis o estridor en reposo. 8. Dada la distribución del autoreporte, para poder realizar el análisis de factores asociados se tuvo que definir una valla menos exigente, separando a más competentes y menos competentes. Este análisis indica que son los factores asociados positivamente con una mayor auto percepción de pericia clínica en las ocho competencias tienen que ver con características personales del profesional (experiencia, aproximada por la edad), con su exposición a una mayor variedad de emergencias obstétricas durante el año previo y haber rotado menos de puestos de trabajo a lo largo de su carrera. También afecta el autoreporte de competencia el ser médico u obstetra en contraste con enfermero. 9. La revisión de las historias clínicas, por otro lado, confirma el análisis anterior, indicando que el personal posee bajos niveles de concordancia con las competencias necesarias para poder resolver a cabalidad las emergencias atendidas. Así, por ejemplo, muy pocos de los casos de hemorragia obstétrica postparto, extracción manual de la placenta y episiotomía fueron atendidos correctamente. De igual manera, se observa menos del 40% de concordancia con las competencias necesarias para la atención de la tercera fase del parto, la enfermedad hipertensiva del embarazo y el manejo del aborto. 9 10. En lo que respecta al análisis cualitativo, los resultados confirman la resistencia de los profesionales de la salud a trabajar en el sector rural: alrededor de 90% no está dispuesto a quedarse allí indefinidamente. Sin embargo, la mayoría está dispuesta a permanecer por un tiempo determinado en la zona rural si es que se les ofrece que luego serían reasignados a la ciudad. También se confirma que el perfil de los profesionales que trabajan en el primer y segundo nivel de atención es significativamente diferente del de aquéllos en el tercer nivel. Los primeros tienden a ser más jóvenes, tener menos experiencia y poca o ninguna especialización. Así mismo, típicamente son contratados mientras que en el tercer nivel son nombrados. 11. Finalmente, en consistencia con los lineamientos de política de recursos humanos recientemente aprobados por el MINSA, las recomendaciones que se derivan de los resultados del estudio se concentran en tres temas: (1) formación y capacitación, (2) rectoría y planificación, y (3) carrera y condiciones laborales. En cuanto al primer tema, se sugiere regular de manera indirecta la formación universitaria de RHUS; esto es, a través de a) la acreditación de facultades y escuelas de medicina y carreras vinculadas a la salud (que ya existe, aunque parcial); y b) los filtros para el ingreso al sector público: prácticas, serums y residentado. En cuanto a la formación técnica, se sugiere que el MINSA/IDREH tome un rol más activo en la planificación, regulación y supervisión de la educación técnica, en coordinación con la DINESST, del Ministerio de Educación, participando en el proceso de revalidación de IST, entre otros. Así mismo, se sugiere incorporar al Plan Nacional de Capacitación existente algunos elementos para asegurar su efectividad en el fortalecimiento de las competencias de los recursos humanos del Sector, particularmente: un esquema de capacitación con retroalimentación basado en la alternancia del personal y un sistema de monitoreo y evaluación individual que genere un sistema de información sobre competencias que alimente las decisiones de políticas de capacitación y a la vez sirva de base para los procesos de certificación y recertificación. En cuanto al segundo tema, se sugiere afianzar el rol normativo – fiscalizador del nivel nacional, la creación de un sistema que consolide información de RHUS en todos los niveles de operación. También se plantean opciones que fomenten el interés de profesionales de la salud por trabajar en zonas apartadas. Finalmente, en el tercer tema se plantea la elaboración de un proyecto de Ley de carrera para todos los servidores asistenciales del sector, uniformizando los beneficios para todas las carreras e introduciendo elementos meritocráticos para el ingreso y ascenso, entre otros. 10 1 Introducción El presente informe contiene los resultados del estudio sobre los Recursos Humanos en Salud en el Perú (RHUS) que, conforme a los términos de referencia, se enmarca en el proceso preparatorio de la fase II de PARSALUD. El objetivo general del estudio fue obtener la información sobre la disponibilidad y competencias de los RHUS (formación, distribución, gestión, regímenes y condiciones laborales) necesaria para formular políticas dirigidas a mejorar su asignación, gestión y desempeño. El estudio se abordó en tres niveles de análisis: nacional, regional y micro-regional. El objetivo del primero fue generar un inventario de RHUS, tanto por el lado de la oferta como de la demanda. En base a fuentes secundarias, se estimó el volumen anual para las ocupaciones específicas y se hicieron proyecciones para los próximos cinco años.1 El estudio regional en dos DIRESA seleccionadas (Cusco y Bagua) estimó la demanda actual de RHUS sobre la base de fuentes locales contrastadas con las fuentes que maneja el MINSA de manera centralizada, y realizó proyecciones de la demanda (o requerimientos de personal) para los próximos cinco años sobre la base de encuestas de hogares. Se analizó la brecha entre los requerimientos y la disponibilidad actual. El estudio a nivel micro-regional examinó la disponibilidad efectiva de los RHUS que se desempeñan en un grupo determinado de establecimientos FONB y FONE de Cusco y Bagua. Así mismo, se evaluó la autopercepción de competencias del personal y se examinó la pericia clínica de los mismos a través de una revisión de historias clínicas. Se hizo además un análisis de factores asociados a la disponibilidad efectiva y competencias necesarias para la atención de la salud materna y neonatal y las necesarias para la atención de la salud del menor de cinco años. Estos estudios de campo fueron complementados con un estudio cualitativo de las percepciones de los RHUS sobre temas relacionados a la carrera en el Sector, el servicio en zonas apartadas y sus percepciones sobre el proceso de descentralización y otras posibles reformas. Finalmente, se realizó un análisis institucional, que sistematiza el marco normativo que regula la formación de RHUS y la carrera en el Sector Salud y examina cómo se implementa en la práctica. El documento se organiza en ocho capítulos, además de esta Introducción. Primero se expone de manera muy breve los aspectos conceptuales tomados en consideración para el diseño y ejecución de la investigación. Luego, en el Capítulo 3 se presenta el análisis La intención inicial del estudio era la de incluir los subsectores públicos de las Sanidades de las Fuerzas Policiales y Armadas. Sin embargo, ello no fue posible debido a que no se recibió respuesta a nuestros reiterados pedidos de información 1 11 normativo institucional sobre la formación de RHUS y la carrera de servidores en el sector. Siguen tres capítulos dedicados, respectivamente, al Inventario Nacional, que contiene la proyección del crecimiento de las ocupaciones específicas del sector salud, al Análisis Regional en donde se examina la demanda actual y proyecciones de las DIRESA de Bagua y de Cusco y al Análisis Micro regional de disponibilidad y competencias en Bagua y Cusco. Luego en el Capítulo 7 se presenta el Análisis Cualitativo. El Capítulo 8 presenta las Conclusiones: el estudio aporta nueva evidencia a la vez que confirma algunas percepciones sobre la problemática de los recursos humanos en el Sector Salud. Por ello, el documento finaliza con una sección, Capítulo 9, que propone una serie de recomendaciones y medidas de reforma a considerar en la perspectiva de asegurar calidad, competencia y disponibilidad en los recursos humanos para la atención de la salud materno-infantil. 12 2 Aspectos conceptuales Según los reportes del Ministerio de Salud, la situación socio - sanitaria peruana ha ido progresivamente mejorando en los últimos años producto de las inversiones en la infraestructura, en el saneamiento básico, la introducción de subsidios a la demanda, la dotación del personal de salud y la organización de los servicios de naturaleza individual y de salud pública. Muestra de ello son la evolución favorable de los indicadores sanitarios. Sin embargo, existen evidencias preocupantes en las aún persistentes elevadas razones de mortalidad materna y las tasas de mortalidad infantil a pesar de todos los avances realizados. Según la Oficina General de Epidemiología, durante el 2002, en el país, se tenía una razón de mortalidad materna de 163.9 muertes maternas por 100,000 nacidos vivos. La probabilidad de morir por causa materna durante la vida fértil, para el año en referencia es 4.92 por mil MEF, es decir hay un riesgo de muerte materna de 1 por cada 203 mujeres en edad fértil. Para ese año, 15 regiones del país tenían una razón de mortalidad materna mayor al promedio nacional (163.9 por 100,000 nacidos vivos), todas las de la Sierra y Selva a excepción de Ucayali, San Martín y dos de la Costa; las razones mas altas corresponden a Puno (323.1), Ayacucho (304.7), Huánuco (284.3) y Cajamarca (281.8). Las causas de muerte directas de mayor frecuencia son originadas por hemorragias del embarazo y del parto (58%), superando largamente al resto de causas. La toxemia sigue en orden de importancia con 17%, la infección 13% y el aborto con 7%. Dentro del grupo de muertes originadas por hemorragia, la retención de placenta causa más de la mitad de los decesos (53%), le siguen: la atonía uterina (21%), desprendimiento prematuro de placenta (7%), placenta previa (6%), otras causas como desgarro, embarazo ectópico roto, ruptura del útero tienen frecuencias alrededor del 3%. En cuanto a las toxemias el 62% de las muertes maternas se deben a preeclampsia severa, mientras que las complicaciones por eclampsia producen el total de muertes maternas. Las muertes maternas están relacionadas generalmente a las deficiencias en la calidad de atención del parto, las cuales podrían controlarse, incrementando las coberturas de atención, el equipamiento adecuado y la capacitación del personal, entre las estrategias más importantes.2 En estas afirmaciones se encuentra uno de los factores críticos para el sistema de salud peruano: el recurso humano en salud (RHUS). De sus adecuadas competencias, motivación, distribución, producción, productividad y calidad expresadas en un desempeño óptimo en el tiempo y lugar correctos dependerá que los servicios de salud puedan ser 2 OGE. Análisis de la Situación de Salud – 2002. Perú/MINSA/OGE-004/010 13 eficientes y eficaces en la satisfacción de la demanda en condiciones de accesibilidad, calidad técnica y humana. El RHUS no es un mero factor de producción, sino es una persona que tiene un potencial que debe ser desarrollado en su máxima expresión y poder brindar los servicios en las mejores condiciones, en cualquier punto del país a través de servicios de salud públicos o privados, con los enfoques de derechos humanos en salud, interculturalidad, género y desarrollo humano estipulados por las instituciones del Sistema de Salud. El RHUS es también un campo de confluencia de las entidades formadoras (universidades e institutos superiores tecnológicos), de los servicios de salud públicos y privados, de los colegios profesionales y gremios, de los sindicatos, de los medios de comunicación y la población. El RHUS tiene una evolución en este campo (o espacio). Por un lado, se tiene a la población que demanda servicios educativos superiores universitarios y no universitarios (postulantes e ingresantes a estudios profesionales de ciencias de la salud y otras vinculadas) atraídos por las posibles ventajas inherentes de ser un profesional de la salud. El ingresante recibirá una formación acorde a un perfil profesional que, en teoría, responde a las necesidades y demandas sanitarias para luego certificarse como un profesional universitario o técnico donde los colegios profesionales o el Ministerio de Educación (en el caso de los egresados de un Instituto Superior Tecnológico) tendrán injerencia en la habilitación para la práctica profesional. A partir de allí el profesional deberá enfrentarse a la disyuntiva de buscar una opción laboral iniciándose principalmente con el Servicio Rural Urbano Marginal en Salud en establecimientos del primer nivel de atención. En este punto existe la primera confrontación entre el perfil profesional con el que se formó y la realidad de laborar en los servicios de salud que, muchas veces, exige un perfil ocupacional (laboral) diferente. Entonces, las instituciones a cargo de los servicios de salud deberán capacitar y, muchas veces, formar a este personal aunque no exista una garantía de que permanecerán por mucho tiempo en los establecimientos de salud. Luego los profesionales buscarán una especialización (en particular los médicos) a través del entrenamiento en servicio (como los programas de residentado) para, posteriormente, ubicarse en un hospital público y complementar su labor en el sector privado y la docencia hasta su cesantía. Esta trayectoria profesional no es estable u homogénea, estando llena de incertidumbres por lo que debería existir mecanismos reguladores y de gestión desde la formación, el trabajo y los servicios. El Diagrama 2.1 esquematiza lo aquí señalado. 14 Diagrama 2.1. Visión Sistémica del Campo de los RHUS Población demandante de servicios educativos Colegios Profesionales MINEDU Sindicatos Gremios Asociaciones Ministerio de Trabajo R Instituciones Formadoras De RHUS FORMACIÓN C G Instituciones CAPACITACIÓN Proveedoras TRABAJO de Servicios de Salud ESPECIALIZACIÓN R RC G Población demandante de servicios de Salud G Procesos de Gestión Fuente: Grade. Elaboración propia (2006) R Procesos de Regulación RC Recertificación C Certificación Por lo expresado previamente, la gestión de los RHUS se caracteriza por estar enmarcada en un contexto cambiante y conflictivo donde influyen tres procesos sociales sustantivos: la formación de los recursos humanos, el trabajo en salud y la provisión de los servicios personales y no personales. El supuesto esencial es que la gestión de los recursos humanos debe conciliar las necesidades y demandas de la población, los requerimientos de los servicios de salud y las necesidades y demandas del personal de salud. Por su naturaleza, la gestión del RHUS es una función de la dirección estratégica a través de un ciclo de integrado de planificación y políticas, organización, aprovisionamiento, retribución, retención y control.3,4,5 De allí que los mecanismos reguladores como la certificación y recertificación de profesionales de la salud y la acreditación de las instituciones formadoras de RHUS sean procesos fundamentales e insustituibles. Ante un determinado conjunto de necesidades y demandas de salud, el Estado promueve, organiza y conduce un sistema de salud, el cual requiere de diversos recursos tangibles e Róvere M. Planificación Estratégica de los Recursos Humanos en Salud. Serie de Desarrollo de Recursos Humanos Nro. 96. OPS. 1993 4 Escalante G. & Frisancho A. Construyendo la Agenda para el Desarrollo y la Gestión de los Recursos Humanos en Salud. Proyecto Generación de Capacidades en el Ministerio de Salud. Lima – Perú 2001 5 IDREH. Bases para la Gestión Descentralizada de Recursos Humanos. Lima-Perú 2004 3 15 intangibles. El RHUS es el más importante reiterando que debe estar bien motivado, ser competente, y estar racional y equitativamente distribuido en el espacio y el tiempo. Del concurso decidido del personal de salud dependerán los resultados de los procesos de atención de salud, siendo intermediarios entre la población y los servicios de salud6. En tal sentido, la provisión de servicios de salud es una actividad intensiva en personal de salud con diferentes niveles y tipos de calificación. De cómo se usen estos recursos humanos y cómo se combinan con otros insumos dependerá el volumen de servicios de salud que se ofrecen. Por otro lado, la demanda de mano de obra es una demanda derivada. Se demandan recursos humanos para salud, pues primero la población demanda por los servicios de salud. De acuerdo a las características de los servicios que se demanden determinarán el tipo de recursos humanos que requiere un sistema de salud. En el mercado privado y público, dado cierto estado de la tecnología, así como los precios relativos de diferentes tipos de recursos humanos y de otros insumos y bienes de capital, hay un nivel óptimo de recursos humanos de diferentes características que se asignan a la producción de servicios de salud. De tal forma que la población que requiere un servicio de salud, demanda una atención en un establecimiento de salud. Por ello deberá pagar un monto como justa compensación por los servicios prestados en forma directa o a través de los subsidios o esquemas de aseguramiento. La teoría hacía suponer que el mercado puede auto-regularse dejando cada vez menos espacio al Estado para establecer mecanismos regulatorios a fin de garantizar la equidad e igualdad de oportunidades de recibir una atención de salud para todos los peruanos. Sin embargo, la práctica ha demostrado que existen diversas asimetrías generadoras de imperfecciones e inequidades que el mercado, per se, no puede resolver, siendo indispensable el papel del Estado en la tarea de asegurar acceso a servicios básicos de salud para todos los ciudadanos. La regulación en salud establece reglas de juego esenciales para que las instituciones y los actores comprometidos en la formación, la práctica profesional y los mercados laborales puedan funcionar adecuadamente, garantizando así que los habitantes recibirán una atención de salud efectiva, eficiente y de calidad. Para establecer una regulación adecuada es necesario obtener información sobre la situación de la oferta de los recursos humanos, su disponibilidad y competencias, la demanda de los mismos generada por los servicios, así como una planificación de recursos humanos consistente para un adecuado balance entre la oferta y demanda. 6 Escalante G. & Frisancho A. Op. Cit 16 Es indispensable remarcar que la gestión de los RHUS en salud (y, por ende, la planificación) se desarrolla en un contexto cambiante de reformas tanto del estado como de los sectores sociales. De tal manera la descentralización y la modernización de estado son procesos que la influyen fuertemente. Bajo este marco, es necesario mirar simultáneamente los problemas persistentes y emergentes en la gestión de los recursos humanos para un adecuado entendimiento de lo que se propone (Brito, 1999). Tabla 2.1. Diferencias entre la vieja agenda y la nueva agenda Vieja Agenda o o o o o o o Inequidades entre la disponibilidad, composición y distribución de la fuerza de trabajo Insuficiente gestión y evaluación del desempeño Escasa gestión de los sistemas de compensación e incentivos Fragmentación en los procesos de trabajo Escaso impacto de las capacitaciones Rigidez nomativa Debilidad técnica en la gestión de RHUS Nueva Agenda o o o o o o o o Gestión pública compleja de RHUS: coexistencia de diversos regímenes laborales para similares categorías ocupacionales Gestión descentralizada de RHUS Calidad y productividad de los RHUSRHUS Flexibilidad laboral y sistemas de incentivos Educación permanente (continuada) Trabajo en redes (equipos) Gestión orientada a los usuarios Planificación, Políticas y Regulación de RHUS Fuente: modificado de Brito, 1999. OPS-OMS. Programa de Desarrollo de Recursos Humanos en Salud. En cuanto a la planificación, políticas y regulación de los RHUS, los mercados públicos de recursos humanos en salud observan ciertas particularidades. Así, existen normas legales que regulan la contratación, promoción y la terminación de las relaciones laborales; los salarios se establecen por decisión política o vía negociación colectiva; entre otros. Por otro lado, en Perú, como en otros países, el Estado es el principal proveedor de servicios de salud para la mayoría de la población. Datos recientes indican que tan sólo 1.5% de la población tiene algún seguro de salud privado, 42% tiene algún seguro público (16% Essalud, 24% SIS y el resto Fuerzas Armadas), mientras que el resto de la población no cuenta con un seguro de salud (ENAHO 2003). Así, la atención de salud de la población está concentrada en el sector público. La planificación de los recursos humanos es particularmente crítica en esta área debido a que la producción de personal calificado toma tiempo, particularmente la de médicos y está a cargo de un número cada vez más creciente de instituciones formadoras. Por otro lado, 17 los servicios de salud deben responder a las crecientes, variadas y cambiantes demandas de la población peruana. Así mismo, en el Perú la producción de profesionales de salud está en gran medida en manos del sector público. La inversión de recursos en la formación de nuevos profesionales debería, por tanto, establecer un adecuado balance entre la oferta de profesionales de la salud y las necesidades del país en el campo de la salud. Habiendo señalado la importancia de una buena planificación de los RHUS en salud, se propone un método que combina los fundamentos de la salud pública con el análisis económico. Se parte de una tipificación de las necesidades y demandas de la población que generará una capacidad de respuesta del sistema de salud a través de sus redes de servicios. Existirán entonces diferentes opciones tecnológicas. La opción preferida para afrontar el perfil sanitario, dependerá de la disponibilidad y precio relativo de diferentes recursos humanos y otros insumos. En el caso del sector público, la restricción presupuestal juega un rol clave en cuanto a esta elección. Así, el problema consiste en determinar la manera socialmente óptima de enfrentar los principales problemas de salud y establecer el tipo de recursos humanos que se necesitan para esto en los diferentes niveles de atención de manera equitativa. De tal forma que a mayor necesidad y demanda se otorgará mayor oferta de servicios (y por ende de recursos humanos). La localización de los recursos humanos calificados en salud en el Perú es sumamente inequitativa, particularmente para las poblaciones rurales más remotas y dispersas. El 63% del personal está concentrado en el 6.5% de la red de servicios asistenciales. Así, en la práctica se prioriza el segundo y tercer nivel de atención, cuando las necesidades están mayormente en el primer nivel. Al nivel de los recursos humanos esto se traduce en una tendencia a la sobre-especialización (Escalante 2001). Los esquemas de incentivos han tenido limitada efectividad para corregir esto por la alta rotación en este tipo de puestos (Banco Mundial 1999). Las expectativas y posibilidades de desarrollo profesional, con sus demandas de especialización, y la demanda de ingresos juegan un rol clave en las decisiones de localización de los médicos. Así mismo, la calidad de los servicios y la presencia de ammenities también tienen influencia. Las dificultades y el costo de transporte, por otro lado, afectan el acceso a servicios de salud especializados. Así, las áreas urbanas tienden a estar relativamente bien atendidas y las rurales no. Históricamente la transición de médicos itinerantes a estables está asociada a la reducción de los costos de transporte (Starr 1982). Donde los costos de transporte son altos (localidades aisladas y sin vías de comunicación modernas) la población tiene las mayores dificultades para acceder a servicios de salud y mientras más especializados los servicios mayores las dificultades. Las políticas para reducir las brechas de oferta y demanda deben orientarse a reformas en los mercados laborales y de formación. En esta dirección, es crítico establecer cómo la regulación del mercado de recursos humanos en salud genera incentivos para el 18 comportamiento de los diferentes agentes que, a su vez, se traducen en estas brechas. Ligado a esto está el tema de las prácticas de gestión de los recursos humanos en el Sector Salud, que si bien están delimitadas por la normativa, al mismo tiempo pueden reforzar los incentivos así como también, hasta cierto punto, reformularlos. En segundo lugar, es necesario entender cómo las señales de este mercado alimentan el mercado de formación de profesionales y técnicos, por un lado, y, por otro, cómo su propia regulación moldea sus resultados. El Diagrama 2.2 muestra la articulación de los diferentes factores en el análisis de los recursos humanos en Salud y resume el marco conceptual para nuestro estudio. Se parte de una población que tiene un conjunto de necesidades de salud. Una parte de estas necesidades son cubiertas por el sistema nacional de salud, sea por el sector privado o público (MINSA, Essalud o Sanidad de las Fuerzas Armadas). Estas necesidades son aquéllas para las cuales existe ya una demanda efectiva de servicios, que a su vez depende del nivel socioeconómico de los individuos. El sistema de salud produce atenciones para satisfacer esa demanda, lo que cierra el círculo del mercado de servicios de salud. Para producir estas atenciones el sistema demanda recursos humanos de diferente tipo. Que las demandas de RHUS sean satisfechas depende de la oferta de RHUS, la que a su vez tiene su origen en el mercado de formación, así como en los flujos de salida o rotación del sistema. A este nivel puede haber brechas originadas en problemas de información o en las reglas institucionales del mercado público de servidores de salud. En general, sin embargo, el grueso de la brecha no se genera a este nivel. 19 Diagrama 2.2. Marco Conceptual del Estudio Mercado de Mercado de Recursos Servicios de Salud Humanos en Salud Demanda Población/ NSE / Necesidad es Oferta Demanda MINSA Essalud FF. AA Privado Servicios Oferta RR HH Universidades Institutos, etc. Brechas: Brechas: - Mala distribución de servicios - Problemas de información - Cambios patrón demográfico - Reglas institucionales - Cambios patrón epidemiológico - Restricciones presupuestarias - - Procesos de reforma: Barreras al acceso culturales, geográficas) (NSE, Sobre/sub oferta Descentralización Reforma de políticas Las grandes brechas del sistema están relacionadas a demandas potenciales o no atendidas. La atención aquí en el corto y mediano plazo depende fundamentalmente de la cobertura pública. Puesto de otra manera, las fallas de cobertura pública generan necesidades no atendidas. Estas fallas se relacionan a factores tales como: políticas inadecuadas, problemas con el marco institucional, problemas en la organización de los servicios y en las políticas de RHUS. Comenzar a reducir esa demanda no atendida implica contar con RHUS adecuados, disponibles y competentes que pueden o no estar siendo producidos actualmente. El estudio analiza la fuerza de asociación de los diversos factores que estarían relacionados por un lado con la disponibilidad de los RHUS; y por el otro, con las competencias de los mismos. 20 Diagrama 2.3. Factores que Influyen en la Disponibilidad Del RHUS Planificación R RH H Fuente: Grade. ElaboraciSelección ón Propia. 2006 R RH H Contratación R RH H G estión Adm inistración D e R RH H Distribución R RH H R etención R RH H Evaluación R RH H D isponibilidad del P ersonal de S alud E stablecim ientos FO B y FO E M ezcla del personal Disponibilidad Potencial Disponibilidad Efectiva C ond. Vida Accesibilidad al FO E y FO B Perm anencia Cond. Trabajo Equipam iento Condiciones favorables Insum os El estudio parte de dos premisas. La primera, graficada en el Diagrama 2.3, es que la disponibilidad del RHUS depende de la capacidad de gestión del RHUS, de las condiciones laborales y de vida del personal de salud, de la mezcla de personal y de la disponibilidad potencial y efectiva que garantizan la permanencia del RHUS en establecimientos FOE y FOB, asumiendo que han sido debidamente equipados, cuentan con una infraestructura y dotación de insumos necesarios para mantener sosteniblemente su capacidad resolutiva. La segunda es que las competencias del RHUS dependen de la formación previa, de la capacitación y de la experiencia en la práctica clínica principalmente como se expresa en el Diagrama 2.4 Diagrama 2.4. Factores que Influyen en las Competencias del RHUS Familia Vivienda Motivación Disponibilidad de infraestructura, Medicamentos e Insumos Formación Salud Actitudes Salario Capacitación Conocimientos Compete del Person de Sal Establecim FOB y F Habilidades Actualización permanente Continuidad En la demanda Constancia En la Práctica Clínica 21 Tanto la disponibilidad y las competencias del RHUS tienen como contexto clave el marco institucional que estable las políticas, las normas y los aspectos de la regulación inherentes al campo de los RHUS. En tal sentido, la siguiente sección estará dedicada a este aspecto. 22 3 Análisis institucional: regulaciones laborales en el Sector Salud Del análisis de la normatividad vigente así como de las entrevistas a los actores claves en la gestión del Recursos Humanos en Salud (RHUS), se concluye que el sector adolece aún de problemas de rectoría y gestión, tanto en la etapa de formación, como en el desarrollo de la carrera. La normativa vigente no constituye un instrumento de gestión de los RHUS acorde con políticas sectoriales definidas. Por ello debe ser reformada. El marco normativo es un conjunto fragmentado y disperso de normas de diverso origen y objetivos superpuestos que no fueron conciliados en un solo proceso. Por un lado, las presiones gremiales y sindicales han logrado leyes y reglamentos que conceden beneficios y garantías sin considerar o hacer explícitos los costos y su impacto en el servicio. A este grupo de normas pertenecen las leyes específicas para cada profesión de la salud y las últimas leyes que ordenan el nombramiento de los contratados. Por otro lado, la necesidad del equilibrio fiscal ha dado lugar a sucesivas normas de austeridad presupuestaria que, con prohibiciones, suspensiones y recortes, modificaron sustancialmente estos regímenes laborales, pero de manera implícita y poco transparente. Y el propósito de ampliar la cobertura y mejorar la calidad de los servicios de salud sin afectar los beneficios y reglas existentes se tradujo en normas de excepción para ciertas áreas o instituciones. A este enfoque promotor se debe, por ejemplo, la aplicación del régimen laboral privado a los CLAS y la utilización de la figura de los contratos por servicios no personales. Estas medidas tuvieron efectos positivos en el corto plazo pero no fueron sostenibles a largo plazo. Estos problemas se muestran en mayor o menor medida en todo el sector público, excepto en instituciones relativamente pequeñas y modernas dentro del Estado. Es por ello que la reforma del empleo público en general se encuentra actualmente en discusión. A inicios del año 2004 se aprobó la Ley Marco del Empleo Público7, que estableció los lineamientos y principios generales para el desarrollo de un régimen de carrera orientado a la profesionalización de los servidores y funcionarios públicos. Sin embargo, poco de esta ley tiene impacto concreto. La verdadera reforma sólo será posible luego de la aprobación de las leyes complementarias que esta norma ha previsto, dentro de las cuales está la nueva ley de carrera del servidor público y la ley del sistema de remuneraciones8. Después de meses de discusión y cambios en comisiones del Congreso, los proyectos presentados por el Ley 28175, publicada el 19 de febrero del 2004 Las otras son las de funcionarios públicos y empleados de confianza, la de gestión del empleo público y la de incompatibilidades y responsabilidades 7 8 23 Ejecutivo fueron unificados en uno solo, que aparentemente será discutido y aprobado antes del final de la presente legislatura. A la fecha de redacción del presente informe, el Poder Ejecutivo y el Congreso están intentando elaborar un texto que permita su aprobación sin observaciones del Ejecutivo. No se sabe aún si esta nueva ley será de aplicación al personal asistencial del sector salud9. En un inicio el proyecto del Congreso excluía a todos los regímenes especiales de carrera pero declaraba que las nuevas normas tendrían aplicación en todo lo que no se oponga a las especiales. En otro momento se las excluyó por completo. Cualquiera que sea el desenlace, la nueva norma debería ser tomada en cuenta como una guía para la reforma completa de los regímenes laborales del sector salud. Por su parte, el Sector Salud ha producido iniciativas orientadoras para una reforma en el área de RHUS. El documento del Minsa “Lineamientos de Política Sectorial para el Periodo 2002-2012” 10 se refería a la “la ausencia de una política de desarrollo de recursos humanos” como una de las debilidades del sector, y declaró como punto de partida la promoción y profesionalización de la gestión de los recursos humanos con “la aplicación de un sistema de méritos, el respeto a la línea de carrera, remuneraciones idóneas y fomento de la solidaridad en el desempeño y en la organización para brindar un servicio de calidad y respeto al usuario”. Recientemente, en consenso con prestadores, formadores, colegios profesionales, gremios y diversos actores en el campo de la salud, el sector elaboró los Lineamientos de la Política de Recursos Humanos, que han sido aprobados recientemente por Resolución Ministerial11. Los ocho lineamientos, que responden a un diagnóstico de la situación de los Recursos Humanos en Salud se refieren a la formación, la planificación estratégica, la gestión descentralizada, la gestión de procesos para el desarrollo de capacidades del personal, la valoración de los agentes comunitarios, el impulso de un nuevo marco normativo laboral, el mejoramiento de condiciones de trabajo y la concertación y negociación en las relaciones laborales. Los Lineamientos, expuestos en términos bastante generales, son una guía orientadora para la adopción de políticas y la formulación de propuestas para una reforma legislativa que resulta impostergable. Este informe tiene dos secciones. La primera examina las normas que regulan la formación de RHUS, en el nivel técnico y universitario, su aplicación y las facultades del Estado para regular la oferta y calidad de los servicios de formación en relación a las necesidades de la Si fuera así, continuarían en vigencia la estructura de las carreras y los beneficios especiales, que son los aspectos que generalmente contienen las leyes de carrera, pero todos los aspectos regulados por el Decreto Legislativo 276, que se examina más adelante, serían sustituidos por la nueva ley. Por ello, el nuevo marco normativo tendría efectos sobre las carreras de la salud en la regulación de los procesos administrativos, gestión del empleo, incompatibilidades y prohibiciones y otros que tendrán que ser precisados por las normas reglamentarias. 10 Lineamientos de Política Sectorial para el Periodo 2002-2012 y Fundamentos para el Plan Estratégico Sectorial del Quinquenio 2001-2006-2012. Noviembre 2001 11 Resolución Ministerial 1007-2005-Minsa, del 30 de diciembre del 2005. 9 24 política nacional de salud. La segunda presenta la normativa sobre los distintos regímenes laborales a los que se encuentra sujeto el personal del sector salud y su vigencia en la realidad: el Régimen de Carrera regulado por el Decreto Legislativo 276 y leyes especiales; el Régimen laboral del sector privado (Decreto Legislativo 728) y los regímenes de contratos. En esta sección se incorpora consideraciones respecto de la organización y funcionamiento de las distintas instancias del Estado en lo pertinente a la regulación y gestión de los RHUS. Se analiza también las normas sobre los recientes procesos de nombramiento de profesionales que se encontraban en la condición de contratados y bajo el régimen del sector privado y las consecuencias de ello. 3.1. El marco legal e institucional para la formación de Recursos Humanos en Salud Los recursos humanos en salud se forman en las universidades y en los institutos superiores técnicos. De acuerdo a lo dispuesto por la Ley de Carrera Administrativa, pueden ingresar al Grupo Ocupacional de Profesionales12 quienes tienen título profesional o grado académico emitido por una institución universitaria. Quienes han seguido estudios en los institutos técnicos pueden ingresar al Grupo Ocupacional de Técnicos. La regulación del campo de la formación de RHUS ha sido siempre un tema de preocupación para el Minsa. Los Lineamientos de política sectorial para la década 20022012 declararon que, en relación a los RHUS, el Minsa se orientaría al “crecimiento planificado de la formación de personal de salud” y a “la priorización de la formación de médicos generales integrales con capacidad para desenvolverse con eficiencia en cualquier lugar del país y principalmente en los primeros niveles de atención”. Igualmente, los Lineamientos de Política Nacional para el Desarrollo de Recursos Humanos en Salud aprobados en diciembre del 2005 identifican a la formación como un problema relacionado a las competencias de los Recursos Humanos. Se precisa en el diagnóstico la “oferta masiva de formación de pregrado en salud inducida por amplia demanda”, el “aumento de la demanda por especialización como mecanismo de inserción en mejores condiciones en el mercado laboral”, el “aumento excesivo de oferta de formación técnica en salud como negocio privado”, la “desregulación de la formación profesional y acreditación parcial” y la “desregulación de la formación técnica en salud”. Como política, los lineamientos establecen los criterios en los que debe basarse la formación de recursos humanos: “el 12 La Ley de Trabajo y Carrera de los Profesionales de la Salud, Ley 23536, reconoce 11 profesiones de la salud (llamadas “líneas de carrera”): Médico cirujano, dentista, químico farmacéutico, obstetriz, enfermero, médico veterinario, biólogo, sicólogo, nutricionista, ingeniero sanitario y asistencia social. La Ley 23728 agregó a los tecnólogos médicos. Estos, que también deben contar con título universitario y ser colegiados, se desempeñan en las siguientes áreas: terapia física y rehabilitación, terapia ocupacional, terapia de lenguaje, laboratorio clínico y anatomía, patología, radiología y optometría. 25 modelo de atención integral de salud, el perfil demográfico, el sociocultural y epidemiológico de la población, tomando en cuenta las particularidades regionales y locales”. Esta sección presenta las normas que regulan los campos de formación técnica y profesional y analiza las posibilidades del Estado para regular su oferta y calidad en cumplimiento de los lineamientos de política expresados. 3.1.1 Los Institutos Superiores Tecnológicos Los institutos superiores técnicos -públicos y privados- (IST) son centros que imparten cursos de una duración de dos a cuatro años. Están regulados por el Decreto Supremo 0142002-ED, una normativa que buscó ordenar y racionalizar estas actividades después de la apertura de la década de los noventa, que resultó en un crecimiento explosivo y desordenado de instituciones de educación superior no universitaria. Un reciente estudio sobre la materia13 muestra que, de las 175 carreras técnicas ofrecidas por los IST, diez están vinculadas a la salud: anestesiología, optometría, prótesis dental, técnica en farmacia, enfermería técnica, fisioterapia y rehabilitación, laboratorio clínico, radiología, mantenimiento de establecimientos de salud y cosmetología dermatológica. Estas carreras son ofrecidas por 372 de los 942 IST registrados (de los cuales sólo funcionan regularmente 549). La carrera técnica más ofrecida es la de enfermería técnica (53% de la oferta). La mayor parte de IST son privados. Sin embargo, los que ofrecen la carrera de enfermería técnica son mayoritariamente públicos (44%), lo que demuestra que también el Estado contribuyó en buena medida a la explosión de oferta de este tipo de educación, sin ninguna planificación y comprometiendo recursos públicos. El siguiente cuadro muestra a modo de ejemplo estas características en la Región Amazonas: de los 10 IST registrados y en funcionamiento, nueve ofrecen la carrera de enfermería técnica, y ocho de ellos son públicos. Tabla 3.1 Institutos Superiores Técnicos autorizados en la Región Amazonas Giovanni Escalante y Manuel Núñez Vergara. Situación de la Oferta de Formación de Técnicos Asistenciales en Salud en el Perú. 2005. www.idreh.gob.pe/observatorio/consultorias 13 26 Gestión Nombre del Centro Carreras Revalidación NO Secretariado, Computación, Enfermería técnica, Mecánica automotriz 2 GUSTAVO EDUARDO Agropecuaria, Enfermería técnica NO LANATTA 3 LONYA GRANDE Computación, Enfermería técnica NO 4 PERU-JAPON Secretariado, Computación, SI Electrónica, Enfermería técnica, Laboratorio clínico, Mecánica automotriz 5 SEÑOR DE Agropecuaria, Construcción civil, NO GUALAMITA Enfermería técnica 6 RODRIGUEZ DE Administración, Enfermería NO MENDOZA técnica 7 TSAMAJAIN Agropecuaria, Enfermería técnica NO 8 UTCUBAMBA Agropecuaria, Contabilidad, NO Computación, Enfermería técnica Privados 9 Cibernet Utcubamba Computación NO 10 JOHN DEWEY Contabilidad, Secretariado, NO Enfermería técnica Públicos 1 BAGUA Fuente Ministerio de Educación, Unidad de Formación Profesional14. Elaboración propia Los IST se caracterizan por el bajo nivel de exigencia en la admisión (84% de los postulantes), lo que es un indicador de la baja calidad de esta formación. Escalante y Núñez han encontrado que existe un desfase entre el perfil de los egresados y las posibilidades inserción laboral, especialmente en lo que se refiere a enfermería técnica y laboratorio clínico: “dado que el mercado laboral tiene ahora muy pocos mecanismos para nuevos ingresos, la presión por contar con un puesto laboral es muy alta (…). El mercado laboral en salud está siendo “ganado” por profesiones universitarias”15. Por ello, estas carreras cortas ya no serían pertinentes para el sistema sanitario peruano. A pesar de ello, la propaganda de muchos IST sugiere la perfecta equivalencia entre las carreras profesionales no universitarias con las de rango universitario. El estudio también muestra que no existen mecanismos para el reconocimiento o la revalidación de los estudios técnicos estudios para optar por los estudios universitarios: “una persona que invierta tres años en estudiar en un IST tendrá que postular a una universidad iniciando desde cero si desea una profesión universitaria”. 14 http://dinesst.minedu.gob.pe/centros.asp 15 Op. cit pag 7 27 Los IST se encuentran bajo la rectoría del Ministerio de Educación (Minedu), a través de la Dirección Nacional de Educación Secundaria y Superior Tecnológica (Dinesst). Es tarea de esta Dirección Nacional regular, supervisar y evaluar las actividades desarrolladas por los centros de educación ocupacional y los institutos superiores tecnológicos. Los nuevos IST, públicos o privados deben ser autorizados por resolución ministerial16, previo proceso en el que se evalúa la pertinencia de las carreras propuestas para las necesidades del entorno productivo y social así como la infraestructura y equipamiento del centro. La Dinesst aprueba el perfil profesional y el plan curricular de las carreras profesionales. Con el apoyo de la cooperación internacional, la Dinesst ha realizado esfuerzos por mejorar la calidad de la educación superior técnica. Organizó un sistema de Normalización y Certificación de Competencias Laborales17 y estableció un sistema de Certificación y Revalidación de los ISTs existentes, a fin de exigir su adecuación a las regulaciones contenidas en el Decreto Supremo 014-2002-ED. El año 2003 se inició el proceso de revalidación de IST, que buscó la pertinencia de las carreras y el cumplimiento de estándares esenciales en cuanto a infraestructura, equipamiento y disponibilidad de docentes idóneos. A la fecha, de los más de 900 centros, sólo han sido revalidados 70. En la región Amazonas, por ejemplo, puede apreciarse en el cuadro anterior que sólo uno de los diez IST fue revalidado. El marco normativo establece la cancelación automática del registro de las carreras y centros no revalidados. Sin embargo, muy pocos han sido cancelados (25) y sólo porque no se encontraban en funcionamiento. A todos los demás se les ha concedido un plazo de adecuación. El cierre de institutos no revalidados encuentra oposición en los interesados y sectores de la opinión pública, por lo que el Ministerio de Educación no continuó avanzando en este proceso. Además, la Dinesst produce reglamentos que regulan la gestión de los ISTs públicos y privados en cuanto a procesos de admisión, matrícula, traslado, evaluación, prácticas profesionales, titulación e información que deben brindar a los estudiantes, así como en cuanto a aspectos administrativos Como lo señalan Escalante y Núñez, en los procesos de elaboración de normas y de fiscalización no participa el MINSA, y es por ello que su investigación reporta “la ausencia de un marco regulatorio armónico y concordado entre el Minsa y el Minedu”18 y recomienda “establecer un espacio de articulación entre el Minsa y el Minedu y las instituciones de salud, los institutos tecnológicos, los organismos públicos y la comunidad Los IST que ofrecen cursos de siete u ocho semestres deben ser autorizados por Decreto Supremo Por Resolución Vice Ministerial 085-03-ED se aprobó el Catálogo Nacional de Títulos y Certificaciones 18 Op. cit. pag. 1 16 17 28 con el fin de desarrollar, regular y normar la formación tecnológica no universitaria; en este proceso, el IDREH debe ser un protagonista fundamental”19. En consecuencia, el marco normativo para los ISTs es relativamente adecuado y la instancia pública encargada de la rectoría tiene un plan consistente y realiza esfuerzos por ordenar y racionalizar el sector y mejorar la calidad de este tipo de educación. Lo que se requiere es desarrollar una mayor capacidad institucional en los órganos encargados de la fiscalización. El Minsa y el IDREH disponen de un ámbito amplio de intervención en las regulaciones de este sector y, en coordinación con la Dinesst, podría asumir un mayor control de los ISTs que ofrecen carreras vinculadas a la salud. 3.1.2 Las Universidades El marco legal sobre las universidades es antiguo y ha sido objeto de sucesivas reformas parciales y puntuales. Desde la aprobación de la Ley universitaria, en 198320, se ha modificado sus artículos sobre los procesos de creación de nuevas universidades, estudios y grados, órganos de gobierno, docentes, estudiantes, régimen económico y otros. No obstante, se ha mantenido la ratificación de docentes, la representación estudiantil, la libertad de cátedra y la gratuidad de las universidades públicas. Este marco normativo, resultado tanto de las presiones sociales como de los intereses políticos y de las restricciones fiscales, ha permitido que existan actualmente 82 universidades, 35 públicas y 47 privadas21. En 1980 existían sólo 35 universidades, 25 públicas y 10 privadas, con una matrícula total de 257 mil alumnos. Hoy son más de 504 mil matriculados22. La expansión de las universidades ha sido acompañada por la declinación de la calidad docente y de la investigación: sólo un 14% de docentes tiene el grado de doctor y aunque no existe información detallada sobre la actividad de investigación, “en el Science citation Index del Institute for Scientific Information aparece el Perú con 228 publicaciones registradas en el 2000, en tanto que Colombia figura con 734, Chile con 2,282 y Brasil con 12,89523 Las universidades públicas y privadas son autónomas en todo aspecto. Cada una aprueba su propio estatuto y se gobierna de acuerdo a él, organiza su sistema académico, económico y administrativo; administra sus bienes y rentas, elabora su presupuesto y aplica sus fondos24. Ni el Ministerio de Educación ni ninguna otra entidad pública tiene competencias para Op. cit. pag 2 Ley 23733, del 17 de diciembre de 1983 21 En la práctica, el número es mayor, pues muchas de ellas han “crecido” a través de filiales, sedes descentralizadas y otras figuras que les permitieron establecer centros en otras localidades. 22 Oficina de Coordinación Universitaria. La Universidad en el Perú. Razones para una reforma universitaria. Informe 2005. Ministerio de Educación 23 Op. cit. pag 17 24 Ley 23733, artículo 4 19 20 29 diseñar políticas y orientar la gestión de las universidades financiadas por el Estado. La Asamblea Nacional de Rectores (ANR) es más una instancia de coordinación cuya presidencia la ejerce ahora el rector de una universidad privada. Como resultado de la carencia de políticas sobre educación superior, las universidades son islas inconexas. Cada institución decide por su cuenta qué carreras ofrecer y su currículum. Las universidades públicas son autónomas pero débiles. A medida que se creaban más universidades públicas por razones políticas se diluían los recursos fiscales entre todas las existentes. Las remuneraciones de los docentes cayeron y se redujeron los recursos para la investigación. Las universidades públicas han tratado de resolver el problema a través de los recursos directamente recaudados, lo que no necesariamente es lo más eficiente y lo mejor para alumnos y docentes. La declinación de las universidades públicas y la fuerte demanda de la población por una oferta de educación superior de más fácil acceso dio origen al crecimiento incontrolado de las universidades privadas en la última década. La siguiente cita extraída de un documento publicado por el Ministerio de Educación25, resume la situación general de las universidades del país: “Nuestras universidades difieren grandemente en calidad académica, tamaño, perfil estudiantil, perfil profesional e infraestructura, de tal manera que la categoría “educación superior peruana” sólo tiene sentido para referirse a una heterogeneidad extrema. Un aspecto que reviste particular gravedad, pues implica un fracaso social y económico de gran magnitud, es la profunda brecha que se observa entre la cantidad y la calidad de los egresados que las universidades lanzan al mercado de trabajo y la capacidad y necesidad de la actual economía de absorberlos de alguna manera”. Las deficiencias anotadas sobre la generalidad de universidades no son ajenas a las carreras vinculadas a la salud. También se ha producido un incremento explosivo de facultades de medicina (ahora son 28) y otras profesiones de la salud con la consecuente heterogeneidad, pérdida de la calidad y ausencia de políticas orientadoras.26 Desde hace unos años, el Ministerio de Educación, a través de su Unidad de Coordinación Universitaria, está proponiendo una reforma integral orientada a elevar el nivel académico de las universidades, hacerlas más pertinentes a las necesidades del país y elevar la Op. cit. pag 16 A fines del año 2005 apareció la RS 032-2005-SA, Bases para la celebración de convenios entre el MINSA, los Gobiernos Regionales y las Facultades y Escuelas de ciencias de la salud y la RM 945-2005/MINSA. Ambas normas son importantes para la futura regulación del mercado de formación en Salud y serán analizadas en detalle en el siguiente informe. 25 26 30 producción científica. Se ha propuesto la creación de un Consejo Nacional de la Educación Superior como instancia de definición de políticas y seguimiento de su cumplimiento; la creación de un sistema de evaluación, acreditación y certificación de la educación superior; el rediseño de la carrera docente, entre otras medidas. El proyecto de ley sobre la acreditación sido discutido en el Congreso y está próxima su aprobación. Sin embargo, estas medidas son o insuficientes o poco factibles. La acreditación aprobada por la ley 28740 es voluntaria y no se aprecian los incentivos que tendrían las universidades para someterse a ella, más allá del prestigio que pueden obtener27. La propuesta de creación de una instancia reguladora y supervisora para regular la oferta y asegurar una alta calidad académica es poco viable, por lo menos en el corto plazo, debido a la previsible defensa de la autonomía universitaria extrema que plantearán las instituciones afectadas. Por ello, si el sector salud desea lograr resultados en cuanto al objetivo de la regulación de la formación universitaria de las carreras de la salud, debe recurrir a otras instancias y canales. A continuación se discute cuatro instancias que podrían ser mejor orientadas a estos objetivos y reforzadas en su efectividad: la acreditación de facultades de medicinas, el internado en Pre-grado Salud, el Serums y la segunda especialización. • La acreditación de facultades y escuelas de medicina La Asociación Peruana de Facultades de Medicina, ASPEFAM, tuvo la iniciativa para la acreditación de la carrera de medicina. La Ley 27154, de 1999, creó el sistema de acreditación obligatoria de facultades o escuelas de medicina humana, con el fin de garantizar la calidad e idoneidad de la formación académica profesional de los médicos cirujanos. La Ley 27154 y su reglamento28 aprobaron los estándares mínimos para la acreditación de Facultades de Medicina cada cinco años y encargan la realización del proceso a la CAFME (Comisión para la Acreditación de Facultades y Escuelas de Medicina), presidida por el Ministerio de Salud. Además del Ministerio de Salud, integran la CAFME un representante de cada una de las siguientes instituciones: Ministerio de Educación, Asamblea Nacional de Rectores (elegido entre los ex Decanos de las Facultades de Medicina de las Universidades del Perú); Consejo Nacional para la Autorización de Funcionamiento de Universidades (CONAFU) y Colegio Médico del Perú. La CAFME está adscrita al Ministerio de Salud con autonomía técnica y administrativa. Puede concluirse que sólo las mejores universidades se someterían a la evaluación. En otros países, sólo las universidades acreditadas reciben recursos públicos y otras ventajas. 28 Decreto Supremo 05-2000-SA, del 28 de diciembre de 2000 27 31 De acuerdo a las normas, el sistema debe evaluar diversas áreas: organización académica, currículo académico, procedimientos de admisión, plana docente, prevención de riesgos de salud, evaluación de las competencias adquiridas, metodologías de evaluación y medición del aprendizaje, organización administrativas, servicios académicos complementarios y la infraestructura física y equipamiento. La CAFME ha realizado evaluaciones de todas las carreras de medicina que se ofrecen en el Perú29. De acuerdo a la información de la Unidad de Coordinación Universitaria del MINEDU, los resultados hasta la fecha son los siguientes: Tabla 3.2 Resultados del proceso de acreditación de facultades y escuelas de medicina Facultades de medicina que ya cuentan con egresados: • 7 (4 públicas y 3 privadas) cumplen con todos los estándares mínimos • 11 no han obtenido conformidad y deben levantar objeciones dentro de plazo Facultades de medicina que aún no tienen egresados: • 6 cumplen con estándares. Serán acreditadas luego de egresar su primera promoción • 3 en proceso de adecuación • 1 no cumple. CAFME ha pedido a ANR suspensión de ingreso de nuevos alumnos Fuente: Unidad de Coordinación Universitaria del Minedu Debería resultar satisfactorio que sólo una facultad haya sido rechazada en el proceso de acreditación. Por el contrario, ello es un indicador del fracaso del sistema de acreditación y de la necesidad de reformular los estándares y los procesos de verificación. Dado que fue la primera experiencia en materia de acreditación, el proceso efectuado no tenía referentes buenos sobre los estándares más importantes. Se enfatizó los requisitos de orden material. Se exigió el cumplimiento de, por ejemplo, metros cuadrados de área de clase por alumno y computadoras por alumno, aspectos definitivamente importantes, pero de ninguna manera suficientes para asegurar la adecuada formación de un médico. No se incluyó indicadores sobre la disponibilidad y calidad de los docentes y tampoco sobre el ratio postulantes/ingresantes. Ello permite que una facultad privada de Lima ofrezca 100 vacantes para 98 postulantes. Se sabe que en una recientemente creada universidad los alumnos han recibido un volante que ofrece una recompensa de cien soles por presentar a un postulante. También hay cuestionamientos acerca del proceso de verificación. Un miembro de CAFME informó que sospechaba que varias universidades alquilaron Informe sobre el proceso de Acreditación de Facultades o Escuelas de Medicina, comunicado Nº 002CAFME-2003 29 32 computadoras para exhibirlas en la inspección. Por todo ello, el hecho de que una facultad haya sido acreditada no indica en absoluto que brinde educación de buena calidad. El sistema se encuentra próximo a ser reformado. La reciente ley 28740 creó un sistema de acreditación para todo el sistema educativo, en sus niveles básico, educación superior técnica y educación superior universitaria. Un organismo público del sector educación, el SINEACE, será el órgano rector de este sistema, al que se integrará la CAFME. Debe considerarse que la acreditación general creada por la ley 28740 tiene el carácter de voluntaria. Sin embargo, ello no significa que la acreditación de las escuelas y facultades de medicina haya perdido su carácter obligatorio, pues la ley que la creó, la Ley 27154, no ha sido derogada. Por ello, independientemente del hecho de que la CAFME se deba integrar al sistema del SINEACE, es importante insistir en la extensión de la acreditación obligatoria a todas las facultades y escuelas de profesiones vinculadas a la salud y mejorar los estándares y metodologías de evaluación. • Las prácticas académicas Los estudiantes de profesiones vinculadas a la salud30 deben realizar de manera obligatoria prácticas pre profesionales, denominadas “docencia en servicio”, en establecimientos de salud reconocidos como “Sede Docente”. La demanda por puestos de prácticas, llamados “campos clínicos”, ha ido en aumento debido al incremento de facultades y escuelas, principalmente privadas. Ello dio origen a una fuerte competencia y rivalidad entre las universidades por colocar a sus alumnos los establecimientos de salud del Estado, especialmente en los considerados como mejores por su infraestructura y prestigio. Si los estudiantes no logran un campo clínico, no habrán satisfecho uno de los requisitos para obtener el grado de bachiller. En ese sentido, esta exigencia funciona como un filtro, por lo que debe ser regulado de manera adecuado. Hasta el año 2004, la asignación de campos clínicos para las prácticas pre profesionales se realizaba por convenios entre los establecimientos de salud y las universidades. En estos convenios se incluyeron compromisos de inversión en infraestructura y desarrollo de investigaciones. Los estudiantes de universidades del Estado y algunas entidades gremiales denunciaron el fenómeno del “copamiento” de las universidades privadas, con el acuerdo de las jefaturas de los establecimientos y su personal médico. Como respuesta a la escasez, se creó el Comité de Pregrado de Medicina, COPREME, con el fin de ordenar la asignación de campos clínicos31. Esta institución es presidida por el IDREH pero tiene su sede en la Asociación Peruana de Facultades de Medicina, ASPEFAM. Es notoria la ausencia de Essalud y de las sanidades de las fuerzas armadas en este sistema. Actualmente, 30 31 Todas las incluidas en la Ley 25336 y modificatorias Resolución Ministerial 804-2004-Minsa, del 13 de agosto del 2004 33 las vacantes de los establecimientos del Minsa se asignan por consenso al interior del COPREME, mientras que Essalud y las sanidades continúan haciéndolo por convenios, fuera de la regulación. Por ello, muchos consideran que el problema no se ha resuelto pues no se han establecido los criterios y procedimientos claros para asignar un bien escaso. En octubre del 2005 se creó el Sistema Nacional de Articulación Docencia-Servicio e Investigación en Pregrado de Salud32 con la finalidad de “coordinar y regular las actividades de docencia en servicio e investigación en los servicios de salud”. El sistema incluirá no sólo a la profesión médica, sino a todas las relacionadas con la salud (el COPREME continuará funcionando como uno de sus comités). La norma prevé el establecimiento de un comité, que, aunque numeroso33, no incluye otra vez a Essalud y sanidades de las fuerzas armadas. La presidencia se ejerce en forma alternada, un año el Jefe del IDREH y el siguiente el Presidente de ASPEFAM. La norma también determina ciertas consideraciones que deben ser tomadas en cuenta por el SINAPRES cuando apruebe las normas y procedimientos para la definición del número y distribución de campos clínicos. Establece como criterios para la prioridad en la distribución los siguientes: i) Las universidades públicas de la región, las universidades privadas de la región y las universidades públicas y privadas de las otras regiones integrantes de la macro-región; ii) Antigüedad de la institución formadora; iii) presencia de Profesores Ordinarios de la entidad formadora en la Sede Docente; iv) inversión en infraestructura dentro de la Sede Docente; y otros. Recientemente, el MINSA aprobó34, con el nombre de “Bases de cooperación docente asistencial entre el Minsa, Gobiernos Regionales y Universidades” normas más específicas sobre las condiciones que deben cumplir los acuerdos entre los establecimientos de salud y las universidades para las prácticas pre profesionales y residentado. Se establece que en cada Sede Docente debe constituirse un sub-comité responsable de la programación, supervisión y evaluación de este servicio. La programación debe determinar el número total de alumnos “en función de los procesos de evaluación y acreditación institucionales y de los campos clínicos” desarrollados por el SINAPRES, “con sujeción a la disponibilidad de recursos”. Existirán “convenios-marco” de una duración de cuatro años entre el Ministerio de Salud, el Gobierno Regional y las Universidades, que deben contar con la opinión favorable del IDREH. Cada dirección regional de salud, Instituto Especializado u Hospital formalizará Decreto Supremo 021-2005-SA, del 21 de octubre del 2005 Son once los miembros del Comité: el Jefe del IDREH, el Director General de Salud de las Personas del Minsa, el Director General de Gestión de Recursos Humanos del Minsa, un representante de las Direcciones Generales de Salud del país, un representante de los hospitales “Sedes Docentes”, el presidente de ASPEFAM, el presidente de la Asociación Peruana de Facultades y Escuelas de Enfermería, ASPEFEEM, el Presidente de la Asociación de Facultades y Escuelas de Obstetricia (ASPEFOBST), un representante elegido por un año entre las asociaciones representativas de las facultades y escuelas de Farmacia y Bioquímica, Odontología y Tecnología Médica, un representante de los estudiantes, perteneciente a una facultad de ciencias de la salud. 34 Resolución Suprema 032-2005-SA, publicada el 1-12-06 y 2-12-06 32 33 34 un convenio específico con una Universidad, por un plazo de tres años, renovables. En este caso, también será necesaria la opinión favorable del IDREH. Los convenios entre las Sedes Docentes Esta norma es un primer paso para la regulación de la docencia en servicio hacia el objetivo de poner la formación de recursos humanos en función de las necesidades y prioridades sanitarias del país. Se mantienen las instancias de participación y concertación entre los actores interesados en este servicio, pero se fortalece el rol del IDREH al dar a esta institución el dicho final para la aprobación de los convenios. • El SERUMS El Servicio Rural Urbano Marginal de Salud fue creado en 1981 por la ley 23330, con el fin de asignar a zonas rurales y de pobreza a nuevos profesionales graduados en “ciencias de la salud”. Los nuevos profesionales seleccionados son contratados por un año, y deben ser asignados a zonas no servidas adecuadamente. Este servicio no remunerado en zonas rurales y de pobreza a cargo de los nuevos profesionales no es obligatorio pero es un requisito indispensable para “ocupar cargos en entidades públicas, ingresar a los programas de segunda especialización profesional y recibir del Estado beca u otra ayuda equivalente para estudios o perfeccionamiento.” Además, los participantes del SERUMS reciben una bonificación por haber prestado servicios en zona de frontera o de menor desarrollo según una categorización de establecimientos aprobada por el Ministerio de Salud35. La bonificación consiste en un puntaje adicional para los concursos para ingresar a la carrera pública o para los Programas de Segunda Especialización.36 Por todo ello, este programa tiene una alta demanda de parte de los graduados. La sede central del Ministerio de Salud determina cada año, según la disponibilidad presupuestal, el número de vacantes para todo el país. Este año se ha previsto un total de 1,610 plazas37, que serán sorteadas entre los postulantes a nivel nacional. Existen iniciativas para sustituir el sorteo por exámenes: “tiene que haber un programa de incorporación de los mejores profesionales formados en las universidades peruanas a través de verdadero examen, un examen para la incorporación”38. El sorteo como mecanismo de Artículo 45 del Reglamento SERUMS aprobado por Decreto Supremo 00-97-SA Los establecimientos son clasificados en Categorías A, B, C y D, para las que corresponden bonificaciones de 15, 10, 5 y 0 puntos respectivamente. 37 892 para centros del Minsa, 543 para EsSalud, 233 para Sanidades de las Fuerzas Armadas y de la Policía Nacional y 32 de instituciones privadas. 38 Augusto Meloni Navarro. Regulación en grupos profesionales y técnicos a nivel del sector salud. IDREH, 2005 35 36 35 asignación de las plazas no permite utilizar el SERUMS como un instrumento para elevar la exigencia académica de los profesionales admitidos al sector público. En ausencia de un sistema que permita regular a las universidades, el examen como requisito para ingresar al SERUM es una buena opción, aunque incompleta, de regulación. No sólo se establecería una valla de calidad para ingresar al sector público (no debe olvidarse que las plazas son remuneradas, la mayor parte con recursos públicos), sino también se crearía un medio de información para los estudiantes y alumnos acerca de la calidad que brindan las universidades. • La segunda especialidad Diversas leyes especiales de carrera hacen referencia a la segunda especialización39, pero sólo está regulada y en funcionamiento la segunda especialización de médicos. Estos estudios no son obligatorios, pero es una vía de ingreso a la carrera pública abierta por la Ley de trabajo médico: “la segunda especialización también implica acceso al Escalafón y su asignación se efectuará de acuerdo a los requerimientos de los centros asistenciales”40. Por ello, también existe una alta demanda por parte de los profesionales para participar en los estudios de especialización. En el año 2005 se programaron 943 plazas para más de 2,400 médicos egresados. Según la definición de las normas41, los médicos residentes son profesionales que realizan estudios de post grado “bajo la modalidad de docencia en servicio en las instituciones autorizadas como sedes de Residentado Médico”. La segunda especialización de los médicos es regulada a nivel nacional por el Comité Nacional de Residentado Médico (Conareme), de acuerdo a las Normas Básicas del Sistema Nacional de Residentado Médico42 y los convenios que celebran los establecimientos de salud con las Universidades (aprobados por resolución suprema del MINSA). El Conareme es actualmente presidido por el Presidente de ASPEFAM43 y la secretaría técnica funciona en el local de esa institución. El Conareme es competente para aprobar las disposiciones complementarias y procedimientos que permitan la aplicación de las Normas Básicas del Sistema Nacional de Residentado Médico y formular las recomendaciones relativas al planeamiento curricular en las diversas especialidades. 39 Hacen referencia a la especialización: la ley del trabajo del cirujano dentista, la ley del trabajo de la Enfermera, la Ley de trabajo de la obstetriz y la Ley del tecnólogo médico. Existen cursos de especialización para enfermeras y obstetrices que está siendo impulsados casi exclusivamente por las entidades formadoras. 40 Ley del trabajo médico, decreto legislativo 559, artículo 15. 41 El Residentado está regulado por el Decreto Supremo 008-88-SA, modificado por la Resolución Suprema 018-2004-SA 42 Integrado por funcionarios del sector salud y representantes de las facultades de medicina, de las instituciones donde se realizan programas de Residentado médico y del Colegio Médico. 43 Las instituciones miembros del Comité son: ASPEFAM, IDREH, Ministerio de Salud, Sanidad Naval, Sanidad Fuerza Aérea, Sanidad Militar, Sanidad Policial, Essalud, Colegio Médico, Asamblea Nacional de Rectores, Universidades que cuentan con facultades de medicina: Villarreal, San Marcos, San Antonio Abad, de Ica, San Agustín, Católica Santa María, Cayetano Heredia, San Martín de Porras. 36 De acuerdo con sus atribuciones, el Conareme autoriza las sedes de Residentado y aprueba en cuadro general de vacantes disponibles en cada sede, buscando el consenso entre las propuestas presentadas por las instituciones prestadoras y las universidades. Cada año se convoca un concurso para graduados que ya hayan cumplido con el servicio SERUMS. Existen varios tipos de vacantes: las “libres”, a las que pueden postular los profesionales que no trabajan para una institución del sector público; las de “destaque”, ofrecidas a los médicos que ya tienen vínculo laboral con el Estado; y las “cautivas” que sólo pueden ser ocupadas por médicos que pertenecen a la Sanidad de las Fuerzas Policiales y Militares. Las vacantes “libres” pueden estar financiadas por el propio establecimiento o por el sector privado (una universidad) a través de una beca. La decisión del número y tipo de vacantes se toma al interior del Conareme, tomando en cuenta las pretensiones de los comités hospitalarios o de servicios de salud y de las principales universidades. Los seleccionados suscriben contratos temporales de hasta tres años, una figura creada por el Reglamento del DL 27644. Deben también matricularse en una de las universidades autorizadas que ofrece el post grado y cumplir labor académica y de servicio. Transcurrido el tiempo de formación, estos profesionales obtienen su grado de especialización. Si el residente ocupó una “vacante libre” y el establecimiento lo desea y tiene recursos propios, continuará la relación con el profesional en el régimen de “contratado-276” o en la modalidad de SNP hasta que se formalice su nombramiento. De esta manera, en la práctica, la especialización se ha convertido en una etapa casi obligatoria para que los médicos ingresen a la carrera directamente a establecimientos de mayor complejidad del sector público. El CONAREME es el encargado de regular todos lo concerniente al residentado médico y el IDREH uno de sus principales actores en materia de conducción. El MINSA y Essalud son los principales financiadores directos de las plazas, pero las Universidades son las principales decisoras en el número y tipo de especialidades. Este es otro aspecto de disonancia entre las necesidades y demandas de los servicios con los intereses de las Universidades y las demandas de los médicos por especialidades que pueden ser rentables pero no estrictamente necesarias para los ámbitos descentralizados. Dado que es el Estado quien financia el costo del residentado, este mecanismo, a través de la definición del número y perfiles de las vacantes, podría ser también utilizado para Los seleccionados que ya se están desempeñando en el sector salud como nombrados son “destacados” por su lugar de origen, que le continúa pagando la remuneración. Al finalizar el programa, éstos deben regresar a su lugar de origen por un tiempo similar al de su formación. (artículo 16 de RS 018-2004-SA) 44 37 orientar la formación de médicos hacia las necesidades definidas por las políticas nacionales de salud. La reciente aprobación de la Resolución Suprema 032-SA, reseñada en el punto referido a las prácticas pre profesionales, también es de aplicación al residentado. ES de esperar que esta norma constituya también en ese caso el primer paso para regular de manera más efectiva este servicio. 3.1.3 Conclusiones sobre las posibilidades de regulación de la oferta y la calidad de la formación El marco legal sobre la educación superior técnica permite al Minsa/Idreh, en coordinación con la Dinestt del Minedu, participar en la planificación, regulación y supervisión. La participación del sector salud en el proceso de revalidación de IST, que actualmente se encuentra detenido, podría contribuir a neutralizar la resistencia que el cierre de los centros educativos deficientes genera entre alumnos, padres de familia y opinión pública en general, alentada por los promotores y propietarios de tales instituciones. En el ámbito universitario, la legislación no ofrece espacio alguno para la planificación, regulación y menos aún la supervisión de la formación. Sin embargo, en el área de la salud, el IDREH y el MINSA pueden aprovechar cuatro canales existentes para, previa reforma, promover una mayor exigencia y competencia profesional y para orientar la oferta hacia las necesidades establecidas por la política nacional de salud. En la regulación de esas instancias ha primado la más conciliación de intereses diversos (asociación de universidades, facultades de medicina y otras, públicas y privadas, establecimientos de salud) que la búsqueda de la calidad de los recursos humanos y la congruencia con las políticas nacionales de salud. En estas instancias, el sector, a través del MINSA/IDREH, debe fortalecer su rol regulador por ser el responsable de las políticas nacionales de salud y de recursos humanos. 38 3.2. Los regímenes laborales en el sector salud 3.2.1 El régimen de carrera administrativa (DL 276: Ley de Bases de la Carrera Administrativa) El personal asistencial y administrativo del sector salud al que se le denomina “nombrado” está incluido en la carrera pública regulada de manera general por el Decreto Legislativo 27645. Dentro de esa carrera, al personal profesional se le aplica la ley 2353646 y otras leyes especiales para cada profesión. En el texto legal, el régimen de carrera es un sistema jerarquizado al que los servidores deberían ingresar, previo cumplimiento de requisitos y a través de un concurso público, al nivel más bajo del grupo ocupacional correspondiente para ir ascendiendo a lo largo de su vida profesional, durante la cual gozan de estabilidad en su puesto de trabajo. El DL 276 establece tres grupos ocupacionales: Profesionales, Técnicos y Auxiliares. Los primeros deben contar con título profesional o grado académico reconocido por la ley universitaria. Los Técnicos son servidores con formación superior incompleta o capacitación tecnológica. A los Auxiliares se les exige educación secundaria solamente. La pertenencia a uno de los tres grupos ocupacionales no está dada por el solo hecho de tener un título o diploma. El servidor debe haber postulado expresamente para ingresar en él. Por eso es factible que un servidor que cuenta con título universitario se desempeñe como Auxiliar. Las leyes especiales Los profesionales del sector salud llamados “nombrados” se encuentran dentro de la carrera administrativa del DL 276 pero son beneficiados por las normas especiales que se empezaron a dar a partir de 1982. La primera fue la Ley 23536, que inicialmente comprendía sólo a los profesionales que prestaban servicios asistenciales, pero la Ley 2372847 incluyó a todos los profesionales del sector según la siguiente definición: “… están comprendidos todos los “Profesionales del Campo de la Salud dedicados a funciones técnicas, administrativas, asesores y docentes a tiempo completo en los Órganos Centrales y Regionales, Alta Dirección de los Ministerios o Instituciones Públicas e IPSS”. 48 45 El Decreto Legislativo 276, Ley de Bases de la Carrera Administrativa del Sector Público, sustituyó en 1982 a la ley de Escalafón y Servicio Civil, Ley 11377, que se aplicaba a todos los servidores públicos. Esta ley es conocida como la “ley de carrera” 46 La ley 23536, del 24/12/82, “Ley Carrera de Profesionales de la Salud” 47 Del 6/12/83 48 Segundo párrafo del artículo 2° de la ley 23728 39 Posteriormente se aprobaron leyes especiales para varias de las doce profesiones (denominadas “líneas de carrera”)49 que contienen beneficios adicionales específicos.50 La primera fue la del trabajo médico (DL 559), norma que se aplicó parcialmente, pues, aunque fue aprobada en 1990, se reglamentó 11 años después. A partir del 2002 se suceden leyes para enfermeras (27669), obstetrices (Ley 27853), odontólogos (Ley 27878) y tecnólogos médicos (Ley 28456). Cabe señalar que estas leyes especiales están diseñadas para ser de aplicación a todo el universo de los profesionales comprendidos aunque se desempeñen en el sector privado51, pero el mayor impacto se ha manifestado en el sector público. Por su parte, los Técnicos y Auxiliares obtuvieron también una ley especial (Ley 28561)52. Tabla 3.3 Regulación de los Grupos Ocupacionales y profesiones dentro de la Ley de Carrera Pública Grupos Ocupacionales Profesionales: Título universitario Clases dentro de un Grupo Ocupacional Leyes de Profesiones especiales Profesionales de la salud Ley 23536 (12/82) Aplicable a todos los: Ley del Trabajo Médico DL 559 (marzo 90) • Médico Cirujano • Cirujano Dentista • Químico Farmacéutico • Obstetriz • Enfermero • Tecnólogo médico • Sólo si son asistenciales: o Médico Veterinario o Biólogo o Sicólogo o Nutricionista o Ingeniero Sanitario o Asistenta Social Otros Profesionales: sólo 276 Ley del trabajo de la enfermera Ley 27669 (febrero 02) Ley del trabajo de la obstetriz Ley 27853 (octubre 02) Ley del trabajo del cirujano dentista Ley 27878 (diciembre 02) Ley del trabajo del tecnólogo médico Ley 28456 (enero 05) 49 Según el Artículo 6° de la Ley 23536, estas profesiones de la salud son las siguientes: Médico Cirujano, Cirujano Dentista, Químico Farmacéutico, Obstetriz y Enfermero. Además, se incluyen las siguientes profesiones, sólo si laboran en el campo asistencial de la Salud Pública: Médico Veterinario, Biólogo, Sicólogo, Nutricionista, Ingeniero Sanitario, Asistenta Social. Posteriormente se incluyó como profesión al tecnólogo médico. 50 Ver el Anexo que contiene un cuadro comparativo de beneficios 51 En “lo que no fuera incompatible con el régimen laboral privado”, según el texto que se repite casi de manera uniforme en todas ellas. 52 Esta ley comprende a técnicos y auxiliares que desarrollan actividades en los servicios de Enfermería, Obstetricia, Laboratorio, Farmacia, Rayos X, Medicina Física y Rehabilitación, Nutrición, Odontología y cualquier otro servicio asistencial del sector salud. 40 Técnicos: Estudios técnicos Auxiliares Asistenciales: Ley 28561 Otros: sólo DL 276 Asistenciales: Ley 28561 Otros: sólo DL 276 A continuación se examinan los aspectos más importantes del régimen de carrera en el sector salud: el ingreso, la estructura de la carrera, los ascensos, los cambios de grupo ocupacional o línea de carrera, las evaluaciones del desempeño, la asignación en el puesto y movilidad horizontal, remuneraciones, jornada laboral y beneficios, procesos disciplinarios y término de la carrera. En cada uno de los rubros, se examina primero la normativa general, el DL 276 y las normas modificatorias y luego las especificaciones contenidas en las leyes de carrera. Ingreso a la carrera De acuerdo a las leyes y reglamentos, el ingreso a la carrera por nombramiento a cualquier grupo ocupacional se realiza previo concurso. Así lo dispone el DL 276, que establece como uno de los requisitos para el ingreso “presentarse y ser aprobado en el concurso de admisión”.53 Asimismo, la Ley de Carrera de Profesionales de la Salud, Ley 23536, hace referencia al concurso para el ingreso a la carrera54, lo que es ratificado por la ley del Médico Cirujano. La evaluación está a cargo de “la entidad que corresponda”55. La Ley Marco del Empleo Público ha ratificado como norma general para todo el sector público el concurso, excepto para los funcionarios de libre remoción, empleados de confianza y un porcentaje limitado de “directivos”56. También según esta norma, el concurso es convocado y conducido por cada entidad pública. A diferencia del sector educación, en donde la ley de carrera docente fomentaba el ingreso por las zonas más apartadas57 para después de unos años movilizar al personal a zonas urbanas a través de reasignaciones (política que no se cumplió en la práctica, sin embargo), las normas del sector salud no establecen el ingreso obligatorio a través de zona rural. Sólo DL 276, artículo 12, literal d). Ley 23536, artículo 10. 55 Reglamento de Ley 23536 56 Según la nueva clasificación que entrará en vigencia una vez que se aprueben las leyes complementarias de esta ley, el personal del sector público será: Funcionario Público (son las autoridades de elección popular directa, los funcionarios de nombramiento y remoción regulados por ley especial y los funcionarios de libre nombramiento y remoción); Empleado de confianza; y Servidor Público. Este último grupo se clasifica en Directivo Superior, Ejecutivo, Especialista y de Apoyo. 57 El artículo 34 de la Ley 24029 establece que se ingresa por nombramiento en el primer nivel en “zonas rurales o urbanas de menor desarrollo relativo” 53 54 41 la Ley del Médico Cirujano señala que el ingreso de los médicos se realiza “en los establecimientos de salud de menor complejidad”58. En cuanto a la oportunidad del ingreso, el reglamento del DL 276 dispone que dos veces al año se convoque a concurso de ingreso a la Administración Pública. Las instituciones deberían determinar las plazas vacantes y designar una Comisión de Concurso (con la Oficina de Personal como secretaría técnica) para evaluar postulantes y resolver los reclamos por los resultados. Ninguna de estas disposiciones (ingreso por concurso convocado periódicamente para las plazas de establecimientos de menor complejidad) se ha cumplido con regularidad desde la vigencia de estas normas. Año a año, las leyes de presupuesto incorporaron normas de austeridad que restringían los nombramientos. Durante algunos años, las plazas vacantes del sector salud sólo podían ser cubiertas previa autorización del Ministerio de Economía y Finanzas. Esto, entre otros factores que se analizan más adelante, contribuyó a la utilización de otras modalidades de ingreso de personal. La ley de presupuesto para el ejercicio 2005 permitió el nombramiento de personal profesional y asistencial en el sector salud, pero bajo ciertas condiciones, establecidas por la Ley General del Sistema Nacional de Presupuesto. Sólo procede el nombramiento cuando existe plaza presupuestada, y previa opinión favorable de la Oficina de Presupuesto de la Unidad Ejecutora respectiva.59 Si la entidad considera que se requiere personal adicional al presupuestado, el titular de la entidad, previa opinión favorable de su Oficina de Presupuesto sobre la viabilidad presupuestal, propone las modificaciones al Presupuesto Analítico de Personal (PAP)60 para ser autorizadas en el presupuesto del siguiente ejercicio. Formalmente no existe prohibición para nuevos nombramientos, pero es raro que se autorice el incremento de plazas. Lo que ha ocurrido en la práctica es que las plazas presupuestadas se mantuvieron sin mayor alteración y el incremento de personal se canalizó a través de otras modalidades. En los establecimientos de menor complejidad se recurrió a los contratos SNP financiados por el Programa de Salud Básica para Todos o el PAAG, o al régimen laboral privado en el caso de los CLAS (ver puntos 3 y 5). Además, debe considerarse que antes de convocar a Artículo 15° del DL 559 Tercera Disposición Transitoria de la ley 28411, Ley General del Sistema Nacional de Presupuesto. Se entiende por plaza presupuestada “el cargo contemplado en el Cuadro para Asignación de Personal (CAP) que cuente con el financiamiento debidamente previsto en el Presupuesto Institucional dentro del Grupo Genérico de Gasto vinculado al concepto de personal y obligaciones sociales, conforme al Presupuesto Analítico de Personal” (Numeral 3 de la segunda disposición transitoria de la Ley General del Sistema Nacional de Presupuesto) 60 Numeral 1 y 2 de la segunda disposición transitoria de la Ley General del Sistema Nacional de Presupuesto. 58 59 42 un concurso de ingreso las entidades deben realizar procesos internos para resolver solicitudes de cambio de grupo ocupacional y reasignaciones. Por todo ello, los concursos anuales para incorporación de personal al régimen de carrera han sido muy raros. El ingreso de los médicos En el caso específico de los médicos, debe considerarse el Residentado como vía de ingreso a la carrera, pues la Ley de trabajo médico abre la posibilidad de ingreso sin concurso a través de la Segunda Especialización: “la segunda especialización también implica acceso al Escalafón y su asignación se efectuará de acuerdo a los requerimientos de los centros asistenciales”61. Según la definición de las normas62, los médicos residentes son profesionales que realizan estudios de post grado “bajo la modalidad de docencia en servicio en las instituciones autorizadas como sedes de Residentado Médico”. Como se ha explicado en la sección anterior, la segunda especialización es regulada por el Comité Nacional de Residentado Médico (Conareme)63, que autoriza las sedes de Residentado y aprueba en cuadro general de vacantes disponibles en cada sede. La selección se realiza por concurso. Los seleccionados suscriben contratos temporales de hasta tres años, una figura creada por el Reglamento del DL 27664. Deben también matricularse en una de las universidades autorizadas que ofrece el post grado y cumplir labor académica y de servicio. Transcurrido el tiempo de formación, estos profesionales obtienen su grado de especialización. Si el residente ocupó una “vacante libre” y el establecimiento lo desea y tiene recursos propios, continuará la relación con el profesional en el régimen de “contratado-276” o en la modalidad de SNP hasta que se formalice su nombramiento. De esta manera, en la práctica la especialización se ha convertido en una etapa casi obligatoria para que los médicos ingresen a la carrera directamente a establecimientos de mayor complejidad del sector público. Estructura de la carrera El DL 276 establece una estructura de carrera distinta para cada grupo ocupacional. Para los Profesionales, estableció ocho niveles; para los Técnicos, diez y para los Auxiliares, Ley del trabajo médico, decreto legislativo 559, artículo 15. El Residentado está regulado por el Decreto Supremo 008-88-SA, modificado por la Resolución Suprema 018-2004-SA 63 Integrado por funcionarios del sector salud y representantes de las facultades de medicina, de las instituciones donde se realizan programas de Residentado médico y del Colegio Médico. 64 Los seleccionados que ya se están desempeñando en el sector salud como nombrados son “destacados” por su lugar de origen, que le continúa pagando la remuneración. Al finalizar el programa, éstos deben regresar a su lugar de origen por un tiempo similar al de su formación. (artículo 16 de RS 018-2004-SA) 61 62 43 siete. Estos niveles de carrera se superponen en una escala de 14 niveles remunerativos. La Ley 23536 estableció para los Profesionales una estructura de nueve niveles, que debía ser reglamentada para cada una de las distintas profesiones según “la formación profesional, calidad de atención y relación de dependencia profesional”. El puntaje de la profesión de médicos cirujanos es el máximo: 100 por formación profesional (por cursar 14 semestres académicos); 100 por el nivel de complejidad; y 100 por dependencia (por tener autonomía absoluta). Para las enfermeras se estableció una carrera de cinco niveles, que se iniciaba en el cuarto y terminaba en el octavo nivel. Las leyes especiales también introdujeron disposiciones sobre la estructura en cuanto a número y el tiempo mínimo de permanencia en cada nivel para cumplir con el requisito de antigüedad para el ascenso. Se aplica la ley más específica. Tabla 3.4 Estructura de las carreras profesionales Grupo Número de Niveles Tiempo mínimo de permanencia en cada nivel Profesional • Otros 276 8 3 • Ley 23536 4 • Médicos Variable según profesión 5 • Enfermeras 8 3 • Obstetrices 5 5 • Dentistas 5 5 8 3 10 7 2y3 2,3 y 4 • Tecnólogos Técnicos Auxiliares 5 Ascensos Según el texto de la ley, el ascenso a niveles superiores no es automático. Además del transcurso de tiempo, el servidor debe cumplir requisitos en cuanto a su calificación profesional y competir en un concurso interno para las vacantes que se abran. La Ley 23536 especificó los criterios de evaluación para el ascenso: calificación profesional, evaluación personal, experiencia en el trabajo y tiempo mínimo de permanencia en el nivel de carrera. El reglamento de esta ley dispone que cada año se realice un Concurso de Ascenso, “siempre que exista la vacante y la disponibilidad presupuestal. Cabe señalar que la carrera es por niveles y no por cargo; por ello, los ascensos no implican necesariamente un cambio de función. 44 Sin embargo, estas regulaciones no se aplicaron nunca desde que fueron aprobadas. Las leyes de presupuesto no prohibieron explícitamente los ascensos, pero los impedían. Las normas requieren que cualquier reajuste o incremento remunerativo sea autorizado por decreto supremo del Ministerio de Economía y Finanzas. Dado que los ascensos implican un incremento remunerativo, éstos deberían ser autorizados por el MEF65. Los incrementos remunerativos han sido tradicionalmente aprobados o para mantener el poder adquisitivo en épocas de inflación o como respuesta a presiones gremiales. Así, se acumularon muchos años de “congelamiento”, lo que fue parte de los reclamos sindicales de los últimos cuatro años. “Descongelamiento”: ascensos por antigüedad El Reglamento de la ley del trabajo médico, aprobado en julio del 200166 resolvió el problema del “congelamiento de la carrera” con el ascenso automático. La primera disposición transitoria ordenó la incorporación de los médicos al escalafón de la carrera tomando en consideración solamente el tiempo de servicio acreditado a julio del 2001: Tabla 3.5 Ascensos de médicos por antigüedad Niveles Nivel 1 Nivel 2 Nivel 3 Nivel 4 Nivel 5 Tiempo Hasta cinco años de servicios de 5 años un día, hasta diez años de 10 años un día, hasta quince años de 15 años un día, hasta veinte años más de 20 años Cabe notar que la ley del trabajo médico, aprobada en 1990, incluyó también una disposición transitoria parecida, por la cual se incorporó al escalafón a los médicos según sus años de servicios. Y años antes, la ley 23536 de carrera de profesionales de salud, de 1983, había incluido una disposición similar (“Por ésta única vez los profesionales de la salud serán ubicados en Escalafón en función a su tiempo de servicios, en un lapso no mayor de 60 días”). Esto indica que también en los años setentas y ochentas los ascensos estuvieron “congelados”.67 Las directivas a través de las cuales el MEF instruye a todos los organismos del sector público sobre cómo formular el presupuesto anual, indican que en materia de remuneraciones, las previsiones para el siguiente año deben formularse sobre la base de la planilla de junio. 66 Decreto Supremo 024-2001-SA 67 Este proceso también se hizo con las enfermeras: el DS 006-2004-SA (29-4-2004) dispuso por única vez la incorporación “en los niveles remunerativos de carrera” a las enfermeras nombradas o contratadas dentro de la Ley N° 23536 tomando en consideración sólo los años de servicios. Y también se realizará con las obstetrices. 65 45 Parecida situación se presentó con los enfermeros, debido a que la Ley de Trabajo de la Enfermera(o), modificó la escala de la carrera de esta profesión. Antes de esta ley, los enfermeros se sujetaban a la escala establecida por la Ley 23536 (desde el nivel IV hasta el nivel VIII), lo que se cambió por los ocho niveles más altos del DL 276. Para adecuar los niveles de los enfermeros en funciones a la nueva normativa, el Decreto Supremo N° 0062004-SA68 dispuso la incorporación de los enfermeros nombrados en los niveles remunerativos de carrera tomando en consideración “por única vez” sólo los años de servicios acumulados hasta esa fecha, según la siguiente tabla: Tabla 3.6 Ascensos de enfermeros por antigüedad Niveles anteriores (Ley 23536) IV V VI VII VIII Equivalencia a Nuevos niveles 10 11 12 13 14 Tiempo de servicios hasta 5 años entre 5 y 10 entre 10 y 15 entre 15 y 20 más de 20 Los dentistas también fueron ascendidos a través de un proceso similar. El reglamento de la ley del trabajo de los dentistas69 dispuso adecuar los niveles remunerativos de los dentistas “por única vez en función al tiempo de servicios”. Por su parte, el Reglamento de Ley del trabajo de las obstetras dispuso la creación de una comisión especial en cada unidad ejecutora para adecuar los niveles de carrera de estas profesionales. En este caso se estableció que la adecuación debía tomar en cuenta “el tiempo de servicios, calificación profesional y evaluación del desempeño”. Sin embargo, las presiones gremiales por la ubicación sin evaluación “por una única vez”70 resultaron en la expedición de un decreto supremo que elimina el proceso de evaluación71. Las normas sobre tecnólogos médicos no traen ninguna disposición acerca de reubicación en niveles. 68 29 de abril de 2004 Decreto Supremo 016-2005-SA El Comunicado del Colegio de Obstetrices del Perú 028-CN-COP-2004 informa a los afiliados con mucho detalle acerca de todas las gestiones realizadas. En: www.colegiodeobstetricesdelperu.org/com/com028.htm (revisado el 10-7-05) 71 Decreto Supremo 004-2005-SA, publicado el 13 de enero del 2005 69 70 46 El procedimiento regular para los ascensos Superados los procesos extraordinarios de adecuación de los niveles, se supone que entrarán en vigencia las regulaciones sobre el ascenso de profesionales, a menos que una norma presupuestaria suspenda los ascensos. El Reglamento de la ley del trabajo médico desarrolla este proceso y dispone que en cada establecimiento deba constituirse un comité de ascensos encargado de establecer la lista de médicos aptos para el ascenso. Estos comités deben reunirse en marzo de cada año y están integrados por dos representantes de la Dirección del establecimiento y un representante del “Cuerpo médico donde lo hubiere”. Igual disposición se repite en el reglamento de la ley de obstetrices. El reglamento de la ley del trabajo médico desarrolla algunos criterios que se deben tomar en cuenta para el ascenso: tiempo de servicio (35%), calificación profesional (35%) y evaluación (30%). Los médicos deben obtener un puntaje mínimo de setenta puntos para ascender. Según el reglamento de la ley de carrera administrativa, la calificación profesional representa el potencial laboral, y se expresa en los estudios de formación, la capacitación y la experiencia, lo que implica una valoración de los títulos y certificados que acrediten la participación en cursos, trabajo en docencia, producción científica, publicaciones y distinciones. Así, mientras el criterio más importante para el ascenso es la antigüedad, el desempeño sólo pesa un 30%. Cambio de grupo ocupacional y de línea de carrera Otra forma de moverse en la carrera es el “Cambio de Grupo Ocupacional”, lo que es posible cuando el servidor ingresó a un grupo ocupacional inferior pero contaba con (o ha obtenido posteriormente) un título que lo califica para un grupo más elevado (profesionales que ocupan plaza de técnicos o técnicos que ocupan plaza de auxiliares). El reglamento del DL 276 establece condiciones y requisitos para que proceda esta medida: “se efectúa teniendo en consideración las necesidades institucionales y los intereses del servidor. Procede a petición expresa, previa existencia de vacante en el nivel al cual se postula“72. Se aprecia que no es obligatorio para la administración pública aceptar todas las solicitudes de cambio de grupo ocupacional. Primero debe existir una vacante, y luego debe realizarse una evaluación del solicitante, en la que se considera el tiempo de permanencia en su nivel de carrera, su capacitación y su desempeño laboral. Igualmente, existen profesionales de una línea de carrera que ocupan plazas que corresponden a otra profesión (enfermeras que han estudiado medicina, por ejemplo). 72 Reglamento DL 276, artículo 60 47 Por la misma razón de que los ascensos estuvieron restringidos durante más de una década, los cambios de grupo ocupacional y cambios en la línea de carrera también estuvieron prohibidos por las leyes de presupuesto. Según el Director Ejecutivo de Recursos Humanos, existen numerosos servidores que se encuentran ocupando plazas que corresponden a un grupo ocupacional inferior o a una carrera diferente, lo que ha ocasionado presiones gremiales. El reciente Decreto Supremo 018-2005-SA, que fue parte de las respuestas del Poder Ejecutivo a la huelga de enfermeras, ha autorizado la implementación de plazas en el Presupuesto Analítico de Personal para hacer posible estos cambios. Entre los requisitos y condiciones que ha previsto este reglamento, sin embargo, no figura una evaluación del desempeño profesional. Para el grupo Profesionales, basta contar con un título o grado reconocido por la Ley Universitaria, estar habilitado por el colegio profesional y haber efectuado el SERUMS. Para Técnicos, se exige un Diploma o Certificado que “acredite la formación técnica, concordante con lo dispuesto en el DS 0398-ED”. Evaluaciones del desempeño El Decreto Legislativo 276 y la ley de carrera de profesionales de la salud señalan que el personal está sujeto a evaluaciones periódicas, y se refieren a éstas como un procedimiento inscrito dentro del sistema de ascensos. Así, el artículo 19 del DL 276 señala que “Periódicamente y a través de métodos técnicos, deberán evaluarse los méritos individuales y el desempeño en el cargo, como factores determinantes de la calificación para el concurso de ascenso”. La ley de carrera de profesionales de la salud define la evaluación (artículo 18) como “el proceso integral sistemático y continuo de apreciación valorativa de las actitudes y rendimientos del profesional, según lo determine el reglamento”. El reglamento de esta ley va más allá y atribuye una consecuencia mayor a la evaluación: “El servidor que en dos semestres sucesivos no alcance puntaje aprobatorio en el proceso de evaluación será separado de la carrera por insuficiencia profesional” (artículo 51), pero esta disposición nunca ha sido aplicada. Por otro lado, las leyes especiales de las profesiones de la salud, cuando se refieren a evaluaciones solo lo hacen en relación a los procesos de ascenso. El Reglamento de la ley del trabajo médico establece el procedimiento de evaluación. Se indica que está a cargo del jefe inmediato superior y que el resultado podrá ser impugnado ante el Comité de Evaluación (constituido por dos representantes del establecimiento y uno de los médicos). Igual disposición contiene el reglamento de la ley de obstetrices. En la práctica, según información obtenida en la entrevista con el Director Ejecutivo de Recursos Humanos, en los establecimientos de salud se realizan evaluaciones semestrales de desempeño laboral según lo dispuesto por la RM 386-91-SA. Las realizan los jefes inmediatos y son ratificadas o variadas por el superior del establecimiento. En su opinión, 48 estas evaluaciones no reflejan la aplicación de criterios objetivos; los superiores cambian con facilidad las evaluaciones de los jefes inmediatos, ya sea por amistad o para evitar problemas. Por todo ello, las evaluaciones que se realizan actualmente no serían de mayor utilidad. La Jefa de Recursos Humanos del Hospital Regional de Cusco comentó que en su institución todos los servidores se ponen a la defensiva frente a las evaluaciones porque las asocian con persecución y con los despidos de la década del 9073. Por eso a los jefes inmediatos no les gusta hacerlas y no las hacen: “todo lo arreglan entre ellos”. El Director de Recursos Humanos de Bagua/Chachapoyas manifestó que no se hacían evaluaciones en los establecimientos de la jurisdicción. En conclusión, las evaluaciones de desempeño no se realizan en todos los establecimientos; y cuando se realizan, no tienen mayor utilidad o consecuencias. Asignación en el puesto y movilidad horizontal en la carrera El acto por el cual se determinan las funciones que debe desempeñar un servidor nombrado se denomina “asignación”. A partir de esa asignación, el servidor se moviliza vertical (ascensos) y horizontalmente dentro de la administración pública. La movilización horizontal se da a través de diversas las figuras que a continuación se reseñan, definidas y reguladas por el DL 276: Tabla 3.7 Asignación al puesto y movilidad horizontal Acciones administrativas Definición Designación Desempeño de cargos directivos o de confianza Reubicación del servidor dentro de la entidad Desplazamiento permanente de una entidad a otra Rotación Reasignación Destaque Condiciones Al término del cargo, servidor regresa a sus funciones en la entidad de origen Requiere de consentimiento de servidor sólo si implica cambio del lugar habitual de trabajo. Procede en el mismo grupo ocupacional, sólo si existe plaza vacante no cubierta en el concurso de ascenso. Desplazamiento temporal a A pedido de la entidad de destino y del servidor otra entidad (justificado por razones de salud o unidad familiar). No debe exceder de un ejercicio presupuestal, pero puede renovarse. 73 El Decreto Ley 26093, de 1992, ordenó la realización de evaluaciones semestrales en todas las entidades del sector público. Los no aprobados en pruebas tipo examen de ingreso debían ser cesados por causal de excedencia. La norma se derogó en el 2001. Muchos fueron los despedidos que lograron posteriormente su reincorporación porque los despidos fueron considerados irregulares. 49 Desplazamiento simultáneo y Servidores deben ser un grupo ocupacional y permanente de dos servidores nivel de carrera iguales, la misma especialidad o realizar funciones en cargo compatibles o por acuerdo mutuo similares. Encargo Ocupación temporal de Sólo procede para funciones compatibles, con puesto en ausencia de titular nivel superior al servidor encargado. Comisión de Desplazamiento temporal: Para realizar funciones relacionadas al nivel de servicios máximo 30 días cada vez carrera, grupo ocupacional y especialidad. Transferencia Reubicación del servidor de Tiene carácter excepcional. Sólo por fusión, manera permanente desactivación, extinción o reorganización Permuta Hay que notar que toda acción administrativa que implique un cambio permanente del lugar de desempeño debe contar con el consentimiento del servidor, a excepción de la Transferencia y la Comisión de Servicios. Los reasignaciones y destaques merecen especial atención, pues son los mecanismos que permiten a los servidores “salir” de las zonas rurales. Hay mucha presión por parte de los profesionales por obtener su reasignación o destaque a zonas urbanas. Desde 1992 estas modalidades de desplazamiento de personal estuvieron restringidas. El Decreto Ley 25957 prohibió las reasignaciones y limitó el número de destacados al 5% del total del personal nombrado y contratado de cada entidad. El objetivo de esta medida era limitar el poder de decisión de las entidades públicas respecto de movimientos de personal que indirectamente ocasionaran la necesidad de nuevas contrataciones. Durante la década de los ochenta fue común que los servidores asignados a zonas apartadas obtuvieran su reasignación o destaque a zonas urbanas, en muchos casos gracias a influencias políticas y favores económicos. La restricción, sin embargo, no resolvió el problema de fondo –la falta de una política respecto de movimientos de personal que cautelara adecuadamente la provisión del servicio y la carrera del servidor- y, por ello, no hizo más que contener temporalmente las presiones. La ley 27557, de noviembre de 2001, eliminó las restricciones sin que hasta la fecha se haya aprobado una normativa que ordene los criterios y procedimientos para aprobar estas solicitudes. Las reasignaciones y destaques son aprobados por distintas instancias. Para Lima y Callao, se encuentra en vigencia la Resolución Ministerial 701-2004/Minsa, que delegó facultades en materia de acciones de personal. Las entidades que deciden sobre reasignaciones, rotaciones, permutas, destaques y comisiones de servicios dependen del nivel del funcionario involucrado: 50 Tabla 3.8 Delegación de facultades sobre acciones de personal en Lima y Callao Nivel del funcionario afectado De F-3 hacia arriba Igual o menor a F-2 Instancia de decisión Direcciones de Salud (DISAS) e institutos especializados Direcciones de las redes de salud y hospitales constituidos como unidades ejecutoras Para regiones no existe una regulación específica como la reseñada para Lima y Callao, pero, aparentemente, las regiones están tomando como referencia dicha resolución ministerial y la aplican. Las regiones no reciben mayores instrucciones y lineamientos para procesar las reasignaciones. A diferencia del sector Educación, el Ministerio de Salud no ha aprobado normativa reciente sobre estos procesos. La Directora de Recursos Humanos de la Diresa Cusco aplica una resolución ministerial de 1991, que aprobó el “Reglamento de Reasignaciones, Permutas y Rotaciones de los Trabajadores del Ministerio de Salud”. Esta norma establece como causas que justifican un pedido de reasignación: “el interés personal, unidad familiar, razones de salud y evacuación”. La eliminación de las restricciones para reasignaciones y destaques junto a la descentralización de las decisiones está alentando una mayor presión por parte del personal nombrado en zonas apartadas para obtener su traslado a zonas urbanas. De acuerdo a lo informado por la Directora de Recursos Humanos de la Diresa Cusco, en esa región existe un número importante de médicos nombrados en plazas de zonas rurales desde hace muchos años. Su reasignación a zonas urbanas se hizo más difícil a partir de la ley de nombramientos porque el efecto de esta norma fue el de copar las plazas urbanas con contratados. Así, muchos médicos obtuvieron su nombramiento sin haber pasado nunca por una zona apartada. Esto ocasionó mucho malestar entre los nombrados de zonas rurales, quienes reclaman y presionan por una solución. La Diresa designó una comisión (conformada por la asesoría legal de la Diresa, la Directora de Recursos Humanos, los jefes de personal de las redes y representantes de los servidores) que está estudiando el problema y, aparentemente, recomendaría una rotación masiva. Se ha determinado el número de médicos que desea su reasignación y el plan consistiría en nombrarlos en la ciudad progresivamente: cada año un 15%. Esta solución, sin embargo, requiere de la ampliación de nuevas plazas en la ciudad y del ingreso de nuevos contratados para las zonas apartadas. Según la funcionaria, la Región Arequipa se encuentra estudiando una medida similar. Por otro lado, en relación a los destaques, de acuerdo a lo referido por el Director Ejecutivo de Administración de Recursos Humanos del Ministerio, existe actualmente un número considerable de profesionales que se desempeña como destacado en zonas urbanas 51 y hasta en Lima y Callao, estando su plaza pagada en la región de origen. A las motivaciones conocidas que impulsan al personal a movilizarse hacia zonas más urbanas (mayores comodidades y oportunidades de educación para su familia e interés personal por superación en la carrera) se ha sumado una motivación económica, pues en las zonas urbanas los profesionales obtienen pagos superiores por “productividad”. Las presiones por “regularizar” los destaques ya se han puesto en marcha. Existe en el Congreso un proyecto de Ley que propone la reasignación automática de los servidores de los sectores salud y educación que se encuentren destacados por más de dos años. Jornada laboral, remuneraciones y beneficios • Jornada laboral El DL 276 no establece una jornada máxima para los servidores públicos, por lo que se aplicaba el principio general de la jornada de ocho horas diarias establecido en la Constitución. Leyes posteriores, aprobadas generalmente durante crisis fiscales para compensar de alguna manera a los servidores por el deterioro de sus remuneraciones, redujeron la jornada. En algún momento se fijó en 5 horas diarias. Actualmente, las entidades públicas consideran vigente el Decreto Legislativo 800, que la estableció en 7:45 horas cada día. La ley de las profesiones de la salud 23536 tampoco fijaba una jornada diferente. Fue su reglamento el que estableció la regla de las “36 horas semanales, 150 horas al mes”, incluyéndose en este número las guardias diurnas y nocturnas La ley del médico cirujano, DL 559, precisó para esta profesión el beneficio de la jornada reducida: seis horas diarias de corrido, equivalentes a 36 semanales o 150 mensuales. Las leyes de enfermeras y obstetrices repiten la regla de las 36 horas semanales, y la de los dentistas copian la de los médicos. La de los tecnólogos hacer referencia a la norma general de las profesiones de la salud. Actualmente, todos los servidores asistenciales del sector salud nombrados en el régimen del DL 276 se sujetan a la jornada de 6 horas diarias, 36 semanales o 150 mensuales. En la práctica su jornada es mayor, pues todos tratan de ser asignados a guardias diurnas y nocturnas, que son pagadas por separado, como se examina más adelante. La jornada diaria (regular más guardias) no puede exceder de doce horas, salvo situaciones extraordinarias. • Remuneraciones El régimen remunerativo de los trabajadores administrativos y asistenciales del sector salud se enmarca en el sistema establecido por el DL 276, que contiene un capítulo denominado “Sistema Único de Remuneraciones”. Además, las leyes especiales de carrera reconocen 52 beneficios adicionales a los reconocidos por el DL 276. Por otro lado, se han otorgado complementos y retribuciones remunerativos de distinta modalidad que han buscado mantener o elevar el poder adquisitivo del personal. En esta sección se presenta los conceptos remunerativos y otros pagos que reciben los servidores asistenciales del sector salud. Como ocurre en todo el sector público, el régimen de remuneraciones es complejo y poco transparente. Está formalmente vigente la estructura creada por el DL 276, pero con numerosas modificaciones y añadiduras. El “Sistema Único de Remuneraciones” (SUR) tenía como principios más importantes la homologación y la retribución por antigüedad, pero el “sistema único” no estuvo en plena vigencia nunca. La vocación por la “homologación” fue obstaculizada por la dispersión de remuneraciones que ya existía antes de la expedición del DL 276, y luego la hiperinflación y la crisis fiscal obligaron a la adopción de medidas que lo desordenaron aún más. La necesidad de incrementar las remuneraciones sin multiplicar el gasto fiscal por efecto del aumento de conceptos atados al básico (como la personal, por ejemplo) y por efecto de la nivelación con las pensiones del régimen del decreto ley 20530, determinó que se instalara la práctica de otorgar asignaciones, bonificaciones y demás conceptos de diverso tipo y naturaleza. Como resultado de ello, en la estructura de la remuneración que percibe el trabajador las asignaciones, incrementos y demás pesan más que los conceptos originalmente diseñados por el DL 276 y los previstos por las leyes especiales. Una buena parte de los ingresos de los servidores públicos no está afecta a impuestos y aportes a la seguridad social. Por otro lado, las leyes especiales de carrera disponen beneficios adicionales que en algunos casos son similares y en otros muy distintos (ver cuadro comparativo). Por todo ello, el sistema de remuneraciones es caótico y no funciona como un instrumento de gestión de recursos humanos. El Sistema Único de Remuneraciones organiza las remuneraciones en tres bloques: el haber básico, las bonificaciones y los beneficios. El sistema, que pretendía la homologación de todas las remuneraciones del sector público, prohibía pagar al servidor público otros conceptos no previstos en esta norma. El Haber Básico es un monto establecido por Decreto Supremo74. Debido al proceso hiperinflacionario de los ochenta, las sumas fijadas por última vez para todo el sector público (en 1989, por Decreto Supremo 028-89-PCM) se redujeron a cifras minúsculas (S/. Según la norma original, el haber básico debía ser fijado cada año con la aplicación de un índice, denominado Unidad Remunerativa Pública (URP), y que se distribuía en los 14 niveles remunerativos. Posteriormente, se derogó la URP y se estableció como mecanismo de fijación de los niveles remunerativos un monto fijo para cada uno de los niveles. 74 53 0.07 para el nivel más alto). Sólo en el 200175 se elevó este concepto a S/.50 y únicamente para los trabajadores que perciben una remuneración total inferior a S/.1,250. El Haber Básico sirve de base para otro concepto de pago, la bonificación personal que se presenta más adelante. Durante y después del periodo hiperinflacionario el Estado otorgó incrementos remunerativos en varias oportunidades. En 1986 varios de ellos fueron unidos en un solo concepto, que se denomina “Remuneración Reunificada”, concepto que existe hasta hoy y que fue reajustado por última vez en 1991, por el Decreto Supremo 051-91-PCM. El monto más alto de este concepto es alrededor de S/.35. La Remuneración Reunificada junto al Haber Básico conforman la “Remuneración Principal”, que es base de cálculo de otro beneficio, la Compensación por Tiempo de Servicios que se otorga cuando el servidor cesa. La Ley de la carrera de los profesionales de la salud estableció un índice remunerativo diferente al dispuesto por el DL 276, pero posteriormente esto también fue modificado, por Decreto Supremo 051-91-PCM, que se explica más adelante. Las bonificaciones según el DL 276 son solo tres: la personal, la familiar y las diferenciales para compensar por características especiales del desempeño. La bonificación personal está vinculada a la antigüedad. Según el diseño del DL 276, la bonificación personal debía tener un peso importante en la remutación: 5% adicional sobre el haber básico por cada quinquenio de tiempo de servicios, con un máximo de ocho quinquenios. De esta manera, los servidores obtenían incrementos remunerativos solo por razón de antigüedad. Esta bonificación fue “congelada” hasta hoy, al mantenerse el haber básico en niveles poco significativos. El DL 276 no estableció el monto ni la forma de cálculo de la bonificación familiar. El DS 051-91-PCM estableció S/. 3.00 mensuales por cuatro miembros de familia a cargo del trabajador y 0.50 por cada miembro adicional. Las bonificaciones diferenciales son dos: por cargo con responsabilidad directiva o por condiciones de trabajo excepcionales. Estas bonificaciones fueron reemplazadas por una “Bonificación Especial” creada por el Decreto Supremo 051-91-PCM: el 35% de la Remuneración Total Permanente para los Funcionarios y Directivos. Los beneficios según el DL 276 eran solo tres: la asignación por años de servicios, los aguinaldos de Fiestas Patrias y Navidad, y la compensación por tiempo de servicios. La asignación por años de servicios es un monto que se otorga por una sola vez al servidor que cumple 25 años de servicios (dos remuneraciones) y e treinta años (tres remuneraciones). También se calcula sobre la “Remuneración Principal”. Los aguinaldos 75 Decreto de Urgencia 105-2001 54 son montos que se otorgan cada año por decreto supremo con ocasión de las fiestas patrias y navidad. Además, l La Compensación por Tiempo de Servicios se paga al cese: el 50% de la remuneración por los primeros 20 años de servicios y 100% por los siguientes, hasta un máximo de 30. Al final del periodo hiperinflacionario, el Decreto Supremo Nº 051-91-PCM estableció en forma transitoria las normas reglamentarias para determinar los niveles remunerativos de los funcionarios, directivos y servidores y estableció la estructura de cargos de los funcionarios y directivos de la Administración Pública a nivel nacional y para todos los sectores. Esta norma creó el concepto de la “Remuneración Total Permanente” para el cálculo de otros beneficios. La RTP comprende los siguientes conceptos: remuneración principal, bonificación personal, bonificación familiar, bonificación por refrigerio y remuneración transitoria por homologación. Posteriormente se fueron dictando nuevamente numerosas normas para incrementar las remuneraciones a través de asignaciones, incrementos generales, incrementos sectoriales, algunos con carácter remunerativo y afectos a descuentos y otros no. Conceptos especiales para los servidores asistenciales de la salud Bonificaciones por el trabajo de guardia El “Trabajo de Guardia” es definido como “la actividad realizada por necesidades del servicio, comprendiendo actividades múltiples y/o diferenciadas a las realizadas en jornadas ordinarias, sin exceder de 12 horas”76. El trabajo de guardia es obligatorio para los servidores asistenciales profesionales y no profesionales77 menores de 50 años de edad. Aunque se cumple dentro de la jornada recibe una remuneración compensatoria. La ley 2816778 da un tratamiento único a las bonificaciones por guardias hospitalarias ordinarias y establece una escala para cada tipo de guardia: diurna ordinaria, nocturna ordinaria, diurna ordinaria en domingos y feriados y nocturna ordinaria en domingos y feriados. La escala no sólo incluye a médicos, enfermeras, obstetrices y otros profesionales, sino también a los técnicos y auxiliares. La escala de pagos por guardias ordinarias aprobada por ley, que implicó un incremento importante en el gasto en remuneraciones del sector salud, es la siguiente: Ley 234536, artículo 8 La Ley 23721 incluyó a los no profesionales 78 Del 28 de enero del 2004 76 77 55 Tabla 3.9 Monto de bonificaciones según grupo Ocupacional Grupo ocupacional Otros profesionales Profesionales: médicos, enfermeros y obstetrices Técnicos Auxiliares Diurna Nocturna Diurna en domingos y feriados Nocturna en domingos y feriados 59.70 79.60 99.50 119.40 44.03 58.70 73.38 88.05 36.67 34.71 47.56 46.28 59.45 57.85 71.34 69.42 Fuente: Ley 28167 Según lo señalado por los entrevistados, en promedio, el personal realiza diez guardias mensuales y excepcionalmente 12. Si es así, un profesional podría recibir como mínimo por este concepto S/.440 al mes (si todas sus guardias son diurnas) hasta S/.880 (si todas son nocturnas. Dado que la realización de guardias incrementa significativamente la remuneración, los servidores desean realizar el mayor número posible. Ello depende del rol de guardias que diseñe el jefe del establecimiento y de la asignación presupuestaria con que cuente. En realidad, las bonificaciones por el trabajo de guardia han funcionado como un mecanismo para incrementar las remuneraciones. Homologación de los médicos con Essalud La Ley del trabajo médico dispuso en 1990 una gradual nivelación de las remuneraciones de los médicos del sector salud con las remuneraciones del entonces Instituto Peruano de Seguridad Social, hoy ESSALUD. Para cumplir con tal disposición se creó el concepto “Nivelación IPSS”, aunque las remuneraciones no se llegaron a igualar durante toda la década. En los últimos años se ha avanzado de manera significativa hacia la homologación. Es un tema que ha estado presente en los conflictos laborales del sector. Ahora es un beneficio reclamado también por otras profesiones. Este criterio de fijación de remuneraciones debería ser revisado, puesto que las fuentes de financiamiento son completamente distintas. Bonificaciones por trabajo en zonas de menor desarrollo Diversas leyes establecen beneficios adicionales para los profesionales que se desempeñan en zonas de menor desarrollo, con definiciones diversas. La Ley 23536 establece una bonificación especial para personal que “labore en zonas de menor desarrollo”. La ley de enfermeras reconoce como derecho “percibir una bonificación mensual por realizar funciones en zonas de menor desarrollo y fronteras”. La Ley de tecnólogo médico es más 56 amplia: “bonificación adicional mensual en zonas de menor desarrollo y fronteras y lugares con prevalencia de enfermedades infectocontagiosas”. En la práctica, estas bonificaciones no se han implementado porque no existe una reglamentación que defina los criterios para determinar un lugares “de menor desarrollo” o “de frontera” o de “prevalencia de enfermedades infecto contagiosas”. La norma reglamentaria es necesaria para limitar el beneficio a las zonas que verdaderamente requieren de una compensación. Si se aplicara el criterio de “frontera” de manera amplia, las enfermeras de la ciudad de Tacna, una ciudad que cuenta con todos los servicios, facilidades de acceso y buenas condiciones climáticas, obtendrían el beneficio. Los criterios para la bonificación deberían orientarse más a la dificultad de acceso y la falta de servicios, que son los factores que más desalientan a los profesionales para desempeñarse en esos lugares. Por ello, más que “zonas de menor desarrollo” debería optarse por “zonas de condiciones difíciles”. Para implementar estas bonificaciones se requeriría también de una base de datos que defina las localidades específicas que cumplen con las características establecidas. Esa base de datos debe ser actualizada pues las condiciones son cambiantes. Una carretera asfaltada, por ejemplo, puede convertir una localidad rural en una localidad muy “cercana” a una capital de departamento. Bonificación por riesgo de contaminación Sólo en el caso de la Ley de tecnólogo médico se incluye una bonificación adicional mensual por riesgo de contaminación debido a su exposición a agentes infecciosos químicos y físicos. Esta bonificación no ha sido implementada pues también requiere de reglamentación. Los “Incentivos” Los servidores asistenciales, nombrados y contratados del régimen del DL 276, perciben este tipo de beneficios que han sido definidos de la siguiente manera: “no tienen naturaleza remunerativa, no son pensionables y no son base de cálculo para los incrementos”79. Estos pagos pueden ser de muy distinto orden: • asistencia alimentaria: por ejemplo, algunos entregan una bolsa de víveres de un valor equivalente a S/.300 aproximadamente; otros ofrecen refrigerio durante la jornada laboral de un valor promedio de S/. 150. • asistencia educativa: capacitación o perfeccionamiento Beneficio regulado por el Decreto de Urgencia 032-2002, el DU 046-2002 y la Resolución Ministerial 2232003-SA 79 57 • asistencia familiar: servicios de salud, medicinas y asistencia social brindados por el establecimiento • diversos pagos en dinero: por responsabilidad directiva, especialización y coordinación de equipos de trabajo y los pagos por “productividad”, conocidos como AETAS (Asignación Extraordinaria por Trabajo Asistencial). El beneficio más importante son las AETAS. Es un pago adicional de S/. 30 por día hasta un tope de 22 días al mes (S/.660 en total). Todos, médicos, enfermeras, obstetrices, técnicos, etc perciben igual monto por cada AETA; lo que varía es el número de AETAs que se les reconoce. El personal de los centros hospitalarios públicos que tienen “mejores clientes” recibe un mayor número de AETAS. Asi, en Lima los médicos perciben hasta 22 AETAS mensuales; en el interior del país, hasta 9 (S/. 270). Las enfermeras en el interior del país percibían menos de cuatro AETAS mensuales. Luego de la huelga de setiembre del 2004 el Gobierno Nacional aseguró la transferencia de recurso del Tesoro para financiar por lo menos cuatro AETAS mensuales para las enfermeras. Ninguno de estos beneficios está relacionado al desempeño del servidor. Sólo se exige cumplir una hora de trabajo adicional a la jornada legal y puntualidad. La posibilidad de que se otorguen o no, y su valor no dependen de los mayores esfuerzos o mejores resultados del servidor, sino de la disponibilidad presupuestaria. El Tesoro Público financia sólo una parte de estas bonificaciones y el resto depende de los recursos propios del establecimiento (RDR). Mientras más posibilidades tiene el establecimiento de cobrar por sus servicios (generalmente en zonas urbanas en mejor situación económica relativa), más recursos podrá destinar a estos beneficios. El hecho de que una parte significativa de la remuneración dependa de los recursos propios crea incentivos en el personal para generarlos e incrementarlos. Ello puede crear obstáculos al acceso de los más pobres a los servicios de salud. La estructura de la remuneración real De las normas y prácticas informales examinadas resulta una estructura remunerativa difícil de establecer, dada la variabilidad de los conceptos. En el caso de una enfermera que se desempeña en Lima, la remuneración podría ser la siguiente: • Remuneración mensual fija. Sumando todos los conceptos previstos como mensuales en el DL 276, normas modificatorias e incrementos remunerativos, este monto varía, dependiendo del nivel en que el profesional se encuentre (cinco), 939 y 999 soles mensuales 58 • Guardias hospitalarias. Si se considera que la enfermera ha obtenido en la programación de guardias diez hospitalarias al mes, de un monto promedio de S/. 65 cada una (asumiendo que el rol de guardias le asigne un número igual de cada uno de los cuatro tipos de guardia), obtendría S/.665 adicionales • Bonificaciones. Si se asume que el establecimiento entrega mensualmente una canasta de alimentos valorizada en S/.300 y sirve refrigerio durante la jornada de un valor de S/. 150, y que el establecimiento tiene recursos suficientes para 22 ETAS (S/. 660), entonces habrá obtenido por estos conceptos una suma adicional de S/.1110. En total, la profesional del ejemplo percibiría aproximadamente S/. 2,750 mensuales. Es importante destacar que en esta estructura salarial no existen conceptos de importancia vinculados ni al mérito ni al desempeño. Este sistema de remuneraciones debe ser revisado y discutido para construir un sistema más formal, ordenado y a la vez flexible frente a la diversidad regional, que retribuya no la antigüedad sino el mérito y el buen desempeño. 59 Tabla 3.10 Cuadro comparativo de beneficios laborales reconocidos por las leyes de trabajo de profesionales del sector salud Profesionales Salud 23536 Jornada asistencial Trabajo Guardia No contiene norma. El Reglamento: 36 horas semanales o 150 mensuales de Obligatorio para menores de 50 años de edad. No puede exceder de 12 horas Se paga una bonificación por guardia* Guardia extraordinaria/ Horas extraordinarias ** Médico Enfermera Obstetriz 6 horas diarias de corrido, 36 semanales o 150 mensuales, incluyendo la guardia 36 horas semanales o 150 mensuales, incluyendo la guardia 36 horas Igual a médicos semanales o 150 mensuales, incluyendo la guardia Igual a profesionales de la salud Puede extenderse Igual a 23536 hasta 24 horas Se paga bonificación por guardia Igual a profesionales El tiempo de trabajo que excede las horas establecidas se considera horas extraordinarias, Se aplica “normatividad vigente para los profesionales de la salud” Las guardias Puede extenderse hasta son remuneradas 24 horas Se paga una bonificación por guardia Cuando la jornada laboral supere las 150 horas mensuales, el excedente se El tiempo de trabajo que excede las horas establecidas se considera Dentista Tecnólogo 60 considera como guardia extraordinaria, remuneradas horas extraordinaria s, remuneradas remuneradas *La regulación sobre las bonificaciones para el trabajo de guardia fue unificada por la ley 28167 (28-1-04), que estableció una nueva escala de pagos por conceptos de guardias ordinarias y extraordinarias, diurnas y nocturnas para médicos, enfermeros, obstrices y otros profesionales de la salud. ** Actualmente se considera que este aspecto también es regulado por la ley 28167, por lo que no se aplican pagos por guardias extraordinarias Profesionales Salud 23536 Médico Enfermera Descanso remunerado -- Sobretasa de 100% por trabajo en días no laborables, no sustituido con descanso Licencias con goce de haber Atención de salud Para especialización y capacitación oficializada Cargos Obstetriz Sobretasa de 100% por trabajo en días no laborables, no sustituido con descanso Para especialización Para especialización Para ejercicio de Para cargos cargos Exámenes de salud Exámenes de salud preventiva cada seis preventiva cada seis meses meses Unidad Orgánica de Unidad Orgánica Enfermería. Cargo de Obstetricia. Dentista Tecnólogo Sobretasa de Igual a 23536 100% por trabajo en días no laborables, no sustituido con descanso Para ejercicio de Para ejercicio de cargos cargos Exámenes de salud preventiva cada seis meses Unidad Orgánica de tecnología 61 de dirección ocupado por enfermera Trabajo de riesgo 10 días de descanso adicional cada seis meses, para quienes trabajen con radiación 30 días de trabajo en Trabajo en Bonificación establecimiento de zonas de especial por desempeño en nivel superior para pobreza médicos que se zonas de desempeñan en menor establecimientos de desarrollo poca complejidad o periféricos Otros o Año sabático o Nivelación con IPSS Bonificación mensual por trabajar en zonas de menor desarrollo y fronteras Cargo de dirección ocupado por obstetriz Póliza de seguro complementario de trabajo de riesgo médica. Cargo de dirección ocupado por Tecnólogo Bonificación por riesgo de contaminación Bonificación mensual por trabajo en frontera, lugares de menor desarrollo o con prevalencia de enfermedades infectocontagiosas 62 Procesos disciplinarios De acuerdo a lo dispuesto por el DL 276, los servidores pueden ser sancionados, según la gravedad de la falta, con amonestación, suspensión, cese temporal y destitución. Las primeras son impuestas, verbalmente o por escrito, por el jefe de personal. Las más graves, cese temporal y destitución, sólo pueden ser aplicadas después de un proceso administrativo, llevado a cabo por una comisión permanente de procesos administrativos disciplinarios. Según el reglamento del DL 276, integran esta comisión tres personas: un miembro designado por el titular de la entidad, el jefe de personal y un representante de los servidores de la entidad. En el procedimiento, el servidor tiene derecho a presentar su descargo por escrito y oralmente y presentar las pruebas que crea conveniente. La comisión hará investigaciones, solicitará informes y recomendará la sanción. El titular de la entidad debe decidir la sanción a aplicar. El afectado podrá presentar los recursos de impugnación según la Ley del Procedimiento Administrativo General. Este sistema de faltas, sanciones y procesos administrativos es el instrumento para el establecimiento de disciplina al interior de las entidades. De acuerdo a la información recogida, la disciplina en muchos establecimientos de salud es relajada, especialmente en lo que se refiere a ausentismo e incumplimiento de horarios. La encuesta a autoridades de establecimientos muestra que la medida disciplinaria preferida es la amonestación verbal. Llama la atención el bajo número de procesos administrativos disciplinarios. Por ejemplo, en el Hospital Regional de Cusco, sólo se realizó un proceso administrativo durante todo el año, que se inició a propuesta de la jefatura inmediata por una reincidencia en abandono del servicio. El servidor recibió la sanción de suspensión por 15 días. El director del hospital Antonio Lorena de esa ciudad relató con frustración la imposibilidad de sancionar a un grupo de servidores que robaba y negociaba las medicinas del departamento de Farmacia. Incluso recibía denuncias de los usuarios. Sin embargo, la autoridad sintió no tener la capacidad para probar el robo. Ese y otros graves comportamientos recibieron como sanción solamente la rotación a otro puesto: “es lo único que está en mis manos”, indicó el funcionario. Por su parte, el Director de Recursos Humanos de la Región Amazonas confirmó también que cada año se realiza un buen número de procesos administrativos, pero que rara vez éstos terminan en sanciones, puesto que éstas son típicamente revocadas en el nivel del gobierno regional. Es común que se atribuya la falta de sanciones a la “complejidad” de los procesos administrativos. Si se considera que el proceso administrativo disciplinario regulado por el Reglamento de la Ley de Carrera Administrativa ya descrito no parece ser tan complejo, se concluye que esa afirmación esconde la falta de capacidad gerencial y el temor a actuar. El proceso es complejo para las autoridades no familiarizadas con aspectos legales o que no cuentan con el apoyo técnico –legal y contable- para sostener y probar un caso. El Director 63 de Recursos Humanos de la Región Amazonas atribuyó la laxitud administrativa explícitamente a la falta de decisión y liderazgo de las autoridades de los establecimientos. Un temor real que desalienta a las autoridades a actuar es la amenaza de ser objeto de una acción penal por abuso de autoridad que pueda interponer un servidor afectado. El temor es fundado porque conocen o han experimentado por sí mismos situaciones de este tipo. Es ya común que, especialmente en el sector educación, las autoridades sean denunciadas y deban ir a rendir su manifestación primero ante el fiscal, y si éste presenta la causa penal, ante el juez penal, lo que resulta inquietante para personas ajenas a los medios judiciales. Abogados especializados en ésta área manifiestan que si los funcionarios denunciados contaran con buen patrocinio legal, la acción penal no causaría ese temor. Por lo general, tales acciones no prosperan. En muchos casos el fiscal decide no proseguir, y si lo hace, en la mayoría de veces el trámite penal se detiene después de realizada la declaración del denunciado, si es que existe un trámite administrativo o civil en marcha. Instituciones del sector público que cuentan con mayor capacidad de gestión, como el Indecopi, resolvieron este problema con un acercamiento institucional al Ministerio Público y Poder Judicial para establecer criterios a considerar por los fiscales y jueces para abrir la causa penal contra un funcionario de dicha entidad. En contraste, el sector salud no ofrece un respaldo a sus funcionarios y no ha tomado ninguna acción respecto de este problema. Finalmente, es importante mencionar otra razón que explica la falta de aplicación de sanciones en los establecimientos de salud que también fue mencionada: el espíritu de cuerpo motiva a las autoridades a considerar como correcto solucionar los problemas con sus colegas verbalmente, de manera que el caso no trascienda. Según el Director de Recursos Humanos de la Región Amazonas, no hay disciplina en los establecimientos porque “los médicos se ponen de acuerdo entre ellos para no aplicar sanciones”. Término de la carrera El Decreto Legislativo 276 establece que la carrera termina por fallecimiento, renuncia, cese y destitución. Las causas justificadas para el cese definitivo de un servidor son: el límite de edad de setenta años; la pérdida de la nacionalidad; la incapacidad permanente física y mental; y la ineficiencia o ineptitud comprobada para el desempeño del cargo. No existe una causal que permite ceses por reorganización o racionalización. La causal por ineficiencia o ineptitud comprobada se refiere al desempeño del servidor y es la vía indicada para separar al personal incompetente y elevar la calidad del servicio brindado por las entidades públicas. En la práctica esta causal no se aplica. El reglamento del DL 276 añadió que esta causal sólo procede si el servidor “ha sido sancionado en dos oportunidades por la misma causal como reiterante o reincidente, con suspensión de treinta 64 días o cese temporal”. El servidor debe ser sometido a una investigación por parte de una “junta investigadora integrada por un servidor del mismo grupo ocupacional, nivel de carrera y especialidad; el jefe de personal; y un funcionario designado por el titular de la entidad. De esta manera, una causal que se refiere a la capacidad de desempeño fue convertida en causal de tipo disciplinario, con un largo proceso similar al que se sigue para la aplicación de medidas disciplinarias, y completamente desvinculada de procesos regulares de evaluación del desempeño. En el caso de los profesionales de la salud, el reglamento de la ley 23536 interpretó la referida norma del DL 276 acerca de la ineficiencia o ineptitud y atribuyó a la evaluación consecuencias vinculadas al cese: “El servidor que en dos semestres sucesivos no alcance puntaje aprobatorio en el proceso de evaluación será separado de la carrera por insuficiencia profesional” (artículo 51). Sin embargo, como se ha señalado anteriormente, esta disposición nunca ha sido aplicada. Algunos interpretan que la norma ha sido derogada tácitamente por normas posteriores y otros que la aplicación de la norma es imposible por cuanto no las normas reglamentarias de tal disposición no han sido expedidas. En síntesis, a pesar de que la ley ha previsto la causal del cese por ineficiencia o ineptitud, debido a la reglamentación inadecuada y a la carencia de un verdadero sistema de evaluaciones periódicas que funcione, el Estado sólo puede disponer el término de la carrera de un servidor por destitución debido a razones disciplinarias. 3.2.2 Régimen laboral del sector privado (Decreto Legislativo 728) Durante la década de los noventa se difundió en el sector público la aplicación del régimen laboral del sector privado, conocido como “DL 728” como respuesta a varias necesidades. Una de ellas fue la de evadir los costos de la nivelación con las pensiones del régimen del DL 20530 y las complejidades del sistema único de remuneraciones. Además, en el sector salud en particular, la aplicación de este régimen fue motivada por el interés de contratar de manera flexible y rápida personal adicional para los centros de primer nivel de atención y de este modo ampliar significativamente la cobertura del servicio. En el sector salud, se encuentran bajo este régimen los trabajadores de la Superintendencia de Empresas Prestadoras de Salud, del Sistema Integrado de Salud y hasta antes de los nombramientos, de los CLAS. En este régimen, el concurso público para el ingreso no es obligatorio, pero muchas entidades sí los realizaban para incorporar personal nuevo80. Igualmente, aunque no existe Actualmente es obligatorio el concurso, cualquiera que sea el régimen laboral, por mandato de la Ley Marco del Empleo Público y el artículo 5, inciso f) de la ley de presupuesto para le ejercicio 2005 80 65 una estructura de carrera estandarizada, la mayor parte de entidades públicas en las que este régimen es aplicable han desarrollado su propia estructura de progresión. Además de la contratación regular a plazo indeterminado, éste régimen permite los contratos por período determinado con una duración máxima de cinco años. El manejo del personal en términos de desplazamientos es más flexible que en la carrera pública, y la estabilidad laboral está limitada por causales disciplinarias, de capacidad y de organización institucional. Sin embargo, este régimen resulta más favorable al trabajador en términos de beneficios (ver cuadro comparativo). El personal que se encuentra regulado por este régimen goza de una serie de beneficios adicionales a la remuneración: 30 días de vacaciones pagadas al año, dos remuneraciones cada año por concepto de gratificaciones y una remuneración por concepto de Compensación por Tiempo de Servicios. Reciben protección legal frente a los despidos arbitrarios (existe un procedimiento previo al despido en el que el trabajador tiene derecho a presentar descargos y los despidos no fundamentados en una causal prevista por la ley son indemnizados) y están cubiertos por la seguridad social. Estos beneficios también se aplican al personal sujeto a contrato de plazo fijo. La aplicación de este régimen tenía sentido en el marco del desarrollo del modelo CLAS. En este modelo, se transfirió la gestión de centros de primer nivel de atención a entidades locales, con personería de Derecho Civil. El MINSA cede en uso los establecimientos del primer nivel de atención a los Comités de Gestión Compartida directamente o a través de los gobiernos regionales y sus respectivas DIRESAs suscribiendo un contrato de gestión con la activa participación de los gobiernos locales. En convenio, el MINSA se compromete a transferir fondos en partidas genéricas como “subvención social”. Con ello, los CLAS podrían continuar contratando al personal en el régimen privado con las inherentes ventajas de la flexibilidad, estababilidad y protección social. Los modelos de cogestión impulsados desde los CLAS han estimulado una activa participación de la población y han producido valiosas lecciones aprendidas dada su naturaleza de asociaciones civiles sin fines de lucro. En ese esquema, el contratado podía ser mejor remunerado que el personal de carrera para compensarlo por las condiciones del lugar de trabajo y por la falta de estabilidad. El personal sujeto a este régimen contratado por los CLAS se desempeñaba en los establecimientos junto a personal sujeto a otros regímenes. Con el transcurso de los años, sin embargo, las remuneraciones del personal de carrera se fueron incrementando, a través de bonificaciones y pagos “por productividad” hasta prácticamente igualar o superar a las del personal “728”. 66 Como consecuencia de las leyes de nombramiento que se analizan en el punto 5 del presente informe, éste régimen se encuentra en vías de desaparición de los CLAS. Tabla 3.11 Comparación de regímenes laborales Decreto Legislativo 276 y leyes especiales Jornada legal: Profesionales: 6 horas diarias Otros: 7:45 horas diarias Horas extras: Profesionales: se pagan Guardias Otros: no horas extras Trabajo en días feriados: Profesionales: guardias más elevadas Otros: no Vacaciones: 30 días por año Derecho a acumular hasta dos períodos Vacaciones no gozadas se pagan No indemnización por no gozarlas No se compensan vacaciones truncas Gratificaciones por Navidad y Fiestas Patrias: Monto de aguinaldo lo establece el MEF Compensación por Tiempo de Servicios: Una remuneración por año, sobre “Remuneración Principal” Seguro de vida: No “728” 8 horas diarias Se pagan con premio de 50% de remuneración total Trabajo en día feriado sin descanso sustitutorio el doble Igual 30 días Acumulación sólo por acuerdo Vacaciones no gozadas se pagan Indemnización por no gozar vacaciones Vacaciones truncas se compensan Un sueldo completo Una remuneración por año. Se deposita por partes en entidad financiera. Si, a los cuatro años de servicios Causas para el cese: disciplinarias y por Despido por causa justa (disciplinarias o ineficiencia o ineptitud (éstas últimas no se aplican por incapacidad); y Despido sin expresión de causa, con pago en la práctica) de indemnización Procedimiento para destitución: proceso Procedimiento: comunicación a administrativo a cargo de una Comisión Permanente trabajador para presentar descargos, salvo de procesos disciplinarios, con un representante de falta flagrante servidores En despidos por capacidad: plazo de 30 días para que trabajador se corrija Posibilidad de reposición, si el trabajador gana su No hay posibilidad de reposición, salvo reclamación contra la resolución de cese o despido nulo (sindicalistas, embarazadas y otros) destitución No hay indemnización por despido Indemnización por despido arbitrario: 1 ½ remuneración, con tope de 12 67 3.2.3 Regímenes de contratos El sector salud ha sido el sector con mayor número de personal contratado: profesionales de la salud (médicos y no médicos), técnicos, auxiliares y también servidores administrativos fueron incorporados al servicio sin pertenecer a la carrera, bajo distintas figuras y con financiamiento de fuentes diversas. Los tipos de contratos son los siguientes: o Contratados bajo el reglamento del DL 276 o Contratados por “Servicios No Personales” (SNP): financiados con recursos del Tesoro Público financiados con recursos directamente recaudados por cada entidad financiados con recursos del SIS financiados con recursos aportados por la municipalidad Los contratos del reglamento del DL 276 El DL 276 no permitía la contratación temporal para labores de naturaleza permanente. Esta disposición se justificaba porque la contratación temporal fue tradicionalmente la vía para ingresar al sector público no por méritos demostrados en un concurso sino por favores políticos y burocráticos. Durante décadas, los “contratados” que habían ingresado al sector público sin ninguna evaluación conseguían tras un tiempo leyes de regularización que los incorporaban a la carrera. El DL 276 pretendió terminar con los contratados para labores de naturaleza permanente: su artículo 15° prohibía la renovación de contratos para realizar labores de naturaleza permanente por más de tres años, añadiendo que pasado ese plazo “el servidor que haya venido desempeñando tales labores podrá ingresar a la Carera Administrativa, previa evaluación favorable y siempre que exista la plaza vacante”. El reglamento del Decreto Legislativo 27681 reguló los contratos temporales dirigidos exclusivamente, en principio, al desempeño de “funciones de carácter temporal” como los trabajos para obra determinada, los proyectos especiales y los reemplazos de personal permanente. Sin embargo, incorporó una excepción a la prohibición establecida en el artículo 15 del DL 276: “por máxima necesidad debidamente fundamentada por la 81 Decreto Supremo Nº 005-PCM-90 68 autoridad competente”82 y se reiteró la disposición que permitiría la regularización: transcurrido el plazo máximo del contrato (tres años) “la incorporación del servidor a la carrera administrativa constituye el derecho reconocido y la entidad gestionará la provisión y cobertura de la plaza correspondiente, al haber quedado demostrada su necesidad”. La excepción abierta por el reglamento del DL 276, aunque restrictiva, permitió el mantenimiento de la práctica del ingreso por contrato para labores de naturaleza permanente. Esta regulación ha sido fuente de toda clase de manejos dentro del sector público. Por su parte, las leyes de presupuesto incluyeron todos los años la prohibición de contratar personal por esta vía, con ciertas excepciones entre las que se encontraban los profesionales y el personal asistencial del sector salud83. Por ello, el número de servidores contratados en el sector salud se incrementó y se creó entre ellos una gran expectativa por el nombramiento. Estas expectativas crecieron con la expedición de la Ley 24041, que dispuso que los servidores públicos contratados para labores de naturaleza permanente que tuvieran más de un año de servicios continuos no pueden ser cesados ni destituidos. Así, de manera indirecta se les dio a los contratados el estatus implícito de nombrados. El Tribunal Constitucional ha aplicado esta ley y ha declarado fundadas numerosas acciones de amparo presentadas por servidores contratados que solicitan su reincorporación después de haber sido cesados. Así, el efecto de la Ley 24041 es el reconocimiento de la estabilidad para los contratados a quienes no se les renueva su contrato y demandan judicialmente su reincorporación. La presión gremial por los nombramientos de estos servidores es fuerte y está amparada por una ley y por las referidas resoluciones del Tribunal Constitucional. Existen ya en el Congreso varios proyectos de ley dirigidos al nombramiento automático. Por lo tanto, es previsible que ello ocurra en el corto o mediano plazo. Los Servicios no Personales El mayor número de contratados se encuentra bajo el régimen de “Servicios no personales”. Esta fue una creación improvisada para superar las la rigidez que imponían las restricciones presupuestarias a los nuevos nombramientos y solucionar de manera pronta la falta de recursos humanos. Se decidió permitir estos contratos de plazo fijo. En algunos casos se señala que la base legal de estos contratos es el Código Civil. En otros, la ley de Contrataciones y Adquisiciones del Estado. En cualquiera de los dos casos, en estos Artículo 39 del reglamento del DL 276 La Ley de Presupuesto para el ejercicio 2006, Ley 28652, incluye al personal profesional y asistencial del sector salud entre las excepciones a la prohibición de ingresos por contrato (artículo 8, literal b), pero mantiene el requisito de existir una plaza presupuestada. 82 83 69 contratos no existe una relación laboral formal, por lo que no se generan derechos como jornada máxima de trabajo, estabilidad, vacaciones, etc. Sin embargo, los servidores sujetos a estos contratos deben cumplir horarios e, inclusive, muchos cumplen responsabilidades directivas. Los contratos son renovados periódicamente, en algunos casos cada tres meses, en otros anualmente y sólo si existe plaza presupuestada vacante. Durante la década de los noventa, las necesidades de personal en el sector crecieron gracias a diversos programas de focalización del gasto, como el Programa de Salud Básica Para Todos (PSBPT), los CLAS, y el programa de equipos itinerantes en zonas remotas, ELITES. Esos programas recurrieron a la figura de los Contratos de Servicios no Personales, que sí eran autorizados por las leyes de presupuesto. En cierto modo, este régimen tuvo la ventaja de constituir un mecanismo transitorio expeditivo para cubrir necesidades de personal en una época en la que se requería urgentemente llevar servicios de salud a zonas de extrema pobreza. Además, inicialmente este personal estaba mejor remunerado que el personal de carrera. La mayor parte de personal que prestaba servicios bajo esta modalidad era financiado por el PAAG, pero establecimientos de mayor complejidad de atención también tienen personal SNP al que financian con recursos directamente recaudados (RDR). El personal SNP del PAAG se desempeña en las zonas de pobreza extrema. Al igual que en la aplicación del régimen laboral del sector privado, la intención también era remunerar más al SNP que al nombrado para compensarlo por la zona de trabajo y la falta de estabilidad, diferencia que fue desapareciendo. Se ha recogido información acerca de la alta rotación de este personal. Según lo referido en diversas entrevistas, dado que al profesional de la salud no le gusta permanecer mucho tiempo en zonas apartadas, al poco tiempo busca su cambio a una zona más urbana, y si no lo logra, deja el puesto. Aunque el vínculo contractual era entre el profesional y la DISA, el PAAG tenía una importante función de fiscalización en materia de personal. El PAAG recibía reclamos sobre el trabajo de los médicos y profesionales (especialmente asistencia) e investigaba. En el desarrollo de sus actividades de supervisión, el PAAG detectó la existencia de personal que, habiendo sido contratado para desempeñarse en zonas de extrema pobreza, se desempeñaba en zonas urbanas y en establecimientos de segundo y tercer nivel de atención. El procedimiento usual en esos casos era el de suscribir un acta de compromiso con la DISA para que el personal retorne a servir a la población objetivo. Muy pocas veces se tuvo que aplicar sanciones, que consistieron en la suspensión temporal del financiamiento. El problema de la movilización de recursos humanos hacia zonas urbanas es un tema 70 crítico en un programa de salud básica. Así, los SNP funcionaron como válvula de escape para la rigidez que imponían tanto las normas de presupuesto como las de carrera. Esta solución improvisada a una emergencia debió haber sido sustituida progresivamente por otro régimen que armonizara mejor los derechos de los servidores con los objetivos del sector. A lo largo de más de diez años, se fue acumulando un número importante de trabajadores que aspiraban a condiciones menos precarias de empleo. Ello se fue agravando a medida que se reducían las diferencias remunerativas entre ellos y los nombrados. Como nunca se discutió, propuso ni estudió una alternativa distinta a la incorporación de estas personas al rígido régimen de carrera, era previsible que las presiones por el nombramiento tuvieran éxito. Según las leyes, esta modalidad está en vías de desaparición hacia futuro. La Ley General del Sistema Nacional de Presupuesto, Ley 28411, ha establecido como principio orientador “la incorporación paulatina en los Cuadros para Asignación de Personal, sin demandar recursos adicionales al Tesoro Público, de los trabajadores que vienen ejerciendo labores de carácter permanente y propio de la entidad, bajo la modalidad de contratados o de servicios no personales”. La ley de presupuesto para el ejercicio 2005 estableció que los contratos de servicios no personales y/o de locación de servicios sólo pueden ser celebrados para funciones de carácter temporal y eventual, lo que significa que no se puede recurrir a los SNP para actividades o funciones equivalentes a las que desempeñe el personal incluido en el Cuadro de Asignación de Personal. Se permitió, sin embargo, la prórroga sucesiva y sin límite de los contratos que se encontraban vigentes al 31 de diciembre de 2003 y también el reemplazo del personal que prestaba servicios a esa fecha. La ley de presupuesto para el ejercicio 2006 ha ratificado tales disposiciones84. Así, el personal y las plazas SNP existentes se mantienen, pero está prohibido contratar nuevo personal a plazo fijo adicional al existente para desempeñar labores permanentes. Por otro lado, casi todo el personal médico que se encontraba como contratado ha sido incorporado ya a la carrera (ver punto 5 del presente informe). Sin embargo, todavía existe un número importante de servidores que se encuentra en esta situación, presionando por su nombramiento. Según declaraciones de la Ministra de Salud, existen actualmente 26,780 personas que se desempeñan como contratadas (régimen 276 o SNP): casi 11,000 de ellas en regiones y 15,789 en Lima. Tabla 3.12 Monto de Bonificaciones según Grupo Ocupacional Grupo Ocupacional Médicos, obstetrices, dentistas, tecnólogos médicos y enfermeras 84 Regiones Lima 261 1,008 Ley 28652, artículo 8, literal d y Primera Disposición Transitoria) 71 Otros profesionales Técnicos Auxiliares Total 3,182 5,349 2,188 10,980 3,346 8,834 2,612 15,800 Sin embargo, en la práctica no parece que esta modalidad vaya a desaparecer. Los establecimientos cuentan con recursos directamente recaudados y con recursos procedentes del SIS que desean aplicar a gastos de personal. En tales casos, la figura utilizada siempre es la contratación por SNP. También es importante señalar que existe personal que presta servicios en el sector salud bajo la modalidad SNP que ha sido contratado por las municipalidades. No se conoce la magnitud de este grupo, pero aparentemente es creciente. Por un lado, muchos gobiernos locales se están interesando por mejorar los servicios de salud en sus jurisdicciones. Por otro lado, en determinadas regiones, ello es cada vez más factible dado el incremento de la capacidad de gasto de los gobiernos locales debido a recursos adicionales que perciben por el canon y otros conceptos. Se recogieron referencias a este tipo de personal en las visitas a Bagua y Cusco. El director de la Red Sur de Cusco, por ejemplo, señaló que la red suscribe convenios con municipalidades para incrementar el personal asistencial: “Se hacen contratos de personal y los financian las municipalidades. Los hay en 18 jurisdicciones. El personal contratado por esta vía está pendiente de su pase al régimen 276”. Esto es un indicador de que se está abriendo una nueva vía alternativa para ingresar al servicio. El personal no tiene vínculo laboral con el Minsa, Diresa o programa financiado por el Gobierno Nacional, pero mantiene expectativas por pertenecer a la carrera. 3.2.4 El nombramiento de los contratados y de los “728” Debido a las fuertes presiones gremiales, a partir del año 2001 se inició un proceso de nombramientos masivos en distintas etapas. El nombramiento significa la incorporación al régimen de carrera del DL 276, a pesar de que este régimen será sustituido por uno nuevo que se encuentra en discusión. Las iniciativas y discusiones parlamentarias sobre las leyes de nombramiento del personal de salud se manejaron al margen de la discusión sobre la reforma del empleo público. La Ley 27438, del 2 de marzo del 2001, autorizó al Ministerio de Salud y demás instituciones del sector a nombrar al personal asistencial (profesional, técnico y auxiliar) que se encontraba trabajando en condición de contratado en plazas orgánicas presupuestadas. Para el cumplimiento de esta ley, se designaron comisiones regionales, subregionales y de organismos públicos descentralizados, con la participación de representantes de la federación médica, encargadas de identificar las plazas ocupadas por contratados y evaluar a quienes las ocupaban. La evaluación consistió simplemente en la verificación de 72 documentos presentados por los contratados respecto al cumplimiento de los requisitos establecidos por la ley: nacionalidad peruana, haber realizado el SERUMS, no tener antecedentes judiciales o policiales, no haber sido sancionados y haber cumplido por lo menos dos años de servicios continuos o cuatro acumulativos o un año de servicios en zona de frontera. La Ley 28220, del 7 de mayo de 2004, ordenó efectuar el nombramiento de los médicos cirujanos que a la fecha de la ley estaban prestando servicios como contratados, bajo cualquier modalidad, durante dos años continuos o cuatro no consecutivos en los últimos diez años. La diferencia entre este proceso y el anterior reside en que el nombramiento podía efectuarse aunque la plaza no estuviera presupuestada. Para ello, la ley autorizó la implementación de los cargos y plazas en el Cuadro para la Asignación de Personal (CAP) y Presupuesto Analítico de Personal (PAP). La frase “condición de contratados bajo cualquier modalidad” determinó que se incluyera a contratados del régimen 276, SNPs y también médicos de los CLAS que laboraban bajo el régimen laboral privado. De la misma manera, la Ley 28498, del 17 de abril del 2005, ordenó efectuar el nombramiento de los profesionales no médicos. Posteriormente, el Congreso aprobó un nuevo proyecto de ley para beneficiar con nombramiento a los contratados no profesionales del sector salud, el que fue observado por el Ejecutivo. El proceso de nombramiento de lo médicos ha culminado. Se nombraron en total 3,067 médicos en todo el país. Para ello, se formó una comisión nacional y luego comités regionales que verificaron el cumplimiento formal de requisitos exigidos para el nombramiento. Durante el año 2006 se realizará el nombramiento de los profesionales no médicos, según lo dispuesto por la Ley 28229, en un proceso similar al de los médicos. Los nombramientos han sido reclamados por sindicatos y colegios profesionales. La opinión pública y algunos líderes de opinión los percibe como una medida adecuada que resuelve injusticias y formaliza la situación de muchos que se desempeñaban en el servicio por años, trabajando más que los nombrados sin percibir los beneficios que éstos gozaban. Sin embargo, los nombramientos implican costos importantes para la gestión de recursos humanos que no fueron debidamente evaluados, especialmente en lo que se refiere a la disponibilidad de personal en zonas apartadas. En primer lugar, el nombramiento ha hecho más rígida la actual distribución del personal, en perjuicio de los médicos que se desempeñaban en las zonas apartadas y de sus establecimientos. Se crearon nuevas plazas urbanas para los médicos contratados, cuando existían solicitudes de médicos nombrados en plazas rurales que durante muchos años no lograba obtener su cambio. La Directora de Recursos Humanos de la Diresa del Cusco 73 señaló que la ley de nombramientos agravó el problema de la inmovilidad de los médicos nombrados de zonas rurales: “Ellos solicitaban su cambio desde hace mucho tiempo, pero no había plaza urbana disponible para ellos. Vienen los nombramientos, y resulta que muchos contratados que nunca habían pasado por zonas apartadas, con menos años de servicio incluso que los nombrados, obtienen una mejor plaza en la ciudad85. Esto ocasionó un gran malestar, y por eso es que ahora están presionando por su reasignación”. En su opinión, “está bien que se nombre al personal, pero se ha debido de dar flexibilidad a la autoridad para hacer un concurso para esas plazas y dar oportunidad a los médicos de zonas apartadas”. Un segundo impacto tiene que ver con la jornada laboral. Los contratados cumplían jornadas mayores a las seis horas diarias establecidas para el personal nombrados, por lo que la formalización generará mayores necesidades de personal. Los establecimientos están contratando nuevo personal para cubrir estas deficiencias, ya sea con recursos directamente recaudados o con recursos del SIS. Por ello, no es factible que se erradique la figura de los contratados o de los SNP. Se generará una nueva promoción de contratados que en el futuro presionará por su nombramiento. De hecho, en la región Cusco han ingresado 200 nuevas personas durante el año 2005. Cabe señalar, sin embargo, que también se recogió la información acerca de que en los CLAS más pequeños el directorio del establecimiento está exigiendo al médico que pasó al estatus de nombrado a continuar trabajando las 10 horas que trabajaba con anterioridad. Otro problema tiene que ver con la administración y fiscalización. Los programas más afectados serán el PAAG y los CLAS. Formalizados los nombramientos, no existe ninguna conexión entre el PAAG y los profesionales. Los recursos que financian esas plazas se transfieren directamente al presupuesto regional. Por ello, el PAAG ya no tendrá facultades ni instrumentos de fiscalización. Esto corresponderá a las oficinas regionales de recursos humanos. El impacto mayor, sin embargo, estará en la capacidad del establecimiento para mantener la disciplina y exigencia. En general, los funcionarios entrevistados durante esta investigación coincidían en señalar que los contratados eran más disciplinados y se mostraban más dispuestos a viajar a zonas del interior y a hacer trabajo adicional. Por ejemplo, la Jefa de Recursos Humanos del Hospital Regional de Cusco hizo durante la entrevista repetidas referencias a las diferencias entre los SNP y nombrados. “Los primeros son más puntuales, más cumplidores. Los señores médicos ya están seguros en su puesto y se preocuparán menos.” En los CLAS, si bien los despidos no eran comunes mientras este personal se Una norma reglamentaria (el DS 006-2005-SA) aclaró que el nombramiento de los médicos debía ser “en el establecimiento o dependencia en el que el profesional desempeñaba sus servicios como contratados”. Cabe señalar que la Ley 28220 no fue tan explícita, por lo que el reglamento pudo haber sido más flexible. 85 74 encontraba bajo el régimen laboral privado, la sola existencia de la posibilidad legal de un despido determinaba una mejor disposición. El proceso de nombramientos es ya irreversible, lo que hace más necesario aún que antes la modificación de las leyes de carrera. La información sobre el cambio de comportamiento de los profesionales a partir del nombramiento será útil para el planteamiento de propuestas de reformas al régimen de carrera. 3.3. Conclusiones El análisis del marco normativo y la información recogida permiten elaborar algunas conclusiones: 1. El MINSA/IDREH muestran gran preocupación por la planificación y regulación de la formación de Recursos Humanos en salud. Las facultades para participar activamente en la planificación, regulación y supervisión de la oferta de servicios de educación son diversas según se trate de la educación superior técnica o de la educación universitaria. En el primer caso, el MINSA/IDREH cuenta con atribuciones para regular y supervisar la calidad en coordinación con el Ministerio de Educación. Una participación activa del MINSA podría fortalecer la labor del Ministerio de Educación en el proceso de IST, que actualmente se encuentra detenido. En el ámbito universitario, la legislación no ofrece espacio alguno para la planificación, regulación y menos aún la supervisión debido a las disposiciones legales que garantizan la autonomía universitaria, a menos que se produzca una reforma legislativa en esos aspectos, lo que resulta poco probable. Sin embargo, en el área de la salud, el IDREH y el MINSA pueden aprovechar cuatro canales existentes para, previa reforma, promover una mayor exigencia y competencia profesional y para orientar la oferta hacia las necesidades establecidas por la política nacional de salud. 2. En relación al régimen laboral, el marco normativo existente es fragmentado, desordenado y poco transparente. Consiste en una carrera profesional (con diversas e innecesarias variantes según la profesión) cuyas disposiciones claves nunca se cumplieron en la realidad (especialmente en lo relacionado a ingresos por concursos, ascensos y evaluaciones). Se suma a ello las leyes de presupuesto, normas de excepción, iniciativas del congreso que responden a presiones sindicales y prácticas administrativas diversas, todo lo cual ha desnaturalizado lo que pudo haber sido un régimen de carrera profesional basada en el mérito. 75 3. Ese conjunto de normas está desconectado del objetivo de incrementar los servicios de salud básica hacia la población rural y de extrema pobreza. Las normas establecen, más bien, los incentivos contrarios. • El pago de suplementos remunerativos denominados “productividad” de diverso monto, pero siempre más alto en los establecimientos ubicados en ciudades más grandes, añade un incentivo mayor a los ya conocidos (comodidades, oportunidades de educación para la familia, y oportunidades de desarrollo profesional) para hacer todo lo posible por dejar las zonas rurales. • Los mecanismos de destaques y reasignaciones, manejados de manera descentralizada y sin orientaciones actualizadas, facilitan en los hechos la movilidad de los profesionales desde zonas rurales hacia las zonas urbanas. • Existen muchos profesionales “destacados” que se desempeñan en un lugar distinto al de su plaza. Esto está generando presiones gremiales por la “regularización” de este personal, es decir, su nombramiento en los lugares donde trabajan. 4. El régimen de carrera que se tiene en la actualidad es incompleto. Carece de elementos cruciales para asegurar un equilibrio entre los dos objetivos que debe tener toda legislación sobre esta materia: proteger los derechos de los servidores públicos, por un lado, y contener los incentivos necesarios para asegurar el buen desempeño, en beneficio de los usuarios, por otro lado. Así: • Está en vigencia la estabilidad absoluta, pues el personal tiene garantías que impiden un traslado no consentido; el cese por razones disciplinarias es complicado por procedimientos previos que las entidades no saben manejar; y el cese por incompetencia profesional es prácticamente imposible. • No han estado en vigencia el concurso público de méritos para el ingreso. La constante ha sido el ingreso sin concurso, como contratados, para después incorporarse a la carrera gracias a una ley de nombramientos. En el caso especial de los médicos, sí puede decirse que el ingreso a través del Residentado es un procedimiento competitivo, pero, por otra parte, alienta una excesiva especialización no concordante con el objetivo de ampliar y mejorar los servicios de salud básica. • Tampoco existieron los ascensos previa evaluación. Los ascensos automáticos, basados únicamente en la antigüedad, ordenados por ley han sido la norma y no la excepción. 76 • No se realizan evaluaciones del desempeño de manera general. Algunos establecimientos los cumplen formalmente, pero los resultados de tales documentos no son confiables ni tienen mayor utilidad. • Los procesos técnicos de personal relacionados los desplazamientos no toman en cuenta las necesidades del servicio y su aplicación no está siendo adecuadamente supervisada. • Los procedimientos para el establecimiento de la disciplina son complejos y muy formales. Las autoridades no los aplican con la frecuencia debida o por espíritu de cuerpo o por temor a que las sanciones sean impugnadas por el afectado y ser ellos objeto de denuncias penales por abuso de autoridad. Por ello, prefieren resolver las situaciones de carácter disciplinario en el ámbito verbal. 5. El régimen de remuneraciones es desordenado, poco transparente y no contiene los incentivos necesarios para alentar al personal a trabajar en zonas apartadas y para fomentar el buen desempeño. En la estructura salarial no existen conceptos de importancia vinculados al mérito ni al desempeño. Este sistema de remuneraciones debe ser revisado y discutido para construir un sistema más formal, ordenado y a la vez flexible frente a la diversidad regional, que retribuya no la antigüedad sino el mérito y el buen desempeño. 6. El proceso de formalización del empleo en el sector salud consistió en la incorporación del personal a un régimen que requiere de una profunda reforma. El proceso alcanzó innecesariamente a los trabajadores sujetos al régimen laboral privado de los CLAS, que no se encontraban en una situación de precariedad, sino protegidos por un régimen laboral adecuado. Se debió evaluar con cuidado las implicancias de estos nombramientos para la calidad de los servicios de salud y se soslayó las evidentes ventajas de la aplicación del régimen laboral del sector privado a los CLAS, un régimen que garantiza estabilidad laboral, beneficios sociales y otros incentivos en un marco de flexibilidad regulada. 7. El sector debe formular una propuesta de reforma de los regímenes laborales del personal asistencial que incluya a todas las profesiones y fortalecer su rol normativo y supervisor a nivel nacional. El nuevo marco normativo debería estar orientado no sólo a garantizar derechos de los servidores, sino también a asegurar una gestión moderna y eficiente de los servicios de salud en beneficio de la población. Esta propuesta debe considerar los objetivos de la política de salud y también su viabilidad fiscal. 77 4. Nivel nacional: inventario de recursos humanos 4.1 Estimación de la oferta actual y proyecciones: aspectos metodológicos Se producirá, en primer lugar, un inventario del stock actual de personal disponible para trabajar en el sector salud del país para las diferentes especialidades que involucra. Por las características de las fuentes que permiten configurar este inventario (comprehensivas antes que detalladas), el número de características que se puede considerar para cada individuo es limitado. Específicamente, se considerará información sobre la edad, sexo, especialidad profesional, antigüedad en la carrera y localización geográfica de los recursos humanos en salud. Esto permitirá tener no sólo una medida de la magnitud de la oferta agregada para el sector, sino, además, realizar análisis de su composición por especialidades, género y edad, así como de su distribución geográfica. En segundo lugar, se realizarán proyecciones de la oferta futura de recursos humanos en el horizonte temporal de los próximos cinco años. Esto se realizará a partir de la información del mercado de formación. Aquí nuevamente el análisis se enfocará en un grupo restringido de profesiones, que, sin embargo, representa el grueso de los recursos humanos en salud, por un lado, y, por otro, las ocupaciones más importantes en términos de las prioridades sanitarias. Definiciones y especialidades a ser consideradas en el análisis Se considera oferta de recursos humanos en salud a aquellas personas que cuentan con una formación académica especializada para emplearse en el sector salud. Esta definición engloba el personal asistencial de salud formado en profesiones y especialidades técnicas de la salud, pero no incluye personal administrativo y de servicios auxiliares. El motivo para su exclusión es que en el sector salud muchas veces las labores administrativas son realizadas por profesionales de la salud que asumen labores administrativas como parte de su carrera profesional. Sumada a esta situación, las personas con formación para realizar labores administrativas en el sector salud (administradores, contadores, ingenieros industriales, técnicos en contabilidad, etc.) y el personal de servicio, en muchos casos cuentan con una formación que les permite desempeñarse adecuadamente en otros sectores. Por tanto, es posible afirmar que la demanda de recursos humanos que enfrenta dicha oferta de personal administrativo y de servicios es una demanda agregada, compuesta por diferentes sectores de la economía. Todo lo anterior pone de manifiesto que su inclusión en el presente 78 estudio desnaturalizaría los objetivos inicialmente trazados, por lo que se decidió no considerarlos. Para el análisis de las profesiones de la salud se priorizará aquellas especialidades más importantes, tanto en términos cuantitativos como cualitativos, en función al modelo de atención integral de salud, con énfasis en el binomio madre-niño. Asimismo, dentro de la profesión médica, se considerarán como subcategorías las grandes áreas de especialización, y se considerará como una subcategoría adicional al resto de especializaciones dentro de la profesión. Para el caso de los técnicos en especialidades de la salud, todas las especialidades de educación técnica (cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia.) serán considerados como una única categoría, la de Técnicos en salud. El listado de categorías profesionales y técnicas a considerarse se presenta en la siguiente Tabla 4.1. Tabla 4.1. Categorías profesionales y técnicas a considerarse Profesiones Médicos Especialidades General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral / familiar Otras especialidades Enfermeras/os Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéuticos Psicólogos Técnicos Oferta actual de RRHH en salud La estimación del stock actual o inventario de recursos humanos en salud a nivel nacional consiste en determinar la disponibilidad de personas con formación para trabajar en el Sector Salud, pudiendo estar empleados o desempleados. Como se mencionó líneas arriba, por el tipo de fuentes de información que permiten la configuración del inventario, el análisis de este inventario de recursos humanos se centrará en aspectos relativos a la edad, sexo, especialidad profesional, antigüedad en la carrera y localización geográfica. Las 79 profesiones de la salud consideradas para el inventario serán aquellas indicadas anteriormente en la Tabla 4.1. Para el caso de la oferta de recursos humanos de las profesiones de la salud, cada profesión y especialidad médica será estimada y analizada individualmente. La razón para seguir esta estrategia radica en que carece de sentido realizar alguna agregación, debido a que por el grado de especialización de cada profesión y especialidad, la sustitución entre diferentes profesionales de la salud es dificultosa. Es obvio, sin embargo, que los médicos especialistas pueden desempeñarse como médicos generales, pero debido que el presente estudio busca identificar con el mejor nivel de detalle posible el stock de recursos humanos en las distintas especialidades, se considerará a cada especialidad médica de forma separada en la elaboración del inventario de recursos humanos. De esta forma se contará con estimaciones de la oferta para cada una de las ochos especialidades médicas detalladas en el Tabla 4.1 y también de la oferta de recursos humanos para cada una de las cinco profesiones de la salud consideradas en adición a los médicos. Las fuentes de información que se usarán para la estimación de la oferta a nivel nacional para el caso de los profesionales de la salud serán los registros administrativos de los respectivos colegios profesionales. Los registros de los colegios constituyen una fuente fiable debido a que para ejercer cualquiera de las profesiones de la salud es indispensable estar inscrito en el respectivo colegio profesional. Si bien estas fuentes son comprehensivas, típicamente no son muy detalladas. Los colegios profesionales a los que se les ha solicitado los registros administrativos de profesionales colegiados son: - Colegio Médico del Perú - Colegio de Obstetrices del Perú - Colegio de Odontólogos del Perú - Colegio de Enfermeros del Perú - Colegio de Tecnólogos Médicos del Perú - Colegio de Nutricionistas - Colegio de Químico farmacéuticos - Colegio de Psicólogos del Perú La información provista por los gremios permitirá contar con una aproximación del número de profesionales de la salud, aunque se tendrán que realizar ajustes a las 80 estimaciones de las bases de datos de los colegios considerando las tasas de defunción por grupos de edad, con el fin de evitar sobreestimar la oferta de profesionales. Para las defunciones se considerará las tasas nacionales por grupos de edad. Para el caso de los técnicos de la salud, se considerará a todas las especialidades como una única categoría, agregándose la oferta de cada una de las especialidades técnicas para formar una oferta global de técnicos en la salud. Formalmente, puede plantearse la oferta de técnicos en la salud como: 7 ORH tec = ∑ Lespec i i =1 donde ORH tec espec constituye la oferta total de técnicos de la salud, L i representa la oferta de técnicos en cada una de las siete especialidades de la salud a ser consideradas: cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia. Debido a que no existe una fuente fiable en el mercado de formación que permita aproximar el número de personas que han culminado estudios técnicos en especialidades de la salud, se usará información proveniente de la Encuesta Nacional de Hogares 2004, las misma que cuenta con representatividad departamental. La información de la ENAHO 2004 servirá para estimar el número de técnicos en especialidades de la salud, así como su distribución espacial, aunque estas desagregaciones se encontraran condicionadas a la existencia de un número adecuado de observaciones para cada ámbito que permita realizar inferencias a los niveles deseados. Proyección de la oferta de RRHH en salud La proyección de la futura oferta de recursos humanos en salud a nivel nacional implica la simulación de escenarios para los próximos cinco años, ámbito temporal considerado en el presente estudio. Considerando la duración de los estudios de los profesionales y técnicos, y el ámbito temporal para el que se realizarán las proyecciones, se seguirán estrategias distintas tanto para los profesionales y como para los técnicos de las especialidades de la salud. 81 Para el caso de los profesionales de la salud (sin considerar especializaciones médicas), dado que los estudios de pre-grado tienen una duración de entre 5 y 6 años, es posible afirmar que la futura oferta de recursos humanos a nivel nacional para los próximos 5 años estará conformada por la actual oferta más las promociones que en los próximos años se incorporen al mercado laboral, menos las salidas. Formalmente puede expresarse como: Lit = Lit −1 + Aspirantes ti + Ingresante sti − Salientes ti i = 1,6 donde el superíndice i representa cada una de las profesiones de la salud consideradas en el i i Tabla 4.1, Lt constituye la oferta de recursos humanos de la profesión i en el año t ; Lt −1 es la oferta de recursos humanos del año inmediatamente anterior en la profesión i ; Aspirantes ti es el número de personas de la profesión i que ingresan al mercado laboral en i el año t , que no consiguen empleo, pero que siguen buscando uno; Ingresante st es el número de personas de la profesión i que ingresan también al mercado laboral y que i consiguen un empleo; y Salientes t es el número de personas de la profesión i que formaba parte de la oferta laboral del año inmediatamente anterior, pero que abandona el mercado de trabajo y deja de buscar empleo, por razones como jubilación o defunción. La información que se usará para la realización de las proyecciones para el caso de la oferta i de las profesiones de la salud del año inmediatamente anterior ( Lt −1 ), será en el primer año la oferta de recursos humanos estimada como inventario, y a partir del segundo será tomada del cálculo realizado para el año previo. La información de Aspirantes e Ingresantes será extraída de los registros de la Asamblea Nacional de Rectores, y de las asociaciones de facultades de medicina, enfermería y obstetricia1, ya que los Ingresantes y Aspirantes de los próximos años son los actuales estudiantes universitarios que se incorporarán al mercado laboral en los próximos años. Más específicamente, se recogerá información de alumnos matriculados, abandonos y egresos en las universidades. Al respecto, cabe mencionar que las categorías Ingresantes y Aspirantes serán consideradas de manera conjunta, debido a que a través de los registros administrativos no es posible distinguir cada una de las categorías, ya que no se reporta información de empleo. La proyección considerará asimismo, las tasas de deserción en la formación universitaria de las profesiones de la salud, Asociación Peruana de Facultades de Medicina (ASPEFAM), Asociación Peruana de Facultades y Escuelas de Enfermería (ASPEFEEN) y Asociación de Facultades y Escuelas de Obstetricia del Perú (ASPEFOBST) 1 82 para evitar sobreestimar la futura oferta de recursos humanos. Esta tasa también será tomada de los registros anuales de la ANR y las asociaciones de facultades. Para el caso de las especialidades de la profesión médica, la estrategia será similar, aunque la información de Ingresantes y Aspirantes se tomará de los registros administrativos de la Comisión Nacional de Residentado Médico (CONAREME), dependencia encargada de organizar y supervisar los programas de segunda especialización. También en este caso se considerará información de matriculados de los programas de residentado médico. Para proyectar el número de Salientes del mercado de trabajo, para todas las profesiones, se considerarán las tasas de defunción por grupos de edad, con el fin de estimar el número de profesionales que dejan de ejercer la profesión. Así también, se usará una edad de jubilación normativa de 65 años. Un aspecto normativo que merece tomarse en consideración es la condición que tiene el Servicio Rural y Urbano Marginal de Salud (SERUMS) como requisito indispensable para ser empleado por el Estado, en cualquiera de las categorías de contratación (nombramiento, contrato laboral a plazo fijo y contrato de servicios no personales). En la práctica, esta norma implica que la oferta de recursos humanos en salud que enfrenta el Estado como contratante es distinta de la oferta global de recursos humanos en salud de la economía. Si bien el porcentaje de profesionales de la salud que no han realizado el SERUMS es reducido, debido en gran parte a que el Estado es el mayor contratante en el mercado de recursos humanos de salud del país, se espera que haya algunas diferencias. Por este motivo, además de las proyecciones de la oferta global de recursos humanos, se realizarán proyecciones de la oferta neta que enfrenta el Estado tomando en consideración información de ingresantes y aspirantes a partir de registros administrativos del programa de SERUMS, tanto en su modalidad de SERUMS rentado, como en la modalidad de SERUMS equivalente. Para estimar la oferta futura de técnicos en especialidades de la salud a nivel nacional, se considerará información del censo de Institutos Superiores Tecnológicos realizado en el 2004. Debido a que el periodo de estudios de las carreras técnicas es de tres años calendario, se espera con dicha información poder realizar una estimación fiable del número de ingresantes y aspirantes en el mercado de recursos humanos en salud para los tres años siguientes a la encuesta. Para los años restantes del horizonte temporal considerado en las proyecciones del presente estudio, se analizará las tendencias de la 83 formación de recursos humanos en carreras técnicas de la salud y en base a dicha información se proyectará los escenarios para los años siguientes. El efecto de la emigración Un factor que puede afectar el volumen de la oferta de profesionales es la migración. En general, la migración es un fenómeno que ha venido creciendo en importancia en las últimas dos décadas. Se estima que hacia 1992 había millón y medio de peruanos residiendo en el exterior. Entre 1993 y 2004 se generó un saldo neto de salidas de 1’321,227 personas según la Dirección General de Migraciones (DIGEMIN). Un análisis de las entradas y salidas al extranjero de los profesionales de la salud en los últimos seis años (2000-2005) en base a datos oficiales provistos por DIGEMIN muestra un saldo emigratorio neto positivo. En el caso de los médicos totalizarían 11,716 emigrantes (salidas superiores a los retornos), mientras que en el caso de las enfermeras 10,189. Estos datos deben ser examinados cuidadosamente antes de ser admitidos como fiel reflejo de la realidad. Por un lado, conceptualmente es difícil de admitir que en un quinquenio hayan emigrado más de la cuarta parte del stock de médicos peruanos. Más aún, en los países desarrollados el ejercicio de la profesión médica está fuertemente regulado, por lo que existen barreras efectivas para que un médico que ha estudiado en el Perú pueda ejercer dicha profesión en los potenciales países receptores. En el caso de Estados Unidos, existen barreras tales que un médico con licencia para ejercer en un estado no puede ejercer en el estado vecino. Estas barreras son bastante más débiles en el caso de las enfermeras, caso en el que, por lo demás, hay flujos migratorios organizados con entidades que conectan la demanda en el exterior con centros de formación en el Perú. Por otro lado, hay factores que podrían llevar a sobreestimar los flujos netos de migración. En primer lugar, los médicos suelen viajar con mucha mayor frecuencia al extranjero para seguir cursos o especializaciones que pueden durar dos años o más. En segundo lugar, la información relativa a la ocupación del viajero puede venir de dos fuentes. Uno, a través de la tarjeta que el viajero llena al momento de registrarse para abordar o luego de descender del avión. En este caso, no hay ninguna verificación o medio para controlar la veracidad de la información que registra el viajero. Así mismo, según personal de DIGEMIN, cuando hay mucha afluencia de viajeros de llegada, lo que es frecuente en las noches, las tarjetas no se acaban de llenar y no se presta atención a la información de ocupación. Dos, a través de 84 la información de profesión consignada en el pasaporte. Esta tampoco está sujeta a verificación. Además, típicamente se esperaría que, en ausencia de mecanismos de verificación, un individuo interesado en migrar al exterior consigne como profesión alguna con prestigio como médico o ingeniero. En este sentido, es posible que una sobrestimación en el número de médicos que salen del país para no volver podría explicar al menos parte de los saldos migratorios. La importancia de este tema amerita un estudio en profundidad que, a través de un análisis más desagregado de los datos, permita verificar la validez de las cifras o proponer estimados alternativos. A la espera de este estudio, se ha procedido a realizar un cálculo adicional que considera el efecto de la emigración tal como está descrita por las cifras oficiales, tanto en la oferta actual como en las proyecciones. Para esto se procedió de la siguiente manera. Para recalcular las proyecciones restamos a cada año la cifra de emigrantes. Como en el año 2001 hubo una recarnetización en el Colegio Médico, sólo restamos para el año 2003 a los que salieron en 2002 y 2003, de allí en adelante restamos los que salen cada año, sumando los nuevos profesionales y restando los que se jubilen. No es posible incorporar los flujos migratorios a la proyección de las especialidades médicas, pues no se dispone de ese detalle de información para los datos de emigrantes. Seguidamente se presentan los resultados, comenzando con las estimaciones sin considerar migración, tanto de la oferta actual como de las proyecciones. Luego se presentan los estimados incorporando la emigración que reflejan los datos oficiales. 4.2 Resultados: la oferta actual de recursos humanos para el Sector Salud La estimación del stock actual o inventario de recursos humanos en salud a nivel nacional consistió en determinar la disponibilidad de personas con formación para trabajar en el sector salud, pudiendo estar empleados o desempleados. Como se mencionó líneas arriba, por el tipo de fuentes de información que permitieron la configuración del inventario, el análisis se centró en aspectos relativos a la edad, sexo, especialidad profesional y localización geográfica. Las profesiones y especialidades técnicas de la salud consideradas para el inventario fueron aquellas indicadas anteriormente en la Tabla 4.1. 85 Profesionales de la salud Para el caso de la oferta de recursos humanos de las profesiones de la salud, cada profesión y especialidad médica fue estimada y analizada individualmente. La razón para seguir esta estrategia radica en que carece de sentido realizar alguna agregación, debido a que por el grado de especialización de cada profesión y especialidad, la sustitución entre diferentes profesionales de la salud es dificultosa. Es obvio, sin embargo, que los médicos especialistas pueden desempeñarse como médicos generales, pero debido que el presente estudio busca identificar con el mejor nivel de detalle posible el stock de recursos humanos en las distintas especialidades, se considerará a cada especialidad médica de forma separada en la elaboración del inventario de recursos humanos. Es por esto que se cuenta con estimaciones de la oferta para cada una de las seis especialidades de medicina humana mencionadas en la Tabla 4.1. Asimismo, se cuenta con estimaciones de la oferta para cada una de las siete profesiones adicionales consideradas, además de medicina humana. Las fuentes de información que se usaron para la estimación de la oferta a nivel nacional para el caso de los profesionales de la salud fueron los registros administrativos de los respectivos colegios profesionales. Los registros de los colegios constituyen una fuente fiable debido a que para ejercer cualquiera de las profesiones de la salud es indispensable estar inscrito en el respectivo colegio profesional, aunque si bien estas fuentes son comprehensivas, típicamente no son muy detalladas. Los estimados por profesión se presentan a continuación en la Tabla 4.2. 86 Tabla 4.2. Resumen de la oferta de recursos humanos en profesiones de la salud y especialidades de medicina humana Profesiones Especialidades Medicina Humana Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral / familiar Enfermería Obstetricia Odontología Tecnología médica Nutrición Psicología Número 40,971 1,260 1,751 1,853 1,326 878 56 41,932 6,854 17,662 2,146 3,091 8,724 Fuente: Colegios profesionales de las distintas especialidades. Elaboración propia i. Medicina Humana Para la realización del inventario de profesionales en medicina humana en el país se solicitó información al Colegio Médico del Perú (CMP, en adelante) sobre los registrados en dicha institución. Es de esperarse que la información provista por el CMP sea un buen reflejo del número real de profesionales existentes, toda vez que para el ejercicio legal de la medicina se requiere estar registrado en el colegio profesional local. La información provista por el CMP se encontraba actualizada al 2001, año en que se realizó la última recarnetización de sus asociados, e incluye las inscripciones hasta el mes de diciembre 2003.2 Las variables provistas por el CMP incluían la edad, la localidad de residencia, la universidad donde se cursaron estudios de pre-grado, y el Consejo Regional al cual se encuentra adscrito el profesional. De acuerdo a la información provista por el CMP, y considerando como edad práctica de jubilación los 75 años de edad, se identificó que en el país hay un total de 40,971 médicos cirujanos profesionales3. La edad promedio de los médicos cirujanos es de 44.4 años y la 2 La razón por la que no se nos pudo brindar información más actualizada es que los nuevos registros no se incorporan automáticamente a la base de datos. 3 El término edad práctica de jubilación se refiere a la edad en que los médicos dejan de ejercer su profesión, es decir, cuando dejan de constituir parte de la oferta de recursos humanos. Ésta difiere de la edad formal de jubilación debido a que los médicos pueden seguir ejerciendo su profesión de forma independiente (en 87 desviación estándar de la edad es de 12.4 años. La distribución por edades se puede apreciar en el Gráfico 1. Gráfico 4.1. Distribución de los médicos cirujanos por edades 7,000 6,000 5,000 4,000 6,814 3,000 2,000 5,455 4,450 5,216 5,647 4,926 3,258 2,038 1,000 1,445 1,722 0 Menos de De 30 a 30 años 34 años De 35 a De 40 a De 45 a De 50 a De 55 a De 60 a De 65 a De 70 a 39 años 44 años 49 años 54 años 59 años 64 años 69 años 75 años Fuente: Colegio Médico del Perú. Elaboración propia Sobre la localidad de residencia de los médicos cirujanos, la mayor parte de ellos se localiza en el departamento de Lima, que concentra casi el 60% de los profesionales inscritos en el CMP. Le siguen en orden de importancia Arequipa, La Libertad, Ica, Lambayeque, Cusco y Piura. Los demás departamentos cuentan con menos de mil profesionales. Gráfico 4.2. Distribución de los médicos cirujanos por departamentos 5,000 24,054 4,000 3,000 2,000 1,000 3,498 2,333 1,697 1,198 1,086 1,057 872 820 617 526 501 424 352 327 246 230 186 947 Pu no An ca sh Lo re to Ta cn a Ca ja m ar ca H ua nu co Ex tr an je r o Ay ac uc ho M oq ue gu O a tr os dp to s. Ju ni n Pi ur a es co no c id o D Ic La a m ba ye qu e Cu sc o Li m ay Ca lla o Ar eq ui pa La Li be rt ad 0 Fuente: Colegio Médico del Perú. Elaboración propia consultorios particulares) cuando abandonan cargos como empleados en instituciones de salud, como hospitales o clínicas. 88 Por otra parte, los médicos inscritos en el CMP provienen de 22 universidades peruanas y de universidades de otros países. Casi la tercera parte de los médicos cirujanos cursaron sus estudios de pre-grado en la Universidad Nacional Mayor de San Marcos, de Lima. El siguiente grupo en importancia lo constituyen los egresados de universidades del exterior, que en realidad constituyen un aglomerado de muchas universidades de diferentes países, tanto de América Latina como de otras regiones. A continuación siguen seis universidades peruanas que aportan más de 2,000 profesionales cada una de ellas (en total representan casi el 50% de egresados), y finalmente un grupo de 15 universidades que aportan menos de mil profesionales cada una o el 11% de los profesionales en conjunto. Gráfico 4.3. Distribución de los médicos cirujanos por universidad de origen U. N. Mayor de San Marcos 12,538 Extranjero 4,306 U. N. de San Agustin 4,194 U. N. Federico Villarreal 4,138 U. N. de Trujillo 3,133 Otras universidades U. P. San Martin de 3,864 Desconocida Porres 694 2,402 U. P. Cayetano Heredia 2,832 U. N. San Luis Gonzaga 2,870 Fuente: Colegio Médico del Perú. Elaboración propia Para el caso de los profesionales formados en universidades del extranjero, para la mayor parte de ellos no se tiene información de la universidad específica de origen. Sin embargo, para el grupo que sí tiene reportada la universidad de pregrado (casi la tercera parte), las universidades de Bolivia y Argentina muestran la mayor participación como formadoras de médicos. Otros 26 países se reportan como lugar de estudios de pre-grado. 89 Gráfico 4.4.País de estudios de pre-grado de los médicos cirujanos formados en el extranjero Europa Bolivia 651 Argentina Otros A.Latina 277 188 83 Norteamérica 8 Asia 3 No reportada 3,096 Fuente: Colegio Médico del Perú. Elaboración propia Especialidades de Medicina Humana Los datos provistos por el CMP incluían también información sobre las distintas especializaciones con las que cuentan los médicos profesionales. Sin embargo, esta información presenta un problema de sub-reporte, debido a que no existe la obligatoriedad de registrar la especialización en el CMP. En caso de hacerlo, esta declaratoria le permite al profesional tener dicha especialización en su registro en el CMP, para cualquier consulta que quiera realizar alguna entidad o particular, pero no constituye requisito indispensable para el ejercicio de su profesión en dicha especialidad. Asimismo, debe considerarse que existen profesionales que han obtenido dos, tres y hasta cuatro especialidades. Para efectos de la información presentada en la presente sección se considerará cada especialización como si fueran personas distintas. El número de profesionales por especialidad considerada se puede apreciar en el Gráfico 4.5. 90 Gráfico 4.5. Especialidades médicas 56 Medicina Integral / Familiar 878 Anestesiología 1,260 Medicina Interna 1,326 Cirugía General 1,751 Pediatría 1,853 Gineco Obstetricia 7,300 Otras Especialidades 27,245 Sin Especialidad 0 500 1,000 1,500 2,000 2,500 Fuente: Colegio Médico del Perú. Elaboración propia Adicionalmente, la información provista permitía conocer el perfil etario del grupo autorreportado como especialista. En este grupo se puede apreciar que la mayor concentración de profesionales se encuentra en el grupo etario de los 50 a los 54 años de edad para todas las especialidades consideradas. Gráfico 4.6. Especialidades médicas por grupos de edad 450 400 350 300 250 200 150 100 50 0 Menos de 30 De 30 a 34 De 35 a 39 De 40 a 44 De 45 a 49 De 50 a 54 De 55 a 59 De 60 a 64 De 65 a 69 De 70 a 75 años años años años años años años años años años Anestesiólogos Cirugía General Gineco / Obstetricia Medicina Integral / Familiar Medicina Interna Pediatría Fuente: Colegio Médico del Perú. Elaboración propia 91 Al considerar la distribución espacial de los médicos con especialidades, se puede apreciar una fuerte concentración de los mismos en Lima, de acuerdo a los reportes de residencia del Colegio Médico del Perú. Los porcentajes de especialistas que residen en Lima son altos para todas las especialidades, oscilando entre el 59% para los especialistas en Cirugía General y el 75% para los especialistas en Medicina Integral / Familiar. En orden de importancia le siguen departamentos con niveles de ingresos relativamente altos, para el promedio nacional, como son Arequipa, La Libertad, Ica y Lambayeque. A continuación, se encuentran departamentos con menores niveles de ingresos en general, y situados en zonas de más difícil acceso. Si se considera que dentro de cada departamento aun debe existir una fuerte concentración en la residencia de los especialistas hacia los conglomerados urbanos, se puede afirmar que existe una considerable desigualdad en la disponibilidad de médicos con especialidad de los departamentos más ricos, frente a los más pobres y de más difícil acceso. Sin embargo, esta desigualdad no necesariamente implica un problema de asignación, en la medida en que las especialidades médicas se asocian a capas de atención más complejas, típicas de hospitales de mediano y gran tamaño de conglomerados urbanos importantes. 92 Tabla 4.3. Especialistas médicos por departamentos y especialidad Departamento Aneste- Cirugía Gineco / siólogos General Obstetricia Lima 588 786 1,221 Arequipa 72 96 113 La Libertad 53 92 101 Ica 34 45 46 Lambayeque 26 46 52 Cusco 10 25 40 Piura 19 42 50 Junin 10 26 31 Puno 3 18 25 Ancash 7 31 32 Loreto 9 11 20 Tacna 11 23 18 Cajamarca 5 10 12 Huanuco 1 11 15 Ayacucho 3 5 11 Moquegua 6 13 12 Huancavelica 3 1 3 San Martin 2 9 14 Cerro de Pasco 4 6 5 Ucayali 4 11 7 Apurimac 3 4 Tumbes 1 4 5 Madre de Dios 4 3 Amazonas 3 4 5 Desconocido 1 1 1 Extranjero 3 3 7 Total 878 1,326 1,853 Fuente: Colegio Médico del Perú. Elaboración propia Medicina Otras Medicina Integral / Pediatría especiaInterna Familiar lidades 42 888 1,166 5,457 2 82 129 487 1 84 120 300 32 44 109 1 34 51 209 3 18 31 121 2 22 32 120 21 23 83 1 6 15 59 1 10 29 65 1 11 22 60 15 19 61 4 12 26 1 9 7 26 2 7 9 5 12 32 1 3 2 5 10 1 3 10 5 8 17 1 2 2 4 3 6 5 3 1 1 1 1 1 5 2 5 18 56 1,260 1,751 7,300 Por otra parte, al analizar la universidad de origen de la que provienen los especialistas médicos, puede identificarse a las universidades más grandes del país como aquellas que presentan mayores porcentajes de egresados con especialidad. Este fenómeno podría explicarse por los criterios de asignación de las vacantes en los concursos de Residentado. 93 Tabla 4.4. Especialistas médicos egresados por universidad Universidad de Origen U. Nac. Mayor de San Marcos U. Nac. Federico Villarreal U. Nac. de Trujillo U. Part. Cayetano Heredia U. Nac. de San Agustin U. Nac. San Luis Gonzaga U. Nac. San Antonio Abad U. Nac. de Piura U. Nac. Pedro Ruiz Gallo U. Part. San Martin de Porres U. Catolica de Santa Maria U. Nac. del Altiplano U. Nac. De La Amazonia Peruana U. Nac. De Cajamarca U. Nac. del Centro U. Nac. Faustino Sanchez Carrión U. Part. Antenor Orrego U. Peruana de Los Andes U. Priv. de Tacna U. Priv. San Juan Bautista U. Priv. San Pedro U. Ricardo Palma Desconocida Extranjera Total Total 12,881 4,202 3,201 2,900 4,260 2,897 503 419 491 2,402 750 222 193 255 266 232 142 64 142 93 65 29 697 4,363 41,669 Sin Con especialidad especialidad 6,554 2,420 1,854 1,821 2,730 2,252 423 369 447 2,210 701 215 187 252 266 232 142 64 142 93 65 29 657 3,120 27,245 6,327 1,782 1,347 1,079 1,530 645 80 50 44 192 49 7 6 3 40 1,243 14,424 Porcentaje de egresados con especialidad 49% 42% 42% 37% 36% 22% 16% 12% 9% 8% 7% 3% 3% 1% 0% 0% 0% 0% 0% 0% 0% 0% 6% 28% 35% ii. Enfermeras/os Para la especialidad de enfermería, se solicitó información al Colegio de Enfermeros del Perú (CEP, en adelante) sobre los matriculados en la institución. El CEP facilitó información sobre el número de inscritos en la institución y su distribución espacial, de acuerdo al Consejo Regional de suscripción. Asimismo, gracias a un Censo realizado por el CEP a sus agremiados, se pudo conocer información adicional sobre los profesionales de esta especialidad. Este Censo, fue realizado en el 2001, y cubrió a 21,820 matriculados de los 35,119 inscritos en el CEP en ese momento (62%). Con información de este censo se pudo conocer que la mayoría de profesionales son mujeres (94.7%), frente a un bastante menor porcentaje de hombres (5.3%). Asimismo, se pudo conocer la distribución por edades de las enfermeras, las que muestran una mayor concentración en los grupos de edad entre 25 y 55 años. 94 Gráfico 4.7. Enfermeras por grupos etareos 30% 25% 20% 15% 26.7% 24.4% 22.9% 10% 11.7% 5% 10.9% 2.2% 1.3% 0% Menores de Entre 25 y Entre 35 y Entre 45 y Entre 55 y Más de 64 25 años 34 años 44 años 54 años 64 años Sin datos años Fuente: Censo Nacional de Enfermeras(os) del Perú - CEP 2001 Al analizar la distribución de las enfermeras a escala nacional y considerando la localidad de registro como la de residencia, se observa que más de la mitad de las mismas residen en Lima Metropolitana. Le siguen en importancia los departamentos de Arequipa y La Libertad, aunque con participaciones mucho menores que la de Lima. Los departamentos de menores ingresos y ubicados en zonas de más difícil acceso (Amazonas, Ayacucho, Huancavelica, Pasco, Cajamarca, Apurímac) muestran participaciones muy pequeñas dentro de la distribución espacial de las enfermeras. Gráfico 4.8. Enfermeras por Consejo Regional de inscripción 4 ,4 9 5 2 ,6 3 8 2 ,5 3 7 2 ,2 3 2 1,4 7 8 1,2 3 5 1,12 9 1,0 5 0 2 1,4 3 0 3 ,7 0 8 Lima Metropolitana Cusco Puno Arequipa Lambayeque Otros Consejos Reg. La Libertad Huanuco Junín Piura Fuente: CEP. Elaboración propia 95 iii. Obstetrices Para la especialidad profesional de obstetricia, se solicitó información al Colegio de Obstetrices del Perú (COP, en adelante), y se obtuvo información sobre el número de profesionales de esta especialidad matriculados en el COP, sus edades, su distribución por sexo y localidad de residencia al momento de inscribirse al COP, así como la universidad de estudios de pregrado. El número total de obstetras y obstetrices inscritos en el COP es de 6,854 matriculados, considerando como edad de jubilación a los 65 años. La distribución por géneros es bastante desigual, ya que el 92% de los profesionales son del género femenino, y el restante 8% son del género masculino. La distribución por edades muestra que las obstetrices son en su mayoría menores de 35 años, contando con un considerable grupo de profesionales de menos de 30 años. Esta composición por edades permite suponer que la oferta de profesionales para los próximos muy probablemente se incremente, en la medida que las nuevas egresadas de la profesión sean un número mayor que las obstetrices que salgan del mercado de trabajo por jubilación u otras razones. Gráfico 4.9. Obstetrices por rango de edad 3,500 3,000 2,500 2,000 1,500 3,096 1,000 1,756 500 567 608 327 204 175 121 0 Menos de De 30 a De 35 a De 40 a De 45 a De 50 a De 55 a De 60 a 30 años 34 años 39 años 44 años 49 años 54 años 59 años 65 años Fuente: COP. Elaboración propia La información provista por el Colegio de Obstetrices del Perú también indicaba la universidad de origen de los inscritos. Al analizar esta información se observa que la Universidad de San Marcos es la de mayor proporción de egresados, pero seguida de una universidad particular (San Martín de Porres) y de universidades de fuera de Lima. La presencia de las dos universidades más importantes en volumen de egresados en esta profesión explicaría la concentración de estos profesionales en la capital del país. La 96 categoría “Otras universidades” agrupa un total de 12 universidades ubicadas en todo el país que aportan menos de 200 egresados cada una de ellas de forma individual. Gráfico 4.10. Obstetrices por universidad de origen 1,400 1,200 1,000 800 1,261 600 400 922 859 487 200 445 441 425 299 288 242 458 236 228 214 49 .d eS U U .N ac .M ay o rd eS an an M M U ar U ar .N co .N t i s a n c ac . d H eP .S er an o m rr ili Cr es oV ist o a b l U di al .P za de n riv H ad ua a m U An an .C ten ga at or ol ic a O rr de eg Sa o n U t a .P M ar ar U t. ia .P de riv Ch ad icl aC ay U .P o es a riv rV ad al ad lej o eS U .P an er P ua ed U .A ro na U nd .N Lo in sA a c. aN nd de es es Sa to n rC M ac ar er tin es O V tr e las as qu U ni ez ve rs id ad es D es co no c id a Ex tr an je r a 0 Fuente: COP. Elaboración propia La distribución de las obstetrices en el ámbito nacional muestra también una clara concentración en Lima y Callao, frente a las demás regiones del país. En este caso, existe una cierta correlación entre los departamentos con mayor población de obstetrices (La Libertad, Huánuco, Arequipa, Lambayeque) y la localización de las universidades más importantes de la especialidad (U. P. Antenor Orrego, U. N. Hermilio Valdizán, U. C. de Santa María, U. P. de Chiclayo). Gráfico 4.11. Obstetrices por localidad de residencia 2,500 2,000 1,500 1,000 500 2,109 572 458 429 312 306 274 247 183 177 169 148 143 101 94 228 904 en to s es co no ci do cn a D Ta rta m ep a O tr os d Pi ur a Ca ja m ar ca Tu m be s Pu no Ju ni n A nc as h A ya cu ch Sa o n M ar tin Cu sc o Li m ay Ca lla La o Li be rt ad H ua nu co A re qu ip La a m ba ye qu e 0 Fuente: COP. Elaboración propia 97 iv. Odontólogos La información de los odontólogos fue solicitada al Colegio Odontológico del Perú (COdP, en adelante). El COdP facilitó un listado de matriculados en su institución, que permitía estimar con el número de odontólogos existentes en el país. Asimismo, la información facilitada permitía conocer la distribución de los odontólogos por género, la universidad de estudios de pre-grado y la región en la que residían los profesionales de esta especialidad al momento de registrarse en el COdP. El número de odontólogos matriculados en el COdP es de 17,662. Su distribución por géneros muestra una mayor presencia de hombres (60.4%) frente a las mujeres (39.6%) en la profesión. Gráfico 4.12. Odontólogos por universidad de origen 4,500 4,000 3,500 3,000 2,500 2,000 1,500 1,000 4,197 3,349 2,624 1,909 1,837 500 868 844 229 210 132 90 42 14 8 678 U .N ac .M ay or U de .S Sa an n L M ui U sG ar .P co ar o s nz t. Sa ag a n de M ar U Ic a .N tin ac de .F P or ed U er re .C s ico at V ol i i lla ca U rr de .I ea nc Sa l a nt G a ar M ci ar la U ia so .P de ar t. La Ca V ye eg U ta a .P no er H ua er na ed ia de L U os .A A nd nd es in ad el U C .N us ac co .d eT ru jil lo U .N ac .d el A lti pl an U o .L os U A .P ng riv ele ad s a de Ta cn a Ex tr an je ra 0 Fuente: COdP. Elaboración propia La universidad que cuenta con el mayor número de egresados es la Universidad Nacional Mayor de San Marcos, seguida de la Universidad San Luis Gonzaga, localizada fuera de Lima (Ica). Otras cinco universidades participan en porcentajes menores aunque aun considerables, estando cuatro de ellas situadas en Lima Metropolitana, y una de ellas en Arequipa. Las demás universidades aportan pocos profesionales al total nacional. Cabe mencionar que 678 profesionales han recibido formación en universidades del extranjero, desconociéndose más detalles sobre la formación profesional de dicho grupo. 98 Gráfico 4.13. Odontólogos por localidad de residencia en el registro 10,000 8,000 6,000 10,059 4,000 2,000 2,290 1,658 755 Arequipa Callao 478 432 425 199 La Junin Cusco Piura 1,349 0 Lima Ica Libertad Otros dptos. Fuente: COdP. Elaboración propia El análisis al nivel de localidad de residencia, considerando como tal a la localidad declarada en el momento del registro al Colegio Odontológico, muestra una amplia concentración de profesionales de la especialidad en Lima. Esta concentración puede encontrar su correlato en el considerable número de universidades que forman odontólogos en la capital. El segundo departamento con mayor participación es Ica, precisamente donde se encuentra la segunda universidad con más egresados del país. A continuación se encuentran otros departamentos que cuentan con al menos 200 profesionales, seguidos de una categoría que agrupa los demás departamentos del país, cada uno con menos de 200 profesionales, sumando en conjunto 1,349. v. Tecnólogos médicos El Colegio de Tecnólogos Médicos del Perú facilitó información sobre los matriculados en su institución, así como la distribución por edades y la universidad de origen de sus agremiados. El número total de tecnólogos médicos en el país es de 2,146 profesionales. Al analizar la información por edades, puede apreciarse que la mayoría de profesionales son personas con menos de 35 años, lo que guarda estrecha relación con los recientes avances en tecnología médica y la necesidad cada vez mayor de especialistas en el uso de instrumental clínico complejo. 99 Gráfico 4.14. Tecnólogos médicos por grupos de edad 700 600 500 400 300 612 601 200 283 228 100 189 127 95 11 0 Menos de 30 años De 30 a 34 De 35 a 39 De 40 a 44 De 45 a 49 De 50 a 54 De 55 a 59 Más de 60 años años años años años años años Fuente: CTMP. Elaboración propia La mayor parte de especialistas de la profesión han sido formados en Lima Metropolitana, en las universidades de San Marcos y Federico Villarreal. Además de estas dos universidades, también participa con un considerable porcentaje del total de egresados la Universidad Particular de Chiclayo. Las otras cuatro universidades que forman profesionales en la especialidad aun participan de porcentajes reducidos en el total de egresados. Esta concentración de la formación debe tener influir en que la mayoría de profesionales de la especialidad residan en Lima Metropolitana, lo que también se justificaría con el perfil de la labor de los tecnólogos médicos, asociado a capas complejas de atención. Gráfico 4.15. Tecnólogos médicos por universidad de origen 1,000 900 800 700 600 500 400 901 770 300 200 347 100 73 44 6 5 U. Part. U. Ricardo Extranjero Cayetano Palma 0 U. Nac. U. Nac. Federico Mayor De Villarreal San Marcos U. Part. De U. Privada Chiclayo San Pedro Heredia Fuente: CTMP. Elaboración propia 100 vi. Nutricionistas Para el caso de los nutricionistas, la base de datos del Colegio de la especialidad, contenía información muy básica sobre sus agremiados (nombre, y consejo regional de inscripción). El Colegio de Nutricionistas, concientes de la necesidad de contar con información de mayor calidad sobre sus agremiados, se encuentra en la actualidad en un proceso de digitalización de las fichas de inscripción de los colegiados. El número de total de agremiados es de 3,091 profesionales, y casi las dos terceras partes de ellos se encuentran registrados en Lima. Tabla 4.5. Nutricionistas por Consejo Regional de inscripción Consejo Regional I Piura II Trujillo IV Lima VI Arequipa VII Puno Sin información Total No. de Nutricionistas 198 230 1,984 503 169 7 3,091 Porcentaje 6.4% 7.4% 64.2% 16.3% 5.5% 0.2% 100.0% Fuente: CNP. Elaboración propia vii. Psicólogos Para el caso de la especialidad profesional de psicología, se solicitó un reporte de matriculados al Colegio de Psicólogos del Perú (CPP). El CPP facilitó un listado de los agremiados, así como información sobre la edad y la universidad de estudios de pregrado de los inscritos. Se considera como edad de jubilación los 75 años. De acuerdo a información provista por el CPP, puede existir un considerable número de profesionales de la especialidad que no se encuentran inscritos en el CPP, debido a que la colegiatura no constituye un requisito indispensable para el ejercicio de la profesión. Sin embargo, este hecho no invalida el presente análisis, toda vez que esta profesión está considerada como especialidad de la salud por el programa de SERUMS. Esto implica que cualquier profesional de esta especialidad que desee trabajar para el Estado (bajo cualquier modalidad de contratación) debe previamente haber realizado su inscripción en el CPP y haber realizado el SERUMS. 101 El número de psicólogos inscritos en el Colegio de la profesión es de 8,724. Al clasificar a los inscritos por grupos de edad, se pueden apreciar que el mayor porcentaje de participación lo alcanza el grupo entre 40 y 44 años, seguidos de los grupos de 35 a 39 años y de 30 a 34 años de edad. Gráfico 4.16. Psicólogos por grupos de edad 2,000 1,800 1,600 1,400 1,200 1,000 800 600 400 200 0 1,551 1,823 1,891 1,323 938 646 393 130 19 10 Menos De 30 De 35 De 40 De 45 De 50 De 55 De 60 De 65 De 70 de 30 a 34 a 39 a 44 a 49 a 54 a 59 a 64 a 69 a 75 años años años años años años años años años años Fuente: CPP. Elaboración propia Al analizar del centro de formación profesional, nuevamente se aprecia una considerable concentración en centros de formación situados en Lima Metropolitana, ya que 7 de las 8 universidades con mayor número de egresados de la profesión se ubican en la capital. La única universidad no capitalina de esta lista es la Universidad Nacional San Agustín de Arequipa. Este rasgo muy probablemente influya en que exista una gran concentración de profesionales de la psicología residiendo en Lima. 102 Gráfico 4.17. Psicólogos por universidad de origen 2,500 2,000 1,500 1,000 500 2,217 1,428 951 921 859 806 376 372 225 180 111 84 14 1 73 106 .P U U .P ar t. In ca G ar arc i t. Sa laso n d U . N Ma e La ac r tin V .F D ega eP U ede ri .P o ar co V r re s t. i ll Ri U ca arr .N e rd ac o P al .M al m ay a or D eS an M ar U co .N ac .H er U mili .A o U V .P n al d ar d in t. a D iza Ca n e l ye ta Cu n sc o U oH . C ere e d U sa i .N rV a ac a lle U .S an . D jo Lu e L im is a G on za Ex ga tr an D es je ro co no ci da 0 Fuente: CPP. Elaboración propia 4.2.1 Técnicos de la salud Para el análisis de los técnicos en especialidades de la salud, se consideró a todas las especialidades como una única categoría, agregándose la oferta de cada una para formar una oferta agregada de técnicos en la salud. Formalmente, puede plantearse la oferta de técnicos en la salud como: 7 ORH tec = ∑ Lespec i i =1 donde ORH tec espec constituye la oferta total de técnicos de la salud, L i representa la oferta de técnicos en cada una de las siete especialidades de la salud que fueron consideradas: cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia. Debido a que no existe una fuente fiable en el mercado de formación que permita aproximar el número de personas que han culminado estudios técnicos en especialidades de la salud, se usó información proveniente de las Encuesta Nacional de Hogares 2004 (periodo Enero-Diciembre) para estimar el número de técnicos de la salud4. Para poder Se consideró a aquellas personas que declararon tener educación superior técnica completa y como empleo principal o secundario (actual o anterior) el de Dentistas Auxiliares y Ayudantes de Odontología (código 347 4 103 conseguir desagregaciones de este estimado, sin embargo, se contaba con muy pocas observaciones, por lo que se recurrió a la estrategia de integrar esta base de datos con las Encuestas Nacional de Hogares de los periodos 2001-IV trimestre, 2002-IV trimestre y 2003 Octubre-Noviembre-Diciembre. La información de la base integrada de las ENAHOs permitió estimar la distribución departamental de los técnicos en salud, así como la participación por géneros y distribución por grupos etareos, aunque para el periodo 2001 – 2004. El número total de técnicos en salud estimado de acuerdo a la ENAHO 2004 fue de 65,072 personas, con un intervalo de confianza (al 95%) que iba de 52,567.33 a 77,576.83. La edad promedio de los técnicos en salud para el año 2004 fue de 35.9 años y su distribución es como indica la Tabla 4.6. La Tabla 4.7 presenta la distribución espacial de los técnicos de la salud, de acuerdo a las proporciones identificadas para el periodo 2001-2004. Tabla 4.6. Distribución por grupos etáreos de los técnicos en salud Edad Número1 Porcentaje Hasta 25 años 11,732 18.03% Entre 26 y 30 años 12,390 19.04% Entre 31 y 35 años 11,706 17.99% Entre 36 y 40 años 10,542 16.20% Entre 41 y 45 años 7,971 12.25% Entre 46 y 50 años 4,737 7.28% Entre 51 y 55 años 1,887 2.90% Entre 56 y 60 años 859 1.32% Entre 61 y 65 años 1,067 1.64% Más de 65 años 2,180 3.35% Total 65,072 100% 1 Estimado como total del 2004 por los porcentajes del periodo 2001-2004 Fuente: ENAHO 2001-IV trimestre, ENAHO 2002-IV trimestre, ENAHO 2003 Oct-Nov-Dic y ENAHO 2004 Ene-Dic. en la ENAHO), Fisioterapeutas y Ergoterapeutas (código 348), Asistentes Farmacéuticos (código 351), Personal de Enfermería de nivel medio – técnico (código 352) y Técnicos de Salud y Laboratorio Clínico (código 356). 104 Tabla 4.7. Distribución departamental de los técnicos en salud Departamento Número Porcentaje Amazonas 475 0.73% Ancash 1,178 1.81% Apurímac 924 1.42% Arequipa 3,390 5.21% Ayacucho 807 1.24% Cajamarca 1,288 1.98% Callao 1,620 2.49% Cusco 937 1.44% Huancavelica 358 0.55% Huánuco 950 1.46% Ica 1,594 2.45% Junín 2,779 4.27% La Libertad 2,154 3.31% Lambayeque 2,388 3.67% Lima 31,371 48.21% Loreto 2,291 3.52% Madre de Dios 605 0.93% Moquegua 501 0.77% Pasco 469 0.72% Piura 4,008 6.16% Puno 1,802 2.77% San Martín 1,575 2.42% Tacna 605 0.93% Tumbes 377 0.59% Ucayali 618 0.95% Total 65,072 1 Estimado como total del 2004 por los porcentajes del periodo 2001-2004 Fuente: ENAHO 2001-IV trimestre, ENAHO 2002-IV trimestre, ENAHO 2003 Oct-Nov-Dic y ENAHO 2004 Ene-Dic. 4.3 Proyección de la oferta de RRHH en salud El siguiente análisis que se realizó para las especialidades de la salud fue la proyección de la futura oferta de recursos humanos en salud a nivel nacional. Esta estimación implicaba la simulación de escenarios para los próximos cinco años, ámbito temporal considerado en el presente estudio. Considerando la duración de los estudios de los profesionales y técnicos, y el ámbito temporal para el que se realizarán las proyecciones, se seguirán estrategias distintas tanto para los profesionales como para los técnicos de las especialidades de la salud. Proyección de los profesionales de la salud La futura oferta de recursos humanos a nivel nacional para los próximos 5 años estará conformada por la actual oferta más los profesionales que en los próximos años se 105 incorporen al mercado laboral, menos los profesionales que abandonen el mercado de trabajo. Formalmente esto puede ser expresado como: Lit = Lit −1 + Aspirantes ti + Ingresante sti − Salientes ti i = 1,6 donde el superíndice i representa cada una de las profesiones de la salud consideradas en la i i Tabla 4.1, Lt constituye la oferta de recursos humanos de la profesión i en el año t ; Lt −1 es la oferta de recursos humanos del año inmediatamente anterior en la profesión i ; Aspirantes ti es el número de personas de la profesión i que ingresan al mercado laboral en i el año t , que no consiguen empleo, pero que siguen buscando uno; Ingresante st es el número de personas de la profesión i que ingresan también al mercado laboral y que i consiguen un empleo; y Salientes t es el número de personas de la profesión i que formaba parte de la oferta laboral del año inmediatamente anterior, pero que abandona el mercado de trabajo y deja de buscar empleo, por razones como jubilación o defunción. La información que se usó para la realización de las proyecciones para el caso de la oferta i de las profesiones de la salud del año inmediatamente anterior ( Lt −1 ), fue en el primer año la oferta de recursos humanos estimada como inventario, y a partir del segundo fue tomada del cálculo realizado para el año previo. La información de Aspirantes e Ingresantes se tomó de los registros de la Asamblea Nacional de Rectores, ya que se asume que los Ingresantes y Aspirantes de los próximos años son los actuales estudiantes universitarios que se incorporarán al mercado laboral en los próximos años, considerando que las profesiones de la salud toman como mínimo cinco años de estudios. La información que se consideró fueron los registros de ingresantes, alumnos matriculados y egresados para el periodo 1993-2003 por universidad. Lamentablemente, esta información presentaba vacíos para algunos años (la información del año 2004 aún no se había recogido), criterios y universidades, por lo que la predicción se realizó sobre el periodo 2004-2010. Para la predicción se tomó como punto de partida la información de matriculados del año 2003. Para el cálculo de la predicción en sí mismo se construyeron dos ratios. El primero (Rat_mat) fue el promedio simple del ratio de matriculados en el periodo t+1 frente a matriculados en el periodo t para el periodo 1999-2003, lo que constituye una medida del número de estudiantes que siguen matriculados en el año siguiente. Formalmente este ratio puede ser expresado como: Rat _ mat = 1 2002 Matriculadost +1 − Ingresantest +1 ∑ 5 t =1999 Matriculadost − Egresadost +1 106 Gráficamente este ratio representa: Año t Año t+1 Ingresantes Ingresantes Rat_mat Matriculados Matriculados Egresados El segundo ratio que se construyó (Rat_egres) fue el promedio simple del ratio de egresados en el periodo t+1 frente a matriculados en el periodo t para el periodo 1999-2003. Este ratio representa el porcentaje de estudiantes que egresan de la universidad y se convierten en mano de obra a la espera de ser contratados. Formalmente el ratio puede ser expresado como: Rat _ egres = Egresadost +1 1 2002 ∑ 5 t =1999 Matriculadost − Ingresantest Gráficamente este ratio representa: 107 Año t Año t+1 Ingresantes Ingresantes Matriculados Matriculados Rat_egres Egresados Ambos ratios se calcularon para ámbitos que consideraban especialidades, tipo de universidad (pública o privada) y localización geográfica (Lima o resto del Perú), y los valores obtenidos se usaron para imputar sobre la base de la información existente para el año 2003 los valores de los años siguientes. En algunos casos no se contaba con información para el año 2003, por lo que la inferencia se realizó desde el año 2002. Para el caso de algunos ámbitos en los que no se contaba con los ratios, se usó el promedio por especialidad y tipo de universidad. Adicionalmente se consideró como número de ingresantes en cada universidad al promedio móvil de los últimos cinco años de dicha universidad. Con estas estimaciones previas se construyó para cada año entre el 2005 y el 2010 estimaciones del número de egresados y matriculados por año, lo que formalmente se expresa como: Egresadost +1 = (Matriculadost − Ingresantes t ) * Rat _ egres Matriculad os t +1 = [(Matriculados t − Egresados t +1 ) * Rat _ mat ] + 1 t ∑ Ingresantesi 5 i =t − 4 Para proyectar el número de Salientes del mercado de trabajo, se usó una edad de jubilación normativa de 75 años para médicos, odontólogos y psicólogos; y de 65 años para obstetras, enfermeros, tecnólogos médicos y nutricionistas. Los resultados de las proyecciones se presentan a continuación. 108 Tabla 4.8. Proyección de profesiones de la salud 2005-2010 2003 Médicos Variación Enfermeras/os Variación Obstetras Variación Odontólogos Variación Tecnól. médicos Variación Nutricionistas Variación Psicólogos Variación 35,969 -38,217 -6,089 -16,516 -2,026 -3,004 -8,724 -- 2004 36,165 196 38,366 149 6,780 691 17,051 535 2,394 368 3,196 192 9,696 972 2005 36,007 -158 37,596 -770 7,377 597 17,634 583 2,728 334 3,389 193 10,602 906 2006 36,533 526 37,400 -196 8,159 782 18,349 715 3,133 405 3,597 208 11,444 842 2007 37,018 485 37,348 -52 9,067 908 19,070 721 3,555 422 3,806 209 12,250 806 2008 37,597 579 37,348 0 10,089 1,022 19,836 766 3,987 432 4,017 211 13,031 781 2009 38,147 550 37,410 62 11,262 1,173 20,595 759 4,427 440 4,229 212 13,795 764 Para el caso de las especialidades de la profesión médica, la estrategia fue similar, aunque la información de Ingresantes y Aspirantes se tomó de los registros administrativos de la Comisión Nacional de Residentado Médico (CONAREME), dependencia encargada de organizar y supervisar los programas de segunda especialización. Una diferencia en la metodología aplicada fue que se consideró como egresados del Programa de Residentado a todos los alumnos que eran admitidos en el mismo, toda vez que las tasas de abandono de los programas pueden considerarse como insignificantes. La información provista por el CONAREME incluía los postulantes admitidos para los años 2002, 2003 y 2004. Tomando como duración de los residentados un periodo de tres años, estos estudiantes representan nuevos especialistas que se incorporan en los años 2005, 2006 y 2007 respectivamente. Para completar la serie de ingresos se tomó el promedio de los tres años anteriores. Las salidas se estimaron considerando como edad de jubilación los 75 años. Los resultados de la proyección a nivel nacional se presentan en la Tabla 4.9 109 2010 38,671 524 37,508 98 12,601 1,339 21,352 757 4,871 444 4,442 213 14,530 735 Tabla 4.9. Proyección de médicos especialistas 2005-2010 Especialidad 2004 2005 2006 2007 2008 2009 2010 Anestesiología Variación 878 - 928 50 986 58 1,011 25 1,057 46 1,102 45 1,136 34 Cirugía general Variación 1,326 - 1,388 62 1,442 54 1,491 49 1,542 51 1,584 42 1,626 42 Gineco-obstetricia Variación 1,853 - 1,925 72 2,001 76 2,078 77 2,153 75 2,224 71 2,302 78 Med. integral / fam. Variación 56 - 70 14 81 11 97 16 111 14 125 14 140 15 Medicina interna Variación 1,260 - 1,345 85 1,435 90 1,503 68 1,581 78 1,656 75 1,734 78 Otras espec. Variación 7,300 - 7,727 427 8,121 394 8,479 358 8,876 397 9,249 373 9,617 368 Pediatría Variación 1,751 - 1,844 93 1,923 79 1,997 74 2,078 81 2,151 73 2,224 73 Total Variación 14,424 15,937 803 16,672 762 17,249 667 18,059 742 18,711 693 19,394 688 Fuente: CONAREME y CMP. Elaboración propia Un aspecto normativo que merece tomarse en consideración es la condición que tiene el Servicio Rural y Urbano Marginal de Salud (SERUMS) como requisito indispensable para ser empleado por el Estado, en cualquiera de las categorías de contratación (nombramiento, contrato laboral a plazo fijo y contrato de servicios no personales). En la práctica, esta norma implica que la oferta de recursos humanos en salud que enfrenta el Estado como contratante es distinta de la oferta global de recursos humanos en salud de la economía. Si bien el porcentaje de profesionales de la salud que no han realizado el SERUMS es reducido, debido en gran parte a que el Estado es el mayor contratante en el mercado de recursos humanos de salud del país, se espera que haya algunas diferencias. Esto representa que el número de ingresantes a la oferta laboral de profesionales de la salud que enfrenta el Estado, puede ser regulado por él mismo, a través de su programa de SERUMS. En la medida en que la decisión de las vacantes por especialidad del programa de SERUMS dependen del IDREH, puede resultar inadecuado realizar proyecciones de variables sobre las que se tiene plena capacidad discrecional. Sin embargo, se realizó este ejercicio, con el fin de ver los escenarios futuros si se siguen las tendencias de los últimos años en la asignación de vacantes del SERUMS. Las proyecciones consideraron el programa de SERUMS, tanto en su modalidad de SERUMS rentado, como en la modalidad de SERUMS equivalente y se proyectaron usando la metodología de medias móviles (considerando 5 rezagos). Los resultados se presentan en la Tabla 4.10, junto con las 110 proyecciones de egresados del año inmediatamente anterior (calculado previamente sobre la base de la información de la ANR), para poder apreciar cómo se comportan conjuntamente. Tabla 4.10 Proyección de SERUMS y egresados de universidades Profesiones 2004 2005 2006 2007 2008 2009 2010 Médicos SERUMS ANR (t-1) 1,600 1,476 1,959 1,553 1,698 1,637 1,867 1,653 1,826 1,584 1,920 1,580 1,891 Enfermeras/os SERUMS ANR (t-1) 1,832 1,511 1,963 1,593 1,380 1,723 1,527 1,683 1,671 1,669 1,723 1,636 1,785 Obstetras SERUMS ANR (t-1) 1,078 886 1,092 948 1,130 1,005 1,220 1,013 1,346 986 1,460 968 1,611 Odontólogos SERUMS ANR (t-1) 725 699 1,056 704 1,039 731 1,084 718 1,090 715 1,135 714 1,128 Tec. médicos SERUMS ANR (t-1) 48 114 414 104 412 99 437 98 454 93 464 102 472 Nutricionistas SERUMS ANR (t-1) 150 124 230 125 232 140 233 132 234 134 236 131 237 Psicólogos SERUMS ANR (t-1) 402 309 972 340 906 372 842 366 806 358 781 349 764 Fuente: IDREH y ANR a. Proyección de los técnicos de la salud Para la estimación de los egresados de ISTs en especialidades de la salud, se recurrió al Censo Escolar realizado por el MINEDU en el 2004, que cubrió los Institutos Superiores Tecnológicos en el país. En dicha base de datos se disponía por un lado de información del número de estudiantes matriculados por especialidad y por ciclo a junio del 2004, es decir, al ciclo 2004-I. Además se contaba con los resultados académicos (aprobados, desaprobados, retirados, fallecidos.) para los estudiantes de todas las especialidades de manera conjunta en los semestres 2003-I y 2003-II. Finalmente, se contaba también con información de matriculados y retirados para los semestres 2003-I y 2003-II desagregados sólo al nivel de especialidades técnicas (es decir, todos los ciclos juntos). Con la información disponible se construyó una base que detallara por ciclos, el número de matriculados en cada IST en las especialidades de la salud. Para esto, se identificó el número global de estudiantes de especialidades de la salud matriculados en los semestres 2003-I y 2003-II, y usando las proporciones de cada resultado académico (que sumados daban el número total de matriculados), se calculó qué porcentaje de los matriculados en cada IST corresponden a las especialidades de la salud. Este porcentaje fue luego usado, 111 para inferir el número de aprobados, desaprobados, retirados, fallecidos y matriculados por ciclo para las especialidades de la salud en los semestres 2003-I y 2003-II, ya que se disponía de esta información, aunque de manera global para todas las especialidades. Considerando que además se contaba con información de matriculados por ciclo y por especialidad para el primer semestre del 2004, se procedió a construir tasas de promoción por ciclo (tanto del 2003-I al 2003-II como del 2003-II al 2004-I). Con las tasas de promoción por ciclo y por instituto, se construyeron promedios por ciclo y por departamento, que luego fueron usados para la proyección de matriculados y para la proyección de egresados (aprobados del sexto ciclo). Se consideró, además, como ingresantes en cada ciclo, al promedio de las últimas dos temporadas anteriores, vale decir, 2003-1 y 2004-1 para el 2005-1, y 2003-2 y 2004-2 para el 2005-25. Con todo lo anterior, se construyeron proyecciones al nivel de cada IST del número de matriculados por semestre. Esta proyección, por la misma característica de la base de datos, se realizó a nivel de semestres. Los resultados fueron después colapsados al nivel anual. Considerando como inventario de técnicos de la salud las 65,072 personas estimadas en el 2004, la proyección es como se presenta en la Tabla 4.11. Tabla 4.11.Proyección de técnicos en especialidades de la salud 2005-2010 Nacional Incremento 2004 2005 2006 2007 2008 2009 2010 65,072 81,955 98,109 113,388 128,979 144,455 160,033 16,883 16,154 15,279 15,591 15,476 15,578 Fuente: ENAHO 2004 (Enero – Diciembre) y Censo Escolar 2004. Elaboración propia b. Proyecciones considerando las cifras de emigración disponibles Como se discutió en la sección metodológica (4.1), un factor que puede afectar el volumen de la oferta de profesionales es la migración. A continuación se presentan las proyecciones de oferta considerando los datos oficiales de emigración, según la DIGEMIN. 5 Para el 2004-2, se consideró el mismo número de ingresantes del 2003-2. 112 Tabla 4.12.Proyección de técnicos en especialidades de la salud 2005-2010 considerando el efecto de la emigración según cifras oficiales. Médicos 2003 2004 2005 2006 2007 2008 2009 2010 35,969 36,165 36,007 36,533 37,018 37,597 38,147 38,671 -- 196 -158 526 485 579 550 524 38,217 38,366 37,596 37,400 37,348 37,348 37,410 37,508 -- 149 -770 -196 -52 0 62 98 6,089 6,780 7,377 8,159 9,067 10,089 11,262 12,601 -- 691 597 782 908 1,022 1,173 1,339 16,516 17,051 17,634 18,349 19,070 19,836 20,595 21,352 -- 535 583 715 721 766 759 757 2,026 2,394 2,728 3,133 3,555 3,987 4,427 4,871 -- 368 334 405 422 432 440 444 3,004 3,196 3,389 3,597 3,806 4,017 4,229 4,442 Variación Enfermeras/os Variación Obstetras Variación Odontólogos Variación Tecnól. médicos Variación Nutricionistas Variación Psicólogos -- 192 193 208 209 211 212 213 8,724 9,696 10,602 11,444 12,250 13,031 13,795 14,530 Variación -- 972 906 842 806 781 764 735 Conclusiones Medicina Humana • La oferta de profesionales de la especialidad de Medicina Humana, de acuerdo a los registros de los colegios profesionales, sin considerar el efecto de la emigración, sumaba 40,971 médicos cirujanos a nivel nacional a diciembre 2003. Si consideramos las cifras oficiales de emigración la cifra es 35,969. • La edad promedio de los médicos cirujanos es de 44.4 años y la mayoría son menores de 55 años. • El departamento de Lima concentra casi el 60% de los profesionales inscritos en el CMP. Le siguen en orden de importancia Arequipa, La Libertad, Ica, Lambayeque, Cusco y Piura. Los demás departamentos cuentan con menos de mil profesionales. • Casi la tercera parte de los médicos cirujanos cursaron sus estudios de pre-grado en la Universidad Nacional Mayor de San Marcos, de Lima. El siguiente grupo en importancia lo constituyen los egresados de universidades del exterior. Otras seis universidades peruanas que aportan más de 2,000 profesionales cada una y un grupo de 15 universidades aportan el 11% de los profesionales en conjunto. 113 • • • • • • • Sin considerar el efecto de la emigración, para el año 2010 se espera que hayan 53,997 médicos cirujanos (31% adicional). Si se considera el efecto de la emigración habrán 38,671 (7% adicional). Puede existir una subestimación del número total de especialistas entre los médicos cirujanos, debido a que no existe la obligación legal de registrarse como tal para ejercer la especialidad. La especialidad de Medicina Integral / Familiar cuenta con apenas 86 especialistas registrados. Ninguna de las otras especialidades consideradas sobrepasa los 2,000 especialistas. El grupo de edad que concentra más profesionales, para todas las especialidades, es el situado entre los 50 y 54 años de edad. Fuerte concentración de especialistas en Lima (entre 59% para los especialistas en Cirugía General y el 75% para los especialistas en Medicina Integral / Familiar). En orden de importancia le siguen Arequipa, La Libertad, Ica y Lambayeque. Las universidades más grandes del país son aquellas que presentan mayores porcentajes de egresados con especialidad. Sin considerar la posible emigración, para el año 2010 se espera que la oferta de todas las especialidades se haya incrementado en un 34% en conjunto (Anestesiología en 29%, Cirugía general en 23%, Gineco-obstetricia en 24%, Medicina integral / familiar en 150%, Medicina interna en 38%, Otras especialidades en 32%, y Pediatría en 27%). Enfermería • La oferta de enfermeras en el ámbito nacional está compuesta por 35,119 profesionales inscritas en el CEP. • La mayoría de profesionales son mujeres (94.7%), frente a un bastante menor porcentaje de hombres (5.3%). • La distribución por edades de las enfermeras muestra una mayor concentración en los grupos de edad entre 25 y 55 años. • Más de la mitad de las enfermeras residen en Lima Metropolitana (51%). Le siguen en importancia los departamentos de Arequipa y La Libertad, aunque con participaciones mucho menores que la de Lima • Sin considerar el efecto emigración, para el 2010 habrán 53,802 enfermeras en el país (53% adicional). Si se considera el efecto de la emigración habrán 37,508 (2% menos). Obstetrices • La oferta de obstetrices en el ámbito nacional está compuesta por 6,854 profesionales inscritas en su Colegio Profesional. • El 92% de los profesionales son mujeres, y el restante 8% son hombres. 114 • • • Las obstetrices son en su mayoría menores de 35 años, contando con un considerable grupo de profesionales de menos de 30 años (oferta de profesionales con tendencia a incrementarse). La distribución de las obstetrices en el ámbito nacional muestra también una clara concentración en Lima y Callao, frente a las demás regiones del país. Existe correlación entre los departamentos con mayor población de obstetrices (Lima, La Libertad, Huánuco, Arequipa, Lambayeque) y la localización de las universidades más importantes de la especialidad (U. N. M. San Marcos, U. P. San Martín de Porres; U. P. Antenor Orrego, U. P. César Vallejo; U. N. Hermilio Valdizán; U. C. de Santa María, U. P. de Chiclayo). Sin considerar el efecto emigración, para el año 2010 se espera que haya 16,490 obstetrices en el país (140% adicional). Si se considera el efecto de la emigración habrán 12,601 (106% adicional). Odontólogos • El número de odontólogos matriculados en el COdP es de 17,662. • Su distribución por géneros muestra una mayor presencia de hombres (60.4%) frente a las mujeres (39.6%) en la profesión. • Las universidades con el mayor número de egresados son la Universidad Nacional Mayor de San Marcos y la Universidad San Luis Gonzaga. Le siguen en importancia cuatro universidades de Lima Metropolitana, y una de Arequipa. • Las localidades que concentran el mayor números de odontólogos son Lima (57%) e Ica (13%). • Para el año 2010 se espera que el total de profesionales en Odontología alcance los 25,320 (43% adicional). Si se considera el efecto de la emigración habrán 21,352 (29% adicional). Tecnólogos Médicos • El número total de tecnólogos médicos en el país es de 2,146 profesionales. • La mayoría de profesionales son personas con menos de 35 años. • La mayor parte de especialistas de la profesión han sido formados en Lima Metropolitana (U. N. M. San Marcos y U. N. Federico Villarreal) y en Chiclayo (Universidad Particular de Chiclayo). • Es de esperarse que la mayoría de profesionales de la especialidad residan en Lima Metropolitana. • Sin considerar la emigración para el año 2010 se estima que habrá 5,275 tecnólogos médicos en el país. (145% adicional). Si se considera el efecto de la emigración habrán 4871 (140% adicional). 115 Nutricionistas • La base de datos del Colegio de la especialidad contenía información muy básica sobre sus agremiados (nombre y consejo regional de inscripción). • El número de total de agremiados es de 3,091 profesionales. • Casi las dos terceras partes de ellos se encuentran registrados en Lima. • Sin considerar la emigración, se espera que para el año 2010 hayan 4,731 nutricionistas en el país (53% adicional). Si se considera el efecto de la emigración habrán 4,442 (47% adicional). Psicólogos • Todo profesional de esta especialidad que desee trabajar para el Estado (bajo cualquier modalidad de contratación) debe previamente haber realizado su inscripción en el CPP y haber realizado el SERUMS. • El número de psicólogos inscritos en el Colegio Profesional es de 8,724. • La mayor concentración por grupos de edad lo alcanza el grupo entre 40 y 44 años, seguido de los grupos de 35 a 39 años y de 30 a 34 años de edad. • Considerable concentración de centros de formación en Lima Metropolitana (7 de las 8 universidades con mayor número de egresados) • Este rasgo muy probablemente influya en que exista una gran concentración de profesionales de la psicología residiendo en Lima. • Para el año 2010 se contará con 14,530 psicólogos en el país. (66% adicional) Técnicos en Salud • Se considera: cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia. • Según la Encuesta Nacional de Hogares 2004 (periodo Enero-Diciembre) el número total de técnicos en salud fue de 65,072 personas (intervalo de confianza al 95% de 52,567.33 a 77,576.83). • La edad promedio de los técnicos en salud para el año 2004 fue de 35.9 años. La gran mayoría de técnicos son menores de 40 años. • Fuerte concentración en el departamento de Lima (48%). • Para el año 2010 el número de técnicos en salud alcanzará los 160,033 (145% adicional). SERUMS • De continuar la actual tendencia de asignación de plazas por especialidad para el SERUMS, se espera que para el año 2010 las plazas asignadas cubran los siguientes porcentajes de egresados del año anterior: o Medicina Humana: 84% 116 o o o o o o Enfermería Obstetricia Odontología Tecnología médica Nutrición Psicología 92% 60% 63% 22% 55% 46% 4.4 La demanda de recursos humanos del Sector Salud La información más completa sobre la demanda de recursos humanos en el Sector Salud en el momento actual proviene de las planillas de MINSA, Essalud y Sanidad de las FF AA y PP. Sin embargo, se debe considerar también aquel personal que se contrata por fuera de la planilla, a través de los servicios no personales (SNP). La principal fuente para esto es el Programa de Administración de Acuerdos de Gestión (PAAG). La siguiente Tabla 4.13 resume las fuentes de información con las que se ha contado para este análisis, a la vez que identifica aquellas a las que todavía no se ha tenido acceso. Tabla 4.13. Recojo de información para Inventario de RR. HH. DEMANDA Status MINSA Lima Nombrados Contratados SNP (1er Atención) Persona encargada Oficina de Estadística e Informática PAAG Walter Castillo Walter Castillo Entregada Oficina de Estadística e Informática PAAG Entregada IDREH Ricardo Zuñiga Falta IDREH Ricardo Zuñiga Entregada Nivel MINSA Regiones Nombrados Contratados SNP (1er Atención) Entidad responsable Entregada Entregada Nivel Essalud Nombrados Contratados Sanidad FF. AA. Y PP. Comentarios Personal del MINSA afirma no tener esta información 117 Debe tenerse en cuenta que la estimación de los recursos humanos necesarios para atender las necesidades de la población, implica un conocimiento certero en relación al número y características de los recursos humanos con el que está funcionando el sistema actualmente. Al respecto, cabe mencionar que la información que maneja el nivel central y que se recolecta por autoreporte de las diferentes DIRESAs presenta serias deficiencias. Los errores de reporte en algunas regiones pueden alcanzar el 30%.6 Esto implica una dificultad insalvable para la producción de proyecciones y, por consiguiente para el análisis de brechas a nivel nacional. Sin embargo, para aportar a la identificación de los problemas con la información, se implementará un enfoque de auditoría de las cifras de personal en las dos regiones foco del estudio. Los detalles del enfoque se presentan en la sub sección referida al nivel regional del análisis. El Inventario de la demanda de los recursos humanos en salud se realizó sobre la base de las planillas del MINSA y de ESSALUD. La información contenida en estas planillas de pago corresponde a los trabajadores con un vínculo laboral directo con estas entidades. Ni las cifras del MINSA ni las de ESSALUD incluyen trabajadores contratados por servicios no personales (SNP). Estos trabajadores, que también se incluyen en nuestro análisis se encuentran dentro de los registros del Programa de Administración de Acuerdos de Gestión (PAAG) del MINSA, e incluyen a trabajadores financiados por el Programa Salud Básica para Todos y de los CLAS (establecimientos de administración compartida con la comunidad) y contratados por servicios no personales y el régimen privado (DL 728 para el caso del CLAS). La información está actualizada al mes de agosto de 2005 en el caso del MINSA, a junio de 2005 en el de ESSALUD y a noviembre de 2004 en el caso del PAAG. Analizaremos los datos de cada institución separadamente y presentaremos finalmente un consolidado de los resultados para todo el Sector. El sub sector del que no se tiene información es el de las Sanidades de las Fuerzas Armadas y Policiales, que representa una porción más bien pequeña del total sectorial. 4.4.1 MINSA Sobre la información de base La base de datos de la planilla del MINSA incluye a 65,535 trabajadores detallados según nombre, código de establecimiento, programa, subprograma, tipo de relación laboral, ubicación geográfica, remuneración, asignación por guardias, sexo, fecha de nacimiento, grupo ocupacional y cargo. Esta base de datos carece de libros de códigos y presenta 6 Ver Ayuda memoria del Comité Técnico, en el Anexo 1. 118 inconsistencias que deterioran su utilidad como una herramienta para la gestión de los recursos humanos. Un primer ejemplo de estas deficiencias es que no es posible ubicar administrativamente y geográficamente a cada trabajador. El contenido de los campos de departamento, provincia y distrito de la base no coincide con el de ubicación geográfica del INEI. Más aún, hay 2830 casos en los que el contenido del campo departamento presenta un nombre, un número o está en blanco. La información del código del establecimiento resulta ser más confiable, pero no se dispone del nombre del establecimiento. Para superar esta deficiencia empleamos una base de establecimientos de salud pero tampoco es posible ubicar geográficamente a todos los establecimientos. En esos casos recurrimos a los campos de ubicación geográfica de la base tratando de consistenciar su contenido con los nombres de los programas y subprogramas. Así, encontramos que algunos de los profesionales del SERUMS aparecen localizados en el lugar de inscripción y no en el que efectivamente se desempeñan. Otro ejemplo de estas deficiencias de la base es que en el 15% de los registros la información del campo de grupo ocupacional y la del de cargo era inconsistente. Como la información del cargo era mucho más detallada se le dio prioridad a ésta sobre la del grupo ocupacional. Con todo, la calidad de la información en esta base era superior a las primeras bases de datos que nos proporcionó MINSA. Originalmente recibimos trabajamos con las nóminas del personal nombrado de Lima (Dirección salud I Callao, Dirección salud II Lima Sur, Dirección salud III Lima Norte, Dirección salud IV Lima Este, Dirección salud V Lima Ciudad). Se nos entregó además de una base unificada para toda Lima, pero que presentaba inconsistencias con la otra base. Buscando comprobar la uniformidad entre las bases se procedió a unir cada dirección de salud (de ahora en adelante LIMA) y compararla con la base unificada. En efecto, se encontró que LIMA contenía mayores observaciones que la base unificada. Depurando la data y eliminando observaciones como “vacantes”, “bloqueados” y “suspendidos” resultó al final que la base LIMA era de menor tamaño que la unificada. Revisando la base Unificada que supuestamente no contenía errores se encontraron nombres como vacantes y bloqueados. Luego de depurar ambas bases se llegó a comparar ambas y tener una final para Lima. Cuando finalmente tuvimos acceso a la base de planillas de MINSA preferimos trabajar con ésta, pues tenía más campos, como contratados, nombrados y SERUM, era más uniforme y tenía cobertura nacional. Tampoco se encontraron esta vez observaciones con nombres como vacantes, bloqueados y suspendidos. 119 Resultados Siguiendo los criterios metodológicos, el análisis se ha concentrado en las profesiones y especialidades médicas más relevantes en función al modelo de atención integral en salud, con énfasis en el binomio madre-niño. La Tabla 4.14 presenta el tamaño de la planilla desagregado por profesiones y especialidades. Como se observa los grupos de técnicos, médicos y enfermeras constituyen los más numerosos de la fuerza laboral en el MINSA. El número de médicos representa poco más la cuarta parte del total de las categorías consideradas, superando largamente al de enfermeras. Los técnicos asistenciales es el grupo más grande y representa el 44% de dicho total. Tabla 4.14. Resumen de la planilla de MINSA según profesiones de la salud y especialidades de medicina humana. Profesiones Especialidades Medicina Humana General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral/familiar Otras especialidades Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL Número Porcentaje 5714 1422 721 521 421 313 57 1766 10935 27.3% 6874 2110 963 513 264 389 17.1% 5.3% 2.4% 1.3% 0.7% 1.0% 343 17725 40116 0.9% 44.2% 100.0% Nota: La diferencia cifra total de trabajadores de MINSA (65,535) se explica por funcionarios (1,181), otro profesionales de la salud, auxiliares asistenciales, servicio profesional no asistencial, servicio técnico no asistencial y servicio auxiliar no asistencial. Fuente: MINSA. Elaboración propia. 120 La Tabla 4.15 expresa la naturaleza predominantemente femenina de la fuerza laboral en el MINSA, a excepción de los médicos que son mayoritariamente varones (72%) mientras que la gran mayoría de las enfermeras, obstetras y técnicos asistenciales son mujeres. Tres de cada cuatro trabajadores asistenciales considerados en la planilla del MINSA son mujeres. Por otro lado, hay muy pocos enfermeros u obstetras varones. Esta es evidencia clara de segregación ocupacional, esto es, el fenómeno que resulta en la concentración de hombres en ciertas ocupaciones y de las mujeres en otras. Tabla 4.15. Resumen de la planilla de MINSA según profesiones de la salud y especialidades de medicina humana según sexo. Profesiones Especialidades Medicina Humana General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral/familiar Otras especialidades Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL Mujeres 1549 441 268 94 65 139 19 437 3,012 6,471 1,949 368 317 240 306 234 13,356 26,253 Hombres 4165 981 453 427 356 174 38 1,329 7,923 403 161 595 196 24 83 109 4,369 13,863 Fuente: MINSA. Elaboración propia Respecto a la distribución por edades de los trabajadores sorprende la alta concentración de trabajadores en el rango de 40 a 49 años, tal como se observa en la Tabla 4.16. En caso de las profesiones diferentes de los médicos este rango en algunos casos más que duplica a los grupos etareos contiguos. Por otro lado, entre los médicos existe mayor uniformidad entre los grupos de 30-39 y 40-49. Una hipótesis preliminar para explicar esto es el hecho que el reciente proceso de nombramientos se concentrado en el grupo de médicos, permitiendo incorporar a la planilla a más profesionales menores de 40 años. 121 Tabla 4.16. Resumen de la planilla de MINSA según profesiones y grupos etareos (porcentajes) Profesiones 29 o 30-39 menos 40-49 50-59 60 o Total mas Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales Total 7.4 6.0 8.9 8.2 3.3 8.0 9.8 32.0 18.4 23.6 19.7 20.1 15.2 20.1 31.9 49.2 45.4 38.4 56.5 51.1 38.1 24.2 25.2 20.5 25.7 19.3 25.4 25.2 4.5 1.1 1.7 8.0 0.8 0.4 6.9 100 100 100 100 100 100 100 9.4 1.6 5.0 15.8 22.6 24.4 43.6 47.1 42.7 28.7 24.7 24.4 2.6 4.1 3.6 100 100 100 Fuente:MINSA. Elaboración propia. La Tabla 4.17 muestra que entre las especialidades médicas se observa más variabilidad a través de los grupos etareos. Así, por ejemplo, entre los médicos internistas predominan los menores a 40 años, mientras que entre los pediatras y otras especialidades predomina el rango de 40-49 años. Así mismo, en algunas especialidades como gineco-obstetricia y anestesiología la participación de los rangos de 40-49 y 50-59 es pareja. Como se podría esperar, dada la estructura de la carrera, entre médicos generales y cirujanos generales predominan aquéllos menores de 40 años. Tabla 4.17. Resumen de la planilla de MINSA según especialidades médicas y grupos etareos (porcentajes) Profesiones General Medicina interna Pediatria Gineco-obstetricia Cirugia general Anestesiologia Medicina integral/familiar Otras especialidades Total 29 menos 9.4 17.5 0.1 0.0 4.0 0.0 0.0 0.1 7.4 o 30-39 35.1 58.6 18.6 13.1 18.1 14.4 14.0 18.7 32.0 40-49 50-59 32.2 12.9 42.4 39.5 29.5 40.3 33.3 38.6 31.9 20.0 9.4 33.0 38.4 40.6 39.3 38.6 34.6 24.2 60 o Total mas 3.2 100 1.6 100 5.8 100 9.0 100 7.8 100 6.1 100 14.0 100 8.1 100 4.5 100 Fuente:MINSA. Elaboración propia 122 Cuando se analiza la distribución geográfica de los profesionales de la salud del MINSA, resalta la alta concentración en el departamento de Lima, tal como se observa en la Gráfico 4.18 En el caso de los médicos también se observa un patrón similar (ver Gráfico 4.19). Gráfico 4.18.Trabajadores de la salud de MINSA por cada 10000 habitantes según departamento. 40.0 37.6 34.0 35.0 30.4 30.0 25.0 23.3 20.4 20.0 19.5 17.5 17.4 16.8 16.4 14.0 13.7 13.3 15.0 12.4 12.3 11.8 11.4 11.3 11.0 10.9 9.8 10.0 9.1 8.9 7.8 7.1 5.0 LORETO CAJAMARCA 1.8 1.6 1.5 PIURA 1.9 CAJAMARCA PIURA LAMBAYEQUE PASCO HUANUCO PUNO HUANCAVELICA ANCASH AMAZONAS CUSCO LA LIBERTAD APURIMAC AYACUCHO JUNIN TUMBES UCAYALI AREQUIPA SAN MARTIN LIMA CALLAO ICA MOQUEGUA TACNA MADRE DE DIOS 0.0 Fuente:MINSA y censo 2005. Elaboración propia Gráfico 4.19. Médicos de MINSA por cada 10000 habitantes según departamento. 8.0 7.1 7.0 6.3 6.1 6.0 5.7 6.0 5.6 5.6 5.0 3.7 4.0 3.6 3.0 2.9 3.0 2.8 2.7 2.6 2.5 2.5 2.5 2.5 2.5 2.4 2.4 2.0 1.0 PUNO LORETO JUNIN ANCASH SAN MARTIN LAMBAYEQUE PASCO CUSCO AYACUCHO HUANUCO AMAZONAS UCAYALI APURIMAC TUMBES HUANCAVELICA LA LIBERTAD AREQUIPA ICA TACNA CALLAO MOQUEGUA MADRE DE DIOS LIMA 0.0 Fuente:MINSA y censo 2005. Elaboración propia 123 Según el ámbito geográfico en el que se desempeñan los profesionales de la salud (rural o urbano), se observa una concentración en las áreas urbanas (Tabla 4.18). La definición de indicador de ámbito se obtuvo del índice de urbanidad por distrito (según los cálculos que emplea el programa Foncomun), definiéndose como rural a un distrito si más de 50% de la población vive en áreas rurales. Salvo el caso de los cirujanos generales, prácticamente todos los médicos se hallan en las áreas urbanas. En otras palabras, no existen médicos especialistas en las áreas rurales. En las otras profesiones de la salud también se observa esta concentración en las áreas urbanas. Esto está asociado al hecho de que los hospitales y centros de salud más grandes se concentran en las áreas urbanas. En contraste, los más representados en las áreas rurales sean los técnicos asistenciales. Tabla 4.18. Resumen de la planilla del MINSA según ámbito geográfico Profesiones Especialidades Medicina Humana General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral/familiar Otras especialidades Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL Rural 1022 6 6 9 41 1 1 4 1,100 730 325 142 3 12 27 4 3,464 5,807 Urbano 4692 1,416 715 512 380 312 56 1,762 9,835 6,144 1,785 821 510 252 362 339 14,261 34,309 Fuente:MINSA. Elaboración propia Como se desprende de la Tabla 4.19 según el régimen contractual, la mayor parte (91%) de los profesionales de la salud en la planilla del MINSA se encuentran nombrados. La excepción son los médicos internistas en los cuales el 78% son contratados. Nótese que, por definición, la planilla no incluye a los trabajadores SNP. Buena parte de ellos están contratados vía el PAAG, lo que se analiza más adelante. 124 Tabla 4.19. Resumen de la planilla del MINSA según régimen contractual, profesión y especialidad Profesiones Especialidades Medicina Humana General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral/familiar Otras especialidades Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL Nomb. Cont. Serum 4970 314 713 514 390 310 57 1,751 9,019 157 1,108 8 7 10 3 15 1,308 587 21 608 6,181 1,785 804 477 225 322 272 17,246 36,331 237 113 53 22 18 20 18 479 2,268 456 212 106 14 21 47 53 1,517 Fuente:MINSA. Elaboración propia 4.4.2 ESSALUD La planilla de ESSALUD incluye a 35,154 trabajadores detallados según código de dependencia principal, establecimiento, programa, subprograma, actividad, subactividad, régimen contractual, ubicación geográfica, nombre, sexo, fecha de nacimiento y un descriptor del cargo ocupado. Esta base de datos no tiene las inconsistencias que presenta la de MINSA, pero tiene dos deficiencias. La primera es la falta de un libro de códigos pues, por ejemplo, los registros no cuentan con el código del establecimiento. Esto fue superado empleando una base de establecimientos actualizada a diciembre de 2004. La segunda deficiencia importante es que la base no desagrega las especialidades de los profesionales médicos, tal como sí se pudo hacer en el caso de MINSA Un primer resultado que se aprecia en la Tabla 4.20 es que en términos absolutos el personal asistencial de ESSALUD (20,691) es la mitad del de MINSA (40,116). 125 Proporcionalmente, hay más enfermeras y menos técnicos asistenciales en ESSALUD que en MINSA. Otra cifra que llama la atención es el reducido número de obstetras en ESSALUD tanto en cifras absolutas como en proporción al número de médicos. En ESSALUD hay un obstetra por cada 7.5 médicos, mientras que en MINSA esa cifra es 5.16. Tabla 4.20. Resumen de la planilla de ESSALUD según profesión y sexo Profesiones Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL Mujeres Hombres 1,869 6,757 860 227 507 212 172 158 2,867 13,629 4,937 345 58 309 464 22 68 78 781 7,062 TOTAL PORCENTAJE 6,806 7,102 918 536 971 234 240 236 3,648 20,691 33% 34% 4% 3% 5% 1% 1% 1% 18% 100% Fuente: ESSALUD. Elaboración propia El número de profesionales de la salud según grupos etareos se muestra más homogéneamente distribuido en el caso de ESSALUD que en el de MINSA, tal como se puede apreciar en la Tabla 4.21. Tabla 4.21. Resumen de la planilla de ESSALUD en porcentaje según profesiones y grupos etareos. Profesiones 29 o menos 30-39 40-49 50-59 60 o mas Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL 5.6 4.7 4.7 12.7 6.1 2.1 4.6 0.4 7.7 5.7 29.8 38.7 36.0 33.5 44.9 36.3 24.3 28.6 34.9 34.9 32.8 36.9 37.6 28.8 35.8 38.9 41.0 43.2 22.8 33.0 26.4 19.0 19.8 18.3 11.9 22.7 25.1 26.1 28.9 23.0 5.4 0.7 2.0 6.7 1.3 0.0 5.0 1.7 5.7 3.4 100 100 100 100 100 100 100 100 100 100 Fuente: ESSALUD. Elaboración propia 126 La distribución geográfica de los profesionales de las categorías objeto del análisis muestra una marcada concentración en Lima y Callao, incluso superior a la observada en MINSA, ya que aquí se hallan el 47% de los trabajadores asistenciales de ESSALUD, mientras que en el caso de MINSA era el 39%. La distribución por departamentos se puede apreciar en la Gráfico 4.20. Gráfico 4.20.Trabajadores de la salud de ESSALUD por cada 10000 habitantes según departamento. 16.0 14.0 13.8 13.8 12.5 11.9 12.0 11.1 10.5 9.5 10.0 9.1 8.0 6.2 6.0 5.8 5.1 4.9 4.6 4.6 4.4 3.7 4.0 3.5 3.5 3.4 3.0 3.0 3.0 2.7 2.4 1.9 2.0 CAJAMARCA HUANCAVELICA LORETO AYACUCHO SAN MARTIN APURIMAC AMAZONAS PUNO HUANUCO ANCASH UCAYALI JUNIN TUMBES PIURA CUSCO LA LIBERTAD MADRE DE DIOS TACNA MOQUEGUA ICA PASCO LIMA LAMBAYEQUE CALLAO AREQUIPA 0.0 Fuente: ESSALUD y censo 2005. Elaboración propia En el caso de los profesionales médicos ese patrón de concentración se mantiene, pues el 46% de los profesionales médicos se encuentran en Lima y Callao, mientras que en MINSA era el 39%. 127 Gráfico 4.21. Médicos de ESSALUD por cada 10000 habitantes según departamento. 6.0 4.9 5.0 4.8 4.2 4.0 3.6 3.5 3.1 3.0 3.0 2.6 2.4 1.6 1.4 1.4 1.1 1.0 1.0 0.9 0.8 0.8 0.8 0.7 0.7 0.6 0.6 CAJAMARCA 1.6 SAN MARTIN 1.6 HUANCAVELICA 1.7 AYACUCHO 2.0 LORETO AMAZONAS UCAYALI HUANUCO PUNO APURIMAC JUNIN PIURA TUMBES CUSCO ANCASH MADRE DE DIOS TACNA LA LIBERTAD PASCO MOQUEGUA ICA LAMBAYEQUE LIMA CALLAO AREQUIPA 0.0 Fuente: ESSALUD y censo 2005. Elaboración propia Como se detalla en la Tabla 4.22, a diferencia del caso de MINSA, en ESSALUD la mayor parte de los profesionales de la salud tienen un vínculo laboral bajo el régimen privado (DL 728) puesto que Essalud es una insitución pública de derecho privado interno con capacidad para utilizar este régimen. De allí que 56% de los profesionales de la salud bajo contrato a plazo indeterminado. Los profesionales del SERUMS se encuentran dentro de la categoría de trabajadores con contrato a plazo fijo. 128 Tabla 4.22. Resumen planilla ESSALUD Profesiones Nombrados Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL 2,197 2,757 459 198 252 117 100 98 1,606 7,784 Contrato Especial 0 0 0 1 0 0 0 0 0 1 Contrato a Contrato a plazo fijo plazo indeterminado (+ SERUM) 3,738 4,223 425 256 680 117 136 137 1,983 11,695 871 122 34 81 39 0 4 1 59 1,211 Total 6,806 7,102 918 536 971 234 240 236 3,648 20,691 Fuente: ESSALUD. Elaboración propia Nota: En la base de datos de ESSALUD no había personal asignado a 13 postas médicas que estaban inventariadas a diciembre de 2004 por ESSALUD. Estas postas tampoco tenían personal asignado a diciembre de 2004 según la memoria anual del propio ESSALUD. 4.4.3 PAAG La base de datos del PAAG está formada por 45,887 contratos desde el primero de enero de 2000 hasta fines de noviembre de 2004. Luego de noviembre de 2004 el personal de este programa que no fue nombrado pasó a depender de la Dirección General de Salud de las Personas del MINSA. El número de trabajadores en estos contratos varía de 1 a 18, abarcando casi todas las profesiones materia de este estudio. Estos contratos pueden ser en la modalidad de 12 horas, 10 horas, 8 horas, 6 horas ó SERUM 12 horas. En todas las cifras siguientes no se han considerado los trabajadores no asistenciales, los que a noviembre de 2004 sumaban 3043 trabajadores. La evolución desde comienzos de 2000 hasta fines de 2004 del número de médicos, enfermeras, obstetras y técnicos asistenciales se puede apreciar en el Gráfico 5. 129 Grafico 4.22. Evolución mensual del número de profesionales de la salud del PAAG desde enero de 2000 a noviembre de 2004 3500 3000 Personal 2500 2000 1500 1000 500 2004m9 2004m11 2004m7 2004m5 2004m3 2004m1 2003m9 2003m11 2003m7 2003m5 2003m3 2003m1 2002m9 2002m11 2002m7 2002m5 2002m3 2002m1 2001m11 2001m9 2001m7 2001m5 2001m3 2001m1 2000m9 2000m11 2000m7 2000m5 2000m3 2000m1 0 Meses Médicos Enfermeras Obstetras Tecnicos Asist. Como es bien conocido, el PAAG ha tenido un mayor énfasis en las zonas rurales, particularmente en el caso de enfermeras y obstetras, tal como se aprecia en la Tabla 4.23 que muestra los profesionales contratados a noviembre de 2004. Tabla 4.23. Trabajadores de la salud del PAAG a noviembre de 2004 según ámbito geográfico y categoría profesional Profesiones Rural Urbano Total Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Psicólogos Técnicos asistenciales Total 837 1,381 1068 153 4 1 0 1,673 5,117 1037 1034 887 218 0 0 2 1321 4,499 1,874 2,415 1,955 371 4 1 2 2,994 9,616 Según la modalidad del contrato, se observa que la mayor parte de los profesionales de la salud está en la categoría de servicios no personales por 6 horas, que agrupa al 47% de los trabajadores (Tabla 4.24). 130 Tabla 4.24. Trabajadores de la salud del PAAG a noviembre de 2004 según tipo de contrato y categoría profesional Profesiones SERUM 12h Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Psicólogos Técnicos asistenciales Total SNP 6h 23 9 14 0 0 0 0 0 46 SNP 8h 839 995 882 212 3 1 0 1,678 4,610 SNP 10h 172 314 220 35 0 0 0 489 1,230 SNP 12h 445 373 282 65 0 0 0 700 1,865 Total 395 724 557 59 1 0 2 127 1,865 1,874 2,415 1,955 371 4 1 2 2,994 9,616 Cuando se analiza la distribución de los profesionales de la salud y los médicos según el departamento no se observa el mismo patrón de concentración en Lima y Callao, pues sólo el 11.4% del total de los profesionales de la salud y 28% de los médicos del PAAG se encuentran en estas circunscripciones. No obstante, Lima sigue predominando sobre el resto de regiones del país Gráfico 4.23. Distribución de los profesionales de la salud del PAAG por cada 10000 habitantes según departamento. 20.0 18.4 18.0 16.0 14.0 12.0 10.0 9.2 9.0 8.6 7.9 8.0 7.9 7.7 7.0 6.2 6.0 4.0 5.6 5.5 4.9 4.7 4.3 4.0 3.9 3.8 3.7 3.6 3.4 3.1 3.1 2.3 2.0 1.6 1.2 0.0 131 Gráfico 4.24. Distribución de los profesionales médicos de PAAG por cada 10000 habitantes según departamento 1.6 1.5 1.4 1.4 1.3 1.3 1.3 1.3 1.2 1.1 1.1 1.0 1.0 1.0 0.9 0.9 0.8 0.8 0.8 0.8 0.8 0.7 0.7 0.7 0.7 0.7 0.5 0.6 0.5 0.5 0.4 0.4 0.2 LIMA UCAYALI PUNO CALLAO LORETO SAN MARTIN LA LIBERTAD JUNIN LAMBAYEQUE CUSCO ANCASH HUANUCO PIURA AYACUCHO APURIMAC CAJAMARCA ICA AMAZONAS AREQUIPA HUANCAVELICA MADRE DE DIOS TUMBES MOQUEGUA TACNA PASCO 0.0 4.4.3 La demanda agregada de RR HH en el Sector Salud Finalmente, se resumen los hallazgos de este capítulo en las siguientes tablas que muestran el total de recursos humanos actualmente empleados en el sector, obtenidos a partir de las fuentes centralizadas en MINSA y ESSALUD. Como se dijo en la introducción, en este resumen sectorial los únicos datos faltantes son los del sub sector de las Sanidades de las Fuerzas Armadas y Policiales. A partir de diciembre de 2004 el personal del PAAG pasó a depender de la Dirección General de Salud de las Personas. En febrero de 2006 la información actualizada del personal contratado por SNP, CLAS y por el Programa de Salud Básica para Todos se adjunta a la información de la planilla para tener un cuadro más completo de la demanda de RRHH en Salud. Para mantener la comparabilidad, la cifra del PAAG no incluye los 3043 trabajadores no asistenciales. 132 Tabla 4.25. Número de profesionales de la salud según profesiones y fuente Profesiones Medicina Humana Enfermera(o)s Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéutico Psicólogos Técnicos asistenciales TOTAL MINSA SNP+CLAS+Salud Básica/MINSA1/ 10,935 6,874 2,110 963 513 264 389 343 17,725 40,116 ESSALUD 1066 4,582 2715 702 527 125 492 188 10,563 20,960 TOTAL 6,806 7,102 918 536 971 234 240 236 3,648 20,691 18,807 18,558 5,743 2,201 2,011 623 1,121 767 31,936 81,767 Nota: 1/ Se ha usado está información para evitar la doble contabilidad, puesto que los datos de PAAG son a diciembre 2004. Tabla 4.26. Número de profesionales de la salud según departamento y fuente Departamento Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Callao Cusco Huancavelica Huanuco Ica Junin La Libertad Lambayeque Lima Loreto Madre De Dios Moquegua Pasco Piura Puno San Martin Tacna Tumbes Ucayali TOTAL MINSA MINSA (PAAG) ESSALUD TOTAL 460 1190 572 1980 821 967 1582 1451 506 719 1551 1785 1894 968 15955 690 346 487 290 1482 1370 1174 932 268 676 359 349 332 898 339 953 132 458 220 451 264 402 358 336 963 378 169 138 204 768 392 252 248 108 145 117 456 144 1,575 165 258 1,122 603 106 253 697 505 956 1,301 9,753 262 53 145 296 794 433 199 262 89 147 936 1,995 1,048 4,453 1,325 2,178 2,836 2,512 832 1,423 2,512 2,692 3,208 2,605 26,671 1,330 568 770 790 3,044 2,195 1,625 1,442 465 968 40,116 9,616 20,691 70,423 133 Tabla 4.27. Número de médicos según departamento y fuente de la información. Departamento MINSA MINSA (PAAG) ESSALUD TOTAL AMAZONAS 104 41 32 177 ANCASH 248 80 169 497 APURIMAC 122 39 44 205 AREQUIPA AYACUCHO CAJAMARCA CALLAO CUSCO HUANCAVELICA HUANUCO ICA JUNIN LA LIBERTAD LAMBAYEQUE LIMA LORETO MADRE DE DIOS MOQUEGUA PASCO PIURA PUNO SAN MARTIN TACNA TUMBES UCAYALI TOTAL 637 157 199 485 296 134 188 376 258 575 269 5518 156 58 97 67 253 232 168 156 69 113 10,935 147 52 131 44 88 47 59 67 81 104 74 359 59 12 21 39 140 64 45 39 25 17 1,874 564 42 81 390 191 29 66 237 153 375 386 3,301 72 16 49 80 229 120 44 72 30 34 6,806 1,348 251 411 919 575 210 313 680 492 1,054 729 9,178 287 86 167 186 622 416 257 267 124 164 19,615 134 5. Análisis regional 5.1 Inventario de Personal – DISA Bagua El inventario de personal a nivel regional surge de la recolección y revisión de la información de recursos humanos que manejan las DISA (de Bagua y Cusco). Para realizar un recojo de información sistemático se elaboró una ficha de recolección de datos que fue aplicada de manera censal. En el Anexo II – Sistematización de la metodología del estudio se presenta el formato de esta ficha y el alcance de su aplicación. Así, la base de datos recolectada en la DISA Bagua reporta un total de 409 trabajadores distribuidos en 18 microredes.7 Tal como se puede observar en la Tabla 5.1 la microred que concentra la mayor proporción de personal es Bagua Grande con cerca del 15%. Le siguen en importancia las microrredes de Nieva, Galilea, Imaza y Naranjitos, todas con porcentajes que bordean el 7%. Las microrredes de Copalli y el Milagro son las que tienen menos personal en sus zonas. En ningún caso sobrepasan el 3% del total de personal. Lo que uno esperaría es que las microrredes del primer grupo son las que deberían mostrar mayores discrepancias en la información que se mantiene en los diferentes niveles del sistema. Tabla 5.1. Total de personal DISA Bagua según información regional Microred Alto Amazonas Aramango Bagua Bagua Grande Cajaruro Huampani (Cenepa ) Chiriaco Copallin Cumba Galilea Imaza Jamalca La Peca Frecuencia 18 22 19 62 19 24 16 12 28 32 29 15 23 % 4.4 5.4 4.6 15.1 4.6 5.9 3.9 2.9 6.8 7.8 7.3 3.7 5.6 A fin de facilitar la interpretación se ha obviado que los hospitales en estricto no pertenecen ni son microredes. 7 135 Lonya Grande Milagro Naranjitos Nieva Total 16 10 29 35 409 3.9 2.4 7.1 8.5 100 Fuente: Información de Personal Regional-DISA BAGUA Al desagregar la información según la especialidad del personal se puede identificar que los técnicos asistenciales conforman el grupo más numeroso de empleados. Esto se debe a que en los puestos de salud, en especial los más alejados, lo común es encontrar a dicho personal como el único empleado en el establecimiento. Asimismo, es posible corroborar que entre los profesionales de la salud los médicos son los más numerosos. Tabla 5.2. Especialidad del personal DISA Bagua según información regional Especialidad Médicos Enfermeras Obstetras Técnicos Asistenciales Otros profesionales de la salud Auxiliar Asistencial Servidor Técnico No Asistencial Total Frecuencia 67 50 43 212 20 2 15 409 % 16.3 12.2 10.5 51.7 4.9 0.5 3.7 100 Fuente: Información de Personal Regional-DISA BAGUA La siguiente tabla muestra información desagregada de la especialidad del personal que labora en cada microred. El hospital Bagua Grande y el Gustavo Lanatta concentran la mayor cantidad de profesionales médicos cada uno con aproximadamente el 18% del total en la DISA Bagua. Un dato que sorprende más bien es que en el hospital de Bagua se registra solamente una enfermera y un obstetra, cuando uno podría esperar un mix de personal mejor balanceado. El Hospital de Bagua Grande tiene la mayor concentración tanto de obstetras y de enfermeras. 136 Tabla 5.3. Personal desagregado por microrredes y especialidad, según información regional Méd. Enfer. Obst. Téc. Microrred Alto Amazonas Aramango Bagua (Lanatta) Bagua Grande Cajaruro Huampani Chiriaco Copallin Cumba Galilea Imaza Jamaica La Peca Lonya Grande Milagro Naranjitos Nieva Total 1 2 12 12 4 1 2 1 5 3 6 2 4 1 1 4 6 67 3 5 1 9 1 1 3 1 6 2 3 2 3 2 1 4 3 50 3 1 1 6 3 1 1 3 2 3 3 2 2 4 1 5 2 43 10 12 3 30 10 21 10 7 13 10 16 9 11 7 7 15 21 212 Otros prof. Salud 0 1 2 4 1 0 0 0 2 0 1 0 3 2 0 1 3 20 Aux. asist. 1 1 0 0 0 0 0 0 0 0 0 0 0 0 0 0 0 2 Ser tec. no asist. 0 0 0 1 0 0 0 0 0 14 0 0 0 0 0 0 0 15 Total 18 22 19 62 19 24 16 12 28 32 29 15 23 16 10 29 35 409 Fuente: Información de Personal Regional-DISA BAGUA 5.2 Auditoria del Personal – DISA Bagua La auditoría de las cifras de personal consistió en contrastar la información de recursos humanos obtenida de los diferentes niveles del sistema. Para ello, además del recojo de información a nivel central y a nivel de DISA, se recolectó y revisó la información de personal que manejan las cabeceras de redes y microrredes de Cusco y Bagua. Los datos fueron recogidos directamente, de manera censal, en cada nivel. Para realizar un recojo de información sistemático se elaboró una ficha de recolección de datos que puede verse en el Anexo II. En base a este análisis, puede decirse que la información de personal que se mantiene en los diferentes niveles del sistema de salud muestra considerables discrepancias. En general, a medida que la información se recolecta en los niveles inferiores del sistema, se encuentra 137 una mayor cantidad de personas empleadas. En efecto, comparando la información del personal de la DISA BAGUA que maneja el MINSA a nivel central versus lo que reporta la misma DISA, se encuentra un sub-reporte del 57% de parte del MINSA. En otro nivel de análisis, al comparar la información del personal de la Red Condorcanqui, que reporta la propia red, versus la información que la DISA Bagua mantiene sobre dicha red, se encuentra un sub-reporte de aproximadamente 20% de parte de la DISA. A diferencia de la primera comparación, donde en todos los casos el nivel central subreportaba, en este caso las discrepancias entre la información de la DISA y la red va en ambos sentidos, es decir, para algunos establecimientos es la red la que sub-reporta personal. Sin embargo, a nivel global es la DISA quien reporta menos trabajadores en dos de las tres microredes de Condorcanqui. Finalmente, se realizó un tercer nivel de comparación: la información a nivel de DISA versus la información que reportan las microrredes. Para este ejercicio, el equipo de campo de GRADE entrevistó a los encargados de personal de las microrredes de Lonya Grande y Chiriaco, además del hospital Bagua Grande. Esta información luego se comparó persona a persona con la base de datos que reporta la DISA Bagua encontrándose diferencias en ambos sentidos. Por un lado, un 35% del personal reportado en la DISA Bagua no fue reportado por las microrredes, mientras que un 28% del personal reportado por estas últimas no se pudo ubicar en la base de datos de la DISA (28%). Cabe mencionar que estas discrepancias en el número de personas se da en el caso de los establecimientos más grandes. En casi todos los casos de los puestos de salud el nombre de la persona encargada coincide en las dos bases. 5.2.1 Análisis al primer nivel: Información Central vs. Información de DISA Este primer nivel de análisis tiene como objetivo conciliar los datos provistos por el inventario nacional del capitulo 4 con los datos recolectados en la DISA Bagua. El análisis se enfoca a todo el personal de la DISA. Cabe mencionar que el análisis busca comparar los totales agregados a nivel de microrred. Esto impone una limitación ya que cabe la posibilidad que los totales entre el nivel central y el regional puedan coincidir pero no tenemos la certeza que las personas en ambas fuentes de información sean las mismas. 138 En la tabla 5.4 se presenta los totales de personas que arroja el inventario nacional. Los totales nos reflejan que existen considerables diferencias respecto a lo que reporta la DISA. Como se recuerda, según la información de la DISA, en su jurisdicción se encuentran empleadas un total de 409 personas, mientras que el nivel central reporta 177. El subreporte alcanza de esta manera aproximadamente al 57%. Tabla 5.4. Personal de la DISA BAGUA según Inventario Nacional Microred Frecuencia Alto Amazonas Aramango Bagua Bagua Grande Cajaruro Huampani Chiriaco Copallin Cumba Galilea Imaza Jamaica La Peca Lonya Grande Milagro Naranjitos Nieva Total 1 3 77 37 3 6 3 2 5 6 7 2 3 4 1 4 13 177 % 0.6 1.7 43.5 20.9 1.7 3.4 1.7 1.1 2.8 3.4 4.0 1.1 1.7 2.3 0.6 2.3 7.3 100 Fuente: Inventario Nacional-GRADE Existen sub-reporte del nivel central para cada una de las microredes. Las microrredes que mayor subreporte presentan son el Hospital Bagua (58 personas), Galilea (26), el hospital Bagua Grande (25) y Naranjitos (25). Por otro lado, las microrredes con menor sub-reporte son Copallin y el Milagro con 10 y 9 personas respectivamente. En el gráfico siguiente se puede observar las discrepancias para todas las microrredes. Los valores a la izquierda del cero indican que la información de la región reporta más personal que el nivel central. 139 Gráfico 5.1: Discrepancias en Nº de personas entre Inventario Nacional e Información Regional-microredes Galilea Bagua Grande Naranjitos Cumba Imaza Nieva La Peca Aramango Cenepa Alto Amazonas Cajaruro Chiriaco Jamalca Lonya Grande Copallin Milagro -25 -20 -15 -10 -5 0 Fuente: Inventario Nacional-GRADE/Información Disa Bagua 5.2.2. Análisis al segundo nivel: Información de la DISA vs. Red Condorcanqui Al comparar la información de personal que maneja la red Condorcanqui con la información de la DISA también se encuentran diferencias, aunque éstas no son tan elevadas como las reportadas para el primer nivel de análisis. Las discrepancias llegan en términos porcentuales al 20% y en términos absolutos a un total de 23 personas. Dentro de la red se identifican diferencias absolutas para 2 de las 3 microredes. Salvo para el caso de Nieva, las microrredes de Galilea y Huampani tienen menos personal en la base de datos regional (Ver tabla 5.5). 140 Tabla 5.5. Personal de la Red Condorcanqui según fuente de información Microred Información de la DISA Frecuencia 32 24 35 91 Galilea Huampani Nieva Total Información de Red % 35.2 26.8 38.5 100 Frecuencia 39 40 35 114 % 34.2 35.1 30.7 100 Dado que la red tiene un número manejable de establecimientos es posible mostrar esta información gráficamente. A continuación, para cada microred de Condorcanqui se presentan las discrepancias al nivel de establecimiento. Los valores a la izquierda del 0 indican que la Red Condorcanqui reporta más personal que la base de datos de la DISA, mientras que valores positivos indican que la DISA reporta más personal que la red. Gráfico 5.2: Discrepancias en microred Galilea Belen Caterpiza Chinganaza Aitam Alto Yutupis Ayambis Galilea Guayabal Huabal Papayacu Soledad Villa Gonzalo Yujagkim Chapiza Cucuasa Kandungos San Rafael Yutupis Gráfico 5.3: Discrepancias en microrred Huampani Achuim Huampami Mamayaque Canga Kusu Kubaim Kusu Numpatkaim Pampaentsa Buchigkim Kusu Pagata Shaim Shamatak Grande Tuwag Entsa Wawaim Teesh -10 -5 0 -6 -4 -2 0 141 2 Gráfico 5.4: Discrepancias en microrred Nieva Nieva Napuruka Pumpushat Alto Canampa Cachiaco Ciro Alegria Ipakuma Juan Velasco Alvarado Pagkintsa Saasa Seasmi Tunduza Urakusa kayamas Putuyakat Tayunsa Yumingkus kingkis -2 -1 0 1 Los gráficos muestran dos resultados interesantes. Por un lado, las discrepancias a este nivel van en ambos sentidos, es decir, para ciertos establecimientos la DISA es la que subreporta, tal es el caso de Belen en Galilea, mientras que en otros establecimientos como en Chapisa de la misma microred Galilea sub-reporta la red. El mismo patrón se presenta en las demás microredes de Condorcanqui. Por otro lado, la mayor parte de las discrepancias, en términos absolutos es explicada por unos pocos establecimientos. De los tres gráficos presentados, claramente los establecimientos de Belen y Achuim son los que mayor discrepancia presentan. A continuación se identifican las discrepancias entre las tres fuentes de información utilizadas hasta el momento. El sub-reporte del MINSA respecto la información de la DISA, para el caso de la Red Condorcanqui, alcanza el 73%, una proporción considerablemente más alta que el promedio estimado para toda la DISA. El sub-reporte del nivel central respecto la información provista por la propias microrredes es aproximadamente el 78%. En la Tabla 5.6 se presenta un detalle diferenciando por microrredes. Tabla 5.6. Personal de la Red Condorcanqui según diversas fuentes Microred Galilea Huampani Nieva Total Información Central Frecuencia 6 6 13 25 Información Regional % Frecuencia 24 32 24 24 52 35 100 91 % 35.2 26.8 38.5 100 Información de Red Frecuencia 39 40 35 114 % 34.2 35.1 30.7 100 142 5.2.3 Análisis al tercer nivel: Información de la DISA vs. microrredes Hasta el momento sólo se ha presentado comparaciones entre los totales de personal ya sea a nivel de DISA, microred y establecimientos, sin embargo una comparación más precisa del personal debería cotejar cada nombre reportado por las diversas fuentes. Esta sección presenta dicho ejercicio para el caso de dos microrredes y un hospital. Personal de GRADE recogió información de personal del hospital Bagua Grande y las microrredes Lonya Grande y Chiriaco. Esta información luego se contrastó persona a persona con la base de datos de la DISA Bagua. Los resultados muestran que las dos fuentes reportan diferente personal. Mientras que para la DISA se encuentran empleados 64 personas en las dos microrredes y el hospital, éstos reportan un total de 57 persona. Esto podría llevar a decir que hay una diferencia de 7 personas entre ambas fuentes, sin embargo, al unir la información por el nombre de las personas se encuentra que sólo 41 personas coinciden en ambas bases. Así, se identifican discrepancias en ambos sentidos. Hay 16 personas que reportan las microrredes y no aparecen en los registros de la DISA y al mismo tiempo hay 23 personas que según la DISA están laborando en las microrredes pero que estas últimas no las reportan. Diagrama 5.1. Diagrama de coincidencias y discrepancias en número total de personal Info. Microred Info. DISA 16 41 23 Una hipótesis podría ser que las discrepancias estén sesgadas hacia el personal que no es nombrado, dado que tienen contratos flexibles y una mayor movilidad, dificultando así que los diferentes niveles mantengan la misma información. La siguiente Tabla 5.7 muestra algunos indicios en línea con esta hipótesis. Del total del personal que reportó las microrredes y que no fue posible ubicar en la base de datos de la DISA, el 73.3% se 143 encuentra trabajando sin ser nombrado. Se puede aducir que este porcentaje está sobreestimado puesto que en los establecimientos mucho más gente se encuentra trabajando bajo modalidades contractuales y, por ende, es más probable que haya más personas no nombradas dentro del grupo que no coincide. Para limpiar este posible sesgo se procedió a estimar dentro de cada categoría de condición laboral, la proporción de personas que no se ubicaron en la base de la DISA. Se encontró que la probabilidad de que la persona que no es nombrada no sea ubicada en la base de la DISA es casi el doble que la de los nombrados (21.4 versus 38%). Esto indica que, efectivamente, el problema es mayor entre los contratados. Vale advertir, en todo caso, que estos resultados no deben considerarse concluyentes debido al tamaño de la muestra analizada. Una hipótesis alternativa es que las diferencias sean explicadas por personal en condición de destaque. La información recogida de los propios establecimientos permite verificar qué tanto sustento hay para esta idea. Lo que se encuentra es que tan sólo 4 de un total de 34 nombrados (de los 57 profesionales que los establecimientos reportan laborando) están en condición de destacados. De estos solamente, solamente 1 no ha sido identificado en las bases de la DISA. En consecuencia, si bien este es un factor a considerar, explica sólo una parte pequeña (1 de 16) de la discrepancia encontrada. Tabla 5.7. Condición laboral del personal que no se ubicó Condición Laboral No ubicados en base DISA Frec. Serum Equivalente Nombrado Contratado Total 1 3 11 15 % 6.7 20.0 73.3 100.0 Total base campo No ubicados/Nº campo Frec. % 1 14 29 21.4 37.9 5.3 Inventario de personal - DISA Cusco La base de datos recolectada en la DISA Cusco reporta un total de 3137 trabajadores, de los cuales 80 son reportados como destacados en otras circunscripciones. De los 3057 que si son reportados como asignados físicamente a la DISA Cusco, 1118 se encuentran en hospitales o en establecimientos que no pertenecen a ninguna microrred. Finalmente, los 144 restantes 2004 se reparten en 37 microrredes. Las microrredes Santa Ana y Techo Obrero son las que concentran la mayor proporción del personal, mientras que de las restantes sólo Yauri, Urcos, Yanaoca y Santo Tomás superan el 3%. Tabla 5.8. Personal de la DISA CUSCO por microred Microred Accha Acomayo Anta Belempampa Calca Colquemarca Combapata El Descanso Huancarani Kamisea Kiteni Kosðipata Limatambo Maranura Ocongate Pampaphalla Paruro Paucartambo Pisac Pomacanchi Pucyura Quellouno Quimbiri San Jeronimo San Sebastian Santa Ana Santo Tomas Siete Cuartones Techo Obrero Urcos Urubamba Velille Wanchaq Yanaoca Yanatile Yauri Yaurisque Total Frecuencia 22 26 53 54 51 23 52 36 34 32 44 19 22 52 42 42 24 39 41 26 33 35 1 55 58 300 69 41 248 87 45 18 39 70 40 106 25 2004 % 1.1 1.3 2.6 2.7 2.5 1.1 2.6 1.8 1.7 1.6 2.2 0.9 1.1 2.6 2.1 2.1 1.2 1.9 2 1.3 1.6 1.7 0 2.7 2.9 15 3.4 2 12.4 4.3 2.2 0.9 1.9 3.5 2 5.3 1.2 100 Fuente: Información de Personal Regional-DISA CUSCO 145 Al desagregar la información según especialidad se puede observar que, al igual que en el caso de la DISA Bagua, el personal más numeroso en las microrredes es el de los técnicos asistenciales, mientras que entre los profesionales el grupo más numeroso es el de las enfermeras. Tabla 5.9. Personal de la DISA CUSCO por especialidad Especialidad Frecuencia Médicos Enfermeras Obstetras Técnicos asistenciales Otros profesionales de la salud Auxiliares asistenciales Trabajadores no asistenciales Total % 236 358 229 625 113 36 407 11.8 17.9 11.4 31.2 5.6 1.8 20.3 2,004 100 Fuente: Información de Personal Regional-DISA CUSCO 5.4 Auditoria del Personal de la DISA Cusco. 5.4.1 Análisis al primer nivel: información del Nivel Central versus DISA La información del personal de la DISA Cusco proporcionada por el nivel central del MINSA sólo involucra al personal nombrado. Por ello muestra sistemáticamente un subreporte del personal que realmente se desempeña en los establecimientos, pues no incorpora al personal bajo contrato. Así, mientras que de acuerdo a los datos del nivel central existen 1552 profesionales y técnicos asistenciales, de acuerdo a la DISA Cusco esta cifra alcanza 2227. No obstante, esta no es la única causa de discrepancias. En efecto, al comparar los datos de nombrados de ambas fuentes se encuentra que tampoco coinciden, reportando para la red Cusco Sur el nivel central 187, mientras que la DISA 214. Tabla 5.10. Personal Nombrado de la Red CUSCO SUR por especialidad Especialidad Médicos Enfermeras Obstetras Odontólogos Técnicos asistenciales Total Inf. Regional Inf. Central 33 44 20 6 111 214 29 38 17 4 99 187 146 La información proporcionada por la DISA Cusco está desagregada por red y por hospitales. En general, no se encuentra adecuadamente organizada y los datos de cada red u hospital presentan formatos diferentes. La información relativa al tipo de contrato, el financiamiento y la condición de personal destacado no ha sido reportada para todas las redes u hospitales. La información aparentemente no ha sido organizada y trabajada al nivel de la DISA, aparentemente fue sólo recopilada sin mayor procesamiento o sistematización. En esta primera etapa se comparará la información del inventario nacional del capítulo 4 con los datos recolectados al nivel de la DISA Cusco, desagregado por microred. Según la información del nivel central del MINSA, no hay personal asignado a las microrredes Belempampa, Combapata, El Descanso, Pampahalla, Velille, Wanchaq, Yanaoca y Yauri. Por el contrario en la información de la DISA no se reporta personal para la microrred Pichari. En general la información central subestima el personal de las microrredes, salvo para el caso de tres de ellas: Pichari, Quimbiri y Techo Obrero, tal como se aprecia en el gráfico 5.5. En total, la diferencia neta es de 751 trabajadores no reportados por la información del Nivel Central. Gráfico 5.5: Discrepancias según microred Yauri Yanaoca Belempampa Combapata Santa Ana San Sebastian Urcos Pampaphalla Siete Cuartones Santo Tomas Wanchaq El Descanso Kiteni San Jeronimo Calca Maranura Paucartambo Ocongate Huancarani Kamisea Pisac Pucyura Yanatile Anta Quellouno Velille Accha Yaurisque Colquemarca Pomacanchi Limatambo Acomayo Urubamba Kosðipata Paruro Pichari Quimbiri Techo Obrero -100 -50 0 50 100 147 5.4.2 Información a nivel de DISA versus información de la microred Cuando se compara la información de la DISA con la de la propia microrred se encuentra que en general la información de ambas fuentes no coincide. En este caso se puede contrastar la identidad de las personas. Se eligió al azar a las microrredes Urcos y Yauri comparándose nominativamente a los trabajadores reportados según ambas fuentes de información, resumiéndose las discrepancias en los diagramas 5.2 y 5.3. Diagrama 5.2: Discrepancias en la microrred Urcos Diagrama 5.3: Discrepancias en la microrred Yauri Para encontrar las posibles causas de estas diferencias tabulamos las discrepancias por modalidad de contrato y por categoría profesional, encontrándose que se repartían homogéneamente entre contratados y nombrados, y que en su mayoría correspondían a médicos y técnicos asistenciales. En la siguiente Tabla 5.10 se aprecian las discrepancias para la microrred Urcos. 148 Tabla 5.11. Discrepancias en la Microrred Urcos por modalidad de contrato y categoría profesional Condición Laboral Nombrado Contratado No se puede determinar Total Categoría Profesional Médicos Enfermeras Obstetras Técnicos asistenciales Total Categoría Profesional Médicos Enfermeras Odontólogos Técnicos asistenciales Total No ubicados Total Nro. Ubicados/ en base DISA Base Microrred Nro.Microrred Frec. 7 7 1 15 % 47 47 7 100 No ubicados en base DISA Frec. % 4 27 0 0 0 0 4 27 8 53.3 No ubicados en base Microrred Frec. % 4 29 1 7 3 21 6 43 14 100 Frec 37 40 2 79 % 19 18 Total Base Microrred Frec 12 15 13 32 72 Nro. Ubicados/ Nro.Microrred % 42 7 8 16 Total Base DISA Frec 11 18 4 27 Nro. Ubicados/ Nro.DISA % 36 6 75 22 5.5 Conclusiones de la auditoria de personal La principal conclusión del análisis es que no existe consistencia en la información en los diferentes niveles del MINSA, de manera que permita conocer en forma precisa el total de personal que se encuentra laborando en sus establecimientos. Al analizar la información que mantienen los diferentes niveles del Ministerio se encuentran que ésta en ningún caso coincide. En general, se ha encontrado que a medida que se avanza hacia los niveles de organización más altos del MINSA, se tiende a sub-reportar el número de personal. Así, el sub-reporte del MINSA respecto a la DISA Bagua es de 57%, a su vez la DISA Bagua sub-reporta en 20% el personal de la Red Condorcanqui. Si se compara el MINSA versus la Red 149 Condorcanqui el sub-reporte del nivel central alcanza aproximadamente un 78%. En el caso de Cusco la discrepancia entre la información de MINSA con la de la DISA Cusco es de 23% y la de la DISA con la de la microred Urcos es 19%. A pesar que los niveles más altos en términos globales sub-reportan, las discrepancias van en ambos sentidos. Para ciertos establecimientos el nivel mas bajo el MINSA es el que subreporta personal. En efecto al comparar la DISA versus la Red Condorcanqui, ésta última sub-reporta en 10 microredes. En el análisis más detallado se compara persona a persona entre lo que reporta la microred de Lonya Grande, Chiriaco y el Hospital Bagua Grande, en el caso de Bagua, y las microrredes de Urcos y Yauri en Cusco. Los resultados muestran nuevamente considerables discrepancias y en ambos sentidos. ¿Qué explica estas discrepancias en la información provista por los diferentes niveles del sistema? La evidencia presentada sugiere que el problema está asociado particularmente a las modalidades contractuales diferentes del nombramiento. Los destaques, en contraste, parecen jugar aquí un rol muy limitado. La razón de fondo de las discrepancias es la falta de un sistema de información que integre y actualice de manera permanente la información de los establecimientos, independientemente de la condición de nombrados o no de los profesionales. Puesto que las modalidades de contratación y las fuentes de financiamiento son diversas y diferentes de la DISA, parece claro que no toda la información se reporta a ésta. Este contexto permite una serie de prácticas informales, de las cuales se tiene tan sólo evidencia anecdótica, y que se traducen en movilidad no adecuadamente reportada de personal entre establecimientos. En este sentido, se puede afirmar que el Sector Salud carece actualmente de un sistema de información que le permita conocer con exactitud cuestiones tan básicas para la gestión de sus recursos humanos como cuánto personal emplea y cuáles son sus características. En este sentido, una reforma fundamental es la generación de un sistema de información de recursos humanos que permita un registro completo del personal contratado, independiente del tipo de contrato usado. Sobre esto volvemos en el capítulo de recomendaciones de políticas. 5.6 Proyecciones de demanda de Recursos Humanos. Realizar proyecciones sobre la demanda de recursos humanos para una región tiene sentido en función de metas de salud que se quieren cumplir. Siendo las metas en el caso de este 150 estudio referidas a salud materno-infantil, un primer paso útil para la elaboración de escenarios es analizar el balance entre recursos humanos y resultados de salud en la región objetivo—v.g., Bagua o Cusco—y otras regiones comparables. En esta dirección, como paso previo para la proyección de la demanda de RRHH en la DISA Bagua es útil comparar el volumen y la distribución de los profesionales del sector con aquéllos de otras DISA similares, como la DISA Amazonas. Debemos también comparar esas cifras con departamentos similares, tomando en cuenta que el centro de la atención se encuentra en el binomio madre-niño. Luego compararemos también los resultados sanitarios. Distribución desigual de los recursos humanos al interior del departamento de Amazonas. Lo primero que se advierte es que hay una distribución desigual de los recursos humanos al interior del departamento de Amazonas. En la Tabla 5.12 se presenta para cada provincia la población total, la población de cero a cinco años, la de mujeres en edad fértil así como los respectivos porcentajes de estas poblaciones respecto de la total. Las provincias más pobladas en el departamento son Utcubamba, Bagua y luego Chachapoyas. En Condorcanqui existe un gran porcentaje (22%) de la población en el rango de cero a cinco años. Tabla 5.12 Estimados de Población Objetivo Provincia Población de 0 a 5 Mujeres de 15 a 49 Total Chachapoyas 6,079 12% 12,698 26% 49,040 Bagua 10,931 15% 18,063 24% 74,190 Bongará 3,036 12% 5,883 24% 24,643 Condorcanqui 10,474 22% 9,910 21% 46,890 Luya 7,045 14% 10,553 21% 49,300 Rodríguez de Mendoza 3,078 12% 5,877 23% 25,616 Utcubamba 16,193 14% 28,135 24% 118,284 Total Amazonas 56,836 15% 91,119 23% 387,963 Para la DISA BAGUA, que comprende las provincias de Bagua, Condorcanqui y Utcumba, se dispone de información proporcionada por la DISA Bagua sobre el personal médico, enfermeras y obstetras que trabajan nombrados y bajo la modalidad de servicios no 151 personales (SNP), mientras que para las otras provincias las cifras reales de personal están subestimadas pues sólo se tienen datos sobre el personal con vínculo directo con el MINSA. Esta información está consignada en la Tabla 5.13 Tabla 5.13 Distribución de la población por edades de Amazonas según provincias de acuerdo al censo de 2005 Provincia Med. Enf. Obs. Población de 0 a 5 Mujeres de 15 a 49 Población Total Ratio1 Ratio2 Chachapoyas 34 30 7 6,079 12,698 49,040 55.91 6.93 Bagua 27 16 11 10,931 18,063 74,190 29.90 3.64 8 4 2 3,036 5,883 24,643 23.80 3.25 Condorcanqui 10 6 6 10,474 9,910 46,890 22.20 2.13 Luya 16 4 3 7,045 10,553 49,300 21.79 3.25 8 2 1 3,078 5,877 25,616 18.72 3.12 Utcubamba 30 28 26 16,193 28,135 118,284 29.86 2.54 DISA BAGUA 67 50 43 37,598 56,108 239,364 28.52 2.80 56,836 91,119 387,963 Bongará Rodríguez Mendoza Total Amazonas Ratio1: (Médicos+Enfermeras+Obstetras) por cada 10,000 mujeres de 15 a 49 años. Ratio2: Médicos por cada 10,000 habitantes. Las provincias de la DISA BAGUA tienen la mayor parte de la población del departamento pero el personal médico se concentra en la provincia de Chachapoyas. Debido a ello, sólo en la provincia de Chachapoyas se alcanza una ratio (6.93) de médicos similar a la del departamento de Lima (ver Tabla 5.9. En las otras provincias sólo se alcanza la mitad de esta cifra. La demanda de servicios de salud materno-infantil Un determinante clave a considerar para hacer una proyección apropiada de la demanda de recursos humanos para salud materno-infantil es la demanda de servicios de salud. La demanda futura de recursos humanos debería estar en función de la mayor demanda de atenciones. Para examinar la evolución de la demanda de servicios se ha usado información de las encuestas nacionales de hogares para los años 2001 a 2004. El siguiente Gráfico 5.6 muestra la consulta a algún establecimiento de salud, dada alguna condición de morbilidad o accidente. Como se puede observar, no hay mayor variación entre los años 2001 y 2003; 152 mientras que en el año 2004 se observa un ligero descenso. Estos datos sugieren que en ausencia de políticas que incentiven la demanda de servicios de salud entre las mujeres en edad fértil o reduzcan las barreras que la limitan, se debe esperar una tendencia estacionaria en la demanda de servicios de salud. En este escenario el principal determinante del cambio en la demanda de servicios de salud será el crecimiento de la población de mujeres en edad fértil. Gráfico 5.6. Consultas de mujeres en edad fértil condicionada a morbilidad 60.0 50.0 43.0 40.7 42.9 43.6 41.7 41.0 40.0 37.6 32.7 30.0 20.0 10.0 0.0 2001 2002 Amazonas 2003 2004 Cuzco Fuente: Encuesta Nacional de Hogares 2001, 2002, 2003 y 2004 Escenarios para proyectar la demanda de médicos En base a datos del ratio de médicos por población8 y considerando la normatividad técnica para la asignación de los RHUS, se pueden construir los siguientes escenarios: Primer escenario: Este es el más sencillo y se basa en que nada cambia en los próximos cinco años. Este ciertamente no es escenario deseable, ya que se debe realizar esfuerzos para mejorar la situación de la salud materno-infantil. Sin embargo, es un escenario útil como línea de base contra la cual comparar escenarios alternativos más sugerentes para la discusión de medidas de políticas. Este escenario se ha construido de la siguiente manera. Según el INEI, la tasa de crecimiento poblacional para el departamento de Amazonas en el quinquenio 2000-2005 Empleando la planilla de MINSA se calculó el número de médicos por cada 10,000 habitantes, para cada departamento. 8 153 fue 2%. Bajo el supuesto que esa tasa se mantenga en el siguiente quinquenio y manteniendo la razón profesional de salud/población tenemos que el personal debería aumentar en un 10.4%. (1.02 elevado a la 5). En la DISA BAGUA eso significa que en cinco años se necesitarán solamente 7 médicos, 5 enfermeras y 5 obstetras adicionales. Segundo escenario: Toma en cuenta sólo el crecimiento poblacional de la población y se realiza bajo el supuesto de que se busca que las provincias de la DISA BAGUA alcancen la razón entre médicos por cada 10,000 habitantes de la provincia de Chachapoyas o del departamento de Madre de Dios. De crecer la población de la DISA BAGUA a una tasa de 2% anual, para 2010 la población de la DISA BAGUA sería de 264,277 habitantes. Para que por cada 10,000 habitantes hubiese 6.5 médicos al cabo de 5 años debería haber 183 médicos en la DISA BAGUA. Ello implicaría aumentar cada año el número de médicos de la DISA en 23 nuevos médicos. Nótese que actualmente hay sólo 67 médicos en toda la DISA. Parece entonces poco viable mejorar la salud matero-infantil por esta vía y se deben pensar soluciones más realistas. Escenario 3 Un tercer escenario consiste en considerar un aumento progresivo en el número de profesionales para adecuarse a las normatividad de los establecimientos FONB y FONE, tomando en cuenta el crecimiento vegetativo de la población, de modo que para 2011 se cumpla cabalmente la adecuación. Según la Resolución Ministerial 1142-2004 MINSA del 26 de Noviembre de 2004, los establecimientos deben ser categorizados según su capacidad resolutiva. Tanto los establecimientos FONB y FONE deben tener capacidad de atención las 24 horas. Los establecimientos FONB deben tener personal profesional (un equipo conformado por un médico, un obstetra y una enfermera). Sabemos además que cada profesional está obligado a permanecer un máximo de 150 horas mensuales y que cada mes tiene un aproximado de 720 horas. Por tanto, cada establecimiento necesitaría un mínimo de 5 equipos para poder cumplir la norma, bajo el supuesto de que un rol de turnos adecuado los distribuye de manera óptima. 154 Es importante que un establecimiento disponga de un número suficiente de profesionales. El volumen de atenciones observado en la base del SIS es en realidad el resultado de la interacción entre la oferta y la demanda, si hubiese una oferta exigua (lo que podría ocurrir si es que no se dispone del numero de profesionales de la salud acorde a la normatividad FON) la cantidad observada de emergencias atendidas sería menor a la que se observaría si hubiese un nivel adecuado de personal. En otras palabras, la falta de personal puede desalentar la demanda de servicios. Para la DISA Bagua se observa que los establecimientos categorizados como FONB no tienen el personal suficiente para alcanzar dicha capacidad resolutiva. Para cubrir la brecha se necesitaría 54 profesionales adicionales, de los cuales 17 serían médicos. Tabla 5.14 Brecha en la adecuación a la normatividad FONB en la DISA BAGUA DISA BAGUA Establecimientos FONB C.S. CHIRIACO C.S. GALILEA C.S. HUAMPAMI C.S. LONYA GRANDE C.S. NIEVA Total Profesionales Brecha Total Brecha Med Enf Obs Tec Med Enf Obs Tec Med+Enf+Obs 2 3 1 3 3 2 4 2 9 1 1 1 3 4 4 4 2 12 1 1 1 3 4 4 4 2 12 1 1 2 3 4 4 3 2 11 3 1 1 2 2 4 4 3 10 8 7 6 14 17 18 19 11 54 Fuentes: DISA BAGUA, elaboración propia. Para el caso de la DISA Cusco, si bien todos los establecimientos FONE tienen un número adecuado de profesionales, no todos los establecimientos FONB podrían cumplir con el número de profesionales requerido por la normatividad. La siguiente tabla resume la distribución de los profesionales en los establecimientos FONB, la brecha de profesionales de la salud es de 86, de los cuales 26 son médicos. 155 Tabla 5.15 Brecha en la adecuación a la normatividad FONB en la DISA CUSCO DISA CUSCO Establecimientos FONB CS La Quebrada CS Maranura CS Paruro CS Pucyura CS Quellouno PS Descanso CS Kiteni CS Paucartambo CS Pisac CS Yanaoca PS Techo Obrero CS Calca CS Santo Tomas CS Urcos CS Urubamba CS Yauri Total Profesionales Brecha Total Brecha Med Enf Obs Tec 3 2 1 4 2 4 2 1 2 3 1 7 3 3 2 3 2 3 3 6 2 2 2 1 3 4 4 7 3 3 3 5 3 3 3 6 3 4 2 4 4 2 2 1 4 4 4 8 5 4 3 0 6 4 5 9 6 5 3 8 5 6 5 9 Med Enf 2 3 3 1 3 2 2 2 3 2 3 3 2 1 2 2 2 2 2 1 1 3 1 1 0 1 0 1 0 0 0 0 Obs Tec 4 1 3 4 4 0 3 2 2 0 3 4 1 0 2 0 2 0 3 1 3 4 1 0 2 5 0 0 2 0 0 0 56 26 35 56 45 79 25 Med+Enf+Obs 9 7 9 7 7 9 4 6 6 6 7 3 3 1 2 0 21 86 Fuente: DISA CUSCO, elaboración propia. En la DISA Cusco hay un total de 252 médicos en los establecimientos FONB y FONE, mientras en los establecimientos más pequeños hay 95 médicos, faltando 26 médicos para que los establecimientos FONB puedan cumplir la normatividad. Todo ello totalizaría 373 médicos. Asumiendo que la proporción de médicos por habitante se mantenga constante y que la población de Cusco creciese a un 1.2% anual, para 2011 deberían haber 406 médicos en la DISA Cusco. Ello representa un aumento neto de 8 médicos cada año. Bajo supuestos similares en la DISA Bagua: que la población crece a una tasa de 2% anual; que hay 67 médicos y que hacen falta 17 médicos para que los establecimientos FONB cumplan la normativa, el número de médicos debería aumentar todos los años en algo mas de tres para que en 2011 se alcance un total de 90 médicos y se mantenga una similar densidad médica pero se cumpla la normatividad en los establecimientos FONB. 156 6. Análisis microregional: disponibilidad y competencias 6.1 Análisis de Disponibilidad La disponibilidad efectiva del personal de la salud en establecimientos públicos -en el volumen, mezcla y capacidades suficientes- para atender las necesidades de la población ha sido objeto de diversos estudios en los últimos años. La literatura internacional coincide en señalar que si bien la falta de disponibilidad es un problema crónico en muchos países, comúnmente éste no es medido adecuadamente. En este sentido, gran parte de los estudios recientes se han abocado a desarrollar diversas metodologías de medición de la disponibilidad, desarrolladas casi exclusivamente en el campo1, que han incluido la realización de visitas sorpresas a los establecimientos, el desarrollo de visitas semanales periódicas en un lapso de tiempo significativo a personal pre-identificado, la aplicación de encuestas a pacientes y médicos, entre otros.2 Desde ya se puede inferir que la disponibilidad efectiva del personal de salud depende de muchos factores. Se ha argumentado inclusive que muchas de las razones que impiden una disponibilidad efectiva son legítimas o necesarias: por ejemplo, la necesidad del trabajador rural de viajar a la ciudad para recoger su pago, o la necesidad del establecimiento de enviar personal a obtener medicamentos del hospital más cercano. Una gran cantidad de factores asociados a la disponibilidad, sin embargo, estarían más relacionados con características personales y profesionales del individuo así como a la ausencia de procedimientos de control adecuados para monitorear la disponibilidad efectiva. En este sentido, habido el incentivo por parte de los profesionales de la salud de obtener mayores ingresos a través de una práctica privada, o simplemente para ofrecer un servicio menor al contratado, los instrumentos de gestión, monitoreo y sanción de la disponibilidad se convierten en aspectos clave para lograr una mayor disponibilidad efectiva. En este nivel de análisis se busca medir la disponibilidad efectiva del personal asistencial de salud en los establecimientos FOB y FONE de Cusco y Bagua en el área de salud materno perinatal, en base a los instrumentos de gestión utilizados por los propios establecimientos. Posteriormente, se compararán estos resultados con información recolectada en el campo a Como se presume que existe una relación directa entre el nivel de disponibilidad y la calidad de los instrumentos de control utilizados para medirla, si se sospecha de bajos niveles de disponibilidad, probablemente el instrumento de control primario sea parte del problema y no esté reflejando los niveles efectivos de disponibilidad. 1 2 Chaudhury (2004), Banerjee, Deaton and Duflo (2004), Giedon, Morales and Acosta (2001), entre otros. 156 través de encuestas al personal de salud y a los encargados de los establecimientos; y se determinarán los factores asociados a dicha disponibilidad. 6.1.1 Definición de disponibilidad y unidades de análisis El objetivo primordial bajo estudio es determinar si los establecimientos FONE y FOB del área de intervención de PARSALUD cuentan con personal profesional disponible para atender las necesidades de salud de madres gestantes y niños recién nacidos las 24 horas del día, los 365 días del año. Así, un establecimiento tendrá disponibilidad efectiva si: ∀ m ∈ ⟨1,...,24⟩ ∧ ∀ n ∈ ⟨lunes,....., do min go⟩ ∧ ∀ s ∈ semana1,.., semana4 , N mns ≥ 1 Donde “N” viene a representar el número de médicos, obstetras y/o enfermeros que se encuentran en el establecimiento a la hora “m”, el día “n” en la semana “s” del mes. Este indicador exige que por lo menos un médico, obstetra o enfermero se encuentre en el establecimiento durante cada una de las horas del mes. Se define adicionalmente (i) la disponibilidad programada, que toma como unidad de análisis el turno programado por los encargados de los establecimientos, y (ii) la disponibilidad de personal, que toma como unidad de análisis la asistencia efectiva de cada personal programado para dicho turno. Así, en un establecimiento habrá disponibilidad programada si: ∀ m ∈ ⟨1,...,24⟩ ∧ ∀ n ∈ ⟨lunes,....., do min go⟩ ∧ ∀ s ∈ semana1,.., semana4 , NTmns ≥ 1 Donde “NT” es el número de médicos, obstetras y/o enfermeros programados para estar disponibles durante la hora “m”, el día “n” en la semana “s” del mes. Este indicador exige que debiera estar programado por lo menos un médico, obstetra o enfermero para cada una de las horas del mes. Adicionalmente, habrá disponibilidad de personal si: ∀NTmns ≥ 1, NAmns = NTmns 157 Donde “NA” es el número de médicos, obstetras y/o enfermeros con turno programado en la hora “m”, el día “n” en la semana “s” del mes que efectivamente asistieron al establecimiento durante dicho turno. Este indicador exige que todos los médicos, obstetras y/o enfermeros programados para un turno determinado, hayan asistido al mismo. 6.1.2 Instrumentos El presente estudio se basa en los instrumentos de gestión de la disponibilidad utilizados por los propios establecimientos entre los que destacan el rol de turnos y los registros de asistencia. Se analiza por ello la existencia, características y uso de dichos instrumentos. Cusco: Rol de turnos Los 20 establecimientos bajo análisis cuentan con roles de turnos mensuales. En la mayoría de los casos, el documento aparece firmado por el jefe del establecimiento y el jefe de personal. En algunos casos, éste es además refrendado por el jefe de la microrred o gerente CLAS. En dos casos no se registra ninguna firma. En los establecimientos más grandes (FONE y algunos FOB), el rol de turnos se establece por área y/o departamento. En estos casos los roles son también refrendados por los jefes de las áreas respectivas. En tres casos, el instrumento es también refrendado por un encargado del control de la asistencia. De manera general, se observan turnos dentro y fuera del establecimiento. Los turnos dentro del establecimiento se dividen principalmente en mañana y tarde, y guardias diurnas y nocturnas. Los turnos fuera del establecimiento indican la programación de una serie de actividades como guardias comunitarias, trabajo en comunidad, visitas específicas, entre otros. Adicionalmente, algunos establecimientos consignan fechas específicas de capacitaciones y comisiones de servicios asignadas al personal. 158 Tabla 6.1: Descripción del rol de turnos por establecimiento Cusco, mes de noviembre Establecimiento Rol de Turnos Por área C.S. Urcos si no C.S. Santo Tomás C.S. Paruro si si no no C.S. Paucartambo si no C.S. Urubamba si no Digitado JESTABLE, JPERS Digitado JESTABLE Digitado JESTABLE, JPERS Digitado JESTABLE, JPERS Digitado SIN FIRMA C.S. Calca si no Digitado JMICRORED C.S. Quebrada si no C.S. Pisac si no Digitado JESTABLE, JPERS Digitado JESTABLE, JPERS C.S. Yauri si si C.S. Yanaoca P.S. El Descanso si si no no P.S. Obrero si no C.S. Maranura si no C.S. Kiteni C.S. Pucyura C.S. Quellouno si si si no no no Hospital Regional si si Techo Obs Firma Digitado GCLAS, JESTABLE, JPERS Ilegible JPERS, ACA Digitado JMICRORED, JESTABLE, JPERS, ACA* Digitado JMICRORED, JESTABLE, JPERS, ACA* Digitado FIRMA SIN SELLO Digitado JMICRORED Digitado SIN FIRMA Manual JPERS Turnos dentro establecimiento del M, T, GD, MT, GN MT, M, T, MN, N M, T, MT, G M, T, GD, MG M, T, D, G, P=M, TP=T M, T, D, MT, TN, N, T*=T, MT*=MT, MP=M M, T, GD, GN, MP=M M, T, GD, 12, GN, MP=M, 8M=M, 8T=T, 10=MT M, T, GD, MT, N n.a. M, T, D, G M, T, D, GN, MRM, MGN, GD, GN, 6 M, G, TP, T, PM, MT M, G, T, PM, MT M, T, MT M, T, MT Digitado JESTABLE, n.a. JPERS, JAREA Hospital A. si si Digitado JESTABLE, n.a. Lorena JPERS, JAREA Hospital Sicuani si si Digitado JESTABLE, M, T, GN, TP, GD, 18 JPERS, JAREA Hospital si si Digitado JESTABLE, ·, G, GH. G+, MT, GD, Quillabamba JPERS, JAREA GO, GN, M Fuente: Establecimientos, rol de turnos mes de noviembre *ACA: Área de Control de Asistencia Un factor a destacar es la falta de uniformidad en la nomenclatura de turnos utilizada a nivel de establecimiento (inclusive cuando se comparan establecimientos de la misma red). Si bien los turnos mañana, tarde, guardia diurna y guardia nocturna tienen una definición muy similar en casi todos los establecimientos (normalmente de 08:00 – 14:00; 14:00 – 159 20:00; 08:00 – 20:00; y 20:00 – 08:00, respectivamente), las nomenclaturas difieren (guardia diurna es, por ejemplo, GD, MT, G, o D dependiendo del establecimiento; mientras que guardia nocturna es GN, G, G+ o N;). Adicionalmente, cada establecimiento tiene definidas una serie de nomenclaturas para describir otro tipo de turnos (8 ó 10 horas trabajadas en el día) o las actividades fuera de los establecimientos; inclusive se usan diferentes nomenclaturas para indicar la programación de comisiones de servicio, capacitaciones, compensaciones, permisos, licencias y productividad. Esta situación no sólo dificulta la lectura del documento y entorpece un estudio comparativo entre establecimientos, sino que lleva a que el documento sea indescifrable cuando no se cuenta con una leyenda clara sobre la nomenclatura utilizada o se omite la descripción de algunos términos (lo cual sucede a menudo, inclusive en algunos casos, no se proporciona una leyenda). Sobre el uso del instrumento, según información obtenida de la encuesta de gestión realizada, 18 de 20 establecimientos reportan que cuentan con procedimientos pre- establecidos cuando alguien del personal no puede cumplir con el turno programado (aunque no se detalla cuáles son estos procedimientos). Adicionalmente, los 20 establecimientos afirman la existencia de sanciones para el personal que injustificadamente deja de cumplir su turno. Entre las sanciones más usadas, 10 centros mencionan que le llaman la atención personalmente a aquel que ha incumplido el turno, y sólo 7 reportan que le descuentan de su ingreso las horas no asistidas. Tabla 6. 2: Uso del rol de turnos, Cusco Preguntas relacionadas a la Gestión de Turnos Encuesta de Gestión ¿Existe algún procedimiento pre-establecido cuando alguien del personal no puede cumplir con el turno programado? Si No Total ¿Existe algún tipo de sanción para el personal que injustificadamente deja de cumplir su turno? Si Total ¿Cuáles son las sanciones más usadas? Se descuenta de su ingreso las horas no asistidas Se escribe un memorando y se archivo en su currículo Se le llama la atención personalmente Total Frecuencia % 18 2 20 90% 10% 100% 20 20 100% 100% 7 3 10 20 35% 15% 50% 100% Fuente: Encuesta de Gestión 160 Cusco: Registros de asistencia Los 20 establecimientos analizados cuentan con algún tipo de registro de asistencia. El instrumento, sin embargo, dista mucho de ser homogéneo. Se utilizan, entre otros, tarjetas, hojas personales de asistencia y libros comunes. En particular, resalta la ausencia de un proceso sistemático de registro: las horas muchas veces se consignan manualmente, a veces sólo aparece la firma del personal sin consignar la hora o muchas veces estas horas son ilegibles. En algunos casos, también los registros están incompletos (no pudiendo obtenerse información para todo el personal bajo estudio). Tabla 6.3: Descripción de registros de asistencia por establecimiento Cusco, mes de noviembre Establecimiento Registro de asistencia Obs C.S. Urcos C.S. Santo Tomás C.S. Paruro C.S. Paucartambo C.S. Urubamba C.S. Calca C.S. Quebrada C.S. Pisac C.S. Yauri C.S. Yanaoca P.S. El Descanso Si Si Si Si Si Si Si Si Si Si Si incompleto ok ok ok incompleto incompleto ok ok ok ok ok P.S. Techo Obrero C.S. Maranura C.S. Kiteni C.S. Pucyura C.S. Quellouno Si Hospital Regional Hospital A. Lorena Hospital Sicuani Hospital Quillabamba Ingreso de horas E/S ok Tipo de instrume nto Tarjeta Tarjeta Tarjeta Hoja Libro Tarjeta Hoja Tarjeta Tarjeta Tarjeta Hoja y Libro Hoja Papeletas justificación Marcada Marcada Marcada Manual Manual Marcada Manual Marcada Manual Marcada Manual Informe o Resumen Asistencia No Si No Si Si Si Si Si Si Si No Manual No No Si Si Si Si ok ok ok ok Hoja Tarjeta Libro Tarjeta Manual Manual Manual Manual No No No No No No No No No* Si incompleto No No Si Si ok incompleto Si No No No No No No No No No Si Si Si *No fue proporcionada información para noviembre Fuente: Establecimientos, registros de asistencia e instrumentos complementarios Otra característica saltante de los registros de asistencia revisados es que incluyen variadas observaciones y/o justificaciones a la inasistencia, consignando entre otros: comisión de servicios, capacitación, taller, gestión en banco, traslado de paciente o recojo de 161 medicamentos. Si bien en algunos casos, se adjuntan papeletas de justificación firmadas por el jefe inmediato, en la mayor parte de éstos, no existe una justificación formal que valide dicha observación. Además, en 8 casos, se ha obtenido del establecimiento un informe de asistencia mensual en el cual se consigna el resumen de asistencia del personal. Este informe describe el total de horas trabajadas por el profesional o técnico, el detalle de sus inasistencias y tardanzas injustificadas, así como la descripción de las inasistencias y tardanzas justificadas. Sobre el uso del registro, 18 de 20 establecimientos indican que efectúan sanciones por las tardanzas del personal. Entre las sanciones más usadas, 12 establecimientos reportan descontar del ingreso el tiempo de tardanza y 4 que se le llama la atención personalmente. Tabla 6.4: Uso del registro de asistencia, Cusco Preguntas relacionadas al registro de asistencia Encuesta de gestión ¿Llevan un libro diario de asistencia? Si No Total ¿Existe algún tipo de sanción por las tardanzas del personal? Si No Total ¿Cuáles son las sanciones más usadas? Se descuenta de su ingreso las horas no asistidas Se escribe un memorando y se archivo en su currículo Se le llama la atención personalmente Otros Total Frecuencia % 10 10 20 50% 50% 100% 17 2 19 89.47% 10.53% 100% 11 64.71% 1 5.88% 4 1 20 23.53% 5.88% 100% Fuente: Encuesta de gestión Bagua: Rol de turnos y registros de asistencia En Bagua se ha estudiado siete establecimientos. La información obtenida es muy heterogénea, presentándose además inconveniencias en el recojo de la información. La Tabla 6.5 recoge la existencia y principales características del rol de turnos y registro de asistencia para cada establecimiento. 162 Tabla 6.5: Bagua, Descripción de Rol de turnos y registro de asistencia Establecimiento Rol de turnos C.S. Chiriaco No Meses Reg. Mes de asist. Si Set, Oct Obs Se horas Reg. entrada /salida consigna Si H. A. I. Bagua Si Grande H. A. II. Bagua Si Set, Oct Set, Oct Si Set Si Set, Oct Registro manual No C.S. Nieva Si Set, Oct Si Set Registro manual No Huampami Galilea Lonya Grande No No No No No No No No No No Fuente: Establecimientos C.S. Nieva: en este Centro de Salud no existe un rol de turnos para el personal. Sólo proporcionaron un rol de guardias nocturnas para el mes de setiembre. Las asistencias se consignan de manera informal, sin ningún registro de entrada y salida de horas. Hospital de Apoyo I “SANTIAGO APOSTOL” (Bagua Grande): reporta rol de turnos y formato de asistencia. Sin embargo, no cuenta con un registro exacto de las entradas y salidas diarias del personal. Hospital de Apoyo II “GUSTAVO LANATA LUJAN” (Bagua Chica): este establecimiento reportó rol de turnos y hojas de asistencia. No se reportan sin embargo las horas de entrada y salida del personal de turno. Tampoco se indica las horas cubiertas por cada turno. C.S. Lonya Grande, C.S. Galilea y C.S. Huampani: en estos centros de salud no se reportó ni rol de turnos ni registros de asistencia. Cabe resaltar que el C.S. Galilea sólo cuenta con 3 personas (1 médico, 1 obstetra y 1 técnico en enfermería); mientras que el C.S. Huampami cuenta sólo con 4 personas (1 médico, 2 obstetras y 1 enfermero). En el caso de Lonya Grande no pudo obtener ningún documento ya que el director del centro de salud se encontraba de viaje y el personal a cargo no tenía orden de entregar ningún documento. C.S. Chiriaco: este centro tampoco reporta rol de turnos pero sí un registro de asistencia firmado por cada trabajador al ingresar al establecimiento. Si bien el registro de asistencia se consigna por horas, no existe control sobre las entradas y salidas diarias del personal. 163 6.1.3 Análisis de disponibilidad Cusco: Disponibilidad programada Para realizar este estudio se ha partido de los tres turnos básicos definidos dentro de los establecimientos: • mañana – M (de 8:00am a 02:00pm) • tarde – T (de 02:00pm a 08:00pm) • noche – N (de 08:00pm a 08:00am). Si bien en la gran mayoría de establecimientos se sigue esta estructura, para algunos establecimientos se ha tenido que simplificar la estructura existente (por ejemplo, los turnos 8M, 8T referidos a 8 horas trabajadas en la mañana y tarde, respectivamente, han sido contabilizados como turnos M y T, respectivamente; o el turno “10” referido a 10 horas trabajadas durante el día, ha sido contabilizado como MT o 12 horas corridas de 8am a 8pm). Los casos así tratados son reducidos y se precisan en las notas que acompañan a las tablas presentadas más adelante. El análisis se basa en la programación de turnos de 15 establecimientos FOB y 2 hospitales3 durante el mes de noviembre. Se consigna exclusivamente los turnos del personal asistencial de salud en las especialidades de medicina, obstetricia y enfermería.4 En base a los criterios planteados, se ha procesado la programación de turnos de 138 profesionales de 15 establecimientos FOB y 81 profesionales de los hospitales de Quillabamba y Sicuani. La Tabla 6.6 resume el número de registros procesados por establecimiento. La programación de turnos remitida por el CS Yanaoca resultó ilegible y por tanto quedó fuera del análisis. El Hospital Regional proporcionó información completa sólo hasta octubre y el Hospital Antonio Lorena no proporcionó información completa. 4 Para ello, se utilizó los listados de personal proporcionados por el mismo establecimiento durante el trabajo de campo (que indican la especialidad del personal). Cabe resaltar que en gran medida los listados de personal coinciden con el personal programado en los roles de turnos. Sin embargo, también existen algunos establecimientos, mayormente FOB (se indican específicamente más adelante) que incluyen en su programación de turnos a personal interno y ad honorem que no está oficialmente registrado en el establecimiento. Para efectos del análisis, éstos también han sido considerados. 3 164 Tabla 6.6: Total de registros de turnos analizados por establecimiento Establecimiento Registros C.S. Urcos C.S. Santo Tomás C.S. Paruro C.S. Paucartambo 15 13 5 9 C.S. Urubamba C.S. Calca C.S. Quebrada 13 12 6 C.S. Pisac C.S. Yauri C.S. Yanaoca P.S. El Descanso P.S. Techo Obrero C.S. Maranura C.S. Kiteni C.S. Pucyura C.S. Quellouno Total FOB Establecimiento Registros Hospital Regional Hospital A. Lorena Hospital Sicuani Hospital Quillabamba Total FONE Total FOB FONE y 0 0 50 31 81 219 11 15 0 6 7 6 7 7 6 138 El análisis realizado confirma inmediatamente que con excepción de CS Paucartambo, el resto de establecimientos FOB no programa personal especializado en salud materno perinatal las 24 horas del día, y por lo tanto no tiene disponibilidad programada. Destaca en este sentido, la ausencia de disponibilidad programada durante el turno nocturno. Nótese que, de acuerdo a la encuesta realizada a los encargados de la gestión de estos establecimientos, todos reportaron atender 24 horas al día los siete días de la semana. 165 Tabla 6.7: Número de turnos sin disponibilidad programada por establecimiento Establecimiento # de turnos sin personal Total Mañana Calca Pisac La Quebrada Descanso TechoObrero SantoTomas Sauri Kiteni Maranura Quellouno Pucyura Paruro Paucartambo Urcos Urubamba 7 16 46 32 7 1 3 11 22 30 30 23 0 1 15 0 0 6 0 0 0 0 0 0 0 0 0 0 0 0 Tarde Noche 0 0 15 2 0 0 0 0 0 0 0 5 0 0 0 7 16 25 30 7 1 3 11 22 30 30 18 0 1 15 Si se agrega la programación del personal de los 15 establecimientos FOB por tipo de turno y se analizan las frecuencias del número de profesionales asignados por turno, se verá además que mientras los turnos mañana y tarde cuentan, en promedio con 5.0 y 3.4 profesionales, el turno noche, cuenta en promedio con 0.6 profesionales, registrándose además que en el 48% de los turnos, no se cuenta con personal asignado. 166 Gráfico 6.1: Turnos programados en los 15 establecimientos FOB durante Noviembre (frecuencia) 250 200 150 100 50 0 0 1 2 3 4 5 6 7 8 9 10 11 12 # de turnos Mañana Tarde Noche Sin embargo, también puede apreciarse que existe una relación inversa entre el número de turnos sin personal programado por establecimiento y la cantidad total de personal médico, obstetra y enfermero por establecimiento. Gráfico 6.2: Turnos sin personal programado vs Total personal 15 por establecimiento Urcos Yauri SantoTomas Urubamba Total personal 10 Calca Pisac Paucartambo TechoObrero Kiteni Pucyura Maranura Quellouno Descanso La Quebrada 5 Paruro 0 10 20 30 Número de turnos sin personal 40 50 167 Por otro lado, al analizar las fluctuaciones en el promedio de profesionales asignados por turno (M, T, N) en el transcurso del mes, se observa en los turnos mañana y tarde una cierta tendencia a la baja durante los días feriados y fines de semana. Gráfico 6.3: Número promedio de profesionales programados por tipo de turno, mes de noviembre 7.0 6.0 5.0 4.0 3.0 2.0 1.0 0.0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 Mañana Tarde Noche En cuanto a los establecimientos FONE, se observa que ambos hospitales tienen disponibilidad programada. El número de profesionales asignados por turno, sin embargo, se reduce significativamente en el turno nocturno y durante los fines de semana y feriados. En este sentido, para este grupo debiera además realizarse un análisis de disponibilidad que considere la demanda de salud materno perinatal registrada (si bien ambos hospitales programan al menos 1 profesional por turno, el número de profesionales asignado podría ser insuficiente para atender la demanda efectiva). 168 Gráfico 6.4: Fluctuaciones mes por turno, Hospital Sicuani Hospital Sicuani 30 25 20 15 10 5 0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 Mañana Tarde Noche Gráfico 6.5: Fluctuaciones mes por turno, Hospital Quillabamba Hospital Quillabamba 20 15 10 5 0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 Mañana Tarde Noche Cusco: Disponibilidad efectiva y disponibilidad de personal La ausencia de un proceso sistemático para el registro de asistencia en los establecimientos limita significativamente el análisis de disponibilidad efectiva y de disponibilidad de personal que se basa en dicho instrumento. Así, la presencia de registros incompletos (no se pudo ubicar registros de asistencia para todo el personal programado en turno), entre otras limitaciones, condujeron a que de los 219 registros de turnos obtenidos de personal médico, obstetra y enfermero de los establecimientos FOB y FONE, sólo se haya podido cruzar información para 91 profesional de 14 establecimientos FOB que cuentan con 169 registro de asistencia válido.5 Por otro lado, la falta de registros completos para todo el personal condujo además a que no pueda calcularse el indicador de disponibilidad efectiva para ningún establecimiento (sin la totalidad de personal por establecimiento bajo estudio no es posible determinar si los establecimientos ofrecen disponibilidad ya que puede que personal que no cuenta con registro de asistencia haya cubierto varios turnos no atendidos). Sin embargo, sí es posible calcular un indicador de disponibilidad de personal, aunque exclusivamente referido al personal que cuenta con ambos registros (turnos y asistencia). Dicho análisis (de disponibilidad de personal) considera la asistencia del personal a cada turno asignado en términos dicotómicos donde: Ati = 1 el personal i estuvo presente durante su turno t 0 el personal i no estuvo presente durante su turno t Dado que el objetivo de los indicadores de disponibilidad es medir si en términos prácticos hubo personal disponible en el establecimiento en cada hora del mes para atender las necesidades de salud maternas perinatales, cuando el personal no asiste a su turno programado por haber realizado una actividad justificada por el establecimiento (taller, comisión de servicios, capacitación, entre otros) se considera que el personal no asistió a su turno. Disponibilidad de personal Así, bajo los supuestos mencionados, se analizó los 91 registros obtenidos de 14 establecimientos FOB según el detalle que se observa en la Tabla 6.8. 5 Específicamente, no se contó con información adecuada para los hospitales bajo análisis. 170 Tabla 6.8: Total de registros analizados por establecimiento Establecimiento # de registros Calca Pisac La Quebrada Descanso Techo Obrero Santo Tomás Yauri Kiteni Maranura Pucyura Paruro Paucartambo Urcos Urubamba Total 10 9 2 4 5 12 13 4 1 1 5 3 9 13 91 A nivel de cada profesional, se observa que sólo 19 de los 91 profesionales bajo estudio ofrecen disponibilidad, es decir, cubrieron efectivamente cada uno de sus turnos asignados durante el mes de noviembre. Dentro de los no disponibles, se calculó además el nivel de dicha disponibilidad (% de turnos asistidos), obteniéndose que un 19% asiste a menos del 40% de sus turnos, mientras que un 48% del personal estaría asistiendo a menos del 80% de sus turnos asignados. Tabla 6.9 Nivel de disponibilidad del personal Disponibilidad Menor a 40% De 40 a 60% De 60 a 70% De 70 a 80% De 80 a 90% De 90 a 99% 100% Total Frecuencia 17 7 10 10 15 13 19 91 Porcentaje Acumulado 18.68 18.68 7.69 26.37 10.99 37.36 10.99 48.35 16.48 64.84 14.29 19.12 20.88 100.00 100.00 171 A nivel de establecimientos, se observó que el establecimiento que cuenta con mayor nivel de disponibilidad de personal efectiva es el CS Yauri, cuyo personal entrevistado tiene un promedio de asistencia efectiva de 98%, siguiendo los establecimientos La Quebrada y Calca con 90% y 88% en promedio respectivamente. El establecimiento con peor grado de disponibilidad efectiva es el Puesto de Salud Techo Obrero con un 43%.6 Bagua: Análisis de disponibilidad En base a los instrumentos existentes ya presentados anteriormente se analiza los tres turnos básicos definidos dentro de los establecimientos. Por las diferentes o heterogéneas nomenclaturas que existen en cada establecimiento y por la falta de datos e información se tuvo que simplificar a la estructura siguiente para cada establecimiento: Mañana – M (de 07:00am a 13:00pm) Tarde – T (de 13:00pm a 19:00pm) Noche – N (de 19:00pm a 07:00am). Patrones identificados en base a registros de asistencia Con el reporte de asistencia del Centro de Salud de Nieva se ha elaborado un patrón para el mes de septiembre, el que se presenta en el Gráfico 6.7. Este patrón presenta la asistencia de personal en sus turnos respectivos. Este análisis se ha centrado en Médicos, Ginecólogos, Obstetras, Enfermeras y Técnicos de Enfermería. Se han aislado las comisiones de servicio, la capacitación oficial y días libres. Se puede observar que los fines de semanas (domingos) son los días de mayor ausentismo. No se toma en cuenta el Centro de Salud Pucyura que cuenta con una disponibilidad efectiva de 23% debido a que cuenta con sólo una observación. 6 172 Gráfico 6. 6: Patrón de asistencia del personal de C.S. Nieva ASISTENCIA DEL PERSONAL DEL C.S. NIEVA NUMERO DE PERSONAL 9 8 7 6 5 4 3 2 1 0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 DIAS (SET) PERSONAL Similarmente, en el Hospital de Apoyo I “SANTIAGO APOSTOL” (Bagua Grande) uno de los establecimientos más grande de la Región, se observa incluso más nítidamente que la asistencia del personal disminuye los fines días domingos (Ver Gráfico). Esto podría estar relacionado a que se programan menos turnos para esos días, como sugiere la información del hospital Gustavo Lanatta que se presenta más abajo. Gráfico 6. 7: Patrón de asistencia del personal, Hospital Santiago Apostol PERSONAL DE H.A I SANTIAGO APOSTOL ( Bagua Grande) NUEMEROS DE PERSON A 14 12 10 8 6 4 2 0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 DIAS (SET) PERSONAL Turnos y asistencia La información obtenida para el hospital Gustavo Lanatta de Bagua Chica permite cotejar los turnos asignados con la asistencia efectiva. En los siguientes gráficos se analiza la disponibilidad de los médicos con respecto a los turnos que le correspondían en el mes de setiembre (solo se tenia disponible la asistencia para ese mes). Notamos que las 173 inasistencias son las mayores en el turno de la tarde, éstas comprenden los siguientes rubros: horas administrativas, consultorios externos y productividad. En el turno noche notamos seguidamente que los médicos programados son mayores que los médicos disponibles en el establecimiento En el turno diurno si se nota cierta uniformidad entre asistencias y turnos. Gráfico 6.8: Turnos vs Asistencia, Médicos, Hospital Gustavo Lanatta NRO. PERSONAL TURNOS VS. ASISTENCIA (MEDICOS) 27 29 27 29 27 29 25 23 21 19 17 15 13 9 11 7 5 3 1 12 10 8 6 4 2 0 DIAS (SETIEMBRE) TURNO DIURNO ASIST. DIURNO 4 3 2 1 25 23 21 19 17 15 13 11 9 7 5 3 0 1 NRO. PERSONAL ASISTENCIA VS. TURNO (MEDICO) DIAS (SETIEMBRE) TURNO TARDE ASIST. TARDE 25 23 21 19 17 15 13 11 9 7 5 3 6 5 4 3 2 1 0 1 NRO. PERSONAL PERSONAL VS. ASISTENCIA (MEDICOS) DIAS (SETIEMBRE) TURNO NOCHE ASIST. NOCHE 174 Conclusiones preliminares de la medición de la disponibilidad en base a instrumentos de gestión En el análisis presentado en las secciones anteriores, destaca: (i) La falta de idoneidad e los instrumentos de gestión de la disponibilidad en los establecimientos de Cusco y Bagua, la cual limita el análisis de medición de la disponibilidad. En especial, en Bagua, no se puede hablar de indicadores de disponibilidad en base a instrumentos de gestión; (ii) La ausencia de disponibilidad programada en 14 de los 15 establecimientos FOB del Cusco analizados. Es decir, no se estarían programando turnos, en especial los nocturnos, con personal especializado para atender las necesidades de salud materna perinatal las 24 horas del día según los requerimientos de PARSALUD; (iii) La ausencia de disponibilidad de personal para 72 de los 91 profesionales bajo estudio. Es preocupante que para casi la mitad del personal entrevistado la disponibilidad sea menor a 80% y que para casi un 20% sea menor al 40%. (iv) De la escasa información que se puede rescatar para Bagua se identifica un patrón en la asistencia que indica reducción en la disponibilidad los días domingos. Así mismo, cotejando turnos y asistencias en el hospital Lanatta se encuentra que son los turnos de la tarde en los que se observa un mayor ausentismo, incluyendo falta de disponibilidad total en muchos de ellos. 6.1.4 Estudio de factores asociados a la disponibilidad Metodología De manera formal, el valor observado de la disponibilidad, Di , es función de una variable latente de disponibilidad D i* , y se determina como sigue: Di = 1 el personal i asistió a (todos) sus turnos asignados, si Di* ≥ 0 0 el personal i no asistió a algún turno asignado, en otro caso (1) 175 Esta variable de disponibilidad, endógena o dependiente, se asume que se ve afectada por una serie de factores exógenos que tienen que ver con las características personales del profesional de salud, sus características laborales y profesionales, y variables institucionales, que incluye características del establecimiento. Empíricamente el modelo se especifica de la siguiente manera: Dij = α + β X ij + δYij + φZ j + ε ij ………………………………………….. (2) Donde el vector “X” recoge las características personales del profesional, el vector “Y” sus características laborales y profesionales, y un vector “Z” las variables institucionales, que incluye características del establecimiento. Estas variables explicativas se construyen principalmente sobre la base de la información recolectada en la encuesta: * Características personales: se analiza edad del profesional, lugar de nacimiento y sexo. Se prevé que la edad pueda tener efectos mixtos en la disponibilidad: por un lado, se espera que el personal mayor sea más responsable, pero por otro, los mayores tienen una mayor probabilidad de tener actividades generadoras de ingresos adicionales, que compiten con su dedicación al establecimiento. Por otro lado, se espera que el personal muestre mayor disponibilidad cuando es oriundo de la zona donde trabaja. * Características laborales y profesionales: se analiza el nivel y tipo de especialización del profesional, esperándose que su disponibilidad sea mayor en el caso de los que tengan especialidades ligadas a la salud, materno perinatal e infantil. Así mismo, la experiencia (medida en años) influirá negativamente, por las mismas razones que la edad. * Factores institucionales y características de establecimiento: en el primer caso se busca evaluar cómo las normas que gobiernan la asignación de los recursos humanos afectan la disponibilidad. Para ello, se investiga la modalidad contractual, esperándose que los profesionales de la salud que tienen contratos de trabajo de corto plazo o menos estables, muestren mayor disponibilidad que aquellos que se encuentran en planilla.7 En el segundo 7 Una de las razones detrás tendría que ver con que los primeros quieren conservar y extender los términos de su contrato y en última instancia lograr la estabilidad laboral. Evidencia cualitativa reciente indica también que existen serios problemas para mantener disciplina entre el personal nombrado, debido a que los procedimientos para reasignar, amonestar o retirar personal del servicio son sumamente engorrosos y en la práctica inefectivos (Harding 2005, Webb 2005). 176 caso, se evalúan variables relacionadas al establecimiento (FOB o FONE), nivel de atención, total personal, distancia del establecimiento al hospital más cercano, entre otros. En el Anexo IV se presenta el detalle de las variables, su operacionalización y las fuentes de datos de donde provienen. Los datos y criterios de análisis Como se indicó previamente, el análisis de factores asociados a la disponibilidad cruza información sobre la disponibilidad del personal de la salud obtenida de los instrumentos de gestión de los establecimientos, con información recogida en el trabajo de campo sobre las características personales y profesionales del personal de la salud, factores institucionales y del establecimiento. Dado que estas fuentes no ofrecen información exhaustiva para cada establecimiento y que se requiere además un cruce preciso de la información que permita una integración adecuada de los registros, de este proceso ha resultado la reducción de la muestra de estudio a sólo 54 observaciones, la totalidad para el Cusco, según el siguiente detalle mostrado en la Tabla 6.10. Tabla 6.10 Total de registros analizados por establecimiento Nombre del Establecimiento CS Urubamba CS Calca CS Pisac CS Urcos CS Santo Tomas CS Paucartambo CS Paruro CS Kiteni CS Quebrada CS Maranura PS Techo Obrero PS Descanso Total Nro. registros analizados 12 9 8 5 5 2 2 2 1 1 4 3 54 Se había indicado además que la variable endógena estaría representada por una variable dicotómica que asignaría el valor “1” en caso de que el profesional haya asistido a todos su turnos programados y “0” en cualquier otro caso. Al analizar la variable de disponibilidad, sin embargo, se observa que del total de 54 observaciones sólo son disponibles en el sentido estricto 7 profesionales. Dado que este número reducido no es útil para llevar a 177 cabo el análisis de factores asociados, se redefinió esta variable en el sentido que indica la Tabla 6.11. Los resultados del análisis se presentan en base a este indicador. Tabla 6.11: Indicador alternativo de disponibilidad Indicador Disponibilidad Número de Personal Nivel de disponibilidad >= 0.8 1 19 Nivel de disponibilidad < 0.8 0 35 Total 54 Resultados El análisis de los factores asociados consta de dos métodos. Se procede primero a una aproximación univariada en la cual una a una las variables se someten a un prueba estadística, test de medias, para ver el grado de asociación con la variable que discrimina a los disponibles de los no disponibles. Posteriormente, se implementa un análisis multivariado, la estimación de un modelo logit, que a diferencia del primero, intenta identificar de manera conjunta el grado de asociación de las variables. Análisis Univariado Características personales y profesionales Las características personales y profesionales de los encuestados que muestran una diferencia estadísticamente significativa se muestran en la Tabla 6.12. Como era previsible, mayor edad está asociado positivamente con el hecho de ser disponible. Lo mismo sucede con una mayor experiencia en el sector salud y con tener más años de experiencia laborando en el establecimiento actual. Con relación a las especialidades, considerando el tamaño de la muestra, podría decirse que los médicos son menos disponibles (el nivel de confianza llega al 88% vs el 90% mínimo requerido). Cabe recordar, sin embargo, que hasta el momento solamente se está evaluando la asociación con la disponibilidad variable por variable. Puede darse el caso, esperable por cierto, que en el análisis multivariado más adelante la asociación significativa con la edad por ejemplo pueda ser anulada por los años de experiencia o viceversa, puesto que ambas van en la misma dirección. 178 Tabla 6.12 Variables Personales y Profesionales Características No Disponible Disponible Test de Medias Hombre (%) Edad en años cumplidos Nacido en Cusco (%) Años de estudio Vocación (%) Especialidad Médico (%) Especialidad Enfermera (%) Especialidad Obstetra (%) Experiencia en el sector salud (años) Experiencia en el establecimiento (años) 42.86 33.6 57.14 26.32 37.8 73.68 0.237 0.025** 0.237 82.86 48.57 28.57 22.85 6.9 1.1 94.74 26.32 36.84 36.84 12.7 3.0 0.222 0.116* 0.541 0.282 0.002*** 0.026** Medias y porcentajes (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 88.4% Variables institucionales y de los establecimientos En este grupo, ninguna de las dos variables analizadas: modalidad de contratación (nombrado u otro) y tamaño del establecimiento (medido en términos de personal) presenta diferencias significativas. Tabla 6.13 Variables institucionales y del establecimiento Características % de profesionales No Disponible Disponible Ttest Nombrado (%) 31.43 42.11 0.442 11.4 11.2 0.813 Número de personal establecimiento asignado al (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 88.4% Análisis multivariado de los factores asociados Aunque el análisis univariado es útil para mostrar el grado de asociación de una variable respecto de otra, no basta para aseverar dicha relación si es que ésta no se pone a prueba en conjunción con otras variables que también se presumen relacionadas/asociadas con la variable de interés. Esta sección aborda dicha cuestión a través de la implementación de un modelo de estimación logit. 179 La Tabla 6.14 presenta las variables que se han incorporado para la estimación del modelo presentado y sus respectivos estadísticos descriptivos. Tabla 6.14 Estadísticos descriptivos de variables incluidas en el análisis Variable Obs Prom Std. Min Max Dev. Disponible 54 0.35 0.48 0 1 Edad en años Obstetriz Años en el establecimiento Experiencia en el sector salud (años) Nacido en Cusco Vocación Nombrado 54 54 54 54 54 54 54 35.07 0.28 1.77 8.90 0.63 0.87 0.35 6.61 0.45 3.11 6.80 0.49 0.34 0.48 25 0 0 0 0 0 0 52 1 18.3 42.3 1 1 1 La Tabla 6.15 muestra los resultados del análisis econométrico. Entre las variables de características personales la única que se encuentra cerca de estar significativamente asociada a la disponibilidad es el lugar de nacimiento en Cusco. El signo indica que el haber nacido en el mismo departamento donde se trabaja tiene un efecto positivo en la disponibilidad. Dentro de la categoría profesional destaca la especialidad de obstetriz: éstas tienen mayor disponibilidad que las otras dos profesiones. Finalmente, una mayor experiencia en el sector salud afecta positivamente la disponibilidad. Tabla 6.15 Resultados de estimación logit Variables Efecto Coef. Marginal P> IzI Edad Obstetriz Años en el establecimiento Experiencia en el sector salud Nacido en Cusco Vocación Nombrado Constante Nº observaciones Log likelihood Pseudo R2 = 0.017 0.369 0.048 0.022 0.233 0.122 -0.030 0.258 0.047** 0.232 0.094* 0.172 0.632 0.866 0.014 0.080 1.621 0.224 0.102 1.171 0.634 -0.141 -6.602 54 -25.9 0.26 Nota: * significativo al 90%, ** significativo al 95%, *** significativo al 99%. 180 6.2 Competencias: aspectos conceptuales y metodológicos 6.2.1 Definición del concepto de competencia Un trabajador de salud es considerado como persona competente cuando sabe hacer bien las cosas. Un trabajador competente es aquél está preparado para conocer y analizar su realidad, enfrentar problemas específicos y desempeñarse satisfactoriamente8. Por ello se entiende por competencias al conjunto integrado de conocimientos, habilidades y actitudes que permiten a un trabajador de salud desempeñarse adecuadamente en su vida y ámbito laboral. Las competencias integran tres tipos de saberes: Conocimientos: ideas, conceptos, enfoques Habilidades: procedimientos, técnicas y formas de ejecutar acciones específicas Actitudes: la vivencia de ciertos valores. Las competencias pueden visualizarse en varios niveles del sistema y, en cada nivel, en varios ámbitos organizacionales o institucionales, así como públicos o grupos profesionales.” 9 6.2.2 La evaluación de las competencias La evaluación de competencias es un proceso de búsqueda de evidencias requeridas a fin de establecer si el desempeño del personal de salud cumple con una norma de competencia. Así, se establece el grado de competencia del personal de salud en función a la norma. Para la evaluación se puede utilizar varios instrumentos: la observación del desempeño, las evidencias del producto de atención y/o la auto-valoración del profesional. En vista de que el Ministerio de Salud aún no posee perfiles laborales por competencias para cada una de las profesiones ni normas de competencias para la atención materno-perinatal e infantil, ha sido necesario adaptar la metodología utilizando para ello las Guías Nacionales de Atención Integral de Salud Sexual y Reproductiva. El estudio toma en consideración las siguientes premisas: Medición de la auto valoración de la competencia de los profesionales que laboran en los establecimientos FONB y FONE tomando en cuenta las competencias esenciales para la atención materna así como para los niños menores de cinco años 8 Bolaños, F & Escalante, G. 2002. Ministerio de Salud – OEGS. Metodología para la Formulación de Perfiles de Competencias del Primer Nivel de Atención. Mimeo 9 Luis Ruiz. “De la Realidad a las Disciplinas: Estructuración de las Respuestas Educacionales con Base en las Competencias de las Instituciones y de la Fuerza de Trabajo”. Trabajo presentado en XIX Conferencia de la Asociación Latinoamericana y del Caribe de Educación en Salud Pública (ALAESP) La Habana, 2- 4 de julio de 2000 181 Revisión de historias clínicas para verificar su calidad a cargo de médicos especialistas en auditoría 6.2.3 Diseño del estudio de las competencias Luego del análisis exploratorio de la información, se optó por un estudio de tipo no experimental de corte transversal o llamado de “prevalencia”, en la cual se midió simultáneamente los factores que influyen en la competencia y no competencia, así como el estado actual de la competencia de los profesionales de la salud que laboran en los establecimientos FOE y FOB del ámbito de la DIRESA Cusco y la DISA Bagua durante el año 2004. De esta manera, el estudio transversal otorga información sobre la frecuencia y principales características de los profesionales de la salud que son o no son competentes, así como qué factores están asociados a la característica de competente. 6.2.4 Descripción del problema de estudio En el Perú, la mortalidad materna no está disminuyendo de acuerdo a lo esperado a pesar de que el MINSA y los proyectos y programas destinados a mejorar las condiciones para una adecuada atención materno-infantil están apoyando una serie de iniciativas para enfrentar este hecho. Desde la década del 90 los servicios han sido fortalecidos a través del mejoramiento del equipamiento, la infraestructura, la dotación permanente de medicamentos e insumos, capacitación y entrenamiento al personal de salud en atención obstétrica y neonatal así como el mejoramiento de las condiciones operativas de los bancos de sangre. Sin embargo, hay una condición esencial que fue soslayada, tal vez, por parecer demasiado obvia: la necesidad de contar con un personal motivado y competente disponible permanentemente en el momento y lugar adecuados, pues garantizan una adecuada capacidad resolutiva. En buena cuenta, todas las prestaciones de salud están a cargo de personas. De allí, que resulte fundamental el determinar el nivel actual de sus competencias. Por tales razones es necesario preguntarnos sobre los factores que influyen en las competencias del personal de salud al ser elementos críticos que contribuyen directamente con la plena capacidad resolutiva. Estudios preliminares muestran la existencia de factores que influyen en las competencias del personal de salud. Estos se ilustran en el siguiente Diagrama 6.1. 182 Diagrama 6.1. Factores de influencia sobre competencias Planificación RRHH Selección RRHH Contratación RRHH Distribución RRHH Gestión Administración De RRHH Retención RRHH Evaluación RRHH Mezcla del personal Disponibilidad del Personal de Salud Establecimientos FOB y FOE Disponibilidad Potencial Cond. Vida Accesibilidad Disponibilidad Efectiva Permanencia al FOE y FOB Familia Cond. Trabajo Equipamiento Vivienda Insumos Motivación Disponibilidad Condiciones de infraestructura, favorables Medicamentos e Insumos Formación Salud Actitudes Salario Capacitación Conocimientos Competencias del Personal de Salud Establecimientos FOB y FOE Habilidades Actualización permanente Constancia En la Práctica Clínica Continuidad En la demanda de atención 6.2.5 Determinación de las Variables del Estudio o Factores que afectan a las competencias en el personal de salud o Competencias del personal de salud o Capacidad resolutiva de los establecimientos FONE y FONB Definición operacional de términos Factores: aspectos que afectan de manera positiva o negativa en la disponibilidad y las competencias del personal de salud que atiende en los establecimientos FONE y FONB de los ámbitos del PARSALUD Competencias: conjunto integrado y coherente de conocimientos, habilidades y actitudes que son aplicadas para resolver las emergencias obstétricas, neonatales y los problemas vinculados en la atención del niño menor de cinco años en los establecimientos FONE y FONB y que producen un desempeño superior. 183 Capacidad Resolutiva: el conjunto integrado de equipamiento, infraestructura, organización, medicamentos, insumos y recursos humanos, todos ellos, en pleno funcionamiento permiten resolver eficazmente las emergencias obstétricas, neonatales y las atenciones esenciales a los niños menores de cinco años. Emergencias Obstétricas: problema crítico en salud relacionado con el embarazo, parto y puerperio de una mujer gestante, que amenaza la vida de la persona y que debe ser resuelta de la manera más pronta posible Emergencia en el niño menor de 5 años: problema crítico en salud que amenaza la vida de la persona en esta etapa de la vida y que debe ser resuelta de la manera más pronta posible Competencias para la atención de la gestante: nos referiremos a las capacidades que el personal de salud requiere para atender una emergencia obstétrica.10 Por la naturaleza del estudio y las coordinaciones previas efectuadas con el equipo técnico de PARSALUD y el Comité Técnico de seguimiento del estudio, se focalizará en la medición de las competencias para la atención de las emergencias obstétricas y aquellas para los (las) menores de cinco años que, por sus características, se les denominará “pericia clínica”. A continuación se detallan las ocho competencias. Es de resaltar que las seis primeras son necesarias en los establecimientos FONB y las ocho en los FONE. C1 Administración de antibióticos por vía parenteral C2 Administración de oxitócicos por vía parenteral C3 Administración de anticonvulsivos por vía parenteal en casos de pre-eclampsia y eclampsia C4 Extracción manual de la placenta C5 Extracción de restos o productos retenidos en el útero C6 Asistencia instrumental del parto vaginal C7 Operaciones quirúrgicas (cesáreas) C8 Transfusiones sanguíneas Competencias para la atención del niño menor de cinco años: en este caso se toma en cuenta las competencias que permiten resolver situaciones críticas o de riesgo tales como: C1 Manejo integral de la rehidratación oral y parenteral 10 Según el Reglamento de los Establecimientos de Salud y Servicios Médicos de Apoyo (Artículo 77°), "Se entiende por emergencia médica o quirúrgica toda condición repentina e inesperada que requiere atención inmediata, porque pone en peligro inminente la vida, salud, órgano o una función de la persona, y que puede dejar secuelas invalidantes en el paciente. 184 C2 Administración oral y parenteral de medicamentos C3 Intervenciones quirúrgicas de urgencia C4 Atención integral de las enfermedades prevalentes de la infancia C5 Transfusiones sanguíneas Como se observa, están siendo consideradas aquellas competencias esenciales en cualquier establecimiento de salud que posea una capacidad resolutiva para atender las emergencias en menores de cinco años. Nótese que en el caso de la competencia “intervenciones quirúrgicas de urgencia” será necesaria una mayor capacidad resolutiva (hospital). Además, existen otras condiciones necesarias para que el trabajador de salud pueda recibir adecuadamente a la gestante y al niño menor de cinco años, efectuar un registro correcto de sus datos e historia clínica, medir los signos vitales, realizar una adecuada anamnesis, examen físico completo, solicitar e interpretar los exámenes auxiliares del caso para tomar una decisión adecuada y oportuna de acuerdo a la condición y la dolencia. Los datos se recolectaron mediante dos procedimientos: - Aplicación de un cuestionario de los profesionales de la salud que determina la autopercepción de su competencia - Realización de una revisión de procedimientos en los casos de emergencia materna reportados en las historias clínicas Bajo este marco será identificada la capacidad del personal profesional de los establecimientos FONB y FONE mediante las siguientes definiciones operativas: El personal profesional tiene pericia clínica FONE, Pfoec=1, cuando ∀ i ∈ ⟨1,...,8⟩ , Ci = 1 , es decir, autoreporta capacidad para cada una de las 8 competencias. Cabe anotar que Ci = 1 , si en la autoevaluación de las capacidades, el personal obtiene una calificación entre buena (4) y excelente (5), entre un rango del uno al cinco, siendo (1), una calificación deficiente.11 cuando El personal profesional tendrá pericia clínica FONB, Pfobc=1, ∀ i ∈ ⟨1,...,6⟩, C i = 1 , es decir, tiene capacidad para cada una de las 6 primeras competencias. Igual que en el caso anterior, Ci = 1 , si en la autoevaluación de las capacidades, el personal obtiene una calificación entre buena (4) y excelente (5), entre un rango del uno al cinco, siendo (1), una calificación deficiente. 11 El detalle se presenta a continuación 185 Del análisis de las bases de datos del SIS es posible observar que los establecimientos FONE y FONB del Cusco atendieron 1117 casos de emergencia durante el año 2004 y entre Enero y Marzo de 2005 atendieron un total de 210 (Tabla 6.16). Las emergencias que más frecuentemente se atienden son Abortos, RPM y Pre-eclampsia. Tabla 6.16. Cusco: Número de Emergencias Maternas Tipo de Emergencia 2004 Frec. 2005 % Frec. % Aborto 306 27.4 108 51.4 RPM 234 20.9 24 11.4 Pre-eclampsia 227 20.3 32 15.2 Sepsis 103 9.2 24 11.4 Hemorragia 98 8.8 11 5.2 Desgarro 81 7.3 4 1.9 Eclampsia 44 3.9 4 1.9 Desprendimiento 18 1.6 2 1.0 Ruptura Uterina 5 0.4 1 0.5 Shock 1 0.1 0 0.0 1,117 100.0 210 100.0 Total Fuente: elaboración propia. Base de Datos SIS DIRESA Cusco Como era de esperarse Bagua presenta menores casos de emergencias, esto debido en gran parte a que atienden a una menor población. Sin embargo, en términos relativos las emergencias más frecuentes guardan una cercana relación con las de la DISA Cusco. Las emergencias más comunes son Aborto, Pre-eclampsia y RPM (ver Tabla 6.17). La sepsis, sin embargo, es más importante en Bagua que en Cusco. Tabla 6.17. Bagua: Número de Emergencias Maternas Para 940 el Tipo de Emergencia Aborto Sepsis Preclampsia RPM Hemorragia Eclampsia Desprendimiento Desgarro Ruptura Uterina Total 2004 Frec. 96 32 27 23 18 9 7 7 1 220 % 43.6 14.5 12.3 10.5 8.2 4.1 3.2 3.2 0.5 100.0 2005 Frec. 34 19 3 12 8 2 2 1 0 81 % 42.0 23.5 3.7 14.8 9.9 2.5 2.5 1.2 0.0 100.0 año 2004, 186 profesionales de la salud atendieron los referidos casos mostrando además un comportamiento bimodal en la exposición a los casos de emergencia, como se muestra en la siguiente Tabla 6.18. Se concluye entonces que existen dos grupos diferenciados de profesionales: aquellos expuestos a mayor número de casos de emergencias obstétricas y otros no expuestos. En ambos grupos importa mucho determinar las competencias. Para el grupo que no tuvo ninguna atención de emergencias en el año 2004 no podrá realizarse una revisión de las historias clínicas. Por esta razón y también con el fin de tener una medida adicional independiente se amplió el cuestionario para medir la autopercepción con preguntas relacionadas con el grado de conocimiento sobre los procedimientos de la atención de las emergencias obstétricas. Una vez determinada la situación de las competencias se procedió a un análisis univariado y luego multivariado para identificar la fuerza de asociación de los factores señalados con las competencias del personal. Tabla 6.18. Frecuencia de Atención de las Emergencias por los Profesionales de la Salud Alguna Emergencia Freq. Percent 0 765 1 51 2 29 3 21 4 11 5 14 6 a 10 16 11 a 15 17 16 a 20 7 21 a 30 4 30 a más 5 Total 940 Fuente: elaboración propia. Reportes SIS. DIRESA Cusco. 81.38 5.43 3.09 2.23 1.17 1.49 1.71 1.82 0.75 0.44 0.55 100 A fin de recolectar la información necesaria para la construcción de los indicadores se diseñó preguntas relacionadas con la percepción de las competencias del equipo del personal directamente encargado de la atención de una emergencia obstétrica y neonatal, el cual se presenta a continuación: “Durante el año 2004, señale si usted atendió las siguientes emergencias obstétricas (si lo hizo señale el número estimado de casos)” 187 Tabla 6.19. Formato de pregunta para encuesta Condición Sí No Número Hemorragias en la gestante Sepsis puerperal Eclampsia Pre-eclampsia Aborto Retención Placentaria Atonía Uterina Ruptura Uterina “Durante el año 2004, señale los procedimientos que usted realizó para la atención de las emergencias obstétricas (si lo hizo señale el número estimado de procedimientos)” Tabla 6.20. Formatos de pregunta para encuesta Condición Sí No Número Transfusiones sanguíneas – Pruebas cruzadas Legrados Uterinos Extracción Manual de la Placenta Administración Magnesio de Sulfato de Cesáreas Aplicación de Forceps Administración de Oxitocina De acuerdo a su profesión señale su capacidad actual para Calificación La administración de antibióticos por vía parenteral Muy Limitada 1 Limitada 2 Regular 3 La administración de oxitócicos por vía parenteral 1 2 3 4 5 casos de pre-eclampsia y eclampsia 1 2 3 4 5 La extracción manual de la placenta 1 2 3 4 5 La extracción de restos o productos retenidos en el útero 1 2 3 4 5 La asistencia instrumental del parto vaginal 1 2 3 4 5 La realización de operaciones quirúrgicas (cesáreas) 1 2 3 4 5 Efectuar transfusiones sanguíneas 1 2 3 4 5 Buena Excelente 4 5 La administración de anticonvulsivos por vía parenteal en Este ítem incorporó en la encuesta realizada en unos 30 establecimientos FONE y FONB de Cusco y Bagua. La idea fue contar con información sobre la autoevaluación de la 188 competencia. De tal forma pudo ser relacionada con las características del entrevistado para determinar los factores asociados a la autopercepción de la pericia clínica. Luego, se realizó una ulterior verificación a través de una revisión de las historias clínicas en los establecimientos FONE y FONB de todas aquellas emergencias obstétricas atendidas el año 2004 y 2005. Para tal efecto se utilizó una matriz de análisis de la pericia clínica que se muestra en la siguiente Tabla 6.21. Tabla 6.21. Pericia Clínica para la Atención de la Gestante Indicador de proceso Pericia Clínica Indicador de resultado Nivel competencia Remisión de la sepsis puerperal Competente = 1 SIS No competente = 0 SIP 2000 Si el caso requería el procedimiento Administración de antibióticos por vía parenteral en sepsis puerperal Procedimiento de aplicación correcta en dosis, intervalo y duración Administración oxitócicos por parenteral Procedimiento correcto de oxitocina en dosis, intervalo y duración en la tercera fase del parto Manejo activo de la tercera fase del parto Administración de sulfato de magnesio por vía parenteal en casos de pre-eclampsia o eclampsia Aplicó correctamente sulfato de magnesio por vía parenteral en dosis, intervalo y duración Remisión de la preeclampsia Tratamiento estandarizado eclampsia Aplicó correctamente el tratamiento completo en dosis, intevalo y duración Remisión del cuadro de eclampsia de de vía la de Fuente datos de Parcial = 9 Competente = 1 SIS No competente = 0 SIP2000 Parcial = 9 Competente = 1 SIS No competente = 0 SIP2000 Parcial = 9 Competente = 1 SIS No competente = 0 SIP2000 Parcial = 9 Extracción manual de la placenta Prodcimiento correcto de extracción manual de la placenta Remisión total o parcial del cuadro sin complicaciones inherentes al procedimiento Competente = 1 Extracción de restos o productos retenidos en el útero Procedimiento correcto del legrado uterino Remisión total o particla del cuadro sin complicaciones inherentes al procedimiento Competente = 1 SIP 2000 No competente = 0 Registro Cirugía Asistencia instrumental del parto vaginal Utilización del Vacuum extractor o Forceps cuando el caso lo amerita Feto y Madre complicaciones inherentes procedimiento sin Competente = 1 SIP2000 No competente = 0 Registro Cirugía Realización de Cesáreas Número de cesáreas con complicaciones por el procedimiento del total de cesáreas realizadas Feto y Madre complicaciones inherentes procedimiento sin Competente = 1 SIP2000 No competente = 0 Registro Cirugía al al No competente = 0 Intervalo entre la realización de las cesáreas 189 Registro Cirugía de de de de Aplicación de transfusiones sanguíneas Número de transfusiones con complicaciones por el procedimiento del total de transfusiones realizadas Feto y Madre complicaciones inherentes procedimiento sin al Competente = 1 SIP2000 No competente Registro de Hemoterapia Intervalo entre la realización de transfusiones Los médicos contratados para la revisión de historias clínicas son profesionales calificados y con experiencia en auditoría de historias clínicas. Así mismo, se elaboró una guía de procedimientos conteniendo los estándares que son necesarios para la atención de las emergencias obstétricas. Dicha guía instructiva para la implementación de la revisión fue discutida con y aprobada por el Comité Técnico del estudio. Esto aseguró la objetividad en el análisis de la historia clínica. 6.2.6 Factores asociados a las competencias en la atención de las emergencias obstétricas Tal como se planteó para el caso de la disponibilidad, la propuesta metodológica parte del uso de la variable que evaluar la competencia como la variable dependiente, en nuestro caso esta variable viene a ser variable dicotómica que identifica si personal tiene (1) o no (0) pericia clínica respecto a las competencias que se le exige debe tener. Donde Pij identifica la Pericia clínica del individuo “j” en el establecimiento “j”. Esta variable se construye diferenciando el lugar de trabajo del personal profesional, los que trabajan en un FOE deben contar al menos con pericia para las ocho competencias, mientras los que laboran en un local FOB deben cumplir con al menos las seis primeras. Esta variable dependiente se asume que se ve afectada por una serie de factores exógenos que tienen que ver con las características personales y familiares del profesional de salud recogidas por el vector “X”, un vector “Y” que recoge sus características laborales y profesionales, un vector “Z” de variables institucionales y un vector “G” con características del área geográfica donde opera el establecimiento. Empíricamente el modelo se especifica de la siguiente manera: Pjl = α + β X jl + δY jl + φZ j + ϕG j + ε jl ……………………….. (8) Como se puede comprobar, en esencia, el modelo presentado sigue la misma especificación que para el caso del análisis de la disponibilidad. Así, se utilizarán las mismas variables y se incluirá un grupo adicional para corroborar las siguientes hipótesis preliminares: 190 * Factores Institucionales: La gestión del establecimiento es un importante factor a considerar. Un buen manejo administrativo de los recursos humanos es clave para conservar y asegurar sus competencias. Por ejemplo, los establecimientos deberían contar con procedimientos administrativos para monitorear la capacidad que tiene su personal para manejar las emergencias obstétricas y de los menores de cinco años. Una temprana detección de las deficiencias podría implicar el destaque del personal para algún tipo de capacitación y solucionar el problema. El estudio toma en cuenta la condición del establecimiento de salud: si es FONE o FONB; si es puesto, centro de salud u hospital pues todos estas características están relacionadas con la capacidad resolutiva y, por ende, con las competencias necesarias para la atención de las emergencias obstétricas y en niños menores de cinco años. También se distingue a los profesionales que hayan realizado las pasantías promovidas por PARSALUD, la duración y la fecha en que fueron realizadas. * Características personales: Se verifica la posible asociación entre la formación profesional del personal y sus competencias. Así, se distinguen a los profesionales que hayan recibido o cursado capacitación (excluyendo el programa de pasantía de PARSALUD). Por último, se consideran los años de experiencia en la práctica médica y también la exposición reciente en la atención de emergencias maternas. * Características del entorno: Por último, se toma en cuenta el entorno donde los profesionales desempeñan sus labores. El nivel de demanda que deben atender se considera un factor importante para desarrollar y preservar sus competencias. Es posible que el personal haya asistido capacitación o pasantías pero el hecho de estar destacados en zonas con poca demanda y donde los eventos de emergencia para los que fueron capacitados son escasos, esas competencias podrían perderse. En el Anexo 2 se presenta el detalle de las variables, su operacionalización y las fuentes de datos de donde provienen. 6.2.7 Competencias: resultados DISA Cusco El personal profesional de los establecimientos FONB y FONE de la DISA Cusco reporta poseer limitaciones en cuatro de las ocho competencias evaluadas: 1) la extracción manual de la placenta, 2) la extracción de restos retenidos en el útero, 3) la asistencia instrumental del parto vaginal y 4) la realización de cesáreas. En estos casos, sólo entre 20 y 40% de los encuestados se consideran competentes para realizar los cuatro procedimientos descritos. Los factores asociados positivamente con una mayor auto percepción de pericia clínica en las ocho competencias están relacionados a una combinación de características personales del profesional (experiencia, aproximada por la edad) y de exposición a una mayor variedad 191 de emergencias obstétricas durante el año previo. Se encuentran también diferencias entre aquéllos profesionales médicos y obstetras, y los enfermero(a)s, a favor de los primeros. Finalmente, la excesiva rotación laboral está asociada a baja autopercepción de la pericia. Esta sección presenta dichos hallazgos de manera detallada. Como paso previo se precisa sobre la procedencia y cobertura de los datos utilizados en el análisis y, se definen los términos utilizados en la evaluación de la pericia clínica de los entrevistados. Posteriormente se presenta una descripción de los resultados respecto la pericia clínica. Ésta fue aproximada a través de la propia auto percepción de las competencias de los entrevistados. Por último, a fin de determinar posibles factores explicativos de una mayor o menor auto percepción de las competencias, se implementan dos tipos de análisis: univariado y multivariado. Los datos La información proviene de una visita de campo de un equipo de evaluadores de GRADE realizada durante las dos primeras semanas del mes de noviembre. En total se visitó 20 establecimientos especializados en la atención de las emergencias obstétricas (4 FONE y 16 FONB) y se aplicó un cuestionario previamente aprobado por el Comité Técnico del estudio. Luego del trabajo de campo y el proceso de crítica y codificación se obtuvo una base de datos de 295 profesionales de la salud. La distribución resultante diferenciada por establecimiento se puede observar en la siguiente Tabla 6.22. Tabla 6.22. Total de encuestas realizadas según establecimientos Nombre Frecuencia % Establecimientos FONE Antonio Lorena Hospital de Quillabamba Hospital de Sicuani Hospital Regional Sub total 53 28 27 69 177 29.9 15.8 15.3 39.0 100 Establecimientos FONB Calca El descanso Kiteni Maranura Paruro Paucartambo Pisac 9 5 5 6 3 6 9 7.6 4.2 4.2 5.1 2.5 5.1 7.6 192 Pucyura Quebrada Quellouno Santo Tomas Techo Obrero Urcos Urubamba Yanaoca Sauri Sub total TOTAL 3 4 3 7 8 12 13 9 16 118 295 2.5 3.4 2.5 5.9 6.8 10.2 11.0 7.6 13.6 100 Fuente: Encuesta a establecimientos FONB y FONE Cusco Al desagregar la información de los entrevistados según su profesión se encuentra que la muestra incluye enfermeras, 40%, quienes mayormente provienen de los cuatro hospitales visitados; las obstetras alcanzan el 27% y el restante 33% esta conformado por profesionales médicos. De estos últimos se ha encuestado, en mayor proporción, a médicos generales (ver Tabla 6.23). Tabla 6.23. Especialidad del Personal Profesional Especialidad Médicos Anestesiólogo Cirujano General Ginecólogo Gineco-Obstetra Internista Médico General Pediatra Radiólogo Enfermeras(os) Obstetrices Otros Psiquiatra Odontólogos Total Frecuencia % 2 7 8 9 1 40 25 1 119 79 0.7 2.4 2.7 3.1 0.3 13.6 8.5 0.3 40.3 26.8 1 3 295 0.3 1.0 100.0 Fuente: Encuesta a establecimientos FONB y FONE Cusco 193 Criterios para el análisis Como primer criterio para el análisis de las competencias se excluyó aquellos profesionales entrevistados que no forman parte del foco principal del estudio. En particular nos estamos refiriendo a los Odontólogos y Psiquiatras. El segundo criterio consistió en seleccionar de manera diferenciada a los profesionales que constituyen parte del análisis, de acuerdo al tipo de establecimiento donde se encuentra laborando. Por lo tanto, en los establecimientos FONE, por su mayor capacidad resolutiva, el dominio de las ocho competencias básicas debe ser amplio en los profesionales médicos. De igual manera, en el caso de obstetrices y enfermeras, el dominio debe ser amplio en seis de las ocho competencias. Mientras que en los establecimientos FONB se espera que estas competencias sean parte de las habilidades de todos los profesionales. Así, en los FONE se incluyeron solamente a los médicos con excepción de los pediatras y en los FOB se incluyeron el conjunto de profesionales: médicos, obstetras y enfermeras. La aplicación de estas dos limitaciones redujo la muestra para el análisis a un total de 143 profesionales, resultando la siguiente distribución según el tipo de establecimiento donde laboran (Tabla 6.24). Tabla 6.24. Profesionales que forman parte del análisis FONB FONE Frecuencia % Frecuencia % Médico General 34 30.1 6 20 Cirujano General 3 2.7 4 13.3 Gineco-Obstetra 1 0.9 8 26.8 Anestesiologo - - 2 6.8 Internista - - 1 3.3 Radiólogo - - 1 3.3 Ginecólogo - - 8 26.7 Enfermeras 43 38.1 Obstetrices 32 28.3 113 100 30 100 Especialidad Médicos Total Fuente: Encuesta a establecimientos FONB y FONE Cusco 194 Percepción de la pericia clínica en las Ocho Competencias para la Atención Materna El Gráfico 6.9 muestra el perfil global de la percepción de las competencias de los médicos, obstetrices y enfermeras encuestadas. Existen tres pericias clínicas para las cuales la mayoría del personal afirma que su competencia es buena o excelente: la administración de antibióticos por vía parenteral (C1), la administración de oxitócicos por vía parenteral (C2) y la administración de anticonvulsivos en casos de pre-eclampsia y eclampsia (C3). Para estos procedimientos la percepción es buena o excelente fluctuando entre 72 y 88 puntos porcentuales aproximadamente (ver Gráfico 6.9). Para el caso de las tres pericias clínicas restantes (C4 – C7) es necesario efectuar un análisis por tipo de profesional y capacidad resolutiva pues influyen en las capacidades necesarias para resolver las emergencias obstétricas y neonatales. Por otro, lado es importante señalar que la mitad de los entrevistados considera que sus capacidades para efectuar transfusiones sanguíneas son buenas o excelentes. La información desagregada muestra patrones distintos de percepción de competencias. Los médicos encuestados se califican favorablemente en las competencias C1 hasta la C5, no así en el caso de C6 (asistencia instrumental del parto vaginal), C8 (realización de operaciones quirúrgicas –cesáreas-) y C9 (transfusiones sanguíneas). En el caso de los médicos que laboran en los establecimientos FONE estos deben de ser competentes en las ocho señaladas. En el caso de los médicos laborando en establecimiento FONB que, por tener menor capacidad resolutiva, no requerirían desarrollar las competencias C6 y C7 salvo que se trate de un caso donde exista un riesgo inminente de muerte de la gestante y que, por su estado, no pueda ser referida a otro establecimiento de mayor capacidad resolutiva. En cuanto a las obstetrices el patrón de percepción es similar al de los profesionales médicos en las competencias C1 a la C4. Como se observa, un menor porcentaje de las obstetrices encuestadas señalan ser competentes para la extracción de restos o productos retenidos en el útero lo que es necesario para las obstetrices laborando en establecimientos FONB y FONE respectivamente. Las obstetrices señalan una percepción más favorable de sus competencias en transfusión sanguínea que los profesionales médicos. En el caso de los menores porcentajes de obstetrices con percepción “buena”o “excelente” de sus competencias en la C5 y C6 son entendibles por no ser directa responsabilidad de las mismas, más sí en los profesionales médicos (particularmente los ubicados en establecimientos FONE) Mayor número de las enfermeras encuestadas se califican favorablemente en las competencias C1, C2, C3 y C8. Todas ellas son inherentes a su labor profesional. En el 195 caso de las competencias C5 a la C7, como se señaló anteriormente, son principalmente de responsabilidad de los médicos. El análisis comparativo de la percepción de las competencias de los profesionales ubicados en los establecimientos FONE y FONE muestra un patrón similar a excepción de las competencias referidas a las transfusiones sanguíneas y la administración de anticonvulsivos por vía parenteral. Sin embargo, por lo general, menos del 50% de los profesionales entrevistados en los establecimientos FONE expresan que sus competencias son buenas o excelentes para la extracción manual de la placenta, la extracción de restos o productos retenidos en el útero, las operaciones quirúrgicas (cesáreas) y la asistencia instrumental del parto vaginal. Tabla 6.24 Pericia clínica requerida del personal Grafico 6.9. % que autoevalúa su pericia clínica como buena o excelente Def. Descripción c1 c2 c3 c4 c5 c6 c7 c8 Administración de antibióticos por vía parenteral Administración de oxitócicos por vía parenteral Administración de anticonvulsivos por vía parenteral en casos de preeclampsia y eclampsia La extracción manual de la placenta La extracción de restos o productos retenidos en el útero La asistencia instrumental del parto vaginal (Fórceps, vacum) La realización de operaciones quirúrgicas (cesáreas) Efectuar transfusiones sanguíneas 100 89.1 90 84.6 80 71.4 70 60 50.0 50 37.6 40 30.8 30 19.9 13.9 20 10 0 c1 c2 c3 c4 c5 c6 c7 Fuente: Encuesta a establecimientos FONB y FONE Cusco La información presentada se puede desagregar según la formación profesional del entrevistado. Los resultados muestran dos rasgos que vale la pena resaltar. En primer lugar, los médicos, cuando se comparan con las enfermeras y las obstetras presentan una autopercepción más alta de sus competencias para la atención materna. Además, las enfermeras son las que menor percepción tienen respecto a las competencias c4, c5, c6 y c7. El segundo rasgo a resaltar, a nuestra opinión el más sorprendente, es que sin importar la formación profesional del personal entrevistado, éstos reportan una menor autopercepción para las mismas competencias. Particularmente en relación a la asistencia 196 c8 instrumental del parto vaginal (fórceps, vacum) y la realización de operaciones quirúrgicas (cesáreas). Descontando a los médicos, las enfermeras y las obstetras muestran una menor autopercepción para la extracción manual de la placenta y la extracción de restos o productos retenidos en el útero (ver Gráfico 6.10). Así mismo, sin importar que el personal labore en un establecimiento FONB o FONE se encuentra que el personal auto reporta baja auto percepción de su pericia clínica para cuatro de las competencias: 1) la extracción manual de la placenta, 2) la extracción de restos retenidos en el útero, 3) la asistencia instrumental del parto vaginal y 4) la realización de cesáreas. Gráfico 6.10. % personal que autoevalúa su pericia clínica como buena o excelente Gráfico 6.10a Médicos Gráfico 6.10b Enfermeras 100 90 100 85.3 80 80.7 79.8 80 70 63.2 57.4 60 66.4 70 55.9 60 50 50 40 40 33.8 30 25.0 20.6 30 20 20 10 10 16.0 11.8 16.0 10.1 0 0 c1 c2 c3 c4 c5 c6 c7 c1 c8 Gráfico 6.10c Obstetras 100 90 92.4 90 80.9 c2 c3 c4 c5 c6 c7 c8 Gráfico 6.10d FONE vs. FONB 93.7 87.3 100 80 90 70.9 87.6 82.2 80 70 83.1 78.0 75.7 70 54.4 60 92.7 46.8 50 60 55.1 50 40 39.6 40 31.7 25.3 30 49.7 28.0 30 28.0 28.3 26.0 22.9 17.0 20 20 10 6.8 10 2.5 0 0 c1 c2 c3 c4 c5 c6 c7 c8 c1 c2 c3 c4 Foe c5 c6 c7 Fob Una mirada mas detallada a la auto evaluación de las competencias para las que el personal percibe una menor capacidad muestra dos grupos diferenciados de respuestas (ver Tabla 6.25). Por un lado, están las personas que expresan la necesidad de ser capacitada y, por el 197 c8 otro, aquéllas que no se consideran responsables de realizar dicho tipo de procedimientos. A manera de ejemplo, en el caso de la asistencia instrumental del parto (c6) el 46% de los profesionales afirma que no le corresponde contar con esas capacidades, donde 29% de los entrevistados demandan además ser capacitados en dicha competencia. Este hallazgo entra en contradicción con lo estipulado por las guías Nacionales de Salud Sexual y Reproductiva, por las normas técnicas y la legislación vigente (Ley de Emergencias) es clara en que los profesionales de la salud debieran desarrollar las ocho competencias esenciales12. Tabla 6.25. Resultados desagregados de la auto evaluación de la pericia clínica Tipo de No le Necesita Pericia corresponde capacitación Deficiente regular buena Excelente clave c1 c2 c3 c4 c5 c6 c7 c8 2 0.4 0.8 3.4 2.3 3.4 1.5 1.1 1.5 3 8.3 10.2 17.0 18.9 14.7 7.6 3.0 9.8 4 72.1 65.7 58.9 28.7 22.6 13.2 7.2 38.1 5 15.1 16.2 9.8 5.7 4.9 3.0 3.4 8.7 0 0.8 1.9 2.6 20.0 28.3 46.0 51.7 17.7 1 3.4 5.3 8.3 24.5 26.0 28.7 33.6 24.2 % Total 100 100 100 100 100 100 100 100 Fuente: Encuesta a establecimientos FONB y FONE Cusco Definición de un indicador para las ocho competencias Los resultados mostrados líneas arriba muestran indicios de que el personal aún no se percibe como plenamente competente para el conjunto de las ocho competencias básicas de la emergencia materna. Esto complica la definición de un indicador exigente sobre la pericia clínica, que no está demás mencionar es pertinente con respecto al tipo de procedimientos que se realizan, donde está en juego la vida de la gestante. Un indicador en esa línea debería considerar competente al personal que por lo menos considere su pericia clínica al menos como buena para cada uno de los ocho procedimientos. Sin embargo, cuando se estimó dicho indicador sólo 3.4% de los entrevistados resultó competente. Así, en el contexto de este indicador no era muy útil llevar a cabo el análisis de los factores asociados. Finalmente, se optó por construir un indicador más flexible para estas exigencias y que al menos permitiera establecer en Family Care International Inc, 2003 expresa que “el término “persona calificada” se refiere a una persona con destrezas para brindar todo tipo de cuidados maternos, desde antes del embarazo hasta el período de posparto, incluyendo los cuidados obstétricos esenciales y de emergencia si fuera necesario.” 198 términos relativos quienes de la muestra tenían mayor o menor pericia. Asimismo, con este indicador alternativo sería posible realizar el análisis de los factores asociados. Para la definición del indicador se usó como insumo el formato aplicado a los profesionales durante la entrevista. Este formato otorgaba valores que van desde “0” a “5 “según las respuestas que daba el entrevistado, tal como se puede observar en la Tabla 6.26. Tabla 6.26 Alternativas de respuestas para la pericia clínica Posibilidades de Respuesta Puntos Excelente 5 Buena 4 Regular 3 Deficiente 2 Necesita Capacitación 1 No le corresponde 0 Fuente: Encuesta a establecimientos FONB y FONE Cusco De esta manera, para cada pericia clínica se contaba con un valor y bastaba con totalizar estos valores para obtener un “puntaje de auto percepción de la competencia”. Por ejemplo, el mínimo valor que debía alcanzar un profesional que se autoevaluaba competente en todas las pericias clínicas era de 32 puntos, que proviene de obtener 4 o 5 puntos para cada una de las 8 competencias. Los estimados del indicador se pueden visualizar a través de densidades de kernel.13 El Gráfico 6.11 muestra como el promedio del indicador se sitúa alrededor de los 20 puntos y que son pocos los profesionales que están en el rango de los 30 puntos o más. Por otro lado, el Gráfico 6.12 diferencia el puntaje obtenido según la especialidad del profesional. Entre los médicos y obstetrices se observa que los segundos se concentran más alrededor de la media. Las enfermeras son las que muestran en términos relativos menor auto evaluación de su pericia clínica. Tal como se puede observar la distribución de sus puntajes están sesgadas hacia la izquierda de la media. 13 La función de densidad del estimador Kernel toma la siguiente forma: f ( x ) = 1 n f nj (α ∑ )= ((h n ⎛1⎞ = ⎜ ⎟∑ ⎝n⎠ 2π n j =1 ) (X (∑ )) −1 k det j − X )(X j ⎡ −1 (α − X x exp ⎢ 2 ⎣ 2hn − X 1 )∑ ´ j −1 )′ con X = n ∑ j =1 X j n (α y − X j n ∑ j =1 f nj (α ), donde )⎤⎥ , donde ⎦ hn es el ancho de banda. 199 Gráfico 6.12 puntaje por especialidad 0 .02 .02 Density .04 densidad .04 .06 .06 .08 .1 .08 Gráfico 6.11 puntaje de auto evaluación 10 20 puntaje 30 40 0 0 0 10 20 puntaje 30 puntaje medicos puntaje obstetras 40 puntaje enfermeras Fuente: Encuesta a establecimientos FONB y FONE Cusco Este indicador luego sirvió de base para determinar puntos de corte a partir de los cuales fue posible identificar a los profesionales mejor autoevaluados en relación a sus demás colegas. Así, se definió dos variables dicotómicas. La primera variable estableció el punto de corte en la media. Es decir, el personal era considerado como competente si en el puntaje de auto evaluación alcanzaba por lo menos 20 puntos. La segunda variable estableció el punto de corte en los 24 puntos, aproximadamente en el percentil 75% de la distribución. En otras palabras se consideraba competente al personal que se ubicaba en el 25 % superior de la distribución de los puntajes. La siguiente Tabla 6.27 muestra los resultados obtenidos para las dos variables. Tabla 6.27 Indicadores alternativos de competentes vs. no competentes Indicadores Nº Prof. competentes % Si puntaje mayor a 20 79 55.2 Si puntaje mayor a 24 46 32.2 Estas dos variables alternativas de identificación del personal autoevaluado como competente sirvieron de base para el análisis de los factores asociados de la pericia clínica. Los resultados se detallan en la siguiente sección. Factores asociados a la pericia clínica El análisis de los factores asociados a la pericia clínica muestra que existen una serie de características estadísticamente diferentes entre el personal que se autoevalúa como 200 competente y del que no. Utilizando la definición de competente para los que alcanzan los 20 puntos se identifica que son algunas variables individuales del profesional y su exposición a una mayor diversidad de emergencias lo que le permite autoevaluarse con pericia clínica.14 El análisis de los factores asociados consta de dos métodos. Se procede primero a una aproximación univariada en la cual una a una las variables se someten a un prueba estadística, test de medias, para ver el grado de asociación con la variable que discrimina a los competentes de los que no. Posteriormente, se implementa un análisis multivariado, la estimación de un modelo logit, que a diferencia del primero, intenta de identificar de manera conjunta el grado de asociación de las variables. Análisis Univariado Características personales Las características personales de los encuestados que muestran una diferencia estadísticamente significativa que están expresadas en la Tabla 6.28. Como era previsible, tanto tener más años de estudios como mayor edad está asociado positivamente con el hecho de ser competente. Lo mismo sucede con una mayor experiencia en el sector salud y con tener más años de servicio laborando en el establecimiento actual. En relación a las especialidades, se encuentra que más médicos califican como competentes y las enfermeras en sentido inverso. En la tabla se puede observar que la proporción de enfermeras en el grupo de profesionales competentes es 13% mientras que entre los no competentes alcanzan cerca del 37%. Existe asimismo una diferencia significativa por ser profesional de la salud de sexo masculino. Cabe recordar que hasta el momento solamente se está evaluando la asociación con las competencias variable por variable. Puede darse el caso, esperable por cierto, que en el análisis multivariado más adelante la asociación significativa con la edad pueda ser anulada por los años de experiencia o viceversa, puesto que ambas van en la misma dirección. En el anexo se presentan los resultados con el indicador de 24 puntos, los cuales muestran similares resultados. 14 201 Tabla 6.28. Variables Personales Características No Competente Competente Test de Medias Hombre (%) Edad en años cumplidos Años de estudios Estudios en universidad Privada (%) Especialidad Médico (%) Especialidad Enfermera (%) Especialidad Obstetra (%) Experiencia en el sector salud (años) Experiencia en el establecimiento (años) Nº establecimientos donde ha trabajado 26.6 34.0 17.7 25.0 34.4 45.3 20.3 9.2 1.9 5.1 50.6 37.8 18.5 31.7 58.2 17.7 24.1 11.6 3.8 4.7 0.003*** 0.003*** 0.022** 0.386 0.004*** 0.000*** 0.597 0.037** 0.046** 0.328 Medias y porcentajes Fuente: Encuesta a establecimientos FONB y FONE Cusco (***) Significativo al 99% Variables de los establecimientos De las variables relacionadas a los establecimientos sólo existen diferencias significativas para aquella que identifica la categoría del establecimiento (Tabla 6.29). Así, los profesionales de los establecimientos FONB muestran menor auto percepción de pericia clínica respecto a los que laboran en los establecimientos FONE. Por otro lado, los niveles de satisfacción respecto al establecimiento donde se encuentra asignado el personal y el equipamiento e insumos con los que cuentan para desarrollar sus actividades no presentan diferencias significativas entre los que se auto evalúan competentes o no. Tabla 6.29 Variables con relación al establecimiento Características % de profesionales Competente Ttest 92.2 68.4 0.000*** 78.1 67.1 0.146 28.1 29.1 0.897 No Competente Establecimiento FOB Personal satisfecho en establecimiento Asignado Personal satisfecho con equipamiento e insumos para desarrollar actividades Fuente: Encuesta a establecimientos FONB y FONE Cusco (***) Significativo al 99% 202 Exposición a la atención de emergencias obstétricas La exposición a emergencias obstétricas muestra una asociación positiva y estadísticamente significativa con la pericia clínica. Los profesionales de la salud que durante el año previo estuvieron atendiendo las siguientes emergencias: sepsis, eclampsia, pre-eclampsia, retención placentaria, atonía uterina y ruptura uterina muestran un fuerte auto percepción de su pericia clínica como competente. En menor medida se refleja esta asociación en los profesionales que atendieron un aborto, la diferencia es significativa al 90% y por último, no hay diferencias en la pericia clínica entre los que atendieron hemorragias en las gestantes. En la siguiente tabla se muestra en detalle los estimados. Tabla 6.30. Exposición a la atención de emergencias obstétricas Emergencias Obstétricas % que emergencias Hemorragias en la gestante Sepsis puerperal Eclampsia Pre-eclampsia Aborto Retención Placentaria Atonía Uterina Ruptura Uterina No Competente 74.2 40.3 23.0 59.7 71.0 55.7 35.5 9.7 atendieron Test Medias de Competente 92.4 60.8 58.2 81.0 91.1 73.4 62.0 27.9 0.003*** 0.016** 0.000*** 0.005*** 0.002*** 0.029** 0.002*** 0.007*** Fuente: Encuesta a establecimientos FONB y FONE Cusco (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 90% Capacitación en emergencias obstétricas Los profesionales evaluados no presentan diferencias significativas en relación a las capacitaciones que han recibido sobre la atención de las emergencias obstétricas. En efecto, el 37% de los profesionales que se auto evalúan competente reportan haber llevado algún tipo de capacitación en el último año que es muy similar al grupo de los profesionales que calificados como no competentes (38%). Lo mismo sucede cuando se desagrega la información por tipo de capacitación recibida. Así, cerca de seis de cada diez profesionales capacitados por PARSALUD se evalúa como competente mientras que aproximadamente 6.5 profesionales que también han llevado dicha capacitación se evalúa como no competente. Esta relación, sin embargo, debe ser tomada con precaución dado el tipo de estudio realizado así como la cantidad de observaciones analizadas. 203 Tabla 6.31. Capacitaciones en emergencias obstétricas Capacitación en Emergencias Materno Peri natales Test de Competente Medias % de capacitados No Competente Recibió algún tipo de capacitación 37.0 38.0 0.859 Capacitado por PARSALID 22.0 24.0 0.799 Capacitado por MINSA, el mismo, otro 14.0 14.0 0.951 Fuente: Encuesta a establecimientos FONB y FONE Cusco (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 90% Análisis multivariado de los factores asociados Aunque el análisis univariado es útil para mostrar el grado de asociación de una variable respecto de otra, no basta para aseverar dicha relación si es que ésta no se pone a prueba en conjunción con otras variables que también se presumen relacionadas/asociadas con la variable de interés. Esta sección aborda dicha cuestión a través de la implementación de un modelo de estimación logit. Este modelo supone que el nivel de competencia de los profesionales médicos, C, es función de un vector de variables exógenas de características personales (X), un vector que recoge su experiencia profesional así como su grado de exposición a las emergencias obstétricas (E) y un vector que incorpora características de los establecimientos (Z). La variable endógena, C, de carácter binario, aproxima la autopercepción de las competencias de los profesionales. En ese sentido, la variable de naturaleza dicotómica, toma valor “1” cuando el profesional alcanzó al menos 20 puntos en el “puntaje de autopercepción de la pericia clínica” y toma valir “0” otro caso. En términos formales el modelo se puede expresar de la siguiente manera: Cij* = βX ij + αEij + δZ j + vij (1) La Tabla 6.32 presenta las variables que se han incorporado para la estimación del modelo presentado y sus respectivos estadísticos descriptivos. 204 Tabla 6.32. Estadísticos descriptivos de variables incluidas en el análisis Variable Obs Prom Std. Dev. Min Max Obs Prom Std. Dev. Min Max Competente 141 0.55 0.50 0 1 186 0.59 0.49 0 1 Edad en años 141 36.13 7.72 20 56 186 37.47 7.69 20 56 Años de estudios 141 18.14 2.08 15 25 186 17.86 1.98 15 25 Estudios universidad privada 141 0.29 0.46 0 1 186 0.42 0.50 0 1 Otra tipo capacitación 141 0.13 0.34 0 1 186 0.16 0.36 0 1 Capacitación PARASALUD 141 0.23 0.42 0 1 186 0.21 0.41 0 1 Médico 141 0.48 0.50 0 1 186 0.37 0.48 0 1 Obstetra 141 0.23 0.42 0 1 186 0.41 0.49 0 1 Diversidad de emergencias atendidas 141 4.62 2.23 0 8 186 4.73 2.15 0 8 Nº establecimientos 141 4.95 2.24 1 15 186 4.84 2.13 1 15 Establecimiento FONB 141 0.79 0.41 0 1 186 0.60 0.49 0 1 Trabajador Nombrado 141 0.44 0.50 0 1 186 0.54 0.50 0 1 141 0.63 0.48 0 1 186 0.72 0.45 0 1 Establecimiento urbana en zona La Tabla 6.33 muestra los resultados del análisis econométrico. Los resultados son muy similares independientemente de si se incluyen o no a la categoría de obstetrices que trabajan en establecimientos FONE. Entre las variables de características personales la única que se encuentra asociada significativamente a la pericia clínica es la edad. El signo indica que la experiencia tiene un efecto positivo en la autopercepción de competencia para atender emergencias obstétricas: a mayor edad mayor autopercepción de competencia. La categoría profesional también importa. Las obstetrices y los médicos tienen mejor autopercepción de sus competencias que las enfermeras (categoría base para la comparación). Otra variable significativa es la exposición a casos de emergencia: mientras mayor es nuestro índice de exposición, mejor la autopercepción de competencia. Finalmente, la rotación laboral afecta negativamente la autopercepción de competencia. Haber trabajado en mayor número de establecimientos está asociado significativamente a una menor autopercepión de competencia. 205 Tabla 6.33 Resultados de estimación logit Variables Sin Obstetras Incluyendo Obstetras Efecto Marginal Coef. z Efecto Marginal Coef. z Edad 0.02 0.08 (2.19)** 0.02 0.09 (2.83)*** Años de estudios -0.02 -0.09 (-0.61) -0.01 -0.02 (-0.18) Otro tipo capacitación 0.06 0.24 (0.39) 0.14 0.64 (1.27) Capacitación PARSALUD -0.01 -0.06 (-0.11) 0.09 0.40 (0.89) Médico 0.32 1.36 (2.06)** 0.33 1.52 (2.52)** Obstetra 0.31 1.45 (2.3)** 0.30 1.35 (2.42)** Exposición a emergencias 0.07 0.29 (2.61)*** 0.04 0.16 (1.8)* Nº establecimientos -0.04 -0.15 (-1.65)* -0.03 -0.13 (-1.63) Establecimiento FONB -0.14 -0.59 (-0.78) 0.01 0.05 (0.10) Establecimiento en zona urbana 0.02 0.07 (0.16) 0.05 0.19 (0.44) -2.07 (-0.64) -3.97 (-1.47) Constante Nº observaciones 141 186 Log likeliho -77.398 -104.824 0.202 0.1667 Pseudo R2 = Nota: * significativo al 90%, ** significativo al 95%, *** significativo al 99%. Percepción de las competencias para la atención del niño menor de cinco años en los profesionales de los establecimientos de la DIRESA Cusco En el caso de la DIRESA Cusco se encuestaron a 225 profesionales de la salud, de los cuales más del 70% percibe que sus competencias son “buenas o excelentes” en las competencias c1, c2 y c3. Como se observa en la Tabla 34 y en el Gráfico 6.13, los mayores porcentajes de profesionales con percepción de pericia como excelente o buena están en estas tres primeras competencias, mientras que la C4 y C5 muestra los más bajos porcentajes. La Tabla 6.35 muestra los datos más desagregados por niveles de calificación. Tabla 6.34 Percepción de los Profesionales sobre sus Pericias Clínicas como Buenas o Excelente, Cusco (n=225 entrevistados) 206 Competencia Nº % c1: Rehidratación parenteral en caso de deshidratación grave c2: La administración parenteral de medicamentos en caso de neumonía o sepsis c3: Intervención quirúrgica de urgencia c4: atención de niños con enfermedad muy grave: sepsis, meningitis o estridor en reposo c5: transfusiones sanguíneas y otros hemoderivados 199 184 88.44 81.78 161 74 71.56 32.89 113 50.22 Gráfico 6.13 Proporción que autoevalúa su pericia clínica como buena o excelente, Cusco 100 90 80 70 60 50 40 30 20 10 0 88.44 81.78 71.56 50.22 32.89 c1 c2 c3 c4 c5 Pe ricia Clinica Requerida Tabla 6.35 Resultados desagregados de la auto evaluación de la pericia clínica, Cusco Tipo Pericia No Corresponde Necesita Capacitación Deficiente Regular Buena Excelente % Total clave C1 C2 C3 C4 0 0 0 0 0 1 2.86 2.92 65.32 19.42 2 0.48 0 4.03 0.49 3 17.14 13.59 11.29 13.11 4 60.47 66.99 14.52 55.81 5 19.05 16.5 4.84 11.17 100 100 100 100 C5 0 34.43 3.83 16.94 33.87 10.93 100 Los siguientes gráficos muestran el análisis desagregado de las percepciones de pericias clínicas por tipo de profesionales. Las pericias C1, C2 y C3 cuentan con mayores 207 porcentajes de médicos que se califican como buenas o excelentes, mientras que las C4 y C5 cuentan con más bajos porcentajes con opiniones favorables. Un patrón muy similar se observa en el caso de las enfermeras destacándose que, en el caso de la pericia referida a las transfusiones sanguíneas y hemoderivados, mayor porcentaje de enfermeras percibe que sus competencias son buenas o excelentes. Más bien, en el caso de la atención de niños con enfermedad muy grave: sepsis, meningitis o estridor en reposo (C4), menor porcentaje de enfermeras se califica con pericia buena o excelente Como era de esperarse, menores porcentajes de obstetrices se califican con pericias buenas o excelentes en las cinco señaladas debido a que ellas no son responsables de este grupo etáreo aunque en la DIRESA Cusco reportan altos porcentajes en la C1 y C2. Gráfico 6.14 Autoevaluación de Pericia Clínica como Buena o Excelente por categorías profesionales, Cusco Médicos (n=74) 40.54 c5 c4 55.41 62.16 c3 81.08 c2 86.49 c1 0 10 20 30 40 50 60 70 80 90 100 Enfermeras (n=119) c5 66.39 c4 15.97 c3 79.83 c2 80.67 c1 92.44 0 10 20 30 40 50 60 70 80 90 100 208 Obstetras (n=32) 12.5 c5 43.75 c4 62.5 c3 87.5 c2 78.13 c1 0 10 20 30 40 50 60 70 80 90 100 El Gráfico 6.15 muestra marcadas diferencias en los patrones de respuesta de los encuestados ubicados en establecimientos FONE (mayor capacidad resolutiva) y FONB (menor capacidad resolutiva). Los porcentajes son mayores sobre la percepción de competencias como buenas o excelentes en la C1, C2, C3 y C5 de aquellos profesionales ubicados en establecimientos FONE a excepción de la C4 Gráfico 6.15 Análisis Comparativo entre Establecimientos FONE vs. FONB, DIRESA Cusco c5 83.8 17.5 c4 28.1 37.8 c3 87.4 56.1 c2 83.8 79.8 c1 84.2 0 10 20 30 FOB 40 50 60 70 80 90 92.8 100 FONE 6.2.8 Competencias: resultados DIRESA Bagua El personal profesional de los establecimientos FONB y FONE de la DIRESA Bagua expresa sus limitaciones en las competencias referidas a la administración de anticonvulsivos por vía parenteral en casos de pre-eclampsia o eclampsia, la extracción 209 manual de la placenta, la extracción de restos o productos retenidos en el útero, la asistencia instrumental del parto (forceps y vacum), la realización de cesáreas y las transfusiones sanguíneas. En estos casos, sólo entre 20 y 32% de los encuestados consideran que tienen buenas habilidades para realizar los procedimientos. Los factores asociados positivamente con una mayor auto percepción de pericia clínica en las ocho competencias están vinculados a la combinación de características personales del profesional (experiencia, aproximada por la edad) y de exposición a una mayor variedad de emergencias obstétricas durante el año previo. Esta sección presenta dichos hallazgos de manera detallada. Como paso previo se precisa sobre la procedencia y cobertura de los datos utilizados en el análisis y se definen los términos utilizados en la evaluación de la pericia clínica de los entrevistados. Posteriormente se presenta una descripción de los resultados con respecto a la pericia clínica. Ésta fue aproximada a través de la propia percepción de las competencias de los entrevistados. Por último, a fin de determinar posibles factores explicativos de una mayor o menor auto percepción de las competencias, se implementó un análisis: univariado.15 Los datos La información proviene de una visita de campo de un equipo de evaluadores de GRADE realizada durante las dos primeras semanas del mes de noviembre. En total fueron visitados siete establecimientos especializados en la atención de las emergencias obstétricas (cinco establecimientos FONB y dos establecimientos FONE) y se aplicó un cuestionario previamente aprobado por el Comité Técnico del estudio. Luego del trabajo de campo y el proceso de crítica y codificación se obtuvo una base de datos de 85 profesionales de la salud. La distribución resultante diferenciada por establecimiento se puede observar en la siguiente Tabla 6.36. Tabla 6.36. Total de encuestas realizadas según establecimientos Nombre Frecuencia % Establecimiento FONB 15 C.S CHIRIACO 4 4.7 C.S GALILEA 3 3.5 C.S HUAMPANI 3 3.5 C.S LONYA GRANDE 3 3.5 C.S NIEVA 4 4.7 No fue posible aplicar el análisis multivariado debido al reducido número de observaciones. 210 Establecimiento FONE H.A.B I RED DE SALUD BAGUA 23 27.1 H.A.B II GUSTAVO LANATA 45 52.9 Total 85 100 Fuente: Encuesta a establecimientos FONB y FONE Bagua. Al desagregar la información de los entrevistados según su profesión se encuentra que la muestra incluye enfermeras, 39%; obstetras, 26%; y el restante 35% esta conformado por profesionales médicos. De estos últimos se ha encuestado, en mayor proporción, a médicos generales (ver Tabla 6.37.). Tabla 6.37. Especialidad del Personal Profesional ESPECIALIDAD FRECUENCIA % Médicos Anestesiólogo 2 2.35 Cirujano General 3 3.53 Otorrinolaringólogo 1 1.18 Trauma./Ortopedia 1 1.18 Internista 1 1.18 15 17.65 Pediatra 1 1.18 Gineco-Obstetra 2 2.35 Enfermeras(os) 33 38.82 Obstetrices 22 25.88 Odontólogos 1 1.18 Epidemiólogo 3 3.53 85 100 Medico General Otros Total Fuente: Encuesta a establecimientos FONB y FONE Bagua. Criterios para el análisis Se aplicaron los mismos criterios que en el caso del Cusco. . Así, en los FONE se incluyeron solamente a los médicos con excepción de los pediatras y en los FONB se incluyeron el conjunto de profesionales: médicos, obstetras y enfermeras. La aplicación de estos criterios redujo la muestra para el análisis a un total de 48 profesionales, 211 resultando la siguiente distribución según el tipo de establecimiento donde laboran (Tabla 6.38). Tabla 6.38. Profesionales que forman parte del análisis ESPECIALIDAD FONE FONB FRECUENCIA % FRECUENCIA % MEDICO GENERAL 11 34.4 4 25.0 CIRUJANO GENERAL 2 6.3 1 6.3 GINECO-OBSTETRA 2 6.3 - - ANASTESIOLOGO - - - - INTERNISTA 1 3.1 - - RADIOLOGO - - - - GINECOLOGO - - - - ENFERMERAS - - 5 31.3 OBSTETRICES 16 50.0 6 37.5 32 100 16 100 MEDICOS TOTAL Fuente: Encuesta a establecimientos FONB y FONE Bagua La auto percepción de la pericia clínica en las 8 competencias En general, existen dos pericias clínicas para las cuales la gran mayoría del personal afirma que su competencia es buena o excelente: la administración de antibióticos por vía parenteral (c1) y la administración de oxitócicos por vía parenteral (c2). Para estos procedimientos la auto percepción buena o excelente fluctúa entre aproximadamente 79 y 81 puntos porcentuales (ver Gráfico 6.16). 212 Tabla 6.37 Pericia clínica requerida del personal Grafico 6.16. % que autoevalúa su pericia clínica como buena o excelente Def. Descripción c1 c2 c3 c4 c5 c6 c7 c8 Administración de antibióticos por vía parenteral Administración de oxitócicos por vía parenteral Administración de anticonvulsivos por vía parenteral en casos de preeclampsia y eclampsia La extracción manual de la placenta La extracción de restos o productos retenidos en el útero La asistencia instrumental del parto vaginal (Fórceps, vacum) La realización de operaciones quirúrgicas (cesáreas) Efectuar transfusiones sanguíneas P e r i c i a C l i n i c a 53.85 c8 R e q u e r i d a 28.21 c7 56.41 c6 21.79 c5 32.05 c4 57.69 c3 80.77 c2 79.49 c1 0 20 40 60 80 100 Fuente: Encuesta a establecimientos FONB y FONE Bagua. El análisis de la percepción de competencias por profesionales muestra características similares a las obtenidas en el Cusco, aunque con algunas diferencias notorias (Gráfico 6.17). En el caso de las obstetrices menor número de ellas expresan que sus competencias son buenas o excelentes para la administración de anticonvulsivos por vía paranteral en casos de pre-eclampsia y eclampsia, la extracción manual de la placenta y la extracción de restos o productos retenidos en el útero. A diferencia del Cusco, en Bagua, un menor porcentaje de obstetrices reportan que sus competencias para la transfusión sanguínea son buenas o excelentes. Un mayor porcentaje de enfermeras encuestadas refieren competencias buenas o excelentes en la C1 al C3 y luego la C6 y C8. Es interesante observar los porcentajes más amplios de enfermeras que expresan percepciones favorables de sus competencias para la administración parenteral de anticonvulsivos en casos de pre-eclampsia y eclampsia así como en la realización de transfusiones sanguíneas que los reportados en los médicos y obstetrices. El análisis comparativo de la percepción de los profesionales ubicados en establecimientos FONB y FONE no muestra diferencias significativas en las competencias C4, C5 y C6. Nótese que solamente 30% de los profesionales entrevistados de los establecimientos FONE expresaron contar con competencias buenas o excelentes para la realización de cesáreas. De igual forma, menores porcentajes de entrevistados refieren ser competentes 213 para la extracción manual de la placenta y la extracción de restos o productos retenidos en el útero. Gráfico 6.17. % personal que autoevalúa su pericia clínica como buena o excelente Gráfico 6.17a Médicos Gráfico 6.17b Enfermeras 52.17 c8 47.83 c7 c6 47.83 c6 c4 52.17 c4 c3 52.17 c3 20 30 40 50 60 70 80 c7 c5 c4 c7 63.64 10 20 30 40 50 60 70 80 90 100 c4 59.7 31.3 30.7 18.8 c6 c5 31.82 87.88 c8 4.55 18.18 78.79 Gráfico 6.17d FONE vs. FONB 27.27 c6 75.76 0 90 Gráfico 6.17c Obstetras c8 18.18 c1 78.26 c1 10 57.58 12.12 c2 73.91 c2 0 30.3 c5 39.13 c5 72.73 c8 c7 43.8 59.7 22.6 18.8 30.7 37.5 Una mirada a la auto de las competencias para las que66.1 el personal 82.3 c2 c2 90.91 percibe una menor capacidad muestra dos c1 grupos diferenciados de respuestas (ver75.0 Tabla 82.3 c1 68.18 68.8 6.38). Por un lado, están las personas que expresan la necesidad de ser50capacitada y 80 por el 10 20 30 40 60 70 90 0 10 20 30 40 50 60 70 80 90 100 0 otro, aquéllas que no se consideran responsables de realizar dicho FONE de procedimientos. FOB tipo c3 mas 36.36 detallada c3 evaluación 25.0 A manera de ejemplo, en el caso de la realización de operaciones quirúrgicas (cesáreas) (c7) el 28% de los profesionales afirma que no le corresponde contar con esas capacidades donde 43% de los entrevistados demandan además ser capacitados en dicha competencia. Este hallazgo entra en contradicción con lo estipulado por las guías Nacionales de Salud Sexual y Reproductiva, por las normas técnicas y la legislación vigente (Ley de Emergencias) es clara en que los profesionales de la salud requieren desarrollar las ocho competencias esenciales. 214 Tabla 6.38. Resultados desagregados de la auto evaluación de la pericia clínica Tipo Pericia No Necesita Deficiente Corresponde Capacitación Regular Buena Excelente % Total clave 0 1 2 3 4 5 c1 0 6.9 0 15.3 59.7 18.1 100 c2 0 11.1 0 9.7 61.1 18.1 100 c3 1.4 13.9 1.4 29.2 41.7 12.5 100 c4 13.9 31.9 1.4 26.4 20.8 5. 6 100 c5 19.4 40.3 1.4 23.6 11.1 4.2 100 c6 16.7 13.9 0 16.7 34.7 18.05 100 c7 27.8 43.1 1.4 5.6 15.3 6.9 100 c8 12.5 30.6 0 6.9 40.3 9.7 100 Fuente: Encuesta a establecimientos FONB y FONE Bagua Definición de un indicador para las 8 competencias Como lo observado en la DIRESA Cusco, los resultados mostrados líneas arriba muestran que el personal de la DISA Bagua tiene una baja percepción de sus competencias para el conjunto de las ocho competencias básicas de la emergencia materna. Esto complica la definición de un indicador exigente sobre la pericia clínica, que no está demás mencionar pertinente con respecto al tipo de procedimientos que se realizan, donde está en juego la vida de la gestante. Por ello se utilizó la misma metodología empleada para el análisis de la información de la DIRESA Cusco Para la definición del indicador se usó como insumo el formato aplicado a los profesionales durante la entrevista. Este formato otorgaba valores que van desde “0” a “5 “según las respuestas que daba el entrevistado, tal como se puede observar en la Tabla 6.39. 215 Tabla 6.39 Alternativas de respuestas para la pericia clínica Posibilidades de Respuesta Puntos Excelente 5 Buena 4 Regular 3 Deficiente 2 Necesita Capacitación 1 No le corresponde 0 Fuente: Encuesta a establecimientos FONB y FONE Bagua De esta manera para cada pericia clínica se contaba con un valor y bastaba con totalizar estos valores para obtener un “puntaje de auto percepción de la competencia”. Por ejemplo, el mínimo valor que debía alcanzar un profesional que se autoevaluaba competente en todas las pericias clínicas era de 32 puntos, que proviene de obtener 4 o 5 puntos para cada una de las 8 competencias. Los estimados del indicador se pueden visualizar a través de densidades de kernel.16 El Gráfico 6.18 muestra como el promedio del indicador se sitúa alrededor de los 22 puntos y que son pocos los profesionales que están en el rango de los 32 puntos o más. Por otro lado, el Gráfico 6.19 diferencia el puntaje obtenido según la especialidad del profesional. Entre los médicos y obstetras observa que los primeros se concentran más alrededor de la media pero con una mayor varianza que las demás. Las enfermeras son las que muestran en términos relativos, una auto evaluación de su pericia clínica más desfavorable ya que se encuentra más a la izquierda que los otros profesionales médicos. Tal como se puede observar se distribuyen alrededor de la media. 16 La función de densidad del estimador Kernel toma la siguiente forma: f ( x ) = 1 n f nj (α ∑ )= ((h n ⎛1⎞ = ⎜ ⎟∑ ⎝n⎠ 2π n j =1 ) (X (∑ )) −1 k det j − X )(X j ⎡ −1 (α − X x exp ⎢ 2 ⎣ 2hn − X 1 )∑ ´ j −1 )′ con X = n ∑ j =1 X j n (α y − X j n ∑ j =1 f nj (α ), donde )⎤⎥ , donde ⎦ hn es el ancho de banda. 216 Gráfico 6.19 puntaje por especialidad 0 .02 .02 Density densidad .04 .04 .06 .08 .06 Gráfico 6.18 puntaje de auto evaluación 10 15 25 20 30 35 0 puntaje 0 10 20 puntaje 30 puntaje medicos puntaje obstetra 40 puntaje enfermeras Fuente: Encuesta a establecimientos FONB y FONE Bagua Este indicador luego sirvió de base para determinar puntos de corte a partir de los cuales fue posible identificar a los profesionales mejor autoevaluados en relación a sus demás colegas. Así, se definió dos variables dicotómicas. La primera variable estableció el punto de corte en la media. Es decir, el personal era considerado como competente si en el puntaje de auto evaluación alcanzaba por lo menos 22 puntos. La segunda variable estableció el punto de corte en los 26 puntos, aproximadamente en el percentil 75% de la distribución. En otras palabras se consideraba competente al personal que se ubicaba en el 25 % superior de la distribución de los puntajes. La siguiente Tabla 6.40 muestra los resultados obtenidos para las dos variables. Tabla 6.40 Indicadores alternativos de competentes vs. no competentes Indicadores Nº Prof. competentes % Si puntaje mayor a 22 40 55.6 Si puntaje mayor a 26 20 27.8 Estas dos variables alternativas de identificación del personal autoevaluado competente sirvieron de base para el análisis de los factores asociados de la pericia clínica. Los resultados se detallan en la siguiente sección. 217 Factores asociados a la pericia clínica El análisis de los factores asociados a la pericia clínica muestra que existen una serie de características estadísticamente diferentes entre el personal que se autoevalúa competente de los que no están ubicados en esta categoría. Utilizando la definición de competente para los que alcanzan los 26 puntos se identifica que son algunas variables individuales del profesional y su exposición a capacitación a cargo de PARSALUD (con nivel de confianza de 85%) lo que permite discriminar al personal con pericia clínica.17 A diferencia del caso del Cusco, sólo ha sido posible una aproximación univariada, en la cual una a una las variables se someten a una prueba estadística, test de medias, para ver el grado de asociación con la variable que discrimina a los competentes de los que no son competentes. Puesto que esta técnica no permite controlar la influencia simultánea de otros factores, que sí permite el análisis multivariado, no se le debe asignar el mismo peso que a la evidencia presentada para Cusco. Análisis univariado Características personales Las características personales de los encuestados que muestran una diferencia estadísticamente significativa se muestran en la Tabla 6.41. En relación a las especialidades, se observa que mayor porcentaje de médicos refieren contar con competencias “buenas” o “excelentes” que en el caso de las obstetrices. En la tabla se puede observar que la proporción de médicos en el grupo de profesionales competentes es 64% mientras que entre los no competentes alcanzan cerca del 35%, mientras que por el lado de las obstetras podemos notar que el 56% no son competentes y los competentes solo son el 21%. Existe asimismo una diferencia significativa por ser profesional de la salud de sexo masculino. 17 En el anexo se presentan los resultados con el indicador de 22 puntos. 218 Tabla 6.41 Variables Personales Características Medias y porcentajes Test de Medias No Competente Competente Hombre (%) 41.18 71.43 0.058* Edad en años cumplidos 33.2 33.9 0.781 Años de estudios 17.53 18.5 0.236 Estudios en universidad Privada (%) 38.24 35.71 0.873 Especialidad Médico (%) 35.29 64.29 0.068* Especialidad Enfermera (%) 8.8 14.3 0.583 Especialidad Obstetra (%) 55.9 21.4 0.029** Experiencia en el sector salud (años) 3.7 3.04 0.587 Experiencia en el establecimiento (años) 1.19 1.62 0.422 Nº establecimientos donde ha laborado 2.971 2.643 0.488 Fuente: Encuesta a establecimientos FONB y FONE Bagua (**) Significativo al 95% (*) Significativo al 90% Variables de los establecimientos De las variables relacionadas a los establecimientos podemos notar que no existe evidencia estadística para aquella que identifica la categoría del establecimiento, es decir que ambos grupos sean diferentes (Tabla 6.42). Así, los profesionales de los establecimientos FONB no muestran diferencia alguna de auto percepción de pericia clínica respecto a los que laboran en los establecimientos FONE. Por otro lado, los niveles de satisfacción respecto al establecimiento donde se encuentra asignado el personal y el equipamiento e insumos con los que cuentan para desarrollar sus actividades no presentan diferencias significativas entre los que se auto evalúan competentes o no. Tabla 6.42 Variables con relación al establecimiento Características % de profesionales Competente T-test 32.35 35.71 0.827 91.18 85.71 0.583 29.41 28.57 0.955 No Competente Establecimiento FONB Personal satisfecho en establecimiento asignado Personal satisfecho con equipamiento e insumos para desarrollar actividades 219 Fuente: Encuesta a establecimientos FONB y FONE Bagua Exposición a la atención de emergencias obstétricas A diferencia del análisis para Cusco, la exposición a emergencias obstétricas no permite discriminar en la pericia clínica. Los profesionales de la salud que durante el año previo estuvieron atendiendo las siguientes emergencias: hemorragias en las gestantes, sepsis, eclampsia, pre-eclamsia, aborto, retención placentaria, atonía uterina y ruptura uterina no muestran diferencia alguna de auto percepción de su pericia clínica como competente y no competente. En la siguiente Tabla 6.43 se muestra en detalle los estimados. Tabla 6.43. Exposición a la atención de emergencias Obstétricas Emergencias Obstétricas Hemorragias en la gestante Sepsis puerperal Eclampsia Pre-eclampsia Aborto Retención Placentaria Atonía Uterina Ruptura Uterina % que atendieron emergencias Test de Medias No Competente Competente 62.5 78.2 73.5 67.2 70.3 66.2 76.6 90.7 60.0 66.7 73.4 70.0 60.0 63.4 73.4 80.0 0.7132 0.1492 0.9896 0.7156 0.1714 0.7069 0.6876 0.1246 Fuente: Encuesta a establecimientos FONB y FONE Bagua (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 90% Capacitación en emergencias obstétricas En general, los profesionales evaluados no presentan diferencias significativas en relación a las capacitaciones que han recibido sobre la atención de las emergencias obstétricas. En efecto, el 63% de los profesionales que se autoevalúan competentes reportan haber llevado algún tipo de capacitación en el último año mientras que en el grupo de los no competentes lo hizo el 44%, diferencia que sólo es significativa con un nivel de confianza de 76% (Tabla 6.44). Cuando se desagrega la información por tipo de capacitación recibida, se encuentra que en el caso de aquélla hecha por PARSALUD permite discriminar positivamente al personal competente, con un nivel de confianza de 85%. Nótese que el estándar mínimo habitual para pruebas estadísticas es de 90%. Debe considerarse, sin embargo, también el reducido número de observaciones con que se cuenta para el análisis, que no permite generar mucha variabilidad. 220 Tabla 6.44. Capacitaciones en emergencias obstétricas Capacitación en Emergencias Materno Peri natales % de capacitados Test de Medias No Competente Competente Recibió algún tipo de capacitación 44.0 63.0 0.234 Capacitado por PARSALUD 24.0 44.0 0.152 Capacitado por MINSA, el mismo, otro 21.0 19.0 0.883 Fuente: Encuesta a establecimientos FONB y FONE Bagua. (***) Significativo al 99%, (**) Significativo al 95%, (*) Significativo al 90% 6.2.9 Competencias: Revisión de historias clínicas La revisión de 86 historias clínicas de pacientes que tuvieron alguna emergencia obstétrica en los establecimientos FONE y FONB de la red de Bagua muestra que el manejo del aborto, la enfermedad hipertensiva del embarazo y la endometritis puerperal las principales causas de atención de las emergencias en el período estudiado (Tabla 6.45). Cabe anotar que se usó una guía metodológica previamente revisada y aprobada por el Comité Técnico del estudio para asegurar uniformidad en los resultados presentados y así evitar criterios subjetivos del médico especialista en auditoría. Tabla 6.45 Tipo de emergencia analizada en Bagua Emergencia Frecuencia % Hemorragia Obstétrica postparto 3 3.5 Tercera Fase del Parto 3 3.5 Endometritis puerperal 11 12.8 Enfermedad Hipertensiva del Embarazo 13 15.1 Extracción Manual de la Placenta 3 3.5 Episiotomía 3 3.5 Manejo del Aborto 44 51.2 Otro 6 7.0 Total 86 100.00 221 Las historias clínicas revisadas comprenden el periodo que va para los años 2004-2005. Estas fueron identificadas en la base de datos del SIS y luego requeridas a los encargados de los establecimientos dentro de la respectiva DISA. La Tabla 6.46 muestra que a pesar que el diseño del estudio no consideraba obtener para el análisis una muestra representativa, las historias clínicas revisadas representan un 31% del total de emergencias reportadas por la base del SIS, lo que nos da un número considerable de casos. Además, vale la pena recordar que durante las coordinaciones con PARSALUD y el comité de seguimiento del proyecto se acordó que el principal objetivo de la revisión de las historias clínicas era corroborar los resultados sobre la auto percepción obtenidos con la encuesta y al mismo tiempo poner a prueba un instrumento que en el futuro permita a los encargados del sector salud monitorear las competencias del personal. De esta manera la metodología de las revisiones elaboradas permitirá tener información de primera mano para efectuar las acciones correctivas. Tabla 6.46. Bagua: historias clínicas analizadas del total de emergencias reportadas por el SIS (2004-2005) Establecimiento Base SIS HC % Hospital Apoyo Bagua Gustavo Lanata 135 32 23.7 Bagua Grande 125 58 46.4 Chiriaco 12 0 0.0 Lonya Grande 12 5 41.7 Nieva 10 0 0.0 Galilea 5 0 0.0 Huampami 2 0 0.0 301 95 31.6 Total Los resultados de la aplicación de los criterios basados en las competencias para el manejo de las emergencias obstétricas según las guías nacionales y normas técnicas hacen evidentes que el personal profesional posee bajos niveles de concordancia con las competencias necesarias para poder resolver a cabalidad las emergencias atendidas (Tabla 6.47). Llama a la reflexión que ninguno de los casos de hemorragia obstétrica postparto, extracción manual de la placenta y episiotomía fueron atendidos correctamente. De igual manera se observa menos del 40% de concordancia con las competencias necesarias para la atención de la tercera fase del parto, la enfermedad hipertensiva del embarazo y el manejo del aborto. 222 Tabla 6.47. Nivel de concordancia con las competencias requeridas Resultado Emergencia Analizada % concordantes Hemorragia Obstétrica postparto 0 Tercera Fase del Parto 33 Endometritis puerperal 9 Enfermedad Hipertensiva del Embarazo 23 Extracción Manual de la Placenta 0 Episiotomía 0 Manejo del Aborto 39 Otro 0 Estos hallazgos muestran que el personal profesional que atendió las emergencias no cumplió con las competencias necesarias para una adecuada resolución de las mismas. Además este resultado ratifica la auto percepción de limitadas competencias que los profesionales han expresado en las encuestas. Como se observa hay una gran necesidad de replantear profundamente las modalidades de evaluación del desempeño, de capacitación, supervisión y monitoreo para hacer frente a las enormes brechas entre el perfil de competencias necesario. Percepción de las competencias para la atención del niño menor de cinco años en los Profesionales de la DISA Bagua De igual forma, se procedió a preguntar sobre la percepción que tienen los 78 profesionales encuestados sobre sus pericias clínicas para la atención del niño menor de cinco años. Como se observa en la Tabla 6.48 y Gráfico 6.16, a nivel global en las pericias C3 a la C5 menos de la mitad de los encuestados perciben que sus pericias son buenas o excelentes. La pericia con más bajo porcentaje de opinantes con percepción adecuada es la intervención quirúrgica de urgencia. Las más altas proporciones se ubican en las pericias C2 y C1 respectivamente La Tabla 6.49 muestra los resultados desagregados por nivel de auto calificación. 223 Tabla 6.48. Percepción de los Profesionales sobre sus Pericias Clínicas Como Buenas o Excelentes, DISA Bagua (n =78) Pericias clínicas N° % c1: Rehidratación parenteral en caso de deshidratación grave c2: La administración parental de medicamentos en caso de neumonía o sepsis c3: Intervención quirúrgica de urgencia c4: atención de niños con enfermedad muy grave: sepsis, meningitis o estridor en reposo c5: transfusiones sanguíneas y otros hemoderivados 52 55 66.67 70.51 26 40 33.33 51.28 41 52.56 Gráfico 6.16. Proporción que autoevalúa su pericia clínica como buena o excelente, DISA Bagua 100 90 80 70 60 50 40 30 20 10 0 66.67 70.51 51.28 52.56 c4 c5 33.33 c1 c2 c3 Pericia Clinica Requerida 224 Tabla 6.49. Resultados desagregados de la auto evaluación de la pericia clínica, Bagua Tipo No Pericia Corresponde Necesita Capacitación Deficiente Regular Buena Excelente % Total Clave C1 C2 C3 C4 C5 1 12.31 12.31 38.46 27.69 24.62 2 0 0 0 1.54 0 4 50.77 49.23 13.85 38.46 38.45 5 9.23 15.38 6.15 3.08 4.62 0 1.54 0 23.08 6.15 13.85 3 26.15 23.08 18.46 23.08 18.46 100 100 100 100 100 El análisis desagregado de las percepciones de pericias clínicas por tipo de profesionales muestra que las pericias C2, C4 y C1 cuentan con mayores porcentajes de médicos que se califican como buenas o excelentes, mientras que las C3 y C5 cuentan con más bajos porcentajes con opiniones favorables (Gráfico 6.17). Un patrón muy similar se observa en el caso de las enfermeras destacándose que, en el caso de la pericia referida a las transfusiones sanguíneas y hemoderivados, mayor porcentaje de enfermeras percibe que sus competencias son buenas o excelentes. Como era de esperarse, menores porcentajes de obstetrices se califican con pericias buenas o excelentes en las cinco señaladas debido a que ellas no son responsables de este grupo etáreo. Gráfico 6.17. Porcentaje de Personal que Autoevalúa su Pericia Clínica como Buena o Excelente, DISA Bagua Médicos (23) 47.83 c8 c4 69.57 39.13 c3 78.26 c2 73.91 c1 0 10 20 30 40 50 60 70 80 90 225 Enfermeras (33) c5 63.64 c4 51.52 c3 36.36 75.76 c2 c1 72.73 0 10 20 30 40 50 60 70 80 Obstetrices (22) 40.91 c5 31.82 c4 22.73 c3 54.55 c2 50 c1 0 10 20 30 40 50 60 El Gráfico 6.18 muestra ligeras diferencias en los patrones de respuesta de los encuestados ubicados en establecimientos FONE (mayor capacidad resolutiva) y FONB (menor capacidad resolutiva). Las diferencias más grandes se dan para C3 a C5. Los porcentajes son mayores sobre la percepción de competencias como buenas o excelentes en los establecimientos FONE para las competencias C3, C4 y C5. Sin embargo no llegan al 60% de los encuestados a excepción de en C1 y C2. Gráfico 6.18. Análisis Comparativo entre Establecimientos FONE vs. FONB, DISA Bagua c8 37.5 c4 37.5 c3 56.5 54.8 38.7 12.5 69.4 75.0 c2 66.1 68.8 c1 0 10 20 FOB 30 40 50 60 70 80 FONE 226 Revisión de historias clínicas de emergencias pediátricas y neonatales En los establecimientos FONE y FONB de la red de Bagua y Cusco se revisaron historias clínicas de los casos de emergencias para niños (0 - 4 años) descritas en la Tabla 6.49. Tabla 6.49. Tipo de emergencias analizadas, Bagua Tipo de emergencia niños analizada para Cusco y Bagua 1 Deshidratación Grave 2 Neumonía Grave ( 2 meses a 4 años) 3 Sepsis, meningitis ( 2 meses a 4 años) 4 Estridor en reposo 5 Crisis asmática 6 Apendicitis aguda 7 Transfusiones sanguíneas 8 Anemia severa 9 Atención inmediata del recién nacido 10 Atención al recién nacido con liquido meconial 11 Atención al recién nacido deprimido La revisión se realizó para un total de 135 historias clínicas, de las cuales, el manejo de la neumonía grave y sepsis, meningitis para niños de 2 meses a 4 años en Bagua y crisis asmática con neumonía grave para el Cusco son las principales causas de atención de las emergencias en el período estudiado (Tablas 6.30 y 6.31). Cabe anotar que se usó una guía metodológica previamente revisada y aprobada por el Comité Técnico del estudio para asegurar uniformidad en los resultados presentados y así evitar criterios subjetivos del auditor con el propósito de determinar si son concordantes con los estándares y normas técnicas nacionales. En el caso de Bagua las historias clínicas provienes de los establecimientos: hospital de Apoyo de Bagua, Bagua Grande y Lonya Grande. En el Cusco los establecimientos son: Descanso, Paucartambo, Quillabamba, Yanaoca y Yauri. 227 Tabla 6.50. Tipo de emergencias niños analizadas para Bagua Emergencias Frec. % 4 6.5 13 21.0 Sepsis, meningitis ( 2 meses a 4 años) 9 14.5 Sepsis mas otras enfermedades 3 4.8 Crisis asmática 1 1.6 Apendicitis aguda 2 3.2 Otros 30 48.4 Total 62 100.0 Neumonía Grave ( 2 meses a 4 años) Neumonía mas otras enfermedades Tabla 6.51. Tipo de emergencias niños analizadas para Cusco Emergencias Frec. % Neumonía Grave ( 2 meses a 4 años) 35 47.9 Sepsis, meningitis ( 2 meses a 4 años) 4 5.5 Estridor en reposo 5 6.8 21 28.8 Otros 8 11.0 Total 73 100.0 Crisis asmática Al realizar el análisis en los establecimientos de Bagua, los médicos especialistas en auditoría detectaron en algunos historias clínicas, no sólo la condición que reportaba el médico del centro de salud, sino también otras condiciones, es por ese motivo la desagregación de los ítems neumonía y sepsis, meningitis. Es de resaltar que en la tabla de emergencias para Bagua el ítem de “otras” clases de emergencias es del 48.4% del total de las historias clínicas auditadas. Estas comprenden en su mayoría enfermedades bronquiales como: Infecciones respiratorias agudas (IRA), rinofaringitis aguda (RFA) y síndrome de obstrucción bronquial aguda (SOBA). Las historias clínicas revisadas comprenden el periodo que va para los años 2004-2005. Estas fueron identificadas en la base de datos del SIS y luego requeridas a los encargados de los establecimientos dentro de la respectiva DISA. Además, vale la pena recordar que durante las coordinaciones con PARSALUD y el comité de seguimiento del proyecto se acordó que el principal objetivo de la revisión de las historias clínicas era corroborar los resultados sobre la auto percepción obtenidos con la encuesta y al mismo tiempo poner a prueba un instrumento que en el futuro permita a los encargados del sector salud 228 monitorear las competencias del personal. De esta manera la metodología elaborada permitirá tener información de primera mano para efectuar las acciones correctivas. Los resultados de la aplicación de los criterios basados en las competencias para el manejo de las emergencias para niños según las guías nacionales y normas técnicas hacen evidentes que el personal profesional posee bajos niveles de concordancia con las normas técnicas necesarias para poder resolver a cabalidad las emergencias atendidas (Tablas 6.32 y 6.33). Llama a la reflexión que de todos los casos revisados para Bagua solo el 11.3% (7 casos de emergencias) del total de historias clínicas fueron atendidos correctamente (casos de neumonía grave y apendicitis). Algo a resaltar en estos casos es que los médicos no reportaban un diagnóstico completo, es decir, un niño podría tener no solamente una condición, como reportaban dichos médicos sino, además, otras patologías adicionales. Esto puede suceder por la inseguridad de los médicos en el momento de diagnosticar. Tabla 6.52 Nivel de concordancia con las Normas Técnicas requeridas para Bagua Resultado Emergencia analizada Frec. Total de casos % concordancia Neumonía Grave ( 2 meses a 4 años) 6 17 35.3 Sepsis, meningitis ( 2 meses a 4 años) 0 13 0 Crisis asmática 0 1 0 Apendicitis aguda 1 2 50.0 Tabla 6.53 Nivel de concordancia con las Normas Técnicas requeridas para Cusco Resultado Emergencia analizada Frec. Total de casos % concordancia Neumonía Grave ( 2 meses a 4 años) 0 35 0 Sepsis, meningitis ( 2 meses a 4 años) 3 5 60 Estridor en reposo 0 5 0 Crisis asmática 0 22 0 También, podemos notar que sólo el 4.0% (3 casos de emergencias) del total de historias clínicas para el caso del Cusco fueron atendidos correctamente (caso de sepsis, meningitis). Lo más resaltante es que de todas las historias clínicas revisadas para el caso de neumonía y crisis asmática no se reportaron como concordantes para el análisis. Estos hallazgos muestran que el personal profesional que atendió las emergencias no cumplió con los estándares y normas técnicas oficiales, lo que es expresión de las deficiencias en las competencias necesarias para una adecuada resolución de las emergencias obstétricas y de los niños menores de cinco años. Así, este resultado ratifica la auto percepción de limitadas competencias que los profesionales han expresado en las 229 encuestas. Como se observa, hay una gran necesidad de replantear profundamente las modalidades de evaluación del desempeño, de capacitación, supervisión y monitoreo para hacer frente a las enormes brechas con relación al perfil de competencias necesario. 230 7. Análisis cualitativo En esta sección se presenta información recogida en el trabajo de campo sobre las opiniones del personal entrevistado respecto a zonas de condiciones especiales, el funcionamiento del sistema, la descentralización y el ambiente de trabajo. Asimismo, se presentan aspectos de la formación, condición laboral y experiencia del personal que compone la muestra. Es importante resaltar que según los términos de referencia de este estudio, el trabajo de campo no se realizó en base a una muestra aleatoria y representativa del personal de la salud, por lo que la información aquí presentada sólo puede tomarse de manera cualitativa. Aún así, resulta interesante comentar la composición de la muestra tomada en Cusco y en Bagua pues ello puede explicar algunos hallazgos reportados. Luego de presentar las características generales de la muestra, esta sección muestra los resultados a nivel general en dos grandes rubros: i) formación, condición laboral, experiencia y acceso a capacitación del personal entrevistado; y ii) opiniones del personal entrevistado sobre zonas de condiciones especiales, funcionamiento del sistema, expectativas de la descentralización y ambiente de trabajo. En los casos relevantes, se contrasta la información por nivel de atención (I/II y III), por especialidad (médicos, enfermeras, obstetrices), y por modalidad de contratación (nombrados, contratados y otros). Los resultados se analizan separadamente para Cusco y Bagua. Finalmente, se presentan algunas conclusiones. 7.1 Cusco Caracterización de la muestra La encuesta se aplicó a 295 médicos, personal enfermero y obstetra de 20 establecimientos FOB y FONE según el detalle mostrado en la Tabla 7.1. El 40% de la muestra corresponde a los niveles de atención I y II, mientras que el 60% se concentra en el nivel III. El personal médico constituye el 32% de la muestra; los enfermeros/enfermeras 40%; y los obstetras/obstetrices 26% (un 2% no indica o tiene otra especialidad). 231 Tabla 7.1. Composición de la muestra, por establecimiento Nombre del establecimiento | Freq. Porcent. Acum. ---------------------------------------------------------------HOSPITAL REGIONAL | 69 23.39 23.39 ANTONIO LORENA | 53 17.97 41.36 HOSPITAL DE QUILLABAMBA | 28 9.49 50.85 HOSPITAL DE SICUANI | 27 9.15 60.00 YAURI | 16 5.42 65.42 URUBAMBA | 13 4.41 69.83 URCOS | 12 4.07 73.90 CALCA | 9 3.05 76.95 PISAC | 9 3.05 80.00 YANAOCA | 9 3.05 83.05 TECHO OBRERO | 8 2.71 85.76 SANTO TOMAS | 7 2.37 88.14 MARANURA | 6 2.03 90.17 PAUCARTAMBO | 6 2.03 92.20 EL DESCANDO | 5 1.69 93.90 KITENI | 5 1.69 95.59 QUEBRADA | 4 1.36 96.95 PARURO | 3 1.02 97.97 PUCYURA | 3 1.02 98.98 QUELLOUNO | 3 1.02 100.00 ----------------------------------------+----------------------------------Total | 295 100.00 Se buscó, asimismo, información sobre el total del personal médico, enfermero y obstetra que labora en cada establecimiento para analizar parcialmente la representatividad de la muestra. Puede verse en las tablas 7.2 y 7.3 que en los puestos y centros de salud bajo estudio se logró entrevistar a cerca del 70% del personal relevante, mientras que en los hospitales analizados se entrevistó aproximadamente al 38%. Tabla 7.2. Total personal y tamaño de muestra: Hospitales Médicos Establecimiento: Hospital Regional Hospital Antonio Lorena Hospital Quillabamba Hospital Sicuani Total Hospitales Total establ. Enfermeros Muestra Total Muestra (%) establ. (%) Obstetras Total establ. Total Muestra Total Muestra (%) establ. (%) 80 75 20 21 43% 23% 45% 38% 87 61 32 30 23% 34% 31% 37% 13 16 12 8 100% 94% 75% 100% 180 152 64 59 37% 35% 44% 46% 195 35% 210 30% 49 92% 455 38% Fuente (total personal): Establecimientos 232 Tabla 7.3. Total personal y tamaño de muestra por centro y puesto de salud Establecimiento: CS Urcos CS Urubamba CS Yanaoca CS Sauri CS Calca CS Kiteni CS Maranura CS Paruro CS Paucartambo CS Pisac CS Pucyura CS Quebrada CS Quellouno CS Santo Tomás PS El Descanso PS Techo Obrero Total PS y CS Médicos Enfermeros Obstetras Total Muestra Total Muestra Total Muestra establ. (%) establ. (%) establ. (%) Total Total Muestra establ. (%) 6 6 4 5 4 3 2 2 3 3 3 3 2 5 2 4 67% 100% 100% 100% 75% 33% 50% 100% 100% 100% 0% 33% 50% 20% 100% 50% 6 5 4 6 4 4 4 3 3 3 3 2 3 4 2 2 100% 80% 100% 83% 100% 50% 50% 33% 33% 67% 67% 100% 33% 75% 50% 100% 5 3 2 6 4 4 2 1 3 3 2 1 3 3 2 3 20% 100% 50% 100% 50% 50% 100% 0% 67% 100% 50% 100% 33% 67% 50% 100% 17 14 10 17 12 11 8 6 9 9 8 6 8 12 6 9 65% 93% 90% 94% 75% 45% 63% 50% 67% 89% 38% 67% 38% 50% 83% 78% 57 68% 58 72% 47 66% 162 70% Fuente (total personal): Establecimientos A nivel demográfico, es importante señalar que la muestra está compuesta en un 72% por mujeres y 28% por hombres y que dentro de la composición etárea dominan los grupos de entre 40 y 50 años (42%) y de entre 30 y 40 años (30%), estando el resto conformado por personal de entre 50 y 60 años (15%) y entre 20 y 30 (13%) (tablas 7.4 y 7.5). Resulta, además, interesante reportar los perfiles demográficos tanto a nivel de especialidad como por nivel de atención. En el primer caso, resalta la preponderancia del sexo femenino en las profesiones de enfermería y obstetricia, y la concentración del sexo masculino en la profesión de medicina. En el segundo caso, puede verse que los grupos etáreos preponderantes en los primeros niveles de atención son los de 30 a 40 años y de 20 a 30 años, mientras que en el nivel III, el mayor grupo lo constituye el rango de 40 a 50 años. 233 Tabla 7.4. Género de los encuestados según especialidad Gênero\Profesión Femenino Masculino Total Médicos Enfermeros(as) Obstetras(trices) Cantidad 26 67 % 28% 72% Cantidad 111 7 % 94% 6% Cantidad 72 6 % 92% 8% 93 100% 118 100% 78 100% Tabla 7.5. Rango de edad según nivel de establecimiento Edad \ Nivel 20 a 30 años 30 a 40 años 40 a 50 años 50 a 62 años Nivel I/II Nivel III Cantidad 34 50 30 3 % 29% 43% 26% 3% Cantidad 5 38 93 41 % 3% 21% 53% 23% 117 100% 177 100% Total i. Formación, condición laboral, experiencia y acceso a capacitación del personal entrevistado Formación: años, nivel alcanzado, tipo de centro, lugar, percepción de la calidad El máximo nivel educativo alcanzado por el personal, así como el número de años de estudio difiere significativamente por especialidad (Tabla 7.6). Así, entre el personal médico, un 43% ha alcanzado el nivel de post grado y 22% el residentado, mientras que el 46% reporta más de 20 años de estudio. Por otro lado, dentro del personal enfermero y obstetra, sólo un 19% y 28%, respectivamente, ha alcanzado estudios de post grado, y el número de años de estudio se concentra en ambos casos en un rango de entre 15 y 20 años. Tabla 7.6. Número de años de estudio y máximo nivel alcanzado por especialidad Especialidad Médicos Enfermeros Obstetras Total muestra Máximo nivel de estudio U. Completa 32% 77% 65% 59% Número de años de estudio Resid. Post Grado 22% 43% 3% 19% 0% 28% 8% 29% 5 a 15 2% 2% 5% 15 a 20 49% 93% 91% 20 a 26 46% 2% 1% 3% 78% 16% 234 Es interesante mostrar dentro de la profesión médica las diferencias que se reportan por nivel de atención (Tabla 7.7). Así, el número de años de estudio del personal médico es significativamente mayor en el nivel III que en los niveles I/II; mientras que ningún médico tiene residentado en los niveles I/II frente a un significativo 37% en el nivel III. Dentro de los enfermeros y obstetrices no se observan diferencias significativas por nivel de atención. Tabla 7.7. Número de años de estudio y máximo nivel alcanzado por especialidad desagregado por nivel de atención Máximo nivel de estudio U. Completa Número de años de estudio Resid. Post Grado 5 a 15 15 a 20 20 a 26 Médicos Nivel I / II Nivel III 54% 17% 0% 37% 44% 43% 0% 4% 85% 25% 15% 71% Enfermeros Nivel I / II Nivel III 79% 76% 2% 3% 17% 21% 2% 1% 98% 96% 0% 3% Obstetras Nivel I / II Nivel III 58% 70% 0% 0% 29% 28% 6% 5% 94% 93% 0% 2% Sobre el lugar donde se recibió la formación, un 49% reporta haber estudiado en el mismo departamento donde labora actualmente (Cusco) mientras que un 43% estudió en otro departamento y 8% en otro país. Los estudios realizados “en otro departamento” se realizaron en Arequipa (48%), Puno (22%) y Lima (13%). Sin embargo, existen diferencias marcadas entre las profesiones que indican distintos patrones de migración: mientras que el grueso de las enfermeras y obsterices que trabajan actualmente en Cusco estudiaron en el mismo departamento, en el caso de los médicos un gran porcentaje estudió en otro departamento o en otro país. 235 Tabla 7.8. Ubicación de la institución de formación según especialidad Especialidad Médicos Enfermeros(as) Obstetras(trices) Ubicación de la institución de formación Departamento del Cusco 27% 85% 76% Total muestra Otro departamento 49% Otro país 48% 15% 24% 25% 0% 0% 43% 8% En cuanto al tipo de gestión del centro de formación, el 89% de los médicos y el 86% de los enfermeros estudiaron en una universidad pública, mientras que el 85% de los obstetras estudió en una universidad privada. Con relación a la calidad de la formación que recibieron, casi la totalidad de profesionales se muestra aparentemente satisfecha, puesto que sólo un 7% la califica como regular o deficiente. Este porcentaje es más elevado entre los enfermeros, sin embargo, los tres grupos la califican bastante bien. Tabla 7.9. Tipo de Universidad y Calidad de la Formación por Especialidad y Nivel de Atención Tipo de Universidad Especialidad Calidad de la formación U. Pública U. Privada Excelente Muy buena Buena Médicos Enfermeros(as) Obstetras(trices) 89% 86% 15% 11% 11% 85% 12% 4% 10% 27% 22% 27% 58% 61% 58% Regular o deficiente 3% 13% 5% Nivel Nivel I/II Nivel III 64% 69% 35% 23% 10% 8% 25% 25% 57% 60% 9% 7% Total muestra 67% 32% 8% 25% 59% 7% Condición laboral A la fecha del trabajo de campo (noviembre del 2005), 65% del personal entrevistado se encontraba en la condición de nombrado y 28% como contratado. Otros rubros como 236 serums, residentado, internos y trabajadores ad-honorem representan un 6% del total. Sin embargo, se aprecian diferencias importantes entre los niveles de atención. Mientras que en los niveles I y II el 54% del personal es contratado, en el nivel III este porcentaje sólo llega a 11%. Equivalentemente, en los primeros niveles de atención el personal nombrado representa el 34% del total, mientras que en el nivel III, este porcentaje asciende a 86%. No existen diferencias por profesión; sólo se observa que bajo la modalidad de nombrado se encuentra un porcentaje ligeramente superior de enfermeros en relación al porcentaje de los médicos y obstetras. Tabla 7.10: Tipo de contrato por nivel de atención y por especialidad Tipo de contrato Nivel Nivel I/II Nivel III Nombrado 34% 86% Contratado 54% 11% Otros 12% 3% Especialidad Médicos Enfermeros(as) Obstetras(trices) 62% 71% 60% 30% 25% 32% 8% 4% 8% Total muestra 65% 29% 6% Con relación al número de horas del contrato de trabajo, el 81% reporta tener un contrato de 150 horas/mes; un 14%, de entre 150 y 300 horas/mes y un 5% de entre 70 y 150 horas/mes. Puede verse además en la Tabla 7.11 que un 97% del personal nombrado tiene un contrato de 150 horas/mes, mientras que el personal contratado se reparte en contratos de 150 horas/mes (52%) y entre 150 y 300 horas/mes (43%). No se encuentran diferencias significativas entre profesiones. 237 Tabla 7.11. Número de horas del contrato de trabajo por Nivel, Especialidad y Condición Laboral Número de horas del contrato de trabajo Nivel Nivel I/II Nivel III Especialidad Médicos Enfermeros(as) Obstetras(trices) Condición Laboral Nombrado Contratado Otros Total muestra 70 a 150 horas/mes 11% 1% 59% 95% 150 a 300 horas/mes 30% 4% 5% 4% 5% 79% 83% 79% 15% 13% 14% 2% 5% 37% 97% 52% 37% 1% 43% 16% 5% 81% 14% 150 horas/mes Asimismo, es interesante contrastar las horas de contrato con las horas efectivamente trabajadas por grupo, como se detalla en la Tabla 7.12. En todos los casos, la mayoría se encuentra trabajando entre 150 a 300 horas/mes efectivas, en contraste con la mayor proporción de contratos de 150 horas/mes. Se observa también que en promedio, en los niveles I / II y en la modalidad de contrato se trabajan más horas que en el nivel III y la modalidad de nombrado, respectivamente. La diferencia entre las horas previstas por el contrato de trabajo y las horas efectivamente trabajadas se explica por el trabajo de guardia ordinaria que es remunerado con una bonificación. 238 Tabla 7.12. Número de horas efectivas de trabajo auto reportadas por Nivel de Atención, Especialidad y Condición Laboral Número de horas efectivas de trabajo Nivel Nivel I/II Nivel III 90 a 150 horas/mes 3% 1% Especialidad Médicos Enfermeros(as) Obstetras(trices) Condición Laboral Nombrado Contratado Otros Total muestra 3% 20% 150 a 300 horas/mes 74% 79% 300 a 500 horas/mes 19% 0% 1% 2% 1% 12% 11% 17% 77% 82% 70% 9% 5% 12% 1% 0% 11% 19% 2% 5% 79% 73% 68% 1% 25% 5% 1% 77% 14% 8% 150 horas/mes Experiencia y acceso a capacitación En cuanto a la experiencia, se preguntó a los entrevistados sobre el número de años que el entrevistado labora en el establecimiento actual y sobre el número de establecimientos o dependencias tanto públicas como privadas en las que ha trabajado a lo largo de su carrera profesional. En el primer rubro, destaca que el mayor porcentaje de la muestra (39%) reporta estar trabajando por un periodo menor a 2 años en el establecimiento actual, lo que contrasta con el siguiente grupo (37%) que ha trabajado más de 10 años en el establecimiento. En el segundo rubro, un 60% ha trabajado en un rango de 1 a 4 establecimientos públicos a lo largo de su carrera. La mayoría de la muestra no ha trabajado en establecimientos privados. Cuando se analizan estos datos por nivel de atención y condición laboral, se observa que el número de años de trabajo en el establecimiento de trabajo actual es mayor en el nivel III que en los niveles I/II. El 67% del personal de los niveles I y II tiene menos de dos años en el establecimiento, mientras que el 42% del personal del nivel III tiene más de diez años. Igualmente, los años de experiencia son mayores entre los nombrados que entre los contratados. No se reportan mayores diferencias por profesión. 239 Tabla 7.13. Años de trabajo en el establecimiento actual y experiencia en establecimientos públicos y privados según Nivel de Atención, Especialidad y Condición Laboral Años de trabajo en el establecimiento actual 0a2 años 67% 20% 2 a 10 años 24% 38% 10 a 35 años 7% 42% Especialidad Médicos Enfermeros(as) Obstetras(trices) 46% 30% 46% 22% 27% 21% Condición Laboral Nombrado Contratado Otros 15% 86% 84% Total muestra 39% Nivel Nivel I/II Nivel III Experiencia en nro. Establecimientos Públicos 1a4 5 a 15 Experiencia en nro. Establecimientos Privados Ninguno 1a2 3a6 54% 64% 45% 35% 74% 81% 23% 14% 3% 4% 32% 43% 33% 65% 60% 54% 35% 40% 46% 71% 81% 85% 24% 16% 13% 5% 3% 2% 31% 13% 0% 54% 1% 11% 61% 52% 79% 29% 48% 21% 82% 74% 58% 14% 23% 32% 3% 3% 5% 24% 37% 60% 40% 78% 18% 3% En cuanto al acceso a capacitación, sólo el 36% de los entrevistados reportó haber recibido capacitación en el último año, la cual fue financiada por PAR Salud en el 50% de los casos, MINSA (18%), ellos mismos (13%) y otras fuentes (19%). Cabe resaltar que los obstetras fueron quienes recibieron capacitación en mayor porcentaje (ver Tabla 7.14). También se encuentra que existen diferencias por condición laboral: el mayor grupo capacitados en el último año son profesionales contratados. Acerca de la utilidad de la capacitación recibida, el 58% de los capacitados consideraron la capacitación recibida muy útil, 37% útil y 5% poco útil. 240 Tabla 7.14. Capacitación recibida según Nivel de Atención, Especialidad y Condición Laboral % que recibió Capacitación Calificación de la capacitación recibida Nivel I/II Nivel III 38% 35% Muy útil 58% 58% Especialidad Médicos Enfermeros(as) Obstetras(trices) 34% 36% 40% Condición Laboral Nombrado Contratado Otros Total muestra 40% 36% Poco útil 2% 6% 69% 55% 52% 22% 43% 45% 9% 2% 3% 32% 48% 26% 58% 55% 80% 36% 43% 20% 6% 2% 0% 36% 58% 37% 5% Nivel Útil ii. Opiniones del personal en cuanto a zonas de condiciones especiales, funcionamiento del sistema, expectativas de la descentralización y ambiente de trabajo Zonas de condiciones especiales En esta parte el instrumento indaga sobre los factores que el entrevistado considera hacen de una zona “de condiciones especiales”, la relevancia de introducir diferentes compensaciones monetarias a aquellos que laboran en zonas con carencia de servicios básicos y sobre otros aspectos de la asignación del personal a zonas rurales, incluyendo un sistema de reasignación de puesto. Se observa así que el principal factor por el que el personal califica una zona “de condiciones especiales” es por ser ésta de bajos recursos económicos, siguiéndole en orden de importancia18: la falta de servicios básicos (agua, luz, 18 Realizando una ponderación de los factores que permite obtener un puntaje para cada factor al sumar sus frecuencias (número de personas que eligieron ese factor) ponderadas, donde el ponderador es 3 si el factor es considerado de primera importancia, 2 si es considerado de segunda importancia y 1 si es considerado de tercera importancia. 241 etc.), la carencia de medios de transporte y el hecho de que los padres no se preocupen por la salud de sus hijos. Tabla 7.15. Ponderación de los principales factores que hacen que una zona sea considerada de condiciones especiales. Principales factores 1. De bajos recursos económicos 2. Falta de servicios básicos (agua, luz. etc.) 3. Carencia de medios de transporte 4. Padres no se preocupan por salud de 5. Carencia de medios de comunicación 6. Falta de infraestructura de salud 7. Zona de población indigena/nativa 8. Carente de medios de información 9. Costo de vida muy alto 10. Retirado de la capital de provincia Otro Total Puntaje ponderado Porcentaje 430 292 240 214 202 162 89 42 40 37 12 24.43 16.59 13.64 12.16 11.48 9.20 5.06 2.39 2.27 2.10 0.68 1760 100.00 Acumulado 24.43 41.02 54.66 66.82 78.30 87.50 92.56 94.94 97.22 99.32 100.00 Con relación al planteamiento de asignar diferentes compensaciones monetarias a los profesionales de acuerdo al nivel de carencia de servicios básicos de cada zona19, un abrumador 94% estaría de acuerdo con esta medida, porcentaje que se mantiene igualmente alto si se analiza por especialidad, nivel de atención o modalidad de contrato. Por otro lado, al plantearse un sistema de reasignación mediante el cual un trabajador sea reasignado o reubicado, luego de un periodo mínimo de permanencia en una plaza rural, a una plaza urbana del mismo departamento, un 88% manifestó que estaría de acuerdo con dicho sistema. En este punto destaca que en los niveles I / II exista un mayor acuerdo con el sistema planteado (92%) versus un 86% en el nivel III, así como en el personal médico y en los contratados también existe un mayor porcentaje que está de acuerdo en relación a las otras especialidades y a las otras modalidades laborales respectivamente. 19 Cabe resaltar que antes de formular la pregunta “¿Estaría usted de acuerdo con que se asigne diferentes compensaciones monetarias a los trabajadores de la salud en centros poblados de acuerdo al nivel de carencia de servicios básicos?” se le lee al entrevistado el siguiente texto: “Imagínese un establecimiento ubicado en un centro poblado rural a un tiempo de viaje mayor a 5 horas de la capital de provincia más cercana y que carece de servicios básicos como agua, luz y desagüe.” 242 Tabla 7.16. Aprobación de las medidas: “Diferentes compensaciones monetarias por nivel de carencia de servicios básicos en la zona” y “Sistema de reasignación planteado” Asignación de diferentes compensaciones monetarias Sistema de reasignación planteado De acuerdo En desacuerdo De acuerdo En desacuerdo Nivel Nivel I/II Nivel III 92% 96% 8% 4% 92% 86% 8% 14% Especialidad Médicos Enfermeros(as) Obstetras(trices) 97% 92% 95% 3% 8% 5% 91% 88% 87% 9% 12% 13% Condición Laboral Nombrado Contratado Otros 96% 93% 84% 4% 7% 11% 86% 94% 84% 14% 6% 11% Total muestra 94% 6% 88% 12% Se indaga además sobre otros aspectos del sistema de reasignación planteado: ¿qué tan importante le parece la reasignación para aceptar trabajar en una zona rural?; ¿cuánto tiempo se quedaría en una zona rural de condiciones especiales antes de ser reasignado?, ¿preferiría una compensación por quedarse indefinidamente en una zona de condiciones especiales o trasladarse a otra zona sin compensaciones?; ¿por qué preferiría trasladarse a otra zona sin compensaciones? Puede verse en la Tabla 7.17 varios resultados interesantes. En primer lugar, un 88% considera que la reasignación es imprescindible, muy importante o importante para aceptar trabajar en zona rural, y no hay mayores diferencias por grupo. Segundo, un 71% se quedaría sólo por un periodo menor de dos años en una zona rural antes de ser reasignado. Al respecto, cabe señalar existe mayor reticencia a permanecer más de dos años en dicha zona en el personal que labora en el nivel III, en el personal médico y en quienes laboran bajo la modalidad de contratados. Tercero, un 83% preferiría trasladarse a otra zona sin compensación que quedarse indefinidamente en una zona de condiciones especiales. Se puede observar que en los niveles I/II existe una ligera mayor preferencia por 243 la compensación que en el nivel III, mientras que se dan diferencias importantes según condición laboral, con un significativo 42% de quienes no son ni nombrados ni contratados prefiriendo compensación frente a un 13% de los nombrados y un 17% de los contratados. Tabla 7. 17. Distintos aspectos del sistema de reasignación según Nivel de Atención, Especialidad y Condición Laboral Permanencia en zona de condiciones especiales Opinión de la importancia de la reasignación Preferencias Imprescind./ Importante Poco/nada importante Menos de 2 años De 2 a 10 años Compensación por permanencia indefinida zona condiciones especiales 93% 85% 7% 15% 66% 73% 34% 27% 22% 12% 77% 87% Especialidad Médicos Enfermeros(as) Obstetras(trices) 87% 86% 94% 13% 14% 6% 75% 69% 65% 25% 31% 35% 17% 17% 13% 83% 82% 86% Condición Laboral Nombrado Contratado Otros 87% 90% 94% 13% 10% 6% 69% 74% 74% 31% 26% 26% 13% 17% 42% 86% 83% 53% Total muestra 88% 12% 71% 29% 83% 16% Nivel Nivel I/II Nivel III Traslado a zona sin compensación Sobre las razones por las que el personal preferiría trasladarse a otra zona sin compensaciones, que quedarse indefinidamente, con compensación, en una zona de condiciones especiales, destacan la oportunidad para desarrollo profesional y la cercanía con la familia. Puede verse además en la Tabla 7.18 que la razón de oportunidad para 244 desarrollo profesional tiene mayor preponderancia en los niveles de atención I/II, en el personal médico, en los contratados y en el sexo masculino. Tabla 7. 18. Razones de la preferencia de traslado a otra zona sin compensaciones según Nivel de Atención, Especialidad y Condición Laboral Razones de la preferencia de traslado a otra zona sin compensaciones Oportunidad para desarrollo profesional Cercanía a la familia Acceso a servicios básicos Acceso a medios de comunicación Acceso a información Nivel Nivel I/II Nivel III 70% 42% 22% 55% 4% 2% 2% 1% 1% 1% Especialidad Médicos Enfermeros(as) Obstetras(trices) 66% 44% 48% 24% 48% 46% 0% 4% 5% 0% 3% 0% 0% 1% 1% Condición Laboral Nombrado Contratado Otros 45% 73% 22% 51% 21% 56% 3% 1% 11% 0% 3% 11% 1% 1% 0% Género Femenino Masculino 49% 62% 46% 35% 3% 2% 2% 0% 1% 2% Total muestra 52% 43% 3% 1% 1% Funcionamiento del sistema En esta parte se indaga sobre los aspectos más importantes de la relación laboral del entrevistado así como a quién acude éste, dentro del sistema, para tratar sus asuntos de trabajo, incluidos traslados y ascensos. Puede verse en la Tabla 7.19 que el aspecto de lejos 245 más importante de la relación laboral de los entrevistados es la estabilidad laboral. Siguen en orden de importancia las condiciones de trabajo y la escala salarial. Tabla 7. 19. Importancia de los Aspectos relativos a su relación laboral (ponderación) Principales Aspectos Puntaje ponderado Porcentaje Acumulado 1. La estabilidad laboral 2. Las condiciones de trabajo 3. La escala salarial 4. El régimen disciplinario (sanciones, derechos e instancias de apelación de las mismas) 5. Las normas de ascenso y promoción 6. El sistema de evaluación y calificación de méritos 7. Las condiciones de jubilación y pensiones 8. Los bonos y beneficios que se establecen por encima del salario base 9. El régimen de permisos y licencias 10. El reconocimiento de las organizaciones sindicales 11. La duración de las vacaciones Otro 1154 667 587 26.65 15.40 13.55 38.63 88.96 69.52 519 461 11.98 10.64 11.98 55.97 360 290 8.31 6.70 97.69 45.32 175 47 4.04 1.09 73.56 99.58 35 18 18 0.81 0.42 0.42 98.50 89.38 100.00 Total 4331 100.00 Asimismo, destacan los superiores del establecimiento como los funcionarios a quienes suele acudir el personal para resolver sus problemas de trabajo. 246 Tabla 7. 20 Principales Funcionarios para resolución de los problemas de trabajo (ponderación) Principales Funcionarios Puntaje ponderado 1. Superiores del establecimiento donde trabaja 2. Otro 3. Funcionario de la RED/MICRORED 4. Funcionario o directivo de la DIRESA 5. Funcionario o directivo del MINSA 6. Funcionario o directivo del Gob Regional 7. Sindicatos Total Porcentaje 541 273 270 249 130 61 7 35.34 17.83 17.64 16.26 8.49 3.98 0.46 1531 100.00 Acumulado 35.34 53.17 70.80 87.07 95.56 99.54 100.00 Expectativas de la descentralización De manera general, los entrevistados creen que el proceso de descentralización conducirá a mejoras en el sector salud: un 64% cree que las mejoras serán significativas o muy significativas, mientras que un 17% que serán poco significativas; sólo un 18% cree que no habrán mejoras. Por otro lado, el 64% cree que el proceso de descentralización conducirá a mejoras en la calidad de salud de la población y 57% cree que el proceso redundará en mejores condiciones para los trabajadores de la salud. Sobre este último aspecto, las mejoras se traducirán principalmente en la “mayor posibilidad de ser escuchado”, seguido por la obtención de mejores sueldos y mayor autonomía. Tabla 7. 21. Expectativas de las mejoras del Proceso de Descentralización (ponderación) Mejoras 1. Más posibilidad de ser escuchado e introducir innovaciones 2. Mejores sueldos 3. Mayor autonomía 4. Mejores posibilidades de ascenso 5. Horarios más convenientes Otro Total Puntaje ponderado Porcentaje 501 390 347 278 162 56 28.89 22.49 20.01 16.03 9.34 3.23 1734 100.00 Acumulado 28.89 51.38 71.40 87.43 96.77 100.00 247 Este optimismo, sin embargo, encubre cierta desconfianza. Mientras que los entrevistados piensan que el actual proceso de descentralización reconocerá una mayor autonomía a los gobiernos regionales y Diresas y menor a los establecimientos, creen que lo positivo sería lo contrario: otorgar mayor autonomía a los establecimientos Tabla 7.22. Opiniones acerca de la autonomía que brindará la descentralización frente a las que debería brindar (ponderación) Puntaje Ponderado Organismos Órganos regionales (DIRESA) Órganos intermedios (RED, MR) Establecimientos Total Autonomía que será brindada Autonomía que debería ser brindada 793 562 394 491 303 685 1749 100.00 Ambiente de trabajo Finalmente, en lo que respecta al ambiente de trabajo, se obtienen los siguientes resultados: el 70% está insatisfecho o muy insatisfecho con su salario; y el 68% está insatisfecho o muy insatisfecho con el equipamiento e insumos para desarrollar sus actividades. Sin embargo, el 90% está satisfecho o muy satisfecho con respecto al reconocimiento por parte de los pacientes, el 70% está satisfecho o muy satisfecho respecto al establecimiento donde se encuentra asignado y el 65% está satisfecho o muy satisfecho con relación al ambiente de trabajo. Se observan además algunos matices por nivel de atención, dado que en el nivel III el grado de insatisfacción es mayor que en los niveles I/II por el salario, el establecimiento en el que se encuentra asignado y el equipamiento e insumos. Ocurre algo interesante también con el personal médico: su nivel de satisfacción respecto al salario es mayor que el de las otras especialidades, pero en general los niveles de satisfacción con respecto a todos los demás aspectos son menores. En cuanto a diferencias según el tipo de contrato, se observa que los nombrados son los más insatisfechos con el salario y con el equipamiento e insumos y los contratados son los que se encuentran más satisfechos acerca del ambiente de trabajo y el establecimiento asignado. 248 Tabla 7. 23. Aspectos del Ambiente de Trabajo Aspectos del Ambiente de Trabajo Reconocimiento por pacientes Salario Muy sat / sat Muy insat/ insat Muy sat / sat Muy insat/ insat Ambiente de trabajo Muy sat / sat Muy insat/ insta Establecimient o asignado Muy sat / sat Muy insat/ insat Equipamiento e insumos Muy sat / sat Muy insat/ insat Nivel Nivel I/II Nivel III 23% 15% 65% 80% 87% 92% 4% 3% 61% 68% 26% 23% 77% 66% 14% 19% 36% 21% 56% 77% Especialidad Médicos Enfermeros(as) Obstetras(trices) 25% 17% 13% 63% 77% 81% 89% 91% 92% 3% 4% 4% 57% 74% 64% 31% 19% 24% 65% 74% 73% 20% 16% 14% 17% 33% 26% 75% 63% 73% Condición Laboral Nombrado Contratado Otros 15% 23% 32% 79% 65% 58% 92% 88% 84% 4% 5% 0% 61% 77% 47% 27% 18% 32% 66% 81% 68% 21% 10% 11% 25% 29% 37% 72% 63% 53% Total muestra 18% 74% 90% 4% 65% 24% 71% 17% 27% 68% 7.2 Bagua Caracterización de la muestra La encuesta se aplicó a 85 médicos, enfermeros/enfermeras y obstetras/obstetrices de 7 establecimientos FOB y FONE según el detalle mostrado en la Tabla 7.24. Como se puede observar la mayor parte de la muestra, un 80%, se tomó en los hospitales H.A.B II Gustavo Lanata y H.A.B. I. Red de Salud Bagua, que pertenecen al nivel III de atención. Sólo un 20% se tomó en los niveles I/II. En cuanto a la especialidad, los enfermeros/enfermeras representan el 39%; los médicos el 35%, y los obstetras/obstetrices 25% (un 1% no indica o tiene otra especialidad). 249 Tabla 7.24. Composición de la muestra, por establecimiento Nombre del establecimiento @ | Freq. Percent Cum. ----------------------------------------+----------------------------------H.A.B II GUSTAVO LANATA | 45 52.94 52.94 H.A.B I RED DE SALUD BAGUA | 23 27.06 80.00 C.S CHIRIACO | 4 4.71 84.71 C.S NIEVA | 4 4.71 89.41 C.S GALILEA | 3 3.53 92.94 C.S HUAMPANI | 3 3.53 96.47 C.S LONYA GRANDE | 3 3.53 100.00 ----------------------------------------+----------------------------------Total | 85 100.00 Para analizar de manera parcial la representatividad de la muestra, se compara el total del personal médico, enfermero y obstetra frente a la muestra para cada establecimiento. Tanto en los hospitales (Tabla 7.25) como en los centros de salud (Tabla 7.26) se logró entrevistar a casi la totalidad del personal: en los hospitales se llegó a cubrir un 93% y la cobertura de los centros de salud alcanzó el 91%. Tabla 7.25. Total personal y tamaño de muestra: Hospitales Médicos Enfermeros Obstetras Total Muestra Total Muestra Total Muestra establ. (%) establ. (%) establ. (%) Establecimiento: Total Total Muestra establ. (%) H.A.B. I Red de Salud Bagua H.A.B II Gustavo Lanata 11 16 82% 94% 10 20 80% 100% 6 9 100% 100% 27 45 85% 98% Total Hospitales 27 89% 30 93% 15 100% 72 93% Fuente (total personal): Establecimientos Tabla 7.26. Total personal y tamaño de muestra: Centros de salud Establecimiento: Médicos Enfermeros Obstetras Total Muestra Total Muestra Total Muestra establ. (%) establ. (%) establ. (%) Total Total Muestra establ. (%) CS Chiriaco CS Galilea CS Huampani CS Lonya Grande CS Nieva 2 1 1 1 3 100% 100% 100% 100% 33% 3 1 1 1 1 33% 100% 100% 100% 100% 1 1 1 2 2 100% 100% 100% 50% 100% 6 3 3 4 6 67% 100% 100% 75% 67% Total Centros de Salud 8 75% 7 71% 7 86% 22 91% Fuente (total personal): Establecimientos 250 También se analiza a nivel demográfico el género y la edad de los entrevistados. La composición de la muestra por género es 61% mujeres y 39% hombres; mientras que dentro de la composición etárea dominan los grupos más jóvenes: entre 20 y 30 años (32%) y entre 30 y 40 años (34%), y sólo la tercera parte está representada por personal mayor, entre 40 y 50 años (19%) y entre 50 y 60 años (12%). A nivel de especialidad, se puede observar además la preponderancia del sexo femenino en las profesiones de enfermería y obstetricia, y la preponderancia del sexo masculino en la profesión de medicina. Asimismo, por nivel de atención se observa que en ambos niveles los grupos etáreos más jóvenes tienen preponderancia, pero se distingue que esta preponderancia es mayor en los primeros niveles de atención que en el nivel III. Tabla 7.27. Género de los encuestados según especialidad Género\Profesión Femenino Masculino Total Médicos Enfermeros(as) Obstetras(trices) Cantidad 6 24 % 20% 80% Cantidad 28 5 % 85% 15% Cantidad 17 4 % 81% 19% 30 100% 33 100% 21 100% Tabla 7.28. Rango de edad según nivel de establecimiento Edad \ Nivel 20 a 30 años 30 a 40 años 40 a 50 años 50 a 60 años No precisa Total Nivel I/II Nivel III Cantidad 7 7 3 0 0 % 41% 41% 18% 0% 0% Cantidad 20 22 13 10 3 % 29% 32% 19% 15% 4% 17 100% 68 100% i. Formación: años, nivel alcanzado, tipo de centro, lugar, percepción de la calidad Con relación al máximo nivel educativo alcanzado por el personal, 61% del total de la muestra cuenta con educación superior universitaria completa, 29% con post grado y 7% con residentado. Sobre el número de años de estudio, el 66% ha estudiado entre 3 y 6 años, un 25% entre 6 y 10 años, y un 8% entre 10 y 20años (el resto no indica). Resulta importante distinguir por profesión, pues la profesión médica es la que tiene tanto un nivel 251 más alto de estudios, un 40% de los médicos ha alcanzado el nivel de post grado, como un mayor número de años de estudios. Tabla 7.29. Número de años y máximo nivel de estudio alcanzado por especialidad Especialidad Máximo nivel de estudio Número de años de estudios U. Completa 37% Post Grado 40% Residentado 20% 3a6 17% 6 a 10 60% 10 a 20 23% Enfermeros Obstetras 82% 67% 8% 29% 0% 0% 97% 90% 0% 10% 0% 0% Total muestra 61% 29% 7% 66% 25% 8% Médicos Además, podemos reportar las diferencias que existen dentro de cada especialidad por nivel de atención. Se observa que para todas las especialidades, el máximo nivel de estudios alcanzado es mayor en el nivel III que en los niveles I/II. No se reportan, sin embargo, mayores diferencias en el número de años de estudios. Tabla 7.30. Número de años y máximo nivel de estudio alcanzado por especialidad según niveles Máximo nivel de estudio U. Completa Número de años de estudio Resid. Post Grado 3a6 6 a 10 10 a 20 Médicos Nivel I / II Nivel III 67% 29% 17% 21% 17% 46% 17% 17% 67% 58% 17% 25% Enfermeros Nivel I / II Nivel III 100% 79% 0% 0% 0% 21% 100% 100% 0% 0% 0% 0% Obstetras Nivel I / II 100% 0% 0% 100% 0% 0% 53% 0% 40% 87% 13% 0% Nivel III Sobre el lugar donde se recibió la formación, sólo un 1% reporta haber estudiado en el mismo departamento donde labora actualmente (Amazonas) mientras que casi la totalidad, el 91%, estudió en otro departamento y 8% en otro país. Los estudios “en otro departamento” se realizaron en Lima (34%), Cajamarca (30%), Lambayeque (17%) y La Libertad (10%). En el caso de los médicos, un 23% estudió en otro país. 252 Tabla 7.31. Ubicación de la institución de formación según especialidad Especialidad Médicos Enfermeros(as) Obstetras(trices) Ubicación de la institución de formación Departamento de Amazonas 0% 0% 5% Total muestra Otro departamento 1% Otro país 77% 100% 95% 23% 0% 0% 91% 8% Acerca del tipo de gestión del centro de formación, el 74% de los entrevistados estudió en una universidad pública y un 25% en una universidad privada. El porcentaje de obstetrices que estudió en una universidad privada es considerablemente mayor al porcentaje de los médicos y enfermeros que así lo hicieron. Con relación a la calidad de la formación recibida, la mitad de los entrevistados la califican como buena, 38% como muy buena, un 11% como excelente y sólo 1% como regular o deficiente. Dentro de las diferencias por profesiones y niveles, destaca que los niveles I/II y los médicos son los grupos que mejor califican la formación que recibieron. Tabla 7.32: Tipo de Universidad y Calidad de la Formación por Especialidad y Nivel de Atención Tipo de Universidad Especialidad Calidad de la formación Pública Privada Excelente Buena 12% 10% 10% Muy buena 42% 33% 33% 45% 53% 57% Regular o deficiente 0% 3% 0% Médicos Enfermeros(as) Obstetras(trices) 83% 88% 62% 17% 9% 38% Nivel Nivel I/II Nivel III 77% 74% 23% 25% 12% 10% 47% 35% 41% 53% 0% 2% Total muestra 74% 25% 11% 38% 50% 1% 253 Condición laboral En la muestra, el personal nombrado representa el 32% del total y el contratado el 60% (24% por plaza funcional y 36% por SNP). Los otros rubros (serums, residentado, internos y trabajadores ad-honorem) representan un 8% del total. Se realiza un análisis por nivel de atención: si bien tanto en los niveles I/II como en el nivel III el personal está compuesto mayoritariamente por personal contratado, el porcentaje de nombrados es considerablemente mayor en el nivel III: 38% frente a 6% en los niveles I/II. Por especialidad, cabe señalar que más de la mitad del personal médico está nombrado, mientras sólo el 24% de los enfermeros y tan sólo el 10% de las obstetrices. Tabla 7.33: Tipo de contrato por Nivel y por Especialidad Tipo de contrato Nivel Nivel I/II Nivel III Nombrado Contratado Otros 6% 38% 82% 55% 12% 7% Especialidad Médicos Enfermeros(as) Obstetras(trices) 53% 24% 10% 40% 67% 80% 7% 9% 10% Total muestra 32% 60% 8% En cuanto al número de horas que especifica el contrato de trabajo, la mayoría cuenta con un contrato entre 150 y 200 horas/mes, un 22% con uno entre 200 y 416 horas/mes y un 15% con uno entre 70 y 150 horas/mes. La diferencia que se encuentra por nivel de atención es notable, pues el número de horas de trabajo de los contratos de los niveles I/II es mucho mayor a la del nivel III: la gran mayoría del personal de los niveles I/II tiene un contrato de 200 a 416 horas/mes mientras que la gran mayoría del personal del nivel III tiene un contrato de 150 a 200 horas/mes. Todo ello se explica por el régimen laboral. 254 Tabla 7.34. Número de horas del contrato de trabajo por Nivel, Especialidad y Condición Laboral Número de horas del contrato de trabajo Nivel Nivel I/II Nivel III Especialidad Médicos Enfermeros(as) Obstetras(trices) Condición Laboral Nombrado Contratado Otros Total muestra 70 a 150 horas/mes 6% 17% 150 a 200 horas/mes 18% 74% 200 a 416 horas/mes 76% 9% 13% 15% 19% 70% 67% 43% 17% 18% 38% 15% 10% 57% 85% 57% 14% 0% 33% 29% 15% 62% 22% Experiencia y acceso a capacitación Los rubros analizados en el aspecto de la experiencia del personal son el número de años que el entrevistado labora en el establecimiento actual y el número de establecimientos o dependencias públicas y privadas en las que ha trabajado a lo largo de su carrera profesional. El mayor porcentaje de la muestra (48%) se encuentra trabajando por un periodo menor a 2 años en el establecimiento actual; seguido por un 34% que está trabajando entre 2 y 10 años; sólo un 18% ha trabajado durante más de 10 años. En cuanto al segundo rubro, la gran mayoría (86%) ha trabajado en un rango de 1 a 4 establecimientos públicos a lo largo de su carrera, y la mayoría (73%) no ha trabajado en establecimientos privados. Se encuentran además interesantes diferencias cuando se desagrega esta información por nivel de atención, por especialidad y por tipo de contrato. El número de años de trabajo en el establecimiento actual es significativamente mayor en el personal del nivel III, en los médicos y en el personal nombrado. Asimismo, se pueden observar diferencias en cuanto a la experiencia en establecimientos públicos y privados. En promedio, los trabajadores del nivel III y del personal médico han trabajado en un mayor número de establecimientos públicos y privados. Por tipo de contrato, el personal nombrado ha trabajado, en 255 promedio, en un menor número de establecimientos públicos, pero en una mayor cantidad de establecimientos privados, con relación al personal contratado. Tabla 7.35. Años de trabajo en el establecimiento actual y experiencia en establecimientos públicos y privados según Nivel de Atención, Especialidad y Condición Laboral Años de trabajo en el establecimiento actual Nivel Nivel I/II Nivel III Especialidad Médicos Enfermeros(as) Obstetras(trices) Condición Laboral Nombrado Contratado Otros Total muestra 0a2 años 71% 43% 2 a 10 años 24% 37% 10 a 35 años 6% 21% 47% 42% 62% 23% 39% 38% 11% 61% 100% 48% Experiencia en nro. Establecimientos Públicos 1a4 5a9 Experiencia en nro. Establecimientos Privados Ninguno 1 2a3 94% 84% 6% 16% 76% 72% 24% 19% 0% 6% 30% 18% 0% 82% 87% 90% 18% 13% 10% 63% 79% 81% 20% 18% 19% 10% 3% 0% 36% 39% 0% 56% 0% 0% 93% 80% 100% 7% 20% 0% 56% 80% 86% 33% 16% 0% 4% 4% 14% 34% 18% 86% 14% 73% 20% 5% Además, se analiza la capacitación brindada al personal. El 41% de los entrevistados reportó haber recibido capacitación, la cual fue financiada por PAR Salud en el 57% de los casos, MINSA (17%) y 9% por ellos mismos. A nivel desagregado, en la Tabla 7.36 destaca que dentro de los distintos grupos, los trabajadores de los niveles I/II, los obstetras y el personal que labora bajo una modalidad diferente a la de contratado o nombrado fueron quienes recibieron mayor capacitación. En cuanto a la utilidad de la capacitación recibida, la gran mayoría (71%) encuentra que ésta fue muy útil, 26% la califica como útil y tan sólo un 3% como poco útil. 256 Tabla 7.36. Capacitación recibida según Nivel de Atención, Especialidad y Condición Laboral % que recibió Capacitación 65% 35% Muy útil 73% 71% 43% 36% 48% 27% 25% Poco útil 0% 4% 77% 75% 60% 23% 17% 40% 0% 8% 0% 30% 41% 86% 88% 57% 100% 12% 38% 0% 0% 5% 0% 41% 71% 26% 3% Nivel Nivel I/II Nivel III Especialidad Médicos Enfermeros(as) Obstetras(trices) Condición Laboral Nombrado Contratado Otros Total muestra Calificación de la capacitación recibida Útil ii. Opiniones del personal en cuanto a zonas de condiciones especiales, funcionamiento del sistema, expectativas de la descentralización y ambiente de trabajo Zonas de condiciones especiales En esta parte se indaga acerca de distintos aspectos de las zonas de condiciones especiales. En primer lugar, se analiza los factores que los entrevistados consideran característicos de una zona de condiciones especiales. Se encuentra que el principal factor es la de ser una zona con bajos recursos económicos, seguido por la falta de preocupación de los padres por la salud de sus hijos y la falta de servicios básicos (agua, luz, etc). 257 Tabla 7.37. Principales factores que hacen que una zona sea considerada de condiciones especiales (ponderación) Principales factores Puntaje ponderado Porcentaje 1. De bajos recursos económicos 2. Padres no se preocupan por salud de 3. Falta de servicios básicos (agua, luz. etc.) 4. Carencia de medios de comunicación 5. Carencia de medios de transporte 6. Zona de población indigena/nativa 7. Carente de medios de información 8. Retirado de la capital de provincia 9. Falta de infraestructura de salud 10. Costo de vida muy alto Otro 123 84 73 62 54 41 21 18 16 10 4 24% 17% 14% 12% 11% 8% 4% 4% 3% 2% 1% Total 506 100.00 Acumulado 24% 41% 55% 68% 78% 86% 91% 94% 97% 99% 100% Luego se analiza el grado de aprobación de la propuesta de asignar compensaciones monetarias a los profesionales de acuerdo al nivel de carencia de servicios básicos de cada zona20. Destaca que un abrumador 94% estaría de acuerdo con esta medida, sin encontrarse diferencias significativas por especialidad, nivel de atención o modalidad de contrato. El grado de aprobación para el sistema de reasignación planteado, el cual postula la reasignación del profesional luego de un periodo mínimo de permanencia en una plaza rural a una plaza urbana del mismo departamento, es también bastante elevado, con un 94% de acuerdo con el sistema. Destaca que la la totalidad del personal de los niveles I / II está de acuerdo con el sistema planteado frente a un 93% en el nivel III. 20 Cabe resaltar que antes de formular la pregunta “¿Estaría usted de acuerdo con que se asigne diferentes compensaciones monetarias a los trabajadores de la salud en centros poblados de acuerdo al nivel de carencia de servicios básicos?” se le lee al entrevistado el siguiente texto: “Imagínese un establecimiento ubicado en un centro poblado rural a un tiempo de viaje mayor a 5 horas de la capital de provincia más cercana y que carece de servicios básicos como agua, luz y desagüe.” 258 Tabla 7.38. Aprobación de las medidas: “Diferentes compensaciones monetarias por nivel de carencia de servicios básicos en la zona” y “Sistema de reasignación planteado” Asignación de diferentes compensaciones monetarias Sistema de reasignación planteado De acuerdo En desacuerdo De acuerdo En desacuerdo Nivel Nivel I/II Nivel III 100% 97% 0% 3% 100% 93% 0% 7% Especialidad Médicos Enfermeros(as) Obstetras(trices) 97% 97% 100% 3% 3% 0% 97% 94% 90% 3% 6% 10% Condición Laboral Nombrado Contratado Otros 93% 100% 100% 7% 0% 0% 96% 94% 86% 4% 6% 14% 98% 2% 94% 6% Total muestra Además, se consideran aspectos específicos del sistema de reasignación planteado. En primer lugar, se indaga acerca de la importancia de la reasignación para aceptar trabajar en una zona rural y se encuentra que un mayoritario 85% opina que la reasignación es imprescindible, muy importante o importante. A nivel desagregado se destaca que los trabajadores del nivel I/II y el personal médico son los grupos que valoran más la reasignación. El segundo aspecto analizado es el tiempo de permanencia en la zona rural que estaría dispuesto a aceptar el trabajador de salud, el cual es menor de dos años para la mayoría (80%) Cabe señalar que los más dispuestos a permanecer más de dos años en dicha zona son los trabajadores del nivel I/Il, los médicos y quienes laboran bajo modalidades distintas a las de nombrado y contratado. En tercer lugar, se analiza si los trabajadores de salud prefieren trasladarse a otra zona sin compensación que permanecer indefinidamente en una zona rural de condiciones especiales. Se encuentra que un significativo 70% prefiere el traslado a otra zona. Los grupos con mayor preferencia por el traslado son el personal del nivel III, el personal médico y quienes se encuentran nombrados. Resulta un tanto paradójico lo que sucede con el personal médico, pues son ellos los más dispuestos a 259 permanecer más de dos años en una zona de condiciones especiales, pero también son quienes en mayor porcentaje prefieren trasladarse a otra zona en lugar de quedarse indefinidamente en la zona rural. Tabla 7.39. Distintos aspectos del sistema de reasignación según Nivel de Atención, Especialidad y Condición Laboral Opinión de la importancia de la reasignación Permanencia en zona de condiciones especiales Menos de 2 años Preferencias De 2 a 8 años Compensación permanencia indefinida zona condiciones especiales Traslado a zona sin compensación Imprescind. /Importante Poco/nada importante Nivel Nivel I/II Nivel III 94% 82% 6% 16% 71% 82% 23% 16% 47% 25% 53% 74% Especialidad Médicos Enfermeros(as) Obstetras(trices) 97% 79% 81% 3% 18% 19% 77% 82% 86% 23% 15% 14% 23% 33% 33% 73% 67% 67% Condición Laboral Nombrado Contratado Otros 81% 86% 86% 19% 12% 14% 78% 86% 43% 19% 12% 57% 19% 33% 43% 78% 67% 57% Total muestra 85% 14% 80% 18% 30% 70% Acerca del último aspecto, se analiza el motivo por el cual el personal prefiere trasladarse a otra zona sin recibir compensaciones que permanecer de manera indefinida en una zona de condiciones especiales. Dentro de las distintas razones, destaca notoriamente la mayor oportunidad para desarrollo profesional en el primer lugar; en segundo lugar se encuentra la cercanía a la familia. Visto por grupos, la oportunidad para desarrollo profesional como razón para preferir trasladarse a otra zona sin compensaciones tiene mayor preponderancia 260 en los niveles de atención I/II, en el personal médico, en los contratados y en el sexo masculino. Tabla 7.40. Razones de la preferencia de traslado a otra zona sin compensaciones según Nivel de Atención, Especialidad y Condición Laboral Razones de la preferencia de traslado a otra zona sin compensaciones Oportunidad para desarrollo profesional Cercanía a la familia Acceso a servicios básicos Acceso a medios de comunicación Acceso a información Nivel Nivel I/II Nivel III 78% 62% 22% 22% 0% 8% 0% 6% 0% 2% Especialidad Médicos Enfermeros(as) Obstetras(trices) 68% 64% 64% 18% 27% 21% 0% 9% 7% 9% 0% 7% 5% 0% 0% Condición Laboral Nombrado Contratado Otros 48% 74% 75% 33% 18% 0% 10% 3% 25% 5% 6% 0% 5% 0% 0% Género Femenino Masculino 61% 70% 25% 17% 11% 0% 3% 9% 0% 4% Total muestra 64% 22% 7% 5% 2% 261 Funcionamiento del sistema En esta sección se consideran dos puntos fundamentales del funcionamiento del sistema: los aspectos más importantes de la relación laboral, así como los principales funcionarios a los que acude el personal para tratar asuntos de trabajo. En cuanto al primer punto, el aspecto de su relación laboral más valorado por los entrevistados es la estabilidad laboral; seguido por las condiciones de trabajo y la escala salarial. Tabla 7.41. Importancia de los Aspectos relativos a su relación laboral (ponderación) Principales Aspectos 1. La estabilidad laboral 2. Las condiciones de trabajo 3. La escala salarial 4. El sistema de evaluación y calificación de méritos 5. El régimen disciplinario (sanciones, derechos e instancias de apelación de las mismas) 6. Las normas de ascenso y promoción 7. Las condiciones de jubilación y pensiones 8. Los bonos y beneficios que se establecen por encima del salario base 9. El régimen de permisos y licencias 10. El reconocimiento de las organizaciones sindicales 11. La duración de las vacaciones Total Puntaje ponderado Porcentaje Acumulado 325 213 26% 17% 26% 43% 159 13% 55% 148 145 107 12% 11% 8% 67% 78% 87% 62 47 5% 4% 92% 95% 22 22 14 2% 2% 1% 97% 99% 100% 1264 100% En relación al segundo punto, los superiores del establecimiento son los funcionarios a quienes más suele acudir el personal para resolver los asuntos de trabajo. 262 Tabla 7.42. Principales Funcionarios para resolución de los problemas de trabajo (ponderación) Principales Funcionarios Puntaje ponderado Porcentaje 1. Superiores del establecimiento donde trabaja 2. Funcionario o directivo de la DIRESA 3. Otro 4. Funcionario de la RED/MICRORED 5. Funcionario o directivo del Gob Regional 6. Funcionario o directivo del MINSA 7. Sindicatos 187 86 58 52 25 16 8 43% 20% 13% 12% 6% 4% 2% Total 432 100% Acumulado 43% 63% 77% 89% 94% 98% 100% Expectativas de la descentralización Se encontró que las expectativas de los entrevistados acerca de la descentralización son optimistas, ya que la gran mayoría (81%) cree que el proceso de descentralización conllevará a mejoras significativas o muy significativas, un bajo 12% cree que las mejoras serán poco significativas y sólo un 7% piensa que no habrá mejoras. En cuanto a si las mejoras redundarán en el sector salud, el 80% cree que la descentralización conducirá a mejoras en la calidad de salud de la población y el 78% piensa que se conseguirán mejores condiciones para los trabajadores de la salud. En la Tabla 7.43 se muestra los resultados acerca de específicamente qué mejoras esperan los entrevistados. La medida más esperada es la creación de mayores canales para que los profesionales sean escuchados; en segundo lugar, mejoras salariales y finalmente, mayor autonomía. Tabla 7.43. Expectativas de las mejoras del Proceso de Descentralización (ponderación) Mejoras Puntaje ponderado Porcentaje 1. Más posibilidad de ser escuchado e introducir innovaciones 2. Mejores sueldos 3. Mayor autonomía 4. Mejores posibilidades de ascenso 5. Horarios más convenientes Otro 226 131 126 71 47 23 36% 21% 20% 11% 8% 4% Total 624 100% Acumulado 36% 21% 77% 89% 96% 100% 263 En relación a la orientación que debe tener el proceso de descentralización, de la misma forma a lo encontrado en Cusco, los entrevistados opinan que el proceso debería dar mayor autonomía a los establecimientos. Tabla 7.44. Opiniones acerca de la autonomía que brindará la descentralización frente a las que debería brindar (ponderación) Puntaje Ponderado Autonomía que será brindada Autonomía que debería ser brindada Organismos Órganos regionales (DIRESA) Órganos intermedios (RED, MR) Establecimientos 239 162 105 154 172 172 Total 506 498 Ambiente de trabajo Finalmente, se analiza el grado de satisfacción de los trabajadores de salud en cuanto a distintos aspectos de su ambiente laboral. El aspecto que cuenta con menor nivel de satisfacción por parte del personal es el de equipamiento e insumos, con un 61% de trabajadores insatisfechos o muy insatisfechos. En segundo lugar, con 52%, está el salario. El aspecto que los deja más satisfechos es el reconocimiento de los pacientes: el 95% del personal se encuentra satisfecho o muy satisfecho. El ambiente de trabajo y el establecimiento asignado también cuentan con altos grados de satisfacción: 74% y 89% del personal se encuentra satisfecho o muy satisfecho con esos aspectos respectivamente. En comparación con el nivel de atención I/II, el personal del nivel III se encuentra ligeramente más satisfecho con el establecimiento asignado, pero significativamente más insatisfecho con el equipamiento e insumos. No se encuentran diferencias notables en los otros aspectos. Por especialidad observamos que el personal médico es el más satisfecho con su salario, los enfermeros son los más satisfechos con el ambiente de trabajo y los obstetras son los menos insatisfechos con el equipamiento e insumos. En cuanto a las diferencias por modalidad laboral, resulta interesante observar que el personal que labora 264 bajo la modalidad de nombrado se encuentra más satisfecho que el que labora bajo la modalidad de contratado en todos los aspectos, excepto en equipamiento e insumos. Tabla 7.45. Aspectos del Ambiente de Trabajo Aspectos del Ambiente de Trabajo Reconocimiento por pacientes Salario Muy sat / sat Muy insat/ insat Muy sat / sat Muy insat/ insat Ambiente de trabajo Muy sat / sat Muy insat/ insta Establecimient o asignado Muy sat / sat Equipamiento e insumos Muy insat/ insat Muy sat / sat Muy insat/ insat Nivel Nivel I/II Nivel III 35% 34% 59% 50% 94% 96% 0% 1% 82% 72% 18% 15% 88% 90% 12% 6% 47% 25% 47% 65% Especialidad Médicos Enfermeros(as) Obstetras(trices) 47% 36% 14% 43% 45% 76% 97% 97% 90% 0% 0% 5% 77% 88% 52% 13% 9% 24% 90% 94% 91% 10% 3% 10% 27% 24% 38% 70% 73% 33% Condición Laboral Nombrado Contratado Otros 44% 25% 57% 37% 65% 14% 100% 92% 100% 0% 2% 0% 81% 67% 100% 11% 20% 0% 93% 86% 100% 3% 10% 0% 22% 33% 29% 70% 57% 57% Total muestra 34% 52% 95% 1% 74% 15% 89% 7% 29% 61% 7.3 Conclusiones Los resultados de este análisis ofrecen algunas interesantes tendencias de opinión con relación al funcionamiento del sistema y la carrera de la salud en lo aplicable al recurso humano. Destacan, además, importantes aspectos de la formación, condición laboral, experiencia y acceso a capacitación del personal de la salud. Quizá el punto más saltante de este análisis sea el relacionado con las zonas de condiciones especiales, donde no sólo se confirma la clara tendencia del personal de la salud de buscar plazas urbanas como vía de oportunidad de desarrollo profesional y mayor cercanía de la familia, si no que, inclusive, 265 estas preferencias no se alteran cuando se les plantea el ofrecimiento de compensaciones monetarias por la permanencia en una zona de condición especial (un abrumador 94% del total de la muestra expresa que preferiría moverse a una plaza urbana que quedarse indefinidamente en una plaza de condición especial). Hay que resaltar, sin embargo, que el personal sí declara estar dispuesto a trabajar en una zona de condiciones especiales por un periodo corto (de 1 a 2 años) sujeto a un sistema de reasignación posterior (el cual consideran entre importante, muy importante o imprescindible para la aceptación de una plaza rural). Además, casi la totalidad de la muestra está de acuerdo en que se otorguen compensaciones monetarias diferenciadas por zona según los servicios básicos con los que éstas cuentan. Dada esta clara preferencia del personal por no permanecer trabajando un tiempo prolongado en zonas de condiciones especiales, que puede mirarse en conjunto con el hallazgo en materia de disponibilidad – en donde se observó que en 14 de los 15 establecimientos de nivel I y II analizados no se contaba con personal disponible las 24 horas del día, los 30 días del mes - resulta interesante (i) analizar el perfil del profesional que sí trabaja en zonas con menores oportunidades, ligadas a los niveles primarios de atención I y II; y (ii) al respecto, evaluar potenciales incentivos o filtros que permitan atraer personal a dichas zonas. Así, se ha podido confirmar que el personal que labora en los niveles I y II es más joven, tiene menos experiencia y ha alcanzado un menor nivel de estudio que el personal del nivel III. Se reportan las mismas diferencias cuando se compara el personal de Bagua con relación al personal de Cusco (en Bagua, la mayoría del personal estudió de 3 a 6 años en promedio, mientras que en Cusco la mayoría estudió entre 15 y 20 años). Además, el personal que labora en los niveles I y II es, en su mayoría, contratado versus una mayoría de nombrados que trabaja en el nivel III, dándose un caso similar cuando se compara una vez más Bagua con Cusco. Ante este dato, y frente a los procesos de nombramiento de profesionales ordenados por la ley de los últimos años, surge la pregunta de por qué no se ha formalizado el nombramiento en las plazas rurales de ese departamento. Una primera explicación se relaciona con el altísimo nivel de rotación del personal en ese tipo de establecimiento. Como se aprecia en la primera parte del informe, la mayor parte tiene menos de dos años en ese establecimiento. La ley de nombramientos estableció como requisito que el profesional tuviera más de dos años de antigüedad a la fecha de entrada en vigencia de dicha ley, lo que muchos no pudieron cumplir. Otra explicación tiene que ver con el deseo del personal por migrar a zonas urbanas y no confía en que pueda ser reasignado. Por ello, no postula al nombramiento en tales plazas. 266 En el aspecto de la formación, se confirma la relevancia de las universidades públicas como centro de estudios. En general, destaca que la gran mayoría de entrevistados califica su formación como buena, muy buena o excelente, en contraste con la baja autopercepción en materia de competencias presentadas en la sección anterior de este estudio. El hecho de que valoren tan bajo sus competencias para enfrentar sus funciones y a la vez consideren que su formación ha sido buena, muy buena o excelente es revelador de una baja autoestima o de la escasa pertinencia de la formación recibida. Por otro lado, es interesante también mirar los patrones de migración (de lugar de estudio a lugar de trabajo). En el caso del Cusco, la gran mayoría de enfermeras y obstetras estudiaron en el mismo departamento pero la mayoría de médicos lo hicieron en otro departamento o en otro país. En cuanto a la condición laboral, se aprecia que en Bagua el 60% del personal es contratado, mientras que en Cusco el 65% es nombrado. Resalta también el alto porcentaje de nombrados en el nivel III de atención en Cusco (86%) vs el 11% de nombrados en los niveles I y II. Todo ello resulta consistente con el comentario acerca de la alta rotación y el deseo de migrar a zonas urbanas que se expuso líneas arriba. También destaca en este punto las horas efectivamente trabajadas por el personal, en donde se observa que el personal contratado estaría trabajando un mayor número de horas que el personal nombrado. En relación a la capacitación, resulta alentador que el porcentaje de la muestra con acceso a capacitación sea mayor en el caso de Bagua (donde se encuentra el personal menos capacitado) que en el caso de Cusco, y en los niveles I y II con relación al nivel III. En general, la capacitación resulta o muy útil o útil para los entrevistados. Finalmente, respecto del funcionamiento del sistema, los resultados muestran la demanda por el otorgamiento de mayores facultades de gestión a los establecimientos en relación a las regiones y Diresas. Asimismo, resalta que uno de los aspectos ante los cuales el personal se encuentra más insatisfecho con relación a su trabajo sea el equipamiento de los establecimientos (además del salario). Estos datos de la realidad deben ser tomados en consideración cuando se formulen y discutan planteamientos para la nueva carrera pública del sector salud y políticas de formación y capacitación de recursos humanos. 267 8. Conclusiones del estudio El análisis realizado aporta nueva evidencia a la vez que confirma algunas percepciones sobre la problemática de los recursos humanos en el Sector Salud. A continuación resumimos los principales hallazgos, siguiendo la estructura del informe. El análisis institucional señala que en el Sector Salud, así como en el resto del sector público, no existe una política de recursos humanos clara y acorde con objetivos definidos. El marco normativo existente es fragmentado, desordenado y poco transparente. Así mismo, el conjunto de normas está completamente desconectado de los objetivos de la política nacional de salud. Si el objetivo principal del sector salud es incrementar los servicios de salud básica hacia la población rural y de extrema pobreza, las normas establecen, más bien, los incentivos contrarios. Por otro lado, el régimen de carrera que se tiene en la actualidad es parcial, pues le faltan elementos cruciales para asegurar un equilibrio entre los dos objetivos que debe tener toda legislación sobre esta materia: proteger los derechos de los servidores públicos, por un lado, y contener los incentivos necesarios para asegurar el buen desempeño, en beneficio de los usuarios, por otro lado. En este contexto, el proceso de formalización del empleo en el sector salud no se está haciendo de una manera equilibrada. Al margen de la necesidad de legalizar el empleo precario, que no se discute, se ha debido evaluar con cuidado las implicancias de estos nombramientos para la calidad de los servicios de salud. Los nombramientos no han sido mediados por evaluaciones y han incorporado números importantes de servidores a un régimen que requiere modificaciones para dotar al sector salud de herramientas de gestión adecuadas que permitan mejorar el servicio. Por otro lado, quizá el resultado más interesante del Inventario Nacional es la proyección de crecimiento de las profesiones de la salud. Para el quinquenio que estamos iniciando la tasa anual de crecimiento del volumen de profesionales se acerca al 5% y se prevé un descenso muy lento de dicha tasa. De acuerdo a los supuestos del análisis, en el caso de los médicos está llegará por debajo del 4% a fines de la década. Se espera una importante expansión de la oferta de profesionales de salud. Lamentablemente, por el lado de la demanda no se puede esperar un crecimiento ni cercanamente tan vigoroso. 268 Los resultados del Inventario Regional confirman la sospecha de que la información sobre recursos humanos que se maneja en la sede central del MINSA es parcial. Las discrepancias entre los datos provistos por MINSA y aquéllos de las DIRESAs tienden a mostrar números mayores para éstas sugiriendo un problema de registros inadecuados en el MINSA. El problema, sin embargo, no termina aquí, puesto que también se han identificado diferencias significativas entre los reportes de la DIRESA y aquéllos de los establecimientos cabeceras de red. En este caso, a diferencia del anterior, las discrepancias, aunque en el agregado muestran cifras superiores para los reportes de las cabeceras de red, no lo hacen para cada establecimiento. El análisis fue más allá, comparando la información de la DIRESA versus las de microrredes, incluyendo un cotejo persona por persona. Nuevamente, se encuentran discrepancias, no sólo en cuanto a números, sino también en cuanto a la identidad de los trabajadores. La conclusión general es que sería muy difícil determinar con precisión cuánta gente y quiénes trabajan en el Sector Salud. El ejercicio de proyectar la demanda de recursos humanos para la DISA Bagua arroja la conclusión de que el problema no parece ser el volumen de recursos humanos, ya que otras regiones con menores densidades de profesionales de salud obtienen mejores resultados sanitarios. El problema, entonces, parece ser más bien de distribución y calidad del personal. Así, para mejorar la salud materna vía mayor provisión de médicos implicaría más que cuadruplicar su número actual en los próximos cinco años, lo que parece inviable. Así mismo, se encuentra que para cumplir con la Directiva nacional al respecto resulta necesaria la contratación de profesionales de la salud en ambas regiones. Finalmente, los estudios microregionales, al enfocarse en los niveles del establecimiento y sus recursos humanos revelan aspectos críticos para la mejora de la gestión de los servicios de salud orientados a madres y niños. En el tema de disponibilidad una primera constatación se refiere a la falta de idoneidad de los instrumentos de gestión para ejercer un adecuado control de la disponibilidad. Así mismo, se observa una gran heterogeneidad en los registros de asistencia utilizados. Por otro lado, se constata que no se programa personal médico/obstetra/enfermero las 24 horas del día. En particular, durante el turno nocturno no se cuenta con personal el 50% del tiempo en los establecimientos FOB. Adicionalmente, el 80% del personal analizado no asiste a la totalidad de sus turnos 269 programados, reportándose, además que cerca del 50% del personal analizado asiste a menos del 80% de sus turnos. En el tema de competencias, los resultados del estudio indican deficiencias a tomar en consideración. El análisis del autoreporte de competencia de los profesionales entrevistados en Cusco revela que sólo el 14% de una muestra de 143 profesionales califica su pericia en las ocho competencias al menos como buena. En Bagua, en una muestra de 48 profesionales, este porcentaje asciende al 22%. Particularmente, en Cusco el personal auto reporta una baja auto percepción para cuatro de las competencias: (1) extracción manual de la placenta, (2) extracción de restos retenidos en el útero, (3) asistencia instrumental del parto vaginal, y (4) realización de cesáreas, independientemente de si pertenecen a un establecimiento FONB o FONE. En estos casos, sólo entre 20 y 40% de los encuestados considera que tiene al menos buena habilidad para realizar los procedimientos. En el caso de Bagua, se reporta una baja autopercepción en especial para tres competencias: 1) extracción manual de la placenta, (2) extracción de restos retenidos en el útero, y (3) realización de cesáreas. El análisis desagregado para diferentes categorías profesionales (médicos, enfermeras y obstetrices) revela las fortalezas de cada grupo en ciertas competencias, así como la necesidad de reforzar otras. En el caso de las emergencias de salud infantil, la autopercepción de competencias es baja para la atención de enfermedades muy graves: sepsis, meningitis o estridor en reposo. Dada la distribución del autoreporte, para poder realizar el análisis de factores asociados se tuvo que definir una valla menos exigente, separando a más competentes y menos competentes. Este análisis indica que son los factores asociados positivamente con una mayor auto percepción de pericia clínica en las ocho competencias tienen que ver con características personales del profesional (experiencia, aproximada por la edad), con su exposición a una mayor variedad de emergencias obstétricas durante el año previo y haber rotado menos de puestos de trabajo a lo largo de su carrera. También afecta el autoreporte de competencia el ser médico u obstetra en contraste con enfermero. La revisión de las historias clínicas, por otro lado, confirma el análisis anterior, indicando que el personal posee bajos niveles de concordancia con las competencias necesarias para poder resolver a cabalidad las emergencias atendidas. Así, por ejemplo, muy pocos casos de hemorragia obstétrica postparto, extracción manual de la placenta y episiotomía fueron 270 atendidos correctamente. De igual manera, se observa menos del 40% de concordancia con las competencias necesarias para la atención de la tercera fase del parto, la enfermedad hipertensiva del embarazo y el manejo del aborto. Los resultados del análisis cualitativo confirman la resistencia de los profesionales de la salud a trabajar en el sector rural: alrededor de 90% no está dispuesto a quedarse allí indefinidamente. Sin embargo, la mayoría está dispuesta a permanecer por un tiempo determinado en la zona rural si es que se les ofrece que luego serían reasignados a la ciudad. También se confirma que el perfil de los profesionales que trabajan en el primer y segundo nivel de atención es significativamente diferente del de aquéllos en el tercer nivel. Los primeros tienden a ser más jóvenes, tener menos experiencia y poca o ninguna especialización. Así mismo, típicamente son contratados mientras que en el tercer nivel son nombrados. Sin duda, estos resultados plantean aspectos problemáticos y señalan serios retos para la gestión de los recursos humanos, así como de la salud en el Perú. En el siguiente capítulo se presentan las implicancias de los hallazgos para las políticas públicas, así como recomendaciones específicas con relación a los diferentes aspectos tratados. 271 9. Recomendaciones de políticas 9.1 Consideraciones La morbi-mortalidad materno –infantil y una política integrada de RHUS El presente estudio abordó la problemática de los recursos humanos en salud (RHUS) desde la prioridad de política nacional de reducir la morbi-mortalidad materno – infantil. Específicamente se evaluó a nivel microregional – en Cusco y Amazonas –la disponibilidad y competencia del personal formado para cumplir con dicho objetivo (i.e. médico, obstetra y enfermero) en establecimientos equipados para dicho fin. Las implicancias del estudio, sin embargo, han sobrepasado este enfoque inicial. El propio análisis ha confirmado que la reducida disponibilidad y competencia del personal que labora en los niveles de atención primarios no puede desligarse de problemas de mayor alcance en la formación, rectoría, planificación y gestión de RHUS a nivel integral. Lineamientos de Política Nacional para el Desarrollo de los Recursos Humanos en Salud, MINSA 2005 Los Lineamientos sancionados por el MINSA recientemente han planteado un marco idóneo para el planteamiento de reformas específicas para una adecuada política de RHUS. En este sentido, los criterios que dirigen las recomendaciones que planteamos se inscriben en los mismos (ver Recuadro). Consideramos pertinente además organizar las recomendaciones siguiendo el mismo nivel de agregación utilizado en dichos Lineamientos pues ello facilita el abordaje estructural que se requiere. Así, estaremos centrando las recomendaciones en tres ejes de acción: A. Formación y capacitación de RHUS; B. Rectoría y planificación de RHUS; y C. Carrera y otras condiciones laborales. 272 Lineamientos de Política Nacional para el Desarrollo de los Recursos Humanos en Salud Lineamiento 1 “Formación de recursos humanos en salud basado en el modelo de atención integral de salud, el perfil demográfico, el sociocultural y epidemiológico de la población, tomando en cuenta las particularidades regionales y locales” Lineamiento 2 “Planificación estratégica de recursos humanos en salud con equidad, considerando el perfil demográfico, el sociocultural y epidemiológico, así como las necesidades de salud de la población, particularmente la más excluida” Lineamiento 3 “Gestión descentralizada de recursos humanos en salud como parte de la gestión de los servicios de salud, reconociendo la centralidad e integralidad de los recursos humanos en el desarrollo organizacional” Lineamiento 4 “Gestión de procesos eficaces, eficientes y equitativos para el desarrollo de capacidades del sector salud, a fin de contribuir a la mejora de su desempeño y de la atención de salud de la población” Lineamiento 5 ”Valoración de los agentes comunitarios de salud como recursos humanos relevantes del sistema de salud, así como la apreciación de su contribución a la salud y desarrollo, tanto en el ámbito local, regional y nacional” Lineamiento 6. “Impulso de un nuevo marco normativo laboral integral que considere el ingreso en base a perfiles ocupacionales por competencias y que aplique la promoción en la carrera pública, los beneficios e incentivos laborales teniendo en cuenta el mérito y criterios de justicia y equidad” Lineamiento 7. “Mejoramiento de las condiciones de trabajo y promoción de la motivación y compromiso del trabajador que contribuyan a una renovada cultura organizacional y aseguren la entrega de servicios de salud de calidad” Lineamiento 8. “Impulso de procesos de concertación y negociación en las relaciones laborales, basados en el respeto y dignidad del trabajador para el logro de la misión institucional” MINSA, 2005 9.2 Aspectos centrales del diagnóstico Los hallazgos de este estudio, así como aquéllos señalados en otras investigaciones recientes en el tema de los RHUS, configuran una problemática que plantea retos que deben ser enfrentados con acciones de reforma. Así, a nivel del mercado laboral de los profesionales y técnicos de la salud se identifica un fuerte crecimiento de la oferta relacionado al crecimiento explosivo del número de instituciones de formación en un 273 contexto altamente desregulado. Una preocupación que emana naturalmente de este diagnóstico se refiere a la calidad de la formación. En efecto, la educación es un bien cuya calidad no la conoce quien la adquiere sino hasta que terminó de consumirla. Falta de información y ausencia de mecanismos de regulación de la calidad configuran un escenario propicio para el deterioro de la misma, impactando directamente la calidad de RHUS en el mercado laboral. Una segunda preocupación viene desde la perspectiva de la planificación de los RHUS y se refiere a la desalineación de la formación con las necesidades de salud del país (MINSA 2001; Informe de RRHH; Cotlear 2000). Desde el análisis de la regulación de la carrera pública, se encuentra, asimismo, una falta de consistencia entre las normas que rigen la carrera y las prioridades de políticas de salud de atención a la población más pobre y con mayores necesidades de salud, típicamente ubicada en áreas rurales y remotas. La información cualitativa recogida en el trabajo muestra claramente las preferencias de los profesionales por desempeñarse en áreas urbanas, las que están asociadas a naturales y legítimas aspiraciones de desarrollo profesional y acceso a mejores servicios. Los incentivos que incorporan las normas vigentes, sin embargo, lejos de corregir este sesgo, refuerzan estas preferencias. No es extraño en este contexto que la distribución de los RHUS desfavorezca a las zonas rurales y a los establecimientos del primer nivel de atención (MINSA, 2001; Cotlear 2000). Desde una perspectiva de planificación y gestión de RHUS, destaca también la ausencia de sistemas de información confiables para la toma de decisiones, tanto a nivel central como a nivel de establecimiento. En este sentido, se ha podido confirmar que existen discrepancias significativas entre el personal registrado a nivel central por el MINSA con el personal de salud que efectivamente labora en los establecimientos. Por otro lado, con relación a la prioridad de política nacional de reducir la morbimortalidad materno-infantil, a pesar de que los servicios de salud han sido fortalecidos con equipamiento, mejoramiento de la infraestructura, ayuda diagnóstica, capacitación al personal y la dotación de medicamentos y otros insumos, no se estarían logrando los resultados esperados, en buena cuenta, debido a que no se ha atendido la regulación y gestión de los RHUS adecuadamente. Así, el estudio ha identificado problemas tanto en la disponibilidad del personal como en el nivel de competencia requerido para contribuir directamente con la plena capacidad resolutiva de los servicios de salud. 274 En el caso de la disponibilidad, el problema de escasez de personal en los establecimientos de atención primaria, conlleva, por ejemplo en el caso del Cusco, a que en 14 de los 15 establecimientos FOB analizados no se cuente con personal especializado disponible las 24 horas del día, perjudicándose en especial los turnos nocturnos. En los establecimientos se identifica además problemas básicos de gestión: carencia de instrumentos estandarizados para monitorear la disponibilidad efectiva del personal de salud en el establecimiento, así como una planificación de turnos que no considera actividades habituales del personal del establecimiento, incluida la capacitación. En cuanto a las competencias, tanto la autopercepción de los profesionales como las auditorías de las historias clínicas arrojan una falta de competencias para tratar emergencias. Más aún, se identifican factores asociados a la carencia de las competencias: falta de experiencia, escasa exposición a las emergencias y posibles problemas de calidad del personal señaladas por su alta rotación. Puede verse así que la problemática es diversa y requiere, además de medidas específicas, pautas de mayor alcance que establezcan los incentivos correctos para una gestión eficiente y equitativa de RHUS. 9.3 Recomendaciones propuestas Aunque sus alcances son en varios casos más amplios, estas propuestas de recomendaciones de política apuntan fundamentalmente a atacar los problemas de RHUS asociados a las altas tasas de morbi-mortalidad materno-infantil. En algunos casos se ha planteado recomendaciones específicas, mientras que en otros se detallan más bien objetivos de reforma y alternativas de implementación. Asimismo, en algunos casos las recomendaciones implican la aprobación de leyes, mientras que en otros, se trata de medidas posibles de adoptar dentro de las facultades con que cuentan las instituciones del sector (directivas, resoluciones, acciones ejecutivas). A. Formación y capacitación A.1 Formación Dadas las diferencias en el marco legal existente, se analizará separadamente la formación profesional de la formación técnica. 275 i. Regulación de la Formación Universitaria El marco legal vigente no permite a las autoridades del Sector (MINSA/IDREH) intervenir en el ámbito de la educación universitaria para planificar, regular y supervisar su oferta y calidad. Ello sólo sería posible si se modificara la Ley Universitaria para establecer que la autonomía universitaria no se ve afectada por la existencia de mecanismos institucionales de planificación y regulación. Aunque muy necesaria para el país, esta reforma es muy difícil debido a la resistencia de las instituciones universitarias. El MINSA/ IDREH puede, sin embargo, actuar a través de otros canales de intervención, regulando de manera indirecta la formación universitaria de RHUS. Esto es, a través de a) la acreditación de facultades y escuelas de medicina y carreras vinculadas a la salud (que ya existe, aunque parcial); y b) los filtros para el ingreso al sector público: prácticas, serums y residentado. a) Acreditación de facultades y escuelas de medicina En el aspecto legislativo, es necesario aprobar una norma con rango de ley para ampliar el alcance de la acreditación obligatoria establecida por la ley 27154 (Ley de acreditación) a las facultades y escuelas de todas las profesiones vinculadas a la salud. Por otro lado, se iniciará el proceso de adecuación de la CAFME al SINEACE, organismo creado por la reciente ley 28740, que ha establecido la acreditación voluntaria para toda la educación. El MINSA y el IDREH pueden aprovechar este proceso para promover una revisión de los estándares y procedimientos de la acreditación de las facultades de medicina para elevar su nivel de exigencia. Es importante, asimismo, fortalecer el rol de MINSA/IDREH frente a las universidades y el SINEACE. b) Filtros para el ingreso al sector público Deben realizarse modificaciones sustantivas tanto a nivel de la regulación del Serums como del residentado. Asimismo, se plantea algunas modificaciones al régimen de prácticas preprofesionales. b.1 Modificaciones al Serums El Serums puede constituirse en un elemento clave para la orientación de la carrera pública en salud. Por ello, ante el objetivo de dotar de personal idóneo a las zonas más remotas actualmente desatendidas, es necesario evaluar las siguientes reformas: 276 o Que el servicio sólo pueda ser prestado en zonas apartadas, no dotadas adecuadamente de personal. o Que el servicio sólo sea exigible para aquellas profesiones requeridas en zonas apartadas: médicos (generales), obstetrices y enfermeras. o Que la nueva ley de carrera de servidores asistenciales en salud (ver sección C) considere este servicio como el único inicio de la carrera (para las profesiones establecidas). Es decir, sólo quien ingrese al Serums y permanezca un tiempo determinado en la plaza de zona apartada será incorporado a la carrera. Por otro lado, la reforma que se requiere de manera inmediata es la introducción del examen como mecanismo para asignación de las plazas. Ello constituiría un filtro que aseguraría que sólo los mejores profesionales ingresen al sector público y, a la vez, un indicador objetivo de la calidad de la educación que brindan las universidades. Así mismo, es consistente con el lineamiento de políticas 6. b.2 Modificaciones al sistema de Residentado o El Minsa debería utilizar su poder de proveedor del financiamiento para esta etapa de la formación para orientar la oferta de plazas hacia especialidades que desea fomentar en función a las necesidades de salud del país. Por ejemplo, especialidades como Medicina integral y familiar que se requieren en zonas apartadas no atendidas adecuadamente. o Debería establecerse un examen único, impulsado por Minsa y validado por el Colegio Médico, para todas las plazas del sector. b.3 Modificaciones al régimen de prácticas pre profesionales La aprobación del Decreto Supremo 021-2005-SA representa un paso importante para la regulación de la docencia en servicio hacia el objetivo de poner la formación de recursos humanos en función de las necesidades y prioridades sanitarias del país. Este proceso de regulación debe consolidarse con firmeza bajo la autoridad del IDREH. ii. Regulación de la Formación Técnica El marco legal existente permite al MINSA/IDREH intervenir en la planificación, regulación y supervisión de la educación técnica, en coordinación con la DINESST, del Ministerio de Educación. Ahora, con la creación del SINACE, estas funciones tendrán que ser coordinadas con esa entidad. Se recomienda por ello que el MINSA: 277 o Revise el listado de carreras técnicas vinculadas a la salud. o Recomiende la eliminación de las que no sean pertinentes con las necesidades del sector, particularmente en los ISTs públicos. o Revise los planes curriculares y recomiende las modificaciones necesarias o Participe activamente en el proceso de revalidación de ISTs Asimismo, se debe evaluar la conversión de técnicos de la salud en profesionales “ad-hoc” que puedan servir en las zonas apartadas. Se ha podido constatar que, ante la ausencia de profesionales, en las zonas más alejadas destaca la presencia del técnico en salud. Debe, en este sentido, evaluarse mecanismos de profesionalización mediante el reconocimiento de determinados estudios técnicos para la continuación de estudios universitarios o mediante una capacitación integral que les permita desempeñarse adecuadamente en las zonas más desatendidas. Este mecanismo, sin embargo, debería diseñarse de tal manera que no induzca mayor emigración hacia áreas urbanas. En otras palabras, debería establecerse esta línea de carrera, orientándola exclusivamente hacia áreas rurales inadecuadamente atendidas, sin posibilidad de solicitar reubicación en áreas urbanas. Se debe, además, entre el personal técnico generar capacidades en promoción de la salud y el desarrollo de habilidades de prevención y la identificación de signos y síntomas de riesgo para una oportuna diagnóstico, estabilización y referencia. Así también, es necesario reforzar su papel estratégico como impulsor del trabajo con la comunidad. En el marco del modelo de atención integral de salud ellos se constituyen en un factor clave para la sectorización en salud de cada uno de los distritos. De allí que requieren ser capacitados en desarrollo de habilidades personales y sociales, promoción de la salud y herramientas para el trabajo participativo en salud. A.2 Capacitación La evidencia muestra que uno de los factores asociados a la reducida autopercepción de competencia del personal de salud en las funciones obstétricas y neonatales básicas en los niveles primarios de atención es la escasa exposición a emergencias. Por otro lado, se confirma que gran parte del personal sí tiene acceso a capacitación, pudiéndose inferir que el problema estaría en la calidad y la pertinencia de la misma. Específicamente, a pesar de los abundantes recursos que se invierten cada año en actividades de capacitación, no se cuenta con un sistema que permita medir sistemáticamente su efectividad e impacto sobre 278 los servicios de salud materno-infantil. Se recomienda por ello, que en el marco del Plan Nacional de Capacitación existente (RS N0 452-MINSA/2005), se incorporen algunos elementos para asegurar su efectividad en el fortalecimiento de las competencias de los recursos humanos del Sector, particularmente de aquéllos que se desempeñan en las zonas más alejadas. Estos elementos son: • Un esquema de capacitación basado en la alternancia del personal. Esto es, el personal de salud asignado a las zonas más remotas deberá rotar (por ejemplo, cada seis meses por quince días, o dos veces al año) para realizar prácticas en establecimientos de mayor complejidad que le permitan afianzar sus conocimientos y tener acceso a mayor exposición a los casos de emergencias obstétricas, perinatales e infantiles, a los que por su localización tendrá poca oportunidad de enfrentarse. • Un sistema de monitoreo y evaluación individual. Cada profesional y técnico asistencial contará con una ficha de seguimiento que registrará el volumen de casos atendidos tanto en capacitación como en su desempeño en las competencias que se quiere reforzar, esto es, aquéllas asociadas a emergencias materno perinatales e infantiles. Esta ficha será el instrumento que permitirá determinar las necesidades de capacitación de cada profesional/técnico. En este sentido, deberá establecerse parámetros técnicos del número de casos atendidos que se requiere para mantener un nivel de competencia adecuado. Por otro lado, cada individuo acumulará horas de procedimientos de índole asistencial tanto en su desempeño como bajo tutoría o supervisión capacitante bajo la modalidad de entrenamiento en servicio, de manera que la capacitación no se aleje de sus principales responsabilidades en la prestación de los servicios. El volumen de horas acumuladas será considerado en las decisiones de promoción en su carrera. • El sistema de información sobre competencias que se genere a partir de la ficha de seguimiento tendrá al menos dos funciones. Por un lado, permitirá evaluar la efectividad e impactos de las actividades de capacitación, incorporando características que permitan la producción de diseños de investigación experimentales y cuasi-experimentales. De esta manera, producirá información clave para las decisiones de políticas de capacitación. Por otro lado, proveerá información útil que incorporar en los procesos de certificación y recertificación 279 del personal, de acuerdo a su historial de manejo de emergencias y desempeño en las capacitaciones. • La capacitación involucrará sistemas de evaluación con retroalimentación, que han probado ser los mecanismos más efectivos para mejorar el rendimiento del personal. 280 B. Rectoría y planificación B.1 Rectoría En el plano institucional, es vital afianzar el rol normativo-fiscalizador del nivel nacional: • El Nivel Nacional debe expedir directivas, manuales normativos actualizados y brindar asesoramiento permanente a regiones e instituciones proveedoras. Debe realizar supervisión y fiscalización de la ejecución de las políticas de RHUS para evitar distorsiones y corregir irregularidades. • Debe, así mismo, demarcarse claramente el ámbito de funciones entre MINSA e IDREH. A nivel regional, por otro lado, las instituciones integrantes de los sistemas regionales de salud deberán establecer procesos adecuados para el seguimiento y la retroalimentación de las políticas de nivel nacional. Particularmente, los Consejos Regionales de Salud deberán crear un comité técnico regional para el desarrollo y gestión de los recursos humanos en salud con funciones precisas en esta dirección. B.2 Planificación y gestión de personal La reforma fundamental para una mejor planificación y gestión de RHUS de acuerdo a las necesidades y prioridades de salud del país recae en el establecimiento y mantenimiento, por parte del Nivel Nacional (MINSA/ IDREH), de un sistema de información que reporte y difunda información actualizada sobre los RHUS a nivel nacional. Este sistema deberá integrar información sobre la asignación y requerimientos de personal a nivel de establecimiento, microrredes, redes y regiones que permitan contrataciones de personal basadas en las necesidades reales del país. Así mismo, deberá reportar las entradas (inicio de un contrato) y salidas (terminación del contrato) de personal. Para ello, deberá asegurarse que todos los trabajadores de la salud estén debidamente censados y registrados en el ámbito nacional. Para esto la legalidad y efectividad de una contratación debería estar atada al registro del trabajador en el sistema. El Sistema de Información Administrativa y Financiera del Estado (SIAF) provee un modelo para el diseño de este sistema. Deberá consignarse asimismo, información sobre la educación del personal contratado en los diferentes establecimientos proveyendo así de información relevante al mercado de formación en salud, entre otros. 281 Una correcta planificación de los RHUS deberá seguir además los siguientes criterios: • El reclutamiento del personal se debe organizar de manera planificada, para lo cual es necesario cubrir horizontes de proyección de mediano plazo. El Nivel Nacional debería consolidar la programación de las necesidades de personal y dar prioridad a las zonas más apartadas. Se debería convocar concursos nacionales anuales para plazas vacantes. • Con el fin de asegurar la dotación de personal a los lugares más apartados, el proceso de reclutamiento, asignación y los traslados de personal (reasignaciones y destaques) debe considerar diversas opciones que fomenten el interés de profesionales de la salud por trabajar en zonas apartadas. Una opción a discutir es establecer una carrera especial de profesionales rurales como se comentó en la sub-sección anterior. Ésta podría ser nutrida por la actual oferta de técnicos asistenciales de la salud con un programa integral de extensión o con procesos de revalidación de estudios técnicos para completar estudios profesionales. Otra opción, como se comentó también, es la integración del SERUM a la carrera de las tres profesiones requeridas en las zonas apartadas (médicos, obstetrices y enfermeras), de manera que ingresen a la carrera pública necesariamente en una plaza ubicada en zona apartada, en donde deberán desempeñarse como mínimo dos años. También, la evidencia muestra la conveniencia de establecer incentivos monetarios y no monetarios para permanecer en dichas zonas por ciertos periodos de tiempo. Se debe considerar también la creación de programas de permanencia temporal, como en los campamentos mineros. Finalmente, debe evaluarse también la asignación de personal a nivel de red o microrred -y no a nivel de establecimiento- de manera de permitir rotaciones de acuerdo a las necesidades del servicio. Para ello, sin embargo, se requiere de cambios normativos que refuercen la capacidad directiva de las redes / microrredes. Sería, por supuesto, necesario también fortalecer la capacidad de gestión a nivel regional y microregional. • Asimismo, en tanto no se pongan en marcha sistemas para asegurar presencia de profesionales de la salud en zonas apartadas, se debería reglamentar las reasignaciones y destaques para evitar cambios acelerados. Considerar como criterio para su autorización no sólo “el interés personal, unidad familiar, razones de salud y evacuación” presentadas por el servidor, sino las necesidades del servicio. • Finalmente, pero no de menor importancia, para mejorar la gestión de RHUS se requiere, especialmente a nivel regional y microrregional, la profesionalización de especialistas en dicha gestión y el establecimiento de mejores instrumentos que incidan 282 en una adecuada supervisión del personal de salud, el monitoreo de guardias y turnos, un mejor control de asistencia, permanencia, producción y productividad del personal, entre otros. C. Carrera y otras condiciones laborales C.1 Carrera La carrera del servidor asistencial de salud requiere de un proceso de adecuación que permita incorporar los objetivos que se plantean en los Lineamientos de política del MINSA. En este sentido, debe primero uniformizarse el régimen de carrera para las distintas profesiones: • Debe elaborarse un proyecto de Ley de carrera para todos los servidores asistenciales del sector, la cual se encuadre dentro de lo que disponga la futura Ley General del Empleo Público. Se deberían uniformizar beneficios para todas las carreras, reconociendo los beneficios especiales que sean necesarios en razón de las características diferentes del servicio (riesgo de la función, por ejemplo). Eliminar en esta ley toda referencia a unidades orgánicas administrativas. • Los elementos más importantes de la nueva carrera de servicios asistenciales en salud deben ser los siguientes - Ingreso por concurso público - Ascensos periódicos previa evaluación en la que se de mayor peso a las evaluaciones de desempeño obtenidas durante el ejercicio profesional. El MINSA debe diseñar sistemas modernos de evaluación de personal asistencial y promover supervisar y exigir su aplicación en todas las regiones. - Jornada laboral de ocho horas, según programación. El trabajo de guardia en la noche o feriados que implique sobretiempo debe ser pagado - Considerar dentro de las causales de cese dos situaciones: la incompetencia profesional debidamente comprobada por el proceso de evaluación y los ceses colectivos por racionalización de plazas. Estas dos innovaciones contribuirán, de un lado, a asegurar un adecuado nivel de los servicios de salud, y, de otro, dotarán a la carrera de la mayor flexibilidad que se requiere en la administración de RHUS. - Establecer un sistema de remuneraciones más ordenado y a la vez flexible frente a la diversidad regional, que retribuya no la antigüedad sino el mérito y el buen 283 desempeño. Una vez que ese sistema esté aprobado, se tendrá que iniciar un proceso gradual de formalización de las remuneraciones. C.2 Otras condiciones laborales • No se debe permitir más la utilización de la modalidad de contratos o SNP, salvo para labores de naturaleza temporal. Los contratados temporalmente deberán gozar de los beneficios laborales de ley. Los contratos temporales no podrán ser renovables. Si la función temporal se convierte en permanente, entonces se aplicará el procedimiento regular de ingreso a la carrera. • Se debe simplificar los procesos administrativos disciplinarios y dar mayor difusión a las normas. Debe capacitarse a las autoridades y funcionarios encargados de la gestión de RHUS sobre procesos administrativos y disciplina laboral. El MINSA debería dar asistencia legal a las autoridades de establecimientos en casos de acciones judiciales. • Se debe considerar dentro de la política de remuneraciones esquemas modernos de retribución por servicios efectivamente prestados o productividad que sean concordantes con el modelo de atención integral de salud, el trabajo en redes y el crecimiento progresivo del seguro integral de salud. 284 ANEXO I. Institucional Cuadro comparativo de beneficios laborales reconocidos por las leyes de trabajo de profesionales del sector salud Jornada asistencial Ley 23536 Ley del médico Ley de enfermeras Ley de obstetriz Ley de dentista Es la vigente al momento de promulgación de esta ley 6 horas diarias de corrido o 36 semanales o 150 mensuales, incluyendo la guardia 36 horas semanales o 150 mensuales, incluyendo la guardia 36 horas semanales o ciento cincuenta horas mensuales, incluyendo la guardia R: 6 horas diarias Igual 6 horas diarias de corrido o 36 semanales o 150 mensuales, incluyendo la guardia Ley del tecnólogo médico Se aplica “normatividad vigente para los profesionales de la salud” Igual Igual Igual Igual Se paga una Trabajo de bonificación Guardia de 12 horas, dentro de por guardia* la jornada laboral de 36 horas semanales *La regulación sobre las bonificaciones para el trabajo de guardia fue unificada por la ley 28167 (28-1-04), que estableció una nueva escala de pagos por conceptos de guardias ordinarias y extraordinarias, diurnas y nocturnas para médicos, enfermeros, obstrices y otros profesionales de la salud Ley 23536 Descanso remunerado Otros Ley del médico Ley de enfermeras Ley de obstetriz Ley de dentista Ley del tecnólogo médico Igual a 23536 El trabajo El trabajo El trabajo prestado en prestado en prestado en días no laborables, sin días no días no descanso laborables, laborables, sustitutorio, se sin sin paga con una descanso descanso sustitutorio, sustitutorio, sobretasa del se paga con se paga con 100% una una sobretasa sobretasa del 100% del 100% o Licencia con o Licencia con o Licencia o Nivelación con o Licencia goce de haber goce de haber con goce con goce médicos del para ejercicio de para ejercicio de haber de haber IPSS cargos de cargos para para o Licencia con representativos ejercicio de ejercicio de representativos goce de haber o Bonificación cargos cargos para por riesgo de representa- representaespecialización contaminación tivos tivos o Año sabático o Exámenes de o Licencia o Licencia o 10 días de salud con o sin con o sin descanso preventiva cada goce de goce de adicional cada seis meses haber para haber para seis meses, estudios de especializa para quienes especializa ción trabajen o Exámenes ción expuestos a de salud o Exámenes radiación preventiva de salud cada seis preventiva meses cada seis -- meses o o o Póliza de seguro compleme ntario de trabajo de riesgo (R) o o o Anexo II: Sistematización de los aspectos metodológicos del estudio Este anexo expone y discute los aspectos metodológicos utilizados para la implementación del Estudio sobre los Recursos Humanos en Salud en el Perú en función a los objetivos que se trazaron para el mismo. En este sentido, los lineamientos establecidos en los Términos de Referencia del estudio, así como en el Plan de Trabajo aprobado fueron posteriormente precisados a través de recomendaciones sugeridas por el Comité Técnico del Estudio y discusiones con el PARSalud. En suma, el Estudio fue centrado en el contexto de la reducción de la mortalidad materna y la mejora de la salud infantil. Así, las profesiones y especialidades en las que se enfocó el análisis fueron determinadas en función de los requerimientos de recursos humanos para alcanzar estos objetivos sanitarios. Bajo estas consideraciones, se acordó que el Estudio debía producir: • A nivel nacional, un inventario de recursos humanos en el Sector, tanto por el lado de la demanda (profesionales y técnicos empleados) como el de la oferta (considerando el mercado de formación); • A nivel regional, una estimación y proyección de demanda en dos DIRESA, a partir de la información existente en el ámbito regional: Oficina o Dirección de Recursos Humanos de cada Región elegida, Cabeza de red y de microrred; y la posterior evaluación de la información recogida con relación al inventario nacional. Así mismo, un análisis de la brecha entre los requerimientos (demanda) de recursos humanos en las dos DIRESA para los próximos cinco años y la disponibilidad actual; • A nivel micro regional, una evaluación de la disponibilidad efectiva y competencias de los recursos humanos en los establecimientos FOB y FONE de las dos DIRESA y un análisis de factores asociados; • A nivel institucional, un análisis del marco normativo de los recursos humanos en el Sector, considerando tanto los regímenes laborales, el mercado de formación y la organización del sector; • Un conjunto de recomendaciones de políticas de carácter sectorial en relación a los recursos humanos; y • Una metodología de análisis replicable en otras Regiones. AII -1 El presente anexo recoge este último objetivo. En este sentido, los aspectos metodológicos se detallan para cada nivel de análisis. Cierran además el anexo cuatro apéndices, que contienen, respectivamente, la descripción de las bases de datos utilizadas para el análisis, un resumen del trabajo de campo realizado incluyendo el listado de los instrumentos utilizados para cada nivel; y el detalle de las variables, su operacionalización y las fuentes de datos para el análisis de factores asociados a la disponibilidad (apéndice 3) y competencias (apéndice 4). 1. Nivel nacional: inventario de recursos humanos 1.1 Estimación de la oferta actual y proyecciones Se produce, en primer lugar, un inventario del stock actual de personal disponible para trabajar en el sector salud del país para las diferentes especialidades que involucra. Por las características de las fuentes que permiten configurar este inventario (comprehensivas antes que detalladas), el número de características que se puede considerar para cada individuo es limitado. Específicamente, se considera información sobre la edad, sexo, especialidad profesional, antigüedad en la carrera y localización geográfica de los recursos humanos en salud. Esto permite tener no sólo una medida de la magnitud de la oferta agregada para el sector, sino, además, realizar análisis de su composición por especialidades, género y edad, así como de su distribución geográfica. En segundo lugar, se realizan proyecciones de la oferta futura de recursos humanos en el horizonte temporal de los próximos cinco años. Esto se realiza a partir de la información del mercado de formación. Aquí nuevamente el análisis se enfoca en un grupo restringido de profesiones, que, sin embargo, representa el grueso de los recursos humanos en salud, por un lado, y, por otro, las ocupaciones más importantes en términos de las prioridades sanitarias definidas. Definiciones y especialidades a ser consideradas en el análisis Se considera oferta de recursos humanos en salud a aquellas personas que cuentan con una formación académica especializada para emplearse en el sector salud. Esta definición engloba el personal asistencial de salud formado en profesiones y especialidades técnicas de la salud, pero no incluye personal administrativo y de servicios auxiliares. El motivo para su exclusión es que en el sector salud muchas veces las labores administrativas son realizadas por profesionales de la salud que asumen labores administrativas como parte de su carrera profesional. Sumada a esta situación, las personas con formación para realizar labores AII -2 administrativas en el sector salud (administradores, contadores, ingenieros industriales, técnicos en contabilidad, etc.) y el personal de servicio, en muchos casos cuentan con una formación que les permite desempeñarse adecuadamente en otros sectores. Por tanto, es posible afirmar que la demanda de recursos humanos que enfrenta dicha oferta de personal administrativo y de servicios es una demanda agregada, compuesta por diferentes sectores de la economía. Todo lo anterior pone de manifiesto que su inclusión en el presente estudio desnaturalizaría los objetivos inicialmente trazados, por lo que se decidió no considerarlos. Para el análisis de las profesiones de la salud se prioriza aquellas especialidades más importantes, tanto en términos cuantitativos como cualitativos, en función al modelo de atención integral de salud, con énfasis en el binomio madre-niño. Asimismo, dentro de la profesión médica, se considera como subcategorías las grandes áreas de especialización, y se considerará como una subcategoría adicional al resto de especializaciones dentro de la profesión. Para el caso de los técnicos en especialidades de la salud, todas las especialidades de educación técnica (cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia.) son considerados como una única categoría, la de Técnicos en salud. El listado de categorías profesionales y técnicas consideradas se presenta en la Tabla 1. Tabla 1: Categorías profesionales y técnicas consideradas Profesiones Médicos Especialidades General Medicina interna Pediatría Gineco-obstetricia Cirugía general Anestesiología Medicina integral / familiar Otras especialidades Enfermeras/os Obstetras Odontólogos Tecnólogos médicos Nutricionistas Químico farmacéuticos Psicólogos Técnicos AII -3 Oferta actual de RRHH en salud La estimación del stock actual o inventario de recursos humanos en salud a nivel nacional consiste en determinar la disponibilidad de personas con formación para trabajar en el Sector Salud, pudiendo estar empleados o desempleados. Como se mencionó líneas arriba, por el tipo de fuentes de información que permiten la configuración del inventario, el análisis de este inventario de recursos humanos se centrará en aspectos relativos a la edad, sexo, especialidad profesional, antigüedad en la carrera y localización geográfica. Las profesiones de la salud consideradas para el inventario serán aquellas indicadas anteriormente en la Tabla 1. Para el caso de la oferta de recursos humanos de las profesiones de la salud, cada profesión y especialidad médica será estimada y analizada individualmente. La razón para seguir esta estrategia radica en que carece de sentido realizar alguna agregación, debido a que por el grado de especialización de cada profesión y especialidad, la sustitución entre diferentes profesionales de la salud es dificultosa. Es obvio, sin embargo, que los médicos especialistas pueden desempeñarse como médicos generales, pero debido que el presente estudio busca identificar con el mejor nivel de detalle posible el stock de recursos humanos en las distintas especialidades, se considerará a cada especialidad médica de forma separada en la elaboración del inventario de recursos humanos. De esta forma se realizó estimaciones de la oferta para cada una de las ocho especialidades médicas detalladas en el Tabla 1 y también de la oferta de recursos humanos para cada una de las cinco profesiones de la salud consideradas en adición a los médicos. Las fuentes de información utilizadas para la estimación de la oferta a nivel nacional para el caso de los profesionales de la salud son los registros administrativos de los respectivos colegios profesionales (Ver Apéndice I para características de las bases de datos utilizadas). Los registros de los colegios constituyen una fuente fiable debido a que para ejercer cualquiera de las profesiones de la salud es indispensable estar inscrito en el respectivo colegio profesional. Si bien estas fuentes son comprehensivas, típicamente no son muy detalladas. Los colegios profesionales a los que se les ha solicitado los registros administrativos de profesionales colegiados son: - Colegio Médico del Perú - Colegio de Obstetrices del Perú AII -4 - Colegio de Odontólogos del Perú - Colegio de Enfermeros del Perú - Colegio de Tecnólogos Médicos del Perú - Colegio de Nutricionistas - Colegio de Químico farmacéuticos - Colegio de Psicólogos del Perú La información provista por los gremios permitió contar con una aproximación del número de profesionales de la salud, aunque se tuvo que realizar ajustes a las estimaciones de las bases de datos de los colegios considerando las tasas de defunción por grupos de edad, con el fin de evitar sobreestimar la oferta de profesionales. Para las defunciones se consideró las tasas nacionales por grupos de edad. Para el caso de los técnicos de la salud, se consideró a todas las especialidades como una única categoría, agregándose la oferta de cada una de las especialidades técnicas para formar una oferta global de técnicos en la salud. Formalmente, puede plantearse la oferta de técnicos en la salud como: 7 ORH tec = ∑ Lespec i i =1 donde ORH tec espec constituye la oferta total de técnicos de la salud, L i representa la oferta de técnicos en cada una de las siete especialidades de la salud consideradas: cuidados auxiliares de enfermería, farmacia, laboratorio clínico, fisioterapia y rehabilitación, prótesis dental, enfermería técnica y ortopedia. Debido a que no existe una fuente fiable en el mercado de formación que permita aproximar el número de personas que han culminado estudios técnicos en especialidades de la salud, se usó información proveniente de la Encuesta Nacional de Hogares 2004, la misma que cuenta con representatividad departamental. La información de la ENAHO 2004 sirvió para estimar el número de técnicos en especialidades de la salud, así como su distribución espacial, aunque estas desagregaciones se encontraron condicionadas a la existencia de un número adecuado de observaciones para cada ámbito que permitió realizar inferencias a los niveles deseados. AII -5 Así mismo, se realizó un ejercicio de estimación de la oferta –tanto a nivel de profesionales como técnicos - considerando los saldos migratorios, en base a información proporcionada por la Dirección General de Migraciones (DIGEMID). Se encontró, sin embargo, que la información proporcionada por la DIGEMID necesitaría una mayor revisión. Proyección de la oferta de RRHH en salud La proyección de la futura oferta de recursos humanos en salud a nivel nacional implicó la simulación de escenarios para los próximos cinco años, ámbito temporal considerado en el presente estudio. Considerando la duración de los estudios de los profesionales y técnicos, y el ámbito temporal para el que se realizaron las proyecciones, se siguieron estrategias distintas tanto para los profesionales y como para los técnicos de las especialidades de la salud. Para el caso de los profesionales de la salud (sin considerar especializaciones médicas), dado que los estudios de pre-grado tienen una duración de entre 5 y 6 años, se consideró que la futura oferta de recursos humanos a nivel nacional para los próximos 5 años estaría conformada por la actual oferta más las promociones que en los próximos años se incorporen al mercado laboral, menos las salidas. Formalmente puede expresarse como: Lit = Lit −1 + Aspirantes ti + Ingresante sti − Salientes ti i = 1,6 donde el superíndice i representa cada una de las profesiones de la salud consideradas en el i i Tabla 1, Lt constituye la oferta de recursos humanos de la profesión i en el año t ; Lt −1 es la oferta de recursos humanos del año inmediatamente anterior en la profesión i ; Aspirantes ti es el número de personas de la profesión i que ingresan al mercado laboral en i el año t , que no consiguen empleo, pero que siguen buscando uno; Ingresante st es el número de personas de la profesión i que ingresan también al mercado laboral y que i consiguen un empleo; y Salientes t es el número de personas de la profesión i que formaba parte de la oferta laboral del año inmediatamente anterior, pero que abandona el mercado de trabajo y deja de buscar empleo, por razones como jubilación o defunción. La información que se usó para la realización de las proyecciones para el caso de la oferta i de las profesiones de la salud del año inmediatamente anterior ( Lt −1 ), fue en el primer año AII -6 la oferta de recursos humanos estimada como inventario, y a partir del segundo fue tomada del cálculo realizado para el año previo. La información de Aspirantes e Ingresantes ha sido extraída de los registros de la Asamblea Nacional de Rectores, y de las asociaciones de facultades de medicina, enfermería y obstetricia1, ya que los Ingresantes y Aspirantes de los próximos años son los actuales estudiantes universitarios que se incorporarán al mercado laboral en los próximos años. Más específicamente, se recogió información de alumnos matriculados, abandonos y egresos en las universidades. Al respecto, cabe mencionar que las categorías Ingresantes y Aspirantes son consideradas de manera conjunta, debido a que a través de los registros administrativos no es posible distinguir cada una de las categorías, ya que no se reporta información de empleo. La proyección consideró asimismo, las tasas de deserción en la formación universitaria de las profesiones de la salud, para evitar sobreestimar la futura oferta de recursos humanos. Esta tasa también fue tomada de los registros anuales de la ANR y las asociaciones de facultades. Para el caso de las especialidades de la profesión médica, la estrategia es similar, aunque la información de Ingresantes y Aspirantes se toma de los registros administrativos de la Comisión Nacional de Residentado Médico (CONAREME), dependencia encargada de organizar y supervisar los programas de segunda especialización. También en este caso se considera información de matriculados de los programas de residentado médico. Para proyectar el número de Salientes del mercado de trabajo, para todas las profesiones, se consideran las tasas de defunción por grupos de edad, con el fin de estimar el número de profesionales que dejan de ejercer la profesión. Así también, se usa una edad de jubilación normativa de 65 años. Un aspecto normativo que merece tomarse en consideración es la condición que tiene el Servicio Rural y Urbano Marginal de Salud (SERUMS) como requisito indispensable para ser empleado por el Estado, en cualquiera de las categorías de contratación (nombramiento, contrato laboral a plazo fijo y contrato de servicios no personales). En la práctica, esta norma implica que la oferta de recursos humanos en salud que enfrenta el Estado como contratante es distinta de la oferta global de recursos humanos en salud de la economía. Si bien el porcentaje de profesionales de la salud que no han realizado el SERUMS es reducido, debido en gran parte a que el Estado es el mayor contratante en el mercado de Asociación Peruana de Facultades de Medicina (ASPEFAM), Asociación Peruana de Facultades y Escuelas de Enfermería (ASPEFEEN) y Asociación de Facultades y Escuelas de Obstetricia del Perú (ASPEFOBST) 1 AII -7 recursos humanos de salud del país, se espera que hayan algunas diferencias. Por este motivo, además de las proyecciones de la oferta global de recursos humanos, se realizaron proyecciones de la oferta neta que enfrenta el Estado tomando en consideración información de ingresantes y aspirantes a partir de registros administrativos del programa de SERUMS, tanto en su modalidad de SERUMS rentado, como en la modalidad de SERUMS equivalente. Para estimar la oferta futura de técnicos en especialidades de la salud a nivel nacional, se consideró información del censo de Institutos Superiores Tecnológicos realizado en el 2004. Debido a que el periodo de estudios de las carreras técnicas es de tres años calendario, con dicha información se realizó una estimación fiable del número de ingresantes y aspirantes en el mercado de recursos humanos en salud para los tres años siguientes a la encuesta. Para los años restantes del horizonte temporal considerado en las proyecciones del presente estudio, se analizó las tendencias de la formación de recursos humanos en carreras técnicas de la salud y en base a dicha información se proyectó los escenarios para los años siguientes. 1.2 Estimación de la demanda de recursos humanos La información sobre la demanda de recursos humanos en el Sector Salud proviene de las planillas de MINSA y Essalud. Se consideró además aquel personal que contrata el MINSA por fuera de la planilla, a través de los servicios no personales (SNP). La principal fuente para esto fue el Programa de Administración de Acuerdos de Gestión (PAAG) hasta noviembre de 2004 y a partir de esa fecha la Dirección de Salud de las Personas del MINSA. No se pudo recoger información de Sanidad de las FF AA y PP. La Tabla 2 resume las fuentes de información utilizadas para este análisis. AII -8 Tabla 2. Recojo de información para Estudio de RR.HH. Fuente Descripción MINSA Planillas de personal nombrado MINSA Registros de SNP, CLAS y programa de Salud Básica para todos MINSA Plazas del PAAG ESSALUD Planillas INEI ENDES 2000 INEI ENAHO 2001, 2002 y 2004 Debe tenerse en cuenta que la estimación de los recursos humanos necesarios para atender las necesidades de la población, implica un conocimiento certero en relación al número y características de los recursos humanos con el que está funcionando el sistema actualmente. Al respecto, cabe mencionar que la información que maneja el nivel central y la que se recolecta por autoreporte de las diferentes DIRESAs presenta serias deficiencias. Los errores de reporte en algunas regiones pueden alcanzar el 30%.2 Esto implica una dificultad insalvable para la producción de proyecciones y, por consiguiente para el análisis de brechas a nivel nacional. Sin embargo, para aportar a la identificación de los problemas con la información, se implementó un enfoque de auditoría de las cifras de personal en las dos regiones foco del estudio. Los detalles del enfoque se presentan en la sub sección referida al nivel regional del análisis. 2. Nivel regional De acuerdo a las conversaciones sostenidas con el Programa PARSALUD, el foco del análisis regional se dio en las regiones de CuscoCusco y Bagua. A continuación se detalla el análisis realizado para cada región. 2 Ver Ayuda memoria del Comité Técnico, en el Anexo 1. AII -9 2.1 Análisis de la oferta No fue posible hablar propiamente de una oferta regional de recursos humanos refiriéndonos a aquélla población que puede desempeñarse en el sector y reside en la región- ya que potencialmente cualquier profesional acreditado para desempeñarse en el país, dados los incentivos adecuados, es parte de la oferta para cualquier región. En cuanto a la información que había disponible a nivel regional, ésta proviene de los colegios profesionales y los centros de formación. La dificultad aquí es que el haberse registrado en determinado colegio profesional de una región no asegura la permanencia en esa región. Evidentemente, mientras menos actualizados esos registros, mayor la posibilidad de que haya ocurrido migración y, por tanto, mayores los potenciales errores de estimaciones basadas en esta fuente. Así mismo, no necesariamente una región tiene universidades con facultad de medicina, por un lado, y nada asegura que los egresados de las que la tengan terminarán ejerciendo en la misma región. 2.2 Análisis de la demanda actual, proyecciones y brecha Dadas las dudas sobre los datos que se manejan en el nivel central, se propuso una auditoría de las cifras de personal en los diferentes niveles del sistema en las dos regiones del estudio, CuscoCusco y Bagua. Ésta consistió en una recolección y revisión de las cifras que manejan las DIRESA, las cabeceras de redes y microrredes. Las cifras recogidas en cada nivel se contrastaron con aquéllas de los niveles superiores y, finalmente, con aquéllas que maneja el MINSA. Los datos usados en el análisis fueron aquéllos recogidos directamente en el nivel regional y subregional. Para realizar un recojo de información sistemático se elaboró una ficha de recolección de datos para cada uno de estos niveles. En el Apéndice II.a se presenta el formato de esta ficha. En el caso de las cabeceras de red o microrred el recojo de información fue de tipo censal y se les requirió información de personal de su respectiva jurisdicción. Para estimar la demanda futura de recursos humanos en las DIRESA de CuscoCusco y Bagua se utilizó las información proveniente de las encuestas ENAHO las cuales permiten inferencia a nivel regional. A continuación se presenta de manera esquemática la metodología (ver Diagrama 1). AII -10 Diagrama 1. Estimación de la demanda futura de RR. HH. Definición de metas de salud 2006-2011 Elaboración escenarios alternativos Definición requerimientos de RR. HH. Identificación de poblaciones objetivo Análisis de la demanda de servicios Análisis de producción de servicios El enfoque parte de las metas de salud relevantes para el próximo quinquenio. Desde esta perspectiva la pregunta es cuáles son los requerimientos de recursos humanos para alcanzar las metas sanitarias. Para responder a esta pregunta fue necesario, en primer lugar, identificar y caracterizar las poblaciones objetivo que se busca atender. Luego, se realizó un análisis de la demanda de servicios por parte de estas poblaciones. El siguiente paso fue un examen detallado de la producción de servicios. Elementos centrales a considerar en esta etapa del análisis fueron: el modelo integral de atención en salud (MAIS), el tipo de servicios priorizados, la cobertura actual y las estrategias para su expansión, los niveles de productividad del personal, así como las competencias requeridas para la atención de las emergencias obstétricas y neonatales. La siguiente etapa del análisis involucró la definición de los requerimientos de recursos humanos en cierto escenario base. Finalmente, se elaboraron tres escenarios alternativos. Un primer escenario, empleado como punto de comparación, fue mantener la densidad de profesionales médicos y sólo aumentar la demanda al ritmo del crecimiento de la población. Un segundo escenario, que toma en cuenta la desigual distribución geográfica de los recursos humanos, consideró elevar la densidad médica a niveles comparables a los de las provincias más favorecidas. Un tercer escenario busca cuantificar la demanda de recursos humanos necesaria para cumplir la normatividad FON. Con las proyecciones de demanda se identificó los requerimientos de personal para la atención materna infantil. Así mismo, se estimó la potencial brecha de recursos humanos. AII -11 3. Nivel microregional: disponibilidad y competencias del personal Esta sección detalla la estrategia metodológica propuesta para estimar la disponibilidad y competencia del personal de salud de CuscoCusco y Bagua. En líneas generales, se utilizó un enfoque que combinó el uso de bases de datos existentes con información recolectada en el campo. Según lo convenido con el PAR Salud, el análisis se centró en los establecimientos FOB y FONE de las dos DIRESA de estudio, según se detalla en la Tabla 7. Cabe resaltar que esta lista de establecimientos fue proporcionada por PAR Salud. Tabla 7: Establecimientos FOB y FONE bajo análisis Cusco, FOB: Cusco FONE: Bagua, FOB Bagua, FONE: CS Urcos CS Urubamba CS Yanaoca CS Sauri CS Calca CS Kiteni CS Maranura CS Paruro CS Paucartambo CS Pisac CS Pucyura CS Quebrada CS Quellouno CS Santo Tomás PS El Descanso PS Techo Obrero Hospital Regional Hospital Antonio Lorena Hospital Quillabamba Hospital Sicuani CS Chiriaco CS Galilea CS Huampani CS Lonya Grande CS Nieva H.A.B. I Red de Salud Bagua H.A.B II Gustavo Lanata a) Análisis de la disponibilidad El principal objetivo en este componente consistió en determinar si en los establecimientos FOE y FOB del área de intervención de PARSALUD tenían personal profesional disponible 24 horas al día y 365 días al año para atender las necesidades de salud de madres gestantes y niños recién nacidos; y la realización de un análisis de factores asociados a dicha disponibilidad. AII -12 Diseño del estudio Se planteó un estudio no experimental, de corte retrospectivo, en el que las unidades de análisis serían el rol de turnos y el registro de asistencia de los mismos establecimientos. Se definió “disponibilidad” de manera general como la presencia física del personal de salud en volumen, mezcla y capacidades suficientes para atender las emergencias obstétricas, neonatales y del niño menor de cinco años. En particular, se definieron tres conceptos de disponibilidad: la “disponibilidad programada” que busca medir si un establecimiento programa turnos con personal calificado las 24 horas del día, los 365 días del año; la “disponibilidad de personal” que mide si el personal asignado a un turno efectivamente logra cumplirlo (toda vez que tiene un turno) y la “disponibilidad efectiva” que se da cuando el establecimiento tiene efectivamente personal calificado disponible en el establecimiento, las 24 horas del día, los 365 días del año. Los indicadores de disponibilidad Partiendo de las definiciones de disponibilidad consideradas, un establecimiento tendrá disponibilidad efectiva si: ∀ m ∈ ⟨1,...,24⟩ ∧ ∀ n ∈ ⟨lunes,....., do min go⟩ ∧ ∀ s ∈ semana1,.., semana4 , N mns ≥ 1 Donde “N” viene a representar el número de médicos, obstetras y/o enfermeros que se encuentran en el establecimiento a la hora “m”, el día “n” en la semana “s” del mes. Este indicador exige que por lo menos un médico, obstetra o enfermero se encuentre en el establecimiento durante cada una de las horas del mes. Se define adicionalmente (i) la disponibilidad programada, que toma como unidad de análisis el turno programado por los encargados de los establecimientos, y (ii) la disponibilidad de personal, que toma como unidad de análisis la asistencia efectiva de cada personal programado para dicho turno. Así, en un establecimiento habrá disponibilidad programada si: ∀ m ∈ ⟨1,...,24⟩ ∧ ∀ n ∈ ⟨lunes,....., do min go⟩ ∧ ∀ s ∈ semana1,.., semana4 , NTmns ≥ 1 Donde “NT” es el número de médicos, obstetras y/o enfermeros programados para estar disponibles durante la hora “m”, el día “n” en la semana “s” del mes. Este indicador exige AII -13 que debiera estar programado por lo menos un médico, obstetra o enfermero para cada una de las horas del mes. Adicionalmente, habrá disponibilidad de personal si: ∀NTmns ≥ 1, NAmns = NTmns Donde “NA” es el número de médicos, obstetras y/o enfermeros con turno programado en la hora “m”, el día “n” en la semana “s” del mes que efectivamente asistieron al establecimiento durante dicho turno. Este indicador exige que todos los médicos, obstetras y/o enfermeros programados para un turno determinado, hayan asistido al mismo. Datos necesarios para cuantificar la disponibilidad Se solicitó la siguiente información de la totalidad de establecimientos FOB y FONE de CuscoCusco y Bagua: Plan de turnos de los últimos dos meses. Libro de atenciones, para el mismo periodo. Adicionalmente, se entrevistó al personal profesional y se aplicó un módulo de recojo de información especialmente diseñado para su carga de trabajo. El recojo de información también contempló la identificación de una serie de características del personal que se encontró laborando en los establecimientos, que incluyen sus características personales, migración, lugar de nacimiento, localización de la familia, especialidad, experiencia, tipo de contratación, capacitación, etc. además, de un modulo referente a su carga de trabajo semanal. Estos datos permitieron estimar los factores asociados a la disponibilidad, cuya estrategia metodológica se presenta a continuación. b) Factores asociados a la disponibilidad El estudio de los factores asociados con los niveles de disponibilidad se realizó a través de un análisis estadístico / econométrico. La unidad de observación fueron los turnos programados para el último mes previo al trabajo de campo. La variable endógena fue representada por una variable dicotómica que asignó el valor “1” en caso el personal cubrió efectivamente todos sus turnos asignados y “0” en cualquier otro caso. AII -14 De manera formal, el valor observado de la disponibilidad, Di , es función de una variable latente de disponibilidad D i* , y se determina como sigue: Di = 1 si Di* ≥ 0 el personal i estuvo presente durante todos sus turnos, 0 el personal i no asistió a alguno de sus turnos, en otro caso (1) Esta variable de disponibilidad, endógena o dependiente, se asume que se ve afectada por una serie de factores exógenos que tienen que ver con las características personales del profesional de salud, sus características laborales y profesionales, y variables institucionales, que incluye características del establecimiento. Empíricamente el modelo se especifica de la siguiente manera: Dij = α + β X ij + δYij + φZ j + ε ij ………………………………………….. (2) Donde el vector “X” recoge las características personales del profesional, el vector “Y” sus características laborales y profesionales, y un vector “Z” las variables institucionales, que incluye características del establecimiento. Estas variables explicativas se construyen principalmente sobre la base de la información recolectada en la encuesta: * Características personales: se analiza edad del profesional, lugar de nacimiento y sexo. Se prevé que la edad pueda tener efectos mixtos en la disponibilidad: por un lado, se espera que el personal mayor sea más responsable, pero por otro, los mayores tienen una mayor probabilidad de tener actividades generadoras de ingresos adicionales, que compiten con su dedicación al establecimiento. Por otro lado, se espera que el personal muestre mayor disponibilidad cuando es oriundo de la zona donde trabaja. * Características laborales y profesionales: se analiza el nivel y tipo de especialización del profesional, esperándose que su disponibilidad sea mayor en el caso de los que tengan especialidades ligadas a la salud, materno perinatal e infantil. Así mismo, la experiencia (medida en años) influirá negativamente, por las mismas razones que la edad. * Factores institucionales y características de establecimiento: en el primer caso se busca evaluar cómo las normas que gobiernan la asignación de los recursos humanos afectan la disponibilidad. Para ello, se investiga la modalidad contractual, esperándose que los AII -15 profesionales de la salud que tienen contratos de trabajo de corto plazo o menos estables, muestren mayor disponibilidad que aquellos que se encuentran en planilla.3 En el segundo caso, se evalúan variables relacionadas al establecimiento (FOB o FONE), nivel de atención, total personal, distancia del establecimiento al hospital más cercano, entre otros. En el Apéndice III se presenta el detalle de las variables, su operacionalización y las fuentes de datos de donde provienen. b) Análisis de las competencias El análisis se realiza en las dos áreas de interés de PARSALUD: salud materno perinatal y salud infantil, que aunque estrechamente relacionadas, exigen competencias diferentes tanto a nivel del personal como de los niveles de atención. Definición del concepto de competencia Un trabajador de salud es considerado como persona competente cuando sabe hacer bien las cosas. Un trabajador competente es aquél está preparado para conocer y analizar su realidad, enfrentar problemas específicos y desempeñarse satisfactoriamente4. Por ello se entiende por competencias al conjunto integrado de conocimientos, habilidades y actitudes que permiten a un trabajador de salud desempeñarse adecuadamente en su vida y ámbito laboral. Las competencias integran tres tipos de saberes: Conocimientos: ideas, conceptos, enfoques Habilidades: procedimientos, técnicas y formas de ejecutar acciones específicas Actitudes: la vivencia de ciertos valores. 3 Una de las razones detrás tendría que ver con que los primeros quieren conservar y extender los términos de su contrato y en última instancia lograr la estabilidad laboral. Evidencia cualitativa reciente indica también que existen serios problemas para mantener disciplina entre el personal nombrado, debido a que los procedimientos para reasignar, amonestar o retirar personal del servicio son sumamente engorrosos y en la práctica inefectivos (Harding 2005, Webb 2005). 4 Bolaños, F & Escalante, G. 2002. Ministerio de Salud – OEGS. Metodología para la Formulación de Perfiles de Competencias del Primer Nivel de Atención. Mimeo AII -16 Las competencias pueden visualizarse en varios niveles del sistema y, en cada nivel, en varios ámbitos organizacionales o institucionales, así como públicos o grupos profesionales.” 5 La evaluación de las competencias La evaluación de competencias es un proceso de búsqueda de evidencias requeridas a fin de establecer si el desempeño del personal de salud cumple con una norma de competencia. Así, se establece el grado de competencia del personal de salud en función a la norma. Para la evaluación se puede utilizar varios instrumentos: la observación del desempeño, las evidencias del producto de atención y/o la auto-valoración del profesional. En vista de que el Ministerio de Salud aún no posee perfiles laborales por competencias para cada una de las profesiones ni normas de competencias para la atención materno-perinatal e infantil, ha sido necesario adaptar la metodología utilizando para ello las Guías Nacionales de Atención Integral de Salud Sexual y Reproductiva. El estudio tomó en consideración las siguientes premisas: Medición de la auto valoración de la competencia de los profesionales que laboran en los establecimientos FONB y FONE tomando en cuenta las ocho competencias esenciales para la atención materno-perinatal e infantil Revisión de historias clínicas para verificar su calidad a cargo de médicos especialistas en auditoría Diseño del estudio de las competencias Luego del análisis exploratorio de la información, se planteó un estudio de tipo no experimental de corte transversal o llamado de “prevalencia”, en el cual se midió simultáneamente los factores que influyen en la competencia y no competencia, así como el estado actual de la competencia de los profesionales de la salud que laboran en los establecimientos FOE y FOB del ámbito de la DIRESA Cusco y la DISA Bagua. De esta manera, el estudio transversal otorgó información sobre la frecuencia y principales características de los profesionales de la salud que son o no son competentes, así como qué factores están asociados a la característica de competente. 5 Luis Ruiz. “De la Realidad a las Disciplinas: Estructuración de las Respuestas Educacionales con Base en las Competencias de las Instituciones y de la Fuerza de Trabajo”. Trabajo presentado en XIX Conferencia de la Asociación Latinoamericana y del Caribe de Educación en Salud Pública (ALAESP) La Habana, 2- 4 de julio de 2000 AII -17 Descripción del problema de estudio En el Perú, la mortalidad materna no está disminuyendo de acuerdo a lo esperado a pesar de que el MINSA y los proyectos y programas destinados a mejorar las condiciones para una adecuada atención materno-infantil están apoyando una serie de iniciativas para enfrentar este hecho. Desde la década del 90 los servicios han sido fortalecidos a través del mejoramiento del equipamiento, la infraestructura, la dotación permanente de medicamentos e insumos, capacitación y entrenamiento al personal de salud en atención obstétrica y neonatal así como el mejoramiento de las condiciones operativas de los bancos de sangre. Sin embargo, hay una condición esencial que fue soslayada, tal vez, por parecer demasiado obvia: la necesidad de contar con un personal motivado y competente disponible permanentemente en el momento y lugar adecuados, pues garantizan una adecuada capacidad resolutiva. En buena cuenta, todas las prestaciones de salud están a cargo de personas. De allí, que resulte fundamental el determinar el nivel actual de sus competencias. Por tales razones es necesario preguntarnos sobre los factores que influyen en las competencias del personal de salud al ser elementos críticos que contribuyen directamente con la plena capacidad resolutiva. Estudios preliminares han mostrado la existencia de factores que influyen en las competencias del personal de salud. Estos se ilustran en los siguientes diagramas. Planificación RRHH Selección RRHH Contratación RRHH Distribución RRHH Gestión Administración De RRHH Retención RRHH Evaluación RRHH Mezcla del personal Disponibilidad del Personal de Salud Establecimientos FOB y FOE Disponibilidad Potencial Cond. Vida Accesibilidad al FOE y FOB Disponibilidad Efectiva Permanencia Cond. Trabajo Equipamiento Condiciones favorables Insumos AII -18 Familia Vivienda Motivación Disponibilidad de infraestructura, Medicamentos e Insumos Formación Salud Actitudes Salario Capacitación Conocimientos Competencias del Personal de Salud Establecimientos FOB y FOE Habilidades Actualización permanente Constancia En la Práctica Clínica Continuidad En la demanda de atención Determinación de las Variables del Estudio o Factores que afectan a las competencias en el personal de salud o Competencias del personal de salud o Capacidad resolutiva de los establecimientos FOE y FOB Definición operacional de términos Factores: aspectos que afectan de manera positiva o negativa las competencias del personal de salud que atiende en los establecimientos FOE y FOB de los ámbitos del PARSALUD Competencias: conjunto integrado y coherente de conocimientos, habilidades y actitudes que son aplicadas para resolver las emergencias obstétricas, neonatales y los problemas vinculados en la atención del niño menor de cinco años en los establecimientos FOE y FOB y que producen un desempeño superior. Capacidad Resolutiva: el conjunto integrado y en pleno funcionamiento de equipamiento, infraestructura, organización, medicamentos, insumos y recursos humanos permiten resolver eficazmente las emergencias obstétricas, neonatales y las atenciones esenciales a los niños menores de cinco años AII -19 Emergencias Obstétricas: problema crítico en salud relacionado con el embarazo, parto y puerperio de una mujer gestante, que amenaza la vida de la persona y que debe ser resuelta de la manera más pronta posible Emergencia en el niño menor de 5 años: problema crítico en salud relacionado con el embarazo, parto y puerperio de una mujer gestante, que amenaza la vida de la persona y que debe ser resuelta de la manera más pronta posible Competencias para la atención de la gestante: nos referiremos a las capacidades que el personal de salud debe poseer para atender una emergencia obstétrica6. Sobre la base de las coordinaciones efectuadas con el equipo técnico de PARSALUD se focalizará en la medición de las competencias clínicas para la atención de una emergencia obstétrica y neonatal así como las competencias esenciales para la atención de niño menor de cinco años. i. Componente materno perinatal Identificación de competencias en el cuidado de la gestante Por la naturaleza del estudio y las coordinaciones previas efectuadas con el Comité Técnico de seguimiento del estudio, el presente se medirán las competencias vinculadas con la atención de las emergencias obstétricas a lo que se le denominará pericia clínica, que a continuación de detallan: C1 Administración de antibióticos por vía parenteral C2 Administración de oxitócicos por vía parenteral C3 Administración de anticonvulsivos por vía parenteal en casos de preeclampsia y eclampsia C4 Extracción manual de la placenta C5 Extracción de restos o productos retenidos en el útero C6 Asistencia instrumental del parto vaginal C7 Operaciones quirúrgicas (cesáreas) 6 Según el Reglamento de los Establecimientos de Salud y Servicios Médicos de Apoyo (Artículo 77º), “Se entiende por emergencia médica o quirúrgica toda condición repentina e inesperada que requiere atención inmediata, porque pone en peligro inminente la vida, salud, órgano o una función de la persona, y que puede dejar secuelas invalidantes en el paciente. AII -20 C8 Transfusiones sanguíneas Además, existen otras condiciones necesarias e insoslayables para que el trabajador de salud pueda recibir adecuadamente a la gestante, efectuar un registro correcto de sus datos e historia clínica, medir los signos vitales, realizar una adecuada anamnesis, examen físico completo, solicitar e interpretar los exámenes auxiliares del caso para tomar una decisión adecuada y oportuna de acuerdo a la condición y la dolencia. Los datos fueron recolectados mediante tres procedimientos: o Aplicación de un cuestionario de los profesionales de la salud que determinó la autopercepción de competencia o Entrevistas a profundidad a responsables de los comités de vigilancia de la muerte materna para realizar un mapeo de las competencias en los FOE y FOB o Realización de una revisión de las historias clínicas Bajo este marco será identificada la capacidad del personal profesional de los establecimientos FOE y FOB mediante las siguientes definiciones operativas: El personal profesional tendrá pericia clínica FOE, Pfoec=1, cuando ∀ i ∈ ⟨1,...,8⟩ , Ci = 1 , es decir, tiene capacidad para cada una de las 8 competencias. Cabe anotar que Ci = 1 , si en la autoevaluación de las capacidades, el personal obtiene una calificación entre buena (4) y excelente (5), entre un rango del uno al cinco, siendo (1), una calificación deficiente.7 El personal profesional tendrá pericia clínica FOB, Pfobc=1, cuando ∀ i ∈ ⟨1,...,6⟩, C i = 1 , es decir, tiene capacidad para cada una de las 6 primeras competencias. Igual que en el caso anterior, Ci = 1 , si en la autoevaluación de las capacidades, el personal obtiene una calificación entre buena (4) y excelente (5), entre un rango del uno al cinco, siendo (1), una calificación deficiente. 7 El detalle se presenta a continuación AII -21 Del análisis preliminar de las bases de datos del SIS puede observarse que los establecimientos FOE y FOB del Cusco atendieron 1081 casos de emergencia en el año 2004 (Tabla 8). Tabla 8. Casos de emergencias obtétricas por Años CONDICI[ÓN/AÑO Pre-eclampsia Aborto Desprendimiento Eclampsia Hemorragia RPM Sepsis Shock Ruptura Desgarro TOTAL 2002 128 221 24 38 40 132 25 0 8 76 692 2003 287 521 31 35 68 254 61 5 8 62 1332 2004 216 304 18 44 91 221 101 1 5 80 1081 2005 30 108 2 4 11 18 23 0 1 4 201 Total 661 1154 75 121 210 625 210 6 22 222 Fuente: elaboración propia. Base de Datos SIS DIRESA Cusco Para el año 2004, 940 profesionales de la salud atendieron los referidos casos mostrando además un comportamiento bimodal en la exposición a los casos de emergencia, como se muestra en la siguiente tabla. Se concluye entonces que existen dos grupos diferenciados de profesionales: aquellos expuestos a mayor número de casos de emergencias obstétricas y otros no expuestos. En ambos grupos importa mucho determinar las competencias. Para el grupo con ninguna atención de emergencias en el año 2004 no podrá realizarse una auditoría de las historias clínicas. En su defecto se ampliará el cuestionario para medir la autopercepción con preguntas relacionadas con el grado de conocimiento sobre los procedimientos de la atención de las emergencias obstétricas. Una vez determinada la situación de las competencias se procedió a realizar un análisis univariado y luego multivariado para identificar la fuerza de asociación de los factores señalados con las competencias del personal. AII -22 Tabla 9. Frecuencia de Atención de las Emergencias por los Profesionales de la Salud Alguna Emergencia Freq. Percent 765 51 29 21 11 14 16 17 7 4 5 940 81.38 5.43 3.09 2.23 1.17 1.49 1.71 1.82 0.75 0.44 0.55 100 0 1 2 3 4 5 6 a 10 11 a 15 16 a 20 21 a 30 30 a más Total Fuente: elaboración propia. Reportes SIS. DIRESA Cusco A fin de recolectar la información necesaria para la construcción de los indicadores se diseñó preguntas relacionadas con la percepción de las competencias del equipo del personal directamente encargado de la atención de una emergencia obstétrica y neonatal, el cual se presenta a continuación: Durante el año 2004, señale si usted atendió las siguientes emergencias obstétricas (si lo hizo señale el número estimado de casos Condición Sí No Número Hemorragias en la gestante Sepsis puerperal Eclampsia Pre-eclampsia Aborto Retención Placentaria Atonía Uterina Ruptura Uterina AII -23 Durante el año 2004, señale los procedimientos que usted realizó para la atención de las emergencias obstétricas (si lo hizo señale el número estimado de procedimientos Condición Sí No Número Transfusiones sanguíneas – Pruebas cruzadas Legrados Uterinos Extracción Manual de la Placenta Administración Magnesio de Sulfato de Cesáreas Aplicación de Forceps Administración de Oxitocina De acuerdo a su profesión señale su capacidad actual para Calificación Muy Limitada Limitada Regular Buena Excelente La administración de antibióticos por vía parenteral 1 2 3 4 5 La administración de oxitócicos por vía parenteral 1 2 3 4 5 casos de pre-eclampsia y eclampsia 1 2 3 4 5 La extracción manual de la placenta 1 2 3 4 5 La extracción de restos o productos retenidos en el útero 1 2 3 4 5 La asistencia instrumental del parto vaginal 1 2 3 4 5 La realización de operaciones quirúrgicas (cesáreas) 1 2 3 4 5 Efectuar transfusiones sanguíneas? 1 2 3 4 5 La administración de anticonvulsivos por vía parenteal en Este ítem fue incorporado en la encuesta que se aplicó ara contar con la información sobre la autoevaluación de la competencia. De tal forma pudo ser relacionada con las características del entrevistado y así determinar cuáles son los factores asociados a la pericia clínica. En vista de que se estaba midiendo la percepción de la pericia clínica del personal de salud se entrevistó a los Comités Regionales de Vigilancia de la Muerte Materna de las DIRESA de Cusco y Bagua para verificar, por aproximaciones sucesivas, si la percepción era concordante. Luego, fue necesario realizar una ulterior verificación a través de una AII -24 auditoría de las historias clínicas en los establecimientos FOE y FOB de todas aquellas emergencias obstétricas atendidas el año 2004. Para tal efecto se utilizó una matriz de análisis de la pericia clínica según se muestra en la siguiente Tabla 10. Tabla 10. Pericias Clínicas para Atención Materna Perinatal Pericia Clínica Indicador de proceso Si el caso requería el procedimiento Indicador de resultado Nivel competencia Administración de antibióticos por vía parenteral en sepsis puerperal Administración de oxitócicos por vía parenteral Procedimiento de aplicación correcta en dosis, intervalo y duración Remisión de la sepsis puerperal Competente = 1 No competente = 0 Parcial = 9 SIS SIP 2000 Procedimiento correcto de oxitocina en dosis, intervalo y duración en la tercera fase del parto Aplicó correctamente sulfato de magnesio por vía parenteral en dosis, intervalo y duración Aplicó correctamente el tratamiento completo en dosis, intevalo y duración Manejo activo de la tercera fase del parto Competente = 1 No competente = 0 Parcial = 9 SIS SIP2000 Remisión de la preeclampsia Competente = 1 No competente = 0 Parcial = 9 SIS SIP2000 Remisión del cuadro de eclampsia Competente = 1 No competente = 0 Parcial = 9 SIS SIP2000 Remisión total o parcial del cuadro sin complicaciones inherentes al procedimiento Remisión total o particla del cuadro sin complicaciones inherentes al procedimiento Feto y Madre sin complicaciones inherentes al procedimiento Feto y Madre sin complicaciones inherentes al procedimiento Competente = 1 No competente = 0 Registro Cirugía Competente = 1 No competente = 0 SIP 2000 Registro de Cirugía Competente = 1 No competente = 0 SIP2000 Registro Cirugía de Competente = 1 No competente = 0 SIP2000 Registro Cirugía de Competente = 1 No competente SIP2000 Registro de Hemoterapia Administración de sulfato de magnesio por vía parenteal en casos de pre-eclampsia o eclamsia Tratamiento estandarizado de la eclampsia Extracción manual de la placenta Prodcimiento correcto de extracción manual de la placenta Extracción de restos o productos retenidos en el útero Procedimiento correcto del legrado uterino Asistencia instrumental del parto vaginal Utilización del Vacuum extractor o Forceps cuando el caso lo amerita Realización de Cesáreas Número de cesáreas con complicaciones por el procedimiento del total de cesáreas realizadas Intervalo entre la realización de las cesáreas Número de transfusiones con complicaciones por el procedimiento del total de transfusiones realizadas Intervalo entre la realización de transfusiones Aplicación de transfusiones sanguíneas Feto y Madre complicaciones inherentes procedimiento sin al AII -25 de Fuente datos de de Los auditores contaron con una guía de procedimientos conteniendo los estándares que son necesarios para la atención de las emergencias obstétricas. Estás guías fueron validadas y aprobadas por las instancias competentes de las Direcciones Regionales de Salud. Presentamos un ejemplo: Tabla 11. Guía para el Manejo de la Enfermedad Hipertensiva Grado de Cumplimiento de los Procedimientos Generales Hospitalizacion inmediata en un centro con capacidad quirurgica las 24 horas; ideal si tiene capacidad para manejar complicaciones de tipo renal, hepatica, cardiaca, coagulacion intravascular diseminada y otras complicaciones obstetricas. Colocar sonda vesical (Foley N°12 o 14) en circuito cerrado, control de diuresis, e identificacion de signos de falla organica de multiples sistemas. Monitoreo estricto de: presion arterial, pulso, frecuencia respiratoria cada 30 minutos Laboratorio: hemoglobina, hematocrito, acido urico, creatinina, sedimento urinario y proteinuria, plaquetas, transaminasas, perfil de coagulacion Finalizar la gestacion inmediatamente. El tipo de anestesia debe ser la que mejor se maneje en el establecimiento, aunque debe promoverse el uso de anestesia epidural. Canalizar via cloruro de sodio al 9 o/oo para corregir la hipovolemia (venocath N° 16 o 18 o cateter endovenoso). Considerar uso de expansores plasmaticos. Grado de Cumplimiento del Tratamiento Farmacológico Anticonvulsivante: sulfato de magnesio (5 gramos intramuscular en cada nalga) en forma profilactica o tener diazepam 10 miligramos endovenoso lento (ver uso de anticonvulvisante en eclampsia) Antihipertensivo: si tiene presion arterial mayor o igual a 160/110 administre nifedipina 10 miligramos sublingual en ese momento, evitando bajarla por debajo de 140/90. De ser neceario administrar dosis de 20 miligramos cada 8 horas cuidando de no bajar la presion a menos de 140/90. Se recomienda no usarlo en forma simultanea con el sulfato de magnesio Diuréticos en caso edema agudo pulmonar SI NO SI NO Factores Asociados a las competencias de la atención de las emergencias obstétricas Tal como se planteó para el caso de la disponibilidad, la propuesta metodológica parte del uso de la variable que evaluar la competencia como la variable dependiente, en nuestro caso esta variable viene a ser variable dicotómica que identifica si personal tiene (1) o no (0) pericia clínica respecto a las competencias que se le exige debe tener. AII -26 Donde Pij identifica la Pericia clínica del individuo “j” en el establecimiento “j”. Esta variable se construye diferenciando el lugar de trabajo del personal profesional, los que trabajan en un FOE deben contar al menos con pericia para las 8 competencias, mientras los que laboran en un local FOB deben cumplir con al menos las 6 primeras. Esta variable dependiente se asume que se ve afectada por una serie de factores exógenos que tienen que ver con las características personales y familiares del profesional de salud recogidas por el vector “X”, un vector “Y” que recoge sus características laborales y profesionales, un vector “Z” de variables institucionales y un vector “G” con características del área geográfica donde opera el establecimiento Empíricamente el modelo se especifica de la siguiente manera: Pjl = α + β X jl + δY jl + φZ j + ϕG j + ε jl ………………………..(3) Como se puede comprobar, en esencia, el modelo presentado sigue la misma especificación que para el caso del análisis de la disponibilidad. Así, se utilizarán las mismas variables y se incluirá un grupo adicional para corroborar las siguientes hipótesis preliminares: * Factores Institucionales: La gestión del establecimiento es un importante factor a considerar. Un buen manejo administrativo de los recursos humanos es clave para conservar y asegurar sus competencias. Por ejemplo, los establecimientos deberían contar con procedimientos administrativos para monitorear la capacidad que tiene su personal para manejar las emergencias obstétricas y neonatales. Una temprana detección de las deficiencias podría implicar el destaque del personal para algún tipo de capacitación y solucionar el problema. En esa línea, se identificarán aquellos establecimientos que llevan a cabo algún esfuerzo por hacer dicho seguimiento. Las características del establecimiento, presencia de equipos medicinas, es otro aspecto que se considera importante en las competencias del personal y también serán consideras en el análisis. Asimismo, se diferenciará el tipo de establecimiento: si es FOE o FOB; si es puesto, centro de salud u hospital. También se distinguirá a los profesionales que hayan realizado las pasantías promovidas por PARSALUD, la duración y la fecha en que fueron realizadas. AII -27 * Características personales: se verificará la posible asociación entre la formación profesional del personal y sus competencias. Así, diferenciarán a través de variables dicotómicas aquellos que realizaron estudios superiores en instituciones privadas o públicas. La localización geográfica de la institución también será puesta a prueba, asumiendo que hay diferencias en la calidad de la formación en las instituciones de las distintas regiones. Por otro lado, se distinguirá los profesionales que hayan recibido o cursado capacitación en el cuidado de la salud materno perinatal (excluyendo el programa de pasantía de PARSALUD). Por último, se considerará los años de experiencia en la práctica médica y también si ha tenido experiencia de trabajo previa en un establecimiento de nivel III. * Características del entorno: Por último, es importante tomar en consideración el entorno donde los profesionales desempeñan sus labores. El nivel de demanda que deben atender se considera un factor importante para desarrollar y preservar sus competencias. Es posible que el personal haya asistido capacitación o pasantías pero el hecho de estar destacados en zonas con poca demanda y donde los eventos de emergencia para los que fueron capacitados son escasos, esas competencias podrían perderse. Así, se utilizará información del HIS y SIS para construir una variable que aproxime el volumen de atenciones que tienen que hacer frente el personal y se espera que haya una asociación positiva entre competencias y el nivel de atenciones realizadas en periodos pasados. Alternativamente, se pueden incluir variables que aproximen el total de población objetivo que tienen que atender (número de gestantes del distrito o micro red por ejemplo). En el Anexo V se presenta el detalle de las variables, su operacionalización y las fuentes de datos de donde provienen. ii. Componente Niños Menores a 5 Años Definición de las competencias En el caso del niño menor de cinco años, también se tomaron en cuenta las competencias que permiten resolver situaciones críticas o de riesgo tales como: AII -28 a) Manejo integral de la rehidratación oral y parenteral b) Administración oral y parenteral de medicamentos c) Intervenciones quirúrgicas de urgencia d) Atención integral de las enfermedades prevalentes de la infancia e) Transfusiones sanguíneas Como se observa, fueron consideradas aquellas competencias esenciales en cualquier establecimiento de salud que posea una capacidad resolutiva para atender aquellas condiciones que ocasionan un riesgo inminente para el niño menor de cinco años. No se soslaya la importancia de considerar las otras competencias del personal de salud pues todas ellas deben ser desarrolladas integralmente para lograr un efecto sinérgico en el desempeño superior del trabajador de salud. El foco de este estudio, sin embargo, es en las pericias clínicas. Definición de nivel de atención encargado Los establecimientos del primer nivel atención y los hospitales son los encargados de brindar la atención al niño menor de cinco años en función al problema de salud y su complejidad, de tal forma que los FOB y FOE tienen también la responsabilidad de atender a este grupo poblacional. En ambos niveles resolutivos se asume que la medición de las competencias está focalizada a aquellas vinculadas a la atención de las emergencias en menores de cinco años. Definición del personal encargado El personal indispensable encargado de la atención integral del niño menor de cinco años en un centro de salud es el siguiente. Es importante que todos ellos trabajen en equipo Médico Cirujano Enfermera Técnico en Enfermería AII -29 Mientras que el personal del nivel hospitalario encargado de la atención integral directa del niño menor de cinco años es: Médico General Médico Especialista en Pediatra Médico Especialista en Cirugía Enfermera Nutricionista Estrategia metodológica En vista de que un establecimiento FOE o FOB tiene también responsabilidades directas en la atención del niño menor de cinco años se empleó una estrategia metodológica similar que la propuesta para el caso de las atenciones obstétricas y neonatales de urgencia. Lo que varía es entonces las competencias clínicas orientadas a la atención de casos de emergencia o urgencia en los niños menores de cinco años. Por su relevancia se consideró adicionalmente las vinculadas con las inmunizaciones y el control de crecimiento y desarrollo. A continuación se presenta el módulo de recojo de información para el análisis de competencias en atención a niños menores de cinco años. Durante el año 2004, señale los procedimientos que usted realizó para la atención de las emergencias en menores de cinco años (si lo hizo señale el número estimado de casos) Condición Sí No Número Deshidratación grave – Shock Neumonía severa Apendicitis aguda Sepsis, meningitis o estridor en reposo Crisis asmática o SOBA severa Desnutrición grave: marasmo kwashiorkor, o anemia grave o AII -30 Durante el año 2004, señale los procedimientos que usted realizó para la atención de las emergencias en menores de cinco años (si lo hizo señale el número estimado de procedimientos Condición Sí No Número Transfusiones sanguíneas – Pruebas cruzadas Tratamiento de la Sepsis Apendicectomía Oxigenoterapía Tratamiento de la Neumonía Rehidratación Parenteral De acuerdo a su profesión, indique cuál es su capacidad actual para: Calificación Muy Limitada Regular Buena Excelente limitada Rehidratación parenteral en casos de deshidratación grave 1 2 3 4 5 La administración parenteral de medicamentos en casos de Neumonía grave 1 2 3 4 5 Intervenciones quirúrgicas de urgencia – Apendicitis 1 2 3 4 5 1 2 3 4 5 Atención de Niños/as con neumonía grave 1 2 3 4 5 Atención Niños/as con crisis asmática o SOBA severa 1 2 3 4 5 Niños/as con desnutrición grave: marasmo o kwashiorkor, o anemia grave 1 2 3 4 5 Manejo integral de las transfusiones sanguíneas y otros hemoderivados 1 2 3 4 5 Atención de Niños/as con enfermedad muy grave: sepsis, meningitis o estridor en reposo Se realizó también entrevistas a los coordinadores de la atención integral del niño y de las estrategias nacionales así como una revisión de las historias clínicas de aquellos niños que hayan tenido emergencias en el año 2004 en los FOE y FOBs de la DIRESA Cusco y Bagua. Para la revisión de las historias clínicas (auditoria clínica) se utilizó una matriz de análisis de indicadores que a continuación describimos: AII -31 Tabla 12. Matriz de Análisis de Competencias en la Atención de Emergencias de Niños Menores de Cinco Años Criterios de Medición de Competencias Correlato entre anamnésis, diagnóstico presuntivo, diagnóstico definitivo y terapéutica Indicadores de Proceso Calificació n Indicadores de Resultado Calificación Fuente de Recolección Comen tario Coherencia entre el diagnóstico y tratamiento Coherente= 1 Incoherente =0 Condición de alta del paciente Recuperado Mejorado Fallecido Historias clínicas seleccionadas de emergencias de niños menores de 5 años Diagno stico de ingreso es igual al diagnos tico de salida Manejo integral de la rehidratación parenteral Utiliza criterios estandarizados para la rehidratación parenteral de acuerdo a gravedad y condición del paciente Utiliza = 1 No utiliza = 0 Completa Incompleta Registros SIS Historias clínicas seleccionadas Administración parenteral de medicamentos Aplicación correcta del fármaco de elección en dosis, intervalo y combinación correctos Correcta = 1 Incorrecta = 0 Condición de alta del paciente Recuperado Mejorado Fallecido Registros SIS Historias Clínicas seleccionadas El Foco será las atenció n de las IRAS Intervenciones quirúrgicas de urgencia Pertinencia del procedimiento quirúrgico a la condición y gravedad del paciente Pertinente = 1 No Pertinente = 0 Condición de alta del paciente Complicacione s directamente derivadas del procedimiento quirúrgico Recuperado Mejorado Fallecido Complicado No Complicado Historias clínicas seleccionadas Registro de Sala de Operaciones (parte quirúrgico) El foco será la atenció n de apendici tis Niños/as con enfermedad muy grave: sepsis, meningitis o estridor en reposo Niños/as con neumonía grave Niños/as con crisis asmática o SOBA severa Niños/as con diarrea y deshidratación aguda grave o shock Manejo terapéutico correcto de la emergencia de acuerdo a los estándares aprobados por el Ministerio de Salud Manejo correcto= 1 Manejo incorrecto= 2 Condición de alta del paciente Recuperado Mejorado Fallecido Complicado No complicado Grado de remisión de la deshidratación Complicacione s directamente derivadas del procedimiento terapéutico Registros SIS Historias clínicas seleccionadas AII -32 Niños/as con desnutrición grave: marasmo o kwashiorkor, o anemia grave Otros problemas de salud Niños/as con otros problemas de salud graves incluyendo accidentes Manejo integral Manejo correcto Correcto = de las de la transfusión 1 transfusiones sanguínea de Incorrecto sanguíneas y emergencia de = 2 otros acuerdo a los hemoderivados estándares Nota: SOBA: Síndrome Obstructivo Bronquial Agudo Complicacione s directamente derivadas del procedimiento Complicado =1 No complicado= 2 Registros SIS Historias clínicas seleccionadas 4. Análisis institucional La metodología seguida en esta parte del análisis fue la siguiente: a. Sistematización del marco normativo Recopilación y sistematización de las normas relevantes sobre los distintos regímenes laborales aplicables al personal del sector, las remuneraciones y la organización del Sector Salud y proceso de regionalización. Se identificaron las normas más importantes, las que fueron ordenadas, interpretadas y sistematizadas. Se determinó su vigencia y relación con otras normas. b. Contraste con la realidad Se efectuó asimismo, una revisión de los estudios recientes realizados sobre la materia, así como un conjunto de entrevistas a actores del sector salud o informantes calificados. Así, se entrevistó a funcionarios y profesionales que se desempeñan en el sector, con la finalidad de obtener información sobre la vigencia del marco normativo en la realidad en cuanto a normas laborales, remuneraciones, presupuesto, coordinación con gobiernos regionales y funcionamiento de las diversas instancias. En particular, interesante observar variaciones en la aplicación de las normas en diferentes regiones, dada la creciente autonomía de la que gozan las autoridades regionales. Asimismo, se buscó la opinión y percepción de los entrevistados sobre la materia de esta investigación. Las entrevistas incluyeron: AII -33 a. Ministerio de Salud o Recursos humanos / Personal o Planilla o Presupuesto o Acuerdos de Gestión o Consejo Nacional de Salud b. Essalud c. Consejo Nacional de Descentralización d. Directores de algunos hospitales y centros de salud e. Médicos y profesionales que se desempeñen en el sector salud f. CAFME Además, se sostuvo entrevistas con autoridades y funcionarios regionales, municipales, de redes y microrredes, así como médicos de las regiones foco del estudio. Finalmente, se realizaron grupos focales con médicos, enfermeras y jóvenes recientemente graduados o por graduarse para indagar sobre la percepción de estos actores acerca del marco institucional del sector salud y los incentivos que enfrentan para permanecer, trasladarse o incorporarse al servicio en zonas apartadas. Tabla 13. Resumen de Objetivos y Actividades de la sección Institucional Objetivo Actividades Productos Identificar los incentivos que enfrenta el personal en cuanto a ingreso, permanencia (en el sector y en la localidad donde trabaje) y motivación para el buen desempeño. Recopilación y sistematización del marco normativo sobre los diversos regímenes laborales del sector salud y de formación. Reporte 1 Entrevistas con funcionarios de recursos humanos del Minsa, Essalud y médicos Anexo de normas Determinar y analizar los instrumentos de gestión de recursos humanos con que cuentan las entidades del sector salud Recopilación de otros estudios Análisis Recopilación y sistematización de normas sobre la gestión de recursos humanos: planificación, CAP, nombramientos, sistemas de información, concursos, etc Reporte 2 Entrevistas con jefes de oficinas de recursos humanos de diversas instituciones del sector Identificar los factores que afectan las remuneraciones en el sector salud Recopilación y sistematización de las normas sobre remuneraciones Reporte 3 Recopilación de otros estudios Anexo de normas AII -34 Analizar las normas que gobiernan el mercado de formación Entrevistas con funcionarios de presupuesto y planillas del Minsa, Essalud* y Sanidad de FFAA y FFPP* Anexo de estructuras de remuneraciones Análisis Recopilación y sistematización del marco normativo del mercado de formación Reporte 4 Revisión de estudios sobre mercado de formación para el sector salud Entrevistas a informantes calificados (IDREH, CONAREM) Analizar el proceso de transferencia de competencias en el sector salud Evaluar el efecto de las reformas en materia de carrera pública y remuneraciones en el sector salud Diseño de propuestas para una política de recursos humanos Recopilación y sistematización del marco normativo sobre descentralización Recopilación de otros estudios Entrevistas con funcionarios del MINSA, CND, y autoridades y funcionarios regionales y municipales Análisis Descripción y análisis de los proyectos de reforma Planteamiento de reformas normativas Reunión de discusión con equipo PAR Reporte 5 Reporte 6 Reporte 7 AII -35 Apéndice I Bases de datos utilizadas De acuerdo a la metodología planteada, las bases de datos que se usarán para la realización del inventario de recursos humanos en salud, las proyecciones de demanda y oferta de recursos humanos en salud y el marco muestral del trabajo de campo a realizarse serán principalmente registros administrativos de diversas instituciones. Por su propia naturaleza, estos registros administrativos no contienen información detallada de los individuos o establecimientos registrados, pero permiten realizar un cálculo grueso de totales y distribuciones. Además se considerarán encuestas de hogares, que permiten contar con una mejor caracterización de los trabajadores, pero que por su naturaleza muestral, presentan algunas limitaciones para realizar desagregaciones. A continuación se detallan las bases de datos, sus fechas de recolección en caso éstas no sean públicas y la información contenida en ellas. Para el inventario y proyección de la oferta de recursos humanos Registro del Colegio Médico del Perú La información del CMP se encuentra al nivel de médicos inscritos en la institución. Para cada individuo inscrito se cuenta con información de sexo, edad, último Colegio Regional en que se ha registrado, universidad de estudios y especialización (si fuera el caso). Registro del Colegio de Obstetrices del Perú La información está al nivel de individuos inscritos y se incluyen a todos los registrados en el COP desde aproximadamente 1980. Además, contiene información sobre la fecha y localidad de registro, la fecha de nacimiento y sexo de los individuos registrados, y el centro de estudio donde se obtuvo el título de pre-grado. Actualizada hasta fines de 2004. Colegio de Enfermeros del Perú La información también se encuentra al nivel de individuos registrados en el colegio, y contiene además información sobre la fecha y localidad de registro, la fecha de nacimiento y sexo de los individuos registrados, el centro de estudio donde obtuvo el título de pregrado, y si es que han realizado estudios de maestría o doctorados, incluyendo el centro de estudios. Adicionalmente a esta información, el Colegio de Enfermeros cuenta con información de un censo realizado en julio y agosto del 2001, que alcanzó el 60% de los individuos inscritos en el colegio. La información relevada, además de actualizar la existente en los AII -36 registros administrativos, también se refiere a aspectos como distribución geográfica, situación laboral, centro de trabajo, tipo de contrato e ingresos mensuales. Colegio de Odontólogos del Perú Información actualizada a fines de 2004. Colegio Tecnólogo Médico del Perú Información actualizada a fines de 2004. Colegio de Nutricionistas Información actualizada a fines de 2004. Colegio de Psicólogos del Perú Información actualizada a fines de 2004. Censos Escolares Los Censos Escolares, realizados por el Ministerio de Educación en los años 2001, 2002 y 2004 incluyen entre los establecimientos censados (usando la estrategia de autoreporte) a los Institutos Superiores Tecnológicos a nivel nacional. Esto permite contar con información del número de alumnos matriculados en cada uno de ellos por especialidades, lo que permite identificar la distribución regional de los estudiantes. Asimismo, se cuenta con información del sexo, grupos de edad y ciclo de estudios, lo que permitirá realizar las proyecciones para los próximos años e identificar la tendencia del número de egresados en años recientes. Asamblea Nacional de Rectores La Asamblea Nacional de Rectores cuenta en sus registros con información, al nivel de cada universidad, del número de alumnos matriculados por especialidad y por año de estudios. Esta información permitirá conocer la distribución regional de los estudiantes de medicina y la oferta futura de profesionales de la salud. Residentado Médico La información del Consejo Nacional de Residentado Médico facilitada para el estudio se encuentra detallada al nivel de los postulantes al programa de residentado médico para los años 2002, 2003 y 2004, conteniendo para cada registro del último de los años mencionados información sobre la localidad de residencia, la universidad donde obtuvo el título, género, edad, año de titulación, opciones de postulación dentro del programa de residentado, selección final y sede de asignación. SERUMS AII -37 Para el caso del Servicio Rural y Urbano Marginal en Salud, se cuenta con información para los sorteos 2004-II y 2005-I. La información se encuentra detallada al nivel de cada postulante, y contiene información sobre la institución a la que postulan (MINSA, EsSalud, etc.), la DIRESA de residencia, fecha de titulación, universidad donde estudió el pregrado y selección final. Encuesta Nacional de Hogares 2004 Esta encuesta, realizada por el INEI en el periodo entre mayo 2003 y abril 2004, cuenta con información bastante detallada sobre características socio-económicas al nivel de hogares, así como características laborales, educativas y otras. Estas bases de datos se usarán para estimar el volumen de la oferta de recursos humanos en salud global y en las regiones en que se pueda realizar inferencias razonables. DIGEMID (Marzo 2006) Base de datos de profesionales de la salud peruanos que reportan como último movimiento migratorio salida del territorio peruano desde el año 2000 hasta el año 2005. Se encuentra desagregada por edad, destino, profesión, año de salida, y sexo. Se dispuso así mismo de los ingresos y salidas de profesionales de la salud peruanos desde el año 2000 hasta el año 2005. Para la estimación y proyección de la demanda de recursos humanos Planilla del MINSA (Abril 2005) Esta base de datos cuenta con información al nivel de cada empleado del MINSA (por las modalidades de nombramiento y contrato laboral a plazo fijo), detallando edad, sexo, centro de trabajo, cargo, nivel de estudios y remuneración mensual. Plazas del PAAG (Abril 2005) Para el caso de la información facilitada por el PAAG, la información se encuentra detallada al nivel de “plazas asignadas a establecimientos de salud”. Esto se debe a que el PAAG asigna el presupuesto a los establecimientos para la contratación de personal de salud, pero no decide ni gestiona la contratación del trabajador para cubrir dicha plaza. La información que existe para cada plaza es la especialidad ocupacional, el tipo de contrato (6, 8,10 o 12 horas), remuneración mensual y la ubicación de la plaza. Todos los trabajadores contratados para cubrir las plazas están bajo la modalidad contractual de Servicios No Personales (SNP).Los datos están actualizados hasta diciembre de 2004, fecha en que se desactiva el PAAG. MINSA: Registros del SNP, CLAS y Programa de Salud Básica para Todos. (Marzo 2006) AII -38 Esta información corresponde al personal contratado por el Ministerio de Salud a través de servicios no personales (SNP), el CLAS y el programa de Salud Básica para Todos. Está actualizada a febrero de 2006. Encuestas Nacional de Hogares 2001, 2002, y 2004 Estas encuestas, realizadas por el INEI, corresponden al cuarto trimestre del 2001, cuarto trimestre del 2002, el periodo mayo 2003 - abril 2004 y la más reciente, ENAHO 2004, recoge información para todo el año. Permiten realizar inferencias al nivel departamental y cuentan con información de las características socio-económicas, laborales, educativas y otras al nivel de individuos. Estas bases de datos se usarán para estimar el volumen de la demanda por servicios de salud, a partir de la cual se estimará la demanda por recursos humanos de salud para los próximos años. Encuesta Demográfica y de Salud Familiar 2000 Encuesta realizada por el INEI en el año 2000, recoge información al nivel de hogares sobre características socio-económicas y aspectos relacionados a la salud de las personas. Permite realizar inferencias al nivel de cada departamento. Se usará para realizar estimaciones de las tasas de morbilidad y las necesidades de salud de madres y niños para los dominios geográficos que permite la encuesta. Planilla de ESSALUD (Agosto 2005) Esta base de datos cuenta con información al nivel de cada empleado de ESSALUD (por las modalidades de nombramiento y contrato laboral a plazo fijo), detallando edad, sexo, centro de trabajo, cargo, nivel de estudios y remuneración mensual. AII -39 Apéndice II Trabajo de Campo realizado en Cusco y Bagua y listado de instrumentos El trabajo de campo realizado en Cusco del 15 de noviembre al 5 de diciembre y Bagua del 22 de octubre al 31 del mismo mes se fundamentó en el objetivo de recolectar la siguiente información para el estudio: Total de personal empleado (inventario regional y micro regional) Historias clínicas de emergencias de madre, neo nato y niño (estudio de competencias) Plan de turnos y asistencia diaria (estudio de disponibilidad) Características de gestión de recursos humanos en establecimientos FONE y FOB Características del personal profesional de los FONE y FOB Para ello, se diseñaron los siguientes instrumentos: a. Ficha de recojo de información de personal La cual fue aplicada a las DIRESA, cabeceras de red y microrred, incluyendo la información a consignarse en cada nivel sobre: tipo de establecimiento, nombre del establecimiento, nombre del personal, especialidad, sexo, edad, tipo de contrato y tipo de plaza (Ver Apéndice II.a) b. Cuestionario de aplicación a la totalidad de personal médico, enfermero y obstetra que labora en los establecimientos bajo análisis Incluyendo secciones sobre sus datos personales y del hogar, características socioeconómicas, nivel educativo, condición laboral / tipo de contrato, historia laboral, funcionamiento del sistema, zonas de condiciones especiales, expectativas sobre la descentralización, ingresos mensuales y ambiente de trabajo; así como módulos específicos sobre carga de trabajo, autoevaluación de competencias, y emergencias realizadas por el personal en el último año. c. Cuestionario sobre la gestión de los establecimientos Aplicado a los responsables de cada establecimiento bajo análisis (sólo en Cusco). AII -40 d. Ficha de indicadores de competencias llenadas por personal especializado a partir de información de las historias clínicas La información fue recolectada en las DIRESA, cabeceras de red y microrred, así como en los establecimientos FOB y FONE bajo análisis. AII -41 Apéndice II.a Ficha de recojo de información de personal, aplicada en las DIRESA, Cabeceras de Red y Microrred y en Establecimientos Tipo de Detalle de personal establecimiento Tipo de contrato Sólo para nombrados Prácticas pre-profesionales 1 Puesto…..1 Centro……2 Hospital…..3 Nombre de Código Nº de establecimiento Ubigeo personal Internado Nombre Especialidad Sexo Edad ________2 Serum rentado 3 Serum equivalente ________4 Residentazo 5 Trabajador nombrado 6 Trabajador contratado 7 Trabajador SNP Esta ocupando su plaza…………………1 Esta trabajando como destacado……..…….2 8 AII -42 Apéndice III Variables Asociadas a la disponibilidad VARIABLES HIPOTESIS DEFINICIÒN OPERATIVA FUENTE Características personales Edad Superior internado La edad esté asociada negativamente a la disponibilidad, porque, a pesar de que no existen incentivos de tener un buen desempeño en zonas alejadas para los más jóvenes (no da puntos para el residentado, por ejemplo), los mayores tienen una mayor probabilidad de tener actividades generadoras de ingresos adicionales, que compiten con su dedicación al establecimiento sin N 483 profesionales de la salud (182 médicos, 236 enfermeras, 65 obstetricias) 23 Establecimientos (7 Bagua) Variable continua: edad el individuo en años Encuesta Variable dicotómica: 1 si entrevistado terminó sus estudios superiores sin internado 0 en otro caso Encuesta AII -43 Superior universitaria completo Residentado Post Grado Experiencia Oriundo Hipótesis: el personal profesional mostrará mayor disponibilidad cuando es oriundo de la zona donde trabaja o haya crecido en una similar Graduado Hipótesis: el personal profesional mostrará mayor disponibilidad cuando ha estudiado cerca de la zona donde trabaja Familia Hipótesis: el personal profesional mostrará mayor disponibilidad cuando la familia reside en la zona donde trabaja Variable dicotómica: 1 si entrevistado terminó sus estudios superiores con internado 0 en otro caso Variable dicotómica: 1 si entrevistado terminó su residentado 0 en otro caso Variable dicotómica: 1 si entrevistado terminó su post grado 0 en otro caso Variable continua: experiencia en años Variable dicotómica: 1 si entrevistado ha nacido en el mismo departamento donde ahora trabaja 0 en otro caso Variable dicotómica: 1 si entrevistado terminó sus estudios superiores en el mismo departamento donde ahora trabaja 0 en otro caso Variable dicotómica: 1 si la familia ( esposa/hijos) del entrevistado vive en la misma provincia o distrito donde labora 0 en otro caso Encuesta Encuesta Encuesta Encuesta Encuesta Encuesta Encuesta AII -44 Características del Establecimiento FOE Una hipótesis asume que la disponibilidad se comporta de manera distinta y sistemática entre los establecimientos FOE y FOB Variable dicotómica: 1 si el establecimiento es FOE 0 si el establecimiento es FOB PARSALUD Variable dicotómica: 1 si la condición laboral del personal es nombrado 0 si en otro caso Encuesta Variable dicotómica: 1 si la condición laboral del personal es contratado 0 si en otro caso Variable dicotómica: 1 si la condición laboral del personal es SNP 0 si en otro caso Variable dicotómica: 1 si la condición laboral del personal es Serum Encuesta Factores institucionales Nombrado Contratado Este grupo de variables servirán para verificar en que grado las normas de modalidad contractual que gobiernan la asignación de los recursos humanos afectan la disponibilidad " SNP " Serum " Encuesta Encuesta AII -45 0 si en otro caso Residentado CLAS " Asistencia el personal de establecimientos CLAS presenta mayor disponibilidad El siguiente grupo de variables aproximan las prácticas de gestión en el establecimiento. Un buen manejo administrativo de los recursos humanos es clave para lograr el nivel de disponibilidad requerido " Ausencia " Tiempo Esta hipótesis aproximará la facilidad que tiene el personal para realizar el cobro de sus salarios Cronograma Variable dicotómica: 1 si la condición laboral del personal es Residentado 0 si en otro caso Encuesta Variable dicotómica: 1 el est. Maneja un cronograma de turnos 0 si en otro caso Encuesta Variable dicotómica: 1 el est. monitorea la asistencia y cumplimiento de los turnos 0 si en otro caso Variable dicotómica: 1 el est. tiene mecanismos establecidos para manejar la ausencia en un turno programado a su personal 0 si en otro caso Variable continua: tiempo que demora el personal para hacer efectivo el cobro de sus salarios Encuesta Encuesta Encuesta AII -46 Características del entorno Urbano El personal tenderá a estar menos disponible en las zonas rurales Altura El personal tenderá a estar menos disponible a medida que se encuentre más alejado, aproximado por la altura Demanda En zonas con poca demanda de servicios debería presentarse menor disponibilidad de parte del personal DISACuscoCusco Variable dicotómica: 1 el est. está ubicado en zona urbana 0 si en otro caso Variable continua: altura en m.s. n.m. a la que se encuentra el distrito donde esta ubicado el establecimiento Variable continua: numero de atenciones registrados en el HIS/SIS en periodos pasados Variable dicotómica: 1 el est. Pertenece a la DISA CuscoCusco 0 si en otro caso Información de establecimientos del MINSA Mapa de pobreza de MEF, INEI HIS/SIS AII -47 Apéndice IV Variables Asociadas a la Competencia VARIABLES HIPOTESIS DEFINICIÒN OPERATIVA FUENTE Características personales Edad La edad esta asociada positivamente a la competencia Los profesionales del sector privado cuentan con una mejor formación Privado Superior internado sin Superior universitaria completo N 483 profesionales de la salud (182 médicos, 236 enfermeras, 65 obstetricias) 23 Establecimientos (7 Bagua) Variable continua: edad el individuo en años Variable dicotómica: 1 si entrevistado terminó sus estudios superiores en el sector privado 0 en otro caso Variable dicotómica: 1 si entrevistado terminó sus estudios superiores sin internado 0 en otro caso Variable dicotómica: 1 si entrevistado terminó sus estudios superiores con internado 0 en otro caso Encuesta Encuesta Encuesta AII -48 Residentado Post Grado Experiencia Capacitación CapacitaciónParsalud Los profesionales con más años de experiencia son más competentes La capacitación en emergencias obstétricas, excluyendo la de PARSALUD, esta relacionada positivamente con la competencia del personal La capacitación de PARSALUD esta correlacionada positivamente con la competencia del personal Características del Establecimiento FOE el personal del establecimientos FOE son más competentes que los FOB Equipamiento Una hipótesis asume que el recurso humano necesita contar con el equipamiento completo para atender las emergencias Variable dicotómica: 1 si entrevistado terminó su residentado 0 en otro caso Variable dicotómica: 1 si entrevistado terminó su post grado 0 en otro caso Variable continua: experiencia en años Variable dicotómica: 1 si entrevistado recibió en el último años capacitación para emergencias 0 en otro caso Encuesta Variable dicotómica: 1 si entrevistado recibió en el último años capacitación para emergencias 0 en otro caso Encuesta/ PARSALUD Variable dicotómica: 1 si el establecimiento es FOE 0 si el establecimiento es FOB Variable dicotómica: 1 si el est. tiene equipamiento para atender emergencias 0 si en otro caso PARSALUD Encuesta Encuesta Encuesta PARSALUD AII -49 Medicinas En línea con la hipótesis anterior, se asume que el recurso humano necesita los medicamentos para atender las emergencias Variable dicotómica: 1 si el est. tiene stock de medicinas suficiente para atender emergencias 0 si en otro caso Trabajo de campo: entrevistas a personal de salud y a los encargados de manejar el stock Este grupo de variables servirán para verificar en que grado las normas de modalidad contractual que gobiernan la asignación de los recursos humanos afectan los niveles de competencia " Variable dicotómica: 1 si la condición laboral del personal es nombrado 0 si en otro caso Encuesta Variable dicotómica: 1 si la condición laboral del personal es contratado 0 si en otro caso Variable dicotómica: 1 si la condición laboral del personal es SNP 0 si en otro caso Variable dicotómica: 1 si la condición laboral del personal es Serum 0 si en otro caso Encuesta Factores institucionales Nombrado Contratado SNP " Serum " Encuesta Encuesta AII -50 Residentado " CLAS El personal de establecimientos CLAS es más competente Monitoreo Los procedimientos administrativos para evaluar la habilidad del personal esta asociada positivamente con el nivel de competencia Características del entorno Urbano El personal de zonas rurales es menos competente Altura El personal tenderá a ser menos competente a medida que se encuentre más alejado, aproximado por la altura Demanda En zonas con poca demanda de servicios debería presentarse menor competencia DISACuscoCusco Variable dicotómica: 1 si la condición laboral del personal es Residentado 0 si en otro caso Variable dicotómica: 1 si el personal labora en establecimiento CLAS 0 si en otro caso Variable dicotómica: 1 el est. Maneja procedimientos para evaluar el desempeño del personal 0 si en otro caso Encuesta Variable dicotómica: 1 el est. está ubicado en zona urbana 0 si en otro caso Variable continua: altura en m.s. n.m. a la que se encuentra el distrito donde esta ubicado el establecimiento Variable continua: numero de atenciones registrados en el HIS/SIS en periodos pasados Variable dicotómica: 1 el est. Pertenece a la DISA CuscoCusco 0 si en otro caso Información de establecimientos del MINSA Mapa de pobreza de MEF, INEI Encuesta/ PARSALUD Encuesta HIS/SIS AII -51 AII -52 ANEXO III. Oferta de RRHH Distribución por departamentos de la proyección de profesionales de Medicina Humana 2003 2004 2005 2006 2007 2008 2009 2010 Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Callao Cerro De Pasco Cusco Desconocido Extranjero Huancavelica Huanuco Ica Junin La Libertad Lambayeque Lima Loreto Madre De Dios Moquegua Piura Puno San Martin Tacna Tumbes Ucayali 56 526 114 3,498 230 352 24 140 1,086 872 246 161 327 1,697 820 2,333 1,198 24,030 501 92 186 1,057 617 145 424 105 134 56 561 114 3,700 230 366 24 140 1,129 872 246 161 327 1,840 926 2,471 1,237 25,126 548 92 186 1,090 664 145 440 105 134 56 602 114 3,880 228 382 24 140 1,171 871 245 161 327 1,965 1,034 2,617 1,271 25,980 592 92 186 1,112 707 143 463 105 160 56 640 113 4,048 228 397 24 140 1,210 871 244 161 327 2,080 1,143 2,757 1,328 27,007 634 92 185 1,141 746 143 487 105 188 56 676 113 4,200 226 415 24 140 1,246 871 243 161 324 2,184 1,247 2,895 1,382 28,043 674 92 185 1,166 785 142 513 104 214 56 713 113 4,340 226 436 24 140 1,281 871 242 161 359 2,283 1,356 3,039 1,437 29,121 714 92 185 1,194 824 142 545 104 243 55 750 112 4,478 225 458 24 140 1,319 871 237 161 394 2,375 1,466 3,193 1,494 30,177 752 92 184 1,218 860 142 579 104 272 54 787 112 4,609 224 481 24 140 1,352 871 234 160 428 2,462 1,576 3,353 1,549 31,233 786 92 180 1,241 892 141 612 104 300 Total 40,971 42,930 44,628 46,495 48,321 50,241 52,132 53,997 1,959 1,698 1,867 1,826 1,920 1,891 1,865 Variación Fuente: CMP y ANR. Elaboración propia Distribución por departamentos de la proyección de profesionales de Enfermería Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Callao Cerro de Pasco Cusco Huancavelica Huanuco Ica Junin La Libertad Lambayeque Lima Loreto Madre De Dios Moquegua Piura Puno San Martin Tacna Tumbes Ucayali Total Variación 2003 2004 2005 2006 2007 2008 2009 2010 96 57 96 145 75 4,578 813 725 66 92 2,399 177 1,288 573 2,572 2,744 1,511 22,126 795 1,149 1,116 97 408 92 258 43,895 94 242 135 4,569 846 787 65 159 2,490 304 1,374 626 2,555 2,806 1,582 22,479 813 1,143 1,176 138 432 160 302 45,275 92 343 184 4,561 881 852 63 230 2,568 422 1,462 681 2,536 2,866 1,657 22,980 834 1,139 1,246 178 458 223 346 46,802 138 502 226 4,554 920 922 62 302 2,641 534 1,552 737 2,517 2,928 1,736 23,509 856 1,135 1,322 220 485 283 392 48,473 189 665 264 4,549 961 995 60 377 2,710 641 1,644 794 2,498 2,993 1,818 24,070 880 1,132 1,401 263 515 340 437 50,196 243 828 300 4,546 1,004 1,071 59 453 2,776 745 1,740 852 2,479 3,064 1,902 24,677 904 1,128 1,485 306 547 395 483 51,981 299 992 334 4,544 1,048 1,148 58 530 2,840 844 1,837 910 2,459 3,138 1,988 25,308 929 1,124 1,569 349 580 448 528 53,802 1,963 1,380 1,527 1,671 1,723 1,785 1,822 4,495 769 658 66 26 2,232 40 1,235 511 2,537 2,638 1,478 21,488 762 1,129 1,050 59 378 20 208 41,932 Fuente: CEP y ANR. Elaboración propia Distribución por departamentos de la proyección de profesionales de Obstetricia Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Callao Cerro de Pasco Cusco Desconocido Huancavelica Huanuco Ica Junin La Libertad Lambayeque Lima Loreto Madre de dios Moquegua Piura Puno San Martín Tacna Tumbes Ucayali Total Variación 2003 2004 2005 2006 2007 2008 2009 2010 5 274 16 429 247 143 110 11 177 904 9 458 64 306 572 312 1,999 42 1 62 148 169 183 94 101 18 6,854 5 336 16 456 309 167 110 69 323 904 9 568 64 365 657 372 2,167 68 1 75 148 217 221 128 173 18 7,946 5 392 16 484 366 193 110 127 439 904 9 673 63 421 739 421 2,439 92 1 87 148 272 260 160 237 18 9,076 5 448 16 510 422 221 107 186 535 904 9 781 61 477 821 469 2,824 114 1 100 148 336 297 192 294 18 10,296 4 505 16 538 480 249 107 246 617 904 9 891 61 532 902 517 3,341 136 1 114 147 405 333 223 346 18 11,642 4 561 16 566 536 278 106 307 689 904 9 1,001 61 587 981 563 3,992 157 1 128 147 477 368 252 393 18 13,102 4 615 16 596 592 308 104 368 753 904 9 1,110 61 640 1,060 605 4,809 178 1 142 147 552 402 282 437 18 14,713 4 667 16 627 645 338 102 430 812 904 9 1,218 61 694 1,138 648 5,804 198 1 155 147 628 437 311 478 18 16,490 1,092 1,130 1,220 1,346 1,460 1,611 1,777 Fuente: COP y ANR. Elaboración propia Distribución por departamentos de la proyección de profesionales de Odontología Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Callao Cerro de Pasco Cusco Desconocido Huancavelica Huanuco Ica Junín La Libertad Lambayeque Lima Loreto Madre de Dios Moquegua Piura Puno San Martín Tacna Tumbes Ucayali Total Variación 2003 2004 2005 2006 2007 2008 2009 2010 20 179 28 1,658 79 51 755 100 425 17 20 179 28 1,708 79 51 755 100 629 17 93 2,364 493 491 173 10,625 103 30 58 199 190 71 176 28 28 18,718 20 223 28 1,753 78 51 750 99 814 17 92 2,421 553 502 172 11,172 119 30 58 198 225 71 197 28 28 19,757 20 289 28 1,805 78 50 745 99 987 17 92 2,480 617 513 171 11,730 137 30 57 196 259 70 223 28 28 20,841 20 373 27 1,858 77 50 739 98 1,148 17 113 2,533 683 523 169 12,271 154 29 57 195 293 70 250 27 27 21,931 20 474 27 1,918 77 50 735 97 1,299 17 138 2,589 750 534 168 12,826 173 29 56 194 326 69 281 27 27 23,066 19 588 27 1,979 76 49 729 97 1,441 17 167 2,642 819 545 167 13,369 190 29 56 192 358 69 316 27 27 24,194 19 716 27 2,042 76 49 723 96 1,576 16 197 2,693 889 555 166 13,898 208 29 56 191 389 68 353 27 27 25,320 1,056 1,039 1,084 1,090 1,135 1,128 1,126 93 2,290 432 478 173 10,059 86 30 58 199 152 71 173 28 28 17,662 Se asume que la distribución por edad es igual a la de los médicos cirujanos Fuente: COdP y ANR. Elaboración propia Distribución por departamentos de la proyección de profesionales de Medicina Humana Departamento 2004 2005 2006 2007 2008 2009 2010 Amazonas Ancash Apurímac Arequipa Ayacucho Cajamarca Callao Cusco Huancavelica Huanuco Ica Junín La Libertad Lambayeque Lima Loreto Madre de Dios Moquegua Pasco Piura Puno San Martín Tacna Tumbes Ucayali 475 1,178 924 3,390 807 1,288 1,620 937 358 950 1,594 2,779 2,154 2,388 31,371 2,291 605 501 469 4,008 1,802 1,575 605 377 618 667 1,666 1,034 4,062 1,109 1,759 1,686 1,580 466 1,313 2,150 3,626 2,955 3,010 39,216 2,511 646 587 650 4,892 2,314 1,825 862 464 897 819 2,115 1,137 4,686 1,279 2,212 1,748 2,250 542 1,573 2,634 4,469 3,676 3,610 47,009 2,888 678 660 804 5,747 2,781 2,016 1,086 535 1,147 984 2,549 1,228 5,289 1,456 2,670 1,813 2,814 624 1,834 3,116 5,227 4,283 4,189 54,519 3,226 711 739 964 6,497 3,213 2,220 1,272 615 1,328 1,144 2,994 1,323 5,891 1,634 3,127 1,876 3,414 703 2,100 3,593 6,000 4,907 4,789 62,137 3,582 744 815 1,121 7,298 3,668 2,418 1,465 692 1,536 1,306 3,437 1,417 6,495 1,813 3,587 1,939 3,995 784 2,364 4,077 6,764 5,525 5,380 69,710 3,929 778 893 1,281 8,077 4,118 2,621 1,655 771 1,731 1,468 3,884 1,513 7,096 1,993 4,050 2,002 4,587 865 2,631 4,559 7,536 6,148 5,977 77,312 4,283 811 972 1,440 8,869 4,572 2,825 1,847 849 1,936 Total 65,072 81,955 98,109 113,388 128,979 144,455 160,033 16,883 16,154 15,279 15,591 15,476 15,578 Incremento Fuente: ENAHO 2004 (Enero – Diciembre) y Censo Escolar 2004. Elaboración propia Profesionales en Medicina Humana, distribución por edad Edad 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 64 65 66 67 68 69 70 71 72 73 74 75 Total Número de Médicos 1 9 64 323 591 846 1,058 1,558 1,461 1,438 1,302 1,396 1,217 1,139 1,142 1,107 1,014 1,053 1,046 1,156 1,061 1,014 939 1,002 1,054 896 959 1,015 1,081 1,225 1,259 1,161 921 807 666 615 615 555 504 468 412 348 306 300 306 258 287 294 322 291 251 316 248 294 40,971 Porcentaje 0.00% 0.02% 0.16% 0.79% 1.44% 2.06% 2.58% 3.80% 3.57% 3.51% 3.18% 3.41% 2.97% 2.78% 2.79% 2.70% 2.47% 2.57% 2.55% 2.82% 2.59% 2.47% 2.29% 2.45% 2.57% 2.19% 2.34% 2.48% 2.64% 2.99% 3.07% 2.83% 2.25% 1.97% 1.63% 1.50% 1.50% 1.35% 1.23% 1.14% 1.01% 0.85% 0.75% 0.73% 0.75% 0.63% 0.70% 0.72% 0.79% 0.71% 0.61% 0.77% 0.61% 0.72% 100.00% Fuente: CMP. Elaboración propia Distribución por departamento de residencia Departamento Amazonas Ancash Apurimac Arequipa Ayacucho Cajamarca Cerro De Pasco Cusco Desconocido Huancavelica Huanuco Ica Junin La Libertad Lambayeque Lima y Callao Loreto Madre De Dios Moquegua Piura Puno San Martin Tacna Tumbes Ucayali Extranjero Total Número de médicos 56 526 114 3,498 230 352 140 1,086 872 161 327 1,697 820 2,333 1,198 24,054 501 92 186 1,057 617 145 424 105 134 246 40,971 Porcentaje 0.1% 1.3% 0.3% 8.5% 0.6% 0.9% 0.3% 2.7% 2.1% 0.4% 0.8% 4.1% 2.0% 5.7% 2.9% 58.7% 1.2% 0.2% 0.5% 2.6% 1.5% 0.4% 1.0% 0.3% 0.3% 0.6% 100.0% Fuente: CMP. Elaboración propia Distribución por Colegio Regional de registro Region Amazonas Apurimac Arequipa Ayacucho Cajamarca Callao Chiclayo Chimbote Cusco Huancavelica Huancayo Huanuco Huaraz Ica Iquitos Lima Lima Provincias Madre De Dios Moquegua Pasco Piura Pucallpa Puno San Martin Tacna Trujillo Tumbes Desconocido Total No. de médicos 135 168 3,408 264 428 1,463 1,229 397 1,052 188 832 339 165 1,596 514 23,035 627 93 179 172 1,065 159 611 190 454 2,081 114 13 40,971 Porcentaje 0.3% 0.4% 8.3% 0.6% 1.0% 3.6% 3.0% 1.0% 2.6% 0.5% 2.0% 0.8% 0.4% 3.9% 1.3% 56.2% 1.5% 0.2% 0.4% 0.4% 2.6% 0.4% 1.5% 0.5% 1.1% 5.1% 0.3% 0.0% 100.0% Fuente: CMP. Elaboración propia Distribución por Universidad de origen Universidad U. Catolica De Santa Maria U. Nac. De Cajamarca U. Nac. De La Amazonia Peruana U. Nac. de Piura U. Nac. de San Agustin U. Nac. de Trujillo U. Nac. del Altiplano U. Nac. del Centro U. Nac. Faustino Sanchez Carrión U. Nac. Federico Villarreal U. Nac. Mayor de San Marcos U. Nac. Pedro Ruiz Gallo U. Nac. San Antonio Abad U. Nac. San Luis Gonzaga U. Part. Antenor Orrego U. Part. Cayetano Heredia U. Part. San Martin De Porres U. Peruana De Los Andes U. Priv. De Tacna U. Priv. San Juan Bautista U. Priv. San Pedro U. Ricardo Palma Desconocida Extranjera Total No. de Médicos Porcentaje 1.8% 750 255 0.6% 193 0.5% 418 1.0% 4,194 10.2% 3,133 7.7% 222 0.5% 266 0.7% 232 0.6% 4,138 10.1% 12,538 30.6% 491 1.2% 502 1.2% 2,870 7.0% 142 0.4% 2,832 6.9% 2,402 5.9% 64 0.2% 142 0.4% 93 0.2% 0.2% 65 29 0.1% 694 1.7% 4,306 10.5% 40,971 100.0% Distribución por país de la Universidad de Origen para graduados en el extranjero País Alemania Argentina Belgica Bielorrusia Bolivia Brasil Canada Chile China Colombia Corea Costa Rica Cuba Ecuador Eslovaquia España Estados Unidos Francia Hungría Italia Mexico Paraguay Polonia Rumania Rusia Ucrania Uruguay Venezuela Extranjero (desconocido) Total Frecuencia 3 277 1 1 651 13 1 1 2 12 1 1 29 49 2 24 7 1 2 3 75 2 1 2 24 19 3 3 3,096 4,306 Porcentaje 0.1% 6.4% 0.0% 0.0% 15.1% 0.3% 0.0% 0.0% 0.0% 0.3% 0.0% 0.0% 0.7% 1.1% 0.0% 0.6% 0.2% 0.0% 0.0% 0.1% 1.7% 0.0% 0.0% 0.0% 0.6% 0.4% 0.1% 0.1% 71.9% 100.0% Fuente: CMP. Elaboración propia Distribución por especialidades médicas Especialidad Anestesiologia Cirugia General Gineco Obstetricia Medicina Integral / Familiar Medicina Interna Otros Pediatria Sin Especialidad Total No. de Médico 878 1,326 1,853 56 1,260 7,300 1,751 27,245 41,669 Nota: Médicos con más de una especialidad se contaron para cada una de ellas como personas distintas. Fuente: CMP. Elaboración propia Distribución por grupos de edad y especialidades médicas Anestesiólogos Menos de 30 años De 30 a 34 años De 35 a 39 años De 40 a 44 años De 45 a 49 años De 50 a 54 años De 55 a 59 años De 60 a 64 años De 65 a 69 años De 70 a 75 años Total 20 72 132 160 272 95 61 33 33 878 Cirugía General 1 41 111 158 214 302 211 116 94 78 1,326 Gineco / Obstetricia 49 165 244 310 393 297 167 103 125 1,853 Medicina Integral / Familiar Medicina Interna 3 10 17 12 12 2 56 Fuente: CMP. Elaboración propia Pediatría - - 38 95 142 187 341 195 117 61 84 1,260 37 147 261 302 424 226 140 109 105 1,751 Otras especialidades 2 196 767 1,007 1,187 1,654 974 547 434 532 7,300 Distribución por Universidad de origen y especialidades médicas Universidad de Origen Anestesiólogos Cirugía General Gineco / Obstetr. U. Nac. Mayor de San Marcos U. Nac. Federico Villarreal U. Nac. de Trujillo U. Part. Cayetano Heredia U. Nac. de San Agustin U. Nac. San Luis Gonzaga U. Nac. San Antonio Abad U. Nac. de Piura U. Nac. Pedro Ruiz Gallo U. Part. San Martin De Porres U. Catolica De Santa Maria U. Nac. del Altiplano U. Nac. De La Amazonia Peruana U. Nac. De Cajamarca U. Nac. del Centro U. Nac. Faustino Sanchez Carrión U. Part. Antenor Orrego U. Peruana De Los Andes U. Priv. De Tacna U. Priv. San Juan Bautista U. Priv. San Pedro U. Ricardo Palma Desconocida Extranjera 364 114 94 20 112 80 3 2 4 9 4 2 1 3 66 517 153 171 92 146 66 8 6 4 13 7 3 6 134 796 231 187 175 163 70 2 5 6 35 5 1 1 5 171 Total 878 1,326 1,853 Medicina Integral / Familiar Fuente: CMP. Elaboración propia Profesionales en Enfermería, distribución por edad Grupos etáreos Menores de 25 años Entre 25 y 34 años Entre 35 y 44 años Entre 45 y 54 años Entre 55 y 64 años Más de 64 años Sin datos Total Porcentaje 1.30% 24.40% 26.70% 22.90% 11.70% 10.90% 2.20% 100.10% Fuente: CEP. Elaboración propia I 26 6 1 3 4 1 2 2 Otras Medicina Pediatría especiaInterna lidades 11 604 163 110 85 137 57 1 3 14 6 3 77 731 227 180 172 170 96 9 5 1 22 6 2 2 128 3,289 888 604 532 798 275 56 29 26 99 21 3 2 1 21 656 56 1,260 1,751 7,300 - Distribución por Colegio Regional de registro Consejo Regional Matriculados Porcentaje Lima Metropolitana 21,430 51.10% Arequipa 4,495 10.70% La Libertad 2,638 6.30% Junín 2,537 6.10% Cusco 2,232 5.30% Lambayeque 1,478 3.50% Huanuco 1,235 2.90% Piura 1,129 2.70% Puno 1,050 2.50% Ayacucho 769 1.80% Loreto 762 1.80% Cajamarca 658 1.60% Ica 511 1.20% Tacna 378 0.90% Ucayali 208 0.50% Callao 66 0.20% Jaén-Amazonas-San Ignacio 96 0.20% Ancash Costa 48 0.10% Huancavelica 40 0.10% Lima Provincias 58 0.10% Pasco 26 0.10% San Martín 59 0.10% Ancash Sierra 9 0.00% Tumbes 20 0.00% Total 41,932 Fuente: CEP. Elaboración propia Distribución por universidad de origen Universidad de origen U. Nac. Mayor de San Marcos U. de San Martin de Porres U. Nac. Hermilio Valdizan U. Nac. San Cristobal de Huamanga U. Privada Antenor Orrego U. Catolica de Santa Maria U. Part. de Chiclayo U. Privada Cesar Vallejo U. Privada de San Pedro U. Peruana Los Andes U. Nac. de San Martin U. Andina Nestor Caceres Velasquez U. Privada Norbert Wiener U. de Huanuco U. Andina del Cusco U. Nac. de Tumbes U. Nac. de Cajamarca U. Nac. Jorge Basadre U. Los Angeles de Chimbote U. Privada de Moquegua U. Nac. Federico Villarreal U. Part. de Iquitos U. Nac. Santiago Antunez de Mayolo U. Nac. Daniel Alcides Carrión Desconocida Extranjera Total No.de Porcentaje egresados 922 859 487 445 441 425 299 288 242 236 228 214 196 176 170 157 156 120 80 76 50 39 36 5 458 49 6,854 Fuente: CEP. Elaboración propia 13.5% 12.5% 7.1% 6.5% 6.4% 6.2% 4.4% 4.2% 3.5% 3.4% 3.3% 3.1% 2.9% 2.6% 2.5% 2.3% 2.3% 1.8% 1.2% 1.1% 0.7% 0.6% 0.5% 0.1% 6.7% 0.7% Profesionales en Obstetricia, distribución por edad Edad 22 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 64 65 Total No. de Porcentaje obstetrices 12 81 214 403 490 620 662 614 541 417 350 261 187 138 117 105 93 114 126 143 145 106 88 84 77 66 45 55 37 34 46 46 41 44 43 38 25 25 24 18 21 11 24 23 6,854 0.2% 1.2% 3.1% 5.9% 7.2% 9.1% 9.7% 9.0% 7.9% 6.1% 5.1% 3.8% 2.7% 2.0% 1.7% 1.5% 1.4% 1.7% 1.8% 2.1% 2.1% 1.6% 1.3% 1.2% 1.1% 1.0% 0.7% 0.8% 0.5% 0.5% 0.7% 0.7% 0.6% 0.6% 0.6% 0.6% 0.4% 0.4% 0.4% 0.3% 0.3% 0.2% 0.4% 0.3% 100.0% Fuente: COP. Elaboración propia Distribución por localidad de residencia Departamento No. de Porcentaje obstetrices Lima La Libertad Huanuco Arequipa Lambayeque Junin Ancash Ayacucho San Martin Cusco Puno Piura Cajamarca Callao Tumbes Tacna Ica Moquegua Loreto Ucayali Apurimac Pasco Huancavelica Amazonas Madre de Dios Desconocido 1,999 572 458 429 312 306 274 247 183 177 169 148 143 110 101 94 64 62 42 18 16 11 9 5 1 904 Total 6,854 29.2% 8.4% 6.7% 6.3% 4.6% 4.5% 4.0% 3.6% 2.7% 2.6% 2.5% 2.2% 2.1% 1.6% 1.5% 1.4% 0.9% 0.9% 0.6% 0.3% 0.2% 0.2% 0.1% 0.1% 0.0% 13.2% Fuente: COP. Elaboración propia Distribución por universidad de origen No.de Porcentaje egresados Universidad de origen U. Nac. Mayor de San Marcos U. de San Martin de Porres U. Nac. Hermilio Valdizan U. Nac. San Cristobal de Huamanga U. Privada Antenor Orrego U. Catolica de Santa Maria U. Part. de Chiclayo U. Privada Cesar Vallejo U. Privada de San Pedro U. Peruana Los Andes U. Nac. de San Martin U. Andina Nestor Caceres Velasquez U. Privada Norbert Wiener U. de Huanuco U. Andina del Cusco U. Nac. de Tumbes U. Nac. de Cajamarca U. Nac. Jorge Basadre U. Los Angeles de Chimbote U. Privada de Moquegua U. Nac. Federico Villarreal U. Part. de Iquitos U. Nac. Santiago Antunez de Mayolo U. Nac. Daniel Alcides Carrión Desconocida Extranjera Total 922 859 487 445 441 425 299 288 242 236 228 214 196 176 170 157 156 120 80 76 50 39 36 5 458 49 13.5% 12.5% 7.1% 6.5% 6.4% 6.2% 4.4% 4.2% 3.5% 3.4% 3.3% 3.1% 2.9% 2.6% 2.5% 2.3% 2.3% 1.8% 1.2% 1.1% 0.7% 0.6% 0.5% 0.1% 6.7% 0.7% 6,854 Profesionales en Odontología, distribución por universidad de origen Universidad de origen U. Nac. Mayor de San Marcos U. San Luis Gonzaga de Ica U. Part. San Martin de Porres U. Nac. Federico Villarreal U. Catolica de Santa Maria U. Inca Garcilaso de La Vega U. Part. Cayetano Heredia U. Peruana de Los Andes U. Andina del Cusco U. Nac. de Trujillo U. Nac. Daniel Alcides Carrión U. Nac. Del Altiplano U. Los Angeles U. Privada de Tacna Extranjera Desconocida Total No. de Porcentaje odontólogos 4,197 23.8% 3,349 19.0% 2,624 14.9% 1,909 10.8% 1,837 10.4% 868 4.9% 844 4.8% 229 1.3% 210 1.2% 132 0.8% 90 0.5% 42 0.2% 14 0.1% 8 0.1% 678 3.8% 631 3.6% 17,662 Fuente: COdP. Elaboración propia Distribución por localidad de residencia en el registro Región Lima Ica Arequipa Callao La Libertad Junin Cusco Piura Ancash Lambayeque Tacna Puno Pasco Huanuco Loreto Ayacucho San Martin Moquegua Cajamarca Madre De Dios Apurimac Tumbes Ucayali Amazonas Desconocida Total No. De Porcentaje odontólogos 10,059 2,290 1,658 755 478 432 425 199 179 173 173 152 100 93 86 79 71 58 51 30 28 28 28 20 17 17,662 Fuente: COdP. Elaboración propia 57.0% 13.0% 9.4% 4.3% 2.7% 2.5% 2.4% 1.1% 1.0% 1.0% 1.0% 0.9% 0.6% 0.5% 0.5% 0.5% 0.4% 0.3% 0.3% 0.2% 0.2% 0.2% 0.2% 0.1% 0.1% Profesionales en Tecnología Médica, distribución por edades Edad No. de Tecnólogos Médicos 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 Total 11 49 69 89 122 141 131 132 140 108 103 118 85 69 43 49 37 31 35 54 51 57 65 44 30 23 27 40 22 24 18 23 31 26 18 12 8 4 3 3 1 2,146 Porcentaje Fuente: CTMP. Elaboración propia. 0.51 2.28 3.22 4.15 5.68 6.57 6.1 6.15 6.52 5.03 4.8 5.5 3.96 3.22 2 2.28 1.72 1.44 1.63 2.52 2.38 2.66 3.03 2.05 1.4 1.07 1.26 1.86 1.03 1.12 0.84 1.07 1.44 1.21 0.84 0.56 0.37 0.19 0.14 0.14 0.05 Distribución por universidad de origen Universidad de origen U. Nac. Federico Villarreal U. Nac. Mayor De San Marco U. Part. De Chiclayo U. Privada San Pedro U. Part. Cayetano Heredia U. Ricardo Palma Extranjero Total No. de Tecnólogos Porcentaje Médicos 901 770 347 73 44 6 5 2,146 Fuente: CTMP. Elaboración propia. 42.0% 35.9% 16.2% 3.4% 2.1% 0.3% 0.2% Profesionales en Psicología, distribución por edades Edad 23 24 25 26 27 28 29 30 31 32 33 34 35 36 37 38 39 40 41 42 43 44 45 46 47 48 49 50 51 52 53 54 55 56 57 58 59 60 61 62 63 64 65 66 67 68 69 70 71 72 73 74 75 Total No. de Psicólogos 1 6 20 46 109 202 262 248 303 322 328 350 365 360 407 344 347 349 413 427 376 326 298 245 262 263 255 219 229 194 169 127 98 98 80 54 63 45 28 23 20 14 4 7 4 1 3 3 3 1 1 1 1 8,724 Porcentaje 0.0% 0.1% 0.2% 0.5% 1.3% 2.3% 3.0% 2.8% 3.5% 3.7% 3.8% 4.0% 4.2% 4.1% 4.7% 3.9% 4.0% 4.0% 4.7% 4.9% 4.3% 3.7% 3.4% 2.8% 3.0% 3.0% 2.9% 2.5% 2.6% 2.2% 1.9% 1.5% 1.1% 1.1% 0.9% 0.6% 0.7% 0.5% 0.3% 0.3% 0.2% 0.2% 0.1% 0.1% 0.1% 0.0% 0.0% 0.0% 0.0% 0.0% 0.0% 0.0% 0.0% Fuente: CPP. Elaboración propia. Distribución por universidad de origen Universidad de origen No. de Psicólogos U. Part. Inca Garcilaso de La Vega U. Part. San Martin De Porres U. Nac. Federico Villarreal U. Part. Ricardo Palma U. Nac. San Agustín U. Nac. Mayor De San Marco Pontificia U. Católica Del Perú U. Femenina Del Sagrado Corazón U. Nac. Hermilio Valdizan U. Andina Del Cusco U. Part. Cayetano Heredia U. Cesar Vallejo U. De Lima U. Nac. San Luis Gonzaga Extranjero Desconocida 2,217 1,428 951 921 859 806 376 372 225 180 111 84 14 1 73 106 Total 8,724 Fuente: CPP. Elaboración propia. Porcentaje 25.4% 16.4% 10.9% 10.6% 9.9% 9.2% 4.3% 4.3% 2.6% 2.1% 1.3% 1.0% 0.2% 0.0% 0.8% 1.2% Universidad Nacional Del Santa Ancash X Universidad Nacional Santiago Antúnez De Mayolo Ancash X Universidad Privada San Pedro Ancash X Universidad Tecnológica De Los Andes Apurimac X Universidad Católica De Santa María Arequipa X X Universidad Nacional De San Agustín Arequipa X X Universidad Nacional San Cristóbal De Huamanga Ayacucho X Universidad Antonio Guillermo Urrelo Cajamarca Universidad Nacional De Cajamarca Cajamarca X Universidad Andina Del Cusco Cusco X Universidad Nacional De San Antonio Abad Cusco X Universidad Nacional De Huancavelica Huancavelica X Universidad De Huanuco Huanuco X Universidad Nacional Hermilio Valdizán Huanuco X X Universidad Nacional San Luis Gonzaga De Ica Ica X X Universidad Particular De Ciencias Y Tecnología De Ica X Médica X Tecnología Ancash Psicología Universidad Los Ángeles De Chimbote Odontología X Obstetricia Amazonas Nutrición Universidad Nacional Toribio Rodríguez De Mendoza Humana Departamento Medicina Universidad Enfermería Universidades consideradas para la estimación de proyección de profesionales de la salud Total 1 X X 3 1 X X X 2 X X 5 1 X X X X 5 X 4 X 2 X X X X X 1 3 X X X 4 3 1 X X X X X X 3 X 5 3 2 Ica Universidad Privada Abraham Valdelomar Ica X 1 Universidad Nacional Del Centro Del Perú Junín X X Universidad Peruana Los Andes Junín X X Universidad Cesar Vallejo La Libertad Universidad Nacional De Trujillo La Libertad X X Universidad Privada Antenor Orrego La Libertad X X Universidad Privada César Vallejo La Libertad Universidad Privada Juan XXIII La Libertad X 1 Universidad Católica Santo Toribio De Mogrovejo Lambayeque X 1 Universidad Nacional Pedro Ruíz Gallo Lambayeque X X Universidad Particular De Chiclayo Lambayeque X X Universidad Privada Señor De Sipán S.A.C. Lambayeque X 1 Pontificia Universidad Católica Del Perú Lima X 1 Universidad Alas Peruanas Lima Universidad Científica Del Sur Lima Universidad De Lima Lima Universidad De San Martín De Porres Lima X Universidad Femenina Del Sagrado Corazón Lima X Universidad Inca Garcilaso De La Vega Lima X Universidad Nacional Del Callao Lima X Universidad Nacional Federico Villarreal Lima X X X Universidad Nacional José Faustino Sánchez Carrión Lima X X X Universidad Nacional Mayor De San Marcos Lima X X X Universidad Norbert Wiener Lima X 2 X X X 5 X 1 X X X 3 X X 3 2 X X X X X 3 X X X 3 X 2 X X 6 X 1 X X X 4 X 3 X 3 1 X X X X 7 3 X X X X X 7 2 Universidad Peruana Cayetano Heredia Lima X Universidad Peruana Unión Lima X Universidad Privada San Juan Bautista Lima X X Universidad Ricardo Palma Lima X X Universidad Nacional De La Amazonia Peruana Loreto X X Universidad Particular De Iquitos Loreto X 1 Universidad José Carlos Mariátegui Moquegua X 1 Universidad Nacional Daniel Alcides Carrión Pasco X Universidad Nacional De Piura Piura X Universidad Andina Néstor Cáceres Velásquez Puno X Universidad Nacional Del Altiplano Puno X Universidad Nacional De San Martín San Martín X X Universidad Nacional Jorge Basadre Grohmann Tacna X X Universidad Privada De Tacna Tacna Universidad Nacional De Tumbes Tumbes X Universidad Nacional De Ucayali Ucayali X X 47 27 TOTAL X X X X X X 3 2 X 3 X X 3 X 3 X 2 X X 5 X 2 X X 4 2 X 3 X 2 X 2 2 10 27 21 18 5 155