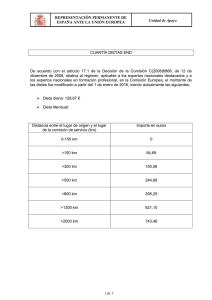
Esquema - Sindicato SAE
Anuncio

y TEMA 11 y Principio anatomofisiológicos del aparato digestivo Conceptos generales, alimentos, clasificación según sus características nutritivas, dietas normales y terapéuticas Vías de alimentación oral y enteral Alimentación por sonda nasogastrica, cuidados de enfermería Eliminación intestinal, características de las heces Recogida de muestra Sondaje rectal, enemas, tipos y procedimientos Ostomía Colaboración en los cuidados del paciente con trastornos gastrointestinales Nutrición parenteral Principios fundamentales y BIBLIOGRAFÍA P. Farreras, C. Rozman. Medicina Interna. Harcourt y Brace; 1998 K.C. McHardy, D.J. Godden, D. Nathwani, G. Needham, K.P. Duguid. Casos Clínicos en Medicina de Urgencias. Mosby/Doyma Libros; 1995 Soto S, Artaza T: Hemorragia digestiva alta; Manual de Protocolos y actuación en Urgencias para Residentes (Complejo Hospitalario de Toledo). 1ª Ed. Toledo; 2001: 219-26. C. de Alba Romero, A. Gorroñogoitia Iturbe, C. Litago Gil, I. Martín Lesende y A. Luque Santiago (coordinadora): Actividades preventivas en los ancianos. En: Aten Primaria 2001. Vol. 28. Supl. 2. Noviembre. Don C. Rockey: Lower Gastrointestinal Bleeding. Gastroenterology 2006; 130:165-171. } editorialcep 419 y Temario específico. Tema 11 Sociedad Española de Geriatria y Gerontología: Tratado de Geriatría para residentes; 1ª ED. febrero 2007. Dra. Daisy Naranjo Hernández, Dra. Irma García Freyre et als. : Manometría esofágica en el paciente geriátrico; Rev Cubana Med 1999; 38(3):170-7 www.helicobacterspain.com Píriz Campos, R.; de la Fuente Ramos, M. "RECUERDO ANATOMOFISIOLÓGICO DEL SISTEMA DIGESTIVO". En "ENFERMERÍA MÉDICO QUIRÚRGICA III". Enfermería 21. Edit DAE. Valencia, 2001. Cáp. 75: 1189-1206 Díaz Aguilar, P. "SISTEMA DIGESTIVO". Bloque Anatomofisiología. En "MANUAL CTO" 4º Edición. Editorial Mc Graw Hill, 2007. Tema 8:: 52-56. Putz, R.; Pabst, R. Atlas de Anatomía Humana "SOBOTTA", 21º Edición. Editorial Médica Panamericana, 2003. Tomo I: 95 y Tomo II: 132-150, 171 Cervera, P.; Clapes, J.; Rigolfas, R. "DIGESTIÓN". En "ALIMENTACIÓN Y DIETOTERAPIA", 3ª Edición. Editorial Mc Graw Hill, 1998. Tema 18: 101-104 Netter, F.H. Atlas de Anatomía Humana 4ª Edición. Editorial Masson, 2007. Sección 4: ABDOMEN Lehninger Albert L.; Nelson David L.; Cox Michael M. "Principios de Bioquímica". Segunda edición. Barcelona: ediciones Omega, S.A.; 1995. Primo Yúfera, E. "Química de los alimentos". Segunda edición. Madrid: Síntesis D.L.; 1997. Ordóñez, J.A. "Tecnología química de los alimentos". Segunda edición. Madrid: Síntesis D.L.; 1997. Belitz-Grosch. "Química de los alimentos".Editorial Acribia, S.A. 1992. Muñoz Hornillos, M., Aranceta Bartina, J., García-Jalón de la Loma, I. "Nutrición aplicada y dietoterapia". Pamplona: EUNSA, 2004. Píriz Campos, R.; de la Fuente Ramos, M. "Nutrición y dietética". Enfermería 21. Edit DAE.Valencia, 2001. Gibney, MJ. "Nutrición clínica". Zaragoza. Acribia, S.A.; 2007. Equipo editorial Globos Comunicación. "La Biblia de los alimentos". Madrid: Editorial Globos; 2005. Rivero M.; Riba M.;Vila L; Infiesta F. "Manual de dietética y nutrición". Madrid: AMV ediciones; 1998. Martínez, J.A. "Fundamentos teórico-prácticos de nutrición y dietética". Pamplona: Eunate, D.L; 1994. Cervera, P.; Clapes, J.; Rigolfas, R. "Alimentación y dietoterapia: nutrición aplicada en la salud y la enfermedad". Tercera edición. Madrid: Interamericana Mc-Graw Hill; 1998. Coronas Alonso, R. "Manual práctico de dietética y nutrición". Segunda edición. Barcelona: Jims; 1998. Castellón Sánchez del Pino, A. Manual del Auxiliar de Enfermería Geriátrica. 2ª ed. Tijola (Almería): Edita: Exmo. Ayuntamiento de Tijola, 2002. Centro de Estudios Codis. Auxiliar de enfermería. Granada: Editorial Granada: Centro de Estudios Codis, 2000. editorialcep } 420 Sistema Digestivo y Departamento de Enfermería del Massachussets General Hospital de Boston. Manual de procedimientos de enfermería. Mallorca: Salvat Editores, S.A., 1985. Du Gas, B.W. Tratado de enfermería práctica. 3ª ed. México: Interamericana, 1983. Ellis, J.R., Nowlis, E.A., Bentz, P.M. Módulos de procedimientos básicos en enfermería.Vol.2. México: Interamericana, 1983. Esteve, J., Mitjans, J. Enfermería. Técnicas Clínicas. Madrid : Interamericana, 2000. García García-Saavedra, M.J., Vicente García, J.C. Higiene del Medio Hospitalario y limpieza del material. Madrid: Thomson Editores, Paraninfo, S.A., 2005. López Medina, I., Gil, E.,Villar, R., Pancorbo, P. Escuela de Enfermería de Jaén. Apuntes de Enfermería Médico-Quirúrgica II. Jaén: Universidad de Jaén, 2003. Netzel, C., Esteve, M., Ibern, M., López Valeim, L., Mitjans, J., Sarasa, T., Valls, M., Viera, L., Zaldívar, C. Protocolos de enfermería. Barcelona: Masson, 1988. Osenat, P. Manual de la auxiliar sanitaria. 4ª ed. Barcelona: Masson, 1995. Parvaneh Maleki. Centro de Estudios Doña Sofía. Auxiliar de enfermería en hospitalización. Málaga: Editorial Málaga, 2001. Pérez, E., Fernández, A.M. Auxiliar de enfermería. Técnicas básicas de enfermería. Higiene del medio hospitalario y limpieza del material. Madrid: Interamericana, 2000. Sancho Avello, I.M., Ferré Grau, C., Ferrer Ferrandis, E. Enfermería básica. Vol.2. Barcelona: Paradigma-Tec, S.L., 1994. Sancho Avello, I.M., Ferré Grau, C., Ferrer Ferrandis, E. Enfermería básica. Vol.3. Barcelona: Paradigma-Tec, S.L., 1994. Guyton A. Tratado de fisiología médica.8º ed. Madrid: Interamericana-Mc Graw Hill; 1992. Potter P, Perry A. Eliminación intestinal, Eliminación urinaria. En: Potter P, Perry A. Fundamentos de Enfermería.3º ed. Madrid: Mosby/Doyma; 1996.p.1409-1508. Kozier B, Erb G, Olivieri R. Eliminación fecal, Eliminación urinaria. En : Kozier B, Erb G, Olivieri R. Enfermería Fundamental ,Conceptos ,procesos y práctica.4º ed. Madrid : Mc Graw-Hill-Interamericana;1993.p. 1245 - 1333 Fernández C, Novel G. El proceso de atención de Enfermería. Estudio de casos. Barcelona: MassonSalvat; 1993. Campo M.A, Fernández C. Proceso de Enfermería, Diagnóstico, planificación, evaluación .Barcelona: Fundació Jordi Gol i Gurina; 2000. Riopelle L, Grondin L, Phaneuf M. Cuidados de Enfermería, un proceso centrado en las necesidades de la persona. Madrid: McGraw-Hill-Interamericana; 1993. N.A.N.D.A. Diagnósticos enfermeros: Definiciones y clasificación 2001-2002. Madrid: Harcourt; 2001. } editorialcep 421 y Temario específico. Tema 11 OBJETIVOS Hacer un estudio profundizado del sistema digestivo Conocer el procedimiento de intubación y sondaje digestivo Estudiar los componentes de los alimentos, y cuáles son sus diferentes tipos Diferenciar las características de las diferentes dietas Reconocer cada uno de los tipos de alimentación, en particular la enteral y la parenteral Conocer los distintos tratamientos que se aplican en las patologías de la eliminación Estudiar la morfología de los sistemas para dichos tratamientos editorialcep } 422 Sistema Digestivo y 1. PRINCIPIO ANATOMOFISIOLÓGICOS DEL APARATO DIGESTIVO 1.1 Introducción El aparato digestivo está constituido por el conjunto de órganos (boca, faringe, esófago, estómago, intestino delgado e intestino grueso) y humores encargados del proceso de la digestión, para adaptarlos de forma que puedan ser absorbidos y utilizados por las células del organismo. La función que realiza es la de transporte (alimentos), secreción (jugos digestivos), absorción (nutrientes) y excreción mediante el proceso de defecación. El proceso de la digestión es el mismo en todos los animales: transformar los glúcidos, lípidos y proteínas en unidades más sencillas, gracias a las enzimas digestivas, para que puedan ser absorbidas y transportadas por la sangre. 1.2 Descripción En el hombre, el aparato digestivo consta de un conducto a lo largo del cual se disponen diversos órganos y estructuras, que son atravesados por el alimento durante su proceso de transformación, más las partes por las que pasa la porción sólida de los alimentos que es expulsada como deshecho. Asimismo lo integran otros órganos que intervienen en los procesos digestivos aportando los jugos necesarios para tal fin. Los constituyentes básicos del aparato digestivo humano son la boca, la faringe, el esófago, el estómago, el intestino delgado y el intestino grueso. Por su parte, las glándulas que segregan los jugos digestivos son las glándulas salivales, las glándulas gástricas, el páncreas, el hígado y, asociados a este último, la vesícula biliar y los conductos biliares. Desde la boca hasta el ano, el tubo digestivo mide unos once metros de longitud. En la boca ya empieza propiamente la digestión. Los dientes trituran los alimentos y las secreciones de las glándulas salivales los humedecen e inician su descomposición química. Luego, el bolo alimenticio cruza la faringe, sigue por el esófago y llega al estómago, una bolsa muscular de litro y medio de capacidad, en condiciones normales, cuya mucosa segrega el potente jugo gástrico, en el estómago, el alimento es agitado hasta convertirse en una papilla llamada quimo. } editorialcep 423 y Temario específico. Tema 11 A la salida del estómago, el tubo digestivo se prolonga con el intestino delgado, de unos siete metros de largo, aunque muy replegado sobre sí mismo. En su primera porción o duodeno recibe secreciones de las glándulas intestinales, la bilis y los jugos del páncreas. Todas estas secreciones contienen una gran cantidad de enzimas que degradan los alimentos y los transforman en sustancias solubles simples. El tubo digestivo continua por el intestino grueso, de algo más de metro y medio de longitud. Su porción final es el recto, que termina en el ano, por donde se evacuan al exterior los restos indigeribles de los alimentos. 1.3 Estructura del tracto digestivo El tubo digestivo, llamado también conducto alimentario o tracto gastrointestinal es un tubo muscular que se extiende desde la boca, a través del estómago y los intestinos, hasta el ano. Su longitud en el hombre es de 10 a 12 metros, siendo seis o siete veces la longitud total del cuerpo. Su función es descomponer la comida en sustancias que puedan ser absorbidas en la corriente sanguínea para su distribución a las células, y eliminar los productos de desecho. Las glándulas salivales, el páncreas y el sistema biliar conectan con el tubo digestivo y producen sustancias esenciales para una digestión sana. Histológicamente está formado por cuatro capas concéntricas que son de adentro hacia afuera: - Capa interna o mucosa. - Capa submucosa. - Capa muscular externa. Capa serosa o adventicia. 1.4 Descripción anatómica A. Boca La boca conforma la apertura anterior del aparato digestivo y es la cavidad por la que penetra el alimento. El orificio anterior que la constituye se encuentra delimitado por los labios, cuyo movimiento es a su vez regulado por las mejillas y el músculo esfínter oral. Los huesos maxilares sostienen, por su parte, las arcadas dentarias, a las que compete la masticación del alimento. El límite externo de las arcadas lo constituyen las encías, en las que se fijan los dientes. La cavidad bucal queda delimitada por el paladar en la parte superior y la lengua, móvil y dotada de papilas gustativas, en la inferior. En el fondo, la comunicación con la faringe se produce a través de la cavidad que forman las amígdalas, la base lingual, el límite posterior del paladar, el velo palatino y la úvula, campanilla carnosa que pende de este último. En la cavidad bucal desembocan las glándulas salivales, que segregan saliva, cuyas funciones son: Actuar de lubricante. - Destruir parte de las bacterias ingeridas con los alimentos. editorialcep } 424 - Sistema Digestivo - y Comenzar la digestión química de los glúcidos mediante una enzima, la amilasa o ptialina, que rompe el almidón en maltosa. a. Glándulas salivales La saliva es aportada por las glándulas salivales: - Parótidas Es la de mayor tamaño, se encuentra ubicada por detrás de la rama del maxilar inferior en la celda parotídea. - Submaxilares Ocupa la cara interna del maxilar inferior. - Sublinguales Se ubica en el piso de la boca, a ambos lados del frenillo lingual, desemboca por múltiples conductos. Existen múltiples glándulas menores ubicadas en toda la mucosa bucal, faríngea y laríngea. b. La saliva Está formada, en un 95% por agua y el 5% restante por solutos tales como iones sodio, potasio, cloruro, bicarbonato y fosfatos. Hay además una sustancia serosa llamada mucus y dos enzimas: La amilasa salival y la lisozima c. Dientes - Estructura Los dientes son órganos duros, implantados en los alvéolos (huecos) de los maxilares y sujetos por el ligamento periodontal. - Partes del diente Se divide en tres partes: - Corona Se sitúa por encima de la encía, tiene diferentes formas según pertenezca a los distintos tipos de dientes: incisivo, canino, premolar y molar. En la corona se encuentra el esmalte y la dentina - Cuello Es la parte más estrecha que conecta la corona con la raíz. Está cubierto por la mucosa de las encías } editorialcep 425 y Temario específico. Tema 11 - Raíz Se inserta en el alvéolo y consta de una prolongación cónica, aplanada y puntiaguda, perfectamente adaptada a ese alvéolo. En el vértice de la raíz hay un pequeño orificio llamado agujero radicular o apical, por el que penetran los vasos sanguíneos y nervios en la cavidad del diente. - Tejidos o estructura de los dientes. Si realizamos un corte longitudinal, observaremos la estructura dental, formada por 1 tejido blando (la pulpa) y 3 tejidos duros (dentina, cemento y esmalte). Realizaremos el estudio de dentro hacia fuera de las estructuras tisulares. - Pulpa dentaria Se encuentra en la cavidad pulpar. Ocupa la porción central, es un tejido conjuntivo mucoso, rico en terminaciones nerviosas y vasos sanguíneos que penetran en la pulpa a través del agujero apical. Su célula principal son los odontoblastos (son células tanto de la pulpa como de la dentina), fabrican dentina - Cemento Su composición química similar a la del hueso, siendo menos duro que el esmalte y la dentina. Reviste a la dentina en la parte de la raíz, siendo de un grosor mayor que en el cuello dentario. Proporciona la unión con el ligamento periodontal, gracias a los cementoblastos que son células que producen cemento para reparar y fijar el diente al ligamento periodontal Sujeta por tanto a la pieza dentaria - Dentina o marfil Rodea a la pulpa dentaria, con una elevada proporción de sales cálcicas, es una sustancia análoga al hueso. Es blanca amarillenta, sin vasos sanguíneos. Los odontoblastos son células encargadas de producir dentina. Existe una dentina primaria (el diente no ha sufrido editorialcep } 426 Sistema Digestivo y erupción), una dentina secundaria (se ha producido este proceso) y una dentina terciaria o de reparación (se forma frente a estímulos nocivos, más dura que las anteriores) - Esmalte Es la capa más externa del diente, cubre la dentina en la zona de la corona y cuello, es de color blanco (nacarado y de consistencia muy dura, (tejido calcificado más duro del organismo). Tiene superficie lisa, brillante y traslúcida, con color blanco-amarillento - Tipos de dientes Incisivos Sirven para cortar los alimentos, presentan una corona de borde cortante y la raíz es única. Ocupan la parte anterior y central. Son los cuatro dientes anteriores de ambas arcadas, tanto superior como inferior, (en total 8). Los de la parte central de la boca, se llaman incisivos centrales. Y los dientes a cada lado de estos reciben el nombre de incisivos laterales. Caninos Se les llama cúspide o colmillo. Son delgados y puntiagudos y sirven para desgarrar los alimentos. Su corona es en forma de cono y la raíz simple. Están ubicados a ambos lados tanto de los incisivos superiores como inferiores (en total 4). Premolares Se les llama también bicúspides porque presenta una corona cuadragular con dos tubérculos o cúspides. Sirven para triturar los alimentos. La raíz es generalmente única, aunque los primeros premolares (superiores o inferiores) pueden presentar dos raíces. Se encuentra a continuación de cada canino, existen 2 premolares (derecha e izquierda) en cada hemiarcada (en total 8). Molares Se denominan multicúspides. Sirven para triturar y moler los alimentos. Los molares superiores suelen presentar una corona con cuatro cúspides y una raíz con tres ramificaciones, mientras que los inferiores, presentan, una corona con cuatro tubérculos y una raíz con dos ramificaciones. Son los tres últimos dientes de cada hemiarcada (en total 12). Son llamados primeros, segundos y terceros molares, aunque generalmente son conocidos con el nombre de muelas. } editorialcep 427 y Temario específico. Tema 11 Los dientes presentan distintas caras: - Para la arcada superior, la cara anterior se llama vestibular y la posterior palatino (porque limita con el paladar), la cara más cercana a la línea media se denomina mesial y la más externa, distal. - Para la arcada inferior, la cara anterior se llama vestibular y la posterior lingual (porque limita con la lengua), la cara más cercana a la línea media se denomina mesial y la más externa, distal. - Erupción dentaria Se entiende por erupción los cambios que sufre el diente en su posición, hasta que emerge y aparece en la cavidad bucal Existen dos tipos de dentición: Dentición temporal o decidua (de leche) en los niños Empieza su erupción a los 6 meses hasta aproximadamente los 24 meses que está la dentición temporal finalizada con 20 piezas dentarias (10 superiores y 10 inferiores), hay 5 piezas por cuadrante. CRONOLOGÍA DE LA DENTICIÓN TEMPORAL 6-7 meses ....................Incisivos centrales inferiores 8 meses ........................Incisivos centrales superiores 9 meses ........................Incisivos laterales superiores 10 meses ......................Incisivos laterales inferiores 14 meses ......................Primer premolar o molar temporal sup e inf. 18 meses ......................Caninos o colmillos sup e inf. 24 meses ......................2º premolar o 2º molar temporal sup e inf. Si no comienzan a salir a los 6 meses, no se considera patológico hasta los 15 meses editorialcep } 428 Sistema Digestivo y La dentición temporal consta de 20 piezas en total, por hemiarcada habrá 5 y son: - Incisivos: 1central y 1 lateral. - Caninos: 1 - Primeros molares: 1 - Segundo Molares: 1 Como hay 4 hemiarcada habrá 4 x 5 que son 20 Entre los 6-12 años hay una dentición mixta, existen tanto dentición temporal como definitiva. A los 9 años aparecen los incisivos y primeros premolares permanentes, el resto de la dentición es temporal. A los 12 años se completa la dentición definitiva. Dentición definitiva Comienza a partir de los 6 años a aparecer. Consta de 32 piezas dentarias, 8 por hemiarcada CRONOLOGÍA DE LA DENTICIÓN DEFINITIVA 6 años ............................1º molar definitivo sup e inf. 7 años ............................Sustitución de los incisivos centrales sup e inf. 8 años ............................Sustitución de los incisivos laterales sup e inf. 9 años ............................Sustitución del canino inf y 1º premolar sup. 10 años ..........................Sustitución del canino sup y 1º premolar inf. 11 años ..........................Sustitución del 2º premolar sup e inf. 12 años ..........................Aparición del 2º molar definitivo 24 años ..........................Aparición del 3º molar definitivo, cordal o muela del juicio. En cada hemiarcada habrá 8 piezas dentarias, que son: - Incisivos: 1 central y 1 lateral. - Caninos: 1 - Premolares: 2 - Molares: 3 Como hay 4 hemiarcada habrá 4 x 8 que son 32 } editorialcep 429 y Temario específico. Tema 11 B. Faringe La faringe es un conducto muscular membranoso que comunica la boca con el esófago. También pone en contacto la nariz con la laringe, por lo que se considera que la faringe es el punto en el que convergen los sistemas digestivo y respiratorio. Para que las vías respiratorias permanezcan cerradas durante la deglución, se forma en la faringe un repliegue, llamado epiglotis, que obstruye la glotis. C. Esófago Se denomina esófago al conducto que une la faringe con el estómago. Mide aproximadamente unos 25 cm de largo por 4 cm de diámetro y es un órgano musculoso encargado de conseguir que el alimento pase desde la faringe hasta el estómago mediante contracción muscular. En el ser humano tiene una longitud que oscila entre los 23 y los 25 cm, y su función principal es el transporte del alimento hacia el estómago. El alimento progresa por el esófago hacia el estómago mediante movimientos musculares involuntarios denominados movimientos peristálticos. El peristaltismo supone una serie de contracciones y relajaciones del esófago que en forma de ondas se desplazan hacia abajo y propulsan el bolo alimenticio hacia el estómago. D. Estómago El estómago es un depósito que recibe los líquidos y los sólidos ingeridos que provienen del esófago. Se ubica a la izquierda del organismo, en la zona superior del abdomen, y presenta forma de saco redondeado en su parte más alta, aplanada en la porción media y cónica en la terminal. Tiene dos orificios: el cardias, que lo comunica con el esófago, y el píloro, que lo une al intestino delgado. Las paredes del estómago son musculosas y su interior se encuentra revestido de numerosas glándulas gástricas que segregan ácido clorhídrico y enzimas. La función de tales sustancias consiste en favorecer la digestión de los alimentos y hacer que éstos adquieran consistencia líquida, para pasar a continuación al intestino delgado. Consta de varias partes que son: fundus, cuerpo, antro y píloro. Su borde menos extenso se denomina curvatura menor y la otra curvatura mayor. El cardias es el límite entre el esófago y el estómago y el píloro es el límite entre estómago y duodeno. Las paredes del estómago y del duodeno constan de cuatro capas que, de afuera a dentro son: serosa, muscular, sub-mucosa y mucosa. - editorialcep } 430 Serosa: Constituida por el revestimiento peritoneal, que cubre las caras gástricas y en las curvaturas se refleja formando el epiplón mayor (gastrocólico) y el menor. Sistema Digestivo y - Muscular: La capa muscular está integrada por tres tipos de fibras: longitudinales las más externas. La capa circular recubre todo el órgano en sentido perpendicular. Las fibras oblicuas son las más profundas. - Sub-mucosa: La submucosa, formada por tejido conjuntivo laxo y fibras elásticas, está situada entre la capa mucosa y la muscular. Contiene el plexo nervioso de Meissner y vasos linfáticos y sanguíneos. - Mucosa: La mucosa gástrica constituye el revestimiento interno del estómago, es brillante y de color rosado y forma pliegues longitudinales como consecuencia de la contracción de la muscularis mucosae. E. Intestino Es la porción del tracto digestivo situado entre el estómago y el ano. En la especie humana, el intestino se divide en dos secciones principales: el intestino delgado, que tiene unos 6 m de longitud, donde se produce la parte más importante de la digestión y se absorben la mayoría de los nutrientes, y el intestino grueso, que tiene un diámetro mayor, una longitud aproximada de 1,5 m y es donde se absorbe el agua y determinados iones; desde él se excretan los materiales sólidos de desecho. El intestino delgado está enrollado en el centro de la cavidad abdominal y está dividido en tres partes: duodeno, yeyuno e íleon. La porción superior o duodeno comprende el píloro, la abertura de la parte inferior del estómago por la que vacía su contenido en el intestino. El duodeno tiene la forma de una herradura que rodea tanto a una parte del páncreas y el conducto pancreático, como a los conductos del hígado y de la vesícula biliar que vierten en él. El yeyuno o parte media del intestino delgado se extiende desde el duodeno hasta su porción terminal o íleon, que acaba en un lado de la primera parte del intestino grueso llamada el ciego. El intestino grueso se divide en el ciego, el colon ascendente, el colon transverso, el colon descendente, el colon sigmoideo y el recto. El ciego es un saco abultado que se localiza en la porción inferior derecha de la cavidad abdominal, las dos partes importantes del ciego son el apéndice vermiforme vestigial y la válvula ileocecal. El colon ascendente se eleva por el lado derecho del abdomen; el colon transverso lo cruza en horizontal y el colon descendente se dirige hacia abajo por su lado izquierdo. El colon sigmoideo es la porción que adopta esta forma cuando entra en la cavidad pélvica. La parte terminal del intestino o recto mide unos 15 cm de longitud y debe este nombre a su forma casi recta. La salida del recto se llama ano y está cerrada por un músculo que lo rodea, el esfínter anal. F. Glándulas digestivas a. Páncreas Es una glándula endo y exocrina ubicada sobre la pared abdominal posterior, transversalmente dispuesta entre el duodeno (cabeza del páncreas) y el bazo (cola del páncreas). La secreción } editorialcep 431 y Temario específico. Tema 11 exocrina del páncreas, que contiene enzimas para la digestión son las encargadas de la digestión de proteínas, lípidos y glúcos y básicamente son: - Tripsina y quimiotripsina: digestión de las proteínas - Amilasas pancreáticas: digestión de los glúcidos - Lipasa pancreática: digestión de los lípidos Estructura del páncreas exocrino La glándula pancreática exocrina tiene un aspecto ramificado que permite la subdivisión en lóbulos, a su vez formados de ácinos secretores más pequeños. En el ácino coexisten dos tipos de células. Las células acinares, propiamente dichas, y las células ductales. De estos ácinos parten conductos excretores de muy reducidas dimensiones que desembocan en otros mayores hasta llegar al conducto principal o de Wirsung. El conducto de Wirsung tiene su origen en la cola del páncreas, recorre el cuerpo y recibe sus vasos colectores (que recogen el jugo pancreático para conducirlo al duodeno), atraviesa la cabeza y se introduce en la pared posterior del duodeno desembocando en la denominada papila mayor, o de Vater, mediando una estructura esfinteriana denominada esfínter de Oddi. Existe otro conducto importante, el conducto accesorio o de Santorini. Este conducto discurre únicamente por la parte superior de la cabeza del páncreas y alcanza el duodeno un poco por encima del conducto de Wirsung formando la papila accesoria. Su función es recoger el jugo pancreático segregado por las células de la parte superior de la cabeza del páncreas. Estructura del páncreas endocrino El páncreas endocrino está formado por acumulaciones de células dispuestas desordenadamente en la cabeza, el cuerpo y la cola, los islotes de Langerhans o pancreáticos. Estos islotes son denominados porción endocrina debido a que tienen la capacidad de introducir directamente en la sangre su secreción. Las células que forman los islotes de Langerhans pueden ser: - Beta: Estas células fabrican insulina. Las células beta predominan en el centro del islote. - Alfa: Estas células predominan en su periferia, secretan una hormona responsable del aumento de la glucemia, el glucagón. - Delta: Estas células aparecen en muy poca proporción y que contienen somatostatina. b. Hígado El hígado es un órgano toraco-abdominal, es liso, de consistencia firme, y de coloración rojiza. El parénquima hepático es friable, envuelto en una cápsula fibrosa, la cápsula de Glisson. Su masa es de alrededor del 2% de la masa corporal en el cadáver, pero que puede ser mayor en el sujeto vivo debido a que está lleno de sangre, pesa en el cadáver alrededor de 1500 gramos, en el vivo, este peso aumenta 400g. por la sangre contenida en el órgano. editorialcep } 432 Sistema Digestivo y Presenta una cara superior convexa, que se amolda al diafragma y una cara inferior que toma relación con vísceras abdominales. En la cara inferior del hígado se ubica la vesícula biliar y el hilio del órgano, puerta de entrada y salida, de vasos sanguíneos, nervios y de los conductos hepáticos. El hígado presenta una irrigación funcional, que está dada por la vena porta; y posee una irrigación nutricia, que está dada por la arteria hepática. En la cara inferior del hígado, cara visceral, es posible reconocer una serie de surcos, en forma de H, que delimitan los lóbulos hepáticos. El hígado es el órgano glandular más grande del cuerpo y es una víscera fundamental que interviene en gran variedad de procesos llevando a cabo las siguientes funciones: - Funciones vasculares, incluyendo la formación de linfa, almacenamiento y filtración de la sangre. - Funciones metabólicas de carbohidratos, lípidos y proteínas. - Funciones secretoras y excretoras, en especial la producción de bilis. - Otras como el catabolismo de sustancias hormonales, el almacenamiento de vitaminas y metales y funciones inmunológicas como el sistema hepático fagocítico. Este órgano es una poderosa maquinaria enzimática de síntesis de proteínas, degradador de fármacos y excretor de toxinas. Además, produce la bilis que es utilizada en el intestino para la digestión de las grasas. La bilis corre sucesivamente por los conductos biliares intrahepáticos, luego por un conducto único, del cual pende un reservorio especial y que lleva, por encima de la desembocadura de este último, el nombre de conducto hepático, y por debajo, el conducto colédoco. - Conductos biliares intrahepáticos: Procedentes de los lobulillos, se dirigen todos hacia el hilio y allí forman el conducto hepático. - Conducto hepático: Nace de la reunión de dos o tres conductos biliares terminales; el conducto cístico se adosa a su lado derecho antes de unirse a él. c. La vesícula biliar Mide de 7 a 10 cm de largo por 3 cm de diámetro transverso en el cuerpo; su capacidad es de 30 a 35 cc; es piriforme, se continúa con el cuerpo y el cuello que termina en la ampolla y luego se continúa con el conducto cístico que se une al hepático común en ángulo agudo para formar el colédoco. Sirve como reservorio de la bilis secretada por el hígado, la cual es concentrada hasta la décima parte mediante la absorción de agua; la presencia de alimentos ingeridos, especialmente grasas, durante la digestión producen la contracción de la vesícula. El conducto cístico es la continuación de la vesícula, se une al conducto hepático para constituir el conducto colédoco. Presenta En los segmentos estrechados, unas válvulas de forma semilunar más o menos pronunciada y que jamás se continúan unas con otras. Estas válvulas dificultan considerablemente el cateterismo del conducto desde la vesícula biliar. Y por último el conducto colédoco, que constituye la continuación de los conductos cístico y hepático. } editorialcep 433 y Temario específico. Tema 11 1.5 Proceso de digestión A. Etapas En este proceso se diferencian cinco etapas: a. Masticación Se produce en la boca, en ella los músculos son estriados y es un movimiento de carácter voluntario. Su objetivo es romper el alimento para aumentar la superficie de contacto y pueda ser atacado por enzimas digestivas. También en la boca, el alimento se envuelve en saliva, que empieza a digerir y lubrificar el alimento. b. Deglución El alimento pasa de la boca a estómago, esto pasa en 3 fases a la vez: - Fase oral o bucal: de carácter voluntario y lo que hace es que empuja el alimento a la faringe (apoyando la lengua en el paladar superior). - Fase faríngea: se cierran las fosas nasales y se curva la epiglotis para evitar que el alimento pase a la laringe. Entonces pasa a través de la faringe a través de movimientos peristálticos (onda de presión) que estimulan las barorreceptores de la faringe que mandan información al SNC que la devuelve realizando una distensión muscular de la faringe para facilitar el paso del alimento, esta fase es involuntaria. - Fase esofágica: es necesario que se abra el esfínter que une el esófago con la faringe (faringe-esofágica). Dentro del peristaltismo del esófago hay 2 tipos: Primario: se produce por un arco reflejo, que lo regula el SNC, para que se abra la válvula. Intervienen barorreceptores y es involuntario. Secundario: respuestas de tipo local en el esófago, que se va a producir desde el plexo de Meissner que se va a propagar al plexo de Averbach para regular el peristaltismo y la progresión del alimento a través del tubo digestivo. editorialcep } 434 Sistema Digestivo y c. Fase Gástrica En esta fase el alimento se mezcla con los jugos gástricos. En la parte distal del estómago hay gran cantidad de células secretoras que segregan los jugos gástricos al estómago para facilitar la mezcla. Además de ser células secretoras son capaces de generar ondas de despolarización lenta para mantener la contracción en el estómago. La parte proximal es donde hay más capacidad de movimientos y esta va a ser la zona donde se mezclen los alimentos con los jugos gástricos. El paso del alimento del estómago al intestino es el vaciamiento gástrico y se puede producir de 2 maneras: - Por receptores que hay en el estómago que son barorreceptores que cuando detectan una hinchazón en las paredes del estómago se estimulan y dan lugar al paso de los alimentos. Hay otros receptores que son sensibles a nutrientes (a su contenido calórico). - Por receptores que hay en el intestino, concretamente en el duodeno. Hay de muchos tipos: - Los que son sensibles al ácido, de forma, que si se detecta que hay mucho ácido (ph + ácido) lo que hace es detener el vaciado gástrico. - Hay otros receptores que son los osmoreceptores, sensibles a los cambios de concentración de algunas sales. Si [Na ó Cl]→ +R → - vaciado gástrico. Otra forma a nivel intestinal es a través de hormonas, ej, CCK = colecistoquinina. d. Fase Intestinal En el intestino delgado, el alimento que llega del estómago se mezcla con la bilis, secreciones pancreáticas e intestinales y a través de movimientos peristálticos el bolo alimenticio va avanzando por el tubo digestivo. En el intestino delgado se puede producir el control de 4 maneras: - Local: en la que el plexo de Meissner va a estimular el plexo Averbach. } editorialcep 435 y Temario específico. Tema 11 - Vagal: el SN parasimpático estimula la movilidad y un control de las secreciones de forma que el SN parasimpático se estimula después de comer. - Distensión gástrica: que facilita el peristaltismo - Hormonas: las que estimulan la movilidad intestinal es la CCK, motilina y la secretina no. En el intestino grueso, se puede controlar de 3 maneras: - P. Meissner → P. Averbach - Reflejos largos: hay 2: Reflejos duodenocólico que se inicia por una distensión de la pared abdominal. Reflejo gastrocólico, es menos potente que el anterior. Se produce por una distensión de las paredes gástricas. Hormonas: la gastrina estimula la movilidad, y la adrenalina y noradrenalina no. e. Defecación Cuando el bolo llega a la parte final del intestino grueso que es el recto, entonces aquí se produce una distensión de las paredes del recto que va a producir el reflejo de defecación. Para facilitar la defecación se produce una contracción de las paredes del recto, una relajación del esfínter anal, y también una contracción del músculo abdominal. Si no hago caso, mi organismo tiene un mecanismo para almacenar las heces. Por un lado, en el esfínter anal hay 2 capas de músculo: - La interna: formada por músculo liso y regulada por SNV - La externa: formada por músculo estriado y regulada por SN Somático. Estas capas se pueden controlar mediante reflejos locales y vagales. B. Regulación de la digestión a. Reguladores hormonales Una característica del aparato digestivo es que contiene sus propios reguladores. Las principales hormonas que controlan las funciones del aparato digestivo se producen y liberan a partir de células de la mucosa del estómago y del intestino delgado. Estas hormonas pasan a la sangre que riega el aparato digestivo, van hasta el corazón, circulan por las arterias y regresan al aparato digestivo, en donde estimulan la producción de los jugos digestivos y provocan el movimiento de los órganos. Las principales hormonas que regulan la digestión son: - editorialcep } 436 La gastrina hace que el estómago produzca ácido clorhidrico que disuelve y digiere algunos alimentos. Es necesaria también para el crecimiento normal de la mucosa del estómago, el intestino delgado y el colon. Está en el estómago y estimula las glándulas gástricas para secretar pepsinógeno (una forma inactiva de pepsina) y ácido clorhídrico. La secreción de gastrina es estimulada por la llegada de la comida al estómago. La secreción es inhibida por el pH bajo. Sistema Digestivo y - La secretina hace que el páncreas secrete un jugo digestivo rico en bicarbonato. Estimula al estómago para que produzca pepsina, una enzima que digiere las proteínas, y al hígado para que produzca bilis. - La colecistoquinina hace que el páncreas crezca y produzca las enzimas del jugo pancreático, y hace que la vesícula biliar se vacíe. Está en el duodeno y esta hormona es secretada en respuesta a la grasa del quimo. - Peptido Inhibitorio Gástrico (GIP): está en el duodeno y disminuye la agitación en el estómago para enlentecer el vaciamiento gástrico. Otra función es la inducción de la secreción de insulina. b. Reguladores nerviosos Dos clases de nervios ayudan a controlar el trabajo del aparato digestivo, los nervios extrínsecos y los nervios intrínsecos. Los nervios extrínsecos llegan a los órganos digestivos desde el cerebro o desde la médula espinal y provocan la liberación de dos sustancias químicas: la acetilcolina y la adrenalina. La acetilcolina hace que los músculos de los órganos digestivos se contraigan con más fuerza y empujen mejor los alimentos y líquidos a través del tracto digestivo. También hace que el estómago y el páncreas produzcan más jugos. La adrenalina relaja el músculo del estómago y de los intestinos y disminuye el flujo de sangre que llega a estos órganos. Los nervios intrínsecos, que forman una red densa incrustada en las paredes del esófago, el estómago, el intestino delgado y el colon, son aún más importantes. La acción de estos nervios se desencadena cuando las paredes de los órganos huecos se estiran con la presencia de los alimentos. Liberan muchas sustancias diferentes que aceleran o retrasan el movimiento de los alimentos y la producción de jugos en los órganos digestivos. C. Secreciones digestivas a. Saliva Se produce en las glándulas salivares que están cerca de la boca: parótida, submaxilar y sublingual. Función - Lubricar el alimento, también contribuye a la higiene bucal. - Inicia la digestión de HC, mediante la enzima amilasa salivar o ptialina. - Necesaria para estimular los receptores gustativos. Composición - H2O en gran cantidad - Electrolitos → bicarbonato HCO3, Na+, K+. - Compuestos inorgánicos → menos cantidad: aa, urea } editorialcep 437 y Temario específico. Tema 11 Regulación Se produce por el SNV de manera que una estimulación del Parasimpático produce saliva fluida y si es del simpático produce saliva más espesa. b. Jugos gástricos Función La función principal es la digestión y también funciona como antiséptico. Composición - Acido clorhídrico (CLH), produce un medio ácido para un buen funcionamiento de los demás componentes. - Pepsina, se sintetiza como pepsinógeno inactivo y se activa a través de ClH a pepsinógeno y se encarga de digerir las proteínas. - Factor intrínseco, absorción de la vitamina B12. - Mucina, encargada de recubrir las paredes del estómago para evitar úlceras - Electrolitos, Na+, K+. Regulación - Nerviosa: puede ser: Reflejos largos, vagal, la respuesta a la vía vagal aumentan las secreciones Reflejos cortos, por distensión de las paredes del estómago por contacto del alimento con paredes del estómago y también por sustancias químicas. Aumentan las secreciones como resultado final. - Hormonal: mediante la gastrina → secreciones y ClH. La histamina de manera normal se segrega por las paredes del estómago. Cuando gastrina por aumento del sistema nervioso parasimpático se produce un aumento de histamina, en grandes cantidades puede causar daños a las paredes del estómago, esto se puede evitar con antiácidos que inhiben o controlan la producción de histamina. Hay dos mecanismos que disminuyen las secreciones: ↓ gastrina producido por un pH < 2 ↓ simpático Regulación independientemente de las vías: - A nivel cefálico: olor, vista - A nivel gástrico: el alimento entra en contacto con las paredes del estómago - A nivel intestinal: se puede producir un aumento de CLH → gastrina c. Jugos pancreáticos Se sintetizan en el páncreas pero son vertidos al duodeno. editorialcep } 438 Sistema Digestivo y Función Su función principal es la digestión. Composición - Electrolitos, el que más HCO-3, neutralizan los ácidos del bolo que proviene del estómago - Enzimas Digerir HC → amilasa panceática Digerir proteínas: tripsina, quimiotripsina, caboxipaetidasa Digerir ac. nucleicos: ribonucleasa, desoxiribonucleasa Digerir grasas: lipasa, colipasa, colesterolesterasa, fosfolipasa Regulación - Hormonas Más secretina → Más gastrina → - secreciones secreciones Nervioso Vagal → produce parasimpático → que produce un secreciones d. Secrecion biliar Se sintetiza en el hígado y puede ser vertida al duodeno o se almacena en la vesícula biliar. La secreción biliar no tiene enzimas. Composición - H2O - Electrolitos - Pigmentos biliares, sustancias de deshecho como la bilirrubina y biliverdina - Sales biliares, ac. cólico, desoxicólico - Mucina - Colesterol - Lecitina Las sales biliares van a producir, la degradación de las grasas donde se agrupan en micelas de manera que en su interior van a transportar las sustancias liposolubles para ser transportadas por el plasma ó bien para eliminar productos de deshecho (medicamentos). Regulación - Formación de bilis por parte del hígado estimulada por las secreciones de otras sales biliares. } editorialcep 439 y Temario específico. Tema 11 - Vaciamiento de la vesícula biliar: más por la CCK que se produce cuando hay una gran cantidad de grasa en el alimento. e. Secrecion intestinal La produce y es vertida al Intestino delgado. Composición - H2O - Mucus - IgA - Enzimas: amilasa, enteroquinasa → estimulación del tripsinógeno pancreático en forma de tripsina. Regulación - Hormonal: estimulación de la CCK, gastrina, secretina ( - Nerviosa: producido por reflejos vagales. secreción) D. La digestión a. Cavidad oral En los humanos, la digestión empieza en la cavidad oral, donde los alimentos son masticados. La saliva es secretada en la boca, en grandes cantidades (1-1,5L/d) por las glándulas salivales (parótida, submaxilar y sublingual) y es mezclada por la lengua, con la comida masticada. Hay 2 tipos de saliva: una es una secreción acuosa, delgada y su propósito es humedecer la comida. La otra es una secreción mucosa, espesa, que contiene las enzimas ptialina o amilasa salivar que hidroliza el almidon y la lisozima que desinfecta las posibles bacterias infecciosas, actúa como lubricante y causa que las partículas de alimento se mantengan pegadas unas a otras formando un bolo. La saliva sirve para limpiar la cavidad oral y humedecer el alimento y además contiene enzimas digestivas tales como la amilasa salival, la cual ayuda en la degradación química de los polisacáridos, tales como el almidón, en disacáridos tales como la maltosa. También contiene mucina, una glicoproteína la cual ayuda a ablandar los alimentos en el bolo. Al tragar, se transporta la comida masticada hasta el esófago, pasando a través de la orofaringe y la hipofaringe. El mecanismo para tragar es coordinado por el centro de tragado en la médula espinal. El reflejo inicial es iniciado por receptores de tacto en la faringe cuando el bolus de alimentos es empujado hasta la parte de atrás de la boca. b. Esófago El esófago, un tubo muscular delgado, de aproximadamente 20 cm de largo, comienza en la faringe, pasa a través del tórax y el diafragma y termina en el cardias del estómago. La pared del esófago, posee dos capas de músculo liso, las cuales forman una capa continua desde el esófago hasta el recto y se contraen lentamente por largos períodos de tiempo. La capa interna de músculos esta arreglada de forma circular en una serie de anillos descendentes, mientras que la capa externa esta editorialcep } 440 Sistema Digestivo y arreglada longitudinalmente. Al comienzo del esófago, hay una solapa de tejido llamada glotis, que se cierra por el proceso de tragado, para prevenir que la comida entre a la tráquea. La comida masticada, es empujada a través del esófago hasta el estómago, por las contracciones peristálticas de estos músculos. c. Estómago La comida llega al estómago, después de pasar a través de un orificio llamado cardias. En el estómago, la comida es degradada adicionalmente y minuciosamente mezclada con el ácido gástrico y las enzimas digestivas que degradan las proteínas. El ácido por si mismo, no degrada las moléculas de alimento, más bien el ácido proporciona un pH óptimo para la reacción de la enzima pepsina. Las células parietales del estómago, también secretan una glicoproteína llamada factor intrínseco, el cual permite la absorción de vitamina B12. Otras moléculas pequeñas, tales como el alcohol son absorbidas en el estómago pasando a través de la membrana y entrando al sistema circulatorio directamente. d. Intestino delgado Después de haber sido procesados en el estómago, los alimentos pasan al intestino delgado a través del esfínter pilórico. La mayor parte de la digestión y absorción ocurre aquí cuando el quimo entra al duodeno. Aquí es mezclado adicionalmente con tres líquidos diferentes: - Bilis, la cual emulsifica las grasas para permitir su absorción, neutraliza el quimo y es usada para excretar productos de desecho tales como la bilirrubina y los ácidos biliares. Sin embargo no es una enzima. - Jugo pancreático, fabricado por el páncreas. - Enzimas intestinales de la mucosa alcalina. Estas incluyen: maltasa, lactasa, sucrasa, para procesar los azúcares; tripsina y quimiotripsina también son agregadas en el intestino delgado. La absorción de la mayoría de los nutrientes se realiza en el intestino delgado. Cuando el nivel de ácidez cambia en el intestino, más enzimas son activadas para romper la estructura molecular de los diversos nutrientes de manera que se puedan absorber en los sistemas circulatorio y linfático. Los nutrientes pasan a través de la pared del intestino delgado, la cual contiene pequeñas estructuras parecidas a dedos llamadas vellosidades, cada una de las cuales esta cubierta por estructuras aún más pequeñas, parecidas a cabellos, llamadas microvellosidades. La sangre que ha absorbido los nutrientes, es llevada a través de la vena porta hepática hasta el hígado, para su filtración, remoción de toxinas y procesamiento de los nutrientes. e. Intestino grueso Absorbe el agua y acumula los desechos. No sólo los animales digieren comida. Algunas plantas carnívoras capturan otros organismos, generalmente animales invertebrados y los digieren químicamente. Los hongos también digieren con mucha eficacia materia orgánica. } editorialcep 441 y Temario específico. Tema 11 2. CONCEPTOS GENERALES, ALIMENTOS, CLASIFICACIÓN SEGÚN SUS CARACTERÍSTICAS NUTRITIVAS, DIETAS NORMALES Y TERAPÉUTICAS 2.1 Introducción Los alimentos son las sustancias naturales o transformadas que, aptas para ser ingeridas, proporcionan los nutrientes necesarios. Su composición química se halla actualmente en un grado muy avanzado, siendo también de gran interés su estructura física, que permite o dificulta la asimilación de los nutrientes. 2.2 Definición Son todos aquellos materiales sólidos o líquidos que, introducidos en el tracto digestivo, son utilizados para: - Mantener y construir tejidos corporales, (Plásticos). - Regular procesos metabólicos y (Reguladores) - Aportar calor. (Energéticos). Así, un ALIMENTO es una mezcla de diferentes compuestos químicos, orgánicos e inorgánicos. 2.3 Componentes Estos compuestos orgánicos son: · Proteínas · Lípidos · Carbohidratos · Vitaminas Los compuestos inorgánicos son: · Agua · Minerales - "Macro" como el calcio, fósforo, sodio, potasio, cloro, magnesio o azufre y - "Oligoelementos" o "minerales traza" (hierro, yodo, zinc, cobre, manganeso, cobalto, flúor, selenio, etc.). Para que una alimentación sea adecuada, debe asegurar una correcta selección de nutrientes. En la siguiente tabla se detallan todos los esenciales, es decir, aquellos que no pueden ser sintetizados por el organismo y deben aportarse obligatoriamente en los alimentos. 2.4 Nutrientes esenciales · Proteínas como fuente de los siguientes aminoácidos - editorialcep } 442 Histidina Sistema Digestivo · - Isoleucina - Leucina - Lisina - Metionina - Fenil-alanina - Triptófano - Valina Carbohidratos como fuente de - · Glucosa Grasa como fuente de - · y Ácido linoleico Minerales - Macro: calcio, fósforo, cloro, azufre, sodio, potasio, magnesio. - Micro (o trazas): hierro, yodo, zinc cobre, manganeso, flúor, selenio cromo y molibdeno. 2.5 Clasificación de los alimentos A. Por sus características funcionales Tradicionalmente, se ha empleado una clasificación de los alimentos atendiendo al aspecto funcional. Según esto, se distinguen: a. Alimentos energéticos Suministran el combustible y la energía necesaria para el cuerpo (empleados como combustible para obtener calor y la energía necesaria en los diferentes procesos metabólicos) Al producirse su oxidación y quemarse se genera el calor que nos permite realizar las actividades diarias con normalidad. Son ricos en hidratos de carbono (cereales, legumbres, azúcar, frutas, verduras y hortalizas) y en grasas (productos animales y semillas de vegetales). b. Alimentos plásticos Proporcionan los componentes necesarios para formar células, tejidos y órganos así como para reparar los ya existentes (implicados en la construcción y mantenimiento de los tejidos). Se caracterizan por su contenido en proteínas: lácteos, carnes, pescados, huevos y legumbres. c. Alimentos reguladores Aportan sustancias indispensables para el funcionamiento y metabolismo celular, (que favorecen y colaboran en la puesta en marcha y correcto desarrollo del metabolismo).Son ricos en vitaminas y minerales: frutas, verduras, hortalizas, legumbres, frutos secos y cereales. } editorialcep 443 y Temario específico. Tema 11 Sin embargo, esta clasificación resulta un tanto ambigua, ya que los distintos alimentos están compuestos por una proporción variable de nutrientes y éstos, a su vez, a pesar de desempeñar fundamentalmente una de estas tres funciones, participan también en mayor ó menor medida del resto. Así, por ejemplo, aunque las proteínas tienen una misión plástica, pueden constituir, además, una fuente de energía por medio de la gluconeogénesis. Por todo esto, y desde un punto de vista práctico, es preferible agrupar los alimentos según sus semejanzas en origen y composición de macro y micronutrientes B. Por tipos alimenticios Esta clasificación funcional permite dividir los alimentos en siete grupos, formando con ellos la "rueda de los alimentos" Se distinguen, así, los siguientes grupos reflejados en la rueda de alimentos. a. Grupo. 1 Leche y derivados Leche o Introducción La leche es un alimento fisiológico fabricado por el organismo de los mamíferos. De hecho, es el primer alimento que recibe el ser humano y el único desde su nacimiento hasta sus primeros meses de vida. La leche es un líquido de color blanco-amarillento y que tiene gran valor nutritivo. Dependiendo de su procedencia, la composición de la leche varía en cuanto a valores nutricionales. La leche es, sin duda, el alimento más completo de los existentes. En nuestro país, la leche utilizada es la de vaca, de composición no igual pero sí análoga a la de otros mamíferos. o Aspectos nutricionales La leche entera contiene casi todos los nutrientes y es un vehículo perfecto para la absorción de calcio. Por ello es la opción más recomendable para niños y adolescentes en edad de crecimiento. Es sin duda el alimento más completo de los existentes. editorialcep } 444 Sistema Digestivo y Composición: 100 g de leche de vacan contienen: El disacárido lactosa (glucosa + galactosa) es el único hidrato de carbono lácteo. Es la causa habitual de intolerancia; a la leche debido al déficit, parcial o total, congénito o adquirido de lactasa. Los lípidos están en forma de triglicéridos con predominio de los ácidos grasos saturados. Existe también colesterol. - El calcio es su elemento químico más representativo. - El contenido en sodio es relativamente elevado. - El hierro se encuentra en poca cantidad. Las proteínas en forma de caseína y lactoalbúmina, son de alto valor biológico. Contiene las siguientes vitaminas A, D y B2 (aunque se destruyen en gran parte en los procesos de esterilización). o Tipos de leche Leches higienizadas o pasteurizadas: el proceso de pasteurización es un proceso térmico suave, donde la leche se somete a 72-75° C durante 15-30 segundos. Se destruyen inmediatamente los microbios patógenos. Se debe conservar a una temperatura de 0-3° C durante no más de 48 horas. Leches certificadas: Son filtradas y refrigeradas a 8° C después del ordeño. Se presenta en bolsas de plástico o cartón para la venta al público. Se debe consumir en 48 horas y debe estar refrigerada. Leches conservadas: resultan de la manipulación industrial de la leche natural que permite su consumo por más de treinta días. Tenemos: } editorialcep - Leche esterilizada: se obtiene leche esterilizada cuando la aplicación del calor supera la temperatura de ebullición. Se aplica 120° C de temperatura durante 20-30 minutos, destruyéndose los microorganismos y esporas. En los últimos años se ha desarrollado el método UHT (ultra Light temperatura), donde la leche se somete a 135-140° C durante 2-2,5 segundos. Se conserva de este modo durante 4-6 meses. - Leche evaporada: es esterilizada y parcialmente deshidratada. Se reduce su volumen a la mitad. Una vez abierta, se debe consumir en 48 horas. Se conserva en envases metálicos. - Leche condensada: es una leche evaporada a la que se le retira parte del agua y se le añade sacarosa para su conservación. Es muy dulce y contiene gran cantidad de calorías. Se envasa en latas o tubos. 445 y Temario específico. Tema 11 - Leche en polvo: es leche deshidratada que se obtiene tras evaporar casi completamente el agua. Se disuelve bien y se debe almacenar en recipientes que cierren herméticamente. Leches especiales - Leches concentradas: es sometida a un proceso en la que se reduce a la mitad su volumen. Su conservación es muy prolongada. - Leche entera: su valor nutricional permanece inalterado. - Leche semidesnatada: contiene menos grasas y menos vitaminas liposolubles (A, D, E). - Leche desnatada: se somete a un proceso de la extracción total prácticamente, de los lípidos, conservando el resto de nutrientes, excepto las vitaminas liposolubles. La mayoría están enriquecidas industrialmente, es decir, se añaden artificialmente distintos nutrientes como calcio, vitaminas liposolubles o ácidos grasos como el omega-3. Derivados de la leche Los lácteos (leche, yogur, queso) son una importante fuente de proteínas de alta calidad, de minerales, oligoelementos y vitaminas, cruciales en determinadas etapas de la vida. Los derivados lácteos (yogur, natillas, cuajada, queso) obtenidos por fermentación son mejor tolerados por los adultos. Los yogures sólo contienen un 30% de lactosa y el queso apenas la contiene. Además, contribuyen a renovar la flora bacteriana intestinal. - Yogur. Es el alimento obtenido por la fermentación bacteriana apropiada de la leche. Tiene una composición prácticamente igual a la de la leche de la que procede: lactosa, proteínas, grasas, Ca, etc. en cambio, es mejor tolerado en ciertos procesos digestivos. - Queso Se obtiene de la leche tras un proceso de maduración-fermentación apropiados. Contiene los lípidos y proteínas originales, pero no la lactosa, que se ha eliminado con el suero de la leche. La diferente proporción de nutrientes de unos quesos a otros obedece a su mayor o menor contenido en agua. editorialcep } 446 Sistema Digestivo - y Nata La nata posee la grasa de la leche y un tercio o la mitad de proteínas y lactosa de la leche. Puede obtenerse por reposo, denominada nata ácida, o por centrifugación, que es la nata dulce. - Mantequilla Es una emulsión que se forma por agua, por la grasa de la leche, aproximadamente el 80%, y por vitaminas liposolubles, como la A y la D. la mantequilla es rica en colesterol, tiene contiene alrededor de 250mg por 100 gr. se obtiene de la nata mediante procesos de maduración, batido y amasado. - Helados Es importante mencionarlos por su alto contenido en leche en algunos de ellos o algún derivado de ésta, pero no son un derivado lácteo. Los helados se obtienen tras batir y congelar una mezcla pasteurizada y homogeneizada de leche, derivados de ésta y otros productos alimentarios. b. Grupo 2. Carnes, pescados y huevos Aspectos generales La importancia fundamental de estos alimentos reside en su contenido en proteínas de alto valor biológico. Además, la carne es una fuente de vitamina B12. El pescado aporta cantidades considerables de calcio, fósforo y ácidos grasos omega-3 polinsaturados. Las carnes y los pescados aportan hierro absorbible por el organismo. Son alimentos ricos en proteínas. El término "carnes" se aplica a ciertas partes blandas (músculos y vísceras) de animales terrestres: ternera, cordero, cerdo, caballo o aves. "Pescados" hace referencia a las especies comestibles de los peces. Se acostumbra a denominar "marisco" a otros animales marinos como los cefalópodos (calamar, etc.), moluscos (almejas, etc.) y crustáceos, gambas, etc.). Los huevos consumidos en nuestro país son los de gallina. El huevo contiene proteínas (albúmina de la clara) de igual calidad que la carne o el pescado y el equilibrio de ácidos grasos y colesterol en la yema es el adecuado. } editorialcep 447 y Temario específico. Tema 11 Las proteínas representan el 15 - 22 % de la parte magra, comestible y en crudo de carnes y pescados. Los 8 AAE están presentes en cualquiera de los alimentos de este grupo. Hay que destacar la diferencia en la calidad de las grasas de la carne y el pescado, ya que en las carnes predominan los ácidos grasos saturados, mientras que en el pescado hay cantidades importantes de ácidos grasos polinsaturados. El pescado blanco (merluza, pescadilla, lenguado) tiene menos cantidad de grasas que los pescados azules (sardinas, atún y salmón).En consecuencia, es más beneficiosa para el organismo la ingesta de pescado azul. Las grasas pueden estar en forma visible o invisible. En cuanto a los ácidos grasos existe un predominio de los AGS sobre los AGI, con excepción de los pescados. En estos el porcentaje mas importante de su fracción lipidia está formada por AGP de la serie omega - 3. El colesterol abunda en la yema de huevo, las vísceras y en algunos mariscos. Vitaminas y minerales: Las carnes tienen cantidades importantes de: niacina, vitamina B1, B2 y B12. En cuanto a los minerales destaca el Fe en las carnes y el I en los pescados. Carnes, huevos y pescados o Carne Son grasas saturadas y aporta 15 - 22 % de proteínas de alto valor biológico. Contiene: fósforo, hierro, vitaminas hidrosolubles (riboflamina y tiamina), niacina y en pequeña cantidad, hidratos de carbono. editorialcep } 448 Sistema Digestivo y La ingesta recomendada de carne es de 150-200 gramos tres veces a la semana para un adulto. El consumo de carne debe moderarse en personas con problemas de colesterol y cardiovasculares, sobre todo, las carnes grasas. Aunque la carne no es un alimento indispensable para el ser humano, es altamente consumida en los países desarrollados, a pesar de ser más cara que alimentos como huevos, pescado y legumbres. Éstas tienen un valor nutricional muy similar a la carne y aún así se consumen menos, debido a las propiedades gustativas que poseen las carnes. o Pescado El componente mayoritario es agua. La cantidad de proteínas y grasa es muy variable. Son ricos en minerales, siendo escaso su aporte de sustancias nitrogenadas e hidratos de carbono. La ración adecuada de pescado oscila entre los 250 y 300 gramos de producto, éste libre de desperdicios como la piel, espina, etc. Debe consumirse de tres a cuatro veces por semana. Es recomendable consumir más pescado que carne, y el pescado azul es muy necesario para obtener beneficios frente a la aterosclerosis. } editorialcep 449 y Temario específico. Tema 11 o Huevos Su composición es: 10 % cáscara, 30 % yema, 60 % clara. Una pieza con un peso aproximado de 50 gr. contiene 6 gr. de proteínas y otros 6 gr. de lípidos, éstos exclusivamente en la yema. En la clara se hallan unos 3,5 g de proteínas de alto valor biológico. En la yema existen proteínas, grasas, colesterol, ácidos grasos esenciales, vitaminas, Fe y otros elementos: debe prohibirse en las hipercolesterolemia y probarse su tolerancia en los pacientes con patología biliar. El huevo es un alimento de excelente valor nutricional. Es un alimento casi completo, tato por lo que proporciona como por su biodisponibilidad. Contiene casi todo lo necesario para nuestro organismo. El valor nutricional depende de si el huevo se considera como huevo entero o se separa en clara y yema. Puede proceder de distintas aves, pero el de uso común es el de gallina. La alergia al huevo es muy frecuente y suele darse por los componentes de la clara. Como prevención para la salmonella, es aconsejable consumirlos frescos (yema redonda y clara firme) y desechar los que tienen la cáscara rota o sucia. Los huevos tienen un tamaño medio que puede pesar alrededor de 50-60 gramos en materia comestible, no obstante, existe una clasificación que viene dada por el peso. Clasificación del huevo según su peso Especial 68 o más grs. Extra 61 - 67 grs. Grande 54 - 60 grs. Mediano 47 - 53 grs. Chico 40 - 46 grs. Existen diversas teorías sobre la cantidad de huevos que han de consumirse a la semana pero no hay ninguna razón científica para que una persona sana no consuma un huevo diariamente. Si es cierto, el efecto pernicioso que ejerce sobre personas con hipercolesterolemia. Por lo tanto, la ración recomendada es de dos huevos tres veces por semana, en personas sanas. Las personas con problemas de colesterol elevado no han de tomar más de dos yemas a la semana, siendo libre el consumo de la clara. El huevo, como hemos visto, tiene un alto valor biológico por las proteínas que contiene, y gracias al bajo coste que tiene y a las posibilidades culinarias que posee, es un alimento que está totalmente recomendado en la alimentación humana. Es un alimento que se contamina muy fácilmente, con bacterias como la salmonella. Por ello deben conservarse en el frigorífico y no es aconsejable comerlos crudos, ya que es un riesgo y, además, su digestión es más dificultosa. editorialcep } 450 Sistema Digestivo y c. Grupo 3. Patatas, legumbres y Frutos secos Son alimentos predominantemente energéticos, pero también aportan proteínas, vitaminas, sales minerales y fibra. Constituyen la base de la alimentación en nuestro país. Los tubérculos, representados por las patatas, son un alimento de uso generalizado y frecuente. Contienen un 20% de almidón y un 2% de proteínas, así como cierta cantidad de fibra vegetal. Se recomienda consumirlas guisadas o asadas con la piel. Las legumbres ocupan un lugar especial entre los alimentos. Las legumbres (judías, garbanzos, lentejas) son los vegetales más ricos en proteínas un 20%, de valor biológico ligeramente inferior a las de la carne y el pescado. También son ricas en hidratos de carbono complejos, un 65% de almidón y fibra. Una cantidad notable de Ca y Fe y varias vitaminas del grupo B. Los frutos secos son ricos en fósforo, tiamina y riboflavina. Contienen un alto contenido en proteínas (20%) y lípidos (33-65%). Están limitados en las dietas por su alto aporte calórico. Los frutos secos contienen proteínas (un 20%), grasas vegetales (un 50%), vitaminas, Ca y Fe. d. Grupo 4. Verduras y hortalizas Se define verdura como "grupo de hortalizas que la parte comestible fundamental está constituida por sus órganos verdes" y se define hortaliza como "cualquier planta herbácea hortícola, en sazón, que se puede utilizar como alimento, ya sea crudo o cocinado". } editorialcep 451 y Temario específico. Tema 11 Estos alimentos se caracterizan por su bajo contenido en calorías, escaso contenido en proteínas, grasas y Na, y una alta proporción de agua, hidratos de carbono simples y complejos, fibra, vitaminas hidrosolubles (vitamina A y C) y elevadas cantidades de elementos químicos como (K, Mg). Es preferible consumirlos crudos a cocinados, ya que con la acción del calor se pierden vitaminas y sales minerales. En caso de cocinar las verduras, es mejor hacerlo con poca agua, con un tiempo mínimo de cocción, a fuego medio y con la olla tapada. A igualdad de volumen con otros alimentos, son menos energéticos. Por su contenido en nutrientes, podemos distinguir: Verduras Las Verduras ingeridas después de su cocción, pierden gran parte de su dotación vitamínica, pero conservan la fibra, los minerales y su hipocaloricidad. Verduras de hoja verde (espinacas, acelgas, lechuga, escarola) y crucíferas (coliflor, lombarda, repollo, brócoli), que son ricas en fibra, antioxidantes y ácido fólico. Hortalizas (tomate, zanahoria y pimientos) abundantes en carotenos (vitamina A). editorialcep } 452 Sistema Digestivo y e. Grupo 5. Frutas Se denomina fruta según el Código alimentario español al "fruto, infrutescencia, la semilla o las partes carnosas de órganos florales que hayan alcanzado un grado adecuado de madurez y sean propias para el consumo humano". Las frutas proporcionan vitamina C (principalmente los cítricos, las fresas y el melón) y otras Vitaminas hidrosolubles. Contienen glucosa, fructosa y sacarosa en proporción variable. Como promedio, 100 g de naranjas, manzanas, peras, melocotones y otros contienen unos 10 a 15 g de hidratos de carbono y, por consiguiente, unas 40-60 kcal. f. Grupo 6. Cereales y azúcar Introducción La diosa griega de las cosechas "Ceres", dio su nombre al cereal. Es un alimento básico en la dieta humana desde la antigüedad. En la prehistoria el ser humano se alimentaba de la caza, lo que le hacía tener una vida nómada. Gracias al cultivo del cereal, el hombre pasó a una vida sedentaria. Los cereales son los frutos maduros y desecados de las gramíneas. Los más comúnmente utilizados son el trigo, el arroz, la cebada, el maíz, el centeno y la avena. } editorialcep 453 y Temario específico. Tema 11 De los cereales se obtienen distintos tipos de harina. En la harina de trigo y en la de centeno, la presencia de una proteína llamada gluten, les da la propiedad de ser panificables. Características nutricionales Los cereales constituyen la principal fuente de un importante número de los diferentes nutrientes que son necesarios para el mantenimiento de la salud. Son alimentos de bajo contenido en agua y de alto valor calórico, debido a su contenido en hidratos de carbono, almidones y fibra, sobre todo insoluble. No obstante, el contenido en fibra es muy variable dependiendo si es cereal refinado (se le extrae la envoltura) o si es cereal integral (se utiliza el grano entero). Por este contenido en carbohidratos, producen sensación de saciedad, lo cual contribuye a una ingesta menor de calorías y a un mayor aprovechamiento de las proteínas y grasas presentes en la dieta. Su contenido en grasa es bajo, aproximadamente 2 - 3%, destacando que este contenido es mayor en la avena, siendo de casi un 6%. Sus proteínas son incompletas y de bajo valor biológico, ya que carecen de algunos aminoácidos esenciales. Son consideradas proteínas complementarias a otros alimentos. Constituyen entre un 7 - 13 %. Carecen de vitamina A (excepto el maíz, que contiene carotenos a los que debe su color amarillo) y C, aunque tienen vitamina B en la cáscara y vitamina E en el germen, aunque en pequeñas cantidades. Contienen una considerable cantidad de fósforo, magnesio y potasio. Sin embargo, es escasa la cantidad de calcio, hierro y zinc. Aspectos generales Los cereales (arroz, trigo, maíz) y sus derivados (harinas, pan, pastas) son ricos en hidratos de carbono complejos, y también contienen proteínas, vitaminas, fibra y agua. Los alimentos integrales (conservan la cáscara de los cereales) aportan mayor cantidad de fibra, sales minerales y vitamina B. Este grupo de alimentos constituye la base de la pirámide de la alimentación. Los cereales, de uso muy generalizado en todo el mundo, se consumen una vez descascarillados. En nuestro medio editorialcep } 454 Sistema Digestivo y son importantes el arroz y el trigo, este último a partir de la harina extraída para formar pan, pastas para sopa o galletas. La composición es: - Almidón: 75 - 85% - Proteínas: 8 - 12% El gluten es la proteína del trigo. Las vitaminas, minerales, ácidos grasos esenciales y fibra están presentes en los tegumentos y germen, que quedan eliminados tras el proceso de descascarillado. El azúcar, ya sea de caña o remolacha, está formado por un 99% del disacárido sacarosa, sólo aporta calorías, por lo que debe consumirse con moderación. Tanto el azúcar blanco (refinado de caña y remolacha) como el moreno tienen similares propiedades dietéticas. g. Grupo 7. Aceites y grasas Introducción El exceso en el consumo de grasas es un mal hábito, con graves repercusiones negativas en la salud. Se sabe que colaboran en la formación de colesterol y sus consecuencias cardiovasculares. Ingerimos grasa a través de la carne, huevos, pescados y leche. También ingerimos grasas y aceites en la preparación culinaria. Las grasas y aceites comerciales son mezclas de triglicéridos. Aportan la mayor parte del contenido energético de la dieta y contienen compuestos que los hacen más agradables, por lo que se camuflan en los platos y a veces no son tenidos en cuenta. Su consumo excesivo es una tendencia muy mediterránea, puesto que las grasas y aceites son de agradable sabor y aroma, y proporcionan sensación de saciedad enlenteciendo su digestión. Existe una diferencia entre grasa y aceite. La grasa es sólida a temperatura ambiente y el aceite es líquido a temperatura ambiente, sobre unos 20° C. Alimentos grasos Una clasificación de los alimentos grasos es según el tipo de grasa que contengan, pero nosotros trataremos uno por uno los alimentos grasos según su origen o procedencia. o Grasas animales Las grasas animales se obtienen a partir del tejido adiposo de éstos. Su contenido en ácidos grasos saturados y colesterol es importante. Entre los ejemplos más destacados tenemos: } editorialcep 455 y Temario específico. Tema 11 - Manteca de cerdo: se obtiene a partir del tejido adiposo del cerdo. Es pastosa, blanca y untuosa. Su sabor y olor son característicos. Se utiliza en la cocina tradicional para asados y guisos. Se obtiene directamente o por fusión. - Tocino: se obtiene del tejido adiposo del cerdo que procede de la zona subcutánea. Se consumo como tal y también se utiliza para obtener grasa en la elaboración de platos regionales. - Sebo: es la grasa que se encuentra en el tejido adiposo del ganado bovino, ovino y caprino. Se utiliza en la industria de la bollería y pastelería. o Aceites vegetales Son líquidos y se obtienen de semillas o de frutos oleaginosos por presión del producto o por extracción mediante disolventes. Son diversos aceites los que se utilizan en la actualidad, pero tradicionalmente se ha utilizado el de oliva. Todos los aceites comestibles son vegetales, no contienen colesterol, predominan los ácidos grasos insaturados y tienen vitamina A y E. Son 100 % materia grasa. - Aceite de oliva: Se obtiene del fruto del olivo. Contiene principalmente ácido oleico. Es ideal para las frituras puesto que soporta muy bien las temperaturas. Tiene un gran poder antioxidante, ya que conserva la vitamina E de las aceitunas que procede. Existen gran variedad de aceites de oliva. Se diferencian unos de otros en su composición, en el proceso de extracción, en el grado de acidez y en sus cualidades organolépticas. - Aceites de semillas: se obtienen a través de plantas oleaginosas por distintos métodos fisicoquímicos. Los más importantes son los obtenidos del girasol, el maíz, la colza, la soja., el cacahuete,… El más común en España es el de girasol, después del de oliva. Los otros aceites se utilizan en la industria de pastelería y bollería. Otros aceites utilizados en esta industria son el aceite de coco y el de palma. o Grasas lácteas La grasa láctea está formada por glóbulos grasos emulsionados, cuya composición química es grasa, agua y vitaminas liposolubles A y D. Prácticamente carecen de calcio, lactosa y proteínas. Ejemplos a destacar son la mantequilla o la nata, entre otros. - editorialcep } 456 Mantequilla: es la grasa de la leche con humedad y sólidos separados por batido. El producto final posee un 82 % de grasas, un 16 % de agua y un 2 % de sólidos no grasos como lactosa, proteínas o sales minerales. Es un alimento de gran consumo en países no mediterráneos y es muy empleada en repostería, donde puede sustituirse Sistema Digestivo y por margarina que es más fácil de trabajar. Se recomienda su conservación en envases opacos y a temperaturas alrededor de 4° C para períodos cortos. - Nata: es una leche rica en grasa. Se obtiene separándola de la leche por reposo o por centrifugación. Dependiendo de los contenidos en grasa, existen diversos tipos de nata, como doble nata (es más grasa, aporta más calorías pero es más baja en lactosa, proteínas y agua) o nata delgada (menos grasa, pero más aporte de lactosa, proteínas y agua). - Otros productos: tenemos la crema de leche, que es nata pero de presentación líquida y con menos materia grasa y tenemos productos lácteos para untar, que son de carácter mixto, es decir, combinan grasa láctea con grasa vegetal. o Grasas artificiales Como ejemplos tenemos la margarina y las grasas de repostería que explicamos a continuación. - Margarina: es un sustituto de la mantequilla que se diferencian según los aceites y grasas utilizados en su elaboración. Es un producto que se obtiene por tratamiento químico de aceites vegetales acompañados de grasas animales. Es rica en ácidos grasos saturados y suelen estar enriquecidas con vitaminas. Cuando se alcanzan determinados niveles de ingesta, puede producir efectos nocivos sobre los lípidos sanguíneos. - Grasas de repostería. Shortenings. Es una mezcla de grasas comestibles de distinta procedencia; mezclas de aceites vegetales con o sin grasas animales. Aportan ácidos grasos saturados y colesterol. Son utilizados en diversas aplicaciones industriales y culinarias como en pastelería, bollería, fritura, panes diversos,… Valores nutricionales En general, un gramo de grasa o aceite proporciona 9 Kcal. Las diferentes grasas de la alimentación aportan, generalmente, entre 700 y 900 Kcal por 100 gramos. Aportación de nutrientes de las distintas grasas y aceites No se pueden apreciar diferencias nutricionales entre las grasas y aceites en cuanto a su valor energético. Si es cierto que los aceites de origen vegetal y de pescados tienen características que son beneficiosas para el colesterol y otras afecciones cardiovasculares. Ingesta recomendada La grasa de la dieta no debe estar por encima del 30 - 35 % del total de las calorías diarias. Se aconseja que dos terceras partes de la grasa que se ingiere sean de origen vegetal o de pescado, } editorialcep 457 y Temario específico. Tema 11 por sus destacados beneficios sobre la salud. Por lo tanto, es conveniente reducir el consumo de carnes, vísceras, embutidos,.. y elegir carnes de pavo o pollo. También es aconsejable tomar menos alimentos fritos y en sustitución tomarlos asados, a la brasa, al vapor,… Por último, es recomendable evitar el uso de salsas y productos de bollería o precocinados, así como aumentar el consumo de pescados y productos lácteos desnatados. C. Nutrición, nutrientes y sus funciones a. Proteínas Las proteínas son macromoléculas, integradas por aminoácidos que incluyen átomos de nitrógeno en su estructura a diferencia del resto de los principios inmediatos (carbohidratos y lípidos). Constituyen el principal componente estructural de tejidos y órganos. Por lo tanto, tienen una función eminentemente plástica. Son los compuestos biológicos más dinámicos y activos, con los que se desarrollan casi todas las actividades que necesita realizar una célula. Son esenciales para la vida; forman parte de las estructuras, por lo que tienen función plástica o constructora. Son los constituyentes principales de enzimas y muchas hormonas (función reguladora), anticuerpos (función defensiva) y se encuentran en fluidos biológicos como sangre, leche y clara de huevo. Como el resto de los macronutrientes, también proporcionan energía. Clasificación Pueden clasificarse según su función: - ESTRUCTURALES (colágeno, actina) - REGULADORAS (enzimas, hormonas) y según su origen: - ANIMALES: carnes (músculos y vísceras), pescados, leche y derivados y huevos. - VEGETALES: Legumbres, frutos secos, cereales y, en mucha menor proporción, frutas y verduras. No obstante, el factor más importante a la hora de evaluar una proteína es su composición. Así, por ejemplo, dentro del grupo total de aminoácidos se diferencian aquellos que el organismo no puede sintetizar por sí mismo, y se les denomina aminoácidos esenciales. Los aminoácidos Según criterios nutricionales: aa esenciales y no esenciales. editorialcep } 458 Sistema Digestivo y En general, las proteínas animales tienen un perfil más adecuado en aminoácidos esenciales que las vegetales (con la excepción de la proteína de soja). Las proteínas de origen vegetal son de calidad inferior a las de origen animal. No obstante, se recomienda consumir en la dieta simultáneamente distintos alimentos de origen vegetal y animal, por complementación, se obtienen proteínas de valor biológico muy satisfactorio. La ingesta diaria de proteínas depende en gran parte de la calidad de la proteína ingerida. En una alimentación mixta animal vegetal, se recomienda una ingesta de proteínas de 0,8-1 g/kg/día debiendo aportar entre un 15 y un 20% del total de calorías necesarias. La calidad de una proteína no sólo viene determinada por su contenido en estos aminoácidos sino también por su capacidad para ser diferida, absorbida y asimilada por el organismo. De este hecho surge el concepto de "VALOR BIOLÓGICO", que expresa la relación en cada proteína del nitrógeno ingerido y el eliminado, por heces u orina, dando una idea del asimilado. Las proteínas animales son, de nuevo, las que tienen un mayor valor biológico. Digestión de proteínas La digestión de las proteínas comienza en el estómago. Son atacadas por la pepsina, que divide a las proteínas en polipéptidos y libera algunos aminoácidos. Posteriormente, en el duodeno, los fermentos pancreáticos y luego los del jugo intestinal rompen los enlaces de las proteínas hasta liberar los aminoácidos. Estos aminoácidos son absorbidos en el intestino delgado, pasando directamente a la sangre. De la sangre pasan al hígado donde unos se quedan y otros continúan para ser utilizados en la formación de proteínas de los tejidos, anticuerpos, etc. Función de las proteínas Moléculas estructurales (proteínas contráctiles del músculo); Enzimas catalizadoras de casi todas las reacciones químicas del organismo; Moléculas integrantes de la membrana celular constituyentes de canales de transporte, Anticuerpos o receptores de linfocitos, Combustible para reacciones de producción de energía en casos extremos Regulación hormonal Las hormonas tienen efectos tanto anabólicos como catabólicos sobre el metabolismo de las proteínas. La hormona del crecimiento estimula la síntesis proteica. La insulina produce el mismo efecto debido a su capacidad para acelerar el transporte de aa a través de la membrana celular. La testosterona también estimula la síntesis de proteínas durante los períodos de crecimiento. Los glucocorticoides estimulan la gluconeogénesis y la cetogénesis a partir de las proteínas. La tiroxina aumenta el metabolismo de todas las células en general y, por tanto, aumenta el anabolismo y el catabolismo de las proteínas a un tiempo. b. Hidratos de carbono Los hidratos de carbono están formados por cadenas de monosacáridos (glucosa, fructosa, galactosa) y constituyen la fuente de energía más habitual y barata, sobre todo en los países menos desarrollados. En los países industrializados ha disminuido su consumo en beneficio de grasas y proteínas. La glucosa es el combustible favorito del organismo. Provee al cerebro, a los músculos y a los glóbulos rojos de gran parte de la energía que precisan. La ingesta diaria de hidratos de carbono debe aportar entre el 55 y el 60% del total de calorías necesarias. Aunque desde el punto de vista energético los carbohidratos y las grasas pueden resultar intercambiables, los hidratos de } editorialcep 459 y Temario específico. Tema 11 carbono son el nutriente esencial del sistema nervioso e impiden la degradación de grasas y proteínas, por que es imprescindible un aporte de, al menos, 100 gr/día mantener un metabolismo equilibrado. Los HC se pueden aportar de dos formas diferentes a la alimentación: - Como azúcares simples (monosacáridos y disacáridos) - Como azúcares complejos (polisacáridos) Los azúcares simples tienen sabor dulce y son los únicos que pueden asimilarse directamente por el organismo en la digestión. Los azúcares complejos (o almidones sonde digestión más lenta y deben hidrolizarse en azúcares simples para poder ser asimilados por el organismo. Desde el punto de vista nutricional, los carbohidratos pueden diferenciarse en: Aprovechables o digeribles El organismo los digiere, absorbe y utiliza. Monosacáridos: unidad más sencilla. - GLUCOSA (dextrosa). Se encuentra en frutas, verduras y dulces. Todos los hidratos de carbono al final se transforman en glucosa, para poder ser utilizados por el organismo. - FRUCTOSA: también llamada levulosa o azúcar de fruta Se encuentra en frutas, verduras y miel. No requieren insulina para entrar en la célula - GALACTOSA. No se encuentra normalmente en los alimentos sino que forma parte de la molécula de lactosa Disacáridos: es la unión de dos monosacáridos. - SACAROSA (1 molécula de glucosa + fructosa). Es muy soluble. Se encuentra en el azúcar de remolacha. El consumo excesivo produce obesidad y favorece la aparición de caries. - MALTOSA: o azúcar de malta. Es un derivado del almidón (2 moléculas de glucosa). - LACTOSA: azúcar de leche (molécula de galactosa + glucosa). Es el azúcar menos dulce de todos. Se forma solamente en las glándulas mamarias de las hembras que amamantan. Tanto monosacáridos como disacáridos, tienen sabor dulce y son de rápida absorción y utilización por el organismo. Contenidos en frutas, miel, lácteos, dulces, azúcar, bollería y bebidas refrescantes. No conviene abusar de los alimentos dulces ya que no proveen de otros nutrientes necesarios, sólo aportan calorías y favorecen la aparición de caries y obesidad. Por este motivo la sacarosa no debe de exceder del 10%. Polisacáridos: es la unión de más de dos monosacáridos. No son dulces, son menos solubles y más estables. ALMIDÓN: es la glucosa, se encuentra en vegetales, verduras y en los granos de los cereales - CELULOSA: en la dieta produce el volumen necesario para el adecuado funcionamiento gastrointestinal. editorialcep } 460 - Sistema Digestivo - y GLUCÓGENO: es la forma en que se almacenan los Hidratos de Carbono, se almacena principalmente en el hígado y en menor proporción en el músculo. Están formados por la unión de muchas moléculas de monosacáridos. Algunos, como el almidón (presente en las patatas, legumbres y harinas) son fácilmente digeribles, mientras que otros son prácticamente indigeribles (celulosa) y forman parte de la fibra dietética presente en las frutas, verduras, hortalizas y cereales. No poseen sabor dulce. No aprovechables En este grupo se incluye la fibra. Bajo esta denominación se agrupan una serie de macromoléculas de origen vegetal no digeribles por las enzimas digestivas. La fibra en la dieta parece tener un efecto profiláctico frente a enfermedades derivadas tanteo del estreñimiento crónico (cáncer de colon), como de una alimentación energéticamente exagerada (diabetes, obesidad). c. Grasas Están presentes mayoritariamente en forma de triglicéridos, las grasas son el material orgánico de reserva energética, y se acumulan sobre todo en el tejido adiposo. Los excesos resultantes de hidratos de carbono grasas y proteínas de la alimentación se depositan de esta forma. Se recomienda que la ingesta de grasas sea del 20-25% del total energético, y que los AGS no sobrepasen el 10% de este total calórico. El colesterol dietético o ingerido no debe de exceder de los 400-500 mgr/día. Funciones Las grasas, genéricamente conocidas como lípidos, desempeñan diversas funciones muchas de ellas absolutamente vitales, en el organismo. - Por una parte sus moléculas son elementos esenciales de la estructura de las células, sobre todo de sus membranas eternas. - Por otra, almacenan una notable cantidad de energía que puede ser utilizada como combustible en los diversos procesos metabólicos del organismo. - Gracias a las grasas llegan hasta las células las vitaminas liposolubles:Vit. A, E, D y K. } editorialcep 461 y Temario específico. Tema 11 Desde el punto de vista de la Nutrición, las grasas o lípidos son la fuente más concentrada de energía en la dieta. Proporcionan más del doble de calorías por gramo que las proteínas o los hidratos de cuerpo. Otras de sus funciones con respecto a la digestión es que: - Prolongan el proceso de digestión disminuyendo las secreciones de ácido clorhídrico del estómago. Por esta razón proporcionan una sensación de llenado más prolongada. - Otorgan a los alimentos una determinada cualidad, llamada palatabilidad (de paladar), que suaviza su tacto en la boca y en el resto del sistema digestivo y les ayuda a retener mejor los aromas. En sentido químico estricto, sólo deberían ser considerados como cuerpos grasos las moléculas de los ácidos grasos. Los científicos, no obstante, han ampliado esa denominación a otros lípidos cuyas moléculas son bastantes más complejas porque están formadas por la asociación de varios de dichos ácidos grasos con otros cuerpos: por ejemplo, los triglicéridos, los fosfolípidos o las lipoproteínas. Incluso se incluyen otras moléculas no estrictamente grasas pero que en general se comportan física y químicamente como ellas, por ejemplo, algunos esteroles y, en particular, el colesterol. Composición química Los ácidos grasos están formados por cadenas de carbonos. Cada átomo de carbono está unido a otro formando una cadena. A cada átomo de carbono está unido uno o dos, átomos de hidrógeno. Cuando tiene dos átomos de hidrógeno se dice que el carbono está saturado. Cuando sólo hay un átomo de hidrógeno unido a un carbono entonces un átomo de carbono adyacente debe también de tener un solo átomo de hidrógeno. Es decir siempre van pareados los carbonos a los que les falta hidrógeno. Cuando dos átomos de carbono adyacentes tienen cada uno dos átomos de hidrógeno entonces la unión entre ellos es simple y se dice que los átomos de carbono están saturados. Sin embargo, si les falta un de hidrógeno a cada uno (no están saturados), entonces el enlace entre los dos carbonos es doble y se dice que los átomos de carbono están insaturados. Como resumen de lo anterior: La unión entre dos átomos de carbono puede ser o por un enlace doble o por uno sencillo. El tipo de unión existente en cada caso da lugar a una clasificación de los ácidos grasos en dos grandes grupos: - En primer lugar tenemos a los ácidos grasos SATURADOS que son aquellos en que todas las uniones entre carbonos son sencillas y los carbonos están saturados de hidrógeno. Presentes en los alimentos de origen animal (tocino, embutidos, grasa visible de las carnes, leche entera). Algunas grasas vegetales (aceite de coco y de palma) utilizadas en la elaboración de bollería industrial también pertenecen a este grupo. Conviene no abusar de su editorialcep } 462 Sistema Digestivo y consumo, ya que se ha comprobado que el exceso en la dieta tiende a incrementar las concentraciones de colesterol en la sangre y favorece la aparición de placas de ateroma en los vasos sanguíneos (arteriosclerosis) y las enfermedades cardiovasculares y se ha involucrado su ingesta elevada con una mayor prevalencia e incidencia de cardiopatía isquémica - En segundo lugar tenemos los ácidos grasos INSATURADOS, que son aquellos en que existe alguna unión doble entre carbonos debido a que falta hidrógeno es decir, que los carbonos no están saturados de hidrógeno. Estudios recientes demuestran que su consumo ayuda a controlar los niveles sanguíneos de colesterol y previene las enfermedades cardiovasculares. Los ácidos grasos insaturados, a su vez, se dividen en otros dos grupos: - En los casos en que sólo existe una unión doble en toda la molécula se les denomina ácidos grasos MONOINSATURADOS. El aceite de oliva es rico en grasas de este tipo, que pertenecen a la familia omega-9. - Y en los casos en que existen varias uniones dobles, se les denomina ácidos grasos POLIINSATURADOS. Los aceites de semillas vegetales (girasol, maíz, soja) contienen ácidos grasos de la familia omega-6 y el pescado azul (salmón, atún, sardinas) de la familia omega-3. Estos ácidos grasos demuestran una tendencia a la disminución del colesterol y los triglicéridos plasmáticos, favoreciendo un retraso en el desarrollo de la arterosclerosis. Triglicéridos y colesterol Dentro de los cuerpos grasos complejos, quizá los más famosos sean los Triglicéridos y el Colesterol. - Los Triglicéridos (nombre químico: triacilglicéridos están formados por la unión de una molécula de glicerol (alcohol de la glicerina) con tres moléculas de ácidos grasos. Son los componentes mayoritarios (95%) de las grasas que ingerimos: la grasa se encuentra acumulada precisamente en forma de triglicéridos en los organismos animales o vegetales (sobre todo, animales) de los que nos alimentamos. - En cuanto al Colesterol, se trata de un compuesto químico próximo a los alcoholes, fabricado exclusivamente por los organismos animales. El colesterol y los fosfolípidos son grasas estructurales y forman parte de la arquitectura celular de los tejidos blandos del organismo, sobre todo del cerebro. Todos los alimentos de origen animal contienen colesterol. Los más ricos son la yema de huevo, los sesos, la mantequilla, la nata y el queso. La importancia del colesterol radica en el uso que de él hacen los organismos animales, ya que está presente en las membranas de las células y forma parte de numerosas hormonas de muchos otros compuestos vitales. Hasta tal punto es importante que el hígado, entre su muchas funciones, tiene como misión fabricarlo en cantidad suficiente para las necesidades orgánicas. El colesterol es una molécula orgánica vital; si tuviéramos menos colesterol del que realmente necesitamos, muchas de nuestras células podrían enfermar e incluso morir. } editorialcep 463 y Temario específico. Tema 11 El problema con el colesterol surge cuando se tiene demasiado bien porque el hígado lo fabrique en exceso, lo cual es bastante raro, y sólo ocurre de manera patológica en el caso de determinadas enfermedades metabólicas, generalmente hereditarias?, bien porque nuestra alimentación sea excesivamente rica en productos que lo contengan, bien porque, con la edad, el hígado acabe mostrando algún tipo de disfunción que desequilibre la balanza a favor de un exceso de colesterol. d. Otros El agua El agua es un elemento esencial para los seres vivos. Tiene unas características que le dan una enorme importancia en el desarrollo de la vida, es la biomolécula más abundante en el ser humano, y constituye un 65-70% del peso total del cuerpo. Es esencial para el metabolismo corporal y para mantener el volumen de sangre que existe en nuestro sistema circulatorio. Se recomienda consumir un promedio de dos litros de agua al día, mediante la alimentación y la ingesta de líquidos. Es conveniente tomar líquidos en forma de agua y limitar el consumo de bebidas azucaradas y con estimulantes. La sal es muy importante en la regulación del equilibrio hídrico del organismo. Las necesidades diarias de sal están en torno a 2 gramos. Su aporte se realiza fundamentalmente por los alimentos que ingerimos, de modo que no es recomendable añadir más sal a las comidas. El consumo excesivo está relacionado con la hipertensión arterial, un factor de riesgo para padecer enfermedades cardiovasculares. La fibra Es el material estructural de los productos de origen vegetal que no es digerible y por tanto no se absorbe en el intestino. No tiene valor nutricional, pero facilita el tránsito intestinal y la evacuación de las heces, evitando el estreñimiento. El grado de digestibilidad de cada una de las fibras en el colon humano es muy variable. La fibra dietética o alimentaria está formada por lignina, polisacáridos como la celulosa, hemicelulosa, pectina y gomas hidrocoloidales. Ingerida en cantidades adecuadas resulta beneficiosa en la regulación de la función intestinal, al producir una mayor retención de agua que origina un aumento en la frecuencia de los movimientos del intestino así como la producción de heces menos consistentes y de mayor volumen. Por ello, se considera a la fibra alimentaria como un factor de prevención del cáncer de colon. La fibra está presente en las frutas, las verduras, las legumbres y los cereales. Son alimentos con alto contenido en fibra las judías blancas y pintas, las acelgas, las ciruelas secas, los garbanzos, los dátiles, las almendras y el pan integral. e. Vitaminas A pesar de que su existencia fue ignorada hasta principios de este siglo, las vitaminas son micronutrientes orgánicos que desempeñan un papel fundamental en la regulación de los procesos metabólicos. Son nutrientes esenciales, contenidos en los alimentos y necesarios en pequeñas cantidades. Intervienen en los procesos reguladores del metabolismo y aseguran el adecuado funcionamiento del sistema nervioso, músculos, piel y huesos. Su carencia provoca enfermedades, a menudo graves. Algunas de ellas pueden ser sintetizadas parcialmente por la flora bacteriana intestinal (vit. K), o sufren en el organismo la transformación definitiva que les confiere su actividad (Vit.D), en general, son sustancias que el individuo no puede sintetizar y precisa obtener en la dieta. editorialcep } 464 Sistema Digestivo y Hay que tener en cuenta la labilidad de algunas vitaminas, ante los agentes fisicoquímicos: la luz, el calor, el oxigeno.... Por ello se recomienda reducir al máximo la exposición al aire libre, el tiempo de cocción justo, así como el consumo de alimentos frescos. La congelación en cambio conserva las vitaminas. Las vitaminas se clasifican, normalmente atendiendo a su solubilidad, en hidrosolubles o liposolubles: Liposolubles (A, E, D y K) Las vitaminas liposolubles A y D requieren absorberse disueltas en grasas, el hígado almacena Vitamina A. Los excesos de vitamina A y D pueden causar enfermedad por sobredosificación, pudiendo ser grave la hipervitaminosis D, a causa de las "metástasis cálcicas" (calcificaciones extraóseas) que origina. Hidrosolubles No se almacenan (a excepción de la vit. B12) y actúan habitualmente como coenzimas dentro de los sistemas catalizadores que regulan las diferentes reacciones químicas del organismo. Las hidrosolubles se absorben y eliminan con facilidad, no existiendo depósitos. } editorialcep 465 y Temario específico. Tema 11 f. Los minerales Los minerales aportados con la dieta, al igual que el agua y las vitaminas, constituyen un grupo de nutrientes no energéticos, pero desempeñan una importante función plástica y reguladora. Los minerales son compuestos químicos esenciales para el organismo humano. Una dieta equilibrada contiene las cantidades necesarias de minerales requeridas por nuestro cuerpo. Se clasifican en: editorialcep } 466 Sistema Digestivo - y Macrominerales: requerimientos nutricionales superiores a 100 mg al día. Estos son el calcio, magnesio, sodio, cloro, potasio, fósforo y azufre. Calcio El calcio es mineral más abundante en el cuerpo humano, se obtiene fundamentalmente, de los productos lácteos, el contenido de Ca++ en el organismo es de 1200 gr (16 gr/Kg de peso corporal) o de 20-25 gr/Kg de tejido magro o libre de grasa, distribuidos en un 99% en huesos y dientes; el porcentaje restante se emplea en el mantenimiento de la actividad neuromuscular y en los procesos de coagulación. Solo se absorbe el 30% del Ca de los alimentos. Siendo el contenido de Ca en los lácteos el que mejor se absorbe. Su carencia produce osteoporosis, osteomalacia y raquitismo. Fósforo El fósforo realiza una función plástica semejante a la del calcio pero, desde el punto de vista regulador, su importancia radica en la formación de compuestos fosforados (ATP), fundamentales como vehículos de energía en el metabolismo intermediario. Las necesidades de este elemento son elevadas, pero este se encuentra de forma abundante en casi todos los alimentos, sus principales fuentes son los lácteos, carnes, pescados y huevos. Su carencia produce pérdida de peso, anemia y trastornos del crecimiento. Magnesio El magnesio, se requiere para formar parte de la estructura ósea, y actúa en distintas reacciones metabólicas, es esencial en la actividad neuromuscular. El contenido de Mg++ en el organismo es de 270 - 400 mg/Kg de peso corporal; un adulto de unos 70 Kg de peso alberga aproximadamente de 20 - 28 gr de magnesio. Abunda en los cereales, plantas verdes y en las carnes de animales herbívoros, frutos secos, lácteos, legumbres, peces y cereales completos. La RDA para el Magnesio está entre 350 y 450 miligramos al día según sexo edad etc. El umbral de tolerancia (UL) en 350 mg/d. Su carencia hace aumentar la irritabilidad del SNC. Los tres minerales descritos, Calcio, Fósforo y Magnesio se localizan principalmente en el hueso. Sodio, Cloro y Potasio El Sodio, Cloro y Potasio son los principales componentes inorgánicos de los líquidos corporales. Sodio y Cloro del agua extracelular, y Potasio del agua intracelular. Se encuentran en cantidades suficientes en los alimentos y, por tanto, no es necesario, aunque sí tradicional, suplementarios en forma de sal durante los procesos de cocinado. Estos electrolitos son los principales responsables de la osmolaridad de los líquidos corporales, del equilibrio eléctrico infra y extracelular, del equilibrio ácido-base y de la excitabilidad neuromuscular. El rango de normalidad para el ión sodio plasmático está entre 135 y 145 mmol/l. La carencia de Sodio produce hipotensión y calambres. } editorialcep 467 y Temario específico. Tema 11 El cloruro contribuye, junto con el Na+, al mantenimiento del volumen y presión osmótica en el espacio extracelular e interviene en la regulación del equilibrio ácidobase su carencia produce alteraciones en el equilibrio hídrico, la concentración de K+ en el sudor es de 5 mmol/L, variando en el rango entre 4 - 8 mmol/L. (el contenido de K+ en el organismo humano es de aproximadamente 2 gramos/ Kg de peso corporal) su carencia produce: debilidad, anorexia y depresión. - Microminerales (oligoelementos o elementos traza): hierro, flúor, yodo, zinc, selenio, cobalto, cromo, cobre y manganeso. Hierro El hierro es fundamental para fabricar la hemoglobina de los glóbulos rojos de la sangre. Su carencia causa la anemia ferropénica. Las necesidades diarias de Fe son de unos 12-15 mgr de los que solo se absorbe 1 mgr. La ferritina constituye la principal forma de depósito del hierro en hígado, bazo y médula ósea. Asimismo, protege a las células de altas concentraciones de hierro libre, las cuales resultarían tóxicas. La RDA para el Hierro está entre 15 y 25 miligramos al día según sexo edad etc. El umbral de tolerancia (UL) en 45 mg/d. Las comidas pueden ser clasificadas en la medida en que su disponibilidad de hierro sea alta media o baja. y hierro no hémico en cantidad adecuada, constituye una comida con alta disponibilidad de hierro. Sideremia normal: los niveles normales en adultos oscilan de 65 a 200 microg/dl, con cifras ligeramente superiores en hombres que en mujeres. Se encuentra fundamentalmente en el hígado, carnes rojas, yema de huevo, legumbres, frutos secos, mariscos, levadura de cerveza, germen de trigo, verduras y pescado. Yodo El yodo tiene un papel fundamental en la síntesis de hormonas tiroideas. Su carencia produce bocio. La deficiencia en madres produce en sus hijos cretinismo (retraso mental, estatura baja, deformaciones faciales). El yodo abunda en el agua de mar, y por lo tanto en los peces. En zonas donde las aguas fluviales y tierras de cultivo apenas tienen este mineral puede ser útil introducir la sal yodada. Flúor El flúor protege el esmalte de los dientes frente a la caries. Su aportación se solventa con el fluorado de las aguas. Cromo Mantiene el metabolismo normal de la glucosa; actúa como cofactor de la insulina. La RDA para el Cromo está entre 0,03 y 0,04 miligramos al día según sexo edad etc. El umbral de tolerancia (UL) no se conoce. Zinc El Zinc interviene en múltiples reacciones, algunas de excepcional importancia como el transporte de CO2. Se encuentra en los mariscos, huevos, frutos secos y en los cereales completos.En el hombre se han descrito síndromes de deficiencia de cinc, caracterizados por una grave deficiencia de hierro, anemia, hepatoesplenomegalia e hipogonadismo. La RDA para el Cinc está entre 9 y 12 miligramos al día. editorialcep } 468 Sistema Digestivo y Selenio El selenio es muy importante en los procesos antioxidantes que previenen el envejecimiento y la aparición de cáncer. Se encuentra en carnes, mariscos, cereales completos y verduras de hoja verde como las espinacas, col, coliflor. La RDA para el Selenio está entre 0,04 y 0,06 miligramos al día según sexo edad etc. El umbral de tolerancia (UL) en 0,4 mg/d De estos otros elementos inorgánicos como el zinc, cobre, selenio, flúor, cromo o molibdeno, se conoce su importancia para un adecuado aporte nutricional, aunque no se han podido establecer claramente las necesidades diarias de los mismos. Cobre La RDA para el Cobre está entre 0,9 y 1,1 miligramos al día según sexo edad etc. El umbral de tolerancia (UL) en 10 mg/d. 2.6 Dietas normales y terapéuticas Es el abanico de opciones dietéticas programadas en una institución sanitaria con pacientes ingresados que precisan recibir alimentación durante un tiempo más o menos prolongado. Abarca todas aquellas dietas de uso habitual, con la finalidad de que la solicitud y su puesta en práctica sean entendidas fácilmente por todos. Con cada una de estas dietas se persigue un objetivo preventivo, diagnóstico o terapéutico o simplemente proporcionar durante el ingreso una alimentación completa y equilibrada. Por muy amplio que sea un código de dietas, es prácticamente imposible cubrir todas las necesidades dietoterapéuticas requeridas, siempre se plantearán situaciones clínicas que exijan el diseño de dietas terapéuticas no codificadas, que debido a su escasa demanda no se incluyen en el código de peticiones ordinarias. Los grupos de dietas integrantes de cada centro se pueden definir de la siguiente manera: a. Dieta basal Es la indicada para cualquier persona sana y tiene como objetivo mantener el buen estado nutricional y evitar situaciones de riesgo de enfermedad por una inadecuada alimentación. Este grupo incluye las apropiadas a personas en diferentes etapas de la vida y las que se recomiendan en situaciones que precisan diferentes aportes de energía y nutrientes como el embarazo y la lactancia. Dieta basal de adulto Dirigida a aquellos pacientes adultos cuya patología no precisa modificación dietética ni en cuanto al contenido de nutrientes ni de alimentos. Debe cumplir los siguientes objetivos: - Cubrir los requerimientos calórico-proteicos de las RDA (Recommended dietary allowances) para un adulto. - Cumplir las recomendaciones generales para la población sana en cuanto a frecuencia de consumo de cada uno de los grupos de alimentos en un periodo semanal. - Respetar las costumbres culinarias locales en cuanto a la elaboración de los platos que componen la dieta. } editorialcep 469 y Temario específico. Tema 11 Dieta basal pediátrica Se establecerán una serie de dietas basales adaptadas a cada rango de edad pediátrica. - La consistencia de las dietas es especialmente importante entre el año y los tres primeros años de vida. - El aporte calórico y proteico de la dieta ha de adecuarse a los períodos de crecimiento rápido de la primera infancia, de crecimiento estable de la edad preescolar y escolar y a la fase de aceleración del crecimiento. - Los menús deben incluir todos los alimentos introducidos comúnmente para cada rango de la edad pediátrica, cumpliendo con la "frecuencia de consumo por tipos de alimentos" y el volumen ha de ser adecuado al que puede consumir un niño sano de la edad a la que va dirigido. b. Dieta terapéutica Es el plan alimentario prescrito a una persona determinada, con modificación de algunos parámetros en relación con la dieta basal. Su objetivo es ayudar a la recuperación de la salud del paciente y a la consecución del estado nutricional adecuado a su situación patológica. La alimentación se modifica como parte del tratamiento de la enfermedad, puede ser la base fundamental del tratamiento o coadyuvante al mismo. La filosofía que rige la confección de una dieta terapéutica responde a dos líneas generales: La primera se centra en la educación del paciente en cuanto a los principios de una nutrición adecuada, mientras que la otra consiste en proporcionar alimentos que el paciente pueda comer y resulten agradables. Suele llegarse a un compromiso entre ambas tendencias, teniendo en cuenta que: - Han de cubrirse las necesidades energéticas y de nutrientes según la situación clínica. - Ha de proveer una dieta lo suficientemente amplia y variada. - Representará una función gratificante. - Debe tener una presentación agradable. - Se tendrán en cuenta las costumbres del paciente, sus gustos, creencias religiosas y cualquier otro factor que pueda influir en la aceptación o rechazo de la dieta. - Se contabilizarán los suplementos nutricionales y la nutrición enteral siempre que estén indicados. Se utilizarán dietas de textura modificada de alto valor nutricional de tipo comercial en pacientes en los que la alimentación convencional no es suficiente para asegurar el aporte óptimo de nutrientes debido a problemas fisiológicos y/o patológicos. Dietas terapéuticas codificadas Constituye el conjunto de dietas de uso más habitual en cada centro, se planifican teniendo en cuenta las patologías tratadas y la carga cuantitativa que supone cada una de ellas en la asistencia médica y quirúrgica del centro. Cuanta mayor incidencia tiene una patología en el hospital, más importante es definir con precisión las dietas dirigidas a tratarla. editorialcep } 470 Sistema Digestivo y Dietas terapéuticas no codificadas Son las llamadas dietas combinadas ya que para su elaboración se han empleado modificaciones de varias dietas, además de las adaptaciones dietoterápicas necesarias según las enfermedades o complicaciones asociadas que presenta el paciente. Serán elaboradas por la UNCYD y debido a que suelen precisar muchas restricciones, el dietista deberá controlar diariamente la suficiencia nutricional prestando especial atención al aporte calórico, que se ve comprometido en mayor o menor medida, y modificar la dieta según la tolerancia y la aceptación del paciente. c. Dieta personalizada Elaboradas específicamente para pacientes pluripatológicos que precisan pautas dietéticas complejas, pacientes de larga estancia o en aquellas circunstancias en las que sea necesario tener en cuenta varios factores como patología, edad, capacidad de masticación y deglución y apetencias particulares. Es imprescindible ofertarla a aquellos que presentan una anorexia importante o aversiones alimentarias condicionadas por la enfermedad o tratamiento médico. La personalización de la dieta mejora la aceptabilidad por parte del usuario. Para su elaboración se requiere: - Historia dietética, con estimación de la ingesta habitual del paciente, antecedentes de alergias o intolerancias alimentarias, agrado o no de determinados alimentos o preparaciones culinarias, aporte de líquidos y funcionalidad del tracto gastrointestinal (capacidad de masticación, deglución, posibles patologías gástricas o intestinales, etc.). - Cálculo de las necesidades nutricionales a partir de datos antropométricos básicos y situación fisiológica. - Control de la eficacia de la dieta elaborada mediante visita periódica a los pacientes con dietas personalizadas. Deberán ser reevaluadas al menos tres veces por semana. - Se tendrán en cuenta todos los criterios mencionados en las dietas terapéuticas. d. Otras dietas - Dietas pretest diagnóstico. - Dietas para enfermos inmunodeprimidos, en las que se debe prestar especial atención, fundamentalmente se asegurará una total cocción del alimento y se evitarán los alimentos crudos. - Dietas adaptadas a otras culturas, atendiendo a la Declaración de Ámsterdam 2004, en la que se hace referencia a un servicio hospitalario más accesible para inmigrantes y minorías étnicas. 2.7 Dietas terapéuticas: Especial referencia a las dietas modificadas en consistencia y textura Varias enfermedades requieren por una razón u otra un cambio en el plan general de alimentación de los pacientes que las sufren. El objetivo general es no perjudicar la evolución de la enfermedad y mantener el estado nutritivo del individuo afecto. Desde otro punto de vista, el papel de la dieta puede ser fundamental en el plan terapéutico general (diabetes, obesidad), importante junto a otras medidas (dieta hiposódica en la insuficiencia cardiaca), o para evitar molestias y complicacio- } editorialcep 471 y Temario específico. Tema 11 nes (dieta en la litiasis biliar). Unas dietas son cualitativas, es decir-, con listas de alimentos prohibidos y permitidos; otras, en cambio, son cuantitativas, con cálculo de calorías, hidratos de carbono, etc. Además, puede ser preciso variar la cocción de los alimentos (hervidos, fritos, etc.), el troceado y textura (dietas trituradas, blandas), la fluidez (dietas líquidas). Algunos guisos pueden estar prohibidos. Unos y otros cambios en el patrón habitual de alimentación pueden volver muy difícil la aceptación y el seguimiento de la dieta terapéutica por parte del paciente. Por ello, se debe destacar la importancia, dentro de los parámetros nutricionales adecuados, de que aquélla se adapte al máximo al paciente (y no viceversa), a sus gustos, sus horarios, sus intolerancias físicas o psíquicas, etc. Aquí puede desempeñar un papel importante la dietista o la enfermera entrenadas en este campo. Pasos a seguir en la prescripción de una dieta terapéutica: - Prescripción de la dieta por parte del médico: éste deberá realizar la definición genérica de la dieta terapéutica, con sus parámetros nutricionales básicos. - Paso de la definición genérica a parámetros concretos, como calorías/día, glúcidos totales o cantidad de sodio o proteínas. - Transformación en alimentos permitidos y prohibidos o raciones/día en las dietas cuantitativas. Previamente se habrá realizado la encuesta alimentaria al paciente, con sus gustos, rechazos. etc. - Adaptación, en lo posible, a su patrón anterior de alimentación, confeccionándose propuestas de las distintas ingestas por día (desayunos, almuerzos, cenas y otros, si cabe). - La existencia de dietistas de carrera (diplomatura universitaria) y de profesionales de enfermería con una formación apropiada en la materia pueden significar una mejora ostensible en el equipo asistencial. A. Dieta líquida clara Esta dieta proporciona los requerimientos diarios de agua, pero estimula muy poco el tracto gastrointestinal. Proporciona alimentos y líquidos claros a temperatura ambiente. El tipo de líquido puede variar según el estado clínico del paciente y la intervención diagnóstica o terapéutica que se quiera practicar con él. La dieta líquida resulta insuficiente en contenido energético y nutrientes esenciales. No se recomienda durante más de tres días como única fuente de alimentación. Si se requiere por más tiempo, se aconseja el empleo de suplemento nutricional comercial, nutrición enteral o nutrición terapéutica parenteral. Está indicada en la preparación para operaciones de intestino o colonoscopia y en la fase de recuperación de operaciones de abdomen B. Dieta líquida completa Esta dieta aporta alimentos líquidos o semilíquidos a temperatura ambiente. Según el estado clínico del paciente puede variar el tipo de alimento. Se confecciona para proveer nutrientes adecuados en una forma que no sea necesario masticar. Tales dietas pueden ser útiles en las condiciones donde el esófago es estrecho y no permite el paso de alimentos sólidos y para administrar líquidos por vía oral a individuos con incapacidad para masticar, deglutir o digerir alimentos sólidos. editorialcep } 472 Sistema Digestivo y C. Dieta blanda mecánica Dieta general modificada en textura para facilitar su masticación. Inicialmente incluye carne molida o picada y frutas y verduras cocidas. Se puede incluir natillas, flanes, arroz con leche, mermeladas de frutas y compotas, entre otras. Esta dieta se confecciona a partir de una mayor variedad de alimentos que la dieta líquida completa para aquellos pacientes que tienen dificultad para masticar o tienen una estenosis anatómica del tubo digestivo alto. D. Dieta blanda Este tipo de dieta aporta alimentos íntegros de consistencia blanda con pocos condimentos y un contenido en fibra moderadamente bajo. Constituye la transición entre la dieta líquida y la dieta general. No carece de nutrientes en comparación con las recomendaciones dietéticas diarias, siempre que el paciente sea capaz de consumir cantidades adecuadas de alimentos. Se ofrecen comidas de pequeño volumen hasta que se establece la tolerancia del paciente al alimento sólido. Se debe individualizar según el diagnóstico clínico, la intervención quirúrgica, el apetito del paciente, su tolerancia al alimento, el estado nutricional previo y la capacidad de masticación y deglución. E. Dieta transicional a. Dieta preoperatoria Si resulta necesario limitar la ingesta de aquellos alimentos que aportan residuos al tracto gastrointestinal, se puede emplear, antes de la intervención, una dieta limitada en residuos. En pacientes con operaciones de colon se prefiere una dieta líquida clara. b. Dieta postoperatoria En los regímenes postoperatorios se incluyen dietas como: la dieta líquida clara, la dieta líquida completa, la dieta blanda y la dieta general. La progresión de una dieta a otra depende del tipo de intervención y la respuesta del paciente. La dieta líquida se puede iniciar cuando lo haga el funcionamiento del tracto gastrointestinal, y la ingesta oral de alimentos se debe iniciar en el menor tiempo posible. F. Dieta en la disfagia La dieta constituye una parte importante del plan terapéutico de la disfagia. Después de su diagnóstico, es necesario alimentar al paciente mientras se le enseñan pautas de compensación que permitan atenuar el trastorno deglutorio. Aunque el tratamiento dietético en la disfagia no debe producir carencia de nutrientes, es posible que algunos pacientes sean incapaces de ingerir una cantidad suficiente de alimentos por vía oral. Sólo se deben administrar al paciente aquellos alimentos que se puedan masticar y deglutir con seguridad. G. Dieta en la amigdalectomía o la adenoidectomía La dieta indicada en una amigdalectomía o en una adenoidectomía constituye una modificación de la dieta líquida total y la dieta blanda mecánica. Después de una intervención faríngea se deben suministrar alimentos no irritantes. Es posible que no se toleren los cítricos (enteros y en jugos), además de los alimentos secos (como las tostadas) y los líquidos muy calientes. No se deben utilizar absorbentes, puesto que la succión puede provocar hemorragia. } editorialcep 473 y Temario específico. Tema 11 H. Dieta en la fijación intermaxilar Se debe proporcionar una dieta consistente en líquidos y otros alimentos pasados por la licuadora hasta que adquieran una consistencia líquida sin grumos. Por lo general se recomienda fraccionar la ingesta diaria de 6 a 8 comidas pequeñas. 3. VÍAS DE ALIMENTACIÓN ORAL Y ENTERAL. ALIMENTACIÓN POR SONDA NASOGÁSTRICA. CUIDADOS DE ENFERMERÍA 3.1 Dieta oral La necesidad de alimentarse por vía oral se define como la aportación de alimento al paciente que no puede alimentarse por sí mismo y que presenta, por tanto, un déficit en este campo. Los objetivos que debe cumplir el profesional es administrarle una dieta pero siempre teniendo en cuenta tanto sus características físicas (estado de su organismo) como psicológicas relacionado con sus creencias religiosas y su cultura. Además de administrar unos cuidados determinados se debe dotar a la familia y al propio paciente de una educación alimentaria y en la forma de su administración. A. Equipo El equipo necesario es el siguiente, puede que vaya variando en función del estado del paciente: - Vaso y platos. - Mesa. - Toalla. - Bandeja. - Dieta prescrita. - Cañitas flexibles. - Cubiertos. - Servilletas. - Empapador. B. Procedimiento El proceso debe realizarse de la siguiente manera: Lavarse las manos antes de entrar dentro de la habitación para protegerse al paciente y a uno mismo. - Identificar la dieta prescrita y adaptarla si hay algún problema cultural o religioso con los alimentos, o también si pudieran dar síntomas de alergias o algún malestar - Adaptar las condiciones de la habitación a un entorno adecuado y confortable, preservando la intimidad del paciente a la vez si fuera necesario de administrarle algún tipo de medicación para calmarle los dolores que pudiera tener. editorialcep } 474 - Sistema Digestivo - y Después de revisar las bandejas, solicitar al paciente o a la familia su colaboración para realizar la tarea. Se debe dejar el tiempo suficiente para que el individuo explore los alimentos, ya sea oliendo, mirando, etc. C. A tener en cuenta Una vez que todo es correcto hay que: - Administrar cantidades pequeñas a adultos con edad avanzada y problemas neurológicos. Valorando la fatiga, deglución y masticación. - Preguntarle el orden de preferencia a la hora de comer y cortarlo todo en trozos pequeños. - Acompañar con agua. Una vez que nos haya avisado que ya ha acabado, se debe de realizar el lavado bucal y de manos. Seguidamente analizar y anotar: todo lo ingerido, posibles incidencias, respuestas, alergias, problemas de higiene bucal, intolerancias… Para finalizar colocarlo en posición adecuada, retirar la bandeja y lavarse las manos. D. Progresión de la dieta oral Se trata de realizar determinadas restricciones en la dieta hasta que el paciente sea capaz de ir tolerándolo. Para ellos se debe ir modificando la textura de los alimentos para facilitar la deglución y la absorción de los mismos. El material ha utilizar es: - La dieta prescrita por el profesional y - El registro de enfermería. Informar y preservar la intimidad del paciente; para posteriormente solicitar su colaboración o la de sus familiares. Corroborar la dieta prescrita. Atender a los diferentes sonidos que salen del estómago del paciente y observar la tolerancia que presenta a la alimentación ingerida. Registrar lo anterior y el progreso que se va realizando de una dieta a otra. E. Administración de la dieta oral a. Definición Aportar la ingesta nutricional al paciente que no puede alimentarse por sí mismo presentando déficit de autocuidados en la alimentación. b. Objetivos - Administrar la dieta adecuada al paciente según sus necesidades, situación de salud, aspectos culturales y creencias religiosas. - Administrar los cuidados de enfermería necesarios en la ingesta. - Educar al paciente y familia en los cuidados de la administración de la dieta oral. } editorialcep 475 y Temario específico. Tema 11 c. Equipo - Vaso y platos. - Mesa. - Toalla. - Bandeja. d. Material - Dieta prescrita. - Cañitas flexibles. - Cubiertos. - Servilletas. - Empapador. - Registros de enfermería. e. Procedimiento Realizar lavado de manos. - Identificar la dieta prescrita. - Valorar las preferencias culturales o religiosas del paciente en relación con la alimentación - Revisar los artículos de la bandeja, comparándolos con los de la tarjeta. - Arreglar la bandeja si fuera necesario. - Crear un ambiente placentero durante la comida. - Proporcionar alivio adecuado al dolor antes de las comidas, si procede. - Preservar la intimidad del paciente. - Informar al paciente. - Solicitar la colaboración del paciente y familia. - Ayudar al paciente a colocarlo en posición adecuada (sentado en posición recta, con la cabeza y cuello ligeramente flexionados) - Colocar la mesa con la bandeja al alcance del paciente. - Dar la oportunidad de oler las comidas para estimular el apetito. - Dar tiempo suficiente para la ingesta. - Proporcionar las comidas a temperatura adecuada. - Solicitar al paciente que nos avise cuando haya acabado de comer. - Realizar higiene bucal y lavado de manos después de las comidas. - Observar y anotar la cantidad ingerida. editorialcep } 476 - Sistema Digestivo y - Colocar al paciente en posición cómoda. - Retirar la bandeja. - Realizar lavado de manos. - Registrar en la documentación de enfermería: valoración de la ingesta, incidencias y respuesta del paciente. - En pacientes que precisen ayuda para comer: Administrar cantidades pequeñas a pacientes adultos de edad avanzada y con alteraciones neurológicas.Valorar masticación, deglución y fatiga. Preguntar al paciente sus preferencias en el orden de los alimentos. Cortar la comida en piezas pequeñas. Acompañar la comida con agua, y ofrecérsela cuando la solicite. f. Observaciones - Posponer la comida si el paciente estuviera fatigado. - Si es posible, ajustar la dieta al estilo de vida del paciente. F. Prevención de la aspiración a. Definición Prevención o disminución al mínimo de los factores de riesgo de broncoaspiración en el paciente. b. Objetivo - Evitar la broncoaspiración durante la alimentación oral. c. Equipo - Ver equipo del procedimiento administración de la dieta oral. d. Material - Ver material del procedimiento administración de la dieta oral. - Alimentos pastosos. - Espesantes. - Gelatina. e. Procedimiento - Seguir procedimiento administración de la dieta oral. - Preguntar al paciente si presenta alguna dificultad para tragar. - Evitar la ingesta de líquidos y utilizar agentes espesantes. - Ofrecer al paciente alimentos semiblandos en pequeña cantidad. - Insistir a los pacientes con hemiplejía que mastiquen por el lado no afecto. } editorialcep 477 y Temario específico. Tema 11 - Mantener el equipo de aspiración disponible. - Valorar la aparición de signos de dificultad como: tos, disnea, babeo, etc. - Mantener al paciente incorporado 30 a 60 minutos después de la ingesta para evitar el reflujo gastro-esofágico. - Romper o desmenuzar las píldoras antes de su administración. - Retira la bandeja. - Realizar higiene bucal y lavado de manos después de las comidas. - Colocar al paciente en posición cómoda y adecuada. - Registrar en la documentación de enfermería: valoración de la ingesta, incidencias y respuesta del paciente. 3.2 Nutrición enteral La alimentación oral es la forma natural de nutrirse, pero hay muchas circunstancias por las que resulta imposible realizarse, lo cuál nos lleva a recurrir a otra técnica de nutrición artificial. Llamamos nutrición enteral a la administración, por vía digestiva, de una mezcla constante y conocida de nutrientes obtenidos industrialmente, mediante diversas transformaciones, a partir de los alimentos naturales. La vía digestiva puede abordarse, bien a través de sondas nasogástricas o bien, a través de gastrostomías creadas por vía quirúrgica o endoscópica. Así, la nutrición enteral se aplicará a todo paciente que no pueda o no deba comer normalmente, pero con un sistema digestivo funcional. Se puede definir como el ingreso de nutrientes por vía digestiva (estómago o intestino delgado), con las siguientes condiciones: - Empleo de sondas para su administración - Supresión de las etapas bucal y esofágica de la digestión. En general, la aplicación de sondajes para aplicación de nutrición enteral, se realiza en pacientes hospitalizados, pero también a los que la requieren en centros internados o en el propio hogar (de ahí la importancia de la educación de los cuidados en domicilio). A. Ventajas de la nutrición enteral Efecto trófico: La ausencia de nutrientes en la luz intestinal provoca la atrofia de las vellosidades intestinales, que se mantienen estructuralmente intactas con la presencia de los mismos. - Efecto barrera: El intestino juega un papel de modulador del catabolismo proteico, limitador de la implantación y proliferación de gérmenes, y modulador inmunológico. - Aporte al intestino de nutrientes específicos: Por lo que es más fisiológica, ya que mantiene el patrón de motilidad intestinal, y se consigue mejor utilización de las sustancias nutritivas. editorialcep } 478 - Sistema Digestivo y - Mayor seguridad: Con el uso de la NE se evita el riesgo de sepsis por catéter. - Menor número de complicaciones y, si las hay, son generalmente de menor gravedad. - Reduce la incidencia de hemorragias digestivas, posiblemente por neutralización del jugo gástrico. - Es menos costosa y más fácil de ser administrada, ya que no requiere las técnicas complejas de asepsia ni el personal médico que se necesita para la NPT. B. Clasificación de las fórmulas de nutrición enteral Las dietas enterales pueden clasificarse con arreglo a diferentes criterios: a. Características organolépticas En función de las características organolépticas se clasifican en: Dietas poliméricas Estas dietas son nutricionalmente completas y están compuestas por proteínas intactas (completas), hidratos de carbono complejos (hidrólisis del almidón), grasas (combinando proporciones variables de triglicéridos de cadena larga con los de media) y vitaminas y minerales, en cantidades suficientes cuando se administran las kilocalorías necesarias de la dieta. Fórmulas sin o pobres en lactosa. Requieren del paciente un tracto gastrointestinal normal, con capacidad para la digestión y absorción intactas de hidratos de carbono complejos, y grasas, en cantidades significativas (con aporte aproximado del 35 % de kilocalorías). Son isomolares respecto al plasma. Dietas oligoméricas Sus indicaciones son escasas y se limitan básicamente a los casos de alergia a las proteínas. Están constituidas a base de hidrolizados de proteínas. Suelen ser hiperosmolares respecto al plasma. Dietas elementales o de fórmula definida Son fórmulas nutricionalmente completas que contienen macro y micronutrientes, de forma que no requieren una capacidad digestiva intacta para su digestión y absorción. Suelen contener proteínas en forma de péptidos y de aminoácidos libres, hidratos de carbono (mono u oligosacáridos); su característica esencial es que contienen muy poca grasa o la aportan como triglicéridos de cadena media en cantidades variables, pero siempre aportando entre un 3% y 4% de kilocalorías como triglicéridos de cadena larga para prevenir un déficit de ácidos grasos esenciales. Las indicaciones clínicas de este tipo de dietas se reducen a los casos en que existen alteraciones severas del tracto gastrointestinal enfermedad inflamatoria intestinal, intestino corto o en la patología pancreática. } editorialcep 479 y Temario específico. Tema 11 Dietas especiales Están realizadas para la utilización en caso de fallo renal, hepático, respiratorio y en situaciones hiperglucémicas y de estrés metabólico. Tienen modificaciones cualitativas y/o cuantitativas de sus proteínas y de su aporte calórico. Fórmulas modulares Son dietas individualizadas a pacientes con tracto gastrointestinal normal pero que interesa poder manipular los componentes, ya que si se usara un estándar no sería óptima al no poder ajustar su composición en nutrientes (trastornos hidroelectrolíticos, quemaduras, fallo cardíaco). Su utilización sigue siendo muy escasa. b. Densidad calórica Es un parámetro que expresa el número de kilocalorías suministradas por mililitro de preparado. Atendiendo a la densidad calórica las fórmulas pueden clasificarse en: - Normocalóricas (1 Kcal/ml). - Hipercalóricas (1,5-2 Kcal/ml) - Fórmulas de inicio o diluidas (0,5 Kcal/ml) c. Osmolaridad En un fórmula enteral la osmolaridad (expresada en miliosmoles/ litros) condiciona la tolerancia de la misma y está en función del número y tamaño de las partículas (moléculas e iones) presentes. La osmolaridad ideal para una fórmula de nutrición enteral será la más cercana a la plasmática, aproximadamente 300 mOsm/l. La administración de fórmulas hipertónicas suele provocar náuseas, retención gástrica y diarreas, con riesgo de deshidratación. d. Contenido proteico Atendiendo a la proporción energética que aportan las proteínas se distinguen: - Fórmulas normoproteicas, fórmulas en las que la proporción de proteínas suponen el 1218 % del valor calórico total de la dieta. - Fórmulas hiperproteicas cuyo contenido es superior al 18 % del valor calórico total. e. Aporte completo o no de nutrientes Según la cantidad y equilibrio de nutrientes las fórmulas enterales pueden clasificarse en: Dietas completas - Suplementos - Módulos editorialcep } 480 - Sistema Digestivo y C. Sondas de alimentación El avance de las sondas de nutrición enteral conlleva a una mejora en el aporte de nutrientes al paciente, cuya ventaja principal es la disminución de complicaciones. Últimamente se han desarrollado sondas de poliuretano o de silicona que son más flexibles, blandas, radioopacas, de menor grosor y de mayor duración. Como datos en contra destacan la menor consistencia y su colapso al intentar probar tolerancia al paciente. Existen diversos tipos de sondas para la administración alimenticia y de medicamentos: a. Sondas nasogástricas u orogástricas Se introducen por nariz o boca hacia el estómago, y son cortas relativamente (Levin , Moss, Flexiflo...). - S. de Levin. De una sola luz, de plástico o caucho, acabando con un orificio distal. Tiene marcas circulares en distintos puntos, que sirven como guías en su introducción. - S. de Moss. Es nasoesofágico de 90 cm. de longitud y triple luz. Se fija en estómago inflando el baloncito que posee. Las luces esofágica y gástrica sirven para lavado, mientras que la tercera es para alimentación duodenal. - Nutriflex. Mide unos 76 cm, con una pequeña punta de mercurio para facilitar la introducción, además está recubierto con lubricante, que se activa al humedecerse. - Sonda de Salem. Es similar a la de Levin, pero con doble luz y con varios orificios de salida en la zona distal de la sonda. b. Sondas nasoentéricas Son de gran longitud, se introducen por nariz, y atravesando esófago y estómago, llegan hasta intestino. Su introducción se ve favorecida cuando el paciente se encuentra en decúbito lateral derecho. La sonda de Nyhus-Nelson posibilita la descompresión gástrica a la vez que se administra alimentación al yeyuno. Aquí puede incluirse también la sonda de Moss, que junto con la anterior, se colocan en quirófano, con el fin de una nutrición enteral precoz postcirugía, que restablezca la cicatrización y motilidad gástrica. En muchas ocasiones se precisa la ayuda de técnica endoscópica para su ubicación. Estas sondas suelen utilizarse en pacientes con patología gástrica, y con íleo paralítico (con intestino conservado). c. Sondas de enterostomía Se refiere a la colocación a través de laparoscopia o laparotomías, de una sonda o catéter en cualquier área del tracto gastrointestinal (desde faringe hasta colon; lo más habitual es en estómago, yeyuno, faringe y esófago cervical.). } editorialcep 481 y Temario específico. Tema 11 Se utilizan en aquellos casos de discontinuidad del tracto gastrointestinal o nutrición enteral muy prolongada. Normalmente, la nutrición enteral se inicia a través de una sonda nasogástrica tipo Salem, salvo que se prevea una nutrición prolongada (cirugía ORL, digestiva compleja...). En caso de retención y /o administración de dietas especiales, se valorará la necesidad de utilizar una sonda una sonda nasoduodenal o nasoentérica de 2 luces. D. Administración de la dieta Cuando ya se ha elegido la dieta enteral y calculando las necesidades de la misma que precisa el paciente, tendremos que analizar las posibilidades de administración y los factores que influyen. La elección del método dependerá de la ubicación del tubo, tolerancia del paciente, la comodidad y costo. Directamente se administran al estómago bolos intermitentes (gastrostomía) en cantidades considerables en distintos intervalos. También se puede hacer uso del goteo por gravedad, que suele durar unos 30 minutos, y es de uso domiciliario. En los centros hospitalarios suele usarse el método de perfusión continua, mediante uso de bomba de nutrición, sobre todo cuando la sonda está en intestino delgado, para reducir la distensión abdominal, los residuos gástricos y el riesgo de aspiración. Hay autores que propugnan un descanso nocturno de 6?8 horas. Las soluciones para alimentación por sonda varían con la preparación, consistencia y cantidad de calorías y vitaminas suplementarias que contiene. El modelo dependerá de lo ya comentado, del tipo de complemento nutricional, métodos de retiro y uso domiciliario. a. Regímenes de comienzo Período de 2 a 5 días de adaptación en que una dieta enteral se administra de una forma diluida para reducir al mínimo los efectos secundarios gastrointestinales que produciría si se administrara concentrada y con todo el volumen que requiere el enfermo. Es el caso por ejemplo de las dietas hiperprotéicas. Se suelen necesitar de 4 a 5 días para una correcta asimilación, y nunca se deberá aumentar la concentración y el volumen, simultáneamente. Si el paciente presentara intolerancia, se deberá volver al momento en que tolerara, ritmo adecuado. b. Reservorios de las dietas enterales Se suelen usar bolsas de nutrición de 1.5 a 2 litros de capacidad. Esto permite administrar a los pacientes volúmenes de dieta muy próximos a las necesidades teóricas que se calcularon o midieron, sin problemas adicionales y sin que se incremente el riesgo de contaminación pese a estar colgadas a la temperatura ambiente de 12 a 24 horas. c. Nutrición intragástrica o yeyunal Normalmente, mientras no haya contraindicación, la nutrición es intragástrica, ya que el control de las salidas y entradas de estómago por píloro y cardias, del vaciamiento gástrico hasta que los nutrientes sean isotónicos. La nutrición yeyunal debe usarse en pacientes con riesgo de aspiración pulmonar y en pacientes con alta incidencia de íleo gástrico. editorialcep } 482 Sistema Digestivo y Para comprobar que no existe retención gástrica, se aspira por el sondaje cada 6 horas, no debiendo obtenerse más de 150 ml. de residuo. Si se obtuviera, suspender la dieta durante 6 horas. Si no existiera retención gástrica, lavar la sonda con 50 ml. De agua cada 6 horas (en caso de doble luz, lavar cada luz con 50 ml.). Al reanudar la dieta vigilada que no llevara más de 12 horas en la bolsa (en este caso habría que cambiarla). - Realizar un enema de limpieza. - Comprobar que el paciente no tiene fecalomas. - Si con lo anterior, no se obtuviera resultado, programar la administración de un laxante, hasta conseguir deposición. - Repetir la operación cada 4 días si el paciente no realiza deposiciones. La diarrea suele aparecer por el síndrome de vaciamiento rápido. Más adelante se comentará como una posible complicación. d. Reiniciación de las dietas orales Aquellos pacientes que están recibiendo nutrición enteral o están en dieta absoluta deben iniciar la dieta oral de forma progresiva a causa de la atrofia de las microvellosidades intestinales que presentan y de la consiguiente dificultad para digerir la lactosa. Entre las indicaciones a seguir se encuentran: - Iniciar la dieta oral con infusiones, caldo desgrasado y yogur, pero no con otros derivados lácteos. - En enfermos con dificultades para la deglución: darles papillas y no líquidos (puddin, gelatinas...). - Dar derivados lácteos a partir del tercer día como mínimo (menos el yogur). - Si no hay problemas de intolerancia, iniciar la dieta blanda en dos o tres días. 3.3 Nutrición Parenteral La nutrición parenteral es la forma intravenosa de aportar un soporte alimenticio, en aquellos pacientes que por distintas circunstancias poseen un balance nitrogenado negativo (en el que el aporte proteico es menor al consumo). Su uso se restringe, a la existencia de un estado catabólico o cuando su aparato digestivo no funciona. A. Tipos de Nutrición parenteral Según las condiciones del paciente y de la duración esperada del tratamiento se optará por las siguientes maneras de administración intravenosa: periférica o central (según su osmolaridad). a. Nutrición periférica Se puede usar en los pacientes seleccionados para soporte nutritivo parcial o total. El problema fundamental, es que las vías periféricas no toleran mucho tiempo esta nutrición y se producen tromboflebitis. } editorialcep 483 y Temario específico. Tema 11 b. Nutrición central Cuando el enfermo necesita mayor aporte de nutrientes concentraciones mayores y volúmenes menores que con los que se consigue con la periférica. Según las necesidades del paciente se pueden adoptar distintas fórmulas. B. Necesidades nutritivas - Energía: La energía que precisa el organismo es suministrada en forma de carbohidratos, grasas y proteínas. - Proteínas: El enfermo, con el aporte de aminoácidos, experimenta una mejoría considerable en el aumento de peso y en la cicatrización de las heridas. - Necesidades de Vitaminas y oligoelementos: Parece ser que la necesidad de éstos es mayor por vía parenteral que por la enteral, ya que se saltan el filtro hepático, y se excretan rápidamente por riñón. - Necesidades de líquidos: Se añade a los requerimientos normales diarios cualquier pérdida anormal que presenten los enfermos. - Otros aditivos: Si se tiene necesidad de ello, se podrá administrar insulina simple, heparina y corticosteroides. C. Indicaciones nutrición parenteral Se puede restringir el uso de la nutrición parenteral a los pacientes con enfermedades que provoquen un fracaso de la función gastrointestinal, que presenten resistencia a todos los demás tipos de tratamiento o que no sean candidatos a otras alternativas terapéuticas en ese momento. A grandes rasgos las indicaciones de la nutrición parenteral periférica/central se pueden resumir en: editorialcep } 484 Sistema Digestivo y a. Indicaciones nutrición parenteral periférica - Nutrición oral o enteral inadecuada o imposible. - Estrés leve o moderado. - Imposibilidad de acceso central. - Intolerancia a la glucosa. - Nutrición de corta duración (hasta 2 semanas). b. Indicaciones nutrición parenteral central - Déficit nutritivo preexistente. - Requerimientos calóricos elevados. - Requerimientos proteicos elevados. - Nutrición parenteral prolongada en el tiempo. D. Complicaciones y prevención en la nutrición parenteral a. Complicaciones generales · Fiebre 38° C, malestar general, escalofríos: Suelen ocurrir después de 72 horas, la sepsis puede deberse al catéter, por 1o necesitaría cobertura antimicrobiana parenteral. Para evitar esta complicación, se tiene que retirar lo antes posible, vigilar las soluciones ante posibles contaminaciones, cambio de catéter según protocolo. · Complicaciones metabólicas-nutricionales: Suelen padecerlas los pacientes en situaciones de estrés, cuando están malnutridos y en edades avanzadas. · Sed importante, con disminución de la cantidad de orina. · Sudoración · Tos, con dificultad para respirar y dolor u opresión en el pecho. · Embolia gaseosa: Puede originarse por desconexión accidental del sistema b. Complicaciones en la inserción del catéter Se suelen dar a consecuencia de la intervención al acceso venoso. - Neumo/hemotórax - Derrame pleural - Daño del plexo braquial - Colocación incorrecta del catéter c. Complicaciones en el mantenimiento del catéter - Desgarro o rotura completa del catéter. - Obstrucción del catéter: imposibilidad de aspirar o infundir soluciones. } editorialcep 485 y Temario específico. Tema 11 d. Complicaciones en el punto de inserción y zona del catéter - Enrojecimiento, hinchazón y/o supuración (puede o no, tener fiebre). - Dolor y/o inflamación del cuello y/o brazo del mismo lado en que tiene el catéter. - Inflamación de las venas del cuello y/o pecho. e. Complicaciones de la bolsa - Rotura de la bolsa. - Perdida de contenido - Contaminación del contenido f. Complicaciones de la bomba - Mal funcionamiento de la bomba de perfusión. E. Prevención de las complicaciones en la nutrición parenteral La prevención de las complicaciones en la nutrición enteral, pasa por un adecuado modo de administración que se ajuste, al protocolo de la unidad en que nos encontremos, o en su defecto al que a continuación se indica. Independientemente de la realización de la técnica conforme al protocolo específico, hemos de tener en cuenta las siguientes recomendaciones: · Mantener en frigorífico (a 4 grados) la solución hasta 30 m antes de su administración. · Si hay posibilidad, utilizar un catéter de más de una luz para dejar una exclusiva al paso de la solución (no usarla para extracciones, ni para administración de sangre-hemoderivados o fármacos incompatibles). · Vigilar la temperatura, por sospecha de sepsis por catéter si presentara fiebre. · Vigilar las características de la solución, velocidad de perfusión, identificación... · Precauciones universales del manejo de catéteres venosos centrales (CDC): técnica de inserción, cuidados del punto de inserción, tubos... 3.4 Alimentación por sonda nasogástrica El profesional sanitario puede encontrarse, no raramente, con un paciente dado de alta del hospital con una sonda endodigestiva de alimentación o, incluso, él mismo puede encontrarse en la necesidad de indicar este procedimiento. La sonda de alimentación está colocada, por lo general, en la cavidad gástrica, ya sea introducida por un orificio nasal sonda nasogástrica, sea una sonda de gastrostomía. A. Tipos de sondas nasogástricas Actualmente existen sondas más delgadas y de materiales más tolerados que las clásicas sondas semirrígidas de PVC o polieti1eno. Tienen una luz interior de unos 2-3 mm de diámetro. B. Indicaciones Entre las principales se pueden citar: editorialcep } 486 Sistema Digestivo - Causas de diversas etiologias (accidente cerebrovascular, etc.) - Trastornos de deglución - Cirugía facial o cervical (ORL) - Neoplasias esofágicas - Algunas anorexias - Malnutriciones. y C. Alimentos apropiados Deben ser preparados solubles o, al menos, suspensiones de partículas mucho menores que la luz interior de la sonda, y sin tendencia a formar grumos. No son utilizables los triturados caseros de carnes, pescados o verduras. Pueden utilizarse alimentos naturales o especiales para sonda. Alimentos naturales para sonda: agua, leche, zumos de naranja (colados); aceite y sal; azúcar, harinas dextrinomalteadas, "potitos" (infantiles) de carne, pescado, verdura o fruta y yema de huevo. Existen alimentos especiales para sonda, en polvo o líquidos, que pueden ser útiles aunque son mis caros. Son los alimentos para nutrición enteral muy utilizados en los hospitales. D. Administración de la dieta por sonda. Una vez elegida la fórmula, las calorías/día, proteínas, etc., se procede a planificar la administración. Esta se hace en 5 - 6 volúmenes iguales al día, siendo el de cada toma de 350-500 ml que debe administrarse con jeringa grande o bolsa especial de alimentación en no menos de 15-20 minutos. El paciente estará sentado semiincorporado. El alimento debe estar a temperatura templada y, previamente, se habrá comprobado que no existe una retención gástrica superior a 125 ml. Una vez terminada la toma, se harán pasar unos 20 ml de agua por la sonda, para eliminar los restos de alimentos. Por supuesto deben seguirse estrictas normas de higiene, para evitar la contaminación bacteriana. También debe destacarse la importancia capital de planificar correctamente los requerimientos de agua, sobre todo en los pacientes con trastornos de conciencia, por el peligro de deshidratación (mínimo hídrico habitual diario, 2,2-2,5 litros). 4. ELIMINACIÓN INTESTINAL, CARACTERÍSTICAS DE LAS HECES. RECOGIDA DE MUESTRA. SONDAJE RECTAL, ENEMAS, TIPOS Y PROCEDIMIENTOS 4.1 Recuerdo anatomo-fisiológico A. Fisiología del recto y canal anal Su particular distribución muscular posibilita al recto servir tanto como reservorio de la materia fecal y como una bomba para evacuar la misma. a. Mecanismos para la continencia La capacidad para mantener la continencia requiere de la integridad de los esfínteres del ano, de la musculatura del piso de la pelvis, de la función del nervio pudendo, de la ¨compliance¨ (capacidad de adaptación) y de la sensación rectal. } editorialcep 487 y Temario específico. Tema 11 En circunstancias normales el recto está vacío durante la mayor parte del tiempo y sólo de vez en cuando llega materia fecal o gas desde el colon. Cuando el contenido rectal ha alcanzado el anillo ano-rectal se percibe que hay algo, su consistencia (heces o gas) y su cantidad. En este momento se toma la decisión consciente de defecar o no. Si se decide no hacerlo el material se vuelve a transportar desde el recto hasta el sigma. La decisión de defecar, desde un punto de vista fisiológico, significa que se relajan el esfínter anal externo y el músculo puborectal y al mismo tiempo, se contraen los fascículos musculares laterales del músculo elevador del ano. Para que sea posible la defecación tiene también que relajarse el esfínter anal interno, que no se controla de forma voluntaria (músculo liso). El esfínter anal interno (E.A.I) se relaja siempre como parte del llamado reflejo rectoanal inhibitorio, que puede desencadenarse por la presencia de heces en el recto. Si el volumen que produce la distensión rectal es pequeño, la relajación del esfínter es corta; si la distensión rectal es producida por volúmenes mayores, la relajación del esfínter se mantiene mientras que el recto esté ocupado. Tras relajarse el E.A.I. el contenido rectal puede entrar en contacto con la mucosa del canal anal proximal. Esta zona posee receptores sensoriales específicos que permiten diferenciar si el contenido es gaseoso, líquido o sólido. Si el E.A.I. permanece relajado durante más tiempo, hay que contraer voluntariamente el E.A.E. para contener el contenido rectal. b. Capacidad de continencia La continencia permite posponer la evacuación hasta que sea oportuno. Si se resiste el impulso de defecar, cuando el contenido rectal está compuesto por heces liquidas o sólidas, la sensación desaparece tras algunos minutos de forma espontánea. Se puede volver a sentir ganas de defecar cuando llegan más heces desde el colon al recto o cuando las heces, debido a las contracciones rectales, vuelven a transportarse hasta la zona de transición ano-rectal. COMPONENTES DINÁMICOS QUE PERMITEN LA CONTINENCIA FECAL - editorialcep } 488 La llegada del contenido colónico al recto La distensibilidad y el acomodamiento rectal Las respuestas del esfínter anal interno (liso, involuntario) La sensibilidad rectal y pelviana La respuesta del músculo esquelético consistente en la relajación del músculo rectopubiano más el esfínter anal externo, y la contracción del músculo elevador del ano, de los rectos anteriores del abdomen y el diafragma. Sistema Digestivo y B. Fisiología de la defecación La defecación es uno de los procesos de eliminación que tiene el organismo y en el que intervienen el intestino delgado, intestino grueso recto y conducto anal. El intestino delgado se extiende desde el píloro hasta la válvula ileocecal, por el pasan los elementos de deshecho (quimo) que vienen del estómago y van hasta el intestino grueso. El intestino grueso se extiende desde la válvula ileocecal que se encuentra entre el intestino delgado y el intestino grueso, hasta el ano. El colon en el adulto es de 125 a 150 cm de largo y tiene siete partes: - Ciego. - Colon ascendente. - Colon transverso. - Colon descendente. - Colon sigmoideo, - Recto. - Ano a. Intestino grueso El intestino grueso es un tubo muscular cuyo interior está recubierto por una membrana mucosa, contiene fibras musculares circulares y longitudinales lo que permite que se pueda contraer y dilatar. Funciones del colon: Absorción del agua y los nutrientes El contenido el colon representa el alimento ingerido durante los cuatro días previos, aunque la mayoría de los productos de desecho se excretan dentro de las 48 horas siguientes a la ingestión. Los productos de desecho que salen del estómago at del intestino delgado y luego pasan por la válvula ileocecal se llaman quimo. El colon absorbe grandes cantidades de agua, Na y Cl. Protección mucosa El colon segrega un mucus que contiene grandes cantidades de bicarbonato y que cumple una función protectora ante los ácidos formados con las heces y como antiadherente de la materia fecal. También protege la mucosa de la actividad bacteriana. La estimulación de los nervios parasimpáticos desencadena la secreción de mucus (por eso una emoción fuerte provoca secreciones de grandes cantidades de mucus). Eliminación fecal El colon transporta a su través los productos de la digestión que mas tarde son eliminados por el ano (flato y heces) hay tres tipos de movimiento: de mezcla de contracción de los receptáculos y el peristaltismo, este último es el que impulsa el contenido intestinal hacia delante. b. Recto y conducto anal Es de 10 a 15 cm en el adulto, la porción más distal es el canal anal. En el recto hay tres pliegues de tejido que se extienden a lo largo del mismo y que contienen una vena y una arteria. Cuando } editorialcep 489 y Temario específico. Tema 11 las venas se distienden aparecen las hemorroides..El conducto anal está acotado por el músculo del esfínter externo e interno, el interno está bajo control involuntario y el externo se controla voluntariamente. C. Defecación Es la expulsión de heces del ano, la frecuencia de defecación varía mucho de unas personas a otras, oscilando entre varias veces al día hasta tres veces a la semana. La cantidad también es variable. Cuando las ondas peristálticas desplazan las heces hasta el colon sigmoideo y el recto se estimulan los receptores nerviosos del recto y aparece la necesidad de defecar. La mayoría de las personas tienen ganas de evacuar el intestino cuando hay entre 60 y 100 ml. de heces en el recto. Cuando el recto se llena demasiado la necesidad de defecar se hace irresistible. En la mayor parte de las personas esto sucede con un contenido rectal entre 250 y 400 ml. de materia fecal, denominado volumen tolerable máximo. La distensión rectal provocada por la llegada de heces constituye el estímulo para el inicio de la defecación. Se produce la relajación del esfínter anal interno y, si el momento es adecuado, el individuo adopta la posición en cuclillas que, unida al descenso del suelo pélvico, aumenta el ángulo anorrectal, desapareciendo el efecto valvular. El aumento de la presión intrarrectal provocado por una maniobra de Valsalva y la relajación voluntaria del esfínter anal externo determinan el vencimiento de la barrera presiva que representa el canal anal, produciéndose la evacuación. La defecación normal se ve favorecida por: - La flexión de los muslos que aumentan la presión intraabdominal y - Por la posición de sedestación que eleva la presión sobre el recto Si no se atiende el reflejo de defecación o se inhibe voluntariamente, la necesidad de defecar desaparece unas horas. La inhibición repetida del reflejo puede hacer que el recto se dilate y se produzca una pérdida de sensibilidad a este reflejo produciendo estreñimiento como consecuencia. 4.2 Deposiciones Las deposiciones o heces son productos de desecho que son expulsados al exterior por vía rectal, mediante movimientos peristálticos del colon. Su composición aproximada es de ¾ partes de agua y ¼ parte de materia sólida. De manera fisiológica, pueden contener alimentos parcialmente digeridos, secreciones intestinales y microorganismos saprófitos de la flora normal del colon. Pero a veces también aparecen microorganismos patógenos y/o parásitos intestinales, sangre, etc. Tanto la frecuencia como la cantidad de la eliminación fecal dependen de factores como la edad, la dieta, los líquidos ingeridos, el ejercicio o la actividad que se realicen, el estilo de vida, el consumo de determinados fármacos, etc. A. Observación macroscópica a. Número de deposiciones Si se producen más de 2-3 deposiciones diarias, con heces muy blandas y a veces líquidas se habla de diarrea. Si durante varios días (3 o más) hay ausencia de deposiciones se habla de estreñimiento. En los recién nacidos y lactantes es normal que se produzcan entre 3 y 4 deposiciones diarias y suelen ser blandas y pastosas. editorialcep } 490 Sistema Digestivo y b. Volumen El volumen de heces expulsado depende del volumen de alimento ingerido y de la cantidad de fibra (residuo) que deje. c. Aspecto y consistencia En el niño/a son generalmente pastosas mientras que en los adultos tiene mayor consistencia y son moldeadas en el conducto anal. Las heces muy blandas e incluso líquidas o muy duras indican la presencia de algún trastorno intestinal. d. Color Marrón en los adultos y amarillentas en los lactantes debido a la dieta láctea. El color puede variar en función de los alimentos y de los fármacos que se ingieran, y en caso de existir determinadas patologías. Si aumenta la cantidad de pigmentos biliares las heces se van a oscurecer, y si disminuyen, las heces serán más claras. En cualquier caso, sí existen determinados signos que manifiestan la presencia de un trastorno: - Hemorragia: Las heces fétidas, de color negro, pegajosas a modo de alquitrán, se denominan melenas, e indican la presencia de sangre digerida correspondiente al tracto digestivo alto. Si la hemorragia intestinal se produce en zonas próximas al ano las heces se expulsan teñidas de color rojo intenso (se observa la presencia de sangre fresca). - Pus: Su color es amarillo verdoso. - Mucosidad: Tienen un aspecto blando y mucoso, más clara, y casi blanca en algunas partes. e. Olor Depende de la dieta. Las dietas ricas en proteínas enriquecen las heces de restos metabólicos derivados con desprendimiento de nitrógeno que les da un olor fétido característico. } editorialcep 491 y Temario específico. Tema 11 B. Alteraciones Inicialmente, la enfermera necesita conocer los hábitos intestinales y el patrón normal de defecación del individuo. Las personas difieren en la frecuencia de defecación, y lo que es normal para un individuo es anormal para otro. a. Estreñimiento Se define como un número de deposiciones inferior a 2-3 a la semana. Los pacientes lo describen como una disminución de las deposiciones, un aumento de su consistencia y una dificultad para efectuarlas. La mayoría de los adultos normales experimentan breves episodios de estreñimiento cuando sus hábitos cambian de forma repentina. El estreñimiento ocasional no es perjudicial para la salud, aunque en algunas personas causa malestar general o sensación de distensión abdominal, anorexia y ansiedad. El estreñimiento habitual produce una disminución del tono muscular intestinal y una mayor incidencia de hemorroides anorrectales. Si las heces permanecen en el recto un largo periodo, pueden convertirse en una masa grande, endurecida y difícil de eliminar (fecaloma). En ocasiones, hay un escape alrededor de la masa, con la descarga consiguiente de pequeñas cantidades de heces líquidas. Es posible que se ignore el estreñimiento al observar que el paciente ha tenido una defecación. Medidas para el restablecimiento de la eliminación fecal normal Es importante procurar la intimidad del paciente. Se debe dar suficiente tiempo para este proceso y no se debe apresurar. Si su estado lo permite debe dejarse que vaya al cuarto de baño a evacuar. La mayoría de los pacientes encuentra molesto el uso de la cuña. Si ésta ha de usarse, el paciente debe estar sentado, a menos que tal posición esté contraindicada. Puede necesitar ayuda para aumentar su sensibilidad al estímulo para la defecación. Darle bebidas calientes ayuda a activar el peristaltismo. Es muy importante atender la urgencia de defecar. Es conveniente recomendarle medidas generales como aumentar la fibra vegetal de la dieta (verdura, fruta, cereales integrales, suplementos de salvado), realizar ejercicio físico adaptado a su edad y sus limitaciones, y una ingestión diaria de 2000-3000 ml (salvo contraindicaciones). Si se produce un fecaloma, debe reblandecerse con enemas de agua templada o glicerina; en ocasiones las heces han de extraerse de forma manual. Las medidas generales, junto a la administración de laxantes suaves (lubricantes o mucílagos vegetales, compuestos de fibras no absorbibles), son suficientes en muchas ocasiones para controlar el estreñimiento. Hay que evitar el uso de laxantes de forma habitual, ya que disminuyen el tono muscular y pueden producir desequilibrios hidroelectrolíticos. Desimpactación fecal La extracción manual de excremento consiste en sacar a mano el excremento impactado en el recto. La materia fecal incrustada es una masa grande, endurecida, de heces, que se acumula en el recto, debido comúnmente a un estreñimiento prolongado. El equipo requerido para esta maniobra es: guantes, lubricante y cuña. Una vez explicada la medida al paciente, se le pide que se acueste sobre su izquierda. editorialcep } 492 Sistema Digestivo y La enfermera se coloca doble guante y lubrica por completo su dedo índice o medio. Inserta el dedo elegido con cuidado en el recto y rompe con éste el excremento impactado. Una vez roto el excremento, se retira el dedo y se hace caer el excremento en la cuña. La extracción manual de excremento va seguida generalmente de la aplicación de un enema. Después se anota cantidad, color y consistencia. Además se debe apuntar la existencia de gas y la reacción general del paciente (palidez, fatiga) y sobre todo pulso, ya que en algunas personas la estimulación rectal puede provocar una respuesta vagal y producir arritmias cardíacas. b. Diarrea La diarrea es un aumento del contenido líquido de las heces. Los pacientes suelen referir diarrea cuando observan un aumento del número o del volumen de sus deposiciones o ante la disminución de su consistencia. En ocasiones la diarrea se acompaña de náuseas, vómitos, pérdida de apetito y fiebre. También suele aparecer dolor abdominal de tipo cólico. El personal de enfermería debe proporcionar el tratamiento y la dieta prescrita. En los episodios de diarrea moderada o grave se administran con frecuencia líquidos y electrólitos por vía oral o parenteral, con objeto de prevenir y/o tratar las alteraciones hidroelectrolíticas derivadas de la diarrea. También deberá mantenerse la región perineal limpia y seca, evitando los jabones y el uso del papel higiénico. Se pueden realizar baños de asiento y aplicar cremas de hidrocortisona. C. Manipulación En la eliminación de las heces de los pacientes encamados que no pueden levantarse a utilizar el retrete, se emplea la cuña. Suele ser de plástico aunque también las hay de otros materiales (metálicas y de cristal). La cuña es de uso personal y exclusivo por el mismo paciente mientras dura su ingreso. Se deben lavar y desinfectar con lejía periódicamente, y esterilizar al abandonar el paciente la sala de hospitalización. a. Colocación de la cuña Material necesario - Cuña - Guantes desechables - Papel higiénico o equipo para el aseo genitoanal - Biombo o cortina Procedimiento - Preparar el material necesario y lavarse las manos. - Aislar la cama del paciente con el biombo o la cortina. - Explicarle el procedimiento y pedir su colaboración. - Ponerse los guantes. - Destapar al paciente, descubrir la pelvis y colocar la cuña. Para ello, si el paciente colabora, bastará con que el auxiliar de enfermería introduzca su brazo derecho bajo la cadera del paciente mientras éste eleva la pelvis, haciendo fuerza sobre sus talones, para facilitar la colocación de la cuña. La parte plana y alargada de ésta se sitúa bajo la región } editorialcep 493 y Temario específico. Tema 11 sacra del paciente y la parte cóncava se orienta hacia sus talones. Si el paciente no colabora, esta maniobra la realizarán dos auxiliares de enfermería, elevando la pelvis del paciente para permitir la entrada de la cuña. Puede también colocarse al paciente en decúbito lateral, dejar la cuña sobre la cama, a la altura adecuada, y volver al paciente sobre ella en decúbito supino. Si no existe contraindicación, puede elevarse el cabecero del paciente para facilitar la eliminación. b. Aseo después de la deposición - Limpiar de la uretra al ano, es decir, de delante hacia atrás. - Retirar la cuña con suavidad y precaución para evitar la excoriación de las nalgas. - Cubrir la cuña y llevarla al retrete. - Examinar las deposiciones. - Vaciar la cuña y limpiarla. - Volver con la cuña y colocarla nuevamente debajo del enfermo para el aseo perineal. - Cubrir al enfermo y lavarle las manos. c. Recogida de muestras de heces Muestra de un paciente con defecación voluntaria o Material necesario - Equipo de higiene, papel higiénico y guantes desechables. - Recipientes de recogida de muestras (cuña, frasco estéril) y etiquetas de identificación. - Depresor lingual, si el frasco no lleva cucharilla incorporada. o Procedimiento Informar al paciente de la manera correcta de obtención de la muestra si acude a consultas externas, o informarle de la técnica si está ingresado pidiendo su colaboración. - Asegurarse del correcto cumplimiento de la dieta prescrita (en caso de que la haya). - Lavarse las manos, colocarse los guantes, y colocar la cuña cuando el paciente lo requiera favoreciendo su intimidad. - Esperar a que la persona defeque. - Efectuar la recogida de una fracción de la muestra que sea homogénea y representativa del total. - Si la muestra presenta una consistencia baja (semilíquida o líquida), la persona debe defecar, si es posible, directamente en el frasco de recogida. - Identificar el frasco y enviar la muestra al laboratorio antes de una hora. Si no es posible, pueden emplearse medios de transporte como el Cary Blair o medios conservadores como tampón fosfato con glicerina y mantener en la nevera. - Realizar la higiene de la zona, recoger el equipo y dejar acomodada a la persona. editorialcep } 494 - Sistema Digestivo y Si se va a realizar un análisis parasitológico de protozoos y hay demora en el envío, la muestra no se debe refrigerar. Si se va a realizar un coprocultivo y hay demora en el envío al laboratorio sí se puede guardar refrigerada en la nevera. El tamaño de muestra aconsejable es de unos 2g si es sólida y de unos 10ml si es líquida. Muestra de un paciente con defecación involuntaria o imposibilidad de defecación o Material necesario - Equipo de higiene, papel higiénico y guantes desechables. - Hisopo o escobillón rectal y ampolla rectal. o Procedimiento - Informar a la persona y favorecer su intimidad. - Colocarla en decúbito lateral. - Colocarse guantes estériles previo lavado higiénico de las manos. - Introducir el hisopo e impregnarlo del contenido fecal. - Colocar el hisopo en la ampolla, cerrarla e identificarla adecuadamente. - Realizar la higiene de la zona, recoger la unidad y dejar acomodada a la persona. - Enviar la muestra al laboratorio. 4.3 Enemas A. Concepto Se define como enema la introducción de una disolución en el recto o en la parte inferior del colon. Pueden utilizarse para limpiar, extraer sólidos o gases de la parte inferior del intestino y administrar soluciones que deban ser retenidas. Según la finalidad con que se apliquen, los enemas pueden clasificase en enemas evacuadores o de limpieza y enemas de retención. B. Tipos a. Enemas de limpieza Son enemas evacuadores, con retención de tan sólo unos minutos, con los que se pretende favorecer el peristaltismo intestinal, provocando una evacuación rápida de las heces. Pueden ser enemas jabonosos (aproximadamente 5ml de jabón neutro por 1000ml de agua), enemas salinos (dos cucharadas de sal común en 1000ml de agua), o enemas de agua solamente. Existen en el mercado una gran variedad de enemas desechables, en los que las pautas a seguir en cuanto a la técnica de administración vienen indicadas por el fabricante. Suelen estar compuestos por soluciones hipertónicas, que producen distensión abdominal por la irritación de la mucosa. } editorialcep 495 y Temario específico. Tema 11 El procedimiento de aplicación de estos enemas comerciales no varía mucho respecto al procedimiento de aplicación del enema mediante sonda. Para la aplicación del enema mediante sonda se necesita el siguiente material: una sonda rectal, un irrigador o depósito del líquido, gasas, cuña, guantes, lubricante hidrosoluble y hule protector. Tras informar al paciente sobre la técnica y pedir su colaboración, se procede a extender el hule sobre la cama. El paciente debe situarse en posición de decúbito lateral izquierda, con la pierna derecha flexionada. Se lubrica el extremo distal de la sonda rectal y se purga. Se introducen aproximadamente de entre 15 a 20cm en el ano y se permite que el líquido pase lentamente. El depósito se elevará un máximo de 50cm respecto al ano. El paciente debe retener el líquido alrededor de 10 minutos para que sea efectivo. Se coloca la cuña para que el paciente pueda eliminar el enema, observándose después las heces y anotando en la gráfica del paciente todos los datos. b. Enemas de retención Son aquellos en que la solución introducida no debe evacuarse tan rápidamente; se utilizan para la administración de medicamentos, aceites de retención, productos radioopacos, etc. La técnica de administración es la misma que en los enemas de limpieza. Algunos de estos enemas son: c. Enema de retención de aceite Eficaz para lubricar la mucosa intestinal y reblandecer las heces. En adultos suelen administrarse de 150 a 200ml de aceite de oliva a temperatura corporal. También ayuda a eliminar las sales de bario administradas para la realización de una radiografía de contraste. Con frecuencia, después de un enema de aceite se prescribe un enema limpiador. d. Enema de medicación Puede tener un efecto local o sistémico. Algunos ejemplos son: - Enema antihelmíntico, que se emplea para eliminar los parásitos del colon. - Enema astringente, que se usa para contraer los tejidos y detener la hemorragia. - Enemas sedantes y estimulantes. - Enema de sulfato de magnesio, que se emplea para disminuir el edema cerebral. - Enema antiséptico, que se usa para destruir o inactivar gérmenes y bacterias. e. Enema carminativo o enema ciego Se utiliza para lograr la expulsión de gases. f. Enema de flujo de vuelta o lavativa de Harris Se utiliza para irrigar la parte inferior del colon y el recto, facilitando la expulsión de gases retenidos y aliviando la flatulencia y la distensión abdominal. Consiste en la introducción de agua templada (200ml), subiendo el recipiente 30cm por encima del paciente, y bajándolo posteriormente unos 20cm por debajo del recto, operación que debe repetirse varias veces durante 15-20 minutos, hasta que el paciente se sienta aliviado o hasta que cesen las burbujas de gas. editorialcep } 496 Sistema Digestivo y g. Enema opaco o baritado Su finalidad es diagnóstica, pues permite, mediante la introducción del enema (el bario es radioopaco), visualizar el intestino grueso para su estudio radiológico. Suele ser un preparado comercial al que sólo hay que añadir agua y templarlo a temperatura corporal. h. Enema moliente Se utiliza para cubrir la mucosa del colon y suavizar el tejido irritado. Suelen usarse 180ml de solución de almidón. i. Enema gota a gota de Murphy o proctoclisis Es la inyección lenta de gran cantidad de líquido en el recto. j. Enema alimenticio Consiste en proporcionar al organismo sustancias nutritivas por vía rectal. 4.4 Sondaje rectal Consiste en la introducción de una sonda a través del recto, con el fin de eliminar gases acumulados, drenar el contenido líquido o semilíquido y administrar enemas. Material necesario - Guantes. - Cuña. - Toallas y papel higiénico. - Sonda rectal. - Lubricante hidrosoluble. - Cinta adhesiva hipoalergénica. - Entremetida de hule y de tela. - Bolsa colector o enema. Procedimiento - Preparar el equipo y lavarse las manos. - Explicar al paciente lo que se va a hacer, pidiéndole que se relaje y respire tranquilo, lo que facilitará el procedimiento al relajar el esfínter anal. - Ponerse los guantes. - Proteger la cama y colocar al paciente en decúbito lateral izquierdo o Sims, con una pierna (la superior) ligeramente flexionada. - Lubricar el extremo de la sonda. } editorialcep 497 y Temario específico. Tema 11 - Con la mano izquierda (personas diestras) separar los glúteos del paciente y pedirle que inspire profundamente al tiempo que se introduce la sonda (de 7 a 10cm) con movimientos circulares. - Fijar la sonda al muslo del paciente con esparadrapo hipoalergénico. - Poner el extremo exterior de la sonda en agua para comprobar si se forman burbujas por la eliminación del gas, en cuyo caso se conecta a una bolsa colectora de gases si ésta es su indicación. Si se ha insertado para introducir un enema, realizar esta técnica a continuación. - Finalizado el procedimiento, retirar la sonda, recoger el material y realizar el lavado perineal, si se precisa. - Ordenar la habitación y lavarse las manos. - En el drenaje de contenido fecal anotar su cantidad y características. 5. OSTOMÍA 5.1 Introducción El término general OSTOMÍA, es aquel con el que se designa cualquier operación en la que se forma una abertura artificial entre dos órganos huecos, o entre uno o más de las vísceras de este tipo y la pared abdominal para la descarga del contenido intestinal o de la orina. La ostomía es la intervención quirúrgica que permite crear una comunicación entre un órgano interno y el exterior, con el fin de eliminar los productos de desecho del organismo. La nueva abertura que se crea al exterior en la ostomía recibe el nombre de "estoma", que significa boca. Comúnmente se la conoce por el nombre de "ano contra natura ". Causas que inducen a la realización de una ostomía: Enfermedad intestinal inflamatoria: Colitis ulcerosa, enfermedad de Crohn - Enfermedad intestinal congénita: Atresia anal, poliposis familiar hereditaria,... - Traumatismos abdominales: desgarros ano rectales, perforaciones accidentales,... - Enfermedad intestinal obstructiva: Neoplasias (colon, recto, anal,...) - Enfermedad diverticular. editorialcep } 498 - Sistema Digestivo - y Fístulas. Abscesos perianales complicados. Proctítis y enteritis por radiación. Complicaciones secundarias a técnica quirúrgica. Etc. 5.2 Definiciones A. Colostomía La colostomía es un tipo de ostomía intestinal que comunica el colon con el exterior. La colostomía permanente es para toda la vida y afecta a la parte final del colon. La más frecuente es la colostomía descendente, se localiza en la zona superior izquierda del abdomen. La colostomía temporal más frecuentes son las colostomías ascendentes y las transversas. Este tipo de colostomía se localiza en la zona superior derecha del abdomen. B. Ileostomía Tipo de ostomía intestinal que comunica el ileon (parte final y más larga del intestino delgado), con el exterior. Las ileostomas también pueden ser permanentes o temporales, respondiendo al mismo criterio que las colostomías. Las ileostomías siempre se localizan en el lado inferior derecho del abdomen. 5.3 Objetivos - Mantener perfectamente permeables y sin ninguna alteración estoma y la piel periestomal - Mantener la integridad de la piel periestomal para favorecer la adherencia de los sistemas colectores y evitar molestias en el paciente. - Mantener la integridad de la capa córnea de la epidermis para favorecer con ello la resistencia a la penetración microbiana - Mantener el pH ligeramente ácido (5 6). para favorecer la regeneración de la flora cutánea como medida preventiva. - Aumentar la capacidad del paciente y familia para el autocuidado. 5.4 Material - Guantes desechables. - Palangana. - Agua tibia. - Jabón neutro. - Compresas, gasas o toalla. - Kit de colostomía (bolsas, discos, pinzas, medidor de estomas, libro de cuidados). - Bolsa para recoger el material usado. 5.5 Procedimiento - Preparación del material. } editorialcep 499 y Temario específico. Tema 11 - Tranquilizar y explicar al paciente la técnica - Asegurarnos de la intimidad del paciente. - Colocación del paciente en decúbito supino (colocar un empapador debajo del paciente) o bipedestación. - Ponerse los guantes desechables. - La bolsa llena no debe arrancarse sino que debe cambiarse con delicadeza. - Retirar el dispositivo de arriba hacia abajo suavemente, sujetando la piel con la otra mano evitando así estirarla. - Lavar el estoma y la piel periestomal, de fuera a dentro, siguiendo movimientos circulares con una esponja suave empapada en agua tib ia y jabón neutro, aclarar y secar suavemente. - Se observa el estado de la piel buscando zonas enrojecidas, erosiones o excoriaciones y del estoma para detectar posibles complicaciones. - Si existe vello alrededor del estoma se debe recortar, nunca rasurar. - Medir el diámetro del estoma y dibujarlo en el papel protector del apósito en su forma exacta para elegir el dispositivo adecuado. - Recortar el orificio central del disco hasta el diámetro requerido. - En aquellos estomas difíciles e irregulares se puede aplicar pasta en la piel periestomal para rellenar e igualar cicatrices y pliegues, consiguiendo así una superficie plana sobre la que aplicar la bolsa. - Retirar el papel protector y aplicar el disco sobre el estoma, realizando un ligero masaje tanto por el interior como por el exterior del aro, con el fin de lograr una buena fijación del apósito. - Aplicar la bolsa al disco mediante los aros de conexión. 5.6 Valoración A. Color El estoma debe aparecer rojo (parecido a la mucosa bucal). Un estoma blanquecino, azulado, oscurecido, puede indicar mala circulación. B. Tamaño y forma del estoma La mayoría de los estomas protuyen ligeramente del abdomen. Normalmente los estomas recientes aparecen húmedos, generalmente la humedad y el tamaño decrece en un periodo de 3 4 semanas. La falta de disminución de tamaño puede indicar un problema. . C. Sangrado del estoma Es normal que al comienzo del estoma sangre ligeramente; cuando éste sangrado es abundante o continuo debe valorarse algún tipo de alteración. editorialcep } 500 Sistema Digestivo y D. Estado de la piel periestomal La piel alrededor del estoma debe ser igual que el resto del cuerpo, si se advierte algún tipo de enrojecimiento o cambio, se valorará el motivo. (No olvidar que los dispositivos dejan la piel ligeramente enrojecida una vez se, extrae, pero esto es normal. E. Cantidad y tipo de heces: - Colostomía ascendente: heces semilíquidas y continuas - Colostomía transversa: de semilíquidas a semisólidas, se elimina 1 2 veces al día - Cecostomía: liquida y frecuente - Sigmoide: deposición sólida, eliminación una o dos veces al día. 5.7 Observaciones - Si el dispositivo es abierto, no debe olvidarse poner la pinza en el extremo, o si bien es incorporada a la bolsa, cerrarla. - No realizar el cuidado en horas de comidas. - Ajustar al máximo el diámetro del dispositivo al del estoma, de forma que impida que las heces se filtren entre la bolsa y la piel, provocando irritaciones. - No se debe utilizar ningún tipo de alcohol ni aerosol para fijar las bolsas, sólo se empleará material propio de ostomías - El cambio de bolsas demasiado frecuente puede dar lugar a irritaciones cutáneas, por lo que se aconseja usar dispositivos de dos piezas. - La bolsa debería poder evacuarse en su base, para que las primeras deposiciones postoperatorias que suelen ser líquidas o quizás pastosas se puedan evacuar fácilmente. 5.8 Complicaciones secundarias al estoma A. Disminución del diámetro de la boca Es debido a la disminución del edema de la mucosa intestinal evertida. Normalmente se produce dentro de los tres primeros meses siguientes a la intervención quirúrgica, momento en el que va estabilizando la medida. Intervención de enfermería: - Controlar el color de la mucosa del estoma. El color correcto es rosa rojizo similar al de la mucosa bucal. - Medición de la boca con ayuda de guías milimetradas para conseguir una buena adaptación del dispositivo que se va a utilizar - Ante la detección de cualquier anomalía en el color o aspecto, valorar clínicamente por el cirujano. } editorialcep 501 y Temario específico. Tema 11 B. Retracción del estoma Puede ser debida al aumento de peso o también a consecuencia de una isquemia de la mucosa en el postoperatorio inmediato. Si el grado de retracción es importante puede acompañarse de estenosis de la boca dando lugar a suboclusiones intermitentes, que justifiquen una reconstrucción quirúrgica. Intervención de enfermería: - Valorar la causa de la retracción - Prevención del estreñimiento - Control de peso - Hacer dilataciones digitales periódicas e intentar el autocuidado - Evitar fugas de las excreciones con dispositivos colector C. Prolapso del estoma Puede ser debida a varios factores que han aumentado la presión intraabdominal; por ejemplo: exceso de tos, esfuerzo físico, etc. Intervención de enfermería: Valorar la permeabilidad de la ostomía y el color de la mucosa prolapsada. Atención a signos de isquemia. Debe ser, en cualquier caso, valorado por el cirujano. Correcta disposición de la bolsa colectora ya que el roce de la misma con la mucosa intestinal podría producir hemorragia. Intentar reducción manual si es progresiva y no de aparición brusca que requiere intervención de urgencia. D. Hernia de la pared abdominal periestomal Intervención de enfermería: Descartar signos de oclusión intestinal: dolor abdominal, distensión, valorar la permeabilidad del estoma controlando la periodicidad de las descargas fecales para detectar crisis suboclusivas por torsión interna de las asas. - Adecuar la bolsa colectora a las características físicas del paciente - La colocación del dispositivo se hace mejor en decúbito supino porque el saco herniario tiende a aplanarse. - Controlar las molestias ocasionadas por la hernia (a veces el uso de faja las alivia) - Evitar esfuerzos físicos editorialcep } 502 - Sistema Digestivo y E. Fistula periestomal Es una complicación grave porque puede evolucionar a abscesos periestomal. Intervención de enfermería - Valoración del aspecto y estado general del paciente - Extremar el cuidado local del estoma y zona fistulada - Controlar el aspecto, color y consistencia de las heces. 5.9 Dispositivos de las colostomías La pérdida del control de esfínteres supone una de las mayores alteraciones de la confortabilidad, debido en gran parte a la incontinencia de heces, gases, olores, etc. La existencia de dispositivos o técnicas que palian estos problemas, disminuye el tiempo de adaptación del paciente y minimiza las complicaciones. Enfermería debe conocer y saber después de una correcta valoración que tipo de dispositivo es el mas adecuado. A. Estimación del tipo de dispositivo a. Características del estoma - Tipo de ostomía. - Tamaño y protuberancia - Ubicación y posibles dificultades en su uso - Complicaciones locales del estoma - Frecuencia, consistencia de las heces - Perspectivas cronológicas (temporal o permanente) b. Características del ostomizado - Habilidad de manejo - Nivel de comprensión - Aceptación de la ostomía - Constitución corporal y edad - Actividad laboral, hábitos y constumbres. B. Tipos de sistemas a. Sistemas continentes Se entiende por continencia el "control voluntario y el dominio del momento de la evacuación de heces, flato". Los sistemas continentes permiten continencia de un determinado número de horas que aumenta la calidad de vida del paciente: } editorialcep 503 y Temario específico. Tema 11 - Sistemas de irrigación. (Para la evacuación intestinal) - Obturadores. (obtura el estoma en los horarios de continencia) - Combinación de obturador e irrigación. Indicados en pacientes: - Portadores de colostomías descendentes de una sola boca. - Capacidad para el autocuidado - Buenas condiciones físicas - Buen estado del estoma - Hábito intestinal regularizado (2 3 veces día como máximo) b. Sistemas colectores Su función es lograr una recogida cómoda y eficaz de excreciones intestinales. Un colector debe cumplir los siguientes requisitos: - Optima recogida de excreción fecal y gases: Bolsa cerrada (Se cierra manualmente con pinzas, varillas, válvula) o Bolsa sellada - Filtro de carbón activado que elimina la fuga de malos olores. - Adaptación adecuada al tamaño del estoma. - Sistema de protección periestomal - Manejabilidad - Seguridad de sujeción - Distribución y garantía de un buen suministro. 5.10Educación sanitaria A. Irrigación a. Definición Consiste en la introducción de un volumen determinado de líquido a través de un estoma situado en el colon descendente o sigmoideo. Es el lavado intestinal por medio de la introducción de suero fisiológico o agua jabonosa (800 a 1200 cc) a temperatura corporal a través del estoma en el colon distal. La bolsa de agua se colocará por encima del hombro. Se administran 500 ml en 5 minutos y después el resto. b. Objetivos El objetivo principal es distender el intestino para estimular el peristaltismo y conseguir la eliminación de heces, gases o moco, ya sea para realizar pruebas exploratorias o para ayudar a establecer un patrón de evacuación regular. Además se pueden añadir: editorialcep } 504 Sistema Digestivo y - Control de la incontinencia fecal disminuyendo la salida de gases y por tanto el olor desagradable. - Evacuar las heces del colon previniendo el estreñimiento u obstrucción - Preparación del intestino para la realización de pruebas o técnicas quirúrgicas. c. Material - Irrigador con la solución a administrar y una pinza o un regulador de flujo - Bolsa de irrigación con equipo - Bolsa de colostomía limpia - Lubricante - Sonda con cono en el extremo - Guantes limpios - Un guante para dilatar el estoma (si está indicado) - Soporte de suero - Toalla de baño - Empapador - Cuña (si el usuario debe estar encamado) d. Ejecución - Explique al usuario la técnica y su objetivo, las sensaciones habitualmente asociadas y la mejor forma de colaborar. Responda a sus preguntas. - Proporcione un entorno privado y ayúdele a adoptar la posición adecuada: en semi Fowler si está en la cama o sentado en el inodoro o en una silla frente al mismo si está en el cuarto de baño. - Descubra el estoma y mantenga el resto del cuerpo tapado. Si el usuario está encamado proteja la ropa de la cama con un empapador para evitar salpicaduras; si está sentado puede desear una toalla grande para cubrirse las piernas. - Cuelgue el recipiente de la solución en el soporte para sueros de modo que el fondo del mismo quede a la altura del hombro del paciente sentado (a unos 40 cm. del estoma) y abra la llave de paso para purgar el tubo y la sonda. - Lávese las manos y póngase los guantes. Retire el apósito o la bolsa que cubre el estoma si es necesario, vacíela y tírela en un recipiente impermeable. - Ponga sobre el estoma la bolsa de irrigación y sujétela con el cinturón (Fig. 1), el extremo distal de la bolsa debe descansar en la cuña si el usuario está acostado, o pasar entre sus piernas y drenar en el inodoro, si está sentado. - Si está prescrito, dilate el estoma: inserte la punta del dedo meñique de la mano dominante bien lubricado y haga un ligero masaje para relajar los músculos intestinales. Utilice un dedo más grueso cada vez, hasta conseguir la máxima dilatación. } editorialcep 505 y Temario específico. Tema 11 - Lubrique abundantemente la sonda y el cono, introdúzcalos a través de la abertura superior de la bolsa de irrigación (Fig. 2) y meta la sonda, con un movimiento de rotación, unos 7 cm. Mantenga firmemente el cono contra la colostomía, o pida al usuario que lo haga, para evitar el reflujo de la solución (Fig. 3). - Abra la pinza o el regulador de flujo de forma que el líquido entre en el colon lentamente. - Cuando haya instilado todo el líquido retire el cono y la sonda y deje que fluya la solución a la cuña o al inodoro a través de la bolsa en chorros intermitentes. - Espere unos 15 minutos hasta que haya salido la mayor parte de la irrigación, limpie el extremo de la bolsa y ciérrela con la pinza. Anime al usuario a deambular durante 20 o 30 minutos para facilitar la expulsión de cualquier resto de líquido o heces. - Quítese los guantes girándolos del revés y deséchelos en un recipiente impermeable. Lávese las manos. - Cuando se haya completado la evacuación, póngase otro par de guantes, vacíe la bolsa de irrigación y aclárela con agua limpia del irrigador (Fig. 4) mientras el cliente está sentado. Quite la bolsa y lave la zona periestomal con jabón neutro, séquela minuciosamente por contacto (no por frotamiento) y coloque una bolsa limpia o un nuevo apósito. - Deje la bolsa de irrigación a punto para un nuevo uso, quítese los guantes girándolos del revés y deséchelos en un recipiente impermeable. - Lávese las manos y realice las anotaciones pertinentes. e. Problemas relacionados con la irrigación Perforación intestinal por forzar el paso de la sonda. - Retortijones (agua fría o muy caliente o introducción de mucho aire, o bolsa de agua muy elevada). - Distensión y dolor de tipo cólico por un flujo demasiado rápido o por la introducción de un exceso de volumen. - Permanencia del agua en el intestino. (Facilitar la evacuación con masajes). - Diarrea (Evitar la irrigación en procesos diarreicos). editorialcep } 506 - Sistema Digestivo y f. Intervenciones de vigilancia y prevención de complicaciones - Valore la presencia de dolor; en caso necesario, interrumpa el flujo de la irrigación durante un tiempo y reanúdelo cuando desaparezcan las molestias. - No fuerce la penetración de la sonda ni la introduzca más de 8 cm. Si encuentra resistencia al insertarla, deje fluir lentamente la solución mientras la introduce, lo que facilita la relajación del intestino y favorece el paso de la sonda. - En las primeras irrigaciones administre un volumen pequeño de líquido (300 500cc) y vaya aumentando hasta 1.000 cc (800-1200cc) según las necesidades del usuario. - La administración de la irrigación se lleva a cabo siguiendo un ritmo, que aproximadamente es 500 cc en los primeros 5 minutos, administrando después el resto. - La maniobra de dilatación del estoma ayuda a relajarlo y permite comprobar la dirección del colon antes de introducir la sonda g. Consideraciones especiales - El lapso de tiempo entre irrigaciones dependerá de la tolerancia de la persona y oscila entre 24 y 72 horas. - Cuando las irrigaciones se hacen con el propósito de controlar el ritmo intestinal, es conveniente realizarlas siempre a la misma hora; si no hay contraindicaciones, la enseñanza del usuario puede iniciarse a los 10 o 15 días de la intervención. - Si es posible, lleve a cabo el procedimiento en el cuarto de baño, donde el usuario puede aprender a manejar su ostomía en una situación similar a la que tendrá en su casa. - Elija el momento más adecuado: evite las 2 horas anteriores a la comida para no disminuir el apetito y las 2 horas posteriores para que durante la irrigación la colostomía no esté funcionando. h. Puntos para recordar al hacer las anotaciones de enfermería - Día y hora, cantidad y tipo de líquido administrado. - Volumen y características del líquido extraído. - Estado de la piel periestomal y cualquier cambio de coloración del estoma que se haya producido. - Cualquier dificultad durante la realización de la técnica y las acciones emprendidas para solucionarla. - Respuesta del usuario. B. Consejos dietéticos - No es necesario seguir una dieta rigurosa, pero sí debe tener prudencia con ciertos alimentos que le pueden producir gases, diarrea o estreñimiento. Se aconseja: - Masticar despacio. - Hacer comidas con horarios regulares. } editorialcep 507 y Temario específico. Tema 11 - Probar alimentos nuevos en pocas cantidades. - Mantener aporte de líquidos adecuado. - Dieta equilibrada. - Evitar el estreñimiento. - En caso de diarrea, dieta astringente. - Alimentos que pueden producir un aumento de gases y mal olor: legumbres, cebollas, ajos, col, frutos secos, espárragos, huevos, alcachofas, coliflor, col, cerveza, carne cerdo, especies, mascar chicle. - El olor se puede controlar tomando mantequilla, yoghurt, queso fresco, cítricos. - Aconsejable evitar un aumento excesivo de peso, ya que pede dificultar la aplicación de la bolsa, e incluso, que el paciente mismo pueda realizar los cambios de dispositivos. C. Consideraciones especiales Una vez preparado y capaz de cuidar personalmente de su estoma, debe recordar varios puntos: a. Piel dolorosa en torno al estoma Las causas más frecuentes son: - Cambio constante de bolsas adhesivas. - Alergia a alguna sustancia específica. - Fuga de desperdicios de la ostomía sobre la piel. Puede ser debido al tamaño inadecuado del dispositivo que deja una zona demasiado grande de piel desprotegida. - Inflamación de los folículos capilares en torno al estoma. - El uso de jabones o desinfectantes ásperos para limpiar el estoma y la piel. Utilice únicamente agua caliente limpia y un suave jabón no perfumado. b. Sangrando ligeramente en la superficie del estoma. A veces ocurre después de un lavado demasiado entusiasta del estoma y no es motivo para alarmarse. Una bolsa o redondel que se ajuste demasiado fuerte alrededor de la base del estoma puede rozar y causar una ligera sangría c. Sangrado desde el interior del estoma Cualquier incidencia tal como el sangrado, el cambio de color de forma, de tamaño o de condición de su estoma, o su evacuación debe ser notificado a su médico. d. Diarrea Una evacuación excesivamente acuosa puede ser causada por determinados alimentos El abuso de alcohol, en particular la cerveza puede tener un efecto adverso. Cualquier trastorno emocional o el ajetreo de viajar puede desembocar en episodios de evacuaciones más liquidas. editorialcep } 508 Sistema Digestivo y A veces, determinados medicamentos que hayan sido prescritos, por ejemplo, antibióticos orales, pueden causar variaciones en la evacuación de la ostomía. e. Olor Existirá olor fecal normal cuando el dispositivo se quite para el cuidado rutinario del estoma en la intimidad de su cuarto de baño. No habrá más olor que el que se nota durante la evacuación de heces de la forma más habitual a través del ano. Si cuida sus costumbres alimenticias, su higiene personal y lleva un dispositivo moderno a prueba de olores que se ajuste perfectamente, el olor no le representará ningún problema en la vida diaria. f. Otros consejos - Hábitos higiénicos: el estoma no es obstáculo para que pueda realizar los hábitos higiénicos de costumbre, sobre todo la ducha o el baño. - Vestido: puede utilizar ropa cómoda, evitando comprimir la bolsa y el estoma. - Trabajo: si el paciente ostomizado es una persona activa y desea incorporarse a sus tareas, puede hacerlo siempre que no tenga que realizar un gran esfuerzo físico. - Actividades recreativas: normalmente el paciente ostomizado puede participar en la mayoría de los deportes. Ha de evitar aquellos que la musculatura abdominal se someta a gran tensión. - Viajes: si planifica viajar ha de tener la precaución de incluir en su equipaje todo el material necesario para el cuidado del estoma. - Informar: al paciente de la existencia de una Asociación Española de Pacientes ostomizados. - Debe advertirse al paciente ostomizado de que algunas medicaciones pueden causar cambios de color en las heces, para evitar situaciones de ansiedad. - Se recomienda utilizar una bolsa cerrada con filtro, de 1 ó 2 piezas, que les permita tener la seguridad deseada a través de: la protección de la piel, una buena fijación del dispositivo, la eliminación de olores y la comodidad en los cambios. - Aspectos psicológicos: ayudar al paciente a desarrollar y usar las estrategias de afrontamiento, sin imponer nuestras propias normas de afrontar la situación. } editorialcep 509 y Temario específico. Tema 11 INFORMACIÓN Y ASESORAMIENTO AL PACIENTE Y FAMILIA El aspecto normal del estoma es rojo rosado comparable al de la mucosa del interior de la boca. No tiene sensibilidad y es insensible al dolor, por lo que deben evitarse las lesiones accidentales. Si le duele, póngalo en conocimiento de su médico o enfermera. Existen muchos tipos diferentes de dispositivos. Se aconsejará al paciente el más adecuado para sus necesidades personales. Actualmente son dispositivos modernos que han sido cuidadosamente diseñados para ser planos, libres de olores, libres de crujidos y son totalmente invisibles debajo de la ropa normal. Todas las bolsas deben ser drenables para que puedan vaciarse cuando sea necesario. Pueden quedarse puestas durante varios días según las circunstancias y preferencias personales. El constante e innecesario cambio de bolsas adhesivas causará dolor y daños en la piel entorno al estoma y debería evitarse. Debe cambiarse la bolsa completamente cuando hay alguna fuga del contenido sobre la piel, ya que los enzimas contenidos en los desperdicios dañarán la piel y causan un gran malestar si no se cuida debidamente. Algunas personas se sienten más cómodas llevando una faja con su bolsa, sobre todo en vista de un trabajo esforzado. Sin embargo, otras se sienten suficientemente seguras para no llevarlas y confían en el poder adhesivo de su bolsa. Algunas mujeres llevan una faja pantalón o corsé adaptado para mayor seguridad. En términos generales puede decirse que no hay ningún motivo para no poder reanudar su anterior trabajo cuando se sienta suficientemente fuerte y su médico le de su visto bueno. Aunque puede ser inconveniente realizar un trabajo manual esforzado como levantar objetos pesados. Tampoco hay nada que impida reanudar su vida social y sus actividades recreativas favoritas en cuanto sienta ganas de hacerlo. Cuando se sienta recuperado, el hecho de tener un estoma no tiene que impedir practicar deportes y pasatiempos que anteriormente le gustaban. Existen unas bolsas más pequeñas para bañarse o nadar. No tendrá el mismo control voluntario de su estoma como lo tenía de su ano y no podrá abrirlo y cerrarlo cuando quiera. Sin embargo, podrá adaptarse y manejarlo con la ayuda de su propia determinación y de la colaboración de las muchas fuentes de ayuda disponibles. No debe de seguir un régimen especial, pero puede aconsejarle tener cierto cuidado en las primeras seis semanas posteriores a su operación. Si algún alimento en particular le causa molestias, déjelo un tiempo y vuelva a probarlo más tarde. Los primeros días debe tener cuidado con determinados alimentos con un alto contenido de fibra, tales como cebollas, frutas secas, guisantes, frutos secos, apio, palomitas, coco y las verduras utilizadas en las comidas chinas. No intentar saltarse ninguna comida ni abusar de platos copiosos o grasientos. editorialcep } 510 Sistema Digestivo y 6. COLABORACIÓN EN LOS CUIDADOS DEL PACIENTE CON TRASTORNOS GASTROINTESTINALES 6.1 Introducción En general, no es necesario observar medidas de asepsia, aunque si se debe asegurar la limpieza durante la técnica. 6.2 Definición Conjunto de actividades encaminadas a conseguir la introducción de una sonda en la cavidad gástrica del cliente, a través de la nariz. Con ello pretendemos establecer una vía de acceso al estómago del paciente a través de las fosas nasales con fines diagnósticos, terapéuticos o para alimentación. 6.3 Objetivos - Aspirar contenido gástrico. - Realizar la descompresión gástrica post-operatoria. - Administrar alimentación enteral y/o medicación. - Evacuar el contenido Gástrico (Por gravedad o aspiración). - Realizar lavado gástrico. - Administrar medicación. - Obtención de muestra para examen. 6.4 Indicaciones - Disponer de una vía para poder aspirar el contenido gástrico, para prevenir la distensión gástrica, las náuseas y los vómitos. - Vaciar el contenido gástrico - Extracción de contenido gástrico con fines diagnósticos. - Realizar la descompresión gástrica post-operatoria. - Lavado gástrico en casos de intoxicación. - Administración de medicamentos. - Administración de alimentos por sonda, como vía alternativa a la alimentación oral. - Prevención de aspiraciones en pacientes con alteración del nivel de conciencia. 6.5 Contraindicaciones - Fracturas faciales - Pacientes con antecedentes de cirugía esofágica o gástrica } editorialcep 511 y Temario específico. Tema 11 6.6 Posibles complicaciones - Erosión de la mucosa nasal - Lesión de la mucosa gástrica - Esofagitis por reflujo - Bradicardia - Hiperventilación 6.7 Técnica A. Material - Guantes - Gasas - Rotulador - Sonda nasogástrica (SNG) - Lubricante hidrosoluble - Jeringa de irrigación (50 ml) - Esparadrapo de 2,5 cm - Batea de vómito - Aspirador - Estetoscopio - Vaso de agua (opcional). - Bolsa para basura. - Toalla o empapador pequeño. - Bolsa para drenar el contenido gástrico, si procede. - Soporte para bolsa de drenaje, si procede. - Tapón de S.N.G., si procede. - Alcohol. - Solución fijadora. B. Tipos de sonda a. Sondas nasogástricas u orogástricas Se introducen por nariz o boca hacia el estómago, y son cortas relativamente (Levin, Moss, Flexiflo...). - editorialcep } 512 S. de Levin. De una sola luz, de plástico o caucho, acabando con un orificio distal. Tiene marcas circulares en distintos puntos, que sirven como guías en su introducción. Sistema Digestivo y - De Dobhoff: Tubo delgado, flexible y de una sola luz, con un diámetro menor que la de Levin, con una pequeña cantidad de mercurio o tungsteno en el extremo para darle mayor peso. - S. de Moss. Es nasoesofágico de 90 cm. de longitud y triple luz. Se fija en estómago inflando el baloncito que posee. Las luces esofágica y gástrica sirven para lavado, mientras que la tercera es para alimentación duodenal. - Nutriflex. Mide unos 76 cm, con una pequeña punta de mercurio para facilitar la introducción, además está recubierto con lubricante, que se activa al humedecerse. - Sonda doble de Salem: Tubo de plástico, desechable, de doble luz, preferentemente indicada para lavado gástrico continuo. b. Sondas nasoentéricas Son de gran longitud, se introducen por nariz, y atravesando esófago y estómago, llegan hasta intestino. Su introducción se ve favorecida cuando el paciente se encuentra en decúbito lateral derecho. - Sonda de Nyhus-Nelson posibilita la descompresión gástrica a la vez que se administra alimentación al yeyuno. Aquí puede incluirse también la sonda de Moss, que junto con la anterior, se colocan en quirófano, con el fin de una nutrición enteral precoz postcirugía, que restablezca la cicatrización y motilidad gástrica. En muchas ocasiones se precisa la ayuda de técnica endoscópica para su ubicación. Estas sondas suelen utilizarse en pacientes con patología gástrica, y con íleo paralítico (con intestino conservado). - Sonda de Miller-Abbot: Tiene 3 metros de largo y viene en calibres de 12 a 18F. La más usada es la 16F. Tiene como marcas un anillo a los 45 cm, dos a los 60 cm y tres a los 75 cm; después del tercer anillo tiene una marca cada 30 cm. El conducto de succión es pequeño y fácilmente se obstruye. - Sonda de Cantor. Tiene una luz única más amplia que la de la sonda anterior. En el extremo de la sonda y sin comunicación con la luz hay una bolsa de látex en la que se inyecta mercurio. Esta bolsa, que es propulsada por el peristaltismo, tiene la desventaja de que una vez introducida no puede retirarse el mercurio para que no avance más. Es el mejor tubo largo para uso prolongado. Sondas de Levin, Miller Abbott y Cantor } editorialcep 513 y Temario específico. Tema 11 Existen otros tipos de sondas largas, todas con el nombre de quien las diseñó. Algunas tienen estiletes metálicos para facilitar su paso por el píloro. En general su uso está indicado cuando se quiere hacer estudios de fisiología intestinal (muestras de secreciones, determinaciones de presión, etc) y constituye una forma de tratamiento de la obstrucción intestinal. c. Sondas de enterostomía Se refiere a la colocación a través de laparoscopia o laparotomías, de una sonda o catéter en cualquier área del tracto gastrointestinal (desde faringe hasta colon; lo más habitual es en estómago, yeyuno, faringe y esófago cervical.). Se utilizan en aquellos casos de discontinuidad del tracto gastrointestinal o nutrición enteral muy prolongada. Normalmente, la nutrición enteral se inicia a través de una sonda nasogástrica tipo Salem, salvo que se prevea una nutrición prolongada (cirugía ORL, digestiva compleja...). En caso de retención y /o administración de dietas especiales, se valorará la necesidad de utilizar una sonda una sonda nasoduodenal o nasoentérica de 2 luces. d. Otras - Sonda tipo Foucher: Una sola vía, gran calibre, orogástrica, indicada para lavado gástrico. - Sonda tipo Sengstaken-Blakemore: Son un tipo de sondas que se utilizan para controlar la hemorragia en las VARICES ESOFÁGICAS. Tiene dos balones de insuflación, uno se ancla en el estómago y el otro comprime las paredes esofágicas. No hay que mantenerla más de 48 horas puesta. Posición del paciente para su colocación: FOWLER. - Sonda rectal Es un tubo de goma, grueso, que se introduce de 7 a 15 cm. en el recto a través del ano. Indicada principalmente en personas aquejadas de meteorismo abdominal o flatulencia. La más común es la Sonda de NELATON. Las sondas de Levin o Salem se usan en la descompresión gástrica o para análisis, y raras veces para alimentación de corta duración. Las puntas de sondas de balón lastradas con Hg facilitan el paso de la sonda (p. ej., Miller-Abbott, Cantor) más allá del estómago, para conseguir la descompresión intestinal o la alimentación. Para la alimentación enteral prolongada se usan principalmente sondas muy flexibles y delgadas con punta de Hg o tungsteno (p. ej., Corpak, Dobbhoff, Entriflex), las sondas de Foucher son sondas oro-gástricas que se emplean en el lavado gástrico. C. Procedimiento Conocer la historia clínica del paciente. - Lavado de manos - Identificar al paciente y conseguir ambiente privado, si es posible. - Informar al paciente y su familia del procedimiento a realizar y los motivos y objetivos del mismo, aclararles las dudas que puedan presentar. Explicar los pasos a seguir, las sensaciones que va a notar, pedir su colaboración y asegurar que comprenden los motivos y objetivos del mismo. editorialcep } 514 - Sistema Digestivo y - Colocar al paciente en posición semi-sentado, colocar la cabecera de la cama entre 45º y 90º (siempre que no esté contraindicado), en una posición de decúbito con la cabeza ligeramente flexionada. - Pedir la colaboración del paciente. Si no coopera colocarle en decúbito lateral o simplemente flexionarle la cabeza. - Ponerse los guantes y poner la toalla o empapador sobre el tórax del paciente. - Según seamos diestros o zurdos, nos colocaremos a la derecha o izquierda del paciente. - Medición de la longitud de la sonda nasogástrica que se va a introducir: se coloca la punta de la sonda a nivel del pabellón auricular, se extiende después la sonda nasogástrica hacia la nariz y posteriormente hasta el apéndice xifoides. Marcar este punto con un trozo de esparadrapo. - Retirar prótesis dentarias, limpiar boca y conductos nasales. - Aplicar lubricante anestésico en el orificio nasal por el que vayamos a introducir la sonda y lubricar el extremo proximal de la misma. - Aplicar una pequeña cantidad de lubricante a la sonda nasogástrica - Colocación de la sonda: Pasar la sonda nasogástrica suavemente hacia la nasofaringe. La sonda nasogástrica debería colocarse inicialmente a lo largo de la base interna de la nariz y orientarla luego hacia el pabellón auricular isolateral. Puede necesitarse una discreta rotación de la sonda nasogástrica para desplazarla desde la nariz al área faríngea Si el paciente está consciente: pedirle que flexione la cabeza e indicarle que beba agua, si no está contraindicado, o trague saliva. En el momento de la deglución introducir la sonda hacia el esófago (Si el paciente presentara cianosis, crisis tusígena o laringoespasmo, retirar la sonda y dejarlo descansar. Cuando esté recuperado y tranquilo, intentarlo de nuevo). Si no está consciente: continuar introduciendo la sonda, hasta la marca. En un paciente intubado, puede facilitarse el paso de la sonda nasogástrica mediante flexión de la cabeza del paciente sobre su tórax Introducir la sonda nasogástrica hasta alcanzar la longitud previamente calculada. Tener a mano una batea por si el paciente vomita Si se observa distrés respiratorio, retirar inmediatamente la sonda nasogástrica. Quizá esté localizada en la tráquea o un bronquio Inspeccionar la faringe para comprobar que la sonda esta recta y no se encuentra enrollada. Comprobar el emplazamiento en el estómago de la sonda nasogástrica mediante la aspiración de contenido gástrico (con una jeringa de irrigación) o mediante la inyección por la sonda de 10 20 ml de aire mientras se ausculta con el estetoscopio la penetración brusca de aire en el estómago (retirar posteriormente el aire inyectado) o bien introducir el extremo distal de la sonda, en un vaso con agua y comprobar que no salen burbujas, coincidiendo con la espiración del paciente (Para asegurar que no se encuentre ubicada en el árbol traqueobronquial). Confirmar la colocación mediante la Rx de tórax / abdomen. Marcar, con un rotulador, la zona de la sonda donde se aplique la fijación y fijarla según procedimiento. Para comprobar con mayor seguridad, si ésta se ha desplazado de su sitio de implantación. } editorialcep 515 y Temario específico. Tema 11 Limpiar y secar la piel de la nariz. Fijar la posición de la sonda nasogástrica con esparadrapo de 2,5 cm utilizando la técnica en mariposa (enroscando las alas en la sonda) Tapar la sonda o conectarla a la bolsa de drenaje. Conectar la sonda a una aspiración de pared o tipo gonco suave (40 60 mm Hg), caso de ser ordenado por el médico. Las sondas tipo Salem requieren una aspiración continua. Las sondas nasogástricas sin cámara de aire, como la de Levine, precisan aspiración intermitente, aunque se utilizan raramente. Acomodar al paciente, retirar y ordenar o tirar el material usado y quitarse los guantes. En caso de tener que administrar N.E. dejar transcurrir 1 ó 2 horas antes de comenzar la infusión de la dieta, para que se reduzca la sensación de cuerpo extraño en la faringe y los reflejos nauseosos. Retirar el material y lavarse las manos. Registrar en Hoja de Evolución de Enfermería: El procedimiento realizado y las incidencias ocurridas durante el mismo. Fecha de inserción, tipo y número de sonda. Indicar la fecha de cambio. Pautar los cuidados diarios D. Complicaciones a. Intubación nasotraqueal Etiología Paciente embotado con escaso reflejo tusígeno. Diagnóstico Enronquecimiento, tos, salida de aire por la sonda y falta de burbujeo gástrico tras la inyección de aire. Prevención - Retirar la sonda, doblarla 180° y volverla a insertar. - Mantener flexionado el cuello del paciente. - Cuando sea posible, asegurar la deglución durante la inserción. Esto causa que la epiglotis cierre la laringe. b. Epistaxis Etiología Fuerza excesiva durante la inserción de la sonda, provocando la laceración de las membranas mucosas. - Lubricación inadecuada. editorialcep } 516 - Sistema Digestivo y Prevención - Introducir la sonda en un plano horizontal. - Inspeccionar inicialmente la nariz para asegurar una permeabilidad adecuada. - Introducirla suavemente. - Lubricar bien la sonda. c. Erosión esofágica Etiología - Presión prolongada contra la pared esofágica por una sonda firme. - Reflujo gastroesofágico causado por la sonda al atravesar el esfínter esofágico inferior. Prevención - Retirar la sonda lo antes posible. - Usar una sonda blanda si se prevé un uso prolongado. d. Hemorragia gástrica Etiología Aspiración excesiva aplicada a la mucosa gástrica. Prevención Usar una sonda de Salem sump para prevenir la aspiración excesiva y el traumatismo en la mucosa. e. Erosión nasal Etiología Presión sobre el ala nasal con la sonda. Prevención No sujetar muy firmemente la sonda con esparadrapo contra el ala de la nariz. f. Otitis media Etiología Edema en el orificio de la trompa de Eustaquio causado por el traumatismo con la sonda nasogástrica. Prevención - Retirar la sonda lo antes posible. - Para el tratamiento, usar un nebulizador con un descongestionante tópico dentro de la nariz. } editorialcep 517 y Temario específico. Tema 11 g. Náuseas en exceso Etiología Reflejo nauseoso por hipersensibilidad o paciente emocionalmente lábil. Prevención - Explicar el procedimiento al paciente. - No mencionar la náusea o los vómitos. - Aconsejar la respiración profunda a través de la boca después de haber pasado la sonda. E. Observaciones - Establecer el estado mental y la capacidad de cooperación por parte del cliente, con el procedimiento. - Examinar, previo al sondaje, los orificios nasales, pidiendo al cliente que respire a través de un orificio nasal, mientras se ocluye el otro. Seleccionar el orificio nasal con mayor flujo de aire. - En prematuros y neonatos, medir la distancia desde el puente nasal hasta el extremo inferior del esternón. Para comprobar la colocación de la SNG, introducir entre 2 c.c. y 5 c.c. de aire con la jeringa. - Si hay anomalías importantes, optar por sondaje orogástrico. - Elegir el calibre y número de luces adecuado. - No realizar maniobras violentas para evitar hemorragias nasales. - Retirar las prótesis dentales. - Observar cualquier síntoma que nos pueda indicar alteración respiratoria, debido al paso de la sonda al aparato respiratorio. - Comprobar periódicamente la permeabilidad de la sonda, modificar la posición del paciente o rotar la sonda por si estuviese acodada. - Observar la presencia de dolor y el tipo de vómitos que nos pueda indicar obstrucción o una mala colocación de una sonda. Igualmente, prever una lesión yatrogénica que sería, la neumonía por aspiración de reflujo gástrico. - Prevenir también, las úlceras por decúbito o de la sonda. - Registrar la evolución del sondaje y la tolerancia del paciente al procedimiento. - Indicar la evolución del proceso alimentario, medicamentoso o el tipo de drenaje, con sus características. F. Seguimiento Limpiar al paciente y tomar las medidas más adecuadas para su comodidad - Si el paciente es ambulatorio, fijar la sonda nasogástrica a la bata del paciente utilizando una tira de goma y una aguja imperdible para evitar un arrancamiento de la sonda cuando el paciente deambula editorialcep } 518 - Sistema Digestivo y - Mantener el funcionamiento de la sonda nasogástrica mediante lavado y recolocación de la misma cuando sea necesario - Observar el color y la consistencia del drenaje nasogástrico - Anotar cuidadosamente los aportes y la excreción - Contener al paciente como sea necesario para evitar una retirada de la sonda nasogástrica (en algunos centros se exige una orden facultativa) G. Documentación - Registrar tamaño y tipo de la sonda nasogástrica, cantidad y tipo de aspiración, y nombre de la persona a quien se coloca la sonda nasogástrica - Registrar el color y las características pertinentes del aspirado - Registrar la tolerancia del paciente al procedimiento H. Educación sanitaria - Encaminada a la correcta adaptación y prevención de secuelas la presencia del catéter nasal en el paciente. - Indicarle como funciona y como está ubicado. - Enseñarle las normas higiénicas: Limpieza del orificio nasal y la sonda con bastoncillos de algodón humedecidos. Aplicar lubricante hidrosoluble al orificio nasal si aparece seco o con restos. Lubricar los labios, para aliviar la sequedad por déficit de salivación. - Enseñarle a movilizarla, para evitar úlceras por decúbito y a posicionarla en el cliente para evitar retiradas accidentales o voluntarias. - Enseñarle a comprobar su correcto posicionamiento periódicamente. - Indicarle como manejar el catéter en relación con la introducción de alimentos o sustancias, si para ello está indicado. - Proporcionarle el apoyo sanitario y los canales de comunicación adecuados para cualquier anomalía e incidencia que pueda presentar. 6.8 Cuidados de la sonda A. Mantenimiento a. Diariamente - Comprobar la correcta situación de la sonda. La marca correspondiente al orificio nasal debe estar en su sitio. Atención a la desinserción por tracción accidental. - Comprobar si hay movilización por vómitos o por antiperístasis. - Comprobar la permeabilidad. En caso de duda lavar con suero o agua. Si se administra alimentación intermitente lavar después de cada toma. Así se evitará la obstrucción por depósitos de la dieta. } editorialcep 519 y Temario específico. Tema 11 - Comprobar la presencia de perístasis y buen vaciamiento gástrico. - Limpieza de la fosa nasal libre y de la cavidad bucal. b. Periódicamente - Rotar ligeramente la sonda y cambiar la fijación en prevención de ulceras o posibles lesiones. - Vigilar la integridad de la sonda. Si el material se endurece o degrada cambio de la misma. Se remienda el cambio de sonda nasogástrica cada 15 días, alternando el orificio nasal (salvo orden medica en contra). - Precaución en pacientes intubados o traqueomizados de no perforar el balón del tubo o cánula endotraqueal al colocar la sonda. B. Cambio del apósito a. Definición Conjunto de actividades, encaminadas a realizar el cambio del apósito de fijación de la S.N.G. b. Objetivos - Garantizar la fijación de la S.N.G. - Evitar salidas accidentales. - Evitar lesiones y erosiones. c. Material - Guantes. - Gasas. - Jeringa de 50cc. (cono S.N.G.) - Fonendoscopio. - Alcohol. - Bastoncillos de algodón. - Rotulador. - Solución fijadora adhesiva. - Sistema de fijación o apósito. - Bolsa de basura. - Suero fisiológico. - Toalla o empapador pequeño. d. Procedimiento Lavado de manos - Informar al paciente y su familia del procedimiento a realizar. Explicar los pasos a seguir y asegurar que comprenden los motivos y objetivos del mismo. editorialcep } 520 - Sistema Digestivo y - Acomodar al paciente. - Ponerse los guantes. - Comprobar que la sonda esté marcada con rotulador, a la altura de la fijación. Si no lo estuviera marcarla, después de haber comprobado su permanencia en estómago. - Colocar la toalla o empapador sobre el tórax del paciente. - Humedecer el apósito, con una gasa impregnada en alcohol, para que se despegue con mayor facilidad y retirarlo. - Sujetar la sonda con una mano y con la otra retirar, con gasa y alcohol, los restos de fijación y grasa de la zona donde se pondrá el nuevo apósito.( Nariz y parte de las mejillas). - Secar la zona que se haya limpiado. - Revisar el estado de la piel. - Con bastoncillos impregnados en Suero Fisiológico, limpiar la fosa nasal y quitar los restos de mucosidad seca que pudieran existir. - Rotar y movilizar la sonda. Para evitar lesiones en las mucosas. - Aplicar solución fijadora en la zona de piel, donde se pondrá el nuevo apósito. - Comprobar con fonendoscopio y jeringa, que la sonda permanece en el estómago. Marcarla si fuera preciso. - Colocar el apósito, o el sistema de fijación, sobre la nariz y sujetar la sonda de forma que el apoyo de ésta en la mucosa nasal sea el mínimo. - Acomodar al paciente. - Retirar y ordenar o tirar el material usado. - Quitarse los guantes. - Lavado higiénico de manos. - Anotar en la Hoja de Evolución de Enfermería los cuidados realizados y las incidencias ocurridas durante el procedimiento. e. Complicaciones - Salida accidental de la S.N.G. - Decúbitos de la sonda en la mucosa nasal. - Lesiones en la piel por erosión del apósito. - Lesiones en las mucosas. 6.9 Retirada de la Sonda Nasogástrica A. Definición Conjunto de actividades, encaminadas a retirar una sonda de la cavidad gástrica. } editorialcep 521 y Temario específico. Tema 11 B. Objetivo Extraer la SNG cuando el paciente no la necesite, este obstruida o en posición incorrecta, evitando posibles complicaciones. C. Material - Guantes. - Gasas. - Alcohol. - Toallitas de celulosa - Material para la higiene bucal - Toalla o empapador pequeño. - Tapón de S.N.G. - Jeringa de 50cc. (cono S.N.G.). - Bolsa de basura. D. Procedimiento Lavado de manos. - Informar al paciente y su familia del procedimiento a realizar, aclarándoles las dudas que puedan presentar. Explicarle los pasos a seguir, las sensaciones que va a notar y pedirle su colaboración. Así como que puede sufrir alguna molestia nasal o náuseas al realizar el procedimiento. - Acomodar al paciente en posición semisentado. Siempre que no esté contraindicado. - Preservar la intimidad del paciente. - Ponerse los guantes. - Poner la toalla o empapador, en el tórax del paciente. - Con una gasa impregnada en alcohol, humedecer el apósito de sujeción. - Inyectar 20cc. de aire por la S.N.G. Con el fin de que no haya contenido gástrico en la misma y despegarla de la mucosa gástrica, si estuviese adherida. - Retirar la jeringa y tapar la sonda. - Pedir al paciente que retenga la respiración para cerrar la epiglotis. - Despegar de la piel el apósito de sujeción. - Retirar la sonda suavemente pero con rapidez. Previa información al paciente. - Esperar unos minutos a que el paciente se recupere. - Limpiar los residuos adheridos a la nariz. - Con una gasa impregnada en alcohol, limpiar los restos de goma, de la zona donde haya estado insertado el apósito. - Acomodar al paciente y dejarlo al menos 1 hora, en posición semisentado. - Proporcionar material y/o ayudar para la higiene bucal. editorialcep } 522 - Sistema Digestivo y - Retirar y ordenar o tirar el material usado. - Reflejar en la Hoja de Evolución de Enfermería, el procedimiento realizado y las incidencias que hubieran acontecido. E. Observaciones Valorar, una vez retirada la sonda, posibles alteraciones gastrointestinales, vómitos, diarrea, distensión abdominal, intolerancia a los alimentos... y comunicarlo al facultativo. 6.10Intubación gástrica (descompresión, irrigación, lavado) A. Definición Conjunto de actividades encaminadas a conseguir la introducción de un tubo o sonda en la cavidad gástrica del cliente, a través de la nariz o boca, según el caso, con cualquiera de las finalidades que se indican a continuación B. Indicaciones - Descomprimir el estómago en el tratamiento de la atonía gástrica, el íleo o la obstrucción - Evacuar el contenido gástrico (Por gravedad o aspiración). - Realizar lavado gástrico para eliminar toxinas ingeridas - Obtener muestras del contenido gástrico para análisis (volumen, contenido de ácido, sangre) - Suministrar nutrientes a través de una sonda de alimentación. C. Contraindicaciones - Obstrucción nasofaríngea o esofágica - Traumatismos maxilofaciales - Pacientes con antecedentes de cirugía esofágica o gástrica - Anomalías incontrolables de la coagulación y tal vez las varices esofágicas grandes. Se dispone de varios tipos de sondas. D. Posibles complicaciones - Erosión de la mucosa nasal - Lesión de la mucosa gástrica - Esofagitis por reflujo - Bradicardia - Hiperventilación E. Técnica intubación oro-gástrica a. Material - Sonda orogástrica (OG) de gran calibre } editorialcep 523 y Temario específico. Tema 11 - Lubricante hidrosoluble - Jeringa de aspiración - Esparadrapo - Estetoscopio - Guantes no estériles - Batea para vómito - Vaso de agua con una pajita - Toalla de baño - Solución de irrigación o antídoto, según instrucciones Material específico para irrigación gástrica - Recipiente para la solución de irrigación - Tubo con conexión en Y - Hemostato o pinza para el tubo - Colector para la aspiración gástrica - Sistema de aspiración disponible b. Procedimiento Identificación del paciente - Explicación del procedimiento al paciente - Lavarse las manos - Mida la distancia de inserción (desde labios ángulo mandibular apófisis xifoides) y márquela con una señal. - Colocar una toalla por debajo de la barbilla y por encima del pecho del paciente - Ponerse guantes no estériles - Tras colocar al paciente en posición Semi-Fowler. - Lubrique el extremo de la sonda. - Introduzca la sonda por la boca dirigiéndola hacia abajo y atrás, en dirección a la faringe. - Flexione la cabeza del paciente hacia delante; introduciendo la sonda mientras el paciente deglute. - Introducir la sonda hasta la longitud prefijada. - Compruebe la localización de la sonda y píncela en el extremo distal. - Coloque al paciente sobre su lado izquierdo. - Proceda con el lavado gástrico como se indica en el punto lavado, de este mismo tema. editorialcep } 524 - Sistema Digestivo y F. Descompresión a. Aspiración gástrica continua Objetivo Vaciar o descomprimir el estómago del paciente mediante gravedad de gases o contenido gástrico. Material - Agua o Suero Fisiológico. - Bolsa de orina. - Conexión recta. - Guantes u.s.u. no estériles. - Jeringa de 50 cc. - Registros. - Tubo para aspiración. Procedimiento Tras realizar el procedimiento del sondaje nasogástrico, actuar como se indica a continuación - Conectar la sonda a bolsa de caída libre. - Vigilar la permeabilidad de la sonda: el líquido fluye lentamente por la sonda. - Movilizar en caso de detectar obstrucción por posibles adherencias o acodamientos. - Hacer lavados de la sonda en caso de obstrucción (introducir agua o SSF). - Comprobar la permeabilidad con la jeringa. - Recoger el material. - Retirarse los guantes. - Realizar lavado de manos. - Anotar en los registros las características y cantidad del drenado. Observaciones - Si el contenido gástrico aspirado presenta aspecto en posos de café, se comunicará al facultativo de inmediato. b. Aspiración gástrica continua con presión negativa Objetivos - Prevenir o aliviar la distensión abdominal. - Extraer el contenido gástrico. - Evitar lesiones o erosiones en la mucosa gástrica. Procedimiento Tras la realización de un sondaje nasogástrico, según capítulo, se procede como sigue a continuación. } editorialcep 525 y Temario específico. Tema 11 - Controlar que la aguja del aspirador esté entre -10 y -40 mm. Hg. - Comprobar la fijación de la sonda y que ésta no se encuentra obstruida. Visualizando que el contenido gástrico fluye a través de ella. - Comprobar que la sonda no se haya desplazado. El punto de fijación de la sonda, deberá estar marcado con rotulador. - Mantener al paciente confortable y en posiciones adecuadas. - Explorar el abdomen para valorar su evolución (distensión, dolor, peristaltismo) y vigilar la aparición de náuseas, vómitos, o regurgitaciones. Ello indicaría que la sonda está obstruida, o retirada, o que el aspirador no funciona adecuadamente. - Medir la cantidad de líquido drenado y vaciar el receptáculo según pauta. Valorar y anotar las características y consistencia del mismo. - Anotar en Hoja de Evolución de Enfermería: La evolución del paciente. La aparición de complicaciones. Las modificaciones que se hubieran hecho en la pauta o frecuencia de los cuidados. Educación sanitaria - Explicarle al paciente y su familia el motivo del procedimiento y los resultados que pretendemos. - Recomendarle que cambie frecuentemente de postura, para prevenir la irritación de la mucosa gástrica, explicándole las precauciones que debe tener con la sonda cada vez que se mueva, para evitar tirones y salidas accidentales. Evaluación - La efectividad de los cuidados que se le realizan al paciente. - La respuesta del paciente a nuestros cuidados. - El grado de conocimientos adquiridos por el paciente y su familia. Observaciones La aspiración continua siempre deberá ser pautada por el médico. - Deberá ser lo más suave posible, entre -10 y -40 mm. Hg. salvo orden expresa del médico. Para lograrlo con nuestros sistemas de aspiración, antes de conectarla al paciente, actuar de la siguiente forma: Poner el aspirador en la función de mínima succión. Abrir despacio la llave de aspiración y cuando comience la succión parar. No es preciso abrirla del todo. - Para evitar erosiones en la mucosa gástrica, cada 2 ó 3 horas, desconectar la sonda durante un par de minutos. Si el paciente tiene una sonda de Salem, con toma de aire, ésta se dejará abierta. - En los pacientes con sonda conectada a bolsa: - Si es de Salem, se tapará la toma de aire para evitar que el contenido gástrico salga por ella. - Se hará un pequeño corte en la parte superior de la bolsa para permitir la salida del aire. editorialcep } 526 - Sistema Digestivo y - La bolsa se mantendrá siempre por debajo del paciente. - La pauta y la frecuencia de los cuidados se establecerán previamente, dependiendo de la situación del paciente. G. Irrigación a. Definición Conjunto de actividades, encaminadas a la introducción de un volumen de líquido y la extracción posterior de este volumen, generalmente con restos hemáticos a través de una sonda nasogástrica, en caso de hemorragia digestiva alta (H.D.A.). b. Propósito Administrar y recuperar una solución del estómago c. Objetivo Comprobar la posibilidad de hemorragia digestiva alta y favorecer la hemostasia. d. Indicaciones - Hemorragias gastrointestinales - Estudios diagnóstico del estómago - Preparación para la cirugía e. Procedimiento Tras haber colocado una sonda nasogástrica de calibre adecuado actuaremos como se indica a continuación. - Lavarse las manos - Pince la sonda. - Cargue la jeringa con 50 ml de solución salina y conéctela a la sonda. - Despince e introduzca la solución rápidamente, manteniendo la jeringa con el cono hacia abajo. - Aspire la solución del estómago con la jeringa, suavemente y deséchela en una batea desechable. - Haga balance entre el líquido introducido y el aspirado. - Realice el lavado hasta que ceda la hemorragia o el líquido drenado salga claro. - Limpie al paciente con una toalla humedecida. - Registre la técnica, balances, características del líquido drenado, evolución hemodinámica del cliente y cualquier incidente que haya podido ocurrir. f. Observaciones - El calibre de la sonda apropiado es la sonda de Levin o Salen de 18 32 French. - En ocasiones y por indicación médica se procede a un sondaje, con una sonda de doble vía y la irrigación se hace de modo continuo, es decir por una vía se va pasando suero } editorialcep 527 y Temario específico. Tema 11 fisiológico (helado en ocasiones) que cuelga de un pie de gotero, y por la otra vía se va facilitando la salida del mismo hacia una bolsa colectora (generalmente bolsa de orina). - La sonda de lavado, se retira cuando el liquido de drenaje sale limpio g. Seguimiento - Atender al paciente en caso de complicaciones - Obtener una muestra para análisis de laboratorio - Procurar la comodidad del paciente - Limpiar el material - Observar el aspecto del contenido gástrico h. Documentación - Fecha y hora del procedimiento - Tipo y cantidad de solución de irrigación - Disposición de la muestra - Aspecto del contenido gástrico aspirado - Tolerancia del paciente al procedimiento - Instrucciones al paciente y/o a la familia, si es necesario i. Educación Sanitaria - Eduque al cliente y/o familiar sobre la técnica realizada, su finalidad y por ello, la importancia de que avisen inmediatamente ante la presencia de nauseas, mareos, molestias o dolor. - Así como unas pautas nutricionales adecuadas cuando instaure un proceso alimentario normal. H. Lavado gástrico a. Definición Conjunto de actividades, encaminadas a la introducción de un volumen de líquido y la extracción posterior de este volumen, ya sea solo o con restos hemáticos, u otras sustancias tóxicas (medicamentos, etc.) a través de una sonda nasogástrica u orogástrica. b. Propósito Administrar y recuperar una solución del estómago c. Objetivos - Vaciar el contenido gástrico tras la ingesta de sustancias tóxicas (fármacos o alimentos). - Impedir parte de la absorción de los productos anteriormente mencionados, mediante el lavado. d. Indicaciones - editorialcep } 528 Intoxicaciones Sistema Digestivo - Estudios diagnóstico del estómago - Preparación para la cirugía y e. Contraindicaciones - Introducción de la sonda vía nasal si existe una fractura concomitante - Ingestión de cáusticos alcalinos - Ingestión de estricnina (la estimulación de la sonda gástrica puede desencadenar convulsiones) f. Posibles complicaciones - Lesionar la mucosa gastrointestinal - Distensión gástrica - Desequilibrio electrolítico - Hipotermia, si se utiliza suero fisiológico helado - Escalofríos - Bradicardia - Aspiración g. Procedimiento Una vez insertada la sonda orogástrica según el procedimiento anteriormente descrito proceder, como se indica a continuación: - Despince e introduzca la solución rápidamente, manteniendo la jeringa con el cono hacia abajo. - Aspire la solución del estómago con la jeringa, suavemente y deséchela en una batea desechable. - Haga balance entre el líquido introducido y el aspirado. - Conecte la jeringa o embudo a la sonda e introduzca a través de ella 300 400 ml de suero salino o agua. - Pince la sonda de nuevo. - Descienda el extremo de la sonda a nivel inferior del estómago. Despince la sonda y deje que drene en una bolsa colectora, por gravedad. - Haga balance entre el líquido introducido y el drenado. - Repita el lavado, hasta que el líquido que drena, aparezca sin restos de lo ingerido o sin ningún tipo de coloración que produzcan las sustancias. - Introduzca la sustancia prescrita para impedir la absorción del tóxico. - Pince la sonda y retírela con un movimiento suave y rápido. - Limpie al paciente con una toalla humedecida. - Registre la técnica, balance, características del líquido drenado, evolución hemodinámica del paciente y cualquier anomalía que haya podido ocurrir. } editorialcep 529 y Temario específico. Tema 11 h. Observaciones - El lavado está contraindicado si el paciente está obnubilado o comatoso, hasta que se realice el aislamiento de la vía respiratoria mediante la intubación endotraqueal. - También está contraindicado en pacientes que han ingerido sustancias caústicas (alcalinas o ácidas) o destilados del petróleo, así como en presencia de convulsiones. - En pacientes politraumatizados, no hay que flexionar la cabeza, para no provocar una posible lesión de columna cervical. - El calibre de la sonda para lavado por intoxicación, las sondas Ewal / Foucher / Kaslow de 32 36 French. - La sonda de lavado, en ambos casos, se retira cuando el liquido de drenaje sale limpio. i. Seguimiento - Atender al paciente en caso de complicaciones - Obtener una muestra para análisis de laboratorio - Procurar la comodidad del paciente - Limpiar el material - Observar el aspecto del contenido gástrico j. Documentación - Fecha y hora del procedimiento - Tipo y cantidad de solución de irrigación - Disposición de la muestra - Aspecto del contenido gástrico aspirado - Tolerancia del paciente al procedimiento - Instrucciones al paciente y/o a la familia, si es necesario k. Educación Sanitaria - Eduque al cliente y/o familiar sobre la técnica realizada, su finalidad y por ello, la importancia de que avisen inmediatamente ante la presencia de nauseas, mareos, molestias o dolor. - Así como unas pautas nutricionales adecuadas cuando instaure un proceso alimentario normal. - En caso de intoxicación voluntaria, informar de la técnica realizada, de las posibles molestias bucales, protésicas y de la importancia de un seguimiento por un especialista en salud mental. 7. NUTRICIÓN PARENTERAL. PRINCIPIOS FUNDAMENTALES El estudio de este apartado ya ha sido abordado en el epígrafe 3.3 Nutrición Parenteral, al cuál nos remitimos. editorialcep } 530 y ESQUEMA 11 PRINCIPIO ANATOMOFISIOLÓGICOS DEL APARATO DIGESTIVO Introducción El aparato digestivo está constituido por el conjunto de órganos (boca, faringe, esófago, estómago, intestino delgado e intestino grueso) y humores encargados del proceso de la digestión, para adaptarlos de forma que puedan ser absorbidos y utilizados por las células del organismo. Descripción En el hombre, el aparato digestivo consta de un conducto a lo largo del cual se disponen diversos órganos y estructuras, que son atravesados por el alimento durante su proceso de transformación, más las partes por las que pasa la porción sólida de los alimentos que es expulsada como deshecho. Asimismo lo integran otros órganos que intervienen en los procesos digestivos aportando los jugos necesarios para tal fin. Los constituyentes básicos del aparato digestivo humano son la boca, la faringe, el esófago, el estómago, el intestino delgado y el intestino grueso. Por su parte, las glándulas que segregan los jugos digestivos son las glándulas salivales, las glándulas gástricas, el páncreas, el hígado y, asociados a este último, la vesícula biliar y los conductos biliares. Estructura del tracto digestivo El tubo digestivo, llamado también conducto alimentario o tracto gastrointestinal es un tubo muscular que se extiende desde la boca, a través del estómago y los intestinos, hasta el ano. Su longitud en el hombre es de 10 a 12 metros, siendo seis o siete veces la longitud total del cuerpo. Su función es descomponer la comida en sustancias que puedan ser absorbidas en la corriente sanguínea para su distribución a las células, y eliminar los productos de desecho. Las glándulas salivales, el páncreas y el sistema biliar conectan con el tubo digestivo y producen sustancias esenciales para una digestión sana. Descripción anatómica Boca Glándulas salivales La saliva Dientes Faringe La faringe es un conducto muscular membranoso que comunica la boca con el esófago.También pone en contacto la nariz con la laringe, por lo que se considera que la faringe es el punto en el que convergen los sistemas digestivo y respiratorio. Para que las vías respiratorias permanezcan cerradas durante la deglución, se forma en la faringe un repliegue, llamado epiglotis, que obstruye la glotis. Esófago Se denomina esófago al conducto que une la faringe con el estómago. Mide aproximadamente unos 25 cm de largo por 4 cm de diámetro y es un órgano musculoso encargado de conseguir que el alimento pase desde la faringe hasta el estómago mediante contracción muscular. En el ser humano tiene una longitud que oscila entre los 23 y los 25 cm, y su función principal es el transporte del alimento hacia el estómago. } editorialcep 531 y Temario específico. Esquema 11 Estómago El estómago es un depósito que recibe los líquidos y los sólidos ingeridos que provienen del esófago. Se ubica a la izquierda del organismo, en la zona superior del abdomen, y presenta forma de saco redondeado en su parte más alta, aplanada en la porción media y cónica en la terminal. Tiene dos orificios: el cardias, que lo comunica con el esófago, y el píloro, que lo une al intestino delgado. Las paredes del estómago son musculosas y su interior se encuentra revestido de numerosas glándulas gástricas que segregan ácido clorhídrico y enzimas. La función de tales sustancias consiste en favorecer la digestión de los alimentos y hacer que éstos adquieran consistencia líquida, para pasar a continuación al intestino delgado. Intestino Es la porción del tracto digestivo situado entre el estómago y el ano. En la especie humana, el intestino se divide en dos secciones principales: el intestino delgado, que tiene unos 6 m de longitud, donde se produce la parte más importante de la digestión y se absorben la mayoría de los nutrientes, y el intestino grueso, que tiene un diámetro mayor, una longitud aproximada de 1,5 m y es donde se absorbe el agua y determinados iones; desde él se excretan los materiales sólidos de desecho. Glándulas digestivas Páncreas Hígado Proceso de digestión Etapas Masticación Deglución Fase Gástrica Fase Intestinal Defecación Regulación de la digestión Reguladores hormonales Reguladores nerviosos Secreciones digestivas Saliva Función Composición Regulación Jugos gástricos Función Composición Regulación Jugos pancreáticos Función Composición Regulación Secrecion biliar Composición Regulación editorialcep } 532 Sistema Digestivo y Secrecion intestinal. Composición Regulación La digestión Cavidad oral Esófago Estómago Intestino delgado Intestino grueso CONCEPTOS GENERALES, ALIMENTOS, CLASIFICACIÓN SEGÚN SUS CARACTERÍSTICAS NUTRITIVAS, DIETAS NORMALES Y TERAPÉUTICAS Introducción Los alimentos son las sustancias naturales o transformadas que, aptas para ser ingeridas, proporcionan los nutrientes necesarios. Definición Un ALIMENTO es una mezcla de diferentes compuestos químicos, orgánicos e inorgánicos. Componentes Para que una alimentación sea adecuada, debe asegurar una correcta selección de nutrientes. En la siguiente tabla se detallan todos los esenciales, es decir, aquellos que no pueden ser sintetizados por el organismo y deben aportarse obligatoriamente en los alimentos. Nutrientes esenciales Clasificación de los alimentos Por sus características funcionales Alimentos energéticos Alimentos plásticos Alimentos reguladores Por tipos alimenticios Grupo. 1 Leche y derivados Leche Derivados de la leche Grupo 2. Carnes, pescados y huevos Aspectos generales Carnes, huevos y pescados Grupo 3. Patatas, legumbres y Frutos secos Grupo 4. Verduras y hortalizas Verduras Hortalizas (tomate, zanahoria y pimientos) abundantes en carotenos (vitamina A). Grupo 5. Frutas Grupo 6. Cereales y azúcar } editorialcep 533 y Temario específico. Esquema 11 Introducción Características nutricionales Aspectos generales Grupo 7. Aceites y grasas Introducción Alimentos grasos Ingesta recomendada Nutrición, nutrientes y sus funciones Proteínas Clasificación Los aminoácidos Digestión de proteínas Función de las proteínas Regulación hormonal Hidratos de carbono Aprovechables o digeribles Monosacáridos: unidad más sencilla. Disacáridos: es la unión de dos monosacáridos. Polisacáridos: es la unión de más de dos monosacáridos. No aprovechables Grasas Funciones Composición química Triglicéridos y colesterol Otros El agua La fibra Vitaminas Liposolubles (A, E, D y K) Hidrosolubles Los minerales - Macrominerales - Microminerales Dietas normales y terapéuticas Dieta basal Dieta basal de adulto Dieta basal pediátrica Dieta terapéutica Dietas terapéuticas codificadas Dietas terapéuticas no codificadas Dieta personalizada Otras dietas editorialcep } 534 Sistema Digestivo y Dietas terapéuticas: Especial referencia a las dietas modificadas en consistencia y textura Varias enfermedades requieren por una razón u otra un cambio en el plan general de alimentación de los pacientes que las sufren. El objetivo general es no perjudicar la evolución de la enfermedad y mantener el estado nutritivo del individuo afecto. Desde otro punto de vista, el papel de la dieta puede ser fundamental en el plan terapéutico general (diabetes, obesidad), importante junto a otras medidas (dieta hiposódica en la insuficiencia cardiaca), o para evitar molestias y complicaciones (dieta en la litiasis biliar). Unas dietas son cualitativas, es decir-, con listas de alimentos prohibidos y permitidos; otras, en cambio, son cuantitativas, con cálculo de calorías, hidratos de carbono, etc. Dieta líquida clara Dieta líquida completa Dieta blanda mecánica Dieta blanda Dieta transicional Dieta preoperatoria Dieta postoperatoria Dieta en la disfagia La dieta constituye una parte importante del plan terapéutico de la disfagia. Después de su diagnóstico, es necesario alimentar al paciente mientras se le enseñan pautas de compensación que permitan atenuar el trastorno deglutorio. Aunque el tratamiento dietético en la disfagia no debe producir carencia de nutrientes, es posible que algunos pacientes sean incapaces de ingerir una cantidad suficiente de alimentos por vía oral. Sólo se deben administrar al paciente aquellos alimentos que se puedan masticar y deglutir con seguridad. Dieta en la amigdalectomía o la adenoidectomía La dieta indicada en una amigdalectomía o en una adenoidectomía constituye una modificación de la dieta líquida total y la dieta blanda mecánica. Después de una intervención faríngea se deben suministrar alimentos no irritantes. Es posible que no se toleren los cítricos (enteros y en jugos), además de los alimentos secos (como las tostadas) y los líquidos muy calientes. No se deben utilizar absorbentes, puesto que la succión puede provocar hemorragia. Dieta en la fijación intermaxilar Se debe proporcionar una dieta consistente en líquidos y otros alimentos pasados por la licuadora hasta que adquieran una consistencia líquida sin grumos. Por lo general se recomienda fraccionar la ingesta diaria de 6 a 8 comidas pequeñas. VÍAS DE ALIMENTACIÓN ORAL Y ENTERAL. ALIMENTACIÓN POR SONDA NASOGÁSTRICA. CUIDADOS DE ENFERMERÍA Dieta oral La necesidad de alimentarse por vía oral se define como la aportación de alimento al paciente que no puede alimentarse por sí mismo y que presenta, por tanto, un déficit en este campo. Equipo Procedimiento A tener en cuenta } editorialcep 535 y Temario específico. Esquema 11 Progresión de la dieta oral Administración de la dieta oral Definición Objetivos Equipo Material Procedimiento Observaciones Prevención de la aspiración Definición Objetivo Equipo Material Procedimiento Nutrición enteral Ventajas de la nutrición enteral Clasificación de las fórmulas de nutrición enteral Características organolépticas Dietas poliméricas Dietas oligoméricas Dietas elementales o de fórmula definida Dietas especiales Fórmulas modulares Densidad calórica Osmolaridad Contenido proteico Aporte completo o no de nutrientes Sondas de alimentación Sondas nasogástricas u orogástricas Sondas nasoentéricas Sondas de enterostomía Administración de la dieta Regímenes de comienzo Reservorios de las dietas enterales Nutrición intragástrica o yeyunal Reiniciación de las dietas orales Nutrición Parenteral La nutrición parenteral es la forma intravenosa de aportar un soporte alimenticio, en aquellos pacientes que por distintas circunstancias poseen un balance nitrogenado negativo (en el que el aporte proteico es menor al consumo). Su uso se restringe, a la existencia de un estado catabólico o cuando su aparato digestivo no funciona. Tipos de Nutrición parenteral Nutrición periférica editorialcep } 536 Sistema Digestivo y Nutrición central Necesidades nutritivas Indicaciones nutrición parenteral Indicaciones nutrición parenteral periférica Indicaciones nutrición parenteral central Complicaciones y prevención en la nutrición parenteral Complicaciones Complicaciones Complicaciones Complicaciones Complicaciones Complicaciones generales en la inserción del catéter en el mantenimiento del catéter en el punto de inserción y zona del catéter de la bolsa de la bomba: Prevención de las complicaciones en la nutrición parenteral Alimentación por sonda nasogástrica Tipos de sondas nasogástricas: Indicaciones Alimentos apropiados Administración de la dieta por sonda. ELIMINACIÓN INTESTINAL, CARACTERÍSTICAS DE LAS HECES. RECOGIDA DE MUESTRA. SONDAJE RECTAL, ENEMAS,TIPOS Y PROCEDIMIENTOS Recuerdo anatomo-fisiológico Fisiología del recto y canal anal Mecanismos para la continencia Capacidad de continencia Fisiología de la defecación Intestino grueso Recto y conducto anal Defecación Es la expulsión de heces del ano, la frecuencia de defecación varía mucho de unas personas a otras, oscilando entre varias veces al día hasta tres veces a la semana. La cantidad también es variable. Cuando las ondas peristálticas desplazan las heces hasta el colon sigmoideo y el recto se estimulan los receptores nerviosos del recto y aparece la necesidad de defecar Deposiciones Las deposiciones o heces son productos de desecho que son expulsados al exterior por vía rectal, mediante movimientos peristálticos del colon. Su composición aproximada es de ¾ partes de agua y ¼ parte de materia sólida. De manera fisiológica, pueden contener alimentos parcialmente digeri- } editorialcep 537 y Temario específico. Esquema 11 dos, secreciones intestinales y microorganismos saprófitos de la flora normal del colon. Pero a veces también aparecen microorganismos patógenos y/o parásitos intestinales, sangre, etc Observación macroscópica Número de deposiciones Volumen Aspecto y consistencia Color Olor Alteraciones Estreñimiento Diarrea Manipulación En la eliminación de las heces de los pacientes encamados que no pueden levantarse a utilizar el retrete, se emplea la cuña. Suele ser de plástico aunque también las hay de otros materiales (metálicas y de cristal). La cuña es de uso personal y exclusivo por el mismo paciente mientras dura su ingreso. Se deben lavar y desinfectar con lejía periódicamente, y esterilizar al abandonar el paciente la sala de hospitalización Colocación de la cuña Aseo después de la deposición Recogida de muestras de heces Enemas Concepto Se define como enema la introducción de una disolución en el recto o en la parte inferior del colon. Pueden utilizarse para limpiar, extraer sólidos o gases de la parte inferior del intestino y administrar soluciones que deban ser retenidas. Según la finalidad con que se apliquen, los enemas pueden Tipos Enemas de limpieza Enemas de retención Enema de retención de aceite Enema de medicación Enema carminativo o enema ciego, que se utiliza para lograr la expulsión de gases. Enema de flujo de vuelta o lavativa de Harris Enema opaco o baritado Enema moliente Enema gota a gota de Murphy o proctoclisis Enema alimenticio Sondaje rectal Tipos - Enemas de limpieza - Enemas de retención Sondaje rectal Consiste en la introducción de una sonda a través del recto, con el fin de eliminar gases acumulados, drenar el contenido líquido o semilíquido y administrar enemas editorialcep } 538 Sistema Digestivo y OSTOMÍA Introducción Definiciones Colostomía Ileostomía Objetivos Material Procedimiento Valoración Color Tamaño y forma del estoma Sangrado del estoma Estado de la piel periestomal Cantidad y tipo de heces Observaciones Complicaciones secundarias al estoma Disminución del diámetro de la boca Retracción del estoma Prolapso del estoma Hernia de la pared abdominal periestomal Fistula periestomal Dispositivos de las colostomías Estimación del tipo de dispositivo Características del estoma Características del ostomizado Tipos de sistemas Sistemas continentes Sistemas colectores Educación sanitaria Irrigación Definición Objetivos Material Ejecución } editorialcep 539 y Temario específico. Esquema 11 Problemas relacionados con la irrigación Intervenciones de vigilancia y prevención de complicaciones Consideraciones especiales Puntos para recordar al hacer las anotaciones de enfermería Consejos dietéticos Consideraciones especiales Piel dolorosa en torno al estoma Sangrando ligeramente en la superficie del estoma. Sangrado desde el interior del estoma Diarrea Olor Otros consejos COLABORACIÓN EN LOS CUIDADOS DEL PACIENTE CON TRASTORNOS GASTROINTESTINALES Introducción Definición Objetivos Indicaciones Contraindicaciones Posibles complicaciones Técnica Material Tipos de sonda Sondas nasogástricas u orogástricas Sondas nasoentéricas Sondas de enterostomía Otras Procedimiento Complicaciones Intubación nasotraqueal Etiología Diagnóstico Prevención Epistaxis Etiología Prevención Erosión esofágica Etiología Prevención editorialcep } 540 Sistema Digestivo y Hemorragia gástrica Etiología Prevención Erosión nasal Etiología Prevención Otitis media Etiología Prevención Náuseas en exceso Etiología Prevención Observaciones Seguimiento Documentación Educación sanitaria Cuidados de la sonda Mantenimiento Diariamente Periódicamente Cambio del apósito Definición Objetivos Material Procedimiento Complicaciones Retirada de la Sonda Nasogástrica Definición Objetivo Material Procedimiento Observaciones Intubación gástrica (descompresión, irrigación, lavado) Definición Indicaciones Contraindicaciones Posibles complicaciones } editorialcep 541 y Temario específico. Esquema 11 Técnica intubación oro-gástrica Material Procedimiento Descompresión Aspiración gástrica continua Objetivo Material Procedimiento Observaciones Aspiración gástrica continua con presión negativa Objetivos Procedimiento Educación sanitaria Evaluación Observaciones Irrigación Definición Propósito Objetivo Indicaciones Procedimiento Observaciones Seguimiento Documentación Educación Sanitaria Lavado gástrico Definición Propósito Objetivos Indicaciones Contraindicaciones Posibles complicaciones Procedimiento Observaciones Seguimiento Documentación Educación Sanitaria NUTRICIÓN PARENTERAL. PRINCIPIOS FUNDAMENTALES editorialcep } 542