Descargar diálogo en formato PDF
Anuncio

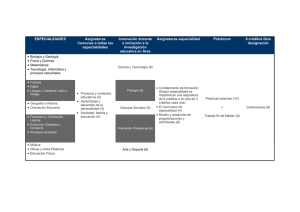
Diálogos con… Verónica Casado Vicente. Vicepresidenta del Consejo Nacional de Especialidades en Ciencias de la Salud (CNECS) y presidenta de la Comisión Nacional de Medicina de Familia. Médico de familia en el Centro de Salud Universitario de Parquesol, en Valladolid y profesora asociada de la Facultad de Medicina. Nacida el 23 de Marzo de 1959 en Reims (Marne), en la región de Champagne, en Francia. Cursó sus estudios de Medicina, de 1976 a 1982, en la Facultad de Medicina de Valladolid, Inicia en 1983 el MIR en Medicina Familiar y Comunitaria en la Unidad Docente de Valladolid. Lee su tesis doctoral en 1987. Siendo R2 constituye con otras 17 personas (residentes y jóvenes médicos de familia) la sociedad castellana y leonesa de Medicina Familiar y Comunitaria, federada a semFYC. Además de docencia, asistencia e investigación, ha ocupado cargos en gestión y planificación como directora gerente de Atención Primaria y subdirectora general de Planificación sanitaria del Ministerio de Sanidad y Consumo. A nivel internacional ha sido Presidenta del Secretariado Europeo de prácticas de Salud Comunitaria hasta 2005, asesor temporal de la OMS y experto internacional de Eurosocial (Unión Europea) en formación de profesionales para la Atención Primaria de Salud. Autora de múltiples publicaciones, es además miembro del Consejo Editor y de los comités científicos de 7 revistas de Atención Primaria .Ha sido la Coordinadora del grupo editorial y de redacción del programa de la especialidad de Medicina Familiar y Comunitaria (BOE 3 de mayo de 2005) , y como Vicepresidenta del Consejo Nacional de Especialidades en Ciencias de la Salud (marzo 2007) ha sido responsable del grupo de trabajo de Troncalidad y del grupo de Áreas de Capacitación específica del Consejo en las Especialidades Médicas. En los últimos 2 años, aparte de compaginar asistencia y docencia de grado y residentes, ha colaborado estrechamente con Eurosocial (Unión Europea) y desarrollando diversos proyectos internacionales de colaboración, con documentos y asistencia directa en Brasil y Uruguay. Es, en la actualidad, la Vicepresidenta del Consejo Nacional de Especialidades en Ciencias de la Salud (CNECS) y la presidenta de la Comisión Nacional de Medicina Familiar y Comunitaria. ¿Por qué médico general? Durante la carrera fui alumna interno del servicio de Radiología del Hospital Clínico Universitario de Valladolid. Y, como está claro que uno ama lo que conoce, quería hacer radiología en el mismo servicio. En aquellos momentos el MIR era muy selectivo. Creo que nos presentamos 20000 personas para 1800 plazas y 5 números antes que yo, la plaza deseada fue elegida por otro compañero; entonces pensé en la segunda opción que había barajado, que era esa especialidad nueva que nadie sabía muy bien de qué iba y cuyo futuro era absolutamente desconocido, con sus primeras promociones encerradas y manifestándose. Así me incorporé a la Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud quinta promoción de especialistas en Medicina Familiar y Comunitaria. La radiología estaba más inspirada por una tutora, magnifica docente (Dra. Rosario Esteban y actualmente una gran amiga) que por la especialidad en sí, que me gustaba mucho, pero que me hacía echar de menos el contacto con las personas. Por eso, mi segunda alternativa fue ésta, porque me atraía la cercanía con el paciente y el potencial de utilidad para la salud de las personas que yo vislumbraba en esta especialidad. Además, me parecía un reto extraordinario que, partiendo de la medicina general (nuestro tronco y origen) se llegara a definir un cuerpo doctrinal, con sus competencias y sus delimitaciones y que este precisara de una formación específica, que ya llevaba en desarrollo en Europa y en EEUU varios años. Lo que sí sé ahora es que sería un millón de veces médico de familia, porque no creo que haya nada tan extraordinariamente apasionante que ejercer la medicina de familia, por su amplitud, por su dificultad, por su importancia social, por su impacto y porque, más que una especialidad, una disciplina académica y una profesión, es una filosofía no sólo de entender la medicina sino también de entender la vida. Su esencia está cargada de valores que comparto y defiendo. Para nuestros lectores, que también vienen del campo de la economía, explíquenos los objetivos primordiales de la Comisión Nacional de la Especialidad de Medicina Familiar y Comunitaria. Desde la constitución oficial del MIR en 1978 se crean las estructuras docentes que lo desarrollan, y entre ellas las comisiones nacionales (CN), que son comisiones asesoras de los Ministerios de Sanidad y Educación. Así, en el momento actual hay 47 especialidades médicas y por lo tanto hay 47 comisiones nacionales. La LOPS, en 2003, reformó su composición, de tal manera que todas las CN están constituidas por 4 representantes de las Comunidades Autónomas, 2 representantes del Ministerio de Educación, un representante de la OMC, dos representantes de las Sociedades científicas más representativas del sector y dos representantes de los residentes que son elegidos por ellos mismos. Todos los representantes forman parte de la estructura docente, es decir, son tutores, técnicos de salud, residentes o Jefes de estudio de las Unidades Docentes. Nuestras funciones reglamentarias, recogidas en la Ley, son la elaboración del programa formativo de la especialidad, el establecimiento de los criterios de evaluación de los especialistas en formación, el establecimiento de los criterios para la evaluación en el supuesto de nueva especialización, la propuesta de creación de áreas de capacitación específica, el establecimiento de criterios para la evaluación de unidades docentes y formativas, el informe sobre programas y criterios relativos a la formación continuada de los profesionales, especialmente los que se refieran a la acreditación y la acreditación avanzada de profesionales en áreas funcionales específicas dentro del campo de la especialidad, la participación en el diseño de los planes integrales dentro del ámbito de la correspondiente especialidad y las que se señalan expresamente en esta ley o se determinen en las disposiciones reglamentarias dictadas en su desarrollo. Nuestros objetivos generales para el 20112015 son: - Mejorar la calidad y la relevancia de la especialidad de Medicina Familiar y Comunitaria. - Mejorar la calidad y cohesión de la formación especializada en Medicina Familiar y Comunitaria en todo el territorio nacional. - Potenciar el desarrollo de aspectos específicos de la Medicina Familiar y Comunitaria en todo el trayecto formativo médico: grado, formación especializada troncal, formación especializada propia y de otras especialidades en ciencias Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud de la salud, áreas de capacitación y de desarrollo profesional y formación continuada. - Favorecer la calidad de la formación troncal y la formación multiprofesional de Atención Familiar y Comunitaria y la formación de las Áreas de capacitación y su coordinación con la formación especializada en Medicina Familiar y Comunitaria. Nuestros objetivos específicos son - Favorecer el desarrollo del programa de la especialidad y la implantación del libro del especialista en formación. - Favorecer la coordinación con toda la estructura docente, la acción coordinada de las diferentes Unidades Docentes en el desarrollo docente de la Medicina Familiar y Comunitaria y la coordinación con el Consejo Nacional de Especialidades y con otras especialidades. - Mejorar la formación en Medicina Familiar y Comunitaria para otras especialidades en Ciencias de la salud. - Favorecer el desarrollo de la formación troncal y la coordinación de estructuras y procesos docentes. - Favorecer el desarrollo de la formación multiprofesional de Atención Familiar y Comunitaria y la coordinación de estructuras y procesos docentes. - Favorecer el desarrollo de la áreas de capacitación especificas desde la MFyC En un reciente estudio, los estudiantes de medicina otorgaron poco valor a la especialidad de medicina de familia, considerándola monótona, no tecnológica y sin desafío intelectual. ¿Qué se puede hacer desde la Comisión Nacional de la Especialidad para paliar este descrédito? Creo que debemos hacer un análisis de todos los datos que tenemos y no sólo de los negativos. En los datos preliminares de un amplio estudio en el que estoy participando y que dirige el Dr. Martin Zurro en 20 facultades, con 5311 alumnos encuestados, se extraen los siguientes datos: El 88.1% de los alumnos considera que hay motivos suficientes para justificar un aprendizaje teórico-práctico obligatorio en medicina de familia durante la carrera, el 93.6% considera que la medicina familiar deber ser obligatoria, el 92.75% considera que contribuye a la mejora de la atención de salud, que debe darse de forma integrada en los contenidos de las asignaturas relacionadas y como asignatura especifica y que debe ser impartida por médicos de familia. Los apartados en los que los alumnos consideran que sus aportaciones serían mayores son en Comunicación /relación médico-paciente (94.5%), prevención y promoción de la salud 92.14% atención clínica de los problemas más frecuentes (93.86%) y atención a lo largo de la vida (91.06%). Consideran que la función social es imprescindible (90.48%) y, sin embargo, que su prestigio científico es bajo (18% la consideran como de elevado prestigio y el 16,37 % opina que goza de un estatus similar al de otras especialidades médicas). Ante esto, la pregunta es cómo valorizar la Medicina de Familia. Tiene valor intrínseco por su utilidad demostrada por las evidencias científicas y, sin embargo, su valor extrínseco, es decir, el reconocimiento por la profesión y el Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud prestigio académico, entredicho. está más en En el año 2005 la Comisión Nacional de Medicina Familiar y Comunitaria (MFyC) realizó un estudio mediante grupos nominales, en los que los informadores clave fueron la totalidad de coordinadores de las 93 Unidades docentes de Medicina Familiar y Comunitaria, sobre problemas detectados en los recién licenciados que se incorporan el Unidades Docentes de MFyC. En este estudio se detecta que los recién licenciados se manejan muy mal en medicina de familia y se considera que se debe a que: - no hay continuum entre formación de grado y la formación especializada en MFyC, - los recién licenciados acumulan muchos conocimientos muy específicos, tienen pocos conocimientos genéricos o esenciales y sus conocimientos son reducidos sobre los problemas más prevalentes y generales y sobre la medicina preventiva clínica, - no se manejan bien con habilidades y actitudes claves en la competencia profesional, - su vocación refleja lo que han visto y a lo que han sido expuestos y - tienen poco grado de autonomía para el aprendizaje autodirigido por la tradicional metodología docente empleada en el grado, en la que el profesor habla-muestra y el estudiante escucha-observa. Pero estos temas tienen gran envergadura porque: - El perfil médico más demandado por el Sistema sanitario en el momento actual es el del médico de familia, y en el futuro deberían suponer más del 50% de los profesionales médicos del Sistema de Salud e incluso llegar al 60% si se siguen las Recomendaciones de la OMS. - Casi un tercio de la totalidad de oferta de las plazas MIR es para la Medicina Familiar y Comunitaria. - La función central del sistema sanitario es la Atención Primaria y su competencia determina claramente los niveles de efectividad y eficiencia del sistema por lo que cual precisa de profesionales altamente cualificados y motivados. A pesar de que la función de la Comisión nacional, tal como recoge la Ley, se circunscribe a la formación especializada, lo cierto es que tanto lo que pasa antes como lo que pasa después es clave para un correcto desarrollo de la Medicina Familiar y Comunitaria como especialidad. Como Comisión que no tiene capacidad ejecutiva, sino asesora, se transmiten a los Ministerios informes y evidencias sobre la necesidad de que para que la Medicina de familia se desarrolle como una gran especialidad precisa ser una disciplina académica nuclear y una profesión sanitaria prestigiada y cuidada. Diversos autores han determinado que los mejores predictores para la elección de MFyC están vinculados a las características familiares y personales del estudiante (sexo, edad, estado civil, origen, personalidad, valores, expectativas, experiencias,) así como las del entorno docente, es decir a las características vinculadas con la Facultad y los planes de estudio: tipo de enseñanza de grado, proporción de MF en el profesorado de la FM, existencia de departamentos de MFyC, prácticas obligatorias en medicina de familia, experiencias longitudinales de atención al paciente y características del proceso de admisión para seleccionar estudiantes y residentes y a las percepciones de los alumnos de las características de la especialidad: Estilo de vida controlable o no controlable, Ingresos y Valor social / prestigio académico. Como afirma López Roig en su trabajo “Understanding the reputation of and professional identification with the practice of family medicine among medical students: a Spanish case”, para mejorar la reputación de la Medicina de familia, y su consideración como opción profesional atractiva, se ha de estimular su desarrollo Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud en el ámbito académico, pero también se han de mejorar las condiciones de su práctica en el sistema sanitario. El objetivo de la CN, en tanto su responsabilidad con la especialidad, es intentar mejorar las estructuras y los procesos formativos de la MFyC, pero también intentar que grado, especialidad y profesión se desarrollen de manera acompasada. “Da la impresión que tenemos un problema grave de planificación, porque hay especialidades en déficit y otras en superávit que no son absorbidas por el sistema y llevan a la reespecialización” ¿Cuáles son a su juicio las razones de la baja cotización de la especialidad de medicina de familia frente al resto? Ante esta pregunta debo decir que debe ser muy aquilatada porque partimos de una premisa que a priori puede parecer cierta, pero que en un análisis más profundo permite observar que a lo mejor las cosas no son tan claras como aparentemente parecen. Es decir, la afirmación de su baja cotización parece sustentarse en tres pilares: quedan plazas vacantes, se elige Medicina de familia con malos números y muchos médicos de familia vuelven a presentarse al MIR. A la primera afirmación cabe el análisis de porqué quedan plazas vacantes. Puede ser porque no se quiere la Medicina de familia y esto puede responder a su bajo prestigio académico (que no social, que es muy alto), o a que se conoce mal por la baja exposición durante la carrera, pero también, y de una manera muy clara, porque la oferta está mal planificada en relación a la demanda. Si en las facultades españolas acaban cada año 4000 alumnos y se ofertan casi 7000 plazas de formación especializada, existe una diferencia de 3000, que se cubre con médicos que vengan desde fuera (comunitarios y extracomunitarios) o con la re-especialización. Si estas dos vías fundamentales no son suficientes, quedarán vacantes, y la especialidad que mayor probabilidad tiene de tener vacantes es la que más oferta. Y ante esta situación cabe plantearse la pregunta de dónde está el error. ¿Es correcto que haya 4000 recién licenciados con notas de más de 8 para acceder a la carrera si se ofertan 7000 plazas de formación especializada a los que se puede acceder con puntuaciones francamente malas? Estas 7000 plazas, ¿son las que necesita el sistema sanitario? ¿Están bien distribuidas por comunidades autónomas y por especialidades? ¿El sistema sanitario absorbe laboralmente a estos especialistas o se ofertan las plazas para mantener el funcionamiento de los servicios? Da la impresión que tenemos un problema grave de planificación, porque hay especialidades en déficit y otras en superávit que no son absorbidas por el sistema y llevan a la re-especialización. A la segunda afirmación: se elige medicina de familia con malos números. Es cierto, pero también con buenos. De hecho en un estudio realizado hace unos años en la CN se observaban dos ondas: una primera en las que había un grupo de aspirantes que elegían con buenos números y una segunda onda amplia con peores resultados. En la primera onda la exposición a la MFyC en las facultades de procedencia era significativa frente a la Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud segunda onda. Asimismo, el tercer día de elección del MIR (cuando se está entre el 1800-1900 primeras plazas) la MF está entre la 19-25 más elegida del conjunto de las 47 especialidades médicas ofertadas. Si bien es cierto que hay 18 especialidades de las que se cogieron más plazas entre esas 1858 primeras (sobre todo dermatología, cirugía plástica, cardiología, pediatría…), no es menos cierto que 29 especialidades se eligieron menos veces que Medicina familiar y comunitaria, muchas de ellas con larga trayectoria. En algunos casos se empiezan a elegir mucho después que la MFyC. Es también cierto que si en vez de ofertar casi 1900 plazas ofertáramos sólo 300, los números con los que se han elegido hasta la plaza 300 son muy superponibles a especialidades de amplio espectro como la nuestra. Las curvas de Gauss de esas 300 plazas son peores que pediatría, similares a psiquiatría y medicina interna y mejores que en geriatría y preventiva. “Es importante incorporarse a las Facultades, acreditar médicos de familia e ir accediendo a las plazas de titulares y catedráticos. Y no por nosotros, sino por la salud de la población” Y en relación a la tercera aseveración, muchos médicos de familia vuelven a presentarse al MIR, se puede afirmar que la precariedad laboral, la baja fidelización, la escasa posibilidad de movilidad interterritorial, la voluntad de ampliar formación, o varias a la vez, pueden llevar a que muchos médicos de familia en posesión de un título de especialista vuelvan a presentarse al MIR para optar a una segunda especialidad. Pero esto no es exclusivo de la medicina de familia. Nuevamente, nuestra situación es intermedia. Hay 18 especialidades que recirculan menos, 19 con una tasa del 1520% como nosotros y 10 que recirculan más (hasta un 60%) Hace dos años se reunieron las 9 Cátedras de Medicina Familiar para consensuar una asignatura y unas prácticas tuteladas en los centros de salud. ¿Dónde estamos después de 2 años de recorrido? Este trabajo conjunto tuvo un triple valor. Por una parte aunó los esfuerzos de las 9 cátedras de patrocino de Medicina Familiar y Comunitaria y la Academia de Medicina familiar y Comunitaria de España (AMFE), con el respaldo de las 3 Sociedades científicas y de la Comisión Nacional de la especialidad; es decir, puso de acuerdo a toda la profesión de médicos de familia en la necesidad de la incorporación nuclear de la Medicina de Familia y Comunitaria, brindó herramientas a todos los profesores de medicina de familia de España para que en sus diferentes facultades pudieran presentar un documento consensuado y homogeneizado. Después de este tiempo, el practicum está en prácticamente todas las facultades, la asignatura obligatoria en más de la mitad y la participación como materia transversal en unas pocas. Las expectativas para la especialidad que podíamos ver en los nuevos planes de estudio (Bolonia) vuelven a defraudar (Practicum en 6º año, prácticas tuteladas definidas vagamente y poca visibilidad de la MFC) a los médicos de primaria. ¿No era esta la oportunidad? Era y sigue siendo una gran oportunidad. Evidentemente nuestra situación dista mucho de las de los países que nos rodean, ya que, salvo excepciones como la nuestra Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud y pocas más, en Europa hay 95 departamentos de Medicina de familia, lo que significa su presencia mayoritaria en todas las facultades de Europa, al igual que en EEUU, dónde hay 100 departamentos de Medicina de familia llevados por catedráticos y titulares médicos de familia y, lo que es más importante, la Medicina de familia ocupa una posición nuclear y central en los curricula de muchas de estas facultades. De cualquier manera, aunque la situación actual dista mucho de lo ideal, es un paso y es importante que todos recojamos el testigo. Es importante que los médicos de familia interesados en la docencia de grado se acrediten por la ANECA y se lo comuniquen a sus facultades. Ser corredor de fondo, perseverante y resistente, es la clave para avanzar en este tema, porque no se puede poner puertas al mar, ni a la medicina de familia. Efectivamente, a muchos, y sobre todo los que llevamos mucho tiempo invertido en este tema, nos parece muy poco lo conseguido, pero la puerta está ya abierta y la necesidad empieza a ser entendida por todos, y no me refiero sólo a las facultades, sino entre nosotros mismos, y eso es muy importante. “Hay que fidelizar talentos y no hay nada que lo haga mejor que contratos dignos y no precarios” Hace relativamente poco, este tema no era nuestro tema y, actualmente, ya se tiene claro que es importante incorporarse a las Facultades, acreditar médicos de familias e ir accediendo a las plazas de titulares y catedráticos. Y no por nosotros, sino por la salud de la población. Son muchas las evidencias que demuestran el impacto del médico de familia vocacional, formado y competente, sobre la salud, y esta formación debe iniciarse desde el grado y debe ser impartido sobre el que más sabe sobre medicina de familia, el médico de familia. Ya tenemos un médico de familia acreditado como catedrático por ANECA y varios como titulares. Su presencia en las Facultades consolidará la asignatura obligatoria por una parte, pero facilitará la colaboración con otras materias en las que el punto de vista de la medicina de familia es imprescindible: formación clínica humana, comunicación, bioética… Los británicos fueron a buscar médicos a otros países con buenos niveles de formación, como el nuestro, y solventaron el problema. Mientras se ajustan los numerus clausus, ¿puede España salir a buscar buenos profesionales o sería mejor retener talento e incentivar la especialidad? Yo creo que hay que ajustar un poco, pero poco, los números clausus. Lo que hay que hacer, sobre todo, es reequilibrar la oferta de plazas de formación según comunidades y especialidades y adaptar estas, no a las necesidades de los servicios sino a las necesidades de la población. Como he comentado antes, si se forman 7000 especialistas/año y luego recircula el 20% por falta de trabajo en su especialidad tenemos un problema grave de planificación. Y desde luego hay que fidelizar talentos y no hay nada que lo haga mejor que contratos dignos y no precarios. Si en ese momento todo esto no es suficiente hay que buscar talentos fuera, como ha hecho el Reino Unido. Desde luego, el sistema actual no debe mantenerse, porque la discrepancia no sólo deja plazas vacantes, sino que penaliza a una especialidad en precario en algunas CCAA, como la nuestra, y hace efecto llamada de profesionales de fuera (algunos muy bien preparados, pero otros no tanto). En estudios realizados por la CN y atendiendo a la información disponible y a los estudios de investigación al respecto, la oferta de plazas MIR debería estar en torno Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud a las 5400 plazas, con reequilibrio interno de la oferta, y al menos 2000 plazas para médicos de familia. Esta cifra parece ajustarse más a las necesidades del sistema, obviaría la recirculación, rompería el efecto llamada y permitiría un punto de corte más adecuado (percentil 50 en ediciones anteriores del MIR). Pero esto, es evidente que obligaría a revisar las plantillas de algunos servicios. Amenazas y fortalezas de la Troncalidad. El sistema de formación especializada a través de residencia, a lo largo de sus más de 30 años, ha sido, indudablemente, uno de los elementos que ha contribuido a elevar de forma homogénea en todo el territorio del Estado la calidad asistencial y la seguridad de los pacientes, situando a nuestro Sistema Nacional de Salud como uno de los que ha alcanzado mayores cotas de calidad en el ámbito de los países más desarrollados. Sin embargo, no está exento de posibilidades de mejora y debe atender a la necesidad de mejora continua. En España existen 47 especialidades médicas (35 en el que más tiene en Europa) y, desde un punto de vista administrativo, en Europa sólo 18 especialidades cuentan con coordinación total (existen en todos los estados miembros de la EU). El acceso a la especialidad precisa del paso previo por un área troncal en los EEUU de Norteamérica y en la mayoría de los países de la UE. Todo ello está motivando la incorporación de cambios en el sistema de formación sanitaria en ciencias de la salud y, así, distintos países del entorno europeo están inmersos en reformas más o menos profundas de sus sistemas formativos, tanto en la formación de grado como en la formación especializada. La reforma de la formación sanitaria especializada a través de la troncalidad pretende dotar al futuro especialista de una base competencial más amplia que le permita una mayor versatilidad y pluralidad en su formación nuclear, consolidando y profundizando los conocimientos y habilidades generales adquiridos durante los estudios de grado y mediante la adquisición de competencias específicas del tronco y competencias transversales comunes que, programadas a lo largo de toda la formación especializada, le doten de los valores y las herramientas inherentes al hecho de ser un profesional de la salud y practicar la profesión. Y también de las herramientas de “aprender a aprender” que posibiliten el aprendizaje continuado necesario para el mantenimiento de la competencia a lo largo de toda la etapa de desarrollo profesional. Por ello, en el momento actual se trata de buscar el equilibrio entre la necesaria superespecialización y un cuerpo competencial transversal en las diferentes especialidades. La filosofía que subyace en toda la reforma europea y la preconizada por la Ley de Ordenación de las Profesiones Sanitarias (LOPS 2003) se orienta hacia una construcción formativa lógica que apuesta por el continuum formativo, que parte de un grado que establece cimientos sólidos, no sólo de competencias nucleares sobre formación clínica, sino sobre valores profesionales y competencias esenciales de relación médico-paciente, ética, gestión clínica, capacidad de razonamiento clínico crítico, actitud reflexiva, comprensión del modelo clínico de modo integral y el Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud trabajo en equipo. Sobre esta base debe construirse la troncalidad, que aborda competencias transversales, comunes a varios especialistas, y que debe favorecer la continuidad asistencial en el itinerario de cada paciente. Y sobre este tronco, sólido, construir la especificidad de cada especialidad. “La troncalidad pretende dotar al futuro especialista de una base competencial más amplia que le permita una mayor versatilidad y pluralidad en su formación nuclear” Pero este proceso no está exento de debilidades, amenazas, fortalezas y oportunidades. El Consejo Nacional de Especialidades en Ciencias de la salud valoró las siguientes: DEBILIDADES - Resistencia profesional - Número elevado de especialidades médicas en España - Mapas competenciales heterogéneos y no suficientemente definidos en múltiples especialidades médicas - No todas las especialidades son susceptibles de ser agrupadas mediante troncos - La delimitación clásica de especialidades médicas, quirúrgicas y procedimentales no es un criterio suficiente para la agrupación de todas las especialidades - Orientación medicalizada de la troncalidad, generatriz de susceptibilidad en otras profesiones sanitarias - Complejidad organizativa de la formación - Complejidad en los procesos de acreditación AMENAZAS - Ruptura de un buen sistema formativo - Introducción de un elemento de desigualdad interespecialidades - Posible riesgo de prolongación de tiempos de formación no justificada - Compartimentos estancos de la formación entre grado, formación especializada y desarrollo profesional continuo. FORTALEZAS - Diversifica la formación, la amplía y favorece el aprendizaje de la resolución de los problemas desde diferentes perspectivas - Mejora la continuidad de la atención y la coordinación externa e interna de los procesos en los diferentes ámbitos sanitarios y evita que los pacientes con una misma enfermedad sean atendidos simultáneamente por varios especialistas - Puede favorecer la elección informada de la especialidad (si no se elige la especialidad desde el inicio) y así limitar la solicitud de cambios de especialidad - Mejora las perspectivas del desarrollo profesional - Resuelve las “luchas” entre especialidades sobre el abordaje de problemas “compartidos” y lima la sensación de intrusismo y, por lo tanto, favorece la coalición y no la competitividad - Adecua el sistema formativo a las actuales tendencias de empleo y tecnologías sanitarias - Adecua el sistema formativo al itinerario de los pacientes. - Adecua el sistema formativo a las actuales tendencias de Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud organización en la prestación de servicios - Mejora la formación global del especialista - Flexibiliza el sistema formativo - Favorece la multidisciplinaridad - Favorece la adaptación del especialista a diferentes entornos asistenciales y sociales OPORTUNIDADES - Incrementa las posibilidades de gestión de los recursos humanos en función de las necesidades - Permite la adaptación de la formación a la realidad sociosanitaria y al conocimiento científico-técnico actual - Desarrolla el marco legal vigente - Se alinea con el Espacio Europeo de Educación Superior Tres sociedades científicas, ¿son capaces de ponerse de acuerdo para temas claves sanitarios? Me refiero a la troncalidad, a la adecuación de Bolonia a los estudios de grado donde se explicita la asignatura de medicina de familia, etc. Si, lo son, y lo han demostrado. Desde luego, en el tema de la formación de grado ha estado muy claro y, en lo relacionado a la especialidad, en la Comisión hay personas que pertenecen a diferentes sociedades y tenemos muy claro que avanzar juntos es fundamental. ¿Ve posible un congreso nacional que aúne las 3 sociedades de familia? ¿Y una única sociedad refundada a partir de las 3 existentes? Yo creo que cada vez está más cerca esa casa común de la Medicina de familia. Desde luego, en colaboraciones estratégicas es obvio, porque ya se está haciendo. De cualquier manera, en un colectivo tan amplio como el nuestro, que representa casi la mitad de los médicos del Sistema, que haya diferentes sensibilidades y valores que han llevado, a través de la historia, a la existencia de tres Sociedades, no es extraño. No es infrecuente observar otras especialidades con muy pocos profesionales, con tres Sociedades. Lo que es cierto es que, aunque esto explica la situación, tiene sus evidentes claroscuros. “Tras más de 30 años seguimos contando con un Sistema sanitario fuertemente hospitalocentrista” Ha representado fortalezas y oportunidades porque ha permitido diferentes desarrollos y no un pensamiento único en lo científico y, sobre todo, en lo socio-sanitario. Por el contrario, es evidente que tiene debilidades y amenazas porque nos diluye y nos hace perder fuerza antes temas clave como es el exigir que se cumpla la legalidad vigente, es decir, que la Atención Primaria sea lo que dice la Ley: la función central; y para ello debe tener mayor financiación y poder en la organización sanitaria. Tras más de 30 años seguimos contando con un Sistema sanitario fuertemente hospitalocentrista. Los problemas históricos van quedando ahí, en la historia, y los temas candentes que precisan nuestra unión (financiación de la atención primaria, papel de la Atención Primaria en el sistema sanitario y educativo, valorización de la Atención primaria, reforma del sistema hospitalario, etc.) llevan a que esa unión esté cada vez más cercana. Cátedra UPF-SEMG-Grünenthal de Medicina de Familia y Economía de la Salud