En Hospital.
Anuncio

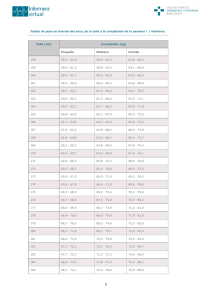
Flora Barreiro Pérez Enfermera U de Nutrición CHUVI Profesora EUE -H do Meixoeiro Angeles Lage Vázquez Supervisora U de Nutrición CHUVI Miguel Carnero Gregorio Biólogo – Tesis Doctoral en U Nutrición CHUVI Marco Antonio Lima Aranzaes Médico – Tesis Doctoral en U Nutrición CHUVI Introducción La realización de una primera y adecuada valoración de enfermería, puede suponer un elemento de gran importancia para detectar situaciones potenciales de riesgo nutricional Por defecto / Por exceso Esta valoración debe detectar los elementos más importantes para evaluar el estado nutricional y su posible evolución y poder establecer las primeras acciones de un “Plan de Cuidados de Enfermería” adecuado a la situación detectada Introducción El trabajo de la enfermería en los centros hospitalarios se desenvuelve frecuentemente con limitaciones de recursos materiales y humanos, sobrecarga y presión asistencial, que establecen serias dificultades para trabajar de una forma. Eficaz, integral y con calidad Pero estas dificultades no justifican la no realización de intervenciones enfermeras, sencillas, fáciles de realizar y en el menor tiempo, pero cuya importancia para el paciente ingresado es fundamental para una buena realización de los Diagnósticos de enfermería y planes de cuidados según la NANDA: NOC (indicadores) NIC (actividades) Valoración inicial de enfermería 1 1. Factores de riesgo de malnutrición: Patologías por aumento de las demandas : sepsis, traumatismos, cáncer, I Q,.. Procesos donde existen pérdidas de nutrientes: diarrea, vómitos, malabsorción, … Enfermedades crónicas y sus brotes: EPOC, hepatopatías, cirrosis, E. de Crohn,.. Alteración de la masticación y/o deglución: patologías ORL y maxilofacial, Enf. neurológicas, TCE, … Trastornos psicosociales: alcoholismo, drogodependencia, depresión, TCA, … Tratamientos farmacológicos que alteran la biodisponibilidad de los nutrientes: QT, RT, esteroides,.. 2. Otros factores que pueden influir de forma determinante son: Situación socio-económica (marginalidad, soledad,…), religiosa, familiar Valoración Inicial de Enfermería según el Modelo de Necesidades Básicas de Virginia Henderson o según los Patrones Funcionales de Salud de Marjory Gordon debe: Diseñar un adecuado Plan de Cuidados Detectar situaciones de riesgo Valoración inicial de enfermería 2 3. Medidas antropométricas: existen mediciones antropométricas básicas que de manera inexcusable deberían realizarse a todos los pacientes a su ingreso, pero existen numerosos estudios que nos demuestra, que un alto porcentaje de los pacientes carecen de estos datos en su historial. Nuestro compromiso debe ser que cada paciente debe tener en su historial los datos de sus mediciones antropométricas y que podemos agrupar en: Mediciones antropométricas indispensables Mediciones antropométricas deseables. Mediciones antropométricas indispensables: PESO / Talla CALCULO DEL PESO El peso es una medida antropométrica que por su importancia y sencillez debería realizarse, inexcusablemente al ingreso, y de forma periódica a lo largo del proceso de hospitalización, El peso y los cambios de peso pueden ser considerados como una de las herramientas más útiles y fáciles para valorar el estado nutricional de una persona ingresada ya que es un indicador global de la masa corporal, fácil de obtener y reproductible. Es de especial interés conocer: PESO ACTUAL o PESO REAL (peso al ingreso, es un referente para control y evolución en la hospitalización) PESO HABITUAL (nos orienta sobre la situación previa al ingreso) Se deben de tener en cuenta a la hora de interpretarlo, la existencia de edemas, ascitis y deshidratación. Mediciones antropométricas indispensables: PESO / Talla PORCENTAJE DE EVOLUCIÓN DEL PESO EN LA HOSPITALIZACIÓN Es un método para determinar el porcentaje de pérdida o ganancia de peso en la evolución de la hospitalización, ya que permite calcular la variación de peso respecto al peso habitual. Se calcula mediante la siguiente relación: Esta relación puede ser utilizada para el cálculo de la pérdida de peso post- ingreso, y por su sencillez y facilidad de cálculo se encuentra al alcance de cualquier profesional que sienta la preocupación de vigilar y prevenir la aparición de la desnutrición hospitalaria. Se considera que el paciente está en riesgo nutricional si existe una pérdida de peso como la que refleja el siguiente cuadro: TIEMPO 1 semana 1 mes 3 meses 6 meses IMPORTANTE 1–2% 5% 7’5 % 10 % SEVERA > 2% >5% > 7’5 % > 10 % Mediciones antropométricas indispensables: Peso / TALLA Cálculo de la Talla La talla es la distancia existente entre el vertex y la planta de los pies. Se mide en cm. siendo conveniente para su realización la utilización de un tallímetro de suficiente precisión, y medir a la persona, descalza, de pie erguida, con talones, glúteos y espalda recta, y región occipital de la cabeza en contacto con el plano vertical del tallímetro, en la posición denominada de Frankfort (ver figura) PLANO DE FRANKFORT: Línea horizontal TRAGO-ORBITAL ORBITAL: Margen inferior de la órbita del ojo. TRAGO: Cartílago de la oreja. VERTEX: Punto más alto del cráneo cuando la cabeza se mantiene en el plano de Frankfort TALLADO DE PERSONA EN SITUACIONES DE DIFICULTAD. No es infrecuente que en la práctica asistencial se nos presente con frecuencia la posibilidad de que el/la paciente no pueda ser tallado en posición de bipedestación (pacientes encamados, en silla de ruedas, desorientados, etc.). Existen para ello una serie de técnicas que debemos conocer por su facilidad de aplicación en la clínica midiendo otros segmentos corporales (CMB –Circunferencia Muscular del Brazo), longitud del cúbito, etc.,) VN: estimación de la TALLA a partir del ANTEBRAZO Técnica: 1. Se realiza, poniendo el brazo izquierdo cruzado sobre el pecho, con la mano plana, cerrada y los dedos apuntando al hombre derecho. 2. Se mide la distancia existente entre el codo y el punto medio más prominente de la muñeca (apófisis estiloides). 3. Redondear la medida en 0’5 cm. 4. Llevar el resultado a la siguiente tabla. Talla a partir del antebrazo Varón < 65 años 1,94 1,93 1,91 1,89 1,87 1,85 1,84 1,82 1,80 1,78 1,76 1,75 1,73 1,71 Varón > 65 años 1,87 1,86 1,84 1,82 1,81 1,79 1,78 1,76 1,75 1,73 1,71 1,70 1,68 1,67 32 31,5 31 30,5 30 29,5 29 28,5 28 27,5 27 Mujer < 65 años 1,84 1,83 1,81 1,80 1,79 1,77 1,76 1,75 1,73 1,72 1,70 1,69 1,68 1,66 Mujer >65 años 1,84 1,83 1,81 1,79 1,78 1,76 1,75 1,73 1,71 1,70 1,68 1,66 1,65 1,63 Varón < 65 años 1,69 1,67 1,66 1,64 1,62 1,60 1,58 1,57 1,55 1,53 1,51 1,49 1,48 1,46 Varón > 65 años 1,65 1,63 1,62 1,60 1,59 1,57 1,56 1,54 1,52 1,51 1,49 1,48 1,46 1,45 TALLA (m) LONGITUD ANTEBRAZO (cm) TALLA (m) TALLA (m) LONGITUD ANTEBRAZO (cm) TALLA (m) 25,0 26,5 26,0 25,5 24,5 24,0 23,5 23,0 22,5 22,0 21,5 21,0 20,5 20,0 19,5 19,0 18,6 Mujer < 65 años 1,65 1,63 1,62 1,61 1,59 1,58 1,56 1,55 1,54 1,52 1,51 1,50 1,48 1,47 Mujer > 65 años 1,61 1,60 1,58 1,56 1,55 1,53 1,52 1,50 1,48 1,47 1,45 1,44 1,42 1,40 VN: estimación de la TALLA a partir de la extensión del BRAZO Técnica: 1. Poner el brazo en horizontal con hombro y muñeca recta. 2. Medir la distancia entre la el ángulo inferior de la “V” del esternón y la base del dedo medio de la mano. 3. Redondear en 0’5 cm. 4. Llevar el resultado a la siguiente tabla. TALLA a partir de la extensión del BRAZO TALLA (m) Varón 16-54 a 1,97 1,95 1,94 1,93 1,92 1,90 1,89 1,88 1,86 1,85 1,84 1,82 1,81 1,80 1,78 1,77 1,76 Varón> 55 a 1,90 1,89 1,87 1,86 1,85 1,84 1,83 1,81 1,80 1,79 1,78 1,77 1,75 1,74 1,73 1,72 1,71 LONGITUD ANTEBRAZO (cm) Mujer 16-54a TALLA (m) Mujer>55 a 99 98 1,91 1,89 1,88 1,87 1,85 1,84 1,83 1,82 1,80 1,79 1,78 1,76 1,75 1,74 1,72 1,71 1,70 1,86 1,85 1,83 1,82 1,81 1,80 1,79 1,77 1,76 1,75 1,74 1,73 1,71 1,70 1,69 1,68 1,67 Varón16-54a 1,75 1,73 1,72 1,71 1,69 1,68 1,67 1,65 1,64 1,63 1,62 1,60 1,59 1,58 1,56 1,55 1,54 Varón> 55 a 1,69 1,68 1,67 1,66 1,65 1,64 1,62 1,61 1,60 1,59 1,57 1,56 1,55 1,54 1,53 1,51 1,50 82 81 1,69 1,67 1,66 1,65 1,63 1,62 1,61 1,59 1,58 1,57 1,56 1,54 1,53 1,52 1,50 1,49 1,48 1,65 1,64 1,63 1,62 1,61 1,59 1,58 1,57 1,56 1,55 1,54 1,52 1,51 1,50 1,49 1,47 1,46 TALLA (m) LONGITUD ANTEBRAZO (cm) Mujer16-54a TALLA (m) Mujer> 55 a 97 80 96 79 95 78 94 77 93 76 92 75 91 74 90 73 89 72 88 71 87 70 86 69 85 84 68 67 83 66 VN: estimación de la TALLA a partir de la distancia RODILLA-TALÓN Técnica: 1. Debe medirse, a ser posible, en la pierna izquierda, con el paciente sentado, sin zapatos y con la rodilla en ángulo recto (en pacientes encamados se debe poner la pierna en ángulo de 90º) 2. Medir la distancia entre la mano puesta encima de la rodilla y el punto de contacto del talón con el suelo, siguiendo una línea recta que debe pasar por el maléolo externo. 3. Redondear la medida en 0’5 cm. 4. Llevar el resultado a la siguiente tabla TALLA a partir de la distancia RODILLA-TALÓN TALLA (m) Varón 18-59 años 1,94 1,93 1,92 1,91 1,90 1,89 1,88 1,87 1,865 1,86 1,85 1,84 1,83 1,82 1,81 Varón 60-90 años 1,94 1,93 1,92 1,91 1,90 1,89 1,88 1,87 1,85 1,84 1,83 1,82 1,81 1,80 LONGITUD RODILLA-TALÓN (cm) TALLA Mujer 18-59 años (m) Mujer 60-90 años 65,0 64,5 64,0 63,5 63,0 62,5 62,0 61,5 61,0 60,5 60,0 59,5 59,0 58,5 58,0 1,89 1,88 1,875 1,87 1,86 1,85 1,84 1,83 1,82 1,81 1,80 1,79 1,78 1,77 1,76 1,86 1,85 1,84 1,835 1,83 1,82 1,81 1,80 1,79 1,78 1,77 1,76 1,75 1,74 1,73 TALLA (m) 1,80 1,79 1,79 1,78 1,78 1,77 1,77 1,76 1,75 1,73 1,74 1,72 1,73 1,71 1,72 1,70 1,71 1,705 1,70 1,69 1,68 1,67 1,69 1,66 1,68 1,67 1,65 1,64 57,5 57,0 56,5 56,0 55,5 55,0 54,5 54,0 53,5 53,0 52,5 52,0 51,5 51,0 50,5 1,75 1,72 1,735 1,70 1,73 1,69 1,70 1,66 1,69 1,65 1,68 1,64 1,67 1,66 1,65 1,63 1,625 1,62 Varón 18-59 años Varón 60-90 años LONGITUD RODILLA-TALÓN (cm) TALLA Mujer 18-59 años (m) Mujer 60-90 años TALLA (m) 1,74 1,71 1,76 1,74 1,72 1,68 1,71 1,67 1,86 1,64 1,61 Varón 18-59 años Varón 60-90 años 1,66 1,63 1,65 1,62 1,64 1,61 1,63 1,60 1,62 1,59 1,61 1,58 1,60 1,57 1,59 1,56 1,58 1,55 1.57 1,54 LONGITUD RODILLA-TALÓN (cm) TALLA Mujer 18-59 años (m) Mujer 60-90 años 50,0 49,5 49,0 48,5 48,0 47,5 47,0 46,5 46,0 45,5 45,0 44,5 44,0 43,5 43,0 1,61 1,58 1,60 1,57 1,585 1,55 1,58 1,54 1,57 1,53 1,56 1,52 1,55 1,51 1,54 1,50 1,53 1,49 1,59 1,56 1,56 1,555 1,55 1,53 1,52 1,51 1,63 1,62 1,60 1,59 1,52 1,48 1,51 1,47 1,50 1,46 1,54 1,53 1,49 1,48 1,49 1,48 1,45 1,44 Mediciones antropométricas deseables Cálculo del IMC (Índice de Masa Corporal) Se utiliza como un indicador nutricional de gran sencillez, se considera un parámetro muy útil, en el diagnóstico de la obesidad y para determinar la posibilidad de un cuadro de desnutrición. Define el nivel de adiposidad de acuerdo con la relación de peso a estatura, eliminando así la dependencia en la constitución y se calcula a partir de: FORMULA PARA EL CÁLCULO DEL IMC PESO ACTUAL (en Kg) I.M.C. : ---------------------------------------ALTURA2 (en metros) Los valores que se obtienen en este cálculo nos pueden orientar de la siguiente manera: Índice Masa Corporal IMC = peso(kg) / talla (m2) PREDICTOR DE MALNUTRICIÓN** >40 Obesidad mórbida Pérdida de peso>10% en 6 meses 30-39.9 Obesidad 25-29.9 Sobrepeso 18.5-24.9 Normopeso 17-18.4 Desnutrición leve 16-16.9 Desnutrición moderada <16 Desnutrición grave [(P habitual-P actual) / P habitual]x100 SENSIBILIDAD…….21% ESPECIFICIDAD….95% IMC ideal en >65 años: 24-29 Riesgo de desnutrición: <22 **Clinical Nutrition(2003) 22(2):147-152.Screening of Nutritional status in The Netherlands CÁLCULO DEL IMC CUANDO NO SE PUEDE OBTENER PESO Y/O TALLA. Es posible que en determinadas circunstancias y de manera especial en personas con dificultad de movimiento, encamados o en silla de ruedas, no podamos obtener el peso y/o la talla del paciente para efectuar el cálculo de IMC, en estos casos se puede recurrir a otras determinaciones de segmentos corporales tales como: Circunferencia de brazo (CB) o perímetro braquial (PB) Circunferencia del brazo (CB) o Perímetro braquial (PB) Introducción La Valoración Nutricional (VN) de los pacientes ingresados puede ser complicada debido a la falta de datos como: Peso y talla al ingreso Hábitos alimentarios Registros de ingesta alimentaria Esto no ha llevado a realizar un estudio con un grupo de pacientes derivados de la Consulta de Cirugía Torácica (especialidad de referencia para la provincia de Pontevedra) previo al ingreso para IQ. Objetivos al inicio del estudio 1. 2. 3. 4. 5. 6. Realizar Valoración Nutricional Indicar soporte nutricional, si es preciso Realizar seguimiento domiciliario Reevaluar al ingreso Hacer seguimiento post cirugía Evaluar al alta Objetivo nuevo Comparar valoración nutricional realizada con: Valoración Global Subjetiva (VSG) MUST(Malnutrition Universal Screening Tool) Establecer diferencias y/o afinidades en los resultados Evaluar facilidad en el manejo para diagnóstico de enfermería. Material Encuesta VGS Encuesta MUST Pesa Tallimetro Cinta métrica Valoración Global Subjetiva generada por el paciente Nombre y Apellidos______________________ Edad ______ años PESO actual ________ kg Peso hace 3 meses ______ kg Por favor, conteste al siguiente formulario escribiendo los datos que se le piden o señalando la opción correcta cuando se le ofrecen varias ALIMENTACIÓN respecto hace 1 mes: como más como igual como menos Tipo de alimentos: dieta normal pocos sólidos sólo líquidos sólo preparados nutricionales muy poco ACTIVIDAD COTIDIANA en el último mes: normal menor de lo habitual sin ganas de nada paso más de la mitad del día en cama o sentado/a DIFICULTADES PARA ALIMENTARSE: Sí No Si la respuesta es SÍ, señale cuál/cuales de los siguientes problemas presenta: falta de apetito ganas de vomitar vómitos estreñimiento diarrea olores desagradables los alimentos no tienen sabor sabores desagradables me siento lleno/a enseguida dificultad para tragar problemas dentales dolor. Dónde?________________________ depresión problemas económicos Valoración Global Subjetiva MUCHAS GRACIAS. A partir de aquí, lo complementará su médico o enfermera ENFERMEDADES:________________ _________________________________ TRATAMIENTO ONCOLÓGICO:___ _________________________________ Otros TRATAMIENTOS:__________ _________________________________ Albúmina antes del tratamiento oncológico: _____g/dl Prealbúmina tras el tratamiento oncológico: _____ g/dl EXPORACIÓN FÍSICA: Pérdida de tejido adiposo: SÍ. Grado ___________________ NO Pérdida de masa muscular: SÍ. Grado ___________________ NO Edemas y/o ascitis: SÍ. Grado ___________________ NO Úlceras por presión: SÍ NO Fiebre: SÍ NO Se añade: Circunferencia de brazo (CB) / Pliegue Tricipital (PT) Circunferencia muscular del brazo (CMB) Valoración Global Subjetiva generada por el paciente VSG-GP DATO CLÍNICO A B C Pérdida peso* <5% 5-10% >10% Alimentación Normal Deterioro levemoderado Deterioro grave Impedimentos para ingesta NO Leve-moderados Graves Deterioro de actividad NO Leve-moderado Grave Edad ≤65 >65 >65 Úlcera por presión NO NO SI Fiebre/corticoides NO Leve-moderada Elevada Tto antineoplásico Bajo riesgo Riesgo moderado Alto riesgo Pérdida adiposa NO Leve-moderada Elevada Pérdida muscular NO Leve-moderada Elevada Edemas/ascitis NO Leve-moderados Importantes Albúmina (previa al tto)* >3,5 3.0-3.5 <3.0 Prealbúmina (tras tto)* >18 15-18 <15 El resultado final se expresa como A, B o C, según la calificación predominante, con especial importancia en los parámetros marcados(*) en caso de falta de predomino claro MUST MUST Población Todos los pacientes enviados de la Consulta de Cirugía Torácica desde Marzo a Octubre del 2009 Población total 61 pacientes Mujeres 19 (exitus 2) Hombres 42 (exitus 2) Diagnóstico al ingreso Nódulo en lóbulo 12 Ca primario 41 Ca Mts 2 Sin diagnostico 4 Población: edad/sexo D. Grave: <16 D. Moderada: 16-16.9 D. Leve: 17-18.4 Normopeso: 18.5-24.9 Sobrepeso: 25-29.9 Obesidad: 30-39.9 Ob. Mórbida: >40 IMC ideal en >65 años: 24-29, riesgo si <22 IMC 18 16 14 12 IMC<22 =<65 años 10 8 6 4 2 0 <16 16-16,9 17-18,4 18,5-24,9 25-29,9 30-39,9 >40 s/datos Hombres 0 0 0 13 16 10 1 2 Mujeres 0 0 0 3 9 5 0 2 Valoración Nutricional VGS/MUST Riesgo bajo=0 Riesgo medio=1 Riesgo alto= ≥2 Sin datos DCL= D. Calórica Leve DML= D. Mixta Leve DMM= D. Mixta Moderada Normonutrido Sin datos Conclusión-1 Valoración Global Subjetiva (VSG), parece que establece mejor el riesgo de malnutrición en pacientes en domicilio o con patologías estables 2. VSG, nos indica mejor los aspectos que la enfermería debe evaluar, modificar e informar como, ingesta, hábitos, alteraciones digestivas, etc. 3. MUST, puede establecer mejor los protocolos a seguir en patologías agudas según el riesgo leve, medio o grave (sensible pero menos especifico) 1. Método de valoración Ventajas VSG Esencialmente Clínico Subjetivo Barato Requiere entrenamiento Buena sensibilidad y especificidad del entrevistador Capaz de predecir complicaciones y estancia MUST Puntuación numérica (score) Barato Establece un plan de acción según la puntuación Modificado de Waitzbwerg DL. Curr Opin Nutr Metab Care. 2003. Desventajas Precisa calcular medidas antropométricas (IMC). Conclusión-2 Es necesario establecer un protocolo de evaluación Decidamos.....¿cuál?, pero unificando Cuidar de nuestros pacientes, significa ver su evolución en el tiempo Iniciemos una buena valoración al inicio del proceso para conseguirlo Empecemos por medir y pesar Conclusión-3 Los pacientes de nuestro estudio han recibido: Soporte nutricional domiciliario con Dieta Polimérica 200/400Kcal en aquellos pacientes con desnutrición LEVE/ MODERADA Recomendaciones dietéticas adaptadas a sus hábitos en todos los que lo requirieron Reevaluación al ingreso a todos Control nutricional durante su estancia hospitalaria en aquellos que fue necesario Reevaluación al ingreso DCL = DCL (1 paciente) N nutrido=DCL (2 pacientes) DCL= exitus (2 pacientes) DML= exitus (1 paciente) No podemos cambiar toda la sanidad pero si nuestra actuación con el paciente para un mejor control y unificación de cuidados entre A. Especializada/A. Primaria Gracias Bibliografia 1.IMPORTANCIA DEL PAPEL DE LA ENFERMERÍA DE URGENCIAS, EN LA DESNUTRICIÓN HOSPITALARIA. Ana María Morales Peña. Revista Científica de la Sociedad Española de enfermeriade Urgencias y emergencias (SEEUE)Nº 1 Septiembre y Octubre de 2008 2. Consejo Interterritorial del Sistema Nacional de Salud. Guía de Práctica Clínica de Nutrición Enteral Domiciliaria. 3. J. I. de Ulíbarri, A. González-Madroño, P. González Pérez, G. Fernández,F. Rodríguez Salvanés, A. Mancha Álvarez-Estrada y A. Díaz. Nuevo procedimiento para la detección precoz y control de la desnutrición hospitalaria. Nutr. Hosp. (2002) XVII (4) 179-188. 4. Libro Blanco de la Nutrición en España. EL LIBRO BLANCO DE LA DESNUTRICIÓN EN ESPAÑA Coordinador: J. I. de Ulíbarri. Editores: A. García de Lorenzo, P. P. García Luna, P. Marsé, M. Planas. Sociedad Española de Nutricion Enteral y Parenteral (SENPE) MADRID 2004 5. Cabrerizo L y cols.: Incidencia de malnutrición en pacientes hospitalizados. Nutrición Hospitalaria, 1996, 6. Xandri Graupera, J.Mª. Valoración Nutricional. Enfermería Global. Nº 3. Noviembre 2003. 7. Roldán Avina JP, Pérez Camacho I, Irles Rocamona JA y Martín Gómez R: Malnutricion en pacientes hospitalizados:estudio prospectivo y aleatorio. Nutrición Hospitalaria. 1995, 10:192-198. 8. Hurtado Sánchez, José Antonio: Malnutrición hospitalaria: ¿Paradoja o triste realidad?. Enfermería Global. Nº 7. Noviembre, 2005 8. Martin,C.Montilla,T.Díaz,J.Martínez,P: Nutrición y Dietética. Ediciones DAE (Paradigma).Madrid.2000. 10. Conclusiones del II Foro de Debate SENPE sobre desnutrición hospitalaria. A. García de Lorenzo, J. Álvarez, M. V. Calvo, J. I. de Ulíbarri, J. del Río, C. Galbán, P. P. García Luna, P. García Peris, F. La Roche, M. León, M. Planas, A. Pérez de la Cruz, C. Sánchez y J. L. Villalobos. Nutrición Hospitalaria. (2005) XX (2) 82-87 11. Malnutrition Universal Screening tool “MUST”. Malnutrition Advisory Group. BAPEN 2006. www.bapen.org.uk. 12.Diagnóstico de la malnutrición a pie de cama; M. I. Rebollo Pérez. Nutr Clin Med; Julio 2007, Vol. I - Número 2, pp. 87-108