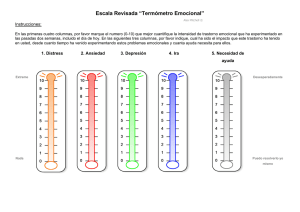
Estudio Epidemiológico de Trastornos Mentales en
Anuncio

Universidad Mariano Gálvez de Guatemala Centro de Dinámica Humana Escuela Superior de Postgrado Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 INVESTIGADORES Mara Verónica Pereira Zúñiga de Leal, Dora Mirtala Donado Mendoza, María Sonia Melville Opstaele de Hernández, Berta Lidia Barco Barrera, Madeline Lisset Sánchez Ayala, Ligia Ester Paiz. Comisiones: Coordinación, Comisión Científica, Redacción del Informe Final, Capacitación CIDI 3.0, Contextualización CIDI 3.0, Capacitación de Encuestadores, Relaciones Públicas, Logística, Finanzas, Estudio Piloto, Trabajo de Campo. Byron René García Rodríguez, Claudia María Vargas Juárez, Illeana Elizabeth Barrios, Myriam Rebeca Cuetto de Ordóñez, Ileana Judith Armas Gordillo de Ronquillo, Baltazar Reyes Quiej Zapón, Diana Carolina Castillo Galindo, Jaime Asdrúbal Díaz de León, Elsye Ninet López Castillo de Rodas, Elba Marina Peñate de Chocoj, Diana Marina Blanco Martínez, Alan Richard González Choc, Abner Jeú González Castañón, Miriam Ileana Argueta Laínez, Luis Fernando Segura Argueta, Fluvia Aracely Téllez Orellana, Amparo Guadalupe Barillas Monterroso de Pineda. Comisiones: Software, Base de Datos, Procesamiento de Datos, Logística, Trabajo de Campo, Supervisión del Trabajo de Campo, Contextualización CIDI 3.0, Capacitación de Encuestadores, Asuntos Administrativos, Redacción de Informes Preliminares. ASESOR Dr. Marco Cyrano Ruiz Herrarte Director del Programa de Postgrado Centro de Dinámica Humana iii Resumen El Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 (ETMEGUA), se suma al realizado a nivel nacional (Cóbar et al., 2009) y a los efectuados a partir del Consorcio Internacional de Epidemiología Psiquiátrica (ICPE) en 1996 y del Consorcio de la Encuesta Mundial de Salud Mental (WMH), auspiciado por la OMS en el 2000, entre otros. La investigación fue realizada por 23 investigadores, estudiantes con grado de Maestría y aspirantes al título de Doctorado en Psicología Clínica y Salud Mental, Psicología Médica y Salud Mental, y Dinámica Humana y Salud Mental, de la Escuela Superior de Postgrado del Centro de Dinámica Humana de la Universidad Mariano Gálvez de Guatemala; fue asesorada y dirigida por el Dr. M. Cyrano Ruiz H., Director del Programa de Postgrado. Además de los investigadores, fueron capacitados 11 encuestadores, no clínicos, para apoyar el trabajo de campo. El diseño fue cuantitativo no experimental, transversal descriptivo, epidemiológico, de trastornos mentales y el esquema de muestreo fue probabilístico, trietápico, estratificado y por conglomerados, en la población de 18 a 65 años de edad que tenía un hogar fijo y vivía en área urbana o rural. Los 1,120 participantes habitaban 1,120 hogares de 55 sectores cartográficos seleccionados. Se efectuó la expansión de los datos de la muestra para que los resultados fueran representativos a nivel de la Región Metropolitana de Guatemala (3,156,284 habitantes). Se aplicó la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0); se elaboró una guía de contextualización para hacer el instrumento más sensible culturalmente. Se determinó la prevalencia de cinco grupos de trastornos mentales y de 21 trastornos mentales específicos y su comorbilidad en la muestra total y en grupos por sexo, edad, nivel educativo, estado civil, área urbana y rural, y violencia del lugar de residencia. Se determinó la edad de inicio de los trastornos mentales; el uso de servicios para el tratamiento de los trastornos mentales y sus correlatos sociodemográficos; la prevalencia de la conducta suicida y sus correlatos sociodemográficos; la prevalencia de sucesos traumáticos y el riesgo de estrés postraumático. El 28.96% de la muestra presentó uno o más trastornos mentales, alguna vez en la vida, el 11.28% en los últimos 12 meses y el 6.63% en los últimos 30 días. Los hombres presentaron mayor prevalencia de vida de uno o más trastornos en comparación con las mujeres (34.13% y 24.27%), así como mayor comorbilidad. Las mujeres presentaron mayor prevalencia de uno o más trastornos y de mayor comorbilidad, en los últimos 12 meses, sin diferencias significativas. En los últimos 30 días, las mujeres presentaron mayor prevalencia de uno o más trastornos y mayor prevalencia de comorbilidad, sin diferencias significativas. La prevalencia de vida de los grupos de trastornos mentales, en la muestra total, fue: trastornos de ansiedad 13.95%, trastornos relacionados con sustancias 11.30%, trastornos del estado de ánimo 5.34%, trastornos de la conducta alimentaria 0.81% y otros trastornos mentales 4.57%. Los trastornos específicos más prevalentes, fueron: abuso de alcohol (10.40%), fobia específica (8.45%), depresión mayor (4.91%), trastorno explosivo intermitente (4.31%) y trastorno obsesivo-compulsivo (3.34%). Los trastornos principales para las mujeres, fueron: fobia específica (10.40%), depresión mayor (6.39%) y trastorno obsesivo-compulsivo (3.55%), y para los hombres, fueron: abuso de alcohol (20.43%), fobia específica (6.31%) y trastorno explosivo intermitente (5.44%). Los trastornos con inicio temprano fueron: fobia específica, fobia social y dependencia de drogas (medianas de inicio de 8, 12 y 12 años); los trastornos con inicio más tardío, fueron: depresión mayor, trastorno de pánico y trastorno de ansiedad generalizada (medianas de inicio de 26, 32 y 33 años). De los participantes con algún trastorno mental, solamente el 10.8% había utilizado servicios del sector salud en los últimos 12 meses. La prevalencia de vida de la conducta suicida en la muestra total, fue: 11.83% para ideación, 3.15% para plan y 2.67% para intento suicida, con mayor prevalencia de ideación e intento en las mujeres. La prevalencia en el último año, fue: 2.94% para ideación, 1.21% para plan y 1.06% para intento, con mayor prevalencia de ideación en las mujeres. El 81% de los participantes había sufrido entre uno y cuatro sucesos traumáticos, alguna vez en la vida; el suceso de mayor riesgo de desarrollar estrés postraumático fue violencia familiar. iv Índice 1 Introducción 6 8 9 11 11 13 14 14 Planteamiento del Problema Supuestos Preguntas de investigación Objetivo general Objetivos específicos Variables Estrategia de la investigación Alcances, límites y limitaciones Consideraciones e Implicaciones Bioéticas 16 Revisión de la Literatura 17 Contexto Guatemalteco 17 Salud Mental 19 La Investigación Epidemiológica de los Trastornos Mentales 26 31 Principales estudios epidemiológicos de salud mental en Latinoamérica Entrevista Diagnóstica Internacional Compuesta (CIDI) 34 Contextualización de la Entrevista Diagnóstica Internacional Compuesta (CIDI) 35 Método 38 Participantes 38 Muestra 38 38 39 Dominios de estudio y cobertura Marco muestral y selección de la muestra Tamaño de la muestra Estimadores Estimación de precisiones Validez inferencial, expansores y niveles de desagregación de resultados Instrumento Los objetivos de la CIDI Secciones de la CIDI aplicadas en la investigación Validez y confiabilidad v 41 42 43 43 44 44 44 Contextualización de la CIDI 45 Procedimiento 45 46 47 48 48 Planificación y preparación Aplicación del instrumento Procesamiento y análisis de resultados Elaboración del informe final Diseño 48 Proceso de Análisis Estadístico 48 Resultados 49 Datos Sociodemográficos 49 Prevalencia de Trastornos Mentales en el Grupo Total y por Sexo 51 51 52 Grupos de trastornos mentales en el grupo total y por sexo Trastornos mentales específicos en el grupo total y por sexo Prevalencia de Trastornos Mentales por Edad Grupos de trastornos mentales por edad Trastornos mentales específicos por edad Prevalencia de Trastornos Mentales por Años de Escolaridad Grupos de trastornos mentales por años de escolaridad Trastornos mentales específicos por años de escolaridad Prevalencia de Trastornos Mentales por Estado Civil Prevalencia de Trastornos Mentales por Estado Civil Trastornos mentales específicos por estado civil Prevalencia de Trastornos Mentales por Área de Residencia Urbana y Rural Grupos de trastornos mentales por área de residencia urbana y rural Trastornos mentales específicos por área de residencia urbana y rural Prevalencia de Trastornos Mentales por Violencia del Lugar de Residencia Grupos de trastornos mentales por violencia del lugar de residencia Trastornos mentales específicos por violencia del lugar de residencia 55 55 56 59 59 60 64 64 65 68 68 69 71 72 74 Edad de Inicio de los Trastornos Mentales 78 Uso de Servicios y Correlatos Sociodemográficos 84 Prevalencia de la Conducta Suicida y Correlatos Sociodemográficos 88 Sucesos Traumáticos y Riesgo de Estrés Postraumático 90 vi Discusión 93 Trastornos Mentales en el Grupo Total y por Sexo 97 99 Comorbilidad de trastornos mentales en el grupo total y por sexo Grupos de trastornos mentales y trastornos mentales específicos en el grupo total Grupos de trastornos mentales y trastornos mentales específicos por sexo Trastornos Mentales por Edad Grupos de trastornos mentales y trastornos mentales específicos por edad Trastornos Mentales por Años de Escolaridad Grupos de trastornos mentales y trastornos mentales específicos por años de escolaridad Trastornos Mentales por Estado Civil Grupos de trastornos mentales y trastornos mentales específicos por estado civil Trastornos Mentales por Área de Residencia Urbana y Rural Grupos de trastornos mentales y trastornos mentales específicos por área de residencia urbana y rural Trastornos Mentales por Violencia del Lugar de Residencia Grupos de trastornos mentales y trastornos mentales específicos por Violencia del lugar residencia 100 102 103 104 105 106 107 108 109 110 111 112 Análisis por Grupos de Trastornos Mentales y Trastornos Específicos 116 Trastornos de ansiedad Trastornos específicos de ansiedad Fobia específica Fobia social Trastorno de pánico Trastorno de ansiedad generalizada Agorafobia sin trastorno de pánico Trastorno obsesivo-compulsivo Trastorno por estrés postraumático Trastornos de ansiedad y uso de servicios Prevalencia de sucesos traumáticos y riesgo de sufrir trastorno por estrés postraumático 116 118 118 119 119 120 121 122 122 124 Trastornos del estado de ánimo Trastornos específicos del estado de ánimo Depresión mayor Distimia Trastorno bipolar I y II Trastornos del estado de ánimo y uso de servicios vii 124 126 127 127 130 131 133 Trastornos relacionados con sustancias Trastornos específicos relacionados con sustancias Abuso y dependencia del alcohol Abuso y dependencia de drogas Dependencia de nicotina Trastornos relacionados con sustancias y uso de servicios 133 135 135 139 141 143 Trastornos de la conducta alimentaria Trastornos específicos de la conducta alimentaria Trastorno por atracón Anorexia nerviosa y bulimia nerviosa Trastornos de la conducta alimentaria y uso de servicios 143 145 145 146 147 Otros trastornos Trastorno explosivo intermitente Neurastenia Trastorno disfórico premenstrual Otros trastornos y uso de servicios 147 148 149 150 151 Edad de Inicio de los Trastornos Mentales Evaluados 151 Uso de Servicios en la Región Metropolitana de Guatemala 152 Conducta Suicida y Correlatos Sociodemográficos 155 Consideraciones finales 158 Referencias 166 Anexos 179 Índice de Tablas y Cuadros Tabla 1. Distribución de lugares por violencia 39 Cuadro 1. Distribución sociodemográfica de la muestra 50 Cuadro 2. Prevalencia de trastornos mentales alguna vez en la vida, en los últimos 12 meses y en los últimos 30 días en la muestra total y por sexo 54 Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por grupos de edad 58 Cuadro 3. viii Cuadro 4. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por años de escolaridad 63 Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por estado civil 67 Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por área urbana y rural 70 Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por lugares más violentos y menos violentos 77 Cuadro 8. Edad de inicio de los trastornos mentales 78 Cuadro 9. Proporción de participantes recibiendo tratamiento en los últimos 12 meses por tipo de servicio y tipo de trastorno 85 Correlatos sociodemográficos para el uso de servicios alguna vez en la vida y en los últimos 12 meses 87 Prevalencia de la conducta suicida, alguna vez en la vida y en los últimos 12 meses, en el grupo total y por sexo 88 Correlatos socio demográficos de la conducta suicida alguna vez en la vida 89 Prevalencia de sucesos traumáticos alguna vez en la vida, en el grupo total y por sexo 91 Riesgo de estrés postraumático por tipo de trauma 92 Cuadro 5. Cuadro 6. Cuadro 7. Cuadro 10. Cuadro 11. Cuadro 12. Cuadro 13. Cuadro 14. Índice de Figuras Figura 1. Figura 2. Figura 3. Figura 4. Figura 5. Curva de sobrevida para la edad de inicio de los trastornos de ansiedad 79 Curva de sobrevida para la edad de inicio de los trastornos del estado de ánimo 80 Curva de sobrevida para la edad de inicio de los trastornos por uso de sustancias 81 Curva de sobrevida para la edad de inicio de los trastornos de la conducta alimentaria 82 Curva de sobrevida para la edad de inicio de otros trastornos 83 ix Introducción En el Informe sobre la salud en el mundo 2001, Salud mental: nuevos conocimientos, nuevas esperanzas de la Organización Mundial de la Salud -OMS- (2001), se destacó que en países desarrollados, así como en países en desarrollo, los estudios han demostrado que más del 25% de las personas padece uno o más trastornos mentales o del comportamiento a lo largo de su vida. También se afirmó que los trastornos mentales no se concentran en algún grupo en particular; por el contrario, son universales, pues afectan a personas de todas las regiones, de todos los países y de todas las sociedades, de todas las edades, tanto hombres como mujeres. Afectan a ricos y pobres, a residentes de áreas rurales y urbanas y tienen un impacto económico sobre las sociedades, la calidad de vida de las personas y de las familias (p. 23). Según Jorge J. Rodríguez, Asesor Principal / Coordinador del Proyecto de Salud Mental, Discapacidades y Rehabilitación de la Organización Panamericana de la Salud -OPS-, tanto en América Latina y El Caribe, como en otras partes del mundo, se observa un aumento en la problemática psicosocial que acompaña el progreso económico, los cambios sociales y el aumento de longevidad. Rodríguez afirma que los estudios epidemiológicos llevados a cabo en los últimos años revelan la necesidad de un llamado a la acción. “La carga que representan las enfermedades mentales se torna cada vez más significativa, lo que provoca un alto grado de sufrimiento individual y social” (Rodríguez, Kohn y Aguilar- Gaxiola, 2009, p. ix). De acuerdo al documento Estrategia y Plan de Acción Sobre Salud Mental, de la Organización Panamericana de la Salud y la Organización Mundial de la Salud (OPS-OMS, 2009a), “En 1990 se calculaba que las afecciones psiquiátricas y neurológicas explicaban el 8,8% de los años de vida ajustados en función de la discapacidad (AVAD) en América Latina y El Caribe; en el 2004 esa carga había ascendido a 22%” (p. 3). Mari, Garcia de Oliveira, Silva de Lima y Levav (en Rodríguez et al., 2009) presentan una breve historia sobre la epidemiología psiquiátrica en América Latina y El Caribe y concluyen que se han realizado varios estudios transversales que han evaluado la prevalencia y los factores de riesgo de los trastornos mentales más frecuentes. También concluyen que la investigación epidemiológica psiquiátrica, aunque es limitada, demuestra mejoría tanto en la cantidad de publicaciones como en la calidad de los trabajos llevados a cabo. 1 Por su parte, Aguilar-Gaxiola y Deeb-Sossa (en Rodríguez et al., 2009) presentan una descripción del papel que ha jugado el Consorcio Internacional de Epidemiología Psiquiátrica desde su creación en 1996. Asimismo, explican que de las actividades de colaboración y asistencia realizadas por esta Organización, se derivó el Consorcio de la Encuesta Mundial de Salud Mental, auspiciado por la OMS, que tiene como objetivo realizar estudios comparativos transnacionales sobre trastornos mentales, trastornos por abuso de sustancias y trastornos conductuales en los países que forman parte de la OMS, y que hasta el año 2009 el Consorcio había coordinado encuestas a nivel nacional o regional en más de 30 países utilizando la Entrevista Internacional Compuesta (CIDI). Estos autores concluyeron que se espera que los resultados de tales estudios permitan a los planificadores de las políticas de salud considerar los costos sociales que implican dar tratamiento o dejar de tratar los trastornos mentales y que puedan ser una guía para diseñar e implementar intervenciones que estén encaminadas al aumento del acceso a la atención en salud mental (pp. 41-43). De acuerdo con el IESM-OMS Informe Sobre los Sistemas de Salud Mental en Nicaragua, El Salvador y Guatemala (OPS-OMS, 2006), en Guatemala no se contaba con una política de salud mental ni un plan actualizado, aunque se realizaban acciones por parte del Programa Nacional de Salud Mental (PNSM) del Ministerio de Salud Pública y Asistencia Social. Tampoco se contaba con un marco legal específico en el campo de la salud mental. Esto ocurría a pesar de que la Constitución Política de la República de Guatemala (1985) establece en el artículo 94, que se refiere a la Obligación del Estado sobre la salud y asistencia social: “El Estado velará por la salud y la asistencia social de todos los habitantes. Desarrollará, a través de sus instituciones, acciones de prevención, promoción, recuperación, rehabilitación, coordinación y las complementarias pertinentes a fin de procurarles el más completo bienestar físico, mental y social” (p. 39). El Decreto No. 90-97 Código de Salud Nuevo (Congreso de la República de Guatemala, 1997) en su Artículo No. 40 Salud Mental, expresa: El Ministerio de Salud y las demás instituciones del Sector dentro de su ámbito de competencia, velarán por la promoción, prevención, recuperación y rehabilitación de la salud mental, a nivel del individuo, la familia y la sociedad, a través de la red comunitaria e institucional, dentro del marco de atención primaria de salud y privilegiando los enfoques de atención ambulatoria (p. 12). 2 En 2008 el Ministerio de Salud Pública y Asistencia Social publicó el documento Programa Nacional de Salud Mental, Política de Salud Mental 2007-2015. Esta Política es una buena iniciativa para la Salud Mental en Guatemala. El documento manifiesta: La salud integral es una respuesta institucional a la compleja problemática de salud-enfermedad que presentan los y las guatemaltecas, en tal sentido para que el concepto de integralidad se cumpla, es necesario incorporar la salud mental a las acciones de salud general del país. La estrategia que permite desarrollar el componente de salud mental dentro de la red de servicios de salud, es la Atención Primaria de Salud (p. 13). El IESM-OMS Informe sobre los Sistemas de Salud mental en los países de Centroamérica y República Dominicana (OPS-OMS, 2009b) concluyó que en casi todos los países evaluados, los sistemas de salud mental no respondían con satisfacción a las necesidades de la población. Reconoció que es positivo que existan planes nacionales de salud mental en todos los países, ya que esto les proporciona un marco operativo y estratégico para el desarrollo de los servicios de salud mental; el reto es, en todo caso, la implementación real de estos planes. Aparicio, Saxena y Rodríguez (en Rodríguez et al., 2009) se refirieron a la evaluación de los sistemas de salud mental en Centroamérica y la República Dominicana e hicieron un análisis en relación a aspectos importantes que sobre la salud mental fueron tratados en dicha evaluación, tales como el marco sociodemográfico, las políticas, los planes y el marco legislativo, los derechos humanos, la financiación de los servicios de salud mental, los recursos humanos y los sistemas de información e investigación, entre otros. Es importante comentar que en el IESM – OMS Informe sobre el Sistema de Salud Mental en Guatemala (OPS-OMS, 2011) se afirmó que hasta ese momento no había en Guatemala ninguna legislación sobre salud mental aun cuando existían algunas iniciativas, principalmente desde la sociedad civil, para generar alguna. De acuerdo con la Propuesta del Plan Estratégico 2008-2012 de la OPS-OMS (2007c), los estudios epidemiológicos de trastornos mentales realizados en América Latina y El Caribe en los últimos 20 años concluyen que las “psicosis no afectivas” (entre ellas la esquizofrenia) tienen una prevalencia media de 1.0%; la depresión profunda, 4.9% y los estados de ansiedad, 3.4%. A 3 pesar de ello, más de la tercera parte de las personas afectadas por “psicosis no afectivas”, más del 50% de las afectadas por depresión profunda y casi el 66% de las que padecen estados de ansiedad no reciben el tratamiento especializado psiquiátrico que necesitan u otros servicios generales o de atención primaria. El desafío es disminuir la brecha en el tratamiento en la Región (p.46). Este documento también indica que la ausencia de datos e información adecuada sobre los trastornos mentales en la mayor parte de los países impide formular políticas y planes apropiados con líneas de base y metas bien definidas. El reto consiste en establecer líneas de base en los países de la Región que sean el resultado de una evaluación amplia e integral de los sistemas de salud mental, utilizando metodología e indicadores estandarizados (p.46). En cuanto a la importancia de la investigación en temas de salud, en la Agenda de Salud para las Américas 2008-2017 (OPS-OMS, 2007b) se reconoció que en América Latina y El Caribe hay déficit en cuanto a la inversión en ciencia y tecnología y en el apoyo a la investigación que aporte evidencia para elaborar políticas de salud. En consecuencia, una de las áreas de acción propuestas por esta Agenda es: aprovechar los conocimientos, la ciencia y la tecnología; en ella se resalta que “Es necesario fortalecer la investigación para entender mejor la relación entre los determinantes de salud y sus consecuencias, seleccionar intervenciones e identificar los actores con los cuales buscar alianzas o influir a través de la política pública” (p.20). En el IESM-OMS Informe sobre los sistemas de salud mental en los países de Centroamérica y República Dominicana (OPS-OMS, 2009b) se afirmó que en los últimos cinco años solamente 31 de las 16,523 publicaciones de salud en Centroamérica y República Dominicana trataron temas sobre salud mental. Este número representa únicamente el 0.18% de las publicaciones. En conclusión, son muy pocas las investigaciones y publicaciones de salud mental producidas en estos siete países (p.32). Una de las recomendaciones a corto plazo fue “fortalecer los sistemas de vigilancia epidemiológica y de información”. Asimismo, entre las recomendaciones a mediano y largo plazo se incluye una relacionada a la evaluación e investigación: “Conformar grupos de trabajo en cada país e interpaíses para desarrollar la investigación multicéntrica, asegurando la participación de universidades e instituciones públicas. La investigación debe basarse en las necesidades y prioridades identificadas” (p. 35). Para el año 2011, en el IESM – OMS Informe sobre el Sistema de Salud Mental en Guatemala (OPS-OMS, 2011) se reportó que de 518 publicaciones referentes a Guatemala en Pubmed en los últimos 5 años, solamente el 7% (38) correspondió a salud mental. 4 En Guatemala se han realizado estudios epidemiológicos de trastornos mentales que han aportado datos importantes, entre ellos, la Encuesta Nacional de Salud Mental: Descripción epidemiológica de trastornos de salud mental en hombres y mujeres de 18 a 65 años de edad, realizada en la República de Guatemala por estudiantes de la Facultad de Ciencias Médicas de la Universidad de San Carlos de Guatemala, que concluyó que el 27.8% de la población, es decir, uno de cada cuatro guatemaltecos, ha padecido al menos un trastorno relacionado con la salud mental (Cóbar et al., 2009). Asimismo, puede mencionarse, entre otros, los estudios de Ortiz (1994), Diagnóstico epidemiológico sobre el uso de alcohol y sustancias psicoactivas en la población escolar en la Ciudad de Guatemala; Sabin, Lopes Cardozo, Nackerud, Kaiser & Varese (2003), Factores asociados con una salud mental deficiente en los refugiados guatemaltecos en México, 20 años después del conflicto civil (Factors associated with poor mental health among Guatemalan refugees living in Mexico 20 years after civil conflicto); Sabin, Sabin, Kim, Vergara y Varese (2006), La salud mental de refugiados mayas después de su repatriación a Guatemala; González (2003), Datos demográficos y epidemiológicos de la clínica de psicología Víktor Frankl; Pérez, Falla y Campbell (2006), Prevalencia de depresión en habitantes de comunidades afectadas por la tormenta Stan: Cumbre de Alaska, municipio de Santa Catarina Ixtahuacán, Sololá; Yllescas y Coyoy (2007), Estrés post-traumático en adolescentes comprendidos entre 15 y 18 años de los municipios de Olintepeque y La Esperanza después de la tormenta Stan, y Marroquín de Grijalva (2009), Prevalencia de los Trastornos de la Conducta Alimentaria en Mujeres Adolescentes. Sin embargo, hace falta mucho por hacer en cuanto a investigación epidemiológica de trastornos mentales en Guatemala. Tomando en cuenta lo expuesto y especialmente la necesidad de contar con datos sobre la prevalencia de los trastornos mentales en la Región Metropolitana de Guatemala, así como dar respuesta a los planteamientos de la OMS (2001) y OMS (2004a,b,c), la OPS-OMS (2007a), la OPS (2009a), la Declaración de Caracas (OPS-OMS1990), los Principios de Brasilia (Ministerio de la República Federativa de Brasil, OPS-OMS, 2005), entre otros, un grupo de 23 estudiantes, aspirantes al título de Doctorado de la Escuela Superior de Postgrado del Centro de Dinámica Humana de la Universidad Mariano Gálvez de Guatemala, bajo la asesoría del Dr. Marco Cyrano Ruiz Herrarte, Director del Programa de Postgrado, llevó a cabo el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 (ETMEGUA), en una población de 18 a 65 años de edad, en las áreas urbana y rural, en marzo y abril de 2011. 5 Para el ETMEGUA se utilizó la versión computarizada de la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0). La CIDI es el instrumento diagnóstico más conocido y utilizado a nivel mundial en las investigaciones epidemiológicas de trastornos mentales (Aguilar-Gaxiola y Deeb-Sossa en Rodríguez et al., 2009). Con el propósito de hacerla más sensible culturalmente, se elaboró una guía de contextualización de términos utilizados en la CIDI. Es importante mencionar que Guatemala está ubicada en el Istmo Centroamericano, con más de 14 millones de habitantes, de los cuales el 51.1% son mujeres y el 48.9% hombres. Posee una superficie territorial de 108,865 km 2. Guatemala tiene un carácter multiétnico, pluricultural y multilingüe, producto de su historia, conquista, colonización, desplazamientos y migraciones. La sociedad guatemalteca es reconocida por la rica y diversa cultura de sus cuatro grandes grupos étnicos: Mayas, Xincas, Garífunas y Ladinos. El idioma oficial es el español y se reconocen 23 idiomas mayas que se hablan en las comunidades lingüísticas, además de los idiomas Xinca y Garífuna. El territorio está organizado política y administrativamente en 8 regiones, 22 departamentos y 334 municipios. La Región Metropolitana, donde se realizó la investigación, está constituida por el departamento de Guatemala, que está integrado por 17 municipios, entre ellos la ciudad capital. En esta región se ubican áreas urbanas y áreas rurales. La Ciudad de Guatemala, con más de 2 millones de habitantes, es la ciudad más poblada de Centro América y la segunda en densidad de población (1,142 personas por kilómetro cuadrado) después de San Salvador (XI Censo Nacional de Población y VI de Habitación 2002, INE, 2002). Planteamiento del Problema Los trastornos mentales tienen un efecto profundo a nivel social, cultural y económico. De acuerdo con los datos mencionados de la OPS y la OMS, el 25% de las personas (una de cada cuatro) padecen uno o más trastornos mentales o del comportamiento a lo largo de su vida. Además, según Kohn et al. (2005), los trastornos mentales en América Latina y El Caribe representan el 22.4% de la carga general de enfermedad, porcentaje que, junto con otros problemas psicosociales, constituyen una importante y significativa parte de la morbilidad que se atiende en los centros de atención primaria en esta región. En muchos países de la región de las Américas el presupuesto dedicado a la salud mental aún no 6 excede del 1% del presupuesto general de salud, el cual no responde a los nuevos modelos de atención descentralizados e insertos en la comunidad. La cobertura de servicios de salud mental representa para Guatemala un gran desafío, porque los problemas de la población en cuanto a trastornos mentales se han caracterizado por ser muchos y complejos (OPS-OMS, 2006; OPS-OMS, 2009a). Además, problemas como la pobreza, la pobreza extrema, la violencia, el narcotráfico, el alcoholismo y la drogadicción son comunes en el país. Como se mencionó, los estudios epidemiológicos sobre trastornos mentales realizados en Guatemala son limitados y se carece de estadísticas sobre la situación de la salud mental en la Región Metropolitana, por lo que las políticas y los programas en dicha región se realizan sin mayor fundamento científico y no se priorizan las necesidades de acuerdo a las demandas de la población. Por ello, se hace necesario conocer la prevalencia de los trastornos mentales en la Región Metropolitana de Guatemala. Como se indicó, el estudio de Cóbar et al. (2009) se realizó a nivel nacional; sin embargo, no se había investigado la prevalencia de los trastornos mentales en la Región Metropolitana de Guatemala, ni existían estudios previos que hubieran aplicado la metodología y utilizado la entrevista CIDI, tal como se hizo en ETMEGUA. Por lo expuesto, se consideró importante llevar a cabo un estudio epidemiológico de los trastornos mentales en el área más poblada de Guatemala, la Región Metropolitana. Este estudio está orientado a brindar datos de los cuales se puedan obtener lineamientos para implementar nuevas políticas en salud pública, con el objetivo de prevenir y brindar un mejor servicio en cuanto a la salud mental de la población guatemalteca. Se considera que el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011, aporta amplia información epidemiológica, tan necesaria para tomar medidas impostergables en el campo de la salud mental. Además, hace un llamado a las autoridades responsables para que tomen en cuenta los resultados de esta investigación y las necesidades que se observan en la población de la Región Metropolitana con el fin de revisar y actualizar, con base en estudios científicos como este, las políticas, estrategias, los planes y programas de atención a la población en el ámbito de la salud mental, e implementar acciones innovadoras de prevención, atención y rehabilitación. 7 Contar con datos epidemiológicos de los trastornos mentales de la Región Metropolitana de Guatemala permite la comparación con otros estudios epidemiológicos, tanto nacionales como internacionales, especialmente latinoamericanos, facilitando así el diseño y la ejecución de planes de acción de salud mental a nivel regional. El ETMEGUA constituye un estudio inédito de las características de la salud mental de la población de la Región Metropolitana de Guatemala. Investigó datos significativos en relación a la prevalencia de cinco grupos de trastornos mentales y de 21 trastornos mentales específicos, a lo largo de la vida, en los últimos 12 meses y en los últimos 30 días, previos a la Encuesta en la población de 18 a 65 años de edad, de ambos sexos, en sus desagregaciones urbana y rural; consideró, asimismo, otras características sociodemográficas como edad, escolaridad, estado civil y violencia del lugar de residencia de los participantes; exploró información acerca del uso de los servicios de salud mental en los últimos 12 meses y sus correlatos sociodemográficos. Investigó la prevalencia de vida y a 12 meses de la conducta suicida y sus correlatos sociodemográficos; además, la prevalencia de vida de sucesos traumáticos y sus correlatos sociodemográficos. Los resultados de la investigación constituyen elementos primordiales para el análisis de la problemática epidemiológica de los trastornos mentales en la Región Metropolitana de Guatemala. Supuestos • La prevalencia de los trastornos mentales en la población de la Región Metropolitana es similar a la obtenida en estudios realizados a nivel nacional en Guatemala y en América Latina. • Existe comorbilidad significativa de los trastornos mentales en la población de 18 a 65 años en la Región Metropolitana de Guatemala. • La prevalencia de los trastornos de ansiedad y del estado de ánimo es más alta en las mujeres. • La prevalencia de los trastornos relacionados con sustancias es más alta en los hombres. 8 • A menos años de escolaridad, la prevalencia de los trastornos mentales es más alta. • La prevalencia de los trastornos mentales en la población cuyo estado civil es separado o divorciado es más alta que en la población casada o unida. • La prevalencia de los trastornos mentales en la población urbana es más alta que en la población rural. • La prevalencia de los trastornos de la conducta alimentaria es más alta en la población urbana que en la población rural. • La prevalencia de trastornos mentales es mayor en los habitantes de los lugares más violentos que en los habitantes de los lugares menos violentos de la Región Metropolitana. • La edad de inicio de los trastornos mentales varía de acuerdo a los trastornos específicos. • El uso de los servicios de atención en salud mental es superior en el área urbana que en el área rural. • La prevalencia de la conducta suicida es más alta en los hombres. • La prevalencia de los sucesos traumáticos es mayor en los hombres. Preguntas de investigación • ¿Cuál es la prevalencia de trastornos mentales en la población de 18 a 65 años de edad de la Región Metropolitana de Guatemala? • ¿Cuál es la prevalencia de trastornos de ansiedad, por grupo y trastornos específicos, en la población de la Región Metropolitana de Guatemala? • ¿Cuál es la prevalencia de trastornos del estado de ánimo, por grupo y trastornos específicos, en la población de la Región Metropolitana de Guatemala? 9 • ¿Cuál es la prevalencia de trastornos relacionados con sustancias, por grupo y trastornos específicos, en la población de la Región Metropolitana de Guatemala? • ¿Cuál es la prevalencia de trastornos de la conducta alimentaria, por grupo y trastornos específicos, en la Región Metropolitana de Guatemala? • ¿Cuál es la prevalencia de otros trastornos mentales, por grupo y trastornos específicos, en la Región Metropolitana de Guatemala? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en el total de la muestra y en los grupos por sexo, alguna vez en la vida, en los últimos 12 meses y en los últimos 30 días? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por edad, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por años de escolaridad, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por estado civil, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población del área urbana y del área rural de la Región Metropolitana de Guatemala, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de los municipios más violentos y de los menos violentos del departamento de Guatemala, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de las zonas más violentas y de las menos violentas del municipio de Guatemala (ciudad capital), alguna vez en la vida y en los últimos 12 meses? 10 • ¿Cuál es la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de las áreas más violentas y de las menos violentas de la Región Metropolitana de Guatemala, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la comorbilidad de trastornos mentales en la población de 18 a 65 años de edad de la Región Metropolitana de Guatemala? • ¿Cuál es la edad de inicio de los trastornos mentales específicos? • ¿Cuál es el porcentaje de la población que ha recibido tratamiento en los últimos 12 meses, por tipo de servicio y tipo de trastorno, y los correlatos sociodemográficos para el uso de servicios, alguna vez en la vida y en los últimos 12 meses? • ¿Cuál es la prevalencia de la conducta suicida, alguna vez en la vida y en los últimos 12 meses, en la muestra total y en los grupos por sexo, y los correlatos sociodemográficos de la conducta suicida, alguna vez en la vida? • ¿Cuál es la prevalencia de sucesos traumáticos, alguna vez en la vida, en el grupo total y por sexo, y el riesgo de estrés postraumático por tipo de trauma? Objetivo general Determinar la prevalencia de trastornos mentales en la población de 18 a 65 años de edad de la Región Metropolitana de Guatemala. Objetivos específicos • Determinar la prevalencia de los siguientes grupos de trastornos mentales y trastornos específicos: Trastornos de ansiedad: trastorno de pánico, trastorno de ansiedad generalizada, fobia social, fobia específica, agorafobia sin trastorno de pánico, trastorno por estrés postraumático y trastorno obsesivo-compulsivo. Trastornos del estado de ánimo: depresión mayor, distimia y bipolar I y II. 11 Trastornos relacionados con sustancias: abuso de alcohol, dependencia del alcohol, abuso de drogas, dependencia de drogas y dependencia de nicotina. Trastornos de la conducta alimentaria: anorexia nerviosa, bulimia nerviosa y trastorno por atracón. Otros trastornos: trastorno disfórico premenstrual, neurastenia y trastorno explosivo intermitente • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en el total de la muestra y en los grupos por sexo, alguna vez en la vida, en los últimos 12 meses y en los últimos 30 días. • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por edad, alguna vez en la vida y en los últimos 12 meses. • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por años de escolaridad, alguna vez en la vida y en los últimos 12 meses. • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en los grupos por estado civil, alguna vez en la vida y en los últimos 12 meses. • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población del área urbana y del área rural de la Región Metropolitana de Guatemala, alguna vez en la vida y en los últimos 12 meses • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de los municipios más violentos y de los menos violentos del departamento de Guatemala, alguna vez en la vida y en los últimos 12 meses • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de las zonas más violentas y de las menos violentas del municipio de Guatemala (ciudad capital), alguna vez en la vida y en los últimos 12 meses. 12 • Determinar la prevalencia de los grupos de trastornos mentales y trastornos específicos en la población de las áreas más violentas y de las menos violentas de la Región Metropolitana de Guatemala, alguna vez en la vida y en los últimos 12 meses. • Determinar la comorbilidad de trastornos mentales en la población de 18 a 65 años de edad de la Región Metropolitana de Guatemala. • Determinar la curva de sobrevida para la edad de inicio de los trastornos mentales específicos. • Determinar el porcentaje de la población que ha recibido tratamiento en los últimos 12 meses, por tipo de servicio y tipo de trastorno, y los correlatos sociodemográficos para el uso de servicios, alguna vez en la vida y en los últimos 12 meses. • Determinar la prevalencia de la conducta suicida, a lo largo de la vida y en los últimos 12 meses, en el grupo total y por sexo, y los correlatos sociodemográficos de la conducta suicida, alguna vez en la vida. • Determinar la prevalencia de sucesos traumáticos a lo largo de la vida, en el grupo total y por sexo, y el riesgo de estrés postraumático por tipo de trauma. Variables Las variables investigadas constituyen los diferentes grupos de trastornos mentales y trastornos específicos que evalúa la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0) seleccionados para esta investigación, las variables sociodemográficas, las temporalidades y otras variables. Grupos de trastornos mentales: trastornos de ansiedad, trastorno del estado de ánimo, trastornos relacionados con sustancias, trastornos de la conducta alimentaria y otros trastornos. Trastornos específicos: trastorno de pánico, trastorno de ansiedad generalizada, fobia social, fobia específica, agorafobia sin trastorno de pánico, trastorno por estrés postraumático, trastorno obsesivo-compulsivo, depresión mayor, distimia, bipolar I y II, abuso de alcohol, dependencia del alcohol, abuso de drogas, dependencia de drogas, dependencia de nicotina, anorexia nerviosa, 13 bulimia nerviosa, trastorno por atracón, trastorno disfórico premenstrual, neurastenia y trastorno explosivo intermitente. Variables sociodemográficas: Sexo (hombre, mujer), Edad (18-29, 30-44, 45-59, 60-65, 66-89 años), Años de Escolaridad (0-5, 6-8, 9-11, 12+ años), Estado Civil (casado o unido, separado/divorciado/viudo, nunca casado), Área (urbana, rural), Municipios del departamento de Guatemala (menos violentos, más violentos), Zonas de la ciudad capital (menos violentas, más violentas), Áreas de la Región Metropolitana (municipios + zonas menos violentos, municipios + zonas más violentos). Temporalidades: Alguna vez en la vida, Últimos 12 meses, Últimos 30 días. Otras variables: Comorbilidad, Edad de inicio de los trastornos, Uso de servicios, Conducta suicida, Sucesos traumáticos, Riesgo de estrés postraumático. Estrategia de la investigación Se realizó un estudio cuantitativo no experimental, transversal descriptivo, epidemiológico, de trastornos mentales. Alcances, límites y limitaciones • Se determinó la prevalencia de trastornos mentales en la Región Metropolitana de Guatemala (Región 1), en sus desagregaciones urbana y rural, incluyendo los municipios del departamento de Guatemala y zonas de la ciudad capital. • La población participante estuvo comprendida entre las edades de 18 a 65 años, tanto mujeres como hombres, cuyo idioma fuera el español. • Se aplicó la Entrevista Diagnóstica Internacional Compuesta (WHO – CIDI 3.0) durante los meses de marzo y abril del año 2011. • El estudio evaluó la prevalencia de los trastornos mentales seleccionados por el grupo investigador, así como otras secciones clínicas y no clínicas del instrumento. 14 • La entrevista CIDI fue diseñada para el rango de edad entre 18 y 65 años; por lo tanto, la población infantil y adolescente no fue sujeto de estudio. Sin embargo, se integró una pequeña muestra comprendida entre 66 y 89 años de edad. • Los resultados obtenidos en ETMEGUA son válidos para la muestra investigada, y con base en el diseño muestral que fue elaborado por el Instituto Nacional de Estadística -INE- (Guatemala, C.A.), se pueden extrapolar a la población de la Región Metropolitana de Guatemala. • La investigación no estableció la relación de causalidad entre los factores sociodemográficos y la prevalencia de trastornos mentales. • La investigación no estableció la relación de causalidad entre factores que determinan la aparición de los trastornos mentales y los trastornos en sí mismos. En el trabajo de campo se afrontaron algunas limitaciones, que no fueron determinantes en los resultados obtenidos. A continuación se detallan las más importantes: • Por la situación de inseguridad y delincuencia que prevalece en Guatemala, en particular en la ciudad capital y algunos municipios, los sistemas de seguridad de algunos condominios, incluidos en los sectores cartográficos seleccionados para la aplicación del instrumento, limitaron el ingreso de los investigadores, no obstante haber realizado las gestiones necesarias para los permisos de acceso. • Algunas personas se negaron a responder la entrevista, aun cuando los investigadores y encuestadores estaban debidamente identificados, ello debido a la desconfianza existente entre la población, por las razones antes mencionadas. • En la muestra se contemplaron sectores cartográficos alternativos, debido a que algunos de los seleccionados eran de alto riesgo y se consideró prioritario garantizar la integridad física del grupo de investigadores y de encuestadores, así como proteger el equipo utilizado para aplicar la encuesta CIDI. 15 A pesar de las limitaciones descritas, el estudio se llevó a cabo dentro del tiempo programado y se cubrió toda la muestra seleccionada, de tal manera que los objetivos propuestos fueron alcanzados. Consideraciones e Implicaciones Bioéticas Para realizar el estudio se observaron los principios fundamentales de la Bioética y sus implicaciones y se procedió de la siguiente manera: • La propuesta de investigación se sometió a consideración del Comité de Bioética del Centro de Dinámica Humana de la Universidad Mariano Gálvez de Guatemala (anexo adjunto). • Se notificó al Consejo Directivo de la Universidad Mariano Gálvez que se realizaría una investigación epidemiológica de los trastornos mentales en la Región Metropolitana de Guatemala y se solicitó la aprobación correspondiente. En punto de acta de dicho Consejo se anotó la resolución de aprobación y se recibió la notificación en el Centro de Dinámica Humana. • En el Centro de Dinámica Humana se procedió a firmar el consentimiento informado por el grupo de los 23 estudiantes-investigadores y los 11 encuestadores contratados. Se expuso que podrían correrse algunos riesgos en la ejecución de la investigación. • Previo al trabajo de campo, se procedió a solicitar por escrito el consentimiento informado de las autoridades locales de los 55 sectores cartográficos seleccionados. • Durante la aplicación de la encuesta CIDI se procedió a solicitar el consentimiento informado a los participantes que serían entrevistados y que vivían en las estructuras seleccionadas. A todas las personas entrevistadas se les aseguró que su participación era voluntaria, que podrían dejar de contestar cuando así lo desearan y que sus datos personales no serían publicados. Se les informó cómo se utilizarían los resultados de la entrevista CIDI, el propósito de la encuesta y la confidencialidad de la información obtenida. Se les indicó que la información relativa al estudio la podrían consultar en la página web del Centro de Dinámica Humana. Asimismo se les proporcionó direcciones de centros de atención en salud mental. 16 Revisión de la Literatura Este apartado describe el contexto guatemalteco en su geografía, demografía y las relaciones socioculturales que evidencian las condiciones de vida de sus habitantes. Por otro lado, el tema de la salud mental es abordado desde una perspectiva global y del país. Asimismo, se hace una revisión de los estudios internacionales epidemiológicos de los trastornos mentales y se presenta el instrumento utilizado en la investigación, la Entrevista Diagnóstica Computarizada, CIDI, en su versión 3.0. Contexto Guatemalteco En el Informe Nacional de Desarrollo Humano 2009-2010 (PNUD, 2010) Guatemala: hacia un Estado para el desarrollo humano, se indica que Guatemala es un territorio ambientalmente diverso que se extiende en 108,889 km2, con una elevación en el rango de 0 a 4,000 metros sobre el nivel del mar. El territorio está organizado política y administrativamente en 22 departamentos y 334 municipios. Con 14 millones de habitantes, de los cuales 7.003,337 corresponden a hombres y 7.358,328 a mujeres, la mayor densidad de esta población se localiza en mesetas y valles. Según el XI Censo Nacional de Población y VI de Habitación 2002 del Instituto Nacional de Estadística (INE, 2002), en Guatemala existen 22 comunidades lingüísticas mayas, además de las que hablan español y garífuna. La población indígena representa un 40% de la población total, ubicándose predominantemente en la región noroccidental del país. La expectativa de vida para hombres es de 67.3 años y para mujeres es de 74.4 años. La población que habita las zonas rurales es el 53.9% y las zonas urbanas el 46.1%. La dinámica económica es de grandes contrastes: mientras que en la Región Metropolitana se encuentran sectores con un Índice de Desarrollo Humano (IDH) parecido a países del primer mundo, en las zonas rurales existen sectores comparables con países africanos (Informe Sobre Desarrollo Humano 2003, Los objetivos de desarrollo del Milenio: un pacto entre las naciones para eliminar la pobreza. PNUD, 2003). De acuerdo al Informe citado, Guatemala sigue siendo un país predominantemente rural, de población joven y con altos porcentajes de pobreza 17 (57%); un 21.5% de la población se encuentra en pobreza extrema, ya que no alcanza a cubrir el costo del consumo mínimo de alimentos (o calorías mínimas) y un 35.5% corresponde a pobreza no extrema, que sí alcanza a cubrir el consumo mínimo de alimentos. Según el Informe, la pobreza está presente predominantemente en la población rural, indígena, mujeres y en los menores de 18 años de edad. El Informe Nacional de Desarrollo Humano 2009-2010 (PNUD, 2010) destaca que Guatemala es uno de los países con más desigualdades del mundo, que excluyen a una gran mayoría de la población del acceso al bienestar básico en términos de educación, salud, empleo digno, alimentación y seguridad (p. 260). Distintos han sido los esfuerzos para integrar un enfoque de derechos humanos en las estrategias de desarrollo y erradicación de la pobreza; los avances han sido notables “hacia la mayor confluencia posible entre el discurso del desarrollo y el de los derechos”. Esta asociación se fundamenta en la concepción del desarrollo humano como una expansión de libertades reales que las personas disfrutan. “Según esta concepción, vivir una vida prolongada y saludable, adquirir conocimientos, disfrutar de un digno estándar de vida y edificar el propio destino son libertades esenciales” (PNUD, 2010, p. 145). Según este Informe de Desarrollo Humano “el derecho a la salud, incluye tanto la asistencia sanitaria como otros factores determinantes para la salud, entre ellos, el acceso a agua potable y saneamiento público, nutrición y alimentación sana y adecuada, vivienda apropiada y condiciones saludables, tanto en el trabajo como en el medio ambiente” (PNUD, 2010, p.145). Puede decirse que los anteriores enunciados no reflejan la realidad guatemalteca, que sigue siendo la misma o peor que hace 10 años, sobre todo si se consideran los problemas generados por la violencia extrema de los últimos años. De acuerdo a este informe, Guatemala se aleja lentamente del período del conflicto armado, ocupándose en la construcción de un país en vías de desarrollo, “compartiendo muchos problemas comunes de las democracias latinoamericanas de transición”, por ejemplo: autoridades frágiles en la aplicación de la justicia, debilidad en los partidos políticos y desigualdad en los ingresos, lo que profundiza la pobreza. Guatemala se encamina a construir una democracia luego del conflicto armado interno. En 1996 se firman los Acuerdos de Paz Firme y Duradera entre el gobierno de Guatemala y la Unidad Revolucionaria Nacional Guatemalteca, 18 URNG, finalizando de esta manera con 36 años de lucha interna. La agenda consensuada contiene las acciones encaminadas al logro de la paz firme y duradera y a la construcción de la democracia; los mismos Acuerdos se basan en reconocer que Guatemala es un país multilingüe, pluricultural y multiétnico (Hernández, 2008). Según el mismo informe, al terminar la primera década del siglo XXI el país hace un recorrido largo para constituirse en una sociedad plural, incluyente y equitativa, que demuestre el establecimiento de un Estado democrático y conciliador; para tal fin se han diseñado dos ejes estratégicos para la construcción de esa esperada nación. En el primero, de orden político, se firman los Acuerdos de Paz en 1996 y, en el segundo, de orden económico, abrir los mercados y reducir la participación estatal en la economía, ingresar a la globalización, lo que propiciaría el crecimiento económico sostenido y que vertiera sus beneficios en la población, logrando el desarrollo social y la reducción de la pobreza. Sin embargo, es difícil considerar a la sociedad guatemalteca como incluyente, con tendencia hacia el desarrollo humano y con prosperidad económica para todas las personas. Según el Informe Carga Global de la Violencia Armada (Child Rights International Netwoork –CRIN- 2011) que estima la tasa anual de muertes violentas entre 2004 y 2009, Guatemala ocupa el séptimo lugar entre los países más violentos del mundo con un promedio anual de 45 muertes por cada 100,000 habitantes. Salud Mental De acuerdo a la definición de la OMS (2004a) la salud mental es “El estado de bienestar que permite a los individuos realizar sus habilidades, afrontar el estrés normal de la vida, trabajar de manera productiva y fructífera, y hacer una contribución significativa a sus comunidades” (p. 4). Este informe menciona que la salud mental se subrayó en la definición de salud de la OMS desde el momento de la constitución de la misma: “La salud es un estado de completo bienestar físico, mental y social y no solamente la ausencia de afecciones o enfermedades” (p. 7). En el mismo informe se resalta la interdependencia de la salud mental, la física y la social, reconociendo así la importancia que la salud mental tiene para el bienestar de todos los seres humanos de cualquier sociedad o nación. Aun así, no se le asigna a la salud mental la misma importancia que a la salud física; por el contrario, ha sido ignorada y desatendida en la mayor parte del mundo. La salud 19 mental debe ser materia de interés para todos y no únicamente para las personas o las familias que son afectadas por un trastorno mental. En los informes de la OMS (2001) y (2004a) se hace hincapié en que los problemas de salud mental afectan a las sociedades en su totalidad y no se concentran en un grupo particular, sin importar la región o el país, la edad, el sexo, la condición socioeconómica o si el lugar de residencia es urbano o rural. Sin embargo, los que corren mayores riesgos son los pobres, los que no tienen casa o techo, los desempleados, las personas con bajo nivel de escolaridad, las víctimas de la violencia, los migrantes y refugiados, los integrantes de poblaciones indígenas, las mujeres maltratadas y los ancianos abandonados. Por consiguiente, los problemas de salud mental representan un impacto económico sobre las sociedades, sobre la calidad de vida tanto de las personas individualmente como de las familias. Acerca de la pobreza y su relación con la aparición de los trastornos mentales, Patel y Kleinman, citados en OMS (2004b), afirman que los factores tales como la inseguridad, la desesperanza, el rápido cambio social, los riesgos de violencia y los problemas de salud física pueden explicar que las personas pobres de cualquier país sean más vulnerables a desarrollar enfermedades mentales. En el mismo documento se explica que es posible que los problemas de salud mental, sociales y de conducta puedan interactuar y, como consecuencia, intensificar sus efectos en la conducta y el bienestar. Así, para Desjarlais y otros, citados en este documento, “El abuso de sustancias, la violencia y el maltrato de mujeres y niños por una parte, y los problemas de salud, tales como enfermedad cardíaca, depresión y ansiedad por la otra, tienen mayor prevalencia y son más difíciles de afrontar cuando existen condiciones de altas tasas de desempleo, bajo ingreso, educación limitada, condiciones de estrés laboral, discriminación de género , estilo de vida no saludable y violaciones a los derechos humanos” (p.15). La magnitud de los problemas de salud mental se resalta en los datos aportados por estos informes de la OMS: más del 25% de las personas padecen uno o más trastornos mentales o del comportamiento a lo largo de su vida; 450 millones de personas en el mundo sufren de un trastorno mental o de la conducta, pero solo una minoría recibe al menos el tratamiento elemental; alrededor de 1 millón de personas se suicidan cada año; para el año 2004, cuatro de las 6 causas principales de los años vividos con discapacidad resultaban de trastornos neuropsiquiátricos (depresión, trastornos derivados por el consumo de alcohol, esquizofrenia y trastorno bipolar); una de cada cuatro familias tiene dentro de sus 20 miembros a uno afectado por un trastorno mental; generalmente los miembros de la familia son los cuidadores primarios de las personas con trastornos mentales. La magnitud de la carga en la familia es difícil de justipreciar; por consiguiente, frecuentemente es ignorada. Sin embargo, puede afirmarse que el impacto es importante en la calidad de la vida familiar. Además de los costos de salud y sociales, los afectados por los trastornos mentales sufren de violaciones de los derechos humanos, de estigma y discriminación, tanto dentro como fuera de las instituciones psiquiátricas. A nivel mundial los trastornos mentales y de conducta representaban en el año 1990 el 11% de la carga total de enfermedad, expresado en términos de años de vida ajustados por discapacidad –DALYs- (OMS 2001). Se predice que para el año 2020 esta cifra va a aumentar a un 15%. Los trastornos mentales también representan un costo para la sociedad. En 1990 la depresión fue la cuarta causa más importante de aportación a la carga de enfermedad y para el año 2020 se espera que sea la segunda en importancia después de la enfermedad cardíaca isquémica (OMS 2004b, p.15). Así mismo, en el informe de la OMS (2004b) se afirma que dentro del marco de la salud pública, las actividades que pueden mejorar la salud incluyen la promoción de la salud, la prevención de la enfermedad y discapacidad y el tratamiento y la rehabilitación de las personas afectadas. Todos son complementarios, necesarios y ninguno es sustituto del otro. Es interesante observar que la OMS declaró desde el año 2001 que se contaba con los conocimientos fundamentales sobre el origen y desarrollo de los trastornos mentales, su diagnóstico y formas de tratamiento para mejorar la calidad de vida de las personas afectadas, así como para prevenir los mismos. En el Informe de la OMS (2001) se afirmó que se contaba con el conocimiento de que la mayor parte de las enfermedades, tanto psíquicas como orgánicas, están influidas por una combinación de factores biológicos, psicológicos y sociales; que los trastornos mentales y del comportamiento se asientan en el cerebro; que afectan en todas las edades, en todos los países y son causa de sufrimiento para las familias y las comunidades, así como para los individuos; que en la mayor parte de los casos los trastornos mentales pueden ser diagnosticados y tratados de manera eficaz con relación al costo. 21 Desde el año 2001 se consideraba que el conjunto de conocimientos que se tenía permitía ofrecer a las personas con trastornos mentales o del comportamiento nuevas esperanzas de una vida plena y productiva en sus propias comunidades. Este informe presentó información acerca de los más modernos conocimientos sobre los trastornos mentales y del comportamiento, la magnitud de ellos y la carga de morbilidad; asimismo, presentó las estrategias para lograr tratamientos eficaces así como para mejorar la salud mental por medio del desarrollo de políticas y servicios (p.4). Por lo expuesto, en Guatemala, además de considerar los factores genéticos, debe tomarse en cuenta que el contexto del país y, por lo tanto, las condiciones sociopolíticas del mismo, podrían determinar que un alto porcentaje de la población sea vulnerable a padecer de trastornos mentales, aunque no existen estudios que permitan hacer conclusiones al respecto. A partir de 2005 el Programa de Salud Mental de la OPS/OMS, inició la evaluación de los sistemas de salud mental de la Región, a través del Instrumento de Evaluación para Sistemas de Salud Mental de la Organización Mundial de la Salud (IESM-OMS), el cual es una herramienta desarrollada por la OMS para recopilar los datos esenciales sobre el sistema de salud mental de un país o una región. El objetivo final es disponer de suficiente información que permita abordar el cambio y la mejora de los servicios. En el Informe Sobre los Sistemas de Salud Mental en Nicaragua, el Salvador y Guatemala (IESM-OMS, 2006) se explica que se utilizó el IESM-OMS para evaluar el sistema de salud mental en Guatemala. Su propósito fue recopilar información para mejorar el sistema de salud mental y aportar una línea base para monitorear las modificaciones. Lo anterior haría que en el país se diseñaran planes de salud mental en relación a esa línea base y con objetivos definidos. De igual manera, sería de beneficio el monitoreo del progreso en la implementación de políticas de reforma que proporcionen servicios comunitarios y que involucren a los usuarios, las familias y otras partes interesadas en la promoción, prevención, atención y rehabilitación de salud mental. Los datos más relevantes del informe mencionado, son: a) el 90% del presupuesto asignado a salud mental es para el Hospital Nacional de Salud Mental; b) en la red pública de servicios no está garantizada la disponibilidad de psicofármacos y solamente el 1% de la población guatemalteca puede obtener sin costo este tipo de medicamento; únicamente en el Hospital Nacional de Salud Mental se entregan los medicamentos gratuitos; c) hay dos hospitales 22 psiquiátricos, para un total de 0.7 camas por cada 100,000 habitantes, por lo que el 99% de las camas psiquiátricas se encuentran en estos dos hospitales del área metropolitana; d) los recursos humanos son insuficientes para la atención en salud mental y la mayoría se encuentra concentrada en el área metropolitana; por otro lado, las oportunidades de capacitación y actualización para el personal que labora en los establecimientos ambulatorios son pocas; e) existen 32 establecimientos de salud mental ambulatorios en el país y solamente uno atiende niños(as) y adolescentes. Estos centros ambulatorios brindan atención a 782 usuarios por 100,000 habitantes. En el año 2006, de todos los usuarios atendidos en establecimientos de salud mental ambulatorios, 57% fueron mujeres y 7% fueron niños(as) y adolescentes, y f) el principal diagnóstico dado en los centros ambulatorios fue el trastorno afectivo (29%). El IESM-OMS Informe sobre los sistemas de salud mental en los países de Centroamérica y República Dominicana (OPS-OMS, 2009b) reportó algunos avances en los diferentes países. La última aplicación del Instrumento de Evaluación para Sistemas de Salud Mental de la Organización Mundial de la Salud (IESM-OMS) actualizó los datos de las evaluaciones previas; el trabajo de campo se desarrolló durante el último trimestre del año 2009 y el primer trimestre del 2010, para lo cual se recopiló la información disponible en diferentes fuentes para asegurar su confiabilidad (OPS-OMS, 2011). Este IESM-OMS Informe sobre el Sistema de Salud Mental en Guatemala 2011 (OPS-OMS, 2011) reconoce algunos avances interesantes, sobre todo en la parte de política y marco legislativo, indicando que Guatemala cuenta con una política de salud mental que fue revisada en 2008, aunque el documento, elaborado por el Programa Nacional de Salud Mental no ha sido ratificado por el Ministerio de Salud Pública. De igual manera, aun cuando se cuenta con un plan actualizado de salud mental, se evidencian algunas ausencias, tales como financiamiento y protección de los derechos humanos. Tampoco existe un plan de contingencia para desastres/emergencias específico para salud mental. Actualmente no hay ninguna legislación sobre salud mental, aunque existen algunas iniciativas, las cuales provienen principalmente desde la sociedad civil. El modelo de atención de salud mental que aún predomina en la región centroamericana es de tipo institucional, centrado en los hospitales psiquiátricos, y se advierten algunas debilidades relacionadas con el tema de la protección de los derechos humanos de las personas con enfermedades mentales (Aparicio et al., 23 en Rodríguez et al., 2009). Así pues, en el tema financiero, el lESM-OMS del 2011 observa menos avances, ya que se sigue asignando menos del 1% del presupuesto total de salud a la salud mental, y el 94% de dicho presupuesto está dirigido a hospitales psiquiátricos (concentrados en la ciudad capital), que en comparación con el reporte anterior (90%), representa un retroceso en la asignación presupuestaria a servicios no hospitalarios. Únicamente el 4% del presupuesto restante se dedica a labores de prevención, promoción y rehabilitación. El 13% de la población tiene acceso gratuito (80%, aproximadamente) a medicamentos psicotrópicos esenciales, lo que evidencia un avance importante aunque todavía insuficiente. A pesar de que los problemas de salud mental están cubiertos por el seguro social, menos del 15% de la población está afiliada al mismo. Todos los países de la región centroamericana disponen de una red de servicios de salud mental ambulatorios con mayor o menor grado de desarrollo, siendo el principal problema de dichos servicios el hecho de que están concentrados en la capital o en los grandes centros urbanos, mientras que existen amplias zonas, especialmente rurales, sin cobertura. De igual manera los grupos indígenas y otras minorías étnicas y lingüísticas están significativamente subrepresentadas en el uso de los servicios ambulatorios de salud mental. (Aparicio et al., en Rodríguez et al., 2009). De acuerdo a OPS-OMS (2011) en Guatemala existen 40 establecimientos de salud mental ambulatorios, los que brindan atención aproximada a 363 usuarios por cada 100,000 habitantes de la población general. El 58% de las personas atendidas por estos servicios ambulatorios son de sexo femenino y el 14% son niños o adolescentes. Los usuarios atendidos en establecimientos ambulatorios padecen trastornos neuróticos y somatomorfos (54%) y trastornos afectivos (24%); en cambio, en los hospitales psiquiátricos la esquizofrenia (51%) es el trastorno más prevalente. Algunos de los avances en cobertura y descentralización de los servicios de salud mental han sido producto de la colaboración de organizaciones no gubernamentales y agencias internacionales. Existe un aumento en la oferta de servicios privados, principalmente en el rubro de hogares residenciales, así como un nuevo hospital psiquiátrico (2.6 camas en hospitales psiquiátricos por cada 100,000 habitantes). También se describen algunos retrocesos, como el cierre del Hospital de Día en el Hospital Nacional de Salud Mental. 24 Aunque ha habido un aumento del entrenamiento en salud mental en los programas de formación de médicos generales, únicamente el 4% de dicha formación está dedicada a salud mental. En términos de clínicas de atención primaria de salud que cuentan con un médico, solamente unas pocas (1%-20%) tienen protocolos de evaluación y tratamientos disponibles para condiciones claves de salud mental. Aparicio et al. (en Rodríguez et al., 2009), refieren que la relación entre la atención primaria y la medicina tradicional con los servicios de los trastornos mentales es prácticamente nula. En cuanto a la cantidad total de recursos humanos que trabajan en establecimientos de salud mental o práctica privada, el IESM-OMS del 2011 reporta 10.7 por cada 100,000 habitantes, haciendo el siguiente desglose de acuerdo con la profesión: 0.6 psiquiatra, 0.1 otros médicos (no especializados en psiquiatría), 1.4 enfermeros, 7 psicólogos, 0.1 trabajadores sociales, 1 terapeutas ocupacionales, 0.4 otro profesional de la salud o la salud mental (incluyendo personal auxiliar, personal de atención primaria de salud que no es médico, asistentes de salud, asistentes médicos, consejeros psicosociales profesionales y paraprofesionales). Comparado con el reporte anterior, se observa en este rubro un avance significativo, sobre todo en relación al número de psicólogos, probablemente por la inclusión en el reporte 2011 de los profesionales que trabajan en el sector privado. El informe indica que los sistemas de registro y reporte epidemiológico de los servicios de salud mental, continúan mostrando importantes dificultades, lo que limita la consistencia de los datos. Por su parte, Aparicio et al. reportaron que los sistemas de información presentan múltiples deficiencias: no todas las unidades o servicios de salud mental informan a los ministerios de salud; los datos que se recolectan son insuficientes para un análisis adecuado; existe subregistro o mala calidad en el registro primario; no se dispone de datos del sector privado; no hay publicaciones o informes anuales sobre salud mental y no existen sistemas de vigilancia epidemiológica. La falta de investigación es, sin lugar a dudas, una debilidad de los países evaluados. Ahora bien, el Programa Nacional de Salud Mental de Guatemala y la Política de Salud Mental 2007-2015 (Ministerio de Salud Pública y Asistencia Social, 2008), considera que una estrategia esencial para desarrollar el componente de salud mental en Guatemala es incorporarlo dentro de la atención primaria de salud, lo cual conlleva un despliegue de recursos humanos y materiales que garanticen los servicios necesarios para permitir una verdadera atención integral y descentralizada. 25 En el documento citado, el Ministerio de Salud Pública y Asistencia Social reconoce: su responsabilidad de conducir, regular, promover y garantizar la salud integral y tomando en cuenta las necesidades de salud mental de la población guatemalteca, ha definido una política de salud mental cuyo propósito es orientar las acciones de promoción, prevención, atención y rehabilitación psicosocial integral. La política está dirigida a promover la salud mental de la población guatemalteca en general, pero haciendo énfasis en los grupos sociales afectados por la inequidad, la violencia, los desastres y las adicciones y así como por otros problemas de carácter mental y de la conducta (p.17). La Investigación Epidemiológica de los Trastornos Mentales Uno de los retos más grandes para la salud mental es contar con datos confiables para contribuir al desarrollo de políticas sanitarias y para la valoración de las necesidades asistenciales de los enfermos mentales. Según Díaz (2001), la Asociación Internacional de Epidemiología definió la especialidad en 1974 como “el estudio de los factores que determinan la frecuencia y distribución de las enfermedades en poblaciones humanas” (p.79). La epidemiología, como disciplina que estudia la enfermedad en poblaciones humanas, aporta las herramientas para determinar la distribución de la enfermedad en la población, analiza los factores que determinan dicha distribución, establece el nivel de utilización de los servicios asistenciales y estudia las medidas que pueden ser útiles para su prevención (Vázquez-Barquero, 1998). Por su parte, la OMS (2012b) en Temas de Salud, indica que la “Epidemiología es el estudio de la distribución y los determinantes de estados o eventos (en particular de enfermedades) relacionados con la salud y la aplicación de esos estudios al control de enfermedades y otros problemas de salud”. De acuerdo con Gruenberg, citado por Vázquez-Barquero, la epidemiología tiene los siguientes objetivos: • • Detectar los cambios en los patrones de la enfermedad, a lo largo del tiempo. Identificar los “casos” en la población, en lugar de exclusivamente entre los que acuden a los servicios asistenciales. 26 • • • • • • Evaluar el funcionamiento de los servicios sanitarios. Estimar el riesgo que tiene cada individuo, o grupo poblacional, de desarrollar un trastorno determinado. Completar el cuadro clínico de las enfermedades. Identificar los síndromes. Buscar las causas de los trastornos. Prevenir la morbilidad y la mortalidad. En el artículo de Aguilar-Gaxiola y Deeb-Sossa, incluido en Rodríguez et al. (2009), se afirma que el objetivo final de la epidemiología es actuar como fuerza preventiva al detectar la etiología de las enfermedades y la identificación de los posibles factores de riesgo, especialmente aquellos que son modificables, para prevenir, diagnosticar y tratar las enfermedades y evitar así complicaciones costosas. Del Rey Calero, citado en Díaz (2001), indica que la investigación epidemiológica posee tres niveles de análisis distintos que son complementarios en los datos epidemiológicos: La epidemiología descriptiva. Su principal objetivo es estudiar, determinar y examinar la prevalencia y el curso de los trastornos mentales dentro de una población. Se centra esencialmente en las personas que padecen el trastorno, el sitio demográfico, que puede ser urbano o rural o ambos y, por último, el tiempo, que resulta ser determinante en cuanto a las fechas en donde se realizó o se realizará el trabajo epidemiológico. Los dos índices fundamentales de la epidemiología descriptiva son las tasas de incidencia y prevalencia, como mencionan Chorot, Pérez-Llantada y Sandín en Díaz (2001). La tasa de incidencia se refiere al número de casos nuevos de una enfermedad que ocurren en una población definida, durante un periodo de tiempo determinado, siendo usualmente de un año. La tasa de prevalencia indica el número total de casos de un trastorno existente en una población, que se han acumulado a lo largo de un intervalo de tiempo concreto. La epidemiología analítica. Identifica causas concretas asociadas a las tasas que determinó la epidemiología descriptiva; con ellas facilita el manejo de los datos obtenidos para poder proponer sugerencias y conclusiones en cuanto a los factores de riesgo o condiciones que pueden incrementar la probabilidad de que un sujeto desarrolle un trastorno mental determinado. 27 La epidemiología experimental. Se refiere al cotejo o comparación de dos grupos de estudio, en el que uno se somete a un determinado agente ambiental y el otro no; por lo tanto, utiliza el método científico y propone hipótesis, mismas que deberán ser comprobadas. Gracias a la epidemiología se ha logrado una mayor integración entre la clínica y la salud pública y, entre esta, la salud mental. Del Rey Calero en Díaz (2001), refiere que los datos epidemiológicos son necesarios a la hora de diseñar políticas de prevención, tratamiento y rehabilitación para la salud mental. Por su parte, Mari et al. (en Rodríguez et al., 2009), indican que “la epidemiología interviene de manera precisa en la identificación de los casos (diagnóstico y prevalencia), el recuento de casos nuevos a través del tiempo (incidencia), la búsqueda de la causa de la afección (estudio de casos y testigos), el pronóstico (estudio de cohortes) y la determinación de lo que es eficaz en la evolución de un trastorno determinado (ensayos clínicos). La información epidemiológica es fundamental para la salud pública y la salud mental pública, así como para orientar la planificación de las acciones a seguir” (p.3). En el campo de la salud mental, Vázquez-Barquero indica que la epidemiología de los trastornos mentales o epidemiología psiquiátrica, como también se le llama, desarrolla estrategias de investigación de la enfermedad mental a través de estudios transversales, prospectivos y longitudinales (cohortes) y estudios de casos controles, dirigidos a obtener información epidemiológica sobre los diversos trastornos mentales, sus tasas de prevalencia e incidencia, distribución por género, edad y otras variables sociodemográficas, así como información sobre factores de riesgo y trastornos asociados en población general o asistida. Por otro lado, Aguilar-Gaxiola y Deeb-Sossa, en Rodríguez et al. (2009), indican que la epidemiología psiquiátrica no ha tenido los mismos avances que otras ramas de la epidemiología, debido a que es más difícil conceptualizar y cuantificar los trastornos mentales y los factores de riesgo son más variados y complejos que para la mayoría de las enfermedades físicas. Por tal razón, la mayor parte de la epidemiología psiquiátrica sigue siendo de tipo descriptivo y se dirige principalmente a la estimación de la prevalencia del trastorno y de sus subtipos. Sin embargo, la investigación epidemiológica ha mejorado en gran medida en los últimos 30 años, tanto en su enfoque como en las técnicas utilizadas. 28 Los autores mencionados refieren que las primeras encuestas epidemiológicas comunitarias de los trastornos mentales se realizaron desde el final de la Segunda Guerra Mundial. Sin embargo, tenían sus limitaciones, ya que no era posible comparar los resultados a nivel transnacional por la ausencia de una metodología (por ejemplo, en el diseño de muestras) y por la instrumentación estandarizada (por ejemplo, entrevistas diagnósticas estructuradas). Alrededor de los años sesenta se desarrollaron algunas escalas de calificación de síntomas notificados por el propio sujeto. No obstante, desde un inicio fueron criticadas y produjeron controversias asociadas con la falta de criterios diagnósticos claros en las taxonomías existentes en esa época. A mitad de la década de los años setenta se desarrolló un instrumento, la Cédula de Desórdenes Afectivos y Esquizofrenia (SADS, por sus siglas en inglés), que probó ser útil para evaluar pacientes psiquiátricos y controles sanos, y fue utilizado en población general con resultados satisfactorios. Un siguiente paso se dio cuando se desarrolló el Present State Examination (PSE) para ser utilizado en un estudio transcultural entre Estados Unidos e Inglaterra. Este instrumento fue después utilizado en el estudio internacional de esquizofrenia en 1973, el primer estudio que usó un instrumento idéntico, traducido a diferentes idiomas. El PSE fue diseñado para ser aplicado por clínicos, haciendo muy cara su utilización en estudios de población general. En 1978 Robins inició el diseño de un instrumento, la Cédula de Entrevista Diagnóstica (DIS, por sus siglas en inglés), con el apoyo del Instituto Nacional de Salud Mental de los Estados, para su uso en la Encuesta de Captación Epidemiológica por Áreas (ECA). Dicho instrumento pretendía superar las limitaciones del PSE y podía ser utilizado por encuestadores legos, investigando la presencia de síntomas en el curso de la vida y proporcionado prevalencias de por vida, anual, de seis meses, un mes y dos semanas, en base al DSM-III. El siguiente paso en la evolución de los instrumentos de medición epidemiológica de los trastornos mentales fue la elaboración del Composite International Diagnostic Interview (CIDI), que surgió de la ampliación de la metodología ECA-DIS realizada por la OMS en colaboración con la Administración de Alcohol, Drogas y Salud Mental de los Estados Unidos, a fin de incluir los criterios de la Clasificación Estadística Internacional de Enfermedades -CIE(Kessler, 2000). 29 La Entrevista Diagnóstica Internacional Compuesta (CIDI) estuvo disponible por primera vez en 1990, para ser aplicada en estudios internacionales. Actualmente la CIDI es el instrumento epidemiológico de los trastornos mentales de mayor empleo en el mundo (Aguilar-Gaxiola y Deeb-Sossa, en Rodríguez et al., 2009). En 1996 la OMS, a través del Instituto Nacional de Salud de Estados Unidos, fundó el Consorcio Internacional de Epidemiología Psiquiátrica (International Consortium in Psychiatric Epidemiology, ICPE), con el fin de coordinar y facilitar estudios epidemiológicos comparativos de trastornos mentales a través de la CIDI, proveyendo de diversos recursos para su coordinación y utilización (ICPE, en línea). De las actividades de colaboración y asistencia técnica realizadas por el ICPE se originó el Consorcio de la Encuesta Mundial de Salud Mental (World Mental Health Survey Consortium, WMH), auspiciado por la OMS. Desde el año 2000 el Consorcio WHH ha coordinado encuestas en más de 30 países de todas las regiones del mundo, utilizando la misma herramienta, la versión actualizada y revisada de la CIDI, para proporcionar datos en la toma de decisiones con relación a la salud por parte de las autoridades responsables, trabajadores de la salud y público en general, en cada uno de los países participantes, sobre las tasas de prevalencia y los costos sociales de los trastornos mentales, así como para evaluar el uso de servicios entre las personas con estos trastornos y poner de relieve las necesidades no satisfechas en el tratamiento de los mismos, identificando las barreras al tratamiento potencialmente modificable (AguilarGaxiola y Deeb-Sossa, en Rodríguez et al., 2009, p. 42). En base a dicha iniciativa se crearon consorcios regionales con el fin de producir conjuntos de datos de análisis de los países situados en la misma zona geográfica. Actualmente existen tres consorcios epidemiológicos: un consorcio europeo integrado por Bélgica, Francia, Alemania, Italia, Países Bajos y España, cuya sede está en el Instituto Municipal de Investigación Médica de Barcelona; el consorcio regional Organización Panamericana de la Salud / Organización WMH 2000, que incluye investigadores de Brasil, Colombia, Cuba, México, Panamá y Perú, y cuya sede está en el Instituto Mexicano de Psiquiatría de la Ciudad de México, y el consorcio regional Asia / Pacífico WMH 2000, con sede en la Universidad China de Hong Kong, y los países participantes son China, India, Indonesia, Japón, Nepal y Nueva Zelanda (WHO-CIDI, en línea). 30 Según ICPE (en línea), los objetivos principales de estos consorcios regionales son: • Estimar y comparar entre los distintos países la prevalencia de los trastornos mentales más comunes en la población general, a 1 mes y a 12 meses de vida. • Evaluar la asociación independiente del estado de ánimo y los trastornos de ansiedad con los factores socio-demográficos (como sexo, edad, educación y ubicación urbana o rural) y factores de riesgo (incluidos: antecedentes familiares, origen étnico, experiencias de la infancia, religión, relaciones y problemas sexuales, entre otros). • Evaluar y comparar, entre los distintos países, la calidad de vida (discapacidades, minusvalías y la percepción de salud general) de las personas con diferente estado de ánimo y los trastornos de ansiedad, para analizar cómo las variables (física, condiciones médicas y los factores sociodemográficos) podrían influir en estos resultados. • Describir, evaluar y comparar en los distintos países el tratamiento de los trastornos psiquiátricos, para evaluar las necesidades no satisfechas y la calidad de la atención recibida, específicamente el uso de servicios a través de los centros de atención formal e informal. Principales estudios epidemiológicos de salud mental en Latinoamérica En las últimas décadas, en América Latina y El Caribe se han realizado trabajos de investigación epidemiológica de la salud mental, que aumentaron luego de la introducción del DSM-III y las entrevistas psiquiátricas estandarizadas. Los datos obtenidos en estos estudios aportan un conocimiento más amplio acerca de la distribución y los factores de riesgo de los trastornos mentales en esta región, que constituyen una base más aceptable y válida para la toma de decisiones y que incluyen el reconocimiento y el tratamiento de los trastornos mentales en una población determinada (Mari et al. en Rodríguez et al., 2009). Como dijo Mirta Roses Periago, Directora Panamericana de la Salud, en el prólogo de Epidemiologia de los trastornos mentales en América Latina y El Caribe (Rodríguez et al., 2009), en América Latina y El Caribe se cuenta con experiencias epidemiológicas locales y nacionales en el campo de la salud mental 31 que se consideran trabajos serios, innovadores y exitosos, aunque aún hay enormes desafíos por delante, especialmente la utilización de dichos estudios para impulsar el cambio que necesitan los programas y servicios de salud mental en la región. A continuación se mencionan los datos principales de estudios que se han realizado en los últimos años y que han sido llevados a cabo por medio de la Entrevista Diagnóstica Internacional Compuesta (CIDI). Entre 1992 y 1999, se realizó un estudio en Chile sobre la prevalencia de patología psiquiátrica, utilizando la CIDI como entrevista diagnóstica, para lo cual fueron entrevistadas 2,978 personas de 15 años y más. Los resultados indicaron que el 36% de los encuestados tuvieron trastornos psiquiátricos en algún momento de la vida, siendo las tasas de prevalencia de vida de 16.2% para la ansiedad, de 15% para los trastornos afectivos y de 14.4% para el abuso de sustancias (Vicente, Rioseco, Saldivia, Kohn y Torres, 2002). En 1994 se estudió en la ciudad de México la prevalencia de los trastornos psiquiátricos específicos en la población general adulta, utilizando la versión 1.1 de la CIDI. “El rigor metodológico con que se planeó y desarrolló esta investigación permitió que los datos obtenidos fueran incorporados a la primera generación de estudios del Consorcio Internacional de Epidemiología Psiquiátrica, lo que facilitó la comparación internacional y arrojó resultados sumamente interesantes y trascendentes para el desarrollo de la disciplina” (CaraveoAnduaga, en Rodríguez et al., 2009, p.136). La prevalencia de trastornos a lo largo de la vida de la población adulta se estimó en 28,7%, siendo el abuso de alcohol y los episodios depresivos los trastornos más frecuentes. Se estimó que el 7.9% de la población adulta había sufrido algún episodio depresivo a la largo de la vida y la prevalencia estimada en el último año era de 4,5%. Del total de personas con episodios depresivos a lo largo de la vida, únicamente el 14% habían acudido a un profesional de la salud mental. Como parte de la iniciativa 2000 de la Organización Mundial de la Salud en Salud Mental, se llevó a cabo en México en el año 2003 un estudio sobre la prevalencia de los trastornos psiquiátricos, la comorbilidad, las variaciones en la distribución geográfica de los trastornos, los correlatos sociodemográficos y la utilización de servicios en la población urbana adulta, con una muestra de 5,826 personas de 18 a 65 años de edad. Se utilizó el WMH-CIDI. El 28.6% de la población presentó algunos de los trastornos de la CIE-10 alguna vez en su vida, el 13.9% lo reportó en los últimos 12 meses y el 5.8% en los últimos 30 días. Por tipo de trastornos, los más frecuentes fueron los de ansiedad (14.3% alguna vez 32 en la vida), seguidos por los trastornos de uso de sustancias (9.2%) y los trastornos afectivos (9.1%). Al analizar los trastornos individuales, las fobias específicas fueron las más comunes (7.1% alguna vez en la vida). Solamente uno de cada 10 sujetos con un trastorno mental recibió atención profesional (MedinaMora et al., 2003). El Estudio Nacional de Salud Mental realizado en Colombia en 2003, que forma parte de la Encuesta Mundial de Salud Mental (EMSM) de la OMS, describe la prevalencia de trastornos mentales, las variaciones en la distribución geográfica de los trastornos, los correlatos sociodemográficos y la utilización de servicios en la población urbana adulta. El instrumento utilizado fue la versión computarizada de la CIDI (CAPI versión certificada 15). El 40.1% de la población reportó haber tenido alguna vez en su vida uno o más de los 23 trastornos basados en el DSM-IV, el 16% de la muestra evidenció trastornos mentales en los últimos doce meses y el 7.4% presentó alguno en los últimos treinta días. Los trastornos más frecuentes reportados alguna vez en la vida fueron los de ansiedad (19.3%), seguido por los trastornos del estado de ánimo (15%) y los trastornos por uso de sustancias (10.6%). El 4.9% de la población estudiada ha intentado suicidarse alguna vez en la vida y el 1.3% lo ha intentado en los últimos treinta días. Sólo una de cada diez personas con un trastorno mental y una de cada cinco con dos o más trastornos mentales dijo recibir servicios de cualquier tipo en el último año (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005). Guatemala cuenta con un estudio epidemiológico sobre la prevalencia de los trastornos mentales. Dicho estudio se realizó a nivel nacional en el año 2009 por 138 estudiantes de la Facultad de Ciencias Médicas de la Universidad de San Carlos. Se aplicó la Entrevista Diagnóstica Internacional Compuesta, versión 2.1, a un total de 1,452 personas de ambos sexos, de 18 a 65 años de edad, en la República de Guatemala. Entre sus resultados resalta que el 27.8% de la población guatemalteca (una de cada cuatro personas) había padecido al menos un trastorno mental en la vida. Previo al estudio de Cóbar et al. (2009), en Guatemala se realizaron otros estudios epidemiológicos de trastornos mentales, aunque no se utilizó la entrevista CIDI como instrumento. Entre estos estudios se pueden mencionar: Ortiz (1994), quien investigó los factores que se asocian con el consumo de drogas, entre ellos: lugar en donde viven, rendimiento escolar, disciplina escolar, edad, sexo, integración familiar, actividades realizadas cuando están nerviosos o frustrados, existencia de usuarios en la vecindad, entre amigos y familiares. El estudio tuvo 33 como muestra 400 estudiantes de establecimientos educativos pertenecientes a tres clases socioeconómicas de la ciudad. Utilizó el instrumento EPI-INFO. El estudio concluyó que en los últimos 30 días el 12% de la población encuestada fumó cigarrillos; el 21.5% consumió bebidas alcohólicas; el 1.6% fumó mariguana; el 0.5% usó inhalantes; el 3.2% consumió pastillas tranquilizantes; el 0.5% cocaína y el 0.3% heroína. Asimismo, concluyó que los riesgos para consumir drogas fueron: la existencia de usuarios en la vecindad, entre los amigos y entre la familia; el área donde viven y el nivel socioeconómico, siendo la clase alta la que consume más alcohol. Una de las recomendaciones de Ortiz es realizar investigaciones en la modalidad de encuestas de hogares para obtener datos respecto al consumo de drogas en la población en general. Asimismo, González (2003) estudió los datos demográficos y epidemiológicos en 282 pacientes de la Clínica Viktor Frankl, de la Universidad Francisco Marroquín, durante el período comprendido entre 1999 a 2002, sobre los diversos trastornos mentales, su tasa de prevalencia e incidencia, distribución por sexo y edad, así como factores de riesgo y trastornos asociados en población general o asistida. La muestra estuvo conformada por pacientes niños y adultos. El total de niños fue de 136 pacientes entre 4 y 17 años que asisten a la clínica por problemas de conducta adaptativa, problemas académicos y los menos frecuentes con conducta de hiperactividad. La población adulta estuvo conformada por 146 pacientes entre 18 a 73 años de edad que asistían por problemas de tipo familiar, problemas depresivos, de autoestima, de relaciones sociales, de ansiedad y los menos frecuentes por problemas de identidad sexual y fobias. El investigador concluyó que el trastorno con más frecuencia en los niños es el trastorno oposicional desafiante, en cuanto que el estresor psicosocial en la población de niños es referente a problemas relativos con el grupo primario de apoyo, mientras que en la población adulta los trastornos con más frecuencia fueron el trastorno de personalidad límite (8%) y el trastorno de personalidad dependiente. González (2003) recomendó utilizar la misma metodología en futuras investigaciones epidemiológicas. Entrevista Diagnóstica Internacional Compuesta (CIDI) La Entrevista Diagnóstica Internacional Compuesta (WHO–CIDI) fue diseñada y desarrollada en coordinación con la OMS y la Administración de Alcohol, Abuso de Drogas y Salud Mental (Estados Unidos). Se trata de una entrevista altamente estructurada, que puede ser aplicada por entrevistadores clínicos y no clínicos previamente entrenados y cuyos resultados pueden ser procesados mediante un programa computacional para obtener diagnósticos DSM y/o CIE-10. Su primera versión data de 1990 y fue diseñada para usarse con personas adultas (18 años o más) en distintas culturas, por lo que ha sido 34 traducida a 16 idiomas. Es bastante simple de responder y requiere de habilidades en lecto-escritura en los ítems correspondientes a la esfera cognitiva WHO-CIDI (en línea). La CIDI inicialmente estaba dirigida a estudios epidemiológicos psiquiátricos pero también se utiliza con propósitos clínicos y de investigación. Aun cuando la CIDI es un avance significativo en la producción de un instrumento diagnóstico estandarizado ideal, mantiene algunos inconvenientes menores en su aplicación, por un lado, derivados de su longitud y del nivel de conceptualización de las preguntas y, por otro, que la versión acortada no cubre todo el espectro de la patología psiquiátrica WHO-CIDI (en línea). La tercera versión de la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0) está estructurada por 41 secciones enfocadas hacia la salud física, salud mental y entorno social del entrevistado. Estas secciones incluyen Datos Demográficos, Depresión, Manía, Trastornos de Angustia, Trastornos Fóbicos, Trastorno de Ansiedad Generalizada, Trastorno Explosivo Intermitente, Personalidad, Uso de Sustancias, Trastorno de Estrés Post-traumático, Condiciones Crónicas, Neurastenia, Tabaco, Trastorno de la Alimentación, Trastorno Pre-Menstrual Disfórico, Trastorno Obsesivo Compulsivo, Evaluación de Psicosis, Juegos, Déficit de Atención/Hiperactividad, Trastorno Negativista Desafiante, Trastornos de la Conducta, Ansiedad de Separación, así como Niñez, Suicidio, Servicios, Fármaco-Epidemiología, Condiciones Crónicas, Funcionamiento de 30 días, Síntomas 30 días, Redes Sociales de Apoyo (OMS, 2010). Contextualización de la Entrevista Diagnóstica Internacional Compuesta (CIDI) La importancia de que los instrumentos de evaluación sean contextualizados a los grupos culturales en donde se utilicen ha sido planteada por varios autores, entre ellos Muñiz y Hambleton (1996). Ellos explicaron que la facilidad y rapidez de las comunicaciones potencia que los instrumentos de medida generados en determinado país rápidamente puedan ser utilizados en otro distinto. Los autores agregaron que en la actualidad existe interés creciente en todo lo relacionado a estudios interculturales. Sin embargo, afirmaron que los test no son utilizables automáticamente pues deben ser adaptados cuidadosamente en función de las diferencias interculturales entre el idioma/cultura y aquéllos en los que se pretende utilizar. 35 Estos autores explican que los elementos en donde puede haber errores cuando se trata de adaptar un test de una cultura a otra, son: contexto, construcción y adaptación, aplicación e interpretación de las puntuaciones. En cuanto al contexto indican que este se refiere al ámbito sociocultural en el que están enmarcadas las personas a las que se aplicará el test. Además, indican que para tratar de minimizar los errores, el Comité de la Comisión Internacional de Test (ITC) elaboró el documento titulado Directrices internacionales para el uso de los test (Muñiz, y Hambleton, 1996). En dicho documento se consideran los factores contextuales, entre ellos: las diferencias sociales, políticas institucionales, lingüísticas y culturales. Así mismo, indica una serie de directrices que deben tomarse en cuenta cuando los test se van a utilizar con personas de diferentes grupos, por ejemplo: género, cultura, educación, etnia, origen y edad, entre otros. La importancia de la contextualización de los instrumentos también ha sido mencionada por Cachón (2007) en La función de la equivalencia en el proceso de la medición intercultural. Cachón explica que así como en el mundo hay muchos grupos sociales, también las culturas son numerosas ya que las diferencias entre individuos, entre grupos sociales y entre culturas son empíricamente comprobables. Así, cualquier medición que se lleve a cabo dentro de una cultura, utilizando instrumentos elaborados en otra, necesita de un proceso de adaptación o equivalencia cultural, de gran rigor científico; no es suficiente traducir un instrumento. También Mikulic (en línea), de la Universidad de Buenos Aires, quien escribió Construcción y Adaptación de Pruebas Psicológicas, reconoce que la adaptación de un test es un proceso mucho más complejo que la mera traducción del mismo a un idioma diferente; implica considerar no solo las palabras utilizadas al traducir la prueba sino también las variables culturales involucradas. Lo expresado es especialmente importante a tomar en cuenta en las investigaciones cuando se apliquen instrumentos de medición en un país como Guatemala, que es multiétnico, multilingüe y pluricultural. En relación a la importancia de contextualizar los instrumentos de evaluación, es necesario mencionar que Díaz (2001) afirmó que la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI) “ha sido diseñada para su uso en distintas culturas y entornos, lo que ha posibilitado que la versión original esté disponible en 16 idiomas” (p.100), entre ellos al español. Asimismo, en Un modelo para los estudios epidemiológicos sobre la salud mental y la morbilidad psiquiátrica, se explica que la traducción de este instrumento al idioma español se llevó a cabo por el Instituto Mexicano de Psiquiatría; se conservó la traducción 36 original oficial de la CIDI 1.1, así como el contenido de todos los reactivos necesarios para hacer un diagnóstico basado en los criterios de la Clasificación Internacional de las Enfermedades Mentales (CIE-10). También explica que “en el instrumento se han incorporado diferentes expresiones del idioma, para hacerlo culturalmente más sensible, y se exploran, además, diferentes formas coloquiales de expresión con que la población denomina los diferentes trastornos incluidos” (Caraveo, Martínez y Rivera, 1998, p.51). Por otro lado, Aguilar-Gaxiola y Deeb-Sossa en Rodríguez et al. (2009), afirmaron que “la CIDI ha pasado por varias revisiones a fin de corregir errores metodológicos y también para mejorar su sensibilidad cultural y comparabilidad” (p. 39). En el Estudio Nacional de Salud Mental de Colombia 2003 (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005) se utilizó la versión en castellano de la CIDI, versión 15: “Al instrumento se le realizó una adaptación que consistió en la adecuación de su contenido al medio cultural colombiano (terminología, equivalencias monetarias, sistema de salud, medicamentos, migración y medicinas alternativas), con la finalidad de obtener información basada en las características del contexto del país. Este proceso se llevó a cabo acorde con los lineamientos dados por la OMS, cuyos criterios básicos fueron mantener sin modificaciones las preguntas, teniendo en cuenta que se trata de una entrevista estructurada. El equipo de investigadores de la Universidad de Harvard y la Universidad de Michigan avalaron la versión colombiana del CIDI para adultos” (p. 14). Se puede concluir que la contextualización de los instrumentos de medición es muy importante; que la CIDI fue contextualizada tanto en México como en Colombia. Es decir, se consideró el aspecto cultural y se procedió a incluirle modificaciones que hicieran el instrumento más sensible culturalmente, previo a su aplicación en las mencionadas investigaciones. Por lo expuesto, para el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 (ETMEGUA), se elaboró una guía de contextualización para hacer más sensible la CIDI al contexto guatemalteco, pues se tomó en cuenta que se aplicaba en un ámbito cultural diferente al del origen de la traducción. La guía de contextualización puede verse en Anexos. 37 Método Participantes En la investigación participaron 1,120 personas de las 1,375 que integraban la muestra original. La población objeto de estudio la constituyeron personas de ambos sexos, no institucionalizadas, en el rango de edad comprendido entre 18 y 65 años, residentes de manera permanente (hogar fijo) en la Región Metropolitana de Guatemala, en sus desagregaciones urbana y rural; de diferente nivel socioeconómico, nivel educativo, etnia y religión. El ámbito geográfico comprendió las viviendas muestreadas en la Región Metropolitana en los municipios de Guatemala, Amatitlán, Villa Nueva, San José Pínula, Palencia, Santa Catarina Pínula, San Pedro Sacatepéquez, Mixco, San Miguel Petapa, San Pedro Ayampuc y San Juan Sacatepéquez. Muestra El esquema de muestreo adoptado para el ETMEGUA es de tipo probabilístico, trietápico, estratificado y por conglomerados, donde la unidad última de selección está constituida por una persona comprendida entre 18 y 65 años de edad, seleccionada con muestreo irrestricto aleatorio al interior de los hogares seleccionados en la muestra de segunda etapa, la cual está constituida por veinticinco (25) viviendas ocupadas seleccionadas con igual probabilidad al interior de cada unidad primaria de muestreo (UPM). Cada UPM fue seleccionada de manera sistemática y proporcional al tamaño (PPT), con afijación proporcional en las áreas urbanas y rurales y al interior de ellas en 4 estratos urbanos y 4 rurales. Dominios de estudio y cobertura El diseño muestral contempla para sus estimaciones y proceso inferencial un dominio de estudio, el cual se desagrega en dos áreas: urbana y rural, y estas a su vez se dividen en municipios más violentos y menos violentos y zonas de la ciudad capital más violentas y menos violentas (Tabla 1). 38 Tabla 1. Distribución de lugares por violencia ZO NAS DE LA MUNICIPIO S DEL DEPARTAMENTO NIVEL DE VIO LENCIA ÁREAS DE LA REGIÓ N METRO PO LITANA (SUMATO RIA DE LO S CIUDAD CAPITAL DE DE GUATEMALA MUNICIPIO S Y DE LAS ZO NAS) GUATEMALA MÁS VIO LENTO S MENO S VIO LENTO S Guatemala Villa Nueva Mixco Amatitlán San Miguel Petapa Santa Catarina Pinula San José Pínula San Pedro Ayampuc Palencia San Pedro Sacatepéquez San Juan Sacatepéquez Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona 18 1 7 6 5 11 21 3 19 8 2 14 25 Guatemala Villa Nueva Mixco Amatitlán San Miguel Petapa Santa Catarina Pinula San José Pínula San Pedro Ayampuc Palencia San Pedro Sacatepéquez San Juan Sacatepéquez Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona Zona 18 1 7 6 5 11 21 3 19 8 2 14 25 Fuente: Informe sobre violencia de municipios y zonas -INE- Marco muestral y selección de la muestra El marco muestral total del estudio es el Marco Maestro de Muestreo (MMM) correspondiente a la Región Metropolitana, el cual está constituido por 3,725 Unidades Primarias de Muestreo (UPMs) o sectores cartográficos, equivalentes a 537,840 viviendas ocupadas, con un promedio burdo general de 144.38 viviendas por UPM. Este Marco de Muestra fue elaborado por el Instituto Nacional de Estadística -INE- con base en los datos de los Censos de Población y Vivienda de 2002, el cual fue estratificado en atención al nivel socioeconómico en función de variables como las Necesidades Básicas Insatisfechas (NBI), el nivel educativo del jefe de hogar y otras variables relacionadas con el nivel socio-económico; se utilizó el algoritmo multivariado de las “k” medias. Esta estratificación produjo como resultado final 8 estratos para la Región, de los cuales 4 son urbanos y 4 rurales. La selección de las UPMs se realizó de manera sistemática y con PPT directamente del Marco Maestro de Muestreo correspondiente al área metropolitana y se seleccionaron 55 sectores cartográficos como muestra de primera etapa. 39 El marco muestral de segunda etapa lo constituye la actualización cartográfica (trabajo de mapeo), la cual genera un listado de “n” viviendas ocupadas para cada una de las 55 UPMs de la muestra de primera etapa. En cada uno de estos 55 listados de las “n” viviendas ocupadas se seleccionaron 25 viviendas ocupadas con igual probabilidad (MAS) por cada UPM, es decir, una muestra total de segunda etapa de 1,375 USM (unidades secundarias de muestreo). Para la aplicación del instrumento se seleccionaron sectores cartográficos alternativos por razones de la inseguridad prevaleciente en el país. Tamaño de la muestra El tamaño total de la muestra lo constituyeron 55 sectores cartográficos (UPMs), o sea 1,375 viviendas ocupadas (USMs). El algoritmo utilizado para el cálculo de la muestra fue el siguiente: n Z2 (1 p)deff e2 p(1 tnr)X donde: • • • • • • Z = Valor en la escala de Z de una distribución normal de probabilidad correspondiente al nivel de confiabilidad asumido. P = Tasa de prevalencia de trastornos mentales (27.8%). deff = Efecto de diseño o efecto de conglomeración asumido, que es la pérdida o ganancia en la eficiencia del diseño por efecto de estratificación y/o conglomerar elementos de la población, para formar unidades muestrales. Generalmente se obtiene como el cociente de dividir la varianza de la variable en el diseño complejo entre la varianza de la variable considerando un MAS. e = Error relativo máximo esperado. tnr = Tasa de no respuesta (% de rechazo). X = Promedio personas de 18 a 65 años por hogar. Los parámetros considerados para el cálculo de estos tamaños de muestra fueron los siguientes: un nivel de confiabilidad del 95%; un efecto de diseño de 3, tomado del promedio de las estimaciones para distintas variables calculadas en la Encuesta Nacional de Salud Mental 2009, realizada por un grupo de estudiantes de la Universidad de San Carlos de Guatemala, USAC; asimismo, se asumió un 40 error máximo relativo esperado del 10% para la estimación de la tasa de prevalencia de trastornos mentales; el promedio de personas de 18 a 65 años por hogar en la región metropolitana de 2.44; la tasa de no respuesta se fijó en 10% en base a experiencias previas del INE. Aun cuando la muestra fue seleccionada para edades de 18 a 65 años, en el trabajo de campo también se entrevistaron personas mayores de 65 años que pertenecían a los sectores cartográficos seleccionados y que deseaban participar en el estudio. Estimadores La encuesta contempló dos tipos de estimaciones: estimaciones para totales y estimaciones para proporciones, tasas y promedios; para estos últimos se utilizaron estimadores de razón. El estimador total de la característica X se obtuvo con la siguiente expresión: X Fhi h i x hisj donde: = Factor de expansión de la i-ésima UPM, del estrato h-ésimo, en el Fhi dominio. x hisj = Valor observado de la característica de interés X de la j-ésima persona, en la s-ésima vivienda, de la i-ésima UPM, del estrato h-ésimo en el dominio. Para la estimación de proporciones, tasas y promedios se utilizó el estimador de razón: R X Y donde Y se define en forma análoga a X 41 Estimación de precisiones Para la evaluación de los errores de muestreo de las principales estimaciones se utilizó el método de conglomerados últimos, basado en que la mayor contribución a la varianza de un estimador, en un diseño multietápico, es la que se presenta entre las unidades primarias de muestreo. Para obtener las precisiones de los estimadores de razón, conjuntamente al método de conglomerados últimos, se aplicó el método de las series de Taylor, obteniéndose la siguiente expresión para estimar la precisión de R : 2 nh L n 1 1 1 h V R 2 X X R Y Y hi h hi h nh nh Y h n h 1 i donde: X hi = Total ponderado de la variable de estudio X para la i-ésima UPM, en el estrato h-ésimo. Xh = Total ponderado de la variable de estudio X para el h-ésimo estrato. Y hi = Total ponderado de la variable de estudio Y para la i-ésima UPM, en el estrato h-ésimo. Yh nh = Total ponderado de la variable de estudio Y para el h-ésimo estrato. = Número de UPM en el h-ésimo estrato. La estimación de la varianza del estimador de un total se calculó con la siguiente expresión: n h nh 1 V(X) X Xh hi nh h 1 n h 1 i 1 8 2 Las estimaciones de la desviación estándar (DE) y coeficiente de variación (CV) se calcularon mediante las siguientes expresiones: DE V() CV V() Finalmente, el intervalo de confianza al 95% se calculó de la siguiente forma: I1 1.96 V(), 1.96 V() 42 Validez inferencial, expansores y niveles de desagregación de resultados La validez inferencial de la muestra para la variable principal, que es la tasa de prevalencia de trastornos mentales, está garantizada con un nivel de confiabilidad del 95%, un error relativo esperado de alrededor del 10% y un efecto de diseño de 3, parámetros asumidos en el cálculo del tamaño de la muestra en el dominio de estudio. Para el resto de las variables indagadas se esperan parámetros cercanos a estos y es evidente que cuanto menos se relacione cierta variable con la variable principal, su precisión relativa, error estándar de estimación e intervalos de confianza serán menos precisos o más lejanos a los asumidos. Instrumento Se utilizó la Entrevista Internacional Diagnóstica Compuesta (WHO – CIDI 3.0) elaborada dentro de un programa de cooperación entre la Organización Mundial de la Salud (OMS) y la Agencia de Alcohol, Abuso de Drogas y Salud Mental (Estados Unidos), creada con el fin de contar con una herramienta en investigación que pudiera utilizarse en estudios epidemiológicos transnacionales y a gran escala. “La CIDI ha pasado por varias revisiones a fin de corregir errores metodológicos y también para mejorar su sensibilidad cultural y comparabilidad” (Aguilar-Gaxiola Rodríguez et al. (2009). La Entrevista Diagnóstica Internacional Compuesta (WHO – CIDI presenta las siguientes ventajas: • • • • • • 3.0) Es un instrumento modular, es decir, el investigador principal puede seleccionar las secciones que desea aplicar y la proporción de sujetos encuestados en cada sección. Es una entrevista estructurada. Es una versión computarizada. Puede ser aplicada por entrevistadores legos sin entrenamiento clínico. Proporciona diagnósticos de los trastornos mentales con las referencias temporales de: alguna vez en la vida, en los últimos doce meses y en los últimos treinta días. Está basada en las clasificaciones internacionales de diagnósticos de los trastornos mentales DSM-IV y CIE-10. 43 Los objetivos de la CIDI son: • Medir la prevalencia de los trastornos mentales. • Medir la severidad de los trastornos mentales. • Determinar la carga y discapacidad asociada con estos trastornos. • Evaluar el uso de servicios y barreras para el uso de servicios. • Evaluar el uso de medicamentos para tratar estos trastornos. Secciones de la CIDI aplicadas en la investigación Las secciones clínicas que se incluyeron en la encuesta fueron trastornos de ansiedad: trastorno de pánico, trastorno de ansiedad generalizada, fobia social, fobia específica, agorafobia sin trastorno de pánico, trastorno por estrés postraumático, trastorno obsesivo-compulsivo y cualquier trastorno de ansiedad; trastornos del estado de ánimo: depresión mayor, distimia, bipolar I y II y cualquier trastorno del estado de ánimo; trastornos relacionados con sustancias: abuso de alcohol, dependencia del alcohol, abuso de drogas, dependencia de drogas, dependencia de nicotina y cualquier trastorno relacionado con sustancias; trastornos de la conducta alimentaria: anorexia nerviosa, bulimia nerviosa, trastorno por atracón y cualquier trastorno de la conducta alimentaria; otros trastornos: trastorno disfórico premenstrual, neurastenia, trastorno explosivo intermitente y cualquier otro trastorno; servicios y suicidio. Validez y confiabilidad Según Haro et al. (2006), la mayoría de estudios de validez y confiabilidad de la CIDI fueron realizados en las primeras versiones del instrumento, durante las investigaciones iniciales, con el fin de determinar si los diagnósticos generados por la CIDI eran consistentes con aquellos resultados obtenidos por entrevistadores clínicos entrenados, utilizando entrevistas semiestructuradas. Los estudios llevados a cabo por la OMS han obtenido buenos resultados de fiabilidad test-retest de la entrevista. Así, en Haro et al. (2006) la validez y confiabilidad de la CIDI están ampliamente respaldadas. 44 Contextualización de la CIDI Se procedió a la contextualización de la CIDI pues se consideró que aun cuando se utilizó la versión de la CIDI 3.0, que fue traducida al español en México, debía tomarse en cuenta que se aplicaba a un ámbito cultural diferente al del origen de la traducción. Principalmente se tomó en cuenta que las personas que participaron pertenecían a distintas etnias y por lo tanto tienen valores, costumbres, pensamientos e ideas distintos. Así, considerando la importancia de tomar en cuenta estos elementos contextuales, se consultó al Instituto Nacional de Psiquiatría Ramón de la Fuente de México acerca de la forma para la elaboración de su contextualización, redactando el documento bajo los lineamientos indicados. Se elaboró una guía de contextualización cuyos criterios básicos fueron mantener sin modificaciones las preguntas, tal como se hizo en el Estudio Nacional de Salud Mental de Colombia en 2003. Únicamente se incluyeron sinónimos de los términos de la CIDI, necesarios para hacerla más sensible a la población investigada. En el momento de la aplicación de la CIDI se tuvo disponible la contextualización impresa para ser utilizada cuando fuera necesario. Se incluyeron sinónimos de términos para contextualizar la CIDI 3.0 a la mayoría de las secciones, aun cuando finalmente no todas fueron aplicadas. Las secciones en donde se incluyeron sinónimos fueron: Listado de Hogares, Evaluación Inicial, Depresión, Manía, Trastornos de angustia, Trastornos fóbicos, Trastorno de ansiedad generalizada, Trastorno explosivo intermitente, Suicidio, Servicios, Uso de sustancias, Trastorno de estrés post-traumático, Condiciones crónicas, Neurastenia, Funcionamiento de 30 días, Tabaco, Trastornos de alimentación, Trastorno obsesivo compulsivo, Evaluación de psicosis, Tamizaje trastornos de la personalidad, Empleo, Finanzas, Hijos y Redes sociales de apoyo. La guía de contextualización puede consultarse en los Anexos. Procedimiento El trabajo de investigación se realizó en cuatro fases: Planificación y preparación Aplicación del instrumento Procesamiento y análisis de resultados Elaboración del Informe Final 45 Planificación y preparación • Con base en la revisión de la literatura se seleccionó la Entrevista Internacional Diagnóstica Compuesta (WHO – CIDI 3.0). • La propuesta de investigación se sometió a consideración del Comité de Bioética del Centro de Dinámica Humana de la Universidad Mariano Gálvez de Guatemala (anexo adjunto). • Por ser un estudio epidemiológico a nivel Metropolitano, se gestionó la autorización ante el Consejo Directivo de la Universidad Mariano Gálvez y se obtuvo la aprobación correspondiente para llevar a cabo la investigación, con un grupo de 23 estudiantes aspirantes al grado de Doctorado de la Escuela Superior de Postgrado del Centro de Dinámica Humana. • Se solicitó al Lic. Carlos Enrique Mancía Chúa, Director de Censos y Encuestas del Instituto Nacional de Estadística de Guatemala (INE), la asesoría para el proceso de formulación de la planificación y lineamientos para la realización de la encuesta del Estudio Epidemiológico de Trastornos Mentales, Región Metropolitana, 2011. • El Lic. Luis Fernando Castellanos Bonilla, experto en muestreo del INE, diseñó la muestra para realizar el trabajo de campo de la encuesta. • Se elaboró el prediseño de la investigación. • El asesor, Dr. Marco Cyrano Ruiz Herrarte, y los veintitrés investigadores clínicos, fueron capacitados durante cinco días en el Centro de Dinámica Humana en el uso y manejo de la Entrevista Diagnóstica Computarizada (WHO-CIDI 3.0), por parte de expertos de la Dirección de Investigaciones Epidemiológicas y Psicosociales del Instituto Nacional de Psiquiatría Ramón de la Fuente de México: Ingeniero Jerónimo Blanco, para la capacitación informática, y Dra. Clara Fleiz para la capacitación del uso del instrumento, bajo la dirección de la Dra. Corina Benjet. • Los estudiantes-investigadores clínicos fueron capacitados en técnicas de muestreo y cartografía por expertos del INE. • La práctica cartográfica se realizó en el municipio de Santa María Cauqué, del departamento de Sacatepéquez, en base a la muestra diseñada, los croquis y mapas de los sectores cartográficos censales. 46 • Se elaboró la guía de contextualización de términos del instrumento CIDI al medio cultural guatemalteco. • Se realizó una encuesta piloto en los municipios de Chuarrancho, San Miguel Petapa y Colonia Granai &Townson de la ciudad capital, habiéndose obtenido resultados satisfactorios de la aplicación de la CIDI ya contextualizada. • Se contrató a once entrevistadores no clínicos y se les capacitó en el uso y manejo del instrumento CIDI, así como en cartografía. Aplicación del instrumento El trabajo de campo se realizó en los meses de marzo y abril de 2011, en los cincuenta y cinco sectores cartográficos seleccionados para la muestra, y se procedió de la siguiente manera: • Se integró una comisión de cinco investigadores, encargados de la logística, con el fin de planificar y coordinar el trabajo de campo. Esta comisión elaboró el plan de acción y organizó el material impreso para la recolección y el control de la información diaria. • De la comisión de logística, se asignó un(a) coordinador(a) para cada semana del trabajo de campo, encargado(a) de velar por el cumplimiento y la calidad del trabajo diario. • Los investigadores se distribuyeron en cinco grupos para cubrir como supervisores las cinco semanas de trabajo de campo. • Los 23 investigadores y los 11 encuestadores no clínicos, aplicaron la Encuesta durante las cinco semanas que duró el trabajo de campo. • Al final de cada día se almacenó la información recolectada y se envió a la base de datos. • Se elaboraron dos boletas para el control de datos: a) boleta del encuestador, donde el entrevistador registró los códigos correspondientes a los participantes encuestados; b) boleta del coordinador, en la que se registró el resumen del trabajo de campo diario. 47 Procesamiento y análisis de resultados • Al estar recopilada la información de la Encuesta, se procedió a depurar la base de datos y se envió a la Dirección de Investigaciones Epidemiológicas y Psicosociales del Instituto Nacional de Psiquiatría Ramón de la Fuente en México, para el procesamiento estadístico de la información obtenida a través de la CIDI. • Al recibir los cuadros enviados por México, se analizaron los resultados. Elaboración del informe final Los resultados obtenidos fueron analizados e interpretados de acuerdo a los objetivos de la investigación y se procedió a elaborar las secciones que corresponden al informe final. Diseño Se realizó un estudio cuantitativo no experimental, transversal descriptivo, epidemiológico, de trastornos mentales. Proceso de Análisis Estadístico • La depuración de la base y la creación de nuevas variables se realizó con el paquete estadístico SAS, versión 9,2. • Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). • Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. • Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. 48 Resultados En este apartado se hace inicialmente la descripción de la muestra investigada de acuerdo a sus características sociodemográficas. Se presentan las prevalencias de los cinco grupos de trastornos mentales y 21 trastornos mentales específicos, encontradas en la muestra total y en función de las distintas características sociodemográficas tales como sexo, edad, años de escolaridad, estado civil, lugar de residencia urbano o rural y violencia del lugar de residencia. Posteriormente se presenta la edad de inicio de los trastornos mentales específicos, la proporción de participantes recibiendo tratamiento y los correlatos sociodemográficos efectuados; la prevalencia de conducta suicida y correlatos sociodemográficos efectuados; la prevalencia de sucesos traumáticos y el riesgo de estrés postraumático. Los resultados presentados permiten concluir que se alcanzaron todos los objetivos propuestos para el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011. Datos Sociodemográficos En el cuadro No. 1 se presenta la distribución sociodemográfica de la muestra. La mayoría de participantes fueron mujeres (52.4%); el 36.7% se ubicó en el grupo de edad más joven (18-29 años) y el 61.2% tenía entre 30 y 65 años de edad. La mayoría vivía en el área urbana (74.7%). De acuerdo a la distribución de la muestra por lugares más y menos violentos, el 83.7% vivía en los municipios más violentos del departamento de Guatemala; de los participantes del municipio de Guatemala (ciudad capital), el 67.8% residía en las zonas más violentas y el 65% de la muestra total vivía en las áreas más violentas de la Región Metropolitana (sumatoria de los municipios más violentos de la Región Metropolitana y las zonas más violentas del municipio de Guatemala, ciudad capital). El estado civil de la mayoría de participantes era casado o unido (58%). La muestra refleja el nivel educativo de los habitantes de la Región Metropolitana de Guatemala: el 20% no había completado la escuela primaria, el 22.3% había completado de 9 a 11 años de escolaridad y el 40.3% había completado el nivel diversificado o estudios secundarios (con 12 años o más de escolaridad). 49 Cuadro 1. Distribución sociodemográfica de la muestra Sexo Hombre Mujer Edad 18-29 30-44 45-59 60-65 66-89 Área Urbana Rural Municipios del Departamento de Guatemala Más violentos Menos violentos Zonas de la Ciudad Capital Más violentas Menos violentas Áreas de la Región Metropolitana (Municipios + Zonas) Más violentas Menos violentas Estado Civil Casado o unido Separado/Divorciado/Viudo Nunca casado Años de Escolaridad 0-5 6-8 9-11 12+ Cruda (%) 33.0 67.0 Ponderada (%) 47.6 52.4 37.2 29.0 23.5 9.1 1.2 36.7 27.5 23.7 10.0 2.1 74.3 25.7 74.7 25.3 83.7 16.3 83.7 16.3 68.3 31.7 67.8 32.2 65.3 34.7 65.0 35.0 56.9 13.6 29.6 58.0 12.9 29.1 20.8 22.7 17.7 38.9 20.0 22.3 17.5 40.3 Fuente: Base de datos ETMEGUA, 2011 Observaciones específicas: Se agregó la edad de 66-89. Explicación del análisis: La depuración de la base y la creación de nuevas variables fue con el paquete estadístico SAS versión 9,2. Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN. 50 Prevalencia de Trastornos Mentales en el Grupo Total y por Sexo El cuadro No. 2 presenta la prevalencia de trastornos mentales en la muestra total y por sexo para alguna vez en la vida, los últimos 12 meses y los últimos 30 días. Se puede observar que el 28.96% de la muestra total presentó uno o más trastornos, alguna vez en la vida, el 11.28% lo reportó en los últimos 12 meses y el 6.63% en los últimos 30 días. Es decir, alrededor de 6 de cada 20 participantes presentaron trastornos mentales alguna vez en la vida. Al comparar los sexos se observan diferencias estadísticamente significativas: mayor prevalencia de uno o más trastornos, alguna vez en la vida, en los hombres que en las mujeres (34.13% y 24.27%); las mujeres mayor prevalencia que los hombres en los últimos 30 días (8.60% y 4.45%). Aun cuando no se encontró diferencia significativa, las mujeres tuvieron mayor prevalencia de uno o más trastornos en los últimos 12 meses. El grupo total reportó prevalencias de vida de haber padecido dos o más trastornos y tres o más trastornos (9.99% y 2.90%). Estas prevalencias fueron disminuyendo en los últimos 12 meses y en los últimos 30 días. Los hombres tuvieron mayor prevalencia que las mujeres, con diferencias estadísticamente significativas, de dos o más trastornos (12.86% y 7.39%), y de tres o más trastornos (3.23% y 2.60%) alguna vez en la vida. Las mujeres tuvieron mayor prevalencia que los hombres de dos o más trastornos en los últimos 12 meses y en los últimos 30 días. Finalmente, los hombres reportaron prevalencias más altas de tres o más trastornos en los últimos 12 meses y en los últimos 30 días. Grupos de trastornos mentales en el grupo total y por sexo Al analizar los resultados por grupos de trastornos mentales en el total de la muestra, los trastornos con mayor prevalencia, alguna vez en la vida, fueron: los trastornos de ansiedad (13.95%), seguidos por los trastornos por uso de sustancias (11.30%) y los trastornos del estado de ánimo (5.34%). En los últimos 12 meses, los trastornos más comunes fueron los de ansiedad (6.73%), seguidos por otros trastornos (2.48%) y los del estado de ánimo (1.79%); en los últimos 30 días, los más prevalentes fueron los trastornos de ansiedad (4.71%), seguidos por los trastornos del estado de ánimo y por otros trastornos. 51 Al comparar los sexos por grupos de trastornos mentales, se encontraron diferencias estadísticamente significativas: las mujeres presentaron mayor prevalencia de cualquier trastorno de ansiedad y de cualquier trastorno del estado de ánimo, alguna vez en la vida y en los últimos 12 meses. Este orden se mantuvo en los últimos 30 días. Al analizar cualquier trastorno relacionado con sustancias los hombres tuvieron mayor prevalencia, alguna vez en la vida, en los últimos 12 meses y en los últimos 30 días. Las mujeres reportaron mayor prevalencia de cualquier trastorno de la conducta alimentaria en los últimos 12 meses y en los últimos 30 días. Ahora bien, los hombres presentaron mayor prevalencia de cualquier otro trastorno en los últimos 12 meses. Trastornos mentales específicos en el grupo total y por sexo Al analizar los trastornos específicos, alguna vez en la vida, se observa que en la muestra total las prevalencias más altas se encontraron en abuso de alcohol (10.40%), seguido de fobia específica (8.45%), depresión mayor (4.91%), trastorno explosivo intermitente (4.31%) y trastorno obsesivo-compulsivo (3.34%). Este orden fue diferente para los últimos 12 meses, en donde la prevalencia más alta fue para fobia específica (5.25%), seguida por el trastorno explosivo intermitente (2.41%), depresión mayor (1.66%) y abuso de alcohol (1.42%). En los últimos 30 días la prevalencia más alta fue 3.72% para fobia específica, 0.88% para depresión mayor, 0.70% para trastorno explosivo intermitente y 0.62% para fobia social. Los principales trastornos para los hombres, alguna vez en la vida, fueron abuso de alcohol (20.43%), que fue la prevalencia más alta de todos los trastornos evaluados, fobia específica (6.31%), trastorno explosivo intermitente (5.44%), dependencia del alcohol (4.17%), depresión mayor (3.28%) y abuso de drogas (2.06%); en los últimos 12 meses, trastorno explosivo intermitente (3.53%), fobia específica (3.07%), abuso de alcohol (2.98%), dependencia de nicotina (1.03%) y trastorno de pánico (0.98%), y en los últimos 30 días, fobia específica (2.23%), abuso de alcohol (1.00%), trastorno explosivo intermitente (0.83%), dependencia del alcohol y dependencia de nicotina (0.72%), Los principales trastornos para las mujeres, alguna vez en la vida, fueron fobia específica, depresión mayor, trastorno obsesivo-compulsivo, trastorno explosivo intermitente y fobia social (10.40%, 6.39%, 3.55% 3.29% y 2.59%); en los últimos 12 meses, fobia específica, depresión mayor, trastorno explosivo 52 intermitente, fobia social y distimia (7.24%, 2.92%, 1.39% 1.33% y 1.27%), y en los últimos 30 días, fobia especifica, depresión mayor, fobia social, distimia y trastorno explosivo intermitente (5.07%, 1.67%, 0.93%, 0.92 y 0.58). Las diferencias estadísticamente significativas encontradas, fueron: alguna vez en la vida, los hombres reportaron mayor prevalencia de abuso de alcohol, dependencia del alcohol, abuso de drogas y dependencia de nicotina, y las mujeres, mayor prevalencia de fobia específica, depresión mayor y distimia; en los últimos 12 meses, los hombres, mayor prevalencia de abuso de alcohol, dependencia de nicotina y trastorno explosivo intermitente, y las mujeres, mayor prevalencia de fobia específica, trastorno por estrés postraumático, depresión mayor, distimia y trastorno por atracón, y en los últimos 30 días, los hombres reportaron mayor prevalencia de abuso de alcohol y las mujeres mayor prevalencia de fobia específica, trastorno por estrés postraumático, depresión mayor, distimia y trastorno por atracón. 53 Cuadro 2. Prevalencia de trastornos mentales alguna vez en la vida, en los últimos 12 meses y en los últimos 30 días en la muestra total y por sexo Total Diagnóstico Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos n = 1120 % ES Alguna vez en la vida Hombres Mujeres n = 533 % ES 2 Wald Χ p n = 587 % ES Total n = 1120 % ES Últimos 12 meses Hombres Mujeres n = 533 % ES 2 Wald Χ p n = 587 % ES Total n = 1120 % ES Últimos 30 días Hombres Mujeres n = 533 % ES 2 Wald Χ p n = 587 % ES 0.92 0.53 1.89 8.45 0.60 1.42 3.34 13.95 0.33 0.22 0.36 0.84 0.13 0.19 0.71 1.08 0.98 0.47 1.11 6.31 0.28 1.42 3.10 11.00 0.55 0.36 0.69 1.00 0.28 0.48 1.25 1.43 0.87 0.58 2.59 10.40 0.89 1.41 3.55 16.64 0.40 0.26 0.56 1.27 0.35 0.45 0.77 1.53 0.03 0.06 2.04 5.99 1.07 0.00 0.09 7.38 0.87 0.80 0.15 0.01 0.30 0.99 0.76 0.01 0.73 0.41 0.96 5.25 0.36 0.41 0.00 6.73 0.36 0.20 0.17 0.67 0.07 0.13 0.00 0.79 0.98 0.47 0.56 3.07 0.28 0.00 0.00 4.17 0.55 0.36 0.40 1.08 0.28 0.00 0.00 1.27 0.50 0.36 1.33 7.24 0.43 0.78 0.00 9.05 0.29 0.20 0.31 1.05 0.13 0.25 0.00 1.27 1.02 0.07 1.45 5.66 0.14 9.74 NA 5.54 0.31 0.79 0.23 0.02 0.71 0.00 NA 0.02 0.54 0.21 0.62 3.72 0.28 0.18 0.00 4.71 0.30 0.16 0.15 0.68 0.10 0.10 0.00 0.74 0.70 0.31 0.28 2.23 0.28 0.00 0.00 2.90 0.49 0.32 0.28 1.06 0.28 0.00 0.00 1.15 0.39 0.13 0.93 5.07 0.28 0.34 0.00 6.35 0.22 0.13 0.38 0.93 0.20 0.19 0.00 1.14 0.48 0.30 1.12 3.41 0.00 2.93 NA 3.55 0.49 0.58 0.29 0.06 1.00 0.09 NA 0.06 4.91 0.83 0.51 5.34 0.65 0.22 0.27 0.72 3.28 0.22 0.39 3.67 0.93 0.22 0.38 0.97 6.39 1.39 0.61 6.86 0.95 0.38 0.26 1.01 4.84 6.12 0.36 5.28 0.03 0.01 0.55 0.02 1.66 0.66 0.13 1.79 0.33 0.18 0.09 0.33 0.28 0.00 0.00 0.28 0.28 0.00 0.00 0.28 2.92 1.27 0.25 3.15 0.55 0.36 0.18 0.56 15.41 10.20 1.98 17.28 0.00 0.00 0.16 0.00 0.88 0.48 0.07 0.88 0.18 0.14 0.07 0.18 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 1.67 0.92 0.13 1.67 0.34 0.27 0.13 0.34 22.51 10.42 1.00 22.51 0.00 0.00 0.32 0.00 10.40 2.41 1.03 0.18 0.86 11.30 1.27 0.67 0.43 0.14 0.38 1.33 20.43 4.17 2.06 0.28 1.52 22.21 2.60 1.20 0.83 0.28 0.67 2.63 1.29 0.81 0.10 0.10 0.25 1.39 0.37 0.37 0.10 0.10 0.17 0.35 45.64 8.39 5.59 0.38 4.57 50.09 0.00 0.00 0.02 0.54 0.03 0.00 1.42 0.34 0.00 0.05 0.49 1.61 0.43 0.25 0.00 0.05 0.28 0.40 2.98 0.72 0.00 0.00 1.03 3.29 0.92 0.52 0.00 0.00 0.59 0.85 0.00 0.00 0.00 0.10 0.00 0.10 0.00 0.00 0.00 0.10 0.00 0.10 11.33 1.93 NA 0.99 2.97 14.87 0.00 0.17 NA 0.32 0.08 0.00 0.47 0.34 0.00 0.05 0.34 0.66 0.28 0.25 0.00 0.05 0.24 0.29 1.00 0.72 0.00 0.00 0.72 1.27 0.60 0.52 0.00 0.00 0.51 0.66 0.00 0.00 0.00 0.10 0.00 0.10 0.00 0.00 0.00 0.10 0.00 0.10 2.83 1.93 NA 0.99 1.94 2.81 0.09 0.17 NA 0.32 0.16 0.09 NA 0.13 4.31 4.57 0.09 0.82 0.72 NA 0.00 5.44 5.44 0.00 1.38 1.38 0.25 0.25 3.29 3.79 0.18 0.18 0.90 0.80 NA 2.01 1.83 0.97 0.16 0.18 0.32 NA 2.41 2.48 0.49 0.45 NA 3.53 3.53 0.90 0.90 0.13 1.39 1.52 0.12 0.42 0.40 NA - 4.88 3.82 0.03 0.05 0.07 0.00 0.70 0.77 0.07 0.00 0.27 0.23 NA 0.00 0.83 0.83 0.00 0.49 0.49 0.13 0.00 0.58 0.71 0.12 0.00 0.26 0.22 NA NA 0.22 0.05 NA NA 0.64 0.83 0.00 0.13 0.68 0.81 0.00 0.09 0.21 0.27 0.00 0.00 0.28 0.28 0.00 0.00 0.27 0.27 0.00 0.25 1.05 1.30 0.00 0.18 0.40 0.53 NA 1.97 1.93 2.40 NA 0.16 0.16 0.12 0.00 0.07 0.26 0.33 0.00 0.07 0.16 0.20 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.13 0.50 0.63 0.00 0.13 0.31 0.37 NA 1.01 2.65 2.77 NA 0.32 0.10 0.10 0.00 0.00 0.20 0.20 0.00 0.00 0.11 0.11 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.00 0.38 0.38 0.00 0.00 0.22 0.22 NA NA 3.03 3.03 NA NA 0.08 0.08 71.04 28.96 9.99 2.90 1.57 1.57 0.77 0.49 65.87 34.13 12.86 3.23 2.74 2.74 1.62 0.92 75.73 24.27 7.39 2.60 1.90 1.90 1.06 0.79 7.81 7.81 6.41 0.20 0.01 0.01 0.01 0.65 88.72 11.28 3.09 1.08 1.06 1.06 0.55 0.34 90.16 9.84 2.73 1.31 2.10 2.10 0.94 0.67 87.41 12.59 3.42 0.88 1.30 1.30 0.71 0.37 0.99 0.99 0.30 0.27 0.32 0.32 0.58 0.60 93.37 6.63 1.67 0.69 0.79 0.79 0.45 0.32 95.55 4.45 1.59 1.03 1.30 1.30 0.76 0.62 91.40 8.60 1.74 0.39 1.17 1.17 0.40 0.22 4.36 4.36 0.04 1.00 0.04 0.04 0.84 0.32 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE).Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) entre los sexos, sombreadas. 54 Prevalencia de Trastornos Mentales por Edad El cuadro No. 3 muestra importantes diferencias de la prevalencia trastornos mentales en los grupos por edad, alguna vez en la vida y últimos 12 meses. Destaca que en los últimos 12 meses se observó un claro y consistente de mayor prevalencia en el grupo más joven (18-29 disminuyéndose gradualmente con la edad. de los en los patrón años), Al hacer el análisis comparativo de la prevalencia de cualquier trastorno, alguna vez en la vida y en los últimos 12 meses, se encontró que todas fueron diferencias estadísticamente significativas. En general, los 3 grupos de menor edad tuvieron mayor prevalencia de un trastorno o más, dos o más trastornos y tres o más trastornos, alguna vez en la vida y en los últimos 12 meses. Al analizar la prevalencia de cualquier trastorno mental, alguna vez en la vida, se observa que el grupo de 45-59 años había sido el más afectado con uno o más trastornos (32.9%), seguido por los grupos de 18-29 y 30-44 años (30.3% y 28.8%); con dos o más trastornos, el grupo de 30 a 44 años (11.8%), seguido por el 11.1% del grupo de 45-59 años y el 10.1% del grupo de 18-29 años. El grupo de 30-44 años fue el más afectado con tres o más trastornos (3.8%). Al analizar la prevalencia en los últimos 12 meses, se observa que el grupo de 18 a 29 años también había sido el más afectado con uno o más trastornos, dos o más trastornos y tres o más trastornos (16.4%, 4.9% y 1.9%), seguido por los grupos de 30-44 y 45-59 años. Debe tomarse con mucha cautela la prevalencia de 19.6% para uno o más trastornos, alguna vez en la vida, en el grupo de edad de 66-89 años, pues este dato está determinado por un único resultado en el análisis por grupos de trastornos mentales y por trastornos específicos para este rango de edad. Grupos de trastornos mentales por edad Al hacer el análisis de las prevalencias por grupos de trastornos mentales, alguna vez en la vida, se observa que todas fueron diferencias estadísticamente significativas: el grupo de 18-29 años tuvo las prevalencias más altas de cualquier trastorno de ansiedad y cualquier otro trastorno (17.0%, 7.1%), seguido por los grupos de 30-44 y 45-59 años; el grupo de 45-59 reportó la prevalencia más alta de cualquier trastorno por uso sustancias y cualquier trastorno del estado de ánimo (15.7% y 6.7%), seguido por el grupo de 30-44 y 18-29 años, y el grupo de 55 30-44 presentó la prevalencia más alta de cualquier trastorno de la conducta alimentaria (1.0%), seguido por los de 18-29 y 45-58 años. Aun cuando el grupo de 66-89 años reportó la prevalencia más alta de cualquier trastorno relacionado con sustancias (19.6%), debe tomarse con mucha cautela este dato pues es el producto de un único resultado en el análisis por grupos de trastornos mentales y por trastornos específicos para este rango de edad. Al hacer el análisis por grupos de trastornos mentales, en los últimos 12 meses, se observaron diferencias estadísticamente significativas (p<0.05): el grupo más joven (18-29 años) tuvo mayor prevalencia de cualquier trastorno de ansiedad, cualquier trastorno del estado de ánimo, cualquier trastorno relacionado con sustancias y cualquier otro trastorno (8.8% 2.4% 2.8% y 4.2%), seguido por los grupos de 30-44 y 45-59 años de edad. Trastornos mentales específicos por edad Al analizar los trastornos específicos, alguna vez en la vida, se encontraron diferencias estadísticamente significativas (p<0.01): se observa que para los trastornos de ansiedad hay un patrón claro y consistente de mayor prevalencia en los más jóvenes (18-29 años), disminuyendo significativamente con cada categoría de edad mayor. Esto sugiere que están aumentando los trastornos de ansiedad en las generaciones recientes. Así, este grupo reportó 10.6% en fobia específica, 3.5% en trastorno obsesivo-compulsivo, 2.8% en fobia social y 2.3% en trastorno por estrés postraumático. Los grupos de 30-44 y 45-59 años presentaron la prevalencia más alta de depresión mayor, seguidos por el grupo de 18-29 años. El grupo de 45-59 años presentó las prevalencias más altas de abuso de alcohol y dependencia del alcohol (15.2% y 3.8%), seguido por el grupo de 30-44 años. También el grupo más joven (18-29 años) tuvo la prevalencia más alta del trastorno explosivo intermitente (6.8%), seguido por los grupos de 30-44 y 55-59 años. Finalmente, el grupo de edad con mayor prevalencia de trastorno por atracón fue el de 30-44 años (1.0%), seguido por el de 45-59 años (0.9%). Aun cuando el grupo de 66-89 años reportó la prevalencia más alta de abuso de alcohol (19.6%), alguna vez en la vida, debe tomarse con mucha cautela este dato pues es el producto de un único resultado en el análisis por grupos de trastornos mentales y por trastornos específicos para este rango de edad. 56 En los últimos 12 meses se observó un patrón claro y consistente para todas las diferencias significativas de mayor prevalencia en el grupo más joven (18-29 años), disminuyendo gradualmente con la edad. Así, se encontró mayor prevalencia en este grupo de edad, de los siguientes trastornos de ansiedad: fobia específica (7.0%), seguido por los grupos de 30-44 y 45-59 años; fobia social (1.7%), también seguido del grupo de 30-44 años; trastorno por estrés postraumático (1.0%), seguido por el grupo de 30-44 años de edad, y agorafobia sin trastorno de pánico, que fue igual a la prevalencia del grupo de 45 a 59 años de edad (0.6%). También se encontró mayor prevalencia de depresión mayor, abuso de alcohol y de trastorno explosivo intermitente en el grupo de 18-29 años (2.4% en los primeros dos y 4.2 en el tercero). Es importante mencionar los siguientes resultados, aun cuando las diferencias no fueron significativas: el grupo de 30-44 años reportó prevalencias más altas que el grupo de 18-29 años en trastorno de pánico y trastorno de ansiedad generalizada; el grupo de 18-29 años también presentó prevalencia más alta en distimia y solamente los grupos de 18-29 y 30-44 años presentaron prevalencias en trastorno bipolar I y II. Los dos grupos que reportaron prevalencias para dependencia del alcohol fueron los de 18-29 y 45-59 años; solamente el grupo más joven reportó prevalencia de dependencia de nicotina; el único grupo que presentó dependencia de drogas fue el de 60-65 años; el grupo de 18-29 años fue el único que presentó prevalencia de bulimia nerviosa y solamente los grupos de 18-29 y el de 30-44 años presentaron prevalencias de trastorno por atracón. 57 Cuadro 3. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por grupos de edad Alguna vez en la vida Diagnóstico Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos 18-29 30-44 45-59 60-65 66-89 n = 411 % ES n = 308 % ES n = 265 % ES n = 112 % ES n = 24 % ES Wald Χ2 p 18-29 30-44 n = 411 % ES n = 308 % ES Últimos 12 meses 45-59 60-65 n = 265 % ES n = 112 % ES 66-89 Wald Χ2 p n = 24 % ES 0.5 0.2 2.8 10.6 0.8 2.3 3.5 17.0 0.3 0.2 0.5 1.7 0.3 0.4 1.3 1.8 1.6 0.7 1.3 9.4 0.2 0.7 4.0 13.7 0.8 0.6 0.6 1.0 0.2 0.5 0.8 1.5 0.5 0.9 2.2 7.3 1.0 1.7 2.2 12.9 0.5 0.5 0.7 1.4 0.7 1.1 0.6 1.9 1.9 0.5 0.0 2.2 0.0 0.0 4.3 8.9 1.9 0.5 0.0 1.8 0.0 0.0 2.5 3.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 6.5 2.9 24.0 31.1 19.7 38.7 10.1 14.7 0.2 0.6 0.0 0.0 0.0 0.0 0.0 0.0 0.5 0.2 1.7 7.0 0.6 1.0 0.00 8.8 0.3 0.2 0.3 1.0 0.2 0.3 0.00 1.2 1.3 0.7 1.0 5.7 0.0 0.2 0.00 6.9 0.8 0.6 0.6 1.3 0.0 0.2 0.00 1.5 0.0 0.6 0.2 4.4 0.6 0.0 0.00 5.5 0.0 0.4 0.2 0.7 0.6 0.0 0.00 1.1 1.9 0.0 0.0 0.8 0.0 0.0 0.00 2.7 1.9 0.0 0.0 0.9 0.0 0.0 0.00 2.1 0.0 0.0 0.0 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.00 0.0 5.0 4.0 38.5 29.2 852.1 9.2 NA 16.1 0.3 0.4 0.0 0.0 0.0 0.1 NA 0.0 3.9 0.9 1.0 4.7 0.7 0.3 0.7 0.8 6.4 0.9 0.2 6.6 1.2 0.5 0.2 1.3 6.4 0.8 0.3 6.7 2.0 0.5 0.3 2.0 2.1 0.5 0.0 2.1 1.0 0.5 0.0 1.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 27.0 5.7 3.9 25.8 0.0 0.2 0.4 0.0 2.4 0.9 0.2 2.4 0.6 0.3 0.2 0.6 1.5 0.2 0.2 1.7 0.6 0.2 0.2 0.6 1.2 0.8 0.0 1.4 0.6 0.5 0.0 0.6 1.0 0.5 0.0 1.0 0.7 0.5 0.0 0.7 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 14.2 6.4 2.1 13.8 0.0 0.2 0.7 0.0 6.9 1.5 1.6 0.4 1.7 8.8 1.6 0.9 0.8 0.4 0.9 1.7 11.2 3.3 0.5 0.0 0.0 11.2 2.2 1.3 0.5 0.0 0.0 2.2 15.2 3.8 1.1 0.0 1.0 15.7 2.4 1.2 0.8 0.0 0.6 2.6 8.0 0.6 0.5 0.5 0.0 8.5 3.3 0.6 0.5 0.5 0.0 3.2 19.6 0.0 0.0 0.0 0.0 19.6 12.9 0.0 0.0 0.0 0.0 12.9 19.2 16.4 5.4 2.7 4.8 9.4 0.0 0.0 0.2 0.6 0.3 0.1 2.4 0.6 0.0 0.0 1.3 2.8 0.9 0.6 0.0 0.0 0.8 0.8 1.0 0.0 0.0 0.0 0.0 1.0 0.7 0.0 0.0 0.0 0.0 0.7 1.1 0.6 0.0 0.0 0.0 1.1 0.8 0.6 0.0 0.0 0.0 0.8 0.0 0.0 0.0 0.5 0.0 0.5 0.0 0.0 0.0 0.5 0.0 0.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 11.2 2.1 NA 1.3 2.9 11.7 0.0 0.7 NA 0.9 0.6 0.0 0.0 0.4 6.8 7.1 0.0 0.3 1.5 1.5 0.2 0.0 4.1 4.3 0.2 0.0 1.3 1.3 0.3 0.0 2.8 3.1 0.3 0.0 1.0 0.9 0.0 0.0 0.5 0.5 0.0 0.0 0.5 0.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 2.1 2.1 18.2 22.7 0.7 0.7 0.0 0.0 0.0 0.0 4.2 4.2 0.0 0.0 1.2 1.2 0.2 0.0 2.2 2.5 0.2 0.0 0.9 1.0 0.0 0.0 0.8 0.8 0.0 0.0 0.6 0.6 0.0 0.0 0.5 0.5 0.0 0.0 0.5 0.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 1.3 NA 13.7 16.0 0.9 NA 0.0 0.0 0.0 0.4 0.5 0.9 0.0 0.2 0.3 0.4 0.0 0.0 1.0 1.0 0.0 0.0 0.6 0.6 0.0 0.0 0.9 0.9 0.0 0.0 0.5 0.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 2.1 10.5 8.3 NA 0.7 0.0 0.1 0.0 0.2 0.5 0.7 0.0 0.2 0.4 0.4 0.0 0.0 0.2 0.2 0.0 0.0 0.2 0.2 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 1.1 3.4 3.4 NA 0.9 0.5 0.5 69.7 30.3 10.1 3.2 2.7 2.7 1.4 0.8 71.2 28.8 11.8 3.8 2.5 2.5 1.8 1.4 67.1 32.9 11.1 2.7 3.1 3.1 1.4 1.1 82.8 17.2 3.9 0.5 4.8 4.8 2.1 0.5 80.4 19.6 0.0 0.0 12.9 12.9 0.0 0.0 10.9 10.9 21.7 13.4 0.0 0.0 0.0 0.0 83.6 16.4 4.9 1.9 1.7 1.7 1.2 0.8 89.4 10.6 2.7 1.3 2.1 2.1 0.8 0.6 91.9 8.1 2.0 0.2 1.6 1.6 0.9 0.2 95.8 4.2 1.0 0.0 2.3 2.3 0.7 0.0 100.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 34.1 34.1 9.2 13.3 0.0 0.0 0.1 0.0 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) sombreadas. 58 Prevalencia de Trastornos Mentales por Años de Escolaridad El cuadro No. 4 muestra la prevalencia de trastornos mentales al comparar los grupos por años de escolaridad, alguna vez en la vida y en los últimos 12 meses. Al analizar cualquier trastorno, alguna vez en la vida, se observa que el grupo con 9 a 11 años de escolaridad reportó el 35.6% de uno o más trastornos, el grupo con 6-8 años de escolaridad el 28.3%, el grupo con 12 años o más de escolaridad el 27.6% y el grupo con 0-5 años de escolaridad el 24.4%. La prevalencia de dos o más trastornos siguió la misma tendencia de acuerdo a los grupos por años de escolaridad. Se observan diferencias estadísticamente significativas (p<0.01) de mayor prevalencia de tres o más trastornos en el grupo con 6 a 8 años de escolaridad (4.5%), seguido por el grupo con 9 a 11 años de escolaridad (3.3%). Al analizar cualquier trastorno en los últimos 12 meses se observa que el grupo con 9 a 11 años de escolaridad reportó mayor prevalencia de uno o más trastornos (16.6%), seguido por el grupo con 6 a 8 años de escolaridad (12.0%), y por los grupos con 12 años o más de escolaridad y con 0-5 años de escolaridad. Al analizar la prevalencia de dos o más trastornos, se observa que el grupo con 6 a 8 años de escolaridad reportó el 4.0%, seguido por el grupo con 9-11 de escolaridad (3.6%), y por los grupos con 12 años o más de escolaridad y con 0 a 5 años de escolaridad. Se encontraron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de tres o más trastornos en el grupo con 6 a 8 años de escolaridad, seguido por los grupos con 12 años o más de escolaridad (1.2%) y por el grupo con 0 a 5 años de escolaridad (0.3%). Grupos de trastornos mentales por años de escolaridad Al hacer el análisis por grupos de trastornos mentales, alguna vez en la vida, se observaron prevalencias importantes: trastornos de ansiedad, 17.3% en los participantes con 9-11 años de escolaridad, seguido por los grupos con 0-5, 6-8 y 12 años o más de escolaridad; trastornos del estado de ánimo, 6.1% en los participantes con 9 a 11 años de escolaridad, seguido por los grupos con 12 años o más, 6-8 y 0 a 5 años de escolaridad; trastornos relacionados con sustancias, 7.3% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6-8, 12 años o más y 0 a 5 años de escolaridad. Se observaron diferencias 59 estadísticamente significativas (p<0.01): mayor prevalencia de trastornos de la conducta alimentaria en el grupo con 12 años o más de escolaridad (1.6%), seguido por los grupos con 9-11 y 0 a 5 años de escolaridad, y mayor prevalencia de cualquier otro trastorno en el grupo con 9 a 11 años de escolaridad (7.3%), seguido por los grupos con 6-8, 12 o más y 0 a 5 años de escolaridad. Al hacer el análisis por grupos de trastornos mentales en los últimos 12 meses se observaron prevalencias importantes: trastornos de ansiedad, 9.5% en los participantes con 9-11 años de escolaridad, seguido por los grupos con 6-8, 0-5 y 12 años o más de escolaridad; trastornos del estado de ánimo, 2.1% en los participantes con 9 a 11 y con 6 a 8 años de escolaridad, seguidos por los grupos con 12 años o más y con 0-5 años de escolaridad; trastornos relacionados con sustancias, 2.4% en los participantes con 9-11 años de escolaridad, seguido por los grupos con 6 a 8, 12 años o más y 0-5 años de escolaridad; trastornos por conducta alimentaria, 0.8% en el grupo con 12 años o más de escolaridad; los demás grupos reportaron el 0.0%. Se encontraron diferencias estadísticamente significativas (p<0.01) de mayor prevalencia de cualquier otro trastorno en el grupo con 9-11 años de escolaridad, seguido por los grupos de 12 años o más y 6 a 8 años de escolaridad. Trastornos mentales específicos por años de escolaridad Al analizar los trastornos específicos en los grupos por años de escolaridad para alguna vez en la vida, se encontraron prevalencias importantes. En los trastornos de ansiedad: fobia específica, 11.5% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 0-5, 6-8 y 12 años o más de escolaridad; fobia social, 3.1% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6-8 y 12 años o más y 0 a 5 años de escolaridad; trastorno obsesivo-compulsivo, 4.2% en el grupo de 0 a 5 años de escolaridad, seguido por los grupos de 6-8, 12 años o más y 9 a 11 años de escolaridad. Se observaron diferencias estadísticamente significativas: mayor prevalencia de agorafobia sin trastorno de pánico y trastorno por estrés postraumático en el grupo con 9 a 11 años de escolaridad y mayor prevalencia de trastorno de ansiedad generalizada en el grupo con 6 a 8 años de escolaridad. 60 En los trastornos del estado de ánimo: depresión mayor, 5.6% en el grupo con 12 años o más de escolaridad, seguido por los grupos con 6-8, 9-11 y 0 a 5 años de escolaridad; bipolar I y II, 1.5% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6 a 8 años y 12 años o más de escolaridad, y distimia, 1.0% en el grupo con 6 a 8 años de escolaridad, seguido por los grupos con 12 años o más y con 0 a 5 y 9 a 11 años de escolaridad. En los trastornos relacionados con sustancias: dependencia del alcohol, 3.7% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6-8, 12 o más y 0 a 5 años de escolaridad. Se encontraron diferencias estadísticamente significativas (p<0.10) de mayor prevalencia de abuso de alcohol (13.3%), la más alta de todos los trastornos específicos, en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6-8, 12 o más y 0 a 5 años de escolaridad. En los trastornos de la conducta alimentaria se encontraron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de trastorno por atracón en aquellos participantes con mayor nivel de escolaridad (1.2%), seguido por los grupos con 9-11 y 0 a 5 años de escolaridad. En los otros trastornos se encontró prevalencia de neurastenia únicamente en el grupo con 9 a 11 años de escolaridad (0.8%), y diferencias estadísticamente significativas (p<0.01) de mayor prevalencia de trastorno explosivo intermitente en el grupo con 9 a 11 años de escolaridad (6.5%), seguido por los grupos con 6-8, 12 o más y 0 a 5 años de escolaridad. Al analizar los trastornos específicos en los grupos por años de escolaridad, para los últimos 12 meses, se encontraron prevalencias importantes. En los trastornos de ansiedad: fobia específica, 7.2% en el grupo con 9 a 11 años de escolaridad, seguido por los grupos con 6-8, 12 o más y 0 a 5 años de escolaridad; fobia social, 1.9% en el grupo con 9 a 11 años de escolaridad, seguido por el grupo con 12 o más, 0-5 y 6 a 8 años de escolaridad; trastorno de ansiedad generalizada, solamente el grupo con 6 a 8 años de escolaridad reportó prevalencia (1.9%). Se encontraron diferencias estadísticamente significativas (p<0.01) de mayor prevalencia de agorafobia sin trastorno de pánico en el grupo con 9 a 11 años de escolaridad, seguido por el grupo con 6 a 8 años de escolaridad. 61 En los trastornos del estado de ánimo: depresión mayor, 2.1% en los grupos con 6-8 y 9 a 11 años de escolaridad, seguidos por los grupos con 12 o más y 0 a 5 años de escolaridad; distimia, 0.7% en el grupo con 6 a 8 años de escolaridad, seguido por los grupos con 0-5 y 12 o más años de escolaridad; solamente los grupos con 6 a 8 y 12 años o más de escolaridad reportaron prevalencias para trastorno bipolar I y II (0.3% y 0.2%). En los trastornos relacionados con sustancias: abuso de alcohol, 1.8% en el grupo con 6 a 8 años de escolaridad, seguido por los grupos con 12 o más, 9-11 y 0 a 5 años de escolaridad; dependencia del alcohol, que solamente se observó en los grupos con 0 a 5 y 12 años o más de escolaridad (0.7% y 0.5%). Ningún grupo reportó prevalencia de abuso de drogas y solamente el grupo con 6-8 años de escolaridad reportó prevalencia de dependencia de drogas (0.2%). Solamente los grupos con 9 a 11 años y 12 años o más reportaron prevalencias de dependencia de nicotina (1.6% y 0.5%). En los trastornos de la conducta alimentaria se observó que únicamente el grupo con 12 años o más de escolaridad reportó prevalencias de los trastornos por atracón y bulimia nerviosa (0.7% y 0.2%). En otros trastornos se observó que únicamente el grupo con 12 años o más de escolaridad reportó prevalencia de trastorno disfórico premenstrual; se encontró diferencia estadísticamente significativa (p<0.01) de mayor prevalencia de trastorno explosivo intermitente en el grupo con 9 a 11 de escolaridad, seguido por los grupos con 12 años o más y con 6 a 8 años de escolaridad. 62 Cuadro 4. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por años de escolaridad Diagnóstico Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos 0-5 años 6-8 años n = 220 % ES n = 245 % ES Alguna vez en la vida 9-11 años 12+ años n = 192 % ES Wald Χ2 p n = 443 % ES 0-5 años 6-8 años n = 220 % ES n = 245 % ES Últimos 12 meses 9-11 años 12+ años n = 192 % ES Wald Χ2 p n = 443 % ES 0.3 0.0 1.3 9.0 0.6 1.6 4.2 14.3 0.3 0.0 0.7 2.2 0.6 0.9 0.6 2.7 1.5 2.1 1.6 8.3 0.7 0.8 3.6 13.6 0.9 0.9 0.5 1.7 0.5 0.5 0.7 2.1 0.4 0.0 3.1 11.5 1.2 3.6 2.3 17.3 0.4 0.0 1.8 2.5 0.4 1.0 1.1 2.7 1.1 0.2 1.6 7.1 0.2 0.8 3.3 12.8 0.7 0.2 0.7 1.7 0.2 0.3 1.4 1.6 2.1 6.3 1.2 1.5 10.4 9.2 3.8 1.9 0.5 0.1 0.7 0.7 0.0 0.0 0.3 0.6 0.3 0.0 0.6 4.4 0.0 0.9 0.00 6.0 0.3 0.0 0.5 1.5 0.0 0.5 0.00 2.1 1.5 1.9 0.4 6.4 0.4 0.5 0.00 7.9 0.9 0.9 0.4 1.3 0.4 0.3 0.00 1.5 0.0 0.0 1.9 7.2 1.2 0.4 0.00 9.5 0.0 0.0 1.1 1.6 0.4 0.4 0.00 2.0 0.8 0.0 0.7 4.2 0.0 0.1 0.00 5.2 0.6 0.0 0.4 1.4 0.0 0.1 0.00 1.5 4.0 4.6 2.7 2.5 10.2 1.6 NA 2.1 0.3 0.2 0.4 0.5 0.0 0.6 NA 0.5 3.5 0.6 0.0 3.8 1.2 0.4 0.0 1.3 4.8 1.0 0.9 5.1 1.4 0.6 0.5 1.5 4.6 0.5 1.5 6.1 1.5 0.5 1.1 1.7 5.6 0.9 0.2 5.8 0.9 0.4 0.2 1.0 3.0 0.7 4.2 3.5 0.4 0.9 0.2 0.3 1.0 0.6 0.0 1.3 0.6 0.4 0.0 0.8 2.1 0.7 0.3 2.1 0.8 0.5 0.3 0.8 2.1 0.5 0.0 2.1 0.7 0.5 0.0 0.7 1.4 0.6 0.2 1.6 0.4 0.3 0.2 0.4 1.5 0.1 2.0 0.7 0.7 1.0 0.6 0.9 6.6 1.4 0.7 0.7 0.0 7.3 1.9 1.0 0.7 0.7 0.0 1.6 10.9 2.2 2.3 0.2 0.8 12.6 2.6 1.0 1.2 0.2 0.6 2.9 13.3 3.7 0.8 0.0 2.4 14.8 2.6 2.0 0.8 0.0 1.3 3.1 9.5 1.9 0.7 0.0 0.7 9.8 1.4 1.2 0.6 0.0 0.5 1.4 7.1 0.8 1.7 2.0 4.6 7.2 0.1 0.8 0.6 0.6 0.2 0.1 0.7 0.7 0.0 0.0 0.7 0.7 0.7 0.0 0.0 0.7 1.8 0.0 0.2 0.0 2.0 1.0 0.0 0.2 0.0 1.0 1.5 0.0 0.0 1.6 2.4 0.1 0.0 0.0 1.1 0.8 1.6 0.5 0.0 0.5 1.6 0.8 0.5 0.0 0.5 0.8 3.3 2.0 0.3 0.6 1.0 3.7 5.5 0.8 0.3 0.1 0.0 0.0 0.7 0.7 0.0 0.0 0.5 0.5 0.0 0.0 5.3 5.3 0.0 0.0 1.7 1.7 0.0 0.8 6.5 7.3 0.0 0.6 2.1 2.1 0.3 0.0 4.3 4.6 0.2 0.0 1.2 1.1 2.2 2.4 18.1 28.3 0.5 0.5 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 2.3 2.3 0.0 0.00 1.1 1.1 0.0 0.00 3.9 3.9 0.0 0.00 1.4 1.4 0.2 0.00 2.7 2.8 0.2 0.00 0.6 0.6 1.0 NA 33.6 44.9 0.8 NA 0.0 0.0 0.0 0.0 0.3 0.3 0.0 0.0 0.3 0.3 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.8 0.8 0.0 0.0 0.8 0.8 0.0 0.3 1.2 1.6 0.0 0.2 0.5 0.7 NA 2.6 10.0 8.5 NA 0.5 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.0 0.0 0.0 0.00 0.2 0.7 0.8 0.00 0.2 0.4 0.5 NA 1.1 3.4 3.5 NA 0.8 0.3 0.3 75.6 24.4 6.5 0.6 2.7 2.7 1.7 0.6 71.7 28.3 10.6 4.5 3.6 3.6 1.9 1.2 64.4 35.6 14.1 3.3 3.9 3.9 3.6 1.2 72.4 27.6 8.9 2.9 1.9 1.9 1.3 0.8 5.0 5.0 3.7 17.9 0.2 0.2 0.3 0.0 93.1 6.9 2.0 0.3 2.1 2.1 1.0 0.3 88.0 12.0 4.0 2.2 2.5 2.5 1.2 1.0 83.4 16.6 3.6 0.0 2.7 2.7 1.7 0.0 89.6 10.4 2.8 1.2 1.7 1.7 1.0 0.7 5.5 5.5 1.7 7.9 0.1 0.1 0.6 0.0 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) sombreadas. 63 Prevalencia de Trastornos Mentales por Estado Civil El cuadro No. 5 muestra las prevalencias de los trastornos mentales, alguna vez en la vida y en los últimos 12 meses, en los grupos divididos por estado civil. Al analizar la prevalencia de cualquier trastorno mental, alguna vez en la vida, se observó que el grupo casado o unido reportó el 31.0% de uno o más trastornos, seguido por el 27.6% del grupo nunca casado y el 22.7% del grupo separado, divorciado o viudo; se observaron diferencias estadísticamente significativas: mayor prevalencia de dos o más trastornos en el grupo casado o unido (11.0%), seguido por el grupo separado, divorciado o viudo y del grupo nunca casado; mayor prevalencia de tres o más trastornos en el grupo casado o unido (3.8%), seguido por el grupo separado, divorciado o viudo y el nunca casado. La mayor prevalencia de trastornos mentales en el grupo casado o unido es un patrón no esperado. En el análisis de las prevalencias de cualquier trastorno mental en los últimos 12 meses, también se observan diferencias estadísticamente significativas (p<0.01): mayor prevalencia de uno o más trastornos en el grupo nunca casado (13.7%), seguido por el grupo casado o unido y del grupo separado, divorciado o viudo; mayor prevalencia de tres o más trastornos en el grupo casado o unido (1.7%), seguido por el grupo separado, divorciado o viudo y el grupo nunca casado. Por otro lado, los tres grupos por estado civil presentaron la misma prevalencia de dos o más trastornos (3.1%). Grupos de trastornos mentales por estado civil En el análisis por grupos de trastornos mentales para alguna vez en la vida, se observa que las prevalencias en orden decreciente, fueron: en el grupo casado o unido, trastornos de ansiedad (14.8%), trastornos relacionados con sustancias (13.0%), trastornos del estado de ánimo (6.0%), otros trastornos (4.0%) y trastornos de la conducta alimentaria (0.5%); en el grupo separado, divorciado o viudo, trastornos de ansiedad (15.9%), trastornos relacionados con sustancias (7.0%), trastornos del estado de ánimo (5.4%), otros trastornos (1.6%) y trastornos de la conducta alimentaria (0.5%); en el grupo nunca casado, trastornos de ansiedad (11.4%), trastornos relacionados con sustancias (9.7%), otros trastornos (7.1%), trastornos del estado de ánimo (4.0%) y trastornos de la conducta 64 alimentaria (1.7%). Se observó diferencia estadísticamente significativa (p<0.01): mayor prevalencia de otros trastornos en el grupo casado o unido. En el análisis por grupos de trastornos mentales para los últimos 12 meses, se observa que las prevalencias en orden decreciente, fueron: en el grupo casado o unido, trastornos de ansiedad (8.0%), otros trastornos (2.3%), trastornos del estado de ánimo (1.6%) y trastornos relacionados con sustancias (1.2%); en el grupo separado, divorciado o viudo, trastornos de ansiedad (4.6%), trastorno del estado de ánimo (2.1%), trastornos relacionados con sustancias (1.0%) y otros trastornos (0.4%); en el grupo nunca casado, trastornos de ansiedad (5.1%), otros trastornos (3.7%), trastornos relacionados con sustancias (2.8%), trastornos del estado de ánimo (2.1%) y trastornos de la conducta alimentaria (1.1%). Se observó diferencia estadísticamente significativa (p<0.01): mayor prevalencia de otros trastornos en el grupo nunca casado. Trastornos mentales específicos por estado civil En el análisis por trastornos específicos para alguna vez en la vida, se observa que las prevalencias más altas y en orden de mayor a menor fueron: en el grupo casado o unido, abuso de alcohol (12.5%), fobia especifica (10.0%), depresión mayor (5.4%), trastorno explosivo intermitente (3.8%), dependencia del alcohol, fobia social y trastorno de pánico; en el grupo separado, divorciado o viudo, fobia específica (7.5%), abuso de alcohol (7.0%), depresión mayor (4.9%), trastorno por estrés postraumático y trastorno obsesivo-compulsivo (4.0%), trastorno explosivo intermitente (1.6%), fobia social, dependencia de alcohol y abuso de drogas; en el grupo nunca casado, abuso de alcohol (7.7%), trastorno explosivo intermitente (6.6%), fobia específica (5.8%), depresión mayor (4.0%), trastorno obsesivo-compulsivo, fobia social, abuso de drogas y trastorno por estrés postraumático. Se encontraron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de trastorno de pánico en el grupo casado o unido y mayor prevalencia de trastorno explosivo intermitente en el grupo nunca casado. También se observan diferencias estadísticamente significativas (p<0.10): mayor prevalencia de fobia específica, bipolar I y II, dependencia del alcohol y dependencia de nicotina en el grupo casado o unido y mayor prevalencia de trastorno por estrés postraumático en el grupo separado, divorciado o viudo. Cabe resaltar que la mayor prevalencia de trastornos específicos en el grupo casado o unido es un patrón no esperado. 65 En el análisis por trastornos específicos para los últimos 12 meses, se observa que las prevalencias más altas y en orden de mayor a menor, fueron: en el grupo casado o unido, fobia especifica (6.3%), trastorno explosivo intermitente (2.2%), depresión mayor (1.5%), trastorno de pánico (1.2%), fobia social, abuso de alcohol y distimia; en el grupo separado, divorciado o viudo, fobia especifica (3.1%), depresión mayor (1.6%), fobia social y abuso de alcohol (1.0%), y en el grupo nunca casado, fobia específica (4.7%), trastorno explosivo intermitente (3.7%), abuso de alcohol (2.8%), depresión mayor (2.1%), trastorno por atracón, (0.9%), fobia social y trastorno por estrés postraumático. Se observaron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de agorafobia sin trastorno de pánico en el grupo casado o unido y mayor prevalencia de trastorno explosivo intermitente en el grupo nunca casado. También se observan diferencias estadísticamente significativas (p<0.10): mayor prevalencia de trastorno de pánico y trastorno de ansiedad generalizada en el grupo casado o unido y mayor prevalencia de abuso de alcohol en el grupo nunca casado. 66 Cuadro 5. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por estado civil Casado / Unido Diagnóstico n = 649 % ES Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos Alguna vez en la vida Separado/ Nunca Wald Χ2 Divorciado/ casado Viudo n = 145 % ES p n = 326 % ES Casado / Unido Últimos 12 meses Separado/ Nunca Wald Χ2 Divorciado/ casado Viudo n = 649 % ES n = 145 % ES n = 326 % ES 1.4 0.7 2.1 10.0 0.7 0.9 3.2 14.8 0.5 0.4 0.4 1.3 0.3 0.2 0.8 1.7 0.0 0.4 1.5 7.5 0.5 4.0 4.0 15.9 0.0 0.4 1.1 2.1 0.5 1.2 2.0 2.9 0.4 0.2 1.6 5.8 0.5 1.3 3.3 11.4 0.3 0.2 0.7 1.1 0.5 0.4 1.1 1.9 8.0 1.3 0.4 4.6 0.3 5.6 0.2 2.6 0.0 0.5 0.8 0.1 0.9 0.1 0.9 0.3 1.2 0.6 0.6 0.3 1.1 0.3 6.3 1.0 0.5 0.2 0.3 0.2 0.00 0.00 8.0 1.3 0.0 0.0 0.0 0.0 1.0 1.0 3.1 1.5 0.0 0.0 0.4 0.4 0.00 0.00 4.6 1.6 0.2 0.2 0.2 0.2 0.7 0.4 4.1 1.0 0.2 0.2 0.6 0.4 0.00 0.00 5.1 1.1 5.4 1.0 0.8 6.0 0.8 0.3 0.4 1.0 4.9 0.9 0.5 5.4 1.6 0.6 0.5 1.8 4.0 0.4 0.0 4.0 1.0 0.3 0.0 1.0 1.5 2.4 3.8 3.1 0.5 0.3 0.1 0.2 1.5 0.7 0.1 1.6 0.3 0.2 0.1 0.4 1.6 0.9 0.5 2.1 0.9 0.6 0.5 1.0 2.1 0.4 0.0 2.1 12.5 3.3 0.8 0.3 1.0 13.0 2.2 1.0 0.4 0.3 0.5 2.3 7.0 1.0 1.0 0.0 0.0 7.0 1.8 1.0 1.0 0.0 0.0 1.8 7.7 1.2 1.5 0.0 0.9 9.7 1.5 0.7 0.9 0.0 0.6 1.9 3.0 4.0 0.9 1.9 4.8 2.8 0.2 0.1 0.6 0.4 0.1 0.2 0.8 0.4 0.0 0.1 0.6 1.2 0.5 0.4 0.0 0.1 0.4 0.6 1.0 0.0 0.0 0.0 0.0 1.0 1.0 0.0 0.0 0.0 0.0 1.0 0.2 0.0 3.8 4.0 0.2 0.0 0.9 0.9 0.0 0.0 1.6 1.6 0.0 0.0 0.9 0.9 0.0 0.5 6.6 7.1 0.0 0.3 1.8 1.8 2.1 2.0 7.3 9.2 0.3 0.4 0.0 0.0 0.1 0.0 2.2 2.3 0.1 0.0 0.5 0.5 0.0 0.0 0.4 0.4 0.0 0.0 0.5 0.5 0.0 0.0 0.3 0.3 0.0 0.0 0.5 0.5 0.0 0.0 0.5 0.5 0.0 0.5 1.2 1.7 0.0 0.3 0.5 0.7 NA 2.0 1.4 2.1 NA 0.4 0.5 0.3 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 69.0 31.0 11.0 3.8 2.5 2.5 1.0 0.6 77.3 22.7 10.2 1.5 3.9 3.9 2.6 1.1 72.4 27.6 7.8 1.8 2.7 2.7 1.5 0.9 2.8 2.8 4.5 8.0 0.2 0.2 0.1 0.0 88.6 11.4 3.1 1.7 1.1 1.1 0.6 0.6 p 4.5 4.0 0.5 3.5 178.7 0.7 NA 3.8 0.1 0.1 0.8 0.2 0.0 0.7 NA 0.2 0.7 0.3 0.0 0.7 0.6 1.1 2.0 0.5 0.7 0.6 0.4 0.8 2.8 0.5 0.0 0.0 0.5 2.8 0.9 0.5 0.0 0.0 0.5 0.9 4.7 2.1 NA 1.0 2.9 2.8 0.1 0.4 NA 0.6 0.2 0.2 0.0 0.0 0.4 0.4 0.0 0.0 3.7 3.7 0.0 0.0 1.4 1.4 1.0 NA 9.6 11.5 0.6 NA 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.2 0.9 1.1 0.0 0.2 0.5 0.7 NA 1.0 2.7 2.8 NA 0.6 0.3 0.2 94.6 5.4 3.1 0.5 1.5 1.5 1.5 0.5 86.3 13.7 3.1 0.2 1.8 1.8 1.1 0.2 12.6 12.6 0.0 9.4 0.0 0.0 1.0 0.0 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) sombreadas. 67 Prevalencia de Trastornos Mentales por Área de Residencia Urbana y Rural El cuadro No. 6 presenta la prevalencia de los trastornos mentales en el grupo de participantes que vivía en el área urbana y el que vivía en el área rural de la Región Metropolitana, alguna vez en la vida y en los últimos 12 meses. Se observa que el 29.5% de la muestra del área urbana presentó uno o más trastornos, alguna vez en el vida, y la del área rural el 27.3%; en los últimos 12 meses la del área urbana reportó prevalencia de 11.6% y la del área rural 10.5%. La muestra del área urbana presentó prevalencia de 10.1% de dos o más trastornos y 2.9% en tres o más trastornos, alguna vez en la vida, y la del área rural el 9.5% y el 2.8%, respectivamente. En los últimos 12 meses la muestra del área urbana presentó prevalencia de 3.0% de dos o más trastornos y 0.8% de tres o más trastornos; la del área rural, el 3.5% de dos o más trastornos y el 1.9% de tres o más trastornos. Grupos de trastornos mentales por área de residencia urbana y rural En el análisis por grupos de trastornos mentales, para alguna vez en la vida, se observa que las prevalencias en orden decreciente, fueron: en el grupo que vivía en el área urbana, trastornos de ansiedad (14.3%), trastornos relacionados con sustancias (12.0%), trastornos del estado de ánimo (5.1%), otros trastornos (4.5%) y trastornos de la conducta alimentaria (1.1%); en el grupo que vivía en el área rural, trastornos de ansiedad (13.1%), trastornos relacionados con sustancias (9.3%), trastornos del estado de ánimo (6.1%), otros trastornos (4.9%). Se encontró diferencia estadísticamente significativa (p<0.01) al analizar cualquier trastorno de la conducta alimentaria: en el área urbana mayor prevalencia que en el área rural (1.1% y 0.0%). En el análisis por grupos de trastornos mentales para los últimos 12 meses, se observa que las prevalencias en orden decreciente, fueron: en el grupo que vivía en el área urbana, trastornos de ansiedad (6.5%), otros trastornos (2.8%), trastornos relacionados con sustancias (1.9%), trastornos del estado de ánimo (1.8%) y trastornos de la conducta alimentaria (0.4%); en el grupo que vivía en el área rural, trastornos de ansiedad (7.4%), trastornos del estado de ánimo (1.8%), otros trastornos (1.7%) y trastornos relacionados con sustancias (0.8%). Se 68 encontró diferencia estadísticamente significativa (p<0.10) al analizar cualquier trastorno de la conducta alimentaria: mayor prevalencia en el área urbana que en el área rural (0.4% y 0.0%). Trastornos mentales específicos por área de residencia urbana y rural En el análisis por trastornos específicos se encontró que tanto para el área urbana como para el área rural, alguna vez en la vida, los trastornos con mayor prevalencia fueron: abuso de alcohol (10.8% y 9.3%), fobia específica, (8.0% y 9.7%), depresión mayor (4.6% y 5.9%), trastorno explosivo intermitente (4.2% y 4.7%), dependencia del alcohol (2.6% y 2.0%) y fobia social (2.1% y 1.1%). En los últimos 12 meses el trastorno con mayor prevalencia fue la fobia específica, tanto en el área urbana como en la rural (5.1% y 5.7%); las otras prevalencias importantes en el área urbana, fueron: trastorno explosivo intermitente (2.7%), depresión mayor (1.7%), abuso de alcohol (1.6%); fobia social (0.9%) y trastorno de pánico (0.8%). La otras prevalencias importantes en el área rural fueron: trastorno explosivo intermitente (1.7%), depresión mayor (1.6%); distimia (1.3%), fobia social (1.1%) y abuso de alcohol y dependencia del alcohol (0.8%). Se encontraron diferencias estadísticamente significativas: alguna vez en la vida, mayor prevalencia en el área urbana de fobia social, trastorno por estrés postraumático, bipolar I y II, abuso de drogas y trastorno por atracón; mayor prevalencia en el área rural de distimia. En los últimos 12 meses, mayor prevalencia en el área rural de agorafobia sin trastorno de pánico, trastorno por estrés postraumático y distimia, y mayor prevalencia de trastorno por atracón en el área urbana. 69 Cuadro 6. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por área urbana y rural Urbana Diagnóstico Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos n = 836 % ES Alguna vez en la vida 2 Rural Wald Χ p n = 284 % ES Urbana Últimos 12 meses 2 Rural Wald Χ n = 836 % ES n = 284 % ES p 1.1 0.5 2.1 8.0 0.4 1.6 3.8 14.3 0.4 0.3 0.5 0.7 0.1 0.2 0.8 1.0 0.5 0.5 1.1 9.7 1.1 0.9 1.9 13.1 0.4 0.4 0.3 2.4 0.4 0.3 1.2 2.9 1.9 0.0 2.5 0.5 2.0 2.4 1.6 0.1 0.2 1.0 0.1 0.5 0.2 0.1 0.2 0.7 0.8 0.4 0.9 5.1 0.3 0.2 0.0 6.5 0.4 0.2 0.3 0.6 0.1 0.1 0.0 0.7 0.5 0.5 1.1 5.7 0.6 0.9 0.0 7.4 0.4 0.4 0.3 1.8 0.0 0.3 0.0 1.9 0.4 0.1 0.1 0.1 16.5 3.6 NA 0.2 0.6 0.8 0.7 0.7 0.0 0.1 NA 0.6 4.6 0.5 0.7 5.1 0.8 0.2 0.4 0.9 5.9 1.7 0.0 6.1 1.1 0.6 0.0 1.1 0.9 3.1 3.4 0.6 0.3 0.1 0.1 0.5 1.7 0.4 0.2 1.8 0.4 0.2 0.1 0.4 1.6 1.3 0.0 1.8 0.3 0.5 0.0 0.5 0.0 2.5 2.0 0.0 0.9 0.1 0.2 0.9 10.8 2.6 1.4 0.2 0.7 12.0 1.5 0.7 0.6 0.2 0.4 1.7 9.3 2.0 0.0 0.0 1.2 9.3 1.5 1.7 0.0 0.0 0.9 1.5 0.5 0.1 5.5 1.6 0.3 1.4 0.5 0.7 0.0 0.2 0.6 0.2 1.6 0.2 0.0 0.1 0.4 1.9 0.5 0.2 0.0 0.1 0.3 0.5 0.8 0.8 0.0 0.0 0.8 0.8 0.8 0.8 0.0 0.0 0.8 0.8 0.7 0.6 NA 1.0 0.3 1.3 0.4 0.4 NA 0.3 0.6 0.3 0.2 0.1 4.2 4.5 0.1 0.1 0.9 0.9 0.0 0.3 4.7 4.9 0.0 0.3 1.5 1.5 2.0 0.4 0.1 0.1 0.2 0.5 0.8 0.8 0.1 0.0 2.7 2.8 0.1 0.0 0.6 0.5 0.0 0.0 1.7 1.7 0.0 0.0 0.8 0.8 1.0 NA 1.0 1.3 0.3 NA 0.3 0.3 0.0 0.2 0.9 1.1 0.0 0.1 0.3 0.4 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 2.0 10.7 8.6 NA 0.2 0.0 0.0 0.0 0.1 0.4 0.4 0.0 0.1 0.2 0.3 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 1.0 2.7 2.8 NA 0.3 0.1 0.1 70.5 29.5 10.1 2.9 2.0 2.0 1.0 0.6 72.7 27.3 9.5 2.8 1.1 1.1 1.2 0.7 1.0 1.0 0.2 0.0 0.3 0.3 0.7 0.9 88.4 11.6 3.0 0.8 1.3 1.3 0.6 0.3 89.5 10.5 3.5 1.9 1.7 1.7 1.0 0.9 0.3 0.3 0.2 1.4 0.6 0.6 0.6 0.2 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) sombreadas. Debido al número de casos tan pequeño, hay poco poder estadístico y, por ende, poca probabilidad de encontrar diferencias significativas aun cuando en la realidad sí hay diferencias (últimos 12 meses). 70 Prevalencia de Trastornos Mentales por Violencia del Lugar de Residencia El cuadro No. 7 presenta los resultados de las prevalencias de trastornos mentales, alguna vez en la vida y en los últimos 12 meses, de los participantes que residían en los lugares más violentos y los que residían en los lugares menos violentos de la Región Metropolitana. Al analizar la prevalencia de uno o más trastornos, alguna vez en la vida, se observa que en los municipios más violentos de la Región Metropolitana se encontró el 29.4% y en los menos violentos el 26.9%; en las zonas más violentas del municipio de Guatemala (ciudad capital) el 28.8% y en las zonas menos violentas el 27.0%; en las áreas más violentas de la Región Metropolitana el 30.0% y en las menos violentas el 27.0%. Al analizar la prevalencia en los últimos 12 meses, se observa que tanto en los municipios menos violentos de la Región Metropolitana como en los más violentos se encontró prevalencia de 11.3% de uno o más trastornos; ahora bien, se encontraron diferencias estadísticamente significativas (p<0.01): mayor prevalencia en las zonas más violentas del municipio de Guatemala (ciudad capital) que en las zonas menos violentas (14.5% y 5.7%) y mayor prevalencia en las áreas más violentas de la Región Metropolitana que en las menos violentas (12.9% y 8.3%). Al analizar la prevalencia de dos o más trastornos, alguna vez en la vida y en los últimos 12 meses, se observa que aun cuando no se encontraron diferencias significativas, en general en los lugares más violentos se reportaron prevalencias más altas que en los menos violentos. Al analizar la prevalencia de tres o más trastornos, alguna vez en la vida, se observa que en las zonas más violentas del municipio de Guatemala (ciudad capital) se encontró mayor prevalencia que en las zonas menos violentas (3.7% y 0.4%) y en las áreas más violentas de la Región Metropolitana se encontró mayor prevalencia que en las menos violentas (3.6% y 1.6%); estas fueron diferencias estadísticamente significativas (p<0.01). En los últimos 12 meses se encontró mayor prevalencia en zonas más violentas que en las menos violentas, aunque sin diferencia significativa. 71 Grupos de trastornos mentales por violencia del lugar de residencia En el análisis de las prevalencias por grupos de trastornos mentales para alguna vez en la vida, se observa lo siguiente: 1. Al comparar las prevalencias encontradas en los participantes de los municipios más y menos violentos de la Región Metropolitana, se observó que en orden decreciente, fueron: cualquier trastorno de ansiedad (13.7% y 15.5%), cualquier trastorno relacionado con sustancias (12.0% y 7.9%), cualquier trastorno del estado de ánimo (5.3% y 5.6%), cualquier otro trastorno (4.6% y 4.3%) y cualquier trastorno de la conducta alimentaria (1.0% y 0.0%). Se observaron diferencias estadísticamente significativas: mayor prevalencia de trastornos relacionados con sustancias y trastornos de la conducta alimentaria en los municipios más violentos. 2. Al comparar las prevalencias encontradas en los participantes de las zonas más y menos violentas del municipio de Guatemala (ciudad capital), de mayor a menor, fueron: en las zonas más violentas, cualquier trastorno de ansiedad (15.0%), cualquier trastorno relacionado con sustancias (11.2%), cualquier otro trastorno (5.2%), cualquier trastorno del estado de ánimo (4.5%) y cualquier trastorno de la conducta alimentaria (1.5%); en las zonas menos violentas, cualquier trastorno relacionado con sustancias (12.6%), cualquier trastorno de ansiedad (10.5%), cualquier trastorno del estado de ánimo (4.9%), cualquier otro trastorno (2.8%) y cualquier trastorno de la conducta alimentaria (0.4%). Se observaron diferencias estadísticamente significativas (p<0.10): mayor prevalencia de trastornos de ansiedad, cualquier otro trastorno y trastornos de la conducta alimentaria en las zonas más violentas del municipio de Guatemala (ciudad capital). 3. Al comparar las prevalencias encontradas en los participantes de las áreas más y menos violentas de la Región Metropolitana de Guatemala, se observó que en orden decreciente, fueron: cualquier trastorno de ansiedad (14.6% y 12.8%), cualquier trastorno relacionado con sustancias (11.8% y 10.4%), cualquier trastorno del estado de ánimo (5.4% y 5.2%), cualquier otro trastorno (5.1% y 3.5%) y cualquier trastorno de la conducta alimentaria (1.2% y 0.2%). Se observó diferencia estadísticamente significativa (p<0.01): mayor prevalencia de cualquier trastorno de la conducta alimentaria en las áreas más violentas de la Región Metropolitana de Guatemala. 72 En el análisis de las prevalencias por grupos de trastornos mentales para los últimos 12 meses se observa lo siguiente: En general, los 5 grupos de trastornos mentales presentaron mayor prevalencia en los lugares más violentos (municipios más violentos, zonas más violentas de la ciudad capital y áreas más violentas de la Región Metropolitana). Se observaron 7 diferencias estadísticamente significativas de mayor prevalencia de los grupos de trastornos mentales en los lugares más violentos. Solamente los trastornos de ansiedad fueron más prevalentes en los municipios menos violentos, aunque no hubo diferencia significativa, y los trastornos relacionados con sustancias tuvieron la misma prevalencia en las zonas más violentas y en las zonas menos violentas de la ciudad capital. 1. Al comparar los municipios más y menos violentos de la Región Metropolitana, las prevalencias de mayor a menor, fueron: en los municipios más violentos, cualquier trastorno de ansiedad (6.5%), cualquier otro trastorno (2.6%), cualquier trastorno del estado de ánimo (1.8%), cualquier trastorno relacionado con sustancias (1.7%) y cualquier trastorno de la conducta alimentaria (0.4%); en los municipios menos violentos, cualquier trastorno de ansiedad (7.7%), cualquier otro trastorno (2.0%), cualquier trastorno del estado de ánimo (1.7%), cualquier trastorno relacionado con sustancias (1.3%) y cualquier trastorno de la conducta alimentaria (0.0%). Se observó diferencia estadísticamente significativa (p<0.10): mayor prevalencia de trastornos de la conducta alimentaria en los municipios más violentos de la Región Metropolitana. 2. Al comparar las zonas más y menos violentas del municipio de Guatemala (ciudad capital), las prevalencias de mayor a menor, fueron: en las zonas más violentas, cualquier trastorno de ansiedad (8.2%), cualquier otro trastorno (3.8%), cualquier trastorno relacionado con sustancias (2.1%), cualquier trastorno del estado de ánimo (1.8%) y cualquier trastorno de la conducta alimentaria (0.8%); en las zonas menos violentas, cualquier trastorno de ansiedad (2.5%), cualquier trastorno del estado de ánimo (1.8%), cualquier trastorno relacionado con sustancias (1.4%), otro trastorno (0.7%) y cualquier trastorno de la conducta alimentaria (0.0%). Se observaron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de trastornos de ansiedad y mayor prevalencia de cualquier otro trastorno en las zonas más violentas del municipio de Guatemala (ciudad capital) y diferencias estadísticamente significativas (p<0.10): mayor prevalencia de trastornos de la conducta alimentaria también en las zonas más violentas del municipio de Guatemala (ciudad capital). 73 3. Al comparar las áreas más y menos violentas de la Región Metropolitana de Guatemala, las prevalencias de mayor a menor, fueron: en las áreas más violentas, cualquier trastorno de ansiedad (7.7%), cualquier otro trastorno (3.1%), cualquier trastorno afectivo (1.8%), cualquier trastorno por uso de sustancias (1.8%) y cualquier trastorno de la conducta alimentaria (0.5%); en las áreas menos violentas, cualquier trastorno de ansiedad (4.9%), cualquier trastorno del estado de ánimo (1.7%), cualquier trastorno relacionado con sustancias (1.4%), cualquier otro trastorno (1.3%) y cualquier trastorno de la conducta alimentaria (0.0%). Se encontraron diferencias estadísticamente significativas (p<0.10): mayor prevalencia de trastornos de ansiedad, mayor prevalencia de trastornos de la conducta alimentaria y mayor prevalencia de otros trastornos en las áreas más violentas de la Región Metropolitana de Guatemala. Trastornos mentales específicos por violencia del lugar de residencia En el análisis de las prevalencias por trastornos específicos para alguna vez en la vida se observa lo siguiente: 1. Al comparar las prevalencias en los municipios más y menos violentos de la Región Metropolitana, las más altas en orden de mayor a menor, fueron: en los municipios más violentos, abuso de alcohol (11.1%), fobia específica (8.1%), depresión mayor (5.1%), trastorno explosivo intermitente (4.3%), dependencia del alcohol, fobia social y trastorno por estrés postraumático; en los municipios menos violentos, fobia específica (10.2%), abuso de alcohol (6.7%), trastorno explosivo intermitente (4.3%), depresión mayor (3.7%), dependencia del alcohol, trastorno de pánico y trastorno por estrés postraumático. Se observaron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de fobia social y trastorno por atracón y diferencia estadísticamente significativa (p<0.10): mayor prevalencia de abuso de alcohol en los municipios más violentos de la Región Metropolitana. 2. Al comparar las prevalencias en las zonas más y menos violentas del municipio de Guatemala (ciudad capital), en orden de mayor a menor, fueron: en las zonas más violentas, abuso de alcohol (9.7%), fobia específica (8.9%), trastorno explosivo intermitente (4.8%), depresión mayor (4.1%), trastorno obsesivo-compulsivo, fobia social, abuso de drogas y trastorno por estrés postraumático; en las zonas menos violentas, abuso de alcohol (11.9%), depresión mayor (4.9%), trastorno obsesivo-compulsivo (4.2%), fobia 74 específica (3.5%), dependencia del alcohol, trastorno explosivo intermitente, trastorno por atracón y trastorno de ansiedad generalizada. Se encontraron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de fobia social, fobia específica y agorafobia sin trastorno de pánico en las zonas más violentas y diferencia estadísticamente significativas (p<0.10): mayor prevalencia de trastorno por atracón en las zonas más violentas del municipio de Guatemala (ciudad capital). 3. Al comparar las prevalencias en las áreas más y menos violentas de la Región Metropolitana de Guatemala, en orden de mayor a menor, fueron: en las áreas más violentas, abuso de alcohol (10.9%), fobia específica (9.4%), depresión mayor (5.2%), trastorno explosivo intermitente, fobia social, dependencia del alcohol, y trastorno por estrés postraumático; en las áreas menos violentas, abuso de alcohol (9.5%), fobia específica (6.6%), depresión mayor (4.3%), trastorno explosivo intermitente, trastorno obsesivo-compulsivo, dependencia del alcohol y trastorno de pánico. Se observó diferencia estadísticamente significativa (p<0.01): mayor prevalencia de fobia social en las áreas más violentas de la Región Metropolitana de Guatemala. En general, hubo mayor prevalencia de trastornos de ansiedad, particularmente fobia social y trastornos alimentarios, en lugares de mayor violencia. En el análisis por trastornos específicos para los últimos 12 meses se observa lo siguiente: 1. Al comparar las prevalencias en los municipios más y menos violentos de la Región Metropolitana, en orden de mayor a menor, fueron: en los municipios más violentos, fobia específica (5.5%), trastorno explosivo intermitente (2.5%), depresión mayor (1.7%), abuso de alcohol (1.4%), fobia social, distimia y trastorno de pánico; en los municipios menos violentos, fobia específica (4.1%), trastorno explosivo intermitente (2.0%), trastorno de pánico (1.8%), trastorno por estrés postraumático (1.7%), depresión mayor, abuso de alcohol y dependencia del alcohol. Se observaron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de fobia social y agorafobia sin trastorno de pánico en los municipios más violentos y mayor prevalencia de trastorno por estrés postraumático en los municipios menos violentos (este es el único resultado incongruente encontrado al comparar los municipios). También se encontró una diferencia estadísticamente significativa (p<0.10): 75 mayor prevalencia de trastorno por atracón en los municipios más violentos de la Región Metropolitana 2. Al comparar las prevalencias en las zonas más y menos violentas del municipio de Guatemala (ciudad capital), en orden de mayor a menor, fueron: en las zonas más violentas, fobia específica (7.1%), trastorno explosivo intermitente (3.7%), abuso de alcohol (2.0%), depresión mayor (1.6%), fobia social, trastorno por atracón y agorafobia sin trastorno de pánico; en las zonas menos violentas, depresión mayor (1.8%), abuso de alcohol (1.4%), fobia específica (1.4%), dependencia del alcohol, trastorno de ansiedad generalizada y distimia. Se observan diferencias estadísticamente significativas (p<0.01): mayor prevalencia de fobia social, fobia específica, agorafobia sin trastorno de pánico y trastorno explosivo intermitente en las zonas más violentas. También se encontró una diferencia estadísticamente significativa (p<0.10): mayor prevalencia de trastorno por atracón en las zonas más violentas y mayor prevalencia de trastorno de ansiedad generalizada en las zonas menos violentas. 3. Al comparar las prevalencias en las áreas más y menos violentas de la Región Metropolitana de Guatemala, en orden de mayor a menor, fueron: en las áreas más violentas, fobia especifica (6.6%), trastorno explosivo intermitente (3.0%), depresión mayor (1.7%), abuso de alcohol y fobia social (1.4%), con 0.6% trastorno de pánico, agorafobia sin trastorno de pánico y distimia; en las áreas menos violentas, fobia especifica (2.7%), depresión mayor (1.6%), abuso de alcohol (1.4%), trastorno explosivo intermitente (1.3%), trastorno de pánico y distimia. Se observaron diferencias estadísticamente significativas (p<0.01): mayor prevalencia de fobia social, fobia específica y agorafobia sin trastorno de pánico en las áreas más violentas y mayor prevalencia de trastorno por estrés postraumático en los áreas menos violentas (este es el único resultado incongruente encontrado al comparar las áreas). También se encontraron diferencias estadísticamente significativas (p<0.10): mayor prevalencia de trastorno por atracón y trastorno explosivo intermitente en las áreas más violentas de la Región Metropolitana de Guatemala. Debido al número de casos tan pequeño, hay poco poder estadístico y, por ende, poca probabilidad de encontrar diferencias significativas aun cuando en la realidad sí hay diferencias. En general, hubo mayor prevalencia de trastornos de ansiedad, particularmente fobia social y agorafobia, en lugares de mayor violencia. 76 Cuadro 7. Prevalencia de trastornos mentales alguna vez en la vida y en los últimos 12 meses, por lugares más violentos y menos violentos Diagnóstico Trastornos de ansiedad Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Cualquier trastorno de ansiedad Trastornos del estado de ánimo Depresión mayor Distimia Bipolar I y II Cualquier trastorno del estado de ánimo Trastornos relacionados con sustancias Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Cualquier trastorno relacionado con sustancias Otros trastornos Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Cualquier otro trastorno Trastornos de la conducta alimentaria Anorexia nerviosa Bulimia nerviosa Trastorno por atracón Cualquier trastorno de la conducta alimentaria Cualquier Trastorno Ningún trastorno Uno o más trastornos Dos o más trastornos Tres o más trastornos Zonas más violentas (C. Capital) n = 444 % ES Alguna vez en la vida Zonas menos Wald Χ2 p violentas (C. Capital) n = 206 % ES Areas más Areas Wald Χ2 p violentas menos (R. Metrop.) violentas (R.n Metrop.) n = 731 = 389 % ES % ES Municipios más violentos n = 937 % ES Municipios menos violentos n = 183 % ES 0.5 0.6 0.0 0.6 0.9 0.6 0.4 0.7 0.3 0.2 3.4 8.9 0.8 1.7 3.5 15.0 0.3 0.2 0.7 1.3 0.2 0.2 1.4 1.3 0.7 1.0 0.4 3.5 0.0 0.7 4.2 10.5 0.5 0.5 0.3 0.6 0.0 0.7 1.4 2.2 0.4 2.1 14.1 14.6 23.7 1.9 0.1 3.5 0.5 0.2 0.0 0.0 0.0 0.2 0.7 0.1 0.8 0.3 2.7 9.4 0.8 1.5 3.4 14.6 0.2 0.3 0.5 0.9 0.1 0.2 0.9 0.9 1.2 0.9 0.4 6.6 0.3 1.2 3.2 12.8 0.8 0.4 0.2 1.8 0.3 0.4 1.1 2.6 0.3 1.4 16.8 2.1 1.8 0.6 0.0 0.4 0.6 0.2 0.0 0.2 0.2 0.4 0.9 0.5 0.5 0.3 1.1 5.5 0.4 0.2 0.0 6.5 0.3 0.2 0.2 0.7 0.1 0.1 0.0 0.7 1.8 0.8 0.3 4.1 0.0 1.7 0.0 7.7 1.6 0.6 0.3 2.0 0.0 0.5 0.0 3.2 0.6 0.6 5.4 0.4 23.3 7.1 NA 0.1 0.5 0.5 0.0 0.5 0.0 0.0 NA 0.7 0.3 0.0 1.5 7.1 0.5 0.2 0.0 8.2 0.3 0.0 0.3 1.2 0.2 0.2 0.0 1.1 0.4 0.7 0.0 1.4 0.0 0.0 0.0 2.5 0.4 0.5 0.0 0.6 0.0 0.0 0.0 0.7 0.0 2.1 20.4 21.2 8.8 1.0 NA 26.9 1.0 0.1 0.0 0.0 0.0 0.3 NA 0.0 0.6 0.2 1.4 6.6 0.6 0.2 0.0 7.7 0.3 0.2 0.3 0.9 0.1 0.1 0.0 0.9 1.0 0.7 0.2 2.7 0.0 0.8 0.0 4.9 0.8 0.4 0.2 1.0 0.0 0.3 0.0 1.6 0.3 1.4 19.0 9.1 27.6 3.9 NA 2.4 0.6 0.2 0.0 0.0 0.0 0.0 NA 0.1 1.1 0.1 0.7 0.0 0.3 0.7 0.4 0.9 4.1 0.3 0.5 4.5 1.2 0.2 0.3 1.2 4.9 0.7 0.4 4.9 1.9 0.5 0.3 1.9 0.1 0.6 0.1 0.0 0.7 0.4 0.7 0.9 5.2 0.8 0.3 5.4 0.8 0.2 0.2 0.8 4.3 0.9 0.9 5.2 1.2 0.4 0.7 1.5 0.4 0.0 0.7 0.0 0.5 0.9 0.4 0.9 1.7 0.6 0.2 1.8 0.4 0.2 0.1 0.4 1.4 1.0 0.0 1.7 0.6 0.7 0.0 0.9 0.3 0.4 2.0 0.0 0.6 0.5 0.2 0.9 1.6 0.1 0.2 1.8 0.6 0.1 0.2 0.5 1.8 0.7 0.4 1.8 1.0 0.5 0.3 1.0 0.0 1.3 0.2 0.0 0.9 0.2 0.6 1.0 1.7 0.6 0.1 1.8 0.4 0.2 0.1 0.4 1.6 0.9 0.2 1.7 0.6 0.4 0.2 0.7 0.0 0.5 0.2 0.0 0.9 0.5 0.7 0.9 2.2 2.6 1.0 0.0 1.3 1.6 2.4 0.1 0.0 1.6 0.1 3.2 0.1 0.8 0.9 0.2 0.7 0.1 9.7 1.7 1.8 0.1 0.8 11.2 1.6 1.0 0.9 0.1 0.6 2.1 11.9 3.2 0.7 0.7 0.0 12.6 4.0 1.3 0.8 0.8 0.0 3.7 0.3 0.9 0.8 0.6 2.0 0.1 0.6 0.3 0.4 0.4 0.2 0.7 10.9 2.0 1.1 0.1 1.0 11.8 1.4 0.7 0.6 0.1 0.5 1.7 9.5 3.1 0.9 0.4 0.6 10.4 2.5 1.4 0.6 0.4 0.6 2.2 0.2 0.5 0.0 0.6 0.3 0.3 0.6 0.5 0.8 0.4 0.6 0.6 1.4 0.2 0.0 0.1 0.3 1.7 0.4 0.2 0.0 0.1 0.2 0.4 1.3 1.3 0.0 0.0 1.3 1.3 1.3 1.3 0.0 0.0 1.3 1.3 0.0 0.8 NA 1.0 0.5 0.1 0.9 0.4 NA 0.3 0.5 0.8 2.0 0.0 0.0 0.1 0.3 2.1 0.5 0.0 0.0 0.1 0.3 0.5 1.4 0.7 0.0 0.0 0.0 1.4 1.5 0.7 0.0 0.0 0.0 1.5 0.1 1.0 NA 1.0 1.0 0.2 0.7 0.3 NA 0.3 0.3 0.6 1.4 0.0 0.0 0.1 0.4 1.8 0.4 0.0 0.0 0.1 0.3 0.3 1.4 1.0 0.0 0.0 0.6 1.4 1.0 0.7 0.0 0.0 0.6 1.0 0.0 1.9 NA 1.0 0.1 0.2 0.9 0.2 NA 0.3 0.8 0.7 0.0 0.0 4.3 4.3 0.0 0.0 1.0 1.0 2.0 1.9 0.0 0.1 0.2 0.2 1.0 0.8 0.2 0.2 4.8 5.2 0.2 0.2 1.2 1.1 0.0 0.0 2.8 2.8 0.0 0.0 1.0 1.0 1.0 1.0 1.6 2.4 0.3 0.3 0.2 0.1 0.2 0.2 4.7 5.1 0.1 0.1 1.2 1.0 0.0 0.0 3.5 3.5 0.0 0.0 0.7 0.7 2.0 1.9 0.8 1.7 0.2 0.2 0.4 0.2 0.0 0.1 0.3 0.4 0.0 0.1 0.2 0.2 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 1.0 2.7 2.8 NA 0.3 0.1 0.1 0.0 0.2 0.7 0.8 0.0 0.2 0.4 0.5 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 1.0 2.7 2.8 NA 0.3 0.1 0.1 0.0 0.1 0.4 0.5 0.0 0.1 0.2 0.3 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 1.0 2.7 2.8 NA 0.3 0.1 0.1 0.0 0.1 0.2 0.3 0.0 0.0 0.0 0.0 0.0 0.0 0.0 0.0 NA 2.0 9.9 8.1 NA 0.2 0.0 0.0 0.0 0.3 2.5 1.5 0.0 0.2 0.8 0.6 0.0 0.0 1.1 0.4 0.0 0.0 0.5 0.3 NA 2.1 2.4 2.9 NA 0.2 0.1 0.1 0.0 0.2 1.7 1.2 0.0 0.1 0.5 0.4 0.0 0.0 1.2 0.2 0.0 0.0 0.5 0.2 NA 2.0 0.6 4.6 NA 0.2 0.4 0.0 0.1 0.0 2.5 2.6 0.1 0.0 0.6 0.5 0.0 0.0 2.0 2.0 0.0 0.0 0.9 0.9 1.0 NA 0.2 0.3 0.3 NA 0.6 0.6 0.2 0.0 3.7 3.8 0.2 0.0 1.0 0.9 0.0 0.0 0.7 0.7 0.0 0.0 0.7 0.7 1.0 NA 6.0 8.3 0.3 NA 0.0 0.0 0.1 0.0 3.0 3.1 0.1 0.0 0.7 0.6 0.0 0.0 1.3 1.3 0.0 0.0 0.6 0.6 1.0 NA 3.7 4.8 0.3 NA 0.1 0.0 1.7 1.7 0.8 0.5 73.1 26.9 9.6 3.0 3.6 3.6 1.9 1.4 0.4 0.4 0.0 0.0 0.5 0.5 0.8 0.9 71.2 28.8 10.8 3.7 2.5 2.5 1.3 0.9 73.0 27.0 7.7 0.4 4.0 4.0 2.3 0.3 0.2 0.2 1.2 11.0 0.7 0.7 0.3 0.0 70.0 30.0 10.7 3.6 1.9 1.9 0.8 0.6 73.0 27.0 8.6 1.6 2.7 2.7 1.5 0.7 0.9 0.9 1.4 4.4 0.3 0.3 0.2 0.0 88.7 11.3 3.0 0.8 1.2 1.2 0.6 0.3 88.7 11.3 3.3 2.3 2.6 2.6 1.6 1.5 0.0 0.0 0.0 0.9 1.0 1.0 0.9 0.3 85.5 14.5 3.4 0.7 1.8 1.8 1.1 0.5 94.3 5.7 1.8 0.4 2.5 2.5 1.0 0.3 7.3 7.3 1.2 0.3 0.0 0.0 0.3 0.6 87.1 12.9 3.4 1.0 1.3 1.3 0.7 0.3 91.7 8.3 2.5 1.3 1.9 1.9 0.9 0.7 4.0 4.0 0.6 0.1 0.0 0.0 0.4 0.7 Wald Χ2 p Municipios más violentos n = 937 % ES Municipios menos violentos n = 183 % ES 0.7 0.5 2.2 8.1 0.6 1.4 3.6 13.7 0.2 0.2 0.4 0.7 0.1 0.2 0.8 0.9 1.8 0.8 0.3 10.2 0.7 1.7 2.0 15.5 1.6 0.6 0.3 3.7 0.7 0.5 1.5 4.9 0.4 0.3 16.2 0.3 0.0 0.4 0.8 0.1 5.1 0.8 0.3 5.3 0.7 0.2 0.2 0.7 3.7 1.0 1.5 5.6 1.2 0.7 1.3 2.2 11.1 2.3 1.0 0.2 0.8 12.0 1.4 0.6 0.5 0.2 0.4 1.5 6.7 3.1 1.1 0.0 1.3 7.9 0.2 0.2 4.3 4.6 0.1 0.1 1.0 0.8 0.0 0.2 0.8 1.0 70.6 29.4 10.1 2.9 Wald Χ2 p Zonas más violentas (C. Capital) n = 444 % ES Últimos 12 meses Zonas menos Wald Χ2 p violentas (C. Capital) n = 206 % ES Areas más Areas Wald Χ2 p violentas menos (R. Metrop.) violentas (R.n Metrop.) n = 731 = 389 % ES % ES Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias de género se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Diferencias estadísticamente significativas (p<.05) sombreadas. Debido al número de casos tan pequeño, hay poco poder estadístico y, por ende, poca probabilidad de encontrar diferencias significativas aun cuando en la realidad sí hay diferencias a 12 meses. 77 Edad de Inicio de los Trastornos Mentales El cuadro No. 8 registra las medias y medianas de las edades de inicio de los trastornos mentales evaluados. Para la mayoría, la fobia específica y la fobia social inician en la infancia; el trastorno que tiene su inicio a más temprana edad es la fobia específica (mediana 8 años). Para la mayoría, la agorafobia sin trastorno de pánico, el trastorno por estrés postraumático, el trastorno obsesivocompulsivo, el abuso y la dependencia de drogas, el trastorno disfórico premenstrual, la neurastenia, el trastorno explosivo intermitente y la bulimia nerviosa inician en la adolescencia. Para la mayoría, la depresión mayor, la distimia, el trastorno bipolar I y II, el abuso de drogas, la dependencia del alcohol, la dependencia de nicotina y el trastorno por atracón inician en la tercera década de la vida. Finalmente, para la mayoría, el trastorno de pánico y la ansiedad generalizada inician en la cuarta década de la vida; el trastorno que tiene su inicio más tarde es la ansiedad generalizada (mediana 33 años). Cuadro 8. Edad de inicio de los trastornos mentales Diagnóstico Trastorno de pánico Trastorno de ansiedad generalizada Fobia social Fobia específica Agorafobia sin trastorno de pánico Trastorno por estrés postraumático Trastorno obsesivo-compulsivo Depresión mayor Distimia Bipolar I y II Abuso de alcohol Dependencia del alcohol Abuso de drogas Dependencia de drogas Dependencia de nicotina Trastorno disfórico premenstrual Neurastenia Trastorno explosivo intermitente Anorexia nerviosa Bulimia nerviosa Trastorno por atracón N Min. Max. Media Mediana 10 11 24 100 7 17 31 64 12 6 83 20 8 2 7 2 2 44 0 2 10 4 6 6 4 4 5 4 5 6 14 10 14 17 12 16 14 13 5 15 12 50 49 22 45 20 26 44 55 38 48 46 46 52 61 46 19 17 61 22 40 26.85 29.22 11.69 10.71 12.35 13.56 16.19 27.57 20.30 27.43 24.00 25.62 22.31 25.53 23.05 16.48 14.98 18.67 18.50 24.55 32.00 33.00 12.00 8.00 15.00 15.00 13.00 26.00 20.00 24.00 24.00 24.00 19.00 12.00 20.00 14.00 13.00 17.00 18.50 22.00 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: La n es sin ponderar. - Estos análisis se hicieron con SAS. 78 En las Figuras 1-5 se puede observar la edad de inicio de los trastornos mentales. El eje de la “X” corresponde a la edad de inicio del trastorno mental y el eje de la “Y” corresponde al porcentaje de sobrevida (porcentaje acumulado de las personas que inician el trastorno mental a una determinada edad). La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para cada trastorno. Es decir, el 50% de participantes con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%; este dato corresponde a la mediana del cuadro No. 8. Figura 1. Muestra la curva de sobrevida para la edad de inicio de los trastornos de ansiedad. Como se observa, el orden de aparición es muy variado y va desde los 8 hasta los 33 años. Así, fobia especifica (8 años), fobia social (12 años), trastorno obsesivo-compulsivo (13 años), agorafobia sin trastorno de pánico (15 años), estrés postraumático (15 años) y bastante después (unos 15 años más tarde) trastorno de pánico (32 años) y ansiedad generalizada (33 años). Figura 1. Curva de sobrevida para la edad de inicio de los trastornos de ansiedad 120 100 80 Trast de Pánico Eje Y = % sobrevida Ansiedad Generalizada Fobia Social 60 Fobia Específica Agorafobia Estrés Postraumático Trast Obsesivo Comp 40 20 0 0 10 20 30 40 50 60 Eje X = edad Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Modelo de sobrevida con curvas de Kaplan-Meier. Observaciones de interpretación: La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para tal trastorno. Es decir, el 50% de las personas con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%. 79 Figura 2. Muestra la curva de sobrevida trastornos del estado de ánimo. Se observa que trastornos es similar: primero la distimia (20 años), I y II (24 años) y más tarde el trastorno depresivo para la edad de inicio de los las edades de inicio para los 3 seguido por el trastorno bipolar mayor (26 años). Figura 2. Curva de sobrevida para la edad de inicio de los trastornos del estado de ánimo 100 90 80 70 60 Eje Y= % sobrevida Depresión Mayor 50 Distimia BipolarIorII 40 30 20 10 0 0 2 4 6 8 10 12 14 16 18 20 22 24 26 28 30 32 34 36 38 40 42 44 46 48 50 52 54 56 58 Eje X = edad Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Modelo de sobrevida con curvas de Kaplan-Meier. Observaciones de interpretación: La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para tal trastorno. Es decir, el 50% de las personas con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%. 80 Figura 3. Muestra la curva de sobrevida para la edad de inicio de los trastornos relacionados con sustancias. Se observa el inicio temprano de estos trastornos: dependencia de drogas (12 años), abuso de drogas (19 años), abuso de alcohol y dependencia del alcohol (24 años). Solamente dos participantes reportaron dependencia de drogas. Los trastornos de drogas inician más tempranamente (en la adolescencia) que los trastornos por alcohol, probablemente porque la adicción a las drogas es más rápida que la adicción al alcohol. Figura 3. Curva de sobrevida para la edad de inicio de los trastornos relacionados con sustancias 100 90 80 70 Eje Y= % sobrevida 60 Abuso de Alcohol Dependencia al Alcohol 50 Abuso de Drogas Dependencia de Drogas Dependencia a la Nicotina 40 30 20 10 0 0 10 20 30 40 50 60 70 Eje X = edad Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Modelo de sobrevida con curvas de Kaplan-Meier. Observaciones de interpretación: La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para tal trastorno. Es decir, el 50% de las personas con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%. 81 Figura 4. Muestra la curva de sobrevida para la edad de inicio de los trastornos de la conducta alimentaria. Se observa que la bulimia nerviosa inicia a edad más temprana que el trastorno por atracón (18.50 y 22 años). Solamente dos participantes reportaron bulimia nerviosa. No se presentaron casos de anorexia nerviosa. Figura 4. Curva de sobrevida para la edad de inicio de los trastornos de la conducta alimentaria 100 90 80 70 60 Eje Y= % sobrevida 50 Bulimia Atracones 40 30 20 10 0 0 5 10 15 20 25 30 35 40 Eje X = edad Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Modelo de sobrevida con curvas de Kaplan-Meier. Observaciones de interpretación: La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para tal trastorno. Es decir, el 50% de las personas con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%. 82 45 Figura 5. Muestra la curva de sobrevida para la edad de inicio de otros trastornos. Se observa que el trastorno disfórico premenstrual inicia a los 14 años; la neurastenia inicia a los 13 años y el trastorno explosivo intermitente a los 17. Solamente dos participantes reportaron trastorno disfórico premenstrual y dos neurastenia. Figura 5. Curva de sobrevida para la edad de inicio de otros trastornos 100 90 80 70 60 Eje Y= % sobrevida Síndrome Premenstrual 50 Neurastenia Trastorno Explosivo Intermitente 40 30 20 10 0 0 10 20 30 40 50 60 70 Eje X = edad Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Modelo de sobrevida con curvas de Kaplan-Meier. Observaciones de interpretación: La ordenada en el punto 50% corresponde a la mediana de la edad de inicio para tal trastorno. Es decir, el 50% de las personas con aquel trastorno inició con el trastorno a la edad donde cruza la curva la línea de 50%. 83 Uso de Servicios y Correlatos Sociodemográficos El cuadro No.9 registra la proporción de participantes recibiendo tratamiento en los últimos 12 meses, por tipo de servicio y tipo de trastorno. En general, se puede decir que la mayoría de participantes con trastornos mentales no reciben servicios. Se observa que de la muestra total, menos del 5% había utilizado cualquier servicio para problemas de salud mental. De los participantes que llenaban criterios diagnósticos para algún trastorno mental en los últimos 12 meses, únicamente el 15.1% había recibido cualquier servicio para problemas de salud mental, principalmente cualquier servicio del sector salud (10.8%); solamente el 4.6% había recibido los servicios de un psiquiatra, el 9.1% los servicios de otro especialista en salud mental y el 3.9% los servicios de medicina general. Quienes más habían utilizado cualquier servicio fueron aquellos participantes con un trastorno relacionado con sustancias (25.6%), principalmente cualquier servicio del sector salud (16.4%), y aquellos participantes con un trastorno del estado de ánimo (22.2%), principalmente cualquier servicio del sector salud (18.5%). Llama la atención que el grupo diagnóstico que mayor prevalencia reportó en el estudio fue el de trastornos de ansiedad; sin embargo, los participantes que habían padecido este tipo de trastornos fueron los que reportaron la proporción más baja de haber utilizado cualquier servicio (12.4%), principalmente cualquier servicio del sector salud (8.5%). Los participantes que habían padecido de trastornos de la conducta alimentaria no habían utilizado servicios del sector salud y fueron los que más habían utilizado cualquier servicio no del sector salud (20.0%). De los participantes que habían padecido cualquier otro trastorno, el 16.2% habían utilizado cualquier servicio, principalmente cualquier servicio del sector salud (10.8%). 84 De los participantes que no cumplían criterios diagnósticos para algún trastorno mental, el 4.3% había recibido cualquier servicio para problemas de salud mental, principalmente cualquier servicio del sector salud (2.3%). Estos podrían representar casos subumbrales, personas que están recibiendo seguimiento pero ya no cumplen criterios o problemas de mal uso de recursos en el sistema de salud. Cuadro 9. Proporción de participantes recibiendo tratamiento en los últimos 12 meses por tipo de servicio y tipo de trastorno Cualquier trastorno de Cualquier trastorno ansiedad de ánimo Psiquiatra Otro especialista en salud mental Medicina general Servicios humanos Medicina alternativa/Complementaria Cualquier servicio del sector salud Cualquier servicio no del sector salud Cualquier servicio Cualquier trastorno Cualquier trastorno por uso de de conducta sustancias alimentaria Cualquier otro trastorno Ningún trastorno Muestra total % SE % SE % SE % SE % SE % SE % SE % SE 5.7 7.5 3.8 2.9 2.9 8.5 5.9 12.4 3.2 3.3 2.7 1.8 2.2 3.6 2.8 4.2 3.7 14.8 7.7 3.6 0.0 18.5 3.6 22.2 3.9 8.2 5.6 3.6 0.0 7.6 3.6 8.2 16.4 8.2 3.1 9.2 8.2 16.4 17.4 25.6 10.3 8.4 3.1 9.5 8.4 10.3 13.0 13.7 0.0 0.0 0.0 0.0 20.0 0.0 20.0 20.0 0.0 0.0 0.0 0.0 15.0 0.0 15.0 15.0 0.0 10.2 2.2 6.0 2.6 10.2 8.6 16.2 0.0 6.7 2.2 5.6 2.9 6.7 3.0 6.3 4.6 9.1 3.9 3.1 2.9 10.8 6.0 15.1 2.3 2.7 1.9 2.1 1.5 3.2 2.0 3.4 0.9 1.6 1.9 1.1 1.2 2.3 2.2 4.3 0.3 0.3 0.4 0.3 0.6 0.4 0.6 0.7 1.3 2.1 2.2 1.1 1.3 3.0 2.3 4.9 0.4 0.5 0.5 0.3 0.6 0.5 0.5 0.6 Fuente: Base de datos ETMEGUA, 2011 Observaciones: Cualquier servicio del sector salud = psiquiatra+otro especialista en salud mental+medicina general Cualquier servicio no del sector salud = servicios humanos+medicina alternativa/Complementaria Cualquier servicio = cualquier servicio del sector salud+cualquier servicio no del sector salud Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). - Cualquier trastorno Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10 85 El cuadro No. 10 registra los correlatos sociodemográficos para el uso de servicios alguna vez en la vida y en los últimos 12 meses. Al hacer el análisis alguna vez en la vida se observa que de los participantes con algún trastorno mental, aquellos que vivían en área urbana tenían 2.16 veces la probabilidad de haber utilizado servicios alguna vez en comparación con aquellos que vivían en área rural; la explicación más probable es la disponibilidad de servicios en áreas urbanas o falta de disponibilidad de servicios en áreas rurales. También aquellos que residían en los municipios menos violentos tenían 2.59 veces la probabilidad de utilizar servicios. Las demás variables sociodemográficas no se asociaron con la utilización de servicios. Al hacer el análisis en los últimos 12 meses se observa que aquellos participantes que vivían en área urbana tenían casi 5 veces la probabilidad de utilizar servicios para problemas de salud mental, en comparación con aquellas personas que vivían en área rural; también la explicación más probable es la disponibilidad de servicios en áreas urbanas o falta de disponibilidad de servicios en áreas rurales. Las demás variables sociodemográficas no se asociaron con la utilización de servicios. 86 Cuadro 10. Correlatos sociodemográficos para el uso de servicios alguna vez en la vida y en los últimos 12 meses Alguna vez en la vida Tratamiento RM 95%IC Sexo Hombre Mujer Edad 18-29 30-44 45-59 60-65 66-89 Área Urbana Rural Municipios del Departamento de Guatemala Menos violentos Más violentos Estado Civil Casado o unido Separado/Divorciado/Viudo Nunca casado Años de escolaridad 0-5 6-8 9-11 12+ Últimos 12 meses Tratamiento RM 95%IC 1.12 1.00 (0.79-1.58) 1.29 1.00 (0.41-4.03) 0.21 0.60 0.80 1.00 (0.02-1.88) (0.07-5.35) (0.07-8.98) 1.01 1.00 1.51 1.00 (0.13-7.91) (0.10-10.31) (0.34-6.76) - - - - 2.16 1.00 (1.46-3.19) 4.98 1.00 (2.06-11.99) 2.59 1.00 (1.03-6.51) 2.33 1.00 (0.56-9.81) 0.52 2.26 1.00 (0.25-1.09) (0.49-10.33) 1.22 5.65 1.00 (0.56-2.65) (0.69-46.09) 1.00 2.14 7.61 4.40 (0.25-18.60) (0.35-166.95) (0.47-41.15) 1.00 0.34 1.74 2.17 (0.03-3.39) (0.09-32.56) (0.69-6.81) Fuente: Base de datos ETMEGUA, 2011 Observaciones: RM=Razón de momio IC=Intervalo de confianza 1.00 es el grupo de referencia Explicación del análisis: Para cada cuadro se realizó una regresión logística multivariada. Para uso de servicios doce meses no hubo suficientes sujetos para restringir a aquellas personas con trastornos. La regresión para alguna vez en la vida está restringida a personas con algún trastorno alguna vez en la vida. Observaciones de interpretación: Correlatos estadísticamente significativos (p<.05) sombreados. 87 Prevalencia de la Conducta Suicida y Correlatos Sociodemográficos El cuadro No. 11 registra la prevalencia de la conducta suicida en la muestra total y por sexo para alguna vez en la vida y en los últimos 12 meses. Se observa que el 11.83% del total de participantes (más de 1 de cada 10) reportó ideación suicida, alguna vez en la vida; un poco más del 3% reportó haber realizado un plan suicida y un poco menos del 3% había realizado un intento suicida. En los últimos 12 meses, casi el 3% del total de participantes reportó ideación suicida, el 1.21% plan suicida y más del 1% había intentado suicidarse. Al analizar la prevalencia de la conducta suicida por sexo, alguna vez en la vida, se observa que las mujeres reportaron el 13.37% de ideación suicida, el 3.07 de plan suicida y el 3.35 de intento suicida; los hombres el 10.13% de ideación suicida, el 3.23% de plan suicida y el 1.92 de intento suicida. En el análisis para los últimos 12 meses, las mujeres reportaron el 4.14% de ideación suicida, el 1.17% de plan suicida y el 1.32% de intento suicida; los hombres el 1.62% de ideación suicida, el 1.25% de plan suicida y el 0.77% de intento suicida. Se observaron diferencias estadísticamente significativas (p<0.10) entre hombres y mujeres en la prevalencia de la conducta suicida, alguna vez en la vida: mayor prevalencia de ideación suicida e intento suicida en las mujeres. También se observó diferencia estadísticamente significativa (p<0.05) entre los grupos por sexo para los últimos 12 meses y mayor prevalencia de ideación suicida en las mujeres. Cuadro 11. Prevalencia de la conducta suicida, alguna vez en la vida y en los últimos 12 meses, en el grupo total y por sexo Alguna vez en la vida Ideación Plan Intento Total n % ES 132 11.83 0.67 35 3.15 0.67 30 2.67 0.66 Hombres % ES 10.13 1.36 3.23 1.11 1.92 0.71 Últimos 12 meses 2 Mujeres Wald Χ % ES 13.37 1.03 2.76 3.07 0.61 0.02 3.35 0.84 2.72 p 0.10 0.89 0.10 Total n % ES 33 2.94 0.51 14 1.21 0.40 12 1.06 0.42 Hombres % ES 1.62 0.56 1.25 0.60 0.77 0.44 2 Mujeres Wald Χ % ES 4.14 0.56 24.49 1.17 0.41 0.01 1.32 0.51 1.52 p 0.00 0.90 0.22 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias por grupo de edad se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. La n es ponderada. Observaciones de interpretación para los últimos 12 meses: Diferencias estadísticamente significativas (p<.05) sombreadas. 88 El cuadro No. 12 registra los correlatos sociodemográficos de la conducta suicida para alguna vez en la vida. Al hacer el análisis se observa que los participantes que residían en el área rural de la Región Metropolitana, tenían más de 5 veces la probabilidad de haber realizado un plan de suicidio y casi 3 veces la probabilidad de haber realizado un intento de suicidio, en comparación con aquellos que residían en el área urbana de la Región Metropolitana. Las demás variables no se asociaron con la conducta suicida. Cuadro 12. Correlatos sociodemográficos de la conducta suicida alguna vez en la vida Alguna vez en la vida Últimos 12 meses Tratamiento Tratamiento RM 95%IC RM 95%IC Sexo Hombre 1.12 (0.79-1.58) 1.29 (0.41-4.03) Mujer 1.00 1.00 Edad 18-29 0.21 (0.02-1.88) 1.01 (0.13-7.91) 30-44 0.60 (0.07-5.35) 1.00 (0.10-10.31) 45-59 0.80 (0.07-8.98) 1.51 (0.34-6.76) 60-65 1.00 1.00 66-89 Área Urbana 2.16 (1.46-3.19) 4.98 (2.06-11.99) Rural 1.00 1.00 Municipios del Departamento de Guatemala Menos violentos 2.59 (1.03-6.51) 2.33 (0.56-9.81) Más violentos 1.00 1.00 Estado Civil Casado o unido 0.52 (0.25-1.09) 1.22 (0.56-2.65) Separado/Divorciado/Viudo 2.26 (0.49-10.33) 5.65 (0.69-46.09) Nunca casado 1.00 1.00 Años de escolaridad 0-5 1.00 1.00 6-8 2.14 (0.25-18.60) 0.34 (0.03-3.39) 9-11 7.61 (0.35-166.95) 1.74 (0.09-32.56) 12+ 4.40 (0.47-41.15) 2.17 (0.69-6.81) Fuente: Base de datos ETMEGUA, 2011 Observaciones: RM=Razón de momio IC=Intervalo de confianza 1.00 es el grupo de referencia Explicación del análisis: Se realizaron tres regresiones logísticas multivariadas, una para cada conducta suicida (ideación, plan e intento). Observaciones de interpretación: Correlatos estadísticamente significativos (p<.05) sombreadas. 89 Sucesos Traumáticos y Riesgo de Estrés Postraumático El cuadro No. 13 registra la prevalencia de los sucesos traumáticos que habían experimentado los participantes de la muestra total y por sexo, alguna vez en la vida. De la muestra total, el 81.71% de participantes había vivido algún suceso traumático. La mayoría (60.67%) había vivido más de un suceso traumático y el 26.88% cuatro o más sucesos traumáticos. Los sucesos traumáticos más frecuentes, fueron: ser amenazado o asalto con una arma el 44.10% (alrededor de 494 participantes), un desastre natural (29.21%), la muerte repentina de un ser querido (27.07%), exposición a un tóxico/accidente de tránsito/accidente que amenaza la vida (24.10%), golpeado por cuidador cuando niño o niña (23.32%), ser testigo de violencia intrafamiliar (18.63%), testigo de la muerte/cadáver/o de alguien siendo lastimado (14.93%), enfermedad que amenaza la vida (13.29%), acosado o acosada (8.15%), suceso traumático de ser querido (7.43%), abuso sexual (5.40%), en región de terror (guerra) el 5.23% y violación el 4.41% (alrededor de 50 participantes). Se encontraron diferencias significativas en la exposición a traumas. Los hombres habían tenido mayor prevalencia de algún trauma y de un mayor número de traumas. Se observaron diferencias estadísticamente significativas (p<0.05): los hombres presentaron mayor prevalencia de haber sufrido cuatro sucesos traumáticos o más (31.26%) comparados con las mujeres (22.91%). Las mujeres reportaron mayor prevalencia de violación y abuso sexual. Los hombres reportaron mayor prevalencia de haber estado en una región de terror (guerra), haber estado secuestrado, exposición a un tóxico/accidente de tránsito/accidente que amenaza la vida, de haber estado amenazado o asaltado con un arma, de ser testigo de la muerte/cadáver/o de alguien siendo lastimado y de haber lastimado o matado a alguien sin querer. También se observó diferencia estadísticamente significativa (p<0.10): mayor prevalencia en las mujeres de haber sido golpeadas por pareja o alguien más. 90 Cuadro 13. Prevalencia de sucesos traumáticos alguna vez en la vida, en el grupo total y por sexo Tipo de suceso traumático Violación Abuso sexual Golpeado por cuidador cuando niño En región de terror (Guerra) Secuestrado Exposición a tóxico/accidente de tránsito/accidente que amenaza la vida Desastre natural Enfermedad que amenaza la vida Golpeado por pareja o alguien más Amenazado/asaltado con arma Acosado Muerte repentina de ser querido Suceso traumático de ser querido Testigo de violencia intrafamiliar Testigo de la muerte/cadáver/alguien siendo lastimado Lastimó o mató a alguien sin querer A propósito lastimó o mató a alguien Otro suceso/suceso privado No. de sucesos traumáticos Ninguno Uno Dos o Tres Cuatro o más Total % ES 4.41 0.65 5.40 0.70 23.32 1.44 5.23 0.65 2.37 0.56 24.10 1.49 29.21 1.43 13.29 1.32 9.76 0.73 44.10 1.52 8.15 0.62 27.07 1.67 7.43 0.79 18.63 1.28 14.93 1.22 1.37 0.48 1.10 0.31 3.95 0.83 Hombres % ES 0.37 0.27 1.58 0.63 24.44 2.93 9.21 1.02 3.66 1.03 32.45 2.07 31.28 2.48 12.67 1.90 7.33 1.50 54.53 2.06 9.02 1.44 28.29 1.88 7.69 1.09 17.92 2.48 20.19 2.03 2.88 1.00 1.71 0.68 4.80 1.51 Mujeres % ES 8.08 1.18 8.87 1.04 22.30 1.41 1.62 0.61 1.19 0.34 16.51 1.31 27.32 1.61 13.86 1.69 11.96 1.36 34.63 1.91 7.36 0.72 25.96 2.47 7.19 1.15 19.27 1.39 10.15 1.36 0.00 0.00 0.54 0.29 3.18 0.60 18.29 21.04 33.79 26.88 15.02 18.72 35.01 31.26 21.26 23.15 32.68 22.91 1.17 1.37 1.53 0.90 1.62 2.64 2.43 2.03 1.45 1.58 1.62 1.37 Wald Χ2 p 39.97 58.88 0.37 60.25 6.08 54.60 1.66 0.24 3.60 59.65 0.77 0.67 0.10 0.20 16.03 8.61 1.89 1.13 0.00 0.00 0.54 0.00 0.01 0.00 0.20 0.63 0.06 0.00 0.38 0.41 0.76 0.66 0.00 0.00 0.17 0.29 10.53 1.65 0.72 7.33 0.00 0.20 0.40 0.01 Fuente: Base de datos ETMEGUA, 2011 Explicación del análisis: Los datos se ponderaron para ajustarse de acuerdo con la distribución por sexo y edad del censo del año 2002 (INE). Las prevalencias y sus errores estándar se obtuvieron por medio del método de linealización de Taylor con el paquete estadístico SUDAAN, versión 10. Las diferencias por grupo de edad se probaron utilizando la prueba de Wald Chi cuadrado con un nivel de significancia del 5% del paquete estadístico SUDAAN. Observaciones de interpretación: - Diferencias estadísticamente significativas (p<.05) sombreadas. 91 El cuadro No. 14 registra el riesgo de estrés postraumático por tipo de trauma. Se observa que el suceso de mayor riesgo de desarrollar estrés postraumático fue violencia familiar, con 3 veces mayor riesgo. Aunque las razones de momios se incrementan con el número de traumas, este incremento no es significativo. Cuadro 14. Riesgo de estrés postraumático por tipo de trauma Estrés postraumático Tipo de suceso traumático % Si Violación/abuso sexual 2.11 Violencia familiar 2.56 Desastre natural o por hombre 0.64 Accidente o enfermedad grave 1.99 Violencia 1.18 Muerte o trauma a ser querido 1.86 Otro/Privado 0.69 No. de sucesos traumáticos Un suceso 0.93 Dos o tres sucesos 1.67 Cuatro o más sucesos 2.43 ES 1.61 0.50 0.50 0.45 0.22 0.52 0.48 RM 1.57 3.03 0.36 1.77 0.71 1.54 0.44 95%IC (0.27-9.24) (1.86-4.94) (0.05-2.63) (0.58-5.36) (0.34-1.50) (0.45-5.31) (0.10-1.94) 0.68 0.73 0.47 1.00 1.81 2.65 (0.24-13.37) (0.49-14.40) Fuente: Base de datos ETMEGUA, 2011 Observaciones: RM=Razón de momio IC=Intervalo de confianza E v e nt o S e re f ie re a : V io la c ió n/ a bus o s e xua l Haber padecido vio lencia o abuso sexual V io le nc ia f a m ilia r Haber sido go lpeado po r padres o haber visto peleas físicas en casa D e s a s t re na t ura l o po r ho m bre Haber vivido en una regió n de terro r o zo na de desastre A c c ide nt e o e nf e rm e da d gra v e Haber tenido un accidente o enfermedad grave V io le nc ia Haber sido go lpeado , amenazado co n una arma, secuestrado o perseguido po r o tra perso na M ue rt e o t ra um a a s e r que rido Haber presenciado la muerte o accidente de un ser querido Haber visto que estuvieran hiriendo o matando a alguien, haber visto un cadáver. O t ro / P riv a do Haber causado accidentalmente heridas o la muerte a alguien. Explicación del análisis: La razón de momios de los sucesos individuales se calcularon con la tabla de contingencias. La razón de momios del número de sucesos se calculó con una regresión logística. 92 Discusión El Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 (ETMEGUA), constituye una importante investigación inédita que aporta datos valiosos en relación a la población de 18 a 65 años de edad. Se suma al estudio que se realizó en Guatemala a nivel nacional (Cóbar et al., 2009), y a la serie de trabajos de investigación epidemiológica de trastornos mentales que se han llevado a cabo en las últimas décadas en América Latina, El Caribe y en otros continentes, tales como el de Díaz (2001), Vicente et al. (2002), Medina-Mora et al. (2003), Ministerio de la Protección Social República de Colombia, Fundación FES-Social (2005), ICPE-OMS (2000), a los presentados en Rodríguez, et al. (2009), entre muchos otros. La mayoría de estos estudios son el resultado de los objetivos del Consorcio Internacional de Epidemiología Psiquiátrica (ICPE) creado en 1996 y del Consorcio de la Encuesta Mundial de Salud Mental (WMH) auspiciado por la OMS en el año 2000. Los resultados del Estudio constituyen información indispensable y relevante para tomar medidas impostergables en el campo de la salud mental y para orientar la implementación de programas que tengan como meta la prevención, el diagnóstico y tratamiento temprano de los trastornos mentales tanto a nivel nacional como centroamericano. Debe tenerse presente que “Los trastornos mentales se encuentran entre los más gravosos de todas las clases de enfermedades debido a su alta prevalencia y cronicidad, su temprana edad de aparición y la grave discapacidad resultante” (ICPE- OMS, 2000, p. 92). Documentos como OMS, 2001; OMS, 2002; OMS, 2004a; OMS, 2004b; OMS, 2007; OMS, 2008; y Rodríguez et. al., 2009, entre otros, se refirieron detenidamente a la carga de los trastornos mentales y, por consiguiente, a sus repercusiones. La investigación fue realizada por 23 investigadores, estudiantes con grado de Maestría y aspirantes al título de Doctorado en Psicología Clínica y Salud Mental, Psicología Médica y Salud Mental, y Dinámica Humana y Salud Mental, de la Escuela Superior de Postgrado del Centro de Dinámica Humana de la Universidad Mariano Gálvez de Guatemala; fue asesorada y dirigida por el Dr. M. Cyrano Ruiz H., Director del Programa de Postgrado. Además de los investigadores, fueron capacitados 11 encuestadores, no clínicos, para apoyar el trabajo de campo. 93 El instrumento utilizado fue la versión computarizada de la Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0), que se considera el instrumento diagnóstico más conocido y utilizado a nivel mundial en las investigaciones epidemiológicas de trastornos mentales (Aguilar-Gaxiola y Deeb-Sossa en Rodríguez et al., 2009). La validez y confiabilidad de la CIDI está respaldada y documentada en Haro et al. (2006), entre otros. Se utilizó la versión latinoamericana en español de la CIDI, traducida en México por el Instituto Nacional de Psiquiatría Ramón de la Fuente, en la que se siguieron las normas de la OMS. Se elaboró una guía de contextualización de la Entrevista CIDI, con sinónimos de términos para hacerla más sensible culturalmente. Para estudios posteriores en otras regiones de Guatemala, se sugiere que se realice la revisión y adaptación de la CIDI a la población que habla español, así como a las poblaciones que hablan distintos idiomas mayas. Para utilizar la CIDI en futuras investigaciones en otros países se recomienda contextualizarla, tal como se hizo en este estudio y en el de Colombia en 2003. El estudio descriptivo transversal se basó en un diseño probabilístico, multietápico y estratificado, en la población de 18 a 65 años de edad que tenía un hogar fijo y vivía en área urbana o rural. Los 1,120 participantes habitaban 1,120 hogares de 55 sectores cartográficos seleccionados de la Región Metropolitana de Guatemala. El diseño muestral fue elaborado por el Instituto Nacional de Estadística -INE- (Guatemala, C. A.). Se efectuó la expansión de los datos de la muestra para que los resultados fueran representativos a nivel de la Región Metropolitana de Guatemala (3,156,284 de habitantes). La validez inferencial de la muestra estuvo garantizada con un nivel de confiabilidad del 95% y un nivel de significancia de p<0.05. Para el procesamiento estadístico, la base de datos obtenida mediante la aplicación de la CIDI fue enviada a México, a la Dirección de Investigaciones Epidemiológicas y Psicosociales del Instituto Nacional de Psiquiatría Ramón de la Fuente, representante regional de la Organización Mundial de la Salud para la utilización del Instrumento CIDI. Se utilizó el paquete estadístico SAS versión 9.2, ponderando y ajustando los datos de acuerdo a la distribución por sexo y edad del XI Censo de Población y VI de Habitación República de Guatemala (INE, 2002) y corrigiendo por medio de ponderación los sesgos de distribución. Las prevalencias y sus errores estándar se obtuvieron por medio del método de alineación de Taylor, incluyendo el paquete SUDAAN, versión 10. Las diferencias 94 de género y la complejidad de la muestra se probaron utilizando la prueba de Wald Chi Cuadrado. El modelo de sobrevida fue elaborado con las curvas de Kaplan–Meier. Las diferencias estadísticamente significativas se determinaron con un valor de probabilidad de p<0.05; sin embargo, por tratarse de una investigación en Ciencias Sociales, el nivel de significancia fue aceptado hasta p<0.10. Se consideró importante determinar la prevalencia de trastornos mentales tomando en cuenta aspectos sociodemográficos tales como el sexo, la edad, los años de escolaridad, el estado civil, el lugar de residencia urbano o rural, así como las condiciones de violencia de los lugares en donde habitan los participantes. Sin embargo, los resultados de esta investigación, así como los de otros estudios epidemiológicos de trastornos mentales, se presentan de una manera descriptiva, pues como han indicado Aguilar-Gaxiola y Deeb-Sossa (en Rodríguez et al., 2009), es difícil conceptualizar y cuantificar los trastornos mentales y los factores de riesgo sociodemográficos, ya que estos son más variados y complejos que para la mayoría de las enfermedades físicas. Por ello, los resultados encontrados se dirigen principalmente a la estimación de la prevalencia de cada trastorno mental y, por consiguiente, no se sugieren relaciones causales entre los factores sociodemográficos y los trastornos mentales investigados. Se alcanzaron los objetivos planteados. Se determinó la prevalencia de trastornos mentales y su comorbilidad a lo largo de la vida, en los últimos 12 meses y en los últimos 30 días. Los cinco grupos de trastornos mentales evaluados, fueron: trastornos de ansiedad, trastornos del estado de ánimo, trastornos relacionados con sustancias, trastornos de la conducta alimentaria y otros trastornos. En total se determinó la prevalencia de 21 trastornos mentales específicos. Al subdividir la muestra se consideraron características sociodemográficas tales como sexo, edad, años de escolaridad, estado civil, área urbana y rural, y lugares más violentos y menos violentos. Se identificó la edad de inicio de los trastornos mentales; la proporción de participantes recibiendo tratamiento y correlatos sociodemográficos; la prevalencia de conducta suicida y correlatos sociodemográficos, y la prevalencia de sucesos traumáticos y el riesgo de estrés postraumático. De los 1,120 participantes, el 52.4% lo integraron mujeres y pertenecía al grupo etario más joven, con 18 a 29 años, lo cual es un que la mayoría de la población guatemalteca está constituida por menores de 30 años; en el momento de la encuesta el 58% estaba unido y el 42% separado, viudo o nunca se había casado. 95 el 36.7% reflejo de personas casado o El 40.3% tenía 12 o más años de escolaridad; este dato puede tener relación con la muestra evaluada, que corresponde a la Región I del País (departamento de Guatemala), que se considera con mayor acceso a la educación. De acuerdo a la Fundación para el Desarrollo de Guatemala -FUNDESA- (2012), desde 1980 la escolaridad promedio se ha incrementado en 2.3 años y llegó a 4.1 años en 2011, según el Índice de Desarrollo Humano (PNUD, 2011). En comparación, el promedio para Latinoamérica es de 7.8 años entre la población adulta, siendo Chile el país con mejores resultados (9.74 años). La Región Metropolitana es la que presenta menor índice de analfabetismo, con el 6.93%. Guatemala es, frente a la región centroamericana, el país con más alto grado de analfabetismo, donde el 18.5% de las personas mayores de 15 años viven en condiciones de analfabetismo absoluto. En relación al lugar de la vivienda de los participantes, el 74.7% vivía en el área urbana. La mayoría de áreas rurales tenían características similares a las áreas urbanas; es probable que esto se deba a su cercanía con la Ciudad de Guatemala. El 83.7% vivía en los municipios más violentos del departamento de Guatemala; el 67.8% residía en las zonas más violentas del municipio de Guatemala (ciudad capital); el 65.0% vivía en las áreas más violentas de la Región Metropolitana (sumatoria de los municipios más violentos del departamento de Guatemala y las zonas más violentas del municipio de Guatemala, ciudad capital). La clasificación de los lugares más y menos violentos se basó en información proporcionada por el INE, Guatemala. De acuerdo al informe Guatemala en la encrucijada: panorama de una violencia transformada (Restrepo y Tobón, 2011), publicado por el Secretariado de la Declaración de Ginebra, catorce años después de la firma de los Acuerdos de Paz, que puso fin al conflicto armado interno que duró 36 años, Guatemala continúa sufriendo una de las más altas tasas de violencia armada en el mundo. Este periodo de posconflicto se caracteriza por altos niveles de violencia armada, delincuencia común, narcotráfico, crimen organizado, violaciones, agresiones intrafamiliares, entre otros. En años recientes, las tasas de homicidios en Guatemala han sido significativamente más elevadas que las encontradas a nivel mundial. Para el 2009, la Ciudad de Guatemala se encontraba entre una de las ciudades más violentas del mundo; la capital guatemalteca ocupaba el quinto lugar entre las ciudades con más homicidios en el mundo, en una lista integrada principalmente por ciudades en América Latina. El informe destaca que la violencia letal y no letal se concentra principalmente en los centros urbanos, siendo la Ciudad de Guatemala la más afectada; llama la atención sobre la afectación principalmente en la población joven; los homicidios se concentran en 96 el grupo etario entre 18 y 39 años de edad; los jóvenes que viven en áreas urbanas son el principal blanco de la violencia armada. Al analizar las prevalencias de trastornos mentales encontradas en el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011, se corroboró lo expresado en el Informe sobre la salud en el mundo 2001, Salud mental: nuevos conocimientos, nuevas esperanzas, de la Organización Mundial de la Salud –OMS- (2001), al referirse a la prevalencia de los trastornos mentales. En el Informe citado se afirma: Los trastornos mentales no se concentran en ningún grupo en particular. Antes bien, son verdaderamente universales: afectan a personas de todas las regiones, todos los países y todas las sociedades. Están presentes en todas las etapas de la vida de hombres y mujeres, ya sean ricos o pobres, residentes en zonas urbanas o rurales. La idea de que los trastornos mentales son un problema de las regiones industrializadas y más ricas del mundo es completamente errónea. Es también incorrecta la creencia de que las comunidades rurales, relativamente al margen del ritmo acelerado de la vida moderna, no padecen trastornos mentales (p. 23). Trastornos Mentales en el Grupo Total y por Sexo Los resultados de la investigación son coherentes con los de otros estudios epidemiológicos de trastornos mentales realizados a nivel latinoamericano y en todo el mundo, que sugieren que los trastornos mentales tienen alta prevalencia. Así, el 28.96% de la muestra total (seis de cada 20 participantes) había padecido uno o más trastornos mentales, alguna vez en la vida. Estos datos concuerdan con lo expresado por la OMS (2001), que destacó que en países desarrollados, así como en países en desarrollo, los estudios han demostrado que más del 25% de las personas padece uno o más trastornos mentales o del comportamiento a lo largo de su vida. En estudios similares, como la Encuesta Nacional de Salud Mental (Cóbar et al., 2009), la prevalencia de vida fue de 27.8%; en Chile (Vicente et al., 2002), 36%; en México (MedinaMora et al., 2002), 28.6%, y en Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005), 40.1%. Al comparar los resultados con los del estudio Comparación Transnacional de la prevalencia de los trastornos mentales y los factores con ellos correlacionados (ICPE-OMS, 2000), en donde se compararon resultados de encuestas de 7 países, se 97 observa que las prevalencias en países como Brasil (36,3%), Canadá (37,5%), Alemania (38,4%), Holanda (40,9%) y Estados Unidos (48,6%) fueron muy superiores a las obtenidas en esta investigación; las de México (20.2%) y Turquía (12.2%) fueron más bajas. La cronicidad de los trastornos mentales es entendida como persistencia en el tiempo (Larraz, 2006) y/o recurrencia. Como se menciona en ICPE-OMS (2000) “Pueden obtenerse estimaciones indirectas de la cronicidad de los trastornos comparando las razones de las prevalencias a 12 meses y a lo largo de la vida” (p. 97). Tal como en estudios anteriores, también en la Región Metropolitana de Guatemala se observó persistencia de trastornos mentales a 12 meses (11.28%) y a 30 días (6.63%). En Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005) y México (MedinaMora et al., 2002) se obtuvieron resultados similares. También en el estudio ICPE- OMS (2000), en los 7 países investigados las prevalencias de trastornos mentales fueron mayores a lo largo de la vida y persistieron en los últimos 12 meses y en los últimos 30 días, aunque con menor prevalencia. Al comparar los resultados por sexo, se encontró mayor prevalencia en los hombres que en las mujeres (34.13% y 24.27%) de uno o más trastornos, alguna vez en la vida, con diferencias estadísticamente significativas, y mayor prevalencia a 12 meses y 30 días en las mujeres. No se encontraron diferencias estadísticamente significativas entre hombres y mujeres en cuanto a la prevalencia de algún trastorno en los últimos 12 meses, lo cual sugiere que aunque los hombres tienen mayor prevalencia alguna vez en la vida, la persistencia de los trastornos (lo cual se refleja en la prevalencia a 12 meses) es probablemente mayor en mujeres, haciendo que la prevalencia a 12 meses no muestre diferencia significativa. Se observa similitud con los estudios de México (Medina-Mora et al, 2003) y de Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005), donde los hombres presentaron prevalencias de vida más altas de cualquier trastorno, y mayor prevalencia en las mujeres a 12 meses y a 30 días. Arenas y Puigcerver citaron a Horst et al., quienes afirmaron que “el estudio de las diferencias de género es un campo de investigación que recientemente está en alza a nivel preclínico” (p.20). Las autoras indicaron que la OMS considera que no se estaba prestando atención a los determinantes específicos de cada sexo en los mecanismos que promueven y protegen la salud mental y fomentan la resistencia al estrés y a la adversidad. Para Phillips y First en el 2009 y Wisner y Dolan – Sewell en el mismo año, “ser hombre o mujer no sólo puede influir en la prevalencia de los trastornos mentales, sino también en 98 la manifestación y expresión de los síntomas, la voluntad para buscar asistencia psicológica o médica, el curso de la enfermedad, incluso en la respuesta al tratamiento” (Arenas y Puigcerver 2009, p.20). También para Montero (en línea) el género es una variable significativa en el desarrollo, diagnóstico y tratamiento de las enfermedades mentales, que por lo general no se conceptualiza en teorías para explicar los trastornos mentales. Las diferencias en las tasas y en la distribución de estas enfermedades son tan llamativas que cualquier teoría propuesta debería siempre tener presente el análisis de género. Dado que los trastornos que afectan a las mujeres son etiológicamente heterogéneos, la investigación debería moverse hacia los subgrupos que se definen por factores de riesgo y dimensiones clínicas, con el fin de que los resultados de las investigaciones sean de mayor utilidad. De acuerdo a la OPS-OMS (2009) hay múltiples puntos de relación entre la salud mental y la salud reproductiva, en especial de las mujeres; por ejemplo, problemas psíquicos relacionados con el embarazo, el nacimiento y el puerperio, embarazo en adolescentes, violencia sexual, enfermedades de transmisión sexual, cirugía de los órganos de la reproducción, aborto, menopausia e infertilidad. Para Fritsch, Montt, Solís, Pilowsky y Rojas (2007) los trastornos mentales afectan mayoritariamente a las mujeres y en particular a las de estratos socioeconómicos más bajos. Por su parte, Andrade, Walters, Ellen, Gentil y Laurenti (2002) no encontraron diferencias significativas entre los sexos al analizar la prevalencia a lo largo de la vida de al menos un trastorno mental. De acuerdo a los resultados de la investigación en la Región Metropolitana de Guatemala se concluye que, al igual que lo encontrado en otros estudios epidemiológicos de trastornos mentales a nivel internacional, una proporción considerable de los participantes había manifestado trastornos mentales durante todo el curso de la vida y los trastornos mentales evaluados fueron más prevalentes a lo largo de la vida en los hombres y más crónicos (persistentes) en las mujeres. Comorbilidad de trastornos mentales en el grupo total y por sexo La distribución del número de trastornos mentales a lo largo de la vida, a 12 meses y a 30 días, ofrece información general sobre la comorbilidad. En ETMEGUA se determinó que la prevalencia de dos o más trastornos, alguna vez en la vida, en la muestra total, fue 9.99% y de tres o más trastornos 2.90%. En los últimos 12 meses la prevalencia de dos o más trastornos fue de 3.09% y 99 de tres o más trastornos 1.08%; en los últimos 30 días la prevalencia de dos o más trastornos fue de 1.67% y de tres o más trastornos 0.69%. Estos resultados son consistentes con los encontrados en otros estudios tales como ICPE-OMS (2000), en el que los 7 países presentaron comorbilidad estimada a lo largo de la vida, a 12 meses y a 30 días. En Cóbar et al. (2009), “el 48.6% de la población total fue diagnosticada con más de un trastorno de salud mental” (p.59). Para Calderón et al. (2009), las investigaciones en diferentes países sugieren que las personas con un trastorno mental pueden tener una comorbilidad hasta del 70%. En Estados Unidos encontraron comorbilidad de vida con otro trastorno mental cercana al 80% y a doce meses el 40%. En la Ciudad de México hallaron comorbilidad del 33%; en Chile, una cuarta parte de los participantes tenían comorbilidad con otro trastorno mental. Al analizar la comorbilidad por sexo, a lo largo de la vida, se encontró mayor prevalencia de dos o más trastornos y de tres o más trastornos en los hombres, aunque sin diferencia significativa. Lo anterior demuestra que dos de cada 20 hombres habían presentado dos o más trastornos alguna vez en la vida, mientras que una de cada 20 mujeres había presentado comorbilidad. Se observaron otras diferencias, aunque no significativas: en los últimos 12 meses y en los últimos 30 días, mayor prevalencia de dos o más trastornos en las mujeres y mayor prevalencia de tres o más trastornos en los hombres. Es interesante comentar que en el estudio ICPE-OMS (2000), al investigar dos o más trastornos, “las mujeres presentaban una prevalencia de comorbilidad significativamente más alta que los hombres, a 12 meses, en tres países” (p.98). Es importante señalar que los resultados del ETMEGUA permiten concluir que se observaron prevalencias de comorbilidad de trastornos mentales en la muestra investigada en el grupo total y en ambos sexos, en las tres temporalidades, lo que implica mayor sufrimiento en los participantes que la presentaron. Grupos de trastornos mentales y trastornos mentales específicos en el grupo total Los grupos de trastornos mentales que presentaron mayor prevalencia de vida en el total de participantes, fueron los trastornos de ansiedad, los trastornos relacionados con sustancias y los trastornos del estado de ánimo; en los últimos 12 meses, los más prevalentes fueron los trastornos de ansiedad, 100 seguidos por otros trastornos y por los del estado de ánimo; en los últimos treinta días, los trastornos de ansiedad, seguidos por los del estado de ánimo y por otros trastornos. Estos datos son similares a los encontrados en el Estudio Nacional de Salud Mental de Cóbar et al. (2009) y en otros estudios en Latinoamérica: Chile (Vicente et al., 2002), Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005), México (Medina-Mora, 2003) y en la Isla de Tenerife, España (Díaz, 2001). Asimismo, los datos son similares a los encontrados en ICPE-OMS (2000), en donde los trastornos de ansiedad fueron los más prevalentes en 4 países (Brasil, Canadá, los Países Bajos y Turquía), mientras que los trastornos asociados al uso de sustancias fueron más prevalentes en los otros tres países (Alemania, México y Estados Unidos). Los trastornos específicos más prevalentes en la muestra total fueron el abuso de alcohol, fobia específica, depresión mayor y trastorno explosivo intermitente, a lo largo de la vida y a 12 meses; fobia específica, depresión mayor, trastorno explosivo intermitente y fobia social, a 30 días. Estos resultados son similares a los obtenidos en otros estudios, como el de México (Medina-Mora et. al., 2003), en donde se encontró que los trastornos específicos más comunes en la muestra total fueron las fobias específicas, seguidos por los trastornos de conducta, la dependencia del alcohol y el episodio depresivo mayor. En Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005) los trastornos más prevalentes fueron fobia específica, trastorno depresivo mayor, ansiedad por separación en el adulto, abuso de alcohol y fobia social. En el estudio de Andrade y Viana (Rodríguez et al., 2009) se encontró que en Brasil los trastornos específicos más prevalentes en la muestra total fueron el episodio depresivo mayor, fobia específica, consumo excesivo de alcohol y fobia social. Se concluye que los tres grupos de trastornos mentales más prevalentes en ETMEGUA fueron los de ansiedad, los del estado de ánimo y los relacionados con sustancias, y los trastornos específicos más prevalentes fueron el abuso de alcohol, fobia específica y depresión mayor. 101 Grupos de trastornos mentales y trastornos mentales específicos por sexo Los grupos de trastornos mentales con mayor prevalencia de vida en las mujeres fueron los trastornos de ansiedad, los trastornos del estado de ánimo y otros trastornos. En los últimos 12 meses y en los últimos 30 días, los más prevalentes fueron los trastornos de ansiedad, los del estado de ánimo y los trastornos de la conducta alimentaria. En los hombres, los trastornos más prevalentes fueron los relacionados con sustancias, los de ansiedad y otros trastornos, en las tres temporalidades. Estos resultados son congruentes con los obtenidos en estudios previos, en donde se encontró que los trastornos más frecuentes en las mujeres fueron los del estado de ánimo y los de ansiedad, y en los hombres los trastornos relacionados con sustancias (ICPE-OMS, 2000; Díaz, 2001; Vicente et al., 2002; Medina-Mora et al., 2003; Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005 y Andrade y Viana en Rodríguez et al., 2009). En el estudio de la Isla de Tenerife en el 2001, Díaz comentó que es razonable plantearse cuál es el origen de las diferencias entre géneros y citó autores como Murphy, que apuntan que los cambios producidos en el rol masculino y femenino a lo largo del siglo influyen en los resultados de los estudios epidemiológicos. Asimismo, Díaz citó a Weissman y Klerman, para quienes estas diferencias son el resultado de modos sociológicamente semejantes de responder al sufrimiento psicológico; en el caso de las mujeres, la ansiedad y/o la depresión son la forma de manifestar ese malestar, y los hombres lo manifiestan a través del abuso de sustancias. Díaz también comentó a Mechanic, quien justifica estas diferencias señalando que las mujeres están más preparadas para admitir y expresar sus quejas, así como para buscar ayuda profesional y, como consecuencia de ello, reciben más diagnósticos de enfermedad. En ETMEGUA los trastornos específicos más frecuentes en las mujeres fueron fobia específica y depresión mayor, en las tres temporalidades. En los hombres fueron abuso de alcohol, fobia específica y trastorno explosivo intermitente, en las tres temporalidades. Las diferencias de género encontradas son similares a lo que se observó en Medina-Mora et al. (2003), en donde los tres principales trastornos individuales en las mujeres fueron fobia específica y social, seguidas del episodio depresivo mayor; para los hombres fueron la dependencia del alcohol, los trastornos de conducta y el abuso de alcohol (sin dependencia). En el 102 estudio citado, en los últimos 12 meses y en los últimos 30 días las fobias tuvieron gran peso en las mujeres, y para los hombres, los trastornos relacionados con sustancias y el trastorno de conducta pesaron más; para los hombres la dependencia del alcohol fue el problema más común, en tanto que entre las mujeres lo fue la depresión mayor. En el estudio de Andrade y Viana (Rodríguez et al., 2009) los trastornos específicos más prevalentes en las mujeres fueron el episodio depresivo mayor, fobia específica, fobia social y trastorno explosivo intermitente, y en los hombres abuso de alcohol, episodio depresivo mayor, fobia específica y abuso de drogas. Se concluye que tanto en el Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011, como en estudios revisados, los trastornos específicos más prevalentes en las mujeres fueron las fobias y la depresión mayor, mientras que en los hombres fueron el abuso de alcohol y la fobia específica. Trastornos Mentales por Edad Todas las diferencias encontradas en la prevalencia de vida, de cualquier trastorno en los grupos por edad, fueron estadísticamente significativas: el grupo más afectado con uno o más trastornos fue el de 45 a 59 años de edad (32.9%), lo que corresponde a 6 de cada 20 personas; el grupo de 30-44 años tuvo las prevalencias más altas de dos o más y tres o más trastornos mentales (11.8% y 3.8%). Ahora bien, en los últimos 12 meses, el grupo más joven (18-29 años) presentó las prevalencias más altas, de uno o más trastornos, de dos o más trastornos y de tres o más trastornos. Es decir, los resultados a 12 meses mostraron una relación inversa entre la edad y la prevalencia estimada; a menor edad más prevalencia de trastornos mentales. Se puede concluir que los más jóvenes habían tenido mayor persistencia o cronicidad y mayor comorbilidad a 12 meses. En el estudio ICPE-OMS (2000) se planteó que “Cabría esperar que la prevalencia a lo largo de la vida de los trastornos mentales aumentase con la edad” (p.102); sin embargo, los resultados de los estudios analizados en la investigación citada mostraron una tendencia distinta: las prevalencias más altas solían observarse entre los grupos de menor edad, como se observó en este estudio. Díaz (2001) no encontró que algún grupo de edad fuera significativo; sin embargo, presenta un análisis de la relación entre edad y prevalencia de trastornos mentales desde el punto de vista de distintos autores. 103 La relación inversa entre la edad y la comorbilidad encontrada a 12 meses (a menor edad mayor comorbilidad en la muestra investigada) es una tendencia similar a lo que se observó en ICPE-OMS (2000), en el que se planteó que esa relación inversa podría deberse, al menos en parte, a un efecto de cohorte más que a un efecto de la edad. De acuerdo a Benjet en Rodríguez et al. (2009), los trastornos mentales que inician en la niñez o la adolescencia, además del sufrimiento que causan al menor y a su familia, tienen consecuencias que afectan hasta la edad adulta así como efectos sociales en cuanto al costo económico y productivo para la sociedad. Estos trastornos perjudican el desarrollo educativo y laboral, las relaciones íntimas, la elección de pareja e inciden en embarazos no deseados y en el funcionamiento general del adulto, entre otros. La autora hace un interesante análisis sobre la salud mental de la niñez y la adolescencia en América Latina y El Caribe y estudios relacionados con este tema. Se concluye que se observó mayor prevalencia de trastornos mentales y mayor comorbilidad en los participantes más jóvenes, a 12 meses. Es decir, los más jóvenes presentaron mayor prevalencia de trastornos agudos y mayor comorbilidad. Por los resultados encontrados en esta Investigación y en estudios previos, se sugiere que en futuras investigaciones epidemiológicas de trastornos mentales se estimen los efectos de cohorte y se determine si en Guatemala hay un aumento real de la prevalencia de trastornos mentales en las cohortes más recientes. Grupos de trastornos mentales y trastornos mentales específicos por edad Al analizar la prevalencia de los grupos de trastornos mentales a lo largo de la vida, los trastornos del estado de ánimo y los relacionados con sustancias, se observaron más en el grupo de 45 a 59 años, los de la conducta alimentaria se observaron más en el grupo de 30-44 años y los trastornos de ansiedad y otros trastornos fueron más prevalentes en el grupo de 18 a 29 años. Ahora bien, en los últimos 12 meses, el grupo de menor edad tuvo las prevalencias más altas de todos los grupos de trastornos mentales. Todas las diferencias encontradas por grupos de trastornos mentales fueron estadísticamente significativas. 104 En cuanto a los trastornos específicos, a lo largo de la vida, para los trastornos de ansiedad hay un patrón claro y consistente de mayor prevalencia en los más jóvenes, disminuyendo con cada categoría de edad mayor. Esto sugiere que están aumentando los trastornos de ansiedad en las generaciones recientes. Mayor prevalencia de fobia social, fobia específica, trastorno por estrés postraumático y trastorno obsesivo compulsivo en los más jóvenes. También se observó mayor prevalencia de trastorno explosivo intermitente en los grupos más jóvenes. Se observó mayor prevalencia de agorafobia sin trastorno de pánico y dependencia del alcohol en el grupo de 45-59 años. Mayor prevalencia de abuso de alcohol en los grupos de 45-59 y 66-89 años; mayor prevalencia de depresión en los grupos de 30-44 y 45-59 años y mayor prevalencia de trastorno por atracón en los participantes con edades comprendidas entre 30 y 44 años. Es importante resaltar que se encontró un patrón claro y consistente para todas las diferencias estadísticamente significativas de mayor prevalencia a 12 meses en el grupo más joven, disminuyéndose gradualmente con la edad, tanto en cualquier trastorno mental como en los grupos de trastornos mentales y los trastornos específicos. Estos resultados sugieren que el grupo más joven está enfermando. En ICPE-OMS (2000) se reportó un aumento de la prevalencia estimada de toda la vida para los trastornos de ansiedad, los trastornos del estado de ánimo y los trastornos relacionados con el uso de sustancias en las cohortes más recientes en los países en donde se estimaron los efectos de cohorte. Calderón, Castaño, Jiménez, Dussan y Valderrama (2009) encontraron que aproximadamente el 2.0% de niños y adolescentes tenían abuso/dependencia del alcohol y/o de sustancias ilegales. Trastornos Mentales por Años de Escolaridad En los grupos por años de escolaridad se encontró que los participantes con 9 a 11 años de escolaridad presentaron la prevalencia más alta de uno o más trastornos, alguna vez en la vida (35.6%) y en los últimos 12 meses (16.6%). Este dato es similar al del estudio de Colombia en el 2003, en donde los que tenían secundaria incompleta fueron los que presentaron mayor prevalencia, alguna vez en la vida, de cualquier trastorno mental (44.4%). En cuanto a la prevalencia de la comorbilidad, también el grupo con 9 a 11 años de escolaridad presentó mayor prevalencia de 2 o más trastornos alguna vez en la vida, y los participantes con 6 a 8 años de escolaridad presentaron mayor prevalencia de tres o más trastornos, con diferencia estadísticamente 105 significativa. En los últimos 12 meses el grupo con 6 a 8 años de escolaridad presentó mayor prevalencia de dos o más trastornos y tres o más trastornos. Ahora bien, los datos encontrados presentan algunas similitudes con los del estudio (ICPE-OMS, 2000), en el que al analizar las pautas de comorbilidad en función del nivel de escolaridad se determinó que prevalencias estimadas más altas se daban en los encuestados en el nivel más bajo de instrucción (0-11 años) en 6 de las siete encuestas, salvo en Alemania (con una relación no significativa). En Chile se reportó una relación inversa entre el nivel educacional y la prevalencia de vida para cualquier trastorno mental, comorbilidad y para los trastornos ansiosos (Vicente et. al., 2002). Es importante tomar en cuenta que los trastornos mentales se encuentran en todos los grupos de personas a nivel mundial, sin importar su nivel educativo, tal como lo ha indicado la OMS. Sin embargo, debe considerarse cómo los efectos devastadores de los trastornos mentales de inicio temprano pueden determinar que las personas que los padecen presenten limitaciones en el ámbito escolar, especialmente en el caso de los trastornos de ansiedad, del estado de ánimo, trastornos por déficit de atención y comportamiento perturbador. Estos efectos se amplían a otros aspectos de la vida, tales como las relaciones interpersonales (Medina-Mora et al. en Rodríguez et al., 2009) Grupos de trastornos mentales y trastornos mentales específicos por años de escolaridad Se pudo comprobar que los grupos de trastornos mentales más prevalentes, alguna vez en la vida, en orden decreciente, para el grupo con menos escolaridad (0-5 años) y para el grupo con más años de escolaridad (12 o más años), fueron los trastornos de ansiedad, los trastornos relacionados con sustancias y los trastornos del estado de ánimo, y para los otros grupos por edad fueron los trastornos de ansiedad, los relacionados con sustancias y otros trastornos (este último grupo determinado por la alta prevalencia del trastorno explosivo intermitente en estos grupos de participantes). Se encontró que el grupo con 9-11 años de escolaridad reportó mayor prevalencia, en comparación con los otros grupos, de otros trastornos, agorafobia sin trastorno de pánico, estrés postraumático y trastorno explosivo intermitente; se observó mayor prevalencia de trastornos de la conducta alimentaria y trastorno por atracón en los sujetos con más años de escolaridad. 106 Los grupos de trastornos mentales más prevalentes, a 12 meses, en orden decreciente, para el grupo con 0-5 años de escolaridad, fueron los trastornos de ansiedad, los trastornos del estado de ánimo y los trastornos relacionados con sustancias, y para los otros grupos por edad, los trastornos de ansiedad, otros trastornos (determinado por la prevalencia del trastorno explosivo intermitente en estos grupos de participantes) y cualquier trastorno relacionado con sustancias. Los trastornos de la conducta alimentaria fueron más prevalentes en el grupo de 12 o más años de escolaridad. Se observó mayor prevalencia, aunque sin diferencia significativa, de trastornos de ansiedad, del estado de ánimo, relacionados con sustancias y de otros trastornos, en el grupo con 9-11 años de escolaridad que en los demás grupos por escolaridad; este mismo grupo reportó mayor prevalencia, con diferencias significativas, de otros trastornos, agorafobia sin trastorno de pánico y trastorno explosivo intermitente. Trastornos Mentales por Estado Civil Por lo general, se ha planteado que el estar casado es un factor de protección frente al desarrollo de enfermedades mentales; sin embargo, los resultados de ETMEGUA no lo reflejaron en la población investigada. Al considerar el estado civil se observó un patrón no esperado: los participantes casados o unidos presentaron la prevalencia más alta de uno o más trastornos alguna vez en la vida (31.0%), aunque sin diferencia significativa. Es importante resaltar que esta prevalencia fue más alta comparada con la del grupo total (28.96%). El mismo grupo presentó mayor prevalencia de comorbilidad de dos o más y de tres o más trastornos, con diferencias estadísticamente significativas. En otros estudios los resultados han sido diferentes, tal como en el de Colombia (Ministerio de la Protección Social República de Colombia, Fundación FESSocial, 2005), en el cual el grupo separado, viudo o divorciado tuvo la prevalencia más alta de cualquier trastorno mental, alguna vez en la vida. En ICPE-OMS (2000) se expone que los resultados de los estudios comparados concuerdan con investigaciones anteriores en lo que se refiere a que las prevalencias de trastornos mentales son más bajas entre las personas casadas que entre las solteras. Sin embargo, en el estudio realizado en la Región Metropolitana de Guatemala los separados, divorciados o viudos, presentaron menor prevalencia de enfermedades mentales en comparación con los casados o unidos. 107 En los últimos 12 meses la prevalencia más alta de uno o más trastornos se observó en los nunca casados (13.7%), seguido por el grupo casado o unido (11.4%), con diferencia significativa, por lo que se puede decir que 3 de cada 20 personas nunca casadas y 2 de cada 20 participantes casados o unidos, han presentado en el último año uno o más trastornos mentales. Los tres grupos por estado civil presentaron la misma prevalencia de dos o más trastornos (3.1%) y el grupo casado o unido presentó mayor prevalencia de tres o más trastornos, con diferencia estadísticamente significativa. En el estudio ICPE-OMS (2000) los casados presentaron tasas más bajas de comorbilidad a 12 meses que los solteros en las siete encuestas realizadas, aunque sin diferencias estadísticamente significativas, en Alemania, México y Turquía. Según Montero (en línea) “El incremento de la morbilidad psiquiátrica en mujeres casadas de mediana edad, con hijos menores, en comparación con las solteras, es un hecho frecuentemente observado. Hoy se admite que dicha asociación es un rasgo característico de las mujeres, que no aparece en los hombres, para los que el estado civil de “casado” se comporta como un factor de protección frente al desarrollo de la enfermedad mental. En las personas solteras y en las personas sin hijos el porcentaje de varianza explicada por el género es pequeña” (p. 8). Al analizar los resultados encontrados por estado civil, puede tomarse en cuenta que el 52.4% de participantes fueron mujeres, que el 36.7% tenía entre 18 y 29 años, y que el 27.5% estaba entre los 30 y 44 años (64.2% del total de la muestra estaba por debajo de los 45 años), y el 58% estaba casado o unido. Es decir, que más del 50% de la muestra eran mujeres, jóvenes, casadas o unidas y probablemente con hijos. Tomando en cuenta estos datos y lo expuesto por autores como Montero y otros, en relación con la mayor vulnerabilidad de las mujeres, cabría preguntarse si estos factores sociodemográficos podrían haber determinado los resultados de mayor prevalencia de trastornos mentales en los casados, comparados con los que tenían otro estado civil. Grupos de trastornos mentales y trastornos mentales específicos por estado civil Únicamente se encontró una diferencia estadísticamente significativa al analizar los grupos de trastornos mentales: mayor prevalencia de cualquier otro trastorno, a lo largo de la vida y en los últimos 12 meses, en el grupo nunca casado. 108 Al analizar los trastornos mentales específicos se observaron diferencias estadísticamente significativas: el grupo casado o unido presentó mayor prevalencia de vida de trastorno de pánico, fobia específica, trastorno bipolar I y II, dependencia del alcohol y dependencia de nicotina; el grupo separado, viudo o divorciado, mayor prevalencia de trastorno por estrés postraumático y el grupo nunca casado, mayor prevalencia de trastorno explosivo intermitente. En los últimos 12 meses, el grupo casado o unido presentó mayor prevalencia de trastorno de pánico, trastorno de ansiedad generalizada y agorafobia con trastorno de pánico, y el grupo nunca casado, mayor prevalencia de abuso de alcohol y trastorno explosivo intermitente. Trastornos Mentales por Área de Residencia Urbana y Rural Al observar los resultados de los participantes que vivían en el área urbana y el área rural no se encontraron diferencias estadísticamente significativas en la prevalencia de cualquier trastorno: se encontró que la prevalencia de vida y en los últimos 12 meses, de uno o más trastornos, en el grupo del área urbana, fue levemente más alta. En cuanto a la comorbilidad, alguna vez en la vida, el grupo del área urbana presentó mayor prevalencia, mientras que en los últimos 12 meses las prevalencias mayores se presentaron en el grupo del área rural, aunque sin diferencias significativas. Al analizar la inexistencia de diferencias significativas entre los resultados del área urbana y el área rural, debe tomarse en cuenta que aunque al hacer la selección de la muestra se incluyó sectores del área urbana y del área rural, la mayoría de sectores cartográficos del área rural tenían características similares a las de los sectores cartográficos de la ciudad capital y de otras áreas urbanas de los demás municipios del departamento de Guatemala. Posiblemente esto se deba al crecimiento de la Ciudad de Guatemala y a la cercanía de las áreas rurales a los cascos urbanos de los diferentes municipios. Los resultados encontrados son congruentes con lo observado en el estudio Salud mental en la isla de Tenerife: un estudio epidemiológico, de Díaz (2001), en donde no resultó significativa la zona de residencia (urbana-rural) como fuente de variabilidad en la prevalencia de trastornos psicopatológicos; Díaz analizó si esos resultados podrían deberse a que no existía una clara distinción entre zona rural y urbana en las localidades seleccionadas, ya que si bien había diferencia en cuanto al número de habitantes, se consideró que no estaban tan claras las diferencias al referirse a estilos de vida y recursos sanitarios. 109 Los resultados del estudio ICPE-OMS (2000) demostraron que 4 de los 5 países en donde se hicieron comparaciones entre área urbana y rural, mostraron una ligera pero sistemática tendencia a la baja de la prevalencia en las áreas rurales al compararlas con las áreas urbanas. Por otro lado, en Cóbar et al. (2009) se observó prevalencias más altas de todos los trastornos investigados, en los participantes que vivían en áreas urbanas. Ahora bien, Díaz (2001) citó varias investigaciones en donde se encontraron datos contradictorios a la hora de señalar el lugar de residencia (urbano-rural) como factor determinante en la prevalencia de los trastornos mentales (p.197). Andrade y Viana en Rodríguez et al. (2009) comentaron que un estudio de Gran Bretaña demostró que las tasas de morbilidad psiquiátrica eran mayores entre las personas que vivían en zonas urbanas. Tal como lo indican los resultados de ETMEGUA, en OMS (2001) se explicó que los trastornos mentales afectan tanto a residentes de áreas rurales como urbanas. Se concluye que no se encontraron diferencias significativas entre la prevalencia de cualquier trastorno mental en el área urbana y el área rural. Se sugiere que en futuros estudios epidemiológicos en Guatemala se investigue el factor de residencia (urbano-rural) seleccionando poblaciones que llenen completamente las características de dichas áreas. Grupos de trastornos mentales y trastornos mentales específicos por área de residencia urbana y rural Únicamente se encontró una diferencia estadísticamente significativa al analizar los grupos de trastornos mentales: mayor prevalencia de cualquier trastorno de la conducta alimentaria, en los últimos 12 meses, en el grupo que habitaba áreas urbanas. Al analizar los trastornos mentales específicos se observaron diferencias estadísticamente significativas: el grupo que vivía en áreas urbanas presentó mayor prevalencia de vida de fobia social, trastorno por estrés postraumático, trastorno bipolar I y II, abuso de drogas y trastorno por atracón; el grupo que vivía en las áreas rurales, mayor prevalencia de distimia. En los últimos 12 meses, el grupo que vivía en áreas urbanas presentó mayor prevalencia de trastorno por atracón, y el grupo de las áreas rurales mayor prevalencia de agorafobia sin trastorno de pánico, trastorno por estrés postraumático y distimia. 110 En el estudio Prevalencia y diagnóstico de depresión en población adulta en México (Belló, Medina-Mora, Puentes-Rosas, y Lozano, 2005) se encontró que en el caso particular de las mujeres, el porcentaje se modificó de 5.9% en áreas rurales a 5.7% en zonas metropolitanas; sin embargo, llamó la atención que la prevalencia de depresión en hombres fue más alta en comunidades rurales en comparación con zonas urbanas. Trastornos Mentales por Violencia del Lugar de Residencia Es importante resaltar que esta investigación es bastante novedosa, pues aporta datos relativos a la prevalencia de trastornos mentales considerando la distribución de la muestra en lugares de residencia más violentos y menos violentos. Conviene tener presente el contenido del Informe del Secretariado de la Declaración de Ginebra, ya mencionado, en donde se hace referencia al alto índice de violencia en Guatemala. Debe tomarse en cuenta que no se realizaron análisis estadísticos que correlacionaran o evaluaran la violencia como factor determinante en la prevalencia de los trastornos mentales en la Región Metropolitana de Guatemala. Se observó que, en general, las prevalencias de vida de cualquier trastorno mental fueron mayores, aunque sin diferencia significativa, en los lugares más violentos de la Región Metropolitana de Guatemala. Se observaron diferencias estadísticamente significativas: mayor prevalencia de tres o más trastornos en las zonas más violentas del municipio de Guatemala (ciudad capital) y en las áreas más violentas de Región Metropolitana de Guatemala. Es importante destacar que en los últimos 12 meses se observaron diferencias estadísticamente significativas: mayor prevalencia de uno o más trastornos en las zonas más violentas de la ciudad capital (14.5%) en comparación con las zonas menos violentas (5.7%), y mayor prevalencia en las áreas más violentas de la Región Metropolitana de Guatemala (12.9%) que en las menos violentas (8.3%), es decir, que en las zonas más violentas en el año anterior a realizar la investigación, 3 de cada 20 personas habían presentado uno o más trastornos de los 21 evaluados y 2 de cada 20 personas que vivían en las áreas más violentas también habían presentado uno o más trastornos. Al respecto de la relación entre la violencia y los trastornos mentales, Castro (2010) afirmó que el clima de violencia e inseguridad incrementa el riesgo de que las personas desarrollen enfermedades mentales, como ansiedad y depresión, que a su vez aumentan la posibilidad de violencia intrafamiliar e 111 incluso el suicidio. También en el estudio Tres veces víctimas: víctimas de la violencia, el silencio y el abandono; conflicto armado y salud mental en el departamento de Caquetá, realizado en Colombia por Médicos sin Fronteras en el año 2010, se concluyó que las consecuencias de la violencia sobre la salud mental de la población es un conjunto de alteraciones que alcanza el ámbito individual, familiar y social y que desbordan los mecanismos de afrontamiento de los afectados, provocando así un severo sufrimiento emocional y psicológico. Norris y Kohn (2009) hicieron una revisión de los estudios que se han realizado en América Latina sobre las repercusiones de los desastres y la violencia política sobre la salud mental, indicando que los desastres y la violencia generalizada pueden tener efectos en el ajuste social, la salud psíquica y física de los individuos. Se concluye que, en general, se encontró mayor prevalencia de trastornos mentales en los lugares más violentos que en los menos violentos, aunque sin diferencias significativas. Se sugiere que investigaciones futuras consideren este factor sociodemográfico en sus análisis estadísticos. Grupos de trastornos mentales y trastornos mentales específicos por violencia del lugar residencia En general, para los participantes que vivían en los lugares más violentos como para los que vivían en los menos violentos, los grupos de trastornos mentales más prevalentes, a lo largo de la vida, fueron: los trastornos de ansiedad, los relacionados con sustancias y los del estado de ánimo; los trastornos específicos más prevalentes fueron abuso de alcohol, fobia específica, depresión mayor, trastorno explosivo intermitente, fobia social y dependencia del alcohol. Llama la atención que el trastorno por estrés postraumático no fue de los más prevalentes. En los últimos 12 meses se observó que en los lugares más violentos, los grupos de trastornos mentales más prevalentes fueron los de ansiedad y otros trastornos (por la mayor prevalencia del trastorno explosivo intermitente). Por otro lado, en los municipios menos violentos los más prevalentes fueron los trastornos de ansiedad y otros trastornos, y en las zonas menos violentas de la ciudad capital, así como en las áreas menos violentas de la Región Metropolitana, los más prevalentes fueron los trastornos de ansiedad y los trastornos del estado de ánimo. En general, los trastornos específicos más prevalentes fueron fobia específica, trastorno explosivo intermitente, depresión 112 mayor, abuso de alcohol y fobia social. Llama la atención que el trastorno por estrés postraumático no fue de los más prevalentes en la mayoría de los lugares investigados. Es interesante observar las diferencias estadísticamente significativas encontradas al comparar la prevalencia de trastornos mentales a lo largo de la vida, entre los lugares más violentos y los menos violentos: - - - Mayor prevalencia de fobia social, trastorno por atracón y cualquier trastorno de la conducta alimentaria, en municipios más violentos que en municipios menos violentos. Mayor prevalencia de fobia social, fobia específica, agorafobia sin trastorno de pánico, cualquier trastorno de ansiedad y tener tres o más trastornos, en zonas de la ciudad capital más violentas que en zonas menos violentas. Mayor prevalencia de fobia social, cualquier trastorno de la conducta alimentaria y de tener tres o más trastornos, en las áreas más violentas de la Región Metropolitana que en las menos violentas. En general, se encontró mayor prevalencia de vida de trastornos de ansiedad, particularmente fobia social y trastornos de la conducta alimentaria, en lugares de mayor violencia, así como un mayor número de trastornos comórbidos. También llama la atención las diferencias estadísticamente significativas, observadas al comparar la prevalencia de trastornos mentales en los últimos 12 meses, entre los lugares más violentos y los menos violentos: - - - Mayor prevalencia de fobia social y agorafobia sin trastorno de pánico en municipios más violentos que en municipios menos violentos, mientras que se encontró mayor prevalencia de trastorno por estrés postraumático en municipios menos violentos. Mayor prevalencia de fobia social, fobia específica, agorafobia sin trastorno de pánico, cualquier trastorno de ansiedad, trastorno explosivo intermitente, cualquier otro trastorno y de tener uno o más trastornos, en zonas más violentas de la ciudad capital que en zonas menos violentas, mientras que hay mayor probabilidad de no tener ningún trastorno en zonas menos violentas. Mayor prevalencia de fobia social, fobia específica, agorafobia sin trastorno de pánico, trastorno por estrés postraumático, cualquier otro 113 trastorno y de tener uno o más trastornos, en las áreas más violentas de la Región Metropolitana que en las menos violentas. En general, se encontró mayor prevalencia a 12 meses de trastornos de ansiedad, particularmente fobia social y agorafobia, en lugares de mayor violencia, así como mayor número de trastornos (comorbilidad). El único resultado incongruente fue para el trastorno por estrés postraumático, pues se observó baja prevalencia de vida de este trastorno (1.42% en la muestra total), si se considera el alto índice de violencia en Guatemala, principalmente de la ciudad capital (Restrepo y Tobón, 2011). En contraste con estos resultados están los del estudio a nivel nacional de Cóbar et al. (2009), ya que se observó que el trastorno por estrés postraumático presentó la prevalencia más alta de todos los trastornos específicos evaluados (6.9%), seguido por los trastornos somatomorfos, los trastornos depresivos, el abuso y la dependencia alcohólica y la fobia social. Por otro lado, en el estudio realizado en el 2000 con refugiados de Guatemala residentes en los campamentos de refugiados de la ONU en Chiapas, México, Sabin, Lopes, Nackerud, Kaiser & Varese (2003) encontraron que el 54.4% presentaba ansiedad, el 38.8% depresión y el 11.8% estrés postraumático, después de 20 años de haber dejado Guatemala por el conflicto armado interno. Posteriormente, Sabin, Sabin, Kim, Vergara & Varese (2006), estudiaron la salud mental de refugiados mayas después de su repatriación a Guatemala y la compararon con los resultados de Sabin et al. (2003); concluyeron que la ansiedad fue significativamente más frecuente entre los refugiados que permanecen en México (54.4%) que entre los que fueron repatriados (17.3%), y que no hubo diferencias significativas al comparar el trastorno de estrés postraumático (11.8% para los refugiados que permanecían en México y 8.9% para los repatriados) y la depresión (38.8% para los refugiados que permanecían en México y 47.8% para los repatriados). Como se observa en ambos estudios, la ansiedad y la depresión presentaron las prevalencias más altas y estuvieron muy por arriba de las observadas para el trastorno por estrés postraumático. Es interesante considerar que se han encontrado resultados similares a los de ETMEGUA en otras investigaciones, en las que no se encontró alta prevalencia del trastorno por estrés postraumático, aun cuando la población estaba sometida a condiciones de profundo y persistente estrés por la violencia 114 imperante y los riesgos inminentes, incluso, de perder la vida. Tal es el caso de los estudios de Médicos sin Fronteras (2010) y de Jozami (2010) Problemas en torno a la Categoría Nosográfica del TEPT y su aplicación para el análisis en la Encuesta de Salud Mental de la OMS en Irak. Jozami analizó las conclusiones sobre los resultados de la Encuesta de Salud Mental de la OMS en Irak, así como de otros autores. Sus análisis están en torno a cómo el trastorno por estrés postraumático, considerado desde hace mucho tiempo como el principal trastorno que resulta de la exposición al trauma, ya no es la forma principal en la expresión psicopatológica; los elementos etiológicos de este trastorno determinados en los manuales de clasificación de enfermedades como la CIE-10 y el DSM-IV-TR; las implicaciones del contexto social, cultural, religioso, familiar, etc., sobre las experiencias del sufrimiento de cada individuo; la forma en que cada individuo interpreta la experiencia de los estresores; la capacidad de resiliencia y los costos de esta para los seres humanos, además de que no debería minimizarse el sufrimiento causado por la violencia organizada; en fin, analizó factores que podrían determinar que la prevalencia del trastorno por estrés postraumático no presente altos índices a pesar de la exposición a la violencia. Por otro lado, en la investigación de Médicos sin Fronteras (2010) se observó que el índice de trastorno por estrés postraumático reportó una de las prevalencias más bajas en la muestra investigada, superada por los trastornos adaptativos, depresión mayor, otros trastornos del estado de ánimo, trastornos del comportamiento de inicio en la infancia y otros problemas de ansiedad. Se concluyó que los resultados estuvieron en concordancia con otros estudios colombianos y de otros países sobre el impacto del conflicto armado en la salud de las personas y sobre el hecho de que los trastornos mentales más frecuentes en áreas de conflicto y violencia son los de ansiedad y los del estado de ánimo, entre otros; sin embargo, el trastorno por estrés postraumático no presenta alta prevalencia. Con base en el análisis estadístico se concluye que debido al número de casos hay poco poder estadístico y, por ende, poca probabilidad de encontrar diferencias estadísticamente significativas entre los lugares más violentos y menos violentos, aun cuando en la realidad sí hay diferencias. Se concluye que, en general, se observó mayor prevalencia de vida y a 12 meses, de trastornos mentales en los lugares más violentos de la Región Metropolitana que en los lugares menos violentos. Se recomienda que en el 115 futuro se tome en cuenta el factor violencia y se realice el tratamiento estadístico necesario para determinar si este está directamente relacionado con la prevalencia de trastornos mentales, como ha sido sugerido por algunos autores tales como Castro (2010) y Rodríguez et al. (2009). Análisis por Grupos de Trastornos Mentales y Trastornos Específicos Trastornos de ansiedad Los resultados encontrados en ETMEGUA son congruentes con los de otros estudios realizados a nivel internacional; se observó que los trastornos de ansiedad presentaron la prevalencia más alta entre todos los grupos de trastornos mentales evaluados en la muestra total, a lo largo de la vida (13.95%), en el último año (6.73%) y en los últimos 30 días (4.71%). Así, en el estudio de Cóbar et al. (2009) se encontró que el 20.2% de la población, a nivel nacional, había padecido trastornos neuróticos secundarios a situaciones estresantes y somatomorfos (TNSSES); en los estudios de México (Medina-Mora et al., 2003), Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005)) y en 4 de las 7 encuestas de ICPE-OMS (2000), la prevalencia de los trastornos de ansiedad fue la más alta de los grupos de trastornos investigados, a lo largo de la vida; por otro lado, la prevalencia encontrada en la mayoría de los estudios mencionados estuvo por arriba de la observada en esta investigación. En la investigación de Arenas y Puigcerver (2009), se cita a Kessler et al., quienes en 1994 indicaron que los trastornos de ansiedad y del estado de ánimo son algunas de las enfermedades mentales más frecuentes. Se estima que en Estados Unidos 1 de cada 5 personas padecerá en su vida uno o varios de estos trastornos. El mismo estudio citó a Alonso et al., quienes en el 2004 expusieron que según los resultados del proyecto Estudio Europeo de la Epidemiología de los Trastornos Mentales (European Study of the Epidemiology of Mental Disorders, ESEMeD) el 13.6% de la población de seis países europeos (Bélgica, Francia, Alemania, Italia, Holanda y España) ha padecido algún trastorno de ansiedad a lo largo de su vida y el 6.45% en el último año. Al comparar hombres y mujeres, los resultados encontrados también son congruentes con los estudios previos (Medina-Mora et al., 2003; Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005, y Díaz, 2001); los trastornos de ansiedad fueron más prevalentes en las mujeres que en los hombres, alguna vez en la vida (16.64% y 11.00%), a 12 meses (9.05% y 116 4.17%) y a 30 días (6.35% y 2.90%), con diferencias estadísticamente significativas. En un estudio citado por Arenas y Puigcerver (2009) se observó que las mujeres en edad reproductiva son más vulnerables a desarrollar trastornos de ansiedad en comparación con los hombres, aproximadamente entre 2 y 3 veces más; se encontró mayor prevalencia de vida y en los últimos 12 meses en las mujeres. En esa investigación se afirma que los estudios epidemiológicos evidencian diferencias entre los sexos en el desarrollo de trastornos de ansiedad y aparecen en la adolescencia con una tendencia a desaparecer en la menopausia. Así mismo, la incidencia de estos trastornos varía según las distintas fases del ciclo hormonal en el que se encuentre la mujer. Las autoras indicaron que no se conoce realmente por qué las tasas de ansiedad son tan elevadas en las mujeres y se sabe muy poco sobre cuáles son los factores de riesgo antecedentes. Se especula que pueden existir factores de vulnerabilidad (bioquímicos, hormonales y sociales) que expliquen esta preponderancia a los trastornos de ansiedad en las mujeres; sin embargo, hasta la fecha no se han identificado ni dilucidado los factores que originan las diferencias de sexo en la etiología y patofisiología de los trastornos de ansiedad, siendo necesaria más investigación sobre el tema. En el ETMEGUA se encontró que los trastornos de ansiedad fueron los más prevalentes, alguna vez en la vida y en los últimos 12 meses, en todos los grupos divididos por características sociodemográficas. Ahora bien, se encontraron prevalencias más altas en las dos temporalidades en el grupo más joven (18 a 29 años) y en las zonas más violentas de la ciudad capital, con diferencias significativas; por otro lado, al comparar los grupos por años de escolaridad, estado civil y lugar de residencia urbano-rural, no se encontraron diferencias significativas. Se observó que para los trastornos de ansiedad hay un patrón claro y consistente de mayor prevalencia de vida en los más jóvenes, disminuyendo con cada categoría de edad mayor. Es decir, se observó una relación inversa entre edad y prevalencia estimada: a menor edad mayor prevalencia de trastornos mentales. Lo anterior sugiere que están aumentando los trastornos de ansiedad en las generaciones recientes. Estos resultados concuerdan con los del estudio de ICPE-OMS (2000), en el cual se determinó que los trastornos de ansiedad eran los que aparecían a más temprana edad, con una mediana de 15 años, y se observó en las cohortes más recientes un aumento de la prevalencia de vida para los trastornos de ansiedad, del estado de ánimo y los relacionados con sustancias. 117 Trastornos específicos de ansiedad En la muestra total, los tres trastornos de ansiedad específicos más prevalentes, alguna vez en la vida, en orden decreciente, fueron fobia específica, trastorno obsesivo-compulsivo y fobia social; a 12 meses y a 30 días, fobia específica, fobia social y trastorno de pánico. En los hombres, los más prevalentes en orden decreciente, alguna vez en la vida, fueron fobia específica, trastorno obsesivo-compulsivo y trastorno por estrés postraumático; a 12 meses y a 30 días fobia específica y trastorno de pánico. En las mujeres, los más prevalentes en orden decreciente, alguna vez en la vida, fueron fobia específica, trastorno obsesivo compulsivo y fobia social; a 12 meses y a 30 días, fobia específica y fobia social. En el estudio a nivel nacional de Cóbar et al. (2009) los trastornos más prevalentes para el grupo total, alguna vez en la vida, fueron trastorno de estrés postraumático, fobia social y trastorno de ansiedad generalizada. En Medina-Mora et al. y en el estudio de Colombia a nivel nacional, los trastornos más prevalentes fueron fobia específica y fobia social en el grupo total, en los hombres y en las mujeres, en las tres temporalidades. Por otro lado, en el estudio realizado en Chile por Vicente et al. (2002) se encontró que tanto en el grupo total como en hombres y mujeres, los diagnósticos de ansiedad más prevalentes a lo largo de la vida y en los últimos 6 meses fueron agorafobia sin pánico y estrés postraumático. Fobia específica De los trastornos de ansiedad, la fobia específica fue la más prevalente tanto en el grupo total como en ambos sexos en las tres temporalidades; al comparar los sexos, las mujeres tuvieron mayor prevalencia de este trastorno en las tres temporalidades, aunque sin diferencia estadísticamente significativa a 30 días. Estos resultados tienen similitud con los encontrados en los estudios realizados en México (Medina-Mora, 2003) y en Colombia (Ministerio de la Protección Social República de Colombia, Fundación FES-Social, 2005). De acuerdo al DSM-IV-TR, la prevalencia global oscila entre el 7.2% y el 11.3%, la prevalencia anual entre el 4% y el 8.8% y generalmente las prevalencias disminuyen con la edad; la relación entre mujeres y hombres es de 2 a 1. Los otros grupos que presentaron las prevalencias más altas de fobia específica, tanto alguna vez en la vida como en los últimos 12 meses, fueron el grupo de edad más joven (18-29 años) y los que habitaban las zonas más violentas de la ciudad capital. Al comparar los demás grupos por otras características sociodemográficas no se encontraron diferencias significativas. 118 La mediana de la edad de inicio de la fobia específica fue 8 años; este dato es consistente con lo reportado por el DSM-IV-TR, que indica que los primeros síntomas aparecen habitualmente en la niñez y la primera etapa de la adolescencia, pudiéndolo hacer a una edad más temprana en los hombres; la media de edad de inicio varía en cada tipo de fobia especifica. Fobia social Las prevalencias de vida de la fobia social en el grupo total (1.89%), en los últimos 12 meses (0.96%) y en los últimos 30 días (0.62%), difieren de lo encontrado en otros estudios; así, en Cóbar et al. (2009), la prevalencia observada a lo largo de la vida en el grupo total fue 4.2%; también en el estudio de Medina-Mora y en el realizado en Colombia se encontraron prevalencias superiores en el grupo total en las tres temporalidades analizadas. Al comparar los grupos por sexo, escolaridad y estado civil, no se encontraron diferencias significativas. Se encontró mayor prevalencia, con diferencias estadísticamente significativas, de fobia social a lo largo de la vida y en los últimos 12 meses, en los más jóvenes (18-29 años), en los municipios más violentos, en las zonas más violentas de la ciudad capital y en las áreas más violentas de la Región Metropolitana, en las dos temporalidades, y alguna vez en la vida en los que vivían en el área urbana. En Cóbar et al. (2009) se observó mayor prevalencia en el área urbana; en Medina-Mora (2003) se encontró mayor prevalencia en las mujeres, en las tres temporalidades; ahora bien, en el estudio de Colombia en el 2003 se observó la misma prevalencia en el grupo total y en ambos sexos, a lo largo de la vida. De acuerdo al DSM-IV-TR la prevalencia global de la fobia social oscila entre el 3% y el 13%. La mediana de la edad de inicio de la fobia social fue 12 años; este resultado difiere con el DSM-IV-TR, que indica que suele aparecer de manera típica a mediados de la edad adulta. Trastorno de pánico La prevalencia de vida del trastorno de pánico que se observó en la muestra total (0.92%), en los 12 meses (0.73%) y en los últimos 30 días (0.54%), estuvo levemente por debajo de lo que se ha encontrado en otros estudios según el DSM-IV-TR (1%-2% prevalencia de vida), y en estudios tales como el realizado en Colombia en el 2003, Medina-Mora et al. (2003), Vicente et al. (2002) y el de Kohn (2005). En la comparación por sexo, los 119 hombres reportaron mayor prevalencia aunque sin diferencias significativas. Estos resultados llaman la atención, ya que según el DSM-IV-TR la relación entre mujeres y hombres es de 2 a 1; asimismo, en los estudios mencionados las mujeres reportaron mayor prevalencia. Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida del trastorno de pánico es 1.6%, y 6.3 millones de personas mayores de 15 años han sufrido este trastorno a lo largo de su vida. El trastorno de pánico se observó más a lo largo de la vida y en los últimos 12 meses en el grupo casado o unido, con diferencias estadísticamente significativas. No se encontraron diferencias significativas al comparar la prevalencia en los grupos por las otras características sociodemográficas. La mediana de la edad de inicio del trastorno de pánico fue 32 años; este resultado es congruente con el DSM-IV-TR, que indica que la edad de inicio es considerablemente variable y que típicamente inicia entre el final de la adolescencia y la mitad de la cuarta década de la vida. Se encontró mayor prevalencia en los hombres, a diferencia de los estudios previos, en donde se han observado prevalencias mayores en las mujeres. Trastorno de ansiedad generalizada Las prevalencias de ansiedad generalizada encontradas en el grupo total, así como al comparar a mujeres y hombres, en las tres temporalidades, en general fueron inferiores a las prevalencias observadas en estudios previos tales como los de Cóbar et al. (2009), Vicente et al. (2002), Medina-Mora et al. (2003), el de Colombia en el 2003, y el de Kohn (2005), que incluyeron varios países latinoamericanos. Asimismo, la prevalencia de vida en el total de la muestra (0.53%) y la de los últimos 12 meses (0.41%) estuvieron por debajo de la que reporta el DSM-IV-TR (5% y 3%). Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida de ansiedad generalizada es 2.9%, y 11.4 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. 120 El trastorno de ansiedad generalizada presentó mayor prevalencia de vida en el grupo de 6 a 8 años de escolaridad (2.1%) y mayor prevalencia a 12 meses en el grupo casado o unido y en las zonas menos violentas de la ciudad capital; en las tres comparaciones se observaron diferencias estadísticamente significativas. Al comparar la prevalencia de la ansiedad generalizada en los grupos por otras características sociodemográficas, no se observaron diferencias significativas. La mediana de la edad de inicio de la ansiedad generalizada fue 33 años; es el trastorno específico con mediana de edad de inicio más tardía en la muestra investigada. Según el DSM-IV-TR este trastorno puede aparecer en la segunda infancia o en la adolescencia; sin embargo, no es raro que se inicie a partir de los 20 años. Agorafobia sin trastorno de pánico Las prevalencia de agorafobia encontrada en el grupo total, así como en mujeres y hombres, en las tres temporalidades, en general fueron inferiores a las prevalencias observadas en estudios previos tales como el de Cóbar et al. (2009), Vicente et al. (2002), Medina-Mora et al. (2003) y en el de Colombia en el 2003. Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida de agorafobia es 2.6%, y 10.2 millones de personas mayores de 15 años la han padecido a lo largo de su vida. Se encontró mayor prevalencia de vida y a 12 meses de agorafobia sin trastorno de pánico en los participantes de 45 a 59 y de 18-29 años de edad, en los participantes con 9 a 11 años de escolaridad y los que vivían en las zonas más violentas de la ciudad capital. Mayor prevalencia a 12 meses en el grupo casado o unido, en el área rural, en los municipios más violentos del departamento de Guatemala y en las áreas más violentas de la Región Metropolitana. Al analizar la prevalencia por sexo, no se encontraron diferencias significativas. La mediana de la edad de inicio de la agorafobia sin trastorno de pánico fue 15 años; en el DSM-IV-TR no se reportan datos en cuanto al inicio de la agorafobia. 121 Trastorno obsesivo-compulsivo Las prevalencias de vida del trastorno obsesivo-compulsivo en la muestra total (3.34%) y por sexo (3.55% mujeres y 3.10% hombres) fueron superiores a la tasas mediana de vida reportada por Kohn y Rodríguez (Rodríguez et al., 2009) para América Latina y El Caribe (1.8% total, 1.3% hombres y 2.1% mujeres), quienes también indicaron que 7 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. En la revisión de estudios epidemiológicos de Kohn et al. (2005), únicamente en un país se reportaron prevalencias superiores a las encontradas en el ETMEGUA De acuerdo al DSM-IV-TR, estudios recientes han estimado prevalencia global de 2.5% y prevalencia anual entre 0.5% y 2.1%; sin embargo, se comenta que es posible que las prevalencias sean muy inferiores. En el ETMEGUA no se reportaron casos de trastorno obsesivo-compulsivo en el último año ni en el último mes en la muestra total. Se observó mayor prevalencia de vida, con diferencias estadísticamente significativas, en el grupo de participantes con edad de 30-44 años, en comparación con los otros grupos de edad. Al comparar la prevalencia de este trastorno en los participantes divididos por las otras características sociodemográficas, no se encontraron diferencias significativas. La mediana de la edad de inicio del trastorno obsesivo-compulsivo fue 13 años. Este resultado es congruente con el DSM-IV-TR, en donde se indica que el trastorno obsesivo-compulsivo suele aparecer en la adolescencia o al inicio de la edad adulta, aunque puede iniciar en la infancia; la edad modal de inicio es menor en los hombres (6-15 años) que en las mujeres (20-29 años). No se encontró prevalencia de este trastorno a 12 meses y a 30 días. La prevalencia de vida encontrada fue superior a la de estudios previos. Trastorno por estrés postraumático Debe tomarse en cuenta que a pesar de que los participantes presentaron alta prevalencia de sucesos traumáticos, el trastorno por estrés postraumático presentó baja prevalencia en la muestra investigada; así, en el grupo total se encontró 1.42% a lo largo de la vida, 0.41% a 12 meses y 0.18% en los últimos 30 días. La prevalencia de vida encontrada es muy inferior a la reportada en el 122 estudio a nivel nacional de Cóbar et al., en 2009 (6.9%). Estos resultados también están por debajo del 8.0% encontrado en los estudios realizados en Estados Unidos para la población general adulta (DSM-IV-TR) y a lo reportado en el estudio de Vicente, et al. (2002) en Chile; son similares a los encontrados en el estudio nacional de Colombia realizado en el 2003 y al de Medina-Mora et al. (2003) en México. Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe, la tasa mediana de vida del trastorno de estrés postraumático es 4.3%, y 16.8 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. No se observaron diferencias significativas entre mujeres y hombres a lo largo de la vida; sin embargo, las mujeres tuvieron mayor prevalencia, con diferencia significativa, a 12 meses (0.78% y 0.0%) y a 30 días (0.34% y 0.0%); en estudios previos, en general, se encontraron prevalencias significativamente mayores en las mujeres que en los hombres (Vicente et al., 2002; Medina-Mora et al., 2003; y Colombia en el 2003). Se encontró mayor prevalencia de vida, con diferencias significativas, de trastorno por estrés postraumático, en los participantes más jóvenes (18-29 años); en los que tenían 9 a 11 años de escolaridad; en el grupo separado, divorciado o viudo y en el área urbana. Este trastorno fue significativamente más prevalente, en los últimos 12 meses, en los participantes de 18 a 29 años de edad y en el área rural. En el análisis por violencia del lugar de residencia no se observaron diferencias significativas a lo largo de la vida; sin embargo, en los últimos 12 meses sí se encontró mayor prevalencia de trastorno por estrés postraumático en los municipios menos violentos del departamento de Guatemala y en las áreas menos violentas de la Región Metropolitana. Tal como se ha mencionado, estos resultados son incongruentes. Se encontró que la mediana de inicio del trastorno por estrés postraumático se ubicó en la mitad de la segunda década de la vida (15 años); según el DSM-IV-TR, este trastorno puede iniciarse a cualquier edad, incluso durante la infancia. 123 Trastornos de ansiedad y uso de servicios De los participantes que habían sufrido algún trastorno de ansiedad en los últimos 12 meses, solamente el 8.5% había recibido tratamiento de cualquier servicio del sector salud (psiquiatra + otro especialista en salud mental + medicina general); únicamente el 5.7% había recibido los servicios de un psiquiatra. Los resultados indican que el grupo de trastornos mentales más prevalentes fue el de trastornos de ansiedad; sin embargo, los participantes que habían padecido cualquier trastorno de ansiedad fueron los que menos habían utilizado servicios. Prevalencia de sucesos traumáticos y riesgo de sufrir trastorno por estrés postraumático Llama la atención la alta prevalencia de sucesos traumáticos a los que habían estado expuestos los participantes del estudio. El 81.71% de la población había vivido algún suceso traumático, alguna vez en la vida; el 33.79% había vivido dos o más y el 26.88% cuatro o más sucesos traumáticos. Entre los sucesos traumáticos con mayor prevalencia se encontraron: ser amenazado o asaltado con arma (44.10%), haber vivido un desastre natural (29.21%), muerte repentina de un ser querido (27.07%), exposición a tóxico/accidente de tránsito/accidente que amenaza la vida, golpeado por cuidador cuando niño (23.32%) y ser testigo de violencia intrafamiliar (18.63%). Al comparar los grupos por sexo se encontraron diferencias significativas: los hombres presentaron mayor frecuencia de haber estado en región de terror (guerra), secuestrado, exposición a tóxico/accidente de tránsito/accidente que amenaza la vida, amenazado/asaltado con arma, testigo de la muerte/cadáver/alguien siendo lastimado y lastimar o matar a alguien sin querer; las mujeres reportaron mayor frecuencia de abuso sexual, violación y haber sido golpeada por la pareja o alguien más. Al analizar los correlatos sociodemográficos realizados se observó que a pesar de que se evaluó la prevalencia de 18 distintos sucesos traumáticos en la muestra, se encontró que el suceso de mayor riesgo de desarrollar estrés postraumático era la violencia familiar, con 3 veces mayor riesgo; estadísticamente no se puede afirmar que otro suceso traumático implique riesgo de desarrollar este trastorno. 124 Llama la atención la prevalencia tan baja del trastorno por estrés postraumático, dada la prevalencia tan elevada de sucesos traumáticos en la población de la Región Metropolitana de Guatemala. Para explicar el hallazgo de baja prevalencia del trastorno por estrés postraumático en la muestra investigada, a pesar de la alta prevalencia de sucesos traumáticos que había vivido la población, incluyendo los eventos relacionados con la violencia, habría que pensar en al menos tres posibilidades: qué factores protectores hay en la cultura que la mayoría de personas con trauma no desarrollan trastorno por estrés postraumático; estilos culturales de responder a las preguntas de la CIDI, de tal forma que las personas no quieren admitir sintomatología relacionada con sucesos estresores, u otras cuestiones en el manejo de la entrevista que en este caso se desconocen. La OPS considera que “existen muchas condiciones y necesidades emocionales y sociales, especialmente ante situaciones traumáticas, que no son necesariamente enfermedades mentales, cuyo abordaje no debería incluir tratamiento médico y para las que pueden ser muy eficaces las intervenciones psicosociales pertinentes. En este sentido, deben evaluarse con atención los grupos muy vulnerables o los que se encuentran en situaciones especiales. En casos de desastres naturales y conflictos armados cabe prever un aumento de la problemática psicosocial como reacciones emocionales esperadas ante sucesos traumáticos de gran significación; en estos casos se eleva también la morbilidad por trastornos mentales” (OPS-OMS, 2009a, p.3). Pueden considerarse los resultados y conclusiones de estudios tales como los de Sabin, Lopes, Nackerud, Kaiser & Varese (2003); Sabin, Sabin, Kim, Vergara & Varese (2006) realizados con desplazados y repatriados guatemaltecos; Jozami (2010) y Médicos sin Fronteras (2010), entre otros, en donde se encontró prevalencia de otros trastornos específicos como depresión, ansiedad, fobias, abuso y dependencia de sustancias, por arriba de la encontrada para el trastorno por estrés postraumático en comunidades expuestas a conflictos armados violentos. Por otro lado, Iraheta (2003) concluyó que en las cuatro personas sobrevivientes entrevistadas se observó que presentaron un cuadro compatible con trastorno de estrés postraumático como secuela de la guerra interna en Guatemala, que duró 36 años. Asimismo, pueden tomarse en cuenta las conclusiones de Yllescas y Coyoy (2007), quienes no encontraron la prevalencia esperada de estrés postraumático en adolescentes guatemaltecos después de la Tormenta Stan. 125 Trastornos del estado de ánimo La prevalencia de trastornos del estado de ánimo observada en el ETMEGUA, difiere de lo encontrado en estudios anteriores; en el 5.34% del total de participantes se observó prevalencia de vida de cualquier trastorno del estado de ánimo, a 12 meses 1.79% y a 30 días 0.88%. Se han encontrado prevalencias superiores de este grupo de trastornos en estudios previos; así, en el estudio a nivel nacional de Cóbar et al. (2009) se observó 8.0% de prevalencia de vida de trastornos del estado de ánimo en el grupo total. En ICPE-OMS (2000) la prevalencia de estos trastornos fue superior en los 7 países incluidos. También en Medina-Mora et al. (2003) y en el estudio realizado en Colombia en el 2003, la prevalencia encontrada en las tres temporalidades fue superior a la observada en la Región Metropolitana de Guatemala. Al comparar la prevalencia entre hombres y mujeres los resultados obtenidos son consistentes con lo encontrado en otros estudios; las mujeres tuvieron mayor prevalencia de cualquier trastorno del estado de ánimo, alguna vez en la vida (6.86% y 3.67%), a 12 meses (3.15% y 0.28%) y a 30 días (1.67% y 0.0%), con diferencias estadísticamente significativas en las tres temporalidades. Según Campo-Arias y Cassiani (2008) existen datos consistentes entre varios estudios epidemiológicos que mostraron que las mujeres tienen mayor prevalencia, en comparación con los hombres, de trastornos del estado de ánimo, de ansiedad y psicóticos. Asimismo, se encontró mayor prevalencia de estos trastornos en las mujeres en los estudios de Cóbar et al. (2009), Medina-Mora (2003), Díaz (2001) y en el del Ministerio de la Protección Social República de Colombia, Fundación FES-Social (2005), entre otros. Los participantes que estaban comprendidos entre las edades de 45 a 59 años tuvieron mayor prevalencia de trastornos del estado de ánimo, a lo largo de la vida; al analizar los últimos 12 meses la prevalencia más elevada la presentó el grupo etario más joven (18 a 29 años); esto sugiere que los trastornos de ánimo han ido en aumento en las generaciones recientes. En ICPE- OMS (2000) se encontró un aumento de la prevalencia estimada de toda la vida para los trastornos de ansiedad, los trastornos del estado de ánimo y los trastornos relacionados con el uso de sustancias en las cohortes más recientes. Aun cuando el grupo de trastornos del estado de ánimo fue uno de los más prevalentes en la muestra total, al comparar su prevalencia en los grupos por años de escolaridad, estado civil, urbano-rural y violencia del lugar de residencia, no se encontraron diferencias significativas. 126 Trastornos específicos del estado de ánimo De acuerdo a los resultados, en la muestra total y en las mujeres, los dos trastornos específicos más prevalentes del grupo de trastornos del estado de ánimo, en las tres temporalidades, en orden decreciente, fueron depresión y distimia. En los hombres los más prevalentes, alguna vez en la vida, en orden decreciente, fueron depresión mayor y bipolar I y II; a 12 meses, depresión mayor y no se observaron casos de distimia y bipolar I y II, y a 30 días no se encontraron casos del grupo de trastornos del estado de ánimo. También en el estudio a nivel nacional de Cóbar et al. (2009), los trastornos del estado de ánimo más prevalentes para el grupo total, alguna vez en la vida, fueron los trastornos depresivos y la distimia. Asimismo, en el estudio en Chile, de Vicente et al. (2002), se observó que los trastornos del estado de ánimo más prevalentes en la muestra total fueron depresivo mayor y distimia, a lo largo de la vida y en los últimos 6 meses. En Medina-Mora et al. (2003), los diagnósticos más prevalentes del estado de ánimo, para el grupo total, en las tres temporalidades, fueron episodio depresivo mayor e hipomanía (Bipolar II). En el estudio de Colombia en el 2003 los trastornos más prevalentes de este grupo de trastornos en la muestra total fueron trastorno depresivo mayor, seguido por trastorno depresivo menor y bipolar I, a lo largo de la vida; depresivo mayor y bipolar I en los últimos 12 meses, y depresivo mayor y depresivo menor en los últimos 30 días. Depresión mayor Del grupo de trastornos del estado de ánimo, la depresión mayor fue el trastorno mental específico con mayor prevalencia en el grupo total (4.91%) y fue más prevalente en las mujeres en comparación con los hombres, alguna vez en la vida (6.39% y 3.28%), en los últimos 12 meses (2.92% y 0.28%) y en los últimos 30 días (1.67% y 0.0%), con diferencias estadísticamente significativas, lo que indica que la depresión mayor está presente dos veces más en las mujeres que en los hombres. A nivel nacional, en Cóbar et al. (2009) y en la Isla de Tenerife (Díaz, 2001), también fue el trastorno específico más prevalente encontrado a lo largo de la vida, entre los trastornos del estado de ánimo. En Medina-Mora et al. (2003) y en el Ministerio de la Protección Social República de Colombia, Fundación FES-Social (2005) también fue el trastorno específico más prevalente, en las tres temporalidades, en el grupo total y en las mujeres. En otros estudios también se encontraron resultados similares, tal es el caso de Kohn et al. (2005), quienes reportaron que en los 17 estudios realizados en América Latina y El Caribe, que evaluaron este trastorno, se encontró mayor 127 prevalencia de depresión mayor en las mujeres en comparación con los hombres, en las tres temporalidades. Asimismo, Vicente et al. (2002) reportaron mayor prevalencia en las mujeres en las dos temporalidades estudiadas, en una relación casi de 2 a 1. De acuerdo a Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe se encontró que la tasa mediana de vida del trastorno depresivo mayor es 9.7%, y calcularon que 38.0 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. Según Campo-Arias y Cassiani (2008), en el estudio nacional de comorbilidad realizado en Estados Unidos –NCS- se encontró que los trastornos mentales más comunes fueron los trastornos depresivos, particularmente el trastorno depresivo mayor; entre los encuestados, cerca del 17.0% presentaba historia de un episodio depresivo mayor a lo largo de la vida y un 10% lo habían sufrido en el último año. Para Kessler, citado por la Asociación Americana de Suicidiología (en línea), el trastorno depresivo mayor es el desorden de mayor prevalencia; el riesgo de padecerla a lo largo de la vida, en los Estados Unidos, es del 16.6%. Al analizar, en el ETMEGUA, la prevalencia de la depresión mayor a lo largo de la vida, a 12 meses y a 30 días, se observó que el trastorno es crónico. Varios autores se han referido al curso crónico de la depresión mayor (DSM IV TR; Hall, 2003; Zúñiga, Sandoval, Urbina, Juárez y Villaseñor, 2005). Es importante tener presente que según el DSM IV TR el trastorno depresivo mayor se asocia a una mortalidad alta. Las personas con trastorno depresivo mayor que mueren por suicidio pueden llegar al 15 %; esta cifra puede cuadruplicarse en los pacientes con más de 55 años de edad que sufren este trastorno. De acuerdo a la Asociación Americana de Suicidiología (en línea), la depresión mayor es el diagnóstico psiquiátrico más comúnmente asociado con el suicidio y el riesgo es mayor cuando hay comorbilidad de trastornos relacionados con el alcohol o las drogas; el artículo menciona a Gotlib & Hammen, quienes en el 2002 indicaron que el riesgo de suicidio entre pacientes no tratados es cercano al 20%. La mayor prevalencia encontrada en las mujeres es consistente con lo reportado por varios autores, entre ellos: DSM IV TR; OPS-OMS (2009); Zúñiga et al. (2005) y Fritsch, Montt, Solís, Pilowsky y Rojas (2007). El DSM IV TR indica que el riesgo a lo largo de la vida oscila entre el 10% y el 25% para las 128 mujeres y entre el 5% y el 12 % para los hombres; que la prevalencia puntual del trastorno depresivo mayor varía entre el 5% y el 9% para las mujeres y entre el 2% y el 3% para los hombres; esta prevalencia parece no relacionarse con la raza, el nivel de estudios, los ingresos económicos ni con el estado civil de las personas. Según la OPS-OMS (2009), entre el 20% y el 40% de las mujeres de los países en desarrollo sufren de depresión durante el embarazo o el puerperio; hay pruebas científicas de que la depresión es el trastorno de salud mental que más afecta a las mujeres en el mundo y es dos veces más frecuente en mujeres que en hombres. Para Zúñiga et al. (2005) estas diferencias entre mujeres y hombres no están aún muy claras; se han sugerido algunas explicaciones tales como los factores hormonales, los efectos del parto y los factores de estrés psicosocial que afectan a las mujeres. Fritsch et al. (2007) comentaron las conclusiones de otros investigadores y afirmaron que “uno de los hallazgos más consistentes de la epidemiología psiquiátrica es que las mujeres tienen un riesgo casi dos veces más alto que los hombres de sufrir trastornos depresivos”; asimismo, que “Las diferencias en la prevalencia de depresión entre mujeres y hombres se encuentran en distintas culturas y se ha demostrado que esta comienza alrededor de los 13 a 15 años y se mantiene a través de la vida. Existe un aumento significativo de la incidencia de depresión en la mujer durante los años en edad fértil, disminuyendo después de los 45 años. Por lo tanto, los efectos negativos de la depresión de la mujer en el funcionamiento familiar impactan en la etapa más sensible de la crianza de los hijos” (p.603). En la Región Metropolitana de Guatemala, en los grupos incluidos en las edades de 30 a 44 y 45 a 59 años, se encontró mayor prevalencia de vida de depresión mayor, y en los últimos 12 meses mayor prevalencia en los más jóvenes (18-29 años), con diferencias estadísticamente significativas en ambas temporalidades. Estos datos son consistentes con el DSM-IV-TR, en donde se dice que los resultados de estudios epidemiológicos revelan que la edad de inicio del trastorno depresivo mayor está disminuyendo entre las personas nacidas más recientemente. Aunque la depresión mayor fue uno de los trastornos específicos con mayor prevalencia en la muestra total, al comparar su prevalencia entre los grupos por años de escolaridad, estado civil, urbano-rural y violencia del lugar de residencia, no se encontraron diferencias significativas. En Cóbar et al. (2009) se encontró mayor prevalencia en el área urbana (4.4%) que en el área rural (2.0%). 129 La mediana de la edad de inicio de la depresión mayor fue 26 años; este dato es consistente con lo reportado por el DSM-IV-TR, que indica que el trastorno depresivo mayor puede aparecer en cualquier edad y que la edad promedio de inicio se ubica en la mitad de la tercera década de la vida (25 años). Para Zúñiga et al. (2005) en el 50% de los pacientes este trastorno inicia entre los 20 y los 50 años, por lo que la media de edad de inicio se sitúa alrededor de los 40 años. Para este autor, actualmente la frecuencia y la incidencia parecen aumentar entre los jóvenes y disminuir entre las personas mayores; por otra parte, es observable más frecuentemente en personas que no tienen relaciones interpersonales íntimas o que están separadas o divorciadas, y parece ser más frecuente en áreas rurales que en las urbanas. Se concluye que en la Región Metropolitana de Guatemala se encontró alta prevalencia de depresión mayor y fue más prevalente en las mujeres que en los hombres, tal como se ha observado en los estudios previos. Distimia La prevalencia de vida de la distimia, encontrada en el total de la muestra investigada (0.83%), estuvo por debajo de lo observado en el estudio de Cóbar et al. (2009) 2.2%, y de lo reportado por la mayoría de estudios de Kohn et al. (2005), en donde se encontraron prevalencias de 4.9% en Sao Paulo, Brasil; 8.0% en Chile; 3.4% en México rural; 3.6% en Lima, Perú, y 4.7% en Puerto Rico. También está por debajo de lo que indica el DSM IV TR (6% la prevalencia de vida y 3% la prevalencia puntual). En el estudio de Díaz (2001) se encontró que entre el grupo de trastornos del estado de ánimo, la distimia fue el trastorno específico más prevalente en ambos géneros. Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida de la distimia es 3.4%, y 13.3 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. La prevalencia de distimia, a 12 meses (0.66%) y a 30 días (0.48%), en la muestra investigada, estuvo por debajo de lo encontrado en 3 de los 6 estudios, incluidos en Kohn et al. (2005), en donde se observó prevalencias de 1.9% a 3.9% y la media de los estudios fue de 1.7%. La distimia fue más prevalente en las mujeres en comparación con los hombres, alguna vez en la vida (1.39% y 0.22%), en los últimos 12 meses (1.27% y 0.0%) y en los últimos 30 días (0.92% y 0.0%), con diferencias estadísticamente significativas. 130 En otros estudios también se observó mayor prevalencia de distimia en las mujeres, tal es el caso de Kohn et al. (2005), quienes reportaron que en los 8 estudios realizados en América Latina y El Caribe que evaluaron este trastorno, se encontró mayor prevalencia, de vida y a 12 meses, de distimia en las mujeres en comparación con los hombres. Según Zúñiga et al. (2005), la distimia es frecuente en la población en general (3% - 5%); entre un tercio y la mitad de los pacientes de clínicas psiquiátricas son diagnosticados con este trastorno; es más común entre mujeres de menos de 64 años que entre los hombres de cualquier edad y se observa con más frecuencia entre personas solteras, jóvenes y con ingresos bajos; además, coexiste comúnmente con otros trastornos mentales, especialmente el trastorno depresivo mayor, los trastornos de ansiedad, el abuso de sustancias y, probablemente, el trastorno límite de la personalidad. Se observó mayor prevalencia de distimia, a lo largo de la vida, en los participantes del área rural en comparación con los del área urbana (1.7% y 0.5%) y mayor prevalencia a 12 meses (1.3% y 0.4%), con diferencias significativas. Al comparar la prevalencia de la distimia en los grupos por edad, años de escolaridad, estado civil y violencia del lugar de residencia, no se encontraron diferencias significativas. La mediana de la edad de inicio de la distimia fue 20 años, iniciándose en la mayoría de participantes antes de la depresión mayor (26 años). Este resultado es congruente con el DSM-IV-TR, que indica que tiene inicio temprano e insidioso: generalmente en la niñez, la adolescencia o al empezar la edad adulta. Se concluye que la prevalencia de distimia encontrada en la Región Metropolitana de Guatemala fue inferior a la encontrada tanto a nivel nacional como en otros estudios internacionales. Ahora bien, las mujeres presentaron mayor prevalencia que los hombres en las tres temporalidades. Trastorno bipolar I y II La prevalencia de vida del trastorno bipolar I y II, encontrada en el ETMEGUA (0.51%), fue similar a lo observado en el estudio a nivel nacional de Cóbar et al. en el 2009 (0.7%), y fue inferior a lo reportado por 8 de los 12 estudios en Kohn et al. (2005), que evaluaron este trastorno. La prevalencia encontrada coincide con lo que indica el DSM IV TR para la población general 131 (0.4% - 1.6% para el trastorno bipolar I y 0.5% para el trastorno bipolar II). En la revisión de Kohn et al. (2005), en 8 de los 13 estudios que investigaron este trastorno se encontraron prevalencias de vida superiores a las encontradas en esta investigación. De acuerdo a Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida del trastorno bipolar es 1.4%, y calcularon que 5.5 millones de personas mayores de 15 años han sufrido este trastorno a lo largo de su vida. La prevalencia del trastorno bipolar I y II, a 12 meses (0.13%) y a 30 días (0.07%), en la muestra investigada, estuvo por debajo de lo encontrado en todos los estudios incluidos en Kohn et al. (2005) que investigaron este trastorno. De acuerdo a Vieta (2001), durante décadas se le prestó menos atención al trastorno bipolar que a la depresión; se consideraba de forma equivocada que este trastorno no era demasiado frecuente. Sin embargo, Vieta afirmó que los estudios han puesto de manifiesto que la prevalencia de este trastorno a lo largo de la vida en la población general es de 5% o superior; que tiene un inicio temprano y mal pronóstico, con recurrencias persistentes durante toda la vida, y que representa deterioro social, riesgo de suicidio y con frecuencia tiene respuesta terapéutica incompleta al tratamiento farmacológico tradicional a largo plazo. Asimismo, el trastorno bipolar representa una carga muy pesada para las personas y la sociedad. Este trastorno se observó más en las mujeres en comparación con los hombres, en las tres temporalidades, sin diferencias significativas; inclusive los hombres reportaron prevalencia 0.0% a 12 meses y a 30 días. Al analizar los estudios reportados en Kohn et al. (2005) no se encontró un patrón de mayor prevalencia de trastorno bipolar en alguno de los sexos, en las tres temporalidades. Se observó mayor prevalencia de vida, con diferencias significativas, de trastorno bipolar I y II en el grupo casado o unido en comparación con los otros grupos por estado civil, y mayor prevalencia en los participantes que vivían en el área urbana que los del área rural. No se encontraron diferencias significativas al comparar la prevalencia de este trastorno en los grupos por edad, años de escolaridad y violencia del lugar de residencia. La mediana de la edad de inicio del trastorno bipolar I y II fue 24 años; este dato es similar con lo reportado por el DSM-IV-TR, en donde se indica que la edad media de inicio es a los 20 años para ambos sexos. 132 Trastornos del estado de ánimo y uso de servicios De los participantes que habían padecido algún trastorno del estado de ánimo en los últimos 12 meses, solamente el 18.5% había recibido tratamiento de cualquier servicio del sector salud (psiquiatra + otro especialista en salud mental + medicina general); únicamente el 3.7% había recibido los servicios de un psiquiatra. Trastornos relacionados con sustancias El abuso y la dependencia de sustancias es uno de los grandes problemas para la población guatemalteca, por lo cual se considera que los resultados obtenidos en el estudio realizado en la Región Metropolitana aportan datos importantes para afrontar este problema. Así, la prevalencia de cualquier trastorno relacionado con sustancias fue de 11.30% en el total de participantes a lo largo de vida; a 12 meses 1.61% y a 30 días 0.66%. Los hombres tuvieron mayor prevalencia, alguna vez en la vida, en comparación con las mujeres (22.21% y 1.39%); mayor prevalencia a 12 meses (3.29% y 0.10%) y a 30 días (1.27% y 0.10%), con diferencias significativas en las tres temporalidades. Estos resultados son superiores a los observados en el estudio a nivel nacional de Cóbar et al. (2009), en donde se encontró que la prevalencia a lo largo de la vida de este grupo de trastornos mentales, en la muestra total, fue 7.8%, para los hombres 6.6% y para las mujeres 0.8%. En el estudio de Ortiz (1994), se encontró que el 24% había probado alguna droga, alguna vez en la vida; el 26% de participantes entre 11 y 18 años había consumido alguna droga (incluyendo tabaco y alcohol) en los últimos 30 días; el 31.6% de hombres y el 18.6% de mujeres habían consumido drogas en los últimos 30 días; finalmente, el 5.3% de participantes había consumido alguna droga no legal, como mariguana, medicamentos, estimulante, cocaína, etc., en los últimos 30 días. Los resultados obtenidos en el ETMEGUA son similares a los reportados en el estudio de México de Medina-Mora et al. (2003), en donde se encontró que la muestra total presentó 9.2% a lo largo de la vida, 3.5% en los últimos 12 meses y 1.0% en los últimos 30 días; los hombres presentaron mayor prevalencia que las mujeres, en las tres temporalidades; también son similares con los resultados del estudio realizado en Colombia en el 2003. Por otro lado, en el estudio de Chile de Vicente et al. (2002) se encontraron resultados 133 similares para el grupo total y para los hombres pero superiores para el grupo de las mujeres. Ahora bien, en el estudio ICPE- OMS (2,000) se encontró que la prevalencia de este grupo de trastornos mentales en 5 de los 7 países estuvo muy por arriba en comparación con los resultados de este estudio (entre el 16.1% y el 28.2% alguna vez en la vida). Los participantes en el rango de edad de 45 a 59 años reportaron mayor prevalencia de trastornos relacionados con sustancias, a lo largo de la vida (15.7%); en los últimos 12 meses la prevalencia más elevada la presentó el grupo etario más joven (18 a 29 años). Las diferencias observadas fueron estadísticamente significativas en las dos temporalidades. En ICPE- OMS (2000) se encontró un aumento de la prevalencia estimada de toda la vida para los trastornos relacionados con el uso de sustancias en las cohortes más recientes. La prevalencia encontrada en los participantes más jóvenes sugiere que los trastornos por sustancias han ido en aumento en las generaciones recientes, y cada vez es más frecuente que las personas inicien el consumo a más temprana edad; esto coloca en riesgo a la población más joven, la cual representa el porcentaje más alto en el país. Lo anterior constituye un llamado de alerta para los padres y las autoridades de salud. Tanto este estudio como otros realizados en América Latina corroboran la importancia de conocer el alcance del uso y abuso de sustancias en la población joven, ya que estos patrones se inician en la adolescencia. Según Benjet (Rodríguez et al., 2009) en El proyecto de investigación PACARDO: consumo de drogas entre la juventud en Centroamérica y la República Dominicana, se examinó el consumo de sustancias y las oportunidades de exposición, demostrando que el 52% de los jóvenes ha consumido alcohol, el 5% inhalantes y el 5% drogas ilícitas. Según Benjet estos datos fueron similares a los encontrados en la Ciudad de México. Se encontró que el grupo de 9 a 11 años de escolaridad presentó mayor prevalencia en las dos temporalidades, con diferencias significativas. No se observaron diferencias significativas en la prevalencia de este grupo de trastornos mentales, alguna vez en la vida y en los últimos 12 meses, al comparar los resultados de los grupos por estado civil, por área urbana y rural y en la mayoría de comparaciones por violencia del lugar de residencia; sí se observó mayor prevalencia, alguna vez en la vida, en los participantes que habitaban los municipios más violentos de la Región Metropolitana. 134 Trastornos específicos relacionados con sustancias Cabe mencionar que los trastornos relacionados con sustancias, con mayor prevalencia en orden decreciente, a lo largo de la vida, tanto en el grupo total como en los hombres, fueron abuso de alcohol, dependencia del alcohol y abuso de drogas, que a su vez fueron superiores a la de las mujeres. En las mujeres abuso de alcohol, dependencia del alcohol y dependencia de nicotina, con prevalencias más bajas, comparada con los hombres. En estas comparaciones por sexo las diferencias encontradas fueron estadísticamente significativas. Las mujeres presentaron prevalencia 0.0% a 12 meses y a 30 días en los trastornos mentales específicos, a excepción de dependencia de drogas (0.10%). En el grupo total y en los hombres se observó mayor prevalencia de abuso de alcohol, dependencia de nicotina y dependencia del alcohol en los últimos 12 meses y en los últimos 30 días. En Cóbar et al. (2009), la prevalencia más alta que se encontró fue abuso y dependencia alcohólica (5.2%), seguidos por abuso y dependencia del tabaco (3.7%) y abuso y dependencia de drogas ilícitas (0.2%). En Medina-Mora et al. (2003) y en el estudio realizado en Colombia en el 2003, se observó que el grupo total y los hombres presentaron mayor prevalencia de vida de dependencia del alcohol, seguido por el consumo perjudicial de alcohol y dependencia de nicotina, mientras que las mujeres reportaron mayor prevalencia de dependencia del alcohol, seguida por de nicotina y consumo perjudicial de alcohol. El estudio de Vicente et al. (2002) reportó resultados similares. Abuso y dependencia del alcohol El abuso de alcohol fue el trastorno con mayor prevalencia de los 21 trastornos específicos investigados en la muestra total y en el grupo de hombres; por consiguiente, del grupo de trastornos relacionados con sustancias, el abuso de alcohol fue el trastorno específico con mayor prevalencia, alguna vez en la vida, en el grupo total (10.40%); se observó mayor prevalencia en los hombres que en las mujeres (20.43% y 1.29%) y mayor prevalencia a 12 meses (2.98%) y a 30 días (1.0%), con diferencias significativas en las tres temporalidades. Es importante señalar que a 12 meses y a 30 días no se observaron casos en las mujeres. La prevalencia de dependencia del alcohol a lo largo de la vida, en la muestra total, fue de 2.41%; se encontró mayor prevalencia en los hombres que en las mujeres, con diferencias estadísticamente significativas (4.17% y 0.81%). 135 En los últimos 12 meses y en los últimos 30 días no se observaron casos de este trastorno en las mujeres. En el estudio a nivel nacional de Cóbar et al. (2009) el abuso y la dependencia del alcohol presentaron prevalencia de 5.2%, alguna vez en la vida, en el total de participantes. En el estudio a nivel nacional realizado en Colombia en el 2003 se observaron prevalencias más bajas en el consumo perjudicial de alcohol; así, en el grupo total 6.7%, alguna vez en la vida, a 12 meses 1.1% y a 30 días 0.2%. Los hombres también reportaron mayor prevalencia alguna vez en la vida, en comparación con las mujeres (13.2% y 1.6%), así como a 12 meses (2.1% y 0.4%) y a 30 días (1.2% y 0.5%). En el estudio de Medina-Mora (2003) en México se observaron prevalencias más bajas en el consumo perjudicial de alcohol; así, en el grupo total 2.4%, alguna vez en la vida, a 12 meses 0.5% y a 30 días 0.0%. Los hombres también reportaron mayor prevalencia en las tres temporalidades. En el estudio Elementos orientadores para las políticas públicas sobre drogas en la subregión: primer estudio comparativo sobre consumo de drogas y factores asociados en población de 15 a 64 años de la ONU (2008), se encontraron prevalencias superiores al 35% en países como Argentina, Bolivia, Chile, Ecuador, Perú y Uruguay, en donde se observó mayor prevalencia en los hombres. En una revisión de varios estudios epidemiológicos realizados de 1999 a 2008, Mari, et al. (en Rodríguez et al., 2009) encontraron que el consumo de alcohol tiene una prevalencia mayor en varones que en mujeres. Asimismo, según Monteiro, Telles-Dias e Inglez-Dias en Rodríguez et al. (2009), en varios países de América Latina y El Caribe el consumo de alcohol es mayor en hombres que en mujeres, las cuales solo consumen en pocas ocasiones al año. Un dato alarmante es que “el uso de alcohol está vinculado con más de 60 enfermedades y contribuye de manera importante a la carga de morbilidad. Entre 26 factores de riesgo evaluados en el año 2000 en la región de las Américas, el uso del alcohol era la principal causa de morbilidad” (Monteiro et al., en Rodríguez et al., 2009, p.167). De acuerdo a Kohn y Rodríguez (Rodríguez et al., 2009) en América Latina y El Caribe se encontró que la tasa mediana de vida de abuso o dependencia del alcohol era 9.6%, y calcularon que 37.6 millones de personas mayores de 15 años han padecido este trastorno a lo largo de su vida. 136 De acuerdo a Monteiro (2007) en Alcohol y Salud Pública en las Américas: un caso para la acción, el alcohol causó casi el 10.0% de todos los años de vida ajustados a la discapacidad (AVAD) perdidos en la Región en 2002, en comparación con la cifra global de 4.4%. Se han realizado estimaciones que sugieren que en ese año el alcohol causó la muerte de una persona cada dos minutos y que el 5.4% de todas las muertes en las Américas fueron atribuibles al alcohol. Al considerar la edad de los participantes, se encontró que el grupo que presentó mayor prevalencia, con diferencias estadísticamente significativas, de abuso de alcohol, alguna vez en la vida, fue el que estaba comprendido entre las edades de 45 a 59 años (15.2%), es decir, 3 de cada 20, seguido del grupo de 30-44 (11.4%), y a 12 meses la prevalencia más elevada la presentó el grupo más joven (2.4%), también con diferencias significativas. De acuerdo a los datos aportados en la 1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España (2007) Prevención de los problemas derivados del alcohol, encuestas en ese país han encontrado que entre los jóvenes el 13.1% de los hombres y el 11.5 de las mujeres son clasificados como bebedores de riesgo; que uno de cada 3-4 jóvenes se ha emborrachado en el último mes; sin embargo solamente el 9% tiene la percepción de consumir bastante alcohol. Al comparar la prevalencia de abuso de alcohol en los grupos divididos por otras características sociodemográficas, se encontraron algunas diferencias significativas: mayor prevalencia, a lo largo de la vida, en el grupo con 9 a 11 años de escolaridad y mayor prevalencia en los habitantes de los municipios más violentos de la Región Metropolitana; mayor prevalencia, en los últimos 12 meses, en el grupo nunca casado. Asimismo, al comparar la prevalencia de dependencia del alcohol en los grupos divididos por otras características sociodemográficas, se encontraron algunas diferencias significativas: mayor prevalencia, a lo largo de la vida, en el grupo de edad de 45-59 años y mayor prevalencia en el grupo casado o unido. Es importante mencionar que en los municipios, las zonas de la ciudad capital y las áreas menos violentas se observaron prevalencias más altas, en comparación con los lugares más violentos, aunque sin diferencias significativas. Al comparar las prevalencias a 12 meses en los grupos por edad, años de escolaridad, estado civil, lugar de residencia urbano y rural y violencia del lugar, no se observaron diferencias significativas. 137 En el estudio a nivel nacional, de Cóbar et al. (2009), el abuso y la dependencia del alcohol mostró mayor prevalencia de vida en el área urbana en comparación con el área rural (3.6% y 1,6%). Lizarbe (2007), en la 1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España: Prevención de los problemas derivados del alcohol, afirmó que: En las últimas décadas la OMS ha ocupado una posición preferente para tomar la iniciativa y liderar el desarrollo de una política mundial sobre alcohol, consistente en una serie de estrategias que sirvan de guía a las medidas tanto internacionales como nacionales que se lleven a cabo para la reducción de los problemas relacionados con el consumo de alcohol. Así, en 1975, la Vigésimo Octava Asamblea Mundial de la Salud adoptó una resolución relacionada básicamente con los niveles de consumo de alcohol y sus implicaciones para la salud. Dicha resolución se basó parcialmente en un informe cuyo principal argumento fue que los cambios en el consumo global de bebidas alcohólicas repercuten sobre la salud de las personas en cualquier sociedad y que pueden emplearse medidas de control para limitar el consumo de alcohol; de ahí que el control de la disponibilidad de bebidas alcohólicas pase a ser una cuestión de salud pública (p.49). En el estudio se encontró que la mediana de la edad de inicio del abuso de alcohol y de la dependencia del alcohol fue 24 años. Según Monteiro (2007), las investigaciones han sugerido que en la Sub-región de las Américas, los niños están comenzando a beber alcohol a edades cada vez más tempranas, incluso desde los 10 años; en el 2002, al menos 69,000 muertes de jóvenes entre 15 y 29 años de edad se atribuyeron a la ingesta del alcohol (p. 9); asimismo, afirmó que la persona que comienza a beber como adolescente tiene cuatro veces más la probabilidad de desarrollar dependencia del alcohol que quien espera hasta ser adulto para ingerir. En el mismo documento se incluyeron resultados de estudios epidemiológicos realizados del 2001 al 2005 en varios países de la región, entre ellos Guatemala, sobre el uso de alcohol en jóvenes escolares entre 14 y 17 años; se encontró que en Guatemala, más del 50% lo habían consumido durante la vida, más del 30% en los últimos 12 meses y más del 15% en los últimos 30 días. En varios estudios realizados en países como Argentina, Bolivia, Chile, Ecuador, Uruguay y Perú se ha encontrado que la edad de inicio del consumo de alcohol es alrededor de los 18 años (ONU, 2008). De acuerdo a la 1ª 138 Conferencia de prevención y promoción de la salud en la práctica clínica en España: Prevención de los problemas derivados del alcohol (2007), la edad de inicio del consumo de alcohol se sitúa en los 13.7 años. Según el DSM-IV-TR la edad de inicio de la dependencia alcohólica se ubica entre los 20 y los 30 años de edad. En la Declaración de Estocolmo sobre Jóvenes y Alcohol se recogen diez objetivos para reducir tanto el consumo de alcohol de los jóvenes como los daños derivados del mismo, para lo cual se proponen medidas eficaces de política de alcohol en cuatro amplias áreas: proveer protección, promover la educación, reducir el daño y apoyar ambientes saludables; objetivos fueron planteados para que sean alcanzados en el año 2006 (1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España: Prevención de los problemas derivados del alcohol, 2007). Abuso y dependencia de drogas La prevalencia del abuso de drogas, alguna vez en la vida, en la muestra total, fue 1.03%; se encontró mayor prevalencia en los hombres en comparación con las mujeres (2.06% y 0.10%), con diferencias significativas. A 12 meses y a 30 días no se observaron casos de este trastorno. La prevalencia de la dependencia de drogas, alguna vez en la vida, en la muestra total, fue 0.18% a 12 meses y 0.05% a 30 días; y no se observaron diferencias significativas en la prevalencia entre hombres y mujeres en las tres temporalidades. Es probable que las bajas prevalencias de abuso y dependencia de drogas observadas en el Estudio se deban a que las personas que las consumen no lo revelan puesto que el uso de drogas ilícitas es un delito en Guatemala, así como en casi todos los países. Por ello es difícil establecer la prevalencia de estos trastornos. El estudio realizado por la Comisión Interamericana para el Control del Abuso de Drogas (CICAD) sobre la prevalencia de drogas como cannabis, cocaína, pasta de coca y éxtasis en Guatemala, en el año 2005, demostró una prevalencia a lo largo de la vida de 3.93% y a 12 meses una prevalencia de 0.33%. (Epidemiologia del uso de drogas en América latina y El Caribe: Un enfoque de salud pública, OPS 2009). 139 En Cóbar et al. (2009) se encontró el 0.2% de prevalencia de abuso y dependencia de drogas ilícitas a nivel nacional. Al igual que en la Región Metropolitana de Guatemala, en los estudios de Medina-Mora et al. (2003), realizados en México y el realizado en Colombia en el 2003, se observaron prevalencias superiores de consumo perjudicial de drogas en comparación con la dependencia en el total de la muestra; en general, se encontró mayor prevalencia de ambos trastornos en hombres que en mujeres. Por el contrario, en el estudio de Vicente et al. (2002) se observaron prevalencias superiores de dependencia de drogas que de abuso de drogas, en la muestra total; llama la atención que las mujeres tuvieron mayor prevalencia de dependencia de drogas que los hombres a lo largo de la vida. Según Kohn y Rodríguez (Rodríguez et al., 2009), en América Latina y El Caribe la tasa mediana de vida de abuso o dependencia de drogas es 1.6%, y 6.3 millones de personas mayores de 15 años han sufrido este trastorno a lo largo de su vida. En las Américas, el consumo de drogas ilícitas fue clasificado en el año 2000 como el octavo factor de riesgo en términos de años de vida perdidos por discapacidad (AVAD). En comparación con la bibliografía relativamente amplia acerca de los efectos del consumo de tabaco y alcohol, se conoce muy poco sobre los efectos dañinos en la salud que ocasiona el consumo de drogas ilícitas (Monteiro, Telles-Dias e Inglez-Dias en Rodríguez et al., 2009, pp.177-180). De acuerdo a la OPS (2009) “Los trastornos causados por el uso de drogas, son una pesada carga para los individuos y las comunidades. El uso continuo de drogas puede causar dependencia y discapacidad, además de problemas crónicos de salud. Las consecuencias sociales del uso perjudicial o dependencia de drogas llegan mucho más allá del usuario y afectan a sus familiares y a otras relaciones personales” (p. x). Se encontró mayor prevalencia, con diferencia estadísticamente significativa, de abuso de drogas en los habitantes del área urbana en comparación con los del área rural (1.4% y 0.0%). Al analizar el abuso y la dependencia de drogas en los grupos por edad, años de escolaridad, estado civil y violencia del lugar de residencia, no se observaron diferencias significativas. 140 Es importante indicar que a pesar de que existe gran número de estudios sobre el uso de alcohol y nicotina, se conoce muy poco sobre las prevalencias especificas de otras drogas ilícitas; los estudios realizados por la OMS han demostrado que la marihuana es la droga ilícita más ampliamente usada en América, seguida por la cocaína, las anfetaminas y el éxtasis. “En el marco de la política pública sobre drogas, el control de la oferta y la disponibilidad de estas sustancias ha sido siempre uno de los principales objetivos de la lucha contra las drogas. Sin embargo, es importante tener en cuenta la percepción que tiene la población respecto a la disponibilidad y el riesgo asociado con el uso. Los países de las Américas deben estar conscientes de los cambios en el tiempo respecto de la percepción del riesgo asociado al consumo y la accesibilidad a las drogas por parte de la población y estar preparados para responder con políticas y programas adecuados e integrales” (OEA, 2011, p.63). En ETMEGUA se encontró que la mediana de la edad de inicio del abuso de drogas fue 19 años y de dependencia de drogas a los 12 años. Al evaluar la edad de inicio de los trastornos por sustancias, se encontró que estos se inician temprano en la vida; los trastornos de drogas inician más temprano que los trastornos por uso de alcohol, probablemente porque la adicción a las drogas es más rápida que la adicción al alcohol (Figura 3. Curva de sobrevida para la edad de inicio de los trastornos relacionados con sustancias). Dependencia de nicotina De acuerdo a Campo-Arias (2006) el consumo de tabaco es la principal causa de morbi-mortalidad que puede ser prevenible. “El consumo habitual de cigarrillo es responsable de un número significativo de años de vida potenciales perdidos y de otros costos sociales y económicos” (p.99). En OPS (2009) se comenta que el informe de la OMS en 2002 estableció que el 8.9% de la carga total de morbilidad se atribuye al uso de sustancias psicoactivas, asociadas en un 4% al tabaco. Para este estudio, la dependencia de nicotina alguna vez en la vida, en la muestra total, fue de 0.86%; a 12 meses 0.49% y a 30 días 0.34%. Se encontró mayor prevalencia, con diferencias estadísticamente significativas, en los hombres en comparación con las mujeres, alguna vez en la vida (1.52% y 0.25%) y en los últimos 12 meses (1.03% y 0.0%). También en los últimos 30 días los 141 hombres mostraron mayor prevalencia que las mujeres (0.72% y 0.0%), aunque sin diferencia significativa. En Cóbar et al. (2009) se encontró a nivel nacional prevalencia de vida de 3.7% en la muestra total. En Medina-Mora et al. (2003) se observó que la prevalencia de vida de la dependencia a la nicotina en el grupo total fue 1.8%; los hombres reportaron mayor prevalencia que las mujeres en las tres temporalidades. En el estudio de Colombia realizado en el 2003, la prevalencia de vida del grupo total fue 1.6% y los hombres tuvieron mayor prevalencia que las mujeres a lo largo de la vida y en los últimos 12 meses. En el estudio de Vicente Rioseco, Saldivia, Kohn y Torres, realizado en Chile en el 2002, se encontraron resultados similares al de México y Colombia. De acuerdo a Campo-Arias, Herazo, Barros-Bermúdez, Rueda-Jaimes y Díaz-Martínez (2010), aproximadamente el 30% de la población mundial fuma regularmente. Los estudios con escalas informan que entre el 5 y el 13% de las personas de la comunidad general presentan DN. En la población general, entre el 11% y 38% de los fumadores presentan DN; con la aplicación de entrevistas estructuradas, se ha observado prevalencia entre el 8% y el 20%. Se ha encontrado que uno de cada dos fumadores reúne criterios para DN. La DN es un trastorno complejo relacionado con características individuales y demográficas; “Se observa que la DN es más frecuente en personas con menor educación, tomadores habituales de café, consumo problemático de alcohol, trastornos mentales comunes, trastornos depresivos y de ansiedad y características de personalidad del grupo B” (p. 128). Campo-Arias (2006) encontró que el promedio ponderado de la prevalencia anual de dependencia de nicotina de varios estudios realizados en Estados Unidos, India y Alemania fue de 41.7%; además, concluyó que la dependencia de nicotina es tan frecuente en hombres como en mujeres y se ha planteado que es independiente del sexo y puede estar determinada por factores genéticos. En un estudio realizado en población de 14 a 18 años se confirmó una intensa asociación entre los consumos de alcohol, tabaco y marihuana, de manera que el uso de cualquiera de estas sustancias implica alta probabilidad de consumir las otras (1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España: Prevención de los problemas derivados del alcohol, 2007). 142 En el grupo de participantes casados o unidos se observó mayor prevalencia de vida, con diferencia estadísticamente significativa, de dependencia de nicotina. Se observó que el grupo etario más joven (18-29 años), el grupo con 9 a 11 años de escolaridad, los participantes del área rural, de las zonas más violentas de la ciudad capital y de las áreas más violentas de la Región Metropolitana tuvieron mayor prevalencia, aunque sin diferencias significativas. En el estudio a nivel nacional de Cóbar et al. (2009), el abuso y la dependencia de nicotina fue más prevalente en el área urbana (2.2%), en comparación con el área rural (1.4%). Puede concluirse que, al igual que en otros estudios, el consumo de tabaco es más prevalente en hombres que en mujeres y se observó más en los más jóvenes, por lo que este problema debe atenderse con programas de atención primaria que prevengan el consumo de tabaco. En ETMEGUA se encontró que la mediana de la edad de inicio de la dependencia de nicotina fue 20 años. Trastornos relacionados con sustancias y uso de servicios De los participantes que habían padecido algún trastorno relacionado con sustancias en los últimos 12 meses, solamente el 16.5% había recibido tratamiento de cualquier servicio del sector salud (psiquiatra + otro especialista en salud mental + medicina general); la misma proporción (16.5%) había recibido los servicios de un psiquiatra. Trastornos de la conducta alimentaria Los estudios epidemiológicos a nivel mundial reflejan un aumento en las prevalencias de los trastornos de la conducta alimentaria en las últimas décadas, considerándose la anorexia nerviosa y la bulimia nerviosa como enfermedades propias de países occidentales desarrollados, de grupos poblacionales de ingresos altos y de mujeres adolescentes o jóvenes. En Estados Unidos casi 8 millones de adolescentes y adultos jóvenes presentan síntomas de trastornos alimentarios, de los cuales más del 90% son mujeres y más de 75% son adolescentes (Guerro-Prado, Barjau y Chinchilla, 2001). Por otro lado, según la OPS (2009) la información que se tiene es que este tipo de trastornos puede afectar a todos los grupos étnicos y estratos socioeconómicos. 143 Es interesante que varios autores han señalado que la mayoría de las veces los trastornos de la conducta alimentaria no se presentan de forma aislada; por el contrario, generalmente tienen comorbilidad con otros trastornos tales como la depresión, los de ansiedad, de personalidad y por uso de sustancias (Farrera, 2001). Es importante resaltar que en la población investigada, la prevalencia de los trastornos de la conducta alimentaria fue la más baja en la muestra total, en las tres temporalidades, en comparación con los otros grupos de trastornos mentales. Se obtuvo 0.81% y 0.33% de prevalencias de cualquier trastorno de la conducta alimentaria a lo largo de la vida y a 12 meses, respectivamente, datos que no son significativos de dicho desorden. También fue la prevalencia más baja en ambos sexos, alguna vez en la vida. Los hombres reportaron 0.0% de prevalencia a 12 meses y a 30 días y las mujeres 0.63% a 12 meses y 0.38% a 30 días; estas diferencias fueron estadísticamente significativas. Estudios epidemiológicos previos han encontrado que la relación entre mujeres y hombres viene a ser de 9-10:1, es decir, que el 90-95% de las personas que padecen algún tipo de trastorno de la conducta alimentaria son mujeres, aunque parece observarse un incremento de casos en la población masculina en la práctica diaria (Guerro-Prado et al., 2001). En relación a la escolaridad, se observó mayor prevalencia, alguna vez en la vida, de cualquier trastorno alimentario en personas con más años de escolaridad (12 o más años), con diferencias estadísticamente significativas. Estos trastornos fueron más prevalentes en el grupo nunca casado, a lo largo de la vida y en los últimos 12 meses, en comparación con los casados o en unión libre, aunque sin diferencias significativas. En el área urbana se determinó mayor prevalencia (1.1%), con diferencia estadísticamente significativa, alguna vez en la vida, para cualquier trastorno alimentario, comparada con el área rural (0.0%). Se observó mayor prevalencia, con diferencias estadísticamente significativas, alguna vez en la vida y en los últimos 12 meses, de cualquier trastorno alimentario, en los municipios, zonas y áreas más violentas de la Región Metropolitana. Estos resultados podrían llevar a pensar que quizá el factor violencia puede ser un estresante más para desencadenar dichos trastornos en la población investigada. 144 Trastornos específicos de la conducta alimentaria Trastorno por atracón Desde la conceptualización del trastorno por atracón, de acuerdo a Sánchez y Fernández-Valdés (2002), se han realizado diversos estudios de prevalencia en diferentes poblaciones. En relación a población no clínica, en un estudio inicial Spitzer señaló una prevalencia en población general del 3%; posteriormente el mismo autor habló del 2%. Asimismo, Sánchez y FernándezValdez indicaron que otros estudios realizados en población general femenina de diversos países han señalado cifras similares o menores: 1% en Australia, 0.7% en Francia, aproximadamente 3% en Austria y Noruega; en estudios sobre población adolescente femenina se han encontrado prevalencias no superiores al 1% (p. 316). El trastorno por atracón se caracteriza por atracones recurrentes en ausencia de la conducta compensatoria inapropiada típica de la bulimia nerviosa, corresponde a un subgrupo del trastorno de la conducta alimentaria no especificado en el DSM-IV-TR y el diagnóstico está propuesto para estudios posteriores. Su prevalencia global oscila entre el 0.7% al 4%, siendo más frecuente en las mujeres que en los hombres, mayor en adultos que en adolescentes y frecuentemente se asocia a sobrepeso u obesidad. En ETMEGUA, al observar los trastornos específicos de la conducta alimentaria, el trastorno más prevalente, alguna vez en la vida, en la muestra total, fue el trastorno por atracón, seguido únicamente por la bulimia, ya que se reportó 0.0% de anorexia en las tres temporalidades, tanto para el grupo total como para hombres y mujeres. Estos datos concuerdan con estudios realizados por la Secretaría de Salud de México en el 2005, que reporta que por cada caso de anorexia nerviosa, hay dos de bulimia nerviosa y tres de trastorno por atracón. La mediana de edad de inicio para este trastorno fue 22 años. De acuerdo al DSM-IV-TR, por lo común la edad de inicio de este trastorno es al final de la adolescencia o a principios de la tercera década de la vida. Las mujeres presentaron mayor prevalencia de trastorno por atracón en comparación con los hombres, aunque sin diferencia significativa, alguna vez en la vida, y con diferencias estadísticamente significativas a 12 meses y a 30 días, ya que los hombres reportaron 0.0%. Asimismo, este trastorno presentó mayor 145 prevalencia, con diferencia estadísticamente significativa, en el grupo de edad de 30-44 años, en la temporalidad alguna vez en la vida. Se observó mayor prevalencia, alguna vez en la vida, en personas con más años de escolaridad (12 o más años), con diferencias estadísticamente significativas. Se encontró mayor prevalencia de vida, con diferencia significativa, en los participantes que vivían en el área urbana en comparación con los del área rural. Estos resultados son similares a estudios epidemiológicos que sostienen que los trastornos de la conducta alimentaria se observan con mayor frecuencia en áreas desarrolladas como las áreas urbanas. Se encontró mayor prevalencia, con diferencias significativas, alguna vez en la vida, en los municipios más violentos de la Región Metropolitana y en las zonas más violentas de la ciudad capital; asimismo, mayor prevalencia en los municipios, zonas y áreas más violentas de la Región Metropolitana. Anorexia nerviosa y bulimia nerviosa El DSM-IV-TR reporta que la prevalencia de la anorexia nerviosa durante la vida es, en las mujeres, de aproximadamente O.5%. Predominan los individuos que se encuentran por debajo del umbral para el trastorno, es decir, con un trastorno de la conducta alimentaria no especificado; para la bulimia nerviosa 1.3%, siendo la prevalencia diez veces menor para ambos trastornos en los hombres. En la investigación se encontraron únicamente 2 casos de bulimia nerviosa en la muestra total (0.13%) a lo largo de la vida y prevalencia del 0.07% en los últimos 12 meses; este trastorno se observó solamente en mujeres. No se encontró ningún caso de anorexia nerviosa en las tres temporalidades. Por lo general, se acepta que la anorexia nerviosa inicia en el rango de edad comprendido entre los 10 y 25 años, situándose la edad de inicio más frecuente entre los 13 y los 18 años. Para la bulimia nerviosa la edad de inicio es generalmente al final de la adolescencia o al principio de la edad adulta (Sadock & Sadock, 2004). En ETMEGUA, la mediana de la edad de inicio para la bulimia nerviosa fue 18.5 años. En el estudio de Ángel, Martínez y Gómez (2008), en el que participaron 2,270 estudiantes de bachillerato, la prevalencia de anorexia nerviosa fue de 0.28%, bulimia nerviosa 3.25% y trastornos no especificados el 33.6%. 146 Trastornos de la conducta alimentaria y uso de servicios Todas las personas que reportaron haber padecido algún trastorno de la conducta alimentaria en los últimos 12 meses habían utilizado servicios no del sector salud (servicios humanos, medicina alternativa/complementaria). Es importante mencionar que de todos los participantes que reportaron algún trastorno mental, los que padecían de trastornos de la conducta alimentaria fueron los que más utilizaban el tipo de servicios mencionado. Otros trastornos Para ETMEGUA se determinó integrar el grupo de otros trastornos con: el trastorno disfórico premenstrual, la neurastenia y el trastorno explosivo intermitente. El grupo de otros trastornos presentó prevalencia, alguna vez en la vida, de 4.57% en el grupo total, no habiendo diferencias significativas entre hombres y mujeres. Sin embargo, sí se observó diferencias significativas de mayor prevalencia en los hombres que en las mujeres, en los últimos 12 meses (3.53% y 1.52%, respectivamente). En relación a la prevalencia de cualquier otro trastorno, considerando las otras características sociodemográficas de la muestra, se observó lo siguiente: Mayor prevalencia de cualquier otro trastorno, alguna vez en la vida y en los últimos 12 meses, con diferencias estadísticamente significativas en el grupo de 18 a 29 años de edad, seguido por el grupo de 30 a 44 años; en el grupo de 9 a 11 años de escolaridad; en el grupo nunca casado, seguido del grupo casado o unido. No se observaron diferencias significativas al analizar la prevalencia de este grupo de trastornos, alguna vez en la vida y en los últimos 12 meses, en los participantes del área urbana y rural ni por municipios más y menos violentos. Ahora bien, se observó mayor prevalencia con diferencia significativa en los participantes de las zonas más violentas de la ciudad capital en las dos temporalidades y mayor prevalencia en las áreas más violentas de la Región Metropolitana en los últimos 12 meses. 147 Dentro del grupo de otros trastornos, destacan las prevalencias encontradas en el trastorno explosivo intermitente. Trastorno explosivo intermitente Este trastorno está clasificado en el DSM-IV-TR dentro de los trastornos del control de los impulsos y se caracteriza por la aparición de episodios aislados en los que el individuo no puede controlar los impulsos agresivos, dando lugar a violencia o a destrucción de la propiedad. Según el manual mencionado, el trastorno explosivo intermitente es raro; sin embargo, en un estudio realizado en Estados Unidos por investigadores de la Harvard Medical School se demostró que 16 millones de estadounidenses adultos pueden haber tenido este trastorno en algún momento de su vida, con una prevalencia de un 4%; suele comenzar alrededor de los 14 años y puede estar seguido de otros trastornos psicológicos. En ETMEGUA se encontraron resultados similares a los de Estados Unidos; así, al analizar los trastornos específicos, alguna vez en la vida, en la muestra total, se observó que una de las prevalencias más altas fue el trastorno explosivo intermitente (4.31%), así como para los últimos 12 meses, en donde fue la segunda prevalencia más alta (2.41%), precedida únicamente por la fobia específica. En los últimos 30 días la prevalencia para el trastorno explosivo intermitente fue de 0.70%. Este trastorno fue uno de los principales trastornos para los hombres, en las tres temporalidades; en los últimos 12 meses presentó la prevalencia más alta (3.53%) de los trastornos específicos para los hombres; además, su prevalencia fue mayor, con diferencia significativa en comparación con las mujeres. Al analizar la prevalencia del trastorno explosivo intermitente, considerando las otras características sociodemográficas de la muestra, se observó lo siguiente: mayor prevalencia, alguna vez en la vida y en los últimos 12 meses, con diferencias estadísticamente significativas en el grupo de 18 a 29 años de edad, seguido por el grupo de 30 a 44 años; en el grupo de 9 a 11 años de escolaridad y en el grupo nunca casado. 148 No se observaron diferencias significativas al analizar la prevalencia de este trastorno, alguna vez en la vida y en los últimos 12 meses, en los participantes del área urbana y rural. Tampoco se encontraron diferencias, alguna vez en la vida, en los grupos de participantes por violencia del lugar de residencia. Ahora bien, se observó mayor prevalencia en los últimos 12 meses, con diferencias significativas, en los participantes de las zonas más violentas de la ciudad capital y en los de las áreas más violentas de la Región Metropolitana. De acuerdo al DSM-IV-TR se cuenta con pocos datos sobre la edad de inicio del trastorno explosivo intermitente, pero se ha observado su aparecimiento desde la infancia hasta los 20 años. En ETMEGUA la mediana de inicio fue 17 años. Los resultados encontrados coinciden con Roncero, Rodríguez-Urrutia, Grau-López, y Casas (2009), quienes indican que el trastorno explosivo intermitente es más frecuente en hombres, iniciándose los episodios al final de la adolescencia y rara vez después de los 30 años; en algunas mujeres, el trastorno se intensifica en la fase premenstrual. Neurastenia Este trastorno está clasificado en la CIE-10 como un trastorno neurótico que abarca un conjunto de alteraciones de la excitabilidad del sistema nervioso, siendo la fatiga, tanto física como psíquica, una de sus principales características; también aparecen dolores de cabeza, irritabilidad, anhedonia y dificultad para concentrarse, especialmente. En la Investigación la prevalencia de la neurastenia en el grupo total, alguna vez en la vida, fue baja (0.13%), pues se encontraron únicamente 2 casos en las mujeres. No se observó este trastorno en los últimos 12 meses ni en los últimos 30 días. Al comparar la prevalencia de la neurastenia en los grupos por edad, años de escolaridad, estado civil, área urbana y rural y violencia del lugar de residencia, no se encontraron diferencias significativas. 149 Trastorno disfórico premenstrual Este trastorno fue propuesto por el DSM-IV como un diagnóstico para ser revisado con el fin de determinar su posible inclusión dentro del Manual. Las características esenciales de este trastorno consisten en la presencia de síntomas de un estado de ánimo acusadamente deprimido, ansiedad, labilidad emocional y pérdida del interés por cualquier actividad. Dichos síntomas aparecen regularmente durante la última semana de la fase lútea de la mayoría de los ciclos menstruales del último año, remitiendo durante los primeros días de la menstruación. En el estudio realizado por Vega-Dienstmaier, Mazzotti, Salinas-Pielago y Stucchi (1998), los autores encontraron que la prevalencia del trastorno disfórico premenstrual fue 12.6% y las manifestaciones premenstruales más frecuentes fueron: síntomas físicos (84.5%), alteraciones del apetito (46.1%), irritabilidad/agresividad (39.2%), ansiedad/tensión (37.4%) y ánimo decaído (37.1%). Según el DSM-IV-TR, se estima que al menos el 75% de las mujeres describen cambios premenstruales menores o aislados. Algunos estudios han sugerido que la incidencia para este trastorno es entre 20% y 50%; que entre el 3% y el 5% de las mujeres experimentan los síntomas que cumplen con los criterios de investigación. Se observa en diversas culturas. Un total de 75% a 95% de las mujeres en edad reproductiva con ciclos menstruales regulares presentan algún tipo de síntoma premenstrual de intensidad leve sin necesidad de atención médica, mientras que la prevalencia de pacientes que requieren tratamiento médico se estima en 10% a 20%. El TDPM ha sido descrito desde la menarquia hasta la menopausia y muchas mujeres manifiestan un incremento de los síntomas con el acercamiento a la menopausia (DSM-IV-TR; Valadares, Valadares Ferreira, Correa Filho y Romano-Silva, 2006). En la Investigación se observó baja prevalencia del trastorno disfórico premenstrual en el grupo total, en las tres temporalidades; únicamente se encontraron dos participantes que habían sufrido este trastorno. Al comparar la prevalencia del trastorno disfórico premenstrual en los grupos por edad, años de escolaridad, estado civil, área urbana y rural y violencia del lugar de residencia, no se encontraron diferencias significativas. 150 En ETMEGUA la mediana de edad de inicio para el síndrome premenstrual fue 14 años. Otros trastornos y uso de servicios La proporción de participantes que presentaron prevalencia de otros trastornos (trastorno disfórico premenstrual, neurastenia y trastorno explosivo intermitente), en los últimos 12 meses, y recibieron tratamiento de cualquier servicio del sector salud (psiquiatra, otro especialista en salud mental, medicina general), fue el 10.2%. Es importante resaltar que la brecha de atención para este grupo de trastornos mentales es grande. Edad de Inicio de los Trastornos Mentales Evaluados En síntesis, la edad de inicio de los trastornos mentales evaluados en la Investigación mostró similitudes con lo encontrado en otros estudios llevados a cabo a nivel internacional. Para la mayoría de participantes afectados, los trastornos mentales tuvieron su inicio de la siguiente manera: la fobia específica y la fobia social iniciaron en la infancia (con medias de edad de 8 y 12 años); la dependencia de drogas, el trastorno obsesivo-compulsivo, el síndrome premenstrual, la agorafobia sin trastorno de pánico, el trastorno por estrés postraumático, el trastorno explosivo intermitente, la bulimia y el abuso de drogas iniciaron en la adolescencia; la distimia, la dependencia a la nicotina, el trastorno por atracón, el trastorno bipolar I y II, el abuso de alcohol y la dependencia del alcohol iniciaron en la tercera década de la vida; finalmente, el trastorno de pánico y la ansiedad generalizada aparecieron en la cuarta década de la vida. En el estudio ICPE- OMS (2000) se encontró que los trastornos de ansiedad eran los que aparecían a más temprana edad, con una mediana de 15 años; los trastornos del estado de ánimo aparecían más tardíamente, con una mediana de 23 años, y los trastornos asociados al uso de sustancias aparecían de forma intermedia, con una mediana estimada de 21 años. Campo-Arias (2008) citó a Kessler et. al., quienes comentaron que la edad media para el inicio de la ansiedad y los trastornos del control de los impulsos es 11 años; para los trastornos por abuso de sustancias es 20 años y para los del estado de ánimo es 30 años. Campo-Arias afirmó que el patrón de inicio mencionado es consistente con los encontrados en otras encuestas epidemiológicas. En algunos artículos de Rodríguez et. al., 2009, los autores se refirieron a las edades de inicio de los trastornos mentales; así, se mencionó que los trastornos mentales tienen edades 151 de inicio mucho más tempranas que otras enfermedades crónicas; los trastornos de ansiedad tienen edad de inicio desde etapas tempranas hasta etapas tardías de la adolescencia, mientras que los trastornos del estado de ánimo y la farmacodependencia tienen edades promedio de inicio entre los 20 y 25 años (pp. 38 y 41). Caraveo-Anduaga, en Rodríguez et al. (2009), comentó los estudios de Merikangas et al. de 1998 y de Kessler et al. del 2003, que refirieron: El estudio de la comorbilidad entre los trastornos de ansiedad afectivos y por uso de sustancias, mostró que el inicio de los dos primeros, precede al uso, abuso y dependencias de alcohol y otras sustancias. La asociación fue mayor en relación con el abuso y la dependencia de otras sustancias que con respecto al alcohol. En los hombres el uso, abuso y dependencia de alcohol y drogas tiende a ocurrir antes que el inicio de los trastornos afectivos. Para los trastornos de ansiedad, la situación resultó ser más compleja: el uso y abuso de alcohol y drogas comienza antes del inicio de la agorafobia, la ansiedad generalizada, el trastorno de pánico y el estrés postraumático. En cambio, la fobia simple, la fobia social y el trastorno obsesivo-compulsivo preceden al uso y abuso de sustancias. La dependencia de alcohol y otras drogas tiende a aparecer con posterioridad al inicio de todos los trastornos de ansiedad. En las mujeres todos los trastornos mentales tienden mayormente a preceder el consumo de sustancias (p. 139). Los hallazgos en la Región Metropolitana fueron similares a los comentados por Caraveo-Anduaga, ya que algunos trastornos de ansiedad tuvieron su inicio antes de los trastornos del estado de ánimo y de los trastornos relacionados con sustancias (fobia específica, fobia social, agorafobia sin trastorno de pánico, trastorno por estrés postraumático y trastorno obsesivocompulsivo); otros trastornos de ansiedad aparecieron posteriormente a estos (trastorno de pánico y trastorno de ansiedad generalizada). Es importante resaltar que, de acuerdo a los resultados de ETMEGUA, el 81% de los trastornos mentales tuvieron su inicio antes de los 25 años. Uso de Servicios en la Región Metropolitana de Guatemala Los trastornos mentales en América Latina y El Caribe tienen una alta prevalencia y son causa de sufrimiento y morbilidad. La carga que representan en estas regiones se acerca a la de los países más desarrollados. Este problema 152 de salud pública se ve agravado por el hecho de que muchos individuos que padecen de trastornos mentales no reciben tratamiento alguno (Kohn et al., 2012). Después de la Declaración de Caracas, adoptada en 1990, los países de dichas regiones se comprometieron a mejorar la salud mental de sus habitantes y quince años después se han registrado progresos en el conocimiento de las diversas áreas relacionadas con la salud mental (Caldas de Almeida, J., 2007). Como se indicó en la revisión de la literatura, de las aplicaciones del Instrumento IESM-OMS en Guatemala se tiene como resultado informes sobre los sistemas de salud mental en el país (OPS-OMS, 2006; OPS-OMS, 2009a; OPS-OMS, 2011). Así, en el IESM-OMS publicado en el 2011 se reconocieron algunos avances, sobre todo en la parte de política y en el marco legislativo. Sin embargo, hasta la fecha no existe ninguna legislación sobre salud mental. El modelo de atención de salud mental que aún predomina en la región centroamericana es de tipo institucional, centrado en los hospitales psiquiátricos. Se sigue asignando menos del 1% del presupuesto total de salud a la salud mental, el 94%, está dirigido a hospitales psiquiátricos (concentrados en la ciudad capital) y únicamente el 4% del presupuesto restante se dedica a labores de prevención, promoción y rehabilitación; cabe mencionar que existen amplias zonas, especialmente rurales, sin cobertura. De igual manera los indígenas y otras minorías étnicas y lingüísticas están significativamente subrepresentadas en el uso de los servicios ambulatorios de salud mental (Aparicio, Saxena y Rodríguez, 2009). De acuerdo al IESM-OMS (2011) existen 40 establecimientos de salud mental ambulatorios, los que brindan atención aproximada a 363 usuarios por cada 100,000 habitantes; el 58% de los atendidos por estos servicios ambulatorios son mujeres y el 14% niños o adolescentes. Los habitantes que buscan atención, principalmente padecen trastornos neuróticos, somatomorfos y afectivos; en los hospitales psiquiátricos, la esquizofrenia es el trastorno con mayor prevalencia. En el último informe se describen algunos retrocesos como el cierre del Hospital de Día en el Hospital Nacional de Salud Mental. Aunque ha habido un aumento del entrenamiento en salud mental en los programas de formación de médicos generales, únicamente el 4% de dicha formación está dedicada a salud mental. La falta de investigación es, sin lugar a dudas, una debilidad de los países. 153 A pesar de que en ETMEGUA el 28.96% de la muestra había padecido de algún trastorno mental en algún momento de su vida, únicamente el 10.8 % había utilizado cualquier servicio del sector salud en los últimos 12 meses; el 4.6% había recibido servicios con un psiquiatra. Estas cifras son similares a las obtenidas en otros estudios; por ejemplo en México, solamente uno de cada 10 sujetos con un trastorno mental recibió atención, y en Colombia, de igual manera, sólo una de cada diez personas con un trastorno mental dijo recibir servicios de cualquier tipo en el último año (Medina-Mora et al., 2003 y Posada Villa et al., 2009, respectivamente). En la Investigación, quienes más utilizaron cualquier servicio del sector salud fueron aquellas personas con trastorno del estado de ánimo (18.5%) y trastorno por uso de sustancias (16.4%). Llama la atención que a pesar de que los trastornos de ansiedad fueron los más prevalentes y los de aparición más temprana en la Región Metropolitana de Guatemala, el grupo afectado fue el que menos utilizó cualquier servicio del sector salud (8.5%). Dichos datos son semejantes a los de México, donde una de cada cinco personas con algún trastorno del estado de ánimo usó los servicios de salud y sólo una de cada 10 con algún trastorno de ansiedad lo hizo (Medina-Mora et al., 2003). De acuerdo con la OMS, en los países latinoamericanos es frecuente el uso de las llamadas medicinas alternativas y complementarias. Así también en ETMEGUA se observó que las personas afectadas con trastornos de la conducta alimentaria utilizaron en un 20% la medicina alternativa y/o complementaria, probablemente como un efecto de la cultura, la situación económica y la escasez de servicios especializados en salud mental. Rodríguez, et al. (2009) señalan que existe una brecha de tratamiento, es decir, que hay una alta proporción de personas que sufriendo un trastorno mental no reciben ningún tipo de atención, ya sea en servicios generales de salud o asistencia especializada, siendo este problema uno de los grandes desafíos de la salud pública. Los autores indican que esta brecha excede en la Región el 50%, dato que por sí es un llamado a la acción y exige una respuesta rápida y eficiente por parte de los sistemas de servicios de salud (p.330). Kohn y Levav (2009) señalan posibles causas por las que no se busque un servicio de salud, tales como factores subjetivos: la negación del problema, la suposición de que el tratamiento no existe o es poco o nada eficaz, la creencia errónea de que el problema desaparecerá espontáneamente, el deseo de afrontar el problema sin ayuda externa o la simple carencia de conocimientos 154 sobre los trastornos mentales y el estigma, así como factores objetivos: los aspectos financieros, la escasa o nula disponibilidad de los servicios, los problemas de accesibilidad y la adaptación culturalmente inadecuada de los servicios a los usuarios (p. 300). En el ETMEGUA se observó que las personas que presentaron algún trastorno mental y que vivían en un área urbana tenían casi 5 veces la probabilidad de utilizar servicios para problemas de salud mental en los últimos 12 meses y 2.16 de probabilidad alguna vez en la vida. Es posible que algunos de los factores mencionados anteriormente incidieran en dichas cifras, especialmente la poca disponibilidad de servicios y los problemas de accesibilidad. De igual manera, las personas que vivían en los municipios menos violentos tuvieron casi 3 veces la probabilidad de utilizar servicios de salud, en comparación con los municipios más violentos. Las demás variables sociodemográficas no se asociaron con la utilización de servicios. Es interesante observar que de los participantes que no cumplían los criterios diagnósticos para algún trastorno, el 4.3% también había recibido cualquier servicio para problemas de salud mental; estos podrían representar casos subumbrales, personas que están recibiendo algún tipo de seguimiento pero ya no cumplen los criterios para un trastorno mental, o podrían significar problemas de mal uso de recursos en el sistema de salud. En general, se puede decir que la mayoría de personas con trastornos mentales en la Región Metropolitana de Guatemala no reciben servicios de atención o intervención en el sector de salud. Se hace evidente que se requieren acciones gubernamentales y comunitarias para lograr un mejor y más amplio abordaje del campo de competencias de los servicios de salud, con una confluencia de los profesionales de salud mental como expertos en la conducta humana y en la atención de diversos problemas psicosociales que deben afrontar los sistemas de salud. Conducta Suicida y Correlatos Sociodemográficos El suicidio es un fenómeno complejo y multifactorial que tiene expresiones locales y regionales, constituyendo un trágico problema de salud pública en todo el mundo. Cada año mueren en el mundo por causa del suicidio alrededor de un millón de personas (OPS-OMS, 2009a). 155 De acuerdo al Centro de Prensa de la OMS (2012a) el suicidio representa a escala global, el 1.4% de la carga mundial de morbilidad y figura entre las 20 causas de defunción más importantes a todas las edades a nivel mundial. El suicidio, un problema de salud pública enorme, sin embargo prevenible, según la OMS. En América Latina las tasas de suicidio son inferiores al promedio mundial y varían ampliamente entre los diferentes países. Aunque existe una falta de valores de referencias fiables y un subregistro considerable, estas tasas han ido en aumento al igual que en el resto del mundo. En 2005, la tasa de suicidio en América Latina y El Caribe era de 6.8 por 100.000 habitantes (Kohn y Friedmann, 2009). Las enfermedades mentales están vinculadas a la mortalidad por suicidio. Los estudios a nivel global revelan, de acuerdo a la OMS, una prevalencia total de 80-100% de trastornos mentales en casos de suicidio logrado. Se estima que el riesgo de suicidio en personas con trastornos del estado de ánimo es de 615%, con alcoholismo de 7-15% y con esquizofrenia de 4-10%. La asociación con episodios depresivos de un trastorno de ansiedad o la existencia de rasgos impulsivos (trastorno de la personalidad del grupo B, abuso de drogas o ambos) aumenta el riesgo de actuación suicida (Lecrubier, 2001). En la Región Metropolitana de Guatemala, más de una de cada 10 personas reportaron ideación suicida alguna vez en su vida (11.83%); un poco más de 3% indicó haber realizado un plan para suicidarse y un poco menos de 3% había realizado un intento de suicidio. Estos datos son similares a los presentados en México (Medina-Mora, 2003), donde se observaron tasas de ideación suicida a lo largo de la vida de 8.3%, para los planes de 3.2% y 2.8% para los intentos suicidas. En ETMEGUA no se observaron diferencias estadísticamente significativas entre hombres y mujeres en la prevalencia de la conducta suicida, alguna vez en la vida. Sin embargo, en los últimos 12 meses las mujeres reportaron una mayor prevalencia de ideación suicida (4.14%) que los hombres (1.62%). Dado que no hubo diferencias significativas entre hombres y mujeres en la prevalencia de la conducta suicida para alguna vez en la vida, mientras que sí hubo diferencias significativas a 12 meses, se puede sugerir que la ideación suicida es más persistente en las mujeres. 156 Estos datos coinciden con la literatura sobre la conducta suicida; la OMS (2012a) estima que, exceptuando las zonas rurales de China, se suicidan más hombres que mujeres, aunque en la mayoría de lugares los intentos de suicidio son más frecuentes entre las mujeres. En México también se observaron tasas mayores de comportamiento suicida (ideación, planificación e intento suicida) en las mujeres que en los hombres, al igual que en otros países como Colombia, Nicaragua, Trinidad y Tobago (Kohn y Friedmann, 2009). Es posible que los comportamientos suicidas en las mujeres estén asociados a eventos traumáticos, de acuerdo a los autores antes mencionados. En ETMEGUA, las mujeres reportaron una mayor prevalencia de violación y abuso sexual. Al correlacionar la conducta suicida con los factores sociodemográficos de la muestra, llama la atención que las personas que vivían en áreas rurales tenían cinco veces más la probabilidad de haber realizado un plan de suicidio y casi tres veces más la probabilidad de haber realizado un intento de suicidio, en comparación con aquellas de áreas urbanas, datos que no coinciden con los marcadores a nivel mundial que señalan que las tasas de suicidio son mayores en las áreas urbanas que en las rurales (García, Montoya, López, López, Montoya, Arango y Palacio, 2011). Sin embargo, como señalan estos autores, se han reportado diferencias en la incidencia de suicidio entre áreas rurales y urbanas. En algunas regiones del mundo, como Estados Unidos, Finlandia y Canadá, las tasas son más altas en el área rural, pero en otras —entre las cuales se encuentra Colombia—, las tasas son mayores en áreas urbanas. Es probable que la incidencia de las tasas de las conductas suicidas en las áreas rurales sean más altas por las particularidades culturales, socioeconómicas y geográficas de esas zonas, donde prevalecen la pobreza, las condiciones de vida precarias y no se cuenta con los recursos y el apoyo al presentar un trastorno mental, lo que tendría implicaciones en los programas y estrategias de prevención y atención. Los resultados obtenidos deben constituir un reto para la atención de la salud mental de la población guatemalteca. La OMS (2012a) solicita “una labor mundial de concienciación de que el suicidio es una de las grandes causas prevenibles de muerte prematura” y solicita a los gobiernos elaborar marcos normativos para las estrategias nacionales de prevención del suicidio. Así pues, es necesario implementar en Guatemala y la Región planes de trabajo con acciones encaminadas a fortalecer los servicios públicos de salud mental y disminuir las prevalencias de los trastornos mentales. La pronta 157 identificación y el tratamiento adecuado de los trastornos mentales constituyen una importante estrategia preventiva de las conductas suicidas. Es importante hacer énfasis en la formación del personal de atención primaria para la identificación y el tratamiento de las personas con trastornos mentales. Así también, las intervenciones basadas en el principio de conexión social y el fácil acceso a la ayuda, como las intervenciones psicosociales, son estrategias prometedoras para evitar el suicidio. Consideraciones finales A continuación se presentan las consideraciones sobresalientes del Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011 (ETMEGUA). • El ETMEGUA, investigación inédita, aporta datos importantes y valiosos para conocer la situación en materia de salud mental de los guatemaltecos y se recomienda a las autoridades del sector salud tomarlos en cuenta para la prevención, detección y atención temprana de los trastornos mentales. • En Guatemala, así como en otros países, los trastornos mentales están entre las enfermedades más gravosas por su alta prevalencia y cronicidad, su temprana edad de inicio y sus repercusiones; representan una carga para quienes las padecen, para su familia y para la sociedad, por lo que es necesario tomar medidas impostergables para promover la atención de la población afectada. • La limitada información sobre la prevalencia de los trastornos mentales en Guatemala impide la formulación de políticas y planes apropiados con líneas de base y metas claramente definidas, por lo que se recomienda realizar estudios epidemiológicos de trastornos mentales en las otras regiones de Guatemala. • Se considera que la CIDI es un instrumento validado internacionalmente para la evaluación epidemiológica de los trastornos mentales. Se recomienda su utilización en el desarrollo de futuros estudios. • La contextualización de la CIDI fue un proceso necesario e importante y se recomienda que en futuras investigaciones se revise y se modifique, de acuerdo a cada situación, para hacerla más sensible culturalmente. 158 • El 28.96% de los participantes presentó prevalencia de trastornos mentales a lo largo de la vida; el 11.28% a 12 meses y el 6.63% a 30 días, lo que evidencia las grandes necesidades de la población guatemalteca de contar con servicios de salud mental. • Los trastornos mentales fueron más prevalentes, a lo largo de la vida, en los hombres, y más crónicos o persistentes, a 12 meses, en las mujeres. • Se encontró prevalencias de comorbilidad de trastornos mentales en el grupo total y en ambos sexos en las tres temporalidades. • Los grupos de trastornos mentales más prevalentes en la muestra total, a lo largo de la vida, fueron los de ansiedad, los relacionados con sustancias y los del estado de ánimo, y a 12 meses los más prevalentes fueron los de ansiedad, los del estado de ánimo y otros trastornos. • Los grupos de trastornos mentales más prevalentes en las mujeres, en las tres temporalidades, fueron los trastornos de ansiedad y los del estado de ánimo. En los hombres, los trastornos más prevalentes, en las tres temporalidades, fueron los relacionados con sustancias, los de ansiedad y otros trastornos. • En general, los trastornos específicos más prevalentes en la muestra total fueron abuso de alcohol, fobia específica, depresión mayor y trastorno explosivo intermitente. • En las mujeres, los trastornos específicos más prevalentes, en las tres temporalidades, fueron fobia específica y depresión mayor, y en los hombres, abuso de alcohol, fobia específica y trastorno explosivo intermitente. • Los trastornos mentales fueron más prevalentes a lo largo de la vida en los participantes de 45-59 años de edad, seguidos por el grupo más joven (18-29 años). • Para los trastornos de ansiedad, tales como fobia social, fobia específica, trastorno por estrés postraumático y trastorno obsesivo-compulsivo, se observó en los más jóvenes un patrón claro y consistente de mayor prevalencia, a lo largo de la vida, disminuyendo con cada categoría de edad mayor. 159 • Los más jóvenes presentaron mayor prevalencia de trastornos mentales agudos (a 12 meses) y mayor comorbilidad, seguidos de los participantes de 30-49 años. • Tanto en cualquier trastorno mental, como en los grupos de trastornos mentales y los trastornos específicos, se encontró un patrón claro y consistente para todas las diferencias estadísticamente significativas de mayor prevalencia a 12 meses en el grupo más joven, disminuyéndose gradualmente con la edad. • Se observó mayor prevalencia de vida y a 12 meses de trastorno explosivo intermitente en los más jóvenes. • Los resultados encontrados permiten sugerir que están aumentando los trastornos mentales en las generaciones recientes. • Por los resultados encontrados en ETMEGUA y en estudios previos, se sugiere que en futuras investigaciones epidemiológicas de trastornos mentales se estimen los efectos de cohorte y se determine si en Guatemala hay un aumento real de la prevalencia de trastornos mentales en las cohortes más recientes. • Se encontró que a lo largo de la vida, el grupo con 9 a 11 años de escolaridad presentó mayor prevalencia de agorafobia, trastorno por estrés postraumático y cualquier otro trastorno; el grupo con más años de escolaridad (12 o más) presentó mayor prevalencia de trastorno por atracón y cualquier trastorno de la conducta alimentaria. • Se encontró que en los últimos 12 meses, el grupo con 9-11 años de escolaridad presentó mayor prevalencia de agorafobia y trastorno explosivo intermitente, así como de cualquier otro trastorno. • Los participantes con 6 a 8 años de escolaridad reportaron mayor comorbilidad de 3 o más trastornos a lo largo de la vida y en los últimos 12 meses. • Al considerar el estado civil se observó un patrón no esperado: los participantes casados o unidos presentaron la prevalencia más alta de uno o más trastornos, alguna vez en la vida, aunque sin diferencia significativa. • Se observó que los participantes casados o unidos presentaron mayor prevalencia de trastorno de pánico y agorafobia, mientras que los nunca casados tuvieron mayor prevalencia de trastorno explosivo intermitente. 160 • En general, no se encontraron diferencias significativas entre la prevalencia de cualquier trastorno mental en los habitantes del área urbana y del área rural. Se sugiere que en futuros estudios epidemiológicos en Guatemala se investigue el factor de residencia (urbano-rural), seleccionando poblaciones que llenen completamente las características de dichas áreas. • Al analizar los grupos de trastornos mentales y los trastornos específicos, se encontró que los participantes que vivían en áreas urbanas presentaron mayor prevalencia de vida en abuso de drogas, trastorno por atracón y cualquier trastorno de la conducta alimentaria. Ahora bien, en los últimos 12 meses los participantes que vivían en el área rural tuvieron mayor prevalencia de agorafobia. • En general, se encontró mayor prevalencia de cualquier trastorno mental y mayor comorbilidad en los participantes que vivían en los lugares más violentos. • Se observó mayor prevalencia de trastornos de ansiedad, particularmente fobia social y agorafobia, y trastornos de la conducta alimentaria, en lugares de mayor violencia, así como mayor comorbilidad. • Se sugiere que en futuras investigaciones epidemiológicas de trastornos mentales sea considerada la violencia como factor sociodemográfico, principalmente cuando se estudien poblaciones en donde la misma esté presente. • El 81% de los trastornos mentales tuvieron su inicio antes de los 25 años. • Se encontró que algunos trastornos mentales graves aparecieron a temprana edad, como por ejemplo, fobia específica (8 años) y fobia social (12 años), lo que sin duda produce sufrimiento para el niño(a) y su familia, y sus efectos trascienden hasta la edad adulta, así como las consecuencias sociales y económicas para el país. • Se sugiere que los servicios de salud consideren la importancia de detectar tempranamente los trastornos mentales para brindar la atención adecuada y oportuna. Por lo tanto, se recomienda implementar programas de salud mental para atender a la población infantil y adolescente del país, tal como lo ha sugerido la OMS desde hace más de 30 años. • Los trastornos con inicio más tardío fueron depresión mayor (26 años), trastorno de pánico (32 años) y trastorno de ansiedad generalizada (33 años). 161 • Una de cada 10 personas reportó haber tenido ideación suicida alguna vez en la vida, un poco más del 3% reportó haber realizado un plan para suicidarse y un poco menos del 3% había realizado un intento suicida. • Se observó que las mujeres tuvieron mayor prevalencia de ideación suicida a 12 meses, lo que sugiere que la conducta suicida fue más persistente en este grupo. • Es importante establecer programas de prevención del suicidio. El manejo basado en el principio de conexión social, el fácil acceso a la ayuda, así como las intervenciones psicosociales, son estrategias prometedoras para evitar el suicidio. • El 81% de los participantes había sufrido entre uno y cuatro sucesos traumáticos, alguna vez en la vida, siendo los más frecuentes: amenazado/asaltado con arma, desastre natural y muerte repentina de ser querido. • Al comparar los grupos por sexo, los hombres reportaron una mayor frecuencia de algún trauma y de un número mayor de traumas. Las mujeres reportaron mayor frecuencia de abuso sexual, violación y golpeadas por pareja o alguien más, mientras que los hombres presentaron una mayor frecuencia de haber estado en una región de terror (guerra), secuestrado, exposición a tóxico/accidente de tránsito/accidente que amenaza la vida, amenazado/asaltado con arma, testigo de la muerte/cadáver/de alguien siendo lastimado, y lastimar o matar a alguien sin querer. • El suceso de mayor riesgo para desarrollar estrés postraumático, en la muestra total, fue violencia familiar. • A pesar de que los participantes habían estado expuestos a numerosos sucesos traumáticos, la prevalencia de estrés postraumático fue baja. • La brecha entre la prevalencia de los trastornos mentales y su tratamiento en la Región Metropolitana es muy amplia. • Solamente un 10.8% de las personas que habían padecido al menos un trastorno mental a lo largo de su vida, había recibido atención del sector salud. • A pesar de que el grupo de trastornos de ansiedad fue el de mayor prevalencia, los participantes que habían padecido este tipo de trastornos fueron los que reportaron la proporción más baja de uso de cualquier servicio del sector salud en los últimos 12 meses. 162 • Los participantes que reportaron cualquier trastorno relacionado con sustancias y cualquier trastorno del estado de ánimo, fueron los que más habían utilizado cualquier servicio del sector salud en los últimos 12 meses. • Se hace un llamado a las autoridades responsables para que tomen en cuenta los resultados de esta investigación, a fin de adoptar las medidas pertinentes para revisar, actualizar y ejecutar las políticas, las estrategias, los planes y los programas de atención de salud mental en Guatemala. • La necesidad de comprender la magnitud de los efectos de los trastornos mentales y de intervenir urgentemente en su prevención es una cuestión cada vez más importante. Para ello es preciso que los dirigentes nacionales que están en condiciones de reforzar las actividades de prevención y control de dichos trastornos, tomen las acciones pertinentes. Como primer paso, es fundamental la difusión de los resultados de todos aquellos estudios que aporten evidencia que sirva de base para el diseño e implementación de políticas y planes nacionales de salud mental. • Los resultados de ETMEGUA permiten determinar la urgencia de la elaboración de una legislación relacionada con salud mental que establezca como prioritarias las acciones dirigidas a la prevención, detección temprana y atención adecuada de los guatemaltecos que sufren trastornos mentales. • Es necesario incrementar el presupuesto del Ministerio de Salud Pública y Asistencia Social asignado al área de la salud mental y reorientarlo hacia los sistemas ambulatorios y de atención a las comunidades tanto urbanas como rurales. • Se recomienda que tanto el Gobierno Central como el Ministerio de Salud Pública y Asistencia Social apoyen las acciones del Programa Nacional de Salud Mental. Es necesario que se invierta en esta institución tan importante, incrementando el personal y ampliando el presupuesto, que es indispensable para cumplir con sus objetivos, planes y programas. • La descentralización de los servicios de salud mental es una medida necesaria para lograr una mayor cobertura y atención, especialmente a personas del área rural, grupos vulnerables, así como a la niñez y adolescencia. • Se recomienda la contratación de más profesionales en el campo de la salud mental para atender a los afectados en todos los centros de salud del país. 163 • Se recomienda establecer alianzas estratégicas institucionales, locales y municipales e institucionalizar los protocolos de salud mental en la atención primaria, sobre la base de un modelo comunitario. • Es necesario que los médicos y demás trabajadores de salud reciban formación más amplia y completa en relación a la salud mental, a fin de hacer el diagnóstico temprano de los trastornos mentales, dar el tratamiento oportuno y que puedan referir a las personas afectadas a los profesionales y a centros de atención especializados. • De igual manera, es importante hacer énfasis en los programas educativos dirigidos hacia la población en general. Las campañas educativas en salud mental son herramientas valiosas para la prevención de los trastornos mentales. • Se recomienda a las autoridades e instituciones respectivas fortalecer las alianzas locales, regionales y globales, a fin de compartir información, conocimientos, recursos humanos y financieros que apoyen los programas de salud mental. • Se espera que los resultados de ETMEGUA sean un aporte y constituyan una herramienta para estudiantes, enfermeros(as), médicos, trabajadores sociales, psicólogos(as), psiquiatras, neurólogos, familiares y todas aquellas personas involucradas en la atención de quienes padecen trastornos mentales. • La falta de investigación en salud mental es, sin lugar a dudas, una debilidad tanto en Guatemala como en otros países de América Latina y El Caribe, por lo que se recomienda estimular y fortalecer los programas de investigación a nivel nacional y regional. • Se recomienda que el Gobierno Central, así como el Ministerio de Salud Pública y Asistencia Social, apoyen el desarrollo de investigaciones epidemiológicas de trastornos mentales en Guatemala. • Se sugiere también que tanto la Universidad Mariano Gálvez como las demás Universidades del país, así como otras instituciones relacionadas con la salud mental, unan esfuerzos para desarrollar en Guatemala investigaciones epidemiológicas de trastornos mentales. 164 • Finalmente, se espera que los resultados del Estudio Epidemiológico de Trastornos Mentales en Guatemala, Región Metropolitana, 2011, contribuyan a implementar las acciones necesarias dirigidas a minimizar el sufrimiento de todas aquellas personas que padecen trastornos mentales. 165 Referencias Aguilar-Gaxiola, S., y Deeb-Sossa, N. (2009). La Investigación en epidemiología psiquiátrica y la Encuesta Mundial de Salud Mental de la Organización Mundial de la Salud en América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 35-53). Washington, D. C.: Organización Panamericana de la Salud Andrade, L., Walters, E., Gentil V., Laurenti, R. (2002). Prevalence of ICD-10 mental disorders in a catchment area in the city of Sao Paulo, Brazil. Soc Psychiatry Psychiatr Epidemiol. 37(7):316-25. Recuperado de http://www.ufrgs.br/psiq/textoscelg03.pdf Ángel, L., Martínez, L. y Gómez, M. (2008). Prevalencia de trastornos del comportamiento alimentario (t.c.a) en estudiantes de bachillerato. Colombia: Rev. Fac. Med. Vol.56, No.3, pp. 193-210. Recuperado de http://www.scielo.org.co/pdf/rfmun/v56n3/v56n3a02.pdf Aparicio, V., Saxena S. y Rodríguez J. (2009). Evaluación de los Sistemas de Salud Mental en Centroamérica y la República Dominicana. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 289-299). Washington, D. C.: Organización Panamericana de la Salud. Arenas, M. C. y Puigcerver, A. (2009). Diferencias entre hombres y mujeres en los trastornos de ansiedad: aproximación psicobiológica. Escritos de Psicología Vol. 3, no 1, pp.20-29. Recuperado de http://www.escritosdepsicologia.es/descargas/revistas/vol3_1/escritospsicologia _v3_1_3mcarenas.pdf Asamblea Nacional Constituyente (1985). Constitución Política de la República de Guatemala. Guatemala: Talleres del Centro Nacional de Libros de Texto y Material Didáctico “José de Pineda Ibarra” del Ministerio de Educación. Asociación Americana de Psiquiatría (2005). Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV-TR). Washington, D.C.: Masson, S.A. Asociación Americana de Suicidiología (en línea). Hechos sobre Suicidio y Depresión. Recuperado de http://www.suicidology.org/c/document_library/get_file?folderId=232&name=DL FE-88.pdf Belló, M., Medina-Mora, M., Puentes-Rosas, M. y Lozano, R., (2005). Prevalencia y diagnóstico de depresión en población adulta en México. México: salud pública de México / Vol.47, suplemento 1. Recuperado de http://bvs.insp.mx/rsp/_files/File/2005/47_s1%20prevalencia.pdf 166 Benjet, C., Borges, G., Medina-Mora, M., Fleiz, C., Blanco, J., Zambrano, J., Rojas, E., Ramírez, M..(2007). Prevalence and sociodemographic correlates of drugs use among adolescents: results from Mexican Adolescent Mental Health Survey. Addiction 2007, 102: 1261-1268. Recuperado de http://new.paho.org/arg/images/Gallery/resoluciones/Mandatos-CT_20002011.pdf Borges, G., Medina-Mora, M. y López-Moreno S. (2004). El papel de la epidemiología en la investigación de los trastornos mentales. México. Salud pública v.46 n.5 Cuernavaca. Recuperado de http://www.scielo.org.mx/scielo.php?pid=S003636342004000500011&script=sci_arttext Cachón, M. (2007). La función de la equivalencia en el proceso de la medición intercultural. Ponencia en el IX Congreso Nacional de Investigación Educativa. Organizado por el Consejo Mexicano de Investigación Educativa –COMIEMéxico. Recuperado de http://www.comie.org.mx/congreso/memoriaelectronica/v09/ponencias/at12/PR E1178900865.pdf Caldas de Almeida, J. (2007). Logros y obstáculos en el desarrollo de políticas y servicios de salud mental en los países de América Latina y El Caribe después de la Declaración de Caracas. En OPS-OMS La reforma de los servicios de salud mental: 15 años después de la Declaración de Caracas. Recuperado de http://www2.paho.org/hq/dmdocuments/2009/Reforma%20de%20las%20servic os%20de%20sald%20mental.pdf Calderón, J., Castaño, M., Jiménez D., Dussan, C. y Valderrama, A. (2009). Trastornos mentales y por consumo de sustancias en el Departamento de Caldas. Colombia: Universidad de Caldas. Recuperado de http://onsm.ces.edu.co/uploads/files/1145655_informe_final_investigacion_CAL DAS_Dr.-Calderon.pdf Campo-Arias, A. (2006). Prevalencia de Dependencia de Nicotina en algunas Poblaciones: una Revisión Sistemática. Rev. Salud Pública 8. Recuperado de http://www.scielo.org.co/pdf/rsap/v8n1/v8n1a09.pdf Campo-Arias, A., Cassiani C. A. (2008). Trastornos mentales más frecuentes: prevalencia y algunos factores sociodemográficos asociados. Colombia: Asociación Colombiana de Psiquiatría. Redalyc. Revista colombiana de psiquiatría, Vol. 37, Núm. 4, pp. 598-613. Recuperado de http://redalyc.uaemex.mx/pdf/806/80637410.pdf 167 Campo-Arias, A., Herazo, E., Barros-Bermúdez J., Rueda-Jaimes, G. y DíazMartínez, L. (2010). Dependencia a la nicotina en Bucaramanga, Colombia: Prevalencia y factores de riesgo. Bogotá: MedUNAB Vol.13 (3):127-133. Recuperado de http://onsm.ces.edu.co/userfiles/file/medunabDependencia%20a%20la%20nicotina%20en%20Bucaramanga%20Colombia--Prevalencia%20y%20factores%20de%20riesgo.pdf Caraveo-Anduaga, J. J. (2009). Epidemiología Psiquiátrica en México: 1977-2000. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp.132-144). Washington, D. C.: Organización Panamericana de la Salud. Recuperado de http://publications.paho.org/spanish/Seccion_3_PC+632-3.pdf Caraveo, J. Martínez, N. y Rivera, B. (1998). Un modelo para los estudios epidemiológicos sobre la salud mental y la morbilidad psiquiátrica. México: Salud Mental Vol. 21 No. 1. Recuperado de http://www.inprf-cd.org.mx/pdf/1998/sm2101/sm210148zzx.pdf Castro, Rafael (2010). La violencia detona trastornos mentales. México: Periódico La Jornada. Recuperado de http://www.jornada.unam.mx/2010/05/04/politica/002n1pol Child Rights International Netwoork –CRIN- (2011). Informe La Carga Global de la Violencia Armada. Segunda edición. Suiza. Recuperado de http://www.genevadeclaration.org/fileadmin/docs/GBAV2/GBAV2011-Exsummary-SPA.pdf Cóbar, M., De la Roca, M., Dávila, K., Chávez, M., Díaz, C., Gómez, N.... Urbina, E. (2009). Encuesta Nacional de Salud Mental: Descripción epidemiológica de trastornos de salud mental en hombres y mujeres de 18 a 65 años de edad realizada en la República de Guatemala (Tesis inédita). Universidad de San Carlos de Guatemala, Guatemala. Comisión Internacional de Tests –ITC- (en línea). Directrices Internacionales para el uso de los tests. Consejo General de Colegios Oficiales de Psicólogos. Recuperado de http://www.cop.es/index.php?page=directrices-internacionales Conferencia Regional para La Reforma de los Servicios de Salud Mental: 15 Años Después de Caracas Principios de Brasilia (2005). Recuperado de http://redsaludmental.org/docs/PRINCIPIOS%20DE%20BRASILIA.pdf Congreso de la República de Guatemala (1997). Decreto 90-97 Código de Salud Nuevo. Recuperado de http://portal.mspas.gob.gt/images/files//docs_dgrvcs/DRCPFA/Regulaciones/ley es%20y%20reglamentos/CODIGO%20DE%20SALUD.pdf 168 Congreso de la República de Guatemala (2002). Código Municipal del departamento de Guatemala 12-2002. Guatemala. Recuperado de http://portalgl.minfin.gob.gt/Descargas/Documents/C%C3%B3digo%20Municip al.pdf Díaz, F. (2001). Salud mental en la isla de Tenerife: un estudio epidemiológico. Islas Canarias (Tesis inédita). Universidad de la Laguna, Islas Canarias, España. Recuperada de ftp://tesis.bbtk.ull.es/ccssyhum/cs114.pdf Farrera, S. (2001). Comorbilidad de los Trastornos de la Conducta Alimentaria en una muestra de estudiantes de Barcelona. Recuperado de http://www.tdx.cat/handle/10803/5418 Fritsch, R., Montt M. E., Solís, J., Pilowsky, D. y Rojas, M. G. (2007). ¿Cómo es la salud mental de los hijos de madres deprimidas consultantes a servicios de atención primaria? Santiago: Rev. méd. Chile Vol.135, n.5, pp. 602-612. Recuperado de http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S003498872007000500008 Fundación para el desarrollo de Guatemala -FUNDESA- (2012). Educación secundaria: análisis para Guatemala. Boletín No. 42. Guatemala. Recuperado de http://www.fundesa.org.gt/cms/content/files/publicaciones/Boletin_de_Desarroll o_Educacion_Secundaria.pdf González A. (2003). Datos demográficos y epidemiológicos de la clínica de psicología Víktor Frankl (Tesis inédita). Universidad Francisco Marroquín, Guatemala. Recuperada de http://www.tesis.ufm.edu.gt/pdf/3562.pdf Guerro-Prado, Barjau Romero, J. M. y Chinchilla Moreno, A. (2001). Epidemiologia de los trastornos de la conducta alimentaria e influencia mediática: una revisión de la literatura. Madrid: Hospital Ramón y Cajal, Servicio de Psiquiatría. Actas Esp Psiquiatr 29 (6): 403-410. Recuperado de http://lbe.uab.es/vm/sp/old/docs/problemas/transtornos-conductaalimentaria.pdf Hall, V. (2003). Depresión: fisiopatología y tratamiento. Costa Rica: Centro Nacional de Información de Investigaciones Farmacéuticas, Facultad de Farmacia, Universidad de Costa Rica. Recuperado de http://sibdi.ucr.ac.cr/CIMED/cimed7.pdf Haro, J.M., Arbabzadeh-Bouchez, S., Brugha, T.S., de Girolamo, G., Guyer, M.E., Jin, R.... Kessler, R. C. (2006). Concordance of the Composite International Diagnostic Interview Version 3.0 (CIDI 3.0) with standardized clinical assessments in the WHO World Mental Health surveys. Internacional Journal of Methods in Phychiatric Research. Res. 15(4): 167-80. Recuperado de http://onlinelibrary.wiley.com/doi/10.1002/mpr.196/abstract 169 Hernández, J. (2008). El Crimen Organizado en América Latina y El Caribe: Mapeo del Caso Centroamericano. México: Friedrich Ebert Stiftung. Recuperado de http://library.fes.de/pdf-files/bueros/fesamcentral/07602.pdf ICPE-OMS (2000). Comparación transnacional de la prevalencia de los trastornos mentales y los factores con ellos correlacionados. Boletín de la OMS: Consorcio Internacional de la OMS en Epidemiología Psiquiátrica. Recuperado de https://apps.who.int/bulletin/digests/spanish/number3/Bu0552.pdf ICPE (en línea). International Consortium in Psychiatric Epidemiology. Recuperado de http://www.hcp.med.harvard.edu/icpe/ Instituto Nacional de Estadística –INE- Guatemala (2002). XI Censo Nacional de Población y VI de Habitación 2002. Recuperado de http://www.ine.gob.gt/np/ Instituto Nacional de Psiquiatría Ramón de la Fuente (2001). Prevalencia de los Trastornos de la Conducta Alimentaria en Adolescentes de Málaga (España). Salud Mental, abril 2001, Vol. 24, número 002. México, D. F. Recuperado de http://www.medigraphic.com/pdfs/salmen/sam-2001/sam012e.pdf Instituto Nacional Sobre el Abuso de Drogas (2011). La comorbilidad entre la adicción y otros trastornos mentales. Recuperado de http://www.drugabuse.gov/es/publicaciones/drugfacts/la-comorbilidad-entre-laadiccion-y-otros-trastornos-mentales Iraheta, M. R. (2003). Psicotrauma en sobrevivientes de guerra en Guatemala. Costa Rica: Medicina Legal. Vol.20, n.2, pp. 87-96. Recuperado de http://www.scielo.sa.cr/scielo.php?pid=S140900152003000200009&script=sci_arttext Jozami, M. (2010). Problemas en torno a la Categoría Nosográfica del TEPT y su aplicación para el análisis en la Encuesta de Salud Mental de la OMS en Irak. Revista Electrónica de Psicología Política. Año 8 Nº 24. Recuperado de http://www.psicopol.unsl.edu.ar/diciembre2010_Nota4.pdf Kessler, (2000). Epidemiología psiquiátrica: algunos avances recientes y futuras orientaciones. Boletín de la Organización Mundial de la Salud. Recuperado de http://whqlibdoc.who.int/boletin/2000/RA_2000_3_106-115_spa.pdf Kohn, R. y Friedmann, H. (2009). La Epidemiología del Suicidio, los intentos y las ideaciones suicidas en América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 193-207). Washington, D. C.: Organización Panamericana de la Salud. 170 Kohn, R. y Levav, I. (2009). La utilización de los servicios de salud mental y la brecha de tratamiento en América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 300-315). Washington, D. C.: Organización Panamericana de la Salud. Kohn, R. Levav, I., Caldas de Almeida, J.M., Vicente, B., Andrade, L., CaraveoAnduaga, J. J., Saxena, S., Saraceno, B. (2005). Los Trastornos Mentales de América Latina y El Caribe: asunto prioritario para la salud pública. Rev. Panam Salud Pública. 18(4/5):229-40. Recuperado de http://www.scielosp.org/pdf/rpsp/v18n4-5/28084.pdf Kohn, R. y Rodríguez, J. (2009). Prevalencia y carga de los trastornos mentales en la población adulta de América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 19-32). Washington, D. C.: Organización Panamericana de la Salud. Kohn, R., Saxena, Sh., Levav, I. & Saraceno B. (2012). La brecha terapéutica en la atención de salud mental. Boletín de la Organización Mundial de la Salud. Recuperado de http://www.who.int/bulletin/volumes/82/11/khon1104abstract/es/index.html Larraz, J. A. (2006). Modelos de intervención: Modelo de rehabilitación en salud mental. Informaciones Psiquiátricas. Número 183. Recuperado de http://www.revistahospitalarias.org/info_2006/01_183_03.htm Lizarbe, V. (2007). Prevención de los problemas derivados del alcohol. Madrid: Ministerio de Sanidad y Consumo. En 1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España. Recuperado de http://www.msc.es/alcoholJovenes/docs/prevencionProblemasAlcohol.pdf Lecrubier, Y. (2001). La influencia de la comorbilidad en la prevalencia de la conducta suicida. Francia: Hospital de la Salpetriere. http://www.elmedicointeractivo.com/ap1/emiold/publicaciones/europeanpsy200 2/2/90-94.pdf Mari, J., García de Oliveira, B., Silva de Lima, M. y Levav, I. (2009). Breve historia de la Epidemiología psiquiátrica en América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 3-18). Washington, D. C.: Organización Panamericana de la Salud. 171 Marroquín de Grijalva, E. M. (2009). Prevalencia de los Trastornos de la Conducta Alimentaria en Mujeres Adolescentes (Tesis inédita). Universidad Rafael Landívar, Guatemala. Recuperada de http://biblio2.url.edu.gt/Tesis/05/22/Marroquin-de-Grijalva-Eva/Marroquin-deGrijalva-Eva.pdf Médicos sin Fronteras (2010). Tres veces víctimas: víctimas de la violencia, el silencio y el abandono; conflicto armado y salud mental en el departamento de Caquetá. Colombia. Recuperado de http://onsm.ces.edu.co/uploads/files/1143745_Informe-salud-mentalCAQUETA--Medicos-sin-fronteras.pdf Medina-Mora, M., Borges, G., Benjet, C., Lara, C., Rojas, E., Fleiz, C.... AguilarGaxiola S. (2009). Estudio de los trastornos mentales en México: Resultados de la Encuesta Mundial de Salud Mental. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 79-89). Washington, D. C.: Organización Panamericana de la Salud. Medina-Mora, M., Borges, G., Lara, C., Benjet, C., Blanco, J., Fleiz, C.... AguilarGaxiola S. (2003). Prevalencia de trastornos mentales y uso de servicios: resultados de la encuesta nacional de epidemiología psiquiátrica en México. Salud Mental, Vol.26, No. 4. Recuperado de http://www.hcp.med.harvard.edu/wmh/WMH%20Country%20Reports.htm Medina-Mora M. E., Borges-Guimaraes G., Lara C., Ramos-Lira L., Zambrano J., Fleiz-Bautista C. (2005). Prevalencia de sucesos violentos y de trastorno por estrés postraumático en la población mexicana. México: Salud pública de México / Vol.47, no.1, 8-22. Recuperado de http://bvs.insp.mx/rsp/_files/File/2005/PREVALENCIA.pdf Mikulic, I. M. (en línea). Construcción y adaptación de pruebas psicológicas. Universidad de Buenos Aires. Facultad de Psicología. Ficha de cátedra: No. 2. Módulo 1, cátedra 1. Recuperado de http://23118.psi.uba.ar/academica/carrerasdegrado/psicologia/informacion_adic ional/obligatorias/059_psicometricas1/tecnicas_psicometricas/archivos/f2.pdf Ministerio de la Protección Social República de Colombia, Fundación FES-Social (2005). Estudio nacional de salud mental: Colombia 2003. Cali. Recuperado de http://saludpublicamentaltatianaalvarezmarin.bligoo.com.co/media/users/8/4118 31/files/30173/ENSM_completo.pdf 172 Ministerio de Salud Pública y Asistencia Social (2008). Política de Salud Mental 2007– 2015. Guatemala: Programa Nacional de Salud Mental. Magna Terra Editores S.A. Recuperado de http://www.google.com.gt/url?sa=t&rct=j&q=&esrc=s&frm=1&source=web&cd=2 &ved=0CCQQFjAB&url=http%3A%2F%2Fnew.paho.org%2Fgut%2Findex.php %3Foption%3Dcom_docman%26task%3Ddoc_download%26gid%3D241%26It emid%3D&ei=gm9YUK9NInW0QG0pYGADw&usg=AFQjCNExQbGmSV0XpabFWjxXn1mAGRNggQ& sig2=b3-2L8FZT7-dU4XxbJWigw Monteiro, M. (2007). Alcohol y Salud Pública en las Américas: un caso para la acción. Washington, D. C.: OPS. Recuperado de http://www.paho.org/spanish/dd/pin/a&sp.pdf Monteiro, M., Telles-Dias, P. e Inglez-Dias, A. (2009). Epidemiología del uso del alcohol y otras sustancias psicoactivas en América Latina y El Caribe. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp.177-198). Washington, D. C.: Organización Panamericana de la Salud. Montero, I. (en línea). Salud Mental: Programa de Formación de Formadores/as en Perspectiva de Género en Salud. Módulo 5. Valencia: Universidad de Valencia. Recuperado de http://www.msc.es/organizacion/sns/planCalidadSNS/pdf/equidad/06modulo_0 5.pdf Muñiz, J. y Hambleton, R. (1996). Directrices para la traducción y adaptación de los tests .Universidad de Oviedo y Universidad de Massachusetts. Revista Papeles del Psicólogo. No. 66. España: Consejo General de Colegios Oficiales de Psicólogos. Recuperado de http://www.papelesdelpsicologo.es/vernumero.asp?id=737 Norris. F., y Kohn. R. (2009). La repercusión de los desastres y la violencia política sobre la salud mental en América Latina. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 256-285). Washington, D.C.: Organización Panamericana de la Salud. OEA (2011). Informe del Uso de Drogas en Las Américas. Washington, D. C. Recuperado de http://www.cicad.oas.org/oid/pubs/Uso_de_Drogas_en_Americas2011_Esp.pdf OMS (1999). Clasificación Internacional de enfermedades mentales (CIE-10). Ginebra. Recuperado de http://feafes.org/publicaciones/TrastornosmentalescomportamientoCIE10.pdf 173 OMS (2001). Informe sobre salud en el mundo-Salud Mental: Nuevos conocimientos, nuevas esperanzas. Francia. Recuperado de http://www.who.int/whr/2001/en/whr01_es.pdf OMS (2004a). Invertir en Salud Mental. Ginebra: Departamento de Salud Mental y Abuso de Sustancias, OMS. Recuperado de http://whqlibdoc.who.int/publications/2004/9243562576.pdf OMS (2004b). Promoción de la Salud Mental: conceptos, evidencia emergente, práctica. Informe compendiado. Ginebra: editor. Recuperado de http://www.who.int/mental_health/evidence/promocion_de_la_salud_mental.pdf OMS (2004c). Prevención de los trastornos mentales. Intervenciones efectivas y opciones de políticas. Informe compendiado. Ginebra. Recuperado de http://www.who.int/mental_health/evidence/Prevention_of_mental_disorders_sp anish_version.pdf OMS (2006). Manual de Recursos sobre Salud Mental, Derechos Humanos y Legislación: sí a la atención, no a la exclusión. Recuperado de http://www.who.int/mental_health/policy/legislation/WHO_Resource_Book_MH_ LEG_Spanish.pdf OMS (2010). Entrevista Diagnóstica Internacional Compuesta (WHO-CIDI 3.0): Manual del Entrevistador. México: Instituto Nacional de Psiquiatría Ramón de la Fuente. OMS (2012a). El suicidio, un problema de salud pública enorme, sin embargo prevenible, según la OMS. Centro de prensa. http://www.who.int/mediacentre/news/releases/2004/pr61/es/index.html OMS (2012b). Temas de salud: epidemiología. Recuperado de http://www.who.int/topics/epidemiology/es/ ONU (2008). Elementos orientadores para las políticas públicas sobre drogas en la subregión: primer estudio comparativo sobre consumo de drogas y factores asociados en población de 15 a 64 años. Recuperado de http://www.cicad.oas.org/oid/NEW/Research/comparativo_Subregional-200806.pdf OPS-OMS (1990). Declaración de Caracas. Caracas,Venezuela. Recuperado de http://www.oas.org/dil/esp/Declaracion_de_Caracas.pdf OPS-OMS (2006). Informe Sobre los Sistemas de Salud Mental en Nicaragua, el Salvador y Guatemala -IESM-OMS-. Recuperado de http://www.who.int/mental_health/Nicaragua_ElSalvador_Guatemala_WHOAIMS_Report2.pdf 174 OPS-OMS (2007a). La reforma de los servicios de salud mental: 15 años después de la declaración de Caracas. Recuperado de http://www2.paho.org/hq/dmdocuments/2009/Reforma%20de%20las%20servic os%20de%20sald%20mental.pdf OPS-OMS (2007b). Agenda de Salud para las Américas 2008-2017. Ciudad de Panamá. Recuperado de http://new.paho.org/hq/dmdocuments/2009/Agenda_Salud_para_las_Americas _2008-2017.pdf OPS-OMS (2007c). Propuesta del Plan Estratégico 2008-2012. Documento Oficial No. 328. Recuperado de http://www.anlis.gov.ar/inst/Seminario_Interno_de_Planificacion_Institucional_A NLIS_2008_2011/PlanEstrategico.pdf OPS-OMS (2009a). Estrategia y Plan de Acción Sobre Salud Mental. Washington, D. C. Recuperado de http://salud.chiapas.gob.mx/doc/biblioteca_virtual/planes/Estrategia_plan_accio n_salud_mental.pdf OPS-OMS (2009b). Informe sobre los Sistemas de Salud Mental en Centroamérica y República Dominicana -IESM- OMS-. Recuperado de http://new.paho.org/hq/dmdocuments/2009/who%20aims%20centro%20y%20d or.pdf OPS-OMS (2009c). Epidemiología del Uso de Drogas en América Latina y El Caribe. Un Enfoque de Salud Pública. Washington, D. C. Recuperado de http://www2.paho.org/hq/dmdocuments/2009/epidemiologia_drogas_web.pdf OPS-OMS (2011). Informe Sobre el Sistema de Salud Mental en Guatemala IESM-OMS-. Recuperado de http://www.who.int/mental_health/who_aims_country_reports/guatemala_who_ aims_report_spanish.pdf Ortiz, J. (1994). Diagnóstico epidemiológico sobre el uso de alcohol y sustancias psicoactivas en la población escolar en la Ciudad de Guatemala (Tesis inédita). Universidad Mariano Gálvez de Guatemala, Guatemala. Recuperada de http://biblioteca.umg.edu.gt/digital/12980.pdf Pérez J., Falla G. y Campbell P. (2006). Prevalencia de depresión en habitantes de comunidades afectadas por la tormenta Stan: Cumbre de Alaska municipio de Santa Catarina Ixtahuacán, Sololá (Tesis inédita). Universidad de San Carlos de Guatemala, Guatemala. Recuperada de http://desastres.usac.edu.gt/documentos/docgt/docgt057/docgt057-1.pdf 175 PNUD (2003). Informe Sobre Desarrollo Humano 2003, Los objetivos de desarrollo del Milenio: un pacto entre las naciones para eliminar la pobreza. Guatemala. Recuperado de http://hdr.undp.org/en/media/hdr03_sp_complete2.pdf PNUD (2010). Guatemala: hacia un Estado para el desarrollo humano. Informe Nacional de Desarrollo Humano 2009-2010. Guatemala. Recuperado de http://desarrollohumano.org.gt/indh2010_descarga Posada-Villa, J., Aguilar-Gaxiola, S. y Deb-Sossa, N. (2009). La patología psiquiátrica en Colombia: resultados del estudio nacional de salud mental, Colombia, 2003. En J.J. Rodríguez, R. Kohn, y S. Aguilar-Gaxiola (Eds.), Epidemiología de los trastornos mentales en América Latina y El Caribe (pp. 64-78). Washington, D. C.: Organización Panamericana de la Salud. 1ª Conferencia de prevención y promoción de la salud en la práctica clínica en España: Prevención de los problemas derivados del alcohol (2007). Madrid: Ministerio de Sanidad y Consumo Recuperado de http://www.msc.es/alcoholJovenes/docs/prevencionProblemasAlcohol.pdf Restrepo, J. y Tobón A. (Eds.) (2011). Guatemala en la encrucijada: panorama de una violencia transformada. Colombia: Secretariado de la Declaración de Ginebra. Small Arms Survey y CERAC. Recuperado de http://www.pnud.org.gt/data/publicacion/GuatemalaEnLaEncrucijada_Completo ,%20Web.pdf Rodríguez, J.J., Kohn, R., y Aguilar-Gaxiola, S. (Eds.) (2009). Epidemiología de los trastornos mentales en América Latina y El Caribe. Washington, D. C.: Organización Panamericana de la Salud. Roncero, C., Rodríguez-Urrutia, A., Grau-López, L. y Casas, M. (2009). Trastornos del control de impulsos y tratamiento con antiepilépticos. Recuperado de http://actaspsiquiatria.es/repositorio/10/58/ESP/14143+5.+1340+esp.pdf Sabin, M., Lopes Cardozo, B., Nackerud, L., Kaiser, R., & Varese, L. (2003). Factors associated with poor mental health among Guatemalan refugees living in Mexico 20 years after civil conflict. Jama, 290(5), 635-642. Recuperado de http://www.impact-kenniscentrum.nl/doc/kennisbank/1000010957-1.pdf Sabin, M., Sabin, K., Kim, HY., Vergara, M., y Varese, L. (2006). La salud mental de refugiados mayas después de su repatriación a Guatemala. Rev. Panam. Salud Pública Vol.19, n.3, pp. 163-171. Recuperado de http://www.scielosp.org/pdf/rpsp/v19n3/30317.pdf Sadock, B., Sadock, V. (2004). Concise Textbook of Clinical Psychiatry, Derived from Kaplan & Sadock' Synopsis of Psychiatry, 9th Edition. (Second Edition). Philadelphia, USA: Lippincott Williams & Wilkins. 176 Sánchez L. y Fernández-Valdés R. (2002). Trastorno por atracón y obesidad. Badalona, Barcelona: Hospital Universitario Germans Trias i Pujol. Unidad de Psiquiatría. Recuperado de http://es.salut.conecta.it/pdf/planell.pdf Valadares, G. C., Valadares Ferreira, L., Correa Filho, H., y Romano-Silva M. A. (2006). Trastorno Disfórico Premenstrual. Comité de Redacción Científica de SIIC. Facultad de Medicina de Catanduva. Catanduva, Brasil. Recuperado de http://www.amiif.org/cms/index.php?option=com_content&task=view&id=233&It emid=41 Vásquez-Barquero, J.L. (1998). Psiquiatría en atención primaria. España: Aula Médica. Vázquez Velázquez, V. (2005). Clínica de Obesidad y Trastornos de la Conducta Alimentaria. Instituto Nacional de Ciencias Médicas y Nutrición “Salvador Zubirán” de la Secretaría de Salud, México. Recuperado de http://catarina.udlap.mx/u_dl_a/tales/documentos/mocl/echeverria_s_e/capitulo 4.pdf Vega-Dienstmaier, J., Mazzotti, G., Salinas-Pielago, J., y Stucchi, S. (1998). Prevalencia de trastorno disfórico premenstrual y síntomas premenstruales. Revista de Neuro-Psiquiatría del Perú – Tomo LXI Marzo, Nº1 Recuperado de http://sisbib.unmsm.edu.pe/BVRevistas/Neuro_psiquiatria/v61_n1/prevalencia %20.htm Vicente, B., Rioseco, P., Saldivia, B., Kohn, R. y Torres, S. (2002). Estudio chileno de prevalencia de patología psiquiátrica. Chile: Rev. méd. Chile Vol.130 n.5. Recuperado de http://www.scielo.cl/scielo.php?pid=S003498872002000500007&script=sci_arttext Vieta, E. (Ed.) (2001). Trastornos Bipolares: avances clínicos y terapéuticos. Madrid: Panamericana. WHO-CIDI (Ed.) (en línea). Recuperado de http://www.hcp.med.harvard.edu/wmhcidi/about.php Yllescas, A. y Coyoy, C. (2007). Estrés post-traumático en adolescentes comprendidos entre 15 y 18 años de los municipios de Olintepeque y La Esperanza después de la tormenta Stan (Tesis inédita). Universidad Rafael Landívar. Quetzaltenango, Guatemala. Departamento de Investigación y Postgrados, Unidad de Investigación y Publicaciones. Recuperada de http://www.url.edu.gt/PortalURL/Archivos/83/Archivos/Departamento%20de%20Inve stigaciones%20y%20publicaciones/Proyectos%20de%20Investigacion/Estres%20post%20traumatico%20en%20adolescentes%20de%20Olimtepeque%20y%20La.pdf 177 Zúñiga, A. B., Sandoval M. A., Urbina, C., Juárez N. H., Villaseñor, S. J. (2005). Los trastornos del estado de ánimo. Revista Digital Universitaria. Vol.6, Número 11. Coordinación de Publicaciones Digitales. DGSCA-UNAM. Recuperado de http://www.revista.unam.mx/vol.6/num11/art110/nov_art110.pdf 178 Anexos 179