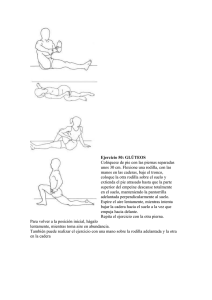
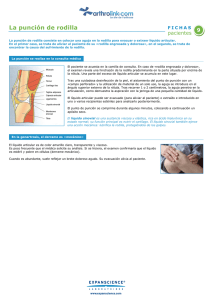
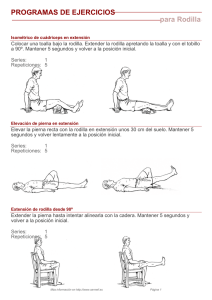
la rodilla infantil
Anuncio

13:17 Página 1 Julio de Pablos 15/9/14 la rodilla infantil la rodilla infantil Cubierta ergon Julio de Pablos La Rodilla Infantil La Rodilla Infantil Editor Julio de Pablos Consultor en Cirugía Ortopédica y Traumatología Hospital San Juan de Dios Hospital de Navarra Profesor Clínico Asociado de Cirugía Ortopédica y Traumatología Facultad de Medicina Universidad de Navarra Reservados todos los derechos. Ni la totalidad ni parte de este libro pueden reproducirse o transmitirse por ningún procedimiento electrónico o mecánico, incluyendo fotocopias, grabación magnética o cualquier almacenamiento de información y sistema de recuperación, sin el previo permiso escrito del editor. © 2003 Julio de Pablos Edita: ERGON. C/ Arboleda, 1. 28220 Majadahonda (Madrid) ISBN: 84-8473-208-8 Depósito Legal: M-36094-2003 A Carmela, Carmen, Begoña y Pilar. Con el reconocimiento de que apoyar sin fisuras a alguien que sigue ilusionado por algo probablemente inalcanzable, tiene un mérito tan grande como inexplicable. Os quiero mucho “Ladran, luego cabalgamos” (Don Quijote a Sancho Panza) Atribuida a Miguel de Cervantes Autores Aldegheri, R. Clínica Ortopédica Università di Padova Padua, Italia Cahuzac, J.Ph. Hôpital Purpan Toulouse, Francia Alfaro, C. Servicio de Radiología Hospital Virgen del Camino Pamplona Cañadell, J. Universidad de Navarra Pamplona Beaty, J.H. Clínica Campbell Memphis, EE.UU. Berizzi, A. Clínica Ortopédica Università di Padova Padua, Italia Bernstein, R.M. Shriners Hospital for Crippled Children Los Ángeles, EE.UU. Capdevila, R. Shriners Hospital for Crippled Children México D.F., México Cassiano, M. Hospital de Santa María Lisboa, Portugal Cole, W.G. Hospital for Sick Children Toronto, Canadá Bonnel, F. Hôpital Lapeyronie Montpellier, Francia de Pablos, J. Hospital de Navarra Hospital San Juan de Dios Pamplona Bowen, J.R. Alfred I Dupont Institute Wilmington, EE.UU. Diméglio, A. Hôpital Lapeyronie Montpellier, Francia Fabry, G. Universitaire Ziekenhuizen Leuven Pellenberg, Bélgica Farrington, D. Hospital Virgen de Valme Sevilla Inchusta, I. Servicio de Radiología Centro General Solchaga Pamplona Kassis, B. Hôpital des Enfants-Malades París, Francia Fernández-Palazzi, F. Centro Nacional de Tratamiento de la Hemofilia Caracas, Venezuela Keret, D. Tel-Aviv Sourasky Medical Center Tel-Aviv, Israel Finidori, G. Hôpital des Enfants-Malades París, Francia Kokron, A.E.V. Facultad de Medicina de São Paulo São Paulo, Brasil Fixsen, J.A. Hospital for Sick Children Londres, Reino Unido Krauspe, R. Heinrich Heine Universität Düsseldorf, Alemania Ghanem, I. Hôpital Hotel-Dieu de France Beirut, Líbano Lejman, T. Polish-American Children’s Hospital Cracovia, Polonia Glorion, C. Hôpital des Enfants-Malades Paris, Francia Moseley, C.F. Shriners Hospital for Crippled Children Los Ángeles, EE.UU. González López, J.L. Hospital General Universitario Gregorio Marañón Madrid Niethard, F.U. Orthopädische Klinik Aachen, Alemania González-Herranz, P. Hospital Teresa Herrera La Coruña Ocete, G. Hospital Universitario Ramón y Cajal Madrid Grill, F. Orthopaedic Hospital Speising Viena, Austria Paley, D. Maryland Center for Limb Lengthening & Reconstruction Baltimore, EE.UU. Guarniero, R. Facultad de Medicina de São Paulo São Paulo, Brasil Parsch, K. Olgahospital Stuttgart, Alemania Peterson, H.A. Clínica Mayo Rochester, EE.UU. Stanitski, C.L. University of South Carolina Charleston, EE.UU Pouliquen, J.C. Hôpital des Enfants-Malades Paris, Francia Strong, M. Polish-American Children’s Hospital Cracovia, Polonia Raab, P. Orthopädische Klinic König-Ludwing-Haus Würzburg, Alemania Usoz, J.J. Hospital de Estella Estella Rapariz, J.M. Hospital Universitario Son Llàtzer Palma de Mallorca Vispo-Seara, J.L. Orthopädische Klinic König-Ludwing-Haus Würzburg, Alemania Reitinger, T. Orthopaedic Hospital Speising Viena, Austria Wientroub, S. Tel-Aviv Sourasky Medical Center Tel-Aviv, Israel Richter, A. Orthopädische Klinic König-Ludwing-Haus Würzburg, Alemania Wild, A. Orthopädische Klinic König-Ludwing-Haus Würzburg, Alemania San Julián, M. Clínica Universitaria de Navarra Pamplona Wilkins, K.E. University of Texas San Antonio, EE.UU. Staheli, L.T. Children’s Hospital & Medical Center Seattle, EE.UU. Zwick, E.B. Orthopädische Klinik Aachen, Alemania Stanistski, D.F. University of South Carolina Charleston, EE.UU. Prólogo de la edición inglesa It is my pleasure to write the prologue for the monographic book The Immature Knee. Disorders of the knee in children and adolescents are some of the most common problems cared for by the orthopedic surgeon, presenting much more frequently than ankle or hip problems. Despite this, very little attention has been given to problems of the immature knee; orthopedic surgeons have traditionally focused on the “more serious and interesting” disorders of the hip in children. This monograph is an important step in changing our focus. The knee represents the greatest growth complex in the child’s extremity. Minor injury can result in significant shortening or angular deformity, the consequences of which are magnified by the need for weight bearing. In order to understand and treat the full cross-section of disorders of the immature knee, the physician needs a detailed knowledge of the principles of pediatric orthopedic surgery. In many areas of the world, adult sports medicine physicians care for injuries of the child and adolescent knee. The mechanical considerations in treating the adult, however, may not strictly apply to the child or adolescent. The immature knee is a complex interplay of me- chanical and biological factors which are poorly understood. As an example, I do not believe that the natural history of pediatric ligament injuries is truly known, since loose ligaments may tighten with growth and maturity. In many patients, observation and rehabilitation of disorders of the immature knee are more appropriate than surgery in returning these children and adolescents to safe and painless activity. I also believe that we have only just begun to scratch the surface in understanding the more complex and problematic pathologies of the immature knee, such as reflex sympathetic dystrophy. Specific and in-depth investigation of problems of the immature knee is needed. I am pleased that this monograph has been prepared for us. There is much that we can learn from this work. More importantly, I hope that this monograph will spark an interest in even more comprehensive studies of the immature knee in the future. G. Dean MacEwen Professor of Orthopaedics, Allegheny University, Philadelphia, Pennsylvania, USA Abril, 1998 Prólogo Hace no mucho tiempo el Dr. Julio de Pablos me encargó prologar la edición española del presente trabajo monográfico sobre rodilla infantil que he revisado con gran interés y sobre el que, con mucho gusto, haré unos breves comentarios. En primer lugar diré que comentar libros como el que ahora tengo entre manos no sólo lo considero como una deferencia hacia mi persona, que agradezco muy de veras, sino que también me produce una particular alegría. Por un lado me alegra mucho que mis discípulos del Departamento de Cirugía Ortopédica y Traumatológica de la Clínica Universitaria de Navarra reserven tiempo, dentro de sus labores asistenciales cotidianas, al trabajo, digamos, académico máxime cuando en los tiempos que corren cada vez encontramos menos ratos para esto último. En segundo lugar, también me llena de satisfacción que haya calado el interés por la Ortopedia Infantil en una buena parte de los profesionales que se han formado a mi lado, sobre todo ahora, que parece prestarse en general una mayor atención a la Cirugía Ortopédica del adulto. El paciente esqueléticamente in- maduro presenta una serie de peculiaridades, que podrían resumirse en una que es el cambio constante. Esto hace que su desarrollo normal, la historia natural de sus lesiones y enfermedades y la respuesta a los tratamientos planteen, frecuentemente, retos y problemas verdaderamente difíciles de resolver, lo que contribuye a aumentar el atractivo de esta parcela de la Cirugía Ortopédica. Finalmente, también me agrada enormemente que este trabajo se haya dedicado a la rodilla infantil: un tema un poco olvidado en una subespecialidad que tiene en la columna, cadera y pie, las áreas de atención, con diferencia, más desarrolladas. Después de leer detenidamente este libro monográfico sobre la Rodilla infantil, uno realmente aprecia la cantidad de lesiones y enfermedades que se dan en esta articulación. Muchas de ellas, cuando no son exclusivas de los niños, presentan unos rasgos característicos tanto en su presentación como en el abordaje terapéutico y la respuesta al mismo, lo que hace a esta articulación algo “marginada”, digna de un estudio en exclusiva. Me ha gustado como se ha estructurado el libro en una parte general seguida de la des- cripción detallada de los problemas ortopédicos y traumatológicos cada uno con su apartado correspondiente. Finalmente he prestado especial atención al bloque de técnicas quirúrgicas en la rodilla infantil sobre las que estimo de máxima importancia, que el cirujano en formación adquiera un mínimo de familiaridad. Quiero, también resaltar el mérito que tiene el haber logrado reunir aportaciones de un elenco tan destacado de profesionales, de tan diversa procedencia y que son, sin duda alguna, unos de los más internacionalmente reconocidos especialistas en Ortopedia Infantil en general y en el tema de que han escrito en particular. Insisto en que, en contraste con la gran información disponible sobre Cirugía Ortopédi- ca del Adulto, la dedicada al aparato locomotor inmaduro y, particularmente, a la rodilla infantil es más bien escasa por lo que creo que trabajos como el que nos ocupan deben ser siempre bienvenidos. Gracias a Julio de Pablos por haber conseguido hacer realidad este proyecto que va a ser de gran utilidad a todos quienes hemos dedicado y dedicamos una especial atención al cuidado de los problemas osteoarticulares en la edad infantil. J. de Pablos y el Profesor J. Cañadell. José Cañadell Carafí Profesor de Cirugía Ortopédica y Traumatología Universidad de Navarra Pamplona, Julio 2003 Prefacio a la 1ª Edición La rodilla es una de las localizaciones más frecuentes de desarreglos ortopédicos y traumáticos en el aparato locomotor y ha sido, y es, motivo de estudio en multitud de publicaciones periódicas y libros de Cirugía Ortopédica y Traumatología y especialidades afines. Por otro lado, nuevos desarrollos tecnológicos, tanto diagnósticos como terapéuticos (la cirugía artroscópica entre ellos) han sido de especial aplicación en esta articulación lo que ha hecho que, hoy en día, la rodilla sea un tema ortopédico de moda. Sin embargo, todo lo dicho hasta ahora, es aplicable fundamentalmente a los adultos y, en mucha menor medida, los niños y adolescentes. Por ello nos pareció buena idea dedicar algún tiempo y esfuerzo a editar un libro expresamente dedicado a la rodilla esqueléticamente inmadura. La falta de tratados sobre rodilla infantil es ya, en nuestra opinión una buena justificación para editar este libro pero, hay además otros motivos importantes. El primero es que, también en el niño y el adolescente, los trastornos ortopédicos y traumatológicos a nivel de la rodilla son muy frecuentes y, el segundo, es que una buena cantidad de los mencionados trastornos, es propia de los niños. Además de los aspectos descriptivos de los problemas de la rodilla inmadura, también nos ha parecido atractivo hacer una puesta al día sobre técnicas quirúrgicas ya que, algunas, son solo aplicables en la edad infantil y, otras que también son aplicables en los adultos, son poco populares en ortopedia infantil. Para hacer todo esto hemos contado con el mejor grupo de profesionales con que, en nuestra opinión, podríamos haber contado. Su colaboración desinteresada y la calidad científica de sus contribuciones merecen un crédito público por mi parte. A todos, muchas gracias. Este libro se ha proyectado con la sincera ilusión de que todos aprendamos más sobre los desarreglos de la rodilla esqueléticamente inmadura y sirva de ayuda en la práctica diaria de los ortopedas infantiles. Al lector corresponde decir si hemos conseguido este objetivo. Julio de Pablos Pamplona, Abril 1998 Agradecimientos En primer lugar debo expresar mi mayor reconocimiento a la labor desinteresada del grupo de profesionales que han contribuido con sus capítulos a completar esta monografía. Quisiera también hacer una mención especial a los doctores David Farrington, traductor de una gran parte de los originales en inglés y Juan Bruguera, impulsor e incansable colaborador de los proyectos que desde hace años venimos llevando a cabo juntos. Finalmente no quiero dejar de reconocer y apreciar muy sinceramente el magnífico trabajo de Ergon, que deja siempre pequeñas a las anteriores colaboraciones que hemos tenido con ellos. Dr. Julio de Pablos Índice Introducción . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . J. de Pablos 1 I. LA RODILLA EN CRECIMIENTO. PARTE GENERAL 1. Crecimiento y desarrollo de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . A. Diméglio, F. Bonnel 3 2. Diagnóstico por imagen en la rodilla infantil . . . . . . . . . . . . . . . . . . . . . . . . . . . . 11 C. Alfaro, I. Inchusta 3. La rodilla dolorosa en la infancia y la adolescencia . . . . . . . . . . . . . . . . . . . . . . . . 25 J. de Pablos, D. Farrington II. TRASTORNOS ORTOPÉDICOS 4. Luxación congénita de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 37 K. Parsch 5. Luxación congénita de la rótula . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 49 I. Ghanem 6. La rodilla en otros trastornos congénitos . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 59 J.A. Fixsen Autor y cols. 7. Menisco discoideo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 69 T. Reitinger, F. Grill 8. Síndrome uña-rótula . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 79 G. Fabry 9. Inestabilidad femoropatelar . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 89 M. Cassiano, J.J. Usoz 10. Apofisitis . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 103 D. Keret, S. Wientroub 11. Osteocondritis disecante . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 115 J. de Pablos 12. Quiste poplíteo . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 123 R. Guarniero, A.E.V. Kokron 13. Deformidades angulares constitucionales . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 129 L.T. Staheli 14. Enfermedad de Blount . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 141 R.M. Bernstein, C.F. Moseley 15. Displasia fibrocartilaginosa focal . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 171 W.G. Cole 16. Artritis séptica . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 177 T. Lejman, M. Strong 17. Tumores benignos alrededor de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 193 G. Ocete 18. Tumores óseos malignos alrededor de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . 211 M. San Julián 19. La rodilla en los trastornos neurológicos . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 221 E.B. Zwick, F.U. Niethard 20. La rodilla en la hemofilia . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 233 F. Fernández-Palazzi 21. La rodilla rígida . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 251 J.C. Pouliquen, B. Kassis, Ch. Glorion, G. Finidori Título del capítulo 22. Dolor anterior de la rodilla en el adolescente . . . . . . . . . . . . . . . . . . . . . . . . . . . . 265 C.L. Stanitski III. TRASTORNOS TRAUMÁTICOS 23. Fracturas fisarias en la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 273 J. de Pablos, K.E. Wilkins, P. González-Herranz, J.M. Rapariz 24. Fracturas de la tuberosidad tibial . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 287 J.H. Beaty 25. Secuelas de las fracturas fisarias de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 295 R. Aldegheri, A. Berizzi 26. Fracturas y luxaciones de la rótula . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 305 J.Ph. Cahuzac 27. Fracturas metafisarias proximales de la tibia . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 315 K.E. Wilkins 28. Fracturas osteocondrales . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 325 J.L. González López 29. Lesiones meniscales en los deportistas esqueléticamente inmaduros . . . . . . . . . 337 C.L. Stanitski 30 Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 345 C.L. Stanitski IV. TÉCNICAS QUIRÚRGICAS 31. Cirugía fisaria . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 357 J. de Pablos, D. Farrington 32. Epifisiodesis percutánea en la región de la rodilla . . . . . . . . . . . . . . . . . . . . . . . . . 365 J.R. Bowen 33. Hemiepifisiodesis artroscópica en el tratamiento del genu valgo constitucional en los adolescentes . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 371 J. de Pablos, R. Capdevila Autor y cols. 34. Grapado temporal de las fisis de la rodilla para el tratamiento de las deformidades axiales y las discrepancias de longitud de los miembros inferiores . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 377 R. Krauspe, P. Raab, A. Wild, J.L. Vispo-Seara, A. Richter 35. Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 387 H.A. Peterson 36. Osteotomías de corrección en la región de la rodilla . . . . . . . . . . . . . . . . . . . . . . 401 D. Paley 37. Corrección de las deformidades angulares con fijación externa monolateral . . . . . 437 J. de Pablos 38. Indicaciones de la fijación externa circular frente a la monolateral en las osteotomías correctoras de la región de la rodilla . . . . . . . . . . . . . . . . . . . 451 D.F. Stanistski 39. Efectos de la distracción ósea sobre la rodilla infantil . . . . . . . . . . . . . . . . . . . . . . 461 J. de Pablos 40. Cirugía reconstructiva de la rodilla tumoral en los niños . . . . . . . . . . . . . . . . . . . 475 M. San Julián, J. Cañadell 41. Artroscopia de la rodilla en los niños y adolescentes . . . . . . . . . . . . . . . . . . . . . . 483 J. de Pablos, R. Capdevila Índice temático . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . . 501 Introducción J. de Pablos Como en el resto del aparato locomotor, también en la rodilla se cumple la máxima de Mercer Rang de que “el niño no es un adulto pequeño”. Efectivamente, las diferencias entre la rodilla infantil (esqueléticamente inmadura) y la del adulto no se reducen a una cuestión de tamaño, sino que incluyen aspectos anatómicos y fisiológicos de particular importancia. Anatómicamente, para empezar, los huesos de la rodilla infantil presentan cartílagos de crecimiento que, por definición, no existen en la rodilla de individuos esqueléticamente maduros y que son considerados como el “locus minoris resistentiae” del hueso inmaduro. Este hecho condiciona, por ejemplo, el resultado de un severo trauma indirecto en la rodilla: mientras que en un adulto joven se tiende a producir un fallo ligamentoso (esguinces), en un paciente inmaduro el fallo es más probable a nivel de la fisis al ser éste el punto más débil del hueso, sobre todo en los adolescentes. Además, diremos que estos fallos fisarios a que nos referimos (fracturas fisarias) son, obviamente, exclusivos de los niños, mientras que los fallos ligamentosos, aunque con diferencias en la probabilidad, se pueden dar a cual- quier edad. Como en el adulto, también en el niño pueden darse fracturas o fallos fisarios por sobrecarga (también llamados de estrés) como resultado de traumas submáximos aplicados repetidamente a una zona de hueso. Cuando estas sobrecargas se aplican a las estructuras fisarias (como, p. ej., a nivel de la tuberosidad tibial anterior), el resultado será una lesión fisaria de estrés (p. ej., el proceso de Osgood-Schlatter) que, por ser fisario, tampoco se da en los adultos. Las epífisis de la rodilla infantil presentan un alto porcentaje cartilaginoso, mayor que las del adulto, donde predomina el tejido óseo. Esto genera dificultades a la hora de detectar trazos de fractura o desprendimientos osteocondrales. Sobre todo estos últimos, al ser grande el grosor del cartílago articular, pueden ser mínimamente visibles si contienen algo de hueso subcondral o incluso invisibles a los Rx lo cual puede retrasar el diagnóstico y condicionar el tratamiento a realizar. Este cartílago epifisario grueso puede también dificultarnos la valoración de la forma exacta de la epífisis lo que, en las deformidades angulares, puede generar mediciones erróneas, al contrario de lo que sucede en los adultos en los que lo que 1 J. de Pablos vemos en la radiografía es muy aproximado a la forma epifisaria real. Las metáfisis de los huesos largos en los niños presentan un tejido óseo muy esponjoso con una corticalización todavía poco marcada. Esto facilita, en el esqueleto inmaduro, la producción de fracturas metafisarias por compresión, más conocidas por fracturas en “rodete” (“torus fractures” de los anglosajones) a diferencia de las fracturas completas más comunes en el hueso maduro. Como decimos, las diferencias son también fisiológicas. El aspecto fisiológico de la rodilla infantil que más marca las diferencias con la de los adultos es el crecimiento no sólo longitudinal, generado por las fisis, sino latitudinal, fisario y epifisario, este último generado por el cartílago articular. Las fisis alrededor de la rodilla son especialmente fértiles y son responsables de alrededor del 65-70% del total del crecimiento longitudinal de la extremidad inferior. Se puede considerar, de una manera aproximada, que, a partir de los 5 años de edad, la rodilla crece 25 cm en chicos y 20 cm en chicas, lo cual nos da una idea del grave problema que puede suponer el cese del funcionamiento de cualquiera de estas fisis, especialmente en los pacientes más jóvenes. Los agentes etiológicos (a veces desconocidos) que, por defecto o por exceso, alteren la función fisaria producirán trastornos del crecimiento, progresivos en la mayoría de los casos, consistentes en dismetrías y/o deformidades angulares, que no se dan en los pacientes adultos. Entre éstos podemos destacar los puentes fisarios (post-fractura, infección, etc.) y la enfermedad de Blount por defecto y la tibia valga tras fractura metafisaria (fractura de Cozen), por exceso. 2 El hecho de que haya fisis activas en una rodilla condicionará también nuestros tratamientos, sobre todo las osteosíntesis en las fracturas. Éstas, por un lado, deben ser estables pero, por otro, en los niños deben evitar la invasión del cartílago de crecimiento para no producir daños permanentes fisarios. Esto último, lógicamente, no es motivo de preocupación en los adultos. Otra característica de la rodilla infantil, como del resto de los tejidos en este grupo de edad, es la alta capacidad de regeneración tisular que también condiciona la historia natural de algunos problemas ortopédicos y, por tanto, su tratamiento. Este es el caso, por ejemplo, de la osteocondritis disecante de la rodilla, cuya historia natural es mucho más benigna en el niño que en el adulto joven y que puede explicarse por esta diferencia en la capacidad regenerativa mencionada. Los defectos articulares tras fracturas osteocondrales son otro ejemplo de la importancia del factor edad. Al contrario que en los adultos, en los niños es frecuente observar que, pasado un tiempo, el defecto osteocondral tiende a cubrirse de fibrocartílago que hace, con frecuencia, innecesario el uso de tratamientos del tipo de la mosaicoplastia. Finalmente las estructuras ligamentosas y retinaculares alrededor de la rodilla presentan una laxitud en los niños que, con el paso del tiempo, va desapareciendo. De ahí que alteraciones como la luxación aguda post-traumática de la rótula sea una lesión relativamente frecuente en niños y, al contrario, en los adultos. En definitiva, volviendo al principio, es necesario el estudio de la rodilla infantil en capítulo aparte porque, comparada con la de los adultos, no sólo es sino que también reacciona de manera bien diferente a la de aquéllos. 1 Crecimiento y desarrollo de la rodilla A. Diméglio, F. Bonnel El crecimiento de la rodilla puede analizarse empleando dos planteamientos: a) a través del análisis del cartílago de crecimiento y su comportamiento, el denominado microcrecimiento; o b) basándose en las mediciones de la estatura en bipedestación, la estatura en sedestación, el miembro inferior, el fémur y la tibia, lo que se conoce como macrocrecimiento. MICROCRECIMIENTO El crecimiento de la rodilla se produce a partir de un proceso de osificación encondral, lo que conlleva que durante los dos primeros meses de vida intrauterina se forma un primordio mesenquimatoso, que posteriormente es reemplazado de manera gradual por un primordio cartilaginoso. A partir del tercer mes de vida intrauterina, este último es ocupado por tejido óseo, extendiéndose el proceso de osificación más de 17 años hasta el final del crecimiento. El extremo distal del fémur El núcleo de osificación de la epífisis femoral distal está presente en el momento del nacimiento, a menos que se trate de un recién na- cido pretérmino. Este núcleo exhibe una forma esférica, localizándose en el centro de la epífisis. Mas adelante, se expande lateralmente haciéndose elíptico y adoptando la forma aproximada de un acento circunflejo. La última región en osificarse es la zona posterior de cada cóndilo. Esta epífisis se expande en los tres planos espaciales, tomando finalmente una forma cuadrangular. Contiene un núcleo óseo que actúa como una metáfisis, con células columnares en el centro y células germinales en la periferia. Esta epífisis femoral distal se ve permanentemente sometida a cambios. Podemos encontrar un amplio rango de variantes, apreciándose con frecuencia patrones irregulares en la región interna del hueso cortical metafisario. La fisis femoral distal supone de 20 a 25 cm de crecimiento en total (ley de la primera epífisis). La rótula La rótula es comparable a un cartílago de crecimiento. Se osifica entre los 3 y los 5 años de edad, empezando a menudo como múltiples focos lo que le confiere un aspecto irregular y moteado. A medida que la rótula se 3 A. Diméglio, F. Bonnel osifica desde el centro hasta la periferia su contorno se hace irregular. Pueden aparecer núcleos de osificación secundarios. Estos núcleos de osificación secundarios con frecuencia se localizan en la región superolateral de la rótula, dando lugar a lo que se conoce como rótula bipartita; la continuidad entre la rótula central y la secundaria se mantiene mediante un nexo cartilaginoso. La epífisis proximal de la tibia El proceso de osificación en la región proximal de la tibia se inicia ya en el tercer mes de vida. El núcleo de osificación central tiene inicialmente forma esférica, expandiéndose a continuación y tomando una configuración elíptica. Las zonas medial y lateral pueden exhibir aspectos muy diferentes, pudiendo apreciarse cierta irregularidad. El cartílago de crecimiento siempre permanece horizontal aunque puede observarse cierta ondulación anterior enfrente de la tuberosidad. La epífisis del peroné se sitúa aproximadamente de 5 a 10 mm por debajo de la epífisis tibial. La fisis tibial proximal crece de 10 a 15 cm en total. La tuberosidad tibial La tuberosidad tibial se caracteriza por poseer un cartílago de crecimiento muy específico sujeto a enormes fuerzas de tracción. La tuberosidad tibial comienza a osificarse entre los 7 y los 9 años de edad, iniciándose a partir de un núcleo de osificación caudal. La porción anterior de la tuberosidad tibial se encuentra sometida a fuerzas mecánicas generadas por el músculo cuádriceps. Este cartílago de crecimiento por tanto se encuentra adaptado a la tensión específica que tiene que soportar. La tuberosidad se cierra de proximal a distal. La articulación de la rodilla La morfología de la rodilla permanece prácticamente igual a lo largo del crecimiento. Algunos niños muestran cierto grado de laxitud. 4 Los meniscos poseen una estructura vascular; al final de la maduración, esta vascularización es fundamentalmente periférica. La forma de los meniscos medial y lateral se mantiene igual a lo largo del crecimiento. La presencia de un menisco discoideo debe considerarse indiscutiblemente un cuadro anómalo, en contra de lo que se cree, no debiendo interpretarse como una variante límite de la normalidad. MACROCRECIMIENTO Crecimiento en la rodilla es sinónimo a crecimiento en el miembro inferior, ya que representa el 65%, o sea dos tercios, del crecimiento de la extremidad. La medición del miembro inferior, empleando la estatura en sedestación y la estatura en bipedestación nos ofrece una idea del papel de los diversos cartílagos de crecimiento y su funcionamiento. No obstante, a pesar de que puede analizarse el crecimiento empleando un planteamiento matemático, no puede condicionarse a un modelo rígido. Existen muchas causas de error: las tablas de crecimiento son heterogéneas y únicamente reflejan los valores promedio; los diagramas son demasiado esquemáticos; la edad ósea es un mero arreglo. Como mucho, la realidad puede reconstruirse empleando: a) análisis repetidos con múltiples puntos de referencia e indicadores; b) análisis dinámico que permite trazar la progresión e identificar las tendencias; y c) análisis crítico mediante la recopilación y comparación de datos (Fig. 1). El miembro inferior El miembro inferior exhibe el máximo de crecimiento. Esta extremidad representa el 38% de la estatura en bipedestación en el momento del nacimiento y el 48% al final del crecimiento. Mide 19 cm de largo en el momento del nacimiento, teniendo al final del crecimiento una longitud de 80 cm en los ni- Crecimiento y desarrollo de la rodilla Media y desviaciones estándar derivadas de series longitudinales en 50 niñas y 50 niños cmCLAVES: 9 Medias NIÑAS 8 Medias Medias NIÑOS cm 9 1 2 8 4 3 2 TIBIA PROXIMAL 5 7 6 6 5 4 3 cm 6 2 5 1 4 0 3 2 1 0 7 FÉMUR DISTAL cm 6 7 5 4 3 2 TIBIA PROXIMAL FÉMUR DISTAL EDAD ÓSEA A PARTIR DEL ATLAS DE GREULICH-PYLE 1 0 1 8 9 10 11 12 13 14 Edad ósea en años 15 16 0 9 10 11 12 13 14 15 16 Edad ósea en años 17 18 Figura 1. Las tablas de crecimiento de Green y Anderson siguen siendo útiles hoy día. Es interesante comprobar cómo existen desviaciones estándar y que el margen de valoración aún así es bastante aproximado. No obstante, nuestra experiencia con los pacientes tratados en nuestro departamento nos ha permitido confirmar que estas tablas de crecimiento aún tienen interés vigente. ños (incremento de 61 cm) y 74,5 cm en las niñas (incremento de 55,5 cm). Debe recordarse esta cifra del 48% a la hora de calcular la proporción de un retardo de crecimiento. El fémur crece más que la tibia. La diferencia de longitud entre ambos huesos es de 2 cm en el momento del nacimiento y de 10 cm al finalizar el crecimiento. La relación entre el fémur y la tibia es constante a lo largo del crecimiento. Las proporciones se establecen ya a los 5 años de edad. La longitud de la tibia corresponde al 80% de la del fémur. Es útil recordar este cociente a la hora de equilibrar un alargamiento de miembros inferiores. La relación entre la tibia y el peroné también permanece constante. La longitud del pe- roné equivale al 98% de la de la tibia por lo que no existe una diferencia significativa. La rodilla La rodilla se ve sometida al mayor de los crecimientos. El crecimiento será mayor donde surja la primera epífisis. La rodilla crece aproximadamente 40 cm en los niños (25 cm para el fémur y 15 cm para la tibia) y 35 cm en las niñas (22 cm para el fémur y 13 cm para la tibia). La rodilla supone dos tercios del crecimiento (65%) del miembro inferior (37% para el fémur y 28% para la tibia) (Fig. 2). Esquemáticamente, la rodilla crece en torno a 2 cm por año a partir de los 5 años de edad, correspondiendo poco más de 1 cm (1,2 5 A. Diméglio, F. Bonnel Figura 2. El crecimiento en la rodilla supone el 65% del crecimiento del miembro inferior. cm) al crecimiento del fémur distal y ligeramente menos de 1 cm (0,8 cm) al crecimiento de la tibia proximal (Fig. 3). Sumando el crecimiento que se produce en el fémur y en la tibia, el crecimiento total del miembro inferior resulta ser aproximadamente de 3,5 cm por año, representando el fémur el 54% del crecimiento y la tibia el 46%. Durante el crecimiento el tamaño del miembro inferior se multiplica por cuatro: el fémur mide 10 cm de largo en el momento del nacimiento y 45 cm de promedio al finalizar el crecimiento, mientras que la tibia y el peroné miden 9 y 8 cm de largo respectivamente en el momento del nacimiento y 35 y 33 cm al finalizar el crecimiento. El complejo fémur/tibia crece aproximadamente 55 cm en las niñas y 63 cm en los niños desde el momento del nacimiento hasta el final del crecimiento. El cociente entre el complejo fémur/tibia y el miembro inferior es 1,4; este cociente se 6 Figura 3. Con el fin de describir esquemáticamente el crecimiento en la rodilla, puede afirmarse que la región inferior del fémur crece algo más de 1 cm por año (1,2 cm), mientras que la región proximal de la tibia crece ligeramente por debajo de 1 cm (0,8 cm), por lo que la rodilla crece aproximadamente 2 cm por año. La región proximal del fémur crece 0,8 cm por año y la región distal de la tibia 0,6 cm. mantiene constante a partir de los 5 años de edad. Crecimiento entre el nacimiento y los 5 años de edad Entre el nacimiento y los 5 años de edad, el miembro inferior crece aproximadamente Crecimiento y desarrollo de la rodilla Risser 1 Figura 4. Regiones anterior y posterior del codo izquierdo y su contorno antes del pico puberal (fase ascendente). Figura 5. Osificación de la cresta ilíaca tras el pico puberal (fase descendente). 27 cm (+/-1 cm): 15 cm (+/-1 cm) para el fémur y 11 cm para la tibia. A los 3 años de edad la longitud de los huesos casi se ha duplicado, quedando aún a los 4 años de edad el 50% de su crecimiento. La longitud relativa es una noción importante a tener en cuenta. El fémur representa el 28% de la estatura en bipedestación y el 57% de la longitud del miembro inferior, en todas las edades a partir de los 8 años, y tanto en niños como en niñas. La tibia representa el 22% de la estatura en bipedestación y el 43% de la longitud del mismo inferior. Es importante considerar estos datos a la hora de trazar gráficas de crecimiento independientes de la edad y sexo y relacionadas con aspectos fiables como la estatura en bipedestación, específica de cada individuo, o el tamaño del miembro inferior. ósea son la mano izquierda y después el codo (Fig. 4). Durante la pendiente descendiente del pico puberal, los elementos más útiles son la mano y el estadio de Risser (Fig. 5). Es importante subrayar que sólo en el 40% de las niñas corresponde la edad ósea a la edad cronológica. Es más frecuente una edad ósea avanzada que un retardo de la misma. El tiempo transcurre de manera más rápida durante el período puberal: 2 años o más de edad ósea corresponden a 18 meses de edad cronológica. Es importante recordar este concepto con el objetivo de no equivocarnos en el momento exacto de realizar una epifisiodesis. Edad ósea La edad es un concepto difícil de definir. La edad ósea es un indicador valioso, capaz de reducir causas de error si se mide repetidamente, aunque se trata de una medición puramente convencional por no decir artificial. Durante la primera fase de la pubertad, pendiente ascendente del pico puberal, las mejores localizaciones para cuantificar la edad Pubertad La pubertad es difícil de delimitar. En contra de la opinión generalizada existe un pico puberal en los miembros inferiores, marcando este pico el inicio de la pubertad. De hecho, la pubertad resulta de la combinación de tres picos menores, uno para los miembros inferiores, uno para el tronco y uno para el tórax. Una vez cerrado el codo, en el estadio 1 de Risser, sólo le resta a los miembros inferiores 1 cm de crecimiento. Desde el cierre del codo hasta el estadio 1 de Risser cualquier epifisiodesis tendrá, por eso, un efecto limitado (Fig. 6). 7 A. Diméglio, F. Bonnel Figura 6. En el momento en que se cierra el codo, se detiene el crecimiento en el miembro inferior, restando únicamente en torno a 1 cm de crecimiento en la rodilla en los niños y menos de 1 cm en las niñas. En el estadio Risser 1 prácticamente no le resta crecimiento al miembro inferior, por lo que consideramos que la práctica de una epifisiodesis en este estadio es inútil. Por otra parte, el estadio 1 de Risser es el momento apropiado para llevar a cabo una distracción fisaria. Al comenzar la pubertad, aún le restan 8 cm por crecer al fémur y a la tibia, incluyendo aproximadamente 6 cm en la rodilla (Fig. 7). La decisión de practicar una epifisiodesis parece razonable entre los 11 y los 12 años de edad ósea en las niñas y entre los 13 y los 14 años de edad en los niños, o sea, antes del cierre del codo. En ese estadio, existe un mínimo riesgo de error en cualquier niño, independientemente de las desviaciones estándar. La incertidumbre incluso es menor si la epifisiodesis se practica únicamente en el fémur o la tibia. Obviamente, se requiere una mentalidad crítica a la hora de calcular una discrepancia de longitud de miembros inferiores de manera anticipada, no debiendo considerarse Fémur b Tibia Tibia Fémur a Figura 7. a) Crecimiento remanente en las rodillas de las niñas entre los 10 y los 16 años de edad. Es interesante comprobar como aún quedan 4,7 cm de crecimiento en el extremo distal del fémur y en el extremo proximal de la tibia al inicio de la pubertad, o sea, a los 11 años de edad ósea. En otras palabras, una epifisiodesis completa incluyendo ambos cartílagos de crecimiento conllevará un acortamiento de menos de 5 cm. A la edad de 10 años aún restan 7,3 cm de crecimiento en la rodilla y 0,9 cm a los 13 años de edad ósea, justo cuando va a aparecer el estadio Risser 1. El crecimiento se detiene a los 14 años de edad en las niñas. b) Crecimiento en las rodillas de los niños entre los 10 y los 18 años de edad. Al inicio de la pubertad, 13 años de edad ósea, aún le restan a la rodilla 5,3 cm de crecimiento. Debe compararse esta cifra de 5 cm a la que corresponde a los 11 años de edad ósea en las niñas. Cuando comienza la pubertad, tanto a los niños como a las niñas aún les restan 5 cm de crecimiento en la rodilla. El crecimiento se frena en gran medida a los 15 años de edad ósea, cuando a la rodilla únicamente le restan 1,4 cm de crecimiento. 8 Crecimiento y desarrollo de la rodilla Tabla 1. Discrepancia de longitud anticipada Edad ósea Discrepancia actual Discrepancia anticipada al finalizar el crecimiento 4 años 2 cm (x 2) 4,0 cm 9 años 2 cm (x 1,2) 2,4 cm 11 años (niñas) 2 cm (x 1,1) 2,1 cm 13 años (niños) 2 cm (x 1,1) 2,1 cm La anticipación de la discrepancia de longitud final de los miembros inferiores requiere diversas mediciones y una determinación muy precisa de la edad ósea. Uno puede basarse en los esquemas; sin embargo, con un porcentaje similar de discrepancia, puede estimarse que presentando una discrepancia de 2 cm a los 4 años de edad, la diferencia final será de 4 cm, ya que los miembros inferiores a esa edad han alcanzado el 50% de su crecimiento. Con 9 años de edad el valor inicial debe multiplicarse por 1,2. Al comienzo de la pubertad, aún queda por alcanzarse el 10% del crecimiento, debiendo por tanto multiplicarse el valor inicial por 1,1 a los 11 años de edad ósea en las niñas y a los 13 años de edad en los niños. a b Figura 8. a) Gráficas de crecimiento remanente en el fémur y la tibia en los niños. b) Gráficas de crecimiento remanente en el fémur y la tibia en las niñas. Barras negras: epífisis femoral distal y proximal de la tibia; barras grises: epífisis femoral proximal y distal de la tibia. Por tanto puede valorarse la cuantía remanente de crecimiento y demostrarse el papel clave de la rodilla en el crecimiento del miembro inferior. Es interesante comprobar cómo a los niños aún le restan 38,2 cm de crecimiento a los 5 años de edad y 19,1 cm a los 10 años de edad y aproximadamente 8,2 cm al inicio de la pubertad. El crecimiento se frena a los 15-16 años de edad ósea. A su vez es interesante comprobar que a las niñas aún le restan 31,5 cm de crecimiento a los 5 años de edad, 11,2 cm a los 10 años de edad y en torno a 7,2 cm al inicio de la pubertad. El crecimiento se detiene a los 13-14 años de edad ósea. 9 A. Diméglio, F. Bonnel como suficientes los esquemas. Deben repetirse las mediciones, aunque puede asumirse que la discrepancia de longitud a los 4 años de edad se habrá duplicado al final del crecimiento si evoluciona a un ritmo constante (Tabla 1). Por tanto un niño con una discrepancia de 4 cm a la edad de 4 años presentará una diferencia de 8 cm al finalizar el crecimiento. A los 9 años de edad, al miembro inferior aún le resta un 20% de su crecimiento, por lo que una discrepancia de 4 cm a esa edad aumentará hasta los 4,8 cm al final del crecimiento. 10 En el momento de iniciarse la pubertad, al miembro inferior le resta un 10% de crecimiento, por lo que es estimable una discrepancia de longitud final en torno a los 4,4 cm. Es fundamental un abordaje cauto y estricto en estos casos. La mejor manera de atajar este difícil apartado es empleando un libro de crecimiento con cuanta documentación sea posible: estatura en bipedestación, estatura en sedestación, gráfica de Carlioz y de Moseley, a la vez que se controla la edad ósea con el fin de limitar el margen de error (Fig. 8). 2 Diagnóstico por imagen en la rodilla infantil C. Alfaro, I. Inchusta INTRODUCCIÓN Como en las demás partes del aparato locomotor, también en la rodilla infantil las técnicas de imagen forman parte esencial del proceso de estudio, diagnóstico e incluso tratamiento. Los objetivos fundamentales que buscan las mencionadas técnicas son: • Realizar diagnóstico patológico. • Utilizar una secuencia de exploraciones correcta. • Demostrar las características radiológicas determinantes de una patología conocida y la distribución de la lesión. • Controlar la progresión del tratamiento y las posibles complicaciones. • Reconocer los límites de las técnicas radiológicas no invasivas e indicar correctamente las invasivas. • Reconocer las lesiones que necesitan biopsia y las que no lo necesitan. En el resto del capítulo haremos un repaso de las diferentes técnicas de imagen utilizadas en el estudio de la rodilla esqueléticamente inmadura, haciendo hincapié sobre todo en las ventajas e inconvenientes de su utilización, basando en ello las principales indicaciones. RADIOLOGÍA CONVENCIONAL La radiología simple suele ser la primera exploración que se realiza en la valoración de la rodilla. Se obtienen como mínimo dos proyecciones con 90° de angulación entre ellas, proyección anteroposterior y lateral con rodilla flexionada 20° a 30°. En casos de traumatismo pueden ser necesarias proyecciones oblicuas. Para la valoración de la articulación femoropatelar se realizan proyecciones axiales en distintos grados de flexión de la rodilla. La radiología simple es fundamental en el estudio de las lesiones óseas, alteraciones en la mineralización, malformaciones o deformidades (Figs. 1-4). Existen alteraciones anatómicas, cambios en relación con el crecimiento o artefactos de posición que pueden complicar la interpretación de las radiografías al simular una patología. Las irregularidades en metáfisis distal del fémur, en la cortical, son un hallazgo frecuente en niños entre 12-16 años. La superficie articular del fémur en niños pequeños es irregular debido a los islotes de osificación en la epífisis, es más evidente entre 6 y 12 años, y debe diferenciarse de la osteocondritis disecante, generalmente localizada en la cara la11 C. Alfaro, I. Inchusta a b Figura 1. Proceso de Osgood Schlatter. La Rx (a) muestra irregularidad y fragmentación de la tuberosidad tibial anterior y, en la imagen de RM (b), se identifica alteración de señal en las partes blandas adyacentes a la tuberosidad tibial, en la grasa de Hoffa, y en la inserción del tendón rotuliano, en relación con cambios inflamatorios. Figura 2. Rx AP y L. Fractura metafisaria distal del fémur, con acabalgamiento y desplazamiento anterior y lateral del extremo proximal del fémur. 12 Diagnóstico por imagen en la rodilla infantil a b Figura 3. Rx telemetría. Alteraciones de alineación de EEII. Genu valgo fisiológico (a) y genu varo en hipocondroplasia (b). teral del cóndilo femoral interno, que afecta al cartílago articular y hueso subcondral; la radiología simple muestra la lesión ósea, pero la valoración del cartílago se realiza con resonancia magnética (RM); la demostración de líquido sinovial alrededor del fragmento indica inestabilidad de la lesión. La visualización de un defecto radiolúcido en la cara dorsal de la rótula, defecto dorsal patelar, en gente joven no tiene significado clínico, y no debe confundirse con osteocondritis rotuliana12. Figura 4. Rx simple AP. Quiste óseo aneurismático. Lesión lítica expansiva trabeculada tibial, diafisometafisaria que invade la fisis y epífisis proximal. TOMOGRAFÍA COMPUTARIZADA (TC) La TC emplea un generador de rayos X, detectores y unidad de procesado de datos computarizada. Los tejidos absorben el haz de rayos X en distinto grado, según su número atómico y la densidad del tejido. El haz no absorbido se detecta y procesa en el ordenador por conversión analógica digital para formar la imagen5. 13 C. Alfaro, I. Inchusta La TC puede definir alteraciones óseas y de partes blandas indetectables con radiología convencional. Sus principales ventajas son: alta resolución de contraste, capacidad de medición de coeficiente de atenuación, posibilidad de obtención de imágenes en planos axial, coronal y sagital, y reconstrucción tridimensional. Los inconvenientes son la alta dosis de radiación, pobre caracterización tisular y artefactos de imagen por elementos metálicos. Las indicaciones más frecuentes de TC son: – Traumatismos, fracturas y luxaciones, especialmente en luxaciones o subluxaciones de rótula, fracturas de platillo tibial, luxaciones tibio-peroneas proximales (Fig. 5). – Infecciones, osteomielitis, artritis. El diagnóstico de osteomielitis se establece mejor con gammagrafía o RM, si bien la TC puede visualizar la extensión intraósea, secuestros, abscesos óseos y de tejidos blandos. – Neoplasias óseas y de tejidos blandos. La utilidad de la TC es más importante en la valoración de extensión para planificación quirúrgica, que en el diagnóstico de neoplasias, al permitir mejor diagnóstico de extensión ósea que la radiología simple y valorar la afectación de tejidos blandos. – También se utiliza como guía de procedimientos intervencionistas, como biopsias, o infiltraciones farmacológicas12. ECOGRAFÍA La ecografía se basa en la interacción de las ondas sonoras con la interfase de los tejidos corporales. Se emite un pulso de ondas de radiofrecuencia determinada, que se refleja en las interfases de los tejidos de diferente impedancia acústica, se registra y se convierte en imágenes. En los últimos años está aumentando la utilización de la ecografía, ya que es una técnica barata, no invasiva, y no utiliza radiaciones ionizantes. Permite obtener imágenes en cual14 Figura 5. TC de ambas articulaciones femoropatelares. Subluxación lateral de ambas rótulas, con báscula y desplazamiento lateral, así como lesión por avulsión interna unilateral (flecha). quier plano, por lo que es útil como guía de procedimientos intervencionistas5. En la rodilla, los ultrasonidos permiten medir el grosor del cartílago articular y evaluar superficies articulares. Pueden identificarse focos de osteocondritis disecante por el cambio de contorno óseo del cóndilo femoral. Permite el estudio de los tendones; el único tendón que tiene cierta dificultad de visualización en el plano sagital es el tendón poplíteo por su trayecto “curvado”. Los cambios de morfología y ecogenicidad intratendinosos y peritendinosos permiten diagnosticar tendinitis y roturas tendinosas. Los hallazgos ecográficos en las entesis de inserción son áreas hipoecoicas intratendinosas, microcalcificaciones y extensión anecoica de la bolsa serosa. Pueden encontrarse signos ecográficos preclínicos de rotura tendinosa en Osgood-Schlatter y Sinding-Larsen-Johansen. Los meniscos no son valorables con ecografía, pero pueden identificarse quistes meniscales, y visualizar los cuernos posteriores meniscales. La ecografía está indicada como primera técnica de imagen en la valoración de masas asintomáticas o dolorosas, ya que permite diferenciar masas sólidas y quísticas y localizarlas anatómicamente. Es diagnóstica en quistes poplíteos y bursitis, pero en el caso de masas sólidas tiene escasa especificidad tisular1,9. Diagnóstico por imagen en la rodilla infantil a b Figura 6. Varón de 15 años. RM, cortes coronales en STIR (a) y EGT1 (b). Contusión ósea-rotura meniscal. Alteración de intensidad de señal en médula ósea del cóndilo femoral medial, alta en secuencia STIR con respecto al resto de la médula ósea, peor visualizada en las imágenes potenciadas en T1, que, dado el antecedente traumático, sugiere contusión ósea. Alteración del contorno y de la intensidad de señal del cuerno posterior del menisco externo en relación con la rotura (flecha). RESONANCIA MAGNÉTICA (RM) La imagen por RM se basa en la reemisión de señal de radiofrecuencia absorbida, situando al paciente en un campo magnético. El sistema utiliza un imán, bobinas de radiofrecuencia y ordenador. La obtención de imagen en RM depende del “spin” intrínseco de los átomos de los núcleos con número impar de protones y/o neutrones, que generan un momento magnético. Los átomos de los núcleos de los tejidos dentro del campo magnético principal tienden a alinearse siguiendo la dirección del campo. Al aplicar los pulsos de radiofrecuencia los núcleos absorben energía e inducen la resonancia de grupos de núcleos, al retirar el pulso de radiofrecuencia se libera la energía absorbida y se registra como señal eléctrica para la formación de la imagen digital. La intensidad de señal se refiere a la potencia del radio de la onda que emite el tejido tras el estímulo. La señal está en función de la concentración de átomos de hidrógeno (protones) en resonancia y de los tiempos de rela- jación, que dependen del estado biofísico de las moléculas del tejido. Se describen dos tiempos de relajación: T1 (relajación longitudinal), regreso de los protones a la posición de equilibrio, realineación en el campo magnético principal, y T2 (relajación transversal), tiempo de pérdida de coherencia de fase entre los protones tras la aplicación del pulso de radiofrecuencia5. La imagen obtenida por RM es excelente en el estudio de la rodilla, debido a que proporciona gran contraste tisular, muy buena resolución espacial, capacidad multiplanar y carece de radiación ionizante. La rodilla es la articulación que más se explora por RM en la población pediátrica, siendo el motivo más frecuente de petición el dolor y/o traumatismo. Otras indicaciones son: tumores, enfermedades inflamatorias y alteraciones del desarrollo. Se ha hecho indispensable para guía de artroscopia y en el estadiaje tumoral previo al tratamiento. Permite valorar el espacio articular, cartílago y hueso subcondral, cambios de señal en 15 C. Alfaro, I. Inchusta a b c Figura 7. Rx (a) y RM en imagen coronal STIR (b) y axial T1 (c). 15 años. En Rx simples no se aprecian alteraciones. En RM se identifica una línea hiperintensa en la secuencia STIR e hipointensa en T1, vertical, que atraviesa la epífisis desde la superficie articular hasta la línea fisaria, compatible con fractura SalterHarris tipo III. el hueso, la morfología y señal de meniscos, ligamentos, tendones y haces neurovasculares. Fracturas En el estudio de traumatismos musculoesqueléticos, se han identificado por RM lesiones óseas ocultas en radiología simple; el significado clínico y posteriores secuelas no se han establecido definitivamente en los niños. Las fracturas no visibles en Rx identificadas en RM incluyen fracturas fisarias, fracturas epifisarias óseas y metafisarias. En las fracturas fi16 sarias la RM identifica el ensanchamiento de la fisis, con visualización de la línea de fractura metáfiso-epifisaria, mejora la delineación de las fracturas fisarias no desplazadas, la localización y contorno del defecto de la fisis, y simultáneamente permite la valoración de tejidos blandos2,10 (Figs. 6 y 7). Puentes óseos fisarios La imagen de RM permite definir alteraciones del crecimiento, y lesiones asociadas que pueden complicar las lesiones fisarias en Diagnóstico por imagen en la rodilla infantil a b c Figura 8. Puentes fisarios, niño de 10 años con antecedentes de sepsis meningocócica a los 11 meses. Imágenes de RM en planos sagital (a,b) y coronal (c) en EGT2. Deformidad articular, interrupción de la línea fisaria de alta señal por un área de señal igual al resto de la médula ósea en fémur y tibia; diagnóstico de puentes fisarios. los niños, como los puentes óseos fisarios, que presentan una imagen característica en la RM. Otras causas de puentes fisarios, además de las traumáticas que son las más frecuentes (fracturas de Salter fundamentalmente tipos 2 y 4), son las lesiones metafisarias crónicas, como la enfermedad de Blount, osteomielitis o la artritis séptica. Secuencias en eco de gradiente T2 con saturación grasa permiten visualizar de forma óptima el puente fisario como un área de baja señal (idéntica a la del resto de la médula ósea) que interrumpe al cartílago fisario de alta señal (Fig. 8). En secuencias potenciadas en T1, además de poder identificar el puente fisario, que tendrá una alta señal en los puentes grandes y una señal variable en los pequeños, se pueden identificar las líneas de recuperación del crecimiento convergiendo hacia la zona del puente fisario, reflejando la diferencia de crecimiento entre el de fractura y el normal. Estas líneas únicamente se ven en los puentes fisarios con componente periférico. Las alteraciones metafisarias que pueden asociarse a los puentes son la necrosis avascular y restos cartilaginosos, apreciándose estos últimos como áreas de alta señal en T2 y STIR. Osteocondritis La RM es el método de examen de elección no invasivo para valorar la osteocondritis disecante y para determinar la estabilidad de la lesión. La osteocondritis disecante, separación parcial o completa de un fragmento de cartílago articular y hueso subcondral, en la rodilla puede afectar al cóndilo o a la rótula; el 75% ocurren en el cóndilo femoral. Es más frecuente en la adolescencia, y más común en el cóndilo medial, de localización lateral. Lo más importante para el pronóstico es conocer si la lesión es estable o inestable. Se considera lesión inestable si se identifica úlcera osteocondral en la superficie articular, un defecto lineal en el cartílago, o fragmento óseo profundo al cartílago intacto. Se consideran signos de RM de inestabilidad: línea de alta intensidad de señal en imágenes potenciadas en T2 que mida al menos 5 mm de longitud en la unión del fragmento osteocondral con el hueso subyacente; lesión ósea redondeada de alta señal homogénea en la profundidad de la lesión de tamaño mínimo de 5 mm; defecto focal en la superficie articular mayor de 5 mm; línea de alta intensidad de señal en T2 que atraviesa el 17 C. Alfaro, I. Inchusta a b Figura 9. Osteocondritis disecante, niña de 13 años. Rx (a) y RM imagen coronal EGT2 (b). Defecto osteocondral en aspecto externo de cóndilo femoral medial. En RM se visualiza alteración de señal en cartílago articular y hueso subcondral sugestivo de inestabilidad (disección) de fragmento. cartílago y hueso subcondral. La alta intensidad de señal puede representar líquido o tejido de granulación3,11,15 (Fig. 9). Patología meniscal-ligamentosa Estudios realizados sobre la utilidad de la RM de rodilla en pacientes menores de 18 años demuestran que las lesiones más frecuentes son de menisco interno, externo, y de ligamento cruzado anterior, por este orden, igual que en la población adulta, si bien en los niños la diferencia no es estadísticamente significativa, excepto para las roturas de menisco interno, más frecuentes que las de ligamento cruzado anterior. Existen discrepancias en la sensibilidad y especificidad de la RM en la patología meniscal y ligamentosa en niños, principalmente en menores de 10 años. Se considera un 50% de sensibilidad y especificidad, menor que la de los adultos, que es de 95-100% de sensibilidad y 85-100% de especificidad, por lo que la indicación de RM en niños debería hacerse cuando lo indique el examen clínico experto y no como “screening”. Se han descrito hasta un 80% de falsos positivos en la alteración de señal meniscal grado 3 (alteración de señal intrameniscal que se extiende a la superficie ar18 ticular) en el menisco interno en niños asintomáticos menores de 10 años, que podrían estar en relación proporcional con la vascularización meniscal, principalmente en el cuerno posterior, por lo que es fundamental la correlación clínica (Fig. 10). También en las roturas del ligamento cruzado anterior, se ha demostrado menor sensibilidad y especificidad que en adultos, y dentro de los estudios en niños la sensibilidad varía entre un 65-95% y la especificidad entre un 88-94%, estas discrepancias de resultados en niños podrían reflejar diferencias en la técnica y en los criterios de imagen usados, o diferencia de “edad” de la lesión. El retraso entre la lesión y la imagen de RM produce diagnósticos falsos negativos. Se consideran signos primarios de rotura del LCA la alteración del contorno, alteración de señal intraligamentosa y discontinuidad. Como signos secundarios se consideran la contusión ósea, angulación de LCP, desplazamiento tibial anterior (traslación tibial mayor de 5 mm)7,11,13,14,16 (Fig. 11). Muchas alteraciones congénitas se diagnostican con RM como la ausencia del ligamento cruzado anterior, aislada o asociada con alteraciones fémoro-tibiales. En el menisco discoideo, la RM muestra la morfología meniscal Diagnóstico por imagen en la rodilla infantil a b Figura 10. Rotura meniscal. Niño de 14 años. Imágenes de RM sagital en EGT1 (a) y coronal en EGT2 (b). Banda longitudinal hiperintensa en cuerno posterior del menisco externo, con componente vertical en cuerpo meniscal, en relación con rotura compleja, con formación de quiste meniscal adyacente (flecha). a b c Figura 11. Rotura del ligamento cruzado anterior, del menisco externo y contusión ósea condilar externa. RM en imágenes sagitales en EGT1 (a,b) y coronal en STIR (b). Mala definición de las fibras del ligamento cruzado anterior, con alteración de señal intraligamentosa, compatible con rotura completa intrasustancia (flecha). Línea oblicua hiperintensa en cuerno posterior del menisco externo en continuidad con la superficie articular inferior en relación con la rotura meniscal (*). Foco mal delimitado de alteración de señal en el cóndilo femoral externo sugestivo de contusión ósea. y las posibles alteraciones asociadas como roturas o degeneración quística (Figs. 12 y 13). Tumores La discriminación de contraste de la imagen de RM proporciona gran utilidad en el estudio de tumores óseos y de partes blandas. Aunque la TC muestra mayor detalle cortical, es más sensible en la valoración de la inte- rrupción de la cortical, reacciones corticales finas y pequeñas calcificaciones. La imagen por RM es más sensible en la valoración de la afectación medular y en el estudio de partes blandas, de músculos circundantes, planos fasciales y paquetes neurovasculares. En el estudio de tumores se utilizan combinación de secuencias convencionales en T1 y T2, secuencias en eco de gradiente, con su19 C. Alfaro, I. Inchusta a b Figura 12. Menisco discoideo externo. RM sagital (a) y coronal (b) EGT2. Ensanchamiento del compartimento articular externo, engrosamiento meniscal que se visualiza como una banda continua que se extiende hasta la fosa intercondílea, identificando alteración de señal intrameniscal compatible con cambios degenerativos. a b Figura 13. Menisco discoideo tipo Wrisberg. RM coronal en EGT2 (a) y sagital en EGT1 (b). Cóndilo femoral externo hipoplásico, aumento del espacio articular y alteración de la morfología del menisco externo, con desplazamiento meniscal hacia la posterior y a la fosa intercondílea donde se aprecia un notable engrosamiento. presión grasa y secuencias adicionales con gadolinio intravenoso. En general las imágenes potenciadas en T1 permiten diferenciar grasa y tumor, definir los planos musculares y la separación de los compartimentos anatómicos. 20 La utilización de gadolinio en secuencias potenciadas en T1 permite mejorar la caracterización tumoral y ayuda en la diferenciación del edema peritumoral del tumor subyacente, y del tumor recurrente con la fibrosis o cicatriz Diagnóstico por imagen en la rodilla infantil a b c Figura 14. Defecto fibroso metafisario en tercio distal del fémur. Niña de 15 años. Rx (a), RM sagital en SET1 (b) y axial en SET2 (c). Lesión lítica redondeada excéntrica, bien definida en diáfisis distal del fémur. En RM la lesión presenta alta señal en T1y T2, bordes nítidos, y cambios en la intensidad de señal de la médula ósea adyacente a la lesión y partes blandas, compatible con defecto fibroso, con sangrado o alteraciones inflamatorias. postratamiento. Las imágenes potenciadas en T2 permiten diferenciar entre músculo y tumor, y valoran la infiltración de la médula ósea. El estudio con RM facilita la evaluación pretratamiento y preoperatoria de la extensión de la lesión ósea y de tejidos blandos. También es posible identificar tejido fibroso postquirúrgico y postratamiento no identificado en la TC. Sin embargo la imagen de RM no permite diferenciar lesiones benignas de malignas por las características de señal. No se han demostrado correlaciones entre los tiempos de relajación T1 y T2 con la anatomía patológica15 (Figs. 14 y 15). Es importante realizar el estudio de RM antes de la biopsia, para evitar la inflamación y edema postquirúrgico en tejidos no afectados por el tumor. Artritis En el estudio de las artritis, la RM ofrece la posibilidad de demostrar la inflamación si- novial, la destrucción cartilaginosa y las erosiones óseas. En la ARJ, que es la enfermedad reumática más frecuente en niños, la rodilla es la articulación que se ve afectada en un mayor número de casos. Se ha sugerido que la RM sea un índice tanto de la actividad de la enfermedad, como de la respuesta al tratamiento. La hipertrofia sinovial se valora en RM utilizando secuencias T1 con saturación grasa y tras la administración de gadolinio, que permiten identificar la membrana sinovial engrosada. El pannus se pone de manifiesto más claramente en secuencias potenciadas en T2, en las que se aprecia como tejido de partes blandas de baja señal. Asimismo la destrucción cartilaginosa puede identificarse como áreas de irregularidad y de alteración de señal del cartílago. El edema o la hiperemia ósea se apreciarán como áreas de alteración de señal ósea. La RM es especialmente útil en la detección de pe21 C. Alfaro, I. Inchusta a b Figura 15. Hemangioma intramuscular. Varón de 10 años. RM imagen coronal (a) y axial (b) en EGT2. Lesión en músculo vasto interno, con diámetro longitudinal de 17 cm, que presenta alta intensidad de señal. No se identifican alteraciones óseas. queñas erosiones o quistes subcondrales que pasan desapercibidos en la Rx simple. Otros posibles hallazgos de la ARJ en RM son la hipoplasia meniscal, y signos secundarios como alteración de señal en la grasa infrapatelar, quistes poplíteos o linfadenopatías6. En la artritis hemofílica, la rodilla también es la articulación más frecuentemente afectada. En RM la membrana sinovial hipertrofiada por los repetidos sangrados articulares tiene una baja señal característica en todas las secuencias de pulsos, especialmente en secuencias en eco de gradiente debido a la susceptibilidad magnética de la hemosiderina. Los defectos subcondrales tienen una señal variable, pudiendo indicar tanto la presencia de líquido (alta señal en T2), tejido de partes blandas (señal intermedia) o tejido sinovial con hemosiderina (baja señal). El resto de los hallazgos son similares a los descritos en la ARJ (Fig. 16). En la artritis séptica, donde la rodilla es la segunda articulación más frecuentemente afectada, es esencial un diagnóstico precoz para 22 Figura 16. Artritis hemofílica. Varón de 10 años. RM sagital EGT2. Irregularidad de la superficie articular, pequeños quistes óseos subcondrales, adelgazamiento del cartílago articular, focos de alteración de señal intraarticular en sinovial y grasa de Hoffa, de baja intensidad de señal, en relación con hemosiderina y fibrosis. Diagnóstico por imagen en la rodilla infantil impedir que se produzcan complicaciones como necrosis ósea, cambios degenerativos o una deformidad permanente. El derrame articular es el hallazgo más frecuentemente encontrado. Los cambios de señal subcondrales, que se demuestran como áreas de alteración de señal mal delimitadas hipointensas en T1 e hiperintensas en T2 y STIR, reflejan edema óseo reactivo. La existencia de un extenso edema óseo debe alertar de la presencia de osteomielitis asociada. Tras la administración de gadolinio intravenoso existirá un realce tanto de la membrana sinovial engrosada, como de las áreas de alteración de señal subcondrales y del tejido de partes blandas periarticulares8. BIBLIOGRAFÍA 1. Acebes JC, Díaz-Oca A, Sánchez O. Utilidad de la ecografía en terapéutica y control evolutivo de los quistes de Baker. IV Congreso de la Sociedad Internacional de Ecografía del Aparato Locomotor. 1998. 2. Close BJ, Strouse PJ. MR of physeal fractures of the adolescent knee. Pediatr Radiol 2000; 30: 756-62. 3. De Smet A, Ilahi O, Graf B. Reassesment of the MR criteria for stability of osteochondritis dissecans in the knee and ankle. Skeletal Radiol 1996; 25: 159. 4. Ecklund K, Jaramillo D. Patterns of premature physeal arrest MR imaging of 111 children. AJR 2002; 178: 967-92. 5. Greenspan. Radiología en ortopedia. Madrid: Marbán, 2000. 6. Gylys-Morin VM, Graham TB, Blebea JS, Dardzinski BJ. Knee in early Juvenile Rheumatoid Arth- ritis: Imaging findings. Radiology 2001; 220: 696-706. 7. Lee K, Siegel MJ, Lau DM, Hildebolt C, Matava M. Anterior cruciate ligament tears: MR Imaging-based diagnosis in a pediatric population. Radiology 1999; 213: 697-712. 8. Llauger J, Palmer J, Rosoón N, Bagué S. Nonseptic monoarthritis: imaging features with clinical and histopatologic correlation. Radiographics 2000; 20: 263-78. 9. Monetti G. Ecografía de la articulación de la rodilla. IV Congreso de la Sociedad Internacional de Ecografía del Aparato Locomotor. 1998. 10. Naranja RJ Jr, Greegg JR, Dormans JP, Drummond DS, Davidson RS, Hahn M. Pediatric fracture without radiographic abnormality. Description and significance. Clin Orthop 1997; 342: 141-6. 11. Otaibi AL, Siegel MJ. The pediatric knee. Magn Reson Imaging Clin N Am 1998; 6: 643-60. 12. Resnick D. Huesos y articulaciones en imagen. Madrid: Marbán, 2001. 13. Rubin D. Update of the knee. Magn Reson Imaging Clin N Am Ed. Saunders. 2000. 14. Stanitski CL. Correlation of arthroscopic and clinical examinations with magnetic resonance imaging findings of injured knees in children and adolescents. Am J Sports Med 1998; 26: 2-6. 15. Stoller D. RM en Ortopedia y en lesiones deportivas. Madrid: Marbán, 1999: 203-442. 16. Takeday Y, Ikata T, Yoshida S, Takai H, Kashiwaguchi S. MRI high-signal intensity in the menisci of the asymptomatic children. J Bone Joint Surg 1998; 80: 463-7. 17. Zobel M, Borrello J, Siegel MJ, Stewart NR. Pediatric Knee MR Imaging: Pattern of Injuries in the Inmature Skeleton. Radiology 1994; 190: 397-401. 23 3 La rodilla dolorosa en la infancia y la adolescencia J. de Pablos, D. Farrington La rodilla es una localización relativamente frecuente de dolor en el paciente esqueléticamente inmaduro. También hay un abanico amplio de condiciones patológicas que pueden producir este síntoma, por lo que es importante tenerlas en cuenta con el fin de poder realizar un diagnóstico diferencial eficaz. Por otro lado, éstas pueden asentarse en la propia rodilla o en otras localizaciones y generar en la rodilla los llamados dolores referidos. En este capítulo, haremos un repaso de los trastornos cuya manifestación “princeps” es el dolor y pasaremos más por encima otros problemas como tumores, artritis séptica y traumatismos agudos donde, aunque también producen dolor, el diagnóstico se basa también en otros signos y manifestaciones tan importantes o más que aquél y, por otro lado, debido a su importancia serán contemplados en otros capítulos monográficos. TRASTORNOS ORTOPÉDICOS Osteomielitis hematógena subaguda (OHS) Al contrario de otros trastornos infecciosos agudos, como la artritis séptica o la osteomie- litis hematógena aguda, que presentan una cohorte de signos y síntomas de aparición brusca y, en muchas ocasiones, muy alarmante, los pacientes que presentan OHS presentan generalmente una clínica insidiosa de dolor, cojera e inflamación moderada, con un trastorno funcional de poca importancia. La OHS se desarrolla generalmente en niños pequeños (a partir de 3-4 años) como resultado de un aumento de las resistencias del hospedador (mal llamado huésped) concomitante con una disminución de la virulencia bacteriana que hace que la infección se desarrolle de una manera lenta y con expresión clínica insidiosa7. Las pruebas de laboratorio son habitualmente negativas y la radiología convencional, sobre todo al inicio, puede ser negativa. Una vez desarrollado el cuadro, es común observar una imagen osteolítica epifisaria que en la TC es más obvia y que se rodea de un halo esclerótico bien delimitado (Fig. 1). No obstante, no es infrecuente apreciar signos radiológicos de agresividad (p. ej., rotura de la cortical) que pueden llegar a ser preocupantes aunque siempre predominan los rasgos de benignidad de la lesión. Con la RM se aprecia generalmente una imagen menos específica con una flogo25 J. de Pablos, D. Farrington a b Figura 1. Niño de 7 años de edad. Típica imagen osteolítica epifisaria de la osteomielitis hematógena subaguda (flechas). a) Radiografía convencional. b) TC. sis medular intensa rodeando a la lesión primaria. Nuestra recomendación ante esta lesión es realizar una punción-aspiración de la lesión y obtención de material para citología y microbiología a pesar de que los resultados, en nuestros casos, han sido casi siempre inconcluyentes. Ésta, y la benignidad del pronóstico, ha hecho que algunos autores no estimen necesario ni la biopsia ni, por supuesto, el desbridamiento quirúrgico más que en los excepcionales casos recalcitrantes3. Como decimos, a pesar de lo alarmante en ocasiones de las imágenes de TC (benignidad “agresiva”), la evolución es, como regla, benigna y la lesión tiende a autolimitarse y desaparecer espontáneamente. La recomendación terapéutica más consensuada es la antibioterapia oral de amplio espectro por 6 semanas con lo que generalmente los síntomas, así como la imagen radiológica, remiten sin secuelas 7. Nosotros, aunque por seguir una pauta, digamos, ortodoxa también 26 recomendamos esta actitud terapéutica, tenemos que decir que, en algún caso en que no se ha llegado a un diagnóstico inicial de OHS y por tanto no se ha instaurado antibioterapia, hemos observado remisión espontánea del proceso tanto en la rodilla como en otras localizaciones, también sin dejar ningún tipo de secuelas. Menisco discoideo El menisco discoideo (MD) es una malformación frecuente, que fue descrita inicialmente por Young en 1889, y consiste en la existencia de un menisco en forma de pastilla o disco en vez de la forma semilunar habitual. Afecta, sobre todo, al menisco externo y suele ser bilateral, siendo el menisco interno discoideo un hallazgo excepcional. Watanabe13 realizó una clasificación, ya clásica, del menisco discoideo en tres tipos: completo, incompleto y tipo Wrisberg. Los dos primeros son meniscos con inserciones normales, por lo tanto estables, y cuya única alteración La rodilla dolorosa en la infancia y la adolescencia es la forma en “galleta” más o menos completa. El tercer tipo de MD carece de inserción posterior al platillo tibial y, posteriormente, queda sujeto únicamente por el ligamento menisco-condilar (ligamento de Wrisberg). El MD de Wrisberg, por tanto, es inestable lo que hace que se produzcan frecuentes pellizcamientos del menisco y éste adquiera una forma irregular, hialinizada y engrosada. El MD tipo Wrisberg es con frecuencia sintomático, mientras que los dos primeros tipos habitualmente no lo son, y sólo cuando se rompe –generalmente en la edad adulta– aparecen los síntomas. Por tanto, cuando en un niño/a joven (68 años) se empiezan a producir resaltes de importancia progresiva con molestia o dolor concomitante en la cara externa y posterior de la rodilla hay que descartar la existencia de un MD tipo Wrisberg en el diagnóstico diferencial. Cuando un MD completo o incompleto se rompe, la clínica es de dolor progresivo selectivo en interlínea externa, a veces asociado a quiste meniscal externo y, más raramente, puede acompañarse de bloqueo articular pero, como decimos esto, ocurre casi siempre en la edad adulta. El tratamiento del MD depende de la edad y la sintomatología del paciente. En los casos asintomáticos la abstención es la actitud más recomendable1. Si la sintomatología es leve o moderada y, sobre todo, si el paciente es muy joven (< 10 a.), se debe iniciar un tratamiento conservador, aunque si, por el contrario, los resaltes producen dolor importante o los bloqueos son frecuentes, se recomienda la meniscectomía parcial artroscópica tratando de dar la forma semilunar al menisco lesionado2,4. En el MD tipo Wrisberg, sin embargo, es habitual necesitar la meniscetomía completa. Osteocondritis disecante La osteocondritis disecante de la rodilla (ODR) es una lesión, en la que un segmento del hueso subcondral sufre una isquemia tran- sitoria y consecuente necrosis pudiendo llegar a despegarse del resto del hueso epifisario. Con el tiempo, el cartílago articular adyacente puede también fallar, llegando, entonces, a desprenderse un fragmento osteocondral al espacio articular (cuerpo libre o “ratón articular”). Los síntomas son variables y dependen sobre todo del tiempo de evolución desde el diagnóstico a la primera consulta. En un inicio, la sintomatología es poco definida siendo el dolor y la inflamación variables, pudiendo además aparecer en reposo o sólo con la actividad8. Los bloqueos son raros y se producen en caso de que haya cuerpos libres desprendidos de la lesión. La palpación puede ser dolorosa en el lugar de la lesión pero, por regla general, este signo es difícil de obtener. Para las lesiones localizadas en el “asiento clásico” (cara externa del cóndilo interno), el signo de Wilson16 puede ser de ayuda: con la rodilla en 30° de flexión, al rotar internamente la tibia, se provoca dolor ya que la lesión osteocondrítica se comprime de esa manera contra la espina tibial y el ligamento cruzado anterior. Generalmente la lesión es detectable en radiología convencional AP, L y axial de rótula. En ocasiones es útil la proyección de Fick (proyección desenfilada del túnel intercondíleo) pero por nuestra experiencia lo es más en adultos que en niños. La imagen típica de lesión osteocondral rodeada de un halo de mayor o menor esclerosis en el cóndilo interno nos da el diagnóstico en la mayoría de los casos. La resonancia magnética tiene su mayor utilidad en la valoración de la lesión, sobre todo en dos aspectos: la integridad del cartílago articular y la disección (separación) del fragmento osteocondral de su lecho epifisario. El tratamiento depende fundamentalmente del grado de disección, tamaño, localización e integridad condral de la lesión y la edad del paciente. 27 J. de Pablos, D. Farrington a b c Figura 2. Proceso de Osgood-Schlatter. Fase aguda. a) Tumefacción de la rodilla izquierda del adolescente de 14 años. b) Imagen radiológica convencional característica con separación de la TTA. c) Fase de secuelas. Osículo en la porción proximal de la TTA. Apofisitis y tendinitis Junto con la ODR, las apofisitis constituyen la más frecuente causa de dolor en la rodilla entre los 10 años y la madurez esquelética. En este apartado incluimos dos procesos que son las (mal llamadas) enfermedades de Osgood-Schlatter y Sinding-Larsen-Johanson y otros mucho menos frecuentes en niños como son las entesopatías y tendinitis. Todos ellos tienen en común el estar producidos por una mayor o menor sobrecarga del aparto extensor de la rodilla. Proceso de Osgood-Schlatter (POS) Concepto: el proceso consiste en una lesión debida a un trauma tensional submáximo repetitivo sobre la tuberosidad tibial anterior (TTA) inmadura que produce un desprendimiento lento (subagudo) y, en ocasiones, fragmentación de dicha estructura con respecto a la metáfisis tibial proximal6. Se trata de un proceso autolimitado que, por definición, no du28 ra más allá de la madurez esquelética en que desaparecen las fisis de los huesos largos. Aunque se han barajado múltiples agentes etiológicos parece que todo apunta al trauma repetitivo referido como causante del POS. Se podría comparar, por tanto, con las conocidas fracturas fisarias de sobrecarga (“stress”) de otras localizaciones (muñecas, pelvis, etc.) generalmente asociadas a excesos en el entrenamiento deportivo. Clínica: el paciente tipo es un varón preadolescente o adolescente generalmente deportista, que presenta dolor intermitente que apenas interfiere con la vida normal pero sí lo hace con la práctica deportiva (sobre todo fútbol en nuestro entorno). El POS es bilateral aproximadamente en un 20-25% de los casos. El examen clínico es muy clarificador ya que casi siempre hay un dolor selectivo a la palpación de la TTA y una patente inflamación local en esa misma zona (Fig. 2a). La rodilla dolorosa en la infancia y la adolescencia Diagnóstico por imagen: junto con la clínica, la radiología convencional nos da la clave del diagnóstico en la gran mayoría de los casos. En los primeros meses se pueden apreciar distintos grados de separación/fragmentación de la TTA (Fig. 2b) y conforme avanza el grado de madurez del individuo se observa, en la mayoría de los casos, una fusión progresiva de la TTA al resto de la metáfisis proximal tibial quedando finalmente, o una situación normal o una simple protrusión de dicha TTA. Sólo en un pequeño porcentaje de casos, la TTA no se fusiona con el resto de la tibia, quedando como secuela un, llamado, “osículo” en ese lugar que en la mayoría de los casos es asintomático (Fig. 2c). Evolución: la historia natural del POS es la de un proceso autolimitado con resolución espontánea normalmente en 18-24 meses o al llegar a la madurez. Por esto es importante informar al paciente/familia de que, a pesar de una mejoría notable, en el cuadro clínico, durante estos meses, son frecuentes las recidivas que debemos tratar de modo similar al mencionado en la fase aguda. Por definición éste es un proceso que desaparece con la madurez esquelética y las únicas secuelas que pueden quedar son una protrusión de la TTA y, más raramente, un fragmento de la TTA (“osículo”) que no llegó a fusionarse con el resto de la tibia. Ambas secuelas suelen ser asintomáticas, pero en raras ocasiones, el osículo no fusionado puede producir dolor y obligarnos a extirparlo quirúrgicamente. Proceso de Sinding-Larsen-Johansson (PSLS) Se trata de un proceso similar al POS y de la misma causa pero localizado en el polo inferior rotuliano (PIR) en vez de en la TTA. También se da en varones deportistas en la época previa a la madurez esquelética. En la exploración se aprecia un dolor agudo y selectivo a la palpación del polo inferior rotuliano y ,en la radiografía convencional, se puede observar separación/fragmentación del PIR con respecto al resto de la patela. La historia natural es asimismo benigna con tendencia a la resolución espontánea sin secuelas en 1824 meses. Por ello, el tratamiento deber ser conservador y enfocado principalmente a evitar el mecanismo de tracción repetitiva que presumiblemente es el causante del PSLS. Las recaídas son posibles en el tiempo mencionado y el paciente debe estar informado de ello. Entensopatías y tendinitis El PSLJ tiene su equivalente en los adultos jóvenes en la “rodilla del saltador” (“Jumper’s Knee”) que, como es sabido, también es un síndrome de sobreuso del aparato extensor de la rodilla. Tanto este problema como las tendinitis del aparato extensor y entesopatías en la TTA son ya más propios del paciente maduro y son debidos a programas de entrenamiento y competición deportiva demasiado intensos y agresivos10. Dolor anterior de la rodilla del adolescente (DARA) Éste, sin lugar a dudas, constituye uno de los problemas de más difícil estudio y resolución de la ortopedia infantil y, más que por su gravedad, lo es por lo difícil que resulta en muchas ocasiones conseguir la revisión del cuadro clínico del/la paciente. El paciente suele referir un dolor sordo, limitante y prácticamente continuo en la parte anterior de la rodilla sin poder determinar un punto concreto. De hecho es frecuente que si se le pide que localice el dolor, el paciente cubre con su mano toda la cara anterior de la rodilla (“grab sign” o signo de agarrarse)10. Lo que más nos debe importar al valorar un adolescente con este tipo de dolor es identificar la causa, cuestión que, como veremos, en un buen porcentaje de casos quedará sin resolver (DARA idiopático). El diagnóstico di29 J. de Pablos, D. Farrington ferencial del DARA incluye: apofisitis y tendinitis del aparato extensor (ya comentado), plica sinovial patológica, inestabilidad patelar, rótula bipartita o multipartita, osteocondritis disecante patelar (ODP) y la algodistrofia simpática refleja ASR. Plica sinovial patológica (PSP) Las plicas son pliegues sinoviales que existen normalmente en los fondos de saco y recesos laterales de la rodilla. Debido generalmente a traumatismos directos o indirectos se pueden producir hemorragias dentro de la plica, hialinización y fibrosis, convirtiendo dicha plica en patológica (es decir, no normal). Estas plicas patológicas, generalmente localizadas en la región parapatelar interna, pueden producir resaltes dolorosos a la flexo-extensión de la rodilla, sobre todo en grados intermedios de flexión (40°-60°). Inestabilidad patelar Bajo esta denominación se incluye un amplio espectro de trastornos fémoro-patelares de los que nos interesan fundamentalmente los que producen dolor con menor inestabilidad o desplazamiento patelar, es decir, el síndrome de hiperpresión patelar externa (SHPE)11. Los grados mayores de inestabilidad (luxación recidivante, habitual y permanente) quedan fuera de los objetivos de este capítulo por producir más inestabilidad que dolor y constituir, “per se”, un capítulo aparte. La mayoría de pacientes con SHPE se presentan en la consulta con dolor en la región parapatelar externa sin signos de inestabilidad. En la exploración, tanto la palpación del alerón rotuliano externo como la presión sobre la carilla lateral de la rótula contra el cóndilo externo pueden resultar dolorosas. En la radiografía puede apreciarse un cierto grado de báscula externa y, a veces, lateralización de la rótula, pero esto es valorable sobre todo en los cortes axiales tanto de TC como de RM (Fig. 3). 30 Figura 3. TC de rodilla en adolescente con dolor anterior de rodilla. En este caso, era debido a hiperpresión patelar externa por mal alineamiento fémoro-patelar (báscula y lateralización rotuliana). Rótula bipartita o multipartita Excepcionalmente, la falta de unión de uno (rótula bipartita) o varios (rótula multipartita) de los núcleos secundarios de osificación produce dolor en el paciente inmaduro. Éstos son, por tanto, en su mayoría hallazgos casuales en radiografías de rodilla practicadas a estos pacientes por otros motivos. En la radiología simple, la localización supero-externa del fragmento (núcleo secundario) y los bordes redondeados del núcleo de osificación secundario nos dan el diagnóstico. Un trauma directo sobre la rótula bipartita puede producir separación de los fragmentos y, como consecuencia, dolor en la zona. El diagnóstico diferencial no es difícil y debe realizarse con fractura patelar aguda y con el proceso de Sinding-Larsen-Johansson en el caso de fragmento polar inferior. Osteocondritis disecante patelar (ODP) La patela es asiento de una osteocondritis disecante en raras ocasiones (10% del total de OD) y puede producir síntomas como dolor anterior e incluso resaltes, pseudobloqueos e incluso derrames articulares. La radiografía (fragmento generalmente localizado en el polo inferior) y otros estudios, como TC y RM sobre todo, nos darán la clave diagnóstica, de localización y de la actitud terapéutica basados en tamaño, grado de disección y estado del cartílago articular (Fig. 4a). La rodilla dolorosa en la infancia y la adolescencia a b Figura 4. a) Imagen radiológica convencional y con TC de una osteocondritis disecante rotuliana (ODR) en un adulto joven. b) Imágenes comparativas (Rx y RM) de un defecto de osificación dorsal de la rótula de una niña de 13 años de edad con muy leve sintomatología dolorosa fémoro-patelar. La diferencia que primero destaca es que, en el defecto de osificación, la lesión es vacía al contrario que en la ODR. El diagnóstico diferencial debe realizarse con el defecto dorsal patelar que, al contrario que la ODP, no produce o produce muy poco dolor y no da problemas de disección del fragmento osteocondral (Fig. 4b). Distrofia simpático-refleja (DSR) Este proceso, casi exclusivo de los adultos, es raro pero se da en los pacientes inmaduros. La clínica consiste en dolor desproporcionado, flogosis articular con o sin hidrops y gran dolor a la palpación en prácticamente todos los puntos de la rodilla afecta. La radiología, sobre todo en casos floridos, nos muestra una atrofia ósea (porosis) difusa con halos de osteólisis subcondral y zonas de leve condensación en zonas epifisarias más centrales que le dan ese aspecto en “copos de algodón” característico. Es, creemos, muy importante conocer el hecho de que un elevado porcentaje de estos casos presentan una historia de problemas familiares y fracaso escolar notables. La historia natural es hacia la resolución espontánea en un número variable de meses (hasta un año aproximadamente) y se puede tratar de acelerar la mejoría mediante la 31 J. de Pablos, D. Farrington fisioterapia, AINE’s y el ánimo por nuestra parte de que el paciente utilice la extremidad afecta. En los casos en que sea necesario, la ayuda psicológica puede ser de crucial importancia. El pronóstico, en líneas generales, es mejor que en los adultos10,15. DARA idiopático Podemos etiquetar de esta manera los dolores anteriores de rodilla del adolescente en que hemos descartado las causas mencionadas arriba y no encontramos anomalías ni en la exploración, ni en las pruebas de imagen que lo justifiquen. A pesar de las múltiples teorías etiopatogénicas (neuropatías retinaculares, mínimos desplazamientos femoropatelares). La causa y el mecanismo de este tipo de dolor son desconocidos por el momento9. El término condromalacia patelar que clásicamente hacía referencia a un ablandamiento del cartílago articular que se podía apreciar en cirugías en autopsias, altamente se emplea como concepto clínico para justificar, sobre todo ante el paciente, estos dolores es de difícil explicación. Dado que estos trastornos anatomopatológicos no son demostrables en la mayoría de estos pacientes, estamos de acuerdo con otros autores9 en que hay que tratar de evitar este término en estos casos. Precisamente por la ausencia de hallazgos patológicos, en estos pacientes el tratamiento es muy empírico y dirigido a corregir los síntomas. En la gran mayoría de los casos, con un manejo conservador que va desde el nihilismo hasta el tratamiento fisioterápico, terapia de contraste frío-calor, rodilleras, plantillas y AINE’s se puede apreciar mejoría o desaparición de los síntomas5. Evidentemente aquí no puede descartarse el efecto placebo de varios o todos estos tratamientos. Una vez que estamos convencidos de que todas las causas que conocemos de DARA han quedado descartadas y nuestro diagnóstico es DARA idiopático, una labor muy importante 32 del médico es educar al paciente y la familia sobre la benignidad de su cuadro, la innecesidad de tomar actitudes terapéuticas agresivas para mejorar el cuadro y la confianza de que este proceso no es el principio de una grave degeneración articular de la rodilla. Finalmente, es necesario mencionar que, subyacente al DARA idiopático, puede haber problemas psicológicos (familiares, autoestima, rendimiento deportivo en competición, aversión a la educación física, etc.), que expliquen el cuadro y nos dirijan en cuanto a la actitud terapéutica. DOLOR CRÓNICO POST-TRAUMÁTICO Además del trauma agudo que también produce dolor pero, por razones obvias, debe ser tratado en otros capítulos, el niño y, sobre todo, los adolescentes pueden presentar dolor crónico postraumático. Las principales causas son los desarreglos internos (antiguas fracturas osteocondrales, meniscopatías, etc.) y la rodilla inestable, que generalmente acaba generando lesiones condrales y meniscales secundarias (Fig. 5a). En estos casos la clave de un manejo acertado es llegar al diagnóstico correcto. Con las fracturas osteocondrales antiguas suele bastar con la exéresis del cuerpo libre (si lo hay) ya que el lecho con frecuencia está cubierto de fibrocartílago y las meniscopatías son fácilmente tratadas con reparación o resección selectiva de la zona meniscal lesionada. En cuanto a la inestabilidad, sobre todo si ésta está generando clínica de dolor, inseguridad o desarreglos internos osteocondrales/meniscales, es importante corregirla mediante las técnicas (nosotros recomendamos las artroscópicas) actualmente en uso. Otra causa de dolor post-traumático , ahora que cada vez se hacen más reconstrucciones ligamentosas, es la cicatrización exuberante de la plastia del ligamento cruzado anterior (síndrome del cíclope). Esto hace que La rodilla dolorosa en la infancia y la adolescencia a b Figura 5. a) Inestabilidad crónica de rodilla por rotura completa del ligamento cruzado anterior (*) en un paciente de 15 años. A los once meses de la lesión ligamentosa, que fue tratada conservadoramente, se produjo rotura en “asa de cubo” del menisco interno (MI) con luxación del mismo hacia el espacio intercondíleo. b) Paciente de 17 años que dos años antes había sido intervenida mediante reconstrucción de LCA con autoinjerto de tendón rotuliano (H-TH). En la artroscopia se apreció una cicatriz exuberante (imagen superior) en espacio intercondíleo justo anteriormente a la plastia realizada, que al intento de extensión (imagen inferior) producía un impedimento en los últimos grados (“impingement”). se produzca un conflicto de espacio en el surco intercondíleo que produce una imposibilidad, con dolor, para conseguir la extensión completa de la rodilla (Fig. 5b). El tratamiento con resección artroscópica de la cicatriz “sobrante” suele conseguir excelentes resultados. OTROS DOLORES DE RODILLA Aquí incluimos dolores de la rodilla cuyo origen o localización es otro y también dolores de causa oscura. Dolor referido Es tan común el hecho de que una lesión en la cadera duela en la rodilla que hay autores que afirman que “el dolor de rodilla es dolor de cadera en tanto no se demuestre lo con- trario”9. Independientemente de que esta aseveración sea más o menos exagerada, sí es cierto que no pocos problemas de cadera comienzan doliendo en la rodilla. Por ello, ante cualquier paciente con este síntoma, la exploración y, si es necesario, el estudio radiológico de la cadera es, en nuestra opinión, obligado. Dependiendo de la edad, las enfermedades de cadera que debemos descartar son, principalmente, la enfermedad de Perthes entre 4 y 8 años aproximadamente y la epifisiólisis idiopática de cadera en adolescentes (Fig. 6). La sinovitis transitoria de la cadera también puede generar dolor en la rodilla pero, en nuestra experiencia, el dolor en la ingle y la cojera son dominantes y, además, la habitual evolución satisfactoria en pocos días es tranquilizadora. 33 J. de Pablos, D. Farrington nificativas en el hemograma (anemia, trombocitopenia, neutropenia, linfocitosis, etc.) o en el sedimento (células blásticas). Las radiografías pueden ser normales pero, ante la sospecha de leucemia, debemos buscar bandas metafisarias que constituyen signo radiológico más precoz en esta enfermedad. Figura 6. La epifisiólisis idiopática de cadera es, probablemente, la causa más frecuente de dolor referido en la rodilla de los adolescentes. Otra localización que en ocasiones produce dolores referidos a la rodilla es la diáfisis femoral. En niños pequeños, que comienzan a cojear y se refieren a la rodilla, hay que descartar problemas en esa localización como el granuloma eosinófilo (un estudio radiográfico simple bastaría) o, en chicos más mayores, el osteoma osteoide, que a veces no es fácil de detectar incluso después de un adecuado estudio radiográfico (aquí el TC y/o la gammagrafía isotópica son de gran utilidad). Leucemia La leucemia linfoblástica aguda es el tipo más frecuente de leucemia y su pico de incidencia se encuentra entre los 2 y 6 años de edad. Aproximadamente en un 20% de estos pacientes los síntomas iniciales afectan al aparato locomotor y, concretamente, un estudio reciente informa de que en un 12% de los niños con leucemia, ésta se manifiesta principalmente con una cojera12. Tenemos que descartar este problema en niños con claudicación antálgica, fiebre de mayor o menor importancia, y, sobre todo, si presenta linfadenopatías, hepatoesplenomegalia y alteraciones sig34 Dolores de crecimiento Los dolores de crecimiento, también denominados “crecederas” en algún ambiente, constituyen un cuadro común en el niño cercano a los brotes de crecimiento en que el paciente se queja de dolores en las piernas (no sólo en las rodillas) que es bilateral y que generalmente aumenta con la actividad y es de mayor intensidad por la noche14. Ya el hecho de ser dolores bilaterales los diferencia de dolores más graves de otro origen como infecciones o tumores osteoarticulares. Las radiografías son normales y los análisis de sangre y orina lo son también por lo que los llamados “dolores de crecimiento” son un diagnóstico de “exclusión” después de descartar cualquier otro problema tanto desde el punto de vista clínico (bilateralidad, niño normal) como radiológico (Rx normales). También en este tipo de dolores puede haber un sustrato digamos emocional. No es infrecuente encontrarnos con el niño que “necesita” unos masajes en las piernas todas las noches por parte de uno de los padres para poder dormir. En ocasiones, cuando se investiga en este cuadro encontramos que más que otra cosa lo que ocurre es que el niño presenta una carencia afectiva que aflora mediante estos dolores. En ocasiones los AINEs pueden ser útiles en mejorar el cuadro, así como la fisioterapia pero, insistimos, siempre de manera empírica. Es importante tener siempre en cuenta que, aunque esos dolores carezcan de importancia, no los debemos confundir con otros como los La rodilla dolorosa en la infancia y la adolescencia a b Figura 7. Ante una inflamación y dolor de rodilla de aparición espontánea en un niño y, sobre todo, si se acompaña de uveítis es obligado descartar dolor de origen reumático (artritis juvenil pauciarticular, en este caso). a) Imagen clínica comparativa con flogosis derecha. b) RM donde se aprecian cambios sinovíticos severos en dicha articulación. producidos por la leucemia que, aunque parecidos, conllevan un cuadro mucho más grave14. Artritis reumatoidea juvenil y otros problemas inflamatorios En la artritis pauciarticular juvenil (40-60% de todas las artritis reumatoideas juveniles) el paciente puede acudir a la consulta desde incluso los dos años de edad. Estos niños generalmente presentan una cojera con dolor moderado acompañada de inflamación y calor local en rodilla, tobillo o incluso articulación subtalar. Puede haber varias articulaciones afectadas simultáneamente lo que nos dará una pista diagnóstica a partir de la cual investigar. Las niñas se afectan cuatro veces más que los niños en esta enfermedad. Las pruebas de laboratorio, incluidos los reactantes de fase aguda, pueden ser normales. Es frecuente la asociación de este problema con uveítis (20%). Ante un cuadro en que quepa diagnóstico diferencial de artritis pauciarticular y, sobre todo, si hay uveítis asociada, el paciente debe ser enviado a una consulta de reumatología infantil (Fig. 7). Finalmente, y digamos excepcionalmente, si el paciente tiene dolor en una o más articulaciones asociado con inflamación, eritema, “rash” cutáneo y síntomas sistémicos, debemos sospechar otros problemas inflamatorios como: fiebre reumática, enfermedad de Lyme, lupus eritematoso o síndrome de Guillain-Barré. Éstos son casos obviamente, no para ser tratados por los cirujanos ortopédicos, sino por la especialidad pediátrica correspondiente. Problemas psicológicos Ya hemos mencionado algunos cuadros de dolor en la rodilla (DARA idiopático, dolores de crecimiento) que pueden tener un sustrato psicológico, al menos en parte. Esto no es nuevo. Sigmund Freud, que vivió a caballo entre los siglos XIX y XX, ya llamó la atención sobre la relación entre trauma psicológico en la infancia y ulterior aparición de síntomas histéricos. Esta relación entre subconsciente y comportamiento es, según Freud, de vital importancia a la hora de entender que problemas familiares, excesiva exigencia en la competición deportiva o la aversión a la educación física pueden ser la causa 35 J. de Pablos, D. Farrington fundamental de un dolor anterior de la rodilla del adolescente. Un cuadro, si no frecuente, sí típico en los servicios de urgencias son los adolescentes (más chicas que chicos) con un bloqueo de rodilla sin causa aparente. En caso de hablar con la paciente y encontrar alguno de los problemas emocionales y afectivos mencionados y, sobre todo si el bloqueo es atípico, es probable que nos encontremos ante un bloqueo, llamado histérico. Nos referimos a un bloqueo atípico, p. ej., al bloqueo en extensión con imposibilidad para flexionar, cuando el típico es justo al contrario (posición de semiflexión con imposibilidad para extender). Evidentemente no hay que insistir en que nunca hay que etiquetar un dolor de rodilla en un niño de “psicológico” sin antes haber descartado, en la medida de nuestras posibilidades, cualquier causa orgánica. En el manejo de estos niños el mayor problema es conseguir la aceptación de los padres porque, entre otras cosas, eso supone aceptar que a veces el problema esté precisamente en la propia familia. El problema de la rodilla del niño y adolescente más grave que suele tener un sustrato psicológico es la algodistrofia simpático-refleja (enfermedad de Südeck) a la que ya nos hemos referido y que, aunque a veces lenta, suele presentar casi siempre una evolución satisfactoria con el apoyo psicológico, fisioterápico y familiar correspondiente. BIBLIOGRAFÍA 1. 2. 36 Aichroth PM, Patel DV y Marx CL. Congenital discoid lateral meniscus in children: A followup study and evolution of management. J Bone Joint Surg 1991; 73B: 932-9. Fujikawa K, Iseki F y Mikura Y. Partial resection of the discoid meniscus in the child’s knee. J Bone Joint Surg 1981; 63B: 391-5. 3. Handy RC, Lawton L, Carey T, Wiley J, Marton D. Subacute hematogenous osteomyelitis. Are biopsy and surgery always indicated? J Pediatr Orthop 1996; 16: 220-3. 4. Hayashi LK, Yamaga H, Ida K y Miura T. Arthroscopic meniscectomy for discoid lateral meniscus in children. J Bone Joint Surg 1988; 70A: 1495-500. 5. Nimon G, Murray D, Sandow M, Goodfellow J. Natural history of anterior knee pain. A 14 to 20 year follow-up of nonoperative management. J Pediatr Orthop 1998; 18: 118-22. 6. Ogden JA, Southwick WO. Osgood-Schlatter’s disease and tibial tuberosity development. Clin Orthop 1976; 116: 180-9. 7. Rasool MN. Primary subacute haematogenous osteomyelitis in children. J Bone Joint Surg Br 2001; 83: 93-8. 8. Schenck RC, Goodnight JM. Osteochondritis dissecans. J Bone Joint Surg 1996; 78A: 439-53. 9. Stanitski CL. Adolescent anterior Knee pain. En: de Pablos J (ed). The immature knee. Barcelona: STM, 1998: 175-9. 10. Stanitski CL. Anterior knee pain syndromes in the adolescent. Instr Course Lect 1994; 43: 211-20. 11. Stanitski CL. Patellar instability in the school age athlete. Inst Course Lect 1998; 47: 345-50. 12. Tuten HR, Gabos PG, Kumar SJ. The limping child: a manifestation of acute leukemia. J Pediatr Orthop 1998; 18: 625-9. 13. Watanabe M, Takeda S, Ikeuchi H. Atlas of arthroscopy. 3rd ed. Tokyo: Igakushoin, 1979: 88. 14. Wenger DR. Knee pain in children and adolescents. En: Wenger DR, Rang M, eds. The art and practice of children’s orthopaedics. Nueva York: Raven Press, 1993: 220-55. 15. Wilder RT, Berde CB, Wolohan M. Reflex sympathetic dystrophy in children. J Bone Joint Surg 1992; 74A: 910-9. 16. Wilson N. A diagnostic sign in osteochondritis dissecans of the knee. J Bone Joint Surg 1967; 49A: 477-80. 4 Luxación congénita de la rodilla K. Parsch Los términos luxación congénita de la rodilla (LCR), subluxación congénita de la rodilla, rodilla en hiperextensión y genu recurvatum se emplean para describir la misma anomalía congénita. La luxación congénita de la rodilla es una entidad relativamente infrecuente detectada en el momento del nacimiento. Kopits (1925) revisó la 2.323 pacientes que presentaban anomalías congénitas detectando únicamente 11 casos de LCR (1,18%), en comparación con 923 casos de luxaciones congénitas de la cadera (43%). Esto supone aproximadamente una relación de una luxación de rodilla por cada 100 luxaciones de cadera16. Se ha señalado una frecuencia de 0,017 por 1.000 nacidos vivos o 1,7 por cada 100.00013. Más del 50% de los pacientes con LCR presentan otras anomalías congénitas asociadas, como puede ser una luxación de la cadera, un pie zambo u otras deformidades del pie15. En los niños con síndrome de Larsen4,17, cuadro caracterizado por la presencia de luxaciones de rodilla asociadas a otras múltiples luxaciones, se detectan malformaciones de la columna cervical. No es frecuente la existencia de un antecedente familiar. En una revisión de 212 casos, sólo 7 pacientes presentaban este antecedente27. Por otra parte, se ha descrito una familia en la cual la madre y tres hijos de padres diferentes presentaban luxaciones congénitas de rodilla21. Existe descrita una serie de 38 casos tratados de síndrome de Larsen con luxaciones múltiples. Esta cifra tan elevada probablemente es consecuencia de la prevalente consanguinidad en ciertas regiones de la isla de Reunión19. Una entidad patológica relacionada aunque diferente es la subluxación tibiofemoral congénita hereditaria6 o el chasquido congénito de la rodilla10. Estos niños exhiben una luxación anterior de la tibia sobre el fémur cada vez que extienden la rodilla. Existen ligamentos cruzados aunque se encuentran elongados6. A diferencia de lo que sucede en la LCR, la flexión de la rodilla no se encuentra limitada por la existencia de una fibrosis cuadricipital. Tampoco se aprecia una marcada deformidad en recurvatum, siendo frecuente un antecedente familiar. Otra causa de inestabilidad de la rodilla es la ausencia congénita del ligamento cruzado anterior. Este cuadro se detecta principalmente asociado a otras anomalías como la displasia femoral, tibial o peroneal31. Sólo un 37 K. Parsch autor señala la ausencia de ligamentos cruzados como la causa de la LCR15. ETIOLOGÍA Los primeros autores en describir la LCR, como Shattock (1891), sospechaban que la causa del genu recurvatum era un traumatismo a la madre durante el embarazo30. Drehmann (1900) consideraba que el principal factor etiológico era la malposición intrauterina (Fig. 1). Este autor postulaba que en el genu recurvatum el miembro inferior extendido quedaba atrapado en el útero, siendo incapaz de reducirse a su posición normal en flexión. Este mismo autor, al revisar 120 casos de luxaciones de la rodilla recogidos en la literatura, concluyó que las verdaderas luxaciones únicamente se diferenciaban de los casos de hiperextensión sin luxación en su severidad7. Kopits consideraba que la causa fundamental de la anomalía se trataba de un defecto en el mesénquima endógeno. La hipoplasia de las superficies articulares tibial y femoral secundariamente provocaban la hiperextensión y la subluxación16. En los pacientes en que existe un defecto primario las lesiones suelen ser múltiples y por tanto más difíciles de tratar. Los factores familiares o hereditarios no influyen en la incidencia de la LCR. En la serie de Provenzano de 212 casos, sólo 7 tenían un antecedente familiar26. En el denominado grupo traumático, las lesiones pueden ser unilaterales o bilaterales. Los factores mecánicos pueden tratarse de traumatismos maternos, déficit de líquido amniótico, falta de espacio intrauterino o malposición fetal22,30. En la serie de 212 casos de LCR de Provenzano (1947), la existencia de enfermedades maternas no parecía influir sobre dicha patología26. En algunas series parece que la distribución por sexos es similar3,26; no obstante, en otras parece ser dos veces más frecuente en niñas que en niños7,16,18. 38 Figura 1. Mortinato con luxación anterior bilateral de la rodilla y espécimen anatómico de genu recurvatum. (Reproducido con permiso de: Shattock SG. Genu recurvatum of a foetus at term. Trans Pathol Soc London 1891;42:280-292.) Entre un treinta y un cuarenta por ciento de los pacientes con luxación de la rodilla se presentan en posición de nalgas en el momento del parto, mientras que en la población general esta presentación tiene una incidencia del 3-4%22,27. PATOLOGÍA La LCR se advierte fácilmente en el momento del nacimiento, observándose una rodilla unilateral o bilateral fija en hiperextensión. En los casos más severos de luxación verdadera, se palpan los cóndilos femorales en el hueco poplíteo. La rótula se encuentra situada lateralmente, no detectándose con facilidad (Fig. 2a). Luxación congénita de la rodilla a b c e d Figura 2. a) Niña con 2 días de vida. Aspecto clínico en el que se aprecia una luxación bilateral de la rodilla. b) A los 2 días. Radiografía de la rodilla derecha donde se aprecia la luxación. c) A las 4 semanas. Aspecto clínico tras la colocación de yesos con flexión de 90°. d) A las 4 semanas. Radiografía con el yeso manteniendo los 90° de flexión, apreciándose la incurvación tibial anterior. e) A las 6 semanas. Aspecto clínico con flexión de 90°. 39 K. Parsch La principal característica patológica de la subluxación de la rodilla consiste en un defecto primario de las superficies articulares del fémur y la tibia16. Otros autores consideran el acortamiento del tendón del cuádriceps femoral como el primum movens de la LCR20. Además, existe una cápsula articular anterior a la tensión y una hipoplasia del fondo de saco suprapatelar. Esencialmente existe un desplazamiento anterior de la tibia sobre el fémur con diferentes grados de afectación7,16,30. Los tendones isquiotibiales mediales pueden encontrarse desplazados en sentido anterior. Uno de cada tres casos de genu recurvatum muestra una rotación externa fija de la pierna con respecto al fémur3. En todas las luxaciones de rodilla verdaderas, se detecta una alteración de los ligamentos cruzados, generalmente una elongación de los mismos. La mayoría de los autores2,23 confirman la presencia de ligamentos cruzados, aunque otros autores la niegan15. En las luxaciones completas de rodilla se observa una ausencia del fondo de saco suprapatelar, hallazgo descrito por primera vez por Leveuf y Pais (1946), no apreciándose en las rodillas hiperextendidas20. La falta de fondo de saco suprapatelar puede ser el factor primario causante de la luxación32. de la meseta tibial con la tróclea femoral; y c) luxación, en la que la epífisis tibial se encuentra completamente por delante de la epífisis femoral distal. Los cóndilos femorales no contactan con la tibia, ni en el plano anteroposterior ni en el plano lateral. Sólo este tipo debe denominarse verdadera luxación congénita20, encontrándose ausente el fondo de saco suprapatelar. Los recientes estudios ecográficos ponen de manifiesto la misma capacidad de esta técnica a la hora de diferenciar el tipo de patología. En una serie de diez rodillas en hiperextensión exploradas durante los primeros días de vida, dos presentaban una simple hiperextensión, cinco se trataban de subluxaciones y tres eran verdaderas luxaciones25 (Fig. 4). Además de la clasificación propuesta por Drehmann (1900)7 y Leveuf y Pais (1946)20, Finder distinguió cinco grupos, incluyendo la hiperextensión fisiológica de la rodilla y los tipos detectados en la artrogriposis, etc.11: Grupo 1, hiperextensión fisiológica hasta 20°; Grupo 2, hiperextensión simple; Grupo 3, subluxación anterior; Grupo 4, luxación de rodilla; y Grupo 5, variantes complejas tales como las detectadas en la artrogriposis y en el síndrome de Ehlers-Danlos. DIAGNÓSTICO POR IMAGEN Ya en 1900 se empleaban las radiografías simples7 como método para visualizar la posición ventral de la tibia con relación al fémur. Posteriormente, con la utilización de la artrografía y la ecografía, se han identificado tres tipos de deformidad (Fig. 3). La artrografía20,23,24 permite clasificar esta entidad en tres tipos diferentes según su patología: a) hiperextensión, en la que la tibia se encuentra situada anteriormente con respecto al fémur distal aunque no ha perdido el contacto articular; b) subluxación, en la cual la epífisis tibial se sitúa por delante del fémur distal, conservándose en parte el contacto posterior MATERIAL En el período de 7 años comprendido entre noviembre de 1990 y diciembre de 1997, hemos tratado a 18 niños con 24 rodillas en hiperextensión. Se trataba de 4 niños y 14 niñas. Todos los pacientes salvo uno fueron atendidos en las 3 primeras semanas de vida. Una niña fue atendida con 11 meses de edad presentando una luxación unilateral irreductible. Se excluyeron los niños con rodillas en hiperextensión en el contexto de una artrogriposis múltiple congénita, espina bífida quística o agenesia del sacro. Seis niños presentaban una deformidad bilateral y 12, afectación de una única rodilla. Tres 40 Luxación congénita de la rodilla a c b d e Figura 3. a) Niña de 5 meses de edad. Radiografía en la que se aprecia la luxación de la rodilla izquierda. b) A los 5 meses. Imágenes por RM en donde se evidencia la luxación de la rodilla izquierda. c) A los 5 meses. Imágenes por resonancia magnética en donde se aprecia la alineación normal de la rodilla derecha. d) A los 13 meses. Radiografía tras la reducción abierta mostrando la incurvación anterior de la tibia. e) A los 3 años. Radiografía de la rodilla izquierda en que se aprecia la forma rectangular de la epífisis tibial. 41 K. Parsch a b c Figura 4. a) Niña de 1 día de vida. Ecografía de la rodilla derecha en donde se aprecia la subluxación anterior de la tibia sobre el fémur. b) Con 1 día. Ecografía de la rodilla izquierda donde se pone de manifiesto la alineación normal del fémur y la tibia. c) A las 2 semanas. Ecografía de la rodilla derecha apreciándose la reducción completa tras el tratamiento conservador. niños con síndrome de Larsen presentaban una luxación bilateral de caderas, dos de ellos asociando además pies zambos bilaterales y uno de ellos inestabilidad cervical con mielopatía. Uno de los pacientes con síndrome de Larsen presentaba una luxación unilateral de rodilla. Seis niños con rodillas en hiperextensión “normales” ajenos al grupo del síndrome de Larsen asociaban una displasia de cadera sin luxación. Uno de los casos presentaba un pie zambo congénito ipsilateral. La documentación rutinaria consistía en la exploración clínica de la función de la rodilla mediante la medición del grado de hiperextensión. Ésta oscilaba entre los 15° y los 75°. Los niños que presentaban una hiperextensión severa, incluyendo los tres casos de sín42 drome de Larsen, exhibían además una rotación externa del fémur. Se obtenía una fotografía clínica del caso (Fig. 2a) y además, como norma, radiografías en proyección lateral de ambas rodillas así como una proyección de la pelvis y ambos miembros inferiores (Fig. 2b). No empleamos la artrografía20,23, ya que esta serie se inició con la introducción de la ecografía como técnica iconográfica rutinaria para el estudio de las rodillas en hiperextensión25. Con la ayuda de la ecografía fuimos capaces de catalogar las 24 rodillas en hiperextensión, en 6 rodillas con hiperextensión simple, 9 rodillas con subluxación y 9 rodillas con luxación completa. Se obtuvieron las imágenes por resonancia magnética (RM) en un niño con 11 meses de Luxación congénita de la rodilla edad (Fig. 3b,c), tras el fracaso del tratamiento conservador. TRATAMIENTO CONSERVADOR Nuestro protocolo estándar de tratamiento consistía en un período de 3 a 7 días de tracción manual repetida, seguida de la colocación de un yeso en la posición de flexión que se hubiera alcanzado (Fig. 2). La manipulación se repetía diariamente, asistida por un fisioterapeuta neurofisiólogo, según la escuela Vojta. En cuanto se lograba una mejor posición de flexión se colocaba un nuevo yeso. Inicialmente, en 1990 y 1991, se obtenían radiografías tras la aplicación de cada yeso nuevo. Hoy se monitoriza mejor la efectividad de la manipulación mediante la ecografía. Durante los últimos 5 años la ecografía ha demostrado ser el método menos invasivo y más sencillo en la comprobación de la efectividad del tratamiento no quirúrgico. La ecografía también fue capaz de detectar una necrosis avascular aparecida en una epífisis tibial tras la realización de los ejercicios de flexión en los que se ejerció una presión excesiva sobre la meseta tibial. El tratamiento mediante manipulaciones no fue eficaz en ocho rodillas. Posteriormente se procedió a un intento de reducción cerrada bajo anestesia general y relajación muscular. Dos rodillas respondieron a este tratamiento, mientras que en seis rodillas no se logró la reducción con esta última pauta. El fracaso del tratamiento se confirmó mediante ecografías y radiografías. En un niño se logró una “pseudorreducción” con 90° de flexión aunque con persistencia de la luxación. TRATAMIENTO QUIRÚRGICO A pesar del inicio precoz de nuestro tratamiento, no se pudo lograr la reducción con el tratamiento conservador mediante manipulaciones en seis rodillas, un caso bilateral de sín- drome de Larsen y cuatro casos unilaterales. Un recién nacido que presentaba una luxación irreductible de rodilla en el contexto de un síndrome de Larsen está pendiente de cirugía. La reparación quirúrgica de la deformidad se llevó a cabo siguiendo el método descrito por Curtis y Fisher6 consistente en un alargamiento horizontal o en forma de V del cuádriceps. Todos los casos requirieron una liberación medial y lateral de la rótula (Fig. 5). Se comprueba la alineación de la rótula y de los cóndilos femorales. Si los isquiotibiales mediales se encuentran desplazados anteriormente deben reducirse. Tras la liberación medial y lateral no es posible realizar un cierre completo de los retináculos. Tras la inmovilización con yeso debe evitarse la flexión completa durante el período postoperatorio precoz con el objetivo de evitar el sufrimiento cutáneo. La colocación de yesos seriados bajo anestesia a intervalos de 2 días logrará la flexión de 90° en el transcurso de 8 a 12 días. Tras las seis semanas que requiere la cicatrización del tendón cuadricipital elongado se inicia la movilización. Los tres casos “normales” en los que se redujo quirúrgicamente la luxación de rodilla cicatrizaron sin incidencias (Fig. 3). En dos rodillas se logro la flexión completa siendo capaces de ponerse en cuclillas, mientras que en una sólo se alcanzó una flexión de 90°. La estabilidad lateral fue satisfactoria durante el período de seguimiento promedio de 3 años tras la cirugía. Una niña presentaba un mínimo signo del cajón anterior a los 3 años de la intervención quirúrgica. Con la exclusión del caso del síndrome de Larsen ya mencionado previamente, en esta serie de 24 rodillas en hiperextensión, 18 fueron tratadas de manera satisfactoria mediante métodos conservadores, precisando 3 una actuación quirúrgica (un paciente nacido recientemente presentando una luxación unilateral está pendiente de cirugía). La flexión 43 K. Parsch a b c d e Figura 5. a) A los 8 días. Ecografía de la rodilla derecha mostrando la luxación anterior completa de la tibia. b) A los 8 días. Ecografía de la rodilla izquierda en la que se aprecia la alineación normal de la tibia y el fémur. c) A los 7 meses. Fotografía clínica mostrando la deformidad en hiperextensión y valgo de la rodilla derecha. d) A los 7 meses. Aspecto quirúrgico en el que se observa el alargamiento cuadricipital y los cruzados elongados. e) A los 9 meses. Aspecto clínico apreciándose la flexión de rodilla hasta los 90° y la corrección del pie zambo. 44 Luxación congénita de la rodilla promedio fue de 110° (rango 40-140°) durante el seguimiento, oscilando éste entre los 6 y 84 meses de evolución. Una niña que exhibía todas las características del síndrome de Larsen (luxación bilateral de caderas y rodillas, pie zambo bilateral e inestabilidad cervical así como anomalías faciales) precisó una osteotomía rotatoria del fémur distal con el fin de alinear la articulación femoropatelar. También fue necesaria la elongación del tendón rotuliano. Tres años después de la intervención quirúrgica una rodilla mantiene la alineación mientras que la otra nuevamente se ha subluxado, mostrando ambas rodillas una importante inestabilidad lateral. La paciente requiere una férula para la bipedestación debido a la debilidad muscular generalizada y a la inestabilidad cervical. DISCUSIÓN El tratamiento conservador de la rodilla en hiperextensión debe iniciarse de manera precoz. Durante los primeros días y semanas de vida es muy probable que las medidas conservadoras logren la flexión y reducción de la rodilla malformada9,14,18,20,23. Si el tratamiento se inicia de manera tardía, las posibilidades de lograr una reducción cerrada son mínimas15. Todos nuestros pacientes fueron atendidos en las 3 primeras semanas de vida. Nuestro método de tratamiento conservador fue eficaz en todas las seis rodillas con hiperextensión simple. De las nueve rodillas subluxadas ocho respondieron también a este método de tratamiento. Finalmente, de las nueve rodillas completamente luxadas, cuatro pudieron ser reducidas de manera cerrada. El éxito o el fracaso del tratamiento manipulador no fue previsible. Mientras que un niño con síndrome de Larsen respondió bien con la técnica de manipulaciones, los otros dos presentaban rodillas irreductibles desde el inicio y fueron sometidos o serán sometidos a reducciones abiertas. Algunas de las rodillas completamente luxadas se muestran tan rígidas que no debe demorarse mucho tiempo su tratamiento quirúrgico2. Esta circunstancia fue confirmada en uno de nuestros casos de síndrome de Larsen y en dos luxaciones unilaterales, en los cuales incluso la manipulación bajo anestesia general fue ineficaz. La reducción cerrada consiste en una manipulación suave de la rodilla afecta intentando flexionar la misma, estirando a su vez la cápsula anterior a tensión y el aparato extensor. Se mantiene la flexión mediante un yeso inguinopédico en posición de máxima corrección23. Cuando se alcanzan los 90° de flexión, generalmente transcurridas de 2 a 6 semanas, se interrumpe la colocación de yesos, manteniéndose la fisioterapia. Llegado a este punto puede emplearse el arnés de Pavlik12,23 que, al mantener las rodillas y las caderas en flexión, permite el tratamiento simultáneo de la displasia de rodilla y cadera. Hemos empleado este método en casos recientes. Se ha sugerido la utilización de un arnés corporal, fijando con cinchas el pie al cuerpo en decúbito prono18. Otros autores emplean un dispositivo de tracción en decúbito prono utilizando el peso del cuerpo para corregir la hiperextensión y la luxación de la rodilla. Trece pacientes fueron tratados empleando este método, obteniéndose un resultado satisfactorio en 4 casos22. Personalmente no tenemos experiencia con la fijación mediante cinchas o con la tracción en posición de decúbito prono. La mayoría de las series publicadas incluyen un número variable de rodillas irreductibles resistentes al tratamiento conservador. Estos pacientes requieren tratamiento quirúrgico para reducir la luxación en hiperextensión. Es difícil comparar series, ya que en algunas se incluyen todos los tipos de deformidad, mientras que otras sólo luxaciones verdaderas (Tabla 1). En nuestra serie, de las 24 rodillas con deformidad congénita en recurvatum, 6 preci45 K. Parsch Tabla 1. Comparación de series con pacientes tratados quirúrgicamente Pacientes que precisaron cirugía/número total pacientes 16 de 16 6 de 32 3 de 23 0 de 6 11 de 19 5 de 5 10 de 19 13 de 23 32 de 56 11 de 14 2 de 37 0 de 13 1 de 10 saron cirugía. No es fácil compararla con otras series, ya que no todos los autores incluyen las rodillas en hiperextensión simple, las cuales responden bien a la manipulación. Diversos autores han señalado que el tratamiento conservador únicamente puede ser eficaz si se inicia durante los 3 primeros meses de vida9. No obstante, otros autores intervienen quirúrgicamente ya a las 12 semanas1. Cuando el niño presenta una deformidad en hiperextensión y es atendido tras el período neonatal el tratamiento conservador es de poca ayuda2,3,5,9. La inmensa mayoría de nuestros casos fueron atendidos poco tiempo después del nacimiento, por lo que el tratamiento pudo iniciarse en la fase neonatal. El único caso que atendimos de manera diferida, con 11 meses de edad, presentaba una luxación tibiofemoral completa precisando cirugía. Se ha empleado la tenotomía percutánea del cuádriceps ya en el período neonatal en las deformidades en hiperextensión en el contexto de una artrogriposis28. Se han excluido de este estudio los numerosos casos que hemos atendido de contracturas en extensión de la rodilla de origen artrogripótico asociando o no subluxación de rodilla. El tratamiento quirúrgico de las luxaciones irreductibles de la rodilla ha consistido en el 46 Referencia Curtis y Fisher 19695 Laurence 196718 Nogi y MacEwen 198223 Iwayama et al. 198312 Jacobsen y Vopalecky 198513 Bell et al. 19872 Ferris y Aichroth 19879 Johnson et al. 198714 Bensahel et al. 19893 Fernández-Palazzi y Silva 19908 Seringe 199229 Ooishi et al. 199324 Parsch y Schulz 199425 alargamiento del recto femoral con artrólisis medial y lateral. Si fuera preciso, se ha sugerido el alargamiento del tendón rotuliano16. La plastia del cuádriceps20 y la plastia cuadricipital en V-Y5 se han convertido en el tratamiento quirúrgico estándar1,2. Hemos empleado tanto el alargamiento cuadricipital en V-Y como el horizontal. Se acepta de manera generalizada el protocolo postoperatorio con yesos en flexión progresiva. Se han empleado férulas y yesos bivalvados tal como han recomendado algunos autores23. Los resultados tras el tratamiento conservador y quirúrgico son bastante variables. Algunos autores han detectado cierto número de rodillas inestables tras el alargamiento quirúrgico del cuádriceps16; la mayoría de los autores contemporáneos logran una flexión razonable en torno a 90°2 e incluso hasta 120°1,3. La mayoría de los pacientes no presentan problemas importantes de estabilidad, lográndose la capacidad para deambular2 y siendo generalmente negativos el signo del cajón anterior y del pivot-shift1. Nuestros resultados con un tercio de los pacientes presentando un balance articular de flexo-extensión completo, un tercio una flexión entre 95° y 120° y un tercio una flexión limitada a 90° son comparables a los de otros autores (Figs. 2e, 3e y 5e). Luxación congénita de la rodilla Al igual que Bell (1987)2 y la mayoría de los demás autores, durante la corrección quirúrgica de las luxaciones de rodilla hemos apreciado la existencia de ligamentos cruzados aunque éstos se encontraban elongados. Si la reducción de la deformidad no se llevaba a cabo demasiado tarde se logra una articulación estable. En una serie de 56 casos recogidos por la European Pediatric Orthopaedic Society3 únicamente dos niños presentaban rodillas inestables. Hemos detectado problemas de estabilidad sólo en el caso severo de síndrome de Larsen apreciándose durante la cirugía unos ligamentos cruzados extremadamente elongados. La incurvación anterior de la tibia se produce como resultado de la deformidad plástica durante la fase de manipulaciones repetidas23. La deformidad tibial desaparece a lo largo de los controles posteriores. Un mecanismo de presión similar provoca el aplanamiento de la región posterior de la epífisis tibial. Este fenómeno desaparece en cierta medida más adelante. Hemos llegado a la conclusión de que el tratamiento conservador es eficaz en dos tercios de los pacientes con la denominada LCR. El tratamiento quirúrgico es satisfactorio en el otro tercio de los pacientes con luxaciones rígidas. 3. Bensahel H, Dal Monte A, Hjelmsted A, Bjerkheim I, Wientraub S, Matasovic T, Pons S, Bialik V. J Pediatr Orthop 1989; 9: 174-7. 4. Bowen JR, Ortega K, Ray S, MacEwen GD. Spinal deformities in Larsen’s syndrome. Clin Orthop 1985; 197: 159-63. 5. Curtis BH, Fisher RL. Congenital hyperextension with anterior subluxation. J Bone Joint Surg (Am) 1969; 51: 255-69. 6. Curtis BH, Fisher RL. Heritable congenital tibiofemoral subluxation. J Bone Joint Surg (Am) 1970; 52: 1104-14. 7. Drehmann G. Die congenitalen Luxationen des Kniegelenkes. Z Orthop 1900; 7: 459-521. 8. Fernández-Palazzi F, Silva JR. Congenital dislocation of the knee. Int Orthop (SICOT) 1990; 14: 17-9. 9. Ferris BD, Jackson AM. Congenital snapping knee. Habitual anterior subluxation of the tibia in extension. Clin Orthop 1987; 216: 135140. Agradecimientos Agradecemos al Dr. Reinhard Schulz su colaboración en la exploración ecográfica de los niños con rodillas en hiperextensión y a la Sra. Eva Christine Hanewinkel y Srta. Martha Heller su asistencia técnica. 13. Jacobsen K, Vopalecky F. Congenital dislocation of the knee. Acta Orthop Scand 1985; 56: 1-7. BIBLIOGRAFÍA 16. Kopits E. Beiträge zur Pathologie und Therapie der angeborenen Kniegelenksubluxation. Arch Orthop Unfallchir 1925; 23: 593-609. 1. Auswich DH, Dandy DJ. Early operation for congenital subluxation of the knee. J Pediatr Orthop 1983; 3: 85-7. 2. Bell MJ, Atkins RM, Sharrad WJ. Irreducible congenital dislocations of the knee. J Bone Joint Surg (Br) 1987; 69: 403-6. 10. Ferris JG, Aichroth P. The treatment of congenital knee dislocation. Clin Orthop 1987; 216: 136-40. 11. Finder JG. Congenital hyperextension of the knee. J Bone Joint Surg (Br) 1964; 46: 783. 12. Iwayama T, Sakaguchi R, Tsuyama N. The treatment of congenital dislocation of the knee with the Pavlik harness. Int Orthop (SICOT) 1983; 7: 25-30. 14. Johnson E, Audell R, Oppenheim WL. Congenital dislocation of the knee. J Pediatr Orthop 1987; 7: 194-200. 15. Katz MP, Grogono BJS, Soper KC. The etiology and treatment of congenital dislocation of the knee. J Bone Joint Surg (Br) 1967; 49: 112-20. 17. Larsen LJ, Schottstaedt ER, Bost FC. Multiple congenital dislocations associated with characteristic facial abnormality. J Pediatr 1950; 37: 574-81. 47 K. Parsch 18. Laurence M. Genu recurvatum congenitum. J Bone Joint Surg (Br) 1967; 49: 121-4. 26. Provenzano RW. Congenital dislocation of the knee. N Engl J Med 1947; 236: 360-2. 19. Laville JM, Lakemance P, Limouzy F. Larsen’s syndrome: Review of the literature and analysis of 38 cases. J Pediatr Orthop 1994; 14: 63-73. 27. Roach JW, Richards BS. Congenital dislocation of the knee. J Pediatr Orthop 1988; 8: 226-69. 20. Leveuf J, Pais C. Les dislocations congenitales du genou (genu recurvatum, subluxation, luxation). Rev Chir Orthop 1946; 32: 313-50. 21. MacFarland BL. Congenital dislocation of the knee. J Bone Joint Surg 1929; 11: 281-5. 22. Niebauer JJ, King DE. Congenital dislocation of the knee. J Bone Joint Surg (Am) 1960; 42: 207-25. 28. Roy DR, Crawford AH. Percutaneous quadriceps recession: A technique for management of congenital hyperextension deformities of the knee in the neonate. J Pediatr Orthop 1989; 9: 717-9. 29. Seringe R, Reneaud I. Congenital dislocation of the knee in the newborn. J Pediatr Orthop B 1992; 1: 182. 23. Nogi J, MacEwen GD. Congenital dislocation of the knee. J Pediatr Orthop 1982; 2: 509-13. 30. Shattock SG. Genu recurvatum in a foetus at term. Trans Pathol Soc London 1891; 42: 280-92. 24. Ooishi T, Sugioka Y, Matsumoto S, Fujii T. Congenital dislocation of the knee. Its pathologic features and treatment. Clin Orthop 1993; 287: 187-92. 31. Thomas NP, Jackson AM, Aichroth PM. Congenital absence of the cruciate ligament. A common component of knee dysplasia. J Bone Joint Surg (Br) 1985; 67: 572-5. 25. Parsch K, Schulz R. Ultrasonography in congenital dislocation of the knee. J Pediatr Orthop B 1994; 3: 76-81. 32. Uhthoff HK, Ogata S. Early intrauterine presence of congenital dislocation of the knee. J Pediatr Orthop 1994; 14: 254-7. 48 5 Luxación congénita de la rótula I. Ghanem Las anomalías congénitas del aparato extensor de la rodilla, a saber, el músculo cuádriceps y la rótula, son infrecuentes. Pueden aparecer de manera aislada o, en ocasiones, asociadas a otras malformaciones del miembro inferior, o incluso formando parte de un síndrome distrófico o malformativo más complejo. Debe considerarse este diagnóstico siempre que nos encontremos ante una impotencia funcional del miembro inferior a consecuencia de una deformidad irreductible de la rodilla detectada en los primeros años de vida. En las últimas décadas sólo han aparecido unos cuantos artículos en la literatura ortopédica mundial referidos a la luxación congénita de la rótula. Aunque el término “congénito” implica su aparición en el momento del nacimiento, la luxación de la rótula es difícil de diagnosticar clínicamente en el recién nacido. Por otra parte, se ha generado una considerable confusión en lo que se refiere a la luxación congénita, la inestabilidad rotuliana y las luxaciones reductibles recidivantes, habituales o permanentes. Estos últimos tipos de luxaciones junto con la inestabilidad rotuliana se tratan de cuadros invalidantes transitorios, apareciendo con mayor frecuencia en la adolescencia o en la edad adulta temprana. La literatura médica existente sobre estas lesiones es muy amplia, habiéndose descrito auto-tratamientos, métodos conservadores con manipulaciones, así como múltiples procedimientos quirúrgicos. No obstante, la luxación congénita completa irreductible y lateral de la rótula, tema de este capítulo, es muy infrecuente. DEFINICIÓN Actualmente diversos autores coinciden en la definición de la luxación congénita de la rótula. Para que se trate de un cuadro congénito, el cuadro debe presentarse al nacimiento, diagnosticándose en ese momento o en la primera década de la vida. La rótula debe ser irreductible mediante manipulación cerrada, encontrarse permanentemente fija en la región lateral del cóndilo externo, siendo imposible su desplazamiento independientemente de la movilidad que presente la rodilla. Casi siempre se asocia a una contractura en flexión de la rodilla variable en severidad (Fig. 1), y en ocasiones a una deformidad del pie (Fig. 2). También presenta un desplazamiento rotatorio femorotibial, con frecuencia asociado a diver49 I. Ghanem Figura 1. Contractura en flexión de la rodilla en una niña de 1 mes de vida diagnosticada de luxación congénita de la rótula. Figura 2. Pie convexo y contractura en flexión de la rodilla en un recién nacido con artrogriposis y luxación congénita de la rótula. sos grados de genu valgo (Fig. 3). Otro factor común es la impotencia funcional de la rodilla, que aumenta con el crecimiento del niño hasta el punto de hacerse extremadamente difícil la deambulación con el miembro afecto, siendo incluso imposible en la luxación bilateral. permanente e irreductible. Según este autor el resultado fue óptimo tras la reducción quirúrgica de la luxación rotuliana, mediante la sección de los tejidos blandos laterales contracturados y la plicatura y transferencia lateral de las estructuras mediales distendidas. En 1936, Lanny14 describió un caso de luxación congénita irreductible y bilateral de rótula en un niño de 7 años de edad, que nunca había caminado ante el temor a caerse. El tratamiento fue quirúrgico, siendo el resultado a los 2,5 años de evolución satisfactorio. En 1938, Alarcón y Costiorena1 describieron dos casos, con edades de 25 y 33 años, de luxación permanente, aunque no severa, de rótula. Ambos presentaban un marcado genu valgo, catalogándose la luxación como “congénita”. El tratamiento fue quirúrgico y el resultado a los 3 meses fue descrito como óptimo. REVISIÓN HISTÓRICA Singer19, en 1856, realiza la primera descripción de la luxación congénita permanente de rótula. Se pensaba que la etiología del cuadro era un traumatismo intrauterino. El primer caso sometido a tratamiento quirúrgico recogido en la literatura norteamericana fue descrito por Goldwaith8 en 1899. En 1925, Conn4 describió a un varón de 16 meses de edad tratado mediante un yeso para la corrección de un genu valgo y rotación externa de la tibia, asociado a una luxación 50 Luxación congénita de la rótula Figura 3. Desplazamiento rotatorio femorotibial bilateral y genu valgo en un paciente con luxación congénita de rótula bilateral. Existía una moderada contractura en flexión de la rodilla corregida mediante yesos progresivos antes de la reducción quirúrgica de la rótula luxada. En 1939, Tesoriere23 describió una luxación congénita de rótula permanente e irreductible en un varón de 18 años de edad, que presentaba una severa invalidez de la rodilla derecha a consecuencia de frecuentes caídas. La técnica quirúrgica fue similar a la empleada por Conn, considerándose el resultado como óptimo tras 4 meses de evolución. Mumford16, en 1947, describió un caso de luxación bilateral de rótula en una paciente de 25 años de edad gravemente incapacitada y que únicamente podía deambular con la ayuda de muletas. Se le realizó una técnica de Goldwaith, recidivando la deformidad. Posteriormente se le practicó una técnica de Conn obteniéndose un resultado satisfactorio. La paciente tenía seis familiares maternos con luxación congénita de la rótula. En 1953 Freund5 describió dos casos de luxaciones congénitas de rótula irreductibles y permanentes unilaterales. Se estimó que la etio- logía se debía a un incremento de la torsión interna del fémur distal. Vinditti y Forcella24, en 1958, describieron a un paciente de 20 años de edad con una luxación congénita y permanente de la rótula. La realineación quirúrgica de la rótula empleando una liberación de los tejidos blandos laterales no evitó la recidiva de la luxación. Se logró un buen resultado (con un seguimiento de 2,5 años) mediante la realización de una osteotomía rotatoria externa del fémur distal seguida 4 semanas más tarde de una osteotomía rotatoria interna intertrocantérea. Boitchev2, en 1959, describió 27 casos de lo que este autor consideraba luxaciones congénitas de rótula. La edad en el momento del diagnóstico oscilaba entre los 5 y los 46 años. A partir de su descripción, sólo 8 casos se trataban realmente de luxaciones congénitas irreductibles y permanentes de rótula. Todos los casos fueron intervenidos quirúrgicamente, obteniéndose buenos resultados en 21 de ellos. En 1964, Stern21 informó de un caso de luxación congénita de rótula en un paciente de 7 años de edad con síndrome de Down. Tras un intento fallido de reducción cerrada, fue necesaria la reducción abierta lográndose un buen resultado. En 1965, Nefedeva17 describió 48 casos de luxaciones de rótula consideradas congénitas. A partir de su descripción, sólo un caso cumplía exactamente los criterios que definen la luxación congénita de rótula. Stoeren22, en 1965, describió a dos niños, con 5 y 8 años de edad, con artrogriposis y luxaciones congénitas laterales irreductibles y permanentes de la rótula, asociadas a contracturas en flexión de las rodillas implicadas. Se comunicaron buenos resultados tras la transferencia medial de la tuberosidad tibial y la liberación de la cápsula lateral de la rodilla. En 1968, Green y Waugh10informaron de 4 casos de luxaciones congénitas laterales de rótula. Se señalaba un antecedente familiar positivo de rótula hipoplásica como posible fac51 I. Ghanem tor genético de riesgo para la luxación de rótula. La progresión, en uno de estos casos, desde una luxación congénita en la madre hasta una luxación recidivante en la hija representaba para los autores un argumento de sostén para la teoría de que las luxaciones congénitas y recidivantes de rótula poseen la misma etiología. Estos autores insistían también en la necesidad de tratamiento quirúrgico de este cuadro, con el fin de evitar la aparición de cambios degenerativos a lo largo de la vida, incluso en aquellos casos en los que el cuadro supone muy poca incapacidad. En 1970, Bourgeau3 describió a una niña con luxación congénita de rótula asociada a contractura en flexión de la rodilla, diagnosticada en el momento del nacimiento. Se emplearon yesos repetidos para corregir la deformidad en flexión de la rodilla, alcanzándose una extensión casi completa de la misma después de 5-6 semanas. Con 10 meses de edad se realizó una liberación de Conn. A los 3 años de evolución la rótula se encontraba bien reducida con una función óptima de la rodilla. Rooney et al.18, en 1971, describieron dos casos de équidos con luxación congénita lateral de la rótula. Estos autores destacaban la frecuencia de la luxación congénita de rótula entre los poneys de los Países Bajos. En ambos casos, el cuadro era tan invalidante que los potros tuvieron que ser sacrificados. Se consideraba la aplasia del cóndilo lateral como la causa fundamental del cuadro. En 1976, Stanisavljevic et al.20 describieron seis casos de luxación congénita lateral e irreductible de la rótula. Los autores sugerían como probable mecanismo de patogénesis el fracaso en el intento de rotar internamente del miótomo que contiene el músculo cuádriceps durante la vida intrauterina, permaneciendo por tanto en la región anterolateral del muslo, con la rótula luxada permanentemente en sentido lateral. Estos mismos autores describieron una técnica quirúrgica de corrección del cuadro, comprensible y basada en la pa52 togenia ya sugerida. Los resultados tras 2 años de evolución eran satisfactorios. También en 1976, Jones et al.11 revisaron la patología y el tratamiento quirúrgico de 8 luxaciones congénitas de rótula detectadas en siete pacientes. Todos fueron tratados quirúrgicamente entre los 3 y los 11 años de edad. La coexistencia en el mismo paciente o en la misma familia de luxaciones congénitas y recidivantes o habituales de la rótula, en dos de sus casos, les llevó a plantear que estas variantes de luxaciones de la rótula representan diferentes grados de una misma entidad básica. Estos autores consideraban que muchas de las manifestaciones patológicas de la luxación congénita de la rótula eran compatibles con cambios adaptativos de una luxación severa temprana del tipo recidivante. Sin embargo, estos mismos autores subrayaban que la frecuente incidencia de otras anomalías congénitas, asociadas a la luxación congénita de la rótula, apoyaba una diferencia en la etiología de las luxaciones de la rótula congénitas y recidivantes. De hecho, en su casuística, muy pocos casos parecían compartir características de los dos tipos de luxaciones rotulianas. En 1980, Zeier y Dissanayake25 informaron de dos casos no tratados de luxación congénita de la rótula. Ambos casos eran básicamente idénticos, exceptuando que el paciente de mayor edad presentaba una deformidad e incapacidad más severas. Los autores estimaban que con el crecimiento, los cambios superpuestos óseos y de los tejidos blandos afectaban negativamente al trastorno congénito dando lugar con el tiempo a un cuadro patológico más severo. Estos mismos autores insistían en el imperativo del diagnóstico precoz y remisión rápida para tratamiento ortopédico, al influir nocivamente la demora sobre el resultado final. En 1986, Lalain et al.12, en una serie de 30 casos de luxaciones habituales y permanentes de la rótula (13 de las cuales eran congénitas), sugerían que ambas luxaciones pertenecían a Luxación congénita de la rótula la misma entidad básica, proponiendo el término de “displasia luxante severa de la rótula”. La anteversión femoral así como el desplazamiento rotatorio femorotibial estaban aumentados en el grupo de luxaciones congénitas en comparación con los demás grupos, encontrándose disminuida la rotación externa de la tibia. Estos autores recomendaban el mismo tipo de tratamiento quirúrgico en ambos grupos, basado en una extensa plastia cuadricipital de Judet con realineación distal de la rótula. En 1987, McCall y Lessenberry15 describieron dos casos de luxación congénita de la rótula. El primer paciente se trataba de una niña de 19 meses de edad, atendida por retraso en la marcha y contracturas en flexión de la rodilla. El segundo paciente se trataba de una niña de 7 años de edad, diagnosticada inicialmente de hipotonía congénita, aunque considerada posteriormente como normal desde el punto de vista neurológico, siendo el problema principal la contractura en flexión persistente de la rodilla que impedía la deambulación. En ambos casos se palpaba función cuadricipital. Existía un genu valgo con rotación externa de la tibia. Ambos pacientes fueron tratados quirúrgicamente mediante el procedimiento recomendado por Stanisavljevic, refiriéndose buenos resultados. En 1990, Gao et al.6 describieron a 12 pacientes con luxaciones congénitas y 23 pacientes con luxaciones habituales de la rótula. Estos autores estimaban que la patología subyacente en ambos cuadros era la contractura del mecanismo del cuádriceps, mucho más severa en la luxación congénita. El músculo cuadricipital se fibrosa y contrae muy pronto en la vida intrauterina o en el período neonatal bien sea por un traumatismo o un infarto. Los músculos por tanto no se encuentran en situación de rotar con el fémur o seguir el ritmo de crecimiento de los huesos. Nueve de sus pacientes presentaban un antecedente de inyección intramuscular en el muslo, todos antes de los 4 años de edad. Se ha implicado a las inyecciones en el desarrollo de la fibrosis muscular, dando lugar a la aparición de contracturas. En 1992, Langenskiöld y Ritsilä13 describieron a 12 pacientes con afectación de 18 rodillas. Estos autores destacan la posibilidad del fracaso del tratamiento si pasa desapercibido el diagnóstico. La posición en valgo de la rodilla fue tratada mediante una osteotomía supracondílea del fémur en dos de sus casos, sin haberse detectado la luxación de la rótula. En 1996, Gordon et al.9 describieron a 11 pacientes con 17 rodillas afectas tratadas quirúrgicamente. Según estos autores la luxación de rótula era dolorosa antes del tratamiento quirúrgico en todos los casos. Al igual que hicieron otros autores previamente, Gordon et al. incluyeron las luxaciones de la rótula detectadas en síndromes de Down y uña-rótula al considerarlas dentro del grupo de las luxaciones congénitas de la rótula. En 1997, en colaboración con M. Draoui y R. Seringe7, describimos a 5 pacientes con 8 rodillas diagnosticadas de luxación congénita de la rótula. Únicamente incluimos los casos en los que la rótula se encontraba fija sobre el cóndilo lateral sin evidencias de movilidad. Se excluyeron del estudio los pacientes con síndrome de Down o uña-rótula u otras enfermedades relacionadas ya que consideramos que la luxación de rótula en estos pacientes se produce durante el desarrollo y no es de carácter congénito. De hecho, en la gran mayoría de estos casos, a pesar de ser irreductible la luxación de la rótula, existe cierto grado de movilidad entre la rótula luxada y el cóndilo lateral. En todos nuestros casos se constataba una contractura en flexión de la rodilla y deformidades congénitas del pie. La contractura en flexión de la rodilla, en todos los casos, se trató mediante yesos repetidos, recurriéndose al tratamiento quirúrgico para la reducción de la rótula. En todos los casos se procedió a una liberación de los tejidos blan53 I. Ghanem dos laterales asociado a la plicatura de la cápsula y retináculo medial, añadiendo una amplia liberación de Judet en siete rodillas y un simple alargamiento V-Y del tendón cuadricipital en el último caso de nuestra serie. Tras una evolución como mínimo de 2 años, el resultado fue óptimo en siete casos, incluyendo el que no precisó la extensa plastia cuadricipital de Judet. CUADRO CLÍNICO Y DIAGNÓSTICO El diagnóstico definitivo de luxación completa e irreductible de rótula requiere una historia clínica y hallazgos físicos específicos. Son fundamentales la detección y tratamiento precoces, ya que la demora en este último eleva las probabilidades de recidiva e invalidez. De hecho, el diagnóstico suele ser difícil, en parte debido a que la rótula es inusualmente pequeña y además se osifica de manera más tardía. Otro motivo de demora en el diagnóstico es que la marcha puede parecer casi normal, a pesar de la falta de extensión activa de la rodilla en posición de sedestación en los niños mayores. Debemos sospechar una luxación congénita de la rótula en todos los pacientes con artrogriposis, displasias óseas u otros síndromes relacionados, especialmente si el paciente presenta una demora en la adquisición de la marcha, una contractura en flexión de la rodilla, una deformidad del pie o un desplazamiento rotatorio femorotibial. El cuadro clínico con frecuencia es confuso, pudiendo simular una enfermedad neuromuscular o una distrofia muscular. Es precisa una exploración física detallada, orientada hacia la palpación de la rótula, la cual se muestra pequeña e imposible de hallar en la región anterior de la rodilla, situándose lateralmente sobre el cóndilo lateral y prácticamente inmóvil. La valoración de la flexión y extensión activa de la rodilla pone de manifiesto la imposibilidad del cuádriceps de lograr la extensión de la rodilla a partir de una 54 Figura 4. RM de la rodilla derecha de un varón de 4 años de edad diagnosticado de luxación congénita de la rótula. Existe una neoarticulación entre la rótula luxada y la región lateral del cóndilo externo. El surco intercondíleo es muy poco profundo. flexión de 90°, provocándose por el contrario una flexión de rodilla al actuar el aparato extensor como un flexor de la articulación. Si la contractura en flexión de la rodilla es de poca entidad es factible la extensión activa de la rodilla, con una incapacidad mínima para la marcha. El diagnóstico se basa fundamentalmente en la exploración física. En casos muy excepcionales, es imposible encontrar la rótula (muy pequeña o extremadamente fija en un niño pequeño y obeso). En estos casos puede emplearse la ecografía con el fin de localizarla y confirmar el diagnóstico, evitando así cualquier demora en el tratamiento. En niños mayores, puede emplearse la radiografía para confirmar el diagnóstico. La rótula puede no ser visible en las proyecciones radiográficas anteroposterior y lateral, identificándose fácilmente en la proyección axial de la rodilla. No suele ser preciso para establecer el diagnóstico tener que recurrir a la tomografía computarizada (TC) o a las imágenes por resonancia magnética (RM). En los casos en que se han realizado estas pruebas complementarias, la rótula aparecía bien definida casi articulándose con el cóndilo lateral, con una tróclea muy poco profunda (Fig. 4). Luxación congénita de la rótula * Figura 5. Espécimen post mortem de un mortinato con luxación congénita de rótula. La rótula se encuentra luxada lateralmente (flecha). El músculo cuádriceps (asterisco) se muestra acortado, hipoplásico y situado en la región anterolateral del fémur. Figura 6. Espécimen anatómico de una rodilla con luxación congénita de rótula. Se individualizaron y rechazaron lateralmente el retináculo y la cápsula medial distendidos. ANATOMÍA QUIRÚRGICA Y PATOLÓGICA A partir de todos los casos descritos en la literatura, incluyendo los de nuestra serie, se han detectado las siguientes anomalías: 1. El cuádriceps femoral, su inserción y la rótula se localizan en la región anterolateral del muslo y la rodilla, respectivamente (Fig. 5); 2. Contractura del cuádriceps, fundamentalmente el vasto externo (Fig. 5), con contractura de la cintilla iliotibial (CI) adherida a la rótula, bloqueando su reducción; 3. Contractura de la cápsula lateral y laxitud de la cápsula medial; 4. Existencia de un vasto medial atrófico con marcada distensión del retináculo medial (Fig. 6); 5. La rótula se encuentre luxada de manera permanente en la región lateral de la rodi- lla, siendo más pequeña de lo normal, mostrando una superficie articular plana y sin cresta patelar; 6. El surco intercondíleo anterior es muy poco profundo; 7. Se observa una pseudoarticulación entre la rótula luxada y el cóndilo lateral; 8. Rotación externa de la tibia con desplazamiento rotatorio femorotibial; 9. Inserción más lateral del tendón rotuliano; y 10. Deformidad en valgo de la rodilla. Otros hallazgos descritos en la literatura, aunque no presentes en todos los casos, son: 1. Deformidad del menisco externo, engrosado en su región anterior y medial; 2. Hipertrofia de la almohadilla grasa de la región anteromedial de la rodilla; 55 I. Ghanem 3. Incurvación anterior del fémur; 4. Malformación congénita del tendón bicipital; 5. Malformación congénita del septo intermuscular lateral; 6. Inervación anómala del vasto externo originándose a partir de la región posterior del muslo a través del septo intermuscular; 7. Anomalía congénita del tendón rotuliano; 8. Recubrimiento sinovial anómalo del ligamento cruzado anterior; y 9. Surco intercondíleo relleno de tejido adiposo. ETIOLOGÍA Algunos autores han sugerido un origen malformativo, en particular una contractura fibrosa congénita del músculo cuádriceps, debido a la frecuente asociación entre luxación congénita de la rótula y otras anomalías congénitas óseas o extraóseas. La aparición del cuadro en ciertas familias apunta la posibilidad de un trastorno hereditario. No obstante, la etiología más razonable parece ser la propuesta por Stanisavljevic, basada en el concepto de que el miótomo que contiene el cuádriceps femoral y la rótula fracasa en su intento de rotar internamente en el transcurso del primer trimestre de vida intrauterina. El aparato extensor de la rodilla, por tanto, permanece en la región anterolateral del muslo con la rótula luxada lateralmente. A su vez, la falta de extensión activa de la rodilla conlleva, con el crecimiento, una retracción progresiva del cuádriceps y las estructuras tenoligamentosas adyacentes, dando lugar a un genu valgo y un desplazamiento rotatorio femorotibial. Por otra parte, las cargas mecánicas anómalas ejercidas sobre la rótula provocan un retardo en la osificación de este hueso sesamoideo. Sin embargo, aunque esta teoría embriológica parecería explicar el mecanismo por el que se produce la luxación congénita de la ró56 tula, la causa primera del fracaso en la rotación interna del miótomo cuadricipital continúa siendo un misterio. TRATAMIENTO El único tratamiento posible en la luxación congénita de la rótula es quirúrgico. Debe realizarse de manera precoz, en cuanto se establece el diagnóstico, y preferiblemente antes del año de edad. La reducción de la rótula depende de una correcta realineación del músculo cuádriceps acortado y situado lateralmente, lo que se logra liberándolo de sus adherencias a la cintilla iliotibial y al septo intermuscular lateral. Esta liberación puede limitarse al tercio distal del muslo (tal como sucedió en uno de nuestros casos), aunque parece lógico que debiera ser más extensa en la mayoría de los casos. Se realiza una incisión lateral desde aproximadamente 3-4 cm por debajo del trocánter mayor hasta el cóndilo lateral donde se incurva anteromedialmente finalizando 2 cm distal y medial a la tuberosidad anterior de la tibia. A continuación se seccionan el tejido celular subcutáneo y la cintilla iliotibial siguiendo la incisión cutánea. Este autor no considera necesaria la utilización de injertos libres de fascia lata ipsilateral para cerrar el defecto creado tras la liberación lateral, ya que no influye sobre el resultado final; no obstante, realiza dos o tres incisiones horizontales en la cintilla iliotibial como parte de la liberación de los tejidos blandos laterales retraídos. Se exponen la región anterolateral del cuádriceps y la rótula, liberándolos de sus adherencias a la cintilla iliotibial. Se diseca el cuádriceps del septo intermuscular lateral despegándolo, ya sea subperiósticamente o extraperiósticamente, de la región lateral y luego anterior del fémur, con el fin de facilitar su rotación medial en un estadio posterior. El despegamiento subperióstico tiene la ventaja de reducir la pérdida hemática, mientras que el extraperióstico Luxación congénita de la rótula facilita la rotación interna del cuádriceps. Este último método es el preferido por el autor; no obstante, si se procede a realizar una disección subperióstica el autor recomienda practicar una incisión horizontal sobre el periostio a nivel de la región anterior de la rodilla, inmediatamente por encima de la epífisis femoral distal, con el objeto de facilitar la rotación muscular. Se procede a la artrotomía de la rodilla mediante una incisión situada lateralmente a la rótula luxada y siguiendo el margen externo del tendón rotuliano hasta la tuberosidad anterior de la tibia. A continuación se libera la rótula de su neoarticulación con la región lateral del cóndilo externo exponiéndose toda la región anteromedial de la rodilla incluyendo la “pata de ganso”. Después se seccionan la cápsula y el retináculo medial situando la incisión medialmente con respecto a la rótula luxada, de tal manera que puedan suturarse luego sobre la rótula reducida lo más lateralmente posible. A continuación se explora la articulación de la rodilla, corrigiéndose cualquier patología intra-articular si fuera necesario. Llegado este punto, la rótula ya se encuentra lista para su reducción, asociada a una rotación medial del cuádriceps. En los adolescentes, se lleva a cabo una transferencia medial de la tuberosidad tibial. En ocasiones se asocia una transferencia medial de la mitad externa del tendón rotuliano, con el objetivo de corregir cierta báscula residual de la rótula sobre la región anterior de los cóndilos femorales. No debe realizarse la transferencia medial de la tuberosidad tibial en los niños más pequeños, debido al riesgo más que conocido de genu recurvatum secundario. Se secciona longitudinalmente el tendón rotuliano desinsertándose la porción lateral de la tuberosidad tibial, teniendo la precaución de no lesionar su cartílago de crecimiento. Acto seguido se desliza la porción lateral del tendón por debajo de la porción medial, suturándose lo más medialmente posible sobre la tibia en la zona de inserción tibial del ligamento lateral interno. Una vez reducidos la rótula y el músculo cuádriceps a su posición normal deseable, se remete la rótula por debajo de la cápsula engrosada suturándose su margen interno lo más medialmente posible a la cápsula, asegurando así su reducción. A continuación se tracciona lateralmente de la cápsula y retináculo mediales engrosados y elongados con el objetivo de recubrir completamente la rótula, suturándolos en el margen lateral de la misma asegurando así también su reducción. La rotación medial del músculo cuádriceps y la reducción de la rótula crean un gran defecto en la región lateral de la articulación de la rodilla que en nuestra experiencia no requiere cobertura. De hecho, el cierre de este defecto empleando injertos libres de fascia lata, tal como han llevado a cabo algunos autores con el propósito de evitar una fístula de líquido sinovial, parece simplemente teórico. Seguidamente se cierra la herida de manera convencional, dejando un drenaje aspirativo durante 2-3 días. Se coloca un yeso inguinopédico bien almohadillado con la rodilla flexionada 5°-10° y se mantiene a lo largo de 6 semanas. Durante este período se autoriza la carga sobre el miembro intervenido, especialmente en aquellos casos en los que la transferencia medial de la tuberosidad anterior de la tibia se ha realizado con una fijación sólida y fiable. Tras la retirada del yeso, el paciente empieza con ejercicios activos y pasivos de la rodilla para luego proseguir con ejercicios progresivos contrarresistencia. Debe mantenerse esta pauta diariamente hasta la consecución de un balance articular completo de la rodilla. BIBLIOGRAFÍA 1. Alarcón P, Costiorena R. Luxación congénita de la rótula: consideraciones acerca del tratamiento en los adultos. Rev Ortop Traumatol 1938; 8: 176. 2. Boitchev B. Follow-up on the surgery for congenital dislocation of the patella (author’s per- 57 I. Ghanem sonal surgical procedure). Ortop Travmatol Protez 1959; 20: 34. 3. Bourgeau D. Luxation congénitale de la rotule. Un cas suivi depuis la naissance. Rev Chir Orthop 1970; 56: 697. 13. Langenskiöld A, Ritsilä V. Congenital dislocation of the patella and its operative treatment. J Pediatr Orthop 1992; 12: 315. 14. Lanny L. Le traitement de la luxation congénitale de la rotule. Bull Soc Chir 1936; 27: 419. 4. Conn H. A new method of operative reduction for congenital luxation of the patella. J Bone Joint Surg 1925; 7: 370. 15. McCall R, Lessenberry H. Bilateral congenital dislocation of the patella. J Pediatr Orthop 1997; 7: 100. 5. Freund R. Ein Beitrag zur habituellen und angeborenen luxation der patella. Z Menschi Vererb Konstitutionslehre 1953; 83: 253. 16. Mumford E. Congenital dislocation of the patella. J Bone Joint Surg 1947; 29: 1083. 6. Gao G, Lee E, Bose K. Surgical management of congenital and habitual dislocation of the patella. J Pediatr Orthop 1990; 10: 255. 7. Ghanem I, Draoui M, Seringe R. Congenital dislocation of the patella. 16th Meeting of the European Pediatric Orthopaedic Society (EPOS); March 19-22, 1997; Mannheim, Germany. 8. 9. Goldwaith J. Permanent dislocation of the patella. Ann Surg 1899; 29: 62. Gordon J, Schoenecker P, Sheridan J. Congenital dislocation of the patella. Annual Meeting of the Pediatric Orthopaedic Society of North America; May 13-15, 1996. Phoenix, Arizona, U.S.A. 10. Green J, Waugh W. Congenital lateral dislocation of the patella. J Bone Joint Surg (Br) 1968; 50: 258. 11. Jones RD, Fisher R, Curtis B. Congenital dislocation of the patella. Clin Orthop 1976; 119: 177. 12. Lalain J, Lerat JL, Moyen B, Michel CR, Kohler R. Les luxations congénitales de rotule. Apport du scanner-Indications chirurgicales. A propos de 22 cas. Rev Chir Orthop 1987; 73 (Suppl II): 152. 58 17. Nefedeva N. Congenital dislocation of the patella and its surgical treatment. Ortop Travmatol Protez 1965; 26: 35. 18. Rooney J, Baker C, Harmony K. Congenital lateral luxation of the patella in the horse. Cornell Vet 1971; 61: 670. 19. Singer R. Ein fall von angeborener volstaendiger verenkung der beiden kniescheiben nach aussen, bei guten gebrauch der gleidmassn. Aerzte Wien 1856; 12: 295. 20. Stanisavljevic S, Zemenick G, Miller D. Congenital, irreducible permanent lateral dislocation of the patella. Clin Orthop 1976; 116: 190. 21. Stern M. Persistent congenital dislocation of the patella. Internat Coll Surg J 1964; 41: 654. 22. Stoeren H. Congenital complete dislocation of the patella causing serious disability in childhood: The operative treatment. Acta Orthop Scand 1965; 36: 301. 23. Tesoriere A. Lussazione congenita della rotula. Settim Med 1939; 17: 137. 24. Vinditti D, Forcella G. Un nuevo intervento per il trattamento della lussazione congenita della rotula: la doppia osteotomia di torsione della diafisi femorale. Chir Organi Mov 1958; 45: 502. 25. Zeier F, Dissanayake C. Congenital dislocation of the patella. Clin Orthop 1980; 148: 140. 6 La rodilla en otros trastornos congénitos J.A. Fixsen Las deficiencias o acortamientos congénitos severos del miembro inferior pueden considerarse bajo tres epígrafes: a) fémur corto congénito y defecto focal femoral proximal; b) tibia corta congénita con displasia o ausencia de peroné (hemimelia peronea); y c) displasia congénita o ausencia congénita de la tibia con peroné íntegro. Es extraordinariamente frecuente cierta afectación de la rodilla en estos tres cuadros. Esta afectación puede variar desde una displasia o angulación menores hasta una franca inestabilidad, con prácticamente la ausencia de muchas de las importantes estructuras de la rodilla, una grave deformidad rígida y, en ocasiones, una fusión congénita. A diferencia de las anomalías o inestabilidades adquiridas, causantes generalmente de una sintomatología considerable, los niños nacidos con anomalías de rodilla asociadas a un acortamiento congénito pueden compensar notablemente bien una importante inestabilidad de la rodilla. Como consecuencia, el cirujano puede no tener constancia del problema hasta que el niño sufre una lesión de rodilla o surge una complicación durante un alargamiento de miembros o el encaje de una prótesis. Thomas et al.25 y Sanpera et al.22 coincidieron en destacar que la frecuente inestabilidad de rodilla asociada al fémur corto congénito raras veces provocaba dolor o invalidez en el paciente, a pesar de la frecuente presencia de una llamativa inestabilidad clínica de rodilla. Debe incluirse en el examen rutinario de estos pacientes una minuciosa valoración clínica de la rodilla, acompañada si fuera preciso de pruebas complementarias añadidas como imágenes por resonancia magnética y una artrografía. FÉMUR CORTO CONGÉNITO Y DEFICIENCIA FOCAL FEMORAL PROXIMAL El fémur corto congénito (FCC) y la deficiencia focal femoral proximal (DFFP) representan un espectro de anomalías femorales, abarcando desde un simple mínimo acortamiento hasta la práctica ausencia del fémur. Existen muchas clasificaciones, aunque la de Hamanishi11, publicada en 1980, es la que con mayor claridad demuestra este espectro de lesiones (Fig. 1). Ring20, en 1959, señalaba la existencia de anomalías de rodilla, tal como genu valgo e hipoplasia rotuliana en el FCC. 59 J.A. Fixsen a b c d e f g h i j I II IIIA IIIB IV V Figura 1. Clasificación del fémur corto congénito (DFFP) descrita por Hamanishi. (Reimpreso con permiso de: Hamanishi C. Congenital short femur. J Bone Joint Surg [Br] 1980; 62: 307-20.) En 1982 y 1983, Johansson y Aparisi12,13 detectaron inestabilidades de rodilla, al describir la ausencia de ligamentos cruzados en el FCC. En 1983, Torode y Gillespie27 sugerían que la inestabilidad anteroposterior de la rodilla se trataba de una característica de todas las deficiencias congénitas del miembro inferior. En un estudio realizado por Sanpera et al.22, en el que se incluían 25 rodillas en 24 pacientes con FCC, se comprobó que no todas las rodillas incluidas en este grupo de estudio eran inestables. Incluso cuando la rodilla se mostraba inestable, el grado de inestabilidad era muy variable, y no siempre faltaban los ligamentos cruzados. Estos autores observaron que, a pesar de la considerable anomalía de rodilla, ningún paciente se quejaba de gonalgia o sintomatología en la misma, por lo que fácilmente podía pasar desapercibida la existencia de un problema en dicha articulación. Estos mismos autores recomendaban una exhaustiva valoración clínica de la rodilla en todos los pacientes con FCC, debiendo considerarse la obtención de imágenes por resonancia magnética o la realización de una artrografía, en aquellas rodillas con una prueba de Lachman positiva y un signo del cajón. Si se optaba por un alargamiento del miembro 60 inferior debía prestarse especial cuidado y atención a la rodilla, con el objetivo de evitar la aparición de una luxación o subluxación durante el alargamiento. Grill y Dungl8 llamaron la atención sobre esta complicación durante los alargamientos en el FCC, convirtiéndose hoy en día en una complicación bien conocida en los alargamientos del miembro inferior en las deficiencias congénitas de miembros. Actualmente muchos cirujanos recomendarían proteger la rodilla mediante una férula durante el proceso de alargamiento o pontear la rodilla con el fijador externo que se esté empleando para el alargamiento femoral (Fig. 2). Debe tomarse muy en serio la aparición durante el alargamiento de cualquier pérdida de extensión completa a nivel de la rodilla o signos de una deformidad en flexión y rotación. La mayoría de los cirujanos optarían por detener el alargamiento y corregir la pérdida de extensión y la rotación antes de continuar el alargamiento con la rodilla protegida adecuadamente. Una vez que la rodilla desarrolla cualquier tipo de flexión rígida asociada o no a rotación externa se está produciendo una subluxación en dicha articulación que resulta muy difícil de revertir. La rodilla en otros trastornos congénitos Figura 2. Alargamiento femoral en un fémur corto congénito empleando el dispositivo de Ilizarov. Apréciese que se ha protegido la rodilla ponteando la misma con un anillo por encima y otro por debajo. La combinación del acortamiento congénito junto a la anomalía e inestabilidad de la articulación encuadra a estos pacientes en el grupo de pacientes de “alto riesgo, corrección compleja” para el alargamiento de miembros descrito por Saleh y Hamer21. También se ha descrito recientemente (Haddad et al.9) la utilización de la artrografía intraoperatoria, con el fin de perfilar de manera más precisa la superficie articular de la rodilla, cuando se emplea el dispositivo de Ilizarov para el alargamiento en el fémur corto congénito. TIBIA CORTA CONGÉNITA CON DISPLASIA O AUSENCIA DE PERONÉ La tibia corta congénita con displasia o ausencia del peroné es la más frecuente de las deficiencias congénitas severas del miembro inferior, con una incidencia de una cada 25.000 nacidos vivos. Achterman y Kalamchi1, en una revisión de 97 miembros en 81 pacientes, clasificaron este cuadro en dos tipos: tipo I, con presencia de parte del peroné; y tipo II, con una ausencia completa del mismo (Fig. 3). Estos autores apreciaron que casi todos los casos presentaban una rótula alta e hipoplásica. De los 97 miembros, 30 presentaban un aumento del valgo de rodilla, distribuidos casi por igual entre los grupos I y II. Sólo seis casos presentaban una subluxación recidivante de rótula sintomática, insistiendo nuevamente en el hecho de que muchos de estos pacientes parecen tolerar cierto grado de inestabilidad de rodilla, por lo que puede pasar desapercibida a menos que el cirujano ortopeda la busque específicamente. De los 97 miembros, 75 mostraban una hipoplasia radiológica del cóndilo femoral lateral, distribuyéndose por igual en ambos grupos (Fig. 4). En la mayoría de los pacientes se constataba una inestabilidad anteroposterior, aunque raras veces sintomática. Esta circunstancia, por tanto, de nuevo resalta la importancia de una exploración minuciosa de la rodilla por parte del cirujano en búsqueda de una inestabilidad articular, con independencia de que el paciente presente síntomas de dicha inestabilidad. Davidson y Bohne5 comprobaron una progresiva deformidad en valgo en 10 pacientes de un total de 14 con ausencia congénita del peroné. Esta situación originaba ciertos problemas con el encaje protésico. Estos autores observaron en las radiografías la existencia de una hipoplasia del compartimento lateral de la rodilla, sugiriendo que la ausencia del peroné jugaba un papel importante en el desarrollo de esta progresiva deformidad. Westin 61 J.A. Fixsen Figura 3. Clasificación de la tibia corta congénita con peroné displásico o ausente descrita por Achterman y Kalamchi. (Reproducido con permiso de: Achterman C, Kalamchi A. Congenital deficiency of the fibula. J Bone Joint Surg [Br] 1979; 61: 133-7.) et al.28 también detectaron en la rodilla un valgo y una deformidad en flexión progresivos con el crecimiento. Estos autores consideraban que el problema se iniciaba en la metáfisis proximal de la tibia, como consecuencia de las anomalías en la región lateral y posterior de la epífisis proximal de la tibia. En los pacientes tratados mediante amputación y prótesis, este hecho generalmente podía compensarse con la prótesis, aunque planteaban que con el transcurso del tiempo, estos mismos pacientes podían precisar la realización de una osteotomía de corrección. Boakes et al.2, en un artículo específicamente orientado al tratamiento de la deformidad en valgo de la rodilla en la ausencia congénita del peroné, describieron a 20 pacientes con deformidades en valgo en 24 miembros. Diez miembros no precisaron tratamiento quirúrgico. En siete, se había empleado el grapado femoral medial, siendo necesaria en otros siete la práctica de una osteotomía distal de fémur o proximal de tibia. Los mismos autores comprobaron a su vez que estos pacientes 62 Figura 4. Radiografía anteroposterior de rodilla en una tibia corta congénita con ausencia de peroné tipo II de Achterman y Kalamchi. Apréciese la hipoplasia del cóndilo femoral externo, la posición lateral de la rótula y la deformidad en valgo de la rodilla. se manejaban notablemente bien a pesar de sus rodillas anómalas. Los resultados parecían ser mejores con el grapado femoral medial que con la osteotomía. En dos pacientes hubo que realizar tres osteotomías repetidas. Los autores consideran el grapado femoral medial preferible a la osteotomía en la corrección del valgo. En el pasado, los cirujanos se mostraban reacios a considerar el grapado epifisario medial para las deformidades de rodilla en pacientes menores de 8 ó 10 años de edad, aunque un reciente artículo de Mielke y Stevens18 sugiere que puede emplearse satisfactoriamente esta técnica en niños menores de 10 La rodilla en otros trastornos congénitos años de edad, con una edad media en el momento de la cirugía de 6 años y 4 meses. No parece existir una relación directa entre la gravedad de la displasia o ausencia del peroné y el grado de deformidad de la rodilla. Se ha señalado que en la forma menos grave de este cuadro, descrita por Maffulli y Fixsen17 como hipoplasia peronea con ausencia de los radios laterales del pie, los niños que presentaban pies de cuatro radios exhibían un aumento de la angulación en valgo de la rodilla, circunstancia que no se producía en aquellos pacientes que presentaban pies con tres radios (Fig. 5). El 70% de las rodillas mostraban una rótula alta e hipoplásica, aunque raras veces sintomática. No se describía inestabilidad o subluxación de la rótula, aunque todas las rodillas exploradas presentaban cierto grado de laxitud anteroposterior asintomática. Durante muchos años, el tratamiento recomendado para la tibia corta congénita con displasia o ausencia del peroné era la amputación, generalmente de Syme, en todos los casos salvo los menos graves. Con el desarrollo de métodos más sofisticados de alargamiento de miembros, particularmente con el uso del dispositivo de Ilizarov, se ha hecho razonable, en algunos de estos casos, intentar un alargamiento del miembro y corrección del pie. Gibbons y Bradish7 han presentado sus resultados preliminares con este método de tratamiento. Estos autores informaron de cuatro complicaciones graves, todas implicando la rodilla, insistiendo en la anomalía intrínseca existente en la rodilla en este cuadro y las dificultades que ésta puede suponer a la hora de intentar un alargamiento del miembro. Por tanto, es evidente que tanto las deformidades angulares como la inestabilidad de la rodilla son factores importantes a tener en cuenta en el tratamiento de los niños que padecen este cuadro. Algunos niños presentarán muy poca sintomatología, si es que alguna, derivada de sus problemas de rodilla; otros pueden precisar un Figura 5. Paciente con tibia corta congénita con hipoplasia de peroné y pie izquierdo con cuatro radios. Apréciese el importante genu valgo en el lado izquierdo. ajuste protésico para controlar dicha articulación. Los que presentan una afectación más severa pueden requerir una actuación quirúrgica, siendo al parecer preferible el grapado hemiepifisario a la osteotomía. Finalmente, si se opta por intentar un alargamiento del miembro, es fundamental vigilar estrechamente la rodilla ya que las complicaciones que pueden surgir en esta articulación pueden deteriorar un resultado que de otra manera hubiera sido satisfactorio. APLASIA Y DISPLASIA CONGÉNITAS DE LA TIBIA CON PERONÉ INTACTO Jones et al.14 propusieron una clasificación bastante útil de la más rara de las deficiencias congénitas severas de los miembros –apla63 J.A. Fixsen sia y displasia congénitas de tibia con peroné intacto– basándose en los aspectos clínicos y radiográficos durante la infancia precoz. Estos autores describieron cuatro tipos, separando el más grave, tipo I, en A y B (Fig. 6). Kalamchi et al.15 estimaban que únicamente existían tres tipos, tratándose en realidad el tipo III de Jones de un tipo II en el que la porción proximal de la tibia se osifica de manera tardía. No obstante, Schoenecker et al.23, en 1989, en una extensa revisión de 71 miembros en 57 pacientes, consideraban que era preferible la clasificación de Jones. En esta entidad, se detecta cierto grado de anomalía de la rodilla casi de manera invariable. En el tipo IA de Jones, con ausencia completa de la tibia, y fémur distal hipoplásico en las radiografías, no suele haber indicios de la tibia con un desarrollo precario del aparato cuadricipital. En estos pacientes parece ser que la desarticulación a nivel de la rodilla con el encaje de una prótesis adecuada consigue una excelente funcionalidad en la edad adulta. Este planteamiento viene corroborado por los trabajos de Schoenecker et al.23 y Pattinson et al.19. En el tipo IB, con una epífisis femoral distal normal en el extremo inferior del fémur, es muy posible que exista aparato cuadricipital, pudiendo encontrarse una tibia proximal de carácter cartilaginoso. Si estamos ante este caso, merece la pena valorar la fusión del peroné al vestigio de tibia proximal, preservando así la rodilla, aunque muchos autores considerarían preferible la amputación del pie y el encaje de una prótesis al intento de preservar un pie deforme y sin una articulación de tobillo adecuada. Diversos autores han descrito resultados excelentes a largo plazo siguiendo esta pauta de tratamiento16,19,23. En el tipo II de Jones, existe tibia proximal. El procedimiento estándar consiste en fusionar el peroné al resto de la tibia. De nuevo, la mayoría de los autores recomendarían aun así la resección del pie anómalo, aunque De Sanc64 Figura 6. Clasificación de la aplasia y displasia de tibia con peroné intacto, descrita por Jones et al. (Reproducida con permiso de: Jones D, Barnes J, Lloyd-Roberts GC. Congenital aplasia and dysplasia of the tibia with intact fibula. J Bone Joint Surg [Br] 1978; 60: 31-9.) tis et al.6 han publicado un interesante seguimiento en la madurez de cuatro pacientes tratados mediante preservación del pie y la utilización del dispositivo de Ilizarov. En estos pacientes no es posible reconstruir ningún tipo de articulación de tobillo. En los tipos III y IV, el principal inconveniente se encuentra en el pie y en el tobillo y no en la rodilla; no obstante, la rodilla suele mostrar algún tipo de anomalía, ya que la cabeza del peroné se sitúa más proximalmente de lo normal en estos pacientes. Brown3,4 describió la sustitución de la tibia, ausente en su totalidad, por el peroné mediante la transferencia de este último. Se ha sugerido la utilización de este procedimiento en casos bilaterales y cuando se rechaza la amputación. Desgraciadamente, en el tipo IA, no existe apa- La rodilla en otros trastornos congénitos rato cuadricipital, siendo la rodilla rígida o inestable, precisando por tanto una ferulización externa. En el tipo IB, con un vestigio no osificado de la tibia, el cirujano en realidad está fusionando el peroné al resto de la tibia, tal como se ha sugerido para los casos de tipo II. La mayoría de los autores, como Loder y Herring16, al comparar a pacientes tratados mediante amputación con pacientes tratados mediante el procedimiento de Brown, han comprobado cómo la función con la utilización de una prótesis tras una amputación tiende a ser bastante mejor que tras realizar intentos de reconstrucción mediante el procedimiento de Brown (Fig. 7). SÍNDROME DE TROMBOCITOPENIA Y RADIO AUSENTE En 1969 Hall et al.10 describieron la asociación entre la trombocitopenia y el síndrome del radio ausente (TRA). Estos niños pueden sufrir graves, y en ocasiones fatales, hemorragias durante el primer año de vida, aunque el pronóstico es generalmente bueno, especialmente si el paciente sobrevive los dos primeros años de vida. La mayoría de los cirujanos ortopedas y de la mano son conscientes de este cuadro, en el que existe una ausencia del radio, aunque la mano suele presentar cinco dedos. En 1981, Tolo26 describe el primer caso y en 1984 Schoenecker et al.24 revisan a 21 pacientes procedentes de dos grandes hospitales infantiles de los Estados Unidos. Dieciocho de estos casos presentaban anomalías en la rodilla (Fig. 8). La experiencia personal de este autor con un pequeño grupo de pacientes que padecían este cuadro, tratados por el departamento de hematología del Great Ormond Street Hospital for Children, es que la mayoría de estos pacientes presentan una deformidad de rodilla que pasa desapercibida o es insignificante, si bien en un reducido número de pacientes puede aparecer un genu varo severo e inestabili- Figura 7. Intervención de Brown bilateral en un niño de 4 años de edad, en el que se rechazó la amputación. Apréciese cómo la transferencia de peroné toma la apariencia de una tibia. No obstante, las rodillas estaban rígidas y los pies le provocaban al paciente graves problemas, precisando posteriormente una extensa cirugía durante la adolescencia. La rigidez de rodillas sigue siendo una incapacidad importante. dad de la rodilla (Fig. 9). La típica deformidad de la rodilla parece consistir en un genu varo progresivo asociado a flexión y torsión tibial interna. En la revisión de Schoenecker, 15 pacientes (30 rodillas) mostraban diversos grados de laxitud anormal a la que denominaban inestabilidad en varo, mientras que dos pacientes exhibían una rigidez de rodilla en varo y flexión, denominando dicha situación, rigidez en varo. Un paciente presentaba la inusual combinación de inestabilidad en varo en un lado y rigidez en varo en el otro. Die65 J.A. Fixsen a b Figura 8. a) Radiografías de ambas manos de un niño de 2 años de edad con síndrome de trombocitopenia y radio ausente. Apréciese la ausencia total de radio en ambas extremidades superiores. Existen cinco dígitos en cada mano, aunque en un lado uno se encuentra hipoplásico. b) Radiografías de ambas rodillas del mismo niño. Las rodillas ya están desarrollando un importante genu varo y rotación. ciocho pacientes presentaban evidencias clínicas documentadas de anomalías rotulianas, encontrándose la rótula ausente, hipoplásica o luxada. En seis pacientes se detectaron las anomalías intra-articulares en el momento de la artrotomía, presentando todos ellos un menisco medial hipoplásico o ausente y tres de ellos una ausencia o hipoplasia del ligamento 66 cruzado posterior. La superficie articular de la región distal del fémur era llamativamente anómala con un característico perfil cóncavo en los seis casos. El cóndilo tibial medial presentaba recíprocamente un perfil típicamente convexo. Por tanto, la articulación femorotibial medial se asemejaba a una articulación enartrósica. Tres pacientes con rodillas rígidas con La rodilla en otros trastornos congénitos progresión de la deformidad de rodilla, manejándose notablemente bien a pesar de cierta deformidad persistente en la articulación. Es importante no olvidar en esta inusual entidad, en donde la principal anomalía esquelética se encuentra en el miembro superior, que la rodilla puede estar implicada, apreciándose en algunos pacientes durante el crecimiento una deformidad progresiva e invalidante, en ocasiones tributaria de múltiples actuaciones quirúrgicas con el objeto de controlar la progresiva deformidad. Afortunadamente, durante la edad adulta estos pacientes parecen manejarse llamativamente bien a pesar de sus rodillas considerablemente anómalas. BIBLIOGRAFÍA Figura 9. Radiografía lateral de la rodilla en un paciente con síndrome TRA de 9 años de edad, en el que se aprecia un incremento de la deformidad con una importante inestabilidad en varo y rotación además de la flexión de rodilla. Este paciente precisaba férulas para la deambulación. artrografías fallidas fueron posteriormente explorados quirúrgicamente, detectándose en un paciente una fusión cartilaginosa entre los cóndilos femoral y tibial mediales y en los otros dos sólo una articulación rudimentaria. Catorce pacientes precisaron osteotomías de la tibia proximal o el fémur distal, en ocasiones asociadas a procedimientos sobre las partes blandas. De las diez osteotomías de tibia iniciales, siete recidivaron requiriendo una segunda osteotomía tibial o femoral. Durante el crecimiento, las deformidades tienden a progresar, precisando en ocasiones la utilización de férulas y repetidas intervenciones quirúrgicas. En los pacientes evolucionados tras alcanzar la madurez ósea, no se apreciaba en la edad adulta una considerable 1. Achterman C, Kalamchi A. Congenital deficiency of the fibula. J Bone Joint Surg (Br) 1979; 61: 133-7. 2. Boakes JL, Stevens PM, Moseley RF. Treatment of genu valgus deformity in congenital absence of the fibula. J Pediatr Orthop 1991; 11: 721-4. 3. Brown FW. Construction of a knee joint in congenital total absence of the tibia (paraxial hemimelia tibia): A preliminary report. J Bone Joint Surg (Am) 1965; 47: 695-704. 4. Brown FW, Pohnert WH. Construction of a knee joint in meromelia (congenital absence of the tibia): A 15-year follow-up study. J Bone Joint Surg (Am) 1972; 54: 1333. 5. Davidson WH, Bohne WHO. Syme amputation in children. J Bone Joint Surg (Am) 1975; 57: 905-8. 6. De Sanctis N, Nunziata Rega A. New rationale in management of tibial agenesis type II: A maturity review of its functional, psychological and economic value. J Pediatr Orthop B 1996; 5: 1-5. 7. Gibbons PJ, Bradish CF. Fibular hemimelia: A preliminary report on management of the severe abnormality. J Pediatr Orthop B 1996; 5: 20-6. 67 J.A. Fixsen 8. Grill F, Dungl P. Lengthening for congenital short femur. Results of different methods. J Bone Joint Surg (Br) 1991; 73: 439-47. 19. Pattinson RC, Fixsen JA. Management and outcome in tibial dysplasia. J Bone Joint Surg (Br) 1992; 74: 893-6. 9. Haddad FS, Harper GD, Hill RA. Intra-operative arthrography and the Ilizarov technique. J Bone Joint Surg (Br) 1997; 79: 731-3. 20. Ring PA. Congenital short femur. Simple femoral hypoplasia. J Bone Joint Surg (Br) 1959; 41: 73-9. 10. Hall JG, Levin J, Kuhn JP, Ottenheimer EJ, Van Berkum KAP, McKusick VA. Thrombocytopenia with absent radius (TAR). Medicine 1969; 48: 411-39. 21. Saleh M, Hamer AJ. Bi-focal limb lengthening: A preliminary report. J Pediatr Orthop B 1993; 2: 42-8. 11. Hamanishi C. Congenital short femur. J Bone Joint Surg (Br) 1980; 62: 307-20. 12. Johansson E, Aparisi T. Congenital absence of the cruciate ligaments: A case report and review of the literature. Clin Orthop 1982; 162: 108-11. 13. Johansson E, Aparisi T. Missing cruciate ligaments in congenital short femur. J Bone Joint Surg (Am) 1983; 65: 1109-15. 14. Jones D, Barnes J, Lloyd-Roberts GC. Congenital aplasia and dysplasia of the tibia with intact fibula. J Bone Joint Surg (Br) 1978; 60: 31-9. 15. Kalamchi A, Dawe RV. Congenital deficiency of the tibia. J Bone Joint Surg (Br) 1985; 67: 581-4. 16. Loder RT, Herring JA. Fibular transfer for congenital absence of the tibia: A reassessment. J Pediatr Orthop 1987; 7: 7-13. 17. Maffulli N, Fixsen JA. Fibular hypoplasia with absent lateral rays of the foot. J Bone Joint Surg (Br) 1991; 73: 1002-4. 18. Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than ten years: A preliminary report. J Pediatr Orthop 1996; 16: 423-9. 68 22. Sanpera J Jr, Fixsen JA, Sparks LT, Hill RA. Knee in congenital short femur. J Pediatr Orthop B 1995; 4: 159-63. 23. Schoenecker PL, Capelli AM, Millar EA, Sheen MD, Hamer T, Aiona MD, Meyer LC. Congenital longitudinal deficiency of the tibia. J Bone Joint Surg (Am) 1989; 71: 278-87. 24. Schoenecker PL, Cohn AK, Sedgwick WG, Manske PR, Salafsky I, Millar AE. Dysplasia of the knee associated with the syndrome of thrombocytopenia and absent radius. J Bone Joint Surg (Am) 1984; 66: 421-7. 25. Thomas NP, Jackson AM, Aichroth PM. Congenital absence of the anterior cruciate ligament. J Bone Joint Surg (Br) 1985; 67: 572-5. 26. Tolo VT. Congenital absence of the menisci and cruciate ligaments of the knee. A case report. J Bone Joint Surg (Am) 1981; 63: 1022-4. 27. Torode IP, Gillespie R. Antero-posterior instability of the knee. A sign of congenital limb deficiency. J Pediatr Orthop 1983; 3: 467-70. 28. Westin GW, Sakai DN, Wood WL. Congenital longitudinal deficiency of the fibula. J Bone Surg (Am) 1976; 58: 492-6. 7 Menisco discoideo T. Reitinger, F. Grill El menisco discoideo es una variante o, mejor aún, una anomalía del menisco cartilaginoso. La forma de menisco en esta entidad no es semilunar como suele ser habitual, sino más o menos discoidea. Esta variante fue descrita inicialmente por Young20 en 1889 en un menisco externo. Posteriormente, Kroiss12, en 1910, relacionó la sintomatología del “chasquido de rodilla” con una anomalía discoidea del menisco. Se trata de una anomalía infrecuente, que afecta preferentemente al menisco externo. Watson-Jones19, en 1930, describió el primer menisco discoideo interno, aunque se ha cuestionado su validez. Cave y Staples2, en 1941, describieron el primer menisco discoideo interno no sujeto a controversias. Entre el 10 y el 20% de los casos muestran una afectación bilateral, no existiendo predilección en cuanto a género. En muchos casos no se diagnostica la anomalía, pasando con frecuencia desapercibida. La incidencia del menisco discoideo varía considerablemente, oscilando los casos descritos entre el 1,2-5,0% (Cave2, Smillie15, Nathan14) y el 16,6% (en las descripciones japonesas de Ikeuchi10 de 1982). Dickason et al.5, en un estudio retrospectivo, examinaron 14.731 meniscos, representando este cuadro el 0,12% de 8.040 meniscos internos y el 1,5% de 6.690 meniscos externos. Comparando las incidencias reflejadas en todos estos trabajos, se constata una diferencia geográfica, apareciendo la tasa más alta de meniscos discoideos entre los japoneses y la más baja entre los escandinavos, situándose los americanos en la zona media del rango. Dashefsky4 describió un único caso de incidencia familiar de menisco discoideo externo. PATOGÉNESIS Las anomalías de los meniscos humanos se encuentran de manera natural en algunos vertebrados. En la salamanquesa se observa una delgada membrana dispuesta en la articulación como un “revestimiento sinovial” en lugar del menisco. Las ranas presentan un único menisco anular engrosado. Los lagartos poseen un menisco anular en la región interna y un menisco discoideo en la externa. Las ratas presentan un menisco medial cóncavo con forma de disco y un menisco externo se69 T. Reitinger, F. Grill a b c d Figura 1. Meniscos en especies animales: a) rana, b) lagarto, c) rata, d) pollo. (Reproducido con permiso de: Hempfling H. Farbatlas der Arthrokopie grober Gelenke. Stuttgart: Gustav Fischer Verlag, 1995.) milunar. En el pollo la forma del menisco se modifica en comparación con los reptiles, encontrándose el menisco semilunar en la región interna, mientras que el externo presenta una forma casi discoidea (Fig. 1). La primera teoría sobre el origen del menisco discoideo nace a raíz de los conocimientos sobre los cambios filogenéticos en la biogénesis. Smillie15, en 1948, inicialmente consideraba que los meniscos surgían a partir de una estructura fibrocartilaginosa, que se extendía desde la periferia al centro de la articulación. El menisco exhibía una forma discoidea en el embrión, involucionando la zona medial durante el posterior desarrollo fetal hasta adquirir la forma semilunar. Smillie15 concluyó que esta anomalía se debía a la persistencia de un menisco discoideo en diferentes estadios del desarrollo embriológico o fetal, a consecuencia de un fallo durante el desarrollo en la reabsorción gradual de la porción central en estas fases. Posteriores estudios embriológicos de la rodilla humana (Kaplan12, Clark y Ogden3) han 70 puesto de manifiesto la existencia en la biogénesis temprana de una masa mesenquimatosa indiferenciada situada entre los precursores cartilaginosos del fémur y la tibia. En torno a finales del segundo mes, se disuelve la matriz blastémica, dando origen al espacio localizado entre el fémur y la tibia. A partir de este mesénquima se forman diferentes estructuras intra-articulares como los ligamentos cruzados y los meniscos, mientras que otras fracciones de esta masa se reabsorben por completo. Durante el desarrollo del espacio articular, la parte interna de la placa mesenquimal muestra una metamorfosis regresiva, por lo que los meniscos adoptan la forma semilunar desde el mismo inicio. Los meniscos no tienen forma discoidea en ningún momento del desarrollo fetal. Basándose en estos hechos, Smillie16 posteriormente se retractó de su teoría inicial del fracaso en la reabsorción fetal. Otra teoría afirma que el menisco externo posee su forma semilunar desde el inicio, mostrando una hipermovilidad, especialmente si el cuerno posterior no tiene inserciones Menisco discoideo en el platillo tibial. En ocasiones los meniscos discoideos externos presentan una única inserción posterior, el ligamento meniscofemoral posterior (ligamento de Wrisberg), uniendo el cuerno posterior del menisco externo a la superficie lateral del cóndilo femoral interno. Este ligamento es tan corto que resulta imposible la acomodación fisiológica de la rodilla durante la extensión, por lo que el menisco externo no puede deslizarse hacia adelante cuando la rodilla se extiende, siendo por tanto arrastrado hacia la región intercondílea. Cuando la articulación se encuentra flexionada, el menisco se sitúa en su posición normal. Este hallazgo es común en los animales que utilizan las rodillas en una posición funcional de flexión. Sin embargo, en los humanos, que emplean sus rodillas fundamentalmente en posición de extensión, se presenta como una rara anomalía. Estos fenómenos mecánicos provocan el engrosamiento del menisco y su transformación adoptando una forma discoidea maciza. CLASIFICACIÓN En 1948 Smillie15 introdujo la primera clasificación para el menisco discoideo, en la que proponía tres tipos de meniscos discoideos externos. Tipo primitivo El menisco discoideo externo tipo primitivo se trata de un disco completo con fijaciones normales. Los movimientos opuestos entre las superficies provocan cargas y lesiones en la sustancia del menisco discoideo. Se produce el deterioro de la superficie inferior con un incremento de los cambios erosivos superficiales, liberándose a su vez cuerpos libres flotantes. La superficie superior se hunde formando depresiones y dando lugar a un número creciente de crestas. El movimiento del cóndilo femoral sobre la superficie expuesta rugosa en lugar de lisa pro- voca las sensaciones de chasquido y los “ruidos” articulares. El incremento en la movilidad del cuerno posterior con su desplazamiento medial y su reubicación entre el platillo tibial y los cóndilos femorales provocan el fuerte chasquido sonoro perceptible. Tipo intermedio El tipo intermedio es más pequeño en tamaño, presentando una zona central deprimida, aunque anatómicamente se encuentra completo. La lesión se produce de la misma manera que en el tipo primitivo. Tipo infantil El tipo infantil exhibe un tamaño normal aunque con forma discoidea. La clasificación más habitual es la de Watanabe17,18, que también clasificó el menisco discoideo en tres tipos. Este autor los observó mediante artroscopia. Su clasificación combina elementos tanto de las descripciones de Smillie como de Kaplan. Tipo completo El tipo completo recubre todo el platillo tibial por completo; las inserciones se muestran intactas. No existe hiperlaxitud o movimientos anómalos de los meniscos, asociado a la flexión y extensión de la rodilla. Tipo incompleto El tipo incompleto es más pequeño en tamaño y muestra un menor grosor, especialmente en el borde libre. No recubre por completo el platillo tibial. Tipo ligamento de Wrisberg El tipo ligamento de Wrisberg se detecta únicamente en el menisco externo sin inserción en la zona posterior del platillo tibial. La única inserción se realiza a través del ligamento de Wrisberg, no permitiendo la aco71 T. Reitinger, F. Grill Figura 2. Vista anteromedial de un menisco discoideo externo con un grosor de más de 1 cm. Figura 3. Desgarro radial en un menisco discoideo externo completo. (Reproducido con permiso de: Fritschy D, Gonseth D. Discoid lateral meniscus. Int Orthop 1991; 15: 145.) modación normal durante la extensión de la rodilla. La hipermovilidad provoca más lesiones, y más importante aún, es dolorosa sintomáticamente. Otra clasificación es la de Dickhaut y DeLee6, que subdivide los meniscos discoideos básicamente en dos grupos: a) tipo completo con indemnidad de las fijaciones ligamentosas; y b) tipo ligamento de Wrisberg. menisco surgen a consecuencia de las pequeñas lesiones recidivantes. PATOLOGÍA El grosor del menisco discoideo oscila entre 0,5 y 1,3 cm (Fig. 2). La forma es casi circular u oval. La superficie del platillo tibial se encuentra recubierta casi en su totalidad por el menisco discoideo. El margen interno se encuentra completamente insertado en la región intercondílea y en los ligamentos cruzados. En ocasiones, sólo forman una masa sólida el cuerno anterior y el cuerpo, mientras que el cuerno posterior presenta una forma normal. Histológicamente, el menisco discoideo se trata de masa sólida de fibrocartílago, habitualmente detectándose en todas las muestras una mayor o menor cantidad de degeneración quística o mucosa. Los desgarros horizontales y longitudinales existentes en el 72 SIGNOS CLÍNICOS Desde el punto de vista clínico un buen número de meniscos discoideos son asintomáticos; por tanto nunca se diagnostican, siendo imposible afirmar entonces que un cartílago con forma discoidea provoca impotencia funcional. Los primeros síntomas del menisco discoideo suelen aparecer en torno a los 6-8 años de edad. Durante la infancia y la niñez precoz la anomalía es asintomática. El paciente refiere los síntomas iniciales como un “chasquido” o un “click” en la rodilla, inestabilidad con sensación de fallo o bloqueo. Estos síntomas suelen aparecer tras una primera lesión traumática (Fig. 3). Estas lesiones se producen como resultado de la aplicación de una alta presión sobre el menisco discoideo engrosado o por la hipermovilidad en el tipo ligamento de Wrisberg. Paulatinamente aumenta la destrucción del cartílago, seguido del aumento de la clínica dolorosa. A la exploración física se aprecia un fuerte “chasquido” en los últimos 10°-20° de extensión, provocado por el desplazamiento late- Menisco discoideo romedial del menisco. En ocasiones, es posible palpar la anomalía durante la exploración. En flexión máxima puede percibirse una sensación de ocupación de espacio a nivel de la interlínea articular en la región pararrotuliana externa. La zona posterior del menisco externo, no fija, se desliza hacia el espacio intercondíleo, en lugar de encarrilar el movimiento entre el fémur y la tibia, tal como sucede cuando se encuentra en su posición natural. Este movimiento irregular se produce como resultado de la tracción ejercida por un ligamento meniscofemoral anormalmente corto, durante la extensión de la rodilla. En flexión el ligamento se encuentra relajado, regresando el menisco externo a su posición fisiológica por la contracción del músculo poplíteo y los ligamentos coronarios. No existen signos de derrame articular, engrosamiento sinovial, bloqueo de la rodilla o atrofia de los músculos del muslo. Durante la extensión de la rodilla, el paciente puede percibir una sensación dolorosa en la región externa de la articulación. No aparece impotencia funcional salvo en algunos pacientes con menisco discoideo externo tipo completo tras sufrir una lesión. Todos los pacientes con meniscos discoideos tipo Wrisberg presentan el denominado síndrome de la rodilla con chasquido, tal como describieron Dickhaut y DeLee6, en 1982. Los pacientes con meniscos discoideos tipo Wrisberg habitualmente presentan más sintomatología, como dolor, chasquidos o bloqueos de la articulación, derrames articulares y tumefacción de las partes blandas. El diagnóstico diferencial del menisco discoideo durante la infancia y la niñez incluye: a) la luxación o subluxación congénita de rodilla; b) la luxación o subluxación tibioperonea proximal; c) la subluxación de rótula; d) los chasquidos tendinosos en la región de la rodilla; y e) el movimiento anómalo del tendón poplíteo. Figura 4. Proyección anteroposterior de rodillas comparadas de un varón de 8 años de edad, con un menisco discoideo externo completo en la rodilla derecha, mostrando el típico ensanchamiento del espacio articular externo (flechas). HALLAZGOS RADIOLÓGICOS Si el menisco discoideo es inusualmente grueso, en las radiografías simples se aprecia un ensanchamiento del espacio articular externo. El ensanchamiento se aprecia mejor mediante una radiografía anteroposterior de ambas rodillas comparadas en la misma placa (Fig. 4). Otros hallazgos radiográficos, tal vez provocados por el menisco discoideo, son la presencia de un cóndilo femoral externo plano y la aparición de un reborde en la región externa del platillo tibial. Un método radiográfico con el que valorar esta anomalía, y obtener un diagnóstico definitivo de menisco discoideo es la artrografía con contraste. Se inyectan 10 ml de contraste hidrosoluble en el espacio articular mediante un abordaje externo. Se obtienen proyecciones anteroposterior, posteroanterior, lateral, medial y oblicuas laterales de la rodilla. La mejor imagen del menisco discoideo se obtiene en la proyección posteroanterior. Esta proyección es la que mejor muestra el espacio articular femorotibial, sin superposición de la bursa poplítea. El diagnóstico definitivo se establece al demostrar el movimiento del disco en la escotadura intercondílea, separando el menisco hipermóvil del cartílago del platillo tibial externo y del cóndilo femoral externo. Los menis73 T. Reitinger, F. Grill * Figura 5. Corte coronal de RM de un menisco discoideo externo completo en un varón de 8 años de edad con degeneración mucosa de segundo grado (flecha). Figura 6. Corte sagital de RM de un menisco discoideo externo completo en un varón de 8 años de edad con degeneración mucosa de segundo grado (asterisco). cos normales tienen forma semilunar con un perfil triangular que se extiende en sentido centrípeto hacia la región intercondílea unos 15 mm. No obstante, este método es muy invasivo y doloroso, con un riesgo demasiado alto de irradiación. Por tanto, se ha abandonado particularmente en los últimos años, al ser generalmente el tratamiento por métodos artroscópicos, y tras conocerse que la artroscopia puede incluso valorar mejor el diagnóstico que la artrografía (la clasificación de Watanabe se basa en hallazgos artroscópicos). Hoy en día se consideran las imágenes por resonancia magnética (RM) como el mejor método para detectar cualquier anomalía o lesión meniscal. Establece el diagnóstico exacto, así como descarta otros posibles diagnósticos diferenciales. Otra ventaja de este método es que ofrece la posibilidad de detectar anomalías estructurales (degeneración quística o mucosa), así como la destrucción traumática, especialmente si se emplea la RM con contraste (Figs. 5 y 6). La RM es preferible a la tomografía computarizada (TC), por la mejor imagen de los tejidos blandos, la mayor resolución, la mejor descripción de la destrucción degenerativa y el menor riesgo de irradiación. La técnica es indolora, no invasiva y carece del riesgo de irradiación. La única desventaja se encuentra en la imposibilidad de realizar una RM a un niño pequeño sin someterlo a anestesia. La RM es comparable a la artroscopia diagnóstica, con los mismos resultados según pusieron de manifiesto Araki et al.1 en 1991, aunque con muchos menos riesgos para el paciente. 74 ARTROSCOPIA DIAGNÓSTICA Hoy en día la única alternativa a la RM es la artroscopia diagnóstica, aunque únicamente si se realiza en el mismo momento del tratamiento quirúrgico artroscópico del menisco discoideo (Fig. 7). Los hallazgos artroscópicos en el menisco discoideo siguen la descripción y clasificación de Watanabe. Menisco discoideo Figura 7. Menisco discoideo externo en un varón de 8 años de edad. Vista anterior. TRATAMIENTO El tratamiento del menisco discoideo varía de un centro a otro, realizándose cada vez menos procedimientos abiertos y siendo cada vez más frecuente la práctica de procedimientos artroscópicos. Es fundamental ser conscientes del papel biomecánico que tienen los meniscos en una rodilla funcionalmente correcta. Las funciones del menisco son: compensar la incongruencia existente entre el fémur y la tibia, soportar cargas, absorber impactos, distribuir la presión articular, estabilizar la rodilla, estabilizar la rotación, nutrir el cartílago articular, y dispersar el líquido sinovial. Los meniscos indemnes transmiten aproximadamente el 80% de la carga total que cruza la rodilla. Diversos estudios han demostrado la aparición de graves cambios degenerativos tras la realización de una meniscectomía total, mientras que los pacientes en los que se ha realizado una resección parcial del menisco presentan únicamente un pequeño riesgo de degeneración cartilaginosa. Por tanto, es preciso preservar los meniscos siempre que sea posible. Existen básicamente tres posibilidades terapéuticas para el tratamiento del menisco discoideo: el tratamiento conservador, la resección parcial y la resección total, pudiendo realizarse mediante procedimientos artroscópicos, abiertos o combinados. Tratamiento conservador El tratamiento conservador puede emplearse en pacientes que presentan mínimo dolor y sin impotencia funcional. Este método incluye breves períodos de inmovilización, carga ponderal parcial, restricción de la actividad física y exploraciones cuadricipitales. Este método se utiliza para diferir al máximo la cirugía si ésta llegara a hacerse necesaria. Algunos pacientes asintomáticos no requieren tratamiento alguno, sólo observación periódica. Tratamiento quirúrgico con resección parcial La segunda opción es el tratamiento quirúrgico con resección parcial del menisco, dependiendo de la extensión de la lesión meniscal. Esta resección parcial puede realizarse a través de un procedimiento abierto o artroscópico. Antes de proceder con una técnica abierta algunos autores realizan una artrografía o una artroscopia, si no disponen de RM. En los pacientes con meniscos discoideos tipo Wrisberg, algunos cirujanos realizan una resección parcial asociada a una fijación suplementaria de la región posterior del menisco con una inserción capsular con el objetivo de aportar cierta estabilidad. El tratamiento artroscópico es extremadamente difícil, incluso para un artroscopista experimentado. El estrecho espacio articular externo se encuentra ocupado, en parte, por el grueso menisco con forma discoidea, por lo que existe menos espacio aún para la utilización rutinaria del instrumental necesario, siendo casi imposible observar por completo el compartimento externo. Casi todos los artroscopistas experimentados, a consecuencia de estos problemas técnicos, han desarrollado sus propias técnicas. Fritschy7 ha descrito una técnica en la que comienza a cortar hacia la rotura a través del borde libre, resecando tejido meniscal hasta alcanzar una forma casi semilunar. 75 T. Reitinger, F. Grill Figura 8. Resección parcial en un menisco discoideo externo: resección inicial insuficiente (Prim. Landsiedl. Orthop. Hosp. Viena-Speising). Figura 9. Resección parcial en un menisco discoideo externo: tras segunda resección suficiente (Prim. Landsiedl. Orthop. Hosp. Viena-Speising). Landsiedl et al.13 prefieren una resección parcial en bloc o mediante la utilización de grandes punchers (sacabocados). Esta técnica acorta el tiempo quirúrgico, ofreciendo resultados de buenos a excelentes. Otros autores extraen pequeños fragmentos de la zona central hasta que el menisco exhibe una forma y tamaño casi normales. Esta técnica se emplea especialmente si existe una degeneración central o defectos radiales y tangenciales. Aun así es difícil lograr el nivel exacto de resección, ya que si se reseca mucho, aparecerá una artrosis, tan rápidamente como sucede tras la meniscectomía total, y si es demasiado precaria, el paciente seguirá teniendo sintomatología. Aproximadamente un 20% de los pacientes en los que se practica una meniscectomía parcial, se someten a una segunda artroscopia para una nueva resección a consecuencia de una primera resección insuficiente (Fig. 8 y 9). Tras la resección el resto de menisco, con forma semilunar, mantiene una buena función, movilidad y estabilización de la rodilla. Fujikawa et al.8,9, en su estudio, demostraron claramente que la resección parcial ofrece significativamente mejores resultados que la meniscectomía total. Otra técnica alternativa perteneciente a este grupo es la resección subtotal, en la que se deja únicamente un anillo muy adelgazado procedente del cartílago discoideo originalmente hipertrófico. Este método puede emplearse cuando es imposible la resección parcial, debido a una lesión severa del menisco discoideo, y si el cirujano quiere evitar una meniscectomía total. Algunos autores utilizan una combinación de técnicas abiertas y artroscópicas (denominadas técnicas semiartroscópicas), efectuando una pequeña artrotomía con el objetivo de visualizar y seccionar la inserción anterior, mientras que la región posterior se reseca mediante una intervención artroscópica (Ikeuchi10). 76 Meniscectomía total La meniscectomía total es otra técnica habitual, describiendo varios autores buenos resultados, empleando este método con técnicas de artrotomía abierta, artroscópicas o semiartroscópicas. Una indicación clara para este procedimiento es la rotura del menisco. En caso de rotura meniscal, los resultados de la meniscectomía total son mejores que los de la parcial. En el menisco discoideo tipo Wrisberg, la resección parcial ofrece resultados pobres si no se trata la inestabilidad posterior. Por tanto, debe realizarse una resección total sin fijación o una resección parcial de la zona central asociada a una reinserción posterior. Menisco discoideo CONCLUSIÓN El principio terapéutico se basa en el tratamiento conservador mientras sea posible. No debe “tocarse” un menisco discoideo completo o incompleto, asintomático, intacto y detectado de manera casual (salvo el tipo ligamento de Wrisberg, que suele provocar dolor). Debe obtenerse una RM antes de la intervención. Se trata de un método no invasivo excelente para corroborar el diagnóstico clínico, mostrando además cualquier tipo de degeneración y destrucción cartilaginosas. Si fuera preciso el tratamiento quirúrgico, hay que tener en cuenta que la meniscectomía parcial ofrece mejores resultados, especialmente si se realiza mediante técnicas artroscópicas o semiartroscópicas. 7. Fritschy D, Gonseth D. Discoid lateral meniscus. Int Orthop 1991; 15: 145. 8. Fujikawa K, Iseki F, Mikura Y. Partial resection of the discoid meniscus in the child’s knee. J Bone Joint Surg (Br) 1981; 63: 391. 9. Fujikawa K, Tomatsu T, Matsu K, Koiae A, Tanaka Y, Iseki F. Morphological analysis of meniscus and articular cartilage in the knee joint by means of arthrogram. J Jpn Orthop Assoc 1978; 52: 203. BIBLIOGRAFÍA 13. Landsiedl F, Podskubka A, Meznik C, Schiller C. Offene oder arthroskopische Operation des Plattenmeniskus? Stuttgart: Enke Verlag, 1994. 1. Araki Y, Ootani M, Furukawa T, Yamamoto T, Tomoda K, Tsukaguchi I, Mitomo M. Three-dimensional axial volume acquisition on meniscal lesions of the knee. Nippon Igaku Hoshasen Gakkai Zasshi 1991; 51: 1454. 2. Cave EF, Staples OS. Congenital discoid meniscus: A cause of internal derangement of knee. Am J Surg 1941; 54: 371. 3. Clark CR, Ogden JA. Development of the menisci of the human knee joint. Morphological changes and their potential role in childhood meniscal injuries. J Bone Joint Surg (Am) 1983; 65: 538. 4. Dashefsky JH. Discoid lateral meniscus in three members of a family. J Bone Joint Surg (Am) 1971; 53: 1208. 5. Dickason JM, Del Pizzo W, Blazina MF, Fox JM, Friedmann MJ, Snyder SJ. A series of ten discoid medial menisci. Clin Orthop 1982; 168: 75. 6. Dickhaut SC, DeLee JC. The discoid lateral meniscus syndrome. J Bone Joint Surg (Am) 1982; 64: 1068. 10. Ikeuchi H. Arthroscopic treatment of the discoid lateral meniscus. Technique and long term results. Clin Orthop 1982; 167: 19. 11. Kaplan EB. The embryology of the menisci of the knee joint. Bull Hosp Joint Dis 1955; 16: 111. 12. Kroiss F. Die Verletzungen der Kniegelenkszwischenknorpel und ihrer Verbindungen. Beitr Klin Chir 1910; 66: 589. 14. Nathan PA, Cole SC. Discoid meniscus: A clinical and pathologic study. Clin Orthop 1969; 64: 107. 15. Smillie IS. The congenital discoid meniscus. J Bone Joint Surg (Br) 1948; 30: 671. 16. Smillie IS. Injuries of the Knee Joint. 4th ed. Baltimore: Williams & Wilkins, 1970; 39-97. 17. Watanabe M. Arthroscopy of the knee joint. En: Helfet AJ (ed). Disorders of the Knee. Filadelfia: Lippincott, 1974. 18. Watanabe M, Takeda S, Ikeuchi H. Atlas of Arthroscopy. 3rd ed. Tokyo: Igakushoin, 1979; 88. 19. Watson-Jones R. Specimen of internal semilunar cartilage as a complete disc. Proc R Acad Med 1930; 23: 68. 20. Young RB, Cleland J, Mackay JY. The external semilunar cartilage as a complete disc. Memoirs and Memoranda in Anatomy 179. Londres: Williams & Norgate, 1889. 77 8 Síndrome uña-rótula G. Fabry La asociación hereditaria de anomalías ungueales, rotulianas, del codo y del hueso ilíaco, de carácter autosómico dominante, se denomina la mayoría de las veces como “osteo-onico-displasia hereditaria”, o abreviadamente OODH, en honor a W. Roeckerath26. J. H. Renwick y S. D. Lawler25, y con ellos muchos autores ingleses, prefieren el simple término “síndrome uña- rótula” (SUR), reseñando las dos anomalías más evidentes. También se conoce este síndrome con una gran variedad de sinónimos menos habituales: síndrome de J. W. Turner o síndrome de Turner-Kieser19,28; artro-onicodisplasia2; artro-osteo-onicodisplasia5; mielo-osteo-musculodisplasia hereditaria19; síndrome del cuerno ilíaco18; onicoartrosis7; onico-mesodisplasia23; y enfermedad de Fong11. La asociación del nombre Turner con este trastorno es a consecuencia de su descripción de dos familias ampliamente afectadas28. No obstante, la denominación síndrome de Turner da lugar a que se confunda esta entidad con el síndrome XO. En ocasiones se denomina este cuadro enfermedad de Fong11, en honor al médico que la descubrió en una paciente a la que se prac- ticó una pielografía intravenosa, en el transcurso de un estudio sobre hipertensión y albuminuria relacionadas con el embarazo. Sin embargo, este autor únicamente mencionaba los cuernos ilíacos. Además de las características principales de displasia ungueal, ausencia o hipoplasia de rótula, cuernos ilíacos y luxación de la cabeza del radio, un 30% aproximadamente de los pacientes presentan nefropatía. En la familia descrita por Hawkins y Smith14, se trataba de una anomalía asociada. Los cambios renales se asemejan a los que suceden en la glomerulonefritis. Es relativamente benigna, aunque se han descrito20 fallecimientos a edades tempranas a consecuencia de la aparición de complicaciones. Looij et al.22, a partir de un estudio elaborado sobre una amplia familia con 30 casos de SUR, concluyeron que el paciente que sufría un SUR presentaba un riesgo del 25% de tener un hijo con nefropatía por SUR y un riesgo de aproximadamente el 10% de tener un hijo en el que apareciera un fracaso renal. El SUR se transmite como rasgo autosómico dominante, siendo interesante el constan79 G. Fabry Tabla 1. Incidencia relativa de las principales manifestaciones del SUR Uña Rótula Codo Pelvis Tétrada completa Duncan y Souter8 1963 Carbonara y Alpert4 1964 Guidera et al13 1991 97% 93% 68% 66% 46% 120 casos 98% 92% 90% 81% 63% 62 casos 100% 100% 60% 75% a 44 casos b Figura 1. a) Distrofia ungueal en el SUR, con gravedad decreciente de las anomalías desde el primer al quinto dedo. Las uñas del pulgar faltan casi por completo con el pulpejo del dedo creciendo sobre el dorso de la falange distal. b) El dedo índice muestra una hemiatrofia en el lado cubital y en parte del lado radial de la uña. Los otros dedos muestran crestas longitudinales. te vínculo con el locus del grupo sanguíneo ABO10. Campeau et al.3 asignaron el gen SUR1 al locus 9q 34.1. PATOLOGÍA ORTOPÉDICA En la Tabla 1 se exponen las incidencias relativas de las cuatro anomalías principales según tres grupos de investigadores. No existe controversia alguna en cuanto a la aceptación, como características fundamentales del síndrome, de las deformidades ungueales, rotulianas, de codo e ilíaco. Queda claro que no tienen que presentarse los cuatro tipos de anomalías en todos los casos. Las deformidades ungueales son el síntoma aislado más constante. Sin embargo, los cuernos ilíacos son el signo más patognomónico, al no haberse descrito jamás en ningún otro cuadro. 80 Distrofia ungueal Suelen afectarse únicamente las uñas de las manos, siendo extremadamente rara la afectación de las uñas de los pies. La uña del pulgar es la que mayor gravedad suele mostrar, disminuyendo la afectación del primer al quinto dedo. Sin embargo, en algunas ocasiones, el dedo medio es el que conserva una apariencia más normal. El trastorno ungueal puede variar desde la ausencia completa hasta una simple grieta o cresta longitudinal. Puede que la única anomalía1 consista en la presencia de una lúnula con forma triangular. En el caso de una hemiatrofia, suele afectarse el lado cubital. El crecimiento ungueal se encuentra enlentecido. El pulpejo del dedo crece por encima del dorso de la última falange, dificultando la manipulación de los objetos finos. La distrofia ungueal es simétrica (Fig. 1). Síndrome uña-rótula a b Figura 2. a, b) Rótula severamente hipoplásica. Distrofia de rodilla La anomalía fundamental en la rodilla consiste en un desarrollo anormal de la rótula, abarcando desde la simple hipoplasia hasta la ausencia completa (Figs. 2 y 3). La rótula puede estar desplazada lateralmente en diversos grados (Figs. 4 y 5). Se ha constatado la existencia de un septo intercondíleo persistente mediante artrografías y disecciones6,30. Geens12 demostró que este septo en realidad representa la inserción medial de un fondo de saco suprapatelar rotado externamente 90°. Incluso pueden presentarse contracturas en extensión y en flexión13. Se ha descrito en las artrografías la presencia de un menisco discoideo24. Otras anomalías descritas derivan de la disposición anómala de la rótula y la articulación femoropatelar. Se tratan de la hipertrofia del cóndilo femoral interno; el genu valgo; la prominencia de la tuberosidad tibial; la rotación externa de la tibia; los pliegues cutáneos anormales en el lado extensor; y la tibia vara12. Geens mencionó dos casos en los que se asociaba una deformidad en rotación externa de 90° de la tibia y una luxación lateral completa y permanente del tendón rotuliano12. En estos casos la severa rotación externa deses81 G. Fabry Figura 4. a, b) Subluxación externa bilateral de rótula con aplanamiento y aspecto irregular de los cóndilos externos. Figura 3. Rótula hipoplásica con desplazamiento lateral. Figura 5. Rótula con forma de “gorra de jockey”. Corte de TC con contracción del cuádriceps en 30° de rotación externa. No existe subluxación. tructuraba completamente la acción cuadricipital, persistiendo una deformidad en valgo con un importante déficit de extensión. Las anomalías de la rodilla suelen ser las que habitualmente llevan a estos pacientes a la consulta del cirujano ortopeda (condromalacia rotuliana, luxación recidivante o habitual de rótula, subluxación crónica o artritis degenerativa de la articulación femoropatelar). del antebrazo, son características secundarias que surgen con el desarrollo12,13. También puede encontrarse limitada la movilidad de la muñeca a consecuencia de un alargamiento relativo del cúbito, inusualmente prominente a nivel de la articulación radiocubital distal o deformidad de Madelung (Fig. 7). Ioan et al.16 describieron una deformidad de Madelung en todos los miembros afectos de una familia de cuatro generaciones, considerando esta deformidad como un signo patognomónico de SUR. Distrofia de codo En la distrofia de codo la anomalía primaria es la luxación posterolateral de la cabeza del radio (Figs. 6 a-f). La hipertrofia de la tróclea y de la apófisis coronoides, la prominencia del epicóndilo medial, la deformidad en valgo y la limitación en la extensión y rotación 82 Distrofia pélvica Existen dos anomalías peculiares diferentes a nivel de la pelvis, ambas afectando al ilíaco. La cresta ilíaca exhibe una proyección an- Síndrome uña-rótula a b c d e f Figura 6. Luxación de la cabeza del radio en un niño con SUR. a, b) Aspecto radiográfico a los 11 años de edad. c-e) Luxación completa más marcada en el lado derecho a la edad de 15 años (d, derecho; e, izquierdo). f) Aspecto clínico con limitación de la extensión. terior, similar a las orejas de un elefante, siendo más prominente la espina ilíaca superior. En segundo lugar, sobre la región dorsal del ilíaco, en el espesor de los músculos glúteos, puede palparse y apreciarse radiográficamen- te un espolón óseo afilado, generalmente en ambos lados, aunque no siempre simétrico (Fig. 8). Como se ha señalado previamente, los denominados cuernos ilíacos representan la única característica patognomónica del SUR. 83 G. Fabry a b Figura 7. a, b) Típica deformidad de Madelung en el mismo paciente de la Fig. 6. Alargamiento relativo y prominencia dorsal del cúbito distal. Figura 8. Excrescencia anterior voluminosa u “orejas de elefante” a nivel de la pelvis y los patognomónicos cuernos ilíacos (flechas). Karabulut et al.17 describen los cuernos ilíacos mediante tomografía computarizada (TC) como proyecciones óseas lisas, compuestas de hueso cortical y medular en continuidad con los de los huesos ilíacos. Según Darlington y Hawkins, parecen situarse en el lugar de inserción del músculo glúteo medio6. Pueden no detectarse mediante una gammagrafía ósea, no debiendo confundirse con otros cuadros 84 patológicos15,27. Una gammagrafía positiva puede hacernos pensar en una lesión por tracción. El origen de los cuernos ilíacos sigue siendo incierto. Se encuentran presentes en el momento del nacimiento, no conllevando su existencia efecto alguno sobre la marcha y sin provocar jamás molestias o impotencia funcional. La marcha bamboleante que se detecta con frecuencia en estos pacientes probablemente aparece como resultado de los cambios que suceden en la rodilla; sin embargo, se ha descrito la presencia de subluxación y luxación unilateral y bilateral de cadera12,13. Anomalías menores Las descripciones publicadas sobre este cuadro han añadido algunas anomalías menores, aunque bastante constantes en su aparición8,9,23. Entre ellas se incluyen en primer lugar las manifestaciones a nivel de la mano. Cada vez aparecen como anomalías muy frecuentes la limitación de la movilidad de las articulaciones interfalángicas distales de los cuatro dedos cubitales y la ausencia de pliegues cutáneos dorsales sobre estas mismas articulaciones (Fig. 1b). Las ilustraciones incluidas en las des- Síndrome uña-rótula cripciones clásicas confirman esta impresión de que se tratan de características constantes. Además, estas ilustraciones a menudo muestran una deformidad en cuello de cisne de los dedos índice, medio o de ambos. Con frecuencia se ha asociado el SUR con una laxitud anormal a nivel de la muñeca y de los dedos. También se ha descrito como hallazgo frecuente una pequeña disminución en la estatura. Beals y Eckhardt1 han corroborado estadísticamente este hallazgo. Se ha descrito además una implantación baja del cuero cabelludo y un aumento de la lordosis lumbar como característica bastante frecuente23. Recientemente Yarali et al.29 describieron un cuerno clavicular como otra excrescencia ósea en el SUR. Estos autores mencionaban una prominencia ósea extendiéndose desde el margen superior de la clavícula izquierda. El acromion también era anormal en forma y tamaño. Otras anomalías También merecen mencionarse otras anomalías, que aunque raras forman parte indudablemente del síndrome. Se han detectado tanto pies zambos como pies planos de gravedad variable, con una frecuencia relativamente alta. Según Guidera et al.13 las anomalías del pie y del tobillo eran el principal problema inicial en un grupo de 44 pacientes, presentando 12 un pie zambo unilateral y 13 bilaterales, mostrando los demás anomalías menos graves del pie. También se ha detectado con cierta frecuencia la aparición de un pie plano convexo congénito12. Estamos convencidos de que estas deformidades deben asumirse como características ocasionales, pero inherentes del SUR. Kieser19 fue el primero en observar la aparición de membranas de tejidos blandos (“pterigium”) en la zona flexora del codo, habiendo sido descrita posteriormente por otros autores13. Aparte de ser estéticamente embarazosas, las contracturas limitan aún más la ex- Figura 9. Espondilolistesis L5-S1 de bajo grado en el mismo paciente de la Fig. 6. tensión del codo, ya de por sí comprometida a consecuencia de la luxación de la cabeza del radio. En la serie de Guidera et al.13, 13 pacientes presentaban anomalías raquídeas, incluyendo cuatro con escoliosis y cuatro con espondilolistesis (Fig. 9), también descritas por Letts21. TRATAMIENTO Casi todos los pacientes caminan y conservan esta capacidad para la marcha, aunque con frecuencia requieren una intervención qui85 G. Fabry rúrgica para las deformidades de la rodilla y del pie. Los cuernos ilíacos y las uñas hipoplásicas no precisan tratamiento. Los codos ocasionalmente requieren una liberación de tejidos blandos o la resección de la cabeza del radio. La mayoría de los pacientes, sin embargo, permanecen funcionales sin necesidad de cirugía a nivel del codo. El pie zambo suele requerir una liberación posteromedial que, realizada precozmente, ofrece buenos resultados13. El objetivo del tratamiento en todas las anomalías de los pies debe ser la consecución de un pie plantígrado funcional. La cirugía más frecuentemente indicada se refiere a las rodillas, especialmente la realineación de la rótula o del tendón rotuliano cuando la rótula está ausente12. Los mejores resultados se obtienen con las realineaciones combinadas proximales y distales13. Las contracturas en extensión requieren una plastia del cuádriceps, y las deformidades en flexión, la liberación de los isquiotibiales y la cápsula13,30. CONCLUSIÓN El SUR se caracteriza por cuatro trastornos displásicos: cuernos ilíacos, anomalías ungueales, hipoplasia o ausencia de rótula y luxación o displasia de la cabeza del radio. El cuadro se hereda de manera autosómica dominante, en relación con los grupos sanguíneos. Los pacientes suelen ser capaces de caminar, aunque en ocasiones suponen un reto considerable para el cirujano ortopeda, especialmente lo que se refiere a las anomalías de la rodilla. Hay que estar atentos ante la aparición de una posible nefropatía. BIBLIOGRAFÍA 1. 86 Beals RK, Eckyardt AL. Hereditary osteo-onychodysplasia (nail-patella syndrome): A report of nine kindred. J Bone Joint Surg 1969; 51: 505-16. 2. Broder H. Arthro-onychodysplasia. A hereditary syndrome. US Armed Forces Med J 1956; 7: 226-31. 3. Campeau E, Watkins D, Rouleau GA, Babul R, Buchanan JA, Meschino W, Der Kaloustian WM. Linkage analysis of the nail-patella syndrome. Am J Hum Genet 1995; 56: 243-7. 4. Carbonara P, Alpert M. Hereditary osteo-onychodysplasie (Hood). Am J Med Sci 1964; 169: 149-61. 5. Cottereill CP, Jacobs P. Hereditary arthro-osteoonychodysplasia associated with iliac horns. Br J Clin Pract 1961; 15: 933-41. 6. Darlington D, Hawkins CF. Nail-patella-syndrome with iliac horns and hereditary nephropathy, necropsy report and anatomical dissection. J Bone Joint Surg (Br) 1967; 49: 164-74. 7. Desbuquois JP, Bidault M. Présentation d’un enfant atteint d’onycharthrose. Arch Fr Pediatr 1954; 11: 521. 8. Duncan JG, Souter WA. Hereditary onycho-osteo-dysplasia. J Bone Joint Surg (Br) 1963; 45: 242-58. 9. Duthie RB. Autosomal linkage in man, the nail-patella-syndrome. Clin Orthop 1964; 33: 129-37. 10. Fersuson-Smith MA, Aitken DA, Turleau C, De Grouchy J. Localisation of the human ABO-Np1: AK-1 linkage group by regional assignment of AK-1 to 9q34. Hum Genet 1976; 34: 35-43. 11. Fong EE. Iliac horns (symmetrical bilateral central posterior iliac processes): A case report. Radiology 1946; 47: 517-8. 12. Geens ST. Hereditary osteo-onycho-dysplasia (nail-patella syndrome). Acta Orthop Belg 1970; 36: 230-54. 13. Guidera KJ, Stterwhite Y, Ogden JA, Pugh L, Ganey T. Nail patella syndrome: A review of 44 orthopaedic patients. J Pediatr Orthop 1991; 11: 737-42. 14. Hawkins CF, Smith OE. Renal dysplasia in a family with multiple hereditary abnormalities including iliac horns. Lancet 1950; I: 803-8. 15. Howard JL, Moore WH, Dhekne RD. Nail-patella syndrome: Hereditary onycho-osteo-dysplasia diagnosis by Tc-99m MDP bone scan. Clin Nucl Med 1990; 15: 53-4. Síndrome uña-rótula 16. Ioan DM, Maximilian C, Fryns JP. Madelung deformity as a pathognomonic feature of the onycho-osteo-dysplasia syndrome. Genet Couns 1992; 3: 25-9. 17. Karabulut N, Ariyurek M, Erol C, Tacal T, Balkanci F. Imaging o «iliac horns» in nail-patella syndrome. J Comput Assist Tomogr 1996; 20: 530-1. 18. Karno MI. The iliac horn syndrome. A case report. J Bone Joint Surg (Am) 1962; 44: 1435-8. 19. Kieser W. Die Sog. Flughaut beim Menschen. Ihre Beziehung zum Status Dysraphicus und ihre Erblichketiz. Z Menschl Vererb Konstitutionslehre 1939; 23: 594-619. 20. Leahy MS. The hereditary nephropathy of osteo-onychodysplasia (nail patella syndrome). Am J Dis Child 1966; 112: 237-41. 21. Letts M. Hereditary onycho-osteo-dysplasia (nail-patella syndrome). A three-generation familial study. Orthop Rev 1991; 20: 267-72. 22. Looij BJ Jr, Te Slaa RL, Hogewind BL, Van de Kamp JJP. Genetic counseling in hereditary osteo-onychodysplasia (HOOD), nail-patella syndrome) with nephropathy. J Med Genet 1988; 25: 682-6. 23. McCluskey KA. The nail-patella syndrome (hereditary onycho-mesodysplasia). Can J Surg 1961; 4: 192. 24. Meriel P, Ruffie R, Fournie A, Putois JK, Cup P. L’osteo-onychodystrophie. Présentation de deux observations. Rev Rhum 1980; 27: 67. 25. Renwick JH, Lawler SD. Genetic linkage between the ABO and nail-patella loci. Ann Hum Genet 1954; 19: 231-331. 26. Roeckerath W. Heriditäre osteo-onycho-dysplasie. Fortschr Röntgenstr 1951; 75: 700-12. 27. Sty JR, Wells RG, Gregg DC. Nail-patella syndrome. Image correlation. Clin Nucl Med 1992; 17: 977-8. 28. Turner JW. An hereditary arthrodysplasia associated with hereditary dystrophy of the nails. JAMA 1933; 100: 882-4. 29. Yarali HN, Erden GA, Karaarslan F, Bilgic SC, Cumhur T. Clavicular horn: Another bony projection in nail-patella syndrome. Pediatr Radiol 1995; 25: 549-50. 30. Zidorn T, Barthel T, Eulert J. Das nail-patella syndrome. Eine Familienstudie über 4 Generationen. Z Orthop Ihre Grenzgeb 1994; 132: 486-90. 87 9 Inestabilidad femoropatelar M. Cassiano, J.J. Usoz La mayor parte de la patología de la articulación femoropatelar está producida por variaciones anatómicas o anormalidades que conducen a una inestabilidad rotuliana. Nietosvaara41 advierte sobre la incidencia de la luxación rotuliana en los niños. Calcula una incidencia anual de 43 por 100.000 en niños por debajo de 10 años en la población finlandesa, con una media de edad de 13-15 años para la primera luxación. La incidencia de inestabilidad menor de rótula es supuestamente mucho mayor, dado el elevado número de pacientes que acuden por dolor anterior de rodilla sin comprobada inestabilidad. Este capítulo revisa las diferentes causas de inestabilidad femoropatelar. ANATOMÍA Y FACTORES PREDISPONENTES DE INESTABILIDAD La rótula es un hueso sesamoideo, estabilizado por el fémur gracias a su estructura ósea y por tejidos blandos tensores. El mecanismo extensor de la rodilla se compone del músculo cuádriceps, la rótula, el tendón rotuliano y la tuberosidad anterior de la tibia. Algu- nas alteraciones o descompensaciones de estas estructuras y tejidos pueden conducir a la aparición de inestabilidad de la articulación femoropatelar52. Tróclea femoral Cuando la rodilla se flexiona a partir de 30°, la rótula entra en la tróclea y ésta actúa como un camino óseo para la rótula. Normalmente es una articulación congruente, siempre que la tróclea tenga suficiente profundidad para acomodar la mayor parte de la profundidad de la rótula. Después de estudiar varios casos de inestabilidad femoropatelar, Dejour et al. encontraron que los pacientes casi siempre tenían trócleas poco profundas, con relleno óseo del habitual espacio para el canal. Comunicaron también una incidencia del 20% de displasias de tróclea en pacientes con cuadro de dolor femoropatelar, frente a un 2% de displasias halladas en la población general de control12. Forma de la rótula La rótula tiene dos caras articulares: la medial y la lateral, separadas por una prominencia longitudinal, la cresta rotuliana. Una se89 M. Cassiano, J.J. Usoz gunda cresta, generalmente también longitudinal, separa la carilla externa de la medial. En la rótula inestable, la carilla externa está frecuentemente recubierta por cartílago ablandado o fibrilado, posiblemente por compresión del cartílago21,22,50. Contacto femoropatelar La rótula y el fémur no tienen contacto articular cuando la rodilla está en extensión completa y hasta los 15-20° de flexión y sí en el resto del arco del movimiento44. Huberti25 encontró que la presión del contacto femoropatelar se distribuía casi uniformemente entre la cara lateral y la medial de la rótula durante la flexión en rodillas de cadáveres. También encontró que esta presión se podía volver asimétrica si las condiciones anatómicas cambiaban como, por ejemplo, cambios en el ángulo “Q”. DEFORMIDADES ANGULARES Y ROTACIONALES ÓSEAS Genu valgo El ángulo “Q” está formado por una línea que va desde la espina ilíaca anterosuperior al centro de la rótula, y una línea desde el centro de la rótula al centro de la tuberosidad anterior de la tibia, con la cadera y la rodilla flexionadas unos 15°. Este ángulo es un indicador de la fuerza responsable del desplazamiento lateral de la rótula. Cuando el paciente presenta un genu valgo, el ángulo Q aumenta y por consiguiente se incrementa la tracción lateral sobre la rótula por acción del cuádriceps. Dejour13 fue capaz de demostrar que el genu valgo estaba presente en el 46% de pacientes con inestabilidad rotuliana, comparado con el 23% de la población control. Torsión femoral La anteversión femoral es el ángulo formado entre una línea a lo largo del eje del cuello femoral y una línea tangencial al bor90 de posterior de los cóndilos femorales. Cuando este ángulo está aumentado dos desviaciones estándar por encima de la media, hablamos de anteversión femoral. Característicamente, estos pacientes presentan rodillas que apuntan medialmente, cuando permanecen de pie con las caderas en posición neutra. En un estudio a largo plazo de niños con aumento de la torsión femoral (anteversión) no tratada, encontraron tres veces más dolor femoropatelar durante su vida que en el grupo control emparejados por edad, talla y peso56. Torsión tibial8,13 La rotación externa de la mortaja del tobillo en relación con la línea a través de la cara posterior de la tibia proximal es conocida como torsión lateral de la tibia. Si la rotación externa de la tibia se produce distalmente a la tuberosidad anterior de la tibia, no hay cambios en la inserción del tendón rotuliano y consecuentemente no hay incremento en la fuerza lateral o rotacional sobre la rótula3. Posición de la tuberosidad anterior La tuberosidad anterior de la tibia puede estar situada lateralmente con un aumento del ángulo Q y por lo tanto produciendo una tracción lateral sobre la rótula. TEJIDOS BLANDOS ESTABILIZADORES De los cuatro elementos del músculo cuadricipital (recto anterior, vasto interno, vasto intermedio y vasto externo), sólo el recto anterior atraviesa las articulaciones de la cadera y la rodilla. Pacientes con luxación crónica de la rótula típicamente tienen disminuido el trayecto del recto anterior, que puede impedir la recolocación de la rótula, a menos que el músculo sea estirado, elongado o inmovilizado en una posición relajada con la cadera flexionada y la rodilla extendida. Inestabilidad femoropatelar La parte más distal del vasto interno se orienta oblicuamente y se inserta en la rótula proximal y la medial, extendiéndose distalmente hasta cubrir aproximadamente un tercio de la cara medial de la rótula (vasto medial oblicuo, VMO). En pacientes con disfunción femoropatelar congénita y rótula alta, normalmente falta la inserción medial del VMO, produciéndose un desplazamiento lateral de la rótula que se asocia a menudo con luxación recidivante o subluxación de la rótula. La banda iliotibial (IT) sujeta lateralmente el tendón a través de estas fibras retinaculares cruciformes. También hay tejidos retinaculares orientados transversalmente que insertan la banda IT a la cara externa de la rótula (banda iliorrotuliana, banda femoropatelar y banda lateral tibiorrotuliana), produciendo una fuerza de desplazamiento lateral en la rótula57. Estas estructuras laterales están compensadas por fibras retinaculares mediales que también están orientadas transversalmente y proporcionan una estabilización de la rótula. También es conocida la relación entre retracción isquiotibial y síndrome doloroso patelar43,51,56. HISTORIA CLÍNICA El dolor de rodilla es muy frecuente en adolescentes que acuden a la consulta de ortopedia; sin embargo, su causa no es completamente comprendida. El término de síndrome de dolor rotuliano se utiliza actualmente para referirse al mal alineamiento rotuliano, condromalacia y sobreusos que producen dolor rotuliano. La exacta interrelación entre ellos sigue siendo escasamente conocida en muchos casos. Por tanto, es importante una completa evaluación del problema para determinar el tipo de desorden de la rodilla que está presente. Incluso aun- que niños y jóvenes adolescentes se quejen con mucha frecuencia de dolor de rodilla, no debemos olvidar nunca que este dolor es a veces referido en la rodilla y está causado por otros problemas, por ejemplo, la epifisiólisis de la cabeza del fémur. Teniendo todo esto en cuenta deberíamos establecer un camino sistemático para llegar a un correcto diagnóstico. Comienzo ¿El problema tuvo un inicio brusco o se ha ido agravando con el tiempo? En la mayor parte de los casos hay un episodio traumático que desencadena el cuadro clínico del problema real. Puede ser relatado como una luxación aguda de rótula tras el traumatismo. ¿Fue un trauma mínimo? Puede sugerir la presencia de una inestabilidad previa. En otros casos puede comenzar de forma insidiosa y empeorar con algunas actividades, como caminando, corriendo o haciendo deporte. ¿Tiene un resalte audible? ¿Tiene sensación de resalte o de ceder? Si se encuentra una historia previa de luxación rotuliana, el diagnóstico es evidente. Dolor ¿Dónde se localiza? En la mayoría de los casos aparece en la cara anterior de la rodilla y es referido como un dolor difuso peripatelar a menudo localizado lateralmente; sin embargo, puede aparecer en cualquier localización de la rodilla. De vez en cuando el cuadro incluye dolor poplíteo, retropatelar o en la línea articular medial o lateral, que puede ser confundido con una lesión meniscal. Esto es frecuente en pacientes con dolor anterior de rodilla asociado con inestabilidad rotuliana que se agrava cuando baja escaleras o pendientes. Los adolescentes también se quejan de dificultad para permanecer sentados varias horas con las rodillas en flexión. ¿Se hincha? ¿Mucho y rápidamente? Por lo general, la inestabilidad rotuliana no es causa de in91 M. Cassiano, J.J. Usoz flamación de rodilla salvo si se asocia con una luxación aguda. En la luxación aguda el observador debe ser consciente de la posible asociación con una fractura en la cara medial de la rótula o en el borde anterior del cóndilo externo. En estos casos aparece rápidamente un hemartros con marcada sensibilidad sobre el desgarro del alerón interno. En la mayoría de las presentaciones crónicas sólo podemos encontrar un dolorimiento alrededor de la rótula. Problemas asociados ¿Existe una historia de hiperlaxitud? La asociación entre inestabilidad rotuliana e hiperlaxitud ligamentosa ha sido citada en la literatura11,47, así deberíamos buscar siempre este tipo de correlación. ¿Hay una historia familiar de luxación de rótula o de problemas rotulianos?52 (esta asociación ha sido descrita en la literatura). ¿Hay antecedentes familiares de reumatismo? ¿Se ha observado la aparición de “rash” cutáneo? ¿Tiene el paciente dolores diversos? Debemos tener presente la posible asociación con enfermedades sistémicas, como la artritis crónica juvenil. Por lo tanto, es imprescindible explorar otras articulaciones posiblemente afectadas. También hay síndromes asociados con inestabilidad patelar como los de Kabuki28 o Turner39. EXAMEN GENERAL DE RODILLA La inestabilidad rotuliana es una deformidad dinámica, por tanto, debemos valorar al paciente no sólo en reposo, sino también en movimiento. Inspección Debemos observar al paciente de pie. El explorador puede valorar el valgo/varo y el alineamiento rotacional. Con el paciente caminando la atención se centra en detectar una posible luxación externa de la rótula debida a una rotación interna extrema causada por 92 una excesiva anteversión femoral. La flexión lenta de la rodilla nos ofrece información sobre el recorrido de la rótula. Durante la flexoextensión de la rodilla podemos observar si la rótula entra rápidamente en la tróclea o si se retrasa y salta bruscamente desde una posición lateral en la tróclea (inestabilidad rotuliana). Con la rodilla flexionada, la torsión tibial externa también es más evidente. El ángulo Q puede ser valorado con el paciente en decúbito supino con la rodilla ligeramente flexionada y en flexión de 90°. Esto nos puede ofrecer información sobre defectos de alineación del cuádriceps. Palpación Todas las estructuras óseas deben ser palpadas, los cóndilos femorales y la tibia, especialmente en las fisis. La palpación directa de la superficie articular femoropatelar es imposible por los tejidos blandos circundantes; sin embargo, en presencia de alerones blandos, la palpación directa de las carillas articulares puede producir dolor, sugiriendo alguna patología local. Las carillas pueden ser palpadas por vía indirecta presionando suave pero firmemente cada carilla contra su correspondiente cóndilo femoral. También debe realizarse un test femoropatelar dinámico: se aplica una fuerza sobre la rótula al mismo tiempo que la rodilla es flexionada y extendida completamente de forma tanto activa como pasiva buscando alguna crepitación o dolor. El punto de aparición en el arco de flexión de la rodilla es importante puesto que, lesiones articulares en la rótula distal pueden ser más manifiestas en la flexión más inicial, y lesiones más proximales pueden demostrarse a lo largo del arco de flexión. Los alerones medial y lateral deben ser palpados cuidadosamente. El observador debe buscar puntos sensibles o fibrosis local secuela de luxaciones previas. Se debe palpar el vasto medial y localizar sus inserciones. El examinador procederá a explorar el ten- Inestabilidad femoropatelar dón rotuliano y los espacios lateral y medial al tendón. Movilidad Es preciso explorar no sólo la movilidad de la rodilla, sino también de la cadera, puesto que el dolor en la cadera puede ser referido a la parte anteromedial del muslo y la rodilla. Es particularmente importante cuando se trata de adolescentes por la alta incidencia de epifisiólisis de la cabeza femoral en este grupo de edad. EXPLORACIONES ESPECIALES Deslizamiento medial/lateral Aplicando una presión suave sobre el borde lateral o medial de la rótula, el examinador puede producir un deslizamiento medial o lateral de la rótula, que se puede comparar con la rodilla contralateral y medirse aproximadamente, dando una idea del grado de desplazamiento. Test de aprensión (Smillie) Se realiza moviendo la rótula medial o lateralmente con la rodilla en extensión completa. Cuando aplicamos una fuerza directa sobre la cara medial o lateral de la rótula en un paciente con inestabilidad rotuliana, esto le producirá una sensación de alarma desagradable y dolor. El paciente contará cuál es la maniobra que reproduce su patrón de inestabilidad. Test de hiperlaxitud Una investigación cuidadosa de la laxitud ligamentosa global es importante, puesto que se relaciona con la inestabilidad rotuliana55. Una dorsiflexión exagerada de los dedos de las manos y que se pueda llevar el pulgar hacia la cara volar del antebrazo son, habitualmente, buenos indicadores de hiperlaxitud. Test de flexibilidad muscular53 FORMAS DE PRESENTACIÓN La inestabilidad rotuliana puede presentar cuadros clínicos distintos según el defecto anatómico. Síndrome de hiperpresión externa La mayor parte de pacientes con síndrome de hiperpresión externa se quejan de dolor limitado a la cara externa de la articulación femoropatelar sin signos de inestabilidad. El borde externo de la rótula se fijará en una posición más próxima al cóndilo externo que la normal, con una inclinación de la rótula. La rótula puede mostrar también un pequeño desplazamiento externo. Durante el examen clínico se encuentran puntos sensibles en el alerón externo, y la compresión de la cara externa de la rótula contra el cóndilo femoral producirá alguna molestia o incluso dolor. Subluxación rotuliana Habitualmente los síntomas de la subluxación comienzan durante la adolescencia, y es más frecuente en mujeres que en hombres. No hay historia previa de traumatismo ni síntomas antes de la adolescencia, y es a menudo bilateral. Los pacientes refieren un desplazamiento externo de la cara externa de la rótula que rápidamente vuelve al camino normal. Generalmente los episodios se acompañan de ligeros dolores. Las molestias parecen aumentar cuando los pacientes bajan escaleras o descienden pendientes. Luxación recidivante de rótula La luxación recidivante de rótula puede aparecer tras un episodio traumático inicial o secundariamente a una significativa displasia de la articulación femoropatelar. En los niños y adolescentes, más o menos la mitad de las rodillas que sufren una luxación de rótula se vuelven sintomáticas y el 15% se vuelven a luxar. En presencia de displasia pueden aparecer luxaciones tanto laterales (sobre todo) como mediales. El problema es con 93 M. Cassiano, J.J. Usoz también determinar el tratamiento adecuado según el tipo de deformidad. Para lograr una valoración exacta, debemos tener buenas imágenes e interpretar bien los datos. Habitualmente el examen por imágenes debe comenzar con un examen radiológico en proyección anteroposterior, lateral y axial. A B C Figura 1. Radiografía de perfil a 30° de flexión. La longitud del tendón rotuliano (BC) debe ser igual o inferior a 1,2 de la altura rotuliana (AB). En caso contrario estamos ante una patela alta. frecuencia familiar, las rodillas están afectadas en distintas formas (cuando se luxa constantemente con la flexión se denomina “habitual”). Con frecuencia existe una rótula alta, una displasia de la porción oblicua del vasto interno y una tróclea aplanada. A menudo el ángulo Q está aumentado. Luxación permanente de la rótula La luxación habitual de la rótula es una deformidad congénita en la que la rótula permanece siempre luxada lateralmente durante la flexo-extensión de la rodilla. Está en relación con displasias severas de la articulación femoropatelar y representa una forma severa de la referida antes. DIAGNÓSTICO POR IMAGEN Se trata del principal factor en la valoración de la inestabilidad. Usada correctamente puede ayudarnos a reconocer el tipo anatómico del problema presente en el paciente. Puede 94 Radiología simple: proyección anteroposterior La proyección anteroposterior resulta poco útil en el diagnóstico de la inestabilidad rotuliana. Puede mostrar una luxación verdadera, pero no tiene valor en lo referente a la inestabilidad52. Radiología simple: proyección lateral La proyección lateral se debe hacer con el paciente en 30° de flexión, y nos proporciona información sobre la relación entre la rótula y la tróclea femoral. Se puede hablar de rótula alta si el tendón rotuliano mide más de 1,2 veces la altura de la rótula (Fig. 1). Es importante por la asociación entre inestabilidad rotuliana y rótula alta15,29. Radiología simple: proyección axial La proyección axial es indispensable y debe ser realizada de forma estandarizada para no dar lugar a interpretaciones erróneas. Nosotros obtenemos la proyección de Merchant (Fig. 2), con la rodilla flexionada a 30° y 45° y el haz de rayos X proyectado hacia abajo con un ángulo de 30° entre el fémur y la placa36. La rótula normal debe estar encajada en la tróclea sin basculación ni subluxación una vez que la rodilla está flexionada más de 15-20°. La cresta central de la rótula se situará medialmente a la bisectriz del ángulo troclear. Si se sitúa externamente a la bisectriz, la rótula se considera desplazada externamente. La basculación rotuliana también se puede apreciar en la proyección de Merchant, pero no existen criterios objetivos de valoración. Inestabilidad femoropatelar Bisectriz del ángulo del surco Medial Lateral Figura 2. Proyección axial tipo Merchant. El ángulo del surco intertroclear es normalmente < 138°. En congruencia articular la cresta de la rótula está situada interiormente a la bisectriz de la tróclea. La proyección de Laurin33 es más sensible puesto que requiere menos grados (20°) de flexión. Se traza una línea a lo largo de la cara externa de la rótula, y una segunda línea a través de los cóndilos por delante de la tróclea. El ángulo que forman ambas líneas debe abrirse lateralmente en las rodillas normales, pero si el ángulo se abre medialmente o las líneas son paralelas, la rótula está basculada (Fig. 3). La morfología troclear puede ser valorada en la proyección de Merchant mediante el ángulo del surco. Refleja la profundidad de la tróclea y es también un factor importante que necesita una correcta evaluación, como señala Dejour13, debido a la asociación entre inestabilidad femoropatelar y displasia troclear. En pacientes normales, según Merchant, el valor de este ángulo es, por término medio, de 138° (Fig. 4). Ecografía42 El estudio ecográfico tiene la ventaja de la ausencia de radiación, y se realiza con la rodilla en extensión y en flexión de 15°. No obstante, dada la gran información que aportan las demás técnicas que se citan, no goza de gran popularidad para el estudio de la inestabilidad femoropatelar. Tomografía axial computarizada Cuando se sospecha subluxación o basculación con radiografías normales, incluso en la proyección axial, puede ser necesario realizar una tomografía axial computarizada (TC) para una correcta valoración. Es una excelente técnica de imagen para valorar la basculación rotuliana, la subluxación, la profundidad y forma del surco femoral y es excelente para detectar cambios intraóseos patológicos en la rótula y la tróclea18,19,50,54 (Figs. 5 a 7). Es más sensible que las radiografías simples para el diagnóstico de la luxación recidivan- Lateral Lateral α NORMAL NORMAL BASCULACIÓN BASCULACIÓN Figura 3. Proyección axial tipo Laurin. Normalmente la rótula está centrada en la tróclea con el ángulo de la faceta externa (α) abierto externamente. Cuando la rótula está basculada, la faceta externa se paraleliza a la cara anterior de la tróclea. 95 M. Cassiano, J.J. Usoz Figura 4. Proyección axial de rótula demostrando subluxación externa con arrancamiento interno e importante displasia troclear. Figura 5. TC femoropatelar mostrando ligera basculación rotuliana con estrechamiento de la interlínea externa. Figura 6. Displasia de la tróclea con importante basculación de rótula. Ángulo α de 0°. Figura 7. Subluxación franca de rótula asociada a un aplanamiento de la tróclea. te de rótula. Sin embargo, esta costosa y sofisticada técnica de imagen puede llevarnos a errores y no debe sustituir a un cuidadoso examen clínico18,20,23,27. so subcondral. También se han realizado estudios dinámicos con la RM5-7. Resonancia magnética La resonancia magnética (RM) se ha mostrado menos útil que la TC en el estudio del alineamiento. La RM es más útil en la detección de lesiones óseas o cartilaginosas, y puede ser utilizada para el diagnóstico diferencial entre osteocondritis disecante, meniscopatías o lesiones ligamentosas, tal y como señala Kirsch30. Secuencias de RM especiales, con contraste, permiten estudiar la superficie articular y el hue96 Estudios isotópicos Son actualmente de uso muy restringido14. TRATAMIENTO La mayor parte de los problemas relacionados con la articulación femoropatelar pueden ser tratados mediante técnicas conservadoras. El tratamiento debe dirigirse hacia el defecto anatómico y estará basado en un cuidadoso y metódico estudio clínico que nos lleve al diagnóstico correcto. Inestabilidad femoropatelar Tratamiento conservador El tratamiento conservador debe ser el primero en pacientes con inestabilidad femoropatelar. Se puede utilizar un tratamiento con antiinflamatorios no esteroideos en la fase aguda, pero se trata de una terapia inespecífica, puesto que la mayoría de los problemas no suponen una inflamación significativa. Ejercicios simples para mejorar el balance muscular, como estiramientos de los tendones o de los tensores del alerón lateral, seguidos de la potenciación del cuádriceps, a menudo resuelven el problema. Los ejercicios deben ser individualizados y prescritos en el arco de la movilidad indolora. A pesar de los pobres resultados presentados publicados51, un programa de ejercicios terapéuticos específicos consistente en un fortalecimiento isométrico progresivo del cuádriceps y corrección de la flexibilidad, lleva a la resolución de los síntomas en el 90% de los adolescentes con síndrome de dolor femoropatelar primario37,43. Es conveniente que el tratamiento conservador sea complementado por el uso temporal de una rodillera con restricción rotuliana, que en general es útil para permitir al paciente realizar las actividades diarias sin la habitual molestia. Tratamiento quirúrgico El tratamiento quirúrgico está indicado en presencia de una gran displasia de la articulación femoropatelar, o cuando fracasa el tratamiento conservador (nosotros aconsejamos habitualmente seis meses de tratamiento fisioterápico antes de sugerir la cirugía). Se tratará de corregir los defectos anatómicos descritos anteriormente. Cirugía sobre partes blandas Sección del alerón lateral En presencia de dolor anterior de rodilla asociado a un alerón externo tirante que no ha mejorado con técnicas conservadoras, está indicada la sección del mismo24,52. La bas- culación rotuliana también es una indicación para la liberación externa. Las técnicas artroscópicas se han popularizado y se consideran hoy en día las técnicas de elección32,38. El uso de la electrocoagulación para controlar el sangrado de la arteria geniculada lateral, evita el hemartros que a menudo complica las técnicas artroscópicas de liberación. La liberación debe extenderse lo suficiente como para corregir la deformidad, pero sin desinsertar la porción tendinosa del vasto externo. Estas técnicas deben ser siempre seguidas por una potenciación del vasto medial oblicuo, estiramiento de los músculos tirantes y el uso de una ortesis externa como una rodillera con restricción rotuliana52. Esta intervención no está indicada en casos de displasia severa del mecanismo extensor1. Retensado medial Cuando hay un dolor anterior de rodilla asociado a una basculación de la rótula o a una compresión lateral, habitualmente existe una distensión del alerón interno. En estos casos puede estar indicado el retensado del alerón medial, asociado a la sección del alerón externo. Se han descrito técnicas artroscópicas, pero muchos autores todavía prefieren técnicas abiertas52. El retensado medial abierto asociado a la liberación externa artroscópica es todavía el tratamiento de elección de la basculación rotuliana en el paciente esqueléticamente inmaduro4. El retensado medial debe ser realizado con cuidado y sin excederse para no provocar una subluxación medial como complicación26. Realineamiento de las partes blandas proximales La luxación crónica de la rótula puede requerir un alargamiento del cuádriceps para poder colocar la rótula en una posición suficientemente distal (baja) como para que entre en contacto con la tróclea12. 97 M. Cassiano, J.J. Usoz Realineamiento de las partes blandas distales El tratamiento de la luxación recidivante o la subluxación rotuliana en pacientes esqueléticamente inmaduros incluye el retensado medial, la liberación externa y el desplazamiento medial de la rótula, como describió Roux-Goldthwait9,16, consiste en la transposición medial de la mitad lateral del tendón rotuliano49. Vahasarja58 afirmó que la liberación externa asociada al retensado medial corregía la basculación rotuliana con menos efectividad que si se asociaba la medialización de la rótula de Roux-Goldthwait. Cirugía sobre hueso Puesto que la mayoría de los niños y adolescentes todavía tienen abiertos los cartílagos de crecimiento, existe riesgo de lesión de estas estructuras si se realizan osteotomías a través de los mismos como, por ejemplo, en la realización de la transposición de la tuberosidad anterior de la tibia. Por esta razón no está indicada en pacientes esqueléticamente inmaduros. Osteotomía de corrección angular Cuando tenemos una rodilla valga asociada a una inestabilidad rotuliana, puede ser necesario realizar una osteotomía varizante. La osteotomía tibial alta está raramente indicada. Sólo en presencia de una disfunción importante de la articulación femoropatelar, deberemos corregir, no sólo la deformidad, sino también el ángulo Q, favoreciendo una mejor alineación del aparato extensor. Osteotomía derrotativa Pacientes que asocian una tensión tibial externa con una importante rotación femoral interna pueden necesitar osteotomías derrotativas. Sin embargo estas intervenciones se deben realizar en raras ocasiones. Smith52 determinó que la osteotomía tibial aislada era necesaria 98 incluso en pacientes con menos de 10° de rotación externa con la cadera en extensión. La osteotomía derrotativa proximal a la inserción del tendón rotuliano corrige tanto la torsión tibial como el momento rotacional y lateral de la rótula. Transposición de la tuberosidad tibial anterior En el paciente esqueléticamente maduro, la transposición de la tuberosidad tibial anterior es seguramente el método de elección para mejorar la alineación rotuliana. La transposición directamente medial o anteromedial de la tuberosidad tibial anterior tiene la ventaja de disminuir el contacto en la habitualmente deficiente cara externa de la rótula, por lo tanto, disminuye la gravedad de las lesiones cartilaginosas. Puede ser también trasladada distalmente (en presencia de rótula alta) y anteriormente si es necesario, para corregir la alineación17. La tuberosidad tibial anterior no debe ser desplazada demasiado distal o medialmente. Cuando la lesión es pequeña o extraarticular, la transposición directa medial de la tuberosidad tibial anterior como, por ejemplo, la técnica de Elmslie-Trillat, es la más apropiada10,46. Koskinen et al.31 insisten en la importancia de asociar la liberación externa y la transposición de la tuberosidad tibial anterior para la corrección de la subluxación. En la mayoría de pacientes adultos con lesiones articulares cartilaginosas, está indicada la transposición anteromedial de la tuberosidad tibial anterior18. Osteotomía de la tróclea femoral La osteotomía de la tróclea ha sido también sugerida como posible método para disminuir la inestabilidad lateral 12,35. Hasta donde conocen los autores, no existen publicaciones de resultados a largo plazo de osteotomías trocleares, pero parece existir relación con la aparición de osteoartritis debido a la falta de congruencia entre las formas de Inestabilidad femoropatelar la superficie articular de la rótula y la tróclea tras la osteotomía52. Peterson, sin embargo, ha publicado buenos resultados usando este gesto como parte de la técnica correctora de la inestabilidad45. COMENTARIOS FINALES La inestabilidad rotuliana es una causa frecuente de dolor crónico de rodilla en niños y adolescentes. Se trata de una entidad compleja con diversas formas de presentación: síndrome de compresión rotuliana externa, subluxación rotuliana, luxación recidivante, luxación habitual y luxación permanente. Los distintos aspectos de presentación exigen un metódico examen clínico y un minucioso estudio diagnóstico por imagen. Cada tratamiento debe ser individualizado según la deformidad anatómica presente. La mayor parte de estos niños presentan formas menores del mismo problema que pueden ser tratados con éxito mediante técnicas conservadoras. Cuando la deformidad es mayor se deben aplicar métodos quirúrgicos. Aunque existen más de 100 operaciones diferentes para realinear el aparato extensor de la rodilla hay, sin embargo, 4 técnicas quirúrgicas básicas: la sección del alerón rotuliano externo, la sección externa y retensado del alerón medial, el realineamiento distal y, sólo en pacientes esqueléticamente maduros, la medialización o desplazamiento anteromedial de la tuberosidad tibial anterior. La combinación específica de los procedimientos se determinará según el patrón de mal alineamiento. Las indicaciones quirúrgicas deben ser realizadas con cuidado para evitar complicaciones en el postoperatorio. El resultado del tratamiento de la inestabilidad rotuliana depende de un esfuerzo conjunto entre el paciente y el cirujano, puesto que un programa de rehabilitación activo es clave en el éxito del programa de tratamiento. BIBLIOGRAFÍA 1. Aglietti P, Buzzi R, De Biase P, Giron F. Surgical treatment of recurrent dislocation of the patella. Clin Orthop 1994; 308: 8-17. 2. Avikainen VJ, Nikku RK, Seppanen-Lehmonen TK. Adductor magnus tenodesis for patellar dislocation. Technique and preliminary results. Clin Orthop 1993; 297: 12-6. 3. Bedford ME, Smith A, Latimer B. Osseous morphological correlates of the tibiofemoral Q-angle and patellofemoral pathology (Submitted for publication). 4. Brief LP. Lateral patellar instability: Treatment with a combined open-arthroscopic approach. J Arthroscop Relat Surg 1993; 9: 617-23. 5. Brossmann J, Muhle C, Bull CC, Zieplies J, Melchen UH, Brinskmann G. Cine MR imaging before and after realignment surgery for patellar maltracking: Comparison with axial radiographs. Int Skeletal Soc 1995; 24: 191-6. 6. Brossmann J, Muhle C, Schroder C, Melchert UH, Bull CC, Spielmann RP. Patellar tracking patterns during active and passive knee extension: Evaluation with motion-triggered cine MR imaging. RSNA 1993; 187: 205-11. 7. Brown TR, Quinn SF. Evaluation of chondromalacia of the patellofemoral compartment with axial magnetic resonance imaging. Skeletal Radiol 1993; 22: 325-8. 8. Cameron JC. External tibial torsion: An underrecognized cause of recurrent patellar dislocation. Clin Orthop 1996; 328: 177-84. 9. Chrisman OD, Snook GA, Wilson TC. A longterm prospective study of the Hauser and RouxGoldthwait procedures for recurrent patellar dislocation. Clin Orthop 1979; 144: 27-45. 10. Cox JS. Evaluation of the Roux Elmslie-Trillat procedure for knee extensor realignment. Am J Sports Med 1982; 10: 303-10. 11. Dandy DJ, Desai SS. The results of arthoscopic lateral release of the extensor mechanism for recurrent dislocation of the patella after 8 years. J Arthroscop Relat Surg 1994; 10: 540-5. 12. Dejour H, Walch G, Neyret P, Adeleine P. Dysplasia of the intercondylar groove. French J Orthop Surg 1990; 4: 113-22. 99 M. Cassiano, J.J. Usoz 13. Dejour H, Walch G, Nove-Josserand L, Guier C. Factors of patellar instability: An anatomic radiographic study. Knee Surg Sports Traumatol Arthrosc 1994; 2: 19-26. 14. Dye SF, Boll DA. Radionuclide imaging of the patello-femoral joint in young adults with anterior knee pain. Orthop Clin North Am 1986; 17: 249-62. 15. Fielding JW, Liebler WA, Krishne-Urs ND, Wilson SA, Puglisi AS. Tibial tubercle transfer: A long-range follow-up study. Clin Orthop 1979; 144: 43-5. 16. Fondren FB, Goldner JL, Bassett FH. Recurrent dislocation of the patella treated by the modified Roux-Goldthwait procedure. J Bone Joint Surg (Am) 1985; 67: 991. 17. Fulkerson JP. Anteromedialization of the tibial tuberosity for patello-femoral malalignment. Clin Orthop 1983; 177: 176-82. 18. Fulkerson JP, Hungerford DS. Disorders of the Patello-femoral Joint. 2nd ed. Baltimore: William & Wilkins; 1990. 19. Fulkerson JP, Schultzer SF, Ramsby GR. Computerized tomography of the patello-femoral joint before and after lateral release or realignment. Arthroscopy 1987; 3: 19-24. 20. Fulkerson JP. Patello-femoral pain disorders: Evaluation and management. J Am Acad Orthop Surg 1994; 2: 124-32. 21. Goodfellow J, Hungerford DS, Zindel M. Patello-femoral joint mechanics and pathology. I. Functional anatomy of the patello-femoral joint. J Bone Joint Surg (Br) 1976; 58: 287290. 22. Goodfellow J, Hungerford DS, Woods C. Patello-femoral joint mechanics and pathology. II. Chondromalacia patellae. J Bone Joint Surg (Br) 1976; 58: 291-9. 23. Guzzanti V, Gigante A, DiLazzaro A, Fabbriciani C. Patello-femoral malalignment in adolescents: Computerized tomographic assessment with or without quadriceps contraction. Am J Sports Med 1994; 22: 55-60. 24. Henry JH, Goletz TH, Williamson B. Lateral retinacular release in patello-femoral subluxation. Indications, results, and comparison to open 100 patello-femoral reconstruction. Am J Sports Med 1986; 14: 121-9. 25. Huberti HH, Hayes WC. Patello-femoral contact pressures: The influence of Q-angle and tendofemoral contact. J Bone Joint Surg (Am) 1984; 66: 715. 26. Hughston JC, Flandry F, Brinsker MR, Terry GC, Mills JC. Surgical correction of medial subluxation of the patella. Am J Sports Med 1996; 24: 486-91. 27. Ihara H. Double-contrast CT arthrography of the cartilage of the patello-femoral joint. Clin Orthop 1985; 198: 50-5. 28. Ikehawa S, Sakaguchi R, Kimizuka M, Yanagisako Y, Tokimura F. Recurrent dislocation of the patella in Kabuki make-up syndrome. J Pediatr Ortho 1993; 13: 265-7. 29. Insall J, Goldberg V, Salvati E. Recurrent dislocation and the high-riding patella. Clin Orthop 1972; 88: 67-9. 30. Kirsch MD, Fitzgerald SW, Friedman H, Rogers LF. Transient lateral patellar dislocation: Diagnosis with MR imaging. AJR 1993; 161: 109-13. 31. Koskinen SK, Hurme M, Kujala UM. Restoration of patello-femoral congruity by combined lateral release and tibial tuberosity transposition as assessed by MRI analysis. Int Orthop 1991; 15: 363-6. 32. Lankenner PA, Micheli LJ, Claney R, Gerbino PG. Arthroscopic percutaneous lateral patellar retinacular release. Am J Sports Med 1986; 14: 267-9. 33. Laurin CA, Dussault R, Levesque HP. The tangential X-ray investigation of the patello-femoral joint: X-ray technique, diagnostic criteria and their interpretation. Clin Orthop 1979; 144: 16-26. 34. McManus F, Rang M, Heslin DJ. Patellar dislocation in children. Clin Orthop 1979; 139: 88-91. 35. Masse Y. La trochleoplastie. Restauration de la gouttière trochleénne dans les sub-luxations et luxations de la rotule. Rev Chir Orthop 1978; 64: 3-13. 36. Merchant AC, Mercer RL, Jacobsen RH, Cool CR. Roentgenographic analysis of patello-fe- Inestabilidad femoropatelar moral congruence. J Bone Joint Surg (Am) 1974; 56: 1391-6. and anatomy of the patellar articulation. Acta Orthop Scand 1983; Suppl. 54. 37. Micheli L, Stanitski C. Lateral patellar retinacular release. Am J Sports Med 1981; 9: 330-6. 48. Sandow MJ, Goodfellow JW. The natural history of anterior knee pain in adolescents. J Bone Joint Surg (Br) 1985; 67: 36-8. 38. Miller R, Bartlett J. Recurrent patella dislocation treated by closed lateral retinacular release. Nuffield Orthop Centre 1993; 63: 200-2. 49. Schneider T, Menke W, Fink B, Ruber W, Schulitz KP. Recurrent dislocation of the patella and the Goldthwait operation. Arch Orthop Trauma Surg 1997; 116: 46-9. 39. Mizuta H, Kubota K, Shiraishi M, Nakamura E, Takagi K, Iwatani N. Recurrent dislocation of the patella in Turner’s syndrome. J Pediatr Orthop 1994; 14: 74-7. 40. Nietosvaara AY, Aalto KA. Ultrasonographic evaluation of patellar tracking in children. Clin Orthop 1993; 297: 62-4. 41. Nietosvaara Y, Aalto K, Kallio PE. Acute patellar dislocation in children: Incidence and associated osteochondral fractures. J Pediatr Orthop 1994; 14: 513-5. 42. Nietosvaara Y, Aalto K. The cartilaginous femoral sulcus in children with patellar dislocation: An ultrasonographic study. J Pediatr Orthop 1997; 17: 50-3. 43. O’Neill DB, Micheli LJ, Warner JP. Patello-femoral stress. A prospective analysis of exercise treatment in adolescents and adults. Am J Sports Med 1992; 20: 151-6. 44. Outerbridge RE. The etiology of chondromalacia patellae. J Bone Joint Surg (Br) 1961; 43: 752-7. 45. Peterson L, Karlsson J, Brittberg M. Patellar instability with recurrent dislocation due to patello-femoral dysplasia. Results after surgical treatment. Bull Hosp Joint Dis 1988; 48: 130-9. 46. Post WR, Fulkerson JP. Distal realignment of the patello-femoral joint: Indications, effects, results and recommendations. Orthop Clin North Am 1992; 23: 631-43. 47. Runow A. The dislocation patella: Etiology and prognosis in relation to generalized joint laxity 50. Schutzer SF, Ramsby GR, Fulkerson JP. Computed tomographic classification of patello-femoral pain patients. Orthop Clin North Am 1986; 17: 235-48. 51. Smith AD, Stroud L, McQueen C. Flexibility and anterior knee pain in adolescent elite figure skaters. J Pediatr Orthop 1991; 11: 77-82. 52. Smith AD. Knee injuries in the young athlete: Patello-femoral. Sports Med Arthroscop Rev 1996; 4: 176-89. 53. Smith AD. Sports medicine-musculoskeletal considerations for children and adolescents. En: Nicholas JA, Hershman EB (eds.). The Lower Extremity and Spine in Sports Medicine. St. Louis: Mosby; 1995; 2: 1201-28. 54. Stanciu C, Labelle HB, Morin B, Fassier F, Marton D. The value of computed tomography for the diagnosis of recurrent patellar subluxation in adolescents. Orthop Service. Sainte-Justine Hospital. Montreal, Quebec, 1994; 37: 319-23. 55. Stanitski CL. Articular hypermobility and chondral injury in patients with acute patellar dislocation. Am J Sports Med 1995; 23: 146-52. 56. Stroud-Krivickas L, Smith AD, Kruse R. The relationship between femoral anteversion and knee pain. Orthop Trans 1989; 13: 554. 57. Terry GC, Hughston JC, Norwood LA. The anatomy of the iliopatellar band and iliotibial tract. Am J Sports Med 1986; 14: 39-45. 58. Vahasarja V, Kinnunen P, Lanning P, Serlo W. Operative realignment of patellar malalignment in children. J Pediatr Orthop 1995; 15: 281-5. 101 10 Apofisitis D. Keret, S. Wientroub La enfermedad de Osgood-Schlatter (OS) y la enfermedad de Sinding-Larsen-Johansson (SLJ) son causas frecuentes de aparición de dolor e impotencia funcional en la rodilla, en deportistas en edad de crecimiento rápido. Sería más apropiado describirlas como lesiones, trastornos, procesos o cuadros más que como enfermedades. LESIÓN DE OSGOOD-SCHLATTER Este cuadro fue descrito inicialmente por Paget en 189150, siendo posteriormente denominado OS. Osgood47 definió el cuadro como una avulsión parcial de la tuberosidad tibial con una ruptura localizada de la inserción central del mecanismo cuadricipital provocando la aparición de una inflamación dolorosa de la rodilla en el adolescente. Schlatter56, posteriormente, publicó un artículo en el que concluía que la OS se trataba de una apofisitis (inflamación) de la tuberosidad tibial, en lugar de una verdadera fractura avulsión. Los pacientes que desarrollan una OS suelen encontrarse en fase de crecimiento rápido, con edades comprendidas entre los 10 y los 16 años, presentándose antes en las niñas, como consecuencia de que su núcleo de osificación secundario de la tuberosidad tibial aparece 2 años antes que en los niños. Sin embargo, es más frecuente su aparición en niños que en niñas, con un cociente de 3:2. Se detecta con mayor frecuencia en el lado izquierdo, presentando una afectación bilateral entre el 25% y el 50% de los casos14,33,34. La OS puede definirse, en general, como una forma autolimitada de apofisitis por tracción, en la que existe una separación parcial de la tuberosidad tibial (de naturaleza condral u osteocondral), con una afectación variable del tendón rotuliano26,43. Etiología Entre las múltiples causas propuestas para la OS se encuentran la lesión vascular (necrosis avascular), la infección51, la degeneración por enfermedad sistémica8, la endocrinopatía11 y el traumatismo. La teoría vigente es que la OS surge como resultado de cargas de tracción submáximas repetidas sobre la unión aún inmadura tendón rotuliano-tibia15,45, pudiendo estar provocada por traumatismos intensos y agudos. 103 D. Keret, S. Wientroub Consideraciones histológicas y anatómicas La histología del cartílago de crecimiento de la tuberosidad tibial es única, estando compuesta de cartílago, fibrocartílago y tejido fibroso18. Proximalmente, el cartílago de crecimiento está formado por cartílago columnar, siendo idéntico al cartílago de crecimiento proximal de la tibia. Más distalmente, se produce una transición gradual a fibrocartílago, apareciendo finalmente el tejido fibroso como el componente fundamental en el extremo distal del cartílago de crecimiento, donde se fusiona con el pericondrio tibial. Esta composición histológica capacita a la tuberosidad tibial a soportar las fuerzas generadas por las contracturas cuadricipitales, ya que el tejido fibroso se encuentra mejor adaptado que el cartílago o fibrocartílago, para soportar altas cargas de tracción51. La osificación de la tuberosidad tibial cartilaginosa se inicia distalmente, entre los 7 y los 9 años de edad. El estadio apofisario comienza cuando aparece el núcleo de osificación secundario en la proyección anterior cartilaginosa de la tibia proximal. Es en este momento cuando el cartílago situado por delante y por detrás del núcleo de osificación es de naturaleza fibrocartilaginosa, lo que ayuda a resistir mejor las fuerzas de tracción que el hueso emergente en el núcleo de osificación secundario, el cual puede ceder y fracasar durante la tensión y contracción del aparato extensor43. Es en este estadio cuando aparece la lesión de OS. El inicio del estadio epifisario viene determinado por la coalescencia de los núcleos de osificación de la epífisis proximal de la tibia y la apófisis de la tuberosidad tibial. El foco de osificación distal progresa proximalmente hacia la tuberosidad tibial, mientras que la osificación de la epífisis proximal de la tibia avanza distalmente44. El estadio óseo se inicia con el cierre del cartílago de crecimiento situado entre la me104 táfisis proximal de la tibia y la ya consolidadas epífisis y apófisis14,43. Mecanismo de lesión Tradicionalmente se ha mantenido que la causa de la lesión de OS es traumática14. Las contracciones intensas, rápidas y repetidas, habituales del músculo cuádriceps, durante las actividades deportivas, y su sobreuso durante las actividades diarias pueden dar lugar a una avulsión localizada o limitada de parte del ligamento rotuliano, con la consiguiente desinserción de fragmentos óseos y/o cartilaginosos, procedentes del núcleo de osificación secundario de la tuberosidad tibial7,16,53. Recientes estudios mediante tomografía computarizada (TC) e imágenes por resonancia magnética (RM) han demostrado cambios en el tendón a nivel de su inserción en la tuberosidad (concretamente un tamaño anormal del tendón, una disminución en la atenuación y un incremento en la intensidad de la señal), sugiriendo que la tendinitis y la lesión de los tejidos blandos asociados pueden ser tan importantes como la apofisitis (o fractura-avulsión), en lo que se refiere al dolor resultante a nivel de la tuberosidad tibial53. La repetición del traumatismo suele dar lugar a una reacción inflamatoria local en el lugar de inserción del tendón, con lo cual la fase aguda gradualmente se transforma en una fase crónica17. Los antígenos HLA son normales en los pacientes con OS, no debiendo confundirse el dolor a la palpación en la tuberosidad tibial y los demás cambios inflamatorios, con otras entidades asociadas a artropatías inflamatorias59. Otras variantes anatómicas pueden predisponer al desarrollo de una OS: 1. Aumento en la inclinación del tendón rotuliano en su trayecto desde la rótula hasta la inserción tibial (similar a la anatomía existente en los niños que tienden a subluxar lateralmente la rótula)44,58; 2. La patela baja, detectada en pequeños grupos de adolescentes con OS antes del cie- Apofisitis rre del cartílago de crecimiento (la baja posición de la rótula con acortamiento del ligamento rotuliano puede explicar el incremento en las cargas sobre la tuberosidad tibial). Su significado en la lesión de OS puede ser como causa o como efecto35; 3. En un alto porcentaje de pacientes con OS se ha descrito patela alta1,13,27. En la mayoría de estos casos, finalmente se ha curado la lesión de OS. Se consideraba35 que la patela alta tras una OS consolidada implicaba un incremento crónico en la fuerza requerida por la musculatura cuadricipital (especialmente el recto anterior) para lograr la extensión completa. La coexistencia de la migración proximal de la tuberosidad tibial y patela alta no facilita la diferenciación entre la causa y el efecto; 4. En niños con OS se ha detectado un músculo cuádriceps bien desarrollado e incluso hipertrófico con una elasticidad reducida: éste es, probablemente, el factor etiológico más importante en la patela alta asociada a OS44; 5. En una serie68, se ha descrito la presencia de otros factores predisponentes como genu valgo, pie pronado y rotación interna, describiéndose en otra un aumento de la rotación externa de la tibia66; y 6. Diplejía espástica cerebral con isquiotibiales tensos, que pueden aumentar la resistencia de la rodilla del niño a la extensión realizada por el mecanismo cuadricipital. El aumento de la tensión sobre el ligamento rotuliano es la causa de la relativamente alta incidencia de OS en pacientes con parálisis cerebral30,54. La lesión de OS se produce, casi con toda probabilidad, como resultado de la avulsiónfragmentación de una o varias porciones del núcleo de osificación secundario de la tuberosidad tibial y su recubrimiento de cartílago hialino, lo que puede dar lugar a osículos independientes. Este “arrancamiento” también puede producirse cuando las células cartilaginosas se muestran hipertróficas (fase de preosificación), estadio en que no son visibles radiográficamente. Una vez “arrancado”, el cartílago o el hueso pueden continuar creciendo, aumentando de tamaño a medida que se produce el desarrollo del núcleo de osificación de la tuberosidad tibial. A consecuencia del movimiento crónico, el espacio de interposición puede hacerse fibroso, creándose por tanto una pseudoartrosis localizada. Los estudios histológicos muestran que todos los osículos se encuentran adheridos a la región distal de la superficie inferior del ligamento rotuliano, y separados de la tuberosidad por una bursa o un tejido cicatricial7. Los cortes histológicos del defecto en la tuberosidad tibial muestran la presencia de hemorragia, formación de coágulos e invasión de fibroblastos, tejido conectivo y osteoide, así como otras características propias de la consolidación de las fracturas, la pseudoartrosis y el aumento de la vascularización8,37,67. Las pruebas hasta la fecha, por tanto, avalan la hipótesis de que la lesión de OS tiene un origen traumático. Signos y síntomas Las principales características clínicas de la OS son el dolor espontáneo y a la palpación sobre la tuberosidad tibial. El dolor suele describirse como sordo, habiendo estado generalmente presente de manera intermitente durante un período de 6-12 meses antes de la solicitud de atención médica. Aproximadamente la mitad de los pacientes relacionan la aparición de los síntomas con un hecho traumático específico. El dolor se agrava durante, y después de, las actividades que suponen cargas por impacto y acción cuadricipital excéntrica, particularmente la carrera, el salto, la posición en cuclillas, el arrodillarse y la subida y bajada de escaleras. El dolor muy raras veces es tan intenso como para interrumpir las actividades diarias rutinarias, aliviándose con el reposo o la restricción de las actividades enérgicas, habitualmente durante un período de varios me105 D. Keret, S. Wientroub Figura 1. Foto lateral de un adolescente con OS, apreciándose la tuberosidad tibial prominente y la tumefacción de las partes blandas. Figura 2. Radiografía lateral en la que se aprecian las características propias de la OS. ses. Si la OS es el único problema de la rodilla, no tiene por qué haber derrame articular. Los hallazgos a la exploración física incluyen la presencia de una prominencia o aumento de tamaño en la tuberosidad tibial (Fig. 1), tumefacción e incremento de temperatura en los tejidos blandos circundantes y dolor a la palpación en la inserción del ligamento rotuliano. En algunos adolescentes, el ligamento rotuliano y las zonas periféricas también se muestran dolorosos a la palpación. El balance articular de la rodilla no se ve afectado. El dolor puede desencadenarse con la contracción del cuádriceps (extensión de la rodilla) contrarresistencia, la hiperflexión pasiva y en ocasiones con la subluxación medial y lateral de la rótula. Puede aparecer cierta atrofia cuadricipital en los casos de larga evolución. Las radiografías simples se obtienen fundamentalmente para descartar otras patologías óseas más graves, las cuales pueden sospecharse si la sintomatología es prolongada o si el paciente es mayor. La radiografía anteroposterior de rodilla suele ser normal. Las lesiones de OS se aprecian mejor en la radiografía lateral, realizada con la tibia en ligera rotación interna, ya que la tuberosidad tibial se sitúa lateralmente con respecto a la línea media de la tibia (Fig. 2). La utilización de técnicas de partes blandas57 puede facilitar la identificación de la tumefacción de partes blandas y los osículos. Las radiografías simples pueden poner de manifiesto: a) una o más pequeñas zonas de calcificaciones (fragmentos procedentes del núcleo de osificación secundario de la tuberosidad, que pueden encontrarse ligeramente desplazados en sentido anterior y proximal con respecto a la osificación multicéntrica normal de la tuberosidad)70; b) pérdida de la homo- Diganóstico por imagen Generalmente el diagnóstico de OS puede realizarse mediante la exploración física. 106 Apofisitis geneidad de la almohadilla grasa infrapatelar; c) obliteración del ángulo inferior de la almohadilla grasa infrapatelar; d) irregularidades y engrosamiento de los tejidos situados entre la superficie anterior de la tibia y el margen posterior de la almohadilla grasa; y e) un tendón rotuliano engrosado10,57. La ecografía de alta resolución ofrece iguales o incluso mejores imágenes de los signos patognomónicos citados previamente: tumefacción focal de los tejidos blandos y del cartílago situados por delante de la tuberosidad, fragmentación del núcleo de osificación, engrosamiento y tumefacción del ligamento rotuliano y bursitis infrapatelar (almohadilla grasa). La ecografía se trata de un método simple, rápido, fiable, preciso y de elección para el diagnóstico y seguimiento de las osteocondrosis de rodilla5,12,13. Raras veces están indicadas la TC, RM, y la gammagrafía en la valoración de las características de la OS53. Los estudios gammagráficos en las OS de presentación clínica insidiosa poseen cierta utilidad diagnóstica, pudiendo correlacionarse mejor con el cuadro clínico42. Cuando el adolescente ha madurado esqueléticamente, pueden observarse uno o varios osículos independientes entre el ligamento rotuliano y la tuberosidad ósea de la tibia (30%-50% de los casos)53. El osículo puede aumentar de tamaño con la posterior osificación del componente cartilaginoso del fragmento avulsionado. El defecto originado entre los fragmentos avulsionados u osículos y la tuberosidad tibial puede rellenarse de hueso. En ocasiones, los fragmentos desplazados fracasan en su intento de fusionarse (pseudoartrosis)52, permaneciendo como osículos independientes separados del margen anterior de la tuberosidad en fase de maduración (Fig. 3). Debe recordarse que los osículos pueden algunas veces representar variante normales en la osificación de la tuberosidad5. Figura 3. Radiografía lateral mostrando un osículo crónico en un varón de 17 años de edad (flecha). Diagnóstico diferencial El diagnóstico diferencial de la OS incluye: 1. Avulsión aguda: fractura de la tuberosidad tibial, en la que el deportista joven se ve súbitamente incapaz de mantenerse de pie o caminar, a diferencia del adolescente con OS que a menudo intenta continuar participando en la actividad de ocio o deportiva a pesar de las molestias36,69; 2. Contusión de la tuberosidad tibial, con formación de un hematoma subcutáneo51; 3. Bursitis prerrotuliana51; 4. Osteomielitis de la tuberosidad tibial11; 5. Malformación arteriovenosa de la tuberosidad tibial11; 6. Tumores óseos benignos y malignos51; 7. Osteocondrosis51; 8. Tendinitis rotuliana51; 9. Entidades asociadas con artropatías inflamatorias59; 10. Enfermedad de Sinding-Larsen-Johansson11,24; y 11. Dolor referido secundario a enfermedades de la cadera61,63. 107 D. Keret, S. Wientroub Historia natural Sólo unos pocos estudios33,48 han analizado la historia natural de la OS no tratada. Se han identificado dos grupos de pacientes: los pacientes tipo I presentaban en la revisión una fragmentación radiológica de la tuberosidad tibial, con osículos independientes o una tuberosidad con osificación anómala, refiriendo generalmente sintomatología persistente, mientras que el grupo tipo II incluía la mayoría de los casos con OS que presentaban una tumefacción de partes blandas sin fragmentación radiológica, permaneciendo asintomáticos (salvo por molestias ocasionales al ponerse de rodillas) durante el seguimiento hasta la edad adulta19,33. Tratamiento Es obligatorio explicar la historia natural del cuadro a los pacientes y a sus padres, ya que la OS se relaciona con la actividad física, resolviéndose espontáneamente pasados de 12 a 18 meses con el reposo y la maduración. El tratamiento recomendado es en gran medida no invasivo, sintomático y de apoyo8,14,19, siendo el objetivo del mismo el alivio del dolor y la tumefacción. Puede ser suficiente la restricción temporal de las actividades deportivas o vigorosas, limitándose la actividad al grado compatible con el control del dolor. En las fases agudas, las actividades deben restringirse a deportes de mantenimiento, como el andar o la natación. Con la mejora sintomática, pueden autorizarse otras actividades físicas más exigentes, como el tenis o el patinaje. No es necesario ni recomendable la restricción completa de todas las actividades deportivas, debiendo marcar los principios terapéuticos un equilibrio entre el ejercicio y la inactividad. Son recomendables los ejercicios de estiramiento del cuádriceps y los isquiotibiales tensos, con el objetivo de reducir la tensión sobre la tuberosidad tibial, antes de iniciar una actividad deportiva. 108 Otras medidas para el control de la sintomatología durante y después de la práctica deportiva incluyen la aplicación de hielo, la utilización de anti-inflamatorios no esteroideos de manera tópica o sistémica y la utilización de rodilleras conformadas. Puede estar indicada la utilización de un inmovilizador de rodilla asociada al fortalecimiento de los músculos tensos, durante 6 semanas, si el cuadro se cronifica o se hace más doloroso. Deben evitarse períodos largos de inmovilización rígida con yesos cilíndricos por el riesgo de atrofia muscular. No son recomendables las infiltraciones locales de esteroides, ya que pueden afectar a la respuesta biológica inflamatoria curativa y dar lugar a una cicatrización cutánea anómala o una atrofia subcutánea55. A pesar de que las fracturas avulsión de la tuberosidad tibial son raras en la OS, los pacientes que presentan una sintomatología persistente sin osículos libres están expuestos a sufrir una fractura de la tuberosidad tibial, recomendándoseles por tanto la necesidad de evitar aquellas actividades que impliquen saltos vigorosos, como el baloncesto o el voleibol. La OS se trata de proceso autolimitado, siendo el tratamiento conservador generalmente eficaz en el control del dolor, permitiendo a su vez continuar con las actividades deportivas. Muy raras veces es preciso recurrir a la cirugía en la OS por dolor y tumefacción persistente sobre la tuberosidad tibial asociados al esfuerzo y tras la maduración ósea, siempre y cuando exista una prueba radiográfica de la existencia de uno o varios osículos entre el tendón rotuliano y la tuberosidad tibial. El procedimiento más empleado consiste en la exéresis de todos los osículos intratendinosos asociada o no a la resección de la tuberosidad prominente23. El abordaje quirúrgico puede lograrse, mediante la separación longitudinal de las fibras distales del ligamento rotuliano20 o a través de un abordaje lateral con liberación del retináculo externo y eleva- Apofisitis ción del ligamento rotuliano de la tuberosidad43. El procedimiento de elección, tanto desde el punto de vista estético como funcional, es la exéresis de todos los osículos libres asociados a la tuberosidad tibial prominente4,25,40. Durante muchos años se ha sugerido la secuestrectomía tibial21,64, las perforaciones múltiples de la tuberosidad66 y la utilización de cilindros óseos para favorecer la consolidación a nivel de la tuberosidad tibial61, pero ofrecían importantes tasas de complicaciones y resultados poco favorables. Se ha empleado para la exéresis de los osículos y los osteofitos en la OS la endoscopia del receso del tendón infrapatelar. El peligro potencial de esta técnica es la lesión yatrogénica de la zona de inserción rotuliana31. De cualquier modo, los resultados a largo plazo de la exéresis quirúrgica de los osículos no son mejores que los de los métodos de tratamiento conservadores64. Complicaciones Es infrecuente la aparición de complicaciones en la OS. Las fracturas avulsión agudas de la tuberosidad tibial se producen con mayor frecuencia en adolescentes con sintomatología preexistente de OS, precisando habitualmente una reducción abierta y fijación interna. El pronóstico de una tuberosidad reducida y consolidada es excelente, apareciendo en muy raras ocasiones una discrepancia de longitud de miembros inferiores7,32,42,46,69. La avulsión traumática del tendón rotuliano puede producirse en pacientes con una sintomatología llamativa de OS, involucrados en actividades que implican una deceleración rápida o una aceleración vertical vigorosa7. El cierre prematuro de la zona anterior del cartílago de crecimiento proximal de la tibia o el cierre prematuro de la apófisis de la tuberosidad tibial, son complicaciones infrecuentes de la OS que pueden provocar la aparición de una deformidad en genu recurvatum6,9,28,32,38,62,71. La exéresis de grandes porciones de la tuberosidad tibial puede dar lugar a complicaciones en la consolidación y problemas con la mecánica articular43. Puede persistir cierta prominencia de la tuberosidad tibial, siendo posible, aunque rara, la aparición de molestias a la hora de ponerse de rodillas70. El aumento de tamaño de la tuberosidad tibial puede suponer simplemente un problema estético o puede contribuir al desarrollo de una bursitis prerrotuliana51. Otra complicación muy rara es la fractura a través de un osículo “gigante” del tendón rotuliano32. SÍNDROME DE SINDING-LARSENJOHANSSON Antecedentes En 1921-22 Sinding-Larsen y Johansson, de manera independiente, describieron este cuadro denominado actualmente síndrome de Sinding-Larsen-Johansson (SLJ). Se trata de un cuadro de aparición en adolescentes que presentan una fragmentación radiográfica y dolor a la palpación a nivel del polo inferior de la rótula, sin antecedentes traumáticos previos29,60. Se consideraba que aparecía como resultado de la tracción persistente del ligamento rotuliano sobre el polo distal de la rótula, dando lugar a la calcificación y osificación en la unión osteo-ligamentosa (apofisitis de tracción). Otras teorías proponían como causa la necrosis de las fibras ligamentosas con aparición de calcificaciones secundarias próximas al polo inferior de la rótula, o la calcificación y osificación de un fragmento avulsionado del ligamento rotuliano39. El SLJ se debe a la tracción repetida a nivel de la inserción del ligamento rotuliano al igual que sucede en la OS, aunque de aparición en el otro extremo de la inserción ligamentosa (polo inferior de rótula)39. El SLJ se caracteriza por la osificación y calcificación en la unión rótula-ligamento rotuliano, presumiblemente por la tracción persistente sobre el polo inferior 109 D. Keret, S. Wientroub inmaduro de la rótula y los desgarros parciales del ligamento rotuliano proximal. Pueden demostrarse radiográficamente calcificaciones ectópicas en las zonas de los pequeños desgarros, producidos durante la práctica de actividades deportivas. Edad Estos pacientes suelen tratarse de deportistas adolescentes jóvenes, de 10 a 13 años de edad. Signos y síntomas El dolor de rodilla se relaciona con la actividad, presentándose cuando el individuo corre, salta, se arrodilla o sube escaleras. El SLJ suele ser unilateral. En el polo inferior de la rótula y sobre la porción proximal del ligamento rotuliano se detecta un punto doloroso a la palpación, generalmente caliente y acompañado de tumefacción local. El resto de la exploración de rodilla suele ser normal. Se ha descrito la aparición simultánea en el mismo paciente de SLJ y OS61,65, habiéndose descrito también la fragmentación concomitante del polo proximal de la rótula3. Diagnóstico por imagen En el transcurso de unas pocas semanas desde la aparición de la sintomatología aguda se produce una calcificación u osificación variable en la unión rótula-ligamento rotuliano, aunque el paciente no tiene por qué permanecer estar sintomático61. La ecografía puede por sí sola ofrecer toda la información necesaria en cuanto a afectación ósea, cartilaginosa o del ligamento rotuliano. El polo inferior de la rótula aparece irregularmente fragmentado, con tumefacción del cartílago y engrosamiento de la inserción del ligamento rotuliano. La ecografía también es un método útil para el seguimiento periódico en el curso clínico del SLJ2,12. Se han descrito cuatro estadios radiográficos en el SLJ. El estadio I representa una rótula 110 Figura 4. Cambios propios de SLJ en un varón de 14 años con parálisis cerebral. normal; el estadio II, una calcificación irregular en el polo inferior de la rótula; el estadio III, una coalescencia progresiva de las pequeñas calcificaciones. El estadio IV-A representa la incorporación de las calcificaciones al polo inferior de la rótula y el estadio IV-B un osículo calcificado independiente de la rótula39 (Fig. 4). Muy raras veces, se observan cambios propios de OS y SLJ en la misma rodilla (Fig. 5). Diagnóstico diferencial El diagnóstico en el niño consiste fundamentalmente en diferenciar un SLJ de una fractura en manguito del polo inferior de la rótula. El SLJ se trata de una tendinitis crónica, acompañada de calcificación del ligamento rotuliano avulsionado, mientras que la fractura en manguito se trata de una lesión aguda con avulsión completa de la inserción proximal del ligamento rotuliano, junto con un pequeño fragmento de hueso y una pequeña porción de cartílago articular rotuliano, requiriendo este segundo cuadro una actuación quirúrgica22. Apofisitis Las infiltraciones intratendinosas de esteroides tienen el inconveniente de una posible ruptura tendinosa, debiendo por tanto contraindicarse. El SLJ se resuelve sin complicaciones a largo plazo, retornando el niño a todas sus actividades sin dolor alguno, incluso cuando el osículo permanece no unido51. BIBLIOGRAFÍA Figura 5. Cambios propios de SLJ concomitantes con enfermedad de OS en un paciente de 13 años de edad. (Cortesía del Dr. J. Ph. Cahuzac.) Otras entidades a descartar son la fractura de estrés de rótula, la rótula bipartita tipo I, la tendinitis rotuliana y la rodilla del saltador33,61. Tratamiento Al igual que sucede con la OS, es de máxima importancia explicar al paciente y a sus padres la naturaleza autolimitante del cuadro, con una duración aproximada de 12 meses para su resolución espontánea, no siendo necesaria la cirugía. Se recomienda la restricción de las actividades según el nivel de dolor, la aplicación de hielo y la utilización de inmovilizadores de rodilla y anti-inflamatorios no esteroideos. También se recomienda el estiramiento cuadricipital antes de la práctica deportiva. 1. Aparicio G, Abril JC, Calvo E, Álvarez L. Radiologic study of patellar height in Osgood-Schlatter disease. J Pediatr Orthop 1997; 17: 63-6. 2. Barbuti D, Bergami G, Testa F. Ultrasonographic aspects of Sinding-Larsen-Johansson disease. Pediatr Med Chir 1995; 17: 61-3. 3. Batten J, Menelaus MB. Fragmentation of the proximal pole of the patella. Another manifestation of juvenile traction osteochondritis? J Bone Joint Surg (Br) 1985; 67: 249-51. 4. Binazzi R, Felli L, Vaccari V, Borelli P. Surgical treatment of unresolved Osgood-Schlatter lesion. Clin Orthop 1993; 289: 202-4. 5. Bloom RA, Gomori J, Milgrom C. Ossicles anterior to the proximal tibia. Clin Imaging 1993; 17: 137-41. 6. Bowen JR, Morley DC, McInerny V, MacEwen GD. Treatment of genu recurvatum by proximal tibial closing-wedge/anterior displacement osteotomy. Clin Orthop 1983; 179: 194-9. 7. Bowers KD Jr. Patellar tendon avulsion as a complication of Osgood-Schlatter’s disease. Am J Sports Med 1981; 9: 356-9. 8. Cole JP. A study of Osgood-Schlatter disease. Surg Gynecol Obstet 1937; 65: 55-67. 9. Cosgarea AJ, Weng MS, Andrews M. OsgoodSchlatter’s disease complicating anterior cruciate ligament reconstruction. Arthroscopy 1993; 9: 700-3. 10. Crigler NW, Riddervold HO. Soft tissue changes in X-ray diagnosis of the Osgood-Schlatter lesion. Va Med Q 1982; 109: 176-8. 111 D. Keret, S. Wientroub 11. D’Ambrosia RD, MacDonald GL. Pitfalls in the diagnosis of Osgood-Schlatter’s disease. Clin Orthop 1975; 110: 206-9. 12. De Flaviis L, Nessi R, Scaglione P, Balconi G, Albisetti W, Derchi LE. Ultrasonic diagnosis of Osgood-Schlatter and Sinding-Larsen-Johansson diseases of the knee. Skeletal Radio 1989; 18: 193-7. 13. Delle Monache C, Dell’Orso E, Manes L, Bonomo L. Echography compared with conventional radiology in Osgood-Schlatter disease. Radiol Med (Torino) 1989; 77: 631-4. 14. Ehrenborg G. The Osgood-Schlatter lesion. A clinical study of 170 cases. Acta Chir Scand 1962; 124: 89-105. 15. Ehrenborg G. The Osgood-Schlatter’s lesion. A clinical and experimental study. Acta Chir Scand 1962; 288 (Suppl): 1-36. 16. Ehrenborg G, Engfeldt B. The insertion of the ligament patellae on the tibial tuberosity: Some views in connection with the Osgood-Schlatter lesion. Acta Chir Scand 1961; 121: 491. 17. Ehrenborg G, Engfelds B. Histologic changes in the Osgood-Schlatter lesion. Acta Chir Scand 1961; 121: 328-37. 18. Ehrenborg G, Lagergren C. The normal arterial pattern of tuberosity tibiae in adolescents and growing dogs. Acta Chir Scand 1961; 121: 500. 19. Ehrlich JG, Strain RE Jr. Epiphyseal injuries about the knee. Orthop Clin North Am 1979; 10: 91103. 20. Ferciot CF. Surgical management of anterior tibial epiphysis. Clin Orthop 1955; 5: 204-6. 21. Flowers MJ, Bhadreshwar DR. Tibial tuberosity excision for symptomatic. Osgood-Schlatter disease. J Pediatr Orthop 1995; 15: 292-7. 22. Gardiner JS, McInerney VK, Avella DG, Valdez NA. Pediatric update #13. Injuries to the inferior pole of the patella in children. Orthop Rev 1990; 19: 643-9. 23. Glynn MK, Regan BF. Surgical treatment of Osgood-Schlatter’s disease. J Pediatr Orthop 1983; 3: 216-9. 24. Hagner W, Sosnowski S, Kazinski W, Frankowski S. A case of Sinding-Larsen-Johansson and 112 Osgood-Schlatter disease in both knees. Chir Narzadow Ruchu Ortop Pol 1993; 58: 13-5. 25. Hogh J, Lund B. The sequelae of Osgood-Schlatter’s disease in adults. Int Orthop 1988; 12: 213-5. 26. Hoppenfeld S, Zeide MS. Orthopaedic Dictionary. Filadelfia: J.B. Lippincott, 1994; 287. 27. Jakob RP, Von Gumppenberg S, Engelhardt P, Does Osgood-Schlatter’s disease influence the position of the patella? J Bone Joint Surg (Br) 1981; 63: 579-82. 28. Jeffreys TE. Genu recurvatum after Osgood-Schlatter’s disease. Report of a case. J Bone Joint Surg (Br) 1965; 47: 298-9. 29. Johansson S. En forut icke beskriven sjukdom i patella. Hygiea 1922; 84: 161-6. 30. Kasser JR, Mathews PA, MacEwen GD. Tibial tubercle apophysitis in cerebral palsy treated with proximal tibial epiphysiodesis: Report of two cases with 3-year follow-up. J Pediatr Orthop 1988; 8: 704-6. 31. Klein W. Endoscopy of the deep infrapatellar bursa. Arthroscopy 1996; 12: 127-31. 32. Konsens RM, Seitz WH Jr. Bilateral fractures through «giant» patellar tendon ossicles: A late sequela of Osgood-Schlatter’s disease. Orthop Rev 1988; 17: 797-800. 33. Krause BL, Williams JP, Catteral A. Natural history of Osgood-Schlatter’s disease. J Pediatr Orthop 1990; 10: 65-8. 34. Kujala UM, Kvist M, Heinonen O. Osgood-Schlatter’s disease in adolescent athletes. Retrospective study of incidence and duration. Am J Sports Med 1985; 13: 236-41. 35. Lancourt JE, Cristini JA. Patella alta and patella infera. Their etiological role in patellar dislocation, chondromalacia, and apophysitis of the tibial tubercle. J Bone Joint Surg (Am) 1975; 57: 1112-5. 36. Larson RL. Epiphyseal injuries in the adolescent athlete. Orthop Clin North Am 1973; 4: 839-51. 37. La Zerte GD, Rapp IH. Pathogenesis of Osgood-Schlatter’s disease. Am J Pathol 1958; 34: 803-15. Apofisitis 38. Lynch MD, Walsh HPJ. Tibia recurvatum as a complication of Osgood-Schlatter’s disease: A report of two cases. J Pediatr Orthop 1991; 11: 543-4. and the tibial tuberosity in Osgood-Schlatter’s disease. Scand J Med Sci Sports 1996; 6: 57-9. 39. Medlar RC, Lyne D. Sinding-Larsen-Johansson disease. J Bone Joint Surg (Am) 1978; 60: 1113-6. 53. Rosenberg ZS, Kawelblum M, Cheung YY, Beltran J, Lehman WB, Grant A. Osgood-Schlatter’s lesion: Fracture or tendinitis? Scintigraphic, CT and MR imaging features. Radiology 1992; 185: 853-8. 40. Mital MA, Matza RA, Cohen J. The so-called unresolved Osgood-Schlatter’s lesion. J Bone Joint Surg (Am) 1980; 62: 732-9. 54. Rosenthal RK, Levine DB. Fragmentation of the distal pole of the patella in spastic cerebral palsy. J Bone Joint Surg (Am) 1977; 59: 934-9. 41. Namey TC, Daniel WW. Scintigraphic study of Osgood-Schlatter’s disease following delayed clinical presentation. Clin Nucl Med 1980; 5: 551-3. 55. Rostron PK, Calver RF. Subcutaneous atrophy following methylprednisolone injection in Osgood-Schlatter’s epiphysitis. J Bone Joint Surg (Am) 1979; 61: 627-8. 42. Nimityongskul P, Montague WL, Anderson LD. Avulsion fracture of the tibial tubercle in late adolescence. J Trauma 1988; 28: 505-9. 56. Schlatter C. Verletzungen des Schanabelformigen fortsatzcs der oberen Tibiaepiphyse. Beitr Klin Chir 1903;38:874-887. 43. Ogden JA. Skeletal Injury in the Child. 2ª ed. Filadelfia: W.B. Saunders, 1990; 812-4. 57. Scotti DM, Sadhu VK, Heimberg F, O’Hara AE. Osgood-Schlatter’s disease, an emphasis on soft tissue changes in roentgen diagnosis. Skeletal Radiol 1979; 4: 21-5. 44. Ogden JA. Radiology of postnatal skeletal development. X. Patella and tibial tuberosity. Skeletal Radiol 1984; 11: 246-57. 45. Ogden JA, Southwick WO. Osgood-Schlatter’s disease and tibial tuberosity development. Clin Orthop 1976; 116: 180-9. 58. Sen RK, Sharma LR, Thakur SR, Lakhanpal VP. Patellar angle in Osgood-Schlatter’s disease. Acta Orthop Scand 1989; 60: 26-7. 46. Ogden JA, Tross RB, Murphy MJ. Fractures of the tibial tuberosity in adolescents. J Bone Joint Surg (Am) 1980; 62: 205-15. 59. Sherry DD, Petty RE, Tredwell S, Schroeder ML. Histocompatibility antigens in OsgoodSchlatter’s disease. J Pediatr Orthop 1985; 5: 302-5. 47. Osgood RB. Lesions of the tibial tubercle occurring during adolescence. Boston Med Surg J 1903; 8: 114-7. 60. Sinding-Larsen MF. A hitherto unknown affection of the patella in children. Acta Radiol 1921; 1: 171-3. 48. Out P. Mobility of tibial tuberosity in OsgoodSchlatter’s disease [letter]. Lancet 1991; 338: 259-60. 61. Stanitski CL, DeLee JC, Drez D. Pediatric and Adolescent Sports Medicine. Filadelfia: W.B. Saunders 1994; vol. 3: 320-8. 49. Peterson L, Stener B. Distal disinsertion of the patellar ligament combined with avulsion fractures at the medial and lateral margins of the patella. Acta Orthop Scand 1976; 47: 680-5. 62. Stirling RI. Complications of Osgood-Schlatter’s disease. J Bone Joint Surg (Br) 1952; 34: 149-50. 50. Rang M. Children’s Fractures. 2ª ed. Filadelfia: J.B. Lippincott, 1983. 63. Tippett SR. Referred knee pain in a young athlete: A case study. J Orthop Sports Phys Ther 1994; 19: 117-20. 51. Reider B. Sports Medicine. The School-Age Athlete. Filadelfia: W.B. Saunders, 1991; 355-9. 64. Trail JA. Tibial squestrectomy in the management of Osgood-Schlatter’s disease. J Pediatr Orthop 1988; 8: 554-7. 52. Robertsen K, Kristensen O, Sommer J. Pseudoarthrosis between a patellar tendon ossicle 65. Traverso A, Baldari A, Catalani F. The coexistence of Osgood-Schlatter’s disease with Sin- 113 D. Keret, S. Wientroub ding-Larsen-Johansson’s disease. Case report in an adolescent soccer player. J Sports Med Phys Fitness 1990; 30: 331-3. 69. Wiss DA, Schilz JL, Zionts L. Type III fractures of the tibial tubercle in adolescents. J Orthop Trauma 1991; 5: 475-9. 66. Turner MS, Smillie IS. The effect of tibial torsion on the pathology of the knee. J Bone Joint Surg (Br) 1981; 63: 396-8. 70. Woolfrey BF, Chandler EF. Manifestatios of Osgood-Schlatter’s disease in late teenage and early adulthood. J Bone Joint Surg (Am) 1960; 42: 327-32. 67. Uhry E. Osgood-Schlatter’s disease. Arch Surg 1944: 48: 406-14. 68. Willner P. Osgood-Schlatter’s disease: Etiology and treatment. Clin Orthop 1969; 62: 178-9. 114 71. Zimbler S, Merkow S. Genu recurvatum: A possible complication after Osgood-Schlatter’s disease. Case report. J Bone Joint Surg (Am) 1984; 66: 1129-30. 11 Osteocondritis disecante J. de Pablos La osteocondritis disecante de la rodilla (ODR) es una lesión en la que un segmento del hueso subcondral sufre una isquemia transitoria y consecuente necrosis, pudiendo llegar a despegarse del resto del hueso epifisario. Con el tiempo, el cartílago articular adyacente puede también fallar, llegando, entonces, a desprenderse un fragmento osteocondral al espacio articular (cuerpo libre o “ratón articular”). La articulación más frecuentemente afectada es la rodilla (Fig. 1) pero también el codo, la cadera y el tobillo pueden ser asiento de esta lesión. En el resto del capítulo nos referiremos a la presentación topográfica más frecuente en la OD que es la osteocondritis disecante de rodilla (ODR). Quien primero describió cuerpos libres en una rodilla fue Ambroise Paré en 1558. En 1870, sir James Paget se refirió a la necrosis aséptica como la base patológica sobre la que se forman dichos cuerpos libres. Sin embargo, el nombre “osteocondritis dissecans” (osteocondritis disecante) se debe a F. König5 en un artículo publicado en 1887. La ODR, en un 20-30%, tiene una presentación bilateral y se da más frecuente- Figura 1. Osteocondritis disecante bilateral en ambos cóndilos internos en un niño de 11 años. mente en varones que en mujeres (relación 3-4/1). Como veremos, el rango de edad de aparición de la ODR es amplio pero podemos decir que es infrecuente en niños menores de 810 años y más frecuente en adolescentes y, sobre todo, en adultos jóvenes. ETIOLOGÍA/PATOGENIA Se han barajado múltiples teorías patogénicas pero ninguna ha logrado un consenso general. La etiología traumática (sobre todo 115 J. de Pablos ODR cerrada ODR abierta Figura 2. Clasificación de Stanitski11 de la ODR. asociada a “fatiga” por trauma repetido) parece gozar de más predicamento aunque también el factor hereditario se ha relacionado con la aparición de ODR, fundamentalmente por la frecuencia con que esta lesión se asocia a lesiones múltiples (30%) y a baja talla (13%)8. Sea cual sea la etiología, la isquemia podría ser la base patogénica común y su resolución antes o después explicaría las diferencias en cuanto a la evolución de la ODR. CLASIFICACIONES Se han propuesto diversas clasificaciones en función de otros tantos factores pero las más populares se han realizado basadas en la edad, integridad condral, estabilidad ósea y localización de la lesión. En lo referente a la edad, la ODR puede clasificarse en juvenil y del adulto dependiendo de si el paciente es esqueléticamente inmaduro o maduro. En cuanto a la integridad del cartílago articular, la ODR puede ser cerrada o abierta dependiendo de que el cartílago esté en continuidad o no, y en cuanto a la estabilidad ósea 116 ésta puede ser estable-inestable dependiendo de que haya nexo de unión entre el hueso subcondral afectado y el lecho de la lesión (Fig. 2). Un cuerpo libre, por ejemplo, sería una lesión abierta e inestable11. En lo referente a la localización de la ODR, la mayoría (70%) asientan en el cóndilo interno y después le siguen el cóndilo externo (20%) y la patela (10%)3. CLÍNICA Los síntomas son variables y dependen sobre todo del tiempo de evolución desde el diagnóstico a la primera consulta. En un inicio, la sintomatología es poco definida siendo el dolor y la inflamación variables, pudiendo además aparecer en reposo o sólo con la actividad10. Los bloqueos son raros y se producen en caso de que haya cuerpos libres desprendidos de la lesión. La palpación puede ser dolorosa en el lugar de la lesión pero, por regla general, este signo es difícil de obtener. Para las lesiones localizadas en el “asiento clásico” (cara externa del cóndilo interno), el signo de Wilson12 puede ser de ayuda: con la rodilla en 30° de flexión, al rotar internamente la tibia, se provoca dolor ya que, de esa manera, la lesión osteocondrítica se comprime contra la espina tibial y el ligamento cruzado anterior. DIAGNÓSTICO POR IMAGEN Generalmente la lesión es detectable en radiología convencional AP, L y axial de rótula. En ocasiones es útil la proyección de Fick (proyección desenfilada del túnel intercondíleo) pero por nuestra experiencia lo es más en adultos que en niños. La imagen típica de lesión osteocondral rodeada de un halo de mayor o menor esclerosis en el cóndilo interno nos da el diagnóstico en la mayoría de los casos (Fig. 1). Un hallazgo frecuente es una imagen de refuerzo (esclerosis) en la meseta tibial interna en espejo a la lesión femoral. Osteocondritis disecante Figura 3. Típica ODR en una niña de 12 años. La RM nos ayuda en este caso a apreciar signos de inestabilidad (disección) entre el lecho y el fragmento y la integridad aparente del cartílago articular. Las imágenes artroscópicas (derecha) confirman el hallazgo de la resonancia magnética. La resonancia magnética nos puede ayudar en los casos poco frecuentes de diagnóstico difícil por radiología convencional. La resonancia magnética, sin embargo, tiene su mayor utilidad en la valoración de la situación de la lesión, sobre todo en dos aspectos: la integridad del cartílago articular y la disección (separación) del fragmento osteocondral de su lecho epifisario (Fig. 3). Diagnóstico diferencial Es muy importante, sobre todo de cara a evitar errores en el tratamiento, diferenciar la ODR de los llamados defectos de osificación epifisarios femorales distales o patelares. Éstos se dan generalmente en niños pequeños (menores de 10 años); casi siempre son asintomáticos y con frecuencia se asientan en zonas “atípicas” para una ODR. Además, como su nombre indica, los defectos de osificación, al contrario de la ODR, se presentan como lesiones “vacías” o semivacías en las distintas pruebas diagnósticas por imagen (Figs. 4 y 5). HISTORIA NATURAL Y PRONÓSTICO La historia natural de la ODR depende en gran medida del estado de madurez esquelética del paciente9. Mientras la fisis está abierta (ODR juvenil) y la lesión es cerrada y estable el pronóstico es muy favorable6. Al contrario ocurre en la ODR del adulto joven, sobre todo si el cartílago articular no está íntegro. Esta diferencia viene dada lógicamente por la menor capacidad de regeneración tisular en el adulto comparada con los adolescentes. De hecho, en nuestra experiencia, las ODR en pacientes con 2 o más años de crecimiento remanente son de buen pronóstico con sólo tratamiento conservador en la gran mayoría de los casos (Fig. 6). Otros factores asociados con peor pronóstico en la ODR son: la aparición de signos de disección del fragmento osteocondrítico, la localización “atípica” de la lesión y la disminución del flujo sanguíneo en el fragmento osteocondral afecto2,4,7. 117 J. de Pablos Figura 4. Defecto de osificación en el cóndilo externo de una niña asintomática de 5 años de edad. Figura 5. Defecto de osificación dorsal de la rótula de una niña de 13 años de edad con muy leve sintomatología dolorosa femoropatelar. TRATAMIENTO El tratamiento lo basamos inicialmente en la historia natural de la ODR en cada caso. Los casos de ODR en niños de menos de 10-12 años son de buen pronóstico sin tratamiento por lo que, en principio, se deben dejar a su libre evolución. Además de la edad, el grado de inestabilidad y la integridad de la superficie articular son factores que debemos valorar, sobre todo en casos sintomáticos (esto a veces sólo es posible con RM previa). – Las lesiones sintomáticas sin solución de continuidad en el cartílago articular son tra118 tadas con frecuencia mediante perforaciones con broca o aguja de Kirschner de 2 mm1. De todos modos no hay evidencia de que este gesto sea realmente eficaz por lo que también puede ser razonable un tratamiento conservador manteniendo la movilidad articular y protegiendo al menos parcialmente la carga. – Cuando se aprecian signos de desprendimiento (inestabilidad) sin desplazamiento del fragmento debemos intentar fijarlo al hueso subyacente para lo que disponemos de una amplia variedad de métodos (Fig. 7) dentro de los que nosotros preferimos los tornillos de Herbert, que brindan una gran estabilidad y que dejamos enterrados en el cartílago articular (Fig. 8). – Si el fragmento osteocondrítico se ha desplazado intentamos reponerlo y fijarlo siempre que sea posible pero, sin embargo, si el fragmento es muy pequeño o está fragmentado, lleva mucho tiempo desprendido o es fundamentalmente cartilaginoso, a veces es más práctico y efectivo hacer un desbridamiento de la zona y realizar unas perforaciones tratando de reavivar el lecho de la lesión después de haber extirpado Osteocondritis disecante 13+4 14+10 28+1 Figura 6. Historia natural de una ODR juvenil típica. Evolución hacia la curación espontánea en un chico de 13 años sin haberse realizado tratamiento alguno. Figura 8. Fijación de fragmento osteocondrítico con tornillos de Herbert en un paciente de 16 años. Es nuestro método de fijación preferido en ODR. Figura 7. ODR típica en una niña de 12 años. La lesión era cerrada, inestable y sintomática, y se optó por fijación artroscópica mediante barritas de PDS®. el fragmento o los fragmentos osteocondrales (Fig. 9). Mosaicoplastia. Los autotrasplantes cartilaginosos desde zonas de poca carga a la zona de la lesión son prometedores pero todavía carecemos de evidencia de que esta operación sea de elección, sobre todo en ni- ños. De hecho, en re-artroscopias o RM de seguimiento en pacientes inmaduros, hemos llegado a observar recubrimiento hialino de lechos de fracturas osteocondrales que habían sido tratadas con el solo refrescamiento del mencionado lecho de la lesión. Esto nos hace pensar que bien podría ocurrir algo similar tras las perforaciones del lecho de ODR sin necesidad de recurrir a la mosaicoplastia. Todas las operaciones mencionadas en este apartado pueden realizarse mediante ci119 J. de Pablos Figura 9. En lesiones de ODR imposibles de reponer, se opta por la escisión del (los) fragmento (s), regularización y perforaciones del lecho. rugía convencional o artroscópica pero nosotros recomendamos siempre que sea posible esta última ya que consideramos que goza de unas claras ventajas con respecto a la cirugía abierta, sobre todo en lo referente a invasividad y recuperación postoperatoria. Como mensaje final en este apartado diremos que el viejo axioma de “tratar al enfermo, no a su radiografía” es vital en la ODR juvenil. De esta manera, basándonos en la historia natural y el diagnóstico diferencial de este proceso será más fácil evitar caer en actitudes agresivas innecesarias (sobretratamiento) (Fig. 10). a 12+10 b 13+9 c 14+4 Figura 10. a) Este paciente de 12 años y 10 meses fue diagnosticado de ODR bilateral con sintomatología leve sólo en la rodilla izquierda. b) Le fue realizado tratamiento con clavitos de Palmer en dicha rodilla (tratamiento actualmente abandonado) con éxito aparente. c) 16 meses después, ambas rodillas habían curado igualmente pero con la gran diferencia de que la rodilla derecha lo hizo espontáneamente. El mensaje es obvio: probablemente la rodilla izquierda de este paciente se “sobretrató”. 120 Osteocondritis disecante BIBLIOGRAFÍA 7. Litchman HM, Mc Cullough RW, Grandsman EJ. Computerized blood flow analysis for decision making in the treatment of osteochondritis dissecans. J Pediatr Orthop 1988; 8: 208-12. 8. Mubarak SJ, Carroll NC. Juvenile osteochondritis dissecans of the knee: etiology. Clin Orthop 1981; 157: 200-11. 9. Rodríguez EC, Gómez-Castresana F, Ortega M. Osteocondritis disecante de la rodilla. Rev Orthop Traum 2002; 5: 428-35. 1. Bradley J, Dandy DJ. Results of drilling osteochondritis dissecans before skeletal maturity. J Bone Joint Surg 1989; 71B: 642-4. 2. Crawfurd EJ, Emergy RJ, Aichroth PM. Stable osteochondritis dissecans: Does the lesion unite? J Bone Joint Surg 1990; 72B: 320. 3. Desai SS, Patel MR, Michelli LJ. Osteochondritis dissecans of the patella. J Bone Joint Surg 1987; 69B: 320-5. 4. Hefti F. Osteochondritis dissecans. En: J. de Pablos, ed. The Immature Knee. Barcelona: Masson; 1998. 5. König F. Veber freie Körper in den Gelenken. Dtsch. Z Chir 1887; 27-90. 11. Stanitski CL, Delee AB, Drez CD. Pediatric and adolescent sports medicine. Filadelfia: WB Saunder; 1994: 396. 6. Linden B. Osteochondritis dissecans of the femoral condyles: A long-term follow up study. J Bone Joint Surg 1977; 59ª: 769-76. 12. Wilson N. A diagnostic sign in osteochondritis dissecans of the knee. J Bone Joint Surg 1967; 49A: 477-80. 10. Schenck RC, Goodnight JM. Osteochondritis dissecans. J Bone Joint Surg 1996; 78A: 439-53. 121 12 Quiste poplíteo R. Guarniero, A.E.V. Kokron El quiste poplíteo consiste en una dilatación persistente de la bursa situada entre el tendón del músculo semimembranoso y la cabeza medial del gemelo. Los quistes poplíteos también se conocen como bursas del gemelosemimembranoso, bursas del semimembranoso, quistes sinoviales, hernias posteriores de la articulación de la rodilla o simplemente quistes de Baker (aunque fue descrito inicialmente por Adams en 1840). En los adultos, los quistes poplíteos se relacionan con patologías subyacentes, como la enfermedad articular degenerativa, las lesiones meniscales, la osteoartrosis femoropatelar y la rotura del ligamento cruzado anterior. En los niños, el quiste poplíteo no suele asociarse a cuadros articulares. Las lesiones meniscales, la sinovitis pigmentada villonodular, la artritis reumatoide o los abscesos tuberculosos, son infrecuentes en la etiología de los quistes poplíteos en los niños. SÍNTOMAS Los niños que presentan quistes poplíteos suelen acudir a la consulta traídos por sus padres por habérsele detectado una masa en la región posterior de la rodilla. Al contrario de lo que sucede con los adultos, no suele haber sintomatología asociada de rodilla. En ocasiones puede haber cierta rigidez y dolor local. Este cuadro no es raro en la edad infantil, siendo dos veces más frecuente en los niños que en las niñas. Habitualmente es unilateral. Debido a la clásica localización y apariencia del quiste poplíteo o de Baker, el diagnóstico es muy sencillo. La tumoración es lisa, no desplazable, de consistencia elástica y se transilumina. Además, los padres o el paciente notan cierta tumefacción por detrás de la rodilla. Esta tumefacción suele tratarse de una bursa del semimembranoso que comunica con la articulación de la rodilla. El niño puede presentar ciertas molestias a la movilidad articular y al caminar. EXPLORACIÓN FÍSICA El quiste se localiza distalmente al pliegue poplíteo (Fig. 1), haciéndose prominente cuando la rodilla se encuentra en extensión y desapareciendo cuando se flexiona (signo de Foucher5). La tumoración puede ser de consistencia blanda o dura, pudiendo también transilumi123 R. Guarniero, A.E.V. Kokron a b Figura 1. Quiste poplíteo. Aspecto clínico. a) Vista posterior. b) Vista lateral. narse. El cuello del quiste de Baker clásicamente se origina a nivel posteromedial, extendiéndose entre el tendón semimembranoso y la cabeza medial del gemelo. Aunque infrecuente en este grupo de edad, debe descartarse la existencia de un trastorno interno de la rodilla en los niños que presentan un quiste de Baker. La auscultación del hueco poplíteo y la palpación de un thrill pueden revelar un aneurisma o una malformación arteriovenosa. Debe buscarse el signo de Tinnel, sugiriendo la existencia de un tumor de la vaina de un nervio periférico o una compresión neurológica por una tumoración o, más raramente, por un quiste poplíteo. La presencia de adenopatías proximales se asocia más a linfomas de las extremidades que a raros sarcomas6. DIAGNÓSTICO DIFERENCIAL El diagnóstico del quiste poplíteo es bastante directo, aunque deben tomarse ciertas precauciones para evitar diagnosticar erróneamente un tumor blando como un quiste de Baker. Las lesiones malignas del hueco poplíteo son infrecuentes. Bogumill et al.3 describieron varias lesiones que simulaban un quis124 te poplíteo: fibrosarcomas, sarcomas sinoviales y fibrohistiocitomas malignos. Sin embargo, todos estos tumores malignos se localizaban lateralmente en el hueco poplíteo y aparecían en adultos. La localización externa del quiste, la presencia de componentes sólidos en una masa mayoritariamente quística, la existencia de dolor o síntomas inusuales deben alertar al cirujano hacia otro diagnóstico. La inmensa mayoría de las verdaderas neoplasias de tejidos blandos son asintomáticas salvo por la presencia de una tumoración creciente8. El 10-15% restante puede asociarse a dolor espontáneo o a la palpación, tumefacción, bloqueos, chasquidos y fallos. Por el contrario, los procesos sinoviales benignos provocan sintomatología articular con muchísima más frecuencia6. Los hemangiomas profundos y superficiales y las malformaciones vasculares, son tumores de partes blandas frecuentes en los niños y en los adolescentes6. El tumor de partes blandas más frecuente en este grupo de edad es el rabdomiosarcoma8. Los pacientes que presentan hemangiomas suelen percibir cierta congestión, a menudo dolorosa, tras el ejercicio o la simple posición del miembro en declive6. Quiste poplíteo Para aquellos interesados en obtener más información sobre tumores de partes blandas a nivel de la rodilla, recomendamos la excelente revisión de Damron y Sim6. Las rupturas quísticas de localización posterior pueden simular un síndrome compartimental o una tromboflebitis en el paciente mayor. La aparición de quiste poplíteo asociado a la artritis reumatoide es muy frecuente1,11-13. EVALUACIÓN RADIOLÓGICA Las radiografías simples habitualmente muestran los quistes poplíteos únicamente como sombras de tejidos blandos, aunque hallazgos más específicos pueden facilitar el diagnóstico diferencial. La densidad grasa sugiere la presencia de un lipoma o liposarcoma. Las calcificaciones pueden representar flebolitos de un hemangioma, cuerpos libres asociados a una condromatosis sinovial o depósitos minerales en el interior de un sarcoma. La osificación de las partes blandos alrededor de la rodilla suele deberse generalmente una miositis osificante, aunque los osteosarcomas de los tejidos blandos pueden ofrecer un aspecto similar6. Un quiste poplíteo puede contener una masa osteocondral o un cuerpo libre9. ECOGRAFÍA La ecografía tiene un uso limitado en la rodilla, aunque pueden detectarse tumores de partes blandas y derrames o quistes. Es una técnica económica, no invasiva y fácilmente disponible. La primera utilidad de la ecografía diagnóstica consiste en establecer si una lesión tumoral, detectada en la exploración física o radiográfica es sólida o quística. Según Resnik12, en el pasado la artrografía era la herramienta más importante en el diagnóstico de los quistes poplíteos; hoy en día, la ecografía puede ser la técnica de elección para confirmar el diagnóstico de quiste poplíteo. RESONANCIA MAGNÉTICA La obtención de imágenes por resonancia magnética (RM) es una prueba excelente, aunque costosa, para estudiar los quistes poplíteos, que muestran una alta intensidad de señal en las imágenes potenciadas en T2 y una baja intensidad en las imágenes potenciadas en T1-echo spin (Fig. 2). La RM pone de manifiesto diversos grados de residuos, hemorragias, cuerpos libres o trabeculaciones en el interior del quiste4 (Fig. 3). La RM también puede mostrar lesiones asociadas u otras tumoraciones alrededor de la rodilla. Es muy infrecuente que sea necesario realizar una RM ante un quiste de Baker en un niño. Butler et al.4 y Resnik12 han aportado magníficas revisiones sobre la RM en las tumoraciones posteriores de la rodilla (incluyendo tumores de partes blandas y masas vasculares). TOMOGRAFÍA COMPUTARIZADA La tomografía computarizada (TC) tiene poco valor en el diagnóstico del quiste poplíteo. HISTORIA NATURAL Y TRATAMIENTO La historia natural del quiste poplíteo en los niños es habitualmente benigna, desapareciendo espontáneamente en 1-2 años. MacMahon10 revisó a 42 niños con quistes poplíteos no intervenidos quirúrgicamente y seguidos entre 6 meses y 6 años, describiendo la resolución espontánea del quiste en 25 pacientes y la reducción de tamaño en 8. El tiempo promedio para la desaparición del quiste fue de 10 meses. Sólo dos quistes aumentaron de tamaño. Dirham7 revisó la historia natural de 120 quistes poplíteos en niños; de los 71 quistes no tratados, 51 (73%) se resolvieron espontáneamente en el transcurso de un período promedio de 20 meses; de los 50 quistes intervenidos quirúrgicamente, 21 recidivaron en un 125 R. Guarniero, A.E.V. Kokron A B Figura 2. Típicos hallazgos de RM en un varón de 4 años de edad con un quiste poplíteo en su rodilla derecha. a) Corte sagital. b) Corte transversal. Figura 3. RM, rodilla izquierda. Paciente adulto con la clásica imagen de un quiste poplíteo conteniendo un cuerpo libre. Figura 4. Quiste poplíteo recidivante, imagen clínica tras dos intervenciones quirúrgicas. Apréciese la cicatriz inestética. período promedio de 7 meses; tres de estos niños con recidivas fueron sometidos posteriormente a más de una intervención quirúrgica. Otros autores también han descrito una alta incidencia de recidivas (8-42%) tras la resección quirúrgica1,5,10-13. El tratamiento primario para los quistes poplíteos en los niños debe ser la observación14. 126 Quiste poplíteo Se recomienda la resección quirúrgica si el quiste progresivamente aumenta de tamaño o si tras 2-3 años de observación el paciente desea su exéresis. El niño y los padres deben ser advertidos preoperatoriamente de la alta posibilidad de recidiva y aparición de una cicatriz inestética (Fig. 4). En el infrecuente caso de un niño con un quiste poplíteo asociado a una lesión intra-articular, debe tratarse en primer lugar la patología intra-articular, al igual que sucede en los adultos, sin resección del quiste. BIBLIOGRAFÍA 5. Curl WW. Popliteal cysts: Historical background and current knowledge. J Am Acad Orthop Surg 1996; 4: 129-33. 6. Damron TA, Sim FH. Soft-tissue tumors around the knee. J Am Acad Orthop Surg 1997; 5: 141-52. 7. Dinham JM. Popliteal cysts in children. J Bone Joint Surg (Br) 1975; 57: 69. 8. Enzinger FM, Weiss SW. Soft Tissue Tumors. 3ª ed. St. Louis: C.V. Mosby, 1995; 1-88. 9. Fergusson C, Burge P. An unusual loose body in the knee. Clin Orthop Relat Res 1986; 206: 233-5. 1. Amatuzzi MM, Michelin R Jr, Simm NP. Cistos poplíteos. Rev Paul Med 1977; 90: 102-3. 10. MacMahon EB. Baker’s cysts in children. Is surgery necessary? J Bone Joint Surg (Am) 1973; 55: 1311. 2. De Benedetti M, Waugh TR, Evanski PM. A popliteal cyst with a large osteochondral mass. J Bone Joint Surg (Am) 1979; 61: 147. 11. Macnicol MF. The Problem Knee. Oxford: Butterworth-Heinemann, 1995. 3. Bogumill GP, Bruno PD, Barrick EF. Malignant lesions masquerading as popliteral cysts: A report of three case. J Bone Joint Surg (Am) 1981; 63: 474-7. 4. Butler MG, Fuchigami KD, Chako A. MRI of posterior knee masses. Skeletal Radio 1996; 25: 309-17. 12. Resnik D. Diagnosis of Bone and Joint Disorders. 3ª ed. Filadelfia: W.B. Saunders, 1995; 220-2, 379-81. 13. Staheli LT. Fundamentals of Pediatric Orthopedics. Nueva York: Raven Press, 1992; 6-8. 14. Tachdjan MO. Pediatric Orthopedics. 2ª ed. Filadelfia: W.B. Saunders, 1990; 1582-91. 127 13 Deformidades angulares constitucionales L.T. Staheli Los niños, con frecuencia, desarrollan rodillas zambas y rodillas en “X”. Es importante diferenciar las frecuentes formas fisiológicas de las raras variantes patológicas. Además, debemos diferenciar claramente estas deformidades en el plano frontal, de las deformidades rotacionales en el plano transversal, ya que ambas pueden coexistir. Con el objetivo de clarificar esta situación, es recomendable emplear términos distintos para describir las formas fisiológicas de las patológicas. Podemos emplear los términos “rodillas zambas” y “rodillas en “X”” para describir las formas habituales detectadas en los niños normales sanos. Por otro lado emplearemos los términos “varo” y “valgo” para referirnos a las formas patológicas anormales o severas, o sea, más allá de las dos desviaciones estándar por encima o por debajo de la media. El término “ángulo de la rodilla” describe la diferencia angular en el plano frontal entre el eje del fémur y la tibia. Utilizaremos un signo menos (-) para indicar un ángulo en varo. Es recomendable describir el grado de la deformidad. Las deformidades generalizadas se producen a todo lo largo del hueso, tal co- mo se aprecia en los problemas osteogénicos, como el raquitismo o la osteogénesis imperfecta. Las deformidades focales se limitan a una zona específica, tal como sucede en una consolidación viciosa posfractura o en la enfermedad de Blount. Mediremos el eje cadera-rodilla-tobillo sobre radiografías panorámicas, usando el centro de la cabeza femoral y los puntos medios de la rodilla y el tobillo. DESARROLLO NORMAL Durante la primera infancia es frecuente la incurvación tibial lateral. Posteriormente aparece una incurvación fisiológica tanto del fémur como de la tibia. Las rodillas valgas fisiológicas son más marcadas entre los 3 y los 4 años de edad, siendo habitualmente más llamativas en las niñas. La mayoría de estas variantes fisiológicas mejoran con el tiempo y con el crecimiento (Figs. 1 y 2). El ángulo de la rodilla definitivo en los sujetos normales describe una curva en campana de Gauss, típica de la variabilidad normal. El ángulo de la rodilla, al alcanzar la madurez ósea, se ve influido por factores genéticos y ambientales. Las rodillas zambas son más frecuentes entre los 129 L.T. Staheli asiáticos (Fig. 3), y las rodillas en “X” en los pacientes obesos. Figura 1. Secuencia normal del desarrollo en dos hermanos. El menor presenta rodillas zambas y la hermana, de 4 años de edad, rodillas en “X”. a EVALUACIÓN En primer lugar debemos distinguir las formas patológicas. Es fundamental detectar los “signos de alarma” (Tabla 1), ya que deben llevarnos a revisar el diagnóstico diferencial del genu varo/valgo (Tabla 2). Deben revisarse los antecedentes familiares. ¿Tienen los padres (Fig. 3) u otro hermano mayor algún problema con el ángulo de la rodilla? ¿Ha sido normal el crecimiento? ¿Ha seguido una dieta normal? Debe realizarse una exploración de cribaje. Mediremos la talla y el peso, trasladándolos a una gráfica de desarrollo normal. Debemos analizar el perfil rotacional, valorar la laxitud articular y buscar otras deformidades. Debe documentarse la gravedad y localización de cualquier deformidad detectada. Debe medirse el ángulo de la rodilla con goniómetro y la distancia intercondílea e intermaleolar con regla. Estas mediciones deben b Figura 2. Radiografías obtenidas durante la primera infancia (a) y la niñez (b) en el niño de la Figura 1. La resolución de las rodillas zambas fisiológicas se produjo espontáneamente. 130 Deformidades angulares constitucionales Tabla 1. Características que sugieren formas patológicas (“signos de alarma”) de rodillas varas y valgas Antecedente familiar positivo Asimetría Otras anomalías músculo-esqueléticas Secuencia del desarrollo fuera de lo normal Baja estatura Deformidad severa Tabla 2. Clasificación de las deformidades angulares de la rodilla en los niños Fisiológica • Infancia precoz: incurvación lateral de la tibia • Infancia tardía: incurvación habitual • Niñez precoz: rodillas en “X” habituales Figura 3. Persistencia de las rodillas zambas en una niña japonesa ya mayor. Apréciese que la madre también tiene rodillas zambas. analizarse empleando la gráfica de valores normales (Figs. 4 y 5). Solicitaremos radiografías si sospechamos una forma patológica. En primer lugar debemos obtener una simple radiografía anteroposterior. Es importante colocar al paciente correctamente con el objetivo de que las rótulas estén orientadas directamente hacia la placa. Ésta debe ser lo suficientemente larga como para mostrar toda la longitud del fémur y la tibia (Fig. 6). Debe valorarse la existencia de patologías óseas o de partes blandas. Deben buscarse signos de osteopenia, ensanchamiento de las fisis, tal como sucede en el raquitismo, o cambios en la metáfisis proxi- Patológica • Varo Enfermedad de Blount Forma fisiológica no resuelta • Valgo Posfractura metafisaria de tibia Hipoplasia del cóndilo lateral Forma fisiológica no resuelta • Varo o valgo Traumatismos Consolidación viciosa Cierre fisario parcial Metabólicos Raquitismo Enfermedad renal Osteopenia Osteogénesis imperfecta Artritis reumatoide Displasias óseas mal y medial de la tibia, como ocurre en la enfermedad de Blount. Debe medirse el ángulo cadera-rodilla-tobillo (Fig. 7). Es importante determinar si la deformidad es generalizada o focal. Mediremos el ángulo horizontal distal de los cóndilos femorales. Este ángulo normalmente exhibe un ligero valgo (promedio de 2°). 131 L.T. Staheli 30 Ángulo de la rodilla Rango de normalidad 25 20 15 10 5 Grados de varo a valgo 0 2 SD -5 -10 2 SD -15 1 6 2 3 4 5 6 7 Edad (años) 8 9 10 11 Distancia intermaleolar o intercondílea en cm 4 2 SD 2 0 -2 -4 -6 -8 2 SD Figura 4. Rango normal del ángulo de la rodilla en niños caucásicos. Los valores promedios se muestran con puntos negros. El punteado blanco muestra los niveles de las 2 desviaciones estándar. Apréciese que cualquier grado de varo se sale fuera del rango de normalidad y que las distancias intermaleolares mayores de 8 cm se salen del rango de normalidad en esta población. (Reproducido con permiso de: Heath CH, Staheli LT. Normal limits of knee angle in white children-genu varum and genu valgum. J Pediatr Orthop 1993; 13: 259.) Se solicitarán pruebas adicionales si fuera necesario. Si se sospecha una deformidad en el plano sagital o se prevé una corrección quirúrgica, debe obtenerse una radiografía lateral. Debe pedirse una serie ósea si se sospecha una displasia ósea. Si se sospecha un cierre fisario parcial solicitaremos una tomografía o una RM. Finalmente, es útil como medida para documentar la progresión de la deformidad una simple fotografía en posición anatómica. 132 A menudo es difícil diferenciar una enfermedad de Blount infantil en fase inicial de una incurvación fisiológica. Si se trata de un niño con riesgo de sufrir una enfermedad de Blount, o sea, por encima del percentil 95 de peso, debe seguirse al paciente muy de cerca. Deben buscarse cambios precoces en la metáfisis proximal y medial de la tibia. Debe medirse el ángulo metafiso-diafisario. Valores por encima de 15° suelen indicar una enfermedad de Blount. Puede Deformidades angulares constitucionales 25 Estudio actual Cheng et al. Engel y Staheli Salenius y Vankka 20 Varo 10 5 0 -5 Valgo Ángulo de la rodilla 15 -10 -15 0 1 2 3 4 5 6 7 8 9 10 11 Edad (años) Figura 5. Este estudio muestra unas tendencias similares a las detectadas en otros estudios. Apréciese que en la niñez tardía los niños chinos (Cheng et al.) muestran un ángulo de la rodilla neutro en comparación con los niños europeos que muestran un ligero valgo. (Reproducido con permiso de: Heath CH, Staheli LT. Normal limits of knee angle in white children-genu varum and genu valgum. J Pediatr Orthop 1993; 13: 259.) ser útil una gammagrafía de alta resolución. En los estadios iniciales de la enfermedad de Blount puede apreciarse un aumento en la hipercaptación de la porción medial de la fisis antes de que aparezcan los cambios radiográficos. HISTORIA NATURAL Antes de instaurar cualquier tratamiento debemos tener en cuenta la historia natural de estas variantes. En muchos casos es impredecible el efecto del tiempo y del crecimiento. Con frecuencia éste puede establecerse mediante una documentación seriada siguiendo una “línea de tiempo”. La inmensa mayoría de las deformidades fisiológicas se resuelven con el tiempo. La progresión de las deformidades patológicas suele ser variable. El raquitismo nutricional suele resolverse con el tratamiento. Generalmente la deformidad en valgo, a con- secuencia de un hipercrecimiento tras una fractura de la tibia proximal, mejora lentamente con el paso de los años. Las deformidades en varo, a consecuencia de un raquitismo vitamino-resistente y la mayoría de las displasias óseas, suelen progresar con el crecimiento. Es de esperar la recidiva de la deformidad si se realiza una corrección quirúrgica durante la infancia. Siempre que sea posible debe diferirse la corrección quirúrgica hasta el final del crecimiento con el objetivo de evitar varios procedimientos quirúrgicos. Dicha demora no afecta a la rodilla durante la niñez. Se desconoce la relación a largo plazo entre una anomalía en el ángulo de la rodilla y la artrosis, aunque es motivo de bastante especulación. Por ejemplo, se cree que la alta incidencia de artrosis de rodilla entre los japoneses se debe a la mayor incidencia de rodillas zambas en esta población en comparación con la ge133 L.T. Staheli Figura 6. Importancia de la colocación correcta a la hora del estudio radiográfico. En la radiografía de la izquierda el paciente fue colocado por el técnico en rotación externa con el fin de incluir toda la extremidad en la placa. La radiografía de la derecha muestra una posición anatómica recomendada por el cirujano, y necesaria para medir el eje mecánico y planificar la corrección quirúrgica. neral. En caso de duda, es aconsejable documentar y observar. TRATAMIENTO DE LAS RODILLAS ZAMBAS Las rodillas zambas se presentan de dos maneras. Durante el primer año de vida se produce una incurvación lateral, limitada a la tibia, resolviéndose casi siempre. Durante el segundo año, las rodillas zambas (más que frecuentes) suelen afectar tanto al fémur como a la tibia. Esta segunda forma con frecuencia asocia una torsión tibial interna. A menos que nos encontremos con alguna característica inesperada, no son precisas las radiografías. En la mayoría de los niños se produce una resolución espontánea. Debemos resistirnos a la tentación de utilizar ortesis, cuñas o férulas. Estas 134 Figura 7. Las marcas radiográficas muestran el eje mecánico. Este estudio demuestra que el fémur se encuentra más deformado, siendo aconsejable la corrección a nivel del fémur distal. no alteran el curso clínico, son costosas para la familia e incómodas para el niño. El reto consiste en tratar a los padres. La marcha grotesca de los niños que presentan rodillas zambas severas provoca bastante inquietud en la familia. Dichos casos ponen a prueba la habilidad del médico para manejar a los padres. Debemos ofrecerles explicaciones, tranquilizarles y animarles a revisiones frecuentes. Debe animarse a otros miembros de la familia, preocupados (abuelas) por Deformidades angulares constitucionales el cuadro, a que acompañen al niño a la consulta. Es aconsejable aclarar todas las preguntas que puedan surgir. Si esta táctica fracasa y la familia insiste en tratar al niño, recurriremos a una cómoda férula nocturna. Al actuar por la noche, tendrá un efecto menos nocivo sobre el niño-juegos, socialización y autoestima. Si la incurvación persiste, debemos documentarla y hacerle un seguimiento. Advertiremos a la familia de que la corrección quirúrgica es eficaz, siendo preferible demorarla hasta el final de la niñez, momento en el que se puede lograr una corrección adecuada mediante procedimientos mínimamente invasivos, como el grapado unilateral o la hemiepifisiodesis. TRATAMIENTO DE LAS RODILLAS EN “X” La persistencia de la deformidad en valgo suele ser más frecuente en niños obesos. Debemos recomendar un estilo de vida saludable con más ejercicio y menos calorías. Si otros adultos de la familia presentan la misma deformidad, es poco probable que este tratamiento sea efectivo. El seguimiento puede hacerse cada pocos años. Un método simple para documentar la deformidad es midiendo la distancia intermaleolar. Con el niño en supino, se colocan las piernas en rotación neutra y se mide la distancia intermaleolar con las rodillas ligeramente en contacto. Generalmente el rango superior de la normalidad se sitúa en torno a 8 cm. Al igual que sucede con las incurvación persistente, si la deformidad sigue siendo inaceptable, advertiremos a la familia sobre la posibilidad de corrección mediante grapado unilateral o hemiepifisiodesis al final de la niñez. PRINCIPIOS DE LA CORRECCIÓN QUIRÚRGICA Existen una serie de principios para la corrección quirúrgica: 1. Debemos lograr una corrección multiplanar. Debemos separar claramente los com- ponentes, valorando cada uno de manera independiente. Deben valorarse radiográficamente los planos frontal y sagital. A menudo se valora mejor el plano transversal mediante el “perfil rotacional”. Mediremos y compararemos los resultados con los valores normales para el perfil rotacional. Debe corregirse cada elemento de la deformidad en el plano transversal, hasta la mitad de su rango normal. Por ejemplo, en la enfermedad de Blount, la tibia vara focal suele asociarse a una torsión tibial interna. Debe rotarse externamente la tibia con el fin de establecer un ángulo muslopie de aproximadamente 10-15°. Si existe una deformidad rotacional a varios niveles, debemos asumir que la suma de todos los elementos establecerá el ángulo de progresión del pie. 2. En las deformidades generalizadas, pueden ser necesarias osteotomías a varios niveles. Un objetivo primario es lograr que las articulaciones de rodilla y tobillo estén situadas en el plano horizontal. Pueden hacerse “recortables” de cada miembro inferior (Fig. 8). Antes de proceder con la cirugía, simularemos las osteotomías con estos recortables. Debe considerarse realizar el menor número posible de osteotomías para conseguir unos niveles articulares apropiados y corregir la alineación cadera-rodilla-tobillo. La corrección puede suponer modificar la angulación e incluso la aposición. A menudo, para establecer una alineación correcta, es fundamental el desplazamiento horizontal de los fragmentos. Los recortables permiten medir los cambios en la longitud de los miembros. Existe software gráfico para realizar dichas simulaciones aunque a un precio considerablemente más alto. 3. Debe intentarse conseguir la corrección más anatómica posible. En las deformidades focales, como la enfermedad de Blount, la deformidad puede corregirse por encima de la tuberosidad tibial al final del crecimiento. En el niño que aún está creciendo, debe realizarse la osteotomía justo por debajo de la tuberosidad tibial con el fin de evitar una lesión fisaria. 135 L.T. Staheli a b Figura 8. Estos dibujos muestran el uso de “recortables” en la planificación quirúrgica de un niño con raquitismo vitamino-resistente. a) Apréciese que la deformidad es generalizada. b) Se requieren múltiples osteotomías para la corrección. 4. Elección del implante para la fijación. Pueden valorarse diversos métodos de fijación. La fijación externa está indicada en las deformidades complejas, particularmente cuando se asocian a una anisomelia. Debemos disponer de la capacidad de corrección angular-lineal a varios niveles. Los inconvenientes incluyen las cicatrices permanentes del fijador, las infecciones y el riesgo de fracturas tras la retirada del implante. En los adolescentes está indicada la fijación interna rígida. Las desventajas incluyen las grandes cicatrices, la necesidad de una reintervención para retirar el material y las fracturas tras la retirada del mismo. Los tallos intramedulares flexibles tienen una utilidad limitada, ya que las deformidades son a varios niveles y complejas, siendo desaconsejable por tanto esta fijación menos rígida. La fijación con agujas cruzadas más yeso es muy útil en los niños pequeños, y ocasio136 nalmente en los niños mayores y los adolescentes. Las osteotomías deben ser metafisarias, debiendo el yeso inmovilizar la articulación situada por encima de la osteotomía. Una osteotomía femoral distal requiere un yeso pelvipédico. La cicatrización es mínima, siendo muy sencilla la retirada de la fijación. 5. Evitar complicaciones. Los síndromes compartimentales son más frecuentes tras las osteotomías proximales de tibia. Rutinariamente debe seccionarse la fascia del compartimento anterior, cortar el peroné y liberar la tensión que sufre el nervio peroneo. Debemos a su vez abrir el yeso tras la intervención quirúrgica. Seguiremos al paciente de manera exhaustiva. Los síndromes compartimentales en los niños a menudo son silentes. 6. Consejo. A la hora de corregir deformidades complejas, deben prepararse los campos de tal manera que la pelvis y ambos miembros inferiores estén libres al empezar el procedi- Deformidades angulares constitucionales miento, con el fin de proporcionar una buena visión de las extremidades durante la corrección quirúrgica. A lo largo de la intervención puede valorarse la exactitud de la corrección, aumentando la probabilidad de que la corrección final sea completa y simétrica. OSTEOTOMÍA La mayoría de las deformidades se corrigen mediante osteotomías. Debe situarse la osteotomía a nivel metafisario siempre que sea posible. La consolidación es más rápida y la fijación más segura. Las osteotomías oblicuas permiten la corrección biplanar, habiéndose empleado con mayor frecuencia para la corrección del varo y la rotación interna en la enfermedad de Blount. CIERRE HEMIEPIFISARIO Puede lograrse un cierre fisario unilateral de manera permanente, mediante una hemiepifisiodesis o, de manera transitoria, mediante unas grapas. Cada una de estas técnica es eficaz, aunque cada una tiene sus problemas. Ambas técnicas reducen la longitud del hueso, realizándose mejor de manera bilateral o sobre un miembro ya de por sí más largo que el contralateral. Ambas técnicas requieren seguimientos trimestrales, con el fin de asegurar una progresión satisfactoria. Hemiepifisiodesis La hemiepifisiodesis es técnicamente sencilla, aunque es difícil de calcular el momento exacto para hacerla. Es más sencilla la realización de una epifisiodesis para la corrección de una discrepancia de longitud de miembros, que la de una hemiepifisiodesis para una deformidad angular. El cálculo del momento adecuado para realizarla es menos crítico en la corrección de la discrepancia de longitud de miembros, ya que mínimas diferencias en la longitud casi no se aprecian. Por el contrario, pequeñas diferencias en los ángulos de la rodilla son mucho más llamativas. El problema es que el cálculo del momento en que realizar la hemiepifisiodesis se basa en la edad ósea, y la determinación de la edad ósea es una de nuestras mediciones menos exactas. Con el fin de facilitar el cálculo del momento apropiado para la intervención quirúrgica, Bowen et al. han desarrollado una tabla (Fig. 9), que facilita dicha planificación. La corrección mediante hemiepifisiodesis implica frecuentes seguimientos evolutivos y el consentimiento para completar la epifisiodesis rápidamente, si se logra la corrección permaneciendo aún abiertas las fisis. Técnica: antes de empezar la intervención, se marca sobre la piel, con la ayuda del intensificador de imágenes, la posición del margen lateral de la fisis con el objetivo de situar exactamente la incisión. Se centra una incisión longitudinal de 2 a 3 cm directamente sobre este punto. Se expone y secciona longitudinalmente el periostio. Se reseca un cubo, de 2 cm de ancho por 1 cm de fondo, de hueso centrado sobre la fisis. Se rota este cubo 90° volviéndose a colocar (técnica de Phemister). Se ataca el cubo y se sutura el periostio sobre el mismo, con el fin de asegurar su posición. Se cierra la piel mediante una sutura intradérmica, aplicándose a continuación un vendaje compresivo. No requiere la restricción postoperatoria de las actividades. Grapado unilateral El grapado unilateral es teóricamente una solución ideal. Se colocan las grapas, retirándolas posteriormente una vez lograda la corrección. No son raras las complicaciones. Si se colocan demasiado profundamente, las grapas pueden provocar una fusión ósea. Si se colocan demasiado superficialmente, pueden aflojarse y extruir. Además, tras su retirada, puede producirse un crecimiento rebote impredecible, reduciendo la corrección. No obstante, el grapado es una atractiva alternativa a la osteotomía o la hemiepifisiodesis, al no de137 L.T. Staheli CLAVE: Media Media 1 Media 2 Edad ósea del atlas Greulich-Pyle Niñas Fémur distal Niños Fémur distal cm cm 8 7 Deformidad angular 6 5 6 5 4 26 29 33 38 46 4 3 19 22 25 29 34 3 2 13 14 16 19 23 2 1 6 7 8 10 12 1 9 8 7 6 Distancia fisaria 5 0 7 8 9 10 11 12 13 14 15 Edad ósea (años) 0 9 10 11 12 13 14 15 16 17 Edad ósea (años) Tibia proximal Tibia proximal cm cm 8 7 Deformidad angular 6 5 6 5 4 26 29 33 38 46 4 3 19 22 25 29 34 3 2 13 14 16 19 23 2 1 6 7 8 10 12 1 9 8 7 6 Distancia fisaria 5 0 7 8 9 10 11 12 13 14 15 Edad ósea (años) 0 9 10 11 12 13 14 15 16 17 Edad ósea (años) Figura 9. La tabla de Bowen facilita el cálculo del momento en que realizar la hemiepifisiodesis en las deformidades angulares. Se mide la anchura de la fisis y la deformidad angular. Trazando una línea horizontal desde el punto apropiado en la zona central (porción oscura) hasta la gráfica de crecimiento, el cirujano puede calcular aproximadamente la edad ósea a la que realizar la corrección. (Reproducido con permiso de: Bowen JR, Leahey JL, Zhang Z et al. Partial epiphysiodesis at the knee to correct angular deformity. Clin Orthop 1985; 198:184.) pender tanto del momento en que se realiza. El procedimiento puede realizarse a mitad o al final de la niñez. Las grapas deben colocarse con cuidado, con el objeto de evitar una lesión de la fisis. Deben retirarse antes de que transcurran 2 años, con el fin de evitar la formación 138 de una barra fisaria. Estudios recientes han demostrado que cuando se utilizan correctamente, pueden lograrse resultados excelentes. Mielke y Stevens han descrito un método sencillo para determinar la gravedad de la deformidad angular de la rodilla (Fig. 10). Deformidades angulares constitucionales grapas simétricamente cruzando la fisis, con las patas de las grapas paralelamente a la misma. Retiramos las grapas antes de que hayan transcurrido 24 meses. Calcularemos el momento de su retirada para que permita una cierta hipercorrección que compense el crecimiento rebote que habitualmente se produce. Al igual que sucede cuando se colocan inicialmente las grapas, debemos tener cuidado de no alterar el periostio durante su retirada. Empleamos una aguja de Keith como sonda para identificar la(s) grapa(s) en caso de prever dificultades en la retirada. Deben seguirse estos pacientes a intervalos de 3-4 meses antes y después de la retirada de las grapas con el fin de asegurar una corrección adecuada y la no-aparición de una barra fisaria. BIBLIOGRAFÍA Figura 10. Método para determinar la gravedad de una deformidad de rodilla. Se traza el eje caderatobillo (izquierda). La rodilla se divide en seis zonas (derecha). Mielke y Stevens recomiendan la corrección quirúrgica si el eje se sitúa en las zonas 2,3. (Reesquematizado a partir de: Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than 10 years: A preliminary report. J Pediatr Orthop 1996;16:423.) Técnica (Stevens): mediante fluoroscopia localizamos la fisis a fijar. Se realiza una incisión ligeramente oblicua, identificándose a continuación el periostio. Sin alterar el mismo, empleamos una aguja de Keith para identificar la fisis y confirmar su posición mediante el amplificador de imágenes. Colocamos una o dos 1. Bowen JR, Leahey JL, Zhang Z. Partial epiphysiodesis at the knee to correct angular deformity. Clin Orthop 1985; 198: 184. 2. Cheng JCY, Chan PS, Chiang SC, Hui PW. Angular and rotational profile of lower limb in 2,630 Chinese children. J Pediatr Orthop 1991; 11: 154. 3. Engel GM, Staheli LT. The natural history of torsion and other factors influencing gait in childhood. Clin Orthop 1974; 99: 12. 4. Heath CH, Staheli LT. Normal limits of knee angle in white children: genu varum and genu valgum. J Pediatr Orthop 1993; 13: 259. 5. Levine AM, Drennan JC. Physiological bowing and tibia vara: The metaphyseal-diaphyseal angle in the measurement of bowleg deformities. J Bone Joint Surg 1982; 64: 1158. 6. Loder RT, Johnston CE II. Infantile tibia vara. J Pediatr Orthop 1987; 7: 639. 7. Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than 10 years: A preliminary report. J Pediatr Orthop 1996; 16: 423. 139 L.T. Staheli 8. Robertson WW Jr. Distal tibial deformity in bowlegs. J Pediatr Orthop 1987; 7: 324. 9. Salenius P, Vankka E. The development of the tibial-femoral angle in children. J Bone Joint Surg 1975; 57: 259. 10. Schrock RD. Peroneal nerve palsy following derotational osteotomies for tibial torsion. Clin Orthop 1969; 162: 172. 11. Sharrard WJW. Knock knees and bow legs. Br Med J 1976; 1: 826. 140 12. Staheli LT, Corbett M, Wyss C. Lower-extremity rotational problems in children: Normal values guide management. J Bone Joint Surg 1985; 67: 39. 13. Zionts LE, MacEwen GD. Spontaneous improvement of post-traumatic tibia valga. J Bone Joint Surg 1986; 68: 680. 14. Zuege RC, Kempken TG, Blount WP. Epiphyseal stapling for angular deformity at the knee. J Bone Joint Surg 1979; 61: 320. 14 Enfermedad de Blount R.M. Bernstein, C.F. Moseley La mala alineación de los miembros inferiores es una de las causas más frecuentes de asistencia en la consulta de ortopedia infantil65. La inmensa mayoría se trata de variantes del desarrollo normal de la alineación de las extremidades inferiores. Generalmente, lo único que se requiere es tranquilizar a los padres. Debido a los continuos cambios que se producen en la alineación de los miembros inferiores desde el nacimiento hasta aproximadamente los 7 años de edad65,68, con frecuencia es difícil para los padres distinguir entre una alineación normal y anormal del miembro inferior. También puede ser difícil para el médico4,21,23,44,57,70, siendo imperativo un conocimiento exhaustivo de la evolución normal, con el fin de evitar un hipotratamiento o hipertratamiento de estos niños. La enfermedad de Blount, deformidad progresiva en el varo con afectación de la epífisis y metáfisis proximal de la tibia, representa uno de los trastornos de alineación del miembro inferior más frecuente en los niños. Hasta finales del siglo XIX, la mayoría de las piernas zambas se achacaban al raquitismo7,75,84. Tras la amplia difusión de los suplementos de vitamina D, el número de pacientes con raqui- tismo nutricional se redujo drásticamente. No obstante, algunos pacientes seguían presentando una progresiva incurvación en varo de la tibia, de naturaleza evidentemente no raquítica. Los estudios realizados en los años 1920 y 1930 ofrecieron diferentes hipótesis en cuanto a la causa de la deformidad. Blount atribuye a Erlacher la publicación del primer caso de lo que actualmente conocemos como “enfermedad de Blount”, anomalía del crecimiento de la epífisis y metáfisis proximales posteromediales de la tibia7. Se encuentran afectados ambos lados del cartílago de crecimiento, epifisario y metafisario11,36,44. En 1937 Blount recopiló todos los pacientes recogidos en la literatura hasta ese momento añadiendo 13 suyos. Este autor diferenció un tipo infantil (edad de aparición 1-3 años) y un tipo adolescente (edad de aparición 6-12). En su clásico artículo documenta las características radiográficas del extremo proximal de la tibia, denominando al cuadro “tibia vara” u “osteocondrosis deformans tibiae”7. Desde la publicación del artículo de Blount han aparecido numerosos artículos en la literatura describiendo, clasificando y catalogando la enfermedad de Blount, y proponiendo 141 R.M. Bernstein, C.F. Moseley +20 Varo +15 +10 +5 0 -5 Valgo diferentes tratamientos. El objetivo de este capítulo es analizar desde un punto de vista crítico las dificultades diagnósticas y clasificatorias, los factores etiológicos y las medidas terapéuticas propuestas para esta enfermedad. Aunque probablemente comparten las mismas etiologías consideraremos por separado la enfermedad de Blount infantil y adolescente (de aparición tardía), destacando los aspectos más importantes a tener en cuenta en su tratamiento. -10 -15 1 2 3 4 5 6 7 8 9 10 11 12 13 Edad (años) ALINEACIÓN NORMAL DEL MIEMBRO INFERIOR Antes de analizar la etiología y el tratamiento de una enfermedad, debemos ser capaces de reconocerla; esto puede ser más difícil de lo que imaginamos en las fases iniciales de la enfermedad de Blount infantil. La alineación en varo de las extremidades inferiores es normal en los niños pequeños, hasta los 2-3 años de edad, viéndose sometida a continuos cambios hasta alcanzar la alineación normal estática del adulto68. Es importante tener en cuenta este concepto de alineación “dinámica” en los niños. Cuando se atiende en la consulta a un niño pequeño por primera vez, la alineación del miembro inferior en ese instante es como un único fotograma de una película. Dados los continuos cambios, ¿cómo podemos distinguir cuándo la alineación ha cruzado el límite entre lo normal y lo patológico? La alineación normal en los adultos ha sido objeto de numerosos estudios, estando bien establecida34,37,54. Moreland et al. valoraron a 25 varones adultos, comprobando que el ángulo existente entre los ejes mecánicos del fémur y la tibia se encontraba en aproximadamente 1-1,5° de varo54. La utilización de diferentes puntos de referencia a la hora de establecer el centro de la rodilla y del tobillo tenía un efecto mínimo sobre la medición del eje mecánico. Estos hallazgos fueron confirmados por Hsu et al.34. Por tanto, el eje mecánico de la ex142 Figura 1. Desarrollo del ángulo tibiofemoral. (Adaptado a partir de: Salenius P, Vankaa E. The development of the tibiofemoral angle in children. J Bone Joint Surg [Am] 1975;57:259-261.) tremidad inferior adulta puede considerarse básicamente como una línea recta trazada desde el centro de la cabeza femoral hasta el centro del tobillo, atravesando el centro de la rodilla. La literatura existente sobre la alineación de las extremidades inferiores en el niño es menos concluyente que la que se refiere a los adultos. Salenius y Vankaa revisaron 1.480 exploraciones radiográficas efectuadas a 1.279 niños con edades comprendidas entre los 6 meses y los 16 años, describiendo la alineación de las extremidades inferiores. Se midió el ángulo tibiofemoral, siendo los autores capaces de reproducir una gráfica en la que se ilustraban los cambios que se producían durante la niñez (Fig. 1). Los cambios globales en la alineación son relativamente constantes, a pesar de la existencia de pequeñas variaciones entre niños y niñas. La máxima alineación en varo se produce en el momento del nacimiento, apareciendo gradualmente una alineación neutra justo antes de los 2 años de edad. Esta alineación neutra progresa hasta aproximadamente 10° de valgo para los 3 años de edad, reduciéndose finalmente, de manera gradual, hasta la alineación del adulto (5°-6° de valgo) que se alcanza en torno a los 7 años de edad68. Enfermedad de Blount Este cambio en la alineación de la extremidad inferior del niño se ha descrito como un mecanismo similar al péndulo, presumiblemente producido con el fin de equilibrar el crecimiento fisario en torno a la rodilla50. No obstante, es imposible distinguir si las variaciones en la alineación de los miembros inferiores provoca un crecimiento fisario asimétrico o están controladas por un crecimiento fisario asimétrico. Tal como se describe en este capítulo, la respuesta de la placa de crecimiento al estrés puede influir, indudablemente, tanto en la incurvación fisiológica como en la enfermedad de Blount. ENFERMEDAD DE BLOUNT INFANTIL Antecedentes La forma de presentación del niño con enfermedad de Blount es bastante constante. El niño empieza a desplazarse y a caminar entre los 9 meses y 1 año de edad. En ese momento, los padres perciben que las piernas parecen arqueadas. Dependiendo del grado de preocupación, se lleva al niño al pediatra o al ortopeda infantil para su valoración, entre los 12 y los 24 meses de edad23,65. En ocasiones, los padres señalan que el niño empezó a caminar muy precozmente o refieren un antecedente familiar de piernas zambas. No existen síntomas dolorosos, encontrándose por lo demás sano el niño. Exploración física Suele ser evidente la incurvación en varo de los miembros inferiores, presentándose la deformidad, muy a menudo de manera bilateral (45-80% de los casos)7,22,23,44,48,70. El niño se desplaza sin dificultad. Durante la marcha, puede apreciarse cierta cojera en los casos unilaterales y una marcha bamboleante en los casos bilaterales. Pueden observarse ángulos de progresión del pie internos de 5°-10° con ángulos de progresión de rodilla externos. A menudo puede apreciarse un “golpe” (thrust) en varo a nivel de la rodilla, pudiendo detectarse también una pequeña discrepancia de longitud de los miembros inferiores7. Puede medirse a “grosso modo”, mediante una regla o los dedos del cirujano, la distancia entre los cóndilos femorales mediales encontrándose los maléolos internos juntos y las piernas en extensión. Aunque el niño puede ser obeso18-46, no lo hemos detectado de manera rutinaria. La exploración de la tibia a menudo pone de manifiesto una torsión tibial interna mínima o moderada. Puede palparse un aumento de tamaño bulboso del platillo tibial medial7. Dependiendo de la gravedad de la deformidad y su duración, la articulación puede mostrar cierta inestabilidad medial. A la extensión completa, la articulación es estable. Sin embargo, a la flexión entre 10°-20°, se hace evidente una laxitud medial71. También puede aparecer cierto recurvatum de la rodilla84. Hallazgos radiográficos El aspecto radiográfico de la enfermedad de Blount infantil depende de la edad del niño y de la afectación general de la epífisis proximal y medial de la tibia. Inicialmente, se observa una pequeña proyección de la metáfisis proximal y medial de la tibia, a menudo descrita como “beaking” (afilamiento), asociada a una incurvación en varo de la tibia (Fig. 2). A medida que el niño madura este afilamiento puede aumentar de tamaño y mostrar cierta calcificación punteada asociada a retardo en la osificación de la epífisis proximal y medial de la tibia. La diáfisis y metáfisis distales aparecen normales. El espacio articular puede mostrarse ensanchado, aunque no suele reducir su tamaño con la carga ponderal, indicativo de que se encuentra relleno de tejido blando. En la radiografía lateral, puede observarse una depresión en la epífisis medial posterior. Cuando existe una afectación severa, pueden fusionarse medialmente la epífisis y la metáfisis, desapareciendo la placa de crecimiento. En ocasiones, puede apreciarse un 143 R.M. Bernstein, C.F. Moseley Tabla 1. Factores a considerar en el diagnóstico diferencial de la enfermedad de Blount • Incurvación fisiológica • Enfermedad metabólica Raquitismo nutricional Raquitismo vitamino D-resistente Insuficiencia renal Hipofosfatasia • Displasias Condrodisplasia metafisaria Acondroplasia Displasia epifisaria múltiple Displasia fibrocartilaginosa focal • Detención del crecimiento Traumatismos Infecciones Tumores Figura 2. Radiografía de un niño de 3 años de edad con enfermedad de Blount infantil en el miembro inferior izquierdo. Apréciese la angulación en varo en la tibia proximal y el afilamiento medial. puente óseo (especialmente con la tomografía). Existen tres clasificaciones radiográficas, descritas más adelante en este capítulo, que definen aún más ciertos cambios específicos que aparecen asociados a esta enfermedad a medida que el niño madura. Diagnóstico diferencial La Tabla 1 enumera una serie de factores a tener en cuenta en el diagnóstico diferencial de la enfermedad de Blount. Las enfermedades metabólicas, como el raquitismo y las displasias, pueden dar lugar a una deformidad en varo de la extremidad inferior. Es importante la detección de una enfermedad ósea metabólica, ya que el tratamiento puede ser diferente. La instauración del 144 tratamiento médico puede mejorar la deformidad, aportando una mejor reserva ósea si se prevé la realización de una osteotomía. Estas enfermedades suelen poder distinguirse de la enfermedad de Blount en base al aspecto clínico y radiográfico y a las pruebas de laboratorio. El crecimiento lento, el ensanchamiento, palpable subcutáneamente, de las placas de crecimiento, la prominencia de las uniones condrocostales (rosario raquítico), las numerosas caries dentales y la cifosis torácica (lomo de gato raquítico) son todas manifestaciones de un raquitismo florido. Las enfermedades metabólicas afectarán a toda la fisis y hueso, no sólo a la porción proximal posteromedial de la tibia. Por tanto, la aparición en la exploración radiográfica de una fisis ensanchada, osteopenia, corticales mal definidas y líneas de Looser sugieren el diagnóstico de enfermedad ósea metabólica. Si se sospecha un problema metabólico, debe incluirse en las pruebas de laboratorio el calcio sérico, el fósforo, el BUN, la creatinina y la fosfatasa alcalina40. Un raquitismo curado puede asemejarse mucho a una enfermedad de Blount en fases iniciales84 con incurvación en varo persistente. La combinación de la historia clínica Enfermedad de Blount y las pruebas de laboratorio facilitarán la diferenciación. La mayoría de las displasias son detectables por su aspecto físico y radiográfico. Es frecuente la afectación de los miembros superiores, cráneo y facies, apreciable en la exploración física, y la afectación radiográfica no sólo de la epífisis proximal y medial de la tibia. Al ser la recidiva de la deformidad la norma, demorar el tratamiento quirúrgico puede ayudar a reducir el número de intervenciones quirúrgicas necesarias. También puede ofrecerse consejo genético. Aunque se ha descrito una tendencia familiar a desarrollar la enfermedad de Blount, debe valorarse la familia que exhibe una transmisión genética de piernas zambas en búsqueda de un posible raquitismo vitamino D-resistente u otra displasia35,70. La displasia fibrocartilaginosa focal merece una mención especial. Sólo descrita recientemente por Bell et al.6, este cuadro se presenta como una tibia vara unilateral durante la primera infancia. El aspecto radiográfico difiere del de la enfermedad de Blount en el hecho de la existencia de una lesión en sacabocados en la zona proximal y medial de la tibia, con una esclerosis circundante. Bell y colaboradores describieron a tres pacientes, de los cuales dos se sometieron a una osteotomía proximal de tibia. El tercer paciente inicialmente empeoró, resolviéndose a continuación sin tratamiento alguno. Las biopsias de dos de estos tres pacientes ponían de manifiesto la presencia de un material fibrocartilaginoso similar al tendón. Estos autores comprobaron una estrecha relación entre la lesión y la pata de ganso, concluyendo que esta lesión probablemente representa el primordio mesenquimatoso del tendón. Los demás artículos han corroborado los hallazgos patológicos, aunque existe desacuerdo en cuanto al tratamiento, tratándose algunos pacientes mediante una osteotomía y resolviéndose otros espontáneamente58,86. La detención del crecimiento a consecuencia de traumatismos o infecciones puede dar lugar a un aspecto físico y radiográfico indistinguible de los estadios tardíos de una enfermedad de Blount. Aquí, el antecedente puede ser el factor más importante a la hora de establecer el diagnóstico diferencial. Distinción de la incurvación fisiológica Tal como hemos mencionado previamente, la alineación normal de la extremidad inferior en el niño pequeño, antes de los 2 años de edad es en varo. Asumiendo que ciertos métodos no quirúrgicos de tratamiento pueden prevenir la progresión de una enfermedad de Blount en estadios iniciales, y sabiendo que la incurvación fisiológica se resuelve por sí misma, la distinción entre estas dos entidades supone un problema considerable. Desde la publicación inicial de Blount se ha cuestionado la capacidad para diferenciar a una edad temprana una incurvación fisiológica de una enfermedad de Blount en fases iniciales7,23,57. Levine y Drennan introdujeron el ángulo metafiso-diafisario (AMD), recomendando su utilización para diferenciar la incurvación fisiológica de la enfermedad de Blount46. El AMD es el ángulo que se obtiene trazando una línea a través de los picos metafisarios medial y lateral, y la perpendicular a una línea trazada siguiendo el borde externo de la tibia (Fig. 3). En una revisión retrospectiva de las radiografías de 48 niños con alineación en varo de la extremidad inferior, Levine y Drennan comprobaron que de un total de 30 extremidades con un AMD mayor de 11°, 29 desarrollaron características radiográficas de enfermedad de Blount. Empleando sus resultados, el AMD tiene una sensibilidad del 91% y una especificidad del 98%. Recientemente, se ha analizado el trazado del AMD y su error de medición. El trazado del AMD en las radiografías ha variado entre diferentes trabajos21,40,46,77. Stricker y Faustgen compararon la precisión del ángulo, tal como fue descrito (empleando una perpendicular al bor145 R.M. Bernstein, C.F. Moseley Figura 3. Ángulo metafiso-diafisario (AMD). (Adaptado a partir de: Levine AM, Drennan JC. Physiological bowing and tibia vara. J Bone Joint Surg [Am] 1982;64:1158-1163.) de externo de la tibia) con otros dos métodos (centro de la tibia o centro del peroné). Estos autores concluyeron que ninguno de los tres métodos era significativamente mejor que los demás. La rotación del miembro progresivamente empeoraba la precisión de la medición, aunque no de manera homogénea77. Además, se ha cuestionado la reproducibilidad del AMD. Se han estudiado tanto el error intrínseco (variabilidad interobservador e intraobservador) como el error extrínseco (en la obtención de la radiografía). Henderson et al. comprobaron que el error intraobservador era de 3,4° y el interobservador de 4,6°31. Eggert y Viemann revisaron las radiografías de 14 pacientes, con edades comprendidas entre los 14 y los 30 meses, que presentaban un incurvación severa del miembro inferior. Entre los 11 pacientes disponibles para el seguimiento, ni el ángulo tibiofemoral ni el AMD permitían distinguir entre una incurvación fisiológica y una enfermedad de Blount. En los 146 11 pacientes se había resuelto la incurvación sin tratamiento, a pesar de que 8 presentaban un AMD compatible con una enfermedad de Blount21. Hagglund et al. revisaron las radiografías de 13 pacientes con incurvación de la extremidad inferior, cuya edad promedio en el momento de presentación era de 23 meses y cuya edad promedio en el momento del seguimiento era de 32 años. No se había instaurado tratamiento alguno. El AMD promedio en el momento de presentación era de 15° (rango 7°-25°). En el momento del seguimiento, el ángulo cadera-rodilla-tobillo (alineación mecánica) medía 5° de varo (1°-12°) en las piernas con enfermedad de Blount. El eje anatómico del fémur y la tibia medían un promedio de 2° de valgo (rango 7° de varo-6° de valgo)26. Estos autores concluyeron que el AMD tiene “... un valor pronóstico limitado a la hora de distinguir entre una incurvación fisiológica y una enfermedad de Blount”. Consideramos que es imposible distinguir entre una incurvación de resolución espontánea (incurvación fisiológica) y una incurvación que progresará (enfermedad de Blount) hasta que el niño tiene aproximadamente 3 años de edad. Aunque medimos y registramos el AMD, la progresión de la incurvación tiene mucho más valor que la medición real del AMD. Por tanto, seguimos a todos los pacientes que presentan una deformidad en varo desde el momento de presentación hasta su resolución. No se obtienen radiografías antes de los 2 años de edad, a menos que se plantee a otro diagnóstico (p. ej., raquitismo). Al no existir pruebas concluyentes, tal como señalamos más adelante, que avalen la utilización de férulas, preferimos observar a intervalos de 6 meses, hasta aproximadamente la edad de 3 y medio-4 años. Si para entonces no se ha resuelto la incurvación recomendamos una osteotomía. Al ser los resultados de las osteotomías bastante buenos si se realizan antes de los 4 años y medio de edad, no hay prisa por realizar el procedimiento antes22,48,70. Enfermedad de Blount La afirmación de Lloyd-Roberts47 en cuanto a la distinción entre enfermedad de Blount e incurvación fisiológica sigue siendo cierta: “En la práctica, el tiempo es el árbitro final”. Hallazgos anatómicos e histológicos El “espacio” ensanchado, visible radiográficamente, entre el fémur distal y la tibia proximal en la enfermedad de Blount, a menudo contiene un menisco medial hipertrófico o una epífisis no osificada aumentada de tamaño. Siffert y Katz, en un estudio elaborado a partir de los hallazgos intra-articulares detectados en cinco pacientes con enfermedad de Blount infantil, señalaron que el menisco medial se encontraba francamente hipertrófico (cuatro de cinco casos), siendo además hipermóvil71. Se apreciaba una depresión en el platillo tibial posteromedial. Con la rodilla en extensión completa, el cóndilo femoral medial se sitúa anteriormente sobre el platillo tibial medial, siendo estable la rodilla. No obstante, con la flexión de la rodilla, el cóndilo femoral medial venía a colocarse en la depresión del platillo posteromedial de la tibia, provocando una inestabilidad en varo de la rodilla. Las apreciaciones sobre la base de las imágenes por resonancia magnética (RM) corroboran estos hallazgos, habiendo aportado información a la comprensión de la anatomía macroscópica de los pacientes con enfermedad de Blount. Ducou le Pointe et al. evaluaron a nueve pacientes con 12 tibias implicadas comprobando que el componente cartilaginoso de la epífisis compensaba parcial o totalmente el colapso de la fisis20. En cuatro casos se detectó un menisco medial anormalmente voluminoso. Por tanto, aunque radiográficamente puede aparecer un gran “espacio vacío” entre el fémur y la tibia proximal, de hecho la articulación sigue siendo congruente (Fig. 4). A partir de varios estudios anatomopatológicos realizados en pacientes con enfermedad de Blount infantil, se ha observado có- Figura 4. RM de rodilla perteneciente a un paciente de 8 años de edad con enfermedad de Blount infantil. Se aprecia un menisco medial ensanchado. Es difícil distinguir entre la epífisis proximal y medial de la tibia y la metáfisis, sugiriendo la presencia de un puente óseo. mo la histología muestra columnas cartilaginosas desorganizadas e islotes de condrocitos hipertróficos densamente empaquetados entremezclados con zonas de fibrocartílago acelular en el cartílago de crecimiento medial. También pueden apreciarse capilares anómalos. No se han detectado signos de necrosis aséptica del hueso7,23,31,44. Etiología La etiología de la enfermedad de Blount ha sido objeto de mucha especulación. Factores posiblemente relacionados con el desarrollo de la enfermedad de Blount son el raquitismo no detectado, la osteocondrosis primaria, la presión excesiva a través del cartílago de crecimiento, la obesidad, los traumatismos y factores propios del paciente como la raza, el género, la predisposición familiar y la deambulación precoz. 147 R.M. Bernstein, C.F. Moseley Osteocondrosis primaria Blount señalaba a Erlacher como el primero en implicar una anomalía primaria del cartílago como causa de la tibia vara7. Basándose en la anatomía patológica, Blount consideraba que las anomalías detectadas representaban una “osteocondrotrofopatía”, al estar involucrados tanto el cartílago como el hueso. Dada la poco manejable longitud del término decidió denominarla “osteocondrosis”. Ippolito y Cauti estimaban que los hallazgos patológicos también se trataban de cambios acaecidos en el cartílago compatibles con otros tipos de osteocondrosis, indicando que el defecto primario se producía en el cartílago, siendo secundarios los cambios óseos36. Presión excesiva Numerosos autores han atribuido la deformidad de la enfermedad de Blount a una presión excesiva ejercida sobre la fisis proximal medial de la tibia. El concepto de que las presiones cambiantes a través del cartílago de crecimiento pueden afectar a su tasa de crecimiento no es nuevo. Blount otorgaba a Heuter el mérito de haber descrito originalmente el fenómeno por el que se produce un mayor crecimiento cuando se reduce la compresión, y a Volkman el haber añadido que a diferentes presiones se produce un crecimiento desigual8. Este concepto se conoce hoy en día como ley de Heuter-Volkman. Los experimentos con animales de Arkin y Katz y otros autores han confirmado esta ley1,8,25. Generalmente se acepta que el exceso de estrés compresivo sobre el platillo tibial posteromedial contribuye en cierta medida al desarrollo y a la progresión de la enfermedad de Blount, aunque no está claro qué grado de estrés se requiere para que se afecte el crecimiento. ¿Debe aplicarse el estrés de manera continua? ¿Existe un umbral por encima del cual se altera el crecimiento, pero por debajo del cual se mantiene el crecimiento normal? 148 Los resultados de Storbino et al.78 y Safran et al.67 corroboran el concepto de que existe un umbral. Storbino y colaboradores analizaron en terneras Holstein la relación existente entre el crecimiento y las fuerzas que cruzan la fisis. Empleando un clavo de Steinman colocado a través de la epífisis, utilizaron dispositivos compresivos con los cuales aplicaban progresivamente mayor compresión a través de las fisis, a medida que ésta crecía. Estos autores constataron la existencia de un umbral de compresión por encima del cual cesaba el crecimiento (500 libras o 2.225 N), y por debajo del cual se mantenía el crecimiento a un ritmo normal. Cook et al. calcularon nuevamente esta cifra realizando ciertas estimaciones en cuanto al grosor del pin, llegando a la conclusión de que es preciso un estrés de 4,12 MPa (600 psi) para frenar las fisis15. Utilizando un modelo de elementos finitos, estos mismos autores calcularon la presión ejercida a través de las fisis en los niños entre 2 y 5 años de edad con un varo entre 0° y 30° para pesos corporales normales y obesos (percentil 90) en carga monopodal. A medida que el varo se aproximaba a los 10°, el cóndilo externo se levantaba, provocando un estrés a tensión en el ligamento colateral externo. Mientras tanto, los estrés mediales aumentaban linealmente a medida que aumentaba el varo, aproximándose a siete veces la cuantía normal en torno a los 30°. Safran et al. describieron a cinco pacientes esqueléticamente inmaduros que habían sufrido procesos tumorales y que presentaban fracturas en la capa de cemento tras haberse sometido a una artroplastia total de rodilla con vástago cementado. Estos autores planteaban que el continuo crecimiento fisario contribuía a la aparición de fracturas en la capa de cemento, calculando que la fuerza necesaria para fracturar dicha capa promediaba los 584 N/cm2 67. Se comprobó un incremento en la distancia entre el vástago y la capa de cemento, traduciendo un posterior crecimiento. Esto ava- Enfermedad de Blount la anecdóticamente los hallazgos de Storbino et al.78 en cuanto a que el cartílago de crecimiento puede soportar considerables presiones por debajo de un cierto umbral, manteniendo aún su crecimiento. Sin embargo, los resultados de los experimentos realizados por Arkin y Katz1 y por Bonnel et al.9 contradicen el concepto de umbral. Sus resultados sugieren que la inhibición del crecimiento no se trata de un fenómeno “todo-nada”, no existiendo un umbral1. Empleando un modelo en conejo, les colocaron yesos cilíndricos a los que practicaron yesotomías en cuña a intervalos, con el fin de aplicar una fuerza valguizante a través de la tibia. Aunque no puede calcularse el verdadero momento de fuerza, comprobaron que incluso cuando el yeso en sí no aplicaba una fuerza valguizante, sino que únicamente obligaba al conejo a mantener la pata alejada del cuerpo hacia fuera, también se producía una deformidad en valgo. Estos autores concluyeron que una fuerza tan pequeña como pueda ser la que ejerce el peso de la pierna y el yeso puede afectar al cartílago de crecimiento. También afirmaban que “para la misma cantidad de crecimiento unilateral, un hueso el doble de grueso mostrará la mitad de angulación, mientras que con la mitad del grosor mostrará el doble de angulación”. Este fenómeno parece reflejar lo que sucede cuando comparamos a pacientes con enfermedad de Blount infantil y adolescente. Al ser los huesos del niño mucho más pequeños, cualquier trastorno del crecimiento unilateral dará lugar a la aparición de una deformidad más llamativa que la que se detecta en el adolescente, cuyos huesos son dos o tres veces más gruesos. Este fenómeno parece venir confirmado por la diferencia en la gravedad de las deformidades detectadas en la enfermedad de Blount infantil y adolescente. Sin embargo, la considerable diferencia en la tasa de crecimiento entre la tibia del niño y la del adolescente también puede jugar cierto papel. Bonnel et al. emplearon un modelo en conejo con el fin de valorar el efecto de la compresión sobre el crecimiento, confirmando las conclusiones de Arkin en cuanto a que la tasa de crecimiento axial se reduce proporcionalmente a la fuerza de compresión. Estos autores comprobaron que fuerzas por encima de 30 N provocaban la lesión de las células cartilaginosas con un rápido cese del crecimiento. Histológicamente, observaron necrosis y fisurización de los condrocitos, disociación de las columnas cartilaginosas y aumento de volumen de las células de la capa hipertrófica. Estos hallazgos son similares a los que se detectan en la enfermedad de Blount. Sin embargo, no se hacía referencia alguna a la formación de capilares nuevos9. Estas apreciaciones nos llevan a dos posibilidades en lo que se refiere a la relación de sus hallazgos con la enfermedad de Blount: en primer lugar la ausencia de capilares se relaciona con el hecho de que las fuerzas aplicadas eran constantes o crecientes (no permitiendo la invasión vascular como intento de reparación) o, en segundo lugar, los mecanismos causantes de la lesión cartilaginosa en este modelo y en la enfermedad de Blount no están relacionados. Además de la compresión medial, también puede tener cierto papel en el desarrollo de la enfermedad de Blount la tensión lateral. Porter sostenía esta afirmación, al haber sido capaz de producir una deformidad angular en ovejas, empleando un muelle que generaba una tensión lateral a través del cartílago de crecimiento63. La obesidad puede ser causa de presión excesiva a través del cartílago de crecimiento medial. Dietz et al.18 informaron de 16 pacientes con enfermedad de Blount infantil, de los cuales 12 eran clínicamente obesos (pesos para su talla superiores al 120% del peso corporal ideal). Los pacientes obesos precisaron significativamente más osteotomías que los pacientes no obesos. Se apreciaba una alta correlación entre el porcentaje de peso corpo149 R.M. Bernstein, C.F. Moseley ral y los ángulos tibiofemorales. Por otra parte, al desarrollar la enfermedad de Blount un gran número de pacientes con pesos corporales normales, y al no hacerlo un gran número de pacientes obesos, resulta que la obesidad no es ni necesaria ni suficiente para provocar la enfermedad. Según estos hallazgos experimentales, y a partir del hecho de que los cambios compatibles con la enfermedad de Blount no se han descrito en pacientes no deambulantes, la compresión y la tensión tienen que jugar algún papel en el desarrollo de la enfermedad de Blount, aunque son difíciles de valorar sus contribuciones reales al desarrollo de esta enfermedad. Otros factores, como la raza y la genética, también pueden jugar cierto papel. Raza Se señalado que la enfermedad de Blount es más frecuente entre los niños negros2-4,23. Esta afirmación viene avalada fundamentalmente por una serie de artículos, descriptivos en su naturaleza y que no aportan una verdadera evidencia científica de una predisposición racial. En 1963 Golding y McNeil-Smith publicaron sus observaciones sobre la tibia vara en Jamaica. Estos autores describieron a 28 pacientes, todos negros de las Indias Occidentales. Aunque no se realizaba comparación alguna con niños de otras razas, concluían que este cuadro era “particularmente” frecuente y progresivo entre los niños negros. También concluían que los ligamentos de la rodilla eran más laxos en esta población, y que estos niños empezaban a caminar antes que sus congéneres europeos. Bateson señaló las diferencias en la alineación de los miembros inferiores entre los niños británicos y jamaicanos2. Desgraciadamente, estos datos en bruto no fueron presentados. Este autor concluía que la transición entre el varo y el valgo fisiológico se producía un año más tarde en los niños jamaicanos. También razonaba que existía una tendencia racial pa150 ra el desarrollo de la enfermedad de Blount, una presión desigual ejercida sobre las fisis tibial medial y un “aumento de plasticidad ósea” en los niños jamaicanos2. Un artículo de seguimiento publicado en 1968 afirmaba que los niños jamaicanos caminaban significativamente antes (10,5 meses) que sus congéneres británicos (15 meses), aunque no se aportaba información real alguna que avalara esta afirmación3. En 1978, Bathfield y Beighton publicaron su serie de 110 niños negros4. No constataron la deambulación precoz, el mayor peso corporal o el incremento en la laxitud articular como factores de riesgo para la aparición de la enfermedad de Blount en su población. Estos autores concluyeron que la enfermedad de Blount era frecuente entre los negros surafricanos, aunque rara en otros grupos. Sin embargo, “... a los 3 años de edad, en la mayor parte de los pacientes no tratados, la mayoría de los casos se hacían estáticos o empezaban a regresar. En este contexto, puede ser importante que raras veces se detecten deformidades residuales en los adultos africanos negros”. Parecería que muchos de sus pacientes en realidad presentaban una incurvación fisiológica y no una enfermedad de Blount. Con el fin de avalar el mayor riesgo de presentar la enfermedad de Blount entre los negros, Loder y Johnston comprobaron que el 76% de sus pacientes, a lo largo de un período de 30 años, eran negros a pesar de atender a una población hospitalaria negra sólo del 14%, constatando que la progresión era más frecuente en las niñas negras48. No está claro si esta última cifra representa las características de su población hospitalaria a lo largo del período de 30 años durante el cual se realizó el estudio o la demografía más reciente de su hospital. Otros trabajos han fracasado en su intento de encontrar diferencias raciales significativas. Schoenecker et al. informaron de 32 pacientes, 10 de los cuales eran negros y 22 Enfermedad de Blount blancos70. O’Neill y MacEwen señalaron que el 50% de sus pacientes eran negros y el 50% blancos. Estos autores concluían que la raza no era un factor pronóstico57. Es cierto que Langenskiöld y Zayer han descrito un número importante de casos de raza caucásica, habiéndose descrito también a pacientes de otras etnias44,84. Una gran proporción de nuestra población hospitalaria es hispanoamericana, y a la hora de revisar nuestros casos quirúrgicos, la mayoría de las osteotomías proximales de tibia por enfermedad de Blount se habían realizado en pacientes hispanoamericanos. De los 15 últimos pacientes intervenidos quirúrgicamente por enfermedad de Blount en el Shriners Hospital de Los Ángeles, desde 1992, 12 eran hispanoamericanos. No consideramos que esta circunstancia traduzca una incidencia particularmente alta de la enfermedad de Blount entre la población hispanoamericana, sino que simplemente refleja la demografía de nuestro Hospital. Lo que falta en todos los trabajos referentes a la asociación entre razas y enfermedad de Blount infantil es el tamaño de la población de la cual se extraen los pacientes, así como los patrones de referencia para derivar a un paciente a un determinado hospital dentro de ese área. Sólo Zayer ha intentado establecer la tasa de incidencia de la enfermedad de Blount74. Este autor concluyó que la tasa de incidencia entre la población sueca era de 5 casos por 100.000, basándose en los índices de natalidad y la asistencia a pacientes en clínicas a escala nacional. Señaló, no obstante, que la tasa de incidencia estaba aumentando, sospechando que esta circunstancia se debía a un incremento en la frecuencia de detección de la enfermedad debido a una mayor difusión en el uso de la radiografía desde los años 1940. La enfermedad obviamente se presenta en diversas poblaciones (africana, jamaicana, blancos y negros americanos, hispanoamericanos, suecos, finlandeses, etc.). Sin conocer el tamaño y la demografía de la población de la que se extrae el estudio, no pueden extraerse conclusiones relativas a la incidencia racial de la enfermedad de Blount. Por tanto, aunque parecen existir hallazgos que sugieren un aumento en la incidencia entre los pacientes africanos y jamaicanos, consideramos que la literatura actual ni avala ni refuta la raza como factor etiológico. Deambulación precoz Parte del apoyo en que se sostiene la diferencia racial en la incidencia de enfermedad de Blount se basa en las diferentes edades de aparición de la marcha en los niños blancos y negros3,23. ¿Puede la carga ponderal precoz afectar al aporte vascular a la fisis proximal de la tibia de manera similar a lo que se observa ecográficamente con la abducción de la cadera neonatal79? Aunque se ha demostrado una diferencia estadísticamente significativa en la consecución de objetivos del desarrollo (en particular la marcha) entre niños americanos blancos y negros12, esta diferencia de tiempo es pequeña (promedio 1,1 meses). Además, los antecedentes sobre el momento en que el niño alcanza sus objetivos del desarrollo de bipedestación, desplazamiento y deambulación se obtienen a partir de los padres y de manera retrospectiva 1-2 años después de la consecución real de estos objetivos. Otros estudios no han encontrado un antecedente de deambulación precoz entre los niños que desarrollan una enfermedad de Blount4. Por tanto, es difícil implicar la marcha precoz como un verdadero factor de riesgo para el desarrollo de una enfermedad de Blount. Genética Existen ciertas evidencias que sugieren una predisposición genética para el desarrollo de la enfermedad de Blount70. Se han documentado casos de transmisión familiar, aunque son infrecuentes. Langenskiöld describió un caso con tendencia familiar de piernas zambas41. Ikegawa et al. describieron la aparición de en151 R.M. Bernstein, C.F. Moseley a b Figura 5. a) Niño nigeriano de 13 años de edad y b) su hermana de 10 años de edad, ambos con enfermedad de Blount infantil severa. fermedad de Blount en una pareja de gemelos idénticos35. Actualmente en nuestro centro tenemos una hermana y un hermano descendientes de nigerianos que presentaban una enfermedad de Blount infantil en fases tardías en el momento de su asistencia inicial (Fig. 5). Ambos precisaron la realización de osteotomías proximales de tibia y epifisiodesis lateral (Fig. 6). Al ser infrecuentes los artículos sobre predisposición familiar, es probable que la contribución de un componente genético al desarrollo de una enfermedad de Blount sea pequeña. Clasificación de la enfermedad de Blount infantil Existen tres clasificaciones radiográficas para la tibia vara infantil, publicadas en la literatura inglesa; la clasificación de Langenskiöld41, la clasificación de Zayer84 y la clasificación de 152 Smith73. Sólo la clasificación de Langenskiöld ha logrado una amplia aceptación, aunque se han puesto en duda su reproducibilidad y fiabilidad pronóstica76. Langenskiöld originalmente describió su clasificación en seis estadios, como una simple descripción radiográfica (Fig. 7). Incluso en 1989, este autor ha reiterado que no ofrece información pronóstica, mostrando simplemente que los cambios ocurridos en la tibia siguen unos estadios a consecuencia de la maduración ósea42. Como confirmación de este concepto, Stricker comprobó una correlación lineal entre el estadio de Langenskiöld y la progresión de la edad76. Loder y Johnston48 señalaron que el 34% de sus pacientes con estadios de Langenskiöld I-V progresaban, de media, dos estadios, incluso algunos saltándose ciertos estadios. Toda las tibias que mostraron progresión en el estadio de Langenskiöld presentaron una recidiva Enfermedad de Blount a b c Figura 6. Radiografías preoperatorias de la niña de 10 años vista en la Fig. 5b. a) Es evidente en la proyección anteroposterior en carga la importante deformidad. b) La proyección lateral pone de manifiesto la depresión posteromedial de la epífisis. c) Radiografía postoperatoria de la misma paciente tras efectuar una osteotomía proximal de tibia bilateral asociada a epifisiodesis lateral. Se ha logrado una correcta alineación del miembro inferior izquierdo, aunque el derecho continúa en varo. Se practicó una segunda osteotomía con el fin de obtener una mejor alineación del miembro inferior derecho. Figura 7. Clasificación de Langenskiöld de la enfermedad de Blount infantil. (Adaptado a partir de: Langenskiöld A, Riska E. Tibia vara [osteochondrosis deformans tibiae]. J Bone Joint Surg [Am] 1964;46:1405-1420.) del varo. Sin embargo, también constataron que el 56% de las tibias que presentaban una recidiva, habían sido sometidas a una osteotomía encontrándose en un estadio II o III. Por tanto, puede producirse una progresión en el estadio, con la consecuente aparición de una recidiva, a pesar de no ser un buen indicador de la posible recidiva el estadio real en que se encuentra en el momento de la osteotomía. A medida que avanzaba el estadiaje, había menos resultados favorables, aunque con el estadiaje también aumentaba la edad. Las osteotomías con éxito se asociaban a edades menores. Antes de los 4 años de edad, el 75% de los pacientes sometidos a una única osteotomía ofrecían buenos resultados, pero por encima de los 4 años de edad, sólo el 32% ofrecían buenos resultados con una única osteotomía. Aunque los autores concluyeron que el estadiaje sí implicaba una progresión en la enfermedad y no simplemente la maduración 153 R.M. Bernstein, C.F. Moseley ósea, las pruebas aportadas en este estudio no resuelven el problema del estadio frente a la edad como indicador pronóstico. Es importante que los sistemas de clasificación sean fiables. Stricker et al. analizaron la concordancia interobservador con la clasificación de Langenskiöld, comprobando que el porcentaje de concordancia exacta era bajo (50%). En los extremos de la clasificación se observaban mejores concordancias, pero para los estadios intermedios (II-V) la concordancia era muy escasa76. Por tanto se ha puesto en duda la reproducibilidad de la propia clasificación. Zayer no encontraba útil la clasificación de Langenskiöld, proponiendo cuatro estadios84: inicial, metafisario, epifisario y adulto. El estadio inicial, que comienza en torno a los 1-2 años de edad, es radiográficamente indistinguible de una incurvación fisiológica, estableciéndose únicamente de manera retrospectiva como resultado de la progresión de la deformidad. El estadio metafisario se caracteriza por el posterior crecimiento de la zona medial de la metáfisis proximal de la tibia en sentido medial y distal dando lugar al afilamiento (beak). Este afilamiento también puede vislumbrarse en las proyecciones laterales como una línea curva. Pueden apreciarse irregularidades en el lado metafisario del cartílago de crecimiento. Se frena el crecimiento del platillo medial. El estadio epifisario se inicia después de los 5 años de edad. Mientras que la deformidad metafisaria progresa, predomina la deformidad epifisaria debido al infradesarrollo de la epífisis medial que crece orientándose hacia el defecto metafisario. El estadio adulto se inicia en torno a los 16 años de edad cuando, tras el cierre del cartílago de crecimiento, la deformidad se hace permanente. Esta deformidad final depende de la gravedad de la misma antes del cierre del cartílago de crecimiento. Llegado este momento, Zayer considera que es imposible distinguir radiográficamente la forma infantil de la enfermedad de la del adolescente. 154 Smith también desarrolló una clasificación radiográfica con cuatro estadios, ligeramente diferente de la de Zayer73. El grado A se considera una tibia vara “potencial”. Esto supone una incurvación en varo de menos de 15° y cambios radiográficos que incluyen la esclerosis diafisaria medial de la tibia y severo afilamiento, además de radiolucencias en la metáfisis proximal y medial de la tibia. El grado B se considera una tibia vara “mínima”. El diagnóstico de enfermedad de Blount es manifiesto, aunque los cambios patológicos incluyen cualquiera o todos los del grupo A, varo tibiofemoral de 15°-30° y fragmentación radiográfica o aparición de calcificaciones punteadas en la epífisis o metáfisis proximal de la tibia. El grado C, o tibia vara “avanzada”, incluye cualquiera o todos los hallazgos de los grupos A y B, así como la fragmentación y deformidad epifisaria con un cartílago de crecimiento proximal y medial de la tibia abierto. El grado D representa el cierre fisario. Nuevamente, el grado D incluye cualquiera o todos los hallazgos de los grupos A-C además del cierre de la porción medial del cartílago de crecimiento proximal de la tibia con un puente óseo, una marcada deficiencia de la zona medial del platillo tibial y la epífisis y el rápido incremento de la angulación en varo de la rodilla. No tenemos experiencia con las clasificaciones de Zayer y Smith. En nuestro conocimiento, ninguna se ha sometido a una rigurosa prueba de fiabilidad y reproducibilidad. Al ser escasa la reproducibilidad de la clasificación de Langenskiöld, y cuestionable su significado pronóstico, no la empleamos en nuestra práctica. Tras comprobar Loder y Johnston que muchos pacientes (56%) en estadio II precisaban más de una osteotomía y que otros con estadios más avanzados no48, consideramos que el estadiaje no es útil para establecer el resultado final de un paciente en particular. La edad del paciente parece más fiable, siendo seguro más fácil de aplicar. Estimamos que la deformidad en varo progresiva por encima Enfermedad de Blount de los 3 años de edad es el factor diagnóstico más fiable en la enfermedad de Blount. La detección de estos estadios más “avanzados” de lesión fisaria, tal como describen las tres clasificaciones, debe alertar al cirujano de que la probabilidad de lograr una corrección permanente mediante una simple osteotomía es menor, pudiendo ser necesarios procedimientos adicionales como la epifisiodesis o la resección de la barra. Historia natural de la enfermedad tratada y no tratada Antes de analizar la actuación en un proceso patológico, es importante tener una idea clara de la historia natural de la enfermedad a largo plazo. Desgraciadamente, al igual que sucede con otros muchos cuadros ortopédicos pediátricos, no está bien documentada la historia natural de la enfermedad de Blount a largo plazo. Parece ser que es infrecuente la resolución espontánea de una verdadera enfermedad de Blount22,44. Una pregunta fundamental es ¿que sucede pasado cierto tiempo en aquellos pacientes en que progresa la enfermedad? Desgraciadamente el promedio de seguimiento en la mayoría de las series sobre la enfermedad de Blount es de 2-10 años, siendo estos pacientes demasiado jóvenes como para poder interpretar la historia natural de la enfermedad tratada y no tratada. Además, los niños parecen tolerar bastante bien una deformidad angular del miembro inferior, no presentando dolor ni aparentemente daño inmediato de las articulaciones. Sería intuitivo considerar que tras una enfermedad de Blount infantil no tratada aparecería una osteoartritis precoz, debido a la mala alineación residual. Aunque existen ciertos artículos que documentan la aparición precoz de osteoartritis en pacientes con fracturas de tibia mal consolidadas38, también se recogen en la literatura trabajos que sugieren que una fractura de tibia mal consolidada no predispone al desarrollo de una osteoartritis50. Además, una vez que empieza a desarrollarse la osteoartritis, existen algunas evidencias de que la alineación en varo se asocia a una progresiva invalidez32. Este dilema es difícil de resolver. Se ha descrito la aparición precoz de osteoartritis en pacientes con enfermedad de Blount no tratada. Golding y McNeil-Smith describieron el desarrollo de osteoartritis en sus pacientes a principios de la tercera década de la vida, además de referir el caso de una paciente de 38 años de edad con una artritis aparentemente invalidante23. Zayer informó de 133 rodillas en 86 pacientes, no encontrando signos de artritis degenerativa en los pacientes menores de 30 años de edad. De 17 pacientes mayores de 30 años, con 27 rodillas afectas, 11 presentaban signos de osteoartritis. Este autor concluyó que el incremento en el varo predisponía a la aparición de cambios artríticos, aunque no se trataba de una relación constante85. Sólo hay dos artículos con seguimientos a largo plazo de enfermedades de Blount infantiles tratadas. Hoffman et al. revisaron a 12 pacientes con 19 rodillas, todos tratados mediante osteotomías, con una edad promedio al seguimiento de 22,4 años. Estos autores constataron que sólo 7 rodillas se encontraban asintomáticas, y que de las 12 rodillas sintomáticas, 8 mostraban signos de artritis degenerativa precoz detectada por artroscopia o artrotomía. No pudo correlacionarse la gravedad de los síntomas con la alineación preoperatoria en varo, aunque sí parecía correlacionarse con estadios de Langenskiöld avanzados. Los hallazgos artroscópicos incluían cambios en el compartimento lateral abarcando desde la eburneación del hueso subcondral hasta la fisuración del cartílago articular. Un paciente aparentemente se había sometido a un intento de elevación del platillo medial y posteriormente a una hemiartroplastia a la edad de 23 años. Otro paciente presentaba una artritis del compartimento medial visible mediante artrotomía33. 155 R.M. Bernstein, C.F. Moseley Doyle et al. revisaron a 17 pacientes tratados mediante osteotomía. La edad media al seguimiento era de 20,5 años, con una duración media del seguimiento de 15 años a partir del procedimiento inicial. De 28 rodillas, 9 se encontraban sintomáticas al final del seguimiento. De nuevo, se comprobó que los pacientes sometidos a artroscopia por rodillas sintomáticas presentaban anomalías tanto en el compartimiento medial como en el lateral. Estos autores comprobaron que los pacientes a los que se había practicado una única osteotomía presentaban un dolor considerablemente menor en la rodilla al alcanzar la madurez. No pudo encontrarse correlación alguna entre el ángulo tibiofemoral o el eje mecánico postoperatorio y la sintomatología. Se comprobó que la recidiva de la deformidad era un factor estadísticamente significativo a la hora de predecir quiénes se encontrarían sintomáticos a la madurez19. Estos dos artículos no representan la historia natural de la enfermedad no tratada, sino de la enfermedad de Blount tratada. Debido a la aparente relación entre las osteotomías repetidas y la posterior aparición de síntomas en la rodilla, estimamos que la corrección de la deformidad en el primer momento de su detección (progresión de la deformidad a la edad de 3,5 años) debe ofrecer mejores resultados a largo plazo. Sin embargo, podría alcanzarse otra conclusión (aunque improbable) por la cual la propia osteotomía provoca una lesión, y que los problemas articulares no se relacionan con la mala alineación. Al haber detectado Doyle et al.19 en su serie un rango de alineaciones de rodilla desde 20° en varo a 14° en valgo que se encontraban asintomáticos en el seguimiento a largo plazo, este problema sigue sin resolverse. ENFERMEDAD DE BLOUNT DE APARICIÓN TARDÍA La enfermedad de Blount de aparición tardía es mucho menos frecuente que su contra156 partida infantil7,23,44, existiendo por tanto menos literatura que trate directamente este tema. Se ha establecido una distinción entre enfermedad de Blount infantil y adolescente (o de aparición tardía) desde el artículo original de Blount7. Blount consideraba que la tibia vara de aparición en la infancia tardía y en la adolescencia temprana (edad de aparición 6-12 años) representaba una enfermedad diferente. Otros han subdividido este grupo de aparición tardía en una categoría juvenil (edad de aparición 4-10 años) y una categoría adolescente (edad de aparición 11 años o más)80,81. Estos dos grupos comprenden lo que actualmente se denomina tibia vara de “aparición tardía” o enfermedad de Blount de “aparición tardía”. Los factores etiológicos relacionados con la enfermedad de Blount de aparición tardía son similares a los implicados en la enfermedad de Blount infantil, aunque la exploración física, los hallazgos histológicos y la historia natural de esta enfermedad difieren en cierta medida de los del tipo infantil, tratándose estas diferencias en este apartado. Debido a que pensamos que los grupos juvenil y adolescente simplemente representan el espectro derivado de la edad de la misma enfermedad que aparece en la enfermedad de Blount infantil, nos referiremos a todas las enfermedades de Blount con aparición después de los 4 años de edad como enfermedades de Blount de “aparición tardía”. Antecedentes y exploración física A diferencia de lo que sucede en la enfermedad de Blount infantil, la mayoría de los pacientes que presentan la variante de aparición tardía acuden quejándose de dolor80. Esta enfermedad parece ser más frecuente entre los negros, aunque también se ha descrito su aparición en niños blancos39,82. Casi de manera invariable, los pacientes son muy obesos (percentil > 95) con una talla media. Puede haber un antecedente de incurvación fisiológica importante durante la niñez82, aunque es raro el antecedente familiar de genu varo. Enfermedad de Blount La exploración de las extremidades generalmente pone de manifiesto una torsión tibial interna mínima o inexistente, siendo menos frecuente la aparición bilateral de la deformidad (< 50%). No existe prominencia, o es muy pequeña, en la metáfisis proximal y medial de la tibia (afilamiento o beak) característica de la variante infantil. Puede apreciarse una cojera o marcha anómala, pudiendo existir una pequeña discrepancia de longitud de miembros inferiores. El balance articular de la rodilla es completo, con la salvedad de una posible cierta pérdida de flexión a consecuencia del pinzamiento de los tejidos blandos poplíteos. Las rodillas suelen ser estables a la extensión completa, aunque puede detectarse una inestabilidad, de mínima a moderada, de los ligamentos colaterales cuando la rodilla se flexiona 20°. Hallazgos radiográficos Los hallazgos radiográficos asociados a la enfermedad de Blount de aparición tardía difieren considerablemente de los detectados en la variante infantil. Puede apreciarse un perfil cuneiforme en la epífisis proximal y medial de la tibia con un mínimo o moderado aplanamiento. El cartílago de crecimiento puede exhibir un engrosamiento irregular con un trayecto ondulado. Suele faltar la fragmentación, y raras veces aparece el afilamiento metafisario medial. También puede observarse un incremento en la altura de la epífisis proximal y lateral de la tibia. La diáfisis suele encontrarse normal. Ocasionalmente, puede aparecer una deformidad secundaria en la metáfisis distal de la tibia en un intento aparente de reorientar la mortaja del tobillo paralela al suelo. La tomografía puede poner de manifiesto la inclinación posterior del platillo proximal y medial pudiendo revelar la presencia de una barra ósea en los casos avanzados. A diferencia de lo que sucede en la enfermedad de Blount infantil, la artrografía no ha puesto de manifiesto la hipertrofia del menisco medial80. Los pacientes con enfermedad de Blount de aparición tardía ofrecen problemas al radiólogo debido a su obesidad mórbida. Los tejidos blandos comprometen la capacidad para obtener una radiografía de calidad en bipedestación y en el plano correcto, necesaria para establecer el eje mecánico. El grosor de estos tejidos blandos dificulta la obtención de una adecuada exposición simultánea de la cadera, la rodilla y el tobillo. Los esfuerzos realizados con el objetivo de mejorar las radiografías obtenidas han dado lugar a innovaciones imaginativas. Petersen y Rohr describieron la utilización de cuñas acrílicas delante del colimador con el fin de obtener una exposición más uniforme de las articulaciones. Este método supone disponer de una variedad de cuñas, seleccionándose la cuña apropiada según el grosor de la cadera60. Henderson y Kemp propusieron otra solución28. Estos autores describieron una técnica radiográfica, en la que se empleaban diferentes velocidades de pantalla en un único casete de miembro inferior largo con el objetivo de percibir mejor los ejes mecánicos en estos pacientes. Aunque no tenemos experiencia con ninguno de estos métodos, cualquier esfuerzo por obtener radiografías de calidad mejorará la capacidad del cirujano para proveer el tratamiento adecuado. Diagnóstico diferencial El diagnóstico diferencial de la enfermedad de Blount de aparición tardía incluye las mismas entidades patológicas que la forma infantil: deben considerarse las enfermedades metabólicas, las displasias óseas y los cierres fisarios a consecuencia de traumatismos e infecciones. Hallazgos anatómicos e histológicos La anatomía patológica del cartílago de crecimiento ha desvelado una desorganización y mala alineación tanto de las células columnares como de las de la matriz. Esto sucede en todas las zonas cartilaginosas, tanto en la re157 R.M. Bernstein, C.F. Moseley gión lateral, como en mayor medida en la región medial. Pueden apreciarse zonas difusas de cartílago hialino y trabéculas irregulares de hueso primitivo. Es evidente la existencia de un tejido de reparación fibrovascular, pudiendo observarse grietas en la zona hipertrófica. Estos hallazgos han sido extremadamente homogéneos entre diferentes estudios80,82, habiéndose relacionado con los encontrados en la epifisiólisis femoral proximal13. Thompson y Carter valoraron una muestra mediante microscopía electrónica. Apreciaron anomalías del colágeno en la matriz de la zona hipertrófica, confirmando que estos hallazgos ultraestructurales eran similares a los detectados en la epifisiólisis femoral proximal80. Factores etiológicos Muchos de los factores etiológicos implicados en el desarrollo de la enfermedad de Blount de aparición tardía son similares a los analizados para el tipo infantil. Éstos incluyen la obesidad y las fuerzas de presión anómalas a través de la epífisis, el antecedente previo de incurvación fisiológica, el género y la raza. Presión excesiva y obesidad Se han acumulado numerosas pruebas que demuestran que la presión excesiva a través de la epífisis proximal y medial de la tibia contribuye al desarrollo de la enfermedad de Blount de aparición tardía. Tal como hemos mencionado previamente en el apartado sobre etiología de la enfermedad de Blount infantil, existen muchas evidencias experimentales que sugieren que la presión anormal puede afectar a la tasa de crecimiento de las fisis. Además, existe una tasa de obesidad muy alta entre los pacientes con enfermedad de Blount de aparición tardía. La mayoría de los pacientes descritos en la literatura pesan por encima del percentil 95 para su talla14,29,39,49,80. Thompson y Carter comprobaron que los 15 pacientes de su serie eran obesos, con una media de 20 kg por encima de su peso corporal 158 normal80. Henderson et al. evaluaron visualmente la existencia de alineación en varo de las extremidades inferiores en 140 niños (80 negros, 60 blancos) con edades comprendidas entre los 13 y los 19 años y con un peso mínimo de 210 libras. De los 7 casos detectados (todos negros), 2 mostraban más de 5° de alineación en varo en la radiografía, con una tasa de prevalencia del 2,5% en esta población negra masculina30. Davids et al. crearon un modelo para lo que ellos han denominado “marcha por muslo grueso”16. Debido al considerable aumento de grosor que se produce en el muslo de los adolescentes obesos, estos autores proponían que las consecuentes desviaciones clínicas de la marcha podían incrementar la carga sobre las fisis proximal y medial de la tibia, dando lugar a una inhibición del crecimiento. Empleando el umbral descrito por Cook et al.15, requisito para provocar la inhibición del crecimiento fisario (Pinhibitoria), desarrollaron un modelo biomecánico de “marcha por muslo grueso”. Los individuos con músculos gruesos creados artificialmente caminaban con una mayor rotación externa del miembro durante la primera mitad de la fase de apoyo y con una mayor rotación interna del miembro durante la segunda mitad de la fase de apoyo. También se constató un incremento en la abducción de la cadera, un incremento en la oblicuidad pélvica ascendente y un aumento de la rotación pélvica durante la fase de oscilación. Estos autores calcularon que las fuerzas compresivas que cruzaban el compartimento medial de la rodilla, en un sujeto de peso corporal normal, eran del 67% de la Pinhibitoria. Para alcanzar el 100% de la Pinhibitoria el peso corporal del individuo tenía que encontrarse justo por encima del percentil 95 en las gráficas de crecimiento. Éste se encuentra entre los rangos de peso detectados en los niños que presentan enfermedad de Blount de aparición tardía. Estos autores concluyeron que la mala alineación estática en varo de la rodilla no es un prerre- Enfermedad de Blount quisito para el desarrollo de una enfermedad de Blount de aparición tardía. Piernas zambas (varas) fisiológicas previas La falta de corrección completa de una incurvación fisiológica del miembro inferior podría ser un factor inicial predisponente para el desarrollo de una enfermedad de Blount de aparición tardía, similar a lo que sucede en la enfermedad de Blount infantil. Un miembro inferior que ya exhibe una alineación en varo, sometido a nuevas cargas (brote de crecimiento rápido y ganancia de peso) puede acto seguido sufrir una reducción en el crecimiento de la epífisis proximal y medial de la tibia, dando lugar a una progresiva deformidad. Wenger et al.82 fueron los primeros en sugerir la incurvación fisiológica como factor etiológico. Estos autores señalaron que, de un total de 7 pacientes con enfermedad de Blount de aparición tardía, 6 referían un antecedente de incurvación fisiológica importante durante la infancia con una mejora espontánea aunque no completa. Estimaban que este antecedente, asociado a unos rápidos crecimiento y ganancia de peso, provocaba una lesión repetida de las fisis, dando lugar a un “círculo vicioso” de supresión del crecimiento en varo, lo que generaba a su vez más varo. Otros autores han descrito antecedentes similares en otros pacientes30,39. Kline et al. estudiaron a seis pacientes adolescentes con genu varo, estableciendo que un importante grado de varo femoral también contribuía a la deformidad global39. Al ser típica de la incurvación fisiológica la afectación, tanto del fémur distal como de la tibia proximal, estos hallazgos pueden avalar en parte la teoría de que la incurvación fisiológica residual contribuye al posterior desarrollo de una enfermedad de Blount de aparición tardía. Por otra parte, Thompson y Carter80 señalaron que ninguno de los 15 pacientes de su serie referían un antecedente de incurvación fisiológica infantil. De manera similar, Hen- derson y Greene informaron de dos pacientes con enfermedad de Blount de aparición tardía unilateral. Estos autores habían constatado la alineación normal del miembro inferior contrario en el momento de presentación inicial. Ambos eran extremadamente obesos. A lo largo de un período de 14-19 meses, ambos pacientes desarrollaron en el lado previamente no afecto una alineación en varo y cambios radiográficos compatibles con una enfermedad de Blount de aparición tardía27. Ante estas evidencias contradictorias, parece que no puede extraerse conclusión alguna en lo que se refiere al efecto de la incurvación fisiológica previa sobre el posterior desarrollo de una enfermedad de Blount de aparición tardía. Género y raza Un grupo preponderante de pacientes con enfermedad de Blount de aparición tardía son varones negros29,49,80. Combinando las tres series más voluminosas de las que se dispone de pacientes con aparición tardía, 37 eran varones y 8, hembras. La diferencia racial también era sustancial: 32 eran negros, dos eran blancos y uno, indio. Aunque estas cifras parecen drásticas, de nuevo es difícil valorar realmente las tasas de incidencia al no conocer las poblaciones y los patrones de referencia de donde se obtuvieron estos estudios. Por el contrario, Langenskiöld señaló que de seis pacientes con variantes de aparición tardía, de su serie de 23 casos de enfermedad de Blount, 5 eran hembras41. Aunque no informaba de su distribución racial, es probable que todos fuesen caucásicos. Debido a la rareza de esta enfermedad y a la escasa probabilidad de que aparezcan en el futuro buenos estudios epidemiológicos, seguirán sin conocerse las verdaderas tasas de incidencia de la enfermedad de Blount infantil y adolescente. Sin embargo, a diferencia de lo que sucede con la variante infantil, parece evidente la asociación entre varones negros y enfermedad de Blount de aparición tardía. 159 R.M. Bernstein, C.F. Moseley Historia natural de la enfermedad tratada y no tratada Son pocos los estudios que recogen la evolución de la historia natural a largo plazo de la enfermedad de Blount infantil, no existiendo siquiera en la literatura inglesa resultados a largo plazo de pacientes no tratados con enfermedad de Blount de aparición tardía. En general se acepta que la alineación en varo asociada a una obesidad mórbida probablemente provoca la aparición de una artritis degenerativa, aunque no se dispone de información real que corrobore esta teoría. Debido a que la mayoría de los pacientes con enfermedad de Blount de aparición tardía presentan dolor de rodilla en la adolescencia temprana, suele plantearse el tratamiento quirúrgico. Presumiblemente, se está produciendo algún daño a nivel de la articulación, habiendo la osteotomía aliviado el dolor en un cierto número de pacientes29,81. Sin embargo se desconoce si la osteotomía evita la posterior degeneración articular. Al no contar con estudios sobre su historia natural y al no existir tampoco seguimientos a largo plazo de la enfermedad de Blount de aparición tardía tratada, nos vemos obligados a considerar únicamente la evolución a corto plazo de la enfermedad tratada. Thompson y Carter, revisando sus pacientes tratados quirúrgicamente a lo largo de un período de 28 años, encontraron 15 pacientes (22 rodillas implicadas) que presentaban enfermedad de Blount de aparición tardía, todos tratados mediante una osteotomía proximal de la tibia. El seguimiento promedio era breve (5,1 años), siendo la tasa de recidiva del 25% en sus pacientes juveniles (aparición antes de los 10 años de edad)80. Ninguna paciente hembra o adolescente presentó recidiva. Al final del seguimiento, cuatro pacientes con seis rodillas afectas referían molestias leves aunque persistentes. Estas molestias se atribuyeron a una mínima artritis degenerativa en cinco de las seis rodillas. 160 Loder et al. revisaron sus resultados quirúrgicos tras la realización de osteotomías en 15 niños con un seguimiento promedio de 4 años49. En el momento del seguimiento informaron de 15 resultados buenos, 2 moderados y 6 pobres, basándose en los criterios desarrollados por Schoenecker et al.70, en los que se relacionaba un resultado pobre con la incongruencia del espacio articular, con cambios degenerativos o una mala alineación de más de 5°. Estos autores se vieron desanimados por la alta tasa de resultados pobres. Finalmente, Henderson et al. emplearon tanto la hemiepifisiodesis como la osteotomía en su serie de 15 pacientes29. El seguimiento promedio en el grupo de la hemiepifisiodesis lateral fue de 5 años y en el grupo de la osteotomía de 7 años. Se obtuvieron resultados similares en ambos grupos. Al final del seguimiento, sólo uno de los pacientes tratados quirúrgicamente (17 extremidades) refería síntomas persistentes en la rodilla. Aunque dos pacientes del grupo de la hemiepifisiodesis precisaron una hemiepifisiodesis medial adicional por hipercorrección y tres pacientes precisaron posteriormente una osteotomía por hipocorrección, se produjeron considerablemente más complicaciones en el grupo de las osteotomías, siendo a su vez estas complicaciones más severas, entre ellas una infección profunda, una pseudoartrosis que precisó injerto óseo, una pérdida de alineación que preciso fijación percutánea y una pérdida de movilidad de rodilla que precisó fisioterapia y tracción con ingreso hospitalario. TRATAMIENTO El objetivo del tratamiento en los pacientes con enfermedad de Blount infantil o de aparición tardía es lograr un eje mecánico normal en el miembro inferior al llegar el final del crecimiento, con cuantas menos intervenciones quirúrgicas sea posible. Se consideran objetivos adicionales la reducción al mínimo de la Enfermedad de Blount discrepancia de longitud de los miembros inferiores y la obtención de una rodilla estable desde el punto de vista ligamentoso al finalizar el crecimiento. Es de esperar que logrando estos objetivos, evitemos la aparición de una osteoartritis de rodilla precoz más adelante lo largo de la vida. Se han empleado diversas opciones terapéuticas en el tratamiento de la enfermedad de Blount infantil y de aparición tardía. Estas incluyen el uso de férulas, las osteotomías, la condrodiastasis por distracción, la epifisiodesis, la resección de barras y la elevación del platillo tibial medial. A continuación analizaremos las posibles aplicaciones de cada una de estas técnicas. Uso de férulas Oyemade59 describió los mejores resultados obtenidos en la enfermedad de Blount con tratamiento no quirúrgico. Este autor informó de la utilización de yesos cilíndricos tanto para la tibia vara como valga, lográndose la corrección completa de la deformidad en 55 de sus 61 pacientes. Otros autores también han descrito buenos resultados con el uso de férulas7,48,70. No obstante, se han empleado múltiples férulas, habiendo oscilado el tiempo de utilización desde por la noche únicamente hasta 23 horas al día24. Loder y Johnston señalaron una tasa de fracaso de las férulas en torno al 50%48. Sus indicaciones para el uso de una férula incluyen a los pacientes entre uno y medio y dos años y medio de edad con una enfermedad de Blount en estadio I o II de Langenskiöld. Schoenecker et al. comunicaron sus resultados evolutivos en seis extremidades ferulizadas, obteniendo buenos resultados en cinco de ellas70. Más recientemente, Sims et al.72 ofrecieron información sobre 27 pacientes (37 extremidades) con enfermedad de Blount en estadio II-III y un mínimo de 2 años de seguimiento. La edad al inicio del uso de la férula era de 2,1 años y la duración en la utilización de la ortesis de 9,7 meses (rango 3,3- 27 meses). Comprobaron que el 70% de sus pacientes presentaban un resultado final satisfactorio (evitaron tener que someterse a una osteotomía). Se lograron mejores resultados en los casos unilaterales que en los bilaterales. La problemática con estos estudios surge a consecuencia de que el inicio en el uso de las férulas suele producirse en el momento en que es difícil diferenciar entre unas piernas zambas fisiológicas y una enfermedad de Blount infantil. Al igual que sucede con el uso de corsés en la escoliosis, es difícil confirmar el cumplimiento del paciente en el uso de la férula. Además, en nuestra opinión, con la mayoría de las férulas el niño puede rotar externamente la rodilla y supinar el pie, reduciendo las fuerzas de corrección que aplica la férula. A su vez es difícil de comprender cómo puede la férula aplicar suficiente fuerza como para influir sobre el crecimiento de la epífisis proximal de la tibia sin estirar los ligamentos de la rodilla. Al no tratarse la deformidad de un simple varo, sino de un varo con rotación del fémur sobre la tibia, con la consecuente producción de un defecto posteromedial en el platillo tibial, es difícil confiar en que una simple ortesis rodilla-tobillo-pie con una almohadilla medial o cintilla lateral puede corregir todos los componentes de la deformidad. Además, la utilización de la férula ya de por sí provoca una impotencia funcional en el niño, al llevar siempre la rodilla bloqueada. Langenskiöld ha afirmado que “la eficacia terapéutica de las férulas en las enfermedades de Blount radiográficamente constatadas no se ha demostrado de manera convincente42,43”. Es necesario un estudio prospectivo y aleatorio para aclarar este problema. Ante el actual déficit de aval científico existente en la literatura en lo que se refiere a la eficacia de las férulas, actualmente no estimamos que las férulas sean útiles en el tratamiento de la enfermedad de Blount. Seguimos a los pacientes valorando la progresión o resolución de la deformidad, y en aquellos casos no resueltos para la 161 R.M. Bernstein, C.F. Moseley edad de 3 y medio-4 años, planteamos una osteotomía. En nuestro conocimiento, no se han utilizado las férulas en el tratamiento de la enfermedad de Blount de aparición tardía. Algunas de las razones por las que no se emplean las férulas en estos pacientes presumiblemente son la existencia de un muslo grueso en la mayoría de los pacientes asociado al limitado crecimiento residual y a la menor progresión del mismo. Osteotomía proximal de tibia y peroné La osteotomía proximal de tibia se ha convertido en el bastión terapéutico para la enfermedad de Blount infantil. Tal como hemos mencionado previamente, los resultados de las osteotomías practicadas antes de los 4 años y medio de edad son bastante buenos, empeorando los resultados tras esta edad, incluso precisando a menudo varias osteotomías22,48. El lector debe recordar que se trata de una cifra elegida arbitrariamente, encontrándose probablemente relacionada con los cambios que se producen en la fisis posteromedial proximal de la tibia según el tiempo transcurrido y con el grado de remodelación de que dispone el niño. Se han sugerido una serie de razones como causas para el fracaso de las osteotomías a edades más avanzadas. Nuevamente, con el paso del tiempo el daño ejercido sobre la fisis posteromedial será probablemente más difícil de remodelar, pudiendo finalmente dar lugar a un cierre fisario con la consecuente e inevitable recidiva. Además, tanto Blount, como Langenskiöld, subrayaron que la laxitud de la rodilla hace difícil la valoración de la alineación de la extremidad inferior en los casos tardíos. Esta circunstancia puede contribuir a la infracorrección del varo, al ser difícil de establecer la alineación correcta en la mesa de quirófano7,41. Se han descrito diversas osteotomías proximales de tibia, así como varios métodos de fi162 jación. El cirujano puede elegir entre el tipo de osteotomía y el método de fijación, siempre que se corrija la deformidad en varo y rotación interna. La osteotomía de peroné debe realizarse muy distalmente al cuello con el fin de evitar una lesión del nervio peroneo y la tracción excesiva de las arterias y el nervio en el momento de la corrección. Además, las osteotomías de tibia deben efectuarse distalmente a la apófisis tuberositaria tibial (extensión anterior de las fisis proximal de la tibia) con el objetivo de evitar la aparición de un cierre fisario anterior y la consecuente deformidad en recurvatum. Tanto Blount como Langenskiöld empleaban yesos inguinopédicos como método de fijación para las osteotomías, describiendo Langenskiöld la osteotomía en cúpula7,44. Esta osteotomía ofrece unas buenas coaptación y estabilidad de los fragmentos sin pérdida de longitud; sin embargo, el centro de rotación de la osteotomía se sitúa por debajo del nivel de la deformidad siendo además limitada la capacidad de corrección del componente rotacional de la deformidad. También pueden emplearse agujas roscadas cruzadas con el fin de obtener una estabilidad adicional. Éste es el método preferido por uno de los autores (RMB). Se ha recomendado también invertir la cúpula, con el objetivo de situar el centro de rotación más próximo al nivel de la deformidad. Esta idea parece tener cierto sentido; no obstante, hasta la fecha no hemos intentado realizar esta modificación. Otra osteotomía simple es la osteotomía de cierre en cuña (preferida por CFM). El corte proximal se realiza perpendicularmente al eje mecánico del segmento proximal justo por debajo de la tuberosidad tibial, realizándose el corte distal perpendicular al eje mecánico del segmento distal. El corte más cercano a la articulación (proximal) siempre se realiza en primer lugar. Si no, es difícil sujetar el fragmento. Esta osteotomía es muy sencilla, utilizando cortes perpendiculares y paralelos fáciles de visualizar por el cirujano, y permitiendo a su vez Enfermedad de Blount la traslación y rotación de los fragmentos si fuera necesario. Sin embargo, es intrínsecamente inestable, precisando una fijación con agujas roscadas y yeso. Es preciso valorar de manera intraoperatoria el eje mecánico del miembro inferior. Nosotros empleamos para su determinación el cable del bisturí eléctrico y el intensificador de imágenes. El cable ya de entrada se encuentra en la mesa del quirófano y puede estirarse a tensión, sujetando la porción proximal del cable sobre el centro de la cabeza femoral y fijando el otro extremo del cable sobre el centro del tobillo. Tras confirmar esta posición con el intensificador de imágenes se visualiza la rodilla mediante fluoroscopia valorándose el eje mecánico. Cuando se tratan deformidades mayores (> 25° de varo), puede emplearse un fijador externo unilateral como método de fijación. Este planteamiento permite un posterior ajuste como consecuencia de la laxitud de la rodilla. Además, permite una mayor traslación de los fragmentos que con las agujas cruzadas, pudiendo a su vez liberarse fácilmente el fijador, si se detecta una isquemia o neuroapraxia del miembro en el postoperatorio inmediato, con el objetivo de reducir la tracción o angulación sobre las estructuras neurovasculares. Algunos autores han recomendado la fijación con placa45,51, aunque requiere una mayor incisión, siendo además más difícil de modificar si la alineación postoperatoria precisa un ajuste. Se han descrito osteotomías más complejas para corregir tanto la rotación como el varo mediante osteotomías oblicuas. Aunque conceptualmente llamativas, pueden ser difíciles de realizar de manera intraoperatoria. En el caso de un único corte oblicuo, debe establecerse el ángulo de manera precisa preoperatoriamente utilizando un nomograma66. En las osteotomías oblicuas, debe determinarse el tamaño de la cuña preoperatoriamente, realizándose los cortes de manera muy precisa durante la intervención45. La co- rrección de la rotación interna es más difícil, al tener que resecarse más hueso a nivel anterior que posterior55. Estimamos que esto añade una complejidad innecesaria a un procedimiento relativamente simple, habiendo constatado que es más sencillo realizar un corte perpendicular al hueso y un corte paralelo a la línea articular que utilizar una osteotomía en cúpula. Siguen suponiendo un problema considerable las complicaciones que aparecen tras las osteotomías proximales de tibia. Steel et al. fueron los primeros en sugerir una mayor tasa de complicaciones tras la realización de estas osteotomías en los niños que en los adultos. Estos autores señalaron la aparición de dolor intenso, pérdida de sensibilidad y debilidad en el 20% de sus pacientes, con una tasa resultante del 29% para las correcciones de deformidades en varo y sólo del 12% para las deformidades en valgo. Mediante un experimento realizado con cadáveres, estos autores concluyeron que el problema se debía a la compresión que sufría la arteria tibial anterior a su paso por el foramen de la membrana interósea. Parece ser que la angulación en valgo de la osteotomía comprimía considerablemente más este foramen de lo que sucedía con las angulaciones en varo74. Mycoskie describió una tasa de complicaciones del 73% en las osteotomías de rodilla en los niños, incluyendo la pérdida de alineación, el compromiso vascular, las fracturas patológicas, la infección de la herida y la consolidación viciosa56. Pinkowski y Weiner pensaban que eran capaces de reducir sus complicaciones neurológicas y vasculares añadiendo la realización de una fasciotomía del compartimento anterior profiláctica y la osteotomía distal del peroné62. Hemos adoptado algunas de las recomendaciones de Pinkowski y Weiner. Rutinariamente efectuamos la fasciotomía del compartimento anterior, realizando la osteotomía del peroné en el tercio medio (no tan distal como reco163 R.M. Bernstein, C.F. Moseley mendaba su artículo). Hemos tenido dos episodios de parálisis del nervio peroneo, aunque ambos ocurrieron en deformidades en valgo. Es importante recordar que todas estas osteotomías (incluyendo la osteotomía de cierre en cuña) elongan la pierna de manera efectiva. La resección de una cuña triangular preserva la longitud de la cortical medial. Por tanto, al no perderse longitud en ese lado del hueso y desplazarse el segmento distal lateralmente con el objetivo de conseguir la corrección del varo, se sitúa el pie en su posición de alineación mecánica normal. Esta maniobra elonga ligeramente la pierna a consecuencia de que ahora el miembro debe aducirse por debajo del cuerpo. Las técnicas de osteotomía previamente mencionadas pueden aplicarse de igual manera al paciente que presenta una enfermedad de Blount de aparición tardía, aunque la osteotomía de cierre en cuña parece ser la más sencilla de efectuar en estos difíciles pacientes. Si el niño se encuentra próximo a la madurez ósea, puede incluso realizarse esta técnica a través del cartílago de crecimiento82. Sin embargo, la colocación de un yeso inguinopédico bien ajustado a un obeso mórbido puede intimidar al más atrevido de los cirujanos. Por tanto, si se opta por una osteotomía de cierre en cuña para este grupo de pacientes, hemos empleado un fijador externo por su fácil aplicación y no tener que colocar un yeso, así como por su capacidad para realizar reajustes en la alineación durante el postoperatorio inmediato. Sin embargo, siguen siendo un problema considerable la consolidación viciosa, las parálisis nerviosas, los síndromes compartimentales y las infecciones en el trayecto de los tornillos29,49. Condrodiastasis y osteogénesis por distracción En el tratamiento de la enfermedad de Blount se ha descrito la asociación de un alargamiento efectuado a través del cartílago de 164 crecimiento con una osteotomía64. La osteotomía corrige la deformidad angular, mientras que la distracción a través del cartílago de crecimiento se utiliza para corregir la discrepancia de longitud de miembros residual. También se ha señalado17 la condrodiastasis aislada como método de corrección para la enfermedad de Blount de aparición tardía, mediante un fijador de Wagner modificado. Dado que la distracción fisaria a menudo provoca el cierre del cartílago de crecimiento, sólo debe intentarse en niños adolescentes próximos al final del crecimiento. Coogan et al. emplearon un fijador circular con el objetivo de conseguir una osteogénesis por distracción a través de una corticotomía, en pacientes con enfermedad de Blount de aparición tardía14. Aunque ofrecen las ventajas de la corrección multiplanar y el alargamiento simultáneo, todos estos procedimientos parecen tratarse de soluciones complejas, cuando para corregir la discrepancia de longitud residual suele ser suficiente una simple osteotomía asociada a un alza o a una epifisiodesis bien programada. No vemos necesaria la realización de una condrodiastasis u osteogénesis por distracción en nuestros pacientes, al superar raras veces los 3-4 cm la discrepancia de longitud de los miembros inferiores29,49,81,82. Epifisiodesis La epifisiodesis puede jugar varios papeles en el tratamiento de los pacientes con enfermedad de Blount infantil y de aparición tardía. En los pacientes con enfermedad de Blount infantil que presentan un puente óseo evidente, no resecable o recidivado tras una resección previa, puede evitarse la aparición de una recidiva de la deformidad mediante una epifisiodesis de la fisis proximal y lateral de la tibia asociada a una osteotomía. Si la deformidad es unilateral, debe valorarse la epifisiodesis proximal de la tibia contralateral con el fin de evitar una discrepancia de longitud de miembros progresiva. Estos casos suelen presentarse en Enfermedad de Blount niños próximos a la madurez ósea por lo que supone un problema menor la pérdida en la talla final. La hemiepifisiodesis ha recuperado popularidad como opción terapéutica viable en las deformidades angulares de la región de la rodilla en los niños. Se ha empleado tanto el cierre fisario permanente como el transitorio (epifisiodesis con grapas). Aunque se dispone de tablas para la planificación de los cierres fisarios parciales permanentes10, en los niños pequeños la hemiepifisiodesis definitiva dará lugar casi con toda probabilidad a una hipercorrección de la deformidad, estando por tanto contraindicada. Recientemente se ha propuesto la hemiepifisiodesis temporal. Mielke y Stevens informaron de sus resultados en una serie de 25 pacientes, incluyendo dos con enfermedad de Blount, con una media de edad en el momento del grapado de 6,25 años53. Su técnica incluía la utilización de una aguja muscular para la identificación de la fisis mediante control fluoroscópico, con la posterior colocación de una o dos grapas de Vitalium. Se dejó indemne el periostio. Se retiraron las grapas cuando se hubo logrado una ligera hipercorrección. Estos autores destacaron la mejora de los ejes mecánicos en todas las extremidades inferiores tratadas sin aparición de ningún cierre fisario permanente. Aunque hemos empleado esta técnica para el tratamiento de deformidades en valgo postraumáticas en los niños, no tenemos experiencia con su utilización en niños con enfermedad de Blount infantil. En los pacientes más jóvenes, aún nos preocupa el posible cierre fisario definitivo. También se ha empleado la hemiepifisiodesis en el tratamiento de la enfermedad de Blount de aparición tardía. Henderson et al. describieron la utilización tanto de técnicas percutáneas como abiertas29. Aunque no obtuvieron resultados favorables en todos los casos, consideraban que esta técnica era una alternativa razonable a la osteotomía del tibial. Tal como se ha señalado previamente, al ser raras veces mayor de 2 cm la discrepancia de longitud de miembros en los pacientes con enfermedad de Blount de aparición tardía unilateral, una epifisiodesis bien programada de la pierna contralateral asociada o no a la utilización de un alza puede equilibrar la longitud de los miembros con un mínimo riesgo para el paciente. Resección del puente fisario Se considera la resección del puente fisario como una alternativa válida en el tratamiento de los cierres fisarios postraumáticos61, aunque su utilidad en la enfermedad de Blount infantil está menos contrastada. Faltan estudios que incluyan más de unos pocos pacientes con enfermedad de Blount. Beck et al. presentaron los resultados de tres pacientes a los que se practicó una resección del puente fisario constatando un posterior crecimiento óptimo5. Schoenecker et al. describieron dos casos de resección de puente tras osteotomías previas, recidivando uno de los puentes dos años y medio después de la cirugía70. Se ha recomendado la utilización de grasa autóloga42 o Cranioplast®61 como material de interposición. Aunque las evidencias de cierto éxito en la enfermedad de Blount infantil son fundamentalmente anecdóticas, si el niño es pequeño y presenta un importante remanente de crecimiento, los potenciales beneficios del intento de resección del puente fisario probablemente sobrepasan los riesgos de este procedimiento relativamente simple. Si se restaura el crecimiento, se evita la recidiva con una mínima o nula pérdida de longitud del miembro. Por ello, consideramos que la resección del puente fisario debe formar parte del arsenal terapéutico del cirujano que trata enfermedades de Blount. Sin embargo, en los niños que presentan puentes fisarios muy voluminosos, la epifisiodesis y la osteotomía ofrecerán de manera más consistente resultados favorables. 165 R.M. Bernstein, C.F. Moseley Elevación de la meseta tibial medial Langenskiöld describió la elevación del platillo tibial medial asociada a epifisiodesis lateral como método para intentar tensar el ligamento lateral interno y corregir la inestabilidad medial de la articulación44. Sólo ha encontrado necesaria esta técnica en cinco miembros inferiores a lo largo de 30 años42. Las teóricas ventajas de este procedimiento consisten en que la osteotomía se realiza a nivel de la deformidad, puede restablecerse la tensión ligamentosa y puede convertirse una articulación incongruente en congruente. La primera ventaja es obvia: es preferible la corrección a nivel de la deformidad que la corrección a distancia. Es cuestionable si ésta puede realizarse de manera segura (sin lesión intra-articular). Al incluir la deformidad una depresión posterior del platillo proximal y medial de la tibia, para corregir efectivamente la deformidad es necesario elevar esta zona. Sin embargo, los artículos publicados sobre elevación del platillo tibial medial, únicamente se refieren a la depresión medial (varo)42,69,83. Al exhibir un gran porcentaje de pacientes con enfermedad de Blount infantil y avanzada una aparente inestabilidad ligamentosa medial, la segunda ventaja potencial de la elevación del platillo medial de la tibia es poder tensar el ligamento lateral interno. Para lograr esto, debe efectuarse la elevación entre la línea articular y el lugar de inserción del ligamento colateral medial. Aunque Langenskiöld proponía esta técnica para la elevación del platillo tibial medial, la descripción original es ligeramente vaga, no quedando claro si la osteotomía se realiza por encima o por debajo de la inserción del ligamento lateral interno44. Schoenecker publicó un grupo de diez pacientes a los que efectuó una elevación del platillo medial69. No obstante, estos procedimientos se realizaron por debajo del nivel de inserción del ligamento colateral medial, siendo por tanto dudoso el efecto sobre la inestabilidad articular. Zayer describió dos casos en los que se efectuó la os166 teotomía entre la articulación y el ligamento colateral medial con aparentes buenos resultados durante aproximadamente 20 años de seguimiento83. La tercera ventaja potencial de elevar el platillo tibial medial es mejorar la congruencia articular de la rodilla. Tal como se ha expuesto previamente, aunque las radiografías simples de rodilla en la enfermedad de Blount pueden dar la impresión de una incongruencia articular con un gran espacio vacío en el lado medial, este espacio suele estar ocupado por epífisis tibial no osificada o por un menisco medial hipertrófico. La artrografía o la RM simulando una posición de carga de la articulación puede poner de manifiesto que las verdaderas superficies articulares de hecho son congruentes 20,71. Por tanto, cualquier actuación quirúrgica que modifique la articulación podría en realidad empeorar la congruencia, dando lugar a la aparición de una osteoartritis. Dadas estas preocupaciones, afrontamos el concepto de elevación del platillo medial con cierto escepticismo, habiendo evitado su utilización. CONCLUSIÓN Tras revisar la literatura, surgen muchas preguntas, pudiendo extraerse pocas conclusiones en lo que se refiere a la enfermedad de Blount. En la variante infantil de esta enfermedad, la deformidad probablemente se encuentra relacionada con una supresión del crecimiento en la fisis proximal y medial de la tibia, ofreciendo las osteotomías precoces mejores resultados que las osteotomías tardías. Suele conservarse la congruencia articular a pesar del espacio vacío visible en las radiografías simples. Sigue siendo difícil, en los niños menores de 2-3 años de edad, distinguir una enfermedad de Blount infantil de una incurvación fisiológica, siendo aún hoy la progresión de la deformidad el método más fiable para esta- Enfermedad de Blount blecer el diagnóstico. Sigue cuestionándose la eficacia del uso de férulas, pudiendo únicamente un ensayo prospectivo y aleatorio ofrecer la respuesta. No se ha demostrado un predominio racial de la enfermedad de Blount infantil entre los negros, no aportando información pronóstica de manera clara los actuales sistemas de clasificación radiográficos. Aunque algunos pacientes no tratados seguidos durante largos períodos sí desarrollan signos de osteoartritis, no es definitiva la asociación entre la alineación en varo y los cambios degenerativos que aparecen en la rodilla. La enfermedad de Blount de aparición tardía parece tener similitudes histológicas, tanto con la enfermedad de Blount infantil como con la epifisiólisis femoral proximal. Aunque no disponemos de información epidemiológica de calidad, parecen estar más expuestos a presentar una enfermedad de Blount de aparición tardía los varones negros en comparación con otros grupos. El tratamiento mediante hemiepifisiodesis u osteotomía aporta un óptimo alivio del dolor a corto plazo, aunque sigue sin conocerse la historia natural a largo plazo de la enfermedad tratada y la sin tratar. Curiosamente, los resultados del tratamiento quirúrgico de la enfermedad de Blount infantil parecen empeorar a medida que analizamos más detenidamente la enfermedad. Inicialmente, parecía que la osteotomía casi garantizaba un buen resultado41,44,84. Posteriormente, se comprobó cada vez con mayor frecuencia cómo las osteotomías precoces, a pesar de ofrecer mejores resultados que las tardías, no garantizaban unos resultados óptimos19,22,48. Esta circunstancia se debe probablemente a una valoración más estricta del paciente durante el seguimiento. No sólo se requiere un miembro inferior recto, sino también una rodilla clínicamente asintomática. Esto nos recuerda que: “Nada empeora tanto unos buenos resultados como un seguimiento exhaustivo”. BIBLIOGRAFÍA 1. Arkin AM, Katz JF. The effects of pressure epiphyseal growth. J Bone Joint Surg (Am) 1956; 38: 1056-76. 2. Bateson EM. Non-rachitic bow leg and knockknee deformities in young Jamaican children. Br J Radiol 1966; 39: 92-101. 3. Bateson EM. The relationship between Blount’s disease and bow legs. Br J Radiol 1968; 41: 107-14. 4. Bathfield CA, Beighton PH. Blount disease. Clin Orthop 1978; 135: 29-33. 5. Beck CL, Burke SW, Roberts JM, Johnston CE. Physeal bridge resection in infantile Blount disease. J Pediatr Orthop 1987; 7: 161-3. 6. Bell SN, Campbell PE, Cole WG, Menelaus MB. Tibia vara caused by focal fibrocartilaginous dysplasia. J Bone Joint Surg (Br) 1985; 67: 780-4. 7. Blount WP. Tibia vara. J Bone Joint Surg 1937; 19: 1-29. 8. Blount WP, Clarke GR. Control of bone growth by epiphyseal stapling. J Bone Joint Surg (Am) 1949; 31: 464-78. 9. Bonnel F, Peruchon E, Baldet P, Dimeglio A, Rabischong P. Effects of compression on the growth plates in the rabbit. Acta Orthop Scand 1983; 54: 730-3. 10. Bowen JR, Torres RR, Forlin E. Partial epiphysiodesis to address genu varum or genu valgum. J Pediatr Orthop 1992; 12: 359-65. 11. Bradway JK, Klassen RA, Peterson HA. Blount disease: A review of the English literature. J Pediatr Orthop 1987; 7: 472-80. 12. Capute AJ, Shapiro BK, Palmer FB, Ross A, Wachtel RC. Normal gross motor development: The influences of race, sex and socio-economic status. Devel Med Child Neurol 1985; 27: 635-43. 13. Carter JR, Leeeson MC, Thompson GH, Kalamchi A, Kelly CM, Makley JT. Late-onset bivia vara: A histopathologic analysis. A comparative evaluation with infantile tibia vara and slipped capital femoral epiphysis. J Pediatr Orthop 1988; 8: 187-95. 14. Coogan PG, Fox JA, Fitch RD. Treatment of adolescent Blount disease with circular external 167 R.M. Bernstein, C.F. Moseley fixation device and distraction osteogenesis. J Pediatr Orthop 1996; 16: 450-4. 15. Cook SD, Lavernia CJ, Burke SW, Skinner HB, Haddad RJ. A biomechanical analysis of the etiology of tibia vara. J Pediatr Orthop 1983; 3: 449-54. 16. Davids JR, Huskamp M, Bagley AM. A dynamic biomechanical analysis of the etiology of adolescent tibia varia. J Pediatr Orthop 1996; 16: 461-8. 28. Henderson RC, Kemp GJ. Assessment of the mechanical axis in adolescent tibia vara. Orthopaedics 1991; 14: 313-6. 29. Henderson RC, Kemp GJ, Greene WB. Adolescent tibia vara: Alternatives for operative treatment. J Bone Joint Surg (Am) 1992; 74: 342-60. 30. Henderson RC, Kemp GJ, Hayes PRL. Prevalence of late-onset tibia vara. J Pediatr Orthop 1993; 13: 255-8. 17. De Pablos J, Franzreb M. Treatment of adolescent tibia vara by asymmetrical physeal distraction. J Bone Joint Surg (Br) 1993; 75: 592-6. 31. Henderson RC, Lechner CT, DeMasi RA, Greene WB. Variability in radiographic measurement of bowleg deformity in children. J Pediatr Orthop 1990; 10: 491-4. 18. Dietz WH, Gross WL, Kirpatrick JA. Blount disease (tibia vara): Another skeletal disorder associated with childhood obesity. J Pediatr 1982; 101: 735-7. 32. Hernborg JS, Nilsson BE. The natural course of untreated osteoarthritis of the knee. Clin Orthop 1977; 123: 130-7. 19. Doyle BS, Volk AG, Smith CW. Infantile Blount disease: Long-term follow-up of surgically treated patients at skeletal maturity. J Pediatr Orthop 1996; 16: 469-76. 20. Ducou le Pointe H, Mousselard H, Rudelli A, Montagne J-P, Filipe G. Blount’s disease: Magnetic resonance imaging. Pediatr Radiol 1995; 25: 12-4. 21. Eggert P, Viemann M. Physiological bowlegs or infantile Blount’s disease. Some new aspects an old problem. Pediatr Radiol 1996; 26: 349-51. 22. Ferriter P, Shapiro F. Infantile tibia vara: Factors affecting outcome following proximal tibial osteotomy. J Pediatr Orthop 1987; 7: 1-7. 23. Golding JSR, McNeil-Smith JDG. Observations on the etiology of tibia vara. J Bone Joint Surg (Br) 1963; 45: 320-5. 24. Greene WB. Infantile tibia vara. J Bone Joint Surg (Am) 1993; 75: 130-43. 25. Haas SL. Retardation of bone growth by a wire loop. J Bone Joint Surg 1945; 27: 25-36. 26. Hagglund G, Ingvarson T, Ramgren B, Zayer M. Metaphyseal-diaphyseal angle in Blount’s disease. Acta Orthop Scand 1997; 68: 167-9. 27. Henderson RC, Greene WB. Etiology of late-onset tibia vara: Is varus alignment a prerequisite? J Pediatr Orthop 1994; 14: 143-6. 168 33. Hofmann A, Jones RE, Herring JA. Blount’s disease after skeletal maturity. J Bone Joint Surg (Am) 1982; 64: 1004-9. 34. Hsu RW, Himeno S, Coventry MB, Chao EYS. Normal axial alignment of the lower extremity and load-bearing distribution at the knee. Clin Orthop 1990; 255: 215-27. 35. Ikegawa S, Nakumura K, Kawai S, Nishino J. Blount’s disease in a pair of identical twins. Acta Orthop Scand 1990; 61: 582. 36. Ippolito E, Cauti D. Tibia vara or Blount’s disease: Pathogenesis, clinical features and treatment. Ital J Orthop Traumatol 1983; 9: 521-8. 37. Kettelkamp DB, Chao EY. A method for quantitative analysis of medial and lateral compression forces at the knee during standing. Clin Orthop 1972; 83: 202-13. 38. Kettelkamp DB, Hillberry BM, Murrish DE, Heck DA. Degenerative arthritis of the knee secondary to fracture malunion. Clin Orthop 1988; 234: 159-69. 39. Kline SC, Bostrum M, Griffin PP. Femoral varus: An important component in late-onset Blount’s disease. J Pediatr Orthop 1992; 12: 197-206. 40. Kling TF. Angular deformities of the lower limbs in children. Orthop Clin North 1987; 18: 513-27. 41. Langenskiold A. Tibia vara. Acta Chir Scand 1952; 103: 1-22. Enfermedad de Blount 42. Langenskiold A. Tibia vara. Clin Orthop 1989; 246: 195-207. 43. Langenskiold A. Tibia vara. J Pediatr Orthop 1994; 14: 141-2. 44. Langenskiold A, Riska EB. Tibia vara (osteochondrosis deformans tibiae). J Bone Joint Surg (Am) 1964; 46: 1405-20. 45. Laurencin C, Ferriter PJ, Millis MB. Oblique proximal tibial osteotomy for the correction of tibia vara in the young. Clin Orthop 1996; 327: 218-24. 57. O’Neill DA, MacEwen GD. Early roentgenographic evaluation of bowlegged children. J Pediatr Orthop 1982; 2: 547-53. 58. Olney BW, Cole WG, Menelaus MB. Three additional cases of focal fibrocartilaginous dysplasia causing tibia vara. J Pediatr Orthop 1990; 10: 405-7. 59. Oyemade GAA. Non-rachitic deformities of the knee in Nigerina children. J Trop Med Hyg 1977; 80: 213-8. 46. Levine AM, Drennan JC. Physiological bowing and tibia vara. J Bone Joint Surg (Am) 1982; 64: 1158-63. 60. Petersen TD, Rohr W. Improved assessment of lower extremity alignment using new roentgenographic techniques. Clin Orthop 1987;219: 112-9. 47. Lloyd-Roberts GC. Orthopaedics in Infancy and Childhood. Nueva York: Appleton-CenturyCrofts, 1971. 61. Peterson HA. Partial growth plate arrest and its treatment. J Pediatr Orthop 1984; 4: 246258. 48. Loder RT, Johnston CE. Infantile tibia vara. J Pediatr Orthop 1987; 7: 639-46. 62. Pinkowski JL, Weiner DS. Complication in proximal tibial osteotomies in children with presentation of technique. J Pediatr Orthop 1995; 15:307-12. 49. Loder RT, Schaffer JJ, Bardenstein MB. Late-onset tibia vara. J Pediatr Orthop 1991; 11: 162-7. 50. MacMahon EB, Carmines DV, Irani RN. Physiologic bowing in children: An analysis of the pendulum mechanism. J Pediatr Orthop B 1995; 4: 100-5. 51. Martin SD, Moran MC, Martin TL, Burke SW. Proximal tibial osteotomy with compression plate fixation for tibia vara. J Pediatr Orthop 1994; 14: 619-22. 52. Merchan TC, Dietz FR. Long-term follow-up after fractures of the tibial and fibular shafts. J Bone Joint Surg (Am) 1989; 71: 599-606. 53. Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than 10 years: A preliminary report. J Pediatr Orthop 1996; 16: 423-9. 54. Moreland JR, Bassett LW, Hanker GJ. Radiographic analysis of the axial alignment of the lower extremity. J Bone Joint Surg (Am) 1987; 69: 745-9. 55. Morrissy RT. Atlas of Pediatric Orthopaedic Surgery. Filadelfia: J.B. Lippincott, 1992. 56. Mycoskie PJ. Complications of osteotomies about the knee in children. Orthopedics 1981; 4: 1005-15. 63. Porter RW. The effect of tension across a growing epiphysis. J Bone Joint Surg (Br) 1978; 60: 252-5. 64. Price CT, Scott DS, Greenberg DA. Dynamic axial external fixation in the surgical treatment of tibia vara. J Pediatr Orthop 1995; 15: 236-43. 65. Price EE. Juvenile posture of the legs and knees. Med J Aust 1949; 2: 589-91. 66. Rab GT. Oblique tibial osteotomy for Blount’s disease (tibia vara). J Pediatr Orthop 1988; 8: 715-20. 67. Safran MR, Eckardt JJ, Kabo JM, Oppenheim WL. Continued growth of the proximal part of the tibia after prosthetic reconstruction of the skeletally immature knee. J Bone Joint Surg (Am) 1992; 74: 1172-9. 68. Salenius P, Vankka E. The development of the tibiofemoral angle in children. J Bone Joint Surg (Am) 1975; 57: 259-61. 69. Schoenecker PL, Johnston R, Rich MM, Capelli AM. Elevation of the medial plateau of the tibia in the treatment of Blount’s disease. J Bone Joint Surg (Am) 1992; 74: 351-8. 169 R.M. Bernstein, C.F. Moseley 70. Schoenecker PL, Meade WC, Pierron RL, Sheridan JJ, Capelli AM. Blount’s disease: A retrospective review and recommendations for treatment. J Pediatr Orthop 1985; 5: 181-6. 71. Siffert RS, Katz JF. The intra-articular deformity in osteo-chondrosis deformans tibiae. J Bone Joint Surg (Am) 1970; 52: 800-4. 72. Sims JB, Richards BS, Katz D. Effectiveness of brace treatment in early infantile Blount’s disease. Pediatric Orthopaedic Society of North America; 1995. Phoenix, Arizona. U.S.A. 73. Smith CF. Tibia vara (Blount’s disease). J Bone Joint Surg (Am) 1982; 64: 630-2. 74. Steel HH, Sandrow RE, Sullivan PD. Complications of tibial osteotomy in children for genu varum and valgum. J Bone Joint Surg (Am) 1971; 53: 1629-35. 75. Stempfel R. Non-rachitic bowing of the tibia. South Med J 1954; 47: 200-5. 76. Stricker SJ, Edwards PM, Tidwell MA. Langenskiold classification of tibia vara: An assessment of interobserver variability. J Pediatr Orthop 1994; 14: 152-5. 77. Stricker SJ, Faustgen JP. Radiographic measurement of bowleg deformity: Variability due to method and limb rotation. J Pediatr Orthop 1994; 14: 147-51. 78. Storbino LJ, French GO, Colonna PC. The effect of increasing tensions on the growth of 170 epiphyseal bone. Surg Gynecol Obstet 1952; 95: 694-700. 79. Sullivan CM, Yousefzadeh DK, Doerger KM, Ben-Ami TE. Doppler ultrasound evaluation of perfusion of femoral head cartilage after reduction of dislocated hip in developmental dislocation of the hip. Pediatric Orthopaedic Society of North America; 1997. Banff, Alberta, Canadá. 80. Thompson GH, Carter JR. Late-onset tibia vara (Blount’s disease). Clin Orthop 1990; 255: 24-35. 81. Thompson GH, Carter JR, Smith CW. Late-onset tibia vara: A comparative analysis. J Pediatr Orthop 1984; 4: 185-94. 82. Wenger DR, Michelson M, Maynard JA. The evolution and histopathology of adolescent tibia vara. J Pediatr Orthop 1984; 4: 78-88. 83. Zayer M. Hemicondylar tibial osteotomy in Blount’s disease. Acta Orthop Scand 1992; 63: 350-2. 84. Zayer M. Natural History of Osteochondrosis Tibia (Mb. Blount). Lund: NYA Lagerblads Tryckeri AB, 1973. 85. Zayer M. Osteoarthritis following Blount’s disease. Int Orthop 1980; 4: 63-6. 86. Zayer M. Tibia vara in focal fibrocartilaginous dysplasia. Acta Orthop Scand 1992; 63: 353-5. 15 Displasia fibrocartilaginosa focal W.G. Cole La tibia vara en los niños suele ser bilateral y simétrica. Casi siempre se trata de una variante fisiológica del desarrollo normal. También puede deberse a una enfermedad de Blount8, raquitismos de varios tipos y displasias óseas, como la condrodisplasia metafisaria. La tibia vara unilateral es menos frecuente. Puede producirse, como parte de una deformidad en “golpe de viento”, con una rodilla en valgo en el lado contralateral, en los niños con displasias óseas como la pseudoacondroplasia. La tibia vara unilateral también puede aparecer de manera aislada, y en estas circunstancias suele deberse a una patología local de la tibia. CARACTERÍSTICAS CLÍNICAS En 1985, Bell et al.1 describieron una nueva causa de tibia vara unilateral, que denominaron displasia fibrocartilaginosa focal de la tibia. En esta descripción, y en una posterior realizada por Olney et al.12, describieron a seis niños con este cuadro. Otros autores2-7,10,13 han descrito aproximadamente veinte casos más con características similares. Estos niños suelen acudir a la consulta antes de los 3 años de edad, y más habitualmente antes de los 2 años de edad, presentando una tibia vara progresiva unilateral1. La deformidad clínica en varo se localiza en la tibia proximal, asociándose a una torsión tibial interna. Estos niños no exhiben ninguna otra anomalía. DIAGNÓSTICO POR IMAGEN Las radiografías simples muestran un defecto cortical cóncavo o en forma de lengüeta en la región medial de la tibia proximal, con una deformidad en varo centrada sobre la lesión (Figs. 1a y 2a). La tomografía computarizada (TC) y las imágenes por resonancia magnética (RM) confirman la presencia de un defecto óseo cortical elíptico, bien correlacionado con los hallazgos de las radiografías simples4,10. Las zonas correspondientes a la radiolucencia cortical, visible en la radiografía simple, ofrecen imágenes de baja intensidad tanto en la secuencia potenciada en T1 como en T2. Las zonas correspondientes a la esclerosis distal ofrecen imágenes de baja intensidad en las secuencias potenciadas en T1 y señales intermedias en las secuencias potenciadas en T2. Los detalles de la RM son compatibles con el contenido fibrocartilaginoso del 171 W.G. Cole a b c Figura 1. Caso 1 (niña). Radiografía simple de una tibia vara unilateral. a) A la edad de 11 meses se aprecia la tibia vara proximal con un defecto cortical medial. b) A los 2 años de edad se aprecia una mejoría espontánea de la deformidad. c) A los 3 años de edad se aprecia la corrección de la deformidad, curación del defecto cortical y remodelación de la tibia proximal. defecto óseo y la pared distal de hueso escleroso reactivo. No se aprecia masa alguna de tejidos blandos, tal como sería de esperar en una lesión erosiva y como sucede con el granuloma eosinófilo, el fibroma condromixoide, el osteoma osteoide y la osteomielitis10. CARACTERÍSTICAS ANATOMOPATOLÓGICAS En el momento de la intervención, se aprecia que la lesión, situada en el lugar de inserción de la pata de ganso en la tibia, es blanda y cartilaginosa1. El análisis microscópico revela un tejido fibroso denso, relativamente acelular, con pequeñas zonas de diferenciación cartilaginosa. Estos hallazgos son compatibles con una diferenciación anómala del primordio tibial en el lugar de inserción de las fibras de 172 Sharpey de la pata de ganso en la tibia. Estos mismos hallazgos sugieren que los tejidos diferenciados de manera anómala actúan traccionando del tejido óseo, frenando el crecimiento longitudinal de la zona medial de la fisis proximal de la tibia. Los tendones suelen insertarse en el hueso pasando a través de zonas fibrocartilaginosas no mineralizadas y mineralizadas bien organizadas, dispuestas en la interfase tendónhueso11. El papel del fibrocartílago de la interfase tendón-hueso no está bien dilucidado. Puede actuar absorbiendo impactos, reduciendo por tanto las cargas mecánicas generadas en la interfase tejido blando-tejido duro. Los estudios realizados sobre inserciones ligamentosas, aparentemente idénticas a las inserciones tendinosas, han puesto de manifiesto que el fibrocartílago contiene una mez- Displasia fibrocartilaginosa focal a b Figura 2. Caso 2 (niño). Radiografía simple de ambos miembros inferiores. a) A los 16 meses de edad se aprecia una tibia vara unilateral con un defecto cortical proximal. b) A los 2 años de edad se aprecia la corrección espontánea de la tibia vara. El defecto cortical medial se ha rellenado con hueso escleroso, retornando la cortical medial a su aspecto normal. cla de colágenos tipos II, IX, X y XI, así como colágenos tipos I y V11. Es probable que el ligamento o el tendón, a medida que penetra en el hueso, posee su característica composición de colágenos tipos I y V, transformando a continuación su composición hacia una de tipo cartilaginoso. La presencia en el tejido fibrocartilaginoso de colágeno tipo X, sólo producido por los condrocitos hipertróficos, sugiere la existencia de una interfase fisaria entre el tendón y su inserción ósea11. La presencia de una fisis en el lugar de inserción tendinoso posibilitaría que se produjera la remodelación, a medida que el hueso crece en tamaño y anchura. Es probable, a partir de la comparación entre la interfase tendón-hueso normal y la interfase anormal de la displasia fibrocartilaginosa focal, que el aparente efecto de tracción de la displasia focal se deba a un crecimiento y remodelación anómalos, en la fisis del tendón de la pata de ganso. HISTORIA NATURAL En algunos niños, la tibia vara empeora, para posteriormente corregirse de manera espontánea en torno a los 4-8 años de edad1-7. Las radiografías simples en estos niños muestran que el defecto cortical progresivamente se rellena de hueso (Figs. 1 y 2). Además se produce un extenso remodelado en la metáfisis proximal de la tibia y en la unión diafisometafisaria, con corrección de la deformidad. No se han estudiado los cambios histológicos que acompañan a este remodelado; sin embargo, a partir de los cambios radiológicos, parece ser que el tapón fibrocartilaginoso es 173 W.G. Cole sustituido por hueso, restaurándose la interfase tendón-hueso normal. TRATAMIENTO Se han empleado cuatro métodos para el tratamiento de este cuadro, incluyendo únicamente la observación, la ortesis, la osteotomía valguizante de tibia en el momento o poco después de la presentación y la osteotomía valguizante de tibia cuando la deformidad fracasa en su intento de resolución espontánea después de varios años1-7,10,12,13. No existe evidencia alguna publicada, que sugiera que las ortesis rodilla-tobillo-pie afecten a la historia natural de esta entidad. El método de tratamiento más razonable es la observación durante varios años, reservándose la cirugía únicamente para aquellos casos en los que fracasa la mejoría espontánea. La cirugía consiste en una osteotomía valguizante de tibia justo por debajo de la fisis proximal de la tibia. No está claro si debe resecarse el tapón fibrocartilaginoso. Sin embargo, probablemente deba hacerse, ya que en la mayoría de los casos descritos, la corrección de la deformidad a largo plazo, se lograba mediante una osteotomía tibial asociada a la resección del tapón fibrocartilaginoso. CONCLUSIÓN La displasia fibrocartilaginosa focal de tibia en los niños pequeños es la causa más frecuente de tibia vara unilateral1,12. Los hallazgos en las radiografías simples son característicos, no requiriéndose pruebas complementarias adicionales. Si la lesión es atípica, el diagnóstico suele poder realizarse mediante una RM sin necesidad de tener que biopsiar la lesión10. Se recomienda la observación durante varios años, recurriéndose a la corrección quirúrgica de la deformidad, en aquellos casos que no se resuelven espontáneamente12. 174 Recientemente, se ha descrito la displasia fibrocartilaginosa focal del húmero proximal y del cúbito distal con retardo del crecimiento y deformidad angular 9. La deformidad y el acortamiento humeral empeoraron a lo largo de los siguientes 4 años. La biopsia de la lesión humeral mostraba la presencia de fibrocartílago, al igual que sucede en la displasia fibrocartilaginosa focal de la tibia. El legrado de la lesión y la osteotomía humeral lograron la corrección duradera de la deformidad, aunque el húmero siguió siendo llamativamente corto. El defecto cortical del cúbito desapareció espontáneamente en el transcurso de 2 años. La incurvación cubital continuó corrigiéndose a lo largo de los 6 años siguientes, existiendo un mínimo acortamiento residual. Estas observaciones ponen de manifiesto que la displasia fibrocartilaginosa focal también puede aparecer en otros huesos, además de la tibia. Es muy probable que esta displasia sea una causa más frecuente de lo que hasta ahora se consideraba, de deformidad angular y acortamiento en los niños. BIBLIOGRAFÍA 1. Bell SN, Campbell PK, Cole WG, Menelaus MB. Tibia vara caused by focal fibrocartilaginous dysplasia. Three case reports. J Bone Joint Surg (Br) 1985; 67: 780-4. 2. Bradish CF, Davies SJ, Malone M. Tibia vara due to focal fibrocartilaginous dysplasia. The natural history. J Bone Joint Surg (Br) 1988; 70: 106-8. 3. Cockshott WP, Martin RM, Priedman L, Yuen M. Focal fibrocartilaginous dysplasia and tibia vara: A case report. Skeletal Radiol 1994; 23: 333-5. 4. Herman TE, Siegel MJ, McAlister WH. Focal fibrocartilaginous dysplasia associated with tibia vara. Radiology 1990; 177: 767-8. 5. Husien AM, Kale VR. Tibia vara caused by focal fibrocartilaginous dysplasia. Clin Radiol 1989; 40: 104-5. Displasia fibrocartilaginosa focal 6. 7. Kariya Y, Taniguchi K, Yagisawa H, Ooi Y. Focal fibrocartilaginous dysplasia: Consideration of healing process. J Pediatr Orthop 1991; 11: 545-7. Landreau-Jolivet I, Pillard D, Taussig G. Tibia vara unilateral du petit enfant par dysplasia fibrocartilagineuse focale. 4 nouveaux cas. Rev Chir Orthop 1992; 78: 411-4. 10. Myer JS, Davidson RS, Hubbard AM, Conrad KA. MRI of focal fibrocartilaginous dysplasia causing tibia vara. J Pediatr Orthop 1995; 15: 304-6. 11. Niyibizi C, Vinsconti CS, Gibson G, Kavalkovich K. Identification and immunolocalization of type X collagen at the ligament-bone interface. Biochem Biophys Res Commun 1996; 222: 584-9. 8. Langenskiold A. Tibia vara. A critical review. Clin Orthop 1989; 346: 195-207. 12. Olney BW, Cole WG, Menelaus MB. Three additional cases of focal fibrocartilaginous dysplasia causing tibia vara. J Pediatr Orthop 1990; 10: 405-7. 9. Lincoln TL, Birch JG. Focal fibrocartilaginous dysplasia in the upper extremity. J Pediatr Orthop 1997; 17: 528-32. 13. Zayer M. Tibia vara in focal fibrocartilaginous dysplasia. A report of 2 cases. Acta Orthop Scand 1992; 63: 353-5. 175 16 Artritis séptica T. Lejman, M. Strong EPIDEMIOLOGÍA Las artritis sépticas de rodilla representan aproximadamente el 40% de las artritis sépticas en los niños4,10,11,20. Ni los artículos que se refieren exclusivamente a la rodilla14,17,26,28, ni aquellos que incluyen la rodilla junto a otras articulaciones2,4,7,10,11,20 sugieren que la rodilla sea diferente en cuanto a factores de riesgo, fuentes de infección, etiología bacteriana o hallazgos de laboratorio. Los factores predisponentes para la aparición de una artritis séptica en el niño incluyen la prematuridad y la edad menor de 6 meses, la hospitalización en una unidad de cuidados intensivos (UCI) donde se hayan efectuado procedimientos diagnósticos y terapéuticos invasivos (ventilación mecánica, cateterización de la vena umbilical, hiperalimentación, etc.) y defectos congénitos del tracto alimentario que hayan precisado una intervención quirúrgica3,9,13,16,25,30. Los traumatismos articulares también pueden predisponer a la aparición de una artritis séptica2,18. La fuente primaria de infección difiere según la edad del niño. Sólo el 20% de las artritis sépticas ocurridas en niños menores de 6 meses de edad va precedida de una infección respiratoria, siendo esta cifra del 33% en los niños con edades comprendidas entre los 6 meses y los 2 años y del 66% en los niños mayores de 2 años de edad. En el 33% de los neonatos la artritis séptica va precedida de una infección cutánea, disminuyendo al 20% en los niños pequeños. La otitis media parece ser la causa en el 25% de los neonatos, aunque es muy rara por encima de ese grupo de edad15. Puede no ser posible el aislamiento del organismo responsable de una artritis séptica. Si se cultiva únicamente el aspirado articular, los cultivos positivos se aproximan al 66%. Si se añaden hemocultivos a los cultivos articulares, esta cifra se eleva hasta aproximadamente el 75%. En los neonatos, los microorganismos cultivados con mayor frecuencia son el Staphylococcus aureus y las bacterias Gram-negativas20. En los recién nacidos sometidos a antibioterapia prolongada, la artritis séptica puede estar provocada por Candida albicans25 (Fig. 1). Un patógeno frecuente, entre los 6 meses y los 4 años de edad, es el Haemophilus influenzae2,4,20,30,31, predominando en los niños por encima de los 4 años de edad el Staphylococcus aureus20. 177 T. Lejman, M. Strong Figura 1. Dos años y medio de edad. Infección simultánea de doce articulaciones por Candida albicans en un neonato. Apréciese la epífisis femoral bifurcada y la metáfisis con acampanamiento central de la fisis. Figura 2. Tumefacción circunferencial de la rodilla izquierda en el momento de presentación de una artritis séptica. La literatura existente1,5,6,18,22,23,29 recoge claramente la patología y la patofisiología de las artritis sépticas agudas, siendo por tanto ajena al contenido de este capítulo. mueve la rodilla de manera voluntaria, no siendo posible moverla de manera pasiva más de un 1° sin provocar en el paciente la aparición de gran dolor. Desgraciadamente el cuadro, con frecuencia, no aparece siguiendo la clínica clásica. Puede aparecer una infección de rodilla a cualquier edad sin fiebre. Los niños menores de 18 meses de edad pueden mantener la rodilla en extensión completa o muy flexionada. La respuesta inflamatoria en los neonatos es tal que artritis sépticas de rodilla bien establecidas pueden no inducir ni tumefacción ni eritema llamativos. En el paciente pequeño, el dolor a la palpación no está tan bien localizado, pudiendo no aparecer respuestas en los que se encuentran en la UCI. En los pacientes muy pequeños y en los muy enfermos, para que no pase desapercibida la presencia de articulaciones sépticas, debe continuamente asumirse que una artritis séptica puede formar parte del cuadro de empeoramiento del paciente, no olvidando nunca que en dichos casos es muy probable que la articulación séptica más evidente vaya acompañada de otra menos evidente. CUADRO CLÍNICO En el típico caso de una artritis séptica de rodilla completamente evolucionada, el paciente acude con un cuadro febril, habiendo presentado sintomatología durante 24-72 horas. Si tiene edad para caminar rehuye el apoyo sobre el miembro, mientras que el niño más pequeño simplemente no mueve la extremidad (pseudoparálisis). La historia clínica a menudo revela un factor predisponente presente en las últimas 4 semanas. El paciente se encuentra muy afectado, claramente enfermo. La rodilla se mantiene con 30° de flexión (volumen máximo articular), teniendo el paciente que flexionar la cadera y rotar externamente el miembro para poder estirar la rodilla sobre la cama. La rodilla se encuentra tumefacta y eritematosa de manera circunferencial (Fig. 2). El dolor a la palpación, al igual que sucede con la tumefacción, es completamente circunferencial. El paciente no 178 Artritis séptica DIAGNÓSTICO Indudablemente, la clave para prevenir la aparición de secuelas tras una artritis séptica es el diagnóstico precoz y, tal como se ha descrito previamente, el cuadro clínico es con diferencia el elemento más importante a la hora de establecer el diagnóstico. Deben realizarse cultivos del aspirado articular y sanguíneos, tanto para bacterias como para hongos, en todos los casos en que se sospeche una artritis séptica. Las pruebas de laboratorio que deben añadirse incluyen el recuento leucocitario, la velocidad de sedimentación eritrocitaria y la proteína C-reactiva. Si se aprecian cambios radiológicos precoces, éstos incluyen la tumefacción de los tejidos blandos periarticulares y la desaparición de los planos tisulares blandos. En los niños pequeños y en los neonatos el espacio articular puede encontrarse ensanchado. Los cambios óseos no suelen aparecer hasta pasados de 7 a 14 días desde el inicio de la enfermedad, siendo mucho más floridos en los niños menores de 2 años de edad. Éstos pueden desarrollar una importante osteólisis en la metáfisis parafisaria, así como formación perióstica de hueso nuevo (Fig. 3). En los niños mayores de 2 años de edad, pueden apreciarse áreas irregulares de moderada osteopenia. Es fundamental el aspirado articular en todos los casos de artritis séptica de rodilla. En nuestro Centro éste se realiza en el quirófano. Al ser la artrotomía nuestro tratamiento de elección en las artritis sépticas de rodilla, se prepara al paciente para esta eventualidad antes de proceder a la artrocentesis. Aunque el aspirado suele ser sencillo ciertas circunstancias pueden complicarla. Las rodillas de los niños muy pequeños son más fáciles de aspirar tras la inyección de una pequeña cantidad de aire. (La introducción de cualquier medio radio-opaco en la articulación puede impedir la posibilidad de obtener un cultivo positivo, ya que el medio es hipertónico y, por tanto, bactericida.) En los niños mayores puede facilitarse el aspirado articular mediante la introducción de la aguja justo por encima del platillo tibial con la rodilla flexionada entre 70-90°. El fluido obtenido de la rodilla se cultiva tanto para bacterias como para hongos. Se realiza una tinción de Gram, aunque suele ser negativa. Si no puede aspirarse material fluido, se inyecta solución salina en la rodilla y a continuación se aspira. Se realizan las mismas pruebas con este aspirado. LA CADERA Y LA RODILLA En los neonatos y en los niños pequeños puede ser difícil diferenciar una artritis séptica de rodilla de una de cadera. En ambas circunstancias la posición en que se coloca el miembro puede ser la misma. La respuesta a la palpación puede estar reducida o ausente, no provocando el movimiento del miembro una reacción claramente definitoria de la localización del problema. Además, ante cualquier paciente, aunque en particular con aquellos ingresados en UCIs, es importante recordar la aparición frecuente de múltiples focos sépticos en estos pacientes. En estas situaciones difíciles, deben emplearse todos y cada uno de los medios existentes para descartar qué articulaciones se encuentran infectadas. Pueden ser de utilidad las radiografías de cadera y rodilla. La ecografía de la cadera puede mostrar líquido intra-articular y engrosamiento de la cápsula. Finalmente, si existe alguna duda, deben aspirarse ambas articulaciones en el quirófano. TRATAMIENTO EN LA FASE AGUDA No existen estudios que comparen los diferentes métodos de tratamiento de las artritis sépticas de rodilla. Algunos autores consideran que, al ser fácilmente accesible la articulación, puede lograrse un drenaje adecuado mediante la aspiración única o repetida8,32. Sin embargo, durante las artrotomías 179 T. Lejman, M. Strong a c d b Figura 3. a) Treinta días de edad. Catorce días después del inicio de una artritis séptica. Formación masiva de hueso nuevo. b,c) Quince meses de edad. Severa deformidad en valgo; la artrografía muestra su origen en el deslizamiento de la fisis-epífisis, ya que el cartílago epifisario se encuentra bien conservado. d) Setenta y cinco meses de edad. Resultado tras dos osteotomías. Existe una severa bifurcación de la epífisis, aunque los cóndilos se encuentran conservados y están empezando a reosificarse –lo que es más visible en el lado externo–. de rodillas sépticas que hemos practicado, hemos observado gruesos coágulos de fibrina no aspirables, por lo que nosotros recomendamos el drenaje y desbridamiento de todas las rodillas mediante artrotomía, realizada directamente tras la aspiración de material pu180 rulento del interior de la articulación en el quirófano. La incisión se realiza a nivel pararrotuliano lateral, ya que el abordaje medial puede predisponer a una futura luxación de la rótula. En el momento del cierre se coloca un drena- Artritis séptica je en el plano profundo de la articulación, sacándose a través de la herida. La incisión capsular se deja sin suturar. La piel y los tejidos subcutáneos se suturan parcialmente alrededor del drenaje. Se mantiene el drenaje hasta que se reduce la salida de líquido y el paciente se encuentra claramente en fase de recuperación. Se inicia la antibioterapia en el quirófano tras recibir los resultados de la tinción de Gram. Si no se observan organismos en la tinción de Gram, como suele suceder, se inicia una pauta antibiótica intravenosa que cubra la mayoría de los gérmenes causantes, según la edad y condición del paciente. Posteriormente se ajusta la antibioterapia dependiendo de los resultados del cultivo y la respuesta clínica del paciente. No introducimos antibióticos en la rodilla ya que dicha técnica puede dar lugar a una sinovitis química. Algunos estudios han demostrado claramente que los antibióticos orales, administrados a la dosis adecuada, alcanzan niveles terapéuticos tanto a nivel de la membrana sinovial como del hueso19,21, no existiendo por ello razón alguna para mantener la antibioterapia intravenosa en una artritis séptica o una osteomielitis, a menos que el paciente no pueda o no quiera tomarse la medicación oral. Si las radiografías no muestran afectación ósea, se considera suficiente una pauta de 3 semanas de antibióticos. Si se aprecian cambios óseos, se trata con una pauta de seis semanas de antibioterapia, como si se tratara de una osteomielitis primaria. No se inmoviliza la rodilla, ya que se ha demostrado que la movilización precoz es beneficiosa para el cartílago articular12,27. El deseo del niño de mover la articulación es un claro indicador de la eficacia del tratamiento. Este hecho, asociado a una mejoría en el aspecto general y en la actitud del paciente, la reducción del dolor a la palpación a nivel de la articulación y la normalización de la temperatura, indica la buena evolución del proceso. Puede optarse por utilizar los niveles de la proteína C-reactiva para acortar la duración del tratamiento antibiótico, ya que es el más sensible indicador de laboratorio de la ausencia o presencia de una respuesta inflamatoria24. CAUSAS DE SECUELAS Desde el punto de vista de las secuelas, existen dos grupos diferentes de pacientes con artritis sépticas de rodilla: los menores de 24 meses de edad y los mayores de esa edad. La causa de esta distinción se basa en el hecho de que hasta los 18-24 meses de edad existen vasos que cruzan la fisis32,29, aportando una vía bidireccional por la que el organismo pasa de la articulación a la metáfisis. Esto simplemente quiere decir que en estos pacientes la artritis séptica y la osteomielitis son, y debe recordarse siempre, dos caras de una misma enfermedad1. Una infección primaria en cualquiera de las dos localizaciones puede dar lugar a una infección en la otra, sucediendo con frecuencia cuando el diagnóstico no se realiza de manera precoz y el tratamiento no es seguro y exhaustivo. La infección simultánea de la articulación, la epífisis, la fisis y la metáfisis explica el patrón de graves secuelas que puede aparecer en este grupo de edad. A partir de los 2 años de edad se obliteran los canales vasculares transfisarios, haciéndose infrecuente la aparición de las graves secuelas detectadas en los niños pequeños28, incluso si la enfermedad pasa relativamente desapercibida. SECUELAS RADIOLÓGICAS La metáfisis femoral puede mostrar zonas radiolúcidas de diversos tamaños. Incluso zonas bastante grandes pueden reosificarse sin alteraciones futuras (Figs. 4 y 5), aunque también pueden ser precursoras de una deformidad. Si, por ejemplo, la zona radiolúcida está situada a nivel medial, la fisis y la epífisis jun181 T. Lejman, M. Strong a b Figura 4. a) Un mes después de la aparición de sintomatología a la edad de 45 días. Se ha perdido una gran cantidad de hueso en ambas metáfisis femorales. b) Treinta y seis meses de edad. No existe deformidad angular en ninguno de los miembros. a b Figura 5. a) Treinta días de edad. Aparición con 10 días de edad. Pérdida ósea en la metáfisis medial, formación perióstica de hueso nuevo y formación de hueso en los tejidos blandos yuxtametafisarios. b) Cuarenta y ocho meses de edad. Curación sin deformidad angular. tas pueden angularse y rotar hacia la zona radiolúcida (epifisiólisis postséptica), de tal manera que se produce una angulación lateral en la unión metafiso-fisaria con una epífisis orientada posterior y medialmente. Como consecuencia, la metáfisis se ensancha, apreciándose un espolón medial o posteromedial. El des182 plazamiento de la fisis-epífisis hacia el defecto metafisario es incompleto; el resto de la zona radiolúcida metafisaria se reosifica a lo largo de un período de años28 (Fig. 6). Si la zona radiolúcida metafisaria inicial se localiza en la zona lateral, se produce una deformidad inversa a la descrita previamente (Fig. 7). Artritis séptica a e b f c d Figura 6. a) Veinticuatro días de edad. Seis días después del inicio de la sintomatología. Pérdida ósea en la metáfisis medial en el lado derecho y pérdida ósea en la metáfisis lateral en el lado izquierdo. b) Seis meses de edad. Deformidades en golpe de viento, ya establecidas, por epifisiólisis postsépticas. c) Catorce meses de edad. Deformidades estabilizadas. Los espolones metafisarios bilaterales se encuentran bien desarrollados. d) Las artrografías muestran que el cóndilo femoral medial en el lado derecho tiene un tamaño y forma casi normales. e) Cuarenta y tres meses de edad. Justo antes de la primera osteotomía. f) Cincuenta meses de edad. Recidiva o hipocorrección en el lado derecho. 183 T. Lejman, M. Strong g h i j k l Figura 6. Continuación. g) Cincuenta y ocho meses de edad. Recidiva bilateral. h) Cincuenta y nueve meses de edad. Tras la segunda osteotomía. i,j) Setenta y uno y 83 meses de edad. Las correcciones conseguidas por las osteotomías son estables, aunque la del lado izquierdo fue incapaz de compensar el cóndilo femoral externo, destruido en gran parte. En el lado derecho, el cóndilo femoral medial se está osificando. k) Aspecto de los miembros a los 83 meses de edad. l) Vista axial de la rodilla izquierda, donde se pone de manifiesto el perfil oblicuo de los cóndilos femorales debido al desplazamiento posterior y proximal durante el deslizamiento postséptico. 184 Artritis séptica a b c d Figura 7. a) Veinte días de edad. La enfermedad comenzó a los 10 días de edad. Existe una pérdida ósea a nivel de la metáfisis femoral lateral y formación perióstica de hueso nuevo a lo largo de gran parte del fémur. b) Veintiséis meses de edad. La fisis-epífisis se ha desplazado lateralmente hasta la zona del defecto metafisario externo. c) Treinta y seis meses de edad. Las artrografías muestran la presencia del cóndilo femoral externo. d) Cincuenta y cuatro meses de edad. La deformidad se ha estabilizado. La lesión séptica de las fisis únicamente puede apreciarse en las radiografías pasado cierto tiempo. Tiende a producirse de manera incompleta (frenado más que cierre), afectando generalmente a un tercio de la fisis-medial, lateral o central. El frenado central, situación frecuente, produce un acampanamiento central de la fisis con una fisis bifurcada28 (Figs. 8 y 9), mientras que el frenado medial o lateral da lugar a una deformidad angular14 (Fig. 10). La sepsis puede provocar la destrucción directa de grandes porciones de la epífisis aunque, curiosamente, dicha situación es infrecuente. Las manifestaciones radiológicas en la epífisis dependen de la edad del niño. Si la sepsis se produce antes de la aparición del núcleo de osificación, puede demorarse su aparición de manera parcial o completa, durante meses o años. Si la sepsis se produce tras la aparición del núcleo de osificación, éste puede desapare185 T. Lejman, M. Strong a b c Figura 8. a,b) Paciente con 6 años de edad tras sufrir una sepsis neonatal. Frenado de crecimiento central en el fémur con acampanamiento de la fisis y bifurcación de la epífisis y metáfisis. Existe un acortamiento, aunque la deformidad angular es mínima y estable. c) Tomografía computarizada de la zona con frenado de crecimiento central. cer por completo o en parte, de nuevo durante meses o años (Figs. 11 y 12). En cualquier caso, las artrografías probablemente pondrán de manifiesto una epífisis creciente aunque no osificada (Figs. 3, 6 y 7). Debe subrayarse que ciertas porciones de la epífisis no se “regeneran”. Simplemente permanecen no osificadas durante un mayor o menor período de tiempo. Aunque una porción de la epífisis permanezca no osificada durante años, finalmente puede mostrar una forma normal. La deformidad puede tomar la forma de un menor tamaño, un aplanamiento o, menos frecuentemente, un aumento de tamaño. Figura 9. Nueve años de edad. Sepsis con 14 días de edad. Frenado de crecimiento central tanto en el fémur como en la tibia. Deformidades angulares estables. 186 SECUELAS CLÍNICAS Las secuelas clínicas de la artritis séptica de la rodilla en los niños reflejan los cambios radiológicos. Las deformidades angulares y ro- Artritis séptica a b c Figura 10. a) Cuatro años de edad. Sepsis con 25 días de vida. Deformidad en valgo progresivo en el fémur. Frenado de crecimiento central estable y deformidad de la epífisis tibial. b) Cinco años de edad. Al poco tiempo de realizarse una osteotomía valguizante de fémur. c) Seis años de edad. Doce meses después de la osteotomía varizante de fémur. La deformidad en valgo ha recidivado. tacionales provocadas por el desplazamiento de la epífisis-fisis hacia una zona radiolúcida metafisaria, por la pérdida séptica del cartílago de crecimiento de la epífisis, o ambas, se producen antes de los 18 meses postinfección o no aparecen26,28. A menos que se produzca una lesión en la porción periférica de la fisis14, estas deformidades son estables, o sea, que el futuro crecimiento ni las reduce ni las agrava. Una reducción en el tamaño del cóndilo femoral medial o lateral puede dar lugar a diversos grados de inestabilidad al estrés en varo-valgo. Raras veces, falta una gran porción o todo el cóndilo, siendo la rodilla en estos ca- Figura 11. Artritis séptica durante el período neonatal. A los 24 meses de edad toda la región femoral y la parte externa del núcleo de osificación tibial no aparecen radiográficamente. 187 T. Lejman, M. Strong a c b d e Figura 12. Esta serie de radiografías muestra la rodilla de un paciente desde el inicio de los síntomas con 16 meses de edad hasta la curación completa a los 98 meses de edad. Durante este período de tiempo un gran fragmento de la epífisis femoral y una pequeña porción de la epífisis tibial desaparecieron radiográficamente, volviendo a aparecer, finalmente, sin consecuencias adversas. a) Dieciséis meses de edad. b) Dieciocho meses de edad. c) Veinticinco meses de edad. d) Treinta y seis meses de edad. e) Noventa y ocho meses de edad. 188 Artritis séptica sos muy inestable, no pudiendo soportar peso sin la utilización de férulas (Fig. 13). El balance articular de la rodilla no suele reducirse en gran medida, aunque es frecuente la aparición de una contractura en flexión. La discrepancia de longitud de los miembros inferiores es un hallazgo casi constante en los casos que exhiben cambios radiográficos, siendo en ocasiones severa. TRATAMIENTO DE LAS SECUELAS Todos los niños que exhiben un defecto radiológico en la metáfisis femoral lateral o medial, tras la fase aguda de una artritis séptica de rodilla, están expuestos a presentar una deformidad por epifisiólisis postséptica. A fecha de hoy, no sabemos si puede evitarse esta complicación. Todos estos pacientes, en nuestro Centro fueron enyesados o ferulizados durante 18 meses, aunque, sabiendo que no todos los pacientes no tratados desarrollarán esta deformidad, y al no haber realizado nunca un estudio comparativo, no sabemos si este tratamiento es eficaz. En este aspecto, debe destacarse que los nueve pacientes en que Roberts describió esta deformidad habían sido tratados previamente con este mismo método, en un intento de evitar esta complicación26. En presencia de una deformidad ya establecida, no existe razón alguna para posponer el tratamiento, ya que el tiempo y el crecimiento no conllevan ninguna mejoría. A la hora de valorar una osteotomía consideramos que debe ponerse más énfasis en el aspecto clínico que en el radiográfico, destacando aún más este principio a la hora de plantear una reosteotomía ante la aparente recidiva de la deformidad. La deformidad que genera una epifisiólisis postséptica es compleja. Consiste en angulación en más de un plano asociado a rotación. Los posteriores cambios en la anatomía ósea dificultan aún más la percepción de la de- a b c Figura 13. a) Pérdida de osificación en la metáfisis femoral externa, poco tiempo después de una sepsis neonatal. b) Dos años y medio de edad. Se han destruido la mitad externa de la epífisis y la fisis. c) Tres años de edad. Deformidad en valgo gravemente inestable. 189 T. Lejman, M. Strong a b d c e Figura 14. a) Setenta y dos meses de edad. Máxima extensión de la rodilla. b) Setenta y cuatro meses de edad. Post-osteotomía de extensión. c) Ochenta y seis meses de edad. Recidiva de la deformidad. d) Ochenta y siete meses de edad. Post-segunda osteotomía de extensión. e) Noventa y tres meses de edad. Nueva recidiva de la deformidad. formidad. Cuando éstos se combinan con diferentes posiciones del miembro durante la realización de las radiografías, es muy poco probable que se detecte la naturaleza exacta de la deformidad y se pueda planificar satisfactoriamente su corrección, a partir únicamente de las radiografías. Por tanto, es posible que ciertas “recidivas” de la deformidad descritas en la literatura sean debidas a “extravagancias” 190 radiográficas14, persiguiendo la cirugía su corrección de un lugar a otro. La deformidad pueda recidivar, si la sepsis ha dañado la periferia de la fisis14. Esta circunstancia se resuelve mediante osteotomías correctoras repetidas. Si se detecta un cierre fisario en lugar de un frenado, puede intentarse la resección de la zona de cierre con el fin de recuperar una fi- Artritis séptica sis de crecimiento libre. En otros casos la causa de la recidiva de la deformidad no está clara, debiendo, por tanto, ser únicamente empírico el tratamiento. La discrepancia de longitud de los miembros inferiores pueden tratarse con los métodos habituales; sin embargo, las dismetrías postsépticas, a menudo, no siguen una línea recta, sino que siguen un curso variable en su progresión, incluso apareciendo varios años después de la agresión. Por ello, todos estos pacientes deben ser seguidos hasta la madurez. Los pacientes con franca inestabilidad de rodilla, a consecuencia de la pérdida de gran parte de un cóndilo, deben emplear una férula continuamente, pudiendo precisar finalmente una artrodesis de rodilla. No existe información alguna en la literatura en lo que se refiere al tratamiento de las contracturas en flexión tras una artritis séptica de rodilla. Nuestra propia experiencia indica que, al igual que sucede con las contracturas en flexión de otras etiologías, la deformidad en flexión recidiva tras la realización de una osteotomía supracondílea de extensión femoral (Fig. 14). Por este motivo preferimos el alargamiento de los isquiotibiales y la capsulotomía posterior. BIBLIOGRAFÍA 5. Curtis PH, Klein L. Destruction of articular cartilage in septic arthritis. I. In vitro studies. J Bone Joint Surg (Am) 1963; 45: 797-806. 6. Curtis PH, Klein L. Destruction of cartilage in septic arthritis. II. In vivo studies. J Bone Joint Surg (Am) 1965; 47: 1595-604. 7. Gillespie R. Septic arthritis of childhood. Clin Orthop 1973; 96: 152-9. 8. Herndon WA, Knauer S, Sullivan JA, Gross RH. Management of septic arthritis in children. J Pediatr Orthop 1986; 6: 576-8. 9. Ish-Horowicz MR, McIntyre P, Nade S. Bone and joint infections caused by multiply resistant Staphylococcus aureus in a neonatal intensive care unit. Pediatr Infect Dis J 1992; 11: 82-7. 10. Jackson MA, Burry VF, Olson LC. Pyogenic arthritis associated with adjacent osteomyelitis: Identification of the sequelae prone child. Pediatr Infec Dis J 1992; 11: 9-13. 11. Jackson MA, Nelson JD. Etiology and medical management of acute suppurative bone and joint infections in pediatric patients. J Pediatr Ortho 1982; 2: 313-23. 12. Katz K, Goldberg J, Yosipovich Z. Early Mobilisation in septic arthritis. Acta Orthop Scand 1990; 61: 161-2. 13. Knudsen CJM, Hoffman EB. Neonatal osteomyelitis. J Bone Joint Surg (Br) 1990; 72: 846-51. 14. Langenskiold A. Growth disturbance after osteomyelitis of femoral condyles in infants. Acta Orthop Scand 1984; 55: 1-13. 1. Alderson M, Speers D, Emslie K, Nade S. Acute haematogenous osteomyelitis and septic arthritis: a single disease. J Bone Joint Surg (Br) 1986; 68: 268-74. 15. Lejman T, Strong M, Michno P. Septic arthritis in newborns and infants: clinical epidemiology. Chir Narzadow Ruchu Ortop Pol 1995; 60: 409-13. 2. Barton LL, Dunkle LM, Habib FH. Septic arthritis in childhood. Am J Dis Child 1987; 141: 898900. 3. Brill DW, Winchester P, Krauss AN, Symrtych P. Osteomyelitis in a neonatal intensive care unit. Pediatr Radiol 1979; 131: 83-7. 16. Lim MO, Gresham EL, Franken EA, Leake RD. Osteomyelitis as a complication of umbilical artery catheterization. Am J Dis Child 1977; 131: 142-4. 4. Cole WG, Elliott BF, Jensen F. The management of septic arthritis in childhood. Aust N Z J Surg 1975; 45: 178-82. 17. Lloyd-Roberts GC. Suppurative arthritis of infancy. J Bone Joint Surg (Br) 1960; 42: 706-20. 18. Morissy RT, Haynes DW. Acute hematogenous osteomyelitis: A model with trauma and etiology. J Pediatr Orthop 1989; 9: 447-56. 191 T. Lejman, M. Strong 19. Nelson JD. Antibiotic concentration in septic joint effusions. N Engl J Med 1971; 284: 349-53. 26. Roberts PH. Disturbed epiphysial growth at the knee after osteomyelitis in infancy. J Bone Joint Surg (Br) 1970; 52: 692-703. 20. Nelson JD. The bacterial etiology and antibiotic management of septic arthritis in infants and children. Pediatrics 1972; 50: 437-40. 27. Salter RB, Bell RS, Kelly FW. The protective effect of continuous passive motion in living articular cartilage in acute septic arthritis: An experimental investigation in the rabbit. Clin Orthop 1981; 159: 223-47. 21. Nelson JD, Howard JB, Shelton S. Oral antibiotic therapy for skeletal injection of children. J Pediatr 1978; 92: 131-4. 22. Ogden JA. Pediatric osteomyelitis and septic arthritis: The pathology of neonatal disease. Yale J Biol Med 1979; 52: 423-48. 23. Ogden JA. The pathology of neonatal osteomyelitis. Pediatrics 1975; 55: 474-8. 28. Strong M, Lejman T, Michno P, Hayman M. Sequelae from septic arthritis of the knee during the first two years of life. J Pediatr Orthop 1994; 14: 745-51. 29. Trueta J. The three types of acute haematogenous osteomyelitis. J Bone Joint Surg (Br) 1959; 41: 671-80. 24. Peltola H, Vahvanen V, Aalto KL. Fever, C-reactive protein, and erythrocyte sedimentation rate in monitoring recovery from septic arthritis: Preliminary study. J Pediatr Orthop 1984; 4: 170-4. 30. Welkon CJ, Long SL, Fischer MC. Pyogenic arthritis in infants and children: A review of 95 cases. Pediatr Infect Dis 1986; 5: 669-76. 25. Pittard WB III, Thullen JD, Fanaroff AA. Neonatal septic arthritis. J Pediatr Orthop 1976; 88: 621-4. 32. Wilson NIL, Di Paola M. Acute septic arthritis in infancy and childhood. J Bone Joint Surg (Br) 1986; 68: 581-7. 192 31. Wiley JJ, Fraser GA. Septic arthritis in childhood. Can J Surg 1979; 22: 326-30. 17 Tumores benignos alrededor de la rodilla G. Ocete Los tumores suponen un pequeño porcentaje de las muchas causas de dolor o masas alrededor de la rodilla, pero deben ser considerados en el diagnóstico diferencial para evitar errores en el tratamiento que puedan resultar con la pérdida de la pierna, e incluso con la vida. Cuando un niño refiere dolor de rodilla se debe explorar la cadera y la espalda ya que el origen puede estar ahí. Las heridas e infecciones son también causa frecuente de dolor de rodilla, al igual que desórdenes congénitos, afecciones metabólicas e inflamatorias (artritis). Revisamos a un total de 193 tumores de hueso y partes blandas localizadas alrededor de la rodilla en pacientes menores de 16 años. La mayoría de ellos fueron tumores óseos benignos (127 casos) como: osteocondromas, fibromas no osificantes y condroblastomas. Los tumores óseos malignos fueron menos frecuentes (31 casos), siendo los osteosarcomas (25 casos) los más frecuentes. Las lesiones de tejidos blandos (35 casos) ocuparon el tercer lugar e incluían quistes sinoviales (Baker), tumor desmoide, lipomas, neurofibrosarcoma y sarcoma sinovial. INCIDENCIA DE TUMORES La incidencia de tumores benignos es mayor que la de malignos en una proporción de 5,5:163,65,72. El defecto fibroso cortical se estima que está presente en un tercio de los niños antes de la maduración esquelética. La exostosis osteocartilaginosa es el tumor óseo más frecuente en niños65. El reconocimiento de los tumores óseos malignos es muy importante debido a su agresividad64. En el grupo de edad pediátrica el osteosarcoma y sarcoma de Ewing son los más frecuentes76,81. La edad media de los niños estudiados fue de 13 años, siendo la mayoría de ellos mayores de 10 años. De los 193 tumores estudiados las lesiones más comunes fueron: a nivel de fémur distal y tibia proximal el osteocondroma solitario (61 casos), la osteocondromatosis múltiple (10 casos) y el fibroma no osificante (37 casos). El defecto fibroso cortical (incluido en la categoría de fibroma no osificante) probablemente se encuentra mal representado, ya que muchos de ellos son hallazgos radiológicos accidentales y no son mandados al hospital para estudio. El condroblastoma (8 casos) es mucho más frecuente de lo que cabría esperar, especialmente compa193 G. Ocete rado con la relativa baja incidencia de osteoma osteoide (1 caso), probablemente debido a la presencia de dos grandes epífisis. Tanto el quiste óseo unicameral (3 casos) como el quiste óseo aneurismático (2 casos), que son lesiones frecuentes en la infancia, son bastante inusuales en la rodilla. El fibroma condromixoide (1 caso) es otro tumor muy raro, pero es típica su localización en tibia proximal. Encontramos también un caso de tumor de células gigantes localizado en rótula, un caso de absceso de Brodie localizado en el tercio proximal de tibia, un caso de osteomielitis aguda en el tercio distal de fémur, y un caso de artritis tuberculosa de la rodilla. La causa más frecuente de masa de partes blandas en la rodilla fue el quiste poplíteo (24 casos), seguida del tumor desmoide (fibromatosis agresiva, 2 casos), lipomas (2 casos), hemangiomas (2 casos), sarcoma sinovial (2 casos), miositis focal (1 caso), neurofibrosarcoma (1 caso), sinovitis vellosonodular pigmentada (1 caso). No se encontró ningún caso de rabdomiosarcoma en esta localización a pesar de ser el tumor maligno más frecuente de partes blandas en edad pediátrica14. VALORACIÓN DE LOS PACIENTES La valoración de un niño en el que se sospecha una neoplasia ósea es un proceso complejo. Los niños son difíciles de historiar, especialmente los adolescentes, que niegan alguna sintomatología cuando se les pregunta. La evaluación inicial incluye historia clínica, exploración física, pruebas de laboratorio y diferentes técnicas de imagen (ultrasonografía, Rx, TC, RM, angiografías, gammagrafías) de la lesión41. El objetivo es saber si estamos ante una lesión benigna o un tumor óseo primario maligno, lesión de células redondas o una entidad no neoplásica. A menudo, son necesarias la discusión y consulta entre ortopedas, radiólogos, patólogos, radioterapeutas y oncólogos. 194 Con raras excepciones, tanto los pacientes con tumor óseo benigno como maligno se quejan de dolor. A menudo, el dolor se relaciona con un pequeño traumatismo o la lesión es descubierta accidentalmente al realizar una radiografía con otro propósito. El médico debe tener una historia completa de la naturaleza del dolor (duración, severidad, factores que lo incrementan o alivian con la ingesta de aspirina). Si ha existido traumatismo, ¿de qué tipo? Los traumas repetitivos pueden sugerir el diagnóstico de fractura de estrés. En general, el dolor de las lesiones benignas se agrava con la actividad y remite parcialmente con el tiempo, mientras que el dolor de las lesiones malignas es más constante, severo y frecuentemente se tolera peor por la noche. Las alteraciones sistémicas no suelen estar presentes, excepto en pacientes con tumores óseos malignos (sarcoma de Ewing o linfoma), que suelen presentar fiebre, anorexia y pérdida de peso simulando procesos infecciosos crónicos o subagudos. Los hallazgos a la exploración física en lesiones benignas son mínimos. El osteoma osteoide puede mostrar inflamación local y limitación de la movilidad de una articulación cercana. En niños puede presentarse como cojera, derrame articular o acortamiento de miembro. Los osteocondromas solitarios y la exostosis osteocartilaginosa múltiple son frecuentemente visibles o palpables. Las lesiones malignas se asocian con frecuencia a masa de partes blandas dolorosas a la palpación. En algunos tumores malignos y ocasionalmente benignos el edema, enrojecimiento, distensión venosa e incluso linfangitis pueden estar presentes, haciendo difícil el diagnóstico diferencial con infección. Las lesiones de partes blandas son especialmente problemáticas. Las lesiones benignas suelen ser pequeñas, movibles y superficiales, mientras que las malignas suelen ser grandes, dolorosas y profundas, pero no siempre es así de sencillo. Las masas en el hueco poplíteo pueden explorarse por transilumi- Tumores benignos alrededor de la rodilla nación ayudando a distinguir masas sólidas de quistes poplíteos. Los estudios de laboratorio incluyen hemograma completo y velocidad de sedimentación ayudando a excluir enfermedades como leucemia e infección. Las determinaciones de calcio y fósforo son útiles para sospechar la presencia de enfermedad metabólica ósea, aunque por lo general sus valores son normales. Las cifras de fosfatasa alcalina son más elevadas en los niños que están en crecimiento que en los adultos, pero pueden estar significativamente más elevadas en pacientes con osteosarcoma, linfoma o sarcoma de Ewing16,53. Las radiografías de buena calidad en dos proyecciones son esenciales para un buen diagnóstico de la lesión. Las lesiones pueden ser valoradas por su localización, tamaño, integridad cortical, márgenes y la presencia o ausencia de masa de partes blandas. Con la valoración cuidadosa de las radiografías podemos llegar a un diagnóstico bastante preciso de la lesión previo a la biopsia42,43. Frente al diagnóstico de un tumor óseo hay dos cuestiones básicas a contestar45: la primera, si la lesión es benigna o maligna; y la segunda, si su origen es óseo, cartilaginoso, fibroso u otro. La respuesta a la primera pregunta puede ser contestada por los cuatro criterios popularizados por Mankin45: tamaño, integridad cortical, márgenes, y la presencia o no de masa de partes blandas. En general, las lesiones pequeñas son benignas y las grandes malignas. Las lesiones benignas están bien delimitadas por hueso reactivo, mientras que las malignas están pobremente delimitadas. Los tumores benignos suelen estar delimitados por la cortical del hueso, mientras que los malignos destruyen la cortical e invaden partes blandas. Es difícil, aunque posible, diferenciar las lesiones de origen óseo y cartilaginoso. Las calcificaciones cartilaginosas son normalmente amorfas y densas, mientras que los tumores óseos producen trabéculas organizadas con la misma mineralización que el hueso adyacen- te. Las lesiones fibrosas no tienen densidad interna. La localización de la lesión también puede ayudar al diagnóstico. El condroblastoma es el tumor epifisario más común en el grupo de edad pediátrica. El tumor de células gigantes e infección también podrían afectar a la epífisis. Como regla, las lesiones fibrosas benignas como el fibroma no osificante, defecto fibroso cortical, fibroma condromixoide y quiste óseo aneurismático se encuentran excéntricamente en la metáfisis, mientras que los tumores malignos son más centrales. A pesar de todo, ninguna de estas características es absolutamente diagnóstica. Los ultrasonidos pueden ser útiles para determinar el tamaño y la profundidad de una masa que se encuentre en partes blandas; además, con ellos podemos conocer la naturaleza sólida o quística de dicha masa. Según Lange et al.39, después de un amplio estudio ecográfico de tumores de partes blandas, concluyen que toda lesión menor a 5 cm y de naturaleza quística, localizada por encima de la fascia superficial, es una lesión benigna, mientras que debemos sospechar malignidad en aquellas lesiones mayores de 5 cm, de naturaleza sólida y situadas por debajo de la fascia superficial. La gammagrafía ósea es importante, no sólo para valorar la vascularización y aumento de actividad osteogénica de la lesión, sino para detectar lesiones en zonas no sospechosas51,52. Si se piensa que la lesión es un tumor óseo benigno, se puede elegir entre el seguimiento de la misma o hacer una biopsia para la confirmación del diagnóstico. Si se piensa en una lesión maligna deben realizarse más estudios para valorar la extensión del proceso tanto locorregional como a distancia. Ello incluye tomografía computarizada (TC) y/o resonancia magnética (RM) con la finalidad de determinar la extensión en la medular ósea y en las partes blandas. Todas las técnicas de imagen deben realizarse antes de hacer la biopsia46,68. 195 G. Ocete Las masas alrededor de la rodilla con frecuencia son “inocentes”, pero el mal manejo de un proceso maligno puede hacer perder la articulación de la rodilla e incluso la pierna. El uso de la artroscopia puede ayudarnos al diagnóstico pero sólo tras un cuidadoso análisis de las diferentes técnicas de imagen. Se han descrito casos de contaminación a lo largo del trayecto de la artroscopia35. Hay procesos que asemejan tumores, tales como Osgood-Schlatter, displasia fibrosa, quiste de menisco, artropatías inflamatorias, defectos metafisarios, osteocondritis disecante y fracturas de estrés. El diagnóstico definitivo de estas lesiones se hace por biopsia incisional, ya que es el mejor método para obtener suficiente tejido y reducir las posibilidades de error. Tiene la desventaja de incrementar el riesgo de fractura patológica. También se puede realizar la biopsia con trocar de 2 mm, 3,5 mm y 5 mm15 que reduce el riesgo de fractura patológica, pero que a veces extrae material insuficiente y sólo a un anatomopatólogo experimentado podría serle útil. La técnica de realización de biopsia es crucial y debería ser realizada por un cirujano experimentado en tumores68. DESCRIPCIÓN DE LOS TUMORES BENIGNOS MÁS FRECUENTES Exóstosis osteocartilaginosa solitaria (osteocondroma) Es el tumor óseo más frecuente, ya que representa alrededor del 50% de todos los tumores óseos benignos20,29,50,62. Se trata de una eminencia ósea recubierta por cartílago que se forma en la superficie externa del hueso. En nuestra serie es el tumor más frecuente localizado alrededor de la rodilla. Probablemente su origen se deba a un defecto genético en el cartílago49. Aparece a nivel metafisario a todas las edades y crece de forma irregular por osificación encondral, especialmente con el crecimiento puberal hasta la tercera década. Suelen 196 ser asintomáticos y pueden estar presentes muchos meses e incluso años, antes de que el paciente o el médico lo detecten. Pueden ser sesiles o pediculados, metafisarios, proyectándose generalmente hacia afuera de la articulación. La actividad medular del osteocondroma se comunica con la del hueso subyacente, diferenciándose de las lesiones yuxtacorticales como el osteosarcoma parostal57,67. La lesión debe quitarse si causa irritación nerviosa19,33, produce una bursitis, se fractura21 o produce compresión vascular37,82 (Figs. 1 y 2). También en los casos en que provoque dolor inexplicable después de la madurez ósea, ya que la degeneración maligna es rarísima32,45,54. Sin embargo, es aconsejable un seguimiento anual. La gammagrafía muestra una captación normal o discretamente aumentada. En caso de malignización aparece como lesión hipercaptante, aunque este hallazgo no es específico, ya que un traumatismo con o sin fractura, así como una intensificación en el crecimiento, pueden originar un aumento de captación. La incidencia de deformidades de rodilla es mucho mayor en la exóstosis hereditaria múltiple45,66,70, así como también la transformación maligna11. Defecto fibroso cortical y fibroma no osificante Estas lesiones presentan idénticos hallazgos histológicos y pueden considerarse juntos23. Por convenio, los primeros hacen referencia a lesiones confinadas a la cortical (Fig. 3); mientras que cuando afecta a la cavidad medular se denomina fibroma no osificante (Fig. 4). Se presentan en el 20-30% de todos los niños con edades comprendidas entre 4 y 10 años, con predominio de los chicos sobre las chicas9. No son verdaderas neoplasias. Aparecen como consecuencia de un déficit en el desarrollo del hueso cortical perióstico que da lugar a un fallo de osificación durante el período de crecimiento normal18. Cuando el esqueleto alcanza su madurez, el fibroma no osificante entra en una fase latente y finalmente se osifica. La lesión es- Tumores benignos alrededor de la rodilla a b c d Figura 1. a y b) Osteocondroma en cara posterior de la metáfisis tibial proximal. c y d) La angiografía muestra una obstrucción de la arteria poplítea. tá bien delimitada, es excéntrica, metafisaria, lítica, generalmente con septos y puede causar abombamiento de la cortical7. En el estudio con gammagrafía ósea se muestra isocaptante, pero en fase de cicatrización muestra aumento de captación. La biopsia rara vez es necesaria en las lesiones pequeñas. Lesiones mayores del 50% del diámetro del hueso pueden causar fractura patológica2,55. Estas lesiones son, probablemente, las más comunes alrededor de la 197 G. Ocete a b c Figura 2. a y b) Osteocondroma localizado en la cara interna de la metáfisis peronea proximal. Se puede apreciar una remodelación y reacción endóstica en la metáfisis tibial proximal, así como un compromiso venoso. c) Imagen postoperatoria. rodilla y son descubiertas al realizar radiografías por cualquier otro motivo. El tratamiento es expectante en los pacientes asintomáticos, y quirúrgico, mediante curetaje y relleno con injertos óseos, en los sintomáticos. 198 Una variante que se ve en la edad pediátrica es el desarrollo de un defecto a nivel de la metáfisis femoral distal. Es un hallazgo casual en la radiografía, como un defecto cortical próximo a la inserción del aductor mayor. Probable- Tumores benignos alrededor de la rodilla a b d e c Figura 3. Defecto fibroso cortical. a y b) Imágenes osteolíticas metafisarias en el fémur distal y tibia proximal. Son excéntricas y presentan márgenes escleróticos y septos. c) Imagen de TC donde se aprecia el origen intracortical de esta lesión. Los tejidos medulares están intactos. d y e) Cinco años después las lesiones desaparecen espontáneamente de modo progresivo, como es habitual. mente sea debido a una lesión por avulsión. El paciente está asintomático y no se asocia a masa. Se observa mejor en la proyección oblicua y puede ser bilateral, la cortical es irregular con hueso perióstico nuevo adyacente; a veces, su apariencia puede ser agresiva y simular un osteosarcoma. La biopsia rara vez es necesaria. Condroblastoma El tercer tumor más frecuente en nuestra serie fue el condroblastoma38,71. La lesión causa dolor, el cual es de tipo inflamatorio y de carácter constante. Se asocia a contractura, de- rrame e inflamación alrededor de la rodilla que puede simular un proceso inflamatorio (artritis)83. De ahí el diagnóstico diferencial con ciertas manifestaciones clínicas articulares o paraarticulares de tipo infeccioso (tuberculosis, brucelosis), enfermedades inflamatorias, trastornos mecánicos o necrosis isquémicas. La lesión es epifisaria, lítica oval o redonda, con calcificaciones puntiformes que se visualizan mejor en el TC6,79 (Fig. 5). En el estudio gammagráfico existiría una hipercaptación en fase tardía con aumento del pool, existiendo algunos casos isocaptantes. El tratamiento se realiza des199 G. Ocete a b Figura 4. Fibroma no osificante de la metáfisis tibial proximal. a y b) Lesión osteolítica, central, geográfica y que ocupa parcialmente la cavidad medular. pués de obtener la biopsia con trocar, mediante curetaje amplio (resección marginal) e injerto óseo. Algunos autores emplean nitrógeno líquido o fenol27,71. La mayoría de las veces se necesita realizar una “artrotomía” para la exa b tirpación, pero la extensión a la articulación es infrecuente. En pacientes muy jóvenes debe tenerse cuidado de no lesionar el cartílago de crecimiento. Las recurrencias van desde un 25%30 a un 15%71. c Figura 5. Condroblastoma de la epífisis femoral distal. a) La lesión es poco apreciable en rayos X convencionales. b) En la resonancia magnética se observa claramente la lesión con rasgos característicos de condroblastoma. c) TC de la misma lesión. 200 Tumores benignos alrededor de la rodilla a b c Figura 6. Osteoma osteoide. a) Amplia reacción esclerótica en cara posterior del fémur distal. b) TC donde se aprecia claramente el “nidus”. c) Radiografía inmediatamente después de la resección en bloque del osteoma y aplicación de injerto. Osteoma osteoide Éste es otro tumor frecuente en otras series25 que puede crear confusión diagnóstica cuando ocurre cerca de la rodilla. Los síntomas incluyen: dolor intenso, principalmente nocturno, inflamación y cojera28,31. A la exploración puede observarse derrame articular, dismetría de miembros y contractura en flexión. Cuando el tumor asienta en la cadera o en la columna, el dolor se puede referir a la rodilla, e igualmente aparece contractura en flexión de la cadera. La mejoría del dolor con antiinflamatorios es un hallazgo presente pero no constante. Radiológicamente aparece el nidus de 1 cm o menos lo- calizado en la cortical, periostio o cavidad medular. El nido puede tener mineralización interna, pero normalmente está enmascarado por una zona mayor y más intensa de hueso reactivo (Fig. 6). La lesión se manifiesta gammagráficamente como hipercaptadora, describiéndose que una gammagrafía normal descarta el diagnóstico de osteoma osteoide75. El “nidus” se demuestra mejor por TC. El tratamiento consiste en la escisión del nidus4,78, aunque es difícil la localización en el acto operatorio debido a la exuberante formación de hueso reactivo. La localización intraoperatoria mediante radionúclidos o tetraciclinas puede ser útil3,26,40,78. 201 G. Ocete a b c d Figura 7. Quiste óseo aneurismático (QOA). a y b) Imágenes características de un QOA. c) Un año después de curetaje e injerto. d) Siete años postoperatoriamente. El quiste ha desaparecido prácticamente. Quiste óseo aneurismático Esta lesión puede originarse como lesión primaria o secundaria a cambios de una lesión previa como una displasia fibrosa, osteoblastoma, condroblastoma, tumor de células gigantes u osteosarcoma5,12,36,48. El dolor y la inflamación tras un traumatismo son los síntomas más frecuentes. La porción insuflada de hue202 so puede ser palpable cuando se hace el examen físico. El signo radiológico más característico es la presencia de una lesión hipodensa con expansión abalonada de la cortical del hueso8 (Fig. 7). Suele tener trabeculación interna; en TC con contraste, pueden verse múltiples niveles. El diagnóstico diferencial radiológico debe hacerse con el quiste óseo simple, Tumores benignos alrededor de la rodilla tumor de células gigantes y el sarcoma telangiectásico. En la gammagrafía ósea se observa un aumento del radiotrazador en la periferia de la lesión con una captación normal o reducida en el centro de la misma (patrón en “donut”), aunque este patrón puede aparecer también en el tumor de células gigantes. A veces ocurre que algunas lesiones tienen un carácter agresivo con un rápido crecimiento, pero su progresión siempre queda limitada por una delgada capa de hueso perióstico reactivo24. En los niños, rara vez invaden la superficie articular o la lámina de crecimiento, cuando ello ocurre hay que hacer el diagnóstico diferencial con otras lesiones como osteosarcoma telangiectásico y tumor de células gigantes. La biopsia está indicada para confirmar el diagnóstico, siendo el tratamiento de elección la escisión marginal o amplia, y en ocasiones embolización13, ya que la tasa de recidivas tras el curetaje y la implantación de injertos óseos está alrededor del 20 al 30%10,60. Se han descrito buenos resultados empleando una escisión intralesional y uso de criocirugía47. Quiste óseo unicameral (quiste óseo esencial) Otras lesiones benignas de hueso que asientan alrededor de la rodilla pero con mucha menos frecuencia son el quiste óseo unicameral, que es una cavidad revestida por una membrana que contiene un líquido claro amarillento. Su máxima incidencia se observa en niños entre los 4 y los 10 años, teniendo una predilección por las metáfisis de los huesos largos. A menos que se compliquen con una fractura, las lesiones permanecen asintomáticas. Aumentan de tamaño durante el desarrollo esquelético y luego, cuando se alcanza la madurez ósea, quedan latentes o inactivas. Es característico que el quiste quede limitado por la lámina de crecimiento y ocupe la mayor parte de la metáfisis. Radiológicamente se observa una zona lítica central bien delimitada a nivel de la metáfisis que tiene un aspecto si- métrico y sin formación de septos óseos ni cavidades (Fig. 8). Las metáfisis se ensanchan produciendo un adelgazamiento de la cortical que predispone al desarrollo de fracturas. Cuando se produce la fractura los fragmentos de hueso, que parecen cáscara de huevo, se depositan en el interior de la cavidad quística dando lugar al signo de las “hojas caídas”. El diagnóstico diferencial queda limitado a la displasia fibrosa y al quiste óseo aneurismático. En la gammagrafía ósea el quiste se ve como lesión “fría”, apareciendo una hipercaptación del isótopo cuando existe una fractura. La obtención de un líquido claro amarillento mediante aspiración con aguja fina confirma el diagnóstico. El tratamiento ha variado considerablemente. Antes del año 1973 el tratamiento era esencialmente quirúrgico mediante curetaje con o sin injertos óseos, autólogos y heterólogos, con una tasa de recurrencia elevada en los quistes activos (50%) y reducida en los quistes latentes (10%). Después del año 1974, y gracias a los trabajos de Scaglietti61, se ha visto la eficacia del relleno del quiste con metilprednisolona a dosis que varían desde 80 a 200 mg por sesión34. Tumor de células gigantes Este tumor en el esqueleto inmaduro es poco frecuente; su localización es metafisaria y generalmente responde a curetaje e injertos óseos56. La histiocitosis X debe considerarse siempre en niños menores de 10 años, aunque la rodilla no es una localización frecuente77. En las radiografías pueden simular un proceso maligno. Las fracturas de estrés pueden tener una apariencia radiológica agresiva, siendo a veces necesaria la biopsia para excluir un sarcoma óseo73. También el fibroma condromixoide puede confundirse con el fibroma no osificante dada su similar localización y, en ocasiones, aspecto (Fig. 9). Debemos, igualmente, recordar que la infección puede simular cualquier lesión80 y debe realizarse cultivo de toda biopsia. 203 G. Ocete a b c d Figura 8. Quiste óseo unicameral de la metáfisis femoral distal. a y b) Rayos X convencionales en que también se aprecia una fractura patológica (flechas). c y d) Evolución satisfactoria dos años después de inyecciones intraquísticas de prednisolona. LESIONES DE PARTES BLANDAS Quiste poplíteo La lesión de partes blandas más frecuente en la rodilla de niños en nuestra experiencia es 204 el quiste poplíteo. Son tumefacciones que aparecen en la parte posterior de la rodilla, por lo general distalmente al pliegue cutáneo e inmediatamente por dentro del músculo geme- Tumores benignos alrededor de la rodilla a b c Figura 9. Fibroma condromixoide en la metáfisis proximal distal. a y b) Radiografías mostrando el patrón geográfico de la lesión. c) TC donde se muestra la interrupción cortical. lo. Se observan con mayor frecuencia en niños que en niñas, siendo en la mayoría de los casos unilaterales. Es infrecuente la existencia de dolor o de síntomas como chasquidos o bloqueos. Los quistes están asociados con la bursa, que se encuentra entre el músculo gemelo y el tendón del semimembranoso. La etiología de los quistes poplíteos en el niño puede ser el traumatismo directo contra la bursa gemelo-semimembranosa17. Debe hacerse el diagnóstico diferencial 205 G. Ocete a b Figura 10. Quiste poplíteo. a) Aspecto clínico típico. b) Confirmación del diagnóstico mediante punción-aspiración. con el lipoma, los aneurismas, la patología intraarticular (artritis reumatoidea y sinovitis vellosonodular) y sarcoma de partes blandas. Cuando existen dudas acerca del diagnóstico, la aspiración del típico contenido gelatinoso a través de un trocar confirma la presencia de un quiste (Fig. 10). La mejor forma de tratar los quistes poplíteos asintomáticos del niño es la observación y tranquilización a los padres, ya que el 73% se resuelven espontáneamente en uno o dos años22,44,69. Tumor desmoide extraabdominal Otro tumor de partes blandas es el tumor desmoide extraabdominal o fibromatosis agresiva que, aunque benigno, es agresivo localmente invadiendo músculo, tejido blando y hueso39. Las radiografías simples ayudan a descartar la implicación del hueso subyacente. La gammagrafía ósea puede evaluar la invasión esquelética del tumor. La RM demuestra la extensión del tumor en tejido blando. Cuando afectan a una articulación o haz neurovascular principal, la conservación de la extremidad se convierte en un reto. La resección amplia es el tratamiento de elección, pero la recurrencia 206 no es infrecuente69. En algunos casos es necesaria hasta la amputación. La radioterapia adyuvante es útil después de la escisión marginal cuando no son posibles márgenes más amplios. Lipoma Estos tumores están compuestos de grasa madura y es típicamente una lesión grande, blanda y solitaria. Pueden producirse superficialmente en los tejidos subcutáneos o en los planos interfasciales profundos a lo largo de las estructuras neurovasculares principales. El angiolipoma, una variante vascular del lipoma, se produce típicamente en niños como una masa intramuscular blanda y profunda. Sólo los lipomas grandes (> 5 cm de diámetro) necesitan visualizarse con RM. En TC, tiene un aspecto casi totalmente radiolúcido que se distingue del liposarcoma, que suele ser más denso. Se extirpan con éxito con una escisión marginal y las recidivas son inusuales. Hemangiomas intramusculares Los hemangiomas intramusculares o neoformaciones arteriovenosas pueden ser diag- Tumores benignos alrededor de la rodilla nosticados por la exploración física, siendo los más comunes de la infancia69. Generalmente son superficiales pero algunas formas intramusculares se extienden más profundamente. Se suelen presentar como tumor solitario que puede ser difuso o infiltrante, o bien circunscrito. Las formas infiltrantes pueden invadir el músculo y las estructuras neurovasculares adyacentes, produciendo una morbilidad significativa. Las formas más comunes es el tumor infiltrante mixto compuesto tanto de vasos grandes como pequeños. La RM es la modalidad de imagen más indicada para definir la extensión anatómica precisa de un hemangioma74. Sin embargo, la angiografía continúa siendo un importante instrumento de diagnóstico para estos tumores. La reacción perióstica a los tumores vasculares también puede verse en la gammagrafía ósea. En cuanto al tratamiento, los tumores mixtos agresivos requieren una escisión en bloque con un amplio margen; las escisiones marginales se asocian con alto índice de recurrencias (25-30%). Los tumores grandes no extirpables también han sido tratados con embolización arterial selectiva y radioterapia. Sinovitis villonodular pigmentada En esta lesión, la principal manifestación es una articulación dolorosa, hemorrágica y “empastada”58. La membrana sinovial se engrosa, con una sinovitis importante (de color marrón rojizo) y a veces con largas frondas de vellosidades sinoviales. En el examen físico la articulación tiene una tumefacción difusa, ligeramente caliente al tacto. La aspiración revela un líquido articular sanguíneo, marrón o serosanguíneo. El diagnóstico diferencial incluye la infección, la artritis reumatoidea, el hemangioma y el sarcoma sinovial. La radiología muestra derrame articular, engrosamiento de la membrana sinovial y, en algunos casos, erosiones óseas adyacentes a la articulación. La gammagrafía ósea demuestra una captación difusa aumentada en la articulación, y en la RM se observa inflamación difusa de la articulación. Antes de la escisión se debe realizar una biopsia para descartar malignidad. En los tumores circunscritos, la escisión con amplio margen es el tratamiento de elección. El proceso difuso requiere sinovectomía quirúrgica completa o con radionucleidos. La recurrencia es probable a menos que se extirpe la membrana sinovial entera. Por tanto, toda masa de partes blandas sospechosa debe ser valorada con técnicas de imagen (ultrasonografía, Rx, gammagrafía, TC, RM) y biopsia. La ultrasonografía, al ser un método no invasivo y gracias a su bajo coste, es el método de elección en niños1. La forma más segura de proceder es estudiar toda lesión de partes blandas como potencialmente maligna. El mensaje más importante de esta revisión es que los tumores no deben ignorarse dentro del diagnóstico diferencial del dolor de rodilla en edad pediátrica dada la importante repercusión en el manejo del paciente. BIBLIOGRAFÍA 1. Abiezzi SS, Miler LS. The use of ultrasound for the diagnosis of solft-tissue masses in children. J Pediatr Orthop 1995; 15: 566. 2. Arata MA, Peterson HA, Dahlin DC. Pathologic fractures through non-ossifying fibromas. J Bone Joint Surg 1981; 63 (A): 980. 3. Ayala AG, Murray JA, Erling MA, Raymond AK. Osteoid-osteoma: intraoperative tetracyclinefluorescence demonstration of the nidus. J Bone Joint Surg 1986; 68 (A): 747. 4. Baunin C, Puget C, Assoun J, Railhac JJ, Cahuzac JP, Clement JL, Sales de Gauzy J. Percutaneous resection of osteoid osteoma under CT guidance in eight children. Pediatr Radiol 1994; 24: 185. 5. Biesecker JL, Marcove RC, Huvos G, Mike V. Aneurysmal bone cysts: a clinicopathologic study of 66 cases. Cancer 1970; 25: 615. 6. Bloem JL, Nerlder JD. Chondroblastoma: a clinical and radiographic study of 104 cases. Skel Radiol 1985; 14: 1. 207 G. Ocete 21. Davids JR, Glancy GL, Eilert RF. Fracture through the stalk of pedunculated osteochondromas. A report of three cases. Clin Orthop 1991; 271: 258. 7. Caffey J. On fibrous defects in cortical walls of growing tubular bones: their radiologic appearance, structure, prevalence, natural course and diagnostic significance. Adv Pediat 1955; 8: 13. 8. Capanna R, Campanacci DA, Manfrini M. Unicameral and aneurysmal bone cysts. Orthop Clin North Am 1996; 27 (3): 605. 9. Campanacci M (ed.). Bone and soft tissue tumors. Nueva York: Springer-Verlag, 1990. 23. Dunham WK, Marcus NW, Enneking WF, Haun C. Developmental defects of the distal femoral metaphysis. J Bone Joint Surg 1980; 62 (A): 801. 10. Campanacci M, Capanna R, Picci P. Unicameral and aneurysmal bone cysts. Clin Orthop 1986; 204: 25. 24. Enneking WF. Aneurysmal bone cyst. En: Musculoskeletal Tumor Surgery. Nueva York: Churchill-Livingstone, 1983; 1513. 11. Canella P, Gardini F, Boriani S. Exostosis: development, evolution and relationship to malignant degeneration. Ital J Orthop Traumatol 1981; 7: 293. 25. Gebhardt MC, Ready JE, Mankin HJ. Tumors about the Knee in children. Clin Orthop 1990; 225: 86. 12. Clough JR, Pice CHG. Aneurysmal bone cyst: pathogenesis and long term results of treatment. Clin Orthop 1973; 97: 52. 22. Dinham JM. Popliteal-cysts in children. The case against surgery. J Bone Joint Surg 1975; 57 (B): 69. 26. Ghelman B, Thompson FM, Arnold WD. Intraoperative radioactive localization of an osteoid osteoma. J Bone Joint Surg 1981; 63 (B): 826. 13. Cole WG. Treatment of aneurysmal bone cysts in childhood. J Pediatr Orthop 1986; 6: 326. 27. Gitelis S, Wilkins R, Conrad EU. III. Instructural course lectures. Benign bone tumors. J Bone Joint Surg 1995; 77 (A): 1756. 14. Conrad III EU, Bradfor L, Chansky HA. Pediatric soft-tissue sarcomas. Orthop Clin North Am 1996; 27 (3): 655. 28. Healey JH, Ghelman B. Osteoid osteoma and osteoblastoma: current concepts and recent advances. Clin Orthop 1986; 204: 76. 15. Coombs R, Halliday K. Biopsy techniques. En Coombs R y Friedlaender G (eds.). Bone Tumour Management. Londres: Butterworths, 1987; p. 81. 29. Huvos AG. Tumores óseos. Diagnóstico, tratamiento y pronóstico. Buenos Aires: Editorial Médica Panamericana, 1981. 16. Craver RD. Laboratory evaluation of pediatric bone and soft-tissue tumors. Orthop Clin North Am 1996; 27 (3): 461. 17. Cristina AG, Wilson PD. Popliteal cysts in adults and children: a review of ninety operative cases. J Bone Joint Surg 1963; 45 (A): 1552. 18. Cunningham JB, Ackerman LV. Metaphyseal fibrous defects. J Bone Joint Surg 1956; 38 (A): 797. 19. Cardelia JM, Dormans JP, Drummond DS, Davidson RS, Duhaime C, Sutton L. Proximal fibular osteochondroma with associated peroneal nerve palsy: a review of six cases. J Pediatr Orthop 1995; 15: 574. 20. Dahlin DC, Unni KK (eds.). Bone tumors: general aspects and data on 8,542 cases. Springfield: Charles C. Thomas, 1986. 208 30. Huvos AG, Marcove RC. Chondroblastoma of bone: a critical review. Clin Orthop 1973; 95: 300. 31. Iceton J, Rang M. An osteoid osteoma in a distal femoral epiphysis. Clin Orthop 1986; 206: 162. 32. Jaffe N. Malignant bone tumors in children. En: Pochedly C y Miller DR (eds.). Tumors in children. Littleton, Massachusetts: PSG Publishing, 1979; 1. 33. Jones HR. Compressive neuropathy in childhood: a report of 14 cases. Muscle Nerve 1986; 9: 7203. 34. Journeau P, Rigault P, Touzet Ph, Padovani JP, Morel G, Finidori G. Kystes osseux essentiels de l’enfant: intérêt de kystographie systématique. A propos d’une série de 42 kystes. Rev Chir Orthop 1995; 81: 248. Tumores benignos alrededor de la rodilla 35. Joyce MJ, Mankin HJ. Caveat asthroscopos: extraarticular lesions of bone simulating intraarticular pathology of the knee. J Bone Joint Surg 1983; 65 (A): 289. 36. Kransdorf MJ, Sweet DE. Aneurysmal bone cyst: concept, controversy, clinical presentation, and imaging. AJR 1995; 164: 573. 37. Kraus RA, Macke JC, Crawford AH, Ball WS Jr. Popliteal vein compression by a fibular osteochondroma. Pediatr Radiol 1986; 16: 173. 38. Kurt A, Unni K, Sim FH, McLeod RA. Chondroblastoma of bone. Human Pathol 1989; 20 (10): 965. 39. Lange TA et al. Ultrasond imagen for soft-tissue tumors. J Bone Joint Surg 1987; 69 (A):100. 40. Lee DH, Malawer MM. Staging and treatment of primary and persistent (recurrent) osteoid osteoma: evaluation of intraoperative nuclear scanning, tetracyline fluorescence, and tomography. Clin Orthop 1992; 281: 229. 41. Letson GD, Greenfield GB, Heinrich SD. Evaluation of the child with a bone or soft-tissue neoplasm. Orthop Clin North Am 1996; 27 (3): 431. 42. Lodwick GS et al. Determining growth rates of local lesions of bone from radiographs. Radiology 1980; 134: 577. 43. Lodwick GS et al. Estimating rate of growth in bone lesions: observer performance and error. Radiology 1980; 134: 585. 49. Milgram JW. The origins of osteochondromas and enchondromas: a histopathologic study. Clin Orthop 1983; 174: 264. 50. Mirra JM (ed.). Bone tumors: diagnosis and treatment. Filadelfia: J.B. Lippincott, 1980. 51. Mitjavila M, Balsa MA. Indicaciones de los estudios isotópicos en patología musculoesquelética. Medicine 1997; 7 (55): 2527. 52. Mitjavila M. Gammagrafía ósea en patología ósea benigna no infecciosa. Rev Esp Med Nuclear 1996; 14 (4): 267. 53. Muñoz-Villa A, Ocete G, Aymerich ML, Maldonado S, Otheo E, Calvo M, Amaya J. Preoperative and postoperative chemotherapy of osteogenic sarcoma of the limbs in children. Med Clin (Barc) 1996; 107 (5): 161. 54. Nojima T, Yamashiro K, Fujita M, Isu K, Ubayama Y, Yamawaki S. A case of osteosarcoma arising in a solitary osteochondroma. Acta Orthop Scand 1991; 62 (3): 290-2. 55. Ocete JG. Fracturas patológicas. En: Burgos J, González-Herranz P, Amaya S (eds.). Lesiones traumáticas del niño. Madrid: Editorial Médica Panamericana, S.A.; 1995, 112. 56. Picci P, Manfrini M, Zucchi V, Gheplinzoni F, Rock M, Bertoni F, Neff JR. Giant cell tumor of bone in skeletally immature patients. J Bone Joint Surg 1983; 65 (A): 486. 44. MacMahon EB. Baker’s cysts in children: is surgery necessary? J Bone Joint Surg 1973; 55 (A): 1311. 57. Ritschl P, Wurnig CH, Lechner G, Roessner A. Parosteal osteosarcoma: 2-23-years follow-up of 33 patients. Acta Orthop Scand 1991; 62 (3): 195. 45. Mankin HJ. Bone and soft tissue tumors. En: Evarts CM (ed.). Surgery of the musculoskeletal system. Nueva York: Churchill Livingstone, 1983; 3. 58. Rao AS, Vigorita VJ. Pigmental villonodular synovitis (giant-cell tumor of the tendon sheath and synovial membrane). J Bone Joint Surg 1984; 66 (A): 76. 46. Mankin HJ, Lange T, Spanier SS. The hazards of biopsy in patients with malignant primary bone tumors and soft-tissue tumors. J Bone Joint Surg 1982; 64 (A):1121. 59. Rock MG, Pritchard DJ, Reiman HM, Soule EH, Brewster RC. Extra abdominal desmoid tumors. J Bone Joint Surg 1984; 66 (A): 1369. 47. Marcove RC, Sheth DS, Takemoto S, Healey JH. The treatment of aneurysmal bone cyst. Clin Orthop 1995; 311: 157. 48. Martinex V, Sissons HA. Aneurysmal bone cysts: a review of 123 cases including primary lesions and those secondary to other bone patholgy. Cancer 1988; 61: 2291. 60. Ruiter DJ. Van Rijssel TJ, Van der Velde EA. Aneurysmal bone cysts: a clinicopathological study of 105 cases. Cancer 1977; 39: 2231. 61. Scaglietti O, Marchetti PG, Bartolozzi P. Final results obtained in the treatment of bone cysts with methylprednisolone acetate (Depro-medrol) and a discussion achieved in other bone lesions. Clin Orthop 1982; 165: 33. 209 G. Ocete 62. Schajowicz F (ed.). Tumors and tumor-like lesions of bone and joints. Nueva York: SpringerVerlag, 1981. 73. Stafford SA, Rosenthal DS, Gebhardt MC, Brady TJ, Scott JA. MRI in stress fracture. AJR 1986; 147: 553. 63. Schajowicz F. Pathology of benign and malignant bone tumors in children. En: Pochedly C, Miller DR (eds.). Bone tumors in children. Littleton, Massachusetts: PSG Publishing, 1979; 23. 74. Suh JS, Hwang G, Hahn SB. Soft-tissue hemangiomas: MR manifestations in 23 patients. Skeletal Radiol 1994; 23: 621. 64. Schubiner JM, Simon MA. Primary bone tumors in children. Orthop Clin North Am 1987; 18: 577. 65. Sendac MO, Isaacs H, Gwinn JL. Primary lesions of bone in the 1st decade of life: retrospective survey of biopsy results. Radiology 1986; 160: 491. 66. Shapiro F, Simon S, Glincher MJ. Hereditary multiple exostoses: anthropomorphic roentgenographic and clinical aspects. J Bone Joint Surg 1979; 61 (A): 815. 67. Sheth DS, Yasko AW, Raymond AK, Ayala AJ, Carrasco CH, Benjamin RS, Jaffe N, Murray JA. Conventional and differentialted parosteal osteosarcoma. Diagnosis, treatment and outcome. Cancer 1996; 78: 2136. 68. Simon MA. Biopsy of musculoskeletal tumors. J Bone Joint Surg 1978; 64 (A): 1253. 69. Smith JT, Yandow SM. Bening soft-tissue lesions in children. Orthop Clin North Am 1996; 27 (3): 645. 70. Solomon L. Hereditary multiple exostosis. J Bone Joint Surg 1963; 45 (B): 292. 71. Springfield DS, Capanna R, Gherlinzoni F, Picci P, Campanacci M. Chondroblastoma. A review of seventy cases. J Bone Joint Surg 1985; 67 (A): 748. 72. Spjut HA, Ayala AG. Skeletal tumors in children and adolescents. Hum Pathol 1983; 14: 628. 210 75. Taylor GA, Sheaa N, O’Brien TO, Jall JE, Trevers ST. Osteoid osteoma: localization by intraoperative magnifications scintigraphy. Pediatr Radiol 1986; 16: 313. 76. Vander Griend RA. Osteosarcoma and its variants. Orthop Clin North Am 1996; 27 (3): 575. 77. Vélez-Yanguas MC, Warrier RP. Langerhans’cell histiocytosis. Orthop Clin North Am 1996; 27 (3): 615. 78. Ward WG, Eckardt JJ, Shayestehfar S, Mirra J, Grogan T, Oppenheim W. Osteoid osteoma diagnosis and management with low morbidity. Clin Orthop 1993; 291: 229. 79. Weatherall PT, Maale GE, Mendelsohn DB, Sherry CS, Erdman WE, Pascoe HR. Chondroblastoma: classic and confusing appearance at MR imaging. Radiology 1994; 190 (2): 467. 80. Willis RB, Rozencwaig R. Pediatric osteomyelitis masquerading as skeletal neoplasia. Ortho Clin North Am 1996; 27 (3): 625. 81. Vlasak R, Sim FH. Ewing’s sarcoma. Orthop Clin North Am 1996; 27 (3): 591. 82. Woolson ST, Maloney WJ, James DR. Superficial femoral pseudoaneurysm and arterial thromboembolism caused by an osteochondroma. J Pediatr Orthop 1989; 9: 335. 83. Yamamura S, Sato K, Sugiura H, Iwata H. Inflammatory reaction in chondroblastoma. Skeletal Radiol 1996; 25: 371. 18 Tumores óseos malignos alrededor de la rodilla M. San Julián Los tumores del aparato locomotor primitivos son una patología muy variada pero muy poco frecuente. Por este motivo, es importante que sean evaluados y tratados en centros con experiencia. Pueden ser malignos o benignos. La mayoría se presentan en sujetos jóvenes. Los tumores óseos primitivos malignos son relativamente poco frecuentes y en general de evolución severa y rápida. Algunos (los tumores secundarios malignos) se desarrollan sobre una enfermedad ósea previamente existente, como algunas displasias, encondromatosis, enfermedad exostosante, enfermedad de Paget, osteomielitis crónica, etc. Sin embargo, la malignización de estas lesiones no suele ocurrir en la edad infantil. Los benignos son más frecuentes, así como las lesiones benignas que simulan neoplasias (tumour-like lesions o lesiones paratumorales). Los tumores metastásicos son mucho más frecuentes en personas de edad avanzada y proceden habitualmente de un carcinoma primitivo localizado en mama, próstata, pulmón, riñón, tiroides, etc. El proceso diagnóstico, así como la planificación terapéutica, deben ser multidisciplinares. Clínicos, radiólogos, patólogos, oncólogos, radiólogos vasculares, radioterapeutas, cirujanos ortopedas, etc., deben aunar esfuerzos para poder obtener los mejores resultados. El proceso diagnóstico se debe basar en 3 pilares: 1. La clínica: los síntomas que nos cuenta el paciente y los hallazgos de la exploración física son de fundamental importancia a la hora de elaborar el diagnóstico. 2. Las imágenes: radiología, ecografía, TC, RM, gammagrafía, PET, angiografía, etc. 3. La biopsia. Y además hay que cuadrar los datos de estas 3 fuentes de información. No basta con una sola, ni con dos (salvo casos muy excepcionales). No se puede comenzar un tratamiento sin tener la certeza diagnóstica, basada en estas 3 pruebas. CLÍNICA Edad Los tumores óseos primarios y las lesiones paratumorales son característicos de gente joven (primera y segunda décadas de la vida). La incidencia según la edad debe ser conocida por su orientación diagnóstica; así, el sarcoma de 211 M. San Julián TABLA 1. Orientación diagnóstica de acuerdo con la edad Edad T. benignos y pseudotumores T. malignos 0-5 años Granuloma eosinófilo Quiste óseo esencial Displasia fibrosa Neuroblastoma T. de Ewing 5-10 años Osteocondroma Condroma Osteoma osteoide Quiste óseo esencial Quiste óseo aneurismático T. de Ewing Osteosarcoma 10-20 años Osteocondroma Osteoma osteoide Condroblastoma Osteosarcoma T. de Ewing Ewing es típico en la infancia, el osteosarcoma en el adolescente y adulto joven, el osteoclastoma o tumor de células gigantes en la tercera y cuarta décadas, y las metástasis son más frecuentes en las últimas décadas de la vida. En la Tabla 1 se detalla esta incidencia. Antecedentes personales • Los tumores no se producen por traumatismos. Lo que sí puede ocurrir es que, al hacer una radiografía por un traumatismo banal, se encuentre una lesión ósea. • Irradiación: es posible la aparición de una tumoración maligna después de la irradiación de un segmento óseo. Por ejemplo, la radioterapia que se emplea en el sarcoma de Ewing también puede inducir sarcomas en huesos sanos, aunque esto hoy en día es más improbable por la sofisticación alcanzada en las técnicas de irradiación. Dolor • Con frecuencia, los tumores benignos no duelen, excepto en el osteoma osteoide, que presenta dolor nocturno y calma con aspirina. Los malignos característicamente suelen producir dolor constante, incluso nocturno, que no se calma ni con el reposo ni con analgésicos habituales. 212 • Las microfracturas pueden dar dolor más intenso aún que la fractura patológica. Tumefacción • Es fácilmente apreciable en huesos superficiales, como la extremidad inferior del fémur, tibia, etc. • Los tumores malignos suelen crecer a gran velocidad, mientras que el crecimiento lento o inapreciable es frecuente en las lesiones benignas. Estado general • Un buen estado general no excluye un tumor maligno más o menos avanzado. • La fiebre puede darse en el sarcoma de Ewing. El índice de Karnofsky tiene relación con el pronóstico, aunque no es frecuente encontrarlo alterado en los tumores primarios. Laboratorio • Los datos de laboratorio son en general inespecíficos. • La velocidad de sedimentación globular (VSG) puede estar elevada en el sarcoma de Ewing. • El calcio y el fósforo no están alterados al principio, excepto en tumores malignos me- Tumores óseos malignos alrededor de la rodilla TABLA 2. Distribución de los tumores según su localización • • • • Tumores epifisarios: – Condroblastoma – Tumor de células gigantes Tumores metafisarios: – Fibroma desmoplásico – Fibroma no osificante – Displasia fibrosa – Quiste óseo esencial – Osteosarcoma – Fibrosarcoma – Quiste óseo aneurismático Tumores metafiso-diafisarios: – Tumor de Ewing – Osteocondroma Tumores diafisarios: – Osteoma osteoide – Osteoblastoma – Adamantinoma tastásicos líticos en los que hay un aumento de hidroxiprolina y calcio en orina. • La fosfatasa alcalina elevada denota actividad osteoblástica (por ejemplo, en el osteosarcoma). Una fosfatasa alcalina normal no excluye la posibilidad de neoplasia maligna. – Quiste óseo esencial. – Tumores primarios o metastásicos líticos. En resumen, son signos clínicos de malignidad: — Dolor: – Intenso – Permanente – Nocturno – No se calma: * con reposo * con analgésicos — Tumoración: – De crecimiento rápido (Fig. 1) – Con calor y red venosa local — Estado general comprometido Fracturas patológicas • No es raro que los tumores óseos presenten fracturas patológicas. En algunos casos puede ser el primer síntoma con el que debute el tumor. • Aparecen en un 28% de tumores benignos y en un 18% de los malignos. • Hay frecuentes fracturas patológicas en: – Encondroma. Localización en el hueso Tiene importancia diagnóstica el lugar anatómico dentro del hueso en que se encuentra localizado el tumor: epifisario, metafisario, metafiso-diafisario y diafisario (Tabla 2). Conviene recordar que la metáfisis es la zona donde más tumores aparecen. En la rodilla se localizan un 60% de las lesiones tumorales de los niños y adolescentes. Figura 1. La aparición de un bulto de crecimiento rápido hace sospechar la presencia de un tumor óseo maligno. La radiografía confirma esta sospecha, con la presencia en este caso de una lesión osteoblástica de bordes mal definidos, con masa de partes blandas y reacción perióstica en “rayos de sol”, característica del osteosarcoma. 213 M. San Julián TABLA 3. Criterios radiológicos de benignidad o malignidad Criterios de benignidad Criterios de malignidad Cortical indemne o cortical insuflada Destrucción de la cortical Reacción perióstica perpendicular al hueso Límites precisos esclerosos Límites imprecisos Sin invasión de las partes blandas Invasión partes blandas TABLA 4. Orientación diagnóstica de los tumores óseos en niños según la densidad radiológica Osteolíticos Condensantes Condroma Osteoma osteoide Condroblastoma Osteoblastoma Mixtos Fibroma condromixosarcoma Osteoclastoma Hemangioma Osteosarcoma Osteosarcoma Ewing Ewing Osteosarcoma Fibrosarcoma Adamantinoma MÉTODOS DE IMAGEN Radiología simple Es el primer método diagnóstico, imprescindible ante la sospecha de un tumor óseo. No hay que olvidar que tenemos más de 100 años de experiencia con este método de imagen. En la descripción radiográfica es importante reseñar la forma (insuflante o no) y el contorno (bordes bien definidos, esclerosos o, por el contrario, difusos). Conviene hacer especial referencia a la cortical: si está rota o no; si la rotura es por fractura o por destrucción de la cortical. La estructura del tumor puede ser uniforme o no, con caracteres permeables que indican por lo general agresividad. La reacción perióstica puede darse en lesiones tumorales pero no es patognomónica. También se ve en otras patologías como la osteomielitis. La reacción perióstica maligna tie214 Miositis osificante ne unas características, como son la formación de espículas o capas, que la definen como tal: catáfilas de cebolla, fuego de hierbas, rayos de sol (Fig. 1), triángulo de Codman, etc. • La gammagrafía, o barrido óseo, por medio de radioisótopos revela a menudo la localización de una neoplasia primaria, benigna o maligna, en particular cuando estas neoplasias se asocian con un aumento de la corriente sanguínea o una velocidad aumentada de aposición ósea. Los barridos óseos de elevada nitidez pueden descubrir también lesiones “inadvertidas” de una neoplasia maligna proximal a la lesión principal en el interior del mismo hueso (skip metastasis). Además, la revisión esquelética por medio de un “barrido orgánico total” puede revelar metástasis esqueléticas. • La tomografía computarizada ha permitido observar en tres dimensiones las ne- Tumores óseos malignos alrededor de la rodilla mo método terapéutico (quimioterapia intraarterial). Figura 2. La resonancia magnética se ha mostrado muy eficaz para la valoración de la extensión endomedular y extraósea del tumor, como en este sarcoma de Ewing. oplasias musculoesqueléticas. Esto es especialmente relevante para las localizaciones como la pelvis y la columna vertebral, donde la radiología simple puede aportar escasa información. Incluso en los miembros, la tomografía computarizada es valiosa para determinar la extensión de la lesión, no sólo en el interior del hueso (incluidas las lesiones “inadvertidas” u ocultas), sino también las partes blandas circundantes. Además, la tomografía computarizada es de especial utilidad para descubrir las pequeñísimas lesiones pulmonares que no se logran descubrir en la radiografía convencional. • La resonancia magnética: tiene mayor definición de imagen y sensibilidad que la TC. Su importancia viene dada por la precisión en la información en cuanto a la extensión del tumor (Fig. 2). Hoy por hoy es el mejor método de imagen para valorar la extensión de un tumor óseo, pero nunca se debe basar el diagnóstico sólo en la imagen de la resonancia. • La arteriografía o angiografía proporciona una información útil concerniente a la vascularidad de una neoplasia, así como acerca de la propagación y extensión en partes blandas. Puede usarse además co- LA BIOPSIA La biopsia de una lesión ósea puede tener importantes consecuencias pronósticas y terapéuticas. Una biopsia mal hecha puede comprometer muy seriamente las posibilidades de conservación de la extremidad afecta por el tumor, o incluso el pronóstico. Por eso, debe realizarla el equipo que vaya a tratar definitivamente al paciente1,3,4. En el diagnóstico de las neoplasias y lesiones paratumorales de los tejidos musculoesqueléticos, la biopsia es esencial para poder evitar dos graves errores relacionados con el tratamiento: 1. Incapacidad de reconocer la neoplasia maligna (subdiagnóstico), lo cual se traduce en un tratamiento inadecuado. 2. El diagnóstico de una lesión no maligna como neoplasia maligna (sobrediagnóstico). Investigaciones recientes efectuadas en múltiples centros han revelado que una cuarta parte de las biopsias quirúrgicas de las neoplasias musculoesqueléticas se realizan de forma inapropiada o se interpretan mal e incluso suceden ambas eventualidades, en particular cuando la biopsia se practica en un hospital distinto al del servicio que solicita la biopsia. Los cortes congelados (biopsia intraoperatoria) pueden ser adecuados según la experiencia del patólogo pero, ante la duda, el tratamiento definitivo deberá esperar los resultados de la interpretación de los cortes de parafina. Precisamente porque los tumores óseos no son una patología frecuente, es especialmente importante que el patólogo que interpreta los cortes sea una persona con experiencia en esta patología. Para un patólogo entrenado habitualmente será suficiente la biopsia por punción con aguja, tru-cut o con un trocar. La biopsia a cie215 M. San Julián lo abierto puede estar indicada cuando la muestra obtenida por punción no es suficientemente representativa, pero esto no suele ocurrir en centros con experiencia. El microscopio electrónico de transmisión ha complementado la histología y también la histoquímica convencional para la diferenciación de las neoplasias que contienen pequeñas células redondas, como, por ejemplo, el sarcoma de Ewing y el neuroblastoma metastásico. Actualmente la biología molecular facilita el diagnóstico de algunos tumores como el tumor de Ewing, en el que es característica la translocación (mezcla de material genético) entre los cromosomas 11 y 22, que puede detectarse fácilmente mediante técnicas de PCR (reacción en cadena de la polimerasa). Para establecer un diagnóstico preciso de una determinada lesión antes de instaurar el tratamiento definitivo, son precisos todos los datos disponibles. La decisión final del diagnóstico y del método de tratamiento se alcanza en condiciones ideales con la cooperación del cirujano ortopeda, el radiólogo, el radioterapeuta, el anatomopatólogo y el oncólogo. TUMORES ÓSEOS MALIGNOS PEDIÁTRICOS MÁS FRECUENTES Los dos tumores óseos malignos más frecuentes en la edad infantil son el osteosarcoma y el sarcoma de Ewing. Osteosarcoma Es el tumor óseo primitivo maligno más frecuente, junto con el mieloma (las neoplasias malignas más frecuentes en los huesos son las metástasis de tumores primarios de otros órganos), caracterizado por la formación de hueso por las propias células tumorales. Metastatiza con frecuencia por vía hematógena el pulmón. La mayor parte son primarios, aunque también pueden ser secundarios a enfermedad de Paget, radiación, etc. 216 Un pequeño porcentaje (5-10%) de osteosarcomas se localizan en la superficie del hueso (osteosarcoma parostal, osteosarcoma perióstico), y tienen mejor pronóstico. También es de mejor pronóstico el osteosarcoma localizado en la mandíbula. La edad de aparición más frecuente está situada entre los 10 y los 20 años. Localización: en la porción metafisaria de los huesos largos siendo la rodilla la localización más frecuente. Radiología: pueden ser tumores osteolíticos o escleróticos puros, pero lo más frecuente es la combinación de ambas formas. Los límites son borrosos. Suele haber reacción perióstica perpendicular al hueso (en rayos de sol, púas de peine, etc.) e invasión de tejidos blandos vecinos. La cortical en ocasiones presenta discontinuidad. Anatomía patológica: neoformación de estirpe mesenquimal con zonas de necrosis y zonas de formación ósea con células de características tumorales (anaplasia, polimorfismo nuclear, mitosis...). Es característica la aparición de osteoide tumoral. Pronóstico: supervivencia del 75% a los 10 años en centros con experiencia, combinando quimioterapia preoperatoria y postoperatoria, y cirugía5. Sarcoma de Ewing Sarcoma de células redondeadas. Es el de máxima mortalidad dentro de los tumores óseos primitivos. El origen de las células constitutivas del tumor todavía se discute. Podría provenir de células neuroectodérmicas primitivas. Histológicamente puede confundirse con otros tumores de células redondas y pequeñas (rabdomiosarcoma, linfoma...) e incluso con una osteomielitis. Más frecuente en varones, entre los 5 y los 20 años. A veces se asocia cuadro general con fiebre, VSG elevada y leucocitosis. Se localiza en la diáfisis de los huesos largos (fémur, tibia, húmero). Otros en la columna, costillas y pelvis. Tumores óseos malignos alrededor de la rodilla Radiológicamente tiende a invadir un extenso territorio óseo, a veces se extiende a toda la diáfisis. La osteolisis es la lesión más corriente aunque pueden verse zonas de condensación debidas a la formación reaccional de hueso nuevo. Una vez que la expansión tumoral rebasa la cortical ósea, levanta el periostio en brotes intermitentes (reacción perióstica a intervalos o en piel de cebolla) (Fig. 2). Hay que hacer el diagnóstico diferencial con osteomielitis crónica, granuloma eosinófilo, linfoma maligno, metástasis, osteosarcoma y metástasis del neuroblastoma. Histológicamente se trata de un sarcoma de pequeñas células redondeadas, sumamente anaplásico. La producción de matriz condroide y osteoide permite desechar el diagnóstico de tumor de Ewing. Hay abundantes focos de necrosis en las zonas alejadas de los vasos. Las células poseen gránulos PAS (+) que son digeridos por la ptialina y por tanto son de glucógeno. Otros tumores con glucógeno son: rabdomiosarcoma alveolar, hemangiopericitoma y condrosarcoma mesenquimal. Las metástasis del neuroblastoma tienen una histología muy parecida pero es PAS (-). Además suelen aparecer antes de los 5 años y las catecolaminas están aumentadas en un 90% de los casos. Como ya hemos comentado, las técnicas de biología molecular (detección de la traslocación 11-22) pueden ser de gran utilidad en el diagnóstico diferencial del sarcoma de Ewing. Es el tumor óseo que mejor responde a radioterapia. También se emplea poliquimioterapia (vincristina, actinomicina, ciclofosfamida...). La cirugía deberá seguir los criterios de toda tumoración ósea maligna. Antes de la aparición de la quimioterapia y radioterapia, aparecen series sin supervivencia a los 5 años. En los últimos años la combinación de cirugía, radio y quimioterapia consigue supervivencias superiores al 60% a los 10 años en centros especializados. TRATAMIENTO El tratamiento debe estar basado en un diagnóstico cierto. Los tumores benignos y lesiones paratumorales se tratan, en la mayoría de las ocasiones, quirúrgicamente mediante resección o técnicas intralesionales como el legrado con aporte de injerto óseo. Nunca deben radiarse estas lesiones por lo que ya se ha comentado acerca de las posibilidades de malignización. Algunas lesiones como el quiste óseo esencial o el granuloma eosinófilo responden a la inyección de sustancias como los corticoides. En ocasiones puede estar indicada la embolización, para evitar el sangrado quirúrgico (angiomas, quiste aneurismático, etc.). En tumores con gran tendencia a la recidiva como el tumor de células gigantes, el uso de coadyuvantes como el fenol, el cemento o el nitrógeno líquido pueden facilitar que el tumor no recidive. El tratamiento de los tumores óseos malignos es multidisciplinario, y se basa en 3 armas terapéuticas: quimioterapia, radioterapia (cuando está indicada) y cirugía. Quimioterapia Normalmente se utilizan varios fármacos citostáticos, en ciclos hasta completar entre 6 meses y 1 año, dependiendo del tipo de tumor. Algunos centros emplean estos fármacos por vía intraarterial, con evidentes ventajas. Los más utilizados son: • Alquilantes (ciclofosfamida) • Antimetabolitos (metotrexato) • Antibióticos (actinomicina D) • Vegetales (vinblastina) • Derivados del platino (cisplatino o carboplatino) Entre las complicaciones del uso de estas drogas cabe destacar la toxicidad sobre sangre, riñón, hígado, corazón, sistema nervioso, etc., infecciones, inhibición de la osteogénesis, osteoporosis, mucositis, carcinogénesis y alopecia. Además, con frecuencia se emplea la inmunoterapia (BCG, interferón, células lack, etc.) 217 M. San Julián Como complicaciones más frecuentes de la radioterapia (que además se potencian con los efectos secundarios de la quimioterapia), tenemos: anemia-leucemia, alteraciones genéticas, dermitis, necrosis ósea, alteraciones del crecimiento y transformación tumoral (sarcomas radioinducidos). Figura 3. Los bancos de huesos facilitan la cirugía reconstructiva de las lesiones óseas malignas. Radioterapia • En tumores radiosensibles y localizados. Por ejemplo, es útil en el sarcoma de Ewing, o en el tratamiento sintomático de algunas metástasis. Es ineficaz en lesiones como el osteosarcoma parostal, condrosarcoma, fibrosarcoma, cordoma, adamantinoma. • Según el momento de aplicación distinguimos diferentes tipos: – Preoperatoria – Intraoperatoria – Postoperatoria (convencional, braquiterapia...) • Según las partículas utilizadas: – Protones – Neutrones – Electrones 218 Tratamiento quirúrgico La mayoría de las veces no es necesario sacrificar la extremidad para curar el tumor, si se cuenta con un buen equipo de profesionales con experiencia que incluya radiólogos, patólogos, oncólogos, radioterapeutas, pediatras, etc., y la infraestructura necesaria (quimioterapia intraarterial, radioterapia intraoperatoria, perfusión aislada de extremidad con TNF, etc.). Además, cuando se llega a estimar necesaria la amputación, suele ser por 2 posibles motivos: 1. El tumor es lo suficientemente agresivo para no responder al tratamiento, en cuyo caso tampoco la amputación curará al paciente. 2. Se trata de un centro con escasa experiencia o infraestructura, en cuyo caso, difícilmente sobrevivirá el paciente, puesto que la cirugía sola NO cura a estos pacientes. En el tratamiento conservador de los tumores malignos, distinguimos 2 fases quirúrgicas: la resección y la reconstrucción. Para poder curar un tumor óseo maligno, habitualmente es necesaria la resección en bloque de toda la enfermedad con márgenes de seguridad, junto con el trayecto de la biopsia. La tasa de recidivas locales es un buen índice para evaluar la “calidad” de la resección. La reconstrucción de la extremidad se puede realizar con injertos óseos, prótesis, etc. Es de gran utilidad en la cirugía conservadora de los tumores malignos el disponer de un banco de huesos (Fig. 3). Estos procedimientos incluyen prótesis, aloinjertos óseos-articulares, aloinjertos con prótesis y artrodesis. Es frecuente que alguno de Tumores óseos malignos alrededor de la rodilla Figura 4. Osteosarcoma de fémur sin invasión de la epífisis. La reconstrución se realizó con un injerto intercalar, tras realizar la distracción fisaria para conservar la epífisis, de acuerdo con la técnica descrita en 1984 por Cañadell2. estos procedimientos quirúrgicos sea criticado por su durabilidad función y morbilidad. Nosotros pensamos que la reconstrucción necesita individualizarse basándose en la edad del paciente, talla, demanda funcional, deseos del paciente y en la experiencia del cirujano. Las diversas reconstrucciones pueden ser subdivididas en dos grandes grupos: las realizadas tras una resección diafisaria o bien tras la resección de una articulación. Las resecciones diafisarias con preservación de la epífisis suele ser más frecuente en los sarcomas de Ewing y algunos osteosarcomas. La técnica de Cañadell2 (distracción fisaria previa a la resección) permite salvar la epífisis ósea en algunos casos (Fig. 4). Las resecciones que incluyen una articulación presentan mayores problemas y con más frecuencia. Tres son las formas de reconstrucción que se suelen emplear en cirugía oncológica: prótesis, aloinjertos osteoarticulares y la combinación de prótesis y aloinjertos. Las endoprótesis sustituyen la articulación y el hueso empleando metal y componentes plásticos (polietileno). Presentan el inconveniente de la imposibilidad para reinsertar la musculatura y tendones; sin embargo, tiene la ventaja de que su implantación es sencilla y los resulta- dos funcionales a corto plazo son buenos. La mayor duda radica en su durabilidad. El aloinjerto osteoarticular es la solución “biológica” a estas preguntas. Con este procedimiento se reemplaza una articulación por otra y la musculatura se puede reinsertar sobre material biológico; sin embargo, presenta ciertos problemas como puede ser la degeneración articular, al ser una articulación neuropática, fracturas, pseudoartrosis, inestabilidades o rigideces, etc. Existe un tercer tipo de reconstrucción hacia el que hay que llamar la atención: es el empleo asociado de aloinjertos y prótesis. Esta asociación puede disminuir alguno de los problemas, al poder reinsertar la musculatura a material biológico y obviando los problemas de la degeneración articular de los injertos. Cara, Cañadell, Johnson y Mankin describieron esta técnica, en la que nuestra propia experiencia muestra tener menores complicaciones y mejor funcionalidad que los aloinjertos osteoarticulares. La artrodesis está indicada principalmente en el miembro inferior cuando fracasan otros tratamientos. Actualmente se da mucha importancia a las dismetrías que se pueden ocasionar al final del crecimiento, que a veces son más importantes que la propia funcionalidad del miembro. En la extremidad superior, dismetrías de 8-10 cm son tolerables, pero en el miembro inferior son más problemáticas. Existen diversas técnicas quirúrgicas para mejorar la situación. En primer lugar está la plastia de rotación de Van-Nes. Esta técnica consiste en preservar la articulación del tobillo y tras rotarlo 180° colocarlo a la altura de la rodilla, asemejando la movilidad de la rodilla, mediante una ortesis en la porción distal. Los resultados funcionales son aceptables, pero hay que tener en cuenta las consecuencias psicológicas de esta técnica. Otra técnica a emplear son las prótesis expansibles, pero la durabilidad y eficacia de éstas está aún por definir. La experiencia adquirida por nosotros con la elongación ósea 219 M. San Julián de estos pacientes induce a pensar que es la técnica más fisiológica de todas y permite corregir grandes dismetrías, asociando a veces una epifisiodesis de la rodilla contralateral. Todas estas técnicas presentan un alto índice de complicaciones, entre las que destacan movilizaciones y ruptura del implante, pseudoartrosis e infección. Por todo lo mencionado (la escasa incidencia, la absoluta necesidad de contar con un equipo multidisciplinar entrenado y una infraestructura muy compleja, las dificultades en la reconstrucción, etc.) estos tumores deben ser tratados en centros con experiencia, puesto que lo que está en juego no es solamente un brillante resultado de una intervención, sino la vida de estos pacientes. 220 BIBLIOGRAFÍA 1. Bickels J, Jelinek J, Shmookler B, Neff R, Malawer M. Biopsy of musculoskeletal tumors. Clin Orthop 1999; 368: 212-9. 2. Cañadell J, San Julián M. Preservation of the epiphysis in metaphyseal malignant bone tumors of children: epiphysiolysis before excision. Eds. Universidad de Navarra. Pamplona, 1998. 3. Cara JA, Cañadell J. Biopsy technique in the osteosarcoma treatment. Int Orthop 1994; 18: 375-8. 4. Mankin H, Mankin CJ, Simon MA. The hazards of biopsy, revisited. J Bone Joint Surg 1996; 78A: 656-63. 5. San Julián M, Cara JA, Cañadell J. Is amputation still really neccesary in any case of osteosarcoma? Rev Med Univ Navarra 1999; 43: 13-25. 19 La rodilla en los trastornos neurológicos E.B. Zwick, F.U. Niethard ANATOMÍA Y FUNCIÓN NORMALES La articulación de la rodilla actúa funcionalmente como una articulación en bisagra, controlada por un gran número de músculos biarticulares que permiten la sedestación, la postura erguida y la deambulación. Por tanto, se precisa un alto nivel de control muscular y coordinación para una correcta función de la rodilla. Los ligamentos actúan como limitadores y guías de la articulación. La cápsula de la rodilla se encuentra provista de un gran número de receptores articulares que aporten información quinestésica. ASPECTOS FUNCIONALES DE LA ARTICULACIÓN DE LA RODILLA Para lograr una correcta posición de sedestación, la rodilla debe permitir una flexión pasiva de aproximadamente 70-90°. Además, la postura erguida generalmente se ve sostenida por un momento estabilizador externo que actúa sobre la rodilla. Este momento estabilizador pasivo se logra mediante un adecuado control del tobillo y la correcta anatomía del pie. Por tanto, una contractura en flexión o un control precario de la movilidad y postura en el plano sagital dificulta la esta- bilización pasiva de la rodilla, siendo necesario un elevado gasto energético debido al incremento de trabajo del aparato extensor de la rodilla. Durante la marcha la rodilla tiene dos funciones principales. Aporta estabilidad en la fase de apoyo sobre un único miembro, mediante el control muscular activo y las fuerzas estabilizadoras pasivas38. A su vez, permite el aclarado del pie en la fase de oscilación de la marcha mediante una adecuada flexión36. Funcionalmente, la rodilla trabaja durante la marcha como una articulación de bisagra, por lo que la mayor parte de la patología se aprecia en el plano sagital de movimiento49. A diferencia de la amplia variedad de posturas en sedestación y en bipedestación, la marcha humana se trata de una función motora característica. A través de la aplicación de sistemas computarizados de análisis de la marcha, se puede valorar y estudiar la función de la rodilla en la marcha bipodal40. DISFUNCIÓN NEUROMUSCULAR Contracturas Los trastornos neuromusculares primarios con sus respectivas limitaciones de la movilidad articular dan lugar a deformidades estructura221 E.B. Zwick, F.U. Niethard les secundarias. En el caso de trastornos temporales, debe evitarse el desarrollo de una deformidad articular mediante la utilización de tratamientos conservadores e incluso métodos quirúrgicos. Si no es de prever cambio alguno en el trastorno neuromuscular subyacente, la deformidad articular se convierte en la clave del abordaje terapéutico. La inmovilidad da lugar a contracturas con afectación muscular, ligamentosa y de la cápsula articular. A medida que las retracciones de estas estructuras van provocando la deformación articular, deben tratarse mediante tratamiento ortopédico. El tipo más frecuente de contractura es la contractura en flexión. Las contracciones alteran directamente los brazos de palanca de los músculos controladores, al modificar el balance articular que puede alcanzar la rodilla tanto de manera activa como pasiva. Por ello, la modificación de la posición articular origina un cambio en las fuerzas netas actuantes sobre la rodilla. Estas fuerzas modificadas pueden interferir con la bipedestación y la marcha. En una contractura en flexión de la rodilla, los músculos extensores de dicha articulación tienen que estabilizar activamente la rodilla frente a la gravedad, lo que conlleva un aumento del gasto energético. Las posiciones articulares no controladas de manera activa o pasiva generan inestabilidad. Esta circunstancia debe tenerse en cuenta a la hora de tratar las contracturas existentes en una rodilla que tiene que soportar carga durante la bipedestación y la marcha. Espasticidad La reacción patológica al estiramiento muscular pasivo es importante durante la marcha, momento en el que se precisa un alto nivel de coordinación muscular. Los músculos biarticulares o multiarticulares requieren un control exquisito, que en ocasiones se ve alterado en los trastornos espásticos. En consecuencia, la espasticidad del músculo recto femoral, de los 222 isquiotibiales mediales y de parte de los isquiotibiales laterales tiene un enorme impacto sobre la movilidad de la rodilla. El acortamiento muscular visible en los trastornos espásticos se debe a un crecimiento muscular retardado durante la niñez, y a la aparición de contracturas que progresan con limitación del balance articular dinámico de la rodilla. Las posiciones en flexión o en extensión de la rodilla, surgidas por un incremento en el tono muscular, pueden denominarse contracturas dinámicas, al poderse restaurar parte de la limitación de la movilidad tras vencer el tono muscular aumentado mediante métodos pasivos. Parálisis fláccida La parálisis fláccida de los músculos que cruzan la rodilla supone que la rodilla ha de estabilizarse de manera pasiva durante la postura erguida y la marcha. Esto puede lograrse mediante la hiperextensión de la rodilla, al situar el centro de gravedad corporal por delante del centro de rotación de la rodilla. Con el fin de permitir la posición de sedestación y la postura erguida debe tenerse la precaución de preservar el balance articular de la rodilla. Alteración del núcleo motor central La hiperactividad controlada a nivel central de cualquiera de los extensores o flexores de la rodilla, con la consecuente limitación del balance articular activo, es un prerrequisito para la aparición de una contractura. La contracción simultánea de músculos antagonistas que cruzan la rodilla puede dar lugar a una limitación del balance articular activo durante la marcha y los movimientos dirigidos. Si las contracturas, la espasticidad, la parálisis fláccida o la alteración del núcleo motor central provocan una adaptación articular estructural y deformidad, se produce un problema irreversible. En las contracturas en extensión puede tratarse de un aplanamiento de los cóndilos femorales (Fig. 1). La rodilla en los trastornos neurológicos transferencia muscular, rizotomía dorsal selectiva, capsulotomía, procedimientos óseos y neurectomía con el fin de mejorar la función de la rodilla. Figura 1. Adaptación articular con aplanamiento de los cóndilos femorales como resultado de una contractura en extensión. Principios generales del tratamiento La fisioterapia juega un papel importante en el tratamiento de los trastornos neuromusculares de la rodilla en los niños. Los estiramientos musculares manuales pasivos, la fisioterapia manual para movilizar las contracturas capsulares, y los programas de intervención neurofisiológica con el fin de mejorar la función neuromuscular así como el núcleo motor central, son conceptos terapéuticos importantes. El tratamiento conservador pasivo de los trastornos de rodilla puede llevarse a cabo mediante la aplicación de yesos en forma de yesos seriados. Además, pueden aplicarse las fuerzas de corrección de manera más prolongada o durante la noche mediante la utilización de ortesis o férulas bien rígidas o empleando las articulaciones-Karoli o las articulaciones-FlexTamarck dinámicas. La aplicación intramuscular de toxina botulínica A de manera periférica paraliza los músculos espásticos, habiéndose convertido en un concepto terapéutico de uso común con el fin de mejorar los desequilibrios musculares hipertónicos. A diferencia de estas opciones terapéuticas conservadoras, se han desarrollado varios procedimientos quirúrgicos dirigidos a la elongación y transferencia tendinosa, elongación y TRASTORNOS NEUROMUSCULARES, FUNCIÓN PATOLÓGICA Y OBJETIVOS TERAPÉUTICOS Parálisis cerebral En el niño no deambulante con parálisis cerebral (PC), la función de la rodilla debe permitir una sedestación cómoda y, en el caso de capacidad para la transferencia en bipedestación, debe presentar un buen grado de extensión. La rodilla del niño ambulante con PC tiene que cumplir unas enormes exigencias. Durante la marcha la articulación debe permitir una adecuada extensión y estabilidad en la fase de apoyo. Por otra parte, durante la fase de oscilación la articulación debe flexionarse hasta los 60° con el fin de ofrecer un correcto aclarado del suelo. Sutherland ha descrito cuatro funciones anormales de la rodilla en la PC ambulante: la rodilla saltadora, la rodilla en tijeras, la rodilla rígida y el genu recurvatum49. Contractura en flexión Las contracturas en flexión de la rodilla pueden ser dinámicas, debidas a un incremento del tono muscular de los músculos flexores de la rodilla, o fijas, como resultado de la existencia de un tejido fibroso en el interior de la musculatura. Al ser la mayoría de los flexores de rodilla músculos biarticulares, pueden actuar como extensores de la cadera en los pacientes paralíticos cerebrales deambulantes, siendo por tanto importante para la marcha su rango dinámico de cambio de longitud23. El alargamiento excesivo de los flexores de rodilla puede dar lugar a una reducción de la fuerza de propulsión. La marcha en tijeras, tal como la definió Sutherland, puede ser debida a contracturas 223 E.B. Zwick, F.U. Niethard Figura 2. Niño dipléjico en postura de tijeras con flexión de caderas y rodillas. Figura 3. Fractura de estrés del polo distal de la rótula a consecuencia de una contractura en flexión. en flexión de la rodilla, siendo extremadamente costosa en términos de gasto energético48 (Fig. 2). Un importante factor etiológico en el desarrollo de la marcha en tijeras es el alargamiento quirúrgico del tendón de Aquiles. En un estudio realizado sobre 16 pacientes con fragmentación de la rótula, 14 presentaban contracturas en flexión, y en 9 se había realizado un alargamiento del tendón de Aquiles (ATA)14. La contractura en flexión a menudo da lugar a la aparición de dolor e incluso fracturas del polo distal de la rótula a consecuencia de las enormes fuerzas de tracción14 (Fig. 3). Las contracturas en flexión de la rodilla en los paralíticos cerebrales radiográficamente suelen mostrar anomalías articulares y desaxaciones, a diferencia de lo que sucede con las contracturas en extensión19. Espasticidad del cuádriceps La espasticidad del aparato extensor de la rodilla puede interferir con la deambulación y la sedestación. La acción espástica aislada del músculo recto femoral durante la fase de oscilación de la marcha da lugar a la denominada marcha con pierna rígida18,35,51. Los movimientos compensatorios y las caídas frecuentes aparecen como resultado de la existencia de un miembro inferior funcionalmente elongado durante la deambulación. En los niños paralíticos cerebrales no deambulantes, la espasticidad de todo el músculo cuádriceps puede originar problemas con la sedestación. Algunos de estos casos de espasticidad extensora habían sido sometidos a alargamientos extensos de los flexores de rodilla debido a la presencia de contracturas en flexión (apreciación personal). Esta observación indica la necesidad de lograr un equili- 224 La rodilla en los trastornos neurológicos brio muscular cuidadoso a la hora del tratamiento quirúrgico de los trastornos espásticos. Genu recurvatum Puede observarse genu recurvatum en los paralíticos cerebrales ambulantes, tanto en los casos hipotónicos, donde la estabilización pasiva es un requisito para adoptar la postura erguida, como en los casos hipertónicos, en los que la respuesta dinámica del músculo tríceps provoca una extensión súbita de la rodilla durante la fase de apoyo de la marcha. Estos pacientes raras veces experimentan dolor o muestran anomalías radiográficas19. Disfunción muscular La disfunción muscular supone un problema fundamental en la PC11. La activación simultánea de grupos musculares antagonistas del miembro inferior puede provocar una extremidad funcionalmente rígida4, similar a los patrones de marcha inmaduros3. Por encima de todo, la alteración del núcleo motor central afecta a los músculos biarticulares o multiarticulares. La movilidad de la rodilla con frecuencia se ve alterada como consecuencia del papel que juegan varios músculos biarticulares en el control de la rodilla. Un ejemplo de disfunción muscular, detectado con frecuencia en los paralíticos cerebrales dipléjicos, es la marcha con rodilla rígida. Preferentemente puede atribuirse a la actividad del músculo recto femoral durante la fase de oscilación de la marcha, momento en el cual los flexores de la cadera y los extensores de la rodilla impiden una ligera flexión de la rodilla durante la primera parte de la fase de oscilación35 (Fig. 4). Tratamiento En los trastornos de rodilla que aparecen en la PC, cualquier tratamiento debe ir dirigido a la función de grupos musculares antagonistas30. Es importante mantener su equilibrio muscular en términos de propiedades mecánicas y control motor central. En cuanto a la documentación del tratamiento, se dispone de análisis instrumental de la marcha y protocolos para pruebas isoquinéticas13,17,26,36. El tratamiento conservador de la disfunción motora en la PC consiste en fisioterapia y métodos de entrenamiento, utilización de yesos, férulas y ortesis, y la aplicación de toxina botulínica A. Hasta la fecha, raras veces se han valorado los protocolos de fisioterapia y los resultados finales, aunque se ha demostrado que ciertos aspectos patológicos de la PC pueden mejorar significativamente8. Además, se considera que la fisioterapia juega un papel importante en los cuidados postoperatorios2,21. Se ha constatado que la utilización de ortesis rígidas de tobillo y pie (AFO) reduce el recurvatum y mejora los parámetros de la marcha en la PC33. También se han empleado con éxito las férulas blandas en el tratamiento de las contracturas en flexión1. La utilización de la toxina botulínica A en el tratamiento de los paralíticos cerebrales ambulantes ha abierto un nuevo campo terapéutico. Se ha demostrado que la aplicación de la toxina y la consecuente parálisis periférica reversible del músculo inyectado puede mejorar la marcha y conllevar una mejora en el crecimiento muscular6,7. Aunque la mayor parte de los estudios van dirigidos a la aplicación de la toxina botulínica A en los músculos de la pantorrilla, algunos investigadores se encuentran investigando en la actualidad su utilización en los músculos que cruzan la articulación de la rodilla6,42. Se ha demostrado que la rizotomía dorsal selectiva (RDS) en el tratamiento de la PC dipléjica da lugar a una mejora de la movilidad con un alto grado de satisfacción por parte de los padres y los pacientes12,25,47. La RDS también mejora el balance articular (BA) pasivo y el BA durante la marcha en los ambulantes independientes y en los pacientes que utilizan dispositivos de sostén durante la marcha5. Están bien descritas las intervenciones quirúrgicas para el tratamiento de la disfunción 225 E.B. Zwick, F.U. Niethard Figura 4. Marcha con pierna rígida. La hiperactividad del músculo recto femoral durante la fase de oscilación de la marcha y la consecuente reducción en la flexión de la rodilla da lugar a un miembro inferior funcionalmente más largo. Las líneas punteadas indican la patología. Los valores de la flexión de rodilla se muestran arriba a la izquierda, evaluados mediante el análisis instrumental 3D de la marcha. El rango gris señala los valores normales de flexión; la línea punteada muestra una reducción en la flexión de rodilla hasta los 40° durante la fase de oscilación de la marcha (60-100% del ciclo de la marcha). La línea sólida representa la flexión de rodilla durante la marcha 1 año después de la realización de una transferencia distal del músculo. Abajo a la izquierda, se exponen los valores de EMG del músculo recto femoral, analizados mediante electromiografía de superficie, con su actividad durante la fase de oscilación de la marcha. A la derecha, se expone la función preoperatoria y postoperatoria de la rodilla durante la oscilación con un miembro inferior funcionalmente más largo, debido a una reducción en la flexión de la rodilla (círculo punteado). de rodilla durante la marcha, como sucede con la marcha con pierna rígida18,32. Se ha demostrado que la transferencia distal del músculo recto femoral al músculo grácil o al sartorio es un procedimiento más eficaz que la liberación proximal del músculo31,51. La importancia del equilibrio de los grupos musculares espásticos se puso claramente de manifiesto en un estudio en el que el tratamiento de la espasticidad de los flexores de rodilla no se acompañó de la correspondiente transferencia del recto femoral, dando lugar a una reducción en el BA en flexión de la rodilla y una marcha con pierna rígida9. Consecuentemente, un número creciente de cirujanos ortopedas se han mostra226 do partidarios de la denominada cirugía multinivel en un solo acto en la cual, después de un análisis exhaustivo, se tratan todas las patologías en una única sesión quirúrgica20. Mielomeningocele Son frecuentes las anomalías ortopédicas relacionadas con la rodilla en los niños con mielomeningocele (MMC)55. La capacidad para la bipedestación y/o la marcha es la que establece los requisitos de la rodilla en el MMC. El nivel de la lesión y el equilibrio en sedestación determinan el pronóstico de la marcha52, habiéndose constatado que los niños con una lesión a nivel el de L1/2 son no deambulantes mientras La rodilla en los trastornos neurológicos que los niños con una lesión a nivel sacro son ambulantes41. Los pacientes con una lesión a nivel de L3 tienen un 54% de probabilidades de caminar, los pacientes con una lesión a nivel de L4, un 67%, y aquellos con una lesión a nivel de L5, un 80%41. Mientras que la sedestación raras veces supone un problema ortopédico, la bipedestación y la marcha requieren un miembro inferior ferulizable y una rodilla extensible, para la estabilización pasiva (Fig. 5). Laxitud articular La inestabilidad de rodilla, aunque puede ser el síntoma predominante, puede controlarse mediante ortesis, teniendo por tanto un papel minoritario en el tratamiento del MMC. Contractura en flexión No es el desequilibrio muscular, sino el nivel de lesión, el que establece el número y grado de contracturas en flexión en el MMC56. Debido a la naturaleza pasiva de los mecanismos de deambulación existentes, la existencia de contracturas en flexión a nivel de la rodilla y la cadera puede impedir la capacidad para la marcha de un niño con estas ortesis43. Tratamiento El tratamiento conservador del MMC consiste en fisioterapia con el fin de entrenar el control del tronco. Un prerrequisito para la utilización de cualquier tipo de dispositivos ortésicos es un óptimo control proximal. Para niveles lesionales inferiores, las ortesis, como una AFO, pueden contribuir positivamente a la marcha del niño53. Las AFOs rígidas evitan la marcha calcánea, habiéndose demostrado que reducen la actividad electromiográfica (EMG) de los extensores de la rodilla durante la marcha34. La liberación quirúrgica de las contracturas en flexión puede mejorar la marcha al facilitar la extensión de la rodilla, habiéndose probado más efectivas en los pacientes deambulantes que en los pacientes que se mantienen en bipedestación aunque no son ambulantes27. Figura 5. Se precisa una ortesis de marcha recíproca para compensar el déficit de fuerza y control muscular en los pacientes con MMC con un nivel de lesión lumbar más alto. Poliomielitis Dependiendo del tipo de afectación, el principal interés ortopédico en los pacientes con polio es una adecuada función de bipedestación y de marcha. Para la sedestación y la estabilización pasiva de la articulación, mediante férulas o movimientos compensatorios durante la bipedestación y la marcha, la rodilla debe ofrecer un importante BA. Contractura en flexión La contractura predominante en el miembro inferior es en flexión, con la cadera y rodilla flexionadas, y el pie en equino. En caso de una deformidad de este tipo no tratada, suele aparecer dolor a nivel de la rodilla en la edad adulta o anciana. 227 E.B. Zwick, F.U. Niethard Genu recurvatum Con frecuencia se observa en los pacientes un mecanismo compensatorio de extensión pasiva de la rodilla durante la bipedestación y la fase de apoyo de la marcha. A pesar del aspecto llamativo de un genu recurvatum severo, la mayoría de los pacientes con rodilla en hiperextensión se encuentran asintomáticos. Dolor Se describe el síndrome postpolio como un síndrome por sobreuso de aparición 30 años después de la fase aguda de la patología. Viene determinada por debilidad y dolor, consideradas como resultado de un compromiso funcional y mecanismos compensatorios37. Con frecuencia el síntoma predominante es el dolor de rodilla existente en la contractura en flexión, situación en la cual las enormes fuerzas actuantes dan lugar a una degeneración articular. Tratamiento Las contracturas en flexión de la rodilla requieren un tratamiento progresivo con el fin de permitir la estabilización pasiva de la rodilla paralítica durante la bipedestación y la marcha33. De manera similar a lo que sucede en los pacientes atáxicos, los pacientes con polio emplean un impulso en extensión, en el que la rodilla se lleva rápidamente a la extensión, durante el inicio de la fase de apoyo de la marcha, con el fin de lograr una estabilización pasiva36. Se recomiendan diversas opciones terapéuticas, estiramiento pasivo precoz, cirugía de partes blandas para los flexores de rodilla, como la transferencia de los isquiotibiales para suplementar los extensores de la rodilla44, procedimientos óseos como las osteotomías supracondíleas en extensión, para el tratamiento de las deformidades en flexión33. Puede controlarse la hiperextensión severa o dolorosa mediante una ortesis o una triple tenodesis, con altas tasas de éxito descritas39. 228 Figura 6. Contracturas articulares de rodilla asociadas a piernas y brazos rígidos en la AMC. Artrogriposis múltiple congénita En un análisis retrospectivo de 94 pacientes con artrogriposis múltiple congénita (AMC), la rodilla se encontraba afectada en el 78% de los casos29. En la AMC, puede lograrse la sedestación en casi el 100% de los casos, la bipedestación en el 89% y la deambulación en más del 40% de los pacientes46. De los pacientes ambulantes, el 28% requieren ortesis, el 46% pueden deambular independientemente y el 40% pueden deambular con dispositivos de soporte46. La postura erguida y la deambulación precisan una correcta extensión de la rodilla. Contractura en flexión Las contracturas en flexión son la patología predominante en el miembro inferior (72%) (Fig. 6). Dificultan la utilización de férulas e impiden la función de la marcha46. La rodilla en los trastornos neurológicos Contractura en extensión Aunque menos frecuentes (28%), las contracturas en extensión conllevan el riesgo de artritis degenerativa46. A su vez, las contracturas en extensión pueden interferir con la sedestación. Tratamiento El tratamiento de las contracturas en flexión habitualmente se interpreta más difícilmente que el tratamiento de las contracturas en extensión46. Más del 50% de los pacientes con AMC precisa una ortesis, silla de ruedas, calzado ortopédico o dispositivos para la marcha46. Cuando se evalúa el resultado del tratamiento ortopédico conservador, como la fisioterapia, la aplicación de yesos y la utilización de ortesis, parece que puede lograrse una mejoría en el 34% de los pacientes29. El 49% no presentaron cambios en las contracturas de la rodilla, mostrando el 17% un empeoramiento de las mismas29. El resultado del tratamiento quirúrgico, como es la artrólisis, el alargamiento muscular y las osteotomías femorales supracondíleas, ofrecía una mejoría en el 28%, no modificando su situación el 58% de los casos. De hecho, un 13% de los pacientes presentaron un empeoramiento de las contracturas en torno a la rodilla. Además, la cicatrización postquirúrgica supone un problema descrito como severo29. En las contracturas en extensión, puede ser necesario el alargamiento del músculo cuádriceps femoral46. En las contracturas en flexión severas, las osteotomías femorales supracondíleas pueden corregir la contractura aunque se considera que se asocian a una alta tasa de recidiva10. Distrofia muscular En los pacientes con distrofia muscular (DM), es importante que los miembros inferiores se encuentren funcionalmente bien alineados y que permitan la ferulización y la postura erguida, con el objetivo de compensar la pérdida de fuerza muscular24. Mientras que la sedestación raras veces supone un problema importante, conservar la bipedestación y la postura erguida es un reto terapéutico en los pacientes con DM. Contractura en flexión Una contractura en flexión fija de la rodilla aumenta la cantidad de fuerza muscular necesaria para trabajar contra la gravedad. Por tanto, las contracturas en flexión de la rodilla han de tratarse para permitir que la línea de fuerza caiga por delante de la rodilla y por detrás de la cadera, permitiendo así la estabilización pasiva de las dos articulaciones50. Debilidad En las DMs los problemas de aclarado durante la fase de oscilación de la marcha son un indicador precoz50. Al ser la debilidad muscular el síntoma principal, pueden tolerarse diversas patologías, como un moderado equinismo fijo de tobillo, mientras faciliten la estabilización pasiva y la postura erguida. El equino favorece esta situación al situar la línea de fuerza bastante por delante de la rodilla debido al contacto con el suelo que realiza el antepié. Por tanto, un alargamiento quirúrgico precoz del tendón de Aquiles podría tener un efecto nocivo26. En la DM de Becker, los flexores de rodilla desarrollan menos debilidad que los extensores a lo largo de un período de 10 años28. Tratamiento La cirugía y la utilización de férulas en presencia de un tendón de Aquiles corto ofrecen resultados similares a los conseguidos mediante el empleo de férulas únicamente después de 2 años. El tratamiento combinado ofrece mejores resultados a los 4 años. Sin embargo, se ha señalado que a los 7 años ambos tratamientos funcionan igualmente54. En el momento en que se pierde la capacidad para caminar, es posible la bipedestación 2 años más en los pacientes tratados con cirugía y utili229 E.B. Zwick, F.U. Niethard zación de férulas54. Otro estudio diferente constató que en la DM de Duchenne, el empleo de férulas puede demorar la aparición de la incapacidad para la marcha, demorando, por tanto, la aparición de escoliosis y contracturas22. Otros autores afirman que debe realizarse la liberación tendinosa profiláctica de los flexores de cadera y rodilla, y el ATA antes de la aparición de las contracturas con el fin de demorar la inmovilidad15, y que la comparación entre cirugía y empleo de férulas frente al empleo de férulas únicamente se inclina a favor del tratamiento combinado45. CONCLUSIÓN En los trastornos neuromusculares la conservación y mejora de la función de la rodilla es una cuestión prioritaria. Las estructuras anatómicas tienen que permitir la movilidad y ésta tiene que ser controlable y utilizable. BIBLIOGRAFÍA cerebral palsy. Dev Med Child Neurol 1994; 36: 386-96. 7. Cosgrove AP, Graham HK. Botulinum toxin A prevents the development of contractures in the hereditary spastic mouse. Dev Med Child Neurol 1994; 36: 379-85. 8. Damiano DL, Vaughan CL, Abel MF. Muscle response to heavy resistance exercise in children with spastic cerebral palsy. Dev Med Child Neurol 1995; 37: 731-9. 9. Damron TA, Breed AL, Cook T. Diminished knee flexion after hamstring surgery in cerebral palsy patients: Prevalence and severity. J Pediatr Orthop 1993; 13: 188-91. 10. Delbello DA, Watts HG. Distal femoral extension osteotomy for knee flexion contracture in patients with arthrogryposis. J Pediatr Orthop 1996; 16: 122-6. 11. DeLuca PA. The musculoskeletal management of children with cerebral palsy. Pediatr Clin North Am 1996; 43: 1135-50. 12. Dudgeon BJ, Libby AK, McLaughlin JF, Hays RM, Bjornson KP, Roberts TS. Prospective measurement of functional changes after selective dorsal rhizotomy. Arch Phys Med Rehabil 1994; 75: 46-53. 1. Anderson JP, Snow B, Dorey FJ, Kabo JM. Efficacy of soft aplints in reducing severe knee-flexion contractures. Dev Med Child Neurol 1988; 30: 502-8. 13. Engsberg JR, Olree KS, Ross SA, Park TS. Quantitative clinical measure of spasticity in children with cerebral palsy. Arch Phys Med Rehabil 1996; 77: 594-9. 2. Baumann JU, Rueltsch H, Schurmann K. Distal hamstring lengthening in cerebral palay. An evaluation by gait analysis. Int Orthop 1980; 3: 305-9. 14. Feldkamp M. Patella fragmentation in cerebral palsy. Z Orthop Ihre Grenzgeb 1990; 128: 160-4. 3. Berger W, Altenmueller E, Dietz V. Normal and impaired development of children’s gait. Hum Neurobiol 1984; 3: 163-70. 4. Berger W, Quintern J, Dietz V. Pathophysiology of gait in children with cerebral palay. Electroencephalogr Clin Neurophysiol 1982; 53: 538-48. 5. 6. 230 Boscarino LF, Qunpuu S, Davis RB III, Gage JR, DeLuca PA. Effects of selective dorsal rhizotomy on gait in children with cerebral palsy. J Pediatr Orthop 1993; 13: 174-9. Cosgrove AP, Corry IS, Graham HK. Botulinum toxin in the management of the lower limb in 15. Forst R, Forst J. Importance of lower limb surgery in Duchenne muscular dystrophy. Arch Orthop Trauma Surg 1995; 114: 106-11. 16. Gage JR. Gait analysis. An essential tool in the treatment of cerebral palsy. Clin Orthop 1993; 288: 126-34. 17. Gage JR, DeLucas PA, Renshaw TS. Gait analysis: Principle and application with emphasis on its use in cerebral palsy. Instr Course Lect 1996; 45: 491-507. 18. Gage JR, Perry J, Hicks RR, Koop S, Werntz JR. Rectus femoris transfer to improve knee function of children with cerebral palsy. Dev Med Child Neurol 1987; 29: 159-66. La rodilla en los trastornos neurológicos 19. Gugenheim JJ, Rosenthal RK, Simon SR. Knee flexion deformities and genu recurvatum in cerebral palsy: Roentgenographic findings. Dev Med Child Neurol 1979; 21: 563-70. 20. Hadley N, Chambers C, Scarborough N, Cain T, Rossi D. Knee motion following multiple softtissue releases in ambulatory patients with cerebral palsy. J Pediatr Orthop 1992; 12: 324-8. 21. Harryman SE. Lower-extremity surgery for children with cerebral palsy: Physical therapy management. Phys Ther 1992; 72: 16-24. 22. Heckmatt JZ, Dubowitz V, Hyde SA, Florence J, Gabain AC, Thompson N. Prolongation of walking in Duchenne muscular dystrophy with lightweight orthoses: Review of 57 cases. Dev Med Child Neurol 1985; 27: 149-54. 23. Hoffinger SA, Rab GT, Abou Ghaida H. Hamstrings in cerebral palsy crouch gait. J Pediatr Orthop 1993; 13: 722-6. 24. Hsu JD, Furumasu J. Gait and posture changes in the Duchenne muscular dystrophy child. Clin Orthop 1993; 288: 122-5. 25. Kaufman HH, Bodensteiner J, Burkart B, Gutmann L, Kopitnik T, Hochberg V, Loy N, CoxGanser J, Hobbs G. Treatment of spastic gait in cerebral palsy. W V Med J 1994; 90: 190-2. 26. Khodadadeh S, McClelland MR, Patrick JH, Edwards RH, Evans GA. Knee moments in Duchenne muscular dystrophy. Lancet 1986; 2: 544-5. 27. Marshall PD, Broughton NS, Menelaus MB, Graham HK. Surgical release of knee flexion contractures in myelomeningocele. J Bone Joint Surg (Br) 1996; 78: 912-6. 28. McDonald CM, Abresch RT, Carter GT, Fowler WM Jr, Johnson ER, Kilmer DD. Profiles of neuromuscular diseases. Becker’s muscular dystrophy. Am J Phys Med Rehabil 1995; 74: S93103. 31. Ounpuu S, Muik E, Davis RB III, Gage JR, DeLucas PA. Rectus femoris surgery in children with cerebral palsy. Part II: A comparison between the effect of transfer and release of the distal rectus femoris on knee motion. J Pediatr Orthop 1993; 13: 331-5. 32. Ounpuu S, Muik E, Davis RB III, Gage JR, DeLucas PA. Rectus femoris surgery in children with cerebral palsy. Part I: The effect of rectus femoris transfer location on knee motion. J Pediatr Orthop 1993; 13: 325-30. 33. Parekh PK. Flexion contractures of the knee following poliomyelitis. Int Orthop 1983; 7: 165-72. 34. Park BK, Song HR, Vankoski SJ, Moore CA, Dias LS. Gait electromyography in children with myelomeningocele at the sacral level. Arch Phys Med Rehabil 1997; 78: 471-5. 35. Perry J. Distal rectus femoris transfer. Dev Med Child Neurol 1987; 29: 153-8. 36. Perry J. Gait Analysis. Normal and Pethological Function. Thorofare: Slack, 1992. 37. Perry J, Barnes G, Gronley JK. The postpolio syndrome. An overuse phenomenon. Clin Orthop 1988; 233: 145-62. 38. Perry J, Mulroy SJ, Renwick SE. The relationship of lower extremity strength and gait parameters in patients with post-polio syndrome. Arch Phys Med Rehabil 1993; 74: 165-9. 39. Perry J, O’Brien JP, Hodgson AR. Triple tenodesis of the knee. A soft-tissue operation for the correction of paralytic genu recurvatum. J Bone Joint Surg (Am) 1976; 58: 978-85. 40. Rose SA, Ounpuu S, DeLuca PA. Strategies for the assessment of pediatric gait in the clinical setting. Phys Ther 1991; 71: 961-80. 41. Samuelsson L, Skoog M. Ambulation in patients with myelomeningocele: A multivariate statistical analysis. J Pediatr Orthop 1988; 8: 569-75. 29. Mertesdorf L. Die Arthrogryposis multiplex congenita-eine Nachuntersuchung von 94 Patienten. 1987 (Abstract). 42. Sánchez Carpintero R, Narbona J. Botulinum toxin in spastic infantile cerebral palsy: Results in 27 cases during one year. Rev Neurol 1997; 25: 531-5. 30. Normand X, Dubousset J. Reinforcement of the tension of the knee extensor apparatus in triple-flexion gait in children with motor disorders. Rev Chir Orthop 1985; 71: 301-10. 43. Schiltenwolf M, Carstens C, Rohwedder J, Grundel E. Results of orthotic treatment in children with myelomeningocele. Eur J Pediatr Surg 1991; 1 (Suppl. 1): 50-2. 231 E.B. Zwick, F.U. Niethard 44. Shahcheraghi GH, Javid M, Zeighami B. Hamstring tendon transfer for quadriceps femoris paralysis. J Pediatr Orthop 1996; 16: 765-8. 45. Smith SE, Green NE, Cole RJ, Robison JD, Fenichel GM. Prolongation of ambulation in children with Duchenne muscular dystrophy by subcutaneous lower limb tenotomy. J Pediatr Orthop 1993; 13: 336-40. 46. Sodergard J, Ryoppy S. The knee in arthrogryposis multiplex congenita. J Pediatr Orthop 1990; 10: 177-82. 47. Steinbok P, Reiner AM, Beauchamp R, Armstrong RW, Cochrane DD. A randomized clinical trial to compare selective posterior rhizotomy plus physiotherapy with physiotherapy alone in children with spastic diplegic cerebral palsy. Dev Med Child Neurol 1997; 39: 178-84. 48. Sutherland DH, Cooper L. The pathomechanics of progressive crouch gait in spastic diplegia. Orthop Clin North Am 1978; 9: 143-54. 51. Sutherland DH, Santi M, Abel MF. Treatment of stiff-knee gait in cerebral palsy: A comparison by gait analysis of distal rectus femoris transfer versus proximal rectus release. J Pediatr Orthop 1990; 10: 433-41. 52. Swank M, Dias LS. Walking ability in spina bifida patients: A model for predicting future ambulatory status based on sitting balance and motor level. J Pediatr Orthop 1994; 14: 715-8. 53. Thomas SE, Mazur JM, Child ME, Supan TJ. Quantitative evaluation of AFO use with myelomeningocele children. Z Kinderchir 1989; 44 (Suppl. 1): 38-40. 54. Vignos PJ, Wagner MB, Karlinchak B, Katirji B. Evaluation of a program for long-term treatment of Duchenne muscular dystrophy. Experience at the University Hospitals of Cleveland. J Bone Joint Surg (Am) 1996; 78: 1844-52. 49. Sutherland DH, Davids JR. Common gait abnormalities of the knee in cerebral palsy. Clin Orthop 1993; 288: 139-47. 55. Westcott MA, Dynes MC, Remer EM, Donaldson JS, Dias LS. Congenital and acquired orthopedic abnormalities in patients with myelomeningocele. Radiographics 1992; 12: 1155-73. 50. Sutherland DH, Olshen R, Cooper L, Wyatt M, Leach J, Mubarak S, Schultz P. The pathomechanics of gait in Duchenne muscular dystrophy. Dev Med Child Neurol 1981; 23: 3-22. 56. Wright JG, Menelaus MB, Broughton NS, Shurtleff D. Natural history of knee contractures in myelomeningocele. J Pediatr Orthop 1991; 11: 725-30. 232 20 La rodilla en la hemofilia F. Fernández-Palazzi La hemofilia es el trastorno hereditario severo de coagulación más frecuente y se caracteriza por profundo sangramiento espontáneo o después de traumatismos ligeros. El término de hemofilia A se reserva a deficiencias del factor VIII y hemofilia B (o enfermedad Christmas) a deficiencias del factor IX, las cuales son indistinguibles clínicamente, siendo la B 7 a 10 veces menos frecuente que la A o hemofilia clásica. El defecto de la coagulación en las hemofilias y para-hemofilias da lugar a un sangramiento anormal en músculos y articulaciones. De ahí el importante papel que el ortopedista juega en el tratamiento integral de la misma que en este caso se transforma de enfermedad hematológica en enfermedad ortopédica. La frecuencia de las crisis hemorrágicas en los hemofílicos dependerá del nivel sanguíneo del factor VIII; si dicho nivel es menor del 2% la hemofilia es severa y así lo serán sus síntomas; cuando el factor VIII es del 3 al 5% del nivel normal se dice que la hemofilia es moderada y, aunque sufren hemartrosis ocasionales, casi siempre pueden llegar a la edad adulta sin deformidades incapacitantes. Los casos ligeros de hemofilia tienen entre el 6 al 30% del factor VIII, y solamente se sospecha el diag- nóstico por sangramiento anormal después de exodoncias o procedimientos quirúrgicos18. HISTORIA Se piensa que la hemofilia es una enfermedad “de reyes” por haberla diseminado, de un lado a otro de Europa, la reina Victoria de Inglaterra, desde España hasta Rusia a través de sus hijas portadoras y futuras reinas de muchas cortes europeas. ¡Cuán alejado es esto de la realidad! ya que podemos ver que la gran mayoría de los pacientes están muy lejos de ser de sangre azul. El tratamiento de la hemofilia ha pasado por tres grandes etapas. Hasta 1934 es la etapa que podríamos llamar empírica, esotérica o religiosa. Recordemos el más famoso de todos los hemofílicos, el Zarevich Alexis, y la nefasta influencia que su “tratante” Rasputín tuvo sobre la familia imperial rusa y en el desencadenamiento de los grandes cambios históricos de la época. Si no hubiese sido por Rasputín, ¿habría sido distinta la decadencia y final de los Romanoff? Si las circunstancias hubiesen sido otras, ¿podría la hemofilia haber cambiado la historia? La segunda etapa va de 1934 a 1982, y que podríamos llamar científi233 F. Fernández-Palazzi ca, con un pico en 1964 en que Judith Pool, de California, desarrolla la preparación de los crioprecipitados ricos en los factores antihemofílicos y permitiendo así la fabricación de preparados comerciales y los procedimientos de precipitación que revolucionan la forma de tratamiento del defecto sanguíneo. Ya en 1934 Patek y Taylor habían descubierto que existía una proteína del plasma normal que corregía el defecto de coagulación de la hemofilia en tubo. Esto llevó al desarrollo de la transfusión sanguínea que aplica este hallazgo a la clínica, logrando el tratamiento de los sangramientos hemofílicos con transfusiones de sangre y/o plasma congelado, técnica que se lleva a cabo por primera vez hacia 1950. Antes de esto ya en Suecia se había visto que la fracción 1 de Cohn mejoraba la hemofilia, si bien debido a su alto costo y ser técnicamente complicada su obtención no era comercial, aparte de tener mucho fibrinógeno, que producía efectos no deseados. Todas estas posibilidades terapéuticas sustitutivas, especialmente desde el “boom” producido en 1964 por el descubrimiento de la Dra. Pool, hicieron posible el auge de la cirugía ortopédica en la prevención y el tratamiento de la artropatía hemofílica, que era la que a la larga llevaba a la invalidez del paciente. Las publicaciones de los éxitos obtenidos con los distintos procedimientos ortopédicos produjeron una retroalimentación en el desarrollo de la ortopedia en la hemofilia y, desde la primera publicación en 1968 de Storti y colaboradores sobre el beneficio de la sinovectomía quirúrgica como prevención y frenado de la artropatía hemofílica, han sido inconmensurables las publicaciones de distintos procedimientos tanto ortopédicos como quirúrgicos en las diferentes facetas preventiva, curativa y paliativa. Pero... desde 1982 entramos en la tercera fase o regresiva, en la que desde que en esa fecha se informa sobre el primer caso de SIDA en hemofilia, se produce un freno y una regresión más o menos a la época anterior a los crioprecipitados. Todo este grave problema fre234 nó enormemente las posibilidades quirúrgicas y ortopédicas en los hemofílicos, ya que el uso de factor antihemofílico debió restringirse, para evitar la contaminación, hasta que el desarrollo de técnicas sofisticadas de preparación del mismo aseguraran su pureza, cosa que se viene llevando a cabo hasta por medio de técnicas de ingeniería genética. Esta situación dio más importancia a las prevenciones de las deformidades con métodos que no requieran cobertura con factor antihemofílico, tales como férulas y aparatos sobre todo de tipo rehabilitación y fisioterapia ya desarrollados ampliamente por Jordan en Nueva York desde los años 1950, u otros procedimientos no muy agresivos del tipo sinovectomías radioactivas o químicas con rifampicina, y últimamente con oxitetraciclina, artrodiátasis con fijadores externos y otros procedimientos quirúrgicos mínimos invasivos para el tratamiento percutáneo de quistes, utilizando la “cola de fibrina”, que es un preparado comercial con poderes coagulante y adhesivo. TRATAMIENTO Los progresos terapéuticos de la hemofilia, al lograr corregir el defecto sanguíneo, han transformado esta enfermedad hematológica en una enfermedad ortopédica, ya que los sangramientos más evidentes de estos pacientes se producen en el aparato locomotor afectando huesos, músculos y articulaciones. El episodio más frecuente de sangramiento es el producido dentro de las articulaciones, la hemartrosis, siguiéndole en frecuencia las hemorragias musculares y, después, las intraóseas. Las rodillas están afectadas en más de un 50% de hemofílicos; el 100% de los niños entre 10 y 14 años tienen al menos una rodilla afectada y el 68% de los adultos mayores de 25 años tienen ambas rodillas afectadas (Fig. 1). Lo primero que hemos de hacer ante un sangramiento hemofílico es sustituir el defecto sanguíneo con preparados que contengan el La rodilla en la hemofilia Figura 1. Hemartrosis crónica bilateral en un niño de 10 años. factor antihemofílico faltante y llevarlo a límites dentro de la normalidad según sea el caso, para entonces desarrollar los procedimientos ortopédicos. La Unidad de Ortopedia del Centro Nacional de Hemofilia, fundada en 1973, situada en el Banco Municipal de Sangre en Caracas, controla a 997 pacientes (761 hemofilia A [76,4% ], 220 hemofilia B [22%] y 15 Von Willebrand [2%]). En un estudio practicado en 1987 a 243 pacientes se hallaron VIH+ a 63 (26%), porcentaje bajo comparado con otros centros, pero que nos deben llevar a reflexión, y habían fallecido de SIDA 9 casos. Hoy consideramos que en 60 años de vida el 40% de los hemofílicos han recibido sangre contaminada por el virus del VIH. La unidad ha desarrollado técnicas propias de tratamiento, unas veces llevados por las condiciones de trabajo a que nos vemos obligados por nuestra situación económica y social, y otras veces para solucionar problemas de artropatía hemofílica en la que no podemos utilizar técnicas preconizadas en otros países. Si bien el futuro parecía lejano y negro, hemos de tener fe, ya que los adelantos científicos harán que algo se logre, ¿un tratamiento?, ¿una vacuna?, y que el SIDA pasará a la historia, como en su época pasó la peste como azote de Dios, y para los hemofílicos vendrá una cuarta etapa de esperanza. Esta cuarta etapa ya no está sólo en albores sino que ha entrado de lleno en su desarrollo. Con el posible uso de preparados antihemofílicos de nueva generación y demostrados inocuos en cuanto a contaminación de SIDA, nuevamente la cirugía ortopédica debe abocarse con todo su armamentarium y de lleno, no sólo a la prevención de deformidades incapacitantes, sino a la curación o, en grado extremo, paliación de las ya existentes. Si es un paciente “virgen”, es decir, no contaminado, se podrán utilizar todas las técnicas posibles y a nuestra disposición y, en caso de pacientes ya contaminados, habrá que tomar tres tipos de precauciones. Primero, el cirujano y equipo quirúrgico, que deben estar bien protegidos, con doble bata y guantes, gorros y mascarilla completos y cubrezapatos también dobles. Una vez en el quirófano no deben salir al pasillo hasta haber terminado la intervención y desechado toda la vestimenta usada en el acto quirúrgico. El quirófano es el segundo punto en consideración; nosotros solemos utilizar el quirófano reservado a los casos contaminados, lavado previamente con soluciones antisépticas, y con campos empapados en cloro al pie de las puertas. Los cubos de desperdicios, donde se echan gasas y otros materiales, deben tener unos centímetros de cloro en el fondo, y todo el equipo utilizado mantenerse separado y limpiarlo y esterilizarlo varias veces. Y el tercer punto es el paciente, que debe ser informado de lo que se le va a practicar, y siempre se debe escoger el acto quirúrgico posible que sea menos agresivo, y sangrante y hacer todas las cirugías permitidas en un solo tiempo. HEMARTROSIS Es el episodio más frecuente en el aparato locomotor. Un 93% de los pacientes presentan hemartrosis. 235 F. Fernández-Palazzi Tabla 1. “Fenómeno de cascada” conducente a la recurrencia de la hemartrosis Hemartrosis Dolor y distensión Contractura muscular Deformidad y disminución de actividad Hipotrofia muscular: Disfunción mecánica (disminución del tono muscular) Disfunción biológica (disminución de lanutrición del cartílago) Destrucción articular + alteraciones líquido articular Recurrencia de la hemartrosis Etiología La clínica de las hemartrosis en la hemofilia es igual a cualquier hemartrosis, dolor, distensión, contractura e impotencia funcional. Este sangramiento anormal proviene del plexo venoso subsinovial donde se ha demostrado la ausencia de actividad tromboplástica3. Es un episodio intracapsular que al aparecer lleva la articulación a la posición de máxima capacidad con una secundaria contractura muscular defensiva. Si esta hemartrosis no es tratada correctamente la contractura se hace fija, llevando la articulación a una situación mecánica anormal que favorece la recurrencia de la hemartrosis y conduce a una destrucción progresiva de la articulación, de ahí la importancia de un tratamiento precoz de la hemartrosis. Existen factores que influyen en la gravedad de la hemartrosis tales como el tipo de articulación; sangran más las trocleartrosis o en charnela como la rodilla (la más frecuentemente afectada) y, en segundo lugar, el codo. Son más frecuentes en niños y menos frecuentes en adultos, siendo más dolorosas en los adultos pues la progresiva fibrosis de las múltiples hemartrosis hacen la articulación menos distensible. Aquella articulación que ha sangrado antes sangrará con más facilidad y, 236 por supuesto, la presencia de inhibidores hará más grave el sangramiento y más difícil la cobertura. Fisiopatología Existe un “fenómeno de cascada” que lleva a la hemartrosis recidivante. Al acontecer la hemartrosis aparecen dolor y distensión, dando lugar a una contractura muscular con disminución de la actividad que lleva a una hipotrofia muscular con una disfunción mecánica con disminución del tono muscular y una disfunción biológica con alteración de la nutrición del cartílago conduciendo, junto con el liquido sinovial presente alterado por los depósitos de hemosiderina (de la degradación de la sangre) a producir una recurrencia de la hemartrosis (Tabla 1). Esta hemartrosis recurrente, y debido al acúmulo intraarticular de sangre, produce una reacción sinovial con hipertrofia vascular y endotelial (fase de hipertrofia pigmentaria), favoreciendo así nuevos sangramientos que acumulan más hemosiderina en los histiocitos, con una disminución de la celularidad y vasos por la fibrosis progresiva (hipertrofia fibrosa), con disminución de los sangramientos pero destrucción de la articulación (Tabla 2). Estas hemartrosis reci- La rodilla en la hemofilia Tabla 2. Mecanismo de producción de la hipertrofia pigmentaria y de la hipertrofia fibrosa Recurrencia de la hemartrosis (sangre intraarticular) Reacción sinovial Hipertrofia endotelial Hiperplasia vascular Aumento de hemosiderina-histiocitos Disminución celular y vascular Hipertrofia pigmentaria (aumenta sangramiento intraarticular) Hipertrofia fibrosa (disminución del sangramiento intraarticular) Tabla 3. Mecanismo de producción de la osteoporosis, deformidades axiales y asimetría epifisaria Hemartrosis recidivante Aumento de la vascularización Estímulo metafisario Osteoporosis (erosiones y geodas) Crecimiento irregular (deformidades axiales y estímulo epifisario) divantes, actuando sobre huesos en crecimiento, dan lugar a geodas y osteoporosis, y un anormal estímulo metafisario con crecimiento irregular, dando lugar a epífisis asimétricas y deformidades axiales (Tabla 3). Clasificación Hemos clasificado con fines prácticos la artropatía hemofílica en grados dependiendo de la severidad clínica de la artropatía. - Grado I o de sinovitis transitoria en que, después del episodio de hemartrosis, la articulación se recupera totalmente. - Grado II o de sinovitis permanente, con aumento del diámetro articular, engrosamiento de la sinovial y disminución del arco de movimiento. - Grado III o artropatía crónica en que, además de lo anterior, existirán deformidades axiales y rotacionales, así como atrofia muscular. - Grado IV o de anquilosis fibrosa u ósea. Tratamiento de la hemartrosis aguda El tratamiento consistirá en elevar el nivel del factor antihemofílico (FAH) a niveles terapéuticos, de ahí la importancia del control por parte del hematólogo que debe vigilar la cobertura del mismo. A esta cobertura deben seguir medios ortopédicos como tubos inguinomaleolares de yeso, si es muy aguda y en la posición en que nos llegue la rodilla, o inmovilización blanda con Robert Jones modificado y reposo que serán suficientes como tratamiento de la fase 237 F. Fernández-Palazzi aguda. El problema de aspirar o no aspirar sigue siendo muy discutido. Nosotros no somos partidarios de aspirar pues con correcta cobertura e inmovilización ceden la gran mayoría de las hemartrosis. Además que es prácticamente imposible vaciar totalmente la rodilla y el daño producido por la sangre intraarticular seguirá existiendo independientemente del volumen. Además, para hacer la aspiración de la rodilla es necesario cubrir al paciente con FAH en el momento en que practicamos la aspiración pues si lo cubrimos con anterioridad favoreceremos la coagulación de la sangre intraarticular y si lo hacemos luego de la aspiración produciremos un mayor sangramiento con la punción. Con una buena inmovilización y correcta cobertura con FAH, cederán el dolor y el sangramiento. Las hemartrosis recidivantes suelen acontecer en articulaciones crónicamente afectadas con tabicaciones que hacen difícil la aspiración y si además se ha cubierto al paciente la sangre se habrá coagulado, dificultando aún más el procedimiento. Si con un correcto tratamiento ortopédico y de cobertura la hemartrosis no mejora deberemos pensar en la presencia de inhibidores. Al ceder el cuadro agudo modificaremos la posición de inmovilización para permitir la carga al paciente y comenzar inmediatamente la rehabilitación, fundamentalmente activa. Si persiste una contractura en flexión procederemos a su corrección por medio de yesotomías posteriores en yesos aplicados en posición de máxima corrección. Se abre el yeso por su parte posterior y distalmente a la articulación para abrir esta cuña y rellenar con yeso en la posición obtenida, corrigiendo un promedio de 10° cada vez. Cada 2 yesotomías debe cambiarse el yeso para disminuir la presión del fulcrum sobre la rótula. Este procedimiento puede ser practicado sin necesidad de cobertura (Fig. 2). Al llegar a unos 160° se colocará un aparato largo con tornillo posterior sin fin para lograr progresiva y activamente el resto de la falta de extensión (Fig. 3). Si la contractura previa era 238 Figura 2. Yesotomía posterior practicada con pinza de yeso para abrir la parte posterior y rellenar nuevamente con yeso. muy grave antes de las yesotomías colocamos al paciente en una tracción cutánea tipo Roussel. Dejamos la cirugía, osteotomías extensoras tipo Moore sólo para casos recalcitrantes que no ceden a tratamiento ortésico. Como mnemotecnia de rápido diagnóstico de una hemartrosis de rodilla, para diferenciar si es aguda o crónica, independientemente del volumen de la misma, consistirá en observar cómo entra el paciente a la consulta. Si entra caminando y apoyando peso, por muy grande que sea la hemartrosis es una hemartrosis crónica, y si viene saltando en una pierna sin apoyar o en silla de ruedas será una hemartrosis aguda. Tratamiento de las hemartrosis recidivantes Para prevenir las hemartrosis recidivantes deberemos actuar sobre la sinovial ya por resección (sinovectomía)17,24-26 o mejor por fibrosis de la misma (sinoviortesis) que fibrosa el plexo venoso subsinovial1,2,9,11,13,16,20. Esta sinoviortesis se puede practicar con ácido ósmico, muy dolorosa y destructiva, rifampicina que actúa por su acción fibrosante y antifibri- La rodilla en la hemofilia Figura 3. Ortesis larga con tornillo posterior sin fin para terminar de obtener activamente la extensión de rodilla. nolítica produciendo esclerosis de la sinovial y estrangulando los posibles vasos sangrantes. Otro antibiótico que ha sustituido a la rifampicina, por sus iguales características fibrosante y que está, actualmente, en primera línea como agente de sinoviortesis es el clorhidrato de oxitetraciclina (Emicina®). Sin embargo, se consideran los coloides radiactivos como el material de elección para practicar las sinoviortesis, debido a que sólo requieren una dosis, pero como contrapartida tenemos su alto costo, especialmente en aquellos países en que han de importarlo lo que, debido a su vida media de actividad, hace que se deba comprar una mayor dosis del radiocoloide, que se perderá en el traslado. La sinovectomía quirúrgica, reportada por primera vez en hemofilia por Storti en 196925 requiere, como cualquier procedimiento quirúrgico, gran cantidad de FAH para elevar el nivel el día de la intervención al 100%, por encima del 50% durante la primera semana postoperatoria y por encima del 30% hasta la cuarta semana, seguido de un período de rehabilitación intensiva para evitar rigideces, y requiere, por supuesto, de hospitalización. Muchos han sido los resultados aportados de sinovectomías quirúrgicas en hemofilia17,25,26 con un 80% de casos con ausencia o gran disminución de las hemartrosis, pero con grados más o menos variables de rigidez residual. Nuestra experiencia quirúrgica consiste en sólo 5 casos de fracasos de sinoviortesis anteriores. Hemos usado la técnica de Mori con dos pequeñas incisiones parapatelares. Según la clasificación propuesta más arriba las indicaciones de sinoviortesis vendrán dadas según el siguiente esquema: - Grado I: sinoviortesis preventiva cuando ocurran más de 3 hemartrosis en un período de 6 meses. - Grado II: sinoviortesis de elección. Debe practicarse en todos los casos para evitar el deterioro de la articulación. - Grado III: sinoviortesis de recurso debido a la tabicación de la articulación que dificulta el acceso del material radiactivo o químico. - Grado IV: artropatía avanzada con anquilosis. No se recomienda la sinoviortesis. Sinoviortesis radiactiva El uso de material radiactivo para fibrosar la sinovial fue practicado por primera vez por Ahlberg en 19711. Este procedimiento tiene la ventaja de requerir mínima cobertura con FAH (por encima de un 30% del nivel de coagulación por 48 horas); se puede practicar en varios pacientes en una misma sesión, hacerse con carácter ambulatorio y, como es un procedimiento no invasivo, nunca deja limitación de movimientos. En relación con sus resulta239 F. Fernández-Palazzi Tabla 4. Propiedades físicas de los principales coloides radiactivos Radiación beta Radiación gamma Energía Tamaño Vida media Au198 Re186 Y90 3,6 mm 0,9 mm Partes Blandas Cartílago 2,7 mm 1,0 mm Sí Rara 0,96 Mev No 0,98 Mev 300 Å 10 Å 3.000-10.000 µm 2,7 días 3,7 días 2,7 días Figura 4. Tomada al terminar una sesión de sinoviortesis radiactiva. Duración 1 hora. Pacientes inyectados en 7 rodillas, un codo y un tobillo. El último a la derecha es el de menor edad inyectado: 2 años. dos, éstos son similares a los aportados para la sinovectomía quirúrgica con un 80% de resultados exitosos9-11,20,27. Se practica por medio de la inyección intraarticular de un coloide radiactivo que fibrosará la membrana sinovial (ondas beta) previniendo así las hemartrosis (Tabla 4). Se hace ambulatoriamente y nosotros hemos llegado a practicar hasta con 16 pacientes en una sesión (Fig. 4). El método utilizado en nuestra Unidad consiste en, previamente a la sesión, hacer un control de 240 la articulación con Tc99m para tener una imagen objetiva de la inflamación. Se eleva el FAH al 15% y entonces practicamos la inyección del material radiactivo previa artrocentesis con anestesia local (Fig. 5); y al terminar la inyección lavamos la aguja antes de retirarla con anestesia para evitar que haya un trasvase del material y una posible quemadura actínica. Se inmoviliza la articulación con yeso por 4-7 días y, en caso de haber usado un coloide con radiación gamma (Au198, Re186), se practican un La rodilla en la hemofilia Figura 5. Abordaje anterior de rodilla para inyectar rifampicina, radiocoloides, corticosteroides y ácido hialurónico. gammagrama y un cintilograma para comprobar que la inyección fue intraarticular y no ha habido ninguna fuga del material radiactivo. Hacemos controles periódicos, clínicos, evaluando las posibles recurrencias, los requerimientos de FAH necesarios para tratar éstas y los días de tratamiento. También practicamos estudios cromosómicos antes y después de la inyección para evaluar la posible presencia de aberraciones cromosómicas7,11. Los materiales radiactivos usados en nuestra Unidad han sido oro-Au198, renio-Re186 e itrio-Y90 (Tabla 4). Las dosis a utilizar en la rodilla es de 5 milicuries del radiocoloide disueltos en 10 a 15 cc de anestesia local. Desde 1976 hasta 1999, con más de 4 años de revisión hemos inyectado en 61 rodillas. Según los grados de afectación eran 28 de grado I, 23 de grado II y 10 de grado III. Los resultados fueron: nueva hemartrosis en un 70% y con disminución de ellas que no necesitaron cobertura con FAH, y cedieron a medios físicos como hielo, reposo y compresivos en un 21%. En caso de requerir cobertura con FAH, los días de tratamiento necesarios descendieron de 1 a 4 días, cuando por sinoviortesis eran de un promedio de 8 con un máximo de 25 días de tratamiento. Hubo 6 fracasos (6%) de las que en 5 se practicó una sinovectomía quirúrgica. Estudios cromosómicos Con el fin de comprobar la seguridad de la sinoviortesis radiactiva desde el punto de vista de lesiones cromosómicas, llevamos a cabo una serie de estudios cromosómicos por métodos de banda y técnicas de fluorescencia en hemofílicos no irradiados, antes de la sinoviortesis y 1, 2, 5 y 6 años después de la inyección de material radiactivo. El primer estudio se llevó acabo en 1978 en 354 metafases (mp) después de una sinoviortesis con Au198, encontrando rupturas en 61 (mp) (17,23%) y cromosomas fragmentados en 13 mp con sólo 6 lesiones premalignas (1,6%) –2 dicéntricos, 2 marcadores, 1 trirradio y 1 segregado–. En el segundo estudio, practicado en 1982 en los mismos pacientes, estudiamos 649 mp, encontrando rupturas en 21 casos (13,24%), segregados en 1 caso y fragmentados en 1, sin lesiones premalignas. Es decir que aquellas lesiones que aparecieron en el primer estudio desaparecieron totalmente. En un tercer estudio en hemofílicos no irradiados con 282 mp se obtuvieron 1 ruptura (1,2%) y 2 segregados acrocéntricos (2,32%), sin lesiones premalignas. Podemos concluir que todos los cambios cromosómicos que encontramos en nuestros diversos estudios, que pudiesen ser atribuidos al material radiactivo inyectado, desaparecen después de algunos años del tratamiento siendo así totalmente transitorios. Son, además, similares a los cambios encontrados después del uso de drogas tales como antiinflamatorios no-esteroideos, aspirina y otras, y algunas enfermedades infecciosas como virus, etc. Los estudios cromosómicos practicados después de la sinoviortesis con Re186 no demostraron ningún cambio premaligno como marcadores, segregados, trirradios, dicéntricos, etc., siendo ésta una diferencia fundamental con los estudios previos con Au198. Estos estudios consistieron en 2 grupos; grupo A de 11 hemofílicos antes de la inyección radiactiva y grupo B de 7 de éstos hemofílicos 5 a 7 meses después de la inyección de Re186 11 (Tabla 5). 241 F. Fernández-Palazzi Tabla 5. Estudios cromosómicos2 Total nº metafases Total células anormales n % Aneuploides n % Rupturas n % Frecuencia células anormales Grupo A11 * 272 13 4,77 13 4,77 - - 4,70*** Grupo B ** 159 19 11,94 17 10,69 2 1,25 11,94*** 7 *Pre Re186. **Post Re186. ***Sin anormalidades cromosómicas premalignas. Sinoviortesis con rifampicina Nosotros propusimos en 1989 el uso de rifampicina intraarticular, que debido a su acción fibrosante, actúa sobre la sinovial esclerosándola y reduciendo así la posibilidad de hemartrosis. Las dosis utilizadas por nosotros en las rodillas es de 500 mg disueltos en 5 a 10 cc de anestesia según el tamaño de la rodilla. Se practica 1 inyección semanal por 5 a 7 semanas según evolución, cubriendo al paciente con FAH el día de la inyección por encima de 30% del nivel de coagulación13. Nuestra experiencia en sinoviortesis con rifampicina consiste en 31 rodillas, 13 de grado I, 16 de grado II y 2 de grado I. La evaluación fue hecha en base a la siguiente escala: Excelente: “articulación seca”. Recuperación de la función. No hemartrosis. No sinovitis. Bueno: mejoría clínica. Persistencia de sinovitis. Disminución de hemartrosis (no requirieron cobertura FAH). Recuperación de la función. Regular: persistencia de sinovitis. Recurrencia de hemartrosis. Requirieron cobertura con FAH. Sin recuperación de la función. Malo: persistencia de sinovitis. Hemartrosis recidivante. Al paciente se le pidió que evaluara subjetivamente de 1 a 10: excelente, 9-10; bueno, 7-8; regular, 4-5-6 y malo, 1-2-3. Los resultados obtenidos fueron: 242 Subjetivos: excelentes en 11, buenos, regulares en 3 y malos en 1. Objetivos: excelentes: en 10 rodillas 10, buenos en 20, regulares en 2 rodillas y malo en 1. En conclusión, la sinoviortesis con rifampicina es un procedimiento altamente satisfactorio, si se hace una buena selección de los pacientes, especialmente en casos de grado II. Su inconveniente es que se requieren varias sesiones, lo que encarece por el costo del FAH y es dolorosa, sobre todo las 3 primeras. Está contraindicada en casos agudos y casos crónicos con rodilla “llena”. Sinoviortesis con clorhidrato de oxitetraciclina La dificultad en obtener en nuestro país rifampicina en ampollas hizo necesario que buscásemos otro producto de acción similar. Así contactamos con amigos neumólogos para preguntar qué material usaban para practicar las pleurodesis y de ellos pensamos que el más apropiado para la sinoviortesis por su facilidad de obtención, uso y dosificación era el clorhidrato de oxitetraciclina (Emicina®). Este antibiótico tiene un poder fibrosante y características químicas similares a la rifocina. Desde octubre del 2000 lo hemos venido utilizando con muy buenos resultados. Nuestra experiencia hasta finales del 2002 consiste en 31 rodillas, 11 rodillas grado I, 16 grado II y 4 grado III. La rodilla en la hemofilia La dosis utilizada es de 4 cc de emicina (200 unidades) disueltas en 5 cc de anestesia, practicando una inyección semanal por 3 semanas con un refuerzo al mes. Los resultados se evaluaron según parámetros objetivos y parámetros subjetivos. Objetivos fueron el diámetro de la articulación y el rango de movilidad articular y los subjetivos fueron dolor según la escala de Likert, movilidad y uso de la rodilla en una escala de 1 a 10. En relación con el dolor obtuvimos una disminución de una media previa de 5,6 puntos a 0,5 puntos. La movilidad mejoró de una media previa de 5,5 a una post de 9,0. El uso de la extremidad mejoró de una media previa de 5,6 a una post de 9,3. Los parámetros objetivos también mejoraron satisfactoriamente. De un diámetro medio articular pre de 31,5 a una media post de 30,2. El rango articular de una media pre de flexión de 112, 2 grados a 112,2 grados, con una mejoría de 8,8 grados y una extensión pre de 158,8 grados a una post de 166,7 grados, con una mejoría promedio de 7,9 grados. HEMATOMAS MUSCULARES Es el segundo episodio en frecuencia y acontece en el 53% de los pacientes. La etiología de estos episodios está ligada a traumas que aunque pequeños darán lugar a equimosis más o menos extendidas y al ser de mayor intensidad darán lugar a los típicos hematomas de distinta gravedad e importancia según la localización. Excepto el hematoma del psoas (una real emergencia) los hematomas no suelen recidivar por la acción fibrosante de la cicatrización que estrangula los vasos sangrantes. En casos de hemofilia severa el hematoma puede ser espontáneo5,6,8,10,18. Patología Al existir un acúmulo de sangre a presión entre las fibras musculares, algunas de estas fibras mueren, viéndose en histología como cé- lulas sin núcleo en el coágulo. Aparece una reacción defensiva celular con polimorfonucleares, fagocitos mononucleares y células conjuntivas inmaduras. Al reabsorberse el hematoma aparece la típica fibrosis que impedirá la recurrencia pero al comprimir las células musculares vecinas lesionará células musculares vecinas. Si el tamaño del hematoma hace difícil la reabsorción del mismo por los fagocitos antes de que esta fibrosis ocurra, aparecerá una lesión tipo quísticas rellena de detritus con tendencia a enquistarse y crecer produciendo necrosis y atrofia de los tejidos vecinos y adquiriendo un aspecto pseudotumoral que puede llegar a romper por la piel con el peligro consiguiente de infección. Si el quiste está en un músculo bien limitado puede quedar confinado a él pero si es en un músculo de ancha inserción, tal el psoas ilíaco el quiste puede invadir el periostio y luego el hueso, dando lugar a los pseudotumores hemofílicos5,8. El dolor producido por el hematoma es de menor intensidad que el de la hemartrosis y depende de la tensión del músculo en su fascia. Por lo tanto si el músculo permite poca distensión el dolor será más intenso y precoz que aquellos que puedan distenderse, que toleran mejor hemorragias de mayor tamaño. Habrá un aumento de volumen de consistencia más o menos dura y dolorosa al tacto. La superficialidad de su localización permite un fácil control de la evolución. Los músculos afectados colocarán las articulaciones vecinas en posición de máxima protección y reposo. Estas contracturas deberán ser tratadas precozmente para evitar rigideces y disminución del rango articular que conducirán a una secundaria artropatía hemofílica. Cualquier intento de corregir estas contracturas, durante la fase aguda, por métodos violentos producirá no sólo un aumento del dolor sino un nuevo sangramiento y empeoramiento del hematoma. El hematoma puede comprimir nervios satélites dando lugar a síntomas neurológicos debido a la neuropraxia o axonot243 F. Fernández-Palazzi mesis producida por la brusca o progresiva compresión externa. Al ceder el hematoma se producirá una completa recuperación de los síntomas neurológicos excepto los reflejos involucrados, que permanecerán abolidos. Se ha involucrado como causa de esta abolición de los reflejos una obliteración de los vasa vasorum. Los síntomas neurológicos aparecen varios días después del hematoma vecino. Tratamiento El tratamiento irá encaminado a controlar el sangramiento y disminuir el dolor, cosa que se consigue elevando el nivel de FAH a niveles terapéuticos por encima del 50-70% hasta ceder los síntomas agudos, generalmente 5 a 7 días, según la intensidad del sangramiento muscular y luego continuar la cobertura a niveles más bajos hasta que la recuperación total tenga lugar. Entonces deberemos mantener o recuperar la función venciendo las contracturas que conducirán a cambios crónicos articulares. Localmente colocaremos hielo en las fases agudas para dar lugar a una vasoconstricción y para el hematoma pero luego habremos de aplicar calor, una vez el hematoma esté establecido, para favorecer la reabsorción. Esto lo podremos lograr con calor local, fomenteras, ultrasonido, onda corta, etc. Deberemos lograr una cierta inmovilización con reposo, no uso de las articulaciones y, en el caso de los miembros inferiores, evitar el apoyo. Por muy grande que nos parezca el hematoma nunca se deberá aspirar pues los hematomas disecan las fibras musculares y no están localizados. La movilización se empezará al ceder el cuadro agudo, empezando entonces el uso y apoyo siempre al principio bajo cobertura de FAH. Si hay un compromiso de un nervio satélite es útil la vitamina E y la electroestimulación. Si en ausencia de inhibidores y a pesar de un correcto tratamiento persistiese el hematoma deberemos pensar en que éste se esté transfor244 mando en un pseudoquiste. El tratamiento consistirá en recalcular la cobertura y el uso de radioterapia con 800-1.200 rads divididas en varias sesiones5,6,8,21. QUISTES HEMOFÍLICOS Primeramente descritos por Starker en 19185,8, pueden ser descritos como un reservorio encapsulado de sangre con tendencia a crecer y aumentar progresivamente de tamaño ya rápido o ya lentamente y dependiendo de su localización invadir tejidos vecinos, imitando un tumor. Es una patología característica de los hemofílicos, apareciendo más frecuentemente en la segunda y tercera décadas de vida. Se llaman quistes cuando son pequeños y poco trabeculados, y pseudotumores cuando son grandes, trabeculados e invasivos. Pueden ser espontáneos sin causa para el sangramiento en un espacio cerrado y postraumáticos apareciendo después de un trauma. Se llaman verdaderos cuando se trate de un sangramiento intraóseo y falsos cuando se originan en una inserción muscular con importante fascia o tendón. Los quistes pueden ser en tejidos blandos, subperiósticos, yuxtaóseos e intraóseos. Más frecuentes son en el fémur distal y la pelvis seguidos por los del tercio proximal de la tibia, huesos del pie y mano, húmero, mandíbula y radio. Su localización dependerá de la maduración ósea. Así en los niños suelen ser de localización distal (antebrazo, pierna, manos y pies) y en los adultos más proximales (pelvis, proximales de húmero y distal del fémur). Clínicamente el aumento de tamaño puede no acompañarse de dolor. En los quistes de rápido crecimiento existirá dolor acompañado de consistencia elástica y de agresividad expansiva. Los quistes intraóseos son al principio duros pero al romper la cortical en su crecimiento se convierten en elásticos. El aspecto radiológico de estos quistes y pseudotumores no es característico y puede ser confundido con otras patologías incluso tumorales. Los quistes La rodilla en la hemofilia situados en tejidos blandos se verán como áreas de densidad aumentada superponiéndose a los tejidos vecinos. Los subperiósticos o yuxtaóseos se verán como engrosamientos o elevaciones del periostio y la cortical del hueso se verán signos de presión. Los intraóseos o quistes verdaderos se verán como áreas lobuladas y trabeculadas con lesiones osteolíticas que al crecer pueden destruir la cortical. Tratamiento Su prevención es de suma importancia y consiste en tratar el hematoma muscular antes de que éste se transforme en un quiste o pseudotumor. Una vez presente deberá cubrirse con altas dosis de FAH, radiaciones del orden de 1.000 a 15.000 rads e inmovilización. La cirugía estará indicada sólo si es de gran tamaño o de gran agresividad. Desde noviembre de 1982 hemos desarrollado un nuevo método de tratamiento percutáneo de los quistes o grandes pseudotumores no resecables quirúrgicamente. El procedimiento consiste en previa localización del quiste con el intensificador de imágenes radiográficas la introducción de un trocar para proceder al vaciamiento de la sangre del quiste. Se llena entonces este espacio a presión con “cola de fibrina” Tissucol®/Berinplas® y se retira el trocar. La “cola de fibrina” son preparados comerciales con grandes concentraciones de fibrinógeno, factor XIII y proteínas no criosolubles y aprotinina como inhibidor de la fibrinólisis y como precipitador un segundo componente formado por trombina y cloruro de calcio. Estas preparaciones tienen propiedades hemostáticas, selladoras y cicatrizantes. La cantidad de cola de fibrina a inyectar es de 1 cc por cada 4 cc de sangre extraída del quiste. ARTROPATÍA CRÓNICA Las continuas hemartrosis recidivantes unidas a episodios repetidos de hematomas con su consiguiente contractura y progresiva hipotrofia muscular llevan unido a los cambios destructivos intraarticulares a un deterioro progresivo de la articulación. Después de un sangramiento intraarticular, aparece una reacción inflamatoria con depósitos de hemosiderina y organización de los exudados intraarticulares dando lugar a tabicaciones y adherencias, engrosamiento de la sinovial y destrucción progresiva del cartílago articular, osteofitos, quistes subcondrales y rigidez articular (Fig. 6). Esta destrucción articular se pone de manifiesto en radiografías simples como una osteoporosis, aumento del diámetro condíleo (rodillas y codos), osteofitos y quistes subcondrales y alteraciones de alineación en ambos planos, sagital y coronal. El tratamiento de esta artropatía crónica, una vez establecida y especialmente en niños y adolescentes, consistirá en un intenso plan de rehabilitación y fortalecimiento musculares para aumentar los rangos de movimiento, corrección de las contracturas por medio de tracción cutánea más yesos progresivos de estiramiento (yesotomías) seguidos de ortesis larga con tornillo posterior sin fin para completar activamente la corrección de los últimos grados (Fig. 3) y, como método de recurso, la cirugía. Debe tenerse en cuenta que la cirugía debe en los miembros inferiores lograr un apoyo correcto aun en detrimento de la movilidad. En adolescentes, una vez aparecida la progresiva destrucción de la articulación existen algunos métodos no invasivos que ayudan a retrasar el deterioro articular. Entre ellos el que ha dado mejores resultados es la inyección intraarticular de un corticosteroide de larga duración. Las inyecciones intraarticulares de corticosteroides han sido ampliamente recomendadas en la artritis reumatoide22,23 y otros procesos no inflamatorios y degenerativos articulares4,15,19, contrariamente a los reportes de su uso en la artropatía hemofílica que son escasos. Es bien conocido el efecto destructor 245 F. Fernández-Palazzi a b Figura 6. Artropatía crónica. a) Vista anteroposterior. b) Vista lateral. Obsérvese la destrucción del espacio articular, quistes subcondrales, osteofitos y alineación anormal. que los corticosteroides producen en el cartílago articular, pero teniendo en cuenta en la diaria lenta destrucción que produce la sinovitis crónica y los recurrentes sangramientos se ha propuesto el uso de este material como tratamiento paliativo de la artropatía12,19. Por su acción antiinflamatoria15,17 en aquellos casos de artropatía grado III o IV, en que la destrucción articular no es tan avanzada como para indicar procedimientos tipo reemplazo articular o artrodesis. Con este método se logra disminuir grandemente el dolor causado por los cambios artrósicos y la severa sinovitis crónica de la articulación. El tratamiento que describimos a continuación, cuya mejor indicación es en adultos, lo hemos utilizado en adolescentes de 10 a 15 años. El procedimiento utilizado por nosotros consiste en la inyección intraarticular de un corticosteroide de larga duración diluido en un anestésico local al 2% (lidocaína, xilocaína) disuelto en 5 a 10 cc de anestesia en la misma inyectadora, según el volumen de la articulación. Esta inyección se repite a intervalos de 246 21 días por 3 veces para completar un ciclo. Si es necesario y según la evolución, y después de 6 meses un nuevo ciclo de 3 inyecciones puede llevarse a cabo. Después de la inyección colocamos un pequeño vendaje tipo Robert Jones por 48 horas a 72 horas, según dolor, que tratamos con acetaminofén y con movilización inmediata de la articulación. Los resultados se evaluaron subjetivamente a través de un formulario dado al paciente donde debía evaluar su satisfacción o no respecto a los resultados en una escala de 1 –no satisfactorio– a 10 –satisfactorio–, en la evaluación final. De 8 a 10 resultados buenos, de 5 a 7 regulares y menos de 4, malo. La evaluación objetiva fue hecha por miembros del equipo médico en relación con el rango articular del movimiento, presencia de dolor, engrosamiento de la sinovial y función de actividades diarias. Resultados buenos aquellos casos sin dolor, mejoría del rango articular, disminución del engrosamiento de la sinovial y actividades normales de la vida diaria, regulares con dolor menor en algunas oportunidades siempre menor que antes del procedimiento, La rodilla en la hemofilia igual rango de movimiento, con disminución del engrosamiento sinovial medido en la parte más ancha de la articulación, y cierta disminución de las actividades de la vida diaria y malo con persistencia o empeoramiento del dolor, disminución del rango articular, persistencia de sinovitis y franca disminución de las actividades de la vida diaria. Con este procedimiento hemos tratado desde 1990 a 1998 con más de 4 años de revisión de 31 rodillas. A un paciente se le inyectó en una rodilla y en un hombro en sesiones diferentes. Los buenos resultados obtenidos en las articulaciones de grado III o IV inyectadas con corticosteroides de larga duración pueden durar meses o años independientemente de la severidad del deterioro articular, gravedad de la hemofilia, número de inyecciones y la presencia o no de HIV. Si el dolor reapareciese y la limitación articular aumentase puede repetirse el proceso a los 6 meses. Los cambios radiológicos preoperatorios permanecieron iguales o sufrieron un deterioro en relación con la historia natural de la artropatía y sin relación con el número de inyecciones. Este método confiere una alternativa de tratamiento paliativo enfocado hacia el dolor y la actividad articular antes de ser necesario un método más agresivo. Otro procedimiento, que aportamos nosotros aplicado a los pacientes hemofílicos en 1993, es el uso de ácido hialurónico (Synvisc®, Hyalgan®) en dosis de 1 inyección intraarticular semanal por 3 veces con repetición, si es necesario, a los 6 meses. Este “artroplastia biológica”, como se ha llamado, es ampliamente utilizada en casos de osteoartritis degenerativa, y las pocas experiencias aportadas en hemofílicos dan aún mejores resultados, retrasando la progresiva destrucción articular. Tiene las mismas indicaciones de los corticosteroides con la gran ventaja de que no sólo no lesiona el cartílago articular sino que al contrario, lo recupera. Nuestra experiencia desde 1998 hasta septiembre de 2001 con mínimo de 2 años de re- visión consiste en 17 rodillas. Todas eran grado III. La evaluación de los resultados se hizo por parámetros objetivos y subjetivos similares a los utilizados para la evaluación de la emicina. Excelente cuando desapareció el dolor y fue de 0 en la última evaluación, bueno con una mejoría de 5 o más puntos en la escala de LiKert, regular menos de 5 puntos y malo los que requirieron otro procedimiento adicional. El promedio de mejoría en las 17 rodillas fue de 5,7 puntos, con una mejoría media de movilidad de 2,5 grados, uso de la rodilla 0,8, y no se encontraron cambios evidentes en la comparación de las radiografías pre y post. Hubo así 2 resultados excelentes, 12 buenos, 1 regular y 2 malos14. Cirugía En un estudio retrospectivo de 23 pacientes con hemofilia, con complicaciones ortopédicas que ameritaron el tratamiento quirúrgico, entre 1975 y abril de 1997, observamos que la artropatía de rodilla es la primera causa de morbilidad en los pacientes hemofílicos representando un 43,5%, seguido de pseudotumores y quistes con un 21,7% cada uno, siendo los primeros más frecuentes en la tibia y los segundos en el húmero. Las deformidades en pie representan un 8,7%, correspondiendo al pie equino y el pie cavo equino. Al referirnos al tratamiento quirúrgico recibido, se realizó resección de quistes y pseudotumores en 9 de los 10 casos presentados, ya que a un paciente con el diagnóstico de pseudotumor óseo de fémur derecho se le realizó amputación supracondílea. La sinovectomía quirúrgica, artrodesis de rodilla y la osteotomía de Moore, ocuparon el segundo lugar con un 12% cada una. En los niños o adolescentes con potencial de crecimiento se puede, al practicar una osteotomía recurvadora tipo Moore angular del fragmento distal aun más allá de 45 grados, teniendo en cuenta que el enderezamiento de la deformidad se llevará acabo a un ritmo de 1 grado por año. Al hacer esta operación sólo ali247 F. Fernández-Palazzi neamos la rodilla en forma de bayoneta, sin modificar los rangos articulares, que ahora irán de la extensión total a una flexión limitada a los grados preoperatorios. La meniscectomía, cura operatoria de luxación de la rótula, alargamiento de Aquiles y retrotibiales, Z plastia del tendón de Aquiles, amputación supracondílea, movilización bajo anestesia y la extracción de alambres de Kirschner, representaron un 4% cada uno. Debe tenerse en cuenta que el fin de la cirugía en los miembros inferiores es lograr un apoyo correcto de la extremidad, lo más estirada posible, aun en detrimento de la movilidad. BIBLIOGRAFÍA 1. Ahlberg A. Radioactive gold in the treatment of chronic synovial effusion in haemophilia. En: F. Ala y Kwe Denson. Haemophilia. Proc VII Congress World Federation of Haemophilia. Teheran Excerpta Medica. Amsterdam 1971; 212-5. 2. Ahlberg A. Synoviorthesis avec l’or radioactive dans l’hemophilie. Rev Rhum Mal Osteoartic 1977; 44: 41-4. 3. Astrup T, Sjolin KE. Thromboplastic and fibrinolitic activity of human synovial membrane and fibrous capsular tissue. Proc Soc Exper Biol and Med 1958; 97: 852. 4. 5. 6. 248 Chakravarty K, Pharoah PD, Scott DG. A randomized controlled study of post injection rest following intraarticular steroid therapy for knee synovitis. Br J Rheumatol 1994; 33 (5): 993. Duthie RB, Mathews JM, Rizza Ch R, Steel WM. Bleeding into Muscle and its Consequences. En: The Management of Musculo-skeletal Problems in the Haemophilias. Oxford: Blackwell Ed.; 1972: 52-62. Fernández-Palazzi F. Traumatismos Musculoesquéleticos en Hemofílicos con Especial Referencia a Miembros Superiores. En: Guillén P. (ed). Lesiones Traumáticas Articulares del Miembro Superior. Madrid: Mapfre; 1978: 115-41. 7. Fernández-Palazzi F, Bosch NB, Vargas AF. Chromosomal study after radioactive synoviorthesis for haemophilic haemarthrosis. Internat Orthop (SICOT) 1979; 3: 159-64. 8. Fernández-Palazzi F. Lesiones Musculoesqueléticas en Hemofílicos. En: Fernández-Palazzi F. (ed). Tratamiento Ortopédico de las Lesiones Hemofílicas del Aparato Locomotor. Stuttgart: Shattauer Verlag; 1981: 73. 9. Fernández-Palazzi F, de Bosch N, de Vargas A. Radiactive synovectomy in Hemophilic hemarthrosis, follow up of 50 cases. Sc J Haematology 1984; 540 (Suppl. 33): 291. 10. Fernández-Palazzi F, Battistella L. Ortopedia y Rehabilitación en haemophilia. En: López Borrasca A (ed). Enciclopedia Iberoamericana de Hematología. Vol III. Cap. 182. España: Ediciones Universidad de Salamanca; 1992; 367-76. 11. Fernández-Palazzi F, Rivas S, Cibeira JL, Dib O, Viso R. Radioactive synoviorthesis in haemophilic haemarthrosis. Materials, techniques and dangers. Clin Orthop Rel Res 1996; 328: 14-8. 12. Fernández-Palazzi F, Dib O, Del Vechio R. Tratamiento de la artropatía crónica hemofílica mediante inyecciones intraarticulares de cortisona. Rev Esp Cir Osteoart 1996; 32: 10-3. 13. Fernández-Palazzi F, Bosch NB, Viso R, Sáez A, Cibeira JL, Boadas A, Dib O. Sinovectomía con rifampicina en pacientes hemofílicos. Comunicación preliminar. Rev Lat Trom Hemos 1996; 9: 167-71. 14. Fernández-Palazzi F, Viso R, Boadas A, Ruiz-Sáez A, Caviglia H, Blumenfeld de Bosch N. Intra-articular hyaluronic acid in the treatment of haemophilic chronic arthropaty. Haemophilia 2002; 8: 375-81. 15. Goodman y Gilman. The pharmacological basis of therapeutics. McGraw-Hill Co. Inc. 9th Ed.: 1996; 1479. 16. Marqués F, Rubio FI, Olivares HM. La sinovectomía sinoviortesis en el tratamiento de la artropatía hemofilica. Rev Ortop Trauma (Ib) 1977; 21: 25-34. La rodilla en la hemofilia 17. Pietrogrande V, Torri G. Sinovectomía quirúrgica. En: Fernández Palazzi F (ed). Sinovectomía en artropatía hemofílica. Caracas: Di gráfica Gómez; 1986: 61-75. 18. Post M. Haemophilia. A Review. En Ahstrom JP (ed). Current Practice in Orthopaedic Surgery, vol. VI, St. Louis: Mosby; 1975: 59. 22. Saarni H, Hopsu-Havu VK. The decrease of hyauronate synthesis by antinflamatory steroids in vitro. Br J Dermatol 1978; 98 (4): 445. 23. Sakaguchi M. A comparative study on the rate of desesterification of dexametasone phosphate and dexametasone sulfate in synovial fluids. Nippon Seik Gakkai Zasshi 1981; 55: 1621. 19. Quintana S, Ambriz R, Gacitua S, Martínez C, Aroas A, Rodríguez H, Calderón M. Intraarticular dexametasone in haemophilic arthropaty. XXI International congress of the World Federation of Haemophilia. México City (abstracts) 1994: 139. 24. Silvelo L, Bussi L, Baudo F, DeCataldo F. Results of synovectomy of the knee in haemophilia. Haemat 1974; 50: 81-7. 20. Rivard G, Girar M, Belanger R, Jutras M, Guay JP, Marton D. Sinoviorthesis with coloidal 32 P chromic phosphate for the treatment of haemophilic arthropathy. J Bone Joint Surg 1994; 76 A: 482-8. 26. Storti E, Ascari E, Gamba G. Long term evaluation of knee synovectomy in haemophilia. En: Fernández Palazzi F (ed). Tratamiento ortopédico de las lesiones hemofílicas del aparato locomotor. Stuttgart: F K Shattauer Verlag; 1981: 221-3. 21. Rizzo Battistella L, Satiko TI. Tratamento das Hemorragias Intramusculares nos hemofílicos. Rev Hosp Clin Fac Med S Paulo 1985; 40 (1): 15. 27. Tezanos Pinto M, Pérez Bianco R, Bengo RM. La artropatía hemofílica. Tratamiento con oro radioactivo. Buenos Aires: Academia Nacional de Medicina; 1975. 25. Storti E, Traldi A, Tossati E, Davoli PG. Synovectomy. A new aproach to haemophilic arthropaty. Acta Haemat 1969; 41: 193-205. 249 21 La rodilla rígida J.C. Pouliquen, B. Kassis, Ch. Glorion, G. Finidori Definimos la rigidez como cualquier deficiencia permanente, total o parcial, en la movilidad de la rodilla. En este capítulo, hemos excluido las rigideces de origen neurológico, infeccioso o hematológico, descritas en otros capítulos. RIGIDEZ CONGÉNITA La rigidez congénita, por definición, se presenta en el momento del nacimiento, siendo muy variable. A menudo al nacer existe una contractura fisiológica postural en el momento del nacimiento correspondiente a la posición fetal en flexión de rodillas. Los autores generalmente consideran un genu flexo como patológico si en el momento del nacimiento es mayor de 30° 29. Por debajo de esta cifra, desaparece espontánea o rápidamente mediante la simple manipulación o fisioterapia. Por encima de 30°, debemos descartar otras causas. Rigidez congénita debida a displasias óseas La aplasia segmentaria del miembro inferior puede dar lugar a una rodilla rígida en el momento del nacimiento, apareciendo muy frecuentemente en forma de contractura en flexión. Puede tratarse de una aplasia femoral de origen ectromélico o una duplicación femoral, pudiendo estar asociadas ambas anomalías. La aplasia severa del peroné raras veces se acompaña de una contractura en flexión irreductible de la rodilla. Por el contrario, la aplasia de tibia se asocia muy frecuentemente, y en especial cuando es completa, a una contractura en flexión con pterigium posterior (Fig. 1). La causa de la rigidez se detecta fácilmente debido a la presencia de otras anomalías y signos radiográficos muy específicos. El tratamiento depende del tipo de anomalía y el grado de rigidez. Cuando la anatomía articular es normal, el tratamiento consiste en el estiramiento progresivo de la rodilla mediante yesos seriados, la manipulación y el empleo de ortesis. En ocasiones, es necesario realizar una liberación muscular mediante alargamientos tendinosos y enderezamiento progresivo. Cuando existen anomalías articulares o incluso falta la articulación, el problema es mucho más difícil, exponiéndose cualquier procedimiento quirúrgico a alterar el potencial de crecimiento del segmento del 251 J.C. Pouliquen et al. a b Figura 1. Niño de 5 años. Rigidez en flexión de la rodilla derecha en un paciente con hipoplasia tibial congénita. a) Aspecto clínico. b) Aspecto radiológico. miembro. Debemos intentar estar preparados para cuando el niño empiece a caminar, enderezando por tanto la rodilla, añadiendo una ortesis que permita dar los primeros pasos a la espera de alcanzar una edad apropiada para la posible cirugía, y finalmente, en algunos casos, valorar una posible amputación cuando las anomalías van más allá de cualquier posible tratamiento. Las sinostosis tibiofemorales son excepcionales, incluso en la enfermedad sinostosante múltiple. Cuando existe una contractura en flexión o un genu recurvatum, es preciso recurrir a una osteotomía intraepifisaria con el objetivo de enderezar la rodilla. Ciertas enfermedades óseas constitucionales son responsables de la aparición de rigideces de rodilla, en el momento del nacimiento o durante los primeros meses de vida. Esto es lo que sucede en diversos trastornos. La displasia camptomélica asocia incurvación de huesos largos, enanismo y fisura palatina, aunque 252 esta afectación suele ser rápidamente fatal. La displasia cifomélica da lugar, a menudo, a llamativas contracturas de las caderas y rodillas que, en ocasiones, mejoran con el tiempo. En la displasia diastrófica y en la displasia de Kniest, el genu flexo es casi constante, encontrándose importantes anomalías epifisarias; en algunos casos puede lograrse una función satisfactoria mediante la realización de osteotomías de relajación frontales o sagitales. La condrodisplasia punctata también exhibe anomalías epifisarias, especialmente en la rodilla, con epífisis anormales y múltiples calcificaciones durante la infancia, y, secundariamente, trastornos del crecimiento epifisario, con una epífisis femoral distal muy aplanada. A menudo la movilidad de la rodilla es anormal, acompañándose de desviación frontal, contracturas y luxación o subluxación de rótula. En estos casos también puede ser útil la relajación y el recentraje quirúrgico del cuádriceps femoral. La displasia epifisaria múltiple La rodilla rígida da lugar a una limitación en la movilidad de las rodillas, principalmente con contracturas en flexión, aunque en ocasiones también se presenta como genu valgo o varo con luxación de rótula. En la pseudoacondroplasia puede aparecer una particular deformidad que asocia una flexión del extremo distal del fémur y un recurvatum del extremo proximal de la tibia, mostrando ambas una articulación femorotibial extremadamente oblicua. Todas estas anomalías pueden beneficiarse de la corrección quirúrgica. También debemos señalar la posible limitación en la movilidad de la rodilla en la enfermedad exostosante múltiple, cuando el volumen de las exostosis se hace considerable o cuando consecuentemente han dado lugar a una deformidad metafisaria. La resección precoz de tales exostosis puede evitar situaciones difíciles de resolver más adelante. En la osteo-onicodisostosis, también se presenta en el momento del nacimiento un genu flexo sin rótula, malposición del pie, anomalías morfológicas faciales y cuernos ilíacos. De hecho, la anomalía de rodilla es muy variable e inconstante, no siendo siempre bilateral. En algunos casos, la ausencia de rótula se relaciona con una agenesia cuadricipital o una deformidad de la inserción distal de este músculo. El tratamiento consiste en la manipulación de la rodilla hasta la extensión, en cuanto se establece el diagnóstico, y a la vez que se tratan las anomalías asociadas, especialmente aquellas que afectan al pie. En cuanto sea posible, debe explorarse el cuádriceps mediante ecografía o imágenes por resonancia magnética (RM), debiendo plantearse el tratamiento de la misma manera que en la agenesia cuadricipital (explicada más adelante). La displasia isquiopatelar de Vanek, similar al cuadro previamente descrito, asocia una hipoplasia rotuliana, causante de un genu flexo y valgo progresivos, con otras anomalías de la osificación isquiopúbica. En el síndrome de Larsen, es frecuente la luxación congénita de rodilla. Se acompaña de dismorfia facial y múltiples luxaciones (caderas, pies, codos, columna), las cuales asociadas a un desarrollo lento permiten el diagnóstico inmediato. En el tipo Larsen-Bourbon, muy frecuentemente existe una sinostosis radiocubital18,21. La luxación externa de la rótula es prácticamente constante, siendo muy variable la posición de la rodilla en el momento del nacimiento, bien en recurvatum o en flexo. Es importante plantear muy pronto el recentraje de la rótula, al ser el primum movens de la futura progresión de la deformidad. La rótula, de hecho, se encuentra desplazada lateralmente sobre el cóndilo femoral externo debido a una esclerosis de la cintilla iliotibial y el retináculo rotuliano externo; esta esclerosis actúa frenando el crecimiento del segmento femorotibial, luxando externamente y de manera progresiva la tibia mediante un movimiento rotacional. En cuanto sea posible y después de haber descartado la presencia de una luxación cervical superior a nivel de C1-C2 o una anomalía de la tráquea, debe realizarse una intervención para recentrar la rótula. Ésta incluye la resección de la esclerosis externa (cintilla iliotibial y retináculo rotuliano externo), alargamiento del tendón cuadricipital y realineación de la inserción distal del ligamento rotuliano. Este procedimiento permite la recolocación de la rodilla y del miembro inferior en unas condiciones anatómicas más favorables, facilitando la posterior corrección del crecimiento axial; no resuelve el problema de la laxitud ligamentosa, tributaria con frecuencia de una ortesis para la marcha. Rigidez congénita debida a displasia regional El ejemplo más típico de rigidez congénita debido a displasia regional es la aplasia cuadricipital, descrita en 1872 por Drachman8. Se detecta por la existencia de un genu flexo asociado a atrofia del muslo, lugar de aparición en ocasiones de un pliegue anterior u hoyue253 J.C. Pouliquen et al. lo; la rótula puede ser hipoplásica o faltar por completo. Deben buscarse otros elementos que puedan llevar a una enfermedad sistémica, como una osteo-onicodisostosis o un síndrome del pterigium. Janklevicz y Rigault describieron tres tipos de esta deformidad: a) hipoplasia discontinua en la que el músculo es normal en su porción superior e hipoplásico en su porción inferior, sin otras anomalías óseas, pudiendo su aparición ser bilateral; b) hipoplasia continua, unilateral y en la cual el cuádriceps está completo aunque hipoplásico, acompañándose de deformidades femorales, tibiales y articulares y; c) aplasia completa, unilateral y acompañada de importantes anomalías óseas, faltando por completo el cuádriceps. El tratamiento inmediato va dirigido a reducir la flexión mediante manipulaciones, manteniéndose la reducción con férulas. Posteriormente las posibilidades dependen del grado de aplasia cuadricipital (completa o incompleta), el cual puede establecerse mediante ecografía e RM. De hecho, siempre es posible enderezar la rodilla mediante una liberación posterior cuando fracasa la fisioterapia, aunque el mantenimiento de esta reducción estará en relación con la presencia de un músculo extensor de la pierna. Cuando la agenesia es completa, está demostrado que recidiva la contractura en flexión, debiendo realizarse una artrodesis intraepifisaria de rodilla, con el fin de evitar esta circunstancia. Cuando la agenesia es incompleta, debe restablecerse la continuidad muscular mediante una mioplastia de la porción distal del cuádriceps. Dichas intervenciones ofrecen unos resultados impredecibles, aunque deben intentarse con el objeto de preservar la movilidad de la rodilla. Otra forma de rigidez congénita debido a displasia regional está representada por el pterigium congénito. El pterigium poplíteo se acompaña de fisura palatina, anomalías genitales y anomalías de las extremidades (sindactilia y/o pie zambo). En el síndrome de pterigium múltiple (Fig. 2), aparecen múltiples pliegues, prin254 cipalmente en el cuello, huecos poplíteo y axilar y extremidades; este cuadro se completa con dismorfia facial, anomalías vertebrales y, frecuentemente, astrágalo vertical congénito. El tratamiento depende de la importancia de la contractura, la edad y las anomalías articulares, que deben ser definidas mediante RM y posiblemente una artrografía. En los niños pequeños la liberación posterior asociada a cirugía plástica de la piel o un colgajo permite la aplicación de yesos seriados hasta lograr la extensión completa. En el niño mayor o en el caso de que exista una deformidad de las superficies articulares, es preferible recurrir a la reducción progresiva, mediante tracción o elongación con un distractor externo tipo Ilizarov6,12. Algunos autores han recomendado el acortamiento óseo, al poder facilitar la reducción27. Rigidez congénita debida a displasia general En este apartado encontraremos las enfermedades generales susceptibles de provocar la aparición de rigideces en el momento del nacimiento: artrogriposis, ciertas elastorrexias muy raras y enfermedades metabólicas como la fibromatosis hialina. Artrogriposis Existen muchas formas de artrogriposis. La denominada artrogriposis múltiple congénita afecta a los miembros de manera variable. Según Goldberg, siempre asocia: 1. Deformidades de los miembros presentes en el momento del nacimiento, con rigidez articular aunque con superficies articulares normales; efectos musculares o neuromusculares poco claros; y efectos cutáneos y subcutáneos con arrugas, cordones, ausencia de pliegues y adelgazamiento del tejido celular subcutáneo. 2. Facies típica con angioma frontal medio, micrognatia, no hay fisura palatina, orejas con hélix pequeño y cara sin expresión. La rodilla rígida a b Figura 2. Pterigium múltiple congénito. Aspecto radiológico del codo (a) y la rodilla (b) en que, además de las deformidades y anquilosis, también se vislumbra el pterigium en la flexura articular. 3. Inteligencia normal sin lesiones viscerales. Estimamos que un 10% asocia una deformidad raquídea. 4. Finalmente, ausencia de antecedentes familiares. Las series amplias han puesto de manifiesto la ausencia de un rasgo genético. Es frecuente la asociación con un embarazo gemelar. Las pruebas complementarias adicionales incluyen: 1. La electromiografía y los estudios de conducción ofrecen resultados variables, no aportando información para el diagnóstico. 2. La biopsia muscular es más interesante, en cuanto que facilita la distinción entre un origen neurológico o muscular, pero con la condición de que se realice a una edad muy temprana; no obstante, pueden detectarse ambos tipos de origen en el mismo paciente. 3. La biopsia nerviosa también ofrece resultados variables. No obstante, Zwinyard puso de manifiesto alteraciones en los resultados de las biopsias, presentando el 75% lesiones del asta anterior y el 50%, lesiones cerebrales. 4. Las enzimas musculares se encuentran en niveles normales en la mayoría de los casos. 5. La iconografía precoz es posible gracias a la ecografía transfontanelar y transespinal: con frecuencia muestra lesiones medulares, cerebrales y ventriculares. 6. Las radiografías de las extremidades ponen de manifiesto la delgadez de los huesos, aunque las articulaciones no se encuentran deformadas en el momento del nacimiento. 255 J.C. Pouliquen et al. Tabla 1. Rigidez de rodilla en los síndromes artrogripóticos Afectación Artrogriposis (clásica) Artrogriposis o Artrogriposis múltiple congénita Amioplasia congénita (Sheldon) Contracturas congénitas múltiples Recién nacido de madera, muñeca de madera Síndromes artrogripóticos Artrogriposis focal distal tipo I Artrogriposis focal distal tipo II Síndrome de Schwartz Síndrome de Hecht Síndrome del silbante (Freeman-Sheldon) Síndrome de Möbius Fibromatosis hialina juvenil Rodilla Genética – Sí No Manos, pies Facies, manos, pies Miotonía condrodistrófica (desplazada) Trismus y pseudocamptodactilia No No Sí No Sí Sí ¿? ¿? Cráneo, facies, carpo, tarso Diplejía facial, hombros, tórax Piel-boca + rigidez dolorosa Rara Sí Sí Sí Sí Sí Junto con esta forma, existen otros tipos de rigideces congénitas múltiples; se encuentran resumidas en la Tabla 1. La artrogriposis distal localizada se ha dividido en diversas formas, diferenciadas según sus efectos. Son frecuentes las deformidades faciales y palatinas. Generalmente, las rodillas son normales. El síndrome de Schwartz25 se caracteriza por una rigidez de aparición tardía no presente en el momento del nacimiento. Sólo progresa en las articulaciones proximales (caderas y rodillas, hombros y codos), y en el tórax. Es importante destacar el riesgo de hipertermia maligna, siempre temida durante la anestesia. El síndrome de Hecht25 asocia trismus, que mejora con el tiempo, y afectación distal de los pies y las manos. Muy raras veces se encuentra afectada la rodilla. El síndrome de Freeman-Sheldon21 viene definido por la presencia de dismorfia facial con una boca pequeña y fruncida ofreciendo el aspecto de silbar, encontrándose acentuada la cresta medial desde la frente hasta el labio superior; pies equinovaros, desviación cubital de 256 las manos y rigidez de los dedos de las manos y pies. La afectación de las rodillas es muy infrecuente, siendo cuando se produce muy poco característica, básicamente una limitación de la extensión completa. Son muy habituales las deformidades raquídeas, lo que conlleva una vigilancia periódica de la columna. El síndrome de Möbius es muy característico en sus efectos faciales, con parálisis bilateral de los nervios craneales VI y VII, anomalías torácicas y raquídeas, y rigidez de dedos. Es frecuente la afectación articular de codos y rodillas, a menudo acompañada de pterigium. Se trata de un cuadro que con frecuencia se diagnostica de manera errónea como una artrogriposis. En lo que se refiere a las causas de los síndromes artrogripóticos, son difíciles de individualizar las artrogriposis localizadas o múltiples o los síndromes artrogripóticos (Fig. 3). Existen diversas enfermedades fetales, síndromes genéticos o malformativos o incluso trastornos de la movilidad intrauterina, parecidas únicamente en lo que concierne al déficit de movilidad de ciertas articulaciones, presente La rodilla rígida Corteza Hipohidramnios Polihidramnios Enfermedades genéticas Transmisión neural Tóxicos Virus Unión neuromuscular Músculos Función articular Desarrollo articular Piel Figura 3. Las posibles causas de síndrome de rigidez articular son múltiples e intrincadas. La formación de la articulación –y la piel circundante– se relaciona con su función. La función articular se relaciona con el desarrollo muscular. El desarrollo muscular depende del desarrollo del sistema nervioso central y del periférico. Puede observarse un síndrome de rigidez en cuanto una causa externa o interna rompa esta cadena. en el momento del nacimiento o al poco tiempo después, al igual que sucede en el síndrome de Schwartz. La patogenia de todas estas enfermedades es muy controvertida y probablemente no unívoca. Como señala Pous25, la organización de la motricidad y de la función articular depende de varios factores: el músculo sólo se desarrolla en presencia de tejido nervioso activo10 y los espacios articulares únicamente surgen en presencia de tejido muscular activo8, lo que traduce que si en el caso de la artrogriposis las articulaciones tienen una organización normal en el momento del nacimiento, el sistema neuromuscular es normal y eficiente, al menos durante un cierto período de la vida fetal. Se ha constatado que incluso la pérdida parcial de líquido amniótico23 provoca en las ratas la aparición de diversas deformidades y también un síndrome de rigidez articular aunque, por otra parte, el incremento en el volumen del líquido amniótico también da lugar a anomalías casi idénticas, incluyendo la rigidez articular. También se ha demostrado que en los casos de polihidramnios20 existían lesiones constantes de las neuronas fetales centrales y periféricas. Finalmente, la patología animal pone de manifiesto que los síndromes artrogripóticos son visibles en otras especies tras la ingesta de tóxicos4,30 o infecciones virales, pudiendo ser genéticos en el cordero y la ternera. Por tanto, las causas de aparición de la artrogriposis pueden ser múltiples, siendo muchas de ellas detectables como lesiones musculares, nerviosas centrales o periféricas, las cuales forman la base de la pérdida de movimiento, lo que a su vez dará lugar a la proliferación del tejido conjuntivo periarticular, situación que finalmente justifica la rigidez. Ciertas artrogriposis son de origen central, otras de origen periférico, e incluso algunas de origen muscular, dando lugar a inmovilidad fetal, la cual explicaría la regresión de la función articular. En lo que se refiere al tratamiento de la rigidez de rodilla en el síndrome artrogripótico3,5,25,32, probablemente sea artificial aislar el tratamiento de la rodilla, tratando únicamente dicha articulación, sin prestar atención a la columna, las caderas y los pies. Este planteamiento sería ilógico. El tratamiento debe involucrar todas las articulaciones. Las articulaciones del recién nacido que presenta una artrogriposis son normales desde el punto de vista anatómico, aunque se mantienen rígidas en una posición incorrecta, favorecido por la adherencia de los elementos periarticulares, la retracción muscular, aponeurótica y cutánea y la ineficiencia muscular. Debe iniciarse la movilización de las articulaciones desde el primer día de vida con el fin de reducir las contracturas, estimular los músculos ineficientes y recuperar la movilidad. Debemos destacar las condiciones especiales de esta movilización en el recién nacido, en el que una cierta agresividad en el tratamiento puede provocar graves lesiones como epifisiólisis, fracturas u osificaciones31. En caso de fracasar, debe recurrirse a la cirugía precoz con el objetivo de colocar la articulación en una posición co257 J.C. Pouliquen et al. rrecta, en cuanto la edad del niño lo permita, lo que suele ser más frecuente en torno a los 3 meses de edad. Deben diferirse las transposiciones musculares, ya que es imposible afirmar que los músculos no recuperarán su propia fuerza una vez restaurada la movilidad articular. Durante el seguimiento quirúrgico, la utilización del movimiento pasivo continuo lento mejora ostensiblemente los resultados14. Las contracturas en extensión son las más frecuentes. En un gran número de casos se asegura la recuperación de la movilidad con la manipulación, iniciada en el momento del nacimiento. En el trabajo de Södergärd y Ryöppy32, de un total de 18 pacientes con contracturas en extensión tratados de manera conservadora, 11 ofrecieron resultados favorables. En caso de fracasar, en cuanto sea posible debemos alargar el tendón cuadricipital, seguido de manipulaciones y fisioterapia; para estos autores este tipo de cirugía ha ofrecido buenos resultados en dos casos intervenidos precozmente. En esta situación no se recomienda la liberación completa del cuádriceps (procedimiento de Judet); en nuestra experiencia los resultados no fueron tan buenos como con el simple alargamiento del tendón cuadricipital28. Comprobamos que estos resultados quirúrgicos favorables se mantenían con el tiempo. Las contracturas en flexión son mucho más difíciles de tratar. El tratamiento durante el período neonatal debe iniciarse lo antes posible, empleando la tracción y los yesos posturales; muy pronto surge el problema de la subluxación posterior de la tibia por debajo del fémur, con el consecuente riesgo de lesionar las superficies articulares. En la serie de Södergärd y Ryöppy32, el tratamiento conservador fracasó a menudo, recomendando estos autores la cirugía precoz, consistente generalmente en el alargamiento posterior y la reducción progresiva mediante yesos. En la rodilla rígida asociada a luxación de cadera, algunos autores han llevado a cabo acortamientos femorales, 258 lo que permitía la reducción simultánea de las caderas y la extensión de la rodilla27. Los resultados a largo plazo ponen de manifiesto la frecuente aparición de gonartrosis en estos pacientes, ya sea femororrotuliana, femorotibial interna o externa. La recuperación de la fuerza muscular es muy variable dependiendo del paciente. Muy pocos pacientes que han presentado una rigidez en extensión recuperan un cuádriceps lo suficientemente potente como para permitir una marcha fácil; otros, por el contrario, conservan un cuádriceps ineficiente aunque presentaron una recuperación precoz de la movilidad de la rodilla. Ninguna exploración puede ofrecer el pronóstico de esta situación (aspecto quirúrgico, biopsia, electromiografía), de hecho, únicamente la observación durante un período de meses pondrá de manifiesto si el cuádriceps funciona o permanece inerte. En la práctica, deben distinguirse dos tipos de rigideces: a) contracturas en extensión, que suponen un menor impedimento para la función, siendo más fáciles de reducir; y b) contracturas en flexión, que suponen una enorme dificultad para la marcha y cuyo tratamiento es extremadamente difícil e incierto. Rodillas rígidas debidas a elastorrexia Parece ser que fueron Lewkonia y Pope en un artículo publicado en 198519 los autores de la descripción de las posiciones anómalas con acro-osteolisis en el síndrome de Ehlers-Danlos. Sin embargo, Langenskiöld17 describió un caso ese mismo año, a la vez que revisaba los artículos publicados previamente, principalmente por Marfan en 1896, Epstein et al. en 19689 y Beals y Hecht en 19712. El síndrome denominado aracnodactilia contractural congénita asocia rigideces en las extremidades con contracturas y en ocasiones subluxaciones, una hiperelasticidad generalizada, muy llamativa a nivel de la piel, que se muestra muy frágil, y trastornos de la coagulación sanguínea. Hamada et al.15 relacionan esta enfermedad con La rodilla rígida el síndrome de Ehlers-Danlos tipo II según la clasificación de McKusick22, mientras que la forma descrita por Lewkonia (con acro-osteolisis) se aproxima más al tipo IV. Las deformidades más frecuentes son la luxación de cadera y el genu flexo acompañado de inestabilidad direccional comparable a la del síndrome de Larsen, aunque también presentan pterigium, pies zambos equinovaros, camptodactilias y luxaciones recidivantes de codo. Los pocos casos descritos en la literatura no permiten un planteamiento terapéutico exacto, aunque los autores insisten por una parte en los riesgos de la cirugía extensa en estos pacientes, y por otra parte el pobre pronóstico funcional. El síndrome de Down –con su laxitud ligamentosa– incluye muy a menudo una luxación de rótula, la cual, si no se trata, da lugar a una luxación de rodilla, cuyo mecanismo de aparición es muy similar al que se aprecia en el síndrome de Larsen. Dichas anomalías deben tratarse de manera precoz. Rigidez de rodilla debida a fibromatosis hialina La fibromatosis sistémica es una enfermedad hereditaria del colágeno descrita en 1962 por Pyretic11. Se denominó “artrogriposis dolorosa” debido a que la rigidez articular es constante y a que cualquier movilización de las articulaciones es dolorosa; la inmovilización rápidamente provoca la aparición de osteoporosis y atrofia muscular. La piel se encuentra infiltrada, con una consistencia similar al cartón. El desarrollo de tumores cutáneos (cuero cabelludo, cuello) y de las membranas mucosas (anal y gingival) es un signo muy evocador. La hipertrofia de la membrana mucosa gingival es un signo constante. La facies se parece a la del síndrome de Hurler, aunque la inteligencia es normal. Se trata de una enfermedad rara (20 casos publicados entre 1962 y 1983), heredada mediante transmisión autonómica re- cesiva y relacionada con un trastorno en la formación y metabolismo de los mucopolisacáridos de la dermis o más genéricamente del colágeno. La rigidez articular va más allá de cualquier posible tratamiento, siendo el pronóstico funcional muy pobre. RIGIDEZ SECUNDARIA Fibrosis cuadricipital La rigidez de rodillas en el niño en relación con una fibrosis cuadricipital, fundamentalmente es secundaria a inyecciones neonatales, en ocasiones por infusión, administradas en el músculo cuádriceps1,16,24,26. El abandono de estas técnicas de inyección, al menos en los países desarrollados, ha llevado a la desaparición gradual de este tipo de rigidez secundaria. No obstante, es muy probable que las inyecciones neonatales no sean la única causa de estas rigideces de rodilla; algunos artículos describen casos en los que se descarta cualquier atisbo de inyección y otros casos que han aparecido en hermanos o incluso en gemelos monocigóticos. El cuadro clínico puede ser el de una contractura en extensión, detectada generalmente a la edad de la marcha y preferentemente unilateral. Con mayor frecuencia, la rodilla no se encuentra rígida, siendo traído el niño por una luxación externa habitual o permanente de la rótula, descubierta por los padres. El diagnóstico es sencillo. Cuando el médico fija la rótula en la tróclea femoral, se hace imposible la flexión de la rodilla; por el contrario, cuando se libera la rótula, ella misma se luxa lateralmente permitiendo la flexión de la rodilla. La exploración de la piel en el lado externo del muslo debe ser muy meticulosa: generalmente se apreciarán secuelas de inyecciones previas con zonas blanquecinas o incluso una cicatriz deprimida adherida a los planos profundos, traduciendo un absceso antiguo. El mecanismo de esta luxación es bien conocido: la fibrosis del cuádriceps y la ad259 J.C. Pouliquen et al. a b Figura 4. Rigidez en flexión de la rodilla derecha en una paciente de 11 años que previamente había sufrido graves quemaduras. a) Aspecto radiológico y clínico pre-operatorio. b) Imágenes comparativas con las anteriores a los 4 meses del tratamiento quirúrgico que requirió no sólo liberación de partes blandas y acortamientos óseos, sino también extensos injertos para asegurar la cobertura cutánea. herencia de este músculo al plano óseo, generalmente a los niveles externo y distal, inmovilizan al músculo, el cual ya no permite, por su elasticidad y movimiento de deslizamiento, el juego normal de la rótula en la tróclea (superficie rotuliana). Si no se producen más lesiones, se presenta una rodilla rígida; si, por el contrario, y debido a que las retracciones son externas, la rótula se desliza lateralmente, el niño es capaz de flexionar la rodilla luxando la rótula. Las consecuencias anatómicas progresivas pueden consistir en una deformidad de la tróclea, una subluxación rotatoria de la tibia por debajo del fémur, seguida de una deformidad de la articulación femorotibial. El tratamiento es quirúrgico; al ser la causa la fibrosis del cuádriceps, adherido y retraído, ha de restaurarse su longitud y normal movilidad. Debemos insistir en la resección 260 completa de las fuentes de fibrosis, siempre situadas en la porción distal y externa de la cintilla iliotibial, adherida a las fibras distales del vasto externo. No existe unanimidad en cuanto a la técnica de alargamiento del cuádriceps; algunos autores se encuentran satisfechos con el alargamiento V-Y del tendón cuadricipital; otros prefieren la desinserción completa extraperióstica del músculo (procedimiento de Judet). La elección entre una u otra técnica depende de la edad y extensión de la fibrosis muscular; únicamente puede valorarse esta última durante la cirugía. En el niño menor de 3 años de edad, cuando la fibrosis es limitada, el alargamiento del tendón cuadricipital supone una intervención simple, que a su vez ofrece muy buenos resultados7. En el niño mayor, es preferible una desinserción muscular quirúrgica más completa26. La rodilla rígida Secuelas de traumatismos y quemaduras Son muy raras las rodillas rígidas postraumáticas. Incluso una inmovilización prolongada por un traumatismo diafisario o metafisario no suele dar lugar a una rigidez, en los niños normales. Por otra parte, en el niño paralítico o espástico, la inmovilización en flexión puede provocar la aparición de una contractura en flexión, que con frecuencia será difícil de tratar. Por tanto, el niño paralítico siempre debe ser inmovilizado en posición funcional, con la rodilla en extensión y el tobillo a 90°. Por otra parte, las epifisiólisis Salter-Harris tipos III y IV suponen un riesgo para la articulación cuando no se reducen perfectamente; estas fracturas deben intervenirse cuando están desplazadas. En realidad, en nuestra experiencia, la rigidez postraumática que vemos con mayor frecuencia se trata de la secuela de una infección quirúrgica o postquirúrgica; siempre debe considerarse una posible infección articular como consecuencia de un pin colocado con motivo de una simple fractura metafisaria. Las secuelas postquemaduras dan lugar a rigideces de rodilla, como resultado de la aparición de bridas y retracciones de los tejidos blandos de topografía variable (Fig. 4). Debe prevenirse la aparición de cualquier rigidez en posición de flexión inmovilizando el miembro inferior en extensión durante la fase de cicatrización cutánea, e iniciando en cuanto sea posible la fisioterapia con movilización pasiva continua lenta. En el estadio de secuelas, la rigidez de rodilla por quemaduras se encuentra bajo los mismos principios terapéuticos que las rigideces por pterigium o bandas congénitas: cirugía plástica cutánea, realización de colgajos, liberación de los músculos retraídos y extensión progresiva mediante tracción o yesos seriados. Nuevamente en estos cuadros, la reducción de la flexión supondrá mayores dificultades que una rigidez en extensión; no obstante, se han obtenido resultados muy buenos empleando el dispositivo de Ilizarov5. Las se- Figura 5. Rigidez en flexión y subluxación femoral anterior en relación con la elongación femoral progresiva en un acortamiento femoral congénito con ausencia congénita del ligamento cruzado anterior. cuelas más graves son aquellas con retracciones anterolaterales o posterolaterales que dan lugar a una subluxación rotatoria, en ocasiones asociada a una luxación de rótula. Rigidez tras alargamiento de miembros inferiores La rigidez tras el alargamiento de los miembros inferiores se relaciona más con el estado preexistente de la rodilla que con el alargamiento en sí (Fig. 5). En nuestra serie de 79 alarga261 J.C. Pouliquen et al. mientos femorales mediante callotasis13, ninguna rodilla considerada como normal antes de la cirugía presentó rigidez en extensión tras 1 año de seguimiento, incluso a pesar de no haber realizado fisioterapia. No es éste el caso de las rodillas consideradas anormales antes del alargamiento: si el alargamiento se inició sobre una rodilla flexionada, dicho procedimiento empeorará la flexión, siendo muy difícil reducir la contractura, con el riesgo de una luxación posterior de tibia; algunas tibias o fémures cortos congénitos asocian deformidades articulares (agenesia de ligamento cruzado), siendo por tanto rodillas inestables; el alargamiento puede provocar en dichos casos una progresiva luxación de la rodilla. Consecuentemente, existen unas normas básicas: a) siempre debemos buscar una deformidad intra-articular en las etiologías congénitas; b) nunca iniciar un alargamiento sin haber corregido primero la contractura en flexión; c) debemos dar prioridad a la posición funcional durante el alargamiento colocando la rodilla en extensión; d) no debe preocuparnos la aparición de una contractura en extensión, ya que la movilidad se recupera espontáneamente si la articulación es normal. BIBLIOGRAFÍA 1. 2. 3. 4. 5. 262 Álvarez EV, Munters M, Lavine LS, Manes H, Waxman J. Quadriceps myofibrosis, a complication of intramuscular injection. J Bone Joint Surg (Am) 1980; 62: 58-60. Beals RK, Hecht F. Congenital contractural arachnodactyly: A heritable disorder of the connective tissue. J Bone Joint Surg (Am) 1971; 53: 987-93. Cole PA, Ehrlich MG. Management of the completely stiff pediatric knee. J Pediatr Orthop 1997; 17: 67-73. Crowe MW. Congenital arthrogryposis in offspring of sows fed tobacco (Nacotlana tabacum). Am J Vet Res 1974; 35: 1071-3. Damsin JP. Genu flexum néo-nataux. En: Chirurgie et orthopédie du genou de l’enfant. Montpellier: Sauramps Médical, 1993; 101-9. 6. Damsin JP, Carlioz H. Traitement des déformations des membres para la méthode d’Ilizarov. Rev Chir Orthop 1994; 80: 324-33. 7. Daoud H, O’Farrell T, Cruess RL. Quadriceps plasty. J Bone Joint Surg (Br) 1982; 64: 194-7. 8. Drachman DB, Sokoloff L. The role of movement in embryonic joint development. Dev Biol 1966; 14: 401-8. 9. Epstein CJ, Graham CB, Hodgkin WE, Hecht F, Motulsky AG. Hereditary dysplasie of bone with kyphoscoliosis, contractures and abnormally shaped ears. J Pediatr 1968; 73: 379-86. 10. Filogamo G. The first stage in myoblast development: Skeletal, muscles, myocardium and iris. En: Cowan WM (ed). Studies in Developmental Neurobiology. Nueva York: Oxford University Press, 1981; 176-84. 11. Finlay AY, Ferguson SD, Holt PJA. Juvenile hyaline fibromatosis. Br J Derm 1983; 108: 609-16. 12. Gillen JA II, Walker JL, Burgess RC, Stevens DB. Use of Ilizarov external fixator to treat joint pterygia. J Pediatr Orthop 1996; 16: 430-7. 13. Glorion C, Pouliquen JC, Langlais J, Ceolin JL, Kassis B. Femoral lengthening using the callotasis method: Study of the complications in a series of 70 cases in children and adolescents. J Pediatr Orthop 1996; 16: 161-7. 14. Greene WB. Use of continuous passive slow motion in the 482 postoperative rehabilitation of difficult pediatric knee and elbow problems. J Pediatr Orthop 1983; 3: 419-23. 15. Hamada S, Hiroshima K, Oshita S, Doi T, Ono K. Ehler-Danlos syndrome with soft-tissue contractures. J Bone Joint Surg (Br) 1992; 74: 902-4. 16. Jackson AM, Hutton PAN. Injection-induced contractures of the quadriceps in childhood. J Bone Joint Surg (Br) 1985; 67: 97-102. 17. Langenskiold A. Congenital contractural arachnodactyly. J Bone Joint Surg (Br) 1985; 67: 44-6. 18. Laville JM. Knee deformities in Larsen’s syndrome. J Pediatr Orthop B 1994; 3: 180-4. 19. Lewkonia RM, Pope FM. Joint contractures and acro-osteolysis in Ehlers-Danlos syndrome type IV. J Rheumatol 1985; 12: 140-4. 20. Lowry RB, MacLean R, Maclean DM, Tischler B. Cataracts, microcephaly, kyphosis and limited La rodilla rígida movement in two siblings. A new syndrome. J Pediatric 1971; 79: 282-8. deformity with popliteal webbing. J Pediatr Orthop 1989; 9: 609-11. 21. Maroteaux P. Les maladies osseuses de l’enfant. 2nd ed. Paris: Flammarion, 1995. 28. Sasaki T, Fukuhara H, Lisaka H, Monji J, Kanno Y, Yasuda K. Postoperative evaluation of quadriceps contracture in children: Comparison of three different procedures. J Pediatr Orthop 1985; 5: 702-7. 22. McKusick VA. Heritable disorders of connective tissue. 4th ed. St. Louis: C.V. Mosby, 1972; 293-371. 23. Moessinger AC. Fetal akinesia deformation sequence: An animal model. Pediatrics 1983; 72: 857-62. 24. Mukherjee AK, Mokashi MG. Epidemiology. The incidence and management of joint contracture in India. Clin Orthop 1987; 219: 87-92. 25. Pous JG. Les arthrogryposes. Cahiers d’enseignement de la SOFCOT, 1991; 39-58. 26. Rigault P, Pouliquen JC. Rétractions du quadriceps après injections médicamenteuses chez l’enfant. Ann Pediatr 1972; 48: 2361-7. 27. Salch M, Gibson MF, Sharrard WJ. Femoral shortening in correction of congenital knee flexion 29. Seringe R. Genou du nouveau-né et anomalies posturales. Chirurgie et orthopédie du genou de l’enfant. Montpellier: Sauramps Médical, 1993; 63-7. 30. Shupe JL, James JF, Binns W. Observations of crooked calf disease. J Am Vet Med Ass 1967; 151: 191-202. 31. Simonian PT, Staheli LT. Periarticular fractures after manipulation for knee contractures in children. J Pediatr Orthop 1995; 15: 288-91. 32. Södergärd J, Ryöppy S. The knee in arthrogryposis multiplex congenita. J Pediatr Orthop 1990; 10: 177-82. 263 22 Dolor anterior de la rodilla en el adolescente C.L. Stanitski La aparición de dolor en torno a la rodilla es una queja frecuente entre los adolescentes atendidos en las consultas de cirugía ortopédica. Muchos de estos pacientes presentan molestias inespecíficas en la región anterior de la rodilla. El término “condromalacia rotuliana” ha pasado de traducir un reblandecimiento grosero del cartílago articular visible en las autopsias o durante la cirugía, a interpretarse como un cuadro clínico de dolor anterior de la rodilla, mal definido y presente en los adolescentes y adultos jóvenes. La causa del dolor se ha atribuido erróneamente a cambios en la superficie articular de la rótula. Existen abundantes evidencias sobre los cambios articulares perniciosos, visibles en la faceta rotuliana medial a partir de la edad adulta temprana2,4,5. Por el contrario, existe una enorme cantidad de información que confirma la existencia de una superficie articular primitiva en los pacientes con dolor anterior idiopático de la rodilla2,4,5. Fulkerson et al.6 han señalado los nervios retinaculares rotulianos como agentes etiológicos, considerando Ficat y Hungerford que el dolor se debe a pequeñas anomalías en el en- carrilado de la rótula (síndrome de hiperpresión externa)4. A pesar de los esfuerzos investigadores, sigue sin conocerse y constatarse la etiología de este dolor anterior inespecífico de la rodilla. Debe abandonarse la denominación “condromalacia rotuliana” como término de referencia para este cuadro ya que es inespecífico e impreciso. En los pacientes con dolor anterior de la rodilla, debe considerarse que la sintomatología es de causa desconocida, hasta haber establecido una etiología específica documentada. Si no se determina la causa, puede entonces etiquetarse el cuadro como dolor anterior idiopático de la rodilla. Las posibles causas específicas de dolor incluyen los problemas intra-articulares (meniscales, articulares, sinoviales, ligamentosos), la inestabilidad rotuliana, los factores por sobreuso, los tumores, las infecciones y el dolor referido, frecuentemente con origen en la cadera. La mayoría de las posibilidades diagnósticas pueden confirmarse mediante una exploración clínica diligente. Siempre que sea preciso, las pruebas iconográficas pueden aportar la última pieza del puzzle diagnóstico. 265 C.L. Stanitski EXPLORACIÓN CLÍNICA La mayoría de los pacientes con dolor anterior de rodilla idiopático se quejan de dolor sordo, y mal localizado en torno a la región anterior de la rodilla. Cuando se les solicita que señalen la localización del dolor, se agarran toda la zona anterior de la rodilla a diferencia de lo que sucede cuando el dolor se localiza en un punto específico que se indica con el dedo. Yo denomino esta maniobra como un grab sign (signo del agarre) positivo (Fig. 1). El paciente también puede quejarse de dolor al estar mucho tiempo sentado (signo del teatro) y/o molestias al subir y bajar las escaleras. Es preciso valorar la actividad deportiva, en búsqueda de factores de sobreuso (modificaciones rápidas en el volumen y/o intensidad del trabajo, subir escaleras corriendo, ponerse en cuclillas, ponerse de rodillas). Deben establecerse los tratamientos realizados previamente y de qué tipo fueron, su cumplimiento y la respuesta a los mismos. También debe evaluarse la tasa de crecimiento reciente. Hay que estar preparados para un escenario en el que uno de los padres (generalmente la madre) de un paciente adolescente (generalmente una niña) habla más que el propio paciente. Durante la exploración física, realizada con el paciente vestido adecuadamente, deben valorarse la marcha, la postura, la alineación de los miembros inferiores, la rodilla, el tobillo, el balance articular de la cadera y la articulación subastragalina, el encarrilado de la rótula, la estabilidad de la rodilla, el dolor a la palpación y la existencia de derrame articular17. En el dolor anterior idiopático de la rodilla, no existe derrame articular, mal encarrilado de la rótula, dolor a la palpación, ni inestabilidad de la rodilla. El encarrilado de la rótula se valora mejor estando sentados enfrente de la rodilla y colocando la mano del explorador sobre la rótula a medida que se hace un recorrido completo del balance articular activo y pasivo. Debe recordarse que la rótula normalmente sigue un trayecto toroide, o sea, un movimien266 Figura 1. Signo del agarre (grab sign): intento mal definido de localizar el dolor en el dolor de la rodilla anterior idiopático. (Reproducido con permiso de: Stanitski CA, DeLee JC, Drez D, eds. Pediatric and Adolescent Sports Medicine. Filadelfia: W.B. Saunders, 1994; 337.) to en sacacorchos en los tres planos. Los pacientes que han pasado recientemente o se encuentran inmersos en el pico de máxima velocidad de crecimiento de la adolescencia, exhiben con frecuencia una patela alta clínica y una reducción en la flexibilidad de los isquiotibiales y/o el cuádriceps, con una consecuente precaria mecánica femororrotuliana. También deben valorarse el miembro inferior y la rodilla contralateral ya que las quejas anteriores de rodilla suelen ser bilaterales, con intensidad variable de un lado a otro. Debe recordarse que la crepitación rotuliana no traduce patología alguna de rodilla en el joven. Abnerthy et al.1 constataron que el 60% de los adultos jóvenes presentaban crepitación asintomática de rodilla, y únicamente el 3% de los que exhibían crepitación presentaban un verdadero dolor anterior de la rodilla. Deben evitarse las pruebas de compresión rotuliana, ya que pacientes asintomáticos pueden mostrar clínica dolorosa mediante la com- Dolor anterior de la rodilla en el adolescente a b Figura 2. a) Importante segmento condral frente a la porción ósea de la rótula, visible mediante RM en un niño de 9 años de edad. b) Inserción del tendón rotuliano a nivel de la fisis tibial (no la tuberosidad), tal como se aprecia en la RM de una niña de 11 años de edad. presión femoropatelar directa. La exploración física también debe tener en cuenta la valoración de zonas alejadas de la rodilla, como posibles factores de anomalías en la mecánica de la misma, particularmente en los pacientes involucrados en situaciones de sobreuso. Dichos factores pueden incluir una mecánica anormal del tobillo o del pie, y la rotación de la cadera. Fairbank et al.3 revisaron los efectos de los factores mecánicos sobre el dolor anterior de la rodilla, comprobando que la principal diferencia entre los grupos sintomático y asintomático se encontraba en la intensidad con que participaban en las actividades deportivas los pacientes del grupo sintomático. La sintomatología de la rodilla no dependía del perfil rotacional del miembro inferior. Otro grupo de pacientes en los que es frecuente el dolor anterior de la rodilla es en los adolescentes con sobrepeso y sedentarios, con escasos o nulos antecedentes de actividades deportivas. TÉCNICAS DE IMAGEN Las radiografías estándar (proyecciones anteroposterior en carga, lateral, axial y de escotadura) casi siempre son normales. La exac- titud de las mediciones que definen la patela alta y la baja, se ve alterada por la cantidad de tejido no osificado en la rótula y en la tibia proximal (Fig. 2). En una serie personal elaborada recientemente, se valoraron diferentes índices tibiorrotulianos (Fig. 3) en 42 pacientes, 20 de ellos varones y 22 hembras, con edades Figura 3. Índices rotulianos valorados con el objetivo de detectar una patela alta (véase el texto). 267 C.L. Stanitski comprendidas entre los 5-17 años (promedio 12,6) a los que se les practicaron las 4 proyecciones estándar e imágenes por resonancia magnética (RM) por cuadros no relacionados con la rótula. Estos parámetros incluían el índice de Insall-Salvati (TL/PL), de Blackburn-Peel (IH/PL), de Canton (CN/PL), AL/CN, EE/PL y un índice nuevo, CHM (EP/PL). Todas las imágenes fueron revisadas dos veces por un médico especialista, un fellow y un residente junior de cirugía ortopédica y traumatología, siguiendo un doble ciego. El análisis estadístico puso de manifiesto una escasa fiabilidad interobservador para las mediciones radiográficas y una excelente fiabilidad interobservador e intraobservador para las mediciones realizadas sobre RM. Siguiendo los criterios de Insall-Salvati8, el 64% de las rodillas presentaban patela alta, según la medición radiográfica, aunque sólo el 24% exhibían patela alta a partir de las mediciones de la RM. El índice mostraba una fuerte dependencia de la edad empleando las radiografías. Utilizando el índice CHM, el 18% presentaba una patela alta según los criterios radiográficos, exhibiendo todos una patela alta a partir de la RM. El índice CHM es independiente de la edad. Las radiografías estándar son de utilidad limitada, al tratarse de estudios estáticos de una articulación dinámica. La tomografía computarizada (TC) puede ser beneficiosa para valorar la báscula rotuliana frente a la traslación rotuliana, aunque no debe emplearse como prueba de screening. En la actualidad, la RM posee un valor limitado a la hora de valorar las superficies articulares, debiendo solicitar esta prueba el cirujano encargado definitivamente del cuidado del paciente y, de nuevo, no como prueba de screening. Los hallazgos de la RM deben compaginarse con los hallazgos de la exploración física. Puede ser útil la gammagrafía en casos de algodistrofia simpático-refleja, aunque los hallazgos son variables y muy dependientes del estadio de la enfermedad. 268 DIAGNÓSTICO DIFERENCIAL Problemas por sobreuso El sobreuso es un factor causante frecuente en la aparición de molestias en la rodilla entre los participantes en actividades deportivas11. La lesión por sobreuso se debe a la aplicación de fuerzas submáximas, no resueltas, sobre tejidos previamente normales 19. La adaptación del tejido músculo-esquelético requiere una cierta cantidad de cargas fisiológicas para su homeostasis normal. Cuando dichas cargas son insoportables y no existe suficiente tiempo para su resolución, se producen las lesiones por estrés. El tratamiento habitual18 de las lesiones por sobreuso incluye un programa interdependiente, de cinco fases: a) identificación del factor; b) modificación del factor; c) control del dolor; d) rehabilitación progresiva; y e) mantenimiento. El factor de sobreuso más frecuente es un programa de entrenamiento demasiado intenso. Una vez identificados los factores de sobreuso es obligatoria la modificación de este programa. Únicamente se emplean los analgésicos cuando se ha realizado el diagnóstico, utilizándose dicha medicación con el objetivo de mantener el programa de rehabilitación. Un programa de mantenimiento previene la aparición de una nueva lesión. Enfermedad de Sinding-LarsenJohansson La enfermedad de Sinding-Larsen-Johansson se debe a las secuelas de la tracción que se ejerce sobre el polo inferior no osificado de la rótula, apareciendo en los años previos a la adolescencia. El diagnóstico clínico es sencillo, presentando dolor a la palpación sobre la unión rótula-tendón rotuliano. Las radiografías muestran la fragmentación y la osificación irregular del polo inferior de la rótula. El tratamiento es sintomático, a través de la modificación de las actividades, masaje con hielo, anti-inflamatorios no esteroideos (AINEs) a Dolor anterior de la rodilla en el adolescente demanda, y la información al paciente y a los padres sobre los 18-24 meses que se requieren para su resolución. El diagnóstico diferencial incluye la fractura aguda de la rótula “en manguito” y la rótula bipartita tipo I sintomática16. Tendinitis rotuliana La tendinitis rotuliana suele detectarse en adolescentes varones implicados en deportes que requieren saltos, posicionamiento en cuclillas o de rodillas. Se aprecia dolor a la palpación en la zona proximal del tendón rotuliano. Generalmente se resuelve tras modificar la actividad, los masajes con hielo y la utilización de AINEs. Raras veces es necesaria la resección de la zona necrótica16. Plica sinovial Los pliegues sinoviales normales (plicas) pueden hacerse sintomáticos si se produce una sinovitis localizada, a consecuencia de un traumatismo o un sobreuso. Esta sinovitis localizada da lugar a hialinización sinovial, edema y fibrosis, formándose una lesión ocupante de espacio que consecuentemente provoca la abrasión de la superficie articular (cóndilo femororrotuliano). Dicha plica patológica genera un “chasquido” y dolor a medida que discurre sobre la rodilla durante el movimiento normal. A la exploración, se aprecia dolor a la palpación sobre la plica (generalmente medial), reproduciéndose el chasquido entre los 50° y los 70° de flexión. El diagnóstico de plica patológica se establece por exclusión, debiendo valorarse otras causas de dolor anterior de la rodilla. La mayoría de los pacientes con plicas sintomáticas responden al tratamiento no quirúrgico16. Existen plicas patológicas que se resuelven mediante resección quirúrgica, pero la frecuencia con que se hace el diagnóstico (seguido de tratamiento artroscópico) parece desproporcionado con respecto a la existencia real de dicha patología. Osteocondritis disecante de la rótula La osteocondritis disecante (OCD) de la rótula es infrecuente, representando únicamente en torno al 10% de los casos de OCD de la rodilla. Las molestias habituales consisten en episodios de bloqueo, derrame y sensación de fallo de la rodilla. Las radiografías confirman el diagnóstico. La lesión clásicamente se localiza en el polo inferior de la rótula. Distrofia simpático-refleja El cuadro mal definido conocido como distrofia simpático-refleja (DSR) viene detectándose cada vez con mayor frecuencia en los pacientes esqueléticamente inmaduros, aunque aún siguen produciéndose demoras importantes en el tratamiento. La fase en que se encuentra el trastorno y los hallazgos clínicos e iconográficos varían en el momento de la presentación. La clave para el diagnóstico es el dolor desproporcionado con respecto al episodio desencadenante. En casi todos los pacientes se detecta una hipersensibilidad al tacto suave. Un gran porcentaje de casos se asocian a disfunción familiar y/o escolar. El pronóstico en los niños es, en general, mejor que en los adultos16,20. Dolor referido Las enfermedades de la cadera, especialmente las epifisiólisis femorales proximales crónicas y estables, pueden dar lugar a la aparición de dolor en la rodilla, debiendo incluirse la exploración de la cadera en el protocolo de exploración de la rodilla. El dolor de la rodilla debe considerarse de origen en la cadera, mientras no se demuestre lo contrario. Si durante la exploración de la cadera se aprecia dolor o movilidad anómala, está indicada la obtención de las correspondientes radiografías pélvicas. TRATAMIENTO Tras haber descartado otras fuentes de dolor anterior de la rodilla, el tratamiento va di269 C.L. Stanitski rigido a controlar la sintomatología. Las recomendaciones terapéuticas abarcan desde el nihilismo hasta agresivas intervenciones quirúrgicas2,9,13,16. Existe una limitada cantidad de información objetiva y de calidad referente al dolor anterior idiopático de la rodilla. En la serie de Goodfellow7,14, el 94% de sus pacientes presentaban síntomas ocasionales no limitantes a los 2-8 años de evolución sin tratamiento. Casi la mitad de los pacientes refirieron una resolución espontánea y completa del dolor. Goodfellow sugería que el dolor anterior idiopático de la rodilla del adolescente es una enfermedad mítica, equivalente a la “cefalea de la rodilla”; este autor también consideraba que la intervención quirúrgica no era más racional que realizar trepanaciones en el tratamiento del dolor de cabeza. En la mayoría de las series controladas descritas, el tratamiento no quirúrgico se ha mostrado eficaz en el 75-90% de los casos2,13,14,16. Dicho tratamiento empírico incluye ejercicios, terapia de contraste, ortesis para los pies y utilización de AINEs, además del tratamiento del factor de sobreuso si estuviera presente. No se ha demostrado la eficacia de las férulas de la rodilla en las pruebas isoquinéticas a velocidad funcional12, no habiéndose constatado objetivamente la utilidad de las diferentes técnicas de vendaje10. Quizás dichos dispositivos para las rodillas sean efectivos desde un punto de vista placebo. Si algún paciente cumplidor no responde a un programa monitorizado, debe cuestionarse la exactitud del diagnóstico, esforzándonos en descartar otras causas (incluido causas no ortopédicas), que justifiquen la persistencia de los síntomas. El dolor anterior idiopático de la rodilla aparece con frecuencia como un cuadro a la espera de una artroscopia. Esta técnica, de indudable valor en el diagnóstico y tratamiento de ciertos trastornos de la rodilla, debe emplearse en indicaciones específicas y asociadas a hallazgos objetivos, y no simplemente ante la existencia de dolor en la rodilla. Los proce270 dimientos artroscópicos, que afectan a la articulación femoropatelar, tienen la más alta tasa de complicaciones de todas las técnicas artroscópicas empleadas en la rodilla, incluyéndose entre estas complicaciones la DSR, las lesiones neurológicas y vasculares, las infecciones y la hemartrosis persistente con una posterior fibroartrosis9,14,15. Cualquier protocolo de tratamiento para el dolor anterior idiopático de la rodilla en el adolescente, debe incluir la aportación de información al paciente y su familia sobre la naturaleza benigna del cuadro, con la reafirmación de que el curso natural generalmente es muy bueno, no asociándose este cuadro con ningún tipo de secuelas de carácter de enfermedad articular degenerativa. Debe recomendarse la participación deportiva, modificándose la actividad según se precise y evitando si fuera posible ponerse en cuclillas o de rodillas. No es aconsejable la exención de actividades deportivas escolares. CONCLUSIÓN Galeno, en el año 150 a.d.C. señalaba que “la rótula cubre los cóndilos del hueso subyacente en unas depresiones bien adaptadas algunos llaman a este hueso la tapa de la rodilla, y otros una rueda de molino”. El dolor anterior de la rodilla del adolescente se percibe con frecuencia por los cirujanos ortopédicos como un suplicio, debiendo considerarse como la “lumbalgia crónica” de los cirujanos de la rodilla. Son frecuentes las quejas de dolor anterior de la rodilla, como síntoma de presentación en los pacientes adolescentes. No debe emplearse el término “condromalacia” para este cuadro al tratarse de una denominación incorrecta. Deben buscarse y descartarse causas específicas de dolor, antes de tomar la decisión de diagnosticar el cuadro de dolor anterior idiopático de la rodilla. La inmensa mayoría de los pacientes mejoran empleando un espectro de Dolor anterior de la rodilla en el adolescente métodos no quirúrgicos, donde debe ir incluida la reafirmación parental y del paciente sobre la benignidad del proceso. BIBLIOGRAFÍA 1. 2. 3. 4. 5. 6. 7. Abernethy PJ, Townsend PR, Rose RM et al. Is chondromalacia patellae a separate clinical entity? J Bone Joint Surg (Br) 1978; 60: 205-10. Dugdale TW, Barnett PR. Historical background: Patello-femoral pain in young people. Orthop Clin North Am 1986; 17: 211-9. Fairbank JC, Pynsent PB, Van Poortvliet JA et al. Mechanical factors in the incidence of knee pain in adolescents and young adults. J Bone Joint Surg (Br) 1984; 66: 685-93. Ficat RP, Hungerford DS. Disorders of the Patello-femoral Joint. Baltimore: Williams & Wilkins, 1977. Fulkerson J, Hungerford DS. Disorders of the Patello-femoral Joint. Baltimore: Williams & Wilkins, 1990. Fulkerson JP, Tennant R, Jaivin JS et al. Histologic evidence of retinacular nerve injury associated with patello-femoral malalignment. Clin Orthop 1985; 197: 196-205. Goodfellow JW. Chondromalacia patella: A mythical disease? En: Proceedings of the South African Orthopaedic Association. J Bone Joint Surg (Br) 1984; 66: 455-6. 10. Kowali MG, Kolk G, Nuber GW et al. Patellar taping in the treatment of patello-femoral pain. Am J Sports Med 1996; 24: 61-6. 11. Leadbetter WB, Buckwalter JA, Gordon SL (eds). Sports-induced Inflammation. Clinical and Basic Science Concepts. Park Ridge, Illinois: American Academy of Orthopaedic Surgeons, 1990. 12. Lysholm J, Nordin M, Ekstrand J et al. The effect of patella brace on performance in a knee extension strength test in patients with patellar pain. Am J Sports Med 1984; 12: 110-2. 13. O’Neill DB, Micheli LJ, Warner JP. Patello-femoral stress: A prospective analysis of exercise treatment in adolescents and adults. Am J Sports Med 1992; 20: 151-6. 14. Sandow MJ, Goodfellow JW. The natural history of anterior pain in adolescents. J Bone Joint Surg (Br) 1985; 67: 36-8. 15. Small NC. An analysis of complications in lateral retinacular release procedure. Arthroscopy 1989; 5: 282-6. 16. Stanitski CL. Anterior knee pain in the pediatric and adolescent age group. Instr Course Lect 1994; 43: 211-20. 17. Stanitski CL. Management of patellar instability (editorial). J Pediatr Orthop 1995; 15: 279-80. 18. Stanitski CL. Pediatric and adolescent overuse injuries: Diagnosis and treatment. Phys Sportsmed 1992; 21: 62. 8. Insall J, Salvati E. Patella position in the normal knee joint. Radiology 1971; 101: 101-4. 19. Stanitski CL. Repetitive stress and connective tissue. En: Sullivan JA, Grana WA (eds). The Pediatric Athlete. Park Ridge, Illinois: American Academy of Orthopaedic Surgeons, 1988; 203-9. 9. Kolowich PA, Paulus LE, Rosenberg TD et al. Lateral release of the patella: Indications and contraindication. Am J Sports Med 1990; 18: 359-65. 20. Wilder RT, Berde CB, Wolohan M et al. Reflex sympathetic dystrophy in children: Clinical characteristics and follow-up of seventy patients. J Bone Joint Surg (Am) 1992; 74: 910-9. 271 23 Fracturas fisarias en la rodilla J. de Pablos, K.E. Wilkins, P. González-Herranz, J.M. Rapariz FRACTURAS FISARIAS. GENERALIDADES Las fracturas del cartílago de crecimiento o fisis39, el único tipo de fractura verdaderamente exclusivo de los niños, presentan dos características que las hacen dignas de una atención especial. La primera es la gravedad potencial de sus secuelas y, la segunda, su alta frecuencia34. Podemos decir, sin temor a equivocarnos, que gran parte de lo que hoy sabemos sobre los traumatismos del cartílago de crecimiento y sobre el comportamiento de dicha estructura en esas circunstancias, ya era conocido en 1898 cuando John Poland publicó su libro titulado Traumatic Separation of the Epiphyses (Separación traumática de las epífisis)31. Ya en el siglo XX aparecen las publicaciones que hoy están más en boga: el primero es el clásico libro de Blount6, seguido años más tarde de los libros de Rang33,35 y Ogden25, este último quizá el más completo sobre traumatología infantil en general y fisaria en particular. El cartílago de crecimiento podría ser dividido en tres componentes distintos, dependiendo del tejido que la forma: un componente cartilaginoso, dividido a su vez en varias capas, un componente óseo (la metáfisis) y un componente fibroso rodeando la periferia de la fisis, que consiste en el surco de Ranvier y el anillo pericondral de Lacroix. La capa de calcificación provisional que Brighton9 considera como parte de la capa hipertrófica constituye una zona histológica diferenciada de ésta dentro del componente cartilaginoso. Histológicamente, la fisis está constituida por tres capas principales, bien diferenciadas (germinal, proliferativa e hipertrófica) y cada una con sus funciones específicas. En lo referente a la vascularización de la placa de crecimiento, podríamos decir que la circulación epifisaria tiene una función eminentemente nutriente mientras que la metafisaria se ocupa fundamentalmente de su osificación encondral. Anatomía patológica En las fracturas del cartílago de crecimiento, el plano de separación metafiso-epifisario es casi siempre el mismo: la línea de transición entre la capa hipértrófica y de calcificación provisional, es decir, la unión entre el cartílago sin calcificar y el calcificado. Parece ser que esta zona de transición constituye, en el traumatismo, 273 J. de Pablos et al. Figura 1. Clasificación de Salter y Harris de las fracturas fisarias40. un plano de acúmulo de tensiones que hace que el “fallo” se produzca ahí con más facilidad que en otros niveles. En esta separación, la capa germinal fisaria permanece siempre unida al hueso epifisario, lo cual es crucial a la hora de entender la fisiopatología de estas lesiones. Aparte de la separación fisaria estricta, en las fracturas fisarias existe la posibilidad de que, en un punto determinado, dicho trayecto fracturario pueda sufrir una inflexión y, o bien dirigirse hacia la metáfisis, o bien atravesar perpendicularmente la fisis y seguir a través de la epífisis. En otras ocasiones, la línea fracturaria transcurre a través de la metáfisis, perpendicularmente a la fisis y sigue en la epífisis. Estas fracturas perpendiculares de la fisis tienen una gran importancia ya que, a través de ellas, se puede poner en contacto la circulación epifisaria con la metafisaria y, como consecuencia, puede llegarse a formar un puente óseo fisario, lo que constituye la causa más importante de las alteraciones locales del crecimiento tras las fracturas fisarias41. Aunque es más discutido16,28,40 en ocasiones, tras un traumatismo fisario, se puede producir una lesión por compresión donde, en vez de una línea fracturaria, se produce un aplastamiento de la fisis que permite que, por el mismo mecanismo mencionado más arriba, se puedan generar también puentes óseos a través de la fisis. 274 Clasificación Aunque se han propuesto múltiples clasificaciones, la publicada por Salter y Harris en 1963 ha sido la más difundida y es la que utilizaremos en el resto del capítulo. Clasificación de Salter y Harris40 Está en parte basada en la clasificación preconizada 65 años antes por J. Poland y, en ella, se distinguen cinco grandes grupos (Fig. 1): • Tipo I. Similar al grupo I de Poland y consiste en una separación completa epifisometafisaria, normalmente como resultado de la aplicación de fuerzas de avulsión o cizallamiento. • Tipo II. Es el tipo más común de fractura fisaria. Es muy parecido al tipo I pero, en ésta, el trazo de fractura, después de transcurrir a lo largo de la mayor parte de la fisis, se adentra en la metáfisis, quedando por tanto un pequeño fragmento de la misma, generalmente triangular, unido a la fisis y epífisis (signo de Thurston Holland). Generalmente estas fracturas se producen por la combinación de fuerzas de flexión lateral (varo-valgo) y cizallamiento. • Tipo III. En estas fracturas, parte del trayecto también es una separación fisaria pura pero, en un punto determinado, se pro- Fracturas fisarias en la rodilla duce una inflexión y cruza la fisis y la epífisis hasta llegar a la superficie articular. Están producidas por un mecanismo de cizallamiento intraarticular. • Tipo IV. En este tipo, la línea de fractura comienza en la superficie articular y atraviesa, casi perpendicularmente, la epífisis, la fisis y la metáfisis. Suelen ser consecuencia de fuerzas de avulsión o cizallamiento. La gravedad de las fracturas tipos III y IV estriba en dos puntos: el trayecto es intraarticular y la comunicación epifiso-metafisaria que se produce hace posible la formación de puentes óseos. • Tipo V. Se trata de un traumatismo fisario por compresión cuya existencia es controvertida. El diagnóstico es siempre retrospectivo por la aparición de cierres fisarios prematuros7,16,20. Otras clasificaciones interesantes y relativamente recientes son las de Ogden24 y de Peterson30. Incidencia-patogenia La incidencia de las fracturas fisarias con respecto al total de las fracturas de los niños, se encuentra alrededor del 15 y el 30%18,19,34,40. Con respecto a la edad, la mayor incidencia de fracturas fisarias se produce alrededor de la pubertad, por tanto algo antes en las niñas que en los niños10,19. En lo referente al sexo, las lesiones fisarias son más frecuentes en niños que en niñas, lo que podría explicarse por factores ambientales y, sobre todo, hormonales24. En general, el miembro superior se afecta con mucha más frecuencia que el inferior19,22. Con respecto a la incidencia según la clasificación de Salter y Harris, Mann y Rajmaira18 aportan una serie de 943 fracturas fisarias y confirman que el tipo II es el más frecuente (483 casos) seguido de los tipos I (210 c), III (143 c) y IV (102 c), siendo excepcional el tipo V. Figura 2. Fractura fisaria distal femoral tipo III en niño de 12 años. En estos casos la reducción anatómica es obligada y es preferible hacer la fijación sin invadir la fisis, mediante tornillos canulados epifisarios. Tratamiento. Principios generales Una vez diagnosticada la fractura fisaria, se debe instaurar un tratamiento que, independientemente del método, debe tender a21: Restaurar la anatomía. Lo más importante es reestablecer la integridad fisaria sobre todo en las fracturas que cruzan el cartílago de crecimiento ya que, de no hacerlo con gran meticulosidad, el resultado más probable será la aparición de un puente óseo fisario. También de gran importancia es la reducción anatómica de las fracturas intraarticulares, ya que de ello depende el que se produzcan cambios degenerativos en el futuro. Evitar daños fisarios permanentes. Dichos daños conllevan generalmente el cierre prematuro fisario parcial o total y pueden ser producidos bien por la gravedad de la fractura misma o por nuestro propio tratamiento. A este respecto es esencial realizar una reducción no forzada, si es posible con anestesia general, anatómica y, si es necesaria, la fijación interna, cuidando de que ésta sea lo más inocua posible para la fisis fracturada (Fig. 2). Evitar la no-unión. Esto es de particular importacia en las fracturas intraarticulares que, al estar bañadas en líquido articular (que posiblemente contenga factores inhibidores de la osteogénesis) podrían presentar problemas de consolidación si no se reducen adecuadamente. 275 J. de Pablos et al. 80% Húmero 20% 20-25% Radio-cúbito 40% 15% 30% Extremidad Fémur 10% 70% 10% 55% Extremidad Tibia-peroné 40% 75-80% 45% Extremidad 40% 27% Extremidad 18% Figura 3. Crecimiento diferencial de las distintas fisis del esqueleto infantil con los porcentajes de contribución en el crecimiento del total de la extremidad o de sus diferentes segmentos. Secuelas de las fracturas fisarias Las secuelas más relevantes de las fracturas fisarias son: • Incongruencia articular y, en consecuencia, artrosis. • No-unión de los fragmentos fracturarios. • Trastornos del crecimiento. De ellas, sólo vamos a fijarnos en los trastornos del crecimiento ya que constituyen la única secuela específica de las lesiones fisarias. A nivel de la rodilla los cartílagos de crecimiento son particularmente fértiles (contribuyen en un alto porcentaje al crecimiento total del segmento correspondiente y del total de la extremidad inferior) por lo que las secuelas de las fracturas a ese nivel pueden ser importantes (Fig. 3). Cuando se produce, la secuela más habitual de una fractura fisaria y, excepcionalmente, 276 extrafisaria7,16,20, es un bloqueo del crecimiento de la fisis afecta, bien parcial o total, debido a la aparición de un cierre prematuro fisario (puente óseo o epifisiodesis). Ésta es la secuela más frecuente y funcionalmente importante de las fracturas fisarias y su consecuencia es el acortamiento y/o la deformidad angular del segmento óseo afecto (Fig. 4). Factores pronósticos en las fracturas fisarias El pronóstico de las fracturas fisarias, en lo que respecta a trastornos futuros de su función, depende de una serie de factores entre los que podríamos destacar: 1. Tipo de fractura. El futuro más sombrío corresponde a las fracturas tipos III y IV. 2. Crecimiento remanente. A menor edad en el momento de la fractura, mayor creci- Fracturas fisarias en la rodilla a b c Figura 4. Los trastornos del crecimiento como secuela de fracturas fisarias alrededor de la rodilla (en este caso el fémur distal) pueden consistir en acortamientos simples (a), deformidades angulares (b) y trastornos mixtos –acortamiento y deformidad angular– (c). miento remanente y, por tanto, mayores las potenciales consecuencias del cese del crecimiento. 3. Riego sanguíneo epifisario. Si el riego sanguíneo epifisario queda interrumpido, como consecuencia de la misma, la isquemia consecuente de las células germinales de la fisis afecta puede conducir a graves trastornos del crecimiento (p. ej., fracturas de tipo I de la fisis femoral proximal41). 4. Severidad de la lesión (velocidad y fuerza). Los traumatismos llamados de “alta energía” son, siempre, de peor pronóstico. Éste es quizá el factor pronóstico más determinante. 5. Integridad de la piel. Las fracturas fisarias abiertas son de por sí de mal pronóstico. Además de estos factores que podríamos denominar “no modificables”, hay otros sobre los que sí podemos actuar y que tienen que ver directamente con su tratamiento. 1. Reducción anatómica de los fragmentos. Crucial en las fracturas tipos III y IV. 2. Corrección en la selección y el uso del material de osteosíntesis. Puentes óseos fisarios. Diagnóstico y clasificación La radiología convencional es siempre el método diagnóstico por el que debe comenzar el estudio11. Tras ello, en la mayoría de los casos, estaremos en condiciones de confirmar o descartar la existencia de un puente óseo. Para determinar la localización y extensión exactas del puente, la tomografía lineal11,12 y la elipsoidal29 pueden ser de utilidad. La tomografía axial computarizada (TC) también puede ser útil pero es difícil su uso en el estudio de fisis redundantes, como en el fémur distal, en donde incluso la sola detección del puente puede llegar a ser problemática11. La RM es la prueba diagnóstica de elección. Su gran ventaja en el estudio de los puentes óseos fisarios estriba en la excelente información sobre su tamaño, forma y localización con vistas, sobre todo, al tratamiento quirúrgico. Incluso, utilizando sofisticados programas informáticos, se pueden llegar a realizar reconstrucciones tridimensionales en múltiples proyecciones en el espacio que dan una idea muy exacta de la situación. En lo referente a los tipos, dependiendo de la extensión, los puentes óseos fisarios pueden ser divididos en dos grandes grupos: totales y parciales. Los cierres fisarios prematuros totales tienden a producir fundamentalmente un acortamiento del segmento óseo afecto mientras que los parciales suelen conducir a trastornos del crecimiento más complejos. A su vez, los cierres fisarios parciales pueden clasificarse, según su localización, en periféricos, centrales y lineales8,26. Los puentes óseos periféricos suelen producir deformidades angulares más o menos marcadas, muy frecuentemente asociadas a acortamiento del hueso afecto y los puentes centrales tienden sobre todo a producir acortamiento y una deformidad característica epifisaria, en “tienda de campaña”34. 277 J. de Pablos et al. FRACTURAS FISARIAS DEL FÉMUR DISTAL Incidencia En 1898 Hutchinson mencionó que el mecanismo más habitual de esta lesión consistía en una fuerza rotatoria importante cuando la pierna de un niño era atrapada entre los radios de la rueda de un vagón. Por esto a esta lesión se la denominó con el término de “fractura de la rueda de vagón”15. En esos tiempos la incidencia de estas fracturas con desplazamiento puro anterior o posterior era muy elevada, así como la frecuencia de lesiones neuro-vasculares que conducían a la amputación de la extremidad. Sin embargo, en series publicadas más recientemente se aprecia una alta incidencia de este tipo de fracturas en el deporte (hasta el 42%) lo que ha cambiado también los patrones de desplazamiento clásicos3,17,23,38,45. En el momento actual, estas lesiones presentan una mayor incidencia de desplazamiento medial o lateral del fragmento distal, por lo que la frecuencia de lesiones neuro-vasculares es inferior (2-3%). No obstante la incidencia de trastornos del crecimiento como consecuencia de estas fracturas sigue siendo elevada (48%). En general, podemos decir que es una lesión rara, con una incidencia de alrededor del 5% de todas las lesiones fisarias y el 1% de todas las fracturas pediátricas. Es más frecuente en el adolescente varón27. Según la clasificación de Salter-Harris, los tipos I y II son los más frecuentes, los tipos III y IV son raros y el tipo V es excepcional. Mecanismo de producción Esta lesión, generalmente, se produce como resultado de una fuerza angular importante con o sin componente rotacional. A menudo sucede tras una caída en la que se produce en la zona de tensión una avulsión del periostio y de la fisis. La fuerza angular que provoca tensión provoca compresión en el lado opuesto pudiendo originarse una línea de fractura a nivel metafisario. Por esto, las lesiones tipo II de Salter y Harris son las más frecuentes 18,37. 278 a b Figura 5. El mecanismo lesional en las fracturas fisarias varía mucho dependiendo del tipo de trauma. En las lesiones deportivas (fuerzas varo-valgo) los desplazamientos son generalmente laterales (a), mientras que en los traumatismos de alta energía (atropellos, precipitaciones) las fuerzas y, por tanto, los desplazamientos suelen ser antero-posteriores (b). El desplazamiento medial o lateral del fragmento distal se observa más frecuentemente en las lesiones deportivas, debido a la aplicación de fuerzas valguizantes o varizantes (Fig. 5). Cuando, sin embargo, el traumatismo sufrido ha sido de alta energía (accidentes de tráfico o atropellos) se da con frecuencia una hiper-extensión que provoca desplazamiento anterior del fragmento distal. En estos casos, el desplazamiento posterior del borde agudo de la metáfisis predispone a que exista una alta incidencia de lesiones vásculo-nerviosas. El desplazamiento posterior puro es muy raro y sucede, generalmente, por un golpe directo con la rodilla flexionada. Según el desplazamiento, estas fracturas se pueden clasificar, en posterolateral, posteromedial, anterior pura y posterior pura. Consideraciones anatómicas La estructura de la línea fisaria distal femoral es característica. Tiene cuatro protrusiones, de epífisis a metáfisis, procesos mamilares, que estabilizan la epífisis ante fuerzas horizontales cizallantes. Sin embargo, cuando la fisis falla y se produce una fuerza horizontal cizallante, se Fracturas fisarias en la rodilla a b c Figura 6. Las fracturas fisarias sin desplazar en la radiología convencional (a) pueden sospecharse frecuentemente por la aparición de imágenes de pequeños arrancamientos fiso-metafisarios (flecha). No obstante, las radiografías forzadas (b) y, sobre todo, la resonancia magnética (c) pueden poner más de manifiesto la lesión y son pruebas recomendadas (sobre todo la RM) ante la sólida sospecha de fractura fisaria en el examen clínico y la radiología convencional. lesionan las células germinales fisarias a nivel de estos procesos mamilares, pudiendo originarse la formación de puentes óseos. Por otro lado, los ligamentos colaterales y cruzados se insertan en la epífisis lo que en cierto modo deja la fisis más vulnerable que en la tibia proximal donde los ligamentos colaterales presentan también inserciones metafisarias. Diagnóstico El examen clínico puede llevarnos a confusión con una lesión ligamentosa43. Con frecuencia hay inflamación marcada con hemartros ya que, aunque la fisis es extraarticular, suele existir un arrancamiento capsular importante que comunica la articulación con la fractura. El desplazamiento medial o lateral puede ser muy llamativo clínicamente lo que suele acompañarse de una laxitud en varo o valgo. La exploración vásculo-nerviosa de estas fracturas es de capital importancia. El examen clínico de las lesiones no desplazadas puede ser poco clarificador. Puede existir tumefacción medial, en la zona de la placa fisaria aunque más a menudo suele obser- varse inflamación en el muslo distal, por el hematoma intramuscular proveniente de la fisis. El examen radiológico de las lesiones desplazadas es obvio. En las fracturas no desplazadas (Fig. 6), sin embargo, debemos prestar mayor atención a las radiografías ya que, aunque parezcan normales, ocasionalmente pueden darnos alguna pista. En las fracturas de estrés, que no tienen hemartros, solamente se observa un ensanchamiento de la línea fisaria. En las lesiones no desplazadas tipos I y II de Salter-Harris el hemartros puede estar presente y visible en la radiografía lateral de la rodilla como un aumento de la almohadilla grasa. El aumento de las partes blandas profundas del muslo distal indica sangrado o edema intramuscular. Las lesiones tipo III de Salter-Harris con frecuencia son no desplazadas y pueden parecer ocultas a la radiología convencional ya que la integridad de los ligamentos lateral interno y cruzado pueden evitar el desplazamiento del cóndilo medial46. Ante la presencia de una fractura fisaria oculta los métodos diagnósticos más recomendables en nuestra opinión son (Fig. 6): radiografías forzadas (de estrés) y la resonancia magnética. 279 J. de Pablos et al. Figura 7. Fractura fisaria distal femoral tipo II en un niño de 9 años de edad que se precipitó de un apartamento a 15 metros de altura. La inestabilidad de la lesión obligó a utilizar agujas de Kirschner y yeso tras la reducción cerrada de la fractura. Las radiografías en estrés se deben realizar bajo anestesia general en tracción como prevención del cizallamiento de los procesos mamilares ya mencionado. Tratamiento Fracturas de estrés Estas fracturas, generalmente, sólo requieren reposo hasta que desaparezca el dolor y haya evidencia de curación14. Es conveniente desarrollar un buen programa de rehabilitación músculo-esquelética. Fracturas no desplazadas Generalmente, requieren yeso cruro-pédico durante unas cuatro a seis semanas con control radiológico inmediato y a los diez días de la inmovilización para detectar posibles desplazamientos. El paciente podrá reanudar la actividad una vez que se visualice un callo a modo de reacción perióstica en la región metafisaria. Si existen dudas acerca de la estabilidad, es conveniente examinar bajo anestesia general y, en caso de movilidad franca de los fragmentos, estabilizarlos con agujas o tornillos transmetafisarios o transepifisarios. 280 Fracturas desplazadas Lateral o medialmente: para lograr la reducción hay que aplicar las fuerzas inversas que produjeron la fractura y puede necesitarse la aplicación de tracción longitudinal al inicio para desanclar los fragmentos y luego corregir la angulación43. Esto se lleva a cabo con el paciente en decúbito prono y la rodilla en extensión. Posteriormente, la estabilidad que se necesita para mantener la reducción se obtiene con un yeso ajustado cruropédico normalmente asociado a agujas de Kirschner percutáneas. Si existe un importante fragmento metafisario, es recomendable emplear un tornillo transmetafisario y yeso cruro-pédico ya que de esta manera no invadimos la fisis. Los yesos se mantienen durante 4-6 semanas. Posterior: de nuevo, es necesario desimpactar los fragmentos, pero la reducción se realiza en extensión. La fractura puede ser estabilizada mediante agujas de Kirschner cruzadas insertadas en extensión y yeso cruropédico. También en estos casos, si hay un gran fragmento metafisario, se puede usar un tornillo transmetafisario. Anterior: en estas fracturas se debe ser muy cuidadoso aplicando la tracción. La posición Fracturas fisarias en la rodilla Figura 8. Fractura fisaria distal femoral tipo II en un varón de 15 años de edad que había sufrido una caída de una motocicleta. En este caso, el tamaño del fragmento metafisario, permitió la utilización de tornillos canulados transmetafisarios sin atravesar la fisis, para fijar la fractura tras la reducción cerrada. más adecuada para reducir estas fracturas es en decúbito prono. El cirujano debe ser cuidadoso y no extender excesivamente el fragmento distal ya que se corre el riesgo de provocar una lesión neuro-vascular añadida. La fractura se estabiliza con la rodilla en flexión. Casi siempre se requieren agujas cruzadas (Fig. 7) o tornillos metafisarios (Fig. 8) que aumenten la estabilidad de la fractura, debido a la dificultad que representa el poner un yeso cruropédico con la rodilla en flexión, manteniendo al mismo tiempo los fragmentos adecuadamente reducidos. Fracturas tipos III o IV Estos tipos de fracturas, independientemente del desplazamiento que presenten, se pueden tratar con tornillos transmetafisarios o transepifisarios siempre que la magnitud de los fragmentos lo permita. De esta manera evitamos colocar agujas de Kirschner cruzadas atravesando la fisis lo que siempre supone un riesgo añadido a la integridad del cartílago de crecimiento. Manejo post-reducción En las fases iniciales es muy importante que el cirujano siga al paciente de forma es- trecha para la detección de signos tardíos de insuficiencia vascular y/o síndromes compartimentales en pierna y muslo. La mayoría de las lesiones nerviosas se resuelven espontáneamente. Es importante mantener la inmovilización y descarga hasta que observemos callo óseo metafisario en las radiografías, hecho que sucede habitualmente entre las 3-4 semanas. En este momento se puede comenzar a movilizar la rodilla de forma controlada mediante un yeso o férula articulados de rodilla. La carga controlada, con bastones, se puede autorizar a partir de la 4ª semana. Es importante seguir a estos enfermos hasta la madurez esquelética, ya que pueden aparecer trastornos del crecimiento tardíamente, cuestión de la que hay que informar a priori a los familiares. Complicaciones específicas Lesión vascular Afortunadamente, en la actualidad la incidencia de esta complicación ha bajado hasta el 2%37. Los efectos de lesión vascular, sin embargo, puede aparecer de forma tardía especialmente cuando se trata de un arrancamiento de la íntima arterial y se produce la propagación tardía de un coágulo intravascular. 281 J. de Pablos et al. Lesión nerviosa La lesión del ciático poplíteo externo es la más frecuente con un incidencia del 3%. Casi todas estas lesiones nerviosas cerradas se resuelven espontáneamente. Lesión ligamentosa La inestabilidad ligamentosa es más frecuente que lo que originalmente se sospechaba. La incidencia en una serie conjunta era del 29%1,5,17,45,46. El ligamento cruzado anterior es el más frecuentemente lesionado. Fractura irreductible La interposición del periostio puede impedir la adecuada reducción, pudiendo requerir una pequeña incisión para extraer el periostio interpuesto. Las fracturas tipos III y IV de Salter-Harris pueden requerir cirugía abierta para conseguir una adecuada reducción de la superficie articular. En estos casos, la fijación interna casi siempre es necesaria. Desplazamiento secundario Las angulaciones en el plano sagital pueden remodelar en pacientes jóvenes, mientras que las producidas en el plano coronal remodelan aparentemente con mayor dificultad. Las reducciones tardías o re-reducciones pueden realizarse hasta los 10-13 días, aunque el riesgo de lesión fisario postmanipulación se eleva. Uno debe valorar si el grado de desplazamiento es aceptable o si se quiere volver a manipular la fractura ante el riesgo implícito de ocasionar una mayor deformidad. La edad es un factor que nos debe ayudar a tomar la decisión sobre si reducir o no. Secuelas Detención del crecimiento Las fracturas fisarias femorales distales se asocian con la más alta incidencia de detención del crecimiento angular o lineal (hasta casi el 50% del total)1,3,17,23,36,44,45. Curiosamente, el riesgo de detención del crecimiento no 282 está tanto en el tipo de lesión según Salter-Harris, como en el grado de desplazamiento y la severidad de la lesión (las lesiones de alta energía –atropellos, precipitaciones– son las de peor pronóstico)17,38. Otras secuelas incluyen la incongruencia e inestabilidad articulares cuyo comentario queda fuera de los objetivos de este capítulo. ¿Qué errores debemos evitar en esta lesión? 1. Error en el diagnóstico inicial de la lesión. 2. Estabilización inadecuada con desplazamiento secundario. 3. Error en la detección de lesión ligamentosa asociada. 4. Infravalorar la alta incidencia de detención del crecimiento en las lesiones tipos I y II de Salter-Harris. 5. Error en el reconocimiento de las manifestaciones de lesión vascular aguda o tardía. FRACTURAS FISARIAS DE LA TIBIA PROXIMAL Incidencia Es una lesión muy rara, con una incidencia máxima del 1% del total de fracturas fisarias lo que en parte explica las pocas series publicadas en la bibliografía2,10,32,42. El 50% suceden como consecuencia a accidentes deportivos13. La mayoría de los casos corresponden a lesiones tipo II de Salter-Harris; le sigue en frecuencia la lesión tipo III37. También es más frecuente en adolescentes. Mecanismo de la lesión A igual que sucede en las lesiones del fémur distal, la lesión suele estar producida por una fuerza angular varizante o valguizante o, en los casos más graves, por un mecanismo de hiperextensión4. Cuando existe una fuerza valguizante, el mecanismo más frecuente, se produce en primer lugar una avulsión del periostio medial y de la porción superficial del ligamen- Fracturas fisarias en la rodilla to lateral interno. La porción profunda del ligamento puede permanecer intacta5. Si la fuerza angular progresa, el trazo de fractura se propaga a través de la epífisis lateral produciéndose una lesión tipo III de SalterHarris. Al mismo tiempo, se produce una compresión de la fisis externa lo cual puede originar con posterioridad una detección del crecimiento localizada (puente óseo). La epífisis suele desplazarse lateralmente pudiendo asociarse, además, una fractura del peroné proximal. En las fracturas por mecanismo de hiperextensión lo habitual es que se produzca un desplazamiento anterior de la epífisis y posterior de la metáfisis. Consideraciones anatómicas La epífisis proximal tibial presenta prolongación hacia la distal en su porción anterior, correspondiente a la tuberosidad tibial anterior (TTA). Esto hace que, en el plano sagital, la línea fisaria sea cóncava y la superficie metafisaria adyacente, convexa. Solamente la porción profunda del ligamento lateral interno se inserta directamente en la epífisis mientras que la porción superficial lo hace más distalmente, en la metáfisis. A su vez, el ligamento lateral externo se inserta en la cabeza del peroné. Por esto, la fisis y epífisis proximales de la tibia están relativamente protegidas en los mecanismos de varo-valgo, cosa que no ocurre en el fémur distal. Esto probablemente explica en parte la rareza de esta fractura, comparada con las fracturas fisarias distales femorales. La configuración de la epífisis proximal de la tibia y del peroné hace que, en estas fracturas, el fragmento epifisario se desplace más frecuentemente al anterior y externo con desplazamiento posterior e interno del metafisario. La arteria poplítea discurre posteriormente muy próxima a la metáfisis proximal tibial quedando protegida del hueso por el músculo poplíteo. Sin embargo, está anclada distalmente por la arcada del sóleo y su rama anterior (arteria tibial anterior) que penetra hacia Figura 9. Las fracturas fisarias desplazadas de la tibia proximal presentan una alta propensión a asociarse con daños vasculares, precisamente por la estrecha relación anatómica de los vasos poplíteos con la cara posterior de la tibia proximal y la escasa distensibilidad de estos vasos a ese nivel, por la proximidad de la arcada interósea tibio-peronea (flecha). el espacio interóseo. Esto genera una escasa distensibilidad de la arteria poplítea a ese nivel lo que la hace especialmente susceptible a lesionarse ante un desplazamiento posterior marcado de la metáfisis tibial proximal (Fig. 9). Diagnóstico Es difícil diagnosticar las fracturas no desplazadas, siendo necesario un alto índice de sospecha con radiografías forzadas y/o resonancia magnética, si fuera necesario, para confirmar el diagnóstico. Las fracturas desplazadas, por el contrario, no suelen presentar poblemas diagnósticos con la radiología simple. 283 J. de Pablos et al. Tratamiento Al igual que sucede en las fracturas de fémur distal, vigilar las lesiones arteriales es primordial y preceptivo. Una vez hecho esto, en las no desplazadas, el tratamiento consiste en la inmovilización con yeso cruropédico con la rodilla en extensión. En las desplazadas, se necesita flexionar la rodilla para poder reducir la fractura para relajarse los músculos posteriores. También es necesario empujar hacia delante el fragmento metafisario distal. Puede requerir la estabilización mediante agujas cruzadas de metáfisis a epífisis. La interposición del periostio puede impedir la reducción cerrada de algunas lesiones tipos I y II de Salter-Harris. Si la superficie articular está alterada, puede ser necesaria la reducción abierta o por vía artroscópica. Las lesiones tipos III y IV pueden necesitar tornillos transepifisarios o transmetafisarios. Es necesario comprobar la estabilidad ligamentosa, que podría en un futuro requerir intervención quirúrgica. no es pronóstica tampoco en las fracturas tibiales proximales. De todas formas la frecuencia con la que ocurren estos trastornos es del 14 al 24%10,42. Consideraciones finales 1. La frecuencia de lesión vascular, aguda o tardía, es alta en las lesiones fisarias de la tibia proximal. 2. Si la lesión es desplazada, frecuentemente es inestable y necesita estabilización quirúrgica. 3. Se debe recordar que existe una elevada incidencia de lesiones ligamentosas que se asocian a estas fracturas, especialmente del LCA y LLI. 4. El frenado del crecimiento sucede independientemente de la clasificación de Salter Harris. BIBLIOGRAFÍA Complicaciones Inestabilidad ligamentosa En este tipo de fracturas, existe una alta incidencia de insuficiencias ligamentosas significativas, especialmente afectando a los ligamentos lateral interno y cruzados. Esto ocurre porque, probablemente, el ligamento se rompe en primer lugar antes de que las fuerzas se transmitan a la epífisis. La incidencia de la inestabilidad de la rodilla puede llegar hasta un 53%5. 1. Aitken AP, Magill HK. Fractures Involving the Distal Femoral Epiphyseal Cartilage. J Bone Joint Surg 1952; 34A: 96-108. 2. Aitken AP. Fractures of the Proximal Tibial Epiphyseal Cartilage. Clin Orthop 1965; 41:92-7. 3. Bassett FH III, Goldner JL. Fractures Involving the Distal Femoral Epiphyseal Growth Line. South Med J 1962; 55: 545-57. 4. Beaty J. Knee injuries. En: Rockwood CA Jr, Wilkins KE, King RE, eds. Fractures in Children. Filadelfia: Lippincott; 1991. p. 1254-5. 5. Lesión vascular Se presenta más frecuentemente que en las lesiones del fémur distal y afecta sobre todo a los vasos poplíteos. Uno debe ser extremadamente cauteloso con estas lesiones y estar seguros de que no existe daño vascular. Bertin KC, Goble EM. Ligament Injuries Associated with Physeal Fractures About the Knee. Clin Orthop 1983; 177: 188-95. 6. Blount WP. Fractures in Children. Baltimore: Williams and Wilkins; 1955. 7. Secuelas Trastornos del crecimiento No suceden tan frecuentemente como en el fémur distal. La clasificación de Salter-Harris Bowler JR, Mubarak SJ, Wenger DR. Tibial physeal closure and genu recurvatum after femoral fracture: Occurrence without a tibial traction pin. J Pediatr Orthop 1990; 10: 653-7. 8. Bright RW. Physeal injuries. En: Rockwood CA Jr, Wilkins KE, King RE, eds. Fractures in children. Filadelfia: Lippincott; 1991. p. 87-170. 284 Fracturas fisarias en la rodilla Brighton CT. Structure and function of the growth plate. Clin Orthop 1978; 136: 22-32. 23. Neer CS II. Separation of the Lower Femoral Epiphysis. Am J Surg 1960; 99: 756-61. 10. Burkhart SS, Peterson HA. Fractures of proximal tibial epiphysis. J Bone Joint Surg 1979; 61-A: 996-1002. 24. Ogden JA. Injury of the growth mechanisms of the immature skeleton. Skeletal Radiol 1981; 6: 237-53. 11. Cañadell J, de Pablos J. Patología del cartílago de crecimiento. Rev Ortop Traum 1988; 32: 255-61. 25. Ogden JA. Skeletal Injury in the child. Nueva York: Springer; 2000. 9. 12. Carlson WO, Wenger DR. A mapping method to prepare for surgical excision of a partial physeal arrest. J Pediatr Orthop 1984; 4: 232-8. 13. De Pablos J. Surgery of the Growth Plate. Madrid: Ergon; 1998. 14. Godshall RW, Hansen CA, Rising DC. Stress Fractures Through the Distal Femoral Epiphysis in Athletes. Am J Sports Med 1981; 9: 114-6. 15. Hutchinson J Jr, Barnard HL. An Improved Method of Treatment of Separation of the Lower Epiphysis of the Femur. Lancet 1898; 2: 1630. 16. Keret D, Méndez AA, Harcke HT, MacEwen GD. Type V physeal injury: A case report. J Pediatr Orthop 1990; 10: 545-8. 17. Lombardo SJ, Harvey JP Jr. Fractures of the Distal Femoral Epiphyses. Factors Influencing Prognosis: A Review of Thirty-Four Cases. J Bone Joint Surg 1977; 59A: 742-51. 18. Mann DC, Rajmaira S. Distribution of physeal and non-physeal fractures in 2650 long-bone fractures in children aged 0-16 years. J Pediatr Orthop 1990; 10: 713-6. 19. Mizuta T, Benson WM, Foster BK, Paterson DC, Morris LL. Statistical analysis of the incidence of physeal injuries. J Pediatr Orthop 1987; 7: 518-23. 20. Morton KS, Starr DE. Closure of the anterior portion of the upper tibial epiphysis as a complication of tibia-shaft fracture. J Bone Joint Surg 1964; 46-A: 570-4. 21. Moseley CF. Surgical treatment of physeal fractures. En: de Pablos J, ed. Surgery of the Growth Plate. Madrid: Ergon; 1998. p. 196-201. 22. Neer CS II, Horowitz BS. Fractures of the Proximal Humeral Epiphyseal Plate. Clin Orthop 1965; 41: 24-31. 26. Ogden JA. The biology and treatment of physeal arrest. En: de Pablos J, ed. Surgery of the Growth Plate. Madrid: Ergon; 1998. p. 286-93. 27. Peterson CA, Peterson HA. Analysis of the Incidence of Injuries to the Epiphyseal Growth Plate. J Trauma 1972; 12: 275-81. 28. Peterson HA, Burkhart SS. Compression injury of the epiphyseal growth plate: fact or fiction? J Pediatr Orthop 1981; 1: 377-84. 29. Peterson HA. Partial Growth arrest and its treatment. J Pediatr Orthop 1984; 4: 246-58. 30. Peterson HA. Classification of Physeal Fractures. En: de Pablos J, ed. Surgery of the Growth Plate. Madrid: Ergon; 1998. p. 181-95. 31. Poland J. Traumatic separation of the epiphyses. Londres: Smith, Elder y Co.; 1898. 32. Poulsen TD, Skak SV, Toftgaard-Jensen T. Epiphyseal Fractures of the Proximal Tibia. Injury 1989; 20: 111-3. 33. Rang M. Children’s Fractures. Filadelfia: JB Lippincott; 1983. 34. Rang M. Injuries of the Epiphysis, Growth Plate and Perichondrial Ring. En: Rang M. Children’s Fractures. Filadelfia: JB Lippincott; 1983. p. 10-25. 35. Rang M. The Growth Plate and its Disorders. Baltimore: Williams and Wilkins; 1969. 36. Riseborough EJ, Barrett IR, Shapiro F. Growth Disturbances Following Distal Femoral Physeal Fracture-Separations. J Bone Joint Surg 1983; 65A: 885-93. 37. Roberts JM. Fracture and Separations of the Knee. En: Rockwood CA Jr, King RE, Wilkins KE, eds. Fractures in Children. Filadelfia: Lippincott; 1991. 38. Roberts JM. Fracture Separation of the Distal Femoral Epiphysis. J Bone Joint Surg 1973; 55A: 1324. 39. Rubin R. Dynamic Classification of Bone Dysplasias. Chicago: Year Book Medical; 1964. 285 J. de Pablos et al. 40. Salter RB, Harris WR. Injuries involving the epiphyseal plate. J Bone Joint Surg 1963; 45A: 587-622. 41. Shapiro F. Epiphyseal growth plate fractureseparations. A patophysiologic approach. Orthopaedics 1982; 5: 720-36. 42. Shelton WR, Canale ST. Fractures of the Tibia Through the Proximal Tibial Epiphyseal Cartilage. J Bone Joint Surg 1979; 61A: 167-73. 43. Sisk D. Separation of the Distal Epiphysis of Femur. En: Edmonson AA, Crenshaw AH (Eds.). 286 Campbell’s Operative Orthopedics. St. Louis: Mosby; 1980. 44. Smith L. A Concealed Injury to the Knee. J Bone Joint Surg 1962; 44A:1659-60. 45. Stephens DC, Louis DS, Louis E. Traumatic Separation of the Distal Femoral Epiphyseal Cartilage Plate. J Bone Joint Surg 1974; 56A: 1383-90. 46. Torg JS, Pavlov H, Morris VB. Salter-Harris Type III Fracture of the Medial Femoral Condyle Occurring in the Adolescent Athlete. J Bone Joint Surg 1981; 63A: 586-91. 24 Fracturas de la tuberosidad tibial J.H. Beaty Las avulsiones de la tuberosidad tibial constituyen entre el 0,4 y el 2,7% de todas las lesiones epifisarias, pero la prevalencia exacta es incierta, debido a las variaciones en la identificación de esta lesión3,14. Las avulsiones severas de la tuberosidad tibial que se extienden proximalmente hasta la rodilla a través de la epífisis superior de la tibia algunas veces son publicadas como epifisiólisis proximales de la tibia tipo III de Salter y Harris. Fracturas-avulsiones bien localizadas de la tuberosidad tibial en ocasiones son interpretadas como variantes de una lesión de Osgood-Schlatter. Por ejemplo, Shelton y Canale16, y Burkhart y Pe- terson3 incluyeron avulsiones extra-articulares de la tuberosidad en sus revisiones de epifisiólisis proximales de la tibia, mientras que Ogden13 incluyó en su serie algunas lesiones que podrían ser consideradas de Osgood-Schlatter. La dificultad en separar las fracturas-avulsiones de la tuberosidad tibial respecto al Osgood-Schlatter es debida a la ausencia de una definición precisa de ambas lesiones. Aunque estas dos lesiones suelen tener diferentes etiologías y síntomas (Tabla 1), los hechos clínicos pueden ser similares17. Algunos pacientes con Osgood-Schlatter tienen una historia de traumatismo específico. Las fracturas-avulsión de Tabla 1. Comparación entre la avulsión de la tuberosidad tibial y la lesión de Osgood-Schlatter Avulsión traumática aguda de la tuberosidad Lesión de Osgood-Schlatter Lesión aguda, frecuente en atletas Comienzo con frecuencia insidioso Acusado dolor, inmediato y edema Síntomas moderados intermitentes No suele ser capaz de mantenerse en pie ni de caminar Impotencia parcial Frecuente reducción abierta y fijación interna Tratamiento sintomático y de apoyo Rápida consolidación y retorno de las actividades completas Pronóstico bastante bueno (ocasionalmente síntomas a largo plazo, con osículos no consolidados) 287 J.H. Beaty la tuberosidad tibial localizadas en el fragmento distal de la tuberosidad (tipo I) ocasionalmente causan poco más que una zona dolorosa puntual. ANATOMÍA QUIRÚRGICA En su forma adulta final, la tuberosidad tibial es una prominencia ósea de la parte anterior de la tibia proximal, aproximadamente a 12 traveses de dedo distalmente a la superficie articular de la tibia y anterior al borde de la superficie articular. La tuberosidad es un punto en el cual la ancha y plana superficie anterior de las mesetas tibiales se estrecha bruscamente para convertirse en el borde anterior de la diáfisis. El ligamento rotuliano, que se extiende entre el polo distal de la rótula y la tuberosidad tibial, es la porción terminal del tendón del potente músculo cuádriceps. Durante el estadio apofisario del desarrollo de la tuberosidad, el ligamento rotuliano se inserta en un área de aproximadamente 10 mm de longitud, que corresponde al fibrocartílago proximal y anterior al centro de osificación secundario. El principal anclaje es en el área proximal a esta zona de inserción, a nivel del cartílago que yace entre los centros de osificación secundaria de la tuberosidad y la porción principal de la epífisis proximal de la tibia. El tejido fibrocartilaginoso que se encuentra anteriormente al centro de osificación secundario recibe sólo la parte distal de la inserción. Durante el estadio epifisario, el ligamento rotuliano se inserta a través del fibrocartílago en la parte anterior de la lengua de la epífisis proximal de la tibia que se proyecta hacia abajo. Las fibras, al insertarse, se mezclan distalmente en la fascia profunda, tras pontear la fisis. Si se produce la avulsión traumática de la tuberosidad tibial en este estadio de desarrollo, el fragmento desplazado está unido a una amplia lengüeta de periostio. En el estadio óseo final, las fibras tendinosas se insertan directamente en el hueso. Después de que se haya 288 producido la epifisiodesis fisiológica, la tuberosidad tibial raramente es avulsionada del hueso normal. La posición anatómica de la tuberosidad tibial es biomecánicamente importante5,7,10. Es un factor que determina la longitud del momento de fuerza desde el ligamento rotuliano al centro de rotación de la rodilla. Este momento de fuerza es determinante en la cantidad de fuerza de reacción patelofemoral desarrollada al extender la rodilla contra resistencia12. El nivel de la tuberosidad con respecto a la parte superior de la tibia también es crítico. Un desplazamiento proximal persistente con patela alta puede producir una debilidad continua del mecanismo del cuádriceps. Es importante mantener la posición apropiada de la tuberosidad para asegurar una función óptima de la articulación de la rodilla. La tuberosidad tibial recibe su principal aporte sanguíneo de una anastomosis bajo el tendón del cuádriceps. En particular, un prominente manojo de vasos surge a ambos lados de la arteria recurrente tibial anterior, y pueden ser desgarrados con la avulsión de la tuberosidad15,20. Varias pequeñas ramas se extienden abajo al centro de osificación secundario. Una ínfima parte del aporte vascular penetra en la parte superficial de la tuberosidad a partir de vasos periósticos adyacentes. Trueta18 demostró, con estudios de inyección, que pocos de los vasos longitudinales del ligamento rotuliano se extienden a la tuberosidad. Ogden et al.13 mostraron vasos sanguíneos entrando en las partes medial y lateral de la tuberosidad, y demostró en niños de 10-12 años, canales cartilaginosos en la fisis llevando estas ramas de vasos metafisarios. MECANISMO LESIONAL La mayoría de las avulsiones de la tuberosidad tibial se producen en adolescentes realizando deportes o juegos6,8,11,14,15. Ogden et al.14 relacionan y comparan esta fractura con otras como las fracturas tipo Ti- Fracturas de la tuberosidad tibial Tipo I Tipo II Tipo III Figura 1. Clasificación de las fracturas por avulsión de la tuberosidad tibial. Tipo I: fractura a través del centro de osificación secundario, a nivel del borde posterior de la inserción del tendón rotuliano. Tipo II: fractura en la unión de los centros de osificación primario y secundario de la epífisis tibial proximal. Tipo III: la fractura se propaga proximalmente a través del centro de osificación primario de la epífisis proximal de la tibia, dentro de la articulación de la rodilla. Reproducido de: Ogden JA, Tross RB, Murphy MJ. Fractures of the tibial tuberosity in adolescents. J Bone Joint Surg (Am) 1980; 62: 205-15. llaux que se producen en edades en que el cierre fisario fisiológico ya ha comenzado. La avulsión tuberositaria se produce cuando la fuerza de tracción del tendón rotuliano sobrepasa la resistencia combinada de la fisis subyacente, el pericondrio periférico y el periostio adyacente. Esto puede ocurrir por una contracción cuadricipital violenta sobre una tibia bloqueda o fija (p. ej., en la recepción tras un salto en gimnasia o baloncesto) o por una flexión aguda de la rodilla contra un cuádriceps contraído (p. ej., malas caídas tras un salto). En resumen, la avulsión de la tuberosidad tibial se produce por una brusca aceleración o deceleración del mecanismo extensor de la rodilla. Se han identificado algunos factores predisponentes de esta lesión: patela baja, retracción de la musculatura isquiotibial, enfermedad de Osgood-Schlatter pre-existente, poca flexibilidad de los flexores de la rodilla o falta de coordinación de los músculos antagonistas alrededor de la rodilla serían los más destacados. CLASIFICACIÓN Watson-Jones describió tres tipos de fracturas por avulsión de la tuberosidad tibial. En el primer tipo, un pequeño fragmento, que representa parte de la tuberosidad, está avulsionado y desplazado hacia arriba. En el segundo tipo, el centro de osificación secundario de la tuberosidad ya se ha unido con la epífisis tibial proximal restante, y la lengüeta entera formada por la parte anterior de la epífisis proximal de la tibia es desplazada proximalmente. En el tercer tipo, el trazo de fractura discurre hacia arriba y atrás, a través de la fisis proximal de la tibia. Ogden et al.14 refinaron la clasificación y describieron tres tipos según la distancia desde el extremo distal de la tuberosidad hasta el trazo de fractura (Fig. 1). Cada tipo se divide en dos subtipos, según la severidad del desplazamiento y conminución. En el tipo I, la separación a través de la porción distal de la fisis, bajo la tuberosidad, rompe proximalmente a través del núcleo de osificación secundario de 289 J.H. Beaty la tuberosidad. En el tipo II, la separación se extiende anteriormente a través de un área puente entre el centro de osificación de la tuberosidad y la epífisis tibial proximal. En el tipo III, la separación bajo la tuberosidad se propaga proximalmente a través de la epífisis tibial proximal a la articulación de la rodilla, bajo la inserción anterior de los meniscos. Ogden apreció que el grado de desplazamiento es aleatorio con respecto a la severidad de la lesión de las inserciones de las partes blandas adyacentes. SIGNOS Y SÍNTOMAS El edema y la inflamación se centran sobre la parte anterior de la tibia proximal. Tanto el derrame articular como el hemartros a tensión pueden estar presentes. En el plano subcutáneo, entre la tibia proximal y los cóndilos femorales, puede ser palpable un fragmento triangular móvil. Este fragmento puede haber rotado de forma que su extremo distal se proyecta hacia delante protruyendo bajo la piel. Si se agarra el fragmento avulsionado y se moviliza, se puede sentir una crepitación entre el fragmento y la tibia proximal. Un defecto palpable en la parte anterior de la tibia y el extremo proximal de la parte anterior de la diáfisis representan el lecho desde donde el fragmento ha sido avulsionado. En avulsiones tipo II de Watson-Jones, con marcado desplazamiento el defecto palpable puede ser de hasta 3 cm de longitud. La rodilla flexionada se mantiene en 20-40 grados de flexión por el espasmo de los isquio-tibiales. El grado de patela alta es proporcional a la severidad del desplazamiento de la tuberosidad tibial. La rótula puede estar desplazada proximalmente hasta 10 cm. Con el derrame articular asociado, la rótula puede parecer que flota en la parte anterior del fémur distal. Con las avulsiones tipo I, habitualmente el paciente puede extender la rodilla activamente, aunque no de forma completa. Con las lesiones tipos II y III, la extensión es imposible. 290 HALLAZGOS RADIOLÓGICOS Dado que la tuberosidad está situada justo lateralmente a la línea media de la tibia, el mejor perfil puede ser obtenido en la proyección lateral, con la tibia discretamente en rotación interna. Una técnica para partes blandas ayudará a definir los márgenes del ligamento rotuliano y los fragmentos más pequeños de hueso. Normalmente, el borde posterior del ligamento rotuliano es ligeramente convexo, y el borde anterior es ligeramente cóncavo. En adolescentes entre 9 y 17 años de edad, la tuberosidad normal osifica en distintos grados. Uno o más centros de osificación secundarios se forman en el extremo distal de la tuberosidad durante el estadio apofisario de desarrollo. La presencia de varios centros de osificación no constituye una anomalía. Múltiples centros de osificación se fusionan y se unen a la epífisis tibial proximal durante el estadio epifisario de desarrollo. En este momento, una banda radiolucente horizontal aparece en la proyección anteroposterior en la parte distal de la tuberosidad. Esta banda representa una hendidura rellena de cartílago, entre la punta de la tuberosidad y el extremo proximal del borde anterior de la diáfisis. Durante el estadio epifisario de desarrollo, los bordes de la tuberosidad están nítidamente definidos. Tras una avulsión de la tuberosidad tibial, el tamaño y grado de desplazamiento se aprecian mejor en la proyección lateral. En una lesión tipo I, el extremo distal de la tuberosidad se desplaza proximalmente y hacia delante en distintos grados. El fragmento avulsionado corresponde a esa parte de la tuberosidad entre el borde proximal de la inserción del ligamento rotuliano y el extremo distal del centro de osificación secundario. En las avulsiones tipo II, el fragmento es mayor, balanceándose o separándose a nivel de la porción horizontal de la fisis tibial proximal (Fig. 2). En el tipo III, el trazo de fractura se extiende proximalmente desde debajo de la tuberosidad a tra- Fracturas de la tuberosidad tibial a b Figura 2. a) Fractura tipo I no conminuta de la tuberosidad tibial. b) Tras la reducción abierta y fijación interna con varios tornillos. vés de la epífisis tibial proximal y termina en la superficie superior de la epífisis. El trazo de fractura emerge anteriormente a la espina tibial. Si este tipo de lesión es conminuta, la fragmentación ocurre a nivel del componente horizontal de la fisis tibial proximal. En una lesión tipo III, la parte central de la fisis, bajo la epífisis proximal de la tibia, puede estar ya cerrada. Bruijn et al.2 publicaron una fractura en “manguito” de la tuberosidad tibial en un niño gimnasta de 14 años en el que las radiografías parecían normales, pero 6 meses más tarde se apreció una calcificación de 4 cm, desplazada proximalmente, que representaba la base del tendón rotuliano. Antes de la reducción de una tuberosidad tibial avulsionada, el grado de patela alta, y, por tanto, de la severidad del desplazamiento puede ser determinado por varios métodos1,9. El mejor método para valorar la patela alta tras una avulsión de la tuberosidad tibial es comparando la posición de la rótula respecto a una línea de prolongación anterior de la tangen- te por la superficie superior de la tibia, pero incluso así se obtendrán diferentes grados de desplazamiento patelar según la contracción o espasmo del cuádriceps. Después de la reducción, el cierre del intervalo entre el fragmento avulsionado y su lecho indica una reducción satisfactoria. La presencia de incluso una pequeña abertura entre el extremo distal de la tuberosidad y la metáfisis adyacente puede indicar la interposición de una lengüeta de periostio. Tras la consolidación de una avulsión reducida con precisión, las radiografías demuestran una posición normal de la rótula con respecto a la tibia y al fémur. TRATAMIENTO Aunque mínimamente desplazados, fragmentos avulsionados pequeños (tipo I) con frecuencia pueden ser tratados con éxito de forma cerrada4, pero la mayoría de los autores aconsejan la reducción abierta y la fijación interna para las fracturas tipos II y III (Figs. 3 y 4). 291 J.H. Beaty a b Figura 3. a) Fractura conminuta tipo II de la tuberosidad tibial. b) Tras reducción abierta y fijación interna. a b Figura 4. a) Fractura de la tuberosidad tibial tipo III. b) Tras reducción abierta y fijación interna. 292 Fracturas de la tuberosidad tibial a b Figura 5. a) Fractura de la tuberosidad tibial tipo II tratada con b) reducción abierta anatómica y fijación interna con dos tornillos. (Reproducido de: Sponseller PD, Beaty JH, Fractures and dislocations about the knee. En: Roockwood CA Jr, Wilkins DE, Beaty JH, eds. Fractures in Children. 4th ed. Filadelfia: Lippincott-Raven, 1996.) A través de una incisión bien transversa o vertical, el lecho de la fractura es cuidadosamente desbridado. Si una lengüeta perióstica está plegada bajo el fragmento avulsionado, es extraída y se mantiene estirada mientras el fragmento es reducido con la rodilla en extensión. En las fracturas tipo III, los meniscos deben ser visualizados para descartar desgarros. Si el fragmento reducido es lo suficientemente grande, se pueden insertar uno o dos tornillos de esponjosa, que se extienden horizontalmente a través de la tuberosidad, en la metáfisis (Fig. 5). Si al paciente le faltan más de 3 años para alcanzar la madurez esquelética, se utilizan agujas lisas. Si la fractura es conminuta, la sutura perióstica puede reforzar a múltiples tornillos o agujas de Steinmann roscadas. Una fuerte sutura de descarga, como la sutura de Krachow, puede añadir resistencia a la reparación; las suturas también pueden ser utilizadas en el periostio y en la expansión lateral del tendón. Tras el cierre de la herida, se aplica una calza inguinopédica de yeso bien ajustada. El yeso es cuidadosamente moldeado en ambas caras de la tuberosidad tibial reducida y proximalmente a la rótula de forma que esta última se mantiene hacia abajo. CUIDADOS POST-REDUCCIÓN El yeso inguinopédico se mantiene durante 4 semanas y luego se hace bivalvo. Durante las siguientes 2 semanas, la parte posterior del yeso se mantiene como una férula entre los períodos de ejercicio. Se comienza con ejercicios suaves de movilidad activa y potenciación del cuádriceps tres veces al día. A las 6 semanas de la lesión, se puede comenzar con los ejercicios del cuádriceps contra resistencia, si no hay inflamación sobre la tuberosidad tibial. Al paciente se le permite reiniciar la actividad atlética y juegos vigorosos sólo cuando la fuerza del cuádriceps sea igual a la del lado contralateral. COMPLICACIONES Aunque la mayoría de los pacientes recuperan su función normal, incluyendo las actividades deportivas, se pueden producir complicaciones tras la avulsión de la tuberosidad tibial. Las complicaciones precoces incluyen el síndrome compartimental, los desgarros meniscales y la infección; las complicaciones tardías incluyen la deformidad en genu recurvatum, pérdida de la flexión y contractura. El síndrome compartimental ha sido publicado en varios pacientes con fracturas tipo III15,20, presumiblemente debido al desgarro de los vasos tibiales recurrentes anteriores, que se adaptan a la tuberosidad, pero retraen al compartimiento anterior cuando son desgarrados (Fig. 6). En pacientes tratados de forma no quirúrgica es necesaria una estrecha monitorización e inspección cuidadosas, y en pacientes tratados quirúrgicamente se recomienda la fasciotomía profiláctica anterior. El genu recurvatum es raro tras la fractura por avulsión de la tuberosidad tibial anterior, a pesar del hecho de que la consolidación realmente ocurre por epifisiodesis. La explicación de esta aparente paradoja es que la avulsión de la tuberosidad casi siempre ocurre en pacientes próximos a la madurez esquelética. La patela alta puede producirse si la tuberosi293 J.H. Beaty Figura 6. Probable mecanismo de desarrollo del síndrome compartimental tras la avulsión de la tuberosidad tibial. La arteria recurrente tibial anterior se desgarra y se retrae en la musculatura del compartimento anterior. Reproducido de: Sponseller PD, Beaty JH, Fractures and dislocations about the knee. En: Roockwood CA Jr, Wilkins DE, Beaty JH, eds. Fractures in Children. 4ª ed. Filadelfia: Lippincott-Raven; 1996. dad tibial desplazada no es adecuadamente reducida4. Otras complicaciones publicadas incluyen la pérdida persistente de la flexión de rodilla6, la atrofia persistente del cuádriceps8 y la prominencia persistente de la tuberosidad11. BIBLIOGRAFÍA 1. 2. 3. 4. 294 Blackburne JS, Peel TE. A new method of measuring patellar height. J Bone Joint Surg (Br) 1977; 59: 241-2. Bruijn JD, Sanders RJ, Hansen BRH. Ossification in the patellar tendon and patella alta following sports injuries in children. Arch Orthop Trauma Surg 1993; 112: 157-8. Burkhart SS, Peterson HA. Fractures of the proximal tibial epiphysis. J Bone Joint Surg (Am) 1979; 61: 996-1002. Chow SP, Lam JJ, Leong JC. Fracture of the tibial tubercle in the adolescent. J Bone Joint Surg (Br) 1990; 72: 231-4. 5. Chrisman OD, Snook GA, Wilson TC. A longterm prospective study of the Hauser and Roux Goldthwait procedures for recurrent patellar dislocation. Clin Orthop 1979; 144: 27-30. 6. Christie MJ, Dvonch VM. Tibial tuberosity avulsion fractures in adolescents. J Pediatr Orthop 1981; 1: 391-4. 7. Crosby EB, Insall J. Recurrent dislocation of the patella: Relation of treatment to osteoarthritis. J Bone Joint Surg (Am) 1976; 58: 9-13. 8. Hand WL, Hand CR, Dunn AW. Avulsion fractures of the tibial tubercle. J Bone Joint Surg 1971; 53: 1579-83. 9. Insall J, Salvati E. Patellar position in the normal knee joint. Radiology 1971; 101: 101-4. 10. Lancourt JE, Cristiani JA. Patella alta and patella infera. J Bone Joint Surg (Am) 1975; 57: 1112-5. 11. Levi JH, Coleman CR. Fracture of the tibial tubercle. Am J Sports Med 1976; 4: 254-63. 12. Maquet P. Mechanics and osteoarthritis of the patello-femoral joint. Clin Orthop 1979; 144: 70-3. 13. Ogden JA. Skeletal Injury in the Child. 2ª ed. Filadelfia: W.B. Saunders, 1990. 14. Ogden JA, Tross RB, Murphy MJ. Fractures of the tibial tuberosity in adolescents. J Bone Joint Surg (Am) 1980; 62: 205-15. 15. Pape JM, Goulet JM, Hensinger RM. Compartment syndrome complicating tibial tubercle avulsion. Clin Orthop 1993; 295: 201-4. 16. Shelton WR, Canale ST. Fractures of the tibia through the proximal tibial epiphyseal cartilage. J Bone Joint Surg (Am) 1979; 61: 167-73. 17. Sponseller PD, Beaty JH. Fractures and dislocations about the knee. En: Rockwood CA Jr, Wilkins KE, Beaty JH (eds.). Fractures in Children. 4ª ed. Filadelfia: Lippincott-Raven, 1996. 18. Trueta J. Studies of the Development and Decay of the Human Frame. Londres: Heinemann, 1968. 19. Watson-Jones R. Fractures and Joint Injuries. 4ª ed. Edimburgo: E & S Livingstone, 1955. 20. Wiss DA, Schilz JL. Frontal type III fracture of the tibial tubercle in adolescents. J Orthop Trauma 1991; 5: 475-9. 25 Secuelas de las fracturas fisarias de la rodilla R. Aldegheri, A. Berizzi ANATOMÍA FUNCIONAL La configuración de la rodilla del adulto será normal si el desarrollo de la condroepífisis distal femoral y proximal de la tibia, así como de la rótula, del aparato cápsulo-ligamentoso y de los meniscos sucede de una forma armónica y regulada en el tiempo. Para comprender la patogénesis de las secuelas después de un traumatismo epifisario es necesario conocer bien algunas particularidades de la anatomía funcional de la rodilla, sobre todo lo relacionado con la fisis distal femoral, así como con las fisis proximales de la tibia y el peroné. Fisis distal femoral Es la más fértil de todas las fisis del aparato locomotor. Contribuye al 70% del crecimiento longitudinal del fémur (26 cm en el hombre y 22 cm en la mujer, desde el nacimiento hasta los 17 años) y al 37% del crecimiento de toda la extremidad inferior (34 cm aproximadamente)3. Es una estructura extraarticular y tiene una forma ondulada, tanto en el plano frontal, como en el sagital8. El núcleo epifisario de Bèclard está ya presente en el momento de nacer, porque su osificación se inicia a partir del 6° mes de vida in- trauterina. La fusión fisiológica se presenta alrededor de los 15 años en la mujer y a los 18 años en el hombre. Fisis proximal tibial Contribuye al 60% del crecimiento longitudinal de la tibia (15 cm en el hombre y 13 en la mujer) y al 28% de la longitud completa del miembro inferior3. Es una estructura extraarticular. Tiene un perfil liso, a excepción de la porción de la apófisis tibial anterior, que presenta una dirección anteroinferior8. El núcleo epifisario de Todd nunca está presente al nacer, porque suele aparecer entre el 1° y 2° meses de vida extrauterina. La apófisis anterior tibial origina una prolongación del núcleo de Todd y su osificación comienza a los 9 años en las mujeres y a los 12 años en los hombres. La fusión fisiológica se produce a los 15 años en las mujeres y a los 18 años en los hombres. Fisis proximal del peroné Contribuye al 60% del crecimiento longitudinal del peroné. La epífisis es el lugar de inserción del ligamento lateral externo y del ten295 R. Aldegheri, A. Berizzi dón del bíceps femoral. Presenta también una estrecha relación anatómica con el nervio ciático poplíteo externo. La fisis proximal femoral, así como la proximal de la tibia, proporcionan el 65% del crecimiento total en longitud del miembro inferior, cerca de 45 cm en el varón y de 35 cm en la mujer, desde el nacimiento hasta los 17 años3. El aporte sanguíneo procede del “anillo arterial periarticular de la rodilla” que está constituido por la arteria femoral superficial, que da origen a la gran arteria anastomótica, y por la arteria poplítea, de la cual nacen las arterias geniculadas lateral, medial, superiores e inferiores. Los vasos sanguíneos que llegan a la fisis proceden de 3 fuentes: • Vasos epifisarios, que nutren la zona germinativa. Durante el crecimiento son vasos terminales y no forman anastomosis con arterias de otras zonas. • Vasos periostales, que nutren el pericondrio. • Vasos metafisarios, que provienen de la arteria nutricia, no aportando sangre a la fisis. La comunicación entre los anillos epifisario y metafisario marcan el inicio del proceso fisiológico de la fusión de la fisis; si la comunicación se provoca en época fértil, como sucede en las fracturas fisarias, eso provoca la fusión precoz de la fisis. EPIDEMIOLOGÍA Las secuelas causadas por las fracturas de la fisis en la rodilla son raras. Antes de los 5 años los desprendimientos epifisarios son rarísimos: la laxitud cápsulo-ligamentosa típica de la infancia protege la fisis de la fractura, favoreciendo más fácilmente la subluxación femorotibial. El desprendimiento epifisario sucede más frecuentemente alrededor de los 11-12 años y preferentemente a varones. En el período de la pubertad, en relación con la madurez sexual, la resistencia mecánica de la fisis está más dismi296 nuida en el varón, el cual está más expuesto al trauma y su fisis presenta un período de fertilidad más largo que el de la mujer. El desprendimiento epifisario constituye solamente el 15% de todas las fracturas durante el crecimiento, el 70% de los casos afectan al miembro superior y el 30% al miembro inferior. Según diversos autores la afectación de la fisis distal femoral afecta al 0,8-5,5% de los casos y la proximal de la tibia en el 0,5-2% de los casos. Son excepcionales los desprendimientos epifisarios del peroné proximal, así como de la rótula, de la tuberosidad anterior y de la espina tibial13-16. Las secuelas de los desprendimientos epifisarios que afectan a la rodilla pueden ser de los siguientes tipos: • Ósea, tras la lesión de la condroepífisis, trastorno del crecimiento. • Cápsulo-ligamentosa, que compromete la estabilidad de la rodilla. • Asociada a lesión vascular compresiva, síndrome compartimental, trombosis. • Asociada a lesión nerviosa, neurapraxia del nervio CPE. La secuela más frecuente es la ósea, que provocan dos fenómenos opuestos y no controlables: a. Frenado definitivo del crecimiento óseo, puede ser total o parcial. b. Aceleración temporal del crecimiento. Desde el punto de vista clínico se manifiesta de tres formas: acortamiento, desviación angular e hipercrecimiento. En el fémur la incidencia de dismetría es del 24%, de deformidad angular el 19%, en la tibia la incidencia de las diferentes formas es del 10%12. MECANISMO DE PRODUCCIÓN La secuela ósea se produce casi siempre tras un traumatismo directo a la fisis, aunque también se puede originar como consecuencia de la acción indirecta de una fractura extrafisaria. Secuelas de las fracturas fisarias de la rodilla Lesión por trauma directo Para comprender el mecanismo de producción de la secuela es necesario tipificar el desprendimiento epifisario según la clasificación de Salter-Harris o la de Ogden. La lesión, según la gravedad, se debe dividir en tres grupos diferentes: 1. Fractura transfisaria y fractura transfisaria asociada a fractura metafisaria. 2. Fractura transfisaria que afecta tanto al cartílago articular, como a la metáfisis. 3. Aplastamiento parcial o total de la fisis. Cualquier traumatismo directo sobre la fisis puede causar secuela ósea, pero la incidencia y gravedad dependen del mecanismo de producción de la lesión fisaria. Estas secuelas están en relación con tres factores: • El nivel de la fractura: la secuela depende de la localización en la que sucede el desprendimiento y de la extensión epifisometafisaria, el mayor daño se verifica cuando la lesión ha sido a nivel de la zona germinativa. • La destrucción celular: las células cartilaginosas aplastadas por la compresión axial generan siempre secuelas si causan comunicación hemática entre el hueso epifisario y el metafisario. • La anastomosis vascular: la comunicación vascular entre epífisis y metáfisis provoca siempre la osificación de parte o de toda la fisis. La elevada resistencia mecánica que la epifisiodesis realiza entre epífisis y metáfisis se opone a la actividad de la fisis normal que debe hacer crecer en longitud el hueso, causando un frenado total o parcial del crecimiento. La aparición de las secuelas está determinada por más factores, muchos de los cuales están en relación con el tratamiento de la fractura. Ellos son: • La edad del niño en el momento del desprendimiento epifisario: cuanto más pequeño es el niño, mayor es el riesgo de provocar trastorno del crecimiento y mayor será su gravedad. • El tipo de lesión: el trazo transversal de la fractura tiene un riesgo menor que el trazo longitudinal. La fractura tipo I (22% de todos los desprendimientos) y tipo II de Salter-Harris (50% de los desprendimientos) tienen, en general, un buen pronóstico, porque el trazo es transversal y no atraviesa la zona germinativa de la fisis, aunque puede acompañarse de un enlentecimiento temporal de la velocidad de crecimiento longitudinal que puede ocasionar hasta una acortamiento de 2 cm. El pronóstico es menos benigno cuando el trazo transversal asocia una cuña metafisaria (tipo 2A, 2B,2C,2D de Ogden o aplastamiento fisario parcial periférico (tipo 1C de Ogden). La fractura tipo III (15% de todos los desprendimientos) y tipo IV (11% de los desprendimientos) de Salter-Harris tienen un pronóstico desfavorable, porque tienen un trazo longitudinal que atraviesa toda la zona celular de la fisis o pone en comunicación el sistema vascular epifisario con el metafisario. La extensión del trazo epifisario supone un daño directo a la fisis y al cartílago articular: el trazo de fractura atraviesa la zona germinativa y las células están aplastadas. En una fractura epifisaria y articular y en las que existe una cuña metafisaria, el riesgo de secuela está aumentado por el hecho de requerir casi siempre reducción quirúrgica y osteosíntesis. La lesión por compresión (tipo V de SalterHarris) tiene siempre un pronóstico desfavorable, porque causa la destrucción de las células de la capa germinativa y la ruptura de los vasos epifisarios que se dirigen directamente a la zona epifisaria de la fisis. • La lesión de la circulación epifisaria. El sistema epifisario es el que lleva sangre arterial a la fisis. Su lesión traumática provoca dos situaciones patológicas: la necrosis celular de la zona germinativa y proliferativa y la invasión vascular por parte de los 297 R. Aldegheri, A. Berizzi vasos metafisarios, que causan la sustitución del tejido cartilaginoso por tejido óseo. • La calidad del tratamiento: una reducción imprecisa, no anatómica, origina siempre condiciones desfavorables que influyen negativamente en el crecimiento de la rodilla. Una síntesis inestable aumentan el riesgo propio de la lesión, un material de síntesis no adecuado o su aplicación errónea provoca lesiones yatrógenas directas o indirectas sobre la fisis, periostio y pericondrio. • Cobertura cutánea: la exposición del foco de fractura favorece la infección ósea que frena el crecimiento, por la destrucción celular y que determina la instauración de una lesión directa o indirecta en el periostio y el pericondrio. Todos estos factores son los elementos etiológicos de la complicación ósea que puede acompañar la fractura de la fisis. La dirección de la fuerza que ha provocado el desprendimiento epifisario, la violencia del trauma, la zona celular en la que ha sucedido el desprendimiento, la destrucción celular, la anastomosis vascular epifiso-metafisaria son alteraciones patogénicas que provocan la osificación de las células cartilaginosas. Este fenómeno cancela la función de la fisis (crecimiento longitudinal), porque origina la fusión entre el hueso epifisario y el metafisario (epifisiodesis). La epifisiodesis amplia que se extiende a buena parte de la fisis causa detención permanente y simétrica del crecimiento en longitud. El acortamiento femoral o tibial al final del crecimiento natural del miembro, con respecto al lado contralateral sano, es proporcional a la cantidad de crecimiento remanente en el momento en que sucede la epifisiodesis traumática hasta el fin del crecimiento fisiológico. La dismetría es progresiva y es mayor cuanto es más baja la edad del niño en el momento del trauma. Cuando la epifisiodesis es menos extensa y afecta solamente a un sector de la fisis, al298 tera la simetría del crecimiento y causa la desviación axial progresiva. En la zona donde se ha producido la epifisiodesis el crecimiento se detiene mientras en el otro sector permanece normal. La dirección de la deformidad depende de la localización de la porción cartilaginosa que se osifique, la gravedad depende de la extensión de la osificación. La desviación axial importante se asocia siempre a una ralentización del crecimiento longitudinal, provocando, además, acortamiento. El puente central de pequeñas dimensiones causa un enlentecimiento del crecimiento casi siempre temporal, porque suele reabsorberse o es roto por la fuerza de distracción de la porción sana de la fisis. Un puente central más grande con extensión a la porción anterior o posterior desarrolla una desviación en recurvatum o antecurvatum de la rodilla. Un puente periférico causa siempre una desviación axial. Puede suceder tras el aplastamiento celular o más frecuentemente por lesión de la zona de Ranvier. El pericondrio está recubierto por una fina capa de periostio en la epífisis, englobando la fisis. La resistencia mecánica del periostio, más alta que la fuerza de crecimiento de la fisis, impide el crecimiento longitudinal en ese sector. Si el puente se localiza en la porción externa, la deformidad será en valgo y si el puente asienta en la zona interna, la deformidad será en varo. Lesión fisaria en fractura extrafisaria Una fractura diafisaria en una zona próxima a la fisis puede influir, siempre de forma temporal, de dos formas: a. Acelerando la velocidad de crecimiento provocando un hiper-crecimiento por causa de un estímulo simétrico de la fractura diafisaria, o puede provocar una deformidad angular por estímulo asimétrico de una fractura metafisaria. b. Enlenteciendo la velocidad de crecimiento longitudinal de forma simétrica provocan- Secuelas de las fracturas fisarias de la rodilla a b Figura 1. RM de la rodilla que muestra la presencia de un puente óseo en la fisis distal del fémur. a) Sobre el plano frontal el puente está localizado en el sector centro-medial. b) Sobre el plano transversal se ve la localización, fundamentalmente posterior, y la extensión parece alrededor del 30% de la superficie de la fisis. do un acortamiento tal vez de hasta 4-5 cm. Probablemente la causa está relacionada con una lesión directa de la fisis por un mecanismo de aplastamiento celular. CLÍNICA El paciente que presenta una secuela ósea de una fractura fisaria de la rodilla puede presentar una oblicuidad pélvica o una deformidad axial del miembro inferior o ambas. La exploración en posición de erecto y durante la marcha definirá el cuadro clínico, que será: • Dismetría de miembros inferiores por acortamiento o hipercrecimiento. • Desviación axial del miembro inferior. • Dismetría por acortamiento y desviación axial del mismo miembro. En algunos casos se asocia, además, deformidad rotacional, inestabilidad articular femoropatelar o femorotibial, pérdida de función por lesión neurológica periférica, déficit vascular arterial. Después de haber definido el tipo de secuela, es necesario conocer el tiempo transcurrido desde la fractura, qué tipo de trazo tenía y cuál fue el tratamiento efectuado. Si el paciente no ha madurado esqueléticamente, la lesión es progresiva. En caso de acorta- miento, para cuantificar la evolución es necesario conocer la edad esquelética, calcular el crecimiento residual de la fisis afecta y establecer el porcentaje de acortamiento respecto al segmento contralateral. Si el paciente ha alcanzado la madurez esquelética, la lesión es estable y definitiva. DIAGNÓSTICO POR IMAGEN El examen radiográfico mediante proyecciones convencionales de la rodilla sirve para el estudio de la congruencia articular. El examen comparativo de los dos miembros (incluyendo caderas y tobillos) con tubo radiográfico a la distancia de dos metros sirve para definir la cantidad de acortamiento, la variedad y la entidad de la desviación axial17. El examen mediante resonancia magnéti4,10 ca es más adecuado para el estudio de la fisis: documenta la presencia de epifisiodesis y define la localización y extensión del puente óseo (Fig. 1). Si no disponemos de RM se pueden realizar tomografías convencionales (Fig. 2)6. El estudio radiográfico de la mano y muñeca izquierda (Atlas de Greulich y Pyle) y de la pelvis para cuantificar el signo de Risser nos sirve para valorar la edad ósea y lo que resta de crecimiento8. 299 R. Aldegheri, A. Berizzi a b Figura 2. Tomografía que muestra un puente óseo de la fisis proximal de la tibia. a) En la proyección antero-posterior se evidencia el puente óseo lateral. b) En la proyección latero-lateral se evidencia la posición central del puente. TRATAMIENTO El tratamiento de las secuelas óseas de las fracturas fisarias de la rodilla requiere la intervención de cirugía tradicional (osteotomía, alargamiento, acortamiento, epifisiodesis), pero también requiere intervenciones modernas y específicas, como son la desepifisiodesis y la distracción epifisaria. La elección de la intervención depende de tres factores: • La edad esquelética del paciente en el momento del tratamiento, si es inmaduro o ha finalizado el crecimiento. • Progresividad o estabilización del daño ocasionado por la secuela. • Variedad y gravedad del daño. Dismetría de los miembros inferiores La dismetría importante es siempre la expresión de una epifisiodesis amplia que se extiende a buena parte de la fisis. Por lo que respecta al acortamiento final, el pronóstico es tanto peor cuanto mayor es el crecimiento longitudinal residual. Es preciso calcular cuál será la dismetría al final del crecimiento mediante valoraciones radiológicas periódicas, espaciadas al menos durante 12 meses. Así sabremos la magnitud de la dismetría y el porcentaje de acortamiento con respecto al otro lado sano. Empleando la tabla porcentual de Tanner y la 300 tabla antropométrica de Aldegheri y Agostini3 podemos calcular con precisión la dismetría final. Si la dismetría fuera mayor de 8-10 cm se pueden elegir realizar dos alargamientos óseos o bien puede asociarse al alargamiento del segmento más corto un acortamiento del sano mediante epifisiodesis o resección diafisaria. El momento más adecuado para realizar estas técnica de acortamiento / alargamiento es al finalizar el crecimiento del individuo, una vez que el acortamiento se ha estabilizado. La elección de esta técnica no es fácil y no la recomiendan todos los autores. El acortamiento del miembro sano provoca una merma de la talla del paciente y disarmonía entre la longitud de los miembros inferiores y el tronco. Si la dismetría es inferior a 3 cm al finalizar el crecimiento, puede ser compensada mediante un alza adecuada en el zapato. También puede ser corregida con cirugía mediante epifisiodesis del miembro sano o acortamiento del miembro enfermo en caso de hipercrecimiento. Desviación axial La epifisiodesis de un solo sector de la fisis se manifiesta por medio de la desviación del eje anatómico del hueso. Cuando supera un cierto grado (20˚) y es progresiva es necesario prever que la deformidad afectará a Secuelas de las fracturas fisarias de la rodilla todo el miembro en el momento que altera el eje mecánico. Por tanto, los elementos que determinan el tratamiento de la desviación axial son la gravedad inicial de la secuela, la edad ósea del niño y la evolución de la deformidad. Cuando la epifisiodesis es muy extensa o la edad ósea del paciente está próxima a la madurez, la osteotomía metafisaria corrige la desviación7. La corrección quirúrgica, de adición, sustracción, curvilínea o transversa, debe asociarse a la traslación del fragmento distal, porque no está realizada en el ápex de la deformidad que se encuentra en la fisis. En los casos de grave deformidad se acompaña siempre de acortamiento del miembro, que puede ser corregido en un segundo tiempo mediante alargamiento progresivo o de manera simultánea si el lugar de la osteotomía se encuentra a otro nivel. En este caso, la distracción fisaria está particularmente indicada1,2,5, ya que permite corregir la deformidad sobre el ápice y al mismo tiempo compensar la dismetría parcial o totalmente (Fig. 3). a Figura 3. Desepifisiodesis y alargamiento de 5 cm en un fémur antecurvado y corto. La distracción epifisaria mediante condrodiátasis se ha asociado a la separación del puente óseo. b Figura 4. Desepifisiodesis del puente óseo proximal de la tibia. Resección del puente e interposición de grasa autóloga. a) Proyección antero-posterior. b) Proyección lateral. 301 R. Aldegheri, A. Berizzi Puentes óseos La experimentación animal ha demostrado que la resección del puente de epifisiodesis permite la continuidad del crecimiento fisario. La aplicación en el hombre de esta técnica ha recibido el nombre de desepifisiodesis o resección del puente óseo. Para evitar la recidiva de la fusión donde asentaba el puente, se necesita interponer material biológico (grasa autóloga) (Fig. 4) o inerte (silastic elastómero 382, metil-metacrilato). La desepifisiodesis e interposición de material inerte tiene una capacidad de corregir desviaciones axiales en el niño pequeño, en los otros casos se necesita asociar la osteotomía metafisaria. El resultado está influenciado, sobre todo, por la extensión del puente óseo: la extirpación del puente menor del 25-30% de la superficie de la fisis puede dar buenos resultados; la resección de los puentes con una extensión del 50% de la superficie de la fisis tiene un resultado impredecible, y en los que la afectación es mayor del 50% la esperanza de un buen resultado es escasísima9,11. El puente óseo periférico puede extirparse por vía directa y extirparse en su totalidad por medio de la osteotomía o empleando una fresa de alta velocidad. El puente óseo central se trata realizando una ventana transmetafisaria y extirpándolo de forma adecuada intentando no lesionar la parte sana de la fisis. Los mejores resultados se han obtenido interponiendo metil-metacrilato, que tiene una buena función hemostática inicial, no se adhiere a la porción epifisaria y permanece estando sólido a la parte metafisaria durante el crecimiento que resta (Fig. 5). La desepifisiodesis quirúrgica debe permanecer como una técnica “poco usada”, minuciosa y que debe ser practicada de manera perfecta. Es un método difícil con resultados no constantes; permite obtener resultados espectaculares en ciertas secuelas y mediocres 302 Figura 5. Desepifisiodesis en fémur varo. Resección del puente óseo e interposición de metil-metacrilato. El varo se ha corregido mediante osteotomía metafisaria de apertura; la síntesis se ha efectuado con fijador externo. en otras. Aun hoy no se conocen los factores que determinan el pronóstico y ningún autor ha podido demostrar histológicamente en el hombre la modalidad de regeneración de la fisis. Técnicas quirúrgicas Las técnicas quirúrgicas que se practican en el tratamiento de las secuelas de las fracturas de la fisis de la rodilla son diversas: • Osteotomía. • Hemiepifisiodesis. • Desepifisiodesis. • Distracción fisaria asimétrica. • Distracción fisaria simétrica. • Alargamiento óseo. • Epifisiodesis. • Acortamiento. Secuelas de las fracturas fisarias de la rodilla BIBLIOGRAFÍA 1. 2. 3. 4. Aldegheri R, Trivella G, Lavini F. Epiphyseal Distraction-Chondrodiatasis. Clin Orthop 1989; 241: 117-27. Aldegheri R, Trivella G, Lavini F. Epiphyseal Distraction-Emichondrodiatasis. Clin Orthop 1989; 241: 128-36. Aldegheri R, Agostini S. A chart of anthropometric values. J Bone Joint Surg 1993; 75B (1): 86-8. Borsa JJ. MR imaging of physeal bars. Radiology 1996; 199: 683-7. 5. Cañadell J, de Pablos J. Correction of angular deformities by physeal distraction. Clin Orthop 1992; 283: 98-105. 6. Carlson WO, Wenger DR. A mapping method to prepare for surgical excision of partial physeal arrest. J Pediatr Orthop 1984; 4: 232-8. 7. 8. De Pablos J, Azcárate JR. Progressive opening wedge osteotomy for angular long bone deformities in adolescents. J Bone Joint Surg 1995; 77B (3): 387-91. Diméglio A, Simon L, Herrison CH. Le genou de l’enfant et de l’adolescent. Paris: Masson; 1991. 9. Evans GA. Management of disordered growth following physeal injury. Injury 1990; 21: 329-33. 10. Havranek P. Magnetic resonance imaging in the evaluation of partial growth arrest after physeal injuries in children. J Bone Joint Surg 1991; 73A: 1234-41. 11. Kasser JR. Physeal bar resection after growth arrest about the knee. Clin Orthop 1990; 255: 68-74. 12. Mallet JF. Chirugie et orthopedie du genou de l’enfant. Montpellier: Sauramps Medical; 1993. 13. Mann DC. Distribution of physeal and non physeal fractures in 2650 long bone fractures in children aged 0-16 years. J Pediatr Orthop 1990;10: 713-6. 14. Mizuta T. Statistical analysis of the incidence of physeal injuries. J Pediatr Orthop 1987; 7: 518-23. 15. Peterson CA. Analysis of the incidence of injuries to the epiphyseal growth plate. J Trauma 1972; 12: 275-81. 16. Peterson HA. physeal fractures: part I. Epidemiology in Olmsted county, Minnesota, 19791988. J Pediatr Orthop 1994; 14: 423-30. 17. Rogers LF. Imaging of epiphyseal injuries. Radiology 1994; 191: 297-308. 303 26 Fracturas y luxaciones de la rótula J.Ph. Cahuzac Las lesiones traumáticas de la rótula en niños son raras, constituyendo menos del 1% del total de las fracturas infantiles2,21. CONSIDERACIONES ANATÓMICAS 1. La rótula inicialmente es un cartílago cuya osificación comienza a la edad de 5-6 años y finaliza a los 18. Esta osificación es central y el patrón es similar al de un núcleo epifisario secundario. La transformación condro-ósea periférica es a menudo irregular, y puede presentar pequeños focos accesorios de osificación que son, a partir de los 12 años, progresivamente incorporados al centro de osificación principal8. Cuando esto no ocurre se da lugar a las llamadas patelas multipartitas (bipartita, etc.). Estos núcleos de osificación secundaria en la patela bipartita están localizados en el 75% de los casos en el polo supero-externo, en un 20% de casos en la parte lateral y en un 5% de casos en la parte inferior de la rótula. De todos modos, la rótula bipartita es rara (0,2%). Suele ser bilateral (50%) y generalmente presenta un cartílago articular normal y tejido fibroso entre el fragmento y la porción central3,14. Las rótulas multipartitas constituyen el diagnóstico diferencial más fecuente con las fracturas rotulianas. 2. La rótula es el hueso sesamoideo más grande del organismo y está situada centralmente dentro del mecanismo extensor de la rodilla. Todos los márgenes cartilaginosos están sometidos a fuerzas de tensión (tendón cuadricipital, tendón rotuliano, retináculos). Un incremento de la carga debido a la práctica de deportes puede jugar un papel en los desprendimientos condroóseos en los adolescentes. Esto explicaría las fracturas de estrés de este hueso en atletas jóvenes. 3. La vascularización de la rótula es peculiar. De acuerdo con Scapinelli20, el aporte sanguíneo de la rótula viene constituido por el círculo arterial peripatelar como resultado de anastomosis de seis fuentes principales (arterias geniculadas superiores lateral y medial, arterias geniculadas inferiores lateral y medial, arteria tibial anterior recurrente y arteria geniculada suprema). Las arterias intraóseas que parten del mencionado círculo se pueden agrupar en dos sis305 J. Ph. Cahuzac temas principales: el primero se introduce en el tercio medio de la superficie anterior y el segundo lo hace en el polo inferior de la rótula por detrás del ligamento patelar (tendón rotuliano). Esta organización vascular puede variar5 y, ocasionalmente, una gran parte de la rótula (1/3 inferior) queda vascularizada por una rama de la arteria poplítea. Este patrón vascular puede explicar cambios isquémicos después de fracturas patelares independientemente de que hayan sido o no tratadas conservadoramente. MECANISMOS LESIONALES Las fracturas de la rótula pueden producirse tras trauma directo o indirecto. Golpes directos o caídas sobre una rodilla flexionada, secundarios a accidentes de tráfico o de deporte, son las causas más frecuentes de ellas (80%)12. En estos casos las fracturas pueden ser abiertas16 o asociadas12 a fracturas ipsilaterales de fémur/tibia (19%). Los traumas indirectos se producen por sobrecargas, crónicas (fracturas de estrés) o agudas (luxación aguda rotuliana) desde los tejidos periféricos de la patela aplicados en el mismo cartílago. CLASIFICACIÓN Hay varias clasificaciones de las fracturas rotulianas2,12,21 debido a la ausencia de amplias casuísticas publicadas. Podríamos repartir estas fracturas en 4 tipos: 1. Fracturas completas del centro de osificación primario que a su vez pueden ser: • Transversas (uno de los patrones más comunes). • Longitudinales (raras). • Conminutas (frecuentes y generalmente desplazadas). Estas fracturas son comparables a las de los adultos. 306 2. Fracturas periféricas por avulsión. Pueden estar localizadas en cualquier segmento periférico de la rótula y el fragmento avulsionado puede ser totalmente cartilaginoso o incluir una fina capa de hueso subcondral. Resultan de una tracción brusca aplicada periféricamente en la rótula y pueden ser repartidas en8: • Avulsión del polo superior (la más rara). • Avulsión del polo inferior. • Avulsión medial. Generalmente asociada a luxación aguda de la rótula (entre 24 y 39% de los casos)13. • Avulsión superolateral. Rara y confundible con patela bipartita. 3. Fracturas de estrés. Están causadas por fuerzas repetitivas, aplicadas de manera que no llegan al umbral de fractura. Hay dos grupos de pacientes bien definidos: atletas y paralíticos cerebrales. En atletas jóvenes la línea de fractura puede ser longitudinal o transversa7,10. En los pacientes con parálisis cerebral infantil estas fracturas se localizan en el polo inferior rotuliano y dan una imagen de fragmentación patelar en Rx. 4. Fracturas osteocondrales de la superficie articular patelar. Generalmente son debidas a golpes directos, o cizallamiento en una luxación aguda rotuliana13. Cada uno de estos cuatro grupos principales es diferente y debe, por tanto, ser tratado separadamente. EPIDEMIOLOGÍA Como decimos las fracturas rotulianas son raras en niños. Maguire12 publicó 67 fracturas patelares tratadas entre 1942 y 1987, y Grogan8 publicó 47 fracturas por avulsión entre 1974 y 1989. Ray16, en un estudio retrospectivo entre 1976 y 1988, identificó sólo 12 casos en niños de un total de 185 fracturas patelares. La mayoría de estas fracturas ocurren en adolescentes, alrededor de los 12 años de edad8,12. Estas fracturas son más frecuentes en Fracturas y luxaciones de la rótula a b c Figura 1. Fractura conminuta rotuliana en un niño de 14 años (a) tratada con tornillos y cerclaje alámbrico tipo obenque (b) El resultado un año después podemos considerarlo bueno y la superficie articular radiológicamente ha sido restaurada (c). niños varones y, como se ha mencionado, el 80% resultan de accidentes de tráfico y deporte. Las fracturas abiertas patelares pueden llegar a representar alrededor de 1/3 del total12,16. Alrededor del 20% del total de estas fracturas está asociado con fracturas ipsilaterales de fémur y/o tibia12. FRACTURAS COMPLETAS DEL NÚCLEO DE OSIFICACIÓN Son las más frecuentes y suelen ser resultado de accidentes de tráfico. El dolor y el hemartros están siempre presentes en la exploración física. El tipo de fractura puede presentar, tanto un trazo transversal, vertical o múltiple (fractura conminuta)16. Puede ser una fractura abierta que, con frecuencia, está asociada a fractura diafisaria ipsilateral de fémur y/o de tibia. Las fracturas no desplazadas se tratan mediante inmovilización enyesada en extensión durante 4 semanas. Algunos autores preconizan, sin embargo, un yeso con discreta flexión21. El resultado es generalmente bueno12. Las fracturas desplazadas o asociadas a otras fracturas ipsilaterales son tratadas quirúrgicamente mediante reducción abierta y fijación interna (Fig. 1). Recientemente también se ha publicado la posibilidad de fijación artroscópica1. Las fracturas conminutas se pueden tratar mediante una patelectomía total. Los resultados del tratamiento quirúrgico suelen ser buenos incluso tras una patelectomía12, a pesar de tratarse de un método controvertido6. Dentro de las complicaciones, podemos observar algún trastorno isquémico tras el cerclaje alámbrico11 también observado en otros tipos de fracturas patelares tratadas también con obenque (Fig. 2). La restauración del mecanismo extensor es esencial y la técnica mediante el obenque parece ser un método seguro. FRACTURAS POR AVULSIÓN Son características de los niños. Afectan a cualquier segmento periférico de la rótula. El fragmento avulsionado incluye una gran porción de tejido cartilaginoso con o sin capa de hueso subcondral. Si no existe hueso en el fragmento, su tamaño no puede precisarse en la radiografía inicial. Estos errores contribuyen en el diagnóstico tardío. Según Grogan et al.8, el retraso medio en el diagnóstico es de 1 a 3 307 J. Ph. Cahuzac a c meses después de la lesión. El diagnóstico se sospecha por una dificultad dolorosa en la extensión activa de la rodilla, un “hachazo” palpable en el borde de la rótula afecta y una rótula alta. Se suelen emplear proyecciones laterales y tangenciales para evaluar esta lesión. Si la lesión pasa desapercibida se puede originar una mala unión, pseudoartrosis u osificación progresiva. En este caso, anomalías congénitas del desarrollo, por ejemplo, la pa308 b Figura 2. Fractura-avulsión del polo inferior rotuliano en un niño de 13 años. Los signos clínicos principales eran hemartrosis y la patela alta (a). La fractura se trató con cerclaje reabsorbible (b). Un año después habían aparecido cambios isquémicos (c). tela bipartita, pueden ocasionar alguna dificultad diagnóstica. Aparte, las fracturas por avulsión se clasifican en tres grupos: • Fractura-avulsión del polo inferior o superior de la rótula; suele ocurrir como una lesión aguda en deportes que requieren una extensión potente de la rodilla. Después de la lesión aguda, el diagnóstico nos lo da el “hachazo” palpable del borde de la rótula asociado a un hemartros de la ro- Fracturas y luxaciones de la rótula a b Figura 3. Fractura-avulsión del polo inferior rotuliano en un varón de 14 años que no fue detectada en su momento y fue tratada con inmovilización yesada (a). Dos años después el paciente comenzó a presentar dolor y déficit de extensión de la rodilla. Como hallazgos radiológicos destacan: rótula alta y osificación del tendón rotuliano (b). dilla. La radiología puede no detectarla si no hay hueso con el fragmento cartilaginoso. Además, es difícil saber si la lesión se extiende hasta el cartílago articular. Se debe tratar quirúrgicamente mediante el reanclaje de la desinserción del cuádriceps. Cuando el diagnóstico es tardío, es difícil distinguir la fractura-avulsión del polo inferior de la lesión de Sinding-Larsen-Johansson. Los pacientes pueden extender la rodilla, pero tienen dolor cuando se realiza contra resistencia. Radiológicamente se puede apreciar una osificación progresiva del fragmento avulsionado y, en ocasiones, patela alta (Fig 3). Se pueden realizar radiografías en flexo-extensión para comprobar la estabilidad intrínseca de la unión fibrosa8. Un amplio distanciamiento de los extremos de la fractura requiere la estabilización quirúrgica6,9,21. Sin em- bargo, el tratamiento quirúrgico puede ocasionar trastornos isquémicos rotulianos (Fig. 4). • La fractura-avulsión del borde medial de la rótula está con frecuencia asociada a una luxación lateral aguda de la rótula13,18. El tratamiento debe ser quirúrgico reconstruyendo, en la medida de lo posible, todas las estructuras patelares y parapatelares. Los resultados suelen ser muy buenos con esta medida8. En algún caso el diagnóstico queda dificultado porque el fragmento es mínimo o no está en absoluto osificado. El tratamiento conservador con yeso suele dejar secuelas como: osificaciones heterotópicas, inestabilidad patelar crónica, síntomas de condromalacia o cuerpos libres. La posibilidad de realizar un diagnóstico erróneo por omisión nos debe llevar a considerar una investigación más a 309 J. Ph. Cahuzac a b Figura 4. Fractura-avulsión del polo proximal de la rótula tratada con cerclaje reabsorbible e inmovilización con yeso en niño de 8 años (a). Cinco años después comenzó a presentar dolor y la radiografía mostraba una patela magna y osificación del tendón cuadricipital (b). fondo en todos los niños que han sufrido una luxación patelar aguda. • La fractura-avulsión del borde superoexterno puede confundirse con la rótula bipartita15. Grogan et al.8, además, sugieren que una rótula bipartita dolorosa puede estar inducida por un traumatismo. Un trauma directo sobre la unión fibro-cartilaginosa entre el centro de osificación principal y el accesorio, pueden provocar una fractura y desarrollar una mala unión dolorosa. La gammagrafía con Tc99 muestra un aumento de la captación, pudiéndonos llevar a un diagnóstico de fractura “crónica”. La extirpación del núcleo accesorio o la fijación atornillada (Fig. 5) es lo más recomendable cuando ha fracasado el tratamiento conservador3,5. Finalmente, con respecto a estas fracturas, insistiremos en que la restauración del me310 canismo extensor es esencial, y que los resultados no son buenos cuando esto no se consigue. FRACTURAS POR ESTRÉS (FATIGA) Como decimos, están causadas por sobrecargas repetitivas cuya fuerza no llega a ser suficiente como para fracturar la rótula de forma aguda. Hay dos grupos de pacientes fundamentalmente: atletas7 y paralíticos cerebrales infantiles (PCI)4,19. En un atleta debe sospecharse esta fractura cuando el paciente se queja reiteradamente de dolor más o menos intenso en la zona, sobre todo en relación con el ejercicio. En ocasiones, la aparición de callo óseo en Rx confirma el diagnóstico10. El tratamiento es conservador10 y en el raro caso de que no desaparezca la sintomatología con la inmovilización, Fracturas y luxaciones de la rótula a b Figura 5. Este joven de 15 años se queja de dolor en la rodilla derecha desde hace 3 meses cuando sufrió una lesión deportiva por trauma directo. La proyección axial mostró una fractura supero-lateral rotuliana (a). Fijamos la fractura con un tornillo obteniendo un buen resultado un año después (b). se puede valorar la escisión del fragmento rotuliano fracturado7. En los pacientes con PCI no es rara la fractura por estrés del polo inferior rotuliano4,19. Una inmovilización con la rodilla en extensión puede ser efectiva pero, dado que el posible mecanismo de estas fracturas tiene que ver con la contractura de los isquiotibiales, puede llegar a ser beneficioso su alargamiento quirúrgico. FRACTURAS OSTEOCONDRALES ARTICULARES Si el fragmento no incluye hueso subcondral pueden pasar desapercibidas17. El tratamiento es quirúrgico21 incluso por artroscopia. Los fragmentos pequeños se extirpan y los grandes se pueden fijar con tornillos. LUXACIÓN LATERAL AGUDA DE LA RÓTULA La luxación lateral aguda de la rótula es rara. Es el resultado de un golpe directo en el lado medial de la rótula o por una enérgica contracción del cuádriceps con la tibia en rotación externa. El diagnóstico, cuando la rótula está luxada, es sencillo (Fig. 6). La reducción se obtiene tras flexionar la cadera y extender la rodilla. Cuando la luxación se reduce espontáneamente, el diagnóstico se sospecha por el hemartros asociado a hematoma en el retináculo medial. Después de la reducción es necesario vaciar por artrocentesis la articulación de la rodilla y realizar proyecciones radiológicas axiales de la rótula. De acuerdo con Grogan et al.8, una fractura-avulsión puede estar presente hasta en el 75% de los casos. 311 J. Ph. Cahuzac casos, un estudio clínico, radiológico y con TC es preciso con vistas a la elección del tratamiento correcto. CONCLUSIÓN Las fracturas patelares son raras en niños. Las fracturas completas del “cuerpo” rotuliano son similares las de los adultos mientras que las fracturas por avulsión son características de los niños. El diagnóstico de estas últimas puede quedar retrasado o pasar desapercibidas si el fragmento avulsionado no contiene hueso. Si el mecanismo extensor de la rodilla queda afectado, el tratamiento quirúrgico con vistas a reconstruirlo es obligatorio. Sin embargo, hay que tener muy en cuenta la posibilidad de producir daños en el crecimiento de la patela cuyo comportamiento fisiológico es comparable al de una epífisis. BIBLIOGRAFÍA Figura 6. Típica imagen clínica de una luxación lateral aguda postraumática de la rótula. Estas luxaciones agudas pueden ser tratadas quirúrgicamente mediante reinserción de la fascia del cuádriceps medial, cierre del retináculo medial, y reinserción del fragmento avulsionado mediante osteosíntesis. Cuando la luxación de la rótula sucede en una rodilla normal y, cuando el tratamiento ha sido correcto, el riesgo de luxación recidivante es pequeño. Sin embargo, cuando existe una displasia ósea o muscular, el riesgo es alto (genu valgum, anomalías rotacionales, síndrome de Marfan, síndrome de Ehlers-Danlos, síndrome de Down). En estos 312 1. Appel MH, Seigel H. Treatment of transverse fractures of the patella by arthroscopic percutaneous pinning. Arthroscopy 1993; 9 (1): 119-21. 2. Bensahel H, Sprung R. Les fractures de la rotule de l’enfant. J Chir 1970; 99: 45-54. 3. Bourne HM, Bianco AJ. Bipartite patella in the adolescent: results of surgical excision. J Pediatr Orthop 1990; 10: 69-71. 4. Cahuzac M, Nichil J, Olle R, Touchard A, Cahuzac JP. Les fractures de fatigue de la rotule chez l’infirme moteur d’origine cérébrale. Rev Chir Orthop 1979; 65: 87-90. 5. Cahuzac JP, Lebarbier P, Picard P, Pasquie M. Les fractures parcellaires de la rotule. Chir Pediatr 1979; 20: 403-7. 6. Crawford AH. Fractures about the knee in children. Orthop Clin North Am 1976; 7: 651-2. 7. Devas MB. Stress fractures of the patella. J Bone Joint Surg (Br) 1960; 42: 71-4. Fracturas y luxaciones de la rótula 8. Grogan DP, Carey TP, Leffers D, Ogden JA. Avulsion fractures of the patella. J Pediatr Orthop 1990; 10: 721-30. 9. Houghton GR, Ackroyd CE. Sleeve fractures of the patella in children: a report of three cases. J Bone Joint Surg (Br). 1979; 61: 165-8. 10. Iwaya T, Takatori Y. Lateral longitudinal stress fracture of the patella : report of three cases. J Pediatr Orthop 1985; 5: 73-5. 11. Jacquemier M, Chrestian P, Guys JM, Mailaender C, Dillet P, Bouyala JM. Les fractures avulsions de la rotule de l’enfant: à propos de 3 cas. Chir Pediatr 1983; 24: 201-3. 12. Maguire JK, Canale ST. Fractures of the patella in children and adolescents. J Pediatr Orthop 1993; 13: 567-71. 13. Nietosvaara Y, Aalto K, Kallio PE. Acute patellar dislocation in children: incidence and associated osteochondral fractures. J Pediatr Orthop 1994; 14: 513-5. 14. Ogden JA, McCarthy SM, Jokl P. The painful bipartite patella. J Pediatr Orthop 1982; 2: 263-9. 15. Peterson I, Stener B. Distal desinsertion of the patella ligament combined with avulsion fractures at the medial and lateral margins of the patella. Acta Orthop Scand 1976; 47: 680-5. 16. Ray JM, Hendrix J. Incidence, mechanism of injury, and treatment of fractures of the patella in children. J Trauma 1992; 32: 464-7. 17. Rigault P, Mouterde P, Beneux J, Padovani JP. Fractures osteo-cartilagineuses du genou chez l’enfant. Ann Chir Inf 1975; 5: 313-23. 18. Rorabeck CH, Bobechko WP. Acute dislocation of the patella with osteochondral fracture. J Bone Joint Surg (Br) 1976; 2: 237-40. 19. Rosenthal RK, Levine DB. Fragmentation of the distal pole of the patella in spastic cerebral palsy. J Bone Joint Surg 1977; 59: 934-9. 20. Scapinelli R. Blood supply of the human patella. J Bone Joint Surg (Br) 1967; 3: 563-70. 21. Weber BG, Brunner C, Freuler F. Treatment of fractures in children and adolescents. Berlin: Springer-Verlag; 1980. 313 27 Fracturas metafisarias proximales de la tibia K.E. Wilkins Las fracturas metafisarias de la tibia proximal pueden ser engañosas, puesto que al inicio se pueden presentar como una fractura simple sin desplazar y originar una desviación de la extremidad muy llamativa a pesar de un correcto tratamiento. Por ello, el mensaje de este capítulo es que cuando expliquemos el tratamiento de esta fractura a los padres, el cirujano debe hacer hincapié antes de iniciar ningún tratamiento en que, a pesar de tratar la fractura adecuadamente, el niño puede desarrollar una importante deformidad en valgo. La causa puede ser un fenómeno biológico y no necesariamente el resultado de un mal tratamiento del cirujano. El explicar el potencial para la deformidad antes de iniciar el tratamiento ayuda gratamente cuando el fenómeno sucede. El cirujano debería estar considerado como un experto en la predicción de la deformidad antes de que se desarrolle. El intentar explicar por qué ha sucedido después que la deformidad es un hecho sólo ayuda al escepticismo de los padres hacia la pericia del cirujano. Este capítulo explorará la patogénesis, opciones de tratamiento, incluyendo los intentos de prevención o de minimizar la deformidad, y el pronóstico a largo plazo de la angulación en valgo una vez desarrollada ésta. PERSPECTIVA HISTÓRICA El primer artículo en literatura inglesa advirtiendo de esta complicación hace más de 40 años, cuando Cozen8 describió 4 casos de fracturas en tallo verde de la metáfisis proximal de la tibia. Casi 20 años después, Cozen y Jackson15 añadieron 7 casos más con un seguimiento de 18-20 años de tres de los casos originales. Tras la advertencia inicial de Cozen del desarrollo de esta deformidad tras las fracturas metafisarias proximales de la tibia, muchos otros casos y series han sido referidos en la literatura3-6,8,22,25-27,29. Por tanto, el desarrollo de una deformidad en valgo tras una fractura en tallo verde metafisaria proximal de la tibia ha sido claramente demostrada en la literatura ortopédica reciente. INCIDENCIA La máxima desviación en valgo parece ser que sucede cuando el niño se encuentra en la fase de valgo fisiológico, es decir, entre los 2 y 8 años24,26. 315 K.E. Wilkins Cuando consideramos todas las fracturas de la tibia que no afectan a las fisis, es decir, diafisarias y metafisarias, la incidencia de fracturas que afectan sólo a la metáfisis proximal tibial es de alrededor del 3%19,29. PATOGÉNESIS No existe explicación que justifique la aparición de una deformidad en valgo tras una fractura metafisaria proximal de la tibia. Debemos recordar que una deformidad en valgo puede desarrollarse espontáneamente sin que haya fractura tibial. Esta deformidad fue previamente observada cuando los injertos óseos eran originalmente obtenidos de la metáfisis proximal de la tibia para la técnica de artrodesis sub-astragalina de Grice-Green. También se ha desarrollado tras una osteomielitis hematógena de la tibia28. Hay 2 grandes categorías de condiciones etiológicas por las cuales puede desarrollarse una angulación en valgo tras una fractura metafisaria proximal. El primer grupo lo componen situaciones yatrogénicas, porque pueden ser controladas por el cirujano. El segundo grupo implica diversos parámetros biológicos que provocan crecimiento asimétrico que contribuye a la deformidad en valgo. Estos diferentes factores etiológicos están resumidos en la Tabla 1. Factores yatrogénicos Reducción inadecuada Generalmente, como consecuencia de un defecto en la manipulación de la pierna en el momento de la reducción. La deformidad en valgo, en este caso, es inmediata y se acentúa cuando se añade el fenómeno de hipercrecimiento secundario (Fig. 1). Cuando se coloca la pierna en una calza de yeso con discreta flexión de la rodilla es difícil evaluar la reducción, tanto clínica como radiológica, de forma adecuada21. 316 Tabla 1. Factores etiológicos de la tibia valga Factores yatrogénicos • Reducción inadecuada • Partes blandas interpuestas • Carga precoz Factores biológicos • Crecimiento asimétrico tibial por: – Incremento de la vascularización medial – Cese temporal del crecimiento fisario lateral – Pérdida de la inhibición del crecimiento perióstico • Tracción ejercida por el peroné • Fuerzas de la banda ilio-tibial Interposición de partes blandas La interposición de partes blandas en la zona medial a nivel del foco de fractura ha sido un factor que se ha implicado como causa de fracaso en la obtención de una adecuada reducción. Weber31 encontró que la inserción tendinosa de la pata de ganso, junto con el periostio, el cual también ha sido dislacerado, se interponían en el foco de fracturas en sus 4 casos. Además, postuló la teoría de que esta irrupción del periostio medialmente inhibe el crecimiento de la porción medial de la tibia, pero secundariamente provoca un estímulo de la fisis medial, originando la deformidad en valgo tardíamente. Esta interposición de la pata de ganso fue confirmada por el trabajo de Bassey4, que rutinariamente repara el tendón. Coartes7 encontró, en dos casos, que el material interpuesto era la porción superficial del ligamento colateral medial en vez de la “pata de ganso”. Carga precoz Pollen20 observó que una carga demasiado precoz ocasionaba una pérdida de reducción, que ocasionaba una recurrencia del valgo inicial. Bahnson y Lovell2 piensan que la carga provoca compresión o inhibición de la porción lateral de la fisis tibial proximal que junto a Fracturas metafisarias proximales de la tibia a b c Figura 1. Reducción incorrecta. Niño de 2,5 años con fractura de la tibia metafisaria proximal en tallo verde (a). La fractura mal reducida consolida con una angulación en valgo de 15° (b). Control a los 6-8 meses post-fractura. La desviación en valgo ha aumentado hasta los 25° por crecimiento asimétrico adicional (c). fuerzas distractoras de la porción más medial que ocasionan un crecimiento más rápido de esa zona. Esta causa de inhibición localizada del crecimiento producido por la carga, en la actualidad no se menciona mucho en la literatura reciente. Factores biológicos Los factores biológicos generalmente son los responsables del gradual incremento de la deformidad en valgo que ocurre entre los 6 a 18 meses tras la fractura. Existen muchas teorías de por qué sucede este crecimiento asimétrico. Hipercrecimiento tibial Este fenómeno del hipercrecimiento de la tibia en longitud y de forma asimétrica ha sido bien documentada en varios estudios3,10,16,22,28,33. Primero, hay un alejamiento mayor de las líneas de detención del creci- miento de Harris-Park. No sólo sucede un mayor alejamiento de estas líneas en las zonas proximal y distal de la fractura (Fig. 2), sino que también es asimétrico, siendo mayor en la porción medial con respecto a la lateral de la tibia proximal10 (Fig. 3). Este crecimiento asimétrico ha sido confirmado por una captación desigual del tecnecio cuando realizamos una gammagrafía ósea16,17,33. La causa exacta de por qué el lado medial crece más rápidamente que el lateral aún no está completamente esclarecida. Se han propuesto varias teorías, como son el incremento del aporte sanguíneo en el lado medial, el crecimiento externo temporalmente detenido, y la pérdida del factor inhibidor del periostio intacto. Los datos que apoyan cada una de estas teorías serán examinados en detalle. Ogden18 ha demostrado en un estudio de cadáver que el aporte sanguíneo de la porción interna de la metáfisis proximal de la tibia es 317 K.E. Wilkins a b Figura 2. Hipercrecimiento. Hay un mayor crecimiento en la tibia proximal (flechas) tras una fractura metafisaria proximal no desplazada (b). El lado no lesionado muestra un menor crecimiento (flechas) (a). significativamente mayor con respecto al lado externo. Por tanto, él cree que la hiperemia causada por la fractura es asimétrica, provocando un aumento de la estimulación del lado medial. Ogden18 también ha especulado como un mecanismo de producción el cese temporal del crecimiento de la porción externa fisaria, sin embargo, no se ha podido demostrar la existencia de un puente óseo temporal. La mayoría de los datos que apoyan la teoría de que el periostio intacto provoca una inhibición del crecimiento longitudinal proviene de estudios en animales. Estudios en pollos9 y ratas30 demuestran que una liberación circunferencial del periostio provoca un crecimiento en longitud del hueso. Inicialmente esto fue sospechado por el aumento de vascularización que provoca la desperiostización per se. Estudios posteriores en conejos1,12 ha mostrado que la desperiostización metafisaria de la zona medial únicamente puede provocar una estimulación asimétrica del crecimiento, es decir, un valgo. En el estudio de Aronson1, la desperiostización aislada de la zona lateral provocaba una deformidad en varo. En ninguno de los estudios animales an318 teriormente citados se pudo demostrar cambios estructurales en los exámenes histológicos de la fisis. Por tanto, existe alguna evidencia experimental de que la desperiostización per se puede contribuir al crecimiento asimétrico. Sin embargo, Jordan16 no apoya esta teoría porque en los casos en que él ha reparado cuidadosamente el periostio medial, el hipercrecimiento y desviación en valgo también ocurren. Retención del peroné La teoría acerca de la tracción que ejerce el peroné fue popularizada por los originales estudios de Taylor28 en los que estudió la deformidad en valgo por hipercrecimiento tras osteotomía tibial. Él observó que cuando el peroné no era simultáneamente osteotomizado la tibia se desviaba en valgo tardíamente una vez que la osteotomía se consolidaba. Cuando el peroné era simultáneamente osteotomizado la desviación en valgo era mínima. Sin embargo, la osteotomía profiláctica del peroné tras una fractura metafisaria proximal de la tibia ha fracasado como método preventivo del subsecuente valgo por hipercrecimiento16. Además este autor, al igual que otros16, han Fracturas metafisarias proximales de la tibia ETIOLOGÍAS PREFERIDAS POR EL AUTOR Para este autor las causas son multifactoriales. La causa del valgo inmediato es una mala reducción de la fractura, causada o no por una interposición de tejido a nivel de la fractura. La causa de la aparición de una deformidad tardía es debida a dos factores biológicos, la hiperemia asimétrica y la tracción asimétrica que ejerce el periostio intacto. No existen mejores evidencias que apoyen las otras teorías. Figura 3. Crecimiento asimétrico. En este niño de 8 años de edad, intervenido 6 semanas antes mediante una osteotomía correctora, muestra una mayor migración de las líneas de detención del crecimiento de Harris-Park en el lado medial (flechas). visto cómo se desarrolla una deformidad en valgo incluso en aquellos casos en los que concurría una fractura del peroné. Fuerzas ejercidas por la banda ilio-tibial Esta teoría viene de la época de la poliomielitis, cuando Irwin14 atribuyó la deformidad en valgo de la tibia en estos pacientes a la tracción externa o valguizante que ejerce la banda ilio-tibial. No existe ningún trabajo que apoye esta teoría en la literatura reciente. DESARROLLO DE LA DEFORMIDAD Dos estudios, uno de Skak 27 y otro de Zionts y McEwen32, de largo seguimiento han documentado el índice y las formas de deformidad que se desarrollan tras estos tipos de fracturas. Primero, la deformidad comienza a desarrollarse durante el proceso de consolidación de la fractura. Parece que se desarrolla más rápidamente durante el primer año tras la fractura, pero la evolución puede durar hasta los 18 meses. De acuerdo con Herring y Moseley11, la deformidad en valgo comienza a tener relevancia clínica cuando llega a los 10-15°. En el estudio de Zionts y McEwen32, el hipercrecimiento medio era de 1 cm, pero lo máximo que alcanzó fue 1,7 cm. El incremento medio del ángulo metafiso-diafisario fue de 9,6° y el tiempo medio en el que se observó la máxima angulación fue de 12,6 meses. CORRECCIÓN ESPONTÁNEA DE LA DEFORMIDAD De nuevo, muchos de los estudios con un seguimiento a largo plazo muestran que la mayoría de las deformidades se resuelven con el tiempo (Fig. 4). Un gran número de deformidades corrigen proximalmente, pero algunas de ellas lo hacen también distalmente, provocando una tibia con forma de “S”. En raras oca319 K.E. Wilkins a b c Figura 4. Corrección espontánea. Niña de 2,5 años que presenta fractura mínimamente desplazada (a). Deformidad en valgo significativa de 15° seis meses más tarde. El aspecto externo contrarió a los padres (b). Control radiológico a la edad de 17 años, 15 años después de la fractura. La deformidad en valgo se ha corregido espontáneamente. Aunque no existe deformidad externa, la tibia tiene un discreto aspecto de “S” (c). siones puede estar indicado hacer una corrección quirúrgica, únicamente cuando el crecimiento ha terminado. 320 TRATAMIENTO El tratamiento de estas fracturas está dividido en dos fases: la primera, el tratamiento Fracturas metafisarias proximales de la tibia Figura 5. Recidiva tras osteotomía. Control a los 6 meses después de realizar una osteotomía varizante del paciente de la Fig. 3. La deformidad en valgo ha recidivado por el hipercrecimiento asimétrico de la tibia producido por la propia osteotomía. de la fractura aguda y la segunda, el manejo de la deformidad en valgo tardía. Tratamiento de la fractura aguda Inicialmente, la fractura debe reducirse anatómicamente sin que haya angulación en valgo. Ello se realiza bajo una sedación profunda o anestesia general para poder aplicar fuerzas varizantes con la rodilla en extensión. Parsch19 observó que, cuando se realiza de esta forma, la incidencia de deformidad aparente o cosmética en valgo era inexistente. Los padres deben entender que, para obtener la reducción anatómica, puede ser necesario un pequeño gesto quirúrgico para retirar las partes blandas interpuestas del foco de fractura. Algunos autores22,27 cuestionan si el retirar el periostio interpuesto del foco fracturario influye de alguna manera en el resultado final. Tratamiento de la deformidad en valgo Muchos autores3,11,13,31 han demostrado que el hacer una osteotomía correctora puede conseguir alinear temporalmente la extremidad, pero meses después la deformidad recurrirá debido al efecto estimulante de la osteotomía (Fig. 5). Puesto que la mayoría de los casos últimamente han mostrado un resultado funcional y cosmético satisfactorio al acabar el crecimiento, se piensa que observar y esperar es 321 K.E. Wilkins el mejor enfoque del problema (Fig. 4). Si la deformidad persistiera en los primeros años de la adolescencia seguramente el mejor tratamiento para conseguir una corrección de la deformidad angular sería por medio de una hemi-epifisiodesis medial proximal3,23,32. CONCLUSIONES La aparición de una tibia valga tras una fractura en tallo verde de la tibia proximal depende tanto de los factores yatrogénicos como de los biológicos. Los problemas yatrogénicos pueden evitarse mediante una adecuada reducción anatómica e inmovilización de la extremidad con un yeso inguinopédico con la rodilla en extensión durante 4-6 semanas. La deformidad resultante se trata mejor una vez finalizado el crecimiento. La osteotomía precoz tras la consolidación de la fractura puede derivar en una recidiva de la deformidad y por tanto debe evitarse. Los padres deben estar avisados antes de iniciar el tratamiento que una deformidad en valgo puede aparecer incluso habiéndose tratado la fractura adecuadamente. BIBLIOGRAFÍA 1. 2. 3. 4. 5. 322 Aronson DD, Stewart MC, Crissman JD. Experimental tibial fractures in rabbits simulating proximal tibial metaphyseal fracture in children. Clin Orthop 1990; 255: 61-7. Bahnson DH, Lowell WW. Genu valgum following fractures of the proximal tibial metaphysis in children. Orthop Trans 1980; 4: 306. Balthazar DA, Pappas AM. Acquired valgus deformity of the tibia in children. J Pediatr Orthop 1984; 4: 538. Bassey LO. Valgus deformity following proximal metaphyseal fractures in children: Experiences in the African tropics. J Trauma 1990; 30: 102. Ben Itzhak I, Eiken EH, Malkin C. Progressive valgus deformity after juxta epiphyseal fracture of the upper tibia in children. Injury 1997; 18: 169-73. 6. Brougham DI, Nicol RO. Valgus deformity after proximal tibial fractures in children. J Bone Joint Surg (Br) 1987; 69: 482. 7. Coates R. Knock-knee deformity following upper tibial «greenstick» fractures. J Bone Joint Surg (Br) 1977; 59: 516. 8. Cozen L. Fracture of the proximal portion of the tibia in children followed by valgus deformity. Surg Gynecol Obstet 1953; 97: 183. 9. Crilly RG. Longitudinal overgrowth of chicken radius. J Anat 1972; 112: 11-8. 10. Green NE. Tibia valga caused by asymmetrical overgrowth following a nondisplaced fracture of the proximal tibia metaphysis. J Pediatr Orthop 1983; 3: 235. 11. Herring JA, Moseley C. Posttraumatic valgus deformity of the tibia: Instructional case. J Pediatr Orthop 1981; 1: 435-9. 12. Houghton GR, Rooker GD. The role of the periosteum in the growth of long bones. An experimental study in the rabbit. J Bone Joint Surg (Br) 1979; 61: 218-20. 13. Ippolito E, Pentimalli C. Post-traumatic valgus deformity of the knee in proximal tibial metaphyseal fractures in children. Ital J Orthop Traumatol 1984; 10: 103-8. 14. Irwin CE. Iliotibial band. Its role in producing deformity in poliomyelitis. J Bone Joint Surg (Am) 1949; 34: 141-6. 15. Jackson DW, Cozen L. Genu valgum as a complication of proximal tibial metaphyseal fractures children. J Bone Joint Surg (Am) 1971; 53: 1571. 16. Jordan SE, Alonso JE, Cook FF. The etiology of valgus angulation after metaphyseal fractures of the tibia in children. J Pediatr Orthop 1987; 7: 450. 17. Keret D, Harcke HT, Bowen JR. Tibia valga after fracture: Documentation of mechanism. Arch Orthop Trauma Surg 1991; 110: 216-9. 18. Ogden JA. Skeletal Injury in the Child. Filadelfia: Sanders & Sanders, 1990. p. 822. 19. Parsch K. Proximal metaphyseal fractures of the tibia. How can progressive valgus angulation be prevented? 2th Swedish International Se- Fracturas metafisarias proximales de la tibia minar on Fractures in Children Stockholm. Sweden; September, 23-25; 1992. ximal metaphyseal region of the tibia in young children. Instr Course Lect 1992;41:409-11. 20. Pollen AF. Fractures and Dislocations in Children. Baltimore: Williams & Wilkins, 1973. p. 179. 27. Skak SV. Valgus deformity prixmal tibial metaphyseal fracture in children. Acta Orthop Scand 1982; 53: 141. 21. Rang M. Tibia. Children’s Fractures. 2nd ed. Filadelfia: J.B. Lippincott, 1983. p. 189. 28. Taylor SL. Tibial overgrowth. A cause of genu valgum. J Bone Joint Surg (Am) 1963; 45: 659. 22. Robert M, Khouri N, Carlioz H, Alain JL. Fractures of the proximal tibial metaphysis in children: Review of a series of 25 cases. J Pediatr Orthop 1987; 7: 444. 29. Visser J, Veldhvizen A. Valgus deformity after fractures of the proximal tibial metaphys in children. Acta Orthop Scand 1982; 53: 663. 23. Rooker G, Salter R. Presentation of valgus deformity following fracture of the proximal metaphysis of the tibia in children. J Bone Joint Surg (Br) 1980; 62: 527. 24. Salenius P, Vankas E. The development of the tibiofemoral angle children. J Bone Joint Surg (Am) 1975; 57: 259-61. 25. Salter RB, Best T. The pathogenesis and prevention of valgus deformity following fractures of the proximal metaphyseal region in the tibia in children. J Bone Joint Surg (Am) 1973; 55: 1324. 26. Salter RB, Best TN. Pathogenesis of progressive valgus deformity following fractures of the pro- 30. Warrell E, Taylor JF. The effect of trauma on tibial growth. J Bone Joint Surg (Br) 1976; 58: 375. 31. Weber BG. Fibrous interposition causing valgus deformity after fracture of the upper tibial metaphysis in children. J Bone Joint Surg (Br) 1977; 59: 290. 32. Zionts LE, MacEwen GD. Spontaneous improvement pf posttraumatic tibia valga. J Bone Joint Surg (Am) 1986; 68: 680. 33. Zionts LE, Harcke HT, Brooks KM, MacEwen GD. Posttraumatic tibia valga: a case demonstrating asymmmetric activity at the proximal growth plate on technetium bone scan. J Pediatr Orthop 1987; 7: 458. 323 28 Fracturas osteocondrales J.L. González López En la rodilla traumática del niño y el adolescente es muy frecuente la aparición de hemartrosis, bien sea debido a la riqueza vascular del tejido sinovial, o bien a la existencia de lesiones intraarticulares; clásicamente se ha considerado que éstas eran menos frecuentes que en el adulto, pero sin embargo con la utilización rutinaria de la artroscopia se ha comprobado que no es así70, encontrando habitualmente lesiones comparables a las de la rodilla del adulto, tales como lesiones ligamentosas o meniscales, luxaciones rotulianas, fracturas osteocondrales, fracturas ocultas, etc.20,70. Las fracturas osteocondrales de la rodilla son raras, suelen ocurrir en la adolescencia y, aunque pueden deberse a traumatismos directos, habitualmente suceden en el curso de una luxación rotuliana. Kroner, en 190569, hace una primera descripción y Coleman, en 195317, aporta 5 casos asociados a luxación rotuliana; Rosenberg, en 196464, presenta 15 nuevos casos, pero no encuentra luxación de la rótula en todos ellos, por lo que también postula la existencia de fuerzas endógenas que se transmiten a través de la rótula con la rodilla en flexión. En 1976, Rorabeck y Bobechko63 presentan 18 ca- sos asociados a luxación rotuliana, con una incidencia del 5%. Habitualmente asientan en los cóndilos femorales y la rótula, aunque excepcionalmente puede verse afectada la tibia46, y el tamaño es variable, desde pequeños fragmentos hasta grandes defectos que pueden afectar a medio cóndilo. El diagnóstico es difícil, pues su clínica es inespecífica, pero la ausencia de lesiones ligamentosas, el hemartros repetitivo con grasa, y la gran sensibilidad local que generan, deben hacer sospechar la existencia de la lesión. La radiología convencional es poco demostrativa, habitualmente negativa76, y que hace precisa la utilización de medios diagnósticos más sofisticados, como la TC, la RM, e incluso la artroscopia5,13,24,39,61,74. Su tratamiento es quirúrgico, aunque las modalidades han ido cambiando con el tiempo; inicialmente Coleman17, Rosenberg64, Rorabeck y Bobechko63 propugnaron la escisión de fragmentos y perforaciones del cráter, Kennedy y Smillie35,69 propusieron la reposición y fijación con agujas de Kirschner o tornillos de compresión, Rockwood60 utilizó clavos de Steinman; Lewis y Foster37, en 1990, postulan la utilización de tornillos de compresión de Herbert, 325 J.L. González López pero cada vez son más los autores que preconizan los materiales biodegradables para la fijación de fragmentos intraarticulares8,10,25,40,42. Con la utilización rutinaria de la RM, se ha descubierto un nuevo tipo de lesiones cuyo diagnóstico era imposible antes del advenimiento de dicha técnica: las fracturas ocultas, o fracturas intraóseas subcondrales o subcorticales, que en el caso de la rodilla y con una radiología normal32,48,76 cursan con hemartros y dolor mantenido durante unas 6 semanas, y cuyo tratamiento será de descarga simple o inmovilización durante unas 6 semanas. INCIDENCIA Es difícil precisar la frecuencia de aparición de estas lesiones, dado que las series publicadas son pequeñas, y sus porcentajes varían mucho; así en las series clásicas63 se estima en un 5%; McManus47 la eleva al 24%; en adultos, se sitúa entre el 11-26%28,75, aunque si se incluyen las avulsiones marginales internas de la rótula pueden subir al 31-53%36,75 y en atletas puede llegar al 57-74%51,66. Ciñéndonos a la edad infantil, Nietosvaara52 encuentra que en la población finlandesa la incidencia de luxación rotuliana es de 1/1.000 en niños entre 9 y 15 años, y que dentro de ellos, un 39% presentan fractura osteocondral. Matelic39, en 21 artroscopias de rodillas traumáticas agudas en niños, encuentra un porcentaje del 67% de fracturas. ANATOMÍA PATOLÓGICA La articulación femoropatelar permite el deslizamiento de la rótula sobre la escotadura intercondílea, y así en extensión completa, se encuentra por encima de los cóndilos femorales; a partir de los 20° de flexión la rótula comienza a situarse sobre la escotadura intercondílea, y al llegar a los 90°, el contacto es total; cuando la rodilla se flexiona a 135°, la patela se sitúa encima de la superficie de car326 ga de los cóndilos femorales. La adaptación de la rótula a la escotadura es total, contactando las facetas rotulianas con las paredes de la escotadura; este contacto es mayor y más estrecho a medida que se flexiona la rodilla. La estabilidad articular se consigue por la acción de 4 estructuras básicas: el tendón rotuliano y las fibras longitudinales del retináculo extensor que fijan la rótula distalmente, el cuádriceps lo hace proximalmente, el vasto interno y el externo, ayudados por los retináculos, proporcionan la estabilidad en el plano lateral. Esta estabilidad dinámica se complementa con la pasiva proporcionada por la angulación de las facetas patelares y el ángulo de la escotadura intercondílea: cuando están aumentados, la inestabilidad aumenta52. Asimismo la existencia de anomalías locales como genu valgo, hipoplasia del cóndilo externo, insuficiencia del vasto interno, anteversión femoral asociada a torsión tibial externa, rótula alta, laxitud ligamentosa, etc., pueden favorecer la inestabilidad y, por consiguiente, la luxación rotuliana35,54. PATOGENIA Las fracturas osteocondrales suelen ocurrir en el transcurso del ejercicio deportivo: Ahstrom1, en su clásica publicación de 1965, de 18 casos, 16 practicaban fútbol o baloncesto, 1 bailaba el “twist” y otro jugaba al béisbol. Es excepcional la aparición de fractura asociada a inestabilidad crónica o luxación recidivante a causa de la laxitud e hipotrofia de las estructuras estabilizadoras internas59. Según Kennedy35, el hueso subcondral del niño es inmaduro, y transmite más fácilmente que el adulto las fuerzas de cizallamiento, lo que favorece la aparición de estas lesiones en adolescentes. Básicamente pueden tener dos orígenes: traumatismos directos o fuerzas de transmisión endógenas. Las lesiones por traumatismos directos son raras, y pueden deberse a lesiones por cuerpos extraños penetrantes65 Fracturas osteocondrales o a caídas con la rodilla flexionada y golpe directo de los cóndilos contra algún objeto duro y punzante60,69. Las lesiones más habituales son las debidas a fuerzas de transmisión endógenas, básicamente en el curso de una luxación rotuliana traumática con la rodilla flexionada16,22,27,47,48,52,69, aunque también pueden ocurrir con la rodilla extendida y con mecanismo de rotación interna o externa y compresión del fémur con la tibia extendida41,44,59. Cuando la fractura ocurre en el curso de luxación rotuliana con la rodilla flexionada48,52, en el momento de la luxación suele fracturarse la faceta externa de la rótula, y si existe reposición espontánea en el curso del traumatismo, es el cóndilo el afectado (Fig. 1); en caso de no llegar a completarse la luxación, puede producirse un arrancamiento marginal del borde interno de la rótula. En los mecanismos de rotación y compresión, si la rotación es interna asociada al valgo, puede afectarse el cóndilo externo, y si es externa con mecanismo de varo se lesiona el cóndilo interno35,69; en este caso también puede lesionarse el platillo tibial a la altura del cuerno anterior del menisco externo48,69. CLASIFICACIÓN Roberts59, siguiendo a Kennedy y Smillie35,69, clasificó estas fracturas según su localización, transmisión del traumatismo y mecanismo (Ta- Figura 1. Lecho de una fractura osteocondral en el cóndilo externo. bla 1), y Mink48 añadió otro tipo más detectado por RM y localizado en la tibia. CLÍNICA Existe dolor agudo e instantáneo desde el traumatismo. Es absolutamente típica la presencia de hemartros, habitualmente a tensión, y que a la punción mostrará presencia de gotas de grasa en suspensión. La rodilla suele estar bloqueada con limitación de la extensión, y con gran dolor a la movilidad pasiva, siendo imposible el apoyo del miembro. La palpación de la rótula o del cóndilo es muy dolorosa, y en los casos en que son secundarios a luxación de rótula, ésta es muy inestable, y muy dolo- Tabla 1. Clasificación de las fracturas osteocondrales de la rodilla según localización, transmisión del traumatismo y mecanismo de éste Localización Transmisión Mecanismo Rótula Endógena Luxación rotuliana Cóndilo externo Exógena Endógena Golpe directo Compresión y rotación Luxación rotuliana Cóndilo interno Exógena Endógena Golpe directo Compresión y rotación Platillo tibial externo Endógena Compresión y rotación 327 J.L. González López Figura 2. Imagen radiológica simple de fractura osteocondral de cóndilo externo (flecha). Figura 4. Fractura osteocondral del margen interno de la rótula visualizado por TC (flecha). rosa a la movilización lateral. La presencia de hemartros con grasa repetitivo, añadida a una cuidada anamnesis del mecanismo de caída, deben llevarnos a la sospecha de fractura osteocondral, sobre todo si ha existido luxación rotuliana. DIAGNÓSTICO POR IMAGEN La radiología convencional suele ser poco demostrativa13,14,24,39,70, aunque para otros autores11,41 ha sido efectiva, pero en series muy limitadas; según Krödel y Refior36 las radiografías anteroposterior, lateral y axial de rótula son suficientes para el diagnóstico; sin em328 Figura 3. Imagen de TC en que se observa el fragmento osteocondral desprendido (flecha) y el lecho en la zona de carga del cóndilo externo (*). bargo en la práctica es francamente difícil obtener buenas radiografías; en los contados casos en que el fragmento osteocondral es visible, se encuentra en el fondo de saco suprapatelar (Fig. 2), o bien en la escotadura intercondílea; su alojamiento habitual, lateral al cóndilo externo, no suele ser objetivable radiológicamente por superposición de imágenes. También la artrografía4,24 puede ser útil, así como la tomografía convencional3. La TC puede proveer buenas imágenes de los fragmentos osteocondrales desprendidos2,61,68 sea cual sea su localización –aunque los fragmentos solamente condrales pueden identificarse peor–, así como de su lecho (Figs. 3 y 4). La RM es también muy útil y, al tener una mayor sensibilidad para la detección de lesiones cartilaginosas y de hueso esponjoso (Fig. 5), para muchos autores es casi de elección32,48,58,74,76. La artroscopia también tiene un papel importante en el diagnóstico de estas lesiones y, aunque la existencia de hemartros puede hacer dudar de la conveniencia de la misma, es común la opinión de su gran utilidad en su doble vertiente diagnóstica-terapéutica, aunque existan opiniones en contra de su utilización rutinaria en todas las rodillas hemartrósicas15,74. En las diferentes series, se ha encontrado un porcentaje de fracturas osteocondrales que oscila desde el Fracturas osteocondrales a b c Figura 5. RM de una fractura osteocondral del cóndilo externo. a) Vista sagital de la lesión. b) Imagen transversa; en ambas proyecciones el lecho de fractura es fácilmente visible. c) Imagen coronal donde se puede localizar el fragmento desprendido; también se observa la existencia de derrame articular. 6% hasta el 67%7,13,15,19-21,24,30,31,34,38,39,49,53,72,80. Sin embargo, Vähäsarja74, en una amplia serie prospectiva de 138 artroscopias en niños, concluye que la RM puede reducir la necesidad de artroscopias diagnósticas, aunque las recomienda en todos los casos en que existe posibilidad de fractura osteocondral. TRATAMIENTO En las fracturas agudas, de diagnóstico precoz, todos los autores están de acuerdo con el tratamiento quirúrgico lo antes posible1,6,31,33,37,41,43,73 siguiendo dos alternativas: fijación y reposición o extirpación del fragmento. En general existe unanimidad en favor de la reposición de fragmentos si son mínimamente grandes y afectan a la superficie de carga1,6,31,33,35,37,41,43,60,69,73 (Fig. 6); si son muy pequeños y no afectan a la superficie de carga, pueden extirparse sin problema59,73. Algunos autores son partidarios de la alineación rotuliana simultánea en los casos secundarios a la luxación de la rótula6,36, encontrando mejores resultados a largo plazo cuando se asocia la realineación. La reposición, clásicamente efectuada mediante artrotomía35-37,41,42,69, ha ido evolucionando a fijación artroscópica31,39,70,73, aunque no es infrecuente la conversión de la artroscopia en artrotomía por el gran tamaño del fragmento, que implica grandes dificultades para su manejo (Fig. 7). El tratamiento, 329 J.L. González López Figura 6. Fragmento desprendido de una fractura osteocondral del cóndilo externo. como se indica más arriba, debe ser lo más inmediato posible, con un retraso máximo de 23 semanas35,41-43,69; el retardo en el tratamiento puede hacer inviable la reposición por la organización del hematoma del lecho de fractura35. La fijación del fragmento desprendido debe ser lo suficientemente buena como para permitir su integración en un tiempo razonable, y para algunos autores lo suficientemente estable como para que permita una movilización precoz37,41,73, aunque en el niño esto no es tan importante. Smillie69 preconizó la utilización de tornillos de compresión pequeños; Rockwood60, clavos de Steinmann impactados en el fragmento y asomando en el plano subcutáneo a nivel de la femoral distal, y en la róa tula, mini-tornillos de compresión. También se utilizó la fijación con agujas óseas de cortical autólogo50 con buenos resultados. En la década de 1980, la línea de investigación se decantó por los adhesivos biológicos, que aunque inicialmente crearon buenas expectativas29,71, posteriormente Plaga56 comprobó que su eficacia rondaba el 50%, por lo que actualmente pocos autores son partidarios de su uso. Lewis37 propone la utilización de tornillos de Herbert, que presentan la ventaja de poderse encastrar bien en el fragmento y evitan una segunda cirugía para retirarlos, proceso que está controvertido en el niño67. Los tornillos reabsorbibles también están indicados por la misma razón8,12,18, aunque las reacciones osteolíticas9 pueden complicar la evolución por el posible cráter condral residual; tampoco es desdeñable la aparición de complicaciones inflamatorias, que pueden abarcar desde sinovitis asépticas severas23 hasta fístulas y destrucción del cartílago articular77 que, aunque no impida la consolidación de la fractura, sí puede dejar importantes secuelas articulares e incluso zonas de fragilidad ósea que pueden tardar hasta 2 años en regenerarse. Otro problema añadido a la fijación con tornillos, sean o no biodegradables, es que el fragmento puede ser de extensión grande, pero muy estrecho de espesor, conteniendo una mínima capa de hueso subcondral, lo que puede impedir una fijab Figura 7. El fragmento desprendido reducido y fijado con agujas reabsorbibles: a) antes y b) después de su corte. 330 Fracturas osteocondrales ción correcta, e incluso la ruptura del fragmento. Las agujas reabsorbibles parecen una buena alternativa pues ofrecen una fijación suficiente en una zona donde no existen grandes fuerzas de tensión18, son pequeñas y se pueden cortar a ras, con lo que la reacción y osteólisis son menores que con los tornillos, y el espesor del hueso no impide su utilización; sin embargo, precisan de inmovilización durante un mínimo de 6 semanas, pues su poca resistencia puede ser insuficiente si se moviliza la articulación precozmente. Greve y Holste25 fueron los primeros en utilizar experimentalmente 2 agujas de Orthosorb (polidoxanone) para estabilizar fracturas osteocondrales; en la actualidad su utilización es bastante habitual para fracturas osteocondrales8,10,40,56,57; en algunos casos se puede practicar por artroscopia o astrotomía, utilizándose entre 2-4 agujas según tamaño y estabilidad del fragmento (Fig. 7). El seguimiento deberá hacerse por TC o bien RM para controlar la buena reducción del fragmento, la incorporación y la biodegradación de los implantes61. En cuanto al tratamiento postoperatorio, ya hemos visto que hay autores que preconizan la movilización precoz para la mejor reparación del cartílago articular, pero en el niño no es tan imprescindible. Lo más aconsejable, sea cual sea la técnica utilizada, es la inmovilización con yeso en ligera flexión durante unas 6 semanas, haciendo ejercicios de cuádriceps simultáneamente; al cabo de este tiempo, se permite movilización libre sin apoyo durante otras 6 semanas para asegurar la mejor reparación posible de la lesión intraarticular. Cuando la lesión ha tardado en diagnosticarse más de 3 semanas y la reposición del fragmento es imposible, clásicamente se ha efectuado limpieza del foco, perforaciones y movilización precoz60; son más atractivas y dan mejor resultado las técnicas de sustitución por autoinjerto osteocondral tomado de la parte más posterior de la cara lateral del cóndilo externo62, del cóndilo interno78, o de la rótula40, y fijada con agujas reabsorbibles o no, con buenos resultados funcionales a medio plazo. Los aloinjertos26,45 ofrecen también un resultado aceptable, y no deben ser olvidardos ante grandes defectos que hagan imposible la sustitución por injerto autólogo. PRONÓSTICO Cuando se diagnostica de forma precoz, y se efectúa reposición del fragmento, la evolución suele ser buena, y cura sin secuelas, aunque ello depende de la capa de hueso que contenga el fragmento desprendido, ya que si es solamente cartilaginosa puede no llegar a incorporarse. Un factor de mala evolución puede ser la asociación de inestabilidad rotuliana1, por lo que es conveniente asociar la reparación primaria del alerón rotuliano, o bien el realineamiento del aparato extensor6,63. COMPLICACIONES Y SECUELAS Las complicaciones del tratamiento quirúrgico son las típicas de cualquier cirugía articular: infección, fibrosis, sinovitis crónica secundaria a la cirugía o a los implantes metálicos o biodegradables; en el caso concreto de esta cirugía, puede existir también insuficiencia crónica del cuádriceps, así como mal alineación rotuliana. En los casos no diagnosticados y no tratados, el defecto cartilaginoso llevará a la irregularidad articular, con pinzamiento, rigidez, dolor de intensidad progresiva y, finalmente, osteoartritis degenerativa precoz14,43. METODOLOGÍA PROPUESTA POR EL AUTOR Ante la sospecha clínica de una fractura osteocondral, practicamos un TC o RM con la mayor urgencia posible; una vez confirmada la existencia de fractura, bien con artroscopia o con artrotomía convencional, efectuamos la reposición del injerto en su lecho y lo fijamos 331 J.L. González López Tabla 2. Clasificación de fracturas ocultas basadas en los hallazgos de resonancia magnética Fracturas ocultas subcorticales 1. Reticular: regiones de hueso subcortical con intensidad disminuida en T1, de tipo serpiginoso-reticular 2. Geográficas I y II: islotes contiguos al hueso cortical subyacente, con impactación focal cortical. Las de tipo I son coalescentes con la periferia, y las de tipo II son crecientes y coalescentes 3. Lineales: líneas de baja intensidad en T1 Figura 8. Imagen de RM de fractura oculta del cóndilo lateral en la que se puede observar la contusión del hueso subyacente y la existencia de hemartros. con 2-4 agujas reabsorbibles de Orthosorb® (polidiaxonona) (Fig. 7). Se inmoviliza la rodilla con yeso, y se practica RM postoperatoria para control de la reducción y de la fijación, comenzando ejercicios de cuádriceps lo más precozmente posible. Al cabo de 6 semanas, se retira el yeso y se permite la movilización sin apoyo. A los 3 meses, se efectúa nuevo control de RM para confirmar la incorporación del fragmento, permitiéndose la recuperación paulatina de las actividades físicas habituales. FRACTURAS OCULTAS Son lesiones surgidas en el curso de traumatismos de la rodilla, que cursan con hemartros evidente, dolor a la palpación de la zona afecta, y con clínica y radiología anodinas. La exploración con RM32,55,58,79 de estas rodillas traumáticas ha ilustrado al respecto de este tipo de fracturas (Fig. 8). En 1989, Mink48 clasifica dichas lesiones según los hallazgos de imagen en RM; y Vellet76, en 1991, completa esta clasificación (Tabla 2). Una vez diagnosticadas, excepto en el caso de las osteocondrales desplazadas (como ya se ha analizado en el apartado anterior), 332 Fracturas de estrés 1. Lineal 2. Globular Fracturas osteocondrales 1. Condral: fractura no desplazada que afecta sólo al cartílago (Fig. 8). 2. Desplazada 3. Impactada Platillo tibial Diáfisis femoral el tratamiento será inmovilización con yeso u ortesis externa rígida sin apoyo durante 6 semanas, al cabo de las cuales, en caso de no haber lesión condral, se podrá permitir la carga paulatinamente, y si existe afectación cartilaginosa, serán convenientes otras 4-6 semanas de descarga con movilización libre. La evolución de la fractura será controlada por RM a los 2-3 meses de iniciado el tratamiento. La evolución suele ser buena, excepto en la afectación cartilaginosa, pues si la lesión es amplia puede originar artritis degenerativa precoz. BIBLIOGRAFÍA 1. Ahstrom JP. Osteochondral fracture in the knee joint associated with hypermobility and dislocation of the patella. Report of eightenn cases. J Bone Joint Surg (Am) 1965; 47: 1491-502. Fracturas osteocondrales 2. Allen GJ. Longitudinal stress fractures of the tibia: Diagnosis with CT. Radiology 1988; 167: 799-801. 3. Apple JS, Martínez S, Allen NB, Caldwell DS, Rice JR. Occult fractures of the knee: Tomographic evaluation. Radiology 1983; 148: 383-7. 4. Ashby ME, Shields CL, Karmy JR. Diagnosis of osteochondral fractures in acute traumatic patellar dislocations using air arthrography. J Trauma 1975: 15: 1032-3. 5. Barber FA, Prudich JF. Acute traumatic knee hemarthrosis. Arthroscopy 1993; 9: 174-6. 6. Basset FH III. Acute dislocation of the patella, osteochondral fractures and injuries to the extensor mechanism of the knee. AAOS Instructional Course Lectures 1976; 25: 40-9. 7. Bergström R, Gillquist J, Lysholm J, Hamberg P. Arthroscopy of the knee in children. J Pediatr Orthop 1984; 4: 542-5. 8. Böstman OM. Current concepts review. Absorbable implants for the fixation of fractures. J Bone Joint Surg (Am) 1991: 148-53. 9. Böstman OM. Osteolytic changes accompanying degradation of absorbable fracture fixation implants. J Bone Joint Surg (Br) 1991: 73: 679-82. 10. Böstman OM, Mäkelä EA, Södergard J, Hirvensalo E, Törmälä P, Rokkanen P. Absorbable polyglycolide pins in internal fixation of fractures in children. J Pediatr Orthop 1993; 13: 242-5. 11. Bradley J, Dandy DJ. Osteochondritis dissecans and other lesions of the femoral condyles. J Bone Joint Surg (Br) 1989; 71: 518-22. 12. Bucholz RW, Henry S, Henly B. Fixation with bioabsorbable screws for the treatment of fractures of the ankle. J Bone Joint Surg (Am) 1994; 76: 319-24. 15. Cazeneuve JF, Collet LM, Renaud C, De Mesnil FL. Hémarthroses post-traumatiques du genou chez l’enfant. Place de l’arthroscopie. Rev Chir Orthop 1991; 77: 249-51. 16. Cofield RH, Bryan RS. Acute dislocation of the patella: results of conservative treatment. J Trauma 1977; 17: 526-31. 17. Coleman HM. Recurrent osteochondral fracture of the patella. J Bone Joint Surg (Br) 1948; 30: 153-7. 18. Coll-Bosch MD, Díaz F. Tratamiento de fracturas en la infancia con tornillos reabsorbibles. Rev Ortop Traumatol 1996; 40 (Supl 1): 22-5. 19. De Haven KE. Diagnosis of acute knee injuries with hemarthrosis. Am J Sports Med 1980; 8: 9-14. 20. Eiskjaer S, Larsen ST. Arthroscopy of the knee in children. Acta Orthop Scan 1987; 58: 273-6. 21. Eiskjaer S, Larsen ST, Schmidt MB. The significance of hemarthrosis of the knee in children. Arch Orthop Traumatol Surg 1988; 107: 96-8. 22. Frandsen PA, Kristensen H. Osteochondral fracture associated with dislocation of the patella: another mechanism of injury. J Trauma 1979; 19: 195-7. 23. Friden T, Rydholm U. Severe aseptic synovitis of the knee after biodegradable internal fixation. Acta Orthop Scan 1992; 63: 94-7. 24. Gilley JS, Gelman MI, Edson DM, Metcalf RW. Chondral fractures of the knee. Arthrographic, arthroscopic and clinical manifestations. Radiology 1981; 138: 51-4. 25. Greve H, Holste J. Refixation osteochondraler fragmente durch resorbierbare Kunststoffstifte. Aktuelle Traumatol 1985; 15: 145-9. 26. Gross AE, McKee NH, Langer F, Pritzker KPH. Reconstruction of skeletal deficits of the knee. Clin Orthop 1983; 174: 96-101. 13. Butler JC, Andrews JR. The role of arthroscopy surgery in the evaluation of acute traumatic hemarthrosis of the knee. Clin Orthop 1988; 228: 150-2. 27. Hammerle CP, Jacob RP. Chondral and osteochondral fractures after luxation of the patella and their treatment. Arch Orthop Trauma Surg 1980; 97: 207-11. 14. Cavlak Y, Ruker P. Overlooked osteochondral fractures of the knee-joint area among juveniles. Med Klin 1978; 73: 1555-8. 28. Harilainen A, Myllynen P. Operative treatment in acute patellar dislocation. Am J Knee Surg 1988; 1: 178-85. 333 J.L. González López 29. HarperMC, Ralston M. Isobutyl 2-cyanoacrilate as an osseus adhesive in the repair of osteochondral fractures. J Biomed Mater Res 1983; 17: 167-77. 43. Mayer G, Seidlein H. Chondral and osteochondral fractures of the knee joint. Treatment and results. Arch Orthop Trauma Surg 1988; 107: 154-7. 30. Harvell JC Jr, Fu FH, Stanitski CL. Diagnostic arthroscopy of the knee in children and adolescents. Orthopedics 1989; 12: 1555-60. 44. Mbubaegbu CE, Percy AJ. Femoral osteochondral fracture a non-contact injury in martial arts? A case report. Br J Sports Med 1994; 28: 203-5. 31. Jensen JE, Conn RR, Hazelrigg G, Hewett JE. Systematic evaluation of acute knee injuries. Clin Sports Med 1985; 4: 295-312. 45. McDermott AGP, Langer F, Pritzker KPH, Gross AE. Fresh small-fragment osteochondral allografts. Long-term follow-up study on first 100 cases. Clin Orthop 1985; 197: 96-102. 32. Jerosch J, Castro WH, Lahm A, Assheuer J. Concomitant occult osseous injuries in knee joint injuries. Sporverletz Sportschaden 1991; 5: 193-8. 33. Johnson EW, McLeod TL. Osteochondral fragments of the distal end of the femur fixed with bone pegs. Report of two cases. J Bone Joint Surg (Am) 1977; 59: 677-9. 34. Juhl M, Boe S. Arthroscopy in children, with special emphasis on meniscal lesions. Injury 1986; 17: 171-3. 35. Kennedy JC. The injured Adolescent Knee. Baltimore: Wiliam & Wilkins, 1979. 36. Krödel A, Refior HJ. Die patellaluxation als Ursache osteochondraler frakturen mi femoropatellaren gleitlager. Unfallchirurg 1990; 16: 12-7. 37. Lewis PL, Foster BK. Herbert screw fixation of osteochondral fractures about the knee. Aust N Z J Surg 1990; 60: 511-3. 38. Maffulli N, Binfield PM, King JB, Good CHJ. Acute haemarthrosis of the knee in athletes. J Bone Joint Surg (Br) 1993; 75: 945-9. 39. Matelic TM, Aronsson DD, Boyd DW Jr, La Mont RL. Acute hemarthrosis of the knee in children. Am J Sports Med 1995; 23: 668-71. 40. Matsusue Y, Nakamura T, Suzuki S, Iwasaki R. Biodegradable pin fixation of osteochondral fragments of the knee. Clin Orthop 1996; 322: 166-73. 41. Matthewson MH, Dandy DJ. Osteochondral fractures of the lateral femoral condyle: a result of indirect violence to the knee. J Bone Joint Surg (Am) 1978; 60: 199-202. 42. Mayer G, Seidlein H. Treatment of chondral and osteochondral fractures of the knee joint. Zentralbl Chir 1984; 109: 737-45. 334 46. McDonnell MF, Butler JE. Osteochondral fracture of the tibial plateau in a ballerina. Am J Sports Med 1988; 16: 417-8. 47. McManus F, Rang M, Heslin DJ. Acute dislocation of the patella in children The natural history. Clin Orthop 1979; 139: 88-91. 48. Mink JH, Deutsch AL. Occult cartilage and bone injuries of the knee: Detection, classification and assesment with MR Imaging. Radiology 1989; 170: 823-9. 49. Morrissy RT, Eubanks RG, Park JP, Thompson SB Jr. Arthroscopy of the knee in children. Clin Orthop 1982; 162: 103-7. 50. Myllinen P, Alberty-Ryoppy A, Harilainem A. Cortical bone pegs in the treatment of osteochondral fracture of the knee. Ann Chir Gynaecol 1986; 75: 160-3. 51. Neubert M, Steinbruck K. Die patellaerstluxation beim Sportler. Arthroskopische Dieagnostik und therapie. Unfallchirurg 1991; 94: 73-6. 52. Nietosvaara Y, Aalto K, Kallio PE. Acute patellar dislocation in childre: Incidence and associated osteochondral fractures. J Pediatr Orthop 1994; 14: 513-5. 53. Noyes FR, Basset RW, Grood ES, Butler DL. Arthroscopy in acute traumatic hemarthrosis of the knee. Incidence of anterior cruciate tears and other injuries. J Bone Joint Surg (Am) 1980; 62: 687-95. 54. Ogden JA. Skeletal Injury in the Child. Filadelfia: Lee & Febiger, 1982. 55. Pérez-Martín A, Casteleiro-González R, CuervoDehesa M, Ferrer-Blanco M. Fracturas ocultas. Interés diagnóstico de la RM. Rev Ortop Traumatol 1997; 41: 15-8. Fracturas osteocondrales 56. Plaga BR, Royster RM, Donigian AM, Wright GB, Caskey PM. Fixation of osteochondral fractures in rabbit knees. A comparison of Kirschner wires, fibrin sealant and polydiaxanone pins. J Bone Joint Surg (Br) 1992; 74: 292-6. 68. Shirkhoda A, Brashear HR, Staal EV. Computed Tomography of acetabular fractures. Radiology 1980; 134: 683-8. 57. Pihlajamäki H, Böstman O,Hirvensalo E, Törmälä P, Rokkanen. Absorbable pins of self-reinforced poly-L-lactic acid for fixation of fractures and osteotomies. J Bone Joint Surg (Br) 1992; 74: 853-7. 70. Staniski CL, Harvell JC, Fu F. Observations on acute knee hemartrosis in children and adolescents. J Pediatr Orthop 1993; 13: 506-10. 58. Reicher MA, Hartzman S, Basset LW, Mandelbaum B, Duckwiler G, Gold RH. MR imaging of the knee. I. Traumatic disorders. Radiology 1987; 162: 547-51. 59. Roberts JM. Fractures and dislocations of the knee. En: Rockwood ChA Jr, Wilkins KE, King RE, eds. Fractures in children. Filadelfia: Lippincott Company; 1984. 60. Rockwood ChA Jr, Wilkins KE, King RE. Fractures in children. Filadelfia: JB Lippincott Company; 1984. 61. Roffman M, Barmeir E, Dubowitz B, Mendes DG, Solomon L. The role of Computed Tomography in the management of osteochondral grafts. Clin Orthop 1982; 166: 112-6. 62. Roffman M. Autogenous grafting for an osteochondral fracture of the femoral condyle. Acta Orthop Scan 1995; 66: 571-2. 63. RorabecK CH, Bobechko WP. Acute dislocation of the patella with osteochondral fracture. J Bone Joint Surg (Br) 1976; 58: 237-40. 64. Rosenberg NJ. Osteochondral fractures of the lateral femoral condyle. J Bone Joint Surg (Am) 1964; 46: 1013-26. 65. Sangeorzan BJ, Montgomery DM, Manoli A II. Unusual penetrating injury of the knee joint. Clin Orthop 1988; 228: 153-5. 66. Savarese A, Lunghi E. Traumatic dislocations of the patella. Problems related to treatment. Chi Organi Mov 1990; 75: 51-7. 67. Schmalzried TP, Grogan TJ, Neumier PA, Dorey FJ. Metal removal in a pediatric population: Beningn procedure or necessary evil? J Pediatr Orthop 1991; 11: 72-6. 69. Smillie IS. Injuries of the knee joint. 5ª ed. Edimburgo: Churchill-Livingstone; 1978. 71. Sugimoto Y. Basic and clinical studies on osteochondral fragment fixation using fibrin adhesive system in cases of fracture. Nippon Seikeigeca Gakkai Zasshi 1985; 59: 1059-72. 72. Suman RK, Stother IG, Illingworth G. Diagnostic arthroscopy of the knee in children. J Bone Joint Surg (Br) 1984; 66: 535-7. 73. Thije JH, Frima AJ. Patellar dislocation and osteochondral fractures. Neth J Surg 1988; 38: 150-4. 74. Vähäsarja V, Kinnuen P, Serlo W. Arthroscopy of the acute traumatic knee in children. Acta Orthop Scand 1993; 64: 580-2. 75. Vainionpää S, Laasonen E, Silvennoinen T, Vasenius J, Rokkanen P. Acute dislocation of the patella. A prospective review of operative treatment. J Bone Joint Surg (Br) 1990; 72: 366-9. 76. Vellet AD, Marks PH, Fowler PJ, Munro TG. Occult posttraumatic osteochondral lesions of the knee: Prevalence, classification, and short-term sequelae evaluated with MR Imaging. Radiology 1991; 178: 271-6. 77. Weiler A, Helling HJ, Kirch U, Zirbes TK, Rehm KE. Foreing-body reaction and the course of osteolysis after polyglycolide implants for fracture fixation. J Bone Joint Surg (Br) 1996; 78: 369-76. 78. Yamashita F, Sakukida K, Suzu F, Takai S. The transplantation of an autogenic osteochondral fragment in osteochondritis dissections of the knee. Clin Orthop 1985; 201: 43-50. 79. Yao L, Lee JK. Occult intraosseus fracture: detection with MR imaging. Radiology 1988; 167: 749-51. 80. Ziv I, Carroll NC. The role of arthroscopy in children. J Pediatr Orthop 1982; 2: 243-7. 335 29 Lesiones meniscales en los deportistas esqueléticamente inmaduros C.L. Stanitski INTRODUCCIÓN Se desconoce la prevalencia e incidencia de las lesiones meniscales en los pacientes esqueléticamente inmaduros. Estas lesiones meniscales se detectan en deportistas en edad escolar, principalmente en adolescentes, y especialmente en aquellos que presentan un hemartros21. Las roturas meniscales son muy raras entre los niños menores de 10 años de edad con meniscos morfológicamente normales. Si descartamos las lesiones de los meniscos discoideos y su tratamiento, son mucho más frecuentes, en los niños y adolescentes, las lesiones del menisco interno que las del externo1,8. ANATOMÍA NORMAL. SU DESARROLLO Los meniscos fibrocartilaginosos adoptan la morfología del adulto hacia el final del período embrionario (8 semanas de gestación). En el momento del nacimiento, están vascularizados en su totalidad, aunque para los 9 meses de vida postnatal, el aporte vascular del menisco comienza a retroceder centrífugamente, alcanzándose para los 10 años de edad un patrón vascular meniscal periférico de adulto. Los meniscos externos exhiben mayor variabilidad que los meniscos internos durante el desarrollo, aunque ninguno de los dos meniscos exhibe una forma discoidea a lo largo de este desarrollo5. El colágeno tipo I se dispone fundamentalmente en sentido circunferencial asociado a fibras radiales, oblicuas y verticales, con el fin de resistir los estrés circunferenciales generados durante la carga ponderal. Los meniscos actúan distribuyendo el líquido sinovial y como limitadores secundarios en la estabilidad de la rodilla. El principal papel de los meniscos es la distribución de la carga junto con las zonas articulares y subcondrales durante la carga ponderal. La forma bicóncava del menisco aumenta la superficie de contacto y mejora la congruencia articular, lo que permite atenuar las fuerzas y absorber los impactos. El menisco interno soporta el 50% de las cargas del compartimento medial con la rodilla en extensión, mientras que el externo soporta el 70% de las del compartimento lateral, aumentando esta cifra hasta el 85% cuando la rodilla se encuentra flexionada 90° 8. VALORACIÓN CLÍNICA Una rotura meniscal aguda puede ser difícil de diagnosticar en el paciente joven debido a 337 C.L. Stanitski sus limitaciones a la hora de explicar el mecanismo lesional y a su escasa colaboración durante la exploración clínica, a consecuencia de la ansiedad y el dolor. En los casos no agudos suelen faltar los clásicos síntomas de fallos y bloqueos. El síntoma más frecuente es el dolor mal definido. Es bastante infrecuente la presentación de una rodilla bloqueada como resultado de una rotura meniscal desplazada. Debe valorarse una posible lesión concomitante del ligamento cruzado anterior (LCA), especialmente cuando se ha percibido un chasquido con aparición rápida de un hemartros en el momento de la lesión. Puede provocarse la aparición de dolor mediante la palpación de distintas localizaciones asiento frecuente de lesiones: fisis distal del fémur y proximal de la tibia, ligamentos colaterales, región peripatelar, tuberosidad tibial y, sobre todo, en las interlíneas articulares medial y lateral, especialmente en su mitad posterior. Debe compararse la estabilidad ligamentosa con respecto a la rodilla contraria sana. Las pruebas de McMurray y Apley son de escaso valor en este grupo de edad, cuyas roturas casi siempre son periféricas y longitudinales (70-90%) y no de tipo degenerativo del cuerno posterior. Considero que los hallazgos físicos más precisos son el dolor a la palpación de la interlínea articular, aumentando el dolor con la carga varizante (menisco interno), valguizante (menisco externo) y rotacional (interno/externo, externo/interno) manteniendo la rodilla flexionada de 30 a 40°. En nuestra serie20 se comprobó una excelente correlación entre estos signos clínicos y patologías meniscales documentadas artroscópicamente, con un 93,5% de precisión, mientras que la serie de Kocher y colaboradores ofrecía una precisión del 86,3%11. La valoración clínica de una lesión meniscal puede ser muy precisa cuando es realizada por un cirujano experimentado11,16,20. DIAGNÓSTICO POR IMAGEN Las radiografías estándar AP, lateral, de escotadura y axial suelen ser normales, obte338 niéndose con el objeto de descartar fracturas osteocondrales, osteocondritis disecantes y las infrecuentes fracturas-avulsiones ligamentosas. A lo largo de la pasada década se han sucedido rápidamente los avances técnicos en las imágenes por RM. Los resultados aún dependen de las posibilidades del equipo y la experiencia del que interpreta las imágenes. La RM (imágenes por resonancia magnética) es atractiva al tratarse de una técnica no invasiva, no suponer exposición a radiaciones ionizantes, y poseer el potencial de ofrecer imágenes de alta resolución de los tejidos intraarticulares y periarticulares. Sigue siendo una prueba costosa, no debiendo emplearse como procedimiento rutinario, especialmente en los pacientes jóvenes. Takeda et al.22 revisaron el patrón y la intensidad de la señal del menisco obtenida por RM en 108 rodillas pertenecientes a 80 niños normales y asintomáticos, con edades comprendidas entre los 8-15 años (promedio 12,2 años). La intensidad de señal era inversamente sensible con respecto a la edad. Se observaban señales grados II y III en la región posterior de los meniscos internos en el 80% de los individuos menores de 10 años de edad, en el 65% de los pacientes cuyas edades se encontraban entre los 11 y los 13 años y en el 33% de los casos cuando sus edades se encontraban entre los 14 y los 15 años, aproximándose este último porcentaje a la tasa de falsos positivos del 21% descrita en los adultos asintomáticos12. Dos tercios de los individuos del estudio de Takeda mostraban hallazgos positivos, con frecuencia una señal grado III-A, lo que traduce una dudosa extensión de la señal hasta la superficie meniscal. Estos autores sugerían que la reducción en la intensidad de la señal con la edad reflejaba la reducción en la vascularización periférica, especialmente en el cuerno posterior. Schwartzberg et al.19 revisaron las imágenes por RM de las rodillas de 55 individuos normales y asintomáticos con edades comprendidas entre los 9 y los 15 años, comprobando que el 51% presentaban señales grado III en el menisco inter- Lesiones meniscales en los deportistas esqueléticamente inmaduros Figura 1. RM que muestra un fragmento en asa de cubo desplazado procedente de una rotura del menisco interno (flecha). no y el 27% señales de grado II. Los meniscos externos exhibían señales grado II en el 7% de los casos y señales grado II en otro 7%. Todos los pacientes que presentaban señales grado III en el menisco externo mostraban a su vez señales grado III en el menisco interno. Estos autores también subrayaban la posible interpretación errónea de estas señales en este grupo de edad, reiterando la necesidad de correlacionar los hallazgos iconográficos con la clínica. En una serie personal, se constató una escasa correlación entre los informes radiológicos de las RM y los hallazgos artroscópicos. Se detectaron importantes tasas de falsos positivos y negativos en los informes radiológicos, con sólo un 37,5% de precisión, un 50% de valores predictivos positivo y negativo, un 50% de sensibilidad y un 45% de especificidad20. La tecnología de la RM sigue evolucionando con la previsión de una mejora en la precisión visual en el futuro. No debe emplearse la RM como prueba de escrutinio en los pacientes esqueléticamente inmaduros, por las limitaciones previamente mencionadas, debiendo ser solicitada sólo por el cirujano encargado del paciente y siempre tras una exhaustiva valoración clínica. Es fundamental correlacionar la clínica con los hallazgos iconográficos (Fig. 1). TRATAMIENTO A pesar de las recomendaciones hechas por Robert Jones en 1915 para la meniscectomía parcial15, los datos experimentales aportados por King, en torno a 1930, en que se ponía de Figura 2. Cambios radiográficos bicompartimentales de Fairbank en un varón de 19 años de edad, al que se le practicó una meniscectomía total interna con 13 años de edad y una meniscectomía total externa a los 15 años de edad, manteniendo su participación en deportes de gran demanda, a pesar de la sintomatología. manifiesto la capacidad de cicatrización del menisco10, y la advertencia efectuada por Fairbank en 19426 sobre las evidencias radiográficas de artrosis avanzada tras la meniscectomía total; la resección completa del menisco siguió hasta los años 1970 bajo el poderoso influjo de Sir Watson Jones y el Profesor Smillie9,15. El temor a pasar por alto una rotura meniscal del cuerno posterior durante la artrotomía y el hipotético riesgo potencial de provocar la aparición de un neomenisco a partir del remanente periférico residual llevó a la práctica de grandes artrotomías y extirpaciones completas del menisco. En la era pre-artroscópica las catastróficas consecuencias de la meniscectomía total, a menudo sin detectarse una inestabilidad ligamentosa asociada, daban lugar al desarrollo de una artrosis degenerativa precoz en los adultos. Se ha constatado la aparición de hallazgos similares en niños y adolescentes a los que se les había practicado una meniscectomía completa14,23. La preservación meniscal intenta evitar la aparición de estos trastornos articulares1,9,15 (Fig. 2). La identificación del complejo vascular perimeniscal en cadáveres de ancianos llevada a cabo por Arnoczky y Warren hace dos décadas reforzó la base fisiológica para la reparación meniscal2. Se describieron cuatro zonas vasculares (0-4). La zona 0 representa el plexo vascular sinovial-perimeniscal. La zona 1 es la unión vascular “rojorojo”. La zona 2 es la zona transicional “rojoblanco”, de vascular a avascular. La zona 3 es la zona avascular “blanco-blanco”. La zona 4 339 C.L. Stanitski Figura 3. Representación esquemática del patrón de aporte vascular meniscal. Figura 4. Vista artroscópica de la unión rojo-blanco en una rotura del menisco interno (flechas), vista en la RM de la figura 1. es el borde libre meniscal central avascular (Fig. 3). Estos autores consideraban que las roturas meniscales periféricas situadas entre 3 y 5 mm del plexo vascular tenían la capacidad de cicatrizar3. La lesión más frecuente en los niños y adolescentes es la rotura periférica longitudinal en las zonas 0, 1 ó 2 (Fig. 4). Mi pauta terapéutica se basa en una clasificación que denomino “SAKS”, acrónimo en que la S representa el tamaño (size), forma (shape) y estabilidad (stability) de la rotura meniscal; la A traduce la agudeza (acuity) de la lesión; y la KS representa la estabilidad de la rodilla (knee stability), p. ej., integridad de los ligamentos colaterales, LCA y LCP. Una rodilla estable con una rotura aguda en la zona 0-1, constatada artroscópicamente, y no desplazable más de 3 mm, se trata mediante una inmovilización con yeso cilíndrico durante 3 semanas, seguido de una protección mediante férula de bisagra durante 3 semanas más. Si se detecta un caso similar, pero con una lesión crónica (> 3 meses después de la lesión), raspo la interfase de la rotura meniscal e inmovilizo el miembro durante 4 semanas antes de pasar a una férula de bisagra. Si se detecta una rotura longitudinal aguda y desplazada en la zona 0-2 con un fragmento interno no conminuto y reductible anatómicamente, se procede a la reparación meniscal. En casos similares crónicos se realiza un raspado de la interfase. Si el fragmento interno se encuentra deteriorado o no puede reducirse anatómicamente, se procede a la resección del mismo hasta alcanzar un margen periférico estable, conservando cuanta más sustancia meniscal sea posible (Fig. 5). Las roturas radiales y horizontales en los meniscos de contorno normal son infrecuentes en este grupo de edad. Si se detectan, se reseca la hoja más pequeña de la rotura y se desbrida hasta el tejido normal, preservando de esta manera al máximo el menisco. Los métodos de reparación meniscales han evolucionado e incluyen: reparación artroscópica de “dentroafuera”, de “fuera-adentro”, todo adentro, así como la reparación abierta formal (Fig. 6). Esta última se reserva para las lesiones meniscales no abordables artroscópicamente, sin conllevar una potencial grave lesión de la superficie articular, situación infrecuente para un artroscopista experimentado empleando el instrumental actual. Diversos anclajes meniscales de introducción artroscópica, no suturables y biodegradables, descartan la necesidad de la exposición capsular y las suturas de localización externa1,4,9. Estos implantes pueden ser demasiado voluminosos o demasiado largos para su uso en la constreñida rodilla infantil. Los detalles técnicos de la reparación menis- 340 Lesiones meniscales en los deportistas esqueléticamente inmaduros a b Figura 5. a) Vista artroscópica de un fragmento en asa de cubo fibrilado y macerado procedente de una rotura de menisco externo crónica. b) Vista artroscópica de los graves cambios artrósicos presentes en el cóndilo femoral en el mismo niño de 15 años de edad. cal se encuentran disponibles en los textos artroscópicos estándar. Mintzer et al.17 informaron de una tasa de éxito del 100% en las reparaciones meniscales de 26 deportistas adolescentes (4 con fisis abiertas), sometidos a 29 reparaciones y con un seguimiento promedio de 5 años. El 78% de las roturas meniscales se encontraban en las zonas 0-1 con una longitud promedio de 2,3 cm. El 50% de las reparaciones meniscales de estos pacientes se efectuaron en el momento de la reconstrucción de una rotura del LCA. De los 26 deportistas, 24 volvieron a su nivel de participación deportiva previo a la lesión. No existe literatura en cuanto a reparaciones en las zonas 3-4 en pacientes esqueléticamente inmaduros. Rumban et al18 describieron buenos resultados en las reparaciones de las roturas de la zona central en adolescentes mayores y adul- Figura 6. Vista artroscópica de una reparación “dentro-afuera” empleando una cánula específica. tos jóvenes, sugiriendo la indicación para este tipo de reparación en los pacientes en la segunda o tercera década de la vida, quienes quizás ofrecen un mayor potencial de cicatrización que los adultos mayores. Sigue sin haberse demostrado la capacidad del menisco reparado de participar en el reparto de la carga y en la absorción de impactos, al exhibir un patrón fibrilar alterado bien de origen postraumático o posreparación. La RM tras la reparación meniscal ofrece signos equívocos de cicatrización al poder persistir durante cierto tiempo la señal de alta intensidad. Los pacientes asintomáticos y sin signos clínicos de cicatrización incompleta pueden mostrar cambios a largo plazo en las señales de alta intensidad de la RM en el lugar de la reparación9,15. No se ha descrito una serie de complicaciones de la reparación meniscal específicamente en niños y adolescentes. Las complicaciones son infrecuentes tras la reparación en los adultos, no viéndose con frecuencia estas complicaciones en los pacientes esqueléticamente inmaduros. Las infecciones en el punto de sutura capsular suelen ser superficiales. La artrofibrosis, la artritis séptica, la lesión arterial (poplítea), las lesiones neurológicas (safeno, peroneo) y la re-rotura o falta de cicatrización meniscal, son posibles complicaciones, debiendo tratarse mediante los métodos ha341 C.L. Stanitski bituales. La mayoría de las complicaciones se relacionan con lesiones neurológicas. La elección de la localización de los portales y el cuidado con el paso de la sutura reducen la potencialidad de esta complicación1,9,15. RESULTADOS. PRONÓSTICO Los resultados de la reparación meniscal en los adultos se relaciona indirectamente con la agudeza y tamaño de la lesión meniscal9,15. Se han descrito índices de fracaso, clínicamente establecidos, del 10-15% en la reparación de las roturas periféricas < 2 cm. Si la rotura es > 4 cm se encuentran índices de fracaso de hasta el 60%. El momento de la reparación tras la lesión también influye sobre el resultado. Las reparaciones efectuadas < 8 semanas después de la lesión ofrecen buenos resultados en el 80-85% de los casos, a diferencia del 65% de buenos resultados obtenidos cuando la rotura es > 8 semanas de evolución. A partir de los 10 años de edad los patrones de vascularización perimeniscal son idénticos a los de los adultos, siendo posible trasladar los resultados de la reparación meniscal en adultos jóvenes a los adolescentes. En todas las series, los resultados de la reparación meniscal son mejores asociados a la reconstrucción simultánea de la rotura del LCA1,9,15,17,18. Esta mejora en la tasa de cicatrización puede deberse a la presencia de células totipotenciales en el hemartros posquirúrgico tras la reparación del LCA. QUISTES MENISCALES Es infrecuente la aparición de quistes meniscales en los pacientes esqueléticamente inmaduros, diferenciándose de los quistes de tipo degenerativo de los adultos. El mecanismo exacto implicado en la formación del quiste se desconoce, aunque parece estar relacionado con la existencia de una rotura meniscal horizontal que actuaría mediante un mecanismo 342 valvular unidireccional atrapando el líquido sinovial en su interior, lo que incrementaría su presión dando lugar a un fondo de saco tapizado de sinovial. Los quistes en los niños y adolescentes casi siempre son externos, asociándose a roturas meniscales horizontales y/o radiales. El quiste puede asociarse a un menisco discoideo roto. Los datos existentes sugerían que la frecuencia de roturas meniscales asociadas a quistes se aproximaba al 50%. Estos mismos datos reflejaban las limitaciones de la iconografía (artrografía) y la reducida visibilidad (artrotomías). Con las actuales técnicas artroscópicas e iconográficas por RM se ha definido una asociación de casi el 100%13. Los pacientes se quejan de dolor, percibiendo cierta tumefacción local estando sentados. En los casos crónicos, es frecuente encontrar derrames, dolor a la palpación de la interlínea articular y una masa quística palpable, detectándose ésta mejor con la rodilla flexionada. Las radiografías son normales salvo por la masa de tejidos blandos. La RM define el quiste y, habitualmente, la patología meniscal (Fig. 7). El diagnóstico diferencial incluye fundamentalmente el menisco discoideo, siendo otros diagnósticos, como el ganglión de la articulación tibio-peronea proximal, el lipoma, los tumores y las malformaciones vasculares extremadamente raros. Suele ser suficiente la descompresión artroscópica del quiste y el tratamiento de la patología meniscal. Ocasionalmente, en los grandes quistes loculados, puede ser preciso efectuar una mini-artrotomía para resecar el quiste. Se desbrida la hoja más pequeña de la rotura horizontal del menisco, evacuando el contenido del quiste a través de la rotura (Fig. 8). No está indicada la resección aislada del quiste sin valorar y tratar la patología intra-articular asociada. Con las técnicas actuales, es infrecuente la recidiva, aunque debe advertirse a las familias de esta posibilidad. Lesiones meniscales en los deportistas esqueléticamente inmaduros a b c Figura 7. a) Imagen de RM potenciada en T1 de un quiste meniscal externo comunicado con una rotura meniscal. b) Imagen de RM potenciada en T2 que muestra hallazgos similares. c) Imagen lateral por RM potenciada en T2 donde se pone de manifiesto un gran quiste meniscal externo lobulado. a b Figura 8. a) Vista artroscópica de una gran rotura horizontal en el menisco externo. b) Tras el desbridamiento de la rotura y la descompresión quística. Apréciese el contenido quístico fluyendo por la rotura. 343 C.L. Stanitski RESUMEN A diferencia de la consideración que tenían los meniscos hace un siglo de remanentes innecesarios de músculos intra-articulares, se ha constatado que juegan un papel fundamental en la función normal de la rodilla. Los métodos de preservación meniscal permiten la cicatrización de las roturas periféricas, restaurando las capacidades del menisco. Hace quince años, al inicio de la era de la preservación meniscal, Ghosh y Taylor7 señalaron que el menisco es “un fibrocartílago de cierta distinción”. Debe seguir teniendo nuestro respeto. BIBLIOGRAFÍA 1. Andrish JT. Meniscal injuries in children and adolescents: diagnosis and management. J Am Acad Orthop Surg 1996; 4 (5): 231-7. 2. Arnoczky SP, Warren RF. Microvasculature of the human meniscus. Am J Sports Med 1982; 10 (2): 90-5. 3. Arnoczky SP, Warren RF. The microvasculature of the meniscus and its response to injury. An experimental study in the dog. Am J Sports Med 1983; 11 (3): 131-41. 4. Barber FA, Herbert MA. Meniscal repair devices. Arthroscopy 2000; 16 (6): 613-8. 5. Clark CR, Ogden JA. Development of the menisci of the human knee joint. Morphological changes and their potential role in childhood meniscal injury. J Bone Joint Surg (Am) 1983; 65 (4): 538-47. ce imaging in the evaluation of intraarticular knee disorders in children and adolescents. Am J Sports Med 2001; 29 (3): 292-6. 12. LaPrade RF. The prevalence of abnormal magnetic resonance imaging findings in asymptomatic knees. With correlation of magnetic resonance imaging to arthroscopic findings in symptomatic knees. Am J Sports Med 1994; 22 (6): 739-45. 13. Lonner J, Parisien JS. Arthroscopic treatment of meniscal cysts. Oper Tech Orthop 1995; 5: 72-7. 14. Manzione M et al. Meniscectomy in children: a long-term follow-up study. Am J Sports Med 1983; 11 (3): 111-5. 15. McCarty EC, Marx RG, DeHaven KE. Meniscus repair: considerations in treatment and update of clinical results. Clin Orthop 2002; 402: 122-34. 16. McDermott MJ. Correlation of MRI and arthroscopic diagnosis of knee pathology in children and adolescents. J Pediatr Orthop 1998; 18 (5): 675-8. 17. Mintzer CM, Richmond JC, Taylor J. Meniscal repair in the young athlete. Am J Sports Med 1998; 26 (5): 630-3. 18. Rubman MH, Noyes FR, Barber-Westin SD. Arthroscopic repair of meniscal tears that extend into the avascular zone. A review of 198 single and complex tears. Am J Sports Med 1998; 26 (1): 87-95. 19. Schwartzberg R et al. MRI of the asymptomatic pediatric knee. AAOS Annual Meeting New Orleans, February, 1997. 6. Fairbank TC. Knee joint changes after meniscectomy. Br Med J 1948; 30B: 664. 7. Ghosh P, Taylor TK. The knee joint meniscus. A fibrocartilage of some distinction. Clin Orthop 1987; 224: 52-63. 20. Stanitski CL. Correlation of arthroscopic and clinical examinations with magnetic resonance imaging findings of injured knees in children and adolescents. Am J Sports Med 1998; 26 (1): 2-6. 8. Greis PE et al. Meniscal injury: I. Basic science and evaluation. J Am Acad Orthop Surg 2002; 10 (3): 168-76. 21. Stanitski CL, Harvell JC, Fu F. Observations on acute knee hemarthrosis in children and adolescents. J Pediatr Orthop 1993; 13: 506-10. 9. Greis PE et al. Meniscal injury: II. Management. J Am Acad Orthop Surg 2002; 10 (3): 177-87. 22. Takeda Y. MRI high-signal intensity in the menisci of asymptomatic children. J Bone Joint Surg Br 1998; 80: 463-7. 10. King D. The healing of semilunar cartilages. 1936. Clin Orthop 1990; 252: 4-7. 11. Kocher MS. Diagnostic performance of clinical examination and selective magnetic resonan- 344 23. Wroble RR. Meniscectomy in children and adolescents. A long-term follow-up study. Clin Orthop 1992; 279: 180-9. 30 Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro C.L. Stanitski INTRODUCCIÓN A lo largo de las dos últimas décadas se ha reconocido el papel fundamental del ligamento cruzado anterior (LCA) en la función normal de la rodilla y las potenciales secuelas artrósicas tras su pérdida de integridad, particularmente cuando asocia una lesión meniscal simultánea o secuencial. La detección de las lesiones del LCA ha mejorado debido a la concienciación sobre los signos clínicos (chasquido en el momento de la lesión, pruebas de Lachman y pivot shift), la utilización de artrómetros en la cuantificación y documentación de la traslación en el plano sagital, la aportación de las imágenes por resonancia magnética (RM) y la inspección artroscópica. Las previsibles técnicas de reconstrucción quirúrgica con la fijación estable del injerto permiten una rehabilitación acelerada y un retorno a las actividades de gran demanda. Se ha producido una creciente concienciación de la población en lo que se refiere a las lesiones y tratamiento del LCA a consecuencia de la atención prestada por parte de los medios de información a deportistas famosos que vuelven a la práctica deportiva tras someterse a una reconstrucción del LCA. Esta mentalización de la po- blación genera unas expectativas enormes de la misma en cuanto a los resultados también en los deportistas escolares que sufren una lesión de este tipo. EPIDEMIOLOGÍA A pesar de la publicación en las dos últimas décadas de más de 2.000 artículos relacionados con la función, lesión y tratamiento del LCA, es muy pequeña la proporción que se refiere a la problemática del LCA en los pacientes esqueléticamente inmaduros. Se desconoce la incidencia y prevalencia de las lesiones del LCA en estos deportistas inmaduros desde el punto de vista óseo. La información disponible sugiere que la lesión, aunque no frecuente, no es en absoluto rara1,2,7,9,10,12,14,17,19,20,22,23,25,26,33. La frecuencia de la lesión del LCA viene definida por la población en estudio y los métodos empleados para su valoración. Las lesiones del LCA se observan especialmente entre los participantes en deportes de contacto y en las niñas involucradas en deportes como el fútbol y el baloncesto3,4,13,23. La causa de la alta incidencia de esta lesión en niñas sigue siendo motivo de especulación y estudio. 345 C.L. Stanitski FISIOPATOLOGÍA El mecanismo por el que se producen las lesiones del LCA en los deportistas jóvenes es el mismo que en los adultos, siendo el más frecuente una fuerza indirecta asociada a un cambio súbito en la velocidad y/o la dirección. No es tan frecuente como en los adultos la aparición de lesiones meniscales concomitantes, producidas en el momento de la rotura del LCA. Se desconocen las causas que dan origen a esta diferencia. Las doctrinas clásicas sostenían que las inserciones condroepifisarias femoral y tibial del LCA eran zonas vulnerables y puntos de fracaso en los pacientes inmaduros, provocando los traumatismos la aparición de fracturas arrancamientos de la espina tibial o, más infrecuentemente, avulsiones del origen femoral del LCA, en contraposición a las roturas intrasustancia del ligamento. Previamente no se tenía en cuenta la respuesta de los tejidos implicados ante la dirección, tasa y magnitud de la carga. Los arrancamientos condroepifisarios se producen con fuerzas considerables aplicadas a una tasa de carga relativamente baja. Las lesiones ligamentosas, por el contrario, ocurren a consecuencia de la actuación de una fuerza de menor magnitud pero aplicada con una alta tasa de carga. No debe considerarse una fractura de la espina tibial como una “rotura juvenil del LCA”. Los resultados tras haber sufrido una fractura de espinas tibiales son muy distintos, debido a que se encuentran intactos ciertos estabilizadotes secundarios que impiden la aparición de una inestabilidad rotatoria. Las lesiones meniscales son bastante infrecuentes en las fracturas de espina tibial. Los resultados de las fracturas de la espina tibial son excelentes, a pesar de la existencia de cierta laxitud residual en el plano sagital32. VALORACIÓN CLÍNICA La valoración clínica del paciente realizada por un cirujano experimentado puede esta346 blecer el diagnóstico preciso de lesión del LCA. Debe explorarse por completo al paciente, no sólo la rodilla. Es importante obtener cierta información inicial en los pacientes esqueléticamente inmaduros en los que se sospecha una lesión del LCA. Esta información incluye el nivel de madurez fisiológica y las previsiones de exigencias deportivas. Es posible estimar el crecimiento remanente, conociendo la talla de los hermanos y de los padres del paciente y la situación en que se encuentra en lo que se refiere al desarrollo de los caracteres sexuales secundarios incluyendo velocidad máxima de crecimiento y aparición de la menarquía. El estadiaje de Tanner aporta información sobre la madurez fisiológica. Es fundamental en la ecuación terapéutica la información relativa al crecimiento6,35. Un tercio de los pacientes que sufren una rotura aguda del LCA describen haber percibido una chasquido en su rodilla en el momento de la lesión siendo, en la mayoría de los casos, imposible continuar con la actividad deportiva. La aparición del derrame (hemartros) es rápida. En las lesiones agudas la exploración física puede verse limitada a causa del dolor y la ansiedad que presenta el paciente. Debe valorarse la rodilla contraria en búsqueda de una laxitud articular fisiológica. Ciertos adolescentes, especialmente niñas, exhiben un aumento generalizado de la laxitud ligamentosa asociado a un incremento en la flexibilidad, pudiendo mostrar signos de Lachman y de cajón anterior muy llamativos, debiendo considerarse como hallazgos fisiológicos. Se exploran las interlíneas articulares, la fisis distal del fémur y proximal de la tibia, la región peripatelar y los ligamentos colaterales en búsqueda de puntos dolorosos a la palpación. Es conveniente documentar los balances articulares activos y pasivos así como el encarrilado de la rótula. Debe a su vez valorarse la estabilidad ligamentosa de la rodilla en todos los planos, incluyendo en la evaluación las carac- Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro terísticas del punto final de la maniobra exploratoria. ICONOGRAFÍA Las proyecciones radiográficas anteroposterior, lateral, axial y de escotadura suelen ser normales, con lo que se descarta la existencia de una rara fractura avulsión del LCA, una fractura de la espina tibial o una lesión osteocondral. La fractura marginal del platillo tibial externo (Segond) es muy infrecuente en este grupo de edad. Las radiografías también aportan información sobre la madurez fisaria. Los estudios de RM deben interpretarse con cierto escepticismo a consecuencia de la alta tasa de falsos positivos para roturas meniscales detectados en los niños sanos asintomáticos, especialmente en los años previos a la adolescencia y en los primeros años de la misma siendo, por tanto, recomendable correlacionar los resultados de dichas pruebas con la clínica que muestra el paciente. En este grupo de edad se han descrito tasas de falsos positivos para meniscos con señales de alta intensidad desde el 30% hasta el 80%21,27,29,34. No debe emplearse la RM como prueba de escrutinio. En las roturas del LCA la exactitud de la exploración clínica realizada por un cirujano experimentado tiene la misma tasa de precisión que la RM16,21,29. HISTORIA NATURAL No existe estudio alguno, amplio y prospectivo, sobre la historia natural de las rodillas con LCAs deficientes en pacientes esqueléticamente inmaduros, que no hayan sido tratados y que no hayan retornado a la práctica de deportes de gran demanda. La mayoría de los estudios realizados en pacientes inmaduros desde el punto de vista óseo, con las limitaciones derivadas del propio diseño del estudio, han constatado una persistencia de la inestabilidad clínica, un progresivo deterioro en la Figura 1. Vista artroscópica de una rotura parcial del LCA, haz posteromedial. función de la rodilla, y un evidente compromiso de la articulación en los pacientes que se niegan a colaborar con un programa no quirúrgico rehabilitador y vuelven a la práctica de deportes de gran demanda12,19,20,25 o en los que no se recomendó la limitación de sus actividades2,23. Kocher et al.17 informaron recientemente de los resultados tras roturas parciales del LCA en pacientes esqueléticamente inmaduros. Todas las roturas parciales del LCA fueron corroboradas artroscópicamente, determinándose el grado de inestabilidad durante la exploración bajo anestesia. Los pacientes que a la exploración física exhibían una considerable laxitud en el plano sagital y rotatorio (pruebas de Lachman o de pivot shift +3 ó +4) presentaban roturas completas desde un punto de vista funcional como resultado de una grave insuficiencia del ligamento. Estos pacientes más adelante precisaron una reconstrucción del ligamento (Fig. 1). Una considerable proporción de los pacientes con signos de Lachman +1 y de pivot shift +1, o sea, una inestabilidad limitada, la mayoría de los cuales eran jóvenes, no precisaron actuación quirúrgica alguna (Fig. 2). En su serie global de 45 pacientes con roturas parciales del LCA, 31 (69%) no requirieron intervención quirúrgica alguna. 347 C.L. Stanitski a b Figura 2. a) Vista artroscópica de la hemorragia intersticial existente en una rotura parcial, in situ, del LCA. b) Misma vista durante la prueba de Lachman. Apréciese la incurvación anterior del ligamento insuficiente. TRATAMIENTO Tratamiento no quirúrgico Es preciso definir los objetivos que persigue el tratamiento no quirúrgico. Este último puede suponer una medida transitoria hasta que la madurez del paciente permita una reconstrucción del LCA de tipo adulto o puede tratarse de un tratamiento definitivo en los pacientes dispuestos a aceptar las limitaciones funcionales que imponen una rotura aislada del LCA. El pilar fundamental del tratamiento no quirúrgico es la modificación de la actividad deportiva asociada a un programa de rehabilitación de la extremidad inferior. Mi pauta de tratamiento no quirúrgico consiste en un plan de rehabilitación de tres fases31. La primera fase viene a durar de 7 a 10 días y su objetivo es restaurar el balance articular de la rodilla. La segunda fase comprende las siguientes 6 semanas y se dirige a restaurar el equilibrio, la fuerza y la resistencia musculares. La tercera fase se inicia cuando la fuerza y resistencia del cuádriceps y los isquiotibia348 les alcanzan como mínimo el 80% de los valores de la extremidad contraria determinados mediante pruebas de isoquinéticos a velocidad funcional alta. Al final de esta fase se introducen tareas específicas de la actividad deportiva, permitiéndose el retorno a la práctica deportiva de baja y moderada demanda. Se recomiendan deportes alternativos. La utilización de ortesis funcionales en el grupo de edad pediátrico conlleva una serie de problemas de tipo coste, adaptación y cumplimiento. Es extremadamente difícil el cumplimiento en un programa transitorio de tratamiento no quirúrgico en el caso del deportista emergente, rodeado de las presiones de sus compañeros, entrenadores y padres para volver a la práctica deportiva, lo que supondría someter la rodilla a una enorme demanda. El paciente y la familia deben ser conscientes de la extremadamente alta posibilidad de producirse una lesión meniscal y un posible daño articular con el regreso del paciente a esta práctica deportiva si existe una insuficiencia residual del LCA. Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro Tratamiento quirúrgico El tratamiento quirúrgico de las lesiones del LCA en los pacientes realmente inmaduros desde el punto de vista óseo es controvertido. Existe consenso en cuanto a que los pacientes que presentan lo que yo denomino una rodilla “LCA+”31, rodilla con lesiones concomitantes del LCA y meniscal, requieren una reconstrucción quirúrgica del LCA debido al pésimo pronóstico que ofrece la reparación meniscal con insuficiencia del LCA residual en los pacientes que retornan a las actividades deportivas de gran demanda2,9,10,12,14,19,20,22,23,25,26. Yo caracterizo las lesiones de la rodilla mediante el acrónimo “SAKS”: la “S” traduce la localización (site) de la rotura meniscal, estabilidad (stability) e integridad de la superficie (surface integrity). La “A” se refiere a la agudeza de la lesión. La “KS” corresponde a la estabilidad de la rodilla (knee stability)31. Espero de 14 a 21 días para la resolución del hemartros y la respuesta inflamatoria del paciente, restaurando el balance articular de la rodilla durante este intervalo de tiempo. Si está indicada la cirugía, vuelvo a valorar el plazo de 6 meses de recuperación previsto antes del retorno a la práctica deportiva. A pesar de los programas actuales de rehabilitación acelerada, el retorno a la actividad deportiva sigue tratándose de una función biológica, no dependiendo de la tecnología artroscópica. La reconstrucción del LCA en los pacientes esqueléticamente inmaduros suscita dos cuestiones: 1) las potenciales secuelas por aparición de deformidades angulares y/o longitudinales a consecuencia de la transgresión fisaria tibial y femoral5,18,30 y 2) los problemas de isometría ligamentosa10,12,19,25,30. No se conoce el porcentaje de invasión fisaria segura que puede realizarse en una fisis humana completamente abierta. Los trabajos experimentales llevados a cabo en roedores, conejos y perros sugieren que una perforación central de la fisis femoral de entre un 7 y un 9% de la superficie total de la fisis no conlleva la aparición de una deformidad angular o longitudinal importante8,11,15,28. La utilización de injertos autólogos de fascia o tendinosos con el objetivo de rellenar los defectos epifisarios y fisarios previnieron la aparición de cierres fisarios en la cavidad. Se desconoce si la realización de túneles de mayor calibre supondría la aparición de cilindros óseos de entidad suficiente como para provocar el desarrollo de un puente fisario. En ninguno de los modelos animales se introdujeron implantes de fijación transfisarios. Se desconoce la relación entre el resultado final del andamiaje que forma el injerto biológico, la función del neoligamento, la fuerza tisular definitiva y la respuesta al crecimiento. Las diferentes opciones en la reconstrucción del LCA incluyen las tres “Ts”: tejidos, túneles y técnicas31. Los tejidos empleados como injertos autólogos incluyen los tendones rotuliano y de los isquiotibiales. Sigue suponiendo un problema en la utilización de aloinjertos la potencial transmisión del virus y las alteraciones de la resistencia del injerto a consecuencia de la esterilización1,24. No se recomienda la sutura directa del LCA, salvo en el infrecuente caso en el que existe un fragmento óseo avulsionado de suficiente tamaño como para permitir la fijación ósea directa. Los túneles efectuados para la reconstrucción del LCA dependen de la técnica por la que se haya optado. Los métodos utilizados para intentar mejorar la isometría del injerto incluyen el labrado de surcos y túneles epifisarios, la colocación over the top del injerto a nivel femoral y la verticalización del túnel en la tibia proximal. Clasifico las técnicas en tres tipos según la localización de los túneles: con preservación de la fisis, parcialmente transfisarios y completamente transfisarios30. Las técnicas con preservación de la fisis evitan cruzar la fisis distal del fémur y proximal de la tibia (Fig. 3). Los métodos parcialmente transfisarios utilizan tú349 C.L. Stanitski Figura 3. Reconstrucción con preservación de la fisis realizada con injerto rotuliano o de isquiotibiales. Figura 4. Reconstrucción parcialmente transfisaria con injerto de isquiotibiales. Figura 5. Reconstrucción completamente transfisaria; injerto hueso-tendón rotuliano-hueso. neles transepifisarios y transfisarios centrales a nivel de la tibia proximal, pasando el injerto tendinoso rotuliano o de isquiotibiales de manera intra-articular hasta una posición femoral metafisaria externa mediante una técnica over the top (Fig. 4). Las técnicas completamente transfisarias emplean injertos intra-articulares de tendón rotuliano o de isquiotibiales dispuestos isométricamente a través de túneles de localización central en la tibia y excéntrica en el fémur (Fig. 5). El método de fijación en la tibia o en el fémur, bien a nivel metafisario o epifisario, depende de la elección del cirujano (Fig. 6). Experimentalmente parece que la sustitución anatómica de los haces antemedial y posterolateral del LCA ofrece la máxima resistencia a las fuerzas traslacionales y rotacionales36. Las técnicas con preservación de la fisis se reservan para los pacientes bastante inmadu- 350 Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro Figura 6. Técnicas alternativas para la fijación del injerto de LCA. Figura 7. Método de Guzzanti para la reconstrucción del LCA con preservación fisaria empleando injertos de isquiotibiales. ros desde el punto de vista óseo (estadios 0 y 1 de Tanner), generalmente en aquellos que asocian una lesión meniscal tributaria de tratamiento quirúrgico o en aquellos que se niegan a cumplir un programa no quirúrgico rehabilitador. Los pacientes que se encuentran en un estadio 2 de Tanner se tratan mediante técnicas parcialmente transfisarias. En el caso de encontrarse en un estadio 3 o por encima de Tanner, o sea, niñas postmenárquicas o niños con vello axilar rizado, se recurre a las reconstrucciones transfisarias de tipo adulto al ser intrascendente el crecimiento remanente del fémur distal y la tibia proximal6. Los procedimientos con preservación de la fisis pueden carecer de isometría anatómica. Parker y colaboradores25 señalaron buenos resultados a corto plazo (dos años) en 6 pacientes inmaduros a los que se había practicado una reconstrucción del LCA y una reparación meniscal. Guzzanti et al.12 describieron los criterios para la valoración de la madurez fisiológi- ca y el crecimiento longitudinal del miembro inferior. En cinco pacientes incluidos dentro del grupo de alto riesgo formado por preadolescentes (11 años de edad media) se realizó un procedimiento con preservación de la fisis empleando injerto de isquiotibiales (Fig. 7). Preoperatoriamente el crecimiento medio previsto para el miembro inferior era de 10,8 cm. El seguimiento, al alcanzar la madurez ósea (69 meses de seguimiento medio), ponía de manifiesto que la valoración de los resultados objetivos y funcionales era excelente en todos los casos. Ningún paciente presentaba signos de deformidad angular o longitudinal en los miembros inferiores. A pesar de las limitaciones que poseen los métodos que preservan la fisis, estas técnicas suponen una opción razonable en los pacientes muy jóvenes con inestabilidad funcional y lesiones meniscales asociadas, habitualmente a consecuencia del incumplimiento de un programa no quirúrgico. 351 C.L. Stanitski Figura 8. Radiografía en proyección de escotadura de una niña de 16 años de edad, 5 años después de habérsele realizado una reconstrucción del LCA parcialmente transfisaria empleando injerto de isquiotibiales a través de un túnel de tibia. No se aprecian signos de deformidad con el crecimiento. Apréciense los cambios en la morfología de la escotadura secundaria a su ampliación previa. Los métodos parcialmente transfisarios emplean injertos autólogos continuos de tendón rotuliano o de isquiotibiales de 6-8 mm, pasados a través de túneles epifisarios y fisarios del mismo calibre en la tibia proximal y orientados más verticalmente con el objetivo de mejorar la isometría. La colocación femoral over the top del injerto se realiza con extremo cuidado con el fin de no lesionar la fisis femoral distal externa5 (Fig. 8). Lo y colaboradores19 informaron de resultados funcionales y pruebas objetivas excelentes en 29 pacientes a los que se les habían practicado técnicas parcialmente transfisarias. Tras un seguimiento medio de 3 años no había evidencias clínicas ni radiográficas de desarrollo de deformidades en el miembro. Guzzanti et al.10 trataron a 10 pacientes cuyas edades se situaban en los primeros años de la adolescencia y con al menos 5 cm de crecimiento remanente del miembro inferior, empleando una técnica parcialmente transfisaria con injerto de isquiotibiales (Fig. 9). Al alcanzar la madurez ósea y con un seguimiento medio de 40 meses, todos exhibían 352 Figura 9. Técnica de Guzzanti para la reconstrucción del LCA parcialmente transfisaria. Se emplean túneles tibiales transepifisarios y túneles femorales transepifisarios y transfisarios con injerto de los isquiotibiales. resultados funcionales y objetivos excelentes. La exploración radiográfica y clínica ponía de manifiesto la inexistencia de deformidades longitudinales o angulares en el miembro inferior. La reconstrucción completamente transfisaria del LCA se realiza empleando las técnicas utilizadas habitualmente en los adultos. Mintzer et al.22 informaron de resultados excelentes empleando estos métodos en un grupo de adolescentes prácticamente maduros desde el punto de vista óseo, la mayoría de los cuales precisaron también una reparación meniscal. McCarrol y colaboradores20 comprobaron buenos resultados en las reconstrucciones completamente transfisarias efectuadas en adolescentes maduros a los que se había practicado Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro una reparación meniscal en el momento de la reconstrucción del LCA. Estos últimos autores20 recomendaban, si era posible, demorar el tratamiento quirúrgico del LCA en el paciente realmente inmaduro, hasta el momento en que el paciente alcanza la madurez, circunstancia que permite la reconstrucción completamente transfisaria. La rehabilitación posquirúrgica sigue los principios ya perfilados para las fases del tratamiento no quirúrgico, ya analizados previamente, añadiendo una cuarta fase dirigida a los ejercicios de gran demanda, específicos de la actividad deportiva, y la preparación del retorno a la práctica de la misma. La progresión de un estadio a otro se basa en mediciones funcionales objetivas31. La información existente sobre las complicaciones postoperatorias del LCA en los pacientes esqueléticamente inmaduros es muy escasa. Sería previsible la aparición de complicaciones similares a las detectadas en los adultos, como la artrofibrosis, la pérdida de movilidad, la distrofia simpático-refleja, las infecciones y los problemas en las zonas donante y receptora. Se dispone de información limitada en lo que se refiere a la aparición de deformidades longitudinales y/o angulares post-reconstrucción del LCA en pacientes verdaderamente inmaduros desde el punto de vista óseo. Las complicaciones de tipo deformidad parecen surgir a consecuencia de errores de juicio y/o de la técnica quirúrgica. En una revisión elaborada a partir de las experiencias de diversos cirujanos de rodilla, Kocher et al.18 encontraron 15 casos de trastornos del crecimiento tras la reconstrucción del LCA en pacientes supuestamente inmaduros desde un punto de vista óseo. Este estudio retrospectivo no recogía la situación de madurez fisiológica preoperatoria de los pacientes. Tampoco constaba el número total de pacientes esqueléticamente inmaduros que se habían sometido a esta reconstrucción quirúrgica (denominador). Los factores asociados a la aparición de deformidades incluían la colocación transfisaria de implantes y/o injertos óseos, el tamaño excesivo del túnel (12 mm) y la valoración preoperatoria incorrecta de la madurez fisiológica y el posible crecimiento remanente. RESUMEN Los pacientes esqueléticamente inmaduros sufren lesiones del LCA, siendo necesario durante el proceso de decisión terapéutica la realización de un análisis de la madurez fisiológica y del potencial crecimiento de la extremidad inferior. Se recomienda el tratamiento no quirúrgico en los deportistas muy inmaduros que presentan una rotura del LCA aislada. El cirujano ortopeda debe actuar como un consejero de rodilla dirigiendo fundamentalmente su atención a informar al paciente y a sus padres sobre el grave riesgo potencial de lesión intra-articular si el paciente insiste en retornar a las actividades que suponen una gran carga para su rodilla. La modificación de las actividades sigue siendo la clave de los programas de rehabilitación no quirúrgica. En los deportistas que presentan una insuficiencia del LCA asociada a una lesión meniscal (la “LCA+”) se recomienda el tratamiento quirúrgico del LCA y el menisco, incluso si es relativamente inmaduro desde el punto de vista óseo, debido al importante riesgo de lesión intra-articular repetida a consecuencia de la inestabilidad, conllevando la aparición de una potencial artrosis degenerativa precoz. Existen tres tipos posibles de reconstrucción de LCA: con preservación de la fisis, parcialmente transfisaria y completamente transfisaria. Cada deportista se trata según su demanda vocacional, la sintomatología y sus ventajas e inconvenientes fisiológicos y anatómicos. BIBLIOGRAFÍA 1. Andrews M, Noyes FR, Barber-Westin SD. Anterior cruciate ligament allograft reconstruction in the skeletally immature athlete. Am J Sports Med 1994; 22: 48-54. 353 C.L. Stanitski on bone growth: an experimental study in the rabbit. J Pediatr Orthop 1998; 18: 149-54. 2. Angel KR, Hall DJ. Anterior cruciate ligament injury in children and adolescents. Arthroscopy 1989; 5: 197-200. 3. Arendt E, Dick R. Knee injury patterns among men and women in collegiate basketball and soccer. NCAA data and review of literature. Am J Sports Med 1995; 23: 694-701. 16. Kocher MS, DiCanzi J, Zurakowski D. Diagnostic performance of clinicial exmination and selective MRI in the evaluation of intraarticular knee disorders in children and adolescents. Am J Sports Medicine 2001; 29: 292-6. 4. Association, N.C.A., NCAA Women’s Basketball Injury Surveillance System for Academic Years 1998-1999. NCA, INC., 1998. 17. Kocher MS. Partial tears of the anterior cruciate ligament in children and adolescents. Am J Sports Med 2002; 30: 697-703. 5. Behr CT, Potter HG, Paletta Jr. GA The relationship of the femoral origin of the anterior cruciate ligament and the distal femoral physeal plate in the skeletally immature knee. An anatomic study. Am J Sports Med 2001; 29: 781-7. 18. Kocher MS. Management and complications of anterior cruciate ligament injuries in skeletally immature patients: survey of the Herodicus Society and The ACL Study Group. J Pediatr Orthop 2002; 22: 452-7. 6. Dimeglio A. Growth in pediatric orthopaedics. J Pediatr Orthop 2001; 21: 549-55. 7. Dorizas J, Stanitski CL. ACL injury in the skelatally immature athlete. Orthop Clin North America 2003; 34. 8. Garces GL. Growth-plate modifications after drilling. J Pediatr Orthop 1994; 14: 225-8. 9. Graf B. Anterior cruciate ligament tears in skeletally immature patients: meniscal pathology at presentation and after attempted conservative treatment. Arthroscopy 1992; 8: 229-33. 10. Guzzanti V, Faciglia F, Stanitski CL. Pre-operating evaluation and ACL reconstruction technique for Tanner stage 2 and 3 skeletally immature patients. Am J Sports Med 2003; 31. 11. Guzzanti V. The effect of intra-articular ACL reconstruction on the growth plates of rabbits. J Bone Joint Surg 1994 (B); 76: 960-3. 12. Guzzanti V, Falciglia F, Stanitski CL. Anterior cruciate ligament intra-articular physeal sparing reconstruction in pre-adolescents. Am J Sports Medicine 2003; 31 (en prensa). 13. Harmon KG, Ireland ML. Gender differences in non-contact anterior cruciate ligament injuries. Clin Sports Med 2000; 19: 287-302. 14. Janarv PM. Anterior cruciate ligament injuries in skeletally immature patients. J Pediatr Orthop 1996; 16: 673-7. 15. Janarv PM, Wikstrom B. Hirsch G. The influence of transphyseal drilling and tendon grafting 354 19. Lo IK. The outcome of operatively treated anterior cruciate ligament disruptions in the skeletally immature child. Arthroscopy 1997; 13: 627-34. 20. McCarroll JR. Patellar tendon graft reconstruction for mid-substance anterior cruciate ligament rupture in junior high school athletes. An algorithm for management. Am J Sports Med 1994; 22: 478-84. 21. McDermott MJ. Correlation of MRI and arthroscopic diagnosis of knee pathology in children and adolescents. J Pediatr Orthop 1998; 18: 675-8. 22. Mintzer CM, Richmond JC, Taylor J. Meniscal repair in the young athlete. Am J Sports Med 1998; 26: 630-3. 23. Mizuta H. The conservative treatment of complete tears of the anterior cruciate ligament in skeletally immature patients. J Bone Joint Surg 1995 (B); 77: 890-4. 24. Nemzek JA, Arnoczky SP, Swenson CL. Retroviral transmission by the transplantation of connective-tissue allografts. An experimental study. J Bone Joint Surg 1994 (A); 76: 1036-41. 25. Parker AW, Drez D, Cooper JL. Anterior cruciate ligament injuries in patients with open physes. Am J Sports Med 1994; 22: 44-7. 26. Pressman AE, Letts RM, Jarvis JG. Anterior cruciate ligament tears in children: an analysis of operative versus nonoperative treatment. J Pediatr Orthop 1997; 17: 505-11. Lesiones del ligamento cruzado anterior en el deportista esqueléticamente inmaduro 27. Schwartzberg R, Lemak LJ, Schuartz ML. MRI of the asymptomatic pediatric knee. Personal communication. Partially presented at the Annual Meeting of the American Academy of Orthopaedic Surgeons. 1997. 32. Stanitski CL . Anterior cruciate ligament injuries and acute tibial eminence fractures in skeletally immature patients. En: Insall JN, Editor. Surgery of the Knee. 3ª ed. Nueva York: Churchill Livingstone 1993: 1415-25. 28. Stadelmanler D. The effect of drilling and soft tissue grafting across open growth plates: A histologic study. Am J Sports Med 1995; 23: 431-5. 33. Stanitski CL, Harvell JC, Fu F. Observations on acute knee hemarthrosis in children and adolescents. J Pediatr Orthop 1993; 13: 506-10. 29. Stanitski CL. Correlation of arthroscopic and clinical examinations with magnetic resonance imaging findings of injured knees in children and adolescents. Am J Sports Med 1998; 26: 2-6. 34. Takeda Y. MRI high-signal intensity in the menisci of asymptomatic children. J Bone Joint Surg 1998 (B); 80: 463-7. 30. Stanitski CL. Anterior Cruciate Ligament Injury in the Skeletally Immature Patient: Diagnosis and treatment. J Am Acad Orthop Surg 1995; 3: 146-58. 35. Tanner JM, Davies PS. Clinical longitudinal standards for height and height velocity for North American children. J Pediatr 1985; 107: 317-29. 31. Stanitski CL . Anterior cruciate ligament injury in the skeletally immature athlete. Operative Technniques in Sports Medicine 1998; 6: 288-33. 36. Yagi M. Biomechanical analysis of an anatomic anterior cruciate ligament reconstruction. Am J Sports Med 2002; 30: 660-6. 355 31 Cirugía fisaria J. de Pablos, D. Farrington El cartílago de crecimiento es la estructura que hace únicos los huesos de los niños. Su morfología y función así como sus reacciones ante los distintos agentes etiológicos han asombrado a científicos básicos y cirujanos desde hace décadas y precisamente de los conocimientos acumulados fue surgiendo la cirugía del cartílago de crecimiento5,9,10,19,22. Por otro lado, es conocida la especial actividad de los cartílagos de crecimiento ubicados alrededor de la rodilla en el niño, lo que hace que las distintas técnicas de cirugía fisaria se empleen con particular frecuencia precisamente en esta localización. Los primeros intentos de modificar la función fisaria mediante manipulación quirúrgica se realizaron a principios de este siglo y consistieron en la estimulación6 y el frenado fisarios3,21,23. A mediados de los años 1960 apareció el concepto de desepifisiodesis de Langenskiöld15,16 para el tratamiento de los puentes óseos fisarios. La resección del puente e interposición de grasa en su lugar suponía una pequeña revolución en este campo ya que por primera vez se realizaba un tratamiento directo sobre los puentes óseos y no sobre sus consecuencias. Finalmente, con la introducción de la distracción fisaria como método de elongación ósea y corrección de deformidades angulares se abre un gran campo de investigación y aplicación clínica no exento de grandes controversias. Seguidamente trataremos de esbozar los rasgos principales de estas técnicas de cirugía fisaria. ESTIMULACIÓN DEL CRECIMIENTO ÓSEO Los métodos de estimulación del crecimiento están basados en la observación clínica del hipercrecimiento que se da en ocasiones como consecuencia de condiciones patológicas localizadas en la vecindad de algunas fisis especialmente fértiles, como son las de la rodilla. Las osteomielitis agudas hematógenas y algunas fracturas cercanas a la fisis son las situaciones en que más frecuentemente se aprecia este fenómeno. Dentro de este grupo han sido preconizados una gran variedad de métodos, de entre los que podríamos citar la implantación de materiales extraños en la vecindad del cartílago 357 J. de Pablos, D. Farrington de crecimiento, desperiostización circunferencial diafisaria, aplicación de rayos infrarrojos, osteotomía repetidas asociadas a enclavijado endomedular, osteotomías quebradas metafisarias, osteoclasias diafisarias, perforaciones metafisarias, diatermia con onda corta, creación de fístulas arteriovenosas, simpatectomía lumbar, creación de estasis venosa con manguito de isquemia y obturaciones del canal medular del hueso9. Esta terapéutica tuvo su auge en el pasado especialmente en el tratamiento de las dismetrías, secuelas de la poliomielitis. De todos modos, el alargamiento obtenido con estos métodos ha sido, por regla general, de escasa cuantía y poco predecible por lo que su uso clínico, o no se ha llegado a instaurar en unos casos, o se ha abandonado en otros. Creemos, por tanto, que las estimulaciones, en general, están hoy raramente justificadas y cuando lo están sería en los casos concretos de niños con muy poco acortamiento terminal (hasta 1,5-2 cm), que necesitan de otro tratamiento quirúrgico más importante. Entonces, en el mismo tiempo quirúrgico podemos asociar la estimulación sin causar especiales problemas al paciente. FRENADO DEL CRECIMIENTO ÓSEO Al igual que las de estimulación, son técnicas que necesitan como condición sine qua non la existencia de cartílago de crecimiento en actividad. Las técnicas de frenado del crecimiento mediante bloqueos de la actividad fisaria han gozado de una gran popularidad, siendo hasta ahora los métodos más usados para el manejo de dismetrías moderadas. Efectivamente, al ser intervenciones sencillas, de baja morbilidad y que requieren cortos períodos de hospitalización y convalecencia hacen de ellas una alternativa atractiva para la corrección de discrepancias moderadas en pa358 cientes que no han llegado todavía a la madurez esquelética. Como en los alargamientos en los niños, uno de los problemas más notables es el de la hipercorrección al llegar a la madurez esquelética, aunque quizás tenga mayor importancia en los frenados fisarios por la mayor dificultad que tiene el tratar un acortamiento que un alargamiento residuales. De ahí la especial importancia que tiene la indicación del momento en que debe realizarse la intervención. Para ello son muy recomendables las curvas de “crecimiento remanente” de fémur distal y tibia proximal diseñadas por Anderson y Green, y el método descrito por Moseley años después. Método de Anderson y Green1 Anderson et al., en los años 1960, tras el estudio de una larga serie de niños sanos diseñaron unas curvas de crecimiento normal de las extremidades inferiores. Basándose en estas curvas, el cirujano podía, tras 3 ó 4 mediciones radiográficas consecutivas con 3-6 meses de intervalo entre ellas, dibujar la curva de crecimiento de la extremidad sana. Posteriormente se calculaba el factor de crecimiento inhibido mediante la fórmula: [(largura extremidad normal-largura extremidad anormal)/ largura extremidad normal] x 100 = % de inhibición. Hallando este factor en cada una de las mediciones radiográficas mencionadas se llegaba a calcular la curva de crecimiento de la extremidad afecta. Pero, lo que realmente se popularizó y está actualmente en uso son las curvas de crecimiento remanente del fémur distal y la tibia proximal calculadas por este mismo grupo de trabajo, diferenciadamente para niños y niñas (Fig. 1). Estas curvas fueron diseñadas tras el estudio de 100 individuos normales (50 niños y 50 niñas) desde los 7 a 16 años, edad esquelética, en chicas y desde los 9 a los 18 años, edad esquelética, en chicos. A pesar de la gran profusión de métodos para determinar la edad Cirugía fisaria Media y desviaciones estándar derivadas de series longitudinales en 50 niñas y 50 niños cmCLAVES: 9 Medias NIÑAS 8 Medias Medias NIÑOS cm 9 1 2 8 4 3 2 TIBIA PROXIMAL 5 7 6 6 5 4 3 cm 6 2 5 1 4 0 3 2 1 0 7 FÉMUR DISTAL cm 6 7 5 4 3 2 TIBIA PROXIMAL FÉMUR DISTAL EDAD ÓSEA A PARTIR DEL ATLAS DE GREULICH-PYLE 1 0 1 8 9 10 11 12 13 14 Edad ósea en años 15 16 0 9 10 11 12 13 14 15 16 Edad ósea en años 17 18 Figura 1. Curvas de crecimiento remanente (Anderson M, Green W, Messner M. Growth and predictions of growth in the lower extremities. J Bone Joint Surg 1963; 45-A: 1-14). esquelética en los niños, quizá el que sigue siendo más popular es el de Greulich y Pyle descrito en los años 196014. Con ellas, se puede hallar fácilmente el crecimiento restante hasta la madurez esquelética del fémur y de la tibia, en chicos y chicas, desde la edad esquelética que deseemos, siempre y cuando quede entre los límites de edad mencionados más arriba. Lógicamente, este procedimiento, claramente orientado en el momento de su diseño hacia la indicación del momento de realizar un frenado fisario, puede ser utilizado también para indicar el momento de realizar un alargamiento óseo, y su cuantía. Aunque estas curvas han sido muy útiles, y lo sigue siendo en nuestra práctica clínica, tiene el defecto de no contar con la evolución de la extremidad afecta y de que están hechas según medidas de niños cuyas medias de estatura para la misma edad son ostensiblemente mayores que las de los niños españoles. Método de Moseley Moseley18, usando los datos de Anderson et al., desarrolló en 1977 una gráfica en “línea recta” para las dismetrías de extremidades inferiores, convirtiendo la línea normal de crecimiento en una línea recta, mediante métodos logarítmicos (Fig. 2). Con este método se pretende, no sólo conocer la dismetría final al llegarse a la madurez esquelética –en este método se emplean también sólo edades esqueléticas–, sino también predecir la evolución de la dismetría durante todo el desarrollo del niño. Esto permite, lógicamente y de manera muy sencilla, indicar el tipo, cuantía y momento de la co359 J. de Pablos, D. Farrington Figura 2. Gráfica en “línea recta” de Moseley. (Moseley CF. A straight-line graph for leg length discrepancies. J Bone Joint Surg 1977; 59-A: 174-8). rrección tanto a nivel de la extremidad sana como de la enferma. En este método se asume que, tanto el crecimiento de la extremidad sana como el de la enferma, pueden ser representados gráficamente mediante una línea recta. Aquí precisamente radica el principal problema que se ha achacado a este método: efectivamente, aunque se acepta que el crecimiento de la extremidad normal puede ser representado mediante una gráfica logarítmica, es incorrecto asumir esa misma teoría de crecimiento regular, para la extremidad enferma. Depende del cuadro clínico de que se trate, la evolución del crecimiento de la extremidad enferma puede ser tan irregular que las predicciones con este método serían de poca fiabilidad. Precisamente por ello, en nuestra opinión, este método es de utilidad especialmente en casos de acortamientos congénitos y en los debidos a destrucción completa de alguno de los cartílagos de crecimiento. 360 Con estos tratamientos de bloqueo fisario raramente se consiguen correcciones de más de 5 cm, siendo lo habitual 3-4 cm, por tanto su utilización se limita, como ha sido mencionado, a dismetrías moderadas. Las indicaciones más comunes de los métodos del frenado del crecimiento son: • Lógicamente, los casos en los que la extremidad patológica es la más larga (p. ej., síndrome de Klippel-Trenaunay). • Casos de pequeñas dismetrías por acortamiento, en los que la estatura prevista del paciente es media-alta. • Casos, también de pequeñas dismetrías, en los que no es aconsejable la elongación de la extremidad más corta (p. ej., dismetrías por coxopatía, pseudoartrosis congénita, etc.). Para realizar los bloqueos del cartílago de crecimiento han sido descritas dos técnicas, principalmente: la de Phemister y la de Blount. Técnica de Phemister Es la técnica de bloqueo fisario más antigua, publicada por primera vez en 193321, y consiste en la creación de un puente óseo atravesando la fisis, mediante el implante de un injerto óseo tomado localmente (Fig. 3). Los cartílagos de crecimiento de la extremidad inferior más usados son el distal femoral y el proximal tibial, es decir, los más fértiles. La utilización de esta técnica sobre otros cartílagos es más infrecuente. Es importante reseñar que se trata de una técnica de efectos definitivos, de ahí la importancia de asegurarse sobre la buena indicación y el momento de su realización. Basado en esta técnica, Bowen4 ha preconizado la realización del frenado destruyendo percutáneamente la zona fisaria deseada. Dicha destrucción se puede conseguir con curetas, trefinas, brocas, fresas o cualquier material que pueda ser introducido a través de una mínima herida cutánea. La epifisiodesis percutánea tiene la ventaja de que la recupe- Cirugía fisaria Trasplante listo para inserción con extremos invertidos Área de trasplante marcado Placa de cartílago fisario Trasplantes invertidos e in situ Figura 3. Representación esquemática original de la técnica de epifisiodesis según Phemister (Phemister DB. Operative arrestment of longitudinal growth of bones in the treatment of deformities. J Bone Joint Surg 1933; 15: 1-15). ración del paciente es rápida y que estéticamente es muy aceptable. Actualmente estamos trabajando en la epifisiodesis artroscópica de la rodilla para deformidades moderadas de rodilla con resultados prelimiares muy prometedores10. Técnica de Blount Se trata de un bloqueo de cartílago de crecimiento mediante grapas colocadas a caballo sobre la fisis extraperiósticamente (Fig. 4). Cuando fue descrita esta técnica en 19493, Blount presentaba el grapado de las fisis como un método de frenado directo, parcial y temporal. En esta última característica es donde estribaría la mayor diferencia con el método de Phemister, pero en nuestra experiencia clínica y experimental, así como en la de otros autores, la reversibilidad de esta técnica es dudosa. De hecho al retirar las grapas un tiempo después de haber realizado la técnica de Blount, es frecuente observar cómo no se reempren- de el crecimiento, hecho más constante, cuanto mayor es el tiempo transcurrido entre la colocación y retirada de las grapas. Experimentalmente hemos observado que tras el grapado, aunque éste sea técnicamente correcto, es decir, sin actuar sobre la zona pericondral, se produce con frecuencia una epifisiodesis que impide la continuación del crecimiento una vez retiradas las grapas13. Por tanto, cuando realizamos esta técnica debemos contar con que su efecto podría ser definitivo más que temporal. Tambien hay que tener en cuenta que utilizando esta técnica implantamos material de osteosíntesis interna, grapas, que habitualmente deben ser retiradas, añadiendo por tanto otra intervención al tratamiento. DESEPIFISIODESIS En 1967, como alternativa a estos tratamientos anteriores que podríamos llamar pa361 J. de Pablos, D. Farrington a b Figura 4. Esquema original de la técnica de grapado fisario según Blount (Blount WP, Clark GR. Control of bone growth by epiphyseal stapling. Preliminary report. J Bone Joint Surg 1949; 31-A: 464-78). liativos, surge la idea de Langenskiöld15,16 de realizar un tratamiento directo mediante la resección del puente óseo y la interposición de un injerto libre de grasa autóloga en un intento de restablecer la integridad de la placa fisaria, tanto morfológica como funcionalmente (Fig. 5). Este método ha sido ulteriormente estudiado experimental y clínicamente, utilizándose diversos materiales de interposición de entre los que destacan por su eficacia la grasa autóloga, la silicona y cementos acrílicos20. Utilizando la técnica de Langenskiöld no sólo se ha descrito la regeneración morfológica y funcional del cartílago de crecimiento lesionado sino que, además, aunque no de modo constante, se han observado correcciones angulares “espontáneas” sin haberse necesitado el concurso de otro método corrector asociado. Otros autores, sin embargo, utilizan en casos de deformidades angulares el método de Langesnkiöld asociado a osteotomías correctoras en el mismo tiempo quirúrgico. En los niños todavía lejos de la madurez esquelética, preferimos por el momento utilizar la técnica de Langesnkiöld en todos los casos 362 a c b d Figure 5. Resección de un puente óseo periférico según técnica de Langenskiöld. a) Identificación del puente. b) Resección del bloque óseo conteniendo el puente. c) Curetaje de los márgenes. d) Interposición de la grapa autóloga. como primer paso para tratar de que se produzca una regeneración satisfactoria de la placa fisaria. En el caso de que sólo exista una deformidad, y esta se corrija “espontáneamente” Cirugía fisaria a Figura 6. Esquema de la técnica de elongación ósea mediante distracción fisaria. después de este primer tiempo, no asociamos ningún otro tratamiento pero si, por el contrario, no se da dicha corrección, empleamos la distracción fisaria en un segundo tiempo para conseguirla. DISTRACCIÓN FISARIA Se trata de un método de elongación ósea progresiva basado en la utilización de la fisis como locus minoris resistentiae del hueso a través del cual y mediante distracción a ambos lados del mismo, conseguir la separación entre metáfisis y epífisis y con ello el alargamiento óseo2,7,8,10,11,12,17. Es, por tanto, un método que no necesita de la producción de una solución de continuidad en el hueso (osteotomía) previa a la distracción (Fig. 6). La distracción fisaria está indicada en elongaciones simples, sobre todo en alargamientos de fémur corto congénito o fémur corto con coxopatía y en deformidades angulares. En nuestra opinión las deformidades angulares en pacientes esqueléticamente inmaduros son la indicación más apropiada de la distracción fisaria particularmente si la deformidad está localizada en la fisis-metáfisis y si hay un acortamiento asociado a la deformidad8,12. Basados en nuestra experiencia con b Figura 7. Imágenes radiográficas del tratamiento de una severa deformidad de rodilla producida por puentes óseos fisarios post-sepsis meningocócica mediante distracción fisaria. a) Antes y b) un año después del tratamiento. En este caso no fueron necesarias la resección de los puentes ni osteotomías para la consecución de la corrección angular. las deformidades angulares sin puentes óseos y en otros trabajos experimentales, llevamos unos años utilizando también la distracción fisaria para tratar las deformidades angulares y acortamientos debidos a la existencia de puentes óseos sin realizar la resección de los mismos (Fig. 7), con resultados muy alentadores2,7. Entre las ventajas de este método, destaca la de que con este método no ha sido necesaria ninguna intervención quirúrgica a nivel del puente óseo para resecarlo, dado que con la simple distracción se ha conseguido su disrupción. La distracción fisaria en el tratamiento de los puentes óseos se indica en los casos en que el puente óseo no exceda del 50% de la totalidad del cartílago fisario afecto. De todos modos, dado que todavía no tenemos resultados experimentales concluyentes sobre la recidiva del puente óseo y/o la deformidad angular después de la utilización de este método, por el momento sólo lo indicamos en pacientes cercanos a la madurez es363 J. de Pablos, D. Farrington quelética y especialmente cuando presentan acortamiento asociado, dejando, como hemos mencionado, la técnica de Langesnkiöld para los niños más jovenes (< 11 años de edad aproximadamente). BIBLIOGRAFÍA 1. 2. 3. 4. Anderson M, Green W, Messner M. Growth and predictions of growth in the lower extremities. J Bone Joint Surg 1963; 45-A: 1-14. Azcárate J, de Pablos J, Cañadell J. Treatment of premature partial physeal closure by means of physeal distraction: An experimental study. J Pediatr Orthop (B) 1992; 1: 39-44. Blount WP, Clark GR. Control of bone growth by epiphyseal stapling. Preliminary report. J Bone Joint Surg 1949; 31-A: 464-78. Bowen JR, Johnson WJ. Percutaneous epiphysiodesis. Clin Orthop 1984; 190: 170-3. 5. Brighton CT. The Growth plate. Orthop Clin North Am 1984; 15: 571-95. 6. Cañadell J, De Pablos J. Lesiones del cartílago de crecimiento. 2ª ed. Barcelona: Salvat; 1988. 7. Cañadell J, de Pablos J. Breaking bony bridges by physeal distraction. A new approach. Int Orthop (SICOT) 1985; 9: 223-9. 8. 9. Cañadell J, de Pablos J. Correction of angular deformities by physeal distraction. Clin Orthop 1992; 283: 98-105. Cañadell J, de Pablos J. Patología del cartílago de crecimiento. Rev Ortop Traum 1988; 32: 255-61. 10. De Pablos J (editor). Surgery of the Growth Plate. Madrid: Ergon; 1998. 364 11. De Pablos J, Cañadell J. Experimental Physeal Distraction in immature sheep. Clin Orthop 1990; 250: 73-80. 12. De Pablos J, Franzreb M. Treatment of adolescent tibia vara by asymmetrical physeal distraction. J Bone Joint Surg 1993; 75-B: 592-6. 13. González-Herranz J. Experimental arrest of physeal activity by means of stapling. MAPFRE MEDICINA 1993; 4 Supl 2: 35-51. 14. Greulich W, Pyle S. Radiographic atlas of skeletal development of the hand and wrist. Stanford: Stanford University Press; 1966. 15. Langenskiöld A. The possibilities of eliminating premature partial closure of an epiphyseal plate caused by trauma or disease. Acta Orthop Scand 1967; 38: 267-79. 16. Langenskiöld A. Surgical treatment of partial closure of the growth plate. J Pediatr Orthop 1981; 1: 3-11. 17. Monticelli G, Spinelli R. Limb lengthening by epiphyseal distraction. Int Orthop (SICOT) 1981; 5: 85-90. 18. Moseley CF. A straight-line graph for leg length discrepancies. J Bone Joint Surg 1977; 59-A: 174-8. 19. Ogden JA. Skeletal Injury in the child. Filadelfia: Lea and Febiger; 1982. 20. Peterson HA. Partial Growth arrest and its treatment. J Pediatr Orthop 1984; 4: 246-58. 21. Phemister DB. Operative arrestment of longitudinal growth of bones in the treatment of deformities. J Bone Joint Surg 1933; 15: 1-15. 22. Rang M. The Growth Plate and its Disorders. Baltimore: Williams and Wilkins; 1969. 23. White J, Stubbins SJ. Growth arrest for equalizing leg lengths. JAMA 1944; 126: 1146-9. 32 Epifisiodesis percutánea en la región de la rodilla J.R. Bowen Las formas de presentación más frecuentes de las lesiones de las fisis y sus consecuentes cierres fisarios prematuros son la discrepancia de longitud de los miembros inferiores y la deformidad angular. Estas deformidades influyen sobre la calidad de vida del paciente, pudiendo dar lugar a largo plazo cierta morbilidad. Durante las últimas décadas se han desarrollado y mejorado diversos tipos de tratamiento. El objetivo de este capítulo es revisar el tratamiento, basado en el cierre percutáneo del cartílago de crecimiento en la región de la rodilla. TRATAMIENTO DE LA DISCREPANCIA DE LONGITUD DE LOS MIEMBROS INFERIORES La toma de decisiones terapéuticas en las discrepancias de longitud de los miembros inferiores se basa en la dismetría prevista para el final del crecimiento. Las opciones terapéuticas incluyen el tratamiento conservador, el acortamiento o la inhibición del crecimiento de la extremidad más larga, el alargamiento de la extremidad más corta y la sustitución protésica7,8,12. En las discrepancias de hasta 2 cm o en los niños que están a la espera de alcanzar la edad apropiada para intervenirse quirúrgicamente se emplea un alza. No se requiere el equilibrado exacto, pudiendo compensarse una pequeña cuantía de la discrepancia mediante la báscula de la pelvis, la flexión de la rodilla y el equinismo del pie. La epifisiodesis y el acortamiento están indicados en las discrepancias entre 2 cm y 5 cm, aunque en el caso de la epifisiodesis se requieren al menos dos años de crecimiento remanente para obtener un buen resultado. En el caso de las discrepancias entre 5 cm y 15 cm, puede procederse con una técnica de elongación siempre que exista una adecuada función articular, muscular y neurológica, además de una óptima calidad ósea. Cuando la discrepancia es mayor de 15 cm a 20 cm, o existe cualquier otra contraindicación para efectuar una elongación, debe considerarse la amputación con encaje protésico. En general, es recomendable corregir cualquier deformidad coexistente antes de proceder a realizar cualquier equilibrado quirúrgico de la longitud12. Se define la epifisiodesis como la detención controlada del crecimiento de la fisis en un paciente esqueléticamente inmaduro. Este procedimiento se realiza preferentemente para las discrepancias de entre 2 cm y 5 cm. El objeti365 J.R. Bowen vo quirúrgico de una epifisiodesis es conseguir la fusión ósea de la metáfisis y la epífisis en la periferia del cartílago de crecimiento, con el fin de frenar la fisis e impedir su crecimiento. La epifisiodesis debe programarse correctamente con el objetivo de lograr la equiparación de las longitudes de ambos miembros inferiores en el momento en que se alcanza la madurez ósea. La planificación operatoria se basa en la edad ósea del paciente y en el cálculo del crecimiento remanente y la discrepancia estimada al alcanzar la madurez ósea. Menelaus16, Anderson y Green1 y Moseley17,18 han descrito diversos métodos de planificación. Se han descrito diferentes patrones evolutivos para diversas etiologías causantes de discrepancias de longitud de los miembros inferiores24, pudiendo estos patrones influir sobre el momento en que se realiza la cirugía. Se remite al lector a la literatura concerniente a los cálculos asociados a la planificación operatoria. EPIFISIODESIS Phemister, en 193320, describió la primera técnica de epifisiodesis abierta. White y Stubbins, en 1944, describieron una variante de la técnica y un escoplo especial27. Esta técnica quirúrgica fue ampliamente difundida en la literatura7,12,20,27. Las complicaciones descritas incluyen la aparición de rigideces, deformidades angulares y cicatrices inestéticas12,16,25. En la pasada década, la epifisiodesis percutánea se ha convertido en una técnica habitual4,26, aunque aún sigue empleándose la epifisiodesis abierta. Técnica - Epifisiodesis abierta (técnica de Phemister modificada) La epifisiodesis se realiza con el paciente bajo anestesia general y con manguito de isquemia. Se localiza la fisis empleando el intensificador de imágenes, practicándose una incisión de 1 cm sobre el lado externo fisario. Se visualiza la misma y se reseca un cubo de 1 cm incluyendo epífisis, fisis y metáfisis, em366 Figura 1. Epifisiodesis abierta tipo Phemister: bloque de hueso resecado de la fisis femoral distal con un escoplo de White-Stubbins, rotado 90° y reinsertado en el hueso obliterando el foco de epifisiodesis. pleándose para ello un escoplo de White. A continuación se utiliza una pequeña legra para destruir la fisis. Acto seguido se reinserta el cubo resecado en su lecho, rotándolo 90° (Fig. 1). Se repite el procedimiento en el lado interno de la fisis. Tiene que destruirse aproximadamente el 50% de la superficie de la fisis para asegurar el cierre fisario. Si ha de realizarse el procedimiento tanto en el extremo proximal de la tibia como en el extremo distal del fémur, deben efectuarse cuatro incisiones independientes. La localización de la fisis mediante el intensificador de imágenes y la utilización de incisiones pequeñas mejoran el aspecto estético de esta intervención quirúrgica. Técnica - Epifisiodesis percutánea La epifisiodesis percutánea se realiza con el paciente bajo anestesia general, con manguito de isquemia colocado en el muslo proximal, y bajo control de intensificador de imágenes. Tras identificar la fisis, se practica con el bisturí una incisión de 3 mm sobre el lado externo de la fisis (Fig. 2a). Se practica una abertura longitudinal en el pericondrio utilizando un osteótomo ancho de 3 mm, introduciéndose a continuación 1 cm en el interior de la fisis. El osteótomo se rota 180° con el objetivo de crear un orificio en la cortical que ocupe un tercio de la anchura del cartílago de crecimiento. Se in- Epifisiodesis percutánea en la región de la rodilla a c b Figura 2. Epifisiodesis percutánea: a) Legra situada en el fémur distal. Apréciese la incisión mínima. b) Legra en la parte interna de la fisis. Se ha introducido contraste en la región externa, poniendo de manifiesto la correcta ablación de la fisis. c) Se muestran focos de epifisiodesis en el fémur distal y tibia proximal. troduce una cucharilla de 3 mm en el defecto generado en el cartílago de crecimiento, empleándose de manera similar a un limpiaparabrisas para efectuar la ablación de la fisis (Fig. 2b). Cada oscilación de la cucharilla se comprueba con el intensificador de imágenes, con el fin de evitar una lesión de las estructuras neurovasculares posteriores. En el fémur, se repite el procedimiento en el lado interno de la fisis. Se preserva el tercio medio del cartílago de crecimiento con el objetivo de mantener cierta estabilidad mecánica y proteger las estructuras neurovasculares centrales (Fig. 2c). Se cierra la herida con un único punto intradérmico. La fisis proximal del peroné no suele abordarse por vía percutánea, debido a la proximidad del nervio peroneo. Se practica una incisión longitudinal anterior de 1 cm, situada entre las fisis de la tibia y el peroné. Se visualiza la fisis del peroné, y a continuación se pro- cede a su ablación mediante una legra. Se realiza la ablación del tercio externo de la fisis tibial mediante la técnica percutánea empleando la misma incisión. Tras la intervención quirúrgica se aplica un pequeño vendaje compresivo a la rodilla con el fin de evitar la formación de un hematoma. Se utiliza un inmovilizador de rodilla durante 2 semanas. A lo largo de las 2 semanas siguientes se retira diariamente el inmovilizador con el fin de realizar ejercicios del balance articular. Se permite la carga completa asistida con bastones en cuanto se tolere, lo cual suele suceder tras 48 horas. Otros autores han descrito diversas técnicas quirúrgicas ligeramente diferentes, empleando brocas y fresas dentales9; perforaciones con broca en distintas direcciones bajo control del intensificador de imágenes19; brocas canuladas empleadas a todo lo ancho de 367 J.R. Bowen la fisis11, combinaciones de perforaciones con brocas y legrados14; y sierras tubulares canuladas15. Hasta la fecha no se ha llevado a cabo estudio alguno que compare estas técnicas, habiendo descrito todos los autores resultados satisfactorios. La comparación de resultados entre la epifisiodesis percutánea y la epifisiodesis abierta siguiendo el método de Phemister, puso de manifiesto la superioridad del método percutáneo9,11,14,19,23,26. La mayoría de las complicaciones descritas tras la epifisiodesis abierta, fundamentalmente las infecciones, las rigideces y las cicatrices inestéticas, no se han descrito tras la epifisiodesis percutánea. La disección quirúrgica que se requiere para la correcta exposición en el método abierto probablemente juega algún papel en el origen de estos problemas posquirúrgicos. La utilización de instrumental motorizado en la epifisiodesis percutánea puede provocar la aparición de quemaduras y lesiones en las partes blandas en torno a la incisión26. CORRECCIÓN DE LA DEFORMIDAD ANGULAR La deformidad angular puede corregirse mediante la detención del crecimiento de uno de los lados de la fisis, habiéndose descrito técnicas quirúrgicas para diversos huesos2,5,10,13,28. La mayoría de estas intervenciones quirúrgicas se realizan en pacientes mayores, todavía esqueléticamente inmaduros, y que mantienen cierto potencial de crecimiento en el otro lado de la fisis. El cirujano encargado del tratamiento de estos pacientes debe conocer los valores normales para el varo y el valgo fisiológicos en cada grupo de edad. En general, los niños menores de 18 meses de edad exhiben una posición en varo de los miembros inferiores, pasando gradualmente al valgo en torno a los 3 años de edad. Para los 5 a 7 años de edad, debe haberse resuelto completamente cualquier malposición fisiológica. Es recomendable que el cirujano encargado de tratar al paciente mo368 nitorice el crecimiento del niño durante varios años antes de proceder a cualquier solución quirúrgica. En los pacientes que se presenten a una edad en la cual no existe suficiente potencial de crecimiento remanente, puede que el procedimiento de elección sea una osteotomía. Tal como han señalado Blount2,3,10 y otros autores13,21,22, la utilización de grapas era una técnica bien aceptada para el tratamiento del genu varo o genu valgo. Sin embargo, el procedimiento ofrecía todos los inconvenientes de la utilización de grapas para la corrección de las longitudes de los miembros: rotura, incurvación y desalojo de la grapa, cierre permanente de la fisis y anomalías en la cicatrización. El procedimiento requería 2 intervenciones (una para la colocación de la grapa y otra para su retirada). Bowen et al.5,7 han diseñado un método de hemiepifisiodesis para el tratamiento de las deformidades angulares en la región de la rodilla del niño en crecimiento. El procedimiento se realiza bien en el fémur distal o en la tibia proximal, dependiendo de qué localización contribuye en mayor medida a la deformidad. La hemiepifisiodesis provocará la aparición de un cierto acortamiento de la extremidad intervenida, al dejar de funcionar parte de la fisis. El acortamiento es proporcional al ángulo de corrección, pudiendo calcularse a través de la siguiente ecuación: DMI = r – cos θ donde DMI corresponde a discrepancia del miembro inferior, “r” a la longitud del miembro medido distal al lugar de la epifisiodesis y θ al ángulo de corrección. Se ha desarrollado un esquema para la planificación del momento correcto en que realizar la epifisiodesis, permitiendo así que la mitad restante de la fisis corrija la mala alineación. El cirujano tiene que conocer la cuantía de la deformidad angular, así como la anchura del hueso a nivel de la fisis o distancia fisaria, obtenida a partir de radiografías en bipedestación; la edad ósea del paciente se calcula a partir de una Epifisiodesis percutánea en la región de la rodilla CLAVE: Media Media 1 Media 2 Edad ósea del atlas Greulich-Pyle Niñas Fémur distal Niños Fémur distal cm cm 8 7 Deformidad angular 6 5 6 5 4 26 29 33 38 46 4 3 19 22 25 29 34 3 2 13 14 16 19 23 2 1 6 7 8 10 12 1 9 8 7 6 Distancia fisaria 5 0 7 8 9 10 11 12 13 14 15 Edad ósea (años) 0 9 10 11 12 13 14 15 16 17 Edad ósea (años) Tibia proximal Tibia proximal cm cm 8 7 Deformidad angular 6 5 6 5 4 26 29 33 38 46 4 3 19 22 25 29 34 3 2 13 14 16 19 23 2 1 6 7 8 10 12 1 9 8 7 6 Distancia fisaria 5 0 7 8 9 10 11 12 13 14 15 Edad ósea (años) 0 9 10 11 12 13 14 15 16 17 Edad ósea (años) Figura 3. Esquema de deformidad angular frente al crecimiento remanente (tabla de Bowen). radiografía de la muñeca, obteniéndose el percentil de crecimiento a partir de las tablas de crecimiento normal. Se localiza la intersección de la distancia fisaria y la deformidad angular, trazándose una línea horizontal hasta el percentil pertinente en la gráfica de Green Anderson, según el sexo del paciente y el hueso a intervenir (Fig. 3). Desde ese punto de intersección se traza una línea vertical con el objetivo de establecer la edad ósea a la cual debe realizarse la corrección. Cuando se aplica este método de cálculo a niños con deformidades angulares provocadas por displasias óseas, debe tenerse en cuenta que su patrón de crecimiento no se adapta exactamente a estos cálculos. Técnica - Hemiepifisiodesis Se prepara y viste la extremidad del mismo modo que para una epifisiodesis completa. Si la deformidad es en valgo se aborda el lado interno, y si la deformidad es en varo se aborda el lado externo. La epifisiodesis puede realizarse de manera abierta o percutánea. Se practica la ablación del tercio interno o externo de la fisis con el objetivo de provocar la aparición de un puente óseo, tal como se ha descrito previamente. Si se trata el lado externo de la tibia proximal, debe abordarse también el peroné proximal. La cirugía fisaria es un campo de interés en pleno desarrollo, existiendo interesantes posibilidades para nuevas mejoras en el futuro. La 369 J.R. Bowen utilización no juiciosa de estas técnicas puede dar lugar a una morbilidad y unos costes innecesarios. BIBLIOGRAFÍA 15. Macnicol MF, Gupta MS. Epiphysiodesis using a cannulated tubesaw. J Bone Joint Surg 1997; 79-B: 307-9. 16. Menelaus MB. Correction of leg length discrepancy by epiphyseal arrest. J Bone Joint Surg 1966; 48-B: 336-9. 1. Anderson M, Green WT, Messner MB. Growth and prediction of growth in the lower extremity. J Bone Joint Surg 1963; 45-A: 1-14. 17. Moseley CF. A straight line graph for leg length discrepancies. J Bone Joint Surg 1977; 59-A: 174-9. 2. Blount WP, Clarke GR. Control of bone growth by epiphyseal stapling. J Bone Joint Surg 1949; 31-A: 464-78. 3. Blount WP. A mature look at epiphyseal stapling. Clin Orthop 1971; 77: 158-63. 18. Moseley CF. Leg length discrepancy: Assessment and growth prediction. En: Dee R, Mango E, Hurst LC, eds. Principles of orthopaedic practice. 1ª ed. Nueva York: McGraw Hill; 1989: 1186-91. 4. Bowen JR, Johnson WJ. Percutaneous epiphysiodesis. Clin Orthop 1984; 190: 170-3. 5. Bowen JR, Leahey JL, Zhang ZH et al. Partial epiphysiodesis at the knee to correct angular deformity. Clin Orthop 1985; 198: 184-90. 6. Bowen JR, Torres RR, Forlin E. Partial epiphysiodesis to address genu varum or genu valgum. J Pediatr Orthop 1992; 12: 359-64. 7. Bowen JR. Surgical treatment of leg length discrepancy. En: Dee R, Mango E, Hurst LC, eds. Principles of orthopaedic practice. 1ª ed. Nueva York: McGraw Hill; 1989: 1191-208. 8. Burgansky Z, Ganel A, Givon U. Leg lengthening for length inequality. Harefua 1997; 132: 392-6. 9. Canale ST, Christian CA. Techniques for epiphysiodesis about the knee. Clin Orthop 1990; 255: 81-5. 10. Frantz CH. Epiphyseal stapling: a comprehensive review. Clin Orthop 1971; 77: 149-57. 11. Gabriel KR, Crawford AH, Roy DR et al. Percutaneous epiphysiodesis. Pediatr Orthop 1994; 14: 358-62. 12. Guille JT, Yamazaki A, Bowen JR. Physeal surgery: Indications and operative treatment. Am J Orthop 1997; 27: 323-32. 13. Howorth B. Knock knees, with special reference to the stapling operation. Clin Orthop 1971; 77: 233-46. 14. Liotta FJ, Ambrose TA, Eilert RE. Fluoroscopic technique versus Phemister technique for epiphysiodesis. J Pediatr Orthop 1992; 12: 248-51. 370 19. Ogilvie J, King K. Epiphysiodesis: two year clinical results using a new technique. J Pediatr Orthop 1990; 10: 809-11. 20. Phemister DB. Operative arrestment of longitudinal growth of bones in the treatment of deformities. J Bone Joint Surg 1933; 15A: 1-15. 21. Pilcher MF. Epiphyseal stapling; thirty five cases followed to maturity. J Bone Joint Surg 1962; 44-B: 82-5. 22. Poirier H. Epiphyseal stapling and leg equalization. J Bone Joint Surg 1968; 50-B: 61-9. 23. Porat S, Peyser A, Robin GC. Equalization of lower limbs by epiphysiodesis: results of treatment. J Pediatr Orthop 1991; 11: 442-8. 24. Shapiro F. Developmental patterns in lower extremity length discrepancy. J Bone Joint Surg 1982; 64-A: 639-51. 25. Stephens DC, Herrick W, MacEwen GD. Epiphysiodesis for limb length inequality: results and indications. Clin Orthop 1977; 136: 41-8. 26. Timperlake RW, Bowen JR, Guille JT. Prospective evaluation of fifty three consecutive percutaneous epiphysiodesis of the distal femur and proximal tibia and fibula. J Pediatr Orthop 1991; 11: 350-7. 27. White JW, Stubbins SG. Growth arrest for equalizing leg lengths. JAMA 1944; 126: 1146-9. 28. Zuege RC, Kempken TG, Blount WP. Epiphyseal stapling for angular deformities at the knee. J Bone Joint Surg 1979; 61-A: 320-9. 33 Hemiepifisiodesis artroscópica en el tratamiento del genu valgo constitucional en los adolescentes J. de Pablos, R. Capdevila INTRODUCCIÓN Toda rodilla en un individuo adolescente, particularmente en mujeres, puede presentar un cierto grado de angulación en valgo de manera que se acepta como normal una distancia intermaleolar en bipedestación de hasta 8 cm6, y un ángulo femoral distal (ángulo formado por la diáfisis femoral y la superficie articular femoral distal) menor de 8°. Cuando se sobrepasan estos valores y no encontramos otra justificación para explicar la deformidad podemos hablar de genu valgo idiopático (GVI) o constitucional. Ante un paciente de más de 10 años de edad con GVI, valgo de 15 a 20° y una distancia intermaleolar de más de 10 cm es probable que no se produzca ya una corrección espontánea de la deformidad; en estos casos puede considerarse el tratamiento quirúrgico15 que tradicionalmente ha consistido en un frenado asimétrico del crecimiento óseo bien mediante grapado3 o fusión ósea14. Como alternativa a estas técnicas de frenado fisario, surgió la idea de la epifisiodesis percutánea que en un principio se indicó para tratamiento de las dismetrías de los miembros4,11 pero que también se ha utilizado en deformidades angulares moderadas como el GVI5 y cuya principal ventaja es la mínima invasión quirúrgica. En este trabajo se muestra la experiencia preliminar en la corrección del GVI con una nueva técnica de hemiepifisiodesis femoral distal interna que utiliza principios similares a los de Bowen, pero realizando un abordaje de la fisis por vía artroscópica. Técnica quirúrgica La preparación del paciente y de la sala operatoria se realiza de la manera habitual para una artroscopia quirúrgica convencional y la intervención se realiza con isquemia permanente. Para la introducción del artroscopio se utiliza un portal infrapatelar anteroexterno. El primer paso de la técnica quirúrgica consiste en la identificación del nivel fisario, que se consigue mediante un rápido control radiográfico y una aguja percutánea que, además, nos indicará el portal interno que debemos utilizar para la introducción del instrumental quirúrgico. Seguidamente se incide la sinovial que cubre la cara interna del cóndilo femoral mediante un cauterio, lo que nos permite abor371 J. de Pablos, R. Capdevila Figura 1. Radiografía intraoperatoria del procedimiento. Bajo control con el artroscopio (*) se procede a la ablación fisaria mediante una fresa motorizada. dar el hueso y la fisis, utilizando además un desbridador motorizado (Fig. 1). A partir de este momento podemos iniciar, mediante una fresa artroscópica, la ablación del cartílago fisario con una pequeña cantidad de hueso metafisario y epifisario hasta conseguir un defecto osteocondral de aproximadamente 2 cm (ancho) x 1 cm (alto) x 1cm (profundo) (Fig. 2). Una vez perfectamente visionado el defecto, en el fondo del cual ha de distinguirse claramente la fisis, se procede a realizar lavados exhaustivos, aspiración y cierre de las heridas. Para finalizar la intervención se procede a la colocación de vendaje compresivo cruropédico. En estos casos de afectación bilateral, ambas rodillas se intervienen en el mismo tiempo quirúrgico. A las 24-48 horas se permite el inicio de carga parcial de las extremidades con la ayuda de muletas. En ese momento se inician ejercicios de movilización de rodilla (flexo-extensión) y fortalecimiento del cuádriceps mediante ejercicios isométricos, hasta la recuperación satisfactoria de ambas funciones. Indicación Como se ha mencionado más arriba, la indicación de hemiepifisiodesis artroscópica se 372 Figura 2. Aspecto artroscópico de la operación. Además de la fisis (*), la ablación tisular incluye una pequeña cantidad de hueso epifisiario (E) y metafisario (M). ha realizado típicamente en casos de GVI bilateral en niñas adolescentes de edades cronológicas comprendidas entre los 12 y 13 años, con distancias intermaleolares de más de 15 cm y ángulo femoral distal a partir de 10-12°. Resultados Con esta técnica de hemiepifisiodesis lo que se pretende es que se produzca un puente óseo fisario en el lugar de la lesión quirúrgica. Esto es particularmente visible en las imágenes de resonancia magnética donde ya a partir de los 12 meses se pueden detectar los puentes fisarios maduros (Fig. 3). La duración de la operación varía entre 20 y 40 minutos por articulación y el tiempo de hospitalización oscila entre 24 y 48 horas. Después del seguimiento, en nuestra corta serie de casos seguidos hasta la madurez, se ha podido apreciar una corrección de la deformidad en todos los casos hasta valores normales (distancia intermaleolar < 8 cm y ángulo distal femoral < 8°) (Figs. 4 y 5). Dado que la indicación quirúrgica se establece en pacientes con poco potencial de crecimiento remanente, las hipercorrecciones son realmente extraordinarias con estas técnicas. Hemiepifisiodesis artroscópica en el tratamiento del genu valgo constitucional en los adolescentes a a b b Figura 3. Resonancia magnética. Defecto osteocondral en postoperatorio inmediato (a). Puente fisario en la zona intervenida, a los 14 meses de postoperatorio (b). Defectos y puente están marcados con flechas. Figura 4. Comparación radiológica del ángulo femoral distal. Preoperatorio 14° (a) y 14 meses postoperatorio 6° (b). Discusión Aunque el GVI habitualmente consiste en una deformidad angular más o menos moderada, en los casos más severos puede llegar a necesitar un tratamiento corrector quirúrgico3,14. La eficacia de la epifisiodesis y hemiepifisiodesis percutáneas en las series publicadas hasta ahora con técnica de Bowen5 o similares2,9,10,12,13,16 parece suficientemente probada. Por este motivo, considerando que en la hemiepifisiodesis artroscópica se utiliza el mismo principio modificando sólo la técnica, hemos pensado que no es necesaria una larga serie de casos para publicarla. En realidad el objetivo del texto es más mostrar el aspecto técnico de la operación que su principio quirúrgico. La hemiepifisiodesis percutánea según Bowen tiene la ventaja importante ya mencio- nada de su escasa agresividad quirúrgica. No obstante presenta dos inconvenientes no desdeñables: 1. Necesita el uso de radiaciones ionizantes durante tiempo significativo (intensificador de imágenes). 2. En el caso del fémur distal, que posee una fisis redundante, el hecho de no visualizar directamente el defecto que se está produciendo hace que se necesite una ablación tisular más o menos importante para asegurar una lesión fisaria adecuada. La hemiepifisiodesis artroscópica se ha mostrado eficaz en los primeros casos de GVI con largo seguimiento postoperatorio y además ventajosa con respecto a las técnicas percutáneas publicadas hasta ahora. La gran diferencia que presenta la técnica artroscópica es que con ella el cirujano ve lo 373 J. de Pablos, R. Capdevila a b Figura 5. Aspecto clínico de las extremidades inferiores. Situación preoperatoria con 19 cm de distancia intermaleolar (a). Situación a los 14 meses del postoperatorio con una distancia intermaleolar de 8 cm (b). que está haciendo. Este hecho, a su vez, permite: 1. Realizar una lesión fisaria reproducible (sobre todo en casos bilaterales). 2. Conseguir una lesión fisaria adecuada con menos ablación tisular. 3. Prácticamente no utilizar radiaciones ionizantes. Por otro lado, pensamos que desde el punto de vista quirúrgico también la técnica artroscópica es más elegante que las otras técnicas percutáneas. En los casos de importante GVI, como los nuestros, la corrección de la deformidad es conveniente desde un punto de vista mecánico (mejora la dinámica de la marcha), estético y preventivo de una gonartrosis prematura8. En nuestra opinión, la hemiepifisiodesis artroscópica puede ser indicada en pacientes cer374 canos a la madurez esquelética (adolescentes) y con una deformidad angular moderada (como ocurre en el GVI). Por supuesto, como en toda epifisiodesis, son requisitos indispensables el que la fisis sea todavía fértil y haya suficiente crecimiento remanente para poder corregir la deformidad. Bowen et al.7 describieron un método de cálculo del momento adecuado para realizar la hemiepifisiodesis. Nosotros no lo hemos utilizado porque se trata de tablas realizadas con valores basados en los de Anderson y Green1, que fueron realizadas hace más de 30 años por lo que actualmente tienen una vigencia relativa, además de haber sido realizadas en pacientes norteamericanos que, respecto a fisiología del crecimiento, presentan claras diferencias con los jóvenes españoles. Hemiepifisiodesis artroscópica en el tratamiento del genu valgo constitucional en los adolescentes En nuestra corta serie no hemos visto complicaciones reseñables, pero en nuestra opinión habría que tener en cuenta, sobre todo, dos potenciales complicaciones: el hemartros y la hipercorrección. El primero se previene con el vendaje compresivo antes de retirar la isquemia y drenaje intraarticular por 12-24 horas; en caso de producirse, se trataría con artrocentesis, nuevo vendaje compresivo y drenaje. La segunda complicación potencial es difícil que sea significativa porque estos jóvenes, al estar cercanos a la madurez esquelética, presentan un potencial de crecimiento limitado. En cualquier caso, desde el punto de vista teórico, si se aprecia una tendencia a la hipercorrección sería suficiente con completar la epifisiodesis (que también se podría hacer artroscópicamente). Como limitaciones de la técnica citaremos la de que, en la rodilla, sólo se puede utilizar en fémur distal (no en tibia proximal) y que se necesita familiaridad con las técnicas artroscópicas. El hecho de que se trate de una operación “sin retorno” no nos parece de mucha trascendencia por la mencionada limitada capacidad de crecimiento de estos jóvenes adolescentes. BIBLIOGRAFÍA 1. 2. Anderson M, Green W, Messner M. Growth and predictions of growth in the lower extremities. J Bone Joint Surg 1963; 45-A: 1-14. Atar D, Lehman WB, Grant AD, Strongwater A. Percutaneous epiphysiodesis. J Bone Joint Surg 1991; 73-B: 173. 3. Blount WP, Clark GR. Control of bone growth by epiphyseal stapling; a preliminary report. J Bone Joint Surg 1949; 31-A: 464-77. 4. Bowen JR, Johnson WJ. Percutaneous epiphysiodesis. Clin Orthop 1984; 190: 170-3. 5. Bowen JR, Ruiz Torres R, Forlin E. Partial epiphysiodesis to address genu varum or genu valgum. J Pediatr Orthop 1992; 12: 359-64. 6. Cahuzac J, Vardon D, Sales de Gauzy J. Development of the clinical tibiofemoral angle in normal adolescents. J Bone Joint Surg 1995; 77-B: 729-34. 7. Covo B, Dabney KW, Bowen JR. Percutaneous epiphysiodesis for the treatment of angular deformities: The prediction tables. MAPFRE Medicina 1993; 4: 197-201. 8. Fernández Palazzi F, Angulo A, Soria L, Villegas M. Experience in the treatment of axial deformities of the knee using Blount’s technique, in San Juan de Dios Hospital, Caracas. MAPFRE Medicina 1993; 4: 202-9. 9. Fraser RK, Dickens DRV, Cole WG. Medial physeal stapling for primary and secondary genu valgum in late childhood and adolescence. J Bone Joint Surg 1995; 77-B: 733-5. 10. Gabriel KR, Crawford AH, Roy DR, True MS, Sauntry S. Percutaneous epiphyseodesis. J Pediatr Orthop 1994; 14: 358-62. 11. Liotta FJ, Ambrose TA, Eilert RE. Fluoroscopic technique versus Phemister technique for epiphysiodesis. J Pediatr Orthop 1992; 12: 248-51. 12. Mielke CH, Stevens PM. Hemiepiphyseal stapling for knee deformities in children younger than 10 years: a preliminary report. J Pediatr Orthop 1996; 16: 423-9. 13. Ogilvie JW, King K. Epiphysiodesis: Two year clinical results using a new technique. J Pediatr Orthop 1990; 10: 809-11. 14. Phemister DB.Operative arrestment of longitudinal growth of long bones in the treatment of deformities. J Bone Joint Surg 1933; 15: 1-15. 15. Tachdjian MO. Pediatric Orthopaedics. 2ª. ed. Filadelfia: WB Saunders; 1990. p. 2820-35. 16. Timperlake RW, Bowen JR, Guille JT, Choi IH. Prospective evaluation of fifty-three consecutive percutaneous epiphysiodeses of the distal femur and proximal tibia and fibula. J Pediatr Orthop 1991; 11: 350-7. 375 34 Grapado temporal de las fisis de la rodilla para el tratamiento de las deformidades axiales y las discrepancias de longitud de los miembros inferiores R. Krauspe, P. Raab, A. Wild, J.L. Vispo-Seara, A. Richter Las desviaciones axiales y las discrepancias de longitud de los miembros inferiores son motivos frecuentes de asistencia en las consultas de ortopedia pediátrica. La existencia de piernas zambas o valgas primarias o secundarias con más de 5° de diferencia con respecto al ángulo fisiológico de 174° puede suponer una indicación de cirugía correctora. Raras veces se acepta una discrepancia de longitud de miembros inferiores (DLMI) mayor de 2 cm o su tratamiento conservador, planteándose por tanto con frecuencia el tratamiento quirúrgico en estos cuadros. Existen diversas técnicas descritas en la literatura y más detalladamente en este libro. Ya en 1933 Phemister8 publicó su clásico artículo sobre la detención definitiva del crecimiento mediante epifisiodesis. Desde entonces se han descrito diversas mejoras. En nuestro Hospital venimos empleando hace más de 35 años la epifisiodesis temporal siguiendo la técnica de Blount como tratamiento quirúrgico para diversas deformidades2. Aunque la mayoría de las intervenciones se han practicado en la región de la rodilla, se han descrito algunos procedimientos anecdóticos en el tobillo, el codo y la muñeca, aunque sin re- sultados ni recomendaciones concluyentes. Especialmente en los casos de DLMI secundarias era más fácil de predecir la detención del crecimiento en la pierna normal grapada que el potencial crecimiento de la pierna corta afecta, a pesar de tener en cuenta todas las dificultades de la programación de la cirugía y la duración de la epifisiodesis. En la actualidad aplicamos la epifisiodesis temporal según la técnica de Blount exclusivamente para el grapado fisario en la región de la rodilla. Basándonos en nuestros resultados no empleamos ya el método de grapado como procedimiento único en los acortamientos primarios o secundarios. El grapado de Blount debe considerarse más como un procedimiento adyuvante para las discrepancias severas, las cuales sin esta técnica precisarían un alargamiento excesivo con el consecuente aumento en el número y gravedad de las complicaciones. Sí utilizamos aún esta técnica en el gigantismo localizado con resultados excelentes y mínimas molestias para el paciente. Con el grapado fisario únicamente se controla el crecimiento de los huesos, por lo que debe analizarse con el paciente y con la familia el tratamiento del gigantismo remanente de 377 R. Krauspe et al. los tejidos blandos mediante procedimientos de reducción. En nuestras manos en la mayoría de los casos de grapado temporal efectuados en piernas valgas y piernas zambas secundarias a traumatismos, infecciones, displasias generales o malformaciones sólo hemos logrado una corrección parcial. Preferimos, por tanto, otros métodos como la callotasis para la corrección del eje y el alargamiento. El grapado puede ser útil como método adyuvante en casos específicos con el fin de controlar el grado de desviación coronal antes o durante el alargamiento. En las piernas zambas o valgas idiopáticas la epifisiodesis temporal siguiendo los criterios de Blount permite predecir un resultado óptimo si la programación y la técnica quirúrgica se llevan a cabo de manera correcta, realizándose además un seguimiento postoperatorio a intervalos regulares. Se plantea el inconveniente de una segunda intervención para la retirada de las grapas y las cicatrices ligeramente mayores si se compara con la epifisiodesis definitiva (Phemister). Por otra parte en un alto porcentaje de casos se obtienen resultados óptimos empleando este procedimiento, fiable y que además ha demostrado en diversas instituciones su eficacia en la reducción del crecimiento de las fisis en la región de la rodilla. PACIENTES Y MÉTODOS En 1990 revisamos 34 casos de deformidades angulares y 24 casos de DLMI extraídos de un total de 97 pacientes tratados mediante grapado temporal de las fisis de la región de la rodilla. En la mayoría de los casos se colocaron tres grapas bajo control del intensificador de imágenes (Fig. 1). Todos los pacientes incluidos habían alcanzado la madurez ósea, pudiendo, por tanto, obtenerse los resultados finales de este método. Al haberse incluido tanto las deformidades primarias y se378 cundarias como las DLMI primarias y secundarias, se pudieron comparar los resultados entre estos grupos. Es particularmente interesante la edad del paciente en el momento de la cirugía primaria con respecto a las complicaciones (p. ej., aflojamiento/migración de las grapas). Según nuestros resultados hemos desarrollado unos principios terapéuticos específicos para su aplicación en el manejo actual de las deformidades en los niños y adolescentes. Todos los pacientes incluidos en este estudio poseían historiales clínicos íntegros, radiografías completas de miembros inferiores y valoraciones exhaustivas que incluían las radiografías durante el seguimiento. Si se apreciaban signos clínicos de genu antecurvatum o recurvatum se obtenían radiografías laterales adicionales. El tiempo promedio de seguimiento fue de 16 y medio años. El grado de deformidad oscilaba entre 6° y 20°, y el grado de corrección entre 5° y 25° en las deformidades angulares. Las DLMI oscilaban entre los 2 cm y los 9 cm y las correcciones al seguimiento, entre los 0 cm y los 7 cm. En los pacientes con hipercrecimiento focal (gigantismo, enfermedad de Klippel-Trenaunay) no sólo son necesarias las mediciones clínicas y radiográficas de la longitud de los huesos largos, sino que para juzgar el resultado final debe tenerse en cuenta también el tamaño de los pies y las diferencias a nivel de las palas ilíacas. El objetivo de todos los esfuerzos terapéuticos debe ser la obtención de un segmento lumbosacro horizontal y equilibrado y, consecuentemente, un raquis alineado. RESULTADOS La edad del paciente en el momento de la intervención primaria oscilaba entre los 3 y los 15 años en ambos sexos con una media de 9 años y 6 meses en las niñas y 10 años y 4 meses en los niños (Tabla 1). No había diferencias entre las edades promedio de los pacientes con correcciones del eje o de las DLMI. La duración Grapado temporal de las fisis de la rodilla a b d c Figura 1. a) La grapa. b) Dibujo esquemático de las grapas in situ colocadas para una epifisiodesis temporal del cartílago de crecimiento medial del fémur distal y la tibia proximal (ejemplo de corrección para genu valgo). c) Vista intraoperatoria de las grapas colocadas en el cartílago de crecimiento medial del fémur distal. d) Proyección lateral obtenida con el intensificador de imágenes en que se aprecian tres grapas en el fémur distal y cuatro grapas en la tibia proximal, bien equilibradas en el plano sagital. de la epifisiodesis fue de 6-24 meses en las correcciones por anomalías de los ejes y 2-8 años en las correcciones por DLMI. Piernas valgas y piernas zambas Se recogieron 12 deformidades axiales primarias y 22 secundarias. De los 12 casos de deformidades en valgo o varo idiopáticas, en 8 se efectuó un grapado femoral y tibial y en 4 casos, un grapado exclusivamente tibial. En este grupo todos los pacientes ofrecieron unos resultados óptimos (< 5° con respecto al normal) y excelentes (< 3° de lo normal) (Fig. 2). En las correcciones de deformidades secundarias (enfermedad de Ollier, disostosis encondral, enfermedad de Blount, postraumática, postinfecciosa y otras deformidades), de un total de 22 casos sólo 7 exhibían resultados buenos y excelentes (Fig. 3), precisando los otros 15 algún procedimiento quirúrgico adicional 379 R. Krauspe et al. Edad de la cirugía primaria n = 58 n Mujer Hombre 6 5 4 3 2 1 0 3 4 5 6 7 8 9 10 11 12 13 14 15 nera muy precoz, aunque también en los pacientes cuyas edades se encontraban dentro del margen considerado como idóneo. Tomando diferentes parámetros como la edad, el grado de deformidad o el crecimiento remanente no se extrajo ninguna observación general o específica a partir de la cual establecer una indicación más precisa para esta técnica en las deformidades secundarias. Años Tabla 1. Distribución por edades en el momento de la cirugía. tanto por hipocorrección como por hipercorrección (Tabla 2). Se constató en todos los casos de deformidades idiopáticas que se mantenía la edad ideal, > 9 años en las niñas y de > 11 años en los niños. En las deformidades secundarias se detectaron resultados insatisfactorios en los pacientes intervenidos quirúrgicamente de maa Dolor y función Sólo 1 caso de los 12 pacientes con piernas valgas y zambas idiopáticas se quejaba de ciertas molestias y disestesias en torno a la cicatriz. Todos los demás se encontraban asintomáticos, con un balance articular completo y sin límite de distancia para la marcha. El amplio espectro de enfermedades subyacentes en el grupo de deformidades secundarias incluye enfermedades articulares degenerativas, disostosis y casos con varias b Figura 2. a) Proyecciones radiográficas AP preoperatorias de una niña de 12 años de edad con genu varo bilateral. b) Dieciocho meses después de la corrección. 380 Grapado temporal de las fisis de la rodilla a b c d Figura 3. a) Aspecto clínico de un genu varo unilateral (enfermedad de Blount) en una niña de 7 años de edad. b) Radiografías correspondientes. c) Radiografía postoperatoria 1 año después del grapado y d) resultado clínico final tras 26 años de evolución. n 12 11 10 9 8 7 6 5 4 3 2 1 0 Resultados Deformidades axiales 0-3 Excelente 4-5 Bueno 6 -9 Regular Idiopático Secundario > 9 Desviación Pobre Tabla 2. Resultados en las deformidades axiales primarias y secundarias. intervenciones. Por tanto es difícil juzgar la influencia del procedimiento de Blount como tal sobre el resultado final. Aun así, de los 22 casos 2 se encontraban asintomáticos, 7 presentaban dolor mínimo y 13 presentaban dolor moderado con las actividades diarias. Tres de estos pacientes precisaban bastones para la deambulación fuera de su domicilio. Discrepancias de longitud de los miembros inferiores De los 24 pacientes tratados por DLMI, 17 presentaban un acortamiento patológico y, con381 R. Krauspe et al. de diario y las prácticas deportivas, teniendo 3 pacientes que utilizar bastones para recorrer distancias más largas. Estos 3 pacientes sufrían DLMI secundarias postraumáticas y postinfecciosas con signos de degeneración articular. Tal como hemos mencionado previamente, existen múltiples factores que influyen sobre el resultado final, siendo imposible concluir cuáles son las secuelas propias del procedimiento de grapado. Resultados DLMI n 10 9 8 7 6 5 4 3 2 1 0 0-1 Excelente 1-2 Bueno 2-3 Regular >3 Pobre DLMI cm Acortamiento patológico grapado de la pierna sana Hipercrecimiento focal grapado de la pierna enferma Tabla 3. Resultados en las discrepancias de longitud de los miembros inferiores diferenciando las piernas cortas patológicas de las piernas largas patológicas. secuentemente, se sometieron a un grapado de la extremidad normal más larga, mientras que 7 presentaban un hipercrecimiento focal (gigantismo), tratándose la extremidad afecta. En el primer grupo de DLMI 10 de los 17 casos exhibían una dismetría de < 2 cm al alcanzar la madurez ósea. No obstante, 7 de estos 17 pacientes mostraban una dismetría de > 2 cm, llegando hasta los 7 cm en un caso (Tabla 3). En 7 casos la corrección de un hipercrecimiento focal ofrecía resultados excelentes, 5 pacientes con menos de 1,5 cm de oblicuidad pélvica/sacra, presentando los 2 restantes discrepancias de sólo 3 cm y 5 cm al finalizar el crecimiento. Esta cifra representa menos del 50% de la DLMI prevista antes de la cirugía; en otras palabras, se corrigió más del 50%, aunque en general sólo se logró una corrección parcial. Por tanto, 15 de estos 24 casos se catalogaron como buenos y 9 como mediocres o pobres. Dolor y función Durante el seguimiento de estos 24 pacientes, 8 se encontraban asintomáticos y 13 presentaban mínimo dolor con las actividades 382 Efectos colaterales Los pacientes a los que se les había practicado este procedimiento para la corrección del eje no presentaban DLMI secundarias en el momento del seguimiento, salvo 1 paciente con 1 cm. De los 24 pacientes a los que se les practicó la epifisiodesis como método para corregir una DLMI 4 exhibían mínimas desviaciones del eje (4°, 5°, 6° y 8°). Complicaciones No aparecieron infecciones profundas ni lesiones neurovasculares de importancia. Tres pacientes exhibieron un retardo de la cicatrización de la herida y 9 tumefacción y/o derrame de la rodilla adyacente de más de 5 días de evolución. Se detectaron más migraciones de la grapa en la tibia proximal, 35% (17/49) que en el fémur distal, 26% (10/39) y más en los pacientes tratados por DLMI, 46% (11/24) que en los pacientes tratados por desviaciones axiales, 29% (10/34). Estas cifras incluyen en la mayoría de los casos la migración aislada de una única grapa sin alterarse el curso del tratamiento. El hallazgo más importante en esta categoría fue una diferencia significativa de aflojamiento/migración de las grapas en los diferentes grupos de edad (Tabla 4). DISCUSIÓN En las consultas de ortopedia pediátrica con frecuencia se atiende a niños y adolescentes Grapado temporal de las fisis de la rodilla Tabla 4. Aflojamiento y migración con diferencias estadísticamente significativas entre los grupos de edad especificados Niñas < 9 años Niños < 11 años (25 iq = 43%) Niñas > 9 años Niñas > 11 años (33 iq = 57%) 76% (19/25) 6% (2/33) que presentan piernas zambas y valgas. Tras el nacimiento es habitual encontrar piernas zambas en los niños menores de 3 años de edad y piernas valgas en los niños menores de 5 a 6 años. Al aproximarse a la adolescencia se establece el eje final del miembro inferior como normal o patológico. Durante la edad adulta diversos factores contribuyen a nuevas o progresivas desviaciones del eje (p. ej., el sobrepeso). El cirujano ortopeda pediátrico debe tener en cuenta las tablas de crecimiento y analizar la deformidad de manera individual1,5,7,10,12. Las deformidades secundarias pueden aparecer en cualquier momento y fase del desarrollo óseo. Los hallazgos más importantes son el tamaño del área de lesión de la fisis y el potencial de crecimiento remanente. A la hora de optar por una modalidad de tratamiento ante una determinada deformidad secundaria en varo o en valgo no sólo parece ser de enorme importancia la significativamente alta tasa de complicaciones en el grupo de edad joven, especialmente el aflojamiento de las grapas, sino también el crecimiento impredecible en las diferentes fases de estos diversos cuadros. Nosotros sólo destacaremos nuestra experiencia con el grapado temporal en las distintas deformidades secundarias. Al contrario de lo que sucede con las deformidades primarias idiopáticas, los resultados son bastante menos alentadores. Por tanto, ya no recomendamos la epifisiodesis temporal siguiendo los criterios de Blount como método de elección para la corrección de las deformidades axiales o DL- MI secundarias debidas a hipoplasia de los miembros, traumatismos, infecciones u otros procesos. Además de los resultados poco satisfactorios, el procedimiento se realiza sobre una extremidad más larga y además sana, encontrándonos con complicaciones locales en la pierna no afecta. En los infrecuentes casos de hipercrecimiento focal (gigantismo, enfermedad de Klippel-Trenaunay) se detectan DLMI considerables. Ya entre los 6 y los 8 años de edad la dismetría puede alcanzar los 10 cm. En estos casos es extremadamente difícil la planificación de la epifisiodesis definitiva, al no haberse descrito hasta la fecha en la literatura gráficas para las extremidades con hipercrecimiento. La programación de la cirugía es aún más compleja al tener que considerar no sólo la diferencia entre los huesos largos sino también el hipercrecimiento del pie y la hemipelvis. Con el fin de evitar una hipercorrección, hay que valorar exhaustivamente el cierre prematuro de los cartílagos de crecimiento en los miembros con gigantismo focal. En estos casos la epifisiodesis temporal permite el control del crecimiento. A intervalos regulares de 4 meses se valora la DLMI, el nivel de la pelvis y el de la columna. Es muy probable que sea más fácil calcular la longitud final basándonos en las gráficas de crecimiento empleando la extremidad no afecta y con crecimiento normal7. Este planteamiento permite programar la cirugía y la duración de la epifisiodesis. Desde un punto de vista práctico finalizamos el período de grapado al obtener una columna erecta añadiendo 2 cm a la pierna afecta. En condiciones ideales esta fase debe alcanzarse un año antes de la detención del crecimiento de la pierna afecta. En tres casos recientes la discrepancia de longitud final se encontraba por debajo de 1,5 cm aplicando estos parámetros. Sin embargo, al tratar a estos pacientes durante un período largo de tiempo se hace más evidente el gigantismo de los tejidos blandos. Por tanto siempre informamos 383 R. Krauspe et al. de manera muy precoz de la posibilidad de someterse a nuevos procedimientos de cirugía plástica. Existen sólo unos pocos artículos referentes a la epifisiodesis temporal siguiendo los criterios de Blount para la corrección de las DLMI. En 1986 Watillon y Hoet11 informaron de 29 procedimientos con 20 buenos resultados en casos con acortamiento secundario debido a varias enfermedades. Como conclusión, estos autores recomendaban el procedimiento en las DLMI moderadas, realizando el grapado en el momento adecuado del crecimiento. Watillon y Hoet, así como Bonnevialle et al. (1982)3, han descrito la aparición de rigideces articulares en ocasiones tributarias de movilización bajo anestesia. En nuestra serie de 58 pacientes tratados por deformidades axiales y DLMI no hemos tenido que tratar ninguno de estos problemas. En diversas series se han expuesto los buenos resultados obtenidos empleando las nuevas tecnologías para los alargamientos de la pierna corta. Las ventajas de estos procedimientos incluyen la realización de la cirugía sobre la extremidad patológica, así como el control de la longitud y del eje con porcentajes más altos de buenos resultados. Al incrementarse la tasa de complicaciones al aumentar la longitud del alargamiento, puede estar indicada la epifisiodesis temporal como procedimiento adyuvante con el fin de evitar grandes diferencias de longitud de los miembros inferiores. Por tanto esta técnica debe incluirse entre las consideraciones a tener en cuenta en los conceptos terapéuticos generales para las DLMI. Algunos autores han señalado resultados excelentes y buenos en el tratamiento quirúrgico de las deformidades axiales empleando la técnica de Blount. Howorth (1971)6 informó de 15 pacientes con piernas valgas idiopáticas (de un total de 16) con resultados muy buenos, y Pistevos y Duckworth (1977)9 describieron 43 buenos resultados (de un total de 49 niños) también empleando esta técnica en pier384 nas valgas idiopáticas. En tres casos fue necesaria la práctica de una cirugía de revisión por aflojamiento de las grapas. Detectamos un aflojamiento de las grapas en los casos con deformidades secundarias, especialmente en el grupo de edad joven (véase Tabla 4). Nuestro estudio sobre deformidades idiopáticas insiste en las recomendaciones ya expresadas por estos autores: programación de la cirugía por encima de los 9 años de edad en las niñas y por encima de los 11 años de edad en los niños, así como un seguimiento regular posteriormente. Al igual que sucede con las DLMI secundarias, nuestros resultados en las desviaciones axiales secundarias tratadas con grapas fueron decepcionantes. Cabalzar (1978)4 extrajo las mismas conclusiones. Zuege, Kempten y Blount12 publicaron, en 1979, los resultados finales sobre 44 pacientes con piernas valgas y varas idiopáticas, y 12 pacientes con desviaciones axiales y DLMI combinadas. Sus resultados fueron satisfactorios en el 66% de los casos, mediocres en el 21% y pobres en el 13%. En las deformidades combinadas tuvo que realizarse una cirugía de revisión en 10 casos (de un total de 12 pacientes). Estos autores concluyeron que la cirugía de revisión en estos casos no debe considerarse como una complicación sino como parte del método en sí. CONCLUSIONES Consideramos que este procedimiento es seguro, predecible y que exhibe una tasa de complicaciones baja, si se realiza a la edad correcta en los casos de piernas valgas o varas idiopáticas (primaria). En nuestro estudio también hemos encontrado buenos resultados en el control del crecimiento en los casos de gigantismo focal. En las desviaciones axiales y en las DLMI secundarias recomendamos otros procedimientos como las osteotomías y la callotasis, aunque en situaciones complejas puede ser de ayuda el grapado de la epífisis, como procedimiento ayudante en algunos de estos casos. Grapado temporal de las fisis de la rodilla BIBLIOGRAFÍA 1. Anderson M, Green WT, Messner MB. Growth and predictions of growth in the lower extremities. J Bone Joint Surg 1963; 45-A: 1-14. 6. Howorth B. Knock knees. With special reference to the stapling operation. Clin Orthop 1971; 77: 233-46. 7. Moseley CF. Straight-line graph for leg-length discrepancies. J Bone Joint Surg 1977; 59-A: 174-9. 8. Phemister DB. Operative arrestment of longitudinal growth of bones in the treatment of deformities. J Bone Joint Surg 1933; 15-A: 1-15. Pistevos G, Duckworth T. The correction of genu valgum by epiphyseal stapling. J Bone Joint Surg 1977; 59-B: 72-6. 2. Blount WP, Clarke GR. Control of bone growth by epiphyseal stapling. A preliminary report. J Bone Joint Surg 1949; 31-A: 464-78. 3. Bonnevialle P, Durroux R, Cahuzac JP, Lebarbier P, Laville JM, Pasquie M. Traitement des déviations frontales du genou par épiphyseodèse temporaire de Blount. Etude expérimentale et clinique. Rev Chir Orthop 1982; 68: 115-22. 9. 4. Cabalzar A. Erfahrungen mit der temporären epiphyseodese nach Blount. Z Orthop 1978; 116: 355-62. 5. Greulich WW, Pyle SI. Radiographic atlas of skeletal development of the hand and wrist. 2ª ed. Stanford: Standford University Press: 1959. 11. Watillon M, Hoet F. L’agrafage épiphysaire dans le traitement des inégalités de longeaur des membres inférieurs. Acta Orthop Belg 1986; 52: 209-16. 10. Siffert RS. The effect of staples and longitudinal wires on epiphyseal growth. J Bone Joint Surg 1956: 38-A: 1077-88. 12. Zuege RC, Kempken TG, Blount WP. Epiphyseal stapling for angular deformity at the knee. J Bone Joint Surg 1979: 61-A: 320-9. 385 35 Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) H.A. Peterson Las fisis del fémur distal y la tibia proximal presentan una morfología multiplanar y ondulada. Estas irregularidades aportan estabilidad, protegiéndolas a su vez de las lesiones (Fig. 1). Así, la rodilla representa únicamente el 2,2% de todas las fracturas fisarias; el fémur distal el 1,4% y la tibia proximal el 0,8% (Tabla 1). No obstante, estas mismas irregularidades fisarias predisponen a estos cartílagos de crecimiento a sufrir lesiones de las células fisarias cuando se produce una fractura a dicho nivel, especialmente cuando existe desplazamiento de los fragmentos. Por tanto, la probabilidad de que aparezca un cierre fisario postraumático en la rodilla es alta en cualquier tipo de fractura fisaria, en torno al 50%, incluso en las fracturas Salter-Harris tipos I y II. El fémur distal y la tibia proximal representan el 50% de todas las resecciones de puentes fisarios (Tabla 2). La causa más frecuente de cierre fisario en la rodilla es una fractura, aunque puede aparecer asociada a osteomielitis metafisarias, artritis sépticas, desuso, tumores, irradiación, lesiones vasculares, quemaduras, etc. El cierre puede ser completo, dando lugar a una discrepancia de longitud, como resultado del crecimiento pos- terior de la fisis contralateral. Esta discrepancia de longitud resultante puede ser considerable, por encima de los 20 cm, si la lesión se produce a una edad temprana, al representar la fisis femoral distal el 70% del crecimiento longitudinal del fémur, y al ser el fémur el hueso más largo del cuerpo. La fisis proximal de la tibia representa el 60% del crecimiento de la tibia, siendo este hueso el segundo en longitud del cuerpo. De esta manera, el cierre fisario completo a nivel de las fisis de la rodilla posee el potencial de provocar una importante discrepancia de longitud de los miembros inferiores. Para mantener la pelvis equilibrada y la columna erguida es precisa la igualdad en la longitud de los miembros. Cualquier discrepancia de longitud de los miembros inferiores por encima de 2,5 cm puede provocar una oblicuidad pélvica, escoliosis y dolor lumbar, estando justificado su tratamiento. Las opciones terapéuticas incluyen la utilización de un alza, el cierre fisario de la fisis contralateral, el alargamiento quirúrgico del fémur o la tibia implicados, y el acortamiento quirúrgico del fémur contralateral. A menudo, en las discrepancias severas es preciso combinar estas opciones para conseguir el equilibrio en longitud. 387 H.A. Peterson Tabla 1. Fracturas fisarias Incidencia Número Figura 1. Dibujo del fémur distal con la epífisis separada (inferior). Apréciense los proceso mamilares en dos planos. Estas depresiones y prominencias aportan estabilidad, aunque estas últimas muestran cierta predisposición a lesionarse cuando se produce un desplazamiento de la fractura. No debe emplearse el acortamiento de la tibia contralateral, ya que cualquier acortamiento quirúrgico de la tibia de más de 2 cm dará lugar a una debilidad permanente del músculo tibial anterior con caída del pie. Por otra parte, puede emplearse el acortamiento femoral contralateral, tanto en los acortamientos femorales como en los tibiales, ya que tener las rodillas a niveles diferentes (como sucedería si utilizáramos un acortamiento femoral contralateral ante una tibia relativamente corta), conlleva una impotencia funcional mínima, si es que conlleva alguna. El cierre también puede ser parcial. Esta circunstancia frena el crecimiento longitudinal del hueso de manera muy similar a lo que sucede en el cierre completo, aunque también induce la posibilidad de crecimiento angular si este cierre es periférico, o la aparición de una 388 Falanges (dedos de la mano) Radio distal Tibia distal Peroné distal Metacarpiano Falanges (dedos del pie) Húmero distal Cúbito distal Húmero proximal Metatarsiano Fémur distal Tibia proximal Radio proximal Cúbito proximal Clavícula, medial Pelvis Clavícula, lateral Fémur proximal Peroné proximal Total 356 170 104 68 61 55 37 27 18 13 13 8 6 4 4 3 2 1 1 951 % 37,4 17,9 10,9 7,2 6,4 5,8 3,9 2,8 1,9 1,4 1,4 0,8 0,6 0,4 0,4 0,3 0,2 0,1 0,1 100,0 A partir de: Peterson HA, Madhok R, Benson JT, Ilstrup DM, Melton LJ III. Physeal fractures: Part 1. Epidemiology in Olmsted County, Minnesota, 19791988. J Pediatr Orthop 1994; 14:423-430. Tabla 2. Resección de puentes fisarios, 1968-1996* Distribución Fémur distal Tibia distal Tibia proximal Fémur proximal Peroné distal Primer metatarsiano Falange proximal, primer dedo del pie Radio distal Cúbito distal Húmero proximal Falanges (dedos de la mano) Metacarpiano Pelvis (trirradiado) Total Número % 61 52 29 2 2 2 34 29 16 1 1 1 2 15 5 3 2 1 1 178 1 9 3 2 1 0,5 0,5 99 * Datos de todas las resecciones de la Mayo Clinic; no se incluyen las re-resecciones de barras. Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) irregularidad epifisaria causante de una incongruencia articular, si el cierre es central. Para el tratamiento del cierre parcial podemos recurrir a las mismas opciones ya mencionadas para el cierre completo. Además, en ocasiones es conveniente provocar el cierre fisario del resto de la fisis sana, con el fin de evitar la aparición de una deformidad angular o una incongruencia articular. Si la barra fisaria representa menos del 50% de toda la fisis, la resección de la barra y la prevención de su recidiva pueden restablecer el crecimiento longitudinal. Por tanto, si se detecta precozmente una barra fisaria, antes de que se produzca una discrepancia de longitud o una deformidad angular, puede que lo único que precise el paciente sea la resección efectiva de la barra. Si se detecta más tarde, puede combinarse la resección efectiva de la barra con las opciones previamente mencionadas para el tratamiento de la discrepancia de longitud existente, o con una osteotomía para corregir la deformidad angular. TÉCNICA DE RESECCIÓN DE LA BARRA Los objetivos de la resección quirúrgica de una barra ósea son dos: resecar por completo la barra y preservar cuanta más fisis normal restante sea posible. La resección de la barra elimina el freno al crecimiento. La conservación al máximo de la fisis normal aumenta el potencial de crecimiento de la fisis remanente. Esto impone un conocimiento de la anatomía quirúrgica y una cuidadosa valoración y planificación preoperatoria, pudiendo ser difícil si la barra es irregular o el complejo metafiso-epifisario se encuentra muy deformado. Las barras fisarias pueden clasificarse en tres tipos, según su localización y perfil: a) periférica; b) lineal, longitudinal o elongada; y c) central5,7,9. Las barras de localización periférica deben abordarse directamente desde la periferia (Fig. a b Figura 2. Barra periférica en una proyección anteriorposterior (superior), con una sección transversal a través de la fisis (inferior). a) El área sombreada se obtiene a partir de tomogramas o imágenes por resonancia magnética. b) Barra resecada a través de un abordaje directo. 2). Debe resecarse el periostio situado por encima de la barra, con el fin de evitar una futura recidiva de la misma. Bajo visión directa se reseca la barra, hasta vislumbrar la fisis normal en todos los lados de la cavidad. Son útiles las luces accesorias tipo fotóforo y/o las lupas ópticas. Puede resecarse la barra ósea empleando un osteótomo, una legra y una gubia, aunque las fresas motorizadas ofrecen generalmente la resección más precisa. Esto permite una excelente visión de la fisis y la menor resección posible de fisis normal y hueso metafisario, facilitando el modelado de la cavidad epifisaria. El calor generado por la fresa no parece tener efecto nocivo sobre la viabilidad de la fisis remanente. Las barras que cruzan por completo la fisis se denominan lineales, longitudinales o elongadas (Fig. 3). Estas barras precisan una cuidadosa valoración preoperatoria con el fin de establecer el abordaje quirúrgico y asegurar la resección completa de la barra. Las barras de localización central exhiben fisis normales a nivel periférico, encontrándose intacto el anillo pericondral de Ranvier (Fig. 4a). Estas barras deben abordarse a tra389 H.A. Peterson a b c Figura 3. Barra elongada o lineal, extendiéndose desde la superficie anterior a la posterior (aparece con frecuencia tras una fractura Salter-Harris tipo IV). A pesar de que las barras expuestas en a, b y c tienen el mismo aspecto en las radiografías anteroposteriores (superior), exhiben diferentes perfiles y superficies en las secciones transversales (inferior). Para lograr la resección completa de la barra, preservando al máximo la fisis normal, sería preferible abordar la barra en b por vía posterior, al contrario que la barra en c, tributaria de un abordaje anterior. vés de la metáfisis, resecando una ventana de hueso cortical y esponjoso con el objetivo de exponer la barra de “dentro a fuera” (Fig. 4b). Este método preserva el anillo pericondral de Ranvier. Las paredes de la cavidad deben ser planas y lisas. Tras la resección completa de la barra, debe vislumbrarse una fisis normal circunferencialmente en toda la cavidad. Esta perspectiva se consigue mejor empleando un pequeño (5 mm) espejo dental (Fig. 5a) o un artroscopio. Se ha descrito la utilización de un microscopio quirúrgico, facilitando la visualización de la barra. Este autor considera esta práctica demasiado compleja para ser útil. Se ha descrito también la visión con rayos ultravioleta del hueso de conejo marcado con tetraciclinas, permitiendo la resección completa de un cierre fisario experimental y a su vez minimizando la resección de la fisis normal. La colocación de marcadores metálicos en la metáfisis y la epífisis permite la medición radiográfica exacta del crecimiento longitudinal posterior (Fig. 6). Estos marcadores también favorecen la detección del hipercrecimiento fi390 a b Figura 4. Barra central. a) Barra central con crecimiento periférico dando lugar a un “acampanamiento” de la fisis (este fenómeno sucede con la osteomielitis, los tumores, la utilización de implantes de fijación interna y por causas metabólicas). b) Resección de una barra central a través de una ventana metafisaria. sario en el extremo contrario del hueso, circunstancia que mejora el resultado de manera ficticia. Estos marcadores deben colocarse en el hueso esponjoso, no en contacto con la cavidad, ya que pueden quedar adheridos al material de interposición o, si se emplea grasa, desalojar la misma del interior de dicha cavidad. Los marcadores deben encontrarse en el mismo plano longitudinal, proximal y distal al defecto. Es preferible su colocación en una posición central a nivel del hueso, ya que los a b c Figura 5. Técnica. a) Visualización de la fisis normal utilizando un espejo dental tras la resección completa de la barra. b) Introducción únicamente del cranioplast necesario, empleando una jeringa y un catéter, con el fin de puentear todas las superficies fisarias. c) El resto del defecto se rellena con los fragmentos óseos previamente resecados. Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) a b c Figura 6. Marcadores metálicos. a) Marcadores metálicos situados en el hueso esponjoso metafisario y epifisario, separados del tapón de interposición y orientados longitudinalmente entre sí. b) El tapón se ha mantenido en la epífisis, alejándose con el crecimiento del marcador proximal y la línea de detención del crecimiento, que permanecen en la metáfisis. Ésta es la situación preferible. c) El tapón ha permanecido en la metáfisis a medida que crece la epífisis. marcadores excéntricos con el crecimiento y el remodelado metafisario pueden hacerse extraóseos. Sirve cualquier marcador metálico; la mitad de un clip de plata funciona de manera satisfactoria (Fig. 7). La utilización de dos agujas de Kirschner orientadas transversalmente y paralelas entre sí y con respecto a la fisis, una colocada en la metáfisis y otra en la epífisis, permite una valoración más precisa del crecimiento angular. Los marcadores de titanio permiten la posterior obtención de imágenes por resonancia magnética (RM) más nítidas, si fuera preciso. En la actualidad empleo agujas de titanio precortadas de 0,062 pulgadas. A continuación, se introduce un material de interposición en la cavidad. El objetivo es rellenar la cavidad con el fin de evitar que el material sanguíneo ocupe la cavidad, se organice y recidive la barra. MATERIALES DE INTERPOSICIÓN Se han empleado múltiples materiales de interposición. Los más habituales son la grasa, la cera de hueso con grasa, el cranioplast y el silastic. La grasa tiene la peculiar ventaja de ser un material autólogo. Langenskiöld prefiere grasa procedente de la nalga al ser más firme y de consistencia más globulosa. Su utilización requiere una segunda incisión. No se introduce ningún material extraño. Por el contrario, la grasa tiene el inconveniente de su falta de efecto hemostático en el interior de la cavidad. Cuando se libera el manguito de isquemia, la grasa tiende a flotar saliéndose de la cavidad. El cierre del periostio por encima de la cavidad, con el fin de contener la grasa, predispone a la formación periférica de hueso nuevo. Esta circunstancia no es deseable, ya que de nuevo tiende a frenar el crecimiento a nivel lateral. El defecto quirúrgico debilita la estructura ósea, empleándose un yeso para proteger el hueso sometido a la carga de una posible fractura. Cuando el injerto de grasa funciona correctamente, la cavidad intraoperatoria aumenta de tamaño a medida que crece el hueso. Se han descrito fracturas posquirúrgicas. 391 H.A. Peterson c a b d Figura 7. A la edad de 3 meses esta niña desarrolló una enfermedad febril y tumefacción de la rodilla derecha. El diagnóstico posterior fue de meningitis estreptocócica. Se administraron antibióticos, aunque no se realizó incisión ni drenaje de la rodilla. a) Escanograma a la edad de 4 años y 7 meses. Las fisis distal del fémur y proximal de la tibia del miembro inferior derecho son anormales. El fémur derecho es 19 mm más corto que el izquierdo, y la tibia derecha 16 mm más corta que la contralateral (discrepancia de longitud de los miembros inferiores de 35 mm). Apréciese el hipercrecimiento relativo del peroné proximal derecho sano. La función de la rodilla es normal. b) Un tomograma coronal muestra el cierre central, tanto de la fisis distal del fémur como proximal de la tibia, con “acampanamiento” de las mismas, mínimo en el fémur y moderado en la tibia. c) Radiografía intraoperatoria tras la resección de ambas barras a través de dos incisiones mediales y ventanas metafisarias. Se colocó medio clip vascular de plata en cada metáfisis y fisis. Los clips de la tibia están centrados y se encuentran dispuestos longitudinalmente entre sí, estando colocados correctamente. El clip femoral proximal está excéntrico, no orientándose longitudinalmente con el clip distal, encontrándose por tanto colocado de manera incorrecta. d) Radiografía intraoperatoria con un medio clip adicional colocado correctamente en el fémur proximal. La distancia entre los marcadores femorales es de 17 mm, y entre los marcadores tibiales de 18 mm. Se ha introducido cranioplast en la región de la barra resecada, habiéndose colocado posteriormente las ventanas corticales. Se aplicó un vendaje de Jones con una férula posterior de yeso durante 48 horas. No se empleó yeso cilíndrico. 392 Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) e f g Figura 7. Continuación. e) Escanograma 2 años y 3 meses después de la cirugía, a la edad de 6 años y 10 meses. La discrepancia de longitud de los miembros inferiores se ha reducido a 23 mm (16 mm en el fémur y 7 mm en la tibia). La pierna derecha intervenida ha crecido un 113% en comparación con la pierna izquierda sana. El espectacular crecimiento de la tibia derecha puede, no obstante, ser en parte debido a un aumento en el crecimiento de la fisis tibial distal secundaria a la cirugía de la tibia proximal. f) Imagen ampliada de la rodilla derecha en el mismo momento de la figura 7e. Ambas fisis intervenidas se encuentran abiertas y las epífisis han crecido alejándose del cranioplast (véase la figura 6c). Los marcadores femorales se encuentran a 47 mm de distancia, y los tibiales a 40 mm (compárense con la figura 7d). La tibia proximal ha crecido más que el peroné proximal (apréciese la relación tibioperonea proximal normal en comparación con las figuras 7a,c,d). g) Escanograma 4 años y 8 meses después de la cirugía, a la edad de 9 años y 3 meses. Desde la cirugía el fémur derecho ha crecido 9,8 cm y el izquierdo 9,9 cm; la tibia derecha 8,6 cm y la izquierda 8,2 cm. La extremidad inferior derecha es ahora 32 mm más corta, siendo el crecimiento global desde la cirugía del 101,7%, en comparación con el lado derecho sano. Aunque sigue siendo un resultado excelente, la tasa de crecimiento se ha reducido en comparación con la figura 7e, siendo motivo de preocupación. Apréciese la continua mejora de las relaciones tibioperoneas proximales (compárese con las figuras 7a,c,d,e,f). 393 H.A. Peterson h i j l k Figura 7. Continuación. h) Imagen ampliada de la rodilla derecha en el mismo momento de la figura 7g. Los marcadores femorales se encuentran a 78 mm de distancia; los tibiales a 52 mm. Aunque representa un crecimiento mantenido, las fisis no son tan evidentes. Apréciese que el primer marcador situado en el fémur proximal se encuentra ahora casi fuera de la base, debido a la remodelación (compárese con las figuras 7c,d,f). i) Tomograma coronal, obtenido en el mismo momento que las figuras 7g y 7h, en que se aprecian unas fisis mal definidas, con una imagen sugestiva de recidiva de la barra en la tibia proximal. j) Tomograma sagital obtenido en el mismo momento que la figura 7i donde se aprecia la recidiva de la barra en el fémur distal. k) A la edad de 9 años y 5 meses, se resecan las barras recidivadas en ambas fisis. Se aprecian fisis bien definidas. Se han introducido nuevos marcadores metálicos y cranioplast. l) Radiografía postoperatoria que muestra los nuevos marcadores metálicos a 34 mm de distancia en el fémur y a 17 mm en la tibia. Se colocó un yeso inguinopédico durante 3 semanas al haberse retirado los tapones de cranioplast introducidos previamente, situados ahora en la diáfisis. 394 Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) m n Figura 7. Continuación. m) Escanograma a la edad de 11 años y 8 meses, 7 años después de la primera cirugía y 1 año y 9 meses después de la segunda cirugía. El fémur derecho es 15 mm más corto que el izquierdo y la tibia derecha 11 mm más corta que la contralateral, con una discrepancia total de 26 mm. La pierna derecha ha crecido 26,8 cm (103,5%), la izquierda 25,9 cm en comparación con el escanograma preoperatorio (Fig. 7a). Desgraciadamente esta niña maduró precozmente y todas la fisis se encuentran ahora cerradas. No se practicó cirugía alguna en la pierna izquierda. Si hubiese continuado creciendo uno o dos años más, una opción para igualar las longitudes de los miembros inferiores habría sido el cierre fisario de la pierna izquierda normal. La función de la rodilla sigue siendo normal. n) Imagen ampliada del escanograma de la figura 7m. Los marcadores metálicos nuevos se encuentran situados a 55 mm de distancia en el fémur y a 32 mm en la tibia (compárese con la figura 7l). Apréciese la relación tibioperonea proximal normal (compárese con las figuras 7a,c,d). Este caso demuestra la eficacia de una resección de barra empleando cranioplast como material de interposición. La pierna derecha operada ha crecido un 103,5% en comparación con la izquierda sana no intervenida. Además subraya la necesidad de los marcadores metálicos y la importancia de su colocación correcta, la necesidad de un seguimiento diligente frecuente y continuo, y la posible aparición y resección satisfactoria de una barra recidivada. 395 H.A. Peterson Los malentendidos en cuanto al metilmetacrilato se deben en parte a la terminología empleada. El metilmetacrilato puro, de nombre comercial cranioplast (Cranioplastic®, fabricado por L.D. Caulk Co., Milford, Delaware, EE.UU., y distribuido por Codman y Shurtleff, Randolph, Massachussetts, EE.UU.), había sido empleado durante más de cinco décadas por los neurocirujanos para reparar los defectos craneales, habiéndose constatado que se trata de un material inerte y seguro. Cuando se utiliza como sustancia aislada no ha dado lugar a rechazos, infecciones, ni cambios neoplásicos. Sus propiedades termogénicas son nulas, tal como pone de manifiesto la práctica neuroquirúrgica de verterlo en forma semilíquida directamente sobre el tejido encefálico y la duramadre, antes de su fraguado. Además es radiotransparente. Cuando los resultados iniciales de las artroplastias totales de cadera pusieron de manifiesto los aflojamientos protésicos, se inició la búsqueda de un “cemento óseo”. Se comprobó que el cranioplast funcionaba de manera óptima, aunque sus propiedades radiotransparentes dificultaban la detección del aflojamiento protésico. Esta última circunstancia llevó a que se añadiera bario al metilmetacrilato. Esta modificación aportaba radioopacidad, aunque reducía el tiempo de fraguado y aumentaba considerablemente su propiedad exotérmica. Por tanto, el material que hoy en día se conoce como “metilmetacrilato” es, de hecho, cranioplast con bario añadido. Este “metilmetacrilato” no es recomendable como material de interposición en las resecciones de barras, al ser radio-opaco y posiblemente por su reacción exotérmica. Su radio-opacidad dificulta la detección de una posible recidiva de la barra. Como material de interposición, el cranioplast ofrece diversas ventajas: su fácil disponibilidad y precio económico, no existe control por parte de la FDA (como sucede con el Silastic) y no precisa una segunda incisión (co396 mo sucede con la grasa). A su vez es ligero, fácil de manejar y moldear, no termoconductor y radiotransparente. Tanto el líquido (monómero) como el polvo (polímero) vienen empaquetados de manera estéril, debiéndose mezclar en el quirófano. No es necesario obtener cultivos. Aporta hemostasia (en virtud de su capacidad para ocupar por completo la zona deseada de la cavidad), y además es rígido, no requiriendo una inmovilización postoperatoria. No parece poseer efectos adversos. Puede ser el material de elección con el que dar sostén a una epífisis tras la excavación de una gran barra, que por otra parte puede predisponer el hueso a sufrir una fractura. En una cavidad dependiente de la gravedad, puede verterse el cranioplast en estado líquido. Si la cavidad no se encuentra en declive, puede ser preciso cargar el cranioplast en una jeringa e introducirlo en el defecto a través de un pequeño tubo de polietileno (Fig. 5b). También puede permitirse que el cranioplast fragüe parcialmente hasta alcanzar un estado más pastoso, introduciéndose a continuación en el defecto. Se rellena por completo la cavidad, independientemente de su irregularidad, impidiendo la entrada de sangre. En las cavidades que se extienden hasta la periferia del hueso, se reseca el periostio situado por encima, con el fin de intentar evitar la recidiva de la barra. Debe dejarse cuanto menos cranioplast sea posible en el interior de la metáfisis. Tras el fraguado del cranioplast, se rellena el resto de la cavidad metafisaria con el hueso esponjoso extraído previamente (Fig. 5c). El Silastic posee muchas propiedades similares al cranioplast, aunque se ha empleado poco desde su retirada de los mercados comerciales por Dow Corning en 1987. Tras la resección de la barra, ciertas pequeñas deformidades angulares secundarias a barras excéntricas pueden corregirse espontáneamente con el crecimiento. Es muy probable que una deformidad angular mayor de 20° Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) no se corrija espontáneamente, precisando habitualmente una osteotomía. Ésta puede realizarse en el mismo momento de la resección de la barra o más adelante. Si se introduce cranioplast y no se realiza una osteotomía, durante el postoperatorio no es preciso colocar un yeso u otra inmovilización (Fig. 7d). Se estimula la movilidad articular y la carga, el mismo día de la intervención quirúrgica, o en cuanto cedan las molestias postoperatorias. No se ha informado de complicaciones como consecuencia de la presencia a largo plazo de cranioplast en el cuerpo, no siendo necesaria su retirada. SEGUIMIENTO El crecimiento fisario restablecido puede cesar en cualquier momento, sucediendo con frecuencia, a medida que el paciente se aproxima a la madurez (Fig. 7m,n). Por tanto, es obligatorio el seguimiento hasta la madurez. Las barras recidivantes se han tratado satisfactoriamente mediante una nueva resección de las mismas. La manera más precisa de medir la creciente distancia entre los dos marcadores es mediante escanogramas. A medida que el niño crece, el aumento de longitud de las extremidades conlleva la magnificación de la distancia entre los marcadores en las radiografías normales, las telerradiografías y las ortorradiografías. La magnificación de estas mediciones radiográficas mejoran ficticiamente el resultado. Los escanogramas no muestran magnificación. RESULTADOS Es difícil la valoración de los resultados al estar implicados múltiples factores. Cuando el procedimiento funciona satisfactoriamente es muy gratificante. El restablecimiento del crecimiento puede reducir la deformidad angular y la tasa de progresión de la discrepancia de longitud de los miembros. En ocasiones, puede incluso producirse una disminución en la discrepancia de longitud (el miembro intervenido crece más rápidamente que el miembro normal) (Fig. 7). En cualquier serie descrita, únicamente deben incluirse los casos seguidos hasta la madurez. Algunas de las fisis intervenidas, a pesar de exhibir un crecimiento correcto tras el procedimiento, se cierran antes que la fisis contralateral. De esta manera, en algunos de estos casos se realiza un cierre quirúrgico de la fisis contralateral hacia el final del crecimiento con el fin de evitar una discrepancia adicional. Este procedimiento aumenta favorablemente el resultado de la resección de la barra expresado como porcentaje. La resección de barras, cuya superficie representa un 50% o más de toda la fisis, suele fracasar en su intención de restaurar un crecimiento longitudinal satisfactorio. En los niños muy pequeños pueden resecarse estas barras mayores del 50% de la fisis, ya que las alternativas son poco recomendables y a que el procedimiento ocasionalmente funciona. La resección de la barra no descarta la utilización de otros métodos para el tratamiento de las discrepancias de longitud de los miembros inferiores. Entre 1968 y 1996, se han tratado 178 casos mediante resección de barra en la Mayo Clinic (Tabla 2). Se utilizó cranioplast en 153 casos, grasa en 13, metilmetacrilato en 1, y una lámina de Silastic y Gelfoam en 1 (éste fue el primer caso y se ha descrito). El porcentaje de crecimiento del hueso intervenido en comparación con el crecimiento del hueso contralateral normal ha oscilado entre el 0% y el 200%. Las lesiones de las fisis más voluminosas ofrecieron mejores resultados, siendo las más fáciles de establecer exactamente el resultado gracias a la utilización de los escanogramas. Habían alcanzado la madurez sesenta y un pacientes con lesiones de fémur distal (43) y tibia proximal (18). 397 H.A. Peterson De las 43 lesiones del fémur distal, 30 se presentaron en varones y 13 en hembras. El intervalo entre la lesión y la resección de la barra fue de 2,8 años, siendo la edad promedio en el momento de la resección de 10,5 años de edad. La superficie de la barra era mayor del 45% en 11 casos, mayor del 30% en 12 y menor del 30% en 20 casos. La localización de la lesión era medial en 13 casos, lateral en 11, central en 10, posterior en 9 y anterior en 6 (algunas lesiones ocupaban más de una localización). Cinco pacientes no presentaron recuperación del crecimiento tras la resección de la barra. En los 38 pacientes restantes, el lado intervenido creció un 78% en comparación con el lado normal. Los procedimientos adicionales incluían la epifisiodesis (23), la osteotomía (11) y el alargamiento (9). Hubo nueve recidivas de la barra y dos infecciones. De las 18 lesiones proximales, diez se presentaron en varones y ocho en hembras. El intervalo promedio entre la lesión y la cirugía fue de 2,1 años, siendo la edad promedio en el momento de la cirugía de 11,7 años. La superficie de la barra era mayor del 45% en 2 casos, mayor el 30% en 1 y menor del 30% en 15. La localización de la barra era central en 6 casos, lateral en 6, medial en 4, anterior en 4 y posterior en 1 (algunas lesiones ocupaban más de una localización). El crecimiento promedio en el lado intervenido fue del 88% en comparación con el lado sano. Los procedimientos adicionales incluían la osteotomía (11), la epifisiodesis (9) y el alargamiento (3). Hubo dos recidivas y una infección. marcadores metálicos, han cambiado a lo largo de los años. 3. A pesar de que la fisis intervenida generalmente crece de manera óptima (en torno al 100%) durante meses o años, con frecuencia este crecimiento se frena al aproximarse la madurez, un poco antes que el lado no intervenido. Esta circunstancia empeora el resultado global, destacando la necesidad de un seguimiento diligente hasta el cierre de todas las fisis, a la vez que impone, en ocasiones, un tratamiento adicional como puede ser el cierre fisario contralateral. 4. Con frecuencia es necesario realizar algún procedimiento adicional para corregir la alineación y la discrepancia de longitud, no como consecuencia de la ineficacia de la resección de la barra, sino debido a que la discrepancia de longitud o la deformidad eran demasiado importantes en el momento de la resección de la barra. Debe advertirse a los padres de esta eventualidad. 5. La cirugía, incluyendo la resección de la barra, a menudo estimula el crecimiento de las fisis en el extremo contrario del hueso. Este fenómeno influye de manera favorable sobre el resultado global de la resección de la barra. Agradecimientos El autor agradece al Dr. R.A. Klassen la recopilación de los resultados de la resección de barras en la Mayo Clinic. BIBLIOGRAFÍA CONCLUSIONES Pueden extraerse las siguientes conclusiones: 1. El cranioplast es un material de interposición eficaz. 2. Las técnicas radiográficas, así como los tipos y el material de los que están hechos los 398 1. Langenskiöld A. The possibilities of eliminating premature partial closure of an epiphyseal plate caused by trauma or disease. Acta Orthop Scand 1967; 38: 267-79. 2. Langenskiöld A. An operation for partial closure of an epiphyseal plate in children, and its experimental basis. J Bone Joint Surg (Br) 1975; 57: 325-30. Tratamiento de los puentes óseos fisarios en el fémur distal y la tibia proximal (desepifisiodesis) 3. 4. Langenskiöld A, Osterman K, Valle M. Growth of fat grafts after operation for partial bone growth arrest: Demonstration by CT scanning. J Pediatr Orthop 1987; 7: 389-94. Peterson HA. Operative correction of post-fracture arrest of the epiphyseal plate: Case report with 10-year follow-up. J Bone Joint Surg (Am) 1980; 62: 1018-20. 5. Peterson HA. Partial growth plate arrest and treatment. J Pediatr Oethop 1984; 4: 246-58. 6. Peterson HA. Scanning the bridge. En: Uhthoff HK, Wiley JJ (eds). Behavior of the Growth Plate. Nueva York: Raven Press, 1988; 247-58. 7. 8. Peterson HA. Partial growth plate arrest. En: Morrisy RT (ed). Lovell and Winter’s Pediatric Orthopaedics. 3ª ed. Filadelfia: J.B. Lippincott, 1990; vol. 2: 1071-89. Peterson HD. Treatment of physeal bony bridges by means of bridge resection and inter- position of cranioplast. Mapfre Med 1993; 4 (Suppl. II): 226-30. 9. Peterson HD. Management of partial physeal arrest. En: Chapman MW (ed). Operative Orthopaedics. 2ª ed. Filadelfia: J.B. Lippincott, 1993; 3065-75. 10. Peterson HD. Physeal and Apophyseal Injuries. En: Rockwood CA Jr, Wilkins BE, Beaty JH (eds). Fractures in Children. 4ª ed. Filadelfia: Lippincott-Raven Publishers, 1996; vol. 3: 103-65. 11. Peterson HA. Premature partial closure of the triradiate cartilage treated with excision of a physeal osseous bar. J Bone Joint Surg (Am) 1997; 79: 767-70. 12. Peterson HA, Madhok R, Benson JT, Ilstrup DM, Melton LJ III. Physeal fractures: Part 1. Epidemiology in Olmsted County. Minnesota, 19791988. J Pediatr Orthop 1994; 14: 423-30. 399 36 Osteotomías de corrección en la región de la rodilla D. Paley La alineación del miembro inferior en el plano frontal y sagital así como la orientación articular tienen importantes consecuencias para la función y desgaste de la cadera, rodilla y tobillo. Existe un rango normal para la orientación de estas articulaciones con respecto a los ejes mecánico y anatómico del fémur y/o la tibia. Podemos emplear la orientación articular normal para planificar exactamente la realineación de un fémur o una tibia deformes. En el plano frontal empleamos las líneas de los ejes mecánico y anatómico en la planificación. En el plano sagital, el eje mecánico tiene menor relevancia y, por tanto, sólo se utiliza el eje anatómico en la planificación. ANÁLISIS DEL PLANO FRONTAL El eje mecánico del miembro inferior es la línea que discurre desde el centro de la cabeza femoral hasta el centro del pilón tibial en el tobillo. La desviación del eje mecánico (DEM) es la distancia existente entre el centro de la rodilla y la línea del eje mecánico. El eje mecánico del fémur es la línea que discurre desde el centro de la cabeza femoral hasta el centro de la rodilla. De manera similar el eje mecánico de la tibia es la línea que discurre desde el centro de la rodilla hasta el centro del tobillo. El eje anatómico del fémur y de la tibia es la línea medio-diafisaria de cada hueso. En la tibia, los ejes mecánico y anatómico son paralelos separándose uno de otro sólo unos pocos mm (el eje mecánico es medial). En el fémur, el eje anatómico se encuentra a 7° (± 2°) del eje mecánico. La orientación articular de la rodilla en el plano frontal con respecto al eje mecánico del fémur se denomina el ángulo femoral distal lateral mecánico (rango normal para el AFDLm = 87,5° ± 2,5°); mientras que con respecto al eje anatómico del fémur, se denomina ángulo femoral distal lateral anatómico (rango normal para el AFDLa = 80° ± 3°). La orientación articular de la rodilla en el plano frontal con respecto a ambos ejes mecánico y anatómico de la tibia se denomina ángulo tibial proximal medial (rango normal para el ATPM = 87,5° ± 2,5°). Los ángulos de orientación articular se denominan dependiendo de sobre qué lado de la línea del eje anatómico o mecánico se mide el ángulo (anterior, posterior, medial o lateral) y según si el ángulo se sitúa en el extremo proximal o distal del hueso. 401 D. Paley Figura 1. a) Nomenclatura del ángulo de orientación articular y valores normales para el plano frontal: líneas de los ejes mecánicos. b) Nomenclatura del ángulo de orientación articular y valores normales para el plano frontal: líneas de los ejes anatómicos. c) Nomenclatura del ángulo de orientación articular y valores normales para el plano sagital. d) Cocientes eje anatómico-margen articular para el plano sagital. Para cada extremo óseo existen dos posibles ángulos para cada plano en particular (p. ej., ángulo tibial proximal medial o lateral). Este autor generalmente se refiere al ángulo menor de 90°. Se añade el prefijo “a” (anatómico) y “m” (mecánico) para diferenciar entre ángulos anatómicos o mecánicos similares menores de 90° (p. ej., AFDLa y AFDLm) (Fig. 1). 402 La mala alineación indica la presencia de una importante desviación del eje mecánico (DEM > 15 mm en sentido medial o 1 mm en sentido lateral). El origen de la DEM se detecta con el test de la mala alineación: se mide el AFDL, el ATPM y el ángulo de convergencia de la línea articular (ACLA) (Fig. 2). Si el ATPM, el AFDL o ambos son anormales indican que la tibia, el fémur o ambos son Osteotomías de corrección en la región de la rodilla Figura 2. Test de mala alineación. a) Paso 0: medición de la DEM. El rango normal es 8° ± 7° en sentido medial. Una DEM medial por encima de esta cifra se considera varo y una DEM lateral se considera valgo (círculos). b) Paso 1: medición del AFDL. El rango normal es 87,5° ± 2°. Un ADFL por debajo supone la existencia de una deformidad ósea femoral causante de una DEM lateral (valgo). Un AFDL por encima de esta cifra traduce la existencia de una deformidad ósea femoral causante de una DEM medial (varo). c) Paso 2: medición del ATPM. El rango normal se encuentra en 87,5° ± 2°. Un ATPM por encima de este rango traduce la existencia de una deformidad ósea tibial causante de una DEM lateral (valgo). Un ATPM por debajo de esta cifra supone la existencia de una deformidad ósea tibial causante de una DEM medial (varo). d) Paso 3: medición del ACLA. El rango normal es 0°-2° de convergencia medial de las líneas articulares. Una convergencia medial del ACLA por encima de esta cifra traduce la existencia de una laxitud cápsulo-ligamentosa lateral o pérdida del cartílago medial como causantes de una DEM medial (varo). Un ACLA lateral supone la existencia de una laxitud cápsulo-ligamentosa medial o una pérdida del cartílago lateral como causantes de una DEM lateral (valgo). T, tobillo; C, cadera; R, rodilla. 403 D. Paley causantes de la mala alineación, respectivamente. Siempre debe realizarse este test antes de proseguir con el análisis de la deformidad. Si las líneas articulares femoral y tibial no son paralelas (ACLA > 0), entonces existe una laxitud de los ligamentos colaterales, una pérdida cartilaginosa u ósea, o una incongruencia intra-articular que contribuye a la desviación del eje mecánico. El test de mala alineación puede ser normal incluso en presencia de una mala orientación de la cadera del tobillo. Por tanto, también debe llevarse a cabo el test de mala orientación del tobillo y la cadera, con el objetivo de identificar la existencia de una deformidad que afecte a estas articulaciones. La línea trazada desde la punta del trocánter mayor hasta el centro de la cabeza femoral representa la orientación articular de la cadera en el plano frontal. La orientación de esta línea con respecto al eje mecánico del fémur se denomina ángulo femoral proximal lateral (rango normal del AFPL = 90° ± 5°); su orientación con respecto al eje anatómico se denomina ángulo femoral proximal medial (rango normal del AFPM = 83° ± 5°). La orientación articular de la línea de la mortaja del tobillo con respecto a ambas líneas de los ejes anatómico y mecánico de la tibia se denomina ángulo tibial distal lateral (rango normal del ATDL = 89° ± 3°). Las deformidades angulares se caracterizan por cuatro parámetros (Fig. 3): a) el nivel del ápex de la angulación (centro de rotación de la angulación [CRA)]; b) el plano de angulación; c) la dirección del ápex en el plano de angulación; y d) la magnitud de angulación. Para corregir las deformidades angulares es preciso establecer todos estos parámetros antes de optar por el nivel y el tipo de osteotomía a realizar. Se identifica el CRA como el punto de intersección de las líneas de los ejes proximal y distal. La magnitud de la angulación se mide a nivel del CRA como el ángulo transverso (que 404 suele ser menor de 90°). Se traza la línea bisectriz a través del CRA, bisecando el ángulo longitudinal (el cual suele ser mayor de 90°). El punto de intersección de esta línea bisectriz con la cortical cóncava del hueso es el punto de osteotomía con cuña de cierre. El punto de intersección con la cortical convexa es el punto de osteotomía con cuña de apertura (Fig. 4). Si se efectúa la osteotomía través del CRA, entonces la simple angulación realineará por completo los ejes proximal y distal del hueso (Regla 1 de las osteotomías) (Fig. 5). Si la osteotomía se realiza a un nivel diferente del CRA, la simple angulación dará lugar a la traslación de los ejes proximal y distal del hueso. Si se realiza la osteotomía aun nivel diferente del CRA, entonces la combinación de angulación y traslación alineará por completo los ejes proximal y distal del hueso (Regla 2 de las osteotomías) (Fig. 6). Esta regla puede aplicarse a las osteotomías con cuñas de apertura y de cierre. Esta regla también puede aplicarse a las osteotomías en cúpula (circulares-cilíndricas). Si el CRA se encuentra en el centro del círculo de la osteotomía en cúpula (osteotomía en cúpula focal), entonces la corrección realineará por completo los ejes del hueso (Fig. 7). Si el centro del corte de la cúpula circular no corresponde con el CRA, entonces la corrección dará lugar a la traslación de las líneas de los ejes proximal y distal del hueso. Con el objetivo de evitar la creación de deformidades traslacionales secundarias, es importante definir exactamente el nivel del CRA. Para encontrar el CRA debemos trazar las líneas de los ejes proximal y distal de la tibia o del fémur deforme. Cuando la deformidad parece puramente diafisaria, es tentador trazar las líneas de los ejes cómo dos líneas medio-diafisarias (eje anatómico) proximal y distal al nivel de la angulación. En el plano frontal, donde los objetivos de la corrección de la deformidad son la realineación del eje mecánico y la normalización de la orientación de la línea articular, esta planifi- Osteotomías de corrección en la región de la rodilla Figura 3. Parámetros de la angulación. a) Plano de angulación (pln): la orientación del plano de angulación se mide en grados en el plano transversal con respecto a uno de los dos planos anatómicos (frontal, ∠ plnF; sagital, ∠ plnS). b) Dirección apical de la angulación (dir): el plano de angulación del ápex de la deformidad se denomina dirección apical. Para cada plano de angulación existen dos direcciones. La dirección de la angulación va referida a las direcciones de referencia anatómicas; anterior (A), posterior (P), medial (M) y lateral (L), así como a las direcciones oblicuas en los cuatro cuadrantes; anteromedial (AM), anterolateral (AL), posteromedial (PM) y posterolateral (PL). c) Nivel del centro de rotación de la angulación (CRA): el nivel de la angulación viene definido por una línea bisectriz que pasa a través del punto de intersección de las líneas de los ejes anatómicos o mecánicos proximal y distal. Este punto de intersección se denomina centro de rotación de la angulación. El nivel se mide como la distancia existente entre el CRA de la articulación proximal (dP) o distal (dD). d) Magnitud de la angulación (MA): la magnitud de la angulación se calcula como el ángulo existente entre las líneas de los ejes anatómicos o mecánicos proximal y distal. Figura 4. a) La intersección de las líneas de los ejes proximal y distal establecen el CRA. La magnitud de la angulación (α) es el ángulo longitudinal. El ángulo transversal es β. b) Una línea bisectriz divide al ángulo β en dos mitades iguales (β/2). El punto de intersección de esta línea bisectriz con la cortical convexa es el punto de cuña de apertura, y la intersección con la cortical cóncava es el punto de cuña de cierre. 405 D. Paley Figura 5. a) Regla 1 de las osteotomías: si la osteotomía y el eje de corrección de la angulación (ECA) pasa a través del CRA, entonces sólo se requiere angulación para realinear los ejes proximal y distal de los extremos óseos. Todos los CRAs se sitúan en la línea bisectriz transversal de la deformidad. Si se elige el CRA en la cortical cóncava de la línea bisectriz se elige, se realiza una corrección con cuña de cierre. Si se opta por el CRA en el centro del hueso, se realiza una corrección en parte con cuña de apertura y en parte con cuña de cierre. b) Corolario a la regla 1: si la osteotomía pasa a través de un nivel distinto de un CRA y el ECA se encuentra en la línea de osteotomía, estamos ante una deformidad traslacional. Esto sucede con las correcciones mediante cuñas de apertura, neutras y de cierre. Figura 6. Regla 2 de las osteotomías: si el eje de corrección de la angulación se sitúa a través de un CRA, pero la osteotomía pasa a través de un nivel distinto, hace falta angulación y traslación para realinear los extremos óseos. La corrección de la angulación y de la traslación se logra mediante la traslación y angulación con cuña de apertura, traslación y angulación con cuña neutra y traslación y angulación con cuña de cierre. 406 Osteotomías de corrección en la región de la rodilla Figura 7. a) La osteotomía en cúpula focal consiste en la realización de un corte óseo con forma circular (cilíndrica) donde el CRA corresponde al centro del corte circular. Para cada CRA, existen diferentes radios de cortes circulares que pueden efectuarse. El factor limitante es la cantidad de contacto huesohueso en la línea de osteotomía. A mayor radio en la osteotomía en cúpula focal, se produce mayor traslación y menor contacto óseo. Obviamente, a partir de cierto punto se hace impracticable (círculos 3 y 4). b) Osteotomía en cúpula de Maquet (cóncava distal) por una tibia vara con el ápex de la osteotomía en cúpula pasando a través del CRA. El eje de la osteotomía circular se encuentra distal al CRA, a pesar de que la osteotomía pasa a través del CRA. Los extremos óseos se trasladan medialmente a nivel de la línea de osteotomía, provocando la aparición de una deformidad secundaria por traslación medial sin lograrse la corrección completa del varo a consecuencia de la traslación de los ejes. c) La osteotomía en cúpula focal para este CRA es cóncava proximal. Realineación de las líneas de los ejes con angulación y traslación lateral de la línea de osteotomía. cación de los ejes anatómicos puede llevar a errores cuando existe un callo abundante o un segundo ápex de angulación. Por tanto, es preferible la planificación mediante ejes mecánicos en el plano frontal. En las deformidades epifisarias o metafisarias, es imposible trazar de manera precisa una línea medio-diafisaria en uno de los extremos del hueso. La planificación mediante el eje mecánico se basa en el ángulo de orientación articular del extremo adyacente del hueso para trazar la línea del eje y, por tanto, no está limitada por el nivel del CRA. Una manera de plantearse este método de planificación consiste en imaginar que se pintan los ejes mecánicos y anatómicos sobre el hueso cuando éste se encuentra alineado. Cuando el hueso se incurva o se rompe a un nivel, las líneas de los ejes se rompen en dos correspondientes segmentos de la línea del eje proximal y el distal (Fig. 8). La prolongación de estos segmentos de las líneas del eje hasta su punto de intersección identifica el CRA. Por tanto, incluso si el hueso se angula justo por debajo de su línea articular, aún existiría un segmento de línea de ejes relacionado con el pequeño segmento de línea articular. Antes de trazar los segmentos de la línea del eje mecánico, debe realizarse el test de mala alineación. Incluso cuando es evidente, que la tibia o el fémur se encuentran formados, es importante saber si el fémur o la tibia ipsilateral, respectivamente, están alineados correctamente. También es conveniente saber si los ángulos de orientación articular del fémur y la tibia opuestos son normales, ya que pueden emplearse como plantillas para la planificación del fémur y la tibia deformados. A continuación, se trazan las líneas de los ejes distal y proximal de el(los) hueso(s) deformado(s) (fémur y/o tibia) (Fig. 9, 10, 11 y 12). Se trazan ambas líneas del eje femoral distal y el tibial proximal basadas en la línea de orientación articular de la rodilla. En las deformidades tibiales, la línea del eje mecánico proximal de la tibia se traza sobre la