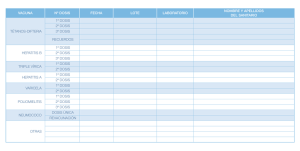
Vacunas 2013 - Vall d`Hebron
Anuncio

Portada vacunas 2013 original.pdf 1 07/11/13 11:54 M Y CM MY CY CMY 2013 K VACUNAS 2013 C Magda Campins Martí Fernando A. Moraga Llop Magda Campins Martí Fernando A. Moraga Llop iruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus nfluenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae iebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria étanos Rubéola Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre marilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos os ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla iebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre tifoidea Meningococo oliomielitis Varicela Cólera Fiebre BCG Encefalitis japonesa Encefalitis centroeur opea Varicela Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B otiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotaviru Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo oliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carb unco Peste Viruela Difteria Tétanos Tos ferina Hepatitis B Parotiditis abia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis ricela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia ubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela ólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola arampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera G Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión étanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis aponesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa ncefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis entroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo GripePapiloma otavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea bunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola SarampiónTétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco este Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Neumococo Gripe Tétanos Rotavirus HaemophilusPapiloma Rot nfluenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae iebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria étanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Gripe Meningococo Papiloma Rotavirus Haemophilus influenzae Fiebre marilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Sarampión Carbunco Peste Viruela Difteria tanos Tos ferina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre oidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis Hepatitis B Parotiditis Rabia Rubéola Sarampión TétanosNeumococo Gripe Pa piloma Malaria Sarampión Haemophilus influenzae Fiebre amarilla Fiebre oidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela BCG Rabia Difteria Tétanos Tos rina Hepatitis A Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae F iebre amarilla Fiebre oidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis Hepatitis B Parotiditis Rabia Rubéola Sarampión Tétanos Neumococo Gripe Papiloma Rotavirus Haemophilus influenzae Fiebre amarilla Fiebre tifoidea Meningococo Poliomielitis Varicela Cólera BCG Encefalitis japonesa Encefalitis centroeuropea Carbunco Peste Viruela Difteria Tétanos Tos ferina Hepatitis A Cómo citar este libro: Campins Martí M, Moraga Llop FA, editores. Vacunas 2013. Barcelona: Gráficas Campás; 2013. El contenido de esta obra refleja las opiniones, los criterios, las conclusiones o los hallazgos propios de los autores. Cualquier producto mencionado deberá ser utilizado de acuerdo con la ficha técnica del fabricante. Vacunas 2013 ISBN: 978-84-616-7046-8 Reservados todos los derechos. Ninguna parte de esta publicación puede ser reproducida, transmitida en ninguna forma o medio alguno, electrónico o mecánico, incluyendo las fotocopias, grabaciones o cualquier sistema de recuperación de almacenaje de información, sin el permiso escrito de los titulares del Copyright. © Copyright: Magda Campins Martí y Fernando A. Moraga Llop, 2013 Impreso en España Depósito legal: B-26798-2013 Vacunas 2013 Magda Campins Martí Fernando A. Moraga Llop Autores Marta Aldea Novo Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Mª Pilar Arrazola Martínez Servicio de Medicina Preventiva, Hospital Universitario 12 de Octubre, Universidad Complutense, Madrid José María Bayas Rodríguez Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Pedro José Bernal González Programa de Vacunaciones, Dirección General de Salud Pública, Consejería de Sanidad y Política Social, Comunidad de la Región de Murcia Valentín Calvente Gil Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Magda Campins Martí Servicio de Medicina Preventiva y Epidemiología, Hospital Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, Barcelona Josep Mª Casanovas Gordó Pediatría, CAP Roquetes-Canteres, Institut Català de la Salut, Barcelona José Ramón de Juanes Pardo Servicio de Medicina Preventiva, Hospital Universitario 12 de Octubre, Universidad Complutense, Madrid Àngela Domínguez García Departament de Salut Pública, Universitat de Barcelona, Barcelona. CIBER de Epidemiología y Salud Pública (CIBERESP), España Julita Gil Cuesta Department of Infectious Diseases Epidemiology, Statens Serum Institut, Copenhagen, Denmark. European Programme for Intervention Epidemiology Training (EPIET), European Centre for Disease Prevention and Control (ECDC), Stockholm, Sweden V Autores Ángel Gil de Miguel Cátedra de Medicina Preventiva y Salud Pública, Facultad de Ciencias de la Salud, Universidad Rey Juan Carlos, Alcorcón (Madrid) Francisco Giménez Sánchez Unidad de Infectología Pediátrica, Hospital Torrecárdenas, Almería Josep Marès Bermúdez Institut Pediàtric Marès-Riera, Blanes (Girona) Xavier Martínez-Gómez Servicio de Medicina Preventiva y Epidemiología, Hospital Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, Barcelona Jacobo Mendioroz Peña Servicio de Medicina Preventiva y Epidemiología, Hospital Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, Barcelona Fernando A. Moraga Llop Presidente de la Societat Catalana de Pediatria, Barcelona. Vicepresidente 2º de la Asociación Española de Vacunología. David Moreno Pérez Unidad de Infectología e Inmunodeficiencias, Servicio de Pediatría, Hospital Materno-Infantil, Málaga Departamento de Pediatría, Facultad de Medicina, Universidad de Málaga, Málaga VI Gema Riera Peraferrer Psicología Clínica Infanto-Juvenil, Institut Pediàtric Marès-Riera, Blanes (Girona) Carlos Rodrigo Gonzalo de Liria Unidad de Enfermedades Infecciosas e Inmunología, Servicio de Pediatría, Hospital Universitari Germans Trias i Pujol, Universitat Autònoma de Barcelona, Badalona (Barcelona) José Ángel Rodrigo Pendás Servicio de Medicina Preventiva y Epidemiología, Hospital Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, Barcelona Víctor G. Sequera Buzarquis Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Núria Soldevila Pidemunt CIBER de Epidemiología y Salud Pública (CIBERESP), España Aureli Torné Bladé Unidad de Ginecología Oncológica, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Núria Torner Gracia Departament de Salut Pública, Universitat de Barcelona, Barcelona. CIBER de Epidemiología y Salud Pública (CIBERESP), España. Agencia de Salud Pública de Cataluña, Barcelona Autores José Tuells Hernández Cátedra de Vacunología Balmis UA-FISABIO, Universidad de Alicante, Alicante Diego van Esso Arbolave Pediatría, CAP Pare Claret, Institut Català de la Salut, Barcelona César Velasco Muñoz Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Alba Vilajeliu Balagué Centro de Vacunación de Adultos, Servicio de Medicina Preventiva y Epidemiología, Hospital Clínic de Barcelona, Universitat de Barcelona, Barcelona Luz María Vilca Yengle Servicio de Medicina Preventiva y Epidemiología, Hospital Universitari Vall d’Hebron, Universitat Autònoma de Barcelona, Barcelona VII Índice Prólogo B. Uriel Latorre............................................................................. 1 La prevención de las infecciones nn La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas masivas de vacunación en España (1963) J. Tuells........................................................................................ 5 nn Brotes epidémicos relevantes en 2012 M.P. Arrazola Martínez y J.R. de Juanes Pardo.......................... 23 Vacunas a debate nn Vacuna antigripal A. Domínguez, N. Soldevila y N. Torner......................................... 39 nn Vacunación frente al virus del papiloma humano en las mujeres adultas A. Torné........................................................................................ 55 nn Vacunación frente al virus del papiloma humano en personas no inmunocompetentes C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas............................................................... 67 IX Índice Las vacunas en la práctica clínica nn Introducción J.M. Casanovas Gordó................................................................... 93 nn Estrategias para disminuir el miedo y el dolor en la vacunación infantil G. Riera Peraferrer......................................................................... 97 nn Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación internacional X. Martínez-Gómez...................................................................... 109 nn Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? J. Mendioroz ................................................................................ 121 Hot topics en vacunas nn Nuevas pautas de vacunación en el adulto M. Campins Martí........................................................................ 133 nn Vacunación frente a la tos ferina en las embarazadas D. Moreno Pérez............................................................................ 147 nn Vacunación frente al virus del papiloma humano en los hombres D. Moreno Pérez............................................................................ 153 Progresos en vacunología nn Adyuvantes y vacunas. ¿Qué pueden aportarnos? P.J. Bernal González...................................................................... 161 nn Impacto del programa de vacunación antimeningocócica A en África A. Gil de Miguel............................................................................ 177 nn Novedades en vacunología en 2012-2013 F.A. Moraga Llop.......................................................................... 193 El Top 10 de los artículos sobre vacunas de 2012 nn Rotavirus, malaria, tos ferina y rechazo a las vacunas F. Giménez Sánchez....................................................................... 213 X Índice nn Concepto de vacunología, virus del papiloma humano, neumococo, gripe y meningococo B C. Rodrigo Gonzalo de Liria........................................................... 221 Aspectos prácticos de las vacunaciones nn Estrategias inmunopreventivas más allá del calendario vacunal J. Marès Bermúdez y D. van Esso Arbolave.................................... 229 Taller de investigación epidemiológica básica nn De la investigación del brote al cálculo de la efectividad vacunal J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás.................... 255 Historia de la vacunología. Se publicaba hace 40 años nn Presentación F.A. Moraga Llop.......................................................................... 283 nn Plan de vacunación continuada de la población infantil de Barcelona -Presentación A. Pumarola................................................................................. 289 - Establecimiento del calendario de vacunaciones F. Prandi Farrás............................................................................ 293 XI Vacunas 2013 B. Uriel Latorre Prólogo Si en las ediciones anteriores las aportaciones del Curso de actualización en vacunas organizado y dirigido por los doctores Magda Campins Martí y Fernando A. Moraga Llop han sido un referente para los que nos dedicamos a la apasionante disciplina de las vacunas, este año tienen un significado muy especial. Efectivamente, hace 50 años que la masiva vacunación antipoliomielítica, algo tan sencillo como un terrón de azúcar y unas gotas de color rosa, acababa en pocos años con la lacra de las parálisis y deformidades que sufrían un porcentaje muy alto de niños de nuestras generaciones. Cincuenta años después, las vacunas infantiles del calendario de vacunaciones han contribuido a disminuir sustancialmente la mortalidad y la morbilidad infantil, así como unas secuelas (encefalitis, cegueras, sorderas, retrasos, malformaciones…) que todos deberíamos recordar, pues no eran precisamente anécdotas en las historias de las familias españolas de aquellos tiempos. Desgraciadamente, el contexto de crisis económica actual está afectando, como en otras áreas de la sociedad, justo a aquello a lo que menos debería afectar, y así, decisiones políticas de asignación de recursos económicos están retrasando (cuando no deshaciendo) la generalización gratuita de vacunas de demostrada eficacia en la disminución de la mortalidad infantil. También en estos 50 años, pero sobre todo en los más recientes, las vacunas han crecido y sus avances tecnológicos han permitido el desarrollo de nuevos productos que salen del ámbito infantil y ocupan un lugar imprescindible en el tratamiento eficiente de los enfermos crónicos e inmunodeprimidos, que todos los médicos, no sólo los pediatras, tenemos con frecuencia creciente en las consultas. 1 Prólogo Por ello, gracias Magda, gracias Fernando, y gracias a todos los ponentes del curso por resolver nuestras dudas con la profesionalidad e independencia con que lo hacéis siempre, y por permitirme prologar el libro de este año. Difundir los avances científicos, resolver con seriedad las dudas en el campo de las vacunas, tiene hoy un significado especial y resulta más necesario que nunca para un número creciente de profesionales sanitarios. ¡Ánimo! Orense, 13 de octubre de 2013 Berta Uriel Latorre Jefa del Servicio de Medicina Preventiva Complexo Hospitalario Universitario de Ourense Presidenta de la Sociedad Española de Medicina Preventiva, Salud Pública e Higiene (2011-2013) 2 La prevención de las infecciones J. Tuells La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas masivas de vacunación en España (1963) LA ID EN T IF I CAC I Ó N DE L A P O L I O C ON EL SI G L O X X En términos de miedo colectivo y estigma, la poliomielitis tomó el relevo de la viruela a principios del siglo xx. Aunque enfermedades como la tuberculosis o la difteria, asociadas a la pobreza, el hacinamiento y las deficiencias higiénicas, tuvieron una elevada carga de angustia, se soslayó encontrando remedios terapéuticos y preventivos. Sin embargo, las explosiones epidémicas de poliomielitis en los países escandinavos y en Estados Unidos ocurridas a finales del siglo xix y comienzos del xx desencadenaron una oleada de temor e impotencia muy superiores (1). Las secuelas de la polio, una parálisis infantil discapacitante para el resto de la vida, hacían muy visible la sensación de fracaso de la medicina. De manera paradójica, esta enfermedad se enseñoreaba en países reputados por sus excelentes condiciones higiénicas. La población se asombraba Este trabajo se ha realizado en el marco del proyecto de investigación con referencia HAR 2012-39655-C04-01/HIST, financiado por el Ministerio de Economía y Competitividad. 5 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación porque la renombrada higiene no permitía combatirla y más bien parecía favorecerla. La polio fue conocida familiarmente como la enfermedad de la «pastilla de jabón». Se atribuye a un investigador del Instituto Pasteur una frase que evoca una imagen exagerada, pero pertinente, sobre esa creencia: «Si los niños frotaran sus bocadillos contra las paredes antes de comérselos, habría menos polio» (2). La emergencia de la polio coincide, además, con la eclosión de los medios de comunicación, lo que la convierte en la enfermedad más relatada y fotografiada. Si en sus inicios tuvo como población diana a los niños (parálisis infantil), el brote del año 1916 en el nordeste de Estados Unidos dispara las alarmas y le confiere un carácter epidémico, con afección de adolescentes y adultos (3). Convertida en un problema de salud pública, la polio atemoriza más por desconocida que por la realidad de sus tasas de incidencia. Año tras año, crecen la incertidumbre y la presión social ante una enfermedad cuya naturaleza y mecanismo de propagación eran poco conocidos a principios de los años 1930: «Intentar desarrollar una vacuna contra la polio en 1935 era algo parecido a pedir a un hombre de la Edad de Piedra que inventara un automóvil» (4). Estados Unidos, el país más afectado junto a Canadá, capitaliza las actividades investigadoras, terapéuticas y sociales contra la polio. Surgen allí las primeras asociaciones voluntarias para canalizar el deseo de ayuda a los afectados. La más conocida es la Fundación Nacional para la Parálisis Infantil (NFIP), creada en 1938 y dirigida por Basil O’Connor, abogado y amigo de Francis Delano Roosevelt, una víctima de la enfermedad a la edad de 39 años (1921), hecho que no le impidió proseguir su carrera política y alcanzar la presidencia estadounidense (1933-1945). Inspirador del New Deal tras la Depresión del 29, convertido en símbolo de lucha contra la polio, Roosevelt fue un decidido promotor de la NFIP, llamada popularmente March of Dimes. A lo largo de la década de 1940, miles de ciudadanos contribuyeron con sus donaciones a la «marcha de los diez centavos», una causa destinada al cuidado y la hospitalización de los paralíticos, la formación de los profesionales, las acciones durante las epidemias y la investigación en tratamientos y vacunas (1,2). La polio es la enfermedad que identifica al siglo xx por su dimensión epidemiológica, social, cultural, científica y mediática; no ha existido otra enfermedad que concitara tantos esfuerzos y dedicación por parte de la comunidad internacional para mitigarla. 6 J. Tuells LA POLIO M I E L I TI S E N ES PA Ñ A La poliomielitis ocupó un lugar muy poco relevante entre las preocupaciones de las autoridades sanitarias españolas durante la primera mitad del siglo xx, más interesadas en los efectos de la difteria, el paludismo, la tuberculosis o el tifus exantemático. Lejanos los brotes epidémicos de finales del siglo xix (1896, Valls, Tarragona) y del primer tercio del xx (1917, Fraga, Huesca, y Barcelona; 1929, Madrid), la enfermedad, que fue considerada de declaración obligatoria en 1919, no superó los 1500 casos anuales hasta 1950, año en que se cebó con especial virulencia en Madrid (5), y en 1952 afectando a las provincias del sur del país. Una crónica del año 1953 minimizaba estos brotes, a los que calificaba de bulos: «No sabemos si ha sido el primer bulo veraniego. Puede que sí. Por aquí se decía que en nuestra ciudad (Madrid) había epidemia de poliomielitis y también en algunas zonas del Norte (…), una bola o un bulo, como ustedes quieran. Hoy lo desmiente el Director General de Sanidad en unas declaraciones hechas a un periodista. (...) no puede considerarse como epidemia (...)» (6) (Fig. 1). Las noticias sobre los éxitos del ensayo y la consecución de la vacuna de Salk tuvieron eco en la prensa diaria y fueron anunciados con entusiasmo. En septiembre de 1954, Jonas Salk daba a conocer los resultados de su vacuna antipolio (7), y en una conferencia de prensa transmitida a todos los rincones del planeta, el 12 de abril de 1955, anunciaba al gran público el hallazgo de una vacuna segura y eficaz, que empezó a fabricarse y aplicarse de inmediato. También quedó reflejado en la prensa el incidente Cutter. El 27 de abril de 1955 se notificó que varios niños habían desarrollado la enfermedad tras ser vacunados con lotes provenientes de ese laboratorio, lo que produjo un enfriamiento momentáneo de la naciente ilusión, paralizando el crédito sobre su eficacia y sirviendo como argumento para los escépticos (8). A mediados de los años 1950 se hablaba de vacunas, pero no se vacunaba. Antonio Subirana, presidente de la Sociedad Española de Neurología, reconocía en 1954 que la poliomielitis se había transformado en «una terrible enfermedad que no respeta área geográfica», pero a su vez señalaba que Figura 1. La Vanguardia, 24 de julio 1953. 7 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación España «no ha conocido una verdadera epidemia, dando gracias a la Providencia por tan señalado favor, aunque deban considerarse los riesgos a los que estamos expuestos, teniendo en cuenta que las distancias intercontinentales se han vuelto tan pequeñas» (9). Insistía, además, en la necesidad de que los facultativos no alarmaran a la población: «sería cruel que los médicos y la prensa hablaran demasiado de esta vacuna (Salk), si luego la población no iba a poder disponer de ella» (9). Dos titulares del diario La Vanguardia reseñaban la llegada de la vacuna Salk a Madrid a finales de 1957: «Llega a España la primera partida de vacuna contra la poliomielitis» (27 de octubre) y «Se inicia en Madrid la vacunación voluntaria contra la poliomielitis» (29 de diciembre). Se indicaba también que la vacuna se administraría en la Escuela Nacional de Puericultura, el feudo de Juan Bosch Marín. Este pediatra dudaba por aquel entonces de la efectividad de la vacuna, y ese mismo año llegó a manifestar que «difícilmente haría la vacuna más de lo que hace la inmunización espontánea» (7). IN C E RT IDU M B R E Y PRO PAG A N DA A pesar de la temprana llegada de la vacuna a España, no se acometió la vacunación de forma sistemática, por lo que la lucha contra la enfermedad no era efectiva. Varias razones justifican esa situación de impasse, de tardanza en reaccionar: el país se encontraba en situación económica precaria y aislado políticamente a causa de la dictadura, se minusvaloraba la importancia de la enfermedad, y a ello hay que sumar la pugna políticosanitaria entre dos entidades, el Seguro Obligatorio de Enfermedad (SOE) y la Dirección General de Sanidad (DGS) (10). Desde una perspectiva de salud pública, la enfermedad no parecía concitar mucha atención. Incluso se hacía una interpretación del fenómeno de Payne por el Jefe Nacional de Puericultura de Sanidad Nacional, Juan Bosch Marín, que ofrecía una curiosa y “optimista” perspectiva que permitía situarnos en el grupo de países desarrollados. Descrito por Anthony Payne, indica el cruce de la curva descendente de mortalidad infantil con la ascendente de casos de polio, propia de los países más desarrollados y a la vez más afectados por la polio. Bosch Marín (1902-1995) era pediatra y médico puericultor del Cuerpo de Sanidad Nacional (1934), miembro de la Academia de Medicina (1947) y autor del Catecismo de Puericultura, fundador de UNICEF-España, experto de la Organización Mundial de la Salud (OMS), fue diputado nacional por 8 J. Tuells la Confederación Española de Derechas Autónomas (CEDA) en 1933-1936, y en aquellos momentos era el gran patrón de la puericultura y de la pediatría en España. Para resumir el estado de las cosas en 1958, basta un titular: «No hay epidemia de polio, pero debe usted vacunar a sus hijos» (11) (Fig. 2). A finales de los años 1950 se había empezado a vislumbrar en España un discreto aperturismo tras los acuerdos bilaterales con Estados Unidos y la entrada en la Organización de las Naciones Unidas (1955), que se ratificó con la llegada al poder de los ministros tecnócratas del Opus Dei (1957), dando lugar a una etapa de reformas y liberalización económica que se había iniciado en 1959, coincidiendo con la visita a España de Eisenhower y el comienzo del desarrollismo de la década de 1960. Esta tendencia aperturista propició un alineamiento con los países europeos en el caso de la lucha contra la poliomielitis. El mejor ejemplo lo constituye la celebración en Madrid del V Simposio Europeo sobre la Poliomielitis en 1958 (12). Hasta ese momento, las intervenciones españolas en el contexto internacional habían tenido un carácter presencial, con delegaciones encabezadas por Bosch Marín, que había asistido a los simposios de París (1954), Zúrich (1955) y Bolonia (1956). Este simposio, que fue ampliamente anunciado tanto en prensa y radio como en el noticiero oficial del régimen (NODO), posibilitó una puesta al día sobre los conocimientos relativos a la polio. El programa abordaba el conjunto de medidas para combatir la enfermedad en cinco sesiones distribuidas a lo largo de dos días, que fueron publicadas ese año con Bosch Marín como editor (13). Se relataron allí las primeras vacunaciones de 1957 con vacuna inactivada importada de los laboratorios Parke Davis y Lilly. La Figura 2. ABC, 12 de abril 1958. 9 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación vacuna, que se administraba en tres dosis inyectables, había que comprarla y no era obligatoria. Las condiciones de venta y las recomendaciones eran recogidas por la prensa: «La vacuna Salk (…) se expende en frascos de 9 centímetros cúbicos. Como cada inyección es de 1 centímetro cúbico, y son tres las que completan la dosis total, puede ocurrir que las 400 pesetas que cuesta el frasco signifiquen una pérdida inútil, si la adquisición se hace para un niño solo. La fórmula que muchas madres han utilizado es la de ponerse de acuerdo con otras amigas que estén en el mismo caso, y repartir el precio y el consumo de la vacuna. Quien no desee recurrir a ese sistema puede dirigirse a la Inspección General de Farmacia, dependiente de la Dirección General de Sanidad, donde le proporcionarán un ticket. Con este ticket el niño será vacunado en la Escuela Nacional de Puericultura y sus padres pagarán solamente los tres centímetros cúbicos de las tres inyecciones» (14). Aunque se dividió a la población según su nivel económico en tres grupos (beneficencia, débiles económicos y pudientes) (10), el coste de la vacuna era inaccesible para la mayoría, que por otra parte ignoraba la existencia de la vacuna y tenía una vaga percepción sobre la gravedad de la enfermedad. La prensa alentaba en ocasiones el temor a la enfermedad en tono apocalíptico: «La polio, azote terrible, reclama todos los días como un ogro, tiernas criaturas para devorarlas y mutilarlas» (15); o efectuaba apelaciones a la resignación de los enfermos ante la imposibilidad de curación. Durante esos años, y como ejemplo de nuestra modernización en la lucha contra la enfermedad, se abrieron centros de rehabilitación y se importaron pulmones de acero para tratar a los pacientes: «en España existen más de cien pulmones de acero. No hay provincia que no esté en posesión de alguno». Estas noticias ocuparon portadas en la prensa: «Henos aquí, en el Hospital del Niño Jesús (Madrid), uno de los centros médicos donde funciona un Servicio de Poliomielitis. (…) Empezamos la visita por una sala de proporciones reducida, se abre la puerta y sale de la habitación un rumor sostenido y suave; son los motores de los pulmones de acero, que funcionan noche y día para mantener vivos a dos niños y un adolescente, cuyos músculos respiratorios dejaron de actuar bajo los ataques terroristas del virus. Porque no es que el pulmón sea minado por el germen, el pulmón queda intacto, pero los músculos se paran, y la asfixia sobreviene» (16). El desconocimiento o el miedo a contraer la enfermedad se reflejaba puntualmente cuando, por ejemplo, se anunciaba en un municipio la construcción de un centro destinado a tratar enfermos de polio y sus habitantes lo rechazaban ante el temor a ser contagiados. Estas situaciones obligaban 10 J. Tuells a las autoridades sanitarias a hacer declaraciones para mitigar tales temores, bien desviando la atención diciendo que las instalaciones se destinarían a un «servicio en el que se internarán a todas aquellas personas que padezcan deficiencias físicas sin importar la causa» (17), bien teniendo que afirmar que no se trataba de «un centro para enfermedades infecciosas» (17) sino para «casos no contagiosos, es decir, en fase no aguda» (17). Se consideraba de «importancia capital el poder someter a estos enfermos a tratamientos adecuados para corregir sus deformidades y que puedan de­ senvolverse con relativa normalidad en la vida» (17). También se intentó disipar las dudas surgidas sobre la seguridad de la vacuna, sobre todo tras el incidente Cutter, por lo que se mencionaban en prensa los esfuerzos de otros investigadores hacia «la vacuna usada en Inglaterra (Brunden); la del Instituto Pasteur, en Francia; la alemana de Behring; la de Dinamarca y de Holanda, así como la vacuna de virus vivos por vía oral en cuyo estudio trabajan intensamente sabios investigadores como Dick, Koprowski, Stokes, Cox, Sabin y Hortsmann» (18). A pesar de los esfuerzos por dar la imagen de país que se modernizaba importando tecnología (pulmones de acero) y vacunas (que no alcanzaban a toda la población), y que creaba centros de rehabilitación (de difícil acceso para muchos), la propaganda del régimen ofreció durante años una imagen sesgada de la enfermedad acompañada de cierta satisfacción por las medidas adoptadas para combatirla. Lamentablemente esto ocurría durante el sexenio de 1958 a 1963, cuando se estaba viviendo la peor situación epidémica de la historia de polio en el país, que alcanzó en 1959 un total de 2132 casos, el pico histórico más alto de poliomielitis paralítica (19), y en 1961 y 1962 sólo se llegó a vacunar a un 10% de niños, cifra que contribuía a mantener el nivel epidémico (20). EL VALOR DE L A E P IDE M IOL O G Í A Durante el transcurso de ese sexenio, un grupo de investigadores decidió pasar a la acción y llevar a cabo una evaluación sobre el terreno de la magnitud, la distribución y las características de la polio en España. Este núcleo de científicos se había ido formando bajo la dirección del Director de la Escuela Nacional de Sanidad (ENS), Gerardo Clavero del Campo (1895-1972), y entre ellos destacaba un investigador que había sido discípulo suyo durante su etapa como catedrático en Cádiz y a quien había incorporado a la ENS en 1941. Se trataba de Florencio Pérez Gallardo (1917-2006), probablemente el más activo virólogo español del siglo xx. Pérez Gallardo reali- 11 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación zó su carrera profesional vinculado a la ENS y al Instituto Ibys, ampliando su formación en diversos centros de investigación europeos y estadounidenses (21). En una primera etapa de su carrera estudió el tifus becado por la Fundación Rockefeller (1941), y posteriormente la gripe (1947). Entre 1948 y 1951 realizó estancias en Estados Unidos para estudiar la fiebre Q en el Rocky Mountain Laboratory y los Centers for Disease Control and Prevention; también investigó sobre la rabia, la rubéola congénita y el sarampión, además de la poliomielitis. Viajó por varios países como experto de la OMS y mantuvo contacto con los científicos más importantes de su campo, como Koprowski, Cox, Lepine, Sabin y Fox. Tras los estudios sobre la poliomielitis, desarrolló la idea que llevó a la creación del Centro Nacional de Virología de Majadahonda. La inquietud de Clavero y de Pérez Gallardo hacia la poliomielitis se reflejó en un primer texto sobre la enfermedad datado en 1951 (22). Pérez Gallardo comenzó a planear desde entonces un estudio que mostrase el comportamiento del virus de la polio en nuestro país. Para llevarlo a cabo trabajó con un reducido grupo de colaboradores, constituido inicialmente por Fernando Ruiz Falcó, Enrique Nájera y Luis Valenciano, y para poder materializar su proyecto participó en una convocatoria de investigación que le fue concedida en abril de 1958: «La ayuda de Investigación, dotada con 500.000 pesetas, correspondiente al Grupo V, “Ciencias médicas”, instituida por el Consejo de Patronato de la Fundación Juan March, ha sido atribuida al doctor en Medicina y Veterinaria y Jefe de la Sección de virus de la Escuela Nacional de Sanidad, don Florencio Pérez Gallardo. (…) Con arreglo a las bases de la convocatoria deberá efectuar en el plazo de dos años una investigación sobre el tema: “Estudios de epidemiología y profilaxis de la poliomielitis en España. Desarrollo de la técnica de aislamientos del virus y preparación de vacunas en la parálisis infantil”» (23) (Fig. 3). El equipo de Pérez Gallardo obtuvo muestras serológicas que permitieron comprobar la prevalencia y la distribución del virus de la polio en el país, y elaboró un mapa seroepidemiológico que identificó las regiones más afectadas por la enfermedad y los grupos de población más vulnerables. Los resultados de sus investigaciones fueron viendo la luz en sucesivas publicaciones en 1962 y 1963 (24-26), en los que trazaron la evolución de la morbimortalidad de la enfermedad durante el periodo de 1930 a 1962 y objetivaron el bajo perfil de protección frente al virus de la polio, el escaso impacto que la inmunización realizada hasta la fecha había producido y la tendencia al alza del número de afectados por la enfermedad. Esta realidad 12 J. Tuells Figura 3. La Vanguardia, 3 de abril 1958. les planteó la necesidad de dar un giro a la estrategia de vacunación que hasta ese momento se venía realizando. La línea de esta nueva estrategia estaba en concordancia con la tendencia que se seguía en otros países, donde la vacuna de Sabin había ido ganando terreno a la de Salk. Los éxitos de la vacuna oral se justificaban en que conseguía una mayor inmunización colectiva en menos tiempo y que permitía adquirir inmunidad a personas no vacunadas por contacto con las inmunizadas (inmunidad de rebaño), a lo que se añadía su facilidad de aplicación y su menor coste. Entre 1958 y 1959 se vacunó con virus atenuado a millones de niños mejicanos y de varias repúblicas de la antigua Unión Soviética, con excelentes resultados. En 1959, la OMS asumió la coordinación de los estudios realizados con la vacuna oral de Sabin. En junio de 1960, el Comité de Expertos en Poliomielitis de la OMS emitió un informe en el cual se recomendaba abiertamente su uso en los países que sufrían epidemias de poliomielitis y donde la identificación de los grupos particularmente vulnerables no plantease ningún problema. Las recomendaciones internacionales comenzaron a orientarse en ese sentido (27) y 13 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación fue paradigmático que Estados Unidos implementara esta vacuna en su programa nacional el 24 de abril de 1960, día conocido como «domingo de Sabin». Pérez Gallardo defendió estos planteamientos tanto en publicaciones científicas como en foros académicos. Sus palabras en una sesión de la Real Academia Nacional de Medicina, celebrada el 2 de febrero de 1960, son taxativas: «A la vista de los datos estadísticos y serológicos estudiados y de los económicos (dificultad y carestía de la adquisición de la vacuna de Salk), habría que preparar, administrar y distribuir la vacuna Sabin, ya que España es el tipo de país, según la Organización Mundial de la Salud, en el que está indicado el uso de la vacuna viva oral de Sabin» (28). El discurso sobre la poliomielitis fue evolucionando; si inicialmente había obviado la evidencia epidemiológica y relativizado la importancia de la vacuna, admitiendo su capacidad para vencer la polio “definitivamente”, pero sin premura, se produjo un cambio basado en las certidumbres aprendidas en los foros internacionales y los resultados de las investigaciones realizadas fuera y dentro del país. Las autoridades sanitarias reaccionaron durante el paradójico año 1963, el de las dos campañas. EL A ÑO DE L AS DO S CA M PA Ñ A S La poderosa influencia del aparato del SOE tomó la iniciativa política de emprender una campaña nacional de inmunización gratuita contra la poliomielitis. De este modo, y bajo el amparo legal de la Orden del Ministerio de Trabajo de 27 de diciembre de 1962, se publicitó una campaña de vacunación antipoliomielítica masiva durante los meses de enero a junio de 1963, con la vacuna inyectable tipo Salk, como el mejor remedio contra la enfermedad (29). En su articulado se destacaba el programa destinado a niños menores de 7 años y beneficiarios del SOE (Fig. 4). Contó con una amplia cobertura en prensa, una propaganda ambigua que se sustentó en dos pilares básicos, su carácter nacional y gratuidad: «El Seguro Obligatorio de Enfermedad aplicará gratuitamente la vacuna a los niños menores de siete años» (30). Se evitaba matizar que sólo la iban a disfrutar los hijos de los no tan numerosos beneficiarios del SOE. Dio comienzo el 22 de enero en Madrid y se extendió a toda España el 28 del mismo mes. De su gestión subyacía indirectamente entre los directivos del SOE un interés por colectivizar los servicios sanitarios, intentando absorber las funciones de los sectores de Beneficencia y de la DGS. La gestión de la poliomielitis no era más que una pugna por controlar la política sani- 14 J. Tuells taria del país. Por eso, coincidiendo con su desarrollo, entre los meses de febrero y abril, se libró una contienda científica entre los partidarios de cada una de las vacunas que contó con diferentes escenarios académico de la capital. El grupo que encabezaba Pérez Gallardo (ENS) reforzó sus opiniones favorables a la vacuna oral invitando al propio Albert Sabin, que durante el mes de febrero pasó una semana en Madrid y pronunció tres conferencias a las que asistieron todos los protagonistas de la discusión. Su estancia resultó decisiva para reforzar la idea de implementar su vacuna y preparar una campaña de vacunación masiva dirigida por la DGS. Figura 4. La Vanguardia, 26 de enero 1963. 15 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación La reacción por parte del grupo de Bosch Marín (SOE), partidarios de la vacuna inyectable y organizadores de la campaña que se estaba llevando a cabo desde el Ministerio de Trabajo, no se hizo esperar, y para reforzar su hilo argumental invitaron un mes más tarde al investigador francés Pierre Lépine (1901-1989), quien había fabricado una vacuna similar a la de Salk y era considerado como el máximo valedor de la vacuna inactivada en Europa. También fueron de crucial importancia las tres sesiones organizadas por la Sociedad de Pediatría de Madrid (28 de febrero, 7 de marzo y 18 de abril). El programa se basaba en una mesa redonda con un único punto a tratar: la sistematización y la normativa necesarias para desarrollar una campaña de vacunación a gran escala. Las conclusiones recogían como buenas ambas vacunas, aunque se inclinaron hacia la vacuna oral de Sabin para una inmunización masiva, por sus beneficios inmunológicos, de aplicación y de coste. El espaldarazo de estas conclusiones y la capacidad para la acción de Pérez Gallardo quedaron materializados con la rápida organización de una campaña piloto realizada con vacuna oral en las provincias de Lugo y León durante el mes de mayo. LA CA M PA ÑA P IL O TO Pérez Gallardo daba al término “piloto” un mero carácter administrativo (31): efectuar esta prueba de forma limitada en dos provincias tenía la ventaja de conocer las dificultades organizativas que una empresa más amplia, extendida a todo el territorio nacional, podría suponer. No se trataba de un ensayo clínico sobre la eficacia de la vacuna, algo ya suficientemente probado, sino una prueba de su efectividad en nuestro medio. La elección de estas provincias se efectuó considerando las condiciones bioclimáticas y epidemiológicas más desfavorables. Lugo y León, por su clima, variedad orográfica y poblacional, baja incidencia de la enfermedad, y posición transfronteriza que facilitaba el intercambio de información y la favorable predisposición de las Jefaturas Provinciales de Sanidad, constituían el lugar adecuado Figura 5. Cartel publicitario de la campaña piloto. para el ensayo piloto (Fig. 5). 16 J. Tuells El director de la campaña sobre el terreno fue Pérez Gallardo (Fig. 6), apoyado desde Madrid en los estudios virológicos por sus colaboradores Luis Valenciano, Jesús Gabriel y Galán, y Fernando Ruiz Falcó (32). Pérez Gallardo estableció un equipo para cada provincia, formado por un médico de la ENS y el correspondiente Jefe Provincial de Sanidad (JPS). El tándem en la provincia de Lugo estuvo formado por Luis López Villalba (ENS) y José Pérez Mel (JPS), y en León por Rafael Nájera Figura 6. Florencio Pérez Gallardo durante la camMorrondo (ENS) y José Vega Villalonga paña piloto. (JPS). Como prólogo contó con una fase de divulgación, por medio de prensa, radio y carteles publicitarios, y otra de instrucción «tanto a los facultativos como a las autoridades locales (alcaldes, maestros, sacerdotes… etc.) para aclarar cualquier duda de la campaña» (31). Debido a la sensibilidad de la vacuna, se protocolizaron su transporte y conservación para garantizar sus cualidades, mediante cámaras frigoríficas, neveras portátiles, nieve carbónica y hielo seco. Figura 7. Primera niña vacunada en León, 14 de Es el primer ejemplo de organización de mayo 1963. la cadena de frío en España (33). A pesar de compartir el mismo objetivo de obtener la máxima cobertura, su ejecución fue diferente en ambas provincias. En León, el equipo móvil a cargo de los médicos Vega y Nájera, auxiliados por las jóvenes de la Sección Femenina en cumplimiento del Servicio Social, llevaron la vacuna pueblo a pueblo hasta un total de 235 ayuntamientos, algunos de ellos con varios puestos de vacunación, realizando un total de 42 intinerarios (31). Se empleó la vacuna oral trivalente y se administraron dos dosis de manera consecutiva (la primera entre el 14 mayo y el 21 junio, y la segunda del 13 julio al 24 agosto) con un intervalo entre ellas de 6 semanas (Fig. 7). 17 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación En el caso de Lugo el número de ayuntamientos era de 76, pero la dispersión de las pedanías era mucho mayor y se llegó a organizar 943 puntos de vacunación. La estrategia utilizada, dadas las peores vías de comunicación y la posibilidad de lluvia, pretendía que los desplazamientos de la población a los puntos vacunales no superasen los 5 kilómetros de distancia. Con estas premisas, López Villalba y Pérez Mel, tras adiestrar a las autoridades locaFigura 8. Puesto de vacunación. les, les distribuyeron la vacuna para que las administraran y recopilaran los datos de cobertura vacunal. En este caso, la administración de la vacuna tuvo un patrón diferente: en la primera fase (16 de mayo a 12 junio) se aplicó la vacuna con virus de la polio tipo I, y en la segunda (22 de octubre a 5 noviembre) con virus de la polio tipo II y III (Fig. 8). La cobertura vacunal obtenida en esta prueba piloto resultó satisfactoria, superándose en ambas provincias porcentajes del 90%. En León se administraron 123.469 dosis de vacuna (71.228 en la primera fase y 52.241 en la segunda) y en Lugo 90.495 dosis (48.606 en la primera fase y 41.889 en la segunda) (31). Considerando la existencia de algunas reticencias presentes en parte del personal sanitario y los propios médiFigura 9. Cartel publicitario con el mensaje «3 gotas cos, que albergaban la duda sobre la bastan». posibilidad de inducir la enfermedad por el uso de vacunas vivas, la adherencia popular a la campaña fue un éxito. La experiencia de Lugo y León puso de manifiesto la viabilidad administrativa de una campaña bien planificada, sumándose a ello el efecto mo- 18 J. Tuells vilizador y de aceptación que suponía entre la población ver cómo sus hijos recibían «las tres gotas con un terrón de azúcar o en una cucharilla diluida con un poco de agua» en vez de las «temidas inyecciones» (31) (Fig. 9). Los excelentes resultados propiciaron la vista de Pérez Gallardo al recién nombrado Secretario General de Sanidad, José Manuel Romay Beccaría (n. 1934), a quien garantizó el éxito de Figura 10. Anuncio de la Primera Campaña Naciouna campaña de inmunización nacio- nal contra la polio, 14 de noviembre 1963. nal que tendría el valor político añadido de la «modernización» sanitaria. Romay no dudó en apoyar a Pérez Gallardo, y el 14 de noviembre una rueda de prensa celebrada en el salón de actos del Ministerio de la Gobernación y encabezada por el propio ministro, rodeado de las máximas autoridades sanitarias, anunció la puesta en mar- Figura 11. ABC, 21 de noviembre 1963. 19 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación Figura 12. Evolución de los casos de polio en España (1940-1970). cha de la primera campaña nacional de inmunización contra la poliomielitis en España (Fig. 10). Pocos días después, el 20 de noviembre, dio comienzo la campaña y la prensa volvió a divulgar la vacunación (34) (Fig. 11). La recompensa epidemiológica fue inmediata, tal como recoge Mezquita: «Los números son tan contundentes que la carga que llevan en sí les da una vitalidad impresionante (…), si el promedio anual de casos notificados en el periodo 1955-1963 alcanzó la cifra de 1733, durante el año de 1964 sólo se notificaron 155 casos (…) los sanitarios que participamos en esta lucha, nos sentimos profundamente satisfechos, ya que no se contemplará más el patético espectáculo que ofrecían estas pobres criaturas imposibilitadas. Nunca en tan poco tiempo y con tan bajas inversiones se dio un paso tan trascendental por la administración sanitaria de España» (35) (Fig. 12). La prensa celebró la abrumadora caída de la morbimortalidad de la enfermedad («el terrible azote de la parálisis infantil va a encontrar, por fin, una muralla inexpugnable») (36) y el principio de la inmunización sistemática, impulsado por cuatro campañas nacionales consecutivas hasta el año 1967, como un avance en la historia de la salud pública española. BIBL I O G RA F ÍA 1.Paul JR. A history of poliomielitis. New Haven: Yale University Press; 1971. 2.Seytre B, Shaffer M. Histoire de l’éradication de la poliomyélite. Les maladies meurent aussi. Paris: PUF; 2004. 3.John TJ. The golden jubilee of vaccination against poliomyelitis. Indian J Med Res. 2004;119:1-17. 4.Blume S. Lock in, the state and vaccine development: lessons from the history of the polio vaccines. Research Policy. 2005;34:159-73. 20 J. Tuells 5.González Rodríguez P. Epidemia de poliomielitis en España en 1950. Madrid: Ministerio de la Gobernación, Dirección General de Sanidad; 1951. 6.«No existe epidemia de poliomielitis». La Vanguardia, viernes 24 de julio de 1953. 7.Bosch Marín J. Problemas que plantea actualmente la poliomielitis. Madrid: Ministerio de la Gobernación, Dirección de Sanidad; 1957. 8.Tuells J, Arístegui J. Vacuna Salk de polio: el ensayo de campo de Thomas Francis jr., y el incidente Cutter. Vacunas. 2006;7:136-9. 9.Ballester Añón R. La presentación internacional de las campañas de vacunación contra poliomielitis en España. En: Perdiguero Gil E, Vidal Hernández JM, coordinadores. Las vacunas. Historia y actualidad. Menorca: Institut d’Estudis Menorquins; 2008. p. 12338. 10.Rodríguez Sánchez JA, Seco Calvo J. Las campañas de vacunación contra la poliomielitis en España en 1963. Asclepio. 2009;61:83-116. 11.«No hay epidemia de polio, pero debe usted vacunar a sus hijos». ABC, Madrid, sábado 12 de abril de 1958. 12.Porras MI, Baguena MJ, Ballester R, et al. La Asociación Europea contra la Poliomielitis y los programas europeos de vacunación. Dynamis. 2012;32:287-310. 13.Bosch Marín J. Aportaciones españolas a la lucha contra la poliomielitis. Madrid: Ministerio de la Gobernación, Dirección General de Sanidad; 1958. 14.«División de los frascos de vacuna». ABC, Suplemento Blanco y Negro, Madrid, sábado 12 de abril de 1958. 15.«Vida local». Nueva Alcarria, Año XXI, nº 1142, Guadalajara, 12 de noviembre de 1960. 16.«No existe epidemia de polio». ABC, Suplemento Blanco y Negro, Madrid, 12 de abril de 1958. 17.Tuells J, Duro Torrijos JL, Pérez Suárez MI, Tarruella L. Una década de noticias de prensa sobre poliomielitis en la provincia de Guadalajara (1958-1967). Vacunas. 2012;13: 38-43. 18.«Cuándo debe aplicarse la vacunación contra la poliomielitis». Nueva Alcarria, Año XIX, nº 1030, Guadalajara, 20 de septiembre de 1958. 19.Ballester Añón R, Porras Gallo MI. El significado histórico de las encuestas de seroprevalencia como tecnología de laboratorio aplicada a las campañas de inmunización. El caso de la poliomielitis en España. Asclepio. 2009;64:55-80. 20.González Fernández A. Bases sociales para una campaña de vacunación antipolio local. Bol Soc Cast Ast León Ped. 1962;3:409-29. 21.Jiménez Collado J. Homenaje a D. Florencio Pérez Gallardo. Anales de la Real Academia Nacional de Medicina. 2006;4:715-978. 22.Clavero G, Pérez Gallarado F. Epidemiología de la poliomielitis. Acta Pediatr Esp. 1951;8:1169-94. 23.«La ayuda a la investigación de la Fundación Juan March 1958». La Vanguardia, Barcelona, jueves 3 de abril de 1958. 24.Pérez Gallardo F. Epidemiología de la poliomielitis en España. Encuesta serológica para la determinación de los anticuerpos antipoliomielíticos en la población española. Rev San Hig Pub. 1962;36:501-18. 25.Pérez Gallardo F. Epidemiología de la poliomielitis en España. Aislamiento de los virus poliomielíticos y otros enterovirus. Rev San Hig Pub. 1962;36:605-35. 21 La prevención frente a la poliomielitis: cincuentenario del inicio de las campañas de vacunación 26.Pérez Gallardo F, Nájera Morrondo E, Ruiz Falcó F. Epidemiología de la poliomielitis en España (Estudio de la morbilidad y mortalidad durante los años 1931-1935 y 1940-1962). Rev San Hig Pub. 1963;37:454-70. 27.Chumakov MP. Some results of the work on mass immunization in the Soviet Union with live poliovirus vaccine prepared from Sabin strains. Bull World Health Organ. 1961;25:79-91. 28.Bosch Marín J. Poliomielitis. Problema sanitario. Conferencia celebrada el 2 de febrero de 1960. Anales de la Real Academia Nacional de Medicina. 1960;77:97-136. 29.Ministerio de Trabajo. Orden de 27 de diciembre de 1962 sobre campaña de vacunación antipoliomielítica masiva durante los meses de enero a junio de 1963. Boletín Oficial del Estado, 1 de enero de 1963, núm. 1. 30.«Campaña de vacunación voluntaria antipoliomielítica durante la época invernal». ABC, sábado 5 enero de 1963. 31.Pérez Gallardo F, Vega Villalonga J, Pérez Mel J, et al. Campaña piloto de vacunación antipoliomielítica por vía oral. Rev San Hig Pub. 1964;38:443-501. 32.Pérez Gallardo F, Valenciano Clavel L, Gabriel y Galán J. Estudios virológicos efectuados en relación con la campaña piloto de vacunación antipoliomielítica por vía oral con vacuna Sabin. Rev San Hig Pub. 1964;38:503-10. 33.Tuells J. Visibilidad de la cadena de frío vacunal en España. An Sist Sanit Navar. 2013;36:309-20. 34.«La vacunación oral contra la poliomielitis». ABC, jueves 21 de noviembre de 1963. 35.Mezquita López M. Evaluación de los resultados de la primera campaña de vacunación contra la poliomielitis por vía oral en España. Madrid: Dirección General de Sanidad; 1965. 36.«Vida local». Nueva Alcarria, Año XXIV, nº 1301, Guadalajara, 30 de noviembre de 1963. 22 M.P. Arrazola Martínez y J.R. de Juanes Pardo Brotes epidémicos relevantes en 2012 IN TRODU C C I Ó N Se define como brote la ocurrencia de un mayor número de casos de una determinada enfermedad que los esperados. Para su detección se usa el índice epidémico, que es la razón entre los casos presentados en la semana correspondiente y los casos que se esperaban o preveían (mediana del quinquenio anterior) para la misma semana. Cuando el índice epidémico tiene un valor entre 0,76 y 1,24 se considera que la incidencia es normal; si es menor o igual de 0,75, la incidencia de la enfermedad es baja; y si es mayor o igual de 1,25 la incidencia es alta. En enfermedades de baja incidencia (menos de 150 casos al año) este índice no es de utilidad, pues pequeñas oscilaciones en el número de casos producen grandes variaciones en él. En estas enfermedades se usa un cálculo especial, el promedio de los casos notificados en los 5 años anteriores en la semana actual, las 2 semanas precedentes y las 2 semanas siguientes (1). Las causas que pueden condicionar la aparición de un brote son variadas, pero siempre suponen la presencia de factores que intensifican o alteran algún eslabón de la cadena epidemiológica: aparición de un agente nuevo, incremento de la dosis infectiva o de la virulencia del patógeno, introducción de nuevas vías de transmisión, cambios en la susceptibilidad del huésped, etc. (2). La presente revisión de los brotes de enfermedades epidémicas relevantes ocurridos durante el año 2012 se ha centrado en enfermedades inmuno- 23 Brotes epidémicos relevantes en 2012 prevenibles. Ciertas limitaciones afectan a la descripción que a continuación se hace, entre ellas la falta de información científica adecuada (infradeclaración o sobredeclaración, falta de homogeneidad, datos dispares) o su falta de difusión (datos no publicados, retraso en la publicación), lo que complica su accesibilidad, mientras que en algunos casos, al contrario, hay un exceso de información no especializada. Como fuentes de información principales se han utilizado: · Organización Mundial de la Salud (OMS, www.who.int): Eurosurveillance, Weekly Epidemiological Record. • European Center for Disease Prevention and Control (ECDC, www.ecdc. eu.int). • Centers for Disease Control and Prevention (CDC, www.cdc.gov): Morbidity and Mortality Weekly Report. • Instituto de Salud Carlos III – Centro Nacional de Epidemiología: Boletín Epidemiológico Semanal. • Alertas Sanitarias Especializadas (Ministerio de Sanidad, Servicios Sociales e Igualdad – Subdirección General de Sanidad Exterior). • Informes epidemiológicos de las comunidades autónomas. • Revistas especializadas. SARA M P IÓ N En Europa, en 2012, se declararon a The European Surveillance System (TESSy) 8230 casos de sarampión, aproximadamente un 70% menos que en 2011, año en que se notificaron 30.567 casos, y no se observó el habitual incremento de incidencia durante los meses de febrero a junio. Esta caída en el número de casos de sarampión es lo esperable después de una gran epidemia, ya que muchas personas previamente susceptibles habrán desarrollado inmunidad natural como consecuencia del padecimiento de la enfermedad o de la implantación de actividades de vacunación extraordinarias. El antecedente vacunal fue conocido en 7756 (94%) del total de casos registrados, y de ellos el 83% (6408 casos) no estaban vacunados, el 12% (962 casos) habían recibido una dosis de vacuna frente al sarampión, el 5% (370 casos) habían recibido dos o más dosis, y en el 0,2% (16 casos) se desconocía el número de dosis. La proporción de pacientes no vacunados fue alta en todos los grupos de edad; entre los niños de 1 a 4 años de edad, 24 M.P. Arrazola Martínez y J.R. de Juanes Pardo grupo diana de los programas de vacunación infantil, el 77% de los casos no estaban vacunados (3). Aunque la reducción en el número de casos es un logro importante, sólo doce de los países que declaran al ECDC (Bulgaria, Dinamarca, Finlandia, Grecia, Hungría, Islandia, Lituania, Malta, Holanda, Noruega, Portugal y Eslovaquia) han cumplido el objetivo de eliminación del sarampión para Europa: incidencia de menos de un caso por millón de habitantes en los últimos 12 meses. Desde septiembre de 2012, el ECDC registra las tasas de notificación de sarampión y rubéola por millón de habitantes (previamente lo hacía por mil habitantes), ya que el indicador que la OMS utiliza para monitorizar el progreso hacia la eliminación de estas enfermedades es el número de casos confirmados por millón de habitantes (4). Brote en Ucrania A 31 de octubre de 2012, el ministerio de salud y el servicio de epidemiología de Ucrania habían registrado 12.281 casos de sarampión desde principios de año (5). El brote afectó principalmente a las regiones occidentales, donde la cobertura vacunal con una dosis de vacuna frente al sarampión era menor del 40%. El genotipo del virus circulante fue el D4, similar al que circuló en la mayoría de los países de la Unión Europea. Ucrania ha sufrido un desabastecimiento de vacunas para el calendario infantil desde 2010. Además, hay un fuerte movimiento antivacunas y un gran escepticismo de la población hacia las vacunas después de un grave incidente (que causó una muerte y casi un centenar de hospitalizaciones) tras la vacunación con triple vírica en el año 2008 (con una vacuna producida por el Serum Institute of India y enviada por UNICEF a Ucrania como parte de una ayuda humanitaria), que ha causado un fuerte descenso en la cobertura vacunal. Según datos de la OMS, en 2010 la cobertura vacunal oficial para la primera dosis de vacuna triple vírica fue del 56,1%, y con dos dosis del 40,7%. Las medidas de control implementadas en Ucrania se han centrado en el enlentecimiento de la transmisión mediante el distanciamiento social (6). Brote en Madrid En España la situación no es muy diferente a la de otros países europeos. Durante los primeros meses de 2012 el virus del sarampión siguió circulando, aunque con menos intensidad, lo cual probablemente refleja el inicio 25 Brotes epidémicos relevantes en 2012 del descenso de la onda epidémica, pues se ha observado una disminución de los casos declarados frente a años anteriores (446 en 2012 frente a 1986 en 2011, un 77% menos), aunque también se ha notificado algún brote epidémico (7,8). A mediados de febrero del año 2011 se inició un brote de sarampión de ámbito comunitario en la Comunidad de Madrid, que se dio por finalizado el 31 de julio de 2012. En ese periodo se detectaron 821 casos, de los que 802 eran autóctonos, 16 pertenecientes a otras comunidades autónomas, y tres importados. El 83,2% de los casos (667 de 802) se confirmaron por laboratorio, el 5,9% (n = 47) por vínculo epidemiológico y el 11,0% restante (n = 88) eran clínicamente compatibles. Se produjeron 24 casos en trabajadores de centros sanitarios. Se identificó el genotipo D4 en 86 casos, el B3 en 13, el D8 en dos y el G3 en un caso. El intervalo de edad es de 15 días a 55 años; el 25,1% tenían entre 0 y 15 meses (n = 201) y el 25,8% entre 26 y 35 años (n = 207). El 89% de los casos (n = 721) eran nacidos en España. El 35,4% de los casos eran de etnia gitana (n = 284); en los casos de etnia no gitana predominan los niños de 6 a 15 meses y los adultos de 26 a 35 años de edad, mientras que entre los de etnia gitana destacan los casos entre los 16 meses y los 20 años de edad. El 20,8% de los casos (n = 167) requirieron ingreso hospitalario. Treinta y cinco casos tenían vacunación documentada: 30 con una dosis, cuatro con dos dosis y uno con tres dosis. El 29,5% de los casos que no eran de etnia gitana (153 de 518) y el 84,1% de los que sí lo eran (239 de 284) no estaban correctamente vacunados para su edad (7). Este brote demuestra que el sarampión puede reaparecer en lugares donde ya se había eliminado, por lo que es necesario mantener una amplia cobertura vacunal con dos dosis de triple vírica e intensificar las medidas para garantizar la vacunación de los grupos susceptibles identificados (en este caso, personas de etnia gitana y adultos jóvenes). Entre las medidas de prevención y control adoptadas en la Comunidad de Madrid (7) destacan: •• Adelanto de la primera dosis de vacuna triple vírica a los 12 meses (desde el 1 de junio de 2011). •• Captación activa de niños de 12 meses a 4 años que no habían recibido ninguna dosis de triple vírica. •• Información a los centros sanitarios recordando las medidas de prevención. •• Desarrollo de estrategias de prevención dirigidas a grupos específicos (trabajadores de centros sanitarios, población de etnia gitana). 26 M.P. Arrazola Martínez y J.R. de Juanes Pardo RU BÉOLA En los últimos años, Rumanía ha sido uno de los países que más casos de rubéola ha notificado a TESSy. En 2012 declaró 20.772 casos (970,0 por millón de habitantes), y junto con Polonia, que declaró 6259 casos (163,8 por millón de habitantes), suponen el 99% del total de casos (3). En Rumanía los grupos de edad más afectados fueron los adolescentes y los adultos jóvenes, y se registró una importante transmisión en los centros escolares y en las universidades. El virus identificado fue del genotipo 2B. En Rumanía se introdujo la vacuna frente a la rubéola en el calendario de vacunación infantil en 2004, con dos dosis de vacuna triple vírica a los 12-15 meses y 7 años (hasta entonces sólo se vacunaba frente a la rubéola a las adolescentes entre los 13 y los 14 años de edad), pero menos del 2% de los casos notificados en un brote en el distrito de Salaj (al noroeste del país) estaban vacunados. Como medida de control de este brote se inició una campaña de vacunación en las áreas afectadas para administrar una dosis de triple vírica al grupo de edad de 10-19 años, con independencia de sus antecedentes vacunales (9). En 2012 Suecia registró su mayor epidemia de rubéola desde 1996, con 50 casos (incidencia de 5,3 casos por millón de habitantes) que han afectado, principalmente, a miembros de una comunidad antroposófica localizada al sur de Estocolmo, con una baja cobertura vacunal (10). También Reino Unido declaró en 2012 el mayor número de casos de rubéola (69, con una incidencia de 1,1 casos por millón de habitantes) en los últimos 9 años. Generalmente los casos estuvieron relacionados con alguno primario importado de Europa continental: en una agrupación de casos, el caso índice había llegado de Rumanía, y en otra, unos hermanos no vacunados que regresaron de un colegio en Francia causaron transmisión secundaria del virus en la comunidad local (11). PAROTID IT IS En España, en 2012 se declararon 8511 casos (frente a 4615 en 2011), con una tasa de 18 casos por 100.000 habitantes y brotes de distinta magnitud en varias comunidades autónomas (1). En Castilla y León se notificaron 1144 casos (44,63 por 100.000 habitantes; índice epidémico: 4,78), cifra muy superior a los 419 notificados en 2011 (16,34 por 100.000 habitantes). Un 45,1% tenían edades comprendidas entre los 20 y los 29 años. El antecedente vacunal se documentó en el 27 Brotes epidémicos relevantes en 2012 70% de los casos, y de ellos un 81,2% estaban vacunados con triple vírica (el 55,2% tenían registradas dos dosis de vacuna triple vírica y el 24,5% una dosis). El único genotipo circulante identificado fue el G1 (17 casos), que se detectó por primera vez en España en 2005 y desde entonces es el predominante, al igual que en el resto de Europa y en Norteamérica. Como medidas de control del brote se insistió en la educación sanitaria sobre la importancia del aislamiento de los infectados limitando el contacto con ellos, la desinfección de artículos de uso general y la higiene de manos (12). En Asturias se declararon 1348 casos de parotiditis (125,1 casos por 100.000 habitantes). Se confirmaron el 22,8% de los casos, y la prueba diagnóstica más frecuente fue la detección genómica en exudado faríngeo por reacción en cadena de la polimerasa, ya que la serología clásica, en poblaciones con coberturas de vacunación elevadas, apenas tiene valor diagnóstico. La mayoría de los casos se concentraron entre los 15 y los 34 años de edad (75%), con predominio en los hombres (58%). La mayor incidencia se registró en el grupo de 15 a 19 años de edad, seguido del de 20 a 24 años y del de 10 a 14 años; en el resto de las edades la incidencia fue baja. Un 65,9% de los casos estaba vacunado, aunque la calidad de la información vacunal es mala (no se dispone de información del 29,8% de los casos). Se detectaron diversas agrupaciones de casos en centros educativos y grupos familiares, aunque la mayoría ocurrieron de forma esporádica, sin identificación del caso índice. Las principales recomendaciones y medidas de control en este brote se centraron en mantener y mejorar la vigilancia epidemiológica, la confirmación de los casos esporádicos y de los que requirieron ingreso hospitalario, y el aislamiento de los enfermos; además, se insistió en la importancia de que las personas menores de 35 años hubieran recibido una pauta completa de vacuna triple vírica (13). TOS F E R I NA Desde mediados del año 2011 se detectó un importante incremento en el número de casos de tos ferina declarados en el estado de Washington (Estados Unidos). En 2012 se registraron 4920 casos (incidencia media de 73,1 casos por 100.000) frente a los 965 notificados en 2011 (datos a 28 de febrero de 2013). En niños menores de 1 año se diagnosticaron 379 casos (428,0 por 100.000 habitantes), y 72 de ellos precisaron hospitalización (el 79% [57 casos] eran niños con edad ≤3 meses). En los grupos de edad de 5 a 9 años y de 10 a 13 años también se registraron tasas de incidencia altas (219,8 y 300,5 por 100.000, respectivamente) (14). 28 M.P. Arrazola Martínez y J.R. de Juanes Pardo Los CDC publicaron en julio de 2012 una revisión de los datos clínicos, epidemiológicos y de laboratorio de los casos de tos ferina declarados entre el 1 de enero y el 16 de junio (n = 2520). Se observaron tasas altas en los niños menores de 1 año y en los de 10 años, y la incidencia en los adolescentes de 13-14 años de edad también fue alta, a pesar de las amplias coberturas de vacunación con Tdpa (vacuna frente al tétanos, la difteria y la tos ferina acelular de baja carga antigénica), lo cual sugiere una rápida pérdida de la inmunidad posvacunal. Se documentó el antecedente vacunal en 1829 de los 2006 pacientes de 3 meses a 19 años de edad (91,2%). En el grupo de 3 meses a 10 años (n = 1000), 758 (75,8%) habían recibido las dosis de vacuna DTPa (tétanos, difteria y tos ferina acelular) correctas para su edad. Entre los pacientes de 11 y 12 años (n = 225) se documentó la administración de Tdpa en 97 casos (43,1%), y en 466 de los 604 de 13 a 19 años (77,2%). La cobertura para la vacuna Tdpa en Washington en los niños de 19 a 35 meses de edad fue del 93,2% con tres o más dosis, y del 81,9% con cuatro o más dosis en 2010; para la Tdpa se estimó una cobertura en los adolescentes de 13 a 17 años de edad del 70,6% (Fig. 1) (15). Periodo de Células enteras transición y acelular Sólo acelular 50 Incidencia EE.UU Incidencia EE.UU excepto Washington 45 40 Casos por 100.000 hab. 35 1-3 DTaP † 30 Tdap 25 4 DTaP 20 5 DTaP 15 10 5 0 <1 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 Edad (años) Figura 1. Incidencia de casos de tos ferina confirmados y probables en personas de hasta 19 años de edad, según la edad del paciente y las vacunas recibidas. Sistema Nacional de Enfermedades Declarables, Estados Unidos, 1 de enero a 14 de junio de 2012. (Fuente: CDC. Pertussis Epidemic - Washington, 2012.) 29 Brotes epidémicos relevantes en 2012 Este brote refleja la evolución de la epidemiología de la tos ferina en Estados Unidos. Las vacunas frente a la tos ferina de células completas y acelulares tienen una gran efectividad en los primeros 2 años tras la vacunación, pero los recientes cambios en la epidemiología de esta enfermedad en Estados Unidos sugieren una disminución de la duración de la protección conferida por la vacuna acelular (DTPa) respecto a la vacuna de células enteras (DTPe). En cualquier caso, la vacunación continúa siendo la estrategia más efectiva para reducir la morbilidad y la mortalidad causadas por la tos ferina. Se recomienda mejorar la cobertura vacunal en los adolescentes y los adultos, especialmente en las mujeres embarazadas y en los convivientes de niños pequeños (sobre todo lactantes) para protegerles, ya que no tienen edad para estar vacunados correctamente (14,15). EN FE R M EDA D M E NIN G O CÓ CI CA P OR E L S ER O G R U P O W 1 3 5 En 2012, en Chile, se confirmaron 60 casos de enfermedad meningocócica por el serogrupo W135, casi tres veces más que los observados durante 2011 por ese mismo serogrupo (21 casos). De las 15 regiones del país, se observaron casos en ocho, aunque la Metropolitana concentró el 80% del total (48 casos) y el riesgo más alto, con una tasa de incidencia de 0,7 por 100.000 habitantes, que resultó ser 2,3 veces mayor que la tasa del país (0,3 por 100.000 habitantes). Respecto a las características de los casos, el intervalo de edad es de 3 meses a 93 años, pero el 47% se concentra en el grupo de menores de 5 años (28 casos), y de éstos, 12 casos son menores de 9 meses; entre 5 y 19 años de edad hay siete casos, y los 25 restantes son de 20 y más años de edad. Un 62% de los pacientes eran hombres (n = 37). Según diagnóstico clínico, predomina la meningococemia (67%) sobre los cuadros de meningitis (22%), y el 11% restante corresponde a otros diagnósticos. Se han registrado 15 muertes por este serogrupo, lo que representa una tasa de letalidad del 25%, superior a la esperada para la enfermedad (10% a 15%). El intervalo de edad de los fallecidos es de 6 meses a 93 años, y el 67% de las muertes ocurrieron en hombres (10 de 15 casos). Hasta la semana epidemiológica 13 del año 2013 se han confirmado 10 casos de enfermedad meningocócica por el serogrupo W135 en Chile, cifra algo superior a la del mismo periodo de 2012 (6 casos). Del total de casos confirmados, tres han fallecido. Al igual que en 2012, el 70% de los pacientes son de la Región Metropolitana (16). 30 M.P. Arrazola Martínez y J.R. de Juanes Pardo C ÓLERA Se estima que se producen entre tres y cinco millones de casos de cólera al año y unas 100.000 muertes anuales por esta causa. El brote más importante de los últimos años se inició en Haití en octubre de 2010. Según el ministerio de salud pública de ese país, desde el comienzo del brote y hasta el 31 de diciembre de 2012 se han registrado 635.980 casos y 7912 muertes. Se han notificado casos oficialmente en los 10 departamentos de Haití. La tasa de letalidad acumulada continúa siendo del 1,2% desde noviembre de 2011, aunque con importantes variaciones, como en Grande Anse (4,0%) y Puerto Príncipe (0,7%). Aunque desde el inicio del brote ha aumentado el número de personas con acceso a agua potable, el cólera sigue expandiéndose por Haití. Si bien a partir de octubre de 2012 se observa una tendencia decreciente en el número de casos y muertes en todo el país, comparativamente el número de casos y defunciones registrados durante la primera semana de 2013 es superior al del mismo periodo del año anterior. Por ello, mejorar las infraestructuras de abastecimiento de agua y saneamiento sigue siendo fundamental para reducir la transmisión (17). En relación con el brote de Haití, en República Dominicana se confirmó un primer caso de cólera el 15 de noviembre de 2010 en una persona procedente de Haití. Desde el inicio de la epidemia hasta la semana epidemiológica 1 de 2013, el total de casos sospechosos registrados ha sido de 29.490, de los cuales 426 han fallecido. Durante el primer año la epidemia mostró una mayor actividad, con un incremento de los casos durante el periodo de lluvias, al final del cual la tasa de letalidad acumulada fue del 1,7% y la tasa de ataque acumulada del 0,2%. En el segundo año, los nuevos casos presentaron una tendencia al descenso, con algunos incrementos relacionados con brotes en determinados municipios (la mayoría de los casos en 2012 ocurrieron en la provincia de Santiago) que han afectado principalmente a poblaciones de mayor vulnerabilidad social: áreas rurales, zonas urbanas marginales y emigrantes. La tasa de letalidad acumulada al final de 2012 fue del 0,8%, y la tasa de ataque acumulada del 0,3% (18). En 2012 Cuba declaró, por primera vez desde hacía casi 150 años, una epidemia de cólera. El 31 de agosto de 2012 el ministerio de salud pública de Cuba comunicó, a través de notas informativas a la población, la evolución de un brote epidémico de infección gastrointestinal por transmisión hídrica en la provincia de Granma. Como resultado de los análisis realizados se identificó la presencia de Vibrio cholerae toxigénico del serogrupo O1, 31 Brotes epidémicos relevantes en 2012 serotipo Ogawa, biotipo El Tor, en distintos pozos utilizados para el abastecimiento local. Este brote epidémico se originó en Manzanillo, con casos asociados en otros municipios de Granma y de las provincias de Santiago de Cuba, Guantánamo y La Habana (en personas procedentes de Manzanillo). Se registraron en total 417 casos, la mayoría en adultos, confirmados por clínica, epidemiología y bacteriología. Sólo hubo tres muertes. Otros 47 casos de cólera fueron confirmados en octubre de 2012 tras el paso del huracán Sandy en las provincias de Camagüey, Guantánamo y Santiago de Cuba. El 6 de febrero de 2013, las autoridades cubanas observaron un incremento en el número de casos de enfermedad diarreica aguda en el municipio de Cerro y otros próximos a La Habana, relacionados con una manipulación inadecuada de alimentos. Para el 14 de enero se habían confirmado 51 casos de cólera en La Habana, y se identificó como agente causal a V. cholerae toxigénico del serogrupo O1, serotipo Ogawa, biotipo El Tor. Como medida de control, las autoridades de Cuba reforzaron la educación sanitaria a la población con énfasis en la higiene de las manos, el consumo de alimentos seguros y la ingestión de agua potable; al mismo tiempo, se realizaron acciones para garantizar el abastecimiento de agua potable y el estricto control de los alimentos (19). En África también se registraron importantes brotes de cólera durante 2012. En la República Democrática del Congo, una epidemia de cólera afectó a más de 19.000 personas. En Guinea se notificaron 7000 casos producidos por variantes atípicas de V. cholerae O1 El Tor, y se cree que es el mismo tipo de cepa que circula en Sierra Leona, donde se declararon 22.345 casos de cólera. Según los expertos en cólera de la región, las nuevas cepas secretan una toxina más patógena que las cepas habituales, y producen una enfermedad más virulenta, con síntomas más graves y una mayor tasa de infección. Este descubrimiento de una cepa atípica El Tor es preocupante, ya que confirma el avance de las cepas más patógenas y contagiosas (20-22). FIEB R E A M AR IL L A Desde el 2 de septiembre de 2012 y hasta el 9 de enero de 2013 se habían notificado 849 casos sospechosos de fiebre amarilla, con 171 muertes (tasa de letalidad del 20,1%), en Sudán, en la provincia de Darfur al noroeste del país (el brote afectó a 35 de las 64 localidades que hay en Darfur). La OMS ha considerado este brote como la peor epidemia de África en décadas (23). Los pacientes presentaron por lo general síntomas comunes de la enfermedad, los más frecuentes fiebre (95%), hemorragias (45%) e ictericia (46%). 32 M.P. Arrazola Martínez y J.R. de Juanes Pardo Para proteger a la población en riesgo y frenar la expansión de la enfermedad a otras zonas, el ministerio de salud de Sudán, con la colaboración de organizaciones internacionales, realizó una campaña de vacunación de emergencia en tres fases (noviembre y diciembre de 2012, y enero de 2013), en la cual se vacunó a seis millones de personas (de los aproximadamente 7,5 millones que viven en Darfur, según censo de 2010). La fiebre amarilla es uno de los riesgos para la salud presentes en Sudán, en las áreas al sur del desierto del Sáhara. Sin embargo, este brote pone de manifiesto un riesgo de infección mayor de lo normal en la región del Gran Darfur, por lo que los viajeros a esa zona deben ser vacunados frente a la fiebre amarilla y adoptar las precauciones necesarias para prevenir las picaduras de mosquitos. BIBLIOGRAF Í A 1.Red Nacional de Vigilancia Epidemiológica. Centro Nacional de Epidemiología, ISCIII. Situación de las enfermedades de declaración obligatoria en la semana 52. Bol Epidemiol. en Red. 21 enero 2013. Disponible en: http://www.isciii.es/ISCIII/es/contenidos/fd-ser vicios-cientifico-tecnicos/fd-vigilancias-alertas/fd-boletines/fd-boletin-epidemiologicosemanal-red/IS-130121-WEB.pdf 2.Vaqué J. Epidemiología general de las enfermedades transmisibles. En: Sierra A, Sáenz MC, Fernández-Crehuet J, Salleras L, Cueto A, Gestal JJ, et al., editores. Medicina preventiva y salud pública. 11ª ed. Barcelona: Elsevier Masson; 2008. p. 453-71. 3.European Centre for Disease Control and Prevention. Surveillance report. Measles and rubella monitoring. February 2013. Disponible en: http://ecdc.europa.eu/en/publica tions/publications/measles-rubella-monitoring-february-2012.pdf 4.European Centre for Disease Control and Prevention. Surveillance report. Measles and rubella monitoring. September 2012. http://www.ecdc.europa.eu/en/publications/ publications/2012sept_sur_measles-rubella-monitoring.pdf 5.International Society for Infectious Diseases. Measles update 2012. ProMEDmail. 11 Nov 2012. Disponible en: http://www.promedmail.org/direct.php?id=1404417 6.European Centre for Disease Control and Prevention. Outbreak of measles in Ukraine and potential for spread in the UE, 2012. March 2012. Rapid risk assessment. Disponible en: http://ecdc.europa.eu/en/publications/Publications/20120314_RA_Measles_Ukraine. pdf 7.Servicio Madrileño de Salud. Dirección General de Atención Primaria. Servicio de Epidemiología – Sección de Enfermedades Transmisibles. Comunidad de Madrid. Brote comunitario de sarampión. Comunidad de Madrid, años 2011-2012. 2 de octubre 2012. 8.Delgado de los Reyes JA, Arencibia Jiménez M, Navarro Gracia JF, Alonso Echabe E, García Puente P, Banqueri Guerrero EM, et al. Ongoing measles outbreak in Elche, Spain, 29 January to 9 March 2012. Euro Surveill. 2012;17:pii=20119. Disponible en: http:// www.eurosurveillance.org/ViewArticle.aspx?ArticleId=20119 33 Brotes epidémicos relevantes en 2012 9.Janta D, Stanescu A, Lupulescu E, Molnar G, Pistol A. Ongoing rubella outbreak among adolescents in Salaj, Romania, September 2011–January 2012. Euro Surveill. 2012;17:2-5. Disponible en: http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=20089 10.European Centre for Disease Control and Prevention. Surveillance report. Measles and rubella monitoring. August 2012. Disponible en: http://ecdc.europa.eu/en/publica tions/publications/measles-rubella-monitoring-august-2012.pdf 11.Health Protection Agency. Confirmed measles and rubella cases in England and Wales: update to end-June 2012. Health Protection Report 2012;6(34). 24 August 2012. Disponible en: http://www.hpa.org.uk/hpr/archives/2012/hpr3412.pdf 12.Junta de Castilla y León. Consejería de Sanidad. Servicio de Vigilancia Epidemiológica y Enfermedades Transmisibles. Dirección General de Salud Pública. Red de Vigilancia Epidemiológica de Castilla y León. Situación Epidemiológica de la Parotiditis en Castilla y León. Año 2012. Enero 2013. Disponible en: http://www.asturias.es/Astursalud/Ficheros/ AS_Salud%20Publica/As_Vigilancia/Informes%20epidemiol%C3%B3gicos/Informe%20 Parotiditis%20Asturias_29ene2013.pdf 13.Gobierno del Principado de Asturias. Consejería de Sanidad. Dirección General de Salud Pública. Parotiditis en Asturias. Brote 2012-2013. AsturSalud. Febrero 2013. Disponible en http://www.asturias.es/portal/site/astursalud/menuitem.2d7ff2df00b62567dbdfb5 1020688a0c/?vgnextoid=ce9a197f9259c310VgnVCM10000097030a0aRCR 14.Washington State Department of Health. Preliminary 2012 pertussis summary for Washington State. Disponible en: http://www.doh.wa.gov/ 15.Centers for Disease Control and Prevention. Pertussis epidemic – Washington, 2012. MMWR. 2012;61:517-22. 16.Departamento de Epidemiología. Ministerio de Salud. Gobierno de Chile. Situación enfermedad meningocócica por serogrupo W-135. Semana epidemiológica 1 a 52 (desde el 01/01/2012 al 29/12/2012). Plan Acción W-135. Disponible en: http://epi.minsal. cl/vigilancia-epidemiologica/enfermedades-de-notificacion-obligatoria/enfermedad-me ningococica/ 17.Republic of Haiti. Ministry of Public Health and Population. National plan for the elimination of cholera in Haiti, 2013-2022. Disponible en: http://reliefweb.int/sites/relief web.int/files/resources/National%20Plan%20for%20the%20Elimination%20of%20Cho lera%20in%20Haiti%202013-2022.pdf 18.Ministerio de Salud Pública de República Dominicana. Plan nacional de eliminación del cólera en República Dominicana. Propuesta de actividades 2013-2015. Enero 2013. Disponible en: http://www.paho.org/hq/index.php?option=com_docman&task=doc_ view&gid=20809&Itemid=270 19.European Centre for Disease Prevention and Control. Outbreak of cholera in Cuba, potential risk for European travellers. Rapid risk assessment, 17 January 2013. Disponible en: http://www.ecdc.europa.eu/en/publications/Publications/TER-Rapid-risk-assessmentcholera-Cuba-July-2012.pdf 20.Ministerio de Sanidad, Servicios Sociales e Igualdad. Subdirección General de Sanidad Exterior. ASI 129/2012 – Cólera en República Democrática del Congo. 11 junio 2012. 21.Ministerio de Sanidad, Servicios Sociales e Igualdad. Subdirección General de Sanidad Exterior. ASI 215/2012 – Cólera en Sierra Leona. Act 4. 8 octubre 2012. 34 M.P. Arrazola Martínez y J.R. de Juanes Pardo 22.Ministerio de Sanidad, Servicios Sociales e Igualdad. Subdirección General de Sanidad Exterior. ASI 255/2012 – Cólera en Guinea. 20 diciembre 2012. 23.Federal Ministry of Health – World Health Organization. Yellow fever outbreak in Darfur, Sudan. Situation report nº 15, January 2013. Disponible en: http://www.emro.who. int/images/stories/sudan/documents/YellowfeverSitReps/Situation_Report_No_15-_Ye llow_Fever_Outbreak_in_Darfur_10_January_2013.pdf 35 Vacunas a debate A. Domínguez, N. Soldevila y N. Torner Vacuna antigripal IN TRODU C C I Ó N: L O S V IR US D E L A G RI P E Los virus de la gripe son virus RNA que pertenecen a la familia Orthomyxoviridae y que se clasifican por sus diferencias antigénicas en tres tipos: virus de la gripe A, virus de la gripe B y virus de la gripe C. Los distintos tipos presentan variaciones importantes en cuanto a la organización del material genético, la estructura, el reservorio, la epidemiología y las características clínicas (Tabla1), siendo los virus de la gripe A y B los que mayor interés tienen desde el punto de vista sanitario y asistencial (1,2). El virus de la gripe C podría considerarse uno más de los numerosos virus que causan el resfriado común (3). Tabla 1. Principales diferencias entre los virus de la gripe. Virus gripe A Virus gripe B Virus gripe C Genética 8 segmentos RNA 8 segmentos RNA 7 segmentos RNA Estructura 10 proteínas virales 11 proteínas virales 9 proteínas virales Reservorio Hombre, cerdo, caballo, aves, mamíferos marinos* Hombre Hombre y cerdo Epidemiología Cambios menores y cambios mayores Cambios menores, cocirculan dos linajes Cambios menores, múltiples variantes Presentación clínica Pueden causar pandemias con mortalidad importante en personas jóvenes Enfermedad grave generalmente limitada a adultos de edad avanzada o personas con factores de riesgo Enfermedad leve sin estacionalidad * Recientemente también se ha aislado en perros y gatos. 39 Vacuna antigripal Los virus de la gripe muestran a lo largo del tiempo variaciones antigénicas en los componentes de las glucoproteínas externas (hemaglutinina y neuraminidasa), que se conocen como variaciones menores (antigenic drift) cuando cambian algunos aminoácidos de dichas glucoproteínas o variaciones mayores (antigenic shift) cuando cambian totalmente la hemaglutinina, la neuraminidasa o ambas. Las variaciones mayores dan lugar a las pandemias, puesto que emerge un nuevo subtipo frente al cual la población no tiene inmunidad, mientras que las variaciones menores son las que explican las epidemias (1,2). P RES ENTAC I Ó N DE L A E N F E RM E DA D Las epidemias de gripe (brotes limitados a un territorio específico, como una ciudad, región o país) se asocian a un exceso de morbilidad y de mortalidad que se traduce en que aumentan las neumonías, las hospitalizaciones y las muertes asociadas a la gripe, en comparación con los periodos de la misma estación en que no hay actividad epidémica. Las epidemias empiezan de manera abrupta, alcanzan el pico máximo en 2 o 3 semanas, y tienen una duración de 6 a 8 semanas, aunque pueden llegar a prolongarse hasta 10 semanas (1,3). En las epidemias, las tasas de ataque en la población no vacunada oscilan entre el 10% y el 20%, pero en determinados colectivos pueden alcanzar el 50%. Una revisión de brotes ocurridos en residencias geriátricas mostró que la tasa de ataque media era superior al 43%, y en algunos casos incluso mucho mayor (4). En zonas de clima templado las epidemias se presentan exclusivamente en los meses de invierno (en general entre noviembre y abril en el hemisferio norte y entre mayo y septiembre en el hemisferio sur), y aunque son más frecuentes durante las epidemias estacionales, pueden producirse casos esporádicos y brotes institucionales en cualquier época del año. La semana de inicio de la epidemia varía de un año a otro. Habitualmente, en las epidemias es una única cepa la que está implicada, pero en ocasiones pueden encontrarse dos subtipos del virus A o un tipo A y un tipo B a la vez. En las zonas tropicales y subtropicales la gripe no tiene una presentación estacional. Ocurren casos de gripe durante todo el año, si bien la actividad gripal es más intensa en la época de lluvias. Debido a estas variaciones se ha propuesto que debería utilizarse el término «gripe interpandémica» en vez de «gripe estacional» (3). Los motivos que podrían explicar estas variaciones geográficas y estacionales no son bien conocidos, pero parece que son consecuencia de condi- 40 A. Domínguez, N. Soldevila y N. Torner ciones ambientales más favorables para la supervivencia del virus, aunque también podría influir el estar en espacios cerrados donde es más fácil la transmisión. Desde el punto de vista clínico, los síntomas que ocasionan los virus de la gripe A y B consisten en fiebre, cefalea, coriza, tos, mialgias y odinofagia, que son indistinguibles de la clínica que producen otros virus respiratorios (virus parainfluenza 1, 2, 3 y 4, rinovirus, coronarivus, virus respiratorio sincitial, adenovirus, metaneumovirus o enterovirus). Este conjunto de manifestaciones clínicas se conoce como «síndrome gripal» (influenza-like illness). Un método habitual de cuantificar el impacto de los virus de la gripe en las epidemias es mediante la incidencia de dicho síndrome, ya que los otros virus no producen unas tasas de ataque tan altas como las de la gripe. La afectación que ocasionan los virus A y B de la gripe en adultos previamente sanos dura unos 5 días (la tos puede prolongarse más), pero lo más destacable de la clínica de la enfermedad son las complicaciones que se presentan cuando las personas afectadas están en las edades extremas de la vida o tienen determinadas condiciones médicas, como enfermedad pulmonar crónica, cardiopatía crónica, nefropatía, diabetes mellitus, inmunosupresión, determinadas inmunodeficiencias y embarazo. En la pandemia de 2009 se identificó a las personas con obesidad mórbida como nuevo grupo de riesgo. Las complicaciones suelen consistir en neumonía (bacteriana secundaria, más frecuente, o primaria debida al propio virus, más rara), cardiopatía (miocarditis o pericarditis), bronquitis, traqueobronquitis, miositis, otitis media (en niños) y afectación del sistema nervioso central (3). IN D ICAD O R ES DE L A AC TI VI DA D G RI PA L En las epidemias, las tasas de ataque pueden variar según el método que se utilice para documentar la enfermedad, la estación, el tipo y el subtipo dominantes, la zona geográfica, la edad y el ámbito (institucional, familiar o comunitario). Se utilizan diversos tipos de indicadores para documentar la infección, que tienen distinta sensibilidad. Así, el aislamiento del virus resulta menos sensible que la serología, aunque no todas las personas con infección documentada tendrán seroconversión, y viceversa. Se estima que aproximadamente entre el 30% y el 70% de las personas con evidencia serológica de infección después de una de gripe han tenido infecciones asintomáticas o enfermedad muy leve (1,3). En los estudios poblacionales, la mortalidad asociada a la gripe se mide habitualmente como exceso de mortalidad. El exceso de muertes (por todas 41 Vacuna antigripal las causas o asociadas a la gripe) se calcula restando el número de muertes (por todas las causas o asociadas a la gripe) que se esperaría en la época y el lugar en ausencia de epidemia del total de muertes (por todas las causas o asociadas a gripe) observadas durante la epidemia. La elección del indicador de mortalidad que va a utilizarse depende de la disponibilidad de los datos, porque se ha comprobado que cuando se producen epidemias aumenta tanto la mortalidad global como la específica por la gripe. Se estima que sólo en una pequeña proporción (alrededor del 10%) del exceso de muertes observadas consta la gripe en el certificado de defunción, mientras que en el resto se cita como causa alguna complicación de la gripe. También se utiliza con frecuencia la tasa de hospitalización por gripe, que varía en función de la población en que se hace el estudio, de la existencia de condiciones de riesgo previas y de la edad (es más frecuente en los niños pequeños y en las personas de 65 y más años de edad). Cuando la cepa predominante es la A(H3N2) se observan tasas de hospitalización y de mortalidad más altas. No en todas las temporadas el exceso de mortalidad o la tasa de hospitalización reflejan adecuadamente el impacto de la gripe. Así, por ejemplo, durante la pandemia por virus pandémico A(H1N1)pdm09 se observó un impacto desproporcionado en niños y adultos jóvenes, pero la morbilidad y la mortalidad global fueron menores que en algunas estaciones en que había predominado el virus A(H3N2) (1,2). EFICAC I A Y E F E C T IV I DA D DE L AS VAC U NA S DI S P O N I B L E S La primera vacuna antigripal se autorizó en 1945 en Estados Unidos basándose en los resultados de estudios realizados con vacunas inactivadas de virus enteros que se administraron a reclutas y estudiantes universitarios. Todas las vacunas antigripales se elaboran a partir de virus que crecen en sustratos de origen animal (cavidad alantoidea de huevos embrionados o líneas celulares de mamíferos). Las vacunas de primera generación eran de virus enteros inactivados mediante procedimientos químicos, y más tarde se elaboraron a partir de virus fragmentados que se desintegraban mediante disolventes o detergentes (vacunas de segunda generación) o a partir de los antígenos de superficie (hemaglutinina y neuraminidasa) convenientemente purificados (vacunas de tercera generación). En la actualidad también se dispone de vacunas elaboradas a partir de los antígenos de 42 A. Domínguez, N. Soldevila y N. Torner superficie purificados que se incorporan a una membrana de fosfolípidos (virosomas), o a los que se les añade un adyuvante (MF59). Hoy se utilizan más las vacunas de virus fraccionados y de subunidades (vacunas sin adyuvantes, vacunas adyuvadas y vacunas con virosomas), que se elaboran según las recomendaciones de la Organización Mundial de la Salud. Normalmente, las vacunas incluyen dos cepas de virus A (una H1N1 y otra H3N2) y una cepa de virus B, pero se ha autorizado una vacuna tetravalente que incluye dos cepas del tipo B (una para cada uno de los dos linajes identificados desde los años 1990) (5). La eficacia (medida en ensayos clínicos aleatorizados) y la efectividad (determinada en estudios observacionales de casos y controles o de cohortes) de la vacunación antigripal son difíciles de evaluar, ya que varían considerablemente en función de la concordancia entre las cepas de virus gripal incluidas en la vacuna y las circulantes en cada temporada, del lugar donde se realiza el estudio, del tipo de estudio y de la especificidad del resultado final evaluado (6). Dadas las características de la gripe (gran carga asistencial en un corto periodo de tiempo y clínica común a muchos otros virus respiratorios), el beneficio de la vacunación no siempre puede medirse en términos de casos de gripe confirmados por laboratorio, sino que también se mide en términos de disminución de los síndromes gripales, disminución de enfermedad respiratoria, disminución de infección respiratoria de vías altas, hospitalización asociada a gripe confirmada por laboratorio o a síndrome gripal, y también en términos de disminución de la mortalidad por gripe y de disminución de la mortalidad por todas las causas (Tabla 2). Tabla 2. Factores que influyen en las estimaciones de la eficacia y la efectividad de la vacuna antigripal. •Edad e inmunocompetencia •Similitud entre cepas circulantes y cepas vacunales •Temporadas en que se hace el estudio (intensidad de transmisión) •Tipo de estudio •Especificidad del resultado que se mide: - Gripe confirmada por laboratorio - Síndrome gripal - Enfermedad respiratoria - Infección respiratoria de vías altas - Hospitalización asociada a gripe - Mortalidad asociada a gripe - Mortalidad por todas las causas 43 Vacuna antigripal Así, en el estudio de Bridges et al. (7) la eficacia de la vacunación antigripal durante la temporada 1998-1999 resultó ser del 89% para prevenir la gripe A confirmada serológicamente y del 60% para la gripe B confirmada serológicamente, mientras que para prevenir el síndrome gripal fue del 34% y para prevenir la infección de vías respiratorias altas fue del 10%. Cuando se utilizan resultados más inespecíficos (p. ej., los síndromes gripales) para evaluar el beneficio de la vacunación, lógicamente la efectividad es menor porque puede haber casos producidos por otros agentes distintos al virus de la gripe que no se benefician de la vacunación antigripal. A modo de ejemplo, si la efectividad de la vacuna antigripal fuera del 90% frente a la gripe, pero sólo el 60% de los síndromes gripales estuvieran causados realmente por el virus de la gripe, la efectividad de la vacuna frente a los síndromes gripales resultaría ser del 54%. La edad y la inmunocompetencia de los sujetos vacunados son variables que influyen también de manera muy importante en la efectividad de la vacuna, por lo que las Tablas 3 a 5 se han agrupado en resultados de estudios de efectividad realizados en personas de 60 años y más de edad, en adultos menores de 65 años y en niños, señalando además si se trata de pacientes que presentaban condiciones de riesgo o no. El riesgo de complicaciones, hospitalización y muerte por gripe es muy alto en los menores de 2 años y disminuye muy sensiblemente a partir de esa edad, para volver a aumentar a partir de los 50 años, y alcanza los valores máximos a partir de los 75 años de edad. Además de la edad, es bien conocido que el riesgo de complicaciones, hospitalización y muerte también es más alto en las personas que tienen ciertas condiciones médicas. Estas personas no sólo son más vulnerables al virus de la gripe, sino que la infección puede desestabilizar su enfermedad de base y tener graves consecuencias. Las tasas de incidencia de la gripe pueden variar de manera sustancial de un año a otro, por lo que en los años en que la incidencia de la enfermedad sea menor habrá menos casos y, consecuentemente, disminuirá la potencia estadística para detectar diferencias entre vacunados y no vacunados. Por este motivo son preferibles los estudios que incluyen diversas temporadas. El diseño del estudio utilizado para estimar el beneficio de la vacunación es también muy importante. Los ensayos clínicos aleatorizados y los ensayos comunitarios aleatorizados son el mejor método para estimar la efectividad de la vacuna, pero como la vacuna está recomendada para determinados grupos no resulta ético asignar aleatoriamente a los sujetos o a las comunidades para decidir quiénes van a recibir la vacuna y quiénes no la van a recibir. 44 A. Domínguez, N. Soldevila y N. Torner Eficacia y efectividad de la vacunación a partir de los 60 años de edad La efectividad de la vacuna antigripal en las personas a partir de 60 años de edad es especialmente controvertida, porque es una vacuna que está recomendada por parte de diversos organismos de salud pública y sociedades científicas y los resultados de los estudios realizados varían mucho de unos a otros, en parte debido a los motivos que acaban de exponerse. Se han realizado pocos ensayos clínicos controlados para investigar la eficacia protectora de la vacuna en la prevención de los casos de gripe. En dos metaanálisis de estudios que evaluaban la eficacia de la vacuna para prevenir la mortalidad (8) o la gripe confirmada por laboratorio (9) no se demostró protección, pero la mayoría de los estudios realizados demuestran que la vacuna es efectiva para prevenir la gripe confirmada por laboratorio o bien procesos relacionados con la gripe (Tabla 3). Como puede verse, los estudios en que se ha evaluado la efectividad con respecto a la gripe confirmada por laboratorio muestran cifras de alrededor del 60%, y algo inferiores para la efectividad frente a las hospitalizaciones por gripe y neumonía. La efectividad para evitar la mortalidad por todas las causas varía mucho de unos estudios a otros. Con respecto a los resultados de los metaanálisis, conviene señalar que cuando se combinan estudios que son muy diferentes respecto al diseño y al resultado que se evalúa, los resultados pueden ser de difícil interpretación (2). En los países donde la vacuna antigripal está registrada desde hace años y se recomienda su administración a todas las personas de 65 y más años de edad no se considera ético efectuar ensayos clínicos (10), por lo que la investigación sobre el tema se realiza mediante estudios observacionales. Diversos estudios observacionales (11-20) sobre la efectividad de la vacunación antigripal en la prevención de la morbimortalidad indican que la vacunación es efectiva para reducir la incidencia de la enfermedad, pero sobre todo las hospitalizaciones y las muertes asociadas a ella. Algunos autores (21,22), tras revisar estudios observacionales que valoraban la mortalidad, señalan que las estimaciones sobre la efectividad de la vacuna pueden estar sesgadas si no se tienen en cuenta la edad, el estado de salud y el estado funcional de los vacunados y los no vacunados, produciéndose una sobrevaloración de la efectividad vacunal. Ante el hecho de que la confirmación de la gripe no siempre es posible, tanto por dificultades de las técnicas de laboratorio (especialmente antes 45 Vacuna antigripal Tabla 3. Resultados de eficacia y efectividad de la vacuna antigripal a partir de los 60 años de edad en diversos estudios. Tipo de población Resultado estudiado Eficacia/ efectividad vacunal Autor, año Diseño Temporada Govaert, 1994 Ensayo clínico aleatorizado 1991-1992 >60 años sin factores de riesgo Infección confirmada por serología 60-69 años: 59% >70 años: 57% Fleming, 1995 Cohortes (datos administrativos) 1989-1990 ≥55 años Mortalidad por todas las causas 75% Nichol, 1996 Cohortes (datos administrativos) 1990-1993 ≥65 años Hospitalización por gripe y neumonía 51% Mortalidad por todas las causas 45% Cohortes 1993-1996 ≥65 años + enfermedad pulmonar crónica Hospitalización por gripe y neumonía 52% Mortalidad por todas las causas 70% ≥65 años No institucionalizados Hospitalización por gripe y neumonía 52% Mortalidad por todas las causas 50% Nichol, 1999 Vu, 2002 Metaanálisis Diversas Mullooly, 1994 Casos y controles 1980-1989 ≥65 años Hospitalización por gripe y neumonía 30% en personas alto riesgo 40% en personas no alto riesgo Ahmed, 1992 Casos y controles 1990-1993 ≥16 años (84% ≥65) Hospitalización por gripe y neumonía, bronquitis, enfisema 63% Foster, 1992 Casos y controles 1989-1990 ≥65 años Hospitalización por gripe y neumonía 45% (predominio de H3N2) Puig, 2007 Casos y controles 2004-2005 ≥65 años Hospitalización por neumonía 69% Talbot, 2011 Casos y controles* 2006-2009 ≥50 años (64% ≥65), enfermedad crónica Gripe confirmada por RT-PCR 61% (en dos temporadas la coincidencia de cepas con la vacuna fue subóptima) RT-PCR: reacción en cadena de la polimerasa previa transcriptasa inversa. * Los controles eran pacientes con síndrome gripal que resultaron negativos para el virus de la gripe. 46 A. Domínguez, N. Soldevila y N. Torner de disponer de las técnicas de reacción en cadena de la polimerasa previa transcriptasa inversa [RT-PCR]) como por dificultades logísticas inherentes al gran número de personas afectadas durante las epidemias y por el limitado interés que tiene para los clínicos disponer de un resultado preciso de laboratorio (el uso de fármacos antivirales para el tratamiento puede cambiar dicho interés), se ha intentado evaluar la efectividad de la vacuna antigripal frente a resultados distintos al de gripe confirmada por laboratorio. Se han realizado estudios considerando como resultados a valorar los síndromes gripales, las infecciones respiratorias agudas, las enfermedades cardiovasculares agudas, los accidentes vasculares cerebrales, las enfermedades pulmonares obstructivas crónicas y, también, las neumonías. Es un hecho bien conocido que la gripe predispone a la neumonía bacteriana, especialmente por Streptococcus pneumoniae (23,24) en los pacientes de todas las edades, por lo que se ha utilizado la neumonía por cualquier causa como indicador de la efectividad de la vacuna antigripal (19,25). Eficacia y efectividad de la vacunación en los adultos menores 6 5 años En los adultos menores de 65 años (Tabla 4), la eficacia y la efectividad de la vacuna antigripal muestran también valores distintos según el diseño, la temporada o temporadas estudiadas, y el resultado considerado en las diferentes investigaciones realizadas (9,26-34), pero en este caso, como se trata de personas en edad laboral, otro beneficio que puede estudiarse es la disminución del absentismo laboral. Algunos autores han considerado la efectividad de la vacunación en términos de reducción de este aspecto de la carga de la enfermedad, y las estimaciones obtenidas muestran que la efectividad para prevenir el absentismo laboral es superior al 50% (27,31,32). Las estimaciones de la efectividad frente a la gripe confirmada por laboratorio se sitúan entre más del 60% y el 80%, e incluso son superiores, y al igual que en las personas de 60 años o más de edad muestran valores de efectividad más bajos cuando se investigan procesos más inespecíficos. Eficacia y efectividad de la vacunación en los niños Hasta hace relativamente pocos años, el impacto de la gripe en los niños menores de 2 años no se había considerado como problema. Sin embar- 47 Vacuna antigripal Tabla 4. Resultados de eficacia y efectividad de la vacuna en adultos menores de 65 años en diversos estudios. Autor, año Diseño Temporada Edwards, 1994 Ensayo clínico aleatorizado con placebo 1986-1990 Wilde, 1999 Ensayo clínico aleatorizado con placebo 1992-1995 Saxen, 1999 Ensayo clínico aleatorizado con placebo 1996-1997 Tipo de población Resultado estudiado Eficacia/ efectividad vacunal 1-65 años (84% >64) Gripe por serología 69-73% Gripe por cultivo 74-76% Trabajadores sanitarios <50 años Gripe por serología 86-100% Absentismo 53%* Trabajadores sanitarios Infección respiratoria vías altas 28% Infección respiratoria con absentismo 43% Ohmit, 2006 Ensayo clínico aleatorizado con placebo 2004-2005 18-46 años Gripe confirmada por serología/ cultivo 77% Monto, 2009 Casos y controles** 2007-2008 18-49 años Gripe confirmada por cultivo/RT-PCR 68% Leighton, 1996 Cohortes retrospectivas 1991-1992 Trabajadores Síndrome gripal 53% Absentismo por síndrome gripal 50% Campbell, 1997 Cohortes 1992-1993 Síndrome gripal 59% Absentismo por síndrome gripal 65% Grotto, 1998 Cohortes 1995-1996 Militares Enfermedad respiratoria febril 42% Hak, 2005 Casos y controles 1999-2000 18-64 años con riesgo Hospitalización por enfermedad respiratoria/cardiaca 87% Todas las muertes 78% Visita por síndrome gripal 26% Gripe confirmada por laboratorio 62% Osterholm, 2012 Metaanálisis Diversas Trabajadores 18-65 años RT-PCR: reacción en cadena de la polimerasa previa transcriptasa inversa. * Las diferencias no fueron estadísticamente significativas. ** Los controles eran pacientes con síndrome gripal que resultaron negativos para el virus de la gripe. 48 A. Domínguez, N. Soldevila y N. Torner Tabla 5. Resultados de eficacia y efectividad de la vacuna en niños en diversos estudios. Resultado estudiado Síndrome gripal Eficacia/ efectividad vacunal 56% Gripe por cultivo Gripe por cultivo Gripe por serología Gripe por serología Enfermedad respiratoria 91% H1N1 77% H3N2 67% H1N1 66% H3N2 7-10 años: 24%-27% 11-14 años: 27%-30% 67%; ninguna otitis media en vacunados 27% Diseño Ensayo clínico aleatorizado con placebo Ensayo clínico aleatorizado con placebo Temporada 1986-1987 Tipo de población 3-18 años 1986-1990 1-15 años Ensayo clínico aleatorizado con placebo 1989-1991 7-14 años Colombo, 2001 Ensayo clínico aleatorizado 1995-1996 1-6 años Síndrome gripal >72 horas Esposito, 2003 Ensayo clínico aleatorizado con placebo 2000-2001 6 meses-9 años Infección vías respiratorias altas Infección vías respiratorias bajas Prescripción de antibióticos Absentismo escolar Gripe por RT-PCR Autor, año Clover, 1991 Neuzil, 2001 Rudenko, 1993 Vesikari, 2011 Heikkinen, 1991 Ensayo clínico aleatorizado con placebo (vacuna con MF59) Cohortes 33% 44% 61% 86% 2007-2008 2008-2009 6-71 meses 1988-1989 1-3 años, guarderías Gripe por cultivo Gripe: 83% Otitis media febril Otitis: 30% Clements, 1995 Maeda, 2002 Cohortes 1993-1994 6-30 meses Otitis media 31% Cohortes 1999-2000 2-7 años Gripe por detección de antígeno 66 % Hak, 2005 Casos y controles (datos administrativos) Cohortes retrospectivas (datos administrativos) Cohortes 1999-2000 <18 años de alto riesgo Visitas por síndrome gripal 43% 2003-2004 6 -21 meses Síndrome gripal Gripe y neumonía 69% 87% 2004-2005 3-14 años Infección respiratoria con fiebre Síndrome gripal Gripe por RT-PCR 45% Allison, 2006 Salleras, 2006 74% 89% RT-PCR: reacción en cadena de la polimerasa previa transcriptasa inversa. 49 Vacuna antigripal go, en la actualidad está bien establecido que las tasas de hospitalización asociadas a la gripe en este grupo de edad son similares a las que se observan en los adultos que tienen condiciones de riesgo. La gripe en los niños es especialmente relevante por diversos motivos: la eliminación del virus mediante las secreciones respiratorias es más prolongada que en los adultos, no pueden aplicarse medidas de higiene respiratoria que contribuyan a controlarla, y debido al estrecho contacto que tienen los niños de esa edad tanto con los adultos como con otros niños, constituyen una fuente de infección muy importante (3). Por todo ello, la vacunación anual de los niños a partir de 6 meses de edad tiene especial importancia y se considera, por parte de diversas sociedades e instituciones, como un elemento importante para la prevención y el control de la gripe en la comunidad (5). Los estudios realizados para investigar la eficacia o la efectividad de la vacuna antigripal en los niños (34-45) también incorporan como posible indicador de resultado el absentismo escolar y la otitis media (Tabla 5). La eficacia de la vacunación antigripal en los niños para reducir el absentismo escolar en un ensayo clínico aleatorizado realizado por Esposito et al. (39) fue superior al 60%, mientras que para evitar la otitis media la efectividad fue de alrededor del 30% (41,42). Los resultados del estudio de Neuzil et al. (36) muestran claramente que si la efectividad se estima con el resultado de gripe confirmada por cultivo es superior (efectividad del 91% frente al virus A/H1N1 y del 77% frente al A/H3N2) que si se estima con el resultado de gripe confirmada por serología (efectividad del 67% frente al virus A/H1N1 y del 66% frente al A/H3N2). Las vacunas adyuvadas y las vacunas con virosomas se muestran prometedoras para la prevención de la gripe en los niños (40,45). Aunque el riesgo de complicaciones causadas por la gripe es mucho más alto en los niños menores de 6 meses que por encima de esa edad, no hay vacunas autorizadas para ellos. Por el momento, la protección de los niños menores de 6 meses debe basarse en la vacunación de las embarazadas, ya que éstas pueden transmitir anticuerpos que protejan al recién nacido en los primeros meses de vida (46,47). Bibliografía 1.Treanor JJ. Influenza viruses, including avian influenza and swine influenza. En: Mandell GL, Bennet JE, Dolin R, editores. Principles and practice of infectious diseases. 7th ed. Philadelphia: Elsevier, Churchill Livingstone; 2010. p. 2265-88. 50 A. Domínguez, N. Soldevila y N. Torner 2.Fiore AE, Bridges CB, Katz JM, Cox NJ. Inactivated influenza vaccines. En: Plotkin AS, Orenstein WA, Offit PA, editores. Vaccines, 6th ed. Philadelphia: Elsevier Saunders; 2013. p. 257-93. 3.Van Tam J, Sellwood C. Epidemiology and clinical features of interpandemic influenza. En: Van Tam J, Sellwood C, editores. Pandemic influenza. 2nd ed. Oxfordshire: CABI International; 2013. p. 1-8. 4.Arden N, Monto AS, Ohmit SE. Vaccine use and the risk of outbreaks in a sample of nursing homes during an influenza epidemic. Am J Public Health. 1995;85:399-401. 5.Centers for Disease Prevention and Control. Prevention and control of influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP) – United States, 2012-13 influenza season. MMWR. 2012;61:613-8. 6.Simonsen L, Taylor RJ, Viboud C, Miller MA, Jackson LA. Mortality benefits of influenza vaccination in elderly people: an ongoing controversy. Lancet Infect Dis. 2007;7:658-66. 7.Bridges CB, Thompson WW, Meltzer MI, Reeve GR, Talamonti WJ, Cox NJ, et al. Effectiveness and cost-benefit of influenza vaccination of healthy working adults: a randomized controlled trial. JAMA. 2000;284:1655-63. 8.Jefferson T, Rivetti D, Rivetti A, Rudin M, Di Pietrantonj C, Demicheli V. Efficay and effectiveness of influenza vaccines in elderly people: a systematic review. Lancet. 2005;3666:1165-74. 9.Osterholm MT, Kelly NS, Somer A. Belongia EA. Efficacy and effectiveness of influenza vaccines: a systematic review and meta-analysis. Lancet. 2012;12:36-44. 10.Fedson DS, Liss C. Precise answer to the wrong question: prospective clinical trials and the meta-analyses of pneumococcal vaccine in the elderly and high-risk adults. Vaccine. 2004;22:927-46. 11.Govaert TM, Thijs CT, Masurel N, Sprenger MJ, Dinant GJ, Knottnerus JA. The efficacy of influenza vaccination in elderly individuals: a randomized double-blind placebocontrolled trial. JAMA. 1994;272:1661-5. 12.Fleming DM, Watson JM, Nicholas S, Smith GE, Swan AV. Study of the effectiveness of influenza vaccination in the elderly in the epidemic of 1989-90 using a general practice database. Epidemiol Infect. 1995;115:581-9. 13.Nichol KL, Margolis KL, Wouremna J, von Sternberg T. Effectiveness of influenza vaccine in the elderly. Gerontology. 1996;42:274-9. 14.Nichol KL, Baken L, Nelson A. Relation between influenza vaccination and outpatient visits, hospitalization, and mortality in elderly persons with chronic lung disease. Ann Intern Med. 1999;130:397-403. 15.Vu T, Farish S, Jenkins M, Kelly H. A meta-analysis of effectiveness of influenza vaccine in persons aged 65 years and over living in the community. Vaccine. 2002;20: 1831-6. 16.Mullooly JP, Bennett MD, Hornbrook MC, Barker WH, Williams WW, Patriarca PA, et al. Influenza vaccination programs for elderly persons: cost-effectiveness in a health maintenance organization. Ann Intern Med. 1994;121:947-52. 17.Ahmed AH, Nicholson KG, Nguyen-van Tam JS, Pearson JC. Effectiveness of influenza vaccine in reducing hospital admissions during the 1989-90 epidemic. Epidemiol Infect. 1997;118:27-33. 51 Vacuna antigripal 18.Foster DA, Talsma A, Furumoto-Dawson A, Ohmit SE, Margulies JR, Arden NH, et al. Influenza vaccine effectiveness in preventing hospitalization for pneumonia in the elderly. Am J Epidemiol. 1992;136:296-307. 19.Puig Barberá J, Díez-Domingo J, Varea AB, Chavarri GS, Rodrigo JA, Hoyos SP, et al. Effectiveness of MF59 adjuvanted subunit influenza vaccine in preventing hospitalizations for cardiovascular disease, cerebrovascular disease and pneumonia in the elderly. Vaccine. 2007;25:7313-21. 20.Talbot HK, Griffin MR, Chen Q, Zhu Y, Williams JV, Edwards KM. Effectiveness of seasonal vaccine in preventing confirmed influenza associated hospitalizations in community dwelling older adults. J Infect Dis. 2011;203:500-8. 21.Fireman B, Lee J, Lewis N, Bembom O, van der Laan M, Baxter R. Influenza vaccination and mortality: differentiating vaccine effects from bias. Am J Epidemiol. 2009;170:650-6. 22.Baxter R, Fireman B. Evidence of bias in studies of influenza vaccine effectiveness in elderly patients. J Infect Dis. 2010;201:186-9. 23.Morens DM, Taubengerger JK, Fauci AS. Predominant role of bacterial pneumonia as a cause of death in pandemic influenza: implications for pandemic influenza preparedness. J Infect Dis. 2008;198:962-70. 24.Walter ND, Taylor TH, Shay DK, Thompson WW, Brammer L, Dowell SF, et al. Influenza circulation and the burden of invasive pneumococcal pneumonia during a non-pandemic period in the United States. Clin Infect Dis. 2010;50:175-83. 25.Nichol KL. The additive benefits of influenza and pneumococcal vaccinations during influenza season among elderly persons with chronic lung disease. Vaccine. 1999;17:S91-3. 26.Edwards KM, Dupont WD, Westrich MK, Plummer WD Jr, Palmer PS, Wright PF. A randomized controlled trial of cold-adapted and inactivated vaccines for the prevention of influenza A disease. J Infect Dis. 1994;169:68-76. 27.Wilde JA, McMillan JA, Serwint J, Butta J, O’Riordan MA, Steinhoff MC. Effectiveness of influenza vaccine in health care professionals: a randomized trial. JAMA. 1999;281:90813. 28.Saxen H, Virtanen M. Randomized, placebo-controlled double blind study on the efficacy of influenza immunization on absenteeism of health care workers. Pediatr Infect Dis J. 1999;18:779-83. 29.Ohmit SE, Victor JC, Rotthoff JR, Teich ER, Truscon RK, Baum LL, et al. Prevention of antigenically drifted influenza by inactivated and live attenuated vaccines. N Engl J Med. 2006;355:2513-22. 30.Monto AS, Ohmit SE, Petrie JG, Johnson E, Truscon R, Teich E, et al. Comparative efficacy of inactivated and live attenuated influenza vaccines. N Engl J Med. 2009;361:1260-7. 31.Leighton L, Williams M, Aubery D, Parker SH. Sickness absence following a campaign of vaccination against influenza in the workplace. Occup Med (Lond). 1996;46:146-50. 32.Campbell DS, Rumley MH. Cost-effectiveness of the influenza vaccine in a healthy, working-age population. J Occup Environ Med. 1997;39:408-14. 33.Grotto I, Mandel Y, Green MS, Varsano N, Gdalevich M, Ashkenazi I, et al. Influenza vaccine efficacy in young, healthy adults. Clin Infect Dis. 1998;26:913-7. 34.Hak E, Buskens E, van Essen GA, de Bakker DH, Grobbee DE, Tacken MA, et al. Clinical effectiveness of influenza vaccination in persons younger than 65 years with high-risk medical conditions: the PRISMA study. Arch Intern Med. 2005;165:274-80. 52 A. Domínguez, N. Soldevila y N. Torner 35.Clover RD, Crawford S, Glezen WP, Taber LH, Matson CC, Couch RB. Comparison of heterotypic protection against influenza A/Taiwan/86 (H1N1) by attenuated and inactivated vaccines to A/Chile/83-like viruses. J Infect Dis. 1991;163:300-4. 36.Neuzil KM, Dupont WD, Wright PF, Edwards KM. Efficacy of inactivated and cold-adapted vaccines against influenza A infection, 1985 to 1990: the pediatric experience. Pediatr Infect Dis J. 2001;20:733-40. 37.Rudenko LG, Slepushkin AN, Monto AS, Kendal AP, Grigorieva EP, Burtseva EP, et al. Efficacy of live attenuated and inactivated influenza vaccines in schoolchildren and their unvaccinated contacts in Novgorod, Russia. J Infect Dis. 1993;168:881-7. 38.Colombo C, Argiolas L, La Vecchia C, Negri E, Meloni G, Meloni T. Influenza vaccine in healthy preschool children. Rev Epidemiol Sante Publique. 2001;49:157-62. 39.Esposito S, Marchisio P, Cavagna R, Gironi S, Bosis S, Lambertini L, et al. Effectiveness of influenza vaccination of children with recurrent respiratory tract infections in reducing respiratory-related morbidity within the households. Vaccine. 2003;21:3162-8. 40.Vesikari T, Knuf M, Wutzler P, Karvonen A, Kieninger-Baum D, Schmitt HJ, et al. Oilin-water emulsion adjuvant with influenza vaccine in young children. N Engl J Med. 2011;365:1406-16. 41.Heikkinen T, Ruuskanen O, Waris M, Ziegler T, Arola M, Halonen P. Influenza vaccination in the prevention of acute otitis media in children. Am J Dis Child. 1991;145:445-8. 42.Clements DA, Langdon L, Bland C, Walter E. Influenza A vaccine decreases the incidence of otitis media in 6- to 30-month-old children in day care. Arch Pediatr Adolesc Med. 1995;149:1113-7. 43.Maeda T, Shintani Y, Miyamoto H, Kawagoe H, Nakano K, Nishiyama A, et al. Prophylactic effect of inactivated influenza vaccine on young children. Pediatr Int. 2002;44:43-6. 44.Allison MA, Daley MF, Crane LA, Barrow J, Beaty BL, Allred N, et al. Influenza vaccine effectiveness in healthy 6- to 21-month-old children during the 2003-2004 season. J Pediatr. 2006;149:755-62. 45.Salleras L, Domínguez A, Pumarola T, Prat A, Marcos MA, Garrido P, et al. Effectiveness of virosomal subunit influenza vaccine in preventing influenza-related illnesses and its social and economic consequences in children 3-14 years: a prospective cohort study. Vaccine. 2006;24:6638-42. 46.Benowitz I, Esposito DB, Gracey KD, Shapiro ED, Vázquez M. Influenza vaccine given to pregnant women reduces hospitalization due to influenza in their infants. Clin Infect Dis. 2010;51:1355-61. 47.Eick AA, Uyeki T, Klimov A, Hall H, Reid R, Santosham M, et al. Maternal influenza vaccination and effect on influenza virus infection in young infants. Arch Pediatr Adolesc Med. 2011;165:104-11. 53 A. Torné Vacunación frente al virus del papiloma humano en las mujeres adultas IN TRODU C C I Ó N En España, las dos vacunas frente al cáncer de cuello uterino actualmente disponibles están financiadas para su administración sistemática en al menos una cohorte de niñas, entre los 11 y 14 años de edad, dentro de los programas de vacunación de cada comunidad autónoma. Tanto la vacuna VPH-6/11/16/18 (Gardasil®) como la VPH-16/18 AS04 (Cervarix®) han demostrado tener una elevada inmunogenicidad y una eficacia protectora próxima al 100% cuando se administran, con la pauta adecuada, a mujeres no expuestas a los tipos vacunales del virus del papiloma humano (VPH). Por este motivo, las recomendaciones de salud pública se dirigen a la vacunación de niñas y jóvenes antes del inicio de las relaciones sexuales, y dentro de los programas de vacunación sistemática, con tal de obtener el máximo potencial preventivo. La administración de la vacuna en mujeres de mayor edad, después del inicio de las relaciones sexuales, incluye una población muy heterogénea (mujeres expuestas al VPH pero no infectadas, mujeres con infección previa o actual, mujeres con lesión cervical premaligna presente o tratada), en la cual el beneficio de la vacuna puede ser variable y la recomendación debe individualizarse. Pocos países disponen de recomendaciones de salud pública sobre la vacunación frente al cáncer de cuello uterino en mujeres adultas jóvenes (hasta los 26 años de edad). En la mayoría, las recomendaciones no incluyen a las 55 Vacunación frente al virus del papiloma humano en las mujeres adultas mujeres mayores de 19 años y dejan que cada médico decida de manera individualizada sobre la conveniencia o no de administrar la vacuna. Actualmente, los ensayos clínicos en mujeres mayores de 25 años han confirmado la gran eficacia preventiva de la vacuna VPH-6/11/16/18 hasta los 45 años de edad y de la vacuna VPH-16/18 AS04 a partir de los 26 años. Aun así, desde la perspectiva de salud pública no se recomienda la vacunación sistemática de las mujeres mayores de 25 años, ya que los estudios confirman que la vacuna es menos coste-efectiva a medida que aumenta la edad. Por tanto, en las mujeres sexualmente activas y expuestas al VPH, tanto las no infectadas como las que presentan una infección previa o actual, o una lesión premaligna cervical, tratada o no, el médico debe decidir de manera individualizada sobre la indicación de administrar la vacuna. Diversas fuentes confirman que muchos médicos dudan acerca de quién puede beneficiarse de la vacuna, y en consecuencia muchas mujeres no se animan a vacunarse después de hablar con sus médicos. Estas circunstancias contribuyen, en parte, a explicar la baja tasa de cobertura vacunal entre las mujeres fuera de los programas de vacunación sistemática, tanto en España como en los países de nuestro entorno. Recientemente se ha publicado un estudio que informa de la actitud de los ginecólogos españoles especializados en patología cervical a la hora de indicar la vacuna en mujeres con infección o lesión cervical, previa o actual, así como de las evidencias sobre el beneficio de vacunar a las mujeres fuera de los programas de vacunación sistemática. Este estudio, con el fin de facilitar al médico la toma de decisiones, constituye un documento de consenso sobre la administración de la vacuna frente al cáncer de cuello uterino en mujeres fuera de los programas de vacunación sistemática, con o sin infección o lesión cervical. Dicho documento cuenta con los auspicios de la Asociación Española de Patología Cervical y Colposcopia (AEPCC), la Asociación Española de Vacunología (AEV), la Sociedad Española de Ginecologia y Obstetricia (SEGO), la Sociedad Española de Médicos de Atención Primaria (SEMERGEN) y la Sociedad Española de Médicos Generales y de Familia (SEMG). RIES G O DE I NF E C C IÓN P O R E L VP H Y P E R S IS TENC I A V I RA L E N L A S M UJE RE S A LO L AR G O DE L A VI DA La infección por el VPH tiene su máxima prevalencia tras el inicio de las relaciones sexuales y entre las mujeres menores de 25 años. Posteriormente 56 A. Torné Tabla 1. Aspectos clave de la incidencia y la prevalencia de la infección por el virus del papiloma humano. •El riesgo de nuevas infecciones por VPH de alto riesgo en mujeres sexualmente activas permanece significativamente alto durante toda la vida. •Cada año se estima que entre el 5% y el 15% de las mujeres de mediana edad adquieren una nueva infección por VPH de alto riesgo. •El riesgo acumulado de infección por el VPH durante 5 años en mujeres menores de 30 años es del 30% al 46%, y en las mayores de 30 años es del 12% al 30%. •El riesgo de infección por VPH de alto riesgo disminuye de manera paulatina con la edad, pero sigue siendo significativamente alto incluso a partir de los 45 años de edad. •La tasa anual de adquisición de VPH 16 o 18 en las mujeres mayores de 25 años es del 1% al 2%. •La infección del pene por VPH aumenta a lo largo de la vida. •La persistencia de VPH de alto riesgo se incrementa con la edad. •El riesgo de cáncer cervical en las mujeres tratadas de CIN es cuatro a cinco veces mayor que el de la población general, y está relacionado con la persistencia o la reinfección por VPH de alto riesgo. •El control postratamiento de la CIN debe ser estricto. La citología y el test de VPH de alto riesgo permiten detectar reinfecciones y recidivas. se observa un descenso, más o menos marcado, acorde con el comportamiento sexual. El riesgo de adquirir nuevas infecciones por VPH oncogénico permanece significativamente alto durante toda la vida en las mujeres sexualmente activas. Estudios realizados en mujeres de mediana edad demuestran que, cada año, un 5% a 15% adquieren una nueva infección por VPH de alto riesgo. También se ha demostrado que la persistencia de dichas infecciones (requisito indispensable para desarrollar lesiones precursoras o cáncer invasivo) aumenta con la edad (Tabla 1). En España, el estudio Cleopatre ha mostrado una prevalencia global de infección por el VPH ajustada por edad del 14,3% (intervalo de confianza del 95% [IC95%]: 13,1-15,5). Las prevalencias del VPH según grupos de edad fueron del 28,8% (IC95%: 26,6-31,1) para las mujeres de 18-25 años, del 13,4% (IC95%: 10,7-16,0) para las de 26-45 años y del 7,9% (IC95%: 6,2-9,6) para las de 46-65 años. La infección por los tipos 16 y 18 del VPH es de máximo interés, ya que acumulan el mayor riesgo de cáncer cervical. Se ha estimado que la tasa anual de adquisición de la infección por los tipos 16 o 18 entre las mujeres mayores de 25 años es del 1% al 2%. En concreto, entre las mujeres, el riesgo de nuevas infecciones por VPH-16 durante un periodo de 3 años se mantiene alto con la edad: en la década de los 20 años es del 3,7% (IC95%: 1,3-10,2) y en la de los 50 años del 3,0% (IC95%: 1,7-5,2). Y cifras seme- 57 Vacunación frente al virus del papiloma humano en las mujeres adultas jantes se encuentran para las nuevas infecciones por VPH-18. También se ha demostrado que la persistencia de dichas infecciones (requisito indispensable para desarrollar lesiones precursoras o cáncer invasivo) aumenta con la edad. En conclusión, todos los estudios apoyan el hecho de que una proporción significativa de mujeres mayores de 25 años adquiere nuevas infecciones por el VPH, y son de especial relevancia las producidas por los genotipos 16 y 18, cuya probabilidad de persistencia aumenta con la edad, lo que finalmente se traduce en un riesgo significativo de desarrollar un cáncer de cuello de útero a lo largo de la vida. RIESGO DE LESIONES PRECURSORAS Y DE CÁNCER CERVICAL EN RELACIÓN CON LA EDAD Hay varias razones que pueden explicar el riesgo de desarrollar un cáncer de cuello uterino causado por una nueva infección por VPH en las mujeres adultas: 1) el comportamiento sexual de las mujeres y de sus parejas; 2) la ausencia de anticuerpos específicos frente al VPH de alto riesgo detectables después de la infección natural; 3) los anticuerpos inducidos por las infecciones naturales no son siempre protectores, ya que tanto las mujeres seronegativas como las seropositivas tienen riesgo de reinfección; y 4) la persistencia del VPH claramente incrementada con la edad se debe a una disminución de la respuesta del sistema inmunitario innato y adaptativo ante nuevas infecciones (inmunosenescencia). Además, la probabilidad de que las infecciones persistentes por VPH de alto riesgo progresen a lesiones premalignas parece aumentar con la edad. El riesgo de desarrollar una neoplasia intraepitelial cervical (CIN-3) o un cáncer cervical en las mujeres adultas depende del tipo de VPH oncogénico. En aquellas con citología negativa y VPH positivo para los tipos 16 y 18, el riesgo de progresión a CIN-3 en el seguimiento a 10 años es del 17,2% (IC95%: 11,5-22,9%) y el 13,6% (IC95%: 3,6-23,7%), respectivamente. Para los demás tipos oncogénicos, el riesgo es del 3% (IC95%: 1,9-4,2%). En definitiva, las mujeres adultas presentan una menor capacidad de respuesta inmunitaria al VPH, lo que se traduce en una mayor probabilidad de persistencia de las infecciones, en especial por los tipos más oncógenicos, y en consecuencia un mayor riesgo de desarrollar lesiones premalignas o cáncer. 58 A. Torné IN MU N IDA D NAT U RAL F R E N T E A L VP H La existencia de infecciones previas por el VPH no siempre confiere protección frente a nuevas infecciones. Los anticuerpos desempeñan un papel fundamental en la prevención, pero sólo se detectan en cerca del 50% de las mujeres infectadas, su título es bajo y su aparición es tardía. La mayor persistencia de la infección por VPH con la edad puede explicarse, en parte, por la inmunosenescencia, que comporta unas menores producción y competencia funcional de linfocitos T y B a medida que aumenta la edad. Así, la baja intensidad de la respuesta inmunitaria ante la infección por el VPH explica que algunas mujeres no adquieran protección frente a nuevas infecciones. Incluso aquellas con mejor respuesta (mayores títulos de anticuerpos) no presentan una protección natural total (aunque sí importante) frente a reinfecciones por los mismos tipos virales. El hecho de que la respuesta inmunitaria frente a la infección natural no ofrezca protección de por vida tiene importantes implicaciones a la hora de recomendar la vacunación de las mujeres previamente expuestas al VPH, con independencia de su edad. TRATAMIENTO DE L AS LESION ES C E RV ICAL E S P R E M A L I G N A S , FALLO TERAP ÉU T IC O Y C ÁN CER DE C U EL L O U TE RI N O El tratamiento de las neoplasias intraepiteliales (CIN-2/3) mediante cualquiera de los métodos conservadores actualmente disponibles (bisturí frío, asa diatérmica, láser, crioterapia) consigue una tasa de curación del 85% al 95%. Esto significa que aproximadamente el 15% (intervalo del 5% al 25%) de las mujeres tratadas desarrolla una lesión residual o recurrente que se diagnostica en los próximos 2 años. Además, el riesgo de cáncer cervical en las mujeres tratadas por CIN es entre 3 y 12 veces mayor que el de la población general durante los siguientes 10 a 20 años. Por tanto, tras el tratamiento escisional (conización) o destructivo de una lesión premaligna cervical, un reducido número de pacientes presenta una lesión residual cuyo diagnóstico y retratamiento son imprescindibles para evitar el desarrollo de una neoplasia de cérvix postratamiento. Un bajo porcentaje de mujeres, aun sin lesión cervical residual (exéresis completa de la lesión), presentan persistencia mantenida del VPH, lo que condiciona un alto riesgo de recidiva a lo largo del tiempo. Finalmente, 59 Vacunación frente al virus del papiloma humano en las mujeres adultas las mujeres que han sido tratadas de CIN-2/3, incluso sin lesión residual y sin persistencia del VPH postratamiento, siguen siendo susceptibles a sufrir una nueva reinfección por el mismo tipo de VPH y desarrollar nuevas lesiones cervicales o en el resto del tracto genital. Es aconsejable informar de ello antes del tratamiento. La disponibilidad de nuevas estrategias preventivas, como la administración de vacunas frente al cáncer de cuello uterino, constituye una estimulante área de investigación que persigue reducir al máximo el riesgo de recidiva en estas pacientes, cuya única alternativa hasta ahora ha sido el seguimiento intensivo. VACU NAS F R E NTE AL CÁ NC ER DE C U EL L O UT E RI N O EN M U J ER ES M AYO R E S D E 2 5 - 2 6 A Ñ O S . IN MU NO G E NIC IDAD, E F I CACI A Y SE G U R IDAD Las dos vacunas frente al VPH disponibles han demostrado su inmunogenicidad en mujeres entre 24-25 y 45-55 años de edad, con datos de eficacia en mujeres mayores de 26 años para ambas. La vacuna VPH-6/11/16/18 administrada en mujeres hasta los 45 años de edad ha demostrado una eficacia del 88,7% (IC95%: 78,1-94,8) frente a la incidencia combinada de infección persistente, verrugas genitales, lesiones vulvares y vaginales, CIN de cualquier grado, adenocarcinoma in situ y cánceres cervicales relacionados con el VPH de los tipos 6, 11, 16 o 18 en la población por protocolo. Además, la falta de acontecimientos adversos registrados tras la administración de la vacuna confirma también su seguridad hasta los 45 años de edad. Un estudio con la vacuna VPH-16/18 AS04 en 5752 mujeres con edad igual o mayor de 26 años (VIVIANE; NCT00294047) demostró una eficacia, en la población de acuerdo con el protocolo, del 81,1% (IC97,7%: 52,1-94,0) respecto al desarrollo de CIN-1+ o infección persistente a 6 meses. También se evidenció el beneficio de la protección cruzada: la eficacia vacunal frente a la infección persistente a 6 meses por VPH-31/45 fue del 77,6% (45,4-92,3) en la cohorte por protocolo y del 43,6% (16,7-62,2) en la cohorte total de vacunación. En definitiva, los estudios más recientes demuestran la inmunogenicidad y la eficacia de las vacunas frente al cáncer de cuello uterino en las mujeres mayores de 25 años (Tablas 2 y 3). En las mujeres coinfectadas por VPH de los tipos 16 y 18 que han eliminado la infección, la inmunidad natural no protege en todos los casos 60 A. Torné Tabla 2. Aspectos clave de la inmunogenicidad vacunal. •Alta inmunogenicidad (tasa de seroconversión y títulos de anticuerpos) al mes de la tercera dosis para las vacunas VPH-16/18 AS04 y VPH-6/11/16/18. •Mayor título de anticuerpos y liberación de linfocitos B de memoria en todos los grupos de edad con la vacuna VPH-16/18 AS04 que con la VPH-6/11/16/18. de futuras reinfecciones, y por tanto con el tiempo pueden volver a infectarse por los mismos tipos virales. La administración de la vacuna en estas mujeres puede ser beneficiosa, ya que parece prevenir la reinfección o reactivación. La reactivación constituye un aspecto controvertido de la evolución natural de la infección por VPH. Aunque hay modelos animales que demuestran la posible latencia de la infección por el virus del papiloma, los estudios en humanos no han podido establecer el valor clínico de la latencia y la inducción de reactivación. Por otra parte, entre las mujeres positivas para alguno de los tipos vacunales, la vacuna aporta el beneficio inmediato de la protección frente al resto de los tipos vacunales incluidos en ella, y el de la protección cruzada frente a la infección y las lesiones por otros tipos como el 31, el 33 y el 45. Para demostrar si la vacuna ofrece protección mantenida contra la reinfección en las mujeres con infección actual por tipos vacunales del VPH se requieren nuevos estudios con seguimiento a largo plazo. Las mujeres sexualmente activas continúan teniendo un riesgo significativo de adquirir Tabla 3. Aspectos clave de la eficacia y la seguridad de la vacuna frente al VPH. •Alta eficacia profiláctica de ambas vacunas contra la infección persistente y CIN en la población por protocolo, pero menor eficacia en la población por intención de tratar. • Eficacia demostrada de ambas vacunas en las mujeres mayores de 25-26 años (aunque la eficacia es algo inferior que en la población más joven, se sitúa en torno al 90%). •La seguridad y la eficacia de ambas vacunas se ha constatado en todos los segmentos de edad (hasta los 55 años), tanto si son naïve como si tienen infección actual (DNA positivas) o pasada (seropositivas). •La eficacia global se ve ligeramente incrementada gracias a la protección cruzada frente a tipos oncogénicos no incluidos en la composición de la vacuna (algo mayor en la VPH-16/18 AS04). •Eficacia vacunal indirecta de ambas vacunas en mujeres tratadas por lesiones cervicales (después de la vacunación), con notable reducción del riesgo de recurrencia y de nuevas infecciones. 61 Vacunación frente al virus del papiloma humano en las mujeres adultas nuevas infecciones por VPH, por lo que pueden beneficiarse de la vacuna preventiva. Los ginecólogos deberían ser capaces de informar sobre el beneficio individual que representa la administración de la vacuna frente al cáncer de cuello uterino, y las mujeres deberían tener la oportunidad de elegir de acuerdo con su situación personal. VACU NAC IÓ N F R ENTE AL CÁ NC ER DE C U EL L O UT E RI N O EN M U J ER ES C O N L ES I O N E S CE RVI CA L E S P REMAL IG NA S La persistencia del VPH de alto riesgo después de tratar una lesión cervical premaligna es uno de los principales factores de riesgo para la recurrencia. La mayoría de las pacientes eliminan la infección durante los meses posteriores al tratamiento, pero en algunos casos la inmunidad natural no puede proteger de una reinfección por los mismos tipos virales, lo que se traduce en un posible riesgo de desarrollar una nueva lesión. La vacuna frente al cáncer de cuello uterino no ha demostrado beneficio terapéutico en las mujeres con lesiones cervicales premalignas. Por tanto, su administración en una paciente con CIN, antes del tratamiento, no implica ningún cambio en el potencial evolutivo de la lesión actual. Aun así, hay datos que indican un posible beneficio. Estudios recientes demuestran que la vacuna VPH-6/11/16/18 tiene un 48,3% de eficacia (IC95%: 19,1-67,6) a la hora de evitar nuevas lesiones por cualquier tipo de VPH en mujeres con antecedentes de tratamiento por CIN-1+ y frente a los tipos vacunales. Asimismo, la eficacia en CIN-2, con independencia del tipo de VPH, fue del 64,9% (IC95%: 20,1-86,3). Recientemente también se ha comunicado que la vacuna VPH-16/18 AS04 muestra beneficio en mujeres tratadas quirúrgicamente de CIN, ya que reduce el riesgo de una nueva lesión postratamiento un 88,2% (14,899,7), valorando dicha eficacia vacunal frente a CIN-2+ con independencia del tipo de VPH causante de la lesión. Por tanto, los primeros datos sobre la eficacia de las actuales vacunas frente al VPH en las mujeres tratadas por lesiones cervicales confirman la reducción del riesgo de nuevas lesiones postratamiento en las previamente vacunadas en comparación con un grupo control. Esta información es relevante, ya que las mujeres con lesiones cervicales son un subgrupo especialmente susceptible, respecto a la población general, para sufrir nuevas lesio- 62 A. Torné nes o carcinoma invasivo, incluso mucho tiempo después del tratamiento. La vacuna frente al cáncer de cuello uterino administrada antes, durante o después del tratamiento específico puede suponer un beneficio adicional. recomendaciones de Vacunación frente al cáncer de cuello uterino, fuera de los programas de vacunación sistemática , en mujeres con o sin infección por EL VPH o lesión cervical Las vacunas frente al cáncer de cuello uterino se han implementado, en un amplio número de países de todo el mundo, dentro de los programas de vacunación sistemática. Asimismo se ha recomendado la vacunación de rescate en adolescentes y mujeres jóvenes. Desde la perspectiva de salud pública, la vacunación sistemática en mujeres de mayor edad no se plantea por motivos de coste-efectividad. En estos casos, son el médico y la paciente quienes, de manera individualizada, deben decidir sobre la vacunación. En relación a la vacunación de este colectivo de mujeres, las recomendaciones recientemente aprobadas por la AEPCC, la AEV, la SEGO, la SEMERGEN y la SEMG son: 1) La mayoría de las mujeres sexualmente activas, fuera de los programas de vacunación sistemática, puede beneficiarse de la vacunación por: a) Riesgo significativo de adquirir nuevas infecciones por VPH y de mayor persistencia viral que aumenta con la edad. b) Eficacia vacunal preventiva muy alta (>90%). c) Buen perfil de seguridad, comparable al de las cohortes de vacunación sistemática. 2) Las mujeres adultas sin infección previa o actual por los tipos vacunales (población naïve) obtienen el máximo beneficio vacunal. 3) Las mujeres adultas con infección por alguno de los tipos vacunales obtienen una alta protección frente al resto de tipos: a) La vacuna no tiene efecto terapéutico: no modifica el curso de las infecciones existentes. b) La coinfección por los tipos vacunales (16 y 18) en las mujeres mayores es extremadamente rara (<1%). 63 Vacunación frente al virus del papiloma humano en las mujeres adultas 4) Las mujeres con infecciones por VPH previas y aclaramiento viral (ADN negativas) pueden protegerse de la reinfección y la reactivación. 5) Hay ciertas evidencias de que la vacunación en las mujeres sometidas a tratamiento de lesiones cervicales reduce el riesgo de segundas lesiones: a) Las mujeres con lesiones cervicales tratadas constituyen un grupo especialmente susceptible de desarrollar nuevas lesiones e incluso cáncer cervical. b) Los beneficios esperados de la vacunación en las mujeres tratadas son: - Lesión producida por tipos no vacunales: protección de nuevas infecciones por tipos vacunales. - Lesión producida por alguno de los tipos vacunales: protección frente al otro tipo y parcialmente frente a otros tipos no vacunales (protección cruzada). - Lesión producida por tipos vacunales y eliminación postratamiento: protección frente a la reinfección o la reactivación por el mismo tipo vacunal. c) Momento de administración de la vacuna en mujeres diagnosticadas o tratadas de lesiones cervicales: - No se dispone de datos específicos sobre este aspecto. - Con criterios vacunológicos parece recomendable administrar la vacuna lo antes posible. No hay indicios de que la vacunación precoz pueda afectar a la eficacia y la seguridad de la vacuna ni al resultado del tratamiento. BIBL I O G RA F ÍA –– Alonso I, Torné A, Puig-Tintoré LM, Esteve R, Quinto L, Campo E, et al. Pre- and postconization high-risk HPV testing predicts residual/recurrent disease in patients treated for CIN-2/3. Gynecol Oncol. 2006;103:631-6. –– Castellagué X, Muñoz N, Pitisuttithum P, Ferris D, Monsonego J, Ault K, et al. End-ofstudy safety, immunogenicity, and efficacy of quadrivalent HPV (types 6, 11, 16, 18) recombinant vaccine in adult women 24-45 years of age. Br J Cancer. 2011;105:28-37. –– Castellsagué X, Iftner T, Roura E, Vidart JA, Kjaer SK, Bosch FX, et al. CLEOPATRE Spain Study Group. Prevalence and genotype distribution of human papillomavirus infection of the cervix in Spain: the CLEOPATRE study. J Med Virol. 2012;84:947-56. –– Descamps DSA, Garland S, Lazcano E, David MP, Hardt K, Dubin G, et al. HPV-16/18 AS04-adjuvanted vaccine efficacy in ≥26-year-old women after 4-year follow-up. 27 International Papillomavirus Conference. 2011;O-18.06. 64 A. Torné –– Garland S, Oboth S. Does the HPV-16/18 as 04-adjuvanted vaccine benefit women with cervical disease? Lisboa: EUROGIN; 2011. –– Human papillomavirus vaccines. WHO position paper. Wkly Epidemiol Rec. 2009;84:11831. –– Joura EA, Garland SM, Paavonen J, Ferris DG, Pérez G, Ault KA, et al; FUTURE I and II –– –– –– –– Study Group. Effect of the human papillomavirus (HPV) quadrivalent vaccine in a subgroup of women with cervical and vulvar disease: retrospective pooled analysis of trial data. BMJ. 2012;344:e1401. Kjaer S, Hogdall E, Frederiksen K, Munk C, Van den Brule A, Svare E, et al. The absolute risk of cervical abnormalities in high-risk human papillomavirus-positive, cytologically normal women over a 10-year period. Cancer Res. 2006;66:10630-6. Torné A, Bayas JM, Castellsagué X, Castro M, García E, Martínez-Escoriza JC, et al. Vacunación frente al cáncer de cérvix en mujeres fuera de los programas de vacunación sistemática, con o sin infección por el virus del papiloma humano o lesión cervical. Encuesta de opinión y recomendaciones. Prog Obstet Ginecol. 2012;55(Supl 1):10-31. Trottier H, Ferreira S, Thomann P, Costa MC, Sobrinho JS, Prado JC, et al. Human papillomavirus infection and reinfection in adult women: the role of sexual activity and natural immunity. Cancer Res. 2010;70:8569-77. Viscidi RP, Schiffman M, Hildesheim A, Herrero R, Castle PE, Bratti MC, et al. Seroreactivity to human papillomavirus (HPV) types 16, 18, or 31 and risk of subsequent HPV infection: results from a population-based study in Costa Rica. Cancer Epidemiol Biomarkers Prev. 2004;13:324-7. 65 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas Vacunación frente al virus del papiloma humano en personas no inmunocompetentes IN TRODU C C I Ó N El virus del papiloma humano (VPH) es el agente causal del cáncer de cuello uterino. Con más de 500.000 nuevos casos al año en el mundo, es el segundo cáncer más frecuente en las mujeres después del de mama. La infección por diferentes genotipos, principalmente el 16 y el 18, se asocia además a la aparición de cánceres en otras localizaciones, como la vulva, la vagina, el pene, el canal anal y la cavidad oral. Por otro lado, la infección por el VPH es más persistente y más grave en los pacientes no inmunocompetentes. Desde 2006 se dispone de dos tipos de vacunas frente al VPH, que inicialmente fueron aprobadas para su uso en mujeres de 9 a 26 años de edad. Gardasil® es una vacuna tetravalente que contiene antígenos recombinantes de los genotipos 6, 11, 16 y 18, los dos primeros causantes de verrugas genitales. Cervarix® es una vacuna bivalente que contiene los genotipos 16 y 18, y un singular sistema adyuvante, el AS04. La vacunación frente al VPH se ha incorporado en los últimos años a los calendarios de vacunación infantil para las niñas en numerosos países. Los ensayos clínicos realizados en niñas y mujeres adultas han demostrado unas tasas de seroconversión del 100% y altos títulos de anticuerpos, capa67 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes ces de prevenir la infección por el VPH y de tener un impacto muy positivo en la salud de la población. Resulta necesario analizar los posibles beneficios de vacunar selectivamente a colectivos específicos, en los que se ha demostrado que la prevalencia de la infección por el VPH es alta. Entre estos grupos se encuentran los sujetos no inmunocompetentes, en los que varios estudios han hallado altas tasas de infección por el VPH y de enfermedad neoplásica asociada, tanto en el cuello uterino como en otras localizaciones. En este capítulo se aborda la evidencia actual sobre la alta incidencia del VPH y sus complicaciones en la población no inmunocompetente, y se comentan las posibles ventajas de la vacunación en estos grupos de pacientes. Cáncer anal y genital El cáncer anal invasivo, como el cáncer cervical invasivo, está causalmente relacionado con la infección por genotipos de VPH de alto riesgo oncogénico. A escala mundial, las tasas de incidencia anual de cáncer anal invasivo (código C21 de la CIE-9) se encuentran entre 0,1 y 2,8 casos por 100.000 en los hombres, y entre 0,0 y 2,2 casos por 100.000 en las mujeres. En los hombres y las mujeres de la población general, la incidencia de cáncer anal aumenta a un ritmo de un 2% cada año. En Estados Unidos, la incidencia anual de cáncer anal es de 0,9 casos por 100.000 habitantes, valor relativamente bajo en comparación con la incidencia de cáncer cervical, de 8 casos por 100.000 mujeres. En los hombres que tienen sexo con hombres (HSH), la incidencia de cáncer anal es notablemente superior. Entre los HSH seronegativos para el virus de la inmunodeficiencia humana (VIH), la incidencia anual estimada de cáncer anal es de 35 casos por 100.000, pero la tasa se duplica hasta casi 70 casos por 100.000 en los HSH que son VIH seropositivos. La tendencia al incremento de estas tasas, que ha continuado tras la introducción del tratamiento antirretroviral de gran actividad (TARGA), posiblemente es un efecto de la mayor esperanza de vida actual de los pacientes seropositivos. En 2009, Hoots et al. publicaron una revisión sistemática sobre la distribución del VPH en el cáncer anal y las lesiones intraepiteliales escamosas anales de alto y bajo grado (HSIL y LSIL). La prevalencia del VPH en los casos de cáncer anal fue del 72%, mientras que el VPH estaba presente en el 88% de los casos de HSIL y LSIL. La prevalencia de los VPH 16 y 18 fue del 72% en el cáncer anal invasivo, del 69% en las HSIL y 27% en las LSIL. La prevalencia de los VPH 16 y 18 en los casos de cáncer anal invasivo fue similar a la reportada en el cáncer cervical invasivo. Otros genotipos del 68 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas VPH identificados en los casos de cáncer anal invasivo fueron el 31 (1,7%), el 33 (4,3%) y el 45 (0,8%). La prevalencia global del VPH en los casos de cáncer anal invasivo fue similar en Europa y en América del Norte, y menor en Asia. La distribución mundial del cáncer anal invasivo y de los casos de HSIL se muestra en la Figura 1. La relación entre inmunodepresión y neoplasia anal intraepitelial maligna fue investigada por Scholefield et al. entre 1994 y 2003. Todos los pacientes del estudio habían sido diagnosticados de neoplasia anal intra­ epitelial de alto grado mediante biopsia y examen histopatológico. Treinta y cinco pacientes fueron seguidos durante una mediana de 63 meses (intervalo de 14 a 120 meses). Seis pacientes se encontraban inmunodeprimidos en el momento del diagnóstico, todos ellos con lesiones perianales multifocales. Tres pacientes inmunodeprimidos desarrollaron carcinoma escamoso anal invasivo durante el seguimiento. Por el contrario, no se identificaron carcinomas invasivos entre los pacientes inmunocompetentes con enfermedad perianal localizada o multifocal. Por tanto, en los pacientes inmunocompetentes el riesgo de transformación maligna parece bajo, en relación a lo que sucede en los inmunodeprimidos. Casos Sin datos 1-50 casos de cáncer Sólo casos de HSIL Más de 50 casos de cáncer Figura 1. Distribución mundial de casos de HSIL de canal anal VPH positivos. Datos de tipificación del DNA. (Adaptada de Hoots et al., 2009.) 69 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes La vacunación frente a los genotipos del VPH 16 y 18 podría reducir en dos tercios los cánceres anales invasivos y las HSIL, tanto en hombres como en mujeres. Si los ensayos clínicos que se están llevando a cabo confirman la eficacia de la vacuna en la prevención de lesiones de la mucosa anal por el VPH, la vacunación cobrará una gran importancia como medida de prevención primaria del cáncer anal en ambos sexos. Cáncer de la cavidad oral Los carcinomas escamosos son los más frecuentes en la región anatómica de la cabeza y el cuello. Estos cánceres se desarrollan en la unión del epitelio escamoso poliestratificado con la mucosa del tracto aerodigestivo alto, y se caracterizan por su etiopatogenia multifactorial. Los factores típicamente asociados al cáncer de orofaringe son el consumo de tabaco y de alcohol; no obstante, el aumento del riesgo de carcinoma escamoso de cabeza y cuello parece estar relacionado con la inmunosupresión. La incidencia mundial de cáncer orofaríngeo en ambos sexos (incluyendo las amígdalas y la base de la lengua) es de aproximadamente 85.000 casos nuevos por año. En los últimos tiempos se han acumulado evidencias de la asociación entre el VPH y el cáncer orofaríngeo basadas en datos epidemiológicos y experimentales. El cáncer orofaríngeo VPH positivo tiene unas características clinicopatológicas y unos factores de riesgo diferentes a los de los casos VPH negativos. Diversos estudios realizados en Estados Unidos, Australia y varios países europeos indican que la incidencia de cáncer de orofaringe se ha incrementado significativamente, sobre todo en las cohortes más jóvenes. En algunas áreas geográficas se ha producido un aumento de la incidencia de cáncer de orofaringe a pesar de la disminución del hábito tabáquico y del consumo de alcohol (factores de riesgo que continúan estando presentes en los carcinomas de orofaringe VPH negativos). Evidencias recientes señalan que la infección por VIH incrementa el riesgo de presentar carcinoma escamoso de cavidad oral por VPH. Los datos aportados por Palefsky en el informe de la International Antiviral Society del año 2007 sobre cáncer provocado por VPH en pacientes VIH positivos indican que la incidencia de neoplasia tampoco ha disminuido con el empleo del actual TARGA. Un estudio realizado recientemente por la Organización Mundial de la Salud a través de la Agencia Internacional de Investigación sobre el Cáncer en Costa Rica, publicado por Herrero et al., ha demostrado por primera vez que la vacuna bivalente VPH 16/18 confiere protección frente a la infección orofaríngea por el VPH. Este estudio, inicialmente diseñado para evaluar la 70 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas eficacia de la vacuna para prevenir el cáncer de cuello uterino, evaluó adicionalmente la eficacia vacunal para prevenir infecciones por el VPH en otras localizaciones. El ensayo clínico se realizó durante 2004-2005 y participaron 7466 mujeres sanas de 18 a 25 años de edad que recibieron la vacuna contra los VPH 16 y 18 o la vacuna de la hepatitis A en el grupo control. Tras la evaluación de muestras orofaríngeas a los 4 años de la vacunación, se observó una reducción de la prevalencia de la infección oral por el VPH del 93,3%. Vacuna del V P H en personas infectadas por el V I H Las poblaciones infectadas por el VIH presentan un riesgo aumentado de padecer varios tipos de cáncer relacionados con el VPH. Todavía se dispone de pocos datos de eficacia de la vacunación en personas VIH positivas, pero hay estudios que muestran que la vacuna es segura e inmunógena. Basándose en estos estudios, el Advisory Committee of Immunization Practices (ACIP) de Estados Unidos recomienda la vacunación de todos los niños y adultos jóvenes, de ambos sexos, menores de 26 años, que presenten infección por el VIH, independientemente del recuento de linfocitos CD4+, así como de todos los adultos menores de 26 años inmunodeprimidos. En la Figura 2 se muestran las actuales recomendaciones de vacunación para adultos en Estados Unidos. Figura 2. Calendario de vacunación del adulto según condiciones médicas u otras indicaciones en Estados Unidos (Advisory Committee on Immunization Practices, 2013.) 71 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes Hombres infectados por el VIH A diferencia de las recomendaciones “universales” de prevención secundaria (cribado) para la detección precoz de la neoplasia cervical, no se realizan controles sistemáticos para el control de la neoplasia anal. Estas estrategias estarían justificadas en personas en situaciones de especial riesgo, sobre todo disponiendo de las recientes mejoras terapéuticas. Un estudio ha mostrado que la tasa anual de cáncer anal en la población general aumentó de 0,6 casos por 100.000 habitantes en la década previa a la irrupción del VIH (1973-1981) hasta 0,8 casos por 100.000 habitantes en la década posterior (1982-1995), alcanzando la cifra de 1 caso por 100.000 habitantes durante los primeros años del TARGA (1996-2001). Este estudio, realizado por Chiao et al. y publicado en 2005, halló además que, simultáneamente, la proporción de cáncer anal mujer/hombre disminuyó de 1,6 a 1,2 en las últimas décadas, lo que se atribuye al aumento de la incidencia del cáncer anal en la población de HSH que son VIH positivos. Otro estudio realizado en Londres por Bower et al. incluyó 8640 HSH que eran VIH positivos, con el objetivo de estudiar las diferencias entre las tasas de cáncer anal antes y después de la introducción del TARGA. Las tasas de incidencia aumentaron, en este colectivo, de 35 casos por 100.000 personas-año a 92 casos por 100.000 personas-año tras la introducción del TARGA. Los datos del registro de vigilancia del VIH en San Francisco y del registro de cáncer de California apuntaban un número aproximado de 14.000 nuevos casos de VIH en el periodo 1990-2000, así como un incremento de unas tres veces en los diagnósticos de cáncer anal tras la introducción, en 1995, del TARGA. Este aumento de la incidencia de cáncer anal se asoció también con un aumento de la mortalidad durante ese periodo. Por otro lado, como puede verse en la Figura 3, tanto la infección anal como el número de citologías anormales se han relacionado con el descenso del número de CD4+ en sangre. Un estudio de Frisch et al. realizado en Estados Unidos halló un exceso estadísticamente significativo de todos los cánceres asociados al VPH en pacientes con sida. Para los cánceres in situ, los riesgos globales se incrementaron de modo notorio para el cáncer anal en los hombres (riesgo relativo [RR]: 60,1; intervalo de confianza del 95% [IC95%]: 49,2-72,7) y para el cáncer de pene (RR: 6,9; IC95%: 4,2-10,6). El riesgo global de cánceres invasivos aumentó significativamente para los hombres: cáncer anal (RR: 37,9; IC95%: 33,0-43,4), cáncer de pene (RR: 3,7; IC95%: 2,0-6,2), cáncer 72 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas 100 Infección canal anal Alteraciones citológicas Porcentaje 80 60 40 20 0 VIH seronegativos CD4+ >500 CD4+ 200-500 CD4+ <200 Figura 3. Cambio en la prevalencia de infección anal por VPH y de citología anormal en HSH positivos para el VIH según el recuento de células CD4+. (Adaptada de Palefsky et al., 1998.) de amígdalas (RR: 2,6; IC95%: 1,8-3,8) y cáncer de conjuntiva (RR: 14,6; IC95%: 5,8-30,0). Así, se concluye que los tumores malignos asociados al VPH ocurren con mucha mayor proporción en las personas con VIH/ sida. El aumento del RR para los cánceres in situ, con independencia del momento de la fase de sida, parece reflejar la pérdida gradual, con el avance de la inmunosupresión, del control de los pacientes sobre los queratinocitos infectados por el VPH. Sin embargo, la falta de un aumento similar en la incidencia de cánceres invasivos sugiere que la evolución del cáncer en una etapa tardía no se ve influenciada en gran medida por el estado inmunitario. Mujeres infectadas por el VIH Las mujeres infectadas por el VIH presentan mayor riesgo de infección por el VPH, que se asocia a cáncer anogenital y oral. Las mujeres VIH positivas son infectadas con más frecuencia por genotipos de VPH de alto riesgo, en especial por el 16 y el 18. Un estudio realizado por Konopnicki et al. con 825 mujeres VIH positivas, residentes en Bélgica (81% de origen africano), encontró una prevalencia de infección cervical por VPH de alto riesgo del 43% y una incidencia de 13 casos por cada 100 mujeres-año. Las mujeres menores de 40 años presentaron una prevalencia más alta, incluso con CD4 >350 células/µl. 73 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes Además, la presencia simultánea de varios tipos de VPH y de lesiones precursoras de HSIL es superior en las mujeres infectadas por el VIH que en las no infectadas. Un estudio descriptivo realizado por Chu et al. en mujeres usuarias de drogas por vía parenteral (72 VIH positivas y 76 VIH negativas) mostró que las infectadas por el VIH estaban también más infectadas por el VPH (odds ratio: 2,58, IC95%: 10,07-6,23; p = 0,0347). En las infectadas por el VPH se detectó una media de 2,51 tipos de VPH en las VIH positivas, frente a 1,53 en las VIH negativas (p = 0,014). Otro trabajo realizado en Camboya por Couture et al. también halló, en mujeres trabajadoras del sexo (n = 220), una mayor frecuencia de coinfectadas por el VIH y el VPH; la prevalencia del VPH era del 41,1%. El 16,4% de las mujeres estaban infectadas por varios genotipos, y un 23,3% estaban infectadas por al menos un tipo de VPH oncogénico. Existen diferencias en la distribución mundial de los genotipos de VPH. Luque et al. publicaron un trabajo en mujeres VIH positivas residentes en Seattle (Estados Unidos) y en Nairobi (Kenia), con el objetivo de comparar la distribución de los genotipos del VPH en ambas poblaciones. Entre las mujeres de Seattle los más prevalentes fueron los genotipos 56, 66, MM8 (84) y 81, mientras que en las de Nairobi fueron los genotipos 53, 33 y 58. Los genotipos 66, MM8 (84) y 53 son considerados de bajo riesgo o no asociados a cáncer. En Zambia y en Sudáfrica, menos del 50% de las HSIL están asociados con los genotipos 16 y 18. La persistencia de los VPH 16 y 18 es esencial para el desarrollo de la displasia cervical y el cáncer. Además, el VPH es más persistente en las mujeres seropositivas para el VIH. Las mujeres infectadas por el VIH tienden a presentar cáncer de cuello uterino invasivo 10 a 15 años antes que las seronegativas. Asimismo, en aquellas con recuentos de CD4 inferiores a 200 células/mm3, con frecuencia el diagnóstico se produce en estadios avanzados. Estudios realizados con personas con VIH/sida y datos de registros de cáncer muestran un incremento entre 2 y 22 veces del riesgo de cáncer cervical en las mujeres VIH positivas en comparación con las VIH negativas. El cáncer de cuello uterino es muy prevalente en las mujeres con infección por el VIH en África subsahariana. Las mujeres VIH positivas también presentan un riesgo aumentado de cáncer anal, con una incidencia aproximada de 10 a 29 casos por cada 100.000 personas-año, y la proporción de cáncer anal asociado a los VPH 16 y 18 fue similar a la observada en el cáncer cervical. Los cánceres de vulva y de vagina son mucho menos frecuentes que el cáncer de cuello uterino, pero su incidencia está aumen- 74 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas tando y ocurren en edades más tempranas en las mujeres VIH positivas. Asimismo, el riesgo de cáncer orofaríngeo es entre dos y cuatro veces más alto que en la población seronegativa. En las mujeres inmunocompetentes, la vacuna tetravalente es eficaz en un 98% a un 100% para la prevención de lesiones precancerosas de cuello uterino, vulva y vagina. La efectividad de la vacuna frente al VPH para reducir la incidencia de este tipo de tumores depende de varios factores, incluyendo los efectos de la inmunosupresión en la respuesta a la vacuna, que la infección se produzca por los genotipos incluidos en la vacuna y el momento en el cual se realiza la vacunación. La eficacia de la vacunación frente al VPH para la prevención de la infección oral por VPH y del cáncer oral es desconocida. Los estudios de eficacia de la vacuna frente al VPH en mujeres VIH positivas son limitados. A continuación se exponen los resultados de seguridad e inmunogenicidad. Kojic et al. realizaron un ensayo clínico con 319 mujeres de 19 a 45 años de edad, infectadas por el VIH, procedentes de distintos países (Estados Unidos, Brasil, Sudáfrica), con el objetivo de determinar la seguridad y la inmunogenicidad de la vacuna tetravalente según los recuentos de CD4+. La vacuna fue administrada a 222 mujeres. En cuanto a la seguridad, ningún acontecimiento adverso de grado 3 se relacionó con la vacuna. Los resultados de inmunogenicidad se exponen en la Tabla 1, donde destacan las altas tasas de seroconversión para los cuatro genotipos vacunales y las escasas diferencias en la influencia de los recuentos de CD4 en las concentraciones medias geométricas (GMT). Otro ensayo clínico, de fase II, abierto, realizado en 99 mujeres con infección por el VIH y 276 mujeres sanas (controles) de 16 a 23 años de edad, con el objetivo de determinar la seguridad y la inmunogenicidad Tabla 1. Respuesta de anticuerpos a la vacuna tetravalente VPH 6/11/16/18 en mujeres infectadas por el VIH. (Adaptada de Kojic et al., 2012.) Basalmente seronegativas para VPH Infectadas por el VIH CD4 201 a 350 CD4 >350 Tipos de VPH Seroconversión GMT Seroconversión GMT 6 100% 324 96% 425 11 98% 407 97% 454 16 98% 1090 98% 1088 18 85% 171 90% 160 75 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes Tabla 2. Respuesta de anticuerpos a la vacuna tetravalente en mujeres infectadas por el VIH en comparación con controles históricos no infectados. (Adaptada de Kahn et al., 2012.) Basalmente seronegativas para VPH Infectadas por VIH Con TARGA (n = 69) Tipos de VPH No TARGA (n = 30) Todos (n = 99) Seroconversión GMT Seroconversión GMT Seroconversión GMT Controles (n = 276) GMT p 6 100% 1139 96,3% 547 97,5% 739 582 0,28 11 100% 1454 95,5% 665 96,8% 896 697 0,17 16 100% 5037 94,6% 2176 96,1% 2961 3892 0,05 18 100% 963 90% 445 92,5% 577 801 0,03 de la vacuna tetravalente según el tratamiento antirretroviral, aportó resultados similares (Tabla 2). Al comparar las GMT de los cuatro tipos de VPH entre las mujeres con tratamiento antirretroviral y las controles, no se encontraron diferencias estadísticamente significativas. En las mujeres con tratamiento antirretroviral, las GMT para los tipos 16 y 18 fueron significativamente inferiores respecto a las controles. Las tasas de seroconversión fueron del 100% para los cuatro tipos en las controles y en aquellas en tratamiento. En todos los casos, el porcentaje de seroconversión fue superior al 90%. Se dispone también de estudios con la vacuna bivalente. En concreto, en un ensayo clínico de fase I/II realizado por Denny et al., que incluía mujeres VIH positivas asintomáticas (n = 120) aleatorizadas 1:1 para recibir la vacuna o placebo, y mujeres VIH negativas (n = 30) que recibieron la vacuna bivalente, los principales resultados mostraron que la carga viral y los recuentos de células CD4+ no se vieron afectados ni modificados a los 12 meses tras la última dosis de la vacuna. Además, la vacuna seguía siendo inmunógena y bien tolerada en las mujeres infectadas por el VIH a los 12 meses de la vacunación (Fig. 4). Respecto al potencial efecto terapéutico de la vacuna del VPH, cabe señalar que las mujeres VIH positivas presentan un mayor riesgo de recurrencia de HSIL después del tratamiento. El papel de la vacunación frente al VPH para adultos infectados por el VIH, especialmente aquellos con infección por el VPH y enfermedad premaligna asociada, no está completamente aclarado. La vacunación previa al inicio del tratamiento podría mejorar 76 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas Media de la carga viral (log cp/ml) 5 VIH+/ALU 4,5 4 VIH+/VPH 3,5 3 PRE M1 M2 M4 M6 M7 Tiempo desde la vacunación (meses) M10 M12 Figura 4. Evolución de la carga viral en los 12 meses posvacunación con la vacuna bivalente frente al VPH. (Adaptada de Denny et al., 2012.) ALU, sujetos que recibieron hidróxido de aluminio; VPH, sujetos que recibieron la vacuna VPH-16/18 adyuvada con AS04. la respuesta a éste. Se requieren nuevos ensayos clínicos aleatorizados para dilucidar si la vacunación frente al VPH mejora la respuesta al tratamiento en sujetos VIH positivos. Niños infectados por el VIH Comparados con las mujeres infectadas por el VIH, los adolescentes VIH positivos presentan tres veces más riesgo de desarrollar LSIL como consecuencia de la infección por el VPH. Esto sugiere una mayor vulnerabilidad a los efectos oncogénicos de los VPH de alto riesgo y la necesidad de establecer estrategias para la protección. Se dispone de datos de un ensayo clínico aleatorizado controlado con placebo, doble ciego, publicado por Levin et al. en 2010, cuyo objetivo era determinar la seguridad y la inmunogenicidad, así como la influencia en el número de CD4 y la carga viral, de la vacuna tetravalente. El estudio incluyó 126 niños y niñas preadolescentes, de 7 a 12 años de edad, infectados por el VIH, de los cuales a 96 se les administró la vacuna. La seguridad de la vacuna fue similar a la observada en sujetos de la misma edad no infectados por el VIH en otros ensayos. En cuanto a la inmunogenicidad, la vacuna demostró ser muy inmunógena, con seroconversión en más del 96% de los individuos vacunados para los cuatro genotipos, frente al 0% 77 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes Tabla 3. Respuesta de anticuerpos a la vacuna tetravalente en niños infectados por el VIH en comparación con controles históricos no infectados. (Adaptada de Levin et al., 2010.) Infectados por VIH No infectados Edad 9-12 años, presente estudio Edad 9-12 años, datos previamente publicados Tipos de VPH n GMT (IC95%) n GMT (IC95%) 6 63 535 (387-739) 563 1053 (974-1138) 11 65 1321 (1025-1702) 563 1587 (1469-1715) 16 65 4987 (3685-6751) 560 6444 (5840-7110) 18 65 845 (547-1306) 565 1558 (1416-1716) en el grupo control. Sin embargo, las GMT conseguidas frente a los tipos 6 y 18 en estos niños VIH positivos, estudiadas en el subgrupo de edad de 9 a 12 años, fueron un 30% a un 50% inferiores a las conseguidas en los no infectados por el VIH (Tabla 3). Se desconoce la relevancia clínica de esta menor respuesta. El recuento de CD4 y la carga viral de VIH en plasma no se vieron afectados por la vacunación a los 28 días de recibirla. Posteriormente, Weinberg et al. publicaron un estudio para analizar la inmunogenicidad de la vacuna tetravalente en niños (7-12 años) infectados por el VIH (n = 130), midiendo la respuesta inmunitaria después de tres o cuatro dosis, la persistencia de anticuerpos y la respuesta a una dosis de recuerdo. Los resultados muestran que después de la tercera dosis se generan fuertes respuestas de anticuerpos frente a los tipos 6, 11 y 16, mientras que la respuesta es más débil para el tipo 18. Después de la dosis de recuerdo, los títulos de anticuerpos fueron significativamente más altos que los conseguidos tras la tercera dosis (Fig. 5). Vacuna del V P H y personas receptoras de trasplantes Trasplante de órgano sólido El estudio de la infección por el VPH en pacientes receptores de trasplantes ha sido objeto de interés de la comunidad científica en la última década. En 2006, Rose et al. publicaron los resultados de un estudio que evaluó la presencia de VPH en la cavidad oral de 88 australianos receptores de trasplante renal y de 88 controles inmunocompetentes. Mediante reacción en cadena de 78 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas h h h 0 8 24 28 GMT (IC95%), mMU/ml 16000 VPH16 8000 4000 2000 1000 500 200 100 50 20 10 1 h h 24 28 1 72 96 97100104120 124 Semanas Inmediato Diferido h h h 0 8 24 28 2000 VPH18 1000 500 200 100 50 20 10 Inmediato Diferido h h h 0 8 hh GMT (IC95%), mMU/ml 1 4000 VPH11 2000 1000 500 200 100 50 20 10 Inmediato Diferido hh h h 72 96 97100104120 124 Semanas GMT (IC95%), mMU/ml GMT (IC95%), mMU/ml 4000 VPH6 2000 1000 500 200 100 50 20 10 1 h h Inmediato Diferido h h h 0 8 hh 72 96 97100104120 124 Semanas 24 28 hh h h 72 96 97100104120 124 Semanas Figura 5. Cinética de los títulos de anticuerpos generados tras la administración de la vacuna tetravalente en niños infectados por el VIH. Las líneas continuas representan las GMT de los 96 sujetos que recibieron la vacuna desde el inicio (grupo “inmediato”), las líneas discontinuas representan las GMT de los 30 participantes que inicialmente recibieron placebo, seguido de vacuna tetravalente, a partir de la semana 96 (grupo “diferido”). En cada gráfico se representa uno de los cuatro tipos de VPH de la vacuna. (Adaptada de Weinberg et al., 2012.) la polimerasa se detectó DNA del VPH en el 18% del grupo de receptores de un trasplante y en el 1% del grupo control (p <0,001). A su vez se observó que los pacientes con trasplante tenían más probabilidades que los controles de presentar verrugas cutáneas (p <0,001). Los pacientes sometidos a un trasplante referían un menor número de parejas sexuales (p = 0,001) y menor consumo de alcohol (p = 0,01). El estudio sugiere que el sistema inmunitario de los pacientes receptores de un trasplante de órgano sólido incrementa el riesgo de sufrir infecciones orales por VPH oral y verrugas genitales. Un estudio realizado en 2011 por Reuschenbach et al. analizó la infección por el VPH en pacientes diagnosticados de cáncer de piel distinto del melanoma. Se estudiaron 140 lesiones de piel en 54 pacientes inmunocompetentes y en 33 inmunodeprimidos receptores de aloinjertos renales. La mayor prevalencia de VPH de alto riesgo se encontró en el cáncer de células escamosas, y los presentaban el 46,2% de los inmunodeprimidos (6/13) 79 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes frente al 23,5% (4/17) de los inmunocompetentes. El estudio concluyó que parece haber una asociación entre la infección por el VPH y la presentación de cáncer de piel en pacientes inmunodeprimidos. Trasplante de progenitores hematopoyéticos Se ha reportado un aumento del riesgo de cánceres sólidos en pacientes receptores de un trasplante de tejido hematopoyético, pese a que los estudios disponibles tienen una capacidad limitada para evaluar la interacción de la patología preexistente y los factores relacionados con el tratamiento. Se han realizado estudios para evaluar la incidencia y los factores de riesgo asociados a la aparición de cánceres sólidos después de un trasplante de progenitores hematopoyéticos. En 2001, Bhatia et al. evaluaron 2129 pacientes que se habían sometido a un trasplante de progenitores hematopoyéticos tras el diagnóstico de una enfermedad hematológica entre 1976 y 1998. Se utilizó una cohorte retrospectiva para realizar un estudio de casos y controles, con el objetivo de evaluar el papel del tratamiento pretrasplante y los diferentes regímenes de trasplante. Veintinueve pacientes desarrollaron cáncer sólido después del trasplante de progenitores hematopoyéticos, lo que duplica el riesgo en comparación con la población general. El riesgo fue significativamente alto para varios tipos de cáncer, medido como razón de incidencia estandarizada (RIE), es decir, las veces en que está aumentado el riesgo observado respecto al esperado. Así, para el cáncer hepático la RIE fue de 27,7 (IC95%: 1,9-57,3), para el cáncer de cavidad oral fue de 17,4 (IC95%: 6,3-34,1) y para el cáncer cervical de 13,3 (IC95%: 3,5-29,6). El mayor riesgo de algunos de estos cánceres asociados a la infección por el VPH sugiere que este subgrupo de población podría beneficiarse de la vacunación. El mayor estudio realizado hasta la fecha para evaluar los factores de riesgo para cánceres sólidos evaluó una cohorte multiinstitucional de 28.874 receptores de trasplante alogénico, en los que se identificaron 189 tumores sólidos. Fue publicado por Rizzo et al. en 2009. Globalmente, los pacientes desarrollaron nuevos cánceres escamosos con una tasa superior a la esperada respecto a la incidencia en la población general (relación observada a esperada 2,1; IC95%: 1,8-2,5). El riesgo de presentar cáncer sólido aumenta con el tiempo (tendencia p <0.001), alcanzando cifras superiores a tres veces el riesgo de la población general en los pacientes seguidos durante 15 años o más después del trasplante (Fig. 6). Estos datos indican 80 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas 15 Incidencia acumulada Intervalos de confianza superior e inferior Incidencia acumulada (%) 12 9 6 3 0 0 5 10 15 20 25 Años Figura 6. Incidencia acumulada de cáncer maligno secundario tras un trasplante alogénico de médula ósea. (Adaptada de Rizzo et al., 2009.) que los supervivientes de un trasplante alogénico presentan una alta tasa de transporte del VPH de modo asintomático y una incidencia de cáncer escamoso que aumenta con la edad. En este contexto, toda estrategia preventiva basada en la evidencia ayudaría a evitar nuevos casos de cáncer sólido en estos pacientes. Tras varios años de investigación al respecto, algunas preguntas siguen sin respuesta en cuanto al empleo de vacunas frente al VPH en los pacientes inmunodeprimidos después de un trasplante de progenitores hematopoyéticos. Es necesario indagar acerca de cuánto tiempo confiere protección la vacuna contra el VPH en los pacientes inmunodeprimidos, así como conocer mejor la efectividad de los actuales programas de vacunación en estos pacientes. El aumento de la supervivencia después de un trasplante alogénico de células madre se ha relacionado con el desarrollo de una infección prolongada por el VPH y la consecuente aparición de lesiones escamosas intraepiteliales en las mujeres. El estudio de seguimiento prospectivo realizado por Savani et al. en 2009 evidenció un aumento de los casos de displasia cervical relacionados con el VPH. Tres años después del trasplante de progenitores hematopoyéticos, un 43% de las pacientes incluidas en el estudio 81 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes presentaron citología anormal, y el 34% tuvo una SIL relacionada con el VPH (mediana de tiempo hasta la SIL de 51 meses; intervalo: 22-108). Se encontró HSIL en el 20% de estas pacientes. Esta alta incidencia de SIL en las supervivientes a largo plazo de un trasplante de progenitores hematopoyéticos pone de manifiesto la importancia de la evaluación ginecológica después del trasplante. Debido al riesgo de malignización de las lesiones, resulta conveniente adoptar medidas preventivas en estas pacientes. El hecho de que los genotipos 16 y 18 del VPH predominen en el cáncer de cuello uterino, el cáncer de canal anal y algunos cánceres de piel sugiere que las vacunas frente al VPH podrían ser útiles para prevenir los carcinomas escamosos que se producen tras el trasplante de progenitores hematopoyéticos. El impacto de estas estrategias dependerá de la proporción de cánceres VPH positivos prevenibles por vacunación. En este subgrupo la vacunación puede dar lugar a una reducción sustancial de la incidencia de carcinomas escamosos esperada tras un trasplante de progenitores hematopoyéticos, pero la validación de la estrategia exigiría el seguimiento en un gran grupo de pacientes a largo plazo. Vacuna del V P H y personas con enfermedades autoinmunitarias En este apartado se incluyen la enfermedad inflamatoria intestinal (EII) y algunas enfermedades reumatológicas. La EII (enfermedad de Crohn y colitis ulcerosa) suele presentarse en la adolescencia tardía o la edad adulta temprana. La primera infección por algún tipo de VPH ocurre generalmente en el primer año tras el inicio de las relaciones sexuales. Los pacientes con EII presentan una amplia variedad de mutaciones genéticas que pueden dar lugar a alteraciones de la inmunidad innata o de la adaptativa. Además, la inmunosupresión causada por los fármacos utilizados para el tratamiento es un factor de riesgo relevante para la persistencia de la infección. La información disponible señala que en los pacientes no inmunocompetentes la infección persistente por el VPH supone un incremento del riesgo de enfermedades asociadas, como la displasia cervical y el cáncer, y más aún en caso de estar recibiendo tratamiento inmunosupresor. En la Tabla 4 se muestran los principales resultados de varios estudios realizados en pacientes con EII. La información sobre el empleo de vacunas frente al VPH en estos pacientes es muy limitada. Jacobson et al. realizaron un trabajo con la va- 82 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas Tabla 4. Principales resultados de estudios realizados en pacientes con enfermedad inflamatoria intestinal. (Adaptada de Gaidos et al., 2012.) Autor, año Sujetos incluidos Principales resultados Bhatia et al., 2006 116 con EII (64 EC, 52 CU) 116 controles apareados por edad Pap anormal en 18% con EII frente a 5% en controles (p = 0,004) Venkatesan et al., 2006 518 con EII Pap anormal en 4,8% con EII OR asociada a infliximab 5,0 (p = 0,0001) Huftless et al., 2008 1165 con EII (427 EC, 738 CU) 12.124 controles apareados por edad Cáncer cervical en 0,85% en EII frente a 0,59% en controles OR ajustada para cáncer de cuello uterino en EII: 1,45 (0,74-3,84) Khane et al., 2008 40 con EII (32 EC, 8 CU) 134 controles apareados por edad, raza y paridad Pap anormal en 42,5% con EII frente a 7% en controles (p <0,001) Si TI más riesgo de displasia (p <0,001); >6 meses TI, OR: 1,5 (1,2-4,1, p = 0,02) Singh et al., 2008 525 con EII (292 EC, 233 CU) 19.692 con Pap anormal apareados con 57.898 controles Sin diferencias en Pap anormal en CU Incremento del riesgo en EC, si ACO y TI , OR: 2,41 (1,09-1,81) Lees et al., 2009 411 con EII (204 EC, 207 CU) 1644 controles de la misma área geográfica Sin diferencias en porcentaje de displasia cervical Pap anormal en EII fumadoras 27,4% frente a 11,4% en EII no fumadoras (p <0,001; OR: 2,95 [1,55-5,50]) Marehbian et al., 2009 22.310 EC 111.550 controles Incremento del riesgo de displasia si TI en monoterapia, HR: 1,5 (1,2-2,0), o si TI con 2-3 fármacos, HR: 1,8 (1,1-3,0) EII: enfermedad inflamatoria intestinal; EC: enfermedad de Crohn; CU: colitis ulcerosa; Pap: test de Papanicolau; TI: tratamiento inmunosupresor; ACO: anticonceptivos orales. cuna tetravalente frente al VPH con el objetivo de determinar su seguridad e inmunogenicidad, en el cual se incluyeron 37 mujeres de 9 a 26 años de edad con EII y en tratamiento inmunosupresor (el 51% con agentes contra el factor de necrosis tumoral y el 49% bajo tratamiento inmunomodulador). Para determinar la inmunogenicidad se utilizó una cohorte de controles históricos sanos, y para la seguridad 15 mujeres con EII previamente vacunadas. Debido a que este estudio se inició antes de la autorización de la vacuna en los niños (2009), éstos no se incluyeron en el estudio. Los principales resultados muestran que la seropositividad después de la administración de tres dosis fue del 100% para los tipos 6, 11 y 16, y del 96% para el tipo 18. Los resultados de las GMT para ambos grupos se muestran en la Figura 7. No se observaron acontecimientos adversos atribuibles a la 83 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes 9000 9-15 años de edad 8000 16-26 años de edad GMT (IC95%) 7000 Pacientes EII Controles sanos 6000 5000 4000 3000 2000 1000 0 N: 19 917 20 917 6 11 20 925 20 922 16 12 3333 13 3357 13 3253 13 3571 18 6 Subtipo VPH 11 16 18 Figura 7. Títulos de anticuerpos frente al VPH al séptimo mes de la vacunación en niñas y adultas jóvenes con EII (n = 33) comparadas con controles sanos históricos. El número (N) de participantes en el grupo con EII y en el grupo control para cada tipo de VPH y grupo de edad se indica bajo la media (IC95%). (Adaptada de Jacobson et al., 2013.) vacuna. Se concluye que en las mujeres con EII la vacuna tetravalente es inmunógena y segura. Se dispone también de algunos estudios, tanto con la vacuna tetravalente como con la bivalente, que incluyeron mujeres con enfermedades reumatológicas: lupus eritematoso sistémico (LES), artritis juvenil idiopática, dermatomiositis juvenil, esclerodermia y enfermedad de Sjögren. Mok et al. realizaron un trabajo con la vacuna tetravalente frente al VPH en mujeres de 18 a 35 años con LES con el fin de determinar su seguridad y su inmunogenicidad. Se estableció como grupo control para la inmunogenicidad 50 mujeres sanas y para la seguridad 50 mujeres con LES. No se observaron cambios en los marcadores de enfermedad (meses 2, 7 y 12), y la incidencia de brotes de LES fue de 0,22 por paciente-año en los casos y de 0,20 por paciente-año en los controles. Respecto a la seroconversión, variaba entre el 76% y el 95% en el grupo de los casos y entre el 80% y el 98% en los controles. La vacuna mostró ser razonablemente inmunógena en las mujeres con LES. En otro trabajo con la vacuna tetravalente realizado por Crawford et al., con el objetivo de determinar la inmunogenicidad en las niñas con enfermedades autoinmunitarias, se incluyeron 36 niñas de 14,2 (±1,3) años con diagnóstico de artritis juvenil idiopática (n = 28), LES (n = 4), 84 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas dermatomiositis juvenil (n = 2), esclerodermia (n = 1) y enfermedad de Sjögren (n = 1). Se determinó el grado de inmunosupresión como nivel 1 (sin tratamiento inmunosupresor), nivel 2 (corticosteroides), nivel 3 (metotrexato, azatioprina, ciclosporina) o nivel 4 (terapias biológicas: etanercept, infliximab). Los resultados mostraron que todas las participantes, incluidas aquellas con tratamiento inmunosupresor de nivel 4, presentaban una buena respuesta para los cuatro tipos de VPH que contiene la vacuna. Respecto a la seguridad, una de las niñas diagnosticada de artritis juvenil idiopática presentó un brote a los 2 días de la tercera dosis. En este estudio se apunta que un seguimiento más prolongado en el tiempo permitiría determinar la necesidad o no de dosis de recuerdo. Heijstek et al. realizaron un estudio con el objetivo de evaluar la seguridad y la inmunogenicidad de la vacuna bivalente frente al VPH. Incluyeron 58 mujeres de 12 a 18 años de edad con diagnóstico de enfermedades autoinmunitarias (45 con artritis juvenil idiopática, 8 con LES y 5 con dermatomiositis juvenil) y 51 mujeres sanas que formaban el grupo control. Como principales resultados se obtuvo un porcentaje de respuesta similar en ambos grupos, con GMT inferiores en las pacientes con LES, dermatomiositis juvenil y artritis juvenil idiopática frente al tipo 16, y en aquellas con LES y dermatomiositis juvenil frente al tipo 18. En cuanto a la seguridad, se observaron pocos cambios en los marcadores de la enfermedad (entre visitas) para las tres afecciones. Un trabajo similar del mismo grupo holandés, realizado también con la vacuna bivalente frente al VPH, en 68 mujeres con artritis juvenil idiopática y 55 adolescentes sanas entre 12 y 18 años de edad, halló que todas las mujeres fueron seropositivas a los 7 meses para los VPH tipo 16 y 18, y no se encontraron diferencias estadísticamente significativas entre las pacientes y los controles en las GMT, aunque fueron inferiores en las pacientes. Tampoco hubo diferencias significativas en la respuesta a la vacuna entre aquellas que estaban en tratamiento con metotrexato y las que no lo recibían, para el VPH tipo 16 (p = 0,790) y el VPH tipo 18 (p = 0,372). No se encontraron diferencias relevantes en los acontecimientos adversos entre ambos grupos. La vacuna bivalente se mostró inmunógena y segura en las pacientes con artritis juvenil idiopática. C onclusiones En los pacientes no inmunocompetentes o con enfermedades autoinmunitarias, las vacunas frente al VPH inducen tasas de seroconversión similares 85 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes a las observadas en las personas sanas, aunque los títulos de anticuerpos alcanzados son más bajos. En cuanto a la seguridad, los estudios realizados no muestran una mayor frecuencia de acontecimientos adversos ni una peor evolución clínica de la enfermedad de base. La administración temprana de la vacuna frente al VPH en el momento del diagnóstico de la enfermedad inmunosupresora de base autoimunitaria, o del inicio de las terapias inmunosupresoras, podría ser una estrategia para reducir el riesgo de neoplasia intraepitelial. No se dispone de información sobre la duración de la protección, lo cual requiere la inmunovigilancia de estos pacientes. Aunque se precisa información adicional, la vacuna deber ser recomendada en los pacientes inmunodeprimidos con independencia de que estén bajo tratamiento con fármacos inmunosupresores. BIBL I O G RA F ÍA –– ACIP Adult Immunization Work Group, Bridges CB, Woods L, Coyne-Beasley T; Centers for Disease Control and Prevention (CDC). Advisory Committee on Immunization Practices (ACIP) recommended immunization schedule for adults aged 19 years and older – United States, 2013. Morb Mortal Wkly Rep. 2013;62(Suppl 1):9-19. –– Bhatia BS, Louie AD, Bhatia R, O’Donnell MR, Fung H, Kashyap A, et al. Solid cancers after bone marrow transplantation. J Clin Oncol. 2001;19:464-71. –– Bhatia J, Bratcher J, Korelitz B, Vakher K, Mannor S, Shevchuk M, et al. Abnormalities of uterine cervix in women with inflammatory bowel disease. World J Gastroenterol. 2006;12:6167-71. –– Block SL, Nolan T, Sattler C, Barr E, Giacoletti KE, Marchant CD, et al. Comparison of the immunogenicity and reactogenicity of a prophylactic quadrivalent human papillomavirus (types 6, 11, 16, and 18) L1 virus-like particle vaccine in male and female adolescents and young adult women. Pediatrics. 2006;118:2135-45. –– Blomberg M, Nielsen A, Munk C, Kjaer SK. Trends in head and neck cancer incidence in Denmark, 1978-2007: focus on human papillomavirus associated sites. Int J Cancer. 2011;129:733-41. –– Bower M, Powles T, Newsom-Davis T, Thirlwell C, Stebbing J, Mandalia S, et al. HIVassociated anal cancer: has highly active antiretroviral therapy reduced the incidence or improved the outcome? J Acquir Immune Defic Syndr. 2004;37:1563-5. –– Brown LM, Check DP, Devesa SS. Oropharyngeal cancer incidence trends: diminishing racial disparities. Cancer Causes Control. 2011;22:753-63. –– Couture MC, Page K, Stein ES, Sansothy N, Sichan K, Kaldor J, et al. Cervical human papillomavirus infection among young women engaged in sex work in Phnom Penh, Cambodia: prevalence, genotypes, risk factors and association with HIV infection. BMC Infect Dis. 2012;12:166. 86 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas –– Crawford N, Akikusa J, Allen R, Munro J, Buttery JP. Immunogenicity of a prophylactic quadrivalent HPV vaccine in females with paediatric rheumatological diseases. 29th Annual Meeting of the European Society for Paediatric Infectious Diseases. 2011 Jun 7-11; The Hague, The Netherlands. Disponible en: ttp://www.kenes.com/espid2011/cd/pdf/ P753.pdf –– Chaturvedi AK, Madeleine MM, Biggar RJ, Engels EA. Risk of human papillomavirus- associated cancers among persons with AIDS. J Natl Cancer Inst. 2009;101:1120-30. –– Chu FY, Lin YS, Cheng SH. Human papillomavirus infection in human immunodeficiency virus-positive Taiwanese women incarcerated for illicit drug usage. J Microbiol Immunol Infect. 2012;46:282-7. –– Chiao EY, Krown SE, Stier EA, Schrag D. A population-based analysis of temporal trends in the incidence of squamous anal canal cancer in relation to the HIV epidemic. J Acquir Immune Defic Syndr. 2005;40:451-5. –– Denny LA, Franceschi S, de Sanjosé S, Heard I, Moscicki AB, Palefsky J. Human papillomavirus, human immunodeficiency virus and immunosuppression. Vaccine. 2012;30(Suppl 5):F168-74. –– Denny L, Hendricks B, Gordon C, Hervé C, Thomas F, Hezareh M, et al. Seguridad e inmunogenicidad de la vacuna VPH-16/18 adyuvada con AS04 en mujeres VIH-positivo en Suráfrica. Seguimiento a 12 meses tras la vacunación. Figo World Congress of Gynecology and Obstetrics, octubre 2012. –– Firnhaber C, Van Le H, Pettifor A, Schulze D, Michelow P, Sanne IM, et al. Association between cervical dysplasia and human papillomavirus in HIV seropositive women from Johannesburg South Africa. Cancer Causes Control. 2010;21:433-43. –– Firnhaber C, Wilkin T. Human papillomavirus vaccines: where do they fit in HIV-infected individuals? Curr HIV/AIDS Rep. 2012;9:278-86. –– Frisch M, Biggar RJ, Goedert JJ. Human papillomavirus-associated cancers in patients with human immunodeficiency virus infection and acquired immunodeficiency syndrome. J Natl Cancer Inst. 2000;92:1500-10. –– Gaidos JKJ, Bickston SJ. HPV infection and vaccination in patients with inflammatory bowel disease. Practical Gastroenterology. 2012: 27-31. Disponible en: http://www.prac ticalgastro.com/pdf/October12/Gaidos.pdf –– Gillison M. Oropharyngeal cancer: a potential consequence of concomitant HPV and HIV infection. Curr Opin Oncol. 2009;21:439-44. –– Heijstek MW, Groot N, Scherpenisse M, Tacke C, Berbers G, van der Klis F, et al. Safety and immunogenicity of human papillomavirus vaccination in juvenile patients with rheumatic diseases. En: Cimaz R, Dolezalova P, Gattorno M, Girschick H, Hofer M, Maillard S, et al., editores. Proceedings of 18th Pediatric Rheumatology European Society (PReS) Congress; 2011 Sep 14-18. Bruges, Belgium. Pediatric Rheumatology. 2011;9(Suppl 1):O41. –– Heijstek MW, Scherpenisse M, Groot N, Tacke C, Schepp RM, Buisman AM, et al. Immunogenicity and safety of the bivalent HPV vaccine in female patients with juvenile idiopathic arthritis: a prospective controlled observational cohort study. Ann Rheum Dis. 2013 May 30. [Epub ahead of print] –– Herrero R, Quint W, Hildesheim A, González P, Struijk L, Katki HA, et al. Reduced prevalence of oral human papillomavirus (HPV) 4 years after bivalent HPV vaccination in a randomized clinical trial in Costa Rica. PLoS One. 2013;8:e68329. 87 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes –– Hocking JS, Stein A, Conway EL, Regan D, Grulich A, Law M, et al. Head and neck cancer in Australia between 1982 and 2005 show increasing incidence of potentially HPV-associated oropharyngeal cancers. Br J Cancer. 2011;104:886-91. –– Hoots BE, Palefsky JM, Pimenta JM, Smith JS. Human papillomavirus type distribution in anal cancer and anal intraepithelial lesions. Int J Cancer. 2009;124:2375-83. –– Huftless S, Fireman B, Kane S, Herrinton LJ. Screening differences and risk of cervical cancer in inflammatory bowel disease. Aliment Pharmacol Ther. 2008;28:598-605. –– Jacobson DL, Bousvaros A, Ashworth L, Carey R, Shrier LA, Burchett SK, et al. Immunogenicity and tolerability to human papillomavirus-like particle vaccine in girls and young women with inflammatory bowel disease. Inflamm Bowel Dis. 2013;19:1441-9. –– Kane S, Khatibi B, Reddy D. Higher incidence of abnormal Pap smears in women with inflammatory bowel disease. Am J Gastroenterol. 2008;103:631-6. –– Kahn J, Xu J, Kapogiannis B, Rudy B, Liu N, Gonin R, et al. Immunogenicity of the HPV6, -11, -16, -18 vaccine in HIV-positive young women. XIX AIDS 2012. Washington, DC, USA. 22-27 July 2012. WEAB0202 Abstract. –– Kahn J, Burk R, Squires K, Kapogiannis B, Rudy B, Xu J, et al. Prevalence and risk factors for HPV in HIV-positive young women receiving their first HPV vaccination. Acquir Immune Defic Syndr. 2012;61:390-9. –– Kojic EM, Cespedes, M, Umbleja T, Kang M, Aberg J, Allen R, et al., ACTG 5240 Study Group. Safety and immunogenicity of the quadrivalent human papillomavirus vaccine in HIV-positive women. XIX AIDS 2012. Washington, DC, USA. 22-27 July 2012. WEAB0203 Abstract. –– Konopnicki D, Manigart Y, Gilles C, Barlow P, De Marchin J, Feoli F, et al. High-risk human papillomavirus infection in HIV-positive African women living in Europe. J Int AIDS Soc. 2013;16:18023. –– Lees CW, Critchley J, Chee N, Beez T, Gailer RE, Williams AR, et al. Lack of association between cervical dysplasia and IBD: a large case-control study. Inflamm Bowel Dis. 2009;15:1621-9. –– Levin MJ, Moscicki AB, Song LY, Fenton T, Meyer WA 3rd, Read JS, et al. Safety and immunogenicity of a quadrivalent human papillomavirus (types 6, 11, 16, and 18) vaccine in HIV-infected children 7 to 12 years old. J Acquir Immune Defic Syndr. 2010;55:197-204. –– Ligier K, Belot A, Launoy G, Velten M, Bossard N, Iwaz J, et al. Descriptive epidemiology of upper aerodigestive tract cancers in France: incidence over 1980-2005 and projection to 2010. Oral Oncol. 2011;47:302-7. –– Lomalisa P, Smith T, Guidozzi F. Human immunodeficiency virus infection and invasive cervical cancer in South Africa. Gynecol Oncol. 2000;77:460-3. –– Luque AE, Hitti J, Mwachari C, Lane C, Messing S, Cohn SE, et al. Prevalence of human papillomavirus genotypes in HIV-1-infected women in Seattle, USA and Nairobi, Kenya: results from the Women’s HIV Interdisciplinary Network (WHIN). Int J Infect Dis. 2010;14:e810-4. –– Mannarini L, Kratochvil V, Calabrese L, Silva LG, Morbini P, Betka J, et al. Human papilloma virus (HPV) in head and neck region: review of literature. Acta Otorhinolaryngol Ital. 2009;29:119-26. –– Marehbian J, Arrighi M, Hass S, Tian H, Sandborn WJ. Adverse events associated with common therapy regimens for moderate-to-severe Crohn’s disease. Am J Gastroenterol. 2009;104:2524-33. 88 C. Velasco, A. Vilajeliu, M. Aldea, V.G. Sequera, V. Calvente y J.M. Bayas –– Mok CC, Ho LY, Fong LS, To CH. Immunogenicity and safety of a quadrivalent human –– papillomavirus vaccine in patients with systemic lupus erythematosus: a case-control study. Ann Rheum Dis. 2013;72:659-64. Palefsky JM, Holly EA, Hogeboom CJ, Ralston ML, DaCosta MM, Botts R, et al. Virologic, immunologic, and clinical parameters in the incidence and progression of anal squamous intraepithelial lesions in HIV-positive and HIV-negative homosexual men. J Acquir Immune Defic Syndr Hum Retrovirol. 1998;7:314-9. –– Palefsky JM, Holly EA, Ralston ML, Jay N, Berry JM, Darragh TM. High incidence of –– –– –– –– –– –– –– anal high-grade squamous intra-epithelial lesions among HIV-positive and HIV-negative homosexual and bisexual men. AIDS. 1998;12:495-503. Palefsky JM, Gillison ML, Strickler HD. HPV vaccines in immunocompromised women and men. Vaccine. 2006;24(Suppl 3):S3/140-6. Palefsky J. Human papillomavirus infection in HIV-infected persons. Topics in HIV medicine. 2007;15:130-3. Palefsky JM, Giuliano AR, Goldstone S, Moreira ED, Aranda C, Jessen H, et al. HPV vaccine against anal HPV infection and anal intraepithelial neoplasia. N Engl J Med. 2011;365:1576-85. Reddy VM, Cundall-Curry D, Bridger MW. Trends in the incidence rates of tonsil and base of tongue cancer in England, 1985-2006. Ann R Coll Surg Engl. 2010;92:655-9. Reisinger KS, Block SL, Lazcano-Ponce E, Samakoses R, Esser MT, Erick J, et al. Safety and persistent immunogenicity of a quadrivalent human papillomavirus types 6, 11, 16, 18 L1 virus-like particle vaccine in preadolescents and adolescents. Pediatr Infect Dis J. 2007;26:201-9. Reuschenbach M, Tran T, Faulstich F, Hartschuh W, Vinokurova S, Kloor M, et al. Highrisk human papillomavirus in non-melanoma skin lesions from renal allograft recipients and immunocompetent patients. Br J Cancer. 2011;104:1334-41. Rizzo JD, Curtis RE, Socié G, Sobocinski KA, Gilbert E, Landgren O, et al. Solid cancers after allogeneic hematopoietic cell transplantation. Blood. 2009;113:1175-83. –– Rose B, Wilkins D, Li W, Tran N, Thompson C, Cossart Y, et al. Human papillomavirus –– –– –– –– –– in the oral cavity of patients with and without renal transplantation. Transplantation. 2006;82:570-3. Sahasrabuddhe V, Mwanahamuntu MH, Vermund SH, Huh WK, Lyon MD, Stringer JS, et al. Prevalence and distribution of HPV genotypes among HIV-infected women in Zambia. Br J Canc. 2007;96:1480-3. Savani BN, Goodman S, Barrett AJ. Can routine posttransplant HPV vaccination prevent commonly occurring epithelial cancers after allogeneic stem cell transplantation? Clin Cancer Res. 2009;15:2219-21. Savani BN, Stratton P, Shenoy A, Kozanas E, Barrett AJ. Increased risk of cervical dysplasia in long-term survivors of allogeneic stem cell transplantation – implications for screening and HPV vaccination. Biol Blood Marrow Transplant. 2008;14:1072-5. Scholefield JH, Castle MT, Watson NFS. Malignant transformation of high-grade anal intraepithelial neoplasia. Br J Surg. 2005;92:1133-6. Singh H, Demers A, Nugent A, Mahmud SM, Kliewer EV, Bernstein CN. Risk of cervical abnormalities in women with IBD: a population-based nested case-control study. Gastroenterology. 2009;136:451-8. 89 Vacunación frente al virus del papiloma humano en personas no inmunocompetentes –– Venkatesan T, Beaulieu D, Ferrer V. Abnormal Pap smear, cervical dysplasia and immuno–– modulator therapy in women with inflammatory bowel disease (IBD). Gastroenterology. 2006;130:A3. Weinberg A, Song LY, Saah A, Brown M, Moscicki AB, Meyer WA 3rd, et al. Humoral, mucosal, and cell-mediated immunity against vaccine and nonvaccine genotypes after administration of quadrivalent human papillomavirus vaccine to HIV-infected children. J Infect Dis. 2012;206:1309-18. –– Zeier M, Doeberitz MVK, Sommerer C. High-risk human papillomavirus in non-melanoma skin lesions from renal allograft recipients and immunocompetent patients. Br J Cancer. 2011;104:1334-41. 90 Las vacunas en la práctica clínica J.M. Casanovas Gordó Las vacunas en la práctica clínica. Introducción Hacia 1983-1984, cuando se inició la reforma de la asistencia primaria en Cataluña, los centros de vacunación del Institut Municipal de la Salut del Ayuntamiento de Barcelona distribuidos por toda la ciudad empezaron a delegar su función de vacunar a los niños barceloneses a los centros de atención primaria, que eran los lugares naturales donde debía vacunarse a los pacientes que allí acudían. Esto ocurrió de manera lenta, pero progresiva y continuada. Es por este motivo que una de las funciones importantes de los pediatras y enfermeras de los servicios de pediatría de los centros de atención primaria fue vacunar a los niños que pertenecían a éstos. Desde entonces, el calendario vacunal autonómico se ha modificado sustancialmente y el actual nada tiene que ver con el de aquellos lejanos años 1980. La prevención de las enfermedades es uno de nuestros objetivos más importantes, y la vacunación uno de los primordiales. Sin embargo, ahora quizás nos preocupa más que, siguiendo las costumbres de otros países, un porcentaje de padres (se habla del 5%) no vacunen a sus hijos. Acaban muchas veces vacunando del tétanos, pero de las demás vacunas se abstienen y hay verdaderas dificultades para convencerles de su necesidad. Muchos temas del mundo de la vacunología preocupan a las enfermeras pediátricas y a los pediatras en los centros de atención primaria. Los ponentes de esta mesa, Gemma Riera Peraferrer, Xavier Martínez Gómez y Jacobo Mendioroz Peña, nos aportarán información sobre tres cuestiones 93 Las vacunas en la práctica clínica. Introducción de importancia y útiles en nuestro quehacer diario, que va dirigida a todos, pero en especial a los profesionales que realizamos nuestra labor día a día en los centros de atención primaria. Respecto a qué podemos hacer para disminuir el miedo y el dolor en la vacunación infantil, nos encontramos con padres, y sobre todo abuelos, que en las visitas de los 2, 4 y 6 meses siempre dicen «pobrecito, tenerle que pinchar» y «tantas vacunas». Les decimos siempre que son afortunados porque les podemos administrar «tantas vacunas» como ellos dicen. Sin embargo, si podemos lograr que la inyección y la introducción del líquido sean menos dolorosas, debemos hacerlo. Los niños se esconden debajo de la mesa del pediatra, en alguna ocasión tenemos que perseguirlos por la consulta o sujetarlos entre varias personas para poder administrar la vacuna. Nos preguntamos qué hacemos mal, por qué tienen tanto miedo algunos niños y por qué lloran desconsoladamente cuando ni siquiera hemos destapado el capuchón de la aguja. Quizás sea el modo en que se les explica en su casa, o alguna mala experiencia anterior que recuerdan de manera muy clara. También desde atención primaria nos preguntamos cómo colaborar con los centros de vacunación internacional. Hace unos años, sobre todo al inicio del nuevo milenio, hubo en nuestra ciudad una llegada masiva de inmigrantes de todos los países, y al barrio de Roquetes, donde trabajamos, muy cerca del Hospital Vall d’Hebron, llegaron muchos de Sudamérica, pero también de África y los países del este de Europa. Estos pacientes regresaban de vacaciones a sus países de origen, y llevaban a sus hijos pequeños. Los viajes a los países del Tercer Mundo y a destinos exóticos obligaron a crear los centros de vacunación internacional. Pero quizás desde los centros de atención primaria podemos ayudar, informar, valorar qué vacunas hay que administrar, aconsejar a las familias sobre si es preciso que se vacunen o no en función de la edad del paciente, etc. Y tal vez con ello podemos contribuir a reducir las listas de espera. Algunas de las vacunas son de uso hospitalario (meningococo tetravalente, fiebre amarilla, encefalitis japonesa, encefalitis centroeuropea) y sólo pueden administrarse o darlas en los centros de vacunación internacional, pero otras, como la de la hepatitis A o la de la fiebre tifoidea, podemos aconsejarlas desde nuestros centros. Un tercer tema que preocupa es la dificultad para poder administrar a los pacientes alérgicos al huevo algunas vacunas, sobre todo la antigripal. Hace una década, aproximadamente, teníamos dudas sobre si vacunar con la vacuna triple vírica a los alérgicos al huevo, y disponíamos de 94 J.M. Casanovas Gordó una formulación de células diploideas, denominada Triviraten®, que dejó de fabricarse. Entonces conocimos que la vacuna triple vírica no está contraindicada en los alérgicos al huevo, ya que en su fabricación se utilizan fibroblastos de embrión de pollo y no otros componentes más alergénicos. El problema radicaba más en el estabilizante de gelatina que en el huevo. Ello permitió poder vacunar a ese reducido número de pacientes (cerca del 2%) alérgicos al huevo, muchos de los cuales tienen asma que aconseja la vacunación frente a la gripe. 95 G. Riera Peraferrer Estrategias para disminuir el miedo y el dolor en la vacunación infantil Dolor , miedo y estrés El dolor es una experiencia sensorial (objetiva) o emocional (subjetiva), de­sagradable, que molesta e impide realizar tareas diarias (Asociación Internacional para el Estudio del Dolor). El miedo es una emoción caracterizada por un intenso sentimiento desagradable, provocado por la percepción de un peligro, real o supuesto, presente o futuro; es una reacción de supervivencia del cuerpo ante una amenaza inmediata. El estrés es la respuesta automática y natural de nuestro cuerpo a las situaciones que nos resultan amenazadoras o desafiantes; es la reacción del organismo ante una amenaza que sigue sin resolverse. No todas las personas se estresan frente a las mismas situaciones, ni una persona que se estresa ante una situación determinada experimenta lo mismo todas las veces que se enfrenta a ella. Una situación amenazadora produce cambios psicológicos y fisiológicos en el organismo. Habitualmente estos cambios son reversibles en cuanto desaparece o se controla la situación, pero en el caso de persistir los estímulos con una alta intensidad aversiva, el organismo puede sufrir alteraciones lo bastante importantes como para generar una enfermedad e incluso la muerte. El dolor advierte de un daño inmediato, de un inminente peligro físico, avisa de que se está produciendo un daño biológico para que se adopten las medidas oportunas. Genera una experiencia sensorial (objetiva), pero 97 Estrategias para disminuir el miedo y el dolor en la vacunación infantil también una experiencia emocional (subjetiva), que es la que hace que se perciba el dolor como una amenaza inmediata que se traduce en miedo, que será más o menos intenso en función de la percepción de peligro. En el ámbito pediátrico, el dolor asociado a la inyección de la vacuna se reduce con una buena técnica de administración. Los profesionales han utilizado clásicamente distintos métodos para aliviar el dolor: hacer que el niño sople, distraerle, aplicar frío en el miembro contralateral… Podríamos pensar que si al administrar una inyección minimizamos el dolor todo lo posible, el acto vacunal sería una experiencia positiva que generaría una sensación agradable y de bienestar que difícilmente puede desencadenar miedo en el niño. De hecho, estamos muy sensibilizados en cuanto a que nuestros pacientes no sufran dolor, y prueba de ello es la gran variedad de analgésicos que nos ofrece la industria farmacéutica. Sin embargo, debemos tener en cuenta que el niño puede percibir dolor no sólo porque haya tenido una mala experiencia relacionada con las inyecciones, sino que puede suponer que tendrá dolor porque alguien le haya explicado un acontecimiento desagradable relacionado con el acto vacunal o las inyecciones, porque haya visto alguna experiencia negativa en otro niño, o por cualquier otro factor que puede haber generado una percepción de situación amenazante para él. El niño hace una evaluación primaria en la cual valora si un acontecimiento o una situación va a generarle beneficios o perjuicios, bien sea ahora o en un futuro, y de manera más generalizada o más específica. Identifica qué es y qué pasa. El resultado de esta valoración puede ser positiva, irrelevante o neutra, pero también puede ser estresante porque perciba la situación como un daño o una amenaza. Además de producir una mayor o menor activación del sistema nervioso, los resultados de esta evaluación se asocian a diversas emociones, que son las encargadas de facilitar una percepción positiva o negativa de la interacción que se va a producir con la situación. De acuerdo con las nuevas informaciones se hace una re­ evaluación de la situación (evaluación secundaria), que puede modificar la valoración primaria. Esta nueva valoración está relacionada con la información que el niño recibe del entorno, sobre todo con la que le transmiten los padres. El miedo, pues, no sólo se genera en el momento de administrar la vacuna, sino que puede anticiparse a los hechos y generar un malestar importante en el niño mucho antes de proceder a vacunarle. Si el miedo que aparece en el niño persiste en el tiempo con una alta intensidad aversiva, esta situación amenazadora produce cambios psicológicos y fisiológicos que si no se revierten, porque no controla la situación, 98 G. Riera Peraferrer Figura 1. Dolor, miedo y estrés. DOLOR Administrar la vacuna MIEDO Amenaza inmediata Dolor de la vacuna ESTRÉS Amenaza que sigue sin resolverse EXPERIENCIA SENSORIAL (OBJETIVA) PERCEPCIÓN DE UN PELIGRO VACUNAMOS EXPERIENCIA EMOCIONAL (SUBJETIVA) • En el momento de la vacunación REAL SUPUESTO • Anticipatorio • En el momento de la vacunación • Después de la administración • FOBIAS • Síntomas tras la exposición a un acontecimiento estresante • Malestar clínicamente importante • FOBIAS pueden generar estrés y llevar a alteraciones lo suficientemente importantes como para producir diversas patologías. Así pues, a mayor dolor, mayor miedo, porque como hemos visto, el dolor tiene un componente emocional no sujeto al propio acto de administrar una vacuna. ¿Qué ocurre cuando se amenaza a un niño con frases como «Si no te portas bien el doctor te pinchará» o «Si no comes le diré al doctor que te ponga una inyección»? Es fundamental prestar atención a los factores psicológicos, ya que desempeñan un papel importante en el dolor. Los niños tienen menos recursos para afrontar situaciones de miedo, y cuanta más corta sea su edad menos recursos tienen y el impacto resultará más negativo. El aprendizaje está mediado por las emociones. El niño puede aprender que pinchar es algo malo y desagradable. Amenazar al niño con que el doctor le pinchará si no se porta bien o no come puede generarle una emoción negativa que se traduce en miedo. Esto puede hacer que nuestra simple presencia ya le genere miedo, convirtiéndonos en un estímulo amenazante para él con la consecuente respuesta de huida, ya que como respuesta adaptativa del ser humano las situaciones que se temen se intentan eludir. Por tanto, las tres variables que son el dolor, el miedo y el estrés están relacionadas entre sí, de manera que si bien es cierto que a mayor dolor mayor miedo y mayor posibilidad de generar estrés, a mayor miedo o estrés también se percibe mayor dolor (Fig. 1). 99 Estrategias para disminuir el miedo y el dolor en la vacunación infantil Por otra parte, el miedo es una conducta adaptativa, es un sistema de alarma primitivo que ayuda al niño a evitar situaciones potencialmente peligrosas, con lo cual es indeseable su desaparición. Sería recomendable que desde muy pequeño aprendiera a distinguir lo que es un estímulo amenazante de lo que no lo es, y evitar instaurar pautas educativas incorrectas como las que utilizan el miedo para que el niño obedezca. Si bien estas prácticas pueden parecer útiles en un primer momento, lo que realmente hacen es transmitir información errónea e infundada que confunde al niño y le genera miedos innecesarios. Una buena educación emocional no consiste en que el niño no tenga miedo, sino que lo sienta sólo ante lo verdaderamente amenazante. La meta de una verdadera educación emocional es lograr una adecuación entre lo que sucede al niño y la respuesta emocional correspondiente. Enseñar esto a los niños es el comienzo de la prevención de gran parte de los problemas infantiles, de los cuales la mayoría son de naturaleza emocional, como la ansiedad, el estrés y la depresión. De hecho, los miedos relacionados con el daño físico y la enfermedad están muy arraigados en la especie humana, porque constituyen una amenaza real para la persona y se asocian a circunstancias muy desagradables y negativas, como el dolor o la muerte. Un mecanismo fundamental para la adquisición de miedos es sufrir una intensa experiencia negativa o varias experiencias negativas menos fuertes. El estrés psicológico se genera como resultado de evaluaciones cognitivas negativas frente a situaciones que se perciben como amenazadoras. ¿Cuándo puede desaparecer el miedo? Cuando el niño se acerca a la situación temida y comprueba que realmente no pasa nada. Por tanto, será muy importante generar estrategias para afrontar la situación temida y consolidar un comportamiento valiente. Una vez vencida la resistencia inicial, se reduce el grado de temor que genera la situación. Si bien el adulto puede discriminar el estado emocional del niño según lo que éste exprese, el niño también atiende y lo hace, básicamente, a la cara del otro, principalmente la de su madre. El niño discrimina el estado emocional del otro, y tiene la capacidad para cambiar el suyo en función de lo que percibe en sus progenitores. Es así como, desde muy temprana edad y mediante la empatía, el niño es capaz de aprender a desarrollar pautas de comportamiento y recursos de afrontamiento. Si cuando el niño genera respuestas de miedo, éstas son desproporcionadas a la situación, no pueden ser eliminadas racionalmente, están más allá del control voluntario, son de larga duración e interfieren significativamente en la vida cotidiana del niño, dejan de ser miedos transitorios para 100 G. Riera Peraferrer convertirse en fobias. Algunas fobias específicas pueden interferir de manera considerable en la vida cotidiana del niño, y la fobia a los médicos puede dificultar la administración de tratamientos beneficiosos como las vacunas. C ÓMO MINI M IZA R E L DO L O R DEL ACTO VAC U NAL Para que el dolor asociado a la vacunación sea mínimo es muy importante una adecuada y correcta administración de la vacuna, con el paciente bien sujeto, e informar sobre las posibles reacciones locales y generales. Administración de la vacuna Una correcta administración de la vacuna incluye: •• Elección adecuada de la aguja en función de la edad y la constitución física del paciente, del lugar anatómico y de la vía de administración. •• Técnica apropiada: aplanado o pellizco. •• El lugar anatómico que nos proporcione mayor inmunogenicidad, pero también menor reactogenicidad. Técnicas, lugar anatómico y elección de la aguja para la administración de vacunas en pediatría •• Vacuna intramuscular: Técnica: - Procurar la relajación de la musculatura. - Técnica del aplanado, ángulo de 90º. - Técnica pragmática rápida: ángulo de 90º, sin aspirar, 1-2 segundos. - Intramuscular profunda: la administración subcutánea de las vacunas adyuvadas incrementa el riesgo de efectos adversos locales, con más dolor y más reactogenicidad. Lugar anatómico: - Edad 0-12 meses: muslo (cara anterolateral). - Edad >12 meses: deltoides o muslo (cara anterolateral), si aún no camina, o la masa muscular del deltoides está poco desarrollada, o algún otro impedimento (escayola, vendaje, lesión local). Si se administra en el muslo, la aguja será de 25 mm. 101 Estrategias para disminuir el miedo y el dolor en la vacunación infantil Elección de la aguja: - Edad 0-12 meses: aguja de 25 mm. En prematuros y lactantes de muy bajo peso, aguja de 16 mm. - Edad >12 meses: aguja de 16 o 25 mm (según la masa muscular). - En adolescentes de más de 60 kg de peso: aguja de 25 a 30 mm, según su anatomía. •• Vacuna subcutánea para mayores de 12 meses: - Técnica del pellizco, ángulo de 45º. - Lugar anatómico: deltoides o preferentemente la zona posteroexterna del brazo (tríceps). - Aguja de 16 mm. Sujeción del paciente Cómo sujetar al paciente depende de la edad y del tipo de vacuna a administrar: •• Lactantes y niños: es importante que no se muevan, pero hay que evitar una sujeción excesiva que pueda incrementar el miedo y la tensión muscular. •• Menores de 12 meses: es suficiente con inmovilizar el miembro. •• A partir de los 12 meses y en ocasiones hasta la adolescencia: asegurarse de una adecuada inmovilización para evitar un movimiento brusco que pueda causar daño o interferir en la administración adecuada. •• Niños mayores muy temerosos: sedestación o decúbito para reducir el riesgo de lipotimia. Informar de las reacciones locales y generales Hay que conocer e informar sobre las reacciones que aparecen a las pocas horas tras la administración y que desaparecen entre las 48 y las 72 horas siguientes: •• Reacciones locales, como dolor, eritema, tumefacción (más frecuente a medida que el niño se hace mayor) e impotencia funcional. •• Reacciones generales: - La fiebre como reacción general más frecuente. No deben utilizarse antitérmicos como tratamiento preventivo. 102 G. Riera Peraferrer - La lipotimia: más frecuente en los adolescentes. Hay que prevenir el riesgo de caídas o lesiones secundarias, como heridas incisas, fracturas, etc. Otras alternativas o sugerencias •• Lactancia materna: en el momento de la inyección se ha demostrado que mejora la tolerancia al dolor. •• Administrar una solución azucarada a los menores de 4 meses justo antes del pinchazo reduce el disconfort. •• No se recomienda utilizar anestésicos locales en crema o parche: no reducen el dolor muscular y la familia puede no aplicarlos en el lugar anatómico adecuado. •• Hacer que el niño sople, distraerle, aplicar frío en el miembro opuesto, poner música ambiental… C ÓMO MINI M IZA R E L M IED O ante el acto vacunal Miedos infantiles Los miedos infantiles son normales (tabla 1), aparecen sin razones aparentes, están sujetos a un ciclo evolutivo y desaparecen (o se atenúan considerablemente) con el transcurso del tiempo, a excepción del miedo a los extraños (miedo social), que puede subsistir en la vida adulta en forma de timidez. La mayoría de los niños experimentan muchos miedos leves, transitorios y asociados a una determinada edad, que se superan espontáneamente en el curso del desarrollo. La mayoría son pasajeros, de poca intensidad y propios de una edad determinada. Estos miedos son saludables porque brindan la oportunidad de aprender a afrontar situaciones difíciles y estresantes, con las que el niño se encontrará a lo largo de su vida. Las conductas de temor tienden a disminuir desde la primera infancia hasta la adolescencia. La madurez emocional del niño, que supone el desarrollo de nuevas capacidades cognitivas y motrices, y las diferentes experiencias de aprendizaje, que suponen nuevas estrategias de afrontamiento, llevarán a este cambio en la orientación y a la desaparición de los miedos. Cuantos menos recursos posea el niño para afrontar situaciones estresantes y atemorizan- 103 Estrategias para disminuir el miedo y el dolor en la vacunación infantil tes, más probabilidad de reaccionar con miedo y menos de responder de una manera relajada y tranquila. Tabla 1. Miedos más comunes en la infancia y la adolescencia. (Modificada de Méndez, 2005.) Edad Miedos 0-6 meses Pérdida brusca de la base de sustentación (soporte), ruidos fuertes 7-12 meses Personas extrañas, objetos que surgen de manera súbita e inesperada 1 año Separación de los padres, retrete, heridas, personas extrañas 2 años Ruidos fuertes, animales, oscuridad, separación de los padres 3-5 años Disminuyen la pérdida de soporte y los extraños Se mantienen los ruidos fuertes, la separación, los animales y la oscuridad Aumentan el daño físico y las personas disfrazadas 6-8 años Disminuyen los ruidos fuertes y las personas disfrazadas Se mantienen la separación, los animales, la oscuridad y el daño físico Aumentan los seres imaginarios (brujas, fantasmas), las tormentas, la soledad y la escuela 9-12 años Disminuyen la separación, la oscuridad, los seres imaginarios y la soledad Se mantienen los animales, el daño físico y las tormentas Aumentan la escuela (exámenes, suspensos), el aspecto físico, las relaciones sociales y la muerte 13-18 años Disminuyen las tormentas Se mantienen los animales y el daño físico Aumentan la escuela, el aspecto físico, las relaciones sociales y la muerte Recursos para afrontar el miedo Serán diferentes en función de la edad: •• 0-6 meses: - En brazos de su madre, padre o cuidador. - Si lactancia materna, ponerlo al pecho justo en el momento de la inyección. - Música ambiental. •• 7 meses-2 años: - En brazos de su madre, padre o cuidador. - Música ambiental. 104 G. Riera Peraferrer •• 3-18 años: - Distraerle. - Hacerle soplar. - Explicarle. Disponemos de más recursos para afrontar el miedo, como utilizar reforzadores (verbales o materiales) y explicar. La información es una de las mejores armas contra el miedo. Uno de los mayores temores es no saber a lo que nos enfrentamos, el desconocimiento de una experiencia que nunca hemos vivido. Ofrecer experiencias positivas al niño actúa como colchón que amortigua el efecto de daños posteriores. Las experiencias y la percepción del dolor son las variables que intervienen en el miedo. Relación con los padres Hay que ayudar a mantener una actitud serena de los padres y una relación positiva con quien administra la vacuna, ya que esto actúa como protector de la ansiedad. Es importante también tener en cuenta la situación familiar; las discusiones, separaciones, un viaje prolongado de alguno de los progenitores, el nacimiento de un hermano, la muerte de un familiar, etc., son situaciones que pueden hacer más vulnerable al niño. Los progenitores transmiten sus emociones y el niño empatiza con ellos. El riesgo de un niño para presentar miedo a la sangre y las heridas es mucho mayor si alguno de sus familiares teme intensamente a estos es­ tímulos. En la fobia a la sangre, las inyecciones o el daño hay una influencia marcadamente familiar. Modificar los recursos educativos Aunque al principio parece que sean recursos que funcionan, en realidad el niño intentará evitar a toda costa cualquier situación que lo asuste y con el tiempo desarrollará miedos gratuitos e infundados. La capacidad de imaginación de un niño puede ser desbordante. Hechos sin importancia pueden adquirir proporciones exageradas en su pensamiento y provocarles una gran angustia. Las muestras de ansiedad de los padres y las relaciones insatisfactorias con el personal sanitario aumentan la probabilidad de desarrollar miedos relacionados con la enfermedad, con los actos médicos y de forma especial con la administración de inyecciones. 105 Estrategias para disminuir el miedo y el dolor en la vacunación infantil El miedo también proporciona privilegios especiales, como una mayor atención por parte de los adultos al abrazar al niño asustado. Desde un punto de vista infantil, el principal beneficio de la protección parental es que se le exonera de enfrentarse a la situación temida. Puede haber miedo de verdad, pero también tiene ventajas mostrarse miedoso. Los padres protegen y ayudan al niño con miedo. Le cobijan en presencia de un extraño que le asusta, renuncian a salir con los amigos para que no se quede solo en casa, y le prometen regalos para conseguir que colabore con el personal sanitario. El miedo como recurso de disciplina para controlar el comportamiento infantil es una práctica educativa inadecuada. Si se le advierte con algo que le asuste, el niño obedece y cesa su mal comportamiento. Los mayores juegan a veces esta baza para controlar la conducta infantil. CÓMO M INI M IZA R E L E S T RÉ S AN TE EL AC TO VAC U N A L El estrés se minimiza disminuyendo el miedo y el dolor. Hay que valorar los antecedentes familiares de fobias a la sangre o a las inyecciones, y en caso de observar una reacción excesivamente desproporcionada y que genera sensación de sufrimiento inadecuado debería remitirse al paciente a una consulta de paidopsiquiatría. CON C LU S IO NES •• En general, el dolor de la vacunación infantil es bien tolerado. •• El dolor asociado a la inyección de la vacuna se reduce con una buena técnica de administración. •• Hay que generar confort en el niño. Los niños pequeños que temen al dolor asociado al inyectable suelen estar más confortables en brazos de un progenitor. El disconfort disminuye en gran medida en los niños pequeños si están en brazos de su progenitor o cuidador en lugar de en la camilla. •• El estudio con escalas objetivas de valoración del dolor en niños ha mostrado que la lactancia materna en el momento de la inyección mejora la tolerancia al dolor. •• El miedo también es una conducta adaptativa; es indeseable conseguir su desaparición. 106 G. Riera Peraferrer •• Los miedos evolutivos son una oportunidad de aprendizaje. •• La percepción del dolor es una variable importante en el miedo. •• El niño tiene capacidad para cambiar su estado emocional en función del que percibe en los otros. •• Disminuyendo el dolor se reducen el miedo y el estrés. •• Disminuyendo el miedo se reducen el estrés y el dolor. •• Una verdadera educación emocional consiste en lograr una adecuación entre lo que sucede al niño y la respuesta emocional correspondiente. BIBLIOGRAF Í A –– Agras –– –– –– –– –– S. Pánico. Como superar los miedos, las fobias y la ansiedad. Barcelona: Labor Ediciones; 1989. Comité Asesor de Vacunas de la Asociación Española de Pediatría. Vacunas en Pediatría. Manual de la AEP 2012. 5ª ed. Madrid: Exlibris Ediciones; 2012. Echeburúa Odriozola E. Trastornos de ansiedad en la infancia. 5ª ed. Madrid: Ediciones Pirámide (Grupo Anaya, S.A.); 2000. Harrison D, Yamada J, Adams-Webber T, Ohlsson A, Beyene J, Stevens B. Soluciones con sabor dulce para la reducción del dolor durante los procedimientos relacionados con agujas en niños de 1 a 16 años de edad (Revision Cochrane traducida). Cochrane Database of Systematic Reviews 2011 Issue 10. Art. No.: CD008408. Méndez Francisco X. Miedos y temores en la infancia. 4ª ed. Madrid: Ediciones Pirámide (Grupo Anaya, S.A.); 2005. Planes Pedra M. Estrès, salut i dolor. Avaluació i intervenció. Girona: Documenta Universitaria; 2011. –– Tomás –– J. Clasificación Internacional de Enfermedades Multiaxial Infancia Adolescencia. OMS. CIE-MIA-10. Barcelona: Gráficas Letra; 2001. Van Esso DL, Marès J. Vacunas para enfermería pediátrica de atención primaria. Manual de bolsillo. 2ª ed. Madrid: Undergraf; 2012. 107 X. Martínez-Gómez Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación internacional IN TRODU C C I Ó N A lo largo del siglo xx, y en especial a principios del siglo xxi, se ha producido un incremento exponencial de los viajes internacionales por turismo, trabajo o visitas a familiares en el extranjero. Este hecho se ve reflejado en cifras como las ofrecidas por la Organización Mundial del Turismo, que informó que durante el año 2012 se batió el record mundial de viajeros internacionales, con una cifra de 1035 millones de personas. Así pues, el número de viajeros desde el año 1995 (530 millones) hasta la actualidad se ha doblado, y los indicios orientan a pensar que la situación en años próximos continuará con esta tendencia, superando la cifra antes indicada. De esos más de 1000 millones de personas, el 51% tenían como destino países europeos, el 23% Asia y países del Pacífico, el 16% países de América, un 5% África y otro 5% países del Medio Este. Esta situación ha venido acompañada de la exposición a riesgos (tanto infecciosos como de otro tipo) a los que de otra manera los viajeros jamás se enfrentarían. Se calcula que de cada 100.000 viajeros a países en vías de desarrollo, 50.000 tendrán un problema de salud, 8000 tendrán que visitar a un médico, 5000 deberán permanecer en cama, 1100 se encontrarán 109 Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación completamente incapacitados, 300 serán hospitalizados, 50 serán evacuados por aire y uno morirá. Por tanto, es conveniente conocer a qué riesgos puede enfrentarse un viajero para de esta manera poder evitarlos. En relación a la incidencia mensual de enfermedades infecciosas en el viajero, la diarrea del viajero representa entre el 20% y el 60% de estas enfermedades (destacando la producida por Escherichia coli enterotoxigénica [15%]). La malaria en las regiones del oeste africano (2,5%), la gripe (1%) y la infección sintomática por dengue (1%) son las siguientes enfermedades en orden de frecuencia. En cambio, la incidencia de otras infecciones tradicionalmente asociadas a la vacunación internacional, como la polio, la enfermedad meningocócica y la encefalitis japonesa, es mínima (0,00004%, 0,000065% y 0,0001%, respectivamente) (Tabla 1). Tabla 1. Incidencia mensual de problemas de salud en viajeros durante la estancia en países en vías de desarrollo (2008). (Adaptada de Steffen et al., 2008.) Enfermedad 110 Incidencia mensual Diarrea del viajero 20% a 60% Malaria (en viajeros sin profilaxis, a regiones del oeste de África) 2,5% Gripe A o B 1% Infección sintomática por dengue 1% Mordedura de animal con riesgo de rabia 0,35% Conversión de la prueba de tuberculina (primoinfección tuberculosa) 0,3% Malaria (en viajeros a África subsahariana, independientemente del uso de profilaxis) 0,2% Hepatitis A 0,04% Fiebre tifoidea (en viajeros al sudeste asiático y a las regiones del norte, el oeste y central de África) 0,03% Encefalitis centroeuropea (en zonas rurales de Austria) 0,01% Hepatitis B 0,006% Fiebre tifoidea (en el resto de áreas) 0,003% Infección por el virus de la inmunodeficiencia humana 0,002% Accidente mortal 0,001% Cólera 0,0003% Infección por Legionella 0,00025% Encefalitis japonesa 0,0001% Enfermedad meningocócica 0,000065% Poliomielitis 0,00004% X. Martínez-Gómez A pesar de estas incidencias, es importante destacar que no hay una relación lineal entre la incidencia de las enfermedades inmunoprevenibles y el impacto que éstas pueden tener (en forma de casos mortales o con secuelas). Es por ello que, en muchas ocasiones, se recomienda la vacunación de los viajeros internacionales a pesar de que el riesgo de adquisición de las infecciones sea sumamente bajo (como los casos antes descritos). Entre las vacunas que reducen en gran medida el número de casos de enfermedad, las de la hepatitis A (300 casos por cada 100.000 viajeros expuestos no vacunados respecto a menos de 1 caso por cada 100.000 viajeros expuestos vacunados), la hepatitis B (20 a 50 casos por cada 100.000 viajeros expuestos no vacunados frente a 2 a 5 por cada 100.000 viajeros expuestos vacunados) y la gripe (500 casos por cada 100.000 viajeros expuestos no vacunados frente a 250 por cada 100.000 viajeros expuestos vacunados) son las que tienen una mayor efectividad (Tabla 2). C OORDINAC I Ó N ENTR E N IVELES A S IS TENC I AL E S Como ya se ha comentado, existe un conjunto de riesgos inmunoprevenibles en una población previamente no expuesta a ellos. Por tanto, el sisteTabla 2. Morbilidad debida a infecciones inmunoprevenibles por cada 100.000 viajeros expuestos*. (Adaptada de Steffen et al., 2005.) Infección Hepatitis A Nº casos en viajeros no vacunados (por 100.000 expuestos)** Nº casos en viajeros vacunados (por 100.000 expuestos) 300 <1 20 a 60 2a5 Gripe 500 250 Fiebre amarilla 4*** 0 Hepatitis B (sintomática) Fiebre tifoidea 3 (a 30) 1 a 10 Desconocido; se cree >1 0 Encefalitis japonesa 1 0 Poliomielitis <1 0 Enfermedad meningocócica <1 0 Cólera <1 0+ Tétanos Información no disponible 0 Sarampión Información no disponible 0+ Rabia *Estancias de 1 mes en áreas de alto riesgo (en países en vías de desarrollo). **Estimaciones aproximadas basadas en datos publicados. ***Infecciones poco habituales en viajeros, ya que muchos están protegidos por vacunas a la entrada en el país por ser obligatorio. 111 Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación ma sanitario debe dar respuesta a estas situaciones, por lo que desde hace décadas existen los centros de vacunación internacional. Estos centros se caracterizan por la asistencia de profesionales especializados, que en general aportan una atención integrada (asesoramiento y vacunación, antes del viaje, y atención de patología importada, después del viaje), disponen de una estructura organizativa acorde a sus funciones, en la cual la atención al viajero suele ser una consulta monográfica, y disponen de productos exclusivos para el viajero, como vacunas, medicación para la profilaxis antimalárica y material formativo. En los últimos años, los facultativos de atención primaria han comenzado a desarrollar consultas de atención al viajero, donde no siempre se consigue el grado de especialización de los centros de vacunación internacional. Por ello, desde el Servicio de Medicina Preventiva del Hospital Universitari Vall d’Hebron se consideró un elemento clave, para la adecuada conexión entre atención primaria y el hospital, la realización de sesiones formativas con los equipos de las áreas básicas de salud de referencia del hospital, en las que se trabajasen temas como las fuentes de información, los consejos y las recomendaciones vacunales, el desarrollo de casos prácticos y el establecimiento de circuitos de derivación, que ayudaran a los profesionales de atención primaria a mejorar su atención al viajero internacional. A continuación se desglosa parte del contenido de dichas sesiones formativas. Fuentes de información •• El “Libro rosa” de los Centers for Disease Control and Prevention (CDC) de Estados Unidos (Epidemiology and prevention of vaccine-preventable diseases. The Pink Book: Course Textbook. 12th ed. CDC: Atlanta, 2012; disponible en http://www.cdc.gov/vaccines/pubs/pinkbook/in dex.html) se considera un manual básico, pero adecuado, para el conocimiento genérico de la vacunación, sin llegar a entrar en detalles concretos de la vacunación internacional. •• El “Libro verde” de la Organización Mundial de la Salud (WHO, International Travel and Health, 2012; disponible en http://www.who.int/ith/ en/) es otro tratado de libre acceso en el cual la información está mucho más orientada a las vacunas necesarias y recomendables para viajeros internacionales. •• La página web de los CDC para el viajero internacional (http://wwwnc. cdc.gov/travel), en la que pueden encontrarse las recomendaciones va- 112 X. Martínez-Gómez cunales en función de los países que se vaya a visitar, así como información reciente de brotes infecciosos que puedan requerir medidas preventivas en los viajeros. •• El “Libro amarillo” de los CDC (disponible en http://wwwnc.cdc.gov/ travel/page/yellowbook-home-2014) es el documento de referencia para la atención del viajero internacional antes del viaje. Incluye mapas de riesgo de enfermedades como la fiebre amarilla o la enfermedad meningocócica. Su publicación es bianual, y a pesar de que puede adquirirse en formato físico, su contenido es accessible al 100% en su página web. En la actualidad, la última edición lleva fecha del año 2014. Vacunas y recomendaciones en el viajero internacional Es importante precisar que hay una serie de vacunas a las que sólo se tiene acceso desde los centros de vacunación internacional, por lo que en caso de ser requeridas para el viajero, debe ser derivado a dichos centros. Estas vacunas son: •• Meningococo A-C-W135-Y. •• Rabia. •• Fiebre tifoidea (parenteral). •• Fiebre amarilla. •• Encefalitis centroeuropea. •• Encefalitis japonesa. En cambio, en el ámbito de atención primaria es posible prescribir y administrar la mayoría de las vacunas utilizadas en la consulta previa al viaje internacional, entre las que destacan: •• Hepatitis A (VHA), hepatitis B (VHB) y A+B. •• Fiebre tifoidea (oral). •• Difteria-tétanos (dT) y difteria-tétanos-tos ferina (dTpa). •• Gripe. •• Polio (VPI). •• Cólera/E. coli enterotoxigénica. •• Triple vírica. 113 Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación Hepatitis A La hepatitis A es la enfermedad inmunoprevenible que con más frecuencia adquieren los viajeros: afecta a entre tres y seis de cada 1000 viajeros por mes en itinerarios turísticos organizados, y la cifra aumenta a 20 de cada 1000 viajeros por mes en itinerarios rurales o viajes de aventura. Su distribución es universal. La vacuna se recomienda de forma general a toda persona susceptible a la enfermedad, por encima del año de vida. Hay que tener presentes dos situaciones particulares en relación a esta enfermedad: de los adultos mayores de 40 años, y de los viajeros originarios de países de alta endemicidad, una gran proporción ya presentará anticuerpos frente a la enfermedad, por lo que la realización de una determinación serológica puede evitar la administración de la vacuna. •• Características de la vacuna: –– El tiempo mínimo para garantizar la inmunogenicidad oscila entre 10 y 15 días. –– Es una vacuna inactivada. –– Se administran dos dosis, con una pauta de 0, 6-12 meses. –– Genera una inmunogenicidad superior al 95% (que se prolonga entre 5 y 20 años, como mínimo, pero que actualmente se cree que dura de por vida). –– Está contraindicada en niños menores de 12 meses. –– Sus efectos adversos más frecuentes son las reacciones locales (53% a 56%) y el dolor de cabeza (14% a 16%). Hepatitis B La hepatitis B es una enfermedad de distribución universal, y afecta a 0,8 de cada 1000 viajeros por mes. Las relaciones sexuales sin protección representan su principal factor de riesgo en los viajeros internacionales. En un estudio de Gillies et al. (1992), entre un 5% y un 10% de los viajeros entrevistados afirmaban haber mantenido relaciones sexuales con nuevas parejas durante el viaje. Esta cifra es superior entre los viajeros españoles en un estudio llevado a cabo por Velasco et al. (2001): un 19% indicaban haber mantenido relaciones sexuales, y de ellos el 47% afirmaban haberlas realizado sin preservativo. 114 X. Martínez-Gómez La vacuna se recomienda a niños y adolescentes no vacunados previamente, a adultos con riesgo de exposición sexual y a personas con patología crónica que puedan requerir ingreso en el extranjero. •• Características de la vacuna: –– El tiempo mínimo para garantizar la inmunogenicidad oscila entre 10 y 15 días después de la segunda dosis (con las pautas clásica y rápida) o de la tercera dosis (con la pauta acelerada). –– Es una vacuna recombinante, que contiene entre 5 y 20 µg de antígeno de superficie del VHB (según la marca comercial). –– Puede administrarse con tres pautas diferentes: la clásica (3 dosis: 0, 1 y 3-6 meses), la rápida (4 dosis: 0, 1, 2 y 12 meses) y la acelerada (0, 7 días, 21 días y 12 meses). –– Está contraindicada en pacientes con antecedentes de reacciones alérgicas a la vacuna o a sus componentes. –– Sus efectos adversos más frecuentes son las reacciones locales (3% a 29%) y la fiebre superior a 37,5 ºC (1% a 6%). Hepatitis A+B Esta vacuna se recomienda para las personas que tengan indicación vacunal tanto para la hepatitis A como para la hepatitis B. •• Características de la vacuna: –– El tiempo mínimo para garantizar la inmunogenicidad oscila entre 10 y 15 días después de la segunda dosis (con las pautas clásica y rápida) o de la tercera dosis (con la pauta acelerada). –– Es una vacuna inactivada, que contiene 20 µg de antígeno de superficie del VHB y 720 UI de antígeno del VHA. –– Puede administrarse con tres pautas diferentes: la clásica (3 dosis: 0, 1 y 6 meses), la rápida (4 dosis: 0, 1, 2 y 12 meses) y la acelerada (0, 7 días, 21 días y 12 meses). –– Está contraindicada en las personas con antecedentes de reacciones alérgicas a la vacuna o a sus componentes. –– Se recomienda un mínimo de dos dosis antes del viaje para las pautas clásica y rápida, mientras que con la pauta acelerada se recomienda un mínimo de tres dosis. 115 Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación –– Ofrece al menos la misma inmunogenicidad que la generada por la administración concomitante de las dos vacunas por separado. Fiebre tifoidea La fiebre tifoidea es una enfermedad diarreica producida por Salmonella typhi que presenta una mayor incidencia en el sudeste asiático, donde se producen más de 10 millones de casos anuales (274 casos por cada 100.000 personas). A continuación, las dos regiones mundiales con mayor incidencia son África (408.837 casos anuales, 50 casos por cada 100.000 personas) y América Central y del Sur (273.518 casos anuales, 53 casos por cada 100.000 personas). A pesar de que se dispone de dos tipos de vacunas (inactivada inyectable y atenuada oral), en atención primaria sólo puede prescribirse la vacuna atenuada (Ty21a). •• Características de la vacuna: –– Está especialmente indicada para viajeros al sudeste asiático, así como para personas que visiten a familiares o amigos. Otras regiones de destino para las que debe considerarse su uso son el este asiático, África, el Caribe, América Central y América del Sur, en especial en viajes de larga duración o cuando no puedan garantizarse unas mínimas condiciones de higiene; a pesar de que el riesgo aumenta con la duración y la ausencia de medidas higiénicas, se han descrito casos de infección en viajes de menos de una semana. –– Se administran tres comprimidos en días alternos (separados por un mínimo de 48 horas). Se trata de una vacuna termolábil, por lo que debe almacenarse en nevera y ser ingerida en ayunas, con líquidos fríos o templados. No se recomienda su administración junto con antimaláricos (como proguanil o mefloquina) ni antibióticos (hay que esperar un mínimo de 72 horas). –– Genera protección a los 7 días de la última dosis, y la duración de la inmunidad vacunal oscila entre 3 y 5 años. Produce inmunidad humoral en las mucosas (IgA) y sérica (IgG), formando anticuerpos contra los lipopolisacáridos H, O y otros. También presenta un cierto grado de inmunidad celular y se relaciona con un posible incremento de la inmunidad grupal. Su efectividad oscila entre el 50% y el 80%. 116 X. Martínez-Gómez –– No hay datos de seguridad en embarazadas ni en personas inmunodeprimidas, por lo que se recomienda evitar su uso y sustituirla por la vacuna inactivada. –– Los efectos adversos más frecuentes son molestias abdominales y náuseas; en algunas ocasiones pueden aparecer vómitos y erupciones cutáneas. Gripe Existen diferentes tipos de vacunas antigripales: atenuadas (de administración intranasal), inactivada, de virosomas, de subunidades y adyuvadas (todas ellas de administración intramuscular). La incidencia de la gripe es estacional en el hemisferio norte (entre noviembre y abril) y en el hemisferio sur (entre abril y octubre), mientras que en la región tropical la enfermedad se transmite todo el año. Se recomienda en viajeros a partir de los 6 meses de edad, con enfermedades crónicas o inmunodepresión, o que deseen evitar el riesgo de gripe o de confusión con otras enfermedades infecciosas respiratorias. Está especialmente indicada en los viajes a los trópicos, en cruceros o en grupos organizados, en cualquier estación del año. •• Características de la vacuna: –– El tiempo mínimo para garantizar la inmunogenicidad es de 10 a 15 días. –– Es una vacuna inactivada (excepto la vacuna intranasal). –– Se recomienda revisar las páginas web que informan de la actividad gripal anual (como Flunet, http://www.who.int/influenza/gisrs_la boratory/flunet/en/). –– En caso de haber sido vacunados el invierno previo en su propio hemisferio, no es preciso revacunar. –– La pauta de administración depende de la edad del paciente y de si éste ha sido o no vacunado previamente. En los menores de 3 años que se vacunan por primera vez se recomienda administrar dos dosis, separadas 1 mes, de 0,25 µg cada una (en caso de vacunación previa, una sola dosis es suficiente); entre los 3 y los 9 años de edad, si es la primera vez que se recibe la vacuna, se recomienda administrar dos dosis, separadas 1 mes, de 0,5 µg cada una (en caso de 117 Vacunación del viajero: colaboración entre la atención primaria y el centro de vacunación vacunación previa, una sola dosis es suficiente); por último, en los mayores de 9 años se recomienda administrar una única dosis de 0,5 µg. –– Está contraindicada en caso de antecedentes de reacciones alérgicas a la vacuna o a sus componentes, y en personas con antecedentes de síndrome de Guillain-Barré relacionado con dosis vacunales previas. –– Sus efectos adversos más frecuentes son las reacciones locales y la fiebre. Existe el riesgo de generar un caso adicional de síndrome de Guillain-Barré entre los vacunados por cada millón de dosis administradas. Cólera El cólera es una enfermedad infecciosa diarreica producida por la ingestión de agua o alimentos contaminados por Vibrio cholerae. Su incidencia es mayor en África, pero pueden encontrase casos en todo el mundo, como por ejemplo los sucedidos en Haití en el año 2010. En nuestro medio se dispone de una vacuna oral que contiene bacterias inactivadas de V. cholerae, la subunidad B no tóxica de la toxina colérica recombinante y cepas bacterianas de los serotipos Inaba y Ogawa y de los biotipos clásico y El Tor. Algunos estudios indican que confiere una protección cruzada frente a la diarrea del viajero (28% a 45%). Se recomienda en cooperantes que viajan a zonas en situación de brote, en personas con enfermedades digestivas crónicas (aclorhidria, enfermedad inflamatoria intestinal, etc.) y en todos aquellos que deseen minimizar el riesgo de infección por E. coli enterotoxigénica. Esta vacuna sólo se recomienda a individuos con un alto riesgo de exposición al cólera, en particular en situaciones de emergencia y para profesionales sanitarios que asistan en desastres naturales o campos de refugiados. •• Características de la vacuna: –– El tiempo mínimo para garantizar la inmunogenicidad es de unos 7 días después de la segunda dosis. –– Pauta vacunal: en los adultos y niños de 6 años o mayores, dos tomas en los días 0 y 7 (protección de 2 años), y en los niños entre 2 y 6 años de edad tres tomas en los días 0, 7 y 14 (protección de 6 meses). –– Proporciona una inmunogenicidad del 52% al 62%. 118 X. Martínez-Gómez –– Está contraindicada en las personas con hipersensibilidad a alguno de los componentes de la vacuna y en los niños menores de 2 años. Se recomienda precaución en caso de enfermedad gastrointestinal o febril aguda. –– Como efectos adversos pueden aparecer molestias abdominales, náuseas y vómitos. BIBLIOGRAF Í A –– Bayas JM, González A, Vilella A, San-Martín M, Bertran MJ, Adell C. Cost analysis of two –– –– –– –– –– –– –– –– –– –– –– –– strategies for preventing hepatitis A virus infection in Spanish travellers to developing countries. Epidemiol Infect. 2001;127:347-51. Chlibek R, von Sonnenburg F, Van Damme P, Smetana J, Tichy P, Gunapalaiah B, et al. Antibody persistence and inmune memory 4 years post-vaccination with combined hepatitis A and B vaccine in adults aged over 40 years. J Travel Med. 2011;18:145-8. Epidemiology and prevention of vaccine-preventable diseases. The Pink book: Course Textbook. 12th ed. CDC: Atlanta, 2012. Disponible en: http://www.cdc.gov/vaccines/pubs/ pinkbook/index.html. Gillies P, Slack R, Stoddart N, Conway S. HIV-related risk behaviour in UK holiday-makers. AIDS. 1992;6:339-41. Jacobsen KH, Wiersma ST. Hepatitis A virus seroprevalence by age and world region, 1990 and 2005. Vaccine. 2010;28:6653-7. Kester JGC. 2012 International tourism results and prospects for 2013 – UNWTO. World Tourism Barometer. 2013;11:1-7. López-Gigosos R, Campins M, Calvo MJ, Pérez-Hoyos S, Díez-Domingo J, Salleras L, et al. Effectiveness of the WC/rBS oral cholera vaccine in the prevention of traveler’s diarrhea: a prospective cohort study. Hum Vaccin Immunother. 2013;9:692-8. Luxemburger C, Dutta AK. Overlapping epidemiologies of hepatitis A and typhoid fever: the needs of the traveler. J Travel Med. 2005;12(Suppl 1):S12-21. Marcus LC, Froeschle JE, Hill DR, Wolfe MS, Maus D, Connor B, et al. Safety of Typhim Vi vaccine in a postmarketing observational study. J Travel Med. 2007;14:386-91. Northdurft HD. Rapid protection against hepatitis A and B using an accelerated vaccination schedule: comparison of combined vaccine, Twinrix, with separate vaccines. Biodrugs. 2003;17(Suppl 1):15-8. Steffen R, Amitirigala I, Mutsch M. Health risks among travelers – need for regular updates. J Travel Med. 2008;15:145-6. Steffen R, Connor BA. Vaccines in travel health: from risk assessment to priorities. J Travel Med. 2005;12:26-35. Velasco M, Morote S, Aramburu C, Quintó L, Corachán M, Gascón J. Riesgo del comportamiento sexual de los viajeros españoles al extranjero. Med Clin (Barc). 2001;116:612-3. 119 J. Mendioroz Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? IN TRODU C C I Ó N Un cierto número de vacunas utilizadas habitualmente en la práctica clínica actual se fabrican mediante procedimientos que pueden hacer que contengan cantidades variables de proteínas de huevo en su presentación final. Por otro lado, la alergia al huevo es una de las alergias alimentarias más frecuentes de la infancia, por lo que teóricamente la administración de este tipo de vacunas a los niños sensibilizados al huevo podría hacer que se desencadenara en ellos una reacción alérgica de consecuencias imprevisibles. Ante el temor a estas reacciones en ocasiones se suele optar, tanto por parte del profesional sanitario como de los padres del niño alérgico, por no administrar las vacunas correspondientes, con el consiguiente riesgo de contraer la enfermedad que se quiere prevenir. Para valorar correctamente el riesgo-beneficio de la vacunación en estos niños, y poder proporcionar a los padres una información precisa, el profesional sanitario debe saber cuáles son las vacunas que pueden contener huevo y cómo hay que actuar en caso de tener que vacunar a un niño con alergia al huevo. ALERGIA A L HU EVO La alergia al huevo de gallina es la segunda alergia alimentaria más frecuente en los niños, tras la de la leche de vaca. La estimación de su preva- 121 Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? lencia en los distintos estudios varía entre un 0,5% y un 2,5% de los niños, dependiendo del método de recogida de los datos, de la definición de la alergia y de los hábitos nutricionales de la población estudiada. El huevo de gallina tiene varios componentes proteicos que pueden producir reacciones alérgicas. La clara está formada por ovoalbúmina (54%) y en menor cantidad ovotransferrina (12%), ovomucoide (11%), lisozima (3,4 %) y ovomucina (1,5%). Cualquiera de estos componentes puede ser la causa de la sensibilización alérgica. La yema es mucho menos alergénica y está formada por gránulos, livetinas y lipoproteínas de baja densidad. Esta alergia aparece durante la segunda mitad del primer año de vida, aunque la edad media de presentación son los 10 meses. La mayoría de las reacciones se producen con la primera exposición y se cree que la sensibilización en estos pacientes a las proteínas del huevo podría producirse por la exposición intraútero o a través de la leche materna. En torno a una cuarta parte de los niños alérgicos al huevo pierden posteriormente su sensibilización a este alimento entre el año y los 2 años de vida, y más de la mitad después de los 4 años de edad. En la población adulta esta alergia es mucho menos frecuente, aunque se considera que tienen más riesgo de desarrollarla los trabajadores expuestos al huevo debido a su ocupación: trabajadores en granjas avícolas, panaderías y fábricas de procesamiento de productos derivados del huevo. Clínica La alergia a las proteínas del huevo puede producirse por dos procesos inmunitarios: una reacción alérgica inmediata de tipo I, mediada por IgE, y otra más tardía mediada por linfocitos T sensibilizados. En cerca del 90% de los casos se caracteriza por la aparición rápida, al cabo de unos pocos minutos, de reacciones cutáneas leves como eritema, urticaria o angioedema. En los lactantes y niños es frecuente que la alergia al huevo se manifieste como dermatitis atópica o como exacerbación de ésta. Sin embargo, la gravedad de las reacciones alérgicas es completamente impredecible, y puede ocurrir que esta reacción leve inicial se generalice rápidamente y provoque una anafilaxia, incluso con la primera exposición al huevo. En algunos casos puede ocurrir también afectación gastrointestinal o respiratoria. En particular, los niños asmáticos tienen mayor riesgo de presentar reacciones alérgicas graves. La aparición de síntomas de anafilaxia y de afectación orgánica inmediata, con afectación respiratoria o gastrointestinal, es motivo de actuación sanitaria urgente. 122 J. Mendioroz Diagnóstico El diagnóstico de sospecha de alergia al huevo debe hacerse a partir de una historia clínica detallada y de la exploración física de los pacientes. Para apoyar el diagnóstico clínico pueden realizarse pruebas de alergia in vivo que incluyen dietas de eliminación, pruebas de tolerancia al huevo y pruebas cutáneas de sensibilización, o pruebas de alergia in vitro mediante la determinación de anticuerpos específicos IgE. La única prueba confirmatoria de la sospecha de alergia es la prueba de tolerancia oral al huevo. Consiste en la administración inicial de una gota de huevo crudo y el posterior incremento de la dosis cada 15/30 minutos para observar la aparición de reacciones alérgicas inmediatas, principalmente cutáneas y respiratorias. Si no se observan reacciones puede continuarse con la ingesta hasta 7 días después de haber iniciado la tolerancia para detectar reacciones retardadas, principalmente de tipo intestinal. Las pruebas cutáneas son útiles para determinar rápidamente la presencia de anticuerpos IgE frente al huevo. Se considera que el paciente tiene una prueba cutánea positiva si la pápula tras la punción supera en 3 mm o más a la del control con solución salina. Estas pruebas tienen un alto valor predictivo negativo, por lo que pueden utilizarse para descartar una alergia al huevo. Sin embargo, su especificidad es baja, con lo cual un resultado positivo sirve para apoyar la sospecha clínica, pero no indica necesariamente una alergia al huevo. En los ensayos in vitro se ha visto que hay una correlación entre el aumento de los anticuerpos IgE específicos y la probabilidad de padecer alergia. Aunque el punto de corte establecido para considerar esta prueba positiva es muy variable, en general se aceptan como indicadores de alergia al huevo valores de IgE superiores a 0,35 kU/l. En ausencia de clínica de alergia al huevo, la medición de IgE específicas para huevo también tiene una baja sensibilidad y escaso valor predictivo positivo. Por tanto, aunque existen varias pruebas para apoyar el diagnóstico clínico de alergia al huevo, hay que valorarlas con cautela porque no siempre indican una alergia real. Además, no son útiles para predecir la gravedad de las reacciones alérgicas ni tampoco para saber cuál va a ser la evolución natural de la alergia. Evolución natural Gran parte de los niños con alergia al huevo pierden posteriormente su sensibilización a este alimento, antes de los 6 años de edad. Por esta razón 123 Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? se recomienda un seguimiento periódico de los niños alérgicos, repitiendo la evaluación clínica y, si es necesario, las pruebas cutáneas y de determinación de IgE específica. Finalmente, sólo la tolerancia a la prueba de provocación oral servirá para determinar si la alergia ha desaparecido. Si bien la mayoría de los niños suelen acabar tolerando la ingesta de huevo tras una dieta estricta de eliminación, hay que tener en cuenta que, a pesar de ello, pueden seguir manteniendo las pruebas de sensibilización positivas. VACU NAS C O N C O NTE N I D O D E H UE VO Las vacunas requieren un medio de cultivo para su elaboración. Algunas se cultivan en embriones, huevos embrionados o fibroblastos de embrión de pollo, por lo que pueden contener trazas de proteína de huevo y, por tanto, causar una reacción alérgica en los niños sensibilizados. Por ello, tradicionalmente se ha considerado contraindicada la administración de estas vacunas en personas con alergia al huevo. En España pueden contener trazas de huevo la vacuna triple vírica, la vacuna antigripal, un tipo de vacuna contra la hepatitis A y las vacunas frente a la fiebre amarilla y la encefalitis centroeuropea. Antiguamente también podían contener huevo algunas vacunas contra la rabia y la fiebre tifoidea. La proteína que más se ha estudiado en todas estas vacunas es la ovoalbúmina, aunque en realidad cualquiera de sus componentes puede provocar una reacción alérgica indeseada. La vacuna triple vírica está incluida en el calendario vacunal de la infancia. Las vacunas frente a la gripe y la hepatitis A se administran sólo en personas que tienen un riesgo aumentado de padecer o transmitir estas enfermedades. Las vacunas de la fiebre amarilla y de la encefalitis europea se administran en nuestro país exclusivamente a viajeros a zonas endémicas. En la Tabla 1 se detalla la cantidad aproximada de proteína de huevo de cada una de las mencionadas vacunas y las personas en que está indicada su administración. Triple vírica La vacuna triple vírica contiene menos de un nanogramo de ovoalbúmina. Su administración en personas alérgicas al huevo no está contraindicada actualmente, ya que la evidencia disponible sugiere que la mayoría de las raras reacciones alérgicas graves ocurridas tras su administración fueron 124 J. Mendioroz Tabla 1. Contenido de ovoalbúmina de las vacunas que pueden contener restos de proteína de huevo e indicaciones para su administración. Vacuna Triple vírica (sarampión, rubéola y parotiditis) Cantidad de ovoalbúmina <1 ng Indicación Población general Calendario vacunal Gripe estacional <1-2 μg Pacientes con enfermedades crónicas (cardiovasculares, renales, respiratorias, diabetes) Pacientes con obesidad mórbida Embarazadas Personal sanitario Mayores de 60 años Enfermos institucionalizados Hepatitis A virosómica 1-2 ng Viajeros a zonas endémicas Personal sanitario Cuidadores de niños de 0 a 3 años de edad Manipuladores de alimentos Personas con prácticas sexuales de riesgo Adictos a drogas por vía parenteral Receptores habituales de hemoderivados Pacientes con hepatopatía crónica Fiebre amarilla >2 μg Viajeros a zonas endémicas Encefalitis centroeuropea No determinada Viajeros a zonas endémicas debidas a la sensibilización por otros componentes de la vacuna. Los niños alérgicos al huevo pueden ser vacunados con seguridad en su centro de salud habitual, con independencia de que tengan antecedentes de reacciones alérgicas graves. Sin embargo, existe contraindicación para su administración si previamente ha habido una reacción anafiláctica a la propia vacuna, ya que es posible que se haya producido por otros componentes que pueden provocar alergias, como la neomicina, el sorbitol y la gelatina. Gripe La vacuna de la gripe tiene una cantidad de ovoalbúmina ligeramente superior a la de la triple vírica. Se estima que contiene entre 0,018 y 0,041 µg de esta proteína, dependiendo del método de medición empleado y de los diferentes lotes de vacunas estudiados. Esta cantidad es muy pequeña como para desencadenar reacciones alérgicas, si tenemos en cuenta que la posi- 125 Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? tividad de las pruebas de provocación oral al huevo suele ocurrir con una dosis entre 50 y 100 mg de proteína. El grupo de trabajo de la American Academy of Allergy, Asthma and Immunology, el American College of Allergy, Asthma and Immunology, y el Joint Council of Allergy, Asthma and Immunology (AAAAI/ACAAI/ JCAAI) hizo en el año 2012 una serie de recomendaciones para la vacunación antigripal en personas alérgicas al huevo, basadas en el nivel de evidencia científica que las respalda: •• Los pacientes alérgicos al huevo con indicación de vacunación antigripal deben vacunarse porque los beneficios de la vacuna superan los riesgos (grado de evidencia A). •• Los pacientes con sospecha de alergia al huevo deben vacunarse y ser remitidos al alergólogo (grado de evidencia A). •• Sólo en caso de reacciones graves previas debe remitirse al paciente a un centro sanitario para su vacunación (grado de evidencia A). •• No se recomienda la realización de pruebas cutáneas con la vacuna en pacientes con alergia al huevo (grado de evidencia A). •• La vacuna puede administrarse en una sola dosis (grado de evidencia B). Estas recomendaciones coinciden con las del Advisory Committee on Inmunization Practices y con las del Comité de Alergia Alimentaria de la Sociedad Española de Inmunología Clínica y Alergia Pediátrica del año 2012. Si el paciente ha presentado reacciones alérgicas leves (eritema, urticaria, etc.) se recomienda que la vacuna antigripal sea administrada por personal familiarizado con reacciones alérgicas, y que el paciente quede en observación al menos 30 minutos para vigilar la aparición de reacciones inmediatas. No se considera necesario realizar pruebas cutáneas previas ni administrar la vacuna en dos dosis. En caso de que el paciente haya presentado reacciones anafilácticas tras la exposición al huevo, se recomienda remitirlo a alergología para valoración del riesgo. Como en el caso anterior, los antecedentes de anafilaxia tras la administración de la vacuna sí son una contraindicación para su administración. Hepatitis A Uno de los tipos de vacuna frente a la hepatitis A disponible en España (Epaxal®) puede contener trazas de proteínas de huevo, en cantidad si- 126 J. Mendioroz milar a la vacuna triple vírica. No hay estudios acerca de la seguridad de su administración en pacientes alérgicos al huevo, pero el bajo contenido en huevo de esta vacuna no contraindica su administración en pacientes alérgicos. Fiebre amarilla La vacuna de la fiebre amarilla es la que mayor cantidad de proteínas de huevo contiene. Aunque actualmente está contraindicada su administración en personas alérgicas al huevo, pueden existir dudas a la hora de plantearse su administración en viajeros internacionales, pues la vacunación es obligatoria para entrar en ciertos países donde la enfermedad es endémica. En ocasiones, también es exigible en países no endémicos si el viajero procede de una zona que sí lo es. Los Centers for Disease Control and Prevention de Estados Unidos recomiendan que, si la vacuna debe administrarse simplemente por normativa internacional, hay que entregar al viajero un documento de exención de vacunación, es decir, que el médico haga constar por escrito su contraindicación. Por otro lado, es conveniente que el viajero se asesore previamente en el consulado o la embajada de su país sobre el destino que desea visitar y los trámites necesarios para la certificación de la exención. En cambio, si se considera esencial la vacunación de un viajero alérgico al huevo porque tiene un alto riesgo de exposición a la enfermedad, puede administrarse bajo estrecha supervisión médica, preferentemente en una consulta de alergología, y haciéndolo en fases. Los pocos casos hasta ahora descritos de vacunación frente a la fiebre amarilla en personas que han tenido reacciones alérgicas graves al huevo no apuntan a un aumento del riesgo de tener reacciones graves. Encefalitis centroeuropea No hay estudios sobre la seguridad de la administración de esta vacuna en pacientes alérgicos. Al igual que con la vacuna de la fiebre amarilla, debe sopesarse adecuadamente el riesgo-beneficio de su administración si el viajero va a una zona de alto riesgo de exposición. En la Figura 1 se muestra el algoritmo de vacunación para los pacientes alérgicos al huevo que requieran alguna de estas vacunas. 127 Vacunación del paciente con alergia al huevo: ¿qué hay de nuevo? Paciente alérgico al huevo No Vacunar y remitir al alergólogo ¿Alergia al huevo confirmada? Sí ¿Tipo de vacuna a administrar? Triple vírica Gripe Hepatitis A Fiebre amarilla ¿Reacciones anafilácticas previas? No •Vacunación en centro de salud •Vacunación en centro de salud •Observación durante 30 minutos Encefalitis centroeuropea ¿Viaje con alto riesgo de exposición? Sí •Remisión a especialista: alergología No •Vacunación en centro de salud •Remitir a centro de vacunación internacional •Certificado de exención Sí •Remitir a alergología o centro de vacunación internacional •Vacunación en varias dosis si imprescindible Figura 1. Algoritmo de vacunación para los pacientes alérgicos al huevo. C ON C LU S I O NE S El profesional sanitario no debe tener miedo de administrar las vacunas que puedan contener trazas de proteínas de huevo. Las reacciones anafilácticas son extraordinariamente raras, incluso en pacientes con alergia al huevo, y suelen deberse a otros componentes de las vacunas. Por ello, la vacunación de estos pacientes debe considerarse segura y sólo hay que remitir a un hospital aquellos casos con antecedentes de reacciones anafilácticas al huevo que tengan que recibir la vacuna frente a la gripe, y aquellos que deban recibir las vacunas de la fiebre amarilla o de la encefalitis centroeuropea. La vacuna triple vírica puede administrarse con seguridad en el medio ambulatorio. Una reacción anafiláctica previa a la administración de la vacuna sí es una contraindicación absoluta para la revacunación. 128 J. Mendioroz BIBLIOGRAF Í A –– American Academy of Pediatrics Committee on Infectious Diseases. Recommendations for prevention and control of influenza in children, 2011-2012. Pediatrics. 2011;128:813-25. –– Anvari S, Scurlock AM, Jones SM, Perry TT, Hall PH. Influenza vaccination can be safely administered to most egg-allergic patients. J Ark Med Soc. 2011;108:103-4. –– Benhamou AH. State of the art for food allergy. Allergy. 2010;65:283-9. –– Centers for Disease Control and Prevention (CDC). Prevention and control –– –– –– –– –– –– –– –– –– –– –– –– –– of influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP) – United States, 2012-13 influenza season. Morb Mortal Wkly Rep. 2012;61:613-8. Centers for Disease Control and Prevention (CDC). Prevention and control of influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP), 2011. Morb Mortal Wkly Rep. 2011;60:1128-32. Caubet JC, Wang J. Current understanding of egg allergy. Pediatr Clin N Am. 2011;58: 426-43. Des Roches A, Paradis L, Gagnon R, Lemire C, Bégin P, Carr S, et al.; PCIRN (Public Health Agency of Canada/Canadian Institutes of Health Research Influenza Research Network). Egg-allergic patients can be safely vaccinated against influenza. J Allergy Clin Immunol. 2012;130:1213-6. Dumortier B, Nosbaum A, Ponvert C, Nicolas JF, Bérard F. Measles-mumps-rubella vaccination of an egg-allergic child sensitized to gelatin. Arch Pediatr. 2013;20:867-70. Duncan CJ, McCallum AD, Macdonald R, Jones ME. Vaccination of people with suspected egg allergy is safe and feasible. BMJ. 2011;13:343. Fung I, Spergel JM. Administration of influenza vaccine to pediatric patients with egginduced anaphylaxis. J Allergy Clin Immunol. 2012;129:1157-9. Greenhawt MJ, Spergel JM, Rank MA, Green TD, Masnoor D, Sharma H, et al. Safe administration of the seasonal trivalent influenza vaccine to children with severe egg allergy. Ann Allergy Asthma Immunol. 2012;109:426-30. Kelso JM, Greenhawt MJ, Li JT, Nicklas RA, Bernstein DI, Blessing-Moore J, et al. Adverse reactions to vaccines practice parameter 2012 update. J Allergy Clin Immunol. 2012;130:25-43. Martorell A, Alonso E, Boné J, Echeverría L, López MC, Martín F, et al.; Food allergy committee of SEICAP. Position document: IgE-mediated allergy to egg protein. Allergol Immunopathol (Madr). 2013;41:320-36. Muñoz-Cano R, Sánchez-López J, Bartra J, Valero A. Yellow fever vaccine and egg allergy: really a problem? Allergy. 2010;65:533-4. Rolfe A, Sheikh A. 10-minute consultation. Measles, mumps, and rubella vaccination in a child with suspected egg allergy. BMJ. 2011;343:d4536. Rutkowski K, Ewan PW, Nasser SM. Administration of yellow fever vaccine in patients with egg allergy. Int Arch Allergy Immunol. 2013;161:274-8. Wood RA. Allergic reactions to vaccines. Pediatr Allergy Immunol. 2013;24:521-6. 129 Hot topics en vacunas M. Campins Martí Nuevas pautas de vacunación en el adulto IN TRODU C C I Ó N La aparición de nuevas vacunas de uso en adultos y la disponibilidad de nuevos fármacos inmunosupresores y de terapias biológicas para el tratamiento de las enfermedades autoinmunitarias obliga a la revisión y la actualización de los calendarios vacunales indicados en estos pacientes. En este capítulo se revisan el calendario de vacunación de los pacientes con enfermedad inflamatoria intestinal (EII) y el de los enfermos con asplenia anatómica o funcional. VACU N AC I Ó N DE PAC IENTE S CO N EN FERME DA D INF L AM ATORI A I N T E S T I N A L Los pacientes con EII, sea colitis ulcerosa o enfermedad de Crohn, tienen un mayor riesgo de infecciones, asociado a la inmunosupresión tanto endógena condicionada por su enfermedad de base como exógena producida por los tratamientos que reciben. La alteración de la barrera intestinal y la malnutrición son factores de riesgo adicionales. Aunque la incidencia de infecciones prevenibles por vacunas en los enfermos con EII no está bien establecida, se han descrito formas graves de infección neumocócica (sepsis fulminante), neumonía causada por el virus varicela-zóster, así como una mayor incidencia de herpes zóster, y reactivación del virus de la hepatitis B en pacientes con infección latente. Además, existe un mayor riesgo de 133 Nuevas pautas de vacunación en el adulto displasia y de cáncer de cuello uterino, en especial en mujeres con enfermedad de Crohn, debido a una mayor prevalencia de la infección por el virus del papiloma humano (VPH). El hipoesplenismo funcional que presentan los pacientes con colitis ulcerosa condiciona un mayor riesgo de infecciones por bacterias capsuladas (Streptococcus pneumoniae, Neisseria meningitidis y Haemophilus influenzae tipo b) (1,6). El aumento progresivo de la incidencia de nuevos casos de EII y del uso de fármacos inmunosupresores, y la introducción de los fármacos biológicos (fundamentalmente dirigidos contra el factor de necrosis tumoral [anti-TNF]) condiciona un incremento del número de pacientes en riesgo de sufrir infecciones. En los últimos años se han publicado guías y documentos de consenso sobre las indicaciones de vacunación para estos pacientes como medida de prevención primaria de infecciones. No obstante, las evidencias científicas sobre la respuesta y la seguridad vacunal son aún limitadas. La efectividad de la vacunación en los pacientes con EII depende de la calidad de su respuesta inmunitaria a las infecciones, así como del grado de inmunosupresión que genera su tratamiento sobre la respuesta inmunitaria. Hay pocos estudios que analicen la respuesta vacunal en este grupo de pacientes, pero en general se recomienda la inmunización precoz, preferiblemente antes del inicio del tratamiento inmunomodulador/ inmunosupresor, y siempre que sea posible realizar controles serológicos de la respuesta vacunal. Es importante definir estrategias de inmunización adecuadas para estos pacientes, ya que las coberturas vacunales suelen ser bajas, probablemente por la falta de percepción del riesgo de infección y las dudas sobre la seguridad y la eficacia de las vacunas en estos casos. El temor a que las vacunas provoquen brotes de la enfermedad, en especial las vacunas atenuadas, influye de forma importante en su infrautilización en los pacientes con enfermedades autoinmunitarias; no obstante, la evidencia científica disponible muestra que la inmunización es segura y no se asocia a un incremento del riesgo de actividad de la enfermedad. Principios generales Desde el punto de vista de la vacunación, se consideran inmunodeprimidos los pacientes que reciben tratamiento con fármacos biológicos (como infliximab, adalimumab o certolizumab) o con inmunosupresores de mantenimiento (azatioprina, 6-mercaptopurina, metotrexato, micofenolato, ciclosporina, tacrólimus, etc.), independientemente del principio activo y la dosis administrada. También se incluyen los enfermos que reciben cor- 134 M. Campins Martí ticosteroides durante más de 14 días en dosis ≥20 mg/día de prednisona (o dosis equivalentes de otros corticosteroides) y los pacientes con malnutrición importante. Las vacunas atenuadas están contraindicadas en general en estos pacientes. Para su administración se requiere que haya transcurrido un mínimo de 3 meses desde la finalización del tratamiento inmunosupresor, excepto en el caso de los corticosteroides, para los que el intervalo requerido hasta la vacunación es de sólo 1 mes. Si se han administrado vacunas atenuadas antes del inicio del tratamiento inmunosupresor, deberá respetarse un intervalo mínimo de 4 semanas hasta iniciar la inmunosupresión. Las vacunas inactivadas, las de polisacáridos y los toxoides pueden administrarse sin problemas de seguridad en los pacientes inmunodeprimidos, pero la respuesta inmunitaria puede ser menor que la alcanzada en las personas sanas. Estas vacunas pueden administrarse en cualquier momento o fase de la enfermedad y del tratamiento, aunque es preferible hacerlo antes del inicio de la inmunosupresión para garantizar una mejor respuesta inmunitaria (2 semanas antes). En caso de vacunación durante el periodo de inmunosupresión, se recomienda monitorizar la respuesta serológica al mes de la última dosis o repetir la vacunación al cabo de 3 meses de finalizado el tratamiento. La valoración de las necesidades de vacunación de cualquier paciente con una enfermedad crónica requiere la realización de una historia vacunal completa, que incluya los antecedentes de vacunación sistemática. Los pacientes con EII, al igual que la población general, deben recibir las vacunas correspondientes al calendario vacunal según la edad y el riesgo individual, teniendo siempre en cuenta las contraindicaciones y las precauciones generales. Vacunas indicadas en los pacientes con EII Debido al riesgo específico de padecer algunas enfermedades inmunoprevenibles o complicaciones de ellas, además de las vacunas sistemáticas se recomienda considerar la inmunización del paciente con EII frente al neumococo, la gripe, las hepatitis A y B, la varicela, el herpes zóster y el VPH. En los pacientes con tratamiento inmunosupresor se valorará, además, la vacunación frente a N. meningitidis del serogrupo C y H. influenzae tipo b. En la Tabla 1 se muestran las indicaciones vacunales y las pautas de administración. 135 Nuevas pautas de vacunación en el adulto Tabla 1. Pautas de administración de las vacunas indicadas en pacientes con enfermedad inflamatoria intestinal. Control respuesta (correlato de protección) Tipo de vacuna Pauta vacunal Dosis de recuerdo H. influenzae tipo b 1 dosis No precisa Sí (0,15 µg/ml) Meningocócica C 1 dosis No precisa No Neumocócica conjugada 13-valente 1 dosis 1 dosis vacuna 23-valente en inmunodeprimidos No Hepatitis B Pauta con intervalos mínimos (inmunocompetentes), 3 dosis: 0, 1, 3 meses No precisa Sí (anti-HBs ≥10 mUI/ml) Pauta doble y rápida (inmunodeprimidos), 4 doble dosis: 0, 1, 2 y 6 meses Hepatitis A 2 dosis: 0, 6 meses No precisa Sí (IgG-VHA ≥10 mUI/ml) Antigripal 1 dosis Anual No Papiloma humano 3 dosis: 0, 1-2, 6 meses No precisa No Se recomienda realizar un estudio serológico prevacunal en función de los antecedentes clínicos y vacunales del paciente frente a la varicela, el sarampión y las hepatitis A y B. Vacuna frente a la varicela y el herpes zóster La indicación de la vacuna frente a la varicela en los pacientes con EII se fundamenta en el mayor riesgo de complicaciones de esta infección en la edad adulta y en el huésped inmunodeprimido. Debe determinarse la existencia de antecedentes clínicos de la enfermedad, o incluso mejor la presencia de inmunidad natural o vacunal, mediante serología. En caso de susceptibilidad, se procederá a la inmunización con dos dosis de vacuna (pauta: 0, 1 mes). Al tratarse de una vacuna atenuada, se recomienda administrarla al menos 4 semanas antes de iniciar el tratamiento con inmunomoduladores o inmunosupresores. 136 M. Campins Martí El herpes zóster aparece como una reactivación de la infección latente por el virus varicela-zóster. Una de cada tres personas desarrollarán un herpes zóster a lo largo de su vida, y este riesgo es superior en las personas inmunodeprimidas. Estudios realizados en pacientes con EII muestran una mayor incidencia que en los controles sanos, tanto en los afectos de colitis ulcerosa (rate ratio: 1,21; intervalo de confianza del 95% [IC95%]: 1,051,40) como en aquellos con enfermedad de Crohn (rate ratio: 1,61; IC95%: 1,35-1,92). El tratamiento con corticosteroides o con azatioprina o 6-mercaptopurina se asocia a un incremento significativo del riesgo. La utilización de terapia combinada que incluya dos o tres fármacos (corticosteroides, inmunosupresores o anti-TNF) multiplica por tres el riesgo. La vacuna del herpes zóster reduce la incidencia de la enfermedad en un 51%, y la de neuralgia posherpética en un 67%, en las personas mayores de 60 años. Esta vacuna está autorizada en Europa y Estados Unidos para personas mayores de 50 años, pero aún no está disponible en España. Debe valorarse cuidadosamente su administración a pacientes inmunodeprimidos, ya que se trata de una vacuna atenuada. Los corticosteroides en dosis <20 mg/ día de prednisona o equivalentes, las dosis bajas de metotrexato (<0,4 mg/ kg a la semana), la azatioprina (<3 mg/kg al día) y la 6-mercaptopurina (<1,5 mg/kg al día) no contraindican la vacunación. Se desconocen la eficacia y la seguridad de esta vacuna en los pacientes en tratamiento con anti-TNF, por lo que se recomienda vacunar como mínimo 1 mes antes del inicio del tratamiento o posponer su administración hasta 3 meses después de finalizarlo. Vacuna antigripal El riesgo de complicaciones de la gripe en pacientes con EII no está bien documentado, pero es esperable que sea superior al de las personas sanas. Existe consenso internacional en recomendar la vacunación antigripal anual a todas las personas con enfermedades crónicas, en especial a los pacientes con inmunosupresión. La seguridad de las vacunas antigripales en los pacientes con enfermedades mediadas por el sistema inmunitario es similar a la observada en la población general. Estudios realizados en estos pacientes muestran que no hay relación entre la actividad clínica de la enfermedad y la vacunación. La respuesta inmunitaria a la vacunación podría estar disminuida en los pacientes con EII que reciben tratamiento inmunosupresor o inmunomodulador. Mamula et al. analizaron la tasa de respuesta en niños con EII y observaron serocoversión en un 33% a 137 Nuevas pautas de vacunación en el adulto un 85% de los vacunados, y el porcentaje de respuesta era más bajo en aquellos que recibían tratamiento combinado con inmunomoduladores e infliximab. Estudios recientes con la vacuna del virus A H1N1 también indican que los pacientes que reciben tratamiento combinado con anti-TNF e inmunosupresores presentan una respuesta subóptima. Vacuna antineumocócica Los pacientes con enfermedades de base que condicionen cualquier grado de inmunosupresión pueden tener mayor riesgo de desarrollar enfermedades neumocócicas, padecer formas graves y sufrir complicaciones. En especial, los pacientes tratados con inmunomoduladores son considerados de alto riesgo de desarrollar formas invasivas y fulminantes de la enfermedad. Existe un amplio consenso en la recomendación de la vacunación antineumocócica a los pacientes con enfermedades mediadas por el sistema inmunitario, en especial a los que reciben o son candidatos a recibir tratamiento inmunosupresor o inmonumodulador. Recientemente se ha autorizado el uso en adultos de la vacuna antineumocócica conjugada 13-valente (VNC-13). Con la conjugación de los polisacáridos contenidos en la vacuna se consigue inducir en el sujeto vacunado una respuesta inmunitaria dependiente de las células T, que mejora la inmunogenicidad, actúa sobre la colonización nasofaríngea de la bacteria y permite generar memoria inmunitaria en comparación con las vacunas de polisacáridos no conjugadas. Se recomienda la administración de una única dosis de VNC-13, con independencia de las dosis previas de vacuna antineumocócica polisacarídica no conjugada. Vacuna frente a la hepatitis B Aunque la prevalencia de la infección por el virus de la hepatitis B en los pacientes con EII es similar a la de la población general, se ha descrito un mayor riesgo de reactivaciones y de hepatitis B fulminante en aquellos que reciben tratamiento con inmunomoduladores. Además, estos pacientes con frecuencia son sometidos a procedimientos invasivos que podrían aumentar el riesgo de transmisión del virus. Se recomienda determinar los marcadores serológicos de infección por el virus de la hepatitis B en todos los pacientes con EII, y vacunar a los susceptibles, con un control posterior de la respuesta vacunal. Algunos estudios sugieren que pautas con doble dosis de antígeno (40 µg) en los pacientes no respondedores 138 M. Campins Martí o que estén recibiendo tratamiento inmunosupresor o inmunomodulador al inicio de la vacunación aumentan la tasa de respuesta en un 30% a un 50%. Se recomienda iniciar la vacunación de forma precoz y completar la pauta vacunal, si es posible, antes de iniciar el tratamiento inmunosupresor o inmunomodulador. El control de la respuesta vacunal debe realizarse entre 1 y 3 meses después de la última dosis. La pauta estándar consiste en la administración de tres dosis, con un intervalo mínimo de 1 mes entre la primera y la segunda, y de 2 meses entre la segunda y la tercera. Pueden utilizarse las pautas rápida o acelerada en situaciones que requieran con mayor premura la inmunización, siguiendo los esquemas de 0, 1, 2 y 6-12 meses (pauta rápida) o de 0, 7, 21 días y 12 meses (pauta acelerada). En los pacientes inmunodeprimidos se recomienda iniciar la primovacunación con pauta rápida y con doble dosis de antígeno, ya que se consiguen mejores tasas de respuesta. Los pacientes inmunodeprimidos que no hayan generado una respuesta adecuada deben recibir una segunda pauta completa de vacunación con doble dosis de antígeno. Vacuna frente al VPH Se ha descrito una mayor prevalencia de anormalidades citológicas, displasias de alto grado y cáncer de cuello uterino en las mujeres con EII en comparación con controles de similar edad, raza y paridad (42,5% frente a 7% con alteraciones citológicas del Papanicolau, respectivamente), en especial en las tratadas con inmunomoduladores. Un estudio de casos y controles de base poblacional mostró un incremento del riesgo de alteraciones citológicas cervicales en mujeres con enfermedad de Crohn que tomaban anticonceptivos orales (odds ratio: 1,66; IC95%:1,08-2,54), pero no en las que padecían colitis ulcerosa; el tratamiento combinado con corticosteroides e inmunosupresores también mostró una asociación significativa. Diversas guías y documentos de consenso incluyen la vacuna frente al VPH en las recomendaciones de vacunación de las pacientes con EII, en especial si reciben inmunomoduladores o inmunosupresores. Todavía no se dispone de datos publicados sobre la inmunogenicidad y la seguridad de esta vacuna en pacientes con EII; sin embargo, la eficacia y la seguridad de la vacuna en la población general son altas, y por tratarse de un preparado recombinante puede asumirse su seguridad en los pacientes inmunodeprimidos. 139 Nuevas pautas de vacunación en el adulto Tabla 2. Vacunas de uso en viajeros con enfermedad inflamatoria intestinal. Pauta y recomendaciones según inmunosupresión. Pacientes con tratamiento inmunosupresor Vacuna Fiebre amarilla Pauta 1 dosis Encefalitis japonesa 2 dosis (0, 28 días) No contraindicada Encefalitis centroeuropea 2 dosis (0, 14 días) No contraindicada Rabia Profilaxis preexposición: 0, 7, 21 días No contraindicada Fiebre tifoidea Oral atenuada, 3 dosis (1 comp. a días alternos) Contraindicada Parenteral inactivada (1 dosis) No contraindicada Meningocócica ACYW135 conjugada 1 dosis No contraindicada Cólera oral 2 dosis (0, 7 días) No contraindicada Contraindicada Vacunas indicadas en viajeros con EII El número de viajeros internacionales ha aumentado de forma espectacular en las últimas décadas. Este aumento de los viajes, tanto por motivos profesionales como de ocio, desde países de baja endemia a otros de alta endemia de muchas enfermedades transmisibles, así como el contacto más frecuente entre los viajeros y la población local, hace que sea especialmente importante asegurar una correcta protección antes del inicio de viaje. La adopción de medidas de prevención es muy importante en las personas con mayor vulnerabilidad, entre las que se incluyen los pacientes con EII, en especial los que reciben tratamiento inmunosupresor. Es muy recomendable que el paciente consulte antes del viaje en una unidad de vacunación internacional, donde se valorarán las vacunas indicadas según el tipo de viaje y el destino. En la Tabla 2 se muestran las vacunas que pueden estar indicadas para los viajeros afectos de EII. VACUNACIÓN DE PACIENTES CON ASPLENIA. NUEVAS ESTRATEGIAS DE VACUNACIÓN ANTINEUMOCÓCICA Y ANTIMENINGOCÓCICA El bazo desempeña un papel importante en la defensa del huésped frente a la infección, al actuar como filtro de bacterias circulantes y de parásitos 140 M. Campins Martí intracelulares, y facilitar la fagocitosis de bacterias capsuladas mediante su opsonización. Las personas con asplenia anatómica o funcional pueden presentar complicaciones infecciosas con una alta mortalidad. Existe una mayor susceptibilidad frente a bacterias capsuladas, como S. pneumoniae, H. influenzae y N. meningitidis. Entre el 50% y el 90% de los episodios de sepsis fulminante postesplenectomía en pacientes con asplenia están ocasionados por S. pneumoniae, y su letalidad es superior al 50%. Este riesgo persiste durante toda la vida, aunque es de especial relevancia en los dos primeros años tras la esplenectomía. El riesgo es mayor en los pacientes con enfermedades de base hematológicas o inmunitarias que en los traumáticos, con cifras de incidencia según diferentes estudios de 0,7 a 4 casos por 1000 pacientes-año en los primeros y de 0,3 a 2,7 por 1000 en los últimos. Un subgrupo especial lo constituyen los enfermos con drepanocitosis, cuya predisposición a las infecciones es elevada. En estos pacientes es mayor el riesgo de sepsis por neumococo, y de aparición muy precoz (a partir de los 3 meses de vida). En general, la asplenia per se no contraindica la administración de ningún tipo de vacuna (ni inactivada ni atenuada). La capacidad de un paciente asplénico de desarrollar una adecuada respuesta de anticuerpos tras la administración de una vacuna se relaciona más con la edad en el momento de la esplenectomía y con la presencia de enfermedades inmunosupresoras que con la asplenia en sí misma. Principios generales Es importante valorar el momento óptimo para la vacunación: •• Esplenectomía programada: se recomienda vacunar como mínimo 2 semanas antes de la intervención. Si no se dispone de este plazo, se procederá a vacunar en cualquier momento antes de la cirugía. •• Esplenectomía urgente: se recomienda vacunar preferiblemente a los 14 días tras la intervención y siempre antes del alta hospitalaria. •• Esplenectomía o asplenia funcional en enfermos inmunodeprimidos: siempre que sea posible se vacunará antes del inicio del tratamiento inmunosupresor. Si la vacunación se realiza durante el periodo en que el paciente está con tratamiento inmunosupresor, quimioterapia o radioterapia, deberá revacunarse a partir de 3 meses de finalizado el tratamiento. 141 Nuevas pautas de vacunación en el adulto Vacunas indicadas en pacientes con asplenia Vacuna antineumocócica Numerosos organismos, servicios de salud pública y sociedades científicas de diferentes países recomiendan la vacunación antineumocócica a los pacientes con asplenia (nivel de evidencia A). Se recomienda la administración de una dosis de vacuna antineumocócica conjugada 13-valente (VNC-13), seguida de una dosis de vacuna no conjugada 23-valente (VNC-23), con un intervalo mínimo de 8 semanas. Actualmente la vacuna conjugada está autorizada para adultos de cualquier edad. Si el paciente ya ha recibido alguna dosis de VNC-23, se recomienda la administración de una dosis de VNC-13, con un intervalo mínimo de 12 meses entre ambas. También debe administrarse una segunda dosis de VNC-23 a los 5 años de la primera. A partir de los 65 años de edad está indicada la administración de una dosis adicional de VNC-23, independientemente del número de dosis recibidas hasta entonces, pero respetando un intervalo mínimo de 5 años desde la última. Vacuna antimeningocócica conjugada Las personas con asplenia no vacunadas en la infancia, sea cual sea su edad, deben recibir una dosis de vacuna antimeningocócica C conjugada (nivel de evidencia B). Hay una serie de consideraciones especiales a tener en cuenta según el tipo de asplenia: •• Asplenia traumática: una dosis de vacuna antimeningocócica C conjugada. •• Asplenia médica (talasemia beta, drepanocitosis, inmunosupresión): dos dosis de vacuna antimeningocócica C conjugada con un intervalo mínimo de 2 meses. •• Pacientes con asplenia anatómica o funcional, que viajen o sean autóctonos de países de alta endemicidad o circulación de N. meningitidis de los serogrupos A, C, Y y W135: una dosis de vacuna antimeningocócica tetravalente conjugada. Vacuna frenta a H. influenzae tipo b Se recomienda a todos los pacientes con asplenia (nivel de evidencia A). La pauta para los adultos es de una única dosis. No es necesario revacunar. 142 M. Campins Martí En pacientes con asplenia y que se encuentren inmunodeprimidos se recomienda realizar un control serológico posvacunal, a los 30 días. Se consideran títulos protectores de anticuerpos cifras ≥0,15 µg/ml. Vacuna antigripal Se recomienda a todos los pacientes con asplenia (nivel de evidencia B). Vacunación anual con una única dosis. BIBLIOGRAF Í A Enfermedad inflamatoria intestinal –– Altunöz ME, Senate E, Yeil A, Calhan T, Ovünç AO. Patients with inflammatory bowel disease have a lower response rate to HBV vaccination compared to controls. Dig Dis Sci. 2012;57:1039-44. –– Bernal I, Domènech E, García-Planella E, Cabré E, Gassull MA. Infecciones oportunistas en pacientes con enfermedad inflamatoria intestinal bajo tratamiento inmunosupresor. Gastroenterol Hepatol. 2003;26:19-22. –– Chevaux JB, Nani A, Oussalah A, Venard V, Bensenane M, Belle A, et al. Prevalence of hepatitis B and C and risk factors for non-vaccination in inflammatory bowel disease patients in Northeast France. Inflamm Bowel Dis. 2010;16:916-23. –– Deutsch DE, Olson AD, Kraker S, Dickinson CJ. Overwhelming varicella pneumonia in a patient with Crohn’s disease treated with 6-mercaptopurine. J Pediatr Gastroenterol Nutr. 1995;20:351-3. –– Esteve M, Saro C, González-Huix F, Suárez F, Forné M, Viver JM. Chronic hepatitis B reactivation following infliximab therapy in Crohn’s disease patients: need for primary prophylaxis. Gut. 2004;53:1363-5. –– Gisbert JP, Chaparro M, Esteve M. Review article: prevention and management of hepatitis B and C infection in patients with inflammatory bowel disease. Aliment Pharmacol Ther. 2011;33:619-33. –– Gisbert JP, Menchén L, García-Sánchez V, Marín I, Villagrasa JR, Chaparro M. Comparison of the effectiveness of two protocols for vaccination (standard and double dosage) against hepatitis B virus in patients with inflammatory bowel disease. Aliment Pharmacol Ther. 2012;35:1379-85. –– Gisbert JP, Villagrasa JR, Rodríguez-Nogueiras A, Chaparro M. Efficacy of hepatitis B vaccination and revaccination and factors impacting on response in patients with inflammatory bowel disease. Am J Gastroenterol. 2012;107:1460-6. –– Gupta G, Lautenbach E, Lewis JD. Incidence and risk factors for herpes zoster among patients with inflammatory bowel disease. Clin Gastroenterol Hepatol. 2006;4:1483-90. –– Kane S, Khatibi B, Reddy D. Higher incidence of abnormal pap smears in women with inflammatory bowel disease. Am J Gastroenterol. 2008;103:631-6. –– Kotton CN. Nailing down the shingles in IBD. Inflamm Bowel Dis. 2007;13:1178-9. –– Kotton CN. Vaccines and inflammatory bowel disease. Dig Dis. 2010;28:525-35. 143 Nuevas pautas de vacunación en el adulto –– Loras C, Saro C, González F, Mínguez M, Merino O, Gisbert JP, et al. Prevalence and factors related to hepatitis B and C in inflammatory bowel disease patients in Spain: a nationwide, multicenter study. Am J Gastroenterol. 2009;104:58-63. –– Mamula P, Markowitz JE, Piccoli DA, Klimou A, Cohen L, Baldassano RN. Immune response to influenza vaccine in pediatric patients with inflammatory bowel disease. Clin Gastroenterol Hepatol. 2007;5:581-6. –– Melmed GY, Ippoliti AF, Papadakis KA, Tran TT, Birt JL, Lee SK, et al. Patients with inflammatory bowel disease are at risk for vaccine-preventable illnesses. Am J Gastroenterol. 2006;101:1834-40. –– Melmed GY. Vaccination strategies for patients with inflammatory bowel disease on immunomodulators and biologics. Inflamm Bowel Dis. 2009;15:1410-6. –– Milloning G, Kern M, Ludwiczek O, Nachbaur K, Vogel W. Subfulminant hepatitis B after infliximab in Crohn’s disease: need for HBV-screening. World J Gastroenterol. 2006;12:974-6. –– Pérez R, Díaz C, García F. Hepatitis B virus (HBV) reactivation in patients receiving tumor necrosis factor (TNF)-targeted therapy: analysis of 257 cases. Medicine (Balt). 2011;90:359-71. –– Ritz MA, Jost R. Severe pneumococcal pneumonia following treatment with infliximab for Crohn’s disease. Inflamm Bowel Dis. 2001;7:327. –– Sands BE, Cuffari C, Katz J, Kugathasan S, Onken J, Vitek C, et al. Guidelines for immunizations in patients with inflammatory bowel disease. Inflamm Bowel Dis. 2004;10:677-92. –– Singh H, Demers AA, Nugent Z, Mahmud SM, Kliewer EV, Bernstein CN. Risk of cervical abnormalities in women with inflammatory bowel disease: a population-based nested case-control study. Gastroenterology. 2009;136:451-8. –– Toruner M, Loftus EV Jr, Harmsen WS, Zinsmeister AR, Orenstein R, Sandborn WJ, et al. Risk factors for opportunistic infections in patients with inflammatory bowel disease. Gastroenterology. 2008;134:929-36. –– Van der Hoeven JG, de Koning J, Masclee AM, Meinders AE. Fatal pneumococcal septic shock in a patient with ulcerative colitis. Clin Infect Dis. 1996;22:860-1. –– Vida Pérez L, Gómez Camacho F, García Sánchez V, Iglesias Flores EM, Castillo Molina L, Cerezo Ruiz A, et al. Adequate rate of response to hepatitis B virus vaccination in patients with inflammatory bowel disease. Med Clin (Barc). 2009;132:331-5. –– Viget N, Vernier-Massouille G, Salmon-Ceron D, Yazdanpanah Y, Colombel JF. Opportunistic infections in patients with inflammatory bowel disease: prevention and diagnosis. Gut. 2008;57:549-58. –– Wasan SK, Baker SE, Skoinik PR, Farraye FA. A practical guide to vaccinating the inflammatory bowel disease patient. Am J Gastroenterol. 2010;105:1231-8. Asplenia –– Balmer P, Falconer M, McDonald P, Andrews N, Fuller E, Riley C. Immune response to meningococcal serogroup C vaccine in asplenic individuals. Infect Immun. 2004;72:332-7. –– Bisharat N, Omari H, Lavi I, Raz R. Risk of infection and death among post-splenectomy patients. J Infect. 2001;43:182-6. 144 M. Campins Martí –– CDC. –– –– General recommendations on immunization. Recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 2011;60(RR-2):1-61. Davies JM, Barnes R, Milligan D. British Committee for Standards in Haematology. Working party of the Haematology/Oncology Task Force. Update of guidelines for the prevention and treatment of infection in patients with an absent or dysfunctional spleen. Clin Med. 2002;2:440-3. Davies JM, Lewis M, Wimperis J, Rafi I, Ladhani S, Bolton-Maggs P. Review of guidelines for the prevention and treatment of infection in patients with an absent or dysfunctional spleen: prepared on behalf of the British Committee for Standards in Haematology by a Working Party of the Haemato-Oncology Task Force. BJH. 2011;155:308-17. –– Ejstrud P, Kristensen B, Bach Hansen J, Meldgaard K, Schonheyder HC, Sorensen HT. Risk –– –– –– –– –– –– and patterns of bacteraemia after splenectomy: a population-based study. Scand J Infect Dis. 2000;32:521-5. Forstner C, Plefka S, Tobudic S, Winkler HM, Burgmann K, Burgmann H. Effectiveness and immunogenicity of pneumococcal vaccination in splenectomized and functionally asplenic patients. Vaccine. 2012;30:5449-52. Harji DP, Jaunoo SS, Mistry P, Nesargikar PN. Immunoprophylaxis in asplenic patients. Int J Surg. 2009;7:421-3. Kim HS, Kriegel G, Aronson MD. Improving the preventive care of asplenic patients. Am J Med 2012;125:454-6. Meerveld-Eggink A, de Weerdt O, de Voer RM, Berbers GA, van Velzen-Blad H, Vlaminckx BJ, et al. Impaired antibody response to conjugated meningococcal serogroup C vaccine in asplenic patients. Eur J Clin Microbiol Infect Dis. 2011;30:611-8. Meerveld-Eggink A, de Weerdt O, van Velzen-Blad H, Biesma DH, Rijkers GT. Response to conjugate pneumococcal and Haemophilus influenzae type b vaccines in asplenic patients. Vaccine. 2011;29:675-80. Mourtzoukou EG, Pappas G, Peppas G, Falagas ME. Vaccination of asplenic or hyposplenic adults. Br J Surg. 2008;95:273-80. –– Shatz –– –– –– –– –– DV. Vaccination considerations in the asplenic patient. Expert Rev Vaccines. 2005;4:27-34. Shatz DV, Romero-Steiner S, Elie CM, Holder PF, Carlone GM. Antibody responses in postsplenectomy trauma patients receiving the 23-valent pneumococcal vaccine postoperatively. J Trauma. 2002;53:1037-42. Spolou V, Tzanakaki G, Lekka S, Chouliaras G. Natural and vaccine-induced immunity to Neisseria meningitidis serogroup C in asplenic patients with b-talasemia. Vaccine. 2011;29:4435-8. Stanford E, Print F, Falconer M, Lamden K, Ghebrehewet S, Phin N, et al. Immune response to pneumococcal conjugate vaccination in asplenic individuals. Hum Vaccin. 2009;5:8591. Waghorn DJ. Overwhelming infection in asplenic patients: current best practice preventive measures are not being followed. J Clin Pathol. 2001;54:214-8. Working Party of the British Committee for Standards in Haematology Clinical Haematology Task Force. Guidelines for the prevention and treatment of infection in patients with an absent or dysfunctional spleen. BMJ. 1996;312:430-4. 145 D. Moreno Pérez Vacunación frente a la tos ferina en las embarazadas IN TRODU C C I Ó N Desde hace más de 10 años estamos asistiendo a un aumento importante del número de casos de tos ferina en los países desarrollados. Los lactantes de menos de 2-3 meses de vida son los más desfavorecidos por esta situación, ya que copan la mayor morbimortalidad. Se están realizando y estudiando diversas medidas para atajar esta situación, entre ellas la vacunación de las embarazadas. EPIDEMIO L O G ÍA En los últimos 3 a 4 años han ido aumentado de manera exponencial los casos de tos ferina. Países como Estados Unidos y Reino Unido están comunicando toda la información epidemiológica de forma muy actualizada, y es trasladable al resto de los países de nivel socioeconómico similar. En España, hasta 2010, los casos no superaban los mil declarados (menos de dos por 100.000 habitantes), pero en 2011 se observaron más de 3000 casos, lo que equivale a 5,5 casos por 100.000 habitantes (1). La distribución de los casos es claramente bimodal: niños menores de 1 año (fundamentalmente menores de 2-3 meses) y adolescentes de entre 10 y 19 años de edad (2). En Reino Unido, en 2012, se registraron 80 casos por cada 100.000 niños menores de 1 año, y 25 por cada 100.000 adolescentes entre 10 y 14 años (3). La mayoría de los casos en lactantes se pro- 147 Vacunación frente a la tos ferina en las embarazadas ducen en las primeras 9 semanas de vida, cuando no han recibido ninguna dosis o bien sólo la primera (3). La mayoría de las hospitalizaciones y muertes se producen en los primeros 3 meses de vida, evidentemente por la mayor fragilidad a esta edad, con una incidencia más alta de complicaciones como apneas, bronconeumonía y síndrome de la tos ferina maligna. Esta distribución por edades y sus consecuencias clínicas son constantes en todos los países occidentales estudiados, incluido España (4). Se sabe que, en la mayoría de los lactantes, el contagio es intrafamiliar, fundamentalmente por parte de los padres (4). Éstos, en muchas ocasiones incluso son portadores asintomáticos, como se ha demostrado en estudios mediante la detección de Bordetella pertussis en el exudado nasofaríngeo por reacción en cadena de la polimerasa. De las posibles causas que pudieran justificar esta situación, la principal parece ser el descenso de la inmunidad conferida por la vacunación durante la infancia, que hace que los adolescentes y los adultos jóvenes puedan ser portadores o padecer tos ferina, y diseminar la infección. MEDIDAS P R E V ENTI VA S Entre las medidas preventivas, la vacunación es la principal. Existen diferentes propuestas, no excluyentes, como la vacunación sistemática de los adolescentes, de los adultos cada 10 años y de los profesionales sanitarios (fundamentalmente los que atienden a lactantes pequeños) (4). La vacunación sistemática en los adolescentes con la vacuna Tdpa (tétanos, difteria y tos ferina acelular de baja carga antigénica) se realiza en algunos países (como Estados Unidos), pero en España sólo en la Comunidad de Madrid, Ceuta y Melilla. El Comité Asesor de Vacunas de la Asociación Española de Pediatría incluyó la dosis del adolescente en el calendario de 2005, y a partir de 2012 en la franja de edad de 11 a 14 años. En el calendario propuesto para 2013 se recomienda la vacuna Tdpa a los 4-6 años de edad, pero obligatoriamente seguida de otra dosis de Tdpa a los 11-14 años, con preferencia a los 11-12 años (5). Sin embargo, la medida que está más en boga, y que ya se está realizando en algunos países, es la vacunación selectiva de las embarazadas y la llamada “estrategia del nido”. Ésta consiste en la vacunación de todos los convivientes del lactante de pocos meses de edad (padres, hermanos, abuelos y cuidadores), idealmente lo antes posible, preferentemente 15 días 148 D. Moreno Pérez antes del nacimiento. En su defecto, puede hacerse justo tras el nacimiento. Se ha estimado que cuando la estrategia del nido está bien implementada puede reducir hasta el 70% de los casos de tos ferina en los lactantes menores de 3 meses (4). No obstante, esta estrategia es difícil de realizar por obstáculos logísticos y económicos, como demuestran las bajas coberturas alcanzadas en los países que la han implementado, debido a la complejidad de acceder a todas las personas y grupos candidatos a vacunarse, y a la diversidad y variabilidad en actitudes ante la vacunación de los diversos especialistas a quienes corresponde hacerlo (obstetras, médicos de familia, pediatras, especialistas en medicina preventiva, médicos de salud laboral, geriatras, etc.). Los estudios de coste-efectividad de la estrategia del nido son controvertidos: algunos demuestran que la vacunación de los contactos domiciliarios ahorra dinero, pero otros son más críticos y ponen en duda su eficacia por considerarla ineficiente y consumir muchos recursos. Australia, Francia, Alemania, Canadá, Suiza y Estados Unidos recomiendan la estrategia del nido en sus programas para el control de la tos ferina. Ninguna de estas medidas basadas en la vacunación de los adultos parece ser suficiente por sí sola, por lo que actualmente lo que se está recomendando más es la vacunación de la embarazada. Otra cuestión es la vacunación precoz del lactante, incluso en el periodo neonatal. La edad mínima de administración de las vacunas frente a la tos ferina actualmente disponibles es de 6 semanas para la primera dosis y de 10 semanas para la segunda. Se dispone de escasos datos sobre la vacunación en los primeros días de vida, por lo que es un campo en el cual debe avanzarse. VACU N AC I Ó N EN L A E M B A RA Z A DA La vacunación durante el embarazo tiene una doble finalidad: en primer lugar, evitar que la mujer adquiera la tos ferina y contagie al neonato, lo que es una forma de estrategia del nido, pero “a tiempo”, cosa que no ocurre si se vacuna en el posparto, cuando la mujer está desprotegida durante al menos 2 semanas; y en segundo lugar, la transmisión pasiva transplacentaria de anticuerpos al feto, que le protegerán hasta que inicie la primovacunación a los 2 meses de edad. Se trata de una forma de inmunización que ofrece una doble protección, a la madre y al recién nacido (protección directa e indirecta) (4). Algunos países, como Estados Unidos y Reino Unido, se han decantado claramente por la vacunación de las embarazadas en el tercer trimestre de 149 Vacunación frente a la tos ferina en las embarazadas gestación, a pesar de haber escasos datos de efectividad y seguridad de esta medida (6,7). Otros países también están siguiendo esta iniciativa, como Argentina, Canadá y Nueva Zelanda. En octubre de 2011, los Centers for Disease Control and Prevention de Estados Unidos recomendaron la utilización de la vacuna Tdpa a partir de la semana 20 de gestación, y recientemente lo han refrendado recomendando la vacunación en cada embarazo entre las semanas 27 y 36 de gestación (6). Esta recomendación de vacunar en cada embarazo se sustenta en los datos que avalan la escasa duración de los anticuerpos protectores tras la vacunación, cuyo pico desciende sustancialmente al año de la administración de la vacuna (6). En Reino Unido, desde octubre de 2012 se está realizando una intensa campaña de vacunación en las embarazadas entre las semanas 28 y 38 de gestación (idealmente entre las semanas 28 y 32), y se ha alcanzado una cobertura más que aceptable (casi del 60%) a los pocos meses de su implantación (7). Esta campaña, aunque está catalogada como provisional para atajar el brote epidémico que están sufriendo, también aboga por la vacunación en cada embarazo, con independencia de los antecedentes de vacunación frente a la tos ferina. En este país, a los 6 meses de la implantación de dicha estrategia se está empezando a observar un descenso de los casos de tos ferina, aunque se desconoce si es por la epidemiología natural de la enfermedad, con menos casos en esta época del año (datos actualizados disponibles en www.hpa.org.uk). Aunque la evidencia científica sobre la seguridad y la inmunogenicidad de la vacuna dTpa en la embarazada es escasa, se dispone de datos suficientes sobre el uso de la vacuna dT en gestantes que indican una buena tolerabilidad. La incorporación del componente pertúsico probablemente no aumenta el riesgo de efectos adversos para la madre y el feto. El Vaccine Adverse Event Reporting System de Estados Unidos está recogiendo datos de seguridad, pero hasta la fecha hay pocos disponibles (8), ya que la mayoría de las comunicaciones son sobre vacunación inadvertida en el primer trimestre del embarazo. Por otro lado, los datos internos de seguridad que están ofreciendo las dos compañías farmacéuticas que comercializan esta vacuna (Sanofi Pasteur MSD y GlaxoSmithKline) no sugieren que haya problemas de seguridad en el tercer trimestre del embarazo. Las fichas técnicas, como principal obstáculo para esta estrategia, siguen reflejando cierta ambigüedad, ya que dicen que la vacuna sólo debe emplearse durante el embarazo cuando sea claramente necesario y los posibles beneficios superen los posibles riesgos para el feto. 150 D. Moreno Pérez Mientras tanto, el consenso español de sociedades científicas de 2013, ante la situación epidemiológica actual, recomienda la vacunación de la embarazada junto con la estrategia del nido, vacunando a los futuros contactos del lactante al menos 2 semanas antes del nacimiento (4). BIBLIOGRAF Í A 1.Centro Nacional de Epidemiología. Estado de las enfermedades de declaración obligatoria. Bol Epidemiol Sem. 2011;19:247-60. 2.European Centre for Disease Prevention and Control. EUVAC.NET. Pertussis surveillance report 2010. (Consultado el 26/1/2013.) Disponible en: http://www.euvac.net/gra phics/euvac/pdf/pertussis 2010.pdf 3.Health Protection Agency. Guidelines for the public health management of pertussis. Updated October, 2012. Disponible en: www.hpa.org.uk 4.Campins M, Moreno-Pérez D, Gil-de Miguel A, González-Romo F, Moraga-Llop FA, Arístegui-Fernández J, et al. Tos ferina en España. Situación epidemiológica y estrategias de prevención y control. Recomendaciones del Grupo de Trabajo de Tos ferina. Enferm Infecc Microbiol Clin. 2013;31:240-53. 5.Moreno-Pérez D, Álvarez García FJ, Arístegui Fernández J, Barrio Corrales F, Cilleruelo Ortega MJ, Corretger Rauet JM, et al.; en representación del Comité Asesor de Vacunas de la Asociación Española de Pediatría, España. Calendario de vacunaciones de la Asociación Española de Pediatría: recomendaciones 2013. An Pediatr (Barc). 2013;78:59.e1-27. 6.Centers for Disease Control and Prevention (CDC). Update recommendations for use of tetanus, reduced diphteria toxoid, and celular pertussis vaccine (Tdap) in pregnant women – Advisory Committee on Immunization Practices (ACIP). MMWR. 2013;62:131-5. 7.The Joint Committee on Vaccination and Immunisation (JCVI). Temporary programme of pertussis (whooping cough) vaccination of pregnant women, September 27th 2012. (Consultado el 26/1/2013.) Disponible en: https://www.wp.dh.gov.uk/publications/ files/2012/09/CMO-Pertussis-27-09-2012-FINAL.pdf 8.Zheteyeva YA, Moro PL, Tepper NK, Rasmussen SA, Barash FE, Revzina NV, et al. Adverse event reports after tetanus toxoid, reduced diphtheria toxoid, and acellular pertussis vaccines in pregnant women. Am J Obstet Gynecol. 2012;207:e1-7. 151 D. Moreno Pérez Vacunación frente al virus del papiloma humano en los hombres IN TRODU C C I Ó N La vacunación frente al virus del papiloma humano (VPH) es una medida preventiva instaurada en la mayoría de los países occidentales para las mujeres adolescentes. Actualmente, en España, aunque con variaciones según las comunidades autónomas, está financiada entre los 11 y los 14 años de edad. La recomendación actual del Consejo Interterritorial del Ministerio de Sanidad, que entrará en vigor en enero de 2014, es que todas las comunidades autónomas vacunen a las adolescentes a los 14 años de edad. En Europa ningún país vacuna a los hombres, aunque una de las vacunas existentes, la tetravalente (Gardasil®, Sanofi), está autorizada para su aplicación en ellos desde el año 2011. Sólo algunos países, como Estados Unidos, Canadá y Australia, han comenzado a vacunar a los hombres dentro de su programa sistemático de vacunaciones, y los resultados de efectividad comenzarán a documentarse en los próximos años. CARGA D E L A E NF E R M EDA D A S O CI A DA AL VPH EN L O S HO M B R E S La carga de la enfermedad debida al VPH en los hombres es históricamente menos conocida y ha sido menos cuantificada que en las mujeres. Sin embargo, en los últimos años están apareciendo cada vez más datos que 153 Vacunación frente al virus del papiloma humano en los hombres confirman el importante papel del hombre no sólo como transmisor a las mujeres, con una prevalencia general del virus en los hombres de entre 18 y 70 años de edad de hasta el 65% (1). En un estudio realizado en nuestro medio, la incidencia en los hombres osciló entre el 38% y el 43% según el año estudiado, sin diferencias entre los menores y los mayores de 35 años ni en la prevalencia de los serotipos oncogénicos (2). El papel del VPH en el cáncer del hombre cada vez está más documentado. Se sabe que este virus es la causa del 84% de los casos de cáncer de ano y de sus lesiones precancerosas, y del 47% del cáncer de pene (3); los tipos 6, 11, 16 y 18 son los implicados en más del 95% de los casos (3). En cuanto al cáncer del área otorrinolaringológica (boca, orofaringe, laringe), parece que el virus podría tener un papel cada vez más prevalente, mayor incluso que el 20% a 30% que se conocía hasta hace poco (3). En modelos matemáticos se aprecia que, de todos los cánceres relacionados con el VPH en Europa, el 32% corresponderían a hombres y el 68% a mujeres (4), a expensas fundamentalmente del cáncer de cabeza y cuello, que aportaría un 26% a ese 32%. En algunos países se está observando cierta influencia de la vacunación de las mujeres en la carga de la enfermedad por el VPH en el hombre. Por ejemplo, en Australia, con el programa de vacunación sistemática en las mujeres adolescentes y jóvenes, con una cobertura del 70% con tres dosis, se ha observado una caída de las verrugas genitales en los hombres heterosexuales menores de 21 años, con lo cual se confirma el efecto rebaño (5). DATO S S O B R E L A VACUN ACI Ó N FREN T E A L V P H E N L O S H O M B RE S Respecto a la vacunación en los hombres, actualmente se dispone de datos procedentes de dos grandes ensayos clínicos con la vacuna tetravalente (VPH 6/11/16/18; Gardasil®, Sanofi Pasteur MSD). En el estudio de Giuliano et al. (6), con 4065 hombres heterosexuales de entre 16 y 26 años vacunados (vacuna frente a placebo, 1:1), se observó una eficacia frente a las lesiones genitales externas de hasta un 90,4% (intervalo de confianza del 95% [IC95%]: 69,2-98,1%) con un seguimiento medio de 2,9 años. Por otro lado, en un estudio realizado con 602 hombres homosexuales y un seguimiento medio de 2,5 años (7) se observó una eficacia del 100% (IC95%: 8,2-100%) para las lesiones genitales externas, y del 77,5% (IC95%: 39,693,3%) para la neoplasia intraepitelial anal por VPH-6, 11, 16 y 18. 154 D. Moreno Pérez Con la vacuna bivalente (VPH 16/18; Cervarix®, GSK) sólo se tienen datos de inmunogenicidad procedentes de un estudio con 181 hombres (8), en el cual se observó, como era de esperar, una respuesta inmunitaria normal y equiparable a la de las mujeres. Actualmente, por ficha técnica, sólo está autorizada la vacunación en hombres con Gardasil®, aunque la indicación es simplemente para la prevención de verrugas genitales externas relacionadas con los tipos específicos de VPH incluidos en la vacuna. En Europa aún no tiene indicación para la prevención del cáncer anal y sus lesiones precursoras, pero la Agencia Europea del Medicamento sigue evaluando los datos. En cambio, la Food and Drug Administration de Estados Unidos sí aprobó esta indicación en febrero de 2011 con los datos disponibles en ese momento, procedentes del estudio antes comentado (7). En Estados Unidos, desde octubre de 2009, se está vacunando a los hombres de entre 9 y 26 años de edad. Se comenzó a vacunar de manera individualizada, pero desde octubre de 2011 se está haciendo sistemáticamente en los chicos de 11-12 años de edad, con repesca entre los 13 y los 21 años, y vacunación individualizada de los hombres de entre 22 y 26 años de edad (9). En Australia, desde diciembre de 2011 se está vacunando sistemáticamente a los chicos de 12-13 años de edad, con una repesca a los 14-15 años. En Canadá, desde enero de 2012, se recomienda la vacunación de los hombres de 9 a 26 años de edad. De todos modos, hay un debate abierto sobre la estrategia de vacunación en los hombres, alimentado por todos los datos que se van publicando, que habrá que seguir analizando junto a los modelos de eficiencia. Los primeros análisis demuestran que la vacunación de los hombres podría ser coste-efectiva en situaciones de baja cobertura vacunal en niñas y adolescentes, pero aún parece ser más beneficiosa la estrategia basada en incrementar la cobertura de éstas (10), así como la vacunación selectiva de los hombres homosexuales (11). RECOMENDACIONES de la vacunación frente al vph en los hombres EN ESPAÑA En España, a pesar de estar aprobada la administración de la vacuna tetravalente para hombres, ninguna comunidad autónoma la financia para ellos. El Comité Asesor de Vacunas de la Asociación Española de Pediatría, con los datos disponibles y hasta no tener más información sobre la carga de la 155 Vacunación frente al virus del papiloma humano en los hombres enfermedad en los hombres y sobre la eficiencia de la vacunación, no se ha pronunciado al respecto (12). En 2011 se publicó un consenso español de sociedades científicas en relación a la vacunación frente al VPH (13). En el apartado dedicado a los hombres, las conclusiones a que se llegó fueron las siguientes: •• Valoración individualizada de la vacunación con Gardasil® en los hombres de 9 a 26 años de edad para la prevención de verrugas genitales (calidad de la evidencia B, recomendación débil a favor, consenso interno O). •• Recomendación de la vacunación con Gardasil® en los hombres de 9 a 26 años de edad para la prevención de la neoplasia anal (calidad de la evidencia D, recomendación débil a favor, consenso interno E). BIBL IO G RAF Í A 1.Giuliano AR, Anic G, Nyitray AG. Epidemiology and pathology of HPV disease in males. Gynecol Oncol. 2010;117(2 Suppl):S15-9. 2.Álvarez-Argüelles ME, Melón S, Junquera ML, Boga JA, Villa L, Pérez-Castro S, et al. Human papillomavirus infection in a male population attending a sexually transmitted infection service. PLoS One. 2013;8:e54375. 3.De Vuyst H, Clifford GM, Nascimento MC, Madeleine MM, Franceschi S. Prevalence and type distribution of human papillomavirus in carcinoma and intraepithelial neoplasia of the vulva, vagina and anus: a meta-analysis. Int J Cancer. 2009;124:1626-36. 4.Hartwig S, Syrjänen S, Dominiak-Felden G, Brotons M, Castellsagué X. Estimation of the epidemiological burden of human papillomavirus-related cancers and non-malignant diseases in men in Europe: a review. BMC Cancer. 2012;12:30. 5.Read TR, Hocking JS, Chen MY, Donovan B, Bradshaw CS, Fairley CK. The near disappearance of genital warts in young women 4 years after commencing a national human papillomavirus (HPV) vaccination programme. Sex Transm Infect. 2011;87:544-7. 6.Giuliano AR, Palefsky JM, Goldstone S, Moreira ED Jr. Efficacy of quadrivalent HPV vaccine against HPV infection and disease in males. N Engl J Med. 2011;364:401-11. 7.Palefsky JM. Human papillomavirus-related disease in men: not just a women’s issue. J Adolesc Health. 2010;46(Suppl 4):S12-9. 8.Petäjä T, Keränen H, Karppa T, Kawa A, Lantela S, Siitari-Mattila M, et al. Immunogenicity and safety of human papillomavirus (HPV)-16/18 AS04-adjuvanted vaccine in healthy boys aged 10-18 years. J Adolesc Health. 2009;44:33-40. 9.Centers for Disease Control and Prevention (CDC). Recommendations on the use of quadrivalent human papillomavirus vaccine in males – ACIP, 2011. MMWR. 2011;60: 1705-8. 10.Chesson HW, Ekwueme DU, Saraiya M, Dunne EF, Markowitz LE. The cost-effectiveness of male HPV vaccination in the United States. Vaccine. 2011;29:8443-50. 11.Seto K, Marra F, Raymakers A, Marra CA. The cost effectiveness of human papillomavirus vaccines: a systematic review. Drugs. 2012;72:715-43. 156 D. Moreno Pérez 12.Moreno-Pérez D, Álvarez García FJ, Arístegui Fernández J, Barrio Corrales F, Cilleruelo Ortega MJ, Corretger Rauet JM, et al.; en representación del Comité Asesor de Vacunas de la Asociación Española de Pediatría, España. Calendario de vacunaciones de la Asociación Española de Pediatría: recomendaciones 2013. An Pediatr (Barc). 2013;78:59.e1-27. 13.Documento de consenso 2011 de Sociedades Científicas Españolas. Vacunación frente al virus del papiloma humano. Disponible en: http://vacunasaep.org/sites/vacunasaep. org/files/VPHConsensoSociedades2011.pdf 157 Progresos en vacunología P.J. Bernal González Adyuvantes y vacunas. ¿Qué pueden aportarnos? IN TRODU C C I Ó N Los adyuvantes son compuestos incorporados a las vacunas para aumentar la inmunogenicidad de los antígenos contenidos en ellas. La inmunogenicidad de una vacuna es su capacidad para producir una respuesta inmunitaria en el individuo vacunado. Gaston Ramon descubrió en 1925, de forma casual, que podían utilizarse adyuvantes para aumentar la respuesta inmunitaria inespecífica a los antígenos de las vacunas, mientras estaba produciendo antitoxina diftérica en caballos (1). Ramon observó que los caballos que habían desarrollado de manera espontánea abscesos en el lugar de la inyección, que atribuyó a “microorganismos habituales de la piel”, producían suero con títulos más altos de antitoxinas. El término “adyuvante”, acuñado por Ramon, deriva de la palabra latina adjuvare, que significa ayudar o colaborar. En 1926, Glenny et al. (2) descubrieron los efectos adyuvantes de las sales de aluminio. Las primeras vacunas contenían bacterias enteras muertas, virus atenuados o inactivados, o toxoides bacterianos. Eran menos purificadas que las producidas con los métodos modernos de purificación. Sin embargo, estas vacunas a menudo contenían “adyuvantes intrínsecos”, que incluían concentraciones mínimas de exotoxinas o endotoxinas activas. La propiedad adyuvante intrínseca de estas vacunas aumentaba la respuesta inmunitaria y podía utilizarse para incrementar la inmunogenicidad de otros antígenos administrados con ellas. Greenberg y Fleming (3) demostraron que la combinación de vacuna de células enteras contra la 161 Adyuvantes y vacunas. ¿Qué pueden aportarnos? tos ferina con toxoide diftérico aumentaba la respuesta de anticuerpos al antígeno del toxoide. Los avances en la tecnología de purificación de proteínas y recombinación del DNA han permitido desarrollar antígenos más puros. No obstante, la purificación de los antígenos ha tenido como consecuencia la eliminación de sus propiedades adyuvantes intrínsecas, por lo que se produce una menor inmunogenicidad con los antígenos altamente purificados. Además, la cantidad de vacunas recomendadas en el primer año de vida ha generado la necesidad de desarrollar vacunas combinadas, que se componen de antígenos de múltiples cepas del mismo agente infeccioso o de agentes diferentes, los cuales se administran juntos. Las vacunas combinadas se diseñaron para disminuir la cantidad de inyecciones necesarias para completar las inmunizaciones recomendadas en la infancia. La respuesta inmunitaria a los diversos antígenos que contiene la combinación debe ser equivalente a la respuesta que se generaría a cada antígeno si se administrara por separado. La utilización de adyuvantes para aumentar la inmunogenicidad de las vacunas de subunidades y de las vacunas combinadas altamente purificadas es la alternativa para mejorar la respuesta inmunitaria. C LAS I F ICAC IÓ N DE L O S A DYUVA N T E S Según las propiedades físicas y químicas de los adyuvantes, pueden clasificarse de la siguiente forma: • Sales minerales: – Hidróxido/fosfato de aluminio (adyuvantes de alumbre). – Fosfato de cálcio. •Microbianos: – Muramil dipéptido (MDP). – Exotoxinas bacterianas: Toxina colérica (TC). Toxina lábil (TL) de Escherichia coli. – Adyuvantes basados en endotoxinas: monofosforil lípido A (MPL®). – DNA bacteriano: oligonucleótidos CpG (citosina-fosfato-guanina). • De partículas: – Microesferas de polímeros biodegradables. – Complejos estimuladores de inmunidad. – Liposomas, virosomas. 162 P.J. Bernal González • Adyuvantes basados en emulsiones oleosas y surfactantes: – Adyuvante incompleto de Freund. – Emulsiones microfluidificadas: MF59, SAF. – Saponinas: QS-21. •Sintéticos: – Derivados de muramil péptidos: murabutida, treonina-MDP. – Copolímeros no iónicos en bloque: L121. – Polifosfacenos (PCPP). – Polinucleótidos sintéticos: poli A:U, poli I:C. • Citocinas: interleucinas (IL) 2 y 12, factor estimulante de colonias de granulocitos y macrófagos (GM-CSF), interferón gamma (IFN-γ). • Genéticos: genes de citocina o genes que codifican moléculas coestimuladoras en la forma de plásmidos de DNA (IL-2, IL-12, IFN-γ, CD4OL). En la Tabla 1 se ofrece una revisión de los adyuvantes actualmente utilizados en vacunas. Tabla 1. Adyuvantes utilizados en vacunas actuales. Vacuna Nombre comercial Adyuvante Difteria y tétanos Diftavax® Hidróxido de aluminio (Sanofi Pasteur-MSD) Ditanrix® (GlaxoSmithKline) Hidróxido de aluminio Difteria, tétanos y tos ferina acelular (DTPa) Infanrix® Hidróxido de aluminio Hepatitis B Engerix® B (GlaxoSmithKline) Hidróxido de aluminio HBVaxpro® (Sanofi Pasteur-MSD) Fendrix® (GlaxoSmithKline) Hidróxido de aluminio y sulfato de aluminio AS04 (MPL + sal de aluminio) Havrix® (GlaxoSmithKline) Hidróxido de aluminio Hepatitis A Epaxal® (GlaxoSmithKline) (Janssen-Cilag) Virosomas Hepatitis A+B Twinrix® (GlaxoSmithKline) Vacuna neumocócica conjugada Vacuna de la gripe Prevenar® (Pfizer Vaccine) Hidróxido de aluminio y sulfato de aluminio Fosfato de aluminio Inflexal-V® (Janssen-Cilag) Virosomas Chiromas® MF59 Vacuna de la gripe pandémica Focetria® (Novartis Vaccine) (Novartis Vaccine) Pandemrix® (GlaxoSmithKline) Vacuna del virus del papiloma humano Gardasil® (Sanofi Pasteur-MSD) Cervarix® (GlaxoSmithKline) MF59 AS03 (emulsión o/w + alfa-tocoferol) Sulfato de hidrofosfato de aluminio AS04 (MPL + sal de aluminio) 163 Adyuvantes y vacunas. ¿Qué pueden aportarnos? MECANI S M O S DE AC C I Ó N DE L O S ADY U VA NTES Acción sobre la inmunidad innata y adquirida Hasta no hace mucho se pensaba que el sistema inmunitario innato tenía una función no específica e independiente del sistema inmunitario adquirido. Hoy se sabe que la respuesta inmunitaria innata reconoce y responde específicamente a los distintos tipos y clases de patógenos. El mecanismo primario de unión entre la inmunidad innata y la adquirida es la capacidad que presenta el sistema inmunitario innato de reconocer patrones moleculares específicos de patógenos (PAMP, pathogen-associated molecular patterns). Este reconocimiento lo realizan mediante unos receptores específicos de reconocimiento (PRR, pattern recognition receptor). Es precisamente a la conservación de PAMP en las vacunas de virus vivos atenuados y en las vacunas enteras muertas a lo que se debe la capacidad “adyuvante intrínseca” de estas vacunas. El mecanismo de acción de la mayoría de los adyuvantes catalogados como derivados microbianos es justamente la presentación de la asociación de PAMP junto al antígeno protector, que lleva a desencadenar una respuesta inmunitaria adquirida. Hasta la fecha se han identificado tres familias de PRR: •• Los receptores Toll-like (TLR), localizados en la membrana, que reconocen patrones moleculares de bacterias, virus, hongos y protozoos. •• Los receptores (RIG-I)-like, localizados en el citoplasma, que reconocen virus. •• Los receptores intracelulares (Nod)-Iike (NLR), una familia de más de 24 miembros en humanos, algunos de ellos mejor caracterizados, como NALP1, NALP3 e IPAF, que forman un complejo denominado inflamasomas, ya que promueven la liberación de citocinas inflamatorias, como la IL-10. Parece que desempeñan un papel importante en la respuesta inflamatoria e inmunitaria a varios patógenos. Inducción de citocinas inmunorreguladoras El resultado del reconocimiento y la unión al receptor PRR es la inducción y la elaboración de citocinas proinflamatorias y quimiocinas, las cuales son parte del mecanismo efector de la respuesta inmunitaria innata. Las quimio- 164 P.J. Bernal González CPA Célula T CD14 MHC-II CD80/CD86 Activación CPA, ... IFN-g, TNF-a CD40 Célula B Moléculas coestimuladoras Quimocinas Inmunidad celular Respuesta humoral Citocinas MIP1a MIP1b MCP-1 IL-8 etc. IL-12 IFNg IFN-a IL-10 IL-1b IL-6 TNFa etc... Respuesta inmunitaria persistente y con memoria inmunitaria Mecanismos de defensa innata Figura 1. Mecanismo de estimulación de la inmunidad innata y adquirida. cinas atraen fagocitos y células inmunitarias al sitio de la infección, o en el caso de la vacuna al lugar de la inyección. Los adyuvantes pueden estimular la producción de diferentes citocinas y quimiocinas, que tienden a actuar de manera directa o indirecta sobre el subgrupo de los linfocitos T cooperadores (Th, T-helper) para regular las respuestas inmunitarias. Los subgrupos de linfocitos Th se clasifican según las citocinas que producen. Las células Th1 se definen como linfocitos T cooperadores que producen IFN-γ e IL-2, mientras que las células Th2 producen IL-4, IL-5 e IL-10 (Fig. 1). Efectos sobre las células presentadoras de antígeno Las células dendríticas son las principales células presentadoras de antígeno a la hora de desencadenar respuestas inmunitarias frente a los antígenos vacunales, y además son el principal vínculo de unión entre la inmunidad innata y la adquirida. Parece lógico que la investigación sobre adyuvantes estudie los efectos de éstos en las células presentadoras de antígeno (CPA) y en particular en las células dendríticas. Los adyuvantes inmunitarios pueden actuar aumentando la captación, el procesamiento y la liberación de antígenos vacunales por las células dendríticas. Así, los adyuvantes no microbianos, como las sales minerales y los basados en emulsiones, actúan 165 Adyuvantes y vacunas. ¿Qué pueden aportarnos? mediante la interacción con distintos grupos de células dendríticas. Los adyuvantes que estimulan la maduración de las células dendríticas aumentan las respuestas inmunitarias al activar a los linfocitos T. Los adyuvantes también pueden aumentar la presentación de antígenos. La fagocitosis por macrófagos de los adyuvantes de partículas, formados por partículas sintéticas con antígenos conjugados en su superficie, o liposomas que contienen antígenos encapsulados y lípido A, provoca la liberación de antígenos en el citoplasma. Los antígenos liberados al citoplasma por estos adyuvantes son tratados como antígenos endógenos producidos dentro de la célula durante la replicación viral. Posteriormente, el antígeno es procesado por la vía de presentación de las moléculas de clase I del complejo mayor de histocompatibilidad (CMH), y esto puede inducir a los linfocitos T citotóxicos (4,5). También se ha demostrado que la ingestión de lípido A liposómico por los macrófagos aumenta la presentación de moléculas de clase II (CMH) del antígeno encapsulado liposómico por parte de los macrófagos (6). Efecto sobre la liberación del antígeno El mecanismo que originariamente se atribuyó a los adyuvantes fue el llamado efecto de liberación lenta, por el cual las sales minerales o emulsiones adyuvantes (p. ej., adyuvante de Freund) se asocian con el antígeno y aumentan su “semivida” biológica e inmunitaria en el lugar de la inyección. Es cierto que este mecanismo interviene, pero se demostró que dicha explicación de la acción de los adyuvantes es por sí sola demasiado simple, y se ha redefinido para explicar la mayor liberación de antígenos a las CPA y a los órganos linfoides secundarios. La inmunogenicidad de los péptidos sintéticos y de otros antígenos solubles, que de otro modo serían rápidamente eliminados del lugar de la inyección sin su adecuada liberación hacia el nódulo linfático eferente, puede mejorarse usando sales o emulsiones como adyuvantes. ¿QU É NO S AP O RTA N L O S A DYUVA N T E S ? Tradicionalmente se han empleado vacunas basadas en bacterias completas inactivadas o virus enteros. Las estructuras microbianas contienen antígenos, pero también producen señales de peligro a través de los PAMP, actuando como actividades inmunitarias intrínsecas. Estas señales de peligro alertan al sistema inmunitario, y estimulan y dirigen su respuesta. 166 P.J. Bernal González Hoy día las vacunas están compuestas por antígenos purificados que pueden producir una respuesta inmunitaria insuficiente. Los procesos de inactivación y purificación eliminan en parte o por completo las señales de peligro naturales. Los adyuvantes actúan como sustitutos de estas señales, estimulando y dirigiendo la respuesta inmunitaria. Los adyuvantes tienen objetivos diferentes ante determinadas situaciones: •• El empleo de antígenos recombinantes, estructuras microbianas fraccionadas o subunidades, hace que en ocasiones no sean suficientes los adyuvantes como los basados en sales de aluminio tradicionales. •• La administración de vacunas en poblaciones especiales a causa de la situación de su sistema inmunitario, como pueden ser los ancianos y los inmunodeficientes, requiere un aumento adicional de la respuesta inmunitaria. Tal es el caso de la vacuna contra la hepatitis B en los pacientes con insuficiencia renal y la de la gripe en los ancianos. •• La posible necesidad de administración de recuerdos precisa vacunas que prolonguen la respuesta inmunitaria, mejorando la memoria inmunitaria y la protección, como es el caso de las vacunas frente al virus del papiloma humano (VPH). •• En ocasiones hay patógenos que requieren una compleja y amplia respuesta inmunitaria, y que necesitan una respuesta potente y extensa (p. ej., la malaria, el virus de la inmunodeficiencia humana y la tuberculosis). •• Por último, la necesidad de grandes cantidades de antígeno en determinadas situaciones, como ocurre en las pandemias, precisa adyuvantes que reduzcan la cantidad de antígeno necesaria en las vacunas, con lo cual se puede aumentar la producción de vacunas y reducir las dosis. ADY U VANTES DE S AL E S DE A LUM I N I O Históricamente, los adyuvantes con aluminio han servido para potenciar la inmunogenicidad de las vacunas y continúan siendo los más utilizados. Hasta finales de 2009, eran el único adyuvante autorizado por la Food and Drug Administration de Estados Unidos. Se emplean diversos compuestos de aluminio, como hidróxido de aluminio, fosfato de aluminio y alumbre. 167 Adyuvantes y vacunas. ¿Qué pueden aportarnos? Estructura y propiedades El adyuvante de hidróxido de aluminio no es hidróxido de aluminio cristalino o Al(OH)3, sino oxihidróxido de aluminio cristalino (7). La diferencia es importante porque el hidróxido de aluminio cristalino tiene una superficie reducida (aproximadamente 20-50 m2/g) y su capacidad de adsorción es escasa, mientras que el oxihidróxido de aluminio cristalino tiene una superficie de unos 500 m2/g (8), lo que le convierte en un excelente adsorbente. El adyuvante de fosfato de aluminio es hidroxifosfato de aluminio químicamente amorfo, en el cual algunos de los grupos hidroxilo del hidróxido de aluminio son reemplazados por grupos fosfato (7). El estado de desorden, amorfo, es la causa de la gran superficie y de la gran capacidad de adsorción. Se llama alumbre al adyuvante producido por precipitación in situ. El precipitado es hidroxifosfato de aluminio químicamente amorfo, y su composición y propiedades son similares a las del adyuvante de fosfato de aluminio (9). Mecanismo de acción Hay una gran falta de consenso respecto a los mecanismos por los que los adyuvantes que contienen aluminio potencian la respuesta inmunitaria. Con frecuencia se mencionan tres posibles mecanismos para explicar cómo estos adyuvantes aumentan la producción de anticuerpos: liberación lenta, inflamación y promoción de la captación de antígenos por las CPA (10). El mecanismo de liberación lenta consiste en que el adyuvante con aluminio y el antígeno adsorbido permanecen en el lugar de la inyección, y el antígeno es liberado lentamente para estimular la producción de anticuerpos. El mecanismo de inflamación se basa en la hipótesis de que los adyuvantes que contienen aluminio provocan inflamación en el lugar de la inyección. Las CPA son rápidamente atraídas al lugar de la inflamación, y como allí también está presente el antígeno, las CPA encuentran altas concentraciones de antígenos. Se ha propuesto también que la adsorción de antígeno en adyuvantes con aluminio convierte al antígeno soluble en partículas. En consecuencia, los macrófagos y las células dendríticas incorporan el antígeno, que ha permanecido adsorbido. 168 P.J. Bernal González Es probable que estos tres mecanismos propuestos contribuyan al efecto potenciador de la respuesta inmunitaria de los adyuvantes que contienen aluminio. En el momento de la administración, las partículas extremadamente pequeñas de los adyuvantes con aluminio causan inflamación en el lugar de la inyección. Las CPA son atraídas al lugar de la inflamación, y como los macrófagos y las células dendríticas, pueden incorporar los antígenos presentes en el líquido intersticial por pinocitosis. Por lo tanto, incluso antígenos que son rápidamente liberados de las partículas del adyuvante entran a las CPA. Es probable que la concentración de antígeno liberado en la proximidad de las partículas de adyuvante sea mayor que si se hubiera administrado una solución de antígenos. En consecuencia, el adyuvante con aluminio actúa para producir una alta concentración de antígenos en el líquido intersticial en el microentorno de las CPA. Los antígenos que permanecen adsorbidos en las partículas de adyuvante y las mismas partículas son incorporados a las CPA por fagocitosis. Por lo tanto, los adyuvantes que contienen aluminio producen una alta concentración de antígenos dentro de las CPA, por lo que se potencia la respuesta inmunitaria. Recientemente se han realizado trabajos que demuestran que las sales de aluminio tienen también una actividad inmunoestimuladora directa. Es conocido que la inyección de aluminio aumenta el reclutamiento de células en el sitio de la inyección. Se ha demostrado in vitro que el aluminio activa a los monocitos y los macrófagos. Las sales de aluminio estimulan el sistema inmunitario innato, favoreciendo la maduración de las células dendríticas mediante la activación de receptores citoplásmicos NLR, concretamente los Nlrp3 (conocidos también por Nalp3). Este proceso depende de la fagocitosis del aluminio por las células presentadoras de antígeno. La activación de Nalp3 da lugar a la aparicición de la caspasa-1 activada. Esta molécula se conoce como enzima conversora de IL-10, porque transforma la prointerleucina en IL-10 activada, desencadenando la secreción de citocinas inflamatorias IL-10, IL-18, IL-33 y la expresión de moléculas coestimuladoras, como CD86, que finalmente acaban induciendo la diferenciación Th2 (Fig. 2). EL ADY U VANT E M F 59 MF59 es una emulsión microfluidificada de aceite en agua compuesta por gotículas estables (250 nm) del aceite escualeno (4,3% w/v), que puede metabolizarse, y dos surfactantes: monoleato de sorbitol polietoxilado (Tween® 80; 0,5% w/v) y trioleato de sorbitol (Span-85®; 0,5% w/v). Chi- 169 Respuesta inmunitaria Adyuvantes y vacunas. ¿Qué pueden aportarnos? Respuesta inmunitaria más potente Sistema adyuvante Respuesta inmunitaria duradera Formulación tradicional Respuesta inmunitaria temprana Tiempo Figura 2. Efectos de los adyuvantes. ron Vaccines desarrolló MF59 como adyuvante para una vacuna, con mayor potencia que el hidróxido de aluminio y toxicidad igualmente baja. Fue desarrollado inicialmente como un vehículo para otro adyuvante, el muramilpéptido (MTP-PE), pero se observó que poseía importantes propiedades adyuvantes en sí mismo. MF59 se usa en dos vacunas antigripales, la estacional Chiromas® y la de la gripe pandémica Focetria®. MF59 es un adyuvante seguro, práctico y potente para vacunas humanas. Es fácil de elaborar, puede esterilizarse por filtración y es compatible y eficaz con todos los antígenos verificados hasta la fecha. Se utiliza combinado con subunidades antigénicas (hemaglutinina y neuraminidasa), y es un potente estimulador de respuestas celulares y humorales frente a subunidades de antígenos. Mecanismo de acción Inicialmente se pensó que el MF59 podría ejercer un efecto depot, puesto que se había sugerido que las emulsiones retendrían el antígeno en el lugar de la inyección. Sin embargo, se demostró que la emulsión se eliminaba rápidamente. Más tarde se confirmó que el MF59 y el antígeno se eliminaban de manera independiente. Los estudios realizados con antígenos recombinantes demostraron que el MF59 era un adyuvante efectivo, a pesar de que no había signos de fijación de los antígenos a las gotas de aceite. Además, se 170 P.J. Bernal González continuaba observando un efecto adyuvante si el MF59 se inyectaba hasta 24 horas antes que el antígeno y hasta 1 hora después de éste, lo cual confirmaba que no era necesaria una asociación directa para que se produjera el efecto adyuvante (11). Parece, pues, que uno de los efectos del MF59 consiste en generar un entorno inmunoestimulador local en el lugar de la inyección, que activa las células inmunitarias locales. Esto da lugar a una maduración de las células dendríticas residentes, un reclutamiento y una activación adicionales de células inmunitarias hacia el lugar de inyección, un aumento de la captación de antígeno, un aumento de la maduración de las células dendríticas y una mayor migración de las APC hacia los nódulos linfáticos de drenaje locales. EL ADY U VANT E DE MON O F O S F O R I L L Í P IDO A El adyuvante de monofosforil lípido A (MPL®, Corixa, Inc.) es preparado a partir de lipopolisacárido (LPS) de un mutante sin heptosa (R595) de Salmonella minnesota. El MPL se diferencia de la porción del lípido A natural del LPS por la ausencia de un grupo fosfato lábil en medio ácido y de un grupo acilo lábil en medio alcalino. El MPL conserva la actividad inmunorreguladora del LPS, pero su toxicidad es sensiblemente menor. Mecanismo de acción El MPL activa las CPA mediante su unión a los TLR tipo 4, lo que produce la activación de una cascada de citocinas inmunorreguladoras, entre ellas IL- 12, IL-1, IFN-α y GM-CSF. La interacción de las CPA aumenta la fagocitosis y la expresión de moléculas CMH. El MPL también estimula la producción de IL-2 e IFN-γ característicos de las respuestas de las células Th1. La respuesta inmunitaria Th1 estimulada por MPL induce inmunidad mediada por células y anticuerpos fijadores del complemento. El MPL se ha combinado con otros adyuvantes en lo que se llama complejo AS (GSK Bio). El AS02 consiste en la combinación de MPL con una emulsión o/w (compuesto oleoso y agua) y el adyuvante QS21. El adyuvante QS21 es una saponina purificada que induce la producción de citocinas proinflamatorias y de IFN-γ por las células dendríticas, y potencia la inducción de linfocitos T citotóxicos. El AS02 se emplea como adyuvante en una vacuna frente a la malaria en desarrollo. 171 Adyuvantes y vacunas. ¿Qué pueden aportarnos? El AS03 es una combinación de una emulsión o/w con vitamina E (alfa-tocoferol) que induce la producción de citocinas que potencian el reclu­tamiento de células dendríticas y estimulan el sistema inmunitario innato (12). Además, facilita la endocitosis por parte de las CPA, incrementando la captación de antígenos (13). También, a través de las moléculas coestimuladoras, repercute sobre la respuesta de células T y B (inmunidad adquirida) (14). La adición de vitamina E puede ayudar a mejorar la disminución de la respuesta inmunitaria relacionada con el fenómeno de la inmunosenescencia, potenciando la inmunidad mediada por células en personas sanas de edad avanzada (15-20). El AS03 se ha empleado en la formulación de la vacuna frente a la gripe pandémica Pandemrix®. El AS04 consiste en la combinación del MPL con Al(OH)3. Se suman los efectos sobre la inmunidad innata de ambos adyuvantes con una estimulación de la inmunidad adquirida intensa y una gran producción de anticuerpos neutralizantes, junto con una larga duración de estos altos títulos de anticuerpos, lo que le da mayor valor (Fig. 3). El AS04 se ha empleado en la formulación de la vacuna frente al virus de la hepatitis B (Fendrix®) y en la vacuna frente al VPH (Cervarix®). En estudios de seguimiento de la vacuna frente al VPH, después de 9,4 años los títulos de anticuerpos se han mantenido 10 veces superiores a los producidos por la infección natural (21). Al CPA NOD-like Nlrp3 MHC-II CD80/CD86 Activación CPA, ... Inmunidad celular CD40 Moléculas coestimuladoras Quimocinas MIP1a MIP1b MCP-1 IL-8 etc. Célula T Citocinas IL-18 IL-33 IL-10 Mecanismos de defensa innata Figura 3. Estímulo de las sales de aluminio sobre la inmunidad innata. 172 P.J. Bernal González LIPOSOMAS Son microesferas huecas formadas por una o varias bicapas de lípidos. Estos liposomas son pequeños depósitos que pueden contener un antígeno, un antibiótico, un alérgeno, un fármaco o un gen (terapia génica), y ser introducidos en el cuerpo sin producir respuestas inmunitarias de rechazo. Son fagocitados con avidez por los macrófagos y otras células del sistema reticuloendotelial. Podemos introducir en su cavidad citocinas o adyuvantes, como el muramil dipéptido o el lípido A, y modular la respuesta celular y humoral según nuestras necesidades, o fijar algunos antígenos en la membrana. Con determinados antígenos, la combinación de liposomas e hidróxido de aluminio produce excelentes resultados debido a que el hidróxido de aluminio actúa como reservorio que libera lentamente los liposomas. El mayor problema de los liposomas es que, una vez elaborados, tienen poca estabilidad. Los liposomas pueden transportar ingredientes delicados solubles en agua dentro de la piel, por lo que uno de sus posibles usos sería la administración de vacunas por vía transepidérmica. V IROSOMAS Son sistemas adyuvantes y de liberación basados en los liposomas. Están constituidos por vesículas esféricas diminutas, que contienen proteínas virales incrustadas en su membrana. Estas proteínas permiten a las membranas del virosoma fusionarse con las células del sistema inmunitario, y así liberar su contenido (los antígenos específicos de la vacuna en este caso) directamente en sus dianas. Una vez han liberado los antígenos, los virosomas son completamente degradados en el interior de las células. Mecanismo de acción •• Imitan la forma natural de presentación del antígeno. •• Estimulan las dos vías del sistema inmunitario: respuesta inmunitaria por anticuerpos y mediada por células. •• Liberan los antígenos en las dianas específicas y amplifican la respuesta inmunitaria. 173 Adyuvantes y vacunas. ¿Qué pueden aportarnos? •• Son completamente biodegradables. •• Son sistemas de transporte con amplias aplicaciones. •• Pueden administrarse por inyección o vía nasal. La membrana del virosoma está compuesta por fosfolípidos a los cuales se unen las subunidades antigénicas, lo que le proporciona la propiedad de fusionarse con las células del sistema inmunitario. Una perspectiva particularmente interesante para la aplicación de virosomas es su utilización como vehículos de liberación de genes en vacunas de DNA y RNA. Más que suministrar antígenos predeterminados, estas vacunas apuntan hacia la liberación del ácido nucleico codificante del antígeno en la célula por las rutas naturales existentes. Las vacunas basadas en genes tienen muchas posibles ventajas: puesto que el antígeno es producido por las células del huésped, pueden inducir tanto la respuesta inmunitaria humoral como la mediada por células. La proteína producida mantendrá la estructura de origen, y así aumentará la eficacia mientras se minimizan los efectos secundarios. En general, se conseguirá una mejor modulación de las respuestas y una disminución de las reacciones adversas. Se utilizan como adyuvante en las vacunas frente a la hepatitis A (Epaxal®) y frente a la gripe (Inflexal®), del laboratorio Janssen-Cilag (antes Crucell Spain). BIBL I O G RA F ÍA 1.Panum PL. Observations made during the epidemia of measles on the Faroe Islands in the year 1846. Med Classics. 1939;3:839-86. 2.Ada G, Ramsay A. Vaccines, vaccination and the immune response. New York: LippincottRaven; 1997. 3.Medzhitov R, Janeway C. Innate immuniry. N Engl J Med. 2000;343:338-44. 4.Sato K, Kawasaki H, Nagayama H, Enomoto M, Morimoto C, Tadokoro K, et al. Signalling events following chemokine receptor ligation in human dendritic cells at different developmental stages. Int Immunol. 2001;13:167-79. 5.Sprent J, Tough DE. T cell death and memory. Science. 2001;293:245-8. 6.Ada GL, Jones PD. The immune response to influenza infection. Cont Top Microbiol Immunol. 1986;1128:1-54. 7.Mullbacher A, Flynn, K. Aspects of cytotoxic T cell memory. Immunol Rev. 1996;150:11328. 8.Waldmann TA, Tagaya Y. The multifaceted regulation of interleukin-15 expression and the role of this cytokine in NK cell differentiation and host response to intracellular pathogens. Annu Rev Immunol. 1999;17:19-49. 174 P.J. Bernal González 9.Koup RA, Safrit JT, Cao Y, Andrews CA, McLeod G, Borkowsky W, et al. Temporal association of cellular immune responses with the initial control of viremia in primary human immunodeficiency virus type-1 syndrome. J Virol. 1994;68:4650-5. 10.Riddell SR, Watanabe KS, Goodrich JM, Li CR, Agha ME, Greenberg PD. Restoration of viral immunity in immunodeficient humane by the adoptive transfer of T cell clones. Science. 1992;257:238-41. 11.Simmons A, Tschazke W. Anti-CD8 impairs clearance of herpes simplex virus from the nervous system: implications for the fate of virally infected neurones. J Exp Med. 1992;175:1337-44. 12.Ott G, Barchfeld GL, Van Nest G. Enhancement of humoral response against human influenza vaccine with the simple submicron oil/water emulsion adjuvant MF59. Vaccine. 1995;13:1557-62. 13.Seubert A, Monaci E, Pizza M, O’Hagan DT, Wack A. The adjuvants aluminium hydroxide and MF59 induce monocyte and granulocyte chemoattractants and enhance monocyte differentiation toward dendritic cells. J Immunol. 2008;180:5402-12. 14.Podda A, Del Giudice G. MF59-adjuvanted vaccines: increased immunogenicity with an optimal safety profile. Expert Rev Vaccines. 2003;2:197-203. 15.Wu D, Meydani M, Beharka AA, Serafini, Martin KR, Meydani SN. In vitro supplementation with different tocopherol homologues can affect the function of immune cells in old mice. Free Radic Biol Med. 2000;28:643-51. 16.Adolfsson O, Huber BT, Meydani SN. Vitamin E-enhanced IL-2 production in old mice: naive but not memory T cells show increased cell division cycling and IL-2-producing capacity. J Immunol. 2001;167:3809-17. 17.Beharka AA, Wu D, Han SN, Meydani SN. Macrophage prostaglandin production contributes to the age-associated decrease in T cell function which is reversed by the dietary antioxidant vitamin E. Mech Ageing Dev. 1997;93:59-77. 18.Meydani SN, Meydani M, Verdon CP, Shapiro AA, Blumberg JB, Hayes KC. Vitamin E supplementation suppresses prostaglandin E1(2) synthesis and enhances the immune response of aged mice. Mech Ageing Dev. 1986;34:191-201. 19.Meydani SN, Barklund MP, Liu S, Meydani M, Miller RA, Cannon JG, et al. Vitamin E supplementation enhances cell-mediated immunity in healthy elderly subjects. Am J Clin Nutr. 1990;52:557-63. 20.Meydani SN, Meydani M, Blumberg JB, Leka LS, Siber G, Loszewski R, et al. Vitamin E supplementation and in vivo immune response in healthy elderly subjects. A randomized controlled trial. JAMA. 1997;277:1380-6. 21.Naud P, et al. HPV-16/18 vaccine: sustained immunogenicity and efficacy up to 9.4 years. 27th International Papillomavirus Conference and Clinical Workshop. Berlin, 2011. 175 A. Gil de Miguel Impacto del programa de vacunación antimeningocócica A en África SITUACIÓ N E P IDE M IO L Ó G I CA DE LA ME NI NG IT IS EN Á F RI CA Los serogrupos más prevalentes de Neisseria meningtidis en el mundo son el A, el B, el C, el Y y el W135. Los serogrupos A, B y C producen la mayor parte de los casos, pero es el A el que causa mayor enfermedad, con un 80% a 85% de los casos en África, donde se producen grandes epidemias cada 8 o 10 años, sobre todo en la región que se conoce como «cinturón africano de la meningitis», con una población en riesgo de más de 450 millones de personas (Fig. 1). Las epidemias ocurren en la estación seca, entre enero y Senegal Mauritania Gambia Guinea Bissau Guinea Sierra Leona Liberia Mali Costa de Marfil Burkina Faso Níger Nigeria Chad República Centroafricana Camerún Benín Togo Ghana Sudán Uganda Eritrea Djibouti Somalia Etiopía Kenia Cinturón africano de la meningitis Figura 1. El cinturón africano de la meningitis. (Tomada de ref. 3.) 177 Impacto del programa de vacunación antimeningocócica A en África junio, para luego desaparecer con el inicio de las lluvias; afectan a unos 100 a 500 por 100.000 habitantes, y en ocasiones llega al 1% la población afectada (1). La letalidad asociada es de un 10% en las 48 horas posteriores a la aparición de los síntomas, y hasta un 20% de los pacientes sufren secuelas neurológicas importantes. La mayor epidemia de que se tiene constancia fue en 1996-1997, con más de 250.000 casos y 25.000 muertes (2). Hasta ahora, la forma de abordar la prevención y el control de las epidemias de meningitis se basaba exclusivamente en la detección precoz de la enfermedad y en las campañas de vacunación masivas durante las epidemias con la vacuna de polisacáridos bivalente AC o trivalente ACW135. La vacuna tetravalente es demasiado cara y no se ha usado en África (2,3). Estas vacunas no conjugadas son muy eficaces en la prevención de la enfermedad meningocócica en el niño mayor y en el adulto, y de gran utilidad en brotes y en la protección de viajeros a zonas endémicas, pero tienen limitaciones muy importantes a la hora de ser usadas para prevenir las epidemias de meningitis en África (4,5): •• No protegen a los niños menores de 24 meses, aunque hay que decir que por razones no bien conocidas el polisacárido A confiere cierta inmunogenicidad en los niños a partir de 6 meses de edad (6). •• Confieren inmunidad sólo durante 2 o 3 años. •• No disminuyen el número de portadores de la bacteria, por lo que no confieren protección de grupo. La vacunación repetida de la población de un amplio grupo de edad con una vacuna de polisacáridos cuya protección a largo plazo es limitada tiene un coste económico altísimo (7,8). Por ejemplo, entre 1999 y 2003, los países llamados hiperendémicos (Burkina Faso, Chad, Etiopía, Mali, Niger, el norte de Nigeria y Sudán) compraron más de 109 millones de dosis de vacuna de polisacáridos A/C, y otros 45 millones de dosis fueron adquiridas por otros países africanos. Los costes asociados a estas campañas masivas para intentar controlar las epidemias de meningitis han afectado al presupuesto en salud de muchos de estos países del cinturón de la meningitis en África. Más recientemente, ante la amenaza de epidemia que se produjo en el año 2006 en estos países, Burkina Faso gastó 3,5 millones de dólares, el 5% del presupuesto nacional anual en salud, en vacunar a seis millones de personas con vacunas de polisacáridos (9). Por otro lado, la vacunación masiva en situación epidémica se complica cuando, pese a las mejoras logísticas de los últimos años en muchos países 178 A. Gil de Miguel africanos, la situación sobre el terreno impide lanzar una campaña de vacunación en condiciones óptimas y se encuentran problemas, por ejemplo de abastecimiento de vacunas, que obligan a priorizar la vacunación de grupos de riesgo (10). Así pues, a pesar de la enorme inversión, muchas regiones han seguido teniendo epidemias de meningitis, por lo que optimizar los recursos y el presupuesto disponible para salud se muestra como una necesidad. Eliminar el coste recurrente permite, además, distribuir los fondos invertidos en salud de una manera más eficiente (11,12). ME NINGIT I S VAC C I NE P R OJ E C T El Meningitis Vaccine Project (2,13) surgió en el año 2000 con el fin de superar los obstáculos existentes para desarrollar vacunas antimeningocócicas conjugadas para África. Su misión es eliminar la meningitis epidémica como problema de salud pública en África subsahariana mediante el desarrollo, la introducción y el uso generalizado de estas vacunas. El Meningitis Vaccine Project tiene como objetivos: •• Desarrollar vacunas antimeningocócicas conjugadas que puedan ser utilizadas en África. •• Estudiar la efectividad y la seguridad de las vacunas en ensayos clínicos controlados. •• Posibilitar la autorización de fabricación y comercialización de estas vacunas. •• Asegurar suficiente volumen de producción a un precio que permita su uso en África. •• Investigar nuevas formas de financiación a través de programas locales, nacionales y mundiales. •• Introducir las vacunas en los programas de vacunación junto con otros programas de salud pública. P RIORIDA D EN Á F R I CA Algunos de los principales problemas para introducir una vacuna en un país en vías de desarrollo son que no se cuenta con una buena información epidemiológica basal que permita justificar la necesidad de la vacuna o 179 Impacto del programa de vacunación antimeningocócica A en África medir el impacto de su implementación, que en ocasiones existen grandes dificultades logísticas y que los países no pueden asumir el coste de implementar programas de vacunación con algunas vacunas (14). Hassane Adamou, del Ministerio de Sanidad de Níger, dijo «No nos den una vacuna que no podamos alcanzar, eso es peor que no tener vacuna». Teniendo en cuenta que todas las epidemias (definidas como más de 100 casos por 100.000 habitantes) que habían ocurrido en Burkina Faso, Mali y Níger desde el año 1980 hasta la formación del Meningitis Vaccine Project fueron causadas por el serogrupo A (excepto una en Burkina Faso en 2002), y considerando también las importantes limitaciones económicas, en las que se planteó un coste máximo por dosis de 50 centavos de dólar, se decidió apostar por una vacuna conjugada monovalente frente al serogrupo A para la población del cinturón africano entre 1 y 29 años de edad (15). Los estudios previos a la introducción de la vacuna conjugada frente al serogrupo A en África han demostrado que este serogrupo sigue siendo el predominante en África subsahariana. Un 73,5% de las muestras analizadas en 13 países del cinturón africano de la meningitis fueron del serogrupo A, seguidas de un 13,6% del W135, un 8,2% del X, un 2,8% del Y y un 1,9% en que no pudo determinarse (16). C OLA B O RAC IÓ N Con el fin de acabar con la meningitis epidémica en África se creó el Meningitis Vaccine Project como una colaboración entre la Organización Mundial de la Salud (OMS) y el Program for Appropriate Technology in Health (PATH), en la cual el PATH se responsabilizaría del desarrollo del producto y la OMS lo haría de la vigilancia y la introducción de la vacuna (17). Para ello contaron con otros socios colaboradores: •• Serum Institute of India Ltd (SIIL), en Pune (India), encargado de desarrollar la vacuna conjugada de meningococo A (Men A). Proporcionó el toxoide tetánico (TT) a usar como proteína transportadora (MenAfriVac™). •• Synco Bio Partners B.V., en Amsterdam, proporcionó el polisacárido de meningitis del serogrupo A (Men A Ps). •• Food and Drug Administration de Estados Unidos, que a través de su laboratorio de polisacáridos bacterianos en el Center for Biologics Evaluation and Research (CBER) desarrolló la tecnología de conjugación de Men A PS-TT que sería transferida al SIIL. 180 A. Gil de Miguel •• National Institute for Biological Standards and Control, en Reino Unido, que analizó los lotes de vacuna producidos por SIIL. •• Los distintos ensayos clínicos realizados por el Meningitis Vaccine Project se llevaron a cabo en diferentes lugares de India y África, y en ellos han colaborado un gran número de entidades internacionales. FIN AN C IAC I Ó N La fundación Bill & Melinda Gates concedió 70 millones de dólares a PATH para poner en marcha el Meningitis Vaccine Project junto con la OMS. Tras la selección de la vacuna MenAfriVac™, en junio de 2010, se concedieron otros 17 millones de dólares para financiar la investigación clínica de la nueva vacuna en lactantes (17). Otros donantes son USAID, la Michael & Susan Dell Foundation y los Centers for Disease Control and Prevention (CDC) de Estados Unidos. LA VAC U NA Ps A-TT La vacuna se presenta en viales de 10 dosis de preparación liofilizada. Una dosis reconstituida (0,5 ml) de vacuna conjugada frente a la meningitis A (PsA-TT) contiene 10 µg de polisacárido del serogrupo A conjugado con 10 a 33 µg de toxoide tetánico, 0,3 mg de Al3+ en forma de fosfato de aluminio (AlPO4) como adyuvante, tampón TRIS, un 0,01% de tiomersal y un 0,9% de cloruro sódico (19). Se administra por vía intramuscular en el deltoides, excepto en los menores de 24 meses, en quienes se inyecta en el vasto externo. MenAfriVacTM es la primera vacuna para la que se ha aprobado su transporte sin cadena de frío. Con fecha 14 de noviembre de 2012, mientras se lleva a cabo la implementación de la vacuna en Benín, científicos del Meningitis Vaccine Project anuncian que MenAfriVacTM puede transportarse y almacenarse hasta 4 días sin refrigeración. Este hecho puede ahorrar importantes costes, y aumentar la eficiencia y la cobertura de las campañas de vacunación en algunos países africanos donde mantener la cadena del frío es un reto a veces inalcanzable (20). ESTRATEGIA DE INTRODUCCIÓN DE LA VACUNA La estrategia de introducción de la vacuna consistió en campañas de vacunación masivas para conseguir beneficios para la salud pública de manera 181 Impacto del programa de vacunación antimeningocócica A en África rápida y la introducción de la vacunación en los calendarios sistemáticos de vacunación infantil. Campañas de vacunación masiva Se proporciona una dosis única de vacuna conjugada a la población entre 1 y 29 años de edad con el fin de reducir drásticamente el número de portadores, y con ello la transmisión de la enfermedad. Esta estrategia reduce tanto la mortalidad como la morbilidad asociadas a la enfermedad meningocócica por el serogrupo A, y protege a una importante fracción de la población frente a epidemias. Vacunación sistemática en la infancia En función de los resultados obtenidos en los estudios realizados en Ghana y de las coberturas alcanzadas por los países que hayan implementado la vacunación a través de los programas ampliados de vacunación, se utilizarán distintas estrategias: •• En los países con coberturas de DTP3 en el programa ampliado de inmunización de más del 80% podrá integrarse la vacuna conjugada frente a la meningitis A en el calendario del programa ampliado de inmu- Senegal 12,8 Mauritania 3,4 Gambia 1,7 Mali 15,2 Burkina Faso 23,9 Guinea 10,2 Guinea Bissau 1,8 Costa de Marfil 19,4 Níger 15,9 Chad 10,8 Sudán 39,4 Nigeria del Norte 60 Nigeria del Sur República Centro143 africana Benín Camerún 4,3 9,5 17,4 Togo 6,8 Ghana 23,9 República Democrática del Congo 65 Eritrea 5 Etiopía 85 Kenia 38 Uganda 33,3 País Población 2009 (millones) Cinturón africano de la meningitis Países hiperendémicos No cinturón de la meningitis Figura 2. Mapa de la estrategia vacunal con MenAfriVacTM (2010-2012). 182 A. Gil de Miguel nización que ya exista, con una dosis durante el segundo año de vida o dos dosis en la semana 14 y a los 9-12 meses de edad. •• En los países con coberturas de DTP3 en el programa ampliado de inmunización inferiores al 60% se harán campañas cada 5 años dirigidas a niños de 1 a 4 años de edad. La introducción de la vacuna frente a la meningitis A será monitorizada por la OMS y AFRO/GAVI con el International Coordinating Group (ICG) on Vaccine Provision for Epidemic Meningitis Control, y se priorizarán los países con mayor riesgo en función de la carga de enfermedad, la capacidad de implementación de la medida por parte del país, la participación de éste en el plan de desarrollo clínico, la viabilidad financiera y la disponibilidad de vacuna. Tabla 1. Plan de introducción de MenAfriVacTM en África. (Adaptada de ref. 23.) País Nigeria 2011 2012 2013 X X X Chad X X Camerún X X Sudán X Ghana X Benín X Senegal X Etiopía 2014 2015 X X X X República Democrática del Congo X Sudán del Sur X Costa de Marfil X Uganda x Guinea República Centroafricana X X Togo Gambia X X X Eritrea Kenia 2016 X X Burundi X Guinea Bissau X Mauritania X Ruanda X Tanzania X 183 Impacto del programa de vacunación antimeningocócica A en África Según estos criterios, los países del cinturón africano de la meningitis pueden agruparse como se muestra en la Tabla 1. Burkina Faso, Mali y Níger fueron los primeros países en que se introdujo la vacuna por fases, con la primera fase de vacunación en septiembre de 2010 y la segunda en diciembre de ese mismo año. Burkina Faso es el primer país africano en introducir la vacunación de ámbito nacional, con más de 11 millones de personas de 1 a 29 años de edad vacunadas en diciembre de 2010. La campaña de vacunación fue un éxito sin precedentes, con una aceptación total por parte de la población (21). Otros ocho millones de personas en Níger y seis millones en Mali fueron vacunadas en 2011 (22). IMPAC T O DE L A VAC U N ACI Ó N Aunque se estima que se tardará unos 10 años en introducir la vacuna conjugada frente a la meningitis A en todos los países del cinturón africano de la meningitis, el Meningitis Vaccine Project ha desarrollado un plan de evaluación del impacto a medida que la vacuna se vaya introduciendo en los distintos países. Medir el impacto de las campañas de vacunación masiva resulta esencial tanto para demostrar su efectividad como para comparar los costes de la vacunación preventiva con los de la vacunación en respuesta a una epidemia ya declarada. Además, la experiencia de la introducción de la vacuna en algunos países puede ser utilizada en otros donde se planea su introducción más tarde. Para poder evaluar el impacto de la vacunación debe disponerse de un buen sistema de vigilancia epidemiológica y microbiológica, y para ello hay que reforzar los sistemas de vigilancia y las capacidades técnicas de los laboratorios de los países africanos. Debe vigilarse especialmente el número de portadores, tanto de meningococo A como de otros serogrupos. También resulta esencial la implementación de un buen sistema de notificación de efectos adversos que puedan estar relacionados con la vacunación. Estos sistemas de vigilancia epidemiológica, microbiológica y de farmacovigilancia están monitorizados por la OMS, la UNICEF y la London School of Hygiene and Tropical Medicine. Se espera que la introducción de la vacuna sea más barata que las intervenciones anteriores, principalmente porque el precio de esta vacuna es menor que el de la de polisacáridos y porque se espera que sea capaz de conferir cierta protección de grupo o rebaño al disminuir el número de por- 184 A. Gil de Miguel tadores. En un estudio realizado en el año 2008 sobre el impacto socioeconómico que tendría la introducción de la vacunación con MenAfriVac™ en los países hiperendémicos en comparación con los costes de la vacunación con vacuna de polisacárido en respuesta a una epidemia, se estimaba que se ahorrarían 192 dólares por cada año de vida ajustado por discapacidad evitado (24,25). Primeros resultados La estrategia seguida en Burkina Faso fue la vacunación, en todo el país, de todos los ciudadanos de entre 1 y 29 años, y consiguieron casi un 100% de cobertura. En Mali y Níger se vacunó por distritos, primero los de mayor riesgo a finales de 2010 y luego los de menor riesgo a finales de 2011. Durante la temporada epidémica de 2010-2011 se reportó el menor número de casos confirmados de meningitis A en Burkina Faso, Mali y Níger, los tres países en que se había introducido la vacunación a través de campañas en población de 1 a 29 años de edad. Hubo sólo ocho casos: cuatro en Níger, todos en sujetos sin vacunar, y cuatro en Burkina Faso, de los cuales tres provenían de Togo, país vecino, y el otro era un individuo que no había recibido la vacuna (26,27). Los resultados de un estudio realizado tras la campaña masiva de vacunación en Burkina Faso (28) muestran una reducción del 71% en el riesgo de meningitis y del 64% en el riesgo de meningitis letal. Este descenso fue estadísticamente significativo, tanto en los sujetos entre 1 y 29 años de edad, objetivo de la campaña de vacunación, como en los niños menores de 1 año y en los adultos mayores de 30 años. No se produjo ningún caso de meningitis por el serogrupo A en individuos vacunados, y la incidencia de casos de meningitis A confirmados por el laboratorio descendió un 99,8%. Los primeros resultados obtenidos tras la experiencia de Burkina Faso indican que la vacuna conjugada frente al meningococo del serogrupo A confiere protección de grupo al disminuir la colonización nasofaríngea. No se identificó ningún portador de N. meningitidis del serogrupo A tanto en población vacunada como no vacunada (29). Una de las mayores preocupaciones en la introducción de la vacuna conjugada frente al serogrupo A en África es el posible reemplazo de serogrupos, tal y como ocurre con las vacunas conjugadas antineumocócicas. Antes de la introducción de la vacuna había una prevalencia de portadores de N. meningitidis del serogrupo A del 0,39% (30), por lo que no se espera un importante impacto de la vacunación en otros serogrupos. Se ha obser- 185 Impacto del programa de vacunación antimeningocócica A en África vado un aumento del serogrupo X, tanto en los casos como en el número de portadores. Si bien es cierto que este aumento se viene observando desde el año 2009 y no parece estar relacionado con la nueva vacuna, es un aspecto que debe ser estudiado y vigilado de cerca (29,31). Efectos adversos Los primeros resultados de seguridad de la vacuna conjugada frente a la meningitis A indican una tasa de efectos adversos de 12,83 por 100.000 individuos vacunados, en una muestra de 97.715 vacunados en Burkina Faso durante la campaña masiva de vacunación de 2010. Los más comunes fueron fiebre, cefalea, trastornos gastrointestinales y reacciones en el lugar de la inyección. De los 27 efectos adversos graves comunicados, cuatro estaban relacionados con la vacunación: pústulas exantematosas, angioedema, broncoespasmo y vómitos graves (32). En Níger, tras la administración de 356.532 dosis, se han registrado 23 efectos adversos (4,5 graves) por cada 100.000 dosis administradas. De los 16 efectos adversos graves, 14 coincidieron con malaria, uno no pudo clasificarse y sólo uno, una reacción alérgica grave, resultó relacionado con la vacuna. Cabe mencionar la necesidad de implementar eficientes sistemas de farmacovigilancia, tanto activa como pasiva (33). Los efectos adversos más frecuentes tras la vacunación fueron malaria, infecciones respiratorias, gastroenteritis y conjuntivitis, coincidentes con las principales causas de morbilidad específicas de cada grupo de edad en las áreas de estudio (34). Los ensayos clínicos para evaluar la seguridad de la vacuna conjugada frente a la meningitis A no hallaron ningún efecto adverso grave relacionado con la vacuna (34). Últimos resultados alcanzados Dentro de los impactos más recientes podemos destacar que en Burkina Faso (donde se introdujo la primera vacuna conjugada en diciembre de 2010), el número de casos de meningitis se situó en 2011 en su nivel más bajo en más de una década. Además, no se observaron casos de meningitis A en las personas que recibieron una dosis de MenAfriVacTM durante el año 2010 en las campañas masivas nacionales. En 2012, alrededor del 85% de los pacientes con sospecha de meningitis detectados fueron muestreados, pero ninguno parece haber sido causado por el serogrupo A. 186 A. Gil de Miguel En Níger no hay casos de meningitis en la población diana entre 1 y 29 años de edad que recibieron la vacuna en 2010 o 2011, y el número de casos de meningitis es el más bajo desde 2003. La vacunación con MenAfriVac™ en los 26 países en situación de riesgo en el cinturón de la meningitis se espera que contribuya a la eliminación de la meningitis epidémica por el serogrupo A (causante del 95% de las epidemias). Esto liberará recursos de salud pública que actualmente se utilizan para el control de la meningitis anual y permitirá emplearlos en otras necesidades de alta prioridad. También eliminará el coste del tratamiento para las familias, y los ingresos perdidos por enfermedad, muerte y discapacidad. Una vez revisado el trabajo realizado hasta ahora se establece la necesidad de mejorar la vigilancia de la meningitis en poblaciones definidas con buenas instalaciones de diagnóstico en los países africanos en riesgo de epidemias, para determinar la duración de la protección contra la enfermedad meningocócica por el serogrupo A (por PsA-TT) y establecer el riesgo de enfermedad y de estado de portador por meningococos de otros serogrupos. Deben ampliarse las áreas de investigación de alta prioridad, incluyendo la identificación y la validación de las correlaciones serológicas de protección contra la enfermedad meningocócica y del estado de portador, el desarrollo de métodos mejorados de detección de portadores y los estudios epidemiológicos dirigidos a determinar las razones que subyacen a la peculiar epidemiología de la enfermedad meningocócica en el cinturón africano de la meningitis (35). La última epidemia a gran escala en esos países se produjo en 2009, con cerca de 80.000 casos comunicados, y el umbral de epidemia se cruzó en 210 distritos, principalmente en Nigeria. La temporada 2012 de meningitis confirma esta tendencia. Entre el 1 de enero y el 1 de julio (semanas epidemiológicas 1 a 26), los 19 países africanos con mayor vigilancia comunicaron 22.673 casos sospechosos de meningitis y 1931 muertes (tasa de letalidad: 8,5%) (Tabla 2) (35). La epidemia se concentró en dos focos: uno en África occidental, que afectó principalmente a Burkina Faso, Benin y Ghana (y en menor medida a Costa de Marfil), y el otro en África Central, la mayoría en Chad, en una serie de distritos donde se cruzó el umbral epidémico (35/43, 81%). Los datos de vigilancia indican que el umbral epidémico también se sobrepasó en algunos distritos de Camerún, República Centroafricana, Gambia, Mali y Nigeria. Aparte de Burkina Faso, Chad y República Democrática del Congo, el recuento de casos notificados fue inferior a 1000 por país durante esta temporada (35). 187 Impacto del programa de vacunación antimeningocócica A en África Tabla 2. Carga de enfermedad por meningitis meningocócica en el cinturón africano de la meningitis en la temporada 2011-2012. (Tomada de ref. 35.) Nº casos Nº muertes Distritos epidémicos Nº casos Nº muertes Distritos epidémicos Benin 164 35 0 860 87 6 Burkina Faso 2825 477 2 5987 639 13 Camerún 2548 165 10 773 78 1 República Centroafricana 306 40 2 266 31 2 Chad 5808 258 17 3809 157 12 80 21 0 435 55 1 República Democrática del Congo 4965 494 – 5562 562 – Etiopía 229 9 0 148 0 0 Gambia ND ND ND 185 9 1 Ghana 559 57 1 956 90 4 Guinea ND ND ND 166 13 0 Mali 331 12 0 589 8 1 Mauritania ND ND ND 41 6 0 Níger 1149 134 0 267 51 0 Nigeria 788 45 1 928 59 2 Senegal ND ND ND 791 22 0 Sudán del Sur ND ND ND 55 7 0 Sudán NA ND ND 538 26 0 Togo 310 36 0 317 31 0 Total 20062 1783 33 22673 1931 43 País Costa de Marfil ND: datos no disponibles. Los resultados de laboratorio para el año 2012, ofrecidos por 13 países que llevan a cabo una buena vigilancia, muestran algunas características distintivas (35): •• La baja prevalencia o la ausencia de meningococo del serogrupo A en los países del cinturón de la meningitis que han introducido MenAfriVacTM (los brotes en Chad se limitaron a áreas con poblaciones no vacunadas). •• El predominio de meningococo del serogrupo W135, causante de brotes en Benin, Burkina Faso, Costa de Marfil, Gambia y Ghana. 188 A. Gil de Miguel •• En total se recogieron 4588 muestras de líquido cefalorraquídeo, en las que sólo pudo identificarse el agente causal en 1275, es decir, el 28%, y de éstas, en el 52% (660 muestras) el microorganismo aislado fue el meningococo del serogrupo W135. •• Una gran mayoría de estos casos confirmados por el serogrupo W135 (456 de 660 muestras, 80%) ocurrieron en Burkina Faso. El meningococo X fue el segundo más predominante, y se encontró exclusivamente en Burkina Faso. FU TU RO D E L A VAC U NA C ON JUG A DA FREN TE A L A M E NING I TI S A La primera vacuna desarrollada específicamente para África ha podido desarrollarse gracias a la colaboración de la OMS y PATH a través del Meningitis Vaccine Project, y ha costado menos de una décima parte de lo que normalmente cuesta desarrollar una vacuna e introducirla en el mercado. Una vez finalizadas las campañas en Burkina Faso, Mali y Níger, han empezado en Camerún, Chad y Nigeria. Se espera que para finales de 2012 unos 65 millones de personas hayan recibido la vacuna conjugada de la meningitis A. El éxito de esta iniciativa sólo es y será posible si se cuenta con el compromiso de las autoridades sanitarias de los países implicados, y si se movilizan los 375 millones de dólares que son necesarios para completar la introducción de la vacuna, para el año 2016, en los restantes 19 países del cinturón de la meningitis. La nueva vacuna conjugada frente al meningococo A protege a los niños desde 1 año de edad, y se espera que confiera una inmunidad más duradera que la vacuna de polisacáridos y que reduzca el número de portadores y, por lo tanto, la transmisión de la bacteria. Su coste es de menos de 50 centavos de dólar por dosis, y con su introducción generalizada en los países del cinturón africano de la meningitis mediante campañas de vacunación, primero de los individuos de 1 a 29 años de edad y después con su integración en los calendarios de vacunación, podrá reducirse drásticamente la transmisión de la bacteria y el estado de portador, y por consiguiente los casos de meningitis y las muertes causados por el meningococo A (36). Se espera obtener resultados a lo largo de 2013, con aproximadamente un millón de casos prevenidos en África subsahariana y unos 300 millones de dólares ahorrados en los próximos 10 años en diagnósticos, tratamientos y en repetidas campañas de vacunación con vacuna de polisacáridos (37). 189 Impacto del programa de vacunación antimeningocócica A en África C ON C LU S I Ó N Desde 2010, los países del cinturón africano de la meningitis han introducido MenAfriVacTM como la única herramienta preventiva contra la enfermedad meningocócica por serogrupo A. En la temporada 2012 se produjo una epidemia moderada, pero no hubo casos de meningitis por el serogrupo A en las zonas vacunadas con MenAfriVacTM. Los pocos casos de meningitis por este serogrupo se han producido en zonas de Chad y Sudán donde no se había vacunado. El meningococo del serogrupo W135 fue el patógeno predominante en el cinturón africano de la meningitis, causando brotes en los países más occidentales. Los cambios epidemiológicos observados durante la temporada 2012 se suman a la evidencia sobre el impacto de MenAfriVacTM e indican la necesidad de adoptar estrategias de control para valorar adecuadamente la evolución del programa de vacunación. BIBL I O G RA F ÍA 1.LaForce FM, Ravenscroft N, Djingarey M, Viviani S. Epidemic meningitis due to group A Neisseria meningitidis in the African meningitis belt: a persistent problem with an imminent solution. Vaccine. 2009;27(Suppl 2):B13-9. 2.LaForce FM, Konde K, Viviani S, Préziosi M-P. The Meningitis Vaccine Project. Vaccine. 2007;3(Suppl 1):A97-100. 3.Control of epidemic meningococcal disease. 2nd ed. WHO practical guidelines. World Health Organization; 1998: WHO/EMC/BAC/98.3 4.Control of epidemics in Africa. Meningitis Vaccine Project. Disponible en: http://www. meningvax.org/control-epidemics.php 5.World Health Organization. Managing meningitis epidemics in Africa. A quick reference guide for health authorities and health-care workers. November 2010. WHO/HSE/GAR/ ERI/2010.4. 6.Foschiatti M, Hearshaw M, Cescutti P, Ravenscroft N, Rizzo R. Conformational studies of the capsular polysaccharide produced by Neisseria meningitidis group A. Carbohydrate Research. 2009;344:940-3. 7.Colombini A, Badolo O, Gessner B, Jaillard P, Seini E, Da Silva A. Costs and impact of meningitis epidemics for the public health system in Burkina Faso. Vaccine. 2011;29:5474-80. 8.Colombini A, Bationo F, Zongo S, Ouattara F, Badolo O, Jaillard P, et al. Costs for households and community perception of meningitis epidemics in Burkina Faso. Clin Infect Dis. 2009;49:1520-5. 9.Cost of reactives campains. Meningitis vaccine project. Disponible en: http://www.me ningvax.org/financial-impact.php 10.Soriano-Gabarro M, Rosenstein N, LaForce FM. Evaluation of serogroup A meningococcal vaccines in Africa: a demonstration project. J Health Popul Nutr. 2004;22:275-85. 190 A. Gil de Miguel 11.Harrison LH, Pelton SI, Wilder-Smith A, Holst J, Safadi MA, Vázquez JA, et al. The Global Meningococcal Initiative: recommendations for reducing the global burden of meningococcal disease. Vaccine. 2011;29:3363-71. 12.Jodar L, Feavers I, Salisbury D, Granoff D. Development of vaccines against meningococcal disease. Lancet. 2002;359:1499-508. 13.Meningitis Vaccine Project. Disponible en: http://www.meningvax.org/index.php 14.World Health Organization. Enhanced surveillance of epidemic meningococcal meningitis in Africa: a three-year experience. Wkly Epidemiol Rec. 2005;37:313-20. 15.World Health Organization. Regional Office for Africa. Standard operating procedures for enhanced meningitis surveillance in Africa. 2009. Disponible en: http://www.afro.who. int/index.php?option=com_docman&task=doc_download&gid=4722 16.Caugant DA, Kristiansen PA, Wang X, Mayer LW, Taha MK, Ouédraogo R, et al. Molecular characterization of invasive meningococcal isolates from countries in the African meningitis belt before introduction of a serogroup A conjugate vaccine. PLoS One. 2012;7:e46019. 17.Our partners. Meningitis Vaccine Project. Disponible en: http://www.meningvax.org/ partners.php 18.Funding. Meningitis Vaccine Project. Disponible en: http://www.meningvax.org/fund ing.php 19.Revolutionary meningitis vaccine breaks another barrier; first to gain approval to travel outside cold chain. Disponible en: http://www.meningvax.org/files/PressReleasePATH_ WHO_MVP-14Nov2012.En.pdf 20.Miller E, Salisbury D, Ramsay M. Planning, registration, and implementation of an immunisation campaign against meningococcal serogroup C disease in the UK: a success story. Vaccine. 2001;20(Suppl 1):S58-67. 21.Djingarey MH, Barry R, Bonkoungou M, Tiendrebeogo S, Sebgo R, Kandolo D, et al. Effectively introducing a new meningococcal A conjugate vaccine in Africa: the Burkina Faso experience. Vaccine. 2012;30(Suppl 2):B40-5. 22.Kim SH, Pezzoli L, Yacouba H, Coulibaly T, Djingarey MH, Perea WA, et al. Whom and where are we not vaccinating? Coverage after the introduction of a new conjugate vaccine against group A meningococcus in Niger in 2010. PLoS One. 2012;7:1-6. 23.World Health Organization and UNICEF. Eliminating epidemic group A meningococcal meningitis in Africa through a new vaccine. Health Aff. 2011;30:1049-57. 24.LaForce FM. Introduction of a group A meningococcal conjugate vaccine in sub-Saharan Africa: cost/savings analysis. MVP unpublished data. 2008. Disponible en: http://www. meningvax.org/files/LaForce_CostAnalysis_2008.pdf 25.Dramatic fall in cases of meningitis A in three West African nations after new vaccine introduction. Meningitis Vaccine Project. Disponible en: http://www.meningvax.org/files/ PR_MenAfriVacimpact_9June2011_EN.pdf 26.World Health Organization. Dramatic fall in cases of meningitis A after new vaccine introduction. Disponible en: http://www.who.int/immunization/newsroom/news story_fall_cases_meninigitis_A/en/index.html 27.Novak RT, Kambou JL, Diomandé FV, Tarbangdo TF, Ouédraogo-Traoré R, Sangaré L, et al. Serogr oup A meningococcal conjugate vaccination in Burkina Faso: analysis of national surveillance data. Lancet Infect Dis. 2012;12:757-64. 191 Impacto del programa de vacunación antimeningocócica A en África 28.Kristiansen PA, Diomandé F, Ba AK, Sanou I, Ouédraogo AS, Ouédraogo R, et al. Impact of the serogroup A meningococcal conjugate vaccine, MenAfriVac, on carriage and herd immunity. Clin Infect Dis. 2013;56:354-63. 29.Kristiansen PA, Diomandé F, Wei SC, Ouédraogo R, Sangaré L, Sanou I, et al. Baseline meningococcal carriage in Burkina Faso before the introduction of a meningococcal serogroup A conjugate vaccine. Clin Vaccine Immunol. 2011;18:435-43. 30.Kristiansen PA, Ouédraogo AS, Sanou I, Ky Ba A, Ouédraogo CD, Sangaré L, et al. Laboratory quality control in a multicentre meningococcal carriage study in Burkina Faso. Trans R Soc Trop Med Hyg. 2012;106:289-97. 31.Ouandaogo CR, Yaméogo TM, Diomandé FV, Sawadogo C, Ouédraogo B, OuédraogoTraoré R, et al. Adverse events following immunization during mass vaccination campaigns at first introduction of a meningococcal A conjugate vaccine in Burkina Faso, 2010. Vaccine. 2012;30(Suppl 2):B46-51. 32.Chaibou MS, Bako H, Salisou L, Yaméogo TM, Sambo M, Kim SH, et al. Monitoring adverse events following immunization with a new conjugate vaccine against group A meningococcus in Niger, September 2010. Vaccine. 2012;30:5229-34. 33.LaForce FM, Okwo-Bele JM. Eliminating epidemic group A meningococcal meningitis in Africa through a new vaccine. Health Aff (Millwood). 2011;30:1049-57. 34.Sow S, Okoko B, Diallo A, Viviani S, Borrow R, Carlone G, et al. Immunogenicity and safety of a meningococcal A conjugate vaccine in Africans. N Engl J Med. 2011;364:2293304. 35.World Health Organization. Weekly epidemiological record. Relevé épidémiologique hebdomadaire. Wkly Epidemiol Rec. 2013;88:129-36. 36.Bishai DM, Champion C, Steele ME, Thompson L. Product development partnerships hit their stride: lessons from developing a meningitis vaccine for Africa. Health Aff (Millwood). 2011;30:1058-64. 37.Meningitis Vaccine Project. Timeline. Disponible en: http://www.meningvax.org/time line.php 192 F.A. Moraga Llop Novedades en vacunología en 2012-2013 «El mayor riesgo de las vacunas es no ponerlas.» Para exponer las novedades más relevantes que han ocurrido en vacunología desde el curso anterior, dividiré mi intervención en tres partes: las nuevas vacunas, el llamado calendario “único y de consenso” y las modificaciones en las fichas técnicas de algunas vacunas. Al hablar de vacunología quiero destacar los excelentes artículos publicados recientemente por J. Tuells en Vaccine (2012;30:5491-5) y en Vacunas (2013:14:1-3), sobre el nombre, el concepto y los adjetivos “vaccinology” y “vacunología”, en inglés y español. N U EVAS VAC U NAS Las vacunas que se han autorizado y comercializado en España en los últimos años se actualizan en la Tabla 1. Hay algunas vacunas autorizadas, pero todavía no comercializadas, como la del herpes zóster (Zostavax®). Cabe destacar que en los últimos 20 años se han comercializado en España 50 nuevas vacunas (1993-2013), mientras que en los 30 años anteriores a este periodo se disponía únicamente de 10 vacunas (1963-1992), lo que constituye un extraordinario progreso de la vacunología. Se han comercializado una segunda vacuna antimeningocócica tetravalente conjugada, pero ésta con toxoide tetánico (Nimenrix®), y una segunda vacuna hexavalente (Hexyon®) que sustituirá a la que fue retirada del mismo laboratorio, Sanofi Pasteur MSD (Hexavac®), por la Agencia Europea de Medicamentos (EMA) debido a un problema de inmunogenicidad con 193 Novedades en vacunología en 2012-2013 Tabla 1. Vacunas que han sido autorizadas y comercializadas en España (1993-2013). • • • • • • • • • • • • • • • • • • • • • VHA – Inactivadas (dos) –Virosómica Hib conjugada – PRP – CRM197 – PRP – TT (dos) dT DTPe – VHB VHA+VHB Meningocócica AC no conjugada DTPe – Hib Varicela (cepa Oka) DTPa DTPa – Hib DTPa – VHB Neumocócica no conjugada 23-valente DTPa – VPI – Hib DTPa – VPI/Hib Meningocócica C conjugada – C – CRM197 (dos) – C – TT Antigripal adyuvada (MF59) Antigripal virosómica DTPa – VPI – VHB/Hib DTPa – VPI – VHB – Hib Neumocócica conjugada 7-valente dTpa tricomponente • Anticolérica oral • VHB adyuvada (AS04) • Antirrábica PCECV • Varicela (cepa Oka/Merck) • Antirrotavirus monovalente • Antirrotavirus pentavalente • VPH tetravalente • VPH bivalente • Neumocócica conjugada 10-valente • Pandémica A H1N1/2009 adyuvada (AS03) • Pandémica A H1N1/2009 adyuvada (MF59) • Pandémica A H1N1/2009 no adyuvada • Encefalitis japonesa • dTpa pentacomponente • Meningocócica ACWY – CRM197 • Neumocócica conjugada 13-valente • Antigripal intradérmica • Antigripal atenuada intranasal • Meningocócica ACWY – TT • DTPa – VPI – VHB – Hib • Meningocócica B multicomponente (4CMenB) • Antigripal atenuada tetravalente intranasal • Antigripal en cultivos celulares el componente de hepatitis B. Se ha autorizado, y está en trámites de comercialización, la primera vacuna antimeningocócica B multicomponente. Nimenrix® (GlaxoSmithKline) está registrada en España como una especialidad farmacéutica de uso hospitalario, indicada a partir de los 12 meses de edad. En mi opinión, no debería haber ninguna vacuna de uso hospitalario, salvo algunas muy especiales por su especificidad y uso muy restringido (vacunas de la fiebre amarilla, de la encefalitis japonesa, de la encefalitis centroeuropea y antirrábica). Esperemos que esta denominación no se propague a otras vacunas; si esto ocurriese, sería una limitación muy importante para la medicina preventiva. La segunda novedad es la aprobación de una nueva vacuna hexavalente, la segunda, de Sanofi Pasteur MSD (Hexyon®), que había recibido el sumario de opinión positiva por parte de la EMA el 21 de junio de 2012. Esta misma vacuna se ha aprobado con el nombre de Hexaxim® para Latinoamérica y como Hexacima® en los países de la Europa del Este (Tabla 2). La diferencia fundamental de la composición de esta vacuna con la an- 194 F.A. Moraga Llop Tabla 2. Nueva vacuna hexavalente (DTPa-VPI-VHB-Hib) D (IU) ≥20 T (IU) ≥40 PT (µg) 25 FHA (µg) 25 Polio 1 (D-antígeno) 40 Polio 2 (D-antígeno) 8 Polio 3 (D-antígeno) 32 PRP-T (µg) 12 Hep B (µg) 10 Al3+ (mg) 0,6 Hexaxim® (OP de la EMA: 21-6-12) Latinoamérica Hexyon® (OP de la EMA: 21-2-13) Europa (19 países) Hexacima® (OP de la EMA: 21-2-13) Europa del Este OP: opinión positiva. terior del mismo laboratorio, Hexavac®, es que el contenido del componente antigénico de hepatitis B es el doble. Es una vacuna que se presenta en suspensión y contiene dos componentes de Bordetella pertussis (toxina pertúsica y hemaglutinina filamentosa), como la pentavalente del mismo laboratorio. La tercera novedad es que el 14 de enero de 2013 la Comisión Europea, después de que el Comité de Fármacos de la EMA diese su visto bueno, aprobó la primera vacuna antimeningocócica B (Bexsero®, Novartis). Esta vacuna se obtiene por el método de la vacunología inversa, que se aprovecha de la secuenciación completa del genoma de Neisseria meningitidis. Previamente se vio que la vacuna antimeningocócica B no podía obtenerse a partir del polisacárido capsular por problemas de inmunogenicidad (anticuerpos poco funcionales) y seguridad, y tampoco de las vesículas de la membrana externa, que son las que se utilizan para hacer vacunas “a la carta”. Sin embargo, el componente de la proteína de la vesícula de la membrana externa de la vacuna de Nueva Zelanda (MenNZB), que corresponde a una cepa hipervirulenta, se ha combinado con tres antígenos de Neisseria derivados del genoma, una proteína fijadora del factor H del complemento, un antígeno fijador de la heparina y la adhesina A del meningococo, que forman parte de la composición de Bexsero®. Es por tanto una vacuna multicomponente (4CMenB) que además contiene otros dos antígenos genómicos que se utilizan para unirse a dos de los antígenos principales para dar lugar a dos proteínas recombinantes de fusión. La 195 Novedades en vacunología en 2012-2013 Tabla 3. Indicaciones y pauta de la vacuna 4CMenB según la ficha técnica autorizada por la EMA. Primovacunación nº de dosis Intervalos Dosis de recuerdo (una dosis) Población Edad Lactantes 2 a 5 meses 3 1 a 2 meses A los 12 – 23 meses Lactantes no vacunados 6 a 11 meses 2 2 meses A los 12 – 23 meses; ≥2 meses desde la serie primaria Niños 12 a 23 meses no vacunados 2 2 meses A los 12 – 23 meses de la serie primaria 2 a 10 años 2 2 meses No establecida 11 años y mayores* 2 1 a 2 meses No establecida Adolescentes y adultos *No se han estudiado la inmunogenicidad y la seguridad de 4CMenB en mayores de 50 años. selección de antígenos se ha realizado por la baja variabilidad, la expresión en la superficie bacteriana de muchas cepas del serogrupo B y la inducción de anticuerpos bactericidas. La pauta de vacunación con Bexsero® se hace según la clásica clasificación de grupos de edad para las vacunas conjugadas, a partir de los lactantes de 2 a 5 meses (en otras vacunas, como la neumocócica, esta franja de edad es de 2 a 6 meses), que se señalan en la Tabla 3. Las diferencias con respecto a la posología, bastante similar, de la vacuna conjugada neumocócica 13-valente son que los niños de 12 a 23 meses de edad reciben dos dosis en primovacunación y además una dosis de refuerzo, y que los niños a partir de 2 años y hasta 10 años de edad, y los adolescentes y adultos, también deben recibir una primovacunación de dos dosis (no hay establecida en estos grupos de edad una dosis de refuerzo). Adelantándose un poco al futuro, en un editorial publicado recientemente por C.J. Gill en Lancet Infectious Diseases (2013;13:381-2) se habla de que esta vacuna podría ser la primera vacuna panmeningocócica, pues su espectro de actividad va más allá del meningococo B al tener algunas proteínas comunes con otros serogrupos. En cuanto a la gripe, que siempre es un tema de actualidad, lo último se publicaba el 11 de abril en New England Journal of Medicine (2013; 368:1862-4), en un editorial, sobre la nueva gripe H7N9. Este año también ha habido noticias en relación a la vacunación antigripal: en Estados Unidos se ha comercializado una vacuna tetravalente atenuada (FluMist® Quadrivalent). Hablamos el año pasado, y ahora ya podemos decir que está 196 F.A. Moraga Llop 300 450 350 200 300 250 200 100 150 Casos por 100.000 hab. Nº detecciones virales 400 100 50 0 0 40 42 44 46 48 50 52 2 4 6 8 10 12 14 16 18 20 Semanas ANS C Umbral basal Tasa 2011-2012 AH3N2 A(H1N1)pdm09 L. inferior B Tasa 2012-2013 L. superior Fuente: CNE. Sistema de Vigilancia de Gripe en España Figura 1. Tasa de incidencia semanal de gripe y número de detecciones virales. Temporada 2012-2013. Sistemas centinela. España. comercializada, de otra vacuna tetravalente, inactivada, de GlaxoSmith­ Kline (Fluarix® Quadrivalent). Es muy importante que lleve dos virus B de la gripe, porque esta temporada hemos visto, en las últimas semanas de la estación gripal, un importante predominio del virus B (Fig. 1). En Estados Unidos se han comercializado dos nuevas vacunas de la gripe, lo que demuestra la importancia que tiene en ese país la vacunación antigripal. Una es Flucelvax®, de Novartis, elaborada en cultivos celulares, y la otra Flublok®, de Protein Sciences, basada en la tecnología de DNA recombinante. Existen tres vacunas autorizadas, y que parecen de comercialización próxima, sobre todo las dos primeras: una vacuna antigripal atenuada tetravalente intranasal, una vacuna antigripal inactivada desarrollada en cultivos celulares y una vacuna atenuada frente al herpes zóster. Dos noticias a destacar es que en Reino Unido va a incluirse la vacunación antigripal por vía intranasal a partir del otoño de 2013, de forma sistemática y progresiva, en los niños de 2 a 16 años de edad. La razón es que la epidemiología de la enfermedad muestra que, en todo el mundo, la máxima incidencia se da en la edad pediátrica, tanto en el grupo de 0 a 4 años como en el de 5 a 14 años, porque los niños son los que diseminan la gripe a los adultos (Fig. 2). También en julio de 2013 se incluirá la vacuna antirrotavirus basándose en criterios de eficiencia; y será la monovalente 197 Novedades en vacunología en 2012-2013 Casos por 100.000 hab. 700 600 500 400 300 200 100 0 40 42 44 46 48 50 52 2 4 6 8 10 12 14 16 18 20 Semanas 0-4 años 5-14 años 15-64 años 65 y + años Fuente: CNE. Sistema de Vigilancia de Gripe en España Figura 2. Evolución de la incidencia de la gripe por grupos de edad. Temporada 2012-2013. Sistemas centinela. España. (Rotarix®), una vacuna que fue desautorizada en España, pero que está disponible en toda Europa y gran número de países del mundo (incomprensible, vaya paradoja). La nueva formulación de la vacuna antigripal para la temporada 20132014 incluye la misma cepa H1N1, la misma cepa H3N2 y una nueva cepa B (B/Brisbane). Además, la Organización Mundial de la Salud (OMS), con muy buen criterio, recomienda una segunda cepa de virus B para las vacunas tetravalentes de la gripe. Aunque no podemos ofrecer ningún dato concreto sobre nuevas y mejores vacunas frente a la tos ferina, hay que señalar los enfoques que se están considerando para obtenerlas: adición de nuevos adyuvantes a las vacunas acelulares, inclusión de nuevos antígenos en las vacunas acelulares, cambio de cepas vacunales (están variando las cepas que originan la enfermedad), comercialización o investigación de vacunas atenuadas de administración intranasal, vacunas de vesícula de membrana externa, y por último y muy importante, la posibilidad de tener una vacuna monovalente para adultos. Sin embargo, hay un problema, y es que en el momento actual tanto la vacuna pediátrica de la tos ferina (Pa) como la de componente antigénico reducido para adolescentes y adultos (pa) forman parte de vacunas combinadas, la hexavalente y la pentavalente en el primer caso, y la trivalente en el segundo, lo cual hace todavía más laboriosa la investigación si se quieren incorporar estas vacunas. 198 F.A. Moraga Llop Un interesante trabajo publicado recientemente en Clinical Infectious Diseases (2013;56:1248-54) señala (y ya lo han hecho otros autores) que quizás habría que volver (en mi opinión no, porque era muy reactógena) a incluir en la pauta de vacunación contra la tos ferina alguna dosis de vacuna de célula entera, porque se ha demostrado que los niños vacunados con vacunas acelulales, si en su momento recibieron en la primovacunación alguna dosis de célula entera, tienen una inmunidad más duradera. Yo creo que lo que hay que obtener son vacunas que, conservando la seguridad que tienen las actuales acelulares, sean más eficaces, más inmunógenas y proporcionen una inmunidad más duradera. EL LLAMA DO “CA L ENDA R I O VACUN A L Ú N ICO Y D E C O NS ENS O ”, PRI M E RO, Y “CALEN DAR IO C O M Ú N” D E S P UÉ S El calendario vacunal “único y de consenso”, después llamado “común”, ni es único ni es de consenso (Fig. 3). Es un calendario de mínimos, y no ha sido consultada ninguna de las tres sociedades científicas más relacionadas con el mundo de las vacunas, como ocurre en otros países, lo cual es muy grave. Ni la Asociación Española de Pediatría (AEP), ni la Asociación Española de Vacunología (AEV), ni la Sociedad Española de Medicina Preventiva, Edad Vacunas 0 2 4 6 12 15 18 3 4 6 10 11 12 13 14 15 meses meses meses meses meses meses meses años años años años años años años años años VPI1 VPI2 Poliomielitis VPI3 VPI4 Difteria-Tétanos-Tos ferina DTPa1 DTPa2 DTPa3 DTPa4 Haemophilus influenzae b Hib1 Hib2 Hib3 Hib4 TV1 Sarampión-Rubéola-Parotiditis (a) (a) HB1 Hepatitis B Meningitis meningocócica C (b) (a) (b) (c) (a) MenC1 Td TV2 (a) HB3 MenC2 Menc3 (b) VVZ Varicela Virus del papiloma humano HB2 dTpa (c) VPH (c) En niños de madres portadoras la pauta es de 0, 1, 6 meses. Personas que refieran no haber pasado la enfermedad ni haber sido vacunadas con anterioridad. Pauta con 2 dosis. Vacunar a las niñas de 14 años de edad. Pauta con 3 dosis. Figura 3. Calendario común de vacunación infantil del Consejo Interterritotial del Sistema Nacional de Salud (21 de marzo de 2013). 199 Novedades en vacunología en 2012-2013 Salud Pública e Higiene (SEMPSPH) fueron consultadas en su momento, y para que no hubiese ninguna duda, en el comunicado conjunto que hicieron, antes de que se conociese el calendario, podía leerse que «en función de lo expuesto es evidente que las sociedades científicas que suscriben esta carta quieren dejar claro que no pueden ser referenciadas como partícipes en las decisiones ya tomadas por el ministerio para el calendario vacunal único de inminente publicación». Sin embargo, estamos de acuerdo en muchos puntos que dice la Ponencia del Programa y Registro de Vacunaciones a través de sus grupos de trabajo del propio ministerio. Lo que ha ocurrido es que la Comisión de Salud Pública no ha hecho ningún caso a la Ponencia, y luego tampoco el Consejo Interterritorial. En el escrito de las sociedades científicas se dice: «finalmente, queremos dejar constancia de que las opiniones vertidas en esa carta por las sociedades científicas están básicamente en consonancia con las propuestas realizadas por la propia Ponencia del Programa y Registro de Vacunaciones del ministerio». El calendario se publicó el 21 de marzo de 2013 y apareció en el Boletín Oficial del Estado el 6 de agosto como una Resolución de 24 de julio de 2013 de la Dirección General de Salud Pública, Calidad e Innovación, por la que se publica el acuerdo del Consejo Interterritorial del Sistema Nacional de Salud sobre el calendario común de vacunación infantil. Como puede verse en la Figura 3, en la columna de la izquierda están las mismas vacunas que en los calendarios de 2012 y de 2007. La edad de vacunación es lo único que se ha modificado. Ya decíamos el año pasado, en lo que respecta a la vacunación sistemática de la hepatitis B, que lo razonable es que cada comunidad continúe con su pauta: las que la inician en la maternidad (a los 0, 2 y 6 meses), que es la que se indica en el “nuevo” calendario, y las que vacunan a los 2, 4 y 6 meses, ya que obligar a vacunar a una comunidad que tiene la estrategia a los 2, 4 y 6 meses a hacerlo en la maternidad supone una importante carga logística y económica. Es evidente que es necesario que la idoneidad del sistema de cribado de la infección por el virus de la hepatitis B en la embarazada esté garantizada. En cuanto a la vacunación de las niñas frente al virus del papiloma humano (VPH), que se recomienda a los 14 años de edad, las comunidades que lo hacen antes, a los 11-12 años, no deben retrasarla, con la finalidad de disminuir al máximo la posibilidad de que se hayan iniciado las relaciones sexuales y también porque la vacuna es más inmunógena a esta edad. Cataluña, al igual que otras comunidades, ya ha manifestado que continuará vacunando de la hepatitis B a partir de los 2 meses de edad y frente al VPH en las escuelas a los 11-12 años. 200 F.A. Moraga Llop La vacuna triple vírica ya se rectificó; la primera dosis hay que ponerla a los 12 meses, y yo creo que la segunda dosis hay que acercarla cada vez más a los 2 años. Respecto a la vacuna conjugada frente al meningococo C, insistíamos el pasado año en que la tercera dosis había que administrarla a los 12 meses, y aquí diríamos que se ha producido la primera “modernidad” del calendario. Se recomiendan las mismas tres dosis (coste cero) con una distribución diferente por edades. En vez de vacunar a los 2, 4-6 y 12 meses se propone a los 2 y 12 meses y a los 12 años. En España, hasta ahora, no había ninguna urgencia epidemiológica para hacer este cambio, pero la disminución de anticuerpos que se observa en la adolescencia lo hace muy recomendable. La quinta dosis de vacuna difteria-tétanos-tos ferina se recomienda en forma de dTpa (baja carga antigénica) a los 6 años de edad, paradójicamente en un momento de reemergencia clara de la tos ferina, y no se acompaña de una sexta dosis en la adolescencia. A los 14 años se continúa incluyendo la dT y no la dTpa, que se debería adelantar a los 11 años. No obstante, en todo este barullo de calendario único fíjense lo que pasa durante el año 2012: una comunidad como la de Madrid, que vacunaba frente al neumococo, deja de vacunar por calendario de vacunaciones sistemáticas. Galicia continúa con la vacunación antineumocócica con la vacuna 13-valente, financiada como “programa piloto”. Y el gobierno del País Vasco publica a finales del año 2012 su nuevo calendario, del que se elimina la vacunación universal con BCG para armonizarlo porque es una vacuna que ya no está en ningún calendario en España, pero a continuación dice que, “para unificar”, se introduce la vacuna conjugada del neumococo en el calendario infantil (cambio que no se ha llevado a cabo en 2013). En el calendario de la AEP de 2013 hay algunas pequeñas modificaciones (Fig. 4). Las primeras dosis de la triple vírica y de la varicela se confirman ya a los 12 meses de edad y después se recomiendan las segundas dosis a los 2 años, con lo cual se asegura una mejor cobertura vacunal, al tener el niño más contacto con el sistema sanitario, y una protección completa con dos dosis de forma más precoz. MODIFICACIONES EN LAS FICHAS TÉCNICAS DE ALGUNAS VACUNAS La vacuna de la encefalitis japonesa ya se puede administrar, por ficha técnica, a partir de los 2 meses de edad. 201 Novedades en vacunología en 2012-2013 Edad en meses 4 6 Vacunas 0 2 Hepatitis B1 HB HB HB HB DTPa DTPa DTPa DTPa Haemophilus influenzae tipo b3 Hib Hib Hib Hib Poliomelitis4 VPI VPI VPI VPI Meningococo C5 MenC Neumococo6 VNC Difteria, tétanos y tos ferina2 MenC VNC 12-15 15-18 2-3 Edad en años 4-6 11-14 Tdpa Tdpa MenC VNC Sarampión, rubéola y parotiditis7 VNC SRP SRP VP H 3d Virus del papiloma humano8 Rotavirus9 RV 3 dosis Varicela10 Var Gripe11 Var Gripe Hepatitis A12 HA 2 dosis Sistemática Recomendada Grupos de riesgo Figura 4. Calendario de la Asociación Española de Pediatría (2013). En la ficha técnica de Prevenar® 13, en su última modificación de noviembre de 2012, se amplía la edad de administración, que era de las 6 semanas a los 5 años de edad, hasta los 17 años. Teniendo en cuenta la autorización a partir de los 50 años de edad, en este momento sólo quedaba la franja de los 18 a los 49 años de edad, que se ha aprobado recientemente. En cuanto a la vacuna de la varicela, la que está comercializada en España y disponible en farmacias, Varivax®, hay una modificación en la ficha técnica y ahora puede administrarse a partir de los 9 meses de edad bajo circunstancias especiales: profilaxis postexposición y en caso de brote. Curiosamente, y no sé por qué, así como en la triple vírica la que se administra antes del año no cuenta y todo niño debe tener dos dosis después del 202 F.A. Moraga Llop año, en la ficha técnica de Varivax® se especifica que si la vacunación se inicia entre los 9 y los 12 meses de edad sólo es necesaria una segunda dosis. Para la vacuna de la hepatitis A, en la ficha técnica de enero de 2013 se reafirma la posibilidad, o la recomendación, de que se ponga una segunda dosis (que en realidad es una dosis de refuerzo) entre los 6 meses y los 5 años, aunque preferiblemente, indica la ficha técnica, entre los 6 y los 12 meses. Dice: «se ha evaluado la persistencia a largo plazo de los títulos de anticuerpos y se ha visto que son anticuerpos muy persistentes». Hay un documento de posicionamiento de la OMS sobre las vacunas de la hepatitis A, publicado en junio de 2012, en el que se hace hincapié en la necesidad de incluir esta vacuna en los niños a partir de 1 año de edad en el calendario según la situación epidemiológica de cada país, y en el mismo documento se plantea la posibilidad de que a lo mejor (cosa que no puede hacerse en este momento) haya que establecer una pauta simplemente de una dosis de vacuna. Respecto a la vacuna frente al VPH Cervarix®, en la ficha técnica de septiembre de 2012 se refieren ya datos de inmunogenicidad y de eficacia clínica muy importantes en mujeres a partir de los 26 años de edad (las fichas técnicas de las vacunas del VPH no tienen en este momento ninguna limitación superior de edad; por abajo sí, los 9 años). También hay otra modificación, que ya ha sido aceptada por la Agencia Española de Medicamentos y Productos Sanitarios, que es que se reconoce (como era lógico suponer por los estudios realizados) que la prevención de todas las lesiones genitales premalignas no solamente afecta al área cervical sino también a las lesiones vulvares y vaginales. En la ficha técnica de Gardasil® por primera vez se incorporan, en mayo de 2012, datos de inmunogenicidad y seguridad en personas infectadas por el virus de la inmunodeficiencia humana (VIH). A raíz del suceso ocurrido en Valencia, tanto Cervarix® como Gardasil® han incorporado en sus fichas técnicas que después de cualquier vacunación, e incluso antes, puede producirse, especialmente en adolescentes, un síncope o desfallecimiento, como una reacción psicógena a la inyección, que durante la recuperación puede ir acompañado de varios signos neurológicos tales como déficit visual transitorio, parestesias y movimientos tónico-clónicos en los miembros. Por ello es importante disponer de medios para evitar daños causados por las pérdidas de conocimiento, y que todo vacunado permanezca al menos de 15 a 30 minutos en el centro de vacunación. 203 Novedades en vacunología en 2012-2013 OTRA S C U ES T IO NES En los últimos meses me han hecho dos consultas muy interesantes. La primera fue respecto a un artículo publicado en World Journal of Gastroenterology (2013;19:838-45) que señalaba la falta de respuesta de los enfermos celíacos a la vacuna de la hepatitis B, y recomendaba que estos niños fueran revacunados cuando llevasen un año de dieta correcta, tras lo cual se ha visto que ya no tienen anticuerpos antigliadina. Realmente, si se comparan los no respondedores con los del grupo control, se ve que la cifra es importante en los celíacos (Tabla 4). Que yo sepa, no hay ninguna recomendación al respecto, pero si me encontrase con un enfermo celíaco lo que haría es, después de vacunarlo, un estudio serológico anti-HBs. Este estudio, muy importante, hay que hacerlo 1 a 2 meses después de la tercera dosis; si se hace más tarde ya no tiene valor, porque si el resultado es negativo no quiere decir que en su momento no haya habido respuesta. Habría que incluir a los enfermos celíacos en la lista clásica para practicar la serología posvacunal, junto con los pacientes en hemodiálisis, los enfermos VIH positivos, los pacientes inmunodeprimidos, el personal con riesgo ocupacional, los hijos de madre HBsAg positiva, los casos de promiscuidad sexual y las personas mayores de 65 años (por la inmunosenescencia, y en algún trabajo se propone a partir de los 50 años). La segunda consulta se refería a los brotes de parotiditis que se están produciendo, y que en ocasiones afectan a niños que están bien vacunados, con dos dosis. Hace pocos meses se publicó en Pediatrics (2012;130: e156774) un estudio que planteaba, en caso de brote de parotiditis, la administración de una tercera dosis como profilaxis postexposición, solamente de forma excepcional y en caso de brote. Tabla 4. Vacunación antihepatitis B en enfermos celíacos. 204 Pacientes celíacos (no respondedores, %) Sujetos control (no respondedores, %) Leonardi et al. 30/60 (50) 7/60 (11,7) Ahishali et al. 8/25 (32) 0/20 (0) Zingone et al. 31/51 (60,7) 13/48 (27,08) Ertekin et al. 20/52 (38,5) 2/20 (10) Noh et al. 13/19 (68,4) – F.A. Moraga Llop P REGU N TA S Sra. M. García: Quería preguntar sobre la vacunación de la hepatitis A. En el próximo curso escolar nos encontraremos con los niños que ya han sido vacunados el primer año de vida de hepatitis B. Hasta ahora vacunábamos en sexto curso de hepatitis A+B. ¿Qué pasará entonces con la A? Dr. F.A. Moraga: Lo científico, lógico y razonable sería que, a partir del próximo curso en que ya no esté implementada la vacuna formando parte del programa piloto de hepatitis A+B en las escuelas, la vacuna antihepatitis A se incorporase en el calendario sistemático en el segundo año de vida y aprovechar en la escuela, cuando se vacune de varicela y VPH, para hacer una repesca con la vacuna monovalente de hepatitis A (Fig. 5). Dr. A. Gil: En el calendario del 21 de marzo de 2013 aparece la indicación de la vacuna dTpa de baja carga antigénica en la quinta dosis, y no aparece la sexta dosis después. Si realmente no vamos a hacer nada después, ¿tiene sentido que estemos dando una vacuna de baja carga antigénica en esa edad con los datos epidemiológicos que tenemos para la tos ferina? Dr. F.A. Moraga: No parece muy oportuno que en un momento en que hay reemergencia de tos ferina cambiemos la quinta dosis a la de baja carga antigénica, pero hay una razón poderosa para los políticos: que es más ba- Hasta el curso 2013-2014 en forma de vacuna combinada (A+B) a los 12 años de edad ¿Cómo continuar la vacunación? Vacunación en el 2º año de vida con vacuna monovalente + Repesca a los 12 años en la escuela hasta que llegue la cohorte vacunada a los 2 años con vacuna monovalente Figura 5. Vacunación antihepatitis A en Cataluña. 205 Novedades en vacunología en 2012-2013 rata. El tema de la importante reactogenicidad de la DTPa es discutible, pues hay trabajos diversos que no siempre coinciden. En algún caso, por ejemplo si se tiene constancia de que un paciente vacunado a los 18 meses de edad con DTPa ha presentado una tumefacción extensa o una fuerte reacción local, evidentemente que en la quinta dosis debería ponerse siempre dTpa. Sra. N. Oreste: Si la nueva vacuna hexavalente de Sanofi Pasteur ha duplicado la cantidad de antígeno de hepatitis B respecto a la actual, ¿qué pasa con los niños vacunados con la anterior vacuna? Dr. F.A. Moraga: Lleva el doble, no con respecto a la actual hexavalente que se utiliza ahora (Infanrix® Hexa), sino de lo que llevaba la anterior Hexavac®, que tenía 5 µg, y ahora tiene 10 µg. Lo que no está claro, porque en su momento se hizo esta consulta a la EMA, es si a los niños vacunados con Hexavac® habría que ponerles otra dosis. No lo sé, y la EMA no ha hecho recomendaciones al respecto. Dr. P. Bernal: Respecto al calendario único, la verdad es que la postura de los técnicos de la Ponencia no podía ser muy diferente a la opinión de las sociedades científicas que emitieron el comunicado, porque prácticamente todos los miembros de la Ponencia estamos o pertenecemos a alguna de las tres, e incluso a las tres. La verdad es que hay un cierto malestar entre los técnicos de las comunidades, porque hasta ahora no se había producido una situación como la que estamos viendo desde hace algunos años. Esto ya empezó con el trabajo que hicimos para recomendar la introducción de la vacuna antineumocócica 13-valente en el calendario, que fue rechazada por la Comisión de Salud Pública. Ahora se constituyeron cuatro grupos de trabajo, sobre tos ferina, meningococo C, VPH y varicela, y en tres de ellos (excepto el de varicela) participamos representantes de Murcia. La verdad es que algunas veces uno se plantea si merece la pena trabajar tanto cuando el resultado va a ser el que se ha visto. También es cierto que hay algo positivo: hemos conseguido que no se quite la vacuna del VPH del calendario, que había una seria amenaza de que desapareciera y existía el temor por parte de todos los técnicos de que eso ocurriera. Incluso hubo discusiones dentro del ámbito político en cuanto a que no era una vacuna coste-efectiva, y es que los políticos están barajando opiniones que a nosotros nos dejan un poco perplejos. En los estudios de coste-beneficio publicados últimamente se habla de que la vacunación contra el VPH es coste-efectiva con un precio de 400 euros, con tres dosis, y nosotros estamos contratando en los nuevos concursos la dosis de vacuna a poco más de 30 euros, con lo cual vacunamos por menos de 100 euros a cada niña. Si con 400 euros ya resulta coste-efectiva, con estos precios me parece que 206 F.A. Moraga Llop no hay ninguna duda en cuanto a mantenerla en el calendario sistemático. Yo lo único que quería era expresar el malestar que hay entre todos los técnicos de las comunidades y, por supuesto, que estamos todos de acuerdo con las sociedades. Imagino que algún día se tendrá en cuenta la opinión de las sociedades en las recomendaciones del ministerio, todos lo deseamos, pero si nos van a seguir haciendo el mismo caso, no sé si merece la pena seguir luchando. Dr. F.A. Moraga: Ése es el sentir de todos nosotros. Sabemos de la categoría científica de la mayoría de los miembros de la Ponencia, y aunque después no se ha llegado a buen fin, hay que seguir trabajando. Lo que no puede tolerarse es que una autoridad política diga que la vacuna del VPH es mejor ponerla un poco más tarde porque es más inmunógena; el que dice esto es que no sabe nada del tema. Dr. De la Flor: Quizá valdría la pena detallar un poquito más en qué se basa esta propuesta de modificación de las edades de administración de las tres dosis de vacuna antimeningocócica C conjugada. A mucha gente esto le ha sorprendido incluso más que el calendario de mínimos, que ya sabíamos que iba a ser así. Dr. F.A. Moraga: Se basa (y nosotros lo habíamos comentado aquí en las dos últimas sesiones de novedades) en que algunos países tienen un pico epidémico o de incidencia de la enfermedad en la adolescencia, porque se ha producido un descenso de anticuerpos. Entonces, parece más razonable distribuir las dosis de vacuna, una en el lactante, otra a los 12 meses y otra a los 12 años de edad. Lo que yo he dicho, y me parece que la modificación es conveniente, es que en España no hay una urgencia epidemiológica para hacerlo así, pero es que esta modificación no tiene coste alguno. Dra. M. Campins: ¿Y no hubiera sido más razonable, si quieren ahorrar (y es lógico por la situación en que estamos), dejar una única dosis de vacuna antimeningocócica C conjugada en el segundo año de vida, como hacen por ejemplo en Holanda y otros países europeos? Dr. F.A. Moraga: Sí, podría ser, pero quitar una vacuna o una dosis de vacuna… Además, hay una razón, y es que la epidemiología de la enfermedad meningocócica muestra que se produce un pico de incidencia en el primer año de vida, en los primeros meses. Yo creo que así está bien. Lo que podría discutirse, aunque de momento no está justificado epidemiológicamente, pero podría estarlo en un futuro próximo por lo que hemos visto en diversos países con el W135, y el Y es que la tercera dosis de los 12 años de vacuna antimeningocócica C fuese de tetravalente conjugada. Esto sí podría ser importante, y más ahora que se viaja tanto. 207 Novedades en vacunología en 2012-2013 Dr. J.M. Bayas: Yo también quiero hacer un comentario en relación a la historia del calendario único y las consultas o no consultas. Realmente el ministerio nos citó a dos o tres reuniones, a la AEP, a la AEV y a la SEMPSPH; lo que pasa es que no nos han hecho caso absolutamente en nada, es decir, nos oyeron pero no nos escucharon. Y además fue de una manera muy precipitada, sin ningún documento objetivo, sin ninguna discusión seria, y por eso en el comunicado que emitimos unos pocos días antes de que se publicara el calendario nos interesaba dejar claro que no éramos copartícipes de nada, porque nos preocupaba que se pudiera anunciar públicamente que habíamos sido consultados, sin decir también que no nos habían hecho ni caso. También me gustaría comentar que se ha dicho, aunque no ha sido reconocido por parte de los altos responsables del ministerio, que habría un intento de que algunas vacunas pasaran a uso hospitalario. Si esto fuera así, supondría que no se podría acceder a las vacunas que no estén en el calendario (la de la varicela, por ejemplo). Yo creo que muy pocas vacunas realmente deben tener un uso hospitalario, y desde luego no las más comunes. Eso no sucede en ningún país europeo, y esperemos que la idea no prospere. También, aunque no se ha dicho públicamente, ha habido algún intento de retirar la vacuna frente al VPH, como antes se ha comentado. Dr. P. Bernal: Yo, para terminar con el tema del calendario único, quería añadir que pueden consultarse, porque son públicos, los documentos de la Ponencia que se encuentran en la página del Ministerio de Sanidad. Cualquiera puede acceder a ellos, y recomiendo su lectura. Sólo falta el de la varicela, que estamos terminando y creo que en dos o tres semanas también estará disponible. Dr. F.A. Moraga: Y merece la pena porque son escritos documentados y apoyados por una amplia base bibliográfica. Cedo ahora la palabra al Dr. Bayas, presidente de la Asociación Española de Vacunología, que va a hacer un breve comentario sobre la próxima Semana Europea de la Vacunación. Dr. J.M. Bayas: Desde hace unos 7 u 8 años se celebra en Europa la Semana Europea de la Vacunación. Fundamentalmente fue algo promovido por los países del este de Europa, aunque es una iniciativa de la OMS y de los ECDC. Los objetivos de esta semana son contribuir a concienciar a la población sobre la importancia de las vacunas, algo que ha adquirido mayor relevancia en los últimos años a raíz de los brotes de sarampión y otras enfermedades debidos a la bajada de la guardia que se ha tenido en algunos aspectos. Este año ya se ha empezado con algunas actividades, y el día 17 de abril hubo una rueda de prensa a la que concurrieron 18 medios y participaron profesionales de la AEV y de la SEMPSPH. Fue una rueda de prensa promovida por Sanofi Pasteur MSD, porque 208 F.A. Moraga Llop obviamente la idea es que en estas semanas de la vacunación todo el mundo que tenga relación con las vacunas contribuya de alguna manera, y fue una sesión ampliamente “twitteada”. En relación con la semana propiamente dicha, del 22 al 28 de abril, hay varios actos previstos. Todos ustedes pueden, en la medida de lo posible, contribuir a hacer cosas en sus centros para divulgar la Semana Europea de la Vacunación. En la página web del ministerio, que el año pasado sí participó, de momento no hay nada que indique que se hayan sumado a la semana. Hay programado un acto benéfico que se celebrará en el Museo Nacional de Ciencias Naturales, el día 23 de abril, a favor de Unicef. Participarán seguro la propia Unicef, la AEV, la asociación ANIS (Asociación Nacional de Informadores de la Salud) y quizá alguna otra sociedad científica pendiente de confirmar. El lema es «Tu presencia cuenta», y por cada periodista que acuda se proporcionará a Unicef una nevera, fundamentalmente para países en vías de desarrollo. Habrá un hashtag, y por cada twitt vinculado a él se hará una aportación en el mismo sentido. Esta iniciativa también ha sido promovida por Sanofi Pasteur MSD. Y el día 29 de abril se celebrará un acto dirigido a niños, con títeres, en el Parque del Retiro, tratando de explicar la importancia que tienen las vacunas, y se hará una presentación del cuento El hada VacunHada, de Antonio de Benito, que está disponible en la página web de la AEV. Probablemente habrá alguna actividad más, y repito que les invito a todos a que en la medida de lo posible se sumen y colaboren y apoyen estas iniciativas. Dr. F.A. Moraga: Muchas gracias Dr. Bayas, y a todos ustedes por sus preguntas e interés en estos temas. 209 El Top 10 de los artículos sobre vacunas de 2012 F. Giménez Sánchez El Top 10 de los artículos sobre vacunas en 2012. Rotavirus, malaria, tos ferina y rechazo a las vacunas ROTAV IRU S Effectiveness of rotavirus vaccines in preventing cases and hospitalizations due to rotavirus gastroenteritis in Navarre, Spain. Castilla J, Beristain X, Martínez-Artola V, Navascues A, García Cenoz M, Álvarez N, Polo I, et al. Vaccine. 2012;30:7536-40. Rotavirus vaccination effectiveness: a case-case study in the EDICS project, Castellón (Spain). Bellido-Blasco JB, Sabater-Vidal S, Salvador-Ribera MM, Arnedo-Pena A, Tirado-Balaguer MD, Mese­ guer-Ferrer N, et al. Vaccine 2012;30:7536-40. Effectiveness of rotavirus vaccine in preventing acute gastroenteritis in Spain: a matched case control study. Cobos-Carrascosa E, Giménez-Sánchez F, Sánchez-Forte M. Comunicación poster ID Week, San Diego, Octubre 2012. La infección por rotavirus tiene un fuerte impacto en todo el mundo, tanto en los países en vías de desarrollo como en los industrializados, y es la principal causa de diarrea grave infantil. En los países industrializados la 213 El Top 10 de los artículos sobre vacunas en 2012 enfermedad se traduce en una gran morbilidad, con un alto coste sanitario y social. En los países en vías de desarrollo es además una de las principales causas de mortalidad infantil. Datos recientes estiman que en el año 2008 se produjeron cerca de medio millón de muertes debidas al rotavirus, lo cual representa el 5% de las muertes en menores de 5 años en todo el mundo. En España, el rotavirus es el principal agente causal de gastroenteritis en los niños menores de 5 años, y los estudios epidemiológicos realizados antes de la introducción de la vacuna indicaban que la mayoría de los casos se producían entre los 6 y los 12 meses de edad. Desde la comercialización de la vacuna frente al rotavirus, varias sociedades científicas han establecido recomendaciones sobre ella basadas en evidencias científicas, como las publicadas por el Comité Asesor de Vacunas de la Asociación Española de Pediatría en 2008 y por la European Society of Paediatric Gastroenterology, Hepatology and Nutrition y la European Society for Paediatric Infectious Diseases de manera conjunta. Varios países, como Estados Unidos y Canadá, han introducido la recomendación de la vacunación universal. En los últimos años han sido numerosos los estudios publicados sobre la efectividad de la vacuna frente al rotavirus, una vez iniciada su comercialización. Poco después de introducirla en el calendario vacunal, en Estados Unidos se reportó una disminución del 50% de los casos y un retraso en el inicio de la epidemia anual. Por otra parte, los primeros estudios de efectividad comenzaron a sugerir la posibilidad del llamado «efecto rebaño», con beneficio en los individuos no vacunados, lo que se traduce en una efectividad vacunal superior a la demostrada en los ensayos clínicos. La mayoría de los estudios realizados en países industrializados han encontrado una efectividad vacunal superior al 90% para la reducción de casos de hospitalización debidos a rotavirus. Los tres estudios que aquí comentamos, realizados en España, son de casos y controles. El primero se realizó en Navarra utilizando las bases de datos de registros diagnósticos de gastroenteritis aguda en niños de 3 a 59 meses de edad. Los casos correspondieron a gastroenteritis agudas causadas por rotavirus y los controles a pacientes negativos para rotavirus. En este estudio, como era de esperar, los casos se diferencian de los controles en la edad y la estacionalidad. Por otra parte, las coberturas encontradas en los controles son sólo del 18%. Sin embargo, la efectividad hallada para todos los casos fue del 78% y del 81% en la prevención de hospitalizaciones por rotavirus. Curiosamente, los autores apenas encontraron 214 F. Giménez Sánchez diferencias de efectividad entre la administración de al menos una dosis y los sujetos completamente vacunados. Por otra parte, respecto a la hospitalización, al analizar los datos por años se observó una gran diferencia en la efectividad entre los periodos 2008-2009 (39%) y 2010-2011 (96%), que los autores explican por una problable circulación de cepas no cubiertas por la vacuna. No obstante, estos datos podrían estar influenciados por las bajas coberturas vacunales, así como por la calidad de los datos registrados en ambos periodos. El segundo estudio, realizado en Castellón, utiliza la metodología casocaso en pacientes con gastroenteritis aguda por rotavirus y por un microorganismo distinto, dejando fuera los casos sin aislamiento de agente causal. Por otra parte, utiliza la metodología de objetivo contrafactual intentando estimar y comparar la efectividad de la vacuna antirrotavirus comparándola con la “efectividad” de la vacuna antineumocócica conjugada en la prevención de la gastroenteritis aguda por rotavirus. Como en el estudio anterior, se encuentran diferencias significativas entre ambos grupos en cuanto a edad, estacionalidad y duración de la hospitalización, que imposibilitan el emparejamiento de casos. Se observó una efectividad de la vacuna antirrotavirus para cualquier gastroenteritis aguda por rotavirus del 87,7%, frente al 8,2% para la vacuna antineumocócica. Cuando se analizaron sólo los casos hospitalizados, la efectividad de la vacuna frente al rotavirus fue del 93,5%. Por último, el tercer estudio, de casos y controles, realizado en el Hospital Torrecárdenas de Almería, incluye niños hospitalizados menores de 2 años emparejados por edad, sexo y temporada de hospitalización. Se utilizaron 57 casos de gastroenteritis aguda positiva para rotavirus que se emparejaron con dos grupos control: uno formado por pacientes ingresados por gastroenteritis aguda negativa para rotavirus y otro por pacientes ingresados por causas no relacionadas con gastroenteritis. La efectividad fue del 87% respecto al primer grupo control y del 88% respecto al segundo. Estos datos están reforzados por el emparejamiento de los casos y los controles, así como por la alta cobertura vacunal encontrada en los controles (alrededor del 40% con al menos una dosis de vacuna). Los tres estudios realizados en España encuentran una alta efectividad de la vacuna frente al rotavirus, fundamentalmente en la prevención de las hospitalizaciones, con claras coincidencias a pesar de utilizar metodologías y grupos controles distintos y de haber sido realizados en zonas geográficas diferentes, lo que apoya la consistencia de las conclusiones. 215 El Top 10 de los artículos sobre vacunas en 2012 Major reduction of rotavirus, but not norovirus, gastroenteritis in children seen in hospital after the introduction of RotaTeq vaccine into the National Immunization Programme in Finland. Hemming M, Räsänen S, Huhti L, Paloiemi M, Salminen M, Vesikari TE. Eur J Pediatr. 2013;172:739-46. Datos publicados recientemente provenientes de Finlandia, país donde la vacuna frente al rotavirus está incluida en el calendario vacunal financiado por el sistema público de salud desde 2009, demuestran un descenso del 80% en las hospitalizaciones por rotavirus tan sólo un año después de la introducción de la vacuna en el calendario universal, con un impacto sobre la cohorte vacunada del 97%. Este estudio analiza los casos de gastroenteritis aguda por rotavirus atendidos en un hospital finlandés y compara los datos de los años previos a la introducción de la vacuna (2006-2008) con los de los años posteriores (2009-2011). Los resultados demuestran un 76% de reducción de las hospitalizaciones y un 81% de las visitas médicas debidas al rotavirus. Por otra parte, se comprueba un descenso del 57% en las hospitalizaciones y del 62% en las visitas por gastroenteritis aguda de cualquier causa. Por lo tanto, se constata un fuerte impacto en la asistencia sanitaria prestada, teniendo en cuenta las altas coberturas vacunales implementadas en Finlandia. Como conclusión, el control de la infección por rotavirus está evolucionando rápidamente en los últimos años gracias al desarrollo de nuevas vacunas capaces de prevenir la mortalidad y la morbilidad de esta infección. Los esfuerzos futuros deben dirigirse a seguir introduciendo las vacunas en los países donde el impacto sea mayor, y a mejorar la efectividad vacunal en aquellos en vías desarrollo, teniendo en cuenta la vigilancia de la seguridad. MAL A R I A A phase 3 trial of RTS,S/AS01 malaria vaccine in African infants. The RTS,S Clinical Trial Parnership. N Engl J Med. 2012;367:2284-95. En todo el mundo se producen anualmente 216 millones de casos de malaria, distribuidos en 107 países. Se estima que cada año mueren 655.000 personas, la mayoría en África, de las cuales el 86% son niños menores de 5 años, lo cual representa el 15% de las muertes en este grupo de edad. Las áreas endémicas se encuentran en Sudamérica y Centroamérica, África subsahariana, el sudeste asiático y alguna zonas de Oceanía. Desde hace varias 216 F. Giménez Sánchez décadas son muchos los grupos que han intentado desarrollar una vacuna capaz de evitar esta importante mortalidad. Gracias a la colaboración de varias instituciones ha sido posible el desarrollo de una vacuna candidata que puede actuar en la fase preeritrocítica y que utiliza como adyuvante el AS01 sintetizado por GlaxoSmithKline. Los ensayos clínicos de esta vacuna se han realizado de manera multicéntrica en 11 países de África, con distintos medios e intensidad de transmisión de la enfermedad, factor a tener en cuenta a la hora de interpretar los resultados. Previamente, en un artículo de 2011 en New England Journal of Medicine, este mismo grupo presentó sus primeros resultados de fase 3, con una eficacia de alrededor del 50% en la prevención de la malaria en sujetos vacunados entre los 5 y los 17 meses de edad. Este nuevo artículo, publicado en 2012, se centra en los sujetos del ensayo vacunados entre las 6 y las 12 semanas de edad, utilizando como grupo control sujetos vacunados con la vacuna antimeningocócica. Los resultados demuestran una eficacia del 36,6% en los vacunados por protocolo y del 26% en el grupo por intención de tratar. No obstante, la inmunogenicidad anticircumesporozoíto encontrada es casi del 100% de los sujetos vacunados. Los efectos adversos fueron similares a los del grupo control. Estos datos demuestran una modesta protección que probablemente se haya visto influenciada por las diferencias entre zonas de alta y baja transmisión, la corta edad de los sujetos, la coadministración de otras vacunas y la disminución de la inmunidad con el tiempo. Un aspecto pendiente de estudiar es la respuesta de estos sujetos a una dosis de recuerdo. En resumen, se trata de un estudio que encuentra unos pobres resultados de protección en los lactantes que recibieron la vacuna candidata RTS,S/AS01, o al menos peores de lo que se esperaba. En el futuro, otros estudios deberán clarificar el papel que esta vacuna pueda tener y la conveniencia de su aplicación universal, teniendo en cuenta que podría ser una vacuna precursora para otras con mayor eficacia. TOS FERIN A Waning protection after fifth dose of acellular pertussis vaccine in children. Klein NP, Barlett J, Rowhani-Rahbar A, Fireman B, Baxter RA. New Engl J Med. 2012;367:1012-9. La tos ferina es una enfermedad infecciosa aguda causada por la bacteria gramnegativa Bordetella pertussis, que durante el siglo xx fue considerada una causa muy importante de mortalidad infantil. En la década de 1940 se 217 El Top 10 de los artículos sobre vacunas en 2012 desarrollaron las primeras vacunas frente a la tos ferina, que se incorporaron al calendario vacunal español en los años 1960. Desde entonces ha habido un gran descenso de la mortalidad y la incidencia en todo el mundo. No obstante, según la Organización Mundial de la Salud la tos ferina representa la quinta causa de muerte en los niños menores de 5 años, con una estimación de casi 200.000 muertes en el año 2008, por lo que resulta una de las enfermedades inmunoprevenibles peor controlada. En el año 2010, en el estado de California se detectaron más de 9000 casos, alcanzando tasas de 23 casos por 100.000 habitantes y año, cifras que no se observaban desde el año 1958. En España, los datos de la Red Nacional de Vigilancia Epidemiológica habían detectado una tendencia creciente en la declaración de casos desde el año 2005, que se había frenado en 2009. Sin embargo, en 2010 se observó un nuevo aumento, que se agudizó en el año 2011. Las razones de este incremento son multifactoriales e incluyen una mayor conciencia de la enfermedad, la disponibilidad general de mejores técnicas de diagnóstico, cambios genéticos de B. pertussis, una menor inmunogenicidad de las vacunas actuales y una pérdida de la inmunidad con el tiempo tras la vacunación. Estos dos últimos aspectos están siendo motivo de estudio y discusión. Este estudio de casos y controles analiza la duración de la inmunidad. Incluye 277 casos de tos ferina confirmada mediante reacción en cadena de la polimerasa (PCR) en pacientes con edades comprendidas entre los 4 y los 12 años y dos grupos control, uno formado por 3318 pacientes con PCR para B. pertussis negativa y otro por 6086 controles emparejados por edad, sexo, raza y centro donde son atendidos. Tras un estudio de efectividad de la vacuna, los autores encuentran una caída de la efectividad vacunal de un 1,42% a 1,50% por año. Suponiendo una efectividad vacunal del 95% tras la vacunación, esto supondría que a los 5 años la efectividad bajaría al 71%, y si la efectividad inicial fuera del 90%, en 5 años bajaría hasta el 42%. Otro estudio reciente realizado en Estados Unidos ha encontrado que los sujetos que recibieron al menos una dosis de vacuna de células enteras dentro del calendario vacunal tienen una mayor duración de la protección tras un esquema de cinco dosis. El estudio concluye que se produce una rápida pérdida de la inmunidad tras la administración de la vacuna acelular, que es mitigada en parte, pero no eliminada, con la administración de una sexta dosis de vacuna. Es evidente que deben encontrarse nuevas vacunas que confieran una inmunidad más duradera para poder controlar la enfermedad. 218 F. Giménez Sánchez RECHAZO A L AS VAC U NA S Go big and go fast – vaccine refusal and disease eradication. Omer SB, Orenstein WA, Koplan JP. N Engl J Med. 2013;368:1374-6. En este artículo de opinión se reflexiona sobre el estado actual de la erradicación de algunas enfermedades y las dificultades que se encuentran para ello. El control y la eliminación de la circulación de la poliomielitis está encontrando obstáculos debidos al rechazo a las vacunas en algunos países, como Nigeria y Pakistán. Por otra parte, en Europa ha habido un resurgimiento del sarampión a causa del rechazo a las vacunas en algunos sectores. El fenómeno de rechazo que se produce tras la disminución de las enfermedades es bien conocido y va emparejado a un aumento del temor a los posibles efectos secundarios de las vacunas. Como dicen los autores, «la última milla es la más larga», por lo que la eliminación de estas enfermedades debe ser considerada una prioridad y hay que actuar con rapidez invirtiendo todos los recursos posibles. 219 C. Rodrigo Gonzalo de Liria El Top 10 de los artículos sobre vacunas en 2012. Concepto de vacunología, virus del papiloma humano, neumococo, gripe y meningococo B C ON C EPTO DE VAC U NO L O G Í A Vacunology: the name, the concept, the adjectives. Tuells J. Vaccine. 2012;30:5491-5. El término “vacunología” se ha hecho claramente más visible durante este siglo xxi para definir un área científica que incluye aspectos de diferentes terrenos científicos, hasta adquirir, finalmente, su propia identidad. La vacunología incluye una larga tradición de investigadores que han trabajado dentro de un paradigma lineal e incorpora nuevas generaciones de científicos que forjan una importante red de conocimiento dentro de este campo. El término “vacunología”, que inicialmente se mencionaba de forma aislada en tiempos de Jenner y más tarde al aparecer el modelo de Pasteur, adquirió prominencia gracias a los esfuerzos de los vacunologistas del último tercio del siglo xx. Desde entonces el término se ha consolidado, y han aparecido nuevos adjetivos en lo que llevamos de siglo. Este artículo aporta 221 El Top 10 de los artículos sobre vacunas en 2012 una perspectiva histórica sobre la frecuencia de uso y la evolución de este término cada vez más utilizado. En las últimas décadas, el término “vacunología” ha sido adoptado por sociedades científicas, ha sido título de conferencias, ha dado nombre a centros de investigación, ha originado cursos especializados y ha dado lugar a títulos para libros y revistas. Su creciente visibilidad queda reflejada también en las bases de datos bibliográficas, pero curiosamente aún no ha sido incorporado en el Medical Subject Headings (MeSH). El artículo de Tuells presenta una revisión de la aparición, el concepto histórico y el desarrollo conceptual del término, basado en un análisis de varias fuentes de publicaciones (los archivos históricos de las publicaciones científicas, libros, el Science Citation Index, el Social Science Citation Index y MEDLINE a través de PubMed). Así, el número de citaciones en MEDLINE tenía una media anual inferior a 1 entre 1970 y 1984, y desde entonces fue ascendiendo rápidamente hasta acercarse a 100 por año en el quinquenio 2005-2009 y superar las 150 en 2010 y 2011. El autor acaba haciendo una interesante referencia a no olvidar el arte de lo posible, de manera que afrontemos efectivamente los problemas reales utilizando los conocimientos y las tecnologías disponibles, por lo cual sería deseable añadir el concepto de “vacunología social”. V IRU S DE L PA P IL O M A H UM A N O Vaccine-type human papillomavirus and evidence of heard protection after vaccine introduction. Khan JA, Brown DR, Ding L, Widdice LE, Shew ML, Glynn D, et al. Pediatrics. 2012;130:e249. Diversos ensayos clínicos han demostrado que las vacunas profilácticas contra el virus del papiloma humano (VPH) son muy eficaces para prevenir la infección producida por él, pero se desconoce con precisión el impacto de la vacunación en las tasas de prevalencia en la práctica (“en el mundo real”). El objetivo de este estudio fue comparar la prevalencia del VPH en mujeres jóvenes antes y después de la introducción de la vacuna, para determinar si ha disminuido la infección por los tipos de VPH incluidos en ella y si hay pruebas de protección de grupo y de reemplazo (aumento de la prevalencia de tipos diferentes a los incluidos en la vacuna). Se estudiaron mujeres de entre 13 y 26 años de edad con actividad sexual y se compararon las tasas de prevalencia en una etapa prevacunal (ninguna vacunada) y en otra posvacunal (59% vacunadas). Los resultados 222 C. Rodrigo Gonzalo de Liria evidenciaron una sustancial disminución de la prevalencia del VPH de los tipos vacunales (del 31,7% al 13,4%, y entre las vacunadas del 31,8% al 9,9%) y la existencia de protección de grupo en esa comunidad (la reducción fue desde el 30,2% en la etapa prevacunal hasta el 15,4% en la posvacunal). También se comprobó un aumento significativo de VPH de tipos no vacunales (del 60,7% al 75,9%). Por consiguiente, este estudio aporta pruebas de una notable disminución de la prevalencia de VPH de los tipos vacunales en las mujeres jóvenes, y del desarrollo de protección de grupo al cabo de tan sólo 4 años desde la comercialización de la vacuna tetravalente del VPH. neumococo Niche and neutral effects of acquired immunity permit coexistence of pneumococcal serotypes. Cobey S, Lipsitch M. Science. 2012;335:1376-80. Se conocen más de 90 serotipos capsulares de Streptococcus pneumoniae, un colonizador habitual de la nasofaringe y una de las principales causas de neumonía, bacteriemia y meningitis. Sin embargo, no está claro por qué algunos serotipos no pueden persistir en absoluto, son fácilmente eliminados sin acceder al estado de portador y compiten con dificultad in vivo. Las respuestas inmunitarias específicas de serotipo, que en principio podrían dar lugar a diversidad de comportamientos, son lo bastante débiles como para permitir repetidas colonizaciones por el mismo serotipo. En este artículo se muestra que la débil inmunidad específica de serotipo y una respuesta adquirida no específica frente a la cápsula pueden, juntas, reproducir la diversidad observada. La inmunidad específica de serotipo estabiliza la competencia, mientras que la inmunidad adquirida frente a antígenos no capsulares reduce las diferencias de fitness (aptitud, eficacia para persistir). Este modelo puede utilizarse para explicar los efectos de la vacunación antineumocócica e indica los factores generales que regulan la diversidad de patógenos. La dinámica de la competencia entre serotipos a través de la inmunidad natural adquirida permite entender mejor el reemplazo de serotipos tras la vacunación. La vacuna antineumocócica conjugada induce, a diferencia de la colonización natural, una inmunidad anticapsular que resulta fuertemente protectora contra el estado de portador futuro. Mediante técnicas de simulación con parámetros reales se reprodujo el reemplazo rápido y 223 El Top 10 de los artículos sobre vacunas en 2012 persistente de serotipos ocasionado por la vacuna cuando la inmunidad anticapsular inducida por ésta es más fuerte que la que ocurre de forma natural. En muchas situaciones, la diversidad de serotipos aumentó brevemente en los años siguientes a la vacunación. Una predicción teóricamente interesante del modelo es que las reducciones persistentes en la inmunidad anticapsular o en la no específica después de la vacunación pueden permitir que serotipos previamente eliminados aparezcan de nuevo con éxito si vuelven a ser introducidos. Si la inmunidad específica de serotipo para el estado de portador inducida por la vacuna es más débil que la obtenida mediante exposición natural, los serotipos incluidos en la vacuna pueden resurgir al cabo de varios años o décadas. Incluso cuando la inmunidad inducida por la vacunación es más fuerte que la inmunidad natural, si cae de forma abrupta el estado total de portador la disminución resultante de la inmunidad no específica también podría permitir el retorno de serotipos previamente erradicados. Este estudio evidencia que la diversidad de un patógeno puede mantenerse, simplemente, por la interacción de la inmunidad adquirida específica y no específica, con independencia de las diferencias de fitness entre serotipos. Estos hallazgos sugieren que debe prestarse atención a los detalles de la respuesta inmunitaria para explicar los patrones prevacunales y hacer predicciones sobre los efectos de las vacunas en las poblaciones de patógenos, lo cual tiene importancia ante la introducción de vacunas frente al virus del papiloma humano, el meningococo, el paludismo y otras infecciones polimórficas específicas de antígenos. GRIP E Risk of adverse fetal outcomes following administration of a pandemic influenza A(H1N1) vaccine during pregnancy. Pasternak B, Svanström H, Molgaard-Nielsen D, Krause TG, Enborg H-D, Melbye M, et al. JAMA. 2012;308:165-74. En este estudio, realizado en Dinamarca, se investigó si la exposición de mujeres embarazadas a una vacuna adyuvada con AS03 frente a la gripe A(H1N1)pdm2009 se relacionaba con un mayor riesgo de problemas fetales, en concreto malformaciones graves, prematuridad o bajo peso para la edad gestacional. Se estudió una cohorte de 53.432 recién nacidos, de los que 6989 (13%) estuvieron expuestos a la vacuna de la gripe (345 en el primer trimes- 224 C. Rodrigo Gonzalo de Liria tre de gestación y el resto en el segundo o el tercero). Se diagnosticó una malformación importante en el 5,5% de los recién nacidos expuestos a la vacuna en el primer trimestre y en el 4,5% de los no expuestos. Ocurrió un nacimiento pretérmino en el 9,45% de los expuestos en el primer trimestre frente al 7,3% de los no expuestos, y en el 4,6% tanto de los expuestos como de los no expuestos en el segundo o el tercer trimestre. Tuvieron un retraso de crecimiento intrauterino el 7% de los expuestos durante el primer trimestre frente al 9,4% de los no expuestos, y el 9,7% de los expuestos en el segundo o el tercer trimestre frente al 9,9% de los no expuestos. La conclusión es que en este estudio de ámbito nacional no se encontró ninguna relación estadísticamente significativa entre la exposición durante el embarazo a una vacuna adyuvada de la gripe y el riesgo de alteraciones fetales de tipo malformación mayor, prematuridad y retraso de crecimiento. No obstante, aunque los datos son robustos en lo que concierne al segundo y el tercer trimestre del embarazo, los resultados correspondientes al primer trimestre deben considerarse como preliminares y necesitan confirmación. En un comentario editorial (Steinhoff MC, MacDonald NE) publicado en el mismo número de JAMA se enfatiza que la protección frente a la gripe de las madres y sus hijos mediante vacunación es una estrategia fundamental, y se apunta a la importancia de analizar modelos animales de gripe en el embarazo para mejorar nuestros conocimientos fisiopatológicos e inmunológicos sobre lo que ocurre tanto en la mujer como en el feto. MEN IN GO C O C O B Inmunogenicity and tolerability of a multicomponent meningococcal serogroup B (4CMenB) vaccine in healthy adolescents in Chile: a phase 2b/3 randomised, observer-blind, placebo-controlled study. Santolaya ME, O’Ryan ML, Valenzuela MT, Prado V, Vergara R, Muñoz A, et al. Lancet. 2012;379:617-24. Se han desarrollado vacunas eficaces conjugadas contra los serogrupos A, C, W135 e Y de Neisseria meningitidis, pero el serogrupo B sigue siendo una causa importante de enfermedad grave en los lactantes y los adolescentes de todo el mundo. Este estudio, llevado a cabo en Chile, investiga la inmunogenicidad y la seguridad de una vacuna de cuatro componentes frente al meningococo B (4CMenB) en adolescentes de 11 a 17 años de edad. Para estudiar la 225 El Top 10 de los artículos sobre vacunas en 2012 inmunogenicidad se analizó la actividad bactericida sérica utilizando complemento humano (hSBA) contra tres cepas de referencia para antígenos vacunales individuales, y mediante análisis de inmunoabsorción ligado a enzimas (ELISA) contra la cuarta cepa. Se administraron una, dos o tres dosis de vacuna 4CMenB con intervalos de 1, 2 o 6 meses. Se recogieron las reacciones adversas locales y sistémicas a los 7 días de cada vacunación, y se vigiló la posible aparición de acontecimientos adversos durante todo el estudio. En total, 1631 adolescentes recibieron al menos una dosis de vacuna. Después de recibir dos o tres dosis, el 99% al 100% de los adolescentes tenía títulos hSBA ≥4 contra las cepas probadas, en comparación con el 92% al 97% después de una sola dosis y el 29% al 50% de los que recibieron placebo. Al cabo de 6 meses, el 91% al 100% de participantes que habían recibido dos o tres dosis aún tenían títulos de hSBA ≥4 para cada cepa, mientras que sólo los presentaban el 73% al 76% de los que habían recibido una dosis; las tasas de serorrespuesta de los que recibieron dos o tres dosis alcanzaron el 99% al 100% para todas las cepas al cabo de 6 meses. Las tasas de reacciones locales y sistémicas fueron similares con cada inyección de vacuna y no se incrementaron con las siguientes dosis, pero fueron más altas que con placebo. No hubo acontecimientos adversos graves relacionados con la vacuna y no se descubrieron señales de riesgo. Más del 90% de los adolescentes que recibieron la vacuna 4CMenB desarrollaron títulos hSBA protectores contra tres cepas de meningococo B tras una dosis, y el porcentaje aumentaba al 99% a 100% cuando se administraron dos dosis a intervalos de 1, 2 o 6 meses. Una tercera dosis de vacuna no aportó beneficios inmunológicos adicionales. Por consiguiente, la pauta preferible parece ser de dos dosis separadas entre 1 y 6 meses, lo cual permite una buena flexibilidad de administración para los programas escolares o para la vacunación de viajeros. Con el fin de conocer si esta protección es la misma frente a otras cepas de meningococo B circulantes por el mundo, se precisan estudios de ámbito internacional. 226 Aspectos prácticos de las vacunaciones J. Marès Bermúdez y D. van Esso Arbolave Estrategias inmunopreventivas más allá del calendario vacunal A veces se nos plantean situaciones en las que es necesario adoptar medidas preventivas específicas, mediante la administración de vacunas o inmunoglobulinas, para hacer frente a situaciones clínicas concretas, y que son complementarias a la vacunación sistemática. En algunas enfermedades, sea por cambios epidemiológicos, gravedad clínica, posibilidad de profilaxis antes o después de la exposición, u otras razones, es recomendable establecer estrategias inmunopreventivas que permiten reducir significativamente el riesgo de padecerlas. TOS FERIN A Laia es una lactante de 1 mes de vida con un cuadro de tos paroxística, estridor inspiratorio y episodios de apneas, motivo por el que, tras unos días de empeoramiento progresivo, ahora está ingresada en la unidad de cuidados intensivos. Su madre presenta un cuadro de tos paroxística de predominio nocturno que se inició 2 semanas después del parto. La familia ha oído decir que mediante una estrategia llamada «del nido» esto podría haberse evitado. ¿En qué consiste esta estrategia? 1) Vacunar a la madre frente a la tos ferina antes o durante del embarazo. 2) Vacunar frente a la tos ferina a todos los miembros de la familia. 3) Vacunar frente a la tos ferina solamente a los padres. 229 Estrategias inmunopreventivas más allá del calendario vacunal 4) Vacunar a todos los convivientes y cuidadores que por edad y vacunación previa puedan padecer tos ferina. La respuesta correcta es la cuarta. La estrategia del nido consiste en vacunar a todos los que rodean a un individuo susceptible (en este caso un recién nacido) frente a una enfermedad (tos ferina) para la cual éste no puede ser vacunado (por su edad) y para la que no existe protección pasiva por anticuerpos maternos previos si la vacunación de la madre se ha producido años antes del parto. El recién nacido estará protegido por su entorno. Esta estrategia surgió en Estados Unidos (cocoon strategy) como una medida complementaria de protección de los lactantes más vulnerables (menores de 6 meses) en un momento en que los brotes de tos ferina y la reemergencia de esta enfermedad comenzaron a tener un impacto importante en este grupo de edad. A nadie se le escapa la dificultad que implica vacunar no solamente a los convivientes directos, padres y hermanos (si no lo están), sino también a personas del entorno que entrarán en contacto con el recién nacido. Se ha estimado que esta estrategia, cuando está bien implementada, puede reducir hasta el 70% de los casos en los lactantes menores de 3 meses. Por lo tanto, la estrategia del nido debe considerarse como una medida complementaria a la vacunación sistemática de los niños, adolescentes y adultos, y recientemente también la vacunación de las embarazadas. La actuales recomendaciones del Advisory Committee on Immunization Practices (ACIP) establecen, además de la estrategia del nido, la vacunación de las embarazadas en cada uno de los embarazos, preferentemente entre las semanas 27 y 36 para maximizar el paso de anticuerpos al recién nacido. ¿Es la estrategia del nido, o de protección indirecta, específica para la tos ferina o puede aplicarse en la prevención de otras enfermedades? 1) En ninguna otra; es una estrategia específica para la tos ferina. 2) No es específica; puede utilizarse en la prevención del sarampión. 3) No es específica; puede utilizarse en la prevención de la gripe. 4) No es específica; puede utilizarse en la prevención de la hepatitis A. La respuesta correcta es la tercera. 230 J. Marès Bermúdez y D. van Esso Arbolave La estrategia del nido, entendida como la protección de un recién nacido o lactante no vacunado mediante la vacunación de su entorno, puede utilizarse en la prevención de otras enfermedades como la gripe, pero no recibe el mismo nombre, que hoy por hoy se reserva para la tos ferina. El termino cocooning se acuñó en 2005, año en que el ACIP comenzó a recomendar la estrategia de proteger a un recién nacido frente a la tos ferina vacunando a la madre, los familiares y los cuidadores en contacto con él. Esta estrategia puede utilizarse en enfermedades, como la gripe, para las cuales la vacunación no confiere una protección muy prolongada en el tiempo y en las que el sujeto expuesto no puede ser protegido mediante vacunación ni inmunoglobulinas hasta una cierta edad. En el caso de la gripe también se ha propuesto la vacunación de la embarazada, como una medida de protección personal y de protección del recién nacido, y del entorno familiar, especialmente en lactantes de riesgo. En relación a Laia, su familia y su entorno, cabe valorar la necesidad de profilaxis de los convivientes administrando tratamiento antibiótico preventivo. Tiene una hermana de 2 años sana y correctamente vacunada para su edad. Su padre también está sano. ¿A quién deber recomendarse la profilaxis antibiótica, teniendo en cuenta que la madre está recibiendo tratamiento porque se ha confirmado que también tiene tos ferina? 1) Sólo al padre, ya que la hermana está vacunada. 2) A nadie. El padre no requiere profilaxis porque está fuera de casa todo el día y la hermana está vacunada. 3) A todos los que hayan tenido contacto directo con el caso y hayan permanecido al menos una hora en el mismo espacio físico. 4) Sólo a la hermana de 2 años por su mayor riesgo de tos ferina grave. La respuesta correcta es la tercera. Las actuales recomendaciones sobre quimioprofilaxis antibiótica señalan que está indicada para todos los contactos domiciliarios de un caso índice y otros contactos estrechos que pudiese haber tenido. Cuando el contacto convive con una persona con alto riesgo de tos ferina grave (lactante no vacunado), con una mujer embarazada o con una persona que tiene contacto con lactantes, o presente él mismo un riesgo de contagio a personas susceptibles de enfermedad grave (embarazadas, trabajadores en con- 231 Estrategias inmunopreventivas más allá del calendario vacunal tacto con neonatos), el tratamiento antibiótico debe llevarse a cabo incluso si la persona está correctamente vacunada. Si la quimioprofilaxis se inicia 21 días después del inicio de la tos del caso índice, la efectividad disminuye, pero debería seguir considerándose únicamente cuando los contactos sean de alto riesgo. La exclusión de un caso sintomático de las actividades grupales (guardería, escuela) es de 5 días tras el inicio del tratamiento antibiótico. Respecto a la profilaxis antibiótica en lactantes y niños correctamente vacunados para su edad, no debe confundirse esta indicación con una ausencia de protección de la vacuna, sino que debe considerarse como una medida fundamentalmente encaminada a interrumpir la transmisión y evitar casos secundarios. En los lactantes con la tercera dosis administrada hace más de 6 meses se recomienda administrar la cuarta junto con la profilaxis antibiótica. En caso de que la cuarta dosis se haya administrado más de 3 años antes, se recomienda administrar la quinta (Tdpa). SARA M P IÓ N El control de un brote de sarampión en una escuela exige una actuación rápida y coordinada de las autoridades sanitarias para evitar su extensión. Todas las siguientes medidas son correctas para el control de un brote, excepto: 1) Vacunación de todos los no vacunados entre 6 y 12 meses de edad. 2) Administración de la segunda dosis a todos aquellos que, habiendo recibido la primera, no hayan recibido todavía la segunda. 3) En caso de rechazar la vacuna: exclusión escolar hasta una semana después del inicio de la erupción del último caso de sarampión. 4) En caso de ausencia documental que confirme que un sujeto ha recibido dos dosis después de los 12 meses, éste debe ser vacunado. La respuesta correcta es la tercera. El control de un brote de sarampión implica poner en práctica una serie de medidas que impidan que la enfermedad se extienda a personas susceptibles. Existen diversas actuaciones en este sentido. Las tres medidas habituales para el control de un brote son: 1) la vacunación de los susceptibles mayores de 6 meses de edad, 2) la administración de una segunda dosis 232 J. Marès Bermúdez y D. van Esso Arbolave (adelantada) a los que ya tienen una dosis administrada, y 3) la administración de una dosis, inmediatamente, a las personas que no puedan demostrar de manera documental que están protegidas. Debido a la importancia de asegurar una alta tasa de vacunación en el entorno, no deben escatimarse esfuerzos en la vacunación de todos los individuos potencialmente susceptibles. En este sentido cobra especial importancia la vacunación en caso de duda sobre si la persona está protegida o no. La mayor dificultad se presenta en los no vacunados que se niegan a recibir la vacuna. En estas situaciones, las autoridades sanitarias deben decidir la actitud a seguir (judicialización o no del caso) en función de la importancia del brote. No obstante, siempre debe tenerse presente que a los no vacunados se les recomienda la exclusión de actividades colectivas durante 21 días contados después del inicio del exantema del último caso en una escuela o institución. En relación a la profilaxis postexposición del sarampión mediante vacunas o inmunoglobulinas, todas las siguientes afirmaciones son ciertas excepto: 1) La inmunoglobulina intramuscular estándar puede administrarse para prevenir o modificar un sarampión en personas susceptibles hasta 6 días después de la exposición. 2) La vacuna administrada hasta 7 días después de una exposición es eficaz para evitar el sarampión. 3) La vacuna puede evitar casos de sarampión si se administra en las primeras 72 horas de una exposición. 4) Cuando se administra una inmunoglobulina intramuscular, la vacuna triple vírica puede administrarse después de 5 a 6 meses de intervalo. La respuesta correcta es la segunda. La profilaxis postexposición al sarampión en individuos susceptibles puede realizarse mediante vacunación, si no existe contraindicación para ella, o con inmunoglobulinas, que están indicadas en personas que por su edad o estado (embarazo, inmunodepresión, etc.) no pueden vacunarse. Los datos actualmente disponibles indican que la vacuna frente al sarampión administrada en las primeras 72 horas (3 días) de la exposición proporciona 233 Estrategias inmunopreventivas más allá del calendario vacunal protección en la mayoría de los casos. La inmunoglobulina puede prevenir o modificar el sarampión cuando se administra hasta 6 días después de la exposición. La vacunación es la estrategia de elección en el control de los brotes en el entorno escolar. VARI C EL A Elena, de 12 horas de vida, es una recién nacida a término con un peso de 3500 g. Su madre acaba de ser diagnosticada de varicela al presentar lesiones vesiculosas características que ella misma ha observado después del parto. ¿Qué actitud hay que adoptar? 1) Aislar a la madre de la recién nacida para evitar el contacto. 2) Ninguna. En este caso no hay riesgo de varicela grave en la recién nacida. 3) Administrar a la recién nacida una dosis de vacuna frente a la varicela. 4) Administrar a la recién nacida inmunoglobulina hiperinmune o, si no está disponible, inmunoglobulina polivalente. La respuesta correcta es la cuarta. Cuando la madre de un recién nacido ha presentado una varicela iniciada en los 5 días anteriores al parto o hasta 2 días después de éste, el neonato tiene riesgo de presentar una varicela neonatal grave. En estos casos, el recién nacido presenta las primeras lesiones de varicela entre los 5 y los 10 días de vida, y la mortalidad es cercana al 30%. La administración de inmunoglobulina hiperinmune o, si no está disponible, inmunoglobulina polivalente, es eficaz para prevenir o atenuar la varicela neonatal y reducir su mortalidad. Algunos autores extienden el periodo de riesgo hasta cuando la madre sufre la varicela entre 7 días antes y 7 días después del parto. Elena tiene una hermana de 6 años de edad, Irene, que acompañada de su tía, embarazada de 4 meses, ha estado durante 2 horas en la habitación con su mamá después del parto para ver al bebé. ¿Debemos tomar alguna medida con Irene y su tía, ya que no están vacunadas ni tienen antecedentes de varicela? 1) No, ya que el riesgo de contagio es mínimo. 2) Vacuna frente a la varicela a las dos. 234 J. Marès Bermúdez y D. van Esso Arbolave 3) Vacuna a Irene e inmunoglobulina polivalente a su tía embarazada. 4) Inmunoglobulina polivalente a las dos. La respuesta correcta es la tercera. Ambas requieren profilaxis, ya que existe riesgo de contagio. La vacuna está contraindicada en el embarazo, por lo que la profilaxis debe realizarse con inmunoglobulina hiperinmune o polivalente. En los niños mayores de 12 meses y en los adultos inmunocompetentes, la prevención debe hacerse con la vacuna. En ambos casos la administración se realizará preferiblemente en las primeras 72 horas tras la exposición. El riesgo de afectación fetal que ocasione en el recién nacido un síndrome de varicela congénita si la madre padece la enfermedad durante la gestación oscila entre el 0,4% (si la infección materna se produce entre la concepción y la semana 12 de gestación) y el 2% (si la infección materna se produce entre las semanas 13 y 20 de gestación). Irene se ha quedado unos días en casa de su tía y duerme en una habitación con su prima Luisa, de 13 meses de edad. El día siguiente de recibir la vacuna frente a la varicela, Irene presenta fiebre y lesiones papulovesiculosas características de varicela. ¿Hay que tomar alguna medida con Luisa? Tampoco está vacunada y no ha tenido la varicela. 1) No, ya que el exantema de Irene es una reacción vacunal. 2) Inmunoglobulina polivalente. 3) Vacuna frente a varicela. 4) No, las lesiones de Irene corresponden a una varicela breakthrough que apenas es contagiosa. La respuesta correcta es la tercera. La presencia de un exantema variceloso al día siguiente de la vacuna no es atribuible a ésta sino al virus salvaje, al cual la paciente se habría expuesto previamente y estaría en fase de incubación cuando recibió la vacuna. Es contagiosa como cualquier varicela, y sus contactos deberían recibir prevención postexposición. El exantema que aparece entre los días 5 y 26 tras la vacunación se debe, mayoritariamente, al virus vacunal. No obstante, hay cierta superposición en cuanto a los periodos estimados para diferen- 235 Estrategias inmunopreventivas más allá del calendario vacunal ciar si el exantema es vacunal o producido por un virus salvaje. Así pues, el virus salvaje será el causante de prácticamente todos los exantemas vesiculosos que se observen en los primeros 7 días tras la vacunación, de algunos de los que se producen hasta 14 días después e incluso de algunos, aunque pocos, de los que aparezcan más tarde. El aspecto clínico también puede ayudar a diferenciarlos, en combinación con los periodos de riesgo comentados, ya que la erupción vacunal suele ser de pocas lesiones (dos a cinco) maculopapulosas y con escaso componente vesiculoso, en general de distribución localizada en la zona de inyección o el miembro correspondiente, aunque en la mitad de los casos también se observan algunas lesiones distribuidas por el resto de la superficie corporal. A medida que aumenta la cobertura vacunal y se reduce la circulación del virus salvaje, como ocurre en los países con vacunación sistemática, la mayoría de los exantemas vesiculosos que se observan entre los días 7 y 41 tras la vacunación suelen ser por el virus vacunal. En nuestro medio, con tasas de vacunación irregulares y con circulación todavía alta de virus salvaje, los exantemas vesiculosos observados en los primeros 7 días tras la vacunación deberían considerarse producidos por el virus salvaje, entre 7 y 26 días serán mayoritariamente ocasionados por el virus vacunal, y a partir de los 27 días la mayoría de los exantemas vesiculosos muy probablemente son varicelas por virus salvaje. En todos los casos en que no pueda considerarse con certeza que el exantema corresponde a una varicela producida por el virus salvaje, y se atribuya a una reacción vacunal, deberá administrarse la segunda dosis de vacuna para completar la pauta de vacunación. Todos los exantemas varicelosos posteriores al día 42 tras la vacunación deben considerarse producidos por el virus salvaje, debido a un fallo vacunal, y se denominan varicela breakthrough. Cuando el exantema puede atribuirse al virus salvaje, y por tanto el paciente padece varicela, no será necesario administrar ninguna dosis más de vacuna. En todas las siguientes situaciones es preferible la vacuna a la inmunoglobulina polivalente para la profilaxis postexposición a la varicela, excepto: 1) Infección por virus de la inmunodeficiencia humana (VIH) con CD4 del 25% (sin inmunodepresión). 2) Niños inmunocompetentes mayores de 12 meses. 3) Adultos sanos susceptibles mayores de 40 años. 4) Enfermedad de DiGeorge. La respuesta correcta es la cuarta. 236 J. Marès Bermúdez y D. van Esso Arbolave En los pacientes con inmunodepresión o inmunodeficiencias está contraindicada la vacuna, y la profilaxis debe realizarse con inmunoglobulina hiperinmune o polivalente. En nuestro medio, la inmunoglobulina hiper­ inmune no está disponible y la profilaxis debe hacerse, cuando está indicada, con inmnuglobulina polivalente intravenosa (200-400 mg/kg) o intramuscular (0,6-1,2 ml/kg) en las primeras 72 horas, aunque es posible hasta los 10 días postexposición. Los pacientes con infección por VIH sin inmunodepresión importante (CD4 ≥25%) pueden recibir la vacuna frente a la varicela. En todas las personas inmunocompetentes mayores de 9 meses es preferible la vacuna administrada en los 3 a 5 días posteriores a la exposición, en vez de la inmunoglobulina, para la profilaxis postexposición. En la tabla 1 se resumen las indicaciones de profilaxis postexposición a la varicela en contactos susceptibles. Tabla 1. Indicaciones de profilaxis postexposición a la varicela en contactos susceptibles. •Vacuna en 3-5 días postexposición: -Niños ≥9 meses, adolescentes y adultos inmunocompetentes. •Inmunoglobulina hiperinmune (IGVZ) i.v./i.m (no disponible) o polivalente i.v. (200-400 mg/kg)/i.m. (0,6-1,2 ml/kg) en la primeras 72 horas (max. 10 días): - Inmunodeficiencias, inmunodepresión, VIH. - Recién nacido de madre con varicela 5 días antes o 2 días después del parto. - Prematuros hospitalizados de menos de 28 semanas o de peso <1000 g. - Prematuros hospitalizados de madre susceptible. - Embarazadas susceptibles. •Aciclovir (20 mg/kg por dosis, 4 veces al día, 7 días), empezando el 7º día tras la exposición: - Alternativa a la inmunoglobulina (no disponibilidad) en sujetos de alto riesgo (inmunodeprimidos). - Puede prevenir o atenuar la enfermedad, pero no evita la infección. - No se recomienda en inmunocompetentes. HEPATITIS A Mireia es una lactante de 1 mes de edad. Su padre ha sido diagnosticado de hepatitis A. Su madre, de 30 años de edad, y su hermano de 18 meses, están asintomáticos. ¿Qué profilaxis estaría indicada en esta familia? 237 Estrategias inmunopreventivas más allá del calendario vacunal 1) Ninguna. Los anticuerpos transplacentarios protegen al lactante, y el hermano mayor asintomático es quien muy probablemente haya contagiado al padre. 2) Vacunar frente a la hepatitis A a la madre y sus dos hijos. 3) Inmunoglobulina polivalente (0,02 ml/kg i.m.) a los tres. 4) Inmunoglobulina polivalente a Mireia, y vacunar al hermano y la madre. La respuesta correcta es la cuarta. Actualmente, en España (endemicidad baja o muy baja), la población adulta no vacunada debe considerarse susceptible. Estudios serológicos realizados en nuestro país demuestran que la tasa de seropositividad en la población adulta es inferior al 5%. Ante un caso de hepatitis A debe realizarse profilaxis postexposición con vacuna frente a la hepatitis A en todos los convivientes mayores de 12 meses y menores de 40 años, y con inmunoglobulina polivalente (0,02 ml/kg i.m.) en los menores de 12 meses y mayores de 40 años. Si el paciente está inmunodeprimido o sufre una hepatopatía crónica, se recomienda administrar simultáneamente la vacuna y la inmunoglobulina polivalente en lugares anatómicos distintos. Mohamed, de 7 meses de edad, y Fátima, de 2 años, nacidos en Mataró, van a viajar por primera vez a un pueblo de Marruecos para pasar 1 mes de vacaciones con sus abuelos. Están correctamente vacunados para su edad. ¿Recomendaría alguna prevención frente a la hepatitis A? 1) Inmunoglobulina polivalente a ambos (0,02 ml/kg i.m.). 2) Vacuna frente a la hepatitis A a ambos, aunque para Mohamed no será válida a efectos de calendario. 3) Inmunoglobulina polivalente a Mohamed y vacuna frente a la hepatitis A a Fátima. 4) Sólo vacuna frente a la hepatitis A a Fátima. La inmunoglobulina no se recomienda como profilaxis preexposición en viajeros. La respuesta correcta es la tercera. Marruecos es un país con alta endemicidad de hepatitis A y es muy importante vacunar a los viajeros a este país, especialmente cuando van 238 J. Marès Bermúdez y D. van Esso Arbolave a visitar y convivir con amigos o familiares en su entorno doméstico. La profilaxis debe realizarse con inmunoglobulina polivalente en los menores de 12 meses, y con vacuna a partir de esta edad. En los mayores de 40 años, si van a viajar en menos de 15 días tras la vacunación, se recomienda además una dosis de inmunoglobulina polivalente. En la Tabla 2 se resumen las indicaciones de profilaxis frente a la hepatitis A en viajeros a países con endemicidad media o alta. Estas recomendaciones son en particular importantes cuando se trata de viajeros que van a convivir con familiares o amigos. Tabla 2. Indicaciones de profilaxis frente a la hepatitis A en viajeros susceptibles a zonas de endemicidad media o alta. •Personas >12 meses y <40 años: una dosis de vacuna (2ª dosis a los 6-12 meses): - Idealmente con 1 mes de antelación. - Protección >95% a los 30 días de la 1ª dosis. •Personas <12 meses: inmunoglobulina polivalente: - 0,02 ml/kg en exposición de corta duración (<3 meses). - 0,06 ml/kg en exposición de larga duración (>3 meses). - Repetir cada 5 meses si persiste la exposición. •Personas >40 años: vacuna + inmunoglobulina en caso de: - Viaje inminente (<2 semanas). -Ancianos. -Inmunodeprimidos. - Hepatopatía crónica. - Enfermedades crónicas. GRIP E Albert y Joan son hermanos, de 2 y 4 años de edad, cuyo padre está en tratamiento oncológico con medicación inmunosupresora por enfermedad de Hodgkin. ¿Cuál de las siguientes pautas de vacunación antigripal de los hermanos debe seguirse si nunca han sido vacunados? 1) Ambos deben recibir una dosis de vacuna, pero la de Albert será de 0,25 ml y la de Joan de 0,5 ml. 2) Ambos deben recibir dos dosis de vacuna de 0,5 ml con 4 semanas de intervalo. 239 Estrategias inmunopreventivas más allá del calendario vacunal 3) Ambos deben recibir dos dosis de vacuna, Albert de 0,25 ml y Joan de 0,5 ml, con 4 semanas de intervalo. 4) No es necesario vacunarles porque el padre ha recibido la vacuna antes de iniciar la quimioterapia. La respuesta correcta es la tercera. La vacunación antigripal de los familiares de un individuo inmunodeprimido está recomendada como estrategia complementaria para aumentar el grado de protección de éste ante el riesgo de una enfermedad potencialmente grave si adquiere la gripe. Es asimismo una de las indicaciones de vacunación antigripal en la edad pediátrica recomendadas por el Comité Asesor de Vacunas de la Asociación Española de Pediatría. En el caso de estos niños, deben recibir dos dosis si es la primera temporada gripal que se vacunan (al ser menores de 9 años); si hubieran sido vacunados la temporada anterior se administraría una sola dosis. Deberán recibir 0,25 ml el hermano pequeño, ya que tiene menos de 3 años (aunque se acepta que entre 6 meses y 3 años pueden administrarse también 0,5 ml), y 0,5 ml el mayor, que tiene 4 años (0,5 ml a todas las edades a partir de los 3 años). Antoni y Marina, de 37 y 35 años de edad, son padres de Carla, de 5 años. Conviven en la misma casa con los padres de Marina: Josep, que tiene 75 años y padece enfermedad pulmonar obstructiva crónica (EPOC) y diabetes, y Rosa, de 70 años, en tratamiento oncológico. Estamos a inicios de la campaña de vacunación antigripal. ¿Cuál de las siguientes estrategias de vacunación es más correcta? 1) Vacunación de los abuelos, ya que son personas con factores de riesgo. 2) Vacunación exclusivamente de Josep, ya que su esposa en tratamiento oncológico no puede vacunarse. 3) Los abuelos y Carla, por el mayor riesgo de contagio. 4) Todos los miembros de esta familia. La respuesta correcta es la cuarta. Este caso plantea la estrategia vacunal de dos personas con distintos factores de riesgo y su familia, que no tiene indicación de vacunación por edad pero sí por la circunstancia de convivir con ellos. 240 J. Marès Bermúdez y D. van Esso Arbolave Como se ha visto en las argumentaciones de los casos anteriores, también aquí se plantea la doble vertiente que tiene la vacunación: protección individual y protección adicional para individuos susceptibles que por su condición no pueden vacunarse. Específicamente en este caso, la vacunación de Josep (75 años, EPOC y diabetes) está indicada tanto por su edad como por sus factores de riesgo. La nieta, de 5 años, y sus padres deberían vacunarse por ser convivientes de personas de riesgo, en especial por la situación de la abuela, en tratamiento oncológico, y por tanto con alto riesgo de enfermedad grave si padece la gripe. La pieza clave es, por lo tanto, Rosa: si su estado de inmunosupresión le impide vacunarse, la vacunación del entorno familiar adquiere gran importancia. Incluso aunque pudiera vacunarse por haber concluido el tratamiento, o hacerlo entre ciclos de quimioterapia, preferentemente 3 semanas después del último tratamiento inmunosupresor, debe considerarse la vacunación del entorno familiar. TÉTAN OS Una familia compuesta por el padre (43 años), la madre (37 años), el hijo (17 años) y un abuelo (65 años) acuden para revacunarse del tétanos antes de un viaje a Kenya. Teniendo en cuenta los antecedentes de vacunación, ¿quién debe vacunarse frente al tétanos? • Padre: tres dosis de Td a los 25 años de edad y una revacunación 10 años después 1)Sí 2)No • Madre: vacunación completa con cinco dosis, la última a los 14 años de edad 1)Sí 2)No • Hijo: vacunación completa con seis dosis, la última a los 14 años de edad 1)Sí 2)No • Abuelo: tres dosis de vacuna a los 40 años de edad y luego un refuerzo a los 55 años 1)Sí 2)No 241 Estrategias inmunopreventivas más allá del calendario vacunal Las respuestas correctas son, para el padre, la madre y el hijo la segunda, y para el abuelo la primera. Durante el viaje tienen un aparatoso accidente al volcar el vehículo en que viajaban. El accidente no tiene consecuencias graves, pero todos tienen magulladuras y heridas sucias llenas de tierra. Son atendidos en el hospital local y les recomiendan vacunarse del tétanos. Siguiendo los criterios actualmente vigentes en Cataluña, ¿quién debería recibir una dosis de refuerzo? · Padre: tres dosis de Td a los 25 años de edad y una revacunación 10 años después 1) Sí 2) No · Madre: vacunación completa con cinco dosis, la última a los 14 años de edad 1) Sí 2) No · Hijo: vacunación completa con seis dosis, la última a los 14 años de edad 1) Sí 2) No · Abuelo: tres dosis de vacuna a los 40 años de edad y luego un refuerzo a los 55 años 1) Sí 2) No Las respuestas correctas son, para el padre y la madre la primera, y para el hijo y el abuelo la segunda. ¿Deben recibir también inmunoglobulina antitetánica? · Padre: tres dosis de Td a los 25 años de edad y una revacunación 10 años después, más una dosis de refuerzo en el hospital 1)Sí 2)No · Madre: vacunación completa con cinco dosis, la última a los 14 años de edad, más una dosis de refuerzo en el hospital 1)Sí 2)No 242 J. Marès Bermúdez y D. van Esso Arbolave · Hijo: vacunación completa con seis dosis, la última a los 14 años de edad, y ninguna dosis en el hospital 1)Sí 2)No · Abuelo: tres dosis de vacuna a los 40 años de edad, una dosis de refuerzo a los 55 años, una dosis adicional antes del viaje y ninguna dosis en el hospital 1)Sí 2)No La respuesta correcta es, para todos, la segunda. Teniendo en cuenta las actuales recomendaciones de vacunación en Cataluña (2009), la primovacunación del tétanos consta de tres dosis (0-1-6 meses) seguidas de dos dosis adicionales con 10 años de intervalo. Para las personas correctamente vacunadas con cinco dosis se contemplan dos dosis adicionales, con un intervalo de 25 años, a partir de la última dosis. Considerando estas recomendaciones en la primera pregunta, la vacunación no está indicada en los miembros de esta familia, excepto el abuelo, que recibió su cuarta dosis hace 10 años y por lo tanto debe ser revacunado, ya que el intervalo de 25 años se considera válido a partir de la quinta dosis en los adultos. Las actuales recomendaciones de la vacunación antitetánica en Cataluña (2009) también hacen referencia al caso de heridas limpias y otras heridas, refiriéndose a heridas sucias con mayor riesgo tetanígeno. En el caso que nos ocupa, las heridas producidas en el accidente son sucias con alto riesgo tetanígeno, y para esta situación las recomendaciones indican que deberá administrarse una dosis de vacuna si la última se administró más de 5 años antes. El padre y la madre cumplen este criterio y deben recibir una dosis, pero el hijo, que recibió la última dosis hace 3 años, y el abuelo, que recibió un refuerzo justo antes de partir, no precisan ninguna dosis adicional. Finalmente, las mencionadas recomendaciones (Cataluña, 2009) señalan que la administración de inmunoglobulina antitetánica sólo está indicada en individuos no vacunados o incompletamente vacunados que presenten heridas sucias. Con las vacunas previas y las que reciben en el hospital después del accidente, todos tienen una vacunación completa y por lo tanto ninguno debe recibir inmunoglobulina antitetánica. Las recomendaciones sí indican que los inmunodeprimidos y los usuarios de 243 Estrategias inmunopreventivas más allá del calendario vacunal drogas por vía parenteral deben recibir una inmunoglobulina en caso de heridas tetanígenas, con independencia de su estado vacunal. HEPATI TI S B En relación con la vacuna frente a la hepatitis B, todas las afirmaciones siguientes son correctas excepto: 1) En los niños prematuros con madre seronegativa (HBsAg-) se recomienda iniciar la vacunación a partir del mes de vida, sea cual sea su peso. 2) En los niños prematuros con madre seronegativa (HBsAg-) se recomienda iniciar la vacunación cuando alcancen los 2000 g de peso, sea cual sea su edad. 3) En los recién nacidos con madre seropositiva (HBsAg+) se recomienda iniciar la vacunación de inmediato, acompañada de inmunoglobulina específica anti-HB administrada en un lugar anatómico distinto. 4) La vacuna frente a la hepatitis B debe considerarse “no válida” a efectos de calendario si se administra al nacer en niños de menos de 2000 g, y deberán recibir posteriormente tres dosis más. La respuesta correcta es la segunda. Todos los prematuros y recién nacidos de bajo peso presentan, al mes de vida y con independencia de su peso al nacer, de su edad gestacional y de su peso actual, tasas de seroconversión con la vacuna frente a la hepatitis B similares a las que muestran los lactantes de mayor edad nacidos a término. Los recién nacidos con peso inferior a 2000 g que reciben la vacuna frente a la hepatitis B al nacer presentan tasas de seroconversión más bajas, y deben recibir tres dosis más a partir del mes de vida. Por tanto, debería reservarse la vacunación de los recién nacidos de peso inferior a 2000 g para aquellos en quienes sea necesaria por ser hijos de madre seropositiva para HBsAg, administrándoles la vacuna junto con la inmuno­ globulina específica antihepatitis B, y deberán completar posteriormente la vacunación con tres dosis más a partir del mes de vida. En todos los recién nacidos en que se realiza esta profilaxis por ser hijos de madre seropositiva debe hacerse un control serológico entre los 9 y 18 meses de edad. En los menores de 6 semanas sólo está autorizada la vacuna monovalente frente a la hepatitis B; a partir de esta edad pueden utilizarse las presenta- 244 J. Marès Bermúdez y D. van Esso Arbolave ciones que incluyen el antígeno recombinante de la hepatitis B en vacunas combinadas. Jordi, de 2 años de edad, se ha pinchado en la playa con un jeringuilla con restos evidentes de sangre desecada. Está correctamente vacunado para su edad. ¿Qué actuación es recomendable? 1) Para la hepatitis B no es necesaria ninguna actuación, ya que está correctamente vacunado. 2) Administrar una dosis de inmunoglobulina antihepatitis B en las primeras 72 horas tras la exposición (preferiblemente en la primeras 24 h). 3) Determinación inmediata de anti-HBs. Si es negativo (<10 UI/ml), administrar una dosis de vacuna e inmunoglobulina específica antihepatitis B. 4) Realizar serología, basal y al mes de la exposición, para el VIH y el virus de la hepatitis C. La respuesta correcta es la tercera. Los tipos de exposición con riesgo de contagio de hepatitis B en personas susceptibles, y que por tanto deberían recibir profilaxis, son la exposición perinatal a través del canal del parto, la exposición por contacto sexual, la percutánea por pinchazo accidental, la exposición cutaneomucosa por salpicaduras o contacto con sangre o secreciones, y el contacto familiar no sexual. Cuando una persona vacunada, de quien se desconoce el estado de seroprotección, sufre una exposición de riesgo a sangre o secreciones de un individuo HBsAg + o con estado serológico desconocido, debe determinarse la concentración de anticuerpos frente a HBs. Si el resultado es <10 UI/ml se considera no seroprotegido y debe recibir una dosis de inmunoglobulina hiperinmune frente a la hepatitis B (0,06 ml/kg, dosis mínima de 0,5 ml, dosis máxima de 5 ml, i.m.) y simultáneamente una dosis de vacuna. Debe controlarse el título de anticuerpos anti-HBs entre 1 y 3 meses después, y proseguir la vacunación con dos dosis más si la concentración es <10 UI/ ml. En la Tabla 3 se describe el protocolo de actuación ante una exposición de riesgo de hepatitis B. En estos casos también debe realizarse una serología basal frente al VIH y la hepatitis C, con un nuevo control a los 3 y 6 meses tras la exposición para poder descartar con certeza un posible contagio. 245 Estrategias inmunopreventivas más allá del calendario vacunal Tabla 3. Protocolo de actuación ante una exposición de riesgo de contagio del virus de la hepatitis B. Profilaxis según infección en el paciente fuente Estado vacunal del expuesto HBsAg+ HBsAg– Desconocido IGHB y vacuna (3 dosis) Vacuna (3 dosis) IGHB y vacuna (3 dosis) Protegido Ac. HBs ≥10 mUI/ml Ninguna Ninguna Ninguna No protegido/ no respondedor* IGHB (2 dosis) Ninguna IGHB (2 dosis) Protección desconocida Determinar: Ac. HBs+: ninguna Ac. HBs–: IGHB y vacuna (1 dosis)** Ninguna Determinar: Ac. HBs+: ninguna Ac. HBs–: IGHB y vacuna (1 dosis)** No vacunado Vacunado IGHB: 0,06 ml/kg (min. 0,5 ml, max. 5 ml) i.m. * No respondedor: anticuerpos negativos después de dos tandas de tres dosis de vacuna. ** Determinar anticuerpos HBs a los 1-3 meses, y si el resultado es negativo administrar dos dosis más de vacuna. V IRU S R ES P I RATO R IO S I N CI T I A L María, de 7 semanas de vida, fue prematura de 28 semanas de gestación y ha presentado una enterocolitis necrotizante durante su ingreso. Actualmente se encuentra estable, con alimentación con lactancia materna y artificial, pesa 2200 g y está previsto darle el alta en unos días. ¿Cuál de las siguientes recomendaciones no es tan necesaria? 1) Vacunación antigripal de convivientes (padres, abuelos, hermanos). 2) Vacunación con Tdpa de convivientes no vacunados. 3) Administración de palivizumab (dosis i.m. mensual). 4) Vacunación frente a la varicela de sus contactos familiares susceptibles. La respuesta correcta es la cuarta. 246 J. Marès Bermúdez y D. van Esso Arbolave La vacunación con Tdpa y antigripal de los convivientes es recomendable como estrategia del nido para ofrecer un entorno protegido al recién nacido y al lactante, y de forma muy especial si es prematuro, pues presenta mayor riesgo de gravedad y complicaciones por estas enfermedades. Igualmente es recomendable la prevención de la hospitalización por virus respiratorio sincitial (VRS) mediante la administración de palivizumab, indicado en los prematuros y especialmente en los de menos de 29 semanas de gestación durante la estación de VRS (octubre-febrero). Aunque la vacunación frente a la varicela de los convivientes susceptibles también es deseable, no puede considerarse una recomendación de igual relevancia. Respecto a la bronquiolitis por VRS, la administración de palivizumab, cuando está indicado en niños de riesgo, consigue: 1) Reducir la mortalidad. 2) Reducir la recurrencia de sibilancias. 3) Reducir la tasa de hospitalización. 4) Acortar la duración de la enfermedad. La respuesta correcta es la tercera. En los dos únicos ensayos clínicos aleatorizados frente a placebo y bien diseñados que se han realizado, se ha podido comprobar la eficacia del palivizumab en la reducción de la hospitalización debida a bronquiolitis por VRS en prematuros de menos de 35 semanas de gestación (eficacia del 55%), en neonatos con enfermedad pulmonar crónica (eficacia del 55%) y con cardiopatías congénitas hemodinámicamente inestables o cianosantes (eficacia del 45%). En los estudios observacionales realizados desde su comercialización no se ha podido corroborar de manera concluyente la efectividad en la reducción de la tasa de infección por VRS, la duración de la enfermedad, la recurrencia de las sibilancias ni la reducción de la mortalidad. Ante estos datos y el alto coste de dicha estrategia preventiva, se han realizado numerosos estudios para evaluar su coste-efectividad con el objetivo de optimizar las recomendaciones. Tras un análisis pormenorizado de los estudios con una revisión sistemática basada en la evidencia puede concluirse que el coste de la profilaxis excede al coste de la hospitalización por esta enfermedad si se aplica sistemáticamente a todos los prematuros menores de 35 semanas de gestación, lo que sugiere la necesidad de limitar las indicaciones a prematuros de alto riesgo, además de los neonatos con cardiopatías graves y enfermedad pulmonar crónica grave. 247 Estrategias inmunopreventivas más allá del calendario vacunal Todas las siguientes situaciones son indicaciones establecidas en Cataluña (Agència d’Informació, Avaluació i Qualitat en Salut) para recibir tratamiento profiláctico con palivizumab, excepto: 1) Prematuro de 28 semanas de gestación con 9 meses de edad al inicio de la estación de VRS. 2) Prematuro de 30 semanas de gestación con 6 meses de edad al inicio de la estación de VRS. 3) Prematuro de 32 semanas de gestación con 3 meses de edad al inicio de la estación de VRS. 4) Recién nacido a término con 15 meses de edad al inicio de la estación de VRS, afecto de cardiopatía congénita que requiere tratamiento inotrópico y diurético. La respuesta correcta es la tercera. Con el objetivo de racionalizar el uso de palivizumab según los datos de coste-efectividad y las revisiones sistemáticas sobre la efectividad de este fármaco tras su comercialización en 1998, la Agència de Informació, Avaluació i Qualitat en Salut del Departament de Salut de la Generalitat de Catalunya emitió sus recomendaciones en octubre de 2012, que se resumen en la Tabla 4. A pesar de mantener la recomendación de su administración Tabla 4. Recomendaciones (octubre de 2012) de la Agència de Informació, Avaluació i Qualitat en Salut del Departament de Salut de la Generalitat de Catalunya para la indicación de profilaxis con palivizumab. •Dosis: - 15 mg/kg i.m. mensual. •Periodo: - Mediados de octubre a mediados de febrero: cinco dosis con intervalos mensuales. •Indicaciones: - Edad gestacional <29 semanas y edad cronológica ≤9 meses. - Edad gestacional 29 a <32 semanas y edad cronológica ≤6 meses. - Edad gestacional 32 a <35 semanas (sólo 3 dosis) y además: No más de 10 semanas de vida al inicio de la estación de VRS. Hermano <5 años escolarizado o con asistencia a guardería. - Menos de 24 meses de edad cronológica con enfermedad pulmonar crónica que haya precisado tratamiento médico (O2, broncodilatadores, diuréticos o corticosteroides). - Menos de 24 meses de edad cronológica con cardiopatía congénita grave: Cianótica. Hipertensión pulmonar moderada-grave. En tratamiento para controlar insuficiencia cardiaca. 248 J. Marès Bermúdez y D. van Esso Arbolave a prematuros de 32 a 35 semanas, con edad inferior a 10 semanas al inicio de la temporada de VRS y con un factor de riesgo (hermanos menores de 5 años escolarizados o que asisten a la guardería), la Comissió Farmacoterapéutica del Institut Català de la Salut ha recomendado la no indicación de palivizumab a prematuros con edad superior a 32 semanas de gestación. BIBLIOGRAF Í A Tos ferina –– Campins M, Moreno-Pérez D, Gil-De Miguel A, González-Romo F, Moraga-Llop FA, Arístegui Fernández J, et al. Tos ferina en España. Situación epidemiológica y estrategias de prevención y control. Recomendaciones del grupo de trabajo de tos ferina. Enferm Infecc Microbiol Clin. 2013;31:240-53. –– CDC. Updated recommendations for use of tetanus toxoid, reduced diphtheria toxoid and acellular pertussis (Tdap) vaccine from the Advisory Committee on Immunization Practices (ACIP), 2010. MMWR. 2011;60:13-5. –– CDC. Updated recommendations for use of tetanus toxoid, reduced diphtheria toxoid and acellular pertussis (Tdap) vaccine in adults 65 years and older. Advisory Committee on Immunization Practices (ACIP), 2012. MMWR. 2012;61:468-70. –– CDC. Updated recommendations for use of tetanus toxoid, reduced diphteria toxoid and acellular pertussis vaccine (Tdpa) in pregnant women – Advisory Committee on Immunization Practices (ACIP), 2012. MMWR. 2013;62:131-5. –– European Centre for Disease Prevention and Control. EUVAC.NET. Pertussis surveillance report 2010. (Consultado el 26 de enero de 2013.) Disponible en: http://www.euvac.net/ graphics/euvac/pdf/pertussis 2010.pdf Sarampión –– American Academy of Pediatrics. Measles. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 489-499. Disponible en:http://ecdc.europa.eu/en/publi cations/Publications/measles-rubella-monitoring-February-2012.pdf –– Barrabeig Fabregat I. ¿Qué conducta de profilaxis postexposición al virus del sarampión es la más indicada en nuestro medio?. FMC. 2011;18:303-6. Varicela –– American Academy of Pediatrics. Varicella-zoster infections. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p.774-89. –– Moreno D, Moraga F. Inmunoglobulinas: indicaciones, dosificación y seguridad. En: Álvarez F, Arístegui J, Moreno D, editores. Vacunas en pediatría. Manual de la AEP 2012. Madrid: Exlibris Ediciones; 2012. p. 547-61. 249 Estrategias inmunopreventivas más allá del calendario vacunal –– National Advisory Committee on Immunization. Varicella (chickenpox) vaccine. En: Canadian Immunization Guide. Evergreen Edition 2012. Public Health Agency of Canada. Disponible en: http://www.phac-aspc.gc.ca/publicat/cig-gci/p04-vari-eng.php –– Shah SS, Wood SM, Luan X, Ratner AJ. Decline in varicella-related ambulatory visits and hospitalizations in the United States since routine immunization against varicella. Pediatr Infect Dis J. 2010;29:199-204. –– Van Esso D, Marés J, De la Flor J, Casanovas JM. Vacunas para enfermería pediátrica de atención primaria. 2ª ed. Barcelona: Undergraf; 2012. Hepatitis A –– American Academy of Pediatrics. Hepatitis A. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 361-9. –– Australian Technical Advisory Group on Immunisation. Hepatitis A. En: The Australian immunisation handbook. 10th ed. The National Health and Medical Research Council. Commonwealth of Australia. 2013. Disponible en: http://www.immunise.health.gov. au/internet/immunise/publishing.nsf/Content/handbook10-4-4 –– Victor JC, Monto AS, Surdina TY, Suleimenova SZ, Vaughan G, Nainan OV, et al. Hepatitis A vaccine versus immune globulin for postexposure prophylaxis. N Engl J Med. 2007;357:1685-94. Gripe –– Agència de Salut Pública. Generalitat de Catalunya. Programa de Vacunacions. Guía Tècnica per a la Campanya de Vacunació Antigripal Estacional 2012. Campanya 2012-2013. Disponible en:http://www20.gencat.cat/docs/canalsalut/Home%20Canal%20Salut/Pro fessionals/Temes_de_salut/Grip/documents/camapanya_grip_2011.pdf –– American Academy of Pediatrics. Influenza. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 439-53. –– Heikkinen T, Booy R, Campins M, Finn A, Olcén P, Peltola H, et al. Should health children be vaccinated against influenza? A consensus report of the Summits of Independent European Vaccination Experts. Eur J Pediatr. 2006;165:223-8. Tétanos –– American Academy of Pediatrics. Tetanus. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 707-12. –– Direcció General de Salut Pública. Generalitat de Catalunya. Recomanacions de profilaxi antitetànica per als adults a Catalunya. Disponible en: http://www20.gencat.cat/docs/canal salut/Home%20Canal%20Salut/Professionals/Temes_de_salut/Vacunacions/documents/ vactdrestr.pdf 250 J. Marès Bermúdez y D. van Esso Arbolave Hepatitis B –– American –– Academy of Pediatrics. Hepatitis B. En: Pickering LK, editor. Red book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 369-90. Moraga FA, Campins M. Vacunación profiláctica post-exposición. En: Álvarez F, Arístegui J, Moreno D, editores. Vacunas en pediatría. Manual de la AEP 2012. Madrid: Exlibris Ediciones; 2012. p. 147-57. –– Moreno-Pérez D, Álvarez FJ, Arístegui J, Barrio F, Cilleruelo MJ, Correger JM, et al. Ca–– lendario de vacunaciones de la Asociación Española de Pediatría: recomendaciones 2013. An Pediatr (Barc). 2013;78:59.e1-59.e27. Omeñaca F, Gónzalez de Dios J. Vacunación en niños prematuros. En: Álvarez F, Aríste­ gui J, Moreno D, editores. Vacunas en pediatría. Manual de la AEP 2012. Madrid: Exlibris Ediciones; 2012. p. 159-72. Virus respiratorio sincitial –– Agència de Informació, Avaluació i Qualitat en Salut. Recomanacions d’us de palivizumab. Barcelona: Departament de Salut, Generalitat de Catalunya; 2012. –– American Academy of Pediatrics. Respiratory syncytial virus. En: Pickering LK, editor. Red –– –– book: 2012 report of the Committee on Infectious Diseases. 29th ed. Elk Grove Village, IL: American Academy of Pediatrics; 2012. p. 609-18. González de Dios J. GPC sobre bronquiolitis aguda 2010. Biblioteca de Guías de Práctica Clínica del Sistema Nacional de Salud. Disponible en: http://www.guiasalud.es/web/ guest/gpc-sns Stiehm ER, Keller MA. Passive inmunization. En: Plotkin SA, Orenstein W, Offit PA, editores. Vaccines. 6th ed. Philadelphia: Elsevier; 2013. p. 80-7. 251 Taller de investigación epidemiológica básica J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás De la investigación del brote al cálculo de la efectividad vacunal El objetivo principal de este capítulo es el análisis y la interpretación de indicadores epidemiológicos durante una situación real de un brote de parotiditis, desde la perspectiva de la epidemiología aplicada de campo. En la primera parte del capítulo se presenta la epidemiología de la parotiditis, como ejemplo de infección prevenible mediante vacunación, y se revisa la evidencia sobre la pérdida de la inmunidad. A continuación, debido a la existencia de brotes de parotiditis en nuestro medio en los últimos años, se aborda la metodología utilizada durante la investigación de brotes. Por último, dada la necesidad del cálculo de la efectividad vacunal durante la respuesta a los brotes de infecciones prevenibles mediante vacunación, se describen los tipos de estudios y los métodos utilizados para su estimación. VACU N A D E L A PA R O T IDIT I S Y P érdida DE L A INM U NI DA D El síntoma clásico de la parotiditis es la inflamación unilateral o bilateral de las glándulas parótidas, y algunos pacientes pueden presentar inicialmente síntomas respiratorios o inespecíficos, aunque en torno a un tercio de todas las infecciones son asintomáticas (1). A pesar del clásico curso clínico benigno de la parotiditis, esta enfermedad también puede causar 255 De la investigación del brote al cálculo de la efectividad vacunal complicaciones, como orquitis, encefalitis y meningitis, y a pesar de que se le atribuye una baja mortalidad, la carga de enfermedad que representa no debe ser subestimada (2). El International Task Force for Disease Erradication identificó a la parotiditis como una de las potenciales enfermedades a erradicar, y recomendó que se añadiera a la política de vacunación combinada contra el sarampión y la rubéola (3). Asimismo, la Oficina Regional Europea de la Organización Mundial de la Salud estableció como meta de control una incidencia anual de menos de un caso de parotiditis por 100.000 habitantes, a ser alcanzada por sus estados miembros para el año 2010 (4). Si bien desde el inicio de las campañas de vacunación se han utilizado varias vacunas antiparotidíticas, es desde los años 1980 que esta vacuna forma parte de una combinación trivalente que además incluye a las vacunas contra el sarampión y la rubéola. Actualmente, más de la mitad de los países de todo el mundo utilizan la vacuna de la parotiditis en sus programas de inmunización nacional, y la mayoría han implementado un esquema de dos dosis de vacuna combinada trivalente (también conocida como triple vírica), por lo que en muchos países ya no se registran más casos indígenas de parotiditis. Uno de estos países, Finlandia, implementó una política de vacunación con dos dosis de vacuna triple vírica desde 1982, y fue el primer país que documentó estar libre de circulación de parotiditis y de rubéola. Posteriormente declaró la eliminación de sarampión en 1996 y en la actualidad no registra más casos indígenas de parotiditis (5,6). La experiencia obtenida en este país respecto al esquema de vacunación con dos dosis ha centrado la atención sobre el resultado de la implementación de similares políticas de vacunación que llevarían a la ausencia de circulación del virus salvaje, y por lo tanto la inmunidad de la población joven recaería exclusivamente en la respuesta vacunal alcanzada. En este contexto, resultaría de gran importancia conocer la duración de la inmunidad inducida por la vacuna. Si la inmunidad inducida por la vacuna frente a la parotiditis se desvanece con el transcurso del tiempo, nos encontraríamos en un escenario donde habría individuos nuevamente susceptibles a presentar un cuadro clínico de parotiditis en la edad adulta. Si bien el cuadro clínico de la parotiditis suele ser de curso benigno durante la infancia, en el adulto hay un mayor riesgo de desarrollar un cuadro más grave y con mayor posibilidad de complicaciones (1). Sin embargo, hay que tener en cuenta que se ha observado que en los individuos vacunados las complicaciones son menos frecuentes (7). 256 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás Otro aspecto a considerar es que para lograr la inmunidad de rebaño frente a la parotiditis se ha estimado que sería necesario alcanzar coberturas vacunales de alrededor del 90% de la población (8). Sin embargo, en un gran brote que ocurrió en Estados Unidos en 2006, que se diseminó extensamente, se notificaron casos de la enfermedad en una población con coberturas vacunales superiores al 90%, en la cual los individuos habían recibido dos dosis de vacuna triple vírica (9). En cuanto a la duración de la inmunidad, se cree que la infección natural por el virus de la parotiditis confiere inmunidad de por vida. No obstante, se han notificado casos de reinfecciones (10,11), aunque finalmente algunos de ellos se han atribuido a otras causas (12). Respecto a la inmunidad conferida por la vacuna triple vírica, se ha observado que los anticuerpos presentes después de la vacunación no sólo declinan con el tiempo, sino que lo hacen más rápidamente que cuando la infección se adquiere de manera natural (13). En el caso específico de la parotiditis, se han desarrollado modelos matemáticos que predicen que en las poblaciones sin exposición a refuerzos naturales de esta enfermedad, debido a la ausencia de circulación del virus salvaje, estos títulos de anticuerpos continuarían en descenso (14). Existe evidencia de que para el sarampión, en algunos países donde aún circulan virus salvajes, aunque con limitada extensión, se ve favorecida la persistencia en el tiempo de los anticuerpos (15). Davidkin et al. (16), al valorar la respuesta a la vacunación frente a la parotiditis, hallaron que tanto la tasa de seropositividad como los títulos de anticuerpos frente al virus aumentan rápidamente poco tiempo después de recibir la primera y la segunda dosis de la vacuna triple vírica. Luego, después de 1 año de haber recibido la primera dosis, se produce un rápido descenso de los títulos de anticuerpos, y tras la segunda dosis la disminución persiste, pero de manera más lenta y progresiva (16). Es importante tener en cuenta que aún no se han determinado con exactitud los títulos de anticuerpos frente a la parotiditis que serían considerados como protectores, es decir, el correlato de protección no es de fácil interpretación. El grupo de Davidkin, en Finlandia, ha aportado importante evidencia sobre la persistencia de anticuerpos frente a los tres virus contenidos en la vacuna triple vírica hasta 20 años después de que la cohorte de niños incluida en su investigación recibiera la vacuna. En dicha cohorte, los investigadores realizaron el seguimiento desde 1982 hasta 2002, con mediciones repetidas de anticuerpos frente a los virus contenidos en la vacuna, y observaron una disminución en el título de anticuerpos principalmente frente 257 De la investigación del brote al cálculo de la efectividad vacunal a la parotiditis según transcurre el tiempo (14,17,18). Esta disminución resultó más significativa en el momento en que la incidencia de sarampión, rubéola y paperas llegó a ser muy baja en Finlandia, lo que representaría una ausencia de exposición de los sujetos a refuerzos naturales de dichas enfermedades. La cohorte de estudio estaba formada por 353 niños (158 niñas y 195 niños) divididos en dos grupos: 14-18 meses de edad (el grupo más joven, n = 178) y 6 años de edad (n = 175), que procedían de tres ciudades finlandesas (Joensuu, Pietarsaari e Ivalo). La primera dosis de vacuna triple vírica se administró a ambos grupos en el año 1982 y la segunda en 1987, es decir, a la edad de 6 años en el grupo más joven y a la edad de 11-13 años en el otro grupo (1987-1989). La vacuna que se utilizó en ambos casos fue la M-M-RII (contiene la cepa Moraten del virus del sarampión, la cepa Jeryl Lynn del virus de la parotiditis y la RA27/3 del virus de la rubéola; Merck). En 2002, 20 años después de la administración de la primera dosis y 13 a 15 años después de la administración de la segunda dosis de vacuna triple vírica, se invitó a todos los miembros de la cohorte a participar en un estudio para determinar los títulos de anticuerpos frente al sarampión, la rubéola y la parotiditis. De los 178 sujetos del grupo más joven reclutados en 1982, 91 aportaron nuevamente sus muestras en 2002. De éstos, 90 habían resultado seronegativos frente a la parotiditis en la primera determinación realizada a los 14-18 meses de edad. En la determinación realizada 20 años después de la administración de la primera dosis vacunal, o 15 años después de la segunda dosis, el 74% (intervalo de confianza del 95% [IC95%]: 65,0%83,1%) presentaron anticuerpos medibles frente a la parotiditis. La proporción de vacunados con un título de anticuerpos indeterminado fue del 34%. No hubo diferencias en las medias geométricas de títulos de anticuerpos (GMT) entre el grupo más joven (n = 90) y el segundo grupo (n = 73), con unos títulos de anticuerpos de 1:404 (intervalo de 1:34 a 1:9200) y de 1:422 (intervalo de 1:57 a 1:2500), respectivamente. Debido a que el número de muestras recibidas a lo largo del seguimiento realizado a esta cohorte fue variable, para realizar una determinación adecuada de la tasa de disminución de los anticuerpos después de recibir la segunda dosis de vacuna se decidió analizar las muestras de 58 vacunados del grupo más joven (n = 178) que habían resultado seronegativos después de recibir la primera dosis de la vacuna, y de los cuales se contaba con muestras de los años 1987, 1995 y 2002 (5, 12 y 20 años después de la primera dosis, o 1, 8 y 15 años después de la segunda dosis, según como quiera considerarse). 258 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás En relación a la cinética de declive de los anticuerpos, en los 58 sujetos del grupo más joven inicialmente seronegativos para la parotiditis la disminución de la GMT de anticuerpos fue de 1:2491 a 1:767 y a 1:597, al año, 8 años y 15 años de haber recibido la segunda dosis de la vacuna, respectivamente. Durante los primeros 8 años después de recibir la segunda dosis se encontró una disminución de los títulos de anticuerpos frente a la parotiditis del 69%, que resultó significativa (p <0,001). Posteriormente, la declinación en los títulos de anticuerpos resultó menor (22%), pero aún significativa (p <0,001). Estos resultados sobre la persistencia de la inmunidad de la vacuna triple vírica obtenidos en Finlandia han demostrado que 15 años después de la vacunación con dos dosis de la vacuna aún persisten altas tasas de seropositividad frente al sarampión y la rubéola, pero no para la parotiditis. Se considera que una seropositividad del 90% es la necesaria para prevenir la circulación del virus de la parotiditis, y según los hallazgos de estos autores, los valores que presenta la población vacunada de ese país estarían por debajo 15 años después de la vacunación con la segunda dosis, e incluso se observa este fenómeno a los 9 años de haberla recibido, con una tasa de seropositividad que persiste hasta ese momento de sólo el 86% (19). La persistencia de la inmunidad frente a la parotiditis también es tema de interés en otros países como Estados Unidos, donde se dispone de datos epidemiológicos que han demostrado que el uso sistemático de la vacunación frente a la parotiditis disminuyó la incidencia de esta enfermedad en más de un 99%. El mayor descenso histórico se observó durante el año 2003, con sólo 231 casos notificados de la enfermedad (20). A pesar de que en este país se han alcanzado altas coberturas vacunales con al menos una dosis de vacuna contra la parotiditis, de hasta el 90% en los niños de 19 a 35 meses de edad (21-23), y también una alta cobertura vacunal en los niños de edad escolar, en el año 2006 se registró un gran brote de parotiditis con más de 5000 casos. En este brote, la mayor tasa de ataque se observó en sujetos entre 18 y 24 años de edad, la mayoría estudiantes universitarios que habían sido vacunados con dos dosis de vacuna triple vírica. Estas elevadas tasas de ataque en dicho grupo de edad generaron interrogantes respecto al fallo vacunal y la duración de la inmunidad de las vacunas administradas. Por ello, Date et al. (24) llevaron a cabo un estudio en un centro universitario de Nebraska, uno de los estados afectados por el brote de 2006. En esta institución se solicitaba como requisito, desde 2002, contar con dos dosis de vacuna triple vírica al ingreso. Este requisito se mantuvo durante el tiempo que duró el brote en Nebraska, y no se regis- 259 De la investigación del brote al cálculo de la efectividad vacunal traron casos de parotiditis en la universidad. Los investigadores decidieron determinar la persistencia de los anticuerpos frente a la parotiditis inducidos por la vacuna triple vírica y documentar las disminuciones medibles en los títulos de anticuerpos que podrían indicar un desvanecimiento de la inmunidad y, en consecuencia, incrementar la susceptibilidad a la infección por el virus de la parotiditis, en una muestra de voluntarios constituida por estudiantes y miembros de la plantilla de dicha universidad. Se incluyeron sujetos con edades comprendidas entre los 19 y los 30 años de edad, y que tenían antecedentes documentados de haber recibido dos dosis de vacuna triple vírica. Se incluyeron 440 personas. Se midió la tasa global de anticuerpos IgG frente a la parotiditis mediante enzimoinmunoanálisis (EIA) y se halló un 94% de seropositivos, en contraste con un 100% para el sarampión. No se detectaron diferencias en la tasa de seropositividad para la parotiditis según sexo, raza/etnia, edad de vacunación ni tiempo transcurrido desde la última vacuna administrada. Aparte de los resultados de los estudios mencionados, la información disponible sobre la persistencia a largo plazo de la inmunidad después de recibir una segunda dosis de triple vírica es aún limitada. La hipótesis del fallo vacunal o del desvanecimiento de la inmunidad, y su incremento con los años después de la última administración de la vacuna de la parotiditis, ha sido considerada en algunos estudios pero debe ser aclarada, puesto que los resultados son contradictorios. Unos demuestran que no existiría asociación entre dichas variables (25-28), mientras que otros señalan que habría una correlación positiva entre el riesgo de infección por el virus de la parotiditis y un mayor tiempo desde la vacunación (29-31). En los estudios llevados a cabo por Briss et al. (29) y Hersh et al. (30) en Estados Unidos durante una epidemia de parotiditis en estudiantes de secundaria que presentaban altas coberturas vacunales (más del 97% había recibido al menos una dosis de la vacuna previa al brote), se determinó que el riesgo de adquirir la enfermedad era mayor en los que fueron vacunados al menos 3 años antes del brote en el caso del primer estudio, y al menos 5 años en el segundo, en comparación con los estudiantes que habían sido vacunados más recientemente. Sin embargo, las diferencias encontradas entre ambos grupos no resultaron estadísticamente significativas. En el estudio de Schaffzin et al. (32), el análisis de regresión lineal realizado demostró que no había una tendencia significativa en el incremento de la tasa de ataque de la parotiditis por año transcurrido desde la última vacunación con una o dos dosis. En el estudio de Vandermeulen et al. (31), realizado en Bélgica con alumnos de siete jardines de infancia y escuelas primarias de 260 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás la ciudad de Brujas (de entre 3 y 12 años de edad), durante una epidemia de parotiditis ocurrida entre 1995 y 1996, se estimó que las odds ratios (OR) para desarrollar parotiditis se incrementaban en un 27% cada año transcurrido desde la última dosis administrada. En un estudio de casos y cohorte realizado por Cortese et al. (33) en la Universidad de Kansas (Estados Unidos), durante el mismo brote de parotiditis del año 2006, se demostró que los pacientes-caso tenían una mayor probabilidad de haber recibido la segunda dosis de vacuna triple vírica más de 10 años antes del inicio de los síntomas, en comparación con sus compañeros de habitación que no presentaron la enfermedad (OR: 2,5; IC95%: 1,28-5). Asimismo, los autores sostienen que el desvanecimiento de la inmunidad podría ser secundario a una falta de exposición natural al virus, lo que también es avalado por Dayan et al. (34), quienes al analizar las características epidemiológicas del brote de 2006 en Estados Unidos hallaron que el grupo con la incidencia de parotiditis más alta fue el de los jóvenes universitarios de 18 a 24 años de edad, nacidos en la década de 1980, cuando la circulación de la parotiditis fue tan baja que muchos de ellos no estuvieron expuestos a esta enfermedad, y probablemente habían recibido una segunda dosis de la vacuna en los años 1990, cuando las oportunidades de exposición a refuerzos por virus salvajes eran extremadamente raras. Estos autores mencionan que, además del desvanecimiento de la inmunidad como hipótesis explicativa, debe considerarse que las cepas del virus utilizadas en la preparación de la vacuna difieren filogenéticamente de las aisladas en los brotes de parotiditis en Estados Unidos, lo que explicaría también los fallos vacunales observados. En resumen, los datos disponibles sobre la efectividad vacunal de dos dosis de vacuna frente a la parotiditis indican que oscilaría entre un 88% y un 95% (31,35-37). Si comparamos la efectividad de la vacuna triple vírica en la prevención de la parotiditis y el sarampión, la evidencia disponible indica que tanto la vacuna viva modificada que contiene la cepa Jeryl Lynn como los antecedentes de infección natural por el virus de la parotiditis no tendrían tanta efectividad para inducir inmunidad como la vacuna atenuada frente al sarampión. Tal como ya se ha descrito, se ha documentado la infección por el virus de la parotiditis en personas con infección natural previa (38) y en personas que habían recibido las dos dosis de vacuna (39,40). En el caso del sarampión, a pesar de que la infección se ha documentado en receptores de dos dosis de la vacuna (41), los porcentajes de altas coberturas vacunales han sido exitosos en la prevención de la transmisión mantenida 261 De la investigación del brote al cálculo de la efectividad vacunal del sarampión, debido a la alta efectividad de la vacuna (42). En Estados Unidos, la mayoría de la población está vacunada con la vacuna triple vírica y el sarampión es considerado más infeccioso que la parotiditis (43,44). Aunque las tasas de cobertura vacunal y de infectividad son distintas para estas enfermedades, esto no explicaría por completo los diferentes patrones de enfermedad observados para cada una. Según los datos aportados por el estudio de Date et al. (24), las tasas de seropositividad frente al sarampión y la parotiditis fueron del 100% y el 94%, respectivamente; sin embargo, aunque existe una diferencia respecto a la seropositividad, no puede asumirse que los títulos de estos anticuerpos se correlacionen necesariamente con el grado de protección frente a dichas enfermedades. En el caso del sarampión, los anticuerpos neutralizantes del virus parecen ser un correlato útil de protección (45), pero en el caso de la parotiditis aún no está del todo claro si el título de anticuerpos considerado como positivo resultaría un correlato fiable de protección, y es necesario considerar la técnica utilizada para su determinación. En el mismo estudio de Date et al. (24), en 91 sujetos se determinaron los anticuerpos frente a la parotiditis mediante EIA y mediante la prueba de neutralización en placa (PRNT, plaque reduction neutralization test), que mide anticuerpos neutralizantes frente a la parotiditis y resulta más específica para valorar anticuerpos funcionales (título >8 considerado positivo). Los resultados demostraron una adecuada correlación entre el EIA y la PRNT: el 97% de los sujetos con EIA positivo presentaba títulos >8 según la PRNT. Por otro lado, la tasa de seronegatividad de este estudio, determinada mediante EIA, que fue del 6%, sería similar a la tasa de fallo vacunal observada en los estudiantes universi­tarios americanos que habían recibido dos dosis de vacuna triple vírica y que habían estado en contacto con un compañero de piso con parotiditis durante el brote de 2006 (datos no publicados de los Centers for Disease Control and Prevention). Es necesario profundizar en el conocimiento de los determinantes de la protección inducida por la vacuna frente a la parotiditis, que hasta la fecha aún no son del todo conocidos. Uno de ellos, el título óptimo de anticuerpos protectores que se necesita para estar protegido frente a la parotiditis, resulta muy importante para valorar el desvanecimiento de la inmunidad. Esto permitiría estimar la proporción de personas nuevamente susceptibles dentro de la población, y así poder tomar medidas para evitar el fallo de la vacuna frente a la parotiditis, que podrían incluir la necesidad de un refuerzo vacunal o el desarrollo de vacunas más efectivas a largo plazo. 262 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás IN VESTIGAC IÓ N DE B R O T E S Definición de un brote Se puede definir un brote o epidemia como un incremento del número de casos de una enfermedad sobre el esperado para una población específica, en un área geográfica y en un periodo de tiempo determinados (46). Muchos epidemiólogos utilizan indistintamente los términos “brote” y “epidemia”. Algunos limitan la palabra “epidemia” para eventos con un gran número de casos en un área geográfica amplia (47). Por otro lado, en los medios de comunicación “epidemia” tiene una connotación de mayor gravedad, por lo que los expertos en comunicación tratan de evitarla (48). La señal de un brote puede ser notificada por un clínico, un preventivista o un microbiólogo que identifican una agrupación de casos. Otra situación común suele ser la revisión de los datos de vigilancia epidemiológica, o episodios aislados identificados por la inteligencia epidemiológica. Objetivos de la investigación de un brote El objetivo principal de la investigación de un brote es la recomendación de medidas para su control y la prevención de la aparición de sucesos similares en el futuro (46,47). Otras razones por las que investigar un brote son su gravedad, la revisión de las intervenciones de prevención, la opinión pública, la enseñanza de la epidemiología y la investigación (47). Los pasos de la investigación de un brote deben ser sistemáticos y guiados por la evidencia, a pesar de la necesidad de medidas urgentes o de la presión de la opinión pública (48,49). Presentan una secuencia lógica, aunque en la práctica el orden puede cambiar (p. ej., las medidas de control se implantarán tan pronto como la fuente y el mecanismo de transmisión sean conocidos). Los 10 pasos de la investigación de un brote son: 1) Formación de un equipo de respuesta al brote. 2) Confirmación de la existencia del brote. 3) Confirmación del diagnóstico. 4) Definición de caso. 5) Análisis descriptivo de los casos: persona, tiempo y lugar. 6) Generación de hipótesis. 263 De la investigación del brote al cálculo de la efectividad vacunal 7) Confirmación de hipótesis: estudios analíticos de cohortes y de casos y controles. 8) Revisión de la hipótesis y estudios microbiológicos. 9) Medidas de control. 10) Comunicación de los resultados e informe del brote. Formación de un equipo de respuesta al brote Es necesario organizar un equipo multidisciplinario, en el que se defina al responsable de la investigación, y que incluya una respuesta coordinada de las áreas clínica, epidemiológica, microbiológica, medioambiental y de comunicación (50,51). La colaboración entre las áreas epidemiológica y microbiológica se ha demostrado esencial en la respuesta efectiva ante un brote (46). Confirmación de la existencia del brote Se basa en la confirmación del número excesivo de casos observados en relación al número de casos esperados para una población, en un lugar y una unidad de tiempo determinados (46,52). Hay que descartar que el incremento en el número de casos se deba a un falso brote (47,53), como en el caso de artefactos en el sistema de notificación (mejora en el sistema de notificación, aparición de nuevas técnicas diagnósticas, cambios en la definición de caso, mayor interés de los clínicos y la opinión pública por la enfermedad), a un incremento de la población en riesgo (migraciones o cambio administrativo que implique una mayor población como denominador) o a fluctuaciones aleatorias. Confirmación del diagnóstico Se debe confirmar, tan pronto como sea posible, la fuente de infección. Se revisarán las historias clínicas, si las muestras fueron correctas y los resultados de laboratorio, de tal forma que se asegure su concordancia. Definición de caso Es uno de los pasos más relevantes de la investigación de un brote (48,54), ya que es prioritario identificar con un enfoque sistemático qué personas deben clasificarse como parte del brote (55,58). La definición de caso debe 264 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás incluir criterios clínicos, epidemiológicos y microbiológicos. Habitualmente se acota la definición en un periodo de tiempo y lugar concretos (47,56). La definición de caso puede ser dinámica y cambiar durante el transcurso del brote (54). Al inicio puede ser más sensible con el fin de detectar todos los posibles casos y determinar la magnitud del brote (46,53), y después más específica cuando es necesaria más información de cada uno de los casos (46,59). La definición de caso puede categorizarse en varios niveles, como confirmados, probables y posibles, en función del grado de incertidumbre. Estudio descriptivo de los casos: persona, tiempo y lugar Una vez que se ha adoptado una definición de caso se realiza la búsqueda de casos, que debe ser uniforme, y se recoge información de ellos mediante una encuesta epidemiológica (46,58). Entonces puede describirse el brote en función de los tres pilares básicos de la epidemiología descriptiva (54), que son las variables persona, tiempo y lugar: •• Persona: determina qué población está en riesgo de la enfermedad. Podemos definir la población según las características demográficas (edad, sexo, raza, antecedentes médicos) o la exposición (ocupación, tratamiento, tabaquismo, residencia, viaje). Es importante calcular la tasa de ataque o proporción de incidencia, es decir, la proporción de afectados entre los expuestos durante un periodo concreto (52,53). •• Tiempo: relación de los casos según la fecha de inicio de los síntomas o la fecha de la muestra (55). Permite formular hipótesis sobre el agente causal, el mecanismo de transmisión, el periodo de incubación y el tiempo de exposición (54). La curva epidémica es un histograma que representa visualmente la magnitud y la evolución temporal del brote. Además, la forma de la curva epidémica puede sugerir el mecanismo de transmisión. •• Lugar: informa sobre la localización geográfica de los casos. Es útil realizar un mapa donde se sitúen los casos, ya que puede facilitar la formulación de una hipótesis sobre el mecanismo de transmisión o sobre el origen del brote (53). Generación de hipótesis Basándonos en los datos recogidos en la epidemiología descriptiva, la estimación de qué población puede ser susceptible y los resultados microbiológicos, se formula una hipótesis provisional del brote (47,53,58,59). 265 De la investigación del brote al cálculo de la efectividad vacunal La hipótesis provisional debe considerar el agente causal, el modo de transmisión (47,50) y las exposiciones que produjeron la enfermedad. La hipótesis debe formularse de manera que pueda ser comprobada a posteriori (47). Una de las consecuencias de la formulación de hipótesis es la adopción de las primeras medidas para el control del brote (56). Confirmación de hipótesis: estudios analíticos de cohortes y de casos y controles El siguiente paso es evaluar la credibilidad de la hipótesis formulada con anterioridad (59). Si existe suficiente evidencia para aclarar el origen del brote, no son necesarios estudios adicionales para comprobar la hipótesis. Cuando el mecanismo de transmisión y la fuente de infección no se han determinado, o cuando el brote continúa después de haber tomado las medidas de control, debemos utilizar la epidemiología analítica (59). Ésta se sirve de diseños que determinan y cuantifican la relación entre diferentes exposiciones o factores de riesgo y la presencia o ausencia de la enfermedad (47,54). Por ello, cada exposición de interés constituye una hipótesis diferente que debe comprobarse mediante un estudio analítico (50). Los diseños más utilizados son los estudios de cohortes y los de casos y controles (54). Los estudios de cohortes son el método de elección cuando el brote ocurre en una población bien definida. Por ejemplo, se utilizaría un estudio de cohortes en un brote de gastroenteritis entre los invitados a un evento o una boda, cuando se dispone de la lista completa de los participantes. En este diseño se estudia la evolución natural de los sucesos, desde la exposición hasta la enfermedad. Se identifican un grupo de personas expuestas y un grupo de no expuestas para estudiar la tasa de ataque en cada grupo. El riesgo relativo se calcula como el cociente entre la tase de ataque en los expuestos a un factor de riesgo y la tasa de ataque en los no expuestos. Durante un brote calculamos el riesgo relativo para cada uno de los alimentos o exposiciones. Sin embargo, en la mayor parte de los brotes la población potencialmente expuesta no está bien definida, y el estudio de cohortes no es posible (47). En estos casos es útil el diseño de casos y controles, que se utiliza en brotes con un gran número de casos o cuando deben explorarse muchos factores de riesgo (54,56). Al diseñar un estudio de casos y controles, la decisión más importante recae en la elección de los controles. En teoría, los controles no tienen la enfermedad, pero deben provenir de la misma po- 266 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás blación que los casos. En otras palabras, deberían ser similares a los casos excepto en el hecho de que no tienen la enfermedad, por ejemplo vecinos, amigos, pacientes del mismo doctor, etc. Los casos y los controles son preguntados sobre sus factores de exposición. La medida de asociación entre la enfermedad y la exposición es la odds ratio (OR). Estos diseños, en las investigaciones de brotes, por lo general son retrospectivos (si ya ha ocurrido la exposición en el estudio de cohortes o se han identificado los casos antes del inicio del estudio en los de casos y controles), pero pueden ser prospectivos. Otro diseño que también se utiliza en el estudio de brotes es el de casos y cohorte. Es un estudio de casos y controles en el cual los controles son seleccionados de la población de origen de los casos (60). Los tipos de diseños citados se expondrán de nuevo al hablar del cálculo de la efectividad vacunal. Revisión de la hipótesis y estudios microbiológicos Cuando los estudios analíticos no confirman las hipótesis, éstas deben reconsiderarse y plantearse nuevos mecanismos de transmisión (47). Durante cualquier brote, debe revisarse continuamente qué incógnitas no se han clarificado y qué tipo de diseño se necesita para poder aclararlas. Mientras que la epidemiología puede implicar un vehículo de transmisión y orientar hacia las medidas de salud pública pertinentes, la evidencia que aporta el laboratorio puede confirmar las hipótesis (47). Las muestras ambientales recogidas en un brote, como por ejemplo de alimentos durante un brote de gastroenteritis, o de agua de una torre de refrigeración en un brote de Legionella, también pueden apoyar los resultados de la investigación epidemiológica (50). Las muestras deben recogerse a la mayor brevedad, ya que su disponibilidad puede ser limitada, y con anterioridad a la intervención ambiental. Las técnicas moleculares se utilizan cada vez más en la confirmación de las hipótesis durante brotes, ya que permiten confirmar si hay relación entre aislamientos ya vinculados epidemiológicamente, como ejemplo en el brote de Escherichia coli O104:H4 asociado a síndrome hemolítico-urémico en Alemania en el año 2011, en el cual se utilizaron técnicas moleculares para la secuenciación del genoma completo. Durante ese brote, la colaboración entre los laboratorios y las redes de salud pública y de seguridad alimentaria permitió describir el impacto en la salud pública de los resultados microbiológicos (61). 267 De la investigación del brote al cálculo de la efectividad vacunal Por último, dependiendo del tipo de brote deberán considerarse además otros estudios adicionales, como investigaciones veterinarias, estudios de trazabilidad de los alimentos, información entomológica, meteorológica, etc. Medidas de control La finalidad de las medidas de control es interrumpir la cadena de transmisión y prevenir la futura incidencia de brotes similares (50,56,59). En teoría, las medidas de control deben guiarse por los resultados de la investigación epidemiológica y ambiental, y llevarse a cabo tan pronto como exista evidencia suficiente (47). En la práctica, esperar a los resultados puede retrasar la prevención de casos, lo cual no suele ser justificable. Contrariamente, una intervención precipitada puede tener implicaciones económicas o políticas no justificadas, como por ejemplo la retirada de un producto alimentario o el cierre de una planta quirúrgica. Las medidas pueden ir orientadas a cada uno de los puntos críticos de la cadena de transmisión. De esta forma, las medidas podrán centrarse en la eliminación de la fuente (47), como por ejemplo los alimentos contaminados, esterilizando el agua contaminada o destruyendo los criaderos de mosquitos. En otras situaciones, las medidas irán orientadas a interrumpir la exposición, como por ejemplo mediante el aislamiento respiratorio en el medio hospitalario. Finalmente, en otros casos las medidas se centrarán en reducir la susceptibilidad de los individuos, como en la inmunización o la quimioprofilaxis frente a la malaria. Comunicación de los resultados e informe del brote El objetivo final de la investigación es comunicar los resultados al público oportuno (47). Durante el transcurso del brote deben determinarse las necesidades informativas de la prensa, la opinión pública y la comunidad afectada por el brote (50). Es importante redactar un informe que sintetice los pasos seguidos durante la respuesta al brote, así como las conclusiones y las recomendaciones (56,58). Los objetivos principales del informe son orientar hacia medidas de salud pública (46), a la vez que presentar los métodos y las medidas de control llevados a cabo, de modo que el lector pueda juzgar la validez de las acciones. Además, el informe puede utilizarse como referencia para la prevención y el control de brotes similares en el futuro. 268 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás C álculo de la efectividad vacunal La eficacia vacunal es el porcentaje de reducción de la incidencia de la enfermedad que se produce en el grupo de los vacunados en comparación con los no vacunados, en condiciones ideales. Lo más parecido a la situación ideal para comparar el efecto de una vacuna es el ensayo clínico aleatorizado y doble ciego (62). Sin embargo, este tipo de estudios suelen llevarse a cabo antes de que las autoridades sanitarias aprueben el uso de las vacunas en la población. Una vez que una vacuna se introduce en la práctica clínica habitual, las circunstancias en que se administra no son las mismas que en el ensayo clínico. Cuando se evalúa el efecto de la vacuna en las condiciones habituales de la práctica clínica ya no se está midiendo la eficacia, sino la efectividad (63). Tanto la eficacia como la efectividad vacunales se calculan habitualmente con la siguiente ecuación, propuesta por Greenwood y Yule en 1915 (64,65): Eficacia o efectividad vacunal (%) = (1 – riesgo relativo) × 100 En esta ecuación, generalmente el riesgo relativo (RR) es la tasa de ataque o proporción de incidencia de la enfermedad en los vacunados dividido por la tasa de ataque en los no vacunados, aunque también puede utilizarse el cociente entre tasas o densidades de incidencia de ambos grupos. Asimismo, también puede utilizarse la hazard ratio (en el caso de los estudios de supervivencia, que no se detallan aquí) o la OR en lugar del RR para el cálculo de la eficacia y la efectividad (66). Cálculo de la efectividad vacunal en un brote La aparición de un brote causado por una infección prevenible mediante vacunación es una de las situaciones reales en las que suele realizarse el cálculo de la efectividad vacunal. A continuación se exponen algunos tipos de estudios y métodos utilizados para medir la efectividad vacunal en el contexto de un brote, así como otros aspectos relevantes para este cálculo. Estudios de cohortes En un estudio de cohortes se mide la ocurrencia de la enfermedad en una o más cohortes o grupos de personas seguidos en el tiempo (67). Si el objetivo es conocer la efectividad vacunal, se compara una cohorte vacunada con otra que no lo esté. Cuando se produce un brote, habitualmente se 269 De la investigación del brote al cálculo de la efectividad vacunal llevan a cabo estudios retrospectivos de cohortes cerradas (67), como las formadas por los alumnos de una escuela, los miembros de una institución o los habitantes del área geográfica delimitada donde se haya producido el brote (68). Para ello se realiza el censo de las personas en riesgo de contraer la enfermedad al inicio del brote en el entorno en que se lleva a cabo el estudio. Después se determina el estado vacunal de todas esas personas, construyendo así las cohortes de vacunados y no vacunados. Por último, se cuenta el número de casos producidos durante el brote en ambas cohortes y se obtiene la proporción de incidencia en cada una de ellas, lo que permitirá calcular el riesgo relativo y la efectividad vacunal. Un ejemplo de este tipo de estudios es el trabajo de Schwarz et al. (69), en el cual investigaron a los alumnos de cinco instituciones educativas de Moldavia (tres escuelas rurales y un instituto y una universidad en zonas urbanas) para calcular la efectividad de la vacuna contra la parotiditis. Estos autores, además de la cohorte de personas no vacunadas, contaban con una cohorte de personas vacunadas con una dosis de vacuna contra la parotiditis y otra cohorte de personas vacunadas con dos dosis. De esta manera pudieron calcular la efectividad de una y dos dosis de vacuna contra la parotiditis. •• Fórmulas: Si usamos la representación clásica de datos de los estudios de cohortes: Casos No casos Total Cohorte vacunada a b a+b Cohorte no vacunada c d c+d a+c b+d a+b+c+d Total las fórmulas para el cálculo de la efectividad vacunal y su IC95% en los estudios de cohortes son las siguientes: æ Efectividad vacunal (%) = (1 – RR) × 100 = 1 – è a a + bö c ø × 100 c+d Para obtener los límites del IC95% de la efectividad vacunal se sustituye el RR en la fórmula de la efectividad vacunal por los estimadores de los límites superior e inferior del IC95% del RR (67): 270 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás Límite superior del IC95% del RR = e Límite inferior del IC95% del RR = e ln(RR)+1,96 1– æè a öø 1– æè c öø a+b + c+d a c ln(RR)–1,96 1– æè a öø 1– æè c öø a+b + c+d a c En ocasiones, durante el control de un brote se llevan a cabo campañas de vacunación. Si en el transcurso del brote los integrantes de la cohorte inicialmente no vacunada dejan de estarlo como consecuencia de una de estas campañas de vacunación, las fórmulas anteriores ya no serán útiles para calcular la efectividad vacunal. Estas personas que han cambiado su estado vacunal en el periodo de estudio deberían ser incluidas tanto en la cohorte no vacunada como en la otra, y habría que tener en cuenta los distintos periodos de tiempo que han pertenecido a cada una de las cohortes. Por ello, en lugar de usar el cociente de las proporciones de incidencia entre vacunados y no vacunados para obtener el RR, lo correcto sería utilizar el cociente entre las densidades de incidencia entre estos dos grupos. Para calcular los intervalos de confianza de la razón de tasas de incidencia puede consultarse el texto clásico de Rothman (67). Estudios de contactos familiares o domiciliarios En este tipo de estudios de cohortes, la población en riesgo está formada por los convivientes de los casos confirmados de la enfermedad. En cada domicilio o familia estudiada se lleva a cabo un censo de las personas susceptibles cuando aparece el primer caso de la enfermedad, y se revisa su estado vacunal. Agregando los contactos vacunados y los que no lo están de varios casos índice se forma una cohorte vacunada y otra no vacunada. Debe realizarse un seguimiento para calcular los periodos de tiempo que las personas han pertenecido a cada una de las cohortes. Luego se calcula la tasa de ataque secundaria o proporción de incidencia en cada cohorte, y se aplica la fórmula expuesta anteriormente para calcular la efectividad vacunal en los estudios de cohortes. En principio, el cálculo de la efectividad usando este tipo de cohortes ofrecería resultados menos propensos al sesgo que las cohortes de instituciones o áreas geográficas. La explicación es la siguiente: los contactos familiares o domiciliarios tendrán una exposición similar al caso índice, sin que haya diferencias sustanciales entre los vacunados y los que no lo están. Sin embargo, dentro de una escuela u otra institución puede haber diferencias en la exposición a la enfermedad entre la cohorte vacunada y la que no lo está, 271 De la investigación del brote al cálculo de la efectividad vacunal con lo cual el cálculo de la efectividad vacunal estará sesgado en un sentido u otro. Por ejemplo, si en una escuela los alumnos que no están vacunados tienen mayor contacto con casos de la enfermedad que los alumnos vacunados, estos últimos tendrán una probabilidad menor de contraer la infección incluso aunque la vacuna fuese totalmente ineficaz. En estas condiciones, el cálculo de la efectividad estaría sesgado, con una sobrestimación. Estudios de casos y controles En un estudio de casos y controles se identifican las personas afectadas por la enfermedad y se selecciona un grupo de personas que servirán como grupo de control o referente, de la misma población de donde surgen los casos. Después se clasifican cada caso y control como expuesto o no expuesto, y se calcula la asociación entre la enfermedad y la exposición previa mediante la OR (ver más adelante). La OR puede proporcionar un estimador válido del RR o de la razón de tasas de incidencia (67), por lo que también puede usarse para calcular la efectividad de la vacuna. En el caso de un brote, como en otras circunstancias, realizar un estudio de casos y controles tiene al menos una ventaja sobre los estudios de cohortes: no es necesario recoger información sobre el estado vacunal de todos los miembros de las cohortes, lo que supone un ahorro de tiempo y de recursos. Este diseño es especialmente eficiente cuando se trata de enfermedades raras, como por ejemplo la polio (65). Los estudios de casos y controles pueden ser diseñados de manera que para cada caso se selecciona uno o más controles o referentes que compartan con el caso determinadas características. La idea es que los casos y los controles sean lo más parecidos posible, con la única excepción del antecedente vacunal. A este procedimiento se le llama “aparear” y se utiliza para evitar que determinados factores, llamados “confusores”, produzcan un sesgo en la estimación de la efectividad vacunal. Si los grupos de casos y controles tienen la misma distribución de aquellas características que puedan influir en la adquisición de la enfermedad, con la excepción de la vacunación, entonces podremos estar más seguros de que la asociación entre la enfermedad y la vacunación no está siendo “confundida” o sesgada por otro factor con distribución desigual entre los grupos. Cuando no se lleva a cabo el apareamiento entre los casos y los controles, la manera de evitar este efecto de confusión o sesgo producido por determinados factores es el análisis estadístico estratificado o el empleo de modelos de regresión múltiple (67). 272 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás El método de selección de los controles es un proceso fundamental para la validez del estudio, ya que los controles han de representar la distribución de la exposición en la población de donde surgen los casos. Si, por ejemplo, la selección de los controles se hace en una fase avanzada del brote y se escogen personas que no han contraído la enfermedad, es bastante probable que la proporción de vacunados en este grupo sea mayor de la que existía en la población en riesgo antes del comienzo del brote. En este caso, se produciría una sobrestimación de la efectividad vacunal (65). Una exposición más detallada de la metodología de los estudios de casos y controles puede encontrarse en Rothman (67). •• Fórmulas: Si usamos la notación clásica de las tablas de 2 x 2 en epidemiología: Casos Controles Vacunados a b No vacunados c d la fórmula para el cálculo de la efectividad vacunal y su IC95% en los estudios de casos y controles no apareados es la siguiente: Efectividad vacunal (%) = (1 – odds ratio) × 100 = æè 1 – ad öø × 100 bc Para el cálculo de los límites del intervalo de confianza se sustituye la OR en la fórmula de la efectividad vacunal por los estimadores de los límites superior e inferior del IC95% de la OR, que se calculan de la siguiente manera (67): Límite superior del IC95% de la OR = e Límite inferior del IC95% de la OR = e 1 1 1 1 ln(OR)+1,96 a+b+ c + d ln(OR)-1,96 1 1 1 1 a+b+ c + d Estudios de casos y controles negativos En esta variante de los estudios de casos y controles, los casos son las personas que acuden a un centro sanitario con síntomas de una determinada enfermedad (p. ej., inflamación parotídea y fiebre en el caso de la parotiditis) y además tienen una prueba de laboratorio confirmatoria (p. ej., una reacción en cadena de la polimerasa positiva en saliva). Los controles se 273 De la investigación del brote al cálculo de la efectividad vacunal seleccionan entre las personas que han acudido al mismo centro, también con los síntomas de la enfermedad, pero cuyas pruebas de laboratorio han resultado negativas (70). Uno de los motivos para usar este método de selección de los participantes sería asegurar que los controles proceden de la misma población de donde surgen los casos, esto es, de la comunidad atendida en ese centro sanitario. Además, este diseño permite incluir casos y controles con similar facilidad de acceso a los servicios sanitarios, factor que podría sesgar la estimación de la efectividad vacunal. En efecto, imaginemos que en una población hay un grupo de personas con acceso limitado a los servicios sanitarios, a consecuencia de lo cual la proporción de vacunados en este grupo será inferior a la de la población general y, por el mismo motivo, también se detectarán menos casos de la enfermedad en este grupo si se produce un brote, ya que no accederán a la asistencia sanitaria de la misma manera que el resto de la comunidad. Si se llevara a cabo un estudio de casos y controles convencional, en el cual los casos se obtuvieran entre las personas diagnosticadas en centros sanitarios, pero los controles procedieran del subgrupo con menor cobertura vacunal, la efectividad vacunal estaría infraestimada, ya que la proporción de vacunados entre los casos sería superior a la de los controles, incluso aunque la vacuna fuese eficaz (65). Estudios de casos y cohorte Ésta es otra variante de los estudios de casos y controles en la que cualquier persona de la población de origen de los casos tiene las mismas posibilidades de ser seleccionada como control. El nombre del diseño se debe a que habitualmente se realiza cuando los casos proceden de una cohorte bien definida e identificada (p. ej., los alumnos de una escuela), la cual también será utilizada para seleccionar aleatoriamente a los controles o referentes. Este diseño es razonable siempre que el periodo de seguimiento sea similar para todos los miembros de la cohorte. Si se cumple la condición anterior, la OR de la asociación entre la enfermedad y la vacunación será un buen estimador del RR (67). Método del cribado A diferencia de los anteriores, en este tipo de diseño sólo se recoge información individual sobre el estado vacunal de los casos de la enfermedad. La efectividad vacunal se calcula comparando la proporción de vacunados en los casos con la proporción de vacunados en un grupo de pobla- 274 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás ción comparable (ver fórmula). Para esto último suele usarse la cobertura vacunal en la población de la que proceden los casos, ya que es un dato del cual se dispone habitualmente en los programas de vacunación poblacionales (62). Este método es uno de los más simples y rápidos para calcular la efectividad vacunal, si bien los resultados pueden estar sesgados, por lo que Orenstein et al. (71) recomiendan usarlo sólo como guía para saber si es necesario realizar más estudios para evaluar la efectividad vacunal. Por ejemplo, si en el transcurso de un brote la efectividad vacunal calculada mediante cribado estuviera dentro de los valores esperados para esa vacuna, se asumiría que el brote no se ha producido por un fallo vacunal sino por otras causas. En el caso opuesto, estaría indicado realizar algún estudio observacional para determinar de forma más rigurosa la efectividad de la vacuna y las posibles causas del fallo vacunal que ha podido producir el brote. •• Fórmula: La fórmula para calcular la efectividad vacunal con el método del cribado es la siguiente (68): Efectividad vacunal (%) = (1 – PCV 1 – PPV × ) × 100 1 – PCV PPV donde PCV es la proporción de casos vacunados y PPV la proporción de la población vacunada o cobertura vacunal. El lector interesado en la obtención de esta ecuación a partir de la de Greenwood y Yule (64), puede consultar el artículo de Chen y Orenstein (68). Para una discusión más avanzada sobre el método del cribado, recomendamos el trabajo de Farrington (72). Aspectos relevantes en el cálculo de la efectividad vacunal dentro de un brote Para terminar esta sección, expondremos brevemente algunos aspectos de interés a tener en cuenta cuando se lleve a cabo el estudio de la efectividad vacunal en el contexto de un brote. En primer lugar, el brote debería cumplir una serie de características para que el cálculo de la efectividad vacunal sea válido. Orenstein et al. (65,71) proponen los siguientes criterios básicos: 275 De la investigación del brote al cálculo de la efectividad vacunal •• Escasa actividad de la enfermedad antes del brote en el grupo de edad de interés. •• La población a estudiar debe incluir personas vacunadas y no vacunadas. •• Número suficiente de personas en el grupo de edad a estudiar. •• Tasa de ataque de la enfermedad por encima del 5% en el grupo de edad de interés. •• Existencia de buenos registros de vacunación para poder diferenciar a las personas vacunadas de las que no lo están. Además de éstos, existen otros factores que pueden afectar a la validez del cálculo de la efectividad vacunal. Primero, la definición de caso: si es poco específica se incluirán como casos personas con cuadros clínicos similares a la enfermedad prevenible, con lo que aumentará el número de casos en el grupo de vacunados y la efectividad vacunal será infraestimada. Segundo, la detección de casos: como ya se ha comentado, si el acceso a los servicios sanitarios es diferente entre los distintos grupos de una comunidad, las personas con mayor acceso a los servicios de salud tendrán más probabilidades de ser diagnosticadas como casos de la enfermedad si hay un brote, y estas mismas personas también tendrán más probabilidades de haber recibido la vacunación. En esta situación, la efectividad vacunal también estará infraestimada al detectarse un número desproporcionado de casos entre los vacunados, aunque la vacuna sea muy eficaz. Por último, hay que tener en cuenta la comparabilidad de los grupos de vacunados y no vacunados respecto a la exposición a la enfermedad. Por ejemplo, si un grupo de la comunidad en la que se produce el brote tiene coberturas vacunales muy altas y además tienen menor exposición a la enfermedad (p. ej., si tienen un contacto limitado con el resto de la población, la inmunidad colectiva de su entorno podría proteger a los miembros susceptibles de este segmento social de exponerse a la enfermedad), el cálculo de la efectividad vacunal resultaría sobrestimado (62,65,71). Además, en poblaciones de estudio con elevada mortalidad debe considerarse el sesgo de supervivencia en la determinación de los vacunados y no vacunados. Un análisis detallado del impacto sobre el cálculo de la efectividad vacunal de estos factores puede encontrarse en Orenstein et al. (65). BIBL I O G RA F ÍA 1.Plotkin SA, Wharton M. Mumps vaccin. En: Plotkin SA, Orenstein WA, editores. Vaccines. 3rd ed. Philadelphia: W.B. Saunders; 1999. p. 267-92. 276 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás 2.Galazka AM, Robertson SE, Kraigher A. Mums and mumps vaccine; a global review. Bull WHO. 1999;77:3-14. 3.Centers for disease Control and Prevention. Recommendation of the International Task Force for Disease Erradication. Morb Mortal Wkly Rep. 1993;42(RR-16):1-25. 4.WHO Regional Office for Europe. Operational targets for EPI diseases. Unpublished document EUR/ICP/CMDS 01 01 14 Rev 1. Copenhagen: World Health Organisation; 1996. 5.Peltola H, Heinonen OP, Valle M, Paunio M, Virtanen M, Karanko V, et al. The elimination of indigenous measles, mumps and rubella from Finland by a 12 year, two-dose vaccination program. N Engl J Med. 1994;331:1397-402. 6.Peltola H, Davidkin I, Paunio M, Valle M, Leinikki P, Heinonen OP. Mumps and rubella eliminated from Finlad. JAMA. 2000;284:2643-7. 7.Leinikki P. Mumps. En: Zuckerman A, Batvala J, Pattison J, Griffiths P, Schoub B, editores. Principles and practice of clinical virology. 5th ed. Chichester, UK: John Wiley & Sons; 2004. p. 459-66. 8.Nokes D, Anderson R. Measles, mumps, and rubella vaccine: what coverage to block transmission? Lancet. 1988;2:1374. 9.Centers for Disease Control and Prevention. Update: multistate outbreak for mumps – United States, Jan 1-May 2, 2006. Morb Mortal Wkly Rep. 2006;55:559-63. 10.Gut J-P, Lablache C, Behr S, Kirn A. Symptomatic mumps virus reinfections. J Med Virol. 1995;45:17-23. 11.Crowley B, Afzal M. Mumps virus reinfection – clinical findings and serological vagaries. Commun Dis Public Health. 2002;5:311-3. 12.Davidkin I, Jokinen S, Paananen A, Leinikki P, Peltola H. Etiology of mumps-like illnesses in children and adolescents vaccinated for measles, mumps, and rubella. J Infect Dis. 2005;191:719-23. 13.Dai B, Chen ZH, Liu QC, Wu T, Guo CY, Wang XZ, et al. Duration of immunity following immunization with live measles vaccine: 15 years of observation in Zehjiang Province. China. Bull World Health Organ. 1991;69:415-23. 14.Mossong J, Nokes DJ, Edmunds WJ, Cox MJ, Ratnam S, Muller CP. Modeling the impact of subclinical measles transmission in vaccinated populations with waning immunity. Am J Epidemiol. 1999;150:1238-49. 15.Kremer JR, Bouche FB, Schneider F, Muller CP. Re-exposure to wild type virus stabilizies measles-specific antibody levels in late convalescent patients. J Clin Virol. 2006;35:95-8. 16.Davidkin I, Valle M, Julkunen I. Persistence of anti-mumps virus antibodies after a twodose MMR vaccination: a nine-year follow-up. Vaccine. 1995;13:1617-22. 17.Davidkin I, Peltola H, Leinikki P, Valle M. Duration of rubella immunity induced by twodose measles, mumps and rubella (MMR) vaccination: a 15-year follow-up in Finland. Vaccine. 2000;18:3106-12. 18.Davidkin I, Valle M. Vaccine-induced measles virus antibodies after two doses of combined measles, mumps and rubella vaccine: a 12-year follow-up in two cohorts. Vaccine. 1998;16:2052-7. 19.Davidkin I, Valle M, Julkunen I. Persistence of anti-mumps virus antibodies after a two dose MMR vaccination. Vaccine. 1995;13:1617-22. 20.Centers for Disease Control and Prevention. Summary of notifiable diseases – United States, 2003. Morb Mortal Wkly Rep. 2005;52:1-85. 277 De la investigación del brote al cálculo de la efectividad vacunal 21.Centers for Disease Control and Prevention. National, state, and urban area vaccination coverage levels among children aged 19-35 months – United States, 1999. Morb Mortal Wkly Rep. 2000;49:585-9. 22.Centers for Disease Control and Prevention. National, state, and urban area vaccination coverage levels among children aged 19-35 months – United States, 2003. Morb Mortal Wkly Rep. 2004;53:658-61. 23.Centers for Disease Control and Prevention. National, state, and urban area vaccination coverage levels among children aged 19-35 months – United States, 2005. Morb Mortal Wkly Rep. 2006;55:988-93. 24.Date AA, Kyaw MH, Rue AM, Klahn J, Obrecht L, Krohn T, et al. Long-term persistence of mumps antibody after receipt of 2 measles-mumps-rubella (MMR) vaccinations and antibody response after a third MMR vaccination among a university population. J Infect Dis. 2008;197:1662-8. 25.Wharton M, Cochi SL, Hutcheson RH, Bistowish JM, Schaffner W. A large outbreak of mumps in the postvaccine era. J Infect Dis. 1988;158:1253-60. 26.Cheek JE, Baron R, Atlas H, Wilson DL, Crider RD Jr. Mumps outbreak in a highly vaccinated school population: evidence for large-scale vaccination failure. Arch Pediatr Adolesc Med. 1995;149:774-8. 27.Sullivan KM, Halpin TJ, Marks JS, Kim-Farley R. Effectiveness of mumps vaccine in a school outbreak. Am J Dis Child. 1985;139:909-12. 28.Centers for Disease Control and Prevention. Efficacy of mumps vaccine – Ohio. Morb Mortal Wkly Rep. 1983;149:774-8. 29.Briss PA, Fehrs LJ, Parker RA, Wright PF, Sannella EC, Hutcheson RH, et al. Sustained transmission of mumps in a highly vaccinated population: assessment of primary vaccine failure and waning vaccine-induced immunity. J Infect Dis. 1994;169:77-82. 30.Hersh BS, Fine PE, Kent WK, Cochi SL, Kahn LH, Zell ER, et al. Mumps outbreak in a highly vaccinated population. J Pediatr. 1991;119:187-93. 31.Vandermeulen C, Roelants M, Vermoere M, Roseeuw K, Goubau P, Hoppenbrouwers K. Outbreak of mumps in a vaccinated child population: a question of vaccine failure? Vaccine. 2004;22:2713-6. 32.Schaffzin J, Pollock L, Schulte C, Henry K, Dayan G, Blog D, et al. Effectiveness of previous mumps vaccination during a summer camps outbreak. Pediatrics. 2007;120:e862-8. 33.Cortese MM, Jordan HT, Curns AT, Quinlan PA, Ens KA, Denning PM, et al. Mumps vaccine performance among university students during a mumps outbreak. Clin Infect Dis. 2008;46:1172-80. 34.Dayan GH, Quinlisk MP, Parker AA, Barskey AE, Harris ML, Schwartz JM, et al. Recent resurgence of mumps in the United States. N Engl J Med. 2008;358:1580-9. 35.Harling R, White JM, Ramsay ME, Macsween KF, Van den Bosch C. The effectiveness of the mumps component of the MMR vaccine: a case control study. Vaccine. 2005;23:4070-4. 36.Sartorius B, Penttinen P, Nilsson J, Johansen K, Jönsson K, Arneborn M, et al. An outbreak of mumps in Sweden, February-April 2004. Euro Surveill. 2005;10:191-9. 37.Cohen C, White JM, Savage EJ, Glynn JR, Choi Y, Andrews N, et al. Vaccine effectiveness estimates, 2004-2005 mumps outbreak, England. Emerg Infect Dis. 2007;13:12-7. 38.Gut JP, Lablanche C, Behr S, Kim A. Symptomatic mumps virus reinfections. J Med Virol. 1995;45:17-23. 278 J. Gil Cuesta, L.M. Vilca Yengle y J.A. Rodrigo Pendás 39.Centers for Disease Control and Prevention. Update: multistate outbreak for mumps – United States, Jan 1-May 2, 2006. Morb Mortal Wkly Rep. 2006;55:559-63. 40.Centers for Disease Control and Prevention. Update: mumps activity – United States, Jan 1-Oct 7, 2006. Morb Mortal Wkly Rep. 2006;55:1152-3. 41.Yeung LF, Lurie P, Dayan G, Eduardo E, Britz PH, Redd SB, et al. A limited measles outbreak in a highly vaccinated US boarding school. Pediatrics. 2005;116:1287-91. 42.Parker AA, Staggs W, Dayan GH, Ortega-Sánchez IR, Rota PA, Lowe L, et al. Implications of a 2005 measles outbreak in Indiana for sustained elimination of measles in the United States. N Engl J Med. 2006;355:447-55. 43.Simpson RE. Infectioussness of communicable diseases in the household (measles, chickenpox, and mumps). Lancet. 1952;2:549-54. 44.Anderson RM, May RM. Infectious diseases of humans: dynamics and control. New York: Oxford University Press; 1992. p. 70. 45.Chen RT, Markowitz LE, Albrecht P, Stewart JA, Mofenson LM, Preblud SR, et al. Measles antibody: reevaluation of protective titers. J Infect Dis. 1190;162:1036-42. 46.European Centre for Disease Control and Prevention. Field epidemiology manual. [Internet] 2013. [Updated 2013 Aug 7]. Disponible en: https://wiki.ecdc.europa.eu/fem/w/ wiki/default.aspx 47.Centers for Disease Control and Prevention. Steps of an outbreak investigation. [Internet] 2013. [Updated 2004 Nov 17]. Disponible en: http://www.cdc.gov/excite/classroom/ outbreak/steps.htm 48.Heyman DL. Control of communicable diseases manual. 19th ed. Washington DC: American Public Health Association; 2008. 49.Ostrowsky B, Jarvis WR. Efficient management of outbreak investigations. En: Wenzel RP, editor. Prevention and control of nosocomial infections. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2003. p. 500-23. 50.Reingold AL. Outbreak investigations – a perspective. Emerg Infect Dis. 1998;4:21-7. 51.Desenclos JC, Vaillant V, Delarocque AE, Campese C, Che D, Coignard B, et al. Principles of an outbreak investigation in public health practice. Med Mal Infect. 2007;37:77-94. 52.Last JM. A dictionary of epidemiology. 4th ed. New York: Oxford University press; 2001. 53.Horcajada JP, Padilla B. Endemia y epidemia. Investigación de un brote epidémico nosocomial. Enferm Infecc Microbiol Clin. 2013;31:181-6. 54.Camps N, Espuñes J, Izquierdo C, Navarro G. Protocol d’investigació de brots d’infeccions nosocomials. Documents de Vigilància Epidemiològica. Generalitat de Catalunya; Departament de Salut. [Internet] 2009. Disponible en: http://www20.gencat.cat/docs/canalsalut/Home%20Canal%20Salut/Professionals/Temes_de_salut/Vigilancia_epidemiologi ca/documents/Arxius/protocol_brots_nosocomials_27072011.pdf 55.Giesecke J. Modern infectious disease epidemiology. New York: Oxford University Press; 1994. 56.Roselló J, Domínguez A, Barrio JL, Godoy P, Olona M, Álvarez J, et al. Protocol d’investigació de brots d’infeccions nosocomials. Generalitat de Catalunya. Departament de Sanitat i Seguretat Social. [Internet] 1999. Disponible en: http://www20.gencat.cat/ docs/canalsalut/Home%20Canal%20Salut/Professionals/Temes_de_salut/Vigilancia_ep idemiologica/documents/spprot1.pdf 279 De la investigación del brote al cálculo de la efectividad vacunal 57.Magnus M. Essential of infectious disease epidemiology. Massachusetts: Jones and Bartlett Publishers; 2008. 58.Gregg M. Field epidemiology. 3rd ed. New York: Oxford University Press; 2008. 59.Jarvis WR, Zaza S. Investigation of outbreaks. En: Mayhall CG, editor. Hospital epidemiology and infection control. 2nd ed. Philadelphia: Lippincott Williams and Wilkins;1999. p. 111-115. 60.Le Polain de Waroux O, Maguire H, Moren A. The case-cohort design in outbreak investigations. Euro Surveill. 2012;17(25):pii=20202. Dissponible en: http://www.eurosur veillance.org/ViewArticle.aspx?ArticleId=20202 61.Rasko DA, Webster DR, Sahl JW, Bashir A, Boisen N, Scheutz F, et al. Origins of the E. coli strain causing an outbreak of hemolytic-uremic syndrome in Germany. N Engl J Med. 2001;365:709-17. 62.Torvaldsen S, McIntyre PB. Observational methods in epidemiologic assessment of vaccine effectiveness. Commun Dis Intell Q Rep. 2002;26:451-7. 63.Cochrane AL. Effectiveness and efficiency: random reflections: random reflections on health services. Londres: Nuffield Provincial Hospitals Trust; 1972. 64.Greenwood M, Yule GU. The statistics of anti-typhoid and anti-cholera inoculations, and the interpretation of such statistics in general. Proc Royal Soc Med. 1915;8(Sect Epidemiol State Med):113-94. 65.Orenstein WA, Bernier RH, Hinman AR. Assessing vaccine efficacy in the field. Further observations. Epidemiol Rev. 1988;10:212-41. 66.Halloran ME, Longini IM, Struchiner CJ. Design and interpretation of vaccine field studies. Epidemiol Rev. 1999;21:73-88. 67.Rothman KJ. Epidemilogy. An introduction. 1st ed. Oxford: Oxford University Press, USA; 2002. p. 280. 68.Chen RT, Orenstein WA. Epidemiologic methods in immunization programs. Epidemiol Rev. 1996;18:99-117. 69.Schwarz NG, Bernard H, Melnic A, Bucov V, Caterinciuc N, van der Heiden M, et al. Mumps outbreak in the Republic of Moldova, 2007-2008. Ped Infect Dis J. 2010;29:703-6. 70.Jackson ML, Nelson JC. The test-negative design for estimating influenza vaccine effectiveness. Vaccine. 2013;31:2165-8. 71.Orenstein WA, Bernier RH, Dondero TJ, Hinman AR, Marks JS, Bart KJ, et al. Field evaluation of vaccine efficacy. Bull WHO. 1985;63:1055-68. 72.Farrington CP. Estimation of vaccine effectiveness using the screening method. Int J Epidemiol. 1993;22:742-6. 280 Historia de la vacunología. Se publicaba hace 40 años F.A. Moraga-Llop Presentación El 1 enero de 2013 se ha conmemorado el 40 aniversario de la puesta en marcha del Plan de vacunación continuada de la población infantil de Barcelona, proyectado por el Instituto Municipal de Higiene que dirigía el profesor Agustí Pumarola, verdadero artífice del Plan, con la colaboración de la Societat Catalana de Pediatria, la Jefatura Provincial de Sanidad, la Asociación de Microbiología, Higiene y Medicina Preventiva de la Academia de Ciencias Médicas de Cataluña y Baleares, y el Departamento de Organización y Métodos y el Centro Ordenador Municipal del Ayuntamiento de Barcelona. La Societat Catalana de Pediatria, a través de la persona de su presidente, el profesor Francesc Prandi, con la participación del Comité de expertos en enfermedades infecciosas de la sociedad, que coordinaba el doctor Josep Llorens, tuvo un importante papel en la elaboración de este primer calendario de vacunaciones de 1973. El Plan de vacunación continuada de la población infantil de Barcelona se presentó en la Reial Acadèmia de Medicina el 12 de diciembre de 1972 y posteriormente en la Societat Catalana de Pediatria, en una sesión celebrada el 23 de febrero de 1973. El calendario de vacunaciones de 1973 se publicó en un número monográfico del Boletín de la Sociedad Catalana de Pediatría (revista que hoy se denomina Pediatria Catalana), correspondiente a marzo-abril de 1974, de 66 páginas, en el cual se recoge la sesión celebrada pocos días después de iniciarse el Plan sobre todos los aspectos de éste, las características de las vacunas incluidas en el calendario (descritas por los pediatras que participaron en la elaboración del Plan) y el procedimiento administrativo del Plan, los mecanismos de control de las vacunaciones y el decreto de la alcaldía. 283 Presentación Cartel informativo y divulgativo del Plan de vacunación continuada de la población infantil de Barcelona. 284 F.A. Moraga-Llop Índice del número monográfico del Boletín de la Sociedad Catalana de Pediatría. En esta monografía Vacunas 2013 se reproducen, de dicho número monográfico, la Presentación del Plan de vacunación continuada de la población de Barcelona, por parte del profesor Agustí Pumarola, y el capítulo Establecimiento del calendario de vacunaciones, escrito por el profesor Francesc Prandi. Fernando A. Moraga Llop Presidente de la Societat Catalana de Pediatria 285 287 A. Pumarola 289 Presentación 290 A. Pumarola 291 F. Prandi Farrás 293 Establecimiento del calendario de vacunaciones 294 F. Prandi Farrás 295 Establecimiento del calendario de vacunaciones 296 F. Prandi Farrás 297 Establecimiento del calendario de vacunaciones 298 Este libro se terminó de imprimir el 14 de noviembre de 2013, día en que se anunció, hace 50 años, la Primera Campaña Nacional contra la polio en una rueda de prensa celebrada en el Ministerio de la Gobernación ***