- Ninguna Categoria
A3 N2 - clinica de ortopedia y traumatologia
Anuncio
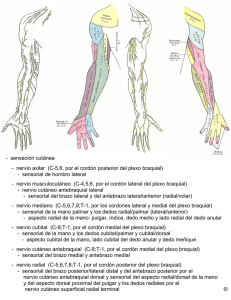
CUADERNO DE LA CLINICA DE TRAUMATOLOGIA Y ORTOPEDIA DEL ADULTO Sindrome de Personage y Turner Revision bibliografica Dr. Nilo De Mello Dr. Marcelo Bao Mayo de 2012 [email protected] Resumen: El Síndrome de Parsonage-Turner (SPT), es una neuritis del plexo braquial, poco frecuente que afecta principalmente a las ramas superiores. Debe sospecharse en casos clínicos caracterizados por omalgia de características no mecánicas, acompañada o no de amiotrofia regional, y/o alteración de la sensibilidad de la zona comprometida. El objetivo de este trabajo es realizar una puesta al día de la bibliografía internacional que han surgido en los últimos 5 años realizando nuevos aportes en cuanto al diagnóstico de esta patología. Dada la dificultad que se nos presenta en la consulta en pacientes que presentan este cuadro, la gran variedad de diagnósticos diferenciales, y en cuanto a la utilidad de determinados estudios paraclínicos (RNM, estudio electrofisiológicos, biopsia). Con el fin de evitar excesos diagnósticos y terapéuticos. En cuanto a materiales y métodos se tomaron las bases de datos electrónicas desde el 2005 hasta diciembre del 2010 las cuales fueron revisadas. Se analizaron 6 estudios en profundidad luego de ser seleccionados de los 44 trabajos que se realizaron en este periodo a cerca de esta patología. Los mismos se seleccionaron de acuerdo a nuestro objetivo. Conclusiones: Destacamos el escaso número de trabajos publicados en los últimos 5 años, de los cuales la gran mayoría son en base a un caso clínico comentado. De estos, existe un marcado predominio de esta patología secundaria a infecciones virales. Podemos concluir, en base a los trabajos seleccionados, que la clínica sigue siendo el pilar fundamental en la sospecha y el diagnostico de esta patología. Con el planteo de que con un correcto examen físico, individualizando los músculos afectados en busca de debilidad y/o atrofia, asociado o no a alteraciones sensitivas, podemos plantear o alejar nuestro diagnostico presuntivo de esta patología. Se encontró discordancias en algunos trabajos a favor y en contra de los dos estudios complementarios indicados en el diagnostico de esta entidad, como lo son los estudios electrofisiológicos y la RNM en cuanto a su sensibilidad y especificidad. Se evidenció que los estudios electrofisiológicos presentan una baja sensibilidad en el diagnóstico de esta enfermedad. A diferencia de la sensibilidad de estos para de patologías traumáticas del plexo braquial. La RNM es un estudio donde se evidencian las alteraciones a nivel de los músculos inervados por los nervios afectados. Con alteraciones en la intensidad en T2 del tejido muscular, con una sensibilidad mayor que los estudios de conducción nerviosa para el diagnóstico de SPT. Aunque estos elementos imagenológicos se pueden evidenciar en otras patologías en las cuales existe una denervación de los músculos afectos, por lo cual la especificidad de este estudio es baja para el SPT. Importancia del tema: Estamos frente a una entidad clínica poco frecuente que posee una semiología clara (en los casos severos), pero que plantea múltiples interrogantes desde el punto de vista diagnóstico, del diagnóstico diferencial, topografía de las lesiones, y etiopatogenia del mismo. Es un síndrome complejo que presenta múltiples denominaciones y se lo puede encontrar en la literatura como: SPT, neuritis braquial paralítica, neuritis braquial idiopática, neuritis escapular aguda, plexopatía braquial aguda, neuritis braquial aguda, plexopatía braquial inmunomediado, neuritis aguda del hombro y la usada actualmente neuralgia amiotrófica. (9,11,14) Objetivo: El objetivo de este trabajo es el de realizar una revisión del tema enfocándonos en los trabajos publicados orientados al estudio de esta patología con fines diagnósticos, ya sea los métodos clínicos y paraclínicos, asi como la fiabilidad de los estos últimos. Nuestro objetivo final es mejorar nuestro proceder médico, mediante la correcta secuencia de estudios clínicos y paraclínicos para llegar al diagnóstico, así como descartar diagnósticos diferenciales, los cuales son muy variados. Evitando excesos al momento de solicitar estudios innecesarios que aparte de retrasar el diagnostico aumenta considerablemente los costos sanitarios; y por ultimo difundir su utilidad. Materiales y métodos Fuentes de datos electrónicas: Pub Med y Timbo (Trauma Interinstitucional y Multidisciplinaria de bibliografía). Las palabras claves fueron: Parsonage Turner Syndrome, Neuralgic Amyotrphy, Radiculoplexopathy, brachial neuritis. Limitándose la búsqueda a estudios publicados entre el año 2005 y el 2010, en idioma español, inglés y francés. Se obtuvieron 94 trabajos en relación con esta patología, de los cuales 77 fueron casos clínicos comentados, 6 eran estudios genéticos realizados en pacientes con SPT hereditaria, 3 valorando diferentes técnicas terapéuticas, y 6 orientados al estudio de esta patología desde el punto de vista clínico, y paraclínicos, valorando los resultados de la electrofisiología y las imágenes de la RNM. Se destaca la gran cantidad de casos clínicos comentados, y los pocos trabajos con gran número de pacientes lo cual es esperable en patologías como esta en la cual la incidencia es tan baja. De la gran cantidad de casos clínicos comentados llama la atención el alto número de SPT que lo plantean como secundarios a infecciones virales (70 casos) de diferente índole como ser (hepatitis A, E y B, parvovirus, varicela, herpes zóster, etc). En 4 eran secundarios a vacunación, 2 posteriores a cirugías en la región del cuello, 1 secundario a quemadoras en la misma región. De los orientados al estudio de las alteraciones genéticas en este síndrome se planteaba como origen del mismo la alteración de gen SEPT 9 P88W en el cromosoma 19. Faltando más estudios al respecto para confirmar esa hipótesis. hereditaria (NAH), la misma es 10 veces menos frecuente que la anterior. Afecta al plexo braquial el cual es un conjunto de ramas nerviosas cervicales anteriores de las raíces C5-C6-C7-C8 y D1. La anastomosis de la raíz C5 tras recibir una rama de C4, con la raíz C6 forma parte del tronco primario superior (TPS). (9) La raíz C7 constituye de forma independiente el tronco primario medio (TPM). Las raíces C8 y D1 se unen para formar el tronco primario inferior (TPI). Cada tronco primario se divide en dos ramas: anterior y posterior. Todas las ramas posteriores unidas forman el tronco secundario posterior o radiocircunflejo. La reunión de las ramas anteriores del TPS y del TPM constituye el tronco secundario anteroexterno (TSAE), origen del nervio musculocutáneo y de la raíz externa del nervio mediano. La rama anterior del TPI forma el tronco secundario anterointerno (TSAI) origen de la raíz interna de los nervios mediano y cubital.(15) A lo largo de su trayecto emite ramos colaterales de los cuales su mayoría emergen de este en la región supraclavicular (nervios del subclavio, pectoral mayor y menor, supra escapular, angular, romboides, subescapular, y serrato mayor). Solamente emite tres colaterales en su paso por la región axilar: el nervio inferior del subescapular, del redondo mayor y del dorsal ancho. Las ramas terminales del plexo braquial, todas destinadas a la inervación del miembro superior, son: el musculocutáneo, el mediano, el radial, el circunflejo, el cubital, el braquial cutáneo interno y su accesorio. Todos nacen en el hueco axilar.(15) El plexo braquial se encarga de brindar y recibir toda la inervación motora y sensitiva del miembro superior, excepto una zona adyacente al hombro cuya sensibilidad corresponde al plexo cervical por medio de los nervios supraclavicular y supra acromial, y otra zona en la parte interna del brazo que corresponde al nervio intercostobraquial, rama del segundo nervio intercostal. Se seleccionaron 6 trabajos en base a la lectura de los títulos y de los abstracts, teniendo en cuenta nuestro objetivo y la metodología de los mismos. Introducción: El SPT es un trastorno infrecuente del sistema nervioso periférico de etiología desconocida. Presenta dos formas principales de presentación, la Idiopática (NAI), y la familiar, denominada En esta imagen se representa esquemáticamente el plexo braquial y sus componentes. 2 Presentación clínica: Los pacientes refieren dolor local a nivel del hombro como síntoma más habitual. Es con frecuencia de inicio súbito y a menudo severo pudiendo despertar al paciente durante el descanso nocturno. Empeora progresivamente en horas o días, siendo su duración más habitual de pocas horas a tres semanas, y suele desaparecer igualmente de forma repentina, aunque en ocasiones persiste un leve dolor residual. No se exacerba por la tos o la movilización del raquis cervical, pero sí por los movimientos del miembro superior y a la presión de las masas musculares. El dolor se distribuye a través de la escápula al acromion, e irradia por la cara externa del brazo y del cuello, rara vez es distal al codo. No hay una correlación exacta de la localización del dolor y la posterior distribución de la paresia, sin embargo el dolor que se irradia por debajo del codo se asocia a la afectación del bíceps o tríceps, y si se irradia al cuello afecta al esternocleidomastoideo o al trapecio. El tiempo que transcurre hasta la aparición de la paresia es altamente variable, y ésta persiste una vez desaparece el dolor, siendo en un 25% de los casos bilateral. La parálisis es fláccida, parcheada, y usualmente progresiva, afecta sobre todo a la elevación del hombro y abducción del miembro superior. Se trata de una afectación de tipo motoneurona inferior, con reflejos hipoactivos y ocasionalmente fasciculaciones. En función de la localización anatómica de la lesión se han descrito varios patrones de paresia, dependiendo de si están afectados solo nervios periféricos, raíces, o una combinación de ambos. El patrón más frecuentemente descrito corresponde a la afectación de varios nervios periféricos, entre los que se encuentran el supraescapular, axilar, torácico largo, y musculocutáneo. Cuando se afecta el nervio frénico se produce una parálisis diafragmática con disnea. Respecto a las raíces nerviosas, las que más recuentemente se afectan son la C5 y C6, que corresponden al tronco superior del plexo braquial. Atendiendo al músculo afectado, el que se describe con más frecuencia ha sido el deltoides, seguido del supraespinoso, infraespinoso, serrato mayor, bíceps, tríceps y extensores del carpo y dedos. Normalmente se trata de un proceso ipsilateral, aunque se describe afectación bilateral, pero asimétrica en cuanto a los músculos y al grado de afectación. Al inicio del cuadro, muchos pacientes refieren hipoestesia localizada, aunque la afectación sensitiva es discreta siendo la zona más afecta la correspondiente al área de distribución del nervio circunflejo. (9) En la imagen se observa un paciente con SPT con atrofia clínicamente evidente con afectación de músculos supraescapular, infraescapular y del deltoides derechos. La incidencia mínima de esta patología es de dos o tres casos por 100 000 habitantes(4), aunque esta puede estar subestimada dado el alto índice de errores diagnósticos. Afectando más frecuentemente al sexo masculino desde 2:1 hasta 11,5:1 y con preferencia por el grupo etario comprendido entre los 20 a 60 años. Existen dos variedades de esta patología una idiopática, de evolución monofásica, y una hereditaria autosómica dominante que presenta una evolución con recurrentes episodios de dolor neuropático. El dolor inicial dura un promedio de 3 semanas, seguido de parestesias que usualmente van de moderadas a severas, las cuales varían dependiendo de cada paciente y de los músculos afectados. El diagnostico puede llegar a ser confundido con otras patologías mejor conocidas como ser cervico espondiloartropatías, patologías del manguito corto rotador, síndrome de impacto del hombro, tendinosis calcificante aguda del hombro. Por lo tanto el desconocimiento de esta patología puede llegar a ser la causa de un inadecuado diagnóstico, así como el largo tiempo de evolución de estos síntomas, hasta varios años, sin un diagnóstico correcto por lo tanto con una mala evolución, hasta con la instauración de tratamientos incorrectos llegando incluso a la implementación de tratamientos quirúrgicos innecesarios. (9) 3 Reseña histórica La neuritis braquial o neuralgiaamiotrófica, denominada en la actualidadcomo Síndrome de Parsonage-Turner (SPT), fue descrita inicialmente por Feinberg en1897 en un caso asociado a influenza, posteriormente tomó varios nombres:parálisis del serrato mayor, neuritislocalizada del hombro, o radiculitis braquial aguda. Fueron Parsonage y Turner quienes describieron en 1948 en 136 soldados y posteriormente en 82 pacientes el cuadroclínico bajo el término «Neuralgiaamioatrófica del Hombro». Se trata de un síndrome clínico de presentacióninfrecuente y de etiología desconocida. El paciente consulta típicamente por omalgiaaguda y de rápida aparición que puedellegar a durar hasta de 2 semanas, seguidode debilidad y pérdida de masa muscularen hombro y zona proximal del brazo (parálisis fláccida) con escasa participaciónsensitiva y cediendo el dolor cuando se desarrolla la parálisis Desde entonces se refiere a la patología con el acrónimo PTS. En 1972,Tsairis et al reportaron un seguimiento a largo plazo de 84 pacientes con esta patología aunque ellos prefirieron el termino de neuropatía del plexo braquial. En 1998, Helms et al describieron hallazgos en la RNM de la PTS en tres pacientes, eligiendo continuar usando esta denominación para esta patología. En un 70 % de los pacientes se encuentran afectados los troncos superiores del plexo braquial. Tanto la variedad idiopática como la variedad hereditaria, presentan una evolución auto limitada y una recuperación de moderada a buena. Aunque en los últimos años se ha visto que luego de 3 años el 75% de los pacientes todavía presentan dolor y parestesias residuales, y un 25% se encuentran inhabilitados para trabajar, lo que pone en tela de juicio en cuanto al buen pronóstico de esta patología la cual puede dejar secuelas incapacitantes, se presentara un trabajo más adelante(4), el cual describe las diferencias que hay entre las afecciones dependiendo de la topografía a nivel del plexo, siendo los troncos más altos de más rápida recuperación que los bajos. También describe que en pacientes con afectación bilateral tienen más lenta restabilización de sus funciones motoras y sensitivas (hasta en el doble del tiempo), y mayor probabilidad de persistir con secuelas. Etiologia La causa exacta del proceso es desconocida hasta la fecha. La hipótesis actual es que los episodios están causados por una respuesta mediada por mecanismos inmunitarios al plexo braquial. Se han propuesto una serie de factores precipitantes que pueden contribuir al desarrollo de la plexitis y se han encontrado en aproximadamente el 30– 85% de los casos precediendo al debut del dolor. Los factores más frecuentemente referidos son de 4 tipos: • Infecciones, tanto bacterianas (Borrelia), como virales (CMV, gripe, VIH). De hecho Tsairis registró en su estudio que en el 25% de los pacientes el inicio de los síntomas venía precedido por una infección viral sistémica. • Existen registros previos que muestran aso ciación de la neuralgia amiotrófica con intervenciones quirúrgicas recientes, o partos. Sin embargo la explicación de su relación con la cirugía es puramente especulativa: se considera la posibilidad de que el estrés quirúrgico active algún virus que afecte a las raíces nerviosas, pero no existe estudio serológico ni viral que lo confirme. • Se ha intentado relacionar con situaciones de pos inmunización (vacunas), y de autoinmunidad (PAN, LES, arteritis de células gigantes, sueroterapia, inyecciones subcutáneas de alérgenos). • Por último se ha especulado acerca de l a posible asociación con los traumatismos, o el ejercicio físico extenuante. No obstante el papel de todos estos factores permanece en el ámbito de la hipótesis puesto que no han podido ser comprobados. La secuencia fisiopatológica podría estar relacionada con la aparición de edema perineural de forma similar al producido en los cuadros de urticaria, o por la especial «atracción» de linfocitos circulantes sensibilizados hacia los nervios del plexo braquial. Se ha encontrado activación del complemento en la fase aguda del cuadro, lo que apoya las teorías de su origen autoinmune. En concordancia se han realizado tratamiento con fármacos inmunomoduuladores, con varios reportes de casos clínicos y reportes de series de casos pequeñas que proponen que el tratamiento con corticoides puede llegar a ser efectivo. Aunque ninguno de estos estudios fueron sistemáticamente evaluados con número de pacientes significativo(9). Diagnóstico El SPT tiene un diagnóstico inicialmente clínico, apoyado por la exploración física, y el examen electromiográfico. La sospecha clínica se basa en el patrón de dolor severo de inicio súbito, seguido de atrofia y debilidad con recuperación lenta. Los estudios de laboratorio suelen resultar normales y están indicados solo si se sospecha una enfermedad sistémica subyacente. Asimismo la radiografía convencional del hombro no mostrará alteraciones relevantes, pero puede estar indicada para descartar patología específica osteo-articular. Los estudios de conducción nerviosa se consideran de apoyo y sirven para excluir mononeuropatías más frecuentes, mientras que el electromiograma (EMG) es importante para documentar la 4 denervación. El patrón de denervación puede revelar tanto afectación de un nervio específico, como una afectación parcheada de todo el plexo. El EMG realizado al menos 3 o 4 semanas tras el inicio de los síntomas es útil para aportar el patrón específico de afectación muscular, y por lo tanto ayuda a identificar la localización hipotética de la lesión neurológica. En cuanto a la resonancia magnética nuclear (RMN), su uso ha mejorado la evaluación neuroradiológica de muchas enfermedades, incluidas aquellas que afectan al sistema nervioso periférico, como el SPT. En este caso, la RMN de columna cervical y plexo braquial sirve para descartar cualquier proceso patológico local. Se aprecian típicamente señales hiperintensas en T2 en los músculos del hombro antes de la instauración de la atrofia muscular, y pueden aparecer varios días tras la aparición de los síntomas, así como persistir meses hasta la instauración de la atrofia muscular. Aunque estas imágenes no son específicas de este proceso.(7) No existe ninguna exploración complementaria específica para el diagnóstico de SPT. Tanto la RMN como el EMG deben ser interpretados en el contexto de la historia clínica, teniendo precaución de excluir antecedentes de traumatismo, y situaciones de sobrecarga física(9). la parálisis, constituyen el patrón característico del SPT, a diferencia de la radiculopatía cervical, por ejemplo, en la que el dolor, la debilidad, y la hipoestesia tienden a ocurrir simultáneamente. El SPT es a menudo, confundido clínicamente con otras entidades más comunes y mejor conocidas. Al inicio del cuadro, el dolor agudo en torno al hombro puede conducir a errores diagnósticos, ya que puede tener lugar en muchas otras patologías locales30, como: desgarros del manguito de los rotadores. • capsulitis adhesiva glenohumeral. • tendinitis calcificante. • artritis de hombro. • afectación ósea local. • cervicobraquialgia. • herpes Zóster. Con la progresiva afectación muscular, y la aparición de debilidad muscular e incluso parálisis, otras patologías de la segunda motoneurona entran en el diagnóstico diferencial: • radiculopatía compresiva. • tumores demédula espinal o plexo braquial. • tumores infiltrantes de la raiz nerviosa o del plexo braquial como el tumor de Pancoast. • neuralgia del supraescapular, gran torácico, o síndrome de la abertura torácica superior. •Lesiones nerviosas traumático- compresivas. • disección de arteria cervical. • Poliomielitis previa. Expandiendo el diagnóstico diferencial del hombro doloroso: Síndrome de Parsonage y Turner. Este trabajo se realizó en conjunto entre el departamento de fisiatría y rehabilitación, y el dep. de anestesiología de la universidad de Philadelphia Jefferson Medical College of Thomas Jefferson. El mismo se publico en journal Osteopath Assoc. en el 2009 (JAOA • Vol 109 • No 8). Desde un punto de vista clínico, el comienzo súbito del dolor seguido de una rápida mejoría o resolución, a medida que tiene lugar la debilidad y Tratamiento: No existe un tratamiento específico para el SPT, pero existe unanimidad en cuanto a que este debe ser conservador y no quirúrgico. Los objetivos terapéuticos son reducir el dolor, prevenir la restricción de la movilidad, y recuperar la fuerza muscular. En cuanto al primero de los objetivos, durante las primeras semanas de evolución los analgésicos de primer escalón de la O.M.S. pueden no ser suficientes para el control del dolor, por lo que algunos pacientes llegan a requerir opioides. En las fases iniciales se ha recomendado tratamiento con corticoides e inmunoglobulinas, basándose en la hipótesis neuroalérgica del síndrome, con el objeto de prevenir la debilidad muscular, pero la eficacia de estas medidas no ha sido probada. (9). Los autores revisaron la presentación clínica de un paciente en el cual, como en la gran mayoría de los casos de esta patología, el diagnostico se realizó tardíamente luego de 2 años y medio de evolución. Con el fin de plantear un protocolo para el estudio de los pacientes con esta patología basados en la clínica para evitar el retrasó diagnostico así como la realización de dg. incorrectos y la no realización de estudios paraclínicos innecesarios. Llama la atención el volumen de información recopilada por los autores en la revisión del tema para la realización del protocolo antes mencionado. Dicha información es compatible con la recopilada por la revisión bibliográfica que realizamos en nuestro trabajo, lo cual puede deberse a el poco volumen que se encuentra en la literatura acerca del tema, asi como de lo reciente de la realización del mismo. Luego de presentar los datos recopilados a cerca de este síndrome, el equipo del estudio pasa a 5 comentar la historia clínica del paciente, finalizando con una guía de examen físico, en particular la exploración de los músculos afectados. El cual es completo y exhaustivo, que como veremos más adelante es el paso fundamental para plantear este diagnóstico. En cuanto al caso clínico problema en que se basó este trabajo que nos encontramos analizando, se trata de un paciente de sexo masculino, de 44 años de edad que sufrió un accidente de tránsito en moto con impacto máximo a nivel de miembro superior derecho, poco tiempo después, una semana, comienza con un dolor agudo e intenso a nivel del hombro derecho, no pudiendo reintegrarse a su actividad laboral habitual. Aumenta su dolor y se extendió a la región cervical, presentando debilidad de la cintura escapular, la cual no cedió luego de dos años y medio. Al momento de la consulta con el equipo del autor de este trabajo presentaba, un cuadro caracterizado por cervicalgia irradiado al musculo deltoides y a la axila, asociado a una debilidad de la cintura escapular. Se le reiteraron los estudios electromiograficos los cuales revelaban una denervación limitada al musculo serrato anterior, y del deltoides sin evidencia de patología radicular cervical. Realizándose así el diagnóstico de SPT. Destacamos lo florido del caso clínico y su relación con el antecedente traumático, lo cual es de fundamental importancia para orientar el diagnostico. Enfocándonos en los pasos diagnósticos utilizados por este equipo, luego de haber realizado un correcto examen físico, este trabajo le da especial importancia a los estudios de electrodiagnóstico, dividiéndolos en los de conducción nerviosa (NCS), y el electromiograma por aguja (EMG). Se refieren a los mismos como de gran utilidad en topografíar los sectores nerviosos afectados, que como ya mencionamos y volveremos a ver más adelante en este mismo trabajo se puede realizar por el examen físico. También mencionan su eficacia para confirmar el diagnóstico cuando se evidencian mononeuropatías únicas o múltiples, en el territorio del plexo braquial, de forma “parcheada”, o sea comprometiendo músculos que no comparten inervación por la misma raíz nerviosa, lo cual orientaría al dg. de radiculopatías. Aclarando que este método diagnóstico es útil en la topografía de la lesión cuando se asociada a la afectación del musculo paravertebral correspondiente al nervio del plexo braquial con el cual comparte inervación la raíz nerviosa correspondiente, pero que este último grupo muscular es de muy difícil exploración en el examen físico. Aunque destacan en el mismo párrafo, que hay múltiples trabajos que confirman el alto índice de falsos negativos de estos estudios, llegando incluso hasta el 60 % en algunos casos. Planteando que con el correcto screening de estos cuadros dolorosos del hombro, se pueden detectar de forma temprana el diagnostico de SPT, diferenciándolo de las radiculopatías por la detección a nivel del examen físico o de los estudios de electrodiagnóstico el compromiso mononeuropatico o multineuropatico, en contraposición a la afectación por miotomos características de las radiculopatias. Este grupo califica a la RNM como un estudio de baja sensibilidad en el diagnóstico de esta patología, aunque nombran el trabajo que más adelante presentaremos, realizado en la universidad de Duke en el departamento de radiología. También afirma que las imágenes en T2 potenciadas en pacientes con debilidad muscular que presentan este síndrome, se evidencia un aumento en la señal de los músculos afectados, aunque no lo plantea como un estudio de cabecera para esta patología. Basándose únicamente en la clínica apoyada en los estudios electro diagnósticos afirma, podemos llegar a un correcto diagnóstico de la entidad que estamos estudiando. En cuanto al pronóstico destacan que, al igual que el resto de la literatura consultada, presenta un pronóstico favorable en la mayoría de los casos. Siendo la duración de los síntomas variable dependiendo de: -Afectación uni o bilateral -Intensidad de los síntomas al inicio del cuadro, al igual que la velocidad de instauración del mismo. -Altura de los troncos del plexo braquial comprometidos, siendo los más altos los de mejor pronóstico. -Idiopática o hereditaria. La restauración motora es impredecible, dado que a pesar de que en un 75% de los casos comienza la recuperación en un mes, esta, depende del dolor residual el cual limita el inicio de la recuperación, así como el tratamiento fisioterapéutico. Observándose también, que la recuperación es más rápida a nivel proximal que a distal. Afirman que los pacientes con debilidad muscular recuperan parcialmente la motilidad para la vida diaria en 6 meses aproximadamente, pudiendo continuar la recuperación hasta 3 años, la mejoría de la fuerza muscular en los casos que no se recuperó en este periodo, pueden incluso persistir con secuelas motoras. Aunque estas valoraciones son compatibles con el trabajo de Tsairis et al.(14) el cual reporto que la recuperación motora al año fue del 36%, del 75% al segundo año, y del 89 % al tercero, no pensamos que deba ser de tan buen pronóstico como relata 6 este y otros trabajos, pudiendo ser una causa del mismo una falla del sistema sanitario en el diagnóstico y por lo tanto en el tratamiento de esta enfermedad. osteópatas) y medicamentoso. Enfocandose el tratamiento fisioterapéutico en rango de movilidad activo y pasivo, con el fin de prevenir la artropatía por desuso y la contractura del hombro. Finalizando el trabajo, nos brinda una detallada guía del examen físico en estos pacientes, lo cual es de capital importancia, como ya se dijo en la diferenciación con otros cuadros dolorosos del hombro. Como pueden ser: radiculopatías que ocasionan cervico braquialgias, patología de manguito cortorrotador, espodiloartropatías glenohumeral, etc. Se destaca que la adecuada analgesia debe realizarse para poder cumplir con los objetivos terapéuticos de la fisioterapia, aunque no encontró en la literatura un protocolo o bibliografía que abale, el uso específico de uno u otro fármaco. (2) En el examen físico se debe realizar un exhaustivo examen neurológico del miembro afecto y contra lateral. En relación con el examen de las fuerzas y de la anatomía muscular, (ya que buscaremos debilidad, y atrofia), es muy fácil de pasar por alto o confundir debilidad y/o disminución de las masas musculares con lo normal. Sobre todo cuando se trata de un sector como el que estamos estudiando el cual actúa como una cadena que cuando un eslabón más alto se ve afectado puede llevarnos a creer que los eslabones más bajos se encuentran comprometidos también. Recomienda enfocarse en determinados grupos musculares, los cuales son más frecuentemente afectados. Es el caso del trapecio o serrato mayor los cuales proporcionan la estabilidad escapular, siendo la estabilización en el plano frontal responsable el primero, y en el sagital el segundo. La inestabilidad escapular pude afectarnos el examen del manguito corto rotador por lo cual necesitamos modificar el examen para explorar este último grupo muscular en este tipo de pacientes. Pudiendo incluso indicarnos seudoparálisis del manguito corto rotador, llevando a confusión. En pacientes con afectación del serrato mayor examinamos el manguito corto rotador con el miembro afecto a su lado en posición de reposo neutra. A diferencia a aquellos que tienen compromiso del musculo trapecio en los cuales lo examinamos con el brazo en abducción de 90o. Como ya se mencionó este estudio se enfocó en el examen fisco, dado que uno de los síntomas cardinales de este síndrome, la debilidad, es de fácil mal interpretación, así como de pasar por alto dado que puede ser ocultado por otros grupos musculares cumpliendo movimientos complejos en conjunto. Ya que estos músculos específicos son pocas veces explorados por el clínico, de forma aislada, siempre deben realizarse cuando hay un rango de movilidad limitado, o cuando se observa el signo de escapula alada. Recalcándose que si el clínico hace hincapié en este primer paso diagnostico en el hombro doloroso se evitan múltiples procedimientos diagnósticos, innecesarios y sobre todo se disminuye la probabilidad de pasar por alto este u otros diagnósticos diferenciales. Haciendo énfasis en que los otros estudios diagnósticos indicados en esta entidad (Estudios de conducción nerviosa y RNM), presentan muy baja sensibilidad y especificidad. Llegando a la conclusión final de que el SPT debe ser incluido en el diagnóstico diferencial del hombro doloroso, sobre todo cuando se encuentra acompañado por debilidad, y alteraciones sensoriales distales. Contando con el alto nivel de sospecha, correcto examen físico , y el uso de estudios eléctricos( no tiene en cuenta la RNM en la conclusión), se puede llegar al diagnóstico en la mayoría de los casos. Finalizándose el trabajo presenta un apéndice en el cual explica, maniobras para el examen físico de cada musculo en particular de los cuales son los más frecuentemente afectados. El nervio circunflejo se puede explorar con la acción del deltoides anterior, mediante la flexión del hombro cuando el musculo serrato anterior estabiliza la escapula. Más adelante presentamos una descripción detallada del examen físico correcto en este síndrome. Trapecio El musculo trapecio se divide en tres haces, superior, medio e inferior, el cual se encuentra inervado por el nervio espinal accesorio (raíces C3 y C4). De acuerdo a sus inserciones, producen diferentes efectos a nivel de la escapula, de las cuales el sector superior produce elevación y retracción del omoplato. En cuanto al tratamiento de estos pacientes propone diferentes métodos los cuales destacan que deben ser complementarios, incluyendo la fisioterapia, manipulaciones (por kinesiólogos u Las fibras medias producen la retracción de la escapula, Las fibras inferiores llevan la escapula hacia distal y la retraen. 7 constatándose cualquier debilidad que presente este sector. FIGURA 3 En la misma posición en la que se encuentra el paciente se pasa a examinar el haz inferior, solicitándole, colocar ambos miembros superiores en flexión de 180o , observándose se ambos miembros se encuentran al mismo nivel. FIGURA 1 Musculo Trapecio Para examinar este musculo aconseja comenzar por el lado sano, y realizar una comparación tanto en la inspección estática, como en la activa, en el recorrido realizado por el sector estudiado. Con el fin de examinar el haz superior del trapecio con el paciente sentado se le solicita que retraiga el hombro a examinar. Comparándolo con el contralateral, al igual que en la exploración de las fuerzas, realizando oposición al movimiento solicitado( figura 2). Luego el examinador le realiza una maniobra contra resistencia intentando llevar el miembro a la flexión, con el fin de valorar las fuerzas del sector estudiado. Esta maniobra esta ejemplarizada en la figura 4. FIGURA 4 FIGURA 2 Serrato mayor El serrato mayor se encuentra inervado por el nervio toraccico largo ( raíces C5, C6, C7). El mismo se inserta en la parrilla costal en las primeras 8 costillas, y se inserta a nivel proximal en el borde medial de la escapula. Produce un movimiento hacia adelante y abajo de la escapula, cuando el torax es el punto fijo. Cuando el omoplato es el punto fijo es uno de los musculos inspiratorios, dadas sus inserciones costales. . Para el examen de las fibras medias, se coloca al paciente con el tórax en decúbito prono y con una abducción de 90o, se le solicita que realice una retropulsión hasta 120o, observando cualquier asimetría. Luego se realiza contra oposición 8 FIGURA 5 Con el fin de examinar este musculo se coloca el brazo del paciente con una flexión de 90o, con el codo en una flexión completa. Desde atrás del paciente se coloca una mano en la escapula contralateral, y la otra en el codo del miembro al que pertenece la escapula a la que vamos a examinar. Con el mismo se realiza una tracción hacia posterior observando la escapula si se manifiesta el signo de la ̈escapula alada ̈ . (Figura 6) FIGURA 7 Supraespinoso, infraespinoso y redondo menor. Para la exploración del manguito cortorotador el cual está formado por el musculo supraespinoso, infraespinoso, redondo menor y subescapular. De los cuales el primero es uno de los músculos más afectado frecuentemente, como vamos a ver más adelante. Estos músculos son rotadores externos del humero. El supraespinoso y el infraespinoso se encuentran inervado por el nervio supraescapular. El redondo menor se encuentra inervado por el nervio circunflejo, de las raíces C5 y C6. FIGURA 6 Deltoides Este musculo se encuentra inervado por el nervio circunflejo, de las raíces C5,C6. El deltoides se inserta en el acromion y clavícula dirigiéndose hacia el tubérculo deltoides en el humero. Es abductor del humero, por lo que para el examen es necesario la abducción del mismo a 90o, con el codo en flexión, se realiza una pulsión proximalmente al codo, hacia distal. Esta maniobra es útil sobre todo para la valoración de la porción media de este musculo. FIGURA 8 El examen de la rotación externa del humero se realiza con el codo con el codo en flexión de 90o, y si hay sospechamusculo serrato mayor, se fija con una mano el codo contra el tronco y se le solicita al 9 paciente que rote externamente el brazo contra resistencia. FIGURA 9 Radiculopatías cervical o Sindrome de Parsonage y Turner: diagnóstico diferencial de un paciente con síntomas a nivel cervical y del miembro superior. Se trata de un trabajo presentado por los residentes de fisiatría de la universidad de Pittsburgh en el 2005 el cual se trata de un caso clínico comentado de interés dado la dificultad diagnostica que presento este equipo. Siendo publicada en el Journal of Orthopaedic & Sports Physical Therapy para el aprendizaje de uno de los tantos diagnósticos diferenciales del hombro doloroso. Este trabajo describe el caso clínico de un paciente de 43 años de edad, referido a su clínica con el diagnóstico de cervicoradiculalgia, la cual había sido tratada con medicación antiinflamatoria, cabestrillo, manipulaciones cervicales, e incluso tracción cervicales intermitentes, presentando luego del mes una remisión de su dolor persistiendo con debilidad, y sensación de parestesias. Cuando fue referido al equipo de rehabilitación de fisiatras que realizaron este trabajo, presentaba la debilidad y la atrofia de los músculos de la cintura escapular que dominaba el cuadro clínico. Luego de la exploración de los rangos de movilidad de columna cervical y de realizar tracciones de alta velocidad pero de baja intensidad, y pequeñas rotaciones en este sector, no evidenciando cambios en el cuadro clínico, se continuó el estudio del paciente. Se estudió, por medio de estudios de conducción nerviosa, la valoración de la integridad y la función de los nervios del miembro superior izquierdo. La velocidad de conducción nerviosa fue normal, como es de esperar en un SPT. El EMG es el estudio eléctrico de elección para confirmar el diagnostico de este síndrome, el cual evidencio una alteración únicamente del nervio supraescapular. planteando que pueden estar afectados otros nervios del sector alto del plexo braquial, dada la clínica del paciente, y que el EMG no se lo suficientemente sensible como para detectar esas alteraciones. Ya que los estudios de conducción nerviosa siempre deben ser interpretados en relación a la clínica y a los hallazgos imagenológicos.(9) Se le realizó, luego de las radiologías de rutina ( Rx. F y P de columna cervical, y Rx. F y P de hombro izq.), una RNM de columna cervical no incluyendo el sector del hombro. La misma con el objetivo de diagnosticar o descartar una radiculopatía cervical. Esta informa alteraciones discordantes con el cuadro clínico, como ser pequeñas protrusiones discales en C5- C6, osteofitosis que comprometían el formen radicular de ese espacio pero del lado derecho, a diferencia de la sintomatología que presentaba el paciente que era a izquierda. Aclaran en el trabajo que este paciente fue valorado antes de contar con las evidencias actuales de que la presencia edema muscular observado en las RNM de hombro ayuda al diagnóstico de SPT, por lo cual se omitió la solicitud del mismo. Más adelante en esta revisión presentaremos un trabajo el cual es el que apoya esta afirmación. Realizándose el diagnóstico clínico de SPT luego de haber excluido otros diagnósticos diferenciales, asociado a los hallazgos en los estudios de conducción nerviosa los cuales presentaban potenciales fibrilados y ondas positivas. Al mes de iniciado el cuadro clínico el paciente relató una remisión parcial de su dolor persistiendo con parestesias y debilidad con predominio en el hombro. Luego del cual se exploraron los rangos de movilidad pasiva y activa las cuales se encontraban francamente disminuidos pero por limitación secundaria al dolor. En la evolución luego de múltiples sesiones de fisioterapia el paciente presento una mejoría del cuadro en cuanto sus síntomas motores así como las alteraciones sensoriales en el miembro afecto. Luego de una revisión bibliográfica, recalcan los elementos clínicos diferenciales de ambos cuadros dolorosos del hombro. Ambos entidades, pueden afectar la columna cervical, hombro y el miembro superior, pero en el caso de las cervicoradiculalgias el dolor es de instauración insidiosa, a diferencia del SPT en el cual el dolor es de gran intensidad desde el inicio y de instalación más rápida. Este último no presenta variaciones del dolor con la movilización del cuello, siendo en la cervicoradiculalgia característico el aumento del 10 dolor, por lo que se preconiza el tratamiento con manipulaciones e inmovilizaciones. En los pacientes en los cuales este tratamiento no responden adecuadamente a este tratamiento y presentan un empeoramiento del cuadro, con la aparición de debilidad, e incluso paresia, es cuando se plantea el diagnostico de SPT. Aclaran también al final del trabajo que la instauración del tratamiento inicial con tracciones y manipulaciones puede haber ayudado a la remisión de parte de su sintomatología dado que se demostró por la RNM cervical patología a este nivel, que podría estar intricada en la clínica del paciente. Destacándose, eso sí, que no influye y no se encuentra indicado en el SPT. Dado que no existe ningún protocolo que avale una opción terapéutica sobre otra en este síndrome. Ya que se plantea que es auto limitado y de relativamente buen pronóstico, con una rehabilitación completa o casi completa a los 2 o 3 años. Aunque el tratamiento que se plantea es sobretodo paliativo, consistente en analgésicos, y ejercicios para mantener los rangos de movilidad y restablecimiento de las fuerzas del miembro afecto. Aunque es de destacar de este trabajo que los residentes de fisiatría, así como sus docentes en Pittsburgh, presentan las misma inquietudes y dificultades en el diagnóstico del síndrome que motivó esta revisión bibliográfica. Los cuales no cuentan con la suficiente cantidad de pacientes con esta patología como para realizar un trabajo con mayor validez científica. Se seleccionó este trabajo de nuestra revisión dada la diferenciación clínica que plantea con uno de los diagnósticos diferenciales más importantes del SPT, las radiculopatías cervicales. Así como para ejemplificar la dificultad diagnostica, y el proceder en muchos de los casos de esta patología, en la cual se llega al diagnóstico de forma tardía, al comprobar la no respuesta al tratamiento instaurado para otras patologías más frecuentes. Espectro clínico de neuralgia amiotrófica en 246 casos. Este estudio fue realizo en el departamento de nuerología y el departamento de neurofisiología de la universidad de Nijmegen, de los Países Bajos. Fue publicado en el 2006 en Brain,con este gran número de pacientes de los cuales 104 fueron evaluados en este centro, donde es referencia nacional en esta patología desde el año 2000, a los cuales se les realizo diagnostico por los autores de este trabajo. Se trata de un estudio que incluye un gran número de pacientes (en relación a la incidencia de esta patología), destacándose que es uno de los más grandes realizados, los cuales se seleccionaron de acuerdo a criterios clínicos, pero se destaca que los mismos provenían de diferentes centros médicos, y fueron analizados prospectivamente y en un pequeño porcentaje (21,9%) retrospectivamente. Entre los pacientes seleccionados 67,5% eran masculinos. En este estudio se valoraron los síntomas, curso, y pronóstico de NA en un grupo de pacientes con NA idiopática (n 199), y en otro grupo con NA hereditaria (n 47), con el fin de conocer más acerca de esta patología. Los datos fueron analizados clasificados en 34 variables clínicas de las cuales 6 diferenciaban entre NAI y NAH. Las mismas son edad de comienzo, afectación de nervios fuera del plexo braquial, incremento del dolor en los primeras semanas luego del ataque inicial, máxima paresia durante el ataque, intensidad del dolor( según un score), e incapacidad laboral. Esta diferenciación entre idiopática y hereditaria es la variable cualitativa más importante dada la diferencia pronostica y evolutiva de ambas entidades. Así como se encontraron diferencias entre elgrupoconNAIyelNAHencuantoala forma de presentación, también se describen diferencias entre hombres y mujeres en como padecen esta patología. El dolor de tipo neuropático, de acuerdo a su intensidad, duración y topografía (afectación bilateral y nervios que no pertenecen al plexo braquial presentan peor pronóstico), puede correlacionar a su pronóstico de forma directa. El curso del dolor se manifiesta en 3 fases consecutivas, con un inicio severo, pasando luego a ser continuo y de menor intensidad por 4 semanas aproximadamente, con una posterior remisión que puede no ser completa. El dolor severo al inicio del cuadro se observó en el 90% de los pacientes. Las manifestaciones clínicas tan intensas observadas en este grupo valorado puede ser que sea debido a la inquietud del médico que solicita la segunda opinión en casos complejos y lo derivan a este departamento por ser el centro de referencia. Así como los casos que presentaban síntomas de poca entidad, como aquellos con una rápida recuperación no lleguen a ser valorados por este equipo, lo cual puede afectar los datos otorgados por este estudio. La afectación bilateral de la patología, así como elementos autonómicos fueron raras (menor al 5%). 11 El compromiso motor, fue predominante en este trabajo, el cual se presentó en el 70% de los pacientes. Las alteraciones sensitivas fueron menos frecuentes 78,9% de los pacientes pero fue infra valorado por los pacientes en relación con el dolor inicial, y la paresia posterior. Estas se manifiestan con áreas de hipostesias, sin relación con el territorio motor afectado, en más de un 80% de los pacientes. La disociación existente entre la afectación motora y la sensitiva puede ser explicada por el compromiso parcheado de esta entidad. Al ser una patología de presentación irregular y multifocal, pudiendo afectar casi cualquier nervio en el plexo braquial ,así como cualquier distribución nerviosa del tronco alto, medio o bajo, tiene preferencia por el sector superior del plexo. Los territorios afectados más frecuentemente en este estudio fueron los del nervio supraescapular y del nervio torácico largo. Este hallazgo es compatible con el de otros estudios que tipografiaban la afectación en estos nervios con mayor frecuencia.(12) No se encontró relación entre la distribución de la afectación motora con la afectación sensitiva (4). Lo cual es de capital importancia para la diferenciación con otras patologías en las cuales se incluye el SPT como diagnóstico diferencial como lo son las radiculopatías.(1,3,6,9,10). Los ataques recurrentes en la NAI se presentaron en un porcentaje del 26,1% de los pacientes durante una media de 6 años de seguimiento. De los mismos se destacan que pueden ser muy variadas las manifestaciones clínicas, pudiendo ser exclusivamente con alteraciones sensitivas, motoras, intensamente álgicas, o presentar diferentes combinaciones de estas. En la NAH tuvieron un inicio más temprano de la patología (28,4 frente a 41,3 años), y mayor frecuencia de ataques (con una media de 3,5 frente a 1,5) y una participación más frecuente de los nervios fuera del plexo braquial (55,8 frente a 17,3%) que los pacientes INA. Con paresias de mayor intensidad, con un posterior resultado funcional más pobre que en los pacientes afectos por una NAI. En los hombres el dolor inicial tendió a durar más que en las mujeres (45 frente a 23 días). En las mujeres presentaban como peculiaridad y como diferencia, la afectación de la parte inferior del plexo (23.1% frente a 10,5% en los hombres), y su pronóstico funcional fue peor. La recuperación total fue menos favorable que el que se asume, con dolor persistente y paresia en aproximadamente dos tercios de los pacientes que fueron seguidos durante 3 años o más. lo cual no es compatible con la afirmación de que nos encontramos ante una patología de buen pronóstico como afirma la mayoría de la literatura consultada, pudiéndose si aclarar que puede presentar un pronóstico bueno a largo plazo. Llegando a la conclusión de que el SPT es una patología que presenta un amplio rango de manifestaciones clínicas, que van desde una simple paresia del nervio interóseo anterior con una dificultad en la flexión de la IFD del primer y segundo dedos, hasta una afectación bilateral del plexo braquial con afectación del nervio frénico con ortopnea. Dada la alta variabilidad de las topografías encontradas en este estudio, incluso múltiples fuera del plexo, propone un cambio en la denominación de esta entidad, en vez de plexopatía braquial, mononeuropatía múltiple, con afectación preferencial del plexo braquial y de raíces cervicales. También se confirmó en este estudio el predominio de esta patología en el sexo masculino, lo cual es de importancia dado que se plantea el origen autoinmune de esta entidad (las cuales predominan en el sexo femenino). Se desconoce la razón de esta predominancia, pudiendo haber algún factor sexual que haga más vulnerable al sexo masculino al SPT, o tal vez por la afectación que le produce la falta de fuerzas en las tareas laborales a las que se dedican mayoritariamente este sexo. En este estudio se utilizó el EMG en todos los pacientes valorados, pasando a comentar los aportes del mismo en el diagnóstico de esta patología. En primer lugar es de utilidad en la confirmación del diagnóstico o la exclusión del mismo, y en segundo lugar en la magnitud de la afectación del nervio involucrado. En cuanto a la RNM, la menciona como de utilidad en determinados cuadros clínicos pero destacando que no se realizó en la mayoría de los pacientes (solamente se utilizó en tres pacientes), por lo cual no pueden afirmar a favor o en contra de este estudio. Aunque si plantean que se debe interpretar cuidadosamente sobre todo cuando se descartaron radiculopatías cervicales. Se evidencio una instalación variable de este cuadro clínico pudiendo ser aguda, subaguda, o más insidiosa. Al igual que la recuperación, la cual puede ir desde un par de meses hasta no observarse recuperación luego de varios años. Evidenciándose como elementos de mal pronóstico: la variedad hereditaria, el sexo masculino, intensidad del cuadro doloroso. No encontrándose relación pronostica con la edad del paciente. Si se evidencio un alto índice de recurrencia de los ataques de dolor en la neuralgia braquial idiopática. De los pacientes más de un tercio de los pacientes persistieron con dolor crónico , y la mayoría de los pacientes portadores de INA y HNA persistieron 12 con algún tipo de déficit funcional luego de 6 años de seguimiento. Por lo cual se destaca que esto debe ser informado al paciente dado el prolongado seguimiento que va a presentar por parte de los profesionales de la salud. Destacándose la incidencia de esta patología se encuentra subestimada, dada la variedad de cuadros clínicos en los cuales se pueden presentar, llegando a ser mucho más frecuente de lo que se estima, asociado a el peor pronóstico evolutivo a la cual se presenta actualmente este síndrome debe considerarse como un diagnóstico diferencial en todo cuadro doloroso del hombro. Estudios de conducción nerviosa en SPT Este trabajo publicado en el American Journal of Physical Medicine & Rehabilitation by Lippincott Williams & Wilkins en el año 2009, el cual se realizó con el fin analizar los hallazgos anormales en los estudios neurológicos realizados en pacientes en los cuales se realizó el diagnostico de SPT. Se trata de un estudio retrospectivo realizado en el departamento clínico de neurofisiología y neurología, en conjunto con el centro de patologías neurológicas de neurociencia, pertenecientes al centro médico universitario de Radboud, de los países bajos, del periodo del 2003 al 2006, en donde se estudió la historia clínica de 112 pacientes en los cuales se realizó el diagnostico de SPT, de los cuales el 80% presento síntomas sensitivos en el territorio del plexo braquial. Se valoró la frecuencia de alteración de los resultados de los estudios de conducción nerviosa a nivel de los nervios musculocutáneo, radial, mediano y cubital, en los cuales se demostró que presentaban resultados patológicos en menos del 20 % de los pacientes, muchas de los que no presentaban anormalidades a pesar de presentar elementos clínicos de afectación nerviosa. Los nervios que más frecuentemente presentaban alteración en la conducción fueron el nervio musculocutáneo y el mediano ( 15 % y 17 % respectivamente). No se encontró correlación entre la presencia o localización con las alteraciones clínicas de los territorios nerviosos estudiados. Los estudios de conducción nerviosa a nivel del plexo braquial no parecen realizar un aporte de importancia en el diagnóstico de SPT. Por lo que un estudio eléctrico sin alteraciones no descarta el diagnostico de neuralgia amiotrófica. Llegando a la conclusión con este estudio que la alteración en la conducción nerviosa en los estudios eléctricos raramente son anormales en la SPT. Lo cual es compatible con la naturaleza de afectación parcheada de este síndrome no dando alteración de todo el trayecto nervioso como se lo estudia con los estudios eléctricos, así como con la falta de correlación entre los síntomas dolorosos, paresias y déficit sensitivos. Las pruebas neurofisiológicas demuestran la afectación axonal, pero sin evidencia de neuropatía generalizada. Aunque el diagnóstico es clínico en la mayoría de los casos, sobre todo cuando se está familiarizado con este síndrome, muchos pacientes son sometidos a EMG con el fin de confirmar el diagnostico y valorar la gravedad del daño axonal. Este estudio se focalizo en el uso de estudios de conducción nerviosa usándose un protocolo de valoración de ambos mmss, con el uso de estudios de conducción nerviosa motora seguidos de estudios con aguja con electromiograma. El resultado de este estudio contrasta con los estudios realizados en pacientes portadores de plexopatías braquiales secundarias a episodios traumáticos en los cuales los NCS son usados con el fin de valorar la extensión del daño en el mismo. Dado que en los pacientes estudiados en los cuales presentaban afectación sensitiva del nervio musculocutáneo (lateral antebrachial cutaneous) presentaban anormalidades en los estudios de conducción nerviosa realizados en solamente en uno de cada tres pacientes. Teniendo en cuenta que los estudios de conducción nerviosa detectan patología en las fibras largas postganglionares, estos resultados pueden estar orientando, de manera indirecta, la probable afectación nerviosa proximalmente, a nivel de la raíz nerviosa. La afectación de la raíz nerviosa fue objetivada posteriormente mediante la realización de EMG, con la aparición de anormalidades en el mismo cuando se valoraron los músculos para vertebrales en un 12 por ciento de los pacientes, planteándose como un estudio complementario asociado a la estimulación nerviosa de cada raíz. Otra opción que se cuanta en determinadas clínicas son los NCS cuanttativos los cuales permiten la valoración de las fibras cortas, las cuales como se mencionó previamente no pueden ser valoradas con los NCS cualitativos tradicionales. El inconveniente del primero es el alto costo del mismo, aclarando el estudio que no lo poseían en su clínica. Los hallazgos realizados por este grupo de médicos demuestran que la sensibilidad de los NCS en el SPT es muy pobre como estudio para confirmar el diagnóstico de esta patología en la práctica clínica, aunque este demostrado que son de gran utilidad en otras patologías que afectan el plexo braquial. 13 Aclarándose por lo tanto que no debe ser utilizado con el fin de despistar como diagnóstico diferencial en los casos en los cuales se nos plantea la duda entre SPT y radiculopatías cervicales, dado que solamente un tercio de los pacientes con la primera entidad presentan alteraciones en NCS, aunque presenten alteraciones clínicas manifiestas. Por todo lo antes expuesto se destaca que un NCS normal en un paciente con clínica de SPT no descarta el diagnostico de esta entidad. Magnetic Resonance Neurography Diagnosed Brachial Plexitis A Case Report Este trabajo Americano presentado en el 2005 y publicado en el mismo año en la revista the American Academy of Physical Medicine and Rehabilitation realizado en la academia que lleva el mismo nombre por un grupo de fisiatras, a los cuales se les presento un paciente con un caso problema y manifiestan en el trabajo los hallazgos imagenológicos en la RNM como de gran ayuda para el diagnóstico de SPT. Se trata de un caso clínico en un paciente de unos 36 años con un cuadro clínicamente compatible con el diagnostico de SPT. Que luego de haberle practicado múltiples exámenes paraclínicos y haber descartado otros diagnósticos diferenciales se le realizó una RNM del hombro. En la misma observaron, cambios en la intensidad de la señal en los músculos afectados clínicamente y a través del electromiograma. Destacándose así la atrofia grasa como secundaria a la afectación de la inervación motora de los músculos involucrados. También nombran como otro elemento orientador el aumento de intensidad de la señal en los músculos afectos en T2, siendo estos elemento también de atrofia grasa. Destacan estos hallazgos como la primera vez que se realiza esta observación en este estudio imagenológicos, en esta patología, plantándose como probable hipótesis para futuros estudios para valorar la sensibilidad y especificidad del mismo en el diagnóstico de esta patología. Nombrando a la RNM como un nuevo elemento en el diagnóstico de lesiones nerviosas periféricas, a ser tenido en cuenta para las mismas y para futuros estudios al respecto. Sabiendo que un trabajo basado en un caso clínico no presenta una validez estadísticamente significativa, al igual que los otros 76 de nuestra búsqueda inicial, este lo adjuntamos por el aporte de otro método diagnostico (la RNM en la patología que no ocupamos en esta revisión), que como veremos en el próximo trabajo comentado, es el elemento de mayor importancia en cuanto a la información que nos brinda así como el aporte que tenemos en los últimos 10 años. Periodo en el cual se centró nuestra revisión. Hallazgos en la RNM en relación con la clínica en 27 pacientes. Este trabajo el cual se realizó en el mismo año al anterior pero a diferencia del previo se planteó como un estudio retrospectivo, dado el bajo número de casos de esta patología, analizándose 27 pacientes. Fue realizado en el departamento de radiología en la universidad de medicina de Duke, Carolina del Norte. El cual se publicó en la revista Radiology en el 2005. El mismo consistió en la revisión de los estudios imagenológicos, más específicamente las RNM de región del hombro, realizados en los pacientes atendidos en esa institución con clínica compatible con el diagnóstico “retrospectivo” de SPT. Destacan que fue realizado con el aval del comité de ética de la institución a la que pertenecen. Se realizó a través del análisis de los informes de las RNM de hombros realizados, los cuales se encontraban en la base de datos del instituto de radiología identificándose 2875 casos y posteriormente se analizaron los datos clínicos de los pacientes. Se utilizó un software sobre los mismos, con palabras claves, individualizándose 81 potenciales exámenes físicos asociados al diagnóstico clínico de SPT. Los autores revisaros los 81 historias clínicas, grabaciones realizadas por los médicos tratantes, así como las imágenes respectivas. Como resultado se llegó al diagnóstico retrospectivo de SPT en 21 casos,( de los cuales dos eran bilaterales)en base a los hallazgos clínicos, imagenológicos de las RNM, electromiográficos. También se examinaron los datos de seis pacientes adicionales los cuales fueron examinados fuera de la institución de los cuales se contaba en la base de datos. Finalmente se contó con la evaluación de 30 hombros de 27 pacientes (18 Masculinos y 9 femeninos, en un rango de edades de 12 a 81 años, con un promedio de 41 años). 14 Los hallazgos imagenológicos de las RNM y los datos clínicos (atrofia muscular, dolor, debilidad, resultados electromiográficos, micro traumatismos excesivos, cirugías recientes, vacunación, infecciones virales recientes) de todos los pacientes portadores de SPT fueron analizados. En cuanto a los hallazgos imagenológicos a nivel de las RNM anormales como ser aumento de la señal, difusa en T2, a nivel de los músculos afectados, así como una atrofia grasa a este nivel, fueron los indicadores indirectos de afectación nerviosa de los sectores nerviosos responsables de la inervación de los músculos alterados. Otras causas estructurales de afectación nerviosa que causan aumento de la intensidad de la señal en T2 en las RNM, fueron excluidas. Como resultado se obtuvo que un 97% de los 30 hombros presentaban afectación del nervio supraescapular; y en un 50% afectaban únicamente a este nervio. En un 50 % se observó el compromiso del nervio circunflejo, siendo el único afectado en un caso (3%). Un caso presentaba subescapular. afectado el nervio FIGURA 10 En esta imagen podemos observar la intensidad aumentada de la señal a nivel de musculo supraespinoso y del deltoides en T2 en un paciente con afectación de los nervios supraescapulares y circunflejo. Once de los 27 pacientes fueron evaluados con electromiografía, de los cuales todos se correlacionaban las alteraciones detectadas en los mismos con las imágenes de alta intensidad de la señal en T2 en las RNM realizadas. Llegando a la conclusión de que en cuanto a la distribución nerviosa de la afectación, el nervio supraescapular está casi invariablemente comprometido en los pacientes que padecen este síndrome. Siendo el nervio circunflejo afectado comúnmente, en la mitad de los sujetos evaluados en este estudio. Por último el Nervio subescapular es raramente afectado. FIGURA 11 Afectación de musculo supraespinoso (SS) e infraespinoso (IS). Corte sagital en T 2 con supresión grasa. Se evidencia la imágenes de intensidad aumentada en SS e IS en comparación del redondo menor (TM) el cual presenta una señal de intensidad. 15 lo cual tenemos que destacar que se basa en un diagnostico presuntivo, retrospectivo, en base a la correlación clínica imagenologica de una base de datos de un gran número de casos,( en relación a la incidencia de esta patología), de los cuales no se diferencia el tipo de plexitis braquial ya sea idiopática o hereditaria, lo cual se puede plantear como de dudosa validez. Conclusiones: FIGURA 12 La afectación del nervio supraescapular y circunflejo se evidencia en el corte sagital de T2 con supresión grasa donde se evidencia aumento de la señal de supraespionoso(SS), infraespinoso(IS) y redondo menor(TM). FIGURA 13 El dolor de hombro es un motivo frecuente de consulta médica, no solo en la práctica clínica de los reumatólogos, traumatólogos, y rehabilitadores, sino también para internistas, neurólogos, médicos de atención primaria, y de urgencias. En su diagnóstico diferencial deben incluirse otros procesos además de aquellos que afectan exclusivamente a la articulación glenohumeral y estructuras músculo-tendinosas relacionadas. Es precisamente en los pacientes con omalgia sin historia previa de traumatismo donde adquiere especial consideración el SPT o neuralgia amiotrófica, entidad clínica dolorosa de origen no traumático que afecta a la cintura escapular de forma uni o bilateral. Los pacientes con SPT se presentan típicamente con dolor de inicio súbito a nivel del hombro. Clínicamente establecer un diagnóstico puede ser difícil, ya que los síntomas no son en absoluto específicos, y pueden emular otras patologías locales tanto del hombro (desgarro del labrum con bursitis asociada, rotura del manguito de los rotadores, impingement, y capsulitis adhesiva) como de la columna cervical (radiculopatía.comresiva, tumores de médula espinal...). Corte sagital en T1 donde se evidencia atrofia grasa de los musculos supraespinoso, infraespinoso, y redondo menor. De ahí que se trate de una enfermedad frecuentemente infra diagnosticada, y no solo eso, sino que en muchos de los enfermos en los que se identifica el cuadro clínico, se produce un retraso diagnóstico considerable. Se destaca que este trabajo plantea, implícitamente, y explícitamente la RNM no solamente como un estudio imagenológicos con el fin de descartar otros diagnósticos diferenciales, sino como uno más para la confirmación así como la topografía de la afectación de la plexitis de este síndrome. Todo No existen pruebas complementarias específicas que permitan confirmar el diagnóstico de la neuralgia amiotrófica, por lo que este está basado sobre todo en la historia clínica y en la exploración física. Ello exige que haya que prestar especial atención a la modalidad del 16 dolor, atendiendo a si este presenta características y distribución neuropáticas. No obstante, tanto el electromiograma, como la RMN proporcionan valiosa información que ha de interpretarse adecuadamente en el contexto clínico del paciente. Los estudios de conducción nerviosa no presentan el nivel de sensibilidad que se pensaba para el diagnóstico de esta patología según la bibliografía estudiada, siendo dentro de ellos el EMG el que más información nos brinda para el mismo. En la RMN aparecen precozmente señales hiperintensas en T2 en los músculos del hombro antes de que se desarrolle la atrofia. Posteriormente se manifiesta un aumento de la intensidad de señal lineal intramuscular en T1 debido a la infiltración grasa. Sin embargo ninguno de estos hallazgos es patognomónico para el SPT. La reciente aplicación de la RMN tiene ventajas para el proceso diagnóstico, ya que excluye anomalías estructurales que pueden causar cambios similares de denervación en la musculatura del manguito, y además, la secuencia temporal de las imágenes, nos puede ofrecer información del estado evolutivo del proceso. sintomático, llegando muchos pacientes precisar opioides por la intensidad del dolor. a Una vez conseguido el adecuado control analgésico se recomienda iniciar tratamiento rehabilitador para mantener la movilidad articular y recuperar la fuerza muscular. Por último, es necesario enfatizar sobre la necesidad de tener presente esta patología en el diagnóstico diferencial de la omalgia, ya que como hemos visto en los estudios analizados el pronóstico es menos optimista de lo recogido previamente en la literatura, con un tercio de los pacientes presentando dolor crónico, y 2 tercios déficit funcional persistente más allá de los tres años de seguimiento. En cuanto al tratamiento, tradicionalmente se ha defendido que en la fase aguda este debe ser ////////////////////////////////////////////// Referencias bibliográficas: 1 Cervical Radiculopathy or Parsonage- Turner Syndrome: Differential Diagnosis of a Patient with Neck and Upper Extremity Symptoms 2 Expanding the Differential of Shoulder Pain: Parsonage-Turner Syndrome 3 Neurofisiological studys in persons whit cervico brachial disorders. 4 The clinical spectrum of neuralgic amyotrophy in 246 cases. 5 Expanding the Differential of Shoulder Pain: Parsonage-Turner Syndrome. 6 Differential diagnosis of shoulder pain followed by progressive weakness: a case report. 7 Parsonage-Turner Syndrome: MR Imaging Findings and Clinical Information of 27 Patients. 8 Sensory Nerve Conduction Studies in Neuralgic Amyotrophy. 9-SERRATRI-CE Syndrome Parsonage et Turner (encyclopedia medico quirurgica, Elsevier, Paris France). 10- Estudios neurofisiologicos en personas con síndrome de Parsonage y Turner. 11-Sensory Nerve Conduction Studies in Neuralgic Amyotrophy. 12-Parsonage-Turner Syndrome: MR Imaging Findings and Clinical Information of 27 Patients. 13-Long-Term Pain, Fatigue, and Impairment in Neuralgic Amyotrophy. 14- Brachial neuritis. Tsairis P, Warren RF. Hospital for Special Surgery, New York, New York 10021, USA. Clin Orthop relat Res. 1999 Nov (368) 37-43 15- Anatomia Humana, Lataget-Ruiz Liard . 17 movimientos pasivos de flexoextension y pronosupinación. Tabla I: Mayo Elbow Performance Score Variable Dolor (max 45 ptos.) Rango de movilidad (max 20 ptos.) Estabilidad (max 10 ptos.) Funcion (max 25.ptos) Definición Ninguno Leve Moderado Severo Mayor a 100 grados Entre 50 y 100 Menor a 50 Estable Moderadamente inestable Muy inestable Puede peinarse Puede comer por si solo Puede higienizarse Puede vestirse Puede calzarse Puntos 45 30 15 0 20 15 5 10 5 0 5 5 5 5 5 Resultado: >90 excelente; 75-89 bueno; 60-74 regular; <60 malo Tabla II Treatment algorithm proposed for the achievement of anatomic fixation and mechanical stability in patients with complex fracture-dislocations of the elbow . EUA = examination under anesthesia, MUCL = medial ulnar collateral ligament, LUCL = lateral ulnar collateral ligament, P/L = posterolateral stability, and ORIF = open reduction and internal fixation. 19 Tabla III : Broberg y Morrey. Puntuación funcional de las fracturas de la cabeza del radial Movimiento Grado de flexión (0,2 arco) Grado de pronación (0,1 arco) Grado de supinación (0,1 arco) Max 27 Max 6 Max 7 Fuerza Normal 20 Pérdida leve (apreciada pero sin limitación, 80% al del lado opuesto) 13 pérdida moderada (limita alguna actividad, 50% al del lado opuesto) 5 La pérdida severa (limita tareas cotidianas, perjudicial) 0 Normal 5 Pérdida ligera (percibida por el paciente, sin limitación) 4 Pérdida moderada (limita alguna actividad) 2 La pérdida severa (limita tareas cotidianas) 0 Sin dolor 35 Leve (con la actividad, no requiere medicamento) 28 Moderado (con o después de la actividad) 15 Grave (en reposo, medicación constante, incapacitante) 0 Estabilidad Dolor Resultados 95-100 Exelente 80-94 Bueno 60-79 Regular 0-59 Pobre Bibliografia 1.Hotchkiss RN.Fractures and dislocations of the elbow. En: Rockwood CA, Green DP ,Bucholz RW, Heckman JD, editores. Rockwood and Green’s fractures inadults,4 thed. Philadelphia: Lippincott-Raven;1996.p.929–102 2. McKee MD, Borden SH, King GJ, Patterson SD, Jupiter JB, Bamberger HB, Paksima N. Management of recurrent, complex instability of the elbow with a hinged external fixator. JBone Joint SurgBr.1998;80:1031–6. 3. Josefsson PO, Gentz CF, Johnell O, Wendeberg B. Dislocations of the elbow and intraarticular fractures. Clin Orthop Relat Res. 1989;246:126–30 . 4. Linscheid RL. Elbow dislocations. En: Morrey BF, editor. The elbow and its disorders. Philadelphia:WB Saunders;1985. p. 414– 32. 5. Ring D, Jupiter JB, Zilberfar bJ. Posterior dislocation of the elbow with fractures of the radial head and coronoid. JBone Joint SurgAm.2002;84:547–51. 6. Pugh DM, Wild LM, Schemitsch E, King GJW ,McKeeD. Standard surgical protocol to treat elbow dislocations with radial head and coronoid fractures. J Bone Joint Surg Am.2004;86:1122–30. 7. Cook RE, McKee MD. Techniques to tame the terrible triad: unstable fracture dislocations of the elbow. OperTech Orthop. 2003 ;13:130–7. 20 8. Zeinders GJ, Patel MK. Management of unstable elbows following complex fracture-dislocations-the ‘‘terrible triad’’ injury. J Bone Joint Surg (Am);90-A(suppl4):75–84. 9. McKee MD, Pugh DW, Wild LM, Schemitsch EH ,King GW. Standard surgical protocol to treat elbow dislocation with radial head and coronoid fractures. Surgical technique. JBone Joint SurgAm.n2005;87(suppl1):22–32. 10. Roberto Seijas, Oscar Ares-Rodriguez, Adolfo Orellana, Daniel Albareda, Diego Collado, Manel Llusa. Terrible triad of the elbow Journal of Orthopaedic Surgery 2009;17(3):335-9. 11. Pugh DM, McKee MD. The “terrible triad” of the elbow. Tech Hand Up Extrem Surg 2002;6:21–9. 12. Mason ML. Some observations on fractures of the head of the radius with a review of one hundred cases. Br J Surg 1954;42:123–32. 13. O’Driscoll SW, Jupiter JB, King GJ, Hotchkiss RN, Morrey BF. The unstable elbow. Instr Course Lect 2001;50:89–102. 14. Cage DJ, Abrams RA, Callahan JJ, Botte MJ. Soft tissue attachments of the ulnar coronoid process. An anatomic study with radiographic correlation. Clin Orthop Relat Res 1995;320:154–8. 15. Lill H, Korner J, Rose T, Hepp P, Verheyden, P, Josten C. Fracture-dislocations of the elbow joint—strategy for treatment and results. Arch Orthop Trauma Surg 2001;121:31–7. 16. Broberg MA, Morrey BF. Results of treatment of fracture-dislocations of the elbow. Clin Orthop Relat Res 1987;216:109– 19. 2. Zagorski JB. Complex fractures about the elbow. Instr Course Lect 1990;39:265–70. 3. Morrey. Traumatologia del codo.2004. 13-60. 4. Ponzo N, Telis F. Fracturas de la cabeza del radio. Revision biblografica. Clinica de ortopediay traumatología de la UdelaR. 2010 20. Complex varus elbow instability: A terrible triad model. Stephen E. Fern, MD, John R. Owen, BS, Nicholas J. Ordyna, BS, Jennifer S. Wayne, PhD*, N. Douglas Boardman III, MD. J Shoulder Elbow Surg (2009) 18, 269-274. 21. Job N. Doornberg, MS, Joppe van Duijn, MS, David Ring, MD. Coronoid Fracture Height in Terrible-Triad Injuries. The Journal of Hand Surgery. 2006;31:794–7. 22. Coronoid Fracture Patterns. Job N. Doornberg, MS, David Ring, MD. J mano Surg 2006; 31A :45-52. 23. Grant E. Garrigues, MD, Walter H. Wray III, MD, Anneluuk L.C. Lindenhovius, MSc, David C. Ring, MD, PhD, and David S. Ruch, MD. Fixation of the Coronoid Process in Elbow Fracture-Dislocations. J Bone Joint Surg Am. 2011;93:1873-81. 24. Kenneth A. Egol, M.D., Igor Immerman, M.D., Nader Paksima, D.O., M.P.H., Nirmal Tejwani, M.D., and Kenneth J. Koval, M.D. Fracture-Dislocation of the Elbow. Bulletin of the NYU Hospital for Joint Diseases 2007;65(4):263-70. 25. By Gregory J. Zeiders, DO, and Minoo K. Patel, MBBS, MS, FRACS. Management of Unstable Elbows Following Complex Fracture-Dislocations the “Terrible Triad” Injury. J Bone Joint Surg Am. 2008;90 Suppl 4:75-84. 26. Juan Rodriguez-Martin & Juan Pretell-Mazzini & Eva Maria Andres-Esteban & Ricardo Larrainzar-Garijo. Outcomes after terrible triads of the elbow treated with the current surgical protocols. A review. International Orthopaedics (SICOT) 21 (2011) 35:851–860. 27. WOONG-KYO JEONG, JONG-KEON OH, JIN-HO HWANG, SEOK-MIN HWANG, and WON-SEOK LEE. Results of terrible triads in the elbow: the advantage of primary restoration of medial structure. J Orthop Sci (2010) 15:612–619. 28. By Michael D. McKee, MD, FRCS(C), David M.W. Pugh, MD, FRCS(C), Lisa M. Wild, BScN, Emil H. Schemitsch, MD, FRCS(C), and Graham J.W. King, MD, MSc, FRCS(C). Standard Surgical Protocol to Treat Elbow Dislocations with Radial Head and Coronoid Fractures. JBJS Vol. 86-A, pp. 1122-1130, June 2004. 29. Van Riet RP, Morrey BF. Documentation of associated injuries occurring with radial head fracture. Clin Orthop 2008;466:130—4. 22
Anuncio
Documentos relacionados
Descargar
Anuncio
Añadir este documento a la recogida (s)
Puede agregar este documento a su colección de estudio (s)
Iniciar sesión Disponible sólo para usuarios autorizadosAñadir a este documento guardado
Puede agregar este documento a su lista guardada
Iniciar sesión Disponible sólo para usuarios autorizados