1 GUÍA BÁSICA VACUNAS
Anuncio
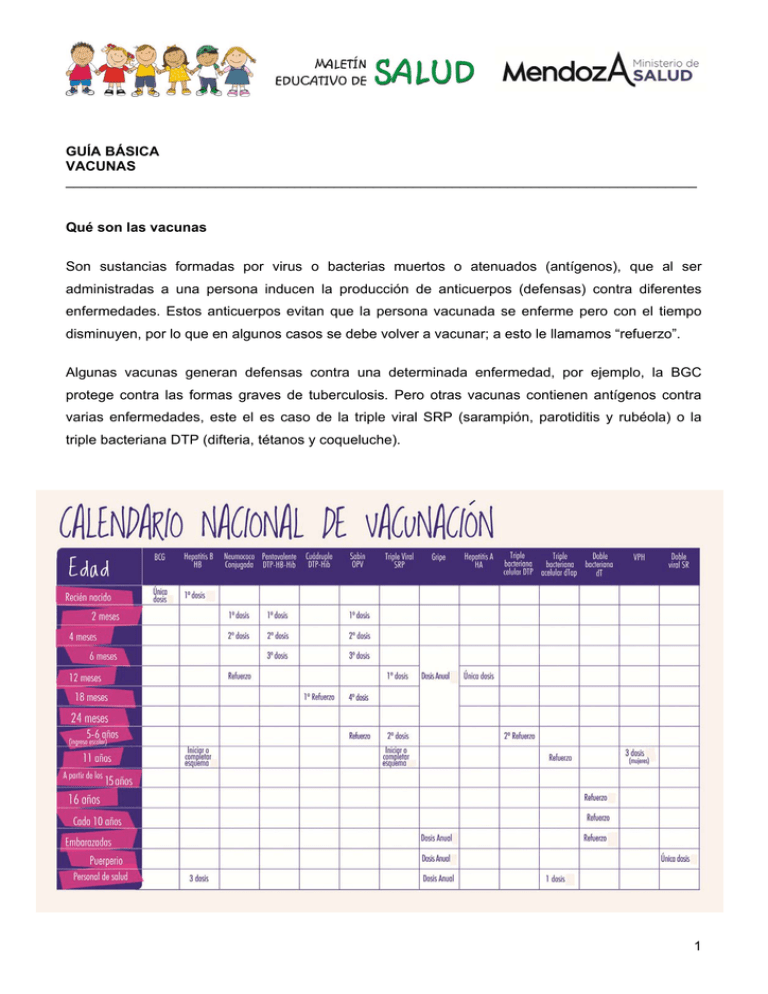
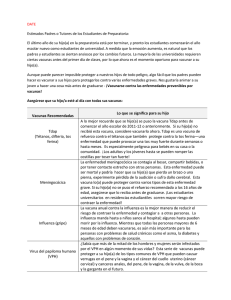
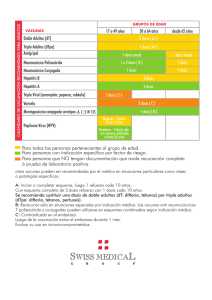
GUÍA BÁSICA VACUNAS ________________________________________________________________________________ Qué son las vacunas Son sustancias formadas por virus o bacterias muertos o atenuados (antígenos), que al ser administradas a una persona inducen la producción de anticuerpos (defensas) contra diferentes enfermedades. Estos anticuerpos evitan que la persona vacunada se enferme pero con el tiempo disminuyen, por lo que en algunos casos se debe volver a vacunar; a esto le llamamos “refuerzo”. Algunas vacunas generan defensas contra una determinada enfermedad, por ejemplo, la BGC protege contra las formas graves de tuberculosis. Pero otras vacunas contienen antígenos contra varias enfermedades, este el es caso de la triple viral SRP (sarampión, parotiditis y rubéola) o la triple bacteriana DTP (difteria, tétanos y coqueluche). 1 ESQUEMA BÁSICO DE VACUNACIÓN Nombre de la vacuna Protege contra Vía de administración BCG Formas graves de Intradérmica tuberculosis Hepatitis B Hepatitis B Intramuscular Pentavalente Difteria, tos ferina, Intramuscular tétanos, haemophilus influenza de tipo b (que provoca neumonías y meningitis) y hepatitis B Cuádruple Difteria, tos ferina, Intramuscular tétanos, haemophilus influenza de tipo b Sabin Poliomielitis Oral Triple viral Sarampión, rubéola y Subcutánea paperas Antigripal Gripe Intramuscular Hepatitis A Hepatitis A Intramuscular Triple bacteriana celular Difteria, tétanos, tos Intramuscular convulsa células completas Triple bacteriana acelular Difteria, tos convulsa Intramuscular acelular, tétanos Doble bacteriana Difteria, tétanos Intramuscular VPH Virus Papiloma Humano Intramuscular Sarampión, rubéola Subcutánea Neumonía y meningitis Intramuscular Doble viral Neumococo conjugada 2 Importancia de las vacunas “Cada vez menos personas padecen enfermedades infecciosas graves gracias a las vacunas”. Con la aplicación de vacunas se han podido erradicar muchas enfermedades infecciosas que años atrás producían grandes epidemias y muertes, como por ejemplo, la viruela. En el caso de otras enfermedades, como el sarampión o la poliomielitis, aunque no se ha conseguido erradicarlas del todo se ha reducido mucho el número de casos. Si no vacunásemos, estas enfermedades podrían volver a extenderse entre la población. “Es muy importante que nos vacunemos para protegernos de enfermedades y para evitar la transmisión a otras personas”. Si no nos vacunamos y en alguna ocasión tenemos contacto con el microorganismo causante de la infección, podemos padecer la enfermedad. Algunas de estas enfermedades pueden producir complicaciones importantes o incluso la muerte. Además, en caso de padecer la enfermedad, podemos transmitirla a otras personas susceptibles y ocasionar un brote epidémico. Microorganismos que contienen las vacunas “Los microorganismos que contienen las vacunas son capaces de activar nuestro sistema inmunitario (defensas) pero no tienen suficiente fuerza para producir la enfermedad”. Algunas vacunas están hechas a partir de microorganismos muertos; a las mismas las llamamos vacunas inactivadas porque el germen ha perdido su capacidad de reproducirse, por ej., la vacuna antigripal. Otro grupo de vacunas está hecho a partir de gérmenes vivos pero que por procesos de laboratorio han sido atenuados y que, por lo tanto, no tienen suficiente fuerza para producir la enfermedad pero sí para activar nuestro sistema inmunitario; a estas vacunas las llamamos vivas atenuadas. Es el caso, por ejemplo, de la vacuna triple vírica (SRP). Otras vacunas están elaboradas por procesos de ingeniería genética; a este grupo pertenece la vacuna contra la hepatitis B. 3 Existe otro grupo de vacunas formadas por toxoides producidos por bacterias, por ejemplo, la vacuna contra el tétanos y la difteria. Finalmente, hay un grupo de vacunas que se combinan con proteínas para potenciar la respuesta inmune, es decir la producción de anticuerpos; a estas vacunas las llamamos conjugadas, por ej., la vacuna contra el neumococo. Efectos secundarios de las vacunas “El riesgo de padecer un efecto secundario grave de una vacuna es mucho menor que el riesgo de padecer la enfermedad si no nos vacunamos”. Las vacunas son medicamentos muy seguros. Aún así, algunas personas pueden experimentar algún efecto secundario, en general leve y transitorio, como puede ser fiebre, inflamación, enrojecimiento o dolor en la zona de la inyección. Les reacciones alérgicas a las vacunas u otros efectos secundarios graves son muy raros y aparecen en contadas ocasiones. Cuándo hay que vacunarse “Es muy importante que tanto los niños como los adultos conservemos nuestro carnet de vacunación actualizado”. Las autoridades sanitarias clasifican las vacunas en “sistemáticas” y “no sistemáticas”. Las vacunas sistemáticas son las que están indicadas para toda la población a partir de la edad infantil y se encuentran incluidas en el calendario oficial de vacunación. Las vacunas no sistemáticas no están incorporadas al calendario de vacunación y sólo se aconsejan a ciertas personas (niños, adultos o grupos de riesgo para padecer determinadas infecciones, por ejemplo, veterinarios, trabajadores de salud, viajeros, etc.). “No nos tenemos que preocupar en el caso de que haya cambios en el calendario de vacunas. El médico nos informará”. Las autoridades sanitarias pueden modificar el calendario de vacunaciones sistemáticas si se descubren nuevas vacunas o si la situación epidemiológica en nuestro país cambia. Cuando llevemos el niño a su control de salud, se nos indicará qué vacunas se deben administrar de acuerdo con la edad e informará sobre los cambios que hayan habido. Por este motivo es muy importante conservar y llevar a cada consulta el carnet de vacunación. 4 Importante “Si tenemos dudas sobre si nos podemos vacunar o no, debemos consultar al médico”. No son contraindicaciones para vacunarse: • • • • • • • • • • Resfrío o catarro de vía aérea superior Tratamiento con antibiótico Tratamiento con corticoides a dosis bajas o inhalados (puff) Enfermedad leve como diarrea y poca fiebre Exposición reciente a la enfermedad infecciosa Reacción leve en una dosis previa Prematuridad Historia de alergia inespecífica Alergia a la penicilina Historia familiar de muerte súbita Vacunación contra la gripe A partir del 2011 la vacuna antigripal se ha incorporado al calendario oficial de vacunación. ¿Quiénes se deben vacunar? • Niños (desde los 6 a los 24 meses). • Mujeres embarazadas ( en cualquier trimestre del embarazo). • Mujeres en período de puerperio (dentro de los 6 meses posteriores al parto, si es que no se vacunaron durante el embarazo). • Personas pertenecientes a grupos de riesgo (con orden médica). • Todos los mayores de 65 años. • Personal de Salud. Vacunación contra el Virus del Papiloma Humano (VPH) A partir del 2011 la vacuna contra el VPH se ha incorporado al calendario oficial de vacunación para disminuir la incidencia y mortalidad por el cáncer cérvico-uterino (CCU) en mujeres argentinas. El Virus del Papiloma Humano 5 El Virus del Papiloma Humano VPH es una familia de virus que afecta muy frecuentemente a los seres humanos. Existen alrededor de 100 tipos de VPH, de los cuales 40 afectan a la zona genital y/o anal, y se dividen en 2 grandes grupos: - Los VPH denominados “de bajo riesgo oncogénico”, generalmente se asocian a las lesiones benignas, como las verrugas. - Los VPH denominados “de alto riesgo oncogénico”. Son alrededor de 15, y los más comunes son el 16 y el 18. Si bien pueden producir verrugas, se asocian fundamentalmente a las lesiones precancerosas, que son las lesiones que pueden evolucionar lentamente a un cáncer. El cáncer más frecuente causado por los VPH oncogénicos es el cáncer de cuello de útero (CCU), en la mujer. Los demás tipos de cánceres relacionados con el VPH (laringe, pene, ano, vagina) son muy poco frecuentes. Transmisión El VPH se transmite por contacto sexual. Es un virus de fácil transmisión, y es muy común. Se estima que 4 de cada 5 personas van a contraer uno o varios de los tipos de VPH en algún momento de sus vidas. Durante el embarazo la madre puede transmitir el virus al bebé si tiene verrugas genitales visibles, a través del canal de parto. Síntomas Las lesiones precancerosas y el cáncer en sus estadíos tempranos generalmente no producen síntomas. Sin embargo, tener VPH no significa que se vaya a desarrollar una lesión, por lo tanto, la infección puede pasar inadvertida. El 5% de las infecciones por VPH no retroceden solas y se tornan persistentes. Si la infección persiste por muchos años y es producida por genotipos de alto riesgo oncogénico, la infección por VPH puede causar lesiones en el cuello del útero de la mujer que pueden evolucionar al cáncer si no son controladas. Prevención No existe ningún tratamiento que cure el virus. Las que se tratan son las manifestaciones que los VPH pueden provocar, como las verrugas o las lesiones. Existen diferentes tipos de tratamiento, según el tipo de lesión. Se recomienda el uso de preservativo para disminuir el riesgo de contagio pero la manera más efectiva de prevenir la infección es a través de la vacunación contra el VPH. • Se deberán vacunar niñas de 11 años nacidas a partir del 01 de enero del 2000 en adelante. La vacuna se administra con un esquema de 3 dosis para obtener una inmunidad adecuada (0-1-6 meses). La 2° dosis se aplicará al mes de la primera, y la 3° dosis, a los 6 meses de la primera. Es sumamente importante completar las 3 dosis para garantizar la efectividad de la vacuna. • Está comprobado que la vacuna alcanza su máxima protección y eficacia inmunológica en 6 niñas en la adolescencia temprana, antes del contacto con el virus. Se demostró mayor respuesta inmunológica, mayor efectividad, antes de los 15 años de edad. • Se puede aplicar conjuntamente con otras vacunas del calendario. No existen intervalos mínimos entre diferentes vacunas. • Los estudios demostraron que la vacuna bivalente confiere protección por más de 8,4 años. Las proyecciones realizadas indican que la protección dura mucho más tiempo. Por el momento, no se requieren dosis de refuerzo. • La única contradicción que existe es la alergia severa a algún componente de la vacuna. • No está recomendada la vacunación en mujeres embarazadas o lactantes. Vacunación contra el neumococo A partir de la incorporación al Calendario Nacional de Vacunación, el primer día hábil de 2012 comenzó en todo el país la estrategia de vacunación contra el neumococo para prevenir la principal causa de afecciones graves como la neumonía y la meningitis. De esta forma, y por primera vez en la Argentina, todos los niños y niñas menores de dos años podrán acceder de manera gratuita a esta inmunización, la que también es de carácter obligatorio. La bacteria del Neumococo El Neumococo es una bacteria que habitualmente puede encontrarse en la garganta o las vías respiratorias de los seres humanos. Es decir, existen portadores de este germen, sin que produzca ninguna enfermedad, pudiendo pasar de unos a otros por contacto estrecho. En algunas ocasiones, y bajos ciertas circunstancias, el neumococo puede provocar enfermedades. Existen más de 90 variedades (serotipos) del neumococo. Algunas de las enfermedades son frecuentes pero no suelen ser graves como: la otitis o la sinusitis. Otras son menos frecuentes pero más graves como: • La neumonía (infección de los pulmones). • La meningitis (infección e inflamación de las membranas que recubren el cerebro). La meningitis por neumococo puede dejar secuelas como disminución de la audición, retraso y convulsiones. • La bacteriemia o sepsis (infección grave en la que el germen puede encontrarse en la sangre) Estas enfermedades pueden afectar a cualquier persona. Los grupos más vulnerables de tener enfermedad grave son: niños menores de 2 años, aquellos que padecen enfermedades crónicas renales, cardíacas, pulmonares, personas con alteraciones de su sistema inmune, diabéticos, los que no poseen bazo, todos ellos independientemente de la edad, y los mayores de 65 años. 7 Quiénes deben vacunarse Los menores de 12 meses deben recibir tres dosis de la vacuna; una dosis a los 2 meses de vida, otra a los 4 meses de vida y el refuerzo a los 12 meses (al año de edad). Los niños de entre 12 y 24 meses se tienen que aplicar dos dosis. Las mismas se aplican en todos los hospitales públicos y centros de salud del país. Transmisión El neumococo se transmite de persona a persona a partir de la tos o estornudos y por exposición directa con partículas respiratorias de personas infectadas o que portan la bacteria. Prevención La infección por Neumococo se puede prevenir con la vacuna recientemente incorporada al Calendario Nacional de Vacunación. Esta vacuna es segura y eficaz, protege contra los serotipos de neumococo que causan enfermedad con más frecuencia en nuestro país. La aplicación de todas las vacunas del Calendario es obligatoria y gratuita en los centros de salud u hospitales públicos de la provincia y en el Vacunatorio Central: Av. San Martín Nº 488, Mendoza. Bibliografía consultada 1. Alonso E, Batalla J, Bayas JM, Boldú M, Borràs E, Campins M, Carmona G, Corretger JM, Domínguez A, Godoy P, Martínez M, Moraga F, Morató L, Pineda V, Roca J, Gonzalo CR, Salleras L, Taberner JL, Urbiztondo L, Vidal J. Manual de Vacunacions. Quaderns de Salut Pública. 4ª ed. Barcelona: Direcció General de Salut Pública; 2006. 2. Farmaceuticonline.com [document a internet]. Barcelona: Col·legi de Farmacèutics de Barcelona; c2000 [accès 4 de novembre de 2007]. Disponible a: http://www.farmaceuticonline.com Dr. Rubén Cerchiai Dra. Iris Aguilar PROGRAMA PROVINCIAL DE INMUNIZACIONES DIRECCIÓN GENERAL DE EPIDEMIOLOGÍA Y AMBIENTES SALUDABLES SUBSECRETARÍA DE PLANIFICACIÓN Y CONTROL MINISTERIO DE SALUD - MENDOZA 8