Notice: Undefined index
Anuncio

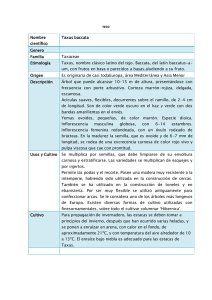
Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. 576 Cartas al Editor / Med Clin (Barc). 2010;135(12):573–577 inespecı́fico y se pautó metoclopramida con discreta mejorı́a clı́nica. En los dı́as siguientes el paciente fue visto por su médico de atención primaria y en la consulta de Medicina Interna de este centro. En la anamnesis se puso de manifiesto que ambos episodios habı́an ocurrido tras haber pasado tiempo en un garaje con escasa ventilación y en el que realizaba trabajos de carpinterı́a. Aunque habitualmente los efectuaba protegido por una mascarilla, en estas 2 ocasiones no se la habı́a colocado. La primera vez habı́a estado lijando madera durante varias horas, y la segunda revolviendo los utensilios en busca de uno de ellos, con lo que, según indicó el paciente, levantó mucho polvo de madera acumulado en el mobiliario. En ambos casos no habı́a podido respirar por la nariz, por sufrir una exacerbación de su rinitis, de forma que habı́a inhalado y deglutido una gran cantidad de polvo de la madera por la boca. Este dato de la anamnesis se reveló como fundamental, puesto que el tipo de madera con que estaba trabajando era madera de tejo. El tejo es un árbol conı́fero de la familia Taxaceae, género Taxus. Taxus baccata (tejo europeo o tejo común) es uno de los árboles más longevos y más tóxicos del mundo, y ya fue un árbol sagrado para los celtas. Historiadores romanos señalan el uso de las semillas y hojas de tejo por parte de los antiguos cantabros, astures y galaicos como veneno para suicidarse cuando se encontraban prisioneros o sitiados por el enemigo. Todas las partes del árbol, excepto la carne roja de las bayas, son ricas en alcaloides tóxicos: taxina, taxol y baccatina; el primero es el más peligroso y mortal. Si se calcula que 1 g de hojas contiene unos 5 mg de taxinas, la dosis tóxica mı́nima para el hombre se ha calculado entre 3 y 6,5 mg/kg. La dosis letal se ha estimado en 50– 100 g de hojas, y las ramitas y las hojas caı́das del árbol son tan tóxicas como la planta fresca2. Los extractos de tejo son extremadamente cardiotóxicos por su acción de inhibición de los flujos de calcio y de sodio. La muerte puede ocurrir por cardiotoxicidad aguda, aunque en la mayorı́a de los casos comunicados suelen aparecer sı́ntomas en el transcurso de varias horas e, incluso, dı́as tras la exposición. Entre estos sı́ntomas de envenenamiento se pueden contar los digestivos (sialorrea, dolor abdominal tipo cólico, hiporexia, náuseas, vómitos y diarrea), los neurológicos (cefalea, vértigo, mareo, midriasis, apatı́a, inestabilidad en la marcha, temblor y, en raras ocasiones, convulsiones, debilidad muscular generalizada, somnolencia y coma) y los cardiológicos (taquicardia seguida de bradiarritmias o fibrilación ventricular)1–4. Este paciente presentaba la mayorı́a de ellos inmediatamente después de la ingesta de virutas y polvo de la madera del árbol, y estos sı́ntomas reaparecieron tras la segunda exposición, lo que apoya fuertemente una relación de causalidad. El hecho de que no pudiese respirar por vı́a nasal, dado su proceso rinı́tico, fue el determi- nante de que el polvo accediera a la cavidad oral y de ella al tubo digestivo, lo que originó la sintomatologı́a tóxica. En cuanto al diagnóstico, la determinación en el contenido gástrico, la sangre, la orina o los tejidos de 3,5–dimetoxifenol, un producto formado por la rotura del enlace glucosı́dico de la taxina, se ha señalado como un marcador bioquı́mico útil en casos de intoxicación por cualquiera de los componentes del árbol5,6. El tratamiento de la intoxicación por tejo consiste en medidas sintomáticas básicas y de soporte (oxigenoterapia y control de las constantes vitales), junto con un vaciado gástrico rápido seguido de la administración de catárticos y carbón activado. Es importante el control de las arritmias cardı́acas, que pueden requerir en casos graves la colocación de marcapasos intracavitarios temporales1,7. El pronóstico depende de la cantidad de tóxico ingerida y de la rapidez con la que se instaure el tratamiento; y en algunos casos excepcionales, como el del paciente presentado aquı́, de una exhaustiva anamnesis. Bibliografı́a 1. Van Ingen G, Visser R, Peltenburg H, Van Der Ark AM, Voortman M. Sudden unexpected death due to Taxus poisoning. A report of five cases, with review of the literature. Forensic Sci Int. 1992;56:81–7. 2. Pietsch J, Schulz K, Schmidt U, Andresen H, Schwarze B, Dressler J. A comparative study of five fatal cases of Taxus poisoning. Int J Legal Med. 2007;121:417–22. 3. Jaspersen-Schib R, Theus L, Guirguis-Oeschger M, Gossweiler B, Meier-Abt PJ. Serious plant poisonings in Switzerland 1966–1994. Case analysis from the Swiss Toxicology Information Center. Schweiz Med Wochenschr. 1996;126:1085–98. 4. Schulte T. Lethal intoxication with leaves of the yew tree (Taxus baccata). Arch Toxicol. 1975;34:153–8. 5. Musshoff F, Jacob B, Fowinkel C, Daldrup T. Suicidal yew leave ingestion– phloroglucindimethylether (3,5-dimethoxyphenol) as a marker for poisoning from Taxus baccata. Int J Legal Med. 1993;106:45–50. 6. Musshoff F, Madea B. Modern analytical procedures for the determination of taxus alkaloids in biological material. Int J Legal Med. 2008;122:357–8. 7. Willaert W, Claessens P, Vankelecom B, Vanderheyden M. Intoxication with taxus baccata: Cardiac arrhythmias following yew leaves ingestion. Pacing Clin Electrophysiol. 2002;25:511–2. José Luis Hernández Hernández a,, Fernando Quijano Terán b y Jesús González Macı́as a a Departamento de Medicina Interna, Hospital Marqués de Valdecilla, Universidad de Cantabria, RETICEF, Santander, España b Centro de Salud ‘‘Dávila’’, Santander, España Autor para correspondencia. Correo electrónico: [email protected] (J.L. Hernández Hernández). doi:10.1016/j.medcli.2009.06.036 Tratamiento de las neumonı́as de adquisición comunitaria en adultos: ¿ertapenem o cefditorén? Treatment of community-acquired pneumonia in adults: ertapenem versus cefditoren? Sr. Editor: En cuanto al tratamiento de la neumonı́a adquirida en la comunidad (NAC), tal y como se menciona en el artı́culo de Pachón et al1, la elección de los antimicriobianos debe guiarse por la sospecha del agente etiológico y la susceptibilidad local a los antibióticos más usados. Teniendo esto en cuenta, los autores de esta carta tienen serias dudas de que el tratamiento empı́rico de una NAC deba incluir siempre cobertura para Staphylococcus aureus y bacilos gramnegativos (BGN) y sı́ obligatoriamente para Streptococcus pneumoniae, Legionella pneumophila y Haemophilus influenzae. En el documento de consenso americano para el tratamiento de la NAC en adultos de 2007 se hace una crı́tica a esta práctica, cada vez más generalizada. Esto se basa en los estudios epidemiológicos y en que cuando se hace una buena recogida del esputo en pacientes con NAC y que no han recibido Documento descargado de http://www.elsevier.es el 21/11/2016. Copia para uso personal, se prohíbe la transmisión de este documento por cualquier medio o formato. Cartas al Editor / Med Clin (Barc). 2010;135(12):573–577 tratamiento antibiótico alguno, el 80% de los gram y el 93% de los cultivos son compatibles con la presencia de Streptococcus pneumoniae2. Esto indica que el tratamiento para S. aureus y BGN debe venir guiado por un antibiograma tras recoger una muestra de esputo adecuada o, en determinados pacientes, por factores epidemiológicos de riesgo. En consecuencia, en España, cuando una neumonı́a requiera ingreso hospitalario, el tratamiento debe ser activo fundamentalmente frente a S. pneumoniae, L. pneumophila y H. influenzae. En este sentido, en el artı́culo de Pachón, el ertapenem se recomienda como equivalente a ceftriaxona, aunque se mencionan 2 circunstancias especiales: 1) neumonı́as con criterios de gravedad con sospecha de aspiración, fracaso terapéutico previo o riesgo para enterobacterias productoras de betalactamasas de espectro ampliado, y 2) en neumonı́as por aspiración grave, como segunda elección, asociado a levofloxacino. Pero si se analiza con detenimiento el artı́culo sobre el que se fundamenta la primera recomendación, ésta se basa en un estudio donde más del 50% de los gérmenes aislados eran bacterias gramnegativas3. Además, en el caso de broncoaspiración, es preciso distinguir la extrahospitalaria (pacientes con gingivitis y pérdida de la consciencia asociada a convulsiones o abuso de alcohol o trastornos de la motilidad esofágica), en cuyo caso podrı́a estar indicado ertapenem en monoterapia, como tratamiento de 3.a elección, siendo preferible un betalactámico con inhibidor de betalactamasa o clindamicina2, de la nosocomial, donde el ertapenem deberı́a sustituirse por otros carbapenémicos, cuyos espectros cubran gérmenes intrahospitalarios como Pseudomonas. Es decir, ertapenem debe usarse únicamente como alternativa para los pacientes con NAC hospitalizados con factores de riesgo para infección por patógenos gramnegativos diferentes de Pseudomonas2, cuyo diagnóstico se base en el estudio del esputo o cultivo de muestras sanguı́neas en un escenario clı́nico caracterı́stico. Por otro lado, parece de gran importancia la omisión de la indicación de cefditorén en el tratamiento de la NAC con criterio de ingreso. El cefditorén es una nueva cefalosporina de tercera generación de uso oral que, en la dosis de 400 mg/12 h presenta similares concentración inhibitoria mı́nima que las cefalosporinas intravenosas tipo cefotaxima y ceftriaxona. Además, no se ve doi:10.1016/j.medcli.2009.07.032 577 afectado en cepas de H. influenzae resistentes a ampicilina no productora de betalactamasas de espectro extendido4,5. Es muy efectivo frente a Streptococcus pneumoniae, H. influenzae y Moraxella catarrhalis, y aparece recomendado frente a estas bacterias en el documento de consenso de 2007 para la agudización de la EPOC6. Por todo esto, en la NAC, el cefditorén oral serı́a de elección como tratamiento de continuación en los pacientes ingresados cuando se hubiera optado por la pauta de cefalosporina de tercera generación intravenosa. Bibliografı́a 1. Pachón J, Alcántara JD, Cordero E, Camacho A, Lama C, Rivero A, et al. Estudio y tratamiento de las neumonı́as de adquisición comunitaria en adultos. Med Clin. 2009;33:63–73. 2. Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44:S27–72. 3. Ortiz-Ruiz G, Vetter N, Isaacs R, Carides A, Woods GL, Friedland I. Ertapenem versus ceftriaxone for the treatment of community-acquired pneumonia in adults: Combined analysis of two multicentre randomized, double-blind studies. J Antimicrob Chemother. 2004;53:59–66. 4. Soriano F, Granizo JJ, Fenoll A, Gracia M, Fernández-Roblas R, Esteban J, et al. Antimicrobial resistance among clinical isolates of Streptococcus pneumoniae isolated in four southern European countries (ARISE project) from adult patients: results from the cefditoren surveillance program. J Chemother. 2003;15:107–12. 5. Soriano F, Granizo JJ, Coronel P, Gimeno M, Ródenas E, Gracia M, et al. Antimicrobial susceptibility of Haemophilus influenzae, Haemophilus parainfluenzae and Moraxella catarrhalis isolated from adult patients with respiratory tract infections in four southern European countries. The ARISE project. Int J Antimicrob Agents. 2004;23:296–9. 6. Miravitlles M, Monsó E, Mensa J, Aguarón-Pérez J, Barberán J, Bárcena-Caamaño M, et al. Tratamiento antimicrobiano de la agudización de la EPOC: Documento de Consenso 2007. Arch Bronconeumol. 2008;44:100–8. Miguel Ángel Torralba , Marta Matı́a, Carmen Gómez del Valle y Juan Ignacio Pérez-Calvo Servicio de Medicina Interna, HCU Lozano Blesa, Zaragoza, España Autor para correspondencia. Correo electrónico: [email protected] (M.A. Torralba).