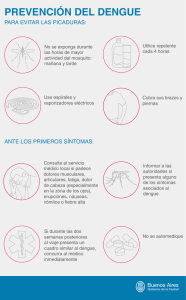
dengue - Facultad de Medicina
Anuncio

1 DENGUE María I. Berría1, Elvira D. de Isola2, Stella M. González Cappa2, Liliana Martínez Peralta1, Gerardo A. Mirkin2, José R. Oubiña1, María E. Solana2 Áreas de Virología1 y Parasitología2, Departamento de Microbiología, Parasitología e Inmunología. Facultad de Medicina, Universidad de Buenos Aires. INTRODUCCIÓN Y ETIOLOGÍA El dengue es una enfermedad febril aguda que amenaza a los 2 millones y medio a 3 millones de habitantes de regiones tropicales y subtropicales en África, Asia y América. No se dispone de vacunas ni tampoco de antivirales para tratar la infección. Su agente etiológico es un virus a RNA monocatenario de polaridad positiva, el que codifica una poliproteína precursora de alrededor de 3400 aminoácidos, a su vez procesados en 3 proteínas estructurales y 7 no estructurales, entre ellas la proteína no estructural NS-1, que es esencial para la viabilidad del virus y que circula por plasma durante la fase aguda de la enfermedad. El virus Dengue, integrante del género Flavivirus de la familia Flaviviridae, comprende 4 serotipos diferentes tanto genética como antigénicamente (DEN-1 a DEN-4). La mayoría de las infecciones severas son consecutivas a un contacto secundario con un serotipo heterólogo, lo que destaca la implicancia de un proceso inmuno-mediado. Si bien se acepta que factores tales como infecciones repetidas y tipo o magnitud de la respuesta inmune son importantes como determinantes de severidad, resta mucho por conocer acerca de los mecanismos de esas acciones. Al respecto, estudios experimentales documentaron que existen diferencias en la virulencia de diferentes cepas. Por otra parte, se acepta que los anticuerpos podrían incrementar la captación del 2 virus por los receptores Fc en los macrófagos, favoreciendo así la replicación del virus. Ello ocurre porque los anticuerpos generados ante una primera infección por virus Dengue no sólo no generan protección cruzada, sino que pueden facilitar el ingreso del nuevo virus reinfectante (con serotipo diferente) a la célula, incrementando la replicación viral y agravando el cuadro clínico. Figura 1. Crioelectromicroscopía y reconstrucción de la imagen tridimensional de una partícula madura del virus Dengue. Imagen computada que muestra la superficie del virus exponiendo los tres dominios (regiones) principales la proteína de envoltura (E). Esta estructura viral -con forma de una pelotita de golf- contiene en su interior el material genético del virus. El diámetro de la partícula es de 40 – 60 nm. Fuente: http://ftp.purdue.edu/pub/uns/kuhn.dengue1.jpeg . Si bien parecería existir relación entre carga viral y severidad de la enfermedad, los síntomas asociados a mayor gravedad no correlacionan con un 3 mayor título viral. Un factor contribuyente a la patogenia del dengue estaría representado por las células T, capaces tanto de secretar citoquinas inflamatorias como de ser directamente citotóxicas. En años recientes, han podido concretarse algunos hallazgos significativos en la comprensión de la interacción del virus con células blanco tales como las dendríticas, las endoteliales y los hepatocitos; la infección de esas células resulta en la producción de mediadores que participan en las respuestas inmunes adaptativas humoral y celular. Los niveles circulantes elevados de la proteína viral NS1, en presencia de pre-existentes anticuerpos heterólogos no neutralizantes podría mediar la activación del complemento y desencadenar la pérdida de plasma por filtración. Estudios experimentales realizados en animales sugieren que los cuadros más severos podrían también estar influenciados por la presencia de péptidos virales que al ser reconocidos en una reinfección por el sistema inmune del hospedero promueven una liberación masiva de citoquinas proinflamatorias, que lesionan el endotelio capilar favoreciendo el derrame plasmático asociado a los casos de síndrome de choque por virus Dengue. También las células T de reacción cruzada y baja afinidad, favorecerían esa pérdida de plasma mediante la producción de un alterado perfil de citoquinas. En suma, es a través de estudios prospectivos que incluyan a factores de riesgo epidemiológicos, virológicos e inmunológicos que podría accederse a una mayor comprensión de los mecanismos patogénicos, y con ello al planeamiento de estrategias tendientes al control de la enfermedad mediante antivirales y vacunas seguras y eficaces. DIAGNÓSTICO El dengue es una enfermedad febril con artralgias y exantema, conocida como fiebre quebranta-huesos. La forma clásica se presenta en sus comienzos con fiebre e intensas artralgias, seguida de una fase afebril, a la que sucede una segunda onda febril, un período de convalecencia y –habitualmente- la subsiguiente recuperación completa. Desde el punto de vista clínico, debe 4 realizarse un diagnóstico diferencial con varias enfermedades, tales como: gripe, sarampión, meningococcemia, rubéola, sepsis malaria, bacteriana, fiebre tifoidea, rickettsiosis, y leptospirosis, otras fiebres hemorrágicas. Infrecuentemente, pueden observarse casos de infección congénita por Dengue, la que puede ser subclínica o asociada a fiebre, hepatomegalia, petequias y un cuadro símil sepsis. La evaluación clínica de la fiebre por virus Dengue incluye: a) la determinación de la tensión arterial (disminuida); b) la observación de sangrado cutáneo (petequias) o en otros sitios; c) la valoración del estado de hidratación; d) el documentar un incremento de la permeabilidad vascular, por ejemplo evidenciada por una efusión pleural o por ascitis; y e) la prueba del torniquete. Ésta consiste en insuflar el manguito del esfigmomanómetro hasta alcanzar un valor intermedio entre la presión sistólica y diastólica, durante 5 minutos. Esta prueba es positiva cuando se observan 20 o más petequias por pulgada cuadrada (6,25 cm2 ). En la forma hemorrágica, la fiebre puede alcanzar los 41º C y estar asociada a leuco-plaquetopenia y hemoconcentración. Luego, se observa hiponatremia, hemorragias diversas y hepato-esplenomegalia. En este estado puede producirse un choque hipovolémico. El diagnóstico de laboratorio incluye la realización de pruebas del laboratorio clínico y otras específicas para el virus. Entre las primeras, corresponde realizar: hemograma, hematocrito, proteinograma (evaluar el valor de la albúmina), hepatograma, e investigación de hematuria. El diagnóstico etiológico de las infecciones por virus Dengue se realiza esencialmente mediante el aislamiento viral, la detección de genoma viral o la determinación de anticuerpos IgM y/o IgG específicos. Si la muestra se obtiene antes del 5º día de evolución del cuadro clínico, se aplicarán técnicas que intentarán aislar el virus (aislamiento viral en cultivos celulares, ratones o inoculación de mosquitos) o detectar el genoma viral (RT-PCR, NASBA, PCR en Tiempo Real, etc.). La inoculación de la muestra clínica a mosquitos representa el sistema 5 más sensible, ya que los mismos son los vectores naturales, pero su uso queda restringido a aquellas instituciones que disponen de un insectario. El uso de líneas celulares derivadas de mosquitos (por ejemplo, C6/36 derivada de Aëdes albopictus) representa el mejor sistema para el aislamiento del virus Dengue por su sensibilidad, conveniencia y relación costo-efectividad. Existen varias técnicas moleculares que permiten amplificar diferentes regiones del genoma viral y que presentan la ventaja fundamental de obtener resultados en un tiempo menor, aunque en modo alguno reemplazan a las técnicas clásicas de aislamiento viral. Un resultado positivo obtenido con las técnicas directas confirma la infección por Dengue, pero un resultado negativo es insuficiente para descartar un caso sospechoso. Con el devenir de la infección natural en el hombre, los viriones son neutralizados por anticuerpos específicos. Ello permite realizar un diagnóstico mediante técnicas serológicas en muestras que correspondan a pacientes con 5 o más días de evolución Se pueden distinguir dos patrones de respuesta sérica a la infección aguda por Dengue: primaria y secundaria. La respuesta primaria se detecta en individuos que no son inmunes a los flavivirus. La respuesta secundaria se observa en personas que experimentaron una infección previa por Dengue, otro flavivirus o inclusive por vacunación para un flavivirus determinado (por ejemplo, Virus de la Fiebre Amarilla o Encefalitis Japonesa) y se caracteriza por un aumento rápido y en general, un predominio de los niveles de IgG específica sobre los de IgM específica. Hacia el 5º día de la enfermedad, el 80% de los casos -tanto primarios como secundarios- exhibe niveles de IgM específica detectables, los que persisten hasta 60-90 días. Sin embargo, evidencias recientes obtenidas en el país, sugieren la posibilidad de una mayor persistencia de los anticuerpos IgM específicos en la circulación. Por lo expuesto, la detección de los mismos representa una herramienta fundamental para la vigilancia del dengue, pero carece de valor confirmatorio, dada la existencia de cruces serológicos entre los flavivirus. La confirmación del diagnóstico se realiza mediante el estudio de un par serológico (muestras 6 séricas obtenidas en el período agudo y en la convalecencia) por técnicas de ELISA que detectan IgG, por Inhibición de la Hemaglutinación y/o por Neutralización en cultivos celulares. La demostración de una cuadruplicación en el título de anticuerpos indicará la existencia de un proceso agudo. La técnica de neutralización es la más específica y en general es la empleada para minimizar las reacciones heterólogas que ocurren con las demás técnicas serológicas. Los títulos elevados de anticuerpos presentes en las infecciones secundarias exacerban la reactividad cruzada e impiden la identificación del serotipo de virus Dengue o del flavivirus causante de la infección. El serotipo de virus Dengue sólo puede identificarse con certeza en los aislamientos virales mediante inmunofluorescencia con anticuerpos monoclonales específicos para cada serotipo, por técnicas moleculares o mediante neutralización en cultivos celulares en algunos pacientes con patrones serológicos de respuesta primaria. La información referida a los aspectos técnicos del diagnóstico virológico fue adaptada del texto correspondiente al capítulo "Dengue" de las Dras. D.A. Enria y M.A. Morales a publicarse en un libro de Virología, actualmente en prensa. BIOLOGÍA DEL VECTOR La infección causada por el virus del dengue, es transmitida por las hembras de mosquitos del género Aëdes, cuyo ciclo biológico se esquematiza en la Fig. 2. Dado que las etapas iniciales del desarrollo de los mosquitos ocurren en agua dulce, toda estrategia de prevención y control de la transmisión de esta infección viral debe considerar las características biológicas de las especies de dicho género para implementar medidas efectivas de control vectorial. 7 La especie de Aëdes responsable de la transmisión del dengue urbano es Aë. aegypti. Para entender la particular urbanización de la misma es necesario interpretar su ciclo biológico. Al igual que otras especies de mosquitos, presentan los siguientes estadios durante el desarrollo ontogenético: huevo, larva (cuatro estadios), pupa y adulto. Sin embargo, a diferencia de lo que ocurre con otras especies, que requieren ambientes naturales para la puesta de huevos (p.ej., remansos de ríos o lagunas), las hembras de Aë. aegypti suelen ovipositar en objetos artificiales en los que se puede acumular agua, presentes en forma frecuente en el interior del domicilio o en el área peridomiciliaria. Por ejemplo, cubiertas de automóviles abandonadas, baldes, recipientes colocados bajo macetas, canteros y aún juguetes abandonados en un balcón o jardín, son ambientes propicios para el desarrollo del insecto. De hecho, las larvas pueden desarrollar inclusive en contenedores de dimensiones pequeñas (hasta cuencos de 1,5 cm de diámetro permiten que se generen colecciones de agua apropiadas para el desarrollo, en tanto no sean muy profundas). Si bien los cuatro estadios larvarios y la pupa desarrollan en el agua, es importante reconocer que la oviposición puede tener lugar en las paredes del recipiente, en las que los huevos pueden permanecer latentes (estado que se conoce como diapausa) hasta la estación lluviosa. Cuando entran en contacto con el agua bastan alrededor de 15 minutos para que un huevo en diapausa eclosione, dando lugar al desarrollo de la primera larva, la cual, luego de cuatro mudas (6 a 7 días a temperatura entre 23 y 28º C) llega al estadio de pupa. Este estadio no se alimenta y al cabo de 1 a 3 días desarrolla a adulto. El adulto, de los cuales sólo la hembra es hematófaga pues necesita el aporte de hemoglobina para generar sus huevos, vive alrededor de 20 días. La hembra es esencialmente antropofílica (rara vez se alimenta sobre animales domésticos). Durante el ciclo gonotrófico (que lleva a la oviposición), Aë. aegypti se alimenta más de una vez (a diferencia de otras especies que lo hacen sólo una), lo cual aumenta el riesgo de transmisión de 8 dengue u otras infecciones virales. Su radio de dispersión es relativamente limitado (varía entre pocos metros hasta un máximo de 500-2000 m, según diferentes autores). Su preferencia alimentaria y su corto vuelo explican el predominio de esta especie en la transmisión del dengue urbano. La situación del vector en la Ciudad de Buenos Aires El período del día en que la hembra hematófaga presenta mayor actividad, tiene relación con las condiciones atmosféricas y climáticas. En general, la mayor exposición ocurre durante la mañana temprano y al atardecer, momentos en los que la temperatura no es extrema. Esto no excluye la posibilidad de contacto con humanos en otros momentos del día, sobre todo dentro de los domicilios. En la ciudad de Buenos Aires y alrededores se ha demostrado la existencia actual de Aë. aegypti. De acuerdo con un estudio realizado en esta área por Nicolás Schweigmann y colaboradores, de la Facultad de Ciencias Exactas y Naturales de la UBA, la época del año en la que es de esperar que ocurriera la mayor incidencia de casos de dengue corresponde a los meses de verano, aunque puede extenderse hasta los primeros meses del otoño, dependiendo de las condiciones ambientales. Esto se infiere del hecho que la oviposición ocurre entre octubre y mayo. Basándose en la distribución de la población humana y de mosquitos, los autores infieren que el 50% de la población de la ciudad está en riesgo en caso de desarrollarse una epidemia de dengue. Los datos precedentes señalan la importancia que debe asignarse al control ambiental para disminuir el riesgo de transmisión del dengue. Es por eso necesario concientizar a la población sobre el papel que los reservorios de agua artificiales tienen en la transmisión del dengue, dada la presencia potencial de personas infectadas por el virus en áreas en que se desarrolla el vector. 9 Figura 2 A. Desarrollo del Aëdes aegypti. Figura 2B. Identificación del vector. Obsérvense las bandas blancas o patrones de escamas en las patas y tórax del Aëdes aegypti. Fuente: http://www.cdc.gov/ncidod/dvbid/dengue/slideset/spanish/index.htm 10 EPIDEMIOLOGÍA En las Américas, el dengue hemorrágico está en aumento: el número medio anual de casos notificados en la región entre 1989 y 1993 aumentó más de 50 veces en comparación con el período anterior de 5 años, de 1984 a 1988. Dada la incrementada presencia de Aëdes aegypti en el continente, existe el peligro de una tendencia al empeoramiento, a menos que se intensifiquen los esfuerzos para el control de la enfermedad. Hay muchas razones sociales para la expansión del dengue en las Américas, incluyendo: Extensas infestaciones por el vector debido a la falta de programas de control o a su ineficacia, ya que algunos métodos tradicionales han dejado de ser eficaces contra el Aëdes aegypti, habiéndose documentado que existen haplotipos del vector más resistentes que otros a los insecticidas; Los sistemas de abastecimiento de agua poco confiables ocasionan la necesidad de almacenarla en recipientes, aumentando así los sitios de reproducción del mosquito; Un aumento de los viajes aéreos, lo que ha posibilitado que los pasajeros infectados propaguen rápidamente al virus de un país a otro; Las corrientes migratorias entre países limítrofes; y Un incremento de la densidad de población en áreas urbanas en expansión. El aumento de la incidencia del dengue que se observó en 1995, podría ser parcialmente debido a la llegada y transmisión del DEN-3, hasta entonces ausente por 20 años. En Argentina, toda la frontera norte es zona de alto riesgo para el desarrollo de una epidemia, debido al continuo movimiento de las personas que la transitan y a su situación subtropical que favorece la presencia del vector. En el primer trimestre de 2007 ya se habían detectado algunos casos autóctonos, 11 aún cuando la mayoría eran importados. Esta situación se ha agravado considerablemente en la actualidad. En referencia al área metropolitana de Buenos Aires, es de destacar que recibe una acentuada migración de personas desde Paraguay y Bolivia, a los que deben sumarse los turistas que regresan desde países con transmisión de dengue. De los casos hasta ahora detectados, si bien la mayoría son importados ya se han registrado algunos casos autóctonos. Ello permite asumir que la situación justifica un alerta para el sistema de salud, con el objeto de adoptar las medidas que permitan anticiparse a la aparición del dengue hemorrágico. Ante la situación epidemiológica actual, se torna imperativo instrumentar las medidas inherentes al aislamiento del paciente recientemente infectado y a realizar la fumigación peridomiciliaria como medida de ataque. Asimismo, se recomienda la fumigación periódica preventiva, aun más allá de la temporada durante la que se extienda el brote, dado que el efecto de los insecticidas está limitado en su máxima eficacia a alrededor de 4 días. CONCLUSIONES En la segunda mitad del siglo XX el dengue se ha difundido desde los trópicos, amenazando a un tercio de la población mundial, ya que ha afectado a regiones hasta entonces indemnes inclusive en el continente europeo. Ya en el siglo XXI las epidemias de dengue febril y hemorrágico representan una de las más importantes enfermedades infecciosas en las áreas tropicales urbanas. Se estima que cada año ocurren en el mundo 50-100 millones de infecciones, 500.000 casos de dengue hemorrágico que requieren hospitalización y 20.00025.000 muertes, sobre todo en niños. Esas epidemias conllevan un impacto económico sobre la comunidad, que por su orden de magnitud es equiparable al del paludismo. Hasta ahora, la única forma de prevenir las epidemias es mediante el control de su vector, el mosquito Aëdes aegypti. 12 La Organización Mundial de la Salud y la Organización Panamericana de la Salud reclaman de todos los países la implementación de medidas que, mediante una respuesta efectiva y fundamentada en estudios epidemiológicos, clínicos y virológicos, posibiliten un mejor control del dengue. Si bien los avances en el tratamiento de la enfermedad y las mejoras en las medidas de salud pública han de contribuir a la reducción de la morbilidad, se hace evidente que la única solución a largo plazo sería el acceso a una vacuna segura y eficaz, y para lograrla deben enfrentarse muchos condicionamientos propios del dengue, tales como la posibilidad de mutaciones y recombinaciones genéticas del virus a emplear, las características de los 4 serotipos virales a incluir, la necesidad de inducir una adecuada y balanceada respuesta inmune que omita el riesgo de generar anticuerpos indeseables que prevalezcan sobre los neutralizantes. De ahí lo imperativo de que a niveles internacionales se efectúe una evaluación rigurosa de las vacunas experimentales hasta ahora disponibles, y que a la vez se favorezca el diseño de nuevas vacunas tendientes a superar los límites impuestos por una tan compleja respuesta inmune como la inherente a la infección por virus Dengue. Finalmente, también son necesarias acciones de acción pública, como por ejemplo la provisión domiciliaria de agua potable (evitando así la necesidad de acumular la misma en recipientes que pudieren servir para el desarrollo del mosquito vector), la instrumentación de acciones permanentes para control del mosquito, la ejecución de políticas internacionales que tiendan a evitar el calentamiento global y por sobre todo, el evitar el acostumbramiento a una “mentalidad de crisis” que promueve acciones de control en respuesta a epidemias, reemplazándola por una “mentalidad de prevención activa” para anticiparse a la transmisión epidémica del virus Dengue y a las consecuencias que ello tiene en la salud humana. 13 Referencias Etiología y patogenia Green S, Rothman A. Immunopathological mechanisms in dengue and dengue hemorrhagic fever. Curr Opin Infect Dis 2006; 19: 429-36. Stephenson JR. Understanding dengue pathogenesis: implications for vaccine design. Bull World Health Org 2005; 83: 308-14. Diagnóstico Avilés G, Paz M, Rangeón G, Ranaivoarisoa M, Verzeri N, Roginski S, Baroni P, Enria D. Laboratory Surveillance of Dengue in Argentina, 1995-2001. Emerg Infect Dis 2003; 9: 738-42. Kao CL, King CC, Chao DY, Wu HL, Chang GJ- Laboratory diagnosis of dengue virus infection: current and future perspectives in clinical diagnosis and Public Health. J Microbiol Immunol Infect 2005; 38: 5-16. El vector en la ciudad de Buenos Aires Carbajo AE, Gómez SM, Curto SI, Schweigmann NJ. Variación espaciotemporal del riesgo de transmisión de dengue en la Ciudad de Buenos Aires. Medicina (B Aires) 2004; 64: 231-4. Vezzani D, Velázquez SM, Schweigmann N. Seasonal pattern of abundance of Aedes aegypti (Diptera: Culicidae) in Buenos Aires City, Argentina. Mem Inst Oswaldo Cruz 2004; 99: 351-6 . Vezzani D, Carbajo AE. Aedes aegypti, Aedes albopictus, and dengue in Argentina: current knowledge and future directions. Mem Inst Oswaldo Cruz 2008 Feb;103(1):6674. Review. Epidemiología del dengue en Argentina http://www.cdc.gov/ncidod/dvbid/dengue/slideset/spanish/set1/ http://www.sadi.org.ar/modules.php?0p=modload&name=News&file=article&sid =193 http://www.medicos-municipales.org.ar/bts0608.htm#2 Fuente: Dr. Alfredo Seijo (Hospital Muñiz) Bibliografía adicional http://www.cdc.gov/spanish/enfermedades/dengue/HojaDatos.htm http://www.cdc.gov/ncidod/dvbid/dengue/slideset/spanish/index.htm