Presentacion Caso Clinico ACV
Anuncio

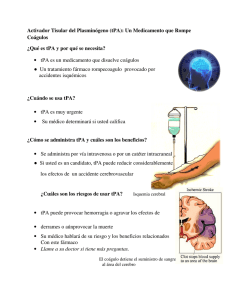
TRABAJO PRÁCTICO 13. ACV. DISCUSION DE LOS ASPECTOS NEUROLOGICOS DEL CASO CLINICO PRESENTACION DEL CASO CLÍNICO Una persona de 65 años, con antecedentes de fibrilación auricular y HTA consulta por disminución de la fuerza en brazo derecho e imposibilidad para caminar por caerse hacia la derecha. Al examen físico se comprueba hemiparesia derecha con hipotonía e hiporreflexia, pulso irregular y rápido, y presión arterial de (PA) 180-110 mmHg. Al interrogatorio el paciente refiere que en los últimos meses ya había tenido en forma transitoria (por algunas horas) déficit neurológicos, como ser amaurosis fugaz derecha, paresia braquial izquierda y parestesias en el hemicuerpo derecho. Se realiza una tomografía computada (TC) de cerebro que no evidencia lesión salvo un leve edema prerolándico izquierdo. Como los síntomas comenzaron hace aproximadamente 1 hora se decide administrar activador tisular del plasminógeno (TPA) endovenoso. FINAL FELIZ A los 30 min de iniciada la infusión de TPA se observa franca mejoría de la paresia. A las 2 horas de iniciado el tratamiento sólo puede evidenciarse dificultad para realizar movimientos finos con la mano derecha. Queda en tratamiento con aspirina, acenocumarol, antihipertensivos y antiarrítmicos. Inicia rehabilitación motora intensiva, con lo cual a los 6 meses del episodio no se observa casi déficit motor. FINAL TRISTE A los 30 min de iniciada la infusión de TPA se observa agravación de la hemiparesia y luego progresivo deterioro del nivel de conciencia hasta llegar al coma. La respuesta al dolor que inicialmente es de localización, luego es de flexión (ambas sólo con el brazo izquierdo) y finalmente de extensión de los 4 miembros. El examen del fondo de ojo revela edema de papila. Se practica una Tomografía Computada (TC) que revela un hematoma hemisférico izquierdo con gran edema perilesional y desviación contralateral de la línea media. Aparece midriasis no reactiva izquierda, desviación conjugada de la mirada a la izquierda y parálisis de la mirada del ojo izquierdo hacia la derecha. Respiración de Cheynes Stokes. El paciente es colocado en asistencia respiratoria mecánica (ARM) y se colocan catéteres para monitoreo de la PIC y la saturación en el golfo de la vena yugular izquierda. Se inicia tratamiento para el edema cerebral y alimentación- enteral. Debido a que el tratamiento médico no consigue controlar la PIC se decide drenar el hematoma a través de un trócar. El procedimiento resulta exitoso. Eventualmente el paciente sale del coma con un síndrome piramidal derecho y afasia mixta. Se inicia rehabilitación motora y fonoaudiológica. Con el correr de los meses se observa mejoría de la paresia especialmente en miembro inferior y sector proximal del miembro superior y algo de mejoría también de su afasia. Si bien es difícil los trastornos del lenguaje dificultan la evaluación, impresiona también tener hemianopsia derecha y trastornos de la sensibilidad en el hemicuerpo derecho. Queda con tratamiento con aspirina, warfarina, antihipertensivos y antiarrítmicos.