Insuficiencia Cardíaca
Anuncio

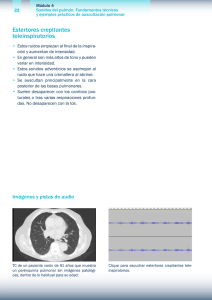
Insuficiencia Cardíaca 1. Anormalidades cardíacas A. Anormalidades estructurales • Miocardio o miocitos - Anormalidades en el acoplamiento excitación-contracción - Desensibilización de los receptores ß-adrenérgicos - Hipertrofia - Necrosis - Fibrosis - Apoptosis • Cámara del VI - Remodelado - Dilatación - Aumento de la esfericidad - Dilatación aneurismática o adelgazamiento de la pared • Arterias coronarias - Obstrucción - Inflamación B. Anormalidades no estructurales • Insuficiencia mitral • Isquemia intermitente o hibernación miocárdica • Arritmias supraventriculares o ventriculares • Interdependencia ventricular alterada Mecanismos fisiopatológicos 2. Sustancias tisulares y circulantes biológicamente activas • Sistema renina-angiotensina-aldosterona • Sistema nervioso simpático (norepinefrina) • Vasodilatadores (bradiquinina, óxido nítrico, prostaglandinas) • Péptidos natriuréticos • Citocinas (endotelina, factor de necrosis tisular, interleucinas) • Vasopresina • Metaloproteinasas de la matriz 3. Otros factores • Antecedentes genéticos • Edad • Factores ambientales (alcohol, tabaco, drogas cardiotóxicas) • Condiciones coexistentes • Diabetes mellitus • Hipertensión • Nefropatía • Enfermedad coronaria • Anemia • Obesidad • Apnea del sueño • Depresión Síntomas (enfermedad actual y antecedentes) y signos de la insuficiencia SÍNTOMAS SIGNOS Cardiovasculares - Angina de pecho Precordialgia no específica Fatiga Debilidad Mareos ortostáticos Palpitaciones Enfermedad reumática Enfermedad congénita - Distensión de las venas del cuello Reflujo abdominoyugular o hepatoyugular Cardiomegalia Choque apexiano desplazado, hipercinético o sostenido Latidos torácicos Ritmo de galope Soplos (insuficiencia mitral, tricuspídea y/o pulmonar) Primer y segundo ruido disminuidos Frote pericárdico Respiratorios - Disnea de esfuerzo Ortopnea Disnea paroxística nocturna Respiración periódica Apnea nocturna Ronquido Pleuresía Tos Hemoptisis Sibilancias (subjetivas) - Rales (crepitantes) Roncus Frote pleural Sibilancias (objetivas) Matideces Abdominales - Dolor abdominal (hepatalgia) Distensión abdominal Constipación/diarrea Anorexia Náuseas/vómitos - Ascitis Hepatomegalia/ esplenomegalia Pulso hepático Ruidos abdominales disminuidos Neurológicos / Neuropsiquiátricos - Ansiedad/pánico - Depresión - Confusión - Disminución de la agudeza mental - Anormalidades del estado mental Sistémicos - Edemas - Petequias/equimosis - Pérdida/ganancia de peso - Acrocianosis - Edema - Caquexia Renales - Nicturia . Oliguria Radiología de tórax en la insuficiencia cardíaca. ALTERACIONES CAUSAS IMPLICACIONES CLÍNICAS Índice cardiotorácico normal Probable IC con función sistólica conservada Cardiomegalia (índice cardiotorácico aumentado) Miocardiopatía dilatada a expensas VI, VD y/o aurículas, derrame pericárdico Sin hallazgos pulmonares anormales Congestión pulmonar improbable Aumento de la densidad y edema intersticial (redistribución de flujo) Congestión pulmonar Presiones de llenado ventricular aumentadas Engrosamiento de tabiques interlobulillares (líneas de Kerley B) Congestión pulmonar Presiones de llenado ventricular aumentadas Derrame subpleural Congestión pulmonar Derrame pleural (~70% bilateral, ~30% Congestión pulmonar derecho, raramente solo izquierdo) Seudotumor Dilatación de venas pulmonares Congestión pulmonar Dilatación de vena cava superior y de las venas ácigos Dilatación proximal de arteria pulmonar Hipertensión pulmonar proximal (2.º arco) Hiperclaridad campos pulmonares Enfisema pulmonar, tromboembolismo Puede ser causa de descompensación pulmonar de la IC y/o diagnóstico diferencial Infiltrado pulmonar Neumonía Puede ser causa de descompensación de la IC y/o diagnóstico diferencial Infiltración intersticial pulmonar Enfermedad sistémica Puede ser causa de descompensación de la IC y/o diagnóstico diferencial Hallazgos del electrocardiograma en la IC y su implicación clínica. ALTERACIONES CAUSAS IMPLICACIONES CLÍNICAS ECG normal Disfunción sistólica del ventrículo izquierdo improbable Taquicardia sinusal Descompensación IC, anemia, fiebre, hipertiroidismo Bradicardia sinusal Drogas antiarrítmicas (ß-bloqueantes, La IC puede relacionarse con la digoxina), hipotiroidismo, enfermedad bradicardia nodosinusal Taquicardia auricular, aleteo, fibrilación auricular Probable hipertiroidismo, infección, enf. valvular mitral, ICC descompensada, isquemia/infarto Las taquiarriatmias pueden llevar a miocardiopatía per se. Estas pueden ser causa y consecuencia de IC Arritmia ventricular Isquemia/infarto, miocardiopatías/miocarditis, hipopotasemia, hipomagnesemia, intoxicación digitálica Implica gravedad Ondas Q Infarto previo Enfermedad coronaria Cambios del segmento ST y onda T Isquemia miocárdica, miocardiopatía Probable enfermedad coronaria (debe hipertrófica, BCRI, síndrome de correlacionarse con cuadro clínico) preexcitación Hipertrofia ventricular izquierda Hipertensión arterial, miocardiopatiahipertrófica, enfermedad valvular aórtica (en especial estenosis aórtica) Bloqueo A-V Infarto, toxicidad por drogas, Evaluar requerimiento de marcapasos miocarditis, sarcoidosis, enf. de Lyme Microvoltaje Obesidad, enfisema, derrame pericárdico, amiloidisis Bloqueo completo de rama izquierda (QRS ancho > 120 ms) Disincronía eléctrica y mecánica Enfermedad estructural Generalmente asociado a enfermedad cardíaca estructural Caso clínico •Norma, un ama de casa de 57 años, es traída a la sala de emergencia por presentar cuadro de ortopnea. La paciente refiere haber comenzado con disnea clase funcional II hace 6 meses. Tiene antecedentes de hipertensión de larga data con cifras de tensión arterial sistólica habitual de 150 a 160 mm Hg. No refiere historia de precordialgia. Su disnea empeora en el último mes. El día previo a la consulta concurre a una reunión familiar, y no puede cumplir con la dieta hiposódica indicada por el médico de cabecera. •En el ingreso se registra tensión arterial de 200/110 mm Hg, frecuencia cardíaca de 104 lat/min, pulso regular, frecuencia respiratoria de 32 ciclos/min. En la auscultación se encuentra ritmo de galope por tercer ruido, rales crepitantes bilaterales hasta unión entre campo medio y vértices pulmonares. No se evidencian signos de congestión venosa como ingurgitación yugular, hepatomegalia, reflujo hepatoyugular o edemas. La placa de tórax muestra un índice cardiotorácico en el límite superior de lo normal, con signos de redistribución de flujo, borramiento de senos costofrénicos y líneas B de Kerling. El electrocardiograma presenta taquicardia sinusal. •¿Cuál es su diagnóstico inicial? •¿Cuál fue el desencadenante de este cuadro? •¿Los antecedentes son relevantes para la interpretación del cuadro? Comentario • El diagnóstico de ingreso es falla cardíaca izquierda con edema agudo de pulmón, por los hallazgos del examen físico, y corroborado por la placa de tórax. La paciente presenta un cuadro de insuficiencia cardíaca progresiva de 6 meses de evolución (tomando el inicio de la disnea), con hipertensión arterial mal controlada que finalmente, por transgresión alimentaria, lleva al edema agudo de pulmón. Inicialmente se descarta como desencadenante del cuadro clínico la enfermedad coronaria (ausencia de historia de precordialgia) y la fibrilación auricular (pulso regular y electrocardiograma). Caso clínico •Alfonso, un albañil de 48 años, oriundo del Chaco, concurre al consultorio por presentar disnea progresiva de clase funcional II/III de 2 meses de evolución, acompañada de edemas en miembros inferiores y distensión abdominal. Refiere aumento de peso de 10 kg en los últimos meses con disminución del apetito. No refiere antecedentes de tabaquismo, hipertensión arterial, dislipidemia ni diabetes. •En el examen físico presenta un choque de punta desplazado, tercer ruido, ingurgitación yugular 2/3, reflujo hepatoyugular con colapso inspiratorio parcial, hepatomegalia de 4 cm debajo del reborde costal, ascitis y edema simétrico de ambos miembros inferiores con signo de godet +++/3 hasta rodilla. En la auscultación pulmonar presenta estertores crepitantes escasos bibasales. La radiografía de tórax muestra un índice cardiotorácico aumentado (de 0,7) con redistribución de flujo. El electrocardiograma evidencia bloqueo completo de rama derecha. •¿Qué datos del examen clínico le indican el diagnóstico del cuadro clínico? •¿Qué trascendencia le da al aumento de peso referido por el paciente? •¿Qué estudio solicitaría para determinar insuficiencia cardíaca por disfunción sistólica? •¿Qué estudio confirmaría con alta probabilidad el diagnóstico etiológico? Comentario • La evolución del cuadro y el examen clínico orientan hacia una insuficiencia cardíaca por falla de bomba global con predominio derecho, por la predominancia de signos de congestión del circuito venoso. Este aumento del agua corporal total determina el aumento de peso. El cuadro impresiona secundario a una miocardiopatía dilatada por el desplazamiento del choque de punta y el aumento del índice cardiotorácico en la radiografía de tórax. Se solicita un ecocardiograma para evaluar las dimensiones cavitarias y determinar compromiso de la función sistólica. Por la edad del paciente, haber nacido en el Chaco, donde vivió hasta los 15 años, y presentar bloqueo de rama derecha se decide solicitar serología para descartar enfermedad de Chagas-Mazza. Caso clínico • Joaquín, un contador de 62 años, consulta por disnea progresiva de clase funcional I a II/III en los últimos 14 días. Como antecedente de importancia presenta un infarto miocárdico anterolateral extenso 3 años antes, hipertensión arterial controlada, dislipidemia, obesidad, tabaquismo, actualmente leve, y sedentarismo. No refiere haber presentado precordialgia desde el infarto. • En el examen físico registra tensión arterial de 100/60 mm Hg, frecuencia cardíaca de 68 lat/min, frecuencia respiratoria de 24 ciclos/min, estertores crepitantes bibasales. No hay hepatomegalia, ingurgitación yugular, reflujo hepatoyugular ni edemas. Refiere que su tensión arterial sistólica habitualmente es de 130/140 mm Hg. • La radiografía de tórax muestra índice cardiotorácico aumentado con redistribución de flujo en campos pulmonares. El electrocardiograma evidencia secuela anterior sin otro signo de isquemia. • • • • ¿Cuál es su presunción diagnóstica? ¿Identifica un factor desencadenante de este cuadro clínico? ¿Los antecedentes son relevantes para el cuadro actual? ¿Qué estudio solicitaría para confirmar su diagnóstico? Comentario • El paciente presenta un cuadro clínico de insuficiencia cardíaca izquierda crónica con estertores crepitantes, sin signos de congestión venosa. Nótese que tiene una tensión arterial normal baja, no habitual para él. Esto se puede interpretar como signo de falla anterógrado. • Luego del infarto agudo de miocardio hace 3 años, no controló varios de sus factores de riesgo para enfermedad coronaria, como la dislipidemia, el sobrepeso, el tabaquismo y el sedentarismo. El cuadro parece haber comenzado en forma insidiosa sin hallarse un desencadenante claro. Se decide realizar un ecocardiograma que evidencia dilatación del ventrículo izquierdo con hipocinesia grave anterior y discinesia apical; la función sistólica presenta deterioro grave. Se interpreta como insuficiencia cardíaca por progresión (remodelación del ventrículo izquierdo) hacia la miocardiopatía dilatada coronaria.